I fattori di rischio sono caratteristiche genetiche, fisiologiche, comportamentali e socioeconomiche degli individui che li collocano in una coorte della popolazione che ha maggiori probabilità di sviluppare un particolare problema di salute o malattia rispetto al resto della popolazione. Solitamente applicati a malattie multifattoriali per le quali non esiste un'unica causa precisa, lo sono stati particolarmente utile nell'individuare i candidati alle misure di prevenzione primaria e nella valutazione dell'efficacia del programma di prevenzione nel controllo dei fattori di rischio presi di mira. Devono il loro sviluppo a studi prospettici sulla popolazione su larga scala, come lo studio Framingham sulla malattia coronarica e l'ictus condotto a Framingham, Massachusetts, negli Stati Uniti, altri studi epidemiologici, studi di intervento e ricerche sperimentali.
Va sottolineato che i fattori di rischio sono semplicemente espressioni di probabilità, cioè non sono assoluti né diagnostici. Avere uno o più fattori di rischio per una particolare malattia non significa necessariamente che un individuo svilupperà la malattia, né significa che un individuo senza fattori di rischio sfuggirà alla malattia. I fattori di rischio sono caratteristiche individuali che influenzano le possibilità di una persona di sviluppare una particolare malattia o un gruppo di malattie entro un periodo di tempo futuro definito. Le categorie di fattori di rischio includono:
- fattori somatici, come ipertensione, disturbi del metabolismo lipidico, sovrappeso e diabete mellito
- fattori comportamentali, come fumo, cattiva alimentazione, mancanza di movimento fisico, personalità di tipo A, elevato consumo di alcol e abuso di droghe
- tensioni, comprese le esposizioni nella sfera occupazionale, sociale e privata.
Naturalmente, anche i fattori genetici e disposizionali giocano un ruolo nell'ipertensione, nel diabete mellito e nei disturbi del metabolismo lipidico. Molti dei fattori di rischio promuovono lo sviluppo dell'arteriosclerosi, che è un presupposto significativo per l'insorgenza della malattia coronarica.
Alcuni fattori di rischio possono mettere l'individuo a rischio per lo sviluppo di più di una malattia; ad esempio, il fumo di sigaretta è associato a malattie coronariche, ictus e cancro ai polmoni. Allo stesso tempo, un individuo può avere più fattori di rischio per una particolare malattia; questi possono essere additivi ma, più spesso, le combinazioni dei fattori di rischio possono essere moltiplicative. I fattori somatici e dello stile di vita sono stati identificati come i principali fattori di rischio per la malattia coronarica e l'ictus.
Ipertensione
L'ipertensione (aumento della pressione sanguigna), una malattia a sé stante, è uno dei principali fattori di rischio per la malattia coronarica (CHD) e l'ictus. Come definito dall'OMS, la pressione sanguigna è normale quando la diastolica è inferiore a 90 mm Hg e la sistolica è inferiore a 140 mm Hg. Nell'ipertensione soglia o borderline, la diastolica varia da 90 a 94 mm Hg e la sistolica da 140 a 159 mm Hg. Gli individui con pressione diastolica uguale o superiore a 95 mm Hg e pressione sistolica uguale o superiore a 160 mm Hg sono designati come ipertesi. Gli studi hanno dimostrato, tuttavia, che criteri così precisi non sono del tutto corretti. Alcuni individui hanno una pressione sanguigna "labile": la pressione oscilla tra livelli normali e ipertesi a seconda delle circostanze del momento. Inoltre, indipendentemente dalle categorie specifiche, vi è una progressione lineare del rischio relativo man mano che la pressione sale al di sopra del livello normale.
Negli Stati Uniti, ad esempio, il tasso di incidenza di CHD e ictus tra gli uomini di età compresa tra 55 e 61 anni era dell'1.61% all'anno per coloro la cui pressione arteriosa era normale rispetto al 4.6% all'anno per quelli con ipertensione (National Heart, Lung and Blood Istituto 1981).
Pressioni diastoliche superiori a 94 mm Hg sono state riscontrate nel 2-36% della popolazione di età compresa tra 35 e 64 anni, secondo lo studio WHO-MONICA. In molti paesi dell'Europa centrale, settentrionale e orientale (ad es. Russia, Repubblica Ceca, Finlandia, Scozia, Romania, Francia e parti della Germania, oltre a Malta), l'ipertensione è stata riscontrata in oltre il 30% della popolazione di età compresa tra 35 e 54, mentre in paesi come Spagna, Danimarca, Belgio, Lussemburgo, Canada e Stati Uniti, la cifra corrispondente era inferiore al 20% (WHO-MONICA 1988). I tassi tendono ad aumentare con l'età e ci sono differenze razziali. (Negli Stati Uniti, almeno, l'ipertensione è più frequente tra gli afroamericani che nella popolazione bianca.)
Rischi per lo sviluppo di ipertensione
I fattori di rischio importanti per lo sviluppo dell'ipertensione sono l'eccesso di peso corporeo, l'elevata assunzione di sale, una serie di altri fattori nutrizionali, un elevato consumo di alcol, l'inattività fisica e fattori psicosociali, compreso lo stress (Levi 1983). Inoltre, esiste una certa componente genetica il cui significato relativo non è ancora del tutto compreso (WHO 1985). La frequente ipertensione familiare dovrebbe essere considerata un pericolo e un'attenzione speciale dovrebbe essere prestata al controllo dei fattori dello stile di vita.
È stato dimostrato che fattori psicosociali e psicofisici, in combinazione con il lavoro, possono influenzare lo sviluppo dell'ipertensione, in particolare per gli aumenti della pressione arteriosa a breve termine. Sono stati riscontrati aumenti della concentrazione di alcuni ormoni (adrenalina e noradrenalina) e del cortisolo (Levi 1972), che, da soli e in combinazione con un elevato consumo di sale, possono portare ad un aumento della pressione sanguigna. Anche lo stress da lavoro sembra essere correlato all'ipertensione. Una relazione dose-effetto con l'intensità del traffico aereo è stata dimostrata (Levi 1972; OMS 1985) confrontando gruppi di controllori del traffico aereo con diverso stress psichico elevato.
Trattamento dell'ipertensione
L'ipertensione può e deve essere trattata, anche in assenza di sintomi. I cambiamenti dello stile di vita come il controllo del peso, la riduzione dell'assunzione di sodio e l'esercizio fisico regolare, associati quando necessario a farmaci antipertensivi, provocano regolarmente riduzioni della pressione sanguigna, spesso a livelli normali. Sfortunatamente, molte persone che risultano essere ipertese non ricevono un trattamento adeguato. Secondo lo studio WHO-MONICA (1988), meno del 20% delle donne ipertese in Russia, Malta, Germania orientale, Scozia, Finlandia e Italia riceveva un trattamento adeguato durante la metà degli anni '1980, mentre la cifra comparabile per gli uomini in Irlanda, Germania, Cina, Russia, Malta, Finlandia, Polonia, Francia e Italia erano sotto il 15%.
Prevenzione dell'ipertensione
L'essenza della prevenzione dell'ipertensione è l'identificazione delle persone con aumento della pressione arteriosa attraverso screening periodici o programmi di visita medica, controlli ripetuti per verificare l'entità e la durata dell'aumento e l'istituzione di un regime terapeutico appropriato che verrà mantenuto a tempo indeterminato. Quelli con una storia familiare di ipertensione dovrebbero sottoporsi a controlli della pressione più frequentemente e dovrebbero essere guidati all'eliminazione o al controllo di eventuali fattori di rischio che possono presentare. Il controllo dell'abuso di alcol, l'allenamento fisico e la forma fisica, il mantenimento del peso normale e gli sforzi per ridurre lo stress psicologico sono tutti elementi importanti dei programmi di prevenzione. Il miglioramento delle condizioni di lavoro, come la riduzione del rumore e del calore in eccesso, sono altre misure preventive.
Il posto di lavoro è un'arena particolarmente vantaggiosa per i programmi finalizzati all'individuazione, al monitoraggio e al controllo dell'ipertensione nella forza lavoro. La convenienza e il costo basso o nullo li rendono attraenti per i partecipanti e gli effetti positivi della pressione dei colleghi da parte dei colleghi tendono a migliorare la loro conformità e il successo del programma.
Iperlipidemia
Molti studi internazionali a lungo termine hanno dimostrato una relazione convincente tra anomalie nel metabolismo lipidico e un aumento del rischio di malattia coronarica e ictus. Ciò è particolarmente vero per livelli elevati di colesterolo totale e LDL (lipoproteine a bassa densità) e/o bassi livelli di HDL (lipoproteine ad alta densità). Recenti ricerche forniscono ulteriori prove che collegano l'eccesso di rischio con diverse frazioni lipoproteiche (WHO 1994a).
Gli studi internazionali WHO-MONICA a metà degli anni '6.5 hanno mostrato che la frequenza di livelli elevati di colesterolo totale (>1980 mmol/l) varia considerevolmente nei gruppi di popolazione (WHO-MONICA 1988). Il tasso di ipercolesterolemia per le popolazioni in età lavorativa (da 35 a 64 anni) variava dall'1.3 al 46.5% per gli uomini e dall'1.7 al 48.7% per le donne. Sebbene gli intervalli fossero generalmente simili, i livelli medi di colesterolo per i gruppi di studio nei diversi paesi variavano in modo significativo: in Finlandia, Scozia, Germania orientale, paesi del Benelux e Malta, è stata trovata una media di oltre 6 mmol/l, mentre il le medie erano inferiori nei paesi dell'Asia orientale come la Cina (4.1 mmol/l) e il Giappone (5.0 mmol/l). In entrambe le regioni, le medie erano inferiori a 6.5 mmol/l (250 mg/dl), il livello designato come soglia della normalità; tuttavia, come notato sopra per la pressione arteriosa, vi è un progressivo aumento del rischio all'aumentare del livello, piuttosto che una netta demarcazione tra normale e anormale. In effetti, alcune autorità hanno fissato un livello di colesterolo totale di 180 mg/dl come il livello ottimale da non superare.
Va notato che il genere è un fattore, con le donne che hanno in media livelli più bassi di HDL. Questo può essere uno dei motivi per cui le donne in età lavorativa hanno un tasso di mortalità inferiore per malattia coronarica.
Fatta eccezione per i relativamente pochi individui con ipercolesterolemia ereditaria, i livelli di colesterolo generalmente riflettono l'assunzione alimentare di alimenti ricchi di colesterolo e grassi saturi. Le diete a base di frutta, prodotti vegetali e pesce, con ridotto apporto di grassi totali e sostituzione di grassi polinsaturi, sono generalmente associate a bassi livelli di colesterolo. Sebbene il loro ruolo non sia ancora del tutto chiaro, si ritiene che anche l'assunzione di antiossidanti (vitamina E, carotene, selenio e così via) influenzi i livelli di colesterolo.
I fattori associati a livelli più elevati di colesterolo HDL, la forma “protettiva” delle lipoproteine, includono razza (nera), sesso (femmina), peso normale, esercizio fisico e assunzione moderata di alcol.
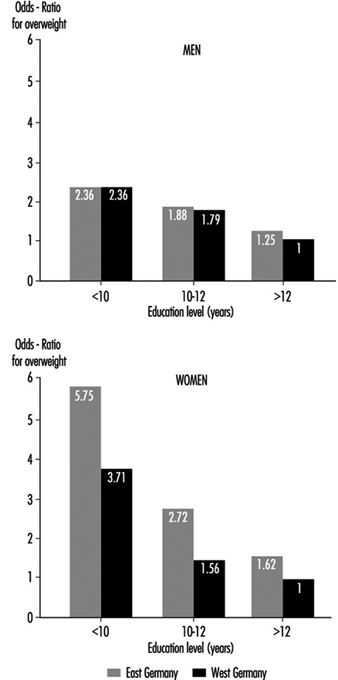
Anche il livello socio-economico sembra giocare un ruolo, almeno nei paesi industrializzati, come nella Germania Ovest, dove i livelli di colesterolo più elevati sono stati riscontrati in gruppi di popolazione sia maschili che femminili con livelli di istruzione inferiori (sotto i dieci anni di scolarizzazione) rispetto a quelli completando 12 anni di istruzione (Heinemann 1993).
Fumare sigarette
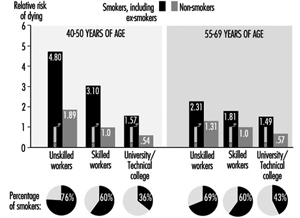
Il fumo di sigaretta è tra i fattori di rischio più importanti per le malattie cardiovascolari. Il rischio derivante dal fumo di sigaretta è direttamente correlato al numero di sigarette che si fumano, al tempo in cui si fuma, all'età in cui si inizia a fumare, alla quantità che si inala e al contenuto di catrame, nicotina e monossido di carbonio della sigaretta ispirata. Fumo. La Figura 1 illustra il notevole aumento della mortalità per CHD tra i fumatori di sigarette rispetto ai non fumatori. Questo aumento del rischio è dimostrato sia tra gli uomini che tra le donne e in tutte le classi socio-economiche.
Il rischio relativo del fumo di sigaretta diminuisce dopo l'interruzione dell'uso del tabacco. Questo è progressivo; dopo circa dieci anni di non fumo, il rischio è sceso quasi al livello di chi non ha mai fumato.
Prove recenti hanno dimostrato che anche coloro che inalano “fumo passivo” (cioè l'inalazione passiva di fumo da sigarette fumate da altri) sono a rischio significativo (Wells 1994; Glantz e Parmley 1995).
I tassi di fumo di sigaretta variano da paese a paese, come dimostrato dallo studio internazionale WHO-MONICA (1988). I tassi più alti per gli uomini di età compresa tra 35 e 64 anni sono stati trovati in Russia, Polonia, Scozia, Ungheria, Italia, Malta, Giappone e Cina. Più donne fumatrici sono state trovate in Scozia, Danimarca, Irlanda, Stati Uniti, Ungheria e Polonia (i recenti dati polacchi sono limitati alle grandi città).
Lo status sociale e il livello occupazionale sono fattori nel livello di fumo tra i lavoratori. La figura 1, ad esempio, dimostra che le proporzioni di fumatori tra gli uomini nella Germania dell'Est sono aumentate nelle classi sociali inferiori. Il contrario si riscontra nei paesi con un numero relativamente basso di fumatori, dove si fuma di più tra coloro che appartengono a livelli sociali più elevati. Nella Germania dell'Est, il fumo è anche più frequente tra i turnisti rispetto a quelli con un orario di lavoro “normale”.
Figura 1. Rischio di mortalità relativo per malattie cardiovascolari per fumatori (inclusi ex fumatori) e classi sociali rispetto a non fumatori, normopeso, lavoratori qualificati (maschi) sulla base di esami di medicina del lavoro nella Germania dell'Est, mortalità 1985-89, N = 2.7 milioni di anni persona.
Nutrizione squilibrata, consumo di sale
Nella maggior parte dei paesi industrializzati la tradizionale alimentazione a basso contenuto di grassi è stata sostituita da abitudini alimentari ipercaloriche, ricche di grassi, povere di carboidrati, troppo dolci o troppo salate. Ciò contribuisce allo sviluppo di sovrappeso, ipertensione e colesterolo alto come elementi di alto rischio cardiovascolare. Il forte consumo di grassi animali, con la loro elevata percentuale di acidi grassi saturi, porta ad un aumento del colesterolo LDL e ad un aumento del rischio. I grassi derivati dalle verdure sono molto più bassi in queste sostanze (WHO 1994a). Anche le abitudini alimentari sono fortemente associate sia al livello socio-economico che all'occupazione.
Sovrappeso
Il sovrappeso (eccesso di grasso o obesità piuttosto che aumento della massa muscolare) è un fattore di rischio cardiovascolare di minore importanza diretta. Esistono prove che il modello maschile di distribuzione del grasso in eccesso (obesità addominale) è associato a un rischio maggiore di problemi cardiovascolari e metabolici rispetto al tipo di distribuzione del grasso femminile (pelvico).
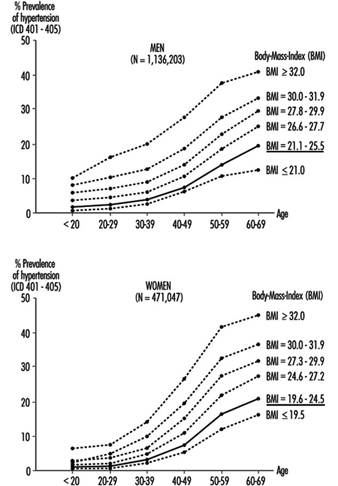
Il sovrappeso è associato a ipertensione, ipercolesterolemia e diabete mellito e, in misura molto maggiore nelle donne rispetto agli uomini, tende ad aumentare con l'età (Heuchert e Enderlein 1994) (Figura 2). È anche un fattore di rischio per problemi muscoloscheletrici e artrosi e rende più difficile l'esercizio fisico. La frequenza del sovrappeso significativo varia considerevolmente tra i paesi. Indagini casuali sulla popolazione condotte dal progetto OMS-MONICA lo hanno rilevato in oltre il 20% delle donne di età compresa tra 35 e 64 anni nella Repubblica ceca, nella Germania orientale, in Finlandia, Francia, Ungheria, Polonia, Russia, Spagna e Jugoslavia, e in entrambi i sessi in Lituania, Malta e Romania. In Cina, Giappone, Nuova Zelanda e Svezia, meno del 10% degli uomini e delle donne in questa fascia di età era significativamente sovrappeso.
Cause comuni di sovrappeso includono fattori familiari (questi possono essere in parte genetici ma più spesso riflettono abitudini alimentari comuni), eccesso di cibo, diete ricche di grassi e carboidrati e mancanza di esercizio fisico. Il sovrappeso tende ad essere più comune tra gli strati socioeconomici più bassi, in particolare tra le donne, dove, tra gli altri fattori, i vincoli finanziari limitano la disponibilità di una dieta più equilibrata. Studi sulla popolazione in Germania hanno dimostrato che la percentuale di sovrappeso significativo tra le persone con livelli di istruzione inferiori è da 3 a 5 volte superiore a quella tra le persone con più istruzione e che alcune occupazioni, in particolare la preparazione del cibo, l'agricoltura e in una certa misura il lavoro a turni, hanno un alta percentuale di persone in sovrappeso (Figura 3) (Heinemann 1993).
Figura 2. Prevalenza dell'ipertensione per età, sesso e sei livelli di peso corporeo relativo in base all'indice di massa corporea (BMI) negli esami di medicina del lavoro nella Germania dell'Est (i valori normali di BMI sono sottolineati).
Figura 3. Rischio relativo di sovrappeso per durata dell'istruzione (anni di scolarizzazione) in Germania (popolazione 25-64 anni).
Inattività fisica
La stretta associazione di ipertensione, sovrappeso e diabete mellito con la mancanza di esercizio fisico sul lavoro e/o fuori dal lavoro ha reso l'inattività fisica un fattore di rischio significativo per CHD e ictus (Briazgounov 1988; WHO 1994a). Numerosi studi hanno dimostrato che, a parità di tutti gli altri fattori di rischio, vi era un tasso di mortalità inferiore tra le persone impegnate regolarmente in esercizi ad alta intensità rispetto a quelli con uno stile di vita sedentario.
La quantità di esercizio viene prontamente misurata annotando la sua durata e la quantità di lavoro fisico svolto o l'entità dell'aumento della frequenza cardiaca indotto dall'esercizio e il tempo necessario affinché tale frequenza ritorni al suo livello di riposo. Quest'ultimo è utile anche come indicatore del livello di fitness cardiovascolare: con un allenamento fisico regolare, si avrà un minore aumento della frequenza cardiaca e un ritorno più rapido alla frequenza di riposo per una data intensità di esercizio.
I programmi di fitness sul posto di lavoro hanno dimostrato di essere efficaci nel migliorare la forma cardiovascolare. I partecipanti a questi tendono anche a smettere di fumare ea prestare maggiore attenzione a diete adeguate, riducendo così significativamente il rischio di malattia coronarica e ictus.
alcol
Un elevato consumo di alcol, in particolare il consumo di alcolici ad alta gradazione, è stato associato a un maggior rischio di ipertensione, ictus e miocardiopatia, mentre è stato riscontrato che un consumo moderato di alcol, in particolare di vino, riduce il rischio di malattia coronarica (WHO 1994a). Ciò è stato associato alla minore mortalità per CHD tra gli strati sociali superiori nei paesi industrializzati, che generalmente preferiscono il vino ai superalcolici. Va inoltre notato che mentre il loro consumo di alcol può essere simile a quello dei bevitori di vino, i bevitori di birra tendono ad accumulare peso in eccesso, il che, come notato sopra, può aumentare il loro rischio.
Fattori socio-economici
Una forte correlazione tra lo stato socio-economico e il rischio di CVD è stata dimostrata dall'analisi degli studi sulla mortalità nel registro dei decessi in Gran Bretagna, Scandinavia, Europa occidentale, Stati Uniti e Giappone. Ad esempio, nella Germania orientale, il tasso di mortalità cardiovascolare è considerevolmente più basso per le classi sociali superiori che per le classi inferiori (vedi Figura 1) (Marmot e Theorell 1991). In Inghilterra e Galles, dove i tassi di mortalità generale stanno diminuendo, il divario relativo tra le classi superiori e inferiori si sta allargando.
Lo stato socio-economico è tipicamente definito da indicatori quali l'occupazione, le qualifiche e la posizione professionale, il livello di istruzione e, in alcuni casi, il livello di reddito. Questi si traducono prontamente in tenore di vita, modelli nutrizionali, attività nel tempo libero, dimensioni della famiglia e accesso alle cure mediche. Come notato sopra, i fattori di rischio comportamentali (come il fumo e la dieta) e i fattori di rischio somatico (come il sovrappeso, l'ipertensione e l'iperlipidemia) variano considerevolmente tra le classi sociali e i gruppi professionali (Mielck 1994; Helmert, Shea e Maschewsky Schneider 1995).
Fattori psicosociali occupazionali e stress
Stress professionale
I fattori psicosociali sul posto di lavoro si riferiscono principalmente all'effetto combinato di ambiente di lavoro, contenuto del lavoro, esigenze lavorative e condizioni tecnologico-organizzative, ma anche a fattori personali come capacità, sensibilità psicologica e infine anche a indicatori di salute (Karasek e Theorell 1990; Siegrist 1995).
Il ruolo dello stress acuto sulle persone che già soffrono di malattie cardiovascolari è incontestato. Lo stress porta a episodi di angina pectoris, disturbi del ritmo e insufficienza cardiaca; può anche precipitare un ictus e/o un infarto. In questo contesto lo stress è generalmente inteso come stress fisico acuto. Ma le prove stanno aumentando che anche lo stress psicosociale acuto può avere questi effetti. Studi degli anni '1950 hanno dimostrato che le persone che svolgono due lavori alla volta o che fanno gli straordinari per lunghi periodi hanno un rischio relativamente più elevato di infarto, anche in giovane età. Altri studi hanno mostrato che nello stesso lavoro, la persona con il maggior lavoro e la pressione del tempo e frequenti problemi sul posto di lavoro è a rischio significativamente maggiore (Mielck 1994).
Negli ultimi 15 anni, la ricerca sullo stress da lavoro suggerisce una relazione causale tra lo stress da lavoro e l'incidenza delle malattie cardiovascolari. Questo è vero per la mortalità cardiovascolare così come per la frequenza delle malattie coronariche e dell'ipertensione (Schnall, Landsbergis e Baker 1994). Il modello di ceppo lavorativo di Karasek ha definito due fattori che potrebbero portare a una maggiore incidenza di malattie cardiovascolari:
- portata delle richieste di lavoro
- grado di libertà decisionale.
Più tardi Johnson aggiunse come terzo fattore il grado di sostegno sociale (Kristensen 1995) che è discusso più ampiamente altrove in questo Enciclopedia. Il capitolo Fattori psicosociali e organizzativi include discussioni su fattori individuali, come la personalità di tipo A, così come il supporto sociale e altri meccanismi per superare gli effetti dello stress.
Gli effetti dei fattori, individuali o situazionali, che portano ad un aumento del rischio di malattie cardiovascolari possono essere ridotti mediante "meccanismi di coping", ovvero riconoscendo il problema e superandolo tentando di trarre il meglio dalla situazione.
Fino ad ora, le misure rivolte all'individuo hanno prevalso nella prevenzione degli effetti negativi sulla salute dello stress da lavoro. I miglioramenti nell'organizzazione del lavoro e l'ampliamento della libertà decisionale dei dipendenti sono stati utilizzati sempre di più (ad esempio, la ricerca-azione e la contrattazione collettiva; in Germania, la qualità occupazionale e gli ambienti della salute) per ottenere un miglioramento della produttività e per umanizzare il lavoro diminuendo il carico di stress (Landsbergis et al. 1993).
Lavoro notturno e a turni
Numerose pubblicazioni nella letteratura internazionale trattano i rischi per la salute posti dal lavoro notturno ea turni. È generalmente accettato che il lavoro a turni sia un fattore di rischio che, insieme ad altri fattori rilevanti (compresi quelli indiretti) legati al lavoro e alle aspettative, porta a effetti negativi.
Nell'ultimo decennio la ricerca sul lavoro a turni si è sempre più occupata degli effetti a lungo termine del lavoro notturno e su turni sulla frequenza delle malattie cardiovascolari, in particolare della cardiopatia ischemica e dell'infarto del miocardio, nonché sui fattori di rischio cardiovascolare. I risultati di studi epidemiologici, in particolare dalla Scandinavia, consentono di presumere un rischio più elevato di cardiopatia ischemica e infarto miocardico per i turnisti (Alfredsson, Karasek e Theorell 1982; Alfredsson, Spetz e Theorell 1985; Knutsson et al. 1986; Tüchsen 1993 ). In Danimarca è stato addirittura stimato che il 7% delle malattie cardiovascolari sia negli uomini che nelle donne può essere ricondotto al lavoro a turni (Olsen e Kristensen 1991).
L'ipotesi che i lavoratori notturni e turnisti abbiano un rischio più elevato (rischio relativo stimato di circa 1.4) per le malattie cardiovascolari è supportata da altri studi che considerano fattori di rischio cardiovascolare come l'ipertensione o i livelli di acidi grassi per i turnisti rispetto ai lavoratori diurni. Vari studi hanno dimostrato che il lavoro notturno e a turni può indurre un aumento della pressione sanguigna e dell'ipertensione, nonché un aumento dei trigliceridi e/o del colesterolo sierico (così come normali fluttuazioni del colesterolo HDL nell'aumento del colesterolo totale). Questi cambiamenti, insieme ad altri fattori di rischio (come il fumo eccessivo di sigarette e il sovrappeso tra i lavoratori a turni), possono causare un aumento della morbilità e della mortalità a causa della malattia aterosclerotica (DeBacker et al. 1984; DeBacker et al. 1987; Härenstam et al. 1987; Knutsson 1989; Lavie et al. 1989; Lennernäs, Åkerstedt e Hambraeus 1994; Orth-Gomer 1983; Romon et al. 1992).
Nel complesso, la questione dei possibili nessi causali tra il lavoro a turni e l'aterosclerosi non può attualmente essere risolta in modo definitivo, in quanto il meccanismo patogenetico non è sufficientemente chiaro. I possibili meccanismi discussi in letteratura includono cambiamenti nell'alimentazione e nelle abitudini al fumo, scarsa qualità del sonno, aumento del livello lipidico, stress cronico da richieste sociali e psicologiche e ritmi circadiani interrotti. Knutsson (1989) ha proposto un'interessante patogenesi degli effetti a lungo termine del lavoro a turni sulla morbilità cronica.
Gli effetti di vari attributi associati sulla stima del rischio sono stati poco studiati, poiché nel campo occupazionale altre condizioni di lavoro che inducono stress (rumore, sostanze chimiche pericolose, stress psicosociale, monotonia e così via) sono legate al lavoro a turni. Dall'osservazione che cattive abitudini nutrizionali e di fumo sono spesso collegate al lavoro a turni, si conclude spesso che un aumento del rischio di malattie cardiovascolari tra i turnisti è più il risultato indiretto di comportamenti non salutari (fumo, cattiva alimentazione e così via) che direttamente il risultato del lavoro notturno oa turni (Rutenfranz, Knauth e Angersbach 1981). Va verificata, inoltre, l'ovvia ipotesi se il lavoro a turni favorisca tale comportamento o se la differenza derivi principalmente dalla scelta del posto di lavoro e dell'occupazione. Ma a prescindere dalle domande senza risposta, occorre prestare particolare attenzione nei programmi di prevenzione cardiovascolare ai lavoratori notturni e turnisti come gruppo a rischio.
In breve
In sintesi, i fattori di rischio rappresentano un'ampia varietà di caratteristiche genetiche, somatiche, fisiologiche, comportamentali e psicosociali che possono essere valutate individualmente per individui e per gruppi di individui. Nell'aggregato, riflettono la probabilità che si sviluppino CVD, o più precisamente nel contesto di questo articolo, CHD o ictus. Oltre a chiarire le cause e la patogenesi delle malattie multifattoriali, la loro principale importanza è che delineano gli individui che dovrebbero essere bersagli per l'eliminazione o il controllo dei fattori di rischio, un esercizio mirabilmente adatto al posto di lavoro, mentre ripetute valutazioni del rischio nel tempo dimostrano il successo di tale sforzo preventivo.