Фактори ризика су генетске, физиолошке, бихејвиоралне и социоекономске карактеристике појединаца које их сврставају у групу популације за коју је већа вероватноћа да ће развити одређени здравствени проблем или болест него остатак популације. Обично се примењују на мултифакторске болести за које не постоји један прецизан узрок посебно корисно у идентификацији кандидата за примарне превентивне мере и у процени ефикасности програма превенције у контроли циљаних фактора ризика. Они свој развој дугују великим проспективним популационим студијама, као што је Фрамингемска студија о коронарној артеријској болести и можданом удару спроведена у Фрамингхаму, Масачусетс, у Сједињеним Државама, другим епидемиолошким студијама, интервентним студијама и експерименталним истраживањима.
Треба нагласити да су фактори ризика само израз вероватноће, односно нису апсолутни нити су дијагностички. Поседовање једног или више фактора ризика за одређену болест не значи нужно да ће појединац развити болест, нити значи да ће појединац без фактора ризика избећи болест. Фактори ризика су индивидуалне карактеристике које утичу на шансе те особе да развије одређену болест или групу болести у дефинисаном будућем временском периоду. Категорије фактора ризика укључују:
- соматски фактори, као што су висок крвни притисак, поремећаји метаболизма липида, прекомерна тежина и дијабетес мелитус
- фактори понашања, као што су пушење, лоша исхрана, недостатак физичког кретања, личност типа А, велика конзумација алкохола и злоупотреба дрога
- напрезања, укључујући изложености у професионалној, друштвеној и приватној сфери.
Наравно, генетски и диспозициони фактори такође играју улогу у повишеном крвном притиску, дијабетес мелитусу и поремећајима метаболизма липида. Многи фактори ризика подстичу развој артериосклерозе, која је значајан предуслов за настанак коронарне болести срца.
Неки фактори ризика могу довести појединца у опасност за развој више од једне болести; на пример, пушење цигарета је повезано са болешћу коронарних артерија, можданим ударом и раком плућа. Истовремено, појединац може имати више фактора ризика за одређену болест; они могу бити адитивни, али, чешће, комбинације фактора ризика могу бити мултипликативне. Соматски фактори и фактори начина живота идентификовани су као главни фактори ризика за коронарне болести срца и мождани удар.
Хипертензија
Хипертензија (повећан крвни притисак), болест сама по себи, један је од главних фактора ризика за коронарну болест срца (ЦХД) и мождани удар. Према дефиницији СЗО, крвни притисак је нормалан када је дијастолни испод 90 мм Хг, а систолни испод 140 мм Хг. Код граничне или граничне хипертензије, дијастолни се креће од 90 до 94 мм Хг, а систолни од 140 до 159 мм Хг. Појединци са дијастолним притисцима једнаким или већим од 95 мм Хг и систолним притисцима једнаким или већим од 160 мм Хг означавају се као хипертензивни. Студије су, међутим, показале да тако оштри критеријуми нису сасвим тачни. Неки људи имају "лабилан" крвни притисак - притисак варира између нормалног и хипертензивног нивоа у зависности од околности у овом тренутку. Даље, без обзира на специфичне категорије, постоји линеарна прогресија релативног ризика како притисак расте изнад нормалног нивоа.
У Сједињеним Државама, на пример, стопа инциденције коронарне болести и можданог удара међу мушкарцима старости од 55 до 61 године била је 1.61% годишње за оне чији је крвни притисак био нормалан у поређењу са 4.6% годишње за оне са хипертензијом (Национално срце, плућа и крв Институт 1981).
Дијастолни притисак изнад 94 мм Хг пронађен је код 2 до 36% популације старости од 35 до 64 године, према студији ВХО-МОНИЦА. У многим земљама централне, северне и источне Европе (нпр. Русија, Чешка, Финска, Шкотска, Румунија, Француска и делови Немачке, као и на Малти) хипертензија је пронађена код преко 30% становништва старости од 35 до 54, док је у земљама укључујући Шпанију, Данску, Белгију, Луксембург, Канаду и Сједињене Државе, одговарајућа цифра била мања од 20% (ВХО-МОНИЦА 1988). Стопе имају тенденцију да расту са годинама, а постоје и расне разлике. (У Сједињеним Државама, барем, хипертензија је чешћа међу Афроамериканцима него у белој популацији.)
Ризици за развој хипертензије
Важни фактори ризика за развој хипертензије су вишак телесне тежине, висок унос соли, низ других нутритивних фактора, велика конзумација алкохола, физичка неактивност и психосоцијални фактори, укључујући стрес (Леви 1983). Штавише, постоји одређена генетска компонента чији релативни значај још није у потпуности схваћен (СЗО 1985). Чести породични висок крвни притисак треба сматрати опасношћу и посебну пажњу посветити контроли фактора животног стила.
Постоје докази да психосоцијални и психофизички фактори, у вези са послом, могу утицати на развој хипертензије, посебно код краткотрајног повећања крвног притиска. Утврђено је повећање концентрације одређених хормона (адреналина и норадреналина), као и кортизола (Леви 1972), што, само иу комбинацији са великом потрошњом соли, може довести до повећања крвног притиска. Чини се да је стрес на послу такође повезан са хипертензијом. Повезаност дозе и ефекта са интензитетом ваздушног саобраћаја је приказана (Леви 1972; ВХО 1985) у поређењу група контролора летења са различитим високим психичким напрезањем.
Лечење хипертензије
Хипертензија се може и треба лечити, чак и у одсуству било каквих симптома. Промене у начину живота, као што су контрола телесне тежине, смањење уноса натријума и редовне физичке вежбе, заједно са антихипертензивним лековима по потреби, редовно изазивају снижење крвног притиска, често на нормалне нивое. Нажалост, многи људи за које се утврди да су хипертензивни не примају адекватан третман. Према студији ВХО-МОНИЦА (1988), мање од 20% хипертензивних жена у Русији, Малти, источној Немачкој, Шкотској, Финској и Италији је примало адекватан третман током средине 1980-их, док је упоредиви број мушкараца у Ирској, Немачка, Кина, Русија, Малта, Финска, Пољска, Француска и Италија била је испод 15%.
Превенција хипертензије
Суштина превенције хипертензије је идентификација особа са повишеним крвним притиском кроз периодичне програме скрининга или лекарских прегледа, поновљене провере ради провере степена и трајања повишења, и успостављање одговарајућег режима лечења који ће се одржавати неограничено. Онима са породичном историјом хипертензије треба чешће проверавати притисак и треба их водити ка елиминацији или контроли свих фактора ризика који могу представљати. Контрола злоупотребе алкохола, физичка обука и физичка спремност, одржавање нормалне тежине и напори на смањењу психичког стреса су важни елементи програма превенције. Побољшање услова на радном месту, као што је смањење буке и вишка топлоте, су друге превентивне мере.
Радно место је јединствено повољна арена за програме који имају за циљ откривање, праћење и контролу хипертензије у радној снази. Погодност и ниска цена или никаква цена чине их привлачним за учеснике, а позитивни ефекти притиска колега од стране колега имају тенденцију да повећају њихову усклађеност и успех програма.
хиперлипидемија
Многе дугорочне међународне студије показале су убедљиву везу између абнормалности у метаболизму липида и повећаног ризика од коронарне болести срца и можданог удара. Ово посебно важи за повишени укупни холестерол и ЛДЛ (липопротеини ниске густине) и/или низак ниво ХДЛ (липопротеини високе густине). Недавна истраживања пружају додатне доказе који повезују вишак ризика са различитим фракцијама липопротеина (СЗО 1994а).
Учесталост повишених нивоа укупног холестерола >>6.5 ммол/л) показала је да значајно варира у групама становништва у светским студијама ВХО-МОНИЦА средином 1980-их (ВХО-МОНИЦА 1988). Стопа хиперхолестеролемије за популацију радног узраста (35 до 64 године) кретала се од 1.3 до 46.5% за мушкарце и 1.7 до 48.7% за жене. Иако су распони генерално били слични, средњи нивои холестерола у испитиваним групама у различитим земљама су значајно варирали: у Финској, Шкотској, Источној Немачкој, земљама Бенелукса и Малти, пронађена је средња вредност од преко 6 ммол/л, док је средњи су били нижи у источноазијским земљама попут Кине (4.1 ммол/л) и Јапана (5.0 ммол/л). У оба региона, средња вредност је била испод 6.5 ммол/л (250 мг/дл), ниво означен као праг нормале; међутим, као што је горе наведено за крвни притисак, постоји прогресивно повећање ризика како ниво расте, а не оштра граница између нормалног и абнормалног. Заиста, неки ауторитети су одредили укупни ниво холестерола од 180 мг/дл као оптималан ниво који не би требало да се прекорачи.
Треба напоменути да је пол фактор, при чему жене имају у просеку ниже нивое ХДЛ-а. Ово може бити један од разлога зашто жене радног узраста имају нижу стопу морталитета од коронарне болести срца.
Осим код релативно малог броја особа са наследном хиперхолестеролемијом, нивои холестерола генерално одражавају унос хране богате холестеролом и засићеним мастима. Исхране засноване на воћу, биљним производима и риби, са смањеним укупним уносом масти и заменом поли-незасићених масти, генерално су повезане са ниским нивоом холестерола. Иако њихова улога још није сасвим јасна, сматра се да и унос антиоксиданата (витамин Е, каротен, селен и тако даље) утиче на ниво холестерола.
Фактори повезани са вишим нивоима ХДЛ холестерола, „заштитног“ облика липопротеина, укључују расу (црне), пол (жене), нормалну тежину, физичку вежбу и умерени унос алкохола.
Чини се да социо-економски ниво такође игра улогу, барем у индустријализованим земљама, као у Западној Немачкој, где су утврђени виши нивои холестерола у популацијским групама мушкараца и жена са нижим нивоом образовања (испод десет година школовања) у поређењу са онима завршивши 12 година образовања (Хеинеманн 1993).
Пушење цигарета
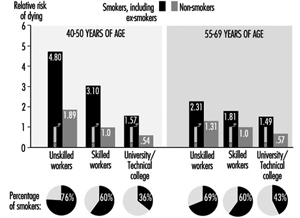
Пушење цигарета је један од најважнијих фактора ризика за КВБ. Ризик од пушења цигарета је директно повезан са бројем цигарета које се попуши, дужином времена пушења, узрастом у којем је почео да пуши, количином која се удише и садржајем катрана, никотина и угљен-моноксида у инспирисаном телу. дим. Слика 1 илуструје запањујуће повећање смртности од КБС међу пушачима цигарета у поређењу са непушачима. Овај повећани ризик се показује и код мушкараца и код жена иу свим социо-економским класама.
Релативни ризик од пушења цигарета опада након престанка употребе дувана. Ово је прогресивно; након десетак година непушења, ризик је скоро на нивоу оних који никада нису пушили.
Недавни докази су показали да су они који удишу „половни дим“ (тј. пасивно удисање дима из цигарета које су пушили други) такође изложени значајном ризику (Веллс 1994; Глантз и Пармлеи 1995).
Стопе пушења цигарета варирају од земље до земље, као што показује међународна студија ВХО-МОНИЦА (1988). Највеће стопе за мушкарце од 35 до 64 године пронађене су у Русији, Пољској, Шкотској, Мађарској, Италији, Малти, Јапану и Кини. Више жена пушача пронађено је у Шкотској, Данској, Ирској, Сједињеним Државама, Мађарској и Пољској (недавни пољски подаци су ограничени на велике градове).
Социјални статус и ниво занимања фактори су у степену пушења међу радницима. Слика 1, на пример, показује да се удео пушача међу мушкарцима у Источној Немачкој повећао у нижим друштвеним класама. Обрнуто је у земљама са релативно малим бројем пушача, где је више пушача међу онима на вишим друштвеним нивоима. У Источној Немачкој, пушење је такође чешће међу радницима који раде у сменама у поређењу са онима на „нормалном“ радном распореду.
Слика 1. Релативни ризик смртности од кардиоваскуларних болести за пушаче (укључујући бивше пушаче) и друштвене класе у поређењу са непушачима, нормалном тежином, квалификованим радницима (мушкарцима) на основу прегледа медицине рада у Источној Немачкој, морталитет 1985-89, Н = 2.7 милиона људи година.
Неуравнотежена исхрана, потрошња соли
У већини индустријализованих земаља традиционална исхрана са ниским садржајем масти замењена је висококалоричном, пуно масти, мало угљених хидрата, превише слатким или пресланим прехрамбеним навикама. Ово доприноси развоју прекомерне тежине, високог крвног притиска и високог нивоа холестерола као елемената високог кардиоваскуларног ризика. Велика потрошња животињских масти, са високим уделом засићених масних киселина, доводи до повећања ЛДЛ холестерола и повећаног ризика. Масти добијене из поврћа имају много мање ових супстанци (СЗО 1994а). Навике у исхрани су такође снажно повезане и са социо-економским нивоом и са занимањем.
Претежак
Прекомерна тежина (вишак масти или гојазност уместо повећане мишићне масе) је кардиоваскуларни фактор ризика од мањег директног значаја. Постоје докази да је мушки образац дистрибуције вишка масти (абдоминална гојазност) повезан са већим ризиком од кардиоваскуларних и метаболичких проблема него женски (карлични) тип дистрибуције масти.
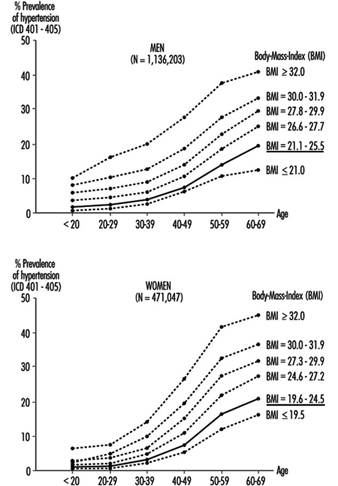
Прекомерна тежина је повезана са хипертензијом, хиперхолестеролемијом и дијабетес мелитусом и, у много већој мери код жена него код мушкараца, има тенденцију да расте са годинама (Хеуцхерт и Ендерлеин 1994) (Слика 2). Такође је фактор ризика за мишићно-скелетне проблеме и остеоартритис и отежава физичку вежбу. Учесталост значајне прекомерне тежине значајно варира међу земљама. Насумична популацијска истраживања спроведена у оквиру пројекта ВХО-МОНИЦА открила су да је код више од 20% жена старости од 35 до 64 године у Чешкој, Источној Немачкој, Финској, Француској, Мађарској, Пољској, Русији, Шпанији и Југославији, и код оба пола у Литванија, Малта и Румунија. У Кини, Јапану, Новом Зеланду и Шведској, мање од 10% мушкараца и жена у овој старосној групи има значајно прекомерну тежину.
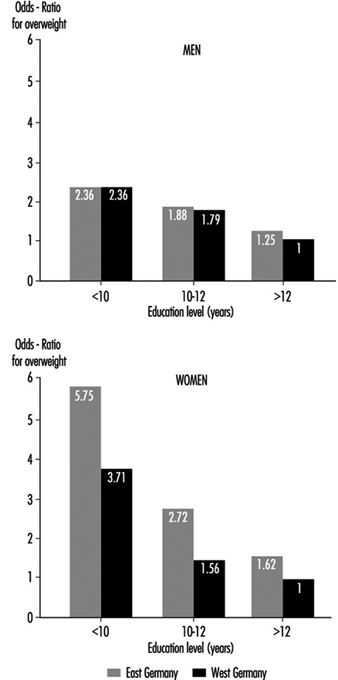
Уобичајени узроци прекомерне тежине укључују породичне факторе (они могу делимично бити генетски, али чешће одражавају уобичајене прехрамбене навике), преједање, исхрану са високим садржајем масти и угљених хидрата и недостатак физичке вежбе. Прекомјерна тежина је чешћа међу нижим социо-економским слојевима, посебно међу женама, гдје, између осталих фактора, финансијска ограничења ограничавају доступност уравнотеженије исхране. Студије становништва у Немачкој су показале да је удео значајног прекомерне тежине међу онима са нижим нивоом образовања 3 до 5 пута већи од оног међу људима са више образовања, као и да нека занимања, посебно припрема хране, пољопривреда и донекле сменски рад, имају висок проценат људи са прекомерном тежином (Слика 3) (Хеинеманн 1993).
Слика 2. Преваленција хипертензије према старости, полу и шест нивоа релативне телесне тежине према индексу телесне масе (БМИ) на прегледима медицине рада у Источној Немачкој (нормалне вредности БМИ су подвучене).
Слика 3. Релативни ризик од прекомерне тежине према дужини образовања (година школовања) у Немачкој (популација 25-64 године).
Физичка неактивност
Блиска повезаност хипертензије, прекомерне тежине и дијабетес мелитуса са недостатком вежбања на послу и/или ван посла учинила је физичку неактивност значајним фактором ризика за коронарну болест срца и мождани удар (Бриазгоунов 1988; ВХО 1994а). Бројне студије су показале да, држећи све остале факторе ризика константним, постоји нижа стопа морталитета међу особама које се редовно баве вежбама високог интензитета него међу онима са седентарним начином живота.
Количина вежбе се лако мери бележењем њеног трајања и количине обављеног физичког рада или степена повећања пулса изазваног вежбањем и времена потребног да се та брзина врати на ниво мировања. Ово последње је такође корисно као индикатор нивоа кардиоваскуларне кондиције: уз редовну физичку обуку, биће мање повећања срчане фреквенције и бржег повратка на стопу мировања за дати интензитет вежбања.
Показало се да су програми физичке кондиције на радном месту ефикасни у побољшању кардиоваскуларне кондиције. Учесници у њима такође имају тенденцију да одустану од пушења цигарета и да посвете већу пажњу правилној исхрани, чиме значајно смањују ризик од коронарне болести и можданог удара.
Алкохол
Висока конзумација алкохола, посебно испијање жестоких алкохолних пића, повезана је са већим ризиком од хипертензије, можданог удара и миокардиопатије, док је умерена употреба алкохола, посебно вина, показала да смањује ризик од КБС (СЗО 1994а). Ово је повезано са нижим морталитетом од коронарне болести срца међу вишим друштвеним слојевима у индустријализованим земљама, који генерално више воле вино него "тврда" пића. Такође треба напоменути да, иако њихов унос алкохола може бити сличан ономе код оних који пију вино, они који пију пиво имају тенденцију да акумулирају вишак килограма, што, као што је горе наведено, може повећати њихов ризик.
Социо-економски фактори
Снажна корелација између социо-економског статуса и ризика од КВБ демонстрирана је анализама студија смртности из регистра смрти у Британији, Скандинавији, западној Европи, Сједињеним Државама и Јапану. На пример, у источној Немачкој, стопа смртности од кардиоваскуларних болести је знатно нижа за више друштвене класе него за ниже класе (видети слику 1) (Мармот и Тхеорелл 1991). У Енглеској и Велсу, где опште стопе морталитета опадају, релативни јаз између више и ниже класе се шири.
Социо-економски статус се обично дефинише индикаторима као што су занимање, стручне квалификације и положај, ниво образовања и, у неким случајевима, ниво прихода. Они се лако преводе у животни стандард, обрасце исхране, активности у слободном времену, величину породице и приступ медицинској нези. Као што је горе наведено, фактори ризика понашања (као што су пушење и исхрана) и соматски фактори ризика (као што су прекомерна тежина, хипертензија и хиперлипидемија) значајно варирају међу друштвеним класама и групама занимања (Миелцк 1994; Хелмерт, Схеа и Масцхевски Сцхнеидер 1995).
Професионални психосоцијални фактори и стрес
Професионални стрес
Психосоцијални фактори на радном месту се првенствено односе на комбиновани ефекат радног окружења, садржаја рада, радних захтева и технолошко-организационих услова, а такође и на личне факторе као што су способност, психолошка осетљивост, и на крају и на здравствене индикаторе (Карасек и Тхеорелл 1990; Сиегрист 1995).
Улога акутног стреса код људи који већ пате од кардиоваскуларних болести је неспорна. Стрес доводи до епизода ангине пекторис, поремећаја ритма и срчане инсуфицијенције; такође може изазвати мождани и/или срчани удар. У овом контексту, под стресом се генерално подразумева акутни физички стрес. Али докази су све већи да акутни психосоцијални стрес такође може имати ове ефекте. Студије из 1950-их су показале да људи који раде два посла истовремено, или који раде прековремено у дужем периоду, имају релативно већи ризик од срчаног удара, чак и у младости. Друге студије су показале да је на истом послу особа са већим радним и временским притиском и честим проблемима на послу изложена значајно већем ризику (Миелцк 1994).
У последњих 15 година, истраживање стреса на послу указује на узрочну везу између стреса на послу и инциденце кардиоваскуларних болести. Ово важи за кардиоваскуларни морталитет, као и за учесталост коронарне болести и хипертензије (Сцхналл, Ландсбергис и Бакер 1994). Карасеков модел напрезања на послу дефинисао је два фактора који могу довести до повећане инциденције кардиоваскуларних болести:
- обим захтева за послом
- степен слободе доношења одлука.
Касније је Џонсон додао као трећи фактор обим друштвене подршке (Кристенсен 1995) о чему се детаљније говори на другим местима у овој Енциклопедија. Поглавље Психосоцијални и организациони фактори укључује дискусије о појединачним факторима, као што је тип А личности, као ио социјалној подршци и другим механизмима за превазилажење ефеката стреса.
Ефекти фактора, било индивидуалних или ситуационих, који доводе до повећаног ризика од кардиоваскуларних болести могу се смањити „механизмима суочавања“, односно препознавањем проблема и његовим превазилажењем покушајем да се ситуација извуче на најбољи начин.
До сада су у превенцији негативних здравствених ефеката радног стреса преовладавале мере усмерене на појединца. Све више се користе побољшања у организацији рада и ширење слободе доношења одлука запослених (нпр. акционо истраживање и колективно преговарање; у Немачкој, кругови квалитета рада и здравља) да би се постигло побољшање продуктивности, као и да се хуманизује рад смањењем стресно оптерећење (Ландсбергис ет ал. 1993).
Ноћни и сменски рад
Бројне публикације у међународној литератури покривају здравствене ризике које носи ноћни и сменски рад. Опште је прихваћено да је сменски рад један од фактора ризика који, заједно са другим релевантним (укључујући индиректне) захтевима и факторима очекивања у вези са послом, доводи до штетних ефеката.
У последњој деценији истраживања о сменском раду све више се баве дугорочним ефектима ноћног и сменског рада на учесталост кардиоваскуларних болести, посебно исхемијске болести срца и инфаркта миокарда, као и фактора кардиоваскуларног ризика. Резултати епидемиолошких студија, посебно из Скандинавије, дозвољавају да се претпостави већи ризик од исхемијске болести срца и инфаркта миокарда за раднике у сменама (Алфредссон, Карасек и Тхеорелл 1982; Алфредссон, Спетз и Тхеорелл 1985; Кнутссон ет ал. 1986; Туцхсен 1993). ). У Данској је чак процењено да 7% кардиоваскуларних болести код мушкараца и жена може бити праћено радом у сменама (Олсен и Кристенсен 1991).
Хипотезу да ноћни радници и радници у сменама имају већи ризик (процењени релативни ризик приближно 1.4) за кардиоваскуларне болести подржавају друге студије које разматрају кардиоваскуларне факторе ризика као што су хипертензија или нивои масних киселина за раднике у сменама у поређењу са дневним радницима. Различите студије су показале да ноћни рад и рад у сменама могу изазвати повећање крвног притиска и хипертензије, као и повећање триглицерида и/или холестерола у серуму (као и нормалне флуктуације за ХДЛ-холестерол у повећаном укупном холестеролу). Ове промене, заједно са другим факторима ризика (попут пуног пушења цигарета и прекомерне тежине међу радницима у сменама), могу изазвати повећан морбидитет и морталитет услед атеросклеротичне болести (ДеБацкер ет ал. 1984; ДеБацкер ет ал. 1987; Харенстам ет ал. 1987; Кнутссон 1989; Лавие ет ал. 1989; Леннернас, Акерстедт и Хамбраеус 1994; Ортх-Гомер 1983; Ромон ет ал. 1992).
Све у свему, на питање могућих узрочно-последичних веза између сменског рада и атеросклерозе тренутно се не може дати дефинитиван одговор, јер патомеханизам није довољно јасан. Могући механизми о којима се говори у литератури укључују промене у исхрани и навикама пушења, лош квалитет сна, повећање нивоа липида, хронични стрес због социјалних и психолошких захтева и поремећене циркадијалне ритмове. Кнутссон (1989) је предложио занимљиву патогенезу за дугорочне ефекте сменског рада на хронични морбидитет.
Ефекти различитих повезаних атрибута на процену ризика једва да су проучавани, пошто су у области занимања други услови рада који изазивају стрес (бука, хемијски опасни материјали, психосоцијални стрес, монотонија и тако даље) повезани са радом у сменама. Из запажања да су нездраве навике у исхрани и пушању често повезане са сменским радом, често се закључује да је повећан ризик од кардиоваскуларних болести међу радницима у сменама више индиректан резултат нездравог понашања (пушење, лоша исхрана и сл.) него директно резултат ноћног или сменског рада (Рутенфранз, Кнаутх и Ангерсбацх 1981). Штавише, очигледна хипотеза о томе да ли сменски рад промовише ово понашање или разлика потиче првенствено од избора радног места и занимања мора бити тестирана. Али без обзира на питања без одговора, посебна пажња у програмима кардиоваскуларне превенције мора се посветити ноћним радницима и радницима у сменама као ризичној групи.
резиме
Укратко, фактори ризика представљају широк спектар генетских, соматских, физиолошких, бихејвиоралних и психосоцијалних карактеристика које се могу проценити појединачно за појединце и за групе појединаца. У збиру, они одражавају вероватноћу да ће се развити КВБ, тачније у контексту овог чланка, ЦХД или мождани удар. Поред разјашњавања узрока и патогенезе мултифакторских болести, њихов главни значај је да оцртавају појединце који би требало да буду мете за елиминацију или контролу фактора ризика, што је вежба одлично прикладна за радно место, док поновљене процене ризика током времена показују успех у томе. превентивни напор.