原発性線維筋痛症
線維筋痛症の原因はわかっていません。 一部の患者は、外傷や感染症を症状の発症と関連付けていますが、そのような引き金となる出来事を支持する確固たる証拠はありません。 しかし、既存の症状を悪化させる多くの要因が知られています。 寒さ、湿気の多い天候、精神障害、身体的または精神的ストレス、および身体的不活動はすべて線維筋痛症と関連しています (Wolfe 1986)。
朝起きたときの疲労感が大きな特徴です。 異常なセロトニン代謝は、これらの患者に典型的な睡眠障害と疼痛閾値の低下の両方に関連しています (Goldberg 1987)。
線維筋痛症の症状は、持続する広範な筋骨格痛、疲労、こわばり、診察医が観察しない指の主観的な腫れ、さわやかな睡眠、運動後の筋肉痛などの複数の一般的な症状で知らぬ間に始まります。 患者の約 XNUMX 分の XNUMX は、過敏性腸症候群、緊張性頭痛、月経前症候群、四肢のしびれやうずき、口や目の乾燥、寒さにさらされたときの指の血管の収縮などの追加の症状を持っています (レイノー症候群)。現象)。
通常、線維筋痛症の患者にはさまざまな症状があり、圧痛点を除いて客観的な症状はありません。 線維筋痛症は慢性的な経過をたどります。 ほとんどの患者は、さまざまな強度の症状を持ち続けています。 完全寛解は例外です。 原発性線維筋痛症では、炎症性関節炎を示唆する臨床症状は見られません。 炎症性関節炎(関節リウマチなど)の患者も線維筋痛症の症状を示すことがあります。 続発性線維筋痛症 適用される。
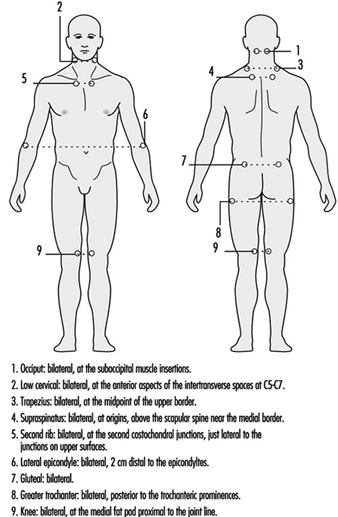
線維筋痛症の唯一の検査はありません。 線維筋痛症の診断は、患者の病歴と圧痛点の臨床観察に基づいています (図 1)。 一般集団における線維筋痛症の有病率は 0.5 ~ 1% です。 患者の大部分 (75 ~ 90%) は女性で、通常は 25 ~ 45 歳です。 子供はめったに影響を受けません。
図 1. 線維筋痛症のテンダー ポイント サイト。
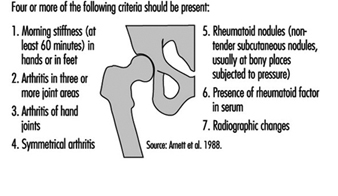
米国リウマチ学会は、線維筋痛症の分類基準を設定しました (図 2)。
図 2. 線維筋痛症の診断に関する 1990 年のアメリカ リウマチ学会の基準。
診断
同様の症状を伴う他の病気は除外する必要があります。 広範囲にわたる痛みが少なくとも 11 か月間存在する必要があります。 さらに、検査者の指で押すと、図 18 に示されている 1 の圧痛部位のうち XNUMX に痛みがあるはずです。
関節リウマチ
成人人口の約 1% が関節リウマチを患っています。 病気の発症は通常 30 歳から 50 歳で、女性は男性よりも XNUMX 倍高いリスクを持っています。 この疾患の有病率は、高齢者集団で増加します。
関節リウマチの原因はわかっていません。 遺伝するわけではありませんが、遺伝的要因が病気の発症リスクを高めます。 XNUMXつまたは複数の遺伝的要因に加えて、いくつかの環境誘発要因がその病因に役割を果たすと考えられており、ウイルスまたは細菌感染が強く疑われています.
通常、関節リウマチは徐々に始まります。 典型的には、患者は指の小さな関節に軽度の腫れがあり、左右対称に現れる足の圧痛があります。 たとえば、一方の関節が関与している場合、もう一方の手の同じ関節が影響を受ける可能性があります。 朝の手足のこわばりが主な症状です。 患者はしばしば疲労感があり、微熱が出ることがあります。 臨床検査の特徴には、炎症の証拠(赤血球沈降速度とC反応性タンパク質レベルの上昇)と、しばしば軽度の貧血が含まれます。 患者の約 70% は循環リウマチ因子 (IgG クラスの免疫グロブリンに対する自己抗体) を持っています。 初期の症例では、手足の放射線検査はしばしば正常ですが、その後、ほとんどの患者は関節破壊 (侵食) の放射線学的証拠を示します。 関節リウマチの診断は、臨床所見、検査所見、放射線所見の組み合わせに基づいて行われます(図 3 を参照)。
図 3. 関節リウマチの診断基準。
鑑別診断上の問題を最も頻繁に引き起こす疾患は、手の変性関節疾患、感染症による関節炎、脊椎関節症、およびいくつかのまれな結合組織疾患です (ガイドライン 1992)。
関節の負荷を軽減するための患者教育、人間工学に基づいた器具の使用、優れた履物、および感染症の適切な治療は、予防措置の基礎を形成します。 治療ガイドラインを表 1 に示します。
表 1. 関節リウマチの治療ガイドライン
|
1. |
関節痛の治療 |
非ステロイド性抗炎症薬 アセトアミノフェン(デキストロプロポキシフェン) |
|
2. |
関節炎の治療(疾患修飾性抗リウマチ薬) |
筋肉内ゴールド スルファサラジン オーラノフィン 抗マラリア薬 D-ペニシラミン メトトレキサート アザチオプリン シクロスポリン(シクロホスファミド) グルココルチコステロイド療法 |
|
3. |
局所注射 |
グルココルチコステロイド 化学的滑膜切除術 四酸化オスミウム 放射性同位元素の注入 |
|
4. |
手術 |
早期修復手術(滑膜切除術、腱鞘切除術) 再建手術 |
|
5. |
リハビリテーション |
作業療法 理学療法 教育 補助器具の必要性の評価 |
脊椎関節症
疫学と病因
脊椎関節症には、強直性脊椎炎や、乾癬、慢性炎症性腸疾患、または泌尿生殖路または腸内の細菌感染(いわゆる反応性関節炎)に関連するいくつかの形態の関節炎などの典型的な臨床的実体が含まれます。 病気は一般的です。 最も慢性的な形態である強直性脊椎炎の有病率は、西洋の人口では 0.1 ~ 1.8% の間で変動します (Gran and Husby 1993)。 強直性脊椎炎の 10,000 人の患者と比較して、反応性関節炎などの一過性関節炎の 20 つの新しい症例が、40 人の人口で毎年発生すると推定されています。 脊椎関節症を発症する患者のほとんどは、1988 歳から XNUMX 歳の若年成人です。 強直性脊椎炎患者の症状の平均発症が増加しているという証拠があります (Calin et al. XNUMX)。
脊椎関節症は、大多数の患者が遺伝的マーカーであるHLA-B27を持っているため、強い遺伝的要素を持っています。 このマーカーの頻度は、西部の人口で約 7 ~ 15% です。 強直性脊椎炎患者の 90 ~ 100%、反応性関節炎患者の 70 ~ 90% が HLA-B27 陽性です。 ただし、人口レベルでは、このマーカーを持つ被験者のほとんどは健康です。 したがって、疾患の発症には遺伝的感受性に加えて、外因性要因が必要であると考えられています。 このような誘因には、尿生殖路または腸 (表 2) の皮膚病変における細菌感染、および慢性炎症性腸疾患が含まれます。 感染を支持する証拠は、反応性関節炎の場合に最も直接的です. サルモネラ感染症は広く増加しており、その続発として関節合併症の増加が予想されます。 農業と家禽は、これらの感染源になる可能性があります。 エルシニア感染に関しては、豚は扁桃腺にエルシニア菌を保有しています。 食肉製品の冷蔵保存が続くと、ヒトへの感染の分散に寄与することが示唆されています。 ただし、強直性脊椎炎の患者では、通常、開始イベントとして先行する感染を追跡することはできません。 しかし、最近の結果は、強直性脊椎炎の患者は無症候性の慢性腸炎症を有することが多いという発見に焦点を当てており、これは、疾患の慢性化の引き金となる要因または寄与する炎症性焦点として役立つ可能性があります。
表 2. 反応性関節炎を引き起こすことが知られている感染症
|
Fオカス |
細菌 |
|
上気道 |
肺炎クラミジア ベータ溶血 連鎖球菌 (通常、リウマチ熱を引き起こします) |
|
よく |
サルモネラ 赤痢菌 エルシニア・エンテロコリチカ エルシニア偽結核 カンピロバクター·ジェジュニ |
|
泌尿生殖器 |
クラミジアトラコマチス 淋菌 |
兆候と症状
末梢関節炎は非対称性で、大きな関節に影響を及ぼし、下肢に好発します。 患者はしばしば炎症性の腰痛も抱えており、夜間に悪化し、休むことではなく運動によって緩和されます. 典型的な特徴は、腱と骨の間の接合部の炎症(腱鞘炎)の傾向であり、アキレス腱の挿入時にかかとの下または踵骨に痛みとして現れることがあります. 関節および靭帯挿入部の炎症に加えて、患者は、眼 (虹彩炎または結膜炎)、皮膚 (乾癬、手のひら、足の裏、または脚の硬結の皮膚病変) に炎症症状を示すこともあり、時には心臓にも炎症症状が現れることがあります。
以下は、脊椎関節症の診断基準です (Dougados et al. 1991)。
炎症性腰痛
or
関節の炎症(滑膜炎):
- 非対称の
- 下肢への偏愛
&
以下の少なくとも XNUMX つ:
- 脊椎関節症の陽性の家族歴
- 乾癬
- 炎症性腸疾患
- 左右に変化する臀部の痛み
- 腱と骨の間の接合部の痛み(腱鞘炎)。
強直性脊椎炎の患者は、腰痛が夜間に悪化し、仙腸関節で脊椎と骨盤の間に圧痛があります。 胸の圧痛を伴う背骨の可動性が制限されることがあります。 患者の XNUMX 分の XNUMX は、末梢関節炎と腱鞘炎を患っています。 強直性脊椎炎の診断の基礎は、仙腸関節における放射線学的変化の存在です。 関節の間のスペースが失われ、骨が成長します。 このような変更は、脊椎関節症患者の診断精度を高めますが、強直性脊椎炎の場合にのみ必要です。
痛風
疫学と病因
痛風は、男性の炎症性関節炎の最も一般的な原因である代謝障害です。 成人の有病率は 0.2 人あたり 0.3 から 1000 で、成人男性では 1.5% です。 痛風の有病率は、年齢とともに、また血清尿酸値の上昇とともに増加します。
高尿酸血症(血清中の尿酸値が高い状態)は危険因子です。 寄与因子は、腎機能不全、高血圧、利尿薬の使用、高アルコール摂取、鉛暴露および肥満につながる慢性腎疾患です。 痛風発作は、尿酸による関節液の過飽和によって引き起こされます。 沈殿した結晶は関節を刺激し、急性関節炎を発症します。
兆候と症状
痛風の自然な経過は、無症候性高尿酸血症から急性痛風性関節炎、無症候期間、および慢性結節性痛風 (結節を伴う痛風) まで、いくつかの段階を経ます。
急性痛風性関節炎は、多くの場合、足の親指の付け根にある XNUMX つの関節の急性炎症として現れます。 関節は非常に柔らかく、腫れ、非常に痛いです。 赤くなることが多いです。 急性発作は数日以内に自然に治まります。 未治療の場合、発作が繰り返される可能性があり、一部の患者では発作が(その後数年間)続き、患者は慢性関節炎を発症します. これらの患者では、尿酸の沈着が耳のへリックス、肘、またはアキレス腱に観察され、圧痛のない皮下の触知可能な腫瘤 (tophi) を形成します。
感染性関節炎
疫学と病因
子供の場合、以前は健康だった子供に感染性関節炎が発症することがよくありますが、成人では、糖尿病、慢性関節炎、グルココルチコステロイドまたは免疫抑制療法の使用、以前の注射または関節の外傷などの素因があることがよくあります。 内部人工装具を使用している患者は、手術した関節で感染することもあります。
細菌は、ほとんどの場合、感染性関節炎の原因です。 免疫抑制患者では、真菌が見られることがあります。 関節の細菌感染はまれですが、治療しないと感染によって関節が急速に破壊されるため、認識しておくことが非常に重要です。 微生物は、循環(敗血症感染)によって、直接貫通する傷によって、または関節注射中に、または隣接する感染病巣から関節に到達する可能性があります.
兆候と症状
典型的なケースでは、患者は急性の関節炎を患っており、通常は XNUMX つの関節に痛みがあり、熱く、赤く、動くと圧痛があります。 感染症の一般的な症状 (発熱、悪寒) と急性炎症の実験室の証拠があります。 関節吸引物は混濁しており、顕微鏡検査では多数の白血球が見られ、細菌の陽性染色と培養物があります。 患者は、肺炎など、他の場所に感染が集中している徴候を示すことがあります。
骨粗鬆症
疫学と病因
骨量は小児期から思春期にかけて増加します。 女性は男性よりも骨密度が 15% 低くなります。 20 年から 40 年の間に最も高くなり、その後は一定の減少が見られます。 骨粗しょう症は、骨量が減少し、骨が骨折しやすくなる状態です。 骨粗鬆症は、高齢者の罹患率の主な原因です。 最も重要な症状は、腰椎と股関節の骨折です。 40歳を迎えた女性の約70割が骨折を経験。
ピーク骨量は遺伝的要因の影響を受けます。 女性では、閉経後に骨量が減少します。 男性の骨量の減少は、女性ほど明確ではありません。 エストロゲンの欠乏に加えて、他の要因が骨量減少率と骨粗鬆症の発症に影響を与えます。 これらには、運動不足、食事中の低カルシウム量、喫煙、コーヒー消費、および低体重が含まれます. 全身性コルチコステロイド療法の使用は、骨粗鬆症のリスクの増大とも関連しています。
兆候と症状
骨粗鬆症は無症状の場合があります。 一方、骨粗鬆症の最も明確な徴候は骨折であり、典型的には股関節、椎骨(脊椎)、および手首の骨折です。 股関節と手首の骨折は通常、転倒の結果ですが、脊椎骨折は些細な外傷の後に知らず知らずのうちに発生する可能性があります。 患者は背中の痛み、脊柱後弯症、身長の減少があります。
骨がん
疫学と病因
原発性悪性骨腫瘍はまれです。 それらは、小児および若年成人に最も頻繁に発生します。 骨肉腫は、悪性骨腫瘍の中で最も頻度が高いです。 それは、生後 XNUMX 年間で最も頻繁に観察され、高齢者では、骨疾患 (ページェット病) に続発する可能性があります。 ユーイング肉腫はまた、主に子供に見られ、骨盤や長骨に破壊的な変化が見られます。 軟骨に由来する悪性腫瘍 (軟骨肉腫) は、多くの軟骨領域で発生する可能性があります。 成人では、悪性骨病変はしばしば転移性です(つまり、原発性悪性疾患が体の別の場所にある)。
ほとんどの悪性原発腫瘍には、既知の病因がありません。 しかし、骨のパジェット病、骨髄炎、骨壊死、および放射線損傷は、悪性転換に関連しています。 骨転移は、乳がん、肺がん、前立腺がん、腎臓がん、または甲状腺の原発がんによく見られます。
兆候と症状
骨肉腫の患者には、痛み、動きの制限、および腫れが見られます。 骨の痛みに加えて、ユーイング肉腫の患者は、発熱、倦怠感、悪寒などの全身症状を呈することがよくあります。 軟骨肉腫は、腫瘍の部位とその組織学的詳細に応じてさまざまな症状を引き起こす可能性があります。
骨髄炎
疫学と病因
骨髄炎は骨の感染症で、通常は細菌性ですが、真菌性またはウイルス性である場合もあります。 他の点では健康な人では、骨髄炎はまれなイベントですが、糖尿病や関節リウマチなどの慢性疾患の患者では、体内の感染が血流または骨への直接の侵入によって広がる可能性があります. 小児の場合、感染が最も好まれる部位は長骨の幹ですが、成人の場合、感染は脊椎に起こることがよくあります。 感染が血流または直接侵入、貫通または鈍的外傷によって広がる可能性がある焦点であり、以前の整形外科手術 (プロテーゼの挿入) はすべて骨髄炎によって複雑になる可能性があります。
兆候と症状
長骨の急性骨感染症は、発熱、悪寒、骨痛を伴います。 脊髄性骨髄炎は、進行性の痛みと微熱を伴う、より漠然とした症状を引き起こす可能性があります。 プロテーゼ周辺の感染症は、手術した関節を動かすときに痛みや圧痛を引き起こします。