10. Дыхательная система
Редакторы глав: Алоис Дэвид и Грегори Р. Вагнер
Содержание
Таблицы и рисунки
Структура и функции
Мортон Липпманн
Исследование функции легких
Ульф Ульфварсон и Моника Дальквист
Заболевания, вызванные раздражителями дыхательных путей и токсичными химическими веществами
Дэвид Л.С. Рион и Уильям Н. Ром
Профессиональная астма
Джордж Фридман-Хименес и Эдвард Л. Петсонк
Заболевания, вызываемые органической пылью
Рагнар Риландер и Ричард С. Ф. Шиллинг
Бериллиевая болезнь
Хомаюн Каземи
Пневмокониозы: определение
Алоис Дэвид
Международная классификация рентгенограмм пневмокониозов МОТ
Мишель Лесаж
Этиопатогенез пневмокониозов
Патрик Себастьян и Раймонд Бежен
Силикоз
Джон Э. Паркер и Грегори Р. Вагнер
Заболевания легких у угольщиков
Майкл Д. Эттфилд, Эдвард Л. Петсонк и Грегори Р. Вагнер
Заболевания, связанные с асбестом
Маргарет Р. Беклейк
Болезнь твердого металла
Джероламо Чиаппино
Дыхательная система: разнообразие пневмокониозов
Стивен Р. Шорт и Эдвард Л. Петсонк
Хроническое обструктивное заболевание легких
Казимеж Марек и Ян Э. Зейда
Влияние искусственных волокон на здоровье
Джеймс Э. Локки и Клара С. Росс
Респираторный рак
Паоло Боффетта и Элизабет Вейдерпасс
Профессиональные инфекции легких
Энтони А. Марфин, Энн Ф. Хаббс, Карл Дж. Масгрейв и Джон Э. Паркер
таблицы
Щелкните ссылку ниже, чтобы просмотреть таблицу в контексте статьи.
1. Области дыхательных путей и модели осаждения частиц
2. Критерии вдыхаемой, торакальной и вдыхаемой пыли
3. Резюме респираторных раздражителей
4. Механизмы поражения легких вдыхаемыми веществами
5. Соединения, способные оказывать токсическое действие на легкие
6. Медицинское определение профессиональной астмы
7. Этапы диагностической оценки астмы на рабочем месте
8. Сенсибилизирующие агенты, которые могут вызывать профессиональную астму
9. Примеры источников опасности воздействия органической пыли
10. Агенты в органической пыли с потенциальной биологической активностью
11. Болезни, вызываемые органической пылью, и их коды по МКБ
12. Диагностические критерии биссиноза
13. Свойства бериллия и его соединений
14. Описание стандартных рентгенограмм
15. Классификация МОТ 1980 г.: Рентгенограммы пневмокониозов
16. Заболевания и состояния, связанные с асбестом
17. Основные коммерческие источники, продукты и использование асбеста
18. Распространенность ХОБЛ
19. Факторы риска, связанные с ХОБЛ
20. Потеря вентиляционной функции
21. Диагностическая классификация, хронический бронхит и эмфизема
22. Исследование функции легких при ХОБЛ
23. Синтетические волокна
24. Установленные респираторные канцерогены человека (IARC)
25. Вероятные респираторные канцерогены человека (IARC)
26. Профессионально приобретенные респираторные инфекционные заболевания
цифры
Наведите курсор на миниатюру, чтобы увидеть подпись к рисунку, щелкните, чтобы увидеть рисунок в контексте статьи.
Хроническое обструктивное заболевание легких
Хронические респираторные заболевания, характеризующиеся различной степенью одышки, кашля, отхаркивания мокроты и функциональных нарушений дыхания, включают в общую категорию хронических неспецифических заболеваний легких (ХНЗЛ). Первоначальное определение CNSLD, принятое на симпозиуме Ciba в 1959 г., включало хронический бронхит, эмфизему и астму. Впоследствии диагностическая терминология хронического бронхита была переопределена в соответствии с концепцией, согласно которой инвалидизирующее ограничение воздушного потока представляет собой конечную стадию постоянно прогрессирующего процесса, который начинается как доброкачественная мокрота, вызванная длительным или рецидивирующим вдыханием бронхиальных раздражителей («британская гипотеза»). . Эта концепция была поставлена под сомнение в 1977 г., и с тех пор гиперсекреция и обструкция дыхательных путей рассматриваются как несвязанные процессы. Альтернативная гипотеза, известная как «голландская гипотеза», хотя и признает роль курения и загрязнения воздуха в этиологии хронического ограничения скорости воздушного потока, указывает на ключевую и, возможно, причинную роль восприимчивости хозяина, проявляющуюся, например, в виде астматическая склонность. Последующие исследования показали, что обе гипотезы могут способствовать пониманию естественного течения хронического заболевания дыхательных путей. Хотя вывод о незначительном прогностическом значении гиперсекреторного синдрома в целом был принят как вполне обоснованный, исследования последних лет показали достоверную связь между гиперсекреторным расстройством и повышенным риском развития ограничения воздушного потока и респираторной смертности.
В настоящее время термин CNSLD объединяет две основные категории хронических респираторных заболеваний, астму (обсуждается в отдельной статье этой главы) и хроническую обструктивную болезнь легких (ХОБЛ).
Определение
В документе, опубликованном Американским торакальным обществом (ATS) (1987), ХОБЛ определяется как расстройство, характеризующееся аномальными тестами скорости выдоха, которые заметно не меняются в течение нескольких месяцев наблюдения. С учетом функциональных и структурных причин ограничения скорости воздушного потока в определение включены следующие неастматические заболевания дыхательных путей: хронический бронхит, эмфизема легких и заболевания периферических дыхательных путей. Важными общими характеристиками ХОБЛ являются выраженные патофизиологические нарушения, в основном проявляющиеся в различной степени хронической ограниченной скорости воздушного потока (ХАЛ). Хроническое ограничение воздушного потока может быть обнаружено у субъекта с любым заболеванием, включенным в рубрику ХОБЛ.
Хронический бронхит определяется как аномальное состояние дыхательных путей, характеризующееся упорным и чрезмерно продуктивным кашлем, отражающим гиперсекрецию слизи в дыхательных путях. В эпидемиологических целях диагноз хронического бронхита основывался на ответах на набор стандартных вопросов, включенных в опросник Совета медицинских исследований (MRC) или ATS по респираторным симптомам. Расстройство определяется как кашель и отхаркивание мокроты, возникающие большую часть дней в течение как минимум трех месяцев в году в течение как минимум двух лет подряд.
Эмфизему определяют как анатомическое изменение легкого, характеризующееся аномальным расширением воздушных пространств дистальнее терминальной бронхиолы, сопровождающееся разрушением ацинарной архитектуры. Эмфизема часто сосуществует с хроническим бронхитом.
Термин периферические дыхательные пути болезнь or заболевание мелких дыхательных путей используется для описания ненормального состояния дыхательных путей диаметром менее 2–3 мм. Воспаление, обструкция и избыточная продукция слизи в этой части бронхиального дерева наблюдались при различных клинических состояниях, включая хронический бронхит и эмфизему. Патологические признаки локальных структурных аномалий и представление о том, что наблюдаемые изменения могут представлять собой раннюю стадию естественного течения хронического заболевания дыхательных путей, стимулировали в конце 1960-х и 1970-х годах быстрое развитие функциональных тестов, предназначенных для изучения физиологических свойств дыхательных путей. периферические дыхательные пути. Следовательно, термин заболевание периферических дыхательных путей обычно понимается как относящийся к структурным аномалиям или функциональным дефектам.
CAL является функциональным признаком ХОБЛ. Этот термин относится к повышенному сопротивлению воздушному потоку, что приводит к стойкому замедлению во время форсированного выдоха. Его определение и лежащие в его основе клинические и патофизиологические знания подразумевают два важных диагностических ключа. Во-первых, необходимо показать, что это состояние имеет хроническое течение, а ранняя рекомендация 1958 г. требовала наличия CAL в течение более одного года для выполнения диагностических критериев. Недавно предложенные временные рамки являются менее строгими и относятся к демонстрации дефекта в течение трех месяцев. При наблюдении за КАЛ, связанной с работой, стандартная спирометрическая оценка обеспечивает достаточные средства идентификации КАЛ, основанные на снижении объема форсированного выдоха за одну секунду (ОФВ).1) и/или в отношении ОФВ1 форсированной жизненной емкости легких (ФЖЕЛ).
Обычно CAL диагностируют, когда ОФВ1 ценностное снижается ниже 80% от прогнозируемого значения. Согласно функциональной классификации CAL, рекомендованной Американским торакальным обществом:
- легкие нарушения возникают, когда значение ОФВ1 ниже 80% и выше 60% прогнозируемого значения
- умеренное ухудшение происходит, когда ОФВ1 находится в диапазоне от 40% до 59% от прогнозируемого значения
- серьезные нарушения возникают, когда ОФВ1 составляет менее 40% от прогнозируемого значения.
Когда степень нарушения оценивают по величине ОФВ1/FVC, легкий порок диагностируют, если соотношение находится между 60% и 74%; умеренное ухудшение, если соотношение колеблется от 41% до 59%; и серьезные нарушения, если соотношение составляет 40% или менее.
Распространенность ХОБЛ
Накопленные данные указывают на то, что ХОБЛ является распространенной проблемой во многих странах. Его распространенность выше у мужчин, чем у женщин, и увеличивается с возрастом. Хронический бронхит, хорошо стандартизированная диагностическая форма ХОБЛ, в два-три раза чаще встречается у мужчин, чем у женщин. Крупные исследования подтверждают, что обычно от 10% до 20% взрослых мужчин в общей популяции соответствуют диагностическим критериям хронического бронхита (таблица 18). Заболевание значительно чаще встречается у курильщиков, как у мужчин, так и у женщин. Возникновение ХОБЛ среди профессиональных групп обсуждается ниже.
Таблица 1. Распространенность ХОБЛ в отдельных странах – результаты крупных исследований
| Страна | Год | Население | Мужчины | Женщины | ||||
| СМК (%) | ЦБ (%) | ХОБЛ/КАЛ (%) | СМК (%) | ЦБ (%) | ХОБЛ/КАЛ (%) | |||
| США | 1978 | 4,699 | 56.6 | 16.5 | Н.Р. | 36.2 | 5.9 | Н.Р. |
| США | 1982 | 2,540 | 52.8 | 13.0 | 5.2 | 32.2 | 4.1 | 2.5 |
| UK | 1961 | 1,569 | 17.0 | Н.Р. | Н.Р. | 8.0 | Н.Р. | |
| Италии | 1988 | 3,289 | 49.2 | 13.1 | Н.Р. | 26.9 | 2.8 | Н.Р. |
| Польша | 1986 | 4,335 | 59.6 | 24.2 | 8.5 | 26.7 | 10.4 | 4.9 |
| Непал | 1984 | 2,826 | 78.3 | 17.6 | Н.Р. | 58.9 | 18.9 | Н.Р. |
| Япония | 1977 | 22,590 | Н.Р. | 5.8 | Н.Р. | Н.Р. | 3.1 | Н.Р. |
| Австралия | 1968 | 3,331 | Н.Р. | 6.3 | Н.Р. | Н.Р. | 2.4 | Н.Р. |
Условные обозначения: SMK = привычка курить; ХБ = хронический бронхит; COPD/CAL = хроническая обструктивная болезнь легких/хроническое ограничение дыхательных путей; № = не сообщается.
Изменено с разрешения: Woolcock 1989.
Факторы риска ХОБЛ, в том числе влияние профессиональных воздействий
ХОБЛ является заболеванием многофакторной этиологии. Многочисленные исследования предоставили доказательства причинной зависимости ХОБЛ от многих факторов риска, классифицированных как факторы хозяина и окружающей среды. Роль профессионального воздействия среди факторов риска окружающей среды в генезе ХОБЛ была признана после накопления эпидемиологических данных, опубликованных в период с 1984 по 1988 год. Недавно были подтверждены независимые эффекты курения и профессионального воздействия на основе результатов исследований, опубликованных с 1966 по 1991 год. В таблице 2 обобщены современные сведения о многофакторной этиологии ХОБЛ.
Таблица 2. Факторы риска, связанные с ХОБЛ
| фактор связанные с |
Год открытия | предполагаемый |
| Хозяин | Пол Возраст Дефицит антитрипсина | Атопия Семейные факторы Повышенная реактивность дыхательных путей Состояние здоровья в прошлом |
| Окружающая среда | Табачный дым (личный) | Табачный дым (окружающая среда) Загрязнение воздуха Профессиональное воздействие |
Воспроизведено с разрешения: Becklake et al. 1988 год.
Возникновение хронического бронхита у профессиональных групп населения является потенциальным маркером значительного воздействия профессиональных раздражителей. Существенное влияние воздействия производственной пыли на развитие хронического бронхита зафиксировано у рабочих, занятых в угольной, черной металлургии, а также в текстильной, строительной и сельскохозяйственной отраслях. В целом более запыленная среда связана с более высокой распространенностью симптомов хронического отхаркивания мокроты. Тем не менее, исследования распространенности подвержены «эффекту здорового работника» — систематической ошибке, которая приводит к недооценке воздействия вредных профессиональных воздействий на здоровье. Более убедительными, но менее доступными являются данные о заболеваемости. В некоторых профессиях заболеваемость хроническим бронхитом высока и колеблется от 197-276/10,000 у фермеров до 380/10,000 у инженерно-технических рабочих и 724/10,000 у горняков и рабочих карьеров по сравнению с 108/10,000 у служащих.
Эта закономерность, а также причинный эффект курения согласуются с концепцией, согласно которой хронический бронхит является общей реакцией на хроническое вдыхание респираторных раздражителей.
Считается, что вредное воздействие пыли в легких приводит к хроническому неспецифическому воспалению стенки бронхов. Этот тип воспалительной реакции был зарегистрирован у рабочих, подвергшихся воздействию органической пыли и ее компонентов, таких как, например, зерно и эндотоксин, которые вызывают нейтрофильное воспаление. Роль индивидуальной восприимчивости нельзя исключать, и известные факторы, связанные с хозяином, включают перенесенные респираторные инфекции, эффективность механизмов очистки и плохо определенные генетические факторы, тогда как курение сигарет остается единственной наиболее мощной экологической причиной хронического бронхита.
Вклад профессиональных воздействий в этиологию эмфиземы ясно не понятен. Предполагаемые причинные факторы включают оксид азота, озон и кадмий, что подтверждается экспериментальными наблюдениями. Данные, предоставляемые профессиональной эпидемиологией, менее убедительны, и их может быть трудно получить из-за обычно низких уровней профессионального воздействия и преобладающего воздействия курения. Это особенно важно при так называемом центриацинарная эмфизема. Другая патологическая форма заболевания, панацинарная эмфизема, считается наследственной и связана с альфа-1-дефицит антитрипсина.
Бронхиолярное и перибронхиолярное воспаление, сопровождающееся прогрессирующим сужением пораженного сегмента бронхиального дерева (заболевание периферических дыхательных путей или констриктивный бронхиолит), может наблюдаться при различных состояниях, лежащих в основе симптомов ХОБЛ, на разных этапах естественного течения. В профессиональных условиях заболевание обычно следует за острым повреждением легких из-за вдыхания токсичных паров, таких как диоксид серы, аммиак, хлор и оксиды азота. Однако профессиональная эпидемиология констриктивного бронхиолита в значительной степени остается неясной. По-видимому, его ранние стадии трудно идентифицировать из-за неспецифической симптоматики и ограниченности диагностических процедур. Больше известно о случаях после промышленных аварий. В противном случае заболевание может протекать незамеченным до развития выраженной симптоматики и объективных нарушений дыхания (т. е. хронического ограничения скорости воздушного потока).
CAL нередко встречается в различных профессиональных группах, и, как подтверждено контролируемыми исследованиями, его распространенность у рабочих может превышать таковую у белых воротничков. Из-за сложной этиологии CAL, включая влияние курения и факторов риска, связанных с хозяином, ранние исследования связи хронического ограничения воздушного потока с профессиональным воздействием были неубедительными. Современная профессиональная эпидемиология, использующая целевое проектирование и моделирование взаимосвязей воздействие-реакция, предоставила доказательства связи пропускной способности воздушного потока с воздействием как минеральной, так и органической пыли, паров и газов.
Продольные исследования рабочей силы, проведенные среди рабочих, подвергающихся воздействию минеральной и органической пыли, а также паров и газов, показывают, что потеря функции легких связана с профессиональным воздействием. Результаты, обобщенные в таблице 3, свидетельствуют о значительном влиянии воздействия пыли при добыче угля и железа, в асбестоцементной промышленности, на сталелитейных и металлургических заводах, а также на целлюлозных предприятиях. Ряд проанализированных воздействий состоит из воздействия пыли и паров (таких как негалогенированные углеводороды, краски, смолы или лаки), а также газов (таких как диоксид серы или оксиды азота). Согласно результатам всестороннего обзора, ограниченного наиболее достоверными и систематически проанализированными статьями о ХОБЛ и воздействии пыли на рабочем месте, можно предположить, что у 80 из 1,000 некурящих шахтеров можно ожидать снижение ОФВ не менее чем на 20%.1 после 35 лет работы со средней концентрацией вдыхаемой пыли 2 мг/м3, а для некурящих золотодобытчиков соответствующий риск может быть в три раза выше.
Таблица 3. Потеря дыхательной функции в связи с профессиональным воздействием: результаты отдельных лонгитюдных исследований, основанных на рабочей силе
| Страна (год) | Субъекты и экспозиции | Используемый тест | Ежегодная потеря функции* | |||
| NE | E | NS | S | |||
| Великобритания (1982) | 1,677 шахтеров | ОФВ мл | 37 | 41 (ср.) 57 (макс.) |
37 | 48 |
| США (1985) | 1,072 шахтеров | ОФВ мл | 40 | 47 | 40 | 49 |
| Италия (1984) | 65 асбестоцементных рабочих | ОФВ мл | 9 | 49 | Не дано | Не дано |
| Швеция (1985) | 70 асбестоцементных рабочих | ОФВ% | 4.2 | 9.2 | 3.7 | 9.4 |
| Франция (1986) | 871 добытчик железа | ОФВ% | 6 | 8 | 5 | 7 |
| Франция (1979) | 159 сталеваров | ОФВ% | 0.6 | 7.4 | Не дано | Не дано |
| Канада (1984) | 179 шахтеров и металлургических рабочих | ОФВ/ФЖЕЛ% | 1.6 | 3.1 | 2.0 | 3.4 |
| Франция (1982) | 556 рабочих на фабриках | ОФВ мл | 42 | 50 52 (пыль) 47 (газы) 55 (тепло) |
40 | 48 |
| Финляндия (1982) | 659 рабочих целлюлозного завода | ОФВ мл | Нет эффекта | Нет эффекта | 37 | 49 |
| Канада (1987) | 972 шахтеров и металлургических рабочих | ОФВ мл | 69 (обжарка) 49 (печь) 33 (горнодобывающая промышленность) |
41 | 54 | |
* В таблице показаны среднегодовые потери функции легких у подвергшихся воздействию (E) по сравнению с не подвергшимися воздействию (NE) и у курильщиков (S) по сравнению с некурящими (NS). Независимые эффекты курения (S) и/или воздействия (E) оказались значительными в анализах, проведенных авторами во всех исследованиях, кроме исследования в Финляндии.
Изменено с разрешения: Becklake 1989.
Отдельные исследования, проведенные с работниками зернового хозяйства, показывают влияние воздействия органической пыли на производстве на продольные изменения функции легких. Несмотря на ограниченное количество и продолжительность наблюдения, результаты документируют независимую связь курения с ежегодной потерей функции легких (по сравнению с воздействием зерновой пыли).
Патогенез
Центральным патофизиологическим нарушением ХОБЛ является хроническое ограничение скорости воздушного потока. Расстройство возникает в результате сужения дыхательных путей — состояния, которое имеет сложный механизм при хроническом бронхите, тогда как при эмфиземе обструкция дыхательных путей возникает в основном из-за низкой эластической тяги легочной ткани. Оба механизма часто сосуществуют.
Структурные и функциональные нарушения, наблюдаемые при хроническом бронхите, включают гипертрофию и гиперплазию подслизистых желез, связанные с гиперсекрецией слизи. Воспалительные изменения приводят к гиперплазии гладкой мускулатуры и отеку слизистой оболочки. Гиперсекреция слизи и сужение дыхательных путей способствуют бактериальным и вирусным инфекциям дыхательных путей, которые могут еще больше усилить обструкцию дыхательных путей.
Ограничение воздушного потока при эмфиземе отражает потерю эластической отдачи вследствие разрушения эластиновых волокон и коллапса бронхиолярной стенки из-за высокой податливости легких. Разрушение эластиновых волокон считается результатом дисбаланса в протеолитической-антипротеолитической системе в процессе, известном также как дефицит ингибитора протеазы. Альфа1-антитрипсин является наиболее мощной протеазой, ингибирующей действие эластазы на альвеолы человека. Нейтрофилы и макрофаги, высвобождающие эластазу, накапливаются в ответ на местные медиаторы воспаления и вдыхание различных респираторных раздражителей, в том числе табачного дыма. Другие, менее мощные ингибиторы2-макроглобулин и низкомолекулярный ингибитор эластазы, высвобождаемый из подслизистых желез.
Недавно гипотеза дефицита антиоксидантов была изучена на предмет ее роли в патогенетических механизмах эмфиземы. Гипотеза утверждает, что оксиданты, если они не ингибируются антиоксидантами, вызывают повреждение легочной ткани, что приводит к эмфиземе. Известные окислители включают экзогенные факторы (озон, хлор, оксиды азота и табачный дым) и эндогенные факторы, такие как свободные радикалы. К наиболее важным антиоксидантным факторам относятся природные антиоксиданты, такие как витамины Е и С, каталаза, супероксиддисмутаза, глутатион, церулоплазмин и синтетические антиоксиданты, такие как N-ацетилцистеин и аллопуринол. Появляется все больше данных о синергизме механизмов дефицита антиоксидантов и дефицита ингибиторов протеазы в патогенезе эмфиземы.
Патология
Патологически хронический бронхит характеризуется гипертрофией и гиперплазией желез в подслизистой основе крупных дыхательных путей. В результате отношение толщины бронхиальной железы к толщине бронхиальной стенки (т.н. Индекс Рида) увеличивается. Другие патологические аномалии включают метаплазию цилиарного эпителия, гиперплазию гладкой мускулатуры и нейтрофильные и лимфоцитарные инфильтраты. Изменения в крупных дыхательных путях часто сопровождаются патологическими изменениями в мелких бронхиолах.
Патологические изменения в мелких бронхиолах последовательно документированы как разная степень воспалительного процесса стенок дыхательных путей. После введения понятия болезни мелких дыхательных путей основное внимание уделялось морфологии отдельных сегментов бронхиол. Гистологическая оценка мембранозных бронхиол, впоследствии расширенных до респираторных бронхиол, показывает воспаление стенки, фиброз, мышечную гипертрофию, отложение пигмента, эпителиальную бокаловидную и плоскоклеточную метаплазию и внутрипросветные макрофаги. Патологические аномалии описанного выше типа получили название «заболевание дыхательных путей, вызванное минеральной пылью». Сопутствующим заболеванием, продемонстрированным в этом сегменте дыхательных путей, является перибронхиолярный фиброзирующий альвеолит, который, как считается, представляет собой раннюю реакцию легочной ткани на вдыхание минеральной пыли.
Патологические изменения при эмфиземе можно классифицировать как центриацинарная эмфизема or панацинарная эмфизема. Первая форма в значительной степени ограничена центром ацинуса, тогда как последняя форма включает изменения во всех структурах ацинуса. Хотя считается, что панацинарная эмфизема отражает наследственный дефицит ингибитора протеазы, обе формы могут сосуществовать. При эмфиземе в терминальных бронхиолах обнаруживаются признаки воспаления, а дистальные отделы дыхательных путей аномально увеличены. Структурное разрушение затрагивает альвеолы, капилляры и может привести к образованию больших аномальных воздушных пространств (буллезная эмфизема). Центриацинарная эмфизема, как правило, локализуется в верхних долях легких, тогда как панацинарная эмфизема обычно обнаруживается в нижних долях легких.
Клинические симптомы
Хронический кашель и отхаркивание мокроты являются двумя основными симптомами хронического бронхита, тогда как одышка (одышка) является клиническим признаком эмфиземы. В запущенных случаях симптомы хронического отхаркивания мокроты и одышки обычно сосуществуют. Возникновение и прогрессирование одышки предполагают развитие хронического ограничения скорости воздушного потока. По симптоматике и физиологическому статусу клиническая картина хронического бронхита включает три формы заболевания: простой, слизисто-гнойный и обструктивный бронхит.
При хроническом бронхите результаты аускультации грудной клетки могут выявить нормальное дыхание. В запущенных случаях может быть удлинение времени выдоха, хрипы и хрипы, выслушиваемые во время выдоха. Цианоз характерен для запущенного обструктивного бронхита.
Клиническая диагностика эмфиземы легких на ранней стадии затруднена. Одышка может быть единичной находкой. У больного с далеко зашедшей эмфиземой могут быть бочкообразная грудная клетка и признаки гипервентиляции. В результате гиперинфляции легких другие признаки включают гиперрезонанс, уменьшение экскурсии диафрагмы и ослабление дыхательных шумов. Цианоз встречается редко.
Из-за схожих причинных факторов (преимущественно влияние табачного дыма) и схожих проявлений диагностика хронического бронхита по сравнению с эмфиземой может быть затруднена, особенно если в картине преобладает хроническое ограничение воздушного потока. В таблице 4 приведены некоторые подсказки, которые могут помочь в диагностике. Запущенная форма ХОБЛ может принимать два крайних типа: преобладающий бронхит («синий вздутие живота») или преобладающая эмфизема («розовый вздутие живота»).
Таблица 4. Диагностическая классификация двух клинических типов ХОБЛ, хронического бронхита и эмфиземы
| Признаки / симптомы | Преимущественный бронхит («Синий вздутие живота») |
Преобладающая эмфизема ("Розовый пуховик") |
| Масса тела | Увеличенный | Снижение |
| Цианоз | частый | Нечастый |
| Кашель | Преобладающий симптом | прерывистый |
| мокрота | Большое количество | Обычные детали |
| диспноэ | Обычно отмечается во время физических упражнений | Преобладающий симптом |
| Звуки дыхания | Нормальный или незначительно сниженный, случайные легочные шумы |
Снижение |
| Легочное сердце | частый | Нечастый |
| Респираторные инфекции | частый | Нечастый |
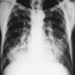
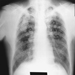
Рентгенография грудной клетки имеет ограниченную диагностическую ценность при хроническом бронхите и ранних стадиях эмфиземы. Прогрессирующая эмфизема показывает рентгенологическую картину повышенной рентгенопрозрачности (гиперинфляция). Компьютерная томография позволяет лучше понять локализацию и величину эмфизематозных изменений, включая дифференциацию между центриацинарной и панацинарной эмфиземой.
Тестирование функции легких занимает прочное место в диагностической оценке ХОБЛ (таблица 5). Батарея тестов, имеющих практическое значение в функциональной оценке хронического бронхита и эмфиземы легких, включает функциональную остаточную емкость (ФОЕ), остаточный объем (ОО), общую емкость легких (ОЕЛ), ОФВ.1 и ОФВ1/VC, сопротивление дыхательных путей (Raw), статическая податливость (Cst), упругая отдача (Pл, эль), газы крови (PaO2, ПаСО2) и диффузионная способность (DLCO).
Таблица 5. Исследование функции легких в дифференциальной диагностике двух клинических форм ХОБЛ, хронического бронхита и эмфиземы
| Тест функции легких | Преимущественный бронхит («Синий вздутие живота») |
Преобладающая эмфизема ("Розовый пуховик") |
| РВ, ФРК, ТСЦ | Нормальный или слегка повышенный | Заметно увеличился |
| FEV1 , ВРЭ1 /ВК | Снижение | Снижение |
| Raw | Заметно увеличился | Слегка увеличен |
| Cst | нормальная | Заметно увеличился |
| Pл, эль | нормальная | Заметно увеличился |
| ПаО2 | Заметно увеличился | Немного уменьшилось |
| ПаСО2 | Увеличенный | нормальная |
| DLCO | Нормальный или незначительно снижен | Снижение |
RV = остаточный объем; FRC = функциональная остаточная емкость; TLC = общая емкость легких; ОФВ1 = объем форсированного выдоха за первую секунду и ЖЕЛ = жизненная емкость легких; рaw = сопротивление дыхательных путей; Сst = статическая податливость; пл, эль = упругая отдача; ПаО2 и ПаСО2 = газы крови; ДLCO = рассеивающая способность.
Клинический диагноз заболевания периферических дыхательных путей невозможен. Очень часто заболевание сопутствует хроническому бронхиту или эмфиземе или даже предшествует клинической картине обеих последних форм или ХОБЛ. Изолированную форму заболевания периферических дыхательных путей можно исследовать с помощью исследования функции легких, хотя функциональное состояние периферических дыхательных путей оценить сложно. Эта часть бронхиального дерева составляет менее 20% общего сопротивления воздушному потоку, и считается, что изолированные легкие нарушения в мелких дыхательных путях находятся ниже уровня выявляемости при обычной спирометрии. Более чувствительные методы, предназначенные для измерения функции периферических дыхательных путей, включают ряд тестов, среди которых наиболее часто используются следующие: максимальная скорость потока в середине выдоха (FEF25-75), скорости потока при малых легочных объемах (MEF50, МЭФ25), индекс азота при одиночном дыхании (SBN2/л), закрывающая способность (CC), проводимость воздушного потока на входе (Gus) и частотно-зависимое соответствие (Cfd). В целом считается, что эти тесты имеют низкую специфичность. По теоретическим основаниям ФЭФ25-75 и МЭФ50,25 должны отражать в первую очередь механизмы ограничения калибра, тогда как СБН2/l считается более специфичным для механических свойств воздушных пространств. Первые индексы наиболее часто используются в профессиональной эпидемиологии.
Дифференциальная диагностика
Основные отличия хронического бронхита от эмфиземы показаны в таблицах 4 и 5. Однако в отдельных случаях дифференциальный диагноз трудно, а иногда и невозможно провести с достаточной степенью достоверности. В некоторых случаях также трудно отличить ХОБЛ от астмы. На практике астма и ХОБЛ не являются четкими формами, и между этими двумя заболеваниями существует большая степень совпадения. При астме обструкция дыхательных путей обычно носит периодический характер, тогда как при ХОБЛ она постоянна. Течение ограничения воздушного потока при астме более вариабельно, чем при ХОБЛ.
Управление делом
Клиническое лечение ХОБЛ включает прекращение курения, что является единственной наиболее эффективной мерой. Следует прекратить или избегать воздействия раздражителей дыхательных путей на рабочем месте. Клиническое ведение должно быть сосредоточено на надлежащем лечении респираторных инфекций и должно включать регулярные вакцинации против гриппа. Бронходилататорная терапия оправдана у пациентов с ограничением скорости воздушного потока и должна включать b2адреномиметики и антихолинергические средства, назначаемые в виде монотерапии или в комбинации, предпочтительно в виде аэрозоля. Теофиллин все еще используется, хотя его роль в лечении ХОБЛ остается спорной. В некоторых случаях может быть эффективной длительная терапия кортикостероидами. Бронхиальная гиперсекреция часто лечится мукоактивными препаратами, влияющими на выработку слизи, структуру слизи или мукоцилиарный клиренс. Оценка эффектов муколитической терапии затруднена, поскольку эти препараты не используются в качестве монотерапии ХОБЛ. Пациенты с гипоксемией (PaO2 равным или менее 55 мм рт. ст.) подлежат длительной оксигенотерапии, лечение которой облегчается доступом к портативным оксигенаторам. Аугментационная терапия с альфа1-антитрипсин можно рассматривать при эмфиземе с подтвержденным альфа-1дефицит антитрипсина (фенотип PiZZ). Влияние антиоксидантных препаратов (таких как витамин Е и С) на прогрессирование эмфиземы исследуется.
предотвращение
Профилактика ХОБЛ должна начинаться с кампаний по борьбе с курением, направленных как на население в целом, так и на профессиональные группы риска. В профессиональных условиях контроль и предотвращение воздействия респираторных раздражителей имеют важное значение и всегда являются приоритетом. Эти мероприятия должны быть направлены на эффективное снижение загрязнения воздуха до безопасных уровней, обычно определяемых так называемыми допустимыми уровнями воздействия. Поскольку количество загрязнителей воздуха не регулируется или регулируется неадекватно, все усилия по снижению воздействия оправданы. В тех случаях, когда такое снижение невозможно, необходимы средства индивидуальной защиты органов дыхания, чтобы снизить риск индивидуального воздействия вредных веществ.
Медицинская профилактика ХОБЛ на рабочем месте включает два важных этапа: программу наблюдения за состоянием органов дыхания и программу обучения сотрудников.
Программа надзора за респираторным здоровьем включает регулярную оценку респираторного здоровья; оно начинается с начальной оценки (анамнез, физикальное обследование, рентген грудной клетки и стандартное тестирование функции легких) и продолжается периодически в течение всего периода работы. Программа предназначена для оценки исходного состояния органов дыхания работников (и выявления работников с субъективными и/или объективными нарушениями дыхания) до начала работы, а также для выявления ранних признаков нарушений дыхания во время постоянного наблюдения за работниками. Работники с положительными результатами должны быть отстранены от воздействия и направлены для дальнейшего диагностического обследования.
Программа обучения сотрудников должна быть основана на надежном распознавании опасностей для органов дыхания, присутствующих в рабочей среде, и должна быть разработана специалистами в области здравоохранения, промышленными гигиенистами, инженерами по технике безопасности и руководством. Программа должна предоставлять работникам надлежащую информацию об опасностях для органов дыхания на рабочем месте, потенциальных респираторных последствиях воздействия и соответствующих правилах. Это также должно включать пропаганду безопасных методов работы и здорового образа жизни.
Влияние искусственных волокон на здоровье
Растет промышленное использование различных видов искусственных волокон, особенно после того, как были введены ограничения на использование асбеста ввиду его известной опасности для здоровья. Возможность неблагоприятного воздействия на здоровье, связанного с производством и использованием искусственных волокон, все еще изучается. В этой статье будет представлен обзор общих принципов, касающихся потенциальной токсичности, связанной с такими волокнами, обзор различных типов волокон в производстве (как указано в таблице 1) и обновленная информация о существующих и текущих исследованиях их потенциального воздействия на здоровье. .
Таблица 1. Синтетические волокна
| Искусственные волокна |
Оксид алюминия Углерод/графит Кевлар® параарамидная Волокна карбида кремния и |
|
| Искусственные стекловидные волокна |
Стеклянные волокна
Минеральная вата
Огнеупорное керамическое волокно |
Стекловата Каменная вата |
Детерминанты токсичности
Основными факторами, связанными с потенциальной токсичностью из-за воздействия волокон, являются:
- размер волокна
- прочность волокна и
- дозы на орган-мишень.
Как правило, длинные и тонкие (но вдыхаемого размера) и прочные волокна обладают наибольшим потенциалом вызывать неблагоприятные эффекты, если их доставить в легкие в достаточной концентрации. Токсичность клетчатки была коррелирована в краткосрочных исследованиях ингаляции на животных с воспалением, цитотоксичностью, измененной функцией макроцитов и биоперсистенцией. Канцерогенный потенциал, скорее всего, связан с повреждением клеточной ДНК за счет образования свободных кислородных радикалов, образования кластогенных факторов или неправильной сегрегации хромосом в клетках в митозе — по отдельности или в комбинации. Волокна респирабельного размера имеют диаметр менее 3.0–3.5 мм и длину менее 200 мкм. Согласно «гипотезе Стентона», канцерогенный потенциал волокон (определяемый в исследованиях плевральной имплантации животных) связан с их размером (наибольший риск связан с волокнами диаметром менее 0.25 мкм и длиной более 8 мм) и долговечностью. (Стэнтон и др., 1981). Встречающиеся в природе минеральные волокна, такие как асбест, существуют в поликристаллической структуре, которая имеет склонность к расщеплению вдоль продольных плоскостей, образуя более тонкие волокна с более высоким отношением длины к ширине, которые обладают большей потенциальной токсичностью. Подавляющее большинство искусственных волокон являются некристаллическими или аморфными и будут ломаться перпендикулярно своей продольной плоскости на более короткие волокна. Это важное различие между асбестовыми и безасбестовыми волокнистыми силикатами и искусственными волокнами. Долговечность волокон, отложенных в легких, зависит от способности легких очищать волокна, а также от физических и химических свойств волокон. Прочность искусственных волокон можно изменить в процессе производства в соответствии с требованиями конечного использования за счет добавления определенных стабилизаторов, таких как алюминий.2O3. Из-за этой изменчивости химических компонентов и размера искусственных волокон их потенциальную токсичность необходимо оценивать для каждого типа волокна.
Искусственные волокна
Волокна оксида алюминия
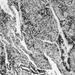
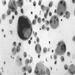
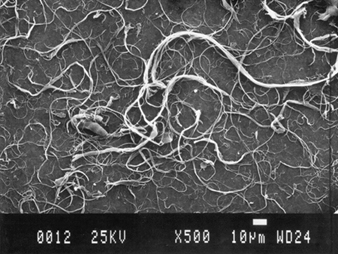
О токсичности волокна кристаллического оксида алюминия свидетельствует сообщение о легочном фиброзе у рабочего, проработавшего на плавке алюминия в течение 19 лет (Jederlinic et al., 1990). Рентгенограмма грудной клетки показала интерстициальный фиброз. Анализ легочной ткани методами электронной микроскопии показал 1.3×109 кристаллических волокон на грамм сухой легочной ткани, или в десять раз больше волокон, чем количество асбестовых волокон, обнаруженных в легочной ткани у горняков хризотилового асбеста, больных асбестозом. Необходимы дальнейшие исследования, чтобы определить роль кристаллических волокон оксида алюминия (рис. 1) и легочного фиброза. Однако в этом отчете о клиническом случае предполагается, что волокнообразование может иметь место при сосуществовании надлежащих условий окружающей среды, таких как повышенный поток воздуха через расплавленные материалы. Как фазово-контрастную световую микроскопию, так и электронную микроскопию с рентгенодисперсионным анализом энергии следует использовать для выявления потенциальных переносимых по воздуху волокон в рабочей среде и в образцах легочной ткани в случаях, когда имеются клинические данные, согласующиеся с пневмокониозом, вызванным волокнами.
Рисунок 1. Сканирующая электронная микрофотография (СЭМ) волокон оксида алюминия.
Предоставлено Т. Хестербергом.
Углеродные/графитовые волокна
Волокна из углеродистого пека, вискозы или полиакрилонитрила, нагретые до 1,200°С, образуют аморфные углеродные волокна, а при нагревании выше 2,20°С — кристаллические графитовые волокна (рис. 2). Связующие смолы могут быть добавлены для увеличения прочности и обеспечения возможности формования и механической обработки материала. Как правило, эти волокна имеют диаметр от 7 до 10 мкм, но размеры могут варьироваться в зависимости от производственного процесса и механических манипуляций. Углеродные/графитовые композиты используются в авиационной, автомобильной и спортивной промышленности. Воздействие частиц углерода/графита, пригодных для дыхания, может происходить во время производственного процесса и при механических манипуляциях. Кроме того, небольшое количество волокон пригодного для дыхания размера может быть получено при нагревании композитов до 900–1,10 °C. Существующие знания об этих волокнах недостаточны для того, чтобы дать определенные ответы относительно их способности вызывать неблагоприятные последствия для здоровья. Исследования, включающие интратрахеальное введение крысам различных видов пыли из графитовых волокон, дали разнородные результаты. Три протестированных образца пыли продемонстрировали минимальную токсичность, а два образца показали постоянную токсичность, проявляющуюся цитотоксичностью в отношении альвеолярных макрофагов и различиями в общем количестве клеток, извлеченных из легких (Martin, Meyer and Luchtel, 1989). Кластогенные эффекты наблюдались в исследованиях мутагенности волокон на основе смолы, но не углеродных волокон на основе полиакрилонитрила. Десятилетнее исследование рабочих на производстве углеродного волокна, производящих волокна диаметром от 8 до 10 мм, не выявило каких-либо аномалий (Джонс, Джонс и Лайл, 1982). До тех пор, пока не будут доступны дальнейшие исследования, рекомендуется, чтобы воздействие углеродных/графитовых волокон респирабельного размера составляло 1 волокно/мл (f/ml) или ниже, а воздействие композиционных частиц респирабельного размера не превышало действующего стандарта для вдыхаемой пыли. неприятная пыль.
Рисунок 2. РЭМ углеродных волокон.
Кевларовые параарамидные волокна
Кевлар параарамидные волокна имеют диаметр примерно 12 мкм, а изогнутые лентовидные фибриллы на поверхности волокон имеют ширину менее 1 мм (рис. 3). Фибриллы частично отслаиваются от волокон и сцепляются с другими фибриллами, образуя комки, размер которых не вдыхается. Физические свойства Кевлар волокна обладают значительной термостойкостью и прочностью на растяжение. Они имеют множество различных применений, выступая в качестве армирующего агента в пластмассах, тканях и резине, а также в качестве фрикционного материала для автомобильных тормозов. Восьмичасовое средневзвешенное значение (TWA) уровней фибрилл во время производства и конечного использования колеблется от 0.01 до 0.4 в/мл (Merriman 1989). Очень низкий уровень Кевлар арамидные волокна образуются в пыли при использовании во фрикционных материалах. Единственные доступные данные о воздействии на здоровье получены в результате исследований на животных. Исследования ингаляции на крысах, включающие периоды времени от одного до двух лет и воздействие фибрилл при 25, 100 и 400 в/мл, выявили альвеолярную бронхиоляризацию, которая была дозозависимой. Небольшой фиброз и фиброзные изменения альвеолярных ходов также были отмечены при более высоких уровнях воздействия. Фиброз мог быть связан с перегрузкой механизмов легочного клиренса. Тип опухоли, уникальный для крыс, кистозная ороговевающая плоскоклеточная опухоль, развилась у нескольких исследуемых животных (Lee et al. 1988). Кратковременные исследования ингаляции крыс показали, что фибриллы имеют низкую устойчивость в легочной ткани и быстро выводятся (Warheit et al., 1992). Нет доступных исследований о влиянии на здоровье человека воздействия Кевлар параарамидное волокно. Тем не менее, ввиду данных о снижении биоперсистенции и физической структуры Кевлар, риски для здоровья должны быть минимальными, если воздействие на фибриллы поддерживается на уровне 0.5 f/ml или меньше, как это сейчас имеет место в коммерческих приложениях.
Рис. 3. РЭМ кевларовых параарамидных волокон.
Волокна и усы из карбида кремния
Карбид кремния (карборунд) является широко используемым абразивным и огнеупорным материалом, который производится путем соединения кремнезема и углерода при температуре 2,400°C. Волокна и нитевидные кристаллы карбида кремния — рис. 4 (Harper et al. 1995) — могут быть получены как побочные продукты при производстве кристаллов карбида кремния или могут быть специально изготовлены в виде поликристаллических волокон или монокристаллических нитевидных кристаллов. Волокна обычно имеют диаметр менее 1-2 мкм и длину от 3 до 30 мкм. Усы в среднем имеют диаметр 0.5 мкм и длину 10 мкм. Включение волокон карбида кремния и нитевидных кристаллов повышает прочность таких продуктов, как композиты с металлической матрицей, керамика и керамические компоненты. Воздействие волокон и усов может происходить во время производственных процессов и, возможно, во время процессов механической обработки и отделки. Например, было показано, что кратковременное воздействие при работе с переработанными материалами достигает уровней до 5 в/мл. Механическая обработка композитов с металлической и керамической матрицей привела к восьмичасовым концентрациям воздействия TWA 0.031 f/ml и до 0.76 f/ml соответственно (Scansetti, Piolatto and Botta 1992; Bye 1985).
Рис. 4. РЭМ волокон карбида кремния (A) и нитевидных кристаллов (B).
A.
Существующие данные исследований на животных и людях указывают на определенный фиброгенный и возможный канцерогенный потенциал. В пробирке исследования культур клеток мышей с участием усов карбида кремния показали цитотоксичность, равную или превышающую цитотоксичность крокидолитового асбеста (Johnson et al., 1992; Vaughan et al., 1991). Стойкая аденоматозная гиперплазия легких крыс была продемонстрирована в исследовании при подострой ингаляции (Lapin et al., 1991). Исследования вдыхания овцами пыли карбида кремния показали, что частицы были инертными. Однако воздействие волокон карбида кремния приводило к фиброзирующему альвеолиту и усилению активности роста фибробластов (Bégin et al., 1989). Исследования образцов легочной ткани рабочих, производящих карбид кремния, выявили кремниевые узелки и железистые тела и показали, что волокна карбида кремния долговечны и могут существовать в высоких концентрациях в паренхиме легких. Рентгенограммы грудной клетки также соответствовали узелковым и нерегулярным интерстициальным изменениям и плевральным бляшкам.
Волокна карбида кремния и вискеры пригодны для вдыхания, долговечны и обладают определенным фиброгенным потенциалом в легочной ткани. Производитель усов из карбида кремния установил внутренний стандарт на уровне 0.2 в/мл в качестве восьмичасового TWA (Beaumont 1991). Это разумная рекомендация, основанная на имеющейся в настоящее время информации о состоянии здоровья.
Искусственные стекловидные волокна
Искусственные стекловолокна (MMVF) обычно классифицируются как:
- стекловолокно (стекловата или стекловолокно, непрерывное стекловолокно и стекловолокно специального назначения)
- минеральная вата (минеральная вата и шлаковата) и
- керамическое волокно (керамическое текстильное волокно и огнеупорное керамическое волокно).
Производственный процесс начинается с плавления сырья с последующим быстрым охлаждением, в результате чего получают некристаллические (или стекловидные) волокна. Некоторые производственные процессы допускают большие различия в размерах волокон, нижний предел которых составляет 1 мм или менее в диаметре (рис. 5). Стабилизаторы (такие как Al2O3, ТиО2 и ZnO) и модификаторы (такие как MgO, Li2О, BaO, CaO, Na2О и К2O) могут быть добавлены для изменения физических и химических свойств, таких как прочность на растяжение, эластичность, долговечность и термостойкость.
Рис. 5. РЭМ шлаковой ваты.
Минеральная вата, стекловолокно и огнеупорное керамическое волокно внешне идентичны.
Стекловолокно производится из диоксида кремния и различных концентраций стабилизаторов и модификаторов. Большая часть стекловаты производится с использованием ротационного процесса, в результате чего получают прерывистые волокна со средним диаметром от 3 до 15 мкм с вариациями в диаметре до 1 мкм или меньше. Волокна стекловаты связывают друг с другом, чаще всего с помощью фенолформальдегидных смол, а затем подвергают процессу полимеризации при нагревании. В зависимости от производственного процесса могут быть добавлены и другие агенты, в том числе смазочные и смачивающие агенты. Непрерывный процесс производства стекловолокна приводит к меньшему отклонению от среднего диаметра волокна по сравнению со стекловатой и стекловолокном специального назначения. Диаметр непрерывных стеклянных нитей варьируется от 3 до 25 мкм. Производство стекловолокна специального назначения включает процесс волокнистости с гашением пламени, при котором получаются волокна со средним диаметром менее 3 мкм.
Производство шлаковой ваты и минеральной ваты включает плавление и волокнообразование шлака из металлической руды и изверженной породы соответственно. Производственный процесс включает в себя чашеобразное колесо и колесную центрифугу. Он производит прерывистые волокна со средним диаметром от 3.5 до 7 мкм, размер которых может варьироваться в пределах вдыхаемого диапазона. Минеральная вата может производиться со связующим или без него, в зависимости от конечного применения.
Огнеупорное керамическое волокно производится с помощью колесной центрифуги или процесса фибризации с использованием паровой струи с использованием расплавленной каолиновой глины, оксида алюминия/кремнезема или оксида алюминия/кремнезема/диоксида циркония. Средний диаметр волокна колеблется от 1 до 5 мкм. При нагревании до температуры выше 1,000°С огнеупорные керамические волокна могут преобразовываться в кристобалит (кристаллический кремнезем).
MMVF с различным диаметром волокна и химическим составом используются в более чем 35,000 1 приложений. Стекловата используется в жилых и коммерческих помещениях для звуко- и теплоизоляции, а также в системах кондиционирования воздуха. Непрерывная стеклянная нить используется в тканях и в качестве армирующих агентов в пластмассах, например, в автомобильных деталях. Стекловолокно специального назначения используется в специальных приложениях, например, в самолетах, где требуются высокие тепло- и звукоизоляционные свойства. Минеральная и шлаковая вата без связующего вещества используется в качестве выдувной изоляции и в потолочной плитке. Минеральная и шлаковая вата со связующим на основе фенольной смолы используется в изоляционных материалах, таких как изоляционные покрытия и войлок. Огнеупорное керамическое волокно составляет от 2 до XNUMX% мирового производства ММВФ. Огнеупорное керамическое волокно используется в специализированных высокотемпературных промышленных устройствах, таких как печи и печи для обжига. В наибольшем количестве производятся стекловата, непрерывное стекловолокно и минеральная вата.
Считается, что MMVF обладают меньшим потенциалом, чем встречающиеся в природе волокнистые силикаты (такие как асбест), для оказания неблагоприятного воздействия на здоровье из-за их некристаллического состояния и их склонности к разрушению на более короткие волокна. Существующие данные свидетельствуют о том, что наиболее часто используемый ММВТ, стекловата, имеет наименьший риск неблагоприятного воздействия на здоровье, за ним следуют каменная и шлаковая вата, а затем как стекловолокно специального назначения повышенной прочности, так и огнеупорное керамическое волокно. Стекловолокно специального назначения и огнеупорное керамическое волокно имеют наибольший потенциал для существования в качестве волокон, пригодных для дыхания, поскольку они обычно имеют диаметр менее 3 мм. Стекловолокно специального назначения (с повышенной концентрацией стабилизаторов типа Al2O3) и огнеупорное керамическое волокно также устойчивы в физиологических жидкостях. Непрерывные стеклянные нити не вдыхаются по размеру и, следовательно, не представляют потенциального риска для здоровья легких.
Имеющиеся данные о состоянии здоровья получены на основе исследований ингаляционного воздействия на животных и исследований заболеваемости и смертности работников, занятых в производстве ММВФ. Ингаляционные исследования, включающие воздействие на крыс двух коммерческих изоляционных материалов из стекловаты, диаметром в среднем 1 мкм и длиной 20 мкм, выявили легкую клеточную реакцию легких, которая частично исчезла после прекращения воздействия. Аналогичные результаты были получены в результате исследования вдыхания на животных одного из видов шлаковой ваты. Минимальный фиброз был продемонстрирован при вдыхании животными минеральной ваты. Исследования ингаляции огнеупорного керамического волокна привели к раку легких, мезотелиоме и плевральному и легочному фиброзу у крыс, а также к мезотелиоме и плевральному и легочному фиброзу у хомяков при максимально переносимой дозе 250 мкг/мл. При 75 вл/мл и 120 вл/мл у крыс была продемонстрирована одна мезотелиома и минимальный фиброз, а при 25 вл/мл была легочная клеточная реакция (Bunn et al., 1993).
Может возникнуть раздражение кожи, глаз, верхних и нижних дыхательных путей, которое зависит от уровня воздействия и должностных обязанностей. Раздражение кожи было наиболее распространенным отмеченным воздействием на здоровье и может привести к тому, что до 5% новых рабочих заводов-изготовителей MMVF уволятся с работы в течение нескольких недель. Это вызвано механическим повреждением кожи волокнами диаметром более 4-5 мкм. Его можно предотвратить с помощью соответствующих мер контроля окружающей среды, в том числе избегания прямого контакта кожи с волокнами, ношения свободной одежды, одежды с длинными рукавами и отдельной стирки рабочей одежды. Симптомы со стороны верхних и нижних дыхательных путей могут возникать в необычно запыленных условиях, в частности, при изготовлении изделий MMVF и их применении в целях конечного использования, а также в жилых помещениях, когда с MMVF не обращаются, не устанавливают или не ремонтируют должным образом.
Исследования респираторной заболеваемости, измеряемой симптомами, рентгенограммами грудной клетки и тестами функции легких среди рабочих производственных предприятий, как правило, не выявили каких-либо побочных эффектов. Однако продолжающееся исследование рабочих заводов по производству огнеупорного керамического волокна выявило повышенную распространенность плевральных бляшек (Lemasters et al., 1994). Исследования среди рабочих вторичного производства и конечных пользователей MMVF ограничены, и им препятствует вероятность искажающего фактора предыдущего воздействия асбеста.
Исследования смертности рабочих на предприятиях по производству стекловолокна и минеральной ваты продолжаются в Европе и Соединенных Штатах. Данные исследования в Европе выявили общее увеличение смертности от рака легких на основе национальных, а не местных показателей смертности. Наблюдалась тенденция к увеличению заболеваемости раком легких в когортах, производящих стекло и минеральную вату, в зависимости от времени, прошедшего с момента первого трудоустройства, но не от продолжительности занятости. Используя местные показатели смертности, было отмечено увеличение смертности от рака легких на самом раннем этапе производства минеральной ваты (Симонато, Флетчер и Черри, 1987; Боффетта и др., 1992). Данные исследования, проведенного в Соединенных Штатах, продемонстрировали статистически значимое увеличение риска рака органов дыхания, но не выявили связи между развитием рака и различными показателями воздействия волокон (Marsh et al., 1990). Это согласуется с другими исследованиями случай-контроль среди рабочих заводов по производству шлаковой ваты и стекловолокна, которые выявили повышенный риск рака легких, связанный с курением сигарет, но не в такой степени, как воздействие MMVF (Wong, Foliart and Trent 1991; Chiazze, Уоткинс и Фрайар, 1992). Исследование смертности рабочих, производящих непрерывные стеклянные нити, не выявило повышенного риска смертности (Shannon et al., 1990). В Соединенных Штатах проводится исследование смертности с участием рабочих, работающих с огнеупорным керамическим волокном. Исследования смертности работников, занятых в производстве продукции, и конечных пользователей MMVF очень ограничены.
В 1987 году Международное агентство по изучению рака (IARC) классифицировало стекловату, каменную вату, нешлаковатую вату и керамические волокна как возможные канцерогены для человека (группа 2B). Текущие исследования на животных, а также исследования заболеваемости и смертности среди работников, вовлеченных в MMVF, помогут дополнительно определить любой потенциальный риск для здоровья человека. На основании имеющихся данных риск для здоровья от воздействия MMVF значительно ниже, чем риск, связанный с воздействием асбеста, как с точки зрения заболеваемости, так и смертности. Однако подавляющее большинство исследований на людях проводилось на производственных предприятиях MMVF, где уровни воздействия обычно поддерживались на уровне ниже 0.5–1 мкг/мл в течение восьмичасового рабочего дня. Отсутствие данных о заболеваемости и смертности среди вторичных и конечных пользователей MMVF делает разумным контролировать воздействие вдыхаемого волокна на этих уровнях или ниже с помощью мер контроля окружающей среды, методов работы, обучения рабочих и программ защиты органов дыхания. Это особенно применимо к воздействию прочной огнеупорной керамики и стекла специального назначения ММВФ и любого другого типа респирабельного искусственного волокна, стойкого в биологических средах и поэтому способного откладываться и удерживаться в легочной паренхиме.
Респираторный рак
Рак легких
Рак легких является наиболее распространенным видом рака во всем мире. По оценкам, в 1985 г. во всем мире было зарегистрировано 676,500 219,300 случаев у мужчин и 11.8 0.5 случаев у женщин, что составляет 1993% всех новых случаев рака, и эта цифра увеличивается примерно на 60% в год (Parkin, Pisani and Ferlay, XNUMX). . Около XNUMX% этих случаев происходят в промышленно развитых странах, во многих из которых рак легких является ведущей причиной смерти от рака среди мужчин. Как в промышленно развитых, так и в развивающихся странах заболеваемость мужчин выше, чем женщин, причем соотношение полов колеблется от двух до десяти раз. Международные межгендерные различия в заболеваемости раком легких в значительной степени объясняются различиями в нынешних и прошлых моделях курения.
Более высокий риск рака легких постоянно наблюдается в городах по сравнению с сельскими районами. В промышленно развитых странах очевидна четкая обратная связь между заболеваемостью раком легких и смертностью от социального класса у мужчин, в то время как у женщин наблюдаются менее четкие и последовательные закономерности. Различия в социальном классе у мужчин в основном отражают разные модели курения. Однако в развивающихся странах мужчины из высшего социального класса, по-видимому, подвержены более высокому риску, чем другие мужчины: эта закономерность, вероятно, отражает более раннее усвоение западных привычек богатыми группами населения.
Данные о заболеваемости, полученные в рамках программы SEER Национального института рака США за период 1980–86 годов, показывают, как и в предыдущие годы, что у чернокожих мужчин заболеваемость выше, чем у белых мужчин, в то время как заболеваемость женщин не зависит от расы. Эти различия между этническими группами в Соединенных Штатах на самом деле можно объяснить социально-экономическими различиями между черными и белыми. (Баке и др., 1991).
Заболеваемость раком легкого увеличивается почти линейно с возрастом, если отображать ее в логарифмической шкале; только в самых старших возрастных группах можно наблюдать нисходящую кривую. Заболеваемость раком легкого и смертность от него быстро росли в этом столетии и продолжают расти в большинстве стран.
Существует четыре основных гистологических типа рака легкого: плоскоклеточный рак, аденокарцинома, крупноклеточный рак и мелкоклеточный рак (МРЛ). Первые три также называют немелкоклеточным раком легкого (НМРЛ). Пропорции каждого гистологического типа меняются в зависимости от пола и возраста.
Плоскоклеточная карцинома очень тесно связана с курением и представляет собой наиболее распространенный тип рака легких во многих популяциях. Чаще возникает в проксимальных бронхах.
Аденокарцинома менее сильно связана с курением. Эта опухоль имеет периферическое происхождение и может проявляться в виде солитарного периферического узла, мультифокального заболевания или быстро прогрессирующей легочной формы, распространяющейся от доли к доле.
Крупноклеточная карцинома представляет собой меньшую долю всех видов рака легких и имеет такое же поведение, как и аденокарцинома.
SCLC представляет собой небольшую долю (от 10 до 15%) всех видов рака легких; обычно он возникает в центральной эндобронхиальной локализации и имеет тенденцию к развитию ранних метастазов.
Признаки и симптомы рака легких зависят от локализации опухоли, распространения и последствий метастатического роста. У многих пациентов бессимптомное поражение обнаруживается случайно при рентгенологическом исследовании. Среди пациентов с НМРЛ распространены утомляемость, снижение активности, постоянный кашель, одышка, снижение аппетита и потеря веса. На поздних стадиях также могут развиться хрипы или стридор. Непрерывный рост может привести к ателектазии, пневмонии и образованию абсцесса. Клинические признаки у пациентов с МРЛ менее выражены, чем у пациентов с НМРЛ, и обычно связаны с эндобронхиальной локализацией.
Рак легких может метастазировать практически в любой орган. Наиболее частыми местами метастатического поражения являются плевра, лимфатические узлы, кости, головной мозг, надпочечники, перикард и печень. На момент постановки диагноза у большинства больных раком легкого имеются метастазы.
Прогноз зависит от стадии заболевания. Общая пятилетняя выживаемость больных раком легкого в Европе (в 1983–85 гг.) составляла от 7 до 9 % (Berrino et al., 1995)..
В настоящее время не существует метода скрининга населения на рак легкого.
Рак носоглотки
Рак носоглотки редко встречается в большинстве популяций, но часто встречается у представителей обоих полов в таких регионах, как Юго-Восточная Азия, Южный Китай и Северная Африка. Мигранты из Южного Китая в значительной степени сохраняют высокий риск, но китайские мигранты во втором и третьем поколении в Соединенных Штатах имеют менее чем вдвое меньший риск, чем мигранты в первом поколении.
Рак носоглотки имеет преимущественно плоскоклеточное эпителиальное происхождение. По данным ВОЗ, эти опухоли классифицируются как: тип 1, ороговевающая плоскоклеточная карцинома; тип 2, неороговевающая карцинома; и тип 3, недифференцированная карцинома, которая является наиболее частым гистологическим типом. Тип 1 характеризуется неконтролируемым локальным ростом, а метастатическое распространение обнаруживается у 60% больных. Типы 2 и 3 имеют метастатическое распространение у 80–90% пациентов.
Масса на шее отмечается примерно у 90% пациентов с раком носоглотки. Могут отмечаться изменения слуха, серозный средний отит, шум в ушах, заложенность носа, боль и симптомы, связанные с прорастанием опухоли в соседние анатомические структуры.
Общая пятилетняя выживаемость больных раком носоглотки в Европе в период с 1983 по 1985 год составляла около 35%, в зависимости от стадии опухоли и ее локализации (Berrino et al., 1995)..
Потребление соленой рыбы по-китайски является фактором риска развития рака носоглотки; роль других пищевых факторов и вирусов, в частности вируса Эпштейна-Барр, хотя и подозревается, но не подтверждена. Известно, что профессиональные факторы, вызывающие рак носоглотки, отсутствуют. В настоящее время профилактические меры отсутствуют (Higginson, Muir and Muñoz, 1992).
синоназальный рак
Новообразования носа и носовых полостей встречаются относительно редко. Вместе рак носа и носовых пазух, включая верхнечелюстную, решетчатую, клиновидную и лобную пазухи, составляет менее 1% всех видов рака. В большинстве случаев эти опухоли классифицируются как плоскоклеточные карциномы. В западных странах рак носа встречается чаще, чем рак носовых пазух (Higginson, Muir and Muñoz, 1992)..
Они чаще встречаются у мужчин и среди чернокожего населения. Самая высокая заболеваемость наблюдается в Кувейте, Мартинике и Индии. Пик развития заболевания приходится на шестое десятилетие жизни. Основной известной причиной синоназального рака является воздействие древесной пыли, особенно твердых пород древесины. Табакокурение, по-видимому, не связано с этим типом рака.
Большинство опухолей полости носа и околоносовых пазух хорошо дифференцированы и медленно растут. Симптомы могут включать незаживающую язву, кровотечение, заложенность носа и симптомы, связанные с прорастанием в ротовую полость, орбиту и крыловидную ямку. Заболевание обычно прогрессирует на момент постановки диагноза.
Общая пятилетняя выживаемость больных раком носа и носовых пазух в Европе в период с 1983 по 1985 год составляла около 35%, в зависимости от размера поражения на момент постановки диагноза (Berrino et al., 1995)..
Рак гортани
Самая высокая заболеваемость раком гортани зарегистрирована в Сан-Паулу (Бразилия), Наварре (Испания) и Варезе (Италия). Высокая смертность также была зарегистрирована во Франции, Уругвае, Венгрии, Югославии, Кубе, на Ближнем Востоке и в Северной Африке. Рак гортани — это преимущественно мужской рак: по оценкам, в 120,500 году было зарегистрировано 20,700 1985 случаев среди мужчин и 1993 XNUMX случаев среди женщин (Parkin, Pisani and Ferlay, XNUMX).. В целом заболеваемость выше среди чернокожего населения по сравнению с белым, а также в городских районах по сравнению с сельскими.
Почти все виды рака гортани являются плоскоклеточными карциномами. Большинство локализуется в голосовой щели, но они также могут развиваться в надгортанной или, реже, в подскладочной области.
Симптомы могут не проявляться или быть очень тонкими. В зависимости от локализации и стадии поражения могут наблюдаться боль, ощущение покалывания, изменение переносимости горячей или холодной пищи, склонность к аспирации жидкости, изменение дыхательных путей, небольшое изменение голоса в течение нескольких недель и шейная лимфаденопатия.
Большинство видов рака гортани видны при осмотре гортани или эндоскопии. Предраковые поражения можно обнаружить в гортани курильщиков (Higginson, Muir and Muñoz, 1992)..
Общая пятилетняя выживаемость больных раком гортани в Европе в период с 1983 по 1985 год составляла около 55% (Berrino et al., 1995)..
Плевральная мезотелиома
Мезотелиомы могут возникать из плевры, брюшины и перикарда. Злокачественная мезотелиома представляет собой наиболее важную опухоль плевры; это происходит в основном между пятым и седьмым десятилетием жизни.
Мезотелиома плевры когда-то была редкой опухолью и остается таковой в большинстве женских популяций, в то время как у мужчин в промышленно развитых странах она увеличивается на 5-10% в год в течение последних десятилетий. В целом мужчины страдают в пять раз чаще, чем женщины. Точные оценки заболеваемости и смертности проблематичны из-за трудностей гистологической диагностики и изменений в Международной классификации болезней (МКБ) (Higginson, Muir and Muñoz, 1992).. Тем не менее, уровень заболеваемости, по-видимому, имеет очень важные локальные различия: он очень высок в районах, где ведется добыча асбеста (например, Северо-Западная Капская провинция Южной Африки), в крупных городах военно-морских верфей и в регионах с загрязнением окружающей среды волокном, таких как как некоторые районы центральной Турции.
Пациенты могут быть бессимптомными, и их заболевание может быть диагностировано случайно на рентгенограммах грудной клетки, или они могут иметь одышку и боль в груди.
Мезотелиомы имеют тенденцию быть инвазивными. Медиана выживаемости составляет от 4 до 18 месяцев в различных сериях.
Профессиональные факторы риска рака органов дыхания
Помимо табачного дыма, причинно-следственная связь с раком органов дыхания была продемонстрирована по данным Международного агентства по изучению рака (IARC) для 13 агентов или смесей и девяти обстоятельств воздействия (см. Таблицу 1).. Кроме того, существует восемь агентов, смесей или обстоятельств воздействия, которые, согласно IARC, вероятно, являются канцерогенными для одного или нескольких органов дыхательных путей (таблица 2).. Все, кроме азатиоприна, иммунодепрессанта, в первую очередь связаны с профессиональным воздействием (IARC 1971-94).
Таблица 1. Установленные респираторные канцерогены человека по данным IARC
| Риэлторы Индивидуальные агенты | Целевые сайты |
| асбест | Легкие, гортань, плевра |
| Мышьяк и соединения мышьяка | легкое |
| Бериллий и соединения бериллия | легкое |
| Бис (хлорметиловый) эфир | легкое |
| Кадмий и соединения кадмия | легкое |
| Хлорметилметиловый эфир (технический) | легкое |
| Соединения хрома (VI) | Нос, легкие |
| Горчичный газ | Легкие, гортань |
| Соединения никеля | Нос, легкие |
| Тальк, содержащий асбестообразные волокна | легкое, плевра |
| Сложные смеси | |
| Каменноугольные смолы | легкое |
| Каменноугольные пеки | легкое |
| Сажи | легкое |
| Табачный дым | Нос, легкие, гортань |
| Обстоятельства воздействия | |
| Производство алюминия | легкое |
| Производство и ремонт обуви и обуви | Нос |
| Газификация угля | легкое |
| Производство кокса | легкое |
| Чугунное и стальное литье | легкое |
| Мебель и столярное дело | Нос |
| Туманы сильных неорганических кислот, содержащие серную кислоту (профессиональное воздействие) | гортань |
| Маляры (профессия) | легкое |
| Радон и продукты его распада | легкое |
| Подземная добыча гематита (с воздействием радона) | легкое |
Источник: МАИР, 1971–1994 годы.
Таблица 2. Вероятные респираторные канцерогены человека по данным IARC
| Риэлторы Индивидуальные агенты | Предполагаемые целевые сайты |
| акрилонитрил | легкое |
| Азатиоприн | легкое |
| формальдегид | Нос, гортань |
| Кремнезем (кристаллический) | легкое |
| Сложные смеси | |
| Выхлоп дизельного двигателя | легкое |
| Сварочные газы | легкое |
| Обстоятельства воздействия | |
| Резиновая промышленность | легкое |
| Распыление и применение инсектицидов (профессиональные воздействия) | легкое |
Источник: МАИР, 1971–1994 годы.
Профессиональные группы, демонстрирующие повышенный риск развития рака легких в результате воздействия соединений мышьяка, включают рабочих плавильни цветных металлов, меховщиков, производителей составов для окунания овец и рабочих виноградников (IARC 1987)..
Было проведено большое количество эпидемиологических исследований связи между соединениями хрома (VI) и возникновением рака легких и носа в производстве хроматов, хроматных пигментов и хромовых покрытий (IARC 1990a).. Согласованность результатов и величина превышения продемонстрировали канцерогенный потенциал соединений хрома (VI).
Рабочие никелевых заводов из многих стран продемонстрировали значительный повышенный риск развития рака легких и носа; другие профессиональные группы, подверженные воздействию никеля, среди которых был выявлен повышенный риск рака легких, включают добытчиков сульфидной никелевой руды и рабочих по производству сплавов с высоким содержанием никеля (IARC 1990b)..
Рабочие, подвергшиеся воздействию бериллия, подвержены повышенному риску рака легких (IARC 1994a).. Наиболее информативными являются данные, полученные из реестра случаев бериллия США, в котором были собраны случаи заболеваний легких, связанных с бериллием, в различных отраслях промышленности.
Повышение заболеваемости раком легких было обнаружено в когортах плавильщиков кадмия и работников никель-кадмиевых батарей (IARC 1994b).. Одновременное воздействие мышьяка на плавильщиков и никеля на рабочих батарей не может объяснить такое увеличение.
Асбест является важным профессиональным канцерогеном. Рак легких и мезотелиома являются основными новообразованиями, связанными с асбестом, но у рабочих, работающих с асбестом, сообщалось о раке других локализаций, таких как желудочно-кишечный тракт, гортань и почки. Все формы асбеста причинно связаны с раком легких и мезотелиомой. Кроме того, было показано, что содержащие тальк асбестоформные волокна канцерогенны для легких человека (IARC 1987).. Отличительной чертой рака легкого, вызванного асбестом, является его синергетическая связь с курением сигарет.
Ряд исследований среди горняков, рабочих карьеров, литейщиков, керамистов, гранильщиков и каменотесов показал, что у людей, у которых диагностирован силикоз после воздействия пыли, содержащей кристаллический кремнезем, повышен риск рака легких (IARC 1987)..
Многоядерные ароматические углеводороды (ПАУ) образуются в основном в результате пиролитических процессов, особенно при неполном сгорании органических материалов. Однако люди подвергаются воздействию исключительно смесей ПАУ, таких как сажа, каменноугольная смола и каменноугольный пек. Когортные исследования смертности среди трубочистов показали повышенный риск рака легких, который связывают с воздействием сажи. Несколько эпидемиологических исследований показали повышенный уровень заболеваемости раком органов дыхания среди рабочих, подвергающихся воздействию дымовых газов при производстве алюминия, карбида кальция и кровельных работах. В этих отраслях также происходит воздействие смолы, особенно каменноугольной. Другими отраслями, в которых избыток рака дыхательных путей связан с воздействием паров каменноугольной смолы, являются газификация угля и производство кокса (IARC 1987).. В некоторых исследованиях был обнаружен повышенный риск рака органов дыхания (в основном легких), но не во всех исследованиях пытались проанализировать воздействие выхлопных газов дизельных двигателей отдельно от других продуктов сгорания; профессиональные группы, которые были изучены, включают железнодорожных рабочих, докеров, рабочих автобусных гаражей, сотрудников автобусных компаний и профессиональных водителей грузовиков (IARC 1989a).. Другие смеси ПАУ, канцерогенность которых для человека изучалась, включают технический углерод, выхлопные газы бензиновых двигателей, минеральные масла, сланцевые масла и битумы. Сланцевые масла и необработанные и слабо обработанные минеральные масла являются канцерогенными для человека, в то время как выхлопные газы бензиновых двигателей, возможно, являются канцерогенными, а высокоочищенные минеральные масла, битумы и сажа не классифицируются с точки зрения их канцерогенности для человека (IARC 1987, 1989a).. Хотя эти смеси действительно содержат ПАУ, ни для одного из них не было продемонстрировано канцерогенного действия на легкие человека, а доказательства канцерогенности для необработанных и слабо обработанных минеральных масел и сланцевых масел основаны на повышенном риске рака из мест, отличных от органов дыхания (преимущественно кожи и мошонки) у облученных рабочих.
Бис(b-хлорэтил)сульфид, известный как горчичный газ, широко использовался во время Первой мировой войны, и исследования солдат, подвергшихся воздействию иприта, а также рабочих, занятых на его производстве, выявили последующее развитие рака легких и носа. (МАИР, 1987 г.).
Многочисленные эпидемиологические исследования показали, что у рабочих, подвергшихся воздействию хлорметилметилового эфира и/или бис(хлорметил)эфира, повышен риск развития рака легких, в первую очередь МРЛ (IARC 1987)..
В некоторых, но не во всех исследованиях, проведенных среди рабочих в производстве текстильных волокон, полимеризации акрилонитрила и резиновой промышленности, было обнаружено, что рабочие, подвергшиеся воздействию акрилонитрила, подвержены более высокому риску рака легких (IARC 1987)..
Сообщалось о повышенном уровне заболеваемости среди рабочих, подвергшихся воздействию формальдегида, включая рабочих-химиков, столяров, а также производителей и потребителей формальдегида (IARC 1987).. Доказательства наиболее убедительны в отношении рака носа и носоглотки: возникновение этих видов рака показало градиент доза-реакция в более чем одном исследовании, хотя число случаев облучения часто было небольшим. Другими новообразованиями с возможным повышенным риском являются рак легких и головного мозга и лейкемия.
Повышенный риск рака гортани был обнаружен в нескольких исследованиях рабочих, подвергающихся воздействию туманов и паров серной и других сильных неорганических кислот, таких как рабочие на сталелитейных предприятиях, в мыловарении и нефтехимии (IARC 1992).. Риск рака легких также был повышен в некоторых, но не во всех этих исследованиях. Кроме того, у когорты рабочих по производству изопропанола, использующих сильнокислотный процесс, был обнаружен избыточный синоназальный рак.
Плотники подвергаются повышенному риску рака носа, в частности аденокарциномы (IARC 1987).. Риск подтвержден для производителей мебели и краснодеревщиков; исследования рабочих плотницких и столярных работ показали аналогичный избыточный риск, но некоторые исследования дали отрицательные результаты. Другие отрасли деревообрабатывающей промышленности, такие как лесопильное и целлюлозно-бумажное производство, не поддаются классификации с точки зрения их канцерогенного риска. Хотя IARC не оценивал канцерогенность древесной пыли, можно предположить, что древесная пыль является причиной, по крайней мере, части повышенного риска развития аденокарциномы носа среди столяров. Плотники, похоже, не подвергаются повышенному риску рака других органов дыхания.
Аденокарцинома носа также может быть вызвана работой в производстве и ремонте обуви (IARC 1987).. С другой стороны, нет четких доказательств того, что рабочие, занятые в производстве кожаных изделий, дублении и обработке кожи, подвержены повышенному риску рака органов дыхания. В настоящее время неизвестно, является ли избыток носовой аденокарциномы в обувной промышленности следствием пыли кожи или других воздействий. IARC не оценивал канцерогенность кожаной пыли.
Рак легких был распространен среди добытчиков урана, подземных горняков гематита и некоторых других групп металлургов (IARC 1988; BEIR IV Комитет по биологическим эффектам ионизирующего излучения 1988).. Общим фактором для каждой из этих профессиональных групп является воздействие а-излучения, испускаемого вдыхаемыми частицами радона. Основным источником данных о раке после воздействия ионизирующего излучения являются наблюдения за людьми, пережившими атомную бомбардировку (Preston et al., 1986; Shimizu et al., 1987).. Риск рака легких повышен среди выживших после атомной бомбардировки, а также среди людей, прошедших лучевую терапию (Smith and Doll, 1982).. Однако в настоящее время нет убедительных доказательств существования повышенного риска рака легких среди рабочих, подвергающихся воздействию низкоуровневого ионизирующего излучения, например, в атомной промышленности. (Берал и др. 1987 год; BEIR V, Комитет по биологическому действию ионизирующего излучения, 1990 г.). Канцерогенность ионизирующего излучения не оценивалась IARC.
Повышенный риск рака легких среди художников был обнаружен в трех крупных когортных исследованиях и в восьми небольших когортных исследованиях и исследованиях, основанных на переписи населения, а также в одиннадцати исследованиях методом случай-контроль, проведенных в разных странах. С другой стороны, было обнаружено мало свидетельств увеличения риска рака легких среди рабочих, занятых в производстве красок (IARC 1989b)..
Ряд других химических веществ, смесей, профессий и отраслей, которые были оценены IARC как канцерогенные для человека (IARC Group 1), не имеют легких в качестве основного органа-мишени. Тем не менее, для некоторых из этих химических веществ, таких как винилхлорид (IARC 1987), и для таких занятий, как распыление и применение инсектицидов (IARC 1991a), существует вероятность повышенного риска рака легких, но данные не согласуются друг с другом. .
Кроме того, некоторые агенты, одной из основных мишеней которых являются легкие, считаются возможными канцерогенами для человека (группа 2B МАИР) на основании канцерогенной активности у экспериментальных животных и/или ограниченных эпидемиологических данных. К ним относятся неорганические соединения свинца (IARC 1987), кобальт (IARC 1991b), искусственные стекловолокна (каменная вата, шлаковая вата и стекловата) (IARC 1988b) и сварочный дым (IARC 1990c).
Профессиональные инфекции легких
Хотя эпидемиологические исследования профессиональной пневмонии (ОПП) ограничены, считается, что частота профессиональных легочных инфекций снижается во всем мире. Напротив, количество OAP в развитых странах может увеличиваться в профессиях, связанных с биомедицинскими исследованиями или здравоохранением. OAP у работников больниц в значительной степени отражает преобладание внебольничных патогенов, но повторное появление туберкулеза, кори и коклюша в медицинских учреждениях представляет дополнительный риск для медико-санитарных профессий. В развивающихся странах и в определенных профессиях в развитых странах уникальные инфекционные патогены, которые обычно не циркулируют в обществе, вызывают множество ОАП.
Приписать инфекцию профессиональному, а не общественному воздействию может быть сложно, особенно для работников больниц. В прошлом профессиональный риск достоверно документировался только в тех случаях, когда работники заражались возбудителями, которые возникали на рабочем месте, но не присутствовали в обществе. В будущем использование молекулярных методов для отслеживания конкретных микробных клонов на рабочем месте и в сообществах сделает определение рисков более четким.
Как и внебольничная пневмония, ОАП возникает в результате микроаспирации бактерий, колонизирующих ротоглотку, вдыхания вдыхаемых инфекционных частиц или гематогенного обсеменения легких. Большинство внебольничных пневмоний возникает в результате микроаспирации, но ОАП обычно возникает из-за вдыхания инфекционных частиц размером от 0.5 до 10 мкм в воздухе на рабочем месте. Более крупные частицы не достигают альвеол из-за сдавливания или оседания на стенках крупных дыхательных путей и впоследствии удаляются. Более мелкие частицы остаются во взвешенном состоянии во время вдоха и выдоха и редко откладываются в альвеолах. Для некоторых заболеваний, таких как геморрагическая лихорадка с почечным синдромом, связанная с хантавирусной инфекцией, основным путем передачи является вдыхание, но первичным очагом заболевания могут быть не легкие. Профессионально приобретенные патогены, которые не передаются воздушно-капельным путем, могут вторично поражать легкие, но здесь не обсуждаются.
В этом обзоре кратко обсуждаются некоторые из наиболее важных профессиональных патогенов. Более обширный перечень профессионально приобретенных легочных заболеваний, классифицированных по конкретной этиологии, представлен в таблице 1.
Таблица 1. Профессионально приобретенные инфекционные заболевания, передаваемые микроаспирацией или вдыханием инфекционных частиц
|
Болезнь (возбудитель) |
Водохранилище |
Группы риска |
|
Бактерии, хламидии, микоплазмы и риккетсии |
||
|
бруцеллез (виды бруцелл.) |
Животноводство (крупный рогатый скот, козы, свиньи) |
Ветеринарные работники, сельскохозяйственные рабочие, работники лабораторий, рабочие скотобоен |
|
Ингаляционная сибирская язва (Bacillus anthracis) |
Продукты животного происхождения (шерсть, шкуры) |
Сельскохозяйственные рабочие, кожевники, рабочие скотобоен, текстильщики, лаборанты |
|
Легочная чума (Yersinia чумы) |
Дикие грызуны |
Ветеринарные работники, охотники/промысловики, работники лабораторий |
|
Коклюш (Бордателла коклюшная) |
Людей |
Работники домов престарелых, медицинские работники |
|
Болезнь легионеров (виды легионеллы.) |
Источники загрязненной воды (например, градирни, конденсаторы испарителей) |
Медицинские работники, лаборанты, промышленные лаборанты, экскаваторы для водяных скважин |
|
Мелиоидоз (псевдомонада псевдомаллеи) |
Почва, стоячая вода, рисовые поля |
Военнослужащие, сельскохозяйственные рабочие |
|
Пневмококк |
Людей |
Медицинские работники, сельскохозяйственные рабочие, подземные горняки |
|
Neisseria meningitidis |
Людей |
Медицинские работники, лаборанты, военнослужащие |
|
пастереллез (Pasteurella multocida) |
Разнообразие домашних (кошки, собаки) и диких животных |
Сельскохозяйственные рабочие, ветеринарные работники |
|
Респираторная туляремия (Francisella tularensis) |
Дикие грызуны и кролики |
Разнорабочие, военнослужащие, работники лабораторий, охотники/промысловики, сельскохозяйственные рабочие |
|
Орнитоз (Chlamydia psittaci) |
птицы |
Работники зоомагазинов, птицефабрики, ветеринары, лаборанты |
|
TWAR-пневмония (Chlamydia pneumoniae) |
Людей |
Медицинские работники, военнослужащие |
|
Ку-лихорадка (Coxiella burnetii) |
Домашние животные (крупный рогатый скот, овцы, козы) |
Работники лабораторий, текстильщики, работники скотобоен, работники молочного животноводства, работники ветеринарной службы |
|
Атипичная пневмония (Mycoplasma pneumoniae) |
Людей |
Военнослужащие, медицинские работники, работники учреждений |
|
Грибы/микобактерии |
||
|
Гистоплазмоз (Histoplasma capsulatum) |
Земля; экскременты птиц или летучих мышей (эндемичны для востока Северной Америки) |
Сельскохозяйственные рабочие, работники лабораторий, разнорабочие |
|
Кокцидиоидомикоз (Coccidioides черви) |
Почва (эндемик западной части Северной Америки) |
Военнослужащие, сельскохозяйственные рабочие, разнорабочие, текстильщики, лаборанты |
|
Бластомикоз (Blastomyces dermatitidis) |
Почва (эндемик восточной части Северной Америки) |
Работники лабораторий, сельскохозяйственные рабочие, чернорабочие, работники лесного хозяйства |
|
Паракокцидиоидомикоз (Paracoccidioides brasiliensis) |
Почва (эндемик Венесуэлы, Колумбии, Бразилии) |
Сельскохозяйственные рабочие |
|
Споротрихоз (Споротрикс щенки) |
Растительные остатки, кора деревьев и садовых растений |
Садоводы, цветоводы, горняки |
|
Туберкулез (Микобактерии туберкулеза, M. bovis, M. africanum) |
Человеческие и нечеловеческие приматы, крупный рогатый скот |
Горняки, литейщики, работники здравоохранения и лабораторий, работники скотобоен, ветеринары, военнослужащие, работники таверн |
|
Микобактериозы, кроме туберкулеза (виды микобактерий.) |
Почва |
Рабочие, подвергающиеся воздействию кремнезема, в том числе пескоструйщики |
|
Вирусы |
||
|
Хантавирус |
Грызуны |
Сельскохозяйственные рабочие, пастухи, работники по борьбе с грызунами |
|
корь |
Людей |
Медицинские работники и работники лабораторий |
|
Краснуха |
Людей |
Медицинские работники и работники лабораторий |
|
Грипп |
Людей |
Медицинские работники и работники лабораторий |
|
Ветряная оспа |
Людей |
Медицинские и лабораторные работники, военнослужащие |
|
респираторно-синцитиальный вирус |
Людей |
Медицинские работники и работники лабораторий |
|
аденовирус |
Людей |
Медицинские и лабораторные работники, военнослужащие |
|
Вирус парагриппа |
Людей |
Медицинские работники и работники лабораторий |
|
Вирус лимфоцитарного хориоменингита (аренавирус) |
Грызуны |
Работники лабораторий, ветеринарные работники |
|
Лихорадка Ласса (аренавирус) |
Грызуны |
Работники здравоохранения |
|
Вирусы Марбург и Эбола (филовирусы) |
Человеческие и нечеловеческие приматы, возможно, летучие мыши |
Работники лабораторий, ветеринарные работники, медицинские работники, работники хлопчатобумажных фабрик |
Профессиональные инфекции у сельскохозяйственных рабочих
В дополнение к газам и органической пыли, которые поражают дыхательные пути и имитируют инфекционные заболевания, некоторые зоонозные (возбудители, общие для животных и человека) и другие инфекционные заболевания, связанные с проживанием в сельской местности, однозначно поражают сельскохозяйственных рабочих. Эти заболевания приобретаются при вдыхании инфекционных аэрозолей и редко передаются от одного человека к другому. К числу таких заболеваний, встречающихся у сельскохозяйственных рабочих, относятся сибирская язва, бруцеллез, Ку-лихорадка, орнитоз, туберкулез и чума (табл. 1). Грибковые возбудители включают гистоплазмоз, бластомикоз, кокцидиоидомикоз, паракокцидиоидомикоз и криптококкоз (таблица 1). За исключением хантавирусных заболеваний, вирусные заболевания не являются серьезной причиной профессиональных заболеваний легких у сельскохозяйственных рабочих.
Некоторые из этих инфекций считаются более распространенными, но их заболеваемость трудно определить, потому что: (1) большинство инфекций протекают субклинически, (2) клиническое заболевание протекает легко или его трудно диагностировать из-за неспецифических симптомов, (3) соматические и диагностические услуги редко доступны для большинства сельскохозяйственных рабочих, (4) нет организованной системы регистрации многих из этих заболеваний и (5) многие из них являются редкими заболеваниями в обществе в целом и не распознаются медицинским персоналом. Например, хотя эпидемический нефрит, вызванный вирусом Пуумала, хантавирусом, редко регистрируется в Западной Европе, серологические обследования сельскохозяйственных рабочих показали распространенность антител к хантавирусам от 2 до 7%.
Зоонозные инфекции в развитых странах снижаются благодаря активным программам борьбы с болезнями, направленными на популяции животных. Несмотря на эти меры контроля, сельскохозяйственные рабочие и лица, работающие в областях, связанных с сельским хозяйством (такие как ветеринары, упаковщики мяса, птицепереработчики и работники по обработке волос/шкур), по-прежнему подвергаются риску многих заболеваний.
Хантавирусная инфекция
Хантавирусная инфекция В результате геморрагическая лихорадка с почечным синдромом (ГЛПС) или эпидемический нефрит (ЭН) была клинически описана среди сельскохозяйственных рабочих, военнослужащих и лабораторных работников в эндемичных районах Азии и Европы на протяжении более 50 лет. Заражение происходит при вдыхании аэрозолей мочи, слюны и фекалий инфицированных грызунов. Геморрагическая болезнь и снижение функции почек развиваются при большинстве хантавирусных заболеваний, а не при пневмонии, но при ГЛПС и ЭН сообщалось об отеке легких из-за повышенной проницаемости сосудов. Глубокие легочные последствия хантавирусных инфекций не были полностью оценены до недавней вспышки хантавирусного легочного синдрома (HPS), связанного с инфекцией недавно выделенным хантавирусом в западной части Соединенных Штатов (вирус Muerto Canyon, вирус Four Corners или вирус Sin Nombre).
Хантавирусы относятся к буньявирусы, семейство РНК-содержащих вирусов. Пять хантавирусов были связаны с болезнями человека. ГЛПС был связан с вирусом Хантаан в Восточной Азии, вирусом Добрава на Балканах и вирусом Сеула, который распространен во всем мире. EN была связана с вирусом Puumala в Западной Европе. HPS был связан с недавно выделенным хантавирусом на западе Соединенных Штатов. С 1951 по 1983 год в Республике Корея было зарегистрировано 12,000 1980 случаев ГЛПС. Сообщается, что заболеваемость в Китае увеличивается с эпидемиями в сельских и городских центрах, и в 30,500 г. 2,000 XNUMX случаев с XNUMX смертельных исходов были связаны с ГЛПС.
Клиническая презентация
Вирусы, вызывающие ГЛПС или ЭН, обычно приводят к бессимптомной выработке антихантавирусных антител. У заболевших людей признаки и симптомы ранней фазы неспецифичны, и хантавирусная инфекция может быть диагностирована только при серологическом тестировании. Медленное выздоровление является обычным явлением, но у некоторых людей прогрессирует до ГЛПС или ЭН с протеинурией, микроскопической гематурией, азотемией и олигурией. У лиц с ГЛПС также развивается сильное кровотечение из-за диссеминированного внутрисосудистого свертывания, повышенной сосудистой проницаемости и шока. Смертность у лиц с полным синдромом ГЛПС колеблется от 5 до 20%.
HPS характеризуется диффузными интерстициальными легочными инфильтратами и внезапным началом острой дыхательной недостаточности и шока. Выраженный лейкоцитоз может возникать в результате повышения уровня цитокинов, характерных для хантавирусных заболеваний. При ГПС смертность может быть более 50%. Частота бессимптомной инфекции или нераспознанного ГФС исследована не полностью.
Диагностические тесты
Диагноз ставится путем демонстрации присутствия иммуноглобулина М или повышения титра иммуноглобулина G с использованием высокоспецифичной и чувствительной непрямой иммунофлуоресценции и анализа нейтрализующих антител. Другие диагностические методы включают полимеразную цепную реакцию на вирусную рибонуклеиновую кислоту и иммуногистохимию на вирусный антиген.
эпидемиология
Заражение происходит при вдыхании аэрозолей мочи, слюны и фекалий инфицированных грызунов. Зараженные грызуны не имеют явных признаков болезни. Передача может происходить при чрескожном заражении мочой, слюной или фекалиями инфицированных грызунов, но доказательств передачи от человека к человеку нет.
Сероэпидемиологические исследования людей и грызунов показали, что хантавирусы эндемичны и распространены по всему миру в сельской и городской местности. В эндемичных сельских районах взаимодействие между грызунами и людьми увеличивается, когда грызуны сезонно вторгаются в дома или активность человека увеличивается в районах с высокой плотностью грызунов. Наибольшему риску заражения подвержены лица, работающие в сельской местности. При обследовании бессимптомного сельского населения в Италии от 4 до 7% работников лесного хозяйства, егерей, фермеров и охотников имели антитела к хантавирусу по сравнению с 0.7% солдат. У бессимптомных сельскохозяйственных рабочих в Ирландии и Чехословакии распространенность антихантавирусных антител составляла от 1 до 2% и от 20 до 30% соответственно. Посадка, сбор урожая, обмолот, скотоводство и лесоводство являются факторами риска заражения вирусом. Серологические исследования в западной части Соединенных Штатов для определения профессионального риска хантавирусной инфекции продолжаются, но в исследовании медицинских работников (МР), ухаживающих за пациентами с HPS, инфекций выявлено не было. Из первых 68 человек с ГФС следует, что сельскохозяйственная деятельность в местах обитания инфицированных грызунов является фактором риска заражения. Пациенты с большей вероятностью пахали вручную, убирали места для хранения продуктов, сажали растения, убирали сараи для животных и были пастухами. Основным резервуаром HPS является мышь-олень, Перомискус маникулатус.
Другие затронутые профессии
В городских условиях резервуаром сеульского вируса среди грызунов являются домашние крысы. Городские рабочие, такие как докеры, работники зернохранилищ, работники зоопарка и работники по борьбе с грызунами, могут подвергаться риску заражения хантавирусом. Исследовательские лаборатории, использующие грызунов для исследований, отличных от исследований хантавирусов, иногда становились неожиданными источниками хантавирусных инфекций лабораторных работников. Другие профессии, такие как военнослужащие и полевые биологи, подвержены риску заражения хантавирусом.
Лечение
Рибавирин продемонстрировал в пробирке активностью против нескольких хантавирусов и клинической эффективностью против инфекции, вызванной вирусом хантаан, и использовался для лечения людей с HPS.
Контроль общественного здравоохранения
Вакцина недоступна для использования, хотя продолжаются усилия по разработке живых и убитых вакцин. Сведение к минимуму контакта человека с грызунами и сокращение популяции грызунов в среде обитания человека снижает риск заболевания. В лабораториях по исследованию хантавирусов средства биобезопасности высокого уровня ограничивают риск размножения вируса в клеточной культуре или работы с материалами с высокой концентрацией вируса. В других исследовательских лабораториях, использующих грызунов, можно рассмотреть вопрос о проведении периодического серологического наблюдения за хантавирусной инфекцией колоний грызунов.
Лимфоцитарный хориоменингит (LCM)
LCM, как и хантавирусные инфекции, естественно является инфекцией диких грызунов, которая иногда распространяется на человека. Вирус LCM является аренавирусом, но передача обычно происходит воздушно-капельным путем. Естественными хозяевами являются дикие мыши, но хорошо задокументирована персистентная инфекция домашних сирийских хомяков. Таким образом, заражение возможно при большинстве профессий, связанных с распылением мочи грызунов. Самая последняя зарегистрированная профессиональная вспышка этого заболевания произошла среди персонала лаборатории, контактировавшего с бестимусными мышами с дефицитом Т-клеток, персистентно инфицированными в результате инокуляции зараженных линий опухолевых клеток.
Клиническая презентация
Большинство случаев LCM протекают бессимптомно или связаны с неспецифическим гриппоподобным заболеванием и поэтому не распознаются. В то время как дыхательные пути являются местом проникновения, респираторные симптомы, как правило, неспецифичны и проходят сами по себе. Менингит или менингоэнцефалит развиваются у небольшого процента пациентов и могут привести к специфическому диагнозу.
Диагностические тесты
Диагноз обычно ставится серологически по нарастающему титру вируса при наличии соответствующих клинических признаков. Изоляция вируса и тканевая иммунофлуоресценция также иногда используются.
эпидемиология
Около 20% диких мышей заражены этим вирусом. Трансплацентарная передача вируса восприимчивым грызунам приводит к толерантности к Т-клеткам и врожденно инфицированным мышам (или хомякам), которые остаются инфицированными на протяжении всей жизни. Точно так же мыши с дефицитом Т-клеток, такие как голые мыши, могут постоянно инфицироваться вирусом. Люди заражаются воздушно-капельным путем. Кроме того, клеточные линии грызунов могут быть заражены и размножаться вирусом. Люди обычно заражаются аэрозолями, хотя передача может быть прямой или через насекомых-переносчиков.
Другие затронутые профессии
Любая работа, связанная с контактом с пылью, загрязненной экскрементами диких грызунов, сопряжена с риском заражения LCM. Заразиться могут лица, ухаживающие за животными в лабораториях для животных, работники зоомагазинов и работники лабораторий, работающие с клеточными линиями грызунов.
Лечение
Инфекция LCM обычно самокупируется. В тяжелых случаях может потребоваться поддерживающее лечение.
Контроль общественного здравоохранения
Вакцины нет. Скрининг исследовательских мышей, хомяков и клеточных линий позволил ограничить большинство лабораторных инфекций. Для мышей с дефицитом Т-клеток серологическое тестирование требует использования иммунокомпетентных контрольных мышей. Уместно использование стандартных мер безопасности в лаборатории, таких как перчатки, защитные очки и лабораторные халаты. Сокращение численности диких грызунов в среде обитания человека важно для борьбы с LCM, хантавирусом и чумой.
Респираторный хламидиоз
Респираторный хламидиоз, вызванный Chlamydia psittaci является наиболее часто сообщаемой причиной ОАП, связанной с убоем животных (птицы) и переработкой мяса. Хламидиоз и другие заболевания часто связаны с контактом с больными животными, что может быть единственным ключом к разгадке источника и типа инфекции. При обработке инфицированных животных образуются аэрозоли, которые заражают людей, находящихся вдали от мясоперерабатывающих заводов, а работа рядом с мясоперерабатывающими предприятиями может быть ключом к разгадке типа инфекции. Респираторный хламидиоз может быть связан с контактом с попугаями (орнитоз) или птицами, не относящимися к попугаям (орнитоз). Нептичьи источники Chlamydia psittaci обычно не считаются потенциальными зоонозами, хотя сообщалось о самопроизвольных абортах и конъюнктивитах у людей, контактировавших с породами овец и коз. Пневмония из-за С. пневмонии недавно описанная частая причина внебольничной пневмонии, отличная от С. psittaci инфекции. Благодаря недавнему открытию роль С. пневмонии в OAPs изучено не полностью и не будет далее обсуждаться в этом обзоре.
Клиническая презентация
Орнитоз варьирует от легкого гриппоподобного заболевания до тяжелой пневмонии с энцефалитом, при которой в доантибиотиковую эпоху летальность (CFR) превышала 20%. Продромальная лихорадка, озноб, миалгия, головная боль и непродуктивный кашель могут сохраняться до трех недель до постановки диагноза пневмонии. Часто встречаются неврологические, печеночные и почечные изменения. Рентгенографические данные включают консолидацию нижних долей с внутригрудной лимфаденопатией. Клиническое подозрение после выявления связанного с работой или другого контакта с птицами имеет решающее значение для постановки диагноза, поскольку патогномоничных признаков нет.
Диагностические тесты
Орнитоз обычно приводит к высокому титру антител к связыванию комплемента (CF), хотя раннее лечение тетрациклинами может подавлять образование антител. Для постановки диагноза можно использовать единичный острый титр антител к муковисцидозу в разведении ³1:16 с соответствующей клинической картиной или четырехкратное изменение титра антител к муковисцидозу. Неправильно подобранные образцы сыворотки и высокий фон антител к хламидиям в группах риска подрывают полезность тестов на антитела для диагностики большинства хламидийных заболеваний.
эпидемиология
С. psittaci присутствует практически у всех видов птиц и распространен у млекопитающих. Инфекция обычно возникает в результате зоонозной передачи, но сообщалось о передаче инфекции от человека к человеку. Распространена бессимптомная инфекция, и до 11% сельскохозяйственных рабочих, не болевших в анамнезе, имеют антитела к С. psittaci. Ограниченные вспышки остаются прерывистыми, но пандемии, связанные с торговлей экзотическими птицами, в последний раз имели место в 1930 году. В Соединенных Штатах ежегодно регистрируется от 70 до 100 случаев орнитоза, и почти треть этих заболеваний приобретается на профессиональном уровне. Большинство профессионально приобретенных инфекций возникает у рабочих, занимающихся выращиванием домашних птиц или в птицеперерабатывающей промышленности, и связано с аэрозолированием птичьих тканей или фекалий. В странах, где птиц обычно содержат в качестве домашних питомцев, а карантин на ввоз не соблюдается, вспышки более распространены, но род занятий является меньшим фактором риска.
Другие затронутые профессии
Болезнь чаще всего возникает у работников птицеперерабатывающей промышленности, но в группу риска попадают работники предприятий по раздаче экзотических птиц и птицеферм, а также птицеводческих вольеров и ветеринарных клиник.
Лечение
Адекватным лечением должно быть применение тетрациклина или эритромицина в течение 10–14 дней, но клинический рецидив является обычным явлением, когда лечение проводится в течение неадекватной продолжительности.
Контроль общественного здравоохранения
В США экзотических птиц помещают на карантин для химиопрофилактики тетрациклинами. Подобные методы используются и в других странах, где существует торговля экзотическими птицами. Вакцины от орнитоза не разработано. Программы по усилению вентиляции для снижения концентрации аэрозолей, снижения аэрозолизации или вдыхания инфекционных частиц или лечения больных птиц на промышленных предприятиях по переработке были введены в действие, но их эффективность не была продемонстрирована.
бруцеллез
Ежегодно во всем мире регистрируется около 500,000 XNUMX случаев бруцеллеза, вызываемого несколькими видами бруцелл. Патогенность бруцелл инфекций зависит от заражающих видов, которые, как правило, имеют разных резервуарных хозяев. Резервуары для Brucella abortus, B. suis, B. melitensis, B. ovis, B. canis, и Б. неотомы как правило, крупного рогатого скота, свиней, коз, овец, собак и крыс соответственно.
Бруцеллез может возникнуть в результате заражения различными путями, в том числе аэрозольным. Однако большинство заболеваний возникает в результате употребления в пищу непастеризованных молочных продуктов от коз. Возникающее в результате системное заболевание вызывается Б. мелитензис но не связаны с конкретными занятиями. Пневмония возникает в 1% случаев, хотя частым признаком является кашель.
В развитых странах профессиональный бруцеллез обычно вызывают Бруцелла абортус и в результате проглатывания или вдыхания инфекционных аэрозолей, связанных с плацентами свиней и крупного рогатого скота. Часто встречается субклиническая инфекция; до 1% сельскохозяйственных рабочих имеют антитела к Б. abortus. Заболевание развивается примерно у 10% инфицированных. В отличие от болезней, вызванных Б. мелитензис, заболевание, связанное с Б. abortus обычно приобретается на профессиональном уровне и протекает менее тяжело. У лиц с острым бруцеллезом развиваются высокие суточные лихорадки, артралгии и гепатоспленомегалия. При первичной бруцеллезной пневмонии легочная консолидация на самом деле редка, и легочные симптомы могут включать охриплость голоса или свистящее дыхание, внутригрудную лимфаденопатию, перибронхиальные инфильтраты, паренхиматозные узелки или милиарный паттерн. Выделение из костного мозга возможно в 90% острых случаев и из крови в 50-80% случаев. Диагноз можно поставить серологически с помощью различных анализов антител. Тетрациклины следует использовать в течение четырех-шести недель, и для синергизма можно добавить рифампицин. Крупный рогатый скот, козы, овцеводы и свиноводы, молочные рабочие, работники скотобоен, ветеринары и мясники являются основными группами риска. Программы тестирования и ликвидации бруцелл значительно сократили количество инфицированных животных и выявили те стада, которые представляют наибольший риск передачи болезни. При работе с животными, зараженными бруцеллезом, избегание или личная защита, особенно после аборта или родов, являются единственными эффективными методами борьбы с болезнью.
Ингаляционная сибирская язва
Ингаляционная сибирская язва встречается во всем мире, но менее распространена, чем кожная сибирская язва. Сибирская язва является системным заболеванием у многих животных и обычно передается людям путем чрескожной инфекции в результате обработки или употребления в пищу зараженного мяса. Ингаляционная форма сибирской язвы возникает при вдыхании спор Bacillus anthracis из кости, шерсти или шкуры овец, коз или крупного рогатого скота («болезнь сортировщика шерсти») или редко при переработке зараженного мяса. Споры подвергаются фагоцитозу альвеолярными макрофагами и транспортируются в медиастинальные лимфатические узлы, где прорастают. Это приводит к геморрагическому медиастиниту, но редко проявляется в виде первичной пневмонии. Болезнь характеризуется расширением средостения, отеком легких, плевральным выпотом, спленомегалией и быстрым прогрессированием до дыхательной недостаточности. Летальность составляет 50% и более, несмотря на антибиотики и искусственную вентиляцию легких. Положительные культуры крови являются обычным явлением, но можно использовать серологическое тестирование с использованием иммуноблоттинга. Больных лечат высокими дозами пенициллина или ципрофлоксацином внутривенно в качестве альтернативы лицам с аллергией на пенициллин. Животноводы, ветеринары, работники ветеринарной службы, обработчики волос и шкур, работники скотобоен подвергаются повышенному риску. Ежегодная вакцинация доступна для животных в эндемичных районах и людей с высоким риском заболевания. Конкретные меры борьбы с ингаляционной сибирской язвой включают деконтаминацию формальдегидом, паровую стерилизацию или облучение волос и шкур; запрет на ввоз шкур из эндемичных районов; и средства индивидуальной защиты органов дыхания для рабочих.
Пневмоническая чума
Чума, вызванная Yersinia чумыэнзоотическая болезнь диких грызунов, передающаяся преимущественно блохами. Люди обычно заражаются при укусе зараженной блохой, и у них часто развивается септицемия. В Соединенных Штатах с 1970 по 1988 г. вторичная пневмония вследствие гематогенного распространения развилась примерно у 10% лиц с септицемией. Животные и люди, больные легочной чумой, выделяют инфекционные аэрозоли. Первичная пневмония у людей может возникнуть в результате вдыхания инфекционного аэрозоля, образующегося вокруг умирающих животных со вторичной пневмонией. Несмотря на возможность легочного распространения, передача от человека к человеку встречается редко и не случалась в Соединенных Штатах почти 50 лет. Борьба с заболеванием включает изоляцию больных легочной чумой и использование медработниками средств индивидуальной защиты органов дыхания. Возможна аэрозольная передача инфекции работникам больниц, и всем, кто контактирует с людьми или животными, больными легочной чумой, следует рассмотреть возможность применения тетрациклиновой профилактики. Ряд профессий подвержен риску воздушно-капельной передачи, в том числе работники биомедицинских и больничных лабораторий, а в эндемичных районах - ряд профессий в сельской местности, включая ветеринаров, специалистов по борьбе с грызунами, охотников/промысловиков, маммологов, биологов, занимающихся дикой природой, и сельскохозяйственных рабочих. Убитая вакцина рекомендуется для лиц, занимающихся опасными профессиями.
Q лихорадка
Возникает при вдыхании Coxiella burnetiiКу-лихорадка — системное заболевание, проявляющееся атипичной пневмонией у 10–60% инфицированных. Много разных изолятов С. Бернетии вызывают заболевание, и теории плазмид-зависимой вирулентности противоречивы.. С. Бернетии поражает многих домашних животных (например, овец, крупный рогатый скот, коз, кошек) по всему миру; аэрозоль из мочи, фекалий, молока, плаценты или тканей матки; образует высокоустойчивые эндоспоры, которые годами остаются заразными; и чрезвычайно заразен.
Клиническая презентация
После инкубационного периода от 4 до 40 дней острая Ку-лихорадка проявляется как гриппоподобное заболевание, которое прогрессирует в атипичную пневмонию, похожую на Mycoplasma. Острое заболевание длится около двух недель, но может сохраняться до девяти недель. Хронические заболевания, преимущественно эндокардит и гепатит, могут развиться до 20 лет после острого заболевания.
Диагностические тесты
Первичная изоляция С. Бернетии выполняется редко, поскольку требует высокого уровня биобезопасности. Диагноз ставится серологически при наличии титра антител к МВ 1:8 или выше в соответствующих клинических условиях или при четырехкратном изменении титра МВ.
Другие затронутые профессии
Сельскохозяйственные (особенно молочные и шерстяные), больничные лаборатории и работники биомедицинских исследований подвержены риску заражения.
Лечение
Эффективной вакцины от С. Бернетии. Двухнедельный курс тетрациклинов или ципрофлоксацина используется для лечения острого заболевания.
Контроль общественного здравоохранения
Из-за его широкого географического распространения, многочисленных животных резервуаров и устойчивости к инактивации, средства индивидуальной защиты органов дыхания и инженерные средства защиты от инфекционных аэрозолей являются единственными эффективными профилактическими мерами. Однако эти методы борьбы трудно реализовать во многих сельскохозяйственных условиях (например, при разведении овец и крупного рогатого скота). Ранней диагностике Ку-лихорадки медицинским персоналом может способствовать информирование работников с высоким риском заражения этим редким заболеванием. Возможна передача инфекции больничному персоналу, а изоляция может ограничить распространение пневмонии Ку-лихорадки в больницах.
Разные бактериальные ОАПС сельскохозяйственных рабочих
псевдомонада псевдомаллеи представляет собой организм, связанный с почвой и грызунами, главным образом из Юго-Восточной Азии, вызывающий мелиоидоз. Болезнь связана с воздействием почвы и потенциально длительной латентностью. Военнослужащие во время и после войны во Вьетнаме были основными жертвами мелиоидоза в Соединенных Штатах. Многоочаговая, узловатая, гнойная или гранулематозная пневмония характеризует легочную форму мелиоидоза.
Францицелла туляренская, Этиологическим агентом туляремии является зооноз, связанный с дикими грызунами и зайцеобразными. Это потенциальное профессиональное заболевание биологов, маммологов, специалистов по борьбе с грызунами, охотников, звероловов и ветеринаров. Туляремия может быть вызвана вдыханием, прямой инокуляцией, кожным контактом или проглатыванием, а также может передаваться переносчиками. Легочное заболевание возникает в результате либо прямого ингаляционного воздействия, либо гематогенного распространения септического заболевания. Легочные поражения при туляремии бывают острыми, многоочаговыми, гнойными и некротизирующими.
Гистоплазмоз
Гистоплазмоз это вызвано Histoplasma capsulatum, свободноживущая плесень в почве, связанная с фекалиями птиц или летучих мышей. Гистоплазмоз является наиболее важной причиной грибковых ОАП у сельскохозяйственных рабочих. Различные грибковые пневмонии сельскохозяйственных рабочих описаны в следующем разделе.
Клиническая презентация
После воздействия частота атак и тяжесть гистоплазмоза варьируются в зависимости от заражающего инокулята и уровней антител хозяина, вызванных предшествующей инфекцией. После сильного воздействия у 50% людей развивается самокупирующееся респираторное заболевание, в то время как у других симптомы остаются бессимптомными. Наименее тяжелые из симптоматических синдромов включают «гриппоподобные» симптомы, непродуктивный кашель и боль в груди. Физикальное обследование может выявить узловатую или многоформную эритему. Рентгенограмма грудной клетки показывает пятнистые, сегментарные инфильтраты, но никакие рентгенологические данные не позволяют специфически отличить гистоплазмоз от других легочных инфекций. Внутригрудная или медиастинальная лимфаденопатия распространена на всех стадиях первичного гистоплазмоза.
Прогрессирующий первично-пневмонический гистоплазмоз характеризуется выраженными системными жалобами, продуктивным кашлем с гнойной мокротой, кровохарканьем. Прогрессирующие рентгенологические изменения включают множественные узелки, долевую консолидацию и плотные многодолевые интерстициальные инфильтраты. Более сильное воздействие увеличивает тяжесть заболевания и приводит к тяжелому респираторному заболеванию, острому респираторному дистресс-синдрому (ОРДС) или ателектазу из-за обструкции медиастинальной лимфаденопатией.
Приблизительно у 20% больных развиваются другие синдромы гистоплазмоза, которые являются идиосинкразическими и не являются результатом большего воздействия или прогрессирования основного заболевания. Синдромы включают артрит-узелковую эритему, перикардит и хронический легочный гистоплазмоз (фиброзные верхушечные легочные инфильтраты с кавернами). Диссеминированный гистоплазмоз развивается у небольшого процента больных, особенно у иммуносупрессивных.
Диагностические тесты
Окончательный диагноз ставится путем выделения или гистопатологической демонстрации микроорганизма в соответствующем клиническом образце. К сожалению, микроорганизм присутствует в низких концентрациях, и чувствительность этих методов низка. Предположительные диагнозы часто ставятся на основании географического положения, анамнеза воздействия и результатов рентгенографии легких или кальцификации в селезенке.
эпидемиология
Х. капсулатум встречается во всем мире в связи с определенными почвенными условиями, но о болезни сообщают в основном из долин рек Огайо и Миссисипи в Соединенных Штатах. Высокие концентрации спор обнаруживаются в птичьих поселениях, старых зданиях, птичниках, пещерах или школьных дворах; они нарушены трудовой деятельностью. Концентрация микроконидий выше в разрушенных, закрытых помещениях (например, при сносе зданий) и приводит к более высокому количеству инокулята для рабочих, чем на большинстве открытых площадок. В эндемичных районах лица, занимающиеся уборкой птичьих поселений, сносом старых зараженных зданий или проведением раскопок для строительства дорог или зданий, подвергаются большему риску, чем население в целом. В Соединенных Штатах от 15,000 20,000 до 3 XNUMX человек ежегодно госпитализируются с гистоплазмозом, и примерно XNUMX% из них умирают.
Другие затронутые профессии
Отнесение профессионального риска к Histoplasm заражение затруднено, поскольку микроорганизм свободно живет в почве, а концентрация аэрозольных спор увеличивается из-за ветра и запыленности. Заражение происходит преимущественно из-за географического положения. В эндемичных районах сельские жители, независимо от рода занятий, имеют от 60 до 80% распространенности положительных кожных проб на Х. капсулатум антигены. Фактическое заболевание возникает в результате большого количества инфекционного инокулята и обычно ограничивается рабочими, участвующими в разрушении почвы или разрушении зараженных зданий.
Лечение
Противогрибковое лечение гистоплазмоза и других профессиональных грибковых инфекций не показано при остром самокупирующемся легочном заболевании. Терапия амфотерицином В (общая доза от 30 до 35 мг/кг) или кетоконазолом (400 мг/сут в течение шести месяцев) или схемы лечения с использованием обоих препаратов показаны при диссеминированном гистоплазмозе, хроническом легочном гистоплазмозе, остром легочном гистоплазмозе с ОРДС или медиастинальной гранулеме. с симптоматической обструкцией и может быть полезен при длительном, умеренно тяжелом первичном заболевании. Лечение приводит к ответу от 80 до 100%, но рецидивы часты и могут достигать 20% при применении амфотерицина В и 50% при применении кетоконазола. Эффективность новых азольных препаратов (например, итраконазола и флуконазола) при профессиональных грибковых инфекциях не установлена.
Контроль общественного здравоохранения
Эффективной вакцины не разработано. Химическая деконтаминация 3% формальдегидом, предварительное увлажнение земли или загрязненных поверхностей для уменьшения аэрозолизации и средства индивидуальной защиты органов дыхания для уменьшения вдыхания аэрозольных спор могут уменьшить инфекцию, но эффективность этих методов не определена.
Разные грибковые пневмонии
К смешанным грибковым пневмониям сельскохозяйственных рабочих относятся аспергиллез, бластомикоз, криптококкоз, кокцидиоидомикоз и паракокцидиоидомикоз (табл. 1). Эти заболевания вызываются Aspergillus spp., Blastomyces dermatitidis, Cryptococcus neoformans, Coccidioides immitis. и Паракокцидиоиды бразильские, соответственно. Хотя эти грибы имеют широкое географическое распространение, о болезни обычно сообщают из эндемичных районов. По сравнению с вирусными и бактериальными причинами пневмонии эти расстройства встречаются редко и часто изначально не подозреваются. Т-клеточные нарушения повышают восприимчивость к гистоплазмозу, бластомикозу, криптококкозу, кокцидиоидомикозу и паракокцидиоидомикозу. Однако большое начальное воздействие может привести к заболеванию иммунокомпетентного работника. Инфекции с Aspergillus и родственные грибы, как правило, встречаются у пациентов с нейтропенией. Аспергиллез чаще всего является ОАП людей с ослабленным иммунитетом и будет обсуждаться в разделе, посвященном инфекциям у лиц с ослабленным иммунитетом.
Кр. неоформанты, Как Х. капсулатум, является обычным обитателем почвы, загрязненной птичьими фекалиями, и профессиональное воздействие такой пыли или другой пыли, загрязненной Кр. неоформанты может привести к заболеванию. Профессиональный бластомикоз связан с работой вне дома, особенно в восточной и центральной части США. Кокцидиоидомикоз возникает в результате контакта с зараженной пылью в эндемичных районах юго-запада США (отсюда и синоним лихорадки долины Сан-Хоакин). Профессиональное воздействие загрязненных почв Южной и Центральной Америки часто связано с паракокцидиоидомикозом. Из-за потенциально длительного латентного периода при паракокцидиоидомикозе это воздействие может задолго до появления симптомов.
Клиническая презентация
Клиническая картина кокцидиоидомикоза, бластомикоза или паракокцидиоидомикоза сходна с гистоплазмозом. Воздействие аэрозолей на эти грибы может привести к OAP, если исходный инокулят достаточно высок. Однако факторы хозяина, такие как предшествующее воздействие, ограничивают заболевание у большинства людей. При кокцидиомикозе легочные и системные признаки заболевания проявляются у небольшого процента инфицированных; прогрессирующее заболевание с распространением на несколько органов редко встречается при отсутствии иммуносупрессии. Хотя источником инфекции обычно является легкое, бластомикоз может проявляться легочным, кожным или системным заболеванием. Наиболее частым клиническим проявлением бластомикоза является хронический кашель с пневмонией, неотличимой от туберкулеза. Однако у большинства пациентов с клинически выраженным бластомикозом будут внелегочные поражения кожи, костей или мочеполовой системы. Паракокцидиоидомикоз — это заболевание Мексики, Центральной и Южной Америки, которое чаще всего проявляется реактивацией предшествующей инфекции после длительного, но вариабельного латентного периода. Заболевание может быть связано со старением инфицированных лиц, а реактивация может быть вызвана иммуносупрессией. Легочная картина сходна с другими грибковыми пневмониями, но при паракокцидиоидомикозе часто встречается внелегочное поражение, особенно слизистых оболочек.
Легкие обычно являются местом первичного инфицирования Криптококк неоформанс. Как и в случае с ранее обсуждавшимися грибками, легочные инфекции могут быть бессимптомными, самокупирующимися или прогрессирующими. Однако диссеминация организма, особенно в мозговые оболочки и головной мозг, может происходить без симптоматического респираторного заболевания. Криптококковый менингоэнцефалит без признаков легочного криптококкоза, хотя и встречается редко, является наиболее частым клиническим проявлением Кр. неоформанты инфекции.
Диагностические тесты
Непосредственная демонстрация тканевой формы организма позволяет поставить окончательный диагноз в биоптатах и цитологических препаратах. Иммунофлуоресценция может быть полезной подтверждающей процедурой, если морфологических деталей недостаточно для установления этиологического агента. Эти организмы также можно культивировать из подозрительных поражений. Положительный тест латекс-криптококкового агглютинина в спинномозговой жидкости соответствует криптококковому менингоэнцефалиту. Однако демонстрация организмов может быть недостаточной для диагностики заболевания. Например, сапрофитный рост Кр. неоформанты возможно в дыхательных путях.
Другие затронутые профессии
Работники лабораторий, выделяющие эти грибы, подвергаются риску заражения.
Лечение
Противогрибковая терапия аналогична таковой при гистоплазмозе.
Контроль общественного здравоохранения
Технический контроль показан для снижения риска для лабораторных работников. Защита органов дыхания при работе с почвами, сильно загрязненными птичьими фекалиями, снизит воздействие Кр. неоформаны.
Профессиональные инфекции у медицинских и лабораторных работников
Вдыхание инфекционных аэрозолей является наиболее частым источником инфекции среди работников больниц, и многие типы вирусных и бактериальных пневмоний связаны с передачей инфекции на рабочем месте (таблица 26). Большинство инфекций являются вирусными и самоограничивающимися. Однако среди работников больниц были зарегистрированы потенциально серьезные вспышки туберкулеза, кори, коклюша и пневмококковой пневмонии. Инфекции у работников с ослабленным иммунитетом обсуждаются в конце этого раздела.
Работники диагностических лабораторий подвержены риску заражения профессиональными инфекциями в результате воздушно-капельной передачи. Передача происходит при аэрозольном воздействии патогенов во время первоначальной обработки клинических образцов от пациентов с неопределенными инфекционными заболеваниями и редко распознается. Например, во время недавней вспышки бруцеллеза у трети лаборантов развился бруцеллез. Работа в лаборатории была единственным выявленным фактором риска. Передача от человека к человеку между сотрудниками лаборатории, передача через пищу или воду или контакт с конкретным клиническим образцом не могут быть доказаны как факторы риска. Краснуха, туберкулез, ветряная оспа и респираторно-синцитиальный вирус являются профессиональными заболеваниями, которые аналогичным образом заражаются в лаборатории техниками.
Несмотря на строгий ветеринарный уход, процедуры сдерживания биобезопасности и использование лабораторных животных, выращенных в коммерческих целях, свободных от патогенов, вдыхание остается основным путем передачи инфекционных заболеваний, связанных с биомедицинскими исследовательскими работниками. Кроме того, можно столкнуться с недавно обнаруженными микроорганизмами или ранее неизвестными резервуарами зоонозов, что подорвет эти стратегии борьбы с болезнями.
корь
корь, как профессионально приобретенное заболевание становится все более серьезной проблемой среди работников больниц в развитых странах. С 1989 г. в Соединенных Штатах наблюдается всплеск кори из-за плохого соблюдения рекомендаций по вакцинам и неэффективности первичной иммунизации реципиентов вакцины. Из-за высокой заболеваемости и потенциальной смертности, связанных с корью среди восприимчивых рабочих, кори следует уделять особое внимание в любой программе гигиены труда. С 1985 по 1989 год в Соединенных Штатах было зарегистрировано более 350 случаев профессионального заболевания корью, что составляет 1% всех зарегистрированных случаев. Около 30% работников больниц с профессиональным заболеванием корью были госпитализированы. Самые большие группы заболевших корью работников больниц составляли медсестры и врачи, и 90% из них заразились корью от больных. Несмотря на то, что 50% этих больных людей имели право на вакцинацию, ни один из них не был вакцинирован. Увеличение заболеваемости и смертности от кори среди взрослых усилило опасения, что инфицированные работники могут заразить пациентов и коллег.
В 1989 году Консультативный комитет по практике иммунизации рекомендовал две дозы вакцины против кори или доказательство наличия иммунитета к кори во время работы в медицинском учреждении. Серологический и вакцинационный статус рабочих должен быть задокументирован. Кроме того, при наличии больных корью уместна повторная оценка иммунного статуса медработников. Выполнение этих рекомендаций и надлежащая изоляция пациентов с подтвержденной и предполагаемой корью сокращает передачу кори в медицинских учреждениях.
Клиническая презентация
В дополнение к обычным проявлениям кори, наблюдаемым у неиммунных взрослых, необходимо учитывать атипичные и модифицированные проявления кори, поскольку многие работники больниц ранее получали убитые вакцины или имеют частичный иммунитет. При классической кори за инфекцией следует двухнедельный инкубационный период с легкими симптомами со стороны верхних дыхательных путей. В этот период рабочий виремичен и заразен. За этим следует семи-десятидневное течение кашля, насморка и конъюнктивита с развитием кореподобной сыпи и пятен Коплика (возвышающиеся белые высыпания на слизистой оболочке щек), которые патогномоничны для кори. Рентгенологически отмечают диффузные ретикулонодулярные инфильтраты с двусторонней внутригрудной лимфаденопатией, часто с накладывающейся бактериальной бронхопневмонией. Эти признаки появляются после того, как у человека была возможность заразить других восприимчивых людей. Легочные осложнения составляют 90% смертей от кори у взрослых. Никакое специфическое противовирусное лечение не является эффективным для любой формы кори, хотя высокие титры противокоревого иммуноглобулина могут облегчить некоторые симптомы у взрослых.
При атипичной кори, которая возникает у лиц, привитых убитой вакциной, разработанной в 1960-х годах, часто наблюдается тяжелое поражение легких. Сыпь атипична, пятна Коплика встречаются редко. При модифицированной кори, которая возникает у лиц, ранее получавших живую вакцину, но у которых развился частичный иммунитет, признаки и симптомы аналогичны классической кори, но мягче и часто остаются незамеченными. Лица с атипичной и модифицированной корью виремичны и могут распространять вирус кори.
Диагноз
Корь у работников больниц часто бывает модифицированной или атипичной, и ее редко подозревают. Корь следует заподозрить у человека с эритематозной пятнисто-папулезной сыпью, которой предшествует трех-четырехдневный лихорадочный продромальный период. У лиц с первичным инфицированием и без предшествующей иммунизации выделение вируса или обнаружение антигена затруднено, но для быстрой диагностики можно использовать иммуноферментный анализ или анализ с использованием флуоресцентных антител. У людей с предыдущей иммунизацией интерпретация этих анализов затруднена, но может быть полезным окрашивание иммунофлуоресцентными антителами эксфолиированных клеток.
эпидемиология
Вероятность заболеть корью у восприимчивых медсестер и врачей почти в девять раз выше, чем у лиц того же возраста, не являющихся медработниками. Как и при всех инфекциях кори, передача от человека к человеку происходит при вдыхании инфекционного аэрозоля. Работники больниц заражаются корью от пациентов и коллег и, в свою очередь, передают корь восприимчивым пациентам, коллегам и членам семьи.
Другие затронутые профессии
Эпидемия кори происходила в академических учреждениях развитых стран и среди сельскохозяйственных рабочих, ограниченных коллективным проживанием на плантациях.
Контроль общественного здравоохранения
Стратегии вмешательства в области общественного здравоохранения включают программы иммунизации, а также программы инфекционного контроля для мониторинга заболеваемости корью и статуса антител у работников. Если естественная инфекция или соответствующая двухдозовая вакцинация не могут быть задокументированы, следует провести анализы на антитела. Вакцинация беременных работниц противопоказана. Вакцинация других работников, входящих в группу риска, является важной помощью в профилактике заболеваний. После контакта с корью удаление восприимчивых работников от контакта с больными на 21 день может уменьшить распространение болезни. Ограничение активности заболевших корью в течение 7 дней после появления сыпи также может снизить передачу болезни. К сожалению, у должным образом вакцинированных рабочих развилась корь, несмотря на уровни защитных антител, которые были зарегистрированы до заболевания. В результате многие рекомендуют средства индивидуальной защиты органов дыхания при уходе за больными корью.
Различные вирусные инфекции дыхательных путей
Различные вирусы, не являющиеся уникальными для среды здравоохранения, являются наиболее распространенной причиной ОАП у медицинских работников. Этиологическими агентами являются те, которые вызывают внебольничные ОАП, включая аденовирус, цитомегаловирус, вирус гриппа, вирус парагриппа и респираторно-синцитиальный вирус. Поскольку эти организмы также присутствуют в сообществе, установить их как причину индивидуального ОАП сложно. Однако серологические исследования показывают, что медицинские работники и работники дневного ухода подвергаются повышенному риску воздействия этих респираторных патогенов. Эти вирусы также являются причиной вспышек заболеваний во многих ситуациях, когда рабочие собираются вместе в замкнутом пространстве. Например, вспышки аденовирусной инфекции обычны среди новобранцев.
коклюш
Коклюш, как и корь, все чаще регистрируется у работников больниц в развитых странах. В 1993 г. в Соединенных Штатах было зарегистрировано около 6,000 случаев коклюша, что на 80% больше, чем в 1992 г. В отличие от предыдущих лет, 25% зарегистрированных случаев приходится на лиц старше десяти лет. Число профессионально приобретенных заболеваний у работников больниц неизвестно, но считается, что в развитых странах оно занижено. Из-за ослабления иммунитета у взрослых и возможности инфицирования восприимчивых младенцев работниками больниц больше внимания уделяется диагностике и эпиднадзору за коклюшем.
Клиническая презентация
Коклюш может сохраняться от шести до десяти недель без вмешательства. В первую неделю, когда больной наиболее заразен, развиваются сухой кашель, насморк, конъюнктивит, лихорадка. У ранее привитых взрослых персистирующий продуктивный кашель может длиться несколько недель, и коклюш редко рассматривается. Клиническая диагностика затруднена, и клиническое подозрение должно вызываться при встрече с любым рабочим с кашлем, продолжающимся более семи дней. Количество лейкоцитов более 20,000 50 с преобладанием лимфоцитов может быть единственной лабораторной аномалией, но это редко отмечается у взрослых. Рентгенограммы грудной клетки показывают сливную бронхопневмонию в нижних долях, которая иррадиирует от сердца, создавая характерный признак «лохматого сердца», и ателектазы присутствуют в 14% случаев. Из-за чрезвычайной контагиозности этого возбудителя необходима строгая респираторная изоляция до тех пор, пока лечение эритромицином или триметопримом/сульфаметоксазолом не будет продолжаться в течение пяти дней. Тесные контакты инфицированного человека и работников больниц, которые не применяли респираторные меры предосторожности, должны получать XNUMX-дневную антибиотикопрофилактику независимо от статуса иммунизации.
Диагноз
Изоляция Bordetella pertussisпрямая иммунофлуоресцентная окраска выделений из носа или развитие Б. коклюш Реакция антител используется для постановки окончательного диагноза.
эпидемиология
Б. коклюш является очень заразным, передается от человека к человеку при вдыхании инфекционных аэрозолей и имеет показатель поражения от 70 до 100%. В прошлом это не было болезнью взрослых и не оценивалось как OAP. Во время общественной вспышки коклюша на западе США многие работники больниц заразились на работе и заболели коклюшем, несмотря на профилактику антибиотиками. Из-за снижения уровня защитных антител у взрослых, у которых никогда не было клинических проявлений заболевания, но которые получали клеточную вакцину после 1940 года, в развитых странах растет число восприимчивых к коклюшу работников больниц.
Контроль общественного здравоохранения
Выявление, изоляция и лечение являются основными стратегиями борьбы с болезнями в больницах. Роль бесклеточной коклюшной вакцины для работников больниц без адекватного уровня защитных антител неясна. Во время недавней вспышки на западе США треть вакцинированных работников больниц сообщили о побочных эффектах вакцины от легких до умеренных, но у 1% были «тяжелые» системные симптомы. Хотя эти рабочие с более серьезными заболеваниями пропускали рабочие дни, о неврологических симптомах не сообщалось.
туберкулез
В 1950-х годах было общепризнано, что медицинские работники в развитых странах подвержены большему риску заболевания туберкулезом (ТБ — гранулематозная болезнь, вызванная Микобактериальный туберкулез или близкородственные организмы М. Бовис), чем население в целом. Опросы, проведенные с 1970-х по начало 1980-х годов, показали, что это лишь немного увеличило риск. В конце 1980-х годов заметное увеличение числа случаев туберкулеза, госпитализированных в больницы США, привело к неожиданной передаче вируса. М. tuberculosis работникам больниц. Высокая фоновая распространенность положительной туберкулиновой кожной пробы (ТКП) в определенных социально-экономических группах или группах иммигрантов, из которых происходят многие работники больниц, и слабая связь конверсии ТКП с контактами с ТБ, связанными с работой, затрудняют количественную оценку риска Профессиональная передача туберкулеза работникам. В 1993 г. в Соединенных Штатах примерно 3.2% зарегистрированных больных туберкулезом были медицинскими работниками. Несмотря на проблемы с определением риска, профессиональную инфекцию следует учитывать, когда у работников больниц развивается ТБ или происходит конверсия ТКП.
М. tuberculosis распространяется почти исключительно от человека к человеку через инфекционные частицы диаметром от 1 до 5 мм, образующиеся при кашле, разговоре или чихании. Риск заражения напрямую связан с интенсивностью контакта с инфекционными аэрозолями — небольшие общие пространства, повышенная плотность инфекционных частиц, плохое удаление инфекционных частиц, рециркуляция воздуха, содержащего инфекционные частицы, и длительное время контакта. В медицинских учреждениях такие процедуры, как бронхоскопия, эндотрахеальная интубация и лечение аэрозолями через небулайзер, увеличивают плотность инфекционных аэрозолей. Приблизительно 30% близких контактов — лиц, находящихся в одном помещении с заразным человеком — заражаются и подвергаются конверсии кожных проб. После заражения от 3 до 10% людей заболевают туберкулезом в течение 12 месяцев (т.е. первичное заболевание), а еще у 5-10% человек заболевают туберкулезом в течение жизни (т.е. реактивация заболевания). Эти более высокие показатели наблюдаются в развивающихся странах и в ситуациях, когда недоедание более распространено. У ВИЧ-инфицированных лиц реактивация ТБ происходит чаще, примерно от 3 до 8% в год. CFR варьируется; в развитых странах он составляет от 5 до 10%, а в развивающихся странах эти показатели колеблются от 15 до 40%.
Клиническая презентация
До эпидемии ВИЧ от 85 до 90% больных туберкулезом имели поражение легких. Хронический кашель, выделение мокроты, лихорадка и потеря веса остаются наиболее частыми симптомами туберкулеза легких. За исключением редкого амфорического дыхания или послекашлевых хрипов над верхними долями, физикальное обследование бесполезно. Почти во всех случаях обнаруживаются патологические изменения на рентгенограмме грудной клетки, и обычно это первый признак, указывающий на ТБ. При первичном туберкулезе часто встречается инфильтрат в нижней или средней доле с ипсилатеральной внутригрудной лимфаденопатией с ателектазом. Реактивация туберкулеза обычно приводит к инфильтрату и кавернам в верхних долях легких. Хотя рентген грудной клетки чувствителен, ему не хватает специфичности, и он не позволяет поставить окончательный диагноз туберкулеза.
Диагноз
Окончательный диагноз туберкулеза легких можно поставить только путем выделения М. tuberculosis из мокроты или легочной ткани, хотя предположительный диагноз возможен, если кислотоустойчивые бациллы (КУБ) обнаруживаются в мокроте лиц с сопоставимыми клиническими проявлениями. Диагноз туберкулеза следует рассматривать на основании клинических признаков и симптомов; изоляция и лечение лиц с совместимыми заболеваниями не должны откладываться из-за результатов ТКП. В развивающихся странах, где недоступны реагенты для ТКП и рентгенограммы грудной клетки, ВОЗ предлагает обследовать лиц с любым респираторным симптомом продолжительностью три недели, кровохарканьем любой продолжительности или значительной потерей веса на предмет туберкулеза. Эти лица должны пройти микроскопическое исследование мокроты на предмет КУМ.
Другие затронутые профессии
Воздушная передача вируса от работника к работнику и от клиента к работнику. М. tuberculosis был зарегистрирован среди работников больниц, летных экипажей авиакомпаний, шахтеров, работников исправительных учреждений, смотрителей животных, рабочих верфей, школьных работников и рабочих фанерных заводов. Особое внимание следует уделить определенным профессиям, таким как сельскохозяйственные рабочие, ухаживающие за животными, разнорабочие, домработницы, уборщики и работники по приготовлению пищи, хотя большая часть риска может быть связана с социально-экономическим или иммиграционным статусом работников.
Особое внимание следует уделить легочному туберкулезу среди шахтеров и других групп, подвергающихся воздействию кремнезема. В дополнение к повышенному риску первичного заражения от коллег-шахтеров, люди с силикозом с большей вероятностью прогрессируют до туберкулеза и имеют более высокую смертность от туберкулеза по сравнению с рабочими, не болеющими силикозом. Как и у большинства людей, ТБ реактивируется у силикотических лиц из-за длительного М. tuberculosis инфекции, предшествующие воздействию кремнезема. В экспериментальных системах было показано, что воздействие кремнезема ухудшает течение инфекции дозозависимым образом, но неясно, подвержены ли рабочие, не зараженные кремнеземом, большему риску развития туберкулеза. Рабочие литейного производства, подвергшиеся воздействию диоксида кремния, без радиографического силикоза подвергаются в три раза большему риску смертности от туберкулеза по сравнению с аналогичными рабочими, не подвергавшимися воздействию диоксида кремния. Никакие другие воздействия пыли на рабочем месте не были связаны с усиленным прогрессированием туберкулеза.
Сельскохозяйственные рабочие-мигранты более склонны к развитию реактивации туберкулеза, чем население в целом. Оценки положительных ТКП у сельскохозяйственных рабочих-мигрантов варьируются от примерно 45% у лиц в возрасте от 15 до 34 лет до почти 70% у рабочих старше 34 лет.
Работники клинических лабораторий подвергаются повышенному риску профессионального заражения туберкулезом воздушно-капельным путем. Согласно недавнему десятилетнему обследованию отдельных больниц в Японии, у 0.8% лабораторных работников развился туберкулез. Источников в сообществе выявлено не было, а воздействие, связанное с работой, было выявлено только в 20% случаев. Большинство случаев произошло среди работников патологоанатомических и бактериологических лабораторий и патологоанатомических отделений.
Лечение
Было показано, что несколько схем лечения эффективны в различных амбулаторных условиях. Среди пациентов в развитых странах стандартным режимом лечения стали ежедневные дозы четырех препаратов (включая изониазид и рифампин) в течение двух месяцев с последующим ежедневным приемом изониазида и рифампина в течение следующих четырех месяцев. Под непосредственным наблюдением прием одних и тех же препаратов два раза в неделю является эффективной альтернативой у менее комплаентных пациентов. В развивающихся странах и в ситуациях, когда противотуберкулезные препараты недоступны, используется ежедневный прием изониазида и рифампина в течение 9–12 месяцев. Схема лечения должна соответствовать национальной политике и учитывать чувствительность организма к стандартным, доступным противотуберкулезным препаратам и продолжительность терапии. Из-за ограниченных ресурсов для борьбы с туберкулезом в развивающихся странах усилия могут быть сосредоточены на первичных источниках инфекции — пациентах с мазками мокроты, демонстрирующими КУМ.
В учреждениях здравоохранения для инфекционных работников с туберкулезом легких показаны ограничения в работе. В других условиях инфекционные работники могут быть просто изолированы от других работников. Как правило, люди считаются неинфекционными после двухнедельного приема соответствующих противотуберкулезных препаратов, если наблюдается симптоматическое улучшение и уменьшение плотности КУМ в мазке мокроты.
Контроль общественного здравоохранения
Основным средством общественного здравоохранения в отношении передачи профессионального или внебольничного туберкулеза остается выявление, изоляция и лечение лиц с легочным туберкулезом. Вентиляция для разбавления инфекционных аэрозолей; фильтрация и ультрафиолетовое облучение для обеззараживания воздуха, содержащего аэрозоль; или средства индивидуальной защиты органов дыхания могут использоваться в тех случаях, когда известно, что риск передачи исключительно высок, но эффективность этих методов до сих пор неизвестна. Полезность БЦЖ для защиты работников остается спорной.
Различные бактериальные инфекции в медицинской среде
Обычные бактериальные инфекции легких могут быть получены от пациентов или среди населения. Связанная с работой передача воздушно-капельным путем бактериальных патогенов, таких как Streptococcus pneumoniae, Haemophilus influenza, Neisseria meningitidis, Mycoplasma pneumoniae и виды легионеллы (таблица 26), и возникающие в результате заболевания включаются во многие программы больничного надзора. Профессиональные бактериальные инфекции дыхательных путей также не ограничиваются медицинскими работниками. Инфекции с виды стрептококков являются, например, хорошо установленной причиной вспышек заболеваний среди новобранцев. Однако для конкретного работника распространенность этих заболеваний вне рабочего места усложняет разграничение профессиональных и внебольничных инфекций. Клиническая картина, диагностические тесты, эпидемиология и лечение этих заболеваний описаны в стандартных медицинских учебниках.
Инфекции у работников с ослабленным иммунитетом
Рабочие с ослабленным иммунитетом подвергаются повышенному риску многих ОАП. Кроме того, ряд организмов, которые не вызывают заболевания у нормальных людей, вызывают заболевание у людей с ослабленным иммунитетом. Тип иммуносупрессии также влияет на восприимчивость к заболеванию. Например, инвазивный аспергиллез легких является более частым осложнением химиотерапии, чем синдром приобретенного иммунодефицита (СПИД).
Инвазивный легочный аспергиллез обычно наблюдается у лиц с ослабленным иммунитетом, особенно у лиц с нейтропенией. Однако иногда сообщается об инвазивном легочном аспергиллезе у лиц без явной предрасположенности к заболеванию. Инвазивный аспергиллез легких обычно проявляется тяжелой некротизирующей пневмонией с системным поражением или без него у пациентов с нейтропенией. В то время как инвазивный аспергиллез чаще всего рассматривается как внутрибольничная инфекция у пациентов, получающих химиотерапию, это очень фатальное заболевание для любого работника с нейтропенией. Методы, которые снижают внутрибольничный аспергиллез, например, контроль пыли на строительных объектах, также могут защитить восприимчивых рабочих.
Различные патогены животных становятся потенциальными зоонозами только у пациентов с ослабленным иммунитетом. Зоонозы, передающиеся воздушно-капельным путем, наблюдаемые только у людей с ослабленным иммунитетом, включают энцефалитозооноз (из-за Энцефалитозон куникулы), туберкулез птиц (из-за Mycobacterium микозе) и расширение Родококк обыкновенный инфекции. Такие болезни вызывают особую озабоченность в сельском хозяйстве. Методы защиты рабочих с ослабленным иммунитетом изучены недостаточно.
У рабочих с ослабленным иммунитетом многие потенциальные патогены вызывают инвазивные и тяжелые заболевания, не встречающиеся у нормальных пациентов. Например, при тяжелых инфекциях Candida Albicans и Pneumocystis carinii являются классическими проявлениями СПИДа. Таким образом, спектр профессиональных патогенов у рабочих с ослабленным иммунитетом потенциально включает нарушения, отсутствующие у иммунологически нормальных рабочих. Болезни людей с ослабленным иммунитетом были подробно рассмотрены в другом месте и не будут обсуждаться в этом обзоре.
Меры общественного здравоохранения: обзор
ОАП преимущественно встречаются у пяти групп работников: работников больниц, сельскохозяйственных рабочих, работников мясного производства, военнослужащих и работников биомедицинских лабораторий (таблица 1). Избегание инфекционных аэрозолей является наиболее эффективным способом уменьшения инфекции в большинстве ситуаций, но часто это сложно. Например, Coxiella burnetii, этиологический агент Ку-лихорадки, может присутствовать в любой среде, ранее загрязненной биологическими жидкостями инфицированных животных, но избегать всех потенциально инфицированных аэрозолей было бы непрактично во многих ситуациях с низким уровнем риска, таких как овцеводство или родео. Контроль сопутствующих заболеваний также может снизить риск ОАП. Силикоз, например, увеличивает риск реактивации туберкулеза, а снижение воздействия кремнезема может снизить риск заболевания туберкулезом у шахтеров. Для OAP, которые имеют значительную смертность и заболеваемость среди населения в целом, иммунизация может быть наиболее важным вмешательством общественного здравоохранения. Информирование рабочих об их риске ОАП помогает им соблюдать программы контроля профессиональных заболеваний, а также помогает в ранней диагностике этих заболеваний.
Среди работников больниц и военнослужащих основным путем передачи инфекции обычно является передача от человека к человеку. Иммунизация рабочих может предотвратить заболевание и может быть полезна для борьбы с патогенами с высокой заболеваемостью и/или смертностью. Поскольку существует риск для лиц, которые, возможно, не были должным образом иммунизированы; выявление, изоляция и лечение больных остается частью борьбы с болезнями. Когда иммунизация и респираторная изоляция не дают результатов или связанные с этим заболеваемость и смертность недопустимы, можно рассмотреть возможность использования средств индивидуальной защиты или технических средств контроля для снижения плотности или контагиозности аэрозолей.
Для работников сельского хозяйства, мясного производства и биомедицинских лабораторий передача вируса от животного к человеку является обычной схемой передачи. В дополнение к иммунизации восприимчивых людей, когда это возможно, другие стратегии борьбы с болезнями могут включать иммунизацию животных, контролируемую ветеринаром профилактику антибиотиками хорошо выглядящих животных, карантин вновь поступивших животных, изоляцию и лечение больных животных, а также закупку инфекционных агентов. бесплатные животные. Когда эти стратегии не увенчались успехом или наблюдается высокая заболеваемость и смертность, можно рассмотреть такие стратегии, как средства индивидуальной защиты или инженерные меры.
Передача инфекционных агентов от окружающей среды к человеку распространена среди сельскохозяйственных рабочих, в том числе многих рабочих. Иммунизация рабочих возможна при наличии вакцины, но для многих из этих патогенов заболеваемость среди населения в целом низка, и вакцины редко применимы. В сельскохозяйственных условиях источники инфекции широко распространены. В результате технические меры по снижению плотности или инфекционности аэрозолей редко осуществимы. В этих условиях можно рассмотреть возможность использования смачивающих агентов или других методов уменьшения пыли, обеззараживающих агентов и средств индивидуальной защиты органов дыхания. Поскольку борьба с ОАП у сельскохозяйственных рабочих часто затруднена, и эти заболевания редко наблюдаются медицинским персоналом, обучение рабочих и общение между рабочими и медицинским персоналом имеют важное значение.
- Start
- Предыдущая
- 1
- 2
- Следующая
- Конец
ОТКАЗ ОТ ОТВЕТСТВЕННОСТИ: МОТ не несет ответственности за контент, представленный на этом веб-портале, который представлен на каком-либо языке, кроме английского, который является языком, используемым для первоначального производства и рецензирования оригинального контента. Некоторые статистические данные не обновлялись с тех пор. выпуск 4-го издания Энциклопедии (1998 г.)».