Садржај страница
САДРЖАЈ
Уредник поглавља Гунар Нордберг
- Општи профил
- Признања
- Алуминијум
- антимон
- арсен
- Баријум
- бизмут
- Кадмијум
- Хром
- Бакар
- Гвожђе
- Галлиум
- Германијум
- Индиум
- иридијум
- Довести
- Магнезијум
- Манган
- Метални карбонили (посебно никл карбонил)
- Меркур
- Молибден
- Никл
- Ниобијум
- Осмиум
- паладијум
- Платина
- Рениј
- Родијум
- Рутенијум
- Селен
- сребро
- Танталум
- Теллуриум
- Талијум
- Калај
- титанијум
- Тунгстен
- Ванадијум
- цинк
- цирконијум и хафнијум
КАРДИОВАСКУЛАРНИ МОРБИДИТЕТ И СМРТНОСТ РАДНЕ СНАГЕ
У следећем чланку термин кардиоваскуларне болести (КВБ) се односи на органске и функционалне поремећаје срца и циркулаторног система, укључујући резултујућа оштећења других система органа, који су класификовани под бројевима од 390 до 459 у 9. ревизији Међународне класификације болести (МКБ) (Светска здравствена организација). (СЗО) 1975). Заснован углавном на међународној статистици коју је прикупила СЗО и подацима прикупљеним у Немачкој, чланак говори о преваленци КВБ, новим стопама болести и учесталости смрти, морбидитета и инвалидитета.
Дефиниција и преваленција у становништву радног узраста
Коронарна артеријска болест (ИЦД 410-414) која доводи до исхемије миокарда је вероватно најзначајнија КВБ у радној популацији, посебно у индустријализованим земљама. Ово стање је резултат сужења у васкуларном систему који снабдева срчани мишић, што је проблем првенствено узрокован артериосклерозом. Погађа 0.9 до 1.5% радно способних мушкараца и 0.5 до 1.0% жена.
Запаљенске болести (ИЦД 420-423) може захватити ендокард, срчане залиске, перикард и/или сам срчани мишић (миокард). Они су мање уобичајени у индустријализованим земљама, где је њихова учесталост знатно испод 0.01% одрасле популације, али се чешће виде у земљама у развоју, што можда одражава већу преваленцију поремећаја у исхрани и заразних болести.
Поремећаји срчаног ритма (ИЦД 427) су релативно ретке, иако је велика пажња медија посвећена недавним случајевима инвалидитета и изненадне смрти међу истакнутим професионалним спортистима. Иако могу имати значајан утицај на радну способност, често су асимптоматске и пролазне.
миокардиопатије (ИЦД 424) су стања која укључују повећање или задебљање срчане мускулације, ефикасно сужавање крвних судова и слабљење срца. Они су привукли већу пажњу последњих година, углавном због побољшаних метода дијагнозе, иако је њихова патогенеза често нејасна. Они се приписују инфекцијама, метаболичким болестима, имунолошким поремећајима, инфламаторним обољењима капилара и, што је од посебног значаја у овој књизи, изложености токсичности на радном месту. Они су подељени у три типа:
- дилатативно—најчешћи облик (5 до 15 случајева на 100,000 људи), који је повезан са функционалним слабљењем срца
- хипертрофична-задебљање и повећање миокарда што доводи до релативног инсуфицијенције коронарних артерија
- рестриктивни—ретка врста код које су контракције миокарда ограничене.
Хипертензија (ИЦД 401-405) (повећан систолни и/или дијастолни крвни притисак) је најчешћа болест циркулације, која се налази код 15 до 20% запослених људи у индустријализованим земљама. О томе се детаљније говори у наставку.
Атеросклеротске промене у главним крвним судовима (ИЦД 440), често повезани са хипертензијом, изазивају болести у органима којима служе. Најважнији међу њима је Цереброваскуларно оболење (ИЦД 430-438), што може довести до можданог удара услед инфаркта и/или крварења. Ово се јавља код 0.3 до 1.0% запослених људи, најчешће међу онима од 40 и више година.
Атеросклеротичне болести, укључујући болест коронарних артерија, мождани удар и хипертензију, далеко најчешћа кардиоваскуларна обољења у радној популацији, су мултифакторског порекла и почињу рано у животу. Они су важни на радном месту јер:
- тако велики део радне снаге има асимптоматски или непрепознати облик кардиоваскуларних болести
- развој те болести може бити погоршан или акутни симптоматски догађаји подстакнути радним условима и захтевима посла
- акутни почетак симптоматске фазе кардиоваскуларне болести се често приписује послу и/или радном окружењу
- већина појединаца са утврђеном кардиоваскуларном болешћу способна је за продуктиван рад, иако, понекад, тек након ефикасне рехабилитације и преквалификације за посао
- радно место је јединствено погодна арена за примарне и секундарне превентивне програме.
Функционални поремећаји циркулације у екстремитетима (ИЦД 443) укључују Раинаудову болест, краткотрајно бледило прстију и релативно су ретке. Нека професионална стања, као што су промрзлине, дуготрајна изложеност винил хлориду и изложеност шаке и руке вибрацијама могу изазвати ове поремећаје.
Варикозитети у венама ногу (ИЦД 454), који се често непрописно одбацују као козметички проблем, чести су међу женама, посебно током трудноће. Иако наследна склоност ка слабости венских зидова може бити фактор, они су обично повезани са дугим периодима стајања у једном положају без покрета, током којих се повећава статички притисак унутар вена. Резултирајућа нелагодност и едем ногу често диктирају промену или модификацију посла.
Годишње стопе инциденције
Међу КВБ, хипертензија има највећу годишњу стопу нових случајева међу запосленим особама старости од 35 до 64 године. Нови случајеви се развијају код приближно 1% те популације сваке године. Следеће по учесталости су коронарна болест срца (8 до 92 нова случаја акутног срчаног удара на 10,000 мушкараца годишње и 3 до 16 нових случајева на 10,000 жена годишње) и мождани удар (12 до 30 случајева на 10,000 мушкараца годишње и 6 до 30 случајева на 10,000 жена годишње). Као што показују глобални подаци прикупљени у оквиру пројекта ВХО-Моница (ВХО-МОНИЦА 1994; ВХО-МОНИЦА 1988), најниже нове стопе инциденције срчаног удара пронађене су међу мушкарцима у Кини и женама у Шпанији, док су највеће стопе пронађене међу и мушкарци и жене у Шкотској. Значај ових података је да у популацији радног узраста 40 до 60% жртава срчаног удара и 30 до 40% жртава можданог удара не преживи своје почетне епизоде.
морталитет
У оквиру примарног радног узраста од 15 до 64 године, само 8 до 18% смртних случајева од КВБ се јавља пре 45. године. Већина се јавља након 45. године, са годишњим порастом са годинама. Стопе, које су се мењале, значајно се разликују од земље до земље (ВХО 1994б).
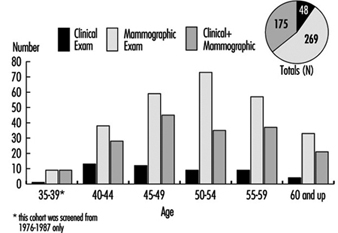
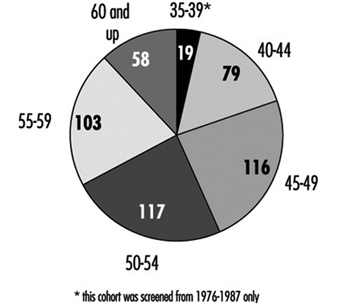
Табела КСНУМКС [ЦАР01ТЕ] показује стопе смртности за мушкарце и за жене старости од 45 до 54 и од 55 до 64 године за неке земље. Имајте на уму да су стопе смртности за мушкарце константно веће од оних за жене одговарајућег узраста. Табела 3.2 [ЦАР02ТЕ] упоређује стопе смртности од различитих КВБ међу људима од 55 до 64 године у пет земаља.
Инвалидност рада и превремено пензионисање
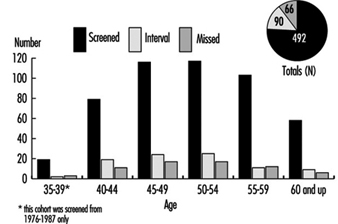
Статистички подаци везани за дијагнозу о времену изгубљеном са посла представљају важну перспективу о утицају морбидитета на радно активно становништво, иако су дијагностичке ознаке обично мање прецизне него у случајевима превременог пензионисања због инвалидитета. Стопе случајева, обично изражене у случајевима на 10,000 запослених, дају индекс учесталости категорија болести, док просечан број изгубљених дана по случају указује на релативну озбиљност појединих болести. Тако, према статистичким подацима о 10 милиона радника у западној Немачкој које је сачинила Аллгемеинен Ортскранкенкассе, КВБ су чиниле 7.7% укупне инвалидности у 1991-92, иако је број случајева у том периоду био само 4.6% од укупног броја (табела 3.3. [ЦАР03ТЕ]). У неким земљама, где се превремено пензионисање обезбеђује када је радна способност смањена због болести, образац инвалидитета одражава стопе за различите категорије КВБ.
Трауматске повреде главе
Етиолошки фактори
Траума главе састоји се од повреде лобање, фокалне повреде мозга и дифузне повреде можданог ткива (Геннарелли и Котапа 1992). Код трауме главе у вези са радом падови представљају већину узрока (Краус и Фифе 1985). Други узроци везани за посао укључују ударе опремом, машинама или сродним предметима и моторним возилима на путу. Стопе повреда мозга у вези са радом су значајно веће међу младим радницима него код старијих (Краус и Фифе 1985).
Ризична занимања
Радници који се баве рударством, грађевинарством, управљањем моторним возилима и пољопривредом су под већим ризиком. Траума главе је уобичајена код спортиста као што су боксери и фудбалери.
Неуропатхопхисиологи
Прелом лобање може се десити са или без оштећења мозга. Сви облици повреда мозга, било да су резултат продорне или затворене трауме главе, могу довести до развоја отока можданог ткива. Вазогени и цитогени патофизиолошки процеси активни на ћелијском нивоу доводе до церебралног едема, повећања интракранијалног притиска и церебралне исхемије.
Фокалне повреде мозга (епидурални, субдурални или интракранијални хематоми) могу изазвати не само локално оштећење мозга, већ и масовни ефекат унутар лобање, што доводи до померања средње линије, херније и коначно компресије можданог стабла (средњег мозга, моста и дугуљасте мождине), што узрокује , прво опадајући ниво свести, затим застој дисања и смрт (Геннарелли и Котапа 1992).
Дифузне повреде мозга представљају трауму смицања безбројних аксона мозга и могу се манифестовати било шта, од суптилне когнитивне дисфункције до тешког инвалидитета.
Епидемиолошки подаци
Мало је поузданих статистичких података о учесталости повреда главе услед активности повезаних са радом.
У Сједињеним Државама, процене инциденце повреда главе показују да најмање 2 милиона људи задобије такве повреде сваке године, са скоро 500,000 примљених у болницу (Геннарелли и Котапа 1992). Отприлике половина ових пацијената била је укључена у саобраћајне несреће.
Студија о повредама мозга код становника округа Сан Дијего у Калифорнији 1981. године показала је да је укупна стопа повреда на раду за мушкарце износила 19.8 на 100,000 радника (45.9 на 100 милиона радних сати). Стопе инциденције повреда мозга на раду за мушко цивилно и војно особље биле су 15.2 и 37.0 на 100,000 радника, респективно. Поред тога, годишња учесталост таквих повреда била је 9.9 на 100 милиона радних сати за мушкарце у радној снази (18.5 на 100 милиона сати за војно особље и 7.6 на 100 милиона сати за цивиле) (Краус и Фифе 1985). У истој студији, око 54% цивилних повреда мозга на раду је резултат падова, а 8% је укључивало несреће моторних возила на путу (Краус и Фифе 1985).
Знаци и симптоми
Знаци и симптоми варирају међу различитим облицима трауме главе (табела 1) (Геннарелли и Котапа 1992) и различитим локацијама трауматске лезије мозга (Геннарелли и Котапа 1992; Горден 1991). У неким случајевима, код истог пацијента се могу јавити вишеструки облици трауме главе.
Табела 1. Класификација трауматских повреда главе.
|
Повреде лобање |
Повреде можданог ткива |
|
|
Фокусни |
Дифузна |
|
|
Прелом свода |
Хематома |
Потрес |
|
линеаран |
Епидурална |
Милд |
|
Депрессед |
Субдурални |
Класичан |
|
Базиларни прелом |
Контузија |
Продужена кома (дифузна повреда аксона) |
Повреде лобање
Преломи церебралног свода, линеарни или депресивни, могу се открити радиолошким прегледима, при чему су локација и дубина прелома клинички најважнији.
Преломи базе лобање, код којих се преломи обично не виде на конвенционалним радиографијама лобање, најбоље се могу пронаћи компјутерском томографијом (ЦТ). Такође се може дијагностиковати клиничким налазима као што је цурење церебропиналне течности из носа (ЦСФ ринореја) или уха (ЦСФ отореја), или поткожно крварење у периорбиталним или мастоидним подручјима, иако може проћи 24 сата да се појаве.
Фокалне повреде можданог ткива (Геннарелли и Котапа 1992; Горден 1991)
хематом:
Епидурални хематом је обично последица артеријског крварења и може бити повезан са фрактуром лобање. Крварење се јасно види као биконвексна густина на ЦТ скенирању. Клинички се карактерише пролазним губитком свести непосредно након повреде, праћен луцидним периодом. Свест се може брзо погоршати због повећања интракранијалног притиска.
Субдурални хематом је резултат венског крварења испод дуре. Субдурално крварење се може класификовати као акутно, субакутно или хронично, на основу временског тока развоја симптома. Симптоми су резултат директног притиска на кортекс испод крварења. ЦТ скенирање главе често показује дефицит у облику полумесеца.
Интрацеребрални хематом настаје као резултат крварења унутар паренхима можданих хемисфера. Може се јавити у време трауме или се може појавити неколико дана касније (Цоопер 1992). Симптоми су обично драматични и укључују акутно смањен ниво свести и знаке повећаног интракранијалног притиска, као што су главобоља, повраћање, конвулзије и кома. Субарахноидално крварење може настати спонтано као резултат руптуре бобичасте анеуризме, или може бити узроковано траумом главе.
Код пацијената са било којим обликом хематома, погоршање свести, ипсилатерална проширена зеница и контралатерална хемипареза сугеришу проширење хематома и потребу за хитном неурохируршком проценом. Компресија можданог стабла чини око 66% смртних случајева од повреда главе (Геннарелли и Котапа 1992).
Контузија мозга:
Ово се манифестује као привремени губитак свести или неуролошки дефицит. Губитак памћења може бити ретроградан – губитак памћења у временском периоду пре повреде, или антеградни – губитак тренутне меморије. ЦТ скенирање показује вишеструка мала изолована крварења у можданој кори. Пацијенти су под већим ризиком од накнадног интракранијалног крварења.
Дифузне повреде можданог ткива (Геннарелли и Котапа 1992; Горден 1991)
потрес мозга:
Благи потрес мозга се дефинише као брзо решавајући (мање од 24 сата) прекид функције (као што је памћење), који је последица трауме. Ово укључује симптоме суптилне попут губитка памћења и очигледне као несвесност.
Класични церебрални потрес се манифестује као привремена, реверзибилна неуролошка дисфункција која се споро решава, као што је губитак памћења, често праћен значајним губитком свести (више од 5 минута, мање од 6 сати). ЦТ скенирање је нормално.
Дифузна повреда аксона:
Ово резултира продуженим коматозним стањем (више од 6 сати). У блажем облику, кома траје 6 до 24 сата и може бити повезана са дуготрајним или трајним неуролошким или когнитивним дефицитима. Кома умереног облика траје више од 24 сата и повезана је са смртношћу од 20%. Тешки облик показује дисфункцију можданог стабла са комом која траје дуже од 24 сата или чак месеци, због захватања ретикуларног активационог система.
Дијагноза и диференцијална дијагноза
Поред анамнезе и серијских неуролошких прегледа и стандардног алата за процену као што је Глазговска скала коме (табела 2), радиолошки прегледи су од помоћи у постављању коначне дијагнозе. ЦТ скенирање главе је најважнији дијагностички тест који се изводи код пацијената са неуролошким налазима након трауме главе (Геннарелли и Котапа 1992; Горден 1991; Јохнсон и Лее 1992) и омогућава брзу и тачну процену хируршких и нехируршких лезија у критично повређени пацијенти (Јохнсон и Лее 1992). Магнетна резонанца (МР) је комплементарна евалуацији церебралне трауме главе. Многе лезије се идентификују помоћу МР снимања, као што су кортикалне контузије, мали субдурални хематоми и дифузне повреде аксона које се не могу видети на ЦТ прегледима (Склар ет ал. 1992).
Табела 2. Глазговска скала коме.
|
очи |
Вербал |
Моторни |
|
Не отвара очи |
Не прави буку |
(1) Нема моторичког одговора на бол |
Лечење и прогноза
Пацијенте са траумом главе је потребно упутити у хитну помоћ, а консултације неурохируршке су важне. Сви пацијенти за које се зна да су у несвести дуже од 10 до 15 минута, или са фрактуром лобање или неуролошком абнормалношћу, захтевају болнички пријем и посматрање, јер постоји могућност одложеног погоршања услед ширења масовних лезија (Геннарелли и Котапа 1992).
У зависности од врсте и тежине трауме главе, може бити неопходно обезбеђивање додатног кисеоника, адекватна вентилација, смањење воде у мозгу интравенском применом хиперосмоларних агенаса бржег дејства (нпр. манитол), кортикостероида или диуретика и хируршка декомпресија. Одговарајућа рехабилитација је препоручљива у каснијој фази.
Мултицентрична студија је открила да је 26% пацијената са тешком повредом главе имало добар опоравак, 16% је било умерено онеспособљено, а 17% је било тешко инвалидно или вегетативно (Геннарелли и Котапа 1992). Наставна студија је такође открила упорну главобољу у 79% блажих случајева повреде главе и потешкоће са памћењем у 59% (Геннарелли и Котапа 1992).
Превенција
Програме образовања о безбедности и здрављу за превенцију несрећа на раду треба успоставити на нивоу предузећа за раднике и менаџмент. Превентивне мере треба применити да би се ублажила појава и тежина повреда главе услед узрока на раду као што су падови и саобраћајне незгоде.
прва помоћ
Прва помоћ је непосредна нега која се пружа жртвама несрећа пре него што стигну обучени медицински радници. Његов циљ је зауставити и, ако је могуће, преокренути штету. Укључује брзе и једноставне мере као што је чишћење пролаза за ваздух, притисак на ране које крваре или наношење хемијских опекотина на очи или кожу.
Критични фактори који обликују објекте прве помоћи на радном месту су ризик специфичан за посао и доступност коначне медицинске неге. Лечење повреде тестером велике снаге се очигледно радикално разликује од лечења хемијским удисањем.
Из перспективе прве помоћи, озбиљна рана на бутини која се појави у близини хируршке болнице захтева мало више од правилног транспорта; за исту повреду у руралном подручју осам сати од најближе медицинске установе, прва помоћ би укључивала — између осталог — дебридман, везивање крварења и давање имуноглобулина против тетануса и антибиотика.
Прва помоћ је течан концепт не само у томе шта (колико дуго, колико сложено) мора да се ради, већ и у чему који могу то да урадим. Иако је потребан веома пажљив став, сваки радник може бити обучен у првих пет или десет Радити и не радити прве помоћи. У неким ситуацијама, хитна акција може спасити живот, удове или вид. Сарадници жртава не би требало да остану парализовани док чекају да стигне обучено особље. Штавише, листа „најбољих“ ће се разликовати од сваког радног места и мора се у складу с тим подучавати.
Важност прве помоћи
У случајевима срчаног застоја, дефибрилација примењена у року од четири минута даје стопе преживљавања од 40 до 50%, у односу на мање од 5% ако се примени касније. Само у Сједињеним Државама сваке године од срчаног застоја умре пет стотина хиљада људи. За хемијске повреде ока, тренутно испирање водом може спасити вид. За повреде кичмене мождине, правилна имобилизација може направити разлику између потпуног опоравка и парализе. Код крварења, једноставно наношење врха прста на крварење може зауставити губитак крви опасан по живот.
Чак и најсофистициранија медицинска нега на свету често не може да поништи последице лоше прве помоћи.
Прва помоћ у контексту опште организације здравља и безбедности
Пружање прве помоћи увек треба да има директну везу са општом организацијом здравља и безбедности, јер сама прва помоћ неће обухватити више од малог дела укупне неге радника. Прва помоћ је део укупне здравствене заштите радника. У пракси, његова примена ће у великој мери зависити од лица присутних у тренутку несреће, било од сарадника или формално обученог медицинског особља. Ова непосредна интервенција мора бити праћена специјализованом медицинском негом кад год је то потребно.
Прва помоћ и хитно лечење у случајевима незгоде и сметњи радника на радном месту наведени су као важан део функција служби медицине рада у Конвенцији МОР о службама медицине рада (бр. 161), члан 5 и Препорука истог имена. Оба усвојена 1985. године, обезбеђују прогресиван развој услуга медицине рада за све раднике.
Сваки свеобухватни програм безбедности и здравља на раду треба да садржи прву помоћ, што доприноси минимизирању последица несрећа и стога је једна од компоненти терцијарне превенције. Постоји континуитет који води од познавања професионалних опасности, њихове превенције, прве помоћи, хитног лечења, даље медицинске неге и специјализованог третмана за реинтеграцију и адаптацију на посао. Постоје важне улоге које стручњаци медицине рада могу одиграти у овом континууму.
Није ретко да се догоди неколико мањих инцидената или мањих незгода пре него што се догоди тешка несрећа. Несреће које захтевају само прву помоћ представљају сигнал који треба да чују и користе стручњаци за здравље и безбедност на раду да усмере и унапреде превентивне акције.
Однос према другим здравственим услугама
Институције које могу бити укључене у организацију прве помоћи и пружање помоћи након незгоде или болести на раду су:
- служба медицине рада самог предузећа или других субјеката медицине рада
- друге институције које могу пружати услуге, као што су: услуге хитне помоћи; јавне службе за ванредне ситуације и спасавање; болнице, клинике и домови здравља, јавне и приватне; приватни лекари; центри за тровање; цивилна одбрана; ватрогасне службе; и полиција.
Свака од ових институција има различите функције и могућности, али мора се схватити да оно што се односи на једну врсту институције — рецимо центар за тровање — у једној земљи, не мора нужно да се односи и на центар за тровање у другој земљи. Послодавац, у консултацији са, на пример, фабричким лекаром или спољним медицинским саветницима, мора да обезбеди да капацитети и објекти суседних медицинских установа буду адекватни да се носе са повредама које се очекују у случају озбиљних несрећа. Ова процена је основа за одлучивање које институције ће бити унете у реферални план.
Сарадња ових сродних служби је веома важна у пружању правилне прве помоћи, посебно за мала предузећа. Многи од њих могу дати савете о организацији прве помоћи и планирању за хитне случајеве. Постоје добре праксе које су веома једноставне и ефикасне; на пример, чак и продавница или мало предузеће може позвати ватрогасну бригаду да посети своје просторије. Послодавац или власник ће добити савете о превенцији пожара, контроли пожара, планирању ванредних ситуација, апаратима за гашење, кутији за прву помоћ и тако даље. Насупрот томе, ватрогасна јединица ће познавати предузеће и биће спремна да интервенише брже и ефикасније.
Постоје многе друге институције које могу играти улогу, као што су индустријска и трговинска удружења, удружења за безбедност, осигуравајућа друштва, организације за стандардизацију, синдикати и друге невладине организације. Неке од ових организација могу бити упућене у здравље и безбедност на раду и могу бити вредан ресурс у планирању и организацији прве помоћи.
Организовани приступ првој помоћи
Организација и планирање
Прва помоћ се не може планирати изоловано. Прва помоћ захтева организован приступ који укључује људе, опрему и залихе, објекте, подршку и аранжмане за уклањање жртава и не-жртава са места несреће. Организовање прве помоћи треба да буде заједнички напор, укључујући послодавце, здравствене службе и службе јавног здравља, инспекцију рада, руководиоце постројења и релевантне невладине организације. Укључивање самих радника је од суштинског значаја: они су често најбољи извор о вероватноћи несрећа у одређеним ситуацијама.
Без обзира на степен софистицираности или одсуство објеката, редослед радњи које треба предузети у случају непредвиђеног догађаја мора се унапред одредити. Ово мора бити урађено узимајући у обзир постојеће и потенцијалне професионалне и непрофесионалне опасности или појаве, као и начине добијања тренутне и одговарајуће помоћи. Ситуације се разликују не само у зависности од величине предузећа већ и од његове локације (у граду или руралном подручју) и од развоја здравственог система и радног законодавства на националном нивоу.
Што се тиче организације прве помоћи, постоји неколико кључних варијабли које треба узети у обзир:
- врста посла и припадајући ниво ризика
- потенцијалне опасности
- величина и распоред предузећа
- друге карактеристике предузећа (нпр. конфигурација)
- доступност других здравствених услуга.
Врста посла и припадајући ниво ризика
Ризици од повреда увелико варирају од једног предузећа и од једног до другог занимања. Чак и унутар једног предузећа, као што је фирма за обраду метала, постоје различити ризици у зависности од тога да ли се радник бави руковањем и сечењем лимова (где су посекотине честе), заваривањем (са ризиком од опекотина и струјног удара), монтажом делова, или метална облога (која има потенцијал тровања и повреде коже). Ризици повезани са једном врстом посла варирају у зависности од многих других фактора, као што су дизајн и старост машине која се користи, одржавање опреме, примењене мере безбедности и њихова редовна контрола.
Начини на које врста посла или повезани ризици утичу на организацију прве помоћи у потпуности су препознати у већини закона који се односе на прву помоћ. Опрема и залихе потребни за прву помоћ, или број особља за прву помоћ и њихова обука, могу варирати у складу са врстом посла и повезаним ризицима. Земље користе различите моделе за њихову класификацију у сврху планирања прве помоћи и одлучивања да ли ће се поставити виши или нижи захтеви. Понекад се прави разлика између врсте посла и специфичних потенцијалних ризика:
- низак ризик – на пример, у канцеларијама или продавницама
- већи ризик – на пример, у складиштима, фармама иу неким фабрикама и двориштима
- специфични или неуобичајени ризици - на пример, у производњи челика (посебно када се ради у пећима), коксовању, топљењу и преради обојеног гвожђа, ковању, ливницама; бродоградња; вађење камена, рударство или други подземни радови; рад на компримованом ваздуху и ронилачким операцијама; грађевинарство, дрвопрерада и обрада дрвета; клаонице и кафилерије; транспорт и отпрема; већина индустрија које укључују штетне или опасне материје.
Потенцијалне опасности
Чак иу предузећима која изгледају чиста и безбедна, може доћи до многих врста повреда. Озбиљне повреде могу настати услед пада, ударца о предмете или контакта са оштрим ивицама или возилом у покрету. Специфични захтеви за прву помоћ ће се разликовати у зависности од тога да ли се догоди следеће:
- Фаллс
- озбиљне посекотине, одсечени удови
- гњечење повреда и заплета
- велики ризик од ширења пожара и експлозија
- интоксикација хемикалијама на раду
- друга изложеност хемикалијама
- струјни удар
- излагање прекомерној топлоти или хладноћи
- недостатак кисеоника
- изложеност инфективним агенсима, уједима животиња и убодима.
Горе наведено је само општи водич. Детаљна процена потенцијалних ризика у радном окружењу у великој мери помаже да се идентификује потреба за првом помоћи.
Величина и распоред предузећа
Прва помоћ мора бити доступна у сваком предузећу, без обзира на величину, узимајући у обзир да је стопа учесталости незгода често обрнуто повезана са величином предузећа.
У већим предузећима планирање и организација прве помоћи може бити систематичнија. То је зато што појединачне радионице имају различите функције и што је радна снага конкретније распоређена него у мањим предузећима. Стога се опрема, залихе и објекти за прву помоћ, као и особље прве помоћи и њихова обука, нормално могу организовати прецизније као одговор на потенцијалне опасности у великом предузећу него у мањем. Ипак, прва помоћ се може ефикасно организовати иу мањим предузећима.
Земље користе различите критеријуме за планирање прве помоћи у складу са величином и другим карактеристикама предузећа. Не може се поставити опште правило. У Уједињеном Краљевству, предузећа са мање од 150 радника и са ниским ризиком, или предузећа са мање од 50 радника са већим ризиком, сматрају се малим и примењују се различити критеријуми за планирање прве помоћи у поређењу са предузећима у којима је број радника радници присутни на послу прелази ове границе. У Немачкој је приступ другачији: кад год се на послу очекује мање од 20 радника, примењује се један скуп критеријума; ако број радника прелази 20, користиће се други критеријуми. У Белгији, један сет критеријума се примењује на индустријска предузећа са 20 или мање радника на послу, други на она са између 20 и 500 радника, а трећи на она са 1,000 радника и више.
Остале карактеристике предузећа
Конфигурација предузећа (тј. локација или локације на којима радници раде) је важна за планирање и организацију прве помоћи. Предузеће се може налазити на једној локацији или се простирати на неколико локација у граду или региону, или чак у земљи. Радници могу бити распоређени у области удаљене од централне установе предузећа, као што су пољопривреда, дрвопрерађивачка индустрија, грађевинарство или други занати. То ће утицати на набавку опреме и потрепштина, на број и расподелу особља прве помоћи, као и на средства за спасавање повређених радника и њихов транспорт до специјализованије медицинске помоћи.
Нека предузећа су привремене или сезонске природе. То значи да нека радна места постоје само привремено или да ће се на једном истом радном месту неке функције обављати само у одређеним временским периодима и стога могу укључивати различите ризике. Прва помоћ мора бити доступна кад год је потребна, без обзира на промену ситуације, и планирана у складу са тим.
У неким ситуацијама запослени код више послодаваца раде заједно у заједничким подухватима или на ад хоц начин као што су грађевинарство и грађевинарство. У таквим случајевима послодавци могу направити аранжмане за удруживање пружања прве помоћи. Неопходна је јасна расподела одговорности, као и јасно разумевање радника сваког послодавца о томе како се пружа прва помоћ. Послодавци морају да обезбеде да прва помоћ организована за ову конкретну ситуацију буде што једноставнија.
Доступност других здравствених услуга
Ниво обуке и обим организације за пружање прве помоћи, у суштини, диктира близина предузећа и његова интеграција са доступним здравственим службама. Уз блиску, добру резервну копију, избегавање кашњења у транспорту или позивање помоћи може бити важније за добар исход него вешта примена медицинских маневара. Програм прве помоћи на сваком радном месту мора се обликовати – и постати проширење – медицинске установе која пружа коначну негу повређеним радницима.
Основни захтеви програма прве помоћи
Прва помоћ се мора сматрати делом доброг управљања и безбедног рада. Искуство у земљама у којима је прва помоћ чврсто успостављена сугерише да је најбољи начин да се обезбеди ефективно пружање прве помоћи да се то учини обавезним законом. У земљама које су изабрале овај приступ, главни захтеви су наведени у посебним законима или, чешће, у националним законима о раду или сличним прописима. У овим случајевима, подзаконски прописи садрже детаљније одредбе. У већини случајева, укупна одговорност послодавца за пружање и организовање прве помоћи је прописана основним подзаконским актима. Основни елементи програма прве помоћи укључују следеће:
Опрема, залихе и објекти
- опрема за спасавање жртве на месту несреће како би се спречила даља повреда (нпр. у случају пожара, гаса, струјног удара)
- кутије прве помоћи, комплети прве помоћи или слични контејнери, са довољном количином материјала и уређаја потребних за испоруку основне прве помоћи
- специјализовану опрему и залихе које могу бити потребне у предузећима која укључују специфичне или неуобичајене ризике на раду
- адекватно идентификована соба за прву помоћ или сличан објекат где се може пружити прва помоћ
- обезбеђивање средстава за евакуацију и хитан транспорт повређених до прве помоћи или места где је доступна даља медицинска помоћ
- средства за давање аларма и саопштавање упозорења
Људски ресурси
- избор, обуку и преобуку одговарајућих особа за пружање прве помоћи, њихово постављање и локацију на критичним местима у целом предузећу, као и уверење да су оне стално доступне и доступне
- преквалификација, укључујући практичне вежбе које симулирају ванредне ситуације, са дужном пажњом на специфичне професионалне опасности у предузећу
други
- успостављање плана, укључујући везе између релевантних здравствених или јавних здравствених служби, у циљу пружања медицинске неге након прве помоћи
- едукација и информисање свих радника о превенцији незгода и повреда, као и радњама које радници морају сами предузети након повреде (нпр. туширање одмах након хемијске опекотине)
- информације о уређењу прве помоћи и периодично ажурирање ових информација
- постављање информација, визуелних водича (нпр. постера) и инструкција о првој помоћи и планова за пружање медицинске неге након прве помоћи
- вођење евиденције (евиденција о пружању прве помоћи је интерни извештај који ће дати податке о здрављу настрадалог, као и допринос безбедности на раду; треба да садржи податке о: незгоди (време, место, појава), врсти и тежину повреде, пружену прву помоћ, тражену додатну медицинску негу, име унесрећеног и имена сведока и других укључених радника, посебно оних који су транспортовали повређеног)
Иако основна одговорност за спровођење програма прве помоћи лежи на послодавцу, без пуног учешћа радника прва помоћ не може бити ефикасна. На пример, радници ће можда морати да сарађују у операцијама спасавања и прве помоћи; стога треба да буду обавештени о аранжманима прве помоћи и да дају предлоге, на основу њиховог познавања радног места. Писана упутства о пружању прве помоћи, по могућности у облику постера, послодавац треба да истакне на стратешким местима у предузећу. Поред тога, послодавац треба да организује брифинге за све раднике. Следеће су битни делови брифинга:
- организацију прве помоћи у предузећу, укључујући и процедуру приступа додатној нези
- колеге које су постављене за особље прве помоћи
- начине на које информације о несрећи треба да буду саопштене и коме
- локација кутије прве помоћи
- локација собе прве помоћи
- локација опреме за спасавање
- шта радници морају да ураде у случају незгоде
- локација путева за бекство
- радничке радње након несреће
- начини подршке особљу прве помоћи у њиховом задатку.
Особље прве помоћи
Особље прве помоћи су особе које се налазе на лицу места, углавном радници који су упознати са специфичним условима рада и који можда нису медицински квалификовани, али морају бити обучени и припремљени за обављање врло специфичних задатака. Није сваки радник погодан за обуку за пружање прве помоћи. Особље прве помоћи треба пажљиво бирати, узимајући у обзир особине као што су поузданост, мотивација и способност да се носи са људима у кризној ситуацији.
Тип и број
Национални прописи за прву помоћ разликују се и у погледу врсте и броја потребног особља за прву помоћ. У неким земљама нагласак је на броју запослених на радном месту. У другим земљама, најважнији критеријуми су потенцијални ризици на послу. У неким другим случајевима оба ова фактора су узета у обзир. У земљама са дугом традицијом праксе безбедности и здравља на раду и где је учесталост незгода мања, више пажње се обично поклања врсти особља прве помоћи. У земљама у којима прва помоћ није регулисана, нагласак се обично ставља на број особља прве помоћи.
У пракси се може направити разлика између две врсте особља прве помоћи:
- пружалац прве помоћи основног нивоа, који пролази основну обуку као што је наведено у наставку и који се квалификује за именовање тамо где је потенцијални ризик на послу низак
- напредног нивоа прве помоћи, који ће проћи основну и напредну обуку и квалификоваће се за именовање тамо где је потенцијални ризик већи, посебан или необичан.
Следећа четири примера указују на разлике у приступу који се користи у одређивању врсте и броја особља прве помоћи у различитим земљама:
Велика Британија
- Ако рад укључује само релативно мале опасности, није потребно особље за прву помоћ осим ако на послу није присутно 150 или више радника; у овом случају однос један пружалац прве помоћи на 150 радника сматра се адекватним. Чак и ако је на послу мање од 150 радника, послодавац би ипак требало да одреди „именовану особу“ у сваком тренутку када су радници присутни.
- Ако посао подразумева већи ризик, обично ће бити потребан један пружалац прве помоћи када је број радника на послу између 50 и 150. Ако је на послу више од 150 радника, биће потребан један додатни пружалац прве помоћи на сваких 150 и, ако је број радника на послу мањи од 50, треба одредити „именовано лице“.
- Ако је потенцијални ризик необичан или посебан, биће потребно, поред броја особља за прву помоћ који је већ потребан према горе наведеним критеријумима, за додатном особом која ће бити обучена посебно за пружање прве помоћи у случају незгода. од ових необичних или посебних опасности (прва помоћ на раду).
Belgiji
- Обично је потребан један пружалац прве помоћи на сваких 20 радника присутних на послу. Међутим, члан особља медицине рада са пуним радним временом је неопходан ако постоје посебне опасности и ако број радника прелази 500, или у случају било ког предузећа где је број радника на градилишту 1,000 или више.
- Могућ је одређени степен флексибилности у складу са одређеним ситуацијама.
Nemačkoj
- Потребан је један пружалац прве помоћи ако је на послу присутно 20 или мање радника.
- Ако је присутно више од 20 радника, број пружаоца прве помоћи треба да буде 5% од оних који раде у канцеларијама или општој трговини, односно 10% у свим осталим предузећима. У зависности од других мера које је предузеће можда предузело за решавање хитних случајева и несрећа, ови бројеви могу бити ревидирани.
- Ако рад укључује необичне или специфичне ризике (на пример, ако су у питању опасне супстанце), потребно је обезбедити и обучити посебну врсту особља за прву помоћ; за такво особље није одређен посебан број (тј. важе горе наведени бројеви).
- Ако је присутно више од 500 радника и ако постоје неуобичајене или посебне опасности (опекотине, тровања, струјни удар, оштећење виталних функција као што су респираторни или срчани застој), посебно обучено особље са пуним радним временом мора бити стављено на располагање у случајевима у којима постоји кашњење. у доласку може бити дозвољено највише 10 минута. Ова одредба ће се примењивати на већини већих градилишта где један број предузећа често запошљава радну снагу од неколико стотина радника.
Нови Зеланд
- Ако је присутно више од пет радника, поставља се радник који ће бити задужен за опрему, залихе и објекте за пружање прве помоћи.
- Ако је присутно више од 50 особа, именована особа мора бити или дипломирана медицинска сестра или имати сертификат (који издаје Удружење хитне помоћи Ст. Јохн'с или Новозеландско друштво Црвеног крста).
тренинг
Обука особља прве помоћи је једини најважнији фактор који одређује ефикасност организоване прве помоћи. Програми обуке ће зависити од околности у предузећу, посебно од врсте посла и ризика који су укључени.
Основна обука
Програми основне обуке обично трају 10 сати. Ово је минимум. Програми се могу поделити на два дела, који се баве општим задацима које треба обавити и стварном пружањем прве помоћи. Они ће покривати доле наведене области.
Општи задаци
- како је организована прва помоћ
- како проценити ситуацију, величину и тежину повреда и потребу за додатном медицинском помоћи
- како заштитити унесрећеног од даљег повређивања без стварања ризика за себе; локацију и употребу опреме за спасавање
- како посматрати и тумачити опште стање жртве (нпр. несвест, респираторни и кардиоваскуларни дистрес, крварење)
- локација, употреба и одржавање опреме и објеката прве помоћи
- план за приступ додатној нези.
Достава прве помоћи
Циљ је пружање основних знања и пружање прве помоћи. На основном нивоу, ово укључује, на пример:
- ране
- крварење
- сломљене кости или зглобови
- пригњечење (нпр. грудног коша или абдомена)
- несвестица, посебно ако је праћена респираторним потешкоћама или застојем
- повреде ока
- опекотине
- низак крвни притисак или шок
- лична хигијена у третирању рана
- брига за ампутиране цифре.
Струцно усаврсавање
Циљ напредне обуке је специјализација, а не свеобухватност. То је од посебног значаја у вези са следећим типовима ситуација (иако се специфични програми обично баве само некима од њих, у складу са потребама, а њихово трајање значајно варира):
- кардиопулмонална реанимација
- тровање (тровање)
- повреде изазване електричном струјом
- тешке опекотине
- тешке повреде ока
- повреде коже
- контаминација радиоактивним материјалом (унутрашња и контаминација коже или рана)
- друге процедуре специфичне за опасност (нпр. стрес од топлоте и хладноће, хитни случајеви роњења).
Материјали и институције за обуку
Доступна је велика литература о програмима обуке прве помоћи. Национална друштва Црвеног крста и Црвеног полумесеца и разне организације у многим земљама издале су материјал који покрива већи део основног програма обуке. Овај материјал треба консултовати у креирању актуелних програма обуке, иако ће можда бити потребно прилагођавање специфичним захтевима прве помоћи на раду (за разлику од прве помоћи након саобраћајних незгода, на пример).
Програме обуке треба да одобри надлежни орган или техничко тело које је за то овлашћено. У многим случајевима то може бити национално друштво Црвеног крста или Црвеног полумесеца или сродне институције. Понекад удружења за безбедност, индустријска или трговачка удружења, здравствене установе, одређене невладине организације и инспекција рада (или њихова помоћна тела) могу допринети осмишљавању и обезбеђивању програма обуке који одговара специфичним ситуацијама.
Овај орган би такође требало да буде одговоран за тестирање особља прве помоћи по завршетку њихове обуке. Требало би одредити испитиваче који су независни од програма обуке. Након успешно положеног испита, кандидатима треба доделити сертификат на основу којег ће послодавац или предузеће заснивати своје именовање. Сертификација треба да буде обавезна и такође треба да прати обуку за освежење знања, друга упутства или учешће у раду на терену или демонстрацијама.
Опрема за прву помоћ, залихе и објекти
Послодавац је одговоран да особљу прве помоћи обезбеди одговарајућу опрему, залихе и објекте.
Кутије прве помоћи, комплети прве помоћи и слични контејнери
У неким земљама су само основни захтеви наведени у прописима (нпр. да су укључене адекватне количине одговарајућих материјала и уређаја и да послодавац мора да одреди шта се тачно може захтевати, у зависности од врсте посла, повезаних ризика и конфигурација предузећа). У већини земаља, међутим, постављени су конкретнији захтеви, са одређеним разликама у погледу величине предузећа и врсте посла и могућих ризика.
Основни садржај
Садржај ових контејнера очигледно мора одговарати вештинама особља прве помоћи, доступности фабричког лекара или другог здравственог особља и близине амбуланте или хитне службе. Што су разрађенији задаци особља прве помоћи, садржај контејнера мора бити потпунији. Релативно једноставна кутија прве помоћи обично укључује следеће ставке:
- појединачно умотани стерилни лепљиви завој
- завоји (и завоји под притиском, где је потребно)
- разне облоге
- стерилне постељине за опекотине
- стерилни јастучићи за очи
- троугласти завоји
- сигурносне игле
- маказе
- антисептички раствор
- лоптице од вате
- картица са упутствима за прву помоћ
- стерилне пластичне кесе
- приступ леду.
локација
Кутије за прву помоћ треба увек да буду лако доступне, у близини места где би се могле десити незгоде. До њих би требало да се дође у року од једног до два минута. Треба да буду направљени од одговарајућих материјала и да штите садржај од топлоте, влаге, прашине и злоупотребе. Морају бити јасно идентификовани као материјал за прву помоћ; у већини земаља означени су белим крстом или белим полумесецом, према потреби, на зеленој позадини са белим ивицама.
Ако је предузеће подељено на одељења или радње, у свакој јединици треба да постоји најмање једна кутија за прву помоћ. Међутим, стварни број потребних кутија биће одређен на основу процене потреба коју изврши послодавац. У неким земљама законски је утврђен број потребних контејнера, као и њихов садржај.
Помоћни комплети
Мали прибори за прву помоћ увек треба да буду доступни тамо где су радници удаљени од предузећа у секторима као што су дрвопрерађивачки радови, пољопривредни радови или грађевинарство; где раде сами, у малим групама или на изолованим локацијама; где посао укључује путовање у удаљена подручја; или где се користе веома опасни алати или делови машина. Садржај таквих комплета, који такође треба да буду лако доступни самозапосленим лицима, варираће у зависности од околности, али увек треба да укључује:
- неколико завоја средње величине
- завој
- троугласти завој
- сигурносне игле.
Специјализована опрема и материјал
Даља опрема може бити потребна за пружање прве помоћи када постоје необични или специфични ризици. На пример, ако постоји могућност тровања, антидоти морају бити одмах доступни у посебном контејнеру, иако се мора јасно навести да њихова примена подлеже медицинским упутствима. Постоје дугачке листе антидота, многе за специфичне ситуације. Потенцијални ризици ће одредити који су антидоти потребни.
Специјализована опрема и материјал треба увек да се налазе у близини места потенцијалних незгода иу соби за прву помоћ. Превоз опреме са централне локације као што је установа медицине рада до места несреће може потрајати предуго.
Опрема за спасавање
У неким хитним ситуацијама може бити неопходна специјализована опрема за спасавање за уклањање или распетљавање жртве несреће. Иако то можда није лако предвидети, одређене радне ситуације (као што је рад у скученим просторима, на висинама или изнад воде) могу имати велики потенцијал за ову врсту инцидента. Спасилачка опрема може укључивати предмете као што су заштитна одећа, ћебад за гашење пожара, апарати за гашење пожара, респиратори, самостални апарати за дисање, уређаји за сечење и механичке или хидрауличне дизалице, као и опрема као што су ужад, упртачи и специјализована носила за померање жртва. Такође мора укључити сву другу опрему потребну да заштити особље прве помоћи да и сами не постану жртве током пружања прве помоћи. Иако треба пружити почетну прву помоћ пре премештања пацијента, треба обезбедити и једноставна средства за транспорт повређеног или болесног лица од места несреће до установе за прву помоћ. Носила би увек требало да буду доступна.
Соба прве помоћи
Треба да постоји просторија или кутак, припремљен за пружање прве помоћи. Такви објекти су прописани прописима у многим земљама. Уобичајено, просторије за прву помоћ су обавезне када је на послу више од 500 радника или када постоји потенцијално висок или специфичан ризик на послу. У другим случајевима, неки објекат мора бити доступан, иако то можда није посебна просторија — на пример, припремљени угао са барем минималним намештајем велике собе за прву помоћ, или чак угао канцеларије са седиште, просторије за прање и кутију за прву помоћ у случају малог предузећа. У идеалном случају, соба за прву помоћ треба да:
- бити приступачан носилима и мора имати приступ возилу хитне помоћи или другом превозном средству до болнице
- бити довољно велик да држите кауч, са простором за људе да раде око њега
- одржавати чистим, добро проветреним, добро осветљеним и одржаваним у добром стању
- бити резервисан за пружање прве помоћи
- бити јасно идентификован као објекат прве помоћи, бити на одговарајући начин означен и бити под одговорношћу особља прве помоћи
- имати чисту текућу воду, најбоље топлу и хладну, сапун и четкицу за нокте. Ако текућа вода није доступна, воду треба држати у посудама за једнократну употребу у близини кутије за прву помоћ за испирање очију и наводњавање
- укључују пешкире, јастуке и ћебад, чисту одећу коју користи особље прве помоћи и контејнер за смеће.
Комуникациони и реферални системи
Средства за саопштавање упозорења
Након несреће или изненадне болести, важно је да се одмах успостави контакт са особљем прве помоћи. Ово захтева средства комуникације између радних места, особља прве помоћи и собе за прву помоћ. Телефонска комуникација може бити пожељнија, посебно ако су удаљености веће од 200 метара, али то неће бити могуће у свим установама. Акустична средства комуникације, као што су звучни сигнали или зујалица, могу послужити као замена све док се може осигурати да особље прве помоћи брзо стигне на место несреће. Линије комуникације треба да буду унапред успостављене. Захтеви за напредну или специјализовану медицинску негу, или хитну помоћ или хитну помоћ, обично се шаљу телефоном. Послодавац треба да обезбеди да су све релевантне адресе, имена и телефонски бројеви јасно истакнути у целом предузећу иу соби за прву помоћ, и да су увек доступни особљу прве помоћи.
Приступ додатној нези
Увек се мора предвидети потреба за упућивањем жртве на напреднију или специјализовану медицинску негу. Послодавац треба да има планове за такво упућивање, тако да када дође до случаја сви укључени знају тачно шта да раде. У неким случајевима системи упућивања ће бити прилично једноставни, али у другим могу бити разрађени, посебно када су на послу укључени необични или посебни ризици. У грађевинској индустрији, на пример, упут може бити потребан након озбиљних падова или згњечења, а крајња тачка упућивања ће највероватније бити општа болница, са адекватним ортопедским или хируршким објектима. У случају хемијских радова, крајња тачка упућивања биће центар за тровање или болница са адекватним објектима за лечење тровања. Не постоји униформан образац. Сваки план упућивања ће бити прилагођен потребама предузећа које се разматра, посебно ако су укључени већи, специфични или неуобичајени ризици. Овај план упућивања је важан део плана предузећа за ванредне ситуације.
План упућивања мора бити подржан системом комуникације и средствима за транспорт унесрећеног. У неким случајевима, ово може укључивати комуникационе и транспортне системе које организује само предузеће, посебно у случају већих или сложенијих предузећа. У мањим предузећима, транспорт повређеног ће можда морати да се ослања на спољне капацитете као што су системи јавног превоза, јавне службе хитне помоћи, таксији и тако даље. Требало би успоставити станд-би или алтернативне системе.
Процедуре за ванредне ситуације морају бити саопштене свима: радницима (као део њиховог општег брифинга о здрављу и безбедности), особама које пружају прву помоћ, службеницима за безбедност, службама здравља на раду, здравственим установама у које се повређени може упутити и институцијама које играју улога у комуникацијама и транспорту повређеног (нпр. телефонске службе, службе хитне помоћи, такси компаније и тако даље).
Превенција
Професионална изложеност чини само мали део укупног броја карцинома у целој популацији. Процењено је да се 4% свих карцинома може приписати професионалној изложености, на основу података из Сједињених Држава, са опсегом несигурности од 2 до 8%. Ово имплицира да би чак и потпуна превенција професионално изазваних карцинома резултирала само маргиналним смањењем националних стопа рака.
Међутим, из неколико разлога, ово не би требало да обесхрабрује напоре за превенцију професионално изазваних канцера. Прво, процена од 4% је просечна цифра за целокупну популацију, укључујући и неекспониране особе. Међу људима који су стварно изложени професионалним канцерогенима, удео тумора који се може приписати занимању је много већи. Друго, професионална изложеност су опасности које се могу избећи и којима су појединци нехотице изложени. Појединац не би требало да прихвати повећан ризик од рака у било ком занимању, посебно ако је узрок познат. Треће, професионално изазвани канцери могу се спречити регулацијом, за разлику од карцинома повезаних са факторима животног стила.
Превенција професионално изазваног канцера укључује најмање две фазе: прво, идентификацију специфичног једињења или радног окружења као канцерогеног; и друго, наметање одговарајуће регулаторне контроле. Принципи и пракса регулаторне контроле познатих или сумњивих опасности од рака у радном окружењу значајно варирају, не само међу различитим деловима развијеног света и света у развоју, већ и међу земљама сличног друштвено-економског развоја.
Међународна агенција за истраживање рака (ИАРЦ) у Лиону, Француска, систематски прикупља и процењује епидемиолошке и експерименталне податке о сумњивим или познатим канцерогенима. Процене су представљене у серији монографија, које пружају основу за доношење одлука о националним прописима о производњи и употреби канцерогених једињења (видети „Професионални карциногени”, горе.
Историјска позадина
Историја професионалног рака датира најмање од 1775. године, када је Сир Перцивал Потт објавио свој класични извештај о раку скротума код димничара, повезујући изложеност чађи са појавом рака. Ово откриће је имало непосредан утицај на то што је у неким земљама одобрено право на купање на крају радног дана. Тренутне студије о свееповима показују да су рак скротума и коже сада под контролом, иако су свеепови и даље под повећаним ризиком за неколико других карцинома.
Током 1890-их, хирург из оближње болнице пријавио је кластер рака мокраћне бешике у немачкој фабрици боја. Узрочна једињења су касније идентификована као ароматични амини, и они се сада појављују на листама канцерогених супстанци у већини земаља. Каснији примери укључују рак коже код сликара са радијумским бројчаницима, рак носа и синуса код дрвопрерађивача изазван удисањем дрвене прашине, и „болест предилице мазги“—то јест, рак скротума код радника у индустрији памука изазван маглом минералног уља. Леукемија изазвана излагањем бензену у индустрији поправке и производње обуће такође представља опасност која је смањена након идентификације канцерогена на радном месту.
У случају повезивања изложености азбесту са раком, ова историја илуструје ситуацију са значајним временским одмаком између идентификације ризика и регулаторне акције. Епидемиолошки резултати који указују на то да је изложеност азбесту повезана са повећаним ризиком од рака плућа почели су да се акумулирају већ 1930-их. Убедљивији докази појавили су се око 1955. године, али тек средином 1970-их почели су ефикасни кораци за регулаторну акцију.
Идентификација опасности повезаних са винилхлоридом представља другачију историју, где је брза регулаторна акција пратила идентификацију канцерогена. Током 1960-их, већина земаља је усвојила граничну вредност изложености винил хлорида од 500 делова на милион (ппм). Године 1974, први извештаји о повећању учесталости ретког туморског ангиосаркома јетре међу радницима на винилхлориду убрзо су праћени позитивним експерименталним студијама на животињама. Након што је винил хлорид идентификован као канцероген, предузете су регулаторне мере за брзо смањење изложености на тренутну границу од 1 до 5 ппм.
Методе које се користе за идентификацију професионалних карциногена
Методе у горе наведеним историјским примерима крећу се од посматрања кластера болести од стране проницљивих клиничара до формалнијих епидемиолошких студија—то јест, истраживања стопе болести (стопе рака) међу људским бићима. Резултати епидемиолошких студија су од велике важности за процену ризика за људе. Главни недостатак епидемиолошких студија рака је тај што је неопходан дуг временски период, обично најмање 15 година, да би се демонстрирали и проценили ефекти изложености потенцијалном канцерогену. Ово је незадовољавајуће за потребе надзора и морају се применити друге методе за бржу процену недавно уведених супстанци. Од почетка овог века у ту сврху се користе студије канцерогености на животињама. Међутим, екстраполација са животиња на људе уноси значајну несигурност. Методе такође имају ограничења у томе што се велики број животиња мора пратити неколико година.
Потреба за методама са бржим одговором делимично је задовољена 1971. године, када је уведен тест краткотрајне мутагености (Амес тест). Овај тест користи бактерије за мерење мутагене активности супстанце (њену способност да изазове непоправљиве промене у ћелијском генетском материјалу, ДНК). Проблем у тумачењу резултата бактеријских тестова је то што нису све супстанце које изазивају рак код људи мутагене, и не сматрају се сви бактеријски мутагени опасни за људска бића. Међутим, налаз да је супстанца мутагена се обично узима као индикација да та супстанца може представљати опасност од рака за људе.
Нове генетске и молекуларне биолошке методе развијене су током последњих 15 година, са циљем откривања опасности од рака код људи. Ова дисциплина се назива „молекуларна епидемиологија“. Проучавају се генетски и молекуларни догађаји како би се разјаснио процес настанка канцера и на тај начин развиле методе за рано откривање рака, односно индикација повећаног ризика од развоја канцера. Ове методе укључују анализу оштећења генетског материјала и формирање хемијских веза (адуката) између загађивача и генетског материјала. Присуство хромозомских аберација јасно указује на ефекте на генетски материјал који могу бити повезани са развојем рака. Међутим, остаје да се утврди улога молекуларних епидемиолошких налаза у процени ризика од рака код људи, а истраживања су у току како би се јасније указало на то како треба тумачити резултате ових анализа.
Надзор и скрининг
Стратегије за превенцију професионално изазваних канцера разликују се од оних које се примењују за контролу рака повезаног са животним стилом или другим изложеностима животне средине. У области занимања, главна стратегија за контролу рака је смањење или потпуно елиминисање изложености агенсима који изазивају рак. Методе засноване на раном откривању путем програма скрининга, као што су оне које се примењују код рака грлића материце или рака дојке, биле су од веома ограниченог значаја у здрављу на раду.
Надзор
Информације из евиденције становништва о стопама рака и занимањима могу се користити за праћење учесталости рака у различитим занимањима. Примењено је неколико метода за добијање таквих информација, у зависности од доступних регистара. Ограничења и могућности у великој мери зависе од квалитета информација у регистрима. Информације о стопи болести (учесталости рака) се обично добијају из локалних или националних регистара за рак (види доле), или из података из матичне књиге умрлих, док се информације о старосном саставу и величини група занимања добијају из регистара становништва.
Класичан пример ове врсте информација су „Деценијски додаци о професионалној смртности“, објављени у Великој Британији од краја деветнаестог века. Ове публикације користе податке из матичне књиге умрлих о узроку смрти и занимању, заједно са подацима из пописа о учесталости занимања у целокупној популацији, како би израчунали стопе смртности специфичне за узроке у различитим занимањима. Ова врста статистике је користан алат за праћење учесталости рака у занимањима са познатим ризицима, али је њена способност да открије раније непознате ризике ограничена. Ова врста приступа такође може да пати од проблема повезаних са систематским разликама у шифрирању занимања на умрлицама и пописним подацима.
Употреба личних идентификационих бројева у нордијским земљама пружила је посебну прилику за повезивање појединачних пописних података о занимањима са подацима о регистрацији рака и директно израчунавање стопе рака у различитим занимањима. У Шведској је стална веза између пописа становништва из 1960. и 1970. и инциденције рака током наредних година стављена на располагање истраживачима и коришћена је за велики број студија. Овај шведски регистар рака и животне средине је коришћен за опште истраживање одређених карцинома у табели према занимањима. Истраживање је покренуо владин комитет који истражује опасности у радном окружењу. Сличне везе су изведене у другим нордијским земљама.
Уопштено говорећи, статистика заснована на рутински прикупљеним подацима о инциденци рака и пописним подацима има предност у лакоћи пружања великих количина информација. Метода даје информације о учесталости рака само у вези са занимањем, а не у вези са одређеним изложеностима. Ово доводи до значајног разводњавања асоцијација, пошто изложеност може значајно да се разликује међу појединцима у истом занимању. Епидемиолошке студије кохортног типа (где се искуство рака међу групом изложених радника упоређује са искуством код неекспонираних радника у складу са годинама, полу и другим факторима) или типа случај-контрола (где се искуство изложености групе особа са рак се пореди са оним на узорку опште популације) дају боље могућности за детаљан опис изложености, а самим тим и боље могућности за истраживање конзистентности било каквог уоченог повећања ризика, на пример испитивањем података за било какве трендове изложености-одговора.
Могућност добијања прецизнијих података о изложености заједно са рутински прикупљаним обавештењима о раку је испитана у проспективној канадској студији о контроли случајева. Студија је постављена у метрополитанској области Монтреала 1979. Професионалне историје су добијене од мушкараца пошто су додани у локални регистар рака, а историје су накнадно шифроване за изложеност бројним хемикалијама од стране хигијеничара рада. Касније су израчунати и објављени ризици од рака у односу на бројне супстанце (Сиемиатицки 1991).
У закључку, континуирана производња података надзора на основу снимљених информација пружа ефикасан и релативно лак начин за праћење учесталости рака по занимању. Док је главна остварена сврха праћење познатих фактора ризика, могућности за идентификацију нових ризика су ограничене. Студије засноване на регистрима не би требало да се користе за закључке у вези са одсуством ризика у занимању, осим ако је прецизније познат проценат особа које су значајно изложене. Сасвим је уобичајено да је само релативно мали проценат припадника неког занимања заправо изложен; за ове појединце супстанца може представљати значајну опасност, али то неће бити уочљиво (тј. биће статистички разблажено) када се цела професионална група анализира као једна група.
Екранизација
Скрининг за професионални рак у изложеним популацијама у сврху ране дијагнозе ретко се примењује, али је тестиран у неким окружењима где је изложеност било тешко елиминисати. На пример, велико интересовање је усмерено на методе за рано откривање рака плућа код људи изложених азбесту. Код изложености азбесту, повећани ризик траје дуго времена, чак и након престанка излагања. Стога је оправдана континуирана процена здравственог стања изложених особа. Коришћени су рендгенски снимци грудног коша и цитолошко испитивање спутума. Нажалост, када се тестирају у упоредивим условима, ниједна од ових метода не смањује значајно морталитет, чак и ако се неки случајеви могу открити раније. Један од разлога за овај негативан резултат је тај што рана дијагноза мало утиче на прогнозу рака плућа. Други проблем је што сами рендгенски зраци представљају опасност од рака која, иако мала за појединца, може бити значајна када се примени на велики број појединаца (тј. на све оне који су прегледани).
Скрининг је такође предложен за рак мокраћне бешике у одређеним занимањима, као што је индустрија гуме. Пријављена су испитивања ћелијских промена или мутагености урина радника. Међутим, вредност праћења цитолошких промена за скрининг популације је доведена у питање, а вредност тестова мутагености чека даљу научну процену, пошто није позната прогностичка вредност повећане мутагене активности у урину.
Процене о вредности скрининга такође зависе од интензитета изложености, а тиме и величине очекиваног ризика од рака. Скрининг би могао бити оправданији у малим групама изложеним високим нивоима канцерогена него међу великим групама изложеним ниским нивоима.
Да резимирамо, не могу се препоручити рутинске методе скрининга за професионалне карциноме на основу садашњег знања. Развој нових молекуларних епидемиолошких техника може побољшати изгледе за рано откривање рака, али је потребно више информација пре него што се могу донети закључци.
Цанцер Регистратион
Током овог века, регистри рака су постављени на неколико локација широм света. Међународна агенција за истраживање рака (ИАРЦ) (1992) сакупила је податке о учесталости рака у различитим деловима света у серији публикација „Учесталост рака на пет континената“. Том 6 ове публикације наводи 131 регистар рака у 48 земаља.
Две главне карактеристике одређују потенцијалну корисност регистра рака: добро дефинисано подручје слива (дефинисање укљученог географског подручја) и квалитет и потпуност забележених информација. Многи од тих регистара који су рано успостављени не покривају географски добро дефинисано подручје, већ су ограничени на подручје болнице.
Постоји неколико потенцијалних употреба регистара рака у превенцији професионалног рака. Комплетан регистар са покривеношћу широм земље и високим квалитетом снимљених информација могу резултирати одличним могућностима за праћење инциденције рака у популацији. Ово захтева приступ подацима о популацији да би се израчунале стопе рака стандардизоване по годинама. Неки регистри садрже и податке о занимању, што олакшава праћење ризика од рака у различитим занимањима.
Регистри такође могу послужити као извор за идентификацију случајева за епидемиолошке студије и кохорте и типа случај-контрола. У кохортној студији, лични идентификациони подаци кохорте се упарују са регистром да би се добиле информације о типу рака (тј., као у студијама повезаности записа). Ово претпоставља да постоји поуздан систем идентификације (на пример, лични идентификациони бројеви у нордијским земљама) и да закони о поверљивости не забрањују коришћење регистра на овај начин. За студије случаја-контроле, регистар се може користити као извор за случајеве, иако се јављају неки практични проблеми. Прво, регистри рака не могу, из методолошких разлога, бити сасвим ажурни у погледу недавно дијагностикованих случајева. Систем извештавања, као и неопходне провере и корекције добијених информација, резултирају извесним кашњењем. За истовремене или проспективне студије контроле случаја, где је пожељно контактирати саме појединце убрзо након дијагнозе карцинома, обично је неопходно успоставити алтернативни начин идентификације случајева, на пример путем болничке документације. Друго, у неким земљама закони о поверљивости забрањују идентификацију потенцијалних учесника студије са којима се треба лично контактирати.
Регистри такође пружају одличан извор за израчунавање позадинских стопа рака који се користи за поређење учесталости рака у кохортним студијама одређених занимања или индустрија.
У проучавању рака, регистри рака имају неколико предности у односу на регистре смртности који се обично налазе у многим земљама. Тачност дијагнозе рака је често боља у регистрима рака него у регистрима морталитета, који се обично заснивају на подацима из матичне књиге умрлих. Још једна предност је што регистар рака често садржи информације о хистолошком типу тумора, а такође дозвољава проучавање живих особа са раком и није ограничен само на преминуле особе. Изнад свега, регистри садрже податке о обољевању од рака, што омогућава проучавање карцинома који нису брзо фатални и/или уопште нису фатални.
Контрола заштите животне средине
Постоје три главне стратегије за смањење изложености на радном месту познатим или сумњивим канцерогенима: елиминација супстанце, смањена изложеност смањеном емисијом или побољшаном вентилацијом и лична заштита радника.
Дуго се расправљало о томе да ли постоји прави праг изложености канцерогену, испод којег не постоји ризик. Често се претпоставља да ризик треба линеарно екстраполирати на нулти ризик при нултој изложености. Ако је то случај, онда се ниједна граница изложености, ма колико ниска, не би сматрала потпуно безризичном. Упркос томе, многе земље су дефинисале границе изложености за неке канцерогене супстанце, док за друге није одређена гранична вредност изложености.
Елиминација једињења може довести до проблема када се уводе заменске супстанце и када токсичност заменске супстанце мора бити нижа од оне замењене супстанце.
Смањење изложености на извору може се релативно лако постићи за процесне хемикалије инкапсулацијом процеса и вентилацијом. На пример, када су откривена канцерогена својства винил хлорида, гранична вредност изложености винил хлорида је смањена за фактор од стотину или више у неколико земаља. Иако се овај стандард у почетку сматрао немогућим за постизање од стране индустрије, касније технике су омогућиле усклађеност са новим ограничењем. Смањење изложености на извору може бити тешко применити на супстанце које се користе у мање контролисаним условима, или настају током рада (нпр. издувни гасови мотора). Усклађеност са границама изложености захтева редовно праћење нивоа ваздуха у радној просторији.
Када се изложеност не може контролисати ни елиминацијом ни смањеном емисијом, употреба личних заштитних уређаја је једини преостали начин да се излагање сведе на минимум. Ови уређаји се крећу од филтер маски до кацига на ваздух и заштитне одеће. Главни пут изложености се мора узети у обзир при одлучивању о одговарајућој заштити. Међутим, многи уређаји за личну заштиту изазивају непријатност код корисника, а филтер маске уносе повећан респираторни отпор који може бити веома значајан у физички захтевним пословима. Заштитни ефекат респиратора је генерално непредвидив и зависи од неколико фактора, укључујући колико је маска добро причвршћена на лице и колико често се мењају филтери. Лична заштита се мора сматрати крајњим средством, које треба покушати само када ефикаснији начини смањења изложености не успеју.
Истраживачки приступи
Запањујуће је колико је мало истраживања урађено да би се проценио утицај програма или стратегија за смањење ризика за раднике од познатих опасности од рака на раду. Са могућим изузетком азбеста, мало је таквих процена спроведено. Развијање бољих метода за контролу професионалног карцинома требало би да укључи процену начина на који се садашње знање заправо користи.
Побољшана контрола професионалних канцерогена на радном месту захтева развој већег броја различитих области безбедности и здравља на раду. Процес идентификације ризика је основни предуслов за смањење изложености канцерогенима на радном месту. Идентификација ризика у будућности мора да реши одређене методолошке проблеме. Потребне су префињеније епидемиолошке методе ако се желе открити мањи ризици. Прецизнији подаци о изложености и за супстанцу која се проучава, и за могуће збуњујуће изложености биће неопходни. Префињеније методе за опис тачне дозе канцерогена који се испоручује специфичном циљном органу такође ће повећати моћ израчунавања излагања и одговора. Данас није неуобичајено да се веома сирове замене користе за стварно мерење дозе циљних органа, као што је број година запослених у индустрији. Сасвим је јасно да су такве процене дозе значајно погрешно класификоване када се користе као сурогат за дозу. Присуство односа излагање-одговор се обично узима као јак доказ етиолошке везе. Међутим, обрнуто, недостатак демонстрације везе између изложености и одговора, није нужно доказ да нема ризика, посебно када се користе грубе мере дозе циљног органа. Ако би се доза циљног органа могла одредити, онда би стварни трендови доза-одговор имали још већу тежину као доказ за узрочност.
Молекуларна епидемиологија је област истраживања која се брзо развија. Може се очекивати даљи увид у механизме развоја карцинома, а могућност раног откривања канцерогених ефеката довешће до ранијег лечења. Поред тога, индикатори канцерогене изложености ће довести до побољшане идентификације нових ризика.
Развој метода за надзор и регулаторну контролу радног окружења су неопходни као и методе за идентификацију ризика. Методе регулаторне контроле се значајно разликују чак и међу западним земљама. Системи регулације који се користе у свакој земљи у великој мери зависе од друштвено-политичких фактора и статуса радних права. Регулисање изложености токсичности је очигледно политичка одлука. Међутим, објективно истраживање ефеката различитих типова регулаторних система могло би послужити као водич за политичаре и доносиоце одлука.
Такође се треба позабавити бројним специфичним истраживачким питањима. Потребно је развити методе за описивање очекиваног ефекта повлачења канцерогене супстанце или смањења изложености супстанци (тј. мора се проценити утицај интервенција). Прорачун превентивног ефекта смањења ризика изазива одређене проблеме када се проучавају интеракције супстанци (нпр. азбест и дувански дим). Превентивни ефекат уклањања једне од две супстанце у интеракцији је релативно већи него када обе имају само једноставан адитивни ефекат.
Импликације вишестепене теорије карциногенезе на очекивани ефекат повлачења канцерогена такође додају даљу компликацију. Ова теорија каже да је развој рака процес који укључује неколико ћелијских догађаја (фаза). Канцерогене супстанце могу деловати у раној или касној фази, или обоје. На пример, верује се да јонизујуће зрачење утиче углавном на ране фазе у изазивању одређених типова рака, док арсен делује углавном у касним фазама развоја рака плућа. Дувански дим утиче и на рану и на касну фазу канцерогеног процеса. Ефекат повлачења супстанце укључене у раном стадијуму не би се одразио на смањену стопу рака у популацији дуго времена, док би се уклањање канцерогена са „касним дејством“ одразило на смањену стопу рака у року од неколико године. Ово је важно разматрање када се процењују ефекти програма интервенција за смањење ризика.
Коначно, ефекти нових превентивних фактора су у последње време изазвали велико интересовање. Током последњих пет година објављен је велики број извештаја о превентивном дејству конзумације воћа и поврћа на рак плућа. Чини се да је ефекат веома конзистентан и јак. На пример, пријављен је двоструки ризик од рака плућа код оних са малом потрошњом воћа и поврћа у односу на оне са високим уносом. Стога би будуће студије професионалног карцинома плућа имале већу прецизност и валидност ако се у анализу могу укључити појединачни подаци о потрошњи воћа и поврћа.
У закључку, побољшана превенција професионалног рака укључује и побољшане методе за идентификацију ризика и више истраживања о ефектима регулаторне контроле. За идентификацију ризика, развој епидемиологије треба углавном да буде усмерен ка бољим информацијама о изложености, док је у експерименталном пољу потребна валидација резултата молекуларних епидемиолошких метода у погледу ризика од рака.
Енвиронментал Цанцер
Рак је уобичајена болест у свим земљама света. Вероватноћа да ће особа развити рак до 70. године, с обзиром на преживљавање до тог узраста, варира између око 10 и 40% код оба пола. У просеку, у развијеним земљама, отприлике свака пета особа ће умрети од рака. Овај проценат је отприлике један од 15 у земљама у развоју. У овом чланку, канцер животне средине је дефинисан као рак узрокован (или спречен) негенетским факторима, укључујући људско понашање, навике, начин живота и спољне факторе над којима појединац нема контролу. Понекад се користи строжа дефиниција рака животне средине, која обухвата само утицај фактора као што су загађење ваздуха и воде, и индустријски отпад.
Географска варијација
Варијације између географских области у стопама одређених типова рака могу бити много веће од оне за рак у целини. Познате варијације у инциденци чешћих карцинома сумиране су у табели 1. Учесталост назофарингеалног карцинома, на пример, варира око 500 пута између југоисточне Азије и Европе. Ова широка варијација у учесталости различитих карцинома довела је до става да је већи део рака код људи узрокован факторима у окружењу. Конкретно, тврди се да најнижа стопа карцинома примећена у било којој популацији указује на минималну, вероватно спонтану, стопу која се јавља у одсуству узрочних фактора. Стога је разлика између стопе рака у датој популацији и минималне стопе уочене у било којој популацији процена стопе рака у првој популацији која се може приписати факторима средине. На основу тога је процењено, врло приближно, да је око 80 до 90% свих карцинома код људи условљено животном средином (Међународна агенција за истраживање рака 1990).
Табела 1. Варијације између популација обухваћених регистрацијом рака у инциденци уобичајених карцинома.1
|
Рак (ИЦД9 код) |
Подручје високе инциденције |
CR2 |
Подручје ниске инциденције |
CR2 |
Опсег варијације |
|
уста (143-5) |
Француска, Бас Рхин |
2 |
Сингапур (малајски) |
0.02 |
80 |
|
назофаринкс (147) |
Хонг Конг |
3 |
Пољска, Варшава (рурално) |
0.01 |
300 |
|
Езофагус (150) |
Француска, Калвадос |
3 |
Израел (Јевреји рођени у Израелу) |
0.02 |
160 |
|
стомак (151) |
Јапан, Јамагата |
11 |
САД, Лос Анђелес (Филипини) |
0.3 |
30 |
|
дебело црево (153) |
САД, Хаваји (јапански) |
5 |
Индија, Мадрас |
0.2 |
30 |
|
ректум (154) |
САД, Лос Анђелес (јапански) |
3 |
Кувајт (не-Кувајт) |
0.1 |
20 |
|
Јетра (155) |
Тајланд, Кхон Кхаен |
11 |
Парагвај, Асунсион |
0.1 |
110 |
|
панкреас (157) |
САД, округ Аламеда (Калифорнија) (црнци) |
2 |
Индија, Ахмедабад |
0.1 |
20 |
|
плућа (162) |
Нови Зеланд (маори) |
16 |
Мали, Бамако |
0.5 |
30 |
|
Меланом коже (172) |
Аустралија, Цапитал Терр. |
3 |
САД, област залива (Калифорнија) (црнци) |
0.01 |
300 |
|
Други карцином коже (173) |
Аустралија, Тасманија |
25 |
Шпанија, Баскија |
0.05 |
500 |
|
Груди (174) |
САД, Хаваји (Хавајски) |
12 |
Кина, Кидонг |
1.0 |
10 |
|
Цервикс утери (180) |
Перу, Трухиљо |
6 |
САД, Хаваји (кинески) |
0.3 |
20 |
|
Цорпус утери (182) |
САД, округ Аламеда (Калифорнија) (Бели) |
3 |
Кина, Кидонг |
0.05 |
60 |
|
јајник (183) |
Исланд |
2 |
Мали, Бамако |
0.09 |
20 |
|
простата (185) |
САД, Атланта (црнци) |
12 |
Кина, Кидонг |
0.09 |
140 |
|
Бешика (188) |
Италија, Фиренца |
4 |
Индија, Мадрас |
0.2 |
20 |
|
бубрези (189) |
Француска, Бас Рхин |
2 |
Кина, Кидонг |
0.08 |
20 |
1 Подаци из регистара рака укључени у ИАРЦ 1992. Укључена су само места рака са кумулативном стопом већом или једнаком 2% у области високе инциденције. Стопе се односе на мушкарце осим за рак дојке, грлића материце, тела материце и јајника.
2 Кумулативна стопа % између 0 и 74 године старости.
Извор: Међународна агенција за истраживање рака 1992.
Постоје, наравно, и друга објашњења за географске варијације у стопама рака. Недовољна регистрација рака у неким популацијама може преувеличати опсег варијација, али свакако не може објаснити разлике у величини приказане у табели 1. Генетски фактори такође могу бити важни. Међутим, примећено је да када популације мигрирају дуж градијента инциденције рака, често добијају стопу рака која је средња између оне у њиховој матичној земљи и у земљи домаћину. Ово сугерише да је промена у окружењу, без генетске промене, променила учесталост рака. На пример, када Јапанци мигрирају у Сједињене Државе, њихове стопе рака дебелог црева и дојке, које су ниске у Јапану, расту, а њихова стопа рака желуца, која је висока у Јапану, опада, и оба теже стопи у Сједињеним Државама. . Ове промене могу бити одложене до прве генерације након миграције, али се и даље дешавају без генетске промене. За неке врсте рака, промена са миграцијом се не дешава. На пример, јужни Кинези задржавају високу стопу рака назофаринкса где год да живе, што сугерише да су генетски фактори, или нека културна навика која се мало мења миграцијом, одговорна за ову болест.
Временски трендови
Даљи докази о улози фактора средине у инциденцији рака дошли су из посматрања временских трендова. Најдраматичнија и најпознатија промена је пораст стопе рака плућа код мушкараца и жена упоредо са, али који се догодио неких 20 до 30 година након усвајања употребе цигарета, што је примећено у многим регионима света; у скорије време у неколико земаља, као што су Сједињене Државе, дошло је до сугестије о паду стопе међу мушкарцима након смањења пушења дувана. Мање је схваћен знатан пад инциденце карцинома, укључујући рак желуца, једњака и грлића материце, који је упоредо са економским развојем у многим земљама. Било би тешко објаснити ове падове, међутим, осим у смислу смањења изложености узрочним факторима у животној средини или, можда, повећане изложености заштитним факторима – опет околини.
Главни канцерогени агенси животне средине
Важност фактора животне средине као узрока рака код људи даље је показано епидемиолошким студијама које повезују одређене агенсе са одређеним врстама рака. Главни агенси који су идентификовани су сажети у табели 10. Ова табела не садржи лекове за које је утврђена узрочна веза са раком код људи (као што су диетилстилбоестрол и неколико алкилирајућих агенаса) или за које се сумња (као што је циклофосфамид) (видети такође Табела 9). У случају ових агенаса, ризик од рака мора бити уравнотежен са користима лечења. Слично, табела 10 не садржи агенсе који се првенствено јављају у радном окружењу, као што су хром, никл и ароматични амини. За детаљну расправу о овим агенсима погледајте претходни чланак „Професионални карциногени“. Релативни значај агенаса наведених у табели 8 увелико варира, у зависности од јачине агенса и броја људи који су укључени. Докази о канцерогености неколико агенаса животне средине су процењени у оквиру ИАРЦ монографија програма (Међународна агенција за истраживање рака 1995) (погледајте поново „Канцерогени на радном месту” за дискусију о програму монографија); табела 10 је заснована углавном на евалуацијама ИАРЦ Монографије. Најважнији узрочници међу онима наведеним у табели 10 су они којима је значајан део становништва изложен у релативно великим количинама. Они посебно укључују: ултраљубичасто (соларно) зрачење; пушење дувана; пијење алкохола; бетел куид жвакање; Хепатитис Б; хепатитис Ц и хумани папилома вируси; афлатоксини; могуће масти у исхрани, и недостатак дијеталних влакана и витамина А и Ц; кашњење у репродукцији; и азбест.
Учињени су покушаји да се нумерички процене релативни доприноси ових фактора за 80 или 90% карцинома који се могу приписати факторима животне средине. Образац варира, наравно, од популације до популације у складу са разликама у изложености и евентуално у генетској подложности различитим врстама рака. У многим индустријализованим земљама, међутим, пушење дувана и фактори исхране су вероватно одговорни за отприлике једну трећину еколошки условљених карцинома (Долл и Пето 1981); док је у земљама у развоју улога биолошких агенаса вероватно велика, а дувана релативно мала (али се повећава, након недавног повећања потрошње дувана у овим популацијама).
Интеракције између канцерогена
Додатни аспект који треба узети у обзир је присуство интеракција између канцерогена. Тако, на пример, у случају алкохола и дувана, и рака једњака, показало се да све већа конзумација алкохола вишеструко умножава стопу рака произведеног датим нивоом конзумирања дувана. Алкохол сам по себи може олакшати транспорт дуванских карциногена, или других, у ћелије осетљивих ткива. Мултипликативна интеракција се такође може видети између иницирајућих канцерогена, као између радона и његових продуката распадања и пушења дувана у рударима уранијума. Неки агенси животне средине могу деловати промовишући рак који је покренуо други агенс—ово је највероватнији механизам за ефекат масти у исхрани на развој рака дојке (вероватно кроз повећану производњу хормона који стимулишу дојку). Може се десити и обрнуто, као, на пример, у случају витамина А, који вероватно има анти-промотивни ефекат на плућа и могуће друге карциноме изазване дуваном. Сличне интеракције се такође могу јавити између фактора животне средине и уставних фактора. Конкретно, генетски полиморфизам на ензиме који су укључени у метаболизам канцерогених агенаса или поправку ДНК је вероватно важан захтев индивидуалне осетљивости на дејство канцерогена из околине.
Значај интеракција између канцерогена, са становишта контроле рака, је да повлачење излагања једном од два (или више) фактора у интеракцији може довести до већег смањења инциденције рака него што би се могло предвидети узимајући у обзир ефекат. агента када делује сам. Тако, на пример, повлачење цигарета може скоро у потпуности да елиминише повећану стопу рака плућа код радника који се баве азбестом (иако стопе мезотелиома не би биле погођене).
Импликације за превенцију
Схватање да су фактори животне средине одговорни за велики део карцинома код људи поставило је основу за примарну превенцију рака модификацијом изложености идентификованим факторима. Таква модификација може да обухвата: уклањање једног већег канцерогена; смањење, као што је горе дискутовано, у изложености једном од неколико канцерогена у интеракцији; повећање изложености заштитним агенсима; или комбинације ових приступа. Док се нешто од овога може постићи регулацијом животне средине на нивоу заједнице кроз, на пример, еколошко законодавство, очигледан значај фактора животног стила сугерише да ће већи део примарне превенције остати одговорност појединаца. Владе, међутим, и даље могу створити климу у којој ће појединцима бити лакше да донесу исправну одлуку.
Професионални карциногени
Контрола професионалних канцерогена заснива се на критичком прегледу научних истраживања како на људима тако иу експерименталним системима. Постоји неколико програма прегледа који се предузимају у различитим земљама са циљем да се контролишу професионална изложеност која би могла бити канцерогена за људе. Критеријуми који се користе у различитим програмима нису у потпуности конзистентни, што повремено доводи до разлика у контроли агената у различитим земљама. На пример, 4,4-метилен-бис-2-хлороанилин (МОЦА) је класификован као професионални канцероген у Данској 1976. и у Холандији 1988. године, али је тек 1992. године уведена ознака „сумња на људски карциноген“ Америчка конференција владиних индустријских хигијеничара у Сједињеним Државама.
Међународна агенција за истраживање рака (ИАРЦ) успоставила је, у оквиру свог програма Монографије, сет критеријума за процену доказа о карциногености специфичних агенаса. Програм ИАРЦ Монографија представља један од најсвеобухватнијих напора да се систематски и доследно прегледају подаци о раку, високо је цењен у научној заједници и служи као основа за информације у овом чланку. Такође има важан утицај на националне и међународне активности контроле рака на раду. Шема евалуације је дата у табели 1.
Табела 1. Процена доказа о карциногености у програму ИАРЦ Монографија.
1. Разматрани су докази за индукцију рака код људи, који очигледно игра важну улогу у идентификацији људских канцерогена. Три врсте епидемиолошких студија доприносе процени карциногености код људи: кохортне студије, студије случај-контрола и корелационе (или еколошке) студије. Извештаји о случајевима рака код људи такође се могу прегледати. Докази релевантни за карциногеност из студија на људима класификовани су у једну од следећих категорија:
- Довољно доказа о карциногености: Успостављена је узрочна веза између изложености агенсу, смеши или околности изложености и рака код људи. Односно, примећена је позитивна веза између изложености и рака у студијама у којима би се случајност, пристрасност и збуњивање могли искључити са разумном поузданошћу.
- Ограничени докази о карциногености: Уочена је позитивна повезаност између излагања агенсу, мешавини или околности изложености и рака за који се узрочно тумачење сматра веродостојним, али се случајност, пристрасност или збуњујућа не може искључити са разумном поузданошћу.
- Iнеадекватни докази о карциногености: Доступне студије су недовољног квалитета, доследности или статистичке моћи да би дозволиле закључак у вези са присуством или одсуством узрочне повезаности, или нема података о раку код људи.
- Докази који указују на недостатак канцерогености: Постоји неколико адекватних студија које покривају читав низ нивоа изложености на које се зна да се сусрећу људска бића, а које су међусобно конзистентне у томе да не показују позитивну повезаност између изложености агенсу и проучаваног рака на било ком посматраном нивоу изложености.
2. Прегледају се студије у којима су експерименталне животиње (углавном глодари) хронично изложене потенцијалним канцерогенима и испитују се за доказе о раку, а степен доказа канцерогености се затим класификује у категорије сличне онима које се користе за податке о људима.
3. Прегледани су подаци о биолошким ефектима на људе и експерименталне животиње који су од посебног значаја. То може укључивати токсиколошка, кинетичка и метаболичка разматрања и доказе о везивању ДНК, постојаности ДНК лезија или генетских оштећења код изложених људи. Токсиколошке информације, као што су оне о цитотоксичности и регенерацији, везивању рецептора и хормонским и имунолошким ефектима, као и подаци о односу структура-активност се користе када се сматрају релевантним за могући механизам канцерогеног дејства агенса.
4. Целокупни докази се разматрају као целина, како би се постигла општа процена канцерогености неког агенса, смеше или околности изложености за људе (видети табелу 2).
Агенси, смеше и околности изложености се процењују у оквиру ИАРЦ монографија ако постоје докази о изложености људи и подаци о карциногености (било код људи или код експерименталних животиња) (за ИАРЦ класификацијске групе, видети табелу 2).
Табела 2. Групе за класификацију програма Монографије ИАРЦ-а.
Средство, смеша или околност изложености описани су у складу са формулацијом једног од следеће категорије:
| Група 1— | Средство (мешавина) је канцерогено за људе. Околност изложености подразумева излагања која су канцерогена за људе. |
| Група 2А— | Средство (мешавина) је вероватно канцерогено за људе. Околност изложености подразумева изложеност која је вероватно канцерогена за људе. |
| Група 2Б— | Средство (мешавина) је вероватно канцерогено за људе. Околност изложености подразумева изложеност која је вероватно канцерогена за људе. |
| Група 3— | Средство (мешавина, околност изложености) се не може класификовати према његовој канцерогености за људе. |
| Група 4— | Средство (мешавина, околности изложености) вероватно није канцерогено за људе. |
Познати и сумњиви професионални карциногени
Тренутно постоје 22 хемикалије, групе хемикалија или смеша којима су изложености углавном професионалне, не узимајући у обзир пестициде и лекове, који су утврђени карциногени за људе (табела 3). Док се неки агенси као што су азбест, бензол и тешки метали тренутно широко користе у многим земљама, други агенси имају углавном историјски интерес (нпр. иперит и 2-нафтиламин).
Табела 3. Хемикалије, групе хемикалија или смеша којима је изложеност углавном професионална (искључујући пестициде и лекове).
Група 1-Хемикалије канцерогене за људе1
| Излагање2 | Људски циљни орган(и) | Главна индустрија/употреба |
| 4-аминобифенил (92-67-1) | Бубањ | Производња гуме |
| Арсен (7440-38-2) и једињења арсена3 | Плућа, кожа | Стакло, метали, пестициди |
| азбест (1332-21-4) | Плућа, плеура, перитонеум | Изолација, филтер материјал, текстил |
| бензен (71-43-2) | Леукемија | Растварач, гориво |
| бензидин (92-87-5) | Бубањ | Производња боја/пигмената, лабораторијски агенс |
| Берилијум (7440-41-7) и једињења берилијума | Лунг | Ваздухопловна индустрија/метали |
| Бис(хлорометил)етар (542-88-11) | Лунг | Хемијски интермедијер/нуспроизвод |
| Хлорометил метил етар (107-30-2) (технички степен) | Лунг | Хемијски интермедијер/нуспроизвод |
| Кадмијум (7440-43-9) и једињења кадмијума | Лунг | Производња боја/пигмената |
| Једињења хрома (ВИ). | Носна шупљина, плућа | Метална обрада, производња боја/пигмената |
| Парцеле за угаљ (65996-93-2) | Кожа, плућа, бешика | Грађевински материјал, електроде |
| Угљени катрани (8007-45-2) | Кожа, плућа | Гориво |
| етилен оксид (75-21-8) | Леукемија | Хемијски интермедијер, стерилант |
| Минерална уља, нетретирана и благо третирана | Кожа | Лубрицантс |
| иперит (сумпорни иперит) (КСНУМКС-КСНУМКС-КСНУМКС) |
Ждрело, плућа | Ратни гас |
| 2-нафтиламин (91-59-8) | Бубањ | Производња боја/пигмената |
| Једињења никла | Носна шупљина, плућа | Металургија, легуре, катализатор |
| Уља из шкриљаца (68308-34-9) | Кожа | Мазива, горива |
| чађи | Кожа, плућа | Пигменти |
| Талк који садржи азбестиформна влакна | Лунг | Папир, боје |
| Винил хлорид (75-01-4) | Јетра, плућа, крвни судови | Пластика, мономер |
| Дрвена прашина | Носне шупљине | Дрвна индустрија |
1 Процењено у монографијама ИАРЦ-а, томови 1-63 (1972-1995) (искључујући пестициде и лекове).
2 ЦАС регистарски бројеви се појављују између заграда.
3 Ова процена се односи на групу хемикалија у целини, а не нужно на све појединце хемикалије унутар групе.
Додатних 20 агенаса је класификовано као вероватно канцерогено за људе (Група 2А); они су наведени у табели 4 и укључују изложености које су тренутно преовлађујуће у многим земљама, као што су кристални силицијум, формалдехид и 1,3-бутадиен. Велики број агенаса је класификован као могући карциногени за људе (Група 2Б, табела 5) - на пример, ацеталдехид, дихлорометан и неорганска једињења олова. За већину ових хемикалија докази о карциногености потичу из студија на експерименталним животињама.
Табела 4. Хемикалије, групе хемикалија или смеша којима је изложеност углавном професионална (искључујући пестициде и лекове).
Група 2А—Вероватно канцероген за људе1
| Излагање2 | Сумња на људски циљни орган(и) | Главна индустрија/употреба |
| акрилонитрил (107-13-1) | Плућа, простата, лимфом | Пластика, гума, текстил, мономер |
| Боје на бази бензидина | - | Боје за папир, кожу, текстил |
| 1,3-Бутадиен (106-99-0) | Леукемија, лимфом | Пластика, гума, мономер |
| p-Хлоро-o-толуидин (95-69-2) и његове јаке киселе соли | Бубањ | Производња боја/пигмената, текстила |
| креозоти (8001-58-9) | Кожа | Очување дрвета |
| диетил сулфат (64-67-5) | - | Хемијски интермедијер |
| Диметилкарбамоил хлорид (79-44-7) | - | Хемијски интермедијер |
| диметил сулфат (77-78-1) | - | Хемијски интермедијер |
| епихлорохидрин (106-89-8) | - | Мономер пластике/смоле |
| етилен дибромид (106-93-4) | - | Хемијски интермедијер, фумигант, горива |
| Формалдехид (50-0-0) | Назофаринкса | Пластика, текстил, лабораторијско средство |
| 4,4´-метилен-бис-2-хлороанилин (МОЦА) (КСНУМКС-КСНУМКС-КСНУМКС) |
Бубањ | Производња гуме |
| Полихлоровани бифенили (1336-36-3) | Јетра, жучни канали, леукемија, лимфом | Електричне компоненте |
| Силицијум (14808-60-7), кристалан | Лунг | Резање камена, рударство, стакло, папир |
| Стирен оксид (96-09-3) | - | Пластика, хемијски интермедијер |
| Тетрахлоретилен (КСНУМКС-КСНУМКС-КСНУМКС) |
Езофагус, лимфом | Растварач, хемијско чишћење |
| трихлоретилен (79-01-6) | Јетра, лимфом | Растварач, хемијско чишћење, метал |
| Трис(2,3-дибромопропилфосфат (КСНУМКС-КСНУМКС-КСНУМКС) |
- | Пластика, текстил, отпорни на пламен |
| винил бромид (593-60-2) | - | Пластика, текстил, мономер |
| Винил флуорид (75-02-5) | - | Хемијски интермедијер |
1 Процењено у монографијама ИАРЦ-а, томови 1-63 (1972-1995) (искључујући пестициде и лекове).
2 ЦАС регистарски бројеви се појављују између заграда.
Табела 5. Хемикалије, групе хемикалија или смеша којима је изложеност углавном професионална (искључујући пестициде и лекове).
Група 2Б—Могуће канцерогени за људе1
| Излагање2 | Главна индустрија/употреба |
| ацеталдехид (75-07-0) | Производња пластике, ароме |
| ацетамид (60-35-5) | Растварач, хемијски интермедијер |
| акриламид (79-06-1) | Пластика, средство за фугирање |
| p-Аминоазотолуен (60-09-3) | Производња боја/пигмената |
| o-Аминоазотолуен (97-56-3) | Боје/пигменти, текстил |
| o-Анисидин (90-04-0) | Производња боја/пигмената |
| Антимон триоксид (1309-64-4) | Отпорни на пламен, стакло, пигменти |
| Аурамин (492-80-8) (технички ниво) | Боје/пигменти |
| бензил љубичаста 4Б (1694-09-3) | Боје/пигменти |
| Битумени (8052-42-4), екстракти од паром и ваздухом |
Грађевински материјал |
| бромодихлорометан (75-27-4) | Хемијски интермедијер |
| б-бутиролактон (3068-88-0) | Хемијски интермедијер |
| Екстракти чађе | Мастила за штампање |
| Тетрахлорид угљеника (56-23-5) | Солвент |
| Керамичка влакна | Пластика, текстил, ваздухопловство |
| Хлорендинска киселина (115-28-6) | Ватроотпорно |
| Хлоровани парафини просечне дужине угљеничног ланца Ц12 и просечног степена хлорисања приближно 60% | Ватроотпорно |
| а-хлоровани толуени | Производња боја/пигмената, хемијски интермедијер |
| p-Хлороанилин (106-47-8) | Производња боја/пигмената |
| хлороформ (67-66-3) | Солвент |
| 4-hloro-o-фенилендиамин (95-83-9) | Боје/пигменти, боје за косу |
| ЦИ Ацид Ред 114 (6459-94-5) | Боје/пигменти, текстил, кожа |
| ЦИ Басиц Ред 9 (569-61-9) | Боје/пигменти, мастила |
| ЦИ Дирецт Блуе 15 (2429-74-5) | Боје/пигменти, текстил, папир |
| Кобалт (7440-48-4) и једињења кобалта | Стакло, боје, легуре |
| p-Крезидин (120-71-8) | Производња боја/пигмената |
| Н, Н´-диацетилбензидин (613-35-4) | Производња боја/пигмената |
| 2,4-диаминоанизол (615-05-4) | Производња боја/пигмената, фарбе за косу |
| 4,4´-Диаминодифенил етар (101-80-4) | Производња пластике |
| 2,4-диаминотолуен (95-80-7) | Производња боја/пигмената, фарбе за косу |
| p-дихлоробензен (106-46-7) | Хемијски интермедијер |
| 3,3´-дихлоробензидин (91-94-1) | Производња боја/пигмената |
| 3,3´-Dichloro-4,4´-diaminodiphenyl ether (28434-86-8) | Не користи |
| 1,2-дихлоретан (107-06-2) | Растварач, горива |
| дихлорометан (75-09-2) | Солвент |
| Диепоксибутан (1464-53-5) | Пластика/смоле |
| Дизел гориво, бродско | Гориво |
| Ди(2-етилхексил)фталат (117-81-7) | Пластика, текстил |
| 1,2-диетилхидразин (1615-80-1) | Лабораторијски реагенс |
| Диглицидил резорцинол етар (101-90-6) | Пластика/смоле |
| диизопропил сулфат (29973-10-6) | Контаминант |
| 3,3´-диметоксибензидин (о-дианисидин) (КСНУМКС-КСНУМКС-КСНУМКС) |
Производња боја/пигмената |
| p-диметиламиноазобензен (60-11-7) | Боје/пигменти |
| 2,6-Dimethylaniline (2,6-Xylidine)(87-62-7) | Хемијски интермедијер |
| 3,3´-диметилбензидин (o-Толидин)(119-93-7) | Производња боја/пигмената |
| диметилформамид (68-12-2) | Солвент |
| 1,1-диметилхидразин (57-14-7) | Ракетно гориво |
| 1,2-диметилхидразин (540-73-8) | Истраживање хемикалија |
| 1,4-диоксан (123-91-1) | Солвент |
| Дисперсе Блуе 1 (2475-45-8) | Боје/пигменти, боје за косу |
| етил акрилат (140-88-5) | Пластика, лепкови, мономер |
| етилен тиоуреа (96-45-7) | Хемикалија за гуму |
| лож уља, заостала (тешка) | Гориво |
| Фуран (110-00-9) | Хемијски интермедијер |
| Бензин | Гориво |
| Стаклена вуна | Изолација |
| Глицидалдехид (765-34-4) | Производња текстила, коже |
| ХЦ Блуе бр. 1 (2784-94-3) | Боје за косу |
| хексаметилфосфорамид (680-31-9) | Растварач, пластика |
| хидразин (302-01-2) | Ракетно гориво, хемијски интермедијер |
| Олово (7439-92-1) и једињења олова, неорганска | Боје, горива |
| 2-метилазиридин (75-55-8) | Производња боја, папира, пластике |
| 4,4’-Methylene-bis-2-methylaniline (838-88-0) | Производња боја/пигмената |
| 4,4'-Метилендианилин (101-77-9) | Производња пластике/смоле, боја/пигмената |
| Једињења метил живе | Производња пестицида |
| 2-метил-1-нитроантрахинон (129-15-7) (неизвесна чистоћа) | Производња боја/пигмената |
| Никл, металик (7440-02-0) | Катализатор |
| Нитрилотрисирћетна киселина (139-13-9) и њене соли | Средство за хелирање, детерџент |
| 5-нитроаценафтен (602-87-9) | Производња боја/пигмената |
| 2-нитропропан (79-46-9) | Солвент |
| N-нитрозодиетаноламин (1116-54-7) | Течности за сечење, нечистоће |
| Оил Оранге СС (2646-17-5) | Боје/пигменти |
| Фенил глицидил етар (122-60-1) | Пластика/лепкови/смоле |
| Полибромовани бифенили (Фиремастер БП-6) (59536-65-1) | Ватроотпорно |
| Понцеау МКС (3761-53-3) | Боје/пигменти, текстил |
| Понцеау 3Р (3564-09-8) | Боје/пигменти, текстил |
| 1,3-Пропан сулфон (1120-71-4) | Производња боја/пигмената |
| б-пропиолактон (57-57-8) | Хемијски интермедијер; производња пластике |
| пропилен оксид (75-56-9) | Хемијски интермедијер |
| Роцквоол | Изолација |
| Слагвоол | Изолација |
| стирен (100-42-5) | Пластика |
| 2,3,7,8-тетрахлородибензо-p-диоксин (ТЦДД) (1746-01-6) | Контаминант |
| тиоацетамид (62-55-5) | Производња текстила, папира, коже, гуме |
| 4,4'-тиодијанилин (139-65-1) | Производња боја/пигмената |
| тиоуреа (62-56-6) | Текстил, гумени састојак |
| толуен диизоцијанати (26471-62-5) | Пластика |
| o-Толуидин (95-53-4) | Производња боја/пигмената |
| трипан плава (72-57-1) | Боје/пигменти |
| Винил ацетат (108-05-4) | Хемијски интермедијер |
| Испарења за заваривање | металургија |
1 Процењено у монографијама ИАРЦ-а, томови 1-63 (1972-1995) (искључујући пестициде и лекове).
2 ЦАС регистарски бројеви се појављују између заграда.
Професионална изложеност се такође може десити током производње и употребе неких пестицида и лекова. Табела 6 представља процену канцерогености пестицида; два од њих, каптафол и етилен дибромид, класификовани су као могући карциногени за људе, док је укупно 20 других, укључујући ДДТ, атразин и хлорфеноле, класификовано као могући карциногени за људе.
Табела 6. Пестициди процењени у монографијама ИАРЦ-а, свеске 1-63 (1972-1995)
| ИАРЦ Гроуп | Пестицид1 |
| 2А—Вероватно канцероген за људе | Цаптафол (2425-06-1) етилен дибромид (106-93-4) |
| 2Б—Могуће канцероген за људе | амитрол (61-82-5) Атразин (1912-24-9) хлордан (57-74-9) хлордекон (кепоне) (143-50-0) Хлорофеноли Хлорофенокси хербициди ДДТ (50-29-3) 1,2-Dibromo-3-chloropropane (96-12-8) 1,3-дихлоропропен (542-75-6) (технички степен) дихлорвос (62-73-7) хептахлор (76-44-8) хексахлоробензен (118-74-1) хексахлорциклохексани (ХЦХ) Мирек (2385-85-5) Нитрофен (1836-75-5), техничког квалитета пентаклорофенол (87-86-5) Натријум o-фенилфенат (132-27-4) сулфалат (95-06-7) Токсафен (полихлоровани камфен) (8001-35-2) |
1 ЦАС регистарски бројеви се појављују између заграда.
Неколико лекова су хумани карциногени (табела 9): они су углавном алкилирајући агенси и хормони; Још 12 лекова, укључујући хлорамфеникол, цисплатин и фенацетин, класификовано је као могући карциногени код људи (Група 2А). Професионална изложеност овим познатим или сумњивим канцерогенима, који се углавном користе у хемотерапији, може се десити у апотекама и током њиховог давања од стране медицинског особља.
Табела 7. Лекови процењени у монографијама ИАРЦ-а, томови 1-63 (1972-1995).
| Лек1 | Циљни орган2 |
| ИАРЦ ГРУПА 1—Канцерогени за људе | |
| Аналгетске смеше које садрже фенацетин | Бубрег, бешика |
| азатиоприн (446-86-6) | Лимфом, хепатобилијарни систем, кожа |
| Н,Н-бис(2-хлоретил)-б-нафтиламин (хлорнафазин) (494-03-1) | Бубањ |
| 1,4-бутандиол диметансулфонат (Милеран) (КСНУМКС-КСНУМКС-КСНУМКС) |
Леукемија |
| хлорамбуцил (305-03-3) | Леукемија |
| 1-(2-Chloroethyl)-3-(4-methylcyclohexyl)-1-nitrosourea (Methyl-CCNU) (13909-09-6) | Леукемија |
| циклоспорин (79217-60-0) | Лимфом, кожа |
| Cyclophosphamide (50-18-0) (6055-19-2) | Леукемија, бешика |
| диетилстилбоестрол (56-53-1) | Цервикс, вагина, дојке |
| Мелфалан (148-82-3) | Леукемија |
| 8-метоксипсорален (метоксален) (298-81-7) плус ултраљубичасто А зрачење | Кожа |
| МОПП и друга комбинована хемотерапија укључујући агенсе за алкиловање | Леукемија |
| Терапија замене естрогена | материца |
| Естрогени, нестероидни | Цервикс, вагина, дојке |
| Естрогени, стероидни | материца |
| Орални контрацептиви, комбиновани | Џигерица |
| Орални контрацептиви, секвенцијални | материца |
| Тиотепа (52-24-4) | Леукемија |
| Треосулфан (299-75-2) | Леукемија |
| ИАРЦ ГРУПА 2А—Вероватно канцероген за људе | |
| Адриамицин (23214-92-8) | - |
| Андрогени (анаболички) стероиди | (јетра) |
| азацитидин (320-67-2) | - |
| Бисхлоретил нитрозоуреа (БЦНУ) (154-93-8) | (леукемија) |
| хлорамфеникол (56-75-7) | (леукемија) |
| 1-(2-Chloroethyl)-3-cyclohexyl-1-nitrosourea (CCNU) (13010-47-4) | - |
| хлорозотоцин (54749-90-5) | - |
| Цисплатин (15663-27-1) | - |
| 5-метоксипсорален (484-20-8) | - |
| Азотни сенф (51-75-2) | (кожа) |
| фенацетин (62-44-2) | (бубрег, бешика) |
| прокарбазин хидрохлорид (366-70-1) | - |
1 ЦАС регистарски бројеви се појављују између заграда.
2 У загради су дати сумњиви циљни органи.
Неколико агенаса животне средине су познати или за које се сумња да су узрочници рака код људи и наведени су у табели 8; иако изложеност таквим агенсима није првенствено професионална, постоје групе појединаца који су им изложени због свог рада: примери су рудари уранијума изложени продуктима распадања радона, болнички радници изложени вирусу хепатитиса Б, прерађивачи хране изложени афлатоксинима из контаминиране хране, радници на отвореном изложени ултраљубичастом зрачењу или издувним гасовима дизел мотора, и особље у бару или конобари изложени дуванском диму из околине.
Програм ИАРЦ Монографија је покрио већину познатих или сумњивих узрока рака; постоје, међутим, неке важне групе агенаса које ИАРЦ није проценио — наиме, јонизујуће зрачење и електрична и магнетна поља.
Табела 8. Агенси/изложености животне средине за које се зна или се сумња да изазивају рак код људи.1
| Агент/изложеност | Циљни орган2 | Јачина доказа3 |
| Загађивачи ваздуха | ||
| Ерионит | Плућа, плеура | 1 |
| Азбест | Плућа, плеура | 1 |
| Полициклични ароматични угљоводоници4 | (плућа, бешика) | S |
| Загађивачи воде | ||
| арсен | Кожа | 1 |
| Нуспроизводи хлорисања | (мокраћна бешика) | S |
| Нитрати и нитрит | (једњак, стомак) | S |
| Зрачење | ||
| Радон и производи његовог распадања | Лунг | 1 |
| Радијум, торијум | кост | E |
| Друго Кс-зрачење | Леукемија, дојке, штитна жлезда, други | E |
| Сунчево зрачење | Кожа | 1 |
| Ултраљубичасто зрачење А | (кожа) | 2A |
| Ултраљубичасто зрачење Б | (кожа) | 2A |
| Ултраљубичасто зрачење Ц | (кожа) | 2A |
| Коришћење сунчаних лампи и лежаљки | (кожа) | 2A |
| Електрична и магнетна поља | (леукемија) | S |
| biološki агенси | ||
| Хронична инфекција вирусом хепатитиса Б | Џигерица | 1 |
| Хронична инфекција вирусом хепатитиса Ц | Џигерица | 1 |
| Инфекција са Хелицобацтер пилори | стомак | 1 |
| Инфекција са Описторцхис виверрини | Жучни канали | 1 |
| Инфекција са Цхлонорцхис синенсис | (јетра) | 2A |
| Хумани папилома вирус типови 16 и 18 | цервикс | 1 |
| Хумани папилома вирус типови 31 и 33 | (цервикс) | 2A |
| Типови хуманог папилома вируса осим 16, 18, 31 и 33 | (цервикс) | 2B |
| Инфекција са Сцхистосома хаематобиум | Бубањ | 1 |
| Инфекција са Сцхистосома јапоницум | (Јетра, дебело црево) | 2B |
| Дуван, алкохол и сродне супстанце | ||
| Алкохолни напици | Уста, ждрело, једњак, јетра, ларинкс | 1 |
| Дувански дим | Усне, уста, ждрело, једњак, панкреас, ларинкс, плућа, бубрези, бешика, (други) | 1 |
| Бездимни дувански производи | уста | 1 |
| Бетел фунта са дуваном | уста | 1 |
| Фактори исхране | ||
| Афлатоксини | Џигерица | 1 |
| Афлатоксин М1 | (јетра) | 2B |
| Оцхратокин А. | (бубрег) | 2B |
| Токсини изведени из Фусариум монилиформе | (једњак) | 2B |
| Слана риба у кинеском стилу | Назофаринкса | 1 |
| Кисело поврће (традиционално у Азији) | (једњак, стомак) | 2B |
| Брацкен ферн | (једњак) | 2B |
| Сафроле | - | 2B |
| Кафа | (мокраћна бешика) | 2B |
| Кофеинска киселина | - | 2B |
| Хот мате | (једњак) | 2A |
| Свеже воће и поврће (заштитно) | Уста, једњак, желудац, дебело црево, ректум, ларинкс, плућа (остало) | E |
| Маст | (Дебело црево, дојке, ендометријум) | S |
| Влакна (заштитна) | (Дебело црево, ректум) | S |
| Нитрати и нитрит | (једњак, стомак) | S |
| Со | (желудац) | S |
| Витамин А, б-каротен (заштитни) | (Уста, једњак, плућа, остало) | S |
| Витамин Ц (заштитни) | (једњак, стомак) | S |
| IQ | (желудац, дебело црево, ректум) | 2A |
| МеИК | - | 2B |
| МеИКк | - | 2B |
| ПхИП | - | 2B |
| Репродуктивно и сексуално понашање | ||
| Касно доба прве трудноће | Груди | E |
| Низак паритет | Дојка, јајник, тело материце | E |
| Рано доба при првом сношају | цервикс | E |
| Број сексуалних партнера | цервикс | E |
1 Агенси и изложености, као и лекови, који се јављају углавном на радном месту су искључен.
2 У загради су дати сумњиви циљни органи.
3 Процена монографије ИАРЦ-а је објављена где год је доступна (1: канцероген за људе; 2А: вероватно канцероген за људе; 2Б: могући карциноген за људе); иначе Е: утврђен канцероген; С: сумња на карциноген.
4 Изложеност људи полицикличним ароматичним угљоводоницима јавља се у смешама, као што је мотор емисије, испарења и чађи. Неколико смеша и појединачних угљоводоника имају је оценио ИАРЦ.
Индустрије и занимања
Садашње разумевање односа између професионалне изложености и рака је далеко од потпуног; у ствари, само 22 појединачна агенса су утврђени професионални карциногени (табела 9), а за много више експерименталних карциногена нису доступни коначни докази на основу изложених радника. У многим случајевима постоје значајни докази о повећаним ризицима повезаним са одређеним индустријама и занимањима, иако се никакви специфични агенси не могу идентификовати као етиолошки фактори. Табела 10 представља спискове индустрија и занимања повезаних са прекомерним канцерогеним ризицима, заједно са релевантним местима рака и познатим (или сумњивим) узрочницима.
Табела 9. Индустрије, занимања и изложености препознате као канцерогене.
| Индустрија (ИСИЦ код) | Занимање/процес | Место/врста рака | Познати или сумњиви узрочник |
| Пољопривреда, шумарство и рибарство (1) | Радници винограда користе инсектициде од арсена Рибари | Плућа, кожа Кожа, усне | Једињења арсена Ултра - љубичасто зрачење |
| Вађење руда и камена (2) | Ископавање арсена Ископавање гвоздене руде (хематита). Рударство азбеста Рударство уранијума Вађење и млевење талка | Плућа, кожа Лунг Плућа, плеурална и перитонеална mesothelioma Лунг Лунг | Једињења арсена Производи распадања радона Азбест Производи распадања радона Талк који садржи азбестиформна влакна |
| Хемијски (35) | Радници и корисници у производњи бис(хлорометил) етра (БЦМЕ) и хлорометил-метил етра (ЦММЕ) Производња винил хлорида Производња изопропил алкохола (процес јаке киселине) Производња пигментног хрома Произвођачи боја и корисници Производња аурамина p-хлоро-o-производња толуидина | Плућа (карцином овсених ћелија) Ангиосарком јетре Синонасал Плућа, синонасална Бубањ Бубањ Бубањ | БЦМЕ, ЦММЕ Винил хлорид мономер Није идентификовано Једињења хрома (ВИ). Бензидин, 2-нафтиламин, 4-аминобифенил Аурамин и други ароматични амини који се користе у процесу p-хлоро-o-толуидин и његове јаке киселе соли |
| кожа (324) | Производња чизама и ципела | Синонасал, леукемија | Кожна прашина, бензол |
| Дрво и производи од дрвета (33) | Произвођачи намештаја и ормана | Синонасал | Дрвена прашина |
| Производња пестицида и хербицида (3512) | Производња и паковање арсених инсектицида | Лунг | Једињења арсена |
| Индустрија гуме (355) | Производња гуме Каландирање, сушење гума, израда гума Млинови, миксери Производња синтетичког латекса, очвршћавање гума, рад на календару, рекуперација, произвођачи каблова Производња гуменог филма | Леукемија Бубањ Леукемија Бубањ Бубањ Леукемија | Бензен Ароматични амини Бензен Ароматични амини Ароматични амини Бензен |
| Производња азбеста (3699) | Производња изолованих материјала (цеви, фолије, текстил, одећа, маске, производи од азбест цемента) | Мезотелиом плућа, плеуре и перитонеума | Азбест |
| Метали (37) | Производња алуминијума Топљење бакра Производња хрома, хромирање Ливарство гвожђа и челика Рафинација никла Операције кисељења Производња и рафинација кадмијума; производња никл-кадмијум батерија; производња кадмијум пигмента; производња легуре кадмијума; галванизација; топионице цинка; лемљење и мешање поливинилхлорида Рафинација и машинска обрада берилијума; производња производа који садрже берилијум | Плућа, бешика Лунг Плућа, синонасална Лунг Синонасал, плућа Ларинкс, плућа Лунг Лунг | Полициклични ароматични угљоводоници, катран Једињења арсена Једињења хрома (ВИ). Није идентификовано Једињења никла Магле неорганске киселине које садрже сумпорну киселину Кадмијум и једињења кадмијума Берилијум и једињења берилијума |
| Бродоградња, производња моторних возила и железничке опреме (385) | Радници у бродоградилишту и бродоградилишту, производњи моторних возила и железници | Мезотелиом плућа, плеуре и перитонеума | Азбест |
| гас (4) | Радници коксаре Радници на гасу Радници у гасној реторти | Лунг Плућа, бешика, скротум Бубањ | бензо(a)пирен Производи карбонизације угља, 2-нафтиламин Ароматични амини |
| Грађевинарство (5) | Изолатори и покривачи цеви Кровопокривачи, асфалтери | Мезотелиом плућа, плеуре и перитонеума Лунг | Азбест Полицикличних ароматичних угљоводоника |
| други | Медицинско особље (9331) Молери (грађевинарство, аутомобилска индустрија и други корисници) | Кожа, леукемија Лунг | Јонизујућег зрачења Није идентификовано |
Табела 10. Индустрије, занимања и изложености за које је пријављено да представљају вишак рака, али за које процена канцерогеног ризика није коначна.
| Индустрија (ИСИЦ код) | Занимање/процес | Место/врста рака | Познати (или сумњиви) узрочник |
| Пољопривреда, шумарство и рибарство (1) | Пољопривредници, пољопривредници Примена хербицида Примена инсектицида | Лимфни и хематопоетски систем (леукемија, лимфом) Малигни лимфоми, саркоми меких ткива Плућа, лимфом | Није идентификовано Хлорофенокси хербициди, хлорофеноли (вероватно контаминирани полихлорованим дибензодиоксинима) Инсектициди без арсена |
| Вађење руда и камена (2) | Рударство цинка и олова Угљени Рударство метала Рударство азбеста | Лунг стомак Лунг Гастроинтестиналног тракта | Производи распадања радона Угљена прашина Кристални силицијум диоксид Азбест |
| Прехрамбена индустрија (3111) | Месари и месници | Лунг | Вируси, ПАХ1 |
| Индустрија пића (3131) | Пивари пива | Горњи аеро-дигестивни тракт | Конзумирање алкохола |
| Производња текстила (321) | Диерс Веавери | Бубањ Бешика, синонасална, уста | Боје Прашина од влакана и предива |
| кожа (323) | Кожаре и прерађивачи Производња и поправка чизама и ципела | Бешика, панкреас, плућа Синонасал, стомак, бешика | Кожна прашина, друге хемикалије, хром Није идентификовано |
| Дрво и производи од дрвета (33), индустрија целулозе и папира (341) | Дрвари и пилани Радници у фабрикама целулозе и папира Столари, столари Обрађивачи дрвета, неодређено Производња иверице, производња иверице | Носна шупљина, Ходгкин лимфом, кожа Лимфопоетско ткиво, плућа Носна шупљина, Ходгкин лимфом Лимпхомас Назофаринкс, синоназални | Дрвена прашина, хлорофеноли, креозоти Није идентификовано Дрвена прашина, растварачи Није идентификовано Формалдехид |
| Штампање (342) | Радници за ротографију, везивачи, штампари, машински радници и други послови | Лимфоцитни и хемопоетски систем, орални, плућни, бубрежни | Уљна магла, растварачи |
| Хемијски (35) | Производња 1,3-бутадиена Производња акрилонитрила Производња винилиден хлорида Производња изопропил алкохола (процес јаке киселине) Производња полихлоропрена Производња диметилсулфата Производња епихлорохидрина Производња етилен оксида Производња етилен дибромида Производња формалдехида Употреба успоривача пламена и пластификатора Производња бензоил хлорида | Лимфоцитни и хемопоетски систем Плућа, дебело црево Лунг Ларинк Лунг Лунг Плућа, лимфни и хемопоетски систем (леукемија) Лимфни и хемопоетски систем (леукемија), стомак Пробавни систем Назофаринкс, синоназални Кожа (меланом) Лунг | 1,3-бутадиен Акрилонитрил Винилиден хлорид (мешовито излагање са акрилонитрилом) Није идентификовано Хлоропрен Диметилсулфат Епиклорохидрин Етилен оксид Етилен дибромид Формалдехид Полихлоровани бифенили Бензоил хлорид |
| Производња хербицида (3512) | Производња хлорофенокси хербицида | Сарком меког ткива | Хлорофенокси хербициди, хлорофеноли (контаминирани полихлорованим дибензодиоксинима) |
| Нафта (353) | нафте прерада | Кожа, леукемија, мозак | Бензен, ПАХ, необрађена и благо третирана минерална уља |
| Гума (355) | Разна занимања у производњи гуме Производња стирен-бутадиен гуме | Лимфом, мултипли мијелом, стомак, мозак, плућа Лимфни и хематопоетски систем | бензен, МОЦА,2 други нису идентификовани 1,3-бутадиен |
| Керамика, стакло и ватростална цигла (36) | Керамичарски и грнчарски радници Стаклари (умјетничко стакло, контејнери и пресовани производи) | Лунг Лунг | Кристални силицијум диоксид Арсен и други метални оксиди, силицијум диоксид, ПАХ |
| Производња азбеста (3699) | Производња изолационог материјала (цеви, фолије, текстил, одећа, маске, производи од азбест цемента) | Ларинкс, гастроинтестинални тракт | Азбест |
| Метали (37, 38) | Топљење олова Производња и рафинација кадмијума; производња никл-кадмијум батерија; производња кадмијум пигмента; производња легуре кадмијума; галванизација; топљење цинка; лемљење и мешање поливинилхлорида Ливарство гвожђа и челика | Респираторни и дигестивни системи Простата Лунг | Једињења олова Кадмијум и једињења кадмијума Кристални силицијум диоксид |
| Бродоградња (384) | Радници у бродоградилишту и бродоградилишту | Ларинкс, дигестивни систем | Азбест |
| Производња моторних возила (3843, 9513) | Механичари, заваривачи итд. | Лунг | ПАХ, испарења од заваривања, издувни гасови мотора |
| Струја (4101, 9512) | Производња, производња, дистрибуција, поправка | Леукемија, тумори мозга Јетра, жучни канали | Изузетно ниске фреквенције магнетних поља ПЦБ3 |
| Грађевинарство (5) | Изолатори и покривачи цеви Кровопокривачи, асфалтери | Ларинкс, гастроинтестинални тракт Уста, ждрело, ларинкс, једњак, стомак | Азбест ПАХ, катран угља, смола |
| Транспорт (7) | Железничари, сервисери на бензинским пумпама, возачи аутобуса и камиона, руковаоци машинама за ископавање | Плућа, бешика Леукемија | Издувни гас дизел мотора Изузетно ниске фреквенције магнетних поља |
| други | Сервисери (6200) Хемичари и други лабораторијски радници (9331) Балзамери, медицинско особље (9331) Здравствени радници (9331) Перионице и хемијско чишћење (9520) Фризери (9591) Радијумски бројчаници | Леукемија и лимфом Леукемија и лимфом, панкреас Синоназални, назофаринкс Џигерица Плућа, једњак, бешика Бешика, леукемија и лимфом Груди | Бензен Није идентификовано (вируси, хемикалије) Формалдехид Вирус хепатитиса Б Три- и тетрахлоретилен и угљен-тетрахлорид Боје за косу, ароматични амини Радон |
1 ПАХ, полициклични ароматични угљоводоник.
2 МОЦА, 4,4'-метилен-бис-2-хлороанилин.
3 ПЦБ, полихлоровани бифенили.
Табела 9 представља индустрије, занимања и изложености за које се сматра да је утврђено присуство канцерогеног ризика, док табела 10 приказује индустријске процесе, занимања и изложености за које је пријављен вишак ризика од рака, али се докази не сматрају коначним. У табелу 10 су укључена и нека занимања и индустрије које су већ наведене у табели 9, за које постоје неуверљиви докази о повезаности са раком осим оних наведених у табели 9. На пример, индустрија производње азбеста је укључена у табелу 9 у односу на плућа карцином и мезотелиом плеуре и перитонеума, док је иста индустрија укључена у табелу 10 у односу на гастроинтестиналне неоплазме. Одређени број индустрија и занимања наведених у табелама 9 и 10 такође је оцењен у оквиру ИАРЦ монографија. На пример, „изложеност на радном месту јакој магли неорганске киселине која садржи сумпорну киселину“ класификована је у Групу 1 (канцерогена за људе).
Израда и тумачење таквих спискова хемијских или физичких канцерогених агенаса и њихово повезивање са одређеним занимањима и индустријама је компликовано бројним факторима: (1) информације о индустријским процесима и изложености су често лоше, не дозвољавајући потпуну процену важности специфичних канцерогена изложеност у различитим занимањима или индустријама; (2) изложености добро познатим канцерогеним изложеностима, као што су винил хлорид и бензен, јављају се у различитим интензитетима у различитим професионалним ситуацијама; (3) промене у изложености се дешавају током времена у датој ситуацији на радном месту, било зато што су идентификовани канцерогени агенси замењени другим агенсима или (чешће) зато што се уводе нови индустријски процеси или материјали; (4) било која листа професионалне изложености може се односити само на релативно мали број изложености хемикалијама које су испитане у погледу присуства канцерогеног ризика.
Сва наведена питања наглашавају најкритичније ограничење класификације овог типа, а посебно њену генерализацију на све области света: присуство канцерогена у радној ситуацији не значи нужно да су му радници изложени и, насупрот томе, одсуство идентификованих карциногена не искључује присуство још неидентификованих узрока рака.
Посебан проблем у земљама у развоју је тај што је велики део индустријске активности фрагментиран и одвија се у локалним срединама. Ове мале индустрије често карактеришу старе машине, несигурне зграде, запослени са ограниченом обуком и образовањем и послодавци са ограниченим финансијским средствима. Заштитна одећа, респиратори, рукавице и друга заштитна опрема су ретко доступни или коришћени. Мале компаније имају тенденцију да буду географски раштркане и недоступне инспекцијама од стране агенција за спровођење здравља и безбедности.
увод
Магнитуда проблема
Први јасни докази о узрочности рака укључивали су професионални канцероген (Цхецковаи, Пеарце и Цравфорд-Бровн 1989). Потт (1775) је идентификовао чађ као узрок рака скротума код лондонских димњачара и графички описао страшне услове рада, који су укључивали децу која су се пењала уз уске димњаке који су још увек били врући. Упркос овим доказима, извештаји о потреби спречавања пожара у димњацима коришћени су за одлагање закона о дечијем раду у овој индустрији до 1840. (Валдрон 1983). Експериментални модел карциногенезе чађи је први пут демонстриран 1920-их (Децоуфле 1982), 150 година након првобитног епидемиолошког посматрања.
У наредним годинама, бројни други професионални узроци рака су демонстрирани кроз епидемиолошке студије (иако су повезаност са раком обично први приметили лекари медицине рада или радници). То укључује арсен, азбест, бензол, кадмијум, хром, никл и винил хлорид. Такви професионални карциногени су веома важни у смислу јавног здравља због потенцијала за превенцију кроз регулацију и побољшање индустријских хигијенских пракси (Пеарце и Матос 1994). У већини случајева, ово су опасности које значајно повећавају релативни ризик од одређене врсте или типова рака. Могуће је да други професионални карциногени остану неоткривени јер укључују само мали пораст ризика или зато што једноставно нису проучавани (Долл и Пето 1981). Неке кључне чињенице о професионалном раку дате су у табели 1.
Табела 1. Професионални рак: кључне чињенице.
- Око 20 агенаса и смеша су утврђени професионални карциногени; сличан број хемикалија су веома сумњиви професионални карциногени.
- У индустријализованим земљама, занимање је узрочно повезано са 2 до 8% свих карцинома; међу изложеним радницима, међутим, овај проценат је већи.
- Не постоје поуздане процене ни о терету професионалног карцинома ни о степену изложености на радном месту канцерогенима у земљама у развоју.
- Релативно низак укупни терет професионалног карцинома у индустријализованим земљама резултат је строгих прописа о неколико познатих канцерогена; излагање другим познатим или веома сумњивим агенсима, међутим, и даље је дозвољено.
- Иако је неколико професионалних карцинома наведено као професионална обољења у многим земљама, веома мали део случајева је заправо препознат и надокнађен.
- Професионални рак је – у великој мери – болест која се може спречити.
Професионални узроци рака добијали су значајан нагласак у епидемиолошким студијама у прошлости. Међутим, било је много контроверзи у вези са уделом карцинома који се може приписати професионалној изложености, са проценама у распону од 4 до 40% (Хиггинсон 1969; Хиггинсон и Муир 1976; Виндер и Гори 1977; Хиггинсон и Долл 1979; 1981 Пето 1981; ; Хоган и Хоел 1991; Винеис и Симонато 1991; Аитио и Кауппинен 2). Ризик од рака који се може приписати је укупно искуство рака у популацији које се не би догодило да су изостали ефекти повезани са изложеношћу на радном месту. Може се проценити за изложену популацију, као и за ширу популацију. Резиме постојећих процена приказан је у табели XNUMX. Универзална примена Међународне класификације болести је оно што чини могуће табеле (видети оквир).
Табела 2. Процењене пропорције рака (ПАР) које се могу приписати занимањима у одабраним студијама.
| студија | становништво | ПАР и место рака | Коментари |
| Хигинсон 1969 | Не наводи | 1% Орални рак 1-2% рака плућа 10% рака бешике 2% Рак коже |
Нема детаљног приказа нивоа изложености и других претпоставки |
| Хигинсон и Мјур 1976 | Не наводи | 1-3% Укупан рак | Нема детаљног приказа претпоставки |
| Виндер и Гори 1977 | Не наводи | 4% укупног рака код мушкараца, 2% за жене |
На основу једног ПАР-а за рак мокраћне бешике и две личне комуникације |
| Хигинсон и Мјур 1979 | Вест Мидланд, Уједињено Краљевство | 6% укупног рака код мушкараца, 2% укупног рака |
На основу 10% карцинома плућа без дувана, мезотелиома, рака мокраћне бешике (30%) и леукемије код жена (30%) |
| Лутка и Пето 1981 | Сједињене Државе почетком 1980 | 4% (опсег 2-8%) Тотални рак |
На основу свих проучаваних места рака; пријављена као 'привремена' процена |
| Хоган и Хоел 1981 | Сједињене Америчке Државе | 3% (опсег 1.4-4%) Тотални рак |
Ризик повезан са професионалном изложеношћу азбесту |
| Винеис и Симонато 1991 | Razno | 1-5% рака плућа, 16-24% рака мокраћне бешике |
Прорачуни на основу података из студија случај-контрола. Проценат рака плућа узима у обзир само изложеност азбесту. У студији са високим уделом субјеката изложених јонизујућем зрачењу, процењено је 40% ПАР. Процене ПАР у неколико студија о раку бешике биле су између 0 и 3%. |
Међународна класификација болести
Болести људи су класификоване према Међународној класификацији болести (ИЦД), систему који је покренут 1893. године и редовно се ажурира под координацијом Светске здравствене организације. ИЦД се користи у скоро свим земљама за задатке као што су потврда смрти, регистрација рака и дијагноза отпуштања из болнице. Десета ревизија (ИЦД-10), која је одобрена 1989. године (Светска здравствена организација 1992), знатно се разликује од претходне три ревизије, које су сличне једна другој и у употреби су од 1950-их. Стога је вероватно да ће се Девета ревизија (ИЦД-9, Светска здравствена организација 1978), или чак раније ревизије, и даље користити у многим земљама током наредних година.
Велика варијабилност у проценама произилази из разлика у коришћеним скуповима података и примењеним претпоставкама. Већина објављених процена о уделу карцинома који се приписује професионалним факторима ризика заснива се на прилично поједностављеним претпоставкама. Штавише, иако је рак релативно ређи у земљама у развоју због млађе старосне структуре (Писани и Паркин 1994), удео карцинома због занимања може бити већи у земљама у развоју због релативно високе изложености која се среће (Когевинас, Боффетта и Пеарце 1994).
Најопштеприхваћеније процене карцинома који се могу приписати занимањима су оне представљене у детаљном прегледу узрока рака у популацији Сједињених Држава 1980. године (Долл и Пето 1981). Долл и Пето су закључили да око 4% свих смртних случајева узрокованих раком може бити узроковано професионалним канцерогенима у „прихватљивим границама” (тј. још увијек увјерљивим с обзиром на све доказе) од 2 до 8%. Ове процене, будући да су пропорције, зависе од тога како узроци, осим професионалне изложености, доприносе настанку рака. На пример, тај проценат би био већи у популацији доживотних непушача (као што су Адвентисти седмог дана), а мањи у популацији у којој је, рецимо, 90% пушача. Такође, процене се не примењују уједначено на оба пола или на различите друштвене класе. Штавише, ако се узме у обзир не целокупна популација (на коју се процене односе), већ сегменти одрасле популације у којима се готово искључиво јавља изложеност професионалним канцерогенима (физички радници у рударству, пољопривреди и индустрији, шире посматрано, који у Сједињеним Државама Државе су бројале 31 милион од популације, старости 20 и више година, од 158 милиона крајем 1980-их), удео од 4% у укупној популацији повећао би се на око 20% међу онима који су били изложени.
Винеис и Симонато (1991) дали су процене о броју случајева рака плућа и бешике који се могу приписати занимању. Њихове процене су изведене из детаљног прегледа студија случај-контрола и показују да у одређеним популацијама које се налазе у индустријским областима, удео рака плућа или рака мокраћне бешике услед професионалне изложености може бити и до 40% (ове процене не зависе само од на локалне преовлађујуће изложености, али донекле и на начин дефинисања и процене изложености).
Механизми и теорије карциногенезе
Студије професионалног рака су компликоване јер не постоје „потпуни“ карциногени; односно, професионална изложеност повећава ризик од развоја рака, али овај будући развој рака никако није сигуран. Штавише, може проћи 20 до 30 година (и најмање пет година) између професионалне изложености и накнадне индукције рака; такође може проћи још неколико година да се рак клинички открије и да дође до смрти (Моолгавкар ет ал. 1993). Ова ситуација, која се односи и на непрофесионалне карциногене, у складу је са тренутним теоријама о узрочности рака.
Предложено је неколико математичких модела узрочности рака (нпр. Армитаге и Долл 1961), али модел који је најједноставнији и најконзистентнији са тренутним биолошким сазнањима је модел Моолгавкара (1978). Ово претпоставља да здрава матична ћелија повремено мутира (иницијација); ако одређена изложеност подстиче пролиферацију средњих ћелија (промоција) онда постаје вероватније да ће бар једна ћелија бити подвргнута једној или више даљих мутација које производе малигни рак (прогресију) (Енневер 1993).
Стога, професионална изложеност може повећати ризик од развоја рака било изазивањем мутација у ДНК или различитим „епигенетским“ механизмима промоције (онима који не укључују оштећење ДНК), укључујући повећану ћелијску пролиферацију. Већина професионалних канцерогена који су до сада откривени су мутагени, па се чини да су иницијатори рака. Ово објашњава дуг период „латенције“ који је неопходан за даље мутације; у многим случајевима неопходне даље мутације се можда никада неће појавити, а рак се можда никада неће развити.
Последњих година расте интересовање за професионална излагања (нпр. бензен, арсен, фенокси хербициди) за које се не чини да су мутагени, али који могу деловати као промотери. Промоција се може десити релативно касно у канцерогеном процесу, а период латенције за промотере може стога бити краћи него за иницијаторе. Међутим, епидемиолошки докази за промоцију рака и даље су веома ограничени у овом тренутку (Фрумкин и Леви 1988).
Трансфер опасности
Главна забринутост последњих деценија био је проблем трансфера опасних индустрија у свет у развоју (Јеиаратнам 1994). Такви трансфери су се десили делом због строге регулације канцерогених материја и повећања трошкова рада у индустријализованом свету, а делом због ниских плата, незапослености и гурања ка индустријализацији у свету у развоју. На пример, Канада сада извози око половине свог азбеста у свет у развоју, а одређени број индустрија заснованих на азбесту пребачен је у земље у развоју као што су Бразил, Индија, Пакистан, Индонезија и Јужна Кореја (Јеиаратнам 1994). Ови проблеми су додатно отежани величином неформалног сектора, великим бројем радника који имају малу подршку синдиката и других радничких организација, несигурним статусом радника, недостатком законске заштите и/или лошом применом такве заштите, смањење националне контроле над ресурсима и утицај дуга трећег света и повезаних програма структурног прилагођавања (Пеарце ет ал. 1994).
Као резултат тога, не може се рећи да је проблем професионалног карцинома смањен последњих година, пошто је у многим случајевима изложеност једноставно пренета из индустријализованих у свет у развоју. У неким случајевима, укупна професионална изложеност се повећала. Ипак, недавна историја превенције професионалног рака у индустријализованим земљама је показала да је могуће користити замене за канцерогена једињења у индустријским процесима без довођења индустрије у пропаст, а слични успеси били би могући и у земљама у развоју ако би се адекватно регулисала и контролисала канцерогена на радном месту. били на месту.
Превенција професионалног рака
Свердлов (1990) је навео низ опција за превенцију изложености професионалним узроцима рака. Најуспешнији облик превенције је избегавање употребе признатих људских канцерогена на радном месту. Ово је ретко била опција у индустријализованим земљама, пошто је већина професионалних карциногена идентификована епидемиолошким студијама популација које су већ биле професионално изложене. Међутим, барем у теорији, земље у развоју би могле да уче из искуства индустријализованих земаља и да спрече увођење хемикалија и производних процеса за које је утврђено да су опасни по здравље радника.
Следећа најбоља опција за избегавање излагања утврђеним канцерогенима је њихово уклањање када се утврди њихова канцерогеност или се сумња на њихову канцерогеност. Примери укључују затварање фабрика за производњу карциногена мокраћне бешике 2-нафтиламин и бензидин у Уједињеном Краљевству (Анон 1965), престанак британске производње гаса који укључује карбонизацију угља, затварање јапанских и британских фабрика иперита након завршетка Другог светског рата ( Свердлов 1990) и постепено елиминисање употребе бензена у индустрији обуће у Истанбулу (Аксои 1985).
У многим случајевима, међутим, потпуно уклањање канцерогена (без затварања индустрије) или није могуће (јер алтернативни агенси нису доступни) или се сматра политички или економски неприхватљивим. Нивои изложености се стога морају смањити променом производних процеса и кроз индустријску хигијену. На пример, изложеност признатим канцерогенима као што су азбест, никл, арсен, бензол, пестициди и јонизујуће зрачење прогресивно је смањена у индустријализованим земљама последњих година (Пеарце и Матос 1994).
Сродни приступ је смањење или елиминисање активности које укључују највеће изложености. На пример, након што је у Енглеској и Велсу донесен закон из 1840. којим се забрањује слање димњачара у димњаке, број случајева рака скротума се смањио (Валдрон 1983). Изложеност се такође може свести на минимум употребом заштитне опреме, као што су маске и заштитна одећа, или наметањем строжих мера индустријске хигијене.
Ефикасна укупна стратегија у контроли и превенцији изложености професионалним канцерогенима генерално укључује комбинацију приступа. Један успешан пример је фински регистар који има за циљ да повећа свест о канцерогенима, да процени изложеност на појединачним радним местима и да стимулише превентивне мере (Керва и Партанен 1981). Садржи информације и о радним местима ио изложеним радницима, а сви послодавци су обавезни да одржавају и ажурирају своје досијее и да достављају информације регистру. Чини се да је систем био барем делимично успешан у смањењу изложености карциногеним материјама на радном месту (Ахло, Кауппинен и Сундкуист 1988).
Стратегије на радном месту за побољшање здравља мајки и беба: искуства послодаваца у САД
Међу послодавцима у јавном и приватном сектору у Сједињеним Државама расте свест да су здрави исходи порођаја, продуктивност и економски статус организације повезани. Истовремено, постоји повећана забринутост због опасности по репродуктивно здравље на раду. Никада раније послодавци нису имали боље разлоге за побољшање здравља мајки и одојчади међу запосленима и њиховим породицама. Растући трошкови здравствене заштите, промена демографије радне снаге и све већи број доказа да здрави запослени доводе до повећања продуктивности, убедљиви су разлози да здравље мајки и одојчади буде додатак њиховим програмима здравственог образовања и промоције.
Стратегија здравља мајки и одојчади је термин који се широко користи да дефинише сваку промишљено планирану иницијативу коју спонзорише послодавац или синдикат и која промовише здравље и добробит жена, пре, током и после трудноће, и подржава здравље беба током и прве године живота. Не постоји јединствено решење или приступ за побољшање здравља мајки и одојчади. Уместо тога, за већину послодаваца напор је комбинација следећих активности, прилагођених окружењу које њихово радно место чини јединственим.
Бенефиције здравствене заштите
Корисно је посматрати бенефиције за здравствену заштиту мајки и одојчади као континуитет неге која обезбеђује свест о репродуктивном здрављу и саветовање и услуге планирања породице током репродуктивног животног века. Бенефиције наведене у табели 1 представљају оне које план здравственог осигурања треба да покрије због њиховог значаја у побољшању здравља мајки и одојчади.
Табела КСНУМКС. Бенефиције здравственог осигурања.
|
Пре трудноће |
Трудноћа |
Пост-трудноћа |
Новорођенчад |
|
Годишња посета пре зачећа или интерцепције (укључује услуге планирања породице) Генетско саветовање и тестирање План лекова на рецепт Лечење злоупотребе супстанци |
Генетско саветовање и тестирање Пренатална нега – треба да се нуди без одбитка или партиципације Пород и порођај у болници или центру за порођаје треба да се нуде без одбитка или партиципације
|
Нега после порођаја План лекова на рецепт Usluge kućne zdravstvene nege Лечење злоупотребе супстанци |
Нормална нега новорођенчади Интензивна нега новорођенчади – нема искључења већ постојећих стања за новорођенчад План лекова на рецепт Usluge kućne zdravstvene nege |
Извор: Марцх оф Димес Фондација за прирођене дефекте 1994.
Предности дизајна
Док многи амерички планови здравствене заштите обезбеђују покриће за пре зачећа и пренаталну негу, постоји низ разлога зашто неким женама може бити тешко да добију висококвалитетну, приступачну негу. На пример, неки пружаоци услуга захтевају плаћање унапред за услуге пренаталне неге и порођаја, али већина осигуравача неће извршити плаћање све до порођаја. Остале препреке за приступ одговарајућој нези укључују високе таксе или партиципације које се могу одбити, незгодно радно време, недостатак покрића за издржавана лица и географску неприступачност. Послодавци не могу да елиминишу све ове препреке, али би то представљало одличан почетак да се помогне у отклањању терета плаћања унапред и високих одбитних накнада и да се понуди помоћ запосленом у проналажењу прихватања од стране одговарајућег пружаоца пренаталне неге.
У Текас Инструментс-у (ТИ), циљ је да пренатална нега буде приступачна без обзира на ниво прихода запосленог или пружаоца здравствених услуга. Мајке које траже пренаталну негу унутар мреже ТИ плаћају само 10% унапред договорене накнаде, једнократну накнаду која покрива услуге пренаталне неге и некомпликоване порођаје и царски рез.
Компанија Хаггар Аппарел плаћа унапред 100% трошкова пренаталне неге ако запослени или зависна особа приступи пренаталној нези у првом тромесечју трудноће. Хоме Депот (продавац грађевинских производа и пратеће робе) одриче се одбитне накнаде за болницу будуће мајке ако посете пренаталне неге почну у првом тромесечју.
Док многи планови предвиђају адекватну негу новорођенчета за првих неколико дана живота, покривеност текуће превентивне неге новорођенчета након изласка из болнице, која се често назива добром бригом о беби, често је неадекватна или непостојећа.
У Првој националној банци Чикага, будућим мајкама које су укључене у план обештећења и које заврше програм пренаталног образовања до краја свог четвртог месеца трудноће, ослобађају се одбитне накнаде од 400 долара из покрића здравственог осигурања прве године свог новорођенчета. Компанија Монфорт, фабрика за паковање говедине у Грилију у Колораду, у потпуности покрива здраву негу беба до треће године.
Услуге у вези са бенефицијама и програми за запослене
Табела 2 наводи услуге и програме у вези са бенефицијама који се сматрају важним карактеристикама подршке за стратегију здравља мајки и одојчади. Ове услуге и програме може обезбедити директно послодавац, било на радном месту или оближњој локацији, или на основу уговора са спољном агенцијом или продавцем, у зависности од структуре, локације и величине организације и могу се управљати бенефицијама , одељење за здравље запослених, унапређење здравља или одељење за помоћ запосленима, на пример.
Мало компанија може понудити све ове компоненте; међутим, што је стратегија потпунија и свеобухватнија, веће су шансе за побољшање здравља мајки и беба.
Табела КСНУМКС. Остале услуге везане за бенефиције које пружа послодавац.
|
УСЛУГЕ |
|||
|
Пре трудноће |
Трудноћа |
Пост-трудноћа |
Новорођенчад |
|
|
||
|
ПРОГРАМИ |
|||
|
Пре трудноће |
Трудноћа |
Пост-трудноћа |
Новорођенчад |
|
|
|
|
Извор: Марцх оф Димес Фондација за прирођене дефекте 1994.
Пре трудноће и период трудноће
Програми за управљање породиљством постају све популарнији јер нуде атрактивне карактеристике и будућим родитељима и послодавцима. Иако није дизајниран да замени пренаталну негу коју пружа здравствени радник, управљање породиљством је услуга у вези са бенефицијама која пружа персонализоване савете и подршку прилагођену потребама мајке и нивоима ризика.
Леви Страусс & Цомпани, један од највећих произвођача одеће и одеће у земљи, нуди програм управљања породиљством којим управља осигуравајућа компанија. Запослени се охрабрују да приступе програму чим буду трудни и добиће 100 долара у готовини за позив на бесплатни број за управљање породиљством. Године 1992. трошкови за новорођенчад чије су мајке учествовале у програму били су скоро 50% нижи него за оне чије мајке нису.
Прва национална банка Чикага нуди марш динара Бебе и ти програм промоције пренаталног здравља као део стратегије здравља мајки и одојчади. Овај програм је описан у наставку и у студији случаја на стр. 15.23 горе.
Бебе и ви: програм промоције здравља пренаталног
марш новчића Бебе и ти Програм промоције пренаталног здравља развијен је 1982. године у партнерству са специјалистима за здравствену заштиту мајки и одојчади широм земље. Опсежно тестиран на терену у поглављима и радним местима Марцх оф Димес, програм се континуирано ажурира и унапређује.
Бебе и ти едукује одрасле о томе како да практикују здрав начин живота пре и током трудноће, мотивише жене да добију рану и редовну пренаталну негу и утиче на послодавце да спроводе стратегије које подржавају здраве исходе трудноће.
Пренаталне активности промоције здравља треба да допру до запослених и жена, партнера, других чланова породице и пријатеља. Бебе и ти прилагодљив је јединственим потребама било које радне снаге. Води се рачуна о нивоу образовања, култури и језику будућих учесника, као ио свим ограничењима радилишта и доступним ресурсима заједнице.
Пошто су послодавци у различитим фазама својих активности промоције здравља, Бебе и ти нуди три нивоа имплементације: информативну кампању, едукативне семинаре и обуку здравствених радника (види оквир). Најпопуларније теме за информативне материјале и едукативне семинаре су пре зачећа и пренатална нега, фетални развој, генетика, мушка улога у трудноћи, исхрана током трудноће и родитељство. Теме покривене у пренаталним програмима 31 компаније које је анкетирала Нев Иорк Бусинесс Гроуп он Хеалтх откриле су да су доминантне теме разумевање шта се дешава током трудноће и порођаја; благовремено збрињавање квалификованих здравствених радника; практиковање здравог понашања у вези са трудноћом и избегавање опасности које могу утицати на мајку и/или фетус; брига о новорођенчету; и одржавање задовољавајућих породичних и радних односа (Дунцан, Барр и Варсхав 1992).
БЕБЕ И ВИ: Нивои имплементације
Информативна кампања нивоа И је дизајниран да створи свест на радном месту о важности ране и редовне пренаталне неге. Да би се одржао овај ниво имплементације, различити штампани и аудиовизуелни материјали су доступни од Марша Димеса.
Образовни семинари ИИ нивоа испоручују на радилишту здравствени радници волонтери Марцх оф Димес. На располагању вам је четрнаест различитих тема семинара, укључујући: негу пре зачећа, пренатално негу, исхрану, вежбање и трудноћу, трудноћу после 35 година, стрес и трудноћу, компликације у трудноћи, бригу о беби, мушку улогу у трудноћи и дојење.
Ниво ИИИ Обука здравствених радника омогућава радном месту да успостави Бебе и вас као сталну компоненту својих веллнесс активности. Марцх оф Димес пружа једнодневну обуку о пружању и имплементацији програма здравственим радницима на лицу места, као што су медицинске сестре на раду, менаџери бенефиција, медицински директори и специјалисти за промоцију здравља.
Али без обзира на то који ниво бебе и вас радна локација одлучи да имплементира, постоји осам циљева успешног напора за промоцију пренаталног здравља које овај програм настоји да постигне:
- Управљање обавеза
- Међуресорно програмско планирање
- Унос запослених
- Понуда подстицаја
- Помоћне бенефиције и политике
- Успостављање комуникационих канала
- Приступ ресурсима заједнице
- Процена
Период после трудноће и детињства
Поред спровођења програма промоције здравља и других услуга које се фокусирају на здравље мајке пре и током трудноће, многи послодавци нуде и програме који подржавају родитеље и бебе након трудноће, током критичних првих дванаест месеци и касније. Инвалиднине за труднице, програми за дојење, рачуни за надокнаду средстава зависне неге (нпр. издвајања зарада пре опорезивања које запослени могу искористити за плаћање трошкова зависне неге), часови родитељства и нега детета на лицу места су само неке од бенефиција и програма сада понуђено.
На пример, да би одржала добру вољу са својим запосленима, Ланцастер Лабораториес, са седиштем у Ланкастеру, Пенсилванија, и пружајући уговорна лабораторијска истраживања и консалтинг за индустрију животне средине, прехрамбену и фармацеутску индустрију, наставља да пружа бенефиције здравственог осигурања током породиљског инвалидског одсуства и неплаћеног родитељског одсуства. одсуство без обзира да ли запослена планира да се врати на посао након порођаја. Овај приступ менаџменту који подржава породицу је дао резултате: у индустрији у којој је стопа флуктуације од 27% норма, стопа у Ланкастеру је само 8% (Март оф Димес 1994).
Програми лактације су такође лаки и корисни за послодавце. Здравствене користи од дојења шире се од самог детета. Недавна студија показује да побољшање здравља бебе кроз дојење има директан утицај на продуктивност запослених. Здравија одојчад значе да мајке и очеви пропуштају знатно мање радних дана да би се бринули о болесном детету (Риан и Мартинез 1989). Понуда програма лактације једноставно захтева обезбеђивање простора и опреме на лицу места за пумпање и складиштење мајчиног млека.
Одељење за воду и електричну енергију Лос Анђелеса је успело да квантификује неке предности свог програма лактације: на пример, 86% учесника је изјавило да је програм олакшао њихов повратак на посао; 71% наводи да узима мање слободног времена од учешћа; а учесници програма имају стопу флуктуације од 2% (Март оф Димес 1994).
Политике послодавца
Постоји много политика на радном месту које послодавци могу покренути како би створили културу подршке мајци и здрављу бебе. Увођење нових политика и промена старих може послати важну поруку запосленима о корпоративној култури компаније.
Неке политике утичу на здравље свих радника, попут стварања окружења без дима. Други се фокусирају на одабране групе, као што су оне које се баве професионалним опасностима по репродуктивно здравље и које су усмерене да задовоље потребе мушкараца и жена који планирају да имају дете. Штавише, укључујући флексибилне политике рада, подржати труднице у заказивању пренаталних посета и олакшати терет родитеља са бебама и малом децом. Коначно, политике које се односе на модификацију радних задатака када је то потребно током трудноће и решавање питања инвалидитета и његовог трајања помажу у заштити здравља трудне раднице уз минимализовање ометања њених радних задатака.
Када је компанија Варнер-Ламберт, лидер у индустрији фармацеутских производа, здравствене заштите потрошача и кондиторских производа, покренула своје програме управљања породиљством и пренаталног образовања, компанија је такође увела свеобухватне смернице за управљање репродуктивним здрављем. Смернице подстичу запослене да попуне упитнике процењујући потенцијалне опасности по репродуктивно здравље на свом радном месту или радним местима. Ако је потребно, инжењер за безбедност Варнер-Ламберт ће извршити процену како би утврдио шта, ако постоји, контрола опасности на радном месту или ограничења посла могу бити неопходна.
Поред политике опасности по репродуктивно здравље, један број послодаваца нуди флексибилне политике породичног одсуства. На пример, у АТ&Т-у, комуникацијском гиганту, запослени могу узети до 12 месеци неплаћеног одсуства да би се бринули о новорођеном или усвојеном детету. Више од 50% запослених који су користили ову политику одсуства од 1990. године вратило се на посао у року од три месеца. У року од шест месеци, 82% запослених се вратило на посао (Март оф Димес 1994).
А у ПепсиЦо Инц., великом конгломерату пића и хране са седиштем у Пурцхасе, Њујорк, очеви новорођенчади могу да узму до осам недеља плаћеног одсуства и додатних осам недеља неплаћеног одсуства уз гаранцију истог или сличног посла када враћају се (Март Димес 1994).
Дизајнирање стратегије за здравље мајки и одојчади како би се задовољиле пословне потребе
Свака одржива стратегија здравља мајки и одојчади заснована на послодавцима, поред тога што је прихватљива за запослене, мора испунити здраве пословне циљеве. У зависности од циљева компаније, различите бенефиције, програми запослених или политике могу имати приоритет. Следећи кораци су корисни у развоју прелиминарне стратегије:
- Документујте постојеће бенефиције, програме и политике које подржавају здравље мајки и одојчади како бисте створили основу за формалну стратегију.
- Сазнајте о ресурсима заједнице који су доступни за помоћ у напорима компаније.
- Припремите приоритетну листу прелиминарних иницијатива за здравље мајки и одојчади која укључује промене или увођење бенефиција, програма или политика.
- Добијте прелиминарну подршку од највишег менаџмента пре него што предузмете следећи корак.
- Процијените уочене потребе и тестирајте предложене стратегије са запосленима како бисте потврдили прелиминарне препоруке.
- Развити формалну стратегију за здравље мајки и одојчади тако што ћете артикулисати мисију, назначити циљеве, доделити потребне ресурсе, идентификовати потенцијалне препреке и кључне актере, припремити распоред имплементације и добити неопходну подршку на свим нивоима компаније.
Спровођење иницијатива за здравље мајки и одојчади
Следећи корак је спровођење користи, програма и политика које су део стратегије. Процес имплементације обично укључује следеће кораке:
- Додијелите одговорност за имплементацију.
- Изаберите мерења квалитета помоћу којих ћете управљати програмом.
- Процените и изаберите добављаче.
- Прегледајте подстицаје и друге методе за повећање учешћа запослених.
- Пренесите иницијативе запосленима и члановима породице.
Управљање успехом стратегије здравља мајки и одојчади
Након имплементације, послодавцеву стратегију здравља мајки и одојчади треба преиспитати у погледу ефикасности у испуњавању првобитних циљева и пословних потреба. Евалуација и повратне информације су од суштинског значаја и помажу да се осигура да иницијативе за здравље мајки и одојчади задовољавају потребе и послодавца и запослених.
Здравље мајке и детета у Француској
Убрзо након Другог светског рата, Француска је успоставила Протецтион матернелле ет инфантиле (ПМИ), национални систем кроз који јавни и приватни здравствени радници, у сарадњи са социјалним службама, пружају основне превентивне здравствене, медицинске, социјалне и образовне услуге трудницама, новорођенчади и деца до шесте године.
Углавном се породице и приватни лекари индивидуално договарају за саветовање пре зачећа, планирање породице, рану и редовну пренаталну негу и превентивне здравствене прегледе и вакцинације за децу до шест година. Учешће у програму се подстиче кроз 100% надокнаду трошкова од стране националног здравственог осигурања (да би се квалификовале за ово покриће, жене морају да пријаве трудноћу до 15. недеље гестације), месечне (породичне) накнаде од четвртог месеца гестације жене до до трећег месеца живота детета као подстицај за поштовање националних смерница за превентивну негу и континуирани програм информисања и едукације.
Жене које нису у могућности да учествују у нези преко приватног сектора покривене су у 96 локално контролисаних ПМИ центара, по један у сваком француском департаменту. Поред обезбеђивања бесплатних здравствених клиника у суседству, ови центри идентификују и циљају на интервенције труднице и децу у ризику, спроводе кућне посете и прате напредак свих жена и новорођенчади како би осигурали да су превентивне услуге предвиђене националним смерницама примљене.
Улога послодаваца у овом систему је регулисана законом. Они трудницама пружају:
- Промене посла; флексибилно радно време за олакшавање оптерећења путовања и одмора како би се смањио стрес и умор који могу довести до прераног порођаја
- Породиљско одсуство са сигурним послом за мајке које рађају или усвајају децу ради промовисања везивања и здравог развоја детета (надокнада за породиљско одсуство у износу од 84% плате, исплаћује социјално осигурање до горње границе)
- Аранжмани са скраћеним радним временом и неплаћено родитељско одсуство уз сигурност посла како би се родитељима омогућило да уравнотеже бригу о деци и радне обавезе (национални родитељски додатак помаже да се надокнади трошак неплаћеног одсуства) (Рицхардсон 1994)
Zakljucak
Потреба за рјешавањем питања здравља мајки и одојчади на америчком радном мјесту ће се повећавати како све више жена улази у радну снагу и како питања породице и радног мјеста постају неодвојива. Предузећа која размишљају унапред су то већ препознала и развијају иновативне приступе. Послодавци су у јединственој и моћној позицији да утичу на промене и постану лидери у промовисању здравих мајки и беба.
Програм мамографије у Маркс анд Спенцер: студија случаја
Ова студија случаја описује програм мамографије у компанији Маркс анд Спенцер, први који је понудио послодавац у целој земљи. Маркс анд Спенцер је међународна малопродајна операција са 612 продавница широм света, од којих је већина у Уједињеном Краљевству, Европи и Канади. Поред бројних међународних франшизних операција, компанија поседује Броокс Бротхерс и Кингс Супер Маркетс у Сједињеним Државама и Д'Аллаирд'с у Канади и бави се великим финансијским активностима.
Компанија запошљава 62,000 људи, од којих већина ради у 285 продавница у Уједињеном Краљевству и Републици Ирској. Репутација компаније као доброг послодавца је легендарна, а њена политика добрих људских односа са особљем укључује пружање свеобухватних, висококвалитетних здравствених и социјалних програма.
Иако се услуга лечења пружа на неким радним локацијама, ову потребу углавном задовољавају лекари примарне здравствене заштите у заједници. Здравствена политика компаније ставља нагласак на рано откривање и превенцију болести. Сходно томе, у протеклих 20 година развијен је низ иновативних програма скрининга, од којих су многи претходили сличним пројектима у Националној здравственој служби (НХС). Преко 80% радне снаге су жене, што је чињеница која је утицала на избор програма скрининга, који укључују цитологију грлића материце, скрининг рака јајника и мамографију.
Скрининг за рак дојке
Средином 1970-их, њујоршка ХИП студија (Схапиро 1977) доказала је да је мамографија способна да открије неопипљиве карциноме дојке уз очекивање да ће раније откривање смањити смртност. За послодавца великог броја жена средњих година, привлачност мамографије била је очигледна и програм скрининга је уведен 1976. (Хутцхинсон и Туцкер 1984; Хаслехурст 1986). У то време практично није било приступа поузданој висококвалитетној мамографији у јавном сектору, а она доступна у приватним здравственим организацијама била је променљивог квалитета и скупа. Стога је први задатак био да се обезбеди приступ уједначено високог квалитета, а овај изазов је решен коришћењем мобилних јединица за скрининг, од којих је свака опремљена простором за чекање, кабинетом за преглед и опремом за мамографију.
Централизована администрација и обрада филма омогућили су сталне провере свих аспеката квалитета и омогућили интерпретацију филма од стране искусне групе мамографа. Међутим, постојао је недостатак у томе што радиограф није био у могућности да одмах прегледа развијени филм како би потврдио да нема техничких грешака, тако да, ако их је било, запослени може бити опозван или други аранжмани за неопходан поновни преглед .
Усклађеност је увек била изузетно висока и остала је преко 80% за све старосне групе. Несумњиво је то због притиска групе вршњака, лаке доступности услуге на или у близини радилишта и, донедавно, недостатка мамографских објеката у НХС-у.
Жене су позване да се придруже програму скрининга и присуство је потпуно добровољно. Пре скрининга, лекар или медицинска сестра у компанији спроводе кратке едукативне сесије, које су на располагању да одговоре на питања и дају објашњења. Уобичајене анксиозности укључују забринутост због дозе зрачења и забринутост да компресија дојке може изазвати бол. Жене које буду позване на даље прегледе се виде током радног времена и у потпуности надокнађују путне трошкове за себе и пратиоца.
У првих пет година програма коришћена су три модалитета: клинички преглед од стране високо обучене медицинске сестре, термографија и мамографија. Термографија је била дуготрајан преглед са високом стопом лажних позитивних резултата и није допринела стопи откривања рака; сходно томе је прекинут 1981. Иако је од ограничене вредности у откривању рака, клинички преглед, који укључује детаљан преглед личне и породичне историје, пружа непроцењиве информације радиологу и даје клијенту времена да разговара о својим страховима и другим здравственим проблемима са лекаром. симпатичан здравствени радник. Мамографија је најосетљивија од три теста. Кранио-каудални и бочни коси погледи се узимају на иницијалном прегледу, а појединачни погледи само на интервалној контроли. Једноструко читање филмова је норма, иако се двоструко читање користи у тешким случајевима и као насумична провера квалитета. Слика 1 показује допринос клиничког прегледа и мамографије укупној стопи откривања рака. Од 492 пронађена случаја рака, 10% је откривено само клиничким прегледом, 54% само мамографијом, а 36% је забележено клиничким прегледом и мамографијом.
Слика КСНУМКС. Скрининг за рак дојке. Допринос клиничког прегледа и мамографије откривању рака, према старосној групи.
Женама старости од 35 до 70 година понуђен је скрининг када је програм први пут уведен, али ниска стопа откривања рака и висока учесталост бенигних болести дојке међу онима у старосној групи од 35 до 39 година довели су до повлачења ове услуге 1987. од ових жена. Слика 19 показује број случајева рака откривених на екрану по старосној групи.
Слика КСНУМКС. Старосна дистрибуција карцинома откривених на екрану.
Слично томе, интервал скрининга се променио са годишњег интервала (који одражава почетни ентузијазам) у двогодишњи интервал. Слика 3 приказује број откривених карцинома по старосној групи са одговарајућим бројем интервалних тумора и пропуштених тумора. Интервални случајеви се дефинишу као случајеви који се јављају након заиста негативног прегледа током времена између рутинских тестова. Пропуштени случајеви се дефинишу као они канцери који се могу видети ретроспективно на филмовима, али нису идентификовани у време скрининг теста.
Слика КСНУМКС. Број откривених карцинома, интервалних карцинома и пропуштених карцинома, према старосној групи.
Међу прегледаном популацијом, 76% карцинома дојке је откривено током скрининга, док се још 14% случајева јавља током интервала између прегледа. Интервална стопа рака ће се пажљиво пратити како би се осигурало да не порасте на неприхватљиво висок ниво.
Корист за преживљавање од скрининга жена млађих од 50 година остаје недоказана иако се слаже да се откривају мањи карциноми и то омогућава неким женама да бирају између мастектомије или терапије за очување дојке – избор који многи високо цене. Слика 4 приказује величине карцинома откривених на екрану, од којих је већина мања од два центиметра и негативни чворови.
Слика КСНУМКС. Величине рака откривених на екрану.
Утицај Форрестовог извештаја
Крајем 1980-их, професор Сир Патрицк Форрест је препоручио да се редовним скринингом дојки омогући женама старијим од 50 година преко НХС-а (тј. без накнаде на месту пружања услуге) (Форрест 1987). Његова најважнија препорука је била да се услуга не започне све док специјалистички кадар не буде у потпуности обучен за мултидисциплинарни приступ дијагностици неге дојки. Такво особље је требало да укључује радиологе, саветнике за медицинске сестре и лекаре за дојке. Од 1990. Уједињено Краљевство има изванредну услугу скрининга и процене дојки за жене старије од 50 година.
Случајно са овим националним развојем, Маркс и Спенсер су прегледали његове податке и велики недостатак у програму је постао очигледан. Стопа опозива након рутинског скрининга била је већа од 8% за жене старије од педесет година и 12% за млађе жене. Анализа података је показала да су уобичајени разлози за опозив били технички проблеми, као што су погрешно позиционирање, грешке у обради, потешкоће са линијама мреже или потреба за даљим прегледима. Поред тога, било је јасно да употреба ултразвука, специјализоване мамографије и цитологије аспирације фином иглом може још више смањити стопу опозива и упућивања. Иницијална студија је потврдила ове утиске и одлучено је да се редефинише протокол скрининга тако да клијенти којима су били потребни даљи тестови не буду враћени својим породичним лекарима, већ су задржани у оквиру програма скрининга док се не постави коначна дијагноза. Већина ових жена је враћена на распоред рутинског опозива након даљих истрага и то је свело формалну стопу упућивања на хирургију на минимум.
Уместо дуплирања услуга које пружа Национална здравствена служба, развијена је политика партнерства која је Марксу и Спенсеру омогућила да се ослањају на стручност јавног сектора, док се финансирање компаније користи за побољшање услуга за све. Програм скрининга дојке сада испоручује велики број провајдера: отприлике половину услова испуњава оригинална мобилна услуга, али запослени у већим градским продавницама сада редовно пролазе кроз специјалистичке центре, који могу бити у приватном или јавном сектору. Ова сарадња са Националном здравственом службом била је узбудљив и изазован развој и помогла је да се унапреде општи стандарди дијагнозе и неге дојки за целу популацију. Спајањем програма приватног радилишта и програма јавног сектора могуће је пружити услугу изузетно високог квалитета широко распрострањеној популацији.
" ОДРИЦАЊЕ ОД ОДГОВОРНОСТИ: МОР не преузима одговорност за садржај представљен на овом веб порталу који је представљен на било ком другом језику осим енглеског, који је језик који се користи за почетну производњу и рецензију оригиналног садржаја. Одређене статистике нису ажуриране од продукција 4. издања Енциклопедије (1998).“