أطفال الفئات

14. الإسعافات الأولية والخدمات الطبية الطارئة (2)

14. الإسعافات الأولية والخدمات الطبية الطارئة
محرر الفصل: أنطونيو ج. داجر
جدول المحتويات
طاولات الطعام
إسعافات أولية
أنطونيو ج. داجر
إصابات الرأس الرضية
فنغ شنغ هي
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.

15. حماية الصحة وتعزيزها (25)

15. حماية الصحة وتعزيزها
محررو الفصل: جاكلين ميسيت وليون جيه وارشو
جدول المحتويات
الأشكال والجداول
حماية الصحة وتعزيزها في مكان العمل: نظرة عامة
ليون جيه وارشو وجاكلين ميسيت
تعزيز الصحة في موقع العمل
جوناثان إي فيلدينغ
تعزيز الصحة في مكان العمل: إنجلترا
ليون كريتسمان
تعزيز الصحة في المنظمات الصغيرة: التجربة الأمريكية
سونيا ماتشنيك باكو وليون جيه وارشو
دور خدمة صحة الموظف في البرامج الوقائية
جون دبليو إف كويل
برامج تحسين الصحة في Maclaren Industries، Inc: دراسة حالة
إيان إم إف أرنولد ولويس دامبوس
دور خدمة صحة الموظف في برامج الوقاية: دراسة حالة
واين ن.بيرتون
تعزيز الصحة في موقع العمل في اليابان
توشيتيرو أوكوبو
تقييم المخاطر الصحية
ليون جيه وارشو
برامج التدريب البدني واللياقة البدنية: أصل تنظيمي
جيمس كوري
برامج التغذية في موقع العمل
بيني إم كريس إثيرتون وجون دبليو فاركوهار
السيطرة على التدخين في مكان العمل
جون رودنيك
برامج مكافحة التدخين في شركة Merrill Lynch and Company، Inc: دراسة حالة
كريستان د
الوقاية من السرطان ومكافحته
بيتر غرينوالد وليون جيه وارشو
صحة المرأة
باتريشيا أ. أخيرًا
برنامج التصوير الشعاعي للثدي في ماركس وسبنسر: دراسة حالة
جيليان هاسلههيرست
استراتيجيات مواقع العمل لتحسين صحة الأم والطفل: تجارب أرباب العمل في الولايات المتحدة
مورين بي كوري وإلين كاتلر
التثقيف حول فيروس نقص المناعة البشرية / الإيدز
BJ ستايلز
حماية الصحة وتعزيزها: الأمراض المعدية
وليام جيه شنايدر
حماية صحة المسافر
كريج كاربيلو
برامج إدارة الإجهاد
ليون جيه وارشو
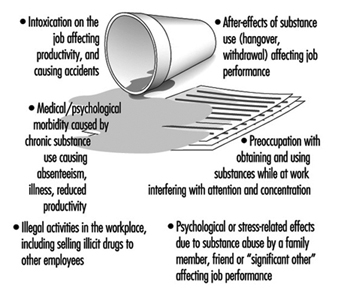
تعاطي الكحول والمخدرات
شيلا ب بلوم
برامج مساعدة الموظفين
شيلا هـ. أكاباس
الصحة في العمر الثالث: برامج ما قبل التقاعد
هـ. بيريك رايت
التنسيب
شاول ج. جرونر وليون جيه ورشاو
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. الأنشطة المتعلقة بالصحة حسب حجم القوى العاملة
2. معدلات فحص سرطان الثدي وعنق الرحم
3. مواضيع "الأيام العالمية للامتناع عن التدخين"
4. الكشف عن أمراض الأورام
5. فوائد التأمين الصحي
6. الخدمات التي يقدمها صاحب العمل
7. المواد القادرة على إنتاج التبعية
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.

16. خدمات الصحة المهنية (16)

16. خدمات الصحة المهنية
محررو الفصل: إيغور أ. فيدوتوف ، ماريان ساو وجورما رانتانين
جدول المحتويات
الأشكال والجداول
المعايير والمبادئ والنهج في خدمات الصحة المهنية
يورما رانتانين وإيجور أ. فيدوتوف
خدمات وممارسات الصحة المهنية
جورج هـ. كوبي
التفتيش الطبي على أماكن العمل والعمال في فرنسا
ماريان ساو
خدمات الصحة المهنية في المؤسسات الصغيرة
يورما رانتانين وليون جيه
التأمين ضد الحوادث وخدمات الصحة المهنية في ألمانيا
ويلفريد كوينين وإديث بيرليباخ
خدمات الصحة المهنية في الولايات المتحدة: مقدمة
شارون لام موريس وبيتر أوريس
وكالات الصحة المهنية الحكومية في الولايات المتحدة
شارون لام موريس وليندا روزنستوك
خدمات الصحة المهنية للشركات في الولايات المتحدة: الخدمات المقدمة داخليًا
وليام بي بون وروبرت جيه ماكوني
خدمات الصحة المهنية التعاقد في الولايات المتحدة
بيني هيغينز
الأنشطة القائمة على نقابات العمال في الولايات المتحدة
لامونت بيرد
خدمات الصحة المهنية الأكاديمية في الولايات المتحدة
دين بيكر
خدمات الصحة المهنية في اليابان
كين تاكاهاشي
حماية العمال في الاتحاد الروسي: القانون والممارسة
نيكولاي ف. إزميروف وإيجور أ. فيدوتوف
ممارسة خدمة الصحة المهنية في جمهورية الصين الشعبية
زي سو
السلامة والصحة المهنية في جمهورية التشيك
فلاديمير بينكو ودانييلا بيلكلوفا
ممارسة الصحة المهنية في الهند
TK جوشي
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. مبادئ ممارسة الصحة المهنية
2. الأطباء ذوي المعرفة المتخصصة في غرفة العمليات. دواء
3. الرعاية من قبل الخدمات الطبية المهنية الخارجية
4. القوى العاملة النقابية الأمريكية
5. الحد الأدنى من المتطلبات ، صحة النبات
6. الفحوصات الدورية للتعرض للغبار
7. الفحوصات البدنية للمخاطر المهنية
8. نتائج المراقبة البيئية
9. السحار السيليسي والتعرض ، منجم Yiao Gang Xian Tungsten
10 السحار السيليسي في شركة أنشام للصلب
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.
برامج مكافحة التدخين في شركة Merrill Lynch and Company، Inc: دراسة حالة
في عام 1990 ، أظهرت حكومة الولايات المتحدة دعمًا قويًا لبرامج تعزيز الصحة في مكان العمل بنشرها الناس الأصحاء 2000، مع تحديد الأهداف الوطنية لتعزيز الصحة والوقاية من الأمراض لعام 2000 (US Public Health Service 1991). يدعو أحد هذه الأهداف إلى زيادة النسبة المئوية لمواقع العمل التي تقدم أنشطة تعزيز الصحة لموظفيها بحلول عام 2000 ، "ويفضل أن تكون جزءًا من برنامج شامل لتعزيز صحة الموظفين" (الهدف 8.6). يتضمن هدفان على وجه التحديد الجهود المبذولة لحظر التدخين أو تقييده بشدة في العمل عن طريق زيادة النسبة المئوية لمواقع العمل بسياسة رسمية للتدخين (الهدف 3.11) وعن طريق سن قوانين الولاية الشاملة بشأن الهواء الداخلي النظيف (الهدف 3.12).
استجابة لهذه الأهداف واهتمامات الموظفين ، أطلقت شركة Merrill Lynch and Company، Inc. (المشار إليها فيما بعد باسم Merrill Lynch) برنامج Wellness and You للموظفين في مواقع المقر الرئيسي في مدينة نيويورك وفي ولاية نيو جيرسي. ميريل لينش هي شركة عالمية للإدارة المالية والاستشارات مقرها الولايات المتحدة ، ولها موقع قيادي في الأعمال التجارية التي تخدم الأفراد وكذلك العملاء من الشركات والمؤسسات. يقدم موظفو Merrill Lynch البالغ عددهم 42,000 موظف في أكثر من 30 دولة خدمات تشمل الاكتتاب في الأوراق المالية والتداول والسمسرة ؛ الخدمات المصرفية الإستثمارية؛ تداول العملات الأجنبية والسلع والمشتقات ؛ البنوك والإقراض ؛ ومبيعات التأمين وخدمات الاكتتاب. يتنوع عدد الموظفين من حيث العرق والجنسية والتحصيل العلمي ومستوى الراتب. يقع المقر الرئيسي لنصف عدد الموظفين في منطقة العاصمة نيويورك (بما في ذلك جزء من نيوجيرسي) وفي مركزي خدمة في فلوريدا وكولورادو.
برنامج العافية وأنت من ميريل لينش
يقع برنامج العافية وأنت في قسم خدمات الرعاية الصحية ويديره مرشد صحي على مستوى الدكتوراه يقدم تقاريره إلى المدير الطبي. يتكون طاقم العافية الأساسي من المدير ومساعد بدوام كامل ، ويتم تكميلهم من قبل الأطباء والممرضات ومستشاري مساعدة الموظفين بالإضافة إلى الاستشاريين الخارجيين حسب الحاجة.
في عام 1993 ، عامها الأول ، شارك أكثر من 9,000 موظف يمثلون حوالي 25٪ من القوى العاملة في مجموعة متنوعة من أنشطة الصحة وأنت ، بما في ذلك ما يلي:
- برامج المساعدة الذاتية والمعلومات المكتوبة ، بما في ذلك توزيع الكتيبات حول مجموعة متنوعة من الموضوعات الصحية ودليل ميريل لينش للصحة الشخصية المصمم لتشجيع الموظفين على إجراء الاختبارات والتطعيمات والإرشادات التي يحتاجون إليها للبقاء في صحة جيدة
- ندوات تعليمية وورش عمل حول مواضيع ذات اهتمام واسع مثل الإقلاع عن التدخين ، وإدارة الإجهاد ، والإيدز ، ومرض لايم
- برامج فحص شاملة لتحديد الموظفين المعرضين لخطر الإصابة بأمراض القلب والأوعية الدموية وسرطان الجلد وسرطان الثدي. تم توفير هذه البرامج من قبل مقاولين خارجيين في مباني الشركة إما في عيادات الخدمات الصحية أو وحدات الشاحنات المتنقلة
- البرامج الجارية ، بما في ذلك التمارين الهوائية في كافيتريا الشركة ودروس إدارة الوزن الشخصية في قاعات اجتماعات الشركة
- الرعاية السريرية ، بما في ذلك التطعيمات ضد الإنفلونزا وخدمات الأمراض الجلدية والفحوصات الصحية الدورية والاستشارات الغذائية في عيادات الخدمات الصحية للموظفين.
في عام 1994 ، توسع البرنامج ليشمل برنامج فحص أمراض النساء في الموقع الذي يتألف من مسحات عنق الرحم وفحص الحوض والثدي. وبرنامج المساعدة الطبية الطارئة في جميع أنحاء العالم لمساعدة الموظفين الأمريكيين في العثور على طبيب يتحدث الإنجليزية في أي مكان في العالم. في عام 1995 ، سيتم توسيع برامج الصحة والعافية لتشمل مكاتب الخدمة في فلوريدا وكولورادو وستصل إلى ما يقرب من نصف القوى العاملة بأكملها. يتم تقديم معظم الخدمات للموظفين مجانًا أو بتكلفة رمزية.
برامج مكافحة التدخين في ميريل لينش
اكتسبت برامج مكافحة التدخين مكانة بارزة في مجال العافية في مكان العمل في السنوات الأخيرة. في عام 1964 ، حدد الجراح العام في الولايات المتحدة التدخين باعتباره السبب الوحيد للجزء الأكبر من الأمراض التي يمكن الوقاية منها والوفاة المبكرة (وزارة الصحة والتعليم والرعاية الاجتماعية الأمريكية ، 1964). منذ ذلك الحين ، أثبتت الأبحاث أن المخاطر الصحية الناتجة عن استنشاق دخان التبغ لا تقتصر على المدخن ، بل تشمل أولئك الذين يستنشقون الدخان غير المباشر (US Department of Health and Human Services 1991). وبالتالي ، يتخذ العديد من أرباب العمل خطوات للحد من التدخين من قبل الموظفين أو الحد منه حرصًا على صحة الموظف بالإضافة إلى "النتائج النهائية" الخاصة بهم. في Merrill Lynch ، تتضمن Wellness and You ثلاثة أنواع من جهود الإقلاع عن التدخين: (1) توزيع المواد المكتوبة ، (2) برامج الإقلاع عن التدخين ، (3) سياسات تقييد التدخين.
مواد مكتوبة
يحتفظ برنامج العافية بمجموعة واسعة من المواد التعليمية عالية الجودة لتوفير المعلومات والمساعدة والتشجيع للموظفين لتحسين صحتهم. تتوفر مواد المساعدة الذاتية مثل الكتيبات والأشرطة الصوتية المصممة لتثقيف الموظفين حول الآثار الضارة للتدخين وفوائد الإقلاع عنه في غرف انتظار عيادة الرعاية الصحية ومن خلال البريد الداخلي عند الطلب.
كما يتم توزيع المواد المكتوبة في المعارض الصحية. غالبًا ما تتم رعاية هذه المعارض الصحية جنبًا إلى جنب مع المبادرات الصحية الوطنية للاستفادة من اهتمام وسائل الإعلام الحالية. على سبيل المثال ، في الخميس الثالث من كل شهر نوفمبر ، ترعى جمعية السرطان الأمريكية Great American Smokeout. هذه الحملة الوطنية ، المصممة لتشجيع المدخنين على الإقلاع عن السجائر لمدة 24 ساعة ، يتم الترويج لها بشكل جيد في جميع أنحاء الولايات المتحدة من خلال التلفزيون والراديو والصحف. الفكرة هي أنه إذا استطاع المدخنون أن يثبتوا لأنفسهم أنهم يستطيعون الإقلاع عن التدخين ليوم واحد ، فيمكنهم الإقلاع عن التدخين نهائياً. في عام 1993 Smokeout ، توقف 20.5٪ من المدخنين في الولايات المتحدة (9.4 مليون) عن التدخين أو قللوا من عدد السجائر التي يدخنونها في اليوم ؛ أفاد 8 ملايين منهم أنهم استمروا في الامتناع عن التدخين أو الحد من التدخين بعد يوم إلى عشرة أيام.
في كل عام ، أقام أعضاء القسم الطبي في Merrill Lynch أكشاكًا للإقلاع عن التدخين في يوم Great American Smokeout في مواقع المكاتب المنزلية. تتمركز الأكشاك في المواقع ذات الازدحام الشديد (الردهات والكافيتريات) وتوفر المطبوعات و "مجموعات النجاة" (التي تحتوي على علكة وعصي القرفة ومواد المساعدة الذاتية) وبطاقات التعهد بالإقلاع عن التدخين لتشجيع المدخنين على الإقلاع عن التدخين على الأقل. لهذا اليوم.
برامج الإقلاع عن التدخين
نظرًا لعدم وجود برنامج واحد للإقلاع عن التدخين يناسب الجميع ، يتم تقديم مجموعة متنوعة من الخيارات للموظفين في Merrill Lynch. وتشمل هذه المواد المكتوبة للمساعدة الذاتية ("مجموعات الإقلاع عن التدخين") ، والبرامج الجماعية ، والأشرطة الصوتية ، والمشورة الفردية ، وتدخل الطبيب. تتراوح التدخلات من التثقيف وتعديل السلوك الكلاسيكي إلى التنويم المغناطيسي ، والعلاج ببدائل النيكوتين (على سبيل المثال ، "الرقعة" وعلكة النيكوتين) ، أو مزيج منها. تتوفر معظم هذه الخدمات للموظفين مجانًا ، وقد تم دعم بعض البرامج ، مثل التدخلات الجماعية ، من قبل إدارة الفوائد في الشركة.
سياسات عدم التدخين
بالإضافة إلى جهود الإقلاع عن التدخين الموجهة للأفراد ، أصبحت قيود التدخين شائعة بشكل متزايد في مكان العمل. سنت العديد من الولايات القضائية في الولايات المتحدة ، بما في ذلك ولايتي نيويورك ونيوجيرسي ، قوانين صارمة للتدخين في مكان العمل والتي ، في معظمها ، تحصر التدخين في المكاتب الخاصة. يُسمح بالتدخين في مناطق العمل وغرف الاجتماعات المشتركة ، ولكن فقط إذا وافق كل شخص حاضر على السماح بذلك. تنص القوانين عادة على إعطاء الأولوية لغير المدخنين حتى إلى درجة حظر التدخين تمامًا. يلخص الشكل 1 لوائح المدينة والولاية المطبقة في مدينة نيويورك.
الرقم 1. ملخص قيود المدينة والولاية على التدخين في نيويورك.
في العديد من المكاتب ، نفذت ميريل لينش سياسات التدخين التي تتجاوز المتطلبات القانونية. أصبحت معظم مقاهي المقار في مدينة نيويورك ونيوجيرسي خالية من التدخين. بالإضافة إلى ذلك ، تم تنفيذ حظر شامل للتدخين في بعض مباني المكاتب في نيوجيرسي وفلوريدا ، وفي مناطق عمل معينة في مدينة نيويورك.
يبدو أن هناك القليل من النقاش حول الآثار الصحية الضارة للتعرض للتبغ. ومع ذلك ، ينبغي النظر في قضايا أخرى عند تطوير سياسة تدخين الشركات. يوضح الشكل 2 العديد من الأسباب التي قد تجعل الشركة تختار أو لا تختار تقييد التدخين بما يتجاوز المتطلبات القانونية.
الرقم 2. أسباب ومناهضة تقييد التدخين في مكان العمل.
تقييم برامج وسياسات الإقلاع عن التدخين
بالنظر إلى الشباب النسبي لبرنامج العافية وأنت ، لم يتم إجراء أي تقييم رسمي حتى الآن لتحديد تأثير هذه الجهود على معنويات الموظفين أو عادات التدخين. ومع ذلك ، تشير بعض الدراسات إلى أن قيود التدخين في مواقع العمل يفضلها غالبية الموظفين (Stave and Jackson 1991) ، مما يؤدي إلى انخفاض استهلاك السجائر (Brigham et al. 1994 ؛ Baile et al. 1991 ؛ Woodruff et al. 1993) ، وبشكل فعال زيادة معدلات الإقلاع عن التدخين (سورنسن وآخرون 1991).
الوقاية من السرطان ومكافحته
ومن المتوقع أن يصبح السرطان في غضون العقد القادم السبب الرئيسي للوفاة في العديد من البلدان المتقدمة. وهذا لا يعكس زيادة في معدل الإصابة بالسرطان بقدر ما يعكس انخفاضًا في معدل الوفيات بسبب أمراض القلب والأوعية الدموية ، والذي يتصدر حاليًا جداول الوفيات. بالتساوي مع معدل الوفيات المرتفع ، نحن منزعجون من شبح السرطان باعتباره مرض "رهيب": مرض مرتبط بمسار سريع إلى حد ما للإعاقة ودرجة عالية من المعاناة. أصبح التفكير في هذه الصورة المخيفة إلى حد ما أسهل من خلال معرفتنا المتزايدة لكيفية تقليل المخاطر ، من خلال التقنيات التي تسمح بالكشف المبكر والإنجازات الجديدة والقوية في مجال العلاج. ومع ذلك ، قد يرتبط هذا الأخير بالتكاليف الجسدية والعاطفية والاقتصادية لكل من المرضى والمهتمين بها. وفقًا للمعهد الوطني الأمريكي للسرطان (NCI) ، من الممكن حدوث انخفاض كبير في معدلات الإصابة بالسرطان ومعدلات الوفيات إذا تم تطبيق التوصيات الحالية المتعلقة باستخدام التبغ ، والتغييرات الغذائية ، والضوابط البيئية ، والفحص ، والعلاج الحديث بشكل فعال. .
بالنسبة لصاحب العمل ، يمثل السرطان مشاكل كبيرة بصرف النظر تمامًا عن المسؤولية عن السرطان المهني المحتمل. قد يعاني العاملون المصابون بالسرطان من ضعف في الإنتاجية وتغيب متكرر عن العمل بسبب السرطان نفسه والآثار الجانبية لعلاجه. سيُفقد الموظفون المتميزون من خلال فترات طويلة من العجز والوفاة المبكرة ، مما يؤدي إلى تكلفة كبيرة لتوظيف وتدريب بدائل.
هناك تكلفة على صاحب العمل حتى عندما يكون الزوج أو غيره من المعالين بدلاً من الموظف السليم الذي يصاب بالسرطان. قد يؤدي عبء تقديم الرعاية إلى الإلهاء والإرهاق والتغيب عن العمل مما يفرض ضرائب على إنتاجية الموظف ، وغالبًا ما تزيد النفقات الطبية الكبيرة من تكلفة التأمين الصحي الذي يكفله صاحب العمل. لذلك ، من المناسب تمامًا أن تكون الوقاية من السرطان محورًا رئيسيًا لبرامج الصحة في موقع العمل.
الوقاية الأولية
تتضمن الوقاية الأولية تجنب التدخين وتعديل العوامل المضيفة الأخرى التي قد تؤثر على تطور السرطان ، وتحديد المواد المسببة للسرطان المحتملة في بيئة العمل والقضاء أو على الأقل الحد من تعرض العمال لها.
السيطرة على التعرض
يتم تحديد المواد المسببة للسرطان المحتملة والمثبتة من خلال البحث العلمي الأساسي والدراسات الوبائية للسكان المعرضين. يتضمن هذا الأخير قياسات الصحة الصناعية لتواتر وحجم ومدة التعرض ، إلى جانب المراقبة الطبية الشاملة للعمال المعرضين ، بما في ذلك تحليل أسباب الإعاقة والوفاة. يتضمن التحكم في التعرض التخلص من هذه المواد المسببة للسرطان في مكان العمل أو ، عندما يكون ذلك غير ممكن ، التقليل من التعرض لها. وينطوي أيضًا على التوسيم المناسب لمثل هذه المواد الخطرة والتعليم المستمر للعمال فيما يتعلق بالتعامل معها واحتوائها والتخلص منها.
التدخين وخطر الإصابة بالسرطان
يُعزى ما يقرب من ثلث وفيات السرطان و 87٪ من جميع حالات سرطان الرئة في الولايات المتحدة إلى التدخين. يعد استخدام التبغ أيضًا السبب الرئيسي لسرطانات الحنجرة وتجويف الفم والمريء ويساهم في تطور سرطانات المثانة والبنكرياس والكلى وعنق الرحم. هناك علاقة واضحة بين الجرعة والاستجابة بين خطر الإصابة بسرطان الرئة والاستهلاك اليومي للسجائر: أولئك الذين يدخنون أكثر من 25 سيجارة في اليوم لديهم خطر أكبر بحوالي 20 مرة من غير المدخنين.
يعتقد الخبراء أن الاستهلاك غير الطوعي لدخان التبغ المنبعث من المدخنين ("دخان التبغ البيئي") هو عامل خطر كبير للإصابة بسرطان الرئة لدى غير المدخنين. في كانون الثاني (يناير) 1993 ، صنفت وكالة حماية البيئة الأمريكية (EPA) دخان التبغ البيئي على أنه مادة مسرطنة معروفة للإنسان ، وقدرت أنها مسؤولة عن ما يقرب من 3,000 حالة وفاة بسرطان الرئة سنويًا بين غير المدخنين في الولايات المتحدة.
يقدم تقرير الجراح العام للولايات المتحدة لعام 1990 حول الفوائد الصحية للإقلاع عن التدخين دليلًا واضحًا على أن الإقلاع عن التدخين في أي عمر مفيد لصحة الفرد. على سبيل المثال ، بعد خمس سنوات من الإقلاع عن التدخين ، يعاني المدخنون السابقون من انخفاض خطر الإصابة بسرطان الرئة ؛ ومع ذلك ، فإن مخاطرهم تظل أعلى من مخاطر غير المدخنين لمدة تصل إلى 25 عامًا.
يمثل القضاء على التعرض للتبغ من قبل برامج الإقلاع عن التدخين التي يرعاها صاحب العمل / النقابات العمالية وسياسات مواقع العمل التي تفرض بيئة عمل خالية من التدخين عنصرًا رئيسيًا في معظم برامج الصحة في مواقع العمل.
تعديل عوامل المضيف
السرطان هو انحراف في الانقسام الطبيعي للخلايا ونموها حيث تنقسم خلايا معينة بمعدلات غير طبيعية وتنمو بشكل غير طبيعي ، وتهاجر أحيانًا إلى أجزاء أخرى من الجسم ، مما يؤثر على شكل ووظيفة الأعضاء المعنية ، ويتسبب في النهاية في موت الكائن الحي. تقدم التطورات الطبية الحيوية الحديثة والمستمرة معرفة متزايدة بعملية التسرطن وتبدأ في تحديد العوامل الجينية والخلطية والهرمونية والغذائية وغيرها من العوامل التي قد تسرعها أو تمنعها - مما يؤدي إلى البحث عن التدخلات التي لديها القدرة على تحديد في وقت مبكر ، عملية سرطانية وبالتالي للمساعدة في استعادة أنماط النمو الخلوي الطبيعية.
عوامل وراثية
يواصل علماء الأوبئة جمع الأدلة على الاختلافات الأسرية في تواتر أنواع معينة من السرطان. تم تعزيز هذه البيانات من قبل علماء الأحياء الجزيئية الذين حددوا بالفعل الجينات التي يبدو أنها تتحكم في خطوات الانقسام الخلوي والنمو. عندما تتلف هذه الجينات "الكابتة للورم" بسبب الطفرات التي تحدث بشكل طبيعي أو تأثيرات مادة مسرطنة بيئية ، قد تخرج العملية عن السيطرة ويبدأ السرطان.
تم العثور على جينات وراثية في مرضى السرطان وأفراد أسرهم المباشرين. ارتبط أحد الجينات بارتفاع مخاطر الإصابة بسرطان القولون وسرطان بطانة الرحم أو المبيض لدى النساء ؛ أخرى ذات مخاطر عالية للإصابة بسرطان الثدي والمبيض ؛ وثالث شكل من أشكال سرطان الجلد الخبيث. أدت هذه الاكتشافات إلى نقاش حول القضايا الأخلاقية والاجتماعية المحيطة باختبار الحمض النووي لتحديد الأفراد الذين يحملون هذه الجينات مع الإشارة إلى أنهم قد يتم استبعادهم بعد ذلك من الوظائف التي تنطوي على التعرض المحتمل لمواد مسرطنة محتملة أو فعلية. بعد دراسة هذا السؤال ، أثار المجلس الاستشاري الوطني لأبحاث الجينوم البشري (1994) قضايا تتعلق بموثوقية الاختبار ، والفعالية الحالية للتدخلات العلاجية المحتملة ، واحتمال التمييز الجيني ضد أولئك الذين تبين أنهم معرضون لخطر كبير ، خلص إلى أنه "من السابق لأوانه تقديم اختبار الحمض النووي أو الكشف عن الاستعداد للسرطان خارج بيئة بحث خاضعة للمراقبة الدقيقة".
العوامل الخلطية
لم يتم إثبات قيمة اختبار مستضد البروستاتا النوعي (PSA) كاختبار فحص روتيني لسرطان البروستاتا لدى كبار السن من الرجال علميًا في تجربة سريرية. ومع ذلك ، في بعض الحالات ، يتم تقديمه للعمال الذكور ، في بعض الأحيان كرمز للمساواة بين الجنسين لتحقيق التوازن بين عرض التصوير الشعاعي للثدي ومسحة عنق الرحم للعاملات. تقدم العيادات التي تقدم فحوصات دورية روتينية اختبار المستضد البروستاتي النوعي كمكمل ، وفي بعض الأحيان ، كبديل للفحص الرقمي التقليدي للمستقيم وكذلك الفحص بالموجات فوق الصوتية للمستقيم الذي تم إدخاله مؤخرًا. على الرغم من أن استخدامه يبدو صالحًا في الرجال الذين يعانون من تشوهات أو أعراض في البروستات ، فقد خلصت مراجعة حديثة متعددة الجنسيات إلى أن قياس PSA لا ينبغي أن يكون إجراء روتينيًا في فحص السكان الذكور الأصحاء (Adami، Baron and Rothman 1994).
عوامل هرمونية
وقد أوضحت الأبحاث أن الهرمونات لها دور في نشأة بعض أنواع السرطان وقد تم استخدامها في علاج أنواع أخرى. ومع ذلك ، لا يبدو أن الهرمونات عنصر مناسب للتأكيد عليه في برامج تعزيز الصحة في مكان العمل. قد يكون الاستثناء المحتمل هو التحذيرات من مخاطرها المسببة للسرطان المحتملة في حالات معينة عند التوصية بالهرمونات لعلاج أعراض انقطاع الطمث والوقاية من هشاشة العظام.
العوامل الغذائية
قدر الباحثون أن ما يقرب من 35٪ من جميع وفيات السرطان في الولايات المتحدة قد تكون مرتبطة بالنظام الغذائي. في عام 1988 ، أشار تقرير الجراح العام في الولايات المتحدة حول التغذية والصحة إلى أن سرطانات الرئة والقولون والمستقيم والثدي والبروستات والمعدة والمبيض والمثانة قد تترافق مع النظام الغذائي. تشير الأبحاث إلى أن بعض العوامل الغذائية - الدهون والألياف والمغذيات الدقيقة مثل بيتا كاروتين وفيتامين أ وفيتامين ج وفيتامين هـ والسيلينيوم - قد تؤثر على مخاطر الإصابة بالسرطان. تشير الدلائل الوبائية والتجريبية إلى أن تعديل هذه العوامل في النظام الغذائي يمكن أن يقلل من حدوث بعض أنواع السرطان.
الدهون الغذائية
تم إثبات الارتباط بين الإفراط في تناول الدهون الغذائية وخطر الإصابة بمختلف أنواع السرطان ، وخاصة سرطانات الثدي والقولون والبروستات ، في كل من الدراسات الوبائية والمختبرية. أظهرت الدراسات الارتباطية الدولية ارتباطًا قويًا بين الإصابة بالسرطان في هذه المواقع وإجمالي تناول الدهون الغذائية ، حتى بعد تعديل إجمالي السعرات الحرارية المتناولة.
بالإضافة إلى كمية الدهون ، قد يكون نوع الدهون المستهلكة عامل خطر مهم في تطور السرطان. قد يكون للأحماض الدهنية المختلفة خصائص مختلفة في تعزيز الورم أو تثبيط الورم. يرتبط تناول الدهون الكلية والدهون المشبعة ارتباطًا وثيقًا وإيجابيًا بسرطان القولون والبروستاتا وسرطان الثدي بعد انقطاع الطمث. ارتبط تناول الزيت النباتي غير المشبع بشكل إيجابي بسرطان الثدي وسرطان البروستاتا بعد انقطاع الطمث ، ولكن ليس بسرطان القولون. على العكس من ذلك ، فإن استهلاك أحماض أوميغا 3 الدهنية غير المشبعة للغاية الموجودة في بعض زيوت الأسماك قد لا يؤثر أو قد يقلل من خطر الإصابة بسرطان الثدي والقولون.
الألياف الغذائية
تشير الدلائل الوبائية إلى أن خطر الإصابة ببعض أنواع السرطان ، وخاصة سرطان القولون والثدي ، قد ينخفض عن طريق زيادة تناول الألياف الغذائية والمكونات الغذائية الأخرى المرتبطة بتناول كميات كبيرة من الخضار والفواكه والحبوب الكاملة.
المغذيات الدقيقة
تظهر الدراسات الوبائية بشكل عام وجود علاقة عكسية بين الإصابة بالسرطان وتناول الأطعمة الغنية بالعديد من العناصر الغذائية التي لها خصائص مضادة للأكسدة ، مثل بيتا كاروتين وفيتامين ج (حمض الأسكوربيك) وفيتامين هـ (ألفا توكوفيرول). أظهر عدد من الدراسات أن تناول كميات قليلة من الفواكه والخضروات يرتبط بزيادة خطر الإصابة بسرطان الرئة. كما أن نقص السيلينيوم والزنك له دور في زيادة خطر الإصابة بالسرطان.
في عدد من الدراسات التي تبين أن استخدام المكملات المضادة للأكسدة يقلل من العدد المتوقع من النوبات القلبية والسكتات الدماغية الخطيرة ، كانت البيانات المتعلقة بالسرطان أقل وضوحًا. ومع ذلك ، فإن نتائج التجارب السريرية للوقاية من سرطان الرئة Alpha-Tocopherol و Beta-Carotene (ATBC) ، التي أجرتها NCI بالتعاون مع المعهد الوطني للصحة العامة في فنلندا ، أشارت إلى أن مكملات فيتامين E وبيتا كاروتين لم تمنع سرطان الرئة . أدى تناول مكملات فيتامين (هـ) أيضًا إلى تقليل عدد حالات الإصابة بسرطان البروستاتا بنسبة 34٪ وانخفاض بنسبة 16٪ في حالات الإصابة بسرطان القولون والمستقيم ، ولكن الأشخاص الذين تناولوا بيتا كاروتين كان لديهم 16٪ أكثر من سرطانات الرئة ، وهو أمر مهم إحصائيًا ، وكان لديهم حالات أكثر بقليل من سرطانات أخرى مقارنة بأولئك الذين تناولوا فيتامين (هـ). أو الدواء الوهمي. لم يكن هناك دليل على أن الجمع بين فيتامين هـ وبيتا كاروتين كان أفضل أو أسوأ من أي من المكملات الغذائية وحدها. لم يحدد الباحثون بعد لماذا لوحظ أن أولئك الذين تناولوا بيتا كاروتين في الدراسة لديهم المزيد من سرطانات الرئة. تشير هذه النتائج إلى احتمال أن يكون مركبًا أو مركبات مختلفة في الأطعمة التي تحتوي على مستويات عالية من بيتا كاروتين أو فيتامين إي مسؤولة عن التأثير الوقائي الذي لوحظ في الدراسات الوبائية. وتكهن الباحثون أيضًا بأن مدة تناول المكملات قد تكون أقصر من أن تمنع تطور السرطانات لدى المدخنين على المدى الطويل. ستساعد التحليلات الإضافية لدراسة ATBC ، بالإضافة إلى نتائج التجارب الأخرى الجارية ، في حل بعض الأسئلة التي ظهرت في هذه التجربة ، لا سيما مسألة ما إذا كانت الجرعات الكبيرة من بيتا كاروتين قد تكون ضارة للمدخنين.
كحول
ارتبط الاستخدام المفرط للمشروبات الكحولية بسرطان المستقيم والبنكرياس والثدي والكبد. هناك أيضًا دليل قوي يدعم الارتباط التآزري بين استهلاك الكحول والتبغ مع زيادة خطر الإصابة بسرطان الفم والبلعوم والمريء والحنجرة.
التوصيات الغذائية
استنادًا إلى الدليل القاطع على أن النظام الغذائي يرتبط بمخاطر الإصابة بالسرطان ، طور المعهد القومي للسرطان إرشادات غذائية تتضمن التوصيات التالية:
- قلل من تناول الدهون إلى 30٪ أو أقل من السعرات الحرارية.
- زيادة تناول الألياف إلى 20 إلى 30 جرامًا يوميًا ، بحد أقصى 35 جرامًا.
- قم بتضمين مجموعة متنوعة من الخضار والفواكه في النظام الغذائي اليومي.
- تجنب السمنة.
- تناول المشروبات الكحولية باعتدال ، إن أمكن ذلك.
- قلل من استهلاك الملح المعالج (المعبأ بالملح) أو المخلل بالملح (المنقوع في محلول ملحي) أو الأطعمة المدخنة (المرتبطة بزيادة الإصابة بسرطان المعدة والمريء).
تهدف هذه الإرشادات إلى أن يتم دمجها في نظام غذائي عام يمكن التوصية به لجميع السكان.
الأمراض المعدية
هناك معرفة متزايدة بالارتباط بين بعض العوامل المعدية وأنواع عديدة من السرطان: على سبيل المثال ، فيروس التهاب الكبد B مع سرطان الكبد ، وفيروس الورم الحليمي البشري مع سرطان عنق الرحم ، وفيروس إبشتاين بار مع سرطان الغدد الليمفاوية بوركيت. (يُعزى تواتر الإصابة بالسرطان بين مرضى الإيدز إلى نقص المناعة لدى المريض وليس تأثيرًا مباشرًا مسرطنًا لعامل فيروس نقص المناعة البشرية). يتوفر الآن لقاح التهاب الكبد B والذي ، عند إعطائه للأطفال ، سيقلل في النهاية من خطر الإصابة بالكبد. سرطان.
الوقاية من السرطان في موقع العمل
لاستكشاف إمكانات مكان العمل كساحة لتعزيز مجموعة واسعة من سلوكيات الوقاية من السرطان ومكافحته ، ترعى NCI مشروع Working Well. تم تصميم هذا المشروع لتحديد ما إذا كان يمكن تطوير وتنفيذ التدخلات القائمة على موقع العمل للحد من استخدام التبغ ، وتحقيق التعديلات الغذائية الوقائية للسرطان ، وزيادة انتشار الفحص وتقليل التعرض المهني بطريقة فعالة من حيث التكلفة. بدأ في سبتمبر 1989 في أربعة مراكز بحثية في الولايات المتحدة.
- مركز إم دي أندرسون للسرطان ، هيوستن ، تكساس
- جامعة فلوريدا ، غينزفيل ، فلوريدا
- معهد دانا فاربر للسرطان ، بوسطن ، ماساتشوستس
- مستشفى ميريام / جامعة براون ، بروفيدنس ، رود آيلاند
يضم المشروع ما يقرب من 21,000 موظف في 114 موقع عمل مختلف في جميع أنحاء الولايات المتحدة. تشارك معظم مواقع العمل المختارة في الغالب في التصنيع ؛ وشملت الأنواع الأخرى من مواقع العمل في المشروع محطات إطفاء وطابعات الصحف. كان الحد من تعاطي التبغ وتعديل النظام الغذائي من مجالات التدخل المدرجة في جميع مواقع العمل ؛ ومع ذلك ، قام كل موقع بتعظيم أو تقليل برامج التدخل الخاصة أو تضمين خيارات إضافية لتلبية الظروف المناخية والاجتماعية والاقتصادية للمنطقة الجغرافية. فالمراكز في فلوريدا وتكساس ، على سبيل المثال ، تضمنت وشددت على فحص سرطان الجلد واستخدام واقيات الشمس بسبب زيادة التعرض لأشعة الشمس في تلك المناطق الجغرافية. قدمت المراكز في بوسطن وتكساس برامج تؤكد على العلاقة بين السرطان وتعاطي التبغ. عزز مركز فلوريدا تدخل تعديل النظام الغذائي بإمدادات من الحمضيات الطازجة ، والمتاحة بسهولة من الزراعة وصناعة الفاكهة في الولاية. كما تم إنشاء مجالس إدارة المستهلك للموظفين في مواقع العمل في مركز فلوريدا للعمل مع خدمة الطعام لضمان أن الكافيتريات تقدم مجموعة مختارة من الخضار والفواكه الطازجة. عرضت العديد من مواقع العمل المشاركة في المشروع جوائز صغيرة - شهادات هدايا أو وجبات غداء في الكافيتريا - للمشاركة المستمرة في المشروع أو لتحقيق الهدف المنشود ، مثل الإقلاع عن التدخين. كان الحد من التعرض للمخاطر المهنية ذا أهمية خاصة في مواقع العمل التي يسود فيها عادم الديزل أو استخدام المذيبات أو معدات الإشعاع. تضمنت البرامج القائمة على موقع العمل ما يلي:
- أنشطة جماعية لإثارة الاهتمام ، مثل اختبار طعم الأطعمة المختلفة
- الأنشطة الجماعية الموجهة ، مثل مسابقات الإقلاع عن التدخين
- المظاهرات الطبية / العلمية ، مثل
 الاختبار للتحقق من تأثير التدخين على الجهاز التنفسي
الاختبار للتحقق من تأثير التدخين على الجهاز التنفسي - تهدف الندوات حول الممارسات التجارية وتطوير السياسات إلى الحد بشكل كبير أو القضاء على التعرض المهني للمواد الخطرة أو السامة المحتملة أو الفعلية
- برامج المساعدة الذاتية القائمة على الكمبيوتر والتقييم الذاتي حول مخاطر السرطان والوقاية منه
- الكتيبات الإرشادية وفصول المساعدة الذاتية للمساعدة في الحد من استخدام التبغ أو القضاء عليه ، وإجراء تعديلات على النظام الغذائي ، وزيادة فحوصات الكشف عن السرطان.
التثقيف حول السرطان
يجب أن تتضمن برامج التثقيف الصحي في موقع العمل معلومات حول العلامات والأعراض التي تشير إلى الإصابة بالسرطان المبكر - على سبيل المثال ، الكتل والنزيف من المستقيم والفتحات الأخرى والآفات الجلدية التي لا يبدو أنها تلتئم - إلى جانب النصيحة لطلب التقييم من قبل الطبيب على الفور . قد تقدم هذه البرامج أيضًا تعليمات ، ويفضل أن يكون ذلك مع ممارسة تحت الإشراف ، في الفحص الذاتي للثدي.
فحص السرطان
يتم إجراء الكشف عن الآفات السرطانية أو السرطان المبكر بهدف اكتشافها وإزالتها في أقرب وقت ممكن. يعد تثقيف الأفراد حول العلامات والأعراض المبكرة للسرطان حتى يتمكنوا من جذب انتباه الطبيب جزءًا مهمًا من الفحص.
يجب تضمين البحث عن السرطان المبكر في كل فحص طبي روتيني أو دوري. بالإضافة إلى ذلك ، يمكن إجراء فحوصات جماعية لأنواع معينة من السرطان في مكان العمل أو في منشأة مجتمعية بالقرب من موقع العمل. يجب أن يفي أي فحص مقبول ومبرر للسكان الذين لا تظهر عليهم أعراض السرطان بالمعايير التالية:
- يجب أن يمثل المرض المعني عبئًا كبيرًا على مستوى الصحة العامة ويجب أن يكون له طور منتشر ، بدون أعراض ، غير متماثل.
- يجب التعرف على المرحلة غير المصحوبة بأعراض.
- ينبغي أن يكون لإجراء الفرز خصوصية وحساسية وقيم تنبؤية معقولة ؛ يجب أن تكون منخفضة المخاطر ومنخفضة التكلفة ، وأن تكون مقبولة لكل من الفاحص والشخص الذي يتم فحصه.
- يجب أن يوفر الاكتشاف المبكر الذي يتبعه العلاج المناسب إمكانية أكبر بكثير للشفاء مما هو موجود في الحالات التي تأخر فيها الاكتشاف.
- يجب أن يقدم علاج الآفات المكتشفة عن طريق التحري نتائج محسنة كما تم قياسها في المراضة والوفيات النوعية للسبب.
المعايير الإضافية التالية ذات صلة خاصة بمكان العمل:
- يجب إبلاغ الموظفين (وعائلاتهم ، عند مشاركتهم في البرنامج) بالغرض والطبيعة والنتائج المحتملة للفحص ، ويجب الحصول على "موافقة مستنيرة" رسمية.
- يجب إجراء برنامج الفحص مع إيلاء الاعتبار الواجب لراحة وكرامة وخصوصية الأفراد الذين يوافقون على الخضوع للفحص ويجب أن يتضمن الحد الأدنى من التدخل في ترتيبات العمل وجداول الإنتاج.
- يجب إرسال نتائج الفحص على وجه السرعة وبشكل خاص ، مع إرسال النسخ إلى الأطباء الشخصيين المعينين من قبل العمال. يجب أن تكون الاستشارة من قبل المهنيين الصحيين المدربين متاحة لأولئك الذين يسعون لتوضيح تقرير الفحص.
- يجب إبلاغ الأفراد الخاضعين للفحص باحتمالية وجود سلبيات كاذبة وتحذيرهم من طلب التقييم الطبي لأي علامات أو أعراض تظهر بعد فترة وجيزة من تمرين الفحص.
- يجب أن تكون هناك شبكة إحالة مرتبة مسبقًا يمكن إحالة من لديهم نتائج إيجابية غير قادرين أو لا يرغبون في استشارة أطبائهم الشخصيين.
- يجب أن يتم تغطية تكاليف الفحوصات التأكيدية اللازمة وتكاليف العلاج من خلال التأمين الصحي أو يمكن تحمل تكاليفها.
- يجب أن يكون هناك نظام متابعة مُرتَّب مسبقًا للتأكد من تأكيد التقارير الإيجابية على الفور وترتيب التدخلات المناسبة.
هناك معيار نهائي آخر ذو أهمية أساسية: يجب إجراء تمرين الفحص من قبل مهنيين صحيين مؤهلين ومعتمدين بشكل مناسب باستخدام أحدث المعدات ، ويجب أن يكون تفسير النتائج وتحليلها بأعلى جودة ودقة ممكنة.
في عام 1989 ، قامت فرقة العمل المعنية بالخدمات الوقائية الأمريكية ، وهي لجنة مكونة من 20 خبيرًا في الطب والمجالات الأخرى ذات الصلة بالاعتماد على مئات "المستشارين" وغيرهم من الولايات المتحدة وكندا والمملكة المتحدة ، بتقييم فعالية حوالي 169 تدخلاً وقائيًا. وقد تم تلخيص توصياته فيما يتعلق بفحص السرطان في الجدول 1. يعكس الموقف المحافظ إلى حد ما لفريق العمل والمعايير المطبقة بصرامة ، وقد تختلف هذه التوصيات عن تلك التي قدمتها المجموعات الأخرى.
الجدول 1. الكشف عن أمراض الأورام.
|
أنواع السرطان |
توصيات فريق عمل الخدمات الوقائية الأمريكية * |
|
ثدي |
يجب أن تخضع جميع النساء فوق سن الأربعين لفحص سريري سنوي للثدي. يوصى بإجراء تصوير الثدي الشعاعي كل عام إلى عامين لجميع النساء بدءًا من سن 40 ويستمر حتى سن 50 ما لم يتم اكتشاف علم الأمراض. قد يكون من الحكمة البدء في التصوير الشعاعي للثدي في سن مبكرة للنساء المعرضات لخطر الإصابة بسرطان الثدي. على الرغم من أن تدريس الفحص الذاتي للثدي لا ينصح به على وجه التحديد في هذا الوقت ، إلا أنه لا توجد أدلة كافية للتوصية بأي تغيير في ممارسات الفحص الذاتي للثدي الحالية (أي ، أولئك الذين يقومون بتدريسه الآن يجب أن يواصلوا هذه الممارسة). |
|
القولون والمستقيم |
لا توجد أدلة كافية للتوصية بتأييد أو ضد اختبار الدم الخفي في البراز أو التنظير السيني كاختبارات فحص فعالة لسرطان القولون والمستقيم في الأفراد الذين لا تظهر عليهم أعراض. لا توجد أيضًا أسباب كافية لوقف هذا النوع من الفحص حيث يُمارس حاليًا أو لحجبه عن الأشخاص الذين يطلبونه. قد يكون من الحكمة سريريًا تقديم الفحص للأشخاص الذين تبلغ أعمارهم 50 عامًا أو أكبر ممن لديهم عوامل خطر معروفة للإصابة بسرطان القولون والمستقيم. |
|
سرطان عنق الرحم |
يوصى بإجراء اختبار بابانيكولاو (Pap) المنتظم لجميع النساء الناشطات جنسيًا أو اللاتي كن يمارسن الجنس. يجب أن تبدأ مسحة عنق الرحم مع بداية النشاط الجنسي ويجب تكرارها كل سنة إلى ثلاث سنوات حسب تقدير الطبيب. يمكن إيقافها في سن 65 إذا كانت اللطاخات السابقة طبيعية باستمرار. |
|
البروستات |
لا توجد أدلة كافية للتوصية بتأييد أو عدم إجراء فحص المستقيم الرقمي الروتيني كاختبار فحص فعال لسرطان البروستاتا لدى الرجال الذين لا يعانون من أعراض. لا يُنصح باستخدام الموجات فوق الصوتية عبر المستقيم وعلامات ورم المصل للفحص الروتيني في الرجال الذين لا يعانون من أعراض. |
|
رئة |
لا ينصح بفحص الأشخاص الذين لا يعانون من أعراض لسرطان الرئة عن طريق إجراء تصوير شعاعي روتيني للصدر أو فحص خلايا البلغم. |
|
بيج |
يوصى بالفحص الروتيني لسرطان الجلد للأشخاص المعرضين لخطر كبير. يجب أن ينصح الأطباء جميع المرضى الذين يعانون من زيادة التعرض في الهواء الطلق باستخدام مستحضرات واقية من الشمس وغيرها من التدابير للحماية من الأشعة فوق البنفسجية. لا يوجد حاليًا أي دليل يؤيد أو يعارض نصح المرضى بإجراء الفحص الذاتي للجلد. |
|
الخصية |
يوصى بالفحص الدوري لسرطان الخصية عن طريق فحص الخصية للرجال الذين لديهم تاريخ من الخصية أو ضمور الخصية أو ضمور الخصية. لا يوجد دليل على فائدة أو ضرر سريري للتوصية بالفحص الروتيني أو ضد الفحص الروتيني للرجال الآخرين لسرطان الخصية. في الوقت الحالي ، لا توجد أدلة كافية تؤيد أو تعارض تقديم المشورة للمرضى لإجراء الفحص الذاتي الدوري للخصيتين. |
|
المبيض |
لا ينصح بفحص النساء اللاتي لا تظهر عليهن أعراض سرطان المبيض. من الحكمة فحص الملحق عند إجراء فحوصات أمراض النساء لأسباب أخرى. |
|
البنكرياس |
لا ينصح بالفحص الروتيني لسرطان البنكرياس في الأشخاص الذين لا يعانون من أعراض. |
|
فموي |
لا ينصح بالفحص الروتيني للأشخاص الذين لا تظهر عليهم أعراض لسرطان الفم من قبل أطباء الرعاية الأولية. يجب نصح جميع المرضى بإجراء فحوصات أسنان منتظمة ، والتوقف عن استخدام جميع أشكال التبغ ، والحد من استهلاك الكحول. |
المصدر: فرقة الخدمات الوقائية 1989.
فحص سرطان الثدي
هناك إجماع عام بين الخبراء على أن الفحص باستخدام التصوير الشعاعي للثدي جنبًا إلى جنب مع الفحص السريري للثدي كل عام إلى عامين سينقذ حياة النساء اللائي تتراوح أعمارهن بين 50 و 69 عامًا ، مما يقلل وفيات سرطان الثدي في هذه الفئة العمرية بنسبة تصل إلى 30٪. ومع ذلك ، لم يتوصل الخبراء إلى اتفاق بشأن قيمة فحص سرطان الثدي باستخدام التصوير الشعاعي للثدي للنساء اللاتي تتراوح أعمارهن بين 40 و 49 عامًا. ويوصي المعهد القومي للسرطان بضرورة فحص النساء في هذه الفئة العمرية كل عام إلى عامين وأن النساء المعرضات لخطر متزايد للإصابة بالثدي يجب على السرطان طلب المشورة الطبية حول ما إذا كان سيبدأ الفحص قبل سن الأربعين.
قد يكون عدد الإناث في معظم المنظمات أصغر من أن يضمن تركيب معدات التصوير الشعاعي للثدي في الموقع. وفقًا لذلك ، تعتمد معظم البرامج التي يرعاها أصحاب العمل أو النقابات العمالية (أو كليهما) على عقود مع مقدمي الخدمات الذين يجلبون وحدات متنقلة إلى مكان العمل أو على مقدمي الخدمة في المجتمع الذين يتم إحالة الموظفات المشاركات إليها إما أثناء ساعات العمل أو في أوقاتهم الخاصة. عند اتخاذ مثل هذه الترتيبات ، من الضروري التأكد من أن المعدات تفي بمعايير التعرض للأشعة السينية والسلامة مثل تلك الصادرة عن الكلية الأمريكية للأشعة ، وأن جودة الأفلام وتفسيرها مرضية. علاوة على ذلك ، من الضروري أن يتم الترتيب المسبق لمورد الإحالة لأولئك النساء اللواتي يحتاجن إلى شفط بإبرة صغيرة أو إجراءات تشخيصية مؤكدة أخرى.
فحص سرطان عنق الرحم
تشير الدلائل العلمية بقوة إلى أن الفحص المنتظم باختبارات عنق الرحم سيقلل بشكل كبير من الوفيات الناجمة عن سرطان عنق الرحم بين النساء الناشطات جنسيًا أو اللائي بلغن سن 18 عامًا. يبدو أن البقاء على قيد الحياة يرتبط ارتباطًا مباشرًا بمرحلة المرض عند التشخيص. يعد الاكتشاف المبكر ، باستخدام علم الخلايا لعنق الرحم ، حاليًا الوسيلة العملية الوحيدة للكشف عن سرطان عنق الرحم في المراحل الموضعية أو السابقة للسرطان. يزيد خطر الإصابة بسرطان عنق الرحم الغازي بثلاث إلى عشر مرات لدى النساء اللواتي لم يخضعن للفحص مطلقًا مقارنة بأولئك اللائي خضعن لاختبارات عنق الرحم كل سنتين أو ثلاث سنوات.
من الأمور ذات الصلة بشكل خاص بتكلفة برامج الفحص في مكان العمل حقيقة أنه يمكن الحصول على مسحات خلوية عنق الرحم بكفاءة عالية من قبل ممرضات مدربين بشكل صحيح ولا تتطلب مشاركة الطبيب. ربما تكون جودة المختبر الذي يتم إرسالهم إليه للترجمة الفورية ذات أهمية أكبر.
فحص سرطان القولون والمستقيم
من المتفق عليه عمومًا أن الكشف المبكر عن أورام القولون والمستقيم السرطانية السرطانية عن طريق الاختبارات الدورية للدم البرازي ، وكذلك الفحوصات الرقمية للمستقيم والمنظار السيني ، وإزالتها في الوقت المناسب ، سيقلل من الوفيات الناجمة عن سرطان القولون والمستقيم بين الأفراد الذين تتراوح أعمارهم بين 50 عامًا وأكثر. أصبح الفحص أقل إزعاجًا وأكثر موثوقية مع استبدال المنظار السيني الصلب بأداة الألياف البصرية الطويلة والمرنة. ومع ذلك ، لا يزال هناك بعض الخلاف حول الاختبارات التي ينبغي الاعتماد عليها وعدد مرات تطبيقها.
إيجابيات وسلبيات الفحص
هناك اتفاق عام حول قيمة فحص السرطان لدى الأفراد المعرضين للخطر بسبب التاريخ العائلي ، أو حدوث سابق للسرطان ، أو التعرض المعروف لمواد مسرطنة محتملة. ولكن يبدو أن هناك مخاوف مبررة بشأن الفحص الجماعي للسكان الأصحاء.
يسترشد دعاة الفحص الجماعي لاكتشاف السرطان بفرضية أن الاكتشاف المبكر سيتبعه تحسينات في معدلات الاعتلال والوفيات. وقد تم إثبات ذلك في بعض الحالات ، ولكن هذا ليس هو الحال دائمًا. على سبيل المثال ، على الرغم من أنه من الممكن الكشف عن سرطان الرئة في وقت مبكر عن طريق استخدام الأشعة السينية للصدر وعلم خلايا البلغم ، إلا أن هذا لم يؤد إلى أي تحسن في نتائج العلاج. وبالمثل ، تم الإعراب عن القلق من أن زيادة المهلة الزمنية لعلاج سرطانات البروستاتا المبكرة قد لا تكون بلا فائدة فحسب ، بل قد تؤدي في الواقع إلى نتائج عكسية نظرًا لطول فترة الرفاهية التي يتمتع بها المرضى الذين تأخر علاجهم.
عند التخطيط لبرامج الفحص الجماعي ، يجب أيضًا إيلاء الاعتبار للتأثير على رفاهية وجيب المرضى ذوي الإيجابيات الكاذبة. على سبيل المثال ، في عدة سلاسل من الحالات ، كان لدى 3 إلى 8٪ من النساء المصابات بفحوصات إيجابية للثدي خزعات غير ضرورية للأورام الحميدة ؛ وفي إحدى التجارب مع اختبار الدم في البراز لسرطان القولون والمستقيم ، تمت إحالة ما يقرب من ثلث الذين تم فحصهم إلى تنظير القولون التشخيصي ، وأظهر معظمهم نتائج سلبية.
من الواضح أن هناك حاجة إلى مزيد من البحث. لتقييم فعالية الفحص ، أطلقت NCI دراسة رئيسية ، تجارب فحص سرطان البروستاتا والرئة والقولون والمستقيم والمبيض (PLCO) لتقييم تقنيات الكشف المبكر عن مواقع السرطان الأربعة هذه. بدأ التسجيل في PLCO في نوفمبر 1993 ، وسيشمل 148,000 رجل وامرأة ، تتراوح أعمارهم بين 60 إلى 74 عامًا ، تم اختيارهم عشوائيًا إما لمجموعة التدخل أو المجموعة الضابطة. في مجموعة التدخل ، سيتم فحص الرجال للكشف عن سرطان الرئة والقولون والمستقيم والبروستاتا بينما سيتم فحص النساء للكشف عن سرطان الرئة والقولون والمستقيم والمبيض ؛ سيتلقى أولئك المعينون في المجموعة الضابطة رعايتهم الطبية المعتادة. بالنسبة لسرطان الرئة ، ستتم دراسة قيمة الأشعة السينية للصدر ذات الرؤية الواحدة ؛ لسرطان القولون والمستقيم ، سيتم إجراء التنظير السيني الليفي السنوي ؛ بالنسبة لسرطان البروستاتا ، سيتم إجراء فحص رقمي للمستقيم واختبار دم لـ PSA ؛ أما بالنسبة لسرطان المبيض ، فسيتم استكمال الفحوصات الطبية بالموجات فوق الصوتية عبر المهبل سنويًا بفحص دم سنوي لعلامة الورم المعروفة باسم CA-125. في نهاية 16 عامًا وإنفاق 87.8 مليون دولار أمريكي ، من المأمول الحصول على بيانات قوية حول كيفية استخدام الفحص للحصول على تشخيص مبكر قد يطيل الحياة ويقلل من الوفيات.
العلاج والرعاية المستمرة
يشمل العلاج والرعاية المستمرة الجهود المبذولة لتحسين نوعية الحياة لأولئك الذين ينتشر السرطان لديهم ولأولئك المتورطين معهم. يمكن لخدمات الصحة المهنية وبرامج مساعدة الموظفين التي يرعاها أصحاب العمل والنقابات أن تقدم مشورة مفيدة ودعمًا للعمال الذين يعالجون من السرطان أو الذين يتلقون علاجًا معالًا. يمكن أن يشمل هذا الدعم تفسيرات لما يجري وما يمكن توقعه ، والمعلومات التي لا يتم توفيرها في بعض الأحيان من قبل أطباء الأورام والجراحين ؛ التوجيه في الإحالات للآراء الثانية ؛ والاستشارات والمساعدة فيما يتعلق بالوصول إلى مراكز رعاية عالية التخصص. قد تجعل إجازات الغياب وترتيبات العمل المعدلة من الممكن للعمال أن يظلوا منتجين أثناء العلاج والعودة إلى العمل في وقت مبكر عندما يتحقق الهدوء. في بعض أماكن العمل ، تم تشكيل مجموعات دعم الأقران لتوفير تبادل الخبرات والدعم المتبادل للعمال الذين يواجهون مشاكل مماثلة.
وفي الختام
يمكن لبرامج الوقاية من السرطان واكتشافه أن تقدم مساهمة ذات مغزى في رفاهية العمال المعنيين ومن يعولونهم وتؤدي إلى عائد كبير لأصحاب العمل والنقابات العمالية التي ترعاهم. كما هو الحال مع التدخلات الوقائية الأخرى ، من الضروري أن يتم تصميم هذه البرامج بشكل صحيح وتنفيذها بعناية ، وبما أن فوائدها ستتراكم على مدى سنوات عديدة ، يجب أن تستمر على أساس ثابت.
صحة المرأة
هناك تصور خاطئ شائع مفاده أنه ، بخلاف الاختلافات الإنجابية ، سيتأثر العاملات والعاملين بالمثل بالمخاطر الصحية في مكان العمل ومحاولات السيطرة عليها. في حين أن النساء والرجال يعانون من العديد من الاضطرابات نفسها ، إلا أنهما يختلفان جسديًا وأيضيًا وهرمونيًا وفسيولوجيًا ونفسيًا. على سبيل المثال ، فإن متوسط حجم المرأة وكتلة عضلاتها الصغيرة يفرضان اهتمامًا خاصًا بتركيب الملابس والأجهزة الواقية وتوافر الأدوات اليدوية المصممة بشكل صحيح ، في حين أن حقيقة أن كتلة أجسامهن عادة ما تكون أصغر من كتلة الرجال تجعلهن أكثر عرضة ، على في المتوسط لتأثيرات تعاطي الكحول على الكبد والجهاز العصبي المركزي.
كما أنهم يختلفون في أنواع الوظائف التي يشغلونها ، وفي الظروف الاجتماعية والاقتصادية التي تؤثر على أنماط حياتهم ، وفي مشاركتهم في أنشطة تعزيز الصحة والاستجابة لها. على الرغم من وجود بعض التغييرات الأخيرة ، لا يزال من المرجح أن يتم العثور على النساء في وظائف روتينية مخففة والتي يتعرضن فيها لإصابات متكررة. إنهم يعانون من عدم المساواة في الأجور وهم أكثر عرضة من الرجال لتحمل أعباء مسؤوليات التدبير المنزلي ورعاية الأطفال والمسنين المعالين.
في البلدان الصناعية ، يكون العمر المتوقع للمرأة أطول من الرجل ؛ هذا ينطبق على كل فئة عمرية. في سن 45 ، قد تتوقع امرأة يابانية أن تعيش في المتوسط 37.5 عامًا أخرى ، وامرأة اسكتلندية تبلغ من العمر 45 عامًا تبلغ 32.8 عامًا أخرى ، حيث تقع النساء من معظم البلدان الأخرى في العالم المتقدم بين هذه الحدود. تؤدي هذه الحقائق إلى افتراض أن المرأة ، بالتالي ، تتمتع بصحة جيدة. هناك نقص في الوعي بأن هذه السنوات "الإضافية" كثيرًا ما يشوبها المرض المزمن والعجز الذي يمكن الوقاية منه. تعرف الكثير من النساء القليل جدًا عن المخاطر الصحية التي يواجهنها ، وبالتالي ، عن التدابير التي يمكن أن يتخذنها للسيطرة على هذه المخاطر وحماية أنفسهن من الأمراض الخطيرة والإصابات. على سبيل المثال ، العديد من النساء قلقات بحق بشأن سرطان الثدي ولكنهن يتجاهلن حقيقة أن أمراض القلب هي السبب الرئيسي للوفاة لدى النساء ، ويرجع ذلك في المقام الأول إلى زيادة تدخين السجائر - وهو أيضًا عامل خطر رئيسي للشرايين التاجية. أمراض الشرايين - تتزايد نسبة الإصابة بسرطان الرئة بين النساء.
في الولايات المتحدة ، أكدت دراسة استقصائية وطنية أجريت عام 1993 (هاريس وآخرون 1993) ، والتي تضمنت مقابلات مع أكثر من 2,500 امرأة بالغة و 1,000 رجل بالغ ، أن النساء يعانين من مشاكل صحية خطيرة وأن العديد منهن لا يتلقين الرعاية التي يحتاجن إليها. وجد الاستطلاع أن ما بين ثلاث إلى أربع نساء من بين كل عشر نساء معرضات لخطر الإصابة بمرض قابل للعلاج لم يتم اكتشافه لأنهن لا يتلقين خدمات وقائية سريرية مناسبة ، إلى حد كبير بسبب افتقارهن إلى تأمين الرعاية الصحية أو لأن أطبائهن لم يقترحن أبدًا توفر الفحوصات المناسبة ويجب عليهن. تسعى. علاوة على ذلك ، فإن عددًا كبيرًا من النساء الأميركيات اللواتي شملهن الاستطلاع لم يكن راضيات عن أطبائهن الشخصيين: قالت أربعة من كل عشرة (ضعف نسبة الرجال) إن أطبائهم "تحدثوا إليهن بهدوء" و 17٪ (مقارنة بـ 10٪ من الرجال) قالوا إن قيل لهم إن أعراضهم كانت "كلها في الرأس".
في حين أن المعدلات الإجمالية للأمراض العقلية هي نفسها تقريبًا للرجال والنساء ، فإن الأنماط مختلفة: النساء يعانين أكثر من الاكتئاب واضطرابات القلق بينما تعاطي المخدرات والكحول واضطرابات الشخصية المعادية للمجتمع أكثر شيوعًا بين الرجال (Glied and Kofman 1995). يُرجح أن يسعى الرجال للحصول على الرعاية من اختصاصيي الصحة العقلية وتلقيها ، بينما يتم علاج النساء في كثير من الأحيان من قبل أطباء الرعاية الأولية ، وكثير منهم يفتقر إلى الاهتمام إن لم يكن الخبرة لعلاج مشاكل الصحة العقلية. تحصل النساء ، وخاصة المسنات ، على حصة غير متكافئة من الوصفات الطبية للأدوية العقلية ، لذلك نشأ قلق من احتمال الإفراط في استخدام هذه الأدوية. في كثير من الأحيان ، يتم تفسير الصعوبات الناجمة عن مستويات مفرطة من الإجهاد أو من المشاكل التي يمكن الوقاية منها ومعالجتها من قبل المتخصصين الصحيين وأفراد الأسرة والمشرفين وزملاء العمل ، وحتى من قبل النساء أنفسهن ، على أنها تعكس "وقت شهر "أو" تغيير الحياة "، وبالتالي ، لا يتم علاجها.
تتفاقم هذه الظروف بفعل الافتراض القائل بأن النساء - صغارًا وكبارًا على حدٍ سواء - يعرفن كل ما يجب معرفته عن أجسادهن وكيفية عملها. هذا بعيد عن الحقيقة يوجد جهل واسع الانتشار ومعلومات مضللة مقبولة بشكل غير نقدي. تشعر العديد من النساء بالخجل من الكشف عن افتقارهن إلى المعرفة ويصبحن قلقات بلا داع من الأعراض التي هي في الواقع إما "طبيعية" أو يتم شرحها ببساطة.
بما أن النساء يشكلن حوالي 50٪ من القوة العاملة في قسم كبير من ميدان العمل ، وبشكل أكبر في بعض الصناعات الخدمية ، فإن عواقب مشاكلهن الصحية التي يمكن الوقاية منها ومعالجتها تفرض خسائر كبيرة ويمكن تجنبها على رفاههن وإنتاجيتهن وعلى المنظمة كذلك. يمكن تقليل هذا الرقم بشكل كبير من خلال برنامج تعزيز الصحة في موقع العمل المصمم للنساء.
تعزيز صحة المرأة في موقع العمل
يتم توفير قدر كبير من المعلومات الصحية عن طريق الصحف والمجلات وعلى التلفزيون ولكن الكثير منها غير مكتمل أو مثير للإثارة أو موجه للترويج لمنتجات أو خدمات معينة. في كثير من الأحيان ، في التقارير حول التطورات الطبية والعلمية الحالية ، تثير وسائل الإعلام أسئلة أكثر مما تجيب ، بل إنها تسبب قلقًا لا داعي له. غالبًا ما يفشل أخصائيو الرعاية الصحية في المستشفيات والعيادات والمكاتب الخاصة في التأكد من أن مرضاهم قد تم تثقيفهم بشكل صحيح حول المشكلات التي يواجهونها ، ناهيك عن تخصيص الوقت لإبلاغهم بالقضايا الصحية المهمة التي لا علاقة لها بأعراضهم.
يجب أن يوفر برنامج تعزيز الصحة في موقع العمل المصمم والمدار بشكل صحيح معلومات دقيقة وكاملة ، وفرصًا لطرح الأسئلة إما في جلسات جماعية أو فردية ، والخدمات الوقائية السريرية ، والوصول إلى مجموعة متنوعة من أنشطة تعزيز الصحة ، وتقديم المشورة حول التعديلات التي قد تمنع أو تقلل من الضيق و عجز. يوفر موقع العمل مكانًا مثاليًا لمشاركة الخبرات والمعلومات الصحية ، لا سيما عندما تكون ذات صلة بالظروف التي تتم مواجهتها في الوظيفة. يمكن للمرء أيضًا الاستفادة من ضغط الأقران الموجود في مكان العمل لتزويد العمال بدافع إضافي للمشاركة والاستمرار في أنشطة تعزيز الصحة والحفاظ على نمط حياة صحي.
هناك مجموعة متنوعة من مناهج البرمجة الخاصة بالنساء. عرضت شركة المحاسبة الكبرى "إرنست آند يونج" على موظفيها في لندن سلسلة من الندوات الصحية للنساء التي أجراها مستشار خارجي. لقد حضروا جميع درجات الموظفين وحظوا باستقبال جيد. كانت النساء اللاتي حضرن آمنين في شكل العروض التقديمية. بصفته دخيلًا ، لم يشكل المستشار أي تهديد لوضعهم الوظيفي ، وقاموا معًا بإزالة العديد من مجالات الارتباك حول صحة المرأة.
ماركس وسبنسر ، أحد بائعي التجزئة الرئيسيين في المملكة المتحدة ، ينفذ برنامجًا من خلال القسم الطبي الداخلي التابع له باستخدام موارد خارجية لتقديم الخدمات للموظفين في العديد من مواقع العمل الإقليمية الخاصة بهم. يقدمون اختبارات الفحص والمشورة الفردية لجميع موظفيهم ، جنبًا إلى جنب مع مجموعة واسعة من المؤلفات الصحية وأشرطة الفيديو ، والتي يتم إنتاج العديد منها داخليًا.
تستخدم العديد من الشركات مستشارين صحيين مستقلين خارج الشركة. مثال في المملكة المتحدة هو الخدمة التي تقدمها المراكز الطبية BUPA (جمعية الادخار البريطانية المتحدة) ، التي ترى عدة آلاف من النساء من خلال شبكتها المكونة من 35 وحدة متكاملة ولكنها مبعثرة جغرافيًا ، مدعومة بوحداتها المتنقلة. تتم إحالة معظم هؤلاء النساء من خلال برامج تعزيز الصحة الخاصة بأرباب العمل ؛ يأتي الباقي بشكل مستقل.
ربما كانت BUPA أول من أنشأ ، على الأقل في المملكة المتحدة ، مركزًا صحيًا للمرأة مخصصًا للخدمات الوقائية المخصصة للنساء حصريًا. أصبحت مراكز صحة المرأة القائمة في المستشفيات والمستقلة أكثر شيوعًا وأثبتت أنها جذابة للنساء اللواتي لم يتلقين خدمات جيدة من قبل نظام الرعاية الصحية السائد. بالإضافة إلى توفير الرعاية السابقة للولادة والتوليد ، فإنهم يميلون إلى تقديم رعاية أولية واسعة النطاق ، مع التركيز بشكل خاص على الخدمات الوقائية.
قدّر المسح الوطني لمراكز صحة المرأة ، الذي أجراه باحثون من كلية جونز هوبكنز للصحة العامة والصحة العامة في 1994 بدعم من مؤسسة الكومنولث (Weisman 1995) ، أن هناك 3,600 مركزًا لصحة المرأة في الولايات المتحدة ، منها 71 ٪ هي مراكز الصحة الإنجابية التي تقدم في المقام الأول فحوصات أمراض النساء الروتينية للمرضى الخارجيين ، واختبارات مسحة عنق الرحم وخدمات تنظيم الأسرة. كما يقدمون اختبارات الحمل ، واستشارات الإجهاض (82٪) والإجهاض (50٪) ، والفحص والعلاج للأمراض المنقولة جنسياً ، وفحص الثدي وفحوصات ضغط الدم.
اثنا عشر في المائة هي مراكز رعاية أولية (تشمل خدمات صحة الكلية النسائية) التي تقدم الرعاية الصحية الأساسية للمرأة الجيدة والرعاية الوقائية بما في ذلك الفحوصات البدنية الدورية ، والفحوصات الروتينية لأمراض النساء واختبارات عنق الرحم ، وتشخيص وعلاج مشاكل الدورة الشهرية ، وتقديم المشورة في فترة انقطاع الطمث والعلاج بالهرمونات البديلة ، وخدمات الصحة العقلية ، بما في ذلك تقديم المشورة والعلاج من تعاطي المخدرات والكحول.
تشكل مراكز الثدي 6٪ من المجموع (انظر أدناه) ، في حين أن الباقي هي مراكز تقدم مجموعات مختلفة من الخدمات. وقد أبدت العديد من هذه المراكز اهتمامًا بالتعاقد لتقديم الخدمات للموظفات في المنظمات المجاورة كجزء من برامج تعزيز الصحة في مواقع العمل.
بغض النظر عن المكان ، فإن نجاح برامج تعزيز الصحة في موقع العمل للنساء لا يتوقف فقط على مصداقية المعلومات والخدمات المقدمة ، ولكن الأهم من ذلك ، على الطريقة التي يتم تقديمها بها. يجب توعية البرامج بمواقف النساء وتطلعاتهن بالإضافة إلى اهتماماتهن ، وبينما تكون داعمة ، يجب أن تكون خالية من التنازل الذي يتم من خلاله معالجة هذه المشاكل في كثير من الأحيان.
ما تبقى من هذه المقالة سيركز على ثلاث فئات من المشاكل التي تعتبر ذات أهمية خاصة لصحة النساء - اضطرابات الدورة الشهرية وسرطان عنق الرحم والثدي وهشاشة العظام. ومع ذلك ، عند معالجة الفئات الصحية الأخرى ، يجب أن يضمن برنامج تعزيز الصحة في موقع العمل عدم إغفال أي مشاكل أخرى ذات صلة خاصة بالنساء.
اضطرابات الدورة الشهرية
بالنسبة للغالبية العظمى من النساء ، فإن الدورة الشهرية هي عملية "طبيعية" تنطوي على القليل من الصعوبات. قد تتعطل الدورة الشهرية بسبب مجموعة متنوعة من الظروف التي قد تسبب عدم الراحة أو القلق للموظف. قد يؤدي ذلك إلى أخذها للغياب المرضي على أساس منتظم ، وغالبًا ما تبلغ عن "نزلة برد" أو "التهاب في الحلق" بدلاً من مشكلة في الدورة الشهرية ، خاصة إذا كان يتعين تقديم شهادة الغياب إلى مدير ذكر. ومع ذلك ، فإن نمط الغياب واضح والإحالة إلى أخصائي صحي مؤهل قد تحل المشكلة بسرعة. تشمل مشاكل الدورة الشهرية التي قد تؤثر على مكان العمل انقطاع الطمث وغزارة الطمث وعسر الطمث ومتلازمة ما قبل الحيض (PMS) وانقطاع الطمث.
انقطاع الطمث
في حين أن انقطاع الحيض قد يسبب القلق ، إلا أنه لا يؤثر عادة على أداء العمل. السبب الأكثر شيوعًا لانقطاع الطمث عند النساء الأصغر سنًا هو الحمل وفي النساء الأكبر سنًا يكون انقطاع الطمث أو استئصال الرحم. ومع ذلك ، قد يُعزى أيضًا إلى الظروف التالية:
- سوء التغذية أو نقص الوزن. قد يكون سبب سوء التغذية اجتماعيًا واقتصاديًا في أن القليل من الطعام متوفر أو ميسور التكلفة ، ولكنه قد يكون أيضًا نتيجة التجويع الذاتي المرتبط باضطرابات الأكل مثل فقدان الشهية العصبي أو الشره المرضي.
- التمرين المفرط. في العديد من البلدان المتقدمة. النساء يتدربن بشكل مفرط في برامج اللياقة البدنية أو الرياضة. على الرغم من أن تناول الطعام قد يكون كافياً ، فقد يكون لديهم انقطاع الطمث.
- حالات طبيه. يمكن أن تسبب المشاكل الناجمة عن قصور الغدة الدرقية أو اضطرابات الغدد الصماء الأخرى ، والسل ، وفقر الدم لأي سبب ، وبعض الأمراض الخطيرة التي تهدد الحياة ، انقطاع الطمث.
- تدابير منع الحمل. عادةً ما تؤدي الأدوية التي تحتوي على البروجسترون فقط إلى انقطاع الطمث. وتجدر الإشارة إلى أن التعقيم بدون استئصال القولون لا يتسبب في توقف الدورة الشهرية للمرأة.
غزارة الطمث
في حالة عدم وجود أي مقياس موضوعي لتدفق الدورة الشهرية ، فمن المقبول عمومًا أن أي تدفق للحيض يكون ثقيلًا بما يكفي للتدخل في الأنشطة اليومية العادية للمرأة ، أو الذي يؤدي إلى فقر الدم ، مفرط. عندما يكون التدفق ثقيلًا بما يكفي للتغلب على العامل العادي المضاد للتخثر المنتشر ، فقد تشكو المرأة التي تعاني من "فترات غزيرة" من مرور الجلطات. يمكن أن يؤدي عدم القدرة على التحكم في تدفق الدم بأي حماية صحية عادية إلى إحراج كبير في مكان العمل وقد يؤدي إلى نمط من الغياب المنتظم شهريًا لمدة يوم أو يومين.
قد يكون سبب غزارة الطمث الأورام الليفية الرحمية أو الزوائد اللحمية. يمكن أن يكون أيضًا بسبب جهاز منع الحمل داخل الرحم (IUD) ، ونادرًا ما يكون أول مؤشر على فقر الدم الحاد أو اضطراب دم خطير آخر مثل اللوكيميا.
عسر الطمث
على الرغم من أن الغالبية العظمى من النساء في فترة الحيض يعانين من بعض الانزعاج في وقت الحيض ، إلا أن القليل منهن فقط يعانين من الألم الكافي للتدخل في النشاط الطبيعي ، وبالتالي يتطلب الأمر الإحالة للحصول على رعاية طبية. مرة أخرى ، قد يتم اقتراح هذه المشكلة من خلال نمط الغياب الشهري المنتظم. يمكن تصنيف هذه الصعوبات المرتبطة بالحيض لأغراض عملية معينة على النحو التالي:
- عسر الطمث الأولي. قد تعاني الشابات اللواتي ليس لديهن دليل على المرض من ألم في اليوم السابق أو في اليوم الأول من الدورة الشهرية ، وهو أمر خطير بما يكفي لحملهن على أخذ إجازة من العمل. على الرغم من عدم وجود سبب ، فمن المعروف أنه مرتبط بالإباضة ، وبالتالي يمكن منعه عن طريق حبوب منع الحمل أو الأدوية الأخرى التي تمنع الإباضة.
- عسر الطمث الثانوي. تشير بداية الفترات المؤلمة لدى امرأة في منتصف الثلاثينيات من عمرها أو في وقت لاحق إلى وجود أمراض في الحوض ويجب فحصها بشكل كامل من قبل طبيب أمراض النساء.
وتجدر الإشارة إلى أن بعض المسكنات التي لا تستلزم وصفة طبية أو الموصوفة والتي يتم تناولها لعسر الطمث قد تسبب النعاس ويمكن أن تشكل مشكلة للنساء العاملات في الوظائف التي تتطلب اليقظة للمخاطر المهنية.
متلازمة ما قبل الحيض
متلازمة ما قبل الحيض (PMS) ، وهي مجموعة من الأعراض الجسدية والنفسية التي تعاني منها نسبة صغيرة نسبيًا من النساء خلال السبعة أو العشرة أيام قبل الحيض ، قد طورت أساطيرها الخاصة. وقد نُسب إليه زوراً على أنه سبب ما يسمى بعاطفة المرأة و "هياجها". وفقا لبعض الرجال ، كل النساء يعانين منه ، بينما تدعي النسويات المتحمسات أنه لا توجد نساء مصابات به. في مكان العمل ، تم الاستشهاد به بشكل غير لائق كأساس منطقي لإبقاء النساء خارج المناصب التي تتطلب اتخاذ القرار وممارسة الحكم ، وكان بمثابة ذريعة مناسبة لحرمان المرأة من ترقية إلى المستويات الإدارية والتنفيذية. وقد تم إلقاء اللوم عليها بسبب مشاكل النساء في العلاقات الشخصية ، وفي الواقع ، قدمت في إنجلترا أسبابًا للنداءات بالجنون المؤقت التي مكنت مدعى عليهما منفصلتين من الإفلات من تهم القتل.
قد تشمل الأعراض الجسدية لمتلازمة ما قبل الدورة الشهرية انتفاخ البطن وحنان الثدي والإمساك والأرق وزيادة الوزن بسبب زيادة الشهية أو احتباس الصوديوم والسوائل وخراقة الحركة الدقيقة وعدم الدقة في الحكم. تشمل الأعراض العاطفية البكاء المفرط ونوبات الغضب والاكتئاب وصعوبة اتخاذ القرارات وعدم القدرة على التأقلم بشكل عام وانعدام الثقة. تحدث دائمًا في أيام ما قبل الحيض ، وتزول دائمًا مع بداية الدورة. نادراً ما تصاب النساء اللواتي يتناولن حبوب منع الحمل المركبة عن طريق الفم وأولئك اللائي خضعن لاستئصال المبيض بـ PMS.
يعتمد تشخيص متلازمة ما قبل الدورة الشهرية على تاريخ علاقتها الزمنية بفترات الحيض. في حالة عدم وجود أسباب محددة ، لا توجد اختبارات تشخيصية. علاجها ، الذي تحدد شدته من خلال شدة الأعراض وتأثيرها على الأنشطة العادية ، هو تجريبي. تستجيب معظم الحالات لتدابير المساعدة الذاتية البسيطة التي تشمل إلغاء الكافيين من النظام الغذائي (الشاي والقهوة والشوكولاتة ومعظم المشروبات الغازية من الكولا تحتوي جميعها على كميات كبيرة من الكافيين) ، والوجبات الصغيرة المتكررة لتقليل أي ميل إلى نقص السكر في الدم ، وتقييد تناول الصوديوم لتقليل احتباس السوائل وزيادة الوزن ، وممارسة التمارين الرياضية المعتدلة بانتظام. عندما تفشل هذه الأدوية في السيطرة على الأعراض ، قد يصف الأطباء مدرات بول خفيفة (لمدة يومين إلى ثلاثة أيام فقط) تتحكم في احتباس الصوديوم والسوائل و / أو الهرمونات الفموية التي تعدل الإباضة والدورة الشهرية. بشكل عام ، يمكن علاج متلازمة ما قبل الدورة الشهرية ولا ينبغي أن تمثل مشكلة كبيرة للنساء في مكان العمل.
انقطاع الطمث
قد يحدث انقطاع الطمث الذي يعكس فشل المبايض لدى النساء في الثلاثينيات من العمر أو قد يتم تأجيله إلى ما بعد سن الخمسين ؛ بحلول سن 50 ، سيكون حوالي نصف النساء قد اختبرنها. يتأثر الوقت الفعلي لانقطاع الطمث بالصحة العامة والتغذية والعوامل الأسرية.
أعراض سن اليأس هي قلة تواتر فترات الطمث المصحوبة عادة بقلة تدفق الدورة الشهرية ، والهبات الساخنة مع التعرق الليلي أو بدونه ، ونقص الإفرازات المهبلية ، مما قد يسبب الألم أثناء الجماع. تشمل الأعراض الأخرى التي تُنسب غالبًا إلى انقطاع الطمث الاكتئاب والقلق والبكاء وانعدام الثقة والصداع والتغيرات في نسيج الجلد وفقدان الاهتمام الجنسي وصعوبات التبول والأرق. ومن المثير للاهتمام ، أن دراسة مضبوطة تضمنت استبيانًا للأعراض تم إجراؤها على كل من الرجال والنساء أظهرت أن جزءًا كبيرًا من هذه الشكاوى كان مشتركًا بين الرجال في نفس العمر (Bungay و Vessey و McPherson 1980).
قد يتزامن انقطاع الطمث ، الذي يحدث في سن الخمسين تقريبًا ، مع ما يُسمى "انتقال منتصف العمر" أو "أزمة منتصف العمر" ، وهي المصطلحات التي تم صياغتها للإشارة بشكل جماعي إلى التجارب التي يبدو أنها مشتركة بين كل من الرجال والنساء في منتصف العمر (إذا كان هناك أي شيء ، يبدو أنهم أكثر شيوعًا بين الرجال). وتشمل هذه فقدان الهدف ، وعدم الرضا عن الوظيفة والحياة بشكل عام ، والاكتئاب ، وتضاؤل الاهتمام بالنشاط الجنسي ، والميل إلى تضاؤل الاتصالات الاجتماعية. قد يكون السبب في ذلك هو فقدان الزوج أو الشريك من خلال الانفصال أو الوفاة أو ، فيما يتعلق بوظيفة الفرد ، بسبب الفشل في الفوز بترقية متوقعة أو عن طريق الانفصال ، سواء عن طريق إنهاء الخدمة أو التقاعد الاختياري. على عكس سن اليأس ، لا يوجد أساس هرموني معروف للانتقال في منتصف العمر.
عند النساء بشكل خاص ، قد ترتبط هذه الفترة بـ "متلازمة العش الفارغ" ، وهو الإحساس بعدم القصد الذي قد يشعر به أطفالهم عندما يغادر أطفالهم المنزل ، ويتصورون جميعهم. سبب وجوده يبدو أنه قد فقد. في مثل هذه الحالات ، غالبًا ما توفر الوظيفة والاتصالات الاجتماعية في مكان العمل تأثيرًا علاجيًا مستقرًا.
مثل العديد من "المشاكل الأنثوية" الأخرى ، طور انقطاع الطمث أساطير خاصة به. إن التعليم التحضيري الذي يفضح زيف هذه الأساطير ، مع استكماله بإرشادات داعمة حساسة ، سيقطع شوطاً طويلاً في منع الاضطرابات الكبيرة. قد يكون الاستمرار في العمل والحفاظ على أدائها المرضي في العمل ذا قيمة حاسمة في الحفاظ على رفاهية المرأة في هذا الوقت.
في هذه المرحلة ، يجب النظر في استصواب العلاج بالهرمونات البديلة (HRT). حاليًا ، موضوع بعض الجدل ، تم وصف العلاج التعويضي بالهرمونات في الأصل للسيطرة على أعراض سن اليأس إذا أصبحت شديدة بشكل مفرط. على الرغم من فعاليتها في العادة ، إلا أن الهرمونات المستخدمة بشكل شائع غالبًا ما تعجل من حدوث نزيف مهبلي ، والأهم من ذلك ، أنه يُشتبه في كونها مسببة للسرطان. ونتيجة لذلك ، تم وصفها فقط لفترات محدودة من الوقت ، فقط لفترة كافية للسيطرة على أعراض انقطاع الطمث المزعجة.
إن العلاج التعويضي بالهرمونات ليس له أي تأثير على أعراض الانتقال في منتصف العمر. ومع ذلك ، إذا تم التحكم في هبات المرأة ويمكنها الحصول على نوم جيد ليلاً بسبب منع تعرقها الليلي ، أو إذا استطاعت الاستجابة لممارسة الحب بحماس أكبر لأنها لم تعد مؤلمة ، فقد يتم حل بعض مشاكلها الأخرى.
اليوم ، يتم التعرف على قيمة العلاج التعويضي بالهرمونات على المدى الطويل بشكل متزايد في الحفاظ على سلامة العظام لدى النساء المصابات بهشاشة العظام (انظر أدناه) وفي الحد من خطر الإصابة بأمراض القلب التاجية ، وهو الآن السبب الأول للوفاة بين النساء في البلدان الصناعية . قد تقضي الهرمونات والتوليفات وتسلسل الإعطاء الأحدث على حدوث النزيف المهبلي المخطط ويبدو أن خطر الإصابة بالسرطان ضئيل أو معدوم ، حتى بين النساء اللواتي لديهن تاريخ من السرطان. ومع ذلك ، نظرًا لأن العديد من الأطباء متحيزون بشدة مع العلاج التعويضي بالهرمونات أو ضده ، فإن النساء بحاجة إلى تثقيفهن حول فوائده وعيوبه حتى يتمكن من المشاركة بثقة في اتخاذ القرار بشأن استخدامه أم لا.
في الآونة الأخيرة ، تذكّر الكلية الأمريكية لأطباء النساء والتوليد (ACOG) بملايين النساء "مواليد" (الأطفال الذين ولدوا بعد الحرب العالمية الثانية) والذين سيصلون إلى سن اليأس خلال العقد القادم ، من أن الزيادات المذهلة في يمكن أن يحدث هشاشة العظام وأمراض القلب ما لم تكن النساء أكثر تثقيفًا بشأن انقطاع الطمث والتدخلات المصممة للوقاية من المرض والإعاقة وإطالة حياتهن وتعزيز حياتهن بعد انقطاع الطمث (Voelker 1995). اقترح ويليام سي أندروز ، رئيس ACOG ، برنامجًا ثلاثي الأبعاد يتضمن حملة ضخمة لتثقيف الأطباء حول انقطاع الطمث ، و "زيارة ما قبل انقطاع الطمث" إلى طبيب من قبل جميع النساء فوق سن 45 لتقييم المخاطر الشخصية و الاستشارة المتعمقة ، ومشاركة وسائل الإعلام في تثقيف النساء وعائلاتهن حول أعراض انقطاع الطمث وفوائد ومخاطر العلاجات مثل العلاج التعويضي بالهرمونات قبل وصول النساء إلى سن اليأس. يمكن لبرنامج تعزيز الصحة في موقع العمل أن يقدم مساهمة كبيرة لمثل هذا الجهد التعليمي.
فحص أمراض عنق الرحم والثدي
فيما يتعلق باحتياجات المرأة ، يجب أن يوفر برنامج تعزيز الصحة ، أو على الأقل ، التوصية بإجراء فحص دوري لسرطان عنق الرحم والثدي.
مرض سرطان عنق الرحم
يعد الفحص المنتظم لتغيرات عنق الرحم السابقة للتسرطن عن طريق اختبار عنق الرحم ممارسة راسخة. في العديد من المنظمات ، يتم توفيرها في مكان العمل أو في وحدة متنقلة يتم إحضارها إليها ، مما يلغي حاجة الموظفات لقضاء بعض الوقت في السفر إلى منشأة في المجتمع أو زيارة أطبائهن الشخصيين. خدمات الطبيب ليست مطلوبة في إدارة هذا الإجراء: يمكن أخذ مسحات مرضية من قبل ممرضة أو فني مدرب جيدًا. الأهم من ذلك هو جودة قراءة المسحات وسلامة إجراءات حفظ السجلات والإبلاغ عن النتائج.
سرطان الثدي
على الرغم من ممارسة فحص الثدي عن طريق التصوير الشعاعي للثدي على نطاق واسع في جميع البلدان المتقدمة تقريبًا ، إلا أنه تم إنشاؤه على أساس وطني فقط داخل المملكة المتحدة. حاليًا ، يتم فحص أكثر من مليون امرأة في المملكة المتحدة ، مع إجراء تصوير الثدي بالأشعة السينية لكل امرأة تتراوح أعمارهن بين 50 و 64 عامًا كل ثلاث سنوات. جميع الفحوصات ، بما في ذلك أي دراسات تشخيصية أخرى لازمة لتوضيح التشوهات في الأفلام الأولية ، مجانية للمشاركين. كانت الاستجابة لعرض دورة التصوير الشعاعي للثدي التي مدتها ثلاث سنوات أكثر من 70٪. تظهر التقارير الخاصة بالفترة 1993-1994 (باتنيك 1995) معدل 5.5٪ للإحالة إلى مزيد من التقييم ؛ تم اكتشاف 5.5 امرأة من كل 1,000 امرأة تم فحصهن مصابات بسرطان الثدي. كانت القيمة التنبؤية الإيجابية للخزعة الجراحية 70٪ في هذا البرنامج ، مقارنة بنحو 10٪ في البرامج المبلغ عنها في أماكن أخرى من العالم.
تتمثل القضايا الحاسمة في التصوير الشعاعي للثدي في جودة الإجراء ، مع التركيز بشكل خاص على تقليل التعرض للإشعاع ، ودقة تفسير الأفلام. في الولايات المتحدة ، أصدرت إدارة الغذاء والدواء (FDA) مجموعة من لوائح الجودة التي اقترحتها الكلية الأمريكية للأشعة والتي ، اعتبارًا من 1 أكتوبر 1994 ، يجب مراعاتها من قبل أكثر من 10,000 وحدة طبية تأخذ أو تفسر صور الثدي الشعاعية حول البلد (شرفين 1994). وفقًا لقانون معايير التصوير الشعاعي للثدي الوطني (تم سنه في عام 1992) ، يجب أن تكون جميع مرافق التصوير الشعاعي للثدي في الولايات المتحدة (باستثناء تلك التي تديرها وزارة شؤون المحاربين القدامى ، والتي تعمل على تطوير معاييرها الخاصة) معتمدة من قبل إدارة الغذاء والدواء اعتبارًا من هذا التاريخ . تم تلخيص هذه اللوائح في الشكل 1.
الرقم 1. معايير جودة التصوير الشعاعي للثدي في الولايات المتحدة.
ظاهرة حديثة في الولايات المتحدة هي زيادة عدد مراكز صحة الثدي أو الثدي ، والتي ظهرت 76٪ منها منذ عام 1985 (Weisman 1995). ينتمون في الغالب إلى المستشفيات (82٪) ؛ أما الشركات الأخرى فهي في الأساس مؤسسات ربحية مملوكة لمجموعات من الأطباء. حوالي الخامس صيانة الوحدات المتنقلة. يقدمون خدمات الفحص والتشخيص للمرضى الخارجيين بما في ذلك فحوصات الثدي الجسدية ، والفحص والتصوير الشعاعي للثدي التشخيصي ، والموجات فوق الصوتية للثدي ، وخزعة الإبرة الدقيقة ، وتعليمات الفحص الذاتي للثدي. كما يقدم أكثر من الثلث بقليل علاجًا لسرطان الثدي. بينما تركز في المقام الأول على جذب الإحالات الذاتية والإحالات من قبل أطباء المجتمع ، فإن العديد من هذه المراكز تبذل جهدًا للتعاقد مع برامج تعزيز الصحة التي يرعاها صاحب العمل أو اتحاد العمال لتقديم خدمات فحص الثدي للمشاركات الإناث.
قد يؤدي إدخال برامج الفحص هذه في مكان العمل إلى إثارة قلق كبير بين بعض النساء ، لا سيما النساء اللواتي لديهن تاريخ شخصي أو عائلي للإصابة بالسرطان وأولئك الذين تبين أن لديهم نتائج "غير طبيعية" (أو غير حاسمة). يجب شرح إمكانية حدوث مثل هذه النتائج غير السلبية بعناية عند تقديم البرنامج ، جنبًا إلى جنب مع التأكيد على وجود ترتيبات لإجراء الفحوصات الإضافية اللازمة لشرحها والعمل وفقًا لها. يجب توعية المشرفين بمعاقبة الغيابات من قبل هؤلاء النساء عندما لا يمكن ترتيب إجراءات المتابعة اللازمة على وجه السرعة خارج ساعات العمل.
هشاشة العظام
ترقق العظام هو اضطراب استقلابي في العظام ، أكثر انتشارًا بين النساء منه لدى الرجال ، ويتميز بانخفاض تدريجي في كتلة العظام مما يؤدي إلى التعرض للكسور التي قد تنجم عن حركات وحوادث تبدو غير ضارة. إنه يمثل مشكلة صحية عامة مهمة في معظم البلدان المتقدمة.
المواقع الأكثر شيوعًا للكسور هي الفقرات والجزء البعيد من نصف القطر والجزء العلوي من عظم الفخذ. يجب أن تتسبب جميع الكسور في هذه المواقع لدى الأفراد الأكبر سنًا في الاشتباه في هشاشة العظام كسبب مساعد.
في حين أن مثل هذه الكسور تحدث عادةً في وقت لاحق من الحياة ، بعد أن يترك الفرد القوة العاملة ، فإن هشاشة العظام هي هدف مرغوب فيه لبرامج تعزيز الصحة في موقع العمل لعدد من الأسباب: (1) قد تشمل الكسور المتقاعدين وتضيف بشكل كبير إلى تكاليف الرعاية الطبية الخاصة بهم ، التي قد يكون صاحب العمل مسؤولاً عنها ؛ (2) قد تشمل الكسور الوالدين المسنين أو أصهار الموظفين الحاليين ، مما يؤدي إلى عبء رعاية المعالين الذي يمكن أن يضر بحضورهم وأدائهم في العمل ؛ و (3) مكان العمل يمثل فرصة لتثقيف الشباب حول الخطر النهائي لهشاشة العظام وحثهم على الشروع في تغييرات نمط الحياة التي يمكن أن تبطئ تقدمه.
هناك نوعان من هشاشة العظام الأولية:
- بعد انقطاع الطمث ، وهو مرتبط بفقدان هرمون الاستروجين ، وبالتالي فهو أكثر انتشارًا عند النساء منه عند الرجال (النسبة = 6: 1). توجد عادة في الفئة العمرية من 50 إلى 70 عامًا وترتبط بكسور العمود الفقري وكسور كوليس (الرسغ).
- غير منطقي التي تحدث بشكل رئيسي في الأشخاص الذين تزيد أعمارهم عن 70 عامًا وهي أكثر شيوعًا بين النساء مقارنة بالرجال. يُعتقد أنه ناتج عن التغيرات المرتبطة بالعمر في تكوين فيتامين (د) ويرتبط بشكل رئيسي بكسور العمود الفقري والفخذ.
قد يكون كلا النوعين موجودين في وقت واحد عند النساء. بالإضافة إلى ذلك ، في نسبة صغيرة من الحالات ، يُعزى مرض هشاشة العظام إلى مجموعة متنوعة من الأسباب الثانوية بما في ذلك: استخدام الكورتيكوستيرويدات ، هرمون الغدة الدرقية L ، ومضادات الحموضة المحتوية على الألومنيوم وأدوية أخرى ؛ الراحة في الفراش لفترات طويلة السكرى؛ استخدام الكحول والتبغ. والتهاب المفاصل الروماتويدي.
قد يستمر ترقق العظام لسنوات وحتى عقود قبل ظهور الكسور. يمكن اكتشافه من خلال قياسات الأشعة السينية الموحدة جيدًا لكثافة العظام ، ومعايرتها حسب العمر والجنس ، واستكمالها بالتقييم المختبري لاستقلاب الكالسيوم والفوسفور. قد تكون الشفافية الإشعاعية غير المعتادة للعظام في الأشعة السينية التقليدية موحية ، ولكن عادة لا يمكن الكشف عن هشاشة العظام بشكل موثوق حتى يتم فقد أكثر من 30 ٪ من العظم.
من المتفق عليه عمومًا أنه لا ينبغي استخدام فحص الأفراد الذين لا تظهر عليهم أعراض هشاشة العظام كإجراء روتيني ، خاصة في برامج تعزيز الصحة في موقع العمل. إنه مكلف وغير موثوق به إلا في أكثر المرافق المزودة بكفاءة ، وينطوي على التعرض للإشعاع ، والأهم من ذلك ، لا يحدد هؤلاء النساء المصابات بهشاشة العظام اللائي من المرجح أن يصبن بكسور.
وفقًا لذلك ، على الرغم من أن كل شخص يتعرض إلى درجة معينة من فقدان العظام ، إلا أن برنامج الوقاية من هشاشة العظام يركز على الأفراد المعرضين لخطر أكبر لتطوره بشكل أسرع وبالتالي يكونون أكثر عرضة للكسور. هناك مشكلة خاصة تتمثل في أنه على الرغم من أنه كلما بدأت الإجراءات الوقائية في وقت مبكر من الحياة ، كانت أكثر فاعلية ، إلا أنه من الصعب تحفيز الشباب على تبني تغييرات في نمط الحياة على أمل تجنب مشكلة صحية قد تتطور في كثير منهم. يعتبر أن يكون عصر الحياة بعيدًا جدًا. نعمة الحفظ هي أن العديد من التغييرات الموصى بها مفيدة أيضًا في الوقاية من المشكلات الأخرى وكذلك في تعزيز الصحة العامة والرفاهية.
لا يمكن تغيير بعض عوامل الخطر لهشاشة العظام. يشملوا:
- سباق. في المتوسط ، يكون لدى البيض والشرقيين كثافة عظام أقل من السود مقارنة بالعمر وبالتالي يكونون أكثر عرضة للخطر.
- الجنس. النساء لديهن عظام أقل كثافة من الرجال عندما تتناسب مع العمر والعرق وبالتالي يكونون أكثر عرضة للخطر.
- عمر. كل الناس يفقدون كتلة العظام مع تقدم العمر. كلما كانت العظام أقوى في الشباب ، قل احتمال وصول الخسارة إلى مستويات خطيرة محتملة في الشيخوخة.
- تاريخ العائلة. هناك بعض الأدلة على وجود مكون وراثي في بلوغ ذروة كتلة العظام ومعدل فقدان العظام اللاحق ؛ وبالتالي ، قد يمثل التاريخ العائلي للكسور الموحية في أفراد الأسرة عامل خطر مهمًا.
حقيقة أن عوامل الخطر هذه لا يمكن تغييرها تجعل من المهم الانتباه إلى تلك التي يمكن تعديلها. ومن الإجراءات التي يمكن اتخاذها لتأخير ظهور مرض هشاشة العظام أو التقليل من حدته ما يلي:
- الحمية(النظام الغذائي). في حالة عدم وجود كميات كافية من الكالسيوم وفيتامين د في النظام الغذائي ، يوصى بالمكملات. هذا مهم بشكل خاص للأشخاص الذين يعانون من عدم تحمل اللاكتوز والذين يميلون إلى تجنب الحليب ومنتجات الألبان ، وهما المصادر الرئيسية للكالسيوم الغذائي ، ويكون أكثر فاعلية إذا تم الحفاظ عليه من الطفولة حتى الثلاثينيات حيث يتم الوصول إلى ذروة كثافة العظام. غالبًا ما تسبب كربونات الكالسيوم ، وهي الشكل الأكثر استخدامًا لمكملات الكالسيوم ، آثارًا جانبية مثل الإمساك ، وانتعاش فرط الحموضة ، وانتفاخ البطن ، وأعراض أخرى في الجهاز الهضمي. وبناءً على ذلك ، يستبدل الكثير من الناس مستحضرات من سترات الكالسيوم التي ، على الرغم من انخفاض محتواها بشكل ملحوظ من عنصر الكالسيوم ، يتم امتصاصها بشكل أفضل ولها آثار جانبية أقل. تكفي كميات فيتامين د الموجودة في المستحضر المعتاد متعدد الفيتامينات لإبطاء فقدان العظام بسبب هشاشة العظام. يجب تحذير النساء من الجرعات الزائدة التي قد تؤدي إلى فرط فيتامين د ، وهي متلازمة تشمل الفشل الكلوي الحاد وزيادة ارتشاف العظام.
- ممارسه الرياضه. يُنصح بالتمرين المنتظم المعتدل لتحمل الوزن - على سبيل المثال ، 45 إلى 60 دقيقة من المشي ثلاث مرات على الأقل في الأسبوع.
- تدخين. تعاني النساء المدخنات من انقطاع الطمث في المتوسط قبل غير المدخنات بسنتين. بدون استبدال الهرمون ، سوف يسرع انقطاع الطمث المبكر من فقدان العظام بعد انقطاع الطمث. هذا سبب مهم آخر لمواجهة الاتجاه الحالي لزيادة تدخين السجائر بين النساء.
- العلاج بالهرمونات البديلة. إذا تم إجراء استبدال الإستروجين ، فيجب أن يبدأ مبكرًا في تقدم تغييرات انقطاع الطمث لأن معدل فقدان العظام يكون أكبر خلال السنوات القليلة الأولى بعد انقطاع الطمث. نظرًا لاستئناف فقدان العظام بعد التوقف عن العلاج بالإستروجين ، يجب الحفاظ عليه إلى أجل غير مسمى.
بمجرد تشخيص هشاشة العظام ، يهدف العلاج إلى التحايل على المزيد من فقدان العظام باتباع جميع التوصيات المذكورة أعلاه. يوصي البعض باستخدام الكالسيتونين ، الذي ثبت أنه يزيد الكالسيوم الكلي في الجسم. ومع ذلك ، يجب أن تعطى بالحقن ؛ إنه باهظ الثمن؛ ولا يوجد حتى الآن دليل على أنه يؤخر أو يعكس فقدان الكالسيوم في العظام أو يقلل من حدوث الكسور. تكتسب البيفوسفونيت أرضية كعوامل مضادة للامتصاص.
يجب أن نتذكر أن هشاشة العظام تمهد الطريق للكسور ولكنها لا تسببها. تحدث الكسور بسبب السقوط أو الحركات المفاجئة غير الحذرة. بينما يجب أن تكون الوقاية من السقوط جزءًا لا يتجزأ من كل برنامج أمان في موقع العمل ، إلا أنه مهم بشكل خاص للأفراد الذين قد يعانون من هشاشة العظام. وبالتالي ، يجب أن يشتمل برنامج تعزيز الصحة على التثقيف حول حماية البيئة في كل من مكان العمل والمنزل (على سبيل المثال ، إزالة الأسلاك الكهربائية الزائدة أو لصقها بشريط لاصق ، وطلاء حواف الدرجات أو المخالفات في الأرضية ، ومعالجة السجاد الزلق والتجفيف الفوري فوق أي مناطق رطبة) وكذلك توعية الأفراد بمخاطر مثل الأحذية والمقاعد غير الآمنة التي يصعب الخروج منها لأنها منخفضة جدًا أو ناعمة جدًا.
صحة المرأة وعملها
النساء في قوة العمل مدفوعة الأجر للبقاء. في الواقع ، هم الدعامة الأساسية للعديد من الصناعات. يجب معاملتهن على قدم المساواة مع الرجال من جميع النواحي ؛ فقط بعض جوانب تجربتهم الصحية مختلفة. يجب أن يطلع برنامج تعزيز الصحة النساء على هذه الاختلافات وأن يمكّنهن من البحث عن نوع وجودة الرعاية الصحية التي تحتاجها وتستحقها. يجب تثقيف المنظمات وأولئك الذين يديرونها لفهم أن معظم النساء لا يعانين من المشاكل الموضحة في هذه المقالة ، وأنه بالنسبة لنسبة صغيرة من النساء اللاتي يعانين من ذلك ، فإن الوقاية أو السيطرة ممكنة. باستثناء حالات نادرة ، ليست أكثر من الرجال الذين يعانون من مشاكل صحية مماثلة ، فإن هذه المشاكل لا تشكل حواجز أمام الحضور الجيد وأداء العمل الفعال.
تصل العديد من المديرات إلى مناصبهن العليا ، ليس فقط لأن عملهن ممتاز ، ولكن لأنهن لا يواجهن أيًا من مشاكل صحة المرأة التي تم توضيحها أعلاه. هذا يمكن أن يجعل البعض منهم غير متسامح وغير داعم للنساء الأخريات اللاتي يعانين من مثل هذه الصعوبات. يبدو أن إحدى المجالات الرئيسية لمقاومة وضع المرأة في مكان العمل يمكن أن تكون النساء أنفسهن.
يمكن أن يكون لبرنامج تعزيز الصحة في موقع العمل الذي يجسد التركيز على قضايا صحة المرأة ومشاكلها ومعالجتها بحساسية ونزاهة مناسبين تأثير إيجابي مهم من أجل الخير ، ليس فقط بالنسبة للنساء في القوى العاملة ، ولكن أيضًا لعائلاتهن والمجتمع والمجتمع. ، والأهم ، المنظمة.
برنامج التصوير الشعاعي للثدي في ماركس وسبنسر: دراسة حالة
تصف دراسة الحالة هذه برنامج التصوير الشعاعي للثدي في Marks and Spencer ، وهو أول برنامج يقدمه صاحب العمل على نطاق وطني. Marks and Spencer هي عملية بيع بالتجزئة دولية تضم 612 متجرًا حول العالم ، معظمها في المملكة المتحدة وأوروبا وكندا. بالإضافة إلى عدد من عمليات الامتياز الدولية ، تمتلك الشركة Brooks Brothers و Kings Super Markets في الولايات المتحدة و D'Allaird في كندا وتتابع أنشطة مالية واسعة النطاق.
توظف الشركة 62,000 ألف شخص ، يعمل غالبيتهم في 285 متجرًا في المملكة المتحدة وجمهورية أيرلندا. تعتبر سمعة الشركة كصاحب عمل جيد أسطورية ، وقد تضمنت سياستها في العلاقات الإنسانية الجيدة مع الموظفين توفير برامج صحية ورفاهية شاملة وعالية الجودة.
على الرغم من تقديم خدمة العلاج في بعض مواقع العمل ، يتم تلبية هذه الحاجة إلى حد كبير من قبل أطباء الرعاية الأولية في المجتمع. تؤكد السياسة الصحية للشركة على الاكتشاف المبكر للأمراض والوقاية منها. تم تطوير عدد من برامج الفحص المبتكرة على مدار العشرين عامًا الماضية ، وكثير منها سبق مشروعات مماثلة في الخدمة الصحية الوطنية (NHS). أكثر من 20٪ من القوى العاملة من الإناث ، وهي حقيقة أثرت في اختيار برامج الفحص ، والتي تشمل فحص خلايا عنق الرحم وفحص سرطان المبيض وتصوير الثدي بالأشعة.
فحص سرطان الثدي
في منتصف السبعينيات من القرن الماضي ، أثبتت دراسة HIP في نيويورك (Shapiro 1970) أن التصوير الشعاعي للثدي كان قادرًا على اكتشاف سرطان الثدي غير المحسوس مع توقع أن الاكتشاف المبكر سيقلل من معدل الوفيات. بالنسبة لأصحاب العمل الذي يضم عددًا كبيرًا من النساء في منتصف العمر ، كان جاذبية التصوير الشعاعي للثدي واضحًا وتم تقديم برنامج فحص في عام 1977 (Hutchinson and Tucker 1976 ؛ Haslehurst 1984). في ذلك الوقت ، لم يكن هناك تقريبًا إمكانية الوصول إلى التصوير الشعاعي للثدي الموثوق به وعالي الجودة في القطاع العام ، وكان ذلك المتاح في مؤسسات الرعاية الصحية الخاصة ذا جودة متفاوتة ومكلفة. لذلك كانت المهمة الأولى هي ضمان الوصول إلى جودة عالية بشكل موحد وقد تمت مواجهة هذا التحدي باستخدام وحدات فحص متنقلة ، كل منها مجهز بمنطقة انتظار وحجرة فحص ومعدات تصوير الثدي بالأشعة.
سمحت الإدارة المركزية ومعالجة الأفلام بإجراء فحوصات مستمرة على جميع جوانب الجودة وسمحت بإجراء ترجمة الفيلم من قبل مجموعة من خبراء التصوير الشعاعي للثدي. ومع ذلك ، كان هناك عيب يتمثل في أن فني الأشعة لم يكن قادرًا على فحص الفيلم المطور على الفور للتحقق من عدم وجود أخطاء فنية بحيث إذا كان هناك أي خطأ ، فيمكن استدعاء الموظف أو اتخاذ ترتيبات أخرى لإجراء الفحص المتكرر الضروري .
كان الامتثال دائمًا مرتفعًا بشكل استثنائي وظل أكثر من 80 ٪ لجميع الفئات العمرية. مما لا شك فيه أن هذا يرجع إلى ضغط مجموعة الأقران ، وسهولة توافر الخدمة في موقع العمل أو بالقرب منه ، وحتى وقت قريب ، نقص مرافق التصوير الشعاعي للثدي في NHS.
تتم دعوة النساء للانضمام إلى برنامج الفحص والحضور طوعي تمامًا. قبل الفحص ، يتم إجراء جلسات تعليمية قصيرة من قبل طبيب الشركة أو الممرضة ، وكلاهما متاح للرد على الاستفسارات وتقديم التفسيرات. تشمل المخاوف الشائعة القلق بشأن جرعة الإشعاع والقلق من أن ضغط الثدي قد يسبب الألم. تتم معاينة النساء اللواتي يتم استدعاؤهن لإجراء مزيد من الاختبارات خلال ساعات العمل ويتم تعويضهن بالكامل عن نفقات السفر لأنفسهن ورفيقهن.
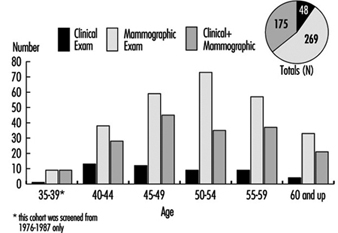
تم استخدام ثلاث طرق خلال السنوات الخمس الأولى من البرنامج: الفحص السريري من قبل ممرضة ممارس مدربة تدريباً عالياً ، والتصوير الحراري والتصوير الشعاعي للثدي. كان التصوير الحراري فحصًا يستغرق وقتًا طويلاً مع نسبة عالية من الإيجابيات الكاذبة ولم يساهم في معدل اكتشاف السرطان ؛ وفقًا لذلك ، تم إيقافه في عام 1981. على الرغم من أن الفحص السريري محدود القيمة في اكتشاف السرطان ، إلا أن الفحص السريري ، الذي يتضمن مراجعة مفصلة للتاريخ الشخصي والعائلي ، يوفر معلومات لا تقدر بثمن لأخصائي الأشعة ويتيح للعميل وقتًا لمناقشة مخاوفه ومشكلات صحية أخرى مع طبيب. مهني صحي متعاطف. التصوير الشعاعي للثدي هو الأكثر حساسية من بين الاختبارات الثلاثة. يتم أخذ وجهات النظر القحفية والذيلية والجانبية المائلة في الفحص الأولي مع مناظر فردية فقط عند فحص الفاصل. تعتبر القراءة الفردية للأفلام هي القاعدة ، على الرغم من أن القراءة المزدوجة تستخدم في الحالات الصعبة وكاختبار عشوائي للجودة. يوضح الشكل 1 مساهمة الفحص السريري والتصوير الشعاعي للثدي في معدل اكتشاف السرطان الكلي. من بين 492 حالة سرطان تم اكتشافها ، تم اكتشاف 10٪ من خلال الفحص السريري وحده ، و 54٪ عن طريق التصوير الشعاعي للثدي وحده ، و 36٪ تم اكتشافها عن طريق الفحص السريري والتصوير الشعاعي للثدي.
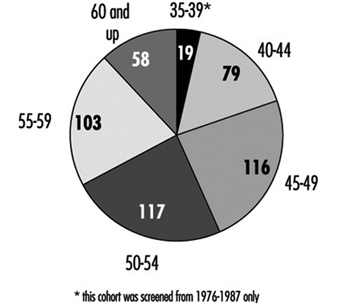
الرقم 1. فحص سرطان الثدي. مساهمة الفحص السريري والتصوير الشعاعي للثدي في الكشف عن السرطان حسب الفئة العمرية.
عُرضت على النساء اللائي تتراوح أعمارهن بين 35 و 70 عامًا الفحص عند تقديم البرنامج لأول مرة ، لكن معدل اكتشاف السرطان المنخفض وارتفاع معدل الإصابة بأمراض الثدي الحميدة بين أولئك في الفئة العمرية 35 إلى 39 عامًا أدى إلى سحب الخدمة في عام 1987 من هؤلاء النساء. يوضح الشكل 19 عدد السرطانات المكتشفة بالشاشة حسب الفئة العمرية.
الرقم 2. التوزيع العمري للسرطانات المكتشفة بالشاشة.
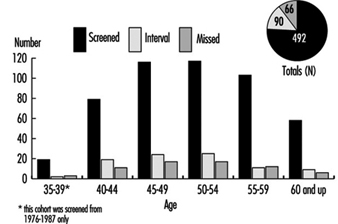
وبالمثل ، تغيرت فترة الفحص من فاصل زمني سنوي (يعكس الحماس الأولي) إلى فجوة لمدة عامين. يوضح الشكل 3 عدد السرطانات المكتشفة بالشاشة حسب الفئة العمرية مع الأرقام المقابلة لأورام الفاصل الزمني والأورام المفقودة. يتم تعريف حالات الفاصل الزمني على أنها تلك التي تحدث بعد شاشة سلبية بالفعل خلال الفترة الفاصلة بين الاختبارات الروتينية. يتم تعريف الحالات المفقودة على أنها تلك السرطانات التي يمكن رؤيتها بأثر رجعي على الأفلام ولكن لم يتم تحديدها في وقت اختبار الفحص.
الرقم 3. عدد السرطانات المكتشفة بالشاشة ، والسرطانات الفاصلة والسرطانات المفقودة ، حسب الفئة العمرية.
من بين السكان الذين تم فحصهم ، تم اكتشاف 76 ٪ من سرطانات الثدي عند الفحص و 14 ٪ أخرى من الحالات تحدث خلال الفترة الفاصلة بين الفحوصات. ستتم مراقبة معدل السرطان الفاصل بعناية للتأكد من أنه لا يرتفع إلى مستوى عالٍ غير مقبول.
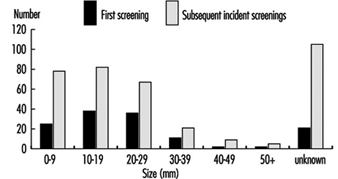
لا تزال فائدة البقاء على قيد الحياة لفحص النساء تحت سن 50 عامًا غير مثبتة على الرغم من أنه تم الاتفاق على اكتشاف سرطانات أصغر وهذا يسمح لبعض النساء بالاختيار بين استئصال الثدي أو العلاج المحافظ على الثدي - وهو خيار يقدره كثيرًا. يوضح الشكل 4 أحجام السرطانات المكتشفة بالشاشة ، حيث يبلغ حجم معظمها أقل من XNUMX سم والعقدة سلبية.
الرقم 4. أحجام السرطانات المكتشفة بالشاشة.
تأثير تقرير فورست
في أواخر الثمانينيات ، أوصى البروفيسور السير باتريك فورست بإتاحة فحص الثدي المنتظم للنساء فوق سن الخمسين عبر NHS (أي بدون رسوم عند تقديم الخدمة) (Forrest 1980). كانت توصيته الأكثر أهمية هي أن الخدمة لا ينبغي أن تبدأ حتى يتم تدريب الموظفين المتخصصين بشكل كامل على النهج متعدد التخصصات لتشخيص رعاية الثدي. كان من المقرر أن يشمل هؤلاء الطاقم أخصائيي الأشعة والممرضات وأطباء الثدي. منذ عام 50 ، تتمتع المملكة المتحدة بخدمة متميزة لفحص الثدي وتقييمه للنساء فوق سن الخمسين.
بالتزامن مع هذا التطور الوطني ، استعرض ماركس وسبنسر بياناته وأصبح عيبًا كبيرًا في البرنامج واضحًا. كان معدل الاسترجاع بعد الفحص الروتيني يزيد عن 8٪ للنساء فوق الخمسين و 12٪ للشابات. أظهر تحليل البيانات أن الأسباب الشائعة للتذكير كانت مشكلات فنية ، مثل سوء التموضع أو أخطاء المعالجة أو الصعوبات في خطوط الشبكة أو الحاجة إلى مزيد من المشاهدات. بالإضافة إلى ذلك ، كان من الواضح أن استخدام التصوير بالموجات فوق الصوتية والتصوير الشعاعي للثدي المتخصص وعلم الخلايا بالإبرة الدقيقة يمكن أن يخفض معدل الاستدعاء والإحالة إلى أبعد من ذلك. أكدت دراسة أولية هذه الانطباعات ، وتقرر إعادة تعريف بروتوكول الفحص بحيث لا تتم إحالة العملاء الذين يحتاجون إلى مزيد من الاختبارات مرة أخرى إلى ممارسي أسرهم ، ولكن يتم الاحتفاظ بهم في برنامج الفحص حتى يتم إجراء تشخيص نهائي. تمت إعادة معظم هؤلاء النساء إلى جدول زمني للاستدعاء الروتيني بعد مزيد من التحقيقات وهذا خفض معدل الإحالة الجراحية الرسمية إلى الحد الأدنى.
بدلاً من تكرار الخدمة التي تقدمها الخدمة الصحية الوطنية ، تم تطوير سياسة شراكة سمحت لماركس وسبنسر بالاستفادة من خبرة القطاع العام بينما يتم استخدام تمويل الشركة لتحسين الخدمة للجميع. يتم تقديم برنامج فحص الثدي الآن من قبل عدد من مقدمي الخدمة: حوالي نصف المتطلبات يتم تلبيتها بواسطة خدمة الهاتف المحمول الأصلية ، لكن الموظفين في المتاجر الكبرى في المدينة يتلقون الآن فحصًا روتينيًا في المراكز المتخصصة ، والتي قد تكون إما في القطاعين الخاص أو العام. كان هذا التعاون مع الخدمة الصحية الوطنية تطورًا مثيرًا وصعبًا وساعد في تحسين المعايير العامة لتشخيص ورعاية الثدي لجميع السكان. من خلال الجمع بين كل من موقع العمل الخاص وبرامج القطاع العام ، من الممكن تقديم خدمة عالية الجودة بشكل استثنائي لسكان موزعين على نطاق واسع.
استراتيجيات مواقع العمل لتحسين صحة الأم والطفل: تجارب أرباب العمل في الولايات المتحدة
هناك وعي متزايد بين أرباب العمل في القطاعين العام والخاص في الولايات المتحدة بأن نتائج الولادة الصحية والإنتاجية والوضع الاقتصادي للمؤسسة مرتبطة ببعضها البعض. في الوقت نفسه ، هناك قلق متزايد بشأن مخاطر الصحة الإنجابية المهنية. لم يكن لدى أرباب العمل من قبل أسباب أفضل لتحسين صحة الأم والطفل بين الموظفين وأسرهم. إن ارتفاع تكاليف الرعاية الصحية ، وتغيير التركيبة السكانية للقوى العاملة ، وزيادة الأدلة على أن الموظفين الأصحاء يؤدي إلى مكاسب في الإنتاجية ، كلها أسباب مقنعة لجعل صحة الأم والطفل إضافة إلى برامج التثقيف الصحي والتعزيز.
تُستخدم استراتيجية صحة الأم والطفل على نطاق واسع لتعريف أي مبادرة مخططة بعناية برعاية صاحب العمل أو برعاية نقابة تعزز صحة المرأة ورفاهها ، قبل وأثناء وبعد الحمل ، وتدعم صحة الرضع أثناء السنة الأولى من الحياة أيضًا. لا يوجد حل واحد أو نهج واحد لتحسين صحة الأم والطفل. بدلاً من ذلك ، بالنسبة لمعظم أرباب العمل ، فإن الجهد عبارة عن مزيج من الأنشطة التالية ، الملائمة خصيصًا لتلبية البيئة التي تجعل مكان عملهم فريدًا.
فوائد الرعاية الصحية
من المفيد النظر إلى فوائد الرعاية الصحية للأم والطفل على أنها سلسلة متصلة من الرعاية التي توفر الوعي بالصحة الإنجابية واستشارات وخدمات تنظيم الأسرة طوال فترة الحياة الإنجابية. الفوائد المدرجة في الجدول 1 تمثل تلك التي يجب أن تغطيها خطة التأمين الصحي بسبب أهميتها في تحسين صحة الأم والطفل.
الجدول 1. مزايا التأمين الصحي.
|
ما قبل الحمل |
فترة الحمل |
بعد الحمل |
طفولة |
|
زيارة سنوية لرعاية ما قبل الحمل أو الحمل البيني (بما في ذلك خدمات تنظيم الأسرة) الاستشارة والاختبارات الوراثية خطة الأدوية المقررة بوصفة طبية علاج تعاطي المخدرات |
الاستشارة والاختبارات الوراثية رعاية ما قبل الولادة - يجب تقديمها بدون أي خصومات أو مدفوعات مشتركة يجب تقديم المخاض والولادة في مستشفى أو مركز ولادة بدون أي خصومات أو مدفوعات مشتركة
|
رعاية ما بعد الولادة خطة الأدوية المقررة بوصفة طبية خدمات الرعاية الصحية المنزلية علاج تعاطي المخدرات |
رعاية حضانة الأطفال حديثي الولادة العناية المركزة لحديثي الولادة - لا توجد استثناءات مسبقة لحديثي الولادة خطة الأدوية المقررة بوصفة طبية خدمات الرعاية الصحية المنزلية |
المصدر: March of Dimes Birth Defects Foundation 1994.
تصميم الفوائد
بينما توفر العديد من خطط الرعاية الصحية الأمريكية تغطية للرعاية السابقة للحمل والرعاية السابقة للولادة ، هناك عدد من الأسباب التي تجعل من الصعب على بعض النساء الحصول على رعاية عالية الجودة وبأسعار معقولة. على سبيل المثال ، يطلب بعض مقدمي الخدمة الدفع مقدمًا مقابل خدمات الرعاية السابقة للولادة والتوصيل ، ومع ذلك فإن معظم شركات التأمين لن تقوم بالدفع إلا بعد الولادة. تشمل العوائق الأخرى التي تحول دون الحصول على الرعاية المناسبة الرسوم العالية القابلة للخصم أو المدفوعات المشتركة ، وساعات العمل غير الملائمة ، ونقص التغطية للمُعالين ، وعدم إمكانية الوصول الجغرافي. لا يمكن لأصحاب العمل إزالة كل هذه الحواجز ، لكنها ستمثل بداية ممتازة للمساعدة في إزالة أعباء المدفوعات المسبقة والرسوم العالية القابلة للخصم وتقديم المساعدة للموظف في العثور على القبول من قبل مقدم رعاية ما قبل الولادة المناسب.
في شركة Texas Instruments (TI) ، الهدف هو جعل رعاية ما قبل الولادة ميسورة التكلفة بغض النظر عن مستوى دخل الموظف أو مقدم الرعاية الصحية. تدفع الأمهات اللواتي يسعين للحصول على رعاية ما قبل الولادة داخل شبكة منظمة الشفافية الدولية 10٪ فقط من رسوم التفاوض مقدمًا ، وهي رسوم واحدة تغطي خدمات الرعاية السابقة للولادة والولادات غير المعقدة والولادة القيصرية.
تدفع شركة Haggar Apparel Company 100٪ من تكلفة الرعاية السابقة للولادة مقدمًا إذا حصل موظف أو مُعال على رعاية ما قبل الولادة في الأشهر الثلاثة الأولى من الحمل. يتنازل The Home Depot (بائع تجزئة لسلع البناء والبضائع ذات الصلة) عن رسوم مستشفى الأم الحامل القابلة للخصم إذا بدأت زيارات الرعاية السابقة للولادة في الأشهر الثلاثة الأولى من الحمل.
في حين أن العديد من الخطط توفر رعاية كافية للأيام القليلة الأولى من حياة المولود الجديد ، فإن تغطية الرعاية الوقائية المستمرة للرضيع بعد مغادرة المستشفى ، والتي يشار إليها كثيرًا باسم رعاية الطفل ، غالبًا ما تكون غير كافية أو غير موجودة.
في First National Bank of Chicago ، فإن الأمهات الحوامل المسجلات في خطة التعويض والذين يكملون برنامج تعليم ما قبل الولادة بنهاية الشهر الرابع من الحمل لديهم رسوم قابلة للخصم بقيمة 400 دولار معفاة من تغطية التأمين الصحي للسنة الأولى لحديثي الولادة. شركة Monfort Company ، وهي مصنع لتعبئة لحوم البقر في Greeley ، كولورادو ، تغطي رعاية الأطفال حتى سن الثالثة.
الخدمات المتعلقة بالمزايا وبرامج الموظفين
يسرد الجدول 2 الخدمات والبرامج المتعلقة بالمزايا التي تعتبر سمات داعمة مهمة لاستراتيجية صحة الأم والطفل. قد يتم تقديم هذه الخدمات والبرامج مباشرة من قبل صاحب العمل ، إما في مكان العمل أو في مكان قريب ، أو بموجب عقد مع وكالة أو بائع خارجي ، اعتمادًا على هيكل وموقع وحجم المنظمة ويمكن أن تدار من خلال الفوائد ، صحة الموظف ، تعزيز الصحة أو قسم مساعدة الموظفين ، على سبيل المثال.
يمكن لعدد قليل من الشركات تقديم كل هذه المكونات ؛ ومع ذلك ، فكلما كانت الاستراتيجية أكثر اكتمالا وشمولية ، كانت فرصة تحسين صحة الأمهات والأطفال أفضل.
الجدول 2. الخدمات الأخرى المتعلقة بالمزايا التي يقدمها صاحب العمل.
|
الخدمات |
|||
|
ما قبل الحمل |
فترة الحمل |
بعد الحمل |
طفولة |
|
|
||
|
برامج |
|||
|
ما قبل الحمل |
فترة الحمل |
بعد الحمل |
طفولة |
|
|
|
|
المصدر: March of Dimes Birth Defects Foundation 1994.
فترة ما قبل الحمل والحمل
تكتسب برامج إدارة الأمومة شعبية لأنها تقدم ميزات جذابة لكل من الوالدين المنتظرين وصاحب العمل. على الرغم من عدم تصميمها لتحل محل الرعاية السابقة للولادة التي يقدمها أخصائي الرعاية الصحية ، فإن إدارة الأمومة هي خدمة مرتبطة بالمزايا تقدم المشورة الشخصية والدعم المخصص لاحتياجات الأم ومستويات المخاطر.
تقدم شركة Levi Strauss & Company ، وهي واحدة من أكبر منتجي الملابس والملابس في البلاد ، برنامج إدارة الأمومة الذي تديره شركة تأمين. يتم تشجيع الموظفين على الوصول إلى البرنامج بمجرد حملهم وسيحصلون على 100 دولار نقدًا للاتصال برقم إدارة الأمومة المجاني. في عام 1992 ، كانت تكاليف الأطفال حديثي الولادة الذين شاركت أمهاتهم في البرنامج أقل بنسبة 50٪ تقريبًا من تكاليف الأطفال الذين لم تشارك أمهاتهم في البرنامج.
يقدم البنك الوطني الأول في شيكاغو مسيرة الدايمز الأطفال وأنت برنامج تعزيز الصحة قبل الولادة كجزء من استراتيجيتها لصحة الأم والطفل. تم وصف هذا البرنامج أدناه وفي دراسة الحالة على p. 15.23 أعلاه.
الأطفال وأنت: برنامج تعزيز الصحة قبل الولادة
مسيرة الدايمات الأطفال وأنت تم تطوير برنامج تعزيز صحة ما قبل الولادة في عام 1982 بالشراكة مع أخصائيي رعاية صحة الأم والطفل في جميع أنحاء البلاد. تم اختبار البرنامج على نطاق واسع في فصول ومواقع عمل March of Dimes ، ويتم تحديثه وتحسينه باستمرار.
الأطفال وأنت يثقف البالغين حول كيفية ممارسة سلوكيات نمط الحياة الصحية قبل الحمل وأثناءه ، ويحفز النساء على الحصول على رعاية ما قبل الولادة مبكرة ومنتظمة ، ويؤثر على أصحاب العمل لتنفيذ استراتيجيات تدعم نتائج الحمل الصحية.
يجب أن تصل أنشطة تعزيز الصحة قبل الولادة إلى الذكور والإناث الموظفين والشركاء وأفراد الأسرة الآخرين والأصدقاء. الأطفال وأنت قابل للتكيف مع الاحتياجات الفريدة لأي قوة عاملة معينة. يتم إيلاء الاعتبار للمستوى التعليمي وثقافة ولغة المشاركين المحتملين ، بالإضافة إلى أي قيود موقع العمل وموارد المجتمع المتاحة.
لأن أصحاب العمل في مراحل مختلفة من أنشطة تعزيز الصحة الخاصة بهم ، الأطفال وأنت يقدم ثلاثة مستويات من التنفيذ: حملة إعلامية ، وندوات تثقيفية ، وتدريب المهنيين الصحيين (انظر الإطار). الموضوعات الأكثر شيوعًا للمواد الإعلامية والندوات التعليمية هي رعاية ما قبل الحمل ورعاية ما قبل الولادة ، ونمو الجنين ، وعلم الوراثة ، ودور الذكور في الحمل ، والتغذية أثناء الحمل ، والأبوة. وجدت الموضوعات التي تمت تغطيتها في برامج ما قبل الولادة لـ 31 شركة شملتها الدراسة التي أجرتها New York Business Group on Health أن الموضوعات السائدة هي فهم ما يحدث أثناء الحمل والولادة ؛ الرعاية في الوقت المناسب من قبل المهنيين الصحيين المؤهلين ؛ ممارسة السلوكيات الصحية المتعلقة بالحمل وتجنب المخاطر التي قد تؤثر على الأم و / أو الجنين ؛ رعاية المولود والحفاظ على علاقات عائلية وعمل مرضية (Duncan، Barr and Warshaw 1992).
الأطفال وأنت: مستويات التنفيذ
حملة إعلامية من المستوى الأول تم تصميمه لخلق الوعي في موقع العمل حول أهمية الرعاية المبكرة والمنتظمة لما قبل الولادة. للحفاظ على هذا المستوى من التنفيذ ، تتوفر مجموعة متنوعة من المواد المطبوعة والسمعية والبصرية من March of Dimes.
ندوات تعليمية المستوى الثاني يتم تسليمها في موقع العمل بحلول شهر مارس من دايمز المهنيين الصحيين المتطوعين. يتوفر أربعة عشر موضوعًا مختلفًا للندوة للاختيار من بينها ، بما في ذلك: رعاية ما قبل الحمل ، ورعاية ما قبل الولادة ، والتغذية ، والتمارين الرياضية والحمل ، والحمل بعد 35 ، والتوتر والحمل ، ومضاعفات الحمل ، ورعاية الطفل السليم ، ودور الرجل في الحمل ، والرضاعة الطبيعية.
المستوى الثالث تدريب المهنيين الصحيين يسمح لموقع العمل بتأسيس "أنت" و "الأطفال" كعنصر مستمر في أنشطته الصحية. يوفر March of Dimes تدريبًا ليوم واحد على تقديم البرامج وتنفيذها للمهنيين الصحيين في الموقع مثل ممرضات الصحة المهنية ومديري الفوائد والمديرين الطبيين وأخصائيي تعزيز الصحة.
ولكن بغض النظر عن المستوى الذي تختاره أنت وموقع العمل لتنفيذه ، هناك ثمانية أهداف لجهود ناجحة لتعزيز الصحة قبل الولادة والتي يسعى هذا البرنامج لتحقيقها:
- التزام الإدارة
- تخطيط البرامج المشتركة بين الإدارات
- مدخلات الموظف
- تقديم الحوافز
- الفوائد والسياسات الداعمة
- إنشاء قنوات اتصال
- الوصول إلى موارد المجتمع
- التقييم
فترة ما بعد الحمل والرضاعة
بالإضافة إلى تنفيذ برامج تعزيز الصحة والخدمات الأخرى التي تركز على صحة الأم قبل الحمل وأثناءه ، يقدم العديد من أرباب العمل أيضًا برامج تدعم الآباء والرضع بعد الحمل ، خلال الاثني عشر شهرًا الأولى الحرجة وما بعدها. مزايا إعاقة الأمومة ، وبرامج الإرضاع ، وحسابات سداد تكاليف رعاية المعالين (على سبيل المثال ، الأرباح التي قد يستفيد منها الموظفون قبل الضرائب لدفع نفقات رعاية المعالين) ، ودروس الأبوة والأمومة ورعاية الأطفال في الموقع ليست سوى عدد قليل من المزايا والبرامج عرضت الآن.
على سبيل المثال ، للحفاظ على حسن النية مع موظفيها ، تواصل لانكستر لابوراتوريز ، ومقرها لانكستر بولاية بنسلفانيا ، وتقديم أبحاث مختبرية تعاقدية واستشارات للصناعات البيئية والغذائية والصيدلانية ، تقديم مزايا تأمين الرعاية الصحية خلال إجازة عجز الأمومة وإجازة الوالدين غير مدفوعة الأجر اترك الموظفة تخطط للعودة إلى العمل بعد الولادة أم لا. لقد حقق نهج الإدارة الداعمة للأسرة هذا نتائج: في صناعة حيث معدل دوران 27٪ هو المعيار ، فإن المعدل في لانكستر هو 8٪ فقط (March of Dimes 1994).
كما أن برامج الإرضاع سهلة ومفيدة لأصحاب العمل. تمتد الفوائد الصحية للرضاعة الطبيعية إلى ما وراء فوائد الطفل. أظهرت دراسة حديثة أن تحسين صحة الرضيع من خلال الرضاعة الطبيعية له تأثير مباشر على إنتاجية الموظف. يعني الرضع الأصحاء أن الأمهات والآباء يتغيبون عن أيام عمل أقل بكثير لرعاية طفل مريض (Ryan and Martinez 1989). يتطلب تقديم برنامج الإرضاع ببساطة توفير مساحة ومعدات في الموقع لضخ حليب الأم وتخزينه.
تمكنت إدارة المياه والطاقة في لوس أنجلوس من تحديد بعض فوائد برنامج الإرضاع: على سبيل المثال ، صرح 86٪ من المشاركين أن البرنامج خفف من عودتهم إلى العمل ؛ 71٪ أفادوا بأنهم أخذوا إجازة أقل منذ المشاركة ؛ ويبلغ معدل دوران المشاركين في البرنامج 2٪ (March of Dimes 1994).
سياسات صاحب العمل
هناك العديد من سياسات مكان العمل التي يمكن لأصحاب العمل الشروع فيها لخلق ثقافة داعمة لصحة الأم والرضيع. يمكن أن يؤدي وضع سياسات جديدة وتغيير السياسات القديمة إلى إرسال رسالة مهمة للموظفين حول ثقافة الشركة المؤسسية.
تؤثر بعض السياسات على صحة جميع العمال ، مثل خلق بيئة خالية من التدخين. يركز البعض الآخر على مجموعات مختارة ، مثل تلك التي تعالج مخاطر الصحة الإنجابية المهنية والتي تستهدف تلبية احتياجات الرجال والنساء الذين يخططون لإنجاب طفل. والأكثر من ذلك ، بما في ذلك سياسات العمل المرنة ، دعم النساء الحوامل في تحديد مواعيد الزيارات السابقة للولادة وتخفيف عبء الآباء الذين لديهم أطفال رضع وصغار. أخيرًا ، تساعد السياسات المتعلقة بتعديل مهام العمل عند الحاجة أثناء الحمل وحل مسائل الإعاقة ومدتها على حماية صحة العاملة الحامل مع تقليل التدخل في مهام عملها.
عندما بدأت شركة Warner-Lambert ، الشركة الرائدة في صناعة الأدوية والرعاية الصحية للمستهلكين ومنتجات الحلويات ، برامج إدارة الأمومة والتثقيف قبل الولادة ، قدمت الشركة أيضًا إرشادات شاملة لإدارة الصحة الإنجابية. تشجع المبادئ التوجيهية الموظفين على إكمال الاستبيانات التي تقيم مخاطر الصحة الإنجابية المحتملة في وظائفهم أو مواقع عملهم. إذا لزم الأمر ، سيقوم مهندس السلامة في Warner-Lambert بإجراء تقييم لتحديد ما قد يكون ضروريًا ، إن وجد ، للتحكم في مخاطر مكان العمل أو قيود العمل.
بالإضافة إلى سياسات مخاطر الصحة الإنجابية ، يقدم عدد من أرباب العمل سياسات مرنة للإجازة الأسرية. على سبيل المثال ، في AT&T ، عملاق الاتصالات ، يمكن للموظفين أن يأخذوا ما يصل إلى 12 شهرًا من الإجازة غير مدفوعة الأجر لرعاية المولود الجديد أو الطفل المتبنى. أكثر من 50٪ من الموظفين الذين استفادوا من سياسة الإجازة هذه منذ عام 1990 عادوا إلى العمل في غضون ثلاثة أشهر. في غضون ستة أشهر ، عاد 82٪ من الموظفين إلى العمل (March of Dimes 1994).
وفي شركة PepsiCo Inc. ، مجموعة المشروبات والأطعمة الكبيرة التي يقع مقرها في Purchase ، نيويورك ، يمكن لآباء الأطفال حديثي الولادة أن يأخذوا ما يصل إلى ثمانية أسابيع من الإجازة مدفوعة الأجر وثمانية أسابيع إضافية من الإجازة غير مدفوعة الأجر مع ضمان نفس الوظيفة أو وظيفة مماثلة عندما يعودون (March of Dimes 1994).
تصميم إستراتيجية صحة الأم والطفل لتلبية احتياجات العمل
يجب أن تحقق أي استراتيجية مستدامة لصحة الأم والطفل قائمة على صاحب العمل ، بالإضافة إلى كونها مقبولة للموظفين ، أهداف العمل السليمة. اعتمادًا على أهداف الشركة ، قد تأخذ الفوائد المختلفة أو برامج الموظفين أو السياسات الأولوية. الخطوات التالية مفيدة في تطوير استراتيجية أولية:
- توثيق الفوائد والبرامج والسياسات الحالية التي تدعم صحة الأم والطفل من أجل إنشاء أساس لاستراتيجية رسمية.
- تعرف على موارد المجتمع المتاحة لمساعدة جهود الشركة.
- قم بإعداد قائمة مرتبة حسب الأولوية لمبادرات صحة الأم والطفل الأولية التي تتضمن تغييرات أو مقدمات في الفوائد أو البرامج أو السياسات.
- احصل على الدعم الأولي من الإدارة العليا قبل اتخاذ الخطوة التالية.
- تقييم الاحتياجات المتصورة واختبار الاستراتيجيات المقترحة مع الموظفين للتحقق من صحة التوصيات الأولية.
- وضع إستراتيجية رسمية لصحة الأم والطفل من خلال توضيح المهمة وتحديد الأهداف وتخصيص الموارد اللازمة وتحديد العقبات المحتملة واللاعبين الرئيسيين وإعداد جدول زمني للتنفيذ والحصول على الدعم اللازم على جميع مستويات الشركة.
تنفيذ مبادرات صحة الأم والطفل
الخطوة التالية هي تنفيذ الفوائد والبرامج والسياسات التي تشكل جزءًا من الاستراتيجية. تتضمن عملية التنفيذ عادةً الخطوات التالية:
- إسناد المسؤولية عن التنفيذ.
- حدد قياسات الجودة التي يمكن من خلالها إدارة البرنامج.
- تقييم واختيار البائعين.
- راجع الحوافز والأساليب الأخرى لزيادة مشاركة الموظفين.
- مبادرات التواصل للموظفين وأفراد الأسرة.
إدارة نجاح استراتيجية صحة الأم والطفل
بعد التنفيذ ، يجب مراجعة إستراتيجية صاحب العمل لصحة الأم والطفل للتأكد من فعاليتها في تلبية الأهداف الأصلية واحتياجات العمل. التقييم والتغذية الراجعة ضروريان ويساعدان على ضمان أن مبادرات صحة الأم والطفل تلبي احتياجات كل من صاحب العمل والموظفين.
صحة الأم والطفل في فرنسا
بعد فترة وجيزة من الحرب العالمية الثانية ، أنشأت فرنسا حماية المواد والرضع (PMI) ، وهو نظام وطني يوفر من خلاله متخصصو الصحة العامة والخاصة ، بالتعاون مع الخدمات الاجتماعية ، خدمات الصحة الوقائية الأساسية والخدمات الطبية والاجتماعية والتعليمية للحوامل والرضع والأطفال. الأطفال حتى سن السادسة.
بالنسبة للجزء الأكبر ، تقوم العائلات والأطباء الخاصون بالترتيب بشكل فردي لتقديم المشورة قبل الحمل وتنظيم الأسرة والرعاية المبكرة والمنتظمة لما قبل الولادة والفحوصات الصحية الوقائية والتطعيمات للأطفال حتى سن السادسة. يتم تشجيع المشاركة في البرنامج من خلال السداد بنسبة 100٪ من قبل التأمين الصحي الوطني (من أجل التأهل لهذه التغطية ، يجب على النساء تسجيل حملهن بحلول الأسبوع الخامس عشر من الحمل) ، ومدفوعات بدل شهري (عائلي) من الشهر الرابع من الحمل للمرأة. إلى الشهر الثالث من عمر الطفل كحافز للامتثال للإرشادات الوطنية للرعاية الوقائية ، وبرنامج مستمر للمعلومات والتعليم.
تتم تغطية النساء غير القادرات على المشاركة في الرعاية عبر القطاع الخاص من خلال 96 مركزًا محليًا لمركز PMI ، واحد في كل مقاطعة فرنسية. بالإضافة إلى توفير عيادات صحية مجانية في الأحياء ، تقوم هذه المراكز بتحديد واستهداف النساء الحوامل والأطفال المعرضين للخطر ، وإجراء زيارات منزلية ومراقبة تقدم جميع النساء والرضع لضمان تلقي الخدمات الوقائية المطلوبة في الإرشادات الوطنية.
ينظم القانون دور أصحاب العمل في هذا النظام. يزودون النساء الحوامل بما يلي:
- تغييرات الوظيفة ساعات مرنة لتخفيف أعباء التنقل وفترات الراحة من أجل تقليل الإجهاد والتعب الذي قد يؤدي إلى الولادة المبكرة
- إجازة أمومة مع ضمان وظيفي للأمهات اللواتي يحملن أو يتبنين أطفالاً لتعزيز الترابط والنمو الصحي للطفل (استحقاق الأمومة بنسبة 84٪ من الراتب ، يدفع من خلال الضمان الاجتماعي حتى الحد الأقصى)
- ترتيبات العمل بدوام جزئي والإجازة الوالدية غير مدفوعة الأجر مع الأمن الوظيفي لتمكين الوالدين من الموازنة بين مسؤوليات رعاية الطفل والعمل (يساعد بدل الوالدين الوطني على تعويض تكلفة الإجازة غير مدفوعة الأجر) (Richardson 1994)
وفي الختام
ستزداد الحاجة إلى معالجة صحة الأم والرضيع في مكان العمل الأمريكي مع دخول المزيد والمزيد من النساء إلى القوى العاملة ، وحيث أصبحت قضايا الأسرة ومكان العمل لا تنفصل. لقد أدركت الشركات ذات التفكير المستقبلي هذا بالفعل وتقوم بتطوير أساليب مبتكرة. أصحاب العمل في وضع فريد وقوي للتأثير على التغيير ويصبحوا قادة في تعزيز صحة الأمهات والأطفال.
التثقيف حول فيروس نقص المناعة البشرية / الإيدز
مع تفاقم وباء الإصابة بفيروس نقص المناعة البشرية وانتشاره ، تتأثر أعداد متزايدة من أماكن العمل والنقابات العمالية وأرباب العمل والموظفين بخطر الإصابة بفيروس نقص المناعة البشرية والإيدز (يُطلق عليهم مجتمعة فيروس نقص المناعة البشرية / الإيدز). غالبًا ما تكون الآثار خاصة وواضحة جدًا ؛ يمكن أن يكونوا أيضًا خادعين ومخفيين إلى حد ما. على مدى العمر القصير نسبيًا لوباء فيروس نقص المناعة البشرية ، تظل العواقب المباشرة وغير المباشرة للإيدز على قطاع الأعمال ومكان العمل بشكل عام (على عكس جانب الرعاية الصحية) ، في معظمها ، عنصرًا معترفًا به محيطيًا لشدة وخطورة المرض. حجم الإيدز.
تعتبر مواقف وآراء الموظفين حول الإيدز ذات أهمية محورية ، ويجب تقييمها إذا أريد تخطيط برنامج مكان العمل وإدارته بشكل فعال. يمكن أن يمثل جهل الموظف والمعلومات الخاطئة عقبات رئيسية أمام برنامج تعليمي ، وإذا أسيء الحكم أو تم التعامل معه بشكل سيئ ، يمكن أن يؤدي إلى عدم الثقة والاضطراب ، ويمكن أن يؤدي إلى تفاقم التحيزات والمخاوف السائدة بالفعل بشأن الإيدز.
في الولايات المتحدة ، "لقد ولّد الإيدز عددًا أكبر من الدعاوى القضائية الفردية عبر مجموعة واسعة من القضايا الصحية أكثر من أي مرض آخر في التاريخ" ، كما يشير لورانس جوستين من مشروع التقاضي بشأن فيروس نقص المناعة البشرية. تشير دراسة استقصائية وطنية أجريت عام 1993 حول مواقف الموظفين حول الإيدز من قبل التحالف الوطني للقيادة بشأن الإيدز إلى أن العديد من الأمريكيين العاملين يواصلون تبني مواقف سلبية وربما تمييزية تجاه زملاء العمل المصابين بفيروس نقص المناعة البشرية ، ووجد الاستطلاع أن معظم الموظفين إما لا يعرفون كيف قد يتفاعل أرباب عملهم مع المواقف المتعلقة بفيروس نقص المناعة البشرية أو الإيدز في أماكن عملهم ، أو يعتقدون أن صاحب العمل قد يفصل موظفًا مصابًا بفيروس نقص المناعة البشرية عند أول علامة على المرض. يُحظر التمييز ضد الموظفين على أساس الإعاقة فقط في الولايات المتحدة بموجب قانون الأمريكيين ذوي الإعاقة (ADA) ، والذي يشمل تحت حمايته الأشخاص المصابين بفيروس نقص المناعة البشرية والإيدز. يتطلب قانون الأمريكيين ذوي الإعاقة من أرباب العمل الذين يزيد عددهم عن 15 شخصًا إجراء "تسهيلات معقولة" ، أو تعديلات في الوظيفة لموظفيهم ذوي الإعاقة ، بما في ذلك الإصابة بفيروس نقص المناعة البشرية والإيدز.
على سبيل المثال ، يعتقد 32٪ من الأمريكيين العاملين في الاستطلاع أن الموظف المصاب بفيروس نقص المناعة البشرية سيتم طرده أو وضعه في إجازة الإعاقة عند ظهور أول علامة على المرض. من الواضح أنه إذا تحرك صاحب العمل لفصل موظف مصاب بعدوى فيروس نقص المناعة البشرية فقط على أساس التشخيص وحده ، فإن صاحب العمل هذا سوف يخالف القانون. من الواضح أن جهل الموظف الواسع النطاق بالمسؤوليات القانونية لصاحب العمل يجعل أصحاب العمل - وبالتالي مديريهم وموظفيهم - عرضة لقضايا التمييز المكلفة التي يحتمل أن تكون باهظة ، واضطرابات العمل ومعنويات الموظفين ومشاكل الإنتاجية.
يمكن أن تؤدي المفاهيم الخاطئة حول الوباء أيضًا إلى تغذية المواقف والسلوك التمييزي بين المديرين والموظفين ويمكن أن تعرض صاحب العمل للخطر. على سبيل المثال ، اعتقد 67٪ من العمال الذين شملهم الاستطلاع أن زملائهم لن يكونوا مرتاحين للعمل مع شخص مصاب بفيروس نقص المناعة البشرية. إذا تُركت دون رادع ، فإن مثل هذه المواقف وأنواع السلوك المتوافقة معها يمكن أن تعرض صاحب العمل لخطر كبير. قد يفترض المديرون خطأً أن المعاملة التمييزية ضد المصابين بفيروس نقص المناعة البشرية أو الإيدز ، أو أولئك الذين يُنظر إليهم على أنهم مصابون ، أمر مقبول.
تحديات إدارة فيروس نقص المناعة البشرية / الإيدز
تطرح التطورات الطبية والقانونية والمالية والمتعلقة بمكان العمل الناشئة عن الوباء مجموعة من التحديات للأشخاص المصابين بفيروس نقص المناعة البشرية والإيدز وأسرهم ونقاباتهم وأرباب عملهم. يواجه قادة العمل ورجال الأعمال ومهنيو الموارد البشرية ومديرو الخطوط الأمامية واجبات معقدة بشكل متزايد ، بما في ذلك التحكم في التكاليف وحماية سرية المعلومات الطبية للموظفين وتوفير "وسائل راحة معقولة" لموظفيهم المصابين بعدوى فيروس نقص المناعة البشرية والإيدز ، بالإضافة إلى الحماية الأشخاص المصابون بفيروس نقص المناعة البشرية والإيدز وأولئك الذين يُعتقد أنهم مصابون بالمرض بسبب التمييز في التوظيف والترقية. يظل الأشخاص المصابون بفيروس نقص المناعة البشرية في العمل لفترة أطول ، لذلك يحتاج أصحاب العمل إلى التخطيط لأفضل طريقة لإدارة الموظفين المصابين بفيروس نقص المناعة البشرية بشكل عادل وفعال على مدى فترة زمنية أطول ، وغالبًا ما يكون ذلك بقليل من التدريب أو التوجيه أو بدونه. تتطلب الإدارة الفعالة للموظفين المصابين بالإيدز مواكبة خيارات الرعاية الصحية الناشئة ، والتأمين الصحي وتكاليف الرعاية الصحية ، والمتطلبات القانونية والتنظيمية ، وتشكيل "وسائل الراحة المعقولة" الفعالة ، وإدارة المخاوف المتعلقة بالسرية والخصوصية ، وقضايا التمييز ، ومخاوف الموظفين ، ومضايقاتهم. العمال المصابون ، ومخاوف العملاء ، واضطرابات العمل ، والدعاوى القضائية ، وانخفاض إنتاجية العمال ومعنوياتهم - كل ذلك مع الحفاظ على مكان عمل منتج ومربح وتحقيق أهداف العمل.
هذه مجموعة كبيرة ومعقدة إلى حد ما من التوقعات ، وهي حقيقة تؤكد على أحد الاحتياجات الأساسية في الاستعداد لتوفير التعليم في مكان العمل ، أي البدء بالمديرين وتدريبهم وتحفيزهم على اعتبار الإيدز في مكان العمل جزءًا من فترة طويلة. - إستراتيجيات وأهداف المدى.
وسط وابل من الأسئلة والمخاوف بشأن الوباء وكيفية إدارة تأثيره على مكان العمل ، يمكن لأصحاب العمل اتخاذ خطوات فعالة من حيث التكلفة لتقليل المخاطر ، وخفض تكاليف الرعاية الصحية ، وحماية مستقبل شركاتهم ، والأهم من ذلك ، إنقاذ الأرواح.
الخطوة الأولى: وضع سياسة خاصة بفيروس نقص المناعة البشرية / الإيدز في مكان العمل
تتمثل الخطوة الأولى نحو الإدارة الفعالة لقضايا مكان العمل الناشئة عن وباء فيروس نقص المناعة البشرية في وضع سياسة سليمة لمكان العمل. يجب أن تحدد مثل هذه السياسة بوضوح الطرق التي ستتعامل بها الشركة مع مجموعة من التحديات المعقدة ولكن التي يمكن التحكم فيها الناتجة عن فيروس نقص المناعة البشرية / الإيدز. ("ستساعد سياسة مكان العمل السليمة التي تراعي مسؤوليات صاحب العمل تجاه العمال المصابين والمتضررين على منع الشركة من أن تصبح حالة اختبار" ، كما يقول بيتر بيتش ، محامي العمل في واشنطن العاصمة والمهتم بمسألة الإيدز ومكان عمله تداعيات.)
بطبيعة الحال ، فإن سياسة مكان العمل نفسها لن تزيل الصعوبات الكامنة في إدارة موظف مصاب بمرض مميت ووصم في كثير من الأحيان. ومع ذلك ، فإن سياسة مكان العمل المكتوبة تقطع شوطًا طويلاً نحو إعداد شركة لجهودها في إدارة الإيدز من خلال تقليل المخاطر وحماية قوتها العاملة. سوف تتضمن السياسة المكتوبة الفعالة من بين أهدافها الحاجة إلى
- ضع معيارًا داخليًا متسقًا لبرنامج فيروس نقص المناعة البشرية / الإيدز للشركة بالكامل.
- توحيد موقف الشركة والاتصالات حول فيروس نقص المناعة البشرية / الإيدز.
- إنشاء سابقة ومعايير لسلوك الموظف.
- أبلغ جميع الموظفين بالمكان الذي يمكنهم الذهاب إليه للحصول على المعلومات والمساعدة.
- إرشاد المشرفين إلى كيفية إدارة الإيدز في مجموعات العمل الخاصة بهم.
يجب أن تغطي سياسات فيروس نقص المناعة البشرية / الإيدز الفعالة وتوفر إرشادات بشأن الامتثال للقانون وعدم التمييز والسرية والخصوصية والسلامة ومعايير الأداء والتسهيلات المعقولة ومخاوف زملاء العمل وتثقيف الموظفين. لكي تكون السياسة فعالة ، يجب إبلاغ الموظفين على كل مستوى من مستويات الشركة. علاوة على ذلك ، من الأهمية بمكان الحصول على دعم صريح وواضح من الإدارة العليا والمديرين التنفيذيين ، بما في ذلك الرئيس التنفيذي ، في تعزيز إلحاح وأهمية الرسائل الموضحة أعلاه. بدون هذا المستوى من الالتزام ، فإن السياسة الموجودة فقط "على الورق" تخاطر بأن تكون مجرد أسد بلا أسنان.
هناك نهجان عامان لتطوير سياسات فيروس نقص المناعة البشرية / الإيدز:
- نهج المرض الذي يهدد الحياة. يختار بعض أصحاب العمل تطوير سياستهم الخاصة بفيروس نقص المناعة البشرية / الإيدز كجزء من سلسلة متصلة لجميع الأمراض أو الإعاقات التي تهدد الحياة. تنص هذه السياسات عادة على أنه سيتم التعامل مع فيروس نقص المناعة البشرية / الإيدز مثله مثل جميع الأمراض الأخرى طويلة الأمد - برأفة وعقلانية وبدون تمييز.
- النهج الخاص بفيروس نقص المناعة البشرية / الإيدز. يقر هذا النهج في تطوير السياسة ويعالج على وجه التحديد فيروس نقص المناعة البشرية / الإيدز باعتباره قضية صحية رئيسية ذات تأثير محتمل على مكان العمل. بالإضافة إلى بيان السياسة نفسه ، غالبًا ما يتضمن هذا النهج مكونًا تعليميًا يؤكد أن فيروس نقص المناعة البشرية / الإيدز لا ينتقل من خلال الاتصال العرضي في مكان العمل ، وأن الموظفين المصابين بفيروس نقص المناعة البشرية أو الإيدز لا يشكلون خطرًا صحيًا على زملاء العمل أو العملاء.
الخطوة الثانية: تدريب المديرين والمشرفين
يجب أن يكون المديرون والمشرفون على دراية تامة بإرشادات سياسة صاحب العمل الخاصة بفيروس نقص المناعة البشرية / الإيدز في مكان العمل. يجب على المرء التأكد من أن كل مستوى من مستويات الإدارة مزود بإرشادات واضحة ومتسقة حول الحقائق الطبية والحد الأدنى من مخاطر انتقال العدوى في مكان العمل العام. في البلدان التي لديها قوانين مناهضة للتمييز ، يجب أن يكون المديرون أيضًا على دراية كاملة بمتطلباتهم (على سبيل المثال ، قانون الأمريكيين ذوي الإعاقة ومتطلبات الإقامة المعقولة ، وعدم التمييز ، والسرية والخصوصية ، والسلامة في مكان العمل ومعايير أداء الموظفين في الولايات المتحدة).
أيضًا ، يجب أن يكون جميع المديرين مستعدين للإجابة على أسئلة ومخاوف الموظفين حول فيروس نقص المناعة البشرية / الإيدز ومكان العمل. غالبًا ما يكون مديرو الخطوط الأمامية هم أول من يتم استدعاؤهم لتوفير المعلومات والإحالات إلى مصادر أخرى للمعلومات وتقديم إجابات متعمقة لأسئلة الموظفين حول سبب قلقهم بشأن عدوى فيروس نقص المناعة البشرية والإيدز وكيف يتوقع منهم ذلك. تصرف. يجب تعليم المديرين وإعدادهم قبل إنشاء برامج تعليم الموظفين.
الخطوة الثالثة: توعية الموظفين
برامج التعليم في مكان العمل هي طرق غير مكلفة وفعالة من حيث التكلفة لتقليل المخاطر وحماية حياة العمال وتوفير المال على تكاليف الرعاية الصحية وإنقاذ الأرواح. قال ماكاليستر بوث ، الرئيس التنفيذي لشركة Polaroid Corporation ، مؤخرًا إن تعليم الإيدز والتدريب لجميع موظفي Polaroid يكلف أقل من تكاليف العلاج لحالة واحدة من الإيدز.
تعد برامج العافية في مكان العمل وتعزيز الصحة بالفعل جزءًا ثابتًا من عالم العمل لعدد متزايد من العمال ، لا سيما بين منظمات العمل والشركات الكبرى. ركزت حملات تقليل التكاليف الطبية والأيام الضائعة بسبب الأمراض التي يمكن الوقاية منها على أهمية الإقلاع عن التدخين وممارسة الرياضة واتباع نظام غذائي صحي. بناءً على الجهود المبذولة لزيادة سلامة أماكن العمل وصحة القوى العاملة ، تم بالفعل إنشاء برامج العافية في مكان العمل كأماكن فعالة من حيث التكلفة ومناسبة للمعلومات الصحية للموظفين. يمكن دمج برامج التثقيف حول فيروس نقص المناعة البشرية / الإيدز في جهود تعزيز الصحة المستمرة هذه.
علاوة على ذلك ، أظهرت الدراسات أن العديد من الموظفين يثقون في أرباب عملهم لتقديم معلومات دقيقة حول مجموعة واسعة من الموضوعات ، بما في ذلك التثقيف الصحي. يشعر العاملون بالقلق إزاء الإيدز ، ويفتقر الكثير منهم إلى فهم الحقائق الطبية والقانونية حول الوباء ، ويريدون معرفة المزيد عنه.
وفقًا لدراسة أجرتها New York Business Group on Health (Barr، Waring and Warshaw 1991) ، فإن الموظفين عمومًا لديهم رأي إيجابي عن أرباب العمل الذين يقدمون معلومات حول الإيدز - اعتمادًا على نوع البرنامج المقدم - وجدوا أن صاحب العمل مصدر معلومات أكثر مصداقية من وسائل الإعلام أو الحكومة. علاوة على ذلك ، وفقًا لمسح الائتلاف الوطني للقيادة حول الإيدز لمواقف الأمريكيين العاملين حول الإيدز ، فإن 96 ٪ من الموظفين الذين تلقوا تعليمًا حول الإيدز في العمل دعموا تعليم فيروس نقص المناعة البشرية / الإيدز في مكان العمل.
من الناحية المثالية ، يجب أن يكون حضور جلسات تعليم الموظفين إلزاميًا ، ويجب أن يستمر البرنامج لمدة ساعة ونصف على الأقل. يجب أن يدير الجلسة معلم مدرب ، ويجب أن تقدم المواد بطريقة موضوعية وغير قضائية. يجب أن يسمح البرنامج أيضًا بفترة للأسئلة والأجوبة وتقديم الإحالات للمساعدة السرية. يجب أن تكون المبادرات المتخذة فيما يتعلق بالإيدز في مكان العمل جارية ، وليست أحداثًا لمرة واحدة ، وتكون أكثر فعالية عندما ترتبط بالاعتراف العام بأهمية المشكلة مثل الاحتفالات باليوم العالمي للإيدز. أخيرًا ، تتمثل إحدى الطرق الأكثر فاعلية لمناقشة الإيدز مع الموظفين في دعوة شخص مصاب بفيروس نقص المناعة البشرية أو الإيدز لمخاطبة الجلسة. تبين أن الاستماع المباشر لكيفية حياة شخص ما والعمل مع عدوى فيروس نقص المناعة البشرية أو الإيدز له تأثير إيجابي على فعالية الجلسة.
يجب أن يتضمن البرنامج التثقيفي الشامل حول الإيدز في مكان العمل عرضًا لهذه الأمور:
- الحقائق الطبية - كيف ينتقل فيروس نقص المناعة البشرية وكيف لا ينتقل ، مع التأكيد على أنه لا يمكن أن ينتشر من خلال الاتصال العرضي ومن المستحيل عمليا التعاقد في مكان العمل
- الحقائق القانونية ، بما في ذلك مسؤوليات صاحب العمل ، وخاصة أهمية السرية والخصوصية وتوفير وسائل الراحة المعقولة
- القضايا النفسية والاجتماعية ، بما في ذلك كيفية التعامل مع زميل في العمل مصاب بفيروس نقص المناعة البشرية / الإيدز ، وما هو شكل العيش والعمل مع فيروس نقص المناعة البشرية / الإيدز
- إرشادات حول سياسات الشركة والفوائد والمعلومات
- معلومات للموظفين ليأخذوها إلى عائلاتهم في المنزل لتعليمهم كيفية حماية أنفسهم
- معلومات عن موارد المجتمع والأماكن التي يجب الذهاب إليها للاختبار المجهول.
تحذر الدراسات من أن المواقف حول الإيدز يمكن تعزيزها بشكل سلبي إذا كانت جلسة التعليم أو التدريب قصيرة جدًا وليست شاملة وتفاعلية بشكل كافٍ. وبالمثل ، فقد ثبت أن مجرد توزيع كتيب يزيد من القلق بشأن الإيدز. في جلسة خاطفة وسريعة ، وجد الحاضرون أنهم استوعبوا بعض الحقائق ، لكنهم تركوا مخاوف لم يتم حلها بشأن انتقال فيروس نقص المناعة البشرية ، وهي مخاوف أثارها في الواقع مقدمة الموضوع. وبالتالي من المهم إتاحة وقت كافٍ في جلسة تدريبية للمناقشة المتعمقة والأسئلة والأجوبة والإحالات إلى مصادر أخرى للمعلومات السرية. على النحو الأمثل ، يجب أن تكون جلسة التدريب إلزامية لأن وصمة العار التي لا تزال مرتبطة بعدوى فيروس نقص المناعة البشرية والإيدز ستمنع الكثيرين من حضور جلسة تطوعية.
بعض ردود الاتحاد على فيروس نقص المناعة البشرية / الإيدز
تتضمن بعض الأمثلة الرائدة على مبادرات التثقيف والسياسات النقابية المتعلقة بفيروس نقص المناعة البشرية / الإيدز ما يلي:
- أنشأ اتحاد البحارة الدولي برنامجًا تعليميًا حول فيروس نقص المناعة البشرية / الإيدز كعنصر إلزامي في المناهج الدراسية لطلاب البحرية التجارية في مدرسة Lundeberg of Seamanship في Piney Point ، ماريلاند. يمكن للأفراد الراغبين في دخول الصناعة حضور دورة تدريبية مدتها 14 أسبوعًا في المدرسة ، ويحضر أولئك الذين يعملون بالفعل في الصناعة دروسًا مجانية لترقية مهاراتهم والحصول على دبلومات معادلة المدارس الثانوية أو درجات الزمالة. تدوم الندوات التعليمية للبحارة حول فيروس نقص المناعة البشرية / الإيدز ساعتين ، ويستند هذا النهج الشامل على الاعتراف بأن التدريب الشامل ضروري لتلبية احتياجات القوى العاملة التي تسافر إلى الخارج وتعمل في بيئة قائمة بذاتها. تعد دورة الوقاية من فيروس نقص المناعة البشرية جزءًا من برنامج يغطي ممارسات التوظيف والصحة والسلامة في مكان العمل واحتواء تكاليف الرعاية الصحية. يُستكمل التعليم بعرض مجموعة متنوعة من شرائط الفيديو الخاصة بالإيدز في نظام الدائرة التلفزيونية المغلقة في مدرسة لوندبيرج ، ونشر مقالات في الجريدة المدرسية وتوزيع كتيبات في قاعات الاتحاد في كل ميناء. كما تتوفر الواقيات الذكرية المجانية.
- انخرط الاتحاد الدولي لموظفي الخدمة (SEIU) في الأنشطة المتعلقة بالإيدز في عام 1984 عندما ظهر الخوف من انتقال الإيدز لأول مرة بين أعضائه العاملين في مستشفى سان فرانسيسكو العام. للتأكد من أن العاملين في مجال الرعاية الصحية سيكونون قادرين على الاستمرار في تقديم الرعاية الرحيمة لمرضاهم ، كان من المهم للغاية مواجهة الخوف غير المنطقي بمعلومات واقعية وتنفيذ احتياطات السلامة المناسبة في نفس الوقت. أدت هذه الأزمة إلى إنشاء برنامج الإيدز في SEIU ، وهو نموذج للجهود الموجهة من الأقران ، حيث يعمل الأعضاء مع بعضهم البعض لحل الاحتياجات التعليمية والدعم العاطفي. يتضمن البرنامج مراقبة إجراءات مكافحة العدوى في المستشفيات ، والاستجابة للطلبات الفردية من أعضاء النقابات لتصميم وتنفيذ برامج تدريبية حول الإيدز ، وتشجيع تنسيق إدارة المستشفيات مع وحدة استقصاء المعلومات حول المخاوف المتعلقة بالإيدز.
- من الفوائد المهمة لنهج SEIU تجاه فيروس نقص المناعة البشرية / الإيدز وضع سياسات قائمة على أساس علمي وبرامج تثقيف الأعضاء التي تظهر اهتمامًا حقيقيًا لجميع المشاركين في الوباء ، بما في ذلك عامل الرعاية الصحية والمريض والجمهور. يعمل الاتحاد بنشاط على تعزيز الوعي بالإيدز على المستويين الوطني والدولي في المؤتمرات والاجتماعات ، وهو التركيز الذي وضع وحدة SEIU في طليعة تثقيف العمال المهاجرين الوافدين حديثًا حول الوقاية من فيروس نقص المناعة البشرية وسلامة مكان العمل فيما يتعلق بجميع مسببات الأمراض المنقولة بالدم. يأخذ هذا الجهد التعليمي في الاعتبار اللغات الأساسية أو المفضلة والاختلافات الثقافية بين الجمهور المستهدف.
وفي الختام
على الرغم من أن النقابات والشركات التي تستجيب بشكل بناء لتحديات مكان العمل اليومية لفيروس نقص المناعة البشرية / الإيدز هي أقلية ، فقد قدم الكثير منها النماذج ومجموعة متزايدة من المعرفة المتاحة بسهولة لمساعدة الآخرين على معالجة فيروس نقص المناعة البشرية بشكل فعال باعتباره مصدر قلق في مكان العمل . تُظهر البصيرة والخبرة المكتسبة خلال السنوات العشر الماضية أن سياسات الإيدز جيدة التخطيط ، ومعايير وممارسات مكان العمل ، والقيادة والعمل المستمر ، والإدارة وتعليم الموظفين هي طرق فعالة لمواجهة هذه التحديات.
بينما يدرك النقابيون والمجموعات الصناعية ورابطات الأعمال العواقب المتزايدة للإيدز على قطاعاتهم ، تتشكل مجموعات جديدة لمعالجة العلاقة الخاصة للإيدز بمصالحهم. تم إطلاق تحالف الأعمال التايلاندي بشأن الإيدز في عام 1993 ، ويبدو أنه من المرجح أن يحفز تطورات مماثلة في بلدان أخرى مطلة على المحيط الهادئ. تتخذ العديد من المجموعات التجارية والتجارية في وسط وجنوب إفريقيا زمام المبادرة في توفير التعليم في مكان العمل ، وأصبحت مشاريع مماثلة واضحة في البرازيل ومنطقة البحر الكاريبي.
• تقرير عن التنمية في العالم (1993) عن "الاستثمار في الصحة" وفحص التفاعل بين صحة الإنسان والسياسة الصحية والتنمية الاقتصادية. وقدم التقرير عددا من الأمثلة على التهديد الذي يشكله الإيدز لاستراتيجيات التنمية وإنجازاتها. يشير هذا التقرير إلى أن هناك فرصة متزايدة للاستفادة من مهارات وموارد التمويل والتنمية العالميين ، والعمل بانسجام أوثق مع قادة الصحة العامة في جميع أنحاء العالم ، لتشكيل خطط عمل أكثر فعالية لمواجهة التحديات الاقتصادية والتجارية الناشئة عن الإيدز ( هامر 1994).
تجد النقابات وأرباب العمل أن تنفيذ سياسات الإيدز وبرامج تثقيف الموظفين قبل مواجهة حالة الإصابة بفيروس نقص المناعة البشرية يساعد في تقليل الاضطرابات في مكان العمل ، ويوفر المال عن طريق حماية صحة القوى العاملة ، وتجنب المعارك القانونية المكلفة ، وإعداد المديرين والموظفين للاستجابة بشكل بناء لتحديات الإيدز في مكان العمل. الأدوات اللازمة لإدارة المشكلات اليومية المتعددة والمعقدة المرتبطة بالمرض سهلة الوصول وغير مكلفة. أخيرًا ، يمكنهم إنقاذ الأرواح والمال.
حماية الصحة وتعزيزها: الأمراض المعدية
تعتبر الوقاية من الأمراض المعدية ومكافحتها مسؤولية مركزية على عاتق الخدمة الصحية للموظفين في المناطق التي تتوطن فيها ، حيث يستلزم العمل التعرض لعوامل معدية معينة قد يكون السكان معرضين لها بشكل منفرد ، وحيث تكون الخدمات الصحية المجتمعية ناقصة. في مثل هذه الظروف ، يجب أن يتصرف المدير الطبي بصفته مسؤول الصحة العامة للقوى العاملة ، وهو واجب يتطلب الاهتمام بالصرف الصحي ، والأغذية الصالحة للشرب والمياه ، والنواقل المحتملة للعدوى ، والتحصين المناسب عند توفره ، وكذلك الاكتشاف المبكر والعلاج الفوري. الالتهابات عند حدوثها.
في المناطق الحضرية المتطورة حيث يتمتع الموظفون بصحة جيدة نسبيًا ، عادة ما يتم التغلب على القلق بشأن الأمراض المعدية من خلال مشاكل أخرى ، لكن الوقاية من الأمراض المعدية ومكافحتها تظل ، مع ذلك ، مسؤوليات مهمة للخدمات الصحية للموظفين. بحكم انتشارها بين جميع الفئات العمرية (بما في ذلك بوضوح أولئك الذين من المرجح أن يتم توظيفهم) وبسبب قدرتها الأساسية على الانتشار من خلال الاتصالات الوثيقة المميزة لبيئة العمل النموذجية ، فإن الأمراض المعدية هي هدف مناسب لأي تعزيز صحة الموظف برنامج. ومع ذلك ، فإن جهود الوحدات الصحية للموظفين للاستجابة للمشكلة التي يطرحونها لا تتم مناقشتها في كثير من الأحيان. يمكن أن يُعزى هذا النقص في الانتباه جزئيًا إلى الرأي القائل بأن مثل هذه الجهود هي مسألة روتينية ، وتأخذ شكل برامج التحصين ضد الإنفلونزا الموسمية ، على سبيل المثال. بالإضافة إلى ذلك ، قد يتم التغاضي عنها لأنها أنشطة لا ترتبط بالضرورة بمبادرات تعزيز الصحة الواسعة ، ولكنها بدلاً من ذلك منسوجة في نسيج برنامج صحة الموظف الشامل. على سبيل المثال ، غالبًا ما تتضمن المشورة الفردية وعلاج الموظفين الذين يخضعون لتقييم صحي دوري تدخلات مخصصة لتعزيز الصحة موجهة إلى الأمراض المعدية. ومع ذلك ، فإن كل هذه الأنشطة تمثل أنشطة ذات مغزى يمكن دمجها في استراتيجية متماسكة للوقاية من الأمراض المعدية ومكافحتها ، مع أو بدون تعيينها رسميًا كـ "برنامج".
يمكن تقسيم هذه الأنشطة إلى عدد من المكونات: نشر المعلومات وتثقيف الموظفين. التحصينات. الاستجابة لتفشي العدوى ؛ حماية صحة المسافرين ؛ الوصول إلى أفراد الأسرة ؛ ومواكبة التحديث. لتوضيح كيف يمكن دمجها في برنامج صحة الموظفين الشامل الذي يخدم قوة عاملة حضرية كبيرة من ذوي الياقات البيضاء إلى حد كبير ، ستصف هذه المقالة البرنامج في JP Morgan and Company، Inc. ، ومقرها في مدينة نيويورك. في حين أن لديها ميزات فريدة ، فهي لا تختلف عن تلك التي تحتفظ بها العديد من المنظمات الكبيرة.
JP Morgan & Company، Inc.
JP Morgan & Company، Inc. ، هي شركة تقدم خدمات مالية متنوعة في جميع أنحاء العالم. يقع مقرها الرئيسي في مدينة نيويورك ، حيث يوجد حوالي 7,500 من موظفيها البالغ عددهم 16,500 موظف ، ولديها مكاتب بأحجام مختلفة في أماكن أخرى في الولايات المتحدة وكندا وفي المدن الرئيسية في أوروبا وآسيا وأمريكا اللاتينية وأستراليا.
كانت الأقسام الطبية الداخلية موجودة في كل من المنظمات الأم المباشرة منذ الجزء الأول من هذا القرن ، وبعد اندماج JP Morgan مع Guaranty Trust Company ، تطورت وحدة صحة الموظفين لتقديم ليس فقط الأنشطة الطبية المهنية القياسية ولكن أيضًا مجموعة واسعة من الخدمات المجانية للموظفين ، بما في ذلك التقييمات الصحية الدورية والتطعيمات والرعاية الأولية للمرضى الخارجيين والتثقيف الصحي والترويج وبرنامج مساعدة الموظفين. يتم تعزيز فعالية القسم الطبي ، الذي يوجد مقره في مدينة نيويورك ، من خلال تركيز الجزء الأكبر من القوى العاملة في Morgan في عدد محدود من المرافق ذات الموقع المركزي.
نشر المعلومات
عادة ما يكون نشر المعلومات ذات الصلة هو حجر الزاوية في برنامج تعزيز الصحة ويمكن القول إنه أبسط نهج سواء كانت الموارد محدودة أم وفيرة. إن توفير معلومات دقيقة وهادفة ومفهومة - يتم تعديلها حسب الحاجة وفقًا لعمر الموظفين ولغتهم وعرقهم ومستوى تعليمهم - لا يخدم فقط في التثقيف ولكن أيضًا لتصحيح المفاهيم الخاطئة وغرس استراتيجيات الوقاية الفعالة وتوجيه الموظفين إلى الموارد المناسبة داخل أو خارج موقع العمل.
يمكن أن تتخذ هذه المعلومات عدة أشكال. يمكن توجيه الاتصالات الكتابية للموظفين في محطات عملهم أو إلى منازلهم ، أو يمكن توزيعها في مواقع العمل المركزية. قد تتكون هذه من نشرات أو منشورات تم الحصول عليها من الوكالات الصحية الحكومية أو التطوعية أو شركات الأدوية أو المصادر التجارية ، من بين أمور أخرى أو ، إذا سمحت الموارد ، يمكن تطويرها داخليًا.
يمكن أن تكون المحاضرات والندوات أكثر فعالية خاصة عندما تسمح للموظفين بطرح أسئلة حول اهتماماتهم الفردية. من ناحية أخرى ، فإنها تمثل عيبًا في طلب إمكانية الوصول والتزامًا بوقت أكبر من جانب كل من صاحب العمل والموظفين ؛ كما أنهم ينتهكون عدم الكشف عن هويتهم ، والذي قد يمثل مشكلة في بعض الأحيان.
فيروس نقص المناعة البشرية / الإيدز
يمكن اعتبار تجربتنا الخاصة مع نشر المعلومات الصحية عن عدوى فيروس نقص المناعة البشرية كمثال على هذا النشاط. تم الإبلاغ عن الحالات الأولى للمرض في عام 1981 وأصبحنا على دراية بالحالات بين موظفينا في عام 1985. في عام 1986 ، إلى حد كبير بسبب اهتمام وسائل الإعلام المحلية بالمشكلة ، كان الموظفون في أحد مكاتبنا الأوروبية (حيث لا توجد حالات من المرض قد ظهر على السطح) طلب برنامجًا عن الإيدز. وكان من بين المتحدثين المدير الطبي للشركة وخبير في الأمراض المعدية من مستشفى جامعي محلي. يتألف الجمهور من حوالي 10٪ من إجمالي القوى العاملة في تلك الوحدة ، 80٪ منهم من النساء. كان تركيز هذه العروض التقديمية اللاحقة على انتقال الفيروس وعلى استراتيجيات الوقاية. كما قد يفترض المرء من تكوين الجمهور ، كان هناك قلق كبير بشأن انتشار الجنس بين الجنسين.
وقد أدى نجاح هذا العرض إلى تيسير تطوير برنامج أكثر طموحًا في المقر بنيويورك في العام التالي. نشرة إخبارية وكتيب استبق الأحداث مع مناقشة موجزة للمرض ، تم استخدام الملصقات والإعلانات الأخرى لتذكير الموظفين بأوقات وأماكن العروض التقديمية ، وشجع المديرون بشدة الحضور. نظرًا لالتزام الإدارة والمخاوف العامة بشأن المرض في المجتمع ، تمكنا من الوصول إلى ما بين 25 و 30 ٪ من القوى العاملة المحلية في العروض التقديمية المتعددة.
تضمنت هذه الجلسات مناقشة من قبل المدير الطبي للشركة ، الذي أقر بوجود المرض بين الموظفين وأشار إلى أن الشركة ملتزمة باستمرار توظيفهم طالما بقوا في حالة جيدة بما يكفي للعمل بفعالية. واستعرض سياسة الشركة بشأن الأمراض التي تهدد الحياة وأشار إلى توفر اختبار فيروس نقص المناعة البشرية السري من خلال القسم الطبي. تم عرض شريط فيديو تعليمي عن المرض ، تلاه متحدث خبير من إدارة الصحة البلدية المحلية. تبع ذلك فترة من الأسئلة والأجوبة ، وفي ختام الجلسة ، تم تزويد الجميع بمجموعة من المواد الإعلامية حول عدوى فيروس نقص المناعة البشرية واستراتيجيات الوقاية.
كانت الاستجابة لهذه الجلسات إيجابية للغاية. في الوقت الذي كانت فيه الشركات الأخرى تعاني من اضطرابات في مكان العمل بسبب إصابة الموظفين بفيروس نقص المناعة البشرية ، لم يكن لدى مورغان أي اضطرابات. وجدت دراسة استقصائية مستقلة للموظفين (وموظفي العديد من الشركات الأخرى التي لديها برامج مماثلة) أن المشاركين في البرنامج يقدرون تمامًا فرصة حضور مثل هذه الجلسات ووجدوا أن المعلومات المقدمة كانت أكثر فائدة من تلك المتاحة لهم من مصادر أخرى (Barr و Waring و Warshaw 1991).
لقد عقدنا جلسات مماثلة حول الإصابة بفيروس نقص المناعة البشرية في عامي 1989 و 1991 ، لكن وجدنا أن الحضور يتضاءل مع مرور الوقت. وعزينا ذلك ، جزئيًا ، إلى التشبع الملحوظ بالموضوع ، وجزئيًا إلى تحويل المرض لتأثيره إلى العاطلين المزمنين (في منطقتنا) ؛ في الواقع ، انخفض عدد الموظفين المصابين حديثًا بفيروس نقص المناعة البشرية الذين لفت انتباهنا بشكل كبير بعد عام 1991.
مرض لايم
وفي الوقت نفسه ، أصبح مرض لايم ، وهو مرض بكتيري ينتقل عن طريق لدغة قراد الغزلان في الضواحي وبيئات العطلات المحلية ، منتشرًا بشكل متزايد بين موظفينا. اجتذبت محاضرة حول هذا الموضوع مدعومة بمعلومات مطبوعة اهتمامًا كبيرًا عندما ألقيت في عام 1993. تضمنت النقاط التي تم التأكيد عليها في هذا العرض التعرف على المرض والاختبار والعلاج والأهم من ذلك ، الوقاية.
بشكل عام ، يجب أن تكون البرامج المصممة لنشر المعلومات سواء كانت مكتوبة أو في شكل محاضرة ذات مصداقية وسهلة الفهم وعملية وذات صلة. يجب أن تعمل على رفع مستوى الوعي ، خاصة فيما يتعلق بالوقاية الشخصية ومتى وكيف يتم الحصول على الاهتمام المهني. في الوقت نفسه ، يجب أن تعمل على تبديد أي مخاوف غير لائقة.
برامج التحصين
تتناول التطعيمات في موقع العمل حاجة مهمة للصحة العامة ومن المرجح أن توفر فوائد ملموسة ، ليس فقط للمستفيدين الأفراد ولكن للمؤسسة أيضًا. يقوم العديد من أرباب العمل في العالم المتقدم الذين ليس لديهم خدمة صحية للموظفين بترتيب مقاولين خارجيين للحضور إلى موقع العمل لتقديم برنامج تحصين شامل.
الأنفلونزا.
في حين أن معظم التحصينات توفر الحماية لسنوات عديدة ، يجب إعطاء لقاح الإنفلونزا سنويًا بسبب التغيرات المستمرة في الفيروس ، وبدرجة أقل ، ضعف مناعة المريض. نظرًا لأن الإنفلونزا مرض موسمي تنتشر إصابته عادةً في أشهر الشتاء ، يجب إعطاء اللقاح في الخريف. أولئك الذين هم في أمس الحاجة إلى التحصين هم الموظفون الأكبر سنًا والذين يعانون من أمراض كامنة أو نقص المناعة ، بما في ذلك مرض السكري ومشاكل الرئة والقلب والكلى المزمنة. يجب تشجيع الموظفين في مؤسسات الرعاية الصحية على التحصين ليس فقط لأنهم أكثر عرضة للتعرض للأشخاص المصابين بالعدوى ، ولكن أيضًا لأن قدرتهم المستمرة على العمل أمر بالغ الأهمية في حالة تفشي المرض بشكل خطير. أظهرت دراسة حديثة أن التطعيم ضد الإنفلونزا يقدم فوائد صحية واقتصادية كبيرة للبالغين الأصحاء والعاملين أيضًا. نظرًا لأن المراضة المرتبطة بالمرض يمكن أن تؤدي عادةً إلى أسبوع أو أكثر من الإعاقة ، وغالبًا ما تشمل عدة موظفين في نفس الوحدة في نفس الوقت ، فهناك حافز كافٍ لأصحاب العمل لمنع التأثير الناتج على الإنتاجية من خلال تقديم هذا غير ضار نسبيًا و شكل غير مكلف من التحصين. يصبح هذا مهمًا بشكل خاص عندما تتوقع سلطات الصحة العامة تغييرات كبيرة في الفيروس وتتنبأ بوباء كبير في موسم معين.
ربما يكون العائق الرئيسي أمام نجاح برامج التحصين ضد الإنفلونزا (أو أي برامج أخرى) هو إحجام الأفراد عن المشاركة. لتقليل ترددهم ، من المهم تثقيف الموظفين حول الحاجة إلى اللقاح وتوافره وجعل التطعيم في متناول الجميع. يجب أن يتم إرسال الإشعارات من خلال جميع الوسائل المتاحة ، وتحديد جميع من هم في حاجة خاصة للتمنيع بشكل عام مع التأكيد على السلامة النسبية للقاح ، وتوضيح الإجراء الذي يمكن من خلاله الحصول عليه.
يعتبر الوقت والإزعاج من السفر لزيارة الطبيب الشخصي مثبطات قوية لكثير من الأفراد ؛ ستكون البرامج الأكثر فعالية هي تلك التي تقدم التطعيمات في موقع العمل خلال ساعات العمل مع أدنى حد من التأخير. أخيرًا ، التكلفة ، وهي عائق رئيسي ، يجب إما أن يتم التقليل منها إلى أدنى حد أو استيعابها بالكامل من قبل صاحب العمل أو برنامج التأمين الصحي الجماعي.
المساهمة في قبول الموظفين للتحصينات هي عوامل إضافية مثل الدعاية المجتمعية وبرامج الحوافز. لقد وجدنا أن التقارير الإعلامية عن تهديد وباء الأنفلونزا ستزيد بانتظام قبول الموظفين للقاح. في عام 1993 ، لتشجيع جميع الموظفين على تقييم حالة التطعيم الخاصة بهم والحصول على التطعيمات اللازمة ، عرض القسم الطبي في Morgan على أولئك الذين قبلوا هذه الخدمات المشاركة في يانصيب كانت فيه أسهم الشركة هي الجائزة. كان عدد الموظفين الذين يسعون للتحصين في هذا العام أكبر بمقدار النصف مرة أخرى من العدد الذي شوهد خلال نفس الفترة من العام السابق.
الدفتيريا التيتانوس.
التطعيمات الأخرى التي يُنصح بها للبالغين الأصحاء في سن العمل النموذجي هي الدفتيريا والتيتانوس ، وربما الحصبة والنكاف والحصبة الألمانية. يوصى بالتحصين ضد الدفتيريا والتيتانوس كل عشر سنوات طوال الحياة ، بافتراض أن الشخص قد تلقى سلسلة أولية من التطعيمات. من خلال هذا الفاصل الزمني ، نجد أن الحالة المناعية أسهل تأكيدًا وأن اللقاح يتم إدارته بسهولة أكبر خلال التقييمات الصحية الدورية لموظفينا (انظر أدناه) ، على الرغم من أنه يمكن تحقيق ذلك أيضًا في حملة التحصين على مستوى الشركة مثل تلك المستخدمة في الحافز البرنامج المذكور أعلاه.
مرض الحصبة.
توصي سلطات الصحة العامة بلقاح الحصبة لكل شخص ولد بعد عام 1956 وليس لديه توثيق لجرعتين من لقاح الحصبة في أو بعد عيد الميلاد الأول ، أو تاريخ من الحصبة أكده طبيب ، أو دليل مختبري على مناعة الحصبة. يمكن إجراء هذا التحصين بسهولة أثناء التقييم الصحي قبل التوظيف أو قبل التعيين أو في حملة التحصين على مستوى الشركة.
الحصبة الألمانية.
توصي سلطات الصحة العامة بأن يكون لدى كل شخص وثائق طبية تفيد بتلقيه لقاح الحصبة الألمانية أو أدلة مخبرية على المناعة ضد هذا المرض. التمنيع المناسب ضد الحصبة الألمانية مهم بشكل خاص للعاملين في مجال الرعاية الصحية ، الذين من المحتمل أن يتم فرضه عليهم.
مرة أخرى ، يجب التأكد من المناعة الكافية ضد الحصبة الألمانية وقت التوظيف أو ، في حالة عدم وجود هذا الاحتمال ، من خلال حملات التحصين الدورية أو خلال التقييمات الصحية الدورية. يمكن منح المناعة الفعالة للأشخاص الذين يحتاجون إلى لقاح الحصبة الألمانية أو الروبولا عن طريق إعطاء لقاح MMR (الحصبة والنكاف والحصبة الألمانية). يمكن إجراء الاختبارات المصلية للمناعة لتحديد الحالة المناعية للفرد قبل التمنيع ، ولكن من غير المحتمل أن يكون هذا مجديًا من حيث التكلفة.
التهاب الكبد ب.
بقدر ما ينتقل التهاب الكبد B من خلال العلاقة الجنسية الحميمة وعن طريق الاتصال المباشر بالدم وسوائل الجسم الأخرى ، فقد تم توجيه جهود التحصين الأولية إلى السكان ذوي المخاطر المرتفعة ، مثل المهنيين الصحيين وأولئك الذين لديهم شركاء جنسيين متعددين. بالإضافة إلى ذلك ، فإن زيادة انتشار المرض والحالة الحاملة للمرض في مناطق جغرافية معينة مثل الشرق الأقصى وأفريقيا جنوب الصحراء قد أعطت الأولوية لتحصين جميع الأطفال حديثي الولادة هناك وأولئك الذين يسافرون بشكل متكرر أو يبقون لفترات طويلة في تلك المناطق. المناطق. في الآونة الأخيرة ، تم اقتراح التحصين الشامل لجميع الأطفال حديثي الولادة في الولايات المتحدة وأماكن أخرى كاستراتيجية أكثر فعالية للوصول إلى الأفراد المعرضين للخطر.
في بيئة العمل ، ينصب تركيز التحصين ضد التهاب الكبد B على العاملين في مجال الرعاية الصحية بسبب مخاطر تعرضهم للدم. في الواقع ، في الولايات المتحدة ، تتطلب اللوائح الحكومية إبلاغ هؤلاء الموظفين وغيرهم من المستجيبين المحتملين لحالات طوارئ الرعاية الصحية باستصواب التحصين ضد التهاب الكبد B ، في سياق مناقشة عامة للاحتياطات العامة ؛ يجب بعد ذلك توفير التحصين.
وهكذا ، في محيطنا في مورغان ، يتم نقل المعلومات حول التحصين ضد التهاب الكبد B في ثلاثة سياقات: في المناقشات حول الأمراض المنقولة جنسياً مثل الإيدز ، في العروض التقديمية لموظفي الرعاية الصحية وخدمة الطوارئ حول المخاطر والاحتياطات ذات الصلة بأعمال الرعاية الصحية الخاصة بهم ، وفي التدخلات مع الموظفين الأفراد وأسرهم الذين يتوقعون التعيينات في مناطق من العالم حيث ينتشر التهاب الكبد B. يتم توفير التحصين بالتزامن مع هذه البرامج.
إلتهاب الكبد أ.
ينتشر هذا المرض ، الذي ينتقل عادةً عن طريق الطعام أو الماء الملوث ، في الدول النامية أكثر منه في البلدان الصناعية. وبالتالي ، تم توجيه جهود الحماية إلى المسافرين إلى مناطق الخطر أو أولئك الذين لديهم اتصال منزلي أو اتصال وثيق للغاية مع أولئك الذين تم تشخيص إصابتهم بالمرض حديثًا.
الآن بعد أن أصبح لقاحًا للوقاية من التهاب الكبد A متاحًا ، يتم إعطاؤه للمسافرين إلى البلدان النامية وللمخالطين القريبين لحالات التهاب الكبد A المشخصة حديثًا والموثقة. إذا لم يكن هناك وقت كافٍ لتطوير مستويات الأجسام المضادة قبل مغادرة المسافرين ، يمكن إعطاء الجلوبيولين المناعي في الدم في وقت واحد.
نظرًا لتوفر لقاح فعال وآمن لالتهاب الكبد A ، يمكن توجيه جهود التحصين إلى مجموعة مستهدفة أكبر بكثير. كحد أدنى ، يجب أن يتلقى المسافرون المتكررون إلى المناطق الموبوءة والمقيمون فيها هذا التطعيم ، كما ينبغي اعتبار متداولي الطعام في التحصين بسبب خطر نقل المرض إلى أعداد كبيرة من الناس.
قبل أي تمنيع ، يجب الانتباه جيدًا إلى موانع الاستعمال المحتملة ، مثل فرط الحساسية لأي مكون من مكونات اللقاح أو ، في حالة اللقاحات الحية مثل الحصبة والنكاف والحصبة الألمانية ، نقص المناعة أو الحمل ، سواء كان موجودًا أو متوقعًا قريبًا. يجب نقل المعلومات المناسبة حول مخاطر اللقاح المحتملة إلى الموظف والحصول على نماذج الموافقة الموقعة. يجب توقع الإمكانية المحدودة للتفاعلات المتعلقة بالتحصين في أي برنامج.
من الواضح أن تلك المنظمات التي تضم طاقمًا طبيًا موجودًا يمكنها الاستفادة من موظفيها لتنفيذ برنامج التحصين. أولئك الذين ليس لديهم مثل هؤلاء الموظفين قد يرتبوا للتطعيمات التي سيتم تقديمها من قبل أطباء المجتمع أو الممرضات أو المستشفيات أو الوكالات الصحية أو الوكالات الصحية الحكومية.
الاستجابة لتفشي المرض
أحداث قليلة تثير الاهتمام والقلق بين الموظفين في وحدة عمل معينة أو مؤسسة بأكملها مثل الوعي بأن زميل في العمل يعاني من مرض معد. تتمثل الاستجابة الأساسية للخدمة الصحية للموظف في مثل هذه الأخبار في تحديد وعزل المرضى بشكل مناسب ، سواء كانت حالة المصدر أو أي حالات ثانوية ، مع نشر معلومات حول المرض من شأنها أن تهدئ من قلق أولئك الذين يعتقدون أنهم قد يكونون مصابين. تعرضت. بعض المنظمات ، التي تأمل في تقليل القلق المحتمل ، قد تقصر هذا النشر على جهات الاتصال المحتملة. يدرك الآخرون أن "العنب" (التواصل غير الرسمي بين الموظفين) لن ينشر الأخبار فحسب ، بل سينقل أيضًا معلومات خاطئة يمكن أن تطلق العنان للقلق الكامن ، وسوف يغتنموا الحدث كفرصة فريدة لتثقيف القوى العاملة بأكملها حول إمكانية الانتشار المرض وكيفية الوقاية منه. في مورغان ، كانت هناك عدة نوبات من هذا النوع تشمل ثلاثة أمراض مختلفة: السل ، والحصبة الألمانية ، والتهاب المعدة والأمعاء الذي ينتقل عن طريق الغذاء.
السل.
يُخشى مرض السل بشكل مبرر بسبب المراضة الكبيرة المحتملة للمرض ، خاصة مع زيادة انتشار البكتيريا المقاومة للأدوية المتعددة. من واقع خبرتنا ، لفت انتباهنا هذا المرض من خلال أخبار الاستشفاء والتشخيص النهائي للحالات الفهرسة ؛ لحسن الحظ في Morgan ، كانت الحالات الثانوية نادرة وقد اقتصرت على تحويلات اختبار الجلد فقط.
عادةً في مثل هذه الحالات ، يتم إخطار سلطات الصحة العامة ، وبعد ذلك يتم تشجيع المخالطين للخضوع لاختبار جلدي التوبركولين الأساسي أو تصوير الصدر بالأشعة السينية ؛ تتكرر اختبارات الجلد بعد عشرة إلى اثني عشر أسبوعًا. بالنسبة لأولئك الذين تحولت اختبارات جلدهم من سلبية إلى إيجابية في اختبار المتابعة ، يتم إجراء أشعة سينية على الصدر. إذا كانت الأشعة السينية إيجابية ، تتم إحالة الموظفين للعلاج النهائي ؛ إذا كانت سلبية ، يتم وصف الوقاية من أيزونيازيد.
خلال كل مرحلة من مراحل العملية ، يتم عقد جلسات إعلامية على أساس جماعي وفرد. عادة ما يكون القلق غير متناسب مع المخاطر ، والطمأنينة ، وكذلك الحاجة إلى المتابعة الحكيمة ، هي الأهداف الأساسية للاستشارة.
الحصبة الألمانية.
تم التعرف على حالات الإصابة بالحصبة الألمانية لدى مورغان خلال زيارات للوحدة الصحية للموظفين. لتجنب المزيد من الاتصال ، يتم إرسال الموظفين إلى منازلهم حتى لو كان هناك اشتباه سريري بالمرض. بعد التأكيد المصلي ، عادة في غضون 48 ساعة ، يتم إجراء المسوحات الوبائية لتحديد الحالات الأخرى بينما يتم نشر المعلومات حول الحدوث. على الرغم من أن الأهداف الرئيسية لهذه البرامج هي الموظفات اللائي قد يكونن حوامل وربما تعرضن للفيروس ، فقد كان تفشي المرض بمثابة فرصة للتحقق من الحالة المناعية لجميع الموظفين وتقديم اللقاح لجميع من قد يحتاجون إليه. مرة أخرى ، يتم إخطار سلطات الصحة العامة المحلية بهذه الأحداث ويتم استخدام خبراتهم ومساعدتهم في تلبية الاحتياجات التنظيمية.
العدوى التي تنقلها الأغذية.
حدثت تجربة واحدة مع تفشي مرض متعلق بالغذاء في مورغان منذ عدة سنوات. كان بسبب التسمم الغذائي بالمكورات العنقودية الذي تم تتبعه إلى معالج طعام مصاب بآفة جلدية في إحدى يديه. أصيب أكثر من خمسين موظفًا ممن استخدموا مرافق الطعام الداخلية بمرض محدود ذاتيًا تميز بالغثيان والقيء والإسهال ، وظهر بعد حوالي ست ساعات من تناول سلطة البط الباردة المخالفة ، وتم حلها في غضون 24 ساعة.
في هذه الحالة ، كان الدافع وراء جهود التثقيف الصحي لدينا هو توعية متداولي الطعام أنفسهم بعلامات وأعراض المرض التي يجب أن تؤثر عليهم لترك عملهم والتماس العناية الطبية. تم أيضًا تنفيذ بعض التغييرات الإدارية والإجرائية:
- توعية المشرفين بمسؤوليتهم عن ضمان تلقي العمال الذين تظهر عليهم علامات المرض للفحص الطبي
- - عقد جلسات تثقيفية دورية لجميع العاملين في خدمة الطعام لتذكيرهم بالاحتياطات المناسبة
- ضمان استخدام القفازات التي تستخدم لمرة واحدة.
في الآونة الأخيرة ، شهدت منظمتان متجاورتان أيضًا تفشي الأمراض المرتبطة بالغذاء. في إحداها ، تم نقل التهاب الكبد A إلى عدد من الموظفين عن طريق معالج طعام في غرفة طعام الشركة ؛ في الجانب الآخر ، أصيب عدد من الموظفين بالتسمم الغذائي بالسالمونيلا بعد تناول الحلوى المحضرة بالبيض النيئ في مطعم خارج المبنى. في المقام الأول ، كانت الجهود التعليمية للمنظمة موجهة إلى متداولي الطعام أنفسهم ؛ في الحالة الثانية ، تمت مشاركة المعلومات حول الأطعمة المختلفة المحضرة من البيض النيئ - والمخاطر المحتملة التي ينطوي عليها ذلك - مع القوى العاملة بأكملها.
التدخلات الفردية
في حين أن التجارب الثلاث الموضحة أعلاه تتبع الشكل النموذجي لتعزيز الصحة المتمثل في الوصول إلى جميع الموظفين أو ، على الأقل ، إلى مجموعة فرعية كبيرة ، فإن الكثير من أنشطة تعزيز الصحة لمنظمات مثل Morgan فيما يتعلق بالأمراض المعدية تتم على أحد على أساس واحد. وتشمل هذه التدخلات التي أصبحت ممكنة عن طريق التنسيب المسبق ، والتقييمات الدورية ، أو التقييمات الصحية للتقاعد ، والاستفسارات حول السفر الدولي ، والزيارات العرضية إلى الخدمة الصحية للموظفين.
امتحانات ما قبل تحديد المستوى.
الأفراد الذين تم فحصهم في وقت العمل هم عادة من الشباب وبصحة جيدة ومن غير المرجح أن يكونوا قد حصلوا على عناية طبية حديثة. غالبًا ما يحتاجون إلى تطعيمات مثل الحصبة أو الحصبة الألمانية أو الدفتيريا التيتانوس. بالإضافة إلى ذلك ، فإن أولئك المقرر وضعهم في مناطق من المحتمل أن ينتقلوا فيها المرض مثل الخدمات الصحية أو الغذائية يتلقون المشورة المناسبة حول الاحتياطات التي يجب مراعاتها.
فحوصات طبية دورية.
وبالمثل ، يوفر التقييم الصحي الدوري الفرصة لمراجعة حالة التحصين ومناقشة المخاطر التي قد ترتبط بأمراض مزمنة معينة والاحتياطات التي ينبغي اتخاذها. تتضمن أمثلة هذا الأخير الحاجة إلى التحصين السنوي ضد الإنفلونزا للأفراد المصابين بداء السكري أو الربو وتعليمات لمرضى السكر حول الرعاية المناسبة للقدم لتجنب العدوى الموضعية.
يجب مناقشة الأخبار التي تم الإبلاغ عنها مؤخرًا حول الأمراض المعدية ، خاصةً مع أولئك الذين يعانون من مشاكل صحية معروفة. على سبيل المثال ، أخبار تفشي مرض E. كولاي إن العدوى التي تُعزى إلى تناول اللحوم المطبوخة بشكل غير كافٍ ستكون ذات أهمية للجميع ، في حين أن خطر الإصابة بداء الكريبتوسبوريديوس من السباحة في المسابح العامة سيكون وثيق الصلة بشكل خاص بمرضى فيروس نقص المناعة البشرية أو نقص المناعة الأخرى.
امتحانات ما قبل التقاعد.
يجب حث الموظفين الذين يتم فحصهم فيما يتعلق بالتقاعد على الحصول على التطعيم ضد المكورات الرئوية وإبلاغهم بالتحصين السنوي ضد الإنفلونزا.
حماية ما قبل السفر.
ساهمت العولمة المتزايدة لمهام العمل إلى جانب الاهتمام المتزايد بالسفر الدولي من أجل المتعة في التوسع المستمر في عدد السكان الذين يحتاجون إلى الحماية من الأمراض المعدية التي لا يحتمل مواجهتها في المنزل. يجب أن يتضمن لقاء ما قبل السفر تاريخًا طبيًا للكشف عن أي نقاط ضعف صحية فردية قد تزيد من المخاطر المرتبطة بالسفر أو المهمة المتوقعة. والمثال الجيد - وليس غير المألوف - على ذلك هو أن تفكر المرأة الحامل في السفر إلى بيئة بها ملاريا مقاومة للكلوروكين ، حيث قد يتم منع الأشكال البديلة للوقاية من الملاريا أثناء الحمل.
يجب توفير معلومات شاملة عن الأمراض المعدية المنتشرة في المناطق المراد زيارتها. يجب أن يشمل ذلك طرق انتقال الأمراض ذات الصلة ، وتقنيات التجنب والوقاية ، والأعراض والاستراتيجيات النموذجية للحصول على الرعاية الطبية في حالة ظهورها. وبالطبع ، يجب توفير التطعيمات المشار إليها.
زيارات الخدمة الصحية للموظف.
في معظم أوضاع الصحة المهنية ، قد يتلقى الموظفون الإسعافات الأولية والعلاج لأعراض المرض ؛ في البعض ، كما هو الحال في Morgan ، تتوفر مجموعة واسعة من خدمات الرعاية الأولية. يوفر كل لقاء فرصة للتدخلات الصحية الوقائية والاستشارة. وهذا يشمل توفير التطعيمات على فترات مناسبة وتنبيه المرضى العاملين بشأن الاحتياطات الصحية المتعلقة بأي مرض أساسي أو تعرض محتمل. ميزة خاصة لهذا الموقف هي أن حقيقة أن الموظف قد سعى إلى هذا الاهتمام تشير إلى أنه قد يكون أكثر تقبلاً للنصيحة المقدمة مما قد يكون عليه الحال عندما يتم تلقي نفس المعلومات في حملة تعليمية واسعة. يجب على أخصائي الصحة الاستفادة من هذه الفرصة من خلال ضمان توفير المعلومات المناسبة والتطعيمات اللازمة أو الأدوية الوقائية.
الوصول إلى أفراد الأسرة.
على الرغم من أن الدافع الرئيسي للصحة المهنية هو ضمان صحة الموظف ورفاهيته ، إلا أن هناك العديد من الأسباب لرؤية جهود تعزيز الصحة الفعالة يتم نقلها إلى أسرة الموظف أيضًا. من الواضح أن معظم الأهداف المذكورة سابقًا تنطبق بشكل متساوٍ على أفراد الأسرة البالغين الآخرين ، وفي حين أن الخدمات المباشرة لوحدة الصحة المهنية غير متاحة عمومًا لأفراد الأسرة ، يمكن نقل المعلومات إلى المنزل من خلال الرسائل الإخبارية والكتيبات وبالكلمة. من الفم.
هناك اعتبار إضافي هو صحة الأطفال ، لا سيما بالنظر إلى أهمية التحصينات في مرحلة الطفولة المبكرة. لقد تم الاعتراف بأن هذه التحصينات غالبًا ما يتم تجاهلها ، على الأقل جزئيًا ، ليس فقط من قبل المحرومين اقتصاديًا ، ولكن حتى من قبل أطفال موظفي الشركات الأمريكية الأكثر ثراءً. قد تعمل الندوات حول رعاية الطفل السليم والمعلومات المطبوعة حول هذا الموضوع ، والتي يقدمها صاحب العمل أو شركة التأمين الصحي لصاحب العمل ، على تقليل هذا النقص. بالإضافة إلى ذلك ، فإن تعديل تغطية التأمين الصحي ليشمل مثل هذه التدابير "الوقائية" مثل التحصينات يجب أن يعمل أيضًا على تشجيع الاهتمام المناسب لهذه المسألة.
مواكبة
على الرغم من أن إدخال المضادات الحيوية في منتصف القرن العشرين أدى بالبعض إلى الاعتقاد بأنه سيتم القضاء على الأمراض المعدية قريبًا ، إلا أن التجربة الفعلية كانت مختلفة تمامًا. لم تظهر فقط أمراض معدية جديدة (مثل فيروس نقص المناعة البشرية ومرض لايم) ، ولكن المزيد من العوامل المعدية تطور مقاومة للأدوية الفعالة سابقًا (مثل الملاريا والسل). لذلك ، من الضروري أن يحافظ اختصاصيو الصحة المهنية على معرفتهم بالتطورات في مجال الأمراض المعدية والوقاية منها. على الرغم من وجود العديد من الطرق للقيام بذلك ، فإن التقارير الدورية والنشرات الصادرة عن منظمة الصحة العالمية والوكالات الصحية الوطنية مثل المراكز الأمريكية لمكافحة الأمراض والوقاية منها مفيدة بشكل خاص.
وفي الختام
من بين مسؤوليات أرباب العمل عن صحة القوى العاملة الوقاية من الأمراض المعدية ومكافحتها بين الموظفين. ويشمل ذلك تحديد الأشخاص المصابين بالعدوى وعزلهم والعلاج المناسب لهم إلى جانب منع انتشارها إلى زملاء العمل والمعالين وتهدئة مخاوف الأشخاص المعنيين بشأن الاتصال المحتمل. كما يتضمن التعليم والحماية المناسبة للموظفين الذين قد يواجهون أمراضًا معدية أثناء العمل أو في المجتمع. قد تلعب الخدمة الصحية للموظف ، كما هو موضح في الوصف أعلاه لأنشطة القسم الطبي في JP Morgan and Company، Inc. ، في مدينة نيويورك ، دورًا مركزيًا في الوفاء بهذه المسؤولية ، مما يؤدي إلى تحقيق منفعة للموظفين الفرديين ، والمؤسسة ككل والمجتمع.
حماية صحة المسافر
في هذا العصر من المنظمات متعددة الجنسيات والتجارة الدولية الآخذة في التوسع ، تتم دعوة الموظفين بشكل متزايد للقيام بالسفر لأسباب تجارية. في الوقت نفسه ، يقضي المزيد من الموظفين وعائلاتهم عطلاتهم في السفر إلى أماكن بعيدة حول العالم. في حين أن مثل هذا السفر بالنسبة لمعظم الناس عادة ما يكون مثيرًا وممتعًا ، إلا أنه غالبًا ما يكون مرهقًا ومنهكًا ، وخاصة بالنسبة لأولئك الذين ليسوا مستعدين بشكل صحيح ، يمكن أن يكون خطيرًا. على الرغم من إمكانية مواجهة المواقف التي تهدد الحياة ، إلا أن معظم المشكلات المرتبطة بالسفر ليست خطيرة. بالنسبة لمسافر العطلة ، فإنهم يجلبون القلق وعدم الراحة والإزعاج إلى جانب خيبة الأمل ونفقات إضافية مرتبطة بتقصير الرحلة وإجراء ترتيبات سفر جديدة. بالنسبة لرجل الأعمال ، قد تؤثر صعوبات السفر في النهاية على المنظمة سلبًا بسبب ضعف أداء عمله في المفاوضات والمعاملات الأخرى ، ناهيك عن تكلفة الاضطرار إلى إجهاض المهمة وإرسال شخص آخر لإكمالها.
ستحدد هذه المقالة الخطوط العريضة لبرنامج شامل لحماية السفر للأفراد الذين يقومون برحلات عمل قصيرة الأجل ، وسوف تصف بإيجاز الخطوات التي يمكن اتخاذها للتحايل على مخاطر السفر الأكثر تكرارًا. (يمكن للقارئ الرجوع إلى مصادر أخرى - على سبيل المثال ، Karpilow 1991 - للحصول على معلومات حول البرامج للأفراد في مهام المغتربين طويلة الأجل وحول البرامج الخاصة بوحدات كاملة أو مجموعات من الموظفين الذين تم إرسالهم إلى محطات العمل في أماكن بعيدة).
برنامج شامل لحماية السفر
الندوات العرضية حول إدارة مخاطر السفر هي سمة من سمات العديد من برامج تعزيز الصحة في مواقع العمل ، لا سيما في المنظمات التي يسافر فيها نسبة كبيرة من الموظفين على نطاق واسع. في مثل هذه المنظمات ، غالبًا ما يكون هناك قسم السفر الداخلي الذي قد يتم تكليفه بمسؤولية ترتيب الجلسات وشراء الكتيبات والأدبيات الأخرى التي يمكن توزيعها. ومع ذلك ، بالنسبة للجزء الأكبر ، يتم تثقيف المسافر المحتمل وتقديم أي خدمات قد تكون مطلوبة على أساس فردي وليس جماعي
من الناحية المثالية ، يتم تعيين هذه المهمة إلى القسم الطبي أو الوحدة الصحية للموظفين ، حيث نأمل أن يتوفر مدير طبي مطلع أو غيره من المهنيين الصحيين. تتمثل مزايا الحفاظ على طاقم الوحدة الطبية الداخلي ، بصرف النظر عن الراحة ، في معرفتهم بالمنظمة وسياساتها وموظفيها ؛ فرصة التعاون الوثيق مع الإدارات الأخرى التي قد تشارك (الأفراد والسفر ، على سبيل المثال) ؛ الوصول إلى السجلات الطبية التي تحتوي على التاريخ الصحي لأولئك المكلفين بمهام السفر ، بما في ذلك تفاصيل أي مصائب سفر سابقة ؛ وعلى الأقل معرفة عامة بنوع وكثافة العمل الذي يتعين إنجازه أثناء الرحلة.
في حالة عدم وجود مثل هذه الوحدة الداخلية ، يمكن إحالة الفرد المسافر إلى إحدى "عيادات السفر" التي تتم صيانتها من قبل العديد من المستشفيات والمجموعات الطبية الخاصة في المجتمع. تشمل مزايا هذه العيادات وجود طاقم طبي متخصص في الوقاية من أمراض المسافرين وعلاجها ، ومعلومات حديثة عن الظروف في المناطق التي ستتم زيارتها ، والإمدادات الجديدة من أي لقاحات يمكن الإشارة إليها.
يجب تضمين عدد من العناصر إذا كان برنامج حماية السفر ليكون شاملاً حقًا. هذه تعتبر تحت الرؤوس التالية.
سياسة راسخة
في كثير من الأحيان ، حتى عندما يتم تحديد موعد الرحلة لبعض الوقت ، يتم اتخاذ الخطوات المطلوبة لحماية المسافر على أساس مخصص أو في اللحظة الأخيرة أو ، في بعض الأحيان ، يتم إهمالها تمامًا. وفقًا لذلك ، تعد السياسة المكتوبة المعمول بها عنصرًا أساسيًا في أي برنامج لحماية السفر. نظرًا لأن العديد من المسافرين من رجال الأعمال هم من المديرين التنفيذيين رفيعي المستوى ، يجب إصدار هذه السياسة ودعمها من قبل الرئيس التنفيذي للمؤسسة بحيث يمكن تنفيذ أحكامها من قبل جميع الإدارات المشاركة في مهام وترتيبات السفر ، والتي قد يرأسها مديرو رتبة أقل. في بعض المنظمات ، تحظر السياسة صراحةً أي رحلة عمل إذا لم يتلق المسافر "تصريحًا" طبيًا. بعض السياسات مفصلة للغاية لدرجة أنها تحدد معايير الحد الأدنى من الطول والوزن للسماح بحجز مقاعد درجة رجال الأعمال الأكثر تكلفة بدلاً من المقاعد الأكثر ازدحامًا في الاقتصاد أو الأقسام السياحية للطائرات التجارية ، وتحدد الظروف التي بموجبها الزوج أو الزوجة يجوز لأفراد الأسرة مرافقة المسافر.
التخطيط للرحلة
يجب أن يشارك المدير الطبي أو أخصائي الصحة المسؤول في تخطيط مسار الرحلة بالاشتراك مع وكيل السفر والفرد الذي يتبعه المسافر. تشمل الاعتبارات التي يجب معالجتها (1) أهمية المهمة وتشعباتها (بما في ذلك الأنشطة الاجتماعية الإلزامية) ، (2) متطلبات السفر والظروف في أجزاء من العالم المراد زيارتها ، و (3) المادية و الحالة العقلية للمسافر إلى جانب قدرته على تحمل قسوة التجربة والاستمرار في الأداء بشكل مناسب. من الناحية المثالية ، سيشارك المسافر أيضًا في مثل هذه القرارات المتعلقة بما إذا كان ينبغي تأجيل الرحلة أو إلغاؤها ، وما إذا كان يجب تقصير مسار الرحلة أو تعديله بطريقة أخرى ، سواء كانت المهمة (أي فيما يتعلق بعدد الأشخاص الذين تمت زيارتهم أو عدد أو مدة الزيارة. يجب تعديل الاجتماعات ، وما إلى ذلك) ، سواء كان يجب أن يرافق المسافر مساعد أو مساعد ، وما إذا كان يجب تضمين فترات الراحة والاسترخاء في خط سير الرحلة.
استشارة طبية قبل السفر
إذا لم يتم إجراء فحص طبي دوري روتيني مؤخرًا ، فيجب إجراء فحص جسدي عام واختبارات معملية روتينية ، بما في ذلك مخطط كهربية القلب. والغرض من ذلك هو التأكد من أن صحة الموظف لن تتأثر سلبًا سواء بسبب قسوة العبور في حد ذاتها أو بسبب الظروف الأخرى التي واجهتها أثناء الرحلة. يجب تحديد حالة أي أمراض مزمنة وإبلاغ التعديلات لمن يعانون من حالات مثل السكري أو أمراض المناعة الذاتية أو الحمل. يجب إعداد تقرير مكتوب بالنتائج والتوصيات ليتم إتاحته لأي طبيب تمت استشارته للمشاكل الناشئة في الطريق. يوفر هذا الفحص أيضًا أساسًا لتقييم المرض المحتمل عند عودة المسافر.
يجب أن تشمل المشاورة مناقشة مدى استصواب التطعيمات ، بما في ذلك مراجعة آثارها الجانبية المحتملة والاختلافات بين تلك المطلوبة وتلك الموصي بها فقط. يجب وضع جدول تلقيح فردي لاحتياجات المسافر وتاريخ المغادرة وإعطاء اللقاحات اللازمة.
يجب مراجعة أي أدوية يتناولها المسافر وتقديم الوصفات الطبية للإمدادات الكافية ، بما في ذلك مخصصات التلف أو الفقد. يجب تحضير تعديلات التوقيت والجرعة للمسافرين الذين يعبرون عدة مناطق زمنية (على سبيل المثال ، بالنسبة لأولئك الذين يعانون من مرض السكري المعتمد على الأنسولين). بناءً على مهمة العمل وطريقة النقل ، يجب وصف الأدوية للوقاية من بعض الأمراض المحددة ، بما في ذلك (على سبيل المثال لا الحصر) الملاريا وإسهال المسافر وإرهاق السفر وداء المرتفعات. بالإضافة إلى ذلك ، يجب وصف الأدوية أو توفيرها للعلاج في الرحلة للأمراض البسيطة مثل التهابات الجهاز التنفسي العلوي (خاصة احتقان الأنف والتهاب الجيوب الأنفية) والتهاب الشعب الهوائية ودوار الحركة والتهاب الجلد والحالات الأخرى التي قد تكون متوقعة بشكل معقول.
أطقم طبية
للمسافر الذي لا يرغب في قضاء وقت ثمين في البحث عن صيدلية في حالة الحاجة ، قد تكون مجموعة الأدوية والمستلزمات لا تقدر بثمن. حتى إذا كان المسافر قادرًا على العثور على صيدلية ، فقد تكون معرفة الصيدلي بحالة المسافر الخاصة محدودة ، وقد يؤدي أي حاجز لغوي إلى ثغرات خطيرة في التواصل. علاوة على ذلك ، فإن الأدوية المعروضة قد لا تكون آمنة وفعالة. لا يوجد لدى العديد من البلدان قوانين صارمة لوضع العلامات على الأدوية ، كما أن لوائح ضمان الجودة غير موجودة في بعض الأحيان. غالبًا ما تتجاهل الصيدليات الصغيرة تواريخ انتهاء صلاحية الأدوية وقد تؤدي درجات الحرارة المرتفعة في المناخات الاستوائية إلى تعطيل بعض الأدوية المخزنة على الرفوف في المتاجر الساخنة.
في حين أن المجموعات التجارية المجهزة بالأدوية الروتينية متوفرة ، يجب تخصيص محتويات أي من هذه الأدوات لتلبية الاحتياجات المحددة للمسافر. من بين الأدوية الأكثر احتياجًا ، بالإضافة إلى الأدوية الموصوفة لمشاكل صحية معينة ، أدوية دوار الحركة واحتقان الأنف والحساسية والأرق والقلق ؛ المسكنات ومضادات الحموضة والملينات وكذلك أدوية البواسير وانزعاج الدورة الشهرية وتقلصات العضلات الليلية. قد تحتوي العدة علاوة على ذلك على مطهرات وضمادات ومستلزمات جراحية أخرى.
يجب أن يحمل المسافرون إما خطابات موقعة من قبل طبيب على ورق مكتبي ذي رأسية أو فراغات وصفة طبية تسرد الأدوية التي يتم حملها وتشير إلى الشروط التي تم وصفها لها. وهذا قد ينقذ المسافر من التأخير المحرج وربما الطويل في موانئ الدخول الدولية حيث يعمل وكلاء الجمارك بشكل خاص في البحث عن المخدرات غير المشروعة.
يجب أن يحمل المسافر أيضًا إما زوجًا إضافيًا من النظارات أو العدسات اللاصقة مع الإمدادات الكافية من محاليل التنظيف وغيرها من الملحقات الضرورية. (يجب تشجيع أولئك الذين يذهبون إلى المناطق شديدة الاتساخ أو المتربة على ارتداء النظارات بدلاً من العدسات اللاصقة). سوف تسهل نسخة من وصفة العدسة الخاصة بالمستخدم شراء النظارات البديلة في حالة فقد زوج المسافر أو تلفه.
أولئك الذين يسافرون بشكل متكرر يجب فحص مجموعاتهم قبل كل رحلة للتأكد من أن المحتويات قد تم تعديلها وفقًا لمسار الرحلة المعين وأنها ليست قديمة.
سجلات طبية
بالإضافة إلى الملاحظات التي تؤكد ملاءمة الأدوية التي يتم حملها ، يجب أن يحمل المسافر بطاقة أو خطابًا يلخص أي تاريخ طبي مهم ، ونتائج التقييم الصحي قبل السفر ونسخًا من مخطط كهربية القلب الأخير وأي بيانات معملية ذات صلة. قد يؤدي سجل التطعيمات الأخيرة للمسافر إلى تفادي ضرورة الخضوع للتلقيح الإلزامي في ميناء الدخول. يجب أن يحتوي السجل أيضًا على الاسم والعنوان وأرقام الهاتف والفاكس للطبيب الذي يمكنه تقديم معلومات إضافية عن المسافر إذا لزم الأمر (يمكن أن يكون نوع الشارة أو السوار من نوع Medic-Alert مفيدًا في هذا الصدد).
يمكن لعدد من البائعين تزويد بطاقات السجلات الطبية بشرائح الميكروفيلم التي تحتوي على الملفات الطبية الكاملة للمسافرين. على الرغم من أن الطبيب الأجنبي مناسب في كثير من الأحيان ، إلا أنه قد يفتقر إلى الوصول إلى عارض الميكروفيلم أو العدسة اليدوية القوية بما يكفي لقراءتها. هناك أيضًا مشكلة التأكد من تحديث المعلومات.
التطعيمات
تتطلب بعض الدول تلقيح جميع المسافرين القادمين لأمراض معينة ، مثل الكوليرا أو الحمى الصفراء أو الطاعون. في حين أوصت منظمة الصحة العالمية بأن التطعيم ضد الحمى الصفراء فقط هو المطلوب ، لا يزال عدد من البلدان يتطلب التحصين ضد الكوليرا. بالإضافة إلى حماية المسافرين ، فإن التطعيمات المطلوبة تهدف أيضًا إلى حماية مواطنيهم من الأمراض التي قد يحملها المسافرون.
تهدف التحصينات الموصى بها إلى منع المسافرين من الإصابة بأمراض متوطنة. هذه القائمة أطول بكثير من القائمة "المطلوبة" وتتوسع سنويًا مع تطوير لقاحات جديدة لمكافحة الأمراض الجديدة والمتقدمة بسرعة. تتغير أيضًا الرغبة في الحصول على لقاح معين بشكل متكرر وفقًا لكمية المرض وحدته في منطقة معينة. لهذا السبب ، المعلومات الحالية ضرورية. يمكن الحصول عليها من منظمة الصحة العالمية ؛ من الوكالات الحكومية مثل المراكز الأمريكية لمكافحة الأمراض والوقاية منها ؛ وزارة الصحة والرعاية الكندية؛ أو من وزارة الصحة في الكومنولث في سيدني ، أستراليا. يمكن الحصول على معلومات مماثلة ، عادة ما يتم الحصول عليها من هذه المصادر ، من المنظمات التطوعية والتجارية المحلية ؛ كما أنه متوفر في برامج الكمبيوتر التي يتم تحديثها دوريًا.
تشمل التحصينات الموصى بها لجميع المسافرين الدفتيريا والتيتانوس وشلل الأطفال والحصبة (لأولئك الذين ولدوا بعد عام 1956 ولم يولدوا نوبة حصبة موثقة من قبل الطبيب) والإنفلونزا والتهاب الكبد B (خاصة إذا كانت مهمة العمل قد تنطوي على التعرض لهذا الخطر).
قد يؤثر مقدار الوقت المتاح للمغادرة على جدول التطعيم والجرعة. على سبيل المثال ، بالنسبة للفرد الذي لم يتم تحصينه من قبل ضد التيفوئيد ، يجب أن ينتج عن حقنتين ، بفاصل أربعة أسابيع ، أعلى عيار من الأجسام المضادة. إذا لم يكن هناك وقت كافٍ ، يمكن إعطاء أولئك الذين لم يتم تلقيحهم من قبل أربع حبات من اللقاح الفموي المطور حديثًا في أيام بديلة ؛ سيكون هذا أكثر فعالية بكثير من جرعة واحدة من اللقاح المحقون. يمكن أيضًا استخدام نظام اللقاح الفموي كمعزز للأفراد الذين سبق لهم تلقي الحقن.
التأمين الصحي وتغطية الإعادة إلى الوطن
لا تغطي العديد من برامج التأمين الصحي الوطنية والخاصة الأفراد الذين يتلقون خدمات صحية خارج المنطقة المحددة. يمكن أن يسبب هذا الإحراج والتأخير في تلقي الرعاية اللازمة والنفقات الباهظة للأفراد الذين يتعرضون لإصابات أو أمراض حادة أثناء الرحلة. لذلك ، من الحكمة التحقق من أن التأمين الصحي الحالي للمسافر سيغطيه أو يغطيها طوال الرحلة. إذا لم يكن الأمر كذلك ، فيجب أن يُنصح بشراء تأمين صحي مؤقت يغطي كامل فترة الرحلة.
في ظل ظروف معينة ، لا سيما في المناطق غير المطورة ، قد يؤدي الافتقار إلى المرافق الحديثة المناسبة والقلق بشأن جودة الرعاية المتاحة إلى الإخلاء الطبي. قد تتم إعادة المسافر إلى مدينته الأصلية أو ، عندما تكون المسافة كبيرة جدًا ، إلى مركز طبي حضري مقبول في الطريق. يقدم عدد من الشركات خدمات الإخلاء في حالات الطوارئ حول العالم ؛ بعضها ، مع ذلك ، متاح فقط في مناطق محدودة أكثر. نظرًا لأن مثل هذه المواقف عادة ما تكون ملحة ومرهقة للغاية لجميع المعنيين ، فمن الحكمة اتخاذ ترتيبات احتياطية أولية مع شركة تخدم المناطق التي ستتم زيارتها ، وبما أن هذه الخدمات قد تكون باهظة الثمن ، يجب التأكد من أنها مغطاة من خلال برنامج التأمين الصحي للمسافر.
استخلاص المعلومات بعد السفر
الاستشارة الطبية بعد فترة وجيزة من العودة هي متابعة مرغوبة للرحلة. يوفر مراجعة لأي مشاكل صحية قد تكون قد نشأت والعلاج المناسب لأي منها قد لا يكون قد تم إزالته بالكامل. كما ينص على استخلاص المعلومات عن الظروف التي تمت مواجهتها في الطريق والتي يمكن أن تؤدي إلى توصيات وترتيبات أكثر ملاءمة إذا كان يتعين تكرار الرحلة أو القيام بها من قبل الآخرين.
التعامل مع مخاطر السفر
ينطوي السفر دائمًا تقريبًا على التعرض للمخاطر الصحية التي ، على الأقل ، تسبب إزعاجًا وإزعاجًا ويمكن أن تؤدي إلى أمراض خطيرة ومسببة للإعاقة أو ما هو أسوأ. بالنسبة للجزء الأكبر ، يمكن التحايل عليها أو التحكم فيها ، لكن هذا يتطلب عادةً جهدًا خاصًا من جانب المسافر. يعد توعية المسافر للتعرف عليه وتقديم المعلومات والتدريب المطلوب للتعامل معه هو الدافع الرئيسي لبرنامج حماية السفر. يمثل ما يلي بعض المخاطر الأكثر شيوعًا أثناء السفر.
اختلاف التوقيت.
يمكن أن يؤدي المرور السريع عبر المناطق الزمنية إلى تعطيل الإيقاعات الفسيولوجية والنفسية - إيقاعات الساعة البيولوجية - التي تنظم وظائف الكائن الحي. يُعرف باسم "اضطراب الرحلات الجوية الطويلة" لأنه يحدث بشكل حصري تقريبًا أثناء السفر الجوي ، ويمكن أن يسبب اضطرابات النوم ، والتوعك ، والتهيج ، وانخفاض الأداء العقلي والبدني ، واللامبالاة ، والاكتئاب ، والتعب ، وفقدان الشهية ، وضيق في المعدة ، وتغيير عادات الأمعاء. كقاعدة عامة ، يستغرق الأمر عدة أيام قبل أن تتكيف إيقاعات المسافر مع الموقع الجديد. وبالتالي ، من الحكمة للمسافرين حجز رحلات جوية طويلة قبل عدة أيام من بدء الأعمال المهمة أو الارتباطات الاجتماعية للسماح لأنفسهم بفترة يمكنهم خلالها استعادة طاقتهم ويقظتهم وقدراتهم في العمل (وهذا ينطبق أيضًا على رحلة العودة). هذا مهم بشكل خاص للمسافرين الأكبر سنًا ، حيث يبدو أن تأثيرات اضطراب الرحلات الجوية الطويلة تتزايد مع تقدم العمر.
تم استخدام عدد من الأساليب لتقليل اضطراب الرحلات الجوية الطويلة. يدافع البعض عن "نظام غذائي لاضطراب الرحلات الجوية الطويلة" ، حيث يتناوب تناول الكربوهيدرات أو الأطعمة الغنية بالبروتين وصيامها لمدة ثلاثة أيام قبل المغادرة. يقترح البعض الآخر تناول عشاء عالي الكربوهيدرات قبل المغادرة ، والحد من تناول الطعام أثناء الرحلة إلى السلطات وأطباق الفاكهة والأطباق الخفيفة الأخرى ، وشرب كمية كبيرة من السوائل قبل وأثناء الرحلة (يكفي على متن الطائرة لتتطلب استخدام كل ساعة من الطعام). غرفة الراحة) وتجنب جميع المشروبات الكحولية. ويوصي آخرون باستخدام ضوء مثبت على الرأس يمنع إفراز الغدة الصنوبرية الميلاتونين ، وقد ارتبط فائضه ببعض أعراض اضطراب الرحلات الجوية الطويلة. في الآونة الأخيرة ، تم العثور على جرعات صغيرة من الميلاتونين على شكل أقراص (1 مجم أو أقل - جرعات أكبر ، شائعة لأغراض أخرى ، تسبب النعاس) التي تم تناولها وفقًا لجدول زمني محدد قبل الرحلة وبعدها بعدة أيام ، مفيدة في تقليل اضطراب الرحلات الجوية الطويلة. في حين أن هذه قد تكون مفيدة ، فإن الراحة الكافية والجدول الزمني المريح حتى اكتمال إعادة التعديل هما الأكثر موثوقية.
السفر جوا.
بالإضافة إلى اضطراب الرحلات الجوية الطويلة ، قد يكون السفر عن طريق الجو صعبًا لأسباب أخرى. يمكن أن يكون الوصول إلى المطار وعبره مصدر قلق وتهيج ، خاصةً عندما يتعين على المرء التعامل مع الازدحام المروري ، والأمتعة الثقيلة أو الضخمة ، والرحلات المتأخرة أو الملغاة والاندفاع عبر المحطات للقيام برحلات متصلة. فترات الحبس الطويلة في المقاعد الضيقة مع مساحة غير كافية للساق ليست فقط مزعجة ولكنها قد تؤدي إلى حدوث نوبات من التهاب الوريد في الساقين. لن يواجه معظم الركاب في الطائرات الحديثة التي يتم صيانتها جيدًا أي صعوبة في التنفس لأن الكابينة مضغوطة للحفاظ على ارتفاع محاكاة أقل من 8,000 قدم فوق مستوى سطح البحر. قد يكون دخان السجائر مزعجًا لأولئك الذين يجلسون في أو بالقرب من أقسام التدخين في الطائرات التي لم يتم تصنيفها على أنها خالية من التدخين.
يمكن التقليل من هذه المشاكل من خلال خطوات مثل الترتيب المسبق لعمليات النقل من وإلى المطارات والمساعدة في حمل الأمتعة ، وتوفير عربات كهربائية أو كراسي متحركة لأولئك الذين قد يكون المشي الطويل بين مدخل المبنى والبوابة مزعجًا ، وتناول الطعام بشكل خفيف وتجنب المشروبات الكحولية المشروبات أثناء الرحلة ، وشرب الكثير من السوائل لمكافحة الميل نحو الجفاف والنهوض من مقعد المرء والمشي في المقصورة بشكل متكرر. عندما لا يكون البديل الأخير ممكنًا ، فإن أداء تمارين الإطالة والاسترخاء مثل تلك الموضحة في الشكل 1 أمر ضروري. قد تكون ظلال العيون مفيدة في محاولة النوم أثناء الرحلة ، بينما ثبت أن ارتداء سدادات الأذن طوال الرحلة يقلل من الإجهاد والتعب.
الشكل 1. تمارين يجب أداؤها أثناء الرحلات الطويلة بالطائرة.
في حوالي 25 دولة ، بما في ذلك الأرجنتين وأستراليا والهند وكينيا والمكسيك وموزمبيق ونيوزيلندا ، يلزم رش كبائن الطائرات القادمة بالمبيدات الحشرية قبل السماح للركاب بمغادرة الطائرة. والغرض من ذلك هو منع انتشار الحشرات الحاملة للأمراض. جلبت إلى البلاد. في بعض الأحيان ، يكون الرش سريعًا ولكنه غالبًا ما يكون شاملاً تمامًا ، حيث يستوعب المقصورة بأكملها ، بما في ذلك الركاب والطاقم الجالسين. يجب على المسافرين الذين يجدون الهيدروكربونات في البخاخ مزعجة أو مزعجة تغطية وجوههم بقطعة قماش مبللة وممارسة تمارين التنفس والاسترخاء.
تعترض الولايات المتحدة على هذه الممارسة. اقترح وزير النقل فيديريكو ف. بينيا أن يُطلب من جميع شركات الطيران ووكالات السفر إخطار الركاب عندما يتم رشهم ، وتخطط وزارة النقل لعرض هذه القضية المثيرة للجدل أمام الاتحاد الدولي للطيران المدني والمشاركة في رعاية ندوة منظمة الصحة العالمية حول هذا السؤال (فيورينو 1994).
البعوض والآفات القارضة الأخرى.
الملاريا والأمراض الأخرى التي تنقلها المفصليات (مثل الحمى الصفراء والتهاب الدماغ الفيروسي وحمى الضنك وداء الفيلاريات وداء الليشمانيات وداء كلابية الذنب وداء المثقبيات وداء لايم) متوطنة في أجزاء كثيرة من العالم. الوقاية من التعرض للعض هو خط الدفاع الأول ضد هذه الأمراض.
يمكن استخدام مبيدات الحشرات التي تحتوي على "DEET" (N ، N-diethyl-meta-toluamide) على الجلد و / أو الملابس. نظرًا لأن مادة DEET يمكن امتصاصها من خلال الجلد وقد تسبب أعراضًا عصبية ، فلا يوصى باستخدام المستحضرات التي يزيد تركيزها عن 35٪ من مادة DEET ، خاصة للأطفال الرضع. Hexanediol هو بديل مفيد لأولئك الذين قد يكونون حساسين لـ DEET. يجب إعادة تطبيق Skin-So-Soft® ، المرطب المتوفر تجاريًا ، كل عشرين دقيقة أو نحو ذلك ليكون طاردًا فعالًا.
يجب على جميع الأشخاص الذين يسافرون في المناطق التي تتوطن فيها الأمراض التي تنقلها الحشرات ارتداء قمصان طويلة الأكمام وسراويل طويلة ، خاصة بعد الغسق. في المناخات الحارة ، فإن ارتداء ملابس قطنية أو كتانية فضفاضة تكون في الواقع أكثر برودة من ترك الجلد مكشوفًا. يجب تجنب العطور ومستحضرات التجميل المعطرة والصابون والمستحضرات التي قد تجذب الحشرات. تعتبر السترات الشبكية خفيفة الوزن والأغطية وواقيات الوجه مفيدة بشكل خاص في المناطق الموبوءة بشدة. ناموسية سرير البعوض وحواجز النوافذ هي ملحقات مهمة. (قبل التقاعد ، من المهم رش داخل الناموسية في حالة احتباس الحشرات غير المرغوب فيها).
يمكن معالجة الملابس والشبكات الواقية بمواد طاردة تحتوي على مادة DEET أو باستخدام البيرميثرين ، وهو مبيد حشري متوفر في كل من تركيبات الرش والسائل.
ملاريا.
على الرغم من عقود من جهود القضاء على البعوض ، لا تزال الملاريا مستوطنة في معظم المناطق الاستوائية وشبه الاستوائية من العالم. نظرًا لكونه خطيرًا ومنهكًا للغاية ، يجب استكمال جهود مكافحة البعوض الموضحة أعلاه بالاستخدام الوقائي لعقار أو أكثر من الأدوية المضادة للملاريا. في حين تم تطوير عدد من مضادات الملاريا الفعالة إلى حد ما ، فإن بعض سلالات طفيلي الملاريا أصبحت شديدة المقاومة لبعض الأدوية المستخدمة حاليًا إن لم يكن جميعها. على سبيل المثال ، لا يزال الكلوروكين ، وهو الأكثر شيوعًا تقليديًا ، فعالًا ضد سلالات الملاريا في أجزاء معينة من العالم ولكنه غير مفيد في العديد من المناطق الأخرى. يشيع استخدام البروغوانيل والميفلوكين والدوكسيسيكلين حاليًا في سلالات الملاريا المقاومة للكلوروكين. كما يتم استخدام Maloprim و Fanidar و sulfisoxazole في مناطق معينة. بدأ نظام وقائي قبل دخول المنطقة المصابة بالملاريا واستمر لبعض الوقت بعد مغادرته.
يعتمد اختيار الدواء على توصيات "حتى الدقيقة" لمناطق معينة يزورها المسافر. يجب أيضًا مراعاة الآثار الجانبية المحتملة: على سبيل المثال ، يُمنع استخدام الفانسايدار أثناء الحمل والرضاعة ، بينما لا ينبغي استخدام الميفلوكين من قبل طياري الخطوط الجوية أو غيرهم ممن قد تضعف الآثار الجانبية للجهاز العصبي المركزي من الأداء وتؤثر على سلامة الآخرين ، ولا من قبل أولئك الذين يتناولون حاصرات بيتا أو حاصرات قنوات الكالسيوم أو الأدوية الأخرى التي تغير التوصيل القلبي.
المياة الملوثة.
قد تكون مياه الصنبور الملوثة مشكلة في جميع أنحاء العالم. حتى في المراكز الحضرية الحديثة ، قد تسمح الأنابيب المعيبة والوصلات المعيبة في المباني القديمة أو التي لا تتم صيانتها بشكل جيد بانتشار العدوى. حتى المياه المعبأة في زجاجات قد لا تكون آمنة ، خاصةً إذا كان الختم البلاستيكي الموجود على الغطاء غير سليم. المشروبات الغازية آمنة بشكل عام للشرب بشرط عدم السماح لها بالتسرب.
يمكن تطهير الماء عن طريق تسخينه إلى 62 درجة مئوية لمدة 10 دقائق أو بإضافة اليود أو الكلور بعد التصفية لإزالة الطفيليات ويرقات الديدان ثم السماح لها بالوقوف لمدة 30 دقيقة.
عادةً ما تكون وحدات تنقية المياه المباعة لرحلات التخييم غير مناسبة للمناطق التي يشتبه في وجود المياه فيها لأنها لا تعمل على تعطيل البكتيريا والفيروسات. تتوفر مرشحات "كاتادين" المزعومة في وحدات فردية وتقوم بتصفية الكائنات التي يزيد حجمها عن 0.2 ميكرون ولكن يجب أن يتبعها معالجة باليود أو الكلور لإزالة الفيروسات. تجمع مرشحات "PUR" المطورة حديثًا بين مرشحات 1.0 ميكرون مع التعرض لمصفوفة راتنج ثلاثي اليود تقضي على البكتيريا والطفيليات والفيروسات في عملية واحدة.
في المناطق التي قد يكون فيها الماء مشكوكًا فيه ، يجب نصح المسافر بعدم استخدام الثلج أو المشروبات المثلجة وتجنب تنظيف الأسنان بالماء الذي لم يتم تنقيته.
من الاحتياطات الهامة الأخرى تجنب السباحة أو تدلي الأطراف في بحيرات المياه العذبة أو الجداول التي تؤوي القواقع الحاملة للطفيليات التي تسبب البلهارسيا (البلهارسيا).
طعام ملوث.
قد يتلوث الطعام في المصدر عن طريق استخدام "تربة ليلية" (نفايات جسم الإنسان) كسماد ، وفي المرور بسبب نقص التبريد والتعرض للذباب والحشرات الأخرى ، وفي التحضير بسبب سوء النظافة من جانب الطهاة ومتعاملو الطعام. في هذا الصدد ، فإن الطعام الذي يعده بائع متجول حيث يمكن للمرء أن يرى ما يتم طهيه وكيف يتم تحضيره قد يكون أكثر أمانًا من مطعم "أربع نجوم" حيث قد تختبئ الأجواء الفخمة والأزياء الرسمية النظيفة التي يرتديها الموظفون ثغرات في تخزين وتحضير وتقديم الطعام. القول المأثور القديم ، "إذا لم تتمكن من غليها أو تقشيرها بنفسك ، فلا تأكلها" ربما يكون أفضل نصيحة يمكن للمرء أن يقدمها للمسافر.
الإسهال المسافر.
يصادف إسهال المسافرين في جميع أنحاء العالم في المراكز الحضرية الحديثة وكذلك في المناطق غير المتطورة. في حين أن معظم الحالات تُعزى إلى كائنات حية في الطعام والشراب ، فإن الكثير منها ببساطة ناتج عن أطعمة غريبة وإعداد الطعام ، والإرهاق الغذائي والتعب. قد تتبع بعض الحالات أيضًا الاستحمام أو الاستحمام في مياه غير آمنة أو السباحة في البحيرات والجداول والمسابح الملوثة.
تكون معظم الحالات محدودة ذاتيًا وتستجيب على الفور لمثل هذه الإجراءات البسيطة مثل الحفاظ على كمية كافية من السوائل واتباع نظام غذائي خفيف والراحة. قد تساعد الأدوية البسيطة مثل أتابولجيت (منتج طيني يعمل كممتص) والبزموت سبساليسيلات والعوامل المضادة للحركة مثل لوبراميد أو ريجلان في السيطرة على الإسهال. ومع ذلك ، عندما يكون الإسهال شديدًا بشكل غير عادي ، أو يستمر لأكثر من ثلاثة أيام ، أو مصحوبًا بتكرار القيء أو الحمى ، يُنصح بالعناية الطبية واستخدام المضادات الحيوية المناسبة. يتم توجيه اختيار المضاد الحيوي المختار من خلال التحديد المختبري للكائن الحي المخالف أو ، إذا لم يكن ذلك ممكنًا ، من خلال تحليل الأعراض والمعلومات الوبائية حول انتشار عدوى معينة في المناطق التي تمت زيارتها. يجب تزويد المسافر بكتيب مثل الذي طورته منظمة الصحة العالمية (الشكل 2) يشرح ما يجب القيام به بلغة بسيطة غير مزعجة.
تم اقتراح الاستخدام الوقائي للمضادات الحيوية قبل أن يدخل المرء منطقة يشتبه في وجود الماء والطعام فيها ، ولكن هذا أمر مستاء بشكل عام لأن المضادات الحيوية نفسها قد تسبب أعراضًا ، وقد يؤدي تناولها مسبقًا إلى تجاهل المسافر أو التراخي تجاه الاحتياطات التي قد نصحت.
الشكل 2. عينة من كتيب تثقيفي لمنظمة الصحة العالمية عن إسهال المسافر.
مفقود
في بعض الحالات ، قد لا يحدث الإسهال إلا بعد العودة إلى المنزل. هذا يشير بشكل خاص إلى مرض طفيلي وهو مؤشر على إجراء الاختبارات المعملية المناسبة لتحديد ما إذا كانت هذه العدوى موجودة.
ارتفاع المرض.
قد يواجه المسافرون إلى المناطق الجبلية مثل أسبن وكولورادو ومكسيكو سيتي أو لاباز في بوليفيا صعوبة في الارتفاع ، خاصةً أولئك الذين يعانون من مرض الشريان التاجي أو قصور القلب الاحتقاني أو أمراض الرئة مثل انتفاخ الرئة والتهاب الشعب الهوائية المزمن أو الربو. عندما يكون داء المرتفعات خفيفًا ، فقد يسبب التعب ، أو الصداع ، أو ضيق التنفس ، أو الأرق ، أو الغثيان. تهدأ هذه الأعراض بشكل عام بعد بضعة أيام من قلة النشاط البدني والراحة.
عندما تكون هذه الأعراض أكثر شدة ، فقد تتطور إلى ضيق في التنفس وقيء وتشوش الرؤية. عند حدوث ذلك ، يجب على المسافر التماس العناية الطبية والوصول إلى ارتفاع منخفض بأسرع ما يمكن ، وربما حتى استنشاق الأكسجين الإضافي.
الجريمة والاضطرابات المدنية.
سيكون لدى معظم المسافرين الشعور بتجنب مناطق الحرب ومناطق الاضطرابات المدنية. ومع ذلك ، أثناء تواجدهم في مدن غريبة ، قد يبتعدون عن غير قصد إلى الأحياء التي تنتشر فيها جرائم العنف وحيث يكون السائحون أهدافًا شائعة. قد تكون التعليمات الخاصة بصيانة المجوهرات والأشياء الثمينة الأخرى ، والخرائط التي توضح الطرق الآمنة من المطار إلى وسط المدينة والمناطق التي يجب تجنبها ، مفيدة في تجنب الوقوع ضحية.
تعب.
التعب البسيط هو سبب متكرر للانزعاج وضعف الأداء. غالبًا ما يكون قدر كبير من الصعوبة التي تُعزى إلى اضطراب الرحلات الجوية الطويلة نتيجة لصعوبة السفر في الطائرات والحافلات والسيارات ، وقلة النوم في أسرة غريبة ومحيط غريب ، والإفراط في تناول الطعام واستهلاك الكحول ، وجداول الأعمال والارتباطات الاجتماعية أيضًا. كامل ومتطلب.
غالبًا ما يربك المسافر من رجال الأعمال بحجم العمل الذي يجب توضيحه قبل المغادرة وكذلك في التحضير للرحلة ، حتى لا يقول شيئًا عن اللحاق بالركب بعد العودة إلى الوطن. غالبًا ما يكون تعليم المسافر لمنع تراكم التعب غير المبرر أثناء تثقيف المسؤول التنفيذي الذي يقدم تقاريره للنظر في هذا الخطر الشامل في تحديد المهمة عنصرًا أساسيًا في برنامج حماية السفر.
وفي الختام
مع زيادة السفر إلى أماكن غريبة وبعيدة للعمل والمتعة ، أصبحت حماية صحة المسافر عنصرًا مهمًا في برنامج تعزيز الصحة في موقع العمل. إنه ينطوي على توعية المسافر بالمخاطر التي ستواجهها وتوفير المعلومات والأدوات اللازمة للتحايل عليها. وهي تشمل الخدمات الطبية مثل استشارات ما قبل السفر والتطعيمات وتوفير الأدوية التي من المحتمل أن تكون مطلوبة في الطريق. تعد مشاركة إدارة المنظمة مهمة أيضًا في تطوير توقعات معقولة للمهمة ، واتخاذ ترتيبات السفر والمعيشة المناسبة للرحلة. الهدف هو إكمال المهمة بنجاح والعودة الآمنة لموظف مسافر سليم.
برامج إدارة الإجهاد
تتمثل المهمة الأساسية للصحة والسلامة المهنية في حماية وتعزيز صحة ورفاهية وإنتاجية العمال ، بشكل فردي وجماعي. لا يمكن إنجاز هذه المهمة دون فهم الإجهاد والآليات التي من خلالها تؤثر على الأفراد والمنظمات ، وبدون برنامج جيد التخطيط من شأنه أن يخفف من آثارها الضارة والأهم من ذلك ، منعها.
الإجهاد عنصر لا مفر منه في حياة جميع الناس في كل مكان. إنه ينبع من - ويؤثر في نفس الوقت - على إحساس الأفراد الداخلي بالرفاهية ؛ علاقاتهم مع العائلة والأصدقاء وزملاء العمل والغرباء ؛ وقدرتهم على العمل في المنزل ومكان العمل والمجتمع. عندما يكون مفرطًا ، فإنه يؤدي إلى أعراض جسدية أو نفسية ، وعندما يطول ، قد يؤدي إلى الإعاقة والمرض. إنه يعدل تصورات الأفراد ومشاعرهم ومواقفهم وسلوكهم ويؤثر على المنظمات التي يديرون أنشطتها أو ينفذونها. يتم تغطية موضوع الإجهاد على نطاق واسع في مكان آخر في هذا موسوعة.
تصميم برنامج إدارة الإجهاد
سيحتوي برنامج إدارة الإجهاد الفعال في مكان العمل على عدد من العناصر المتداخلة التي تعمل بشكل متزامن. يتم إضفاء الطابع الرسمي على بعضها تحت تسمية برنامج إدارة الإجهاد بينما البعض الآخر مجرد جزء من الإدارة التنظيمية العامة حتى عندما تهدف صراحة إلى السيطرة على الإجهاد. بعض هذه تستهدف الموظفين بشكل فردي وفي مجموعات ؛ البعض الآخر يهدف إلى الضغوطات الناشئة في مكان العمل ؛ ولا يزال البعض الآخر يتعامل مع الضغوطات التي تؤثر على المنظمة ككيان في حد ذاته والذي يتحول حتما إلى التأثير على بعض أو كل الموظفين. سيتم فحص عناصر برنامج إدارة الإجهاد في مكان العمل تحت العناوين التالية.
1. إدارة الأعراض المرتبطة بالتوتر. يتعامل هذا العنصر مع الأفراد الذين يعانون بالفعل من آثار الإجهاد. يُطلق عليه "النموذج الطبي" ، وهو يحاول تحديد الأفراد الذين يعانون من علامات وأعراض وإقناعهم بالتقدم طواعية أو قبول الإحالة إلى متخصصين قادرين على تقييم مشاكلهم وتشخيص الأسباب وتقديم العلاج المناسب. قد يكون مقره في الخدمة الصحية للموظف أو في برنامج مساعدة الموظف ، أو قد يكون مرتبطًا بأي خدمات استشارية أخرى تقدمها المنظمة. قد تغطي الخدمات نطاقًا واسعًا يمتد من المقابلات الشخصية والامتحانات إلى "الخطوط الساخنة" الهاتفية لحالات الطوارئ إلى المراكز الشاملة مع موظفين متعددي التخصصات من المهنيين المؤهلين. قد يتم تقديمه من قبل متخصصين بدوام كامل أو جزئي أو عن طريق ترتيبات إحالة تعاقدية أو عرضية مع محترفين يأتون إلى موقع العمل أو يقيمون في مرافق قريبة في المجتمع. تتعامل بعض الوحدات مع أي وجميع المشاكل ، في حين أن البعض الآخر قد يركز بشكل أو بآخر على متلازمات محددة مرتبطة بالإجهاد مثل ارتفاع ضغط الدم ، وآلام الظهر ، وإدمان الكحول ، وتعاطي المخدرات ، أو المشاكل العائلية. تعتمد مساهمات عناصر الخدمة هذه في برنامج إدارة الإجهاد على القدرات التالية:
- إدراك أن العديد من الشكاوى الجسدية المتكررة أو المستمرة مثل آلام العضلات وآلام الظهر والصداع واضطرابات الجهاز الهضمي وما إلى ذلك ، تُعزى إلى الإجهاد. بدلاً من مجرد تقديم الأدوية المسكنة والنصائح ، سيتعرف أخصائي الصحة أو المستشار الصحي اليقظ على النمط ويوجه الانتباه إلى الضغوطات المسؤولة بالفعل.
- الاعتراف بأنه عندما يقدم عدد من الموظفين في وحدة أو منطقة معينة من مكان العمل مثل هذه الشكاوى الوظيفية ، يجب الشروع في البحث عن عامل مسبب في بيئة العمل والذي قد يثبت أنه ضغوط يمكن السيطرة عليها.
- الوصول إلى الأفراد المتورطين أو الذين يشهدون حدثًا كارثيًا مثل حادث مميت أو حلقة من العنف.
- اغتنام الفرصة للبقاء في إجراء تأديبي يواجهه الموظف بسبب الأداء غير الملائم أو السلوك المنحرف في انتظار فرصة لخفض مستوى التوتر واستعادة رباطة جأشه وقدرته على العمل.
2. الحد من الضعف الفردي. العناصر الأكثر شيوعًا في برامج إدارة الإجهاد هي تلك التي تساعد الأفراد على التعامل مع الإجهاد عن طريق الحد من ضعفهم. وتشمل هذه سلسلة من الندوات وورش العمل ، تكملها أشرطة صوتية أو أشرطة فيديو وكتيبات أو غيرها من المنشورات التي تثقيف الموظفين للتعامل مع الإجهاد بشكل أكثر فعالية. قواسمهم المشتركة هي:
- التدريب على الوعي الذاتي وتحليل المشكلة لاكتشاف علامات زيادة التوتر وتحديد العوامل المسببة للضغوط
- التدريب على الإصرار الذي يمكّن العمال من أن يصبحوا أكثر ديناميكية في التعامل معهم
- التقنيات التي من شأنها تقليل التوتر إلى مستويات مقبولة أكثر
يتم سرد بعض الأدوات التي يستخدمونها في الشكل 1. بالنسبة لأولئك الذين ليسوا على دراية بالمصطلح ، فإن "جلسات الراب" هي اجتماعات لمجموعات من الموظفين ، مع وجود مشرفين أو بدون وجودهم ، حيث تتم مناقشة التجارب والمشكلات والتعبير عن الشكاوى بحرية. إنها مماثلة لاجتماعات المحل التي تعقد تحت رعاية النقابة.
الشكل 1. بعض الأساليب لتقليل الضعف.
3. العلاقات الشخصية في مكان العمل. يتم توعية المنظمات بشكل متزايد بالضغوط الناشئة عن تنوع القوى العاملة والمشاكل الشخصية التي غالبًا ما تطرحها. لا يتوقف التحيز والتعصب الأعمى عند أبواب موقع العمل وغالبًا ما يتفاقم بسبب السلوك غير الحساس أو التمييزي من جانب المديرين والمشرفين. قد يتخذ التحيز الجنسي والعرقي شكل مضايقة وقد يتم التعبير عنه أو إثارة أعمال عنف. وعندما تتفشى هذه المواقف ، فإنها تتطلب تصحيحًا سريعًا من خلال إعلان سياسة صريحة تتضمن إجراءات تأديبية ضد المذنبين ، إلى جانب حماية الضحايا الذين يتجرأون على تقديم شكوى ضد الأعمال الانتقامية.
4. إدارة الضغوطات المتعلقة بالوظيفة. تقع على عاتق المنظمة مسؤولية تقليل الضغوط المرتبطة بالوظيفة والتي قد يكون لها تأثير سلبي على قدرة الموظفين على العمل بفعالية. من الأهمية بمكان التأكد من أن المشرفين والمديرين على جميع المستويات يتلقون التدريب المناسب للتعرف والتعامل بسرعة وفعالية مع "مشاكل الأشخاص" التي ستنشأ لا محالة في مكان العمل.
5. إدارة ضغوط المنظمة. تتعرض المنظمة ككيان للضغوط التي ، إذا لم تتم إدارتها بشكل صحيح ، فإنها تتسرب من خلال القوى العاملة ، مما يؤثر حتمًا على الموظفين على جميع المستويات. يتطلب هذا الوضع وضع أهداف وغايات صعبة ولكن قابلة للتحقيق ، وتحديد وتقييم مبكر للضغوط المحتملة التي قد تعيق تلك الخطط ، وتنسيق قدرات المنظمة على التعامل معها وإيصال نتائج تلك الجهود إلى القوى العاملة. تعد الحاجة المذكورة أخيرًا مهمة بشكل خاص في أوقات الشدة الاقتصادية ، عندما يكون تعاون الموظفين والإنتاجية المثلى مهمين بشكل خاص في التعامل مع مثل هذه الأزمات مثل التغييرات في الإدارة العليا ، وعمليات الدمج والاستحواذ المهددة ، وإغلاق المصانع أو نقلها. وتقليص الحجم.
6. المساعدة في إدارة الضغوطات الشخصية. في حين أن إدارة الضغوطات الناشئة في المنزل والمجتمع هي في الأساس مشكلة للفرد ، يكتشف أرباب العمل أن الضغط الذي يولدونه يتم جلبه حتمًا إلى مكان العمل حيث ، إما بمفردهم أو بالاقتران مع الضغوط المرتبطة بالوظيفة ، غالبًا ما تؤثر على رفاهية الموظفين وتعرض أداء عملهم للخطر. وفقًا لذلك ، يجد أصحاب العمل أنه من الملائم (وفي بعض الحالات ضروريًا) إنشاء برامج مصممة لمساعدة الموظفين على التعامل مع ضغوط من هذا النوع. يتم عرض قائمة بأكثر الضغوطات الشخصية وبرامج مكان العمل التي تستهدفها شيوعًا في الشكل 2.
الشكل 2. الضغوطات في مكان العمل وبرامج مكان العمل للمساعدة في حلها.
المبادئ الأساسية للبرنامج
عند إنشاء برنامج إدارة الإجهاد في موقع العمل ، يجب التأكيد على بعض المبادئ الأساسية.
أولاً ، يجب أن نتذكر أنه لا توجد حدود بين الإجهاد الناشئ في مكان العمل ، في المنزل وفي المجتمع. يقدم كل فرد مركبًا فريدًا لجميع العوامل التي يتم نقلها أينما ذهب. هذا يعني أنه بينما يجب أن يركز البرنامج على تلك المشكلات التي تنشأ في مكان العمل ، يجب أن يدرك أن هذه المشاكل تستمر في التأثير على حياة العامل الخارجية ، ولا يمكنه تجاهل تلك التي تنشأ عن العمل. في الواقع ، لقد ثبت أن العمل نفسه والدعم المستمد من زملاء العمل والمنظمة قد يكون لهما قيمة علاجية في التعامل مع المشاكل الشخصية والعائلية. في الواقع ، ربما يكون فقدان هذا الدعم مسؤولاً عن الكثير من الإعاقة المرتبطة بالتقاعد ، حتى عندما يكون طوعياً.
ثانيًا ، الإجهاد "شديد العدوى". إنه لا يؤثر فقط على أفراد معينين ولكن أيضًا على أولئك الذين يجب أن يرتبطوا بهم ويتعاونوا معهم. وبالتالي ، فإن التعامل مع الإجهاد هو علاجي ووقائي في نفس الوقت.
ثالثًا ، التعامل مع الإجهاد هو في جوهره مسؤولية فردية. يمكن تحديد الموظفين المتعثرين وتقديم المشورة والتوجيه. يمكن منحهم الدعم والتشجيع وتعليمهم لتحسين مهاراتهم في التأقلم. عند الضرورة ، يمكن إحالتهم إلى المهنيين الصحيين المؤهلين في المجتمع للحصول على علاج مكثف أو طويل الأمد. ولكن ، في التحليل الأخير ، كل هذا يتطلب موافقة ومشاركة الفرد والتي تعتمد بدورها على هيكل البرنامج ومكانته في المنظمة وكفاءة موظفيها والسمعة التي يكتسبونها وإمكانية الوصول إليها. . ولعل أهم عامل محدد لنجاح البرنامج هو إنشاء سياسة مراقبة سرية المعلومات الشخصية والالتزام الصارم بها.
رابعًا ، السيطرة على ضغوط مكان العمل هي في الأساس مسؤولية إدارية. يجب أن يعتمد البرنامج على سياسة تنظيمية واضحة تضع قيمة عالية على صحة الموظف ورفاهيته. ويجب أن تنعكس هذه السياسة في العمليات اليومية من خلال مواقف وسلوك المديرين على جميع المستويات ،
خامسًا ، تعد مشاركة الموظف في تصميم البرنامج وتشغيله ، وعلى وجه الخصوص ، في تحديد عوامل الضغط وابتكار طرق للتحكم فيها ، عنصرًا مهمًا لنجاح البرنامج. يتم تسهيل ذلك في العديد من أماكن العمل حيث تعمل لجان إدارة العمل المشتركة للسلامة والصحة أو حيث يتم تشجيع مشاركة العمال في صنع القرار الإداري.
أخيرًا ، يتطلب برنامج إدارة الإجهاد الناجح فهمًا وثيقًا للموظفين والبيئة التي يعملون فيها. يكون أكثر نجاحًا عندما يتم تحديد المشكلات المتعلقة بالتوتر وحلها قبل حدوث أي ضرر.
وفي الختام
تتمثل المهمة الأساسية للصحة والسلامة المهنية في حماية وتعزيز صحة ورفاهية وإنتاجية العمال ، بشكل فردي وجماعي. لا يمكن إنجاز هذه المهمة دون فهم الإجهاد والآليات التي من خلالها تؤثر على الأفراد والمنظمات ، وبرنامج جيد التخطيط من شأنه أن يخفف من آثاره الضارة ، والأهم من ذلك ، منعها.
تعاطي الكحول والمخدرات
المُقدّمة
سعى البشر عبر التاريخ إلى تغيير أفكارهم ومشاعرهم وتصوراتهم للواقع. تم استخدام تقنيات تغيير العقل ، بما في ذلك تقليل المدخلات الحسية والرقص المتكرر والحرمان من النوم والصيام والتأمل المطول في العديد من الثقافات. ومع ذلك ، فإن الطريقة الأكثر شيوعًا لإحداث تغييرات في المزاج والإدراك هي استخدام الأدوية التي تغير العقل. من بين 800,000 نوع من النباتات على الأرض ، من المعروف أن حوالي 4,000 نوع تنتج مواد ذات تأثير نفسي. تم استخدام ما يقرب من 60 منها باستمرار كمنشطات أو مسكرات (مالكولم 1971). ومن الأمثلة على ذلك القهوة والشاي وخشخاش الأفيون وأوراق الكوكا والتبغ والقنب الهندي ، بالإضافة إلى تلك النباتات التي يتم تخمير المشروبات الكحولية منها. بالإضافة إلى المواد الطبيعية ، أنتجت الأبحاث الصيدلانية الحديثة مجموعة من المهدئات الاصطناعية والأفيون والمهدئات. يشيع استخدام العقاقير ذات التأثير النفساني المشتق من النباتات والأدوية الاصطناعية للأغراض الطبية. كما يتم استخدام العديد من المواد التقليدية في الطقوس الدينية وكجزء من التنشئة الاجتماعية والترفيه. بالإضافة إلى ذلك ، أدرجت بعض الثقافات تعاطي المخدرات في الممارسات العرفية في مكان العمل. ومن الأمثلة على ذلك مضغ أوراق الكوكا من قبل هنود بيرو في جبال الأنديز وتدخينها القنب بواسطة عمال قصب السكر الجامايكي. كان استخدام كميات معتدلة من الكحول أثناء العمل في المزرعة ممارسة مقبولة في الماضي في بعض المجتمعات الغربية ، على سبيل المثال في الولايات المتحدة في القرن الثامن عشر وأوائل القرن التاسع عشر. في الآونة الأخيرة ، كان من المعتاد (وحتى مطلوب من قبل بعض النقابات) لأصحاب مواقد البطاريات (العمال الذين يحرقون بطاريات التخزين المهملة لإنقاذ محتواهم من الرصاص) ورسامي المنازل الذين يستخدمون الدهانات القائمة على الرصاص لتزويد كل عامل بزجاجة ويسكي يومية أن يتم ارتشافه أثناء يوم العمل اعتقادًا - خطأ - أنه سيمنع التسمم بالرصاص. بالإضافة إلى ذلك ، كان الشرب جزءًا تقليديًا من بعض المهن ، على سبيل المثال ، بين مندوبي مبيعات مصانع الجعة والتقطير. من المتوقع أن يقبل مندوبو المبيعات هؤلاء كرم مالك الحانة عند استكمال طلبهم.
تستمر العادات التي تملي تعاطي الكحول في أعمال أخرى أيضًا ، مثل غداء عمل "المارتيني الثلاثة" ، وتوقع أن مجموعات من العمال ستتوقف عند حانة الحي أو الحانة لبضع جولات مبهجة من المشروبات في نهاية يوم العمل . هذه الممارسة الأخيرة تشكل خطرًا خاصًا لأولئك الذين يقودون سياراتهم إلى المنزل.
لا تزال المنشطات الخفيفة مستخدمة أيضًا في البيئات الصناعية المعاصرة ، مثل استراحات القهوة والشاي. ومع ذلك ، تضافرت عدة عوامل تاريخية لجعل استخدام المؤثرات العقلية في مكان العمل مشكلة اجتماعية واقتصادية كبيرة في الحياة المعاصرة. أولها هو الاتجاه نحو استخدام التكنولوجيا المتطورة بشكل متزايد في مكان العمل اليوم. تتطلب الصناعة الحديثة اليقظة وردود الفعل غير المنقوصة والإدراك الدقيق من جانب العمال. يمكن أن يتسبب الضعف في هذه المناطق في وقوع حوادث خطيرة من ناحية ويمكن أن يتداخل مع دقة وكفاءة العمل من ناحية أخرى. الاتجاه الثاني المهم هو تطوير عقاقير ذات تأثير نفسي أقوى ووسائل أسرع لإدارة الدواء. ومن الأمثلة على ذلك تعاطي الكوكايين عن طريق الأنف أو الوريد وتدخين الكوكايين المنقى (الكوكايين "freebase" أو "الكراك"). هذه الطرق ، التي تقدم تأثيرات كوكايين أقوى بكثير من المضغ التقليدي لأوراق الكوكا ، زادت بشكل كبير من مخاطر تعاطي الكوكايين في العمل.
آثار تعاطي الكحول والمخدرات الأخرى في مكان العمل
يلخص الشكل 1 الطرق المختلفة التي يمكن أن يؤثر بها استخدام المؤثرات العقلية على أداء الموظفين في مكان العمل. يعتبر التسمم (الآثار الحادة لابتلاع المخدرات) هو الخطر الأكثر وضوحًا ، حيث يمثل مجموعة متنوعة من الحوادث الصناعية ، على سبيل المثال حوادث المركبات بسبب القيادة تحت تأثير الكحول. بالإضافة إلى ذلك ، فإن ضعف الحكم ، وعدم الانتباه وردود الفعل الباهتة الناتجة عن الكحول والمخدرات الأخرى تتداخل أيضًا مع الإنتاجية على كل المستويات ، من غرفة الاجتماعات إلى خط الإنتاج. علاوة على ذلك ، غالبًا ما يستمر ضعف مكان العمل بسبب تعاطي المخدرات والكحول بعد فترة التسمم. قد ينتج عن المخلفات المرتبط بالكحول صداع وغثيان وضياء (حساسية للضوء) لمدة 24 إلى 48 ساعة بعد آخر مشروب. قد يتعرض العمال الذين يعانون من إدمان الكحول أيضًا لأعراض انسحاب الكحول أثناء العمل ، مع الاهتزاز والتعرق واضطرابات الجهاز الهضمي. يتبع تعاطي الكوكايين بكثافة فترة انسحاب من المزاج المكتئب وانخفاض الطاقة واللامبالاة ، وكلها تتداخل مع العمل. يؤدي كل من التسمم والآثار اللاحقة لتعاطي المخدرات والكحول أيضًا بشكل مميز إلى التأخير والتغيب عن العمل. بالإضافة إلى ذلك ، فإن الاستخدام المزمن للمواد ذات التأثير النفساني متورط في مجموعة واسعة من المشاكل الصحية التي تزيد من التكاليف الطبية للمجتمع والوقت الضائع من العمل. من أمثلة هذه المشاكل تليف الكبد والتهاب الكبد والإيدز والاكتئاب السريري.
الشكل 1. الطرق التي يمكن أن يسبب فيها تعاطي الكحول / المخدرات مشاكل في مكان العمل.
قد يصاب العمال الذين يتعاطون الكحول أو المخدرات الأخرى بكثرة وبشكل متكرر (أو كليهما) بمتلازمة التبعية ، والتي تتضمن بشكل مميز الانشغال بالحصول على العقار أو المال اللازم لشرائه. حتى قبل أن تبدأ الأعراض الأخرى التي يسببها المخدرات أو الكحول في التدخل في العمل ، ربما يكون هذا الانشغال قد بدأ بالفعل في إضعاف الإنتاجية. علاوة على ذلك ، نتيجة للحاجة إلى المال ، قد يلجأ الموظف إلى سرقة الأشياء من مكان العمل أو بيع المخدرات أثناء العمل ، مما يخلق مجموعة أخرى من المشاكل الخطيرة. أخيرًا ، يتأثر الأصدقاء المقربون وأفراد الأسرة من متعاطي المخدرات والكحول (غالبًا ما يشار إليهم بـ "الآخرين المهمين") في قدرتهم على العمل بسبب القلق والاكتئاب ومجموعة متنوعة من الأعراض المرتبطة بالتوتر. قد تنتقل هذه التأثيرات إلى الأجيال اللاحقة في شكل مشاكل العمل المتبقية لدى البالغين الذين عانى آباؤهم من إدمان الكحول (Woodside 1992). النفقات الصحية للموظفين الذين يعانون من مشاكل كحول خطيرة تبلغ حوالي ضعف التكاليف الصحية للموظفين الآخرين (معهد السياسة الصحية 1993). كما يتم زيادة التكاليف الصحية لأفراد أسرهم (مؤسسة أطفال مدمني الكحول 1990).
تكاليف المجتمع
للأسباب المذكورة أعلاه ولأسباب أخرى ، تسبب تعاطي وإساءة استخدام المخدرات والكحول في عبء اقتصادي كبير على عاتق العديد من المجتمعات. بالنسبة للولايات المتحدة ، بلغت التكلفة المجتمعية المقدرة لعام 1985 70.3 مليار دولار (ألف مليون) للكحول و 44 مليار دولار للمخدرات الأخرى. من إجمالي التكاليف المتعلقة بالكحول ، يُعزى 27.4 مليار دولار (حوالي 39 ٪ من الإجمالي) إلى فقد الإنتاجية. كان الرقم المقابل للأدوية الأخرى 6 مليارات دولار (حوالي 14 ٪ من الإجمالي) (وزارة الصحة والخدمات الإنسانية الأمريكية 1990). يشمل باقي التكلفة التي يتكبدها المجتمع نتيجة لتعاطي المخدرات والكحول تكاليف علاج المشكلات الطبية (بما في ذلك الإيدز والعيوب الخلقية المرتبطة بالكحول) ، وحوادث المركبات والحوادث الأخرى ، والجريمة ، وتدمير الممتلكات ، والحبس ، و تكاليف الرعاية الاجتماعية لدعم الأسرة. على الرغم من أن بعض هذه التكاليف قد تُعزى إلى الاستخدام المقبول اجتماعيًا للمواد ذات التأثير النفساني ، فإن الغالبية العظمى منها مرتبطة بتعاطي المخدرات والكحول والاعتماد عليها.
تعاطي المخدرات والكحول وإساءة الاستخدام والاعتماد عليها
تتمثل إحدى الطرق البسيطة لتصنيف أنماط استخدام المواد ذات التأثير النفساني في التمييز بين الاستخدام غير الخطير (الاستخدام في الأنماط المقبولة اجتماعيًا التي لا تسبب ضررًا ولا تنطوي على مخاطر عالية للضرر) ، وتعاطي المخدرات والكحول (الاستخدام في خطر أو ضرر كبير - طرق الإنتاج) والاعتماد على المخدرات والكحول (يستخدم بنمط يتميز بعلامات وأعراض متلازمة الاعتماد).
كلا ال التصنيف الدولي للأمراض، الطبعة العاشرة (ICD-10) و دليل التشخيص والإحصاء من الجمعية الأمريكية للطب النفسي ، الطبعة الرابعة (DSM-IV) تحدد معايير التشخيص للاضطرابات المتعلقة بالمخدرات والكحول. يستخدم DSM-IV مصطلح إساءة لوصف أنماط تعاطي المخدرات والكحول التي تسبب ضعفًا أو ضائقة ، بما في ذلك التدخل في العمل أو المدرسة أو المنزل أو الأنشطة الترفيهية. يُقصد بهذا التعريف للمصطلح أيضًا أن يشير إلى الاستخدام المتكرر في المواقف التي تنطوي على مخاطر جسدية ، مثل القيادة المتكررة أثناء الإضرار بالمخدرات أو الكحول ، حتى لو لم يقع أي حادث بعد. يستخدم التصنيف الدولي للأمراض - 4 مصطلح الاستخدام الضار بدلاً من إساءة الاستخدام ويعرفه على أنه أي نمط من تعاطي المخدرات أو الكحول تسبب في ضرر جسدي أو نفسي فعلي لفرد لا يستوفي معايير التشخيص الخاصة بالاعتماد على المخدرات أو الكحول. في بعض الحالات ، يعتبر تعاطي المخدرات والكحول مرحلة مبكرة أو أولية من الاعتماد. في حالات أخرى ، يشكل نمطًا مستقلاً للسلوك المرضي.
يستخدم كل من ICD-10 و DSM-IV مصطلح الاعتماد على المواد ذات التأثير النفساني لوصف مجموعة من الاضطرابات التي يوجد فيها تداخل في الأداء الوظيفي (في العمل والأسرة والمجالات الاجتماعية) وضعف في قدرة الفرد على التحكم في الاستخدام. من المخدرات. مع بعض المواد ، يتطور الاعتماد الفسيولوجي ، مع زيادة التحمل للدواء (الجرعات العالية والأعلى المطلوبة للحصول على نفس التأثيرات) ومتلازمة الانسحاب المميزة عند التوقف عن استخدام الدواء فجأة.
يصف تعريف أعدته مؤخرًا الجمعية الأمريكية لطب الإدمان والمجلس الوطني للإدمان على الكحول والمخدرات في الولايات المتحدة سمات إدمان الكحول (مصطلح يستخدم عادة كمرادف لاعتماد الكحول) على النحو التالي:
إدمان الكحول هو مرض مزمن أولي له عوامل وراثية ونفسية اجتماعية وبيئية تؤثر على تطوره ومظاهره. غالبًا ما يكون المرض متقدمًا ومميتًا. يتميز بضعف السيطرة على الشرب ، والانشغال بمخدرات الكحول ، وتعاطي الكحول على الرغم من العواقب الوخيمة ، والتشوهات في التفكير ، وأبرزها الإنكار. قد تكون كل من هذه الأعراض مستمرة أو دورية. (مورس وفلافين 1992)
يتابع التعريف بعد ذلك لشرح المصطلحات المستخدمة ، على سبيل المثال ، أن المؤهل "أساسي" يشير إلى أن إدمان الكحول هو مرض منفصل وليس عرضًا لبعض الاضطرابات الأخرى ، وأن "ضعف السيطرة" يعني أن الشخص المصاب لا يمكنه تقييد مدة حلقة الشرب أو الكمية المستهلكة أو السلوك الناتج. يوصف "الإنكار" بأنه يشير إلى مجموعة من المناورات الفسيولوجية والنفسية والثقافية المتأثرة التي تقلل من التعرف على المشاكل المتعلقة بالكحول من قبل الفرد المصاب. وبالتالي ، فمن الشائع للأشخاص الذين يعانون من إدمان الكحول أن يعتبروا الكحول كحل لمشاكلهم وليس كسبب.
تنقسم الأدوية القادرة على التسبب في الاعتماد عادةً إلى عدة فئات ، كما هو مذكور في الجدول 1. لكل فئة متلازمة محددة من التسمم الحاد ومجموعة مميزة من التأثيرات المدمرة المرتبطة بالاستخدام الكثيف على المدى الطويل. على الرغم من أن الأفراد غالبًا ما يعانون من متلازمات الاعتماد المتعلقة بمادة واحدة (مثل الهيروين) ، إلا أن أنماط تعاطي المخدرات المتعددة والاعتماد عليها شائعة أيضًا.
الجدول 1. المواد القادرة على إنتاج الاعتماد.
|
فئة المخدرات |
أمثلة على التأثيرات العامة |
التعليقات |
|
الكحول (مثل البيرة والنبيذ والمشروبات الروحية) |
ضعف في الحكم ، ردود أفعال بطيئة ، ضعف الوظيفة الحركية ، نعاس ، غيبوبة جرعة زائدة قد تكون قاتلة |
قد يكون الانسحاب شديدًا ؛ خطر على الجنين إذا تم استخدامه بشكل مفرط أثناء الحمل |
|
المسكنات (مثل الأدوية المنومة والمهدئات وبعض المهدئات) |
قد يكون عدم الانتباه ، وردود الفعل البطيئة ، والاكتئاب ، وضعف التوازن ، والنعاس ، والجرعة الزائدة من الغيبوبة قاتلة |
قد يكون الانسحاب شديدًا |
|
المواد الأفيونية (مثل المورفين والهيروين والكوديين وبعض الأدوية الموصوفة للألم) |
فقدان الاهتمام ، "الإيماء" - قد تكون الجرعة الزائدة قاتلة. قد يؤدي سوء المعاملة تحت الجلد أو الوريد إلى انتشار التهاب الكبد B و C وفيروس نقص المناعة البشرية / الإيدز عن طريق مشاركة الإبر |
|
|
المنشطات (مثل الكوكايين والأمفيتامينات) |
مزاج مرتفع ، نشاط زائد ، توتر / قلق ، تسارع ضربات القلب ، انقباض الأوعية الدموية |
قد يؤدي الاستخدام المفرط المزمن إلى الذهان بجنون العظمة. قد يؤدي الاستخدام عن طريق الحقن إلى انتشار التهاب الكبد B و C وفيروس نقص المناعة البشرية / الإيدز عن طريق مشاركة الإبر |
|
القنب (مثل الماريجوانا والحشيش) |
إحساس مشوش بالوقت ، ضعف في الذاكرة ، ضعف في التنسيق |
|
|
المهلوسات (على سبيل المثال ، LSD (ثنائي إيثيل أميد حمض الليسرجيك) ، PCP (فينسيكليدين) ، ميسكالين) |
الغفلة ، الأوهام الحسية ، الهلوسة ، الارتباك ، الذهان |
لا ينتج عنه أعراض انسحاب ولكن قد يعاني المستخدمون من "ذكريات الماضي" |
|
المستنشقات (مثل الهيدروكربونات والمذيبات والبنزين) |
تسمم مشابه للكحول ، دوار ، صداع |
قد يسبب تلفًا طويل الأمد للأعضاء (المخ والكبد والكلى) |
|
النيكوتين (مثل السجائر ومضغ التبغ والسعوط) |
منبه مبدئي ، تأثيرات اكتئابية لاحقة |
قد ينتج عنه أعراض الانسحاب. متورط في التسبب في مجموعة متنوعة من السرطانات وأمراض القلب والرئة |
غالبًا ما تؤثر الاضطرابات المرتبطة بالمخدرات والكحول على العلاقات الأسرية للموظف ، والأداء الشخصي ، والصحة قبل ملاحظة إعاقات العمل الواضحة. لذلك ، لا يمكن أن تقتصر البرامج الفعالة في مكان العمل على الجهود المبذولة لتحقيق الوقاية من تعاطي المخدرات والكحول أثناء العمل. يجب أن تجمع هذه البرامج بين التثقيف الصحي للموظفين والوقاية مع الأحكام المناسبة للتدخل والتشخيص وإعادة التأهيل وكذلك المتابعة طويلة الأجل للموظفين المتضررين بعد إعادة دمجهم في القوى العاملة.
مناهج للمشاكل المتعلقة بالمخدرات والكحول في مكان العمل
أدى القلق بشأن الخسائر الإنتاجية الجسيمة الناجمة عن تعاطي المخدرات والكحول والاعتماد عليها إلى العديد من الأساليب ذات الصلة من جانب الحكومات والعمال والصناعات. وتشمل هذه الأساليب ما يسمى ب "سياسات أماكن العمل الخالية من العقاقير" (بما في ذلك الاختبارات الكيميائية للأدوية) وبرامج مساعدة الموظفين.
أحد الأمثلة على ذلك هو النهج الذي تتبعه الخدمات العسكرية للولايات المتحدة. في أوائل الثمانينيات ، تم وضع سياسات ناجحة لمكافحة المخدرات وبرامج اختبار المخدرات في كل فرع من فروع الجيش الأمريكي. نتيجة لبرنامجها ، أبلغت البحرية الأمريكية عن انخفاض كبير في نسبة اختبارات البول العشوائية لأفرادها التي كانت إيجابية بالنسبة للعقاقير غير المشروعة. انخفضت معدلات الاختبار الإيجابي لمن هم دون سن 1980 من 25٪ عام 47 ، إلى 1982٪ عام 22 ، إلى 1984٪ عام 4 (DeCresce et al. 1986). في عام 1989 ، أصدر رئيس الولايات المتحدة أمرًا تنفيذيًا يطالب جميع موظفي الحكومة الفيدرالية بالامتناع عن تعاطي المخدرات بشكل غير قانوني ، سواء أثناء العمل أو خارجه. كأكبر صاحب عمل منفرد في الولايات المتحدة ، مع أكثر من مليوني موظف مدني ، تولت الحكومة الفيدرالية بذلك زمام المبادرة في تطوير حركة وطنية خالية من المخدرات في مكان العمل.
في عام 1987 ، بعد حادث سكة حديد مميت مرتبط بتعاطي الماريجوانا ، أمرت وزارة النقل الأمريكية ببرنامج اختبار المخدرات والكحول لجميع عمال النقل ، بما في ذلك العاملين في الصناعة الخاصة. وحذت الإدارات في أماكن العمل الأخرى حذوها ، حيث أسست توليفة من الإشراف والاختبار وإعادة التأهيل والمتابعة في مكان العمل والتي أظهرت نتائج ناجحة باستمرار.
أصبح عنصر البحث عن الحالات والإحالة والمتابعة لهذه المجموعة ، برنامج مساعدة الموظفين (EAP) ، سمة شائعة بشكل متزايد لبرامج صحة الموظفين. من الناحية التاريخية ، تطورت برامج EAP من برامج إدمان الكحول للموظفين ذات التركيز الضيق والتي كانت رائدة في الولايات المتحدة خلال عشرينيات القرن الماضي وتوسعت بسرعة أكبر في الأربعينيات أثناء وبعد الحرب العالمية الثانية. عادة ما يتم إنشاء EAPs الحالية على أساس سياسة الشركة المعلنة بوضوح ، والتي يتم تطويرها غالبًا باتفاق مشترك بين الإدارة والعمالة. تتضمن هذه السياسة قواعد السلوك المقبول في مكان العمل (على سبيل المثال ، عدم تناول الكحوليات أو العقاقير غير المشروعة) وبيان أن إدمان الكحول وإدمان المخدرات والكحول الأخرى تعتبر أمراضًا قابلة للعلاج. كما يتضمن بيانًا بالسرية يضمن خصوصية معلومات الموظف الشخصية الحساسة. يقوم البرنامج نفسه بإجراء تثقيف وقائي لجميع الموظفين وتدريب خاص للموظفين الإشرافيين في تحديد مشاكل الأداء الوظيفي. لا يتوقع من المشرفين أن يتعلموا تشخيص المشاكل المتعلقة بالمخدرات والكحول. بدلاً من ذلك ، يتم تدريبهم على إحالة الموظفين الذين يظهرون أداءً وظيفيًا إشكاليًا إلى EAP ، حيث يتم إجراء تقييم ويتم صياغة خطة العلاج والمتابعة ، حسب الاقتضاء. عادة ما يتم توفير العلاج من خلال موارد المجتمع خارج مكان العمل. يتم الاحتفاظ بسجلات EAP بسرية كمسألة تتعلق بسياسة الشركة ، مع التقارير المتعلقة فقط بدرجة تعاون الموضوع والتقدم العام التي يتم إصدارها للإدارة باستثناء حالات الخطر الوشيك.
عادة ما يتم تعليق الإجراءات التأديبية طالما أن الموظف يتعاون مع العلاج. كما يتم تشجيع الإحالات الذاتية إلى EAP. تُعرف برامج EAP التي تساعد الموظفين الذين يعانون من مجموعة واسعة من المشكلات الاجتماعية والعقلية والمشكلات المتعلقة بالمخدرات والكحول باسم برامج "الفرش الواسعة" لتمييزها عن البرامج التي تركز فقط على تعاطي المخدرات والكحول.
ليس هناك شك في مدى ملاءمة حظر أرباب العمل لتعاطي الكحول والمخدرات الأخرى أثناء ساعات العمل أو في مكان العمل. ومع ذلك ، فإن حق صاحب العمل في حظر استخدام مثل هذه المواد بعيدًا عن مكان العمل خلال ساعات الراحة كان محل نزاع. قال بعض أصحاب العمل: "لا يهمني ما يفعله الموظفون خارج العمل طالما أنهم يقدمون تقاريرهم في الوقت المحدد ويكونون قادرين على الأداء بشكل مناسب" ، وقد عارض بعض ممثلي العمال مثل هذا الحظر باعتباره تدخلاً على خصوصية العامل. ومع ذلك ، كما هو مذكور أعلاه ، يمكن أن يؤثر الإفراط في تعاطي المخدرات أو الكحول في غير أوقات العمل على أداء العمل. يتم التعرف على هذا من قبل شركات الطيران عندما يحظرون جميع استخدام الكحول من قبل أطقم الطائرات خلال عدد محدد من الساعات قبل وقت الرحلة. على الرغم من أن حظر استخدام الكحول من قبل الموظف قبل السفر بالطائرة أو قيادة السيارة مقبول بشكل عام ، إلا أن الحظر الشامل للتبغ أو الكحول أو تعاطي المخدرات خارج مكان العمل كان أكثر إثارة للجدل.
برامج اختبار المخدرات في مكان العمل
جنبا إلى جنب مع EAPs ، أنشأ عدد متزايد من أرباب العمل برامج اختبار المخدرات في مكان العمل. تختبر بعض هذه البرامج فقط العقاقير غير المشروعة ، بينما يشتمل البعض الآخر على اختبار الكحول أو التنفس. قد تتضمن برامج الاختبار أيًا من المكونات التالية:
- اختبار ما قبل التوظيف
- اختبار عشوائي للموظفين في المناصب الحساسة (على سبيل المثال ، مشغلو المفاعلات النووية والطيارون والسائقون ومشغلو الآلات الثقيلة)
- اختبار "لسبب" (على سبيل المثال ، بعد وقوع حادث أو إذا كان لدى المشرف سبب وجيه للشك في أن الموظف في حالة سكر)
- الاختبار كجزء من خطة المتابعة للموظف العائد إلى العمل بعد العلاج من تعاطي المخدرات أو الكحول أو الاعتماد عليها.
تُنشئ برامج اختبار العقاقير مسؤوليات خاصة لأصحاب العمل الذين يضطلعون بها (أكاديمية الطب في نيويورك 1989). تمت مناقشة هذا بشكل كامل تحت عنوان "القضايا الأخلاقية" في موسوعة. إذا اعتمد أصحاب العمل على اختبارات البول في اتخاذ قرارات التوظيف والتأديب في القضايا المتعلقة بالمخدرات ، فيجب حماية الحقوق القانونية لكل من أصحاب العمل والموظفين من خلال الاهتمام الدقيق بإجراءات الجمع والتحليل وتفسير النتائج المختبرية. يجب جمع العينات بعناية ووضع علامات عليها على الفور. نظرًا لأن متعاطي المخدرات قد يحاولون تجنب الكشف عن طريق استبدال عينة من البول الخالي من المخدرات بمفردهم أو عن طريق تخفيف بولهم بالماء ، فقد يطلب صاحب العمل أن يتم جمع العينة تحت المراقبة المباشرة. نظرًا لأن هذا الإجراء يضيف الوقت والنفقات إلى الإجراء ، فقد يكون مطلوبًا فقط في ظروف خاصة وليس لجميع الاختبارات. بمجرد جمع العينة ، يتم اتباع إجراء سلسلة الحراسة ، وتوثيق كل حركة للعينة لحمايتها من الضياع أو الخطأ في التعرف عليها. يجب أن تضمن معايير المختبر سلامة العينة ، مع وجود برنامج فعال لمراقبة الجودة ، ويجب أن تكون مؤهلات الموظفين وتدريبهم كافية. يجب أن يستخدم الاختبار المستخدم مستوى قطعًا لتحديد نتيجة إيجابية تقلل من احتمالية وجود نتيجة إيجابية خاطئة. أخيرًا ، يجب تأكيد النتائج الإيجابية التي تم العثور عليها عن طريق طرق الفرز (على سبيل المثال ، كروماتوغرافيا الطبقة الرقيقة أو تقنيات المناعة) لإزالة النتائج الخاطئة ، ويفضل أن يكون ذلك من خلال تقنيات كروماتوجرافيا الغاز أو قياس الطيف الكتلي ، أو كليهما (DeCresce وآخرون 1989). بمجرد الإبلاغ عن اختبار إيجابي ، يكون طبيب مهني مدرب (معروف في الولايات المتحدة كمسؤول مراجعة طبية) مسؤولاً عن تفسيره ، على سبيل المثال ، استبعاد الأدوية الموصوفة كسبب محتمل لنتائج الاختبار. إذا تم إجراء اختبار البول وتفسيره بشكل صحيح ، فهو دقيق وقد يكون مفيدًا. ومع ذلك ، يجب أن تحسب الصناعات فائدة هذا الاختبار فيما يتعلق بتكلفته. تشمل الاعتبارات انتشار تعاطي المخدرات والكحول والاعتماد عليها في القوى العاملة المحتملة ، مما سيؤثر على قيمة اختبار ما قبل التوظيف ، ونسبة حوادث الصناعة ، وخسائر الإنتاجية وتكاليف المنافع الطبية المتعلقة بتعاطي المؤثرات العقلية.
طرق أخرى للكشف عن المشاكل المتعلقة بالمخدرات والكحول
على الرغم من أن اختبار البول هو طريقة فحص راسخة للكشف عن تعاطي المخدرات ، إلا أن هناك طرقًا أخرى متاحة لـ EAPs والأطباء المهنيين وغيرهم من المهنيين الصحيين. يمكن تقدير مستويات الكحول في الدم عن طريق اختبار التنفس. ومع ذلك ، فإن الاختبار الكيميائي السلبي من أي نوع لا يستبعد وجود مشكلة في المخدرات أو الكحول. يتم استقلاب الكحول وبعض الأدوية الأخرى بسرعة وقد تستمر آثارها اللاحقة في إضعاف أداء العمل حتى عندما لا يمكن اكتشاف الأدوية في الاختبار. من ناحية أخرى ، قد تبقى المستقلبات التي ينتجها جسم الإنسان بعد تناول بعض الأدوية في الدم والبول لساعات عديدة بعد أن تنحسر آثار الدواء وآثاره. لذلك ، فإن اختبار البول الإيجابي لمستقلبات الدواء لا يثبت بالضرورة أن عمل الموظف متضرر من المخدرات.
في إجراء تقييم للمشاكل المتعلقة بالمخدرات والكحول لدى الموظفين ، يتم استخدام مجموعة متنوعة من أدوات الفحص السريري (Tramm and Warshaw 1989). وتشمل هذه الاختبارات بالقلم الرصاص والورق ، مثل اختبار ميشيغان لفحص الكحول (MAST) (Selzer 1971) ، واختبار تحديد اضطرابات تعاطي الكحول (AUDIT) الذي تم تطويره للاستخدام الدولي من قبل منظمة الصحة العالمية (Saunders et al. 1993) ، واختبار فحص تعاطي المخدرات (DAST) (سكينر 1982). بالإضافة إلى ذلك ، هناك مجموعات بسيطة من الأسئلة التي يمكن دمجها في أخذ التاريخ ، على سبيل المثال أسئلة القفص الأربعة (Ewing 1984) الموضحة في الشكل 2. يتم استخدام جميع هذه الأساليب بواسطة EAPs لتقييم الموظفين المحالين إليهم. يجب أيضًا تقييم الموظفين المُحالين لمشكلات الأداء الوظيفي مثل الغياب والتأخير وانخفاض الإنتاجية في العمل لمشاكل الصحة العقلية الأخرى مثل الاكتئاب أو المقامرة القهرية ، والتي قد تؤدي أيضًا إلى إعاقات في الأداء الوظيفي وغالبًا ما ترتبط بالمخدرات والكحول- الاضطرابات ذات الصلة (Lesieur و Blume و Zoppa 1986). فيما يتعلق بالمقامرة المرضية ، وهو اختبار فحص بالورق والقلم ، تتوفر شاشة مقامرة South Oaks (SOGS) (Lesieur and Blume 1987).
الشكل 2. أسئلة القفص.
علاج الاضطرابات المتعلقة بتعاطي المخدرات والكحول
على الرغم من أن كل موظف يقدم مجموعة فريدة من المشاكل لأخصائي علاج الإدمان ، فإن علاج الاضطرابات المتعلقة بتعاطي المخدرات والكحول يتكون عادة من أربع مراحل متداخلة: (1) تحديد المشكلة والتدخل (حسب الضرورة) ، (2) إزالة السموم والتقييم الصحي العام ، (3) إعادة التأهيل ، و (4) المتابعة طويلة الأمد.
التحديد والتدخل
تتضمن المرحلة الأولى من العلاج تأكيد وجود مشكلة ناجمة عن تعاطي المخدرات أو الكحول (أو كليهما) وتحفيز الفرد المصاب على الدخول في العلاج. يتمتع برنامج صحة الموظف أو شركة EAP بميزة استخدام اهتمام الموظف بالصحة والأمن الوظيفي كعوامل تحفيزية. من المحتمل أيضًا أن تفهم برامج مكان العمل بيئة الموظف ونقاط القوة والضعف لديه ، وبالتالي يمكن أن تختار مرفق العلاج الأنسب للإحالة. من الاعتبارات المهمة في إجراء الإحالة للعلاج طبيعة ومدى تغطية التأمين الصحي في مكان العمل لعلاج الاضطرابات الناجمة عن المخدرات والكحول. توفر السياسات التي تغطي مجموعة كاملة من علاجات المرضى الداخليين والخارجيين أكثر الخيارات مرونة وفعالية. بالإضافة إلى ذلك ، غالبًا ما يكون إشراك عائلة الموظف في مرحلة التدخل مفيدًا.
إزالة السموم وتقييم الصحة العامة
تجمع المرحلة الثانية بين العلاج المناسب اللازم لمساعدة الموظف على الوصول إلى حالة خالية من المخدرات والكحول مع تقييم شامل لمشاكل المريض الجسدية والنفسية والعائلية والشخصية والمتعلقة بالعمل. تتضمن إزالة السموم فترة قصيرة - عدة أيام إلى عدة أسابيع - من المراقبة والعلاج للتخلص من تعاطي المخدرات ، والتعافي من آثارها الحادة ، والسيطرة على أي أعراض الانسحاب. بينما تتقدم أنشطة إزالة السموم والتقييم ، يتم تثقيف المريض و "الآخرين المهمين" حول طبيعة الاعتماد على المخدرات والكحول والتعافي. يتم تعريفهم والمريض أيضًا على مبادئ مجموعات المساعدة الذاتية ، حيث تتوفر هذه الطريقة ، ويتم تحفيز المريض على الاستمرار في العلاج. يمكن إجراء إزالة السموم في المرضى الداخليين أو الخارجيين ، اعتمادًا على احتياجات الفرد. تتضمن تقنيات العلاج المفيدة مجموعة متنوعة من الأدوية ، يتم تعزيزها من خلال الاستشارة والتدريب على الاسترخاء والتقنيات السلوكية الأخرى. تشمل العوامل الدوائية المستخدمة في إزالة السموم الأدوية التي يمكن أن تحل محل الدواء المخدر لتخفيف أعراض الانسحاب ثم يتم تقليل الجرعة تدريجياً حتى يصبح المريض خاليًا من الأدوية. غالبًا ما يتم استخدام الفينوباربيتال والبنزوديازيبينات طويلة المفعول بهذه الطريقة لتحقيق إزالة السموم في حالة الكحول والعقاقير المهدئة. تستخدم الأدوية الأخرى للتخفيف من أعراض الانسحاب دون استبدال دواء مماثل المفعول من سوء المعاملة. على سبيل المثال ، يستخدم الكلونيدين أحيانًا في علاج أعراض انسحاب المواد الأفيونية. كما تم استخدام الوخز بالإبر كوسيلة مساعدة في إزالة السموم ، مع بعض النتائج الإيجابية (Margolin et al. 1993).
إعادة التأهيل بعد الجراحة
تجمع المرحلة الثالثة من العلاج بين مساعدة المريض على إقامة حالة مستقرة من الامتناع المستمر عن جميع المواد المخدرة (بما في ذلك الأدوية الموصوفة التي قد تسبب الاعتماد) وعلاج أي حالات جسدية ونفسية مصاحبة للاضطراب المرتبط بالمخدرات. قد يبدأ العلاج في المستشفى أو في العيادات الخارجية المكثفة ، ولكنه يستمر بشكل مميز في العيادات الخارجية لعدة أشهر. يمكن الجمع بين الاستشارات الجماعية والفردية والأسرية والأساليب السلوكية مع الإدارة النفسية ، والتي قد تشمل الأدوية. تشمل الأهداف مساعدة المرضى على فهم أنماط تعاطيهم للمخدرات أو الكحول ، وتحديد دوافع الانتكاس بعد الجهود السابقة في التعافي ، ومساعدتهم على تطوير أنماط تكيف خالية من العقاقير في التعامل مع مشاكل الحياة ، ومساعدتهم على الاندماج في دعم اجتماعي نظيف ورصين. شبكة في المجتمع. في بعض حالات الاعتماد على المواد الأفيونية ، تكون الصيانة طويلة الأمد على مادة أفيونية اصطناعية طويلة المفعول (الميثادون) أو دواء يحجب مستقبلات الأفيون (النالتريكسون) هو العلاج المفضل. يوصى بعض الممارسين بالمداومة على جرعة يومية من الميثادون ، وهو مادة أفيونية طويلة المفعول ، للأفراد الذين يعانون من إدمان طويل الأمد للمواد الأفيونية غير الراغبين أو غير القادرين على الوصول إلى حالة خالية من المخدرات. المرضى الذين يتم الحفاظ عليهم بثبات على الميثادون لفترات طويلة قادرون على العمل بنجاح في القوى العاملة. في كثير من الحالات ، يتمكن هؤلاء المرضى في النهاية من إزالة السموم والتخلص من الأدوية. في هذه الحالات ، يتم الجمع بين الإعالة والاستشارة والخدمات الاجتماعية والعلاجات التأهيلية الأخرى. يتم تعريف الشفاء من حيث الامتناع المستقر عن جميع الأدوية بخلاف دواء الصيانة.
المتابعة طويلة المدى
تستمر المرحلة النهائية من العلاج في العيادة الخارجية لمدة عام أو أكثر بعد تحقيق مغفرة مستقرة. الهدف من المتابعة طويلة المدى هو منع الانتكاس ومساعدة المريض على استيعاب أنماط جديدة للتعامل مع مشاكل الحياة. يمكن أن تكون خدمة EAP أو خدمة صحة الموظف مساعدة كبيرة أثناء مرحلتي إعادة التأهيل والمتابعة من خلال مراقبة التعاون في العلاج ، وتشجيع الموظف المتعافي على الحفاظ على الامتناع عن ممارسة الجنس ومساعدته في إعادة التكيف مع مكان العمل. في حالة توفر مجموعات المساعدة الذاتية أو مساعدة الأقران (على سبيل المثال ، مدمنو الكحول المجهولون أو زمالة المدمنين المجهولين) ، توفر هذه المجموعات برنامجًا داعمًا مدى الحياة للتعافي المستدام. نظرًا لأن الاعتماد على المخدرات أو الكحول هو اضطراب مزمن قد يكون هناك انتكاسات ، فغالبًا ما تتطلب سياسات الشركة المتابعة والمراقبة من قبل EAP لمدة عام أو أكثر بعد إثبات الامتناع عن ممارسة الجنس. إذا انتكس الموظف ، فعادة ما يعيد EAP تقييم الموقف ويمكن إجراء تغيير في خطة العلاج. هذه الانتكاسات ، إذا كانت قصيرة وتليها عودة إلى الامتناع ، لا تشير عادةً إلى فشل العلاج الشامل. الموظفون الذين لا يتعاونون مع العلاج ، أو ينكرون انتكاساتهم في مواجهة أدلة واضحة أو لا يمكنهم الحفاظ على الامتناع المستقر عن ممارسة الجنس ، سيستمرون في إظهار أداء عمل ضعيف ويمكن إنهاء خدمتهم على هذا الأساس.
النساء وتعاطي المخدرات
بينما أدت التغييرات الاجتماعية في بعض المجالات إلى تضييق الفروق بين الرجال والنساء ، إلا أن تعاطي المخدرات كان يُنظر إليه تقليديًا على أنه مشكلة الرجل. واعتُبر أن تعاطي المخدرات يتعارض مع دور المرأة في المجتمع. وبالتالي ، في حين أن تعاطي الرجال للمواد المخدرة يمكن إعفاؤه ، أو حتى التغاضي عنه ، كجزء مقبول من الرجولة ، فإن تعاطي النساء لهذه المواد يؤدي إلى وصمة عار سلبية. في حين أن هذه الحقيقة الأخيرة قد يُزعم أنها منعت العديد من النساء من تعاطي المخدرات ، إلا أنها جعلت من الصعب للغاية على النساء المدمنات على المخدرات التماس المساعدة من أجل اعتمادهن في العديد من المجتمعات.
وقد أدت المواقف السلبية من تعاطي المخدرات لدى النساء ، إلى جانب إحجام النساء عن الاعتراف بإساءة معاملتهن واعتمادهن عليها ، إلى بيانات شحيحة متاحة على وجه التحديد عن النساء. حتى في البلدان التي لديها معلومات كثيرة عن تعاطي المخدرات والاعتماد عليها ، من الصعب في كثير من الأحيان العثور على بيانات تتعلق مباشرة بالمرأة. في الحالات التي درست فيها الدراسات دور المرأة في تعاطي المخدرات ، لم يكن النهج بأي حال من الأحوال محددًا بنوع الجنس ، لذلك ربما تكون الاستنتاجات غامضة من خلال النظر إلى مشاركة المرأة من منظور ذكوري.
عامل آخر يتعلق بمفهوم تعاطي المخدرات كمشكلة ذكورية هو نقص الخدمات للنساء اللائي يتعاطون المخدرات. ... في حالة وجود خدمات ، مثل خدمات العلاج وإعادة التأهيل ، غالبًا ما يكون لها نهج قائم على نماذج يحتذى بها الذكور فيما يتعلق بالإدمان على المخدرات. عند تقديم الخدمات للنساء ، من الواضح أنه يجب أن تكون في المتناول. هذا ليس بالأمر السهل دائمًا عندما يتم وصم إدمان النساء للمخدرات وعندما تكون تكلفة العلاج أعلى من إمكانيات غالبية النساء.
مقتبس من: منظمة الصحة العالمية 1993.
فعالية البرامج القائمة على مكان العمل
كان الاستثمار في برامج مكان العمل للتعامل مع مشاكل المخدرات والكحول مربحًا في العديد من الصناعات. ومن الأمثلة على ذلك دراسة أجريت على 227 موظفًا في شركة تصنيع أمريكية كبيرة تمت إحالتهم من قبل EAP الخاصة بالشركة لعلاج إدمان الكحول. تم تعيين الموظفين عشوائياً لثلاثة طرق علاجية: (1) رعاية المرضى الداخليين الإلزامية ، (2) الحضور الإلزامي لمدمني الكحول المجهولين (AA) أو (3) اختيار رعاية المرضى الداخليين أو رعاية المرضى الخارجيين أو AA. بعد ذلك بعامين ، تم تسريح 13٪ فقط من الموظفين. من بين الباقين ، كان أقل من 15٪ لديهم مشاكل وظيفية و 76٪ صنفوا "جيد" أو "ممتاز" من قبل المشرفين عليهم. انخفض الوقت المتغيب عن العمل بأكثر من الثلث. على الرغم من وجود بعض الاختلافات بين طرق العلاج الأولية ، إلا أن نتائج العمل لمدة عامين كانت متشابهة لجميع الثلاثة (Walsh et al.1991).
حسبت البحرية الأمريكية أن برامج إعادة التأهيل الخاصة بالمرضى الداخليين من تعاطي المخدرات والكحول قد أنتجت نسبة إجمالية من المنفعة المالية إلى التكلفة من 12.9 إلى 1. وقد تم حساب هذا الرقم من خلال مقارنة تكلفة البرنامج بالتكاليف التي كان من الممكن تكبدها في استبدال نجح في إعادة تأهيل المشاركين في البرنامج مع موظفين جدد (Caliber Associates 1989). وجدت البحرية أن نسبة الفائدة إلى التكلفة كانت أعلى لمن تزيد أعمارهم عن 26 عامًا (17.8 إلى 1) مقارنة بالموظفين الأصغر سنًا (8.2 إلى 1) ووجدت أكبر فائدة لعلاج إدمان الكحول (13.8 إلى 1) ، مقارنة بالعقاقير الأخرى (10.3 إلى 1) أو علاج الاعتماد على عقاقير متعددة (6.8 إلى 1). ومع ذلك ، حقق البرنامج وفورات مالية في جميع الفئات.
بشكل عام ، تم العثور على البرامج في مكان العمل لتحديد وإعادة تأهيل الموظفين الذين يعانون من مشاكل الكحول والمخدرات الأخرى لصالح كل من أرباب العمل والعاملين. كما تم اعتماد نسخ معدلة من برامج EAP من قبل المنظمات المهنية ، مثل الجمعيات الطبية وجمعيات التمريض ونقابات المحامين (اتحادات المحامين). تتلقى هذه البرامج تقارير سرية حول العلامات المحتملة لضعف المهني من الزملاء أو العائلات أو العملاء أو أصحاب العمل. يتم إجراء التدخل وجهاً لوجه من قبل الأقران ، وإذا كان العلاج مطلوبًا ، يقوم البرنامج بإجراء الإحالة المناسبة. ثم يراقب تعافي الفرد ويساعد المحترف المتعافي في التعامل مع مشاكل الممارسة والترخيص (Meek 1992).
وفي الختام
يعتبر الكحول والعقاقير ذات التأثير النفساني من الأسباب المهمة للمشاكل في مكان العمل في أجزاء كثيرة من العالم. على الرغم من أن نوع المخدرات المستخدمة وطريقة التعاطي قد تختلف من مكان إلى آخر ومع نوع الصناعة ، فإن تعاطي المخدرات والكحول يخلق مخاطر صحية وسلامة للمستخدمين ، وعائلاتهم ، والعاملين الآخرين ، وفي كثير من الحالات ، للجمهور. إن فهم أنواع مشاكل المخدرات والكحول الموجودة في صناعة معينة وموارد التدخل والعلاج المتاحة في المجتمع سيسمح بتطوير برامج إعادة التأهيل. تعود هذه البرامج بالفوائد على أصحاب العمل والموظفين وأسرهم والمجتمع الأكبر الذي تنشأ فيه هذه المشاكل.
أكثر...
برامج مساعدة الموظفين
المُقدّمة
قد يقوم أرباب العمل بتوظيف العمال وقد تقوم النقابات العمالية بتجنيد الأعضاء ، لكن كلاهما يجلب بشرًا يجلبون إلى مكان العمل جميع الاهتمامات والمشاكل والأحلام التي تميز الحالة البشرية. نظرًا لأن عالم العمل أصبح يدرك بشكل متزايد أن الميزة التنافسية في الاقتصاد العالمي تعتمد على إنتاجية القوى العاملة فيه ، فقد كرّس الفاعلون الرئيسيون في مكان العمل - الإدارة والنقابات العمالية - اهتمامًا كبيرًا لتلبية احتياجات هؤلاء البشر . برامج مساعدة الموظفين (EAPs) ، وموازيتها في النقابات ، برامج مساعدة العضوية (MAPs) (يشار إليها فيما بعد باسم EAPs) ، تم تطويرها في أماكن العمل حول العالم. إنها تشكل استجابة استراتيجية لتلبية الاحتياجات المتنوعة للسكان العاملين ، ومؤخراً لتلبية الأجندة الإنسانية للمنظمات التي هم جزء منها. ستصف هذه المقالة أصول EAPs ووظائفها وتنظيمها. إنه مكتوب من وجهة نظر مهنة الأخصائي الاجتماعي ، وهي المهنة الرئيسية التي تقود هذا التطور في الولايات المتحدة والتي يبدو أنها ، بسبب ترابطها العالمي ، تلعب دورًا رئيسيًا في إنشاء برامج EAP في جميع أنحاء العالم.
يختلف مدى تطوير برامج مساعدة الموظفين من بلد إلى آخر ، مما يعكس ، كما أشار ديفيد بارجال (Bargal 1993) ، الاختلافات في درجة التصنيع ، وحالة التدريب المهني المتاح للموظفين المناسبين ، ودرجة النقابات في التوظيف التزام القطاع والمجتمع بالقضايا الاجتماعية ، من بين متغيرات أخرى. مقارنته لتطوير EAP في أستراليا وهولندا وألمانيا وإسرائيل قادته إلى اقتراح أنه على الرغم من أن التصنيع قد يكون شرطًا ضروريًا لتحقيق معدل عالٍ من EAPs و MAPs في أماكن عمل بلد ما ، إلا أنه قد لا يكون كافياً. إن وجود هذه البرامج هو أيضًا سمة مميزة لمجتمع به نقابات كبيرة ، وتعاون عمالي / إداري ، وقطاع خدمة اجتماعية متطور تلعب فيه الحكومة دورًا رئيسيًا. علاوة على ذلك ، هناك حاجة لثقافة مهنية ، مدعومة بتخصص أكاديمي يعزز وينشر الخدمات الاجتماعية في مكان العمل. يستنتج Bargal أنه كلما زاد مجموع هذه الخصائص في دولة معينة ، زاد احتمال توفر خدمات EAP على نطاق واسع في أماكن العمل الخاصة بها.
كما يظهر التنوع أيضًا بين البرامج داخل البلدان الفردية فيما يتعلق بالهيكل والتوظيف والتركيز ونطاق البرنامج. ومع ذلك ، فإن جميع جهود EAP تعكس موضوعًا مشتركًا. تسعى الأطراف في مكان العمل إلى تقديم خدمات لمعالجة المشاكل التي يواجهها الموظفون ، غالبًا بدون علاقة سببية بعملهم ، والتي تتداخل مع إنتاجية الموظفين في الوظيفة وأحيانًا مع رفاههم العام أيضًا. لاحظ المراقبون تطورًا في أنشطة EAP. على الرغم من أن الدافع الأولي قد يكون السيطرة على إدمان الكحول أو تعاطي المخدرات بين العمال ، ومع ذلك ، بمرور الوقت ، يصبح الاهتمام بالعاملين الفرديين أوسع قاعدة ، ويصبح العمال أنفسهم عنصرًا واحدًا فقط في تركيز مزدوج يشمل المنظمة أيضًا.
يعكس هذا التركيز التنظيمي فهماً بأن العديد من العمال "معرضون لخطر" عدم قدرتهم على الحفاظ على أدوار عملهم وأن "الخطر" هو إلى حد كبير دالة على الطريقة التي يتم بها تنظيم عالم العمل كما هو انعكاس للخصائص الفردية من أي عامل معين. على سبيل المثال ، يكون العمال المسنون "في خطر" إذا تغيرت تكنولوجيا مكان العمل ويحرمون من إعادة التدريب بسبب سنهم. يكون الوالدان الوحيدين والقائمين على رعاية المسنين "في خطر" إذا كانت بيئة عملهم جامدة لدرجة أنها لا توفر المرونة الزمنية في مواجهة مرض المعال. يكون الشخص ذو الإعاقة "في خطر" عندما تتغير الوظيفة ولا يتم توفير وسائل الراحة لتمكين الفرد من الأداء بما يتماشى مع المتطلبات الجديدة. العديد من الأمثلة الأخرى ستحدث للقارئ. المهم هو أنه في مصفوفة القدرة على تغيير الفرد أو البيئة أو مزيج منهما ، أصبح من الواضح بشكل متزايد أنه لا يمكن تحقيق منظمة عمل منتجة وناجحة اقتصاديًا دون النظر في التفاعل بين المنظمة والفرد. على مستوى السياسة.
يرتكز العمل الاجتماعي على نموذج الفرد في البيئة. إن التعريف المتطور لمصطلح "في خطر" قد عزز المساهمة المحتملة لممارسيها. كما لاحظ Googins و Davidson ، يتعرض EAP لمجموعة من المشكلات والقضايا التي لا تؤثر على الأفراد فحسب ، بل تؤثر أيضًا على العائلات والشركة والمجتمعات التي يتواجدون فيها (Googins and Davidson 1993). عندما يعمل عامل اجتماعي لديه نظرة تنظيمية وبيئية في EAP ، يكون هذا المحترف في وضع فريد لوضع تصور للتدخلات التي تعزز ليس فقط دور EAP في تقديم الخدمة الفردية ولكن في تقديم المشورة بشأن السياسة التنظيمية في مكان العمل أيضًا.
تاريخ تطوير EAP
يعود أصل تقديم الخدمة الاجتماعية في مكان العمل إلى زمن التصنيع. في ورش العمل الحرفية التي تميزت بفترة سابقة ، كانت مجموعات العمل صغيرة. توجد علاقات حميمة بين الحرفي الماهر ومهتميه والمتدربين. قدمت المصانع الأولى مجموعات عمل أكبر وعلاقات غير شخصية بين صاحب العمل والموظف. عندما أصبحت المشاكل التي تتداخل مع أداء العمال واضحة ، بدأ أرباب العمل في تقديم المساعدة للأفراد ، الذين يطلق عليهم غالبًا أمناء الشؤون الاجتماعية أو الرفاه ، لمساعدة العمال المعينين من المناطق الريفية ، وأحيانًا المهاجرين الجدد ، في عملية التكيف مع أماكن العمل الرسمية.
يستمر هذا التركيز على استخدام الأخصائيين الاجتماعيين ومقدمي الخدمات البشرية الآخرين لتحقيق التثاقف السكاني الجديد لمتطلبات عمال المصانع دوليًا حتى يومنا هذا. تطلب العديد من الدول ، على سبيل المثال بيرو والهند ، قانونًا أن توفر إعدادات العمل التي تتجاوز مستوى توظيف معين عامل خدمة بشري متاحًا ليحل محل هيكل الدعم التقليدي الذي تم تركه في المنزل أو البيئة الريفية. من المتوقع أن يستجيب هؤلاء المهنيون للاحتياجات التي يقدمها السكان الريفيون المعينون حديثًا والمشردون إلى حد كبير فيما يتعلق بشواغل الحياة اليومية مثل السكن والتغذية وكذلك تلك التي تنطوي على المرض والحوادث الصناعية والوفاة والدفن.
مع تطور التحديات التي ينطوي عليها الحفاظ على قوة عمل منتجة ، أكدت مجموعة مختلفة من القضايا نفسها ، مما يستدعي اتباع نهج مختلف إلى حد ما. ربما تمثل EAPs انقطاعًا عن نموذج وزير الرفاهية السابق من حيث أنها تمثل استجابة برنامجية بشكل أكثر وضوحًا لمشاكل إدمان الكحول. تحت ضغط الحاجة إلى زيادة الإنتاجية خلال الحرب العالمية الثانية ، "هاجم" أرباب العمل الخسائر الناتجة عن تعاطي الكحول بين العمال من خلال إنشاء برامج إدمان الكحول المهني في مراكز الإنتاج الرئيسية للحلفاء الغربيين. الدروس المستفادة من الجهود الفعالة لاحتواء إدمان الكحول ، وما يصاحب ذلك من تحسن في إنتاجية العمال المعنيين ، تم الاعتراف بها بعد الحرب. منذ ذلك الوقت ، كانت هناك زيادة بطيئة ولكن مطردة في برامج تقديم الخدمات في جميع أنحاء العالم والتي تستخدم موقع التوظيف كموقع مناسب ومركز دعم لمعالجة المشكلات التي تم تحديدها كأسباب للمصارف الرئيسية في الإنتاجية.
وقد تم دعم هذا الاتجاه من خلال تطوير الشركات متعددة الجنسيات التي تميل إلى تكرار جهد فعال ، أو نظام مطلوب قانونًا ، في جميع وحدات الشركات الخاصة بهم. لقد فعلوا ذلك تقريبًا دون اعتبار لأهمية البرنامج أو ملاءمته الثقافية للبلد المعين الذي توجد فيه الوحدة. على سبيل المثال ، تشبه برامج EAP في جنوب إفريقيا تلك الموجودة في الولايات المتحدة ، وهي حالة مسؤولة جزئيًا عن حقيقة أن أوائل EAPs قد تم إنشاؤها في البؤر الاستيطانية المحلية للشركات متعددة الجنسيات التي يقع مقرها الرئيسي في الولايات المتحدة. كان هذا التقاطع الثقافي إيجابيًا من حيث أنه عزز تكرار أفضل ما في كل بلد على نطاق عالمي. ومن الأمثلة على ذلك نوع الإجراء الوقائي ، فيما يتعلق بالتحرش الجنسي أو قضايا تنوع القوى العاملة التي برزت في الولايات المتحدة ، والتي أصبحت المعيار الذي من المتوقع أن تلتزم به وحدات الشركات الأمريكية في جميع أنحاء العالم. توفر هذه نماذج لبعض الشركات المحلية لتأسيس مبادرات مماثلة.
الأساس المنطقي ل EAPs
يمكن التمييز بين EAPs من خلال مرحلة التطوير أو فلسفة البرنامج أو تعريف المشاكل المناسبة لمعالجتها وما هي الخدمات التي تعتبر استجابات مقبولة. يتفق معظم المراقبين ، مع ذلك ، على أن هذه التدخلات المهنية تتوسع في نطاقها في البلدان التي أنشأت بالفعل مثل هذه الخدمات ، وهي أولية في تلك الدول التي لم تنشئ مثل هذه المبادرات بعد. كما أشرنا سابقًا ، يمكن إرجاع أحد أسباب التوسع إلى الفهم السائد بأن تعاطي المخدرات والكحول في مكان العمل يمثل مشكلة كبيرة ، حيث يكلف الوقت الضائع ونفقات الرعاية الطبية المرتفعة ويتدخل بشكل خطير في الإنتاجية.
لكن نمت برامج EAP استجابة لمجموعة واسعة من الظروف المتغيرة التي تتجاوز الحدود الوطنية. تم الضغط على النقابات لتقديم مزايا للحفاظ على ولاء أعضائها ، وقد نظرت إلى EAPs كخدمة ترحيب. التشريعات المتعلقة بالعمل الإيجابي ، والإجازة الأسرية ، وتعويضات العمال ، وإصلاح الرفاه ، كلها تنطوي على مكان العمل في منظور الخدمة الإنسانية. إن تمكين السكان العاملين والبحث عن المساواة بين الجنسين التي يحتاجها الموظفون للعمل بفعالية في بيئة الفريق لآلة الإنتاج الحديثة ، هي أهداف يتم خدمتها بشكل جيد من خلال توافر أنظمة تقديم خدمات اجتماعية شاملة خالية من العار يمكن إنشاؤها في عالم العمل. تساعد هذه الأنظمة أيضًا في توظيف القوى العاملة الجيدة والاحتفاظ بها. لقد ملأت برامج EAP أيضًا الفجوة في الخدمات المجتمعية الموجودة ، والتي يبدو أنها آخذة في الازدياد ، في العديد من دول العالم. ساهم انتشار فيروس نقص المناعة البشرية / الإيدز والرغبة في احتوائه ، فضلاً عن الاهتمام المتزايد بالوقاية والعافية والسلامة بشكل عام ، في دعم الدور التربوي ل EAPs في أماكن العمل في العالم.
أثبتت برامج EAP أنها مورد قيم في مساعدة أماكن العمل على الاستجابة لضغوط الاتجاهات الديموغرافية. وقد استلزم الاهتمام تغييرات مثل الزيادة في الأبوة الوحيدة ، وتوظيف الأمهات (سواء للرضع أو الأطفال الصغار) ، وفي عدد الأسر المكونة من عاملين. شيخوخة السكان والاهتمام بتقليل الاعتماد على الرعاية الاجتماعية من خلال توظيف الأمهات - الحقائق التي تظهر في معظم البلدان الصناعية - قد أشركت مكان العمل في الأدوار التي تتطلب المساعدة من مقدمي الخدمات البشرية. وبالطبع ، فإن مشكلة تعاطي المخدرات والكحول المستمرة التي وصلت إلى مستويات وبائية في العديد من البلدان ، كانت مصدر قلق كبير لمنظمات العمل. وجدت دراسة استقصائية لفحص التصور العام لأزمة المخدرات في عام 1994 مقارنةً بخمس سنوات سابقة أن 50٪ من المستجيبين شعروا أنها أكبر بكثير ، وشعر 20٪ إضافية أنها كانت أكبر إلى حد ما ، واعتبرها 24٪ فقط هي نفسها والباقي 6 شعر ٪ أنه قد انخفض. في حين أن كل اتجاه من هذه الاتجاهات يختلف من بلد إلى آخر ، فإن جميعها موجودة عبر البلدان. معظمها من سمات العالم الصناعي حيث تطورت EAPs بالفعل. يمكن ملاحظة الكثير في البلدان النامية التي تشهد أي درجة كبيرة من التصنيع.
وظائف EAPs
يعد إنشاء EAP قرارًا تنظيميًا يمثل تحديًا للنظام الحالي. يشير إلى أن مكان العمل لم يحضر بشكل كافٍ لاحتياجات الأفراد. ويؤكد تفويض أرباب العمل والنقابات العمالية ، من أجل مصلحتهم التنظيمية ، بالاستجابة للقوى الاجتماعية الواسعة في العمل في المجتمع. إنها فرصة للتغيير التنظيمي. على الرغم من احتمال حدوث مقاومة ، كما يحدث في جميع المواقف التي تتم فيها محاولة التغيير المنهجي ، فإن الاتجاهات الموضحة سابقًا توفر العديد من الأسباب التي تجعل من الممكن أن ينجح برنامج EAPs في سعيهم لتقديم كل من خدمات الاستشارة والدعوة للأفراد والمشورة السياسية للمؤسسة.
تعكس أنواع الوظائف التي تخدمها EAPs قضايا العرض التي يسعون إلى الاستجابة لها. ربما يتعامل كل برنامج موجود مع تعاطي المخدرات والكحول. تشمل التدخلات في هذا الصدد عادة التقييم والإحالة وتدريب المشرفين وتشغيل مجموعات الدعم للحفاظ على التوظيف وتشجيع الامتناع عن ممارسة الجنس. ومع ذلك ، فإن أجندة الخدمة لمعظم EAPs هي أكثر اتساعًا. تقدم البرامج المشورة لأولئك الذين يعانون من مشاكل زوجية أو صعوبات مع الأطفال ، أو أولئك الذين يحتاجون إلى المساعدة في العثور على رعاية نهارية أو أولئك الذين يتخذون القرارات المتعلقة برعاية المسنين لأحد أفراد الأسرة. لقد طُلب من بعض EAPs التعامل مع قضايا بيئة العمل. وتتمثل استجابتهم في تقديم المساعدة للأسر التي تتأقلم مع إعادة التوطين ، وموظفي البنك الذين يتعرضون للسطو ويحتاجون إلى استخلاص المعلومات عن الصدمات ، أو لأطقم الكوارث ، أو للعاملين في مجال الرعاية الصحية الذين تعرضوا عن طريق الخطأ للإصابة بفيروس نقص المناعة البشرية. كما يتم توفير المساعدة في التعامل مع "التقليص" لكل من المسرحين والناجين من عمليات التسريح هذه. قد يتم استدعاء EAPs للمساعدة في التغيير التنظيمي لتحقيق أهداف العمل الإيجابي أو للعمل كمديري حالة في تحقيق الإقامة والعودة إلى العمل للموظفين الذين أصبحوا معاقين. تم تجنيد EAPs في الأنشطة الوقائية أيضًا ، بما في ذلك برامج التغذية الجيدة والإقلاع عن التدخين ، وتشجيع المشاركة في أنظمة التمارين أو أجزاء أخرى من جهود تعزيز الصحة ، وتقديم المبادرات التعليمية التي يمكن أن تتراوح من برامج الأبوة إلى التحضير للتقاعد.
على الرغم من أن استجابات EAP متعددة الأوجه ، إلا أنها تصنف EAPs على نطاق واسع مثل هونغ كونغ وأيرلندا. دراسة عينة غير عشوائية من أرباب العمل الأمريكيين والنقابات والمقاولين الذين يقدمون خدمات تعاطي المخدرات والكحول EAP ، على سبيل المثال ، وجد Akabas and Hanson (1991) أن الخطط في مجموعة متنوعة من الصناعات ، ذات تاريخ مختلف وتحت رعاية مختلفة ، جميعها تتوافق مع بعضها البعض بطرق مهمة. توقع الباحثون أنه سيكون هناك مجموعة متنوعة من الاستجابات الإبداعية للتعامل مع احتياجات مكان العمل ، وحددوا ، على العكس من ذلك ، توحيدًا مذهلاً للبرنامج والممارسة. في مؤتمر دولي لمنظمة العمل الدولية انعقد في واشنطن العاصمة لمقارنة المبادرات الوطنية ، تم تأكيد درجة مماثلة من التوحيد في جميع أنحاء أوروبا الغربية (Akabas and Hanson 1991).
وافق المستطلعون في منظمات العمل التي شملتها الدراسة في الولايات المتحدة على أن التشريع كان له تأثير كبير على تحديد مكونات برامجهم وحقوق وتوقعات العملاء. بشكل عام ، يتم تجهيز البرامج من قبل محترفين ، وغالبًا ما يكون الأخصائيون الاجتماعيون أكثر من المهنيين في أي تخصص آخر. إنهم يستجيبون لجمهور واسع من العمال ، وغالبًا ما يكون أفراد أسرهم ، مع خدمات توفر رعاية متنوعة لمجموعة من مشاكل العرض بالإضافة إلى تركيزهم على إعادة تأهيل مدمني الكحول والمخدرات. تتغلب معظم البرامج على عدم الانتباه العام من قبل الإدارة العليا وعدم كفاية التدريب والدعم من المشرفين ، لتحقيق معدلات اختراق تتراوح بين 3 و 5٪ من إجمالي العاملين في الموقع المستهدف. يبدو أن المحترفين الذين يعملون في حركات EAP و MAP يتفقون على أن السرية والثقة هما مفتاح الخدمة الفعالة. يزعمون النجاح في التعامل مع مشاكل تعاطي المخدرات والكحول على الرغم من أنهم يمكن أن يشيروا إلى عدد قليل من الدراسات التقييمية لتأكيد فعالية تدخلهم فيما يتعلق بأي جانب من جوانب تقديم الخدمة.
تشير التقديرات إلى أن هناك ما يصل إلى 10,000 من EAPs قيد التشغيل الآن في أماكن في جميع أنحاء الولايات المتحدة وحدها. لقد تطور نوعان رئيسيان من أنظمة تقديم الخدمات ، أحدهما يديره موظف داخلي والآخر يقدمه مقاول خارجي يقدم خدمة للعديد من منظمات العمل (أرباب العمل والنقابات العمالية) في نفس الوقت. هناك نقاش محتدم حول المزايا النسبية للبرامج الداخلية مقابل البرامج الخارجية. هناك ادعاءات تتعلق بزيادة حماية السرية ، وزيادة تنوع الموظفين ، ووضوح الدور الذي لا يخفف من جراء الأنشطة الأخرى ، بالنسبة للبرامج الخارجية. يشير المدافعون عن البرامج الداخلية إلى الميزة التي يمنحها موقعهم داخل المنظمة فيما يتعلق بالتدخل الفعال على مستوى الأنظمة وتأثير صنع السياسات الذي اكتسبوه نتيجة لمعرفتهم التنظيمية ومشاركتهم. نظرًا لأن المبادرات على مستوى المنظمة يتم تقييمها بشكل متزايد ، فمن المحتمل أن تكون البرامج الداخلية أفضل لمواقع العمل التي لديها طلب كاف (على الأقل 1,000 موظف) لضمان وجود موظف بدوام كامل. يسمح هذا الترتيب ، كما أشار Googins و Davidson (1993) ، بتحسين الوصول إلى الموظفين بسبب الخدمات المتنوعة التي يمكن تقديمها والفرصة التي يوفرها لممارسة التأثير على صانعي السياسات ، كما أنه يسهل التعاون والتكامل بين وظيفة EAP مع الآخرين في المنظمة - كل هذه القدرات تعزز سلطة ودور EAP.
قضايا العمل والأسرة: مثال على ذلك
يوفر تفاعل EAPs ، بمرور الوقت ، مع قضايا العمل والأسرة مثالًا إعلاميًا لتطور EAPs وإمكاناتها للتأثير الفردي والتنظيمي. تطورت برامج EAP ، من الناحية التاريخية ، بالتوازي مع الفترة التي دخلت خلالها النساء في سوق العمل بأعداد متزايدة ، وخاصة الأمهات العازبات وأمهات الرضع والأطفال الصغار. غالبًا ما عانت هؤلاء النساء من التوتر بين مطالب أسرهن للرعاية المعالة - سواء الأطفال أو المسنين - ومتطلبات وظيفتهم في بيئة العمل حيث تم اعتبار أدوار العمل والأسرة منفصلة ، وكانت الإدارة غير مضيافة للحاجة إلى المرونة فيما يتعلق بقضايا العمل والأسرة. حيث كان هناك EAP ، جلبت النساء مشاكلهن إليه. حدد موظفو EAP أن النساء اللائي يتعرضن للضغط يصبحن مكتئبات وأحيانًا يتعاملن مع هذا الاكتئاب عن طريق تعاطي المخدرات والكحول. تضمنت استجابات EAP المبكرة تقديم المشورة بشأن تعاطي المخدرات والكحول ، والتعليم حول إدارة الوقت ، والإحالة إلى موارد رعاية الأطفال والمسنين.
مع تزايد عدد العملاء الذين يعانون من مشاكل عرض مماثلة ، أجرى EAP تقييمات الاحتياجات التي أشارت إلى أهمية الانتقال من حالة إلى أخرى ، أي أنهم بدأوا في البحث عن حلول جماعية بدلاً من حلول فردية ، وقدموا ، على سبيل المثال ، جلسات جماعية حول التعامل مع الضغوط. ولكن حتى هذا ثبت أنه نهج غير ملائم لحل المشكلة. مع فهم أن الاحتياجات تختلف عبر دورة الحياة ، بدأ EAPs في التفكير في جمهور عملائهم في مجموعات مرتبطة بالعمر لها متطلبات مختلفة. احتاج الآباء الصغار إلى إجازة مرنة لرعاية الأطفال المرضى وسهولة الوصول إلى معلومات رعاية الأطفال. تم تحديد أولئك الذين في منتصف الثلاثينيات إلى أواخر الأربعينيات على أنهم "جيل الشطيرة". في وقت حياتهم ، أدت المطالب المزدوجة للأطفال المراهقين والأقارب المسنين إلى زيادة الحاجة إلى مجموعة من خدمات الدعم التي تشمل التعليم والإحالة والإجازة والمشورة الأسرية والمساعدة في الامتناع عن ممارسة الجنس ، من بين أمور أخرى. الضغوط المتزايدة التي يعاني منها العمال المسنون الذين يواجهون بداية الإعاقة ، والحاجة إلى التكيف مع عالم العمل حيث يكون جميع مساعدي الفرد تقريبًا ، بما في ذلك المشرفون ، أصغر منه ، أثناء التخطيط للتقاعد والتعامل مع أقاربهم المسنين الضعفاء ( وأحيانًا مع مطالب الأبوة والأمومة لأطفال أطفالهم) ، تخلق مجموعة أخرى من الأعباء. كان الاستنتاج المستخلص من مراقبة هذه الاحتياجات الفردية واستجابة الخدمة لها هو أن المطلوب هو تغيير ثقافة مكان العمل التي دمجت بين العمل والحياة الأسرية للموظفين.
أدى هذا التطور مباشرة إلى ظهور الدور الحالي لـ EAP فيما يتعلق بالتغيير التنظيمي. أثناء عملية تلبية الاحتياجات الفردية ، من المحتمل أن يكون أي برنامج EAP قد بنى مصداقية داخل النظام ويعتبره الأشخاص الرئيسيون مصدرًا للمعرفة حول قضايا العمل والأسرة. على الأرجح ، لقد أدى دورًا تعليميًا وإعلاميًا في الرد على الأسئلة التي طرحها المديرون في العديد من الإدارات المتأثرة بالمشكلات التي تحدث عندما يواجه هذان الجانبان من الحياة البشرية في صراع مع بعضهما البعض. ربما تعاونت EAP مع العديد من الجهات الفاعلة التنظيمية ، بما في ذلك ضباط العمل الإيجابي ، وخبراء العلاقات الصناعية ، وممثلو النقابات ، ومتخصصو التدريب ، وموظفو السلامة والصحة ، وموظفو القسم الطبي ، ومديرو المخاطر وغيرهم من موظفي الموارد البشرية ، والعاملين في المالية العامة ، والمديرين التنفيذيين والمشرفين.
يوفر تحليل مجال القوة ، وهو أسلوب اقترحه كورت لوين (1950) في الخمسينيات من القرن الماضي ، إطارًا لتحديد الأنشطة اللازمة للقيام بتغيير تنظيمي. يجب أن يفهم أخصائي الصحة المهنية أين سيكون هناك دعم داخل المنظمة لحل قضايا العمل والأسرة على أساس منهجي ، وحيث قد تكون هناك معارضة لمثل هذا النهج السياسي. يجب أن يحدد التحليل الميداني للقوة الفاعلين الرئيسيين في المؤسسة أو الاتحاد أو الوكالة الحكومية الذين سيؤثرون على التغيير ، وسوف يلخص التحليل القوى المعززة والمقيدة التي ستؤثر على هؤلاء الفاعلين فيما يتعلق بسياسة العمل والأسرة.
النتيجة المعقدة للنهج التنظيمي للعمل وقضايا الأسرة ستجعل EAP يشارك في لجنة السياسة التي تضع بيان الغرض من المنظمة. يجب أن تعترف السياسة بالمصالح المزدوجة لموظفيها في كونهم عاملين منتجين ومشاركين فعالين في الأسرة. يجب أن تشير السياسة المعلنة إلى التزام المنظمة بتأسيس مناخ مرن وثقافة عمل يمكن أن تتواجد فيها هذه الأدوار المزدوجة في وئام. ثم قد يتم تحديد مجموعة من المزايا والبرامج للوفاء بهذا الالتزام بما في ذلك ، على سبيل المثال لا الحصر ، جداول العمل المرنة ، ومشاركة الوظائف وخيارات العمل بدوام جزئي ، ورعاية الأطفال المدعومة أو في الموقع ، وتقديم المشورة وخدمة الإحالة لمساعدة الأطفال الآخرين واحتياجات رعاية المسنين ، وإجازة عائلية مع أو بدون أجر لتغطية الطلبات الناشئة عن مرض أحد الأقارب ، والمنح الدراسية لتعليم الأطفال ولتنمية الموظفين ، وأنظمة الاستشارة الفردية والدعم الجماعي لمجموعة متنوعة من مشاكل العرض التي يعاني منها أفراد الأسرة. ستجمع هذه المبادرات المتعددة المتعلقة بقضايا العمل والأسرة للسماح بالاستجابة الفردية والبيئية لاحتياجات العمال ومنظمات العمل الخاصة بهم.
استنتاجات
هناك أدلة تجريبية وافرة تشير إلى أن توفير هذه المزايا يساعد العمال على تحقيق هدفهم المتمثل في العمالة المنتجة. ومع ذلك ، فإن هذه الفوائد لديها القدرة على أن تصبح برامج مكلفة ولا تقدم أي ضمان بأن العمل سيتم تنفيذه بطريقة فعالة وفعالة نتيجة لتنفيذها. مثل EAPs التي ترعاهم ، يجب تقييم مزايا العمل والأسرة لمساهمتها في فعالية المنظمة وكذلك في رفاهية جمهورها المتعددين. يمكن تفسير توحيد التنمية ، الموصوف سابقًا ، على أنه دعم للقيمة الأساسية لخدمات EAP عبر أماكن العمل وأصحاب العمل والدول. نظرًا لأن عالم العمل يصبح متطلبًا بشكل متزايد في عصر الاقتصاد العالمي التنافسي ، وبما أن المعرفة والمهارة التي يجلبها العمال إلى الوظيفة أصبحت أكثر أهمية من مجرد وجودهم أو قوتهم البدنية ، يبدو من الآمن التنبؤ بأن EAPs سوف يتم استدعاؤها على تقديم التوجيه بشكل متزايد للمنظمات في الوفاء بمسؤولياتها الإنسانية تجاه موظفيها أو أعضائها. في مثل هذا النهج الفردي والبيئي لحل المشكلات ، يبدو من الآمن بنفس القدر التنبؤ بأن الأخصائيين الاجتماعيين سيلعبون دورًا رئيسيًا في تقديم الخدمات.
الصحة في العمر الثالث: برامج ما قبل التقاعد
يتزايد الاعتراف بأن الثلث الأخير من العمر - "العمر الثالث" - يتطلب نفس القدر من التفكير والتخطيط مثل التعليم والتدريب ("العمر الأول") والتطوير الوظيفي وإعادة التدريب ("العمر الثاني"). منذ حوالي 30 عامًا ، عندما بدأت الحركة لتلبية احتياجات المتقاعدين ، تقاعد الموظف الذكور العادي في المملكة المتحدة ، وفي العديد من الدول المتقدمة أيضًا ، عن عمر 65 عامًا كعامل مرهق إلى حد ما مع متوسط العمر المتوقع ، وخاصة إذا كان عاملاً من ذوي الياقات الزرقاء أو عاملاً ، مع معاش تقاعدي غير كافٍ أو لا شيء على الإطلاق.
لقد تغير هذا المشهد بشكل كبير. كثير من الناس يتقاعدون في سن أصغر ، طواعية أو في سن غير تلك التي تمليها لوائح التقاعد الإلزامية ؛ بالنسبة للبعض ، يُفرض التقاعد المبكر عليهم بسبب المرض والعجز والتقاعد. في الوقت نفسه ، يختار العديد من الأشخاص الاستمرار في العمل لفترة طويلة بعد سن التقاعد "العادي" ، في نفس الوظيفة أو في مهنة أخرى.
بشكل عام ، يتمتع متقاعدو اليوم بصحة أفضل وعمر افتراضي أطول. في الواقع ، في المملكة المتحدة ، يعتبر الأشخاص الذين تزيد أعمارهم عن 80 عامًا هم المجموعة الأسرع نموًا بين السكان ، بينما يعيش المزيد والمزيد من الأشخاص في التسعينيات من العمر. ومع زيادة عدد النساء في القوى العاملة ، فإن عددًا متزايدًا من المتقاعدين من النساء ، وكثير منهن ، بسبب متوسط العمر المتوقع الأطول من نظرائهن من الرجال ، سيكونون عازبين أو أرامل.
لبعض الوقت - عقدين أو أكثر بالنسبة للبعض - يحتفظ معظم المتقاعدين بالقدرة على الحركة والنشاط والقدرات الوظيفية التي شحذتها الخبرة. بفضل مستويات المعيشة المرتفعة والتقدم في الرعاية الطبية ، تستمر هذه الفترة في التمدد. لكن للأسف ، يعيش الكثيرون أطول مما صُممت من أجله هياكلهم البيولوجية (على سبيل المثال ، تتخلى بعض أنظمتهم الجسدية عن الخدمة الفعالة بينما يكافح الباقون) ، مما يتسبب في زيادة التبعية الطبية والاجتماعية مع التمتع بتعويض أقل من أي وقت مضى. الهدف من التخطيط للتقاعد هو تعزيز وإطالة التمتع بفترة الرفاهية والتأكد إلى أقصى حد ممكن من الموارد وأنظمة الدعم اللازمة خلال التدهور النهائي. إنه يتجاوز التخطيط العقاري والتصرف في الممتلكات والأصول ، على الرغم من أن هذه غالبًا ما تكون عناصر مهمة.
وبالتالي ، يمكن أن يقدم التقاعد اليوم تعويضات ومزايا لا حصر لها. يمكن لأولئك الذين يتقاعدون بصحة جيدة أن يتوقعوا أن يعيشوا 20 إلى 30 عامًا أخرى ، ويتمتعون بنشاط هادف محتمل لثلثي هذه الفترة على الأقل. هذا وقت طويل جدًا للانجراف بشأن عدم القيام بأي شيء على وجه الخصوص أو التعفن بعيدًا في بعض "Costa Geriatrica" المشمسة. وتتضخم رتبهم من قبل أولئك الذين يتقاعدون مبكرًا عن طريق الاختيار أو ، للأسف ، بسبب التكرار ، وكذلك من قبل النساء ، اللائي يتقاعدن أيضًا كعاملين متقاعدين بشكل كاف ويتوقعون أن يظلوا نشيطين عن قصد بدلاً من العيش كمعالين.
قبل خمسين عامًا ، كانت المعاشات التقاعدية غير كافية وكان البقاء الاقتصادي يمثل صراعًا لمعظم كبار السن. الآن ، المعاشات التقاعدية المقدمة من صاحب العمل ومزايا الرفاهية العامة المقدمة من الوكالات الحكومية ، على الرغم من أنها لا تزال غير كافية للكثيرين ، لا تسمح بوجود غير معقول. ولأن القوة العاملة الماهرة تتقلص في العديد من الصناعات بينما يدرك أرباب العمل أن العمال الأكبر سنًا هم موظفون منتجون وأكثر موثوقية في كثير من الأحيان ، فإن الفرص المتاحة للعمال الآخرين للحصول على عمل بدوام جزئي آخذة في التحسن.
علاوة على ذلك ، يشكل "المتقاعدون" الآن حوالي ثلث السكان. نظرًا لكونهم سليمين في ذهنهم وطرفهم ، فإنهم يمثلون جزءًا مهمًا ومساهمًا في المجتمع ، حيث يمكنهم ، نظرًا لإدراكهم لأهميتهم وإمكاناتهم ، تنظيم أنفسهم لزيادة وزنهم. مثال في الولايات المتحدة هو الرابطة الأمريكية للمتقاعدين (AARP) ، التي تقدم لأعضائها البالغ عددهم 33 مليونًا (ليس جميعهم متقاعدين ، نظرًا لأن العضوية في AARP مفتوحة لأي شخص يبلغ من العمر 50 عامًا أو أكثر) الفوائد ويمارس نفوذًا سياسيًا كبيرًا. في الاجتماع العام السنوي الأول لجمعية ما قبل التقاعد في المملكة المتحدة (PRA) في عام 1964 ، قال اللورد هوتون ، رئيسها ، عضو مجلس الوزراء ، "إذا كان المتقاعدون فقط هم من يستطيعون أن يتعاونوا معًا ، فيمكنهم التأرجح في الانتخابات. " لم يحدث هذا بعد ، وربما لن يحدث أبدًا في هذه الشروط ، ولكن من المقبول الآن في معظم البلدان المتقدمة أن هناك "عمر ثالث" ، يضم ثلث السكان الذين لديهم توقعات واحتياجات إلى جانب إمكانات هائلة المساهمة لصالح أعضائها والمجتمع ككل.
ومع هذا القبول ، كان هناك إدراك متزايد بأن توفير وفرصة مناسبة لهذه المجموعة أمر حيوي للاستقرار الاجتماعي. على مدى العقود القليلة الماضية ، بدأ السياسيون والحكومات الاستجابة من خلال توسيع وتحسين مجموعة متنوعة من "الضمان الاجتماعي" وبرامج الرفاهية الأخرى. وقد أعاقت هذه الاستجابات كل من المقتضيات المالية والجمود البيروقراطي.
من العوائق الرئيسية الأخرى موقف المتقاعدين أنفسهم. لقد قبل الكثيرون الصورة النمطية الشخصية والاجتماعية للتقاعد على أنها نهاية للاعتراف كعضو مفيد أو حتى مستحق في المجتمع وتوقع أن يتم تحويله إلى مياه منعزلة حيث يمكن نسيان المرء بسهولة. التغلب على هذه الصورة السلبية كان ، وإلى حد ما ، الهدف الرئيسي للتدريب من أجل التقاعد.
مع إنجاز المزيد والمزيد من المتقاعدين لهذا التحول وتطلعوا إلى تلبية الاحتياجات التي ظهرت ، أصبحوا مدركين لأوجه القصور في البرامج الحكومية وبدأوا في التطلع إلى أرباب العمل لسد الفجوة. بفضل المدخرات المتراكمة وبرامج المعاشات التقاعدية التي قدمها أصحاب العمل (والتي تم تشكيل العديد منها من خلال المفاوضة الجماعية مع النقابات) ، اكتشفوا موارد مالية كانت في كثير من الأحيان كبيرة. لتعزيز قيمة أنظمة المعاشات التقاعدية الخاصة ، بدأ أصحاب العمل والنقابات في ترتيب (وحتى تقديم) برامج تقدم المشورة والدعم في إدارتها.
في المملكة المتحدة ، يرجع الفضل في ذلك إلى حد كبير إلى جمعية ما قبل التقاعد (PRA) والتي ، بدعم حكومي من خلال وزارة التعليم (في البداية ، تم تحويل هذا البرنامج بين إدارات الصحة والتوظيف والتعليم) ، يتم قبوله باعتباره الاتجاه السائد لإعداد التقاعد.
ومع نمو التعطش لمثل هذه التوجيهات والمساعدة ، ظهرت صناعة حقيقية من المنظمات التطوعية والهادفة للربح لتلبية الطلب. يعمل البعض بطريقة إيثارية تمامًا ؛ البعض الآخر يخدم نفسه ، ويشمل شركات التأمين التي ترغب في بيع المعاشات والتأمينات الأخرى ، وشركات الاستثمار التي تدير المدخرات المتراكمة ودخل المعاشات التقاعدية ، وسماسرة العقارات الذين يبيعون منازل التقاعد ، ومشغلي مجتمعات التقاعد الذين يسعون إلى بيع العضويات ، والجمعيات الخيرية التي تقدم المشورة بشأن المزايا الضريبية لتقديم المساهمات والوصايا ، وما إلى ذلك. ويكملها جيش من الناشرين الذين يقدمون كتبًا ومجلات وأشرطة صوتية وأشرطة فيديو "إرشادية" ، ومن قبل الكليات ومؤسسات تعليم الكبار التي تقدم ندوات ودورات دراسية حول الموضوعات ذات الصلة.
في حين أن العديد من هؤلاء مقدمي الخدمة يركزون بشكل أساسي على التعامل مع المشكلات المالية أو الاجتماعية أو العائلية ، فإن الاعتراف بأن الرفاهية والحياة المنتجة تعتمد على التمتع بالصحة قد أدى إلى زيادة أهمية برامج التثقيف الصحي وتعزيز الصحة التي تهدف إلى تجنب أو تأجيل أو تقليل المرض والعجز. هذا هو الحال بشكل خاص في الولايات المتحدة ، حيث لم يصبح الالتزام المالي لأصحاب العمل بالتكاليف المتزايدة للرعاية الصحية للمتقاعدين ومعاليهم عبئًا ثقيلًا للغاية فحسب ، بل يجب الآن توقعه كالتزام على الميزانيات العمومية المدرجة في الشركة تقارير سنوية.
في الواقع ، تنتج بعض المنظمات الصحية التطوعية الفئوية (مثل القلب والسرطان والسكري والتهاب المفاصل) مواد تعليمية مصممة خصيصًا للموظفين الذين يقتربون من سن التقاعد.
باختصار ، لقد حان العصر الثالث. توفر برامج ما قبل التقاعد والتقاعد فرصًا لتحقيق أقصى قدر من الرفاهية والوظائف الشخصية والاجتماعية ولتوفير الفهم والتدريب والدعم اللازمين.
دور صاحب العمل
على الرغم من أن برامج ما قبل التقاعد ليست شاملة ، إلا أن الدعم والتمويل الأساسيين لبرامج ما قبل التقاعد جاءا من أرباب العمل (بما في ذلك الحكومات المحلية والمركزية والقوات المسلحة). في المملكة المتحدة ، كان هذا في جزء كبير منه بسبب جهود PRA ، التي بدأت في وقت مبكر عضوية الشركة والتي من خلالها يتم تزويد الموظفين بالتشجيع والمشورة والدورات التدريبية الداخلية. في الواقع ، لم يكن من الصعب إقناع التجارة والصناعة بأن لديهما مسؤولية تتجاوز مجرد توفير المعاشات التقاعدية. وحتى هناك ، حيث أصبحت مخططات المعاشات التقاعدية وآثارها الضريبية أكثر تعقيدًا ، أصبحت التفسيرات التفصيلية والنصائح الشخصية أكثر أهمية.
يوفر مكان العمل جمهورًا مقيّدًا مناسبًا ، مما يجعل تقديم البرامج أكثر كفاءة وأقل تكلفة ، بينما يعزز ضغط الأقران مشاركة الموظفين. الفوائد التي تعود على الموظفين وعائلاتهم واضحة. الفوائد التي تعود على أصحاب العمل كبيرة ، وإن كانت أكثر دقة: تحسين الروح المعنوية ، وتعزيز صورة الشركة كصاحب عمل مرغوب فيه ، والتشجيع على الاحتفاظ بالموظفين الأكبر سنًا من ذوي الخبرة القيمة ، والحفاظ على حسن نية المتقاعدين ، وكثير منهم ، بفضل الربح - المشاركة والخطط الاستثمارية التي ترعاها الشركة ، هم أيضًا مساهمون. عندما تكون تخفيضات القوى العاملة مرغوبة ، غالبًا ما يتم تقديم برامج ما قبل التقاعد التي يرعاها صاحب العمل لتعزيز جاذبية "المصافحة الذهبية" ، وهي حزمة من الحوافز لمن يقبلون التقاعد المبكر.
تعود المزايا المماثلة إلى النقابات العمالية التي تقدم برامج مثل المساعدة في برامج المعاشات التقاعدية التي ترعاها النقابات: جعل عضوية النقابات أكثر جاذبية وتعزيز حسن النية و روح الجماعة بين أعضاء النقابة. وتجدر الإشارة إلى أن الاهتمام بين النقابات العمالية في المملكة المتحدة بدأ فقط في التطور ، في المقام الأول بين النقابات الأصغر والمهنية ، مثل الطيارين في الخطوط الجوية.
يجوز لصاحب العمل التعاقد للحصول على برنامج كامل "معبأ مسبقًا" أو تجميع واحد من قائمة العناصر الفردية التي تقدمها منظمات مثل PRA والمؤسسات التعليمية المتنوعة للبالغين والعديد من شركات الاستثمار والمعاشات التقاعدية والتأمين التي تقدم دورات تدريبية للتقاعد باعتبارها مشروع تجاري. على الرغم من أن هذه الأخيرة ذات مستوى عالٍ بشكل عام ، إلا أنه يجب مراقبتها للتأكد من أنها توفر معلومات مباشرة وموضوعية بدلاً من الترويج للمنتجات والخدمات الخاصة بالمزود. يجب أن تشارك إدارات صاحب العمل للموظفين والمعاشات التقاعدية والتعليم ، حيثما يوجد قسم ، في تجميع البرنامج وتقديمه.
قد يتم تقديم البرامج بالكامل في المنزل أو في منشأة تقع في مكان مناسب في المجتمع. يقدمها بعض أصحاب العمل خلال ساعات العمل ، ولكن في كثير من الأحيان يتم إتاحتهم أثناء فترات الغداء أو بعد ساعات العمل. هذه الأخيرة أكثر شيوعًا لأنها تقلل من التداخل مع جداول العمل وتسهل حضور الأزواج.
يغطي بعض أصحاب العمل التكلفة الكاملة للمشاركة ؛ يشاركها الآخرون مع الموظفين بينما يقوم البعض بخصم كل أو جزء من حصة الموظف عند الانتهاء بنجاح من البرنامج. بينما يجب أن يكون أعضاء هيئة التدريس متاحين للإجابة على الأسئلة ، يتم عادةً إحالة المشاركين إلى الخبراء المناسبين عند الحاجة إلى استشارات شخصية فردية. كقاعدة عامة ، يقبل هؤلاء المشاركون المسؤولية عن أي تكاليف قد تكون مطلوبة ؛ في بعض الأحيان ، عندما يكون الخبير تابعًا للبرنامج ، قد يكون صاحب العمل قادرًا على التفاوض بشأن رسوم مخفضة.
دورة ما قبل التقاعد
فلسفة
بالنسبة للعديد من الأشخاص ، وخاصة أولئك الذين كانوا مدمني العمل ، فإن الانفصال عن العمل هو تجربة مؤلمة. يوفر العمل المكانة والهوية والارتباط بأشخاص آخرين. في العديد من المجتمعات ، نميل إلى التعرف على أنفسنا وتعريف أنفسنا اجتماعياً من خلال الوظائف التي نقوم بها. يسيطر سياق العمل الذي نحن فيه ، خاصة مع تقدمنا في السن ، على حياتنا من حيث ما نقوم به ، وأين نذهب ، وخاصة بالنسبة للأشخاص المحترفين ، أولوياتنا اليومية. يشير الانفصال عن زملاء العمل ، والمستوى غير الصحي أحيانًا من الانشغال بشؤون الأسرة والمنزلية القاصر ، إلى الحاجة إلى تطوير إطار مرجعي اجتماعي جديد.
تعتمد الرفاهية والبقاء في التقاعد على فهم هذه التغييرات والبدء في الاستفادة القصوى من الفرص التي تقدمها. من الأمور المركزية لهذا الفهم هو مفهوم الحفاظ على الصحة بالمعنى الأوسع لتعريف منظمة الصحة العالمية والقبول الأكثر حداثة للنهج الشامل للمشاكل الطبية. يجب أن يُستكمل إنشاء نمط حياة صحي والالتزام به من خلال الإدارة السليمة للأموال والإسكان والأنشطة والعلاقات الاجتماعية. غالبًا ما يكون الحفاظ على الموارد المالية للوقت الذي تتطلب فيه زيادة الإعاقة رعاية ومساعدة خاصة قد تزيد من تكلفة المعيشة أكثر أهمية من التخطيط العقاري.
يمكن اعتبار الدورات المنظمة التي توفر المعلومات والإرشادات حجر الزاوية في التدريب قبل التقاعد. من المنطقي لمنظمي الدورة أن يدركوا أن الهدف ليس تقديم جميع الإجابات ولكن تحديد مجالات المشاكل المحتملة وتحديد الطريق إلى أفضل الحلول لكل فرد.
مجالات الموضوع
قد تتضمن برامج ما قبل التقاعد مجموعة متنوعة من العناصر ؛ الموضوعات التالية الموصوفة بإيجاز هي الأكثر أهمية ويجب ضمان مكانها بين مناقشات أي برنامج:
الإحصاءات الحيوية والديموغرافيا.
متوسط العمر المتوقع في الأعمار ذات الصلة - تعيش النساء أطول من الرجال - والاتجاهات في تكوين الأسرة وآثارها.
فهم التقاعد.
يجب أن تكون التغييرات في نمط الحياة والتحفيزية والقائمة على الفرص مطلوبة على مدار العشرين إلى الثلاثين عامًا القادمة.
المحافظة على الصحة.
فهم الجوانب الجسدية والعقلية للشيخوخة وعناصر نمط الحياة التي من شأنها تعزيز الرفاهية المثلى والقدرة الوظيفية (على سبيل المثال ، النشاط البدني والنظام الغذائي والتحكم في الوزن ، والتعامل مع ضعف البصر والسمع ، وزيادة الحساسية للطقس البارد والساخن ، و استخدام الكحول والتبغ والمخدرات الأخرى). يجب أن تشمل مناقشة هذا الموضوع التعامل مع الأطباء ونظام الرعاية الصحية ، والفحص الصحي الدوري والتدخلات الوقائية ، والمواقف تجاه المرض والإعاقة.
التخطيط المالي.
فهم خطة معاشات الشركة وكذلك مزايا الضمان الاجتماعي والرعاية الاجتماعية المحتملة ؛ إدارة الاستثمارات للحفاظ على الموارد وتعظيم الدخل ، بما في ذلك استثمار مدفوعات المبلغ المقطوع ؛ إدارة ملكية المنازل والممتلكات الأخرى والرهون العقارية وما إلى ذلك ؛ استمرار صاحب العمل / التأمين الذي ترعاه النقابات والتأمين الصحي الآخر ، بما في ذلك النظر في تأمين الرعاية طويلة الأجل ، إن وجد ؛ كيفية اختيار مستشار مالي.
التخطيط المحلي.
التخطيط العقاري وصنع الإرادة ؛ تنفيذ وصية على قيد الحياة (أي تحديد "التوجيهات الطبية" أو تسمية وكيل الرعاية الصحية) التي تحتوي على رغبات حول العلاجات التي ينبغي أو لا ينبغي أن تدار في حالة مرض عضال محتمل وعدم القدرة على المشاركة في صنع القرار ؛ العلاقات مع الزوج والأبناء والأحفاد ؛ التعامل مع ضيق الاتصالات الاجتماعية ؛ عكس الدور الذي تستمر فيه الزوجة في مهنة أو أنشطة خارجية بينما يتحمل الزوج مسؤولية أكبر في الطبخ وتدبير المنزل.
الإسكان.
قد يصبح المنزل والحديقة كبيرة جدًا ومكلفة ومرهقة مع تقلص الموارد المالية والمادية ، أو قد تكون صغيرة جدًا حيث يقوم المتقاعد بإعادة إنشاء مكتب أو ورشة عمل في المنزل ؛ مع وجود كلا الزوجين في المنزل ، من المفيد ، إن أمكن ، الترتيب لمنح كل منهما إقليمه الخاص لتوفير قدر ضئيل من الخصوصية للأنشطة والتفكير ؛ النظر في الانتقال إلى منطقة أو بلد آخر أو إلى مجتمع متقاعدين ؛ توافر وسائل النقل العام إذا أصبحت قيادة السيارة غير حكيمة أو مستحيلة ؛ الاستعداد للضعف في نهاية المطاف. المساعدة في التدبير المنزلي والاتصالات الاجتماعية للفرد الواحد.
الأنشطة الممكنة.
كيفية إيجاد الفرص والتدريب للوظائف الجديدة والهوايات والأنشطة التطوعية ؛ الأنشطة التعليمية (على سبيل المثال ، إكمال دورات الدبلوم والدرجات العلمية المنقطعة) ؛ السفر (في الولايات المتحدة ، تقدم Elderhostel ، وهي منظمة تطوعية ، كتالوجًا كبيرًا لدورات تعليم الكبار على مدار العام لمدة أسبوع أو أسبوعين يتم تقديمها في حرم الجامعات ومنتجعات العطلات في جميع أنحاء الولايات المتحدة ودوليًا).
إدارة الوقت.
وضع جدول للأنشطة الهادفة والممتعة التي توازن بين المشاركة الفردية والمشتركة ؛ في حين أن فرص "العمل الجماعي" الجديدة هي ميزة للتقاعد ، فمن المهم إدراك قيمة الأنشطة المستقلة وتجنب "التعارض مع بعضنا البعض" ؛ الأنشطة الجماعية بما في ذلك النوادي والكنيسة والمنظمات المجتمعية ؛ الاعتراف بالقيمة التحفيزية للالتزامات الجارية مدفوعة الأجر أو العمل التطوعي.
تنظيم الدورة
عادة ما يتم تحديد نوع ومحتوى وطول الدورة من قبل الراعي على أساس الموارد المتاحة والتكاليف المتوقعة ، وكذلك مستوى الالتزام ومصالح المشاركين من الموظفين. قليل من الدورات التدريبية ستكون قادرة على تغطية جميع مجالات الموضوعات المذكورة أعلاه بتفصيل شامل ، ولكن يجب أن تتضمن الدورة بعض المناقشات حول معظمها (ويفضل جميعها).
يخبرنا المعلمون أن الدورة المثالية هي من نوع الإصدار اليومي (يحضر الموظفون الدورة في وقت الشركة) مع حوالي عشر جلسات يمكن للمشاركين من خلالها التعرف على بعضهم البعض ويمكن للمدرسين استكشاف الاحتياجات والاهتمامات الفردية. قلة من الشركات تستطيع تحمل هذه الرفاهية ، لكن جمعيات ما قبل التقاعد (التي تمتلك المملكة المتحدة شبكة منها) ومراكز تعليم الكبار تديرها بنجاح. يمكن تقديم الدورة ككيان قصير الأجل - كدورة لمدة يومين تتيح للمشاركين مزيدًا من المناقشة والمزيد من الوقت للتوجيه في الأنشطة ربما يكون أفضل حل وسط ، بدلاً من دورة ليوم واحد حيث يتطلب التكثيف مزيدًا من التعليم من العروض التقديمية التشاركية - أو قد تتضمن سلسلة من الجلسات القصيرة أكثر أو أقل.
من يحضر؟
من الحكمة أن تكون الدورة مفتوحة للأزواج والشركاء ؛ قد يؤثر هذا على موقعه وتوقيته.
من الواضح أن كل موظف يواجه التقاعد يجب أن يُمنح الفرصة للحضور ، لكن المشكلة تكمن في المزيج. كبار المديرين التنفيذيين لديهم مواقف وتطلعات وخبرات وموارد مختلفة تمامًا عن المديرين التنفيذيين الصغار نسبيًا والموظفين التنفيذيين. قد تمنع الخلفيات التعليمية والاجتماعية المتباينة على نطاق واسع التبادلات الحرة التي تجعل الدورات ذات قيمة كبيرة للمشاركين ، لا سيما فيما يتعلق بالأنشطة المالية وأنشطة ما بعد التقاعد. تملي الطبقات الكبيرة جدًا نهجًا تعليميًا أكثر ؛ مجموعات من 10 إلى 20 تسهيل تبادل قيم للمخاوف والخبرات.
غالبًا ما يجد الموظفون في الشركات الكبيرة التي تركز على هوية الشركة ، مثل IBM في الولايات المتحدة و Marks & Spencer في المملكة المتحدة ، صعوبة في الاندماج في العالم الواسع بدون هالة "الأخ الأكبر" التي تدعمهم. هذا ينطبق بشكل خاص على الخدمات المنفصلة في القوات المسلحة ، على الأقل في المملكة المتحدة والولايات المتحدة. في الوقت نفسه ، في مثل هذه المجموعات المتماسكة ، يجد الموظفون أحيانًا صعوبة في التعبير عن مخاوف قد تُفسر على أنها عدم ولاء للشركة. لا يبدو هذا مشكلة كبيرة عندما يتم إعطاء الدورات التدريبية خارج الموقع أو تشمل موظفي عدد من الشركات ، وهو أمر ضروري عندما تشارك المنظمات الأصغر. غالبًا ما تكون هذه المجموعات "المختلطة" أقل رسمية وأكثر إنتاجية.
الذي يدرس؟
من الضروري أن يكون لدى المدربين المعرفة ، وخاصة مهارات الاتصال المطلوبة لجعل الدورة تجربة مفيدة وممتعة. في حين قد يشارك موظفو الشركة والأقسام الطبية والتعليمية ، غالبًا ما يُنظر إلى المستشارين أو الأكاديميين المؤهلين على أنهم أكثر موضوعية. في بعض الحالات ، يمكن للمدربين المؤهلين المعينين من بين متقاعدي الشركة الجمع بين قدر أكبر من الموضوعية والمعرفة ببيئة الشركة وثقافتها. نظرًا لأنه من النادر أن يكون أي فرد خبيرًا في جميع القضايا ذات الصلة ، فمن المستحسن عادةً وجود مدير دورة مدعوم بالعديد من المتخصصين.
مواد تكميلية
عادة ما يتم استكمال جلسات الدورة بكتب تدريبية وأشرطة فيديو ومنشورات أخرى. تتضمن العديد من البرامج اشتراكات في الكتب والدوريات والنشرات الإخبارية ذات الصلة ، والتي تكون أكثر فاعلية عند توجيهها إلى المنزل ، حيث يمكن أن يشاركها الأزواج وأفراد الأسرة. توفر العضوية في المنظمات الوطنية ، مثل PRA و AARP أو نظرائهم المحليين ، الوصول إلى الاجتماعات والمنشورات المفيدة.
متى يتم إعطاء الدورة؟
تبدأ برامج ما قبل التقاعد عمومًا قبل حوالي خمس سنوات من تاريخ التقاعد المحدد (تذكر أن عضوية AARP تصبح متاحة في سن 50 ، بغض النظر عن سن التقاعد المخطط له). في بعض الشركات ، تتكرر الدورة كل عام أو عامين ، مع دعوة الموظفين لأخذها كلما رغبوا في ذلك ؛ في حالات أخرى ، يتم تقسيم المناهج الدراسية إلى شرائح يتم تقديمها في سنوات متتالية لنفس المجموعة من المشاركين مع اختلاف المحتوى مع اقتراب موعد التقاعد.
تقييم الدورة
ربما يكون عدد الموظفين المؤهلين الذين يختارون المشاركة ومعدل التسرب من أفضل المؤشرات على فائدة الدورة. ومع ذلك ، يجب تقديم آلية حتى يتمكن المشاركون من تغذية انطباعاتهم عن محتوى الدورة وجودة المعلمين كأساس لإجراء التغييرات.
المحاذير
من غير المحتمل أن تكون الدورات التدريبية التي تحتوي على عروض تقديمية غير ملهمة لمواد غير ذات صلة إلى حد كبير ناجحة جدًا. يستخدم بعض أصحاب العمل استطلاعات الرأي أو ينظمون مجموعات تركيز للتحقيق في اهتمامات المشاركين المحتملين.
نقطة مهمة في عملية صنع القرار هي حالة العلاقات بين صاحب العمل / الموظف. عندما تكون العداء صريحًا أو تحت السطح ، فمن غير المرجح أن يخصص الموظفون قيمة كبيرة لأي شيء يقدمه صاحب العمل ، خاصة إذا كان يحمل عنوان "من أجل مصلحتك". يمكن تعزيز قبول الموظف من خلال وجود لجنة أو أكثر من لجان الموظفين أو ممثلي النقابات المشاركين في التصميم والتخطيط.
أخيرًا ، مع اقتراب التقاعد وأصبح أسلوب حياة ، تتغير الظروف وتظهر مشاكل جديدة. وبناءً على ذلك ، ينبغي التخطيط لتكرار الدورة بشكل دوري ، لكل من أولئك الذين قد يستفيدون من إعادة الدورة وأولئك الذين يقتربون حديثًا من "السن الثالثة".
أنشطة ما بعد التقاعد
تواصل العديد من الشركات الاتصال بالمتقاعدين طوال حياتهم ، غالبًا مع أزواجهم الباقين على قيد الحياة ، خاصةً عند استمرار التأمين الصحي الذي يرعاه صاحب العمل. يتم توفير الفحوصات الصحية الدورية وبرامج التثقيف الصحي والتعزيز المصممة "لكبار السن" ، وعند الحاجة ، يتم إتاحة الوصول إلى الاستشارات الفردية حول المشكلات الصحية والمالية والمحلية والاجتماعية. يقوم عدد متزايد من الشركات الكبرى بدعم نوادي المتقاعدين التي قد تتمتع بقدر من الاستقلالية في البرمجة.
يحرص بعض أصحاب العمل على إعادة توظيف المتقاعدين على أساس مؤقت أو بدوام جزئي عند الحاجة إلى مساعدة إضافية. تشمل الأمثلة الأخرى من مدينة نيويورك: جمعية ضمان الحياة العادلة في الولايات المتحدة ، والتي تشجع المتقاعدين على التطوع بخدماتهم للوكالات المجتمعية والمؤسسات التعليمية غير الهادفة للربح ، ودفع رواتب متواضعة لهم لتعويض التنقل والنفقات العرضية. - نفقات الجيب. فيلق الخدمة التنفيذية الوطنية ، الذي يرتب لتوفير خبرة المديرين التنفيذيين المتقاعدين للشركات والوكالات الحكومية في جميع أنحاء العالم ؛ الاتحاد الدولي لعاملات الملابس النسائية (ILGWU) ، الذي أنشأ "برنامج الزيارة الودية" ، الذي يدرب المتقاعدين على تقديم خدمات الرفقة والخدمات المفيدة للأعضاء الذين يعانون من مشاكل الشيخوخة. أنشطة مماثلة ترعاها أندية المتقاعدين في المملكة المتحدة.
باستثناء نوادي أصحاب العمل / المتقاعدين التي ترعاها النقابات ، يتم تنفيذ معظم برامج ما بعد التقاعد من قبل مؤسسات تعليم الكبار من خلال عروضها للدورات الرسمية. في المملكة المتحدة ، هناك العديد من مجموعات المتقاعدين على الصعيد الوطني مثل PROBUS التي تعقد اجتماعات محلية منتظمة لتوفير المعلومات والاتصالات الاجتماعية لأعضائها ، و PRA التي تقدم عضوية فردية وشركات للحصول على المعلومات والدورات والمعلمين والمشورة العامة.
تطور مثير للاهتمام في المملكة المتحدة ، على أساس منظمة مماثلة في فرنسا ، هو جامعة العصر الثالث ، والتي يتم تنسيقها مركزيًا مع المجموعات المحلية في المدن الكبيرة. يعمل أعضاؤها ، ومعظمهم من المهنيين والأكاديميين ، على توسيع اهتماماتهم وتوسيع نطاق معرفتهم.
تقدم العديد من الشركات والنقابات المعلومات والنصائح ، من خلال منشوراتها المنتظمة داخل الجوار وكذلك في المواد المعدة خصيصًا للمتقاعدين ، وغالبًا ما تتبلور بحكايات حول أنشطة المتقاعدين وخبراتهم. يوجد لدى معظم البلدان المتقدمة مجلة أو مجلتان للتوزيع العام على الأقل تستهدف المتقاعدين: مجلة فرنسا نوتر تيمبس لديها انتشار واسع بين جيل ثالث ، وفي الولايات المتحدة ، AARP النضج الحديث يذهب إلى أكثر من 33 مليون عضو. يوجد في المملكة المتحدة إصداران شهريان للمتقاعدين: الاختيار و مجلة ساغا. ترعى المفوضية الأوروبية حاليا كتاب تقاعد متعدد اللغات ، الاستفادة القصوى من التقاعد الخاص بك.
إلدركير
في العديد من البلدان المتقدمة ، أصبح أرباب العمل يدركون بشكل متزايد تأثير المشاكل التي يواجهها الموظفون الذين لديهم آباء مسنون أو معاقون ، وأصهار وأجداد. على الرغم من أن بعض هؤلاء قد يكونون متقاعدين من شركات أخرى ، إلا أن احتياجاتهم للدعم والاهتمام والخدمات المباشرة قد تشكل أعباء كبيرة على الموظفين الذين يتعين عليهم التعامل مع وظائفهم وشؤونهم الشخصية. لتخفيف هذه الأعباء وتقليل ما يترتب على ذلك من إلهاء وإرهاق وتغيب وفقدان الإنتاجية ، يقدم أصحاب العمل "برامج رعاية المسنين" لمقدمي الرعاية هؤلاء (Barr، Johnson and Warshaw 1992؛ US General Accounting Office 1994). توفر هذه مجموعات مختلفة من برامج التعليم والمعلومات والإحالة وجداول العمل المعدلة وإجازات الراحة والدعم الاجتماعي والمساعدات المالية.
وفي الختام
من الواضح تمامًا أن اتجاهات القوى العاملة الديموغرافية والاجتماعية في البلدان المتقدمة تنتج وعيًا متزايدًا بالحاجة إلى المعلومات والتدريب والمشورة عبر مجموعة كاملة من مشاكل "العصر الثالث". يتم تقدير هذا الوعي من قبل أرباب العمل والنقابات العمالية - وكذلك السياسيين - ويتم ترجمته إلى برامج ما قبل التقاعد وأنشطة ما بعد التقاعد التي من المحتمل أن تقدم فوائد كبيرة للشيخوخة ، وأرباب العمل والنقابات ، والمجتمع ككل. .
التنسيب
التنسيب الخارجي هو خدمة استشارية مهنية تساعد المؤسسات على تخطيط وتنفيذ الإنهاءات الفردية أو التخفيضات في القوى العاملة لديها لتقليل الاضطرابات وتجنب المسؤولية القانونية ، كما أن المستشارين الذين تم إنهاء خدمتهم من أجل تقليل صدمة الانفصال أثناء توجيههم نحو البحث عن عمل بديل أو جديد. وظائف.
اتسم الانكماش الاقتصادي في الثمانينيات ، والذي استمر في التسعينيات ، بجائحة افتراضية لإنهاء الوظائف مما يعكس إغلاق الوحدات والمصانع والشركات المتقادمة أو غير المربحة ، والقضاء على التكرار الناتج عن عمليات الاندماج والاستحواذ والدمج وإعادة التنظيم. ، وتقليص عدد الموظفين لتقليل تكاليف التشغيل وإنتاج قوة عاملة "ضعيفة ومتوسطة". على الرغم من أنها أقل لفتًا للانتباه مما كانت عليه في الصناعة الخاصة بفضل حماية أنظمة الخدمة المدنية والضغوط السياسية ، فقد شوهدت نفس الظاهرة أيضًا في المنظمات الحكومية التي تكافح للتعامل مع عجز الميزانية وفلسفة أن الحكومة الأقل مرغوبة.
بالنسبة للموظفين الذين تم إنهاء خدمتهم ، يعد فقدان الوظيفة مصدر ضغط قوي ومصدر للصدمة ، خاصة عندما تكون طريقة الفصل مفاجئة ووحشية. إنه يولد الغضب والقلق والاكتئاب وقد يتسبب في تعويض الأشخاص الذين يعانون من تكيف هامشي مع الأمراض العقلية المزمنة. نادرا ، قد يعبر الغضب عن نفسه في التخريب أو العنف الذي يستهدف المشرفين والمديرين المسؤولين عن الإنهاء. في بعض الأحيان ، يتم توجيه العنف إلى الأزواج وأفراد الأسرة.
ارتبطت صدمة فقدان الوظيفة أيضًا بأمراض جسدية تتراوح من الصداع واضطرابات الجهاز الهضمي والشكاوى الوظيفية الأخرى إلى الاضطرابات المرتبطة بالإجهاد مثل النوبات القلبية ونزيف القرحة الهضمية والتهاب القولون.
بالإضافة إلى الأثر المالي لفقدان الدخل ، وفي الولايات المتحدة ، فقدان التأمين الصحي الذي يرعاه صاحب العمل ، يؤثر فقدان الوظيفة أيضًا على صحة ورفاهية أسر الموظفين الذين تم إنهاء خدمتهم.
الموظفون الذين لم يتم إنهاء خدمتهم يتأثرون أيضًا. على الرغم من تطمينات أصحاب العمل ، غالبًا ما يكون هناك قلق بشأن إمكانية تسريح إضافي للعمال (وُجد أن التهديد بفقدان الوظيفة يمثل ضغوطًا أكثر قوة من فقدان الوظيفة الفعلي). بالإضافة إلى ذلك ، هناك ضغوط التكيف مع التغييرات في عبء العمل ومحتوى الوظيفة حيث يتم إعادة ترتيب العلاقات مع زملاء العمل. "التقليص" ، أو تقليص حجم القوة العاملة ، قد يكون أيضًا مؤلمًا لصاحب العمل. قد يستغرق الأمر وقتًا وجهدًا كبيرين للتخفيف من الاضطرابات التنظيمية الناتجة وتحقيق الكفاءة الإنتاجية المرغوبة. قد يترك الموظفون القيمون الذين لم يتم تحديد موعد إنهاء خدمتهم وظائف أخرى أكثر أمانًا ظاهريًا وشركات أفضل تنظيماً. هناك أيضًا احتمال وجود مسؤولية قانونية ناجمة عن مزاعم الموظفين المسرحين بخرق العقد أو التمييز غير القانوني.
التنسيب - نهج وقائي
التنسيب الخارجي هو خدمة مهنية تقدم لمنع ، أو على الأقل تقليل ، صدمة تخفيض عدد الموظفين للموظفين الذين تم إنهاء خدمتهم ، والذين بقوا وصاحب العمل.
ليس كل الموظفين المسرحين يحتاجون إلى المساعدة. بالنسبة للبعض ، يعجل الإنهاء بفرصة للبحث عن عمل جديد قد يوفر راحة مرحب بها من وظيفة أصبحت مخفية ولم توفر سوى القليل من الأمل في التقدم. ومع ذلك ، بالنسبة لمعظم الناس ، فإن المشورة المهنية في العمل من خلال خيبة أمل وغضب لا مفر منها تقريبًا للموظفين المفصولين والمساعدة في العثور على وظائف جديدة يمكن أن تسهل استعادة شعورهم بالقيمة الذاتية ورفاهيتهم. حتى أولئك الذين يقبلون إغراء "المصافحة الذهبية" (حزمة من مزايا إنهاء الخدمة والتقاعد المعززة) ويغادرون طواعية قد يستفيدون من المساعدة في إجراء التعديلات اللازمة.
من المتفق عليه عمومًا أن خدمات التنسيب الخارجي يتم توفيرها بتكلفة أقل من قبل الموظفين الداخليين. ومع ذلك ، فحتى المنظمة الكبيرة التي تضم موظفين أكفاء ويعملون بشكل جيد قد لا يكون لديها الكثير من الخبرة في العمل الحساس لتقليص الحجم وقد تكون مشغولة للغاية في التخطيط لإعادة هيكلة المنظمة بعد النزوح من أجل تلبية التفاصيل الدقيقة التي قد تكون متورطة. حتى المديرين التنفيذيين المتمرسين غالباً ما يجدون صعوبة في التعامل مع زملائهم في العمل السابقين. علاوة على ذلك ، من المرجح أن يعطي الموظفون المغادرون مصداقية للنصيحة من مورد "محايد".
وفقًا لذلك ، تجد الغالبية العظمى من المنظمات أنه من المناسب التعاقد مع مستشار خارجي أو شركة استشارية. يتم تعزيز هذا الحياد من خلال وجود جميع جهات الاتصال الخارجية الممكنة الموجودة خارج الموقع في أماكن منفصلة يشغلها حتى مؤقتًا الاستشاري (الاستشاريون).
عملية التنسيب
يجب أن تكون عملية التنسيب الخارجي للموظفين الذين تم إنهاء خدمتهم فردية اعتمادًا على مواقفهم وقدراتهم وظروفهم وطبيعة سوق العمل محليًا أو في مناطق أخرى. بالنسبة لعمال الإنتاج غير المعفيين ومشرفي الخط الأول ، فإنه ينطوي على جرد لمهارات العامل ، وحيثما يوجد سوق لهم ، المساعدة في التنسيب. في حالة عدم وجود وظائف مناسبة ، فإنه ينطوي على تقييم إمكانية إعادة التدريب ، والإحالة لإعادة التدريب ، والمساعدة في تسويق المهارات الجديدة. تنشأ إحدى المضاعفات المؤسفة التي يصعب التغلب عليها عندما لا ترقى جداول الأجور للوظائف الجديدة المتاحة إلى أرباح الوظيفة السابقة.
بالنسبة للموظفين الذين يشغلون مناصب إدارية و "إبداعية" ، تتضمن العملية عمومًا عددًا من المراحل التي كثيرًا ما تتداخل. تعتبر هذه المراحل تحت الرؤوس التالية.
ترك صاحب العمل السابق.
والهدف من ذلك هو مساعدة المرشح خلال مراحل رد الفعل وفهم وقبول ورطته. في بعض الأحيان ، قد يتطلب ذلك تدخل أخصائي الصحة العقلية.
هذا عادة ما ينطوي على إعادة تقييم لحدث الإنهاء. لكسب ثقة المرشح والمساعدة في إنشاء علاقة مرغوبة ، يراجع المستشار عمومًا ظروف الإنهاء ويتأكد من أن المرشح يفهمها ، علاوة على ذلك ، قد حصل على جميع المزايا النقدية وغيرها من المزايا التي قد يحصل عليها مستحق.
تنتهي هذه المرحلة عندما يكون المرشح قادرًا على التعامل البناء مع المشاكل والمسؤوليات الفورية ويكون مستعدًا لبدء الاستعداد للمستقبل بموقف إيجابي. من الناحية المثالية ، تم إنشاء قدر من المصالحة مع صاحب العمل السابق والمرشح على استعداد لقبول أي دعم قد يتم تقديمه. قد يشمل هذا الدعم استخدامًا مؤقتًا لمكتب به عنوان تجاري وهاتف ، بالإضافة إلى خدمات السكرتير الذي يمكنه تقديم خدمات الطباعة والتصوير ، وتلقي الرسائل ، وتأكيد المواعيد ، وما إلى ذلك. يعمل معظم المرشحين بشكل أكثر فاعلية من مكتب يشبه العمل البيئة من منازلهم. أيضًا ، يساعد الاستشاري في صياغة سبب مرضٍ للطرفين للإنهاء وترتيب استجابة مقبولة للطرفين لطلبات المراجع من أصحاب العمل المحتملين.
التحضير للتوظيف الجديد.
تهدف هذه المرحلة إلى توفير التركيز والبنية للتفكير والعمل الإيجابي. إنه ينطوي على بدء استعادة الثقة بالنفس (والتي تستمر طوال العملية) من خلال بناء قاعدة بيانات شخصية لمهارات المرشح وقدراته ومعرفته وخبراته ، وتعلم توصيلها بمصطلحات وظيفية واضحة. في الوقت نفسه ، يبدأ المرشح في تحديد وتأكيد أهداف الوظيفة المناسبة والنظر في طبيعة الوظائف التي قد تكون خلفيتها مناسبة بشكل خاص. من خلال كل ذلك ، يكتسب المرشح موهبة تجميع وتنظيم المعلومات التي من شأنها أن تسلط الضوء على نطاق وعمق خبرته أو خبرتها ومستوى الكفاءة.
استئناف الكتابة.
هنا ، يتعلم المرشح تطوير أداة مرنة تقدم أهدافه ومؤهلاته وخلفيته ، وتثير اهتمام أصحاب العمل المحتملين ، وتساعد في الحصول على المقابلات ، وتكون بمثابة مساعدة أثناء مقابلات العمل. بدلاً من التقيد بتنسيق ثابت ، تتنوع السيرة الذاتية إلى "حزمة" المهارات والخبرات لجعلها أكثر جاذبية لفرص عمل معينة.
تقييم فرص العمل.
يوجه المستشار المرشح لتقييم مدى توافر الوظائف المحتملة التي قد تكون مناسبة. يتضمن هذا مسحًا للصناعات المختلفة ، وسوق العمل في مختلف المناطق ، وفرص النمو والتقدم ، وإمكانات الكسب المحتمل. تشير التجربة إلى أن حوالي 80٪ من فرص العمل "مخفية" ، أي أنها لا تظهر بسهولة على أساس تسمية الصناعة أو المسمى الوظيفي. عند الاقتضاء ، يتضمن التقييم أيضًا تقييمًا لإمكانية العمل للحساب الخاص.
حملة البحث عن عمل.
يتضمن ذلك تحديد واستكشاف الفرص الحالية والمحتملة من خلال المناهج المباشرة لأصحاب العمل المحتملين وتطوير الاتصالات والوسطاء والاستفادة منها. تستلزم الحملة إجراء مقابلات مع الأشخاص "المناسبين" على أساس صحيح ، واستخدام الرسائل لإجراء المقابلات ومتابعة المقابلات.
سيقوم المستشار ، كجزء من تعزيز مهارات المرشح في البحث عن عمل ، بتحسين تقنياته في الكتابة والمقابلة. تهدف الممارسة في كتابة الرسائل إلى صقل مهارة اتصال مفيدة بشكل فريد في تحديد فرص العمل ، وفي تحديد الأشخاص "المناسبين" وتطوير الاتصالات معهم ، والحصول على مقابلات معهم ومتابعة المقابلات. يتم تدريب المرشح بشكل إضافي من خلال التدريب على المقابلات ، والذي يتضمن لعب الأدوار وانتقاد أشرطة الفيديو لمقابلات الممارسة من أجل زيادة الفعالية التي يتم من خلالها تقديم شخصيته وخبرته ورغباته. يتم تعزيز فرص المرشح في الخروج من المقابلة ، على الأقل ، مع تحديد موعد للمقابلة التالية ، إن لم يكن عرض عمل فعليًا ، بهذه الوسائل.
تعويض التفاوض.
سيساعد المستشار المرشحين في التغلب على كرههم أو حتى الخوف من مناقشة التعويض في التفاوض على منصب محتمل حتى يتمكنوا من الحصول على أفضل حزمة تعويضات ممكنة في ظل الظروف الحالية ، وتجنب احتمال البيع المفرط أو التقليل من بيع أنفسهم أو استعداء القائم بإجراء المقابلة .
مراقبة.
في حدود عقد الاستشارات ، يتم الحفاظ على الاتصال المنتظم مع المرشح حتى يتم الاحتفاظ بوظيفة جديدة. يتضمن ذلك جمع المعلومات وتنظيمها لتتبع كيفية تقدم الحملة ولضمان الاستخدام الأمثل للوقت والجهد. سيساعد المرشح على تجنب أخطاء الإغفال وتقديم إشارة لتصحيح أخطاء الإهمال.
يتبع من خلال.
عندما يتم الحصول على وظيفة جديدة ، يقوم المرشح بإخطار المستشار وصاحب العمل القديم وكذلك أرباب العمل المحتملين الآخرين الذين ربما يكون قد تفاوض معهم.
متابعة.
مرة أخرى ، في حدود العقد ، يحتفظ الاستشاري بالاتصال للمساعدة في تعديل المرشح للوظيفة الجديدة للمساعدة في التغلب على أي عوامل سلبية ولتشجيع استمرار النمو الوظيفي والتطوير. أخيرًا ، في ختام البرنامج ، يقدم الاستشاري لصاحب العمل تقريرًا إجماليًا عن النتائج (عادةً ما يتم الاحتفاظ بالمعلومات الشخصية و / أو الحساسة سرية).
المنظمة
من النادر أن يشارك استشاري التوظيف الخارجي في تحديد الموظفين الذين سيتم فصلهم على وجه التحديد والذين سيبقون - وهذا قرار تتخذه عادةً الإدارة العليا للمؤسسة ، غالبًا بالتشاور مع رؤساء الأقسام والمشرفين المباشرين وفي ضوء الهيكل المتصور للمنظمة المنقحة. ومع ذلك ، يقدم الخبير الاستشاري إرشادات بشأن التخطيط والتوقيت والبدء في عملية التقليص وكذلك بشأن الاتصالات مع كل من الذين سيغادرون والذين سيبقون. نظرًا لأن "شجرة العنب" (أي الشائعات المتداولة في القوى العاملة) نشطة عادة ، فمن الضروري أن تكون هذه الاتصالات في الوقت المناسب وكاملة ودقيقة. ستساعد الاتصالات المناسبة أيضًا في معالجة الادعاءات المحتملة بالتمييز. غالبًا ما يساعد المستشار أيضًا في اتصالات العلاقات العامة مع الصناعة والعملاء والمجتمع.
المحاذير
لقد أعطى مدى تقليص الحجم خلال العقد الماضي ، على الأقل في الولايات المتحدة ، قوة دفع لتطوير صناعة حقيقية من الاستشاريين والشركات الخارجية. اتخذ عدد من شركات البحث المكرسة لتحديد المرشحين للوظائف الشاغرة التنسيب الخارجي كخط جانبي. مجموعة متنوعة من أشباه المهنيين ، بما في ذلك مديري شؤون الموظفين السابقين ، أصبحوا مستشارين خارجيين.
حتى وقت قريب ، لم تكن هناك مدونة ممارسات ومعايير أخلاقية معتمدة رسميًا. ومع ذلك ، في عام 1992 ، رعت الرابطة الدولية للمهنيين الخارجيين (IAOP) إنشاء معهد التنسيب الخارجي ، الذي تتطلب العضوية فيه تلبية مجموعة من المعايير القائمة على الخلفية التعليمية والخبرة الشخصية ، ودليل على استمرار المشاركة في برامج التطوير الشخصي والمهني ، والالتزام بدعم ومراعاة معايير IAOP المنشورة للممارسة الأخلاقية.
وفي الختام
يعتبر تقليص حجم القوة العاملة ، في أحسن الأحوال ، تجربة مجربة للموظفين الذين يتم إنهاء خدمتهم أو إجبارهم على التقاعد ، ولأولئك الباقين وللمؤسسة ككل. إنها مؤلمة دائمًا. التنسيب الخارجي هو خدمة استشارية مهنية مصممة لمنع أو تقليل الآثار السلبية المحتملة وتعزيز صحة ورفاهية المشاركين.
المعايير والمبادئ والنهج في خدمات الصحة المهنية
تستند هذه المادة إلى المعايير والمبادئ والنهج الواردة في اتفاقية خدمات الصحة المهنية لمنظمة العمل الدولية ، 1985 (رقم 161) والتوصية المصاحبة لها (رقم 171) ؛ اتفاقية منظمة العمل الدولية بشأن السلامة والصحة المهنيتين ، 1981 (رقم 155) والتوصية المصاحبة لها (رقم 164) ؛ ووثيقة عمل الدورة الثانية عشرة للجنة المشتركة بين منظمة العمل الدولية ومنظمة الصحة العالمية المعنية بالصحة المهنية ، 5-7 أبريل / نيسان 1995.
تعرف اتفاقية خدمات الصحة المهنية الصادرة عن منظمة العمل الدولية (رقم 161) "خدمات الصحة المهنية" على أنها خدمات يُعهد إليها بوظائف وقائية بشكل أساسي ومسؤولة عن تقديم المشورة لصاحب العمل والعاملين وممثليهم في المشروع بشأن متطلبات إنشاء والحفاظ على نظام آمن وصحي. بيئة عمل تسهل الصحة البدنية والعقلية المثلى فيما يتعلق بالعمل وتكييف العمل مع قدرات العمال في ضوء حالتهم الصحية الجسدية والعقلية.
يعني توفير خدمات الصحة المهنية القيام بأنشطة في مكان العمل بهدف حماية وتعزيز سلامة العمال وصحتهم ورفاههم ، فضلاً عن تحسين ظروف العمل وبيئة العمل. يتم تقديم هذه الخدمات من قبل متخصصين في الصحة المهنية يعملون بشكل فردي أو كجزء من وحدات الخدمة الخاصة للمؤسسة أو الخدمات الخارجية.
ممارسة الصحة المهنية أوسع ولا تتكون فقط من الأنشطة التي تؤديها خدمة الصحة المهنية. إنه نشاط متعدد التخصصات والقطاعات يشمل بالإضافة إلى مهنيي الصحة والسلامة المهنية متخصصين آخرين في كل من المؤسسة وخارجها ، وكذلك السلطات المختصة وأصحاب العمل والعمال وممثليهم. تتطلب مثل هذه المشاركة نظامًا متطورًا ومنسقًا جيدًا في مكان العمل. يجب أن تشتمل البنية التحتية اللازمة على جميع الأنظمة الإدارية والتنظيمية والتشغيلية اللازمة لإجراء ممارسة الصحة المهنية بنجاح وضمان تطويرها المنهجي والتحسين المستمر.
تم وصف البنية التحتية الأكثر تفصيلاً لممارسات الصحة المهنية في اتفاقية منظمة العمل الدولية للسلامة والصحة المهنية ، 1981 (رقم 155) واتفاقية خدمات الصحة المهنية ، 1985 (رقم 161). إن إنشاء خدمات الصحة المهنية وفقاً للنماذج التي دعت إليها الاتفاقية رقم 161 والتوصية المصاحبة لها رقم 171 هو أحد الخيارات. ومع ذلك ، من الواضح أن أكثر خدمات الصحة المهنية تقدمًا تتوافق مع صكوك منظمة العمل الدولية. يمكن استخدام أنواع أخرى من البنى التحتية. يمكن ممارسة الطب المهني والصحة المهنية والسلامة المهنية بشكل منفصل أو معًا داخل نفس خدمة الصحة المهنية. قد تكون خدمة الصحة المهنية كيانًا واحدًا متكاملًا أو مركبًا من وحدات مختلفة للصحة والسلامة المهنية موحدة من خلال الاهتمام المشترك بصحة العمال ورفاههم.
توافر خدمات الصحة المهنية
خدمات الصحة المهنية موزعة بشكل غير متساو في العالم (منظمة الصحة العالمية 1995 ب). في الإقليم الأوروبي ، لا يزال حوالي نصف السكان العاملين مكشوفين من قبل دوائر الصحة المهنية المختصة ؛ التفاوت بين الدول واسع للغاية ، حيث تتراوح أرقام التغطية بين 5٪ و 90٪ من القوة العاملة. تواجه بلدان أوروبا الوسطى والشرقية التي تمر بمرحلة انتقالية مشاكل في تقديم الخدمات بسبب إعادة تنظيم أنشطتها الاقتصادية وانقسام الصناعات المركزية الكبيرة إلى وحدات أصغر.
تم العثور على أرقام تغطية أقل في قارات أخرى. فقط عدد قليل من البلدان (الولايات المتحدة وكندا واليابان وأستراليا وإسرائيل) تظهر أرقام تغطية مماثلة لتلك الموجودة في أوروبا الغربية. في المناطق النامية النموذجية ، تتراوح تغطية الخدمات الصحية للموظفين من 5٪ إلى 10٪ في أحسن الأحوال ، مع وجود الخدمات بشكل أساسي في مؤسسات التصنيع ، في حين أن بعض قطاعات الصناعة والزراعة والعاملين لحسابهم الخاص والشركات الصغيرة وغير الرسمية عادة لا يتم تغطية القطاع على الإطلاق. حتى في البلدان التي ترتفع فيها معدلات التغطية ، هناك فجوات ، حيث تعاني الشركات الصغيرة وبعض العمال المتنقلين والبناء والزراعة والعاملين لحسابهم الخاص من نقص في الخدمات.
وبالتالي ، هناك حاجة عالمية لزيادة تغطية العاملين بخدمات الصحة المهنية في جميع أنحاء العالم. في عدد من البلدان ، أثبتت برامج التدخل لزيادة التغطية أنه من الممكن تحسين توافر خدمات الصحة المهنية بشكل كبير في وقت قصير نسبيًا وبتكلفة معقولة. تم العثور على مثل هذه التدخلات لتحسين وصول العمال إلى الخدمات وفعالية تكلفة الخدمات المقدمة.
تأثير سياسة الصكوك الدولية
شهد ما يسمى بإصلاح بيئة العمل الذي حدث في معظم البلدان الصناعية في السبعينيات والثمانينيات إنتاج أدوات وإرشادات دولية مهمة. وعكسوا استجابات سياسات الصحة المهنية للاحتياجات الجديدة للحياة العملية ، وتحقيق توافق دولي في الآراء بشأن تطوير السلامة والصحة المهنية.
أطلقت منظمة العمل الدولية البرنامج الدولي لتحسين ظروف العمل والبيئة (PIACT) في 1976 (تحسين ظروف العمل والبيئة: برنامج دولي (PIACT) 1984 ؛ الدورة 71 لمؤتمر العمل الدولي 1985). اتفاقية منظمة العمل الدولية بشأن السلامة والصحة المهنيتين ، 1981 (رقم 155) ، مع التوصية المصاحبة لها (رقم 164) ، واتفاقية منظمة العمل الدولية بشأن خدمات الصحة المهنية ، 1985 (رقم 161) والتوصية المصاحبة لها (رقم 171) ، الموسعة تأثير منظمة العمل الدولية في تطوير السلامة والصحة المهنيتين. وبحلول 31 مايو / أيار 1995 ، تم تسجيل 40 تصديقاً على هذه الاتفاقيات ، لكن تأثيرها العملي كان أوسع بكثير من عدد التصديقات ، حيث أن العديد من البلدان قد نفذت المبادئ المنصوص عليها في هذه الصكوك ، على الرغم من أنها لم تكن قادرة على التصديق عليها.
بالتزامن مع ذلك ، فإن الاستراتيجية العالمية لمنظمة الصحة العالمية "الصحة للجميع" بحلول عام 2000 (HFA) (1981) ، والتي تم إطلاقها لأول مرة في عام 1979 ، تم اتباعها في الثمانينيات من خلال تقديم وتنفيذ استراتيجيات إطار عمل هيوغو الإقليمية والوطنية التي شكلت فيها صحة العمال جزءًا أساسيًا. في عام 1980 ، أطلقت منظمة الصحة العالمية برنامج عمل لصحة العمال ، وفي عام 1987 طورت المراكز المتعاونة مع منظمة الصحة العالمية في مجال الصحة المهنية الاستراتيجية العالمية للصحة المهنية للجميع (1994) ، والتي أقرها المجلس التنفيذي لمنظمة الصحة العالمية (EB1995.R97) واعتمدته بالإجماع جمعية الصحة العالمية في مايو 6 (WHA 1996).
أهم سمات التوافق الدولي بشأن السلامة والصحة المهنية هي:
- التركيز على الصحة والسلامة المهنية لجميع العمال بغض النظر عن قطاع الاقتصاد ، ونوع العمل (عامل بأجر أو صاحب عمل مستقل) ، وحجم المؤسسة أو الشركة (الصناعة ، والقطاع العام ، والخدمات ، والزراعة ، وما إلى ذلك) )
- مسؤولية الحكومات عن إنشاء البنى التحتية المناسبة لممارسة الصحة المهنية من خلال التشريعات أو الاتفاقات الجماعية أو أي آلية أخرى مقبولة للحكومة بعد التشاور مع المنظمات الممثلة لأصحاب العمل والعمال
- مسؤولية الحكومات عن تطوير وتنفيذ سياسة السلامة والصحة المهنية في تعاون ثلاثي مع منظمات أصحاب العمل والعمال
- المسؤولية الأساسية لصاحب العمل عن توفير خدمات الصحة المهنية على مستوى المؤسسة ، والتي يجب أن تشمل مهنيين مختصين في الصحة المهنية لتنفيذ الأحكام المنصوص عليها في التشريعات الوطنية أو الاتفاقات الجماعية
- الهدف الرئيسي لخدمات الصحة المهنية هو الوقاية من حوادث العمل والأمراض المهنية والسيطرة على مخاطر مكان العمل وكذلك تطوير بيئة العمل والعمل المؤدي إلى صحة العمال.
لقد تطرقت قمة الأمم المتحدة حول البيئة والتنمية في ريو دي جانيرو في عام 1993 إلى العديد من جوانب البيئة البشرية التي لها صلة بالصحة المهنية (منظمة الصحة العالمية 1993). يحتوي جدول أعمال القرن 21 على عناصر حول تقديم الخدمات للعمال المحرومين وضمان السلامة الكيميائية في مكان العمل. أكد إعلان ريو على حق الشعوب في أن يعيشوا "حياة صحية ومنتجة في وئام مع الطبيعة" ، الأمر الذي يتطلب بيئة عمل وبيئة عمل للوفاء ببعض معايير الصحة والسلامة الدنيا.
وقد حفزت هذه الأدوات والبرامج الدولية بشكل مباشر أو غير مباشر على إدراج توفير خدمات الصحة المهنية في الصحة الوطنية للجميع بحلول عام 2000 وبرامج التنمية الوطنية الأخرى. وهكذا ، فإن الصكوك الدولية كانت بمثابة مبادئ توجيهية لتطوير التشريعات والبرامج الوطنية.
لعبت اللجنة المشتركة بين منظمة العمل الدولية ومنظمة الصحة العالمية المعنية بالصحة المهنية دورًا هامًا في التنمية العالمية للصحة المهنية ، والتي قدمت ، في اجتماعاتها الاثني عشر التي عقدت منذ عام 1950 ، مساهمات مهمة في تحديد المفاهيم ونقلها إلى الوطنية والمحلية. الممارسات.
الهياكل التشريعية لممارسة الصحة المهنية
معظم البلدان لديها قوانين تحكم تقديم خدمات الصحة المهنية ، لكن هيكل التشريع ومحتواه والعاملين المشمولين به يختلف اختلافًا كبيرًا (Rantanen 1990 ؛ WHO 1989c). تعتبر القوانين الأكثر تقليدية خدمات الصحة المهنية كمجموعة من الأنشطة المتخصصة والمنفصلة مثل الرعاية الصحية المهنية ، وخدمات السلامة والصحة المهنية ، وبرامج تعزيز الصحة في مكان العمل وما إلى ذلك. في العديد من البلدان ، بدلاً من النص على ما يمكن اعتباره برامج ، ينص التشريع على مسؤولية أصحاب العمل في تقديم تقييمات المخاطر الصحية ، والفحوصات الصحية للعمال أو الأنشطة الفردية الأخرى المتعلقة بصحة العمال وسلامتهم.
تعتبر القوانين الأحدث التي تعكس المبادئ التوجيهية الدولية مثل تلك الواردة في اتفاقية منظمة العمل الدولية بشأن خدمات الصحة المهنية (رقم 161) أن خدمة الصحة المهنية هي فريق متكامل وشامل ومتعدد التخصصات يحتوي على جميع العناصر اللازمة لتحسين الصحة في العمل وتحسينها بيئة العمل ، وتعزيز صحة العمال ، والتنمية الشاملة للجوانب الهيكلية والإدارية لمكان العمل اللازمة للصحة والسلامة.
عادة ما يفوض التشريع سلطة إنشاء وتنفيذ وفحص خدمات الصحة المهنية إلى وزارات أو وكالات مثل العمل أو الصحة أو الضمان الاجتماعي (منظمة الصحة العالمية 1990).
هناك نوعان رئيسيان من التشريعات التي تنظم خدمات الصحة المهنية:
ينظر المرء إلى خدمة الصحة المهنية على أنها بنية تحتية متكاملة للخدمات متعددة التخصصات ، وتنص على أهداف وأنشطة والتزامات وحقوق مختلف الشركاء ، وظروف التشغيل ، وكذلك مؤهلات موظفيها. تشمل الأمثلة التوجيه الإطاري للاتحاد الأوروبي رقم 89/391 / EEC بشأن السلامة والصحة المهنية (CEC 1989 ؛ Neal and Wright 1992) ، وقانون ARBO الهولندي (Kroon and Overeynder 1991) والقانون الفنلندي بشأن خدمات الصحة المهنية (ترجمة قانون الرعاية الصحية المهنية وقرار مجلس الدولة رقم 1009 1979). لا يوجد سوى عدد قليل من الأمثلة على تنظيم أنظمة خدمات الصحة المهنية في العالم الصناعي التي تتوافق مع هذا النوع من التشريعات ، ولكن من المتوقع أن يزداد عددها مع التنفيذ التدريجي للتوجيه الإطاري للاتحاد الأوروبي (89/391 /) الجماعة الاقتصادية الأوروبية).
يوجد النوع الآخر من التشريع في معظم البلدان الصناعية وهو أكثر تجزئة. بدلاً من قانون واحد ينص على خدمة الصحة المهنية ككيان ، فإنه ينطوي على عدد من القوانين التي تلزم أصحاب العمل ببساطة بتنفيذ أنشطة معينة. قد يتم النص عليها بشكل خاص تمامًا أو بشكل عام فقط ، مع ترك قضايا تنظيمها وظروف عملها مفتوحة (WHO 1989c). في العديد من البلدان النامية ، لا ينطبق هذا التشريع إلا على القطاعات الصناعية الرئيسية ، بينما تظل أعداد كبيرة من القطاعات الأخرى بالإضافة إلى الزراعة والمؤسسات الصغيرة والقطاع غير الرسمي مكشوفة.
خلال الثمانينيات ، لا سيما في البلدان الصناعية ، أدت التطورات الاجتماعية والديموغرافية مثل شيخوخة السكان العاملين ، وزيادة معاشات العجز والتغيب عن العمل بسبب المرض ، وصعوبة التحكم في ميزانيات الضمان الاجتماعي ، إلى بعض الإصلاحات المثيرة للاهتمام لأنظمة الصحة المهنية الوطنية. وركزت هذه على الوقاية من الإعاقة قصيرة الأجل وطويلة الأجل ، والحفاظ على القدرة على العمل ، لا سيما العمال الأكبر سنا ، والحد من التقاعد المبكر.
على سبيل المثال ، نص تعديل قانون ARBO الهولندي (Kroon and Overeynder 1991) مع ثلاثة قوانين اجتماعية أخرى تهدف إلى الوقاية من الإعاقة قصيرة وطويلة الأجل على متطلبات جديدة مهمة لخدمات الصحة والسلامة المهنية على مستوى المصنع. كان من بينهم:
- الحد الأدنى من متطلبات الإجراءات والمبادئ التوجيهية والمرافق
- الحد الأدنى من المتطلبات لأعداد وتكوين وكفاءة فرق خدمات الصحة المهنية ، بما في ذلك المتخصصين مثل الأطباء ذوي الكفاءة في الصحة المهنية ، وكبار خبراء السلامة ، وخبراء حفظ الصحة المهنية والاستشاريين الإداريين
- المتطلبات التي تحدد تنظيم الخدمات وأنشطتها
- متطلبات أنظمة ضمان الجودة ، بما في ذلك عمليات التدقيق المناسبة
- اشتراط أن يكون المتخصصون العاملون في الخدمة معتمدين من قبل السلطات المختصة وأن يتم اعتماد الخدمة نفسها على أساس تدقيق خارجي.
سيتم تنفيذ هذا النظام الجديد تدريجيًا ويجب أن يكون ناضجًا قبل نهاية التسعينيات.
أدخلت التعديلات التي أُدخلت على القانون الفنلندي بشأن خدمات الصحة المهنية في عامي 1991 و 1994 الحفاظ على القدرة على العمل ، ولا سيما العمال المسنون ، كعنصر جديد في الأنشطة الوقائية القائمة على التشريع لخدمات الصحة المهنية. يتم تنفيذه من خلال التعاون الوثيق بين جميع الجهات الفاعلة في مكان العمل (الإدارة والعاملين وخدمات الصحة والسلامة) ، وهو يشمل تحسين وتكييف العمل وبيئة العمل والمعدات للعامل ، وتحسين والحفاظ على القدرة البدنية والعقلية للعمل. العامل ، وجعل تنظيم العمل أكثر ملاءمة للحفاظ على قدرة العمل لدى العامل. حاليا ، يتم توجيه الجهود لتطوير وتقييم الأساليب العملية لتحقيق هذه الأهداف.
أعطى اعتماد القانون الأوروبي الموحد في عام 1987 زخماً جديداً لتدابير الصحة والسلامة المهنية التي اتخذتها المجتمعات الأوروبية. كانت هذه هي المرة الأولى التي يتم فيها إدراج الصحة والسلامة في العمل بشكل مباشر في معاهدة الجماعة الاقتصادية الأوروبية لعام 1957 وتم ذلك من خلال المادة الجديدة 118 أ. من الأهمية بمكان بالنسبة لمستوى الحماية أن التوجيهات التي اعتمدتها الدول الأعضاء بموجب المادة 118 أ تضع الحد الأدنى من المتطلبات المتعلقة بالصحة والسلامة في العمل. وفقًا لهذا المبدأ ، يجب على الدول الأعضاء رفع مستوى الحماية لديها إذا كان أقل من الحد الأدنى من المتطلبات التي حددتها التوجيهات. علاوة على ذلك ، يحق لهم ويشجعون على الحفاظ على تدابير وقائية أكثر صرامة مما تتطلبه التوجيهات وإدخالها.
شهد يونيو 1989 اعتماد التوجيه الأول وربما الأكثر أهمية الذي ينص على الحد الأدنى من المتطلبات المتعلقة بالصحة والسلامة في العمل بموجب المادة 118 أ: التوجيه الإطاري 89/391 / EEC بشأن إدخال تدابير لتشجيع التحسينات في سلامة وصحة العمال في العمل. إنها الاستراتيجية الأساسية للصحة والسلامة التي ستبنى عليها جميع التوجيهات اللاحقة. يجب استكمال التوجيه الإطاري بتوجيهات فردية تغطي مجالات محددة كما يحدد الإطار العام للتوجيهات المستقبلية المتعلقة به.
يحتوي التوجيه الإطاري 89/391 / EEC على العديد من سمات اتفاقيات منظمة العمل الدولية رقم 155 و 161 التي ستنفذها دول الاتحاد الأوروبي الخمسة عشر في قوانينها وممارساتها الوطنية. الأحكام الرئيسية ذات الصلة بممارسة الصحة المهنية تشمل:
- تطوير سياسة وقائية شاملة متماسكة على مستوى المؤسسة تغطي بيئة العمل والتكنولوجيا وتنظيم العمل وظروف العمل والعلاقات الاجتماعية
- مسؤولية صاحب العمل عن ضمان سلامة وصحة العمال في كل جانب من جوانب العمل ، بما في ذلك الوقاية من الأخطار المهنية ، وتوفير المعلومات والتدريب ، وكذلك توفير تنظيم العمل الضروري ، وتدابير الرقابة ووسائل الصحة المهنية. يجب تنفيذ الأنشطة بالتعاون بين أصحاب العمل والعمال
- أن العمال يجب أن يتلقوا مراقبة صحية كافية للمخاطر الصحية التي يتعرضون لها في العمل
- أن للعمال الحق في تلقي جميع المعلومات الضرورية المتعلقة بمخاطر السلامة والصحة بالإضافة إلى التدابير الوقائية والوقائية فيما يتعلق بالمؤسسة بشكل عام وكل نوع من محطات العمل وممارسات العمل
- أن التخطيط وإدخال التقنيات الجديدة يجب أن يخضع للتشاور مع العمال و / أو ممثليهم ، فيما يتعلق باختيار المعدات وظروف العمل وبيئة العمل من أجل سلامة وصحة العمال.
- أن المبادئ العامة للوقاية ينبغي أن تشمل القضاء على الأخطار المهنية ؛ تقييم المخاطر التي لا يمكن تجنبها ؛ مكافحة المخاطر في المنبع. تكييف العمل مع الفرد ، لا سيما فيما يتعلق بتصميم أماكن العمل واختيار المعدات وطرق العمل والإنتاج ؛ التكيف مع التقدم التقني. استبدال المواد الخطرة بمواد غير خطرة أو أقل خطورة ؛ إعطاء الأولوية لتدابير الحماية الجماعية على تدابير الحماية الفردية ؛ إعطاء التعليمات المناسبة للعمال.
خلال السنوات الماضية ، تم إدخال قدر كبير من تشريعات الاتحاد الأوروبي ، بما في ذلك سلسلة من التوجيهات الفردية على أساس المبادئ التي تمت صياغتها في التوجيه الإطاري ، وبعضها مكمل لتلك التي كانت خاضعة لتدابير التنسيق الفني قيد الإعداد ، والبعض الآخر يغطي محددًا. المخاطر والقطاعات عالية المخاطر. أمثلة المجموعة الأولى هي التوجيهات المتعلقة بالحد الأدنى من متطلبات السلامة والصحة في مكان العمل ، لاستخدام معدات العمل من قبل العمال في العمل ، لاستخدام معدات الحماية الشخصية ، للتعامل اليدوي للأحمال ، للعمل مع معدات شاشة العرض لتوفير علامات السلامة والصحة في العمل ، وتنفيذ الحد الأدنى من متطلبات السلامة والصحة في مواقع البناء المؤقتة أو المتنقلة. المجموعة الثانية تشمل توجيهات مثل حماية العمال من المخاطر المتعلقة بالتعرض لمونومر كلوريد الفينيل ، والرصاص المعدني ومركباته الأيونية ، والأسبستوس في العمل ، والمواد المسببة للسرطان في العمل ، والعوامل البيولوجية في العمل ، وحماية العمال من خلال حظر بعض الوكلاء المحددين و / أو أنشطة عمل معينة ، وبعض الأنشطة الأخرى (نيل ورايت 1992 ؛ EC 1994).
تم تقديم مقترحات مؤخرًا لاعتماد توجيهات أخرى (وهي التوجيهات المتعلقة بالعوامل الفيزيائية والعوامل الكيميائية وأنشطة النقل وأماكن العمل ومعدات العمل) من أجل توحيد بعض التوجيهات الحالية وترشيد النهج العام لسلامة وصحة الأشخاص. العاملين في هذه المجالات (EC 1994).
تستجيب العديد من العناصر الجديدة في التشريعات والممارسات الوطنية لمشاكل الحياة العملية الناشئة اليوم وتحتوي على أحكام لمزيد من تطوير البنى التحتية للصحة المهنية. ويتعلق هذا بشكل خاص بالبرمجة ، على المستوى الوطني ومستوى المؤسسة ، وأنشطة أكثر شمولاً فيما يتعلق بالجوانب النفسية والاجتماعية والتنظيمية وقدرات العمل والتركيز بشكل خاص على مبدأ المشاركة. كما أنها تنص على تطبيق أنظمة إدارة الجودة والتدقيق وإصدار الشهادات لكل من كفاءة الخبراء والخدمات لتلبية متطلبات تشريعات السلامة والصحة المهنية. وبالتالي ، فإن مثل هذه القوانين الوطنية ، من خلال استيعاب المحتوى الموضوعي لصكوك منظمة العمل الدولية ، بغض النظر عما إذا كان قد تم التصديق على الصكوك أم لا ، تؤدي إلى التنفيذ التدريجي للأهداف والمبادئ المنصوص عليها في اتفاقيتي منظمة العمل الدولية رقم 155 و 161 وفي منظمة الصحة العالمية. استراتيجية HFA.
أهداف ممارسة الصحة المهنية
ذكرت أهداف ممارسة الصحة المهنية التي حددتها في الأصل اللجنة المشتركة بين منظمة العمل الدولية ومنظمة الصحة العالمية المعنية بالصحة المهنية في عام 1950 ما يلي:
ينبغي أن تهدف الصحة المهنية إلى تعزيز والحفاظ على أعلى درجة من الرفاه البدني والعقلي والاجتماعي للعاملين في جميع المهن ؛ وقاية العمال من الخروج عن الصحة بسبب ظروف عملهم ؛ حماية العمال في عملهم من المخاطر الناتجة عن العوامل الضارة بالصحة ؛ وضع العامل والحفاظ عليه في بيئة مهنية تتكيف مع قدراته الفسيولوجية والنفسية ؛ وللتلخيص: تكيف العمل مع الإنسان ولكل رجل وظيفته.
في عام 1959 ، بناءً على مناقشات اللجنة الثلاثية الخاصة لمنظمة العمل الدولية (التي تمثل الحكومات وأرباب العمل والعمال) ، اعتمدت الدورة الثالثة والأربعون لمؤتمر العمل الدولي التوصية رقم 112 (منظمة العمل الدولية 1959) التي حددت خدمة الصحة المهنية كخدمة منشأة في مكان العمل أو بالقرب منه لأغراض:
- حماية العمال من أي مخاطر صحية قد تنشأ عن عملهم أو ظروف مزاولته
- المساهمة في التكيف البدني والعقلي للعمال ، ولا سيما من خلال تكييف العمل مع العمال وتخصيصهم للوظائف التي تناسبهم
- المساهمة في إنشاء والحفاظ على أعلى درجة ممكنة من الرفاهية الجسدية والعقلية للعمال.
في عام 1985 ، اعتمدت منظمة العمل الدولية صكوك دولية جديدة - اتفاقية خدمات الصحة المهنية (رقم 161) والتوصية المصاحبة لها (رقم 171) (منظمة العمل الدولية 1985 أ ، 1985 ب) - التي عرَّفت خدمات الصحة المهنية على أنها خدمات يُعهد إليها بشكل أساسي بوظائف وقائية ومسؤولة. لتقديم المشورة لصاحب العمل والعمال وممثليهم في المشروع بشأن: متطلبات إنشاء والحفاظ على بيئة عمل آمنة وصحية من شأنها أن تسهل الصحة البدنية والعقلية المثلى فيما يتعلق بالعمل ؛ وتكييف العمل مع قدرات العاملين في ضوء حالتهم الصحية الجسدية والعقلية.
في عام 1980 ، حددت منظمة الصحة العالمية / مجموعة العمل الأوروبية المعنية بتقييم خدمات الصحة المهنية والنظافة الصناعية (منظمة الصحة العالمية 1982) الهدف النهائي لمثل هذه الخدمات على أنه "تعزيز ظروف العمل التي تضمن أعلى درجة من جودة الحياة العملية من خلال حماية صحة العمال. وتعزيز رفاههم البدني والعقلي والاجتماعي والوقاية من اعتلال الصحة والحوادث ".
حدد المسح الشامل لخدمات الصحة المهنية في 32 دولة في الإقليم الأوروبي الذي أجراه مكتب منظمة الصحة العالمية الإقليمي لأوروبا (Rantanen 1985) في عام 1990 المبادئ التالية كأهداف لممارسة الصحة المهنية:
- حماية صحة العمال من المخاطر في العمل (مبدأ الحماية والوقاية)
- تكييف العمل وبيئة العمل مع قدرات العاملين (مبدأ التكيف)
- تعزيز الرفاه البدني والعقلي والاجتماعي للعمال (مبدأ تعزيز الصحة)
- التقليل من عواقب الأخطار المهنية والحوادث والإصابات والأمراض المهنية والمتعلقة بالعمل (مبدأ العلاج وإعادة التأهيل)
- تقديم خدمات الرعاية الصحية العامة للعمال وأسرهم ، العلاجية والوقائية على حد سواء ، في مكان العمل أو من المرافق المجاورة (المبدأ العام للرعاية الصحية الأولية).
لا يزال من الممكن اعتبار هذه المبادئ ذات صلة فيما يتعلق بالتطورات الجديدة في سياسات وتشريعات البلدان. من ناحية أخرى ، يبدو أن صياغة أهداف ممارسة الصحة المهنية على أساس القوانين الوطنية الحديثة وتطور احتياجات جديدة للحياة العملية تؤكد الاتجاهات التالية (منظمة الصحة العالمية 1995 أ ، 1995 ب ؛ رانتانين ، ليتينن وميخيف 1994):
- يتوسع نطاق الصحة المهنية ليشمل ليس فقط الصحة والسلامة ولكن أيضًا الرفاه النفسي والاجتماعي والقدرة على ممارسة حياة منتجة اجتماعيًا واقتصاديًا.
- يمتد النطاق الكامل للأهداف إلى ما وراء نطاق قضايا الصحة والسلامة المهنية التقليدية.
- تتجاوز المبادئ الجديدة مجرد الوقاية والسيطرة على الآثار الضارة بصحة العمال وسلامتهم إلى التعزيز الإيجابي للصحة وتحسين بيئة العمل وتنظيم العمل.
وبالتالي ، هناك بالتأكيد اتجاه لتوسيع نطاق أهداف ممارسة الصحة المهنية نحو أنواع جديدة من القضايا التي تنطوي على عواقب اجتماعية واقتصادية على العمال.
وظائف وأنشطة خدمات الصحة المهنية
لحماية صحة العمال وتعزيزها ، يجب أن تلبي خدمة الصحة المهنية الاحتياجات الخاصة للمؤسسة التي تخدمها والعاملين فيها. مع النطاق والنطاق الهائل للأنشطة الصناعية والتصنيعية والتجارية والزراعية وغيرها من الأنشطة الاقتصادية ، لا يمكن وضع برنامج مفصل للنشاط أو نمط التنظيم وظروف التشغيل لخدمة الصحة المهنية التي ينبغي أن تكون مناسبة للجميع الشركات وفي جميع الظروف. وفقا لاتفاقية منظمة العمل الدولية للسلامة والصحة المهنيتين (رقم 155) واتفاقية منظمة العمل الدولية بشأن خدمات الصحة المهنية (رقم 161) ، فإن المسؤولية الرئيسية عن صحة وسلامة العمال تقع على عاتق أرباب العمل. تتمثل وظائف خدمة الصحة المهنية في حماية صحة العمال وتعزيزها ، وتحسين ظروف العمل وبيئة العمل والحفاظ على صحة المؤسسة ككل من خلال توفير خدمات الصحة المهنية للعمال ونصائح الخبراء إلى صاحب العمل حول كيفية القيام بذلك. تحقيق أعلى معايير الصحة والسلامة الممكنة لصالح مجتمع العمل المعين الذي هو جزء منه.
تتصور اتفاقية منظمة العمل الدولية رقم 161 والتوصية المصاحبة لها رقم 171 خدمات الصحة المهنية على أنها متعددة التخصصات وشاملة ، وعلى الرغم من أنها وقائية في الأساس ، فإنها تسمح أيضًا بتنفيذ الأنشطة العلاجية. تشجع وثائق منظمة الصحة العالمية التي تدعو إلى تقديم خدمات للمؤسسات الصغيرة ، والعاملين لحسابهم الخاص والعاملين في الزراعة على توفير الخدمات من قبل وحدات الرعاية الصحية الأولية (رانتانين ، ليتينن وميخيف 1994). توصي الوثائق المذكورة أعلاه والقوانين والبرامج الوطنية بالتنفيذ التدريجي بحيث يمكن تعديل أنشطة الصحة المهنية للاحتياجات الوطنية والمحلية والظروف السائدة.
من الناحية المثالية ، يجب أن تنشئ خدمة الصحة المهنية وتتصرف وفقًا لبرنامج أنشطة يتلاءم مع احتياجات المؤسسة التي تعمل فيها. يجب أن تكون وظائفها كافية ومناسبة للأخطار المهنية والمخاطر الصحية للمؤسسة التي تخدمها ، مع إيلاء اهتمام خاص للمشاكل الخاصة بفرع النشاط الاقتصادي المعني. يمثل ما يلي الوظائف الأساسية والأنشطة الأكثر شيوعًا لخدمة الصحة المهنية.
التوجه الأولي للمشروع
إذا لم يتم تقديم خدمات الصحة المهنية مسبقًا أو عند تعيين موظفين جدد في خدمة الصحة المهنية ، فهناك حاجة إلى توجيه أولي إلى حالة السلامة والصحة المهنية للمؤسسة. يتضمن هذا الخطوات التالية:
- سيشير تحليل نوع الإنتاج إلى أنواع المخاطر النموذجية للنشاط الاقتصادي أو العمل أو المهنة التي قد يُتوقع مواجهتها في المؤسسة ويمكن أن يساعد في تحديد تلك التي قد تتطلب اهتمامًا خاصًا.
- مراجعة المشاكل التي تم تحديدها من قبل المتخصصين في الصحة المهنية ، والإدارة ، والعاملين أو غيرهم من المتخصصين ، وتدابير الصحة المهنية التي تم اتخاذها في السابق في مكان العمل سوف تشير إلى إدراك الشركة للمشاكل. يجب أن يشمل ذلك فحص تقارير أنشطة الصحة والسلامة المهنية ، وقياسات الصحة الصناعية ، وبيانات الرصد البيولوجي وما إلى ذلك.
- ستساعد مراجعة خصائص القوة العاملة (أي الأعداد حسب العمر والجنس والخلفية العرقية والعلاقات الأسرية والتصنيفات المهنية وتاريخ العمل والقضايا الصحية ذات الصلة ، إن وجدت) على تحديد الفئات الضعيفة وذوي الاحتياجات الخاصة.
- يجب فحص البيانات المتاحة عن الأمراض والحوادث المهنية والتغيب عن العمل في مجموعات ، إن أمكن ، حسب القسم والوظيفة ونوع العمل والعوامل المسببة ونوع الإصابة أو المرض.
- هناك حاجة إلى البيانات المتعلقة بأساليب العمل والمواد الكيميائية التي يتم التعامل معها في العمل وقياسات التعرض الحديثة وعدد العمال المعرضين لمخاطر خاصة لتحديد المشكلات ذات الأولوية.
- يجب استكشاف معرفة الموظفين بمشكلات الصحة المهنية ، ومدى تدريبهم على تدابير الطوارئ والإسعافات الأولية ، وآفاق تشكيل لجنة فعالة للسلامة والصحة المهنية.
- أخيرًا ، يجب فحص الخطط المعلقة للتغييرات في أنظمة الإنتاج ، وتركيب مرافق وآلات ومعدات جديدة ، وإدخال مواد جديدة وتغييرات في تنظيم العمل كأساس لتغيير ممارسة الصحة المهنية في المستقبل.
مراقبة بيئة العمل
يجب ضمان جودة بيئة العمل من خلال الامتثال لمعايير السلامة والصحة من خلال المراقبة في مكان العمل. وفقا لاتفاقية منظمة العمل الدولية رقم 161 ، فإن مراقبة بيئة العمل هي إحدى المهام الرئيسية لدوائر الصحة المهنية.
على أساس المعلومات التي تم الحصول عليها من خلال التوجيه الأولي للمؤسسة ، يتم إجراء مسح سريع لمكان العمل ، ويفضل أن يتم ذلك بواسطة فريق صحة مهنية متعدد التخصصات يكمله ممثلو أصحاب العمل والعمال. يجب أن يشمل ذلك المقابلات مع المديرين والملاحظين والعاملين. عند الحاجة ، يمكن إجراء فحوصات خاصة تتعلق بالسلامة أو النظافة أو الفحص المريح أو النفسي.
تتوفر قوائم مرجعية وإرشادات خاصة ويوصى بها لمثل هذه الاستطلاعات. قد تشير الملاحظات إلى الحاجة إلى قياسات أو فحوصات محددة يجب إجراؤها من قبل متخصصين في الصحة المهنية ، وبيئة العمل ، وعلم السموم ، وهندسة السلامة أو علم النفس الذين قد يكونون أعضاء في فريق الصحة المهنية للمؤسسة أو قد يتعين شراؤها من الخارج. قد تكون هذه القياسات أو الشيكات الخاصة خارج نطاق موارد المؤسسات الصغيرة ، والتي سيتعين عليها الاعتماد على الملاحظات التي يتم إجراؤها أثناء المسح المكملة ببيانات نوعية أو ، في أفضل الأحوال ، ببيانات شبه كمية أيضًا.
كقائمة مرجعية أساسية لتحديد المخاطر الصحية المحتملة ، يمكن التوصية بقائمة الأمراض المهنية (المعدلة عام 1980) الملحقة باتفاقية منظمة العمل الدولية الخاصة بإعانات إصابات العمل ، 1964 (رقم 121). يسرد الأسباب الرئيسية المعروفة للأمراض المهنية ، وعلى الرغم من أن الغرض الرئيسي منه هو تقديم إرشادات للتعويض عن الأمراض المهنية ، إلا أنه يمكن أن يخدم أيضًا الوقاية منها. يمكن إضافة المخاطر غير المذكورة في القائمة وفقًا للظروف الوطنية أو المحلية.
نطاق مراقبة بيئة العمل على النحو المحدد في توصية خدمات الصحة المهنية الصادرة عن منظمة العمل الدولية (رقم 171) هو كما يلي:
- تحديد وتقييم العوامل البيئية التي قد تؤثر على صحة العمال
- تقييم ظروف الصحة المهنية والعوامل في تنظيم العمل التي قد تؤدي إلى مخاطر على صحة العمال
- تقييم معدات الحماية الجماعية والشخصية
- تقييم تعرض العمال لعوامل خطرة ، حيثما كان ذلك مناسباً ، من خلال طرق رصد صالحة ومقبولة عموماً
- تقييم أنظمة التحكم المصممة لإزالة أو تقليل التعرض.
نتيجة للمسح التفصيلي ، يجب إعداد جرد للمخاطر ، مع تحديد كل خطر متأصل في المؤسسة. هذا الجرد ضروري لتقدير احتمالية التعرض واقتراح تدابير التحكم. لأغراض هذا الجرد ولتسهيل تصميم وتنفيذ وتقييم الضوابط ، يجب تصنيف المخاطر بشكل متقاطع حسب المخاطر التي تمثلها على صحة العمال ذات النتائج الحادة أو المزمنة ونوع الخطر (أي الكيميائية والفيزيائية والبيولوجية ، نفسية أو مريحة).
تتمثل الخطوة التالية في إجراء تقييم كمي للتعرض ، وهو أمر ضروري لإجراء تقييم أكثر دقة للمخاطر الصحية. وهو يتألف من قياس الشدة أو التركيز ، والتغير في الوقت ، والمدة الإجمالية للتعرض ، وكذلك عدد العمال المعرضين. عادة ما يتم قياس وتقييم التعرض من قبل خبراء حفظ الصحة المهنية وخبراء الهندسة البشرية والمتخصصين في السيطرة على الإصابات. وهي تستند إلى مبادئ المراقبة البيئية ويجب أن تشمل ، عند الضرورة ، المراقبة المحيطة لجمع البيانات عن التعرض في بيئة عمل معينة ، ورصد التعرض الشخصي لعامل فردي أو مجموعة من العمال (على سبيل المثال ، المعرضين لمخاطر محددة) . يعد قياس التعرض ضروريًا عند الاشتباه في وجود مخاطر أو يمكن التنبؤ بها بشكل معقول ، ويجب أن يستند إلى قائمة جرد المخاطر المكتملة جنبًا إلى جنب مع تقييم ممارسات العمل. يجب استخدام المعرفة بالآثار المحتملة الناجمة عن كل خطر لتحديد أولويات التدخل.
يجب أن يتم تقييم المخاطر الصحية في مكان العمل من خلال النظر في الصورة الكاملة للتعرضات مقارنة بمعايير التعرض المهني المعمول بها. يتم التعبير عن هذه المعايير من حيث المستويات المسموح بها وحدود التعرض ويتم وضعها من خلال العديد من الدراسات العلمية التي تربط التعرض بالتأثيرات الصحية الناتجة. أصبح بعضها من معايير الدولة وهي قابلة للتنفيذ قانونًا وفقًا للقوانين والممارسات الوطنية. ومن الأمثلة على ذلك الحد الأقصى المسموح به للتركيزات (MAKs في ألمانيا ، و MAC في دول أوروبا الشرقية) وحدود التعرض المسموح بها (PELs ، الولايات المتحدة). يوجد PELs لحوالي 600 مادة كيميائية شائعة في مكان العمل. هناك أيضًا حدود لمتوسط التعرض المرجح بالوقت ، وحدود التعرض قصير المدى (STELs) ، والسقوف ، وبعض الظروف الصعبة التي قد تؤدي إلى امتصاص الجلد.
تشمل المراقبة في بيئة العمل مراقبة كل من التعرضات الخطرة والنتائج الصحية. إذا كان التعرض للمخاطر مفرطًا ، فيجب السيطرة عليه بغض النظر عن النتيجة ، ويجب تقييم صحة العمال المعرضين. يعتبر التعرض مفرطًا إذا اقترب من الحدود الموضوعة مثل تلك المذكورة أعلاه أو تجاوزها.
يوفر مراقبة بيئة العمل معلومات عن احتياجات الصحة المهنية للمؤسسة ويشير إلى أولويات الإجراءات الوقائية والرقابية. تؤكد معظم الأدوات التي توجه خدمات الصحة المهنية على الحاجة إلى إجراء المراقبة قبل الشروع في الخدمات ، بشكل دوري أثناء سير الأنشطة ، ودائمًا عند حدوث تغييرات جوهرية في العمل أو بيئة العمل.
توفر النتائج التي تم الحصول عليها البيانات اللازمة لتقدير ما إذا كانت الإجراءات الوقائية المتخذة ضد المخاطر الصحية فعالة ، وكذلك ما إذا كان العمال قد تم تعيينهم في وظائف مناسبة لقدراتهم. تستخدم هذه البيانات أيضًا من قبل خدمة الصحة المهنية لضمان الحفاظ على حماية موثوقة ضد التعرض ولصياغة المشورة حول كيفية تنفيذ الضوابط من أجل تحسين بيئة العمل. بالإضافة إلى ذلك ، يتم استخدام المعلومات المتراكمة في المسوحات الوبائية ، ولمراجعة مستويات التعرض المسموح بها ، وكذلك لتقييم فعالية تدابير التحكم الهندسية وغيرها من الطرق لمختلف البرامج الوقائية.
إبلاغ صاحب العمل وإدارة المؤسسة والعاملين بمخاطر الصحة المهنية
عند الحصول على معلومات حول المخاطر الصحية المحتملة في مكان العمل ، يجب إبلاغ المسؤولين عن تنفيذ تدابير الوقاية والرقابة وكذلك إلى العمال المعرضين لهذه المخاطر. يجب أن تكون المعلومات دقيقة وكمية قدر الإمكان ، مع وصف التدابير الوقائية التي يتم اتخاذها وشرح ما يجب على العمال القيام به لضمان فعاليتها.
تنص توصية خدمات الصحة المهنية لعام 1985 (رقم 171) الصادرة عن منظمة العمل الدولية على أنه وفقًا للقوانين والممارسات الوطنية ، يجب تسجيل البيانات الناتجة عن مراقبة بيئة العمل بطريقة مناسبة وإتاحتها لصاحب العمل والعاملين والأفراد. ممثليهم ، أو في لجنة السلامة والصحة ، حيثما وجدت. يجب استخدام هذه البيانات على أساس السرية فقط لتقديم التوجيه والمشورة بشأن تدابير تحسين بيئة العمل وسلامة وصحة العمال. يجب أن تتمتع السلطة المختصة أيضًا بإمكانية الوصول إلى هذه البيانات. لا يجوز إبلاغها للآخرين من قبل خدمة الصحة المهنية إلا بموافقة صاحب العمل والعمال. يجب إبلاغ العمال المعنيين بطريقة مناسبة ومناسبة بنتائج المراقبة ويجب أن يكون لهم الحق في طلب مراقبة بيئة العمل.
تقييم المخاطر الصحية
لتقييم مخاطر الصحة المهنية ، يتم دمج المعلومات من مراقبة بيئة العمل مع المعلومات من مصادر أخرى ، مثل البحوث الوبائية حول مهن وتعرضات معينة ، والقيم المرجعية مثل حدود التعرض المهني والإحصاءات المتاحة. قد تُظهر البيانات النوعية (على سبيل المثال ، ما إذا كانت المادة مسرطنة) ، وحيثما أمكن ، الكمية (على سبيل المثال ، ما هي درجة التعرض) أن العمال يواجهون مخاطر صحية وتشير إلى الحاجة إلى تدابير وقائية ورقابية.
تتضمن خطوات تقييم مخاطر الصحة المهنية ما يلي:
- تحديد مخاطر الصحة المهنية (نتيجة مراقبة بيئة العمل)
- تحليل كيفية تأثير الخطر على العامل (طرق الدخول ونوع التعرض ، وقيم العتبة ، وعلاقات الجرعة والاستجابة ، والآثار الصحية الضارة التي قد تسببها وما إلى ذلك)
- تحديد العمال أو مجموعة العمال المعرضين لمخاطر محددة
- تحديد الأفراد والجماعات التي لديها نقاط ضعف خاصة
- تقييم التدابير المتاحة لمنع المخاطر والسيطرة عليها
- تقديم الاستنتاجات وتوثيق نتائج التقييم
- المراجعة الدورية وإعادة التقييم إذا لزم الأمر.
مراقبة صحة العمال
نظرًا للقيود ذات الطبيعة التكنولوجية والاقتصادية ، غالبًا ما يتعذر القضاء على جميع المخاطر الصحية في مكان العمل. في هذه الظروف ، تلعب مراقبة صحة العمال دورًا رئيسيًا. وهو يشتمل على العديد من أشكال التقييم الطبي للتأثيرات الصحية التي تم تطويرها نتيجة تعرض العمال لمخاطر الصحة المهنية.
الأغراض الرئيسية من الفحوصات الصحية هي تقييم ملاءمة العامل لأداء وظائف معينة ، وتقييم أي إعاقة صحية قد تكون مرتبطة بالتعرض للعوامل الضارة المتأصلة في عملية العمل وتحديد حالات الأمراض المهنية وفقًا التشريع الوطني.
لا يمكن للفحوصات الصحية أن تحمي العمال من المخاطر الصحية ولا يمكن أن تحل محل تدابير الرقابة المناسبة ، والتي لها الأولوية الأولى في التسلسل الهرمي للإجراءات. تساعد الفحوصات الصحية على تحديد الظروف التي قد تجعل العامل أكثر عرضة لتأثيرات العوامل الخطرة أو الكشف عن العلامات المبكرة للإعاقة الصحية التي تسببها هذه العوامل. يجب إجراؤها بالتوازي مع مراقبة بيئة العمل ، والتي توفر معلومات عن التعرض المحتمل في مكان العمل ويستخدمها متخصصو الصحة المهنية لتقييم النتائج التي تم الحصول عليها من خلال المراقبة الصحية للعمال المعرضين.
قد تكون المراقبة الصحية للعمال سلبية ونشطة
في حالة المراقبة الصحية السلبية ، يُطلب من العمال المرضى أو المتأثرين استشارة أخصائيي الصحة المهنية. عادة ما يكتشف الترصد السلبي المرض المصحوب بأعراض فقط ويتطلب أن يكون مهنيو الصحة المهنية قادرين على التمييز بين آثار التعرض المهني والآثار المماثلة للتعرضات غير المهنية.
في حالة المراقبة الصحية النشطة ، يقوم أخصائيو الصحة المهنية باختيار وفحص العمال المعرضين لخطر الإصابة بأمراض أو إصابات مرتبطة بالعمل. يمكن إجراؤها تحت أشكال عديدة ، بما في ذلك الفحوصات الطبية الدورية لجميع العمال ، والفحوصات الطبية للعمال المعرضين لمخاطر صحية محددة ، والفحص والمراقبة البيولوجية لمجموعات مختارة من العمال. تعتمد أشكال معينة من المراقبة الصحية إلى حد كبير على الآثار الصحية المحتملة الناتجة عن التعرض الوقائي المعين. يعد الترصد الفعال أكثر ملاءمة للعمال الذين لديهم تاريخ من التعرضات المتعددة وأولئك الأكثر عرضة للإصابة بالأمراض أو الإصابات.
ترد التفاصيل المتعلقة بالمراقبة الصحية في اتفاقية منظمة العمل الدولية رقم 161 والتوصية رقم 171. وتحدد هذه الأدوات أن مراقبة صحة العمال يجب أن تشمل ، في الحالات وفي ظل الظروف التي تحددها السلطة المختصة ، جميع التقييمات اللازمة لحماية صحة العمال ، والتي قد تشمل:
- التقييم الصحي للعمال قبل تكليفهم بمهام محددة قد تنطوي على خطر على صحتهم أو صحة الآخرين
- التقييم الصحي على فترات دورية أثناء العمل والذي يتضمن التعرض لخطر معين على الصحة
- التقييم الصحي لاستئناف العمل بعد الغياب المطول لأسباب صحية ، لأغراض تحديد الأسباب المهنية المحتملة ، والتوصية بالإجراء المناسب لحماية العمال وتحديد مدى ملاءمة العمال للوظيفة واحتياجات التعيين وإعادة التأهيل
- التقييم الصحي عند وبعد إنهاء المهمة التي تنطوي على مخاطر قد تسبب أو تساهم في إعاقة صحية في المستقبل.
يتسم تقييم الحالة الصحية للعمال بأهمية قصوى عند بدء ممارسة الصحة المهنية ، وعند تعيين عمال جدد ، وعند اعتماد ممارسات عمل جديدة ، وعند إدخال تقنيات جديدة ، وعندما يتم تحديد حالات التعرض الخاصة ، وعندما يظهر العمال الأفراد خصائص صحية التي تحتاج إلى متابعة. يوجد في عدد من البلدان لوائح أو مبادئ توجيهية خاصة تحدد متى وكيف ينبغي إجراء الفحوصات الصحية. يجب مراقبة الفحوصات الصحية وتطويرها باستمرار لتحديد الآثار الصحية المرتبطة بالعمل في أولى مراحل تطورها.
الفحوصات الصحية قبل التعيين (قبل التوظيف)
يتم إجراء هذا النوع من التقييم الصحي قبل التنسيب الوظيفي للعمال أو تكليفهم بمهام محددة قد تنطوي على خطر على صحتهم أو صحة الآخرين. الغرض من هذا التقييم الصحي هو تحديد ما إذا كان الشخص لائقًا جسديًا ونفسيًا لأداء وظيفة معينة والتأكد من أن وضعه في هذه الوظيفة لن يمثل خطرًا على صحته أو صحة العمال الآخرين . في معظم الحالات ، تكفي مراجعة التاريخ الطبي والفحص البدني العام والاختبارات المعملية الروتينية (على سبيل المثال ، تعداد الدم البسيط وتحليل البول) ، ولكن في بعض الحالات سيكون وجود مشكلة صحية أو متطلبات غير عادية لوظيفة معينة تتطلب فحوصات وظيفية مكثفة أو اختبارات تشخيصية.
هناك عدد من المشاكل الصحية التي قد تجعل وظيفة معينة خطرة على العامل أو تشكل خطراً على الجمهور أو غيره من العمال. لهذه الأسباب ، قد يكون من الضروري ، على سبيل المثال ، استبعاد العمال الذين يعانون من ارتفاع ضغط الدم غير المنضبط أو مرض السكري غير المستقر من بعض الوظائف الخطرة (مثل الطيارين الجويين والبحريين وسائقي الخدمة العامة ومركبات البضائع الثقيلة وسائقي الرافعات). قد يبرر عمى الألوان الاستبعاد من الوظائف التي تتطلب تمييز الألوان لأغراض السلامة (على سبيل المثال ، قراءة إشارات المرور). في الوظائف التي تتطلب مستوى عالٍ من اللياقة العامة مثل الغوص في المياه العميقة ومكافحة الحرائق وخدمة الشرطة وقيادة الطائرات ، لن يُقبل سوى العمال القادرين على تلبية متطلبات الأداء. ينبغي أيضًا النظر في احتمال أن تتفاقم الأمراض المزمنة بسبب التعرض في وظيفة معينة. لذلك ، من الضروري أن يكون لدى الممتحن معرفة تفصيلية بالوظيفة وبيئة العمل وأن يكون على دراية بأن التوصيفات الوظيفية الموحدة قد تكون سطحية للغاية أو حتى مضللة.
بعد الانتهاء من التقييم الصحي المحدد ، يجب على طبيب العمل إبلاغ النتائج كتابيًا لكل من العامل وصاحب العمل. يجب ألا تحتوي هذه الاستنتاجات المبلغة إلى صاحب العمل على معلومات ذات طبيعة طبية. يجب أن تحتوي على استنتاج حول ملاءمة الشخص الذي تم فحصه للمهمة المقترحة أو التي تم إجراؤها وتحديد أنواع الوظائف وظروف العمل التي تمت الإشارة إليها طبيًا إما بشكل مؤقت أو دائم.
يعد الفحص الطبي قبل التوظيف مهمًا للتاريخ المهني اللاحق للعامل لأنه يوفر المعلومات السريرية الضرورية وبيانات المختبر حول الحالة الصحية للعامل في لحظة دخوله العمل. كما أنه يمثل خطًا أساسيًا لا غنى عنه للتقييم اللاحق لأي تغييرات في الحالة الصحية قد تحدث لاحقًا.
فحوصات طبية دورية
يتم إجراؤها على فترات دورية أثناء العمل والتي تنطوي على التعرض لأخطار محتملة لا يمكن القضاء عليها بالكامل من خلال تدابير الوقاية والسيطرة. الغرض من الفحوصات الصحية الدورية هو مراقبة صحة العمال أثناء عملهم. ويهدف إلى التحقق من لياقة العمال فيما يتعلق بوظائفهم والكشف في أقرب وقت ممكن عن أي علامة على اعتلال الصحة التي قد تكون بسبب العمل. غالبًا ما يتم استكمالها بفحوصات أخرى وفقًا لطبيعة المخاطر الملحوظة.
تشمل أهدافهم:
- تحديد أي آثار صحية ضارة ناجمة عن ممارسات العمل أو التعرض لأخطار محتملة في أقرب وقت ممكن
- الكشف عن البداية المحتملة لمرض مهني
- التحقق مما إذا كانت صحة عامل ضعيف بشكل خاص أو يعاني من مرض مزمن تتأثر سلبًا بالعمل أو بيئة العمل
- مراقبة التعرض الشخصي بمساعدة المراقبة البيولوجية
- التحقق من فعالية التدابير الوقائية والمكافحة
- تحديد الآثار الصحية المحتملة للتغييرات في ممارسات العمل أو التكنولوجيا أو المواد المستخدمة في المؤسسة.
ستحدد هذه الأهداف تواتر ومحتوى وطرق الفحوصات الصحية الدورية ، والتي يمكن إجراؤها بشكل متكرر كل شهر إلى ثلاثة أشهر أو كل بضع سنوات ، اعتمادًا على طبيعة التعرض ، والاستجابة البيولوجية المتوقعة ، وفرص الوقاية التدابير وجدوى طريقة الفحص. قد تكون شاملة أو تقتصر على عدد قليل من الاختبارات أو التحديدات. تتوفر إرشادات خاصة حول الغرض من هذه الفحوصات وتكرارها ومحتواها ومنهجيتها في عدد من البلدان.
فحوصات العودة إلى العمل الصحية
هذا النوع من التقييم الصحي مطلوب للسماح باستئناف العمل بعد غياب طويل لأسباب صحية. يحدد هذا الفحص الصحي مدى ملاءمة العمال للوظيفة ، ويوصي بالإجراءات المناسبة لحمايتهم من التعرضات المستقبلية ، ويحدد ما إذا كانت هناك حاجة لإعادة التعيين أو إعادة تأهيل خاصة.
وبالمثل ، عندما يغير عامل وظيفته ، يتعين على طبيب العمل أن يشهد بأن العامل مؤهل للقيام بالمهام الجديدة. إن الهدف من الفحص والحاجة إلى النتائج واستخدامها يحدد محتواه وطرقه والسياق الذي يتم إجراؤه فيه.
فحوصات الصحة العامة
في العديد من المؤسسات ، يمكن إجراء فحوصات الصحة العامة من قبل خدمات الصحة المهنية. عادة ما تكون طوعية وقد تكون متاحة للقوى العاملة بأكملها أو فقط لمجموعات معينة محددة حسب العمر ومدة العمل والوضع في المنظمة وما إلى ذلك. قد تكون شاملة أو مقصورة على فحوصات لأمراض معينة أو مخاطر صحية. تحدد أهدافهم تكرارها ومحتوياتها والطرق المستخدمة.
الفحوصات الصحية بعد انتهاء الخدمة
يتم إجراء هذا النوع من التقييم الصحي بعد إنهاء المهمة التي تنطوي على مخاطر يمكن أن تسبب أو تساهم في إعاقة صحية في المستقبل. الغرض من هذا التقييم الصحي هو إجراء تقييم نهائي لصحة العمال ومقارنتها بالفحوصات الطبية السابقة وتقييم مدى تأثير مهام العمل السابقة على صحتهم.
ملاحظات عامة
تنطبق الملاحظات العامة الموجزة أدناه على جميع أنواع الفحوصات الصحية.
يجب إجراء الفحوصات الصحية للعمال من قبل موظفين مؤهلين مهنياً ومدربين في مجال الصحة المهنية. يجب أن يكون هؤلاء المهنيين الصحيين على دراية بالتعرض في العمل والمتطلبات المادية وظروف العمل الأخرى في المؤسسة وأن يكونوا من ذوي الخبرة في استخدام تقنيات وأدوات الفحص الطبي المناسبة ، وكذلك في الاحتفاظ بأشكال السجلات الصحيحة.
الفحص الصحي ليس بديلاً عن إجراء لمنع أو السيطرة على التعرضات الخطرة في بيئة العمل. إذا نجحت الوقاية ، فستكون هناك حاجة إلى عدد أقل من الفحوصات.
جميع البيانات التي يتم جمعها فيما يتعلق بالفحوصات الصحية سرية ويجب تسجيلها من قبل خدمة الصحة المهنية في ملفات صحية شخصية سرية. لا يجوز إرسال البيانات الشخصية المتعلقة بالتقييمات الصحية إلى الآخرين إلا بموافقة مستنيرة من العامل المعني. عندما يرغب العامل في إرسال البيانات إلى طبيب شخصي ، فإنه يقدم إذنًا رسميًا لذلك.
يجب إبلاغ الاستنتاجات حول مدى ملاءمة العامل لوظيفة معينة أو الآثار الصحية للوظيفة إلى صاحب العمل بشكل لا ينتهك مبدأ سرية البيانات الصحية الشخصية.
لا يمكن التسامح مع استخدام الفحوصات الصحية ونتائجها لأي نوع من التمييز ضد العمال ويجب حظرها بشكل صارم.
مبادرات للتدابير الوقائية والمكافحة
خدمات الصحة المهنية ليست مسؤولة فقط عن تحديد وتقييم المخاطر المحتملة على صحة العمال ولكن أيضًا عن تقديم المشورة بشأن التدابير الوقائية والمكافحة التي ستساعد على تجنب المخاطر.
بعد تحليل نتائج مراقبة بيئة العمل ، بما في ذلك مراقبة التعرض الشخصي للعمال عند الضرورة ، ونتائج المراقبة الصحية للعمال ، بما في ذلك نتائج المراقبة البيولوجية عند الضرورة ، يجب أن تكون خدمات الصحة المهنية في وضع يمكنها من تقييم الروابط المحتملة بين التعرض للمخاطر المهنية وما ينتج عنها من إعاقات صحية واقتراح تدابير رقابية مناسبة لحماية صحة العمال. يوصى بهذه الإجراءات جنبًا إلى جنب مع الخدمات الفنية الأخرى في المؤسسة بعد استشارة إدارة المؤسسة أو أصحاب العمل أو العمال أو ممثليهم.
يجب أن تكون تدابير التحكم كافية لمنع التعرض غير الضروري أثناء ظروف التشغيل العادية وكذلك أثناء الحوادث وحالات الطوارئ. يجب أيضًا مراعاة التعديلات المخططة في إجراءات العمل ، ويجب أن تكون التوصيات قابلة للتكيف مع الاحتياجات المستقبلية.
يتم استخدام تدابير السيطرة على المخاطر الصحية للقضاء على التعرض المهني ، أو تقليله أو تقليله بأي حال من الأحوال إلى الحدود المسموح بها. وهي تشمل في المقام الأول الهندسة ، والضوابط الهندسية في بيئة العمل ، والتغيرات في التكنولوجيا والمواد والمواد وكإجراءات وقائية ثانوية ، وضوابط السلوك البشري ، ومعدات الحماية الشخصية ، والتحكم المتكامل وغيرها.
تعد صياغة التوصيات الخاصة بإجراءات التحكم عملية معقدة تتضمن تحليل المعلومات حول المخاطر الصحية الحالية في المؤسسة ومراعاة متطلبات واحتياجات السلامة والصحة المهنية. لتحليل الجدوى والتكاليف مقابل الفوائد ، ينبغي للمرء أن يأخذ في الاعتبار حقيقة أن الاستثمارات المخصصة للصحة والسلامة قد تؤتي ثمارها خلال فترات طويلة في المستقبل ، ولكن ليس بالضرورة على الفور.
تتضمن صكوك منظمة العمل الدولية مطلبًا يقضي بضرورة تعاون أصحاب العمل والعمال وممثليهم والمشاركة في تنفيذ هذه التوصيات. وعادة ما يتم مناقشتها من قبل لجنة السلامة والصحة في المؤسسات الكبيرة ، أو في المؤسسات الصغيرة من قبل ممثلي أصحاب العمل والعمال. من المهم توثيق التوصيات المقترحة حتى يمكن متابعة تنفيذها. يجب أن تؤكد هذه الوثائق على مسؤولية الإدارة عن الإجراءات الوقائية والرقابية في المؤسسة.
دور استشاري
لدى خدمات الصحة المهنية مهمة مهمة يجب القيام بها من خلال تقديم المشورة لإدارة المؤسسة وأصحاب العمل والعاملين ولجان الصحة والسلامة بقدراتهم الجماعية والفردية. هذا يحتاج إلى الاعتراف به واستخدامه في عمليات صنع القرار لأنه يحدث في كثير من الأحيان أن أخصائيي الصحة المهنية لا يشاركون بشكل مباشر في صنع القرار.
تعزز اتفاقية منظمة العمل الدولية بشأن خدمات الصحة المهنية (رقم 161) والتوصية (رقم 171) الدور الاستشاري لمهنيي الصحة المهنية في المؤسسة. لتعزيز تكييف العمل مع العمال وتحسين ظروف العمل والبيئة ، يجب أن تعمل خدمات الصحة المهنية كمستشارين بشأن الصحة المهنية والنظافة وبيئة العمل ومعدات الحماية الجماعية والفردية لأصحاب العمل والعمال وممثليهم في المؤسسة ، و إلى لجنة السلامة والصحة ، ويجب أن تتعاون مع الخدمات الأخرى التي تعمل بالفعل كمستشارين في هذه المجالات. يجب عليهم تقديم المشورة بشأن تخطيط وتنظيم العمل ، وتصميم أماكن العمل ، واختيار وصيانة وحالة الآلات والمعدات الأخرى ، وكذلك بشأن المواد والمواد المستخدمة في المؤسسة. يجب عليهم أيضًا المشاركة في تطوير برامج لتحسين ممارسات العمل ، وكذلك في اختبار وتقييم الجوانب الصحية للمعدات الجديدة.
يجب أن تزود خدمات الصحة المهنية العمال بالنصائح الشخصية فيما يتعلق بصحتهم فيما يتعلق بالعمل.
مهمة أخرى مهمة هي تقديم المشورة والمعلومات المتعلقة بإدماج العمال الذين وقعوا ضحايا حوادث أو أمراض العمل من أجل مساعدتهم في إعادة تأهيلهم السريع ، وحماية قدرتهم على العمل ، والحد من التغيب واستعادة مناخ نفسي اجتماعي جيد في المؤسسة .
ترتبط الأنشطة التعليمية والتدريبية ارتباطًا وثيقًا بالمهمة الاستشارية التي يؤديها أخصائيو الصحة المهنية تجاه أصحاب العمل والعمال. إنها ذات أهمية خاصة عندما يُتوقع تعديل التركيبات الحالية أو إدخال معدات جديدة ، أو عندما تكون هناك تغييرات في تخطيط أماكن العمل ومحطات العمل وفي تنظيم العمل. تتمتع هذه الأنشطة بميزة عندما تبدأ في الوقت المناسب لأنها توفر مراعاة أفضل للعوامل البشرية والمبادئ المريحة في تحسين ظروف العمل والبيئة.
تشكل الخدمات الاستشارية الفنية في مكان العمل وظيفة وقائية مهمة لخدمات الصحة المهنية. يجب أن تعطي الأولوية للتوعية بالمخاطر المهنية وإشراك أصحاب العمل والعاملين في السيطرة على المخاطر وتحسين بيئة العمل.
خدمات الإسعافات الأولية والاستعداد للطوارئ
تنظيم الإسعافات الأولية والعلاج في حالات الطوارئ هو مسؤولية تقليدية لخدمات الصحة المهنية. وتنص اتفاقية منظمة العمل الدولية رقم 161 والتوصية رقم 171 على أن خدمات الصحة المهنية ينبغي أن تقدم الإسعافات الأولية والعلاج في حالات الطوارئ في حالات الحوادث أو توعك العمال في مكان العمل ، وينبغي أن تتعاون في تنظيم الإسعافات الأولية.
يغطي هذا الاستعداد للحوادث والظروف الصحية الحادة لدى العمال الأفراد ، وكذلك الاستعداد للاستجابة بالتعاون مع خدمات الطوارئ الأخرى في حالات الحوادث الخطيرة التي تؤثر على المؤسسة بأكملها. التدريب على الإسعافات الأولية هو واجب أساسي لخدمات الصحة المهنية ، وموظفو هذه الخدمات هم من بين أول المستجيبين.
يجب أن تتخذ إدارة الصحة المهنية الترتيبات الأولية المناسبة لخدمات الإسعاف ومع وحدات الإطفاء والشرطة والإنقاذ في المجتمع المحلي والمستشفيات المحلية من أجل تجنب التأخير والارتباك الذي قد يهدد بقاء العمال المصابين بجروح خطيرة أو المتضررين. هذه الترتيبات ، التي تكملها التدريبات عندما يكون ذلك ممكنًا ، مهمة بشكل خاص في الاستعداد لحالات الطوارئ الكبرى مثل الحرائق والانفجارات والانبعاثات السامة والكوارث الأخرى التي قد تشمل العديد من الأفراد في المؤسسة وكذلك في الحي وقد تؤدي إلى عدد من الضحايا .
الرعاية الصحية المهنية ، والخدمات الصحية الوقائية والعلاجية العامة
قد تشارك خدمات الصحة المهنية في تشخيص وعلاج وإعادة تأهيل الإصابات والأمراض المهنية. إن المعرفة بالأمراض والإصابات المهنية إلى جانب معرفة الوظيفة وبيئة العمل والتعرضات المهنية الموجودة في مكان العمل تمكن المتخصصين في الصحة المهنية من لعب دور رئيسي في إدارة المشاكل الصحية المتعلقة بالعمل.
وفقًا لنطاق الأنشطة ووفقًا لما تتطلبه التشريعات الوطنية أو بناءً على الممارسة الوطنية ، تنقسم خدمات الصحة المهنية إلى ثلاث فئات رئيسية:
- خدمات الصحة المهنية ذات الوظائف الوقائية بشكل أساسي ، بما في ذلك زيارات مكان العمل والفحوصات الصحية وتقديم الإسعافات الأولية
- خدمات الصحة المهنية بوظائف وقائية تكملها خدمات رعاية صحية انتقائية وعامة
- خدمات الصحة المهنية مع مجموعة واسعة من الأنشطة بما في ذلك الأنشطة الوقائية والشاملة والعلاج وإعادة التأهيل.
تشجع توصية خدمات الصحة المهنية الصادرة عن منظمة العمل الدولية (رقم 171) على توفير خدمات الرعاية الصحية العلاجية والعامة كوظائف لخدمات الصحة المهنية حيثما وجدت أنها مناسبة. استنادًا إلى التشريعات والممارسات الوطنية ، يجوز لدائرة الصحة المهنية أن تتولى أو تشارك في واحد أو أكثر من الأنشطة العلاجية التالية فيما يتعلق بالأمراض المهنية:
- معاملة العمال الذين لم يتوقفوا عن العمل أو الذين استأنفوا العمل بعد غياب
- علاج العمال المصابين بأمراض مهنية أو إعاقات صحية تفاقمها العمل
- علاج ضحايا الحوادث والإصابات المهنية
- الجوانب الطبية لإعادة التأهيل المهني وإعادة التأهيل.
يشمل توفير خدمات الرعاية الصحية الوقائية والعلاجية العامة الوقاية والعلاج من الأمراض غير المهنية وخدمات الرعاية الصحية الأولية الأخرى ذات الصلة. عادة ، تشمل خدمات الرعاية الصحية الوقائية العامة التطعيمات ورعاية الأمومة والطفولة والنظافة العامة والخدمات الصحية ، بينما تشمل خدمات الرعاية الصحية العلاجية العامة الممارسة التقليدية على مستوى الممارس العام. وتنص توصية منظمة العمل الدولية رقم 171 هنا على أنه يجوز لدائرة الصحة المهنية ، مع مراعاة تنظيم الطب الوقائي على المستوى الوطني ، أداء الوظائف التالية:
- إجراء التحصينات فيما يتعلق بالمخاطر البيولوجية في بيئة العمل
- المشاركة في الحملات التي تهدف إلى حماية صحة العمال
- التعاون مع السلطات الصحية في إطار برامج الصحة العامة.
قد يُطلب من خدمات الصحة المهنية التي أنشأتها المؤسسات الكبيرة ، وكذلك تلك التي تعمل في المناطق النائية أو المحرومة طبياً ، تقديم رعاية صحية عامة غير مهنية ليس فقط للعمال ولكن لعائلاتهم أيضًا. يعتمد توسيع هذه الخدمات على البنية التحتية للخدمات الصحية في المجتمع وعلى قدرة المؤسسات. عندما يتم إنشاء المؤسسات الصناعية في مناطق غير متطورة ، فقد يكون من الملائم توفير هذه الخدمات جنبًا إلى جنب مع الرعاية الصحية المهنية.
في بعض البلدان ، تقدم خدمات الصحة المهنية العلاج الإسعافي خلال ساعات العمل والذي يقدمه عادة ممارس عام. يتعلق الأمر عادةً بأشكال بسيطة من العلاج ، أو قد تكون رعاية طبية أكثر شمولاً إذا كان لدى الشركة اتفاقية مع الضمان الاجتماعي أو مؤسسات التأمين الأخرى التي تقدم تعويضات عن تكلفة علاج العمال.
إعادة التأهيل بعد الجراحة
تعتبر مشاركة خدمات الصحة المهنية حاسمة بشكل خاص في توجيه إعادة تأهيل العمال وعودتهم إلى العمل. وقد أصبح هذا الأمر أكثر أهمية بسبب العدد الكبير من الحوادث المهنية في البلدان النامية وشيخوخة السكان العاملين في المجتمعات الصناعية. عادة ما يتم تقديم خدمات إعادة التأهيل من قبل وحدات خارجية قد تكون قائمة بذاتها أو قائمة في المستشفى ويعمل بها متخصصون في إعادة التأهيل ومعالجون مهنيون ومستشارون مهنيون وما إلى ذلك.
هناك بعض الجوانب المهمة فيما يتعلق بمشاركة خدمات الصحة المهنية في إعادة تأهيل العمال المصابين.
أولاً ، قد تلعب خدمة الصحة المهنية دورًا مهمًا في رؤية العمال الذين يتعافون من الإصابة أو المرض يُحالون إليهم على الفور. من الأفضل بشكل كبير ، عندما يكون ذلك ممكنًا ، أن يعود العامل إلى مكان عمله الأصلي ، ومن الوظائف المهمة لخدمة الصحة المهنية الحفاظ على الاتصال خلال فترة العجز مع المسؤولين عن العلاج خلال المراحل الحادة من أجل تحديد الوقت الذي يمكن فيه تصور العودة إلى العمل.
ثانيًا ، يمكن لخدمة الصحة المهنية أن تسهل العودة المبكرة إلى العمل من خلال التعاون مع وحدة إعادة التأهيل في التخطيط. ستكون معرفته بالوظيفة وبيئة العمل مفيدة في استكشاف إمكانيات تعديل الوظيفة الأصلية (على سبيل المثال ، التغييرات في مهام العمل ، والساعات المحدودة ، وفترات الراحة ، والمعدات الخاصة وما إلى ذلك) أو ترتيب بديل مؤقت بديل.
أخيرًا ، من خلال متابعة تقدم العامل ، يمكن لخدمة الصحة المهنية أن تبقي الإدارة على اطلاع بالمدة المحتملة للغياب أو السعة المحدودة ، أو مدى أي إعاقة متبقية ، بحيث يمكن إجراء الترتيبات للتوظيف البديل بأقل تأثير على جداول الإنتاج. من ناحية أخرى ، تحافظ خدمة الصحة المهنية على صلة مع العمال وغالبًا مع عائلاتهم ، مما يسهل عودتهم إلى العمل وتهيئهم بشكل أفضل.
تكييف العمل مع العمال
لتسهيل تكييف العمل مع العمال وتحسين ظروف وبيئة العمل ، يجب على خدمات الصحة المهنية تقديم المشورة لصاحب العمل والعاملين ولجنة السلامة والصحة في المؤسسة بشأن مسائل الصحة المهنية ، والصحة المهنية وبيئة العمل. قد تشمل التوصيات تعديلات على الوظيفة والمعدات وبيئة العمل التي ستسمح للعامل بأداء فعال وآمن. قد يشمل ذلك تقليل عبء العمل المادي للعامل المسن ، وتوفير معدات خاصة للعمال الذين يعانون من إعاقات حسية أو حركية أو معدات مناسبة أو ممارسات العمل لأبعاد القياسات البشرية للعامل. قد تكون التعديلات مطلوبة مؤقتًا في حالة تعافي العمال من إصابة أو مرض. يوجد في عدد من البلدان أحكام قانونية تتطلب تعديلات في مكان العمل.
حماية الفئات الضعيفة
خدمة الصحة المهنية مسؤولة عن التوصيات التي ستحمي الفئات الضعيفة من العمال ، مثل أولئك الذين يعانون من فرط الحساسية أو الأمراض المزمنة وذوي الإعاقات المعينة. قد يشمل ذلك اختيار وظيفة تقلل من الآثار الضارة ، وتوفير معدات خاصة أو أجهزة حماية ، ووصف إجازة مرضية ، وما إلى ذلك. يجب أن تكون التوصيات مجدية في ضوء الظروف في مكان عمل معين ، وقد يُطلب من العمال إجراء تدريب خاص في ممارسات العمل المناسبة واستخدام معدات الحماية الشخصية.
المعلومات والتعليم والتدريب
يجب أن تلعب خدمات الصحة المهنية دورًا نشطًا في توفير المعلومات ذات الصلة وتنظيم التعليم والتدريب فيما يتعلق بالعمل.
تنص اتفاقية منظمة العمل الدولية بشأن خدمات الصحة المهنية (رقم 161) وتوصيتها (رقم 171) على مشاركة خدمات الصحة المهنية في تصميم وتنفيذ برامج الإعلام والتثقيف والتدريب في مجال السلامة والصحة المهنيتين لموظفي الدولة. مشروع - مغامرة. يجب أن يشاركوا في التدريب التدريجي والمستمر لجميع العاملين في المؤسسة الذين يساهمون في السلامة والصحة المهنية.
يمكن لأخصائيي الصحة المهنية المساعدة في زيادة وعي العمال بالمخاطر المهنية التي يتعرضون لها ، ومناقشة المخاطر الصحية القائمة معهم وتقديم المشورة للعمال بشأن حماية صحتهم ، بما في ذلك تدابير الحماية والاستخدام السليم لمعدات الحماية الشخصية. يوفر كل اتصال بالعاملين فرصة لتقديم معلومات مفيدة ولتشجيع السلوك الصحي في مكان العمل.
يجب أن تقدم خدمات الصحة المهنية جميع المعلومات عن المخاطر المهنية الموجودة في المؤسسة وكذلك عن معايير السلامة والصحة ذات الصلة بالوضع المحلي. يجب كتابة هذه المعلومات بلغة مفهومة من قبل العمال. يجب توفيرها على أساس دوري وخاصة عند إدخال مواد أو معدات جديدة أو إجراء تغييرات في بيئة العمل.
يمكن أن يلعب التعليم والتدريب دورًا رئيسيًا في تحسين ظروف العمل والبيئة. غالبًا ما تكون الجهود المبذولة لتحسين السلامة والصحة والرفاهية في العمل محدودة إلى حد كبير بسبب نقص الوعي والخبرة الفنية والدراية الفنية. يمكن للتعليم والتدريب في مجالات محددة من السلامة والصحة المهنية وظروف العمل تسهيل تشخيص المشاكل وتنفيذ الحلول ، وبالتالي يمكن أن يساعد في التغلب على هذه القيود.
تؤكد اتفاقيتا منظمة العمل الدولية رقم 155 و 161 والتوصيات المصاحبة لها على الدور الرئيسي للتعليم والتدريب في المؤسسة. التدريب ضروري للوفاء بالتزامات كل من أرباب العمل والعمال. يتحمل أرباب العمل مسؤولية تنظيم التدريب على السلامة والصحة المهنية داخل المصنع ، ويجب على العمال وممثليهم في المؤسسة التعاون معهم بشكل كامل في هذا الصدد.
يجب تنظيم التدريب في مجال السلامة والصحة المهنية كجزء لا يتجزأ من الجهود الشاملة لتحسين ظروف وبيئة العمل ، ويجب أن تلعب خدمات الصحة المهنية دورًا رئيسيًا في هذا الصدد. يجب أن تهدف إلى حل مختلف المشاكل التي تؤثر على الرفاه البدني والعقلي للعمال ويجب أن تتناول التكيف مع التكنولوجيا والمعدات ، وتحسين بيئة العمل ، وبيئة العمل ، وترتيبات وقت العمل ، وتنظيم العمل ، ومحتوى الوظيفة ورفاهية العمال.
أنشطة تعزيز الصحة
هناك اتجاه ما ، لا سيما في أمريكا الشمالية ، لدمج أنشطة تعزيز العافية في شكل برامج الصحة المهنية. هذه البرامج ، مع ذلك ، هي في الأساس برامج تعزيز الصحة العامة التي قد تشمل عناصر مثل التثقيف الصحي وإدارة الإجهاد وتقييم المخاطر الصحية. وعادة ما تهدف إلى تغيير ممارسات الصحة الشخصية مثل تعاطي الكحول والمخدرات والتدخين والنظام الغذائي والتمارين البدنية ، بهدف تحسين الحالة الصحية العامة وتقليل التغيب عن العمل. على الرغم من أنه من المفترض أن تعمل هذه البرامج على تحسين الإنتاجية وتقليل تكاليف الرعاية الصحية ، إلا أنه لم يتم تقييمها بشكل صحيح حتى الآن. هذه البرامج ، المصممة كبرامج لتعزيز الصحة ، على الرغم من قيمتها في حد ذاتها ، لا تعتبر عادةً برامج صحة مهنية ، ولكن كخدمات صحة عامة يتم تقديمها في مكان العمل ، لأنها تركز الاهتمام والموارد على عادات الصحة الشخصية بدلاً من حماية العمال من الصحة المهنية. المخاطر.
يجب الاعتراف بأن تنفيذ برامج تعزيز الصحة هو عامل مهم يساهم في تحسين صحة العاملين في المؤسسة. في بعض البلدان ، يُنظر إلى "تعزيز الصحة في مكان العمل" باعتباره تخصصًا منفصلاً في حد ذاته ويتم تنفيذه بواسطة مجموعات مستقلة تمامًا من العاملين الصحيين بخلاف المهنيين في مجال الصحة المهنية. في هذه الحالة ، يجب تنسيق أنشطتهم مع أنشطة خدمة الصحة المهنية ، التي يمكن لموظفيها التأكد من ملاءمتها وجدوى وتأثيرها المستدام. يجب ألا تحد مشاركة خدمات الصحة المهنية في تحقيق برامج تعزيز الصحة من أداء وظائفها الرئيسية كخدمات صحية متخصصة تم إنشاؤها لحماية العمال من التعرض الضار وظروف العمل غير الصحية في مكان العمل.
من التطورات الحديثة جدًا في بعض البلدان (مثل هولندا وفنلندا) إنشاء نشاط تعزيز الصحة المهنية ضمن خدمات الصحة المهنية. تهدف هذه الأنشطة إلى تعزيز القدرة على العمل والحفاظ عليها من خلال استهداف إجراءات الوقاية والتعزيز المبكرة للعمال وصحتهم ، وبيئة العمل ، وتنظيم العمل. تم العثور على نتائج هذه الأنشطة لتكون إيجابية للغاية.
جمع البيانات وحفظ السجلات
من المهم أن يتم توثيق جميع جهات الاتصال والتقييمات والتقييمات والاستطلاعات الطبية بشكل صحيح وتخزين السجلات بأمان بحيث ، إذا لزم الأمر لمتابعة الفحوصات الصحية أو الأغراض القانونية أو البحثية ، يمكن استعادتها بعد سنوات وحتى عقود.
تنص توصية خدمات الصحة المهنية الصادرة عن منظمة العمل الدولية (رقم 171) على أن خدمات الصحة المهنية يجب أن تسجل البيانات المتعلقة بصحة العمال في ملفات شخصية سرية. يجب أن تحتوي هذه الملفات أيضًا على معلومات حول الوظائف التي يشغلها العمال ، وعن التعرض للمخاطر المهنية التي ينطوي عليها عملهم ، وعن نتائج أي تقييم لتعرض العمال لهذه المخاطر. لا يجوز إرسال البيانات الشخصية المتعلقة بالتقييمات الصحية إلى الآخرين إلا بموافقة مستنيرة من العامل المعني.
عادة ما تحدد القوانين أو اللوائح الوطنية أو الجهة المختصة الشروط التي بموجبها والوقت الذي يجب فيه الاحتفاظ بالسجلات التي تحتوي على البيانات الصحية للعمال أو نقلها أو نقلها ، والتدابير اللازمة للحفاظ على سريتها ، خاصة عندما تكون هذه البيانات محوسبة. السلطة ، وتحكمها المبادئ التوجيهية الأخلاقية المعترف بها.
أبحاث
وفقًا لتوصية خدمات الصحة المهنية الصادرة عن منظمة العمل الدولية (رقم 171) ، ينبغي لخدمات الصحة المهنية ، بالتشاور مع ممثلي أصحاب العمل والعمال ، أن تساهم في البحث في حدود مواردها من خلال المشاركة في الدراسات في المؤسسة أو في المؤسسات ذات الصلة. فرع النشاط الاقتصادي (على سبيل المثال ، لجمع البيانات للأغراض الوبائية أو المشاركة في برامج البحث الوطنية). وبالتالي ، فإن الأطباء المهنيين المشاركين في تنفيذ المشاريع البحثية سيكونون ملزمين بالاعتبارات الأخلاقية المطبقة على مثل هذه المشاريع من قبل الجمعية الطبية العالمية (WMA) ومجلس المنظمات الدولية للعلوم الطبية (CIOMS). قد يشمل البحث في بيئة العمل "متطوعين" يتمتعون بصحة جيدة ، ويجب على خدمة الصحة المهنية إعلامهم بشكل كامل بهدف وطبيعة البحث. يجب على كل مشارك إعطاء الموافقة الفردية للمشاركة في المشروع. الموافقة الجماعية التي تقدمها النقابة العمالية في المؤسسة ليست كافية. يجب أن يشعر العمال بالحرية في الانسحاب من التحقيق في أي وقت ويجب أن تكون خدمة الصحة المهنية مسؤولة عن عدم تعرضهم لضغط لا داعي له للبقاء في المشروع رغماً عنهم.
الاتصال والاتصالات
تشارك خدمة الصحة المهنية الناجحة بالضرورة في أنواع عديدة من الاتصالات.
التعاون الداخلي
تعد خدمة الصحة المهنية جزءًا لا يتجزأ من الجهاز الإنتاجي للمؤسسة. يجب أن تنسق أنشطتها بشكل وثيق مع الصحة المهنية ، والسلامة المهنية ، والتثقيف الصحي وتعزيز الصحة ، والخدمات الأخرى المرتبطة مباشرة بصحة العمال ، عندما تعمل هذه بشكل منفصل. بالإضافة إلى ذلك ، يجب أن تتعاون مع جميع الخدمات في العملية في المؤسسة: إدارة شؤون الموظفين ، والتمويل ، وعلاقات الموظفين ، والتخطيط والتصميم ، وهندسة الإنتاج ، وصيانة المصنع ، وما إلى ذلك. يجب ألا تكون هناك عقبات في الوصول إلى أي قسم في المؤسسة عندما يتعلق الأمر بقضايا صحة العمال وسلامتهم. في الوقت نفسه ، يجب أن تكون خدمة الصحة المهنية مستجيبة للاحتياجات ومراعية للقيود التي تفرضها جميع الإدارات الأخرى. وإذا لم يكن مسؤولاً أمام مسؤول تنفيذي كبير ، فيجب أن يتمتع بامتياز الوصول المباشر إلى الإدارة العليا في الحالات التي تُحرم فيها التوصيات المهمة المتعلقة بصحة العمال من الاعتبار المناسب.
من أجل العمل بفعالية ، تحتاج خدمة الصحة المهنية إلى دعم إدارة المؤسسة وصاحب العمل والعمال وممثليهم. تتطلب صكوك منظمة العمل الدولية (ILO 1981a، 1981b، 1985a، 1985b) أن يتعاون صاحب العمل والعمال والمشاركة في تنفيذ التدابير التنظيمية وغيرها من التدابير المتعلقة بخدمات الصحة المهنية على أساس عادل.
على صاحب العمل أن يتعاون مع خدمة الصحة المهنية في تحقيق أهدافها وخاصة من خلال:
- تقديم معلومات عامة عن الصحة والسلامة المهنية في المؤسسة
- تقديم معلومات عن أي عوامل معروفة أو مشتبه بها قد تؤثر على صحة العمال
- تزويد خدمة الصحة المهنية بالموارد الكافية من حيث المرافق والمعدات واللوازم والموظفين المؤهلين
- توفير السلطة المناسبة لتمكين خدمة الصحة المهنية من أداء وظائفها
- السماح بالوصول المجاني إلى جميع أجزاء ومرافق المؤسسة (بما في ذلك المصانع المنفصلة والوحدات الميدانية) وتوفير المعلومات حول خطط التغييرات في معدات الإنتاج والإمدادات ، وكذلك عمليات العمل وتنظيم العمل ، بحيث يمكن اتخاذ تدابير وقائية قبل تعرض العمال لأية مخاطر محتملة
- إيلاء الاعتبار الفوري لأية توصيات تقدمها دائرة الصحة المهنية للسيطرة على الأخطار المهنية وحماية صحة العمال ، والتأكد من تنفيذها.
- الحفاظ على الاستقلال المهني للعاملين في مجال الصحة المهنية ، وتشجيع ، وحيثما أمكن ، دعم تعليمهم وتدريبهم المستمر.
عندما تكون هناك حاجة إلى برنامج خاص على مستوى المصنع لأنشطة الصحة المهنية ، فإن التعاون بين صاحب العمل وخدمة الصحة المهنية أمر بالغ الأهمية في إعداد مثل هذا البرنامج وتقرير النشاط.
أُنشئت خدمات الصحة المهنية لحماية وتعزيز صحة العمال من خلال الوقاية من إصابات العمل والأمراض المهنية. لا يمكن تنفيذ العديد من وظائف خدمات الصحة المهنية دون التعاون مع العمال. وفقًا لمواثيق منظمة العمل الدولية ، يجب على العمال ومنظماتهم التعاون مع خدمات الصحة المهنية وتقديم الدعم لهذه الخدمات في تنفيذ واجباتهم (منظمة العمل الدولية ، 1981 أ ، 1981 ب ، 1985 أ ، 1985 ب). يجب أن يتعاون العمال مع خدمات الصحة المهنية على وجه الخصوص من خلال:
- إبلاغ خدمة الصحة المهنية بأي عوامل معروفة أو مشتبه بها في العمل وبيئة العمل قد يكون لها آثار سلبية على صحتهم.
- مساعدة موظفي الصحة المهنية في أداء واجباتهم في مكان العمل
- المشاركة في الفحوصات والمسوحات الصحية وغيرها من الأنشطة التي تجريها خدمة الصحة المهنية
- الالتزام بقواعد وأنظمة الصحة والسلامة
- الحفاظ على معدات السلامة وأجهزة الحماية الشخصية وكذلك الإسعافات الأولية ومعدات الطوارئ وتعلم كيفية استخدامها بشكل صحيح
- المشاركة في تدريبات التثقيف الصحي والسلامة في مكان العمل
- الإبلاغ عن فعالية تدابير السلامة والصحة المهنية
- المشاركة في تنظيم وتخطيط وتنفيذ وتقييم أنشطة خدمات الصحة المهنية.
توصي أدوات منظمة العمل الدولية بالتعاون بين أصحاب العمل والعمال في مسائل السلامة والصحة المهنية (ILO 1981a، 1981b، 1985a، 1985b). يتم هذا التعاون في لجنة السلامة والصحة المهنية للمؤسسات ، والتي تضم ممثلين عن العمال وصاحب العمل وتشكل منتدى لمناقشة الأمور المتعلقة بالصحة والسلامة المهنية. قد يتم تحديد إنشاء مثل هذه اللجنة بموجب تشريع أو اتفاقيات جماعية في مؤسسات تضم 50 عاملاً أو أكثر. في المؤسسات الصغيرة ، يُقصد من وظائفها أن تتم من خلال مناقشات أقل رسمية بين مندوبي سلامة العمال وصاحب العمل.
للجنة مجموعة واسعة من الوظائف (منظمة العمل الدولية 1981 ب) والتي قد تشمل:
- المشاركة في القرارات المتعلقة بإنشاء وتنظيم وتوظيف وتشغيل خدمة الصحة المهنية
- المساهمة في برنامج الصحة والسلامة المهنية للمنشأة
- تقديم الدعم لخدمة الصحة المهنية في أداء مهامها
- المشاركة في تقييم أنشطة خدمة الصحة المهنية والمساهمة في تقاريرها المقدمة للجهات الداعمة وإدارة المنشأة والجهات الخارجية
- تسهيل توصيل المعلومات حول مسائل الصحة والسلامة المهنية بين مختلف الخدمات في المؤسسة
- توفير منتدى للمناقشات والقرارات بشأن الإجراءات التعاونية في المؤسسة فيما يتعلق بمسائل السلامة والصحة المهنية
- تقييم الوضع العام للصحة والسلامة المهنية في المؤسسة.
تم التأكيد على مبدأ مشاركة العمال في القرارات المتعلقة بصحتهم وسلامتهم ، وبشأن التغييرات في الوظائف وبيئات العمل ، وأنشطة السلامة والصحة في المبادئ التوجيهية الأخيرة حول ممارسات الصحة المهنية. كما يتطلب أن يكون للعمال إمكانية الوصول إلى المعلومات المتعلقة بأنشطة المؤسسة المتعلقة بالسلامة والصحة المهنيتين وعن أي مخاطر صحية محتملة قد يواجهونها في مكان العمل. وبناءً عليه ، فإن مبدأ "الحق في المعرفة" ومبادئ الشفافية قد تم ترسيخه أو تعزيزه من خلال التشريعات في العديد من البلدان.
التعاون الخارجي
يجب أن تقيم خدمات الصحة المهنية علاقات وثيقة مع الخدمات والمؤسسات الخارجية. ومن أهم هذه العلاقات العلاقات مع نظام الرعاية الصحية العامة للبلد ككل والمؤسسات والمرافق في المجتمعات المحلية. يبدأ هذا على مستوى وحدات الرعاية الصحية الأولية ويمتد إلى مستوى الخدمات المتخصصة في المستشفيات ، والتي قد يقدم بعضها أيضًا خدمات الصحة المهنية. هذه العلاقات مهمة عندما يكون من الضروري إحالة العمال إلى الخدمات الصحية المتخصصة من أجل التقييم والعلاج المناسبين للإصابات والأمراض المهنية ، وكذلك لتوفير الفرص للتخفيف من الآثار السلبية المحتملة لمشاكل الصحة غير المهنية على الحضور وأداء العمل. التعاون مع الصحة العامة وكذلك خدمات الصحة البيئية أمر مهم. إن دعوة الممارسين العامين وغيرهم من المهنيين الصحيين لزيارة خدمة الصحة المهنية والتعرف على المطالب التي يطلبها مرضاهم من خلال المهن أو الأخطار التي يتعرضون لها لن تساعد فقط في إقامة علاقات ودية ، بل ستوفر أيضًا فرصة لتوعيتهم إلى تفاصيل قضايا الصحة المهنية التي عادة ما يتم تجاهلها في معاملتهم للعمال الذين يقدمون لهم خدمات الرعاية الصحية العامة.
تعد معاهد إعادة التأهيل شريكًا تعاونيًا متكررًا ، لا سيما في حالة العمال ذوي الإعاقة أو الإعاقات المزمنة الذين قد يحتاجون إلى جهود خاصة لتعزيز قدراتهم على العمل والحفاظ عليها. هذا التعاون مهم بشكل خاص في التوصية بتعديلات مؤقتة للوظيفة من شأنها تسريع وتسهيل عودة الأفراد إلى العمل الذين يتعافون من إصابات أو أمراض خطيرة ، مع المسببات المهنية أو غير المهنية.
يمكن لمنظمات الاستجابة للطوارئ ومقدمي الإسعافات الأولية مثل خدمات الإسعاف والعيادات الخارجية في المستشفيات وعيادات الطوارئ ومراكز مكافحة السموم والشرطة وفرق الإطفاء ومنظمات الإنقاذ المدني ضمان العلاج السريع للإصابات والأمراض الحادة والمساعدة في التخطيط والاستجابة للحالات الرئيسية حالات الطوارئ.
يمكن للروابط المناسبة مع مؤسسات الضمان الاجتماعي والتأمين الصحي أن تسهل إدارة المزايا وعمل نظام تعويض العمال.
تعتبر السلطات المختصة بالسلامة والصحة وإدارات تفتيش العمل شركاء تعاونيين رئيسيين لخدمات الصحة المهنية. بالإضافة إلى تسريع عمليات التفتيش الرسمية ، قد توفر العلاقات المناسبة الدعم لأنشطة الصحة والسلامة المهنية الداخلية وتوفر فرصًا للمساهمة في صياغة اللوائح وأساليب التنفيذ.
تعد المشاركة في الجمعيات المهنية وأنشطة المعاهد التعليمية / التدريبية والجامعات ذات قيمة لترتيب التعليم المستمر للموظفين المحترفين. من الناحية المثالية ، ينبغي دعم الوقت والنفقات من قبل المؤسسة. بالإضافة إلى ذلك ، يمكن أن توفر الاتصالات الجماعية مع المتخصصين في الصحة المهنية الذين يخدمون مؤسسات أخرى معلومات إستراتيجية ورؤى وقد تؤدي إلى شراكات لجمع البيانات والبحث بشكل هادف.
يجب أن تبدأ أنواع التعاون الموصوفة أعلاه منذ بداية تشغيل خدمة الصحة المهنية وأن تستمر وتتوسع حسب الاقتضاء. قد لا تسهل فقط تحقيق أهداف خدمة الصحة المهنية ، ولكنها قد تساهم أيضًا في جهود المجتمع والعلاقات العامة للمؤسسة.
البنى التحتية لخدمات الصحة المهنية
لم يتم تطوير البنى التحتية لتوفير خدمات الصحة المهنية بشكل كافٍ في معظم أنحاء العالم ، بما في ذلك البلدان المتقدمة والنامية. إن الحاجة إلى خدمات الصحة المهنية ماسة بشكل خاص في البلدان النامية والصناعية الحديثة ، والتي تضم ثمانية من كل عشرة من عمال العالم. إذا تم تنظيم هذه الخدمات بشكل مناسب وفعال ، فإنها ستساهم بشكل كبير ليس فقط في صحة العمال ، ولكن أيضًا في التنمية الاجتماعية والاقتصادية الشاملة ، والإنتاجية ، والصحة البيئية ، ورفاهية البلدان والمجتمعات والأسر (منظمة الصحة العالمية 1995 ب ؛ جياراتنام و شيا 1994). لا يمكن لخدمات الصحة المهنية الفعالة أن تقلل من التغيب عن العمل بسبب المرض الذي يمكن تجنبه وإعاقة العمل فحسب ، بل تساعد أيضًا في التحكم في تكاليف الرعاية الصحية والضمان الاجتماعي. وبالتالي ، فإن تطوير خدمات الصحة المهنية التي تشمل جميع العمال له ما يبرره تمامًا فيما يتعلق بصحة العمال والاقتصاد.
يجب أن تسمح البنية التحتية لتوفير خدمات الصحة المهنية بالتنفيذ الفعال للأنشطة اللازمة لتحقيق أهداف الصحة المهنية (منظمة العمل الدولية 1985 أ ، 1985 ب ؛ رانتانين ، ليتينن وميخيف 1994 ؛ منظمة الصحة العالمية 1989 ب). لإتاحة المرونة اللازمة ، تنص المادة 7 من اتفاقية منظمة العمل الدولية رقم 161 على أنه يجوز تنظيم خدمات الصحة المهنية كخدمة لمؤسسة واحدة أو كخدمة مشتركة في عدد من المؤسسات. أو وفقًا للشروط والممارسات الوطنية ، يجوز تنظيم خدمات الصحة المهنية من قبل المؤسسات أو مجموعات المؤسسات المعنية ، أو السلطات العامة أو الخدمات الرسمية ، أو مؤسسات الضمان الاجتماعي ، أو أي هيئات أخرى مرخص لها من قبل السلطة المختصة ، أو أي مزيج مما سبق. .
بعض البلدان لديها لوائح تتعلق بتنظيم خدمات الصحة المهنية بحجم الشركة. على سبيل المثال ، يتعين على الشركات الأكبر حجمًا إنشاء خدمات الصحة المهنية الخاصة بها داخل المصنع بينما يتعين على الشركات المتوسطة والصغيرة الحجم الانضمام إلى خدمات المجموعة. كقاعدة عامة ، يسمح التشريع بالمرونة في اختيار النماذج الهيكلية لخدمات الصحة المهنية من أجل تلبية الظروف والممارسات المحلية.
نماذج خدمات الصحة المهنية
لتلبية احتياجات الصحة المهنية للمؤسسات التي تختلف اختلافًا كبيرًا فيما يتعلق بنوع الصناعة والحجم ونوع النشاط والهيكل وما إلى ذلك ، تم تطوير عدد من النماذج المختلفة لخدمات الصحة المهنية (Rantanen و Lehtinen و Mikheev 1994 ؛ منظمة الصحة العالمية 1989). في البلدان النامية والبلدان الصناعية الحديثة ، على سبيل المثال ، حيث قد تكون الرعاية الصحية لعامة السكان ناقصة ، قد تقدم خدمة الصحة المهنية رعاية صحية أولية غير مهنية للموظفين وأسرهم أيضًا. تم تنفيذ هذا أيضًا بنجاح في فنلندا والسويد وإيطاليا (Rantanen 1990 ؛ WHO 1990). من ناحية أخرى ، أصبح المستوى العالي من تغطية العمال في فنلندا ممكنًا من خلال تنظيم المراكز الصحية البلدية (وحدات الرعاية الصحية الأولية) التي تقدم خدمات الصحة المهنية للعاملين في المؤسسات الصغيرة ، والعاملين لحسابهم الخاص وحتى مواقع العمل الصغيرة التي تديرها الشركات الكبيرة المنتشرة في جميع أنحاء البلاد.
نموذج داخل المصنع (داخل الشركة)
تمتلك العديد من المؤسسات الصناعية وغير الصناعية الكبيرة في كل من القطاعين الخاص والعام خدمة صحة مهنية متكاملة وشاملة في مبانيها والتي لا تقدم فقط مجموعة كاملة من خدمات الصحة المهنية ، ولكنها قد تقدم أيضًا خدمات الصحة غير المهنية للعمال والأفراد. عائلاتهم ، ويجوز لهم إجراء البحوث. عادة ما يكون لهذه الوحدات طاقم متعدد التخصصات قد لا يشمل فقط الأطباء والممرضات المهنيين ، ولكن أيضًا أخصائيي حفظ الصحة المهنية ، وعلماء بيئة العمل ، وعلماء السموم ، وعلماء وظائف الأعضاء ، وفنيي المختبرات والأشعة السينية ، وربما أخصائيي العلاج الطبيعي ، والأخصائيين الاجتماعيين ، والمعلمين الصحيين ، والمستشارين وعلماء النفس الصناعي. يمكن تقديم خدمات الصحة والسلامة المهنية من قبل موظفي خدمة الصحة المهنية أو من خلال وحدات منفصلة في المؤسسة. عادة ما يتم توفير هذه الوحدات متعددة التخصصات فقط من قبل الشركات الكبيرة (غالبًا متعددة الجنسيات) وجودة خدماتها وتأثيرها على الصحة والسلامة هو الأكثر إقناعًا.
قد يكون لدى الشركات الصغيرة وحدة داخل المصنع يعمل بها واحد أو أكثر من ممرضات الصحة المهنية وطبيب مهني بدوام جزئي يزور الوحدة لعدة ساعات في اليوم أو عدة مرات في الأسبوع. البديل هو الوحدة التي يعمل بها واحد أو أكثر من ممرضات الصحة المهنية مع طبيب "تحت الطلب" يزور الوحدة فقط عند استدعائه وعادة ما يقدم "أوامر دائمة" تخوّل الممرضة تنفيذ الإجراءات وصرف الأدوية التي عادة ما تكون من صلاحيات من الأطباء المرخصين فقط. في بعض الحالات في الولايات المتحدة وإنجلترا ، يتم تشغيل هذه الوحدات والإشراف عليها من قبل مقاول خارجي مثل مستشفى محلي أو منظمة ريادية خاصة.
لأسباب مختلفة ، قد ينفصل موظفو الصحة المهنية في بعض الأحيان أكثر فأكثر عن هيكل التشغيل المركزي للمؤسسة ، ونتيجة لذلك ، يميل نطاق الخدمات التي يقدمها إلى التقلص في الإسعافات الأولية وعلاج الإصابات والأمراض المهنية الحادة وإجراء الفحوصات الطبية الروتينية. غالبًا ما لا يكتسب الأطباء بدوام جزئي وخاصة الأطباء تحت الطلب الإلمام الضروري بتفاصيل أنواع الوظائف التي يتم إجراؤها أو بيئة العمل ، وقد لا يكون لديهم اتصال كافٍ مع المديرين ولجنة السلامة أو لا يتمتعون بالسلطة الكافية للقيام بشكل فعال التوصية بالتدابير الوقائية المناسبة.
كجزء من التخفيضات في القوة العاملة التي لوحظت في أوقات الركود ، تقوم بعض الشركات الكبيرة بتقليص خدمات الصحة المهنية ، وفي بعض الحالات ، تقوم بإلغائها بالكامل. قد يحدث هذا الأخير عندما يتم الحصول على مؤسسة لديها خدمة صحة مهنية ثابتة من قبل مؤسسة لم تحتفظ بواحد. في مثل هذه الحالات ، يجوز للمؤسسة التعاقد مع موارد خارجية لتشغيل المنشأة داخل المصنع وتوظيف مستشارين على أساس مخصص لتقديم خدمات متخصصة مثل الصحة المهنية وعلم السموم وهندسة السلامة. تختار بعض المؤسسات الاستعانة بخبير في الصحة المهنية والبيئية للعمل كمدير أو مدير طبي داخلي لتنسيق خدمات مقدمي الخدمات الخارجيين ومراقبة أدائهم وتقديم المشورة للإدارة العليا بشأن الأمور المتعلقة بصحة الموظفين وسلامتهم والشواغل البيئية.
نموذج المجموعة أو بين المؤسسات
تم استخدام تقاسم خدمات الصحة المهنية من قبل مجموعات من الشركات الصغيرة والمتوسطة الحجم على نطاق واسع في البلدان الصناعية مثل السويد والنرويج وفنلندا والدانمرك وهولندا وفرنسا وبلجيكا. وهذا يتيح للمؤسسات الصغيرة جدًا بشكل فردي أن يكون لديها خدماتها الخاصة ، من التمتع بمزايا الخدمة الشاملة المجهزة جيدًا والموظفين. كانت خطة Slough ، التي تم تنظيمها منذ عدة عقود في مجتمع صناعي في إنجلترا ، رائدة في هذا النوع من الترتيبات. في الثمانينيات ، وُجد أن التجارب المثيرة للاهتمام مع مراكز الصحة المهنية الإقليمية المنظمة في السويد كانت مجدية ومفيدة بشكل خاص للشركات متوسطة الحجم ، وقد بذلت بعض البلدان ، مثل الدنمارك ، جهودًا لزيادة حجم الوحدات المشتركة للسماح لها لتوفير نطاق أوسع من الخدمات بدلاً من تقسيمها إلى وحدات أصغر أحادية التخصصات.
من عيوب نموذج المجموعة التي يتم مواجهتها بشكل متكرر مقارنة بالنموذج داخل المصنع للمؤسسات الأكبر حجمًا المسافة بين موقع العمل وخدمة الصحة المهنية. هذا مهم ليس فقط في الحالات التي تتطلب الإسعافات الأولية للإصابات الأكثر خطورة (يكون من الحكمة في بعض الأحيان إرسال مثل هذه الحالات مباشرة إلى مستشفى محلي ، وتجاوز وحدة الصحة المهنية) ولكن بسبب ضياع المزيد من الوقت عادة عندما يضطر العمال إلى المغادرة المبنى عند البحث عن الخدمات الصحية خلال ساعات العمل. تنشأ مشكلة أخرى عندما لا تتمكن المؤسسات المشاركة من المساهمة بأموال كافية للحفاظ على الوحدة التي تضطر إلى الإغلاق عندما لا تتوفر منح الحكومة أو المؤسسة الخاصة التي ربما تكون قد دعمت بدء تشغيلها.
نموذج موجه نحو الصناعة (خاص بالفرع)
أحد أشكال نموذج المجموعة هو الاستخدام المشترك لخدمة الصحة المهنية من قبل عدد من المؤسسات في نفس الصناعة أو التجارة أو النشاط الاقتصادي. البناء والأغذية والزراعة والبنوك والتأمين هي أمثلة على القطاعات التي اتخذت مثل هذه الترتيبات في أوروبا ؛ تم العثور على هذه النماذج في السويد وهولندا وفرنسا. ميزة هذا النموذج هي الفرصة لخدمة الصحة المهنية للتركيز على صناعة معينة وتراكم الكفاءة الخاصة في معالجة مشاكلها. يوفر مثل هذا النموذج لصناعة البناء في السويد خدمات متطورة وعالية الجودة ومتعددة التخصصات للبلد بأكمله وتمكن من إجراء البحوث وتطوير البرامج التي تتعامل مع المشكلات الخاصة بهذه الصناعة.
العيادات الخارجية بالمستشفى
تقدم العيادات الخارجية بالمستشفيات وغرف الطوارئ خدمات تقليدية للعمال المصابين أو المرضى الذين يسعون للحصول على الرعاية. من العيوب الملحوظة عدم الإلمام بالأمراض المهنية من جانب الموظفين والأطباء المعالجين. في بعض الحالات ، كما هو مذكور أعلاه ، اتخذت خدمات الصحة المهنية ترتيبات مع المستشفيات المحلية لتقديم خدمات متخصصة معينة وسد الفجوة إما من خلال التعاون في الرعاية أو تثقيف موظفي المستشفى حول أنواع الحالات التي قد يتم إحالتها إليهم.
في الآونة الأخيرة ، بدأت المستشفيات في تشغيل عيادات أو خدمات خاصة بالصحة المهنية التي يتم مقارنتها بشكل إيجابي بالخدمات الكبيرة داخل المصنع أو الجماعية الموضحة أعلاه. ويعمل بها أطباء متخصصون في الصحة المهنية ويمكنهم أيضًا إجراء أبحاث تتضمن أنواع المشكلات التي يرونها. في السويد ، على سبيل المثال ، هناك ثماني عيادات إقليمية للطب المهني ، والعديد منها تابع لجامعة أو كلية طبية ، كل منها يقدم خدمات للشركات في عدة مجتمعات. العديد منها لديها وحدة خاصة لخدمة المشاريع الصغيرة.
يتمثل الاختلاف الكبير بين خدمات المجموعة والنشاط المستند إلى المستشفى في أنه في الحالة الأولى ، عادة ما تشترك المؤسسات المشاركة في ملكية خدمة الصحة المهنية ولها سلطة اتخاذ القرار بشأن كيفية عملها ، بينما تعمل الأخيرة على أنها مستوصف خاص أو عام له علاقة مزود بالعمل مع المؤسسات العميلة. وهذا يحد ، على سبيل المثال ، من مدى تأثير المشاركة والتعاون بين أصحاب العمل والعمال على تشغيل الوحدة.
المراكز الصحية الخاصة
نموذج المركز الصحي الخاص عبارة عن وحدة يتم تنظيمها عادة من قبل مجموعة من الأطباء (قد يتم تنظيمها من قبل منظمة ريادية خاصة توظف الأطباء) لتوفير عدة أنواع من العيادات الخارجية وأحيانًا الخدمات الصحية في المستشفيات. غالبًا ما يكون للمراكز الكبيرة طاقم متعدد التخصصات وقد تقدم خدمات النظافة المهنية والعلاج الطبيعي ، بينما تقدم الوحدات الأصغر عادةً الخدمات الطبية فقط. كما هو الحال في نموذج عيادة المستشفى ، قد تعيق علاقة المزود والعميل مع الشركات المشاركة تنفيذ مبدأ مشاركة صاحب العمل والعاملين في صياغة السياسات والإجراءات.
في بعض البلدان ، تم انتقاد المراكز الصحية الخاصة لكونها موجهة أكثر من اللازم نحو الخدمات السريرية العلاجية التي يقدمها الأطباء. هذا النقد له ما يبرره في حالة المراكز الأصغر حيث يتم تقديم الخدمات من قبل ممارسين عامين بدلاً من المهنيين الصحيين ذوي الخبرة في ممارسة الصحة المهنية.
وحدات الرعاية الصحية الأولية
عادة ما يتم تنظيم وحدات الرعاية الصحية الأولية من قبل البلدية أو السلطات المحلية الأخرى أو من قبل الخدمة الصحية الوطنية ، وعادة ما تقدم كلاً من الخدمات الوقائية والرعاية الصحية الأولية. هذا هو النموذج الذي أوصت به منظمة الصحة العالمية بشدة كوسيلة لتقديم الخدمات للمؤسسات الصغيرة ، ولا سيما للمؤسسات الزراعية والقطاع غير الرسمي والعاملين لحسابهم الخاص. نظرًا لأن الأطباء والممرضات العامين يفتقرون عادةً إلى التخصص والخبرة في مجال الصحة المهنية ، فإن نجاح هذا النموذج يعتمد بشكل حاسم على مقدار التدريب في الصحة المهنية والطب المهني الذي يمكن ترتيبه للمهنيين الصحيين.
تتمثل إحدى ميزات هذا النموذج في تغطيته الجيدة للبلد وموقعه في المجتمعات التي يعمل ويعيش فيها الأشخاص الذين يخدمهم. هذه ميزة خاصة في خدمة العمال الزراعيين والعاملين لحسابهم الخاص.
تتمثل إحدى نقاط الضعف في تركيزه على الخدمات الصحية العلاجية العامة وعلاج حالات الطوارئ مع قدرة محدودة فقط على إجراء مراقبة بيئة العمل ووضع التدابير الوقائية اللازمة في مكان العمل. الخبرة في فنلندا ، حيث توظف وحدات الرعاية الصحية الأولية الكبيرة فرقًا من المتخصصين المدربين لتقديم خدمات الصحة المهنية ، تعتبر إيجابية للغاية. تم تجربة نماذج جديدة مثيرة للاهتمام لتقديم خدمات الصحة المهنية من قبل وحدات الرعاية الصحية الأولية في منطقة شنغهاي في الصين.
نموذج الضمان الاجتماعي
في إسرائيل والمكسيك وإسبانيا وبعض الدول الأفريقية ، على سبيل المثال ، يتم توفير خدمات الصحة المهنية من خلال وحدات خاصة يتم تنظيمها وتشغيلها من قبل نظام الضمان الاجتماعي. في إسرائيل ، يتشابه هذا النموذج أساسًا في الهيكل والتشغيل مع نموذج المجموعة ، بينما في أماكن أخرى يتجه عادةً أكثر إلى الرعاية الصحية العلاجية. الميزة المحددة لهذا النموذج هي أنه يتم تشغيله من قبل المنظمة المسؤولة عن تعويض العمال عن الإصابات والأمراض المهنية. بينما يتم تقديم الخدمات العلاجية وإعادة التأهيل ، أدى التركيز على التحكم في تكاليف الضمان الاجتماعي إلى إعطاء الأولوية للخدمات الوقائية.
اختيار نموذج لخدمات الصحة المهنية
قد يتم تحديد القرار الأساسي المتعلق بالحصول على خدمة صحة مهنية من عدمه بموجب القانون ، أو عقد إدارة العمل ، أو من خلال مخاوف الإدارة بشأن صحة الموظفين وسلامتهم. في حين أن العديد من الشركات تحفز على اتخاذ قرار إيجابي من خلال الوعي بقيمة خدمة الصحة المهنية في الحفاظ على أجهزتها الإنتاجية ، فإن البعض الآخر يدفعها اعتبارات اقتصادية مثل التحكم في تكاليف مزايا تعويض العمال ، والتغيب عن العمل المرضي والعجز الذي يمكن تجنبه ، والتقاعد المبكر لأسباب صحية والعقوبات التنظيمية والتقاضي وما إلى ذلك.
نموذج تقديم خدمات الصحة المهنية قد تمليه القوانين أو اللوائح التي قد تكون عامة أو قابلة للتطبيق فقط على صناعات معينة. هذا هو الحال بشكل عام مع نموذج الضمان الاجتماعي ، حيث لا يوجد خيار آخر أمام الشركات العميلة.
في معظم الحالات ، يتم تحديد النموذج المختار من خلال عوامل مثل حجم القوة العاملة وخصائصها الديموغرافية وأنواع العمل الذي يقومون به ومخاطر مكان العمل التي يواجهونها وموقع موقع (مواقع) العمل ونوع وجودة العمل. الخدمات الصحية المتوفرة في المجتمع ، وربما الأهم من ذلك ، ثراء المشروع وقدرته على توفير الدعم المالي المطلوب. في بعض الأحيان ، تقوم المؤسسة بإطلاق وحدة صغيرة وتوسيع وتوسيع أنشطتها لأنها تثبت قيمتها وتحظى بقبول العمال. تم إجراء عدد قليل فقط من الدراسات المقارنة حتى الآن حول تشغيل نماذج مختلفة من خدمات الصحة المهنية في مواقف مختلفة.
خدمات النظافة المهنية
توصي الصكوك والإرشادات الدولية بشدة بإدراج خدمات حفظ الصحة المهنية في خدمة الصحة المهنية متعددة التخصصات. ومع ذلك ، في بعض البلدان ، يتم إجراء حفظ الصحة المهنية تقليديًا كنشاط منفصل ومستقل. في ظل هذه الظروف ، يكون التعاون مع الخدمات الأخرى المشاركة في أنشطة السلامة والصحة المهنية أمرًا ضروريًا.
خدمات السلامة
يتم تنفيذ خدمات السلامة بشكل تقليدي كنشاط منفصل إما من قبل ضباط السلامة أو مهندسي السلامة الذين هم موظفون في المؤسسة (ILO 1981a؛ Bird and Germain 1990) أو عن طريق شكل من أشكال الترتيبات الاستشارية. في خدمة السلامة داخل المصنع ، غالبًا ما يكون مسؤول السلامة هو أيضًا المسؤول الرئيسي عن السلامة في المؤسسة ويمثل صاحب العمل في مثل هذه الأمور. مرة أخرى ، الاتجاه الحديث هو دمج السلامة مع الصحة المهنية والصحة المهنية وغيرها من الخدمات المشاركة في أنشطة الصحة المهنية من أجل تشكيل كيان متعدد التخصصات.
عندما يتم تنفيذ أنشطة السلامة بالتوازي مع أنشطة الصحة المهنية والصحة المهنية ، يكون التعاون ضروريًا خاصة فيما يتعلق بتحديد مخاطر الحوادث وتقييم المخاطر وتخطيط وتنفيذ التدابير الوقائية والمكافحة ، وتعليم وتدريب المديرين والمشرفين و العمال ، وجمع سجلات الحوادث وحفظها وتسجيلها ، وتشغيل أي تدابير رقابية يتم وضعها.
التوظيف في خدمة الصحة المهنية
تقليديا ، يعمل في خدمة الصحة المهنية طبيب الصحة المهنية فقط ، أو طبيب وممرضة ، ربما مع إضافة خبير حفظ صحة صناعي ، يمكن تعيينهما على أنهما "الطاقم الأساسي". ومع ذلك ، تتطلب أحدث الأحكام أنه كلما أمكن ، يجب أن يكون طاقم الصحة المهنية متعدد التخصصات في تكوينه.
يمكن زيادة عدد الموظفين إلى فريق كامل متعدد التخصصات اعتمادًا على نموذج الخدمة وطبيعة الصناعة وأنواع العمل المتضمن وتوافر مختلف المتخصصين أو برامج تدريبهم ومدى التمويل المتاح. مصادر. عندما لا تكون في الواقع على الموظفين ، يمكن شغل وظائف الموظفين التكميلية بخدمات الدعم الخارجية (منظمة الصحة العالمية 1989 أ ، 1989 ب). قد يشملون مهندسي السلامة وأخصائيي الصحة العقلية (مثل علماء النفس والمستشارين) وعلماء فسيولوجيا العمل وعلماء بيئة العمل وأخصائيي العلاج الطبيعي وعلماء السموم وعلماء الأوبئة والمعلمين الصحيين. ونادرًا ما يتم تضمين معظم هؤلاء في الموظفين المتفرغين في خدمة الصحة المهنية ويتم إشراكهم على أساس عدم التفرغ أو "حسب الحاجة" (Rantanen 1990).
نظرًا لأن الاحتياجات الكمية لموظفي الصحة المهنية تختلف اختلافًا كبيرًا اعتمادًا على المؤسسة المعنية ، ونموذج المنظمة والخدمات التي تقدمها خدمة الصحة المهنية ، وكذلك على توافر الدعم والخدمات الموازية ، فليس من الممكن أن تكون صريحًا بشأن الحجم العددي للموظفين (Rantanen 1990 ؛ Rantanen و Lehtinen و Mikheev 1994). على سبيل المثال ، يحتاج 3,000 عامل في مؤسسة كبيرة واحدة إلى عدد أقل من الموظفين مما هو مطلوب لتقديم مجموعة مماثلة من الخدمات لـ 300 مكان عمل يضم كل منها 10 موظفين. ومع ذلك ، فقد لوحظ أنه في الوقت الحالي في أوروبا ، فإن النسبة المعتادة هي طبيب واحد وممرضتان تخدم من 2,000 إلى 3,000 عامل. الاختلاف واسع ، ويتراوح من 1 لكل 500 إلى 1 لكل 5,000. في بعض البلدان ، يتخذ صاحب العمل القرارات بشأن التوظيف في خدمات الصحة المهنية على أساس أنواع وحجم الخدمات المقدمة ، بينما في عدد من البلدان ينص التشريع على عدد وتكوين موظفي الصحة المهنية. على سبيل المثال ، تشترط التشريعات الأخيرة في هولندا أن يتكون فريق الصحة المهنية على الأقل من طبيب وخبير حفظ الصحة ومهندس سلامة وخبير في علاقات العمل / المنظمة (الأمر الوزاري بشأن اعتماد خدمات SHW ومتطلبات الخبرة لـ SHW خدمات 1993).
قامت العديد من البلدان بصياغة معايير كفاءة رسمية أو شبه رسمية للأطباء والممرضات المهنيين ، ولكن لم يتم وضع معايير للتخصصات الأخرى. تدعو مبادئ الاتحاد الأوروبي الجديدة إلى تأكيد كفاءة جميع المتخصصين في الصحة المهنية ، وقد أنشأت بعض البلدان أنظمة شهادات لهم (CEC 1989 ؛ الأمر الوزاري بشأن اعتماد خدمات SHW ومتطلبات الخبرة لخدمات SHW 1993).
مناهج التدريب لأخصائيي الصحة المهنية ليست متطورة بشكل جيد ، باستثناء تلك الخاصة بالأطباء والممرضات ، وفي بعض البلدان ، خبراء حفظ الصحة المهنية (Rantanen 1990). تم تشجيع إنشاء مناهج على جميع المستويات لجميع الفئات المتخصصة ، بما في ذلك برامج التعليم الأساسي والدراسات العليا والتعليم المستمر. من المستحسن أيضًا تضمين عناصر التدريب في الصحة المهنية على مستوى التعليم الأساسي ، ليس فقط في كليات الطب ولكن أيضًا في المؤسسات الأخرى مثل الجامعات التقنية وكليات العلوم وما إلى ذلك. بالإضافة إلى الخلفية العلمية والمهارات العملية اللازمة لممارسة الصحة المهنية ، يجب أن يشمل التدريب تطوير المواقف المناسبة تجاه حماية صحة العمال. التدريب بالتعاون مع متخصصين في تخصصات أخرى سيمكن من اتباع نهج متعدد التخصصات. كما يعتبر التدريب بالتعاون مع السلطات المختصة وأرباب العمل ضروريا.
يجب دعم الهوية المهنية لأخصائيي الصحة المهنية على أساس عادل بين مختلف التخصصات. يعد تعزيز استقلاليتهم المهنية أمرًا ضروريًا لأداء واجباتهم بكفاءة وقد يزيد من اهتمام المهنيين الصحيين الآخرين بتطوير وظائف مدى الحياة في مجال الصحة المهنية. من المهم إعادة تنظيم مناهج التدريب بينما تقوم البلدان بتطوير معايير جديدة للكفاءات والشهادات لأخصائيي الصحة المهنية.
البنى التحتية لخدمات الدعم
لا تستطيع غالبية المؤسسات تحمل تكاليف خدمات الصحة المهنية الشاملة متعددة التخصصات اللازمة لبرامج الصحة والسلامة المهنية الخاصة بها. بالإضافة إلى الخدمات الأساسية المقدمة للمؤسسة ، قد تحتاج خدمة الصحة المهنية نفسها إلى خبرة فنية في مجالات مثل (Kroon and Overeynder 1991 ؛ CEC 1989 ؛ Rantanen و Lehtinen و Mikheev 1994):
- النظافة المهنية (القياس والتحليل)
- بيئة العمل
- المعلومات والنصائح حول المشاكل الجديدة والنهج لحلها
- التطوير التنظيمي
- علم النفس وإدارة الإجهاد
- أحدث التطورات في تدابير ومعدات التحكم
- دعم البحوث.
استخدمت البلدان مناهج مختلفة لتنظيم مثل هذه الخدمات. على سبيل المثال ، يوجد في فنلندا معهد للصحة المهنية مع ستة معاهد إقليمية لتقديم دعم الخبراء لخدمات الصحة المهنية في الخطوط الأمامية. معظم البلدان الصناعية لديها مثل هذا المعهد الوطني أو هيكل مماثل مع خدمات البحث والتدريب والمعلومات والاستشارات كوظائفها الرئيسية ؛ هم نادرون في البلدان النامية. في حالة عدم وجود مثل هذا المعهد ، يمكن تقديم هذه الخدمات من قبل مجموعات البحث الجامعية ومؤسسات الضمان الاجتماعي وأنظمة الخدمات الصحية الوطنية وسلطات الصحة والسلامة المهنية الحكومية والمستشارين الخاصين.
أثبتت التجارب من البلدان الصناعية استصواب إنشاء مركز خاص في كل دولة صناعية ودولة نامية حديثًا لبحوث وتطوير الصحة المهنية يمكنه:
- تقديم الدعم لتطوير السياسات والتقييم والمراقبة
- تقديم الدعم العلمي المستمر لوضع المعايير وحدود التعرض المهني
- تطوير وتنفيذ معايير تقييم الكفاءة في مختلف تخصصات الصحة المهنية
- توفير وتعزيز إنشاء برامج تعليمية وتدريبية لزيادة عدد وكفاءة أخصائيي الصحة المهنية
- تقديم المعلومات والنصائح حول مسائل الصحة المهنية ليس فقط للعاملين في هذا المجال ولكن أيضًا للمديرين والنقابات العمالية والهيئات الحكومية وعامة الناس
- إجراء أو تكليف بإجراء البحوث اللازمة في مجال الصحة والسلامة المهنية.
عندما لا يكون المعهد الفردي قادرًا على توفير جميع الخدمات المطلوبة ، فقد تكون هناك حاجة للتواصل بين العديد من وحدات الخدمة مثل الجامعات والمؤسسات البحثية وغيرها من المنظمات المماثلة.
تمويل خدمات الصحة المهنية
وفقًا لصكوك منظمة العمل الدولية ، تقع المسؤولية الأساسية عن تمويل خدمات الصحة والسلامة المهنية على عاتق صاحب العمل ، دون تحميل العمال أي رسوم. ومع ذلك ، في بعض البلدان ، هناك تعديلات على هذه المبادئ. على سبيل المثال ، قد يتم دعم تكاليف توفير خدمات الصحة المهنية بشكل كبير من قبل مؤسسة الضمان الاجتماعي. ومن الأمثلة على ذلك فنلندا ، حيث تقع المسؤولية المالية الأساسية على صاحب العمل ولكن سيتم تعويض 50٪ من التكاليف من قبل مؤسسة التأمين الاجتماعي بشرط وجود دليل على الامتثال للوائح الصحة والسلامة المهنية ولجنة السلامة والصحة المهنية من المؤسسة أنه تم تقديم خدمات الصحة المهنية بشكل صحيح.
في معظم البلدان ، تتوفر مثل هذه النظم الوطنية للسداد. في نموذج المركز الصحي المجتمعي لتقديم خدمات الصحة المهنية ، يتحمل المجتمع تكاليف بدء التشغيل للمرافق والمعدات والموظفين ، ولكن يتم تغطية تكاليف التشغيل من خلال تحصيل الرسوم من أصحاب العمل ومن العاملين لحسابهم الخاص.
تهدف أنظمة السداد أو الدعم إلى تشجيع توفير الخدمات للمؤسسات التي تعاني من قيود اقتصادية ، وخاصة للمؤسسات الصغيرة الحجم التي نادرًا ما تستطيع الحصول على موارد كافية. تتجلى فعالية مثل هذا النظام من خلال التجربة السويدية في الثمانينيات ، حيث أدى تخصيص مبالغ كبيرة من التمويل الحكومي لدعم خدمات الصحة المهنية للمؤسسات بشكل عام والمشاريع الصغيرة بشكل خاص إلى زيادة نسبة العمال المشمولين من 1980٪ إلى أكثر من 60٪.
نظم الجودة وتقييم خدمات الصحة المهنية
يجب أن تقوم إدارة الصحة المهنية باستمرار بتقييم أهدافها وأنشطتها والنتائج المحققة فيما يتعلق بحماية صحة العمال وتحسين بيئة العمل. لدى العديد من المؤسسات ترتيبات لإجراء عمليات تدقيق دورية مستقلة من قبل متخصصين في المنظمة أو بواسطة مستشارين خارجيين. في بعض البلدان ، توجد آليات حكومية أو خاصة لإعادة التأهيل الدوري بناءً على بروتوكولات التدقيق الرسمية. في بعض المؤسسات ، توفر الدراسات الاستقصائية الدورية للموظفين مؤشرات مفيدة عن احترام العمال لخدمات الصحة المهنية ورضاهم عن الخدمات التي تقدمها. لكي تكون قيمًا حقًا ، يجب أن يكون هناك تعليقات على نتائج مثل هذه الاستطلاعات للموظفين المشاركين ، وإثباتًا على أنه يتم اتخاذ الإجراءات المناسبة لمعالجة أي مشاكل يفصحون عنها.
بدأت العديد من البلدان الصناعية (مثل هولندا وفنلندا) في استخدام معايير سلسلة ISO 9000 في تطوير أنظمة الجودة للخدمات الصحية بشكل عام وكذلك لخدمات الصحة المهنية. هذا مناسب بشكل خاص لأن العديد من الشركات العميلة تطبق مثل هذه المعايير على عمليات الإنتاج الخاصة بهم. أبلغت بعض المؤسسات التي أدرجت خدمات الصحة المهنية الخاصة بها في تطبيق إدارة الجودة الشاملة (المعروفة أيضًا باسم التحسين المستمر للجودة) في جميع أنحاء مؤسساتها عن تجربة إيجابية من حيث الجودة المحسنة وتشغيل الخدمات بشكل أكثر سلاسة.
من الناحية العملية ، يعني تطبيق برنامج التحسين المستمر للجودة أن كل قسم أو وحدة في المؤسسة تحلل وظائفها وأدائها ، وتضع أي تغييرات لازمة للارتقاء بجودتها إلى المستوى الأمثل. لا ينبغي أن تكون خدمة الصحة المهنية فقط مشاركًا راغبًا في هذا الجهد ولكن يجب أن تكون متاحة لضمان عدم إغفال اعتبارات صحة العمال وسلامتهم في هذه العملية.
لا يخدم تقييم جودة خدمات الصحة المهنية مصالح أصحاب العمل والعمال والسلطات المختصة فحسب ، بل يخدم أيضًا مصالح مقدمي الخدمات أيضًا. وقد تم تطوير العديد من المخططات الخاصة بهذا التقييم في عدد من البلدان. لأغراض عملية ، قد يكون التقييم الذاتي من قبل موظفي خدمة الصحة المهنية نفسها هو الأكثر عملية ، لا سيما عندما تكون هناك لجنة للصحة والسلامة لتقييم نتائج هذا التقييم.
هناك اهتمام متزايد بفحص الجوانب الاقتصادية لخدمات الصحة والسلامة المهنية والتحقق من فعاليتها من حيث التكلفة ، ولكن لم يتم الإبلاغ عن سوى القليل من هذه الدراسات حتى الآن.
التطوير التدريجي لخدمات الصحة المهنية
تشجع اتفاقية منظمة العمل الدولية الخاصة بخدمات الصحة المهنية ، 1985 (رقم 161) والتوصية المصاحبة لها (رقم 171) البلدان على تطوير خدمات الصحة المهنية بشكل تدريجي لجميع العمال ، في جميع فروع النشاط الاقتصادي وفي جميع المنشآت ، بما في ذلك تلك الموجودة في القطاع العام. وأعضاء التعاونيات الإنتاجية. طورت بعض البلدان بالفعل خدمات جيدة التنظيم على أساس الأحكام المنصوص عليها في تشريعاتها.
بدءًا من الخدمات القائمة ، هناك ثلاث استراتيجيات لمزيد من التطوير: توسيع النطاق الكامل للأنشطة لتشمل المزيد من الشركات والمزيد من العمال ؛ توسيع محتوى خدمات الصحة المهنية التي تقدم الخدمات الأساسية فقط ؛ والتوسع التدريجي لكل من المحتوى والتغطية.
كانت هناك مناقشات حول الحد الأدنى من الأنشطة التي ينبغي أن تقدمها خدمة الصحة المهنية. في بعض البلدان ، يقتصر عملهم على الفحوصات الصحية التي يجريها أطباء مرخصون بشكل خاص. في عام 1989 ، اقترحت المشاورة الأوروبية / منظمة الصحة العالمية بشأن خدمات الصحة المهنية (منظمة الصحة العالمية 1989 ب) أن الحد الأدنى يجب أن يشمل الأنشطة الأساسية التالية:
- تقييم احتياجات الصحة المهنية
- الإجراءات الوقائية والرقابية الموجهة لبيئة العمل
- الأنشطة الوقائية الموجهة للعامل
- تقتصر الأنشطة العلاجية على الإسعافات الأولية وتشخيص الأمراض المهنية وإعادة التأهيل عند العودة إلى العمل
- متابعة وتقييم إحصائيات إصابات وأمراض العمل.
من الناحية العملية ، يوجد عدد كبير من أماكن العمل حول العالم التي لم تتمكن بعد من تقديم أي خدمات لعمالها. وبالتالي ، فإن الخطوة الأولى لبرنامج وطني قد تقتصر فقط على إنشاء خدمات الصحة المهنية التي توفر هذه الأنشطة الأساسية لمن هم في أمس الحاجة إليها.
آفاق مستقبلية لتطوير خدمات الصحة المهنية
يعتمد التطور المستقبلي لخدمات الصحة المهنية على عدد من العوامل في عالم العمل وعلى الاقتصادات والسياسات الوطنية كذلك. تشمل أهم الاتجاهات في البلدان الصناعية شيخوخة القوى العاملة ، وزيادة أنماط التوظيف غير النظامية وجداول العمل ، والعمل عن بعد (العمل عن بعد) ، وأماكن العمل المتنقلة ، والزيادة المطردة في المؤسسات الصغيرة والعاملين لحسابهم الخاص. يتم إدخال تقنيات جديدة ، واستخدام مواد ومواد جديدة ، وتظهر أشكال جديدة من تنظيم العمل. هناك ضغط لزيادة الإنتاجية والجودة في نفس الوقت ، مما يؤدي إلى الحاجة إلى الحفاظ على دافع قوي للعمل في مواجهة الإيقاع المتزايد للتغيير ، والحاجة إلى تعلم ممارسات وأساليب عمل جديدة تتزايد بسرعة.
في حين أن تدابير مكافحة المخاطر المهنية التقليدية كانت ناجحة ، لا سيما في البلدان الصناعية ، فمن غير المرجح أن تختفي هذه المخاطر تمامًا في المستقبل القريب وستظل تمثل خطرًا على الرغم من انخفاض أعداد العمال. أصبحت المشاكل النفسية والنفسية الاجتماعية من المخاطر المهنية السائدة. إن عولمة الاقتصاد العالمي ، وإضفاء الطابع الإقليمي ونمو الاقتصادات والشركات المتعددة الجنسيات ، تخلق قوة عاملة متنقلة دوليًا وتؤدي إلى تصدير الأخطار المهنية إلى المناطق التي تكون فيها اللوائح والقيود الوقائية ضعيفة أو غير موجودة.
استجابة لهذه الاتجاهات ، وضع الاجتماع الثاني للمراكز المتعاونة مع منظمة الصحة العالمية في مجال الصحة المهنية (شبكة من 52 معهدًا وطنيًا للصحة المهنية) الذي عقد في أكتوبر 1994 ، الاستراتيجية العالمية للصحة المهنية للجميع ذات الصلة الخاصة بالتنمية المستقبلية للصحة المهنية. حاجة. فيما يتعلق بمواصلة تطوير خدمات الصحة المهنية ، يجب مواجهة القضايا الناشئة التالية في المستقبل:
- التنمية الشاملة للصحة المهنية للجميع من أجل تحقيق المساواة بين ظروف العمل والصحة في جميع أنحاء العالم
- تطوير طرق تنبؤية أفضل للتقييم المسبق للمخاطر الصحية للتعرضات وتوفير معايير الصحة والسلامة للمخططين الصناعيين والمصممين والمهندسين
- تحسين تكامل خدمات الصحة المهنية مع خدمات المؤسسة الأخرى
- تطوير أنظمة محسّنة لتقديم خدمات الصحة المهنية للمؤسسات الصغيرة والعاملين في الزراعة والعاملين لحسابهم الخاص
- تسريع وتحسين تقييم الأخطار المحتملة التي أدخلتها التقنيات والمواد والمواد الجديدة
- تعزيز الاستراتيجيات والمنهجيات المطبقة في التعامل مع الجوانب النفسية والاجتماعية للعمل ، مع إيلاء اهتمام خاص للسيطرة على المخاطر ومنع آثارها الضارة
- تحسين القدرة على الوقاية من الاضطرابات العضلية الهيكلية والسيطرة عليها وإصابات الإجهاد التراكمي والإجهاد المهني
- زيادة الاهتمام باحتياجات كبار السن من العمال وتحسين أساليب تكيفهم مع العمل والحفاظ على قدرات العمل
- تطوير وتعزيز برامج الحفاظ على القدرات العملية للعاطلين وتسهيل إعادة توظيفهم
- زيادة أعداد وكفاءات المهنيين في العديد من التخصصات المشاركة في الصحة والسلامة المهنية والاعتراف بالحاجة إلى إشراك مثل هذه التخصصات الجديدة مثل علم تنظيم العمل وإدارة الجودة واقتصاديات الصحة.
باختصار ، ستواجه خدمات الصحة المهنية تحديات هائلة خلال العقد المقبل وما بعده بالإضافة إلى الضغوط الاقتصادية والسياسية والاجتماعية الملازمة لتغيرات التكوينات الوطنية والصناعية. وهي تشمل مشاكل الصحة المهنية المرتبطة بتكنولوجيات المعلومات الجديدة والأتمتة ، والمواد الكيميائية الجديدة والأشكال الجديدة من الطاقة الفيزيائية ، ومخاطر التقانات الحيوية الجديدة ، ونقل التكنولوجيات الخطرة ونقلها دوليًا ، وشيخوخة القوى العاملة ، والمشاكل الخاصة لهذه الفئات الضعيفة. كمرضى مزمنين ومعوقين ، فضلاً عن البطالة وعمليات الترحيل التي يفرضها البحث عن عمل ، وظهور أمراض جديدة وغير معترف بها حتى الآن قد تؤثر على القوى العاملة.
استنتاجات
لم يتم تطوير البنى التحتية للصحة المهنية بشكل كافٍ لتلبية احتياجات العمال في جميع أنحاء العالم. تتزايد الحاجة إلى خدمات الصحة المهنية الفعالة بدلاً من أن تتناقص. توفر أدوات منظمة العمل الدولية بشأن خدمات الصحة المهنية والاستراتيجيات الموازية لمنظمة الصحة العالمية أساسًا صالحًا للتطوير الهام لخدمات الصحة المهنية ، ويجب أن يستخدمها كل بلد لأنه يضع أهداف السياسة لضمان صحة العمال وسلامتهم في البلد.
تحتوي البلدان النامية والصناعية الحديثة على ما يقرب من 8 من كل 10 من عمال العالم ، ولا يتمتع أكثر من 5 إلى 10٪ من السكان العاملين بإمكانية الوصول إلى خدمات الصحة المهنية الملائمة. في العديد من البلدان الصناعية ، ترتفع هذه النسبة إلى ما لا يزيد عن 20 إلى 50٪. إذا كان من الممكن تنظيم مثل هذه الخدمات وتوفيرها لجميع العمال ، فلن يكون لها تأثير إيجابي على صحة العمال فحسب ، بل سيكون لها أيضًا تأثير إيجابي على الرفاه والوضع الاقتصادي للبلدان ومجتمعاتها ومجتمعاتها بأكملها. ومن شأن ذلك أن يساعد أيضًا في السيطرة على تكاليف التغيب عن العمل بسبب المرض الذي يمكن تجنبه والإعاقة ، ويحد من تصاعد تكاليف الرعاية الصحية والضمان الاجتماعي.
الدلائل الإرشادية الدولية لسياسات وبرامج الصحة المهنية الفعالة متوفرة ولكنها غير مطبقة بشكل كاف على المستويين الوطني والمحلي. وينبغي تعزيز التعاون بين البلدان والمنظمات الدولية وفيما بين البلدان نفسها لتوفير الدعم المالي والتقني والمهني الضروري اللازم لزيادة الوصول إلى خدمات الصحة المهنية.
يختلف نطاق وكمية خدمات الصحة المهنية المطلوبة من قبل المؤسسة بشكل كبير اعتمادًا على الظروف في البلد والمجتمع ، وطبيعة الصناعة والعمليات والمواد المستخدمة ، وكذلك على خصائص القوى العاملة. يجب إعطاء الأولوية القصوى للخدمات الوقائية وضمان مستوى مقبول من الجودة.
تتوفر مجموعة متنوعة من النماذج لتنظيم خدمات الصحة المهنية وإنشاء البنى التحتية المرتبطة بها. يجب أن يتم تحديد الاختيار من خلال خصائص المؤسسة ، والموارد المتاحة من حيث الموارد المالية ، والمرافق ، والموظفين المؤهلين ، وأنواع المشاكل المتوقعة ، وما هو متاح في المجتمع. هناك حاجة إلى مزيد من البحث حول مدى ملاءمة النماذج المختلفة في المواقف المختلفة.
غالبًا ما يتطلب تقديم خدمات الصحة المهنية عالية الجودة مشاركة مجموعة واسعة من تخصصات الصحة والسلامة المهنية ، والصحة العامة والتخصصات النفسية والاجتماعية. الخدمة المثالية مزودة بفريق متعدد التخصصات حيث يتم تمثيل عدد من هذه التخصصات. ومع ذلك ، حتى مثل هذه الخدمات يجب أن تتحول إلى مصادر خارجية عندما تكون هناك حاجة لأخصائيين غير متكررين. لتلبية الحاجة المتزايدة لمثل هؤلاء المتخصصين ، يجب توظيف أعداد كافية وتدريبهم وتزويدهم بالتخصص في الصحة المهنية اللازمة لتحقيق الفعالية المثلى في عالم العمل. ينبغي تشجيع التعاون الدولي في جمع المعلومات المتاحة وتصميم تطبيقاتها في ظل ظروف مختلفة ، والترويج على نطاق واسع لنشرها من خلال الشبكات القائمة بالفعل.
تركزت الأنشطة البحثية في مجال الصحة المهنية تقليديًا على مجالات مثل علم السموم وعلم الأوبئة وتشخيص المشكلات الصحية وعلاجها. هناك حاجة إلى مزيد من البحث حول فعالية النماذج والآليات المختلفة لتقديم خدمات الصحة المهنية ، وفعاليتها من حيث التكلفة وقدرتها على التكيف مع الظروف المختلفة.
هناك عدد من أهداف وغايات خدمات الصحة المهنية ، قد يحتاج بعضها إلى إعادة النظر بسبب عالم العمل المتغير باستمرار. يجب مراجعة هذه وتنقيحها من قبل الهيئات الدولية الأكثر موثوقية في ضوء المشاكل الجديدة والناشئة للصحة والسلامة المهنيتين والأنماط الجديدة لتعزيز وحماية صحة العمال.
تشكل اتفاقيات وتوصيات منظمة العمل الدولية بشأن الصحة والسلامة المهنية ، والنهج والمعايير الواردة فيها ، واستراتيجيات وقرارات منظمة الصحة العالمية ، وكذلك البرامج الدولية لكلا المنظمتين أساسًا متينًا للعمل الوطني والتعاون الدولي الواسع في مواصلة تطوير وتحسين الأداء المهني. الخدمات والممارسات الصحية. هناك حاجة خاصة لمثل هذه الأدوات وتنفيذها الواجب بشكل خاص في جميع أنحاء العالم في أوقات التغير السريع في حياة العمل ؛ في تنفيذ التقنيات الجديدة ؛ وتحت الخطر المتزايد المتمثل في تحديد الأهداف الاقتصادية والمادية على المدى القصير قبل قيم الصحة والسلامة.
"إخلاء المسؤولية: لا تتحمل منظمة العمل الدولية المسؤولية عن المحتوى المعروض على بوابة الويب هذه والذي يتم تقديمه بأي لغة أخرى غير الإنجليزية ، وهي اللغة المستخدمة للإنتاج الأولي ومراجعة الأقران للمحتوى الأصلي. لم يتم تحديث بعض الإحصائيات منذ ذلك الحين. إنتاج الطبعة الرابعة من الموسوعة (4). "