أطفال الفئات

94- خدمات التعليم والتدريب (7).

94. خدمات التعليم والتدريب
محرر الفصل: مايكل ماكان
جدول المحتويات
الجداول والأشكال
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. الأمراض التي تصيب عمال الرعاية النهارية والمعلمين
2. المخاطر والاحتياطات لفئات معينة
3. ملخص الأخطار في الكليات والجامعات
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.

95- خدمات الطوارئ والأمن (9).

95- خدمات الطوارئ والأمن
محرر الفصل: تي إل غيدوتي
جدول المحتويات
الجداول والأشكال
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.

96. الترفيه والفنون (31).

96. الترفيه والفنون
محرر الفصل: مايكل ماكان
جدول المحتويات
الجداول والأشكال
الفنون والحرف اليدوية
فنون الأداء والإعلام
ترفيه
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. الاحتياطات المرتبطة بالمخاطر
2. مخاطر تقنيات الفن
3. مخاطر الأحجار الشائعة
4. المخاطر الرئيسية المرتبطة بمواد النحت
5. وصف مصنوعات الألياف والمنسوجات
6. وصف عمليات الألياف والنسيج
7. مكونات هياكل وطلاءات السيراميك
8. مخاطر واحتياطات إدارة المجموعات
9. مخاطر كائنات التجميع
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.

97- مرافق وخدمات الرعاية الصحية (25).

97- مرافق وخدمات الرعاية الصحية
محرر الفصل: أنيلي ياسي
جدول المحتويات
الجداول والأشكال
الرعاية الصحية: طبيعتها ومشكلات الصحة المهنية
Annalee Yassi و Leon J. Warshaw
خدمات اجتماعية
سوزان نوبل
عمال الرعاية المنزلية: تجربة مدينة نيويورك
لينورا كولبير
ممارسة الصحة والسلامة المهنية: التجربة الروسية
فاليري ب. كابتسوف وليودميلا ب.كوروتيتش
بيئة العمل والرعاية الصحية
بيئة عمل المستشفى: مراجعة
مادلين ر. استرين بيهار
إجهاد في أعمال الرعاية الصحية
مادلين ر. استرين بيهار
دراسة حالة: الخطأ البشري والمهام الحرجة: مناهج لتحسين أداء النظام
جداول العمل والعمل الليلي في الرعاية الصحية
مادلين ر. استرين بيهار
البيئة المادية والرعاية الصحية
التعرض للعوامل الفيزيائية
روبرت إم ليوي
بيئة العمل المادية لبيئة العمل
مادلين ر. استرين بيهار
الوقاية من آلام الظهر وإدارتها عند الممرضات
أولريش ستوسيل
دراسة حالة: علاج آلام الظهر
ليون جيه وارشو
العاملون في مجال الرعاية الصحية والأمراض المعدية
لمحة عامة عن الأمراض المعدية
فريدريش هوفمان
الوقاية من الانتقال المهني لمسببات الأمراض المنقولة بالدم
ليندا إس مارتن وروبرت جيه مولان وديفيد إم بيل
الوقاية من السل ومكافحته ومراقبته
روبرت جيه مولان
المواد الكيميائية في بيئة الرعاية الصحية
نظرة عامة على المخاطر الكيميائية في الرعاية الصحية
جين ماجر ستيلمان
إدارة المخاطر الكيميائية في المستشفيات
أنالي ياسي
نفايات غازات التخدير
كزافييه جواردينو سولا
عمال الرعاية الصحية وحساسية اللاتكس
ليون جيه وارشو
بيئة المستشفى
مباني لمنشآت الرعاية الصحية
سيزار كاتانانتي وجيانفرانكو دامياني وجيوفاني كابيلي
المستشفيات: قضايا البيئة والصحة العامة
النائب أرياس
إدارة نفايات المستشفيات
النائب أرياس
إدارة التخلص من النفايات الخطرة وفقًا لمعيار ISO 14000
جيري شبيجل وجون رايمر
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. أمثلة على وظائف الرعاية الصحية
2. 1995 مستويات صوت متكاملة
3. خيارات تقليل الضوضاء المريحة
4. إجمالي عدد الإصابات (مستشفى واحد)
5. توزيع أوقات الممرضات
6. عدد مهام التمريض المنفصلة
7. توزيع أوقات الممرضات
8. الإجهاد المعرفي والعاطفي والإرهاق
9. انتشار شكاوى العمل بالتناوب
10 تشوهات خلقية بعد الحصبة الألمانية
11 مؤشرات للتطعيمات
12 الوقاية بعد التعرض لل
13 توصيات خدمة الصحة العامة الأمريكية
14 فئات المواد الكيميائية المستخدمة في الرعاية الصحية
15 استشهد المواد الكيميائية HSDB
16 خصائص التخدير المستنشق
17 اختيار المواد: المعايير والمتغيرات
18 متطلبات التهوية
19 الأمراض المعدية ونفايات المجموعة الثالثة
20 التسلسل الهرمي لوثائق HSC EMS
21 الدور والمسؤوليات
22 مدخلات العملية
23 قائمة الأنشطة
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.

98. فنادق ومطاعم (4)

98. الفنادق والمطاعم
محرر الفصل: بام تاو لي
جدول المحتويات

99. تجارة المكتب والتجزئة (7)
99. مكاتب وتجارة التجزئة
محرر الفصل: جوناثان روزين
جدول المحتويات
الجداول والأشكال
طبيعة المكتب والعمل الكتابي
تشارلز ليفنشتاين وبيث روزنبرغ ونينيكا هوارد
المهنيين والمديرين
نونا ماكواي
المكاتب: ملخص المخاطر
ويندي هورد
سلامة صراف البنك: الوضع في ألمانيا
مانفريد فيشر
العمل عن بعد
جيمي تيسلر
صناعة البيع بالتجزئة
أدريان ماركويتز
دراسة حالة: الأسواق الخارجية
جون ج.رودوان الابن
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. الوظائف المهنية القياسية
2. الوظائف الكتابية القياسية
3. ملوثات الهواء الداخلي في مباني المكاتب
4. إحصاءات العمل في صناعة البيع بالتجزئة
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.

100- الخدمات الشخصية والمجتمعية (6).
100. الخدمات الشخصية والمجتمعية
محرر الفصل: أنجيلا بابين
جدول المحتويات
الجداول والأشكال
خدمات التنظيف الداخلي
كارين ميسينج
الحلاقة والتجميل
لورا ستوك وجيمس كون
مغاسل الملابس والتنظيف الجاف
جاري إس إيرنست وليندا إم إيورز وأفيما إم رودر
خدمات الدفن
ماري أو.بروفي وجوناثان تي هاني
عمال محليون
أنجيلا بابين
دراسة حالة: قضايا بيئية
مايكل ماكان
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. المواقف التي لوحظت أثناء إزالة الغبار في المستشفى
2. الكيماويات الخطرة المستخدمة فى التنظيف
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.

101- الخدمات العامة والحكومية (12).

101- الخدمات العامة والحكومية
محرر الفصل: ديفيد ليجراند
جدول المحتويات
الجداول والأشكال
مخاطر الصحة والسلامة المهنية في الخدمات العامة والحكومية
ديفيد ليجراند
تقرير حالة: العنف وأوربان بارك رينجرز في أيرلندا
دانيال ميرفي
خدمات التفتيش
جوناثان روزين
خدمات بريدية
روكسان كابرال
الاتصالات السلكية واللاسلكية
ديفيد ليجراند
المخاطر في محطات معالجة مياه الصرف الصحي
ماري أو.بروفي
جمع النفايات المنزلية
مادلين بوردو
تنظيف الشوارع
جي سي غونثر الابن
معالجة مياه الصرف الصحي
إم أجامينوني
صناعة إعادة التدوير البلدية
ديفيد إي مالتر
عمليات التخلص من النفايات
جيمس دبليو بلاتنر
توليد ونقل النفايات الخطرة: القضايا الاجتماعية والأخلاقية
كولين ل
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. مخاطر خدمات التفتيش
2. الأجسام الخطرة الموجودة في النفايات المنزلية
3. حوادث في جمع النفايات المنزلية (كندا)
4. إصابات في صناعة إعادة التدوير
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.

102. صناعة النقل والتخزين (18)

102. صناعة النقل والتخزين
محرر الفصل: لامونت بيرد
جدول المحتويات
الجداول والأشكال
الملف العام
لامونت بيرد
دراسة حالة: التحديات التي تواجه صحة العمال وسلامتهم في صناعة النقل والتخزين
ليون جيه وارشو
النقل الجوي
عمليات التحكم في المطارات والطيران
كريستين بروكتور ، إدوارد إيه أولمستيد وإي إفرارد
دراسات حالة لمراقبي الحركة الجوية في الولايات المتحدة وإيطاليا
بول أ
عمليات صيانة الطائرات
باك كاميرون
عمليات طيران الطائرات
نانسي جارسيا و H.Gartmann
طب الفضاء: آثار الجاذبية والتسارع والجاذبية الصغرى في بيئة الفضاء
رلفورد باترسون ورسل ب.رايمان
مروحيات
ديفيد ل
النقل على الطرق
قيادة الشاحنات والحافلات
بروس أ ميليس
بيئة العمل لقيادة الحافلات
ألفونس غروسبرينك وأندرياس ماهر
عمليات تزويد السيارات بالوقود والخدمة
ريتشارد س. كراوس
دراسة حالة: العنف في محطات البنزين
ليون جيه وارشو
النقل بالسكك الحديدية
عمليات السكك الحديدية
نيل مكمانوس
دراسة حالة: مترو الانفاق
جورج جيه ماكدونالد
النقل المائي
نقل المياه والصناعات البحرية
تيموثي جيه أونجس ومايكل أديس
الخزائن
تخزين ونقل النفط الخام والغاز الطبيعي والمنتجات البترولية السائلة والمواد الكيميائية الأخرى
ريتشارد س. كراوس
وحدات التخزين
جون لوند
دراسة حالة: دراسات NIOSH الأمريكية للإصابات بين منتقي طلبات البقالة
طاولات الطعام
انقر فوق ارتباط أدناه لعرض الجدول في سياق المقالة.
1. قياسات مقعد سائق الحافلة
2. مستويات الإضاءة لمحطات الخدمة
3. الظروف الخطرة والإدارة
4. الظروف الخطرة والصيانة
5. الظروف الخطرة وحق الطريق
6. السيطرة على المخاطر في صناعة السكك الحديدية
7. أنواع السفن التجارية
8. المخاطر الصحية شائعة عبر أنواع السفن
9. مخاطر ملحوظة لأنواع معينة من السفن
10 التحكم في مخاطر السفن وتقليل المخاطر
11 خصائص الاحتراق التقريبية النموذجية
12 مقارنة الغاز المسال والمضغوط
13 المخاطر التي تنطوي على محددات الأوامر
14 تحليل سلامة العمل: مشغل الرافعة الشوكية
15 تحليل سلامة العمل: محدد الطلبات
الأرقام
أشر إلى صورة مصغرة لرؤية التعليق التوضيحي ، انقر لرؤية الشكل في سياق المقالة.
نظرة عامة على المخاطر الكيميائية في الرعاية الصحية
يعد التعرض للمواد الكيميائية التي يحتمل أن تكون خطرة حقيقة من حقائق حياة العاملين في مجال الرعاية الصحية. يتم مواجهتها في سياق الإجراءات التشخيصية والعلاجية ، في العمل المخبري ، في أنشطة التحضير والتنظيف وحتى في الانبثاق من المرضى ، ناهيك عن أنشطة "البنية التحتية" الشائعة في جميع مواقع العمل مثل التنظيف والتدبير المنزلي وغسيل الملابس أعمال الدهان والسباكة والصيانة. على الرغم من التهديد المستمر لمثل هذه التعرضات والأعداد الكبيرة من العمال المشاركين - في معظم البلدان ، تعتبر الرعاية الصحية دائمًا واحدة من أكثر الصناعات كثيفة العمالة - لم تحظ هذه المشكلة باهتمام كبير من المشاركين في أبحاث وتنظيم الصحة والسلامة المهنية. الغالبية العظمى من المواد الكيميائية الشائعة الاستخدام في المستشفيات وغيرها من أماكن الرعاية الصحية لا تغطيها معايير التعرض المهني الوطنية والدولية. في الواقع ، تم بذل القليل من الجهد حتى الآن لتحديد المواد الكيميائية الأكثر استخدامًا ، ناهيك عن دراسة آليات وشدة التعرض لها وعلم الأوبئة للتأثيرات على العاملين في مجال الرعاية الصحية المعنيين.
قد يتغير هذا في العديد من الولايات القضائية التي يتم فيها تشريع وتنفيذ قوانين الحق في المعرفة ، مثل أنظمة معلومات المواد الخطرة في مكان العمل الكندية (WHMIS). تتطلب هذه القوانين إبلاغ العمال باسم وطبيعة المواد الكيميائية التي قد يتعرضون لها في العمل. لقد قدموا تحديًا مروعًا للمسؤولين في صناعة الرعاية الصحية الذين يجب عليهم الآن اللجوء إلى متخصصي الصحة والسلامة المهنية لإجراء دي نوفو حصر هوية ومكان آلاف المواد الكيميائية التي قد يتعرض لها عمالهم.
تتطلب المجموعة الواسعة من المهن والوظائف وتعقيد تفاعلها في مكان عمل الرعاية الصحية عناية ودهاءً فريدين من جانب أولئك المكلفين بمسؤوليات السلامة والصحة المهنية. من المضاعفات الكبيرة التركيز التقليدي على الإيثار على رعاية ورفاهية المرضى ، حتى على حساب صحة ورفاهية أولئك الذين يقدمون الخدمات. ومن المضاعفات الأخرى حقيقة أن هذه الخدمات غالبًا ما تكون مطلوبة في أوقات الضرورة القصوى حيث قد تُنسى التدابير الوقائية والحمائية الهامة أو يتم تجاهلها عن عمد.
فئات التعرض للمواد الكيميائية في بيئة الرعاية الصحية
يسرد الجدول 1 فئات المواد الكيميائية التي تمت مواجهتها في مكان عمل الرعاية الصحية. يتعرض عمال المختبرات لمجموعة واسعة من الكواشف الكيميائية التي يستخدمونها ، وفنيي الأنسجة للأصباغ والبقع ، وأخصائيي علم الأمراض إلى المحاليل المثبتة والمواد الحافظة (الفورمالديدي هو محفز قوي) ، والأسبستوس خطر على العمال الذين يقومون بالإصلاحات أو التجديدات في الرعاية الصحية القديمة بس شكله شقق.
الجدول 1. فئات المواد الكيميائية المستخدمة في الرعاية الصحية
|
أنواع الكيماويات |
المواقع الأكثر احتمالا ليتم العثور عليها |
|
المطهرات |
مناطق المرضى |
|
المعقمات |
العرض المركزي |
|
أدوية |
مناطق المرضى |
|
الكواشف المختبرية |
المختبرات |
|
التدبير المنزلي / كيماويات الصيانة |
على مستوى المستشفى |
|
المكونات والمنتجات الغذائية |
المطابخ |
|
المبيدات الحشرية |
على مستوى المستشفى |
حتى عند تطبيقها بشكل متحرّر في مكافحة ومنع انتشار العوامل المعدية ، فإن المنظفات والمطهرات والمعقمات توفر خطرًا ضئيلًا نسبيًا على المرضى الذين يكون تعرضهم عادةً لفترة وجيزة. على الرغم من أن الجرعات الفردية في أي وقت قد تكون منخفضة نسبيًا ، إلا أن تأثيرها التراكمي على مدار حياة العمل قد يشكل ، مع ذلك ، خطرًا كبيرًا على العاملين في مجال الرعاية الصحية.
يمكن أن يسبب التعرض المهني للأدوية ردود فعل تحسسية ، مثل التي تم الإبلاغ عنها على مدى سنوات عديدة بين العمال الذين يتناولون البنسلين والمضادات الحيوية الأخرى ، أو مشاكل أكثر خطورة مع عوامل شديدة السرطنة مثل الأدوية المضادة للأورام. قد تحدث الاتصالات أثناء تحضير أو إعطاء الجرعة للحقن أو في التنظيف بعد تناولها. على الرغم من أن خطر آلية التعرض هذه كان معروفًا منذ سنوات عديدة ، إلا أنه لم يتم تقديره تمامًا إلا بعد اكتشاف نشاط مطفر في بول الممرضات الذين يتناولون عوامل مضادة للأورام.
آلية أخرى للتعرض هي إعطاء الأدوية كأيروسولات للاستنشاق. تمت دراسة استخدام العوامل المضادة للأورام والبنتاميدين والريبافارين من خلال هذا الطريق بشيء من التفصيل ، ولكن حتى كتابة هذه السطور ، لم يكن هناك تقرير عن دراسة منهجية للهباء الجوي كمصدر للسمية بين العاملين في مجال الرعاية الصحية.
تمثل غازات التخدير فئة أخرى من الأدوية يتعرض لها العديد من العاملين في مجال الرعاية الصحية. ترتبط هذه المواد الكيميائية بمجموعة متنوعة من التأثيرات البيولوجية ، وأكثرها وضوحًا على الجهاز العصبي. في الآونة الأخيرة ، كانت هناك تقارير تشير إلى أن التعرض المتكرر لغازات التخدير قد يكون له ، بمرور الوقت ، آثار إنجابية ضارة بين العمال والعاملات على حد سواء. يجب إدراك أن كميات كبيرة من غازات التخدير المهدرة قد تتراكم في الهواء في غرف الاستشفاء حيث يتم التخلص من الغازات المحتجزة في الدم والأنسجة الأخرى للمرضى عن طريق الزفير.
تعتبر عوامل التطهير والتعقيم الكيميائي فئة مهمة أخرى من التعرض للمواد الكيميائية الخطرة المحتملة للعاملين في مجال الرعاية الصحية. تُستخدم المعقمات الكيميائية مثل أكسيد الإيثيلين في المقام الأول في تعقيم المعدات التي لا تستخدم لمرة واحدة ، مثل الأدوات الجراحية وأجهزة العلاج التنفسي ، وهي فعالة لأنها تتفاعل مع العوامل المعدية وتدمرها. الألكلة ، حيث ترتبط الميثيل أو مجموعات الألكيل الأخرى كيميائيًا بكيانات غنية بالبروتين مثل المجموعات الأمينية في الهيموغلوبين والحمض النووي ، لها تأثير بيولوجي قوي. في الكائنات الحية السليمة ، قد لا يسبب هذا سمية مباشرة ولكن يجب اعتباره مادة مسرطنة محتملة حتى يثبت العكس. ومع ذلك ، فإن أكسيد الإيثيلين نفسه مادة مسرطنة معروفة ويرتبط بمجموعة متنوعة من الآثار الصحية الضارة ، كما نوقش في مكان آخر في موسوعة. أدت قدرة الألكلة القوية لأكسيد الإيثيلين ، وهو على الأرجح أكثر المعقمات استخدامًا على نطاق واسع للمواد الحساسة للحرارة ، إلى استخدامه كمسبار كلاسيكي في دراسة التركيب الجزيئي.
لسنوات عديدة ، أدت الأساليب المستخدمة في التعقيم الكيميائي للأدوات والمواد الجراحية الأخرى إلى تعريض العديد من العاملين في مجال الرعاية الصحية للخطر بلا مبالاة ودون داع. لم يتم حتى اتخاذ الاحتياطات الأولية لمنع أو الحد من التعرض. على سبيل المثال ، كان من الممارسات الشائعة ترك باب جهاز التعقيم مفتوحًا جزئيًا للسماح بالتسرب من أكسيد الإيثيلين الزائد ، أو ترك المواد المعقمة حديثًا مكشوفة ومفتوحة لهواء الغرفة حتى يتم تجميع ما يكفي للاستفادة الفعالة من أكسيد الإيثيلين. وحدة التهوية.
قد يكون تثبيت الأجزاء البديلة المعدنية أو الخزفية الشائع جدًا في طب الأسنان وجراحة العظام مصدرًا للتعرض الكيميائي الذي يحتمل أن يكون خطيرًا مثل السيليكا. عادةً ما تكون هذه الراتنجات وراتنجات الأكريليك المستخدمة في لصقها في مكانها خاملة بيولوجيًا ، ولكن قد يتعرض عمال الرعاية الصحية للمونومرات والمواد الكيميائية المتفاعلة الأخرى المستخدمة أثناء عملية التحضير والتطبيق. غالبًا ما تكون هذه المواد الكيميائية عوامل حساسة وقد ارتبطت بآثار مزمنة على الحيوانات. يمكن أن يؤدي تحضير حشوات الملغم الزئبقي إلى التعرض للزئبق. يعد الانسكاب وانتشار قطرات الزئبق مصدر قلق خاص حيث قد تظل دون أن يلاحظها أحد في بيئة العمل لسنوات عديدة. يبدو أن التعرض الحاد للمرضى لهم آمن تمامًا ، لكن الآثار الصحية طويلة المدى للتعرض المتكرر للعاملين في مجال الرعاية الصحية لم تتم دراستها بشكل كافٍ.
أخيرًا ، يمكن أن تؤدي التقنيات الطبية مثل الجراحة بالليزر والكي الكهربائي واستخدام أجهزة أخرى ذات ترددات راديوية وطاقة عالية إلى التدهور الحراري للأنسجة والمواد الأخرى مما يؤدي إلى تكوين دخان وأبخرة قد تكون سامة. على سبيل المثال ، فقد ثبت أن قطع الجبائر "الجصية" المصنوعة من الضمادات المشبعة براتنج البوليستر يطلق أبخرة يحتمل أن تكون سامة.
المستشفى كـ "بلدية صغيرة"
قد تكون قائمة الوظائف والمهام المتنوعة التي يؤديها موظفو المستشفيات وغيرها من مرافق الرعاية الصحية الكبيرة بمثابة جدول محتويات للقوائم التجارية لدليل الهاتف لبلدية كبيرة. كل هذا يستلزم التعرض للمواد الكيميائية الجوهرية لنشاط العمل المعين بالإضافة إلى تلك الخاصة ببيئة الرعاية الصحية. وبالتالي ، يتعرض الرسامون وعمال الصيانة للمذيبات وزيوت التشحيم. يتعرض السباكون وغيرهم من العاملين في اللحام لأبخرة الرصاص والتدفق. يتعرض عمال التدبير المنزلي للصابون والمنظفات وعوامل التطهير الأخرى ومبيدات الآفات والمواد الكيميائية المنزلية الأخرى. قد يتعرض الطهاة للأبخرة المسببة للسرطان في الأطعمة المشوية أو القلي ولأكاسيد النيتروجين من استخدام الغاز الطبيعي كوقود. حتى العمال الكتابيين قد يتعرضون للأحبار المستخدمة في آلات التصوير والطابعات. يتم تفصيل حدوث وتأثيرات التعرض للمواد الكيميائية في مكان آخر من هذا موسوعة.
إن التعرض للمواد الكيميائية التي تتضاءل أهميتها مع توقف المزيد والمزيد من العاملين في مجال الرعاية الصحية عن التدخين وأصبح المزيد من مرافق الرعاية الصحية "خالية من التدخين" هو دخان التبغ "غير المباشر".
التعرض غير المعتاد للمواد الكيميائية في الرعاية الصحية
يقدم الجدول 2 قائمة جزئية للمواد الكيميائية الأكثر شيوعًا في أماكن عمل الرعاية الصحية. يعتمد ما إذا كانت سامة أم لا على طبيعة المادة الكيميائية وميولها البيولوجية ، وطريقة وكثافة ومدة التعرض ، وحساسية العامل المعرض ، وسرعة وفعالية أي تدابير مضادة قد تكون جرت محاولة . لسوء الحظ ، لم يتم بعد نشر خلاصة وافية لطبيعة وآليات وآثار وعلاج التعرض للمواد الكيميائية للعاملين في مجال الرعاية الصحية.
هناك بعض حالات التعرض الفريدة في مكان عمل الرعاية الصحية التي تثبت القول المأثور بأن مستوى عالٍ من اليقظة ضروري لحماية العمال بشكل كامل من مثل هذه المخاطر. على سبيل المثال ، تم الإبلاغ مؤخرًا عن تعرض العاملين في مجال الرعاية الصحية للأبخرة السامة المنبعثة من مريض يخضع للعلاج من التعرض الشديد للمواد الكيميائية. كما تم الإبلاغ عن حالات تسمم بالسيانيد ناشئة عن انبعاثات المرضى. بالإضافة إلى السمية المباشرة لنفايات غازات التخدير لأطباء التخدير وغيرهم من العاملين في غرف العمليات ، هناك مشكلة غالبًا ما تكون ناتجة عن الاستخدام المتكرر في مثل هذه المناطق لمصادر الطاقة العالية والتي يمكن أن تحول غازات التخدير إلى جذور حرة ، وهو شكل التي يحتمل أن تكون مسببة للسرطان.
الجدول 2 - قاعدة بيانات المواد الكيميائية المقتبس منها المواد الخطرة (HSDB)
يتم سرد المواد الكيميائية التالية في HSDB على أنها تستخدم في بعض المناطق من بيئة الرعاية الصحية. يتم إنتاج HSDB من قبل المكتبة الوطنية الأمريكية للطب وهو عبارة عن تجميع لأكثر من 4,200 مادة كيميائية ذات تأثيرات سامة معروفة في الاستخدام التجاري. لا يعني عدم وجود مادة كيميائية في القائمة أنها ليست سامة ، ولكنها غير موجودة في HSDB.
|
قائمة الاستخدام في HSDB |
الاسم الكيميائي |
CAS رقم* |
|
المطهرات. المطهرات |
كلوريد بنزيل ألكونيوم |
0001-54-5 |
|
المعقمات |
بيتا بروبيولاكتون |
57-57-8 |
|
الكواشف المعملية: |
2,4،XNUMX-زيليدين (قاعدة أرجوانية) |
3248-93-9 |
* رقم تعريف الملخصات الكيميائية.
نقل المياه والصناعات البحرية
تعريف البيئة البحرية هو العمل والحياة التي تحدث في أو حول العالم المائي (على سبيل المثال ، السفن والصنادل والأرصفة والمحطات). يجب أن تستوعب أنشطة العمل والحياة أولاً الظروف البيئية الكلية للمحيطات أو البحيرات أو المجاري المائية التي تحدث فيها. تعمل السفن كمكان عمل ومنزل على حدٍ سواء ، لذا فإن معظم حالات التعرض للموئل والعمل تتعايش ولا تنفصل.
تضم الصناعة البحرية عددًا من الصناعات الفرعية ، بما في ذلك نقل البضائع وخدمة الركاب والعبارات والصيد التجاري والسفن الصهريجية وشحن البارجة. تتكون الصناعات الفرعية البحرية الفردية من مجموعة من الأنشطة التجارية أو التجارية التي تتميز بنوع السفينة والسلع والخدمات المستهدفة والممارسات النموذجية ومنطقة العمليات ومجتمع الملاك والمشغلين والعاملين. بدورها ، تحدد هذه الأنشطة والسياق الذي تحدث فيه المخاطر المهنية والبيئية والتعرضات التي يتعرض لها عمال النقل البحري.
تعود الأنشطة البحرية التجارية المنظمة إلى الأيام الأولى للتاريخ الحضاري. تعد المجتمعات اليونانية والمصرية واليابانية القديمة أمثلة على الحضارات العظيمة حيث ارتبط تطور القوة والنفوذ ارتباطًا وثيقًا بوجود بحري واسع النطاق. استمرت أهمية الصناعات البحرية في تطوير القوة الوطنية والازدهار في العصر الحديث.
الصناعة البحرية المهيمنة هي النقل المائي ، والذي يظل النمط الأساسي للتجارة الدولية. تتأثر اقتصادات معظم البلدان التي لها حدود محيطية بشدة باستلام وتصدير السلع والخدمات بالمياه. ومع ذلك ، فإن الاقتصادات الوطنية والإقليمية التي تعتمد بشكل كبير على نقل البضائع عن طريق المياه لا تقتصر على تلك التي تحد المحيطات. العديد من البلدان البعيدة عن البحر لديها شبكات واسعة من الممرات المائية الداخلية.
قد تقوم السفن التجارية الحديثة بمعالجة المواد أو إنتاج البضائع وكذلك نقلها. تعد الاقتصادات المعولمة والاستخدام المقيد للأراضي وقوانين الضرائب المواتية والتكنولوجيا من بين العوامل التي حفزت نمو السفن التي تعمل كمصنع ووسيلة نقل. وتعد سفن الصيد التي تعمل بالصيد والمعالجة المصيد خير مثال على هذا الاتجاه. سفن المصانع هذه قادرة على اصطياد ومعالجة وتعبئة وتسليم منتجات المأكولات البحرية الجاهزة للأسواق الإقليمية ، كما تمت مناقشته في الفصل صناعة صيد الأسماك.
سفن النقل التجارية
على غرار مركبات النقل الأخرى ، يتطابق هيكل السفن وشكلها ووظيفتها بشكل وثيق مع هدف السفينة والظروف البيئية الرئيسية. على سبيل المثال ، ستختلف المراكب التي تنقل السوائل لمسافات قصيرة على الممرات المائية الداخلية اختلافًا كبيرًا في الشكل والطاقم عن تلك التي تحمل كميات جافة في رحلات عبر المحيطات. يمكن أن تكون السفن حرة الحركة ، أو شبه متحركة ، أو هياكل ثابتة بشكل دائم (على سبيل المثال ، منصات حفر النفط البحرية) وتكون ذاتية الدفع أو مقطوعة. في أي وقت ، تتكون الأساطيل الحالية من مجموعة متنوعة من السفن مع مجموعة واسعة من تواريخ البناء الأصلية والمواد ودرجات التطور.
سيعتمد حجم الطاقم على المدة النموذجية للرحلة والغرض من السفينة والتكنولوجيا والظروف البيئية المتوقعة وتطور مرافق الشاطئ. يستلزم حجم الطاقم الأكبر احتياجات أكثر شمولاً وتخطيطًا مفصلاً للرسو وتناول الطعام والصرف الصحي والرعاية الصحية ودعم الموظفين. الاتجاه الدولي هو نحو السفن ذات الحجم والتعقيد المتزايدين ، وأطقم أصغر وتوسيع الاعتماد على الأتمتة والميكنة والحاويات. يقدم الجدول 1 تصنيفًا وملخصًا وصفيًا لأنواع السفن التجارية.
الجدول 1. أنواع السفن التجارية.
|
أنواع السفن |
الوصف |
حجم الطاقم |
|
سفن الشحن |
||
|
الناقل السائبة
كسر الجزء الأكبر
وعاء
خام النفط السائب (OBO)
مركبة
رول أون رول أوف (RORO) |
سفينة كبيرة (200-600 قدم (61-183 م)) تتميز بحواجز شحن كبيرة مفتوحة والعديد من الفراغات ؛ حمل البضائع السائبة مثل الحبوب والخامات ؛ يتم تحميل البضائع بواسطة شلال أو ناقل أو مجرفة
سفينة كبيرة (200-600 قدم (61-183 م)) ؛ البضائع المنقولة في بالات أو المنصات أو الأكياس أو الصناديق ؛ ممسحة بين الطوابق ؛ قد تحتوي على أنفاق
إناء كبير (200-600 (61-183 م)) بحواجز مفتوحة ؛ قد يكون أو لا يكون لديه أذرع أو رافعات لمناولة البضائع ؛ الحاويات 20-40 قدم (6.1-12.2 م) وقابلة للتكديس
سفينة كبيرة (200-600 قدم (61-183 م)) ؛ تكون الحيازات ممتدة وتتشكل لاحتواء الخام أو النفط السائب ؛ تعليق المياه ، قد يكون به مضخات وأنابيب ؛ العديد من الفراغات
سفينة كبيرة (200-600 قدم (61-183 م)) بمساحة شراع كبيرة ؛ عدة مستويات يمكن أن تكون المركبات ذاتية التحميل أو مزدهرة على متنها
سفينة كبيرة (200-600 قدم (61-183 م)) بمساحة شراع كبيرة ؛ عدة مستويات يمكن أن تحمل حمولة أخرى بالإضافة إلى المركبات |
25-50
25-60
25-45
25-55
25-40
25-40 |
|
سفن الدبابات |
||
|
زيت
مواد كيميائية
الضغط |
سفينة كبيرة (200-1000 قدم (61-305 م)) تتميز بأنابيب منزل المؤخرة على سطح السفينة ؛ قد تحتوي على أذرع مناولة خراطيم وأعمدة كبيرة مع العديد من الخزانات ؛ يمكن أن تحمل النفط الخام أو المعالج والمذيبات والمنتجات البترولية الأخرى
سفينة كبيرة (200-1000 قدم (61-305 م)) تشبه صهاريج النفط ، ولكن قد تحتوي على أنابيب ومضخات إضافية للتعامل مع شحنات متعددة في وقت واحد ؛ يمكن أن تكون البضائع سائلة أو غازية أو مساحيق أو مواد صلبة مضغوطة
عادة ما تكون أصغر (200-700 قدم (61-213.4 م)) من الخزانات النموذجية ، وتحتوي على عدد أقل من الخزانات ، وخزانات مضغوطة أو مبردة ؛ يمكن أن تكون منتجات كيميائية أو بترولية مثل الغاز الطبيعي السائل ؛ عادة ما تكون الخزانات مغطاة ومعزولة ؛ العديد من الفراغات والأنابيب والمضخات |
25-50
25-50
15-30
|
|
زوارق القطر |
سفينة صغيرة إلى متوسطة الحجم (80-200 قدم (24.4-61 م)) ؛ الميناء ، دفع القوارب ، الذهاب إلى المحيط |
3-15 |
|
البارجة |
سفينة متوسطة الحجم (100-350 قدم (30.5-106.7 م)) ؛ يمكن أن يكون خزانًا أو سطحًا أو شحنًا أو مركبة ؛ عادة لا تكون مأهولة أو ذاتية الدفع ؛ العديد من الفراغات |
|
|
سفن الحفر والحفارات |
ملف تعريف كبير مشابه للناقل السائب ؛ يتجسد في ديريك كبير ؛ العديد من الفراغات والآلات والبضائع الخطرة والطاقم الكبير ؛ بعضها يتم جره ، والبعض الآخر يتم دفعه ذاتيًا |
40-120 |
|
راكب |
جميع الأحجام (50-700 قدم (15.2-213.4 م)) ؛ يتميز بعدد كبير من أفراد الطاقم والركاب (حتى 1000+) |
20-200 |
المراضة والوفيات في الصناعات البحرية
غالبًا ما يواجه مقدمو الرعاية الصحية وعلماء الأوبئة تحديًا للتمييز بين الحالات الصحية المعاكسة بسبب التعرض المرتبط بالعمل من تلك الناتجة عن التعرض خارج مكان العمل. تتفاقم هذه الصعوبة في الصناعات البحرية لأن السفن تعمل كمكان عمل ومنزل ، وكلاهما موجود في البيئة الأكبر للبيئة البحرية نفسها. تؤدي الحدود المادية الموجودة في معظم السفن إلى تقييد ومشاركة مساحات العمل وغرفة المحرك ومناطق التخزين والممرات والمقصورات الأخرى مع أماكن المعيشة. غالبًا ما يكون للسفن نظام مياه أو تهوية أو صرف صحي واحد يخدم كلاً من أماكن العمل وأماكن المعيشة.
عادةً ما يتم تقسيم الهيكل الاجتماعي على متن السفن إلى ضباط أو مشغلي السفينة (ربان السفينة ، رفيقها الأول وما إلى ذلك) والطاقم المتبقي. يكون ضباط أو مشغلو السفن عمومًا أكثر تعليماً وثراءً واستقرارًا من الناحية المهنية نسبيًا. ليس من غير المألوف العثور على سفن بها أفراد طاقم من خلفية قومية أو عرقية مختلفة تمامًا عن تلك الخاصة بالضباط أو المشغلين. من الناحية التاريخية ، تعد المجتمعات البحرية أكثر عابرة وغير متجانسة وأكثر استقلالية إلى حد ما من المجتمعات غير البحرية. غالبًا ما تكون جداول العمل على متن السفينة مجزأة ومتداخلة مع أوقات غير العمل أكثر من حالات التوظيف البرية.
هذه بعض الأسباب التي تجعل من الصعب وصف أو تحديد المشاكل الصحية في الصناعات البحرية ، أو ربط المشاكل بشكل صحيح بالتعرض. تعاني البيانات المتعلقة بمرض ووفيات العمال البحريين من كونها غير مكتملة ولا تمثل أطقمًا كاملة أو صناعات فرعية. يتمثل النقص الآخر في العديد من مجموعات البيانات أو أنظمة المعلومات التي تُبلغ عن الصناعات البحرية في عدم القدرة على التمييز بين المشاكل الصحية بسبب العمل أو السفن أو التعرض البيئي الكلي. كما هو الحال مع المهن الأخرى ، فإن الصعوبات في الحصول على معلومات المراضة والوفيات تكون أكثر وضوحًا في حالات الأمراض المزمنة (على سبيل المثال ، أمراض القلب والأوعية الدموية) ، خاصةً تلك التي لها زمن انتقال طويل (مثل السرطان).
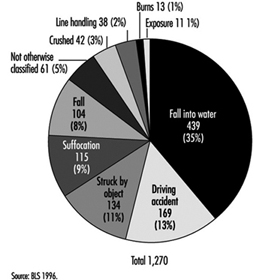
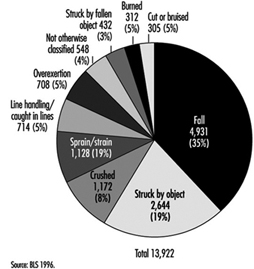
أظهر استعراض 11 عامًا (1983 إلى 1993) للبيانات البحرية الأمريكية أن نصف الوفيات الناجمة عن الإصابات البحرية ، ولكن فقط 12 ٪ من الإصابات غير المميتة ، تُنسب إلى السفينة (أي الاصطدام أو الانقلاب). تُنسب الوفيات والإصابات غير المميتة المتبقية إلى الأفراد (على سبيل المثال ، الحوادث التي يتعرض لها الفرد أثناء وجوده على متن السفينة). ويرد وصف الأسباب المبلغ عنها لمثل هذه الوفيات والمراضة في الشكل 1 والشكل 2 على التوالي. لا تتوفر معلومات قابلة للمقارنة عن الوفيات والمراضة غير المرتبطة بالإصابة.
الشكل 1. أسباب الإصابات القاتلة غير المقصودة لأسباب شخصية (الصناعات البحرية الأمريكية 1983-1993).
الشكل 2. أسباب الإصابات غير المقصودة غير المميتة لأسباب شخصية (الصناعات البحرية الأمريكية 1983-1993).
تكشف البيانات المجمعة للسفن والشخصيات البحرية الأمريكية عن الخسائر البحرية أن أعلى نسبة (42٪) من جميع الوفيات البحرية (N = 2,559،11) ، حدثت بين سفن الصيد التجاري. وجاءت ثاني أعلى نسبة بين زوارق السحب / الصنادل (10٪) ، وسفن الشحن (10٪) وسفن الركاب (XNUMX٪).
يُظهر تحليل إصابات العمل المُبلغ عنها في الصناعات البحرية أوجه تشابه مع الأنماط المُبلغ عنها في صناعات التصنيع والبناء. القواسم المشتركة هي أن معظم الإصابات ناتجة عن السقوط أو الضربات أو الجروح والكدمات أو الإجهاد العضلي والإفراط في الاستخدام. يجب توخي الحذر عند تفسير هذه البيانات ، نظرًا لوجود تحيز في التقارير: من المحتمل أن تكون الإصابات الحادة مفرطة التمثيل والإصابات المزمنة / الكامنة ، والتي تكون أقل ارتباطًا بالعمل ، ولا يتم الإبلاغ عنها بشكل كافٍ.
المخاطر المهنية والبيئية
معظم المخاطر الصحية الموجودة في البيئة البحرية لها نظائرها الأرضية في الصناعات التحويلية والبناء والصناعات الزراعية. الفرق هو أن البيئة البحرية تقيد وتضغط على المساحة المتاحة ، مما يؤدي إلى التقارب الشديد من المخاطر المحتملة وتداخل أماكن المعيشة ومساحات العمل مع خزانات الوقود ، ومناطق المحرك والدفع ، ومساحات الشحن والتخزين.
يلخص الجدول 2 المخاطر الصحية الشائعة عبر أنواع السفن المختلفة. يتم تسليط الضوء على المخاطر الصحية ذات الأهمية الخاصة لأنواع معينة من السفن في الجدول 3. توسع الفقرات التالية من هذا القسم مناقشة مجموعة مختارة من المخاطر الصحية البيئية والفيزيائية والكيميائية والصحية.
الجدول 2. المخاطر الصحية الشائعة عبر أنواع السفن.
|
المخاطر |
الوصف |
أمثلة |
|
ميكانيكي أو |
الأجسام المتحركة المكشوفة أو غير المحمية أو أجزائها التي تصطدم أو تقرص أو تسحق أو تتشابك. يمكن أن تكون الأشياء ميكانيكية (على سبيل المثال ، رافعة شوكية) أو بسيطة (باب مفصلي). |
الروافع ، المضخات ، المراوح ، أعمدة الإدارة ، الضواغط ، المراوح ، الفتحات ، الأبواب ، الأذرع ، الرافعات ، خطوط الإرساء ، نقل البضائع |
|
مواد كهربائية |
مصادر الكهرباء الثابتة (مثل البطاريات) أو النشطة (مثل المولدات) ، ونظام التوزيع (مثل الأسلاك) والأجهزة التي تعمل بالطاقة (مثل المحركات) ، وكلها يمكن أن تسبب إصابات جسدية مباشرة ناجمة عن الكهرباء |
البطاريات ، ومولدات السفن ، والمصادر الكهربائية على الرصيف ، والمحركات الكهربائية غير المحمية أو غير المؤرضة (المضخات ، والمراوح ، وما إلى ذلك) ، والأسلاك المكشوفة ، والملاحة وإلكترونيات الاتصالات |
|
ملابس حرارية |
الإصابة بالحرارة أو البرودة |
أنابيب البخار ، مساحات التخزين الباردة ، عادم محطة الطاقة ، التعرض للطقس البارد أو الدافئ فوق سطح السفينة |
|
ضجيج |
السمع الضار والمشاكل الفسيولوجية الأخرى بسبب الطاقة الصوتية المفرطة والممتدة |
نظام دفع السفينة ، مضخات ، مراوح تهوية ، أوناش ، أجهزة تعمل بالبخار ، سيور ناقلة |
|
فال |
تؤدي الانزلاقات والرحلات والسقوط إلى إصابات ناتجة عن الطاقة الحركية |
سلالم شديدة الانحدار ، وحاملات سفن عميقة ، ودرابزين مفقود ، وممرات ضيقة ، ومنصات مرتفعة |
|
مواد كيميائية |
مرض أو إصابة حادة ومزمنة ناتجة عن التعرض للمواد الكيميائية العضوية أو غير العضوية والمعادن الثقيلة |
مذيبات التنظيف ، البضائع ، المنظفات ، اللحام ، عمليات الصدأ / التآكل ، المبردات ، مبيدات الآفات ، مواد التبخير |
|
الصرف الصحي |
الأمراض المتعلقة بالمياه غير الآمنة أو الممارسات الغذائية السيئة أو التخلص غير السليم من النفايات |
مياه الشرب الملوثة ، تلف الطعام ، تدهور نظام نفايات الأوعية |
|
بيولوجي |
المرض أو المرض الذي يسببه التعرض للكائنات الحية أو منتجاتها |
غبار الحبوب ، منتجات الخشب الخام ، بالات القطن ، الفاكهة أو اللحوم السائبة ، منتجات المأكولات البحرية ، عوامل الأمراض المعدية |
|
إشعاع |
الإصابة بسبب الإشعاع غير المؤين |
أشعة الشمس الشديدة ، اللحام بالقوس الكهربائي ، الرادار ، اتصالات الميكروويف |
|
عنف |
عنف شخصي |
الاعتداء والقتل والصراع العنيف بين الطاقم |
|
مكان ضيق |
الإصابة السامة أو نقص الأكسجين الناتج عن دخول مكان مغلق مع دخول محدود |
عنابر الشحن ، خزانات الصابورة ، مساحات الزحف ، خزانات الوقود ، الغلايات ، غرف التخزين ، حجرات التبريد |
|
عمل بدني |
المشاكل الصحية بسبب الإفراط في الاستخدام أو سوء الاستخدام أو ممارسات العمل غير المناسبة |
تجريف الجليد في خزانات الأسماك ، وتحريك البضائع غير الملائمة في الأماكن المحظورة ، والتعامل مع خطوط الإرساء الثقيلة ، ووقوف المراقبة الثابت لفترات طويلة |
الجدول 3. الأخطار الفيزيائية والكيميائية الملحوظة لأنواع معينة من السفن.
|
أنواع السفن |
المخاطر |
|
سفن الدبابات |
البنزين والأبخرة الهيدروكربونية المختلفة ، غاز كبريتيد الهيدروجين المنبعث من النفط الخام ، الغازات الخاملة المستخدمة في الخزانات لتكوين جو ينقص الأكسجين للتحكم في الانفجار والحريق والانفجار بسبب احتراق المنتجات الهيدروكربونية |
|
سفن البضائع السائبة |
وضع مواد التبخير المستخدمة في المنتجات الزراعية ، وحبس الأفراد / الاختناق في البضائع السائبة أو المتغيرة ، ومخاطر الأماكن المحصورة في أنفاق الناقل أو الرجل العميقة في السفينة ، ونقص الأكسجين بسبب الأكسدة أو تخمير البضائع |
|
ناقلات المواد الكيميائية |
تنفيس الغازات السامة أو الغبار ، الهواء المضغوط أو إطلاق الغاز ، تسرب المواد الخطرة من عنابر الشحن أو أنابيب النقل ، الحريق والانفجار بسبب احتراق الشحنات الكيميائية |
|
سفن الحاويات |
التعرض للانسكابات أو التسرب بسبب المواد الخطرة الفاشلة أو المخزنة بشكل غير صحيح ؛ إطلاق الغازات الزراعية الخاملة ؛ التنفيس من حاويات المواد الكيميائية أو الغازية ؛ التعرض لمواد خطرة تحمل علامات خاطئة ؛ الانفجارات أو الحرائق أو التعرضات السامة بسبب خلط مواد منفصلة لتشكيل عامل خطير (مثل حامض وسيانيد الصوديوم) |
|
كسر السفن السائبة |
الظروف غير الآمنة بسبب نقل البضائع أو التخزين غير السليم ؛ حريق أو انفجار أو التعرض للمواد السامة بسبب خلط البضائع غير المتوافقة ؛ نقص الأكسجين بسبب أكسدة أو تخمر الشحنات ؛ إطلاق غازات التبريد |
|
سفن الركاب |
مياه الشرب الملوثة ، ممارسات إعداد وتخزين الطعام غير الآمن ، مخاوف الإخلاء الجماعي ، المشاكل الصحية الحادة للركاب الأفراد |
|
سفن الصيد |
المخاطر الحرارية الناجمة عن المبردات ونقص الأكسجين بسبب تحلل منتجات المأكولات البحرية أو استخدام المواد الحافظة المضادة للأكسدة ، وإطلاق غازات التبريد ، والتشابك في الشبكة أو الحبال ، والتلامس مع الأسماك أو الحيوانات البحرية الخطرة أو السامة |
خطر بيئي
يمكن القول إن التعرض الأكثر تميزًا الذي يحدد الصناعات البحرية هو الوجود السائد للمياه نفسها. أكثر البيئات المائية تنوعًا وتحديًا هي المحيطات المفتوحة. تظهر المحيطات أسطحًا متموجة باستمرار ، وظروف جوية متطرفة وظروف سفر معادية ، والتي تتحد لتسبب حركة ثابتة واضطرابًا وتحول الأسطح ويمكن أن تؤدي إلى اضطرابات دهليزية (دوار الحركة) ، وعدم استقرار الجسم (على سبيل المثال ، المزالج المتأرجحة ومعدات الانزلاق) والميل ليقع او يسقط.
البشر لديهم قدرة محدودة على البقاء على قيد الحياة دون مساعدة في المياه المفتوحة ؛ الغرق وانخفاض درجة حرارة الجسم من التهديدات المباشرة عند الغمر. تعمل السفن كمنصات تسمح بالوجود البشري في البحر. تعمل السفن والمراكب المائية الأخرى عمومًا على مسافة ما من الموارد الأخرى. لهذه الأسباب ، يجب على السفن تخصيص نسبة كبيرة من المساحة الإجمالية لدعم الحياة والوقود والسلامة الهيكلية والدفع ، غالبًا على حساب القابلية للسكن وسلامة الأفراد واعتبارات العامل البشري. تعتبر الناقلات العملاقة الحديثة ، التي توفر مساحة بشرية أكثر سخاء وحيوية ، استثناءً.
يعد التعرض المفرط للضوضاء مشكلة سائدة لأن الطاقة الصوتية تنتقل بسهولة من خلال الهيكل المعدني للسفينة إلى جميع الأماكن تقريبًا ، ويتم استخدام مواد توهين محدودة للضوضاء. يمكن أن تكون الضوضاء المفرطة مستمرة تقريبًا ، مع عدم توفر مناطق هادئة. تشمل مصادر الضوضاء المحرك ونظام الدفع والآلات والمراوح والمضخات وقصف الأمواج على بدن السفينة.
البحارة هم مجموعة مخاطر محددة للإصابة بسرطانات الجلد ، بما في ذلك الورم الميلانيني الخبيث وسرطان الخلايا الحرشفية وسرطان الخلايا القاعدية. ترجع المخاطر المتزايدة إلى التعرض الزائد للإشعاع الشمسي فوق البنفسجي المباشر والمنعكس على سطح الماء. مناطق الجسم المعرضة للخطر بشكل خاص هي أجزاء مكشوفة من الوجه والرقبة والأذنين والساعدين.
العزل المحدود والتهوية غير الكافية والمصادر الداخلية للحرارة أو البرودة (على سبيل المثال ، غرف المحرك أو أماكن التبريد) والأسطح المعدنية كلها مسؤولة عن الإجهاد الحراري المحتمل. يضاعف الإجهاد الحراري الإجهاد الفسيولوجي من مصادر أخرى ، مما يؤدي إلى انخفاض الأداء البدني والمعرفي. يمكن أن يؤدي الإجهاد الحراري الذي لا يتم التحكم فيه أو الحماية منه بشكل كافٍ إلى الإصابة بالحرارة أو البرودة.
المخاطر الفيزيائية والكيميائية
يسلط الجدول 3 الضوء على المخاطر الفريدة أو ذات الأهمية الخاصة لأنواع معينة من السفن. الأخطار المادية هي أكثر الأخطار شيوعًا وانتشارًا على متن السفن من أي نوع. تؤدي محدودية المساحة إلى ممرات ضيقة ، وخلوص محدود ، وسلالم شديدة الانحدار ، ونفقات علوية منخفضة. تعني مساحات الأوعية المحصورة أن الآلات والأنابيب وفتحات التهوية والقنوات والخزانات وما إلى ذلك يتم ضغطها في الداخل ، مع الفصل المادي المحدود. عادة ما تحتوي السفن على فتحات تسمح بالوصول الرأسي المباشر إلى جميع المستويات. تتميز المساحات الداخلية أسفل سطح السفينة بمزيج من الحجرات الكبيرة والمساحات المدمجة والمقصورات المخفية. يعرض هذا الهيكل المادي أفراد الطاقم لخطر الانزلاق والرحلات والسقوط والجروح والكدمات والضرب من خلال تحريك الأشياء أو سقوطها.
تؤدي الظروف المقيدة إلى الاقتراب من الآلات والخطوط الكهربائية وخزانات وخراطيم الضغط العالي والأسطح الساخنة أو الباردة بشكل خطير. في حالة عدم وجود حراسة أو تنشيط ، يمكن أن يؤدي التلامس إلى حروق أو جروح أو تمزقات أو تلف في العين أو سحق أو إصابة أكثر خطورة.
نظرًا لأن السفن هي في الأساس عبارة عن مركب من المساحات الموجودة داخل غلاف محكم المياه ، يمكن أن تكون التهوية هامشية أو قاصرة في بعض الأماكن ، مما يؤدي إلى وضع مكان محصور خطير. إذا استنفدت مستويات الأكسجين أو تم إزاحة الهواء ، أو إذا دخلت الغازات السامة إلى هذه الأماكن الضيقة ، فقد يكون الدخول مهددًا للحياة.
من المحتمل العثور على المبردات والوقود والمذيبات وعوامل التنظيف والدهانات والغازات الخاملة والمواد الكيميائية الأخرى على أي وعاء. يمكن أن يكون للأنشطة العادية للسفن ، مثل اللحام والطلاء وحرق القمامة آثار سامة. يمكن لسفن النقل (على سبيل المثال ، سفن الشحن وسفن الحاويات وسفن الخزانات) أن تحمل مجموعة من المنتجات البيولوجية أو الكيميائية ، يكون العديد منها سامًا إذا تم استنشاقه أو ابتلاعه أو لمسه بجلده العاري. يمكن أن يصبح البعض الآخر سامًا إذا سُمح له بالتحلل أو التلوث أو الاختلاط بعوامل أخرى.
يمكن أن تكون السمية حادة ، كما يتضح من الطفح الجلدي وحروق العين ، أو مزمنة ، كما يتضح من الاضطرابات السلوكية العصبية ومشاكل الخصوبة أو حتى مسببة للسرطان. يمكن أن تكون بعض حالات التعرض مهددة للحياة على الفور. من أمثلة المواد الكيميائية السامة التي تحملها الأوعية: البتروكيماويات المحتوية على البنزين ، الأكريلونيتريل ، البوتادين ، الغاز الطبيعي المسال ، رابع كلوريد الكربون ، الكلوروفورم ، ثنائي بروميد الإيثيلين ، أكسيد الإيثيلين ، محاليل الفورمالديهايد ، النيتروبروبان ، o- التولويدين وكلوريد الفينيل.
لا يزال الأسبستوس يمثل خطرًا على بعض السفن ، خاصة تلك التي تم تصنيعها قبل أوائل السبعينيات. جعل العزل الحراري والحماية من الحرائق والمتانة والتكلفة المنخفضة للأسبستوس مادة مفضلة في بناء السفن. يحدث الخطر الأساسي للأسبستوس عندما تصبح المادة محمولة في الهواء عندما يتم إزعاجها أثناء أعمال التجديد أو البناء أو الإصلاح.
الصرف الصحي ومخاطر الأمراض المعدية
من الحقائق على متن السفينة أن الطاقم غالبًا ما يكون على اتصال وثيق. في بيئة العمل والترفيه والمعيشة ، غالبًا ما يكون الازدحام حقيقة من حقائق الحياة التي تزيد من متطلبات الحفاظ على برنامج صرف صحي فعال. تشمل المناطق الحرجة: مساحات الرسو ، بما في ذلك مرافق المراحيض والاستحمام. مناطق خدمة الطعام والتخزين ؛ غسيل ملابس؛ المناطق الترفيهية؛ وصالون الحلاقة إن وجد. مكافحة الآفات والحشرات هي أيضا ذات أهمية حاسمة ؛ يمكن للعديد من هذه الحيوانات أن تنقل المرض. هناك العديد من الفرص للحشرات والقوارض لغزو السفينة ، وبمجرد ترسيخها يكون من الصعب للغاية السيطرة عليها أو القضاء عليها ، خاصة أثناء السير. يجب أن يكون لدى جميع السفن برنامج آمن وفعال لمكافحة الآفات. وهذا يتطلب تدريب الأفراد على هذه المهمة ، بما في ذلك التدريب التنشيطي السنوي.
يجب أن تبقى مناطق الرسو خالية من الحطام والغسيل المتسخ والأطعمة القابلة للتلف. يجب تغيير الفراش أسبوعيًا على الأقل (في كثير من الأحيان إذا كان متسخًا) ، ويجب توفير مرافق غسيل كافية لحجم الطاقم. يجب صيانة مناطق خدمة الطعام بشكل صارم بطريقة صحية. يجب أن يتلقى موظفو خدمة الطعام تدريبًا على التقنيات المناسبة لإعداد الطعام والتخزين والصرف الصحي للمطبخ ، ويجب توفير مرافق تخزين مناسبة على متن السفينة. يجب أن يلتزم الموظفون بالمعايير الموصى بها لضمان تحضير الطعام بطريقة صحية وخالية من التلوث الكيميائي والبيولوجي. يمكن أن يكون حدوث تفشي مرض منقول عن طريق الأغذية على متن السفينة أمرًا خطيرًا. لا يمكن للطاقم المنهك القيام بواجباته. قد لا يكون هناك دواء كافٍ لعلاج الطاقم ، خاصةً الجاري ، وقد لا يكون هناك طاقم طبي مختص لرعاية المرضى. بالإضافة إلى ذلك ، إذا اضطرت السفينة إلى تغيير وجهتها ، فقد تكون هناك خسارة اقتصادية كبيرة لشركة الشحن.
تعتبر سلامة وصيانة نظام مياه الشرب للسفينة ذات أهمية حيوية أيضًا. من الناحية التاريخية ، كان تفشي الأمراض المنقولة عن طريق المياه على متن السفن هو السبب الأكثر شيوعًا للإعاقة الحادة والوفاة بين الأطقم. لذلك ، يجب أن تأتي إمدادات مياه الشرب من مصدر معتمد (حيثما أمكن ذلك) وأن تكون خالية من التلوث الكيميائي والبيولوجي. إذا لم يكن ذلك ممكنًا ، يجب أن يكون للسفينة الوسائل اللازمة لتطهير المياه بشكل فعال وجعلها صالحة للشرب. يجب حماية نظام مياه الشرب من التلوث من قبل كل مصدر معروف ، بما في ذلك التلوث المتقاطع مع أي سوائل غير صالحة للشرب. يجب أيضًا حماية النظام من التلوث الكيميائي. يجب تنظيفه وتطهيره بشكل دوري. يعد ملء النظام بالماء النظيف الذي يحتوي على 100 جزء في المليون على الأقل من الكلور لعدة ساعات ثم شطف النظام بأكمله بالماء الذي يحتوي على 100 جزء في المليون من الكلور بمثابة تطهير فعال. يجب بعد ذلك شطف النظام بمياه الشرب العذبة. يجب أن يحتوي مصدر مياه الشرب على 2 جزء في المليون من بقايا الكلور في جميع الأوقات ، كما هو موثق من خلال الاختبارات الدورية.
يمثل انتقال الأمراض المعدية على متن السفن مشكلة محتملة خطيرة. إن ضياع وقت العمل وتكلفة العلاج الطبي وإمكانية الاضطرار إلى إجلاء أفراد الطاقم تجعل هذا أحد الاعتبارات المهمة. إلى جانب عوامل المرض الأكثر شيوعًا (على سبيل المثال ، تلك التي تسبب التهاب المعدة والأمعاء ، مثل السالمونيلا ، وتلك التي تسبب أمراض الجهاز التنفسي العلوي ، مثل فيروس الأنفلونزا) ، كان هناك عودة ظهور عوامل المرض التي كان يعتقد أنها تحت السيطرة أو تم القضاء عليها من عامة السكان. السل ، سلالات شديدة الإمراض من كولاي و العقدية ، وعاد الزهري والسيلان إلى الظهور في زيادة الإصابة و / أو الفوعة.
بالإضافة إلى ذلك ، ظهرت عوامل مرضية غير معروفة أو غير شائعة من قبل ، مثل فيروس نقص المناعة البشرية وفيروس الإيبولا ، والتي لا تتمتع بمقاومة عالية للعلاج فحسب ، بل شديدة الوفاة. لذلك من المهم إجراء تقييم لتحصين الطاقم المناسب لأمراض مثل شلل الأطفال ، والدفتيريا ، والكزاز ، والحصبة ، والتهاب الكبد أ و ب. مجموعة متنوعة من الموانئ حول العالم وفي نفس الوقت تتلامس مع عدد من عوامل الأمراض.
من الأهمية بمكان أن يتلقى أفراد الطاقم تدريبًا دوريًا على تجنب الاتصال بعوامل المرض. يجب أن يشمل الموضوع مسببات الأمراض المنقولة بالدم والأمراض المنقولة جنسياً والأمراض المنقولة عن طريق الغذاء والمياه والنظافة الشخصية وأعراض الأمراض المعدية الأكثر شيوعًا والإجراءات المناسبة من قبل الفرد لاكتشاف هذه الأعراض. يمكن أن يكون لتفشي الأمراض المعدية على متن السفينة تأثير مدمر على عمل السفينة ؛ يمكن أن تؤدي إلى ارتفاع مستوى المرض بين أفراد الطاقم ، مع احتمال الإصابة بمرض موهن خطير وفي بعض الحالات الوفاة. في بعض الحالات ، كان تحويل مسار السفينة مطلوبًا مما أدى إلى خسائر اقتصادية فادحة. من مصلحة مالك السفينة أن يكون لديه برنامج فعال وفعال للأمراض المعدية.
السيطرة على المخاطر وتقليل المخاطر
من الناحية المفاهيمية ، تتشابه مبادئ التحكم في المخاطر وتقليل المخاطر مع البيئات المهنية الأخرى ، وتشمل:
- تحديد وتوصيف المخاطر
- جرد وتحليل حالات التعرض والفئات السكانية المعرضة للخطر
- القضاء على المخاطر أو السيطرة عليها
- مراقبة الموظفين والمراقبة
- الوقاية من المرض / الإصابة والتدخل
- تقييم البرنامج وتعديله (انظر الجدول 4).
الجدول 4. التحكم في مخاطر السفن وتقليل المخاطر.
|
المواضيع |
النشاطات |
|
تطوير البرامج وتقييمها |
تحديد المخاطر ، على ظهر السفينة وجانب الرصيف. |
|
تحديد المخاطر |
جرد الأخطار الكيميائية والفيزيائية والبيولوجية والبيئية على متن السفن ، في كل من أماكن العمل والمعيشة (على سبيل المثال ، الدرابزين المكسور ، واستخدام وتخزين عوامل التنظيف ، ووجود الأسبستوس). |
|
تقييم التعرض |
فهم ممارسات العمل ومهام الوظيفة (المنصوص عليها وكذلك تلك التي تم القيام بها بالفعل). |
|
الأفراد في خطر |
قم بمراجعة سجلات العمل وسجلات التوظيف وبيانات المراقبة لتكملة السفينة بأكملها ، الموسمية والدائمة. |
|
مراقبة المخاطر و |
تعرف على معايير التعرض المحددة والموصى بها (على سبيل المثال ، NIOSH ، منظمة العمل الدولية ، الاتحاد الأوروبي). |
|
المراقبة الصحية |
تطوير نظام جمع المعلومات الصحية والإبلاغ عن جميع الإصابات والأمراض (على سبيل المثال ، الحفاظ على صندوق السفينة اليومي). |
|
مراقبة صحة الطاقم |
إنشاء المراقبة الطبية المهنية ، وتحديد معايير الأداء ، ووضع معايير اللياقة للعمل (على سبيل المثال ، التنسيب المسبق والاختبار الرئوي الدوري لحبوب مناولة الطاقم). |
|
فعالية التحكم في المخاطر وتقليل المخاطر |
ابتكر وحدد أولويات الأهداف (على سبيل المثال ، تقليل السقوط على متن السفن). |
|
تطور البرنامج |
تعديل أنشطة الوقاية والمكافحة بناءً على الظروف المتغيرة وتحديد الأولويات. |
ولكي تكون فعالة ، يجب أن تكون وسائل وطرق تنفيذ هذه المبادئ مصممة لتناسب المجال البحري المحدد ذي الأهمية. الأنشطة المهنية معقدة وتحدث في أنظمة متكاملة (على سبيل المثال ، عمليات السفن ورابطات الموظفين / أصحاب العمل والتجارة ومحددات التجارة). مفتاح الوقاية هو فهم هذه الأنظمة والسياق الذي تحدث فيه ، الأمر الذي يتطلب تعاونًا وثيقًا وتفاعلًا بين جميع المستويات التنظيمية للمجتمع البحري ، من ناحية سطح السفينة العامة من خلال مشغلي السفن والإدارة العليا للشركة. هناك العديد من المصالح الحكومية والتنظيمية التي تؤثر على الصناعات البحرية. تعد الشراكات بين الحكومة والهيئات التنظيمية والإدارة والعاملين ضرورية لبرامج هادفة لتحسين حالة الصحة والسلامة للصناعات البحرية.
أنشأت منظمة العمل الدولية عددًا من الاتفاقيات والتوصيات المتعلقة بالعمل على ظهر السفن ، مثل اتفاقية منع الحوادث (البحارة) ، 1970 (رقم 134) ، والتوصية ، 1970 (رقم 142) ، الشحن التجاري (المعايير الدنيا) الاتفاقية ، 1976 (رقم 147) ، توصية النقل البحري (تحسين المعايير) ، 1976 (رقم 155) ، اتفاقية حماية الصحة والرعاية الطبية (للبحارة) ، 1987 (رقم 164). كما نشرت منظمة العمل الدولية مدونة الممارسات المتعلقة بمنع الحوادث في البحر (منظمة العمل الدولية 1996).
يُعزى ما يقرب من 80٪ من ضحايا السفن إلى عوامل بشرية. وبالمثل ، فإن غالبية المراضة والوفيات المتعلقة بالإصابة المبلغ عنها لها أسباب بشرية. يتطلب الحد من الإصابات والوفيات البحرية التطبيق الناجح لمبادئ العوامل البشرية في أنشطة العمل والحياة على متن السفن. يعني التطبيق الناجح لمبادئ العوامل البشرية أن عمليات السفن وهندسة السفن وتصميمها وأنشطة العمل والأنظمة وسياسات الإدارة يتم تطويرها بحيث تدمج القياسات البشرية والأداء والإدراك والسلوكيات. على سبيل المثال ، يمثل تحميل / تفريغ البضائع مخاطر محتملة. من شأن اعتبارات العامل البشري أن تسلط الضوء على الحاجة إلى التواصل الواضح والرؤية ، والمطابقة المريحة بين العامل والمهمة ، والفصل الآمن بين العمال عن نقل الآلات والبضائع والقوى العاملة المدربة ، والمطلعة جيدًا على إجراءات العمل.
تعتبر الوقاية من الأمراض المزمنة والحالات الصحية المعاكسة مع فترات الكمون الطويلة أكثر إشكالية من الوقاية من الإصابات ومكافحتها. عادة ما يكون لأحداث الإصابة الحادة علاقات معروفة بسهولة بين السبب والنتيجة. كما أن ارتباط سبب الإصابة ونتائجها بممارسات وظروف العمل يكون عادة أقل تعقيدًا من ارتباطه بالأمراض المزمنة. المخاطر والتعرضات والبيانات الصحية الخاصة بالصناعات البحرية محدودة. بشكل عام ، تعد أنظمة المراقبة الصحية وإعداد التقارير والتحليلات للصناعات البحرية أقل تطوراً من تلك الخاصة بالعديد من نظيراتها البرية. إن التوافر المحدود للبيانات الصحية للأمراض المزمنة أو الكامنة الخاصة بالصناعات البحرية يعيق تطوير وتطبيق برامج الوقاية والسيطرة المستهدفة.
هل هم عاملون في مجال الرعاية الصحية أيضًا؟
غالبًا ما يتم إغفال الطلاب الذين يحضرون كليات الطب وطب الأسنان والتمريض والمدارس الأخرى للمهنيين الصحيين والمتطوعين الذين يخدمونهم عند التفكير في سلامة ورفاهية العاملين في مجال الرعاية الصحية للمصلحة العامة في مرافق الرعاية الصحية. نظرًا لأنهم ليسوا "موظفين" بالمعنى التقني أو القانوني للمصطلح ، فهم غير مؤهلين للحصول على تعويضات العمال والتأمين الصحي القائم على العمل في العديد من الولايات القضائية. مديري الرعاية الصحية لديهم فقط التزام أخلاقي بالاهتمام بصحتهم وسلامتهم.
الأقسام السريرية لتدريبهم تجعل طلاب الطب والتمريض وطب الأسنان في اتصال مباشر مع المرضى الذين قد يعانون من أمراض معدية. يقومون بإجراء أو يساعدون في مجموعة متنوعة من الإجراءات الغازية ، بما في ذلك أخذ عينات الدم ، وغالبًا ما يقومون بأعمال مخبرية تتضمن سوائل الجسم وعينات من البول والبراز. عادة ما يكونون أحرارًا في التجول في المنشأة ، ودخول المناطق التي تحتوي على مخاطر محتملة في كثير من الأحيان ، نظرًا لأن مثل هذه المخاطر نادرًا ما يتم نشرها ، دون إدراك لوجودها. عادة ما يتم الإشراف عليهم بشكل فضفاض للغاية ، إذا كان هناك أي إشراف على الإطلاق ، في حين أن مدربيهم في كثير من الأحيان ليسوا على دراية كبيرة ، أو حتى مهتمين ، بمسائل السلامة وحماية الصحة.
نادرًا ما يُسمح للمتطوعين بالمشاركة في الرعاية السريرية ولكن لديهم اتصالات اجتماعية مع المرضى وعادة ما تكون لديهم قيود قليلة فيما يتعلق بمناطق المنشأة التي يمكنهم زيارتها.
في ظل الظروف العادية ، يتشارك الطلاب والمتطوعون مع العاملين في مجال الرعاية الصحية في مخاطر التعرض لأخطار قد تكون ضارة. تتفاقم هذه المخاطر في أوقات الأزمات وفي حالات الطوارئ عندما يتدخلون أو يُطلب منهم ذلك. من الواضح ، على الرغم من أنه قد لا يتم توضيحه في القوانين واللوائح أو في كتيبات الإجراءات التنظيمية ، فإنهم أكثر من يستحقون الاهتمام والحماية الممتدة إلى العاملين في مجال الرعاية الصحية "المنتظمين".
إدارة المخاطر الكيميائية في المستشفيات
تتطلب المجموعة الواسعة من المواد الكيميائية في المستشفيات ، وتعدد الأماكن التي تحدث فيها ، اتباع نهج منظم للسيطرة عليها. نهج مادة كيميائية لمنع التعرض ونتائجها الضارة هو ببساطة غير فعال للغاية للتعامل مع مشكلة في هذا النطاق. علاوة على ذلك ، كما ورد في مقال "نظرة عامة على المخاطر الكيميائية في الرعاية الصحية" ، لم يتم دراسة العديد من المواد الكيميائية في بيئة المستشفى بشكل كافٍ ؛ يتم إدخال مواد كيميائية جديدة باستمرار ، وبالنسبة للبعض الآخر ، حتى بعض المواد التي أصبحت مألوفة تمامًا (مثل القفازات المصنوعة من اللاتكس) ، أصبحت التأثيرات الخطرة الجديدة واضحة الآن فقط. وبالتالي ، في حين أنه من المفيد اتباع إرشادات التحكم الخاصة بالمواد الكيميائية ، إلا أن هناك حاجة إلى نهج أكثر شمولاً يتم بموجبه فرض سياسات وممارسات فردية للتحكم في المواد الكيميائية على أساس قوي للتحكم العام في المخاطر الكيميائية.
يجب أن تستند السيطرة على المخاطر الكيميائية في المستشفيات إلى المبادئ الكلاسيكية لممارسة الصحة المهنية الجيدة. نظرًا لأن مرافق الرعاية الصحية معتادة على التعامل مع الصحة من خلال النموذج الطبي ، الذي يركز على المريض الفردي والعلاج بدلاً من الوقاية ، يلزم بذل جهد خاص للتأكد من أن التوجه للتعامل مع المواد الكيميائية وقائي بالفعل وأن التدابير تركز بشكل أساسي على مكان العمل وليس على العامل.
تدابير التحكم البيئية (أو الهندسية) هي المفتاح لمنع التعرض الضار. ومع ذلك ، من الضروري تدريب كل عامل بشكل صحيح على تقنيات منع التعرض المناسبة. في الواقع ، تشريع الحق في المعرفة ، كما هو موضح أدناه ، يتطلب إبلاغ العمال بالمخاطر التي يعملون بها ، بالإضافة إلى احتياطات السلامة المناسبة. الوقاية الثانوية على مستوى العامل هي مجال الخدمات الطبية ، والتي قد تشمل المراقبة الطبية للتأكد مما إذا كان يمكن الكشف طبياً عن الآثار الصحية للتعرض ؛ كما أنه يتألف من تدخل طبي سريع ومناسب في حالة التعرض العرضي. يجب أن تحل المواد الكيميائية الأقل سمية محل المزيد من المواد السامة ، ويجب إغلاق العمليات حيثما كان ذلك ممكنًا ، والتهوية الجيدة ضرورية.
بينما ينبغي تنفيذ جميع الوسائل لمنع التعرض أو تقليله إلى أدنى حد ، إذا حدث تعرض (مثل انسكاب مادة كيميائية) ، يجب اتخاذ الإجراءات لضمان الاستجابة السريعة والمناسبة لمنع المزيد من التعرض.
تطبيق المبادئ العامة للتحكم في المخاطر الكيميائية في بيئة المستشفى
الخطوة الأولى في السيطرة على المخاطر هي تحديد المخاطر. وهذا بدوره يتطلب معرفة الخصائص الفيزيائية والمكونات الكيميائية والخصائص السمية للمواد الكيميائية المعنية. تُدرج أوراق بيانات سلامة المواد (MSDSs) ، التي أصبحت متاحة بشكل متزايد بموجب المتطلبات القانونية في العديد من البلدان ، هذه الخصائص. ومع ذلك ، يجب على ممارس الصحة المهنية اليقظ أن يدرك أن MSDS قد تكون غير مكتملة ، خاصة فيما يتعلق بالتأثيرات طويلة المدى أو آثار التعرض المزمن لجرعة منخفضة. ومن ثم ، يمكن التفكير في البحث في الأدبيات لتكملة مادة MSDS ، عند الاقتضاء.
الخطوة الثانية في السيطرة على الخطر هي توصيف المخاطر. هل تشكل المادة الكيميائية خطورة مسببة للسرطان؟ هل هي مادة مسببة للحساسية؟ مسخ؟ هل الآثار المزعجة قصيرة المدى هي التي تثير القلق بشكل أساسي؟ ستؤثر الإجابة على هذه الأسئلة على الطريقة التي يتم بها تقييم التعرض.
الخطوة الثالثة في السيطرة على المخاطر الكيميائية هي تقييم التعرض الفعلي. المناقشة مع العاملين في مجال الرعاية الصحية الذين يستخدمون المنتج المعني هو أهم عنصر في هذا المسعى. تعتبر طرق المراقبة ضرورية في بعض المواقف للتأكد من أن ضوابط التعرض تعمل بشكل صحيح. قد تكون هذه عينات منطقة ، إما انتزاع عينة أو متكاملة ، اعتمادًا على طبيعة التعرض ؛ قد يكون أخذ العينات الشخصية ؛ في بعض الحالات ، كما هو مذكور أدناه ، يمكن التفكير في المراقبة الطبية ، ولكن عادة ما تكون الملاذ الأخير وكدعم احتياطي لوسائل أخرى لتقييم التعرض.
بمجرد معرفة خصائص المنتج الكيميائي المعني ، وتقييم طبيعة ومدى التعرض ، يمكن تحديد درجة الخطر. يتطلب هذا عمومًا توفر بعض معلومات الاستجابة للجرعة على الأقل.
بعد تقييم المخاطر ، فإن سلسلة الخطوات التالية ، بالطبع ، هي السيطرة على التعرض، وذلك للقضاء على المخاطر أو على الأقل تقليلها. يتضمن هذا ، أولاً وقبل كل شيء ، تطبيق المبادئ العامة للتحكم في التعرض.
تنظيم برنامج المكافحة الكيميائية في المستشفيات
المعوقات التقليدية
لقد تأخر تنفيذ برامج الصحة المهنية الملائمة في مرافق الرعاية الصحية عن التعرف على المخاطر. تجبر علاقات العمل إدارة المستشفى بشكل متزايد على النظر في جميع جوانب مزاياها وخدماتها للموظفين ، حيث لم تعد المستشفيات مستثناة ضمنيًا بموجب العرف أو الامتياز. تجبر التغييرات التشريعية الآن المستشفيات في العديد من الولايات القضائية على تنفيذ برامج الرقابة.
ومع ذلك ، لا تزال هناك عقبات. إن انشغال المستشفى برعاية المرضى ، والتأكيد على العلاج بدلاً من الوقاية ، وسهولة وصول الموظفين إلى "استشارات الممر" غير الرسمية ، أعاقت التنفيذ السريع لبرامج المكافحة. حقيقة أن كيميائيي المختبرات والصيادلة ومجموعة من علماء الطب الذين يتمتعون بخبرة كبيرة في علم السموم ممثلون بشكل كبير في الإدارة ، بشكل عام ، لم يساعد في تسريع تطوير البرامج. قد يُطرح السؤال ، "لماذا نحتاج إلى خبير حفظ صحة مهنية عندما يكون لدينا كل هؤلاء الخبراء في علم السموم؟" إلى الحد الذي تهدد فيه التغييرات في الإجراءات أن يكون لها تأثير على المهام والخدمات التي يقدمها هؤلاء الأفراد ذوو المهارات العالية ، قد يزداد الوضع سوءًا: "لا يمكننا القضاء على استخدام المادة X لأنها أفضل مبيد للجراثيم." أو ، "إذا اتبعنا الإجراء الذي توصي به ، فستتأثر رعاية المرضى." علاوة على ذلك ، فإن موقف "لا نحتاج إلى تدريب" هو أمر شائع بين مهن الرعاية الصحية ويعيق تنفيذ المكونات الأساسية للتحكم في المخاطر الكيميائية. على الصعيد الدولي ، من الواضح أن مناخ تقييد التكلفة في الرعاية الصحية يمثل أيضًا عقبة.
هناك مشكلة أخرى تثير القلق بشكل خاص في المستشفيات وهي الحفاظ على سرية المعلومات الشخصية الخاصة بالعاملين في مجال الرعاية الصحية. في حين أن اختصاصيي الصحة المهنية يجب أن يشيروا فقط إلى أن السيدة X لا يمكنها العمل مع المادة الكيميائية Z وتحتاج إلى النقل ، فإن الأطباء الفضوليين غالبًا ما يكونون أكثر عرضة للضغط من أجل التفسير السريري أكثر من نظرائهم من غير العاملين في مجال الرعاية الصحية. قد تكون السيدة X مصابة بمرض في الكبد وهذه المادة هي سموم الكبد ؛ قد يكون لديها حساسية من المادة الكيميائية. أو قد تكون حاملاً والمواد لها خصائص ماسخة محتملة. في حين أن الحاجة إلى تغيير مهمة العمل لأفراد معينين لا ينبغي أن تكون روتينية ، يجب حماية سرية التفاصيل الطبية إذا لزم الأمر.
تشريع الحق في المعرفة
نفذت العديد من الولايات القضائية حول العالم تشريعات الحق في المعرفة. في كندا ، على سبيل المثال ، أحدث WHMIS ثورة في التعامل مع المواد الكيميائية في الصناعة. يتكون هذا النظام على مستوى الدولة من ثلاثة مكونات: (1) وضع العلامات على جميع المواد الخطرة بعلامات موحدة تشير إلى طبيعة الخطر ؛ (2) توفير MSDSs مع المكونات والمخاطر وتدابير التحكم لكل مادة ؛ و (3) تدريب العمال على فهم الملصقات و MSDSs واستخدام المنتج بأمان.
بموجب WHMIS في كندا ومتطلبات اتصالات المخاطر الخاصة بـ OSHA في الولايات المتحدة ، طُلب من المستشفيات إنشاء قوائم جرد لجميع المواد الكيميائية الموجودة في المباني بحيث يمكن تحديد تلك "المواد الخاضعة للرقابة" ومعالجتها وفقًا للتشريع. في عملية الامتثال لمتطلبات التدريب لهذه اللوائح ، كان على المستشفيات إشراك مهنيي الصحة المهنية ذوي الخبرة المناسبة والفوائد العرضية ، لا سيما عند إجراء برامج تدريب المدربين الثنائية ، تضمنت روحًا جديدة للعمل بشكل تعاوني لمعالجة مخاوف الصحة والسلامة الأخرى.
التزام الشركات ودور لجان الصحة والسلامة المشتركة
إن أهم عنصر في نجاح أي برنامج للصحة والسلامة المهنية هو التزام الشركة بضمان تنفيذه بنجاح. يجب كتابة السياسات والإجراءات المتعلقة بالتعامل الآمن مع المواد الكيميائية في المستشفيات ومناقشتها على جميع المستويات داخل المنظمة واعتمادها وإنفاذها كسياسة مؤسسية. يجب التعامل مع السيطرة على المخاطر الكيميائية في المستشفيات من خلال سياسات عامة ومحددة. على سبيل المثال ، يجب أن تكون هناك سياسة بشأن المسؤولية عن تنفيذ تشريعات الحق في المعرفة التي تحدد بوضوح التزامات كل طرف والإجراءات التي يجب اتباعها من قبل الأفراد في كل مستوى من مستويات المنظمة (على سبيل المثال ، من يختار المدربين ، وكم يُسمح بوقت العمل للإعداد والتدريب ، لمن يجب التواصل معه بشأن عدم الحضور وما إلى ذلك). يجب أن تكون هناك سياسة عامة لتنظيف الانسكابات تشير إلى مسؤولية العامل والقسم الذي حدث فيه الانسكاب ، والمؤشرات والبروتوكول لإخطار فريق الاستجابة للطوارئ ، بما في ذلك السلطات والخبراء داخل المستشفى والخارجية المناسبة ، والمتابعة أحكام للعمال المعرضين وما إلى ذلك. يجب أيضًا وجود سياسات محددة فيما يتعلق بمناولة فئات معينة من المواد الكيميائية السامة وتخزينها والتخلص منها.
ليس من الضروري فقط أن تلتزم الإدارة بشدة بهذه البرامج ؛ يجب أن تشارك القوى العاملة ، من خلال ممثليها ، بنشاط في تطوير وتنفيذ السياسات والإجراءات. قامت بعض الولايات القضائية من الناحية التشريعية بتكليف لجان مشتركة للصحة والسلامة (إدارة العمل) تجتمع في الحد الأدنى من الفترات الزمنية المحددة (كل شهرين في حالة مستشفيات مانيتوبا) ، ولديها إجراءات تشغيل مكتوبة وتحتفظ بمحاضر مفصلة. في الواقع ، وإدراكًا لأهمية هذه اللجان ، يقدم مجلس تعويض العمال في مانيتوبا (WCB) خصمًا على أقساط WCB التي يدفعها أرباب العمل بناءً على الأداء الناجح لهذه اللجان. لكي تكون فعالة ، يجب أن يتم اختيار الأعضاء بشكل مناسب - على وجه التحديد ، يجب أن يتم انتخابهم من قبل أقرانهم ، وعلى دراية بالتشريعات ، ولديهم التعليم والتدريب المناسبين ، ويتم تخصيص وقت كافٍ ليس فقط لإجراء التحقيقات في الحوادث ولكن عمليات التفتيش المنتظمة. فيما يتعلق بمكافحة المواد الكيميائية ، فإن اللجنة المشتركة لها دور استباقي ومتجدد: المساعدة في تحديد الأولويات ووضع السياسات الوقائية ، فضلاً عن العمل كمجلس صوتي للعمال الذين لا يشعرون بالرضا عن أن جميع الضوابط المناسبة التي يجري تنفيذها.
فريق متعدد التخصصات
كما ذكر أعلاه ، تتطلب السيطرة على المخاطر الكيميائية في المستشفيات جهدًا متعدد التخصصات. كحد أدنى ، يتطلب خبرة في النظافة المهنية. بشكل عام ، يوجد في المستشفيات أقسام صيانة بها الخبرة الهندسية والمادية في المصنع لمساعدة أخصائي حفظ الصحة في تحديد ما إذا كانت التعديلات في مكان العمل ضرورية. تلعب ممرضات الصحة المهنية أيضًا دورًا بارزًا في تقييم طبيعة المخاوف والشكاوى ، وفي مساعدة الطبيب المهني في التأكد مما إذا كان التدخل السريري له ما يبرره. في المستشفيات ، من المهم إدراك أن العديد من المتخصصين في الرعاية الصحية لديهم خبرة وثيقة الصلة بالتحكم في المخاطر الكيميائية. سيكون من غير المعقول وضع سياسات وإجراءات للتحكم في المواد الكيميائية المختبرية دون إشراك كيميائيي المختبرات ، على سبيل المثال ، أو إجراءات للتعامل مع الأدوية المضادة للأورام دون إشراك طاقم علم الأورام والصيدلة. في حين أنه من الحكمة لمهنيي الصحة المهنية في جميع الصناعات التشاور مع الموظفين المباشرين قبل تنفيذ تدابير الرقابة ، سيكون من الخطأ الذي لا يغتفر الفشل في القيام بذلك في أماكن الرعاية الصحية.
جمع البيانات
كما هو الحال في جميع الصناعات ، ومع جميع المخاطر ، يجب تجميع البيانات للمساعدة في تحديد الأولويات وتقييم نجاح البرامج. فيما يتعلق بجمع البيانات حول المخاطر الكيميائية في المستشفيات ، يجب الاحتفاظ بالبيانات المتعلقة بالتعرض العرضي والانسكابات (بحيث يمكن أن تحظى هذه المناطق باهتمام خاص لمنع تكرارها) ؛ يجب تسجيل طبيعة المخاوف والشكاوى (على سبيل المثال ، الروائح غير العادية) ؛ والحالات السريرية بحاجة إلى جدولة ، بحيث ، على سبيل المثال ، يمكن تحديد زيادة في التهاب الجلد من منطقة معينة أو مجموعة مهنية.
نهج من المهد إلى اللحد
أصبحت المستشفيات تدرك بشكل متزايد واجبها في حماية البيئة. ليس فقط الخصائص الخطرة في مكان العمل ، ولكن الخصائص البيئية للمواد الكيميائية يتم أخذها في الاعتبار. علاوة على ذلك ، لم يعد من المقبول صب المواد الكيميائية الخطرة في البالوعة أو إطلاق أبخرة ضارة في الهواء. لذلك ، يجب أن يكون برنامج المكافحة الكيميائية في المستشفيات قادرًا على تتبع المواد الكيميائية من شرائها وحيازتها (أو ، في بعض الحالات ، التخليق في الموقع) ، من خلال التعامل مع العمل ، والتخزين الآمن ، وأخيراً التخلص النهائي منها.
وفي الختام
من المعترف به الآن أن هناك الآلاف من المواد الكيميائية شديدة السمية في بيئة العمل في مرافق الرعاية الصحية ؛ قد تتعرض جميع الفئات المهنية ؛ وطبيعة التعرض متنوعة ومعقدة. ومع ذلك ، من خلال نهج منظم وشامل ، مع التزام قوي من الشركة وقوة عاملة مطلعة ومشاركين ، يمكن إدارة المخاطر الكيميائية والسيطرة على المخاطر المرتبطة بهذه المواد الكيميائية.
خدمات اجتماعية
نظرة عامة على مهنة الخدمة الاجتماعية
يعمل الأخصائيون الاجتماعيون في مجموعة متنوعة من البيئات ويعملون مع أنواع مختلفة من الأشخاص. إنهم يعملون في المراكز الصحية المجتمعية والمستشفيات ومراكز العلاج السكنية وبرامج تعاطي المخدرات والمدارس ووكالات خدمة الأسرة ووكالات التبني ورعاية التبني ومرافق الرعاية النهارية ومنظمات رعاية الأطفال العامة والخاصة. غالبًا ما يزور الأخصائيون الاجتماعيون المنازل لإجراء مقابلات أو عمليات تفتيش لظروف المنزل. يتم توظيفهم من قبل الشركات والنقابات العمالية ومنظمات المعونة الدولية ووكالات حقوق الإنسان والسجون وإدارات المراقبة ووكالات الشيخوخة ومنظمات المناصرة والكليات والجامعات. إنهم يدخلون السياسة بشكل متزايد. العديد من الأخصائيين الاجتماعيين لديهم ممارسات خاصة بدوام كامل أو جزئي بصفتهم معالجين نفسيين. إنها مهنة تسعى إلى "تحسين الأداء الاجتماعي من خلال توفير المساعدة العملية والنفسية للأشخاص المحتاجين" (Payne and Firth-Cozens 1987).
بشكل عام ، يعمل الأخصائيون الاجتماعيون الحاصلون على درجة الدكتوراه في تنظيم المجتمع أو التخطيط أو البحث أو التدريس أو المجالات المشتركة. يميل الحاصلون على درجة البكالوريوس في العمل الاجتماعي إلى العمل في المساعدة العامة ومع كبار السن والمتخلفين عقليًا والمعوقين نموًا ؛ عادة ما يوجد الأخصائيون الاجتماعيون الحاصلون على درجة الماجستير في الصحة العقلية والعمل الاجتماعي المهني والعيادات الطبية (Hopps and Collins 1995).
المخاطر والاحتياطات
إجهاد
أظهرت الدراسات أن الإجهاد في مكان العمل ناتج أو يساهم في انعدام الأمن الوظيفي وضعف الأجور وعبء العمل الزائد والافتقار إلى الاستقلالية. كل هذه العوامل هي سمات الحياة العملية للأخصائيين الاجتماعيين في أواخر التسعينيات. من المقبول الآن أن الإجهاد غالبًا ما يكون عاملاً مساهماً في المرض. أظهرت إحدى الدراسات أن 1990 إلى 50٪ من جميع الشكاوى الطبية بين الأخصائيين الاجتماعيين مرتبطة بالإجهاد (Graham، Hawkins and Blau 70).
نظرًا لأن مهنة العمل الاجتماعي قد حصلت على امتيازات البيع والمسؤوليات الإدارية وأعداد متزايدة في الممارسة الخاصة ، فقد أصبحت أكثر عرضة لقضايا المسؤولية المهنية وسوء الممارسة في بلدان مثل الولايات المتحدة التي تسمح بمثل هذه الإجراءات القانونية ، وهي حقيقة تساهم في الضغط. يتعامل الأخصائيون الاجتماعيون أيضًا بشكل متزايد مع القضايا الأخلاقية البيولوجية - تلك المتعلقة بالحياة والموت ، وبروتوكولات البحث ، وزرع الأعضاء وتخصيص الموارد. غالبًا ما يكون هناك دعم غير كافٍ للأضرار النفسية التي يمكن أن تتسبب فيها هذه المشكلات على الأخصائيين الاجتماعيين المعنيين. تؤدي الضغوط المتزايدة لأعباء القضايا المرتفعة وكذلك الاعتماد المتزايد على التكنولوجيا إلى تقليل الاتصال البشري ، وهي حقيقة من المحتمل أن تكون صحيحة بالنسبة لمعظم المهن ، ولكنها صعبة بشكل خاص على الأخصائيين الاجتماعيين الذين يرتبط اختيار عملهم بالتواصل وجهاً لوجه.
في العديد من البلدان ، كان هناك تحول بعيدًا عن البرامج الاجتماعية التي تمولها الحكومة. يؤثر اتجاه السياسة هذا بشكل مباشر على مهنة العمل الاجتماعي. القيم والأهداف التي يحملها الأخصائيون الاجتماعيون عمومًا - التوظيف الكامل ، "شبكة أمان" للفقراء ، تكافؤ الفرص للتقدم - لا تدعمها هذه الاتجاهات الحالية.
أدى الابتعاد عن الإنفاق على البرامج المخصصة للفقراء إلى ظهور ما أطلق عليه "دولة الرفاهية المقلوبة رأساً على عقب" (Walz، Askerooth and Lynch 1983). ومن نتائج ذلك ، من بين أمور أخرى ، زيادة الضغط على الأخصائيين الاجتماعيين. مع انخفاض الموارد ، يتزايد الطلب على الخدمات ؛ مع ضعف شبكة الأمان ، يجب أن يتصاعد الإحباط والغضب ، سواء بالنسبة للعملاء أو للعاملين الاجتماعيين أنفسهم. قد يجد الأخصائيون الاجتماعيون أنفسهم في صراع متزايد حول احترام قيم المهنة مقابل تلبية المتطلبات القانونية. على سبيل المثال ، تفرض مدونة الأخلاقيات الخاصة بالجمعية الوطنية الأمريكية للأخصائيين الاجتماعيين السرية للعملاء والتي قد يتم كسرها فقط عندما يكون ذلك "لأسباب مهنية قاهرة". علاوة على ذلك ، يجب على الأخصائيين الاجتماعيين تعزيز الوصول إلى الموارد من أجل "تأمين العدالة الاجتماعية أو الحفاظ عليها". قد يكون الغموض في هذا الأمر مشكلة كبيرة للمهنة ومصدرًا للتوتر.
عنف
العنف المرتبط بالعمل هو مصدر قلق كبير للمهنة. الأخصائيون الاجتماعيون هم من يحلون المشاكل على المستوى الشخصي أكثر عرضة للخطر. إنهم يعملون بمشاعر قوية ، وهي العلاقة مع عملائهم التي تصبح النقطة المحورية للتعبير عن هذه المشاعر. غالبًا ما يكون الأثر الضمني هو أن العميل غير قادر على إدارة مشاكله الخاصة ويحتاج إلى مساعدة الأخصائيين الاجتماعيين للقيام بذلك. قد يرى العميل ، في الواقع ، الأخصائيين الاجتماعيين بشكل غير طوعي ، كما هو الحال ، على سبيل المثال ، في بيئة رعاية الطفل حيث يتم تقييم قدرات الوالدين. قد تتداخل الأعراف الثقافية أيضًا مع قبول عروض المساعدة من شخص ما من خلفية ثقافية أخرى أو جنس (غالب الأخصائيين الاجتماعيين هم النساء) أو خارج الأسرة المباشرة. قد تكون هناك حواجز لغوية ، مما يستلزم استخدام المترجمين. يمكن أن يؤدي هذا إلى تشتيت الانتباه على الأقل أو حتى التشويش التام وقد يقدم صورة مشوهة للموقف الحالي. تؤثر حواجز اللغة هذه بالتأكيد على سهولة الاتصال ، وهو أمر ضروري في هذا المجال. علاوة على ذلك ، قد يعمل الأخصائيون الاجتماعيون في مواقع تقع في مناطق عالية الجريمة ، أو قد يأخذهم العمل إلى "الميدان" لزيارة العملاء الذين يعيشون في تلك المناطق.
تطبيق إجراءات السلامة غير متكافئ في الوكالات الاجتماعية ، وبوجه عام ، لم يتم إيلاء اهتمام كاف لهذا المجال. يتضمن منع العنف في مكان العمل التدريب والإجراءات الإدارية وتعديلات البيئة المادية و / أو أنظمة الاتصالات (Breakwell 1989).
تم اقتراح منهج للسلامة (Griffin 1995) والذي سيشمل:
- التدريب على الاستخدام البناء للسلطة
- التدخل في الأزمات
- السلامة الميدانية والمكتبية
- تركيب النبات المادي
- تقنيات الوقاية العامة
- طرق للتنبؤ بالعنف المحتمل.
الأخطار الأخرى
نظرًا لأن الأخصائيين الاجتماعيين يعملون في مجموعة متنوعة من البيئات ، فإنهم يتعرضون للعديد من مخاطر مكان العمل التي تمت مناقشتها في مكان آخر في هذا موسوعة. ومع ذلك ، يجب الإشارة إلى أن هذه المخاطر تشمل المباني ذات التدفق الهوائي السيئ أو غير النظيف ("المباني المريضة") والتعرض للعدوى. عندما يكون التمويل نادرًا ، تتضرر صيانة النباتات المادية ويزداد خطر التعرض لها. تشير النسبة المئوية المرتفعة للأخصائيين الاجتماعيين في المستشفيات والعيادات الخارجية إلى التعرض للعدوى. يرى الأخصائيون الاجتماعيون المرضى الذين يعانون من حالات مثل التهاب الكبد والسل وأمراض أخرى شديدة العدوى بالإضافة إلى عدوى فيروس نقص المناعة البشرية (HIV). استجابة لهذا الخطر لجميع العاملين الصحيين ، فإن التدريب واتخاذ تدابير لمكافحة العدوى ضرورية وقد تم تكليفها في العديد من البلدان. الخطر ، ومع ذلك ، لا يزال قائما.
من الواضح أن بعض المشاكل التي يواجهها الأخصائيون الاجتماعيون متأصلة في مهنة تتمحور حول تخفيف المعاناة الإنسانية بالإضافة إلى تلك التي تتأثر بشدة بتغير المناخات الاجتماعية والسياسية. في نهاية القرن العشرين ، وجدت مهنة العمل الاجتماعي نفسها في حالة تغير مستمر. إن قيم ومثل ومكافآت المهنة هي أيضًا في صميم المخاطر التي تعرضها لممارسيها.
نفايات غازات التخدير
تم إدخال استخدام التخدير عن طريق الاستنشاق في العقد من 1840 إلى 1850. وكانت أول المركبات المستخدمة هي ثنائي إيثيل الإيثر وأكسيد النيتروز والكلوروفورم. تم إدخال السيكلوبروبان وثلاثي كلورو إيثيلين بعد عدة سنوات (حوالي 1930-1940) ، وبدأ استخدام الفلوروكسين والهالوثان والميثوكسيفلوران في عقد الخمسينيات من القرن الماضي. بحلول نهاية الستينيات من القرن الماضي ، تم استخدام إنفلوران ، وأخيراً ، تم إدخال إيزوفلورين في الثمانينيات. يعتبر Isoflurane الآن أكثر أنواع مخدر الاستنشاق استخدامًا على الرغم من أنه أغلى ثمناً من غيره. ويرد في الجدول 1950 ملخص للخصائص الفيزيائية والكيميائية للميثوكسيفلوران ، والإنفلوران ، والهالوثان ، والأيزوفلورين وأكسيد النيتروز ، وهو أكثر أنواع التخدير شيوعًا ، (Wade and Stevens 1960).
الجدول 1. خصائص التخدير المستنشق
|
Isoflurane ، |
إنفلوران ، |
هالوثان ، |
ميثوكسي فلوران ، |
أكسيد ثنائي النيتروجين ، |
|
|
الوزن الجزيئي الغرامي |
184.0 |
184.5 |
197.4 |
165.0 |
44.0 |
|
نقطة الغليان |
48.5 درجة مئوية |
56.5 درجة مئوية |
50.2 درجة مئوية |
104.7 درجة مئوية |
- |
|
كثافة |
1.50 |
1.52 (25 درجة مئوية) |
1.86 (22 درجة مئوية) |
1.41 (25 درجة مئوية) |
- |
|
ضغط البخار عند 20 درجة مئوية |
250.0 |
175.0 (20 درجة مئوية) |
243.0 (20 درجة مئوية) |
25.0 (20 درجة مئوية) |
- |
|
العدد |
لطيف ، حاد |
ممتع ، مثل الأثير |
ممتع ، حلو |
ممتع ، فاكهي |
ممتع ، حلو |
|
معاملات الفصل: |
|||||
|
دم / غاز |
1.40 |
1.9 |
2.3 |
13.0 |
0.47 |
|
الدماغ / الغاز |
3.65 |
2.6 |
4.1 |
22.1 |
0.50 |
|
الدهون / الغاز |
94.50 |
105.0 |
185.0 |
890.0 |
1.22 |
|
الكبد / الغازات |
3.50 |
3.8 |
7.2 |
24.8 |
0.38 |
|
عضلة / غاز |
5.60 |
3.0 |
6.0 |
20.0 |
0.54 |
|
النفط / الغاز |
97.80 |
98.5 |
224.0 |
930.0 |
1.4 |
|
الماء / الغاز |
0.61 |
0.8 |
0.7 |
4.5 |
0.47 |
|
مطاط / غاز |
0.62 |
74.0 |
120.0 |
630.0 |
1.2 |
|
معدل التمثيل الغذائي |
0.20 |
2.4 |
15-20 |
50.0 |
- |
كلهم باستثناء أكسيد النيتروز (N2O) ، هي الهيدروكربونات أو الإيثرات السائلة المفلورة التي يتم تطبيقها بالتبخير. Isoflurane هو أكثر هذه المركبات تطايرًا ؛ هو الذي يتم استقلابه بأقل معدل والأقل ذوبانًا في الدم والدهون والكبد.
عادة ، ن2O ، وهو غاز ، يخلط مع مخدر هالوجين ، على الرغم من أنهما يستخدمان في بعض الأحيان بشكل منفصل ، اعتمادًا على نوع التخدير المطلوب ، وخصائص المريض وعادات عمل طبيب التخدير. التركيزات المستخدمة عادة هي 50 إلى 66٪ نيتروجين2O وما يصل إلى 2 أو 3٪ من التخدير المهلجن (الباقي عادة أكسجين).
عادة ما يبدأ تخدير المريض بحقن دواء مهدئ يتبعه مخدر عن طريق الاستنشاق. الأحجام المعطاة للمريض في حدود 4 أو 5 لترات / دقيقة. يحتفظ المريض بأجزاء من الأكسجين وغازات التخدير في الخليط بينما يتم زفير الباقي مباشرة في الغلاف الجوي أو يتم إعادة تدويره في جهاز التنفس الصناعي ، اعتمادًا على نوع القناع المستخدم ، من بين أمور أخرى ، على ما إذا كان المريض قد تم تنبيبه وما إذا كان نظام إعادة التدوير متاحًا أم لا. في حالة توفر إعادة التدوير ، يمكن إعادة تدوير هواء الزفير بعد تنظيفه أو يمكن تنفيسه في الغلاف الجوي أو طرده من غرفة العمليات أو استنشاقه بواسطة مكنسة كهربائية. إعادة التدوير (الدائرة المغلقة) ليس إجراءً شائعًا والعديد من أجهزة التنفس لا تحتوي على أنظمة عادم ؛ كل الهواء الذي يستنشقه المريض ، بما في ذلك مخلفات غازات التخدير ، ينتهي به المطاف في هواء غرفة العمليات.
عدد العمال المعرضين مهنيا لنفايات غازات التخدير مرتفع ، لأنه ليس فقط أطباء التخدير ومساعدوهم هم من يتعرضون لها ، ولكن كل الأشخاص الآخرين الذين يقضون وقتهم في غرف العمليات (الجراحون والممرضات والموظفون المساعدون) ، أطباء الأسنان الذين إجراء جراحة الأسنان ، والعاملين في غرف الولادة ووحدات العناية المركزة حيث قد يكون المرضى تحت التخدير المستنشق والجراحين البيطريين. وبالمثل ، تم الكشف عن وجود مخلفات غازات التخدير في غرف الإنعاش ، حيث يتم إخراجها من قبل المرضى الذين يتعافون من الجراحة. كما يتم اكتشافها أيضًا في مناطق أخرى مجاورة لغرف العمليات لأنه لأسباب التعقيم ، يتم الاحتفاظ بغرف العمليات تحت ضغط إيجابي وهذا يساعد على تلوث المناطق المحيطة.
أثار صحية
لم تتم دراسة المشاكل الناجمة عن سمية غازات التخدير بجدية حتى الستينيات ، على الرغم من انتشار استخدام التخدير المستنشق ببضع سنوات ، فإن العلاقة بين أمراض (الربو والتهاب الكلية) التي أثرت على بعض من أطباء التخدير المحترفين الأوائل وأطباءهم. كان العمل على هذا النحو مشتبه به بالفعل (Ginesta 1960). في هذا الصدد ، كان ظهور دراسة وبائية لأكثر من 1989 طبيب تخدير في الاتحاد السوفيتي ، مسح فايزمان (300) ، نقطة البداية للعديد من الدراسات الوبائية والسمية الأخرى. ركزت هذه الدراسات - معظمها خلال السبعينيات والنصف الأول من الثمانينيات - على تأثيرات غازات التخدير ، في معظم الحالات أكسيد النيتروز والهالوثان ، على الأشخاص المعرضين لها مهنياً.
كانت الآثار التي لوحظت في معظم هذه الدراسات هي زيادة حالات الإجهاض التلقائي بين النساء اللائي تعرضن للحمل أثناء الحمل أو قبله ، وبين النساء الشريكات من الرجال المعرضين ؛ زيادة التشوهات الخلقية عند أطفال الأمهات المعرضات ؛ وحدوث مشاكل الكبد والكلى والعصبية وبعض أنواع السرطان لدى كل من الرجال والنساء (Bruce et al. 1968، 1974؛ Bruce and Bach 1976). على الرغم من أن التأثيرات السامة لأكسيد النيتروز والهالوثان (وربما بدائله أيضًا) على الجسم ليست متطابقة تمامًا ، إلا أنهما يتم دراستهما معًا بشكل شائع ، نظرًا لأن التعرض يحدث بشكل عام في وقت واحد.
يبدو من المحتمل أن هناك ارتباطًا بين حالات التعرض هذه وزيادة المخاطر ، لا سيما بالنسبة للإجهاض التلقائي والتشوهات الخلقية لدى أطفال النساء اللاتي تعرضن أثناء الحمل (Stoklov et al. 1983 ؛ Spence 1987 ؛ Johnson ، Buchan and Reif 1987). نتيجة لذلك ، أعرب العديد من الأشخاص الذين تم الكشف عنهم عن قلقهم الشديد. ومع ذلك ، فإن التحليل الإحصائي الدقيق لهذه البيانات يلقي بظلال من الشك على وجود مثل هذه العلاقة. تعزز الدراسات الحديثة هذه الشكوك بينما تعطي دراسات الكروموسومات نتائج غامضة.
تشكل الأعمال التي نشرها كوهين وزملاؤه (1971 ، 1974 ، 1975 ، 1980) ، الذين أجروا دراسات مكثفة للجمعية الأمريكية لأطباء التخدير (ASA) ، سلسلة واسعة من الملاحظات. انتقدت منشورات المتابعة بعض الجوانب الفنية للدراسات السابقة ، خاصة فيما يتعلق بمنهجية أخذ العينات ، وخاصة الاختيار الصحيح لمجموعة المراقبة. تضمنت أوجه القصور الأخرى عدم وجود معلومات موثوقة عن التركيزات التي تعرض لها الأشخاص ، ومنهجية التعامل مع الإيجابيات الخاطئة والافتقار إلى الضوابط لعوامل مثل تعاطي التبغ والكحول ، والتاريخ الإنجابي السابق والعقم الطوعي. وبالتالي ، فإن بعض الدراسات تعتبر الآن غير صالحة (Edling 1980 ؛ Buring et al. 1985 ؛ Tannenbaum و Goldberg 1985).
أظهرت الدراسات المعملية أن تعرض الحيوانات للتركيزات المحيطة من غازات التخدير المكافئة لتلك الموجودة في غرف العمليات يسبب تدهورًا في نموها ونموها وسلوكها التكيفي (Ferstandig 1978 ؛ ACGIH 1991). ومع ذلك ، فهذه ليست قاطعة ، لأن بعض هذه التعرضات التجريبية تضمنت مستويات مخدرة أو تحت التخدير ، وتركيزات أعلى بكثير من مستويات غازات العادم التي توجد عادة في هواء غرفة العمليات (Saurel-Cubizolles et al.1994؛ Tran et al.1994).
ومع ذلك ، حتى مع الاعتراف بأن العلاقة بين الآثار الضارة والتعرض لنفايات غازات التخدير لم يتم إثباتها بشكل قاطع ، فإن الحقيقة هي أن وجود هذه الغازات ومستقلباتها يتم اكتشافها بسهولة في هواء غرف العمليات وفي هواء الزفير وفي الهواء. سوائل بيولوجية. وفقًا لذلك ، نظرًا لوجود قلق بشأن سُميتها المحتملة ، ولأنه من الممكن تقنيًا القيام بذلك دون جهد أو نفقات مفرطة ، سيكون من الحكمة اتخاذ خطوات لإزالة أو تقليل تركيزات غازات التخدير إلى الحد الأدنى في غرف العمليات و المناطق المجاورة (Rosell، Luna and Guardino 1989؛ NIOSH 1994).
مستويات التعرض القصوى المسموح بها
اعتمد المؤتمر الأمريكي لخبراء الصحة الصناعية الحكوميين (ACGIH) حدًا متوسطًا لقيمة الوقت والقيمة (TLV-TWA) يبلغ 50 جزءًا في المليون لأكسيد النيتروز والهالوثان (ACGIH 1994). TLV-TWA هو المبدأ التوجيهي لإنتاج المركب ، والتوصيات لغرف العمليات هي أن يظل تركيزه أقل ، عند مستوى أقل من 1 جزء في المليون (ACGIH 1991). يضع NIOSH حدًا قدره 25 جزء في المليون لأكسيد النيتروز و 1 جزء في المليون للتخدير المهلجن ، مع توصية إضافية بأنه عند استخدامهما معًا ، يتم تقليل تركيز المركبات المهلجنة إلى حد 0.5 جزء في المليون (NIOSH 1977b).
فيما يتعلق بالقيم في السوائل البيولوجية ، فإن الحد الموصى به لأكسيد النيتروز في البول بعد 4 ساعات من التعرض بمتوسط تركيزات محيطة تبلغ 25 جزء في المليون يتراوح من 13 إلى 19 ميكروغرام / لتر ، ولمدة 4 ساعات من التعرض بتركيزات محيطة تبلغ 50 جزء في المليون. يتراوح النطاق بين 21 إلى 39 ميكروغرام / لتر (Guardino and Rosell 1995). إذا كان التعرض لمزيج من مخدر مهلجن وأكسيد النيتروز ، فإن قياس القيم من أكسيد النيتروز يستخدم كأساس للتحكم في التعرض ، لأنه مع استخدام تركيزات أعلى ، يصبح القياس الكمي أسهل.
القياس التحليلي
تستند معظم الإجراءات الموصوفة لقياس التخدير المتبقي في الهواء إلى التقاط هذه المركبات عن طريق الامتزاز أو في كيس أو حاوية خاملة ، ليتم تحليلها لاحقًا بواسطة كروماتوجرافيا الغاز أو التحليل الطيفي بالأشعة تحت الحمراء (Guardino and Rosell 1985). يستخدم كروماتوغرافيا الغاز أيضًا لقياس أكسيد النيتروز في البول (Rosell، Luna and Guardino 1989) ، بينما لا يتم استقلاب الأيزوفلورين بسهولة وبالتالي نادرًا ما يتم قياسه.
المستويات الشائعة للتركيزات المتبقية في هواء غرف العمليات
في حالة عدم وجود تدابير وقائية ، مثل استخراج الغازات المتبقية و / أو إدخال إمدادات كافية من الهواء الجديد في جناح التشغيل ، تم قياس التركيزات الشخصية لأكثر من 6,000 جزء في المليون من أكسيد النيتروز و 85 جزء في المليون من هالوثان (NIOSH 1977 ). تم قياس التركيزات التي تصل إلى 3,500 جزء في المليون و 20 جزء في المليون على التوالي في الهواء المحيط بغرف العمليات. يمكن أن يؤدي تنفيذ الإجراءات التصحيحية إلى تقليل هذه التركيزات إلى قيم أقل من الحدود البيئية المذكورة سابقًا (Rosell، Luna and Guardino 1989).
العوامل التي تؤثر على تركيز نفايات غازات التخدير
العوامل التي تؤثر بشكل مباشر على وجود نفايات غازات التخدير في بيئة غرفة العمليات هي التالية.
طريقة التخدير. السؤال الأول الذي يجب مراعاته هو طريقة التخدير ، على سبيل المثال ، ما إذا كان المريض قد تم تنبيبه أم لا ونوع قناع الوجه المستخدم. في جراحة الأسنان أو الحنجرة أو غيرها من أشكال الجراحة التي يتم فيها منع التنبيب ، سيكون الهواء المنتهي الصلاحية للمريض مصدرًا مهمًا لانبعاثات غازات النفايات ، ما لم يتم وضع المعدات المصممة خصيصًا لاحتجاز هذه الزفير بشكل صحيح بالقرب من منطقة تنفس المريض. وفقًا لذلك ، يعتبر جراحو الأسنان والفم معرضين للخطر بشكل خاص (Cohen، Belville and Brown 1975؛ NIOSH 1977a) ، وكذلك الجراحون البيطريون (Cohen، Belville and Brown 1974؛ Moore، Davis and Kaczmarek 1993).
القرب من بؤرة الانبعاث. كما هو معتاد في النظافة الصناعية ، عندما توجد نقطة انبعاث الملوثات المعروفة ، فإن القرب من المصدر هو العامل الأول الذي يجب مراعاته عند التعامل مع التعرض الشخصي. في هذه الحالة ، يكون أطباء التخدير ومساعدوهم هم الأشخاص الأكثر تضرراً بشكل مباشر من انبعاث نفايات غازات التخدير ، وقد تم قياس التركيزات الشخصية بمقدار ضعف متوسط المستويات الموجودة في هواء غرف العمليات (Guardino and Rosell 1985 ).
نوع الدائرة. وغني عن البيان أنه في الحالات القليلة التي يتم فيها استخدام الدوائر المغلقة ، مع إعادة الإلهام بعد تطهير الهواء وإعادة الإمداد بالأكسجين والتخدير اللازم ، لن تكون هناك انبعاثات إلا في حالة تعطل المعدات أو في حالة حدوث تسرب. موجود. في حالات أخرى ، سيعتمد ذلك على خصائص النظام المستخدم ، وكذلك على ما إذا كان من الممكن إضافة نظام استخراج إلى الدائرة أم لا.
تركيز غازات التخدير. هناك عامل آخر يجب أخذه في الاعتبار وهو تركيزات مواد التخدير المستخدمة ، حيث من الواضح أن تلك التركيزات والكميات الموجودة في هواء غرفة العمليات مرتبطة ارتباطًا مباشرًا (Guardino and Rosell 1985). هذا العامل مهم بشكل خاص عندما يتعلق الأمر بالإجراءات الجراحية طويلة الأمد.
نوع العمليات الجراحية. مدة العمليات ، والوقت المنقضي بين الإجراءات التي يتم إجراؤها في نفس غرفة العمليات والخصائص المحددة لكل إجراء - والتي غالبًا ما تحدد نوع التخدير المستخدم - هي عوامل أخرى يجب مراعاتها. مدة العملية تؤثر بشكل مباشر على تركيز المواد المخدرة المتبقية في الهواء. في غرف العمليات حيث يتم جدولة الإجراءات على التوالي ، يؤثر الوقت المنقضي بينهما أيضًا على وجود الغازات المتبقية. تُظهر الدراسات التي أجريت في المستشفيات الكبيرة مع الاستخدام المتواصل لغرف العمليات أو مع غرف عمليات الطوارئ التي يتم استخدامها بما يتجاوز جداول العمل القياسية ، أو في غرف العمليات المستخدمة للإجراءات المطولة (عمليات الزرع ، وقطع الحنجرة) ، أنه تم اكتشاف مستويات كبيرة من غازات النفايات حتى قبل ذلك. الإجراء الأول من اليوم. هذا يساهم في زيادة مستويات غازات العادم في الإجراءات اللاحقة. من ناحية أخرى ، هناك إجراءات تتطلب انقطاعات مؤقتة للتخدير بالاستنشاق (حيث تكون هناك حاجة للدوران خارج الجسم ، على سبيل المثال) ، وهذا أيضًا يقطع انبعاث غازات التخدير في البيئة (Guardino و Rosell 1985).
الخصائص الخاصة بغرفة العمليات. أظهرت الدراسات التي أجريت في غرف العمليات ذات الأحجام المختلفة والتصميم والتهوية (Rosell، Luna and Guardino 1989) أن هذه الخصائص تؤثر بشكل كبير على تركيز غازات التخدير في الغرفة. تميل غرف العمليات الكبيرة وغير المقسمة إلى الحصول على أقل تركيزات مقاسة من غازات التخدير ، بينما في غرف العمليات الصغيرة (على سبيل المثال ، غرف عمليات الأطفال) تكون التركيزات المقاسة لغازات النفايات عادةً أعلى. يعد نظام التهوية العامة لغرفة العمليات وتشغيلها السليم عاملاً أساسيًا لتقليل تركيز مخلفات التخدير ؛ يؤثر تصميم نظام التهوية أيضًا على تداول الغازات العادمة داخل غرفة العمليات والتركيزات في مواقع مختلفة وعلى ارتفاعات مختلفة ، وهو أمر يمكن التحقق منه بسهولة عن طريق أخذ العينات بعناية.
الخصائص الخاصة بأجهزة التخدير. يعتمد انبعاث الغازات في بيئة غرفة العمليات بشكل مباشر على خصائص معدات التخدير المستخدمة. يجب دائمًا مراعاة تصميم النظام ، سواء كان يتضمن نظامًا لعودة الغازات الزائدة ، سواء كان يمكن توصيله بفراغ أو تنفيسه خارج غرفة العمليات ، وما إذا كان به تسريبات أو خطوط غير متصلة وما إلى ذلك. تحديد وجود نفايات غازات التخدير في غرفة العمليات.
عوامل خاصة بطبيب التخدير وفريقه. يعتبر طبيب التخدير وفريقه هو العنصر الأخير الذي يجب مراعاته ، ولكن ليس بالضرورة الأقل أهمية. تعد معرفة معدات التخدير ومشاكلها المحتملة ومستوى الصيانة التي تتلقاها - من قبل الفريق وموظفي الصيانة في المستشفى - من العوامل التي تؤثر بشكل مباشر جدًا على انبعاث الغازات العادمة في هواء غرفة العمليات ( Guardino و Rosell 1995). لقد ثبت بوضوح أنه حتى عند استخدام التكنولوجيا المناسبة ، لا يمكن تقليل التركيزات المحيطة لغازات التخدير إذا كانت الفلسفة الوقائية غائبة عن روتين عمل أطباء التخدير ومساعديهم (Guardino and Rosell 1992).
اجراءات وقائية
يمكن تلخيص الإجراءات الوقائية الأساسية المطلوبة لتقليل التعرض المهني لنفايات غازات التخدير بشكل فعال في النقاط الست التالية:
- يجب اعتبار غازات التخدير على أنها مخاطر مهنية. حتى لو لم يتم إثبات بشكل قاطع من وجهة نظر علمية أن غازات التخدير لها تأثير ضار خطير على صحة الأشخاص المعرضين مهنياً ، فهناك احتمال كبير أن تكون بعض الآثار المذكورة هنا مرتبطة بشكل مباشر بالتعرض للنفايات. غازات التخدير. لهذا السبب ، من الجيد اعتبارها مخاطر مهنية سامة.
- يجب استخدام أنظمة الكسح لغازات العادم. أنظمة الكسح هي أكثر الأجهزة التقنية فعالية لتقليل الغازات العادمة في هواء غرفة العمليات (NIOSH 1975). يجب أن تفي هذه الأنظمة بمبدأين أساسيين: يجب أن تخزن و / أو تقضي بشكل مناسب على الحجم الكامل للهواء المنتهي الصلاحية من قبل المريض ، ويجب تصميمها لضمان عدم تنفس المريض أو الأداء السليم لمعدات التخدير. متأثر - بأجهزة أمان منفصلة لكل وظيفة. التقنيات الأكثر شيوعًا هي: اتصال مباشر بمخرج تفريغ مع غرفة تنظيم مرنة تسمح بالانبعاث المتقطع للغازات في الدورة التنفسية ؛ توجيه تدفق الغازات التي يزفرها المريض إلى الفراغ دون اتصال مباشر ؛ وتوجيه تدفق الغازات القادمة من المريض إلى عودة نظام التهوية المركب في غرفة العمليات وطرد هذه الغازات من غرفة العمليات ومن المبنى. جميع هذه الأنظمة سهلة التنفيذ من الناحية الفنية وفعالة للغاية من حيث التكلفة ؛ يوصى باستخدام أجهزة التنفس المركبة كجزء من التصميم. في الحالات التي لا يمكن فيها استخدام الأنظمة التي تزيل الغازات العادمة بشكل مباشر بسبب الخصائص الخاصة للإجراء ، يمكن استخدام الاستخراج الموضعي بالقرب من مصدر الانبعاث طالما أنه لا يؤثر على نظام التهوية العام أو الضغط الإيجابي في غرفة العمليات .
- يجب ضمان تهوية عامة بحد أدنى 15 مرة تجديد / ساعة في غرفة العمليات. يجب تنظيم التهوية العامة لغرفة العمليات بشكل مثالي. يجب ألا تحافظ فقط على الضغط الإيجابي وتستجيب للخصائص الحرارية للهواء المحيط ، ولكن يجب أن توفر أيضًا ما لا يقل عن 15 إلى 18 عملية تجديد في الساعة. كذلك ، يجب أن يكون هناك إجراء للرصد لضمان حسن سير العمل.
- يجب التخطيط للصيانة الوقائية لدائرة التخدير بانتظام. يجب وضع إجراءات الصيانة الوقائية التي تشمل عمليات تفتيش منتظمة لأجهزة التنفس. يجب أن يكون التحقق من عدم انبعاث أي غازات في الهواء المحيط جزءًا من البروتوكول المتبع عند تشغيل الجهاز لأول مرة ، ويجب التحقق من أدائه السليم فيما يتعلق بسلامة المريض. يجب التحقق من الأداء السليم لدائرة التخدير عن طريق التحقق من عدم وجود تسرب ، واستبدال المرشحات بشكل دوري وفحص صمامات الأمان.
- يجب استخدام الضوابط البيئية والبيولوجية. يوفر تنفيذ الضوابط البيئية والبيولوجية معلومات ليس فقط عن الأداء الصحيح للعناصر التقنية المختلفة (استخراج الغازات ، والتهوية العامة) ولكن أيضًا حول ما إذا كانت إجراءات العمل مناسبة للحد من انبعاث الغازات العادمة في الهواء. اليوم ، لا تمثل هذه الضوابط مشاكل فنية ويمكن تنفيذها اقتصاديًا ، ولهذا السبب يوصى بها.
- تعليم وتدريب الموظفين المكشوفين أمر بالغ الأهمية. يتطلب تحقيق الحد الفعال من التعرض المهني لنفايات غازات التخدير تثقيف جميع العاملين في غرفة العمليات حول المخاطر المحتملة وتدريبهم على الإجراءات المطلوبة. هذا ينطبق بشكل خاص على أطباء التخدير ومساعديهم الأكثر مشاركة بشكل مباشر والمسؤولين عن صيانة معدات التخدير وتكييف الهواء.
وفي الختام
على الرغم من عدم إثبات ذلك بشكل قاطع ، إلا أن هناك أدلة كافية تشير إلى أن التعرض لنفايات غازات التخدير قد يكون ضارًا بالعاملين في مجال الرعاية الصحية. تمثل حالات الإملاص والتشوهات الخلقية عند الرضع المولودين لعاملات وأزواج العمال الذكور الأشكال الرئيسية للسمية. نظرًا لأنه ممكن تقنيًا بتكلفة منخفضة ، فمن المستحسن تقليل تركيز هذه الغازات في الهواء المحيط في غرف العمليات والمناطق المجاورة إلى الحد الأدنى. وهذا لا يتطلب فقط استخدام معدات التخدير وأنظمة التهوية / تكييف الهواء وصيانتها بشكل صحيح ، بل يتطلب أيضًا تعليم وتدريب جميع الموظفين المعنيين ، وخاصة أطباء التخدير ومساعديهم ، الذين يتعرضون عمومًا لتركيزات أعلى. نظرًا لظروف العمل الخاصة بغرف العمليات ، فإن تلقين عادات وإجراءات العمل الصحيحة مهم جدًا في محاولة تقليل كميات غازات التخدير في الهواء إلى الحد الأدنى.
عمال الرعاية المنزلية: تجربة مدينة نيويورك
بدأ الاستخدام المكثف للعاملين في مجال الرعاية المنزلية في مدينة نيويورك في عام 1975 كاستجابة لاحتياجات السكان المتزايدين من كبار السن المصابين بأمراض مزمنة والضعفاء وكبديل للرعاية الأكثر تكلفة في دور رعاية المسنين ، والتي كان لدى العديد منها قوائم طويلة بهؤلاء الأشخاص. في انتظار القبول. بالإضافة إلى ذلك ، سمح بمزيد من المساعدة الشخصية في وقت كان يُنظر فيه إلى دور رعاية المسنين على أنها غير شخصية وغير مكترثة. كما أنها توفر فرص عمل على مستوى المبتدئين للأفراد غير المهرة ، ومعظمهم من النساء ، وكثير منهم يتلقون الرعاية الاجتماعية.
في البداية ، كان هؤلاء العمال موظفين في إدارة الموارد البشرية بالمدينة ، ولكن في عام 1980 ، تمت "خصخصة" هذه الخدمة وتم تجنيدهم وتدريبهم وتوظيفهم من قبل الوكالات الاجتماعية غير الربحية القائمة على المجتمع ومنظمات الرعاية الصحية التقليدية مثل المستشفيات التي يجب أن تكون معتمدة من قبل ولاية نيويورك كمقدمي خدمات الرعاية المنزلية. يتم تصنيف العمال كصناع منازل ، وعاملين في مجال العناية الشخصية ، ومساعدين صحيين ، ومقدمي رعاية منزلية ، ومدبرة منزل ، اعتمادًا على مستويات مهاراتهم وأنواع الخدمات التي يقدمونها. تعتمد أي من هذه الخدمات التي يستخدمها عميل معين على تقييم الحالة الصحية لهذا الشخص واحتياجاته التي يتم إجراؤها بواسطة أخصائي صحي مرخص ، مثل الطبيب أو الممرضة أو الأخصائي الاجتماعي.
القوى العاملة في الرعاية المنزلية
يقدم عمال الرعاية المنزلية في مدينة نيويورك مجموعة من الخصائص التي توفر ملفًا شخصيًا فريدًا. وجد استطلاع حديث أجراه دونوفان وكورزمان وروتمان (1993) أن 94٪ من الإناث بمتوسط عمر 45. حوالي 56٪ لم يولدوا داخل الولايات المتحدة القارية وحوالي 51٪ لم يكملوا المرحلة الثانوية. تم تحديد 32٪ فقط على أنهم متزوجون ، و 33٪ منفصلين أو مطلقين و 26٪ غير متزوجين ، بينما 86٪ لديهم أطفال ، و 44٪ لديهم أطفال دون سن 18 عامًا. وفقًا للمسح ، يعيش 63٪ مع أطفالهم ويعيش 26٪ مع الزوج.
متوسط دخل الأسرة لهذه المجموعة في عام 1991 كان 12,000 دولار في السنة. في 81٪ من هذه العائلات ، كان عامل الرعاية المنزلية هو المعيل الأساسي. في عام 1996 ، كان الراتب السنوي للعاملين في الرعاية المنزلية بدوام كامل يتراوح بين 16,000 دولار و 28,000 دولار ؛ يكسب العمال بدوام جزئي أقل.
تمثل هذه الأجور المنخفضة صعوبات اقتصادية كبيرة للمشاركين في المسح: قال 56٪ أنهم لا يستطيعون تحمل تكاليف السكن اللائق ؛ أفاد 61٪ بأنهم غير قادرين على شراء الأثاث أو المعدات المنزلية ؛ قال 35٪ إنهم يفتقرون إلى الأموال لشراء ما يكفي من الطعام لأسرهم ؛ وكان 36٪ غير مؤهلين للحصول على الرعاية الطبية وغير قادرين على تحمل تكاليف الرعاية الطبية اللازمة لهم ولأسرهم. كمجموعة ، سوف يتدهور وضعهم المالي حتمًا مع تخفيضات في التمويل الحكومي لتقليص حجم وشدة خدمات الرعاية المنزلية المقدمة.
خدمات الرعاية المنزلية
تعتمد الخدمات التي يقدمها عمال الرعاية المنزلية على احتياجات العملاء الذين يتم خدمتهم. يحتاج الأشخاص الذين يعانون من إعاقة أكبر إلى المساعدة في "الأنشطة الأساسية للحياة اليومية" ، والتي تتكون من الاستحمام وارتداء الملابس واستخدام المرحاض والنقل (الانتقال إلى السرير والكراسي أو الخروج منه) والتغذية. أولئك الذين يتمتعون بمستويات أعلى من القدرات الوظيفية يحتاجون إلى المساعدة في "الأنشطة المفيدة للحياة اليومية" ، والتي تشمل التدبير المنزلي (التنظيف وترتيب الأسرة وغسل الأطباق وما إلى ذلك) والتسوق وإعداد الطعام وتقديمه والغسيل واستخدام وسائل النقل العامة أو الخاصة و إدارة الشؤون المالية. قد يقوم العاملون في مجال الرعاية المنزلية بإعطاء الحقن وتوزيع الأدوية وتقديم العلاجات مثل التمارين والتدليك السلبي كما هو موصوف من قبل طبيب العميل. الخدمة الأكثر تقديرًا هي الرفقة ومساعدة العميل على المشاركة في الأنشطة الترفيهية.
ترتبط صعوبة عمل عامل الرعاية المنزلية ارتباطًا مباشرًا ببيئة المنزل ، بالإضافة إلى الحالة الجسدية ، وسلوك العميل وأي فرد من أفراد الأسرة قد يكون في مكان الحادث. يعيش العديد من العملاء (والعاملين أيضًا) في أحياء فقيرة حيث ترتفع معدلات الجريمة ، وغالبًا ما تكون وسائل النقل العام هامشية والخدمات العامة دون المستوى المطلوب. يعيش الكثيرون في مساكن متدهورة مع وجود مصاعد لا تعمل أو لا تعمل ، وسلالم وممرات مظلمة وقذرة ، ونقص في التدفئة والمياه الساخنة ، والسباكة المتداعية ، والأجهزة المنزلية التي تعمل بشكل سيئ. قد يكون التنقل من منزل العميل وإليه شاقًا ويستغرق وقتًا طويلاً.
قد يكون لدى العديد من العملاء مستويات منخفضة جدًا من القدرات الوظيفية ويحتاجون إلى المساعدة في كل منعطف. ضعف عضلات العملاء وعدم التنسيق وفقدان البصر والسمع وسلس المثانة و / أو الأمعاء يزيد من عبء الرعاية. قد تؤدي الصعوبات العقلية مثل الخرف الخرف والقلق والاكتئاب وصعوبة التواصل بسبب فقدان الذاكرة والحواجز اللغوية إلى تضخيم هذه الصعوبة. أخيرًا ، قد يتصاعد السلوك التعسفي والمتطلب من جانب كل من العملاء وأفراد أسرهم في بعض الأحيان إلى أعمال عنف.
مخاطر أعمال الرعاية المنزلية
تشمل مخاطر العمل التي يواجهها عادة عمال الرعاية المنزلية ما يلي:
- العمل بمفرده دون مساعدة
- نقص التعليم والتدريب والإشراف عن بعد إن وجد
- العمل في مساكن دون المستوى في الأحياء عالية الخطورة
- آلام الظهر وإصابات العضلات والعظام التي تحدث أثناء رفع ونقل ودعم العملاء الذين قد يكونون ثقيلًا وضعيفًا وضعف التنسيق
- العنف في المنزل والحي
- الأمراض المعدية (قد لا يكون عامل الرعاية الصحية على علم كامل بالحالة الطبية للعميل ؛ قد لا تتوفر القفازات والأردية والأقنعة الموصى بها)
- المواد الكيميائية المنزلية ولوازم التنظيف (غالبًا ما يتم تصنيفها وتخزينها بشكل غير صحيح)
- التحرش الجنسي
- ضغوط العمل.
ربما يكون الإجهاد هو الخطر الأكثر انتشارًا. تتفاقم بسبب حقيقة أن العامل عادة ما يكون بمفرده في المنزل مع العميل دون أي طريقة بسيطة للإبلاغ عن مشكلة أو استدعاء المساعدة. يتفاقم التوتر لأن جهود احتواء التكلفة تقلل من ساعات الخدمة المسموح بها للعملاء الفرديين.
استراتيجيات الوقاية
تم اقتراح عدد من الاستراتيجيات لتعزيز الصحة والسلامة المهنية للعاملين في الرعاية المنزلية وتحسين أوضاعهم. يشملوا:
- تطوير وإصدار معايير الممارسة للرعاية المنزلية مصحوبة بتعليم وتدريب محسنين حتى يتمكن عمال الرعاية المنزلية من تلبيتها
- التعليم والتدريب على التعرف على وتجنب المخاطر الكيميائية وغيرها من المخاطر في المنزل
- التدريب على الرفع والحمل وتقديم الدعم المادي للعملاء حسب الحاجة في سياق تقديم الخدمات
- التقييم الأولي لاحتياجات العملاء مع استكمال عمليات التفتيش على منازلهم بحيث يمكن تحديد المخاطر المحتملة والقضاء عليها أو السيطرة عليها ويمكن شراء المواد والمعدات اللازمة
- اجتماعات دورية مع المشرفين وغيرهم من العاملين في مجال الرعاية المنزلية لمقارنة الملاحظات وتلقي التعليمات. يمكن تطوير أشرطة الفيديو واستخدامها في عروض المهارات. يمكن استكمال الاجتماعات بشبكات هاتفية يمكن للعمال من خلالها التواصل مع بعضهم البعض لتبادل المعلومات والتخفيف من أي مشاعر بالعزلة.
- إنشاء لجنة للصحة والسلامة داخل كل جهة لمراجعة الحوادث والمشكلات المتعلقة بالعمل وتطوير التدخلات الوقائية المناسبة
- إنشاء برنامج مساعدة الموظفين (EAP) الذي يمكن للعمال من خلاله تلقي المشورة بشأن مشاكلهم النفسية والاجتماعية أثناء العمل وخارجه.
يجب إجراء الدورات التعليمية والتدريبية خلال ساعات العمل في مكان ووقت مناسبين للعمال. يجب استكمالها بتوزيع المواد التعليمية المصممة للمستويات التعليمية المنخفضة لمعظم العمال ، وعند الضرورة ، يجب أن يكونوا متعددي اللغات.
دراسة حالة: العنف في مجال الرعاية الصحية
نُقل مريض ذهاني في الثلاثينيات من عمره قسراً إلى مستشفى كبير للأمراض النفسية في إحدى ضواحي إحدى المدن. لم يكن يُنظر إليه على أنه ميول عنيفة. بعد أيام قليلة هرب من عنبر آمن. أبلغ أقاربه سلطات المستشفى أنه عاد إلى منزله. كما كان معتادًا ، انطلق مرافقة ثلاث ممرضات نفسانيات مع سيارة إسعاف لإعادة المريض. في الطريق توقفوا لاصطحاب حراسة من الشرطة كما كان معتادًا في مثل هذه الحالات. عندما وصلوا إلى المنزل ، انتظرت مرافقة الشرطة في الخارج ، تحسبا لوقوع حادث عنيف. دخلت الممرضات الثلاث وأبلغ الأقارب أن المريض كان جالسًا في غرفة نوم بالطابق العلوي. عندما اقترب منه المريض ودعوته بهدوء للعودة إلى المستشفى لتلقي العلاج ، أخرج سكين مطبخ كان يخفيه. وطعنت إحدى الممرضات في صدرها ، وطعنت أخرى عدة مرات في ظهرها وثالثة في يدها وذراعها. نجت جميع الممرضات الثلاث ولكن اضطررن إلى قضاء بعض الوقت في المستشفى. عندما دخل مرافقة الشرطة غرفة النوم ، سلم المريض السكين بهدوء.
دانيال ميرفي
عمال الرعاية الصحية وحساسية اللاتكس
مع ظهور الاحتياطات العالمية ضد العدوى المنقولة عن طريق الدم والتي تملي استخدام القفازات كلما تعرض العاملون في الرعاية الصحية لمرضى أو مواد قد تكون مصابة بالتهاب الكبد B أو فيروس نقص المناعة البشرية ، ازداد تواتر وشدة ردود الفعل التحسسية تجاه المطاط الطبيعي (NRL) صاعد. على سبيل المثال ، أبلغ قسم الأمراض الجلدية في جامعة إرلانجن-نورمبرج في ألمانيا عن زيادة بمقدار 12 ضعفًا في عدد المرضى الذين يعانون من الحساسية تجاه اللاتكس بين عامي 1989 و 1995. وزادت المظاهر الجهازية الأكثر خطورة من 10.7٪ في عام 1989 إلى 44٪ في عام 1994- 1995 (هيس وآخرون 1996).
يبدو من المفارقات أن القفازات المطاطية تُعزى الكثير من الصعوبة إليها عندما كان الغرض منها حماية أيدي الممرضات وعاملي الرعاية الصحية الآخرين عندما تم تقديمها في الأصل في نهاية القرن التاسع عشر. كان هذا عصر الجراحة المطهرة حيث تم غمر الأدوات والمواقع الجراحية في محاليل كاوية من حمض الكربوليك وثنائي كلوريد الزئبق. هذه الجراثيم لم تقتل الجراثيم فحسب ، بل أدت أيضًا إلى تلطخ أيدي الفريق الجراحي. وفقًا لما أصبح أسطورة رومانسية ، يُقال إن ويليام ستيوارت هالستيد ، أحد "عمالقة" الجراحة في ذلك الوقت والذي يُنسب إليه مجموعة من المساهمات في تقنيات الجراحة ، قد "اخترع" قفازات مطاطية حوالي عام 1890 لصنع من اللطيف أن يمسك يد كارولين هامبتون ، ممرضته ، التي تزوجها لاحقًا (تاونسند 1994). على الرغم من أن هالستيد قد يُنسب إليه الفضل في إدخال وتعميم استخدام القفازات الجراحية المطاطية في الولايات المتحدة ، إلا أن كثيرين آخرين شاركوا فيها ، وفقًا لميلر (1982) الذي استشهد بتقرير عن استخدامها في المملكة المتحدة نُشر قبل نصف قرن. (أكتون 1848).
حساسية اللاتكس
تم وصف الحساسية تجاه NRL بإيجاز بواسطة Taylor and Leow (راجع مقالة "التهاب الجلد التماسي المطاطي وحساسية اللاتكس" في الفصل صناعة المطاط) باعتباره "رد فعل تحسسي من النوع الأول بوساطة من الغلوبولين المناعي E فوري ، ويرجع ذلك غالبًا إلى بروتينات NRL الموجودة في أجهزة اللاتكس الطبية وغير الطبية. تتراوح مجموعة العلامات السريرية من الشرى التماسي ، والأرتكاريا المعممة ، والتهاب الأنف التحسسي ، والتهاب الملتحمة التحسسي ، والوذمة الوعائية (تورم شديد) والربو (الصفير) إلى الحساسية المفرطة (رد فعل تحسسي شديد يهدد الحياة) ". قد تنجم الأعراض عن التلامس المباشر للجلد الطبيعي أو الملتهب بالقفازات أو غيرها من المواد المحتوية على مادة اللاتكس أو بشكل غير مباشر عن طريق ملامسة الغشاء المخاطي أو استنشاق بروتينات NRL أو جسيمات بودرة التلك التي التصقت بها بروتينات NRL. يمكن أن يتسبب هذا الاتصال غير المباشر في حدوث تفاعل من النوع الرابع مع مسرعات المطاط. (ما يقرب من 80٪ من "حساسية قفاز اللاتكس" هي في الواقع تفاعل من النوع الرابع للمسرعات.) يتم تأكيد التشخيص عن طريق اختبارات التصحيح أو الوخز أو الخدش أو غيرها من اختبارات حساسية الجلد أو عن طريق الدراسات المصلية للجلوبيولين المناعي. في بعض الأفراد ، ترتبط حساسية اللاتكس بالحساسية تجاه بعض الأطعمة (مثل الموز والكستناء والأفوكادو والكيوي والبابايا).
في حين أن الحساسية من اللاتكس هي الأكثر شيوعًا بين العاملين في مجال الرعاية الصحية ، إلا أنها توجد أيضًا بين الموظفين في مصانع تصنيع المطاط ، والعمال الآخرين الذين يستخدمون قفازات مطاطية بشكل معتاد (على سبيل المثال ، عمال الدفيئة (Carillo et al. 1995)) وفي المرضى الذين لديهم تاريخ من الإجراءات الجراحية المتعددة (على سبيل المثال ، السنسنة المشقوقة ، التشوهات الخلقية في الجهاز البولي التناسلي ، إلخ) (Blaycock 1995). تم الإبلاغ عن حالات من ردود الفعل التحسسية بعد استخدام الواقي الذكري اللاتكس (Jonasson، Holm and Leegard 1993) ، وفي حالة واحدة ، تم تجنب رد فعل محتمل عن طريق استنباط تاريخ من رد الفعل التحسسي لغطاء السباحة المطاطي (Burke، Wilson and مكورد 1995). حدثت تفاعلات في المرضى الحساسين عندما التقطت الإبر تحت الجلد المستخدمة لتحضير جرعات من الأدوية الوريدية بروتين NRL أثناء دفعها عبر الأغطية المطاطية على القوارير.
وفقًا لدراسة حديثة أجريت على 63 مريضًا يعانون من حساسية NRL ، فقد استغرق الأمر 5 سنوات في المتوسط من العمل مع منتجات اللاتكس لتتطور الأعراض الأولى ، وعادة ما تكون شرى ملامس. كما يعاني البعض من التهاب الأنف أو ضيق التنفس. استغرق ظهور أعراض الجهاز التنفسي السفلي ، في المتوسط ، سنتين إضافيتين (Allmeers وآخرون ، 2).
تواتر حساسية اللاتكس
لتحديد تواتر حساسية NRL ، تم إجراء اختبارات الحساسية على 224 موظفًا في كلية الطب بجامعة سينسيناتي ، بما في ذلك الممرضات وفنيي المختبرات والأطباء والمعالجين التنفسيين والعاملين في التدبير المنزلي والكتاب (ياسين وآخرون 1994). من بين هؤلاء ، تم اختبار 38 (17 ٪) إيجابية لمستخلصات اللاتكس ؛ تراوحت نسبة الإصابة من 0٪ بين عمال التدبير المنزلي إلى 38٪ بين طاقم طب الأسنان. وقد تسبب تعرض هؤلاء الأفراد الحساسين لمادة اللاتكس في حدوث حكة بنسبة 84٪ ، وطفح جلدي بنسبة 68٪ ، وشرى بنسبة 55٪ ، وتمزق وحكة في العين بنسبة 45٪ ، واحتقان بالأنف بنسبة 39٪ ، وعطس في 34٪. حدث الحساسية المفرطة في 10.5٪.
في دراسة مماثلة في جامعة Oulo في فنلندا ، كان 56٪ من 534 موظفًا بالمستشفى ممن استخدموا قفازات اللاتكس أو الفينيل الواقية يوميًا يعانون من اضطرابات جلدية متعلقة باستخدام القفازات (Kujala and Reilula 1995). كان سيلان الأنف أو احتقان الأنف موجودًا في 13٪ من العمال الذين استخدموا القفازات المسحوقة. كان انتشار كل من الأعراض الجلدية والجهاز التنفسي أعلى بشكل ملحوظ بين أولئك الذين استخدموا القفازات لأكثر من ساعتين في اليوم.
أبلغ فالنتينو وزملاؤه (1994) عن الإصابة بالربو الناجم عن مادة اللاتكس لدى أربعة من العاملين في مجال الرعاية الصحية في مستشفى إقليمي إيطالي ، ومركز Mayo الطبي في روتشستر مينيسوتا ، حيث تم تقييم 342 موظفًا أبلغوا عن أعراض توحي بحساسية اللاتكس ، وسجلوا 16 نوبة مرتبطة باللاتكس. الحساسية المفرطة في 12 شخصًا (حدثت ست حلقات بعد اختبار الجلد) (Hunt et al. 1995). أبلغ باحثو Mayo أيضًا عن أعراض تنفسية لدى العمال الذين لم يرتدوا قفازات ولكنهم عملوا في مناطق تستخدم فيها أعداد كبيرة من القفازات ، ويفترض أن ذلك بسبب جزيئات بودرة التلك المحمولة بالهواء / جزيئات بروتين اللاتكس.
السيطرة والوقاية
الإجراء الوقائي الأكثر فعالية هو تعديل الإجراءات القياسية لاستبدال استخدام القفازات والمعدات المصنوعة من NRL بأشياء مماثلة مصنوعة من الفينيل أو مواد أخرى غير مطاطية. يتطلب ذلك مشاركة إدارات الشراء والتوريد ، والتي يجب أن تفرض أيضًا وضع علامات على جميع العناصر المحتوية على مادة اللاتكس بحيث يمكن تجنبها من قبل الأفراد الذين لديهم حساسية تجاه مادة اللاتكس. هذا مهم ليس فقط للموظفين ولكن أيضًا للمرضى الذين قد يكون لديهم تاريخ يوحي بحساسية اللاتكس. مادة اللاتكس البخاخة ، من مسحوق اللاتكس ، هي أيضًا مشكلة. قد لا يزال العاملون في مجال الرعاية الصحية الذين لديهم حساسية من مادة اللاتكس والذين لا يستخدمون قفازات مطاطية يتأثرون بقفازات اللاتكس المسحوقة التي يستخدمها زملاء العمل. تظهر مشكلة كبيرة من خلال التباين الواسع في محتوى المواد المسببة للحساسية من مادة اللاتكس بين القفازات من مختلف الصانعين ، وفي الواقع ، بين مجموعات مختلفة من القفازات من نفس الشركة المصنعة.
يقوم مصنعو القفازات بتجربة القفازات باستخدام تركيبات تحتوي على كميات أقل من NRL بالإضافة إلى الطلاءات التي تغني عن الحاجة إلى بودرة التلك لجعل القفازات سهلة الارتداء والخلع. الهدف هو توفير قفازات مريحة وسهلة الارتداء وغير مسببة للحساسية والتي لا تزال توفر حواجز فعالة أمام انتقال فيروس التهاب الكبد B وفيروس نقص المناعة البشرية ومسببات الأمراض الأخرى.
يجب استنباط تاريخ طبي دقيق مع التركيز بشكل خاص على حالات التعرض السابقة لمادة اللاتكس من جميع العاملين في مجال الرعاية الصحية الذين تظهر عليهم أعراض توحي بحساسية اللاتكس. في الحالات المشتبه فيها ، يمكن تأكيد دليل حساسية اللاتكس عن طريق الجلد أو الاختبارات المصلية. نظرًا لوجود خطر واضح في إثارة رد فعل تحسسي ، يجب إجراء اختبار الجلد فقط بواسطة موظفين طبيين ذوي خبرة.
في الوقت الحالي ، لا تتوفر مسببات الحساسية لإزالة التحسس ، لذا فإن العلاج الوحيد هو تجنب التعرض للمنتجات التي تحتوي على NRL. في بعض الحالات ، قد يتطلب هذا تغيير الوظيفة. يقترح Weido and Sim (1995) في الفرع الطبي بجامعة تكساس في جالفستون تقديم النصح للأفراد في المجموعات المعرضة للخطر بحمل حقن الإبينفرين ذاتيًا لاستخدامها في حالة حدوث تفاعل جهازي.
بعد ظهور عدة مجموعات من حالات حساسية اللاتكس في عام 1990 ، شكل مركز Mayo الطبي في مدينة روتشستر ، مينيسوتا ، مجموعة عمل متعددة التخصصات لمعالجة المشكلة (Hunt وآخرون ، 1996). بعد ذلك ، تم إضفاء الطابع الرسمي على هذا في فرقة عمل الحساسية من اللاتكس مع أعضاء من أقسام الحساسية والطب الوقائي والأمراض الجلدية والجراحة بالإضافة إلى مدير المشتريات والمدير السريري للتمريض الجراحي ومدير صحة الموظفين. تم نشر مقالات عن حساسية اللاتكس في النشرات الإخبارية للموظفين ونشرات المعلومات لتثقيف 20,000 فرد من القوى العاملة بالمشكلة ولتشجيع أولئك الذين يعانون من أعراض موحية لطلب الاستشارة الطبية. تم تطوير نهج موحد لاختبار حساسية اللاتكس وتقنيات لتحديد كمية مسببات الحساسية من مادة اللاتكس في المنتجات المصنعة وكمية وحجم الجسيمات لمسببات الحساسية التي تنتقل عن طريق الهواء. ثبت أن هذا الأخير حساس بدرجة كافية لقياس تعرض العمال الأفراد أثناء أداء مهام معينة عالية الخطورة. تم الشروع في خطوات لمراقبة الانتقال التدريجي إلى القفازات منخفضة الحساسية (كان التأثير العرضي هو خفض تكلفتها من خلال تركيز مشتريات القفازات بين عدد أقل من البائعين الذين يمكنهم تلبية متطلبات مسببات الحساسية المنخفضة) وتقليل تعرض الموظفين والمرضى ذوي الحساسية المعروفة إلى NLR.
لتنبيه الجمهور بمخاطر حساسية NLR ، تم تشكيل مجموعة مستهلكين ، شبكة دعم حساسية Delaware Valley Latex Allergy. أنشأت هذه المجموعة موقعًا على الإنترنت (http://www.latex.org) ويحافظ على خط هاتف مجاني (1-800 LATEXNO) لتوفير معلومات واقعية محدثة حول حساسية اللاتكس للأشخاص الذين يعانون من هذه المشكلة وأولئك الذين يعتنون بهم. تحتفظ هذه المنظمة ، التي لديها مجموعة استشارية طبية ، بمكتبة أدبية ومركز منتجات وتشجع على تبادل الخبرات بين أولئك الذين لديهم ردود فعل تحسسية.
وفي الختام
أصبحت حساسية اللاتكس مشكلة متزايدة الأهمية بين العاملين في مجال الرعاية الصحية. يكمن الحل في تقليل التلامس مع المواد المسببة للحساسية من مادة اللاتكس في بيئة عملهم ، لا سيما عن طريق استبدال القفازات والأجهزة الجراحية غير المصنوعة من مادة اللاتكس.
دراسة حالة: العنف في مجال الرعاية الصحية
نُقل مريض ذهاني في الثلاثينيات من عمره قسراً إلى مستشفى كبير للأمراض النفسية في إحدى ضواحي إحدى المدن. لم يكن يُنظر إليه على أنه ميول عنيفة. بعد أيام قليلة هرب من عنبر آمن. أبلغ أقاربه سلطات المستشفى أنه عاد إلى منزله. كما كان معتادًا ، انطلق مرافقة ثلاث ممرضات نفسانيات مع سيارة إسعاف لإعادة المريض. في الطريق توقفوا لاصطحاب حراسة من الشرطة كما كان معتادًا في مثل هذه الحالات. عندما وصلوا إلى المنزل ، انتظرت مرافقة الشرطة في الخارج ، تحسبا لوقوع حادث عنيف. دخلت الممرضات الثلاث وأبلغ الأقارب أن المريض كان جالسًا في غرفة نوم بالطابق العلوي. عندما اقترب منه المريض ودعوته بهدوء للعودة إلى المستشفى لتلقي العلاج ، أخرج سكين مطبخ كان يخفيه. وطعنت إحدى الممرضات في صدرها ، وطعنت أخرى عدة مرات في ظهرها وثالثة في يدها وذراعها. نجت جميع الممرضات الثلاث ولكن اضطررن إلى قضاء بعض الوقت في المستشفى. عندما دخل مرافقة الشرطة غرفة النوم ، سلم المريض السكين بهدوء.
ممارسة الصحة والسلامة المهنية: التجربة الروسية
إن عمل الأشخاص في مهنة الطب له قيمة اجتماعية كبيرة ، وفي السنوات الأخيرة تمت دراسة المشكلة الملحة لظروف العمل والحالة الصحية للعاملين في الرعاية الصحية بشكل نشط. ومع ذلك ، فإن طبيعة هذا العمل تجعل أي تدابير وقائية وتحسينية لا يمكن أن تزيل أو تقلل من المصدر الرئيسي للمخاطر في عمل الأطباء وغيرهم من العاملين في الرعاية الصحية: الاتصال بمريض مريض. في هذا الصدد ، فإن مشكلة الوقاية من المرض المهني لدى العاملين في المجال الطبي معقدة نوعًا ما.
في كثير من الحالات ، يمكن أن تؤثر المعدات التشخيصية والطبية وطرق العلاج المستخدمة في المؤسسات الطبية على صحة العاملين في مجال الرعاية الصحية. لذلك ، من الضروري اتباع المعايير الصحية والتدابير الاحترازية للتحكم في مستويات التعرض لعوامل غير مواتية. كشفت الدراسات التي أجريت في عدد من المؤسسات الطبية الروسية أن ظروف العمل في العديد من أماكن العمل لم تكن مثالية ويمكن أن تؤدي إلى تدهور صحة العاملين في المجال الطبي والدعم ، وفي بعض الأحيان تتسبب في الإصابة بأمراض مهنية.
من بين العوامل الفيزيائية التي يمكن أن تؤثر بشكل كبير على صحة العاملين الطبيين في الاتحاد الروسي ، يجب تصنيف الإشعاع المؤين كأحد العوامل الأولى. يواجه عشرات الآلاف من العاملين الطبيين الروس مصادر للإشعاع المؤين في العمل. في الماضي ، تم اعتماد قوانين خاصة للحد من جرعات ومستويات التشعيع التي يمكن للمتخصصين العمل فيها لفترة طويلة دون مخاطر صحية. في السنوات الأخيرة ، تم توسيع إجراءات مراقبة الأشعة السينية لتشمل ليس فقط أطباء الأشعة ، ولكن الجراحين وأطباء التخدير وأطباء الرضوح وأخصائيي إعادة التأهيل والموظفين من المستوى المتوسط. تكون مستويات الإشعاع في مواقع العمل وجرعات الأشعة السينية التي يتلقاها هؤلاء الأفراد أحيانًا أعلى من الجرعات التي يتلقاها اختصاصيو الأشعة ومساعدو مختبر الأشعة.
تنتشر أيضًا الأدوات والمعدات التي تولد إشعاعات غير مؤينة والموجات فوق الصوتية في الطب الحديث. نظرًا لاستخدام العديد من إجراءات العلاج الطبيعي على وجه التحديد بسبب الفوائد العلاجية لمثل هذا العلاج ، فقد تكون نفس التأثيرات البيولوجية خطرة على المشاركين في إدارتها. غالبًا ما يُقال إن الأشخاص الذين يواجهون أدوات وآلات تولد إشعاعات غير مؤينة يعانون من اضطرابات وظيفية في الجهاز العصبي والقلب والأوعية الدموية.
كشفت دراسات ظروف العمل حيث يتم استخدام الموجات فوق الصوتية في الإجراءات التشخيصية أو العلاجية أن الأفراد قد تعرضوا خلال ما يصل إلى 85 إلى 95 ٪ من يوم عملهم إلى مستويات عالية التردد ومنخفضة الكثافة مقارنة بالتعرضات التي يتعرض لها مشغلو الموجات فوق الصوتية الصناعية. تنظير العيوب. لقد عانوا من ضعف في الجهاز العصبي الوعائي المحيطي مثل متلازمة الأوعية الدموية والتهاب الأعصاب الخضري وخلل الأوعية الدموية الخضري وما إلى ذلك.
نادرًا ما يتم الإبلاغ عن الضوضاء كعامل أساسي للمخاطر المهنية في عمل الطاقم الطبي الروسي ، باستثناء مؤسسات طب الأسنان. عند استخدام مثاقب عالية السرعة (200,000 إلى 400,000 لفة / دقيقة) ، فإن أقصى طاقة للصوت تنخفض بتردد 800 هرتز. تختلف مستويات الضوضاء على مسافة 30 سم من المثقاب الموضوع في فم المريض من 80 إلى 90 ديسيبل. يقع ثلث الطيف الصوتي بأكمله ضمن النطاق الأكثر ضررًا للأذن (أي بين 1000 و 2000 هرتز).
يمكن أن تولد العديد من مصادر الضوضاء المجمعة في مكان واحد مستويات تتجاوز الحدود المسموح بها. لتهيئة الظروف المثلى ، يوصى بإخراج آلات التخدير ومعدات التنفس ومضخات الدورة الدموية الاصطناعية من غرف العمليات.
في أقسام الجراحة ، خاصة في غرف العمليات وأقسام إعادة التأهيل والعناية المركزة ، وكذلك في بعض الغرف الخاصة الأخرى ، من الضروري الحفاظ على المعلمات المطلوبة لدرجة الحرارة والرطوبة ودوران الهواء. يوفر التصميم الأمثل للمؤسسات الطبية الحديثة وتركيب محطات التهوية وتكييف الهواء مناخًا محليًا مناسبًا.
ومع ذلك ، في أجنحة العمليات المصممة بدون تخطيط مثالي ، فإن الملابس المغلقة (أي العباءات والأقنعة والقبعات والقفازات) والتعرض للحرارة من الإضاءة وغيرها من المعدات تدفع العديد من الجراحين والأعضاء الآخرين في فرق العمليات للشكوى من "ارتفاع درجة الحرارة". يتم مسح العرق من حواجب الجراحين خشية أن يتداخل مع رؤيتهم أو يلوث الأنسجة في المجال الجراحي.
نتيجة لإدخال العلاج في غرف الضغط العالي في الممارسة الطبية ، غالبًا ما يتعرض الأطباء والممرضات الآن لضغط جوي مرتفع. في معظم الحالات ، يؤثر ذلك على الفرق الجراحية التي تجري العمليات في مثل هذه الغرف. يُعتقد أن التعرض لظروف زيادة الضغط الجوي يؤدي إلى تغييرات غير مواتية في عدد من وظائف الجسم ، اعتمادًا على مستوى الضغط ومدة التعرض.
تعتبر وضعية العمل أيضًا ذات أهمية كبيرة للأطباء. على الرغم من أن معظم المهام يتم إجراؤها في وضعية الجلوس أو الوقوف ، إلا أن بعض الأنشطة تتطلب فترات طويلة في أوضاع محرجة وغير مريحة. هذا هو الحال بشكل خاص مع أطباء الأسنان وأخصائيي الأذن والجراحين (خاصة الجراحين المجهرية) وأطباء التوليد وأطباء النساء وأخصائيي العلاج الطبيعي. ارتبط العمل الذي يتطلب الوقوف لفترات طويلة في وضع واحد بتطور الدوالي في الساقين والبواسير.
كما يمكن أن يؤثر التعرض المستمر أو المتقطع أو العرضي للمواد الكيميائية التي يحتمل أن تكون خطرة والمستخدمة في المؤسسات الطبية على العاملين في المجال الطبي. من بين هذه المواد الكيميائية ، يعتبر التخدير عن طريق الاستنشاق أكثر التأثيرات غير المواتية على البشر. يمكن أن تتراكم هذه الغازات بكميات كبيرة ليس فقط في غرف العمليات والولادة ولكن أيضًا في مناطق ما قبل العملية حيث يتم إحداث التخدير وفي غرف الإنعاش حيث يتم إخراجها من قبل المرضى الخارجين من التخدير. يعتمد تركيزها على محتوى مخاليط الغاز التي يتم تناولها ونوع المعدات المستخدمة ومدة الإجراء. تم العثور على تركيزات غازات التخدير في مناطق التنفس للجراحين وأطباء التخدير في غرفة العمليات تتراوح بين 2 إلى 14 ضعف الحد الأقصى المسموح به للتركيز (MAC). ارتبط التعرض لغازات التخدير بضعف القدرة الإنجابية لكل من أطباء التخدير من الذكور والإناث وتشوهات في أجنة أخصائيي التخدير الحوامل وأزواج أطباء التخدير الذكور (انظر الفصل الجهاز التناسلي ومقال "نفايات غازات التخدير" في هذا الفصل).
في غرف العلاج حيث يتم إجراء العديد من الحقن ، يمكن أن يتجاوز تركيز الدواء في منطقة التنفس للممرضات المستويات المسموح بها. يمكن أن يحدث التعرض للعقاقير المحمولة جواً عند غسل وتعقيم المحاقن ، وإزالة فقاعات الهواء من المحقنة ، وأثناء صرف علاج الهباء الجوي.
من بين المواد الكيميائية التي يمكن أن تؤثر على صحة العاملين في المجال الطبي ، سداسي كلوروفين (الذي قد يتسبب في تأثيرات ماسخة) ، والفورمالين (مهيج ، ومثير للحساسية ، ومسرطن) ، وأكسيد الإيثيلين (الذي له خصائص سامة ومسببة للطفرات ومسرطنة) ، والمضادات الحيوية التي تسبب الحساسية وقمع الاستجابة المناعية والفيتامينات والهرمونات. كما توجد إمكانية التعرض للمواد الكيميائية الصناعية المستخدمة في أعمال التنظيف والصيانة وكمبيدات حشرية.
العديد من الأدوية المستخدمة في علاج السرطان هي نفسها مطفرة ومسببة للسرطان. تم تطوير برامج تدريب خاصة لمنع العمال المشاركين في إعدادهم وإدارتهم من التعرض لمثل هذه العوامل السامة للخلايا.
من سمات المهام الوظيفية للعاملين الطبيين في العديد من التخصصات الاتصال بالمرضى المصابين. يعتبر أي مرض معدي يحدث نتيجة لهذا الاتصال مرضًا مهنيًا. ثبت أن التهاب الكبد الفيروسي المصلي هو الأخطر بالنسبة لموظفي المؤسسات الطبية. تم الإبلاغ عن حالات عدوى التهاب الكبد الفيروسي لمساعدي المختبرات (من فحص عينات الدم) ، وموظفي أقسام غسيل الكلى ، وأخصائيي علم الأمراض ، والجراحين ، وأطباء التخدير ، وغيرهم من المتخصصين الذين كانوا على اتصال مهني بدم المرضى المصابين (راجع مقالة "منع الانتقال المهني لـ مسببات الأمراض المنقولة بالدم "في هذا الفصل).
يبدو أنه لم يكن هناك أي تحسن في الآونة الأخيرة في الحالة الصحية للعاملين في مجال الرعاية الصحية في الاتحاد الروسي. وظلت نسبة حالات الإعاقة المؤقتة المرتبطة بالعمل عند مستوى 80 إلى 96 لكل 100 طبيب عامل و 65 إلى 75 لكل 100 من العاملين الطبيين من المستوى المتوسط. على الرغم من أن هذا المقياس لفقدان العمل مرتفع جدًا ، إلا أنه يجب أيضًا ملاحظة أن العلاج الذاتي والعلاج غير الرسمي وغير المبلغ عنه منتشر بين العاملين في مجال الرعاية الصحية ، مما يعني أن العديد من الحالات لا يتم تسجيلها من خلال الإحصاءات الرسمية. وهذا ما أكده مسح بين الأطباء وجد أن 40٪ من المبحوثين كانوا مرضى أربع مرات في السنة أو أكثر لكنهم لم يتقدموا لطبيب ممارس للرعاية الطبية ولم يقدموا استمارة إعاقة. تم تأكيد هذه البيانات من خلال الفحوصات الطبية التي وجدت أدلة على الإعاقة في 127.35 حالة لكل 100 عامل تم فحصهم.
كما تزداد الإصابة بالأمراض مع تقدم العمر. في هذه الفحوصات ، كان التكرار أكثر بست مرات بين العاملين في الرعاية الصحية الذين لديهم 25 عامًا من الخدمة مقارنة بمن لديهم أقل من 5 سنوات من الخدمة. اشتملت الأمراض الأكثر شيوعاً على ضعف الدورة الدموية (27.9٪) ، أمراض الجهاز الهضمي (20.0٪) ، الاضطرابات العضلية الهيكلية (20.72٪). باستثناء الحالة الأخيرة ، كانت معظم الحالات غير مهنية في الأصل.
تم العثور على ستين في المائة من الأطباء و 46 في المائة من الموظفين متوسطي المستوى مصابون بأمراض مزمنة. ارتبط العديد من هؤلاء بشكل مباشر بتعيينات الوظيفة.
ارتبطت العديد من الأمراض التي تمت ملاحظتها ارتباطًا مباشرًا بتعيينات الوظائف لأولئك الذين تم فحصهم. وهكذا ، وجد الجراحون المجهرون الذين يعملون في وضع حرج أن لديهم اعتلال عظمي غضروفي متكرر. وجد أن المعالجين الكيميائيين يعانون بشكل متكرر من تشوهات الكروموسومات وفقر الدم ؛ الممرضات الذين كانوا على اتصال بمجموعة كبيرة ومتنوعة من الأدوية يعانون من أمراض حساسية مختلفة ، تتراوح من الأمراض الجلدية إلى الربو القصبي ونقص المناعة.
في روسيا ، تمت معالجة المشاكل الصحية للعاملين في المجال الطبي لأول مرة في عشرينيات القرن الماضي. في عام 1920 تأسس مكتب استشاري علمي خاص في موسكو. ونشرت نتائج دراساتها في خمس مجموعات بعنوان عمل وحياة العاملين الطبيين في موسكو ومقاطعة موسكو. منذ ذلك الوقت ظهرت دراسات أخرى مكرسة لهذه المشكلة. ولكن تم تنفيذ هذا العمل بالطريقة المثمرة فقط منذ عام 1975 ، عندما تم إنشاء مختبر نظافة العمل للعاملين في المجال الطبي في معهد RAMS للصحة المهنية ، والذي نسق جميع الدراسات الخاصة بهذه المشكلة. بعد تحليل الوضع الحالي آنذاك ، تم توجيه البحث إلى:
- دراسات ملامح عمليات المخاض في التخصصات الطبية الرئيسية
- تقييم عوامل البيئة المهنية
- تحليل مراضة العاملين في المجال الطبي
- وضع تدابير لتحسين ظروف العمل وتقليل التعب والوقاية من المراضة.
بناءً على الدراسات التي أجراها المختبر ومؤسسات أخرى ، تم إعداد عدد من التوصيات والمقترحات بهدف الحد من الأمراض المهنية للعاملين في المجال الطبي والوقاية منها.
ووضعت التعليمات قبل التوظيف والفحوصات الطبية الدورية للعاملين في مجال الرعاية الصحية. كان الهدف من هذه الفحوصات هو تحديد مدى ملاءمة العامل للوظيفة والوقاية من الأمراض الشائعة والمهنية وكذلك الحوادث المهنية. تم إعداد قائمة بالعوامل الخطرة والخطيرة في عمل الكادر الطبي والتي تضمنت توصيات بشأن تواتر الفحوصات ، ومجموعة المتخصصين للمشاركة في الفحوصات ، وعدد الدراسات المختبرية والوظيفية ، بالإضافة إلى قائمة بالموانع الطبية. مؤشرات للعمل مع عامل مهني خطير محدد. لكل مجموعة تمت دراستها ، كانت هناك قائمة بالأمراض المهنية ، مع تعداد الأشكال التصنيفية ، والقائمة التقريبية للمهام الوظيفية والعوامل الخطرة التي يمكن أن تسبب الظروف المهنية المعنية.
من أجل السيطرة على ظروف العمل في مؤسسات العلاج والوقاية ، تم تطوير شهادة الشروط الصحية والفنية للعمل في مؤسسات الرعاية الصحية. يمكن استخدام الشهادة كدليل لإجراء الإجراءات الصحية وتحسين سلامة العمال. لكي تكمل المؤسسة الشهادة ، من الضروري إجراء دراسة ، بمساعدة المتخصصين في الخدمات الصحية والمنظمات الأخرى ذات الصلة ، للوضع العام في الأقسام والغرف والأجنحة ، لقياس مستويات الصحة والسلامة المخاطر.
تم إنشاء أقسام النظافة في مؤسسات الطب الوقائي في المراكز الحديثة لتفتيش الأوبئة الصحية. تتضمن مهمة هذه الأقسام إتقان التدابير للوقاية من عدوى المستشفيات ومضاعفاتها في المستشفيات ، وخلق الظروف المثلى للعلاج وحماية سلامة وصحة العاملين في مجال الرعاية الصحية. يقوم أطباء الصحة العامة ومساعدوهم بمراقبة وقائية لتصميم وإنشاء المباني لمؤسسات الرعاية الصحية. إنهم يتأكدون من امتثال المباني الجديدة للظروف المناخية ، والترتيب المطلوب لمواقع العمل ، وظروف العمل المريحة وأنظمة الراحة والتغذية أثناء نوبات العمل (انظر مقالة "مباني مرافق الرعاية الصحية" في هذا الفصل). كما أنهم يتحكمون في الوثائق الفنية للمعدات الجديدة والإجراءات التكنولوجية والمواد الكيميائية. يشمل التفتيش الصحي الروتيني مراقبة العوامل المهنية في مواقع العمل وتجميع البيانات الواردة في شهادة الشروط الصحية والفنية للعمل المذكورة أعلاه. يتم وضع القياس الكمي لظروف العمل وتحديد أولويات تدابير تحسين الصحة وفقًا لمعايير النظافة لتقييم ظروف العمل التي تستند إلى مؤشرات مخاطر وخطر عوامل بيئة العمل وثقل عملية العمل وشدتها. يتم تحديد تواتر الدراسات المختبرية حسب الاحتياجات المحددة لكل حالة. تتضمن كل دراسة عادة قياس وتحليل بارامترات المناخ المحلي ؛ قياس مؤشرات بيئة الهواء (على سبيل المثال ، محتوى البكتيريا والمواد الخطرة) ؛ تقييم فعالية أنظمة التهوية ؛ تقييم مستويات الإضاءة الطبيعية والاصطناعية ؛ وقياس مستويات الضوضاء والموجات فوق الصوتية والإشعاع المؤين وما إلى ذلك. يوصى أيضًا بإجراء مراقبة حفظ الوقت لتعرضات العوامل غير المواتية ، بناءً على وثائق المبادئ التوجيهية.
وفقًا لتعليمات الحكومة الروسية ، وتماشياً مع الممارسات الحالية ، يجب مراجعة المعايير الصحية والطبية بعد تراكم البيانات الجديدة.
أكثر...
دراسة حالة: الخطأ البشري والمهام الحرجة: مناهج لتحسين أداء النظام
الأخطاء الصحية والمهام الحاسمة في المعالجة الكثبية عن بعد بعد التحميل: نُهج لتحسين أداء النظام
العلاج بالعلاج عن بعد بالتحميل عن بعد (RAB) هو عملية طبية تستخدم في علاج السرطان. يستخدم RAB جهازًا يتم التحكم فيه بواسطة الكمبيوتر لإدخال المصادر المشعة وإزالتها عن بُعد ، بالقرب من هدف (أو ورم) في الجسم. تم الإبلاغ عن المشكلات المتعلقة بالجرعة التي تم تسليمها خلال RAB وعُزيت إلى خطأ بشري (Swann-D'Emilia، Chu and Daywalt 1990). Callan et al. قام (1995) بتقييم الخطأ البشري والمهام الحرجة المرتبطة بـ RAB في 23 موقعًا في الولايات المتحدة. اشتمل التقييم على ست مراحل:
المرحلة 1: الوظائف والمهام. يعتبر التحضير للعلاج من أصعب المهام ، حيث كان مسؤولاً عن أكبر إجهاد معرفي. بالإضافة إلى ذلك ، كان للإلهاءات التأثير الأكبر على التحضير.
المرحلة 2: تدخلات النظام البشري. غالبًا ما كان الموظفون غير مألوفين للواجهات التي يستخدمونها بشكل غير منتظم. لم يتمكن المشغلون من رؤية إشارات التحكم أو المعلومات الأساسية من محطات العمل الخاصة بهم. في كثير من الحالات ، لم يتم تقديم معلومات عن حالة النظام إلى المشغل.
المرحلة 3: الإجراءات والممارسات. نظرًا لأن الإجراءات المستخدمة للانتقال من عملية إلى أخرى ، وتلك المستخدمة لنقل المعلومات والمعدات بين المهام ، لم يتم تحديدها جيدًا ، فقد تُفقد المعلومات الأساسية. غالبًا ما كانت إجراءات التحقق غائبة أو سيئة البناء أو غير متسقة.
المرحلة الرابعة: سياسات التدريب. كشفت الدراسة عدم وجود برامج تدريبية رسمية في معظم المواقع.
المرحلة الخامسة: هياكل الدعم التنظيمي. كان الاتصال أثناء RAB عرضة للخطأ بشكل خاص. كانت إجراءات مراقبة الجودة غير كافية.
المرحلة 6: تحديد وتصنيف أو الظروف المؤاتية للخطأ البشري. إجمالاً ، تم تحديد وتصنيف 76 عاملاً لصالح الخطأ البشري. تم تحديد وتقييم النهج البديلة.
عشر مهام حرجة تعرضت للخطأ:
- جدولة المريض وتحديده ومتابعته
- استقرار وضع قضيب
- توطين حجم كبير
- إسكن موقف التعريب
- قياس الجرعات
- اعداد العلاج
- دخول خطة العلاج
- تبادل المصدر
- معايرة المصدر
- حفظ السجلات وضمان الجودة الروتيني
كان العلاج هو الوظيفة المرتبطة بأكبر عدد من الأخطاء. تم تحليل ثلاثين خطأً متعلقًا بالعلاج ووجدت أخطاء تحدث خلال أربع أو خمس مهام فرعية للعلاج. حدثت غالبية الأخطاء أثناء تقديم العلاج. كان ثاني أكبر عدد من الأخطاء مرتبطًا بتخطيط العلاج وكان مرتبطًا بحساب الجرعة. يجري تحسين المعدات والتوثيق بالتعاون مع الشركات المصنعة.
مباني لمنشآت الرعاية الصحية
تتأثر صيانة وتحسين الصحة وسلامة وراحة الناس في مرافق الرعاية الصحية بشكل خطير إذا لم يتم تلبية متطلبات البناء المحددة. مرافق الرعاية الصحية هي مباني فريدة إلى حد ما ، حيث تتعايش بيئات غير متجانسة. يشارك أشخاص مختلفون ، والعديد من الأنشطة في كل بيئة والعديد من عوامل الخطر في التسبب في مجموعة واسعة من الأمراض. معايير التنظيم الوظيفي تصنف مرفق الرعاية الصحية البيئات على النحو التالي: وحدات التمريض ، غرف العمليات ، مرافق التشخيص (وحدة الأشعة ، وحدات المختبرات وما إلى ذلك) ، أقسام العيادات الخارجية ، منطقة الإدارة (المكاتب) ، مرافق التغذية ، خدمات الكتان ، الخدمات الهندسية ومناطق المعدات ، الممرات والممرات. مجموعة الناس يتألف من العاملين الصحيين والموظفين والمرضى (المرضى المقيمين لفترة طويلة والمرضى الداخليين والمرضى الخارجيين) والزائرين. ال العمليات تشمل أنشطة الرعاية الصحية المحددة - أنشطة التشخيص والأنشطة العلاجية وأنشطة التمريض - والأنشطة المشتركة في العديد من المباني العامة - أعمال المكتب والصيانة التكنولوجية وإعداد الطعام وما إلى ذلك. ال عوامل الخطر هي العوامل الفيزيائية (الإشعاعات المؤينة وغير المؤينة والضوضاء والإضاءة والعوامل المناخية الدقيقة) والمواد الكيميائية (على سبيل المثال ، المذيبات العضوية والمطهرات) والعوامل البيولوجية (الفيروسات والبكتيريا والفطريات وما إلى ذلك) ، وبيئة العمل (المواقف ، ورفع ، وما إلى ذلك) ) والعوامل النفسية والتنظيمية (مثل التصورات البيئية وساعات العمل). ال الأمراض ذات الصلة بالعوامل المذكورة أعلاه تتراوح من الانزعاج البيئي أو عدم الراحة (على سبيل المثال ، الانزعاج الحراري أو أعراض التهيج) إلى الأمراض الشديدة (مثل العدوى المكتسبة من المستشفيات والحوادث المؤلمة). من هذا المنظور ، يتطلب تقييم المخاطر ومراقبتها نهجًا متعدد التخصصات يشمل الأطباء وخبراء حفظ الصحة والمهندسين والمهندسين المعماريين والاقتصاديين وما إلى ذلك ، وتنفيذ التدابير الوقائية في مهام تخطيط المباني والتصميم والبناء والإدارة. تعتبر متطلبات البناء المحددة مهمة للغاية من بين هذه التدابير الوقائية ، ووفقًا لإرشادات المباني الصحية التي قدمها Levin (1992) ، يجب تصنيفها على النحو التالي:
- متطلبات تخطيط الموقع
- متطلبات التصميم المعماري
- متطلبات مواد البناء والمفروشات
- متطلبات أنظمة التدفئة والتهوية وتكييف الهواء والظروف المناخية الدقيقة.
تركز هذه المقالة على مباني المستشفيات العامة. من الواضح أن التعديلات ستكون مطلوبة للمستشفيات المتخصصة (على سبيل المثال ، مراكز تقويم العظام ، ومستشفيات العيون والأذن ، ومراكز الأمومة ، ومؤسسات الطب النفسي ، ومرافق الرعاية طويلة الأجل ، ومعاهد إعادة التأهيل) ، وعيادات الرعاية المتنقلة ، ومرافق الرعاية الطارئة / العاجلة والمكاتب للأفراد والممارسات الجماعية. سيتم تحديدها من خلال أعداد وأنواع المرضى (بما في ذلك حالتهم الجسدية والعقلية) وعدد العاملين في الرعاية الصحية والمهام التي يؤدونها. تشمل الاعتبارات التي تعزز سلامة ورفاهية كل من المرضى والموظفين المشتركة في جميع مرافق الرعاية الصحية ما يلي:
- البيئة المحيطة ، بما في ذلك ليس فقط الديكور والإضاءة والتحكم في الضوضاء ولكن أيضًا تقسيم ووضع الأثاث والمعدات التي تتجنب وقوع العمال في شرك مع المرضى والزائرين الذين يحتمل أن يكونوا عنيفين
- أنظمة تهوية تقلل من التعرض للعوامل المعدية والمواد الكيميائية والغازات السامة المحتملة
- مرافق تخزين ملابس وآثار المرضى وزوارهم لتقليل التلوث المحتمل
- الخزائن وغرف تغيير الملابس ومرافق الاغتسال وغرف الراحة للموظفين
- مرافق لغسل اليدين ذات موقع ملائم في كل غرفة ومنطقة علاج
- المداخل والمصاعد والمراحيض التي تتسع للكراسي المتحركة والنقالات
- مناطق التخزين والحفظ المصممة لتقليل انحناء العمال والانحناء والوصول ورفع الأحمال الثقيلة
- أنظمة اتصالات وإنذار تلقائية ويتحكم فيها العمال
- آليات لجمع وتخزين والتخلص من النفايات السامة والبياضات والملابس الملوثة وما إلى ذلك.
متطلبات تخطيط الموقع
يجب اختيار موقع مرفق الرعاية الصحية وفقًا لأربعة معايير رئيسية (Catananti and Cambieri 1990 ؛ Klein and Platt 1989 ؛ مرسوم رئيس مجلس الوزراء 1986 ؛ مفوضية المجتمعات الأوروبية 1990 ؛ NHS 1991a ، 1991b):
- العوامل البيئية. يجب أن تكون التضاريس مستوية قدر الإمكان. يمكن للمنحدرات والسلالم المتحركة والمصاعد تعويض جوانب التلال ، لكنها تعيق وصول كبار السن والمعاقين ، مما يضيف تكلفة أعلى للمشروع وعبئًا إضافيًا على إدارات الإطفاء وفرق الإخلاء. يجب تجنب مواقع الرياح العاتية ، ويجب أن تكون المنطقة بعيدة عن المصادر التي تسبب التلوث والضوضاء (خاصة المصانع ومكبات النفايات). يجب تقييم مستويات بنات الرادون والرادون واتخاذ تدابير لتقليل التعرض. في المناخات الباردة ، ينبغي النظر في تضمين ملفات ذوبان الجليد في الأرصفة وطرق الدخول ومناطق وقوف السيارات لتقليل السقوط والحوادث الأخرى.
- التكوين الجيولوجي. يجب تجنب المناطق المعرضة للزلازل ، أو على الأقل يجب اتباع معايير البناء المضادة للزلازل. يجب اختيار الموقع بعد تقييم هيدروجيولوجي لتجنب تسرب المياه إلى الأساسات.
- العوامل العمرانية. يجب أن يكون الموقع سهل الوصول إليه من قبل المستخدمين المحتملين وسيارات الإسعاف ومركبات الخدمة لتوريد البضائع والتخلص من النفايات. يجب توفير وسائل النقل العام والمرافق (المياه والغاز والكهرباء والصرف الصحي). يجب أن تكون أقسام الإطفاء قريبة ، ويجب أن يجد رجال الإطفاء وأجهزتهم إمكانية الوصول بسهولة إلى جميع أجزاء المنشأة.
- توفر المساحة. يجب أن يتيح الموقع مجالًا للتوسع وتوفير مواقف سيارات كافية.
التصميم المعماري
عادة ما يتبع التصميم المعماري لمرافق الرعاية الصحية عدة معايير:
- فئة مرفق الرعاية الصحية: مستشفى (مستشفى للرعاية الحادة ، مستشفى مجتمعي ، مستشفى ريفي) ، مركز رعاية صحية كبير أو صغير ، دور رعاية المسنين (مرافق الرعاية الممتدة ، دور رعاية المسنين الماهرة ، دور الرعاية السكنية) ، فرضية الممارسة الطبية العامة (NHS) 1991a؛ NHS 1991b؛ Kleczkowski، Montoya-Aguilar and Nilsson 1985؛ ASHRAE 1987)
- أبعاد منطقة مستجمعات المياه
- قضايا الإدارة: التكاليف والمرونة (القابلية للتكيف)
- التهوية المقدمة: مبنى مكيف الهواء مدمج وعميق مع أصغر قدر ممكن من الجدران الخارجية ، لتقليل انتقال الحرارة بين الخارج والداخل ؛ المبنى ذو التهوية الطبيعية طويل ورقيق ، لزيادة التعرض للنسائم وتقليل المسافات الداخلية من النوافذ (Llewelyn-Davies and Wecks 1979)
- نسبة البناء / المساحة
- الجودة البيئية: السلامة والراحة هدفان مهمان للغاية.
تؤدي المعايير المذكورة مخططي مرافق الرعاية الصحية إلى اختيار أفضل شكل مبنى لكل حالة ، بدءًا من مستشفى أفقي ممتد به مبان متناثرة إلى مبنى رأسي أو أفقي مترابط (Llewelyn-Davies and Wecks 1979). الحالة الأولى (الشكل المفضل للمباني منخفضة الكثافة) تستخدم عادة للمستشفيات التي تصل إلى 300 سرير ، بسبب انخفاض تكاليفها في البناء والإدارة. يتم اعتباره بشكل خاص للمستشفيات الريفية الصغيرة والمستشفيات المجتمعية (Llewelyn-Davies and Wecks 1979). الحالة الثانية (عادة ما تكون مفضلة للمباني عالية الكثافة) تصبح فعالة من حيث التكلفة للمستشفيات التي تضم أكثر من 300 سرير ، وينصح بها لمستشفيات الرعاية الحادة (Llewelyn-Davies and Wecks 1979). يجب أن تتكيف أبعاد المساحة الداخلية والتوزيع مع العديد من المتغيرات ، من بينها يمكن للمرء أن يأخذ في الاعتبار: الوظائف والعمليات والتداول والتوصيلات بالمناطق الأخرى ، والمعدات ، وعبء العمل المتوقع ، والتكاليف ، والمرونة ، وقابلية التحويل وقابلية الاستخدام المشترك. يجب أن تتبع الحجرات والمخارج وأجهزة إنذار الحريق وأنظمة الإطفاء الأوتوماتيكية وغيرها من تدابير الوقاية والحماية من الحرائق اللوائح المحلية. علاوة على ذلك ، تم تحديد العديد من المتطلبات المحددة لكل منطقة في مرافق الرعاية الصحية:
1. وحدات التمريض. يتبع التصميم الداخلي لوحدات التمريض عادةً أحد النماذج الأساسية الثلاثة التالية (Llewelyn-Davies and Wecks 1979): جناح مفتوح (أو جناح "Nightingale") - غرفة واسعة بها 20 إلى 30 سريرًا ، وتتجه نحو النوافذ ، وتتراوح طولها بين كلا الجدران تصميم "الحفارات" - في هذا النموذج ، تم وضع الأسرة بالتوازي مع النوافذ ، وفي البداية ، كانت في فتحات مفتوحة على جانبي الممر المركزي (كما في مستشفى ريجز في كوبنهاغن) ، وفي المستشفيات اللاحقة كانت الخلجان غالبًا ما تكون مغلقة ، بحيث أصبحت غرفًا بها 6 إلى 10 أسرّة ؛ غرف صغيرة ، من 1 إلى 4 أسرة. أربعة متغيرات يجب أن تقود المخطط إلى اختيار أفضل تخطيط: الحاجة إلى السرير (إذا كانت عالية ، يُنصح بجناح مفتوح) ، والميزانية (إذا كانت منخفضة ، فإن الجناح المفتوح هو الأرخص) ، واحتياجات الخصوصية (إذا اعتبرنا مرتفعًا ، لا يمكن تجنب الغرف الصغيرة ) ومستوى العناية المركزة (إذا كان مرتفعًا ، يُنصح بتخطيط الجناح المفتوح أو وحدات الحفر التي تحتوي على 6 إلى 10 أسرّة). يجب أن تكون متطلبات المساحة على الأقل: 6 إلى 8 أمتار مربعة (متر مربع) لكل سرير للأجنحة المفتوحة ، بما في ذلك غرف التداول والغرف الملحقة (Llewelyn-Davies and Wecks 1979) ؛ من 5 إلى 7 أمتار مربعة / سرير لغرف نوم متعددة و 9 أمتار مربعة لغرف نوم فردية (مرسوم رئيس مجلس الوزراء 1986 ؛ لجنة المعهد الأمريكي للمهندسين المعماريين للهندسة المعمارية للصحة 1987). في العنابر المفتوحة ، يجب أن تكون المراحيض قريبة من أسرة المرضى (Llewelyn-Davies and Wecks 1979). بالنسبة لغرف النوم الفردية والمتعددة ، يجب توفير مرافق غسل اليدين في كل غرفة ؛ قد يتم حذف المراحيض حيث يتم توفير غرفة مرحاض لخدمة غرفة بسرير واحد أو غرفة بسريرين (المعهد الأمريكي للمهندسين المعماريين لجنة الهندسة المعمارية للصحة 1987). يجب أن تكون محطات التمريض كبيرة بما يكفي لاستيعاب مكاتب وكراسي لحفظ السجلات ، وطاولات وخزائن لتحضير الأدوية ، والأدوات واللوازم ، وكراسي لعقد اجتماعات مع الأطباء وغيرهم من الموظفين ، وحوض غسيل ، والوصول إلى طاقم العمل الحمام.
2. غرف العمليات. يجب مراعاة فئتين رئيسيتين من العناصر: غرف العمليات ومناطق الخدمة (المعهد الأمريكي للمهندسين المعماريين لجنة الهندسة المعمارية للصحة 1987). يجب تصنيف غرف العمليات على النحو التالي:
- غرفة العمليات العامة ، وتحتاج إلى مساحة واضحة لا تقل عن 33.5 مترًا مربعًا.
- غرفة لجراحة العظام (اختياري) ، وتحتاج إلى مساحة تخزين مغلقة للجبائر ومعدات الجر
- غرفة لجراحة القلب والأوعية الدموية (اختياري) ، وتحتاج إلى مساحة خالية لا تقل عن 44 مترًا مربعًا. في المنطقة الخالية من الجناح الجراحي ، بالقرب من غرفة العمليات ، يجب تصميم غرفة ضخ إضافية ، حيث يتم تخزين إمدادات المضخات وملحقاتها وصيانتها.
- غرفة لإجراءات التنظير الداخلي ، تحتاج إلى مساحة خالية لا تقل عن 23 مترًا مربعًا
- غرف انتظار المرضى وتحريض التخدير والتعافي من التخدير.
يجب أن تشمل مناطق الخدمة: مرفق تعقيم مع الأوتوكلاف عالي السرعة ، ومرافق التنظيف ، ومرافق تخزين الغازات الطبية ومناطق تغيير ملابس الموظفين.
3. مرافق التشخيص: كل وحدة الأشعة يجب أن تشمل (Llewelyn-Davies and Wecks 1979 ؛ المعهد الأمريكي للمهندسين المعماريين لجنة الهندسة المعمارية للصحة 1987):
- مكتب المواعيد ومناطق الانتظار
- غرف التصوير الشعاعي التشخيصي ، وتحتاج إلى 23 مترًا مربعًا لإجراءات التنظير التألقي وحوالي 16 مترًا مربعًا للغرف الإشعاعية ، بالإضافة إلى منطقة تحكم محمية ، وهياكل دعم صلبة للمعدات المثبتة في السقف (عند الضرورة)
- غرفة مظلمة (عند الضرورة) ، وتحتاج إلى ما يقرب من 5 أمتار مربعة وتهوية مناسبة للمطور
- منطقة إعداد وسائط التباين ، ومرافق التنظيف ، ومنطقة مراقبة جودة الأفلام ، ومنطقة الكمبيوتر ومنطقة تخزين الأفلام
- منطقة المشاهدة حيث يمكن قراءة الأفلام وإملاء التقارير.
يجب أن يكون سمك الجدار في وحدة الأشعة من 8 إلى 12 سم (الخرسانة المصبوبة) أو 12 إلى 15 سم (كتلة أو طوب). قد تتطلب الأنشطة التشخيصية في مرافق الرعاية الصحية اختبارات في أمراض الدم والكيمياء السريرية وعلم الأحياء الدقيقة وعلم الأمراض وعلم الخلايا. كل منطقة المختبر يجب تزويدها بمناطق العمل ، ومرافق تخزين العينات والمواد (المبردة أو غير المبردة) ، ومرافق جمع العينات ، والمرافق والمعدات للتعقيم النهائي والتخلص من النفايات ، ومرفق خاص لتخزين المواد المشعة (عند الضرورة) (المعهد الأمريكي للجنة المهندسين المعماريين في العمارة من أجل الصحة 1987).
4. أقسام العيادات الخارجية. يجب أن تشمل المرافق السريرية (المعهد الأمريكي للمهندسين المعماريين لجنة الهندسة المعمارية للصحة 1987): غرف الفحص للأغراض العامة (7.4 متر مربع) ، وغرف الفحص ذات الأغراض الخاصة (تختلف باختلاف المعدات المطلوبة) وغرف العلاج (11 مترًا مربعًا). بالإضافة إلى ذلك ، هناك حاجة إلى تسهيلات إدارية لدخول المرضى الخارجيين.
5. منطقة الإدارة (مكاتب). هناك حاجة إلى مرافق مثل مناطق بناء المكاتب المشتركة. وتشمل رصيف التحميل ومناطق التخزين لتلقي الإمدادات والمعدات وإرسال المواد التي لم يتم التخلص منها بواسطة نظام إزالة النفايات المنفصل.
6. مرافق غذائية (اختياري). حيثما وجدت ، يجب أن توفر هذه العناصر التالية (المعهد الأمريكي للمهندسين المعماريين لجنة الهندسة المعمارية للصحة 1987): محطة تحكم لتلقي والتحكم في الإمدادات الغذائية ، ومساحات التخزين (بما في ذلك التخزين البارد) ، ومرافق إعداد الطعام ، ومرافق غسل اليدين ، ومنشأة التجميع وتوزيع وجبات المرضى ، ومساحة لتناول الطعام ، ومساحة لغسل الأطباق (موجودة في غرفة أو كوة منفصلة عن منطقة إعداد الطعام وتقديمه) ، ومرافق تخزين النفايات والمراحيض لموظفي التغذية.
7. خدمات الكتان (اختياري). حيثما وجدت ، يجب أن توفر هذه العناصر التالية: غرفة لاستلام وحمل البياضات المتسخة ، ومنطقة تخزين من الكتان النظيف ، وفحص الكتان النظيف ومنطقة الإصلاح ومرافق غسل اليدين (المعهد الأمريكي للمهندسين المعماريين لجنة الهندسة المعمارية للصحة 1987).
8. مجالات الخدمات والمعدات الهندسية. يجب توفير مناطق مناسبة ، تختلف في الحجم والخصائص لكل مرفق رعاية صحية ، من أجل: مصنع الغلايات (وتخزين الوقود ، إذا لزم الأمر) ، والإمداد الكهربائي ، ومولد الطوارئ ، وورش الصيانة والمخازن ، وتخزين المياه الباردة ، وغرف المعامل ( للتهوية المركزية أو المحلية) والغازات الطبية (NHS 1991a).
9. الممرات والممرات. يجب تنظيمها لتجنب إرباك الزائرين والاضطرابات في عمل موظفي المستشفى ؛ يجب الفصل بدقة بين تداول البضائع النظيفة والقذرة. يجب ألا يقل عرض الممر عن 2 متر (قرار رئيس مجلس الوزراء 1986). يجب أن تكون المداخل والمصاعد كبيرة بما يكفي للسماح بمرور النقالات والكراسي المتحركة بسهولة.
متطلبات مواد البناء والمفروشات
غالبًا ما يهدف اختيار المواد في مرافق الرعاية الصحية الحديثة إلى تقليل مخاطر الحوادث ووقوع الحرائق: يجب أن تكون المواد غير قابلة للاشتعال ويجب ألا تنتج غازات ضارة أو تدخن عند الاحتراق (المعهد الأمريكي للمهندسين المعماريين لجنة الهندسة المعمارية للصحة 1987) . أظهرت الاتجاهات في مواد تغطية أرضيات المستشفيات تحولًا من المواد الحجرية والمشمع إلى البولي فينيل كلوريد (PVC). في غرف العمليات ، على وجه الخصوص ، يعتبر PVC الخيار الأفضل لتجنب التأثيرات الكهروستاتيكية التي قد تسبب انفجار غازات التخدير القابلة للاشتعال. منذ بضع سنوات ، تم طلاء الجدران ؛ اليوم ، تعتبر أغطية PVC وورق الحائط من الألياف الزجاجية أكثر تشطيبات الجدران استخدامًا. يتم اليوم بناء الأسقف المعلقة بشكل أساسي من الألياف المعدنية بدلاً من ألواح الجبس. يبدو أن هناك اتجاه جديد لاستخدام الأسقف المصنوعة من الفولاذ المقاوم للصدأ (كاتانانتي وآخرون 1993). ومع ذلك ، يجب أن يأخذ النهج الأكثر اكتمالًا في الاعتبار أن كل مادة وأثاث قد يتسبب في تأثيرات في الأنظمة البيئية الخارجية والداخلية. قد تقلل مواد البناء المختارة بدقة من التلوث البيئي والتكاليف الاجتماعية المرتفعة وتحسن من سلامة وراحة شاغلي المبنى. في الوقت نفسه ، قد تؤثر المواد والتشطيبات الداخلية على الأداء الوظيفي للمبنى وإدارته. إلى جانب ذلك ، يجب أن يأخذ اختيار المواد في المستشفيات في الاعتبار معايير محددة ، مثل سهولة التنظيف والغسيل وإجراءات التطهير وقابلية التحول إلى موطن للكائنات الحية. يظهر تصنيف أكثر تفصيلاً للمعايير التي يجب مراعاتها في هذه المهمة ، المستمدة من توجيه مجلس الجماعة الأوروبية رقم 89/106 (مجلس الجماعات الأوروبية 1988) ، في الجدول 1 .
الجدول 1. المعايير والمتغيرات التي يجب مراعاتها في اختيار المواد
|
المعايير |
المتغيرات |
|
الأداء الوظيفي |
الحمل الثابت ، الحمل العابر ، حمل الصدمات ، المتانة ، متطلبات البناء |
|
السلامة |
خطر الانهيار ، خطر الحريق (رد الفعل على الحريق ، مقاومة الحريق ، القابلية للاشتعال) ، الشحنة الكهربائية الساكنة (خطر الانفجار) ، الطاقة الكهربائية المتفرقة (خطر الصدمة الكهربائية) ، السطح الحاد (خطر الجرح) ، خطر التسمم (الانبعاث الكيميائي الخطير) ، خطر الانزلاق ، النشاط الإشعاعي |
|
الراحة والبهجة |
الراحة الصوتية (الميزات المتعلقة بالضوضاء) ، الراحة البصرية والبصرية (الميزات المتعلقة بالضوء) ، الراحة اللمسية (الاتساق ، السطح) ، الراحة الحرارية الحرارية (الميزات المتعلقة بالحرارة) ، الجماليات ، انبعاثات الروائح ، إدراك جودة الهواء الداخلي |
|
النظافة |
موطن الكائنات الحية (الحشرات ، والعفن ، والبكتيريا) ، والتعرض للبقع ، والتعرض للغبار ، وسهولة التنظيف ، والغسيل والتطهير ، وإجراءات الصيانة |
|
مرونة |
القابلية للتعديلات والعوامل المطابقة (أبعاد البلاط أو اللوحة والتشكل) |
|
الأثر البيئي |
المواد الخام والتصنيع الصناعي وإدارة النفايات |
|
التكلفة |
تكلفة المواد وتكلفة التركيب وتكلفة الصيانة |
المصدر: Catananti et al. 1994.
فيما يتعلق بانبعاثات الروائح ، يجب ملاحظة أن التهوية الصحيحة بعد تركيب الأرضيات أو أغطية الجدران أو أعمال التجديد تقلل من تعرض الأفراد والمرضى للملوثات الداخلية (خاصة المركبات العضوية المتطايرة (VOCs)) المنبعثة من مواد البناء والمفروشات.
متطلبات أنظمة التدفئة والتهوية وتكييف الهواء والظروف المناخية المناخية
يمكن التحكم في الظروف المناخية الدقيقة في مناطق مرافق الرعاية الصحية من خلال أنظمة التدفئة والتهوية و / أو تكييف الهواء (Catananti and Cambieri 1990). تسمح أنظمة التدفئة (مثل المشعات) فقط بتنظيم درجة الحرارة وقد تكون كافية لوحدات التمريض الشائعة. قد تكون التهوية ، التي تحدث تغيرات في سرعة الهواء ، طبيعية (على سبيل المثال ، عن طريق مواد البناء المسامية) ، أو تكميلية (عن طريق النوافذ) أو اصطناعية (بواسطة أنظمة ميكانيكية). يوصى بالتهوية الاصطناعية بشكل خاص للمطابخ والمغاسل والخدمات الهندسية. يجب أن تضمن أنظمة تكييف الهواء ، الموصى بها بشكل خاص في بعض مناطق مرافق الرعاية الصحية مثل غرف العمليات ووحدات العناية المركزة ، ما يلي:
- التحكم في جميع العوامل المناخية (درجة الحرارة والرطوبة النسبية وسرعة الهواء)
- التحكم في نقاء الهواء وتركيز الكائنات الدقيقة والمواد الكيميائية (مثل غازات التخدير والمذيبات المتطايرة والروائح وما إلى ذلك). يمكن تحقيق هذا الهدف عن طريق ترشيح الهواء المناسب وتغييرات الهواء ، وعلاقات الضغط الصحيحة بين المناطق المجاورة وتدفق الهواء الرقائقي.
تشمل المتطلبات العامة لأنظمة تكييف الهواء مواقع السحب الخارجية وخصائص مرشح الهواء ومنافذ تزويد الهواء (ASHRAE 1987). يجب أن تكون مواقع السحب في الهواء الطلق بعيدة بما يكفي ، على الأقل 9.1 متر ، من مصادر التلوث مثل مخارج عوادم مداخن معدات الاحتراق ، وأنظمة التفريغ الطبية والجراحية ، ومنافذ عادم التهوية من المستشفى أو المباني المجاورة ، والمناطق التي قد تجمع عوادم المركبات وغيرها من المواد الضارة أبخرة ، أو مداخن تنفيس السباكة. إلى جانب ذلك ، يجب أن تكون المسافة من مستوى الأرض 1.8 متر على الأقل. عند تركيب هذه المكونات فوق السطح ، يجب ألا تقل المسافة بينها وبين مستوى السطح عن 0.9 متر.
يجب أن يكون عدد وكفاءة المرشحات مناسبين للمناطق المحددة التي توفرها أنظمة تكييف الهواء. على سبيل المثال ، يجب استخدام سريرين ترشيح بكفاءة 25 و 90٪ في غرف العمليات ووحدات العناية المركزة وغرف زراعة الأعضاء. يتبع تركيب الفلاتر وصيانتها عدة معايير: عدم وجود تسرب بين أجزاء المرشح وبين سرير المرشح وإطاره الداعم ، وتركيب مقياس ضغط في نظام الفلتر من أجل توفير قراءة للضغط بحيث يمكن تحديد المرشحات على أنها منتهية الصلاحية وتوفير مرافق كافية للصيانة دون إحداث تلوث في تدفق الهواء. يجب وضع منافذ إمداد الهواء بالسقف مع محيط أو عدة مداخل عادم بالقرب من الأرضية (ASHRAE 1987).
يتم سرد معدلات التهوية لمناطق مرافق الرعاية الصحية التي تسمح بنقاء الهواء وراحة الركاب في الجدول 2 .
الجدول 2. متطلبات التهوية في مناطق مرافق الرعاية الصحية
|
المناطق |
علاقات الضغط بالمناطق المجاورة |
الحد الأدنى من تغيرات الهواء الخارجي في الساعة التي يتم إمدادها بالغرفة |
الحد الأدنى من إجمالي تغيرات الهواء في الساعة التي يتم توفيرها للغرفة |
استنفد كل الهواء مباشرة إلى الخارج |
معاد توزيعها داخل وحدات الغرفة |
|
وحدات التمريض |
|||||
|
غرفة المريض |
+/- |
2 |
2 |
اختياري |
اختياري |
|
عناية مركزة |
P |
2 |
6 |
اختياري |
لا |
|
ممر المريض |
+/- |
2 |
4 |
اختياري |
اختياري |
|
غرف العمليات |
|||||
|
غرفة العمليات (جميع الأنظمة الخارجية) |
P |
15 |
15 |
نعم1 |
لا |
|
غرفة العمليات (نظام إعادة التدوير) |
P |
5 |
25 |
اختياري |
لا2 |
|
مرافق التشخيص |
|||||
|
الأشعة السينية |
+/- |
2 |
6 |
اختياري |
اختياري |
|
المختبرات |
|||||
|
علم الجراثيم |
N |
2 |
6 |
نعم |
لا |
|
الكيمياء السريرية |
P |
2 |
6 |
اختياري |
لا |
|
علم الأمراض |
N |
2 |
6 |
نعم |
لا |
|
الأمصال |
P |
2 |
6 |
اختياري |
لا |
|
تعقيم |
N |
اختياري |
10 |
نعم |
لا |
|
غسيل الزجاج |
N |
2 |
10 |
نعم |
اختياري |
|
المرافق الغذائية |
|||||
|
مراكز تحضير الطعام3 |
+/- |
2 |
10 |
نعم |
لا |
|
غسل الأطباق |
N |
اختياري |
10 |
نعم |
لا |
|
خدمة الكتان |
|||||
|
الغسيل (عام) |
+/- |
2 |
10 |
نعم |
لا |
|
فرز وتخزين الكتان المتسخ |
N |
اختياري |
10 |
نعم |
لا |
|
تخزين الكتان النظيف |
P |
2 (اختياري) |
2 |
اختياري |
اختياري |
P = إيجابي. N = سلبي. +/– = التحكم المستمر في الاتجاه غير مطلوب.
1 بالنسبة لغرف العمليات ، يجب أن يقتصر استخدام الهواء الخارجي بنسبة 100٪ على الحالات التي تتطلبها الرموز المحلية ، فقط في حالة استخدام أجهزة استرداد الحرارة ؛ 2 يمكن استخدام وحدات غرفة معاد تدويرها تفي بمتطلبات الترشيح للمساحة ؛ 3 يجب أن تحتوي مراكز تحضير الطعام على أنظمة تهوية بها كمية زائدة من الهواء للضغط الإيجابي عندما لا تعمل الشفاطات. قد يختلف عدد تغييرات الهواء إلى أي حد مطلوب للتحكم في الرائحة عندما لا تكون المساحة قيد الاستخدام.
المصدر: ASHRAE 1987.
تم الإبلاغ عن المتطلبات المحددة لأنظمة تكييف الهواء والظروف المناخية المناخية فيما يتعلق بالعديد من مناطق المستشفيات على النحو التالي (ASHRAE 1987):
وحدات التمريض. يوصى في غرف المرضى المشتركة بدرجة حرارة (T) 24 درجة مئوية ورطوبة نسبية 30٪ (RH) لفصل الشتاء و T من 24 درجة مئوية مع 50٪ RH لفصل الصيف. في وحدات العناية المركزة ، يوصى بقدرة درجة حرارة متغيرة تتراوح من 24 إلى 27 درجة مئوية ورطوبة نسبية تبلغ 30٪ كحد أدنى و 60٪ كحد أقصى مع ضغط هواء إيجابي. في وحدات المرضى الذين يعانون من كبت المناعة ، يجب الحفاظ على ضغط إيجابي بين غرفة المريض والمنطقة المجاورة ويجب استخدام مرشحات HEPA.
في الحضانة كاملة المدة ، يوصى بـ T من 24 درجة مئوية مع رطوبة نسبية من 30٪ كحد أدنى إلى 60٪ كحد أقصى. نفس الظروف المناخية المحلية لوحدات العناية المركزة مطلوبة في حضانة الرعاية الخاصة.
غرف العمليات. قدرة نطاق درجة حرارة متغيرة من 20 إلى 24 درجة مئوية مع نسبة رطوبة نسبية تبلغ 50٪ كحد أدنى و 60٪ كحد أقصى وضغط هواء موجب يوصى به في غرف العمليات. يجب توفير نظام عادم هواء منفصل أو نظام تفريغ خاص لإزالة آثار غاز التخدير (انظر "نفايات غازات التخدير" في هذا الفصل).
مرافق التشخيص. في وحدة الأشعة ، تتطلب غرف التصوير الشعاعي والأشعة T من 24 إلى 27 درجة مئوية ورطوبة نسبية تبلغ 40 إلى 50٪. يجب تزويد وحدات المختبر بأنظمة عوادم مناسبة لإزالة الأبخرة والأبخرة والرذاذات الحيوية الخطرة. يجب تصريف هواء العادم من أغطية وحدات الكيمياء السريرية وعلم الجراثيم وعلم الأمراض إلى الخارج دون إعادة تدويره. كما أن هواء العادم من مختبرات الأمراض المعدية والفيروسات يتطلب التعقيم قبل أن يخرج إلى الخارج.
المرافق الغذائية. يجب تزويدها بأغطية فوق معدات الطهي لإزالة الحرارة والروائح والأبخرة.
خدمات الكتان. يجب الحفاظ على غرفة الفرز تحت ضغط سلبي فيما يتعلق بالمناطق المجاورة. في منطقة معالجة الغسيل ، يجب أن تحتوي الغسالات وآلات الكي والأكواب وما إلى ذلك على عادم علوي مباشر لتقليل الرطوبة.
مجالات الخدمات والمعدات الهندسية. في محطات العمل ، يجب أن يحد نظام التهوية من درجة الحرارة إلى 32 درجة مئوية.
وفي الختام
يتمثل جوهر متطلبات البناء المحددة لمرافق الرعاية الصحية في استيعاب اللوائح الخارجية المستندة إلى المعايير للمبادئ التوجيهية المستندة إلى المؤشر الشخصي. في الواقع ، يمكن للمؤشرات الذاتية ، مثل متوسط الأصوات المتوقعة (PMV) (Fanger 1973) وولف ، وهو مقياس للرائحة (Fanger 1992) ، إجراء تنبؤات بمستويات راحة المرضى والموظفين دون إهمال الاختلافات المتعلقة بهم. الملابس والتمثيل الغذائي والحالة الجسدية. أخيرًا ، يجب على مخططي ومهندسي المستشفيات اتباع نظرية "بناء البيئة" (Levin 1992) التي تصف المساكن على أنها سلسلة معقدة من التفاعلات بين المباني وشاغليها والبيئة. وبناءً عليه ، ينبغي تخطيط وبناء المرافق الصحية مع التركيز على "النظام" بأكمله بدلاً من أي أطر مرجعية جزئية معينة.
الملف العام
توجد الفنادق والمطاعم في كل بلد. يرتبط اقتصاد الفنادق والمطاعم ارتباطًا وثيقًا بصناعة السياحة وسفر الأعمال والمؤتمرات. في العديد من البلدان ، تعد صناعة السياحة جزءًا رئيسيًا من الاقتصاد الكلي.
تتمثل الوظيفة الأساسية للمطعم في توفير الطعام والشراب للأشخاص خارج المنزل. تشمل أنواع المطاعم المطاعم (التي غالبًا ما تكون مكلفة) مع غرف طعام وطاقم عمل واسع ؛ مطاعم ومقاهي أصغر حجمًا "على الطراز العائلي" والتي غالبًا ما تخدم المجتمع المحلي ؛ "داينرز" ، أو المطاعم حيث يكون تقديم وجبات سريعة الطلب في الكاونترات هو السمة الرئيسية ؛ مطاعم الوجبات السريعة ، حيث يصطف الناس عند المناضد لتقديم طلباتهم وحيث تتوفر الوجبات في بضع دقائق ، غالبًا لتناول الطعام في مكان آخر ؛ والكافيتريات ، حيث يمر الناس بخطوط التقديم ويقومون باختياراتهم من مجموعة متنوعة من الأطعمة المعدة بالفعل ، والتي عادة ما يتم عرضها في الحالات. يوجد في العديد من المطاعم مناطق بار أو صالة منفصلة ، حيث يتم تقديم المشروبات الكحولية والعديد من المطاعم الكبيرة بها غرف مآدب خاصة لمجموعات من الناس. يعد الباعة الجائلون الذين يقدمون الطعام من العربات والأكشاك أمرًا شائعًا في معظم البلدان ، وغالبًا ما يكون ذلك جزءًا من القطاع غير الرسمي للاقتصاد.
الوظيفة الأساسية للفندق هي توفير السكن للضيوف. تتراوح أنواع الفنادق من المرافق الليلية الأساسية ، مثل النزل والموتيلات التي تلبي احتياجات المسافرين من رجال الأعمال والسياح ، إلى المجمعات الفاخرة مثل المنتجعات والمنتجعات الصحية وفنادق المؤتمرات. تقدم العديد من الفنادق خدمات مساعدة مثل المطاعم والحانات والمغاسل ونوادي الصحة واللياقة البدنية وصالونات التجميل ومحلات الحلاقة والمراكز التجارية ومحلات بيع الهدايا.
يمكن أن تكون المطاعم والفنادق مملوكة ومدارة بشكل فردي أو عائلي ، أو مملوكة لشراكات أو مملوكة لكيانات اعتبارية كبيرة. لا تمتلك العديد من الشركات في الواقع مطاعم أو فنادق فردية في السلسلة ، ولكنها تمنح حق امتياز اسم وأسلوب للمالكين المحليين.
يمكن أن تشمل القوى العاملة في المطعم الطهاة وموظفي المطبخ الآخرين والنوادل والنوادل الرئيسية وموظفي حافلات المائدة والسقاة وأمين الصندوق وموظفي غرفة المعاطف. يوجد في المطاعم الكبيرة موظفين يمكن أن يكونوا متخصصين بدرجة عالية في وظائفهم.
تشمل القوى العاملة في فندق كبير عادةً كتبة الاستقبال وأفراد الأبواب والجرس وأفراد الأمن وموظفي وقوف السيارات والجراج ومدبرة المنزل وعمال غسيل الملابس وموظفي الصيانة وعمال المطبخ والمطاعم وموظفي المكاتب.
معظم وظائف الفنادق هي من فئة "الياقات الزرقاء" وتتطلب الحد الأدنى من اللغة ومهارات القراءة والكتابة. تشكل النساء والعمال المهاجرون الجزء الأكبر من القوة العاملة في معظم الفنادق في البلدان المتقدمة اليوم. في البلدان النامية ، تميل الفنادق إلى أن يعمل بها السكان المحليون. نظرًا لأن مستويات إشغال الفنادق تميل إلى أن تكون موسمية ، فعادة ما توجد مجموعة صغيرة من الموظفين بدوام كامل مع عدد كبير من العاملين بدوام جزئي والعاملين الموسميين. تميل الرواتب إلى أن تكون في نطاق الدخل المتوسط إلى المنخفض. نتيجة لهذه العوامل ، يكون معدل دوران الموظفين مرتفعًا نسبيًا.
في المطاعم ، تتشابه خصائص القوى العاملة ، على الرغم من أن الرجال يشكلون نسبة أكبر من القوة العاملة في المطاعم مقارنة بالفنادق. في العديد من البلدان ، الرواتب منخفضة ، وقد يعتمد الموظفون المنتظرون والجداول على المكافآت لجزء كبير من دخلهم. في العديد من الأماكن ، يتم إضافة رسوم الخدمة تلقائيًا إلى الفاتورة. في مطاعم الوجبات السريعة ، غالبًا ما تكون القوى العاملة من المراهقين ويكون الأجر عند الحد الأدنى للأجور.
تخزين ونقل النفط الخام والغازات الطبيعية والمنتجات البترولية السائلة والمواد الكيميائية الأخرى
تُستخدم خطوط الأنابيب والسفن البحرية وشاحنات الصهاريج وعربات صهاريج السكك الحديدية وما إلى ذلك لنقل الزيوت الخام والغازات الهيدروكربونية المضغوطة والمسالة ومنتجات البترول السائلة والمواد الكيميائية الأخرى من نقطة منشأها إلى محطات خطوط الأنابيب والمصافي والموزعين والمستهلكين.
يتم نقل الزيوت الخام والمنتجات البترولية السائلة ومعالجتها وتخزينها في حالتها السائلة الطبيعية. يتم نقل الغازات الهيدروكربونية ومعالجتها وتخزينها في كل من الحالة الغازية والسائلة ويجب أن تكون محصورة تمامًا في خطوط الأنابيب أو الخزانات أو الأسطوانات أو الحاويات الأخرى قبل استخدامها. إن أهم ما يميز غازات الهيدروكربون المسال (LHGs) هو تخزينها ومعالجتها وشحنها كسوائل ، وتشغل مساحة صغيرة نسبيًا ثم تتوسع إلى غاز عند استخدامها. على سبيل المثال ، يتم تخزين الغاز الطبيعي المسال (LNG) عند -162 درجة مئوية ، وعندما يتم إطلاقه ، يؤدي الاختلاف في التخزين ودرجات حرارة الغلاف الجوي إلى تمدد السائل وتغويزه. يتحول جالون واحد (3.8 لتر) من الغاز الطبيعي المسال إلى 2.5 متر تقريبًا3 من الغاز الطبيعي عند درجة الحرارة والضغط العاديين. نظرًا لأن الغاز المسال "مركّز" بدرجة أكبر بكثير من الغاز المضغوط ، يمكن نقل المزيد من الغاز القابل للاستخدام وتوفيره في حاوية ذات الحجم نفسه.
خطوط الأنابيب
بشكل عام ، تتدفق جميع الزيوت الخام والغاز الطبيعي والغاز الطبيعي المسال وغاز البترول المسال والمنتجات البترولية عبر خطوط الأنابيب في وقت ما أثناء انتقالها من البئر إلى المصفاة أو معمل الغاز ، ثم إلى محطة و في النهاية إلى المستهلك. خطوط الأنابيب فوق الأرض وتحت الماء والجوفية ، التي يتراوح قطرها من عدة سنتيمترات إلى متر أو أكثر في القطر ، تنقل كميات هائلة من النفط الخام والغاز الطبيعي والغاز الطبيعي المسال والمنتجات البترولية السائلة. تمتد خطوط الأنابيب في جميع أنحاء العالم ، من التندرا المتجمدة في ألاسكا وسيبيريا إلى الصحاري الساخنة في الشرق الأوسط ، عبر الأنهار والبحيرات والبحار والمستنقعات والغابات ، وعبر الجبال وتحت المدن والبلدات. على الرغم من أن الإنشاء الأولي لخطوط الأنابيب أمر صعب ومكلف ، إلا أنه بمجرد بنائها وصيانتها وتشغيلها بشكل صحيح ، فإنها توفر واحدة من أكثر الوسائل أمانًا واقتصادية لنقل هذه المنتجات.
تم افتتاح أول خط أنابيب ناجح للنفط الخام ، وهو عبارة عن أنبوب من الحديد المطاوع يبلغ قطره 5 سم يبلغ طوله 9 كم بسعة 800 برميل يوميًا ، في ولاية بنسلفانيا (الولايات المتحدة) في عام 1865. اليوم ، النفط الخام والغاز الطبيعي المضغوط والسائل يتم نقل المنتجات البترولية لمسافات طويلة عبر خطوط الأنابيب بسرعات تتراوح من 5.5 إلى 9 كم في الساعة بواسطة مضخات أو ضواغط كبيرة تقع على طول مسار خط الأنابيب على فترات تتراوح من 90 كم إلى أكثر من 270 كم. يتم تحديد المسافة بين محطات الضخ أو الضاغط من خلال سعة المضخة ولزوجة المنتج وحجم خط الأنابيب ونوع التضاريس المتقاطعة. بغض النظر عن هذه العوامل ، يتم التحكم في ضغوط ضخ خط الأنابيب ومعدلات التدفق في جميع أنحاء النظام للحفاظ على حركة ثابتة للمنتج داخل خط الأنابيب.
أنواع خطوط الأنابيب
الأنواع الأربعة الأساسية لخطوط الأنابيب في صناعة النفط والغاز هي خطوط التدفق وخطوط التجميع وخطوط أنابيب النفط الخام وخطوط الأنابيب الرئيسية للمنتجات البترولية.
- خطوط التدفق. تنقل خطوط التدفق النفط الخام أو الغاز الطبيعي من الآبار المنتجة إلى خزانات وخزانات التخزين الميدانية. قد تختلف خطوط التدفق في الحجم من 5 سم في القطر في الحقول القديمة ذات الضغط المنخفض مع عدد قليل من الآبار فقط ، إلى خطوط أكبر بكثير في الحقول متعددة الآبار والضغط العالي. تستخدم المنصات البحرية خطوط التدفق لنقل النفط الخام والغاز من الآبار إلى منصة التخزين والتحميل. أ خط مؤجر هو نوع من خطوط التدفق الذي ينقل كل النفط المنتج في عقد إيجار واحد إلى صهريج تخزين.
- خطوط التجميع والتغذية. خطوط التجميع تجمع النفط والغاز من عدة مواقع لتسليمه إلى نقاط التراكم المركزية ، مثل خزانات النفط الخام في الحقول ومنشآت الغاز إلى الأحواض البحرية. تقوم خطوط التغذية بجمع النفط والغاز من عدة مواقع للتسليم مباشرة إلى خطوط رئيسية ، مثل نقل النفط الخام من المنصات البحرية إلى خطوط أنابيب النفط الخام البرية. عادةً ما تكون خطوط التجميع وخطوط التغذية أكبر في القطر من خطوط التدفق.
- خطوط أنابيب النفط الخام. يتم نقل الغاز الطبيعي والنفط الخام لمسافات طويلة من مناطق الإنتاج أو الأرصفة البحرية إلى المصافي ومن المصافي إلى مرافق التخزين والتوزيع بواسطة خطوط أنابيب قطرها 1 إلى 3 أمتار أو أكبر.
- خطوط الأنابيب الرئيسية للمنتجات البترولية. تنقل خطوط الأنابيب هذه المنتجات البترولية السائلة مثل البنزين وزيت الوقود من المصافي إلى المحطات ، ومن المحطات البحرية وخطوط الأنابيب إلى محطات التوزيع. قد تقوم خطوط أنابيب المنتج أيضًا بتوزيع المنتجات من المحطات إلى مصانع السوائب ومنشآت تخزين المستهلك ، وأحيانًا من المصافي مباشرة إلى المستهلكين. تُستخدم خطوط أنابيب المنتج لنقل غاز البترول المسال من المصافي إلى منشآت تخزين الموزعين أو المستخدمين الصناعيين الكبار.
اللوائح والمعايير
يتم إنشاء خطوط الأنابيب وتشغيلها لتلبية معايير السلامة والمعايير البيئية التي وضعتها الهيئات التنظيمية والجمعيات الصناعية. داخل الولايات المتحدة ، تنظم وزارة النقل (DOT) تشغيل خطوط الأنابيب ، وتنظم وكالة حماية البيئة (EPA) الانسكابات والإطلاقات ، وتصدر إدارة السلامة والصحة المهنية (OSHA) معايير تغطي صحة العمال وسلامتهم ، والطريق بين الولايات تنظم لجنة التجارة (ICC) خطوط الأنابيب الحاملة المشتركة. ينشر عدد من المنظمات الصناعية ، مثل معهد البترول الأمريكي ورابطة الغاز الأمريكية ، الممارسات الموصى بها التي تغطي عمليات خطوط الأنابيب.
بناء خطوط الأنابيب
يتم تخطيط مسارات خطوط الأنابيب باستخدام الخرائط الطبوغرافية التي تم تطويرها من عمليات المسح التصويري الجوي ، متبوعة بمسح أرضي فعلي. بعد تخطيط المسار ، والحصول على حق الطريق والإذن بالمضي قدمًا ، يتم إنشاء معسكرات أساسية ويتطلب الأمر وسيلة للوصول لمعدات البناء. يمكن إنشاء خطوط الأنابيب للعمل من طرف إلى آخر أو في وقت واحد في أقسام يتم توصيلها بعد ذلك.
تتمثل الخطوة الأولى في مد خط الأنابيب في إنشاء طريق خدمة بعرض 15 إلى 30 مترًا على طول الطريق المخطط له لتوفير قاعدة ثابتة لمعدات مد الأنابيب وربط الأنابيب ولحفر خطوط الأنابيب تحت الأرض ومعدات الردم. تم وضع أقسام الأنابيب على الأرض بجانب طريق الخدمة. يتم تنظيف نهايات الأنبوب ، ويتم ثني الأنبوب أفقيًا أو رأسيًا ، حسب الضرورة ، ويتم تثبيت المقاطع في موضعها بواسطة أوتاد فوق الأرض ويتم ربطها بواسطة لحام قوس كهربائي متعدد التمريرات. يتم فحص اللحامات بصريًا ثم باستخدام أشعة جاما للتأكد من عدم وجود عيوب. ثم يتم طلاء كل قسم متصل بالصابون السائل واختبار ضغط الهواء للكشف عن التسربات.
يتم تنظيف خط الأنابيب وتجهيزه وتغطيته بمادة ساخنة تشبه القطران لمنع التآكل وملفوفة بطبقة خارجية من الورق الثقيل أو الصوف المعدني أو البلاستيك. إذا تم دفن الأنبوب ، فإن قاع الخندق يتم تحضيره باستخدام طبقة من الرمل أو الحصى. قد يتم ثقل الأنبوب بأكياس خرسانية قصيرة لمنع رفعه من الخندق بسبب ضغط المياه الجوفية. بعد وضع خط الأنابيب تحت الأرض في الخندق ، يتم ردم الخندق ويعود سطح الأرض إلى المظهر الطبيعي. بعد الطلاء واللف ، يتم رفع الأنابيب فوق الأرض على دعامات أو أغطية جاهزة ، والتي قد يكون لها ميزات تصميم مختلفة مثل امتصاص الصدمات المضادة للزلازل. قد تكون خطوط الأنابيب معزولة أو تتمتع بقدرات تتبع الحرارة للحفاظ على المنتجات عند درجات الحرارة المرغوبة طوال النقل. يتم اختبار جميع أقسام خطوط الأنابيب هيدروستاتيكيًا قبل دخول خدمة الغاز أو الهيدروكربون السائل.
عمليات خطوط الأنابيب
قد تكون خطوط الأنابيب إما مملوكة ملكية خاصة ويتم تشغيلها ، وتحمل منتجات المالك فقط ، أو قد تكون شركات نقل مشتركة ، مطلوبة لنقل منتجات أي شركة بشرط استيفاء متطلبات منتجات خط الأنابيب والتعريفات الجمركية. العمليات الرئيسية الثلاث لخطوط الأنابيب هي التحكم في خطوط الأنابيب ومحطات الضخ والضاغط ومحطات التسليم. التخزين والتنظيف والاتصالات والشحن هي أيضًا وظائف مهمة.
- التحكم في خطوط الأنابيب. بغض النظر عن المنتج الذي يتم نقله ، يتم التحكم بشكل كامل في حجم وطول خط الأنابيب أو التضاريس ومحطات ضخ خطوط الأنابيب والضغوط ومعدلات التدفق من أجل ضمان معدلات التدفق المناسبة والعمليات المستمرة. عادةً ما يتحكم المشغل والكمبيوتر في المضخات والصمامات والمنظمين والضواغط في جميع أنحاء نظام خطوط الأنابيب من موقع مركزي.
- محطات ضخ النفط وضواغط الغاز. تقع محطات ضخ النفط الخام والمنتجات البترولية ومحطات ضغط الغاز عند رؤوس الآبار وعلى طول مسار خط الأنابيب حسب الحاجة للحفاظ على الضغط والحجم. يتم تشغيل المضخات بواسطة محركات كهربائية أو محركات ديزل ، ويمكن تشغيل التوربينات بواسطة زيت الوقود أو الغاز أو البخار. يتم التحكم في العديد من هذه المحطات تلقائيًا ولا يتم تشغيلها في معظم الأوقات. تستخدم المضخات ، مع وبدون خطوط عودة البخار أو خطوط موازنة الضغط ، بشكل شائع في خطوط الأنابيب الأصغر لنقل الغاز الطبيعي المسال والغاز الطبيعي المسال والغاز الطبيعي المضغوط (CNG). يتم تثبيت كاشفات انخفاض الضغط للإشارة إلى أي تسرب في خطوط الأنابيب ، ويتم استخدام صمامات التدفق الزائد أو أجهزة أخرى للحد من التدفق لتقليل معدل التدفق في حالة حدوث تسرب في خط الأنابيب. يمكن عزل أوعية التخزين والخزانات عن خطوط الأنابيب الرئيسية بواسطة صمامات تعمل يدويًا أو بصمامات تحكم عن بعد أو صمامات وصلة قابلة للانصهار.
- تخزين منتجات خطوط الأنابيب. تحتوي محطات خطوط أنابيب النفط الخام والمنتجات البترولية على صهاريج تخزين منفصلة يمكن تحويل الشحنات إليها ، حيث يتم الاحتفاظ بها لحين طلب المصفاة أو المحطة أو المستخدم (انظر الشكل 1). تحتوي الخزانات الأخرى الموجودة في محطات ضخ خطوط الأنابيب على وقود لتشغيل محركات المضخات التي تعمل بالديزل أو لتشغيل المولدات الكهربائية. نظرًا لأن حقول الغاز تنتج باستمرار وتعمل خطوط أنابيب الغاز بشكل مستمر ، خلال أوقات انخفاض الطلب ، مثل الصيف ، يتم تخزين الغازات الطبيعية المسالة والغازات البترولية تحت الأرض في كهوف طبيعية أو قباب ملحية حتى الحاجة إليها.
- تنظيف خطوط الأنابيب. يتم تنظيف خطوط الأنابيب على أساس مجدول أو حسب الضرورة من أجل استمرار التدفق عن طريق تقليل الاحتكاك والحفاظ على قطر داخلي كبير قدر الإمكان. جهاز تنظيف خاص يسمى أ خنزير or الذهاب الشيطان يتم وضعه في خط الأنابيب ويتم دفعه عبر تدفق النفط من محطة ضخ إلى أخرى. عندما يمر الخنزير عبر خط الأنابيب ، فإنه يزيل أي أوساخ أو شمع أو رواسب أخرى تراكمت داخل جدران خط الأنابيب. عندما يصل إلى محطة الضخ ، يتم إزالة الخنزير وتنظيفه وإعادة إدخاله في خط الأنابيب للانتقال إلى المحطة التالية.
- مجال الاتصالات. من المهم أن يكون هناك اتصال واتفاق بشأن الجداول الزمنية ومعدلات الضخ والضغوط وإجراءات الطوارئ بين محطات خطوط الأنابيب والمشغلين وأولئك الذين يشحنون ويستقبلون النفط الخام والغاز والمنتجات البترولية. تمتلك بعض شركات خطوط الأنابيب أنظمة هاتفية خاصة تنقل الإشارة على طول خط الأنابيب ، بينما يستخدم البعض الآخر أجهزة الراديو أو الهواتف العامة. تستخدم العديد من خطوط الأنابيب أنظمة إرسال بالموجات الدقيقة فائقة التردد لاتصالات الكمبيوتر بين مراكز التحكم ومحطات الضخ.
- شحن المنتجات البترولية. يمكن شحن المنتجات البترولية بعدد من الطرق المختلفة على خطوط الأنابيب. قد تقوم الشركة التي تشغل مصفاة بمزج درجة معينة من البنزين الخاص بها مع الإضافات المناسبة (إضافة) وشحن دفعة عبر خط أنابيب مباشرة إلى محطتها الخاصة لتوزيعها على عملائها. هناك طريقة أخرى تتمثل في أن تنتج المصفاة دفعة من البنزين ، تسمى منتج قابل للتجزئة أو منتج مواصفات ، يتم مزجه لتلبية مواصفات منتجات شركة خطوط الأنابيب الحاملة المشتركة. يتم وضع البنزين في خط الأنابيب لتسليمه إلى محطات أي شركة متصلة بنظام خطوط الأنابيب. في الطريقة الثالثة ، يتم شحن المنتجات من قبل الشركات إلى محطات بعضها البعض وتبادلها لتجنب المزيد من النقل والمناولة. عادة ما يتم مزج المنتجات القابلة للكسر والتبادل وإضافتها في المحطة التي تتلقى المنتج من خط الأنابيب ، لتلبية المتطلبات المحددة لكل شركة تعمل من المحطة. أخيرًا ، يتم تسليم بعض المنتجات عن طريق خطوط الأنابيب من المحطات والمصافي مباشرة إلى كبار المستهلكين التجاريين - وقود الطائرات إلى المطارات ، والغاز لشركات توزيع الغاز وزيت الوقود إلى محطات توليد الكهرباء.
- استلام المنتج وتسليمه. يجب على مشغلي خطوط الأنابيب ومشغلي المحطات وضع برامج مشتركة لتوفير الاستلام الآمن للمنتجات ونقلها وتنسيق الإجراءات في حالة حدوث حالة طوارئ على خط الأنابيب أو في المحطة أثناء الشحن والتي تتطلب إيقاف تشغيل المنتج أو تحويله.
الشكل 1. يقوم مشغل محطة بنقل منتج مصفاة باساجولا إلى خزانات في محطة ديرافيل بالقرب من أتلانتا ، جورجيا ، الولايات المتحدة.
المعهد الامريكي للبترول
يجب أن تتضمن التعليمات الخاصة باستلام شحنات خطوط الأنابيب التحقق من توافر صهاريج التخزين لحمل الشحنة ، وفتح ومواءمة الخزان والصمامات الطرفية تحسباً للتسليم ، والتحقق للتأكد من أن الخزان المناسب يتلقى المنتج فور بدء التسليم ، وإجراء أخذ العينات والاختبار المطلوب للدفعات في بداية التسليم ، وإجراء تغييرات الدُفعات ومفاتيح الخزان كما هو مطلوب ، ومراقبة الإيصالات لضمان عدم حدوث فرط في التعبئة والحفاظ على الاتصالات بين خط الأنابيب والمحطة. يجب مراعاة استخدام الاتصالات المكتوبة بين عمال المحطة ، خاصةً عند حدوث تغييرات في المناوبة أثناء نقل المنتج.
شحنات الدُفعات والواجهة
على الرغم من أن خطوط الأنابيب كانت تستخدم في الأصل لنقل النفط الخام فقط ، إلا أنها تطورت لتحمل جميع أنواع ودرجات المنتجات البترولية السائلة. لأن المنتجات البترولية يتم نقلها في خطوط الأنابيب على دفعات ، على التوالي ، هناك خلط أو خلط للمنتجات في الواجهات. يتم التحكم في مزيج المنتج بإحدى الطرق الثلاث: خفض التصنيف (التقليل) ، باستخدام الفواصل السائلة والصلبة لفصل الخليط أو إعادة معالجته. يمكن وضع أدوات التتبع المشعة والأصباغ الملونة والفواصل في خط الأنابيب لتحديد مكان حدوث الواجهات. يتم إجراء أجهزة الاستشعار المشعة أو المراقبة البصرية أو اختبارات الجاذبية في مرفق الاستقبال لتحديد دفعات مختلفة من خطوط الأنابيب.
تُنقل المنتجات البترولية عادةً عبر خطوط الأنابيب على شكل دفعات باستخدام زيوت خام متوافقة أو منتجات متجاورة. يتم تحقيق إحدى طرق الحفاظ على جودة المنتج وسلامته ، أو تقليله أو تخفيضه ، عن طريق خفض الواجهة بين الدُفعتين إلى مستوى المنتج الأقل تأثراً. على سبيل المثال ، عادةً ما يتم شحن دفعة من البنزين عالي الأوكتان على الفور قبل أو بعد دفعة من البنزين العادي منخفض الأوكتان. سيتم تخفيض الكمية الصغيرة من المنتجين المختلطين إلى البنزين العادي ذي التصنيف الأوكتان المنخفض. عند شحن البنزين قبل أو بعد وقود الديزل ، يُسمح بكمية صغيرة من واجهة الديزل بالاندماج في البنزين ، بدلاً من مزج البنزين في وقود الديزل ، مما قد يقلل من نقطة الاشتعال. عادةً ما يتم اكتشاف واجهات الدُفعات عن طريق الملاحظة المرئية أو مقاييس الجاذبية أو أخذ العينات.
يمكن استخدام الفواصل السائلة والصلبة أو خنازير التنظيف للفصل المادي والتعرف على دفعات مختلفة من المنتجات. يتم الكشف عن الفواصل الصلبة بواسطة إشارة مشعة وتحويلها من خط الأنابيب إلى مستقبل خاص في المحطة عندما تتغير الدفعة من منتج إلى آخر. قد تكون فواصل السوائل عبارة عن ماء أو منتج آخر لا يختلط مع أي من الدفعات التي يتم فصلها ويتم إزالتها وإعادة معالجتها لاحقًا. يمكن أيضًا استخدام الكيروسين ، الذي تم تخفيضه (تم تخفيضه) إلى منتج آخر في المخزن أو معاد تدويره ، لفصل الدُفعات.
تتمثل الطريقة الثالثة للتحكم في الواجهة ، التي تُستخدم غالبًا في نهايات المصفاة لخطوط الأنابيب ، في إعادة الواجهة المراد معالجتها. يمكن أيضًا إعادة المنتجات والواجهات الملوثة بالماء لإعادة المعالجة.
حماية البيئة
بسبب الكميات الكبيرة من المنتجات التي يتم نقلها بواسطة خطوط الأنابيب على أساس مستمر ، هناك فرصة لحدوث أضرار بيئية من عمليات الإطلاق. اعتمادًا على الشركة ومتطلبات السلامة التنظيمية وبناء خط الأنابيب والموقع والطقس وإمكانية الوصول والتشغيل ، قد يتم إطلاق قدر كبير من المنتج في حالة حدوث انقطاع في الخط أو حدوث تسرب. يجب أن يكون لدى مشغلي خطوط الأنابيب استجابة للطوارئ وخطط طوارئ لحالات الانسكاب وأن تكون لديهم مواد احتواء وتنظيف وأفراد ومعدات متاحة أو تحت الطلب. يمكن تنفيذ الحلول الميدانية البسيطة مثل بناء السدود الترابية وخنادق الصرف بسرعة من قبل المشغلين المدربين لاحتواء وتحويل المنتجات المنسكبة.
صيانة خطوط الأنابيب وصحة العمال وسلامتهم
كانت خطوط الأنابيب الأولى مصنوعة من الحديد الزهر. خطوط الأنابيب الحديثة مصنوعة من الفولاذ الملحوم عالي القوة ، والذي يمكنه تحمل الضغوط العالية. يتم فحص جدران الأنابيب بشكل دوري لمعرفة ما إذا كان قد حدث تآكل داخلي أو رواسب. يتم فحص اللحامات بصريًا وباستخدام أشعة جاما للتأكد من عدم وجود عيوب.
يمكن استخدام الأنابيب البلاستيكية لخطوط التدفق ذات الضغط المنخفض وخطوط التدفق ذات القطر الصغير وخطوط التجميع في حقول إنتاج الغاز والنفط الخام ، نظرًا لأن البلاستيك خفيف الوزن وسهل المناولة والتجميع والتحرك.
عندما يتم فصل خط الأنابيب عن طريق قطع أو نشر الفلنجات أو إزالة صمام أو فتح الخط ، يمكن إنشاء قوس إلكتروستاتيكي بواسطة جهد حماية كاثودي معجب أو تآكل أو أنود ذواب أو خطوط طاقة عالية الجهد قريبة أو تيارات أرضية ضالة. يجب تقليل ذلك عن طريق تأريض (تأريض) الأنبوب ، وإلغاء تنشيط المقومات الكاثودية الأقرب لكلا جانبي الفصل وتوصيل كبل ربط بكل جانب من جوانب الأنابيب قبل بدء العمل. عند إضافة أقسام خط أنابيب إضافية وصمامات وما إلى ذلك إلى خط موجود ، أو أثناء الإنشاء ، يجب أولاً ربطها بخطوط الأنابيب الموجودة في مكانها.
يجب أن يتوقف العمل في خطوط الأنابيب أثناء العواصف الكهربائية. يجب عدم تشغيل المعدات المستخدمة لرفع الأنابيب ووضعها في نطاق 3 أمتار من الخطوط الكهربائية ذات الجهد العالي. يجب أن تحتوي أي مركبات أو معدات تعمل بالقرب من خطوط الجهد العالي على أحزمة تأريض خلفية متصلة بالإطارات. يجب أيضًا تأريض المباني المعدنية المؤقتة.
خطوط الأنابيب مغلفة ومغلفة بشكل خاص لمنع التآكل. قد تكون الحماية الكهربائية الكاثودية مطلوبة أيضًا. بعد أن يتم طلاء أقسام خطوط الأنابيب وعزلها ، يتم ربطها بواسطة مشابك خاصة متصلة بأنودات معدنية. يخضع خط الأنابيب لمصدر مؤرض للتيار المباشر ذي السعة الكافية بحيث يعمل خط الأنابيب ككاثود ولا يتآكل.
يتم اختبار جميع أقسام خطوط الأنابيب هيدروستاتيكيًا قبل دخول خدمة الغاز أو الهيدروكربون السائل ، واعتمادًا على المتطلبات التنظيمية ومتطلبات الشركة ، على فترات منتظمة خلال عمر خط الأنابيب. يجب التخلص من الهواء من خطوط الأنابيب قبل الاختبار الهيدروستاتيكي ، وتراكم الضغط الهيدروستاتيكي وتقليله بمعدلات آمنة. يتم حراسة خطوط الأنابيب بانتظام ، عادةً عن طريق المراقبة الجوية ، للكشف عن التسربات بصريًا ، أو مراقبتها من مركز التحكم لاكتشاف انخفاض في معدل التدفق أو الضغط ، مما يدل على حدوث انقطاع في خط الأنابيب.
يتم تزويد أنظمة خطوط الأنابيب بأنظمة تحذير وإشارات لتنبيه المشغلين حتى يتمكنوا من اتخاذ إجراءات تصحيحية في حالة الطوارئ. قد تحتوي خطوط الأنابيب على أنظمة إغلاق أوتوماتيكية تعمل على تنشيط صمامات ضغط الطوارئ عند استشعار ضغط خط الأنابيب المتزايد أو المنخفض. عادةً ما توجد صمامات العزل التي يتم تشغيلها يدويًا أو تلقائيًا على فترات استراتيجية على طول خطوط الأنابيب ، مثل محطات الضخ وعلى جانبي معابر النهر.
من الاعتبارات المهمة عند تشغيل خطوط الأنابيب توفير وسيلة لتحذير المقاولين وغيرهم ممن قد يعملون أو يجرون أعمال حفر على طول مسار خط الأنابيب ، بحيث لا يتم كسر خط الأنابيب أو اختراقه أو ثقبه عن غير قصد ، مما يؤدي إلى انفجار بخار أو غاز وحريق . يتم ذلك عادةً من خلال اللوائح التي تتطلب تصاريح البناء أو من قبل شركات وجمعيات خطوط الأنابيب التي توفر رقمًا مركزيًا يمكن للمقاولين الاتصال به قبل الحفر.
نظرًا لأن النفط الخام والمنتجات البترولية القابلة للاشتعال يتم نقلها في خطوط الأنابيب ، فإن احتمال نشوب حريق أو انفجار في حالة انقطاع الخط أو إطلاق بخار أو سائل. يجب تقليل الضغط إلى مستوى آمن قبل العمل في خطوط الأنابيب عالية الضغط. يجب إجراء اختبار الغاز القابل للاشتعال وإصدار تصريح قبل الإصلاح أو الصيانة الذي يتضمن العمل الساخن أو التنصت على خطوط الأنابيب. يجب تنظيف خط الأنابيب من السوائل والأبخرة أو الغازات القابلة للاشتعال قبل بدء العمل. إذا تعذر تنظيف خط الأنابيب واستخدام قابس معتمد ، فيجب وضع إجراءات عمل آمنة واتباعها من قبل العمال المؤهلين. يجب تنفيس الخط بمسافة آمنة من منطقة العمل الساخنة لتخفيف أي تراكم للضغط خلف السدادة.
يجب وضع إجراءات السلامة المناسبة واتباعها من قبل العمال المؤهلين عند التنصت على خطوط الأنابيب. إذا تم إجراء اللحام أو التنصت على الساخن في منطقة حدث فيها انسكاب أو تسرب ، فيجب تنظيف الأنبوب من الخارج من السائل ، ويجب إزالة التربة الملوثة أو تغطيتها لمنع الاشتعال.
من المهم جدًا إخطار المشغلين في أقرب محطات الضخ على كل جانب من خط أنابيب التشغيل حيث يجب إجراء الصيانة أو الإصلاح ، في حالة الحاجة إلى إيقاف التشغيل. عندما يتم ضخ النفط الخام أو الغاز في خطوط الأنابيب من قبل المنتجين ، يجب على مشغلي خطوط الأنابيب تقديم تعليمات محددة للمنتجين فيما يتعلق بالإجراءات التي يجب اتخاذها أثناء الإصلاح أو الصيانة أو في حالات الطوارئ. على سبيل المثال ، قبل ربط خزانات الإنتاج وخطوط الأنابيب بخطوط الأنابيب ، يجب إغلاق جميع صمامات البوابة وسدادات الخزانات والخطوط المتضمنة في الربط وإغلاقها أو إغلاقها حتى اكتمال العملية.
تطبق احتياطات السلامة العادية المتعلقة بمناولة الأنابيب والمواد والتعرضات السامة والخطيرة واللحام والحفر أثناء إنشاء خط الأنابيب. يجب على العمال الذين يقومون بتطهير حق المرور حماية أنفسهم من الظروف المناخية ؛ النباتات والحشرات والثعابين السامة. سقوط الأشجار والصخور. وهكذا. يجب أن تكون الحفريات والخنادق مائلة أو مثبتة لمنع الانهيار أثناء إنشاء خطوط الأنابيب تحت الأرض أو إصلاحها (راجع مقالة "حفر الخنادق" في الفصل التصميم). يجب على العمال اتباع ممارسات العمل الآمنة عند فتح وإلغاء تنشيط المحولات والمفاتيح الكهربائية.
غالبًا ما يعمل موظفو تشغيل وصيانة خطوط الأنابيب بمفردهم ويكونون مسؤولين عن الامتدادات الطويلة لخط الأنابيب. هناك حاجة إلى اختبار الغلاف الجوي واستخدام معدات الحماية الشخصية والجهاز التنفسي لتحديد مستويات الأكسجين والبخار القابل للاشتعال والحماية من التعرضات السامة لكبريتيد الهيدروجين والبنزين عند قياس الخزانات وفتح الخطوط وتنظيف الانسكابات وأخذ العينات والاختبار والشحن والاستلام وتنفيذ عمليات أخرى أنشطة خطوط الأنابيب. يجب على العمال ارتداء مقاييس الجرعات أو شارات الفيلم وتجنب التعرض عند العمل بمقاييس الكثافة أو حاملات المصدر أو المواد المشعة الأخرى. يجب النظر في استخدام معدات الحماية الشخصية والجهاز التنفسي للتعرض للحروق من القطران الواقي الساخن المستخدم في عمليات طلاء الأنابيب ومن الأبخرة السامة التي تحتوي على هيدروكربونات عطرية متعددة النوى.
الناقلات البحرية والصنادل
يتم نقل غالبية النفط الخام في العالم بواسطة الناقلات من مناطق الإنتاج مثل الشرق الأوسط وأفريقيا إلى المصافي في المناطق الاستهلاكية مثل أوروبا واليابان والولايات المتحدة. تم نقل المنتجات النفطية في الأصل في براميل كبيرة على متن سفن الشحن. حملت أول سفينة ناقلة ، والتي تم بناؤها عام 1886 ، حوالي 2,300 SDWT (2,240 رطلاً للطن) من النفط. يمكن أن يصل طول الناقلات العملاقة اليوم إلى أكثر من 300 متر وتحمل ما يقرب من 200 ضعف كمية النفط (انظر الشكل 2). غالبًا ما تنتهي خطوط أنابيب التجميع والتغذية عند المحطات البحرية أو مرافق تحميل المنصات البحرية ، حيث يتم تحميل النفط الخام في ناقلات أو صنادل لنقلها إلى خطوط أنابيب النفط الخام أو المصافي. كما يتم نقل المنتجات البترولية من المصافي إلى محطات التوزيع عن طريق الصهاريج والصنادل. بعد تسليم حمولتها ، تعود السفن في الصابورة إلى مرافق التحميل لتكرار التسلسل.
الشكل 2. ناقلة نفط SS Paul L. Fahrney.
المعهد الامريكي للبترول
يتم شحن الغاز الطبيعي المسال كغاز مبرد في أوعية بحرية متخصصة ذات مقصورات أو خزانات شديدة العزل (انظر الشكل 3). في ميناء التسليم ، يتم تفريغ الغاز الطبيعي المسال في مرافق التخزين أو محطات إعادة تحويل الغاز إلى غاز. يمكن شحن غاز البترول المسال على شكل سائل في السفن والصنادل البحرية غير المعزولة وكمادة مبردة في السفن البحرية المعزولة. بالإضافة إلى ذلك ، يمكن شحن غاز البترول المسال في الحاويات (الغاز المعبأ في زجاجات) كبضائع على السفن البحرية والصنادل.
الشكل 3. تحميل ناقلة الغاز الطبيعي المسال Leo في أرون ، سومطرة ، إندونيسيا.
المعهد الامريكي للبترول
السفن البحرية LPG و LNG
الأنواع الثلاثة من السفن البحرية المستخدمة في نقل الغاز الطبيعي المسال والغاز الطبيعي المسال هي:
- سفن ذات خزانات مضغوطة حتى 2 ميجا باسكال (غاز البترول المسال فقط)
- أوعية ذات خزانات عازلة للحرارة وضغط مخفض من 0.3 إلى 0.6 ميجا باسكال (غاز البترول المسال فقط)
- الأوعية المبردة ذات الخزانات المعزولة بالحرارة والمضغوطة بالقرب من الضغط الجوي (غاز البترول المسال والغاز الطبيعي المسال).
يتطلب شحن LHGs على السفن البحرية وعيًا مستمرًا بالسلامة. يجب أن تكون خراطيم النقل مناسبة لدرجات الحرارة والضغوط الصحيحة لمركبات LHG التي يتم التعامل معها. لمنع خليط قابل للاشتعال من بخار الغاز والهواء ، يتم توفير غطاء غاز خامل (نيتروجين) حول الخزانات ، ويتم مراقبة المنطقة باستمرار لاكتشاف التسربات. قبل التحميل ، يجب فحص خزانات التخزين للتأكد من خلوها من الملوثات. إذا كانت الخزانات تحتوي على غاز أو هواء خامل ، فيجب تطهيرها ببخار LHG قبل تحميل LHG. يجب فحص الخزانات باستمرار للتأكد من سلامتها ، ويجب تركيب صمامات أمان للتخفيف من بخار LHG المتولد عند أقصى حمل حراري. يتم تزويد السفن البحرية بأنظمة إخماد الحرائق ولديها إجراءات استجابة شاملة للطوارئ.
السفن البحرية للنفط الخام والمنتجات البترولية
ناقلات النفط والصنادل هي سفن مصممة مع المحركات والأرباع في مؤخرة السفينة والباقي من السفينة مقسم إلى حجرات خاصة (خزانات) لنقل النفط الخام والمنتجات البترولية السائلة بكميات كبيرة. توجد مضخات الشحن في غرف المضخات ، ويتم توفير أنظمة تهوية وخمول قسري لتقليل مخاطر الحرائق والانفجارات في غرف المضخات ومقصورات الشحن. تم بناء ناقلات النفط والبوارج الحديثة بهيكل مزدوج وغيرها من ميزات الحماية والسلامة التي يتطلبها قانون التلوث النفطي بالولايات المتحدة لعام 1990 ومعايير سلامة ناقلات المنظمة البحرية الدولية (IMO). تمد بعض تصميمات السفن الجديدة هياكل مزدوجة على جانبي الناقلات لتوفير حماية إضافية. بشكل عام ، تحمل الناقلات الكبيرة النفط الخام وتحمل الناقلات الصغيرة والصنادل المنتجات البترولية.
- ناقلات عملاقة. ناقلات النفط الخام الكبيرة جدًا والكبيرة جدًا (ULCCs و VLCCs) مقيدة بحجمها ومشروعها في مسارات سفر محددة. ULCCs هي سفن تبلغ سعتها أكثر من 300,000 SDWTs ، و VLCCs لها سعات تتراوح من 160,000 إلى 300,000 SDWTs. معظم ناقلات النفط الخام الكبيرة ليست مملوكة لشركات النفط ، ولكنها مستأجرة من شركات النقل المتخصصة في تشغيل هذه السفن كبيرة الحجم.
- ناقلات النفط. ناقلات النفط أصغر من ناقلات النفط العملاقة ، بالإضافة إلى السفر عبر المحيط ، يمكنها التنقل في ممرات محظورة مثل قناة السويس وبنما والمياه الساحلية الضحلة ومصبات الأنهار. عادة ما تحمل ناقلات النفط الكبيرة ، التي تتراوح من 25,000 إلى 160,000 SDWTs ، النفط الخام أو المنتجات الثقيلة المتبقية. عادة ما تحمل ناقلات النفط الأصغر ، التي يقل وزنها عن 25,000 طن متري ، البنزين وزيوت الوقود وزيوت التشحيم.
- صنادل. تعمل الصنادل بشكل رئيسي في الممرات المائية والأنهار الساحلية والداخلية ، بمفردها أو في مجموعات من اثنين أو أكثر ، وهي إما ذاتية الدفع أو تتحرك بواسطة زورق قطر. قد تنقل النفط الخام إلى المصافي ، ولكنها تستخدم في الغالب كوسيلة غير مكلفة لنقل المنتجات البترولية من المصافي إلى محطات التوزيع. تستخدم الصنادل أيضًا لتفريغ الحمولة من الناقلات البحرية التي لا يسمح مسودتها أو حجمها بالوصول إلى الرصيف.
تحميل وتفريغ البارجة والسفن
يجب وضع الإجراءات من السفينة إلى الشاطئ وقوائم التحقق من السلامة والمبادئ التوجيهية والاتفاق عليها من قبل مشغلي المحطات والسفن البحرية. ال دليل السلامة الدولي لناقلات ومحطات النفط (الغرفة الدولية للشحن 1978) تحتوي على معلومات وعينات من قوائم المراجعة والمبادئ التوجيهية والتصاريح والإجراءات الأخرى التي تغطي العمليات الآمنة عند تحميل أو تفريغ السفن ، والتي يمكن استخدامها من قبل مشغلي السفن والمحطات.
على الرغم من أن السفن البحرية تجلس في الماء وبالتالي فهي مؤرضة جوهريًا ، إلا أن هناك حاجة لتوفير الحماية من الكهرباء الساكنة التي يمكن أن تتراكم أثناء التحميل أو التفريغ. يتم تحقيق ذلك عن طريق ربط أو توصيل الأشياء المعدنية الموجودة على الرصيف أو جهاز التحميل / التفريغ بمعدن الوعاء. يتم تحقيق الترابط أيضًا باستخدام خرطوم أو أنابيب تحميل موصلة. يمكن أيضًا أن تتولد شرارة إلكتروستاتيكية ذات شدة اشتعال عند خفض المعدات أو موازين الحرارة أو أجهزة القياس إلى مقصورات بعد التحميل مباشرة ؛ يجب السماح بوقت كافٍ لتبديد الشحنة الساكنة.
قد تتولد التيارات الكهربائية من السفينة إلى الشاطئ ، والتي تختلف عن الكهرباء الساكنة ، عن طريق الحماية الكاثودية لبدن السفينة أو رصيفها ، أو عن طريق اختلافات الجهد الكلفاني بين السفينة والشاطئ. تتراكم هذه التيارات أيضًا في جهاز التحميل / التفريغ المعدني. يمكن تركيب فلنجات عازلة على طول ذراع التحميل وعند النقطة التي تتصل فيها الخراطيم المرنة بنظام خط أنابيب الشاطئ. عندما تنقطع التوصيلات ، لا توجد فرصة لشرارة للقفز من سطح معدني إلى آخر.
تحتاج جميع السفن والمحطات إلى إجراءات استجابة للطوارئ متفق عليها بشكل متبادل في حالة نشوب حريق أو إطلاق منتج أو بخار أو غاز سام. يجب أن تغطي هذه العمليات عمليات الطوارئ ، ووقف تدفق المنتج ، والإزالة الطارئة للسفينة من الرصيف. يجب أن تأخذ الخطط بعين الاعتبار الاتصالات ، ومكافحة الحرائق ، وتخفيف سحابة البخار ، والمساعدة المتبادلة ، والإنقاذ ، وتدابير التنظيف والمعالجة.
يجب أن تكون المعدات المحمولة والأنظمة الثابتة للحماية من الحرائق متوافقة مع متطلبات الحكومة والشركات ومناسبة للحجم والوظيفة وإمكانية التعرض وقيمة مرافق الرصيف والمرفأ. ال دليل السلامة الدولي لناقلات ومحطات النفط (الغرفة الدولية للشحن 1978) تحتوي على نموذج لإشعار الحريق الذي يمكن استخدامه كدليل من قبل المحطات لمنع حريق الرصيف.
صحة السفن البحرية وسلامتها
بالإضافة إلى مخاطر العمل البحري المعتادة ، فإن نقل النفط الخام والسوائل القابلة للاشتعال بواسطة السفن البحرية يخلق عددًا من حالات الصحة والسلامة الخاصة والوقاية من الحرائق. وتشمل هذه زيادة وتوسع البضائع السائلة ، ومخاطر الأبخرة القابلة للاشتعال أثناء النقل وعند التحميل والتفريغ ، وإمكانية الاشتعال التلقائي ، والتعرضات السامة لمواد مثل كبريتيد الهيدروجين والبنزين ، واعتبارات السلامة عند التنفيس ، والشطف ، وتنظيف الأجزاء المكونة. تتطلب اقتصاديات تشغيل الناقلات الحديثة أن تكون في البحر لفترات طويلة مع فترات زمنية قصيرة فقط في الميناء لتحميل أو تفريغ البضائع. هذا ، إلى جانب حقيقة أن الناقلات مؤتمتة للغاية ، يخلق مطالب عقلية وجسدية فريدة على عدد قليل من أفراد الطاقم الذين يستخدمون تشغيل السفن.
الحماية من الحرائق والانفجارات
يجب وضع خطط وإجراءات الطوارئ وتنفيذها بما يتناسب مع نوع الحمولة على متن السفينة والمخاطر المحتملة الأخرى. يجب توفير معدات مكافحة الحريق. يجب تدريب أعضاء فريق الاستجابة الذين يتحملون مسؤوليات مكافحة الحرائق والإنقاذ وتنظيف الانسكاب على متن السفن وحفرهم وتجهيزهم للتعامل مع حالات الطوارئ المحتملة. تُستخدم المياه والرغوة والمواد الكيميائية الجافة والهالون وثاني أكسيد الكربون والبخار كعوامل تبريد وتثبيط وخنق لمكافحة الحرائق على متن السفن البحرية ، على الرغم من أنه يتم التخلص التدريجي من الهالون بسبب مخاوف بيئية. يتم تحديد متطلبات معدات وأنظمة مكافحة حرائق السفن من قبل الدولة التي تبحر السفينة تحت علمها ووفقًا لسياسة الشركة ، ولكنها عادة ما تتبع توصيات الاتفاقية الدولية لعام 1974 لسلامة الأرواح في البحر (SOLAS).
مطلوب تحكم صارم في اللهب أو الأضواء المكشوفة ، ومواد التدخين المضاءة ومصادر الاشتعال الأخرى ، مثل شرارات اللحام أو الطحن ، والمعدات الكهربائية والمصابيح الكهربائية غير المحمية ، على السفن في جميع الأوقات لتقليل مخاطر نشوب حريق وانفجار. قبل القيام بعمل ساخن على متن السفن البحرية ، يجب فحص المنطقة واختبارها للتأكد من أن الظروف آمنة ، ويجب إصدار التصاريح لكل مهمة محددة مسموح بها.
تتمثل إحدى طرق منع الانفجارات والحرائق في مساحة بخار مقصورات الشحن في الحفاظ على مستوى الأكسجين أقل من 11٪ عن طريق جعل الغلاف الجوي خاملًا بغاز غير قابل للاحتراق. مصادر الغاز الخامل هي غازات العادم من غلايات الوعاء أو مولد الغاز المستقل أو التوربينات الغازية المزودة بحارق لاحق. تنص اتفاقية SOLAS لعام 1974 على أن السفن التي تحمل البضائع بنقاط اشتعال أقل من 60 درجة مئوية يجب أن تحتوي على مقصورات مزودة بأنظمة خاملة. يجب أن تحافظ السفن التي تستخدم أنظمة غاز خامل على مقصورات البضائع في ظروف غير قابلة للاشتعال في جميع الأوقات. يجب مراقبة حجرات الغاز الخامل باستمرار لضمان ظروف آمنة ويجب عدم السماح لها بأن تصبح قابلة للاشتعال ، بسبب خطر الاشتعال من الرواسب القابلة للاشتعال.
الأماكن الضيقة
يجب معاملة الأماكن المحصورة على السفن البحرية ، مثل حجرات البضائع وخزانات الطلاء وغرف المضخات وخزانات الوقود والمساحات بين الهياكل المزدوجة ، مثل أي مكان مغلق للدخول والعمل الساخن والعمل البارد. يجب إجراء اختبارات محتوى الأكسجين والأبخرة القابلة للاشتعال والمواد السامة بهذا الترتيب قبل دخول الأماكن الضيقة. يجب إنشاء نظام تصاريح واتباعه لجميع دخول الأماكن المحصورة ، والعمل الآمن (البارد) والعمل الساخن ، مما يشير إلى مستويات التعرض الآمنة ومعدات الحماية الشخصية والجهاز التنفسي المطلوبة. في مياه الولايات المتحدة ، يمكن إجراء هذه الاختبارات بواسطة أفراد مؤهلين يُطلق عليهم "الكيميائيون البحريون".
مقصورات السفن البحرية مثل خزانات الشحن وغرف المضخات هي أماكن ضيقة ؛ عند تنظيف المواد الخاملة أو التي تحتوي على بخار قابل للاشتعال أو أجواء سامة أو غير معروفة ، يجب اختبارها واتباع إجراءات السلامة وحماية الجهاز التنفسي الخاصة. بعد تفريغ الزيت الخام ، تبقى كمية صغيرة من البقايا ، تسمى المادة اللاصقة ، على الأسطح الداخلية للمقصورات ، والتي يمكن بعد ذلك غسلها وتعبئتها بالماء من أجل الصابورة. تتمثل إحدى طرق تقليل كمية المخلفات في تركيب معدات ثابتة تزيل ما يصل إلى 80٪ من المادة اللاصقة عن طريق غسل جوانب المقصورات الخاملة بالنفط الخام أثناء التفريغ.
المضخات والصمامات والمعدات
يجب إصدار تصريح عمل واتباع إجراءات العمل الآمنة ، مثل الترابط والتصريف وتحرير البخار ، واختبار البخار القابل للاشتعال والتعرض السام ، وتوفير معدات الحماية من الحرائق الاحتياطية عندما تتطلب العمليات أو الصيانة أو الإصلاح فتح مضخات الشحن والخطوط والصمامات أو المعدات الموجودة على متن السفن البحرية.
التعرضات السامة
هناك فرصة للغازات المنفوخة مثل غاز المداخن أو كبريتيد الهيدروجين للوصول إلى أسطح السفن ، حتى من أنظمة التهوية المصممة خصيصًا. يجب إجراء الاختبار بشكل مستمر لتحديد مستويات الغاز الخامل على جميع الأوعية ومستويات كبريتيد الهيدروجين على السفن التي تحتوي على النفط الخام الحمضي أو الوقود المتبقي أو التي سبق نقلها. يجب إجراء اختبارات للتعرض للبنزين على السفن التي تحمل النفط الخام والبنزين. المياه المتدفقة من الغاز الخامل ومياه التكثيف حمضية ومسببة للتآكل ؛ يجب استخدام معدات الوقاية الشخصية عندما يكون الاتصال ممكنًا.
حماية البيئة
يجب على السفن والمحطات البحرية وضع إجراءات وتوفير المعدات اللازمة لحماية البيئة من الانسكابات على الماء والأرض ، ومن إطلاق البخار في الهواء. يتزايد استخدام أنظمة استرداد البخار الكبيرة في المحطات البحرية. يجب توخي الحذر للامتثال لمتطلبات تلوث الهواء عند تهوية السفن للأجزاء والأماكن المغلقة. يجب وضع إجراءات الاستجابة للطوارئ ، وينبغي توفير المعدات والموظفين المدربين للاستجابة لانسكابات وانطلاقات النفط الخام والسوائل القابلة للاشتعال والاشتعال. يجب تعيين شخص مسؤول لضمان إرسال الإخطارات إلى كل من الشركة والسلطات المختصة في حالة حدوث تسرب أو إطلاق.
في الماضي ، كان يتم التخلص من مياه الصابورة الملوثة بالنفط وغسيل الخزانات من المقصورات في البحر. في عام 1973 ، حددت الاتفاقية الدولية لمنع التلوث الناجم عن السفن متطلبات أنه قبل تصريف المياه في البحر ، يجب فصل المخلفات الزيتية والاحتفاظ بها على متن السفينة لمعالجتها على الشاطئ في نهاية المطاف. تحتوي الناقلات الحديثة على أنظمة صابورة منفصلة ، بخطوط ومضخات وخزانات مختلفة عن تلك المستخدمة في الشحن (وفقًا للتوصيات الدولية) ، بحيث لا يكون هناك احتمال للتلوث. لا تزال السفن القديمة تحمل صابورة في صهاريج البضائع ، لذلك يجب اتباع الإجراءات الخاصة ، مثل ضخ المياه الزيتية في الخزانات البرية ومرافق المعالجة ، عند تفريغ الصابورة من أجل منع التلوث.
النقل بالسيارات والسكك الحديدية للمنتجات البترولية
تم نقل النفط الخام والمنتجات البترولية في البداية بواسطة عربات تجرها الخيول ، ثم بواسطة عربات صهريج للسكك الحديدية وأخيراً بواسطة سيارات. بعد الاستلام في المحطات من السفن البحرية أو خطوط الأنابيب ، يتم تسليم المنتجات البترولية السائلة السائبة عن طريق شاحنات صهريج بدون ضغط أو عربات صهريج للسكك الحديدية مباشرة إلى محطات الخدمة والمستهلكين أو إلى محطات أصغر ، تسمى محطات السوائب ، لإعادة التوزيع. يتم نقل غاز البترول المسال ومركبات البنزين المضادة للطرق وحمض الهيدروفلوريك والعديد من المنتجات الأخرى والمواد الكيميائية والمواد المضافة المستخدمة في صناعة النفط والغاز في سيارات صهاريج الضغط وشاحنات الخزانات. يمكن أيضًا نقل النفط الخام بواسطة شاحنة صهريجية من الآبار الصغيرة المنتجة إلى صهاريج التجميع ، وبواسطة شاحنة صهريجية وعربة صهريج للسكك الحديدية من صهاريج التخزين إلى المصافي أو خطوط الأنابيب الرئيسية. يتم نقل المنتجات البترولية المعبأة في صناديق سائبة أو براميل ومنصات نقالة وحاويات أصغر بواسطة شاحنة تعبئة أو عربة صندوق سكة حديدية.
اللوائح الحكومية
يتم تنظيم نقل المنتجات البترولية عن طريق السيارات أو عربات الصهريج للسكك الحديدية من قبل الوكالات الحكومية في جميع أنحاء العالم. وضعت وكالات مثل وزارة النقل الأمريكية ولجنة النقل الكندية (CTC) لوائح تحكم التصميم والبناء وأجهزة السلامة والاختبار والصيانة الوقائية والتفتيش وتشغيل شاحنات الصهريج وعربات الخزانات. تتضمن اللوائح التي تحكم عمليات عربات صهريج السكك الحديدية والشاحنة الصهريجية عادةً اختبار ضغط الخزان وجهاز تخفيف الضغط واعتماده قبل وضعه في الخدمة الأولية وعلى فترات منتظمة بعد ذلك. تعتبر جمعية السكك الحديدية الأمريكية والجمعية الوطنية للحماية من الحرائق (NFPA) نموذجًا للمنظمات التي تنشر المواصفات والمتطلبات للتشغيل الآمن للعربات الصهريجية والشاحنات الصهريجية. معظم الحكومات لديها لوائح أو تلتزم باتفاقيات الأمم المتحدة التي تتطلب تحديد المعلومات والمعلومات المتعلقة بالمواد الخطرة والمنتجات البترولية التي يتم شحنها سائبة أو في حاويات. يتم وضع اللافتات على عربات صهاريج السكك الحديدية وشاحنات الصهاريج وشاحنات التغليف لتحديد أي منتجات خطرة يتم نقلها ولتوفير معلومات الاستجابة للطوارئ.
عربات صهريج السكك الحديدية
تصنع عربات صهاريج السكك الحديدية من الفولاذ الكربوني أو الألومنيوم ويمكن أن تكون مضغوطة أو غير مضغوطة. يمكن لسيارات الخزان الحديثة استيعاب ما يصل إلى 171,000 لترًا من الغاز المضغوط عند ضغوط تصل إلى 600 رطل / بوصة مربعة (1.6 إلى 1.8 ميجا باسكال). تطورت السيارات ذات الخزانات غير المضغوطة من سيارات الخزانات الخشبية الصغيرة في أواخر القرن التاسع عشر إلى سيارات الصهريج الضخمة التي تنقل ما يصل إلى 1800 مليون لتر من المنتج عند ضغوط تصل إلى 1.31 رطل / بوصة مربعة (100 ميجا باسكال). قد تكون السيارات ذات الخزانات غير المضغوطة عبارة عن وحدات فردية ذات مقصورة واحدة أو مقصورات متعددة أو سلسلة من عربات الخزان المترابطة ، تسمى قطار الخزان. يتم تحميل عربات الخزانات بشكل فردي ، ويمكن تحميل وتفريغ قطارات الخزانات بالكامل من نقطة واحدة. يمكن تسخين كل من عربات الصهاريج ذات الضغط وغير الضغط وتبريدها وعزلها وحمايتها حراريًا من الحريق ، اعتمادًا على خدمتها والمنتجات المنقولة.
تحتوي جميع عربات صهاريج السكك الحديدية على صمامات سائلة أو بخار أعلى أو سفلية للتحميل والتفريغ ومداخل الفتحات للتنظيف. كما أنها مزودة بأجهزة تهدف إلى منع زيادة الضغط الداخلي عند تعرضها لظروف غير طبيعية. تشتمل هذه الأجهزة على صمامات أمان تنفيس مثبتة في مكانها بواسطة زنبرك يمكن فتحه لتخفيف الضغط ثم إغلاقه ؛ فتحات الأمان المزودة بأقراص تمزق تنفتح لتخفيف الضغط ولكن لا يمكن إعادة غلقها ؛ أو مزيج من الجهازين. يتم توفير صمام تنفيس الفراغ للسيارات ذات الخزانات غير المضغوطة لمنع تكون الفراغ عند التفريغ من الأسفل. تحتوي كل من سيارات الخزانات ذات الضغط وغير الضغط على أغطية واقية في الأعلى تحيط بوصلات التحميل وخطوط العينات وآبار مقياس الحرارة وأجهزة القياس. قد يتم توفير أو عدم توفير منصات للرافعات فوق السيارات. قد تحتوي السيارات القديمة ذات الخزانات غير المضغوطة على قبة توسعة واحدة أو أكثر. يتم توفير التركيبات في الجزء السفلي من عربات الصهريج لتفريغها أو تنظيفها. يتم توفير واقيات الرأس في نهايات عربات الدبابات لمنع ثقب الهيكل بواسطة قارنة التوصيل لسيارة أخرى أثناء الانحراف عن القضبان.
يتم شحن الغاز الطبيعي المسال كغاز مبرد في شاحنة صهريج معزولة وعربات صهريج ضغط السكك الحديدية. تحتوي شاحنات صهاريج الضغط وعربات صهاريج السكك الحديدية لنقل الغاز الطبيعي المسال على خزان داخلي من الفولاذ المقاوم للصدأ معلق في خزان خارجي من الصلب الكربوني. الفراغ الحلقي عبارة عن فراغ مملوء بالعزل للحفاظ على درجات حرارة منخفضة أثناء الشحن. لمنع الغاز من الاشتعال مرة أخرى إلى الخزانات ، فهي مجهزة بصمامي إغلاق طوارئ آمنين يتم التحكم فيهما عن بعد وآمنين من التعطل على خطوط التعبئة والتفريغ ولديهما مقاييس في الخزانات الداخلية والخارجية.
يُنقل غاز البترول المسال على الأرض في عربات صهريجية مصممة خصيصًا للسكك الحديدية (حتى 130 مترًا3 سعة) أو شاحنات صهريجية (حتى 40 م3 ترتيب). عادةً ما تكون شاحنات الخزانات وعربات صهاريج السكك الحديدية لنقل غاز البترول المسال عبارة عن أسطوانات فولاذية غير معزولة ذات قيعان كروية ، ومجهزة بمقاييس ومقاييس حرارة وصمامين تنفيسين ومقياس مستوى الغاز ومؤشر أقصى تعبئة وحواجز.
لا ينبغي تحميل عربات صهاريج السكك الحديدية التي تنقل الغاز الطبيعي المسال أو غاز البترول المسال بشكل زائد ، حيث إنها قد تجلس على جانب لبعض الوقت وتتعرض لدرجات حرارة محيطة عالية ، مما قد يتسبب في زيادة الضغط والتنفيس. يتم توفير أسلاك الربط وكابلات التأريض في أرفف تحميل شاحنات الصهريج والسكك الحديدية للمساعدة في تحييد وتبديد الكهرباء الساكنة. يجب توصيلها قبل بدء العمليات وعدم فصلها حتى اكتمال العمليات وإغلاق جميع الصمامات. عادةً ما تتم حماية مرافق تحميل الشاحنات والسكك الحديدية عن طريق رش الماء أو أنظمة الضباب وطفايات الحريق.
شاحنات صهريج
عادةً ما يتم تصنيع المنتجات البترولية وشاحنات صهاريج النفط الخام من الفولاذ الكربوني أو الألومنيوم أو مادة من الألياف الزجاجية البلاستيكية ، وتتنوع في الحجم من 1,900 لتر إلى عربات الصهريج الجامبو 53,200 لتر. تخضع سعة شاحنات الصهاريج للهيئات التنظيمية ، وعادةً ما تعتمد على قيود سعة الطرق السريعة والجسور والوزن المسموح به لكل محور أو إجمالي كمية المنتج المسموح بها.
توجد شاحنات صهاريج مضغوطة وغير مضغوطة ، والتي قد تكون غير معزولة أو معزولة حسب خدمتها والمنتجات المنقولة. عادة ما تكون شاحنات الصهاريج المضغوطة مقصورة واحدة ، وقد تحتوي شاحنات الصهريج غير المضغوطة على مقصورات مفردة أو متعددة. بغض النظر عن عدد الحجرات الموجودة في شاحنة الصهريج ، يجب معالجة كل مقصورة على حدة ، باستخدام أجهزة التحميل والتفريغ والتخفيف الخاصة بها. يمكن فصل المقصورات بجدران مفردة أو مزدوجة. قد تتطلب اللوائح أن يتم فصل المنتجات غير المتوافقة والسوائل القابلة للاشتعال والقابلة للاشتعال المحمولة في حجرات مختلفة على نفس السيارة بجدران مزدوجة. عند مقصورات اختبار الضغط ، يجب أيضًا اختبار المسافة بين الجدران بحثًا عن سائل أو بخار.
تحتوي شاحنات الخزانات إما على فتحات تفتح للتحميل العلوي ، أو صمامات مغلقة للتحميل العلوي أو السفلي والتفريغ ، أو كليهما. تحتوي جميع الحجيرات على فتحات للتنظيف ومجهزة بأجهزة تنفيس آمنة لتخفيف الضغط الداخلي عند التعرض لظروف غير طبيعية. تشتمل هذه الأجهزة على صمامات تنفيس أمان مثبتة في مكانها بواسطة زنبرك يمكن فتحه لتخفيف الضغط ثم إغلاقها ، وفتحات على صهاريج غير مضغوطة تنفتح في حالة فشل صمامات التنفيس وتمزق الأقراص في شاحنات الصهاريج المضغوطة. يتم توفير صمام تنفيس فراغ لكل مقصورة شاحنة صهريج غير مضغوط لمنع الفراغ عند التفريغ من القاع. تحتوي شاحنات الصهاريج غير المضغوطة على درابزين في الأعلى لحماية الفتحات وصمامات التنفيس ونظام استعادة البخار في حالة الانقلاب. عادة ما تكون شاحنات الخزانات مجهزة بأجهزة منفصلة وغلق ذاتي مثبتة في الجزء السفلي من الحجرة وأنابيب التفريغ والتركيبات لمنع الانسكابات في حالة حدوث تلف في الانقلاب أو التصادم.
عربة صهريج للسكك الحديدية وشاحنة صهريج تحميل وتفريغ
في حين أن عربات صهاريج السكك الحديدية يتم تحميلها وتفريغها دائمًا تقريبًا من قبل العمال المكلفين بهذه الواجبات المحددة ، يمكن تحميل وتفريغ شاحنات الصهريج بواسطة اللوادر أو السائقين. يتم تحميل عربات الصهاريج والشاحنات الصهريجية في منشآت تسمى رفوف التحميل ، ويمكن تحميلها من الأعلى من خلال الفتحات المفتوحة أو الوصلات المغلقة ، أو تحميلها من الأسفل من خلال وصلات مغلقة ، أو مزيج من الاثنين معًا.
تحميل
يجب أن يكون لدى العمال الذين يقومون بتحميل وتفريغ النفط الخام وغاز البترول المسال والمنتجات البترولية والأحماض والمواد المضافة المستخدمة في صناعة النفط والغاز فهمًا أساسيًا لخصائص المنتجات التي يتم التعامل معها ومخاطرها وحالات تعرضها وإجراءات التشغيل وممارسات العمل اللازمة لأداء المهمة بأمان. تطلب العديد من الهيئات والشركات الحكومية استخدام واستكمال نماذج التفتيش عند الاستلام والشحن وقبل تحميل وتفريغ عربات صهاريج السكك الحديدية والشاحنات الصهريجية. يمكن تحميل شاحنات الصهاريج وعربات صهاريج السكك الحديدية من خلال فتحات مفتوحة في الأعلى أو من خلال التركيبات والصمامات في أعلى أو أسفل كل خزان أو حجرة. يلزم إجراء اتصالات مغلقة عند تحميل الضغط وحيث يتم توفير أنظمة استرداد البخار. إذا لم يتم تنشيط أنظمة التحميل لأي سبب من الأسباب (مثل التشغيل غير السليم لنظام استرداد البخار أو وجود عطل في نظام التأريض أو نظام الترابط) ، فلا ينبغي محاولة إجراء التحويل الجانبي دون موافقة. يجب إغلاق جميع الفتحات وإغلاقها بإحكام أثناء النقل.
يجب على العمال اتباع ممارسات العمل الآمنة لتجنب الانزلاق والسقوط عند التحميل العلوي. إذا كانت أدوات التحكم في التحميل تستخدم عدادات معدة مسبقًا ، فيجب أن تكون اللوادر حريصة على تحميل المنتجات الصحيحة في الخزانات والمقصورات المخصصة. يجب إغلاق جميع فتحات الحجيرة عند التحميل السفلي ، وعند التحميل العلوي ، يجب فقط فتح الحجرة المحملة. عند التحميل العلوي ، يجب تجنب التحميل المتناثر عن طريق وضع أنبوب التحميل أو الخرطوم بالقرب من الجزء السفلي من الحجرة والبدء في التحميل ببطء حتى يتم غمر الفتحة. أثناء عمليات التحميل العلوي اليدوية ، يجب أن تظل اللوادر حاضرة ، ولا تربط أداة التحكم في إيقاف التحميل (deadman) ولا تفرط في ملء الحجرة. يجب أن تتجنب اللوادر التعرض للمنتج والبخار من خلال الوقوف عكس اتجاه الريح وتجنب الرأس عند التحميل العلوي من خلال الفتحات المفتوحة وارتداء معدات الحماية عند التعامل مع المواد المضافة والحصول على العينات وخراطيم التصريف. يجب أن تكون اللوادر على دراية بإجراءات الاستجابة المحددة وتتبعها في حالة تمزق الخرطوم أو الخط أو الانسكاب أو الإطلاق أو الحريق أو أي حالة طوارئ أخرى.
التفريغ والتسليم
عند تفريغ عربات الصهاريج والشاحنات الصهريجية ، من المهم أولاً التأكد من تفريغ كل منتج في خزان التخزين المخصص المناسب وأن الخزان لديه سعة كافية لاستيعاب كل المنتجات التي يتم تسليمها. على الرغم من أن الصمامات وأنابيب التعبئة والخطوط وأغطية التعبئة يجب أن تكون مشفرة بالألوان أو تحمل علامات أخرى لتحديد المنتج الموجود ، يجب أن يظل السائق مسؤولاً عن جودة المنتج أثناء التسليم. يجب الإبلاغ فورًا عن أي خطأ في تسليم المنتج أو الخلط أو التلوث إلى المستلم والشركة لمنع حدوث عواقب وخيمة. عندما يُطلب من السائقين أو المشغلين إضافة المنتجات أو الحصول على عينات من صهاريج التخزين بعد التسليم لضمان جودة المنتج أو لأي سبب آخر ، يجب اتباع جميع أحكام السلامة والصحة الخاصة بالتعرض. يجب أن يظل الأشخاص المنخرطون في عمليات التسليم والتفريغ في المنطقة المجاورة في جميع الأوقات وأن يعرفوا ما يجب عليهم فعله في حالة الطوارئ ، بما في ذلك الإخطار ووقف تدفق المنتج وتنظيف الانسكابات ومتى يغادرون المنطقة.
يمكن تفريغ الخزانات المضغوطة بواسطة الضاغط أو المضخة ، والخزانات غير المضغوطة عن طريق الجاذبية أو مضخة السيارة أو المضخة المستقبلة. يتم أحيانًا تفريغ شاحنات الصهاريج والعربات الصهريجية التي تحمل زيوت التشحيم أو الزيوت الصناعية والمواد المضافة والأحماض عن طريق ضغط الخزان بغاز خامل مثل النيتروجين. قد تحتاج عربات الصهاريج أو شاحنات الصهاريج إلى التسخين باستخدام ملفات بخارية أو كهربائية لتفريغ الزيت الخام الثقيل والمنتجات اللزجة والشموع. كل هذه الأنشطة لها مخاطر وتعرضات متأصلة. حيثما تتطلب اللوائح ، لا ينبغي أن يبدأ التفريغ حتى يتم توصيل خراطيم استعادة البخار بين خزان التسليم وخزان التخزين. عند توصيل المنتجات البترولية إلى المساكن والمزارع والحسابات التجارية ، يجب على السائقين قياس أي خزان غير مجهز بجهاز إنذار للتنفس من أجل منع فرط الملء.
الحماية من الحرائق في رف التحميل
قد تحدث الحرائق والانفجارات في أرفف تحميل عربات الصهريج العلوية والسفلية من أسباب مثل التراكم الكهروستاتيكي وتفريغ الشرارة الحارقة في جو قابل للاشتعال أو العمل الساخن غير المصرح به أو الارتجاع من وحدة استعادة البخار أو التدخين أو الممارسات غير الآمنة الأخرى.
يجب التحكم في مصادر الإشعال ، مثل التدخين وتشغيل محركات الاحتراق الداخلي ونشاط العمل الساخن ، في رف التحميل في جميع الأوقات ، وخاصة أثناء التحميل أو العمليات الأخرى عند حدوث انسكاب أو إطلاق. قد تكون رفوف التحميل مجهزة بطفايات حريق محمولة وأنظمة إطفاء حريق تعمل يدويًا أو آليًا بالرغوة أو الماء أو المواد الكيميائية الجافة. إذا كانت أنظمة استرداد البخار قيد الاستخدام ، فيجب توفير مانعات اللهب لمنع الارتجاع من وحدة الاسترداد إلى رف التحميل.
يجب توفير الصرف عند رفوف التحميل لتحويل انسكابات المنتج بعيدًا عن اللودر أو شاحنة الصهريج أو عربة الصهريج ووسادة رف التحميل. يجب تزويد المصارف بمصائد حريق لمنع انتقال اللهب والأبخرة عبر أنظمة الصرف الصحي. تشمل اعتبارات سلامة رف التحميل الأخرى أدوات التحكم في الإغلاق في حالات الطوارئ الموضوعة في نقاط التحميل والمواقع الإستراتيجية الأخرى في الطرف وصمامات استشعار الضغط الأوتوماتيكية التي توقف تدفق المنتج إلى الحامل في حالة حدوث تسرب في خطوط الإنتاج. قامت بعض الشركات بتثبيت أنظمة قفل الفرامل الأوتوماتيكية على وصلات تعبئة شاحنة الصهريج الخاصة بها ، والتي تقفل الفرامل ولن تسمح للشاحنة بالانتقال من الرف حتى يتم فصل خطوط التعبئة.
مخاطر الاشتعال الالكتروستاتيكي
تميل بعض المنتجات مثل نواتج التقطير الوسيطة وأنواع الوقود والمذيبات منخفضة الضغط البخاري إلى تراكم الشحنات الكهروستاتيكية. عند تحميل عربات الصهريج والشاحنات الصهريجية ، هناك دائمًا فرصة لتوليد الشحنات الكهروستاتيكية عن طريق الاحتكاك حيث يمر المنتج عبر الخطوط والمرشحات وعن طريق تحميل الرش. يمكن التخفيف من ذلك من خلال تصميم رفوف التحميل للسماح بوقت الاسترخاء في الأنابيب في اتجاه مجرى النهر من المضخات والمرشحات. يجب فحص المقصورات للتأكد من أنها لا تحتوي على أي أشياء غير مرتبطة أو عائمة يمكن أن تعمل كمراكم ثابتة. يمكن تزويد المقصورات المحملة في الأسفل بكابلات داخلية للمساعدة في تبديد الشحنات الكهروستاتيكية. لا ينبغي إنزال حاويات العينات أو موازين الحرارة أو العناصر الأخرى في حجيرات حتى انقضاء فترة انتظار لا تقل عن دقيقة واحدة ، للسماح لأي شحنة كهروستاتيكية متراكمة في المنتج بالتبدد.
يعتبر الترابط والتأريض من الاعتبارات المهمة في تبديد الشحنات الكهروستاتيكية التي تتراكم أثناء عمليات التحميل. من خلال إبقاء أنبوب التعبئة ملامسًا للجانب المعدني للفتحة عند التحميل العلوي ، ومن خلال استخدام أذرع تحميل معدنية أو خرطوم موصل عند التحميل من خلال الوصلات المغلقة ، يتم ربط شاحنة الصهريج أو عربة الصهريج برف التحميل ، مما يحافظ على نفس الشحنة الكهربائية بين الأجسام بحيث لا تتولد شرارة عند إزالة أنبوب التحميل أو الخرطوم. يمكن أيضًا ربط عربة الصهريج أو الشاحنة الصهريجية برف التحميل باستخدام كابل ربط ، والذي يحمل أي شحنة متراكمة من طرف على الخزان إلى الحامل ، حيث يتم تأريضها بعد ذلك بواسطة كابل أرضي وقضيب. هناك حاجة إلى احتياطات ربط مماثلة عند التفريغ من عربات الصهريج والشاحنات الصهريجية. يتم تزويد بعض رفوف التحميل بموصلات وأجهزة استشعار إلكترونية لن تسمح بتنشيط مضخات التحميل حتى يتم تحقيق رابطة إيجابية.
أثناء التنظيف أو الصيانة أو الإصلاح ، عادةً ما يتم فتح عربات صهريج غاز البترول المسال المضغوط أو شاحنات الصهريج في الغلاف الجوي ، مما يسمح بدخول الهواء إلى الخزان. من أجل منع الاحتراق من الشحنات الكهروستاتيكية عند تحميل هذه السيارات لأول مرة بعد هذه الأنشطة ، من الضروري تقليل مستوى الأكسجين إلى أقل من 9.5٪ عن طريق تغطية الخزان بغاز خامل ، مثل النيتروجين. يجب اتخاذ الاحتياطات اللازمة لمنع دخول النيتروجين السائل إلى الخزان إذا تم توفير النيتروجين من الحاويات المحمولة.
تبديل التحميل
يحدث تحميل التبديل عندما يتم تحميل منتجات ذات ضغط بخار متوسط أو منخفض مثل وقود الديزل أو زيت الوقود في سيارة صهريج أو حجرة شاحنة صهريجية كانت تحتوي في السابق على منتج قابل للاشتعال مثل البنزين. يمكن أن يتم تفريغ الشحنة الكهروستاتيكية المتولدة أثناء التحميل في جو يقع ضمن النطاق القابل للاشتعال ، مما يؤدي إلى حدوث انفجار وحريق. يمكن التحكم في هذا الخطر عند التحميل العلوي عن طريق خفض أنبوب الملء إلى الجزء السفلي من الحجرة والتحميل ببطء حتى يتم غمر نهاية الأنبوب لتجنب تحميل الرذاذ أو الإثارة. يجب الحفاظ على التلامس بين المعدن والمعدن أثناء التحميل من أجل توفير رابطة إيجابية بين أنبوب التحميل وفتحة الخزان. عند التحميل من الأسفل ، يتم استخدام عاكسات التعبئة البطيئة الأولية أو عواكس الرذاذ لتقليل التراكم الاستاتيكي. قبل تبديل التحميل ، قد يتم شطف الخزانات التي لا يمكن تصريفها جافة بكمية صغيرة من المنتج ليتم تحميلها ، لإزالة أي بقايا قابلة للاشتعال في الأحواض والخطوط والصمامات والمضخات الموجودة على ظهر السفينة.
شحن المنتجات بعربات السكك الحديدية وعربات التغليف
يتم شحن المنتجات البترولية عن طريق شاحنات تعبئة شاحنات وسيارات صندوق السكك الحديدية في حاويات معدنية وألياف وبلاستيكية بأحجام مختلفة ، من براميل سعة 55 جالون (209 لترًا) إلى دلاء سعة 5 جالون (19 لترًا) ومن 2-1 / حاويات سعة 2 جالون (9.5 لتر) إلى 1 كوارت (95 لترًا) ، في صناديق مموجة ، عادةً على منصات نقالة. يتم شحن العديد من المنتجات البترولية الصناعية والتجارية في حاويات كبيرة الحجم من المعدن والبلاستيك أو السوائب المتوسطة تتراوح في الحجم من 380 إلى أكثر من 2,660 لترًا. يتم شحن غاز البترول المسال في حاويات ضغط كبيرة وصغيرة. بالإضافة إلى ذلك ، يتم شحن عينات من النفط الخام والمنتجات النهائية والمنتجات المستخدمة عن طريق البريد أو ناقل الشحن السريع إلى المختبرات للمعايرة والتحليل.
يجب التعامل مع جميع هذه المنتجات والحاويات والعبوات وفقًا للوائح الحكومية للمواد الكيميائية الخطرة والسوائل القابلة للاشتعال والاشتعال والمواد السامة. يتطلب ذلك استخدام بيانات المواد الخطرة ووثائق الشحن والتصاريح والإيصالات والمتطلبات التنظيمية الأخرى ، مثل وضع علامات على الجوانب الخارجية للطرود والحاويات والشاحنات ذات المحركات وصناديق السيارات مع تحديد مناسب وعلامة تحذير من المخاطر. يعد الاستخدام السليم للشاحنات الصهريجية والعربات الصهريجية أمرًا مهمًا لصناعة البترول. نظرًا لأن سعة التخزين محدودة ، يجب الوفاء بجداول التسليم ، بدءًا من تسليم النفط الخام للمحافظة على تشغيل المصافي إلى توصيل البنزين إلى محطات الخدمة ، ومن تسليم مواد التشحيم إلى الحسابات التجارية والصناعية إلى توصيل زيت التدفئة إلى دور.
يتم توفير غاز البترول المسال للمستهلكين عن طريق شاحنات الصهريج التي تضخ مباشرة في صهاريج التخزين الأصغر في الموقع ، سواء فوق الأرض أو تحت الأرض (على سبيل المثال ، محطات الخدمة والمزارع والمستهلكون التجاريون والصناعيون). يتم تسليم غاز البترول المسال أيضًا إلى المستهلكين عن طريق الشاحنات أو الشاحنات في حاويات (اسطوانات الغاز أو الزجاجات). يتم تسليم الغاز الطبيعي المسال في حاويات خاصة مبردة ذات خزان وقود داخلي محاط بعزل وغطاء خارجي. يتم توفير حاويات مماثلة للمركبات والأجهزة التي تستخدم الغاز الطبيعي المسال كوقود. يُنقل الغاز الطبيعي المضغوط عادةً في أسطوانات الغاز المضغوط التقليدية ، مثل تلك المستخدمة في شاحنات الرفع الصناعية.
بالإضافة إلى احتياطات السلامة والصحة العادية المطلوبة في عمليات النقل بالسكك الحديدية والطرود ، مثل نقل الأشياء الثقيلة والتعامل معها وتشغيل الشاحنات الصناعية ، يجب أن يكون العمال على دراية بمخاطر المنتجات التي يتعاملون معها ويسلمونها ، وأن يعرفوا ما يجب عليهم فعله. القيام بذلك في حالة حدوث انسكاب أو تحرير أو أي حالة طوارئ أخرى. على سبيل المثال ، يجب عدم إسقاط حاويات وأسطوانات السوائب الوسيطة من السيارات الصندوقية أو من بوابات الشاحنات على الأرض. وضعت كل من الشركات والوكالات الحكومية لوائح ومتطلبات خاصة للسائقين والمشغلين الذين يشاركون في نقل وتسليم المنتجات البترولية الخطرة والقابلة للاشتعال.
غالبًا ما يعمل سائقو شاحنات الصهريج وشاحنات الطرد بمفردهم وقد يضطرون إلى السفر لمسافات طويلة لعدد من الأيام لتسليم حمولاتهم. إنهم يعملون ليلا ونهارا وفي جميع أنواع الظروف الجوية. تتطلب مناورة شاحنات الصهريج كبيرة الحجم في محطات الخدمة ومواقع العملاء دون الاصطدام بالمركبات المتوقفة أو الأشياء الثابتة الصبر والمهارة والخبرة. يجب أن يتمتع السائقون بالخصائص الجسدية والعقلية المطلوبة لهذا العمل.
تختلف قيادة شاحنات الصهريج عن قيادة شاحنات النقل من حيث أن المنتج السائل يميل إلى التحول إلى الأمام مع توقف الشاحنة ، وإلى الوراء مع تسارع الشاحنة ومن جانب إلى آخر أثناء دوران الشاحنة. يجب تزويد مقصورات شاحنات الصهريج بحواجز تقيد حركة المنتج أثناء النقل. مطلوب مهارة كبيرة من قبل السائقين للتغلب على القصور الذاتي الناتج عن هذه الظاهرة ، والتي تسمى "الكتلة المتحركة". في بعض الأحيان ، يُطلب من سائقي شاحنات الصهاريج ضخ صهاريج التخزين. يتطلب هذا النشاط معدات خاصة ، بما في ذلك خرطوم الشفط ومضخات النقل ، واحتياطات السلامة ، مثل الترابط والتأريض لتبديد تراكم الكهرباء الساكنة ومنع أي إطلاق أبخرة أو سوائل.
استجابة طوارئ السيارات والسكك الحديدية
يجب أن يكون السائقون والمشغلون على دراية بمتطلبات الإخطار وإجراءات الاستجابة للطوارئ في حالة نشوب حريق أو إطلاق منتج أو غاز أو بخار. يتم وضع علامات تعريف المنتج والتحذير من المخاطر وفقًا لمعايير الصناعة أو الاتحاد أو معايير العلامات الوطنية على الشاحنات وعربات السكك الحديدية للسماح للمستجيبين في حالات الطوارئ بتحديد الاحتياطات اللازمة في حالة حدوث انسكاب أو إطلاق بخار أو غاز أو منتج. قد يُطلب أيضًا من سائقي السيارات ومشغلي القطارات حمل أوراق بيانات سلامة المواد (MSDS) أو غيرها من الوثائق التي تصف المخاطر والاحتياطات للتعامل مع المنتجات التي يتم نقلها. تتطلب بعض الشركات أو الوكالات الحكومية أن تحمل المركبات التي تنقل السوائل القابلة للاشتعال أو المواد الخطرة مجموعات الإسعافات الأولية وطفايات الحريق ومواد تنظيف الانسكاب وأجهزة التحذير من المخاطر المحمولة أو إشارات لتنبيه سائقي السيارات إذا تم إيقاف السيارة بجانب طريق سريع.
يلزم توفير معدات وتقنيات خاصة إذا احتاجت سيارة صهريج أو شاحنة صهريجية إلى إفراغها من المنتج نتيجة وقوع حادث أو انقلاب. يُفضل إزالة المنتج من خلال الأنابيب والصمامات الثابتة أو باستخدام ألواح فصل خاصة على فتحات الشاحنة الصهريجية ؛ ومع ذلك ، في ظل ظروف معينة ، يمكن حفر الثقوب في الخزانات باستخدام إجراءات العمل الآمنة المحددة. بغض النظر عن طريقة الإزالة ، يجب تأريض الخزانات وتوفير وصلة ربط بين الخزان الذي يتم تفريغه وخزان الاستقبال.
تنظيف عربات الصهاريج والشاحنات الصهريجية
يعد دخول سيارة صهريج أو مقصورة شاحنة صهريجية للفحص أو التنظيف أو الصيانة أو الإصلاح نشاطًا خطيرًا يتطلب اتباع جميع متطلبات التهوية والاختبار وتحرير الغاز وغيرها من متطلبات نظام الدخول إلى الأماكن المحصورة والتصاريح لضمان التشغيل الآمن. لا يختلف تنظيف عربات الصهاريج والشاحنات الصهريجية عن تنظيف صهاريج تخزين المنتجات البترولية ، ويتم تطبيق جميع احتياطات وإجراءات السلامة والصحة. قد تحتوي عربات الصهاريج والشاحنات الصهريجية على بقايا مواد قابلة للاشتعال أو خطرة أو سامة في الأحواض وأنابيب التفريغ ، أو تم تفريغها باستخدام غاز خامل ، مثل النيتروجين ، بحيث يبدو أن ما يبدو أنه مكان نظيف وآمن ليس كذلك. قد تحتاج الخزانات التي تحتوي على النفط الخام أو المخلفات أو الإسفلت أو المنتجات ذات درجة الانصهار العالية إلى البخار أو التنظيف الكيميائي قبل التهوية والدخول ، أو قد يكون لها خطر الاشتعال. يمكن أن يتم تهوية الخزانات لتحريرها من الأبخرة والغازات السامة أو الخاملة عن طريق فتح الصمام أو الوصلة الأدنى والأبعد على كل خزان أو حجرة ووضع أداة تهوية عند الفتحة العلوية الأبعد. يجب إجراء المراقبة قبل الدخول دون حماية الجهاز التنفسي للتأكد من أن جميع الزوايا والبقع المنخفضة في الخزان ، مثل الأحواض ، قد تم تهويتها جيدًا ، ويجب أن تستمر التهوية أثناء العمل في الخزان.
تخزين صهاريج فوق سطح الأرض للمنتجات البترولية السائلة
يتم تخزين النفط الخام والغاز والغاز الطبيعي المسال وغاز البترول المسال ومضافات المعالجة والمواد الكيميائية والمنتجات البترولية في صهاريج تخزين الضغط فوق الأرض وتحت الأرض (بدون ضغط). توجد صهاريج التخزين في نهايات خطوط التغذية وخطوط التجميع ، على طول خطوط أنابيب الشاحنات ، وفي مرافق التحميل والتفريغ البحرية وفي المصافي والمحطات ومحطات السوائب. يغطي هذا القسم صهاريج التخزين الجوي فوق سطح الأرض في مصافي التكرير والمحطات ومزارع صهاريج المصانع السائبة. (المعلومات المتعلقة بخزانات الضغط فوق الأرض مغطاة أدناه ، والمعلومات المتعلقة بالخزانات تحت الأرض والخزانات الصغيرة فوق الأرض موجودة في مقالة "عمليات تزويد المركبات بالوقود وصيانتها".)
المحطات والنباتات السائبة
المحطات عبارة عن مرافق تخزين تتلقى النفط الخام والمنتجات البترولية بشكل عام عن طريق خط أنابيب رئيسي أو سفينة بحرية. تقوم المحطات بتخزين وإعادة توزيع النفط الخام والمنتجات البترولية إلى المصافي والمحطات الأخرى ومحطات السوائب ومحطات الخدمة والمستهلكين عن طريق خطوط الأنابيب والسفن البحرية وعربات صهاريج السكك الحديدية والشاحنات الصهريجية. قد تكون المحطات مملوكة ومدارة من قبل شركات النفط أو شركات خطوط الأنابيب أو مشغلي المحطات المستقلين أو المستهلكين الصناعيين أو التجاريين الكبار أو موزعي المنتجات البترولية.
عادة ما تكون مصانع السوائب أصغر من المحطات وعادة ما تتلقى المنتجات البترولية عن طريق عربة صهريج السكك الحديدية أو شاحنة الصهريج ، عادة من المحطات ولكن في بعض الأحيان مباشرة من المصافي. تخزن المصانع السائبة المنتجات وتعيد توزيعها على محطات الخدمة والمستهلكين بواسطة شاحنة صهريجية أو عربة صهريجية (شاحنات صهريجية صغيرة بسعة 9,500 إلى 1,900 لتر تقريبًا). قد يتم تشغيل مصانع السائبة من قبل شركات النفط أو الموزعين أو المالكين المستقلين.
مزارع الخزانات
مزارع الصهاريج عبارة عن تجمعات من صهاريج التخزين في حقول الإنتاج والمصافي والبحرية وخطوط الأنابيب ومحطات التوزيع ومحطات السوائب التي تخزن النفط الخام والمنتجات البترولية. داخل مزارع الصهاريج ، عادة ما تكون الدبابات الفردية أو مجموعات من اثنين أو أكثر من الخزانات محاطة بحاويات تسمى السواتر أو السدود أو جدران النار. قد تختلف حاويات مزرعة الخزانات هذه في البناء والارتفاع ، من حواجز ترابية يبلغ ارتفاعها 45 سم حول الأنابيب والمضخات داخل السدود إلى الجدران الخرسانية التي تكون أطول من الخزانات التي تحيط بها. يجوز بناء السدود من التراب أو الطين أو مواد أخرى ؛ أنها مغطاة بالحصى أو الحجر الجيري أو أصداف البحر للتحكم في التعرية ؛ وهي تختلف في الارتفاع وهي واسعة بما يكفي لقيادة المركبات على طول الجزء العلوي. تتمثل الوظائف الأساسية لهذه العبوات في احتواء مياه الأمطار وتوجيهها وتحويلها ، وفصل الخزانات ماديًا لمنع انتشار الحريق في منطقة إلى أخرى ، واحتواء الانسكاب أو الإطلاق أو التسرب أو التدفق الزائد من خزان أو مضخة أو أنبوب داخل المنطقة.
قد تكون مرفقات السد مطلوبة بموجب اللوائح أو سياسة الشركة لتكون بحجمها وصيانتها لاحتواء كمية معينة من المنتج. على سبيل المثال ، قد تحتاج حاوية السد إلى احتواء ما لا يقل عن 110٪ من سعة أكبر خزان فيه ، مما يسمح بالحجم المزاح بواسطة الخزانات الأخرى وكمية المنتج المتبقية في أكبر خزان بعد الوصول إلى التوازن الهيدروستاتيكي. قد يُطلب أيضًا بناء حاويات السد من الطين غير المنفذ أو البطانات البلاستيكية لمنع انسكاب المنتج أو إطلاقه من تلوث التربة أو المياه الجوفية.
خزانات
يوجد عدد من الأنواع المختلفة من الخزانات الرأسية والأفقية فوق سطح الأرض وخزانات الضغط الجوي والضغط في مزارع الصهاريج ، والتي تحتوي على النفط الخام أو المواد الأولية البترولية أو المخزونات الوسيطة أو المنتجات البترولية الجاهزة. يعتمد حجمها وشكلها وتصميمها وتكوينها وتشغيلها على كمية ونوع المنتجات المخزنة والشركة أو المتطلبات التنظيمية. يمكن تزويد الخزانات العمودية فوق الأرض بقيعان مزدوجة لمنع التسرب على الأرض وحماية كاثودية لتقليل التآكل. يمكن إنشاء الخزانات الأفقية بجدران مزدوجة أو وضعها في أقبية لاحتواء أي تسرب.
خزانات الغلاف الجوي ذات السقف المخروطي
صهاريج السطح المخروطي هي عبارة عن أوعية جوية أسطوانية مغطاة أو أفقية أو رأسية فوق الأرض. تحتوي الخزانات ذات الأسطح المخروطية على سلالم أو سلالم ومنصات خارجية ، وسقف ضعيف لقصف اللحامات أو الفتحات أو المنخلات أو منافذ التدفق الزائد ؛ قد يكون لديهم ملحقات مثل أنابيب القياس وأنابيب الرغوة والحجرات وأنظمة استشعار الفائض وأنظمة الإشارات وأنظمة القياس الأوتوماتيكية وما إلى ذلك.
عندما يتم تخزين النفط الخام المتطاير والمنتجات البترولية السائلة القابلة للاشتعال في خزانات ذات أسطح مخروطية ، فهناك فرصة لأن يكون حيز البخار ضمن النطاق القابل للاشتعال. على الرغم من أن الفراغ بين الجزء العلوي من المنتج وسقف الخزان عادة ما يكون غنيًا بالبخار ، يمكن أن يحدث جو في النطاق القابل للاشتعال عندما يتم وضع المنتج لأول مرة في خزان فارغ أو عندما يدخل الهواء الخزان من خلال فتحات أو صمامات ضغط / تفريغ عند المنتج يتم سحبها وحيث يتنفس الخزان أثناء تغيرات درجة الحرارة. يمكن توصيل الخزانات ذات السقف المخروطي بأنظمة استعادة البخار.
خزانات الحفظ هي نوع من الخزانات ذات السقف المخروطي مع قسم علوي وسفلي مفصول بغشاء مرن مصمم لاحتواء أي بخار ينتج عندما يسخن المنتج ويتمدد بسبب التعرض لأشعة الشمس في النهار ولإعادة البخار إلى الخزان عندما يتكثف كما يبرد الخزان في الليل. تُستخدم خزانات الحفظ عادةً لتخزين بنزين الطائرات والمنتجات المماثلة.
صهاريج سقف عائم في الغلاف الجوي
الخزانات ذات الأسطح العائمة عبارة عن أوعية جوية أسطوانية أو أسطوانية مكشوفة أو رأسية أو فوق سطح الأرض أو مغطاة ومجهزة بأسطح عائمة. الغرض الأساسي من السقف العائم هو تقليل مساحة البخار بين الجزء العلوي من المنتج وقاع السقف العائم بحيث يكون دائمًا غنيًا بالبخار ، وبالتالي استبعاد فرصة وجود خليط بخار هواء في النطاق القابل للاشتعال. تحتوي جميع الخزانات ذات الأسطح العائمة على سلالم أو سلالم ومنصات خارجية ، وسلالم أو سلالم قابلة للتعديل للوصول إلى السقف العائم من المنصة ، وقد تحتوي على ملحقات مثل المحولات التي تربط السقف كهربائيًا بالهيكل ، وأنابيب القياس ، وأنابيب الرغوة والحجرات ، أنظمة الاستشعار والإشارات الفائضة وأنظمة القياس الأوتوماتيكية وما إلى ذلك. يتم توفير الأختام أو الأحذية حول محيط الأسطح العائمة لمنع المنتج أو البخار من الهروب والتجمع على السطح أو في الفضاء فوق السطح.
الأسقف العائمة مزودة بأرجل يمكن وضعها في أوضاع مرتفعة أو منخفضة حسب نوع العملية. عادةً ما يتم الحفاظ على الأرجل في الوضع المنخفض بحيث يمكن سحب أكبر قدر ممكن من المنتج من الخزان دون إنشاء مساحة بخار بين الجزء العلوي من المنتج وقاع السقف العائم. نظرًا لإخراج الخزانات من الخدمة قبل الدخول للفحص أو الصيانة أو الإصلاح أو التنظيف ، هناك حاجة لضبط أرجل السقف في الوضع المرتفع للسماح بمساحة للعمل تحت السقف بمجرد أن يفرغ الخزان. عند إعادة الخزان إلى الخدمة ، يتم إعادة ضبط الأرجل على الوضع المنخفض بعد ملئه بالمنتج.
تصنف صهاريج تخزين السطح العائم فوق سطح الأرض أيضًا على أنها خزانات خارجية ذات أسطح عائمة أو خزانات داخلية ذات أسطح عائمة أو خزانات خارجية مغطاة بالسقف العائم.
الخزانات الخارجية (المفتوحة من الأعلى) ذات السقف العائم هي تلك التي تحتوي على أغطية عائمة مثبتة على صهاريج تخزين مكشوفة. عادة ما تكون الأسطح الخارجية العائمة مبنية من الفولاذ ومزودة بطوافات أو وسائل طفو أخرى. وهي مجهزة بمصارف سقفية لإزالة الماء ، والأحذية أو السدادات لمنع تسرب البخار ، وسلالم قابلة للتعديل للوصول إلى السقف من أعلى الخزان بغض النظر عن موضعه. قد يكون لديهم أيضًا سدادات ثانوية لتقليل إطلاق البخار إلى الغلاف الجوي ، ودروع واقية من الطقس لحماية الأختام وسدود الرغوة لاحتواء الرغوة في منطقة الختم في حالة نشوب حريق أو تسرب مانع للتسرب. يمكن اعتبار الدخول إلى الأسطح الخارجية العائمة للقياس أو الصيانة أو أي أنشطة أخرى دخولًا إلى الأماكن المحصورة ، اعتمادًا على مستوى السطح الموجود أسفل قمة الخزان والمنتجات الموجودة في الخزان واللوائح الحكومية وسياسة الشركة.
خزانات داخلية ذات سقف عائم عادة ما تكون خزانات ذات أسطح مخروطية تم تحويلها عن طريق تركيب أسطح طافية أو أطواف أو أغطية عائمة داخلية داخل الخزان. عادة ما يتم بناء الأسقف العائمة الداخلية من أنواع مختلفة من الصفائح المعدنية أو الألومنيوم أو البلاستيك أو الرغوة الممددة البلاستيكية المغطاة بالمعدن ، وقد يكون بناؤها من نوع عائم أو وعاء ، أو مادة عائمة صلبة ، أو مزيج من هذه. يتم تزويد الأسقف العائمة الداخلية بموانع تسرب محيطية لمنع البخار من التسرب إلى جزء الخزان بين الجزء العلوي من السقف العائم والسقف الخارجي. عادة ما يتم توفير صمامات أو فتحات الضغط / الفراغ في الجزء العلوي من الخزان للتحكم في أي أبخرة هيدروكربونية قد تتراكم في الفراغ الموجود فوق العوامة الداخلية. تحتوي الخزانات الداخلية ذات السقف العائم على سلالم مثبتة للوصول من السقف المخروطي إلى السقف العائم. يجب اعتبار الدخول إلى الأسطح العائمة الداخلية لأي غرض من الأغراض بمثابة دخول إلى الأماكن المحصورة.
الخزانات المغطاة (الخارجية) ذات السقف العائم عبارة عن خزانات خارجية عائمة في الأساس تم تحديثها بقبة جيوديسية أو غطاء ثلجي أو غطاء أو سقف شبه ثابت بحيث لم يعد السقف العائم مفتوحًا على الغلاف الجوي. قد تشتمل الخزانات ذات الأسطح العائمة الخارجية المغطاة المشيدة حديثًا على أسقف عائمة نموذجية مصممة لخزانات الأسطح العائمة الداخلية. يمكن اعتبار الدخول إلى الأسطح الخارجية العائمة المغطاة للقياس أو الصيانة أو الأنشطة الأخرى دخولًا إلى مكان محصور ، اعتمادًا على بناء القبة أو الغطاء ، ومستوى السقف أسفل قمة الخزان ، والمنتجات الموجودة في الخزان و اللوائح الحكومية وسياسة الشركة.
إيصالات خطوط الأنابيب والبحرية
من الأمور الهامة المتعلقة بالسلامة وجودة المنتج والمخاوف البيئية في مرافق تخزين الصهاريج منع اختلاط المنتجات والإفراط في ملء الخزانات من خلال تطوير وتنفيذ إجراءات التشغيل الآمنة وممارسات العمل. يعتمد التشغيل الآمن لخزانات التخزين على استلام المنتج في الصهاريج في حدود سعتها المحددة من خلال تعيين خزانات الاستقبال قبل التسليم ، وخزانات القياس لتحديد السعة المتاحة والتأكد من محاذاة الصمامات بشكل صحيح وأن مدخل الخزان المستقبِل فقط مفتوح ، لذا فالصحيح كمية المنتج التي يتم تسليمها في الخزان المخصص. يجب عادةً إبقاء المصارف في مناطق السدود المحيطة بالخزانات المستقبلة للمنتج مغلقة أثناء الاستلام في حالة حدوث فرط في الملء أو حدوث انسكاب. يمكن تحقيق الحماية والوقاية من فرط الملء من خلال مجموعة متنوعة من ممارسات التشغيل الآمنة ، بما في ذلك الضوابط اليدوية والكشف التلقائي وأنظمة الإشارات والإغلاق ووسيلة الاتصال ، وكلها يجب أن تكون مفهومة بشكل متبادل ومقبولة لموظفي نقل المنتج في خط الأنابيب والسفينة البحرية والمحطة أو المصفاة.
قد تتطلب اللوائح الحكومية أو سياسة الشركة تركيب أجهزة الكشف التلقائي عن مستوى المنتج وأنظمة الإشارة والإغلاق على الخزانات التي تستقبل السوائل القابلة للاشتعال وغيرها من المنتجات من خطوط الأنابيب الرئيسية أو السفن البحرية. عند تثبيت مثل هذه الأنظمة ، يجب إجراء اختبارات سلامة النظام الإلكتروني على أساس منتظم أو قبل نقل المنتج ، وإذا فشل النظام ، فيجب أن تتبع عمليات النقل إجراءات الاستلام اليدوية. يجب مراقبة الإيصالات يدويًا أو تلقائيًا ، في الموقع أو من موقع تحكم عن بعد ، لضمان سير العمليات كما هو مخطط لها. عند الانتهاء من النقل ، يجب إعادة جميع الصمامات إلى وضع التشغيل الطبيعي أو ضبطها للإيصال التالي. يجب فحص وصيانة المضخات والصمامات ووصلات الأنابيب وخطوط النزف والعينات والمناطق المتشعبة والمصارف والأحواض لضمان حالة جيدة ولمنع الانسكابات والتسرب.
قياس الخزان وأخذ العينات
يجب أن تضع مرافق تخزين الخزانات إجراءات وممارسات عمل آمنة لقياس وأخذ عينات من النفط الخام والمنتجات البترولية والتي تأخذ في الاعتبار المخاطر المحتملة التي ينطوي عليها كل منتج مخزن وكل نوع من الخزانات في المنشأة. على الرغم من أن قياس الخزان يتم غالبًا باستخدام أجهزة ميكانيكية أو إلكترونية آلية ، إلا أنه يجب إجراء القياس اليدوي على فترات زمنية محددة لضمان دقة الأنظمة الأوتوماتيكية.
عادةً ما تتطلب عمليات القياس وأخذ العينات يدويًا من المشغل الصعود إلى أعلى الخزان. عند قياس صهاريج السقف العائم ، يتعين على المشغل بعد ذلك النزول إلى السطح العائم ما لم يكن الخزان مزودًا بأنابيب قياس وأخذ عينات يمكن الوصول إليها من المنصة. مع الخزانات ذات السقف المخروطي ، يجب أن يفتح جهاز القياس فتحة سقف لخفض المقياس في الخزان. يجب أن تكون أجهزة القياس على دراية بمتطلبات الدخول إلى الأماكن المحصورة والمخاطر المحتملة عند الدخول إلى أسطح عائمة مغطاة أو أسفل على أسطح عائمة مكشوفة تكون أقل من مستويات الارتفاع المحددة. قد يتطلب ذلك استخدام أجهزة المراقبة ، مثل أجهزة الكشف عن الأكسجين والغاز القابل للاحتراق وكبريتيد الهيدروجين ومعدات الحماية الشخصية والجهاز التنفسي.
يمكن أخذ درجات حرارة المنتج وعيناته في نفس وقت إجراء القياس اليدوي. يمكن أيضًا تسجيل درجات الحرارة تلقائيًا والحصول على عينات من توصيلات العينة المدمجة. يجب تقييد القياس اليدوي وأخذ العينات أثناء استلام الخزانات للمنتج. بعد إتمام الاستلام ، يجب أن تكون هناك حاجة لفترة استرخاء تتراوح من 30 دقيقة إلى 4 ساعات ، اعتمادًا على المنتج وسياسة الشركة ، للسماح لأي تراكم إلكتروستاتيكي بالتبدد قبل إجراء أخذ العينات أو القياس اليدوي. تطلب بعض الشركات إنشاء اتصالات أو اتصال مرئي والحفاظ عليه بين أجهزة القياس وموظفي المنشأة الآخرين عند النزول على الأسطح العائمة. يجب تقييد الدخول إلى أسطح الخزانات أو منصات القياس أو أخذ العينات أو الأنشطة الأخرى أثناء العواصف الرعدية.
تنفيس الخزان وتنظيفه
يتم إخراج صهاريج التخزين من الخدمة للفحص والاختبار والصيانة والإصلاح والتعديل التحديثي وتنظيف الخزانات حسب الحاجة أو على فترات منتظمة وفقًا للوائح الحكومية وسياسة الشركة ومتطلبات خدمة التشغيل. على الرغم من أن تنفيس الخزان وتنظيفه ودخوله عملية تنطوي على مخاطر محتملة ، إلا أنه يمكن إنجاز هذا العمل دون وقوع حوادث ، شريطة أن يتم وضع الإجراءات المناسبة واتباع ممارسات العمل الآمنة. بدون هذه الاحتياطات ، يمكن أن تحدث إصابة أو ضرر من الانفجارات والحرائق ونقص الأكسجين والتعرض للمواد السامة والمخاطر المادية.
الاستعدادات الأولية
يلزم إجراء عدد من الاستعدادات الأولية بعد أن تقرر إخراج الخزان من الخدمة لفحصه أو صيانته أو تنظيفه. وتشمل هذه: جدولة بدائل التخزين والإمداد. مراجعة تاريخ الخزان لتحديد ما إذا كان يحتوي على منتج يحتوي على الرصاص أو تم تنظيفه مسبقًا واعتماده خاليًا من الرصاص ؛ تحديد كمية ونوع المنتجات الموجودة وكمية البقايا المتبقية في الخزان ؛ فحص السطح الخارجي للخزان والمنطقة المحيطة به والمعدات المستخدمة لإزالة المنتج وتحرير البخار وتنظيفه ؛ التأكد من أن الموظفين مدربين ومؤهلين وعلى دراية بتصاريح المنشأة وإجراءات السلامة ؛ تحديد مسؤوليات العمل وفقًا لمتطلبات دخول الأماكن المحصورة للمنشأة ومتطلبات تصريح العمل الساخن والآمن ؛ وعقد اجتماع بين العاملين في تنظيف المحطات والخزانات أو المقاولين قبل تنظيف الخزان أو البدء في بنائه.
السيطرة على مصادر الاشتعال
بعد إزالة جميع المنتجات المتاحة من الخزان من خلال الأنابيب الثابتة ، وقبل فتح أي خطوط سحب أو عينات ، يجب إزالة جميع مصادر الاشتعال من المنطقة المحيطة حتى يتم إعلان الخزان خاليًا من البخار. يجب وضع شاحنات التفريغ والضواغط والمضخات وغيرها من المعدات التي تعمل بالكهرباء أو المحركات في اتجاه عكس اتجاه الريح ، إما أعلى منطقة السد أو خارجها ، أو ، إذا كانت داخل منطقة السد ، على الأقل 20 مترًا من الخزان أو أي مصادر أخرى أبخرة قابلة للاشتعال. يجب أن تتوقف أنشطة تحضير الخزانات والتهوية والتنظيف أثناء العواصف الكهربائية.
إزالة البقايا
تتمثل الخطوة التالية في إزالة أكبر قدر ممكن من المنتج أو البقايا المتبقية في الخزان من خلال خطوط الأنابيب ووصلات سحب المياه. قد يتم إصدار تصريح عمل آمن لهذا العمل. يمكن حقن الماء أو الوقود المقطر في الخزان من خلال الوصلات الثابتة للمساعدة في تعويم المنتج خارج الخزان. يجب أن تبقى المخلفات التي يتم إزالتها من الخزانات المحتوية على خام حامض رطبة حتى يتم التخلص منها لتجنب الاحتراق التلقائي.
عزل الخزان
بعد إزالة جميع المنتجات المتاحة من خلال الأنابيب الثابتة ، يجب فصل جميع الأنابيب المتصلة بالخزان ، بما في ذلك خطوط الإنتاج وخطوط استرداد البخار وأنابيب الرغوة وخطوط العينات وما إلى ذلك ، عن طريق إغلاق الصمامات القريبة من الخزان وإدخال الستائر في الخزان. خطوط على جانب الخزان للصمام لمنع أي أبخرة من دخول الخزان من الخطوط. يجب تصريف جزء الأنابيب بين الستائر والخزان وشطفه. يجب إغلاق الصمامات الموجودة خارج منطقة السد وقفلها أو تمييزها. يجب فصل مضخات الخزانات والخلاطات الداخلية وأنظمة الحماية الكاثودية والقياس الإلكتروني وأنظمة الكشف عن المستوى وما إلى ذلك ، وفصل الطاقة عنها وإغلاقها أو تمييزها.
تحرير بخار
الخزان جاهز الآن ليكون خاليًا من البخار. يجب إجراء اختبار البخار المتقطع أو المستمر والعمل في المنطقة المقيدة أثناء تهوية الخزان. لا يفضل عادة التهوية الطبيعية ، من خلال فتح الخزان في الغلاف الجوي ، لأنها ليست سريعة ولا آمنة مثل التهوية القسرية. هناك عدد من الطرق للتنفيس الميكانيكي للخزان ، اعتمادًا على حجمه وبنيته وحالته وتكوينه الداخلي. في إحدى الطرق ، قد يتم تحرير البخار من الخزانات ذات السقف المخروطي عن طريق وضع أداة تهوية (جهاز تهوية محمول) في فتحة أعلى الخزان ، مع بدء تشغيله ببطء أثناء فتح فتحة في أسفل الخزان ثم وضعها على ارتفاع سرعة سحب الهواء والأبخرة من خلال الخزان.
يجب إصدار تصريح عمل آمن أو ساخن يغطي أنشطة التهوية. يجب ربط جميع المنافيخ والمحرقات بإحكام بغلاف الخزان لمنع الاشتعال الكهروستاتيكي. لأغراض السلامة ، يفضل تشغيل المنافيخ والمحرقات بالهواء المضغوط ؛ ومع ذلك ، تم استخدام محركات كهربائية أو بخارية مقاومة للانفجار. قد تحتاج الخزانات الداخلية ذات السقف العائم إلى تهوية الأجزاء الموجودة أعلى وأسفل السقف العائم بشكل منفصل. إذا تم تفريغ الأبخرة من الفتحة السفلية ، يلزم وجود أنبوب عمودي على ارتفاع 4 أمتار على الأقل فوق مستوى سطح الأرض وليس أقل من جدار السد المحيط لمنع الأبخرة من التجمع عند مستويات منخفضة أو الوصول إلى مصدر الاشتعال قبل أن تتبدد. إذا لزم الأمر ، يمكن توجيه الأبخرة إلى نظام استعادة بخار المنشأة.
مع تقدم التهوية ، يمكن غسل البقايا المتبقية وإزالتها من خلال الفتحة السفلية المفتوحة بالماء وخراطيم الشفط ، وكلاهما يجب ربطهما بغلاف الخزان لمنع الاشتعال الكهروستاتيكي. قد تولد الخزانات التي تحتوي على زيت خام حامض أو منتجات متبقية عالية الكبريت حرارة تلقائية وتشتعل عندما تجف أثناء التهوية. يجب تجنب ذلك عن طريق ترطيب الجزء الداخلي من الخزان بالماء لتغطية الرواسب من الهواء ومنع ارتفاع درجة الحرارة. يجب إزالة أي بقايا من كبريتيد الحديد من الفتحة المفتوحة لمنع اشتعال الأبخرة أثناء التهوية. يجب على العمال المنخرطين في أنشطة الغسل والإزالة والتبليل ارتداء الحماية الشخصية والجهاز التنفسي المناسبين.
الدخول الأولي والتفتيش وإصدار الشهادات
يمكن الحصول على مؤشر للتقدم المحرز في تحرير البخار للخزان من خلال مراقبة الأبخرة عند نقطة التفريغ أثناء التهوية. بمجرد أن يتبين أن مستوى البخار القابل للاشتعال أقل من المستوى الذي حددته الهيئات التنظيمية أو سياسة الشركة ، يمكن الدخول إلى الخزان لأغراض الفحص والاختبار. يجب على المشارك ارتداء حماية الجهاز التنفسي الشخصية والهوائية المناسبة ؛ بعد اختبار الجو عند الفتحة والحصول على تصريح دخول ، يجوز للعامل دخول الخزان لمواصلة الاختبار والتفتيش. يجب إجراء فحوصات للعوائق والسقوف المتساقطة والدعامات الضعيفة والثقوب في الأرضية والمخاطر المادية الأخرى أثناء التفتيش.
التنظيف والصيانة والإصلاح
مع استمرار التهوية وانخفاض مستويات البخار في الخزان ، قد يتم إصدار تصاريح للسماح بدخول العمال بمعدات شخصية وجهاز تنفس مناسب ، إذا لزم الأمر ، لبدء تنظيف الخزان. يجب أن تستمر مراقبة الأكسجين والأبخرة القابلة للاشتعال والأجواء السامة ، وإذا تجاوزت المستويات داخل الخزان المستويات المحددة للدخول ، فيجب أن ينتهي التصريح تلقائيًا ويجب على الداخلين مغادرة الخزان على الفور حتى يتم الوصول إلى المستوى الآمن مرة أخرى وإعادة إصدار التصريح . يجب أن تستمر التهوية أثناء عمليات التنظيف طالما بقيت أي بقايا أو حمأة في الخزان. يجب استخدام الإضاءة ذات الجهد المنخفض فقط أثناء الفحص والتنظيف.
بعد تنظيف الخزانات وتجفيفها ، يجب إجراء فحص واختبار نهائي قبل بدء أعمال الصيانة أو الإصلاح أو التعديل التحديثي. يلزم إجراء فحص دقيق للأحواض والآبار وألواح الأرضية وعوامات الأسطح العائمة والدعامات والأعمدة للتأكد من عدم حدوث أي تسرب مما سمح للمنتج بدخول هذه المساحات أو التسرب تحت الأرض. يجب أيضًا فحص المسافات بين سدادات الرغوة ودروع الطقس أو الاحتواء الثانوي واختبارها بحثًا عن الأبخرة. إذا كان الخزان يحتوي في السابق على بنزين يحتوي على الرصاص ، أو في حالة عدم توفر سجل للصهريج ، يجب إجراء اختبار الرصاص في الهواء واعتماد الخزان خاليًا من الرصاص قبل السماح للعمال بالداخل بدون معدات التنفس المزودة بالهواء.
يجب إصدار تصريح عمل على الساخن يغطي اللحام والقطع والأعمال الساخنة الأخرى ، وتصريح العمل الآمن الصادر لتغطية أنشطة الإصلاح والصيانة الأخرى. يمكن أن ينتج عن اللحام أو العمل الساخن أبخرة سامة أو ضارة داخل الخزان ، مما يتطلب المراقبة وحماية الجهاز التنفسي والتهوية المستمرة. عندما يتم إعادة تجهيز الخزانات بقيعان مزدوجة أو أسقف عائمة داخلية ، غالبًا ما يتم قطع فتحة كبيرة في جانب الخزان لتوفير وصول غير مقيد وتجنب الحاجة إلى تصاريح دخول الأماكن الضيقة.
عادة ما يتبع تنظيف الخزان بالنفخ وطلاء السطح الخارجي للخزانات تنظيف الخزان ويكتمل قبل إعادة الخزان إلى الخدمة. يمكن إجراء هذه الأنشطة ، جنبًا إلى جنب مع تنظيف وطلاء أنابيب مزرعة الخزانات ، أثناء تشغيل الخزانات والأنابيب ، من خلال تنفيذ واتباع إجراءات السلامة المحددة ، مثل إجراء مراقبة لأبخرة الهيدروكربون ووقف تنظيف الانفجار أثناء تلقي الخزانات القريبة منتجات سائلة قابلة للاشتعال . قد يؤدي التنظيف بالرمال إلى خطر التعرض للسيليكا ؛ لذلك ، تتطلب العديد من الوكالات والشركات الحكومية استخدام مواد تنظيف خاصة غير سامة أو حبيبات ، والتي يمكن جمعها وتنظيفها وإعادة تدويرها. يمكن استخدام أجهزة تنظيف خاصة بجمع التفريغ من أجل تجنب التلوث عند تنظيف الطلاء المحتوي على الرصاص من الخزانات والأنابيب. بعد التنظيف بالانفجار ، يجب اختبار وإصلاح البقع الموجودة في جدران الخزان أو الأنابيب المشتبه في وجود تسريبات وتسربات قبل الطلاء.
إعادة الخزان إلى الخدمة
استعدادًا للعودة إلى الخدمة عند الانتهاء من تنظيف الخزان أو الفحص أو الصيانة أو الإصلاح ، يتم إغلاق الفتحات وإزالة جميع الستائر وإعادة توصيل الأنابيب بالخزان. يتم فتح الصمامات وفتحها ومحاذاتها ، وإعادة تنشيط الأجهزة الميكانيكية والكهربائية. تطلب العديد من الوكالات والشركات الحكومية اختبار الخزانات هيدروستاتيكيًا للتأكد من عدم وجود تسربات قبل إعادتها إلى الخدمة. نظرًا لأن كمية كبيرة من الماء مطلوبة للحصول على رأس الضغط اللازم لإجراء اختبار دقيق ، غالبًا ما يتم استخدام قاع مائي يعلوه وقود الديزل. عند الانتهاء من الاختبار ، يتم إفراغ الخزان وجعله جاهزًا لاستلام المنتج. بعد اكتمال الاستلام وانقضاء وقت الاسترخاء ، يتم إعادة ضبط أرجل خزانات السقف العائم إلى الوضع المنخفض.
الحماية والوقاية من الحرائق
عندما توجد الهيدروكربونات في حاويات مغلقة مثل صهاريج التخزين في المصافي والمحطات ومحطات السوائب ، توجد إمكانية لإطلاق السوائل والأبخرة. يمكن أن تختلط هذه الأبخرة مع الهواء في النطاق القابل للاشتعال ، وفي حالة تعرضها لمصدر الاشتعال ، قد يتسبب ذلك في حدوث انفجار أو نشوب حريق. بغض النظر عن قدرة أنظمة الحماية من الحرائق والموظفين في المنشأة ، فإن مفتاح الحماية من الحرائق هو الوقاية من الحرائق. يجب منع الانسكابات والانسكابات من دخول المجاري وأنظمة الصرف الصحي. يجب تغطية الانسكابات الصغيرة بالبطانيات المبللة ، والانسكابات الكبيرة بالرغوة ، لمنع الأبخرة من الهروب والاختلاط بالهواء. يجب التخلص من مصادر الاشتعال في المناطق التي قد توجد فيها أبخرة هيدروكربونية أو التحكم فيها. يجب حمل طفايات الحريق المحمولة على مركبات الخدمة وأن تكون موجودة في مواقع يمكن الوصول إليها واستراتيجية في جميع أنحاء المنشأة.
يعد إنشاء وتنفيذ إجراءات وممارسات العمل الآمن مثل أنظمة تصاريح العمل الساخنة والآمنة (الباردة) ، وبرامج التصنيف الكهربائي ، وبرامج الإغلاق / tagout ، وتدريب الموظفين والمقاولين والتعليم أمرًا بالغ الأهمية لمنع الحرائق. يجب أن تطور المرافق إجراءات طوارئ مخططة مسبقًا ، ويجب أن يكون الموظفون على دراية بمسؤولياتهم للإبلاغ عن الحرائق والإخلاء والاستجابة لها. يجب وضع أرقام هواتف الأشخاص والوكالات المسؤولة التي سيتم إخطارها في حالة الطوارئ في المنشأة مع توفير وسيلة اتصال. يجب أن تكون إدارات مكافحة الحرائق المحلية والاستجابة للطوارئ والسلامة العامة ومنظمات المساعدة المتبادلة على دراية بالإجراءات وأن تكون على دراية بالمنشأة ومخاطرها.
يتم التحكم في حرائق الهيدروكربون بإحدى الطرق أو مجموعة من الطرق ، على النحو التالي:
- إزالة الوقود. من أفضل الطرق وأسهلها للتحكم في حريق الهيدروكربون وإخماده هو إغلاق مصدر الوقود عن طريق إغلاق الصمام أو تحويل تدفق المنتج أو ، في حالة وجود كمية صغيرة من المنتج ، التحكم في التعرض مع السماح للمنتج بالاحتراق بعيدًا . يمكن أيضًا استخدام الرغوة لتغطية انسكابات الهيدروكربون لمنع انبعاث الأبخرة واختلاطها بالهواء.
- إزالة الأكسجين. طريقة أخرى هي قطع إمدادات الهواء أو الأكسجين عن طريق إخماد الحرائق بالرغوة أو ضباب الماء ، أو باستخدام ثاني أكسيد الكربون أو النيتروجين لإزاحة الهواء في الأماكن المغلقة.
- تبريد. يمكن استخدام ضباب الماء أو الضباب أو الرذاذ وثاني أكسيد الكربون لإطفاء بعض حرائق المنتجات البترولية عن طريق تبريد درجة حرارة النار إلى ما دون درجة حرارة اشتعال المنتج وعن طريق منع الأبخرة من التكون والاختلاط بالهواء.
- قطع الاحتراق. تعمل المواد الكيميائية مثل المساحيق الجافة والهالون على إطفاء الحرائق بوقف التفاعل الكيميائي للحريق.
الحماية من الحرائق لخزان التخزين
تعتبر الحماية من الحرائق في صهاريج التخزين والوقاية منها علمًا متخصصًا يعتمد على العلاقة المتبادلة بين نوع الخزان وحالته وحجمه ؛ المنتج والكمية المخزنة في الخزان ؛ تباعد الخزانات ، والصبغ والصرف ؛ قدرات الحماية من الحرائق والاستجابة للمنشآت ؛ مساعدة خارجية وفلسفة الشركة ومعايير الصناعة واللوائح الحكومية. قد تكون حرائق صهاريج التخزين سهلة أو يصعب السيطرة عليها وإخمادها ، ويعتمد ذلك في المقام الأول على ما إذا كان الحريق قد تم اكتشافه ومهاجمته خلال بدايته الأولى. يجب على مشغلي صهاريج التخزين الرجوع إلى العديد من الممارسات والمعايير الموصى بها التي طورتها منظمات مثل American Petroleum Institute (API) والجمعية الوطنية الأمريكية للحماية من الحرائق (NFPA) ، والتي تغطي الوقاية من حرائق خزان التخزين والحماية منه بتفصيل كبير.
إذا كانت صهاريج التخزين ذات السقف العائم المكشوف غير دائرية أو إذا كانت الأختام تالفة أو غير محكمة ضد قذائف الخزان ، فيمكن للأبخرة أن تتسرب وتختلط مع الهواء ، وتشكل خلائط قابلة للاشتعال. في مثل هذه الحالات ، عند حدوث الصواعق ، قد تحدث حرائق في النقطة التي تلتقي فيها أختام السقف بقذيفة الخزان. إذا تم اكتشافها مبكرًا ، يمكن في كثير من الأحيان إطفاء حرائق الختم الصغيرة بواسطة مطفأة مسحوق جاف محمولة يدويًا أو بالرغوة المطبقة من خرطوم الرغوة أو نظام الرغوة.
إذا تعذر السيطرة على حريق مانع التسرب باستخدام طفايات يدوية أو تيارات خراطيم ، أو في حالة نشوب حريق كبير ، يمكن وضع الرغوة على السطح من خلال أنظمة ثابتة أو شبه ثابتة أو بواسطة شاشات رغوة كبيرة. تعتبر الاحتياطات ضرورية عند وضع الرغوة على أسطح الخزانات ذات الأسطح العائمة ؛ إذا تم وضع الكثير من الوزن على السطح ، فقد يميل أو يغرق ، مما يسمح بانكشاف مساحة كبيرة من المنتج والتورط في الحريق. تستخدم السدود الرغوية في الخزانات ذات الأسطح العائمة لاحتجاز الرغوة في المنطقة الواقعة بين السدادات وقذيفة الخزان. عندما تستقر الرغوة ، يتم تصريف المياه تحت سدود الرغوة ويجب إزالتها من خلال نظام تصريف سقف الخزان لتجنب زيادة الوزن وإغراق السقف.
اعتمادًا على اللوائح الحكومية وسياسة الشركة ، يمكن تزويد صهاريج التخزين بأنظمة رغوة ثابتة أو شبه ثابتة والتي تشمل: الأنابيب إلى الخزانات ، ورافعات الرغوة وغرف الرغوة على الخزانات ؛ أنابيب وفوهات الحقن تحت السطح داخل قاع الخزانات ؛ أنابيب التوزيع وسدود الرغوة على أسطح الخزانات. مع الأنظمة الثابتة ، يتم إنشاء حلول المياه الرغوية في بيوت الرغوة الموجودة في الوسط ويتم ضخها إلى الخزان من خلال نظام الأنابيب. عادةً ما تستخدم أنظمة الرغوة شبه الثابتة خزانات الرغوة المحمولة ومولدات الرغوة والمضخات التي يتم إحضارها إلى الخزان المعني ، ومتصلة بإمدادات المياه ومتصلة بأنابيب الرغوة في الخزان.
يمكن أيضًا إنشاء محاليل رغوة الماء مركزيًا وتوزيعها داخل المنشأة من خلال نظام من الأنابيب والصنابير ، وسيتم استخدام الخراطيم لتوصيل أقرب صنبور إلى نظام الرغوة شبه الثابت للخزان. في حالة عدم تزويد الخزانات بأنظمة رغوة ثابتة أو شبه ثابتة ، يمكن وضع الرغوة على أسطح الخزانات باستخدام أجهزة مراقبة الرغوة وخراطيم إطفاء الحرائق والفوهات. بغض النظر عن طريقة التطبيق ، من أجل التحكم في حريق الخزان المتضمن بالكامل ، يجب استخدام كمية محددة من الرغوة باستخدام تقنيات خاصة بتركيز ومعدل تدفق معينين لأدنى قدر من الوقت اعتمادًا بشكل أساسي على حجم الخزان والمنتج المعني ومساحة الحريق. إذا لم يكن هناك تركيز رغوي كافٍ للوفاء بمعايير التطبيق المطلوبة ، فإن إمكانية التحكم أو الإطفاء تكون ضئيلة.
يجب السماح فقط لرجال الإطفاء المدربين والمطلعين باستخدام المياه لمكافحة حرائق خزانات البترول المسال. يمكن أن تحدث الانفجارات الفورية ، أو الغليان الزائد ، عندما يتحول الماء إلى بخار عند التطبيق المباشر على حرائق الصهاريج التي تشمل المنتجات البترولية الخام أو الثقيلة. نظرًا لأن الماء أثقل من معظم أنواع الوقود الهيدروكربوني ، فإنه سوف يغوص في قاع الخزان ، وإذا تم تطبيق كمية كافية منه ، قم بملء الخزان ودفع المنتج المحترق لأعلى وفوق الخزان.
يُستخدم الماء عادةً للتحكم في حرائق الانسكاب حول السطح الخارجي للخزانات أو إخمادها بحيث يمكن تشغيل الصمامات للتحكم في تدفق المنتج ، وتبريد جوانب الخزانات المعنية لمنع غليان السائل - انفجارات البخار المتوسعة (BLEVEs - راجع قسم "مخاطر الحريق" من LHGs "أدناه) ولتقليل تأثير الحرارة واللهب على الخزانات والمعدات المجاورة. نظرًا للحاجة إلى التدريب المتخصص والمواد والمعدات ، بدلاً من السماح للموظفين بمحاولة إطفاء حرائق الخزانات ، فقد وضعت العديد من المحطات الطرفية ومحطات السوائب سياسة لإزالة أكبر قدر ممكن من المنتج من الخزان المعني ، وحماية الهياكل المجاورة من الحرارة و اللهب والسماح للمنتج المتبقي في الخزان بالاحتراق في ظل ظروف خاضعة للرقابة حتى يحترق الحريق.
صحة وسلامة المحطة الطرفية والسائبة
يجب فحص أساسات صهاريج التخزين والدعامات والأنابيب بانتظام بحثًا عن التآكل أو التآكل أو الترسيب أو أي تلف مرئي آخر لمنع فقدان المنتج أو تدهوره. يجب فحص صمامات ضغط / تفريغ الخزان ، وموانع التسرب والدروع ، وفتحات التهوية ، وغرف الرغوة ، ومصارف الأسطح ، وصمامات سحب المياه ، وأجهزة الكشف عن فرط الملء ، واختبارها وصيانتها وفقًا لجدول زمني منتظم ، بما في ذلك إزالة الجليد في الشتاء. عند تركيب موانع اللهب في فتحات الخزان أو في خطوط استعادة البخار ، يجب فحصها وتنظيفها بانتظام والحفاظ عليها خالية من الصقيع في الشتاء لضمان التشغيل السليم. يجب فحص الصمامات الموجودة في منافذ الخزان والتي تغلق تلقائيًا في حالة نشوب حريق أو انخفاض في الضغط للتأكد من قابليتها للتشغيل.
يجب تصريف أسطح السدود أو انحدارها بعيدًا عن الخزانات والمضخات والأنابيب لإزالة أي منتج متسرب أو متسرب إلى منطقة آمنة. يجب الحفاظ على جدران السدود في حالة جيدة ، مع إبقاء صمامات الصرف مغلقة إلا عند تصريف المياه ومناطق السد المحفورة حسب الحاجة للحفاظ على القدرة التصميمية. يجب الحفاظ على السلالم والمنحدرات والسلالم والمنصات والدرابزين لأرفف التحميل والسدود والخزانات في حالة آمنة وخالية من الجليد والثلج والزيت. يجب إصلاح الخزانات والأنابيب المتسربة في أسرع وقت ممكن. يجب عدم تشجيع استخدام أدوات التوصيل الفوضوية أو ما شابهها على الأنابيب داخل المناطق المصبوغة والتي يمكن أن تتعرض للحرارة لمنع الخطوط من الفتح أثناء الحرائق.
يجب وضع إجراءات السلامة وممارسات العمل الآمنة وتنفيذها ، وتوفير التدريب أو التعليم ، بحيث يمكن لمشغلي المحطة الطرفية والمحطات السائبة وموظفي الصيانة وسائقي شاحنات الصهاريج وموظفي المقاول العمل بأمان. يجب أن تتضمن هذه المعلومات ، كحد أدنى ، المعلومات المتعلقة بأساسيات اشتعال الحرائق الهيدروكربونية والتحكم فيها وإطفاءها ؛ المخاطر والحماية من التعرض للمواد السامة مثل كبريتيد الهيدروجين والعطريات متعددة النوى في النفط الخام وأنواع الوقود المتبقية ، والبنزين في البنزين والمواد المضافة مثل رباعي إيثيل الرصاص والميثيل-ثالثي- أثير البوتيل (MTBE) ؛ إجراءات الاستجابة للطوارئ ؛ والمخاطر المادية والمناخية العادية المرتبطة بهذا النشاط.
قد يوجد الأسبستوس أو غيره من المواد العازلة في المنشأة لحماية الخزانات والأنابيب. يجب وضع إجراءات العمل الآمن المناسبة والحماية الشخصية واتباعها لمناولة هذه المواد وإزالتها والتخلص منها.
حماية البيئة
يجب أن يكون مشغلو المحطات والموظفون على دراية باللوائح الحكومية وسياسات الشركة التي تغطي الحماية البيئية للمياه الجوفية والسطحية والتربة والهواء من التلوث بالسوائل والأبخرة البترولية والامتثال لها ، وللتعامل مع النفايات الخطرة وإزالتها.
- تلوث المياه. تحتوي العديد من المحطات على فواصل الزيت / الماء للتعامل مع المياه الملوثة من مناطق احتواء الخزانات ، والجريان السطحي من رفوف التحميل ومناطق وقوف السيارات والمياه التي يتم تصريفها من الخزانات وأسقف الخزانات المفتوحة. قد يُطلب من المحطات تلبية معايير جودة المياه المعمول بها والحصول على تصاريح قبل تصريف المياه.
- تلوث الهواء. يشمل منع تلوث الهواء تقليل انبعاثات الأبخرة من الصمامات وفتحات التهوية. تجمع وحدات استرداد البخار الأبخرة من رفوف التحميل والأحواض البحرية ، حتى عندما يتم تهوية الخزانات قبل دخولها. تتم معالجة هذه الأبخرة وإعادتها إلى التخزين كسوائل أو حرقها.
- الانسكابات على الأرض والمياه. قد تطلب الوكالات والشركات الحكومية أن يكون لدى مرافق تخزين النفط خطط للتحكم في منع الانسكاب والتدابير المضادة ، وأن يتم تدريب الموظفين وإدراكهم للمخاطر المحتملة ، والإخطارات التي يتعين اتخاذها والإجراءات التي يجب اتخاذها في حالة حدوث انسكاب أو إطلاق. بالإضافة إلى التعامل مع الانسكابات داخل المنشأة الطرفية ، غالبًا ما يتم تدريب الموظفين وتجهيزهم للاستجابة لحالات الطوارئ خارج الموقع ، مثل انقلاب شاحنة الصهريج.
- الصرف الصحي والنفايات الخطرة. قد يُطلب من المحطات تلبية المتطلبات التنظيمية والحصول على تصاريح لتصريف مياه الصرف الصحي والنفايات الزيتية لأعمال المعالجة العامة أو المملوكة للقطاع الخاص. قد يتم تطبيق العديد من المتطلبات الحكومية وإجراءات الشركة على التخزين في الموقع ومعالجة النفايات الخطرة مثل عزل الأسبستوس وبقايا تنظيف الخزانات والمنتج الملوث. يجب تدريب العمال على هذا النشاط وإدراكهم للمخاطر المحتملة من التعرضات التي يمكن أن تحدث.
تخزين ومعاملة LHG
صهاريج التخزين السائبة
يتم تخزين LHGs في صهاريج تخزين كبيرة الحجم عند نقطة المعالجة (حقول الغاز والنفط ومحطات الغاز والمصافي) وعند نقطة التوزيع للمستهلك (المحطات ومحطات السوائب). الطريقتان الأكثر استخدامًا لتخزين كميات كبيرة من LHGs هما:
- تحت ضغط مرتفع في درجة حرارة الغرفة. يتم تخزين LHG في صهاريج ضغط فولاذية (من 1.6 إلى 1.8 ميجا باسكال) أو في صخور غير منفذة تحت الأرض أو تكوينات ملحية.
- تحت ضغط قريب من الغلاف الجوي عند درجة حرارة منخفضة. يتم تخزين LHG في صهاريج تخزين فولاذية رقيقة الجدران وعازلة للحرارة ؛ في خزانات الخرسانة المسلحة فوق وتحت الأرض ؛ وفي صهاريج التخزين المبردة تحت الأرض. يتم الحفاظ على الضغط بالقرب من الغلاف الجوي (0.005 إلى 0.007 ميجا باسكال) عند درجة حرارة - 160 درجة مئوية للغاز الطبيعي المسال المخزن في صهاريج تخزين تحت الأرض مبردة.
تكون حاويات تخزين غاز البترول المسال إما أسطوانية الشكل (رصاصة) أفقية (40 إلى 200 متر)3) أو المجالات (حتى 8,000 م3). التخزين المبرد نموذجي للتخزين الذي يزيد عن 2,400 متر مربع3. كل من الخزانات الأفقية ، التي يتم تصنيعها في المتاجر ونقلها إلى موقع التخزين ، والأشكال الكروية ، التي يتم بناؤها في الموقع ، تم تصميمها وإنشاؤها وفقًا لمواصفات وقواعد ومعايير صارمة.
يجب ألا يقل الضغط التصميمي لخزانات التخزين عن ضغط بخار LHG ليتم تخزينه في أقصى درجة حرارة خدمة. يجب تصميم خزانات مخاليط البروبان والبيوتان لضغط البروبان بنسبة 100٪. يجب مراعاة متطلبات الضغط الإضافية الناتجة عن الرأس الهيدروستاتيكي للمنتج عند التعبئة القصوى والضغط الجزئي للغازات غير المتكثفة في حيز البخار. من الناحية المثالية ، ينبغي تصميم أوعية تخزين غاز الهيدروكربونات المسال من أجل تفريغ كامل. إذا لم يكن الأمر كذلك ، فيجب توفير صمامات تنفيس الفراغ. يجب أن تتضمن ميزات التصميم أيضًا أجهزة تخفيف الضغط ، ومقاييس مستوى السائل ، ومقاييس الضغط ودرجة الحرارة ، وصمامات الإغلاق الداخلية ، وموانع التدفق الخلفي ، وصمامات فحص التدفق الزائد. يمكن أيضًا توفير صمامات إيقاف التشغيل الآمن في حالات الطوارئ وإشارات عالية المستوى.
يتم تركيب الخزانات الأفقية إما فوق الأرض ، أو توضع على أكوام أو مدفونة تحت الأرض ، وعادة ما تكون في اتجاه الريح من أي مصادر اشتعال موجودة أو محتملة. إذا تمزقت نهاية الخزان الأفقي بسبب الضغط الزائد ، فسيتم دفع الغلاف في اتجاه الطرف الآخر. لذلك ، من الحكمة وضع خزان فوق الأرض بحيث يكون طوله موازيًا لأي هيكل مهم (وبالتالي لا يشير أي من الطرفين إلى أي هيكل أو معدات مهمة). تشمل العوامل الأخرى تباعد الخزانات ، والموقع ، والوقاية من الحرائق والحماية منها. تحدد القواعد واللوائح الحد الأدنى للمسافات الأفقية بين أوعية تخزين غاز الهيدروكربون المسال المضغوط والخواص المجاورة والخزانات والهياكل المهمة وكذلك المصادر المحتملة للاشتعال ، بما في ذلك العمليات ، والشعلات ، والسخانات ، وخطوط نقل الطاقة والمحولات ، ومرافق التحميل والتفريغ ، والاحتراق الداخلي المحركات والتوربينات الغازية.
يعتبر الصرف واحتواء الانسكاب اعتبارات مهمة في تصميم وصيانة مناطق تخزين خزان الغاز الهيدروكربوني السائل من أجل توجيه الانسكابات إلى موقع حيث ستقلل من المخاطر التي تتعرض لها المنشأة والمناطق المحيطة بها. يمكن استخدام الصهر والحجز حيث تشكل الانسكابات خطرًا محتملاً على المرافق الأخرى أو على الجمهور. لا تكون صهاريج التخزين عادةً مصبوغة ، ولكن يتم تصنيف الأرض بحيث لا تتجمع الأبخرة والسوائل أسفل أو حول صهاريج التخزين ، من أجل منع الانسكابات المحترقة من التأثير على صهاريج التخزين.
الاسطوانات
يتم تخزين LHGs للاستخدام من قبل المستهلكين ، إما LNG أو LPG ، في اسطوانات عند درجات حرارة أعلى من نقاط الغليان في درجة الحرارة والضغط العاديين. جميع أسطوانات LNG و LPG مزودة بأطواق واقية وصمامات أمان وأغطية صمام. الأنواع الأساسية لأسطوانات المستهلك المستخدمة هي:
- أسطوانات سحب البخار (1/2 إلى 50 كجم) المستخدمة من قبل المستهلكين ، مع الأسطوانات الأكبر حجمًا يمكن إعادة تعبئتها عادةً على أساس التبادل مع المورد
- اسطوانات سحب السوائل للتوزيع في اسطوانات صغيرة قابلة لإعادة التعبئة مملوكة للمستهلكين
- أسطوانات وقود المركبات الآلية ، بما في ذلك أسطوانات السيارة (40 كجم) التي يتم تركيبها بشكل دائم كخزانات وقود على السيارات ويتم تعبئتها واستخدامها في الوضع الأفقي ، وأسطوانات الشاحنات الصناعية المصممة لتخزينها وتعبئتها ومعالجتها في الوضع الرأسي ، ولكنها تستخدم في الوضع الأفقي.
خصائص الغازات الهيدروكربونية
وفقًا لـ NFPA ، الغازات القابلة للاشتعال (القابلة للاشتعال) هي تلك التي تحترق في التركيزات الطبيعية للأكسجين في الهواء. يشبه حرق الغازات القابلة للاشتعال أبخرة الهيدروكربونات السائلة القابلة للاشتعال ، حيث يلزم وجود درجة حرارة اشتعال محددة لبدء تفاعل الاحتراق ، وسيحترق كل منها فقط ضمن نطاق محدد معين من مخاليط الهواء والغاز. السوائل القابلة للاشتعال لها نقطة اشتعال ، وهي درجة الحرارة (دائمًا أقل من نقطة الغليان) التي تنبعث منها أبخرة كافية للاحتراق. لا توجد نقطة وميض واضحة للغازات القابلة للاشتعال ، لأنها عادة ما تكون في درجات حرارة أعلى من نقاط غليانها ، حتى عندما يتم تسييلها ، وبالتالي فهي دائمًا في درجات حرارة تزيد عن نقاط الاشتعال.
تحدد NFPA (1976) الغازات المضغوطة والمسيلة على النحو التالي:
- "الغازات المضغوطة هي تلك التي توجد فقط في الحالة الغازية تحت الضغط في جميع درجات حرارة الغلاف الجوي العادية داخل حاوياتها."
- "الغازات المسالة هي تلك الغازات التي توجد في حالة سائلة وجزئيًا في الحالة الغازية عند درجات الحرارة العادية داخل حاوياتها ، وتكون تحت الضغط طالما بقي أي سائل في الحاوية."
العامل الرئيسي الذي يحدد الضغط داخل الوعاء هو درجة حرارة السائل المخزن. عند تعرضه للغلاف الجوي ، يتبخر الغاز المسال بسرعة كبيرة ، حيث ينتقل على طول الأرض أو سطح الماء ما لم يتشتت في الهواء بفعل الرياح أو حركة الهواء الميكانيكية. في درجات حرارة الغلاف الجوي العادية ، يتبخر حوالي ثلث السائل الموجود في الحاوية.
تصنف الغازات القابلة للاشتعال كذلك على أنها غاز وقود وغاز صناعي. يتم حرق غازات الوقود ، بما في ذلك الغاز الطبيعي (الميثان) وغاز البترول المسال (البروبان والبيوتان) ، مع الهواء لإنتاج الحرارة في الأفران والأفران وسخانات المياه والغلايات. تستخدم الغازات الصناعية القابلة للاشتعال ، مثل الأسيتيلين ، في عمليات المعالجة واللحام والقطع والمعالجة الحرارية. الاختلافات في خصائص الاحتراق للغاز الطبيعي المسال وغاز البترول المسال موضحة في الجدول 1.
الجدول 1. خصائص الاحتراق التقريبية النموذجية لغازات الهيدروكربون المسال.
|
اكتب الغاز |
نطاق قابل للاشتعال |
ضغط البخار |
الحرف الأول العادي. الغليان |
الوزن (رطل / جالون) |
وحدة حرارية بريطانية لكل قدم3 |
الثقل النوعي |
|
اللغة |
4.5-14 |
1.47 |
-162 |
3.5-4 |
1,050 |
9.2-10 |
|
غاز البترول المسال (البروبان) |
2.1-9.6 |
132 |
-46 |
4.24 |
2,500 |
1.52 |
|
غاز البترول المسال (البوتان) |
1.9-8.5 |
17 |
-9 |
4.81 |
3,200 |
2.0 |
مخاطر السلامة من غاز البترول المسال والغاز الطبيعي المسال
ترتبط مخاطر السلامة المطبقة على جميع LHGs بقابلية الاشتعال والتفاعل الكيميائي ودرجة الحرارة والضغط. أخطر خطر مع LHGs هو الإطلاق غير المخطط له من الحاويات (العلب أو الخزانات) والتلامس مع مصدر الإشعال. يمكن أن يحدث الإطلاق بسبب فشل الحاوية أو الصمامات لعدة أسباب ، مثل الملء الزائد للحاوية أو من تنفيس الضغط الزائد عندما يتمدد الغاز بسبب التسخين.
تتميز المرحلة السائلة من LPG بمعامل تمدد مرتفع ، حيث يتمدد البروبان السائل 16 مرة والبوتان السائل 11 مرة مثل الماء مع نفس الارتفاع في درجة الحرارة. يجب مراعاة هذه الخاصية عند ملء الحاويات ، حيث يجب ترك مساحة خالية لمرحلة البخار. يتم تحديد الكمية الصحيحة المراد تعبئتها من خلال عدد من المتغيرات ، بما في ذلك طبيعة الغاز المسال ودرجة الحرارة وقت الملء ودرجات الحرارة المحيطة المتوقعة والحجم والنوع (معزول أو غير معزول) وموقع الحاوية (فوق الأرض أو تحتها) . تحدد القوانين واللوائح الكميات المسموح بها ، والمعروفة باسم "كثافات التعبئة" ، والتي تختص بالغازات الفردية أو عائلات الغازات المماثلة. يمكن التعبير عن كثافات التعبئة بالوزن ، وهي قيم مطلقة ، أو بحجم السائل ، والذي يجب دائمًا تصحيح درجة الحرارة.
الحد الأقصى للكمية التي يجب ملؤها بسائل ضغط غاز البترول المسال هو 85٪ عند 40 درجة مئوية (أقل في درجات الحرارة المرتفعة). نظرًا لأنه يتم تخزين الغاز الطبيعي المسال في درجات حرارة منخفضة ، فقد تمتلئ حاويات الغاز الطبيعي المسال بسائل من 90٪ إلى 95٪. يتم تزويد جميع الحاويات بأجهزة تنفيس الضغط الزائد والتي تُفرغ عادة عند ضغوط تتعلق بدرجات حرارة السائل فوق درجات حرارة الغلاف الجوي العادية. نظرًا لأن هذه الصمامات لا يمكنها تقليل الضغط الداخلي إلى الغلاف الجوي ، فسيظل السائل دائمًا عند درجة حرارة أعلى من نقطة الغليان العادية. الغازات الهيدروكربونية المضغوطة والمسالة النقية غير قابلة للتآكل للصلب ومعظم سبائك النحاس. ومع ذلك ، يمكن أن يكون التآكل مشكلة خطيرة عند وجود مركبات الكبريت والشوائب في الغاز.
غاز البترول المسال أثقل بمقدار 1-1 / 2 إلى 2 مرة من الهواء ، وعند إطلاقه في الهواء ، تميل إلى الانتشار بسرعة على طول الأرض أو سطح الماء وتتجمع في المناطق المنخفضة. ومع ذلك ، بمجرد أن يتم تخفيف البخار عن طريق الهواء وتشكيل خليط قابل للاشتعال ، تكون كثافته في الأساس مماثلة للهواء ، ويتشتت بشكل مختلف. ستقلل الرياح بشكل كبير من مسافة التشتت لأي حجم تسرب. تتفاعل أبخرة الغاز الطبيعي المسال بشكل مختلف عن غاز البترول المسال. نظرًا لأن الغاز الطبيعي له كثافة بخار منخفضة (0.6) ، فإنه سوف يختلط وينتشر بسرعة في الهواء الطلق ، مما يقلل من فرصة تكوين خليط قابل للاشتعال مع الهواء. سوف يتجمع الغاز الطبيعي في أماكن مغلقة ويشكل غيوم بخارية يمكن أن تشتعل. شكل 4 يشير إلى كيفية انتشار سحابة بخار الغاز الطبيعي المسال في اتجاه الريح في حالات الانسكاب المختلفة.
الشكل 4. امتداد سحابة بخار الغاز الطبيعي المسال باتجاه الريح من الانسكابات المختلفة (سرعة الرياح 8.05 كم / ساعة).
على الرغم من أن LHG عديم اللون ، عند إطلاقه في الهواء ، ستكون أبخرته ملحوظة بسبب تكاثف وتجميد بخار الماء الموجود في الغلاف الجوي الذي يتلامس معه البخار. قد لا يحدث هذا إذا كان البخار قريبًا من درجة الحرارة المحيطة وضغطه منخفضًا نسبيًا. تتوفر الأجهزة التي يمكنها اكتشاف وجود تسرب LHG وإصدار إنذار عند مستويات منخفضة تصل إلى 15 إلى 20٪ من الحد الأدنى القابل للاشتعال (LFL). قد توقف هذه الأجهزة أيضًا جميع العمليات وتنشط أنظمة الكبت ، إذا وصلت تركيزات الغاز إلى 40 إلى 50٪ من LFL. توفر بعض العمليات الصناعية تهوية قسرية للحفاظ على تركيزات الوقود والهواء المتسربة أقل من الحد الأدنى القابل للاشتعال. قد تحتوي أيضًا مواقد السخان والفرن على أجهزة توقف تدفق الغاز تلقائيًا إذا تم إطفاء اللهب.
يمكن تقليل تسرب LHG من الخزانات والحاويات إلى الحد الأدنى باستخدام أجهزة التحكم في التدفق والتحديد. عند فك الضغط وتحريره ، سوف يتدفق LHG خارج الحاويات بضغط سلبي منخفض ودرجة حرارة منخفضة. يجب مراعاة درجة حرارة التبريد التلقائي للمنتج عند الضغط المنخفض عند اختيار مواد البناء للحاويات والصمامات ، لمنع تقصف المعادن متبوعًا بالتمزق أو الفشل بسبب التعرض لدرجات حرارة منخفضة.
يمكن أن يحتوي LHG على الماء في مرحلته السائلة والغازية. يمكن لبخار الماء أن يشبع الغاز بكمية محددة عند درجة حرارة وضغط معينين. إذا تغيرت درجة الحرارة أو الضغط ، أو تجاوز محتوى بخار الماء حدود التبخر ، يتكثف الماء. يمكن أن ينتج عن ذلك سدادات ثلجية في الصمامات والمنظمين وتشكيل بلورات هيدرات الهيدروكربونات في خطوط الأنابيب والأجهزة والأجهزة الأخرى. يمكن أن تتحلل هذه الهيدرات عن طريق تسخين الغاز أو خفض ضغط الغاز أو إدخال مواد ، مثل الميثانول ، مما يقلل من ضغط بخار الماء.
هناك اختلافات في خصائص الغازات المضغوطة والمسالة التي يجب مراعاتها من جوانب السلامة والصحة والحرائق. كمثال ، الاختلافات في خصائص الغاز الطبيعي المضغوط والغاز الطبيعي المسال موضحة في الجدول 2.
الجدول 2. مقارنة خصائص الغاز المسال والمضغوط.
|
اكتب الغاز |
نطاق قابل للاشتعال |
معدل إطلاق الحرارة (وحدة حرارية بريطانية / جالون) |
حالة التخزين |
مخاطر الحريق |
المخاطر الصحية |
|
الغاز الطبيعي المضغوط |
5.0-15 |
19,760 |
غاز عند 2,400 إلى 4,000 رطل / بوصة مربعة |
غاز قابل للاشتعال |
خانق [عامة] الضغط الزائد |
|
اللغة |
4.5-14 |
82,450 |
السائل عند 40-140 رطل / بوصة مربعة |
نسبة تمدد غازية قابلة للاشتعال 625: 1 ؛ بلف |
خانق [عامة] سائل مبرد |
المخاطر الصحية من LHGs
الشاغل الأساسي للإصابة المهنية في التعامل مع LHGs هو الخطر المحتمل لعضة الصقيع على الجلد والعينين من ملامسة السائل أثناء أنشطة المناولة والتخزين بما في ذلك أخذ العينات والقياس والتعبئة والاستلام والتسليم. كما هو الحال مع غازات الوقود الأخرى ، عند احتراقها بشكل غير صحيح ، فإن غازات الهيدروكربون المضغوطة والمسالة تنبعث منها مستويات غير مرغوب فيها من أول أكسيد الكربون.
تحت الضغوط الجوية والتركيزات المنخفضة ، تكون الغازات الهيدروكربونية المضغوطة والمسالة غير سامة بشكل طبيعي ، لكنها خانقة - سوف تحل محل الأكسجين (الهواء) إذا تم إطلاقه في أماكن مغلقة أو ضيقة. قد تكون غازات الهيدروكربون المضغوطة والمسالة سامة إذا كانت تحتوي على مركبات الكبريت ، خاصة كبريتيد الهيدروجين. نظرًا لأن LHGs عديمة اللون والرائحة ، فإن الضمانات تشمل إضافة الروائح ، مثل mercaptans ، إلى غازات الوقود الاستهلاكية للمساعدة في اكتشاف التسرب. يجب تنفيذ ممارسات العمل الآمنة لحماية العمال من التعرض للمركابتان والإضافات الأخرى أثناء التخزين والحقن. قد يؤدي التعرض لأبخرة غاز البترول المسال بتركيزات أعلى من LFL إلى اكتئاب عام للجهاز العصبي المركزي مشابه لغازات التخدير أو المسكرات.
مخاطر الحريق من LHGs
يشكل فشل حاويات الغاز المسال (LNG and LPG) خطرًا أكثر خطورة من فشل حاويات الغاز المضغوط ، حيث إنها تطلق كميات أكبر من الغاز. عند تسخينها ، تتفاعل الغازات المسيلة بشكل مختلف عن الغازات المضغوطة ، لأنها منتجات ثنائية الطور (بخار سائل). مع ارتفاع درجة الحرارة ، يزداد ضغط بخار السائل ، مما يؤدي إلى زيادة الضغط داخل الحاوية. تتمدد مرحلة البخار أولاً ، يليها تمدد السائل ، الذي يضغط البخار بعد ذلك. لذلك يُفترض أن يكون ضغط التصميم لأوعية LHG قريبًا من ضغط الغاز عند أقصى درجة حرارة محيطة ممكنة.
عندما تتعرض حاوية الغاز المسال للنار ، يمكن أن تحدث حالة خطيرة إذا سُمح للمعدن الموجود في حيز البخار بالتسخين. على عكس المرحلة السائلة ، فإن طور البخار يمتص القليل من الحرارة. هذا يسمح للمعدن بالتسخين بسرعة حتى يتم الوصول إلى نقطة حرجة يحدث فيها عطل انفجاري فوري وكارثي للحاوية. تُعرف هذه الظاهرة باسم BLEVE. يعتمد حجم BLEVE على كمية تبخر السائل عند فشل الحاوية ، وحجم قطع الحاوية المنفجرة ، والمسافة التي تقطعها والمسافة التي تؤثر عليها. يمكن حماية حاويات غاز البترول المسال غير المعزولة من BLEVE عن طريق تطبيق مياه التبريد على تلك المناطق من الحاوية التي تكون في طور البخار (ليست ملامسة لغاز البترول المسال).
تشمل مخاطر الحريق الأخرى الأكثر شيوعًا المرتبطة بغازات الهيدروكربون المضغوطة والمسالة التفريغ الكهروستاتيكي وانفجارات الاحتراق والانفجارات الكبيرة في الهواء الطلق والتسريبات الصغيرة من أختام المضخات والحاويات والصمامات والأنابيب والخراطيم والوصلات.
- قد تتولد الشحنات الكهروستاتيكية عندما يتم شحن LHG في خطوط الأنابيب ، عند التحميل والتفريغ ، في المزج والتصفية وأثناء تنظيف الخزان.
- تنتج انفجارات الاحتراق عندما يتم احتواء الغاز أو البخار المتسرب في مكان أو هيكل مغلق ويتحد مع الهواء لتكوين خليط قابل للاشتعال. عندما يتلامس هذا المزيج القابل للاشتعال مع مصدر الاشتعال ، فإنه يحترق على الفور وبسرعة ، مما ينتج عنه حرارة شديدة. يتمدد الهواء شديد السخونة بسرعة ، مما يؤدي إلى ارتفاع كبير في الضغط. إذا لم تكن المساحة أو الهيكل قويًا بما يكفي لاحتواء هذا الضغط ، يحدث انفجار احتراق.
- تنتج حرائق الغازات القابلة للاشتعال في حالة عدم وجود احتباس للغاز أو الأبخرة المتسربة ، أو يحدث الاشتعال عند إطلاق كمية صغيرة فقط من الغاز.
- تحدث الانفجارات الكبيرة في الهواء الطلق عندما يتسبب عطل هائل للحاوية في إطلاق سحابة بخار كبيرة من الغاز والتي تشتعل قبل أن تتشتت.
يعد التحكم في مصادر الاشتعال في المناطق الخطرة أمرًا ضروريًا للتعامل الآمن مع غازات الهيدروكربون المضغوطة والمسالة. يمكن تحقيق ذلك من خلال إنشاء نظام تصاريح للترخيص والتحكم في العمل الساخن ، والتدخين ، وتشغيل المركبات ذات المحركات أو محركات الاحتراق الداخلي الأخرى ، واستخدام اللهب المكشوف في المناطق التي يتم فيها نقل غاز الهيدروكربون المضغوط والمسال وتخزينه ومعالجته. تشمل الضمانات الأخرى استخدام المعدات الكهربائية المصنفة بشكل صحيح وأنظمة الترابط والتأريض لتحييد وتبديد الكهرباء الساكنة.
إن أفضل وسيلة لتقليل مخاطر الحريق الناتجة عن تسرب غاز الهيدروكربون المضغوط أو السائل المسال هي إيقاف إطلاق المنتج أو إيقاف تدفقه ، إن أمكن. على الرغم من أن معظم LHGs سوف تتبخر عند ملامستها للهواء ، فإن LPGs ذات ضغط البخار المنخفض ، مثل البيوتان ، وحتى بعض غازات البترول المسال ذات ضغط البخار العالي ، مثل البروبان ، سوف تتجمع إذا كانت درجات الحرارة المحيطة منخفضة. لا ينبغي استخدام الماء في هذه البرك ، لأنها ستسبب اضطرابًا وتزيد من معدل التبخر. يمكن التحكم في التبخر الناتج عن انسكابات المسبح عن طريق التطبيق الدقيق للرغوة. إذا تم استخدام الماء بشكل صحيح ضد صمام تسريب أو تمزق صغير ، فيمكن أن يتجمد عند ملامسته لـ LHG البارد ويمنع التسرب. تتطلب حرائق LHG التحكم في تأثير الحرارة على صهاريج التخزين والحاويات عن طريق استخدام مياه التبريد. بينما يمكن إطفاء حرائق غاز الهيدروكربون المضغوط والمسال عن طريق استخدام رذاذ الماء وطفايات المسحوق الجاف ، فمن الحكمة في كثير من الأحيان السماح بالحرق المتحكم فيه بحيث لا تتشكل سحابة بخار متفجر قابلة للاحتراق وإعادة الاشتعال إذا استمر الغاز في الهروب بعد إطفاء الحريق.
"إخلاء المسؤولية: لا تتحمل منظمة العمل الدولية المسؤولية عن المحتوى المعروض على بوابة الويب هذه والذي يتم تقديمه بأي لغة أخرى غير الإنجليزية ، وهي اللغة المستخدمة للإنتاج الأولي ومراجعة الأقران للمحتوى الأصلي. لم يتم تحديث بعض الإحصائيات منذ ذلك الحين. إنتاج الطبعة الرابعة من الموسوعة (4). "