Kinder Kategorien

14. Erste Hilfe und Rettungsdienst (2)

14. Erste Hilfe und medizinische Notdienste
Kapitelherausgeber: Antonio J. Dajer
Inhaltsverzeichnis
Tische
Erste Hilfe
Antonio J. Dajer
Traumatische Kopfverletzungen
Fengsheng Er
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.

15. Gesundheitsschutz und -förderung (25)

15. Gesundheitsschutz und -förderung
Kapitel-Editoren: Jacqueline Messite und Leon J. Warshaw
Inhaltsverzeichnis
Abbildungen und Tabellen
Gesundheitsschutz und -förderung am Arbeitsplatz: Ein Überblick
Leon J. Warshaw und Jacqueline Messite
Betriebliche Gesundheitsförderung
Jonathan E. Fielding
Gesundheitsförderung am Arbeitsplatz: England
Leon Kritzmann
Gesundheitsförderung in kleinen Organisationen: Die US-Erfahrung
Sonia Muchnick-Baku und Leon J. Warshaw
Rolle des Mitarbeitergesundheitsdienstes in Präventionsprogrammen
John WF Cowell
Gesundheitsverbesserungsprogramme bei Maclaren Industries, Inc.: Eine Fallstudie
Ian MF Arnold und Louis Damphousse
Rolle des Mitarbeitergesundheitsdienstes in Präventionsprogrammen: Eine Fallstudie
Wayne N. Burton
Betriebliche Gesundheitsförderung in Japan
Toshiteru Okubo
Bewertung des Gesundheitsrisikos
Leon J. Warschau
Körperliche Trainings- und Fitnessprogramme: Ein organisatorischer Vorteil
James Korry
Ernährungsprogramme am Arbeitsplatz
Penny M. Kris-Etherton und John W. Farquhar
Rauchkontrolle am Arbeitsplatz
Jon Rudnik
Rauchkontrollprogramme bei Merrill Lynch and Company, Inc.: Eine Fallstudie
Kristan D. Goldfein
Krebsprävention und -kontrolle
Peter Greenwald und Leon J. Warshaw
Gesundheit von Frauen
Patricia A. Zuletzt
Mammographieprogramm bei Marks and Spencer: Eine Fallstudie
Jillian Haslehurst
Arbeitsplatzstrategien zur Verbesserung der Gesundheit von Müttern und Kindern: Erfahrungen von US-Arbeitgebern
Maureen P. Corry und Ellen Cutler
HIV/AIDS-Aufklärung
BJ Stiles
Gesundheitsschutz und -förderung: Infektionskrankheiten
William J. Schneider
Schutz der Gesundheit des Reisenden
Craig Karpilow
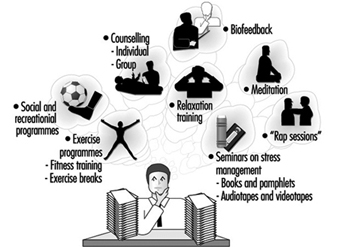
Stressbewältigungsprogramme
Leon J. Warschau
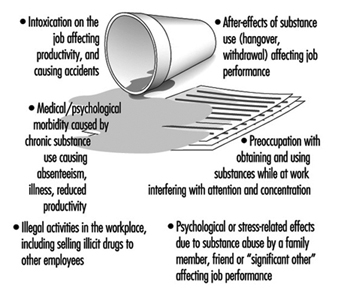
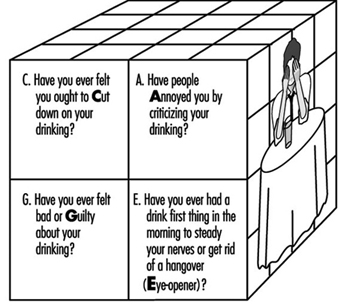
Alkohol- und Drogenmissbrauch
Sheila B.Blume
Programme zur Mitarbeiterunterstützung
Sheila H. Akabas
Gesundheit im dritten Lebensalter: Vorruhestandsprogramme
H. Beric Wright
Outplacement
Saul G. Gruner und Leon J. Warshaw
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Gesundheitsbezogene Aktivitäten nach Mitarbeiterzahl
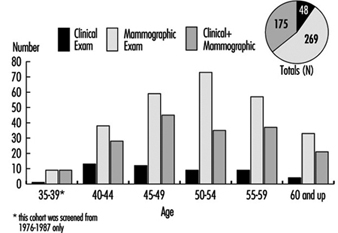
2. Früherkennungsraten für Brust- und Gebärmutterhalskrebs
3. Themen der „Weltnichtrauchertage“
4. Screening auf neoplastische Erkrankungen
5. Krankenversicherungsleistungen
6. Leistungen des Arbeitgebers
7. Substanzen, die Abhängigkeit erzeugen können
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

16. Arbeitsmedizinischer Dienst (16)

16. Arbeitsmedizinische Dienste
Kapitel-Editoren: Igor A. Fedotov, Marianne Saux und Jorma Rantanen
Inhaltsverzeichnis
Abbildungen und Tabellen
Standards, Prinzipien und Ansätze in arbeitsmedizinischen Diensten
Jorma Rantanen und Igor A. Fedotov
Arbeitsmedizinische Dienste und Praxis
Georges H. Coppée
Ärztliche Inspektion von Arbeitsplätzen und Arbeitnehmern in Frankreich
Marianne Saux
Arbeitsmedizinische Dienste in Kleinunternehmen
Jorma Rantanen und Leon J. Warshaw
Unfallversicherung und Arbeitsmedizinischer Dienst in Deutschland
Wilfried Coenen und Edith Perlebach
Arbeitsmedizinische Dienste in den Vereinigten Staaten: Einführung
Sharon L. Morris und Peter Orris
Staatliche Arbeitsschutzbehörden in den Vereinigten Staaten
Sharon L. Morris und Linda Rosenstock
Betriebliche Gesundheitsdienste in den Vereinigten Staaten: Intern erbrachte Dienstleistungen
William B. Bunn und Robert J. McCunney
Vertragsarbeitsmedizinische Dienste in den Vereinigten Staaten
Penny Higgins
Gewerkschaftsbasierte Aktivitäten in den Vereinigten Staaten
Lamont Byrd
Akademisch basierte arbeitsmedizinische Dienste in den Vereinigten Staaten
Dekan B. Baker
Arbeitsmedizinische Dienste in Japan
Ken Takahashi
Arbeitsschutz in der Russischen Föderation: Recht und Praxis
Nikolai F. Izmerov und Igor A. Fedotov
Die Praxis des arbeitsmedizinischen Dienstes in der Volksrepublik China
Zhi Su
Arbeitsschutz in der Tschechischen Republik
Vladimír Bencko und Daniela Pelclová
Arbeitsmedizin in Indien praktizieren
TK Joshi
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Grundsätze für die arbeitsmedizinische Praxis
2. Ärzte mit Fachkenntnissen in occ. Medizin
3. Betreuung durch externe arbeitsmedizinische Dienste
4. US gewerkschaftlich organisierte Arbeitnehmer
5. Mindestanforderungen, betriebliche Gesundheit
6. Regelmäßige Untersuchungen der Staubexposition
7. Körperliche Untersuchungen von Berufsrisiken
8. Ergebnisse der Umweltüberwachung
9. Silikose & Exposition, Wolframmine Yiao Gang Xian
10 Silikose im Unternehmen Ansham Steel
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.
Rauchkontrollprogramme bei Merrill Lynch and Company, Inc.: Eine Fallstudie
1990 demonstrierte die US-Regierung mit der Veröffentlichung von ihre starke Unterstützung für betriebliche Gesundheitsförderungsprogramme Gesunde Menschen 2000, Darlegung der Nationale Gesundheitsförderungs- und Präventionsziele für das Jahr 2000 (US Public Health Service 1991). Eines dieser Ziele sieht vor, bis zum Jahr 2000 den Anteil der Betriebe zu erhöhen, die Maßnahmen zur Gesundheitsförderung für ihre Beschäftigten anbieten, „vorzugsweise im Rahmen einer umfassenden betrieblichen Gesundheitsförderung“ (Ziel 8.6). Zwei Ziele umfassen insbesondere Bemühungen, das Rauchen am Arbeitsplatz zu verbieten oder stark einzuschränken, indem der Anteil von Arbeitsplätzen mit einer formellen Raucherpolitik erhöht wird (Ziel 3.11) und umfassende Landesgesetze zu sauberer Innenraumluft erlassen werden (Ziel 3.12).
Als Reaktion auf diese Ziele und das Interesse der Mitarbeiter startete Merrill Lynch and Company, Inc. (im Folgenden Merrill Lynch genannt) das Programm „Wellness and You“ für Mitarbeiter an den Hauptsitzen in New York City und im Bundesstaat New Jersey. Merrill Lynch ist ein in den USA ansässiges globales Finanzverwaltungs- und Beratungsunternehmen mit einer führenden Position in Unternehmen, die Privatpersonen sowie Firmen- und institutionelle Kunden bedienen. Die 42,000 Mitarbeiter von Merrill Lynch in mehr als 30 Ländern bieten Dienstleistungen an, darunter Wertpapieremission, -handel und -vermittlung; Investment Banking; Handel mit Devisen, Waren und Derivaten; Bankwesen und Kreditvergabe; und Versicherungsverkauf und Underwriting-Dienstleistungen. Die Mitarbeiterpopulation ist vielfältig in Bezug auf ethnische Zugehörigkeit, Nationalität, Bildungsabschluss und Gehaltsniveau. Fast die Hälfte der Mitarbeiter hat ihren Hauptsitz im Großraum New York City (einschließlich eines Teils von New Jersey) und in zwei Servicezentren in Florida und Colorado.
Das Wellness- und Sie-Programm von Merrill Lynch
Das Programm „Wellness and You“ ist in der Abteilung für Gesundheitsdienste angesiedelt und wird von einem promovierten Gesundheitspädagogen geleitet, der dem medizinischen Direktor unterstellt ist. Das Wellness-Kernpersonal besteht aus dem Manager und einem Vollzeitassistenten und wird bei Bedarf durch angestellte Ärzte, Krankenschwestern und Mitarbeiterassistenzberater sowie externe Berater ergänzt.
Im ersten Jahr 1993 nahmen über 9,000 Mitarbeiter, die etwa 25 % der Belegschaft repräsentieren, an einer Vielzahl von Wellness- und You-Aktivitäten teil, darunter die folgenden:
- Selbsthilfe- und schriftliche Informationsprogramme, einschließlich der Verteilung von Broschüren zu einer Vielzahl von Gesundheitsthemen und eines persönlichen Gesundheitsleitfadens von Merrill Lynch, der die Mitarbeiter ermutigen soll, die Tests, Impfungen und Anleitungen zu erhalten, die sie benötigen, um gesund zu bleiben
- Bildungsseminare und Workshops zu Themen von breitem Interesse wie Raucherentwöhnung, Stressbewältigung, AIDS und Borreliose
- Umfassende Screening-Programme zur Identifizierung von Mitarbeitern mit einem Risiko für Herz-Kreislauf-Erkrankungen, Hautkrebs und Brustkrebs. Diese Programme wurden von externen Auftragnehmern auf dem Firmengelände entweder in Kliniken des Gesundheitswesens oder in mobilen Van-Einheiten durchgeführt
- Laufende Programme, darunter Aerobic-Übungen in der Firmenkantine und Gewichtsmanagement-Kurse in Firmenkonferenzräumen
- klinische Versorgung, einschließlich Grippeimpfungen, dermatologische Dienstleistungen, regelmäßige Gesundheitsuntersuchungen und Ernährungsberatung in den Kliniken des Mitarbeitergesundheitsdienstes.
1994 wurde das Programm um ein gynäkologisches Screening-Programm vor Ort erweitert, das aus Pap-Abstrichen und Becken- und Brustuntersuchungen besteht; und ein weltweites medizinisches Nothilfeprogramm, das amerikanischen Mitarbeitern hilft, überall auf der Welt einen englischsprachigen Arzt zu finden. 1995 werden die Wellnessprogramme auf die Servicebüros in Florida und Colorado ausgeweitet und etwa die Hälfte der gesamten Belegschaft erreichen. Die meisten Dienstleistungen werden den Mitarbeitern kostenlos oder zu nominalen Kosten angeboten.
Rauchkontrollprogramme bei Merrill Lynch
Anti-Raucher-Programme haben in den letzten Jahren einen prominenten Platz im Bereich des betrieblichen Wohlbefindens eingenommen. 1964 identifizierte der US Surgeon General das Rauchen als die einzige Ursache für den größten Teil vermeidbarer Krankheiten und vorzeitiger Todesfälle (US Department of Health, Education, and Welfare 1964). Seitdem hat die Forschung gezeigt, dass das Gesundheitsrisiko durch das Einatmen von Tabakrauch nicht auf den Raucher beschränkt ist, sondern auch diejenigen einschließt, die Passivrauch einatmen (US Department of Health and Human Services 1991). Folglich unternehmen viele Arbeitgeber aus Sorge um die Gesundheit der Mitarbeiter sowie aus Sorge um ihre eigene „Bilanz“ Schritte, um das Rauchen von Mitarbeitern einzuschränken oder einzuschränken. Bei Merrill Lynch umfasst Wellness and You drei Arten von Bemühungen zur Raucherentwöhnung: (1) die Verteilung von schriftlichem Material, (2) Raucherentwöhnungsprogramme und (3) restriktive Raucherrichtlinien.
Geschriebene Materialien
Das Wellness-Programm bietet eine große Auswahl an hochwertigen Schulungsmaterialien, um Mitarbeitern Informationen, Unterstützung und Ermutigung zur Verbesserung ihrer Gesundheit zu bieten. Selbsthilfematerialien wie Broschüren und Tonbänder zur Aufklärung der Mitarbeiter über die schädlichen Auswirkungen des Rauchens und die Vorteile des Rauchstopps sind in den Wartezimmern der Gesundheitskliniken und auf Anfrage per Hauspost erhältlich.
Schriftliches Material wird auch auf Gesundheitsmessen verteilt. Häufig werden diese Gesundheitsmessen in Verbindung mit nationalen Gesundheitsinitiativen gesponsert, um von der bestehenden Medienaufmerksamkeit zu profitieren. Beispielsweise sponsert die American Cancer Society am dritten Donnerstag im November das Great American Smokeout. Diese landesweite Kampagne, die Raucher ermutigen soll, 24 Stunden lang auf Zigaretten zu verzichten, wird in den Vereinigten Staaten durch Fernsehen, Radio und Zeitungen gut bekannt gemacht. Die Idee ist, dass wenn Raucher sich selbst beweisen können, dass sie für den Tag aufhören können, sie vielleicht für immer aufhören. Im Smokeout von 1993 hörten 20.5 % der Raucher in den Vereinigten Staaten (9.4 Millionen) mit dem Rauchen auf oder reduzierten die Anzahl der Zigaretten, die sie an einem Tag rauchten; 8 Millionen von ihnen gaben an, einen bis zehn Tage später weiterhin nicht zu rauchen oder das Rauchen zu reduzieren.
Jedes Jahr errichten Mitglieder der medizinischen Abteilung von Merrill Lynch am Tag des Great American Smokeout in den Homeoffice-Standorten Raucherentwöhnungskabinen. Stände sind an stark frequentierten Orten (Lobbys und Cafeterias) stationiert und bieten Literatur, „Überlebenspakete“ (mit Kaugummi, Zimtstangen und Selbsthilfematerialien) und Raucherentwöhnungskarten, um Raucher zu ermutigen, zumindest mit dem Rauchen aufzuhören für den Tag.
Programme zur Raucherentwöhnung
Da kein einzelnes Programm zur Raucherentwöhnung für alle geeignet ist, werden den Mitarbeitern von Merrill Lynch verschiedene Optionen angeboten. Dazu gehören schriftliche Materialien zur Selbsthilfe („Quit-Kits“), Gruppenprogramme, Tonbänder, individuelle Beratung und ärztliche Intervention. Die Interventionen reichen von Aufklärung und klassischer Verhaltensänderung bis hin zu Hypnose, Nikotinersatztherapie (z. B. „Pflaster“ und Nikotinkaugummi) oder einer Kombination davon. Die meisten dieser Dienste stehen den Mitarbeitern kostenlos zur Verfügung, und einige Programme, wie z. B. Gruppeninterventionen, wurden von der Leistungsabteilung des Unternehmens bezuschusst.
Nichtraucherpolitik
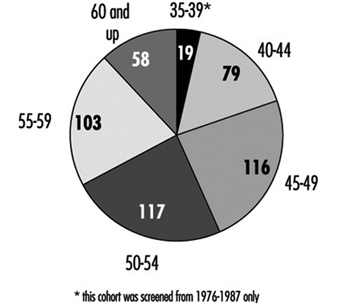
Zusätzlich zu den Bemühungen zur Raucherentwöhnung, die sich an Einzelpersonen richten, werden Rauchverbote am Arbeitsplatz immer häufiger. Viele Gerichtsbarkeiten in den Vereinigten Staaten, einschließlich der Bundesstaaten New York und New Jersey, haben strenge Rauchergesetze am Arbeitsplatz erlassen, die das Rauchen größtenteils auf Privatbüros beschränken. Das Rauchen in gemeinschaftlich genutzten Arbeitsbereichen und Konferenzräumen ist gestattet, jedoch nur mit Zustimmung aller anwesenden Personen. Die Statuten schreiben typischerweise vor, dass die Präferenzen von Nichtrauchern Vorrang haben, sogar bis hin zu einem vollständigen Rauchverbot. Abbildung 1 fasst die in New York City geltenden städtischen und staatlichen Vorschriften zusammen.
Abbildung 1. Zusammenfassung der städtischen und bundesstaatlichen Beschränkungen des Rauchens in New York.
In vielen Büros hat Merrill Lynch Richtlinien zum Rauchen eingeführt, die über die gesetzlichen Anforderungen hinausgehen. Die meisten Cafeterias in der Zentrale in New York City und in New Jersey sind rauchfrei geworden. Darüber hinaus wurden in einigen Bürogebäuden in New Jersey und Florida sowie in bestimmten Arbeitsbereichen in New York City absolute Rauchverbote eingeführt.
Es scheint wenig Debatte über die nachteiligen gesundheitlichen Auswirkungen der Tabakexposition zu geben. Bei der Entwicklung einer Raucherrichtlinie für Unternehmen sollten jedoch auch andere Aspekte berücksichtigt werden. Abbildung 2 zeigt viele der Gründe, warum sich ein Unternehmen dafür entscheiden kann, das Rauchen über die gesetzlichen Anforderungen hinaus einzuschränken oder nicht.
Abbildung 2. Gründe für und gegen die Einschränkung des Rauchens am Arbeitsplatz.
Bewertung von Programmen und Richtlinien zur Raucherentwöhnung
Angesichts des relativ jungen Alters des Programms „Wellness and You“ wurde noch keine formelle Bewertung durchgeführt, um die Auswirkungen dieser Bemühungen auf die Arbeitsmoral oder die Rauchgewohnheiten der Mitarbeiter zu bestimmen. Einige Studien deuten jedoch darauf hin, dass Rauchverbote am Arbeitsplatz von der Mehrheit der Arbeitnehmer befürwortet werden (Stave und Jackson 1991), zu einem geringeren Zigarettenkonsum führen (Brigham et al. 1994; Baile et al. 1991; Woodruff et al. 1993) und effektiv sind Raucherentwöhnungsraten erhöhen (Sorensen et al. 1991).
Krebsprävention und -kontrolle
Innerhalb des nächsten Jahrzehnts, so wird vorhergesagt, wird Krebs in vielen Industrieländern zur Haupttodesursache werden. Dies spiegelt weniger eine Zunahme der Krebsinzidenz als vielmehr einen Rückgang der Sterblichkeit aufgrund von Herz-Kreislauf-Erkrankungen wider, die derzeit die Sterbetafeln anführen. Ebenso wie seine hohe Sterblichkeitsrate beunruhigt uns das Gespenst Krebs als „gefürchtete“ Krankheit: eine Krankheit, die mit einem mehr oder weniger schnellen Verlauf von Behinderungen und einem hohen Maß an Leiden verbunden ist. Dieses etwas beängstigende Bild wird durch unser wachsendes Wissen darüber, wie Risiken reduziert werden können, durch Techniken, die eine Früherkennung ermöglichen, und durch neue und mächtige Errungenschaften auf dem Gebiet der Therapie leichter zu überdenken. Letzteres kann jedoch sowohl für die Patienten als auch für die Betroffenen mit körperlichen, seelischen und wirtschaftlichen Kosten verbunden sein. Laut dem US-amerikanischen National Cancer Institute (NCI) ist eine signifikante Verringerung der Morbiditäts- und Mortalitätsraten bei Krebs möglich, wenn aktuelle Empfehlungen in Bezug auf Tabakkonsum, Ernährungsumstellung, Umweltkontrollen, Screening und modernste Behandlung wirksam angewendet werden .
Für den Arbeitgeber stellt Krebs ganz abgesehen von der Verantwortung für einen möglichen Berufskrebs ein erhebliches Problem dar. Arbeitnehmer mit Krebs können sowohl aufgrund des Krebses selbst als auch aufgrund der Nebenwirkungen seiner Behandlung eine beeinträchtigte Produktivität und wiederholte Fehlzeiten aufweisen. Wertvolle Mitarbeiter gehen durch längere Arbeitsunfähigkeit und vorzeitigen Tod verloren, was zu erheblichen Kosten für die Rekrutierung und Ausbildung von Ersatz führt.
Dem Arbeitgeber entstehen auch dann Kosten, wenn es sich um einen Ehepartner oder einen anderen Angehörigen handelt und nicht um den gesunden Arbeitnehmer, der an Krebs erkrankt. Die Belastung durch die Pflege kann zu Ablenkung, Ermüdung und Fehlzeiten führen, die die Produktivität des Mitarbeiters belasten, und die oft erheblichen medizinischen Kosten erhöhen die Kosten der arbeitgeberfinanzierten Krankenversicherung. Es ist daher völlig angemessen, dass die Krebsprävention ein Hauptschwerpunkt von Wellnessprogrammen am Arbeitsplatz sein sollte.
Primärprävention
Die Primärprävention umfasst die Vermeidung des Rauchens und die Veränderung anderer Wirtsfaktoren, die die Entstehung von Krebs beeinflussen können, sowie die Identifizierung potenzieller Karzinogene in der Arbeitsumgebung und die Eliminierung oder zumindest Begrenzung der Exposition der Arbeitnehmer gegenüber ihnen.
Risiken kontrollieren
Sowohl potenzielle als auch nachgewiesene Karzinogene werden durch wissenschaftliche Grundlagenforschung und durch epidemiologische Studien exponierter Bevölkerungsgruppen identifiziert. Letzteres beinhaltet arbeitshygienische Messungen von Häufigkeit, Ausmaß und Dauer der Expositionen, verbunden mit einer umfassenden medizinischen Überwachung der exponierten Arbeiter, einschließlich der Analyse von Invaliditäts- und Todesursachen. Die Kontrolle der Exposition beinhaltet die Eliminierung dieser potenziellen Karzinogene am Arbeitsplatz oder, wenn dies nicht möglich ist, die Minimierung der Exposition gegenüber ihnen. Dazu gehört auch die ordnungsgemäße Kennzeichnung solcher gefährlicher Materialien und die ständige Schulung der Arbeitnehmer in Bezug auf deren Handhabung, Eindämmung und Entsorgung.
Rauchen und Krebsrisiko
Ungefähr ein Drittel aller Todesfälle durch Krebs und 87 % aller Lungenkrebserkrankungen in den USA sind auf das Rauchen zurückzuführen. Tabakkonsum ist auch die Hauptursache für Kehlkopf-, Mundhöhlen- und Speiseröhrenkrebs und trägt zur Entwicklung von Blasen-, Bauchspeicheldrüsen-, Nieren- und Gebärmutterhalskrebs bei. Es gibt eine klare Dosis-Wirkungs-Beziehung zwischen Lungenkrebsrisiko und täglichem Zigarettenkonsum: Wer mehr als 25 Zigaretten am Tag raucht, hat ein etwa 20-mal höheres Risiko als Nichtraucher.
Experten gehen davon aus, dass die unfreiwillige Aufnahme des von Rauchern abgegebenen Tabakrauchs („umweltlicher Tabakrauch“) einen wesentlichen Risikofaktor für Lungenkrebs bei Nichtrauchern darstellt. Im Januar 1993 stufte die US-Umweltschutzbehörde (EPA) Tabakrauch in der Umgebung als bekanntes Karzinogen ein, das ihrer Schätzung nach jährlich für etwa 3,000 Todesfälle durch Lungenkrebs unter US-Nichtrauchern verantwortlich ist.
Der Bericht des US Surgeon General aus dem Jahr 1990 über die gesundheitlichen Vorteile der Raucherentwöhnung liefert klare Beweise dafür, dass die Raucherentwöhnung in jedem Alter gesundheitsfördernd ist. Beispielsweise haben ehemalige Raucher fünf Jahre nach dem Rauchstopp ein geringeres Lungenkrebsrisiko; ihr Risiko bleibt jedoch bis zu 25 Jahre höher als das von Nichtrauchern.
Die Beseitigung der Tabakexposition durch vom Arbeitgeber/Gewerkschaften geförderte Programme zur Raucherentwöhnung und Arbeitsplatzrichtlinien zur Durchsetzung einer rauchfreien Arbeitsumgebung sind ein wichtiges Element der meisten betrieblichen Wellnessprogramme.
Wirtsfaktoren ändern
Krebs ist eine Abweichung der normalen Zellteilung und des Wachstums, bei der sich bestimmte Zellen mit abnormaler Geschwindigkeit teilen und abnormal wachsen, manchmal in andere Teile des Körpers wandern, die Form und Funktion der beteiligten Organe beeinflussen und letztendlich den Tod des Organismus verursachen. Die jüngsten, anhaltenden biomedizinischen Fortschritte liefern zunehmendes Wissen über den Karzinogeneseprozess und beginnen, die genetischen, humoralen, hormonellen, diätetischen und anderen Faktoren zu identifizieren, die ihn beschleunigen oder hemmen können – was zur Erforschung von Interventionen führt, die das Potenzial haben, den Krebs frühzeitig zu erkennen , präkanzeröser Prozess und so zur Wiederherstellung der normalen Zellwachstumsmuster.
Genetische Faktoren
Epidemiologen sammeln weiterhin Hinweise auf familiäre Unterschiede in der Häufigkeit bestimmter Krebsarten. Diese Daten wurden von Molekularbiologen untermauert, die bereits Gene identifiziert haben, die anscheinend Schritte in der Zellteilung und im Zellwachstum kontrollieren. Wenn diese „Tumorsuppressor“-Gene durch natürlich vorkommende Mutationen oder die Auswirkungen eines umweltbedingten Karzinogens geschädigt werden, kann der Prozess außer Kontrolle geraten und Krebs entsteht.
Vererbbare Gene wurden bei Krebspatienten und ihren unmittelbaren Familienangehörigen gefunden. Ein Gen wurde mit einem hohen Risiko für Dickdarmkrebs und Endometrium- oder Eierstockkrebs bei Frauen in Verbindung gebracht; ein anderer mit einem hohen Risiko für Brust- und Eierstockkrebs; und ein dritter mit einer Form von bösartigem Melanom. Diese Entdeckungen führten zu einer Debatte über die ethischen und soziologischen Fragen im Zusammenhang mit DNA-Tests zur Identifizierung von Personen, die diese Gene tragen, mit der Folge, dass sie dann von Jobs ausgeschlossen werden könnten, die eine mögliche Exposition gegenüber potenziellen oder tatsächlichen Karzinogenen beinhalten. Nach Untersuchung dieser Frage stellte der National Advisory Council for Human Genome Research (1994) Fragen im Zusammenhang mit der Zuverlässigkeit der Tests, der gegenwärtigen Wirksamkeit potenzieller therapeutischer Interventionen und der Wahrscheinlichkeit einer genetischen Diskriminierung von Personen mit hohem Risiko , kam zu dem Schluss, dass „es verfrüht ist, DNA-Tests oder Screenings auf Krebsprädisposition außerhalb einer sorgfältig überwachten Forschungsumgebung anzubieten“.
Humorale Faktoren
Der Wert des Prostata-spezifischen Antigen (PSA)-Tests als routinemäßiger Screening-Test für Prostatakrebs bei älteren Männern wurde nicht in einer klinischen Studie wissenschaftlich nachgewiesen. In einigen Fällen wird es jedoch männlichen Arbeitnehmern angeboten, manchmal als Zeichen der Geschlechtergerechtigkeit, um das Angebot von Mammographie und Zervix-Pap-Abstrichen für weibliche Arbeitnehmer auszugleichen. Kliniken, die routinemäßige periodische Untersuchungen anbieten, bieten den PSA-Test als Ergänzung und teilweise sogar als Ersatz für die traditionelle digital-rektale Untersuchung sowie die kürzlich eingeführte rektale Ultraschalluntersuchung an. Obwohl seine Verwendung bei Männern mit Prostataanomalien oder -symptomen gültig zu sein scheint, kommt eine kürzlich durchgeführte multinationale Übersichtsarbeit zu dem Schluss, dass die PSA-Messung kein Routineverfahren beim Screening gesunder männlicher Bevölkerungsgruppen sein sollte (Adami, Baron und Rothman 1994).
Hormonelle Faktoren
Die Forschung hat gezeigt, dass Hormone an der Entstehung einiger Krebsarten beteiligt sind, und sie wurden bei der Behandlung anderer verwendet. Hormone scheinen jedoch kein geeignetes Element zu sein, das in Programmen zur betrieblichen Gesundheitsförderung hervorgehoben werden sollte. Eine mögliche Ausnahme wären Warnungen vor ihrer potenziellen krebserzeugenden Gefahr in bestimmten Fällen bei der Empfehlung von Hormonen zur Behandlung von Wechseljahrsbeschwerden und zur Vorbeugung von Osteoporose.
Ernährungsfaktoren
Forscher haben geschätzt, dass etwa 35 % aller Krebssterblichkeit in den USA auf die Ernährung zurückzuführen sein könnten. 1988 wies der US Surgeon General's Report on Nutrition and Health darauf hin, dass Krebserkrankungen der Lunge, des Dickdarms, der Brust, der Prostata, des Magens, der Eierstöcke und der Blase mit der Ernährung zusammenhängen können. Die Forschung zeigt, dass bestimmte Ernährungsfaktoren – Fett, Ballaststoffe und Mikronährstoffe wie Beta-Carotin, Vitamin A, Vitamin C, Vitamin E und Selen – das Krebsrisiko beeinflussen können. Epidemiologische und experimentelle Beweise deuten darauf hin, dass die Modulation dieser Faktoren in der Ernährung das Auftreten einiger Krebsarten verringern kann.
Nahrungsfett
Sowohl in epidemiologischen als auch in Laborstudien wurden Zusammenhänge zwischen einer übermäßigen Aufnahme von Nahrungsfett und dem Risiko für verschiedene Krebsarten, insbesondere Brust-, Dickdarm- und Prostatakrebs, nachgewiesen. Internationale Korrelationsstudien haben einen starken Zusammenhang zwischen dem Auftreten von Krebserkrankungen an diesen Stellen und der gesamten Nahrungsfettaufnahme gezeigt, selbst nach Anpassung an die Gesamtkalorienaufnahme.
Neben der Fettmenge kann die Art des konsumierten Fettes ein wichtiger Risikofaktor für die Krebsentstehung sein. Verschiedene Fettsäuren können verschiedene ortsspezifische tumorfördernde oder tumorhemmende Eigenschaften haben. Die Aufnahme von Gesamtfett und gesättigten Fettsäuren wurde stark und positiv mit Dickdarm-, Prostata- und postmenopausalen Brustkrebs in Verbindung gebracht; Die Einnahme von mehrfach ungesättigtem Pflanzenöl wurde positiv mit postmenopausalen Brust- und Prostatakrebs in Verbindung gebracht, nicht jedoch mit Dickdarmkrebs. Umgekehrt kann der Verzehr von hoch mehrfach ungesättigten Omega-3-Fettsäuren, die in bestimmten Fischölen enthalten sind, das Risiko von Brust- und Dickdarmkrebs nicht beeinflussen oder sogar verringern.
Ballaststoffe
Epidemiologische Beweise deuten darauf hin, dass das Risiko für bestimmte Krebsarten, insbesondere Dickdarm- und Brustkrebs, durch eine erhöhte Aufnahme von Ballaststoffen und anderen Nahrungsbestandteilen in Verbindung mit einer hohen Aufnahme von Gemüse, Obst und Vollkornprodukten gesenkt werden kann.
Mikronährstoffe
Epidemiologische Studien zeigen im Allgemeinen eine umgekehrte Beziehung zwischen der Krebsinzidenz und der Aufnahme von Lebensmitteln, die reich an mehreren Nährstoffen mit antioxidativen Eigenschaften sind, wie Beta-Carotin, Vitamin C (Ascorbinsäure) und Vitamin E (Alpha-Tocopherol). Eine Reihe von Studien hat gezeigt, dass ein geringer Verzehr von Obst und Gemüse mit einem erhöhten Lungenkrebsrisiko verbunden ist. Ein Mangel an Selen und Zink wurde auch mit einem erhöhten Krebsrisiko in Verbindung gebracht.
In einer Reihe von Studien, in denen gezeigt wurde, dass die Verwendung von Nahrungsergänzungsmitteln mit Antioxidantien die erwartete Anzahl schwerer Herzinfarkte und Schlaganfälle verringert, waren die Daten zu Krebs weniger eindeutig. Die Ergebnisse der klinischen Studie zur Prävention von Alpha-Tocopherol, Beta-Carotin (ATBC) zur Lungenkrebsprävention, die vom NCI in Zusammenarbeit mit dem National Public Health Institute of Finland durchgeführt wurde, zeigten jedoch, dass Nahrungsergänzungsmittel mit Vitamin E und Beta-Carotin Lungenkrebs nicht vorbeugten . Eine Supplementierung mit Vitamin E führte auch zu 34 % weniger Prostatakrebs und 16 % weniger Darmkrebs, aber die Probanden, die Beta-Carotin einnahmen, hatten 16 % mehr Lungenkrebs, was statistisch signifikant war, und hatten etwas mehr Fälle von anderen Krebsarten als diejenigen, die Vitamin E einnahmen oder das Placebo. Es gab keine Hinweise darauf, dass die Kombination von Vitamin E und Beta-Carotin besser oder schlechter war als eine der beiden Ergänzungen allein. Die Forscher haben noch nicht festgestellt, warum diejenigen, die in der Studie Beta-Carotin einnahmen, beobachtet wurden, dass sie mehr Lungenkrebs hatten. Diese Ergebnisse legen die Möglichkeit nahe, dass eine andere Verbindung oder Verbindungen in Lebensmitteln mit einem hohen Gehalt an Beta-Carotin oder Vitamin E für die in epidemiologischen Studien beobachtete Schutzwirkung verantwortlich sein könnten. Die Forscher spekulierten auch, dass die Dauer der Nahrungsergänzung zu kurz gewesen sein könnte, um die Entwicklung von Krebs bei Langzeitrauchern zu hemmen. Weitere Analysen der ATBC-Studie sowie Ergebnisse anderer laufender Studien werden dazu beitragen, einige der Fragen zu beantworten, die in dieser Studie aufgetreten sind, insbesondere die Frage, ob hohe Dosen von Beta-Carotin für Raucher schädlich sein können.
Alkohol
Übermäßiger Konsum von alkoholischen Getränken wurde mit Krebs des Rektums, der Bauchspeicheldrüse, der Brust und der Leber in Verbindung gebracht. Es gibt auch starke Beweise für eine synergistische Assoziation von Alkoholkonsum und Tabakkonsum mit einem erhöhten Risiko für Mund-, Rachen-, Speiseröhren- und Kehlkopfkrebs.
Ernährungsempfehlungen
Basierend auf den überzeugenden Beweisen, dass die Ernährung mit dem Krebsrisiko zusammenhängt, hat das NCI Ernährungsrichtlinien entwickelt, die die folgenden Empfehlungen enthalten:
- Reduzieren Sie die Fettaufnahme auf 30 % oder weniger der Kalorien.
- Erhöhen Sie die Ballaststoffaufnahme auf 20 bis 30 Gramm pro Tag, mit einer Obergrenze von 35 Gramm.
- Nehmen Sie eine Vielzahl von Gemüse und Obst in die tägliche Ernährung auf.
- Vermeiden Sie Fettleibigkeit.
- Konsumieren Sie alkoholische Getränke in Maßen, wenn überhaupt.
- Minimieren Sie den Verzehr von salzgepökelten (in Salz verpackten), salzgepökelten (in Salzlake eingeweichten) oder geräucherten Lebensmitteln (verbunden mit einer erhöhten Inzidenz von Magen- und Speiseröhrenkrebs).
Diese Richtlinien sollen in ein allgemeines Ernährungsschema integriert werden, das für die gesamte Bevölkerung empfohlen werden kann.
Infektionskrankheiten
Es gibt zunehmend Erkenntnisse über die Assoziation bestimmter Infektionserreger mit mehreren Krebsarten: zum Beispiel das Hepatitis-B-Virus mit Leberkrebs, das humane Papillomavirus mit Gebärmutterhalskrebs und das Epstein-Barr-Virus mit Burkitt-Lymphom. (Die Häufigkeit von Krebs bei AIDS-Patienten ist auf die Immunschwäche des Patienten zurückzuführen und ist keine direkte krebserzeugende Wirkung des HIV-Erregers.) Ein Impfstoff gegen Hepatitis B ist jetzt verfügbar, der, wenn er Kindern verabreicht wird, letztendlich ihr Risiko für die Leber verringert Krebs.
Krebsprävention am Arbeitsplatz
Um das Potenzial des Arbeitsplatzes als Arena für die Förderung einer breiten Palette von Verhaltensweisen zur Krebsprävention und -kontrolle zu erkunden, sponsert das NCI das Working Well Project. Dieses Projekt soll ermitteln, ob arbeitsplatzbezogene Interventionen zur Reduzierung des Tabakkonsums, zur krebspräventiven Ernährungsumstellung, zur Erhöhung der Screening-Prävalenz und zur Verringerung der beruflichen Exposition auf kosteneffiziente Weise entwickelt und umgesetzt werden können. Es wurde im September 1989 an den folgenden vier Forschungszentren in den Vereinigten Staaten initiiert.
- MD Anderson Cancer Center, Houston, Texas
- Universität von Florida, Gainesville, Florida
- Dana Farber Cancer Institute, Boston, Massachusetts
- Miriam Hospital/Brown University, Providence, Rhode Island
An dem Projekt sind etwa 21,000 Mitarbeiter an 114 verschiedenen Standorten in den Vereinigten Staaten beteiligt. Die meisten der ausgewählten Baustellen sind überwiegend in der Fertigung tätig; Andere Arten von Baustellen im Projekt waren Feuerwachen und Zeitungsdruckereien. Tabakreduzierung und Ernährungsumstellung waren Interventionsbereiche, die an allen Arbeitsplätzen berücksichtigt wurden; jedoch maximierte oder minimierte jeder Standort bestimmte Interventionsprogramme oder enthielt zusätzliche Optionen, um den klimatischen und sozioökonomischen Bedingungen des geografischen Gebiets gerecht zu werden. Die Zentren in Florida und Texas zum Beispiel beinhalteten und betonten die Hautkrebsvorsorge und die Verwendung von Sonnenschutzmitteln aufgrund der erhöhten Sonnenexposition in diesen geografischen Regionen. Die Zentren in Boston und Texas boten Programme an, die die Beziehung zwischen Krebs und Tabakkonsum betonten. Das Zentrum in Florida verstärkte die Intervention zur Ernährungsumstellung mit Lieferungen frischer Zitrusfrüchte, die von der landwirtschaftlichen und Obstindustrie des Bundesstaates leicht erhältlich sind. An den Arbeitsplätzen des Zentrums in Florida wurden auch Verbraucherbeiräte von Führungskräften und Mitarbeitern eingerichtet, um mit dem Lebensmitteldienst zusammenzuarbeiten, um sicherzustellen, dass die Cafeterias eine Auswahl an frischem Gemüse und Obst anbieten. Mehrere der am Projekt beteiligten Arbeitsstätten boten kleine Preise – Geschenkgutscheine oder Cafeteria-Mittagessen – für die fortgesetzte Teilnahme am Projekt oder für das Erreichen eines gewünschten Ziels, wie z. B. Raucherentwöhnung, an. Die Reduzierung der Exposition gegenüber Berufsgefahren war von besonderem Interesse an jenen Arbeitsplätzen, an denen Dieselabgase, die Verwendung von Lösungsmitteln oder Bestrahlungsgeräte vorherrschend waren. Zu den arbeitsplatzbasierten Programmen gehörten:
- Gruppenaktivitäten, um Interesse zu wecken, wie z. B. Geschmackstests verschiedener Lebensmittel
- gezielte Gruppenaktivitäten, wie zum Beispiel Raucherentwöhnungswettbewerbe
- medizinisch/wissenschaftlich fundierte Demonstrationen, wie z
 Tests, um die Wirkung des Rauchens auf die Atemwege zu überprüfen
Tests, um die Wirkung des Rauchens auf die Atemwege zu überprüfen - Seminare über Geschäftspraktiken und Richtlinienentwicklung, die darauf abzielen, die berufliche Exposition gegenüber potenziell oder tatsächlich gefährlichen oder toxischen Materialien erheblich zu verringern oder zu beseitigen
- Computergestützte Selbsthilfe- und Selbsteinschätzungsprogramme zu Krebsrisiko und -vorbeugung
- Handbücher und Selbsthilfekurse, um den Tabakkonsum zu reduzieren oder zu eliminieren, Ernährungsumstellungen zu erreichen und die Krebsvorsorge zu verbessern.
Aufklärung über Krebs
Gesundheitserziehungsprogramme am Arbeitsplatz sollten Informationen über Anzeichen und Symptome enthalten, die auf Krebs im Frühstadium hindeuten – zum Beispiel Knoten, Blutungen aus dem Rektum und anderen Körperöffnungen, Hautläsionen, die nicht zu heilen scheinen – sowie den Rat, sich umgehend von einem Arzt untersuchen zu lassen . Diese Programme können auch Anweisungen zur Selbstuntersuchung der Brust bieten, vorzugsweise mit überwachter Übung.
Krebsvorsorge
Das Screening auf Krebsvorstufen oder Krebs im Frühstadium erfolgt im Hinblick auf deren frühestmögliche Erkennung und Entfernung. Die Aufklärung der Patienten über die frühen Anzeichen und Symptome von Krebs, damit sie einen Arzt aufsuchen können, ist ein wichtiger Teil des Screenings.
Eine Suche nach Krebs im Frühstadium sollte in jede routinemäßige oder regelmäßige ärztliche Untersuchung aufgenommen werden. Darüber hinaus können am Arbeitsplatz oder in einer Gemeinschaftseinrichtung in der Nähe des Arbeitsplatzes Massenuntersuchungen auf bestimmte Krebsarten durchgeführt werden. Jedes akzeptable und vertretbare Screening einer asymptomatischen Population auf Krebs sollte die folgenden Kriterien erfüllen:
- Die betreffende Krankheit sollte eine erhebliche Belastung für die öffentliche Gesundheit darstellen und eine prävalente, asymptomatische, nicht metastasierende Phase aufweisen.
- Die asymptomatische, nicht metastasierte Phase sollte erkennbar sein.
- Das Screening-Verfahren sollte angemessene Spezifität, Sensitivität und Vorhersagewerte haben; es sollte ein geringes Risiko und niedrige Kosten aufweisen und sowohl für den Screener als auch für die zu screenende Person akzeptabel sein.
- Eine frühzeitige Erkennung, gefolgt von einer angemessenen Behandlung, sollte ein wesentlich größeres Heilungspotenzial bieten als in Fällen, in denen die Entdeckung verzögert wurde.
- Die Behandlung von durch Screening entdeckten Läsionen sollte bessere Ergebnisse bieten, gemessen an der ursachenspezifischen Morbidität und Mortalität.
Folgende zusätzliche Kriterien sind besonders relevant am Arbeitsplatz:
- Mitarbeiter (und ihre Angehörigen, wenn sie an dem Programm beteiligt sind) sollten über den Zweck, die Art und die möglichen Ergebnisse des Screenings informiert werden, und es sollte eine formelle „informierte Zustimmung“ eingeholt werden.
- Das Screening-Programm sollte unter gebührender Berücksichtigung des Komforts, der Würde und der Privatsphäre der Personen durchgeführt werden, die einem Screening zustimmen, und sollte eine minimale Beeinträchtigung der Arbeitsvereinbarungen und Produktionspläne beinhalten.
- Screening-Ergebnisse sollten unverzüglich und vertraulich übermittelt werden, wobei Kopien an die von den Arbeitnehmern benannten persönlichen Ärzte weitergeleitet werden. Für diejenigen, die eine Klärung des Screening-Berichts wünschen, sollte eine Beratung durch geschultes medizinisches Fachpersonal verfügbar sein.
- Die gescreenten Personen sollten über die Möglichkeit falsch negativer Ergebnisse informiert und davor gewarnt werden, sich bei Anzeichen oder Symptomen, die sich bald nach dem Screening entwickeln, medizinisch untersuchen zu lassen.
- Es sollte ein vorab vereinbartes Überweisungsnetzwerk vorhanden sein, an das Personen mit positiven Ergebnissen, die ihren Hausarzt nicht konsultieren können oder wollen, überwiesen werden können.
- Die Kosten der notwendigen Bestätigungsuntersuchungen und die Behandlungskosten sollten von den Krankenkassen übernommen werden oder anderweitig bezahlbar sein.
- Es sollte ein vorab vereinbartes Nachsorgesystem vorhanden sein, um sicherzustellen, dass positive Berichte umgehend bestätigt und angemessene Interventionen angeordnet wurden.
Ein weiteres letztes Kriterium ist von grundlegender Bedeutung: Das Screening sollte von entsprechend qualifizierten und akkreditierten Gesundheitsfachkräften unter Verwendung modernster Geräte durchgeführt werden, und die Interpretation und Analyse der Ergebnisse sollte von höchstmöglicher Qualität und Genauigkeit sein.
1989 bewertete die US Preventive Services Task Force, ein Gremium von 20 Experten aus der Medizin und anderen verwandten Bereichen, das sich auf Hunderte von „Beratern“ und andere aus den Vereinigten Staaten, Kanada und dem Vereinigten Königreich stützte, die Wirksamkeit von etwa 169 präventiven Interventionen. Ihre Empfehlungen in Bezug auf die Krebsvorsorge sind in Tabelle 1 zusammengefasst. Aufgrund der etwas konservativen Haltung der Task Force und der rigoros angewandten Kriterien können diese Empfehlungen von denen anderer Gruppen abweichen.
Tabelle 1. Screening auf neoplastische Erkrankungen.
|
Arten von Krebs |
Empfehlungen der US Preventive Services Task Force* |
|
Brust |
Alle Frauen über 40 sollten sich einer jährlichen klinischen Brustuntersuchung unterziehen. Eine Mammographie alle ein bis zwei Jahre wird für alle Frauen ab dem 50. Lebensjahr bis zum 75. Lebensjahr empfohlen, es sei denn, es wurde eine Pathologie festgestellt. Es kann ratsam sein, bei Frauen mit hohem Brustkrebsrisiko in einem früheren Alter mit der Mammographie zu beginnen. Obwohl das Unterrichten der Selbstuntersuchung der Brust derzeit nicht ausdrücklich empfohlen wird, gibt es keine ausreichenden Beweise, um eine Änderung der derzeitigen Praktiken der Selbstuntersuchung der Brust zu empfehlen (dh diejenigen, die sie jetzt lehren, sollten die Praxis fortsetzen). |
|
Colorectal |
Es gibt keine ausreichenden Beweise, um Tests auf okkultes Blut im Stuhl oder eine Sigmoidoskopie als wirksame Früherkennungstests für Darmkrebs bei asymptomatischen Personen zu empfehlen. Es gibt auch keine hinreichenden Gründe, diese Form des Screenings dort, wo sie derzeit praktiziert wird, einzustellen oder Personen, die dies wünschen, vorzuenthalten. Es kann klinisch sinnvoll sein, Personen ab 50 Jahren mit bekannten Risikofaktoren für Darmkrebs ein Screening anzubieten. |
|
Zervikal |
Regelmäßige Papanicolaou (Pap)-Tests werden allen Frauen empfohlen, die sexuell aktiv sind oder waren. Pap-Abstriche sollten mit Beginn der sexuellen Aktivität beginnen und nach Ermessen des Arztes alle ein bis drei Jahre wiederholt werden. Sie können im Alter von 65 Jahren abgesetzt werden, wenn vorherige Abstriche durchweg normal waren. |
|
Alles im Fluss |
Es gibt keine ausreichenden Beweise für oder gegen eine routinemäßige digitale rektale Untersuchung als wirksamen Screening-Test für Prostatakrebs bei asymptomatischen Männern. Transrektaler Ultraschall und Serumtumormarker werden für das routinemäßige Screening bei asymptomatischen Männern nicht empfohlen. |
|
Lunge |
Es wird nicht empfohlen, asymptomatische Personen auf Lungenkrebs durch routinemäßige Thorax-Röntgenaufnahmen oder Sputum-Zytologien zu untersuchen. |
|
Haut |
Personen mit hohem Risiko wird ein routinemäßiges Screening auf Hautkrebs empfohlen. Ärzte sollten allen Patienten mit erhöhter Exposition im Freien raten, Sonnenschutzmittel und andere Maßnahmen zum Schutz vor UV-Strahlen zu verwenden. Derzeit gibt es keine Evidenz dafür oder dagegen, Patienten zu einer Hautselbstuntersuchung zu raten. |
|
Hoden |
Ein regelmäßiges Screening auf Hodenkrebs durch Hodenuntersuchung wird für Männer mit Kryptorchismus, Orchiopexie oder Hodenatrophie in der Vorgeschichte empfohlen. Es gibt keine Hinweise auf einen klinischen Nutzen oder Schaden, die für oder gegen eine routinemäßige Untersuchung anderer Männer auf Hodenkrebs zu empfehlen wären. Derzeit gibt es keine ausreichenden Beweise für oder gegen die Beratung von Patienten zu einer regelmäßigen Selbstuntersuchung der Hoden. |
|
Eierstock |
Ein Screening asymptomatischer Frauen auf Eierstockkrebs wird nicht empfohlen. Bei gynäkologischen Untersuchungen aus anderen Gründen ist es ratsam, die Adnexe zu untersuchen. |
|
Pankreas |
Ein routinemäßiges Screening auf Bauchspeicheldrüsenkrebs bei asymptomatischen Personen wird nicht empfohlen. |
|
Mündlich |
Ein routinemäßiges Screening asymptomatischer Personen auf Mundkrebs durch Hausärzte wird nicht empfohlen. Allen Patienten sollte geraten werden, sich regelmäßig zahnärztlich untersuchen zu lassen, den Konsum jeglicher Form von Tabak einzustellen und den Konsum von Alkohol einzuschränken. |
Quelle: Task Force Vorbeugende Dienste 1989.
Screening auf Brustkrebs
Unter Experten besteht allgemeiner Konsens darüber, dass das Screening mit Mammographie in Kombination mit einer klinischen Brustuntersuchung alle ein bis zwei Jahre bei Frauen im Alter von 50 bis 69 Jahren Leben retten und die Brustkrebstodesfälle in dieser Altersgruppe um bis zu 30 % reduzieren wird. Experten sind sich jedoch nicht über den Wert des Brustkrebs-Screenings mit Mammographie für asymptomatische Frauen im Alter von 40 bis 49 Jahren einig. Das NCI empfiehlt, dass Frauen in dieser Altersgruppe alle ein bis zwei Jahre untersucht werden sollten und dass Frauen mit erhöhtem Brustkrebsrisiko Krebs sollte ärztlichen Rat einholen, ob er vor dem 40. Lebensjahr mit dem Screening beginnen soll.
Die weibliche Bevölkerung in den meisten Organisationen ist möglicherweise zu klein, um die Installation von Mammographiegeräten vor Ort zu rechtfertigen. Dementsprechend verlassen sich die meisten von Arbeitgebern oder Gewerkschaften (oder beiden) gesponserten Programme auf Verträge mit Anbietern, die mobile Einheiten zum Arbeitsplatz bringen, oder auf Anbieter in der Gemeinde, an die teilnehmende weibliche Arbeitnehmer entweder während der Arbeitszeit oder in ihrer Freizeit verwiesen werden. Beim Treffen solcher Vorkehrungen muss unbedingt sichergestellt werden, dass die Ausrüstung Standards für Röntgenstrahlenbelastung und -sicherheit erfüllt, wie sie beispielsweise vom American College of Radiology verkündet werden, und dass die Qualität der Filme und ihrer Interpretation zufriedenstellend ist. Darüber hinaus ist es unbedingt erforderlich, dass für Frauen, die eine Aspiration mit kleiner Nadel oder andere diagnostische Bestätigungsverfahren benötigen, eine Überweisungsstelle eingerichtet wird.
Screening auf Gebärmutterhalskrebs
Wissenschaftliche Erkenntnisse deuten stark darauf hin, dass ein regelmäßiges Screening mit Pap-Tests die Sterblichkeit durch Gebärmutterhalskrebs bei Frauen, die sexuell aktiv sind oder das 18. Lebensjahr vollendet haben, signifikant senkt. Das Überleben scheint direkt mit dem Stadium der Krankheit zum Zeitpunkt der Diagnose zusammenzuhängen. Die Früherkennung mittels zervikaler Zytologie ist derzeit das einzige praktikable Mittel zur Erkennung von Gebärmutterhalskrebs in lokalisierten oder prämalignen Stadien. Das Risiko, an invasivem Gebärmutterhalskrebs zu erkranken, ist bei Frauen, die nie gescreent wurden, drei- bis zehnmal höher als bei Frauen, die sich alle zwei oder drei Jahre einem Pap-Test unterzogen haben.
Von besonderer Bedeutung für die Kosten von Screening-Programmen am Arbeitsplatz ist die Tatsache, dass Zervix-Zytologie-Abstriche von gut ausgebildetem Pflegepersonal sehr effizient erhalten werden können und nicht die Beteiligung eines Arztes erfordern. Von noch größerer Bedeutung ist vielleicht die Qualität des Labors, an das sie zur Interpretation geschickt werden.
Screening auf Darmkrebs
Es besteht allgemein Einigkeit darüber, dass die Früherkennung von präkanzerösen kolorektalen Polypen und Krebs durch regelmäßige Tests auf fäkales Blut sowie digitale rektale und sigmoidoskopische Untersuchungen und ihre rechtzeitige Entfernung die Sterblichkeit durch kolorektale Karzinome bei Personen ab 50 Jahren verringern wird. Durch den Ersatz des starren Sigmoidoskops durch das längere, flexible faseroptische Instrument wurde die Untersuchung weniger unangenehm und zuverlässiger. Es bleibt jedoch eine gewisse Meinungsverschiedenheit darüber, auf welche Tests man sich verlassen sollte und wie oft sie angewendet werden sollten.
Vor- und Nachteile des Screenings
Es besteht allgemeine Einigkeit über den Wert der Krebsvorsorge bei Risikopersonen aufgrund von Familienanamnese, früherem Auftreten von Krebs oder bekannter Exposition gegenüber potenziellen Karzinogenen. Es scheint jedoch berechtigte Bedenken hinsichtlich des Massenscreenings gesunder Bevölkerungsgruppen zu geben.
Befürworter des Massenscreenings zur Erkennung von Krebs lassen sich von der Prämisse leiten, dass der Früherkennung eine Verbesserung der Morbidität und Mortalität folgen wird. Dies wurde in einigen Fällen demonstriert, ist aber nicht immer der Fall. Obwohl es beispielsweise möglich ist, Lungenkrebs früher durch Thorax-Röntgenaufnahmen und Sputum-Zytologie zu erkennen, hat dies zu keiner Verbesserung der Behandlungsergebnisse geführt. In ähnlicher Weise wurde die Sorge geäußert, dass eine Verlängerung der Vorlaufzeit für die Behandlung von Prostatakrebs im Frühstadium nicht nur ohne Nutzen, sondern angesichts des längeren Wohlbefindens von Patienten, deren Behandlung verzögert wird, sogar kontraproduktiv sein könnte.
Bei der Planung von Massen-Screening-Programmen müssen auch die Auswirkungen auf das Wohlbefinden und die Geldbeutel von Patienten mit falsch positiven Ergebnissen berücksichtigt werden. Beispielsweise hatten in mehreren Fallserien 3 bis 8 % der Frauen mit positivem Brustscreening unnötige Biopsien für gutartige Tumore; und in einer Erfahrung mit dem fäkalen Bluttest für Darmkrebs wurde fast ein Drittel der gescreenten Personen zur diagnostischen Koloskopie überwiesen, und die meisten von ihnen zeigten negative Ergebnisse.
Es ist klar, dass zusätzliche Forschung erforderlich ist. Um die Wirksamkeit des Screenings zu bewerten, hat das NCI eine große Studie gestartet, die Prostata-, Lungen-, Darm- und Eierstockkrebs-Screening-Studien (PLCO), um Früherkennungstechniken für diese vier Krebsarten zu bewerten. Die Registrierung für das PLCO begann im November 1993 und umfasst 148,000 Männer und Frauen im Alter von 60 bis 74 Jahren, die randomisiert entweder der Interventions- oder der Kontrollgruppe zugeteilt werden. In der Interventionsgruppe werden Männer auf Lungen-, Darm- und Prostatakrebs untersucht, während Frauen auf Lungen-, Darm- und Eierstockkrebs untersucht werden; diejenigen, die der Kontrollgruppe zugeordnet sind, erhalten ihre übliche medizinische Versorgung. Bei Lungenkrebs wird der Wert einer jährlichen Einzelbild-Thorax-Röntgenaufnahme untersucht; bei Darmkrebs wird eine jährliche faseroptische Sigmoidoskopie durchgeführt; bei Prostatakrebs werden eine digitale rektale Untersuchung und ein Bluttest für PSA durchgeführt; und bei Eierstockkrebs werden die jährlichen körperlichen und transvaginalen Ultraschalluntersuchungen durch eine jährliche Blutuntersuchung auf den als CA-125 bekannten Tumormarker ergänzt. Am Ende von 16 Jahren und den Ausgaben von 87.8 Millionen US-Dollar hofft man, solide Daten darüber zu erhalten, wie das Screening verwendet werden kann, um Frühdiagnosen zu erhalten, die das Leben verlängern und die Sterblichkeit verringern können.
Behandlung und Weiterbehandlung
Behandlung und kontinuierliche Betreuung umfassen Bemühungen zur Verbesserung der Lebensqualität von Krebspatienten und Betroffenen. Von Arbeitgebern und Gewerkschaften gesponserte arbeitsmedizinische Dienste und Hilfsprogramme für Arbeitnehmer können Arbeitnehmern, die wegen Krebs behandelt werden, oder pflegebedürftigen Personen, die sich in Behandlung befinden, nützliche Ratschläge und Unterstützung bieten. Diese Unterstützung kann Erklärungen darüber beinhalten, was vor sich geht und was zu erwarten ist, Informationen, die manchmal nicht von Onkologen und Chirurgen bereitgestellt werden; Anleitung bei Überweisungen für Zweitmeinungen; sowie Beratung und Unterstützung beim Zugang zu hochspezialisierten Versorgungszentren. Beurlaubungen und geänderte Arbeitsregelungen können es den Arbeitnehmern ermöglichen, während der Behandlung produktiv zu bleiben und früher an die Arbeit zurückzukehren, wenn eine Besserung erreicht ist. An einigen Arbeitsplätzen wurden Peer-Support-Gruppen gebildet, um einen Erfahrungsaustausch und gegenseitige Unterstützung für Arbeitnehmer zu ermöglichen, die mit ähnlichen Problemen konfrontiert sind.
Fazit
Programme zur Vorbeugung und Erkennung von Krebs können einen bedeutenden Beitrag zum Wohlergehen der betroffenen Arbeitnehmer und ihrer Angehörigen leisten und den Arbeitgebern und Gewerkschaften, die sie finanzieren, einen erheblichen Gewinn einbringen. Wie bei anderen vorbeugenden Interventionen ist es notwendig, dass diese Programme richtig konzipiert und sorgfältig durchgeführt werden, und da ihre Vorteile über viele Jahre zunehmen, sollten sie kontinuierlich fortgesetzt werden.
Gesundheit Der Frauen
Es besteht ein weit verbreiteter Irrglaube, dass weibliche und männliche Arbeitnehmer abgesehen von reproduktiven Unterschieden in ähnlicher Weise von Gesundheitsgefahren am Arbeitsplatz und Versuchen, sie zu kontrollieren, betroffen sind. Obwohl Frauen und Männer an vielen der gleichen Störungen leiden, unterscheiden sie sich körperlich, metabolisch, hormonell, physiologisch und psychisch. Zum Beispiel erfordert die geringere Durchschnittsgröße und Muskelmasse von Frauen besondere Aufmerksamkeit für das Anpassen von Schutzkleidung und -geräten und die Verfügbarkeit von richtig konstruierten Handwerkzeugen, während die Tatsache, dass ihre Körpermasse normalerweise kleiner ist als die von Männern, sie anfälliger macht Durchschnitt, zu den Auswirkungen von Alkoholmissbrauch auf die Leber und das zentrale Nervensystem.
Sie unterscheiden sich auch in der Art ihrer Arbeit, in den sozialen und wirtschaftlichen Umständen, die ihren Lebensstil beeinflussen, und in ihrer Teilnahme an und Reaktion auf Gesundheitsförderungsaktivitäten. Obwohl es in letzter Zeit einige Veränderungen gegeben hat, sind Frauen immer noch häufiger in Jobs zu finden, die erschreckend routinemäßig sind und in denen sie wiederholten Verletzungen ausgesetzt sind. Sie leiden unter Lohnungleichheit und sind viel wahrscheinlicher als Männer mit Aufgaben im Haushalt und der Betreuung von Kindern und älteren Angehörigen belastet.
In Industrieländern haben Frauen eine längere Lebenserwartung als Männer; dies gilt für jede Altersgruppe. Im Alter von 45 Jahren kann eine Japanerin mit einer durchschnittlichen Lebenserwartung von weiteren 37.5 Jahren und einer 45-jährigen Schottin von weiteren 32.8 Jahren rechnen, wobei Frauen aus den meisten anderen Ländern der entwickelten Welt zwischen diese Grenzen fallen. Diese Tatsachen führen zu der Annahme, dass Frauen daher gesund sind. Es fehlt das Bewusstsein dafür, dass diese „zusätzlichen“ Jahre häufig durch chronische Krankheiten und Behinderungen getrübt werden, von denen viele vermeidbar sind. Viele Frauen wissen viel zu wenig über die Gesundheitsrisiken, denen sie ausgesetzt sind, und daher über die Maßnahmen, die sie ergreifen können, um diese Risiken zu kontrollieren und sich vor schweren Krankheiten und Verletzungen zu schützen. Beispielsweise sind viele Frauen zu Recht besorgt über Brustkrebs, ignorieren jedoch die Tatsache, dass Herzerkrankungen bei weitem die häufigste Todesursache bei Frauen sind, und zwar hauptsächlich aufgrund des zunehmenden Zigarettenrauchens – was auch ein Hauptrisikofaktor für Herzerkrankungen ist Arterienerkrankungen – die Inzidenz von Lungenkrebs bei Frauen nimmt zu.
In den Vereinigten Staaten bestätigte eine nationale Erhebung aus dem Jahr 1993 (Harris et al. 1993), die Interviews mit mehr als 2,500 erwachsenen Frauen und 1,000 erwachsenen Männern umfasste, dass Frauen unter ernsthaften Gesundheitsproblemen leiden und dass viele nicht die Pflege erhalten, die sie benötigen. Die Umfrage ergab, dass zwischen drei und vier von zehn Frauen einem Risiko für unentdeckte behandelbare Krankheiten ausgesetzt sind, weil sie keine angemessenen klinischen Vorsorgeleistungen erhalten, hauptsächlich weil sie keine Krankenversicherung haben oder weil ihre Ärzte nie vorgeschlagen haben, dass geeignete Tests verfügbar sind und sollten gesucht werden. Darüber hinaus war eine beträchtliche Anzahl der befragten amerikanischen Frauen mit ihren Hausärzten unzufrieden: Vier von zehn (doppelt so viele Männer) gaben an, dass ihre Ärzte ihnen gegenüber „niedrig gesprochen“ hatten, und 17 % (im Vergleich zu 10 % der Männer) hatten dies getan wurde gesagt, dass ihre Symptome „alles im Kopf“ seien.
Während die Gesamtrate psychischer Erkrankungen bei Männern und Frauen ungefähr gleich ist, sind die Muster unterschiedlich: Frauen leiden häufiger unter Depressionen und Angststörungen, während Drogen- und Alkoholmissbrauch und antisoziale Persönlichkeitsstörungen bei Männern häufiger vorkommen (Glied und Kofman 1995). Männer suchen und erhalten mit größerer Wahrscheinlichkeit Hilfe von Spezialisten für psychische Gesundheit, während Frauen häufiger von Hausärzten behandelt werden, von denen vielen das Interesse, wenn nicht das Fachwissen fehlt, um psychische Gesundheitsprobleme zu behandeln. Frauen, insbesondere ältere Frauen, erhalten einen überproportionalen Anteil der Verschreibungen von Psychopharmaka, so dass die Befürchtung aufkommt, dass diese Medikamente möglicherweise übernutzt werden. Allzu oft werden Schwierigkeiten, die auf übermäßigen Stress oder vermeidbare und behandelbare Probleme zurückzuführen sind, von Angehörigen der Gesundheitsberufe, Familienmitgliedern, Vorgesetzten und Mitarbeitern und sogar von Frauen selbst als Spiegelbild der „Zeit des Monat“ oder „Lebensveränderung“ und bleiben daher unbehandelt.
Hinzu kommt die Annahme, dass Frauen – ob jung oder alt – alles über ihren Körper und seine Funktionsweise wissen. Das ist weit von der Wahrheit entfernt. Es gibt weit verbreitete Ignoranz und unkritisch akzeptierte Fehlinformationen. Viele Frauen schämen sich, ihr Unwissen preiszugeben und machen sich unnötig Sorgen über Symptome, die entweder „normal“ oder einfach erklärt sind.
Da Frauen etwa 50 % der Erwerbstätigen in einem großen Teil des Beschäftigungsbereichs und erheblich mehr in einigen Dienstleistungsbranchen ausmachen, fordern die Folgen ihrer vermeidbaren und korrigierbaren Gesundheitsprobleme einen erheblichen und vermeidbaren Tribut von ihrem Wohlbefinden und ihrer Produktivität und darüber hinaus auch die Organisation. Diese Maut kann durch ein betriebliches Gesundheitsförderungsprogramm für Frauen erheblich gesenkt werden.
Betriebliche Gesundheitsförderung für Frauen
Viele Gesundheitsinformationen werden von Zeitungen und Zeitschriften und im Fernsehen bereitgestellt, aber viele davon sind unvollständig, sensationslüstern oder auf die Werbung für bestimmte Produkte oder Dienstleistungen ausgerichtet. Zu oft werfen die Medien bei der Berichterstattung über aktuelle medizinische und wissenschaftliche Fortschritte mehr Fragen auf, als sie beantworten, und verursachen sogar unnötige Ängste. Gesundheitsfachkräfte in Krankenhäusern, Kliniken und privaten Praxen versäumen es oft, sicherzustellen, dass ihre Patienten angemessen über die Probleme aufgeklärt werden, die sie haben, ganz zu schweigen davon, dass sie sich die Zeit nehmen, sie über wichtige Gesundheitsprobleme zu informieren, die nichts mit ihren Symptomen zu tun haben.
Ein ordnungsgemäß konzipiertes und verwaltetes Gesundheitsförderungsprogramm am Arbeitsplatz sollte genaue und vollständige Informationen, Möglichkeiten zum Stellen von Fragen entweder in Gruppen- oder Einzelsitzungen, klinische Präventionsdienste, Zugang zu einer Vielzahl von Aktivitäten zur Gesundheitsförderung und Beratung über Anpassungen bieten, die Leiden verhindern oder minimieren können und Behinderung. Die Arbeitsstätte bietet einen idealen Ort für den Austausch von Gesundheitserfahrungen und -informationen, insbesondere wenn sie für die beruflichen Umstände relevant sind. Man kann auch den Gruppenzwang nutzen, der am Arbeitsplatz vorhanden ist, um die Arbeitnehmer zusätzlich zu motivieren, an gesundheitsfördernden Aktivitäten teilzunehmen und daran festzuhalten und einen gesunden Lebensstil aufrechtzuerhalten.
Es gibt eine Vielzahl von Ansätzen zum Programmieren für Frauen. Ernst and Young, die große Wirtschaftsprüfungsgesellschaft, bot ihren Londoner Mitarbeitern eine Reihe von Gesundheitsseminaren für Frauen an, die von einem externen Berater durchgeführt wurden. Sie wurden von Mitarbeitern aller Klassen besucht und fanden großen Anklang. Die anwesenden Frauen waren im Format der Präsentationen sicher. Als Außenstehender stellte der Berater keine Gefahr für ihren Beschäftigungsstatus dar, und gemeinsam räumten sie viele Unklarheiten über die Gesundheit von Frauen auf.
Marks and Spencer, ein großer Einzelhändler im Vereinigten Königreich, führt über seine interne medizinische Abteilung ein Programm durch, das externe Ressourcen nutzt, um den Mitarbeitern an ihren vielen regionalen Arbeitsstätten Dienstleistungen anzubieten. Sie bieten allen Mitarbeitern Screening-Untersuchungen und individuelle Beratung sowie ein umfangreiches Angebot an Gesundheitsliteratur und -videos, von denen viele intern produziert werden.
Viele Unternehmen setzen unabhängige Gesundheitsberater außerhalb des Unternehmens ein. Ein Beispiel im Vereinigten Königreich ist der Dienst der BUPA (British United Provident Association) Medical Centers, die viele tausend Frauen über ihr Netzwerk von 35 integrierten, aber geografisch verstreuten Einheiten behandeln, ergänzt durch ihre mobilen Einheiten. Die meisten dieser Frauen werden über die Gesundheitsförderungsprogramme ihrer Arbeitgeber überwiesen; der Rest kommt unabhängig.
BUPA war wahrscheinlich das erste, zumindest im Vereinigten Königreich, das ein Gesundheitszentrum für Frauen eingerichtet hat, das sich ausschließlich mit präventiven Diensten für Frauen befasst. Krankenhausbasierte und freistehende Frauengesundheitszentren werden immer häufiger und erweisen sich als attraktiv für Frauen, die vom vorherrschenden Gesundheitssystem nicht gut bedient wurden. Neben der vorgeburtlichen und geburtshilflichen Versorgung bieten sie in der Regel eine breit angelegte Grundversorgung an, wobei die meisten einen besonderen Schwerpunkt auf präventive Dienste legen.
Die National Survey of Women’s Health Centers, die 1994 von Forschern der Johns Hopkins School of Hygiene and Public Health mit Unterstützung der Commonwealth Foundation durchgeführt wurde (Weisman 1995), schätzt, dass es in den Vereinigten Staaten 3,600 Frauengesundheitszentren gibt, davon 71 % sind Zentren für reproduktive Gesundheit, die hauptsächlich ambulante gynäkologische Routineuntersuchungen, Pap-Tests und Familienplanungsdienste anbieten. Sie bieten auch Schwangerschaftstests, Abtreibungsberatung (82 %) und Abtreibungen (50 %), Screening und Behandlung für sexuell übertragbare Krankheiten, Brustuntersuchungen und Blutdruckkontrollen an.
Zwölf Prozent sind Primärversorgungszentren (dazu gehören Gesundheitsdienste für Frauen), die eine grundlegende Gesundheitsversorgung und Vorsorge bieten, einschließlich regelmäßiger körperlicher Untersuchungen, routinemäßiger gynäkologischer Untersuchungen und Pap-Tests, Diagnose und Behandlung von Menstruationsproblemen, Menopauseberatung und Hormonersatztherapie. und psychische Gesundheitsdienste, einschließlich Beratung und Behandlung von Drogen- und Alkoholmissbrauch.
Brustzentren machen 6 % der Gesamtzahl aus (siehe unten), während der Rest Zentren sind, die verschiedene Kombinationen von Dienstleistungen anbieten. Viele dieser Zentren haben Interesse daran bekundet, im Rahmen ihrer Gesundheitsförderungsprogramme am Arbeitsplatz Dienstleistungen für weibliche Angestellte nahe gelegener Organisationen zu erbringen.
Unabhängig vom Veranstaltungsort hängt der Erfolg von Programmen zur betrieblichen Gesundheitsförderung für Frauen nicht nur von der Zuverlässigkeit der angebotenen Informationen und Dienstleistungen ab, sondern vor allem von der Art und Weise, in der sie präsentiert werden. Die Programme müssen für die Einstellungen und Wünsche der Frauen sowie für ihre Anliegen sensibilisiert werden und sollten bei aller Unterstützung frei von der Herablassung sein, mit der diese Probleme so oft angegangen werden.
Der Rest dieses Artikels konzentriert sich auf drei Kategorien von Problemen, die als besonders wichtige Gesundheitsprobleme für Frauen angesehen werden – Menstruationsstörungen, Gebärmutterhals- und Brustkrebs und Osteoporose. Bei der Behandlung anderer Gesundheitskategorien sollte das betriebliche Gesundheitsförderungsprogramm jedoch sicherstellen, dass andere Probleme, die für Frauen von besonderer Bedeutung sind, nicht übersehen werden.
Menstruationsstörungen
Für die große Mehrheit der Frauen ist die Menstruation ein „natürlicher“ Vorgang, der wenig Schwierigkeiten bereitet. Der Menstruationszyklus kann durch eine Vielzahl von Zuständen gestört werden, die beim Arbeitnehmer Unbehagen oder Besorgnis hervorrufen können. Dies kann dazu führen, dass sie regelmäßig krankgeschrieben wird und oft eher eine „Erkältung“ oder „Halsschmerzen“ als ein Menstruationsproblem meldet, insbesondere wenn die Abwesenheitsbescheinigung einem männlichen Manager vorgelegt werden soll. Das Abwesenheitsmuster ist jedoch offensichtlich, und die Überweisung an einen qualifizierten Arzt kann das Problem schnell lösen. Zu den Menstruationsbeschwerden, die den Arbeitsplatz beeinträchtigen können, gehören Amenorrhoe, Menorrhagie, Dysmenorrhoe, das prämenstruelle Syndrom (PMS) und die Menopause.
Amenorrhoe
Obwohl Amenorrhoe Anlass zur Sorge geben kann, beeinträchtigt sie normalerweise nicht die Arbeitsleistung. Die häufigste Ursache für eine Amenorrhoe bei jüngeren Frauen ist eine Schwangerschaft, bei älteren Frauen die Menopause oder eine Hysterektomie. Es kann aber auch auf folgende Umstände zurückzuführen sein:
- Schlechte Ernährung oder Untergewicht. Der Grund für eine schlechte Ernährung kann sozioökonomischer Natur sein, da wenig Nahrung verfügbar oder erschwinglich ist, aber er kann auch das Ergebnis von Selbstverhungern im Zusammenhang mit Essstörungen wie Anorexia nervosa oder Bulimie sein.
- Übermäßige Bewegung. In vielen entwickelten Ländern. Frauen trainieren exzessiv in Fitness- oder Sportprogrammen. Auch wenn ihre Nahrungsaufnahme ausreichend ist, können sie an Amenorrhoe leiden.
- Krankheiten. Probleme, die durch Hypothyreose oder andere endokrine Störungen, Tuberkulose, Anämie jeglicher Ursache und bestimmte schwere, lebensbedrohliche Krankheiten entstehen, können alle eine Amenorrhoe verursachen.
- Verhütungsmaßnahmen. Medikamente, die nur Progesteron enthalten, führen häufig zu Amenorrhoe. Es sollte beachtet werden, dass die Sterilisation ohne Phorektomie nicht dazu führt, dass die Periode einer Frau aufhört.
Menorrhagie
In Ermangelung eines objektiven Maßes für den Menstruationsfluss wird allgemein angenommen, dass jeder Menstruationsfluss, der stark genug ist, um die normalen täglichen Aktivitäten einer Frau zu beeinträchtigen, oder der zu Anämie führt, übermäßig ist. Wenn der Fluss stark genug ist, um den normalen zirkulierenden Antigerinnungsfaktor zu überwältigen, kann sich die Frau mit „starken Perioden“ über Blutgerinnsel beschweren. Die Unfähigkeit, den Blutfluss durch einen normalen Hygieneschutz zu kontrollieren, kann zu erheblicher Verlegenheit am Arbeitsplatz führen und kann zu einem Muster regelmäßiger, monatlicher ein- oder zweitägiger Abwesenheiten führen.
Menorrhagie kann durch Uterusmyome oder Polypen verursacht werden. Es kann auch durch ein intrauterines Verhütungsmittel (IUP) verursacht werden und kann selten das erste Anzeichen einer schweren Anämie oder einer anderen schweren Bluterkrankung wie Leukämie sein.
Dysmenorrhoe
Obwohl die überwiegende Mehrheit der menstruierenden Frauen zum Zeitpunkt der Menstruation ein gewisses Unbehagen verspürt, haben nur wenige Schmerzen, die ausreichen, um die normale Aktivität zu beeinträchtigen, und benötigen daher eine Überweisung an einen Arzt. Auch dieses Problem kann durch ein Muster regelmäßiger monatlicher Abwesenheiten angedeutet werden. Solche Schwierigkeiten im Zusammenhang mit der Menstruation können für bestimmte praktische Zwecke wie folgt klassifiziert werden:
- Primäre Dysmenorrhoe. Junge Frauen ohne Anzeichen einer Erkrankung können am Tag vor oder am ersten Tag ihrer Periode Schmerzen erleiden, die so stark sind, dass sie eine Auszeit von der Arbeit nehmen müssen. Obwohl keine Ursache gefunden wurde, ist bekannt, dass sie mit dem Eisprung verbunden ist und daher durch die orale Verhütungspille oder andere Medikamente, die den Eisprung verhindern, verhindert werden kann.
- Sekundäre Dysmenorrhoe. Das Einsetzen schmerzhafter Perioden bei einer Frau Mitte dreißig oder später deutet auf eine Beckenpathologie hin und sollte von einem Gynäkologen umfassend untersucht werden.
Es sollte beachtet werden, dass einige rezeptfreie oder verschreibungspflichtige Analgetika, die gegen Dysmenorrhoe eingenommen werden, Schläfrigkeit verursachen und ein Problem für Frauen darstellen können, die in Berufen arbeiten, die Wachsamkeit gegenüber Berufsrisiken erfordern.
Prämenstruelles Syndrom
Das prämenstruelle Syndrom (PMS), eine Kombination aus körperlichen und psychischen Symptomen, die bei einem relativ kleinen Prozentsatz von Frauen in den sieben oder zehn Tagen vor der Menstruation auftritt, hat eine eigene Mythologie entwickelt. Es wurde fälschlicherweise als Ursache für die sogenannte Emotionalität und „Fluchtigkeit“ von Frauen angesehen. Einigen Männern zufolge leiden alle Frauen darunter, während leidenschaftliche Feministinnen behaupten, dass keine Frau daran leidet. Am Arbeitsplatz wurde dies zu Unrecht als Argument angeführt, um Frauen von Positionen fernzuhalten, die Entscheidungsfindung und Urteilsvermögen erfordern, und es diente als bequeme Entschuldigung dafür, Frauen den Aufstieg in Führungs- und Führungsebenen zu verweigern. Sie wurde für die Probleme von Frauen mit zwischenmenschlichen Beziehungen verantwortlich gemacht, und tatsächlich hat sie in England den Grund für den Vorwurf des vorübergehenden Wahnsinns geliefert, der es zwei getrennten weiblichen Angeklagten ermöglichte, der Anklage wegen Mordes zu entgehen.
Zu den körperlichen Symptomen von PMS gehören Bauchdehnung, Brustspannen, Verstopfung, Schlaflosigkeit, Gewichtszunahme aufgrund von erhöhtem Appetit oder Natrium- und Flüssigkeitsretention, Ungeschicklichkeit bei feinen Bewegungen und Ungenauigkeit im Urteilsvermögen. Zu den emotionalen Symptomen gehören übermäßiges Weinen, Wutausbrüche, Depressionen, Entscheidungsschwierigkeiten, allgemeine Bewältigungsunfähigkeit und mangelndes Selbstvertrauen. Sie treten immer in den prämenstruellen Tagen auf und werden immer durch das Einsetzen der Periode gelindert. Frauen, die die kombinierte orale Verhütungspille einnehmen, und Frauen, die sich einer Ovarektomie unterzogen haben, bekommen selten PMS.
Die Diagnose von PMS basiert auf der Geschichte seiner zeitlichen Beziehung zu Menstruationsperioden; In Ermangelung eindeutiger Ursachen gibt es keine diagnostischen Tests. Seine Behandlung, deren Intensität durch die Intensität der Symptome und ihre Auswirkung auf normale Aktivitäten bestimmt wird, ist empirisch. Die meisten Fälle sprechen auf einfache Selbsthilfemaßnahmen an, darunter die Abschaffung von Koffein aus der Ernährung (Tee, Kaffee, Schokolade und die meisten Cola-Erfrischungsgetränke enthalten alle erhebliche Mengen an Koffein), häufige kleine Mahlzeiten, um die Neigung zu Hypoglykämien zu minimieren, und die Einschränkung der Natriumaufnahme, um sie zu minimieren Flüssigkeitsretention und Gewichtszunahme sowie regelmäßige moderate Bewegung. Wenn diese die Symptome nicht kontrollieren, können Ärzte milde Diuretika (nur für zwei bis drei Tage) verschreiben, die die Natrium- und Flüssigkeitsretention kontrollieren, und/oder orale Hormone, die den Eisprung und den Menstruationszyklus verändern. Im Allgemeinen ist PMS behandelbar und sollte für Frauen am Arbeitsplatz kein signifikantes Problem darstellen.
Menopause
Die Menopause, die eine Ovarialinsuffizienz widerspiegelt, kann bei Frauen in den Dreißigern auftreten oder sich auf weit über das 50. Lebensjahr hinaus verschieben; im Alter von 48 Jahren wird es etwa die Hälfte aller Frauen erlebt haben. Der tatsächliche Zeitpunkt der Wechseljahre wird durch den allgemeinen Gesundheitszustand, die Ernährung und familiäre Faktoren beeinflusst.
Die Symptome der Menopause sind eine verminderte Regelblutungshäufigkeit, die normalerweise mit einer schwachen Menstruation einhergeht, Hitzewallungen mit oder ohne Nachtschweiß und eine Verringerung der Vaginalsekrete, die Schmerzen beim Geschlechtsverkehr verursachen können. Andere Symptome, die häufig der Menopause zugeschrieben werden, sind Depressionen, Angstzustände, Tränenfluss, mangelndes Selbstvertrauen, Kopfschmerzen, Veränderungen der Hautstruktur, Verlust des sexuellen Interesses, Schwierigkeiten beim Wasserlassen und Schlaflosigkeit. Interessanterweise zeigte eine kontrollierte Studie mit einem Symptomfragebogen, der sowohl Männern als auch Frauen verabreicht wurde, dass ein erheblicher Teil dieser Beschwerden von Männern im gleichen Alter geteilt wurde (Bungay, Vessey und McPherson 1980).
Die Menopause, die etwa im Alter von 50 Jahren eintritt, kann mit dem zusammenfallen, was als „Midlife Transition“ oder „Midlife Crisis“ bezeichnet wird, Begriffe, die geprägt wurden, um gemeinsam die Erfahrungen zu bezeichnen, die anscheinend von allen geteilt werden sowohl Männer als auch Frauen in ihren mittleren Jahren (wenn überhaupt, scheinen sie bei Männern häufiger vorzukommen). Dazu gehören Ziellosigkeit, Unzufriedenheit mit dem Beruf und dem Leben im Allgemeinen, Depressionen, nachlassendes Interesse an sexuellen Aktivitäten und eine Tendenz zu verminderten sozialen Kontakten. Sie kann durch den Verlust des Ehepartners oder Partners durch Trennung oder Tod oder, was den Arbeitsplatz betrifft, durch Nichterreichen einer erwarteten Beförderung oder durch Trennung, sei es durch Kündigung oder freiwilligen Ruhestand, ausgelöst werden. Anders als in den Wechseljahren gibt es für die Midlife-Transition keine bekannte hormonelle Grundlage.
Besonders bei Frauen kann diese Zeit mit dem „Empty-Nest-Syndrom“ verbunden sein, dem Gefühl der Zwecklosigkeit, das empfunden werden kann, wenn ihre Kinder das Haus verlassen haben, ihr Ganzes wahrgenommen Sinn und Zweck scheint verloren gegangen zu sein. In solchen Fällen wirken der Beruf und die sozialen Kontakte am Arbeitsplatz oft stabilisierend und therapeutisch.
Wie viele andere „Frauenprobleme“ hat auch die Menopause ihre eigene Mythologie entwickelt. Vorbereitende Bildung, die diese Mythen entlarvt, ergänzt durch einfühlsame unterstützende Beratung, wird weit dazu beitragen, erhebliche Verwerfungen zu verhindern. Weiter zu arbeiten und ihre zufriedenstellende Leistung bei der Arbeit aufrechtzuerhalten, kann für die Aufrechterhaltung des Wohlbefindens einer Frau in dieser Zeit von entscheidender Bedeutung sein.
An diesem Punkt muss die Ratsamkeit einer Hormonersatztherapie (HRT) in Betracht gezogen werden. Gegenwärtig Gegenstand einiger Kontroversen, wurde HRT ursprünglich verschrieben, um menopausale Symptome zu kontrollieren, wenn sie übermäßig stark wurden. Die üblicherweise verwendeten Hormone waren zwar normalerweise wirksam, lösten jedoch häufig vaginale Blutungen aus und, was noch wichtiger ist, sie standen im Verdacht, krebserregend zu sein. Infolgedessen wurden sie nur für begrenzte Zeiträume verschrieben, gerade lange genug, um die lästigen Wechseljahrsbeschwerden zu kontrollieren.
Die HRT hat keinen Einfluss auf die Symptome der Midlife-Transition. Wenn jedoch die Rötungen einer Frau unter Kontrolle gebracht werden und sie nachts gut schlafen kann, weil ihre Nachtschweißbildung verhindert wird, oder wenn sie enthusiastischer auf den Liebesakt reagieren kann, weil es nicht mehr schmerzhaft ist, dann können einige ihrer anderen Probleme gelöst werden.
Heutzutage wird der Wert einer langfristigen HRT zunehmend anerkannt, um die Knochenintegrität bei Frauen mit Osteoporose (siehe unten) zu erhalten und das Risiko einer koronaren Herzkrankheit zu verringern, die heute die häufigste Todesursache bei Frauen in den Industrieländern ist . Neuere Hormone, Kombinationen und Verabreichungsreihenfolgen können das Auftreten geplanter vaginaler Blutungen verhindern, und es scheint ein geringes oder kein Karzinogeneserisiko zu geben, selbst bei Frauen mit Krebs in der Vorgeschichte. Da jedoch viele Ärzte stark für oder gegen HRT voreingenommen sind, müssen Frauen über deren Vor- und Nachteile aufgeklärt werden, damit sie selbstbewusst an der Entscheidung teilnehmen können, ob sie sie anwenden oder nicht.
Kürzlich warnte das American College of Obstetricians and Gynecologists (ACOG) in Erinnerung an die Millionen von weiblichen „Babyboomern“ (Kinder, die nach dem Zweiten Weltkrieg geboren wurden), die innerhalb des nächsten Jahrzehnts das Alter der Menopause erreichen werden, vor einem erstaunlichen Anstieg Osteoporose und Herzkrankheiten könnten die Folge sein, wenn Frauen nicht besser über die Menopause und die Interventionen informiert werden, die Krankheiten und Behinderungen verhindern und ihr Leben nach der Menopause verlängern und verbessern sollen (Voelker 1995). ACOG-Präsident William C. Andrews, MD, hat ein dreigleisiges Programm vorgeschlagen, das eine massive Kampagne zur Aufklärung von Ärzten über die Wechseljahre, einen „perimenopausalen Besuch“ bei einem Arzt durch alle Frauen über 45 für eine persönliche Risikobewertung und eingehende Beratung und Einbeziehung der Nachrichtenmedien bei der Aufklärung von Frauen und ihren Familien über die Symptome der Menopause und die Vorteile und Risiken von Behandlungen wie HRT, bevor Frauen die Menopause erreichen. Die Betriebliche Gesundheitsförderung kann einen wesentlichen Beitrag zu einer solchen Bildungsarbeit leisten.
Screening auf Erkrankungen des Gebärmutterhalses und der Brust
Im Hinblick auf die Bedürfnisse von Frauen sollte ein Gesundheitsförderungsprogramm ein regelmäßiges Screening auf Gebärmutterhals- und Brustkrebs entweder vorsehen oder zumindest empfehlen.
Gebärmutterhalskrebs
Das regelmäßige Screening auf präkanzeröse Gebärmutterhalsveränderungen mittels Pap-Test ist eine etablierte Praxis. In vielen Organisationen wird es am Arbeitsplatz oder in einer mobilen Einheit zur Verfügung gestellt, wodurch die Notwendigkeit für weibliche Mitarbeiter entfällt, Zeit mit dem Reisen zu einer Einrichtung in der Gemeinde oder dem Besuch ihres persönlichen Arztes zu verbringen. Die Dienste eines Arztes sind bei der Durchführung dieses Verfahrens nicht erforderlich: Zufriedenstellende Abstriche können von einer gut ausgebildeten Krankenschwester oder einem Techniker genommen werden. Wichtiger ist die Qualität der Ablesung der Abstriche und die Integrität der Verfahren zur Aufzeichnung und Berichterstattung der Ergebnisse.
Brustkrebs
Obwohl Brust-Screening durch Mammographie in fast allen entwickelten Ländern weit verbreitet ist, wurde es auf nationaler Basis nur im Vereinigten Königreich etabliert. Derzeit werden über eine Million Frauen im Vereinigten Königreich untersucht, wobei jede Frau im Alter von 50 bis 64 alle drei Jahre eine Mammographie erhält. Alle Untersuchungen, einschließlich weiterer diagnostischer Untersuchungen zur Abklärung von Auffälligkeiten in den Ausgangsfilmen, sind für die Teilnehmer kostenlos. Die Resonanz auf das Angebot dieses dreijährigen Mammographiezyklus lag bei über 70 %. Berichte für den Zeitraum 1993-1994 (Patnick 1995) zeigen eine Rate von 5.5 % für die Weiterverweisung an eine weitere Beurteilung; Bei 5.5 Frauen von 1,000 untersuchten Frauen wurde Brustkrebs entdeckt. Der positive Vorhersagewert für eine chirurgische Biopsie betrug in diesem Programm 70 %, verglichen mit etwa 10 % in Programmen, über die in anderen Teilen der Welt berichtet wurde.
Die kritischen Punkte in der Mammographie sind die Qualität des Verfahrens, mit besonderem Augenmerk auf die Minimierung der Strahlenbelastung, und die Genauigkeit der Interpretation der Filme. In den Vereinigten Staaten hat die Food and Drug Administration (FDA) eine Reihe von Qualitätsvorschriften erlassen, die vom American College of Radiology vorgeschlagen wurden und ab dem 1. Oktober 1994 von den mehr als 10,000 medizinischen Einheiten eingehalten werden müssen, die Mammogramme erstellen oder interpretieren des Landes (Charafin 1994). Gemäß dem nationalen Mammographie-Standardgesetz (in Kraft gesetzt 1992) mussten alle Mammographie-Einrichtungen in den Vereinigten Staaten (mit Ausnahme derjenigen, die vom Department of Veterans Affairs betrieben werden, das seine eigenen Standards entwickelt) ab diesem Datum von der FDA zertifiziert werden . Diese Regelungen sind in Abbildung 1 zusammengefasst.
Abbildung 1. Mammographie-Qualitätsstandards in den Vereinigten Staaten.
Ein neueres Phänomen in den Vereinigten Staaten ist die Zunahme der Zahl von Brust- oder Brustgesundheitszentren, von denen 76 % seit 1985 entstanden sind (Weisman 1995). Sie sind überwiegend krankenhausgebunden (82 %); die anderen sind in erster Linie gewinnorientierte Unternehmen im Besitz von Ärztegruppen. Etwa ein Fünftel wartet mobile Einheiten. Sie bieten ambulante Screening- und Diagnosedienste an, einschließlich körperlicher Brustuntersuchungen, Screening und diagnostischer Mammographie, Brust-Ultraschall, Feinnadelbiopsie und Anleitung zur Selbstuntersuchung der Brust. Etwas mehr als ein Drittel bietet auch eine Behandlung von Brustkrebs an. Während sie sich in erster Linie darauf konzentrieren, Selbstüberweisungen und Überweisungen von niedergelassenen Ärzten zu gewinnen, bemühen sich viele dieser Zentren, Verträge mit von Arbeitgebern oder Gewerkschaften geförderten Gesundheitsförderungsprogrammen abzuschließen, um ihren weiblichen Teilnehmern Brustuntersuchungsdienste anzubieten.
Die Einführung solcher Screening-Programme am Arbeitsplatz kann bei manchen Frauen erhebliche Besorgnis hervorrufen, insbesondere bei Frauen mit persönlicher oder familiärer Vorgeschichte von Krebs und solchen, bei denen „anormale“ (oder nicht schlüssige) Ergebnisse festgestellt wurden. Die Möglichkeit solcher nicht negativer Ergebnisse sollte bei der Präsentation des Programms sorgfältig erläutert werden, zusammen mit der Zusicherung, dass Vorkehrungen für die zusätzlichen Untersuchungen getroffen wurden, die zur Erläuterung und Durchführung erforderlich sind. Vorgesetzte sollten geschult werden, um Abwesenheiten dieser Frauen zu sanktionieren, wenn die erforderlichen Nachsorgeverfahren außerhalb der Arbeitszeit nicht zügig arrangiert werden können.
Osteoporose
Osteoporose ist eine metabolische Knochenerkrankung, die bei Frauen viel häufiger vorkommt als bei Männern, die durch einen allmählichen Rückgang der Knochenmasse gekennzeichnet ist, der zu einer Anfälligkeit für Frakturen führt, die durch scheinbar harmlose Bewegungen und Unfälle entstehen können. Sie stellt in den meisten entwickelten Ländern ein wichtiges Problem der öffentlichen Gesundheit dar.
Die häufigsten Stellen für Frakturen sind die Wirbel, der distale Teil des Radius und der obere Teil des Oberschenkelknochens. Alle Frakturen an diesen Stellen bei älteren Personen sollten Anlass zu der Annahme geben, dass Osteoporose eine mitwirkende Ursache ist.
Während solche Frakturen normalerweise später im Leben auftreten, nachdem die Person die Belegschaft verlassen hat, ist Osteoporose aus einer Reihe von Gründen ein wünschenswertes Ziel für Programme zur Gesundheitsförderung am Arbeitsplatz: (1) Die Frakturen können Rentner betreffen und ihre Kosten für die medizinische Versorgung erheblich erhöhen. wofür der Arbeitgeber verantwortlich sein kann; (2) die Frakturen können die älteren Eltern oder angeheirateten Verwandten der derzeitigen Mitarbeiter betreffen, wodurch eine Belastung durch Pflegebedürftige entsteht, die ihre Anwesenheit und Arbeitsleistung beeinträchtigen kann; und (3) der Arbeitsplatz bietet eine Gelegenheit, jüngere Menschen über die mögliche Gefahr von Osteoporose aufzuklären und sie dazu zu drängen, die Änderungen des Lebensstils einzuleiten, die ihren Fortschritt verlangsamen können.
Es gibt zwei Arten von primärer Osteoporose:
- Postmenopause, die mit dem Östrogenverlust zusammenhängt und daher bei Frauen häufiger auftritt als bei Männern (Verhältnis = 6:1). Es tritt häufig in der Altersgruppe der 50- bis 70-Jährigen auf und ist mit Wirbelfrakturen und Colles-Frakturen (des Handgelenks) verbunden.
- Involutionär, die vor allem bei über 70-Jährigen auftritt und bei Frauen nur doppelt so häufig vorkommt wie bei Männern. Es wird angenommen, dass es auf altersbedingte Veränderungen der Vitamin-D-Synthese zurückzuführen ist und hauptsächlich mit Wirbel- und Oberschenkelbrüchen in Verbindung gebracht wird.
Bei Frauen können beide Typen gleichzeitig vorhanden sein. Darüber hinaus wurde Osteoporose in einem kleinen Prozentsatz der Fälle einer Vielzahl sekundärer Ursachen zugeschrieben, darunter: Hyperparathyreoidismus; die Verwendung von Kortikosteroiden, L-Thyroxin, aluminiumhaltigen Antazida und anderen Arzneimitteln; verlängerte Bettruhe; Diabetes Mellitus; der Konsum von Alkohol und Tabak; und rheumatoider Arthritis.
Osteoporose kann Jahre und sogar Jahrzehnte bestehen, bevor es zu Frakturen kommt. Er kann durch gut standardisierte, alters- und geschlechtskalibrierte Röntgenmessungen der Knochendichte nachgewiesen und durch Laboruntersuchungen des Calcium- und Phosphorstoffwechsels ergänzt werden. Eine ungewöhnliche Aufhellung des Knochens in konventionellen Röntgenaufnahmen kann darauf hindeuten, aber eine solche Osteopenie kann normalerweise nicht zuverlässig erkannt werden, bis mehr als 30 % des Knochens verloren gegangen sind.
Es besteht allgemein Einigkeit darüber, dass das Screening von asymptomatischen Personen auf Osteoporose nicht als Routineverfahren eingesetzt werden sollte, insbesondere in betrieblichen Gesundheitsförderungsprogrammen. Es ist kostspielig, nicht sehr zuverlässig, außer in den am besten ausgestatteten Einrichtungen, beinhaltet eine Strahlenbelastung und, was am wichtigsten ist, es identifiziert nicht diejenigen Frauen mit Osteoporose, die am wahrscheinlichsten Frakturen haben.
Dementsprechend konzentriert sich das Präventionsprogramm für Osteoporose, obwohl jeder einem gewissen Grad an Knochenschwund ausgesetzt ist, auf diejenigen Personen, die ein höheres Risiko für ein schnelleres Fortschreiten haben und die daher anfälliger für Frakturen sind. Ein besonderes Problem besteht darin, dass Präventionsmaßnahmen zwar umso wirksamer sind, je früher im Leben sie begonnen werden, es jedoch schwierig ist, jüngere Menschen zu Lebensstiländerungen zu motivieren, in der Hoffnung, ein gesundheitliches Problem zu vermeiden, bei dem sich viele von ihnen entwickeln könnten als ein sehr fernes Lebensalter betrachten. Ein Lichtblick ist, dass viele der empfohlenen Änderungen auch zur Vorbeugung anderer Probleme sowie zur Förderung der allgemeinen Gesundheit und des Wohlbefindens nützlich sind.
Einige Risikofaktoren für Osteoporose können nicht geändert werden. Sie beinhalten:
- Rennen. Im Durchschnitt haben Weiße und Orientalen eine geringere Knochendichte als Schwarze im gleichen Alter und sind daher einem höheren Risiko ausgesetzt.
- Sex. Frauen haben weniger dichte Knochen als Männer, wenn sie auf Alter und Rasse abgestimmt sind, und sind daher einem höheren Risiko ausgesetzt.
- Alter. Alle Menschen verlieren mit zunehmendem Alter an Knochenmasse. Je stärker die Knochen in der Jugend sind, desto unwahrscheinlicher ist es, dass der Verlust im Alter potenziell gefährliche Ausmaße erreicht.
- Familiengeschichte. Es gibt einige Hinweise auf eine genetische Komponente beim Erreichen der maximalen Knochenmasse und der Rate des anschließenden Knochenverlusts; daher kann eine Familienanamnese mit suggestiven Frakturen bei Familienmitgliedern einen wichtigen Risikofaktor darstellen.
Die Tatsache, dass diese Risikofaktoren nicht verändert werden können, macht es wichtig, denjenigen Aufmerksamkeit zu schenken, die verändert werden können. Unter den Maßnahmen, die ergriffen werden können, um das Auftreten von Osteoporose zu verzögern oder ihre Schwere zu verringern, können die folgenden genannt werden:
- Ernährung. Wenn in der Nahrung keine ausreichenden Mengen an Calcium und Vitamin D vorhanden sind, wird eine Supplementierung empfohlen. Dies ist besonders wichtig für Menschen mit Laktoseintoleranz, die dazu neigen, Milch und Milchprodukte, die Hauptquellen von diätetischem Kalzium, zu meiden, und ist am effektivsten, wenn es von der Kindheit bis in die dreißiger Jahre beibehalten wird, wenn die maximale Knochendichte erreicht wird. Calciumcarbonat, die am häufigsten verwendete Form der Calciumergänzung, verursacht häufig Nebenwirkungen wie Verstopfung, Rebound-Übersäuerung, Blähungen und andere Magen-Darm-Symptome. Dementsprechend substituieren viele Menschen Calciumcitrat-Präparate, die trotz eines deutlich geringeren Gehalts an elementarem Calcium besser aufgenommen werden und weniger Nebenwirkungen haben. Die im üblichen Multivitaminpräparat enthaltenen Mengen an Vitamin D reichen aus, um den Knochenschwund bei Osteoporose zu verlangsamen. Frauen sollten vor übermäßigen Dosen gewarnt werden, die zu Hypervitaminose D führen können, einem Syndrom, das akutes Nierenversagen und erhöhte Knochenresorption umfasst.
- Übung. Regelmäßige moderate Belastungsübungen – zum Beispiel mindestens dreimal pro Woche 45 bis 60 Minuten Gehen – sind ratsam.
- Räuchern. Frauen, die rauchen, kommen im Durchschnitt zwei Jahre früher in die Wechseljahre als Nichtraucherinnen. Ohne Hormonersatz beschleunigt die frühere Menopause den postmenopausalen Knochenverlust. Dies ist ein weiterer wichtiger Grund, dem aktuellen Trend zum vermehrten Rauchen von Zigaretten bei Frauen entgegenzuwirken.
- Hormonersatztherapie. Wenn eine Östrogensubstitution vorgenommen wird, sollte damit früh im Verlauf der menopausalen Veränderungen begonnen werden, da die Rate des Knochenabbaus in den ersten Jahren nach der Menopause am größten ist. Da der Knochenabbau nach Absetzen der Östrogentherapie wieder einsetzt, sollte er auf unbestimmte Zeit aufrechterhalten werden.
Sobald Osteoporose diagnostiziert wurde, zielt die Behandlung darauf ab, weiteren Knochenschwund zu umgehen, indem alle oben genannten Empfehlungen befolgt werden. Einige empfehlen die Verwendung von Calcitonin, das nachweislich das Gesamtkalzium im Körper erhöht. Es muss jedoch parenteral verabreicht werden; es ist teuer; und es gibt noch keinen Beweis dafür, dass es den Kalziumverlust im Knochen verzögert oder umkehrt oder das Auftreten von Frakturen verringert. Biphosphonate gewinnen als antiresorptive Wirkstoffe an Boden.
Es muss daran erinnert werden, dass Osteoporose die Voraussetzungen für Brüche schafft, sie aber nicht verursacht. Frakturen werden durch Stürze oder plötzliche unüberlegte Bewegungen verursacht. Obwohl die Sturzprävention ein integraler Bestandteil jedes Arbeitssicherheitsprogramms sein sollte, ist sie besonders wichtig für Personen, die möglicherweise an Osteoporose leiden. Daher sollte das Gesundheitsförderungsprogramm Aufklärung über den Schutz der Umwelt sowohl am Arbeitsplatz als auch zu Hause beinhalten (z. B. das Entfernen oder Abkleben herunterhängender Elektrokabel, das Streichen der Kanten von Stufen oder Unregelmäßigkeiten im Boden, das Abkleben rutschiger Teppiche und das sofortige Trocknen nasse Stellen) sowie die Sensibilisierung für Gefahren wie unsicheres Schuhwerk und schwer aufzusteigende Sitze, weil sie zu niedrig oder zu weich sind.
Frauengesundheit und ihre Arbeit
Frauen sind in der bezahlten Arbeit, um zu bleiben. Tatsächlich sind sie die Hauptstütze vieler Branchen. Sie sollten den Männern in jeder Hinsicht gleichgestellt werden; nur einige Aspekte ihrer Gesundheitserfahrung sind unterschiedlich. Das Gesundheitsförderungsprogramm sollte Frauen über diese Unterschiede informieren und sie befähigen, die Art und Qualität der Gesundheitsversorgung zu suchen, die sie benötigen und verdienen. Organisationen und diejenigen, die sie leiten, sollten darüber aufgeklärt werden, dass die meisten Frauen nicht unter den in diesem Artikel beschriebenen Problemen leiden und dass für den kleinen Teil der Frauen, die davon betroffen sind, Prävention oder Kontrolle möglich ist. Außer in seltenen Fällen, nicht häufiger als bei Männern mit ähnlichen Gesundheitsproblemen, stellen diese Probleme kein Hindernis für eine gute Anwesenheit und eine effektive Arbeitsleistung dar.
Viele weibliche Manager erreichen ihre hohen Positionen nicht nur, weil ihre Arbeit hervorragend ist, sondern weil sie keine der oben beschriebenen Probleme der weiblichen Gesundheit haben. Dies kann dazu führen, dass einige von ihnen intolerant werden und andere Frauen, die solche Schwierigkeiten haben, nicht unterstützen. Ein wichtiger Bereich des Widerstands gegen den Status der Frau am Arbeitsplatz können, so scheint es, die Frauen selbst sein.
Ein betriebliches Gesundheitsförderungsprogramm, das sich auf die Gesundheitsfragen und -probleme von Frauen konzentriert und sie mit angemessener Sensibilität und Integrität angeht, kann eine wichtige positive Wirkung für das Gute haben, nicht nur für die Frauen in der Belegschaft, sondern auch für ihre Familien, die Gemeinschaft und , am wichtigsten, die Organisation.
Mammographieprogramm bei Marks and Spencer: Eine Fallstudie
Diese Fallstudie beschreibt das Mammographieprogramm bei Marks and Spencer, das erste landesweit von einem Arbeitgeber angebotene Programm. Marks and Spencer ist ein internationales Einzelhandelsunternehmen mit 612 Geschäften weltweit, die meisten davon in Großbritannien, Europa und Kanada. Neben einer Reihe internationaler Franchisebetriebe besitzt das Unternehmen Brooks Brothers und Kings Super Markets in den Vereinigten Staaten sowie D'Allaird's in Kanada und verfolgt umfangreiche Finanzaktivitäten.
Das Unternehmen beschäftigt 62,000 Mitarbeiter, von denen die meisten in 285 Geschäften in Großbritannien und der Republik Irland arbeiten. Der Ruf des Unternehmens als guter Arbeitgeber ist legendär, und seine Politik der guten zwischenmenschlichen Beziehungen zu den Mitarbeitern umfasst die Bereitstellung umfassender, hochwertiger Gesundheits- und Wohlfahrtsprogramme.
Obwohl an einigen Arbeitsstandorten ein Behandlungsdienst angeboten wird, wird dieser Bedarf größtenteils von niedergelassenen Hausärzten gedeckt. Die betriebliche Gesundheitspolitik legt Wert auf die Früherkennung und Prävention von Krankheiten. In den letzten 20 Jahren wurde daher eine Reihe innovativer Screening-Programme entwickelt, von denen viele ähnlichen Projekten im National Health Service (NHS) vorausgingen. Über 80 % der Belegschaft sind Frauen, eine Tatsache, die die Wahl der Screening-Programme beeinflusst hat, zu denen Gebärmutterhalszytologie, Eierstockkrebs-Screening und Mammographie gehören.
Brustkrebs-Screening
Mitte der 1970er Jahre bewies die New Yorker HIP-Studie (Shapiro 1977), dass die Mammographie in der Lage war, nicht tastbaren Brustkrebs zu erkennen, mit der Erwartung, dass eine frühere Erkennung die Sterblichkeit verringern würde. Für einen Arbeitgeber mit vielen Frauen mittleren Alters war die Anziehungskraft der Mammographie offensichtlich, und 1976 wurde ein Screening-Programm eingeführt (Hutchinson und Tucker 1984; Haslehurst 1986). Zu dieser Zeit gab es im öffentlichen Sektor praktisch keinen Zugang zu zuverlässiger, qualitativ hochwertiger Mammographie, und die in privaten Gesundheitseinrichtungen verfügbare war von unterschiedlicher Qualität und teuer. Daher galt es zunächst, den Zugang zu einer einheitlich hohen Qualität zu gewährleisten, und dieser Herausforderung wurde durch den Einsatz mobiler Screening-Einheiten, jeweils ausgestattet mit Wartebereich, Untersuchungskabine und Mammographiegerät, begegnet.
Die zentralisierte Verwaltung und Filmverarbeitung ermöglichte eine kontinuierliche Überprüfung aller Qualitätsaspekte und ermöglichte die Filminterpretation durch eine erfahrene Gruppe von Mammographen. Nachteilig war jedoch, dass der MTRA den entwickelten Film nicht sofort auf technische Fehler untersuchen konnte, um gegebenenfalls den Mitarbeiter abzurufen oder anderweitig die notwendige Wiederholungsuntersuchung zu veranlassen .
Die Compliance war schon immer außergewöhnlich hoch und liegt für alle Altersgruppen bei über 80 %. Dies ist zweifellos auf den Gruppendruck, die leichte Verfügbarkeit des Dienstes am oder in der Nähe der Arbeitsstelle und bis vor kurzem auf einen Mangel an Mammographieeinrichtungen im NHS zurückzuführen.
Frauen sind eingeladen, an dem Screening-Programm teilzunehmen, und die Teilnahme ist völlig freiwillig. Vor dem Screening finden kurze Aufklärungsveranstaltungen durch den Betriebsarzt oder die Betriebskrankenschwester statt, die beide für Rückfragen und Erläuterungen zur Verfügung stehen. Häufige Ängste sind Bedenken hinsichtlich der Strahlendosis und die Sorge, dass die Kompression der Brust Schmerzen verursachen könnte. Frauen, die zu weiteren Tests zurückgerufen werden, werden während der Arbeitszeit untersucht und die Reisekosten für sich und eine Begleitperson vollständig erstattet.
In den ersten fünf Jahren des Programms wurden drei Modalitäten verwendet: klinische Untersuchung durch eine hochqualifizierte Krankenschwester, Thermographie und Mammographie. Die Thermografie war eine zeitaufwändige Untersuchung mit einer hohen Rate falsch positiver Ergebnisse und trug nicht zur Krebserkennungsrate bei; dementsprechend wurde sie 1981 eingestellt. Obwohl sie für die Krebserkennung von begrenztem Wert ist, liefert die klinische Untersuchung, die eine detaillierte Überprüfung der persönlichen und familiären Vorgeschichte umfasst, unschätzbare Informationen für den Radiologen und gibt der Klientin Zeit, ihre Ängste und andere Gesundheitsprobleme mit a zu besprechen sympathischer Heilpraktiker. Die Mammographie ist der empfindlichste der drei Tests. Kranio-kaudale und laterale Schrägaufnahmen werden bei der Erstuntersuchung gemacht, Einzelaufnahmen nur bei der Intervallkontrolle. Einfaches Lesen von Filmen ist die Regel, obwohl doppeltes Lesen in schwierigen Fällen und als stichprobenartige Qualitätsprüfung verwendet wird. Abbildung 1 zeigt den Beitrag der klinischen Untersuchung und der Mammographie zur Gesamtkrebserkennungsrate. Von den 492 gefundenen Krebsfällen wurden 10 % allein durch klinische Untersuchung, 54 % allein durch Mammographie und 36 % durch klinische Untersuchung und Mammographie festgestellt.
Abbildung 1. Screening auf Brustkrebs. Beitrag der klinischen Untersuchung und der Mammographie zur Krebserkennung nach Altersgruppen.
Frauen im Alter von 35 bis 70 Jahren wurde ein Screening angeboten, als das Programm zum ersten Mal eingeführt wurde, aber die niedrige Krebserkennungsrate und die hohe Inzidenz gutartiger Brusterkrankungen in der Altersgruppe der 35- bis 39-Jährigen führten dazu, dass diesen Frauen der Dienst 1987 entzogen wurde. Abbildung 19 zeigt die Anzahl der im Screening erkannten Krebserkrankungen nach Altersgruppe.
Abbildung 2. Altersverteilung von Screen-entdeckten Krebsarten.
In ähnlicher Weise hat sich das Screening-Intervall von einem jährlichen Intervall (was die anfängliche Begeisterung widerspiegelt) auf eine zweijährige Lücke geändert. Abbildung 3 zeigt die Anzahl der im Screening erkannten Krebserkrankungen nach Altersgruppe mit der entsprechenden Anzahl an Intervalltumoren und übersehenen Tumoren. Intervallfälle sind definiert als Fälle, die nach einem wirklich negativen Screen in der Zeit zwischen Routinetests auftreten. Missed Cases sind solche Krebserkrankungen, die nachträglich auf den Filmen zu sehen sind, aber zum Zeitpunkt des Screening-Tests nicht identifiziert wurden.
Abbildung 3. Anzahl der im Screening erkannten Krebserkrankungen, Intervallkrebserkrankungen und übersehenen Krebserkrankungen nach Altersgruppe.
In der gescreenten Population wurden 76 % der Brustkrebsfälle beim Screening entdeckt, weitere 14 % der Fälle traten in der Zeit zwischen den Untersuchungen auf. Die Intervallkrebsrate wird sorgfältig überwacht, um sicherzustellen, dass sie nicht auf ein unannehmbar hohes Niveau ansteigt.
Der Überlebensvorteil des Screenings von Frauen unter 50 Jahren bleibt unbewiesen, obwohl man sich einig ist, dass kleinere Krebsarten erkannt werden und dies einigen Frauen die Wahl zwischen Mastektomie oder brusterhaltender Therapie ermöglicht – eine Wahl, die von vielen hoch geschätzt wird. Abbildung 4 zeigt die Größe der im Screening erkannten Krebsarten, wobei die Mehrzahl weniger als zwei Zentimeter groß und knotennegativ ist.
Abbildung 4. Größen der am Bildschirm erkannten Krebsarten.
Auswirkungen des Forrest Reports
In den späten 1980er Jahren empfahl Professor Sir Patrick Forrest, Frauen über 50 Jahren regelmäßige Brustuntersuchungen über den NHS anzubieten (dh kostenlos zum Zeitpunkt der Leistungserbringung) (Forrest 1987). Seine wichtigste Empfehlung war, dass der Dienst erst dann aufgenommen werden sollte, wenn das Fachpersonal umfassend im multidisziplinären Ansatz der Brustdiagnostik geschult wurde. Zu diesem Personal sollten Radiologen, Pflegeberater und Brustärzte gehören. Seit 1990 verfügt das Vereinigte Königreich über einen hervorragenden Brustscreening- und -bewertungsdienst für Frauen über 50.
Zufällig mit dieser nationalen Entwicklung überprüfte Marks and Spencer seine Daten, und ein großer Fehler im Programm wurde offensichtlich. Die Recall-Rate nach Routine-Screening lag bei über 8 % bei Frauen über 12 und bei XNUMX % bei jüngeren Frauen. Die Analyse der Daten ergab, dass häufige Gründe für Rückrufe technische Probleme wie Fehlstellungen, Verarbeitungsfehler, Schwierigkeiten mit Rasterlinien oder die Notwendigkeit weiterer Ansichten waren. Darüber hinaus war klar, dass der Einsatz von Ultraschall, spezialisierter Mammographie und Feinnadelaspirationszytologie die Rückruf- und Überweisungsrate noch weiter senken könnte. Eine erste Studie bestätigte diese Eindrücke, und es wurde beschlossen, das Screening-Protokoll neu zu definieren, sodass Patienten, die weitere Tests benötigten, nicht an ihre Hausärzte zurückverwiesen, sondern im Screening-Programm gehalten wurden, bis eine endgültige Diagnose gestellt wurde. Die meisten dieser Frauen wurden nach den weiteren Untersuchungen wieder in einen Zeitplan für routinemäßige Nachuntersuchungen zurückversetzt, wodurch die formale Überweisungsrate für chirurgische Eingriffe auf ein Minimum reduziert wurde.
Anstatt die vom National Health Service bereitgestellten Dienste zu duplizieren, wurde eine Partnerschaftspolitik entwickelt, die es Marks and Spencer ermöglichte, auf das Fachwissen des öffentlichen Sektors zurückzugreifen, während Unternehmensmittel verwendet wurden, um den Service für alle zu verbessern. Das Brust-Screening-Programm wird jetzt von einer Reihe von Anbietern durchgeführt: Etwa die Hälfte des Bedarfs wird durch den ursprünglichen mobilen Dienst gedeckt, aber Mitarbeiter in den größeren städtischen Geschäften werden jetzt routinemäßig in spezialisierten Zentren untersucht, die entweder im privaten oder im öffentlichen Sektor angesiedelt sein können. Diese Zusammenarbeit mit dem National Health Service war eine aufregende und herausfordernde Entwicklung und hat dazu beigetragen, die allgemeinen Standards der Brustdiagnose und -versorgung für die gesamte Bevölkerung zu verbessern. Durch die Zusammenführung von Programmen für private Baustellen und den öffentlichen Sektor ist es möglich, einer weit verteilten Bevölkerung einen außergewöhnlich hochwertigen Service zu bieten.
Arbeitsplatzstrategien zur Verbesserung der Gesundheit von Müttern und Kindern: Erfahrungen von US-Arbeitgebern
Bei Arbeitgebern im öffentlichen und privaten Sektor in den Vereinigten Staaten wächst das Bewusstsein, dass gesunde Geburtsergebnisse, Produktivität und der wirtschaftliche Status der Organisation zusammenhängen. Gleichzeitig wächst die Besorgnis über die Gefahren für die reproduktive Gesundheit am Arbeitsplatz. Nie zuvor hatten Arbeitgeber bessere Gründe, die Gesundheit von Mutter und Kind bei Mitarbeitern und ihren Familien zu verbessern. Steigende Kosten im Gesundheitswesen, sich ändernde demografische Merkmale der Belegschaft und zunehmende Beweise dafür, dass gesunde Mitarbeiter zu Produktivitätssteigerungen führen, sind zwingende Gründe, die Gesundheit von Müttern und Kindern zu einer Ergänzung ihrer Gesundheitserziehungs- und -förderungsprogramme zu machen.
Eine Strategie zur Gesundheit von Müttern und Säuglingen ist ein Begriff, der allgemein verwendet wird, um jede sorgfältig geplante, von Arbeitgebern oder Gewerkschaften geförderte Initiative zu definieren, die die Gesundheit und das Wohlbefinden von Frauen vor, während und nach der Schwangerschaft fördert und die Gesundheit von Säuglingen währenddessen unterstützt auch das erste Lebensjahr. Es gibt keine einzelne Lösung oder keinen einzigen Ansatz zur Verbesserung der Gesundheit von Müttern und Säuglingen. Vielmehr besteht die Anstrengung für die meisten Arbeitgeber aus einer Kombination der folgenden Aktivitäten, die auf das Umfeld zugeschnitten sind, das ihren Arbeitsplatz einzigartig macht.
Leistungen im Gesundheitswesen
Es ist hilfreich, die Leistungen der Gesundheitsfürsorge für Mutter und Kind als ein Kontinuum der Versorgung zu betrachten, das ein Bewusstsein für reproduktive Gesundheit und Familienplanungsberatung und -dienste während der gesamten reproduktiven Lebensspanne bietet. Die in Tabelle 1 aufgeführten Leistungen stellen diejenigen dar, die eine Krankenversicherung aufgrund ihrer Bedeutung für die Verbesserung der Gesundheit von Mutter und Kind abdecken sollte.
Tabelle 1. Leistungen der Krankenversicherung.
|
Vorschwangerschaft |
Schwangerschaft |
Nach der Schwangerschaft |
Kindheit |
|
Jährlicher Betreuungsbesuch vor oder zwischen der Empfängnis (einschließlich Familienplanungsdienste) Genetische Beratung und Tests Plan für verschreibungspflichtige Medikamente Drogenmissbrauch Behandlung |
Genetische Beratung und Tests Schwangerschaftsvorsorge – sollte ohne Selbstbehalte oder Zuzahlungen angeboten werden Wehen und Entbindung in einem Krankenhaus oder Geburtshaus sollten ohne Selbstbehalte oder Zuzahlungen angeboten werden
|
Betreuung nach der Geburt Plan für verschreibungspflichtige Medikamente Dienstleistungen der häuslichen Gesundheitspflege Drogenmissbrauch Behandlung |
Normale Neugeborenenbetreuung Neugeborenen-Intensivversorgung – keine Ausschlüsse bei Vorerkrankungen für Neugeborene Plan für verschreibungspflichtige Medikamente Dienstleistungen der häuslichen Gesundheitspflege |
Quelle: March of Dimes Birth Defects Foundation 1994.
Nutzengestaltung
Während viele amerikanische Krankenversicherungspläne Leistungen für Schwangerschaftsvorsorge und Schwangerschaftsvorsorge abdecken, gibt es eine Reihe von Gründen, warum es für einige Frauen schwierig sein kann, eine qualitativ hochwertige und erschwingliche Versorgung zu erhalten. Beispielsweise verlangen einige Anbieter Vorauszahlungen für Schwangerschaftsvorsorge und Entbindungsdienste, doch die meisten Versicherer leisten die Zahlung erst nach der Entbindung. Andere Hindernisse für den Zugang zu angemessener Pflege sind hohe abzugsfähige Gebühren oder Zuzahlungen, ungünstige Bürozeiten, fehlende Deckung für Angehörige und geografische Unzugänglichkeit. Arbeitgeber können diese Barrieren nicht alle beseitigen, aber es wäre ein hervorragender Anfang, um die Belastungen durch Vorabzahlungen und hohe Selbstbehalte abzubauen und der Arbeitnehmerin Hilfestellung bei der Aufnahme durch einen geeigneten Anbieter von Schwangerschaftsvorsorge zu bieten.
Das Ziel von Texas Instruments (TI) ist es, Schwangerschaftsvorsorge unabhängig vom Einkommensniveau eines Mitarbeiters oder Gesundheitsdienstleisters erschwinglich zu machen. Mütter, die eine vorgeburtliche Betreuung innerhalb des TI-Netzwerks in Anspruch nehmen, zahlen nur 10 % einer im Voraus ausgehandelten Gebühr, eine einmalige Gebühr, die vorgeburtliche Betreuungsleistungen sowie unkomplizierte Geburten und Kaiserschnitte abdeckt.
The Haggar Apparel Company zahlt 100 % der Kosten für die Schwangerschaftsvorsorge im Voraus, wenn eine Mitarbeiterin oder ein Angehöriger im ersten Trimester der Schwangerschaft eine Schwangerschaftsvorsorge in Anspruch nimmt. Das Home Depot (ein Einzelhändler für Bauwaren und verwandte Waren) verzichtet auf die Krankenhaus-Selbstbeteiligung der werdenden Mutter, wenn die Besuche der Schwangerschaftsvorsorge im ersten Trimester beginnen.
Während viele Pläne eine angemessene Versorgung für die ersten Lebenstage eines Neugeborenen vorsehen, ist die Deckung für die laufende Vorsorge des Säuglings nach der Entlassung aus dem Krankenhaus, die häufig als Well-Baby-Pflege bezeichnet wird, oft unzureichend oder nicht vorhanden.
Bei der First National Bank of Chicago werden werdende Mütter, die dem Entschädigungsplan angeschlossen sind und bis zum Ende ihres vierten Schwangerschaftsmonats ein vorgeburtliches Aufklärungsprogramm absolvieren, von der Selbstbeteiligung in Höhe von 400 USD im ersten Jahr der Krankenversicherung ihres Neugeborenen befreit. Die Monfort Company, eine Rindfleischverpackungsfabrik in Greeley, Colorado, deckt die Babypflege bis zum Alter von drei Jahren vollständig ab.
Leistungsbezogene Dienstleistungen und Mitarbeiterprogramme
Tabelle 2 listet leistungsbezogene Dienste und Programme auf, die als wichtige unterstützende Merkmale einer Gesundheitsstrategie für Mutter und Kind angesehen werden. Diese Dienstleistungen und Programme können je nach Struktur, Standort und Größe der Organisation direkt vom Arbeitgeber entweder am Arbeitsplatz oder an einem nahe gelegenen Standort oder im Rahmen eines Vertrags mit einer externen Agentur oder einem Anbieter erbracht und von den Leistungen verwaltet werden , Mitarbeitergesundheit, Gesundheitsförderung oder Mitarbeiterassistenz, zum Beispiel.
Nur wenige Unternehmen können alle diese Komponenten anbieten; Je vollständiger und umfassender die Strategie ist, desto größer sind jedoch die Chancen, die Gesundheit von Müttern und Babys zu verbessern.
Tabelle 2. Sonstige leistungsbezogene Leistungen des Arbeitgebers.
|
SERVICES |
|||
|
Vorschwangerschaft |
Schwangerschaft |
Nach der Schwangerschaft |
Kindheit |
|
|
||
|
PROGRAMME |
|||
|
Vorschwangerschaft |
Schwangerschaft |
Nach der Schwangerschaft |
Kindheit |
|
|
|
|
Quelle: March of Dimes Birth Defects Foundation 1994.
Vorschwangerschaft und Schwangerschaftszeit
Mutterschaftsmanagement-Programme werden immer beliebter, weil sie sowohl den werdenden Eltern als auch dem Arbeitgeber attraktive Funktionen bieten. Auch wenn es nicht darauf ausgelegt ist, die vorgeburtliche Betreuung durch eine medizinische Fachkraft zu ersetzen, ist das Mutterschaftsmanagement ein leistungsbezogener Service, der personalisierte Beratung und Unterstützung bietet, die auf die Bedürfnisse und Risikostufen einer Mutter zugeschnitten sind.
Levi Strauss & Company, einer der landesweit größten Bekleidungshersteller, bietet ein Mutterschaftsmanagementprogramm an, das von einer Versicherungsgesellschaft verwaltet wird. Mitarbeiter werden ermutigt, auf das Programm zuzugreifen, sobald sie schwanger sind, und sie erhalten 100 US-Dollar in bar, wenn sie die gebührenfreie Nummer des Mutterschaftsmanagements anrufen. 1992 waren die Kosten für Neugeborene, deren Mütter an dem Programm teilnahmen, fast 50 % niedriger als für Neugeborene, deren Mütter dies nicht taten.
Die First National Bank of Chicago bietet den March of Dimes an Babys und du Programm zur Förderung der pränatalen Gesundheit als Teil seiner Strategie für die Gesundheit von Müttern und Säuglingen. Dieses Programm wird weiter unten und in der Fallstudie auf S. 15.23 oben.
Babies and You: Ein Programm zur vorgeburtlichen Gesundheitsförderung
Der Marsch der Dimes Babys und du Das Programm zur Förderung der vorgeburtlichen Gesundheit wurde 1982 in Zusammenarbeit mit Fachleuten für Gesundheitsfürsorge für Mütter und Kleinkinder im ganzen Land entwickelt. Das Programm wurde von March of Dimes-Kapiteln und Baustellen ausgiebig in der Praxis getestet und wird kontinuierlich aktualisiert und verbessert.
Babys und du klärt Erwachsene darüber auf, wie sie vor und während der Schwangerschaft gesunde Lebensgewohnheiten praktizieren können, motiviert Frauen, frühzeitig und regelmäßig vorgeburtliche Vorsorge zu erhalten, und beeinflusst Arbeitgeber, Strategien umzusetzen, die gesunde Schwangerschaftsergebnisse unterstützen.
Aktivitäten zur pränatalen Gesundheitsförderung sollten sowohl männliche als auch weibliche Mitarbeiter, Partner, andere Familienmitglieder und Freunde erreichen. Babys und du ist an die individuellen Bedürfnisse jeder gegebenen Belegschaft anpassbar. Das Bildungsniveau, die Kultur und die Sprache der potenziellen Teilnehmer werden ebenso berücksichtigt wie Einschränkungen am Arbeitsplatz und verfügbare Ressourcen der Gemeinde.
Da sich Arbeitgeber in ihren Gesundheitsförderungsaktivitäten in unterschiedlichen Stadien befinden, Babys und du bietet drei Umsetzungsebenen an: eine Informationskampagne, Aufklärungsseminare und die Ausbildung von Gesundheitsfachkräften (siehe Kasten). Die beliebtesten Themen für Informationsmaterialien und Bildungsseminare sind Präkonzeption und Schwangerschaftsvorsorge, fetale Entwicklung, Genetik, die männliche Rolle in der Schwangerschaft, Ernährung während der Schwangerschaft und Elternschaft. Die Themen, die in den vorgeburtlichen Programmen von 31 Unternehmen behandelt wurden, die von der New York Business Group on Health befragt wurden, ergaben, dass die vorherrschenden Themen das Verständnis dessen waren, was während der Schwangerschaft und Geburt vor sich geht; rechtzeitige Versorgung durch qualifiziertes medizinisches Fachpersonal; gesunde Verhaltensweisen im Zusammenhang mit Schwangerschaft und Vermeidung von Gefahren, die Mutter und/oder Fötus betreffen könnten; Pflege des Neugeborenen; und Aufrechterhaltung zufriedenstellender Familien- und Arbeitsbeziehungen (Duncan, Barr und Warshaw 1992).
BABYS AND YOU: Ebenen der Umsetzung
Informationskampagne der Stufe I soll am Arbeitsplatz ein Bewusstsein für die Bedeutung einer frühen und regelmäßigen Schwangerschaftsvorsorge schaffen. Um dieses Umsetzungsniveau aufrechtzuerhalten, ist eine Vielzahl von gedruckten und audiovisuellen Materialien vom March of Dimes erhältlich.
Bildungsseminare der Stufe II werden auf der Baustelle von March of Dimes freiwilligen Gesundheitsexperten geliefert. Vierzehn verschiedene Seminarthemen stehen zur Auswahl, darunter: Schwangerschaftsvorsorge, Schwangerenvorsorge, Ernährung, Bewegung und Schwangerschaft, Schwangerschaft ab 35, Stress und Schwangerschaft, Schwangerschaftskomplikationen, Babypflege, männliche Rolle in der Schwangerschaft und Stillen.
Stufe III Ausbildung von Angehörigen der Gesundheitsberufe ermöglicht einer Baustelle, „Babys und Sie“ als fortlaufenden Bestandteil ihrer Wellness-Aktivitäten zu etablieren. Der March of Dimes bietet Gesundheitsfachkräften vor Ort, wie z. B. Betriebskrankenschwestern, Leistungsmanagern, ärztlichen Direktoren und Spezialisten für Gesundheitsförderung, eine eintägige Schulung zur Durchführung und Umsetzung von Programmen an.
Aber ganz gleich, welches Niveau von Babies and You eine Arbeitsstätte für die Umsetzung wählt, es gibt acht Ziele einer erfolgreichen vorgeburtlichen Gesundheitsförderung, die dieses Programm anstrebt:
- Engagement des Managements
- Abteilungsübergreifende Programmplanung
- Mitarbeiterinput
- Das Angebot von Incentives
- Unterstützende Leistungen und Richtlinien
- Einrichtung von Kommunikationskanälen
- Zugriff auf Community-Ressourcen
- Evaluierung
Nachschwangerschaft und Säuglingszeit
Neben der Durchführung von Gesundheitsförderungsprogrammen und anderen Dienstleistungen, die sich auf die Gesundheit der Mutter vor und während der Schwangerschaft konzentrieren, bieten viele Arbeitgeber auch Programme an, die Eltern und Säuglinge nach der Schwangerschaft während der kritischen ersten zwölf Monate und darüber hinaus unterstützen. Mutterschaftsgeld bei Invalidität, Stillzeitprogramme, Erstattungskonten für abhängige Pflege (z. B. Einkommensrücklagen vor Steuern, auf die Arbeitnehmer zur Zahlung von Ausgaben für abhängige Pflege zurückgreifen können), Erziehungskurse und Kinderbetreuung vor Ort sind nur einige der Leistungen und Programme jetzt angeboten.
Lancaster Laboratories mit Sitz in Lancaster, Pennsylvania, bietet beispielsweise zur Wahrung des guten Willens gegenüber seinen Mitarbeitern weiterhin Krankenversicherungsleistungen sowohl während des Mutterschaftsurlaubs als auch während des unbezahlten Elternurlaubs an Urlaub, unabhängig davon, ob die Arbeitnehmerin nach der Geburt wieder an den Arbeitsplatz zurückkehren möchte oder nicht. Dieser familienunterstützende Managementansatz hat Früchte getragen: In einer Branche, in der eine Fluktuationsrate von 27 % die Norm ist, beträgt die Fluktuationsrate bei Lancaster nur 8 % (March of Dimes 1994).
Laktationsprogramme sind auch für Arbeitgeber einfach und vorteilhaft umzusetzen. Die gesundheitlichen Vorteile des Stillens gehen über die des Kindes hinaus. Eine kürzlich durchgeführte Studie zeigt, dass die Verbesserung der Gesundheit eines Säuglings durch das Stillen einen direkten Einfluss auf die Produktivität der Mitarbeiter hat. Gesündere Säuglinge bedeuten, dass Mütter und Väter deutlich weniger Arbeitstage versäumen, um sich um ein krankes Kind zu kümmern (Ryan und Martinez 1989). Das Anbieten eines Laktationsprogramms erfordert lediglich die Bereitstellung von Platz und Ausrüstung vor Ort zum Abpumpen und Aufbewahren von Muttermilch.
Das Los Angeles Department of Water and Power konnte einige Vorteile seines Laktationsprogramms quantifizieren: Beispielsweise geben 86 % der Teilnehmer an, dass das Programm ihnen den Übergang zurück in den Beruf erleichtert hat; 71 % berichten, dass sie sich seit der Teilnahme weniger Zeit genommen haben; und Programmteilnehmer haben eine Fluktuationsrate von 2 % (March of Dimes 1994).
Arbeitgeberrichtlinien
Es gibt viele Arbeitsplatzrichtlinien, die Arbeitgeber initiieren können, um eine Kultur zu schaffen, die die Gesundheit von Mutter und Kind unterstützt. Die Einführung neuer Richtlinien und die Änderung alter Richtlinien kann den Mitarbeitern eine wichtige Botschaft über die Unternehmenskultur des Unternehmens vermitteln.
Einige Richtlinien wirken sich auf die Gesundheit aller Arbeitnehmer aus, wie z. B. die Schaffung einer rauchfreien Umgebung. Andere konzentrieren sich auf ausgewählte Gruppen, beispielsweise solche, die sich mit Gefahren für die reproduktive Gesundheit am Arbeitsplatz befassen und die auf die Bedürfnisse von Männern und Frauen mit Kinderwunsch ausgerichtet sind. Noch mehr, einschließlich flexibler Arbeitsrichtlinien, unterstützen schwangere Frauen bei der Planung vorgeburtlicher Besuche und entlasten Eltern mit Säuglingen und Kleinkindern. Schließlich tragen Richtlinien in Bezug auf die Änderung von Arbeitsaufträgen bei Bedarf während der Schwangerschaft und die Lösung von Fragen der Behinderung und ihrer Dauer dazu bei, die Gesundheit der schwangeren Arbeitnehmerin zu schützen und gleichzeitig die Beeinträchtigung ihrer Arbeitsaufträge zu minimieren.
Als die Warner-Lambert Company, ein führendes Unternehmen in der Pharma-, Gesundheits- und Süßwarenindustrie, ihre Mutterschaftsmanagement- und vorgeburtlichen Aufklärungsprogramme einführte, führte das Unternehmen auch umfassende Richtlinien für das Management der reproduktiven Gesundheit ein. Die Richtlinien ermutigen die Mitarbeiter, Fragebögen auszufüllen, um das Potenzial von Gefahren für die reproduktive Gesundheit an ihren Arbeitsplätzen oder Arbeitsplätzen zu bewerten. Falls erforderlich, führt ein Sicherheitsingenieur von Warner-Lambert eine Bewertung durch, um festzustellen, welche gegebenenfalls erforderlichen Maßnahmen zur Kontrolle von Gefahren am Arbeitsplatz oder Arbeitsplatzbeschränkungen erforderlich sind.
Zusätzlich zu den Richtlinien für Gefahren für die reproduktive Gesundheit bieten eine Reihe von Arbeitgebern flexible Familienurlaubsrichtlinien an. Beim Kommunikationsgiganten AT&T beispielsweise können Mitarbeiter bis zu 12 Monate unbezahlten Urlaub nehmen, um sich um ein neugeborenes oder adoptiertes Kind zu kümmern. Mehr als 50 % der Mitarbeiter, die diese Urlaubsregelung seit 1990 in Anspruch genommen haben, sind innerhalb von drei Monaten wieder an ihren Arbeitsplatz zurückgekehrt. Innerhalb von sechs Monaten waren 82 % der Mitarbeiter wieder arbeitsfähig (March of Dimes 1994).
Und bei PepsiCo Inc., dem großen Getränke- und Lebensmittelkonzern mit Sitz in Purchase, New York, können Väter von Neugeborenen bis zu acht Wochen bezahlten Urlaub und weitere acht Wochen unbezahlten Urlaub mit Garantie auf den gleichen oder einen vergleichbaren Arbeitsplatz nehmen sie kehren zurück (March of Dimes 1994).
Entwicklung einer Gesundheitsstrategie für Mütter und Kleinkinder zur Erfüllung geschäftlicher Anforderungen
Jede nachhaltige arbeitgeberbasierte Gesundheitsstrategie für Mutter und Kind muss nicht nur für die Mitarbeiter akzeptabel sein, sondern auch solide Geschäftsziele erfüllen. Abhängig von den Zielen eines Unternehmens können unterschiedliche Leistungen, Mitarbeiterprogramme oder Richtlinien Vorrang haben. Die folgenden Schritte sind nützlich, um eine vorläufige Strategie zu entwickeln:
- Dokumentieren Sie vorhandene Vorteile, Programme und Richtlinien, die die Gesundheit von Müttern und Kindern unterstützen, um die Grundlage für eine formelle Strategie zu schaffen.
- Informieren Sie sich über verfügbare Community-Ressourcen, um die Bemühungen des Unternehmens zu unterstützen.
- Erstellen Sie eine nach Prioritäten geordnete Liste vorläufiger Gesundheitsinitiativen für Mutter und Kind, die Änderungen oder Einführungen in Leistungen, Programmen oder Richtlinien enthält.
- Holen Sie sich vorläufige Unterstützung vom Top-Management, bevor Sie den nächsten Schritt unternehmen.
- Bewerten Sie wahrgenommene Bedürfnisse und testen Sie vorgeschlagene Strategien mit Mitarbeitern, um vorläufige Empfehlungen zu validieren.
- Entwickeln Sie eine formale Gesundheitsstrategie für Mutter und Kind, indem Sie eine Mission formulieren, Ziele skizzieren, die erforderlichen Ressourcen zuweisen, potenzielle Hindernisse und Hauptakteure identifizieren, einen Zeitplan für die Umsetzung erstellen und die notwendige Unterstützung auf allen Ebenen des Unternehmens gewinnen.
Umsetzung von Gesundheitsinitiativen für Mütter und Kleinkinder
Der nächste Schritt ist die Umsetzung der Vorteile, Programme und Richtlinien, die Teil der Strategie sind. Der Implementierungsprozess umfasst in der Regel die folgenden Schritte:
- Weisen Sie die Verantwortung für die Umsetzung zu.
- Wählen Sie Qualitätsmessungen aus, anhand derer das Programm verwaltet werden soll.
- Anbieter bewerten und auswählen.
- Überprüfen Sie Anreize und andere Methoden, um die Mitarbeiterbeteiligung zu erhöhen.
- Kommunizieren Sie Initiativen an Mitarbeiter und Familienmitglieder.
Management des Erfolgs einer Gesundheitsstrategie für Mutter und Kind
Nach der Umsetzung sollte die Gesundheitsstrategie eines Arbeitgebers für Mutter und Kind auf ihre Wirksamkeit bei der Erfüllung der ursprünglichen Ziele und Geschäftsanforderungen überprüft werden. Evaluation und Feedback sind unerlässlich und tragen dazu bei sicherzustellen, dass die Initiativen zur Gesundheit von Müttern und Säuglingen sowohl die Bedürfnisse des Arbeitgebers als auch der Arbeitnehmer erfüllen.
Mutter-Kind-Gesundheit in Frankreich
Kurz nach dem Zweiten Weltkrieg führte Frankreich die Protection maternelle et infantile (PMI) ein, ein landesweites System, durch das öffentliche und private Gesundheitsfachkräfte in Zusammenarbeit mit Sozialdiensten grundlegende vorbeugende Gesundheits-, medizinische, soziale und Bildungsdienste für Schwangere, Säuglinge und Kleinkinder anbieten Kinder bis zum sechsten Lebensjahr.
Familien und niedergelassene Ärzte vereinbaren meist individuell Vorsorgeberatung, Familienplanung, frühzeitige und regelmäßige Schwangerschaftsvorsorge sowie Vorsorgeuntersuchungen und Impfungen für Kinder bis zum sechsten Lebensjahr. Die Teilnahme am Programm wird durch eine 100%ige Kostenerstattung durch die gesetzliche Krankenversicherung (um sich für diese Deckung zu qualifizieren, müssen Frauen ihre Schwangerschaft bis zur 15. Schwangerschaftswoche anmelden), monatliche (Familien-)Beihilfezahlungen ab dem vierten Schwangerschaftsmonat einer Frau gefördert bis zum dritten Lebensmonat des Kindes als Anreiz zur Einhaltung der nationalen Leitlinien zur Vorsorge und ein weiterführendes Informations- und Aufklärungsprogramm.
Frauen, die nicht über den privaten Sektor an der Pflege teilnehmen können, werden von 96 lokal kontrollierten PMI-Zentren versorgt, eines in jedem französischen Departement. Neben der Bereitstellung kostenloser Gesundheitskliniken in der Nachbarschaft identifizieren diese Zentren schwangere Frauen und gefährdete Kinder und zielen auf Interventionen ab, führen Hausbesuche durch und überwachen den Fortschritt aller Frauen und Säuglinge, um sicherzustellen, dass die in den nationalen Richtlinien geforderten vorbeugenden Leistungen erbracht werden.
Die Rolle der Arbeitgeber in diesem System ist gesetzlich geregelt. Sie versorgen schwangere Frauen mit:
- Arbeitsplatzwechsel; flexible Arbeitszeiten, um die Pendlerbelastung und Ruhezeiten zu verringern, um Stress und Müdigkeit zu reduzieren, die zu einer Frühgeburt führen können
- Mutterschaftsurlaub mit Arbeitsplatzsicherung für Mütter, die Kinder bekommen oder adoptieren, um die Bindung und gesunde Entwicklung des Kindes zu fördern (Mutterschaftsgeld in Höhe von 84 % des Gehalts, wird bis zu einem Höchstbetrag von der Sozialversicherung gezahlt)
- Teilzeitarbeitsregelungen und unbezahlter Elternurlaub mit Arbeitsplatzsicherheit, damit Eltern Kinderbetreuung und berufliche Verpflichtungen vereinbaren können (ein nationales Elterngeld hilft, die Kosten des unbezahlten Urlaubs auszugleichen) (Richardson 1994)
Fazit
Die Notwendigkeit, sich am amerikanischen Arbeitsplatz mit der Gesundheit von Müttern und Kindern zu befassen, wird zunehmen, da immer mehr Frauen in den Arbeitsmarkt eintreten und Familien- und Arbeitsplatzprobleme untrennbar werden. Zukunftsorientierte Unternehmen haben dies bereits erkannt und entwickeln innovative Ansätze. Arbeitgeber befinden sich in einer einzigartigen und starken Position, um Veränderungen zu beeinflussen und führend bei der Förderung gesunder Mütter und Babys zu werden.
HIV/AIDS-Aufklärung
Während sich die Epidemie der HIV-Infektion verschlimmert und ausbreitet, sind immer mehr Arbeitsplätze, Gewerkschaften, Arbeitgeber und Arbeitnehmer von der Bedrohung durch eine HIV-Infektion und AIDS (gemeinsam als HIV/AIDS bezeichnet) betroffen. Die Auswirkungen sind oft besonders und gut sichtbar; Sie können auch heimtückisch und etwas versteckt sein. Während der relativ kurzen Lebensdauer der HIV-Epidemie bleiben die direkten und indirekten Folgen von AIDS für den Unternehmenssektor und für den Arbeitsplatz im Allgemeinen (im Unterschied zu seinem Gesundheitsaspekt) größtenteils eine am Rande anerkannte Komponente der Schwere und Ausmaß von AIDS.
Die Einstellungen und Meinungen der Mitarbeiter zu AIDS sind von entscheidender Bedeutung und müssen bewertet werden, wenn ein Arbeitsplatzprogramm effektiv geplant und verwaltet werden soll. Ignoranz und Fehlinformationen von Mitarbeitern können große Hindernisse für ein Bildungsprogramm darstellen, und wenn sie falsch eingeschätzt oder schlecht gehandhabt werden, können sie zu Misstrauen und Störungen führen und bereits vorherrschende Vorurteile und Ängste in Bezug auf AIDS verschlimmern.
In den Vereinigten Staaten „hat AIDS zu mehr Einzelklagen in einem breiten Spektrum von Gesundheitsproblemen geführt als jede andere Krankheit in der Geschichte“, bemerkt Lawrence Gostin vom HIV Litigation Project. Eine nationale Umfrage der National Leadership Coalition on AIDS aus dem Jahr 1993 über die Einstellung der Mitarbeiter zu AIDS berichtet, dass viele arbeitende Amerikaner weiterhin negative und möglicherweise diskriminierende Einstellungen gegenüber HIV-infizierten Kollegen haben, und die Umfrage zeigt, dass die meisten Mitarbeiter entweder nicht wissen, wie Ihre Arbeitgeber würden auf HIV- oder AIDS-bedingte Situationen an ihrem Arbeitsplatz reagieren, oder sie glauben, dass ihr Arbeitgeber einen Arbeitnehmer mit einer HIV-Infektion beim ersten Anzeichen einer Krankheit entlassen würde. Die Diskriminierung von Mitarbeitern allein aufgrund einer Behinderung ist in den Vereinigten Staaten ausdrücklich durch den Americans with Disabilities Act (ADA) verboten, der Menschen mit HIV-Infektion und AIDS unter seinen Schutz stellt. Der Americans with Disabilities Act verlangt von Arbeitgebern mit mehr als 15 Mitarbeitern „angemessene Vorkehrungen“ oder Anpassungen am Arbeitsplatz für ihre Mitarbeiter mit Behinderungen, einschließlich HIV-Infektion und AIDS.
Beispielsweise dachten 32 % der arbeitenden Amerikaner in der Umfrage, dass ein Mitarbeiter mit einer HIV-Infektion beim ersten Anzeichen einer Krankheit entlassen oder in den Arbeitsunfähigkeitsurlaub versetzt würde. Wenn ein Arbeitgeber einen Arbeitnehmer mit HIV-Infektion allein aufgrund der Diagnose entlassen würde, würde dieser Arbeitgeber eindeutig gegen das Gesetz verstoßen. Diese weit verbreitete Unkenntnis der Arbeitnehmer über die gesetzlichen Pflichten eines Arbeitgebers macht Arbeitgeber – und damit auch ihre Manager und Arbeitnehmer – anfällig für möglicherweise kostspielige Diskriminierungsklagen, Arbeitsunterbrechungen und Probleme mit der Arbeitsmoral und Produktivität der Arbeitnehmer.
Falsche Wahrnehmungen über die Epidemie können auch diskriminierende Einstellungen und Verhaltensweisen unter Managern und Mitarbeitern fördern und einen Arbeitgeber gefährden. Beispielsweise dachten 67 % der befragten Arbeitnehmer, dass es ihren Kollegen unangenehm sein würde, mit jemandem mit einer HIV-Infektion zu arbeiten. Ohne Kontrolle können solche Einstellungen und die damit übereinstimmenden Verhaltensweisen einen Arbeitgeber einem erheblichen Risiko aussetzen. Manager können fälschlicherweise davon ausgehen, dass eine diskriminierende Behandlung von Personen mit HIV-Infektion oder AIDS oder Personen, die als infiziert wahrgenommen werden, akzeptabel ist.
Herausforderungen des HIV/AIDS-Managements
Die medizinischen, rechtlichen, finanziellen und Arbeitsplatzentwicklungen, die sich aus der Epidemie ergeben, stellen Menschen mit HIV-Infektion und AIDS, ihre Familien, ihre Gewerkschaften und ihre Arbeitgeber vor eine Vielzahl von Herausforderungen. Gewerkschaftsführer, Geschäftsführer, Personalfachleute und Frontline-Manager stehen vor immer komplizierteren Aufgaben, darunter Kostenkontrolle, Schutz der Vertraulichkeit der medizinischen Informationen von Mitarbeitern und Bereitstellung „angemessener Vorkehrungen“ für ihre Mitarbeiter mit HIV-Infektion und AIDS, zusätzlich zum Schutz Menschen mit HIV-Infektion und AIDS und Menschen, die aufgrund von Diskriminierung bei der Einstellung und Beförderung als erkrankt gelten. Menschen, die mit HIV infiziert sind, bleiben länger am Arbeitsplatz, sodass Arbeitgeber planen müssen, wie sie am besten fair und effektiv mit HIV-infizierten Mitarbeitern über einen längeren Zeitraum und oft mit wenig oder gar keiner Schulung oder Anleitung umgehen können. Ein effektives Management von Mitarbeitern mit AIDS erfordert, sich über neue Gesundheitsversorgungsoptionen, Krankenversicherungs- und Gesundheitskosten sowie gesetzliche und behördliche Anforderungen auf dem Laufenden zu halten, wirksame „angemessene Vorkehrungen“ zu treffen und Bedenken hinsichtlich Vertraulichkeit und Datenschutz, Diskriminierungsproblemen, Ängsten von Mitarbeitern und Belästigung von infizierte Mitarbeiter, Kundenbedenken, Arbeitsunterbrechungen, Klagen, Rückgang der Produktivität und Arbeitsmoral der Mitarbeiter – und das alles bei gleichzeitiger Aufrechterhaltung eines produktiven und profitablen Arbeitsplatzes und Erfüllung der Geschäftsziele.
Das ist eine große und ziemlich komplexe Reihe von Erwartungen, eine Tatsache, die eine der wesentlichen Notwendigkeiten unterstreicht, wenn es darum geht, Schulungen am Arbeitsplatz bereitzustellen, nämlich bei Managern zu beginnen und sie zu schulen und zu motivieren, AIDS am Arbeitsplatz als Teil einer langen Zeit zu betrachten -fristige Strategien und Ziele.
Inmitten der Flut von Fragen und Bedenken über die Epidemie und den Umgang mit ihren Auswirkungen auf den Arbeitsplatz können Arbeitgeber kostengünstige Maßnahmen ergreifen, um Risiken zu minimieren, Gesundheitskosten zu senken, die Zukunft ihres Unternehmens zu schützen und vor allem Leben zu retten.
Schritt eins: Richten Sie eine HIV/AIDS-Richtlinie am Arbeitsplatz ein
Der erste Schritt zur effektiven Bewältigung der Arbeitsplatzprobleme, die sich aus der HIV-Epidemie ergeben, ist die Einführung einer soliden Arbeitsplatzpolitik. Eine solche Richtlinie muss klar darlegen, wie ein Unternehmen mit der Vielzahl komplexer, aber überschaubarer Herausforderungen umgehen wird, die durch HIV/AIDS entstehen. („Eine solide Arbeitsplatzrichtlinie, die die Verantwortung eines Arbeitgebers gegenüber infizierten und betroffenen Arbeitnehmern berücksichtigt, wird dazu beitragen, dass ein Unternehmen nicht zu einem Testfall wird“, sagt Peter Petesch, ein in Washington, DC, ansässiger Anwalt für Arbeitsrecht, der sich für das Thema AIDS und seinen Arbeitsplatz interessiert Folgen.)
Natürlich wird eine Arbeitsplatzrichtlinie selbst nicht die Schwierigkeiten beseitigen, die der Führung eines Mitarbeiters mit einer tödlichen und oft stigmatisierten Krankheit innewohnen. Nichtsdestotrotz trägt eine schriftliche Arbeitsplatzrichtlinie wesentlich dazu bei, ein Unternehmen auf seine Bemühungen zum Umgang mit AIDS vorzubereiten, indem es Risiken minimiert und seine Belegschaft schützt. Zu den Zielen einer wirksamen schriftlichen Richtlinie gehört die Notwendigkeit
- Legen Sie einen einheitlichen internen Standard für das gesamte HIV/AIDS-Programm eines Unternehmens fest.
- Standardisieren Sie die Position und Kommunikation eines Unternehmens zu HIV/AIDS.
- Schaffen Sie einen Präzedenzfall und Standards für das Verhalten der Mitarbeiter.
- Informieren Sie alle Mitarbeiter, wo sie Informationen und Unterstützung erhalten können.
- Weisen Sie Vorgesetzte an, wie sie in ihren Arbeitsgruppen mit AIDS umgehen können.
Wirksame HIV/AIDS-Richtlinien sollten die Einhaltung von Gesetzen, Nichtdiskriminierung, Vertraulichkeit und Privatsphäre, Sicherheit, Leistungsstandards, angemessene Vorkehrungen, Bedenken von Mitarbeitern und Mitarbeiterschulung abdecken und Anleitungen dazu geben. Um wirksam zu sein, muss eine Richtlinie den Mitarbeitern auf allen Ebenen des Unternehmens mitgeteilt werden. Darüber hinaus ist es entscheidend, die ausgesprochene und gut sichtbare Unterstützung des oberen Managements und der Führungskräfte, einschließlich des Vorstandsvorsitzenden, zu haben, um die Dringlichkeit und Bedeutung der oben skizzierten Botschaften zu unterstreichen. Ohne dieses Engagement läuft eine Politik, die nur „auf dem Papier“ existiert, Gefahr, nur ein Löwe ohne Zähne zu sein.
Es gibt zwei allgemeine Ansätze zur Entwicklung von HIV/AIDS-Strategien:
- Der lebensbedrohliche Krankheitsansatz. Einige Arbeitgeber entscheiden sich dafür, ihre HIV/AIDS-Politik als Teil des Kontinuums aller lebensbedrohlichen Krankheiten oder Behinderungen zu entwickeln. Diese Richtlinien besagen normalerweise, dass HIV/AIDS wie alle anderen Langzeiterkrankungen behandelt werden – mitfühlend, vernünftig und ohne Diskriminierung.
- Der HIV/AIDS-spezifische Ansatz. Dieser Ansatz zur Politikentwicklung erkennt HIV/Aids ausdrücklich als ein großes Gesundheitsproblem mit potenziellen Auswirkungen auf den Arbeitsplatz an und behandelt es. Neben der Grundsatzerklärung selbst enthält dieser Ansatz häufig eine Aufklärungskomponente, in der behauptet wird, dass HIV/AIDS nicht durch zufälligen Kontakt am Arbeitsplatz übertragen wird und dass Mitarbeiter mit einer HIV-Infektion oder AIDS kein Gesundheitsrisiko für Kollegen oder Kunden darstellen.
Schritt zwei: Manager und Vorgesetzte schulen
Manager und Vorgesetzte sollten gründlich mit den Richtlinien des Arbeitgebers zu HIV/AIDS am Arbeitsplatz vertraut gemacht werden. Es sollte sichergestellt werden, dass jede Führungsebene klare und konsistente Leitlinien zu den medizinischen Fakten und dem minimalen Übertragungsrisiko am allgemeinen Arbeitsplatz erhält. In Ländern mit Antidiskriminierungsgesetzen müssen Manager auch mit deren Anforderungen gründlich vertraut sein (z. B. der Americans with Disabilities Act und seine Anforderungen an angemessene Vorkehrungen, Nichtdiskriminierung, Vertraulichkeit und Privatsphäre, Sicherheit am Arbeitsplatz und Mitarbeiterleistungsstandards in den Vereinigten Staaten).
Außerdem müssen alle Vorgesetzten darauf vorbereitet sein, Fragen und Bedenken von Mitarbeitern zu HIV/AIDS und dem Arbeitsplatz zu beantworten. Oft sind die Vorgesetzten an vorderster Front die ersten, die aufgefordert werden, Informationen bereitzustellen und auf andere Informationsquellen zu verweisen sowie eingehende Antworten auf Fragen der Mitarbeiter zu geben, warum sie sich Sorgen über eine HIV-Infektion und AIDS machen sollten und wie sie dies erwarten sollten sich verhalten. Manager sollten geschult und vorbereitet werden, bevor Mitarbeiterschulungsprogramme eingeführt werden.
Schritt drei: Mitarbeiter schulen
Arbeitsplatzbezogene Bildungsprogramme sind kostengünstige und kostengünstige Möglichkeiten, um Risiken zu minimieren, das Leben von Arbeitnehmern zu schützen, Geld für Gesundheitskosten zu sparen und Leben zu retten. MacAllister Booth, CEO der Polaroid Corporation, sagte kürzlich, dass die AIDS-Aufklärung und -Schulung für alle Polaroid-Mitarbeiter weniger kosten als die Behandlungskosten eines AIDS-Falls.
Betriebliche Wellnessprogramme und Gesundheitsförderung sind für immer mehr Beschäftigte bereits fester Bestandteil der Arbeitswelt, insbesondere bei Gewerkschaften und größeren Unternehmen. Kampagnen zur Reduzierung der medizinischen Kosten und Fehltage aufgrund vermeidbarer Krankheiten konzentrierten sich auf die Bedeutung der Raucherentwöhnung, der Bewegung und einer gesünderen Ernährung. Aufbauend auf den Bemühungen, die Sicherheit am Arbeitsplatz und die Gesundheit der Belegschaft zu erhöhen, haben sich Gesundheitsprogramme am Arbeitsplatz bereits als kostengünstige und geeignete Orte für Gesundheitsinformationen für Mitarbeiter etabliert. HIV/AIDS-Aufklärungsprogramme können in diese laufenden Bemühungen zur Gesundheitsförderung integriert werden.
Darüber hinaus haben Studien gezeigt, dass viele Arbeitnehmer darauf vertrauen, dass ihre Arbeitgeber genaue Informationen zu einem breiten Themenspektrum, einschließlich Gesundheitserziehung, bereitstellen. Die arbeitende Bevölkerung ist besorgt über AIDS, vielen fehlt das Verständnis für die medizinischen und rechtlichen Fakten der Epidemie, und sie wollen mehr darüber erfahren.
Laut einer Studie der New York Business Group on Health (Barr, Waring und Warshaw 1991) haben Arbeitnehmer im Allgemeinen eine positive Meinung von Arbeitgebern, die über AIDS informieren und – je nach Art des angebotenen Programms – den Arbeitgeber als a glaubwürdigere Informationsquelle als die Medien oder die Regierung. Darüber hinaus unterstützten laut der Umfrage der National Leadership Coalition on AIDS über die Einstellung arbeitender Amerikaner zu AIDS 96 % der Mitarbeiter, die eine AIDS-Aufklärung am Arbeitsplatz erhielten, eine arbeitsplatzbezogene HIV/AIDS-Aufklärung.
Idealerweise sollte die Teilnahme an Mitarbeiterschulungen obligatorisch sein und das Programm mindestens anderthalb Stunden dauern. Die Sitzung sollte von einem ausgebildeten Pädagogen geleitet werden und Materialien auf objektive und nicht wertende Weise präsentieren. Das Programm sollte auch eine Frage-und-Antwort-Phase vorsehen und Empfehlungen für vertrauliche Unterstützung bereitstellen. Initiativen im Zusammenhang mit AIDS am Arbeitsplatz sollten fortlaufend sein, keine einmaligen Ereignisse, und sind effektiver, wenn sie mit solchen öffentlichen Anerkennungen der Bedeutung des Problems verbunden sind, wie die Feierlichkeiten zum Welt-AIDS-Tag. Schließlich ist eine der effektivsten Methoden, um mit Mitarbeitern über AIDS zu sprechen, eine Person einzuladen, die mit einer HIV-Infektion oder AIDS lebt, um in der Sitzung zu sprechen. Aus erster Hand zu erfahren, wie jemand mit einer HIV-Infektion oder AIDS lebt und arbeitet, wirkt sich nachweislich positiv auf die Effektivität der Sitzung aus.
Ein gründliches AIDS-Aufklärungsprogramm am Arbeitsplatz sollte eine Präsentation dieser Punkte enthalten:
- die medizinischen Fakten – wie HIV übertragen wird und wie nicht, wobei betont wird, dass es nicht durch zufälligen Kontakt verbreitet werden kann und praktisch unmöglich ist, sich am Arbeitsplatz anzustecken
- die rechtlichen Fakten, einschließlich der Pflichten des Arbeitgebers, insbesondere die Bedeutung der Vertraulichkeit und Privatsphäre und der Bereitstellung angemessener Vorkehrungen
- die psychosozialen Probleme, einschließlich der Reaktion auf einen Kollegen mit HIV/AIDS und wie es ist, mit HIV/AIDS zu leben und zu arbeiten
- Richtlinien zu Unternehmensrichtlinien, Leistungen und Informationen
- Informationen, die Mitarbeiter zu ihren Familien mit nach Hause nehmen können, um ihnen beizubringen, wie sie sich schützen können
- Informationen zu Community-Ressourcen und Anlaufstellen für anonyme Tests.
Studien weisen darauf hin, dass die Einstellung zu AIDS negativ verstärkt werden kann, wenn eine Aufklärungs- oder Schulungssitzung zu kurz und nicht gründlich genug und interaktiv ist. In ähnlicher Weise hat sich gezeigt, dass das einfache Verteilen einer Broschüre die Angst vor AIDS erhöht. In einer kurzen, flüchtigen Sitzung wurde festgestellt, dass die Teilnehmer einige der Fakten aufgenommen haben, aber mit ungelösten Ängsten über die Übertragung von HIV nach Hause gingen, Ängste, die tatsächlich durch die Einführung des Themas geweckt wurden. Daher ist es wichtig, in einer Schulungssitzung genügend Zeit für eingehende Diskussionen, Fragen und Antworten und Verweise auf andere Quellen vertraulicher Informationen einzuplanen. Optimalerweise sollte eine Schulungssitzung obligatorisch sein, da das Stigma, das immer noch mit einer HIV-Infektion und AIDS verbunden ist, viele davon abhalten wird, an einer freiwilligen Schulung teilzunehmen.
Einige Reaktionen der Union auf HIV/AIDS
Einige führende Beispiele gewerkschaftlicher HIV/AIDS-Aufklärung und politischer Initiativen sind:
- Die Seafarers International Union richtete an ihrer Lundeberg School of Seamanship in Piney Point, Maryland, ein HIV/AIDS-Aufklärungsprogramm als obligatorischen Bestandteil des Lehrplans für Schüler der Handelsmarine ein. Personen, die in die Branche einsteigen möchten, können an einem 14-wöchigen Schulungskurs an der Schule teilnehmen, und diejenigen, die bereits in der Branche arbeiten, besuchen kostenlose Kurse, um ihre Fähigkeiten zu verbessern und Abitur-Äquivalenzdiplome oder assoziierte Abschlüsse zu erhalten. Die Aufklärungsseminare für Seeleute über HIV/AIDS dauern zwei Stunden, und dieser umfassende Ansatz basiert auf der Erkenntnis, dass eine gründliche Ausbildung notwendig ist, um den Bedürfnissen einer Belegschaft gerecht zu werden, die ins Ausland reist und in einem abgeschlossenen Umfeld arbeitet. Der HIV-Präventionskurs ist Teil eines Programms, das Beschäftigungspraktiken, Gesundheit und Sicherheit am Arbeitsplatz und die Eindämmung der Gesundheitskosten abdeckt. Die Aufklärung wird ergänzt durch das Vorführen verschiedener AIDS-Videobänder im geschlossenen Fernsehsystem der Lundeberg-Schule, die Veröffentlichung von Artikeln in der Schülerzeitung und die Verteilung von Broschüren in den Union Halls in jedem Hafen. Kostenlose Kondome werden ebenfalls zur Verfügung gestellt.
- Die Service Employees International Union (SEIU) beteiligte sich 1984 an Aktivitäten im Zusammenhang mit AIDS, als unter ihren Mitgliedern, die im San Francisco General Hospital arbeiteten, zum ersten Mal Angst vor einer AIDS-Übertragung aufkam. Um sicherzustellen, dass die Mitarbeiter des Gesundheitswesens weiterhin in der Lage sein würden, ihre Patienten mitfühlend zu betreuen, war es von entscheidender Bedeutung, dass irrationale Ängste mit sachlichen Informationen konfrontiert wurden und dass gleichzeitig angemessene Sicherheitsvorkehrungen getroffen wurden. Diese Krise führte zur Einrichtung des AIDS-Programms der SEIU, einem Modell für Peer-orientierte Bemühungen, bei dem die Mitglieder zusammenarbeiten, um den Bedarf an pädagogischer und emotionaler Unterstützung zu lösen. Das Programm umfasst die Überwachung von Infektionskontrollverfahren in Krankenhäusern, die Beantwortung individueller Anfragen von Gewerkschaftsmitgliedern zur Gestaltung und Durchführung von AIDS-Schulungsprogrammen und die Förderung der Koordinierung der Krankenhausverwaltung mit der SEIU in Bezug auf AIDS-bezogene Belange.
- Ein bedeutender Vorteil des SEIU-Ansatzes zu HIV/AIDS war die Entwicklung wissenschaftlich fundierter Richtlinien und Schulungsprogramme für Mitglieder, die echte Besorgnis für alle an der Epidemie Beteiligten zeigen, einschließlich der Mitarbeiter des Gesundheitswesens, der Patienten und der Öffentlichkeit. Die Gewerkschaft fördert aktiv das AIDS-Bewusstsein auf nationaler und internationaler Ebene auf Konferenzen und Tagungen, ein Schwerpunkt, der die SEIU an die Spitze der Aufklärung neu angekommener Arbeitsmigranten über HIV-Prävention und Sicherheit am Arbeitsplatz in Bezug auf alle durch Blut übertragbaren Krankheitserreger gebracht hat. Diese Bildungsbemühungen berücksichtigen die primären oder bevorzugten Sprachen und kulturellen Unterschiede der Zielgruppe.
Fazit
Obwohl die Gewerkschaften und Unternehmen, die konstruktiv auf die täglichen Herausforderungen von HIV/AIDS am Arbeitsplatz reagieren, in der Minderheit sind, haben viele die Modelle und einen wachsenden Wissensschatz bereitgestellt, der leicht verfügbar ist, um anderen zu helfen, HIV als Arbeitsplatzproblem effektiv anzugehen . Die in den letzten zehn Jahren gewonnenen Erkenntnisse und Erfahrungen zeigen, dass gut geplante AIDS-Richtlinien, Arbeitsplatzstandards und -praktiken, Führung und kontinuierliche Arbeits-, Management- und Mitarbeiterschulung wirksame Methoden sind, um diese Herausforderungen anzugehen.
Da Gewerkschafter, Industriegruppen und Unternehmensverbände die wachsenden Folgen von AIDS für ihre Branchen erkennen, bilden sich neue Gruppen, um die besondere Relevanz von AIDS für ihre Interessen anzusprechen. Die Thai Business Coalition on AIDS wurde 1993 ins Leben gerufen und scheint ähnliche Entwicklungen in anderen pazifischen Anrainerstaaten anzuregen. Mehrere Unternehmens- und Handelsgruppen in Zentral- und Südafrika ergreifen die Initiative zur Bereitstellung von betrieblicher Bildung, und ähnliche Unternehmungen sind in Brasilien und in der Karibik sichtbar geworden.
Das Weltentwicklungsbericht (1993) widmete sich „Investing in Health“ und untersuchte das Zusammenspiel von menschlicher Gesundheit, Gesundheitspolitik und wirtschaftlicher Entwicklung. Der Bericht lieferte eine Reihe von Beispielen für die Bedrohung, die AIDS für Entwicklungsstrategien und Errungenschaften darstellt. Dieser Bericht weist darauf hin, dass es eine wachsende Gelegenheit gibt, die Fähigkeiten und Ressourcen der globalen Finanz- und Entwicklungspolitik zu nutzen und in engerer Abstimmung mit führenden Vertretern des öffentlichen Gesundheitswesens auf der ganzen Welt effektivere Aktionspläne zur Bewältigung der wirtschaftlichen und geschäftlichen Herausforderungen zu erstellen, die sich aus AIDS ergeben ( Hammer 1994).
Gewerkschaften und Arbeitgeber stellen fest, dass die Umsetzung von AIDS-Richtlinien und Mitarbeiterschulungsprogrammen vor der Konfrontation mit einem HIV-Fall dazu beiträgt, Störungen am Arbeitsplatz zu reduzieren, Geld zu sparen, indem die Gesundheit der Belegschaft geschützt wird, kostspielige Rechtsstreitigkeiten abwendet und Manager und Mitarbeiter darauf vorbereitet, konstruktiv auf die Herausforderungen von zu reagieren Aids am Arbeitsplatz. Die Tools, die zur Bewältigung der vielfältigen und komplexen alltäglichen Probleme im Zusammenhang mit der Krankheit erforderlich sind, sind leicht zugänglich und kostengünstig. Schließlich können sie Leben und Geld retten.
Gesundheitsschutz und -förderung: Infektionskrankheiten
Die Prävention und Bekämpfung von Infektionskrankheiten ist eine zentrale Aufgabe des Gesundheitsdienstes für Arbeitnehmer in Gebieten, in denen sie endemisch sind, wo die Arbeit mit der Exposition gegenüber bestimmten Infektionserregern verbunden ist, für die die Bevölkerung besonders anfällig sein kann, und wo die kommunalen Gesundheitsdienste unzureichend sind. Unter solchen Umständen muss der medizinische Direktor als Gesundheitsbeauftragter für die Belegschaft fungieren, eine Pflicht, die die Aufmerksamkeit auf sanitäre Einrichtungen, trinkbare Nahrung und Wasser, potenzielle Infektionsvektoren, angemessene Impfungen, sofern verfügbar, sowie die Früherkennung und sofortige Behandlung von Krankheiten erfordert Infektionen, wenn sie auftreten.
In gut entwickelten städtischen Gebieten, in denen die Arbeitnehmer relativ gesund sind, wird die Sorge um Infektionskrankheiten normalerweise von anderen Problemen überschattet, aber die Prävention und Bekämpfung von Infektionskrankheiten bleiben dennoch wichtige Aufgaben des Gesundheitsdienstes der Arbeitnehmer. Infektionskrankheiten sind aufgrund ihrer Verbreitung in allen Altersgruppen (selbstverständlich einschließlich derjenigen, die am ehesten erwerbstätig sind) und aufgrund ihrer grundsätzlichen Ausbreitungsfähigkeit durch die für das typische Arbeitsumfeld charakteristischen engen Kontakte ein geeignetes Ziel jeder Mitarbeitergesundheitsförderung Programm. Die Bemühungen der Mitarbeitergesundheitseinheiten, auf das von ihnen gestellte Problem zu reagieren, werden jedoch nicht oft diskutiert. Teilweise kann dieser Mangel an Aufmerksamkeit auf die Ansicht zurückgeführt werden, dass solche Bemühungen Routine sind, etwa in Form von Impfprogrammen gegen die saisonale Grippe. Darüber hinaus werden sie möglicherweise übersehen, da sie Aktivitäten sind, die nicht unbedingt mit umfassenden Gesundheitsförderungsinitiativen verbunden sind, sondern stattdessen in das Gewebe des umfassenden Mitarbeitergesundheitsprogramms eingewoben sind. Beispielsweise umfasst die individuelle Beratung und Behandlung von Mitarbeitern, die sich einer regelmäßigen Gesundheitsbewertung unterziehen, häufig Ad-hoc-Maßnahmen zur Gesundheitsförderung, die auf Infektionskrankheiten ausgerichtet sind. All dies stellt jedoch sinnvolle Aktivitäten dar, die mit oder ohne formelle Bezeichnung als „Programm“ zu einer zusammenhängenden Strategie zur Prävention und Bekämpfung von Infektionskrankheiten kombiniert werden können.
Diese Aktivitäten können in eine Reihe von Komponenten unterteilt werden: Verbreitung von Informationen und Mitarbeiterschulung; Impfungen; Reaktion auf Infektionsausbrüche; Schutz der Gesundheit von Reisenden; Familienmitglieder erreichen; und auf dem Laufenden bleiben. Um zu veranschaulichen, wie diese in ein umfassendes Mitarbeitergesundheitsprogramm integriert werden können, das eine große städtische, überwiegend angestellte Belegschaft bedient, beschreibt dieser Artikel das Programm bei JP Morgan and Company, Inc. mit Sitz in New York City. Obwohl es einzigartige Funktionen hat, unterscheidet es sich nicht von denen, die von vielen großen Organisationen verwaltet werden.
JP Morgan & Company, Inc.
JP Morgan & Company, Inc. ist ein Unternehmen, das weltweit verschiedene Finanzdienstleistungen anbietet. Das Unternehmen hat seinen Hauptsitz in New York City, wo etwa 7,500 seiner 16,500 Mitarbeiter beschäftigt sind, und unterhält Niederlassungen unterschiedlicher Größe in anderen Teilen der Vereinigten Staaten und Kanada sowie in Großstädten in Europa, Asien, Lateinamerika und Australien.
Hausinterne medizinische Abteilungen waren seit Anfang dieses Jahrhunderts in jeder ihrer unmittelbaren Mutterorganisationen vorhanden, und nach der Fusion von JP Morgan mit der Guaranty Trust Company hat sich die Mitarbeitergesundheitseinheit entwickelt, um nicht nur arbeitsmedizinische Standardaktivitäten anzubieten, sondern auch a breite Palette kostenloser Dienstleistungen für Mitarbeiter, einschließlich regelmäßiger Gesundheitsuntersuchungen, Impfungen, ambulanter Grundversorgung, Gesundheitserziehung und -förderung sowie eines Mitarbeiterunterstützungsprogramms. Die Effektivität der medizinischen Abteilung, die ihren Sitz in New York City hat, wird durch die Konzentration des Großteils der Belegschaft von Morgan in einer begrenzten Anzahl zentral gelegener Einrichtungen verstärkt.
Verbreitung von Informationen
Die Verbreitung relevanter Informationen ist normalerweise der Eckpfeiler eines Gesundheitsförderungsprogramms und wohl der einfachste Ansatz, unabhängig davon, ob die Ressourcen begrenzt oder reichlich vorhanden sind. Die Bereitstellung genauer, aussagekräftiger und verständlicher Informationen – bei Bedarf angepasst an Alter, Sprache, ethnische Zugehörigkeit und Bildungsniveau der Mitarbeiter – dient nicht nur der Aufklärung, sondern auch der Korrektur von Missverständnissen, der Einführung wirksamer Präventionsstrategien und der Weiterleitung von Mitarbeitern an geeignete Ressourcen innerhalb oder außerhalb des Unternehmens Baustelle.
Diese Informationen können viele Formen annehmen. Schriftliche Mitteilungen können an die Mitarbeiter an ihren Arbeitsplätzen oder zu ihnen nach Hause gerichtet oder an zentralen Standorten verteilt werden. Diese können aus Bulletins oder Veröffentlichungen bestehen, die unter anderem von staatlichen oder freiwilligen Gesundheitsbehörden, pharmazeutischen Unternehmen oder kommerziellen Quellen bezogen oder, sofern die Ressourcen dies zulassen, intern entwickelt werden können.
Noch effektiver können Vorlesungen und Seminare sein, insbesondere wenn sie den Mitarbeitern die Möglichkeit geben, Fragen zu ihrem individuellen Anliegen zu stellen. Andererseits weisen sie den Nachteil auf, dass sie Zugänglichkeit und einen größeren Zeitaufwand sowohl seitens des Arbeitgebers als auch des Personals erfordern; Sie verletzen auch die Anonymität, was manchmal ein Problem sein kann.
HIV / AIDS
Als Beispiel für diese Aktivität können unsere eigenen Erfahrungen mit der Verbreitung von Gesundheitsinformationen zur HIV-Infektion angesehen werden. Die ersten Krankheitsfälle wurden 1981 gemeldet, und wir wurden erstmals 1985 auf Fälle bei unseren Mitarbeitern aufmerksam der Krankheit noch aufgetaucht war) forderte ein Programm über AIDS. Zu den Referenten gehörten der Betriebsärztliche Direktor und ein Experte für Infektionskrankheiten einer örtlichen Universitätsklinik. Das Publikum bestand aus fast 1986 % der gesamten Belegschaft dieser Einheit, von denen 10 % Frauen waren. Der Schwerpunkt dieser und nachfolgender Präsentationen lag auf der Übertragung des Virus und auf Präventionsstrategien. Wie die Zusammensetzung des Publikums vermuten lässt, gab es erhebliche Bedenken hinsichtlich der heterosexuellen Verbreitung.
Der Erfolg dieser Präsentation ermöglichte im folgenden Jahr die Entwicklung eines weitaus ehrgeizigeren Programms in der New Yorker Zentrale. Ein Newsletter und eine Broschüre nahmen die Veranstaltungen mit einer kurzen Erörterung der Krankheit vorweg, Plakate und andere Anzeigen wurden verwendet, um die Mitarbeiter an die Zeiten und Orte der Präsentationen zu erinnern, und die Manager ermutigten nachdrücklich zur Teilnahme. Aufgrund des Engagements des Managements und der allgemeinen Besorgnis über die Krankheit in der Gemeinde konnten wir in den zahlreichen Präsentationen zwischen 25 und 30 % der lokalen Belegschaft erreichen.
Diese Sitzungen umfassten eine Diskussion durch den medizinischen Direktor des Unternehmens, der das Vorhandensein der Krankheit unter den Mitarbeitern anerkannte und feststellte, dass das Unternehmen zu ihrer Weiterbeschäftigung verpflichtet sei, solange sie gesund genug seien, um effektiv zu arbeiten. Er überprüfte die Unternehmensrichtlinie zu lebensbedrohlichen Krankheiten und wies auf die Verfügbarkeit vertraulicher HIV-Tests durch die medizinische Abteilung hin. Es wurde ein Aufklärungsvideo über die Krankheit gezeigt, gefolgt von einem Expertenredner des örtlichen Gesundheitsamtes. Es folgte eine Phase von Fragen und Antworten, und am Ende der Sitzung erhielt jeder ein Paket mit Informationsmaterial über HIV-Infektion und Präventionsstrategien.
Die Resonanz auf diese Sitzungen war sehr positiv. Zu einer Zeit, als andere Unternehmen Arbeitsunterbrechungen wegen HIV-infizierter Mitarbeiter erlebten, hatte Morgan keine. Eine unabhängige Umfrage unter Mitarbeitern (und denen mehrerer anderer Unternehmen mit ähnlichen Programmen) ergab, dass die Programmteilnehmer die Möglichkeit, an solchen Sitzungen teilzunehmen, sehr zu schätzen wussten und fanden, dass die bereitgestellten Informationen hilfreicher waren als die Informationen, die ihnen aus anderen Quellen (Barr, Waring und Warshaw) zur Verfügung standen 1991).
Wir hielten 1989 und 1991 ähnliche Sitzungen über HIV-Infektionen ab, stellten jedoch fest, dass die Teilnahme mit der Zeit abnahm. Wir führten dies zum Teil auf die wahrgenommene Sättigung mit dem Thema und zum Teil darauf zurück, dass die Krankheit ihre Auswirkungen auf die chronisch Arbeitslosen (in unserem Gebiet) verlagert; tatsächlich ist die Zahl der neu mit HIV infizierten Mitarbeiter, die uns aufgefallen sind, nach 1991 dramatisch zurückgegangen.
Lyme-Borreliose
Inzwischen ist die Lyme-Borreliose, eine bakterielle Krankheit, die durch den Stich der Hirschzecke in vorstädtischen und lokalen Urlaubsumgebungen übertragen wird, unter unseren Mitarbeitern immer häufiger geworden. Ein Vortrag zu diesem Thema, ergänzt durch gedruckte Informationen, fand 1993 große Beachtung. Schwerpunkte dieser Präsentation waren Krankheitserkennung, Abklärung, Behandlung und vor allem Prävention.
Im Allgemeinen sollten Programme zur Verbreitung von Informationen, ob schriftlich oder in Vortragsform, glaubwürdig, leicht verständlich, praktisch und relevant sein. Sie sollen der Sensibilisierung dienen, insbesondere im Hinblick auf die persönliche Prävention und wann und wie professionelle Hilfe in Anspruch genommen werden kann. Gleichzeitig sollen sie dazu dienen, unangebrachte Ängste abzubauen.
Impfprogramme
Impfungen am Arbeitsplatz adressieren ein wichtiges Bedürfnis der öffentlichen Gesundheit und bringen wahrscheinlich greifbare Vorteile, nicht nur für die einzelnen Empfänger, sondern auch für die Organisation. Viele Arbeitgeber in den Industrieländern, die über keinen Gesundheitsdienst für Mitarbeiter verfügen, veranlassen, dass externe Auftragnehmer an den Arbeitsplatz kommen, um ein Massenimpfprogramm durchzuführen.
Influenza
Während die meisten Impfungen viele Jahre lang Schutz bieten, muss der Influenza-Impfstoff jährlich verabreicht werden, da sich das Virus ständig verändert und, in geringerem Maße, die Immunität der Patienten nachlässt. Da Influenza eine saisonale Erkrankung ist, deren Infektiosität typischerweise in den Wintermonaten weit verbreitet ist, sollte die Impfung im Herbst erfolgen. Diejenigen, die am dringendsten eine Impfung benötigen, sind ältere Arbeitnehmer und Personen mit Grunderkrankungen oder Immunschwächen, einschließlich Diabetes und chronischen Lungen-, Herz- und Nierenproblemen. Beschäftigte in Einrichtungen des Gesundheitswesens sollten ermutigt werden, sich impfen zu lassen, nicht nur weil sie mit größerer Wahrscheinlichkeit Personen mit der Infektion ausgesetzt sind, sondern auch weil ihre weitere Arbeitsfähigkeit im Falle eines schweren Ausbruchs der Krankheit von entscheidender Bedeutung ist. Eine kürzlich durchgeführte Studie hat gezeigt, dass die Impfung gegen Influenza auch für gesunde, berufstätige Erwachsene erhebliche gesundheitliche und wirtschaftliche Vorteile bietet. Da die mit der Krankheit verbundene Morbidität typischerweise zu einer einwöchigen oder längeren Arbeitsunfähigkeit führen kann, an der häufig mehrere Mitarbeiter gleichzeitig in derselben Einheit beteiligt sind, besteht für Arbeitgeber ein ausreichender Anreiz, die daraus resultierenden Auswirkungen auf die Produktivität zu verhindern, indem sie diese relativ harmlose und kostengünstige Form der Impfung. Dies wird besonders wichtig, wenn die Gesundheitsbehörden größere Veränderungen des Virus erwarten und eine größere Epidemie für eine bestimmte Saison vorhersagen.
Wahrscheinlich ist das Haupthindernis für den Erfolg von Influenza- (oder anderen) Impfprogrammen die Zurückhaltung von Einzelpersonen, daran teilzunehmen. Um ihr Zögern zu minimieren, ist es wichtig, die Mitarbeiter über die Notwendigkeit und Verfügbarkeit des Impfstoffs aufzuklären und die Impfung leicht zugänglich zu machen. Die Bekanntmachungen sollten über alle verfügbaren Mittel erfolgen und allgemein alle diejenigen identifizieren, die einer Impfung besonders bedürfen, die relative Sicherheit des Impfstoffs betonen und das Verfahren erläutern, durch das er erhalten werden kann.
Die Zeit und die Unannehmlichkeiten des Reisens zum Besuch eines persönlichen Arztes sind für viele Menschen starke Hemmnisse; Die effektivsten Programme werden diejenigen sein, die Impfungen am Arbeitsplatz während der Arbeitszeit mit minimalen Verzögerungen anbieten. Schließlich sollten die Kosten, ein großes Hindernis, entweder auf ein Minimum beschränkt oder vollständig vom Arbeitgeber oder dem Gruppenkrankenversicherungsprogramm getragen werden.
Zur Akzeptanz von Impfungen durch die Mitarbeiter tragen solche zusätzlichen Faktoren bei, wie öffentliche Öffentlichkeitsarbeit und Incentive-Programme. Wir haben festgestellt, dass Medienberichte über eine drohende Influenza-Epidemie die Akzeptanz der Impfung bei den Mitarbeitern regelmäßig erhöhen. Um alle Mitarbeiter zu ermutigen, ihren Impfstatus überprüfen zu lassen und die erforderlichen Impfungen zu erhalten, bot die medizinische Abteilung von Morgan 1993 denjenigen, die diese Dienstleistungen in Anspruch nahmen, die Teilnahme an einer Lotterie an, bei der Firmenaktien als Preis gewonnen wurden. Die Zahl der Mitarbeiter, die sich impfen lassen wollten, war in diesem Jahr noch einmal halb so hoch wie im Vorjahreszeitraum.
Diphtherie-Tetanus.
Andere empfohlene Impfungen für gesunde Erwachsene im typischen Erwerbsalter sind Diphtherie-Tetanus und möglicherweise Masern, Mumps und Röteln. Eine Diphtherie-Tetanus-Impfung wird lebenslang alle zehn Jahre empfohlen, vorausgesetzt, man hat eine Grundimmunisierung erhalten. In diesem Intervall finden wir den Immunstatus am einfachsten bestätigt und den Impfstoff am einfachsten verabreicht während der regelmäßigen Gesundheitsbewertungen unserer Mitarbeiter (siehe unten), obwohl dies auch in einer unternehmensweiten Impfkampagne wie der im Incentive durchgeführten durchgeführt werden kann oben genanntes Programm.
Masern.
Die Gesundheitsbehörden empfehlen die Masernimpfung allen nach 1956 Geborenen, die keine Dokumentation über zwei Dosen Masernimpfung am oder nach dem ersten Geburtstag, eine von einem Arzt bestätigte Masernanamnese oder Labornachweise für eine Masernimmunität haben. Diese Impfung kann problemlos während einer Gesundheitsbewertung vor der Einstellung oder vor der Einstellung oder im Rahmen einer unternehmensweiten Impfkampagne durchgeführt werden.
Röteln
Die Gesundheitsbehörden empfehlen, dass jeder eine medizinische Dokumentation über die Rötelnimpfung oder einen Labornachweis der Immunität gegen diese Krankheit hat. Eine angemessene Rötelnimpfung ist besonders wichtig für medizinisches Personal, für das sie wahrscheinlich vorgeschrieben ist.
Auch hier sollte eine ausreichende Rötelnimmunität zum Zeitpunkt der Beschäftigung oder, wenn diese Möglichkeit nicht besteht, durch regelmäßige Impfkampagnen oder während regelmäßiger Gesundheitsuntersuchungen sichergestellt werden. Eine wirksame Immunität kann Personen, die einen Röteln- oder Röteln-Impfstoff benötigen, durch Verabreichung eines MMR-Impfstoffs (Masern-Mumps-Röteln) verliehen werden. Serologische Immunitätstests können durchgeführt werden, um den Immunstatus einer Person vor der Immunisierung zu bestimmen, aber dies ist wahrscheinlich nicht kosteneffektiv.
Hepatitis B.
Da Hepatitis B durch sexuelle Intimität und durch direkten Kontakt mit Blut und anderen Körperflüssigkeiten übertragen wird, richteten sich die anfänglichen Impfbemühungen auf Bevölkerungsgruppen mit erhöhtem Risiko, wie z. B. Angehörige der Gesundheitsberufe und Personen mit mehreren Sexualpartnern. Darüber hinaus hat die zunehmende Prävalenz der Krankheit und des Trägerzustands in bestimmten geografischen Gebieten wie dem Fernen Osten und Subsahara-Afrika der Impfung aller dortigen Neugeborenen und derjenigen, die häufig dorthin reisen oder sich dort längere Zeit aufhalten, Vorrang eingeräumt Regionen. In jüngerer Zeit wurde die universelle Immunisierung aller Neugeborenen in den Vereinigten Staaten und anderswo als wirksamere Strategie vorgeschlagen, um gefährdete Personen zu erreichen.
In der Arbeitsumgebung lag der Schwerpunkt der Hepatitis-B-Impfung aufgrund des Risikos ihrer Exposition gegenüber Blut auf dem Gesundheitspersonal. Tatsächlich erfordern in den Vereinigten Staaten staatliche Vorschriften, dass dieses Personal und andere wahrscheinliche Helfer bei Notfällen im Gesundheitswesen über die Ratsamkeit einer Immunisierung gegen Hepatitis B im Zusammenhang mit einer allgemeinen Diskussion über universelle Vorsichtsmaßnahmen informiert werden; Dann muss eine Impfung erfolgen.
Daher werden in unserem Umfeld bei Morgan Informationen zur Hepatitis-B-Impfung in drei Kontexten vermittelt: in Diskussionen über sexuell übertragbare Krankheiten wie AIDS, in Präsentationen für Mitarbeiter des Gesundheitswesens und des Rettungsdienstes über die Risiken und Vorsichtsmaßnahmen, die für ihre Arbeit im Gesundheitswesen relevant sind, und in Interventionen mit einzelnen Mitarbeitern und ihren Familien, die Einsätze in Gebieten der Welt vorwegnehmen, in denen Hepatitis B am weitesten verbreitet ist. Die Impfung wird in Verbindung mit diesen Programmen angeboten.
Hepatitis A.
Diese Krankheit, die typischerweise durch kontaminierte Lebensmittel oder Wasser übertragen wird, ist in Entwicklungsländern viel häufiger als in Industrieländern. Daher richteten sich die Schutzbemühungen auf Reisende in Risikogebiete oder Personen, die Haushaltskontakt oder einen anderen sehr engen Kontakt zu Personen haben, bei denen die Krankheit neu diagnostiziert wurde.
Jetzt, da ein Impfstoff zum Schutz vor Hepatitis A verfügbar ist, wird er Reisenden in Entwicklungsländern und engen Kontaktpersonen von neu diagnostizierten, dokumentierten Fällen von Hepatitis A verabreicht Reisende können Serum-Immunglobulin gleichzeitig verabreicht werden.
Da ein wirksamer und sicherer Hepatitis-A-Impfstoff verfügbar ist, können die Impfbemühungen auf eine deutlich größere Zielgruppe gerichtet werden. Mindestens Vielreisende und Bewohner von Endemiegebieten sollten diese Impfung erhalten, und Lebensmittelhändler sollten wegen des Risikos, dass sie die Krankheit auf eine große Anzahl von Menschen übertragen, ebenfalls für eine Impfung in Betracht gezogen werden.
Vor jeder Immunisierung sollte sorgfältig auf mögliche Kontraindikationen geachtet werden, wie z. B. Überempfindlichkeit gegen einen Impfstoffbestandteil oder, im Fall von Lebendimpfstoffen wie Masern, Mumps und Röteln, Immunschwäche oder Schwangerschaft, ob vorhanden oder bald zu erwarten. Dem Mitarbeiter sollten angemessene Informationen über mögliche Impfrisiken übermittelt und unterzeichnete Einverständniserklärungen eingeholt werden. Die begrenzte Möglichkeit immunisierungsbedingter Reaktionen sollte bei jedem Programm berücksichtigt werden.
Organisationen mit vorhandenem medizinischem Personal können natürlich ihr eigenes Personal einsetzen, um ein Impfprogramm umzusetzen. Personen ohne solches Personal können Impfungen von Ärzten oder Pflegekräften der Gemeinde, Krankenhäusern oder Gesundheitsbehörden oder staatlichen Gesundheitsbehörden veranlassen.
Reaktion auf Ausbrüche
Wenige Ereignisse wecken so viel Interesse und Besorgnis bei Mitarbeitern in einer bestimmten Arbeitseinheit oder einer ganzen Organisation wie das Bewusstsein, dass ein Mitarbeiter an einer ansteckenden Krankheit leidet. Die wesentliche Reaktion des Mitarbeitergesundheitsdienstes auf solche Nachrichten besteht darin, die Erkrankten zu identifizieren und angemessen zu isolieren, sowohl den Ursprungsfall als auch alle sekundären Fälle, während Informationen über die Krankheit verbreitet werden, die die Angst derer zerstreuen, die glauben, dass sie es haben könnten ausgesetzt worden. Einige Organisationen, die hoffen, potenzielle Ängste zu minimieren, können diese Verbreitung auf mögliche Kontakte beschränken. Andere, die erkennen, dass die „Grapevine“ (informelle Kommunikation unter Mitarbeitern) nicht nur die Nachrichten verbreiten, sondern wahrscheinlich auch Fehlinformationen verbreiten werden, die latente Ängste auslösen könnten, werden die Veranstaltung als einzigartige Gelegenheit nutzen, um die gesamte Belegschaft über das Verbreitungspotenzial aufzuklären der Krankheit und wie man ihr vorbeugt. Bei Morgan gab es mehrere Episoden dieser Art, an denen drei verschiedene Krankheiten beteiligt waren: Tuberkulose, Röteln und durch Lebensmittel übertragene Gastroenteritis.
Tuberkulose
Tuberkulose wird zu Recht wegen der potenziell erheblichen Morbidität der Krankheit gefürchtet, insbesondere angesichts der zunehmenden Prävalenz mehrfach resistenter Bakterien. Unserer Erfahrung nach wurde uns die Krankheit durch Nachrichten über den Krankenhausaufenthalt und die endgültige Diagnose der Indexfälle bekannt gemacht; Glücklicherweise waren Sekundärfälle bei Morgan selten und beschränkten sich nur auf Hauttestumwandlungen.
Typischerweise werden in solchen Fällen die Gesundheitsbehörden benachrichtigt, woraufhin die Kontaktpersonen ermutigt werden, sich grundlegenden Tuberkulin-Hauttests oder Thorax-Röntgenaufnahmen zu unterziehen; zehn bis zwölf Wochen später werden die Hauttests wiederholt. Für diejenigen, deren Hauttests in den Folgetests von negativ zu positiv werden, werden Röntgenaufnahmen des Brustkorbs angefertigt. Wenn das Röntgenbild positiv ist, werden die Mitarbeiter zur endgültigen Behandlung überwiesen; wenn negativ, wird eine Isoniazid-Prophylaxe verordnet.
In jeder Phase des Prozesses werden Informationssitzungen sowohl auf Gruppen- als auch auf Einzelbasis abgehalten. Angst steht in der Regel in keinem Verhältnis zum Risiko, und Beruhigung sowie die Notwendigkeit einer umsichtigen Nachsorge sind die Hauptziele der Beratung.
Röteln
Morgans Fälle von Röteln wurden bei Besuchen in der Gesundheitsabteilung der Mitarbeiter festgestellt. Um weiteren Kontakt zu vermeiden, werden die Mitarbeiter bereits bei einem klinischen Verdacht auf die Erkrankung nach Hause geschickt. Nach der serologischen Bestätigung, in der Regel innerhalb von 48 Stunden, werden epidemiologische Erhebungen durchgeführt, um andere Fälle zu identifizieren, während Informationen über das Auftreten verbreitet werden. Obwohl die Hauptziele dieser Programme weibliche Angestellte sind, die möglicherweise schwanger sind und möglicherweise exponiert waren, dienten die Ausbrüche als Gelegenheit, den Immunstatus aller Angestellten zu überprüfen und allen, die ihn benötigen könnten, einen Impfstoff anzubieten. Auch hier werden die örtlichen Gesundheitsbehörden über diese Vorkommnisse informiert und ihr Fachwissen und ihre Unterstützung bei der Bewältigung organisatorischer Erfordernisse genutzt.
Durch Lebensmittel übertragene Infektion.
Vor einigen Jahren ereignete sich bei Morgan ein einziges Erlebnis mit einem Ausbruch einer lebensmittelbedingten Krankheit. Es war auf eine Staphylokokken-Lebensmittelvergiftung zurückzuführen, die auf einen Lebensmittelhändler mit einer Hautläsion an einer seiner Hände zurückgeführt wurde. Mehr als fünfzig Mitarbeiter, die die hauseigenen Restaurants nutzten, entwickelten eine selbstbegrenzende Krankheit, die durch Übelkeit, Erbrechen und Durchfall gekennzeichnet war, die etwa sechs Stunden nach Einnahme des unangenehmen kalten Entensalats auftrat und innerhalb von 24 Stunden abklang.
In diesem Fall bestand der Schwerpunkt unserer Bemühungen zur Gesundheitserziehung darin, die mit der Lebensmittelverarbeitung befassten Personen selbst für die Anzeichen und Symptome von Krankheiten zu sensibilisieren, die sie dazu veranlassen sollten, ihre Arbeit aufzugeben und einen Arzt aufzusuchen. Außerdem wurden bestimmte Management- und Verfahrensänderungen vorgenommen:
- Vorgesetzte auf ihre Verantwortung aufmerksam machen, dafür zu sorgen, dass Arbeitnehmer mit Krankheitsanzeichen medizinisch untersucht werden
- Durchführung regelmäßiger Schulungen für alle Mitarbeiter der Gastronomie, um sie an die entsprechenden Vorsichtsmaßnahmen zu erinnern
- sicherstellen, dass Einweghandschuhe verwendet werden.
Kürzlich kam es auch bei zwei benachbarten Organisationen zu lebensmittelbedingten Krankheitsausbrüchen. In einem Fall wurde Hepatitis A von einem Lebensmittelhändler im Speisesaal des Unternehmens auf eine Reihe von Mitarbeitern übertragen; in der anderen erkrankten mehrere Mitarbeiter an einer Lebensmittelvergiftung durch Salmonellen, nachdem sie in einem Restaurant außerhalb des Geländes ein Dessert verzehrt hatten, das mit rohen Eiern zubereitet worden war. In erster Linie richteten sich die Aufklärungsbemühungen der Organisation an die Lebensmittelhändler selbst; im zweiten wurden Informationen über verschiedene Lebensmittel, die aus rohen Eiern zubereitet wurden, und die damit verbundenen potenziellen Gefahren mit der gesamten Belegschaft geteilt.
Individuelle Eingriffe
Während die drei oben beschriebenen Erfahrungen dem typischen Gesundheitsförderungsformat folgen, bei dem die gesamte Belegschaft oder zumindest eine beträchtliche Untergruppe erreicht wird, findet ein Großteil der Gesundheitsförderungsaktivitäten von Organisationen wie Morgan in Bezug auf Infektionskrankheiten auf einer Eins statt -auf-einer-Basis. Dazu gehören Interventionen, die durch Gesundheitsbewertungen vor der Einstellung, regelmäßige oder Ruhestandsuntersuchungen, Anfragen zu internationalen Reisen und gelegentliche Besuche beim Gesundheitsdienst der Mitarbeiter ermöglicht werden.
Eignungsprüfungen.
Personen, die zum Zeitpunkt der Beschäftigung untersucht wurden, sind in der Regel jung und gesund und es ist unwahrscheinlich, dass sie kürzlich medizinisch behandelt wurden. Sie benötigen häufig solche Impfungen wie Masern, Röteln oder Diphtherie-Tetanus. Darüber hinaus erhalten diejenigen, die in Bereichen mit potenzieller Krankheitsübertragung wie Gesundheits- oder Lebensmitteldiensten untergebracht werden sollen, eine angemessene Beratung über die Vorsichtsmaßnahmen, die sie beachten sollten.
Regelmäßige ärztliche Untersuchungen.
In ähnlicher Weise bietet die regelmäßige Gesundheitsbewertung die Möglichkeit, den Impfstatus zu überprüfen und die Risiken zu besprechen, die mit bestimmten chronischen Krankheiten verbunden sein können, und die zu treffenden Vorsichtsmaßnahmen. Beispiele für Letzteres sind die Notwendigkeit einer jährlichen Influenza-Impfung für Personen mit Diabetes oder Asthma und Anweisungen für Diabetiker zur angemessenen Pflege der Füße, um eine lokale Infektion zu vermeiden.
Kürzlich gemeldete Nachrichten über Infektionskrankheiten sollten besprochen werden, insbesondere mit Personen mit bekannten Gesundheitsproblemen. Zum Beispiel Nachrichten über Ausbrüche einer E. coli Eine Infektion, die auf den Verzehr von unzureichend gekochtem Hackfleisch zurückzuführen ist, wäre für alle von Bedeutung, während die Gefahr, sich beim Schwimmen in öffentlichen Schwimmbädern mit Kryptosporidiose zu infizieren, besonders für Menschen mit HIV-Erkrankung oder anderen Immunschwächen relevant wäre.
Vorsorgeuntersuchungen.
Mitarbeiter, die im Zusammenhang mit der Pensionierung untersucht werden, sollten dringend zur Pneumokokken-Impfung aufgefordert und über die jährliche Influenza-Impfung beraten werden.
Schutz vor Reiseantritt.
Die zunehmende Globalisierung von Arbeitseinsätzen und das gesteigerte Interesse an internationalen Urlaubsreisen haben dazu beigetragen, dass die Bevölkerung immer mehr Schutz vor Infektionskrankheiten benötigt, die zu Hause nicht vorkommen. Eine Begegnung vor der Reise sollte eine Anamnese umfassen, um individuelle gesundheitliche Schwachstellen aufzudecken, die die Risiken im Zusammenhang mit der erwarteten Reise oder dem erwarteten Einsatz erhöhen könnten. Ein gutes – und nicht seltenes – Beispiel hierfür ist die Schwangere, die eine Reise in eine Umgebung mit Chloroquin-resistenter Malaria erwägt, da die alternativen Formen der Malariaprophylaxe während der Schwangerschaft kontraindiziert sein können.
Umfassende Informationen über die in den zu besuchenden Gebieten vorherrschenden Infektionskrankheiten sollten zur Verfügung gestellt werden. Dies sollte Methoden zur Übertragung der relevanten Krankheiten, Vermeidungs- und Prophylaxetechniken sowie typische Symptome und Strategien zur Erlangung medizinischer Hilfe umfassen, falls sie auftreten. Und natürlich sollten indizierte Impfungen zur Verfügung gestellt werden.
Besuche beim Betriebsärztlichen Dienst.
In den meisten arbeitsmedizinischen Einrichtungen können Arbeitnehmer Erste Hilfe und Behandlung bei Krankheitssymptomen erhalten; in einigen, wie bei Morgan, ist ein breites Spektrum an Grundversorgungsdiensten verfügbar. Jede Begegnung bietet Gelegenheit für präventive Gesundheitsinterventionen und Beratung. Dies umfasst die Bereitstellung von Impfungen in angemessenen Abständen und die Warnung von Mitarbeiterpatienten über Gesundheitsvorkehrungen in Bezug auf zugrunde liegende Krankheiten oder potenzielle Expositionen. Ein besonderer Vorteil dieser Situation besteht darin, dass die bloße Tatsache, dass der Mitarbeiter diese Aufmerksamkeit gesucht hat, darauf hindeutet, dass er oder sie für die gegebenen Ratschläge möglicherweise empfänglicher ist, als dies der Fall sein könnte, wenn die gleichen Informationen in einer breiten Aufklärungskampagne erhalten werden. Das medizinische Fachpersonal sollte diese Gelegenheit nutzen, indem es sicherstellt, dass geeignete Informationen und notwendige Impfungen oder prophylaktische Medikamente bereitgestellt werden.
Familienmitglieder erreichen.
Obwohl die Gesundheit und das Wohlbefinden des Mitarbeiters im Vordergrund stehen, gibt es viele Gründe dafür, dass wirksame Bemühungen zur Gesundheitsförderung auch an die Familie des Mitarbeiters weitergegeben werden. Offensichtlich gelten die meisten der oben genannten Ziele gleichermaßen für andere erwachsene Haushaltsmitglieder, und obwohl die direkten Dienste der arbeitsmedizinischen Abteilung für Familienmitglieder im Allgemeinen nicht verfügbar sind, können die Informationen durch Newsletter und Broschüren und mündlich nach Hause übermittelt werden des Mundes.
Eine zusätzliche Überlegung ist die Gesundheit von Kindern, insbesondere im Hinblick auf die Bedeutung frühkindlicher Impfungen. Es wurde erkannt, dass diese Impfungen oft zumindest teilweise nicht nur von wirtschaftlich Benachteiligten, sondern sogar von den Kindern wohlhabenderer US-Unternehmensangestellter übersehen werden. Zur Minimierung dieses Mangels können Seminare zur Babywohlpflege und gedruckte Informationen zu diesem Thema, die entweder vom Arbeitgeber oder von der Arbeitgeber-Krankenkasse angeboten werden, dienen. Darüber hinaus sollte die Modifizierung des Krankenversicherungsschutzes, um „präventive“ Maßnahmen wie Impfungen einzubeziehen, auch dazu dienen, die angemessene Aufmerksamkeit für dieses Thema zu fördern.
Schritt zu halten
Obwohl die Einführung von Antibiotika Mitte des XNUMX. Jahrhunderts einige glauben ließ, dass Infektionskrankheiten bald ausgerottet sein würden, sind die tatsächlichen Erfahrungen ganz anders. Es sind nicht nur neue Infektionskrankheiten aufgetreten (z. B. HIV und Lyme-Borreliose), sondern immer mehr Infektionserreger entwickeln Resistenzen gegen ehemals wirksame Medikamente (z. B. Malaria und Tuberkulose). Daher ist es zwingend erforderlich, dass die Arbeitsmediziner ihr Wissen über die Entwicklungen auf dem Gebiet der Infektionskrankheiten und deren Prävention auf dem neuesten Stand halten. Obwohl es viele Möglichkeiten gibt, dies zu tun, sind regelmäßige Berichte und Bulletins, die von der Weltgesundheitsorganisation und nationalen Gesundheitsbehörden wie den US Centers for Disease Control and Prevention herausgegeben werden, besonders nützlich.
Fazit
Unter den Verantwortungen der Arbeitgeber für die Gesundheit der Belegschaft liegt die Verhütung und Bekämpfung von Infektionskrankheiten bei den Arbeitnehmern ganz oben. Dazu gehören die Identifizierung, Isolierung und angemessene Behandlung von Personen mit Infektionen sowie die Verhinderung ihrer Ausbreitung auf Mitarbeiter und Angehörige und die Beruhigung der Betroffenen vor einem möglichen Kontakt. Dazu gehört auch die Aufklärung und der angemessene Schutz von Mitarbeitern, die bei der Arbeit oder in der Gesellschaft ansteckenden Krankheiten ausgesetzt sein können. Wie in der obigen Beschreibung der Aktivitäten der medizinischen Abteilung von JP Morgan and Company, Inc. in New York City dargestellt, kann der Mitarbeitergesundheitsdienst eine zentrale Rolle bei der Erfüllung dieser Verantwortung spielen, was zu Vorteilen für einzelne Mitarbeiter und die Organisation führt als Ganzes und die Gemeinschaft.
Schutz der Gesundheit des Reisenden
In Zeiten multinationaler Organisationen und des stetig wachsenden internationalen Handels werden Mitarbeiter zunehmend aufgefordert, aus geschäftlichen Gründen zu reisen. Gleichzeitig verbringen immer mehr Mitarbeiter und ihre Familien ihren Urlaub mit Reisen an ferne Orte auf der ganzen Welt. Während solche Reisen für die meisten Menschen normalerweise aufregend und angenehm sind, sind sie oft belastend und schwächend und können, insbesondere für diejenigen, die nicht richtig vorbereitet sind, gefährlich sein. Obwohl lebensbedrohliche Situationen denkbar sind, sind die meisten Probleme im Zusammenhang mit Reisen nicht schwerwiegend. Für den Urlaubsreisenden bringen sie Angst, Unannehmlichkeiten und Unannehmlichkeiten zusammen mit der Enttäuschung und den zusätzlichen Kosten, die mit der Verkürzung einer Reise und dem Treffen neuer Reisearrangements verbunden sind. Für die Geschäftsperson können Reiseschwierigkeiten letztendlich die Organisation aufgrund der Beeinträchtigung ihrer Arbeitsleistung bei Verhandlungen und anderen Geschäften beeinträchtigen, ganz zu schweigen von den Kosten für den Abbruch der Mission und die Entsendung einer anderen Person, um sie abzuschließen.
Dieser Artikel skizziert ein umfassendes Reiseschutzprogramm für Personen, die kurzfristige Geschäftsreisen unternehmen, und beschreibt kurz Schritte, die unternommen werden können, um die häufiger auftretenden Reisegefahren zu umgehen. (Der Leser kann andere Quellen konsultieren – z. B. Karpilow 1991 – für Informationen über Programme für Einzelpersonen mit langfristigen Auslandseinsätzen und über Programme für ganze Einheiten oder Gruppen von Mitarbeitern, die an Arbeitsplätze an entfernten Orten entsandt werden).
Ein umfassendes Reiseschutzprogramm
Gelegentliche Seminare zum Umgang mit den Gefahren des Reisens sind Bestandteil vieler betrieblicher Gesundheitsförderungsprogramme, insbesondere in Organisationen, in denen ein beträchtlicher Anteil der Mitarbeiter viel reist. In solchen Organisationen gibt es oft eine interne Reiseabteilung, der die Verantwortung für die Organisation der Sitzungen und die Beschaffung der Broschüren und anderer Literatur, die verteilt werden kann, übertragen werden kann. Zum größten Teil werden jedoch die Aufklärung des potenziellen Reisenden und die Bereitstellung aller erforderlichen Dienstleistungen eher auf individueller als auf Gruppenbasis durchgeführt
Idealerweise wird diese Aufgabe der medizinischen Abteilung oder dem Mitarbeitergesundheitsdienst übertragen, wo hoffentlich ein sachkundiger ärztlicher Direktor oder eine andere medizinische Fachkraft zur Verfügung stehen wird. Die Vorteile des Unterhalts von Mitarbeitern der internen medizinischen Abteilung liegen neben der Bequemlichkeit in deren Kenntnis der Organisation, ihrer Richtlinien und ihrer Mitarbeiter. die Möglichkeit zur engen Zusammenarbeit mit anderen möglicherweise beteiligten Abteilungen (z. B. Personal und Reisen); Zugang zu Krankenakten mit Krankengeschichten von Personen, die mit Reiseaufträgen betraut sind, einschließlich Einzelheiten über frühere Reisemissgeschicke; und zumindest allgemeine Kenntnisse über die Art und Intensität der während der Reise zu erledigenden Arbeiten.
Wo eine solche hausinterne Einheit fehlt, kann die reisende Person an eine der „Reisekliniken“ verwiesen werden, die von vielen Krankenhäusern und privaten medizinischen Gruppen in der Gemeinde unterhalten werden. Zu den Vorteilen solcher Kliniken gehören medizinisches Personal, das auf die Vorbeugung und Behandlung von Reisekrankheiten spezialisiert ist, aktuelle Informationen über die Bedingungen in den zu besuchenden Gebieten und Nachschub für eventuell indizierte Impfstoffe.
Wenn das Reiseschutzprogramm wirklich umfassend sein soll, sollten einige Elemente enthalten sein. Diese werden unter den folgenden Überschriften betrachtet.
Eine etablierte Politik
Selbst wenn eine Reise schon länger geplant ist, werden allzu oft die gewünschten Schritte zum Schutz des Reisenden ad hoc und in letzter Minute unternommen oder manchmal ganz vernachlässigt. Dementsprechend ist eine etablierte schriftliche Richtlinie ein Schlüsselelement in jedem Reiseschutzprogramm. Da viele Geschäftsreisende hochrangige Führungskräfte sind, sollte diese Richtlinie vom Chief Executive der Organisation verkündet und unterstützt werden, damit ihre Bestimmungen von allen an Reisezuweisungen und -arrangements beteiligten Abteilungen, die von Managern geleitet werden können, durchgesetzt werden können niederer Rang. In einigen Organisationen verbietet die Richtlinie ausdrücklich jede Geschäftsreise, wenn der Reisende keine medizinische „Freigabe“ erhalten hat. Einige Richtlinien sind so detailliert, dass sie minimale Größen- und Gewichtskriterien für die Genehmigung der Buchung teurerer Business-Class-Sitzplätze anstelle der viel überfüllteren Sitzplätze in den Economy- oder Touristenbereichen von Verkehrsflugzeugen festlegen und die Umstände angeben, unter denen ein Ehepartner oder Familienmitglieder können den Reisenden begleiten.
Planung der Reise
Der medizinische Direktor oder der verantwortliche Arzt sollte zusammen mit dem Reisebüro und der Person, der der Reisende unterstellt ist, an der Planung der Reiseroute beteiligt sein. Zu berücksichtigen sind (1) die Bedeutung der Mission und ihre Auswirkungen (einschließlich obligatorischer sozialer Aktivitäten), (2) die Erfordernisse des Reisens und der Bedingungen in den zu besuchenden Teilen der Welt und (3) die physischen und Geisteszustand des Reisenden zusammen mit seiner Fähigkeit, den Strapazen des Erlebnisses standzuhalten und weiterhin angemessene Leistungen zu erbringen. Idealerweise wird der Reisende auch in solche Entscheidungen einbezogen, ob die Reise verschoben oder storniert werden soll, ob die Reiseroute gekürzt oder anderweitig geändert werden soll, ob der Einsatz (also hinsichtlich Anzahl der besuchten Personen oder Anzahl bzw Besprechungen usw.) geändert werden sollte, ob der Reisende von einer Begleitperson oder einem Assistenten begleitet werden sollte und ob Ruhe- und Entspannungsphasen in die Reiseroute eingebaut werden sollten.
Ärztliche Beratung vor Reiseantritt
Wenn in letzter Zeit keine routinemäßige ärztliche Untersuchung durchgeführt wurde, sollten eine allgemeine körperliche Untersuchung und routinemäßige Labortests, einschließlich eines Elektrokardiogramms, durchgeführt werden. Damit soll sichergestellt werden, dass die Gesundheit des Arbeitnehmers weder durch die Strapazen des Transits per se noch durch andere Umstände während der Reise beeinträchtigt wird. Bei Patienten mit Erkrankungen wie Diabetes, Autoimmunerkrankungen oder Schwangerschaft muss der Status aller chronischen Krankheiten bestimmt und Änderungen empfohlen werden. Es sollte ein schriftlicher Bericht über die Ergebnisse und Empfehlungen erstellt werden, der allen Ärzten zur Verfügung gestellt werden kann, die bei unterwegs auftretenden Problemen konsultiert werden. Diese Untersuchung bietet auch eine Grundlage für die Bewertung einer möglichen Erkrankung bei der Rückkehr des Reisenden.
Die Konsultation sollte eine Diskussion über die Zweckmäßigkeit von Impfungen umfassen, einschließlich einer Überprüfung ihrer möglichen Nebenwirkungen und der Unterschiede zwischen den erforderlichen und den nur empfohlenen. Es sollte ein individuell auf die Bedürfnisse und das Abreisedatum des Reisenden abgestimmter Impfplan entwickelt und die erforderlichen Impfstoffe verabreicht werden.
Alle Medikamente, die der Reisende einnimmt, sollten überprüft und Rezepte für eine angemessene Versorgung bereitgestellt werden, einschließlich Entschädigungen für Verderb oder Verlust. Für Reisende, die mehrere Zeitzonen überschreiten (z. B. für Personen mit insulinabhängigem Diabetes), müssen Änderungen des Zeitpunkts und der Dosierung vorbereitet werden. Je nach Arbeitsauftrag und Transportmittel sollten Medikamente zur Vorbeugung bestimmter Krankheiten verschrieben werden, darunter (aber nicht beschränkt auf) Malaria, Reisedurchfall, Jetlag und Höhenkrankheit. Darüber hinaus sollten Medikamente zur Behandlung kleinerer Erkrankungen während der Reise wie Infektionen der oberen Atemwege (insbesondere verstopfte Nase und Sinusitis), Bronchitis, Reisekrankheit, Dermatitis und andere vernünftigerweise zu erwartende Erkrankungen verschrieben oder bereitgestellt werden.
Medizinische Kits
Für den Reisenden, der im Bedarfsfall keine wertvolle Zeit mit der Suche nach einer Apotheke verbringen möchte, kann ein Set mit Medikamenten und Zubehör von unschätzbarem Wert sein. Auch wenn der Reisende möglicherweise eine Apotheke finden kann, kann das Wissen des Apothekers über die besondere Erkrankung des Reisenden begrenzt sein, und jede Sprachbarriere kann zu ernsthaften Kommunikationsfehlern führen. Darüber hinaus sind die angebotenen Medikamente möglicherweise nicht sicher und wirksam. In vielen Ländern gibt es keine strengen Gesetze zur Kennzeichnung von Arzneimitteln und manchmal gibt es keine Qualitätssicherungsvorschriften. Die Verfallsdaten von Medikamenten werden oft von kleinen Apotheken ignoriert und die hohen Temperaturen in tropischen Klimazonen können bestimmte Medikamente inaktivieren, die in Ladengeschäften in Regalen gelagert werden.
Es sind zwar kommerzielle Kits mit Routinemedikamenten erhältlich, der Inhalt eines solchen Kits sollte jedoch an die spezifischen Bedürfnisse des Reisenden angepasst werden. Zu den Medikamenten, die am wahrscheinlichsten benötigt werden, gehören neben Medikamenten, die für bestimmte Gesundheitsprobleme verschrieben werden, Medikamente gegen Reisekrankheit, verstopfte Nase, Allergien, Schlaflosigkeit und Angstzustände; Analgetika, Antazida und Abführmittel sowie Medikamente gegen Hämorrhoiden, Menstruationsbeschwerden und nächtliche Muskelkrämpfe. Das Kit kann außerdem Antiseptika, Bandagen und andere chirurgische Hilfsmittel enthalten.
Reisende sollten entweder von einem Arzt unterschriebene Briefe auf Briefpapier oder andere Rezeptformulare mit sich führen, in denen die mitgeführten Medikamente aufgeführt sind und die Bedingungen angegeben sind, für die sie verschrieben wurden. Dies kann den Reisenden vor peinlichen und möglicherweise langen Verzögerungen an internationalen Einreisehäfen bewahren, wo Zollagenten besonders sorgfältig nach illegalen Drogen suchen.
Der Reisende sollte außerdem entweder eine zusätzliche Brille oder Kontaktlinsen mit einem angemessenen Vorrat an Reinigungslösungen und anderem notwendigen Zubehör mit sich führen. (Diejenigen, die sich in übermäßig schmutzige oder staubige Bereiche begeben, sollten ermutigt werden, eine Brille anstelle von Kontaktlinsen zu tragen). Eine Kopie des Linsenrezepts des Benutzers erleichtert die Beschaffung einer Ersatzbrille, falls die Brille des Reisenden verloren geht oder beschädigt wird.
Wer viel reist, sollte seine Ausrüstung vor jeder Reise überprüfen lassen, ob der Inhalt an die jeweilige Reiseroute angepasst und nicht veraltet ist.
Krankenakten
Zusätzlich zu den Hinweisen, die die Angemessenheit der mitgeführten Medikamente bestätigen, sollte der Reisende eine Karte oder einen Brief mit sich führen, in dem alle wichtigen Krankengeschichten, Befunde seiner Gesundheitsbeurteilung vor der Reise sowie Kopien eines aktuellen Elektrokardiogramms und relevanter Labordaten zusammengefasst sind. Eine Aufzeichnung der letzten Impfungen des Reisenden kann die Notwendigkeit der obligatorischen Impfung am Einreisehafen überflüssig machen. Die Aufzeichnung sollte auch den Namen, die Adresse, die Telefon- und Faxnummer eines Arztes enthalten, der bei Bedarf zusätzliche Informationen über den Reisenden liefern kann (in dieser Hinsicht kann ein Medic-Alert-Abzeichen oder -Armband nützlich sein).
Eine Reihe von Anbietern können Patientenkarteikarten mit Mikrofilmchips liefern, die die vollständigen Krankenakten der Reisenden enthalten. Obwohl dies oft praktisch ist, hat der ausländische Arzt möglicherweise keinen Zugang zum Mikrofilmbetrachter oder zu einem Handobjektiv, das stark genug ist, um sie zu lesen. Hinzu kommt das Problem der Aktualität der Informationen.
Die Immunisierungen
Einige Länder verlangen, dass alle ankommenden Reisenden gegen bestimmte Krankheiten wie Cholera, Gelbfieber oder Pest geimpft werden. Während die Weltgesundheitsorganisation empfohlen hat, dass nur eine Impfung gegen Gelbfieber erforderlich ist, verlangen eine Reihe von Ländern immer noch eine Cholera-Impfung. Neben dem Schutz der Reisenden sollen die vorgeschriebenen Impfungen auch ihre Bürger vor Krankheiten schützen, die von Reisenden übertragen werden können.
Die empfohlenen Impfungen sollen verhindern, dass sich Reisende mit endemischen Krankheiten anstecken. Diese Liste ist viel länger als die „erforderliche“ Liste und wird jährlich erweitert, da neue Impfstoffe entwickelt werden, um neue und schnell fortschreitende Krankheiten zu bekämpfen. Die Erwünschtheit eines spezifischen Impfstoffs ändert sich auch häufig in Übereinstimmung mit der Menge und Virulenz der Krankheit in dem bestimmten Gebiet. Aus diesem Grund sind aktuelle Informationen unerlässlich. Diese ist bei der Weltgesundheitsorganisation erhältlich; von Regierungsbehörden wie den US Centers for Disease Control and Prevention; das kanadische Gesundheits- und Sozialministerium; oder vom Commonwealth Department of Health in Sydney, Australien. Ähnliche Informationen, die normalerweise aus solchen Quellen stammen, können von örtlichen Freiwilligen- und kommerziellen Organisationen bezogen werden; es ist auch in regelmäßig aktualisierter Computersoftware verfügbar.
Zu den für alle Reisenden empfohlenen Impfungen gehören Diphtherie-Tetanus, Polio, Masern (für nach 1956 Geborene und ohne ärztlich dokumentierte Masernepisode), Influenza und Hepatitis B (insbesondere, wenn der Arbeitseinsatz eine Exposition gegenüber dieser Gefahr beinhalten kann).
Die für die Abreise zur Verfügung stehende Zeit kann den Impfplan und die Dosierung beeinflussen. Beispielsweise sollten bei einer Person, die noch nie gegen Typhus geimpft wurde, zwei Injektionen im Abstand von vier Wochen den höchsten Antikörpertiter erzeugen. Wenn die Zeit nicht ausreicht, können diejenigen, die nicht zuvor geimpft wurden, jeden zweiten Tag vier Tabletten des neu entwickelten oralen Impfstoffs erhalten; dies ist erheblich wirksamer als eine Einzeldosis des injizierten Impfstoffs. Das orale Impfschema kann auch als Auffrischungsimpfung für Personen verwendet werden, die die Injektionen zuvor erhalten haben.
Krankenversicherung und Rückführungsschutz
Viele nationale und private Krankenversicherungsprogramme decken keine Personen ab, die außerhalb des angegebenen Gebiets Gesundheitsleistungen in Anspruch nehmen. Dies kann für Personen, die sich während einer Reise Verletzungen oder akute Erkrankungen zugezogen haben, zu Verlegenheit, Verzögerungen bei der Inanspruchnahme der erforderlichen Pflege und hohen Auslagen führen. Es ist daher ratsam, sich zu vergewissern, dass die aktuelle Krankenversicherung des Reisenden ihn oder sie während der gesamten Reise abdeckt. Falls nicht, ist der Abschluss einer vorübergehenden Krankenversicherung für die gesamte Dauer der Reise anzuraten.
Unter bestimmten Umständen, insbesondere in unterentwickelten Gebieten, kann das Fehlen angemessener moderner Einrichtungen und Bedenken hinsichtlich der Qualität der verfügbaren Versorgung eine medizinische Evakuierung erforderlich machen. Der Reisende kann in seine Heimatstadt oder, wenn die Entfernung zu groß ist, unterwegs zu einem akzeptablen städtischen medizinischen Zentrum zurückgebracht werden. Eine Reihe von Unternehmen bieten weltweit Evakuierungsdienste im Notfall an. Einige sind jedoch nur in begrenzteren Gebieten verfügbar. Da solche Situationen für alle Beteiligten normalerweise sehr dringend und belastend sind, ist es ratsam, vorab Bereitschaftsvereinbarungen mit einem Unternehmen zu treffen, das die zu besuchenden Gebiete bedient, und sich, da solche Dienste recht teuer sein können, die Abdeckung bestätigen zu lassen durch die Krankenversicherung des Reisenden.
Nachbesprechung nach der Reise
Eine ärztliche Konsultation kurz nach der Rückkehr ist eine wünschenswerte Nachbereitung der Reise. Es sieht eine Überprüfung aller möglicherweise aufgetretenen Gesundheitsprobleme und die angemessene Behandlung von Problemen vor, die möglicherweise nicht vollständig behoben wurden. Es sieht auch eine Nachbesprechung der unterwegs aufgetretenen Umstände vor, die zu angemesseneren Empfehlungen und Vorkehrungen führen kann, wenn die Reise wiederholt oder von anderen unternommen werden soll.
Umgang mit den Gefahren des Reisens
Reisen sind fast immer mit Gesundheitsgefahren verbunden, die zumindest Unannehmlichkeiten und Belästigungen darstellen und zu schweren und behindernden Krankheiten oder Schlimmerem führen können. Sie können zum größten Teil umgangen oder kontrolliert werden, was jedoch in der Regel einen besonderen Einsatz des Reisenden erfordert. Die Reisenden zu sensibilisieren, sie zu erkennen und die Informationen und Schulungen bereitzustellen, die erforderlich sind, um damit umzugehen, ist die Hauptstoßrichtung des Reiseschutzprogramms. Im Folgenden sind einige der Gefahren aufgeführt, denen Sie während der Fahrt am häufigsten begegnen.
Jetlag.
Das schnelle Überqueren von Zeitzonen kann die physiologischen und psychologischen Rhythmen – die zirkadianen Rhythmen – stören, die die Funktionen des Organismus regulieren. Bekannt als „Jetlag“, weil er fast ausschließlich während Flugreisen auftritt, kann er Schlafstörungen, Unwohlsein, Reizbarkeit, verminderte geistige und körperliche Leistungsfähigkeit, Apathie, Depression, Müdigkeit, Appetitlosigkeit, Magenbeschwerden und veränderte Stuhlgewohnheiten verursachen. In der Regel dauert es mehrere Tage, bis sich der Rhythmus eines Reisenden an den neuen Aufenthaltsort gewöhnt hat. Daher ist es für Reisende ratsam, Langstreckenflüge einige Tage vor Beginn wichtiger geschäftlicher oder gesellschaftlicher Verpflichtungen zu buchen, um sich eine Zeit zu gönnen, in der sie ihre Energie, Wachsamkeit und Arbeitsfähigkeit wiederherstellen können (dies gilt auch für die Hin-und Rückflug). Dies ist besonders wichtig für ältere Reisende, da die Auswirkungen des Jetlags mit zunehmendem Alter zuzunehmen scheinen.
Es wurden eine Reihe von Ansätzen zur Minimierung des Jetlags eingesetzt. Einige befürworten die „Jetlag-Diät“, drei Tage vor dem Abflug abwechselnd Schlemmen und Fasten von Kohlenhydraten oder proteinreichen Lebensmitteln. Andere schlagen vor, vor dem Abflug ein kohlenhydratreiches Abendessen zu sich zu nehmen, die Nahrungsaufnahme während des Fluges auf Salate, Obstteller und andere leichte Gerichte zu beschränken und vor und während der Reise viel Flüssigkeit zu sich zu nehmen (genug im Flugzeug, um die stündliche Einnahme des Ruheraum) und Vermeidung aller alkoholischen Getränke. Andere empfehlen die Verwendung einer am Kopf befestigten Lampe, die die Ausschüttung von Melatonin durch die Zirbeldrüse unterdrückt, deren Überschuss mit einigen der Symptome von Jetlag in Verbindung gebracht wurde. In jüngerer Zeit haben sich kleine Dosen Melatonin in Tablettenform (1 mg oder weniger – größere Dosen, die für andere Zwecke beliebt sind und Schläfrigkeit hervorrufen), die mehrere Tage vor und nach der Reise nach einem vorgeschriebenen Zeitplan eingenommen werden, als nützlich erwiesen, um den Jetlag zu minimieren. Während diese hilfreich sein können, sind angemessene Ruhezeiten und ein entspannter Zeitplan, bis die Neueinstellung abgeschlossen ist, am zuverlässigsten.
Flugreisen.
Neben dem Jetlag kann eine Flugreise aus anderen Gründen schwierig sein. Der Weg zum und durch den Flughafen kann eine Quelle von Angst und Ärger sein, insbesondere wenn man mit Verkehrsstaus, schwerem oder sperrigem Gepäck, verspäteten oder annullierten Flügen und dem Hetzen durch Terminals für Anschlussflüge fertig werden muss. Langes Einsitzen in engen Sitzen mit unzureichender Beinfreiheit ist nicht nur unbequem, sondern kann Phlebitisanfälle in den Beinen auslösen. Die meisten Passagiere in gut gewarteten modernen Flugzeugen werden keine Atembeschwerden haben, da die Kabinen unter Druck gesetzt werden, um eine simulierte Höhe unter 8,000 Fuß über dem Meeresspiegel aufrechtzuerhalten. Zigarettenrauch kann für diejenigen störend sein, die in oder in der Nähe der Raucherbereiche von Flugzeugen sitzen, die nicht als rauchfrei ausgewiesen wurden.
Diese Probleme können minimiert werden, indem man Transfers zu und von den Flughäfen und Hilfe beim Gepäck im Voraus arrangiert, elektrische Karren oder Rollstühle für diejenigen bereitstellt, für die der lange Weg zwischen dem Terminaleingang und dem Flugsteig lästig sein könnte, leichtes Essen und die Vermeidung von Alkohol Getränke während des Fluges, viel Flüssigkeit zu sich zu nehmen, um der Tendenz zur Dehydrierung entgegenzuwirken, den Sitz zu verlassen und häufig in der Kabine herumzulaufen. Wenn die letztgenannte Alternative nicht machbar ist, sind Dehn- und Entspannungsübungen wie in Abbildung 1 dargestellt unerlässlich. Augenschirme können hilfreich sein, um während des Fluges zu schlafen, während das Tragen von Ohrstöpseln während des Fluges nachweislich Stress und Müdigkeit verringert.
Abbildung 1. Übungen, die während langer Flugreisen durchgeführt werden sollen.
In etwa 25 Ländern, darunter Argentinien, Australien, Indien, Kenia, Mexiko, Mosambik und Neuseeland, müssen ankommende Flugzeugkabinen mit Insektiziden besprüht werden, bevor Passagiere das Flugzeug verlassen dürfen. Der Zweck besteht darin, das Eindringen von krankheitsübertragenden Insekten zu verhindern ins Land gebracht. Manchmal ist das Sprühen nur oberflächlich, aber oft ist es ziemlich gründlich und erfasst die gesamte Kabine, einschließlich der sitzenden Passagiere und der Besatzung. Reisende, die die Kohlenwasserstoffe im Spray als störend oder irritierend empfinden, sollten ihr Gesicht mit einem feuchten Tuch bedecken und entspannende Atemübungen machen.
Die Vereinigten Staaten lehnen diese Praxis ab. Verkehrsminister Federico F. Peña hat vorgeschlagen, dass alle Fluggesellschaften und Reisebüros verpflichtet werden sollen, Passagiere zu benachrichtigen, wenn sie besprüht werden, und das Verkehrsministerium plant, dieses umstrittene Thema vor die Internationale Zivilluftfahrt-Vereinigung zu bringen und ein Symposium der Weltgesundheitsorganisation zu sponsern diese Frage (Fiorino 1994).
Mücken und andere stechende Plagegeister.
Malaria und andere durch Arthropoden übertragene Krankheiten (z. B. Gelbfieber, virale Enzephalitis, Dengue-Fieber, Filariose, Leishmaniose, Onchozerkose, Trypanosomiasis und Borreliose) sind in vielen Teilen der Welt endemisch. Sich nicht stechen zu lassen, ist die erste Verteidigungslinie gegen diese Krankheiten.
Insektenschutzmittel, die „DEET“ (N,N-Diethyl-Meta-Toluamid) enthalten, dürfen auf der Haut und/oder Kleidung verwendet werden. Da DEET über die Haut aufgenommen werden kann und neurologische Symptome hervorrufen kann, sind Präparate mit einer DEET-Konzentration über 35 % insbesondere für Säuglinge nicht zu empfehlen. Hexandiol ist eine nützliche Alternative für diejenigen, die möglicherweise empfindlich auf DEET reagieren. Skin-So-Soft®, die im Handel erhältliche Feuchtigkeitscreme, muss etwa alle zwanzig Minuten erneut aufgetragen werden, um ein wirksames Abwehrmittel zu sein.
Alle Personen, die in Gebiete reisen, in denen durch Insekten übertragene Krankheiten endemisch sind, sollten langärmlige Hemden und lange Hosen tragen, insbesondere nach Einbruch der Dunkelheit. In heißen Klimazonen ist es tatsächlich kühler, locker sitzende, dünne Kleidungsstücke aus Baumwolle oder Leinen zu tragen, als die Haut frei zu lassen. Parfums und parfümierte Kosmetika, Seifen und Lotionen, die Insekten anziehen können, sollten vermieden werden. Leichte Netzjacken, Hauben und Gesichtsschutz sind besonders hilfreich in stark befallenen Gebieten. Moskito-Bettnetze und Fenstergitter sind wichtige Hilfsmittel. (Vor dem Schlafengehen ist es wichtig, die Innenseite des Bettnetzes einzusprühen, falls sich unerwünschte Insekten darin verfangen haben.)
Schutzkleidung und Netze können mit einem DEET-haltigen Repellent oder mit Permethrin behandelt werden, einem Insektizid, das sowohl als Spray als auch als flüssige Formulierung erhältlich ist.
Malaria.
Trotz jahrzehntelanger Bemühungen zur Ausrottung der Mücken bleibt Malaria in den meisten tropischen und subtropischen Regionen der Welt endemisch. Da es so gefährlich und schwächend ist, sollten die oben beschriebenen Bemühungen zur Mückenbekämpfung durch die prophylaktische Anwendung eines oder mehrerer Antimalariamedikamente ergänzt werden. Während eine Reihe ziemlich wirksamer Antimalariamittel entwickelt wurden, sind einige Stämme des Malariaparasiten gegenüber einigen, wenn nicht allen derzeit verwendeten Arzneimitteln sehr resistent geworden. Zum Beispiel ist Chloroquin, traditionell das beliebteste, in bestimmten Teilen der Welt immer noch wirksam gegen Malariastämme, aber in vielen anderen Gebieten nutzlos. Gegen Chloroquin-resistente Malariastämme werden derzeit am häufigsten Proguanil, Mefloquin und Doxycyclin eingesetzt. In bestimmten Bereichen werden auch Maloprim, Fansidar und Sulfisoxazol eingesetzt. Eine prophylaktische Behandlung wird vor dem Betreten des Malariagebiets begonnen und einige Zeit nach dem Verlassen fortgeführt.
Die Auswahl des Medikaments basiert auf „tagesaktuellen“ Empfehlungen für die jeweiligen vom Reisenden zu besuchenden Gebiete. Die möglichen Nebenwirkungen sollten ebenfalls berücksichtigt werden: Beispielsweise ist Fansidar während der Schwangerschaft und Stillzeit kontraindiziert, während Mefloquin nicht von Fluglinienpiloten oder anderen Personen angewendet werden sollte, bei denen Nebenwirkungen auf das Zentralnervensystem die Leistung beeinträchtigen und die Sicherheit anderer beeinträchtigen könnten. noch durch diejenigen, die Betablocker oder Kalziumkanalblocker oder andere Medikamente einnehmen, die die Herzleitung verändern.
Kontaminiertes Wasser.
Kontaminiertes Leitungswasser kann weltweit ein Problem sein. Auch in modernen Ballungszentren können defekte Rohre und fehlerhafte Anschlüsse in älteren oder schlecht gewarteten Gebäuden die Ausbreitung einer Infektion ermöglichen. Selbst abgefülltes Wasser ist möglicherweise nicht sicher, insbesondere wenn das Plastiksiegel auf der Kappe nicht intakt ist. Kohlensäurehaltige Getränke können im Allgemeinen bedenkenlos getrunken werden, sofern sie nicht verdirbt sind.
Wasser kann desinfiziert werden, indem es 62 Minuten lang auf 10 °C erhitzt wird oder nach dem Filtern Jod oder Chlor hinzugefügt wird, um Parasiten und Wurmlarven zu entfernen, und es dann 30 Minuten lang stehen lässt.
Wasserfiltereinheiten, die für Campingausflüge verkauft werden, sind normalerweise nicht für Bereiche geeignet, in denen das Wasser verdächtig ist, da sie Bakterien und Viren nicht inaktivieren. Sogenannte „Katadyn“-Filter sind in einzelnen Einheiten erhältlich und filtern Organismen heraus, die größer als 0.2 Mikrometer sind, müssen jedoch mit Jod oder Chlor behandelt werden, um Viren zu entfernen. Die neueren „PUR“-Filter kombinieren 1.0-Mikron-Filter mit einer Tri-Jod-Harzmatrix, die Bakterien, Parasiten und Viren in einem einzigen Prozess eliminiert.
In Gebieten, in denen das Wasser verdächtig sein könnte, sollte der Reisende darauf hingewiesen werden, kein Eis oder eisgekühlte Getränke zu verwenden und die Zähne nicht mit nicht gereinigtem Wasser zu putzen.
Eine weitere wichtige Vorsichtsmaßnahme besteht darin, zu vermeiden, in Süßwasserseen oder Bächen zu schwimmen oder mit baumelnden Gliedmaßen zu baumeln, die Schnecken beherbergen, die die Parasiten tragen, die Bilharziose (Bilharziose) verursachen.
Kontaminiertes Essen.
Lebensmittel können an der Quelle durch die Verwendung von „Nachtboden“ (menschliche Körperausscheidungen) als Düngemittel, beim Transport durch mangelnde Kühlung und Kontakt mit Fliegen und anderen Insekten sowie bei der Zubereitung durch mangelnde Hygiene seitens der Köche kontaminiert werden und Lebensmittelhändler. In dieser Hinsicht ist das Essen, das von einem Straßenhändler zubereitet wird, bei dem man sehen kann, was gekocht wird und wie es zubereitet wird, möglicherweise sicherer als das „Vier-Sterne“ -Restaurant, in dem das noble Ambiente und die sauberen Uniformen des Personals Fehler verbergen können das Lagern, Zubereiten und Servieren der Speisen. Das alte Sprichwort „Was du nicht selbst kochen oder schälen kannst, iss es nicht“ ist wahrscheinlich der beste Ratschlag, den man Reisenden geben kann.
Reisedurchfall.
Reisedurchfall tritt weltweit in modernen Ballungszentren sowie in unbebauten Gebieten auf. Während die meisten Fälle Organismen in Nahrungsmitteln und Getränken zugeschrieben werden, sind viele einfach das Ergebnis von ungewöhnlichen Nahrungsmitteln und Nahrungsmittelzubereitungen, diätetischen Indiskretionen und Müdigkeit. Einige Fälle können auch auf das Baden oder Duschen in unsicherem Wasser oder das Schwimmen in kontaminierten Seen, Bächen und Becken folgen.
Die meisten Fälle sind selbstlimitierend und reagieren sofort auf so einfache Maßnahmen wie die Aufrechterhaltung einer angemessenen Flüssigkeitsaufnahme, einer leichten Schonkost und Ruhe. Einfache Medikamente wie Attapulgit (ein Tonprodukt, das als Absorptionsmittel wirkt), Wismutsubsalicylat und Motilitätshemmer wie Loperamid oder Reglan können helfen, den Durchfall zu kontrollieren. Wenn der Durchfall jedoch ungewöhnlich stark ist, länger als drei Tage anhält oder von wiederholtem Erbrechen oder Fieber begleitet wird, sind ärztliche Hilfe und die Anwendung geeigneter Antibiotika ratsam. Die Auswahl des Antibiotikums der Wahl richtet sich nach der Laboridentifizierung des Erregers oder, falls dies nicht möglich ist, nach einer Analyse der Symptome und epidemiologischen Informationen über die Prävalenz bestimmter Infektionen in den besuchten Gebieten. Dem Reisenden sollte eine Broschüre, wie sie von der Weltgesundheitsorganisation (Abbildung 2) entwickelt wurde, zur Verfügung gestellt werden, die in einfacher, nicht alarmierender Sprache erklärt, was zu tun ist.
Der prophylaktische Einsatz von Antibiotika wurde vorgeschlagen, bevor man ein Gebiet betritt, in dem Wasser und Lebensmittel verdächtig sind, aber dies wird im Allgemeinen verpönt, da die Antibiotika selbst Symptome verursachen können und ihre vorherige Einnahme dazu führen kann, dass der Reisende die Vorsichtsmaßnahmen ignoriert oder nachlässig wird geraten sind.
Abbildung 2. Beispiel einer Aufklärungsbroschüre der Weltgesundheitsorganisation zum Thema Reisedurchfall.
FEHLT
In einigen Fällen kann es vorkommen, dass der Durchfall erst nach der Rückkehr nach Hause auftritt. Dies deutet besonders auf eine parasitäre Erkrankung hin und ist ein Hinweis darauf, dass geeignete Labortests durchgeführt werden, um festzustellen, ob eine solche Infektion vorliegt.
Höhenkrankheit.
Reisende in Bergregionen wie Aspen, Colorado, Mexiko-Stadt oder La Paz, Bolivien, haben möglicherweise Schwierigkeiten mit der Höhe, insbesondere solche mit koronarer Herzkrankheit, kongestiver Herzinsuffizienz oder Lungenerkrankungen wie Emphysem, chronischer Bronchitis oder Asthma. Leicht ausgeprägte Höhenkrankheiten können Müdigkeit, Kopfschmerzen, Belastungsdyspnoe, Schlaflosigkeit oder Übelkeit verursachen. Diese Symptome klingen im Allgemeinen nach einigen Tagen verminderter körperlicher Aktivität und Ruhe ab.
Wenn diese Symptome schwerwiegender sind, können sie zu Atemnot, Erbrechen und verschwommenem Sehen führen. In diesem Fall sollte der Reisende einen Arzt aufsuchen und sich so schnell wie möglich auf eine niedrigere Höhe begeben, vielleicht sogar zwischenzeitlich zusätzlichen Sauerstoff einatmen.
Kriminalität und Unruhen.
Die meisten Reisenden werden den Verstand haben, Kriegsgebiete und Gebiete mit zivilen Unruhen zu meiden. In fremden Städten können sie sich jedoch unwissentlich in Viertel verirren, in denen Gewaltverbrechen vorherrschen und Touristen beliebte Ziele sind. Anweisungen zur Aufbewahrung von Schmuck und anderen Wertgegenständen sowie Karten mit sicheren Routen vom Flughafen ins Stadtzentrum und zu meidenden Bereichen können hilfreich sein, um nicht schikaniert zu werden.
Ermüden.
Einfache Ermüdung ist eine häufige Ursache für Beschwerden und Leistungseinbußen. Ein großer Teil der Schwierigkeiten, die dem Jetlag zugeschrieben werden, ist oft das Ergebnis der Strapazen des Reisens in Flugzeugen, Bussen und Autos, schlechtem Schlaf in fremden Betten und fremder Umgebung, übermäßigem Essen und Alkoholkonsum sowie geschäftlichen und sozialen Verpflichtungen, die dies ebenfalls sind voll und anspruchsvoll.
Den Geschäftsreisenden quält oft das Aufräumen vor der Abreise sowie die Vorbereitung der Reise, ganz zu schweigen vom Nachholen nach der Heimkehr. Den Reisenden zu lehren, übermäßige Ermüdung zu vermeiden und gleichzeitig die Führungskraft, der er oder sie unterstellt ist, zu schulen, diese allgegenwärtige Gefahr bei der Gestaltung des Auftrags zu berücksichtigen, ist oft ein Schlüsselelement des Reiseschutzprogramms.
Fazit
Mit der Zunahme von Geschäfts- und Urlaubsreisen an fremde und entfernte Orte ist der Schutz der Gesundheit der Reisenden zu einem wichtigen Element des betrieblichen Gesundheitsförderungsprogramms geworden. Es beinhaltet die Sensibilisierung des Reisenden für die Gefahren, denen er begegnen wird, und die Bereitstellung der Informationen und Werkzeuge, die zu ihrer Umgehung erforderlich sind. Es umfasst medizinische Dienstleistungen wie die Beratung vor der Reise, Impfungen und die Bereitstellung von Medikamenten, die wahrscheinlich unterwegs benötigt werden. Die Beteiligung des Managements der Organisation ist auch wichtig, um vernünftige Erwartungen an die Mission zu entwickeln und geeignete Reise- und Lebensvorkehrungen für die Reise zu treffen. Ziel ist der erfolgreiche Abschluss des Einsatzes und die sichere Rückkehr eines gesunden, reisenden Mitarbeiters.
Stressbewältigungsprogramme
Die wesentliche Aufgabe des Arbeitsschutzes besteht darin, die Gesundheit, das Wohlbefinden und die Produktivität der Arbeitnehmer individuell und kollektiv zu schützen und zu verbessern. Diese Mission kann nicht ohne ein Verständnis von Stress und der Mechanismen, durch die er Einzelpersonen und Organisationen beeinflusst, und ohne ein gut geplantes Programm erreicht werden, das seine schädlichen Auswirkungen sowohl mildert als auch, was noch wichtiger ist, ihnen vorbeugt.
Stress ist ein unausweichlicher Bestandteil des Lebens aller Menschen überall. Sie entspringt – und beeinflusst gleichzeitig – dem inneren Wohlbefinden des Einzelnen; ihre Beziehungen zu Familie, Freunden, Kollegen und Fremden; und ihre Fähigkeit, zu Hause, am Arbeitsplatz und in der Gemeinschaft zu funktionieren. Wenn es übermäßig ist, führt es zu körperlichen oder psychischen Symptomen und wenn es länger dauert, kann es zu Behinderungen und Krankheiten führen. Sie verändert die Wahrnehmungen, Gefühle, Einstellungen und Verhaltensweisen von Einzelpersonen und wirkt sich auf die Organisationen aus, deren Aktivitäten sie leiten oder ausführen. Das Thema Stress wird hier an anderer Stelle ausführlich behandelt Enzyklopädie.
Entwerfen eines Stressbewältigungsprogramms
Das effektive Stressmanagement-Programm am Arbeitsplatz enthält eine Reihe von sich überschneidenden Elementen, die gleichzeitig wirken. Einige werden unter der Bezeichnung Stressbewältigungsprogramm formalisiert, während andere einfach Teil des allgemeinen Organisationsmanagements sind, auch wenn sie ausdrücklich auf die Stressbewältigung abzielen. Einige davon richten sich an Mitarbeiter einzeln und in Gruppen; andere zielen auf Stressoren ab, die am Arbeitsplatz auftreten; und wieder andere befassen sich mit den Stressoren, die auf die Organisation als eigenständige Einheit einwirken und sich unweigerlich auf einige oder alle Mitarbeiter auswirken. Die Elemente eines Programms zur Stressbewältigung am Arbeitsplatz werden unter den folgenden Überschriften untersucht.
1. Umgang mit stressbedingten Symptomen. Dieses Element befasst sich mit Personen, die bereits unter den Auswirkungen von Stress leiden. Als „medizinisches Modell“ bezeichnet, versucht es, Personen mit Anzeichen und Symptomen zu identifizieren und sie davon zu überzeugen, sich freiwillig zu melden oder eine Überweisung an Fachleute zu akzeptieren, die ihre Probleme beurteilen, die Ursachen diagnostizieren und eine angemessene Behandlung anbieten können. Es kann im Mitarbeitergesundheitsdienst oder im Mitarbeiterhilfeprogramm angesiedelt sein oder mit anderen Beratungsdiensten der Organisation verbunden sein. Die Dienstleistungen können ein breites Spektrum abdecken, das von persönlichen Gesprächen und Untersuchungen über telefonische „Hotlines“ für Notfälle bis hin zu umfassenden Zentren mit multidisziplinären Mitarbeitern qualifizierter Fachkräfte reicht. Es kann von Vollzeit- oder Teilzeitkräften oder durch vertragliche oder gelegentliche Überweisungsvereinbarungen mit Fachleuten, die auf die Baustelle kommen oder in nahe gelegenen Einrichtungen in der Gemeinde ansässig sind, bedient werden. Einige Einheiten behandeln alle möglichen Probleme, während sich andere mehr oder weniger auf spezifische stressbedingte Syndrome wie Bluthochdruck, Rückenschmerzen, Alkoholismus, Drogenmissbrauch oder familiäre Probleme konzentrieren. Die Beiträge dieser Serviceelemente zum Stressbewältigungsprogramm basieren auf den folgenden Fähigkeiten:
- Das Bewusstsein, dass viele wiederkehrende oder anhaltende somatische Beschwerden wie Muskelschmerzen, Rückenschmerzen, Kopfschmerzen, Magen-Darm-Beschwerden usw. auf Stress zurückzuführen sind. Anstatt einfach palliative Medikamente und Ratschläge zu geben, erkennt der aufmerksame Gesundheitsexperte oder Berater das Muster und lenkt die Aufmerksamkeit auf die tatsächlich verantwortlichen Stressoren.
- Erkenntnis, dass, wenn eine Reihe von Mitarbeitern in einer bestimmten Einheit oder einem bestimmten Bereich des Arbeitsplatzes solche funktionellen Beschwerden aufweisen, eine Suche nach einem ursächlichen Faktor in der Arbeitsumgebung eingeleitet werden sollte, der sich als kontrollierbarer Stressor erweisen könnte.
- Kontaktaufnahme mit Personen, die an einem katastrophalen Ereignis wie einem tödlichen Unfall oder einer Episode von Gewalt beteiligt sind oder Zeuge davon werden.
- Ergreifen der Gelegenheit, eine Disziplinarmaßnahme gegen einen Mitarbeiter wegen unzureichender Leistung oder abweichendem Verhalten auszusetzen, bis eine Gelegenheit besteht, das Stressniveau zu senken und seine oder ihre normale Gelassenheit und Arbeitsfähigkeit wiederherzustellen.
2. Verringerung der individuellen Anfälligkeit. Die häufigsten Elemente in Stressbewältigungsprogrammen sind diejenigen, die Einzelpersonen helfen, mit Stress umzugehen, indem sie ihre Verwundbarkeit verringern. Dazu gehören Seminar- und Workshopreihen, ergänzt durch Ton- oder Videobänder und Broschüren oder andere Publikationen, die Mitarbeiter für eine effektivere Stressbewältigung schulen. Ihre gemeinsamen Nenner sind diese:
- Training in Selbstwahrnehmung und Problemanalyse, um Anzeichen von zunehmendem Stress zu erkennen und die dafür verantwortlichen Stressoren zu identifizieren
- Durchsetzungstraining, das den Mitarbeitern ermöglicht, dynamischer mit ihnen umzugehen
- Techniken, die Stress auf ein erträglicheres Maß reduzieren
Einige der von ihnen eingesetzten Instrumente sind in Abbildung 1 aufgeführt. Für diejenigen, die den Begriff nicht kennen: „Rap-Sessions“ sind Treffen von Mitarbeitergruppen mit oder ohne Anwesenheit von Vorgesetzten, in denen Erfahrungen und Probleme diskutiert und Beschwerden frei geäußert werden. Sie sind analog zu den Betriebsversammlungen, die unter der Schirmherrschaft der Gewerkschaften abgehalten werden.
Abbildung 1. Einige Ansätze zur Verringerung der Anfälligkeit.
3. Zwischenmenschliche Beziehungen am Arbeitsplatz. Organisationen werden zunehmend auf Stressoren aufmerksam gemacht, die von der Vielfalt der Belegschaft und den damit häufig verbundenen zwischenmenschlichen Problemen ausgehen. Vorurteile und Engstirnigkeit machen vor den Toren der Baustelle nicht halt und werden oft durch unsensibles oder diskriminierendes Verhalten von Managern und Vorgesetzten verstärkt. Sexuelle und rassistische Vorurteile können die Form von Belästigung annehmen und sogar in Gewaltakten zum Ausdruck kommen oder solche hervorrufen. Wenn solche Einstellungen weit verbreitet sind, erfordern sie eine sofortige Korrektur durch die Verkündung einer ausdrücklichen Politik, die Disziplinarmaßnahmen gegen die Schuldigen einschließt, verbunden mit dem Schutz der Opfer, die ermutigt werden, sich gegen Repressalien zu beschweren.
4. Umgang mit arbeitsbedingten Stressoren. Es liegt in der Verantwortung der Organisation, arbeitsbedingte Stressoren zu minimieren, die sich nachteilig auf die Fähigkeit der Mitarbeiter auswirken können, effektiv zu arbeiten. Es ist äußerst wichtig sicherzustellen, dass Vorgesetzte und Manager auf allen Ebenen eine angemessene Schulung erhalten, um die „Personenprobleme“, die am Arbeitsplatz unweigerlich auftreten, zu erkennen und schnell und effektiv damit umzugehen.
5. Umgang mit dem Stress der Organisation. Die Organisation als Ganzes ist Stressoren ausgesetzt, die, wenn sie nicht richtig gehandhabt werden, durch die Belegschaft durchsickern und sich unweigerlich auf die Mitarbeiter auf allen Ebenen auswirken. Diese Situation erfordert die Festlegung herausfordernder, aber erreichbarer Ziele und Ziele, die frühzeitige Identifizierung und Bewertung potenzieller Stressoren, die diese Pläne durchkreuzen könnten, die Koordinierung der Kapazitäten der Organisation, damit umzugehen, und die Kommunikation der Ergebnisse dieser Bemühungen an die Belegschaft. Die letztgenannte Notwendigkeit ist besonders kritisch in wirtschaftlich angespannten Zeiten, wenn die Zusammenarbeit der Mitarbeiter und eine optimale Produktivität bei der Bewältigung von Krisen wie Veränderungen im Top-Management, drohenden Fusionen und Übernahmen, Werksschließungen oder -verlagerungen besonders wichtig sind. und Verkleinerung.
6. Hilfe beim Umgang mit persönlichen Stressoren. Während die Bewältigung von Stressoren, die zu Hause und in der Gemeinschaft auftreten, im Grunde ein Problem für den Einzelnen ist, entdecken Arbeitgeber, dass der Stress, den sie erzeugen, unweigerlich an den Arbeitsplatz gebracht wird, wo entweder allein oder in Verbindung mit arbeitsbezogenen Stressoren, Sie beeinträchtigen oft das Wohlbefinden der Mitarbeiter und beeinträchtigen ihre Arbeitsleistung. Dementsprechend halten es Arbeitgeber für sinnvoll (und in manchen Fällen auch für notwendig), Programme zu etablieren, die Arbeitnehmer bei der Bewältigung derartiger Stressoren unterstützen sollen. Eine Liste der häufigsten persönlichen Stressoren und darauf ausgerichteter Arbeitsplatzprogramme ist in Abbildung 2 dargestellt.
Abbildung 2. Stressoren am Arbeitsplatz und Arbeitsplatzprogramme, um ihnen zu helfen.
Grundprinzipien des Programms
Bei der Einrichtung eines Stressmanagementprogramms am Arbeitsplatz müssen einige Grundprinzipien hervorgehoben werden.
Zunächst muss daran erinnert werden, dass es keine Grenzen zwischen Stress am Arbeitsplatz, zu Hause und in der Gemeinschaft gibt. Jedes Individuum stellt eine einzigartige Zusammensetzung aller Faktoren dar, die überall hin mitgenommen werden. Das bedeutet, dass sich das Programm zwar auf die am Arbeitsplatz auftretenden Probleme konzentrieren muss, aber anerkennen muss, dass diese weiterhin das Außenleben des Arbeitnehmers beeinflussen, und dass es auch diejenigen nicht ignorieren darf, die außerhalb des Arbeitsplatzes entstehen. Tatsächlich hat sich gezeigt, dass die Arbeit selbst und die Unterstützung durch Mitarbeiter und die Organisation einen therapeutischen Wert bei der Bewältigung persönlicher und familiärer Probleme haben können. Tatsächlich ist der Verlust dieser Unterstützung wahrscheinlich für einen Großteil der Behinderung verantwortlich, die mit dem Ruhestand verbunden ist, selbst wenn es freiwillig ist.
Zweitens ist Stress hoch „ansteckend“. Es betrifft nicht nur bestimmte Personen, sondern auch diejenigen in ihrer Umgebung, mit denen sie in Beziehung treten und zusammenarbeiten müssen. Der Umgang mit Stress ist also gleichzeitig therapeutisch und präventiv.
Drittens liegt die Stressbewältigung grundsätzlich in der Verantwortung des Einzelnen. Mitarbeiter mit Problemen können identifiziert und Beratung und Anleitung angeboten werden. Sie können unterstützt und ermutigt werden und lernen, ihre Bewältigungsfähigkeiten zu verbessern. Bei Bedarf können sie für eine intensivere oder längere Therapie an qualifiziertes medizinisches Fachpersonal in der Gemeinde überwiesen werden. Aber letztendlich erfordert all dies die Zustimmung und Teilnahme des Einzelnen, was wiederum von der Struktur des Programms, seinem Status in der Organisation, der Kompetenz seiner Mitarbeiter und dem Ruf, den sie erwerben, und seiner Zugänglichkeit abhängt . Der vielleicht wichtigste Faktor für den Erfolg des Programms ist die Einrichtung und strikte Einhaltung einer Richtlinie zur Wahrung der Vertraulichkeit personenbezogener Daten.
Viertens liegt die Kontrolle von Stress am Arbeitsplatz grundsätzlich in der Verantwortung des Managements. Das Programm muss auf einer ausdrücklichen Unternehmensrichtlinie basieren, die der Gesundheit und dem Wohlbefinden der Mitarbeiter hohen Wert beimisst. Und diese Politik muss sich im Tagesgeschäft durch die Einstellungen und das Verhalten von Managern auf allen Ebenen widerspiegeln,
Fünftens ist die Beteiligung der Mitarbeiter an der Gestaltung und Durchführung des Programms und insbesondere an der Identifizierung von Stressoren und der Entwicklung von Wegen zu ihrer Kontrolle ein wichtiger Bestandteil des Programmerfolgs. Dies wird an vielen Arbeitsplätzen erleichtert, an denen gemeinsame Sicherheits- und Gesundheitsausschüsse zwischen Arbeitgebern und Arbeitgebern fungieren oder an denen die Beteiligung der Arbeitnehmer an der Entscheidungsfindung des Managements gefördert wird.
Schließlich erfordert ein erfolgreiches Stressmanagementprogramm ein genaues Verständnis der Mitarbeiter und der Umgebung, in der sie arbeiten. Es ist am erfolgreichsten, wenn stressbedingte Probleme erkannt und gelöst werden, bevor Schaden entsteht.
Fazit
Die wesentliche Aufgabe des Arbeitsschutzes besteht darin, die Gesundheit, das Wohlbefinden und die Produktivität der Arbeitnehmer individuell und kollektiv zu schützen und zu verbessern. Diese Mission kann nicht ohne ein Verständnis von Stress und der Mechanismen, durch die er Einzelpersonen und Organisationen beeinflusst, und ohne ein gut geplantes Programm, das seine schädlichen Auswirkungen sowohl mildert als auch, was noch wichtiger ist, verhindert, erreicht werden.
Alkohol- und Drogenmissbrauch
Einleitung
Im Laufe der Geschichte haben Menschen versucht, ihre Gedanken, Gefühle und Wahrnehmungen der Realität zu verändern. In vielen Kulturen wurden bewusstseinsverändernde Techniken eingesetzt, darunter die Reduzierung des sensorischen Inputs, wiederholtes Tanzen, Schlafentzug, Fasten und längere Meditation. Die beliebteste Methode zur Erzeugung von Stimmungs- und Wahrnehmungsänderungen war jedoch die Verwendung von bewusstseinsverändernden Drogen. Von den 800,000 Pflanzenarten auf der Erde ist bekannt, dass etwa 4,000 psychoaktive Substanzen produzieren. Ungefähr 60 davon wurden konsequent als Stimulanzien oder Rauschmittel verwendet (Malcolm 1971). Beispiele sind Kaffee, Tee, der Schlafmohn, Kokablätter, Tabak und indischer Hanf sowie jene Pflanzen, aus denen Getränkealkohol fermentiert wird. Neben natürlich vorkommenden Substanzen hat die moderne pharmazeutische Forschung eine Reihe synthetischer Beruhigungsmittel, Opiate und Beruhigungsmittel hervorgebracht. Sowohl pflanzliche als auch synthetische psychoaktive Drogen werden häufig für medizinische Zwecke verwendet. Mehrere traditionelle Substanzen werden auch in religiösen Riten und als Teil der Sozialisation und Erholung verwendet. Darüber hinaus haben einige Kulturen den Drogenkonsum in die üblichen Praktiken am Arbeitsplatz integriert. Beispiele hierfür sind das Kauen von Kokablättern durch peruanische Indianer in den Anden und das Rauchen von Kokablättern Cannabis von jamaikanischen Zuckerrohrarbeitern. Der Konsum mäßiger Mengen Alkohol während der Landarbeit war in der Vergangenheit in einigen westlichen Gesellschaften eine akzeptierte Praxis, beispielsweise in den Vereinigten Staaten im XNUMX. und frühen XNUMX. Jahrhundert. In jüngerer Zeit war es üblich (und von einigen Gewerkschaften sogar vorgeschrieben), dass Arbeitgeber von Batterieverbrennern (Arbeiter, die ausrangierte Akkus verbrennen, um ihren Bleigehalt zu retten) und Anstreicher, die Farben auf Bleibasis verwenden, jedem Arbeiter täglich eine Flasche Whisky zur Verfügung stellen während des Arbeitstages in dem irrigen Glauben getrunken werden, dass es eine Bleivergiftung verhindern würde. Darüber hinaus ist das Trinken ein traditioneller Bestandteil bestimmter Berufe, wie zum Beispiel bei Brauerei- und Brennereiverkäufern. Von diesen Handelsvertretern wird erwartet, dass sie die Gastfreundschaft des Wirtshausbesitzers annehmen, wenn sie ihre Bestellung entgegennehmen.
Bräuche, die den Alkoholkonsum vorschreiben, bestehen auch bei anderen Arbeiten, wie dem „Drei-Martini“-Geschäftsessen und der Erwartung, dass Gruppen von Arbeitern am Ende des Arbeitstages in der Nachbarschaftskneipe oder Taverne ein paar gesellige Runden trinken . Diese letztere Praxis stellt eine besondere Gefahr für diejenigen dar, die dann nach Hause fahren.
Milde Stimulanzien werden auch weiterhin in modernen industriellen Umgebungen verwendet, die als Kaffee- und Teepausen institutionalisiert sind. Mehrere historische Faktoren haben jedoch zusammengenommen dazu geführt, dass der Konsum psychoaktiver Substanzen am Arbeitsplatz zu einem großen sozialen und wirtschaftlichen Problem im heutigen Leben geworden ist. Der erste davon ist der Trend zum Einsatz immer ausgefeilterer Technologien am heutigen Arbeitsplatz. Die moderne Industrie erfordert von den Arbeitern Wachsamkeit, ungestörte Reflexe und genaue Wahrnehmung. Beeinträchtigungen in diesen Bereichen können einerseits schwere Unfälle verursachen und andererseits die Genauigkeit und Effizienz der Arbeit beeinträchtigen. Ein zweiter wichtiger Trend ist die Entwicklung stärkerer psychoaktiver Drogen und schnellerer Mittel zur Verabreichung von Drogen. Beispiele sind die intranasale oder intravenöse Verabreichung von Kokain und das Rauchen von gereinigtem Kokain („Freebase“- oder „Crack“-Kokain). Diese Methoden, die eine viel stärkere Kokainwirkung als das traditionelle Kauen von Kokablättern liefern, haben die Gefahren des Kokainkonsums am Arbeitsplatz erheblich erhöht.
Auswirkungen des Konsums von Alkohol und anderen Drogen am Arbeitsplatz
Abbildung 1 fasst die verschiedenen Möglichkeiten zusammen, auf denen der Konsum psychoaktiver Substanzen die Funktionsfähigkeit von Arbeitnehmern am Arbeitsplatz beeinflussen kann. Die Vergiftung (die akuten Auswirkungen der Einnahme von Drogen) ist die offensichtlichste Gefahr, die für eine Vielzahl von Arbeitsunfällen verantwortlich ist, z. B. Fahrzeugunfälle aufgrund von Alkohol am Steuer. Darüber hinaus beeinträchtigen das beeinträchtigte Urteilsvermögen, die Unaufmerksamkeit und abgestumpfte Reflexe, die durch Alkohol und andere Drogen hervorgerufen werden, die Produktivität auf allen Ebenen, von der Vorstandsetage bis zur Produktionslinie. Darüber hinaus hält die Beeinträchtigung am Arbeitsplatz durch Drogen- und Alkoholkonsum oft über die Zeit der Intoxikation hinaus an. Der alkoholbedingte Kater kann 24 bis 48 Stunden nach dem letzten Getränk Kopfschmerzen, Übelkeit und Photophobie (Lichtempfindlichkeit) hervorrufen. Alkoholabhängige Arbeitnehmer können auch am Arbeitsplatz unter Alkoholentzugserscheinungen mit Zittern, Schwitzen und Magen-Darm-Störungen leiden. Auf starken Kokainkonsum folgt typischerweise eine Entzugsphase mit depressiver Stimmung, Energielosigkeit und Apathie, die alle die Arbeit beeinträchtigen. Sowohl die Vergiftung als auch die Nachwirkungen des Drogen- und Alkoholkonsums führen ebenfalls charakteristischerweise zu Verspätungen und Fehlzeiten. Darüber hinaus ist der chronische Konsum psychoaktiver Substanzen mit einer Vielzahl von Gesundheitsproblemen verbunden, die die medizinischen Kosten und den Arbeitsausfall der Gesellschaft erhöhen. Leberzirrhose, Hepatitis, AIDS und klinische Depressionen sind Beispiele für solche Probleme.
Abbildung 1. Möglichkeiten, wie Alkohol-/Drogenkonsum Probleme am Arbeitsplatz verursachen kann.
Arbeitnehmer, die zu starken, häufigen Konsumenten von Alkohol oder anderen Drogen (oder beidem) werden, können ein Abhängigkeitssyndrom entwickeln, das charakteristischerweise eine Beschäftigung mit der Beschaffung der Droge oder dem für ihren Kauf erforderlichen Geld einschließt. Noch bevor andere drogen- oder alkoholbedingte Symptome beginnen, die Arbeit zu beeinträchtigen, kann diese Beschäftigung bereits begonnen haben, die Produktivität zu beeinträchtigen. Darüber hinaus kann der Arbeitnehmer aufgrund des Geldbedarfs dazu greifen, Gegenstände am Arbeitsplatz zu stehlen oder Drogen am Arbeitsplatz zu verkaufen, was zu weiteren ernsthaften Problemen führt. Schließlich sind auch die engen Freunde und Familienmitglieder von Drogen- und Alkoholabhängigen (oft als „signifikante andere“ bezeichnet) in ihrer Arbeitsfähigkeit durch Angstzustände, Depressionen und eine Vielzahl von stressbedingten Symptomen beeinträchtigt. Diese Auswirkungen können sogar in Form von Restarbeitsproblemen bei Erwachsenen, deren Eltern unter Alkoholismus litten, auf spätere Generationen übertragen werden (Woodside 1992). Die Gesundheitsausgaben für Beschäftigte mit schweren Alkoholproblemen sind etwa doppelt so hoch wie die Gesundheitskosten für andere Beschäftigte (Institute for Health Policy 1993). Auch die Gesundheitskosten für ihre Familienangehörigen werden erhöht (Children of Alcoholics Foundation 1990).
Kosten für die Gesellschaft
Aus den oben genannten und anderen Gründen haben Drogen- und Alkoholkonsum und -missbrauch viele Gesellschaften zu einer großen wirtschaftlichen Belastung gemacht. Für die Vereinigten Staaten beliefen sich die für das Jahr 1985 geschätzten gesellschaftlichen Kosten auf 70.3 Milliarden US-Dollar (Tausend Millionen) für Alkohol und 44 Milliarden US-Dollar für andere Drogen. Von den gesamten alkoholbedingten Kosten wurden 27.4 Milliarden US-Dollar (etwa 39 % der Gesamtkosten) auf Produktivitätsverluste zurückgeführt. Die entsprechende Zahl für andere Drogen betrug 6 Milliarden Dollar (etwa 14 % der Gesamtmenge) (US Department of Health and Human Services 1990). Der Rest der Kosten, die der Gesellschaft durch Drogen- und Alkoholmissbrauch entstehen, umfasst die Kosten für die Behandlung medizinischer Probleme (einschließlich AIDS und alkoholbedingter Geburtsfehler), Fahrzeugunfälle und andere Unfälle, Kriminalität, Zerstörung von Eigentum, Inhaftierung usw Soziale Kosten der Familienunterstützung. Obwohl einige dieser Kosten auf den sozialverträglichen Konsum psychoaktiver Substanzen zurückzuführen sind, steht die überwiegende Mehrheit im Zusammenhang mit Drogen- und Alkoholmissbrauch und -abhängigkeit.
Drogen- und Alkoholkonsum, Missbrauch und Abhängigkeit
Eine einfache Möglichkeit, die Konsummuster psychoaktiver Substanzen zu kategorisieren, besteht darin, zwischen ungefährlichem Konsum (Konsum in sozial akzeptierten Mustern, der weder Schaden verursacht noch mit einem hohen Risiko für Schaden verbunden ist), Drogen- und Alkoholmissbrauch (Konsum mit hohem Risiko oder Schaden) zu unterscheiden -produzierende Wege) und Drogen- und Alkoholabhängigkeit (Konsum in einem Muster, das durch Anzeichen und Symptome des Abhängigkeitssyndroms gekennzeichnet ist).
Beide Internationale Klassifikation der Krankheiten, 10. Auflage (ICD-10) und die Diagnose- und Statistikhandbuch der American Psychiatric Association, 4. Auflage (DSM-IV) legen diagnostische Kriterien für drogen- und alkoholbedingte Störungen fest. Das DSM-IV verwendet den Begriff Missbrauch, um Muster des Drogen- und Alkoholkonsums zu beschreiben, die Beeinträchtigungen oder Leiden verursachen, einschließlich der Beeinträchtigung von Arbeit, Schule, Haushalt oder Freizeitaktivitäten. Diese Definition des Begriffs soll auch die wiederholte Verwendung in körperlich gefährlichen Situationen, wie z. B. wiederholtes Fahren unter Beeinträchtigung durch Drogen oder Alkohol, beinhalten, selbst wenn noch kein Unfall passiert ist. Die ICD-10 verwendet den Begriff schädlicher Konsum anstelle von Missbrauch und definiert ihn als jedes Muster des Drogen- oder Alkoholkonsums, das bei einer Person, die die diagnostischen Kriterien für eine Drogen- oder Alkoholabhängigkeit nicht erfüllt, tatsächliche körperliche oder psychische Schäden verursacht hat. In einigen Fällen ist Drogen- und Alkoholmissbrauch ein frühes oder prodromales Stadium der Abhängigkeit. In anderen bildet es ein eigenständiges pathologisches Verhaltensmuster.
Sowohl die ICD-10 als auch das DSM-IV verwenden den Begriff Abhängigkeit von psychoaktiven Substanzen, um eine Gruppe von Störungen zu beschreiben, bei denen sowohl Funktionsstörungen (im Beruf, in der Familie und im sozialen Bereich) als auch eine Beeinträchtigung der Fähigkeit des Einzelnen, den Konsum zu kontrollieren, vorliegen des Medikaments. Bei manchen Substanzen entwickelt sich eine physiologische Abhängigkeit mit erhöhter Toleranz gegenüber dem Medikament (immer höhere Dosen sind erforderlich, um die gleiche Wirkung zu erzielen) und einem charakteristischen Entzugssyndrom, wenn die Einnahme des Medikaments abrupt beendet wird.
Eine kürzlich von der American Society of Addiction Medicine und dem National Council on Alcoholism and Drug Dependence der Vereinigten Staaten erstellte Definition beschreibt die Merkmale von Alkoholismus (ein Begriff, der normalerweise als Synonym für Alkoholabhängigkeit verwendet wird) wie folgt:
Alkoholismus ist eine primäre, chronische Krankheit mit genetischen, psychosozialen und umweltbedingten Faktoren, die ihre Entwicklung und Manifestationen beeinflussen. Die Krankheit ist oft fortschreitend und tödlich. Es ist gekennzeichnet durch eine beeinträchtigte Kontrolle über das Trinken, die Beschäftigung mit der Droge Alkohol, den Konsum von Alkohol trotz negativer Folgen und Denkstörungen, insbesondere Verleugnung. Jedes dieser Symptome kann kontinuierlich oder periodisch auftreten. (Morse und Flavin 1992)
Anschließend erläutert die Definition die verwendeten Begriffe, z. B. dass die Bezeichnung „primär“ impliziert, dass Alkoholismus eher eine eigenständige Krankheit als ein Symptom einer anderen Störung ist, und dass „beeinträchtigte Kontrolle“ bedeutet, dass die betroffene Person nicht konsequent einschränken kann B. die Dauer einer Trinkepisode, die konsumierte Menge oder das daraus resultierende Verhalten. „Verleugnung“ wird als ein Komplex von physiologischen, psychologischen und kulturell beeinflussten Manövern beschrieben, die das Erkennen alkoholbezogener Probleme durch die betroffene Person verringern. Daher ist es üblich, dass Personen, die an Alkoholismus leiden, Alkohol eher als Lösung ihrer Probleme denn als Ursache betrachten.
Drogen, die eine Abhängigkeit hervorrufen können, werden üblicherweise in mehrere Kategorien eingeteilt, wie in Tabelle 1 aufgeführt. Jede Kategorie hat sowohl ein spezifisches akutes Vergiftungssyndrom als auch eine charakteristische Kombination zerstörerischer Wirkungen im Zusammenhang mit starkem Langzeitgebrauch. Obwohl Personen häufig unter Abhängigkeitssyndromen in Bezug auf eine einzelne Substanz (z. B. Heroin) leiden, sind Muster von mehrfachem Drogenmissbrauch und -abhängigkeit ebenfalls üblich.
Tabelle 1. Substanzen, die Abhängigkeit erzeugen können.
|
Kategorie der Droge |
Beispiele für allgemeine Effekte |
Ihre Nachricht |
|
Alkohol (z. B. Bier, Wein, Spirituosen) |
Eingeschränktes Urteilsvermögen, verlangsamte Reflexe, eingeschränkte motorische Funktion, Somnolenz, Koma-Überdosierung kann tödlich sein |
Der Entzug kann schwerwiegend sein; Gefahr für den Fötus bei übermäßigem Gebrauch in der Schwangerschaft |
|
Beruhigungsmittel (z. B. Schlafmittel, Beruhigungsmittel, einige Beruhigungsmittel) |
Unaufmerksamkeit, verlangsamte Reflexe, Depression, Gleichgewichtsstörungen, Schläfrigkeit, Koma-Überdosierung kann tödlich sein |
Der Entzug kann schwerwiegend sein |
|
Opiate (z. B. Morphin, Heroin, Codein, einige verschreibungspflichtige Schmerzmittel) |
Interessenverlust, „nickende“ Überdosierung kann tödlich sein. Subkutaner oder intravenöser Missbrauch kann Hepatitis B, C und HIV/AIDS durch gemeinsames Nadeln verbreiten |
|
|
Stimulanzien (z. B. Kokain, Amphetamine) |
Gehobene Stimmung, Überaktivität, Anspannung/Angst, schneller Herzschlag, Verengung der Blutgefäße |
Chronischer starker Gebrauch kann zu paranoischer Psychose führen. Die Anwendung durch Injektion kann Hepatitis B, C und HIV/AIDS durch die gemeinsame Nutzung von Nadeln verbreiten |
|
Cannabis (z. B. Marihuana, Haschisch) |
Verzerrtes Zeitgefühl, beeinträchtigtes Gedächtnis, beeinträchtigte Koordination |
|
|
Halluzinogene (z. B. LSD (Lysergsäurediethylamid), PCP (Phencyclidin), Meskalin) |
Unaufmerksamkeit, Sinnestäuschungen, Halluzinationen, Orientierungslosigkeit, Psychose |
Verursacht keine Entzugserscheinungen, aber Benutzer können „Flashbacks“ erleben |
|
Inhalate (z. B. Kohlenwasserstoffe, Lösungsmittel, Benzin) |
Alkoholähnliche Vergiftung, Schwindel, Kopfschmerzen |
Kann langfristige Organschäden verursachen (Gehirn, Leber, Niere) |
|
Nikotin (z. B. Zigaretten, Kautabak, Schnupftabak) |
Anfänglich stimulierende, später dämpfende Wirkung |
Kann Entzugserscheinungen hervorrufen. An der Entstehung einer Vielzahl von Krebsarten, Herz- und Lungenerkrankungen beteiligt |
Drogen- und alkoholbedingte Störungen beeinträchtigen oft die familiären Beziehungen, das zwischenmenschliche Funktionieren und die Gesundheit des Mitarbeiters, bevor offensichtliche Arbeitsbeeinträchtigungen bemerkt werden. Daher können sich wirksame Arbeitsplatzprogramme nicht auf Bemühungen zur Prävention von Drogen- und Alkoholmissbrauch am Arbeitsplatz beschränken. Diese Programme müssen die Gesundheitserziehung und -prävention der Mitarbeiter mit angemessenen Maßnahmen zur Intervention, Diagnose und Rehabilitation sowie zur langfristigen Nachsorge der betroffenen Mitarbeiter nach ihrer Wiedereingliederung in das Arbeitsleben verbinden.
Ansätze zu drogen- und alkoholbedingten Problemen am Arbeitsplatz
Die Besorgnis über die schwerwiegenden Produktivitätsverluste, die durch Drogen- und Alkoholmissbrauch und -abhängigkeit verursacht werden, hat zu mehreren verwandten Ansätzen seitens der Regierungen, der Arbeitnehmer und der Industrie geführt. Zu diesen Ansätzen gehören sogenannte „drogenfreie Arbeitsplatzrichtlinien“ (einschließlich chemischer Drogentests) und Hilfsprogramme für Mitarbeiter.
Ein Beispiel ist der Ansatz des United States Military Services. In den frühen 1980er Jahren wurden in allen Zweigen des US-Militärs erfolgreiche Anti-Drogen-Richtlinien und Drogentestprogramme eingeführt. Als Ergebnis ihres Programms meldete die US-Marine einen dramatischen Rückgang des Anteils zufälliger Urintests ihres Personals, die positiv auf illegale Drogen waren. Die positiven Testraten bei den unter 25-Jährigen sanken von 47 % im Jahr 1982 über 22 % im Jahr 1984 auf 4 % im Jahr 1986 (DeCresce et al. 1989). 1986 erließ der Präsident der Vereinigten Staaten eine Durchführungsverordnung, die alle Mitarbeiter der Bundesregierung dazu aufforderte, den Konsum illegaler Drogen zu unterlassen, sei es am Arbeitsplatz oder außerhalb der Arbeit. Als größter Einzelarbeitgeber in den Vereinigten Staaten mit über zwei Millionen Zivilangestellten übernahm die Bundesregierung damit die Führung bei der Entwicklung einer nationalen drogenfreien Arbeitsplatzbewegung.
1987 ordnete das US-Verkehrsministerium nach einem tödlichen Eisenbahnunfall im Zusammenhang mit Marihuana-Missbrauch ein Drogen- und Alkoholtestprogramm für alle Transportarbeiter an, einschließlich derjenigen in der Privatindustrie. Managements in anderen Arbeitsumgebungen sind diesem Beispiel gefolgt und haben eine Kombination aus Supervision, Tests, Rehabilitation und Nachsorge am Arbeitsplatz eingerichtet, die durchweg erfolgreiche Ergebnisse gezeigt hat.
Die Fallfindungs-, Überweisungs- und Nachsorgekomponente dieser Kombination, das Employee Assistance Program (EAP), ist zu einem immer häufigeren Bestandteil von Gesundheitsprogrammen für Mitarbeiter geworden. Historisch gesehen entwickelten sich EAPs aus enger fokussierten Alkoholismusprogrammen für Angestellte, die in den 1920er Jahren in den Vereinigten Staaten eingeführt wurden und in den 1940er Jahren während und nach dem Zweiten Weltkrieg schneller expandierten. Aktuelle EAPs werden üblicherweise auf der Grundlage einer klar formulierten Unternehmenspolitik erstellt, die häufig in gemeinsamer Vereinbarung zwischen Management und Arbeitnehmern entwickelt wird. Diese Richtlinie enthält Regeln für akzeptables Verhalten am Arbeitsplatz (z. B. kein Alkohol oder illegale Drogen) und eine Erklärung, dass Alkoholismus und andere Drogen- und Alkoholabhängigkeit als behandelbare Krankheiten gelten. Es enthält auch eine Vertraulichkeitserklärung, die die Vertraulichkeit sensibler persönlicher Mitarbeiterinformationen garantiert. Das Programm selbst führt präventive Schulungen für alle Mitarbeiter und spezielle Schulungen für Aufsichtspersonal zur Erkennung von Problemen bei der Arbeitsleistung durch. Von Vorgesetzten wird nicht erwartet, dass sie lernen, drogen- und alkoholbedingte Probleme zu diagnostizieren. Vielmehr werden sie darin geschult, Mitarbeiter mit problematischer Arbeitsleistung an das EAP zu verweisen, wo eine Bewertung vorgenommen und gegebenenfalls ein Behandlungs- und Nachsorgeplan erstellt wird. Die Behandlung erfolgt in der Regel durch kommunale Einrichtungen außerhalb des Arbeitsplatzes. EAP-Aufzeichnungen werden gemäß der Unternehmensrichtlinie vertraulich behandelt, wobei Berichte, die sich nur auf den Grad der Zusammenarbeit des Subjekts und den allgemeinen Fortschritt beziehen, an das Management weitergegeben werden, außer in Fällen einer unmittelbaren Gefahr.
Disziplinarmaßnahmen werden in der Regel ausgesetzt, solange der Mitarbeiter bei der Behandlung kooperiert. Selbstüberweisungen an das EAP werden ebenfalls gefördert. EAPs, die Mitarbeitern mit einer Vielzahl von sozialen, psychischen und drogen- und alkoholbedingten Problemen helfen, werden als „Breitbürsten“-Programme bezeichnet, um sie von Programmen zu unterscheiden, die sich nur auf Drogen- und Alkoholmissbrauch konzentrieren.
Die Angemessenheit eines Arbeitgeberverbots für den Konsum von Alkohol und anderen Drogen während der Arbeitszeit oder am Arbeitsplatz steht außer Frage. Das Recht des Arbeitgebers, die Verwendung solcher Substanzen außerhalb des Arbeitsplatzes außerhalb der Arbeitszeit zu verbieten, ist jedoch umstritten. Einige Arbeitgeber haben gesagt: „Es ist mir egal, was Mitarbeiter neben der Arbeit tun, solange sie sich rechtzeitig melden und in der Lage sind, angemessene Leistung zu erbringen“, und einige Arbeitnehmervertreter haben sich gegen ein solches Verbot als Eingriff in die Privatsphäre des Arbeitnehmers ausgesprochen. Wie oben erwähnt, kann jedoch ein übermäßiger Konsum von Drogen oder Alkohol außerhalb der Arbeitszeit die Arbeitsleistung beeinträchtigen. Dies wird von Fluggesellschaften anerkannt, wenn sie jeglichen Konsum von Alkohol durch Flugzeugbesatzungen während einer bestimmten Anzahl von Stunden vor der Flugzeit verbieten. Obwohl die Verbote des Alkoholkonsums durch einen Mitarbeiter vor dem Fliegen oder Führen eines Fahrzeugs allgemein anerkannt sind, waren pauschale Verbote des Konsums von Tabak, Alkohol oder anderen Drogen außerhalb des Arbeitsplatzes umstrittener.
Drogentestprogramme am Arbeitsplatz
Neben EAPs haben immer mehr Arbeitgeber auch Drogentestprogramme am Arbeitsplatz eingeführt. Einige dieser Programme testen nur auf illegale Drogen, während andere Atem- oder Urintests auf Alkohol beinhalten. Testprogramme können eine der folgenden Komponenten umfassen:
- Einstellungstests
- Stichprobenartige Tests von Mitarbeitern in sensiblen Positionen (z. B. Kernreaktorbetreiber, Piloten, Fahrer, Bediener von Schwermaschinen)
- Untersuchung „aus wichtigem Grund“ (z. B. nach einem Unfall oder wenn ein Vorgesetzter den begründeten Verdacht hat, dass der Mitarbeiter alkoholisiert ist)
- Tests als Teil des Nachsorgeplans für einen Mitarbeiter, der nach einer Behandlung wegen Drogen- oder Alkoholmissbrauchs oder -abhängigkeit an den Arbeitsplatz zurückkehrt.
Drogentestprogramme schaffen besondere Verantwortlichkeiten für die Arbeitgeber, die sie durchführen (New York Academy of Medicine 1989). Dies wird ausführlicher unter „Ethische Fragen“ im beschrieben Enzyklopädie. Wenn sich Arbeitgeber bei Beschäftigungs- und Disziplinarentscheidungen in drogenbezogenen Fällen auf Urintests verlassen, müssen die gesetzlichen Rechte sowohl von Arbeitgebern als auch von Arbeitnehmern durch sorgfältige Beachtung der Sammel- und Analyseverfahren und der Interpretation von Laborergebnissen geschützt werden. Die Proben sind sorgfältig zu entnehmen und sofort zu kennzeichnen. Da Drogenkonsumenten versuchen können, sich der Entdeckung zu entziehen, indem sie ihren eigenen Urin durch eine drogenfreie Urinprobe ersetzen oder ihren Urin mit Wasser verdünnen, kann der Arbeitgeber verlangen, dass die Probe unter direkter Beobachtung entnommen wird. Da dieses Verfahren dem Verfahren Zeit und Kosten hinzufügt, ist es möglicherweise nur unter besonderen Umständen und nicht für alle Tests erforderlich. Sobald die Probe entnommen wurde, wird ein Chain-of-Custody-Verfahren befolgt, bei dem jede Bewegung der Probe dokumentiert wird, um sie vor Verlust oder falscher Identifizierung zu schützen. Laborstandards müssen die Unversehrtheit der Proben gewährleisten, mit einem wirksamen Programm zur Qualitätskontrolle, und die Qualifikation und Schulung des Personals müssen angemessen sein. Der verwendete Test muss einen Cut-off-Level für die Bestimmung eines positiven Ergebnisses verwenden, der die Möglichkeit eines falsch positiven Ergebnisses minimiert. Schließlich sollten positive Ergebnisse, die durch Screening-Methoden (z. B. Dünnschichtchromatographie oder immunologische Techniken) gefunden wurden, bestätigt werden, um falsche Ergebnisse auszuschließen, vorzugsweise durch Techniken der Gaschromatographie oder Massenspektrometrie oder beides (DeCresce et al. 1989). Sobald ein positiver Test gemeldet wird, ist ein ausgebildeter Arbeitsmediziner (in den USA als Medical Review Officer bekannt) für die Interpretation verantwortlich, um beispielsweise verschriebene Medikamente als möglichen Grund für die Testergebnisse auszuschließen. Bei richtiger Durchführung und Interpretation ist der Urintest genau und kann nützlich sein. Die Industrie muss jedoch den Nutzen solcher Tests im Verhältnis zu ihren Kosten berechnen. Zu den Überlegungen gehören die Prävalenz von Drogen- und Alkoholmissbrauch und -abhängigkeit bei potenziellen Arbeitskräften, die den Wert von Tests vor der Einstellung beeinflussen, und der Anteil der Unfälle, Produktivitätsverluste und Kosten für medizinische Leistungen in der Branche im Zusammenhang mit dem Missbrauch psychoaktiver Substanzen.
Andere Methoden zur Erkennung drogen- und alkoholbedingter Probleme
Obwohl Urintests eine etablierte Screening-Methode zum Nachweis von Missbrauchsdrogen sind, stehen EAPs, Betriebsärzten und anderen Angehörigen der Gesundheitsberufe andere Methoden zur Verfügung. Der Blutalkoholspiegel kann durch einen Atemtest bestimmt werden. Ein negativer chemischer Test schließt jedoch ein Drogen- oder Alkoholproblem nicht aus. Alkohol und einige andere Drogen werden schnell verstoffwechselt und ihre Nachwirkungen können die Arbeitsleistung weiterhin beeinträchtigen, selbst wenn die Drogen bei einem Test nicht mehr nachweisbar sind. Andererseits können die vom menschlichen Körper nach der Einnahme bestimmter Medikamente produzierten Metaboliten noch viele Stunden nach Abklingen der Wirkung und Nachwirkungen des Medikaments im Blut und Urin verbleiben. Ein positiver Urintest auf Drogenmetabolite beweist also nicht zwangsläufig, dass die Arbeit des Arbeitnehmers drogenbeeinträchtigt ist.
Zur Beurteilung der drogen- und alkoholbedingten Probleme von Mitarbeitern werden verschiedene klinische Screening-Instrumente verwendet (Tramm und Warshaw 1989). Dazu gehören Pencil-and-Paper-Tests wie der Michigan Alcohol Screening Test (MAST) (Selzer 1971), der von der Weltgesundheitsorganisation für den internationalen Einsatz entwickelte Alcohol Use Disorders Identification Test (AUDIT) (Saunders et al. 1993), und der Drug Abuse Screening Test (DAST) (Skinner 1982). Darüber hinaus gibt es einfache Fragenkomplexe, die in die Anamneseerhebung integriert werden können, zum Beispiel die in Abbildung 1984 dargestellten vier CAGE-Fragen (Ewing 2). All diese Methoden werden von EAPs verwendet, um an sie verwiesene Mitarbeiter zu bewerten. Mitarbeiter, die aufgrund von Arbeitsleistungsproblemen wie Fehlzeiten, Verspätungen und verminderter Produktivität am Arbeitsplatz überwiesen werden, sollten zusätzlich auf andere psychische Gesundheitsprobleme wie Depressionen oder Spielsucht untersucht werden, die ebenfalls zu Beeinträchtigungen der Arbeitsleistung führen können und häufig mit Drogen und Alkohol in Verbindung stehen. verwandten Störungen (Lesieur, Blume und Zoppa 1986). In Bezug auf pathologisches Glücksspiel ist ein Papier-und-Bleistift-Screening-Test, der South Oaks Gambling Screen (SOGS), verfügbar (Lesieur und Blume 1987).
Abbildung 2. Die CAGE-Fragen.
Behandlung von Störungen im Zusammenhang mit dem Konsum von Drogen und Alkohol
Obwohl jeder Mitarbeiter für den Suchttherapeuten eine einzigartige Kombination von Problemen darstellt, besteht die Behandlung von Störungen im Zusammenhang mit Drogen- und Alkoholkonsum normalerweise aus vier sich überschneidenden Phasen: (1) Identifizierung des Problems und (falls erforderlich) Intervention, (2) Entgiftung und allgemeine Gesundheitsbewertung, (3) Rehabilitation und (4) langfristige Nachsorge.
Identifizierung und Intervention
Die erste Phase der Behandlung besteht darin, das Vorhandensein eines Problems zu bestätigen, das durch den Konsum von Drogen oder Alkohol (oder beidem) verursacht wurde, und die betroffene Person zu motivieren, sich einer Behandlung zu unterziehen. Das Mitarbeiter-Gesundheitsprogramm oder betriebliche EAP hat den Vorteil, die Sorge der Mitarbeiter sowohl um die Gesundheit als auch um die Arbeitsplatzsicherheit als Motivationsfaktor zu nutzen. Arbeitsplatzprogramme verstehen wahrscheinlich auch das Umfeld des Mitarbeiters und seine Stärken und Schwächen und können so die am besten geeignete Behandlungseinrichtung für die Überweisung auswählen. Eine wichtige Überlegung bei der Überweisung zur Behandlung ist die Art und der Umfang des betrieblichen Krankenversicherungsschutzes für die Behandlung von drogen- und alkoholbedingten Störungen. Policen, die das gesamte Spektrum stationärer und ambulanter Behandlungen abdecken, bieten die flexibelsten und effektivsten Optionen. Darüber hinaus ist die Einbeziehung der Familie des Mitarbeiters in die Interventionsphase oft hilfreich.
Entgiftung und allgemeine Gesundheitsbewertung
Die zweite Stufe kombiniert die geeignete Behandlung, die erforderlich ist, um dem Mitarbeiter zu helfen, einen drogen- und alkoholfreien Zustand zu erreichen, mit einer gründlichen Bewertung der physischen, psychischen, familiären, zwischenmenschlichen und arbeitsbezogenen Probleme des Patienten. Die Entgiftung umfasst einen kurzen Zeitraum – mehrere Tage bis mehrere Wochen – der Beobachtung und Behandlung zur Beseitigung der missbräuchlichen Droge, Erholung von ihren akuten Wirkungen und Kontrolle aller Entzugserscheinungen. Während die Entgiftung und die Bewertungsaktivitäten voranschreiten, werden der Patient und „wichtige andere“ über die Natur der Drogen- und Alkoholabhängigkeit und Genesung aufgeklärt. Sie und der Patient werden auch in die Prinzipien von Selbsthilfegruppen eingeführt, wo diese Modalität verfügbar ist, und der Patient wird motiviert, die Behandlung fortzusetzen. Die Entgiftung kann je nach Bedarf stationär oder ambulant durchgeführt werden. Zu den nützlichen Behandlungstechniken gehören eine Vielzahl von Medikamenten, ergänzt durch Beratung, Entspannungstraining und andere Verhaltenstechniken. Pharmakologische Mittel, die bei der Entgiftung verwendet werden, schließen Arzneimittel ein, die die Missbrauchsdroge ersetzen können, um Entzugssymptome zu lindern, und deren Dosierung dann allmählich verringert wird, bis der Patient drogenfrei ist. Phenobarbital und die länger wirkenden Benzodiazepine werden auf diese Weise häufig zur Entgiftung von Alkohol und Beruhigungsmitteln eingesetzt. Andere Medikamente werden verwendet, um Entzugserscheinungen zu lindern, ohne sie durch ein ähnlich wirkendes Missbrauchsmedikament zu ersetzen. Beispielsweise wird Clonidin manchmal bei der Behandlung von Opiat-Entzugserscheinungen eingesetzt. Akupunktur wurde auch als Hilfsmittel bei der Entgiftung eingesetzt, mit einigen positiven Ergebnissen (Margolin et al. 1993).
Rehabilitation
Die dritte Behandlungsphase kombiniert die Unterstützung des Patienten beim Aufbau eines stabilen Zustands der anhaltenden Abstinenz von allen Missbrauchssubstanzen (einschließlich der verschreibungspflichtigen Medikamente, die eine Abhängigkeit verursachen können) und die Behandlung aller damit verbundenen physischen und psychischen Erkrankungen, die mit der drogenbedingten Störung einhergehen. Die Behandlung kann stationär oder intensiv ambulant beginnen, wird aber typischerweise über mehrere Monate ambulant fortgesetzt. Gruppen-, Einzel- und Familienberatung und Verhaltenstechniken können mit psychiatrischer Behandlung kombiniert werden, die Medikamente einschließen kann. Zu den Zielen gehört es, den Patienten zu helfen, ihre Muster des Drogen- oder Alkoholkonsums zu verstehen, Auslöser für einen Rückfall nach früheren Genesungsanstrengungen zu identifizieren, ihnen zu helfen, drogenfreie Bewältigungsmuster im Umgang mit Lebensproblemen zu entwickeln, und ihnen zu helfen, sich in eine saubere und nüchterne soziale Unterstützung zu integrieren Netzwerk in der Gemeinde. In manchen Fällen von Opiatabhängigkeit ist die Langzeitbehandlung mit einem langwirksamen synthetischen Opiat (Methadon) oder einem Opiatrezeptorblocker (Naltrexon) die Behandlung der Wahl. Die Beibehaltung einer Tagesdosis Methadon, einem langwirksamen Opiat, wird von einigen Praktikern für Personen mit langfristiger Opiatabhängigkeit empfohlen, die nicht willens oder nicht in der Lage sind, einen drogenfreien Status zu erreichen. Patienten, die über lange Zeiträume stabil mit Methadon behandelt werden, sind in der Lage, erfolgreich in der Arbeitswelt zu arbeiten. In vielen Fällen sind solche Patienten schließlich in der Lage, zu entgiften und drogenfrei zu werden. In diesen Fällen wird der Unterhalt mit Beratung, Sozialdiensten und anderen rehabilitativen Behandlungen kombiniert. Genesung wird als stabile Abstinenz von allen Drogen außer der Erhaltungsdroge definiert.
Langfristige Nachsorge
Die letzte Phase der Behandlung wird auf ambulanter Basis für ein Jahr oder länger fortgesetzt, nachdem eine stabile Remission erreicht wurde. Das Ziel der Langzeitnachsorge besteht darin, einen Rückfall zu verhindern und dem Patienten dabei zu helfen, neue Muster der Bewältigung von Lebensproblemen zu verinnerlichen. Der EAP oder Betriebsärztliche Dienst kann in der Rehabilitations- und Nachsorgephase eine große Hilfe sein, indem er die Mitarbeit in der Behandlung überwacht, den genesenden Mitarbeiter zur Abstinenz ermutigt und ihn bei der Wiedereingliederung in den Arbeitsplatz unterstützt. Wo Selbsthilfe- oder Peer-Support-Gruppen verfügbar sind (z. B. Anonyme Alkoholiker oder Narcotics Anonymous), bieten diese Gruppen ein lebenslanges Unterstützungsprogramm für eine nachhaltige Genesung. Da die Drogen- oder Alkoholabhängigkeit eine chronische Erkrankung ist, bei der es zu Rückfällen kommen kann, erfordern Unternehmensrichtlinien häufig eine Nachverfolgung und Überwachung durch das EAP für ein Jahr oder länger, nachdem die Abstinenz festgestellt wurde. Wenn ein Mitarbeiter einen Rückfall erleidet, bewertet das EAP die Situation normalerweise neu und es kann eine Änderung des Behandlungsplans eingeleitet werden. Solche Rückfälle, wenn sie kurz sind und von einer Rückkehr zur Abstinenz gefolgt werden, signalisieren normalerweise kein allgemeines Behandlungsversagen. Mitarbeiter, die bei der Behandlung nicht kooperieren, ihre Rückfälle angesichts klarer Beweise leugnen oder keine stabile Abstinenz aufrechterhalten können, werden weiterhin schlechte Arbeitsleistungen zeigen und können auf dieser Grundlage aus dem Beschäftigungsverhältnis entlassen werden.
Frauen und Drogenmissbrauch
Während soziale Veränderungen in einigen Bereichen die Unterschiede zwischen Männern und Frauen verringert haben, wird Drogenmissbrauch traditionell als Männerproblem angesehen. Drogenmissbrauch wurde als unvereinbar mit der Rolle der Frau in der Gesellschaft empfunden. Während also der Drogenmissbrauch von Männern als akzeptabler Teil der Männlichkeit entschuldigt oder sogar geduldet werden konnte, zog der Drogenmissbrauch von Frauen ein negatives Stigma an. Während behauptet werden kann, dass letztere Tatsache viele Frauen vom Drogenmissbrauch abgehalten hat, hat sie es in vielen Gesellschaften auch extrem schwierig für substanzabhängige Frauen gemacht, Hilfe für ihre Abhängigkeit zu suchen.
Negative Einstellungen zum Drogenmissbrauch von Frauen, gepaart mit der Zurückhaltung von Frauen, ihren Missbrauch und ihre Abhängigkeit zuzugeben, haben dazu geführt, dass nur spärliche Daten speziell über Frauen verfügbar sind. Selbst in Ländern mit umfangreichen Informationen über Drogenmissbrauch und -abhängigkeit ist es oft schwierig, Daten zu finden, die sich direkt auf Frauen beziehen. In Fällen, in denen Studien die Rolle von Frauen beim Drogenmissbrauch untersucht haben, war der Ansatz keineswegs geschlechtsspezifisch, so dass die Schlussfolgerungen möglicherweise durch die Betrachtung der Beteiligung von Frauen aus männlicher Perspektive getrübt wurden.
Ein weiterer Faktor im Zusammenhang mit dem Konzept des Drogenmissbrauchs als männliches Problem ist der Mangel an Dienstleistungen für weibliche Drogenabhängige. ... Wo es Angebote wie Behandlungs- und Rehabilitationsangebote gibt, orientieren sie sich häufig an männlichen Rollenbildern der Drogenabhängigkeit. Wo Dienstleistungen für Frauen erbracht werden, ist klar, dass sie zugänglich sein müssen. Dies ist nicht immer einfach, wenn die Drogenabhängigkeit von Frauen stigmatisiert wird und die Behandlungskosten die Mittel der Mehrheit der Frauen übersteigen.
Zitiert nach: Weltgesundheitsorganisation 1993.
Wirksamkeit arbeitsplatzbasierter Programme
Eine Investition in Arbeitsplatzprogramme zur Bewältigung von Drogen- und Alkoholproblemen hat sich in vielen Branchen als rentabel erwiesen. Ein Beispiel ist eine Studie mit 227 Mitarbeitern eines großen US-Produktionsunternehmens, die vom EAP des Unternehmens zur Behandlung von Alkoholismus überwiesen wurden. Die Mitarbeiter wurden nach dem Zufallsprinzip drei Behandlungsansätzen zugeordnet: (1) obligatorische stationäre Versorgung, (2) obligatorische Teilnahme an den Anonymen Alkoholikern (AA) oder (3) Wahlmöglichkeit zwischen stationärer Versorgung, ambulanter Versorgung oder AA. Bei der Nachuntersuchung zwei Jahre später waren nur 13 % der Mitarbeiter entlassen worden. Von den übrigen hatten weniger als 15 % Jobprobleme und 76 % wurden von ihren Vorgesetzten mit „gut“ oder „ausgezeichnet“ bewertet. Die Fehlzeiten gingen um mehr als ein Drittel zurück. Obwohl einige Unterschiede zwischen den anfänglichen Behandlungsansätzen gefunden wurden, waren die Arbeitsergebnisse nach zwei Jahren für alle drei ähnlich (Walsh et al. 1991).
Die US-Marine hat berechnet, dass ihre stationären Drogen- und Alkoholrehabilitationsprogramme ein Gesamtverhältnis von finanziellem Nutzen zu Kosten von 12.9 zu 1 erbracht haben. Diese Zahl wurde berechnet, indem die Kosten des Programms mit den Kosten verglichen wurden, die beim Ersatz der Drogen entstanden wären erfolgreich rehabilitierte Programmteilnehmer mit neuem Personal (Caliber Associates 1989). Die Marine stellte fest, dass das Nutzen-Kosten-Verhältnis für Personen über 26 Jahren (17.8 zu 1) im Vergleich zu jüngerem Personal (8.2 zu 1) am höchsten war, und fand den größten Nutzen für die Behandlung von Alkoholismus (13.8 zu 1) im Vergleich zu anderen Drogen (10.3 bis 1) oder Behandlung der polyvalenten Drogenabhängigkeit (6.8 bis 1). Dennoch führte das Programm in allen Kategorien zu finanziellen Einsparungen.
Im Allgemeinen hat sich herausgestellt, dass arbeitsplatzbezogene Programme zur Identifizierung und Rehabilitation von Arbeitnehmern, die unter Alkohol- und anderen Drogenproblemen leiden, sowohl Arbeitgebern als auch Arbeitnehmern zugute kommen. Modifizierte Versionen von EAP-Programmen wurden auch von Berufsverbänden wie Ärztekammern, Pflegeverbänden und Anwaltskammern (Rechtsanwaltskammern) übernommen. Diese Programme erhalten vertrauliche Berichte über mögliche Anzeichen einer Beeinträchtigung bei einer Fachkraft von Kollegen, Familien, Kunden oder Arbeitgebern. Face-to-Face-Intervention wird von Gleichaltrigen durchgeführt, und wenn eine Behandlung erforderlich ist, stellt das Programm die entsprechende Überweisung aus. Es überwacht dann die Genesung der Person und hilft dem genesenden Fachmann, mit Praxis- und Zulassungsproblemen umzugehen (Meek 1992).
Fazit
Alkohol und andere psychoaktive Drogen sind in vielen Teilen der Welt eine bedeutende Ursache für Probleme am Arbeitsplatz. Obwohl die Art der verwendeten Droge und der Verabreichungsweg von Ort zu Ort und je nach Art der Branche variieren können, führt der Missbrauch von Drogen und Alkohol zu Gesundheits- und Sicherheitsrisiken für Benutzer, für ihre Familien, für andere Arbeitnehmer und in vielen Fällen , für die Öffentlichkeit. Ein Verständnis der Arten von Drogen- und Alkoholproblemen, die in einer bestimmten Branche bestehen, und der in der Gemeinde verfügbaren Interventions- und Behandlungsressourcen ermöglichen die Entwicklung von Rehabilitationsprogrammen. Solche Programme bringen Vorteile für Arbeitgeber, Arbeitnehmer, ihre Familien und die größere Gesellschaft, in der diese Probleme auftreten.
Mehr...
Programme zur Mitarbeiterunterstützung
Einleitung
Arbeitgeber können Arbeitnehmer anwerben und Gewerkschaften können Mitglieder anwerben, aber beide bekommen Menschen, die alle Sorgen, Probleme und Träume, die für den menschlichen Zustand charakteristisch sind, an den Arbeitsplatz bringen. Da sich die Arbeitswelt zunehmend bewusst geworden ist, dass der Wettbewerbsvorteil in einer globalen Wirtschaft von der Produktivität ihrer Arbeitskräfte abhängt, haben die wichtigsten Akteure am Arbeitsplatz – Management und Gewerkschaften – der Erfüllung der Bedürfnisse dieser Menschen große Aufmerksamkeit geschenkt . Employee Assistance Programs (EAPs) und ihre Entsprechung in Gewerkschaften, Membership Assistance Programs (MAPs) (im Folgenden gemeinsam als EAPs bezeichnet), haben sich an Arbeitsplätzen auf der ganzen Welt entwickelt. Sie stellen eine strategische Antwort dar, um den unterschiedlichen Bedürfnissen einer arbeitenden Bevölkerung gerecht zu werden und in jüngerer Zeit auch der humanistischen Agenda von Organisationen, denen sie angehören, gerecht zu werden. Dieser Artikel beschreibt die Ursprünge, Funktionen und Organisation von EAPs. Es ist aus Sicht des Berufsstandes des Sozialarbeiters geschrieben, der diese Entwicklung in den Vereinigten Staaten maßgeblich vorantreibt und der aufgrund seiner weltweiten Verflechtungen eine große Rolle bei der Etablierung von EAPs weltweit zu spielen scheint.
Das Ausmaß der Entwicklung von Hilfsprogrammen für Arbeitnehmer ist von Land zu Land unterschiedlich, was, wie David Bargal betont hat (Bargal 1993), die Unterschiede im Grad der Industrialisierung, dem Stand der verfügbaren Berufsausbildung für geeignetes Personal und dem Grad der gewerkschaftlichen Organisation in der Beschäftigung widerspiegelt branchenspezifisches und gesellschaftliches Engagement für soziale Belange, neben anderen Variablen. Sein Vergleich der EAP-Entwicklung in Australien, den Niederlanden, Deutschland und Israel lässt ihn vermuten, dass die Industrialisierung zwar eine notwendige Bedingung sein mag, um eine hohe Rate an EAPs und MAPs an den Arbeitsplätzen eines Landes zu erreichen, aber möglicherweise nicht ausreicht. Die Existenz dieser Programme ist auch charakteristisch für eine Gesellschaft mit einer bedeutenden gewerkschaftlichen Organisation, Zusammenarbeit zwischen Arbeitnehmern und Arbeitgebern und einem gut entwickelten Sozialdienstleistungssektor, in dem der Staat eine wichtige Rolle spielt. Darüber hinaus bedarf es einer Berufskultur, die durch eine akademische Spezialisierung unterstützt wird, die soziale Dienstleistungen am Arbeitsplatz fördert und verbreitet. Bargal kommt zu dem Schluss, dass je größer die Gesamtheit dieser Merkmale in einer bestimmten Nation ist, desto wahrscheinlicher ist es, dass EAP-Dienste an ihren Arbeitsplätzen umfassend verfügbar sind.
Auch bei den Programmen in den einzelnen Ländern zeigt sich eine Vielfalt in Bezug auf Struktur, Personalausstattung, Ausrichtung und Umfang des Programms. Alle EAP-Bemühungen spiegeln jedoch ein gemeinsames Thema wider. Die Parteien am Arbeitsplatz versuchen, Dienstleistungen anzubieten, um die Probleme zu beheben, die Mitarbeiter erleben, oft ohne kausalen Zusammenhang mit ihrer Arbeit, die die Produktivität der Mitarbeiter am Arbeitsplatz und manchmal auch ihr allgemeines Wohlbefinden beeinträchtigen. Beobachter haben eine Entwicklung bei den EAP-Aktivitäten festgestellt. Obwohl der anfängliche Anstoß die Bekämpfung von Alkoholismus oder Drogenmissbrauch unter Arbeitern sein mag, wird das Interesse an einzelnen Arbeitern mit der Zeit dennoch breiter gefächert, und die Arbeiter selbst werden nur ein Element in einem doppelten Fokus, der auch die Organisation umfasst.
Dieser organisatorische Fokus spiegelt das Verständnis wider, dass viele Arbeitnehmer „gefährdet“ sind, ihre Arbeitsrolle nicht ausüben zu können, und dass das „Risiko“ sowohl eine Funktion der Art und Weise ist, wie die Arbeitswelt organisiert ist, als auch eine Widerspiegelung der individuellen Merkmale eines bestimmten Arbeitnehmers. Beispielsweise sind ältere Arbeitnehmer „gefährdet“, wenn sich die Arbeitsplatztechnologie ändert und ihnen aufgrund ihres Alters eine Umschulung verweigert wird. Alleinerziehende und Altenpfleger sind „gefährdet“, wenn ihr Arbeitsumfeld so starr ist, dass es angesichts der Erkrankung eines Angehörigen keine zeitliche Flexibilität bietet. Ein Mensch mit Behinderung ist „gefährdet“, wenn der Arbeitsplatz wechselt und keine Vorkehrungen getroffen werden, um den neuen Anforderungen gerecht zu werden. Viele andere Beispiele werden dem Leser einfallen. Bedeutsam ist, dass in der Matrix der Veränderbarkeit des Individuums, der Umwelt oder einer Kombination davon immer deutlicher geworden ist, dass eine produktive, wirtschaftlich erfolgreiche Arbeitsorganisation nicht ohne Berücksichtigung der Interaktion zwischen Organisation und Individuum erreicht werden kann auf politischer Ebene.
Soziale Arbeit beruht auf einem Modell des Individuums in der Umwelt. Die sich entwickelnde Definition von „gefährdet“ hat den potenziellen Beitrag seiner Praktiker erhöht. Wie Googins und Davidson festgestellt haben, ist das EAP einer Reihe von Problemen und Fragen ausgesetzt, die nicht nur Einzelpersonen betreffen, sondern auch Familien, das Unternehmen und die Gemeinschaften, in denen sie sich befinden (Googins und Davidson 1993). Wenn ein Sozialarbeiter mit Organisations- und Umweltorientierung im EAP tätig ist, befindet sich diese Fachkraft in der einzigartigen Position, Interventionen zu konzipieren, die nicht nur die Rolle des EAP bei der Erbringung individueller Dienstleistungen fördern, sondern auch bei der Beratung zur Organisationspolitik am Arbeitsplatz.
Geschichte der EAP-Entwicklung
Der Ursprung der sozialen Leistungserbringung am Arbeitsplatz reicht bis in die Zeit der Industrialisierung zurück. In den Handwerksbetrieben früherer Zeiten waren die Arbeitsgruppen klein. Zwischen dem Handwerksmeister und seinen Gesellen und Lehrlingen bestanden innige Beziehungen. Die ersten Fabriken führten größere Arbeitsgruppen und unpersönliche Beziehungen zwischen Arbeitgeber und Arbeitnehmer ein. Als Probleme, die die Leistung der Arbeitnehmer beeinträchtigten, offensichtlich wurden, begannen die Arbeitgeber, helfende Personen, oft Sozial- oder Wohlfahrtssekretäre genannt, zur Verfügung zu stellen, um aus ländlichen Gebieten angeworbene Arbeitnehmer und manchmal neue Einwanderer bei der Anpassung an formalisierte Arbeitsplätze zu unterstützen.
Dieser Fokus auf den Einsatz von Sozialarbeitern und anderen menschlichen Dienstleistern, um die Akkulturation neuer Bevölkerungsgruppen an die Anforderungen der Fabrikarbeit zu erreichen, setzt sich international bis heute fort. Mehrere Länder, zum Beispiel Peru und Indien, verlangen gesetzlich, dass Arbeitsumgebungen, die ein bestimmtes Beschäftigungsniveau überschreiten, einen menschlichen Servicemitarbeiter zur Verfügung stellen, um die traditionelle Unterstützungsstruktur zu ersetzen, die zu Hause oder in der ländlichen Umgebung zurückgelassen wurde. Von diesen Fachleuten wird erwartet, dass sie auf die Bedürfnisse der neu eingestellten, weitgehend vertriebenen Landbewohner in Bezug auf Belange des täglichen Lebens wie Wohnen und Ernährung sowie Krankheiten, Arbeitsunfälle, Tod und Bestattung eingehen.
Als sich die Herausforderungen im Zusammenhang mit der Aufrechterhaltung einer produktiven Belegschaft entwickelten, traten andere Probleme auf, die einen etwas anderen Ansatz rechtfertigten. EAPs stellen wahrscheinlich eine Diskontinuität zum früheren Sozialministermodell dar, da sie eindeutiger eine programmatische Antwort auf die Probleme des Alkoholismus sind. Unter dem Druck der Notwendigkeit, die Produktivität während des Zweiten Weltkriegs zu maximieren, „griffen“ die Arbeitgeber die Verluste an, die durch Alkoholmissbrauch unter den Arbeitern verursacht wurden, indem sie in den großen Produktionszentren der Westalliierten Programme gegen Alkoholismus am Arbeitsplatz einrichteten. Die Lehren aus den wirksamen Bemühungen zur Eindämmung des Alkoholismus und die damit einhergehende Verbesserung der Produktivität der beteiligten Arbeiter wurden nach dem Krieg anerkannt. Seit dieser Zeit gab es weltweit eine langsame, aber stetige Zunahme von Servicebereitstellungsprogrammen, die den Arbeitsplatz als geeigneten Ort und Unterstützungszentrum für die Behebung von Problemen nutzen, die als Ursachen für erhebliche Produktivitätsverluste identifiziert wurden.
Dieser Trend wurde durch die Entwicklung multinationaler Unternehmen unterstützt, die dazu neigen, in allen ihren Unternehmenseinheiten eine effektive Anstrengung oder ein gesetzlich vorgeschriebenes System zu replizieren. Sie haben dies fast ohne Rücksicht auf die Relevanz oder kulturelle Angemessenheit des Programms für das jeweilige Land getan, in dem sich die Einheit befindet. Zum Beispiel ähneln südafrikanische EAPs denen in den Vereinigten Staaten, was teilweise darauf zurückzuführen ist, dass die frühesten EAPs in den lokalen Außenposten multinationaler Unternehmen mit Hauptsitz in den Vereinigten Staaten eingerichtet wurden. Dieses kulturelle Crossover war insofern positiv, als es die Replikation des Besten aus jedem Land auf weltweiter Ebene gefördert hat. Ein Beispiel ist die Art von vorbeugenden Maßnahmen in Bezug auf sexuelle Belästigung oder Probleme der Vielfalt der Arbeitskräfte, die in den Vereinigten Staaten an Bedeutung gewonnen haben und die zum Standard geworden sind, an den sich amerikanische Unternehmenseinheiten auf der ganzen Welt halten sollen. Diese bieten einigen lokalen Firmen Modelle, um vergleichbare Initiativen zu etablieren.
Begründung für EAPs
EAPs können nach ihrem Entwicklungsstand, ihrer Programmphilosophie oder der Definition, welche Probleme angemessen angegangen werden sollen und welche Dienste akzeptable Antworten sind, unterschieden werden. Die meisten Beobachter würden jedoch zustimmen, dass diese beruflichen Interventionen in den Ländern, die solche Dienste bereits eingerichtet haben, in ihrem Umfang zunehmen und in den Ländern, die solche Initiativen noch einrichten müssen, noch im Gange sind. Wie bereits angedeutet, lässt sich ein Grund für die Expansion auf das weit verbreitete Verständnis zurückführen, dass Drogen- und Alkoholmissbrauch am Arbeitsplatz ein erhebliches Problem darstellt, das Zeitverluste und hohe Ausgaben für medizinische Versorgung kostet und die Produktivität ernsthaft beeinträchtigt.
EAPs sind jedoch als Reaktion auf eine Vielzahl von sich ändernden Bedingungen gewachsen, die nationale Grenzen überschreiten. Gewerkschaften, die darauf gedrängt werden, Vorteile anzubieten, um die Loyalität ihrer Mitglieder aufrechtzuerhalten, haben EAPs als willkommenen Service angesehen. Gesetze zu positiven Maßnahmen, Familienurlaub, Arbeitnehmerentschädigung und Sozialreform beziehen alle den Arbeitsplatz in eine menschliche Dienstleistungsperspektive ein. Die Ermächtigung der arbeitenden Bevölkerung und die Suche nach Geschlechtergerechtigkeit, die erforderlich sind, damit die Mitarbeiter in der Teamumgebung der modernen Produktionsmaschine effektiv funktionieren können, sind Ziele, denen die Verfügbarkeit von entstigmatisierten, universellen Systemen zur Bereitstellung sozialer Dienste, die eingerichtet werden können, gut dient in der Arbeitswelt. Solche Systeme helfen auch bei der Rekrutierung und Bindung von qualifizierten Arbeitskräften. EAPs haben auch die Lücke in den Gemeinschaftsdiensten gefüllt, die in vielen Ländern der Welt existiert und zuzunehmen scheint. Die Verbreitung von und der Wunsch, HIV/AIDS einzudämmen, sowie das wachsende Interesse an Prävention, Wohlbefinden und Sicherheit im Allgemeinen haben jeweils zur Unterstützung der erzieherischen Rolle von EAPs an den Arbeitsplätzen der Welt beigetragen.
EAPs haben sich als wertvolle Ressource erwiesen, um Arbeitsplätzen dabei zu helfen, auf den Druck demografischer Trends zu reagieren. Veränderungen wie die Zunahme der Alleinerziehenden, der Erwerbstätigkeit von Müttern (sei es von Säuglingen oder Kleinkindern) und der Zahl der Familien mit zwei Erwerbstätigen erforderten Aufmerksamkeit. Die Alterung der Bevölkerung und das Interesse, die Abhängigkeit von der Sozialhilfe durch Beschäftigung von Müttern zu verringern – Tatsachen, die in den meisten Industrieländern offensichtlich sind – haben den Arbeitsplatz in Rollen verwickelt, die die Unterstützung menschlicher Dienstleister erfordern. Und natürlich war das anhaltende Problem des Drogen- und Alkoholmissbrauchs, das in vielen Ländern epidemische Ausmaße angenommen hat, ein Hauptanliegen der Arbeitsorganisationen. Eine Umfrage, die die öffentliche Wahrnehmung der Drogenkrise im Jahr 1994 im Vergleich zu fünf Jahren zuvor untersuchte, ergab, dass 50 % der Befragten der Meinung waren, dass sie viel größer war, weitere 20 % meinten, dass sie etwas größer war, nur 24 % hielten sie für gleich und die restlichen 6 % hatten das Gefühl, dass es zurückgegangen war. Während jeder dieser Trends von Land zu Land unterschiedlich ist, existieren alle in allen Ländern. Die meisten sind charakteristisch für die industrialisierte Welt, in der sich EAPs bereits entwickelt haben. Viele können in den Entwicklungsländern beobachtet werden, die einen signifikanten Grad der Industrialisierung erleben.
Funktionen von EAPs
Die Einrichtung eines EAP ist eine organisatorische Entscheidung, die eine Herausforderung für das bestehende System darstellt. Es deutet darauf hin, dass der Arbeitsplatz nicht angemessen auf die Bedürfnisse des Einzelnen eingegangen ist. Es bestätigt den Auftrag für Arbeitgeber und Gewerkschaften, in ihrem eigenen organisatorischen Interesse auf die breiten sozialen Kräfte zu reagieren, die in der Gesellschaft am Werk sind. Es ist eine Chance für organisatorische Veränderungen. Obwohl Widerstände auftreten können, wie in allen Situationen, in denen ein systemischer Wandel versucht wird, liefern die zuvor beschriebenen Trends viele Gründe, warum EAPs in ihrem Bestreben erfolgreich sein können, sowohl Beratungs- und Interessenvertretungsdienste für Einzelpersonen als auch politische Beratung für die Organisation anzubieten.
Die Arten von Funktionen, denen EAPs dienen, spiegeln die aktuellen Probleme wider, auf die sie zu reagieren versuchen. Wahrscheinlich befasst sich jedes existierende Programm mit Drogen- und Alkoholmissbrauch. Interventionen in diesem Zusammenhang umfassen in der Regel Beurteilung, Überweisung, Schulung für Vorgesetzte und den Betrieb von Selbsthilfegruppen, um die Beschäftigung zu erhalten und zur Abstinenz zu ermutigen. Die Serviceagenda der meisten EAPs ist jedoch breiter gefächert. Die Programme bieten Beratung für Menschen mit Eheproblemen oder Schwierigkeiten mit Kindern, für Menschen, die Hilfe bei der Suche nach einer Kindertagesstätte benötigen, oder für Menschen, die Entscheidungen bezüglich der Pflege älterer Menschen für ein Familienmitglied treffen. Einige EAPs wurden gebeten, sich mit Fragen der Arbeitsumgebung zu befassen. Ihre Antwort besteht darin, Familien zu helfen, die sich an den Umzug gewöhnen müssen, Bankangestellten, die Raubüberfälle erleben und eine Nachbesprechung von Traumata benötigen, Katastrophenhelfern oder Mitarbeitern des Gesundheitswesens, die versehentlich einer HIV-Infektion ausgesetzt waren. Auch Hilfe bei der Bewältigung des „Downsizing“ wird sowohl für die Entlassenen als auch für die Überlebenden solcher Entlassungen angeboten. EAPs können aufgefordert werden, bei organisatorischen Veränderungen zu helfen, um die Ziele positiver Maßnahmen zu erreichen, oder als Fallmanager zu fungieren, um für Mitarbeiter, die eine Behinderung haben, Vorkehrungen zu treffen und an den Arbeitsplatz zurückzukehren. EAPs wurden auch in vorbeugende Aktivitäten eingebunden, darunter gute Ernährung und Raucherentwöhnungsprogramme, die Förderung der Teilnahme an Trainingsprogrammen oder anderen Teilen der Gesundheitsförderung und das Angebot von Bildungsinitiativen, die von Elternprogrammen bis zur Vorbereitung auf den Ruhestand reichen können.
Obwohl diese EAP-Antworten vielfältig sind, sind sie typisch für EAPs, die so weit verbreitet sind wie Hongkong und Irland. Akabas und Hanson (1991) untersuchten beispielsweise eine nicht zufällige Stichprobe amerikanischer Arbeitgeber, Gewerkschaften und Auftragnehmer, die Drogen- und Alkoholmissbrauchsdienste im EAP erbringen, und fanden heraus, dass Pläne in einer Vielzahl von Branchen, mit unterschiedlicher Geschichte und unter verschiedenen Schirmherrschaften, alle stimmen in wichtigen Punkten überein. Die Forscher, die erwarteten, dass es eine große Vielfalt kreativer Antworten auf den Umgang mit den Bedürfnissen am Arbeitsplatz geben würde, stellten im Gegenteil eine erstaunliche Einheitlichkeit von Programm und Praxis fest. Auf einer internationalen Konferenz der Internationalen Arbeitsorganisation (ILO), die in Washington, DC, einberufen wurde, um nationale Initiativen zu vergleichen, wurde ein ähnlicher Grad an Einheitlichkeit in ganz Westeuropa bestätigt (Akabas und Hanson 1991).
Die Befragten in den befragten Arbeitsorganisationen in den Vereinigten Staaten waren sich einig, dass die Gesetzgebung einen erheblichen Einfluss auf die Festlegung der Komponenten ihrer Programme und der Rechte und Erwartungen der Kundengruppen hatte. Im Allgemeinen werden die Programme von Fachleuten besetzt, häufiger Sozialarbeiter als Fachleute anderer Disziplinen. Sie sprechen eine breite Gruppe von Arbeitnehmern und häufig ihre Familienangehörigen mit Diensten an, die neben ihrem Schwerpunkt auf der Rehabilitation von Alkohol- und Drogenabhängigen vielfältige Betreuung für eine Reihe von Problemen bieten. Die meisten Programme überwinden die allgemeine Unaufmerksamkeit des Top-Managements und die unzureichende Schulung und Unterstützung der Vorgesetzten, um eine Penetrationsrate von 3 bis 5 % aller Arbeitnehmer am Zielstandort zu erreichen. Die Fachleute, die die EAP- und MAP-Bewegungen besetzen, scheinen sich darin einig zu sein, dass Vertraulichkeit und Vertrauen die Schlüssel zu effektivem Service sind. Sie behaupten, erfolgreich mit den Problemen des Drogen- und Alkoholmissbrauchs umzugehen, obwohl sie auf wenige Evaluationsstudien verweisen können, die die Wirksamkeit ihrer Intervention in Bezug auf irgendeinen Aspekt der Leistungserbringung bestätigen.
Schätzungen zufolge sind derzeit allein in den Vereinigten Staaten bis zu 10,000 EAPs in Betrieb. Es haben sich zwei Haupttypen von Dienstleistungserbringungssystemen entwickelt, das eine wird von einem internen Personal geleitet und das andere wird von einem externen Auftragnehmer erbracht, der gleichzeitig zahlreichen Arbeitsorganisationen (Arbeitgebern und Gewerkschaften) Dienstleistungen anbietet. Es gibt eine heftige Debatte über die relativen Vorzüge interner gegenüber externen Programmen. Für externe Programme werden Forderungen nach erhöhtem Schutz der Vertraulichkeit, größerer Vielfalt des Personals und Klarheit der Rolle, unverwässert durch andere Aktivitäten, erhoben. Befürworter interner Programme verweisen auf den Vorteil ihrer Position innerhalb der Organisation im Hinblick auf effektive Eingriffe auf der Systemebene und auf den politischen Einfluss, den sie aufgrund ihres Organisationswissens und ihrer Beteiligung gewonnen haben. Da unternehmensweite Initiativen zunehmend geschätzt werden, sind interne Programme wahrscheinlich besser für die Arbeitsstätten geeignet, die eine ausreichende Nachfrage (mindestens 1,000 Mitarbeiter) haben, um eine Vollzeitkraft zu rechtfertigen. Dieses Arrangement ermöglicht, wie Googins und Davidson (1993) betonen, einen verbesserten Zugang zu Arbeitnehmern aufgrund der vielfältigen angebotenen Dienste und der Möglichkeit, Einfluss auf politische Entscheidungsträger auszuüben, und es erleichtert die Zusammenarbeit und Integration der EAP-Funktion mit anderen in der Organisation – all diese Fähigkeiten stärken die Autorität und Rolle des EAP.
Arbeits- und Familienfragen: Ein typisches Beispiel
Die Interaktion von EAPs im Laufe der Zeit mit Arbeits- und Familienfragen liefert ein informatives Beispiel für die Entwicklung von EAPs und ihr Potenzial für individuelle und organisatorische Auswirkungen. EAPs entwickelten sich historisch gesehen parallel zu der Zeit, in der Frauen in zunehmendem Maße in den Arbeitsmarkt eintraten, insbesondere alleinerziehende Mütter und Mütter von Säuglingen und Kleinkindern. Diese Frauen erlebten oft Spannungen zwischen ihren familiären Anforderungen an die Betreuung von Pflegebedürftigen – ob Kinder oder ältere Menschen – und ihren beruflichen Anforderungen in einem Arbeitsumfeld, in dem die Rollen von Arbeit und Familie als getrennt betrachtet wurden und das Management dem Bedürfnis nach Flexibilität nicht entgegenkam in Bezug auf Beruf und Familie. Wo es ein EAP gab, brachten die Frauen ihre Probleme dorthin. EAP-Mitarbeiter stellten fest, dass Frauen unter Stress depressiv wurden und diese Depression manchmal durch Drogen- und Alkoholmissbrauch bewältigten. Frühe EAP-Reaktionen umfassten Beratung zu Drogen- und Alkoholmissbrauch, Aufklärung über Zeitmanagement und Überweisungen an Kinder- und Altenpflegeeinrichtungen.
Als die Zahl der Klienten mit ähnlichen Präsentationsproblemen zunahm, führten EAPs Bedarfsanalysen durch, die auf die Bedeutung des Wechsels von Fall zu Klasse hinwiesen, d Mit Stress umgehen. Aber auch dies erwies sich als unzureichender Ansatz zur Problemlösung. Mit dem Verständnis, dass sich die Bedürfnisse im Laufe des Lebenszyklus unterscheiden, begannen EAPs, über ihre Kundenpopulation in altersbezogenen Kohorten nachzudenken, die unterschiedliche Anforderungen hatten. Junge Eltern brauchten eine flexible Freistellung, um sich um kranke Kinder zu kümmern, und einen einfachen Zugang zu Informationen zur Kinderbetreuung. Die Mitte Dreißig bis Ende Vierzig wurden als „Sandwich-Generation“ bezeichnet; In ihrer Lebenszeit erhöhten die doppelten Anforderungen von heranwachsenden Kindern und alternden Verwandten den Bedarf an einer Reihe von Unterstützungsdiensten, die unter anderem Bildung, Überweisung, Urlaub, Familienberatung und Abstinenzhilfe umfassten. Der zunehmende Druck, dem ältere Arbeitnehmer ausgesetzt sind, die mit dem Beginn einer Behinderung konfrontiert sind, die Notwendigkeit, sich an eine Arbeitswelt anzupassen, in der fast alle Mitarbeiter, einschließlich der eigenen Vorgesetzten, jünger sind als man selbst, während man seinen Ruhestand plant und sich um seine gebrechlichen älteren Verwandten kümmert ( und manchmal mit den elterlichen Anforderungen der Kinder ihrer Kinder), schaffen eine weitere Reihe von Belastungen. Die Schlussfolgerung aus der Überwachung dieser individuellen Bedürfnisse und der Reaktion der Dienstleistungen darauf war, dass eine Änderung der Arbeitsplatzkultur erforderlich war, die das Arbeits- und Familienleben der Mitarbeiter integriert.
Diese Entwicklung hat direkt zur Entstehung der aktuellen Rolle des EAP in Bezug auf organisatorische Veränderungen geführt. Während des Prozesses der Erfüllung individueller Bedürfnisse ist es wahrscheinlich, dass ein bestimmtes EAP innerhalb des Systems Glaubwürdigkeit aufgebaut hat und von den Schlüsselpersonen als Quelle des Wissens über Arbeits- und Familienfragen angesehen wird. Wahrscheinlich diente es als Antwort auf Fragen, die von Managern in zahlreichen Abteilungen aufgeworfen wurden, die von den Problemen betroffen sind, die auftreten, wenn diese beiden Aspekte des menschlichen Lebens im Konflikt miteinander stehen. Das EAP hat wahrscheinlich mit vielen organisatorischen Akteuren zusammengearbeitet, darunter Affirmative Action Officers, Experten für Arbeitsbeziehungen, Gewerkschaftsvertreter, Schulungsspezialisten, Sicherheits- und Gesundheitspersonal, Mitarbeiter der medizinischen Abteilung, Risikomanager und anderes Personal sowie Finanzarbeiter und Linienmanager und Vorgesetzte.
Eine Kraftfeldanalyse, eine Technik, die in den 1950er Jahren von Kurt Lewin (1951) vorgeschlagen wurde, bietet einen Rahmen für die Definition der Aktivitäten, die erforderlich sind, um organisatorische Veränderungen herbeizuführen. Der Arbeitsmediziner sollte verstehen, wo es innerhalb der Organisation Unterstützung gibt, um Probleme im Zusammenhang mit Arbeit und Familie auf systemischer Basis zu lösen, und wo es Widerstand gegen einen solchen politischen Ansatz geben könnte. Eine Kraftfeldanalyse sollte die Schlüsselakteure in Unternehmen, Gewerkschaften oder Regierungsbehörden identifizieren, die den Wandel beeinflussen werden, und die Analyse wird die fördernden und zurückhaltenden Kräfte zusammenfassen, die diese Akteure in Bezug auf die Arbeits- und Familienpolitik beeinflussen werden.
Ein ausgeklügeltes Ergebnis eines organisatorischen Ansatzes zu Arbeits- und Familienfragen wird die Teilnahme des EAP an einem politischen Ausschuss beinhalten, der eine Erklärung über den Zweck der Organisation erstellt. Die Politik sollte die doppelten Interessen ihrer Mitarbeiter anerkennen, sowohl produktive Arbeitnehmer als auch effektive Familienteilnehmer zu sein. Ausdrückliche Richtlinien sollten das Engagement der Organisation für die Schaffung eines flexiblen Klimas und einer flexiblen Arbeitskultur zum Ausdruck bringen, in der solche Doppelrollen harmonisch existieren können. Dann kann eine Reihe von Vorteilen und Programmen festgelegt werden, um diese Verpflichtung zu erfüllen, einschließlich, aber nicht beschränkt auf, flexible Arbeitszeitpläne, Job-Sharing und Teilzeitbeschäftigungsoptionen, subventionierte oder vor-Ort-Kinderbetreuung, ein Beratungs- und Überweisungsdienst, um mit anderen Kindern zu helfen und Pflegebedürftigkeit, bezahlte und bezahlte Elternzeit zur Deckung von Krankheitsfällen eines Angehörigen, Stipendien für die Kindererziehung und die eigene Weiterentwicklung sowie individuelle Beratungs- und Gruppenunterstützungssysteme für die vielfältigen Problemlagen von Angehörigen. Diese vielfältigen Initiativen im Zusammenhang mit Arbeits- und Familienfragen würden kombiniert, um eine umfassende individuelle und umweltbezogene Antwort auf die Bedürfnisse der Arbeitnehmer und ihrer Arbeitsorganisationen zu ermöglichen.
Schlussfolgerungen
Es gibt zahlreiche Erfahrungsberichte, die darauf hindeuten, dass die Bereitstellung dieser Leistungen den Arbeitnehmern hilft, ihr Ziel einer produktiven Beschäftigung zu erreichen. Diese Vorteile können jedoch zu kostspieligen Programmen werden, und sie bieten keine Garantie dafür, dass die Arbeit aufgrund ihrer Implementierung effektiv und effizient ausgeführt wird. Wie die EAPs, die sie fördern, müssen Arbeits- und Familienleistungen hinsichtlich ihres Beitrags zur Effektivität der Organisation sowie zum Wohlergehen ihrer vielen Interessengruppen bewertet werden. Die zuvor beschriebene Einheitlichkeit der Entwicklung kann als Unterstützung für den grundlegenden Wert von EAP-Diensten über Arbeitsplätze, Arbeitgeber und Nationen hinweg interpretiert werden. Da die Arbeitswelt im Zeitalter einer wettbewerbsorientierten globalen Wirtschaft immer anspruchsvoller wird und das Wissen und die Fähigkeiten, die Arbeitnehmer in den Job einbringen, wichtiger werden als ihre bloße Anwesenheit oder körperliche Stärke, scheint es sicher vorherzusagen, dass EAPs aufgerufen werden zunehmend darauf bedacht, Organisationen bei der Erfüllung ihrer humanistischen Verantwortung gegenüber ihren Mitarbeitern oder Mitgliedern anzuleiten. Bei einem solchen individuellen und umgebungsbezogenen Ansatz zur Problemlösung scheint es ebenso sicher zu sein, vorherzusagen, dass Sozialarbeiter eine Schlüsselrolle bei der Leistungserbringung spielen werden.
Gesundheit im dritten Lebensalter: Vorruhestandsprogramme
Es wird zunehmend anerkannt, dass das letzte Drittel des Lebens – das „dritte Alter“ – ebenso viel Überlegung und Planung erfordert wie die allgemeine und berufliche Bildung (das „erste Alter“) sowie die berufliche Entwicklung und Umschulung (das „zweite Alter“). Vor etwa 30 Jahren, als die Bewegung begann, sich um die Bedürfnisse der Rentner zu kümmern, ging der durchschnittliche männliche Arbeitnehmer im Vereinigten Königreich und auch in vielen anderen entwickelten Ländern im Alter von 65 Jahren als ziemlich erschöpfter Arbeitnehmer mit einer Rente in den Ruhestand begrenzte Lebenserwartung und, insbesondere wenn er Arbeiter oder Hilfsarbeiter war, mit unzureichender oder gar keiner Rente.
Diese Szene hat sich dramatisch verändert. Viele Menschen gehen jünger, freiwillig oder in einem anderen Alter als den gesetzlichen Rentenvorschriften in den Ruhestand; manche werden durch Krankheit, Behinderung und Entlassung in den Vorruhestand gezwungen. Gleichzeitig entscheiden sich viele andere dafür, weit über das „normale“ Rentenalter hinaus im gleichen Job oder in einem anderen Beruf zu arbeiten.
Im Großen und Ganzen haben die heutigen Rentner im Allgemeinen eine bessere Gesundheit und eine längere Lebenserwartung. Tatsächlich sind die über 80-Jährigen im Vereinigten Königreich die am schnellsten wachsende Bevölkerungsgruppe, während immer mehr Menschen über 90 Jahre alt werden. Und mit dem Anstieg von Frauen in die Arbeitswelt ist eine wachsende Zahl von Rentnern weiblich, von denen viele aufgrund der höheren Lebenserwartung als ihre männlichen Kollegen ledig oder verwitwet sein werden.
Für eine gewisse Zeit – für einige zwei Jahrzehnte oder länger – behalten die meisten Rentner Mobilität, Kraft und funktionelle Fähigkeiten, die durch Erfahrung verfeinert wurden. Dank höherem Lebensstandard und Fortschritten in der medizinischen Versorgung verlängert sich dieser Zeitraum immer weiter. Leider leben viele jedoch länger, als ihre biologischen Strukturen vorgesehen sind (dh einige ihrer Körpersysteme geben ihren effizienten Dienst auf, während die anderen weiterkämpfen), was zu einer zunehmenden medizinischen und sozialen Abhängigkeit mit immer weniger kompensierenden Genüssen führt. Ziel der Altersvorsorge ist es, die Wohlfühlzeit zu steigern und zu verlängern und die notwendigen Ressourcen und Unterstützungssysteme für den endgültigen Niedergang so weit wie möglich sicherzustellen. Es geht über die Nachlassplanung und die Verfügung über Eigentum und Vermögen hinaus, obwohl dies oft wichtige Elemente sind.
Daher kann der Ruhestand heute unermessliche Vergütungen und Vorteile bieten. Diejenigen, die gesund in den Ruhestand gehen, können damit rechnen, weitere 20 bis 30 Jahre zu leben und mindestens zwei Drittel dieser Zeit potenziell sinnvollen Aktivitäten nachzugehen. Das ist viel zu lang, um an der sonnigen „Costa Geriatrica“ mit Nichtstun oder Faulenzen abzudriften. Und ihre Reihen werden durch jene erweitert, die freiwillig oder leider aufgrund von Entlassungen vorzeitig in den Ruhestand gehen, und auch durch Frauen, von denen mehr als Arbeitnehmer mit angemessener Rente in den Ruhestand gehen und erwarten, zielstrebig aktiv zu bleiben, anstatt als Abhängige zu leben.
Vor XNUMX Jahren waren die Renten unzureichend und das wirtschaftliche Überleben für die meisten älteren Menschen ein Kampf. Nun, die vom Arbeitgeber bereitgestellten Renten und die von staatlichen Stellen bereitgestellten allgemeinen Sozialleistungen, obwohl sie für viele immer noch unzureichend sind, ermöglichen eine nicht allzu unvernünftige Existenz. Und da die Zahl der qualifizierten Arbeitskräfte in vielen Branchen schrumpft, während die Arbeitgeber erkennen, dass ältere Arbeitnehmer produktivere und oft zuverlässigere Arbeitnehmer sind, verbessern sich die Möglichkeiten für Senioren, eine Teilzeitbeschäftigung zu finden.
Außerdem machen die „Rentner“ inzwischen etwa ein Drittel der Bevölkerung aus. Da sie geistig und körperlich gesund sind, sind sie ein wichtiges und potenziell beitragendes Segment der Gesellschaft, das sich organisieren kann, um viel mehr Gewicht zu gewinnen, wenn es seine Bedeutung und sein Potenzial erkennt. Ein Beispiel in den Vereinigten Staaten ist die American Association of Retired Persons (AARP), die ihren 33 Millionen Mitgliedern (von denen nicht alle im Ruhestand sind, da die Mitgliedschaft in der AARP jedem über 50 offen steht) ein breites Spektrum an Möglichkeiten bietet profitiert und übt erheblichen politischen Einfluss aus. Auf der ersten Jahreshauptversammlung der Pre-Retirement Association (PRA) des Vereinigten Königreichs im Jahr 1964 sagte Lord Houghton, ihr Präsident, ein Mitglied des Kabinetts: „Wenn Rentner sich nur zusammenreißen könnten, könnten sie eine Wahl schwingen. ” Dies ist noch nicht geschehen und wird in dieser Hinsicht wahrscheinlich nie geschehen, aber in den meisten Industrieländern wird jetzt akzeptiert, dass es ein „drittes Alter“ gibt, das ein Drittel der Bevölkerung umfasst und sowohl Erwartungen als auch Bedürfnisse hat und ein enormes Potenzial für Beitrag zum Nutzen seiner Mitglieder und der Gemeinschaft als Ganzes.
Und mit dieser Akzeptanz wächst die Erkenntnis, dass eine angemessene Versorgung und Möglichkeiten für diese Gruppe für die soziale Stabilität von entscheidender Bedeutung sind. In den letzten Jahrzehnten haben Politiker und Regierungen damit begonnen, mit der Ausweitung und Verbesserung der Vielfalt der „sozialen Sicherheit“ und anderer Wohlfahrtsprogramme zu reagieren. Diese Reaktionen wurden sowohl durch steuerliche Erfordernisse als auch durch bürokratische Starrheiten behindert.
Ein weiteres großes Handicap war die Einstellung der Rentner selbst. Zu viele haben das stereotype persönliche und soziale Bild des Ruhestands sowohl als das Ende der Anerkennung als nützliches oder sogar verdienstvolles Mitglied der Gesellschaft als auch als die Erwartung akzeptiert, in eine Sackgasse abgedrängt zu werden, wo man bequem vergessen werden kann. Die Überwindung dieses negativen Images war und ist bis zu einem gewissen Grad immer noch das Hauptziel der Ausbildung für den Ruhestand.
Als immer mehr Rentner diese Transformation durchführten und versuchten, die entstandenen Bedürfnisse zu erfüllen, wurden sie sich der Mängel staatlicher Programme bewusst und begannen, sich an Arbeitgeber zu wenden, um die Lücke zu schließen. Dank angesammelter Ersparnisse und arbeitgeberseitiger Rentenprogramme (von denen viele durch Tarifverhandlungen mit Gewerkschaften gestaltet wurden) stießen sie auf oft beträchtliche finanzielle Ressourcen. Um den Wert ihrer privaten Rentensysteme zu steigern, begannen Arbeitgeber und Gewerkschaften, Programme zur Beratung und Unterstützung bei der Verwaltung zu arrangieren (und sogar anzubieten).
Im Vereinigten Königreich ist dies größtenteils der Pre-Retirement Association (PRA) zu verdanken, die mit staatlicher Unterstützung durch das Bildungsministerium (ursprünglich wurde dieses Programm zwischen den Ministerien für Gesundheit, Beschäftigung und Bildung verschoben) betrieben wird als Mainstream der Ruhestandsvorbereitung akzeptiert werden.
Und da der Durst nach solcher Anleitung und Unterstützung gewachsen ist, ist eine wahre Industrie von freiwilligen und gewinnorientierten Organisationen entstanden, um die Nachfrage zu befriedigen. Manche funktionieren ganz altruistisch; Andere sind eigennützig und umfassen Versicherungsgesellschaften, die Renten und andere Versicherungen verkaufen möchten, Wertpapierfirmen, die angesammelte Ersparnisse und Renteneinkommen verwalten, Immobilienmakler, die Altersheime verkaufen, Betreiber von Altersgemeinschaften, die Mitgliedschaften verkaufen möchten, Wohltätigkeitsorganisationen, die Beratung anbieten die steuerlichen Vorteile von Beiträgen und Vermächtnissen usw. Diese werden ergänzt durch eine Armee von Verlagen, die Ratgeber-Bücher, Zeitschriften, Ton- und Videobänder anbieten, sowie durch Hochschulen und Erwachsenenbildungsorganisationen, die Seminare und Kurse zu relevanten Themen anbieten.
Während sich viele dieser Anbieter hauptsächlich auf die Bewältigung finanzieller, sozialer oder familiärer Probleme konzentrieren, hat die Erkenntnis, dass Wohlbefinden und produktives Leben davon abhängen, gesund zu sein, zu einer zunehmenden Bedeutung von Gesundheitserziehungs- und Gesundheitsförderungsprogrammen geführt, die darauf abzielen, diese abzuwenden, aufzuschieben oder zu minimieren Krankheit und Behinderung. Dies ist insbesondere in den Vereinigten Staaten der Fall, wo die finanzielle Verpflichtung der Arbeitgeber für die eskalierenden Kosten der Gesundheitsversorgung für Rentner und ihre Angehörigen nicht nur zu einer sehr schweren Belastung geworden ist, sondern jetzt als Verbindlichkeit in den Bilanzen der Unternehmen projiziert werden muss Jahresberichte.
Tatsächlich produzieren einige der kategorischen freiwilligen Gesundheitsorganisationen (z. B. Herz, Krebs, Diabetes, Arthritis) Schulungsmaterialien, die speziell für Mitarbeiter entwickelt wurden, die sich dem Rentenalter nähern.
Kurz gesagt, das dritte Zeitalter ist angekommen. Vorruhestands- und Ruhestandsprogramme bieten Möglichkeiten sowohl zur Maximierung des persönlichen und sozialen Wohlbefindens und der Funktion als auch zur Bereitstellung des erforderlichen Verständnisses, der Schulung und der Unterstützung.
Rolle des Arbeitgebers
Obwohl dies alles andere als universell ist, kommt die wichtigste Unterstützung und Finanzierung für Vorruhestandsprogramme von den Arbeitgebern (einschließlich lokaler und zentraler Regierungen und der Streitkräfte). In Großbritannien war dies zu einem großen Teil den Bemühungen der PRA zu verdanken, die schon früh eine Firmenmitgliedschaft initiierte, durch die die Mitarbeiter ermutigt, beraten und interne Kurse erhalten. Tatsächlich war es nicht schwer, Handel und Industrie davon zu überzeugen, dass sie eine Verantwortung haben, die weit über die bloße Bereitstellung von Renten hinausgeht. Auch dort sind mit zunehmender Komplexität der Altersvorsorge und deren steuerlichen Auswirkungen ausführliche Erläuterungen und individuelle Beratung wichtiger geworden.
Der Arbeitsplatz bietet ein angenehmes, gebundenes Publikum, wodurch die Präsentation von Programmen effizienter und kostengünstiger wird, während der Gruppenzwang die Mitarbeiterbeteiligung erhöht. Die Vorteile für die Mitarbeiter und ihre Angehörigen liegen auf der Hand. Die Vorteile für die Arbeitgeber sind beträchtlich, wenn auch subtiler: verbesserte Arbeitsmoral, Stärkung des Unternehmensimages als attraktiver Arbeitgeber, Ermutigung zur Bindung älterer Mitarbeiter mit wertvoller Erfahrung und Erhalt des guten Willens von Rentnern, von denen viele dank des Gewinns -Sharing und vom Unternehmen gesponserte Investitionspläne, sind ebenfalls Anteilseigner. Wenn ein Personalabbau gewünscht wird, werden oft arbeitgeberfinanzierte Vorruhestandsprogramme angeboten, um die Attraktivität des „goldenen Handschlags“ zu erhöhen, eines Pakets von Anreizen für diejenigen, die einen Vorruhestand akzeptieren.
Ähnliche Vorteile ergeben sich für Gewerkschaften, die solche Programme als Ergänzung zu gewerkschaftsfinanzierten Rentenprogrammen anbieten: die Gewerkschaftsmitgliedschaft attraktiver zu machen und den guten Willen zu stärken und esprit de corps unter Gewerkschaftsmitgliedern. Es sei darauf hingewiesen, dass sich das Interesse unter den Gewerkschaften im Vereinigten Königreich erst zu entwickeln beginnt, vor allem unter den kleineren und professionellen Gewerkschaften, wie der der Piloten.
Der Arbeitgeber kann ein vollständiges, „vorgefertigtes“ Programm abschließen oder eines aus der Liste der einzelnen Elemente zusammenstellen, die von Organisationen wie der PRA, verschiedenen Erwachsenenbildungseinrichtungen und den vielen Investment-, Renten- und Versicherungsunternehmen angeboten werden, die Altersvorsorgekurse anbieten kommerzielles Unterfangen. Obwohl sie im Allgemeinen einen hohen Standard aufweisen, müssen letztere überwacht werden, um sicherzustellen, dass sie einfache, objektive Informationen liefern und nicht für die eigenen Produkte und Dienstleistungen des Anbieters werben. Die Personal-, Renten- und, sofern vorhanden, Bildungsabteilung des Arbeitgebers sollten an der Zusammenstellung und Präsentation des Programms beteiligt werden.
Die Programme können vollständig im Haus oder in einer günstig gelegenen Einrichtung in der Gemeinde gegeben werden. Einige Arbeitgeber bieten sie während der Arbeitszeit an, aber häufiger werden sie während der Mittagspause oder nach Feierabend zur Verfügung gestellt. Letztere sind beliebter, weil sie die Beeinträchtigung der Arbeitszeiten minimieren und die Anwesenheit von Ehepartnern erleichtern.
Einige Arbeitgeber übernehmen die gesamten Teilnahmekosten; andere teilen es mit den Mitarbeitern, während einige den gesamten oder einen Teil des Mitarbeiteranteils nach erfolgreichem Abschluss des Programms erstatten. Während die Fakultät für Antworten auf Fragen zur Verfügung stehen sollte, werden die Teilnehmer in der Regel an geeignete Experten verwiesen, wenn individuelle persönliche Beratungen erforderlich sind. Diese Teilnehmer übernehmen in der Regel die eventuell anfallenden Kosten; Manchmal, wenn der Experte dem Programm angehört, kann der Arbeitgeber möglicherweise reduzierte Gebühren aushandeln.
Vorruhestandskurs
Philosophie
Für viele Menschen, insbesondere für diejenigen, die Workaholics waren, ist die Trennung von der Arbeit eine zermürbende Erfahrung. Arbeit schafft Status, Identität und Verbindung mit anderen Menschen. In vielen Gesellschaften neigen wir dazu, durch die Arbeit, die wir tun, identifiziert zu werden und uns sozial zu identifizieren. Der Arbeitskontext, in dem wir uns befinden, insbesondere wenn wir älter werden, dominiert unser Leben in Bezug auf das, was wir tun, wohin wir gehen und, insbesondere für Berufstätige, unsere täglichen Prioritäten. Die Trennung von Kollegen und ein manchmal ungesundes Maß an Beschäftigung mit geringfügigen Familien- und Haushaltsangelegenheiten weisen auf die Notwendigkeit hin, einen neuen sozialen Bezugsrahmen zu entwickeln.
Wohlbefinden und Überleben im Ruhestand hängen davon ab, diese Veränderungen zu verstehen und sich daran zu machen, das Beste aus den sich bietenden Möglichkeiten zu machen. Zentral für ein solches Verständnis ist das Konzept der Erhaltung der Gesundheit im weitesten Sinne der Definition der Weltgesundheitsorganisation und eine modernere Akzeptanz eines ganzheitlichen Ansatzes für medizinische Probleme. Die Etablierung und Einhaltung eines gesunden Lebensstils muss durch eine angemessene Verwaltung der Finanzen, der Wohnung, der Aktivitäten und der sozialen Beziehungen ergänzt werden. Die Sicherung der finanziellen Ressourcen für die Zeit, in der die zunehmende Behinderung besondere Pflege und Hilfen erfordert, die die Lebenshaltungskosten erhöhen können, ist oft wichtiger als die Nachlassplanung.
Organisierte Kurse, die Informationen und Anleitung bieten, können als Eckpfeiler der Vorruhestandsausbildung angesehen werden. Für die Kursveranstalter ist es sinnvoll zu erkennen, dass es nicht darum geht, alle Antworten zu geben, sondern mögliche Problemfelder aufzuzeigen und den Weg zu den besten Lösungen für jeden Einzelnen aufzuzeigen.
Themenbereiche
Vorruhestandsprogramme können eine Vielzahl von Elementen enthalten; Die folgenden kurz beschriebenen Themen sind die grundlegendsten und sollten einen Platz in den Diskussionen jedes Programms einnehmen:
Vitalstatistik und Demografie.
Lebenserwartungen im relevanten Alter – Frauen leben länger als Männer – und Trends in der Familienzusammensetzung und deren Auswirkungen.
Ruhestand verstehen.
Die in den nächsten 20 bis 30 Jahren erforderlichen Lebensstil-, Motivations- und Gelegenheitsänderungen.
Gesundheitserhaltung.
Verständnis der körperlichen und geistigen Aspekte des Alterns und der Elemente des Lebensstils, die ein optimales Wohlbefinden und eine optimale Funktionsfähigkeit fördern (z. B. körperliche Aktivität, Ernährung und Gewichtskontrolle, Umgang mit nachlassendem Seh- und Hörvermögen, erhöhte Empfindlichkeit gegenüber kaltem und heißem Wetter und Konsum von Alkohol, Tabak und anderen Drogen). Diskussionen zu diesem Thema sollten den Umgang mit Ärzten und dem Gesundheitssystem, regelmäßige Vorsorgeuntersuchungen und vorbeugende Maßnahmen sowie Einstellungen zu Krankheit und Behinderung umfassen.
Finanzielle Planung.
Verständnis des Pensionsplans des Unternehmens sowie möglicher Sozialversicherungs- und Sozialleistungen; Verwaltung von Investitionen zur Ressourcenschonung und Ertragsmaximierung, einschließlich der Anlage von Einmalzahlungen; Verwaltung von Wohneigentum und anderen Immobilien, Hypotheken usw.; Fortführung der arbeitgeber-/gewerkschaftlich geförderten und sonstigen Krankenversicherung, ggf. unter Berücksichtigung einer Pflegeversicherung; wie man einen Finanzberater auswählt.
Inländische Planung.
Nachlassplanung und Testamentserrichtung; die Unterzeichnung einer Patientenverfügung (dh die Aufstellung „ärztlicher Anweisungen“ oder die Ernennung eines Bevollmächtigten des Gesundheitswesens), die Wünsche darüber enthält, welche Behandlungen im Falle einer potenziell unheilbaren Krankheit und der Unfähigkeit, sich an der Entscheidungsfindung zu beteiligen, durchgeführt oder nicht durchgeführt werden sollten; Beziehungen zu Ehegatten, Kindern, Enkelkindern; Bewältigung der Einschränkung sozialer Kontakte; Rollentausch, bei dem die Ehefrau ihre Karriere oder Nebentätigkeiten fortsetzt, während der Ehemann mehr Verantwortung für das Kochen und die Hausarbeit übernimmt.
Gehäuse.
Haus und Garten können zu groß, kostspielig und belastend werden, wenn die finanziellen und physischen Ressourcen schrumpfen, oder es kann zu klein werden, wenn der Rentner ein Büro oder eine Werkstatt im Haus nachbaut; Wenn beide Ehepartner zu Hause sind, ist es hilfreich, wenn möglich, jedem sein eigenes Territorium zu geben, um ein gewisses Maß an Privatsphäre für Aktivitäten und Reflexionen zu gewährleisten. Überlegung, in eine andere Gegend oder ein anderes Land oder in eine Altersgemeinschaft zu ziehen; Verfügbarkeit öffentlicher Verkehrsmittel, wenn Autofahren unvorsichtig oder unmöglich wird; Vorbereitung auf eventuelle Gebrechlichkeit; Hilfe bei der Haushaltsführung und sozialen Kontakten für Alleinstehende.
Mögliche Aktivitäten.
Möglichkeiten und Ausbildungsmöglichkeiten für neue Jobs, Hobbys und ehrenamtliche Aktivitäten finden; Bildungsaktivitäten (z. B. Abschluss unterbrochener Diplom- und Studiengänge); Reisen (in den Vereinigten Staaten bietet Elderhostel, eine Freiwilligenorganisation, einen großen Katalog ganzjähriger ein- oder zweiwöchiger Erwachsenenbildungskurse an, die an Universitäten und Ferienorten in den Vereinigten Staaten und international angeboten werden).
Zeiteinteilung.
Entwicklung eines Zeitplans sinnvoller und angenehmer Aktivitäten, die individuelles und gemeinsames Engagement ausbalancieren; Während neue Gelegenheiten für „Zusammengehörigkeit“ ein Vorteil des Ruhestands sind, ist es wichtig, den Wert unabhängiger Aktivitäten zu erkennen und zu vermeiden, „sich gegenseitig in die Quere zu kommen“; Gruppenaktivitäten einschließlich Clubs, Kirchen und Gemeindeorganisationen; Anerkennung des Motivationswerts fortlaufender bezahlter oder freiwilliger Arbeitsverpflichtungen.
Organisation des Kurses
Art, Inhalt und Dauer des Kurses werden in der Regel vom Träger anhand der verfügbaren Ressourcen und voraussichtlichen Kosten sowie des Engagements und der Interessen der Mitarbeiterteilnehmer festgelegt. Nur wenige Kurse werden in der Lage sein, alle oben genannten Themenbereiche ausführlich abzudecken, aber der Kurs sollte einige Diskussionen über die meisten (und vorzugsweise alle) beinhalten.
Der ideale Kurs, sagen uns Pädagogen, ist ein Tagesfreistellungskurs (Mitarbeiter besuchen den Kurs während der Arbeitszeit) mit etwa zehn Sitzungen, in denen sich die Teilnehmer kennenlernen und die Trainer individuelle Bedürfnisse und Anliegen untersuchen können. Nur wenige Unternehmen können sich diesen Luxus leisten, aber Pre-Retirement Associations (von denen das Vereinigte Königreich ein Netzwerk hat) und Erwachsenenbildungszentren betreiben sie erfolgreich. Der Kurs kann als kurzfristige Einheit präsentiert werden – als zweitägiger Kurs, der den Teilnehmern mehr Diskussionen und mehr Zeit für die Anleitung bei Aktivitäten ermöglicht, ist wahrscheinlich der beste Kompromiss, anstatt als eintägiger Kurs, in dem die Verdichtung mehr Didaktik erfordert als partizipative Präsentationen – oder es kann eine Reihe von mehr oder weniger kurzen Sitzungen beinhalten.
Wer nimmt teil?
Es ist ratsam, dass der Kurs Ehepartnern und Partnern offen steht; dies kann seinen Ort und sein Timing beeinflussen.
Natürlich sollte jeder Mitarbeiter, der vor dem Ruhestand steht, die Möglichkeit erhalten, daran teilzunehmen, aber das Problem ist die Mischung. Senior Executives haben ganz andere Einstellungen, Bestrebungen, Erfahrungen und Ressourcen als relativ junge Führungskräfte und Linienmitarbeiter. Sehr unterschiedliche Bildungs- und Sozialhintergründe können den freien Austausch behindern, der die Kurse für die Teilnehmer so wertvoll macht, insbesondere in Bezug auf Finanzen und Aktivitäten nach dem Ruhestand. Sehr große Klassen erfordern einen didaktischeren Ansatz; Gruppen von 10 bis 20 Personen erleichtern den wertvollen Austausch von Anliegen und Erfahrungen.
Mitarbeiter in großen Unternehmen, die auf Corporate Identity Wert legen, wie IBM in den USA oder Marks & Spencer in Großbritannien, haben es oft schwer, sich ohne die Aura des „großen Bruders“ in der weiten Welt zurechtzufinden. Dies gilt insbesondere für die getrennten Dienste in den Streitkräften, zumindest im Vereinigten Königreich und in den Vereinigten Staaten. Gleichzeitig fällt es den Mitarbeitern in solch eng verbundenen Gruppen manchmal schwer, Bedenken zu äußern, die als Untreue gegenüber dem Unternehmen ausgelegt werden könnten. Dies scheint kein so großes Problem zu sein, wenn die Kurse außerhalb des Standorts abgehalten werden oder Mitarbeiter einer Reihe von Unternehmen einbeziehen, eine Notwendigkeit, wenn kleinere Organisationen beteiligt sind. Diese „gemischten“ Gruppen sind oft weniger formell und produktiver.
Wer lehrt?
Es ist wichtig, dass die Ausbilder über das Wissen und insbesondere über die Kommunikationsfähigkeiten verfügen, die erforderlich sind, um den Kurs zu einer nützlichen und angenehmen Erfahrung zu machen. Während die Personal-, Medizin- und Bildungsabteilung des Unternehmens beteiligt sein können, werden qualifizierte Berater oder Akademiker oft als objektiver angesehen. In einigen Fällen können qualifizierte Ausbilder, die aus den Rentnern des Unternehmens rekrutiert werden, eine größere Objektivität mit Kenntnissen über das Umfeld und die Kultur des Unternehmens verbinden. Da selten eine Person in allen Fragen kompetent ist, ist in der Regel eine Studiengangsleitung, ergänzt durch mehrere Spezialisten, wünschenswert.
Ergänzende Materialien
Die Kurseinheiten werden in der Regel durch Arbeitsbücher, Videokassetten und andere Veröffentlichungen ergänzt. Viele Programme umfassen Abonnements für einschlägige Bücher, Zeitschriften und Newsletter, die am effektivsten sind, wenn sie an das Haus adressiert werden, wo sie von Ehepartnern und Familienmitgliedern geteilt werden können. Die Mitgliedschaft in nationalen Organisationen wie PRA und AARP oder ihren lokalen Gegenstücken bietet Zugang zu nützlichen Treffen und Veröffentlichungen.
Wann findet der Kurs statt?
Vorruhestandsprogramme beginnen im Allgemeinen etwa fünf Jahre vor dem geplanten Ruhestandsdatum (denken Sie daran, dass die AARP-Mitgliedschaft im Alter von 50 Jahren verfügbar wird, unabhängig vom geplanten Ruhestandsalter). In einigen Unternehmen wird der Kurs alle ein bis zwei Jahre wiederholt, wobei die Mitarbeiter eingeladen sind, ihn so oft zu besuchen, wie sie möchten; in anderen ist der Lehrplan in Segmente unterteilt, die in aufeinanderfolgenden Jahren derselben Gruppe von Teilnehmern mit unterschiedlichen Inhalten gegeben werden, wenn das Rentendatum näher rückt.
Kursbewertung
Die Zahl der berechtigten Mitarbeiter, die sich für eine Teilnahme entscheiden, und die Abbrecherquote sind vielleicht die besten Indikatoren für den Nutzen des Kurses. Es sollte jedoch ein Mechanismus eingeführt werden, damit die Teilnehmer ihre Eindrücke von den Kursinhalten und der Qualität der Dozenten als Grundlage für Änderungen zurückgeben können.
Vorsichtsmaßnahmen
Kurse mit uninspirierten Präsentationen von weitgehend irrelevantem Material sind wahrscheinlich nicht sehr erfolgreich. Einige Arbeitgeber verwenden Fragebogenumfragen oder führen Fokusgruppen durch, um die Interessen potenzieller Teilnehmer zu untersuchen.
Ein wichtiger Punkt im Entscheidungsprozess ist der Zustand der Arbeitgeber-Arbeitnehmer-Beziehungen. Wenn die Feindseligkeit offen oder nur unter der Oberfläche ist, werden Mitarbeiter dem Angebot des Arbeitgebers wahrscheinlich keinen großen Wert beimessen, insbesondere wenn es als „zu Ihrem eigenen Wohl“ gekennzeichnet ist. Die Mitarbeiterakzeptanz kann erhöht werden, indem ein oder mehrere Personalvertretungen oder Gewerkschaftsvertreter in die Gestaltung und Planung einbezogen werden.
Schließlich, wenn der Ruhestand näher rückt und zu einer Lebensweise wird, ändern sich die Umstände und es entstehen neue Probleme. Dementsprechend sollte eine regelmäßige Wiederholung des Kurses geplant werden, sowohl für diejenigen, die von einer Wiederholung profitieren könnten, als auch für diejenigen, die sich neu dem „dritten Alter“ nähern.
Aktivitäten nach dem Ruhestand
Viele Unternehmen haben lebenslang Kontakt zu Rentnern, oft zusammen mit ihren hinterbliebenen Ehepartnern, insbesondere wenn die betriebliche Krankenversicherung fortgeführt wird. Regelmäßige Gesundheitsuntersuchungen und Programme zur Gesundheitserziehung und -förderung speziell für „Senioren“ werden angeboten, und bei Bedarf wird Zugang zu individuellen Beratungen zu gesundheitlichen, finanziellen, häuslichen und sozialen Problemen gewährt. Eine zunehmende Zahl größerer Unternehmen subventioniert Rentnerklubs, die mehr oder weniger Autonomie bei der Programmgestaltung haben können.
Einige Arbeitgeber legen Wert darauf, Rentner vorübergehend oder in Teilzeit wieder einzustellen, wenn zusätzliche Hilfe benötigt wird. Weitere Beispiele aus New York City sind: die Equitable Life Assurance Society of the United States, die Rentner dazu ermutigt, ihre Dienste ehrenamtlich bei gemeinnützigen Gemeinschaftsagenturen und Bildungseinrichtungen zu leisten, und ihnen ein bescheidenes Stipendium zahlt, um Pendeln und Nebenkosten auszugleichen -Taschenspesen; das National Executive Service Corps, das Unternehmen und Regierungsbehörden auf der ganzen Welt das Fachwissen pensionierter Führungskräfte zur Verfügung stellt; die International Ladies Garment Workers Union (ILGWU), die das „Friendly Visiting Program“ ins Leben gerufen hat, das Rentner darin schult, Mitgliedern, die von Altersproblemen betroffen sind, Gesellschaft zu leisten und nützliche Dienste zu leisten. Ähnliche Aktivitäten werden von Rentnerclubs im Vereinigten Königreich gesponsert.
Mit Ausnahme der von Arbeitgebern/Gewerkschaften geförderten Rentnerklubs werden die meisten Programme für die Altersversorgung von Erwachsenenbildungsorganisationen über ihre formalen Kursangebote durchgeführt. Im Vereinigten Königreich gibt es mehrere landesweite Rentnergruppen wie PROBUS, die regelmäßige lokale Treffen abhält, um ihren Mitgliedern Informationen und soziale Kontakte zu bieten, und die PRA, die Einzel- und Firmenmitgliedschaften für Informationen, Kurse, Tutoren und allgemeine Beratung anbietet.
Eine interessante Entwicklung im Vereinigten Königreich, die auf einer ähnlichen Organisation in Frankreich basiert, ist die University of the Third Age, die zentral mit lokalen Gruppen in den größeren Städten koordiniert wird. Seine Mitglieder, hauptsächlich Fachleute und Akademiker, arbeiten daran, ihre Interessen zu erweitern und ihr Wissen zu erweitern.
Durch ihre regelmäßigen internen Veröffentlichungen sowie in speziell für Rentner erstellten Materialien bieten viele Unternehmen und Gewerkschaften Informationen und Ratschläge, oft gewürzt mit Anekdoten über die Aktivitäten und Erfahrungen von Rentnern. Die meisten entwickelten Länder haben mindestens ein oder zwei Zeitschriften mit allgemeiner Auflage, die sich an Rentner richten: Frankreichs Unsere Zeit hat eine große Verbreitung unter Drittjährigen und in den Vereinigten Staaten bei AARPs Moderne Reife geht an seine mehr als 33 Millionen Mitglieder. In Großbritannien gibt es zwei monatliche Veröffentlichungen für Rentner: Wahl und SAGA-Magazin. Die Europäische Kommission fördert derzeit ein mehrsprachiges Ruhestands-Arbeitsbuch, Machen Sie das Beste aus Ihrem Ruhestand.
Altenpflege
In den vielen entwickelten Ländern werden sich die Arbeitgeber zunehmend der Auswirkungen der Probleme bewusst, mit denen Arbeitnehmer mit älteren oder behinderten Eltern, Schwiegereltern und Großeltern konfrontiert sind. Obwohl einige von ihnen Rentner anderer Unternehmen sein können, können ihre Bedürfnisse nach Unterstützung, Aufmerksamkeit und direkten Dienstleistungen eine erhebliche Belastung für die Mitarbeiter darstellen, die sich um ihre eigenen Jobs und persönlichen Angelegenheiten kümmern müssen. Um diese Belastungen zu verringern und die daraus resultierende Ablenkung, Ermüdung, Fehlzeiten und Produktivitätsverluste zu reduzieren, bieten Arbeitgeber diesen Pflegekräften „Eldercare-Programme“ an (Barr, Johnson und Warshaw 1992; US General Accounting Office 1994). Diese bieten verschiedene Kombinationen aus Bildungs-, Informations- und Empfehlungsprogrammen, geänderten Arbeitszeiten und Erholungsurlaub, sozialer Unterstützung und finanzieller Unterstützung.
Fazit
Es ist überdeutlich, dass demografische und soziale Trends in der Erwerbsbevölkerung in den entwickelten Ländern ein zunehmendes Bewusstsein für die Notwendigkeit von Information, Schulung und Beratung über das gesamte Spektrum der Probleme des „dritten Alters“ hervorrufen. Dieses Bewusstsein wird von Arbeitgebern und Gewerkschaften – und auch von Politikern – geschätzt und in Vorruhestandsprogramme und Aktivitäten nach dem Ruhestand umgesetzt, die potenziell große Vorteile für die Alterung, ihre Arbeitgeber und Gewerkschaften und die Gesellschaft insgesamt bieten .
Outplacement
Outplacement ist ein professioneller Beratungsdienst, der Organisationen bei der Planung und Umsetzung individueller Kündigungen oder Personalabbau hilft, um Störungen zu minimieren und eine gesetzliche Haftung zu vermeiden, und gekündigte Mitarbeiter berät, um das Trauma der Trennung zu minimieren und sie auf die Suche nach einer alternativen oder neuen Beschäftigung auszurichten Karriere.
Der wirtschaftliche Abschwung der 1980er Jahre, der sich in den 1990er Jahren fortsetzt, war durch eine regelrechte Pandemie von Kündigungen gekennzeichnet, die die Schließung veralteter oder unrentabler Einheiten, Werke und Unternehmen, die Beseitigung von durch Fusionen, Übernahmen, Konsolidierungen und Reorganisationen entstandenen Entlassungen widerspiegelte , und die Kürzung des Personals, um die Betriebskosten zu senken und eine „schlanke und mittlere“ Belegschaft zu schaffen. Obwohl weniger auffällig als in der Privatwirtschaft dank des Schutzes von Vorschriften für den öffentlichen Dienst und politischem Druck, wurde das gleiche Phänomen auch in Regierungsorganisationen beobachtet, die mit Haushaltsdefiziten und einer Philosophie kämpfen, dass weniger Regierung wünschenswert ist.
Für gekündigte Mitarbeiter ist der Verlust des Arbeitsplatzes ein starker Stressfaktor und eine Quelle von Traumata, insbesondere wenn die Art und Weise der Entlassung plötzlich und brutal ist. Es erzeugt Wut, Angst und Depression und kann bei Personen mit geringfügiger Anpassung an chronische psychische Erkrankungen zu einer Dekompensation führen. Selten kann sich die Wut in Sabotage oder Gewalt gegen die für die Kündigung verantwortlichen Vorgesetzten und Manager äußern. Manchmal richtet sich die Gewalt gegen Ehepartner und Familienmitglieder.
Das Trauma des Arbeitsplatzverlusts wurde auch mit körperlichen Beschwerden in Verbindung gebracht, die von Kopfschmerzen, Magen-Darm-Störungen und anderen funktionellen Beschwerden bis hin zu stressbedingten Erkrankungen wie Herzinfarkt, blutenden Magengeschwüren und Kolitis reichen.
Neben den finanziellen Auswirkungen des Verdienstausfalls und in den Vereinigten Staaten des Wegfalls der arbeitgeberfinanzierten Krankenversicherung wirkt sich der Arbeitsplatzverlust auch auf die Gesundheit und das Wohlbefinden der Familien der gekündigten Mitarbeiter aus.
Betroffen sind auch nicht gekündigte Mitarbeiter. Trotz der Zusicherungen der Arbeitgeber gibt es oft Bedenken hinsichtlich der Möglichkeit weiterer Entlassungen (der drohende Verlust des Arbeitsplatzes hat sich als noch stärkerer Stressfaktor herausgestellt als der tatsächliche Verlust des Arbeitsplatzes). Hinzu kommt der Stress, sich an Änderungen der Arbeitsbelastung und des Arbeitsinhalts anzupassen, wenn die Beziehungen zu Kollegen neu strukturiert werden. „Downsizing“ oder Reduzierung der Belegschaftsgröße kann für den Arbeitgeber ebenfalls traumatisch sein. Es kann viel Zeit und Mühe kosten, die daraus resultierenden organisatorischen Störungen auszugleichen und die gewünschte produktive Effizienz zu erreichen. Wertvolle Mitarbeiter, deren Kündigung nicht vorgesehen ist, können für andere, angeblich sicherere Jobs und besser organisierte Unternehmen gehen. Es besteht auch die Möglichkeit einer gesetzlichen Haftung, die sich aus Vorwürfen von entlassenen Mitarbeitern wegen Vertragsbruchs oder rechtswidriger Diskriminierung ergibt.
Outplacement – ein präventiver Ansatz
Outplacement ist eine professionelle Dienstleistung, die angeboten wird, um das Trauma des Personalabbaus für gekündigte Mitarbeiter, die verbleibenden Mitarbeiter und den Arbeitgeber zu verhindern oder zumindest zu minimieren.
Nicht alle entlassenen Mitarbeiter benötigen Unterstützung. Für einige bietet die Kündigung die Gelegenheit, sich eine neue Arbeit zu suchen, die eine willkommene Entlastung von einem Job bieten könnte, der lähmend geworden war und wenig Hoffnung auf Aufstieg bot. Für die meisten jedoch kann eine professionelle Beratung bei der Verarbeitung der fast unvermeidlichen Enttäuschung und Wut entlassener Mitarbeiter und Hilfe bei der Suche nach einer neuen Stelle die Wiederherstellung ihres Selbstwertgefühls und ihres Wohlbefindens erleichtern. Auch wer sich auf den „Goldenen Handschlag“ (ein Paket aus verbesserter Abfertigung und Altersvorsorge) einlässt und freiwillig aus dem Unternehmen ausscheidet, kann bei der notwendigen Anpassung Hilfestellung erhalten.
Es besteht allgemein Einigkeit darüber, dass Outplacement-Leistungen am kostengünstigsten von eigenen Mitarbeitern erbracht werden. Aber selbst eine große Organisation mit kompetenten und gut funktionierenden Mitarbeitern hat möglicherweise nicht viel Erfahrung mit der sensiblen Arbeit des Personalabbaus und ist möglicherweise zu sehr damit beschäftigt, die Umstrukturierung der Organisation nach dem Exodus zu planen, um sich um die damit verbundenen Feinheiten zu kümmern. Selbst hartgesottenen Führungskräften fällt es oft schwer, mit ihren ehemaligen Kollegen umzugehen. Darüber hinaus geben die ausscheidenden Mitarbeiter eher einer Beratung durch eine „neutrale“ Ressource Glaubwürdigkeit.
Dementsprechend hält es die überwiegende Mehrheit der Organisationen für sinnvoll, einen Outplacement-Berater oder ein Beratungsunternehmen zu beauftragen. Diese Neutralität wird dadurch verstärkt, dass alle möglichen Outplacement-Ansprechpartner extern in separaten Quartieren untergebracht sind, auch wenn diese vorübergehend von den Beratern besetzt sind.
Outplacement-Prozess
Der Outplacement-Prozess für gekündigte Mitarbeiter muss je nach Einstellung, Fähigkeiten und Umständen sowie der Art des Arbeitsmarktes vor Ort oder in anderen Regionen individuell gestaltet werden. Für nicht steuerbefreite Produktionsarbeiter und Vorgesetzte an vorderster Front umfasst dies eine Bestandsaufnahme der Fähigkeiten des Arbeitnehmers und, wo es einen Markt dafür gibt, Unterstützung bei der Vermittlung. Wenn keine geeigneten Arbeitsplätze vorhanden sind, umfasst dies die Bewertung des Umschulungspotenzials, die Überweisung zur Umschulung und die Unterstützung bei der Vermarktung der neuen Fähigkeiten. Eine unglückliche Komplikation, die schwer zu überwinden ist, entsteht, wenn die Gehaltsskalen für die verfügbaren neuen Jobs nicht dem Verdienst der früheren Beschäftigung entsprechen.
Für Mitarbeiter in Führungs- und „kreativen“ Positionen umfasst der Prozess in der Regel mehrere Phasen, die sich häufig überschneiden. Diese Phasen werden unter den folgenden Überschriften betrachtet.
Verlassen des bisherigen Arbeitgebers.
Ziel ist es, dem Kandidaten durch die Phasen der Reaktion, des Verständnisses und der Akzeptanz seiner misslichen Lage zu helfen. Gelegentlich kann dies die Intervention eines Psychologen erfordern.
Dies beinhaltet in der Regel eine Neubewertung des Beendigungsereignisses. Um das Vertrauen des Kandidaten zu gewinnen und beim Aufbau einer wünschenswerten Beziehung zu helfen, überprüft der Berater im Allgemeinen die Umstände der Kündigung und stellt sicher, dass der Kandidat sie versteht und darüber hinaus alle finanziellen und sonstigen Vorteile erhalten hat, auf die er oder sie möglicherweise Anspruch hat berechtigt.
Diese Phase endet, wenn der Kandidat konstruktiv mit den unmittelbaren Problemen und Aufgaben umgehen kann und bereit ist, sich mit einer positiven Einstellung auf die Zukunft vorzubereiten. Idealerweise wurde ein gewisses Maß an Versöhnung mit dem früheren Arbeitgeber hergestellt und der Kandidat ist bereit, jede angebotene Unterstützung anzunehmen. Eine solche Unterstützung kann die vorübergehende Nutzung eines Büros mit einer Geschäftsadresse und einem Telefon umfassen, ergänzt durch die Dienste einer Sekretärin, die Schreib- und Kopierdienste leisten, Nachrichten entgegennehmen, Termine bestätigen usw. kann. Die meisten Kandidaten arbeiten effektiver von einem geschäftsähnlichen Büro aus Umwelt als von zu Hause aus. Außerdem hilft der Berater dabei, einen für beide Seiten zufriedenstellenden Kündigungsgrund zu formulieren und eine für beide Seiten akzeptable Antwort auf Referenzanfragen potenzieller Arbeitgeber zu vereinbaren.
Vorbereitung auf neue Arbeitsstelle.
Diese Phase soll den Fokus und die Struktur für positives Denken und Handeln liefern. Es beinhaltet einen Beginn der Wiederherstellung des Selbstvertrauens (das sich während des gesamten Prozesses fortsetzt), indem eine persönliche Datenbank der Fähigkeiten, Fertigkeiten, Kenntnisse und Erfahrungen des Kandidaten aufgebaut und gelernt wird, diese in klaren, funktionalen Begriffen zu kommunizieren. Gleichzeitig beginnt der Kandidat, geeignete Berufsziele zu identifizieren und zu bestätigen und die Art der Jobs zu berücksichtigen, für die sein oder ihr Hintergrund besonders geeignet sein könnte. Durch all das erwirbt der Kandidat das Talent, Informationen zu sammeln und zu organisieren, die die Bandbreite und Tiefe seiner Erfahrung und seines Kompetenzniveaus hervorheben.
Lebenslauf schreiben.
Hier lernt der Kandidat, ein flexibles Tool zu entwickeln, das seine Ziele, Qualifikationen und seinen Werdegang präsentiert, das Interesse potenzieller Arbeitgeber weckt, Interviews vermittelt und als Hilfsmittel bei Vorstellungsgesprächen dient. Anstatt auf ein festes Format beschränkt zu sein, wird der Lebenslauf variiert, um Fähigkeiten und Erfahrungen zu „bündeln“, um sie für bestimmte Stellenangebote am attraktivsten zu machen.
Beschäftigungsmöglichkeiten einschätzen.
Der Berater führt den Kandidaten zu einer Bewertung der Verfügbarkeit potenzieller Stellen, die geeignet sein könnten. Dazu gehören eine Umfrage zu verschiedenen Branchen, dem Arbeitsmarkt an verschiedenen Orten, Wachstums- und Aufstiegschancen und wahrscheinlichen Verdienstmöglichkeiten. Die Erfahrung zeigt, dass etwa 80 % der Stellenangebote „versteckt“ sind, d. h. sie sind anhand der Branchenbezeichnung oder Berufsbezeichnung nicht ohne Weiteres ersichtlich. Gegebenenfalls umfasst die Bewertung auch eine Einschätzung der Möglichkeiten der Selbständigkeit.
Kampagne zur Stellensuche.
Dazu gehören das Erkennen und Ausloten bestehender und potenzieller Möglichkeiten durch direkte Ansprache potenzieller Arbeitgeber sowie der Aufbau und die Nutzung von Kontakten und Vermittlern. Die Kampagne beinhaltet das Einholen von Interviews mit den „richtigen“ Personen auf der richtigen Grundlage und die Verwendung von Briefen sowohl zum Einholen von Interviews als auch als Nachbereitung von Interviews.
Als Teil der Verbesserung der Fähigkeiten des Kandidaten bei der Stellensuche verbessert der Berater seine Schreib- und Interviewtechniken. Das Üben des Schreibens von Briefen zielt darauf ab, eine Kommunikationsfähigkeit zu verbessern, die einzigartig hilfreich ist, um Stellenangebote zu definieren, die „richtigen“ Personen zu identifizieren und Kontakte mit ihnen aufzubauen, Interviews mit ihnen zu erhalten und Interviews nachzuverfolgen. Der Kandidat wird durch Interview-Coaching weitergebildet, das Rollenspiele und Videoaufnahmen von Übungsgesprächen beinhaltet, um die Effektivität zu maximieren, mit der seine oder ihre Persönlichkeit, Erfahrung und Wünsche präsentiert werden. Die Chancen des Kandidaten, nach einem Vorstellungsgespräch zumindest mit einem Termin für das nächste Vorstellungsgespräch, wenn nicht sogar mit einem tatsächlichen Stellenangebot, davonzukommen, werden dadurch erhöht.
Entschädigung aushandeln.
Der Berater wird den Kandidaten dabei helfen, ihre Abneigung oder sogar Angst vor einer Vergütungsdiskussion bei Verhandlungen über eine potenzielle Position zu überwinden, damit sie unter den gegebenen Umständen das bestmögliche Vergütungspaket erhalten und vermeiden, dass sie sich über- oder unterbieten oder den Interviewer verärgern .
Steuern.
Im Rahmen des Beratungsvertrages wird ein regelmäßiger Kontakt mit dem Kandidaten bis zur Besetzung einer neuen Stelle gepflegt. Dazu gehört das Sammeln und Organisieren von Informationen, um den Fortschritt der Kampagne zu verfolgen und eine optimale Nutzung von Zeit und Aufwand sicherzustellen. Es wird dem Kandidaten helfen, Auslassungsfehler zu vermeiden und ein Signal zur Korrektur von Auftragsfehlern zu geben.
Folge durch.
Wenn eine neue Stelle vergeben wird, benachrichtigt der Kandidat den Berater und den alten Arbeitgeber sowie andere potenzielle Arbeitgeber, mit denen er oder sie möglicherweise verhandelt hat.
Nachverfolgen.
Auch hier hält der Berater im Rahmen des Vertrags den Kontakt aufrecht, um den Kandidaten bei der Anpassung an die neue Position zu unterstützen, um bei der Überwindung nachteiliger Faktoren zu helfen und das kontinuierliche Karrierewachstum und die Weiterentwicklung zu fördern. Schließlich stellt der Berater dem Arbeitgeber am Ende des Programms einen Gesamtbericht über die Ergebnisse zur Verfügung (persönliche und/oder sensible Informationen werden normalerweise vertraulich behandelt).
Die Organisation
Es ist selten, dass der Outplacement-Berater an der konkreten Festlegung beteiligt ist, welche Mitarbeiter getrennt werden und welche verbleiben – das ist eine Entscheidung, die normalerweise von der Unternehmensspitze getroffen wird, oft in Absprache mit Abteilungsleitern und direkten Vorgesetzten und unter Berücksichtigung von die für die überarbeitete Organisation vorgesehene Struktur. Der Berater berät jedoch bei der Planung, dem zeitlichen Ablauf und der Durchführung des Stellenabbaus sowie bei der Kommunikation sowohl mit denen, die gehen, als auch mit denen, die bleiben. Da die „Grapevine“ (dh Gerüchte, die in der Belegschaft kursieren) normalerweise aktiv ist, ist es zwingend erforderlich, dass diese Mitteilungen zeitnah, vollständig und genau sind. Eine angemessene Kommunikation trägt auch dazu bei, potenziellen Diskriminierungsvorwürfen entgegenzuwirken. Der Berater hilft auch oft bei der Öffentlichkeitsarbeit für die Branche, Kunden und die Gemeinde.
Vorsichtsmaßnahmen
Das Ausmaß des Personalabbaus während des letzten Jahrzehnts, zumindest in den Vereinigten Staaten, hat der Entwicklung einer wahren Industrie von Outplacement-Beratern und -Firmen Auftrieb gegeben. Eine Reihe von Personalvermittlungsfirmen, die sich der Suche nach Kandidaten für offene Stellen verschrieben haben, haben Outplacement als Nebenbeschäftigung aufgegriffen. Eine Vielzahl von Semiprofis, darunter auch ehemalige Personalchefs, sind zu Outplacement-Berater geworden.
Bis vor kurzem gab es keinen offiziell verabschiedeten Verhaltenskodex und keine ethischen Standards. 1992 förderte die International Association of Outplacement Professionals (IAOP) jedoch die Gründung des Outplacement Institute, dessen Mitgliedschaft die Erfüllung einer Reihe von Kriterien erfordert, die auf dem Bildungshintergrund und der persönlichen Erfahrung basieren, sowie den Nachweis der kontinuierlichen Teilnahme an Programmen zur persönlichen und beruflichen Entwicklung , und eine Verpflichtung, die veröffentlichten IAOP-Standards für ethisches Handeln aufrechtzuerhalten und einzuhalten.
Fazit
Die Verringerung der Belegschaftsgröße ist bestenfalls eine aufreibende Erfahrung für die gekündigten oder in den Ruhestand versetzten Mitarbeiter, für die verbleibenden und für die Organisation als Ganzes. Es ist immer traumatisch. Outplacement ist eine professionelle Beratungsleistung, die darauf abzielt, mögliche Nebenwirkungen zu vermeiden oder zu minimieren und die Gesundheit und das Wohlbefinden der Beteiligten zu fördern.
Standards, Prinzipien und Ansätze in arbeitsmedizinischen Diensten
Dieser Artikel basiert auf den Standards, Grundsätzen und Ansätzen, die im IAO-Übereinkommen (Nr. 1985) über arbeitsmedizinische Dienste, 161, und seiner begleitenden Empfehlung (Nr. 171) verankert sind; IAO-Übereinkommen (Nr. 1981) über Sicherheit und Gesundheitsschutz am Arbeitsplatz, 155 und die dazugehörige Empfehlung (Nr. 164); und das Arbeitsdokument der Zwölften Tagung des Gemeinsamen ILO/WHO-Ausschusses für Gesundheit am Arbeitsplatz, 5.-7. April 1995.
Das IAO-Übereinkommen über arbeitsmedizinische Dienste (Nr. 161) definiert „arbeitsmedizinische Dienste“ als Dienste, die im Wesentlichen mit präventiven Funktionen betraut und dafür verantwortlich sind, den Arbeitgeber, die Arbeitnehmer und ihre Vertreter im Unternehmen über die Anforderungen zur Herstellung und Aufrechterhaltung eines sicheren und gesunden Arbeitsplatzes zu beraten Arbeitsumgebung, die eine optimale körperliche und geistige Gesundheit in Bezug auf die Arbeit und die Anpassung der Arbeit an die Fähigkeiten der Arbeitnehmer unter Berücksichtigung ihres körperlichen und geistigen Gesundheitszustands ermöglicht.
Die Erbringung arbeitsmedizinischer Dienste bedeutet die Durchführung von Tätigkeiten am Arbeitsplatz mit dem Ziel, die Sicherheit, Gesundheit und das Wohlbefinden der Arbeitnehmer zu schützen und zu fördern sowie die Arbeitsbedingungen und das Arbeitsumfeld zu verbessern. Diese Dienstleistungen werden von Arbeitsmedizinern erbracht, die einzeln oder als Teil spezieller Serviceeinheiten des Unternehmens oder externer Dienste tätig sind.
Die arbeitsmedizinische Praxis ist umfassender und umfasst nicht nur die Tätigkeiten des arbeitsmedizinischen Dienstes. Es handelt sich um eine multidisziplinäre und multisektorale Aktivität, an der neben Fachleuten für Arbeitssicherheit und Gesundheitsschutz weitere Fachleute innerhalb und außerhalb des Unternehmens sowie zuständige Behörden, Arbeitgeber, Arbeitnehmer und ihre Vertreter beteiligt sind. Eine solche Beteiligung erfordert ein gut entwickeltes und gut koordiniertes System am Arbeitsplatz. Die notwendige Infrastruktur sollte alle administrativen, organisatorischen und operativen Systeme umfassen, die für eine erfolgreiche Durchführung der arbeitsmedizinischen Praxis erforderlich sind und deren systematische Weiterentwicklung und kontinuierliche Verbesserung sicherstellen.
Die ausgefeilteste Infrastruktur für die arbeitsmedizinische Praxis ist im IAO-Übereinkommen (Nr. 1981) über Sicherheit und Gesundheitsschutz am Arbeitsplatz, 155 und im Übereinkommen (Nr. 1985) über arbeitsmedizinische Dienste, 161, beschrieben. Die Einrichtung arbeitsmedizinischer Dienste nach den im Übereinkommen Nr. 161 und der dazugehörigen Empfehlung Nr. 171 befürworteten Modellen ist eine der Optionen. Es ist jedoch offensichtlich, dass die fortschrittlichsten arbeitsmedizinischen Dienste mit den Urkunden der IAO übereinstimmen. Andere Arten von Infrastrukturen können verwendet werden. Arbeitsmedizin, Arbeitshygiene und Arbeitssicherheit können getrennt oder zusammen innerhalb desselben arbeitsmedizinischen Dienstes ausgeübt werden. Der arbeitsmedizinische Dienst kann eine einzelne integrierte Einheit oder ein Verbund verschiedener Arbeitsschutzeinheiten sein, die durch ein gemeinsames Anliegen für die Gesundheit und das Wohlergehen der Arbeitnehmer vereint sind.
Verfügbarkeit arbeitsmedizinischer Dienste
Arbeitsmedizinische Dienste sind weltweit ungleich verteilt (WHO 1995b). In der Europäischen Region bleibt etwa die Hälfte der arbeitenden Bevölkerung von kompetenten arbeitsmedizinischen Diensten unversichert; Die Unterschiede zwischen den Ländern sind sehr groß, wobei die Erfassungszahlen zwischen 5 % und 90 % der Erwerbstätigen liegen. Die im Übergang befindlichen mittel- und osteuropäischen Länder haben Probleme bei der Erbringung von Dienstleistungen aufgrund der Umstrukturierung ihrer Wirtschaftstätigkeiten und der Aufspaltung der großen zentralisierten Industrien in kleinere Einheiten.
Auf anderen Kontinenten sind niedrigere Abdeckungszahlen zu finden. Nur wenige Länder (Vereinigte Staaten, Kanada, Japan, Australien, Israel) weisen mit Westeuropa vergleichbare Deckungszahlen auf. In typischen Entwicklungsregionen reicht die Abdeckung durch angestellte Gesundheitsdienste bestenfalls von 5 % bis 10 %, wobei die Dienste hauptsächlich in produzierenden Unternehmen zu finden sind, während einige Sektoren der Industrie, der Landwirtschaft, der Selbständigen, Kleinunternehmen und der informellen Industrie tätig sind Sektor werden in der Regel überhaupt nicht abgedeckt. Selbst in Ländern mit hohen Deckungsquoten gibt es Lücken, da kleine Unternehmen, bestimmte mobile Arbeitnehmer, das Baugewerbe, die Landwirtschaft und Selbständige unterversorgt sind.
Daher besteht ein allgemeiner Bedarf, die Abdeckung von Arbeitnehmern durch arbeitsmedizinische Dienste auf der ganzen Welt zu erhöhen. In einer Reihe von Ländern haben Interventionsprogramme zur Erhöhung der Abdeckung gezeigt, dass es möglich ist, die Verfügbarkeit arbeitsmedizinischer Dienste in relativ kurzer Zeit und zu vertretbaren Kosten erheblich zu verbessern. Es wurde festgestellt, dass solche Interventionen sowohl den Zugang der Arbeitnehmer zu den Diensten als auch die Kostenwirksamkeit der erbrachten Dienste verbessern.
Politische Auswirkungen internationaler Instrumente
Die sogenannte Arbeitsumweltreform, die in den 1970er und 1980er Jahren in den meisten Industrieländern stattfand, brachte wichtige internationale Instrumente und Richtlinien hervor. Sie spiegelten die Antworten der Arbeitsschutzpolitik auf die neuen Anforderungen des Arbeitslebens und das Erreichen eines internationalen Konsenses zur Entwicklung des Arbeitsschutzes wider.
Das Internationale Programm zur Verbesserung der Arbeitsbedingungen und -umgebung (PIACT) wurde 1976 von der IAO ins Leben gerufen (Improving Working Conditions and Environment: An International Programme (PIACT) 1984; 71st Session of the International Labour Conference 1985). Das IAO-Übereinkommen (Nr. 1981) über Sicherheit und Gesundheitsschutz am Arbeitsplatz, 155, mit seiner begleitenden Empfehlung (Nr. 164), und das IAO-Übereinkommen (Nr. 1985) über arbeitsmedizinische Dienste, 161 und seine begleitende Empfehlung (Nr. 171), erweitert den Einfluss der IAO auf die Entwicklung des Arbeitsschutzes. Bis zum 31. Mai 1995 waren 40 Ratifizierungen dieser Übereinkommen registriert worden, aber ihre praktischen Auswirkungen waren viel größer als die Zahl der Ratifizierungen, da viele Länder die in diesen Urkunden verankerten Grundsätze umgesetzt hatten, obwohl sie sie nicht ratifizieren konnten.
Gleichzeitig folgte in den 2000er Jahren auf die 1981 eingeführte Globale Strategie „Gesundheit für alle bis zum Jahr 1979“ (HFA) (1980) der WHO in den 1987er Jahren die Einführung und Umsetzung regionaler und nationaler GFA-Strategien, in denen die Gesundheit der Arbeitnehmer einen wesentlichen Bestandteil darstellte. 1994 startete die WHO ein Aktionsprogramm für die Gesundheit der Arbeitnehmer, und 1995 entwickelten die WHO-Kooperationszentren für Gesundheit am Arbeitsplatz die Globale Strategie für Gesundheit am Arbeitsplatz für alle (97), die vom WHO-Exekutivrat gebilligt wurde (EB6.R1996). und von der Weltgesundheitsversammlung im Mai 49.12 einstimmig angenommen (WHA XNUMX).
Die wichtigsten Merkmale des internationalen Konsenses zum Arbeitsschutz sind:
- ein Fokus auf Arbeitssicherheit und Gesundheitsschutz für alle Arbeitnehmer, unabhängig von der Wirtschaftsbranche, der Art der Beschäftigung (Angestellte oder Selbstständige), der Größe des Unternehmens oder Unternehmens (Industrie, öffentlicher Sektor, Dienstleistungen, Landwirtschaft usw.). )
- die Verantwortung der Regierungen für die Einrichtung geeigneter Infrastrukturen für die arbeitsmedizinische Praxis durch Gesetze, Tarifverträge oder andere Mechanismen, die von der Regierung nach Rücksprache mit Arbeitgeber- und Arbeitnehmervertretungen akzeptiert werden
- die Verantwortung der Regierungen für die Entwicklung und Umsetzung der Arbeitsschutzpolitik in dreigliedriger Zusammenarbeit mit Arbeitgeber- und Arbeitnehmerverbänden
- die primäre Verantwortung des Arbeitgebers für die Bereitstellung arbeitsmedizinischer Dienste auf Unternehmensebene, der kompetente arbeitsmedizinische Fachkräfte einbeziehen muss, um die Bestimmungen der nationalen Gesetzgebung oder der Tarifverträge umzusetzen
- Die Verhütung von Arbeitsunfällen und Berufskrankheiten und die Beherrschung von Gefahren am Arbeitsplatz sowie die Entwicklung eines gesundheitsfördernden Arbeitsumfelds und einer gesundheitsfördernden Arbeit sind die Hauptaufgaben des arbeitsmedizinischen Dienstes.
Der Gipfel der Vereinten Nationen für Umwelt und Entwicklung 1993 in Rio de Janeiro berührte mehrere Aspekte der menschlichen Umwelt, die für den Arbeitsschutz relevant sind (WHO 1993). Ihre Agenda 21 enthält Elemente zur Bereitstellung von Dienstleistungen für unterversorgte Arbeitnehmer und zur Gewährleistung der Chemikaliensicherheit am Arbeitsplatz. Die Deklaration von Rio betonte das Recht der Menschen auf ein „gesundes und produktives Leben im Einklang mit der Natur“, was erfordern würde, dass Arbeit und Arbeitsumgebung bestimmte Mindeststandards für Gesundheit und Sicherheit erfüllen.
Solche Instrumente und internationalen Programme förderten direkt oder indirekt die Einbeziehung der Bereitstellung arbeitsmedizinischer Dienste in die nationalen Programme „Gesundheit für alle bis zum Jahr 2000“ und andere nationale Entwicklungsprogramme. Somit haben die internationalen Instrumente als Leitlinien für die Entwicklung nationaler Gesetze und Programme gedient.
Eine bedeutende Rolle in der globalen Entwicklung des Arbeitsschutzes spielt der Gemeinsame ILO/WHO-Ausschuss für Arbeitsschutz, der auf seinen zwölf Tagungen seit 1950 wichtige Beiträge zur Definition von Konzepten und deren Übertragung auf national und lokal geleistet hat Praktiken Methoden Ausübungen.
Gesetzliche Strukturen für die arbeitsmedizinische Praxis
Die meisten Länder haben Gesetze, die die Bereitstellung arbeitsmedizinischer Dienste regeln, aber die Struktur der Gesetzgebung, ihr Inhalt und die darunter fallenden Arbeitnehmer sind sehr unterschiedlich (Rantanen 1990; WHO 1989c). Die traditionelleren Gesetze betrachten betriebsärztliche Dienste als eine Gruppe von spezialisierten und separaten Aktivitäten wie betriebsärztliche Versorgung, Arbeitssicherheits- und Hygienedienste, Programme zur betrieblichen Gesundheitsförderung und so weiter. In vielen Ländern schreibt die Gesetzgebung anstelle von Programmen die Verantwortung der Arbeitgeber vor, Gesundheitsrisikobewertungen, Gesundheitsuntersuchungen der Arbeitnehmer oder andere individuelle Aktivitäten im Zusammenhang mit der Gesundheit und Sicherheit der Arbeitnehmer durchzuführen.
Neuere Gesetze, die internationale Richtlinien wie die im ILO-Übereinkommen über arbeitsmedizinische Dienste (Nr. 161) enthalten, betrachten den arbeitsmedizinischen Dienst als integriertes, umfassendes, multidisziplinäres Team, das alle Elemente enthält, die für die Verbesserung der Gesundheit am Arbeitsplatz erforderlich sind des Arbeitsumfelds, Förderung der Gesundheit der Arbeitnehmer und die Gesamtentwicklung der strukturellen und verwaltungstechnischen Aspekte des Arbeitsplatzes, die für Gesundheit und Sicherheit erforderlich sind.
Die Gesetzgebung delegiert normalerweise die Befugnis zur Einrichtung, Umsetzung und Kontrolle arbeitsmedizinischer Dienste an Ministerien oder Behörden wie Arbeit, Gesundheit oder Soziale Sicherheit (WHO 1990).
Es gibt zwei Hauptarten von Rechtsvorschriften zur Regelung arbeitsmedizinischer Dienste:
Man versteht den betriebsärztlichen Dienst als integrierte multidisziplinäre Dienstleistungsinfrastruktur und legt die Ziele, Tätigkeiten, Pflichten und Rechte der verschiedenen Partner, die Rahmenbedingungen sowie die Qualifikation des Personals fest. Beispiele hierfür sind die Rahmenrichtlinie der Europäischen Union Nr. 89/391/EWG über Sicherheit und Gesundheitsschutz am Arbeitsplatz (CEC 1989; Neal und Wright 1992), das niederländische ARBO-Gesetz (Kroon und Overeynder 1991) und das finnische Gesetz über arbeitsmedizinische Dienste (Übersetzung von Arbeitsschutzgesetz und Staatsdekret des Rates Nr. 1009 1979). Es gibt nur wenige Beispiele für die Organisation von arbeitsmedizinischen Diensten in den Industrieländern, die dieser Art von Gesetzgebung entsprechen, aber ihre Zahl wird voraussichtlich mit der fortschreitenden Umsetzung der Rahmenrichtlinie der Europäischen Union (89/391/EG) zunehmen. EWG).
Die andere Art von Gesetzgebung findet sich in den meisten Industrieländern und ist stärker fragmentiert. Anstelle eines einzigen Gesetzes, das den arbeitsmedizinischen Dienst als Einheit vorschreibt, handelt es sich um eine Reihe von Gesetzen, die Arbeitgeber lediglich zu bestimmten Tätigkeiten verpflichten. Diese können ganz konkret oder auch nur allgemein festgelegt werden, wobei Fragen ihrer Organisation und Einsatzbedingungen offen bleiben (WHO 1989c). In vielen Entwicklungsländern gilt diese Gesetzgebung nur für die wichtigsten Industriesektoren, während eine große Anzahl anderer Sektoren sowie die Landwirtschaft, Kleinunternehmen und der informelle Sektor nicht erfasst werden.
In den 1980er Jahren führten insbesondere in den Industrieländern soziale und demografische Entwicklungen wie die Alterung der Erwerbsbevölkerung, die Erhöhung der Erwerbsunfähigkeitsrenten und des Krankenstands sowie Schwierigkeiten bei der Kontrolle der Sozialversicherungshaushalte zu einigen interessanten Reformen der nationalen betrieblichen Gesundheitssysteme. Diese konzentrierten sich auf die Vermeidung von kurz- und langfristigen Arbeitsunfähigkeit, den Erhalt der Arbeitsfähigkeit, insbesondere älterer Arbeitnehmer, und die Reduzierung von Frühverrentungen.
Beispielsweise wurden durch die Änderung des niederländischen ARBO-Gesetzes (Kroon und Overeynder 1991) zusammen mit drei anderen Sozialgesetzen zur Verhinderung kurz- und langfristiger Arbeitsunfähigkeit wichtige neue Anforderungen an den Arbeitsschutz auf Betriebsebene gestellt. Dazu gehörten:
- Mindestanforderungen an Verfahren, Richtlinien und Einrichtungen
- Mindestanforderungen an die Anzahl, Zusammensetzung und Kompetenz von arbeitsmedizinischen Dienstteams, einschließlich solcher Spezialisten wie Ärzte mit Kompetenz in Arbeitsmedizin, leitende Sicherheitsexperten, Arbeitshygieniker und Unternehmensberater
- Anforderungen, die die Organisation von Diensten und deren Aktivitäten spezifizieren
- Anforderung an Qualitätssicherungssysteme, einschließlich geeigneter Audits
- Anforderung, dass die im Dienst tätigen Fachkräfte von den zuständigen Stellen zertifiziert sind und dass der Dienst selbst auf der Grundlage eines externen Audits zertifiziert ist.
Dieses neue System wird schrittweise eingeführt und sollte vor Ende der 1990er Jahre ausgereift sein.
Änderungen des finnischen Gesetzes über arbeitsmedizinische Dienste in den Jahren 1991 und 1994 führten die Aufrechterhaltung der Arbeitsfähigkeit, insbesondere älterer Arbeitnehmer, als neues Element in die gesetzlich verankerten Präventionsmaßnahmen der arbeitsmedizinischen Dienste ein. Es wird durch die enge Zusammenarbeit aller Akteure am Arbeitsplatz (Management, Arbeitnehmer, Gesundheits- und Sicherheitsdienste) umgesetzt und beinhaltet die Verbesserung und Anpassung der Arbeit, des Arbeitsumfelds und der Ausrüstung an den Arbeitnehmer sowie die Verbesserung und Aufrechterhaltung der körperlichen und geistigen Arbeitsfähigkeit des Arbeitnehmer und die Gestaltung der Arbeitsorganisation, die der Aufrechterhaltung der Arbeitsfähigkeit des Arbeitnehmers förderlicher ist. Derzeit werden Anstrengungen unternommen, um diese Ziele zu erreichen und praktische Methoden zu entwickeln und zu evaluieren.
Die Verabschiedung der Einheitlichen Europäischen Akte im Jahr 1987 gab den Arbeitsschutzmaßnahmen der Europäischen Gemeinschaften neue Impulse. Dies war das erste Mal, dass Gesundheit und Sicherheit am Arbeitsplatz direkt in den EWG-Vertrag von 1957 aufgenommen wurden, und zwar durch den neuen Artikel 118a. Von erheblicher Bedeutung für das Schutzniveau ist, dass die von den Mitgliedstaaten gemäß Artikel 118a erlassenen Richtlinien Mindestanforderungen für Gesundheit und Sicherheit am Arbeitsplatz festlegen. Nach diesem Grundsatz müssen die Mitgliedstaaten ihr Schutzniveau anheben, wenn es unter den Mindestanforderungen der Richtlinien liegt. Darüber hinaus sind sie berechtigt und ermutigt, strengere Schutzmaßnahmen beizubehalten und einzuführen, als die Richtlinien vorschreiben.
Im Juni 1989 wurde die erste und wahrscheinlich wichtigste Richtlinie verabschiedet, die Mindestvorschriften für Gesundheit und Sicherheit am Arbeitsplatz gemäß Artikel 118a vorsieht: Rahmenrichtlinie 89/391/EWG über die Durchführung von Maßnahmen zur Verbesserung der Sicherheit und des Gesundheitsschutzes der Arbeitnehmer auf Arbeit. Es ist die Kernstrategie für Gesundheit und Sicherheit, auf der alle nachfolgenden Richtlinien aufbauen werden. Die Rahmenrichtlinie soll durch bereichsspezifische Einzelrichtlinien ergänzt werden und setzt auch den allgemeinen Rahmen für künftige, darauf bezogene Richtlinien.
Die Rahmenrichtlinie 89/391/EWG enthält viele Merkmale der ILO-Übereinkommen Nr. 155 und 161, die die 15 Länder der Europäischen Union in ihre nationalen Gesetze und Praktiken umsetzen werden. Zu den wichtigsten Bestimmungen, die für die arbeitsmedizinische Praxis relevant sind, gehören:
- die Entwicklung einer kohärenten Gesamtpräventionspolitik auf Unternehmensebene, die das Arbeitsumfeld, die Technologie, die Arbeitsorganisation, die Arbeitsbedingungen und die sozialen Beziehungen umfasst
- die Verantwortung des Arbeitgebers, die Sicherheit und Gesundheit der Arbeitnehmer in allen Aspekten der Arbeit zu gewährleisten, einschließlich der Verhütung von Berufsgefahren, der Bereitstellung von Informationen und Schulungen sowie der Bereitstellung der erforderlichen Arbeitsorganisation, Kontrollmaßnahmen und Mittel, die den Arbeitsschutz betreffen Aktivitäten sollten in Zusammenarbeit zwischen Arbeitgebern und Arbeitnehmern durchgeführt werden
- dass Arbeitnehmer eine Gesundheitsüberwachung erhalten sollten, die den Gesundheitsrisiken, denen sie bei der Arbeit ausgesetzt sind, angemessen ist
- dass Arbeitnehmer das Recht haben, alle notwendigen Informationen über die Sicherheits- und Gesundheitsrisiken sowie Präventions- und Schutzmaßnahmen sowohl in Bezug auf das Unternehmen im Allgemeinen als auch auf jede Art von Arbeitsplatz und Arbeitspraxis zu erhalten
- dass die Planung und Einführung neuer Technologien hinsichtlich der Wahl der Ausrüstung, der Arbeitsbedingungen und des Arbeitsumfelds für die Sicherheit und Gesundheit der Arbeitnehmer einer Konsultation mit den Arbeitnehmern und/oder ihren Vertretern unterliegen sollte
- dass die allgemeinen Grundsätze der Prävention die Beseitigung von Berufsgefahren beinhalten sollten; Bewertung von Gefahren, die nicht vermieden werden können; Bekämpfung der Risiken an der Quelle; individuelle Anpassung der Arbeit, insbesondere hinsichtlich der Gestaltung der Arbeitsplätze, der Wahl der Ausstattung sowie der Arbeits- und Produktionsmethoden; Anpassung an den technischen Fortschritt; gefährliche Stoffe durch ungefährliche oder weniger gefährliche ersetzen; Vorrang kollektiver Schutzmaßnahmen vor individuellen Schutzmaßnahmen; Erteilung geeigneter Anweisungen an die Arbeiter.
In den vergangenen Jahren wurde eine Vielzahl von Rechtsvorschriften der Europäischen Union eingeführt, darunter eine Reihe von Einzelrichtlinien, die auf den in der Rahmenrichtlinie formulierten Grundsätzen beruhen, von denen einige diejenigen ergänzen, die Gegenstand technischer Harmonisierungsmaßnahmen in Vorbereitung waren, und andere spezifische Risiken und Hochrisikosektoren. Beispiele der ersten Gruppe sind Richtlinien über Mindestvorschriften für Sicherheit und Gesundheitsschutz am Arbeitsplatz, für die Benutzung von Arbeitsmitteln durch Beschäftigte bei der Arbeit, für die Benutzung persönlicher Schutzausrüstungen, für die manuelle Handhabung von Lasten, für die Arbeit mit Bildschirmgeräten , für die Bereitstellung von Sicherheits- und Gesundheitsschutzkennzeichnungen am Arbeitsplatz und die Umsetzung der Mindestanforderungen an Sicherheit und Gesundheitsschutz auf temporären oder mobilen Baustellen. Die zweite Gruppe umfasst Richtlinien wie den Schutz von Arbeitnehmern vor Risiken im Zusammenhang mit der Exposition gegenüber Vinylchloridmonomer, metallischem Blei und seinen ionischen Verbindungen, Asbest am Arbeitsplatz, Karzinogenen am Arbeitsplatz, biologischen Arbeitsstoffen, dem Schutz von Arbeitnehmern durch das Verbot von bestimmte spezifizierte Agenten und/oder bestimmte Arbeitsaktivitäten und einige andere (Neal und Wright 1992; EC 1994).
Vor kurzem wurden Vorschläge für die Annahme anderer Richtlinien (nämlich der Richtlinien über physikalische Einwirkungen, chemische Einwirkungen, Transporttätigkeiten und Arbeitsstätten sowie Arbeitsmittel) gemacht, um einige bestehende Richtlinien zu konsolidieren und das Gesamtkonzept für Sicherheit und Gesundheitsschutz zu rationalisieren Arbeitnehmer in diesen Bereichen (EC 1994).
Viele neue Elemente in der nationalen Gesetzgebung und Praxis reagieren auf die heute aufkommenden Probleme des Arbeitslebens und enthalten Bestimmungen für die Weiterentwicklung der arbeitsmedizinischen Infrastrukturen. Dies betrifft insbesondere die Programmierung umfassenderer Aktivitäten auf nationaler und betrieblicher Ebene in Bezug auf psychosoziale, organisatorische und arbeitsfähigkeitsbezogene Aspekte und eine besondere Betonung des Partizipationsprinzips. Sie sehen auch die Anwendung von Qualitätsmanagementsystemen, Auditierung und Zertifizierung sowohl der Kompetenz der Sachverständigen als auch der Dienstleistungen vor, um die Anforderungen des Arbeitsschutzrechts zu erfüllen. Somit führen solche nationalen Gesetze, indem sie den materiellen Inhalt der Urkunden der IAO übernehmen, unabhängig davon, ob die Urkunden ratifiziert sind oder nicht, zur schrittweisen Umsetzung der Ziele und Grundsätze, die in den IAO-Übereinkommen Nr. 155 und 161 und in der WHO verankert sind HFA-Strategie.
Ziele der Arbeitsmedizinischen Praxis
Die Ziele der arbeitsmedizinischen Praxis, die ursprünglich 1950 vom Gemeinsamen ILO/WHO-Ausschuss für Arbeitsmedizin definiert wurden, besagten:
Die Gesundheit am Arbeitsplatz sollte darauf abzielen, ein Höchstmaß an körperlichem, geistigem und sozialem Wohlbefinden der Arbeitnehmer in allen Berufen zu fördern und aufrechtzuerhalten; die Verhinderung von gesundheitlichen Beeinträchtigungen der Arbeitnehmer durch ihre Arbeitsbedingungen; der Schutz der Arbeitnehmer bei ihrer Beschäftigung vor Risiken, die sich aus gesundheitsschädlichen Faktoren ergeben; die Unterbringung und Erhaltung des Arbeitnehmers in einem Arbeitsumfeld, das seinen physiologischen und psychologischen Fähigkeiten angepasst ist; und zusammenfassend: die Anpassung der Arbeit an den Menschen und jedes Menschen an seinen Beruf.
1959 nahm die dreiundvierzigste Tagung der Internationalen Arbeitskonferenz auf der Grundlage von Diskussionen des dreigliedrigen Sonderausschusses der IAO (der Regierungen, Arbeitgeber und Arbeitnehmer vertritt) die Empfehlung Nr. 112 (ILO 1959) an, die einen arbeitsmedizinischen Dienst als einen eingerichteten Dienst definierte an oder in der Nähe einer Arbeitsstätte für folgende Zwecke:
- Schutz der Arbeitnehmer vor Gesundheitsgefahren, die sich aus ihrer Arbeit oder den Bedingungen, unter denen sie ausgeführt wird, ergeben können
- Beitrag zur körperlichen und geistigen Anpassung der Arbeitnehmer, insbesondere durch die Anpassung der Arbeit an die Arbeitnehmer und deren Zuweisung an Arbeitsplätze, für die sie geeignet sind
- Beitrag zur Herstellung und Aufrechterhaltung des höchstmöglichen Maßes an körperlichem und geistigem Wohlbefinden der Arbeitnehmer.
1985 verabschiedete die IAO neue internationale Instrumente – das Übereinkommen (Nr. 161) über arbeitsmedizinische Dienste und die dazugehörige Empfehlung (Nr. 171) (ILO 1985a, 1985b) –, die arbeitsmedizinische Dienste als Dienste definierte, die im Wesentlichen mit präventiven Funktionen betraut und verantwortlich sind zur Beratung des Arbeitgebers, der Arbeitnehmer und ihrer Vertreter im Unternehmen zu: den Anforderungen für die Schaffung und Aufrechterhaltung eines sicheren und gesunden Arbeitsumfelds, das eine optimale körperliche und geistige Gesundheit in Bezug auf die Arbeit ermöglicht; und die Anpassung der Arbeit an die Fähigkeiten der Arbeitnehmer im Hinblick auf ihren körperlichen und geistigen Gesundheitszustand.
1980 definierte die WHO/Euro Working Group on Evaluation of Occupational Health and Industrial Hygiene Services (WHO 1982) das Endziel solcher Dienste als „Förderung von Arbeitsbedingungen, die ein Höchstmaß an Qualität des Arbeitslebens gewährleisten, indem sie die Gesundheit der Arbeitnehmer schützen , ihr körperliches, geistiges und soziales Wohlbefinden zu verbessern und Krankheiten und Unfällen vorzubeugen“.
Die umfassende Untersuchung der arbeitsmedizinischen Dienste in den 32 Ländern der Europäischen Region, die 1985 vom WHO-Regionalbüro für Europa durchgeführt wurde (Rantanen 1990), identifizierte die folgenden Grundsätze als Ziele der arbeitsmedizinischen Praxis:
- Schutz der Gesundheit der Arbeitnehmer vor Gefahren bei der Arbeit (Grundsatz des Schutzes und der Vorbeugung)
- Anpassung der Arbeit und des Arbeitsumfelds an die Fähigkeiten der Arbeitnehmer (Anpassungsprinzip)
- Verbesserung des körperlichen, geistigen und sozialen Wohlbefindens der Arbeitnehmer (Prinzip der Gesundheitsförderung)
- Minimierung der Folgen von Berufsgefahren, Unfällen und Verletzungen sowie Berufs- und arbeitsbedingten Erkrankungen (Heilungs- und Rehabilitationsprinzip)
- Bereitstellung allgemeiner Gesundheitsdienste für Arbeitnehmer und ihre Familien, sowohl kurativ als auch präventiv, am Arbeitsplatz oder in nahe gelegenen Einrichtungen (Grundsatz der allgemeinen primären Gesundheitsversorgung).
Solche Prinzipien können im Hinblick auf die neuen Entwicklungen in der Politik und Gesetzgebung der Länder immer noch als relevant angesehen werden. Andererseits scheinen die Formulierung von Zielen der arbeitsmedizinischen Praxis, wie sie auf den jüngsten nationalen Gesetzen stehen, und die Entwicklung neuer Bedürfnisse für das Arbeitsleben die folgenden Trends zu betonen (WHO 1995a, 1995b; Rantanen, Lehtinen und Mikheev 1994):
- Der Anwendungsbereich des Arbeitsschutzes erweitert sich und umfasst nicht nur Gesundheit und Sicherheit, sondern auch psychologisches und soziales Wohlbefinden und die Fähigkeit, ein sozial und wirtschaftlich produktives Leben zu führen.
- Die gesamte Bandbreite der Zielsetzungen geht über den Rahmen klassischer Arbeitsschutzthemen hinaus.
- Die neuen Grundsätze gehen über die bloße Verhütung und Bekämpfung von gesundheits- und sicherheitsschädlichen Auswirkungen hinaus auf die positive Gesundheitsförderung, die Verbesserung des Arbeitsumfelds und der Arbeitsorganisation.
Es besteht also durchaus eine Tendenz zur Ausweitung der Zielsetzungen der arbeitsmedizinischen Praxis hin zu neuartigen Fragestellungen mit sozialen und wirtschaftlichen Folgen für die Arbeitnehmer.
Funktionen und Aktivitäten des Arbeitsmedizinischen Dienstes
Zum Schutz und zur Förderung der Gesundheit der Arbeitnehmerinnen und Arbeitnehmer muss ein arbeitsmedizinischer Dienst den besonderen Bedürfnissen des von ihm betreuten Unternehmens und der darin beschäftigten Arbeitnehmerinnen und Arbeitnehmer gerecht werden. Bei der enormen Vielfalt und Reichweite industrieller, verarbeitender, kaufmännischer, landwirtschaftlicher und sonstiger wirtschaftlicher Tätigkeiten ist es nicht möglich, ein detailliertes Tätigkeitsprogramm oder Organisationsmuster und Arbeitsbedingungen für einen arbeitsmedizinischen Dienst festzulegen, der für alle geeignet sein sollte Unternehmen und unter allen Umständen. Gemäß dem ILO-Übereinkommen über Sicherheit und Gesundheitsschutz am Arbeitsplatz (Nr. 155) und dem ILO-Übereinkommen über arbeitsmedizinische Dienste (Nr. 161) liegt die Hauptverantwortung für die Gesundheit und Sicherheit der Arbeitnehmer bei den Arbeitgebern. Die Aufgaben eines arbeitsmedizinischen Dienstes bestehen darin, die Gesundheit der Arbeitnehmer zu schützen und zu fördern, die Arbeitsbedingungen und das Arbeitsumfeld zu verbessern und die Gesundheit des Unternehmens als Ganzes zu erhalten, indem er den Arbeitnehmern arbeitsmedizinische Dienste leistet und den Arbeitgeber fachkundig berät die höchstmöglichen Gesundheits- und Sicherheitsstandards im Interesse der jeweiligen Arbeitsgemeinschaft, der sie angehören, zu erreichen.
Das IAO-Übereinkommen Nr. 161 und die dazugehörige Empfehlung Nr. 171 sehen arbeitsmedizinische Dienste als multidisziplinär, umfassend und, obwohl im Wesentlichen präventiv, auch zur Durchführung von Heilmaßnahmen vor. Die WHO-Dokumente, in denen Dienstleistungen für Kleinunternehmen, Selbständige und Landarbeiter gefordert werden, fördern die Bereitstellung von Dienstleistungen durch Einrichtungen der primären Gesundheitsversorgung (Rantanen, Lehtinen und Mikheev 1994). Die oben beschriebenen Dokumente und nationalen Gesetze und Programme empfehlen eine schrittweise Umsetzung, damit die arbeitsmedizinischen Aktivitäten an die nationalen und lokalen Bedürfnisse und die vorherrschenden Umstände angepasst werden können.
Im Idealfall sollte ein arbeitsmedizinischer Dienst ein Tätigkeitsprogramm einrichten und handeln, das an die Bedürfnisse des Unternehmens angepasst ist, in dem es tätig ist. Seine Aufgaben sollten angemessen und den Berufs- und Gesundheitsrisiken des Unternehmens, dem es dient, angemessen sein, wobei besonderes Augenmerk auf die spezifischen Probleme des betreffenden Wirtschaftszweigs zu legen ist. Im Folgenden werden die Grundfunktionen und typischsten Tätigkeiten eines arbeitsmedizinischen Dienstes dargestellt.
Vorläufige Orientierung zum Unternehmen
Wenn bisher keine arbeitsmedizinischen Dienste erbracht wurden oder wenn neue arbeitsmedizinische Mitarbeiter eingestellt werden, ist eine Voraborientierung über die Arbeitsschutzsituation des Unternehmens erforderlich. Dies umfasst die folgenden Schritte:
- Die Analyse der Produktionsart gibt Aufschluss über die Arten von Gefahren, die für die wirtschaftliche Tätigkeit, Arbeit oder den Beruf typisch sind und mit denen daher im Unternehmen zu rechnen ist, und kann dabei helfen, diejenigen zu identifizieren, die besonderer Aufmerksamkeit bedürfen.
- Die Überprüfung von Problemen, die von Arbeitsmedizinern, Führungskräften, Arbeitnehmern oder anderen Spezialisten festgestellt wurden, und von Arbeitsschutzmaßnahmen, die zuvor am Arbeitsplatz durchgeführt wurden, zeigt die Wahrnehmung der Probleme durch das Unternehmen. Dies sollte die Prüfung von Berichten über Arbeitsschutzmaßnahmen, Messungen der Arbeitshygiene, Daten der biologischen Überwachung usw. umfassen.
- Die Überprüfung der Merkmale der Belegschaft (dh Anzahl nach Alter, Geschlecht, ethnischer Herkunft, familiären Beziehungen, Berufsklassifikationen, beruflichem Werdegang und, falls verfügbar, damit verbundenen Gesundheitsproblemen) wird dazu beitragen, gefährdete Gruppen und Personen mit besonderen Bedürfnissen zu identifizieren.
- Verfügbare Daten zu Berufskrankheiten und -unfällen und krankheitsbedingten Fehlzeiten, möglichst gruppiert nach Abteilung, Beruf und Art der Arbeit, ursächlichen Faktoren und der Art der Verletzung oder Erkrankung, sollten untersucht werden.
- Zur Ermittlung der vorrangigen Probleme werden Daten über Arbeitsmethoden, bei der Arbeit gehandhabte chemische Stoffe, aktuelle Expositionsmessungen und die Zahl der Arbeitnehmer benötigt, die besonderen Gefahren ausgesetzt sind.
- Das Wissen der Beschäftigten über arbeitsmedizinische Probleme, der Umfang ihrer Ausbildung in Notfallmaßnahmen und Erster Hilfe sowie die Perspektiven für einen effektiven Arbeitsschutzausschuss sollten sondiert werden.
- Schließlich sollten anstehende Pläne für Änderungen in Produktionssystemen, die Installation neuer Anlagen, Maschinen und Ausrüstungen, die Einführung neuer Materialien und Änderungen in der Arbeitsorganisation als Grundlage für eine Änderung der arbeitsmedizinischen Praxis in der Zukunft geprüft werden.
Überwachung der Arbeitsumgebung
Die Qualität der Arbeitsumgebung durch Einhaltung von Sicherheits- und Gesundheitsstandards ist durch Überwachung am Arbeitsplatz sicherzustellen. Gemäß der ILO-Konvention Nr. 161 ist die Überwachung der Arbeitsumgebung eine der Hauptaufgaben des arbeitsmedizinischen Dienstes.
Auf der Grundlage der durch die Vororientierung im Unternehmen gewonnenen Informationen wird eine Arbeitsplatzbegehung durchgeführt, vorzugsweise durch ein multidisziplinäres arbeitsmedizinisches Team, ergänzt durch Arbeitgeber- und Arbeitnehmervertreter. Dies sollte Interviews mit Managern, Vorarbeitern und Arbeitern beinhalten. Bei Bedarf können spezielle Sicherheits-, Hygiene-, ergonomische oder psychologische Kontrollen durchgeführt werden.
Spezielle Checklisten und Leitfäden sind verfügbar und werden für solche Erhebungen empfohlen. Die Beobachtungen können auf die Notwendigkeit spezifischer Messungen oder Kontrollen hindeuten, die von Fachkräften für Arbeitshygiene, Ergonomie, Toxikologie, Sicherheitstechnik oder Psychologie durchgeführt werden sollten, die Mitglieder des arbeitsmedizinischen Teams des Unternehmens sein können oder extern beschafft werden müssen. Solche speziellen Messungen oder Kontrollen könnten die Ressourcen kleinerer Unternehmen übersteigen, die sich auf Beobachtungen aus der Erhebung, ergänzt durch qualitative oder im besten Fall auch durch halbquantitative Daten, stützen müssten.
Als grundlegende Checkliste für die Ermittlung potenzieller Gesundheitsgefahren kann die Liste der Berufskrankheiten (geändert 1980) im Anhang zum IAO-Übereinkommen (Nr. 1964) über Leistungen bei Arbeitsunfällen, 121, empfohlen werden. Es listet die wichtigsten bekannten Ursachen von Berufskrankheiten auf, und obwohl sein Hauptzweck darin besteht, Leitlinien für die Entschädigung von Berufskrankheiten bereitzustellen, kann es auch zu ihrer Prävention dienen. Gefahren, die nicht in der Liste aufgeführt sind, können gemäß den nationalen oder örtlichen Bedingungen hinzugefügt werden.
Der Umfang der Überwachung der Arbeitsumgebung gemäß der ILO-Empfehlung zum Arbeitsschutz (Nr. 171) ist wie folgt:
- Ermittlung und Bewertung der Umweltfaktoren, die die Gesundheit der Arbeitnehmer beeinträchtigen können
- Bewertung arbeitshygienischer Bedingungen und arbeitsorganisatorischer Faktoren, die zu Risiken für die Gesundheit der Arbeitnehmer führen können
- Bewertung der kollektiven und persönlichen Schutzausrüstung
- Bewertung der Exposition von Arbeitnehmern gegenüber gefährlichen Stoffen, soweit angemessen, durch gültige und allgemein anerkannte Überwachungsmethoden
- Bewertung von Kontrollsystemen zur Beseitigung oder Verringerung der Exposition.
Als Ergebnis der Walk-Through-Umfrage sollte ein Gefahreninventar erstellt werden, in dem jede dem Unternehmen innewohnende Gefahr identifiziert wird. Diese Bestandsaufnahme ist erforderlich, um ein Expositionspotenzial abzuschätzen und Kontrollmaßnahmen vorzuschlagen. Für die Zwecke dieses Verzeichnisses und um die Gestaltung, Umsetzung und Bewertung von Kontrollen zu erleichtern, sollten Gefahren nach den Risiken, die sie für die Gesundheit der Arbeitnehmer mit akuten oder chronischen Folgen darstellen, und nach Art der Gefahr (d. h. chemische, physikalische, biologische, psychologisch oder ergonomisch).
Der nächste Schritt ist eine quantitative Bewertung der Exposition, die für eine genauere Bewertung der Gesundheitsgefährdung erforderlich ist. Es besteht aus der Messung der Intensität oder Konzentration, der zeitlichen Variation, der Gesamtdauer der Exposition sowie der Anzahl der exponierten Arbeiter. Messung und Bewertung der Exposition werden in der Regel von Arbeitshygienikern, Ergonomen und Spezialisten für Verletzungskontrolle durchgeführt. Sie basieren auf den Grundsätzen der Umweltüberwachung und sollten, falls erforderlich, eine Umgebungsüberwachung umfassen, um Daten zur Exposition in einem bestimmten Arbeitsumfeld zu sammeln, und eine persönliche Expositionsüberwachung eines einzelnen Arbeitnehmers oder einer Gruppe von Arbeitnehmern (z. B. die bestimmten Gefahren ausgesetzt sind). . Die Messung der Exposition ist immer dann erforderlich, wenn Gefahren vermutet oder vernünftigerweise vorhersehbar sind, und sollte auf dem vollständigen Gefahreninventar in Kombination mit einer Bewertung der Arbeitspraktiken basieren. Das Wissen über mögliche Auswirkungen, die durch jede Gefahr verursacht werden, sollte verwendet werden, um Prioritäten für Interventionen festzulegen.
Die Bewertung von Gesundheitsgefahren am Arbeitsplatz sollte durch Berücksichtigung des Gesamtbildes der Expositionen im Vergleich zu etablierten Standards für die Exposition am Arbeitsplatz erfolgen. Solche Standards werden in Form von zulässigen Mengen und Expositionsgrenzen ausgedrückt und durch zahlreiche wissenschaftliche Studien festgelegt, die die Exposition mit den gesundheitlichen Auswirkungen in Beziehung setzen. Einige von ihnen sind zu staatlichen Standards geworden und nach nationalem Recht und nationaler Praxis rechtlich durchsetzbar. Beispiele sind Maximum Allowable Concentrations (MAKs in Deutschland, MACs in den osteuropäischen Ländern) und Permissible Exposure Limits (PELs, USA). Es gibt PELs für etwa 600 chemische Substanzen, die üblicherweise am Arbeitsplatz vorkommen. Es gibt auch Grenzwerte für die zeitgewichtete durchschnittliche Exposition, Kurzzeit-Expositionsgrenzen (STELs), Obergrenzen und für einige harte Bedingungen, die zu Hautabsorption führen können.
Die Überwachung in der Arbeitsumgebung umfasst die Überwachung sowohl der gefährlichen Expositionen als auch der gesundheitlichen Folgen. Wenn die Exposition gegenüber Gefahren übermäßig ist, sollte sie ungeachtet des Ergebnisses kontrolliert werden, und die Gesundheit der exponierten Arbeitnehmer sollte bewertet werden. Die Exposition gilt als übermäßig, wenn sie sich den festgelegten Grenzwerten wie den oben genannten nähert oder diese überschreitet.
Die Überwachung der Arbeitsumgebung liefert Informationen über die arbeitsmedizinischen Bedürfnisse des Unternehmens und zeigt die Prioritäten für Präventions- und Kontrollmaßnahmen auf. Die meisten Instrumente, die die arbeitsmedizinischen Dienste leiten, betonen die Notwendigkeit, die Überwachung vor der Aufnahme von Diensten, regelmäßig während des Verlaufs der Tätigkeiten und immer dann durchzuführen, wenn wesentliche Änderungen in der Arbeit oder im Arbeitsumfeld stattgefunden haben.
Die erhaltenen Ergebnisse liefern die notwendigen Daten, um abzuschätzen, ob vorbeugende Maßnahmen gegen Gesundheitsgefahren wirksam sind und ob Arbeitnehmer in Arbeitsplätzen eingesetzt werden, die ihren Fähigkeiten entsprechen. Diese Daten werden auch vom arbeitsmedizinischen Dienst verwendet, um sicherzustellen, dass ein zuverlässiger Schutz vor Expositionen aufrechterhalten wird, und um Ratschläge zu formulieren, wie Kontrollen durchgeführt werden können, um das Arbeitsumfeld zu verbessern. Darüber hinaus werden die gesammelten Informationen für epidemiologische Erhebungen, für die Überarbeitung zulässiger Expositionsniveaus sowie für die Bewertung der Wirksamkeit der technischen Kontrollmaßnahmen und anderer Methoden verschiedener Präventionsprogramme verwendet.
Arbeitgeber, Unternehmensleitung und Arbeitnehmer über Gesundheitsgefahren am Arbeitsplatz informieren
Wenn Informationen über potenzielle Gesundheitsgefahren am Arbeitsplatz eingeholt werden, sollten sie denjenigen mitgeteilt werden, die für die Umsetzung von Präventions- und Kontrollmaßnahmen verantwortlich sind, sowie den Arbeitnehmern, die diesen Gefahren ausgesetzt sind. Die Informationen sollten so genau und quantitativ wie möglich sein, die getroffenen Vorbeugungsmaßnahmen beschreiben und erklären, was die Arbeitnehmer tun sollten, um ihre Wirksamkeit sicherzustellen.
Die IAO-Empfehlung (Nr. 1985) zu arbeitsmedizinischen Diensten, 171, sieht vor, dass Daten, die sich aus der Überwachung der Arbeitsumgebung ergeben, in Übereinstimmung mit nationaler Gesetzgebung und Praxis in angemessener Weise aufgezeichnet und dem Arbeitgeber, den Arbeitnehmern und Mitarbeitern zur Verfügung gestellt werden sollten ihren Vertretern oder dem Sicherheits- und Gesundheitsausschuss, sofern vorhanden. Diese Daten sollten auf vertraulicher Basis ausschließlich dazu verwendet werden, Anleitungen und Ratschläge zu Maßnahmen zur Verbesserung der Arbeitsumgebung und der Sicherheit und Gesundheit der Arbeitnehmer zu geben. Auch die zuständige Behörde sollte Zugriff auf diese Daten haben. Sie dürfen vom arbeitsmedizinischen Dienst nur mit Zustimmung des Arbeitgebers und der Arbeitnehmer an Dritte weitergegeben werden. Betroffene Arbeitnehmer sollten in angemessener und angemessener Weise über die Ergebnisse der Überwachung informiert werden und das Recht haben, die Überwachung der Arbeitsumgebung zu verlangen.
Bewertung von Gesundheitsrisiken
Zur Bewertung arbeitsbedingter Gesundheitsrisiken werden Informationen aus der Überwachung des Arbeitsumfelds mit Informationen aus anderen Quellen, wie epidemiologischen Untersuchungen zu bestimmten Berufen und Expositionen, Referenzwerten wie Arbeitsplatzgrenzwerten und verfügbaren Statistiken, kombiniert. Qualitative (z. B. ob der Stoff krebserzeugend ist) und nach Möglichkeit quantitative (z. B. Grad der Exposition) Daten können zeigen, dass Arbeitnehmer Gesundheitsgefahren ausgesetzt sind, und auf die Notwendigkeit von Präventions- und Kontrollmaßnahmen hinweisen.
Die Schritte einer arbeitsmedizinischen Gefährdungsbeurteilung umfassen:
- Identifizierung von Gesundheitsgefahren am Arbeitsplatz (durchgeführt als Ergebnis der Überwachung des Arbeitsumfelds)
- Analyse, wie sich die Gefahr auf den Arbeitnehmer auswirken kann (Eintragswege und Art der Exposition, Grenzwerte, Dosis-Wirkungs-Beziehungen, mögliche gesundheitliche Beeinträchtigungen usw.)
- Identifizierung von Arbeitnehmern oder Arbeitnehmergruppen, die bestimmten Gefahren ausgesetzt sind
- Identifizierung von Einzelpersonen und Gruppen mit besonderen Schwachstellen
- Bewertung der verfügbaren Maßnahmen zur Gefahrenabwehr und -beherrschung
- Schlussfolgerungen zu ziehen und die Ergebnisse der Bewertung zu dokumentieren
- regelmäßige Überprüfung und gegebenenfalls Neubewertung.
Überwachung der Gesundheit der Arbeitnehmer
Aufgrund von Einschränkungen technologischer und wirtschaftlicher Art ist es oft nicht möglich, alle Gesundheitsgefahren am Arbeitsplatz auszuschließen. Unter diesen Umständen spielt die Überwachung der Gesundheit der Arbeitnehmer eine wichtige Rolle. Es umfasst viele Formen der medizinischen Bewertung von gesundheitlichen Auswirkungen, die sich aus der Exposition von Arbeitnehmern gegenüber Gesundheitsgefahren am Arbeitsplatz ergeben.
Hauptzweck der Gesundheitsuntersuchungen ist die Beurteilung der Eignung eines Arbeitnehmers für bestimmte Tätigkeiten, die Beurteilung etwaiger gesundheitlicher Beeinträchtigungen, die mit der Exposition gegenüber arbeitsbedingten Schadstoffen zusammenhängen können, und die Feststellung von Berufskrankheiten gem nationale Gesetzgebung.
Gesundheitsuntersuchungen können Arbeitnehmer nicht vor Gesundheitsgefahren schützen und sie können geeignete Kontrollmaßnahmen nicht ersetzen, die in der Handlungshierarchie an erster Stelle stehen. Gesundheitsuntersuchungen helfen, Zustände zu erkennen, die einen Arbeitnehmer anfälliger für die Wirkung gefährlicher Arbeitsstoffe machen, oder frühe Anzeichen einer durch diese Arbeitsstoffe verursachten Gesundheitsbeeinträchtigung zu erkennen. Sie sollten parallel zur Überwachung der Arbeitsumgebung durchgeführt werden, die Informationen über eine mögliche Exposition am Arbeitsplatz liefert und von Arbeitsmedizinern zur Bewertung der Ergebnisse der Gesundheitsüberwachung der exponierten Arbeitnehmer verwendet wird.
Die Gesundheitsüberwachung von Arbeitnehmern kann passiv und aktiv sein
Im Falle einer passiven Gesundheitsüberwachung sind erkrankte oder betroffene Arbeitnehmer verpflichtet, arbeitsmedizinische Fachkräfte zu konsultieren. Die passive Überwachung erkennt normalerweise nur symptomatische Erkrankungen und erfordert, dass Arbeitsmediziner in der Lage sind, die Auswirkungen beruflicher Expositionen von den ähnlichen Auswirkungen nichtberuflicher Expositionen zu unterscheiden.
Im Falle einer aktiven Gesundheitsüberwachung wählen und untersuchen Arbeitsmediziner Arbeitnehmer, die einem hohen Risiko für arbeitsbedingte Krankheiten oder Verletzungen ausgesetzt sind. Sie kann in vielen Formen durchgeführt werden, einschließlich regelmäßiger ärztlicher Untersuchungen für alle Arbeitnehmer, ärztlicher Untersuchungen für Arbeitnehmer, die bestimmten Gesundheitsgefahren ausgesetzt sind, Screening und biologischer Überwachung ausgewählter Gruppen von Arbeitnehmern. Spezifische Formen der Gesundheitsüberwachung hängen weitgehend von möglichen gesundheitlichen Auswirkungen ab, die sich aus einer bestimmten beruflichen Exposition ergeben. Die aktive Überwachung ist besser geeignet für Arbeitnehmer mit einer Vorgeschichte von Mehrfachexpositionen und für solche mit einem höheren Krankheits- oder Verletzungsrisiko.
Einzelheiten zur Gesundheitsüberwachung sind im ILO-Übereinkommen Nr. 161 und in der Empfehlung Nr. 171 enthalten. Diese Urkunden legen fest, dass die Überwachung der Gesundheit der Arbeitnehmer in den von der zuständigen Behörde festgelegten Fällen und unter den Bedingungen alle zum Schutz der Arbeitnehmer erforderlichen Bewertungen umfassen sollte Gesundheit der Arbeitnehmer, die Folgendes umfassen kann:
- Gesundheitsbewertung von Arbeitnehmern, bevor sie bestimmten Aufgaben zugewiesen werden, die eine Gefahr für ihre Gesundheit oder die anderer darstellen können
- Gesundheitsprüfung in regelmäßigen Abständen während einer Beschäftigung, die mit einer besonderen Gesundheitsgefährdung verbunden ist
- Gesundheitsbeurteilung bei Wiederaufnahme der Arbeit nach längerer Abwesenheit aus gesundheitlichen Gründen, um mögliche berufsbedingte Ursachen zu ermitteln, geeignete Maßnahmen zum Schutz der Arbeitnehmer zu empfehlen und die Eignung der Arbeitnehmer für die Arbeit und den Bedarf für Einsatz und Rehabilitation zu ermitteln
- Gesundheitsbeurteilung bei und nach Beendigung des Einsatzes mit Gefährdungen, die zu künftigen Gesundheitsbeeinträchtigungen führen oder dazu beitragen können.
Die Bewertung des Gesundheitszustands von Arbeitnehmern ist von größter Bedeutung, wenn arbeitsmedizinische Maßnahmen eingeleitet, neue Arbeitnehmer eingestellt, neue Arbeitspraktiken eingeführt, neue Technologien eingeführt, besondere Expositionen festgestellt und gesundheitliche Besonderheiten bei einzelnen Arbeitnehmern festgestellt werden die Nachsorge brauchen. In einigen Ländern gibt es spezielle Vorschriften oder Richtlinien, die festlegen, wann und wie Gesundheitsuntersuchungen durchgeführt werden sollen. Gesundheitsuntersuchungen sollten überwacht und kontinuierlich weiterentwickelt werden, um die arbeitsbedingten Gesundheitsauswirkungen in ihrem frühesten Entwicklungsstadium zu erkennen.
Gesundheitsuntersuchungen vor der Zuweisung (Voreinstellung).
Diese Art der Gesundheitsbewertung wird vor der Arbeitsvermittlung von Arbeitnehmern oder ihrer Zuweisung zu bestimmten Aufgaben durchgeführt, die eine Gefahr für ihre Gesundheit oder die anderer darstellen können. Der Zweck dieser Gesundheitsbewertung besteht darin, festzustellen, ob eine Person körperlich und psychisch geeignet ist, eine bestimmte Arbeit auszuführen, und sicherzustellen, dass ihre Vermittlung an diese Stelle keine Gefahr für ihre Gesundheit oder die Gesundheit anderer Arbeitnehmer darstellt . In den meisten Fällen reichen eine Erhebung der Krankengeschichte, eine allgemeine körperliche Untersuchung und routinemäßige Laboruntersuchungen (z. B. einfaches Blutbild und Urinanalyse) aus, in einigen Fällen jedoch auch das Vorliegen eines Gesundheitsproblems oder die besonderen Anforderungen eines bestimmten Arbeitsplatzes erfordern umfangreiche funktionelle Untersuchungen oder diagnostische Tests.
Es gibt eine Reihe von Gesundheitsproblemen, die eine bestimmte Arbeit für den Arbeitnehmer gefährlich machen oder ein Risiko für die Öffentlichkeit oder andere Arbeitnehmer darstellen können. Aus diesen Gründen kann es beispielsweise erforderlich sein, Arbeitnehmer mit unkontrolliertem Bluthochdruck oder instabilem Diabetes von bestimmten gefährlichen Tätigkeiten auszuschließen (z. B. Luft- und Seepiloten, Fahrer von öffentlichen Diensten und Lastkraftwagen, Kranfahrer). Farbenblindheit kann einen Ausschluss von Tätigkeiten rechtfertigen, die aus Sicherheitsgründen eine Farbunterscheidung erfordern (z. B. Lesen von Verkehrszeichen). In Berufen, die einen hohen Standard an allgemeiner Fitness erfordern, wie Tiefseetauchen, Feuerwehr, Polizeidienst und Flugzeugpilot, wären nur Arbeitnehmer akzeptabel, die die Leistungsanforderungen erfüllen können. Es sollte auch die Möglichkeit in Betracht gezogen werden, dass chronische Krankheiten durch die Expositionen bei einer bestimmten Arbeit verschlimmert werden. Daher ist es wichtig, dass der Prüfer die Stelle und das Arbeitsumfeld genau kennt und sich bewusst ist, dass standardisierte Stellenbeschreibungen zu oberflächlich oder sogar irreführend sein können.
Nach Abschluss einer vorgeschriebenen Gesundheitsbewertung sollte der Betriebsarzt die Ergebnisse sowohl dem Arbeitnehmer als auch dem Arbeitgeber schriftlich mitteilen. Diese dem Arbeitgeber mitgeteilten Schlussfolgerungen sollten keine Informationen medizinischer Art enthalten. Sie sollen eine Aussage über die Eignung der untersuchten Person für den beabsichtigten oder durchgeführten Einsatz enthalten und angeben, welche Tätigkeiten und Arbeitsbedingungen medizinisch vorübergehend oder dauerhaft kontraindiziert sind.
Die arbeitsmedizinische Voruntersuchung ist wichtig für die spätere Berufsgeschichte des Arbeitnehmers, da sie die notwendigen klinischen Informationen und Labordaten über den Gesundheitszustand des Arbeitnehmers zum Zeitpunkt des Arbeitsantritts liefert. Sie stellt auch eine unverzichtbare Grundlage für die spätere Bewertung eventuell später eintretender Veränderungen des Gesundheitszustands dar.
Regelmäßige Gesundheitsuntersuchungen
Diese werden in regelmäßigen Abständen während der Beschäftigung durchgeführt, die eine Exposition gegenüber potenziellen Gefahren mit sich bringt, die durch Präventiv- und Kontrollmaßnahmen nicht vollständig beseitigt werden konnten. Der Zweck der regelmäßigen Gesundheitsuntersuchungen besteht darin, die Gesundheit der Arbeitnehmer während ihrer Beschäftigung zu überwachen. Es zielt darauf ab, die Eignung der Arbeitnehmer für ihre Arbeit zu überprüfen und so früh wie möglich alle Anzeichen arbeitsbedingter gesundheitlicher Beeinträchtigungen zu erkennen. Sie werden oft durch weitere Untersuchungen entsprechend der Art der beobachteten Gefährdungen ergänzt.
Zu ihren Zielen gehören:
- gesundheitliche Beeinträchtigungen, die durch Arbeitspraktiken oder potenzielle Gefahren verursacht werden, so früh wie möglich zu erkennen
- Feststellung des möglichen Beginns einer Berufskrankheit
- Überprüfung, ob die Gesundheit eines besonders gefährdeten oder chronisch kranken Arbeitnehmers durch die Arbeit oder das Arbeitsumfeld beeinträchtigt wird
- Überwachung der persönlichen Exposition mit Hilfe des biologischen Monitorings
- Überprüfung der Wirksamkeit von Präventions- und Kontrollmaßnahmen
- Identifizierung möglicher gesundheitlicher Auswirkungen von Änderungen in den Arbeitspraktiken, Technologien oder im Unternehmen verwendeten Stoffen.
Diese Ziele bestimmen die Häufigkeit, den Inhalt und die Methoden der regelmäßigen Gesundheitsuntersuchungen, die alle ein bis drei Monate oder alle paar Jahre durchgeführt werden können, je nach Art der Exposition, der erwarteten biologischen Reaktion und den Möglichkeiten zur Vorbeugung Maßnahmen und die Durchführbarkeit der Untersuchungsmethode. Sie können umfassend sein oder sich auf nur wenige Tests oder Bestimmungen beschränken. In einer Reihe von Ländern gibt es spezielle Richtlinien zu Zweck, Häufigkeit, Inhalt und Methodik dieser Untersuchungen.
Gesundheitsuntersuchungen zum Wiedereinstieg in den Beruf
Diese Art der Gesundheitsprüfung ist erforderlich, um die Wiederaufnahme der Arbeit nach längerer Abwesenheit aus gesundheitlichen Gründen zu genehmigen. Diese Gesundheitsuntersuchung stellt die Eignung der Arbeitnehmer für den Arbeitsplatz fest, empfiehlt geeignete Maßnahmen zum Schutz vor künftigen Belastungen und stellt fest, ob eine Versetzung oder eine spezielle Rehabilitation erforderlich ist.
Ebenso muss der Betriebsarzt bei einem Arbeitsplatzwechsel bescheinigen, dass der Arbeitnehmer für die neuen Aufgaben geeignet ist. Das Ziel der Untersuchung, der Bedarf und die Verwendung der Ergebnisse bestimmen deren Inhalt und Methoden sowie den Kontext, in dem sie durchgeführt wird.
Allgemeine Gesundheitsuntersuchungen
In vielen Betrieben können allgemeine Gesundheitsuntersuchungen durch den Betriebsärztlichen Dienst durchgeführt werden. Sie sind in der Regel freiwillig und können der gesamten Belegschaft oder nur bestimmten Gruppen, die durch Alter, Beschäftigungsdauer, Status in der Organisation usw. bestimmt werden, zur Verfügung stehen. Sie können umfassend sein oder sich auf Screenings auf bestimmte Krankheiten oder Gesundheitsrisiken beschränken. Ihre Ziele bestimmen Häufigkeit, Inhalt und angewandte Methoden.
Gesundheitsuntersuchungen nach Dienstende
Diese Art der Gesundheitsbeurteilung wird nach Beendigung des Einsatzes durchgeführt, der Gefährdungen mit sich bringt, die zu künftigen Gesundheitsbeeinträchtigungen führen oder dazu beitragen können. Der Zweck dieser Gesundheitsbewertung besteht darin, eine abschließende Bewertung der Gesundheit der Arbeitnehmer vorzunehmen, sie mit früheren medizinischen Untersuchungen zu vergleichen und zu beurteilen, wie sich die früheren Arbeitsaufträge auf ihre Gesundheit ausgewirkt haben könnten.
Allgemeine Beobachtungen
Die unten zusammengefassten allgemeinen Bemerkungen gelten für alle Arten von Gesundheitsuntersuchungen.
Gesundheitsuntersuchungen der Arbeitnehmer sollten von fachlich qualifiziertem und arbeitsmedizinisch geschultem Personal durchgeführt werden. Diese Angehörigen der Gesundheitsberufe sollten mit den Expositionen bei der Arbeit, den körperlichen Anforderungen und anderen Arbeitsbedingungen im Unternehmen vertraut und im Umgang mit angemessenen medizinischen Untersuchungstechniken und -instrumenten sowie im Führen korrekter Aufzeichnungsformulare erfahren sein.
Die Gesundheitsuntersuchung ist kein Ersatz für Maßnahmen zur Vermeidung oder Kontrolle gefährlicher Expositionen im Arbeitsumfeld. Bei erfolgreicher Prävention sind weniger Untersuchungen nötig.
Alle im Zusammenhang mit Gesundheitsuntersuchungen erhobenen Daten sind vertraulich und sollten vom Betriebsärztlichen Dienst in einer persönlichen vertraulichen Gesundheitsakte erfasst werden. Personenbezogene Daten im Zusammenhang mit Gesundheitsbewertungen dürfen nur mit der informierten Zustimmung des betroffenen Arbeitnehmers an andere weitergegeben werden. Wenn der Arbeitnehmer wünscht, dass die Daten an einen Hausarzt weitergeleitet werden, gibt er oder sie die formelle Zustimmung dazu.
Schlussfolgerungen über die Eignung eines Arbeitnehmers für eine bestimmte Tätigkeit oder über die gesundheitlichen Auswirkungen der Tätigkeit sollten dem Arbeitgeber in einer Form mitgeteilt werden, die nicht gegen den Grundsatz der Vertraulichkeit personenbezogener Gesundheitsdaten verstößt.
Die Verwendung von Gesundheitsuntersuchungen und deren Ergebnissen für jede Art von Diskriminierung von Arbeitnehmern kann nicht toleriert werden und muss strengstens untersagt werden.
Initiativen für Präventiv- und Kontrollmaßnahmen
Arbeitsmedizinische Dienste sind nicht nur für die Identifizierung und Bewertung potenzieller Risiken für die Gesundheit der Arbeitnehmer zuständig, sondern auch für die Beratung zu Präventions- und Kontrollmaßnahmen, die zur Vermeidung von Risiken beitragen.
Nach Analyse der Ergebnisse der Überwachung der Arbeitsumgebung, gegebenenfalls einschließlich der Überwachung der persönlichen Exposition der Arbeitnehmer, und der Ergebnisse der Gesundheitsüberwachung der Arbeitnehmer, einschließlich erforderlichenfalls der Ergebnisse der biologischen Überwachung, sollten die arbeitsmedizinischen Dienste in der Lage sein, mögliche Zusammenhänge zu beurteilen zwischen der berufsbedingten Gefährdung und den daraus resultierenden Gesundheitsbeeinträchtigungen abzuwägen und geeignete Kontrollmaßnahmen zum Schutz der Gesundheit der Arbeitnehmer vorzuschlagen. Diese Maßnahmen werden zusammen mit anderen technischen Diensten im Unternehmen nach Rücksprache mit der Unternehmensleitung, Arbeitgebern, Arbeitnehmern oder deren Vertretern empfohlen.
Kontrollmaßnahmen sollten angemessen sein, um eine unnötige Exposition unter normalen Betriebsbedingungen sowie bei Unfällen und Notfällen zu verhindern. Geplante Änderungen in Arbeitsabläufen sollten ebenfalls berücksichtigt werden, und Empfehlungen sollten an zukünftige Bedürfnisse angepasst werden können.
Maßnahmen zur Kontrolle von Gesundheitsgefahren werden verwendet, um die berufliche Exposition zu beseitigen, zu minimieren oder auf jeden Fall auf zulässige Grenzen zu reduzieren. Sie umfassen in erster Linie Technik, technische Kontrollen in der Arbeitsumgebung, Änderungen in Technologie, Stoffen und Materialien und als sekundäre Präventivmaßnahmen menschliche Verhaltenskontrollen, persönliche Schutzausrüstung, integrierte Kontrolle und andere.
Die Formulierung von Empfehlungen für Kontrollmaßnahmen ist ein komplizierter Prozess, der die Analyse von Informationen über bestehende Gesundheitsrisiken im Unternehmen und die Berücksichtigung von Arbeitsschutzanforderungen und -erfordernissen umfasst. Bei einer Machbarkeits- und Kosten-Nutzen-Analyse sollte berücksichtigt werden, dass sich die Investitionen für Gesundheit und Sicherheit über lange Zeiträume in der Zukunft auszahlen können, aber nicht unbedingt sofort.
Die Urkunden der IAO enthalten eine Anforderung, dass Arbeitgeber, Arbeitnehmer und ihre Vertreter bei der Umsetzung solcher Empfehlungen zusammenarbeiten und sich beteiligen sollten. Sie werden in großen Unternehmen normalerweise vom Sicherheits- und Gesundheitsausschuss oder in kleineren Unternehmen von den Vertretern der Arbeitgeber und Arbeitnehmer erörtert. Es ist wichtig, die vorgeschlagenen Empfehlungen zu dokumentieren, damit ihre Umsetzung nachverfolgt werden kann. Eine solche Dokumentation sollte die Verantwortung des Managements für Präventiv- und Kontrollmaßnahmen im Unternehmen betonen.
Beratende Rolle
Arbeitsmedizinische Dienste haben eine wichtige Aufgabe zu erfüllen, indem sie die Unternehmensleitung, die Arbeitgeber, die Arbeitnehmer und die Gesundheits- und Sicherheitsausschüsse sowohl in ihrer kollektiven als auch in ihrer individuellen Funktion beraten. Dies muss erkannt und in den Entscheidungsprozessen genutzt werden, da es häufig vorkommt, dass Arbeitsmediziner nicht direkt an der Entscheidungsfindung beteiligt sind.
Das IAO-Übereinkommen (Nr. 161) und die Empfehlung (Nr. 171) über arbeitsmedizinische Dienste fördern die beratende Rolle von Fachleuten für Arbeitsmedizin im Unternehmen. Um die Anpassung der Arbeit an die Arbeitnehmer zu fördern und die Arbeitsbedingungen und das Arbeitsumfeld zu verbessern, sollten die arbeitsmedizinischen Dienste Arbeitgebern, Arbeitnehmern und ihren Vertretern im Unternehmen als Berater für Arbeitsgesundheit, Hygiene, Ergonomie, kollektive und individuelle Schutzausrüstung zur Verfügung stehen an den Sicherheits- und Gesundheitsausschuss und sollten mit anderen Diensten zusammenarbeiten, die bereits als Berater in diesen Bereichen tätig sind. Sie sollen bei der Planung und Organisation der Arbeit, der Gestaltung von Arbeitsplätzen, bei der Auswahl, Wartung und Beschaffenheit von Maschinen und sonstigen Einrichtungen sowie bei den im Betrieb verwendeten Stoffen und Materialien beraten. Sie sollten sich auch an der Entwicklung von Programmen zur Verbesserung der Arbeitspraktiken sowie an der Prüfung und Bewertung von Gesundheitsaspekten neuer Geräte beteiligen.
Arbeitsmedizinische Dienste sollten Arbeitnehmern persönliche Ratschläge zu ihrer Gesundheit im Zusammenhang mit der Arbeit geben.
Eine weitere wichtige Aufgabe ist die Beratung und Information im Zusammenhang mit der Integration von Arbeitnehmern, die Opfer von Arbeitsunfällen oder Berufskrankheiten wurden, um ihnen bei ihrer schnellen Rehabilitation zu helfen, ihre Arbeitsfähigkeit zu schützen, Fehlzeiten zu reduzieren und ein gutes psychosoziales Klima im Unternehmen wiederherzustellen .
Bildungs- und Ausbildungsaktivitäten sind eng mit der Beratungsaufgabe verbunden, die Arbeitsmediziner gegenüber Arbeitgebern und Arbeitnehmern wahrnehmen. Sie sind von besonderer Bedeutung, wenn die Änderung bestehender Anlagen oder die Einführung neuer Geräte vorgesehen sind oder wenn Änderungen in der Anordnung von Arbeitsplätzen, Arbeitsplätzen und in der Arbeitsorganisation vorgenommen werden können. Solche Aktivitäten haben einen Vorteil, wenn sie zum richtigen Zeitpunkt begonnen werden, da sie eine bessere Berücksichtigung menschlicher Faktoren und ergonomischer Prinzipien bei der Verbesserung der Arbeitsbedingungen und -umgebung ermöglichen.
Technische Beratung am Arbeitsplatz ist eine wichtige präventive Funktion des Arbeitsmedizinischen Dienstes. Sie sollten der Sensibilisierung für Berufsgefahren und der Beteiligung von Arbeitgebern und Arbeitnehmern an der Gefahrenkontrolle und der Verbesserung der Arbeitsumgebung Vorrang einräumen.
Erste-Hilfe-Dienste und Notfallvorsorge
Die Organisation von Erster Hilfe und Notfallbehandlung ist eine traditionelle Aufgabe des Arbeitsmedizinischen Dienstes. Das ILO-Übereinkommen Nr. 161 und die Empfehlung Nr. 171 legen fest, dass der arbeitsmedizinische Dienst bei Unfällen oder Unwohlsein von Arbeitnehmern am Arbeitsplatz Erste Hilfe und Notfallbehandlung leisten und an der Organisation der Ersten Hilfe mitwirken sollte.
Dies umfasst die Bereitschaft für Unfälle und akute gesundheitliche Probleme des einzelnen Arbeitnehmers sowie die Einsatzbereitschaft in Zusammenarbeit mit anderen Rettungsdiensten bei schweren Unfällen, die das gesamte Unternehmen betreffen. Die Ausbildung in Erster Hilfe ist eine Hauptaufgabe der arbeitsmedizinischen Dienste, und das Personal dieser Dienste gehört zu den ersten, die reagieren.
Der arbeitsmedizinische Dienst sollte geeignete Vorkehrungen für Rettungsdienste und mit örtlichen Feuerwehr-, Polizei- und Rettungseinheiten sowie örtlichen Krankenhäusern treffen, um Verzögerungen und Verwirrung zu vermeiden, die das Überleben schwer verletzter oder betroffener Arbeitnehmer gefährden könnten. Diese Vorkehrungen, die nach Möglichkeit durch Übungen ergänzt werden, sind besonders wichtig bei der Vorbereitung auf größere Notfälle wie Feuer, Explosionen, giftige Emissionen und andere Katastrophen, die viele Personen im Unternehmen sowie in der Nachbarschaft betreffen und zu einer Reihe von Opfern führen können .
Arbeitsmedizinische Vorsorge, allgemeine Gesundheitsvorsorge und Heilbehandlung
Arbeitsmedizinische Dienste können an der Diagnose, Behandlung und Rehabilitation von Arbeitsunfällen und Berufskrankheiten beteiligt sein. Das Wissen über Berufskrankheiten und -verletzungen gepaart mit dem Wissen über den Arbeitsplatz, das Arbeitsumfeld und die am Arbeitsplatz vorhandenen beruflichen Expositionen ermöglichen es den Arbeitsmedizinern, eine Schlüsselrolle bei der Bewältigung arbeitsbedingter Gesundheitsprobleme zu spielen.
Je nach Umfang der Tätigkeiten und gemäß den Anforderungen der nationalen Gesetzgebung oder der nationalen Praxis lassen sich arbeitsmedizinische Dienste in drei Hauptkategorien einteilen:
- Arbeitsmedizinische Dienste mit im Wesentlichen präventiven Funktionen, darunter hauptsächlich Arbeitsplatzbesuche, Gesundheitsuntersuchungen und die Bereitstellung von Erster Hilfe
- Arbeitsmedizinische Dienste mit präventiven Funktionen, ergänzt durch punktuelle kurative und allgemeine Gesundheitsvorsorge
- Arbeitsmedizinische Dienste mit einer breiten Palette von Aktivitäten, einschließlich präventiver und umfassender Heil- und Rehabilitationsmaßnahmen.
Die IAO-Empfehlung zu arbeitsmedizinischen Diensten (Nr. 171) fördert die Bereitstellung von kurativen und allgemeinen Gesundheitsdiensten als Funktionen von arbeitsmedizinischen Diensten, wo sie für angemessen befunden werden. Auf der Grundlage der nationalen Gesetzgebung und Praxis kann der arbeitsmedizinische Dienst eine oder mehrere der folgenden Heilmaßnahmen in Bezug auf Berufskrankheiten durchführen oder daran teilnehmen:
- Behandlung von Arbeitnehmern, die ihre Arbeit nicht eingestellt haben oder die ihre Arbeit nach einer Abwesenheit wieder aufgenommen haben
- Behandlung von Arbeitnehmern mit Berufskrankheiten oder arbeitsbedingten Gesundheitsbeeinträchtigungen
- Behandlung von Opfern von Arbeitsunfällen und Verletzungen
- medizinische Aspekte der beruflichen Umschulung und Rehabilitation.
Die Erbringung allgemeiner präventiver und kurativer Gesundheitsleistungen umfasst die Verhütung und Behandlung von nicht berufsbedingten Erkrankungen und andere relevante Leistungen der primären Gesundheitsversorgung. Üblicherweise umfasst die allgemeine Gesundheitsvorsorge Impfungen, Mutterschafts- und Kinderbetreuung, allgemeine Hygiene- und Sanitätsdienste, während die allgemeine Gesundheitsvorsorge die hausärztliche Praxis umfasst. Hier schreibt die ILO-Empfehlung Nr. 171 vor, dass der arbeitsmedizinische Dienst unter Berücksichtigung der Organisation der Präventivmedizin auf nationaler Ebene folgende Aufgaben erfüllen darf:
- Impfungen gegen biologische Gefahren im Arbeitsumfeld durchführen
- Teilnahme an Kampagnen zum Schutz der Gesundheit der Arbeitnehmer
- im Rahmen von Public-Health-Programmen mit den Gesundheitsbehörden zusammenarbeiten.
Arbeitsmedizinische Dienste, die von großen Unternehmen sowie solchen, die in abgelegenen oder medizinisch unterversorgten Gebieten tätig sind, eingerichtet wurden, können in Anspruch genommen werden, um allgemeine nicht-betriebsärztliche Versorgung nicht nur für Arbeitnehmer, sondern auch für ihre Familien bereitzustellen. Die Ausweitung solcher Dienste hängt von der Infrastruktur der Gesundheitsdienste in der Gemeinde und von der Kapazität der Unternehmen ab. Bei der Ansiedlung von Industrieunternehmen in schwach erschlossenen Gebieten kann es sogar sinnvoll sein, solche Dienstleistungen gemeinsam mit arbeitsmedizinischer Vorsorge zu erbringen.
In einigen Ländern bieten arbeitsmedizinische Dienste eine ambulante Behandlung während der Arbeitszeit an, die normalerweise von einem Hausarzt durchgeführt wird. Es handelt sich in der Regel um einfache Behandlungsformen oder um eine umfassendere medizinische Versorgung, wenn das Unternehmen eine Vereinbarung mit der Sozialversicherung oder anderen Versicherungsträgern getroffen hat, die die Erstattung der Behandlungskosten der Arbeitnehmer vorsieht.
Rehabilitation
Die Beteiligung arbeitsmedizinischer Dienste ist besonders wichtig, um die Rehabilitation der Arbeitnehmer und ihre Rückkehr an den Arbeitsplatz zu steuern. Aufgrund einer Vielzahl von Arbeitsunfällen in Entwicklungsländern und der Alterung der arbeitenden Bevölkerung in den Industriegesellschaften wird dies immer wichtiger. Rehabilitationsdienste werden in der Regel von externen Einheiten erbracht, die freistehend oder krankenhausbasiert sein können und mit Rehabilitationsspezialisten, Ergotherapeuten, Berufsberatern usw. besetzt sind.
Es gibt einige wichtige Aspekte in Bezug auf die Beteiligung arbeitsmedizinischer Dienste an der Rehabilitation verletzter Arbeitnehmer.
Erstens kann der arbeitsmedizinische Dienst eine wichtige Rolle spielen, indem er dafür sorgt, dass Arbeitnehmer, die sich von einer Verletzung oder Krankheit erholen, umgehend an ihn überwiesen werden. Es ist nach Möglichkeit vorzuziehen, dass ein Arbeitnehmer an seinen ursprünglichen Arbeitsplatz zurückkehrt, und es ist eine wichtige Aufgabe des arbeitsmedizinischen Dienstes, während der Dauer der Arbeitsunfähigkeit den Kontakt zu den für die Behandlung in akuten Phasen Verantwortlichen aufrechtzuerhalten um den Zeitpunkt zu identifizieren, an dem eine Rückkehr an den Arbeitsplatz ins Auge gefasst werden kann.
Zweitens kann der Betriebsärztliche Dienst durch die Zusammenarbeit mit der Rehabilitationsabteilung bei der Planung eine frühzeitige Rückkehr in den Beruf erleichtern. Seine Kenntnis des Arbeitsplatzes und des Arbeitsumfelds ist hilfreich, um die Möglichkeiten zur Änderung des ursprünglichen Arbeitsplatzes (z. B. Änderungen der Arbeitsaufgabe, begrenzte Arbeitszeiten, Ruhezeiten, spezielle Ausrüstung usw.) oder zur Vermittlung eines alternativen vorübergehenden Ersatzes zu prüfen.
Schließlich kann der arbeitsmedizinische Dienst durch Verfolgung des Fortschritts des Arbeitnehmers das Management über die voraussichtliche Dauer der Abwesenheit oder eingeschränkten Kapazität oder das Ausmaß einer Restbehinderung auf dem Laufenden halten, sodass Vorkehrungen für alternatives Personal mit minimalen Auswirkungen auf die Produktionspläne getroffen werden können. Andererseits hält der arbeitsmedizinische Dienst die Verbindung zu den Arbeitnehmern und oft auch zu ihren Familien aufrecht, um ihre Rückkehr an den Arbeitsplatz zu erleichtern und besser vorzubereiten.
Anpassung der Arbeit an die Arbeitnehmer
Um die Anpassung der Arbeit an die Arbeitnehmer zu erleichtern und die Arbeitsbedingungen und das Arbeitsumfeld zu verbessern, sollten arbeitsmedizinische Dienste den Arbeitgeber, die Arbeitnehmer und den Sicherheits- und Gesundheitsausschuss im Unternehmen in Fragen des Arbeitsschutzes, der Arbeitshygiene und der Ergonomie beraten. Empfehlungen können Änderungen der Arbeit, der Ausrüstung und der Arbeitsumgebung umfassen, die es dem Arbeitnehmer ermöglichen, effektiv und sicher zu arbeiten. Dies kann die Verringerung der körperlichen Arbeitsbelastung für einen alternden Arbeitnehmer, die Bereitstellung spezieller Ausrüstung für Arbeitnehmer mit sensorischen oder lokomotorischen Beeinträchtigungen oder die Anpassung von Ausrüstung oder Arbeitspraktiken an die anthropometrischen Abmessungen des Arbeitnehmers umfassen. Die Anpassungen können vorübergehend erforderlich sein, wenn sich Arbeitnehmer von einer Verletzung oder Krankheit erholen. In einer Reihe von Ländern gibt es gesetzliche Vorschriften, die Anpassungen am Arbeitsplatz erfordern.
Schutz gefährdeter Gruppen
Der Betriebsärztliche Dienst ist für Empfehlungen zum Schutz gefährdeter Gruppen von Arbeitnehmern zuständig, wie z. B. Personen mit Überempfindlichkeiten oder chronischen Krankheiten und Personen mit bestimmten Behinderungen. Dies kann die Auswahl eines Arbeitsplatzes umfassen, der Nebenwirkungen minimiert, die Bereitstellung spezieller Ausrüstung oder Schutzvorrichtungen, die Verschreibung von Krankenstand und so weiter. Die Empfehlungen müssen angesichts der Umstände an einem bestimmten Arbeitsplatz umsetzbar sein, und die Arbeitnehmer können aufgefordert werden, eine spezielle Schulung in angemessenen Arbeitspraktiken und der Verwendung persönlicher Schutzausrüstung zu absolvieren.
Information, Bildung und Ausbildung
Arbeitsmedizinische Dienste sollten eine aktive Rolle bei der Bereitstellung relevanter Informationen und der Organisation von Aus- und Weiterbildung in Bezug auf die Arbeit spielen.
Das IAO-Übereinkommen (Nr. 161) und die Empfehlung (Nr. 171) über arbeitsmedizinische Dienste sehen die Beteiligung von arbeitsmedizinischen Diensten an der Gestaltung und Umsetzung von Informations-, Bildungs- und Schulungsprogrammen auf dem Gebiet der Sicherheit und des Gesundheitsschutzes für das Personal vor Unternehmen. Sie sollen sich an der Fort- und Weiterbildung aller Arbeitnehmer im Unternehmen beteiligen, die zum Arbeitsschutz beitragen.
Fachkräfte für Arbeitsmedizin können dazu beitragen, das Bewusstsein der Arbeitnehmer für die Gefahren am Arbeitsplatz, denen sie ausgesetzt sind, zu schärfen, bestehende Gesundheitsrisiken mit ihnen zu erörtern und Arbeitnehmer zum Schutz ihrer Gesundheit, einschließlich Schutzmaßnahmen und ordnungsgemäßer Verwendung persönlicher Schutzausrüstung, zu beraten. Jeder Kontakt mit Arbeitnehmern bietet die Möglichkeit, nützliche Informationen bereitzustellen und ein gesundes Verhalten am Arbeitsplatz zu fördern.
Arbeitsmedizinische Dienste sollten alle Informationen über im Unternehmen vorhandene Berufsgefahren sowie über für die örtliche Situation relevante Sicherheits- und Gesundheitsstandards bereitstellen. Diese Informationen sollten in einer für die Arbeitnehmer verständlichen Sprache verfasst sein. Sie sollte regelmäßig bereitgestellt werden, insbesondere wenn neue Stoffe oder Ausrüstungen eingeführt oder Änderungen in der Arbeitsumgebung vorgenommen werden.
Allgemeine und berufliche Bildung können eine Schlüsselrolle bei der Verbesserung der Arbeitsbedingungen und des Arbeitsumfelds spielen. Bemühungen zur Verbesserung von Sicherheit, Gesundheit und Wohlergehen am Arbeitsplatz sind oft aufgrund von mangelndem Bewusstsein, technischem Fachwissen und Know-how erheblich eingeschränkt. Bildung und Ausbildung in bestimmten Bereichen des Arbeitsschutzes und der Arbeitsbedingungen können sowohl die Diagnose von Problemen als auch die Umsetzung von Lösungen erleichtern und somit dazu beitragen, diese Einschränkungen zu überwinden.
Die IAO-Übereinkommen Nr. 155 und 161 und die dazugehörigen Empfehlungen betonen die Schlüsselrolle der allgemeinen und beruflichen Bildung im Unternehmen. Ausbildung ist unerlässlich, um die Verpflichtungen sowohl der Arbeitgeber als auch der Arbeitnehmer zu erfüllen. Die Arbeitgeber sind für die Organisation der betrieblichen Arbeitsschutzschulung verantwortlich, und die Arbeitnehmer und ihre Vertreter im Unternehmen sollten in dieser Hinsicht uneingeschränkt mit ihnen zusammenarbeiten.
Schulungen in Arbeitssicherheit und Gesundheitsschutz sollten als integraler Bestandteil der Gesamtbemühungen zur Verbesserung der Arbeitsbedingungen und der Arbeitsumgebung organisiert werden, und arbeitsmedizinische Dienste sollten in dieser Hinsicht eine wichtige Rolle spielen. Es sollte darauf abzielen, verschiedene Probleme zu lösen, die das körperliche und geistige Wohlbefinden der Arbeitnehmer betreffen, und sich mit der Anpassung an Technologie und Ausrüstung, der Verbesserung des Arbeitsumfelds, der Ergonomie, der Arbeitszeitgestaltung, der Arbeitsorganisation, des Arbeitsinhalts und des Wohlergehens der Arbeitnehmer befassen.
Aktivitäten zur Gesundheitsförderung
Insbesondere in Nordamerika besteht eine gewisse Tendenz, Aktivitäten zur Förderung des Wohlbefindens in Form von betrieblichen Gesundheitsprogrammen einzubeziehen. Diese Programme sind jedoch im Wesentlichen allgemeine Gesundheitsförderungsprogramme, die Elemente wie Gesundheitserziehung, Stressbewältigung und Bewertung von Gesundheitsrisiken umfassen können. Sie zielen in der Regel darauf ab, persönliche Gesundheitspraktiken wie Alkohol- und Drogenmissbrauch, Rauchen, Ernährung und körperliche Bewegung zu ändern, um den allgemeinen Gesundheitszustand zu verbessern und Fehlzeiten zu reduzieren. Obwohl solche Programme die Produktivität verbessern und die Gesundheitskosten senken sollen, wurden sie bisher nicht richtig evaluiert. Diese Programme, die als Gesundheitsförderungsprogramme konzipiert sind, obwohl sie als solche wertvoll sind, werden in der Regel nicht als betriebliche Gesundheitsprogramme betrachtet, sondern als am Arbeitsplatz erbrachte öffentliche Gesundheitsdienste, da sie die Aufmerksamkeit und Ressourcen auf persönliche Gesundheitsgewohnheiten und nicht auf den Schutz der Arbeitnehmer vor arbeitsbedingten Gesundheitsgefahren lenken Gefahren.
Es sollte anerkannt werden, dass die Umsetzung von Gesundheitsförderungsprogrammen ein wichtiger Faktor ist, der zur Verbesserung der Gesundheit der Arbeitnehmer im Unternehmen beiträgt. In einigen Ländern wird die „Gesundheitsförderung am Arbeitsplatz“ als eigenständige Disziplin angesehen und von völlig unabhängigen Gruppen von Gesundheitsfachkräften durchgeführt, die keine Arbeitsmediziner sind. In diesem Fall sollten ihre Aktivitäten mit den Aktivitäten des arbeitsmedizinischen Dienstes koordiniert werden, dessen Mitarbeiter ihre Relevanz, Durchführbarkeit und nachhaltige Wirkung sicherstellen können. Die Beteiligung arbeitsmedizinischer Dienste an der Durchführung von Gesundheitsförderungsprogrammen sollte die Erfüllung ihrer Hauptfunktionen als spezialisierte Gesundheitsdienste, die geschaffen wurden, um Arbeitnehmer vor schädlichen Expositionen und ungesunden Arbeitsbedingungen am Arbeitsplatz zu schützen, nicht einschränken.
Eine ganz neue Entwicklung in einigen Ländern (z. B. den Niederlanden, Finnland) ist die Einrichtung von Maßnahmen zur betrieblichen Gesundheitsförderung innerhalb der betrieblichen Gesundheitsdienste. Solche Aktivitäten zielen auf die Förderung und Aufrechterhaltung der Arbeitsfähigkeit von Arbeitnehmern ab, indem sie auf frühzeitige Präventions- und Förderungsmaßnahmen für Arbeitnehmer und ihre Gesundheit, das Arbeitsumfeld und die Arbeitsorganisation abzielen. Die Ergebnisse solcher Aktivitäten sind sehr positiv.
Datenerhebung und Aufzeichnungen
Es ist wichtig, dass alle medizinischen Kontakte, Auswertungen, Beurteilungen und Erhebungen ordnungsgemäß dokumentiert und die Aufzeichnungen sicher aufbewahrt werden, damit sie bei Bedarf für spätere Gesundheitsuntersuchungen, rechtliche oder Forschungszwecke Jahre und sogar Jahrzehnte später abgerufen werden können.
Die IAO-Empfehlung zu arbeitsmedizinischen Diensten (Nr. 171) sieht vor, dass arbeitsmedizinische Dienste Daten über die Gesundheit von Arbeitnehmern in persönlichen vertraulichen Dateien aufzeichnen sollten. Diese Akten sollten auch Informationen über die von den Arbeitnehmern ausgeübten Arbeitsplätze, über die Exposition gegenüber Berufsgefahren im Zusammenhang mit ihrer Arbeit und über die Ergebnisse einer Bewertung der Exposition der Arbeitnehmer gegenüber diesen Gefahren enthalten. Personenbezogene Daten im Zusammenhang mit Gesundheitsbewertungen dürfen nur mit der informierten Zustimmung des betroffenen Arbeitnehmers an andere weitergegeben werden.
Die Bedingungen und Zeiten, während der Aufzeichnungen mit Gesundheitsdaten der Arbeitnehmer aufzubewahren, zu übermitteln oder zu übertragen sind, und die Maßnahmen, die zu ihrer Vertraulichkeit erforderlich sind, insbesondere wenn diese Daten computerisiert sind, werden in der Regel durch nationale Gesetze oder Vorschriften oder von den zuständigen Behörden vorgeschrieben Autorität und unterliegt anerkannten ethischen Richtlinien.
Forschung
Gemäß der ILO-Empfehlung für arbeitsmedizinische Dienste (Nr. 171) sollten arbeitsmedizinische Dienste in Absprache mit den Arbeitgeber- und Arbeitnehmervertretern im Rahmen ihrer Möglichkeiten zur Forschung beitragen, indem sie sich an Studien im Unternehmen oder in der betreffenden Einrichtung beteiligen Wirtschaftszweig (z. B. um Daten für epidemiologische Zwecke zu sammeln oder an nationalen Forschungsprogrammen teilzunehmen). Arbeitsmediziner, die an der Durchführung von Forschungsprojekten beteiligt sind, sind daher an die ethischen Erwägungen gebunden, die der Weltärztebund (WMA) und der Rat für Internationale Organisationen der Medizinischen Wissenschaften (CIOMS) auf solche Projekte anwenden. Forschung im Arbeitsumfeld kann gesunde „Freiwillige“ einbeziehen, und der arbeitsmedizinische Dienst sollte sie umfassend über den Zweck und die Art der Forschung informieren. Jeder Teilnehmer sollte der Teilnahme am Projekt individuell zustimmen. Die kollektive Zustimmung der Arbeitnehmergewerkschaft im Unternehmen reicht nicht aus. Die Arbeitnehmer müssen sich jederzeit aus der Untersuchung zurückziehen können, und der arbeitsmedizinische Dienst sollte dafür verantwortlich sein, dass sie keinem unangemessenen Druck ausgesetzt werden, gegen ihren Willen im Projekt zu bleiben.
Kontakt und Kommunikation
Ein erfolgreicher arbeitsmedizinischer Dienst ist zwangsläufig an Kommunikationen verschiedenster Art beteiligt.
Interne Zusammenarbeit
Der arbeitsmedizinische Dienst ist ein integraler Bestandteil des Produktionsapparates des Unternehmens. Sie muss ihre Aktivitäten eng mit Arbeitshygiene, Arbeitssicherheit, Gesundheitserziehung und Gesundheitsförderung und anderen Diensten, die direkt mit der Gesundheit der Arbeitnehmer zusammenhängen, koordinieren, wenn diese getrennt arbeiten. Darüber hinaus muss es mit allen Diensten im Betrieb im Unternehmen zusammenarbeiten: Personalverwaltung, Finanzen, Mitarbeiterbeziehungen, Planung und Konstruktion, Produktionstechnik, Anlagenwartung und so weiter. Es sollte keine Hindernisse dafür geben, sich an jede Abteilung im Unternehmen zu wenden, wenn es um Fragen der Gesundheit und Sicherheit der Arbeitnehmer geht. Gleichzeitig sollte der arbeitsmedizinische Dienst auf die Bedürfnisse und Zwänge aller anderen Abteilungen eingehen. Und wenn es nicht an die oberste Führungskraft berichtet, muss es das Privileg haben, direkten Zugang zum Top-Management zu haben, wenn wichtige Empfehlungen in Bezug auf die Gesundheit der Arbeitnehmer nicht angemessen berücksichtigt werden.
Um effektiv arbeiten zu können, benötigt der arbeitsmedizinische Dienst die Unterstützung der Unternehmensleitung, des Arbeitgebers, der Arbeitnehmer und ihrer Vertreter. Die ILO-Instrumente (ILO 1981a, 1981b, 1985a, 1985b) verlangen von Arbeitgebern und Arbeitnehmern eine gleichberechtigte Zusammenarbeit und Beteiligung an der Umsetzung der organisatorischen und sonstigen Maßnahmen im Zusammenhang mit arbeitsmedizinischen Diensten.
Der Arbeitgeber sollte mit dem arbeitsmedizinischen Dienst bei der Erreichung seiner Ziele zusammenarbeiten, insbesondere durch:
- Bereitstellung allgemeiner Informationen zum Arbeits- und Gesundheitsschutz im Unternehmen
- Bereitstellung von Informationen über bekannte oder vermutete Faktoren, die sich auf die Gesundheit der Arbeitnehmer auswirken könnten
- Versorgung des arbeitsmedizinischen Dienstes mit angemessenen Ressourcen in Bezug auf Einrichtungen, Ausrüstung und Verbrauchsmaterialien sowie mit qualifiziertem Personal
- Bereitstellung angemessener Befugnisse, damit der arbeitsmedizinische Dienst seine Aufgaben erfüllen kann
- Freier Zugang zu allen Teilen und Einrichtungen des Unternehmens (einschließlich separater Werke und Außenstellen) und Bereitstellung von Informationen über geplante Änderungen der Produktionsausrüstung und -versorgung sowie der Arbeitsabläufe und der Arbeitsorganisation, damit vorbeugende Maßnahmen ergriffen werden können bevor Arbeitnehmer möglichen Gefahren ausgesetzt werden
- unverzügliche Berücksichtigung etwaiger Empfehlungen des arbeitsmedizinischen Dienstes zur Beherrschung berufsbedingter Gefahren und zum Schutz der Gesundheit der Arbeitnehmer und Sicherstellung ihrer Umsetzung
- Wahrung der beruflichen Unabhängigkeit von Arbeitsmedizinern, Förderung und nach Möglichkeit Subventionierung ihrer Aus- und Weiterbildung.
Wenn ein spezielles betriebliches Programm für arbeitsmedizinische Maßnahmen erforderlich ist, ist die Zusammenarbeit zwischen dem Arbeitgeber und dem arbeitsmedizinischen Dienst bei der Erstellung eines solchen Programms und des Tätigkeitsberichts von entscheidender Bedeutung.
Arbeitsmedizinische Dienste werden eingerichtet, um die Gesundheit der Arbeitnehmer zu schützen und zu fördern, indem sie Arbeitsunfällen und Berufskrankheiten vorbeugen. Viele Aufgaben des arbeitsmedizinischen Dienstes können ohne die Zusammenarbeit mit den Arbeitnehmern nicht erfüllt werden. Gemäß den Urkunden der IAO sollten Arbeitnehmer und ihre Organisationen mit arbeitsmedizinischen Diensten zusammenarbeiten und diese Dienste bei der Erfüllung ihrer Pflichten unterstützen (ILO, 1981a, 1981b, 1985a, 1985b). Die Arbeitnehmer sollten mit arbeitsmedizinischen Diensten zusammenarbeiten, insbesondere durch:
- den arbeitsmedizinischen Dienst über alle bekannten oder vermuteten Faktoren in der Arbeit und im Arbeitsumfeld zu informieren, die sich nachteilig auf ihre Gesundheit auswirken können
- Unterstützung des arbeitsmedizinischen Personals bei der Erfüllung seiner Aufgaben am Arbeitsplatz
- Teilnahme an Gesundheitsuntersuchungen, Umfragen und anderen Aktivitäten, die vom arbeitsmedizinischen Dienst durchgeführt werden
- Einhaltung von Gesundheits- und Sicherheitsvorschriften und -vorschriften
- Sicherheitsausrüstung und persönliche Schutzausrüstung sowie Erste-Hilfe- und Notfallausrüstung zu warten und deren sachgemäße Verwendung zu erlernen
- Teilnahme an Gesundheitserziehungs- und Sicherheitstrainingsübungen am Arbeitsplatz
- Berichterstattung über die Wirksamkeit von Arbeitsschutzmaßnahmen
- Teilnahme an der Organisation, Planung, Durchführung und Bewertung von Aktivitäten arbeitsmedizinischer Dienste.
Die ILO-Instrumente empfehlen die Zusammenarbeit zwischen Arbeitgebern und Arbeitnehmern in Fragen des Arbeitsschutzes (ILO 1981a, 1981b, 1985a, 1985b). Diese Zusammenarbeit erfolgt im Arbeitsschutzausschuss der Betriebe, der sich aus Arbeitnehmer- und Arbeitgebervertretern zusammensetzt und ein Forum für die Diskussion von Fragen des Arbeitsschutzes darstellt. Die Einrichtung eines solchen Ausschusses kann in Unternehmen mit 50 oder mehr Arbeitnehmern gesetzlich oder tarifvertraglich vorgeschrieben werden. In kleineren Unternehmen sollen seine Funktionen durch weniger formelle Gespräche zwischen den Sicherheitsbeauftragten der Arbeitnehmer und dem Arbeitgeber erfüllt werden.
Das Komitee hat ein breites Aufgabenspektrum (ILO 1981b), das Folgendes umfassen kann:
- Mitwirkung bei Entscheidungen über die Einrichtung, Organisation, Personalausstattung und den Betrieb des arbeitsmedizinischen Dienstes
- Beitrag zum Arbeitsschutzprogramm des Unternehmens
- Unterstützung des arbeitsmedizinischen Dienstes bei der Erfüllung seiner Aufgaben
- Teilnahme an der Bewertung der Aktivitäten des arbeitsmedizinischen Dienstes und Mitwirkung an seinen Berichten, die den Förderstellen, der Unternehmensleitung und externen Behörden vorgelegt werden
- Erleichterung der Übermittlung von Informationen zu Fragen der Gesundheit und Sicherheit am Arbeitsplatz zwischen verschiedenen Diensten im Unternehmen
- Bereitstellung eines Forums für Diskussionen und Entscheidungen über gemeinsames Handeln im Unternehmen in Fragen des Arbeitsschutzes
- Bewertung des Gesamtstatus des Arbeitsschutzes im Unternehmen.
Das Prinzip der Mitwirkung der Arbeitnehmer an Entscheidungen über ihre eigene Gesundheit und Sicherheit, über Veränderungen am Arbeitsplatz und in der Arbeitsumgebung sowie über Sicherheits- und Gesundheitsaktivitäten wird in den jüngsten Leitlinien zur betrieblichen Gesundheitspraxis betont. Es verlangt auch, dass Arbeitnehmer Zugang zu Informationen über die Aktivitäten des Unternehmens in Bezug auf Sicherheit und Gesundheitsschutz am Arbeitsplatz und über alle potenziellen Gesundheitsgefahren haben sollten, denen sie am Arbeitsplatz begegnen können. Dementsprechend wurden das Prinzip des „Rechts auf Information“ und Transparenzprinzipien in vielen Ländern gesetzlich verankert oder gestärkt.
Externe Zusammenarbeit
Arbeitsmedizinische Dienste sollten enge Beziehungen zu externen Diensten und Institutionen aufbauen. Dazu gehören vor allem die Beziehungen zum öffentlichen Gesundheitssystem des Landes als Ganzes und zu den Institutionen und Einrichtungen in den lokalen Gemeinschaften. Dies beginnt auf der Ebene der primären Gesundheitsversorgungseinheiten und erstreckt sich bis zur Ebene der krankenhausbasierten spezialisierten Dienste, von denen einige möglicherweise auch arbeitsmedizinische Dienste erbringen. Solche Beziehungen sind wichtig, wenn es notwendig ist, Arbeitnehmer zur angemessenen Beurteilung und Behandlung von Arbeitsunfällen und Berufskrankheiten an spezialisierte Gesundheitsdienste zu überweisen und auch Möglichkeiten zur Milderung der möglichen nachteiligen Auswirkungen von nicht arbeitsbedingten Gesundheitsproblemen auf Anwesenheit und Arbeitsleistung zu bieten. Die Zusammenarbeit mit dem öffentlichen Gesundheitswesen sowie Umweltgesundheitsdiensten ist wichtig. Die Einladung von Hausärzten und anderen Angehörigen der Gesundheitsberufe zum Besuch des arbeitsmedizinischen Dienstes und zum Kennenlernen der berufsbedingten Anforderungen an ihre Patienten oder der Gefahren, denen sie ausgesetzt sind, trägt nicht nur zum Aufbau freundschaftlicher Beziehungen bei, sondern bietet auch die Möglichkeit, sie zu sensibilisieren auf die Einzelheiten arbeitsmedizinischer Probleme, die normalerweise bei der Behandlung von Arbeitnehmern, für die sie allgemeine Gesundheitsdienste erbringen, ignoriert würden.
Rehabilitationseinrichtungen sind ein häufiger Kooperationspartner, insbesondere im Fall von Arbeitnehmern mit Behinderungen oder chronischen Behinderungen, die möglicherweise besonderer Anstrengungen bedürfen, um ihre Arbeitsfähigkeit zu verbessern und zu erhalten. Eine solche Zusammenarbeit ist besonders wichtig bei der Empfehlung vorübergehender Arbeitsplatzänderungen, die die Rückkehr von Personen, die sich von schweren Verletzungen oder Krankheiten mit berufsbedingter oder nicht berufsbedingter Ätiologie erholen, beschleunigen und erleichtern.
Notfallorganisationen und Ersthelfer wie Rettungsdienste, Krankenhausambulanzen und Notfallkliniken, Giftnotrufzentralen, Polizei und Feuerwehr sowie zivile Rettungsorganisationen können die zügige Behandlung akuter Verletzungen und Krankheiten sicherstellen und bei der Planung und Reaktion auf schwere Unfälle helfen Notfälle.
Geeignete Verbindungen zu Sozialversicherungs- und Krankenversicherungsträgern können die Leistungsverwaltung und das Funktionieren des Arbeitnehmerentschädigungssystems erleichtern.
Die zuständigen Arbeitsschutzbehörden und Gewerbeaufsichtsämter sind wichtige Kooperationspartner der arbeitsmedizinischen Dienste. Neben der Beschleunigung formeller Inspektionen können geeignete Beziehungen Unterstützung für interne Arbeitsschutzaktivitäten bieten und Möglichkeiten bieten, Beiträge zur Formulierung von Vorschriften und Durchsetzungsmethoden zu leisten.
Die Teilnahme an Berufsverbänden und an Aktivitäten von Bildungs-/Ausbildungsinstituten und Universitäten ist wertvoll für die Organisation der Weiterbildung für professionelle Mitarbeiter. Zeit und Aufwand sollten idealerweise vom Unternehmen bezuschusst werden. Darüber hinaus können die kollegialen Kontakte mit Arbeitsmedizinern, die anderen Unternehmen dienen, strategische Informationen und Erkenntnisse liefern und zu Partnerschaften für eine sinnvolle Datenerhebung und Forschung führen.
Die oben beschriebenen Formen der Zusammenarbeit sollten von Beginn des Betriebs des betriebsärztlichen Dienstes an initiiert und gegebenenfalls fortgeführt und ausgebaut werden. Sie können nicht nur das Erreichen der Ziele des arbeitsmedizinischen Dienstes erleichtern, sondern auch zu den Gemeinschafts- und Öffentlichkeitsarbeitsbemühungen des Unternehmens beitragen.
Infrastrukturen für arbeitsmedizinische Dienste
Die Infrastrukturen für die Bereitstellung arbeitsmedizinischer Dienste sind in den meisten Teilen der Welt, einschließlich Industrie- und Entwicklungsländern, unzureichend entwickelt. Der Bedarf an arbeitsmedizinischen Diensten ist besonders akut in den Entwicklungs- und Schwellenländern, in denen acht von zehn Arbeitnehmern weltweit leben. Bei angemessener und effektiver Organisation würden solche Dienste nicht nur erheblich zur Gesundheit der Arbeitnehmer beitragen, sondern auch zur allgemeinen sozioökonomischen Entwicklung, Produktivität, Umweltgesundheit und zum Wohlergehen von Ländern, Gemeinschaften und Familien (WHO 1995b; Jeyaratnam und Chia 1994). Wirksame betriebsärztliche Dienste können nicht nur vermeidbare Fehlzeiten und Arbeitsunfähigkeit reduzieren, sondern auch dazu beitragen, die Kosten für Gesundheitsversorgung und Sozialversicherung zu kontrollieren. Somit ist die Entwicklung der arbeitsmedizinischen Dienste, die alle Arbeitnehmer umfassen, sowohl im Hinblick auf die Gesundheit der Arbeitnehmer als auch auf die Wirtschaft voll gerechtfertigt.
Infrastrukturen für die Bereitstellung von arbeitsmedizinischen Diensten sollten eine wirksame Durchführung von Aktivitäten ermöglichen, die zur Erreichung der Ziele des Arbeitsschutzes erforderlich sind (ILO 1985a, 1985b; Rantanen, Lehtinen und Mikheev 1994; WHO 1989b). Um die notwendige Flexibilität zu ermöglichen, sieht Artikel 7 des IAO-Übereinkommens Nr. 161 vor, dass arbeitsmedizinische Dienste als Dienst für ein einzelnes Unternehmen oder als gemeinsamer Dienst für mehrere Unternehmen organisiert werden können. Oder gemäß den innerstaatlichen Bedingungen und Gepflogenheiten können arbeitsmedizinische Dienste von den betreffenden Unternehmen oder Unternehmensgruppen, Behörden oder amtlichen Stellen, Sozialversicherungsträgern, anderen von der zuständigen Behörde zugelassenen Stellen oder einer Kombination der oben genannten organisiert werden .
In einigen Ländern gibt es Vorschriften, die die Organisation arbeitsmedizinischer Dienste von der Größe des Unternehmens abhängig machen. Beispielsweise müssen größere Unternehmen einen eigenen betrieblichen Betriebsärztlichen Dienst aufbauen, während mittlere und kleine Unternehmen sich Gruppendiensten anschließen müssen. In der Regel lässt die Gesetzgebung Flexibilität bei der Wahl von Strukturmodellen arbeitsmedizinischer Dienste zu, um den örtlichen Gegebenheiten und Gepflogenheiten gerecht zu werden.
Modelle arbeitsmedizinischer Dienste
Um den arbeitsmedizinischen Bedürfnissen von Unternehmen gerecht zu werden, die in Bezug auf Art der Branche, Größe, Art der Tätigkeit, Struktur usw. sehr unterschiedlich sind, wurde eine Reihe unterschiedlicher Modelle arbeitsmedizinischer Dienste entwickelt (Rantanen, Lehtinen und Mikheev 1994; WHO 1989). In Entwicklungs- und Schwellenländern beispielsweise, in denen die Gesundheitsversorgung der Allgemeinbevölkerung mangelhaft sein kann, kann der Betriebsärztliche Dienst auch die primäre außerbetriebliche Gesundheitsversorgung der Arbeitnehmer und ihrer Familien übernehmen. Dies wurde auch in Finnland, Schweden und Italien erfolgreich umgesetzt (Rantanen 1990; WHO 1990). Andererseits wurde das hohe Niveau der Abdeckung der Arbeitnehmer in Finnland durch die Einrichtung kommunaler Gesundheitszentren (PHC-Einheiten) ermöglicht, die arbeitsmedizinische Dienste für Arbeitnehmer in Kleinunternehmen, Selbständige und sogar kleine Arbeitsstätten großer Unternehmen anbieten die über das ganze Land verstreut sind.
Werksinternes (firmeninternes) Modell
Viele große industrielle und nicht-industrielle Unternehmen sowohl im privaten als auch im öffentlichen Sektor verfügen über einen integrierten, umfassenden arbeitsmedizinischen Dienst auf ihrem Gelände, der nicht nur eine vollständige Palette arbeitsmedizinischer Dienste bietet, sondern auch nicht arbeitsmedizinische Dienste für Arbeitnehmer und Arbeitnehmer erbringen kann ihre Familien und dürfen Forschungen durchführen. Diese Einheiten verfügen in der Regel über multidisziplinäres Personal, das nicht nur Arbeitsmediziner und Krankenpfleger, sondern auch Arbeitshygieniker, Ergonomen, Toxikologen, Arbeitsphysiologen, Labor- und Röntgentechniker und möglicherweise Physiotherapeuten, Sozialarbeiter, Gesundheitspädagogen, Berater und Arbeitspsychologen umfassen kann. Arbeitshygiene- und Sicherheitsdienste können vom Personal des arbeitsmedizinischen Dienstes oder von separaten Einheiten des Unternehmens erbracht werden. Solche multidisziplinären Einheiten werden in der Regel nur von großen (häufig multinationalen) Unternehmen angeboten, und ihre Qualität der Dienstleistungen und Auswirkungen auf Gesundheit und Sicherheit sind am überzeugendsten.
Kleinere Unternehmen können eine betriebliche Einheit haben, die von einer oder mehreren Betriebskrankenschwestern und einem Teilzeitarbeitsarzt besetzt ist, der die Einheit mehrere Stunden am Tag oder mehrmals pro Woche besucht. Eine Variante ist die Einheit, die von einer oder mehreren Betriebskrankenschwestern mit einem „Bereitschaftsarzt“ besetzt ist, der die Einheit nur auf Vorladung besucht und normalerweise „Daueraufträge“ erteilt, die die Krankenschwester ermächtigen, Verfahren durchzuführen und Medikamente abzugeben, die normalerweise das Vorrecht haben nur von approbierten Ärzten. In einigen Fällen in den Vereinigten Staaten und England werden diese Einheiten von einem externen Auftragnehmer wie einem örtlichen Krankenhaus oder einer privaten Unternehmensorganisation betrieben und überwacht.
Aus verschiedenen Gründen kann es vorkommen, dass sich das Arbeitsmedizinische Personal immer weiter von der zentralen Betriebsstruktur des Unternehmens löst und sein Leistungsspektrum dadurch tendenziell auf die Erstversorgung und Behandlung akuter Arbeitsunfälle und Berufskrankheiten schrumpft und die Durchführung von routinemäßigen medizinischen Untersuchungen. Teilzeit- und insbesondere Bereitschaftsärzte erwerben oft nicht die nötige Vertrautheit mit Einzelheiten der ausgeübten Tätigkeiten oder des Arbeitsumfelds und haben möglicherweise nicht genügend Kontakt zu Vorgesetzten und dem Sicherheitsausschuss oder verfügen nicht über ausreichende Befugnisse, um effektiv zu sein geeignete vorbeugende Maßnahmen empfehlen.
Als Teil des Personalabbaus in Zeiten der Rezession reduzieren einige große Unternehmen ihre arbeitsmedizinischen Dienste und stellen sie in einigen Fällen ganz ein. Letzteres kann eintreten, wenn ein Unternehmen mit einem etablierten arbeitsmedizinischen Dienst von einem Unternehmen übernommen wird, das noch keinen unterhalten hat. In solchen Fällen kann das Unternehmen externe Ressourcen mit dem Betrieb der innerbetrieblichen Einrichtung beauftragen und auf Ad-hoc-Basis Berater beschäftigen, die spezialisierte Dienstleistungen wie Arbeitshygiene, Toxikologie und Sicherheitstechnik erbringen. Einige Unternehmen beauftragen einen Experten für Arbeits- und Umweltgesundheit als internen medizinischen Leiter oder Manager, um die Dienstleistungen der externen Anbieter zu koordinieren, ihre Leistung zu überwachen und das Top-Management in Fragen der Gesundheit und Sicherheit der Mitarbeiter zu beraten und Umweltbelange.
Gruppen- oder unternehmensübergreifendes Modell
In Industrieländern wie Schweden, Norwegen, Finnland, Dänemark, den Niederlanden, Frankreich und Belgien ist die gemeinsame Nutzung arbeitsmedizinischer Dienste durch Gruppen kleiner oder mittlerer Unternehmen weit verbreitet. Dies ermöglicht Unternehmen, die individuell zu klein sind, um einen eigenen Service zu haben, die Vorteile eines gut besetzten, gut ausgestatteten Komplettservices zu genießen. Der Slough-Plan, der vor einigen Jahrzehnten in einer Industriegemeinde in England organisiert wurde, war der Wegbereiter für diese Art von Arrangements. In den 1980er Jahren erwiesen sich interessante Experimente mit in Schweden organisierten regionalen Arbeitsmedizinzentren als machbar und besonders nützlich für mittelständische Unternehmen, und einige Länder, wie Dänemark, haben Anstrengungen unternommen, um die Größe der gemeinsam genutzten Einheiten zu erhöhen, um dies zu ermöglichen ein breiteres Leistungsspektrum anzubieten, anstatt sie in kleinere monodisziplinäre Einheiten aufzuteilen.
Ein häufig anzutreffender Nachteil des Gruppenmodells gegenüber dem innerbetrieblichen Modell größerer Unternehmen ist die Entfernung zwischen Betriebsstätte und betriebsärztlichem Dienst. Dies ist nicht nur in Fällen wichtig, in denen bei schwereren Verletzungen Erste Hilfe erforderlich ist (manchmal ist es klüger, solche Fälle direkt an ein örtliches Krankenhaus zu schicken und die arbeitsmedizinische Abteilung zu umgehen), sondern weil in der Regel mehr Zeit verloren geht, wenn Arbeiter gezwungen sind, zu gehen die Räumlichkeiten bei der Inanspruchnahme von Gesundheitsdiensten während der Arbeitszeit. Ein weiteres Problem entsteht, wenn die beteiligten Unternehmen nicht in der Lage sind, ausreichende Mittel zur Erhaltung der Einheit beizusteuern, die geschlossen werden muss, wenn die staatlichen oder privaten Stiftungszuschüsse, die ihre Gründung möglicherweise subventioniert haben, nicht mehr verfügbar sind.
Branchenorientiertes (branchenspezifisches) Modell
Eine Variante des Gruppenmodells ist die gemeinsame Inanspruchnahme eines arbeitsmedizinischen Dienstes durch mehrere Unternehmen der gleichen Branche, des gleichen Gewerbes oder der gleichen Wirtschaftstätigkeit. Baugewerbe, Lebensmittel, Landwirtschaft, Banken und Versicherungen sind Beispiele für Sektoren, die solche Vereinbarungen in Europa getroffen haben; solche Modelle findet man in Schweden, den Niederlanden und Frankreich. Der Vorteil dieses Modells liegt in der Möglichkeit für den arbeitsmedizinischen Dienst, sich auf die jeweilige Branche zu konzentrieren und spezielle Problemkompetenzen aufzubauen. Ein solches Modell für die Bauindustrie in Schweden bietet ausgeklügelte, qualitativ hochwertige, multidisziplinäre Dienstleistungen für das gesamte Land und war in der Lage, Forschung durchzuführen und Programme zu entwickeln, die sich mit spezifischen Problemen dieser Branche befassen.
Krankenhausambulanzen
Krankenhausambulanzen und Notaufnahmen haben traditionell Dienstleistungen für verletzte oder kranke Arbeitnehmer erbracht, die Hilfe suchen. Ein nennenswerter Nachteil ist die mangelnde Vertrautheit mit Berufskrankheiten seitens des üblichen Personals und der behandelnden Ärzte. In einigen Fällen haben, wie oben erwähnt, arbeitsmedizinische Dienste Vereinbarungen mit örtlichen Krankenhäusern getroffen, um bestimmte spezialisierte Dienste bereitzustellen und die Lücke entweder durch Zusammenarbeit bei der Versorgung oder durch Aufklärung des Krankenhauspersonals über die Arten von Fällen, die an sie überwiesen werden können, zu schließen.
In jüngerer Zeit haben Krankenhäuser damit begonnen, spezielle arbeitsmedizinische Kliniken oder Dienste zu betreiben, die im Vergleich zu den oben beschriebenen großen innerbetrieblichen oder Gruppendiensten günstig sind. Sie sind mit auf Arbeitsmedizin spezialisierten Ärzten besetzt, die auch Untersuchungen zu den von ihnen beobachteten Problemen durchführen können. In Schweden gibt es beispielsweise acht regionale Kliniken für Arbeitsmedizin, von denen mehrere an eine Universität oder medizinische Hochschule angegliedert sind und jeweils Dienstleistungen für Unternehmen in mehreren Gemeinden erbringen. Einige haben eine spezielle Einheit für kleine Unternehmen.
Ein wesentlicher Unterschied zwischen den Gruppendiensten und den krankenhausbasierten Aktivitäten besteht darin, dass im Fall der ersteren die beteiligten Unternehmen normalerweise das Eigentum am arbeitsmedizinischen Dienst teilen und die Entscheidungsbefugnis über seine Arbeitsweise haben, während letztere als solche tätig sind eine private oder öffentliche Poliklinik, die mit den Kundenunternehmen in einer Anbieter-Kunden-Beziehung steht. Dies schränkt beispielsweise das Ausmaß ein, in dem Beteiligung und Zusammenarbeit zwischen Arbeitgebern und Arbeitnehmern den Betrieb der Einheit beeinflussen können.
Private Gesundheitszentren
Das Modell des privaten Gesundheitszentrums ist eine Einheit, die normalerweise von einer Gruppe von Ärzten organisiert wird (es kann von einer privaten unternehmerischen Organisation organisiert werden, die die Ärzte beschäftigt), um verschiedene Arten von ambulanten und manchmal auch krankenhausbasierten Gesundheitsdiensten bereitzustellen. Die größeren Zentren verfügen oft über multidisziplinäres Personal und bieten möglicherweise arbeitshygienische und physiotherapeutische Dienstleistungen an, während kleinere Einheiten in der Regel nur medizinische Dienstleistungen erbringen. Wie beim Modell der Krankenhausklinik kann die Anbieter-Kunden-Beziehung mit den teilnehmenden Unternehmen die Umsetzung des Grundsatzes der Einbeziehung von Arbeitgebern und Arbeitnehmern bei der Formulierung von Richtlinien und Verfahren behindern.
In einigen Ländern wurden private Gesundheitszentren dafür kritisiert, dass sie sich zu sehr an kurativen klinischen Leistungen der Ärzte orientieren. Diese Kritik ist bei kleineren Zentren berechtigt, bei denen die Leistungen von Hausärzten anstelle von in der arbeitsmedizinischen Praxis erfahrenen Gesundheitsfachkräften erbracht werden.
Primäre Gesundheitsversorgungseinheiten
Primäre Gesundheitsversorgungseinheiten werden normalerweise von kommunalen oder anderen lokalen Behörden oder vom nationalen Gesundheitsdienst organisiert und bieten normalerweise sowohl präventive Dienste als auch primäre Gesundheitsversorgung an. Dieses Modell wird von der WHO nachdrücklich als Mittel zur Bereitstellung von Dienstleistungen für kleine Unternehmen und insbesondere für landwirtschaftliche Unternehmen, den informellen Sektor und Selbständige empfohlen. Da es Allgemeinärzten und Krankenpflegern in der Regel an Spezialisierung und Erfahrung im Bereich Arbeitsmedizin mangelt, hängt der Erfolg dieses Modells entscheidend davon ab, wie viel Ausbildung in Arbeitsmedizin und Arbeitsmedizin für die Angehörigen der Gesundheitsberufe organisiert werden kann.
Ein Vorteil dieses Modells ist seine gute Abdeckung des Landes und seine Verortung in den Gemeinden, in denen die Menschen, denen es dient, arbeiten und leben. Dies ist ein besonderer Vorteil bei der Betreuung von Landarbeitern und Selbständigen.
Eine Schwäche ist die Konzentration auf allgemeine kurative Gesundheitsdienste und die Behandlung von Notfällen mit nur begrenzter Fähigkeit, die Überwachung des Arbeitsumfelds durchzuführen und die am Arbeitsplatz erforderlichen präventiven Maßnahmen einzuleiten. Die Erfahrungen in Finnland, wo große Einheiten der primären Gesundheitsversorgung Teams aus ausgebildeten Spezialisten beschäftigen, um arbeitsmedizinische Dienstleistungen anzubieten, sind jedoch sehr positiv. Interessante neue Modelle für die Bereitstellung arbeitsmedizinischer Dienste durch medizinische Grundversorgungseinheiten wurden in der Region Shanghai in China erprobt.
Modell der sozialen Sicherheit
In Israel, Mexiko, Spanien und einigen afrikanischen Ländern beispielsweise werden arbeitsmedizinische Dienste von speziellen Einheiten erbracht, die vom Sozialversicherungssystem organisiert und betrieben werden. In Israel ähnelt dieses Modell in seiner Struktur und Funktionsweise im Wesentlichen dem Gruppenmodell, während es andernorts eher an der kurativen Gesundheitsversorgung orientiert ist. Die Besonderheit dieses Modells besteht darin, dass es von der Organisation betrieben wird, die für die Entschädigung der Arbeitnehmer bei Arbeitsunfällen und Berufskrankheiten zuständig ist. Während Heil- und Rehabilitationsdienste angeboten werden, hat die Betonung der Kostenkontrolle der Sozialversicherung dazu geführt, dass präventiven Diensten Vorrang eingeräumt wird.
Auswahl eines Modells für arbeitsmedizinische Dienste
Die primäre Entscheidung, ob ein arbeitsmedizinischer Dienst eingerichtet werden soll oder nicht, kann durch das Gesetz, durch einen Arbeitsvertrag oder durch die Bedenken des Managements bezüglich der Gesundheit und Sicherheit der Mitarbeiter bestimmt werden. Während viele Unternehmen durch das Bewusstsein um den Wert eines arbeitsmedizinischen Dienstes für die Aufrechterhaltung ihres Produktionsapparates zu einer positiven Entscheidung motiviert werden, werden andere von wirtschaftlichen Erwägungen wie der Kontrolle der Kosten für Arbeitsunfallleistungen, vermeidbaren krankheitsbedingten Fehlzeiten und Invalidität, Frühverrentung getrieben aus gesundheitlichen Gründen, behördliche Strafen, Rechtsstreitigkeiten und so weiter.
Das Modell für die Bereitstellung arbeitsmedizinischer Dienste kann durch Gesetze oder Vorschriften vorgegeben werden, die allgemein oder nur für bestimmte Branchen gelten können. Dies ist im Allgemeinen beim Sozialversicherungsmodell der Fall, bei dem die Kundenunternehmen keine andere Wahl haben.
In den meisten Fällen wird das gewählte Modell durch Faktoren wie die Größe der Belegschaft und ihre demografischen Merkmale, die Art der Arbeit, die sie verrichten, und die Gefahren am Arbeitsplatz, denen sie ausgesetzt sind, den Standort der Arbeitsstätte(n), die Art und Qualität der Arbeitsbedingungen bestimmt Gesundheitsdienste, die in der Gemeinde verfügbar sind, und, vielleicht am wichtigsten, der Wohlstand des Unternehmens und seine Fähigkeit, die erforderliche finanzielle Unterstützung bereitzustellen. Manchmal gründet ein Unternehmen eine minimale Einheit und erweitert und erweitert seine Aktivitäten, wenn es sich bewährt und die Akzeptanz der Arbeiter verdient. Bisher wurden nur wenige Vergleichsstudien zur Funktionsweise verschiedener Modelle arbeitsmedizinischer Dienste in unterschiedlichen Situationen durchgeführt.
Arbeitshygienische Dienstleistungen
Internationale Urkunden und Richtlinien empfehlen nachdrücklich die Einbeziehung arbeitsmedizinischer Dienste in den multidisziplinären arbeitsmedizinischen Dienst. In einigen Ländern wird die Arbeitshygiene jedoch traditionell als separate und eigenständige Tätigkeit durchgeführt. Unter solchen Umständen ist eine Zusammenarbeit mit anderen Diensten erforderlich, die an Arbeitsschutzaktivitäten beteiligt sind.
Sicherheitsdienste
Sicherheitsdienste werden traditionell als separate Tätigkeit entweder von Sicherheitsbeauftragten oder Sicherheitsingenieuren, die Angestellte des Unternehmens sind (ILO 1981a; Bird und Germain 1990), oder durch irgendeine Form von Beratungsvereinbarung durchgeführt. Im betrieblichen Sicherheitsdienst ist der Sicherheitsbeauftragte häufig auch der Hauptverantwortliche für die Sicherheit im Betrieb und vertritt den Arbeitgeber in diesen Angelegenheiten. Auch hier geht der moderne Trend dahin, Sicherheit zusammen mit Arbeitshygiene und Arbeitsmedizin und anderen Diensten zu integrieren, die an arbeitsmedizinischen Aktivitäten beteiligt sind, um eine multidisziplinäre Einheit zu bilden.
Wenn Sicherheitsaktivitäten parallel zu denen des Arbeitsschutzes und der Arbeitshygiene durchgeführt werden, ist die Zusammenarbeit erforderlich, insbesondere in Bezug auf die Identifizierung von Unfallgefahren, die Risikobewertung, die Planung und Durchführung von Präventions- und Kontrollmaßnahmen, die Schulung und Schulung von Managern, Vorgesetzten und Arbeitnehmer und das Sammeln, Führen und Registrieren von Aufzeichnungen über Unfälle und die Durchführung aller eingeleiteten Kontrollmaßnahmen.
Personalbesetzung des Arbeitsmedizinischen Dienstes
Herkömmlicherweise besteht der arbeitsmedizinische Dienst nur aus einem Betriebsarzt oder einem Arzt und einer Krankenschwester, die, vielleicht zusammen mit einem Arbeitshygieniker, als „Kernpersonal“ bezeichnet werden können. Die neuesten Bestimmungen verlangen jedoch, dass das arbeitsmedizinische Personal nach Möglichkeit multidisziplinär zusammengesetzt sein sollte.
Das Personal kann je nach Dienstleistungsmodell, Art der Branche und Art der Arbeit, der Verfügbarkeit der verschiedenen Spezialisten oder von Programmen zu ihrer Ausbildung und dem Umfang der verfügbaren Finanzmittel zu einem vollständigen multidisziplinären Team erweitert werden Ressourcen. Außerhalb des Personals können die Stellen des ergänzenden Personals durch externe Unterstützungsdienste besetzt werden (WHO 1989a, 1989b). Dazu können Sicherheitsingenieure, Spezialisten für psychische Gesundheit (z. B. Psychologen, Berater), Arbeitsphysiologen, Ergonomen, Physiotherapeuten, Toxikologen, Epidemiologen und Gesundheitserzieher gehören. Die meisten von ihnen gehören selten zum Vollzeitpersonal des arbeitsmedizinischen Dienstes und werden in Teilzeit oder „nach Bedarf“ eingesetzt (Rantanen 1990).
Da der quantitative Bedarf an betriebsärztlichem Personal je nach Betrieb, Organisationsmodell und Leistungen des betriebsärztlichen Dienstes sowie der Verfügbarkeit von Unterstützungs- und Begleitleistungen sehr unterschiedlich ist, kann hier keine pauschale Aussage getroffen werden zahlenmäßige Größe des Personals (Rantanen 1990; Rantanen, Lehtinen und Mikheev 1994). Beispielsweise benötigen 3,000 Beschäftigte in einem großen Unternehmen weniger Personal, als für die Erbringung eines ähnlichen Leistungsspektrums für 300 Arbeitsplätze mit jeweils 10 Beschäftigten erforderlich wäre. Es wurde jedoch festgestellt, dass derzeit in Europa ein Arzt und zwei Krankenschwestern für 2,000 bis 3,000 Arbeitnehmer üblich sind. Die Variation ist groß und reicht von 1 pro 500 bis 1 pro 5,000. In einigen Ländern werden Entscheidungen über die Personalausstattung des arbeitsmedizinischen Dienstes vom Arbeitgeber auf der Grundlage von Art und Umfang der erbrachten Leistungen getroffen, während in einer Reihe von Ländern die Anzahl und Zusammensetzung des arbeitsmedizinischen Personals gesetzlich vorgeschrieben sind. Beispielsweise verlangt eine neuere Gesetzgebung in den Niederlanden, dass das arbeitsmedizinische Team mindestens aus einem Arzt, einem Hygieniker, einem Sicherheitsingenieur und einem Experten für Arbeits- und Organisationsbeziehungen bestehen muss (Ministerialerlass über die Zertifizierung von SHW-Dienstleistungen und Kompetenzanforderungen für SHW Dienste 1993).
Viele Länder haben offizielle oder halbamtliche Kompetenzkriterien für Arbeitsmediziner und -krankenpfleger formuliert, aber solche für die anderen Disziplinen wurden nicht festgelegt. Die neuen Grundsätze der Europäischen Union verlangen die Bestätigung der Kompetenz aller arbeitsmedizinischen Fachkräfte, und einige Länder haben Zertifizierungssysteme für sie eingerichtet (CEC 1989; Ministerial Order on the Certification of SHW Services and Expertise Requirements for SHW Services 1993).
Die Ausbildungslehrpläne für Arbeitsmediziner sind nicht gut entwickelt, abgesehen von denen für Arbeitsmediziner, Krankenpfleger und in einigen Ländern Arbeitshygieniker (Rantanen 1990). Die Einrichtung von Lehrplänen auf allen Ebenen für alle Fachkategorien, einschließlich Programmen für die Grund-, Aufbau- und Weiterbildung, wurde gefördert. Es wird auch als wünschenswert angesehen, arbeitsmedizinische Ausbildungselemente auf der Ebene der Grundausbildung nicht nur in medizinischen Fakultäten, sondern auch in anderen Institutionen wie technischen Universitäten, naturwissenschaftlichen Fakultäten usw. aufzunehmen. Neben dem wissenschaftlichen Hintergrund und den praktischen Fähigkeiten, die für die arbeitsmedizinische Praxis erforderlich sind, sollte die Ausbildung die Entwicklung angemessener Einstellungen zum Schutz der Gesundheit der Arbeitnehmer umfassen. Eine Ausbildung in Zusammenarbeit mit Spezialisten anderer Disziplinen würde einen multidisziplinären Ansatz ermöglichen. Eine Schulung in Zusammenarbeit mit zuständigen Behörden und Arbeitgebern wird ebenfalls als notwendig erachtet.
Die berufliche Identität der Arbeitsmedizinerinnen und Arbeitsmediziner muss zwischen den verschiedenen Disziplinen gerecht gefördert werden. Die Stärkung ihrer beruflichen Unabhängigkeit ist entscheidend für die effiziente Erfüllung ihrer Pflichten und kann das Interesse anderer Angehöriger der Gesundheitsberufe an der Entwicklung einer lebenslangen Karriere im Gesundheitsbereich steigern. Es ist wichtig, dass die Ausbildungslehrpläne neu organisiert werden, während die Länder neue Kompetenz- und Zertifizierungskriterien für Fachkräfte für Arbeitsmedizin entwickeln.
Infrastrukturen für Unterstützungsdienste
Die Mehrheit der Unternehmen kann sich den umfassenden multidisziplinären arbeitsmedizinischen Dienst, der für ihre Arbeitsschutzprogramme erforderlich ist, nicht leisten. Zusätzlich zu den für das Unternehmen bereitgestellten Basisdiensten benötigt der arbeitsmedizinische Dienst selbst möglicherweise technisches Fachwissen in folgenden Bereichen (Kroon und Overeynder 1991; CEC 1989; Rantanen, Lehtinen und Mikheev 1994):
- Arbeitshygiene (Messung und Analyse)
- Ergonomie
- Information und Beratung über neue Probleme und Lösungsansätze
- Organisationsentwicklung
- Psychologie und Stressbewältigung
- neuere Entwicklungen bei Kontrollmaßnahmen und Ausrüstung
- Forschungsunterstützung.
Die Länder haben unterschiedliche Ansätze für die Organisation solcher Dienste verfolgt. Beispielsweise verfügt Finnland über ein Institut für Arbeitsmedizin mit sechs regionalen Instituten, die fachliche Unterstützung für arbeitsmedizinische Dienste an vorderster Front bieten. Die meisten Industrieländer haben ein solches nationales Institut oder eine vergleichbare Struktur mit Forschungs-, Ausbildungs-, Informations- und Beratungsdiensten als Hauptaufgaben; sie sind in den Entwicklungsländern selten. Wo ein solches Institut nicht existiert, können diese Dienstleistungen von Universitätsforschungsgruppen, Sozialversicherungsträgern, nationalen Gesundheitsdienstsystemen, staatlichen Arbeitsschutzbehörden und privaten Beratern erbracht werden.
Erfahrungen aus Industrieländern haben gezeigt, dass es ratsam ist, in jedem Schwellen- und Schwellenland ein spezielles Zentrum für arbeitsmedizinische Forschung und Entwicklung zu schaffen, das:
- Unterstützung bei der Politikentwicklung, -bewertung und -überwachung
- kontinuierliche wissenschaftliche Unterstützung für die Festlegung von Standards und Grenzwerten für die Exposition am Arbeitsplatz bereitzustellen
- Kriterien zur Bewertung der Kompetenz in den verschiedenen arbeitsmedizinischen Disziplinen zu entwickeln und umzusetzen
- Bereitstellung und Förderung der Schaffung von Bildungs- und Schulungsprogrammen zur Erhöhung der Zahl und Kompetenz von Fachleuten für Arbeitsmedizin
- Bereitstellung von Informationen und Ratschlägen zu Fragen der Gesundheit am Arbeitsplatz nicht nur für Fachleute, sondern auch für Manager, Gewerkschaften, Regierungsbehörden und die breite Öffentlichkeit
- Durchführung oder Beauftragung erforderlicher Forschungsarbeiten im Bereich Gesundheit und Sicherheit am Arbeitsplatz.
Wenn ein einzelnes Institut nicht alle erforderlichen Dienstleistungen erbringen kann, kann eine Vernetzung zwischen mehreren Dienstleistungseinheiten wie Universitäten, Forschungseinrichtungen und anderen derartigen Organisationen erforderlich sein.
Finanzierung arbeitsmedizinischer Dienste
Gemäß den IAO-Instrumenten liegt die Hauptverantwortung für die Finanzierung von Gesundheits- und Sicherheitsdiensten am Arbeitsplatz beim Arbeitgeber, ohne dass den Arbeitnehmern Kosten entstehen. In einigen Ländern gibt es jedoch Modifikationen dieser Prinzipien. Beispielsweise können die Kosten für die Erbringung arbeitsmedizinischer Leistungen durch den Sozialversicherungsträger erheblich bezuschusst werden. Ein typisches Beispiel ist Finnland, wo die primäre finanzielle Verantwortung beim Arbeitgeber liegt, aber 50 % der Kosten von der Sozialversicherungsanstalt erstattet werden, sofern Nachweise für die Einhaltung der Arbeitsschutzvorschriften und des Arbeitsschutzausschusses erbracht werden des Unternehmens bestätigt, dass die arbeitsmedizinischen Leistungen ordnungsgemäß erbracht wurden.
In den meisten Ländern sind solche nationalen Erstattungssysteme verfügbar. Beim Modell des Gemeindegesundheitszentrums für die Erbringung arbeitsmedizinischer Dienste werden die Anlaufkosten für Einrichtungen, Ausrüstung und Personal von der Gemeinde getragen, die Betriebskosten werden jedoch durch die Erhebung von Gebühren von Arbeitgebern und Selbständigen gedeckt.
Die Erstattungs- oder Subventionssysteme sollen die Verfügbarkeit von Dienstleistungen für Unternehmen mit wirtschaftlichen Einschränkungen und insbesondere für kleine Unternehmen fördern, die selten über angemessene Ressourcen verfügen können. Die Wirksamkeit eines solchen Systems zeigt die Erfahrung in Schweden in den 1980er Jahren, als die Zuweisung erheblicher staatlicher Mittel zur Subventionierung arbeitsmedizinischer Dienste für Unternehmen im Allgemeinen und insbesondere für kleine Unternehmen den Anteil der versicherten Arbeitnehmer aus erhöhte 60 % bis über 80 %.
Qualitätssysteme und Bewertung arbeitsmedizinischer Dienste
Der arbeitsmedizinische Dienst sollte seine Ziele, Aktivitäten und erzielten Ergebnisse im Hinblick auf den Schutz der Gesundheit der Arbeitnehmer und die Verbesserung des Arbeitsumfelds kontinuierlich selbst bewerten. Viele Unternehmen haben Vorkehrungen für regelmäßige unabhängige Audits durch Spezialisten in der Organisation oder durch externe Berater getroffen. In einigen Ländern gibt es staatliche oder private Mechanismen für die regelmäßige Rezertifizierung auf der Grundlage formeller Prüfprotokolle. In einigen Unternehmen liefern regelmäßige Mitarbeiterbefragungen nützliche Hinweise auf die Wertschätzung des arbeitsmedizinischen Dienstes durch die Arbeitnehmer und ihre Zufriedenheit mit den angebotenen Diensten. Um wirklich wertvoll zu sein, müssen die Ergebnisse solcher Umfragen an die teilnehmenden Mitarbeiter zurückgemeldet werden und nachgewiesen werden, dass geeignete Maßnahmen ergriffen werden, um alle von ihnen offengelegten Probleme anzugehen.
Viele der Industrieländer (z. B. die Niederlande und Finnland) haben mit der Verwendung der Normen der ISO-9000-Reihe bei der Entwicklung von Qualitätssystemen für Gesundheitsdienste im Allgemeinen sowie für arbeitsmedizinische Dienste begonnen. Dies ist besonders sinnvoll, da viele Kundenunternehmen solche Standards auf ihre Produktionsprozesse anwenden. Einige Unternehmen, die ihre arbeitsmedizinischen Dienste in die Anwendung des Total Quality Management (auch bekannt als kontinuierliche Qualitätsverbesserung) in ihrer gesamten Organisation einbezogen haben, haben positive Erfahrungen in Bezug auf verbesserte Qualität und reibungslosere Abläufe bei den Diensten gemeldet.
In der Praxis bedeutet die Anwendung eines Programms zur kontinuierlichen Qualitätsverbesserung, dass jede Abteilung oder Einheit des Unternehmens ihre Funktionen und Leistung analysiert und alle erforderlichen Änderungen einleitet, um ihre Qualität auf ein optimales Niveau zu bringen. Der arbeitsmedizinische Dienst sollte sich an diesen Bemühungen nicht nur bereitwillig beteiligen, sondern sich dafür einsetzen, dass Überlegungen zum Arbeits- und Gesundheitsschutz der Arbeitnehmer in diesem Prozess nicht außer Acht gelassen werden.
Die Bewertung der Qualität arbeitsmedizinischer Dienste dient nicht nur den Interessen der Arbeitgeber, Arbeitnehmer und der zuständigen Behörden, sondern auch den Interessen der Leistungserbringer. In einer Reihe von Ländern wurden mehrere Schemata für eine solche Bewertung entwickelt. Aus praktischen Gründen kann die Selbstevaluierung durch das Personal des arbeitsmedizinischen Dienstes selbst am praktikabelsten sein, insbesondere wenn es einen Arbeitsschutzausschuss gibt, der die Ergebnisse einer solchen Evaluierung bewertet.
Es besteht ein wachsendes Interesse daran, die wirtschaftlichen Aspekte von Gesundheits- und Sicherheitsdiensten am Arbeitsplatz zu untersuchen und ihre Kostenwirksamkeit zu validieren, aber bisher wurden nur wenige solcher Studien veröffentlicht.
Schrittweise Entwicklung des Arbeitsmedizinischen Dienstes
Das ILO-Übereinkommen (Nr. 1985) über arbeitsmedizinische Dienste, 161, und die dazugehörige Empfehlung (Nr. 171) ermutigen die Länder, schrittweise arbeitsmedizinische Dienste für alle Arbeitnehmer, in allen Wirtschaftszweigen und in allen Unternehmen, einschließlich der öffentlichen, zu entwickeln Sektor und die Mitglieder von Produktionsgenossenschaften. Einige Länder haben bereits gut organisierte Dienste auf der Grundlage ihrer Rechtsvorschriften entwickelt.
Ausgehend von etablierten Diensten gibt es drei Strategien für die Weiterentwicklung: Ausweitung des gesamten Spektrums der Aktivitäten auf mehr Unternehmen und mehr Arbeitnehmer; Erweiterung des Inhalts arbeitsmedizinischer Dienste, die nur Kerndienste anbieten; und schrittweise Erweiterung sowohl der Inhalte als auch der Reichweite.
Es wurden Diskussionen über die Mindestaktivitäten geführt, die von einem arbeitsmedizinischen Dienst erbracht werden sollten. In einigen Ländern beschränken sie sich auf Gesundheitsuntersuchungen, die von besonders ermächtigten Ärzten durchgeführt werden. 1989 schlug die WHO/Europäische Konsultation zu arbeitsmedizinischen Diensten (WHO 1989b) vor, dass das Minimum die folgenden Kernaktivitäten umfassen sollte:
- Einschätzung der arbeitsmedizinischen Bedürfnisse
- Präventiv- und Kontrollmaßnahmen für die Arbeitsumgebung
- präventive Maßnahmen für den Arbeitnehmer
- auf Erste Hilfe beschränkte Heilmaßnahmen, Diagnose von Berufskrankheiten, Rehabilitation bei der Rückkehr an den Arbeitsplatz
- Weiterverfolgung und Auswertung von Statistiken über Arbeitsunfälle und Berufskrankheiten.
In der Praxis gibt es weltweit eine große Anzahl von Betrieben, die ihren Arbeitnehmern noch keine Dienstleistungen anbieten konnten. Folglich kann sich der erste Schritt für ein nationales Programm auf die Einrichtung arbeitsmedizinischer Dienste beschränken, die diese Kernaktivitäten für die Bedürftigsten bereitstellen.
Zukunftsperspektiven für die Entwicklung der betrieblichen Gesundheitsdienste
Die zukünftige Entwicklung arbeitsmedizinischer Dienste hängt von einer Reihe von Faktoren in der Arbeitswelt sowie von nationalen Ökonomien und Politiken ab. Zu den wichtigsten Trends in den Industrieländern gehören die Alterung der Erwerbsbevölkerung, die Zunahme unregelmäßiger Beschäftigungsmuster und Arbeitszeiten, Fernarbeit (Telearbeit), mobile Arbeitsplätze und die stetige Zunahme von Kleinunternehmen und Selbständigen. Neue Technologien werden eingeführt, neue Stoffe und Materialien werden verwendet und neue Formen der Arbeitsorganisation entstehen. Der Druck zur gleichzeitigen Steigerung von Produktivität und Qualität führt dazu, dass angesichts des zunehmenden Veränderungstempos eine hohe Arbeitsmotivation aufrecht erhalten werden muss und die Notwendigkeit, neue Arbeitspraktiken und -methoden zu erlernen, wächst.
Obwohl Maßnahmen zur Bekämpfung traditioneller Berufsgefahren erfolgreich waren, insbesondere in den Industrieländern, werden diese Gefahren in naher Zukunft wahrscheinlich nicht vollständig verschwinden, und sie werden immer noch eine Gefahr darstellen, wenn auch für kleinere Arbeitnehmergruppen. Psychische und psychosoziale Probleme werden zu dominierenden Berufsrisiken. Die Globalisierung der Weltwirtschaft, die Regionalisierung und das Wachstum multinationaler Volkswirtschaften und Unternehmen schaffen international mobile Arbeitskräfte und führen zum Export von Berufsrisiken in Bereiche, in denen Schutzvorschriften und -beschränkungen schwach oder nicht vorhanden sind.
Als Reaktion auf diese Trends entwickelte die zweite Tagung der WHO-Kooperationszentren für Arbeitsmedizin (das Netzwerk der 52 nationalen Institute für Arbeitsmedizin) im Oktober 1994 die Globale Strategie für Arbeitsmedizin für alle mit besonderer Relevanz für die zukünftige Entwicklung der Arbeitsmedizin ausüben. Im Hinblick auf die Weiterentwicklung arbeitsmedizinischer Dienste sind zukünftig folgende sich abzeichnende Fragestellungen zu lösen:
- universelle Weiterentwicklung des Arbeitsschutzes für alle, um die Arbeits- und Gesundheitsbedingungen in allen Teilen der Welt anzugleichen
- Entwicklung besserer Vorhersagemethoden zur Vorausschätzung der Gesundheitsrisiken von Expositionen und Bereitstellung von Gesundheits- und Sicherheitskriterien für Industrieplaner, Konstrukteure und Ingenieure
- Verbesserung der Integration arbeitsmedizinischer Dienste mit anderen Diensten des Unternehmens
- Entwicklung verbesserter Systeme für die Bereitstellung arbeitsmedizinischer Dienste für kleine Unternehmen, Landarbeiter und Selbständige
- Beschleunigung und Verbesserung der Bewertung der potenziellen Gefahren, die durch neue Technologien, Materialien und Substanzen eingeführt werden
- Stärkung der Strategien und Methoden, die im Umgang mit den psychosozialen Aspekten der Arbeit anwendbar sind, mit besonderem Augenmerk auf die Kontrolle von Gefahren und die Vermeidung ihrer nachteiligen Auswirkungen
- Verbesserung der Fähigkeit zur Vorbeugung und Bekämpfung von Muskel-Skelett-Erkrankungen, kumulativen Belastungsverletzungen und beruflichem Stress
- stärkere Berücksichtigung der Bedürfnisse älterer Arbeitnehmer und Verbesserung der Methoden für ihre Anpassung an die Arbeit und die Aufrechterhaltung der Arbeitsfähigkeit
- Entwicklung und Verbesserung von Programmen zur Aufrechterhaltung der Arbeitsfähigkeit von Arbeitslosen und zur Erleichterung ihrer Wiederbeschäftigung
- Erhöhung der Anzahl und Kompetenz von Fachleuten in vielen Disziplinen, die mit Arbeitssicherheit und Gesundheitsschutz befasst sind, und Anerkennung der Notwendigkeit der Einbeziehung neuer Disziplinen wie der Wissenschaft der Arbeitsorganisation, des Qualitätsmanagements und der Gesundheitsökonomie.
Zusammenfassend lässt sich sagen, dass die arbeitsmedizinischen Dienste im nächsten Jahrzehnt und darüber hinaus vor gewaltigen Herausforderungen stehen werden, zusätzlich zu dem wirtschaftlichen, politischen und sozialen Druck, der den sich ändernden nationalen und industriellen Konfigurationen innewohnt. Dazu gehören die berufsbedingten Gesundheitsprobleme im Zusammenhang mit neuen Informationstechnologien und Automatisierung, neue chemische Substanzen und neue Formen physikalischer Energie, die Gefahren der neuen Biotechnologien, Verlagerung und internationaler Transfer gefährlicher Technologien, Alterung der Belegschaft, die besonderen Probleme dieser gefährdeten Gruppen wie chronisch Kranke und Behinderte, Arbeitslosigkeit und durch Arbeitssuche erzwungene Ortswechsel sowie das Auftreten neuer und bisher nicht erkannter Krankheiten, die die Erwerbsbevölkerung betreffen können.
Schlussfolgerungen
Arbeitsmedizinische Infrastrukturen sind unzureichend entwickelt, um den Bedürfnissen der Arbeitnehmer in allen Teilen der Welt gerecht zu werden. Der Bedarf an wirksamen arbeitsmedizinischen Diensten nimmt eher zu als ab. Die IAO-Instrumente zu arbeitsmedizinischen Diensten und die parallelen WHO-Strategien bieten eine gültige Grundlage für die bedeutende Entwicklung arbeitsmedizinischer Dienste und sollten von jedem Land genutzt werden, wenn es politische Ziele zur Gewährleistung der Gesundheit und Sicherheit der Arbeitnehmer im Land festlegt.
In den Entwicklungs- und Schwellenländern leben ungefähr 8 von 10 Arbeitnehmern der Welt, und nicht mehr als 5 bis 10 % dieser arbeitenden Bevölkerung haben Zugang zu angemessenen arbeitsmedizinischen Diensten. In vielen Industrieländern steigt dieser Anteil auf nicht mehr als 20 bis 50 %. Wenn solche Dienstleistungen für alle Arbeitnehmer organisiert und bereitgestellt werden könnten, würde dies nicht nur die Gesundheit der Arbeitnehmer positiv beeinflussen, sondern auch das Wohlergehen und den wirtschaftlichen Status der Länder, ihrer Gemeinden und ihrer gesamten Bevölkerung positiv beeinflussen. Dies würde auch dazu beitragen, die Kosten für vermeidbare krankheitsbedingte Fehlzeiten und Behinderungen zu kontrollieren und die Eskalation der Kosten für Gesundheitsversorgung und Sozialversicherung einzudämmen.
Internationale Leitlinien für wirksame betriebliche Gesundheitspolitiken und -programme sind verfügbar, werden aber auf nationaler und lokaler Ebene nur unzureichend angewendet. Die Zusammenarbeit zwischen den Ländern und den internationalen Organisationen sowie zwischen den Ländern selbst sollte gefördert werden, um die notwendige finanzielle, technische und professionelle Unterstützung bereitzustellen, die erforderlich ist, um den Zugang zu arbeitsmedizinischen Diensten zu verbessern.
Das Spektrum und die Menge der von einem Unternehmen benötigten arbeitsmedizinischen Dienste sind je nach den Bedingungen im Land und in der Gemeinde, der Art der Branche und der verwendeten Verfahren und Materialien sowie den Merkmalen der Belegschaft sehr unterschiedlich. Präventive Dienstleistungen sollten höchste Priorität haben und ein akzeptables Qualitätsniveau sollte sichergestellt werden.
Für die Organisation arbeitsmedizinischer Dienste und die Schaffung entsprechender Infrastrukturen stehen verschiedene Modelle zur Verfügung. Die Wahl sollte von den Merkmalen des Unternehmens, den verfügbaren Ressourcen in Bezug auf Finanzen, Einrichtungen, qualifiziertes Personal, die Art der zu erwartenden Probleme und dem, was in der Gemeinde verfügbar ist, bestimmt werden. Weitere Untersuchungen zur Eignung verschiedener Modelle in verschiedenen Situationen sind erforderlich.
Die Bereitstellung qualitativ hochwertiger arbeitsmedizinischer Dienste erfordert häufig die Einbeziehung eines breiten Spektrums von Arbeitsschutz-, allgemeinen Gesundheits- und psychosozialen Disziplinen. Der ideale Service besteht aus einem multidisziplinären Team, in dem mehrere dieser Fachrichtungen vertreten sind. Aber auch solche Dienste müssen auf externe Quellen zurückgreifen, wenn selten eingesetzte Spezialisten benötigt werden. Um den wachsenden Bedarf an solchen Fachkräften zu decken, muss eine ausreichende Anzahl rekrutiert, ausgebildet und mit der für eine optimale Wirksamkeit in der Arbeitswelt erforderlichen Spezialisierung auf Arbeitsmedizin ausgestattet werden. Die internationale Zusammenarbeit sollte bei der Sammlung verfügbarer Informationen und der Gestaltung ihrer Anwendung unter verschiedenen Umständen gefördert und ihre Verbreitung durch bereits etablierte Netzwerke umfassend gefördert werden.
Forschungsaktivitäten im Arbeitsschutz konzentrieren sich traditionell auf Bereiche wie Toxikologie, Epidemiologie und die Diagnose und Behandlung von Gesundheitsproblemen. Es bedarf weiterer Forschung zur Wirksamkeit verschiedener Modelle und Mechanismen zur Erbringung arbeitsmedizinischer Dienste, zu ihrer Kostenwirksamkeit und ihrer Anpassbarkeit an unterschiedliche Umstände.
Es gibt eine Reihe von Zielen und Zielsetzungen arbeitsmedizinischer Dienste, von denen einige aufgrund der sich ständig verändernden Arbeitswelt möglicherweise neu überdacht werden müssen. Diese sollten von den maßgeblichsten internationalen Gremien im Lichte neuer und aufkommender Probleme des Arbeitsschutzes und der neuen Formen der Förderung und des Schutzes der Gesundheit der Arbeitnehmer überprüft und überarbeitet werden.
Die Arbeitsschutzkonventionen und -empfehlungen der ILO, die darin verankerten Ansätze und Standards, die WHO-Strategien und Resolutionen sowie die internationalen Programme beider Organisationen bilden eine solide Grundlage für die nationale Arbeit und die breite internationale Zusammenarbeit bei der Weiterentwicklung und Verbesserung der Arbeitswelt Gesundheitsdienst und Praxis. Solche Instrumente und deren gebührende Umsetzung werden weltweit in Zeiten des sich rasch verändernden Arbeitslebens besonders benötigt; bei der Implementierung neuer Technologien; und unter dem wachsenden Risiko, die kurzfristigen wirtschaftlichen und materiellen Ziele über die Gesundheits- und Sicherheitswerte zu stellen.
HAFTUNGSAUSSCHLUSS: Die ILO übernimmt keine Verantwortung für auf diesem Webportal präsentierte Inhalte, die in einer anderen Sprache als Englisch präsentiert werden, der Sprache, die für die Erstproduktion und Peer-Review von Originalinhalten verwendet wird. Bestimmte Statistiken wurden seitdem nicht aktualisiert die Produktion der 4. Auflage der Encyclopaedia (1998)."