bambini categorie

14. Pronto Soccorso e Servizi Medici di Emergenza (2)

14. Pronto Soccorso e Servizi Medici di Emergenza
Editor del capitolo: Antonio J. Dajer
Sommario
tavoli
Pronto Soccorso
Antonio J.Dajer
Traumi cranici
Fengsheng He
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Ferite traumatiche alla testa
2. scala del coma di Glasgow

15. Tutela e promozione della salute (25)

15. Tutela e promozione della salute
Redattori di capitoli: Jacqueline Messite e Leon J. Warshaw
Sommario
Figure e tabelle
Tutela e promozione della salute sul posto di lavoro: una panoramica
Leon J. Warshaw e Jacqueline Messite
Promozione della salute in cantiere
Jonathan E. Fielding
Promozione della salute sul posto di lavoro: Inghilterra
Leon Kreitzmann
Promozione della salute nelle piccole organizzazioni: l'esperienza degli Stati Uniti
Sonia Muchnick-Baku e Leon J. Warshaw
Ruolo del Servizio Sanitario dei Dipendenti nei programmi di prevenzione
John WF Cowell
Programmi di miglioramento della salute presso Maclaren Industries, Inc.: un caso di studio
Ian MF Arnold e Louis Damphousse
Ruolo del servizio sanitario dei dipendenti nei programmi di prevenzione: un caso di studio
Wayne N. Burton
Promozione della salute nei luoghi di lavoro in Giappone
Toshiteru Okubo
Valutazione del rischio per la salute
Leon J.Warshaw
Programmi di allenamento fisico e fitness: una risorsa organizzativa
James Corri
Programmi nutrizionali in cantiere
Penny M. Kris-Etherton e John W. Farquhar
Controllo del fumo sul posto di lavoro
Jon Rudnick
Programmi per il controllo del fumo presso Merrill Lynch and Company, Inc.: un caso di studio
Kristan D.Goldfein
Prevenzione e controllo del cancro
Peter Greenwald e Leon J. Warshaw
Salute della donna
Patricia A. Ultimo
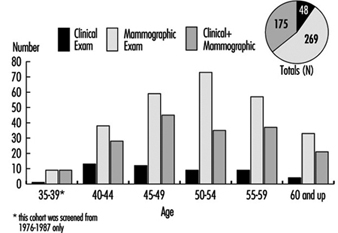
Programma di mammografia presso Marks and Spencer: un caso di studio
Jillian Haslehurst
Strategie in cantiere per migliorare la salute materna e infantile: esperienze di datori di lavoro statunitensi
Maureen P. Corry e Ellen Cutler
Educazione sull'HIV/AIDS
BJ Stiles
Tutela e promozione della salute: malattie infettive
William J.Schneider
Tutela della salute del viaggiatore
Craig Karpilow
Programmi di gestione dello stress
Leon J.Warshaw
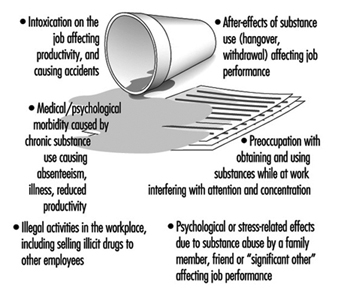
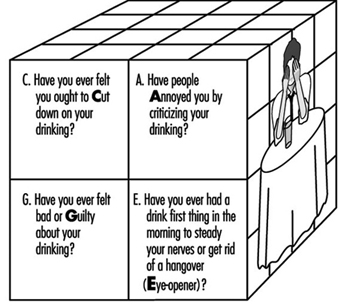
Alcol e abuso di droghe
Sheila B. Blume
Programmi di assistenza ai dipendenti
Sheila H.Akabas
La salute nella terza età: i programmi di prepensionamento
H. Beric Wright
ricollocamento
Saul G. Gruner e Leon J. Warshaw
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Attività sanitarie per dimensione della forza lavoro
2. Tassi di screening del cancro al seno e al collo dell'utero
3. Temi delle “Giornate mondiali senza tabacco”
4. Screening per le malattie neoplastiche
5. Prestazioni di assicurazione sanitaria
6. Servizi forniti dal datore di lavoro
7. Sostanze in grado di produrre dipendenza
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

16. Servizi di medicina del lavoro (16)

16. Servizi di medicina del lavoro
Redattori di capitoli: Igor A. Fedotov, Marianne Saux e Jorma Rantanen
Sommario
Figure e tabelle
Standard, principi e approcci nei servizi di medicina del lavoro
Jorma Rantanen e Igor A. Fedotov
Servizi e pratica di medicina del lavoro
Georges H. Coppee
Ispezione medica dei luoghi di lavoro e dei lavoratori in Francia
Marianne Saux
Servizi di medicina del lavoro nelle piccole imprese
Jorma Rantanen e Leon J. Warshaw
Assicurazione contro gli infortuni e servizi di medicina del lavoro in Germania
Wilfried Coenen e Edith Perlebach
Servizi di medicina del lavoro negli Stati Uniti: Introduzione
Sharon L. Morris e Peter Orris
Agenzie governative per la salute sul lavoro negli Stati Uniti
Sharon L. Morris e Linda Rosenstock
Servizi aziendali di medicina del lavoro negli Stati Uniti: servizi forniti internamente
William B. Bunn e Robert J. McCunney
Servizi di medicina del lavoro a contratto negli Stati Uniti
Penny Higgins
Attività basate sui sindacati negli Stati Uniti
Lamont Byrd
Servizi di medicina del lavoro accademici negli Stati Uniti
Dean B. Baker
Servizi di medicina del lavoro in Giappone
Ken Takahashi
Protezione del lavoro nella Federazione Russa: legge e pratica
Nikolai F. Izmerov e Igor A. Fedotov
La pratica del servizio di medicina del lavoro nella Repubblica popolare cinese
Zhi Su
Sicurezza e salute sul lavoro nella Repubblica ceca
Vladimír Bencko e Daniela Pelclová
Praticare la salute sul lavoro in India
T.K. Joshi
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Principi per la pratica della medicina del lavoro
2. Medici con conoscenze specialistiche in occ. medicinale
3. Assistenza da parte dei servizi esterni di medicina del lavoro
4. Forza lavoro sindacalizzata statunitense
5. Requisiti minimi, salute delle piante
6. Esami periodici delle esposizioni alla polvere
7. Esami fisici dei rischi professionali
8. Risultati del monitoraggio ambientale
9. Silicosi ed esposizione, miniera di tungsteno di Yiao Gang Xian
10 Silicosi nell'azienda Ansham Steel
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.
Programmi per il controllo del fumo presso Merrill Lynch and Company, Inc.: un caso di studio
Nel 1990, il governo degli Stati Uniti ha dimostrato un forte sostegno ai programmi di promozione della salute sul posto di lavoro con la pubblicazione di Persone sane 2000, esponendo il Obiettivi nazionali di promozione della salute e prevenzione delle malattie per l'anno 2000 (Servizio sanitario pubblico degli Stati Uniti 1991). Uno di questi obiettivi prevede di aumentare entro il 2000 la percentuale di cantieri che offrono attività di promozione della salute per i propri dipendenti, “preferibilmente nell'ambito di un programma globale di promozione della salute dei dipendenti” (Obiettivo 8.6). Due obiettivi includono specificamente gli sforzi per proibire o limitare severamente il fumo sul posto di lavoro aumentando la percentuale di luoghi di lavoro con una politica formale sul fumo (Obiettivo 3.11) e promulgando leggi statali complete sull'aria interna pulita (Obiettivo 3.12).
In risposta a questi obiettivi e all'interesse dei dipendenti, Merrill Lynch and Company, Inc. (di seguito denominata Merrill Lynch) ha lanciato il programma Wellness and You per i dipendenti presso le sedi centrali di New York City e nello stato del New Jersey. Merrill Lynch è una società di consulenza e gestione finanziaria globale con sede negli Stati Uniti, con una posizione di leadership in aziende al servizio di privati, aziende e clienti istituzionali. I 42,000 dipendenti di Merrill Lynch in oltre 30 paesi forniscono servizi tra cui sottoscrizione di titoli, negoziazione e intermediazione; investimento bancario; compravendita di cambi, merci e derivati; banche e prestiti; e servizi di vendita e sottoscrizione di assicurazioni. La popolazione dei dipendenti è diversificata in termini di etnia, nazionalità, livello di istruzione e livello salariale. Quasi la metà della popolazione dei dipendenti ha sede nell'area metropolitana di New York City (include parte del New Jersey) e in due centri di servizi in Florida e Colorado.
Programma Wellness and You di Merrill Lynch
Il programma Wellness and You ha sede nel dipartimento dei servizi sanitari ed è gestito da un educatore sanitario a livello di dottorato che riferisce al direttore medico. Il personale di base del benessere è composto dal manager e da un assistente a tempo pieno, ed è integrato da medici, infermieri e consulenti per l'assistenza ai dipendenti del personale, nonché da consulenti esterni secondo necessità.
Nel 1993, il suo anno iniziale, oltre 9,000 dipendenti che rappresentano circa il 25% della forza lavoro hanno partecipato a una serie di attività Wellness and You, tra cui:
- auto-aiuto e programmi di informazione scritta, inclusa la distribuzione di opuscoli su una varietà di argomenti relativi alla salute e una guida sanitaria personale di Merrill Lynch progettata per incoraggiare i dipendenti a sottoporsi ai test, alle vaccinazioni e all'assistenza di cui hanno bisogno per mantenersi in buona salute
- seminari educativi e workshop su argomenti di ampio interesse come la cessazione del fumo, la gestione dello stress, l'AIDS e la malattia di Lyme
- programmi di screening completi per identificare i dipendenti a rischio di malattie cardiovascolari, cancro della pelle e cancro al seno. Questi programmi sono stati forniti da appaltatori esterni nei locali dell'azienda o nelle cliniche dei servizi sanitari o nelle unità di furgoni mobili
- programmi continui, tra cui esercizi aerobici nella mensa aziendale e corsi di gestione del peso personale nelle sale riunioni aziendali
- assistenza clinica, comprese vaccinazioni antinfluenzali, servizi di dermatologia, visite mediche periodiche e consulenza nutrizionale negli ambulatori dei servizi sanitari dei dipendenti.
Nel 1994, il programma si è ampliato per includere un programma di screening ginecologico in loco comprendente Pap test ed esami pelvici e mammari; e un programma mondiale di assistenza medica di emergenza per aiutare i dipendenti americani a trovare un medico di lingua inglese in qualsiasi parte del mondo. Nel 1995 i programmi benessere saranno estesi agli uffici di servizio in Florida e Colorado e raggiungeranno circa la metà dell'intera forza lavoro. La maggior parte dei servizi sono offerti ai dipendenti gratuitamente oa un costo simbolico.
Programmi per il controllo del fumo presso Merrill Lynch
Negli ultimi anni i programmi antifumo hanno guadagnato un posto di rilievo nell'arena del benessere sul posto di lavoro. Nel 1964, il Surgeon General degli Stati Uniti ha identificato il fumo come l'unica causa della maggior parte delle malattie prevenibili e della morte prematura (US Department of Health, Education, and Welfare 1964). Da allora, la ricerca ha dimostrato che il rischio per la salute derivante dall'inalazione del fumo di tabacco non è limitato al fumatore, ma include coloro che inalano fumo passivo (US Department of Health and Human Services 1991). Di conseguenza, molti datori di lavoro stanno adottando misure per limitare o ridurre il fumo da parte dei dipendenti per la preoccupazione per la salute dei dipendenti e per i propri "risultati". In Merrill Lynch, Wellness and You comprende tre tipi di sforzi per smettere di fumare: (1) distribuzione di materiale scritto, (2) programmi per smettere di fumare e (3) politiche restrittive contro il fumo.
Materiali scritti
Il programma benessere mantiene un'ampia selezione di materiali educativi di qualità per fornire informazioni, assistenza e incoraggiamento ai dipendenti per migliorare la propria salute. Materiali di auto-aiuto come opuscoli e audiocassette progettati per educare i dipendenti sugli effetti dannosi del fumo e sui benefici dello smettere sono disponibili nelle sale d'attesa delle cliniche sanitarie e tramite posta interna su richiesta.
I materiali scritti vengono distribuiti anche alle fiere della salute. Spesso queste fiere della salute sono sponsorizzate in concomitanza con iniziative sanitarie nazionali in modo da capitalizzare l'attenzione dei media esistenti. Ad esempio, il terzo giovedì di ogni novembre, l'American Cancer Society sponsorizza il Great American Smokeout. Questa campagna nazionale, ideata per incoraggiare i fumatori a smettere di fumare per 24 ore, è ben pubblicizzata in tutti gli Stati Uniti da televisione, radio e giornali. L'idea è che se i fumatori possono dimostrare a se stessi che possono smettere per un giorno, potrebbero smettere per sempre. In Smokeout del 1993, il 20.5% dei fumatori negli Stati Uniti (9.4 milioni) ha smesso di fumare o ha ridotto il numero di sigarette fumate durante la giornata; 8 milioni di loro hanno riferito di aver continuato a non fumare o di aver ridotto il fumo da uno a dieci giorni dopo.
Ogni anno, i membri del dipartimento medico di Merrill Lynch allestiscono cabine per smettere di fumare il giorno del Great American Smokeout negli uffici domestici. Gli stand sono dislocati in luoghi ad alto traffico (lobby e mense) e forniscono letteratura, "kit di sopravvivenza" (contenenti gomma da masticare, bastoncini di cannella e materiali di auto-aiuto) e schede di impegno a smettere di fumare per incoraggiare i fumatori a smettere di fumare almeno per il giorno.
Programmi per smettere di fumare
Poiché nessun singolo programma per smettere di fumare funziona per tutti, ai dipendenti di Merrill Lynch viene offerta una varietà di opzioni. Questi includono materiali scritti di auto-aiuto ("kit per smettere"), programmi di gruppo, audiocassette, consulenza individuale e intervento medico. Gli interventi vanno dall'educazione e la classica modifica del comportamento all'ipnosi, alla terapia sostitutiva della nicotina (ad esempio, "il cerotto" e gomma da masticare alla nicotina) o una combinazione. La maggior parte di questi servizi è disponibile gratuitamente per i dipendenti e alcuni programmi, come gli interventi di gruppo, sono stati sovvenzionati dal dipartimento previdenziale dell'azienda.
Politiche per non fumatori
Oltre agli sforzi per smettere di fumare rivolti agli individui, le restrizioni al fumo stanno diventando sempre più comuni sul posto di lavoro. Molte giurisdizioni negli Stati Uniti, inclusi gli stati di New York e New Jersey, hanno emanato severe leggi sul fumo sul posto di lavoro che, per la maggior parte, limitano il fumo negli uffici privati. È consentito fumare nelle aree di lavoro comuni e nelle sale conferenze, ma solo se tutti i presenti acconsentono a consentirlo. Gli statuti in genere impongono che le preferenze dei non fumatori ricevano la priorità fino al punto di vietare completamente il fumo. La Figura 1 riassume le normative cittadine e statali applicabili a New York City.
Immagine 1. Riepilogo delle restrizioni cittadine e statali sul fumo a New York.
In molti uffici, Merrill Lynch ha implementato politiche sul fumo che vanno oltre i requisiti legali. La maggior parte delle mense della sede centrale a New York City e nel New Jersey sono diventate senza fumo. Inoltre, sono stati implementati divieti totali di fumo in alcuni edifici per uffici nel New Jersey e in Florida e in alcune aree di lavoro a New York City.
Sembra che ci sia poco dibattito sugli effetti negativi sulla salute dell'esposizione al tabacco. Tuttavia, nello sviluppo di una politica aziendale sul fumo dovrebbero essere considerate altre questioni. La Figura 2 delinea molti dei motivi per cui un'azienda può scegliere o meno di limitare il fumo oltre i requisiti legali.
Immagine 2. Motivi a favore e contro la limitazione del fumo sul posto di lavoro.
Valutazione dei programmi e delle politiche per smettere di fumare
Data la relativa giovinezza del programma Wellness and You, non è stata ancora condotta alcuna valutazione formale per determinare l'effetto di questi sforzi sul morale dei dipendenti o sulle abitudini al fumo. Tuttavia, alcuni studi suggeriscono che le restrizioni al fumo nei luoghi di lavoro sono favorite dalla maggioranza dei dipendenti (Stave e Jackson 1991), si traducono in una diminuzione del consumo di sigarette (Brigham et al. 1994; Baile et al. 1991; Woodruff et al. 1993) ed effettivamente aumentare i tassi di cessazione del fumo (Sorensen et al. 1991).
Prevenzione e controllo del cancro
Entro il prossimo decennio, si prevede, il cancro diventerà la principale causa di morte in molti paesi sviluppati. Ciò riflette non tanto un aumento dell'incidenza del cancro, ma piuttosto una diminuzione della mortalità per malattie cardiovascolari, attualmente in cima alle tabelle di mortalità. Allo stesso modo con il suo alto tasso di mortalità, siamo turbati dallo spettro del cancro come una malattia “terribile”: associata a un decorso più o meno rapido della disabilità e ad un alto grado di sofferenza. Questo quadro alquanto spaventoso viene reso più facile da contemplare dalla nostra crescente conoscenza di come ridurre il rischio, dalle tecniche che consentono la diagnosi precoce e da nuove e potenti conquiste nel campo della terapia. Tuttavia, quest'ultimo può essere associato a costi fisici, emotivi ed economici sia per i pazienti che per coloro che ne sono preoccupati. Secondo il National Cancer Institute (NCI) degli Stati Uniti, una significativa riduzione dei tassi di morbilità e mortalità per cancro è possibile se le attuali raccomandazioni relative all'uso del tabacco, ai cambiamenti nella dieta, ai controlli ambientali, allo screening e al trattamento all'avanguardia vengono applicate in modo efficace .
Per il datore di lavoro, il cancro presenta problemi significativi del tutto indipendenti dalla responsabilità per un possibile cancro professionale. I lavoratori con cancro possono avere una produttività ridotta e un assenteismo ricorrente a causa sia del cancro stesso che degli effetti collaterali del suo trattamento. Dipendenti di valore andranno perduti a causa di periodi prolungati di invalidità e morte prematura, con conseguenti costi considerevoli per l'assunzione e la formazione dei sostituti.
C'è un costo per il datore di lavoro anche quando è un coniuge o altra persona a carico piuttosto che il dipendente sano che sviluppa il cancro. L'onere dell'assistenza può portare a distrazione, affaticamento e assenteismo che gravano sulla produttività del dipendente e le spese mediche, spesso considerevoli, aumentano il costo dell'assicurazione sanitaria sponsorizzata dal datore di lavoro. È del tutto appropriato, quindi, che la prevenzione del cancro sia uno degli obiettivi principali dei programmi di benessere nei luoghi di lavoro.
Prevenzione primaria
La prevenzione primaria comporta l'evitamento del fumo e la modifica di altri fattori dell'ospite che possono influenzare lo sviluppo del cancro, l'identificazione di potenziali agenti cancerogeni nell'ambiente di lavoro e l'eliminazione o almeno la limitazione dell'esposizione dei lavoratori ad essi.
Controllo delle esposizioni
Gli agenti cancerogeni potenziali e provati vengono identificati attraverso la ricerca scientifica di base e gli studi epidemiologici delle popolazioni esposte. Quest'ultimo comporta misurazioni di igiene industriale della frequenza, dell'entità e della durata delle esposizioni, insieme a una sorveglianza medica completa dei lavoratori esposti, compresa l'analisi delle cause di disabilità e morte. Il controllo delle esposizioni implica l'eliminazione di questi potenziali agenti cancerogeni dal luogo di lavoro o, quando ciò non è possibile, la riduzione al minimo dell'esposizione ad essi. Implica anche la corretta etichettatura di tali materiali pericolosi e la formazione continua dei lavoratori rispetto alla loro manipolazione, contenimento e smaltimento.
Fumo e rischio di cancro
Circa un terzo di tutti i decessi per cancro e l'87% di tutti i tumori polmonari negli Stati Uniti sono attribuibili al fumo. L'uso del tabacco è anche la principale causa di tumori della laringe, del cavo orale e dell'esofago e contribuisce allo sviluppo di tumori della vescica, del pancreas, del rene e della cervice uterina. Esiste una chiara relazione dose-risposta tra rischio di cancro al polmone e consumo quotidiano di sigarette: chi fuma più di 25 sigarette al giorno ha un rischio che è circa 20 volte maggiore di quello dei non fumatori.
Gli esperti ritengono che l'assunzione involontaria del fumo di tabacco emesso dai fumatori ("fumo di tabacco ambientale") sia un fattore di rischio significativo per il cancro del polmone nei non fumatori. Nel gennaio 1993, la US Environmental Protection Agency (EPA) ha classificato il fumo di tabacco ambientale come un noto cancerogeno per l'uomo che, si stima, è responsabile di circa 3,000 decessi per cancro al polmone ogni anno tra i non fumatori statunitensi.
Il rapporto del Surgeon General statunitense del 1990 sui benefici per la salute derivanti dalla cessazione del fumo fornisce una chiara evidenza che smettere di fumare a qualsiasi età è benefico per la salute. Ad esempio, cinque anni dopo aver smesso, gli ex fumatori sperimentano un rischio ridotto di cancro ai polmoni; il loro rischio, tuttavia, rimane superiore a quello dei non fumatori fino a 25 anni.
L'eliminazione dell'esposizione al tabacco da parte dei programmi per smettere di fumare sponsorizzati dai datori di lavoro/sindacati e le politiche sui luoghi di lavoro che impongono un ambiente di lavoro senza fumo rappresentano un elemento importante nella maggior parte dei programmi di benessere nei luoghi di lavoro.
Modifica dei fattori dell'ospite
Il cancro è un'aberrazione della normale divisione e crescita cellulare in cui alcune cellule si dividono a velocità anormali e crescono in modo anomalo, a volte migrando verso altre parti del corpo, influenzando la forma e la funzione degli organi coinvolti e causando infine la morte dell'organismo. I recenti e continui progressi biomedici stanno fornendo una crescente conoscenza del processo di carcinogenesi e stanno iniziando a identificare i fattori genetici, umorali, ormonali, dietetici e di altro tipo che possono accelerarlo o inibirlo, portando così alla ricerca su interventi che hanno il potenziale per identificare i primi , processo precanceroso e così per aiutare a ripristinare i normali modelli di crescita cellulare.
Fattori genetici
Gli epidemiologi continuano ad accumulare prove di variazioni familiari nella frequenza di particolari tipi di cancro. Questi dati sono stati rafforzati dai biologi molecolari che hanno già identificato i geni che sembrano controllare le fasi della divisione cellulare e della crescita. Quando questi geni "soppressori tumorali" sono danneggiati da mutazioni naturali o dagli effetti di un cancerogeno ambientale, il processo può andare fuori controllo e si innesca un cancro.
Geni ereditari sono stati trovati in pazienti con cancro e membri delle loro famiglie immediate. Un gene è stato associato ad un alto rischio di cancro al colon e all'endometrio o alle ovaie nelle donne; un altro con un alto rischio di cancro al seno e alle ovaie; e un terzo con una forma di melanoma maligno. Queste scoperte hanno portato a un dibattito sulle questioni etiche e sociologiche che circondano il test del DNA per identificare gli individui portatori di questi geni con l'implicazione che potrebbero quindi essere esclusi da lavori che comportano una possibile esposizione a cancerogeni potenziali o effettivi. Dopo aver studiato questa questione, il Consiglio consultivo nazionale per la ricerca sul genoma umano (1994), sollevando questioni relative all'affidabilità dei test, all'attuale efficacia di potenziali interventi terapeutici e alla probabilità di discriminazione genetica nei confronti di coloro che risultano essere ad alto rischio , ha concluso che "è prematuro offrire test del DNA o screening per la predisposizione al cancro al di fuori di un ambiente di ricerca attentamente monitorato".
Fattori umorali
Il valore del test dell'antigene prostatico specifico (PSA) come test di screening di routine per il cancro alla prostata negli uomini anziani non è stato scientificamente dimostrato in uno studio clinico. Tuttavia, in alcuni casi, viene offerto ai lavoratori di sesso maschile, a volte come segno di parità di genere per bilanciare l'offerta di mammografia e Pap test cervicale alle lavoratrici. Le cliniche che forniscono esami periodici di routine offrono il test del PSA come supplemento e, talvolta, anche in sostituzione del tradizionale esame rettale digitale e dell'ecografia rettale di recente introduzione. Sebbene il suo uso sembri valido negli uomini con anomalie o sintomi prostatici, una recente revisione multinazionale conclude che la misurazione del PSA non dovrebbe essere una procedura di routine nello screening di popolazioni maschili sane (Adami, Baron e Rothman 1994).
Fattori ormonali
La ricerca ha implicato gli ormoni nella genesi di alcuni tumori e sono stati utilizzati nel trattamento di altri. Gli ormoni, tuttavia, non sembrano essere un elemento appropriato da enfatizzare nei programmi di promozione della salute sul posto di lavoro. Una possibile eccezione sarebbero gli avvertimenti del loro potenziale rischio cancerogeno in alcuni casi quando si raccomandano ormoni per il trattamento dei sintomi della menopausa e la prevenzione dell'osteoporosi.
Fattori dietetici
I ricercatori hanno stimato che circa il 35% di tutta la mortalità per cancro negli Stati Uniti potrebbe essere correlata alla dieta. Nel 1988, il Rapporto sulla nutrizione e la salute del Surgeon General degli Stati Uniti ha indicato che i tumori del polmone, del colon-retto, della mammella, della prostata, dello stomaco, delle ovaie e della vescica possono essere associati alla dieta. La ricerca indica che alcuni fattori dietetici - grassi, fibre e micronutrienti come beta-carotene, vitamina A, vitamina C, vitamina E e selenio - possono influenzare il rischio di cancro. Prove epidemiologiche e sperimentali indicano che la modulazione di questi fattori nella dieta può ridurre l'insorgenza di alcuni tipi di cancro.
Grasso alimentare
Le associazioni tra l'assunzione eccessiva di grassi alimentari e il rischio di vari tumori, in particolare tumori della mammella, del colon e della prostata, sono state dimostrate sia in studi epidemiologici che di laboratorio. Studi di correlazione internazionali hanno mostrato una forte associazione tra l'incidenza dei tumori in questi siti e l'assunzione totale di grassi nella dieta, anche dopo aggiustamento per l'apporto calorico totale.
Oltre alla quantità di grasso, il tipo di grasso consumato può essere un importante fattore di rischio nello sviluppo del cancro. Diversi acidi grassi possono avere varie proprietà sito-specifiche di promozione del tumore o di inibizione del tumore. L'assunzione di grassi totali e grassi saturi è stata fortemente e positivamente associata a tumori del colon, della prostata e della mammella in post-menopausa; l'assunzione di olio vegetale polinsaturo è stata positivamente associata al cancro al seno e alla prostata in post-menopausa, ma non al cancro al colon. Al contrario, il consumo di acidi grassi omega-3 altamente polinsaturi presenti in alcuni oli di pesce potrebbe non influire o addirittura ridurre il rischio di tumori al seno e al colon.
La fibra alimentare
L'evidenza epidemiologica suggerisce che il rischio di alcuni tumori, in particolare i tumori del colon e della mammella, può essere ridotto dall'aumento dell'assunzione di fibre alimentari e altri costituenti dietetici associati a un'elevata assunzione di verdure, frutta e cereali integrali.
Micronutrienti
Gli studi epidemiologici mostrano generalmente una relazione inversa tra l'incidenza del cancro e l'assunzione di alimenti ricchi di diversi nutrienti con proprietà antiossidanti, come il beta-carotene, la vitamina C (acido ascorbico) e la vitamina E (alfa-tocoferolo). Numerosi studi hanno dimostrato che un basso consumo di frutta e verdura è associato ad un aumentato rischio di cancro ai polmoni. Anche le carenze di selenio e zinco sono state implicate nell'aumento del rischio di cancro.
In una serie di studi in cui è stato dimostrato che l'uso di integratori antiossidanti riduce il numero previsto di gravi infarti e ictus, i dati sul cancro erano meno chiari. Tuttavia, i risultati dello studio clinico Alpha-Tocopherol, Beta-Carotene (ATBC) Lung Cancer Prevention, condotto dall'NCI in collaborazione con l'Istituto nazionale di sanità pubblica della Finlandia, hanno indicato che gli integratori di vitamina E e beta-carotene non prevengono il cancro ai polmoni . L'integrazione di vitamina E ha provocato anche il 34% in meno di tumori alla prostata e il 16% in meno di tumori del colon-retto, ma i soggetti che assumevano beta-carotene avevano il 16% in più di tumori ai polmoni, il che era statisticamente significativo, e avevano un numero leggermente superiore di altri tumori rispetto a quelli che assumevano vitamina E. o il placebo. Non c'erano prove che la combinazione di vitamina E e beta-carotene fosse migliore o peggiore di entrambi gli integratori da soli. I ricercatori non hanno ancora determinato perché coloro che assumevano beta-carotene nello studio sono stati osservati per avere più tumori ai polmoni. Questi risultati suggeriscono la possibilità che uno o più composti diversi negli alimenti che hanno livelli elevati di beta-carotene o vitamina E possano essere responsabili dell'effetto protettivo osservato negli studi epidemiologici. I ricercatori hanno anche ipotizzato che la durata dell'integrazione potrebbe essere stata troppo breve per inibire lo sviluppo di tumori nei fumatori a lungo termine. Ulteriori analisi dello studio ATBC, così come i risultati di altri studi in corso, aiuteranno a risolvere alcune delle domande che sono sorte in questo studio, in particolare la questione se grandi dosi di beta-carotene possano essere dannose per i fumatori.
alcol
L'uso eccessivo di bevande alcoliche è stato associato al cancro del retto, del pancreas, della mammella e del fegato. Vi sono anche forti prove a sostegno di un'associazione sinergica del consumo di alcol e del tabacco con un aumento del rischio di cancro della bocca, della faringe, dell'esofago e della laringe.
Raccomandazioni dietetiche
Sulla base delle prove convincenti che la dieta è correlata al rischio di cancro, l'NCI ha sviluppato linee guida dietetiche che includono le seguenti raccomandazioni:
- Ridurre l'assunzione di grassi al 30% o meno delle calorie.
- Aumentare l'assunzione di fibre da 20 a 30 grammi al giorno, con un limite massimo di 35 grammi.
- Includere una varietà di frutta e verdura nella dieta quotidiana.
- Evitare l'obesità.
- Consumare bevande alcoliche con moderazione, se non del tutto.
- Ridurre al minimo il consumo di cibi salati (confezionati con sale), sottaceto (imbevuti di salamoia) o cibi affumicati (associati a una maggiore incidenza di cancro allo stomaco e all'esofago).
Queste linee guida sono destinate ad essere incorporate in un regime dietetico generale che può essere raccomandato per l'intera popolazione.
Malattie infettive
Vi è una crescente conoscenza dell'associazione di alcuni agenti infettivi con diversi tipi di cancro: ad esempio, il virus dell'epatite B con il cancro del fegato, il papillomavirus umano con il cancro cervicale e il virus di Epstein-Barr con il linfoma di Burkitt. (La frequenza del cancro tra i pazienti affetti da AIDS è attribuibile all'immunodeficienza del paziente e non è un effetto cancerogeno diretto dell'agente HIV.) È ora disponibile un vaccino per l'epatite B che, se somministrato ai bambini, alla fine ridurrà il loro rischio di cancro.
Prevenzione del cancro sul posto di lavoro
Per esplorare il potenziale del posto di lavoro come arena per la promozione di un'ampia gamma di comportamenti di prevenzione e controllo del cancro, l'NCI sta sponsorizzando il Working Well Project. Questo progetto è progettato per determinare se gli interventi sul posto di lavoro per ridurre l'uso del tabacco, ottenere modifiche dietetiche preventive contro il cancro, aumentare la prevalenza dello screening e ridurre l'esposizione professionale possono essere sviluppati e implementati in modo economicamente vantaggioso. È stato avviato nel settembre 1989 presso i seguenti quattro centri di ricerca negli Stati Uniti.
- MD Anderson Cancer Center, Houston, Texas
- Università della Florida, Gainesville, in Florida
- Dana Farber Cancer Institute, Boston, Massachusetts
- Miriam Hospital/Brown University, Providence, Rhode Island
Il progetto coinvolge circa 21,000 dipendenti in 114 diverse sedi di lavoro negli Stati Uniti. La maggior parte dei cantieri selezionati è coinvolta prevalentemente nel settore manifatturiero; altri tipi di cantieri nel progetto includevano caserme dei vigili del fuoco e tipografie di giornali. La riduzione del tabagismo e la modificazione alimentare sono state aree di intervento comprese in tutti i cantieri; tuttavia, ogni sito massimizzava o minimizzava particolari programmi di intervento o includeva opzioni aggiuntive per soddisfare le condizioni climatiche e socioeconomiche dell'area geografica. I centri della Florida e del Texas, ad esempio, includevano ed enfatizzavano lo screening del cancro della pelle e l'uso di schermi solari a causa della maggiore esposizione al sole in quelle regioni geografiche. I centri di Boston e del Texas offrivano programmi che enfatizzavano la relazione tra cancro e consumo di tabacco. Il centro della Florida ha potenziato l'intervento di modifica della dieta con forniture di agrumi freschi, prontamente disponibili dall'industria agricola e frutticola dello stato. Nei cantieri del centro della Florida sono stati istituiti anche comitati dei consumatori dei dipendenti della direzione per lavorare con il servizio di ristorazione per garantire che le mense offrissero selezioni di frutta e verdura fresca. Molti dei luoghi di lavoro che hanno partecipato al progetto hanno offerto piccoli premi - buoni regalo o pranzi in mensa - per la continua partecipazione al progetto o per il raggiungimento di un obiettivo desiderato, come smettere di fumare. La riduzione dell'esposizione ai rischi professionali era di particolare interesse in quei siti di lavoro in cui erano prevalenti gli scarichi diesel, l'uso di solventi o apparecchiature per radiazioni. I programmi basati sul cantiere includevano:
- attività di gruppo per generare interesse, come il test del gusto di vari alimenti
- attività di gruppo dirette, come gare per smettere di fumare
- dimostrazioni medico/scientifiche, come
 test, per verificare l'effetto del fumo sul sistema respiratorio
test, per verificare l'effetto del fumo sul sistema respiratorio - seminari sulle pratiche commerciali e lo sviluppo di politiche volte a ridurre in modo significativo o eliminare l'esposizione professionale a materiali potenzialmente o effettivamente pericolosi o tossici
- programmi di auto-aiuto e auto-valutazione basati su computer sul rischio e sulla prevenzione del cancro
- manuali e lezioni di auto-aiuto per aiutare a ridurre o eliminare l'uso del tabacco, ottenere modifiche dietetiche e aumentare lo screening del cancro.
Educazione al cancro
I programmi di educazione sanitaria nei luoghi di lavoro dovrebbero includere informazioni su segni e sintomi indicativi di cancro in fase iniziale, ad esempio noduli, sanguinamento dal retto e da altri orifizi, lesioni cutanee che non sembrano guarire, unitamente al consiglio di richiedere tempestivamente una valutazione da parte di un medico . Questi programmi potrebbero anche offrire istruzioni, preferibilmente con pratica supervisionata, sull'autoesame del seno.
Screening del cancro
Lo screening per le lesioni precancerose o il cancro in fase iniziale viene effettuato in vista della loro individuazione e rimozione il prima possibile. Educare le persone sui primi segni e sintomi del cancro in modo che possano cercare l'attenzione di un medico è una parte importante dello screening.
La ricerca del cancro in fase iniziale dovrebbe essere inclusa in ogni visita medica di routine o periodica. Inoltre, gli screening di massa per particolari tipi di cancro possono essere effettuati sul posto di lavoro o in una struttura comunitaria vicina al luogo di lavoro. Qualsiasi screening accettabile e giustificabile di una popolazione asintomatica per il cancro dovrebbe soddisfare i seguenti criteri:
- La malattia in questione dovrebbe rappresentare un onere consistente a livello di sanità pubblica e dovrebbe avere una fase prevalente, asintomatica, non metastatica.
- La fase asintomatica, non metastatica dovrebbe essere riconoscibile.
- La procedura di screening dovrebbe avere specificità, sensibilità e valori predittivi ragionevoli; dovrebbe essere a basso rischio e basso costo ed essere accettabile sia per lo screener che per la persona sottoposta a screening.
- La diagnosi precoce seguita da un trattamento appropriato dovrebbe offrire un potenziale di cura sostanzialmente maggiore di quello esistente nei casi in cui la scoperta è stata ritardata.
- Il trattamento delle lesioni rilevate dallo screening dovrebbe offrire risultati migliori misurati in morbilità e mortalità specifiche per causa.
I seguenti criteri aggiuntivi sono particolarmente rilevanti sul posto di lavoro:
- I dipendenti (e le persone a loro carico, quando coinvolti nel programma) dovrebbero essere informati dello scopo, della natura e dei potenziali risultati dello screening e dovrebbe essere ottenuto un "consenso informato" formale.
- Il programma di screening dovrebbe essere condotto tenendo in debita considerazione il comfort, la dignità e la privacy delle persone che acconsentono allo screening e dovrebbe comportare un'interferenza minima con le modalità di lavoro e i programmi di produzione.
- I risultati dello screening dovrebbero essere trasmessi tempestivamente e privatamente, con copie inoltrate ai medici personali designati dai lavoratori. La consulenza di professionisti sanitari qualificati dovrebbe essere disponibile per coloro che cercano chiarimenti sul rapporto di screening.
- Le persone sottoposte a screening devono essere informate della possibilità di falsi negativi e avvertite di richiedere una valutazione medica di eventuali segni o sintomi che si sviluppano subito dopo l'esercizio di screening.
- Dovrebbe essere istituita una rete di riferimento prestabilita a cui indirizzare coloro che hanno risultati positivi e che non sono in grado o non desiderano consultare i propri medici personali.
- I costi dei necessari esami di conferma e i costi del trattamento dovrebbero essere coperti dall'assicurazione sanitaria o altrimenti essere abbordabili.
- Dovrebbe essere in atto un sistema di follow-up prestabilito per essere sicuri che i rapporti positivi siano stati prontamente confermati e che siano stati predisposti interventi adeguati.
Un ulteriore criterio finale è di fondamentale importanza: l'esercizio di screening dovrebbe essere condotto da operatori sanitari adeguatamente qualificati e accreditati utilizzando attrezzature all'avanguardia e l'interpretazione e l'analisi dei risultati dovrebbero essere della massima qualità e accuratezza possibili.
Nel 1989 la US Preventive Services Task Force, un gruppo di 20 esperti di medicina e altri campi correlati che si avvaleva di centinaia di "consulenti" e altri provenienti da Stati Uniti, Canada e Regno Unito, ha valutato l'efficacia di circa 169 interventi preventivi. Le sue raccomandazioni rispetto allo screening per il cancro sono riassunte nella tabella 1. Riflettendo l'atteggiamento alquanto conservatore della Task Force ei criteri rigorosamente applicati, queste raccomandazioni possono differire da quelle avanzate da altri gruppi.
Tabella 1. Screening per malattie neoplastiche.
|
Tipi di cancro |
Raccomandazioni della task force sui servizi preventivi degli Stati Uniti* |
|
Seno |
Tutte le donne di età superiore ai 40 anni dovrebbero sottoporsi a un esame clinico senologico annuale. La mammografia ogni uno o due anni è raccomandata per tutte le donne che iniziano all'età di 50 anni e continuano fino all'età di 75 anni a meno che non sia stata rilevata una patologia. Può essere prudente iniziare la mammografia in età precoce per le donne ad alto rischio di cancro al seno. Sebbene l'insegnamento dell'autoesame del seno non sia specificamente raccomandato in questo momento, non ci sono prove sufficienti per raccomandare alcun cambiamento nelle attuali pratiche di autoesame del seno (cioè, coloro che ora lo stanno insegnando dovrebbero continuare la pratica). |
|
colorettale |
Non ci sono prove sufficienti per raccomandare a favore o contro il test del sangue occulto fecale o la sigmoidoscopia come test di screening efficaci per il cancro del colon-retto in soggetti asintomatici. Non vi sono inoltre motivi sufficienti per sospendere questa forma di screening laddove è attualmente praticata o per negarla alle persone che ne facciano richiesta. Può essere clinicamente prudente offrire lo screening a persone di età pari o superiore a 50 anni con fattori di rischio noti per il cancro del colon-retto. |
|
Cervicale |
Il test Papanicolaou (Pap) regolare è raccomandato per tutte le donne che sono o sono state sessualmente attive. I Pap test dovrebbero iniziare con l'inizio dell'attività sessuale e dovrebbero essere ripetuti ogni uno o tre anni a discrezione del medico. Possono essere sospesi all'età di 65 anni se i precedenti strisci sono stati costantemente normali. |
|
Prostata |
Non ci sono prove sufficienti per raccomandare a favore o contro l'esame rettale digitale di routine come test di screening efficace per il cancro alla prostata negli uomini asintomatici. L'ecografia transrettale e i marcatori tumorali sierici non sono raccomandati per lo screening di routine negli uomini asintomatici. |
|
Polmone |
Lo screening delle persone asintomatiche per il cancro del polmone mediante l'esecuzione di routine della radiografia del torace o della citologia dell'espettorato non è raccomandato. |
|
Pelle |
Lo screening di routine per il cancro della pelle è raccomandato per le persone ad alto rischio. I medici dovrebbero consigliare a tutti i pazienti con una maggiore esposizione all'aperto di utilizzare preparati per la protezione solare e altre misure per proteggersi dai raggi ultravioletti. Attualmente non ci sono prove a favore o contro il consiglio ai pazienti di eseguire l'autoesame della pelle. |
|
Testicolare |
Lo screening periodico per il cancro ai testicoli mediante esame testicolare è raccomandato per gli uomini con una storia di criptorchidismo, orchiopessia o atrofia testicolare. Non ci sono prove di benefici o danni clinici da raccomandare a favore o contro lo screening di routine di altri uomini per il cancro ai testicoli. Attualmente non ci sono prove sufficienti a favore o contro la consulenza ai pazienti per eseguire l'autoesame periodico dei testicoli. |
|
ovarico |
Lo screening delle donne asintomatiche per carcinoma ovarico non è raccomandato. È prudente esaminare gli annessi quando si eseguono esami ginecologici per altri motivi. |
|
pancreatico |
Lo screening di routine per il cancro del pancreas nelle persone asintomatiche non è raccomandato. |
|
Orale |
Lo screening di routine delle persone asintomatiche per il cancro orale da parte dei medici di base non è raccomandato. A tutti i pazienti dovrebbe essere consigliato di sottoporsi a visite odontoiatriche regolari, di interrompere l'uso di tutte le forme di tabacco e di limitare il consumo di alcol. |
Fonte: Task Force sui servizi preventivi 1989.
Screening per il cancro al seno
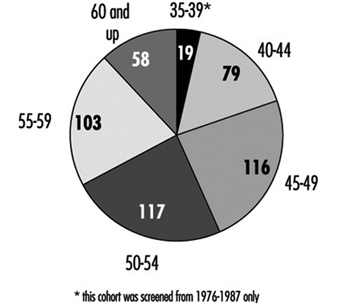
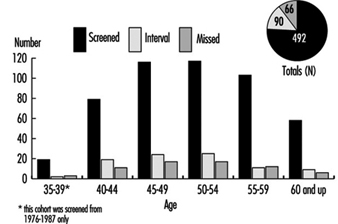
C'è un consenso generale tra gli esperti sul fatto che lo screening con mammografia combinato con l'esame clinico del seno ogni uno o due anni salverà vite tra le donne di età compresa tra 50 e 69 anni, riducendo le morti per cancro al seno in questa fascia di età fino al 30%. Gli esperti non hanno raggiunto un accordo, tuttavia, sul valore dello screening del cancro al seno con la mammografia per le donne asintomatiche di età compresa tra 40 e 49 anni. L'NCI raccomanda che le donne in questa fascia di età vengano sottoposte a screening ogni uno o due anni e che le donne ad aumentato rischio di cancro dovrebbero chiedere consiglio al medico se iniziare lo screening prima dei 40 anni.
La popolazione femminile nella maggior parte delle organizzazioni potrebbe essere troppo piccola per giustificare l'installazione di apparecchiature mammografiche in loco. Di conseguenza, la maggior parte dei programmi sponsorizzati dai datori di lavoro o dai sindacati (o entrambi) si basano su contratti con fornitori che portano unità mobili sul posto di lavoro o su fornitori nella comunità a cui le lavoratrici partecipanti vengono indirizzate durante l'orario di lavoro o nel proprio tempo libero. Nel prendere tali disposizioni, è essenziale assicurarsi che l'apparecchiatura soddisfi gli standard per l'esposizione ai raggi X e la sicurezza, come quelli promulgati dall'American College of Radiology, e che la qualità delle pellicole e la loro interpretazione siano soddisfacenti. Inoltre, è imperativo predisporre una risorsa di riferimento per quelle donne che richiedono una piccola aspirazione con ago o altre procedure diagnostiche di conferma.
Screening per il cancro cervicale
Le prove scientifiche suggeriscono fortemente che lo screening regolare con Pap test ridurrà significativamente la mortalità per cancro cervicale tra le donne sessualmente attive o che hanno raggiunto l'età di 18 anni. La sopravvivenza sembra essere direttamente correlata allo stadio della malattia al momento della diagnosi. La diagnosi precoce, utilizzando la citologia cervicale, è attualmente l'unico mezzo pratico per rilevare il cancro cervicale in stadi localizzati o precancerosi. Il rischio di sviluppare un carcinoma cervicale invasivo è da tre a dieci volte maggiore nelle donne che non sono mai state sottoposte a screening rispetto a quelle che si sono sottoposte a Pap test ogni due o tre anni.
Di particolare rilevanza per il costo dei programmi di screening sul posto di lavoro è il fatto che gli strisci di citologia cervicale possono essere ottenuti in modo abbastanza efficiente da infermieri adeguatamente formati e non richiedono il coinvolgimento di un medico. Forse ancora più importante è la qualità del laboratorio a cui vengono inviati per l'interpretazione.
Screening per il cancro del colon-retto
È generalmente accettato che la diagnosi precoce di polipi e tumori colorettali precancerosi mediante test periodici per il sangue fecale, nonché esami digitali rettali e sigmoidoscopici e la loro tempestiva rimozione, ridurrà la mortalità per cancro colorettale tra gli individui di età pari o superiore a 50 anni. L'esame è stato reso meno scomodo e più affidabile con la sostituzione del sigmoidoscopio rigido con lo strumento a fibre ottiche più lungo e flessibile. Rimane, tuttavia, un certo disaccordo su quali test dovrebbero essere utilizzati e con quale frequenza dovrebbero essere applicati.
Pro e contro dello screening
C'è un accordo generale sul valore dello screening del cancro negli individui a rischio a causa della storia familiare, della precedente insorgenza di cancro o dell'esposizione nota a potenziali agenti cancerogeni. Ma sembrano esserci preoccupazioni giustificate sullo screening di massa delle popolazioni sane.
I sostenitori dello screening di massa per l'individuazione del cancro sono guidati dalla premessa che la diagnosi precoce sarà seguita da miglioramenti nella morbilità e nella mortalità. Ciò è stato dimostrato in alcuni casi, ma non è sempre così. Ad esempio, sebbene sia possibile rilevare precocemente il cancro del polmone mediante l'uso delle radiografie del torace e della citologia dell'espettorato, ciò non ha portato ad alcun miglioramento nei risultati del trattamento. Allo stesso modo, è stata espressa la preoccupazione che l'aumento del lead time per il trattamento dei tumori prostatici precoci possa non solo essere privo di benefici ma possa, di fatto, essere controproducente in considerazione del periodo più lungo di benessere di cui godono i pazienti il cui trattamento è ritardato.
Nella pianificazione dei programmi di screening di massa, occorre considerare anche l'impatto sul benessere e sul portafoglio dei pazienti con falsi positivi. Ad esempio, in diverse serie di casi, dal 3 all'8% delle donne con screening mammari positivi aveva biopsie non necessarie per tumori benigni; e in un'esperienza con il test del sangue fecale per il cancro del colon-retto, quasi un terzo di quelli sottoposti a screening è stato sottoposto a colonscopia diagnostica e la maggior parte di loro ha mostrato risultati negativi.
È chiaro che sono necessarie ulteriori ricerche. Per valutare l'efficacia dello screening, l'NCI ha avviato un importante studio, il Prostate, Lung, Colorectal and Ovarian Cancer Screening Trials (PLCO) per valutare le tecniche di diagnosi precoce per questi quattro siti di cancro. L'arruolamento per il PLCO è iniziato nel novembre 1993 e coinvolgerà 148,000 uomini e donne, di età compresa tra 60 e 74 anni, randomizzati all'intervento o al gruppo di controllo. Nel gruppo di intervento, gli uomini saranno sottoposti a screening per il cancro del polmone, del colon-retto e della prostata mentre le donne saranno sottoposte a screening per il cancro del polmone, del colon-retto e dell'ovaio; quelli assegnati al gruppo di controllo riceveranno le consuete cure mediche. Per il cancro del polmone, verrà studiato il valore di una radiografia del torace a singola visione annuale; per il cancro del colon-retto verrà eseguita la sigmoidoscopia a fibre ottiche annuale; per il cancro alla prostata, verrà eseguito un esame rettale digitale e un esame del sangue per il PSA; e per il carcinoma ovarico, gli esami ecografici annuali fisici e transvaginali saranno integrati da un esame del sangue annuale per il marcatore tumorale noto come CA-125. Alla fine di 16 anni e con una spesa di 87.8 milioni di dollari, si spera di ottenere dati solidi su come utilizzare lo screening per ottenere diagnosi precoci che possano prolungare la vita e ridurre la mortalità.
Trattamento e assistenza continua
Il trattamento e l'assistenza continua comprendono gli sforzi per migliorare la qualità della vita di coloro in cui un cancro ha preso piede e di coloro che ne sono coinvolti. I servizi di medicina del lavoro ei programmi di assistenza ai dipendenti sponsorizzati dai datori di lavoro e dai sindacati possono fornire consulenza e supporto utili ai lavoratori in cura per il cancro o che hanno una persona a carico che riceve un trattamento. Questo supporto può includere spiegazioni su cosa sta succedendo e cosa aspettarsi, informazioni che a volte non vengono fornite da oncologi e chirurghi; guida nei rinvii per second opinion; e consulenze e assistenza per l'accesso a centri di cura altamente specializzati. I congedi e le modalità di lavoro modificate possono consentire ai lavoratori di rimanere produttivi durante il trattamento e di tornare al lavoro prima una volta ottenuta una remissione. In alcuni luoghi di lavoro sono stati formati gruppi di sostegno tra pari per fornire uno scambio di esperienze e un sostegno reciproco ai lavoratori che affrontano problemi simili.
Conclusione
I programmi per la prevenzione e l'individuazione del cancro possono dare un contributo significativo al benessere dei lavoratori coinvolti e delle persone a loro carico e produrre un ritorno significativo per i datori di lavoro ei sindacati che li sponsorizzano. Come per altri interventi preventivi, è necessario che questi programmi siano adeguatamente progettati e attuati con cura e, poiché i loro benefici matureranno nel corso di molti anni, dovrebbero essere continuati in modo costante.
Salute Della Donna
C'è un'errata percezione comune che, al di fuori delle differenze riproduttive, i lavoratori di sesso femminile e maschile saranno colpiti in modo simile dai rischi per la salute sul posto di lavoro e dai tentativi di controllarli. Sebbene le donne e gli uomini soffrano di molti degli stessi disturbi, differiscono fisicamente, metabolicamente, ormonalmente, fisiologicamente e psicologicamente. Ad esempio, la taglia media e la massa muscolare inferiori delle donne impongono un'attenzione particolare all'uso di indumenti e dispositivi protettivi e alla disponibilità di strumenti manuali adeguatamente progettati, mentre il fatto che la loro massa corporea sia generalmente inferiore a quella degli uomini le rende più suscettibili, a media, agli effetti dell'abuso di alcool sul fegato e sul sistema nervoso centrale.
Differiscono anche nel tipo di lavoro che svolgono, nelle circostanze sociali ed economiche che influenzano i loro stili di vita e nella loro partecipazione e risposta alle attività di promozione della salute. Sebbene ci siano stati alcuni recenti cambiamenti, è ancora più probabile che le donne si trovino in lavori che sono noiosamente di routine e in cui sono esposte a ripetuti infortuni. Soffrono di disparità salariali e hanno molte più probabilità degli uomini di essere gravati dalle responsabilità domestiche e dalla cura dei bambini e degli anziani a carico.
Nei paesi industrializzati le donne hanno un'aspettativa di vita più lunga rispetto agli uomini; questo vale per ogni fascia di età. All'età di 45 anni, una donna giapponese può aspettarsi di vivere in media altri 37.5 anni e una donna scozzese di 45 anni altri 32.8 anni, con le donne della maggior parte degli altri paesi del mondo sviluppato che rientrano in questi limiti. Questi fatti portano a supporre che le donne siano, quindi, sane. C'è una mancanza di consapevolezza del fatto che questi anni "extra" sono spesso segnati da malattie croniche e disabilità, molte delle quali prevenibili. Molte donne sanno troppo poco dei rischi per la salute che devono affrontare e, quindi, delle misure che possono adottare per controllare tali rischi e proteggersi da gravi malattie e lesioni. Ad esempio, molte donne sono giustamente preoccupate per il cancro al seno, ma ignorano il fatto che le malattie cardiache sono di gran lunga la principale causa di morte nelle donne e che, principalmente a causa dell'aumento del fumo di sigaretta, che è anche un importante fattore di rischio per le malattie coronariche malattia arteriosa: l'incidenza del cancro ai polmoni tra le donne è in aumento.
Negli Stati Uniti, un'indagine nazionale del 1993 (Harris et al. 1993), che ha coinvolto oltre 2,500 donne adulte e 1,000 uomini adulti, ha confermato che le donne soffrono di gravi problemi di salute e che molte non ricevono le cure di cui hanno bisogno. Secondo l'indagine, tra tre e quattro donne su dieci sono a rischio di malattie curabili non rilevate perché non ricevono adeguati servizi di prevenzione clinica, in gran parte perché non dispongono di un'assicurazione sanitaria o perché i loro medici non hanno mai suggerito che fossero disponibili test appropriati e dovrebbero essere cercato. Inoltre, un numero consistente di donne americane intervistate non era soddisfatta dei propri medici personali: quattro su dieci (il doppio della percentuale degli uomini) hanno dichiarato che i loro medici "parlivano con disprezzo" e il 17% (rispetto al 10% degli uomini) aveva stato detto che i loro sintomi erano "tutti nella testa".
Mentre i tassi complessivi di malattia mentale sono più o meno gli stessi per uomini e donne, i modelli sono diversi: le donne soffrono maggiormente di depressione e disturbi d'ansia, mentre l'abuso di droghe e alcol e i disturbi antisociali della personalità sono più comuni tra gli uomini (Glied e Kofman 1995). È più probabile che gli uomini cerchino e ricevano cure da specialisti della salute mentale, mentre le donne sono più spesso curate da medici di base, molti dei quali mancano dell'interesse se non dell'esperienza per trattare i problemi di salute mentale. Le donne, in particolare le donne anziane, ricevono una quota sproporzionata delle prescrizioni di farmaci psicotropi, quindi è sorta la preoccupazione che questi farmaci possano essere sovrautilizzati. Troppo spesso, le difficoltà derivanti da livelli eccessivi di stress o da problemi prevenibili e curabili vengono spiegate dagli operatori sanitari, dai membri della famiglia, dai supervisori e dai colleghi di lavoro, e persino dalle donne stesse, come un riflesso del "tempo del mese” o “cambio di vita” e, quindi, non vengono curati.
Queste circostanze sono aggravate dal presupposto che le donne, giovani e meno giovani, sappiano tutto quello che c'è da sapere sui loro corpi e su come funzionano. questo è lontano dalla verità. Esiste un'ignoranza diffusa e una disinformazione accettata acriticamente. Molte donne si vergognano di rivelare la loro mancanza di conoscenza e sono inutilmente preoccupate da sintomi che in realtà sono “normali” o semplicemente spiegati.
Poiché le donne costituiscono circa il 50% della forza lavoro in un'ampia fetta dell'arena occupazionale, e molto di più in alcuni settori dei servizi, le conseguenze dei loro problemi di salute prevenibili e correggibili impongono un tributo significativo ed evitabile al loro benessere e produttività e anche l'organizzazione. Tale tributo può essere notevolmente ridotto da un programma di promozione della salute nei luoghi di lavoro progettato per le donne.
Promozione della salute nei luoghi di lavoro per le donne
Una buona parte dell'informazione sanitaria è fornita da giornali e riviste e dalla televisione, ma gran parte di essa è incompleta, sensazionalistica o orientata alla promozione di particolari prodotti o servizi. Troppo spesso, nel riferire sugli attuali progressi medici e scientifici, i media sollevano più domande di quelle a cui rispondono e causano persino un'ansia inutile. Gli operatori sanitari negli ospedali, nelle cliniche e negli studi privati spesso non riescono a garantire che i loro pazienti siano adeguatamente istruiti sui problemi che presentano, per non parlare di prendersi il tempo per informarli su importanti problemi di salute non correlati ai loro sintomi.
Un programma di promozione della salute sul posto di lavoro correttamente progettato e amministrato dovrebbe fornire informazioni accurate e complete, opportunità di porre domande in sessioni di gruppo o individuali, servizi di prevenzione clinica, accesso a una varietà di attività di promozione della salute e consulenza sugli aggiustamenti che possono prevenire o ridurre al minimo il disagio e disabilità. Il cantiere offre un luogo ideale per la condivisione di esperienze e informazioni sulla salute, in particolare quando sono rilevanti per le circostanze incontrate sul lavoro. Si può anche sfruttare la pressione dei pari che è presente sul posto di lavoro per fornire ai lavoratori una motivazione aggiuntiva per partecipare e persistere nelle attività di promozione della salute e nel mantenere uno stile di vita salutare.
Esiste una varietà di approcci alla programmazione per le donne. Ernst and Young, la grande società di contabilità, ha offerto ai suoi dipendenti londinesi una serie di seminari sulla salute per le donne condotti da un consulente esterno. Hanno partecipato tutti i gradi del personale e sono stati ben accolti. Le donne che hanno partecipato erano sicure del formato delle presentazioni. In quanto estraneo, il consulente non rappresentava una minaccia per il loro status lavorativo e insieme hanno chiarito molte aree di confusione sulla salute delle donne.
Marks and Spencer, un importante rivenditore nel Regno Unito, conduce un programma attraverso il suo dipartimento medico interno utilizzando risorse esterne per fornire servizi ai dipendenti nei loro numerosi siti di lavoro regionali. Offrono esami di screening e consulenze individuali a tutto il loro personale, insieme a una vasta gamma di letteratura sanitaria e videocassette, molte delle quali sono prodotte internamente.
Molte aziende si avvalgono di consulenti sanitari indipendenti al di fuori dell'azienda. Un esempio nel Regno Unito è il servizio fornito dai centri medici BUPA (British United Provident Association), che vedono molte migliaia di donne attraverso la loro rete di 35 unità integrate ma geograficamente sparse, integrate dalle loro unità mobili. La maggior parte di queste donne viene indirizzata attraverso i programmi di promozione della salute dei loro datori di lavoro; il resto viene indipendentemente.
BUPA è stato probabilmente il primo, almeno nel Regno Unito, a istituire un centro per la salute delle donne dedicato a servizi di prevenzione esclusivamente per le donne. I centri sanitari per donne indipendenti e ospedalieri stanno diventando più comuni e si stanno dimostrando attraenti per le donne che non sono state ben servite dal sistema sanitario prevalente. Oltre a fornire cure prenatali e ostetriche, tendono a offrire cure primarie ad ampio raggio, con la maggior parte che pone particolare enfasi sui servizi di prevenzione.
Il National Survey of Women's Health Centers, condotto nel 1994 dai ricercatori della Johns Hopkins School of Hygiene and Public Health con il sostegno della Commonwealth Foundation (Weisman 1995), ha stimato negli Stati Uniti 3,600 centri per la salute delle donne, di cui 71 % sono centri di salute riproduttiva che forniscono principalmente esami ginecologici ambulatoriali di routine, Pap test e servizi di pianificazione familiare. Forniscono anche test di gravidanza, consulenza in caso di aborto (82%) e aborti (50%), screening e cure per malattie sessualmente trasmissibili, esami del seno e controlli della pressione sanguigna.
Il XNUMX% sono centri di cure primarie (questi includono i servizi sanitari universitari femminili) che forniscono cure di base per la donna sana e preventive, inclusi esami fisici periodici, esami ginecologici di routine e Pap test, diagnosi e trattamento dei problemi mestruali, consulenza in menopausa e terapia ormonale sostitutiva, e servizi di salute mentale, compresi consulenza e trattamento per l'abuso di droghe e alcol.
I centri senologici costituiscono il 6% del totale (vedi sotto), mentre il resto sono centri che forniscono varie combinazioni di servizi. Molti di questi centri hanno dimostrato interesse a stipulare contratti per fornire servizi alle dipendenti donne delle organizzazioni vicine come parte dei loro programmi di promozione della salute nei luoghi di lavoro.
Indipendentemente dalla sede, il successo della programmazione di promozione della salute nei luoghi di lavoro per le donne dipende non solo dall'affidabilità delle informazioni e dei servizi offerti ma, cosa più importante, dal modo in cui vengono presentati. I programmi devono essere sensibilizzati agli atteggiamenti e alle aspirazioni delle donne così come alle loro preoccupazioni e, pur essendo di sostegno, dovrebbero essere liberi dalla condiscendenza con cui questi problemi sono così spesso affrontati.
Il resto di questo articolo si concentrerà su tre categorie di problemi considerati particolarmente importanti per la salute delle donne: disturbi mestruali, cancro cervicale e mammario e osteoporosi. Tuttavia, nell'affrontare altre categorie sanitarie, il programma di promozione della salute nei luoghi di lavoro dovrebbe garantire che non vengano trascurati altri problemi di particolare rilevanza per le donne.
Disturbi mestruali
Per la grande maggioranza delle donne le mestruazioni sono un processo “naturale” che presenta poche difficoltà. Il ciclo mestruale può essere disturbato da una varietà di condizioni che possono causare disagio o preoccupazione per il dipendente. Questi possono portarla ad assentarsi per malattia regolarmente, spesso segnalando un “raffreddore” o “mal di gola” piuttosto che un problema mestruale, soprattutto se il certificato di assenza deve essere presentato a un dirigente uomo. Tuttavia, il modello di assenza è evidente e l'invio a un professionista sanitario qualificato può risolvere rapidamente il problema. I problemi mestruali che possono interessare il posto di lavoro includono amenorrea, menorragia, dismenorrea, sindrome premestruale (PMS) e menopausa.
amenorrea
Sebbene l'amenorrea possa creare preoccupazione, di solito non influisce sulle prestazioni lavorative. La causa più comune di amenorrea nelle donne più giovani è la gravidanza e nelle donne anziane è la menopausa o l'isterectomia. Tuttavia, può anche essere attribuibile alle seguenti circostanze:
- Cattiva alimentazione o sottopeso. La ragione della cattiva alimentazione può essere socioeconomica in quanto poco cibo è disponibile o conveniente, ma può anche essere il risultato dell'auto-fame correlata a disturbi alimentari come l'anoressia nervosa o la bulimia.
- Esercizio eccessivo. In molti paesi sviluppati. le donne si allenano eccessivamente in programmi di fitness o sport. Anche se la loro assunzione di cibo può essere adeguata, possono avere amenorrea.
- Condizioni mediche. I problemi derivanti dall'ipotiroidismo o da altri disturbi endocrini, la tubercolosi, l'anemia da qualsiasi causa e alcune malattie gravi e potenzialmente letali possono causare amenorrea.
- Misure contraccettive. I farmaci contenenti solo progesterone porteranno comunemente all'amenorrea. Va notato che la sterilizzazione senza цforectomia non provoca l'interruzione del ciclo mestruale della donna.
menorragia
In assenza di qualsiasi misura oggettiva del flusso mestruale, è comunemente accettato che qualsiasi flusso mestruale sufficientemente abbondante da interferire con le normali attività quotidiane di una donna, o che porti all'anemia, sia eccessivo. Quando il flusso è abbastanza intenso da sopraffare il normale fattore anti-coagulazione circolante, la donna con "mestruazioni abbondanti" può lamentare la comparsa di coaguli. L'incapacità di controllare il flusso sanguigno con qualsiasi normale protezione sanitaria può portare a notevole imbarazzo sul posto di lavoro e può portare a un modello di assenze regolari, mensili di uno o due giorni.
La menorragia può essere causata da fibromi o polipi uterini. Può anche essere causato da un dispositivo contraccettivo intrauterino (IUD) e, raramente, può essere la prima indicazione di una grave anemia o di altre gravi malattie del sangue come la leucemia.
dismenorrea
Sebbene la stragrande maggioranza delle donne mestruate provi un certo disagio al momento delle mestruazioni, solo poche hanno dolore sufficiente da interferire con la normale attività e, quindi, richiedono l'intervento di un medico. Ancora una volta, questo problema può essere suggerito da un modello di assenze mensili regolari. Tali difficoltà associate alle mestruazioni possono per certi scopi pratici essere classificate così:
- Dismenorrea primaria. Le giovani donne senza evidenza di malattia possono soffrire il giorno prima o il primo giorno del loro periodo di dolore abbastanza grave da indurle a prendersi una pausa dal lavoro. Sebbene non sia stata trovata alcuna causa, è noto che è associato all'ovulazione e, quindi, può essere prevenuto dalla pillola contraccettiva orale o da altri farmaci che impediscono l'ovulazione.
- Dismenorrea secondaria. L'insorgenza di mestruazioni dolorose in una donna sui trentacinque anni o più tardi suggerisce una patologia pelvica e dovrebbe essere esaminata a fondo da un ginecologo.
Va notato che alcuni analgesici da banco o prescritti per la dismenorrea possono causare sonnolenza e possono rappresentare un problema per le donne che svolgono lavori che richiedono attenzione ai rischi professionali.
Sindrome premestruale
La sindrome premestruale (PMS), una combinazione di sintomi fisici e psicologici sperimentati da una percentuale relativamente piccola di donne durante i sette o dieci giorni prima delle mestruazioni, ha sviluppato una propria mitologia. È stato falsamente accreditato come la causa della cosiddetta emotività e "volubilità" delle donne. Secondo alcuni uomini, tutte le donne ne soffrono, mentre le femministe ardenti affermano che nessuna donna ce l'ha. Sul posto di lavoro, è stata impropriamente citata come motivazione per tenere le donne fuori dalle posizioni che richiedono il processo decisionale e l'esercizio del giudizio, ed è servita come comoda scusa per negare alle donne la promozione a livelli manageriali ed esecutivi. È stato accusato dei problemi delle donne con le relazioni interpersonali e, in effetti, in Inghilterra ha fornito i motivi per motivi di pazzia temporanea che hanno consentito a due imputate separate di sfuggire all'accusa di omicidio.
I sintomi fisici della sindrome premestruale possono includere distensione addominale, tensione mammaria, costipazione, insonnia, aumento di peso dovuto all'aumento dell'appetito o alla ritenzione di sodio e liquidi, goffaggine nei movimenti e imprecisione nel giudizio. I sintomi emotivi includono pianto eccessivo, scoppi d'ira, depressione, difficoltà nel prendere decisioni, incapacità di far fronte in generale e mancanza di fiducia. Si verificano sempre nei giorni premestruali e sono sempre alleviati dall'inizio del periodo. Le donne che assumono la pillola contraccettiva orale combinata e quelle che hanno subito ovariectomie raramente soffrono di sindrome premestruale.
La diagnosi di sindrome premestruale si basa sulla storia della sua relazione temporale con i periodi mestruali; in assenza di cause definitive non sono previsti accertamenti diagnostici. Il suo trattamento, la cui intensità è determinata dall'intensità dei sintomi e dal loro effetto sulle normali attività, è empirico. La maggior parte dei casi risponde a semplici misure di auto-aiuto che includono l'abolizione della caffeina dalla dieta (tè, caffè, cioccolata e la maggior parte delle bevande analcoliche a base di cola contengono tutti quantità significative di caffeina), piccole poppate frequenti per ridurre al minimo qualsiasi tendenza all'ipoglicemia, limitare l'assunzione di sodio per ridurre al minimo ritenzione idrica e aumento di peso e regolare esercizio fisico moderato. Quando questi non riescono a controllare i sintomi, i medici possono prescrivere diuretici leggeri (solo per due o tre giorni) che controllano la ritenzione di sodio e di liquidi e/o ormoni orali che modificano l'ovulazione e il ciclo mestruale. In generale, la sindrome premestruale è curabile e non dovrebbe rappresentare un problema significativo per le donne sul posto di lavoro.
Menopausa
La menopausa che riflette l'insufficienza ovarica può verificarsi nelle donne sulla trentina o può essere posticipata ben oltre i 50 anni; all'età di 48 anni, circa la metà di tutte le donne l'avrà vissuta. Il tempo effettivo della menopausa è influenzato dalla salute generale, dall'alimentazione e da fattori familiari.
I sintomi della menopausa sono una diminuzione della frequenza delle mestruazioni solitamente associata a scarso flusso mestruale, vampate di calore con o senza sudorazione notturna e una diminuzione delle secrezioni vaginali, che possono causare dolore durante i rapporti sessuali. Altri sintomi spesso attribuiti alla menopausa includono depressione, ansia, pianto, mancanza di fiducia, mal di testa, cambiamenti nella struttura della pelle, perdita di interesse sessuale, difficoltà urinarie e insonnia. È interessante notare che uno studio controllato che prevedeva un questionario sui sintomi somministrato a uomini e donne ha mostrato che una parte significativa di questi disturbi era condivisa da uomini della stessa età (Bungay, Vessey e McPherson 1980).
La menopausa, che arriva intorno ai 50 anni, può coincidere con quella che è stata definita la “transizione di mezza età” o la “crisi di mezza età”, termini coniati per indicare collettivamente le esperienze che sembrano essere condivise da sia uomini che donne nella loro mezza età (semmai sembrano essere più comuni tra gli uomini). Questi includono perdita di scopo, insoddisfazione per il proprio lavoro e per la vita in generale, depressione, calo dell'interesse per l'attività sessuale e una tendenza alla diminuzione dei contatti sociali. Può essere accelerato dalla perdita del coniuge o del convivente per separazione o decesso o, per quanto riguarda il proprio lavoro, per mancato raggiungimento di una prevista promozione o per separazione, sia per licenziamento che per pensionamento volontario. A differenza della menopausa, non esiste una base ormonale nota per la transizione di mezza età.
In particolare nelle donne, questo periodo può essere associato alla “sindrome del nido vuoto”, il senso di mancanza di scopo che si può provare quando, usciti di casa i figli, tutto il loro percepito ragion d'essere sembra essere andato perduto. In tali casi, il lavoro ei contatti sociali sul posto di lavoro forniscono spesso un'influenza stabilizzante e terapeutica.
Come molti altri "problemi femminili", la menopausa ha sviluppato una propria mitologia. L'istruzione preparatoria che sfata questi miti, integrata da una consulenza di supporto sensibile, contribuirà molto a prevenire dislocazioni significative. Continuare a lavorare e mantenere prestazioni soddisfacenti sul posto di lavoro può essere di importanza cruciale per sostenere il benessere di una donna in questo momento.
È a questo punto che deve essere considerata l'opportunità della terapia ormonale sostitutiva (HRT). Attualmente oggetto di alcune controversie, la terapia ormonale sostitutiva era originariamente prescritta per controllare i sintomi della menopausa se diventavano eccessivamente gravi. Sebbene di solito efficaci, gli ormoni comunemente usati spesso acceleravano il sanguinamento vaginale e, cosa più importante, erano sospettati di essere cancerogeni. Di conseguenza, sono stati prescritti solo per periodi di tempo limitati, appena sufficienti per controllare i fastidiosi sintomi della menopausa.
La terapia ormonale sostitutiva non ha alcun effetto sui sintomi della transizione di mezza età. Tuttavia, se le vampate di una donna sono controllate e può dormire bene la notte perché i suoi sudori notturni sono prevenuti, o se può rispondere all'amore con più entusiasmo perché non è più doloroso, allora alcuni dei suoi altri problemi potrebbero essere risolti.
Oggi, il valore della terapia ormonale sostitutiva a lungo termine viene sempre più riconosciuto nel mantenimento dell'integrità ossea nelle donne con osteoporosi (vedi sotto) e nella riduzione del rischio di malattia coronarica, ora la principale causa di morte tra le donne nei paesi industrializzati . Ormoni, combinazioni e sequenze di somministrazione più recenti possono eliminare il verificarsi di sanguinamento vaginale pianificato e sembra esserci un rischio minimo o nullo di cancerogenesi, anche tra le donne con una storia di cancro. Tuttavia, poiché molti medici sono fortemente prevenuti a favore o contro la terapia ormonale sostitutiva, le donne devono essere istruite sui suoi vantaggi e svantaggi in modo che possano partecipare con fiducia alla decisione se utilizzarla o meno.
Di recente, richiamando alla mente i milioni di donne “baby boomer” (bambine nate dopo la seconda guerra mondiale) che raggiungeranno l'età della menopausa entro il prossimo decennio, l'American College of Obstetricians and Gynecologists (ACOG) ha avvertito che l'incredibile aumento della l'osteoporosi e le malattie cardiache potrebbero verificarsi a meno che le donne non siano meglio istruite sulla menopausa e sugli interventi progettati per prevenire malattie e disabilità e per prolungare e migliorare le loro vite dopo la menopausa (Voelker 1995). Il presidente dell'ACOG William C. Andrews, MD, ha proposto un programma su tre fronti che include una massiccia campagna per educare i medici sulla menopausa, una "visita in perimenopausa" da un medico da parte di tutte le donne di età superiore ai 45 anni per una valutazione personale del rischio e consulenza approfondita e coinvolgimento dei mezzi di informazione nell'educare le donne e le loro famiglie sui sintomi della menopausa e sui benefici e sui rischi di trattamenti come la terapia ormonale sostitutiva prima che le donne raggiungano la menopausa. Il programma di promozione della salute nei luoghi di lavoro può dare un importante contributo a tale sforzo educativo.
Screening per le malattie del collo dell'utero e della mammella
Per quanto riguarda i bisogni delle donne, un programma di promozione della salute dovrebbe prevedere o, almeno, raccomandare screening periodici per il cancro del collo dell'utero e della mammella.
Malattia cervicale
Lo screening regolare per alterazioni cervicali precancerose mediante il Pap test è una pratica consolidata. In molte organizzazioni, è reso disponibile sul posto di lavoro o in un'unità mobile portata lì, eliminando la necessità per le dipendenti di trascorrere il tempo viaggiando verso una struttura nella comunità o visitando i propri medici personali. I servizi di un medico non sono richiesti nella somministrazione di questa procedura: strisci soddisfacenti possono essere prelevati da un'infermiera o un tecnico ben addestrato. Più importante è la qualità della lettura degli strisci e l'integrità delle procedure per la registrazione e la comunicazione dei risultati.
Cancro al seno
Sebbene lo screening mammografico sia ampiamente praticato in quasi tutti i paesi sviluppati, è stato istituito su base nazionale solo nel Regno Unito. Attualmente, oltre un milione di donne nel Regno Unito vengono sottoposte a screening, con ogni donna di età compresa tra 50 e 64 anni che si sottopone a una mammografia ogni tre anni. Tutti gli esami, compresi eventuali ulteriori approfondimenti diagnostici necessari per chiarire anomalie nei filmati iniziali, sono gratuiti per i partecipanti. La risposta all'offerta di questo ciclo triennale di mammografia è stata di oltre il 70%. I rapporti per il periodo 1993-1994 (Patnick 1995) mostrano un tasso del 5.5% per il rinvio a ulteriore valutazione; 5.5 donne su 1,000 donne sottoposte a screening hanno scoperto di avere un cancro al seno. Il valore predittivo positivo per la biopsia chirurgica è stato del 70% in questo programma, rispetto a circa il 10% nei programmi riportati in altre parti del mondo.
Le criticità della mammografia sono la qualità della procedura, con particolare attenzione alla riduzione al minimo dell'esposizione alle radiazioni, e l'accuratezza dell'interpretazione delle pellicole. Negli Stati Uniti, la Food and Drug Administration (FDA) ha promulgato una serie di norme di qualità proposte dall'American College of Radiology che, a partire dal 1° ottobre 1994, devono essere osservate dalle oltre 10,000 unità mediche che effettuano o interpretano mammografie in tutto il mondo. il paese (Charafin 1994). In conformità con il National Mammography Standards Act (promulgato nel 1992), tutte le strutture mammografiche negli Stati Uniti (ad eccezione di quelle gestite dal Department of Veterans Affairs, che sta sviluppando i propri standard) dovevano essere certificate dalla FDA a partire da questa data . Queste norme sono riassunte nella figura 1.
Immagine 1. Standard di qualità della mammografia negli Stati Uniti.
Un fenomeno recente negli Stati Uniti è l'aumento del numero di centri per la salute del seno o del seno, il 76% dei quali è apparso dal 1985 (Weisman 1995). Sono prevalentemente affiliati all'ospedale (82%); le altre sono principalmente imprese a scopo di lucro di proprietà di associazioni di medici. Circa un quinto mantiene unità mobili. Forniscono servizi diagnostici e di screening ambulatoriali tra cui esami fisici del seno, screening e mammografia diagnostica, ecografia mammaria, biopsia con ago sottile e istruzioni sull'autoesame del seno. Poco più di un terzo offre anche cure per il cancro al seno. Mentre si concentrano principalmente sull'attrazione di auto-riferimenti e rinvii da parte dei medici della comunità, molti di questi centri si stanno sforzando di stipulare contratti con programmi di promozione della salute sponsorizzati da datori di lavoro o sindacati per fornire servizi di screening del seno alle loro partecipanti di sesso femminile.
L'introduzione di tali programmi di screening sul posto di lavoro può generare notevole ansia tra alcune donne, in particolare quelle con storie personali o familiari di cancro e quelle con risultati "anormali" (o inconcludenti). La possibilità di tali risultati non negativi dovrebbe essere spiegata attentamente nella presentazione del programma, insieme alla garanzia che sono in atto disposizioni per gli esami aggiuntivi necessari per spiegarli e agire di conseguenza. I supervisori dovrebbero essere istruiti a sanzionare le assenze di queste donne quando le necessarie procedure di follow-up non possono essere organizzate rapidamente al di fuori dell'orario di lavoro.
Osteoporosi
L'osteoporosi è una malattia del metabolismo osseo, molto più diffusa nelle donne che negli uomini, caratterizzata da un graduale declino della massa ossea che porta alla suscettibilità alle fratture che possono derivare da movimenti e incidenti apparentemente innocui. Rappresenta un importante problema di salute pubblica nella maggior parte dei paesi sviluppati.
I siti più comuni per le fratture sono le vertebre, la porzione distale del radio e la porzione superiore del femore. Tutte le fratture in questi siti negli individui più anziani dovrebbero indurre a sospettare l'osteoporosi come concausa.
Mentre tali fratture di solito si verificano più tardi nella vita, dopo che l'individuo ha lasciato la forza lavoro, l'osteoporosi è un obiettivo desiderabile per i programmi di promozione della salute nei luoghi di lavoro per una serie di motivi: (1) le fratture possono coinvolgere i pensionati e aumentare in modo significativo i loro costi di assistenza medica, di cui il datore di lavoro può essere responsabile; (2) le fratture possono coinvolgere i genitori anziani oi suoceri degli attuali dipendenti, creando un onere assistenziale a carico che può comprometterne la frequenza e le prestazioni lavorative; e (3) il posto di lavoro rappresenta un'opportunità per educare i giovani sull'eventuale pericolo dell'osteoporosi e per spingerli ad avviare i cambiamenti dello stile di vita che possono rallentarne il progresso.
Esistono due tipi di osteoporosi primaria:
- Post-menopausa, che è correlato alla perdita di estrogeni e, quindi, è più diffuso nelle donne che negli uomini (rapporto = 6:1). Si riscontra comunemente nella fascia di età compresa tra i 50 ei 70 anni ed è associata a fratture vertebrali e fratture di Colles (del polso).
- involutivo, che si verifica principalmente nelle persone di età superiore ai 70 anni ed è solo due volte più comune tra le donne rispetto agli uomini. Si pensa che sia dovuto a cambiamenti legati all'età nella sintesi della vitamina D ed è associato principalmente a fratture vertebrali e femorali.
Entrambi i tipi possono essere presenti contemporaneamente nelle donne. Inoltre, in una piccola percentuale di casi, l'osteoporosi è stata attribuita a una varietà di cause secondarie tra cui: iperparatiroidismo; l'uso di corticosteroidi, L-tiroxina, antiacidi contenenti alluminio e altri farmaci; riposo a letto prolungato; diabete mellito; l'uso di alcool e tabacco; e artrite reumatoide.
L'osteoporosi può essere presente per anni e persino decenni prima che si verifichino fratture. Può essere rilevato mediante misurazioni a raggi X ben standardizzate della densità ossea, calibrate per età e sesso, e integrate dalla valutazione di laboratorio del metabolismo del calcio e del fosforo. L'insolita radiotrasparenza dell'osso nelle radiografie convenzionali può essere indicativa, ma tale osteopenia di solito non può essere rilevata in modo affidabile fino a quando non viene perso più del 30% dell'osso.
È generalmente accettato che lo screening per l'osteoporosi di individui asintomatici non dovrebbe essere impiegato come procedura di routine, specialmente nei programmi di promozione della salute nei luoghi di lavoro. È costoso, poco affidabile se non nelle strutture più attrezzate, comporta l'esposizione alle radiazioni e, cosa più importante, non identifica le donne con osteoporosi che hanno maggiori probabilità di avere fratture.
Di conseguenza, sebbene tutti siano soggetti a un certo grado di perdita ossea, il programma di prevenzione dell'osteoporosi si concentra su quegli individui che sono a maggior rischio per la sua più rapida progressione e che sono quindi più suscettibili alle fratture. Un problema particolare è che, sebbene prima nella vita si inizino le misure preventive, tanto più efficaci sono, è comunque difficile motivare i giovani ad adottare cambiamenti nello stile di vita nella speranza di evitare un problema di salute che potrebbe svilupparsi in quanto molti di loro considerare un'età della vita molto remota. Una grazia salvifica è che molti dei cambiamenti raccomandati sono utili anche nella prevenzione di altri problemi, nonché nella promozione della salute e del benessere generale.
Alcuni fattori di rischio per l'osteoporosi non possono essere modificati. Loro includono:
- Gara. In media, i bianchi e gli orientali hanno una densità ossea inferiore rispetto ai neri confrontati per età e sono quindi a maggior rischio.
- Sex. Le donne hanno ossa meno dense degli uomini se abbinate per età e razza e quindi sono a maggior rischio.
- Età. Tutte le persone perdono massa ossea con l'età. Più forti sono le ossa in gioventù, meno è probabile che la perdita raggiunga livelli potenzialmente pericolosi in età avanzata.
- Storia famigliare. Esistono prove di una componente genetica nel raggiungimento del picco di massa ossea e nel tasso di successiva perdita ossea; pertanto, una storia familiare di fratture suggestive nei membri della famiglia può rappresentare un importante fattore di rischio.
Il fatto che questi fattori di rischio non possono essere modificati rende importante prestare attenzione a quelli che possono essere modificati. Tra le misure che possono essere prese per ritardare l'insorgenza dell'osteoporosi o per diminuirne la gravità, si possono citare le seguenti:
- Dieta. Se nella dieta non sono presenti quantità adeguate di calcio e vitamina D, si consiglia l'integrazione. Ciò è particolarmente importante per le persone con intolleranza al lattosio che tendono ad evitare il latte e i latticini, le principali fonti di calcio nella dieta, ed è più efficace se mantenuto dall'infanzia fino ai trent'anni quando si raggiunge il picco di densità ossea. Il carbonato di calcio, la forma più comunemente utilizzata di integrazione di calcio, provoca spesso effetti collaterali come costipazione, iperacidità di rimbalzo, gonfiore addominale e altri sintomi gastrointestinali. Di conseguenza, molte persone sostituiscono le preparazioni di citrato di calcio che, nonostante un contenuto significativamente inferiore di calcio elementare, viene assorbito meglio e ha meno effetti collaterali. Le quantità di vitamina D presenti nel solito preparato multivitaminico sono sufficienti per rallentare la perdita ossea dell'osteoporosi. Le donne devono essere avvertite contro dosi eccessive, che possono portare a ipervitaminosi D, una sindrome che include insufficienza renale acuta e aumento del riassorbimento osseo.
- Esercizio. È consigliabile un regolare esercizio fisico moderato, ad esempio da 45 a 60 minuti di camminata almeno tre volte a settimana.
- Fumo. Le donne che fumano entrano in menopausa in media due anni prima rispetto alle non fumatrici. Senza la sostituzione ormonale, la menopausa precoce accelererà la perdita ossea post-menopausale. Questo è un altro motivo importante per contrastare l'attuale tendenza all'aumento del fumo di sigaretta tra le donne.
- Terapia ormonale sostitutiva. Se si intraprende la terapia sostitutiva con estrogeni, dovrebbe essere avviata all'inizio della progressione dei cambiamenti della menopausa poiché il tasso di perdita ossea è maggiore durante i primi anni dopo la menopausa. Poiché la perdita ossea riprende dopo l'interruzione della terapia estrogenica, dovrebbe essere mantenuta a tempo indeterminato.
Una volta diagnosticata l'osteoporosi, il trattamento mira a evitare un'ulteriore perdita ossea seguendo tutte le raccomandazioni di cui sopra. Alcuni raccomandano l'uso della calcitonina, che ha dimostrato di aumentare il calcio corporeo totale. Tuttavia, deve essere somministrato per via parenterale; è costoso; e non ci sono ancora prove che ritardi o inverta la perdita di calcio nell'osso o riduca l'insorgenza di fratture. I bifosfonati stanno guadagnando terreno come agenti anti-riassorbimento.
Va ricordato che l'osteoporosi pone le basi per le fratture ma non le causa. Le fratture sono causate da cadute o movimenti improvvisi e imprudenti. Mentre la prevenzione delle cadute dovrebbe essere parte integrante di ogni programma di sicurezza sul lavoro, è particolarmente importante per le persone che possono avere l'osteoporosi. Pertanto, il programma di promozione della salute dovrebbe includere l'educazione alla salvaguardia dell'ambiente sia sul posto di lavoro che a casa (per es., eliminare o fissare con nastro adesivo i fili elettrici che pendono, dipingere i bordi dei gradini o le irregolarità del pavimento, fissare i tappeti scivolosi e asciugare prontamente eventuali zone umide) così come sensibilizzare le persone a rischi quali calzature e sedili poco sicuri da cui è difficile uscire perché troppo bassi o troppo morbidi.
La salute delle donne e il loro lavoro
Le donne sono nella forza lavoro retribuita per restare. In realtà, sono il cardine di molte industrie. Dovrebbero essere trattati come uguali agli uomini sotto ogni aspetto; solo alcuni aspetti della loro esperienza di salute sono diversi. Il programma di promozione della salute dovrebbe informare le donne su queste differenze e consentire loro di cercare il tipo e la qualità dell'assistenza sanitaria di cui hanno bisogno e che meritano. Le organizzazioni e coloro che le gestiscono dovrebbero essere istruite a comprendere che la maggior parte delle donne non soffre dei problemi descritti in questo articolo e che, per la piccola percentuale di donne che ne soffre, la prevenzione o il controllo è possibile. Tranne in rari casi, non più frequenti che tra gli uomini con problemi di salute simili, questi problemi non costituiscono barriere alla buona frequenza e all'efficace prestazione lavorativa.
Molte donne manager raggiungono le loro posizioni elevate non solo perché il loro lavoro è eccellente, ma perché non hanno nessuno dei problemi di salute femminile che sono stati delineati sopra. Questo può rendere alcune di loro intolleranti e non di supporto nei confronti di altre donne che hanno tali difficoltà. Una delle principali aree di resistenza alla condizione delle donne sul posto di lavoro, a quanto pare, possono essere le donne stesse.
Un programma di promozione della salute nei luoghi di lavoro che si concentri sulle questioni e i problemi di salute delle donne e li affronti con la dovuta sensibilità e integrità può avere un importante impatto positivo per il bene, non solo per le donne che lavorano, ma anche per le loro famiglie, la comunità e , più importante, l'organizzazione.
Programma di mammografia presso Marks and Spencer: un caso di studio
Questo caso di studio descrive il programma di mammografia di Marks and Spencer, il primo ad essere offerto da un datore di lavoro su scala nazionale. Marks and Spencer è un'operazione di vendita al dettaglio internazionale con 612 negozi in tutto il mondo, la maggior parte nel Regno Unito, in Europa e in Canada. Oltre a una serie di operazioni di franchising internazionali, la società possiede Brooks Brothers e Kings Super Markets negli Stati Uniti e D'Allaird's in Canada e persegue vaste attività finanziarie.
L'azienda impiega 62,000 persone, la maggior parte delle quali lavora in 285 negozi nel Regno Unito e nella Repubblica d'Irlanda. La reputazione dell'azienda come buon datore di lavoro è leggendaria e la sua politica di buone relazioni umane con il personale ha incluso la fornitura di programmi sanitari e assistenziali completi e di alta qualità.
Sebbene in alcuni luoghi di lavoro venga fornito un servizio di trattamento, questa esigenza è ampiamente soddisfatta dai medici di base della comunità. La politica sanitaria aziendale pone l'accento sulla diagnosi precoce e sulla prevenzione delle malattie. Di conseguenza, negli ultimi 20 anni sono stati sviluppati numerosi programmi di screening innovativi, molti dei quali hanno preceduto progetti simili nel Servizio Sanitario Nazionale (NHS). Oltre l'80% della forza lavoro è di sesso femminile, un fatto che ha influenzato la scelta dei programmi di screening, che comprendono la citologia cervicale, lo screening del cancro ovarico e la mammografia.
Screening per il cancro al seno
A metà degli anni '1970 lo studio HIP di New York (Shapiro 1977) dimostrò che la mammografia era in grado di rilevare tumori al seno impalpabili con l'aspettativa che una diagnosi precoce avrebbe ridotto la mortalità. Per un datore di lavoro di un gran numero di donne di mezza età, l'attrattiva della mammografia era evidente e nel 1976 fu introdotto un programma di screening (Hutchinson e Tucker 1984; Haslehurst 1986). A quel tempo non c'era praticamente accesso a mammografie affidabili di alta qualità nel settore pubblico e quella disponibile nelle organizzazioni sanitarie private era di qualità variabile e costosa. Il primo compito è stato quindi quello di garantire l'accesso a una qualità uniformemente elevata e questa sfida è stata affrontata utilizzando unità mobili di screening, ciascuna dotata di una zona di attesa, cabina per esami e apparecchiature mammografiche.
L'amministrazione centralizzata e l'elaborazione delle pellicole hanno consentito controlli continui su tutti gli aspetti della qualità e hanno permesso che l'interpretazione delle pellicole venisse intrapresa da un gruppo esperto di mammografi. C'era, tuttavia, uno svantaggio in quanto il tecnico di radiologia non era in grado di esaminare immediatamente il film sviluppato per verificare che non vi fossero errori tecnici in modo che, se ce ne fossero stati, l'impiegato potesse essere richiamato o altri accordi presi per il necessario esame ripetuto .
La conformità è sempre stata eccezionalmente elevata ed è rimasta superiore all'80% per tutte le fasce d'età. Senza dubbio ciò è dovuto alla pressione del gruppo di pari, alla facile disponibilità del servizio presso o vicino al luogo di lavoro e, fino a poco tempo fa, alla mancanza di strutture mammografiche nel SSN.
Le donne sono invitate a partecipare al programma di screening e la partecipazione è del tutto volontaria. Prima dello screening vengono svolte brevi sessioni educative da parte del medico o dell'infermiere aziendale, entrambi disponibili a rispondere a quesiti e dare spiegazioni. Le ansie comuni includono la preoccupazione per il dosaggio delle radiazioni e la preoccupazione che la compressione del seno possa causare dolore. Le donne che vengono richiamate per ulteriori accertamenti vengono viste durante l'orario di lavoro e rimborsate integralmente delle spese di viaggio per sé e per un accompagnatore.
Tre modalità sono state utilizzate per i primi cinque anni del programma: esame clinico da parte di un infermiere altamente qualificato, termografia e mammografia. La termografia era un esame che richiedeva tempo con un alto tasso di falsi positivi e non dava alcun contributo al tasso di rilevamento del cancro; di conseguenza è stato interrotto nel 1981. Sebbene abbia un valore limitato nella rilevazione del cancro, l'esame clinico, che include una revisione dettagliata della storia personale e familiare, fornisce informazioni preziose al radiologo e concede alla cliente il tempo di discutere le sue paure e altri problemi di salute con un professionista della salute comprensivo. La mammografia è il più sensibile dei tre test. Le proiezioni cranio-caudale e obliqua laterale vengono eseguite all'esame iniziale con proiezioni singole solo al controllo dell'intervallo. La lettura singola dei film è la norma, anche se la doppia lettura viene utilizzata per i casi difficili e come controllo di qualità casuale. La Figura 1 mostra il contributo dell'esame clinico e della mammografia al tasso totale di rilevamento del cancro. Dei 492 casi di cancro riscontrati, il 10% è stato rilevato solo con l'esame clinico, il 54% con la sola mammografia e il 36% con l'esame clinico e la mammografia.
Immagine 1. Screening per il cancro al seno. Contributo dell'esame clinico e della mammografia alla rilevazione del cancro, per gruppo di età.
Alle donne di età compresa tra 35 e 70 anni è stato offerto lo screening quando il programma è stato introdotto per la prima volta, ma il basso tasso di rilevamento del cancro e l'elevata incidenza di malattie mammarie benigne tra quelle nella fascia di età compresa tra 35 e 39 anni hanno portato al ritiro del servizio nel 1987 da queste donne. La figura 19 mostra il numero di tumori rilevati tramite screening per gruppo di età.
Immagine 2. Distribuzione per età dei tumori rilevati dallo schermo.
Allo stesso modo, l'intervallo di screening è passato da un intervallo annuale (che riflette l'entusiasmo iniziale) a un intervallo di due anni. La Figura 3 mostra il numero di tumori rilevati dallo schermo per fascia di età con i numeri corrispondenti di tumori intervallati e tumori mancati. I casi di intervallo sono definiti come quelli che si verificano dopo uno screening veramente negativo durante il tempo tra i test di routine. I casi persi sono definiti come quei tumori che possono essere visti retrospettivamente sui film ma non sono stati identificati al momento del test di screening.
Immagine 3. Numero di tumori rilevati dallo schermo, tumori intervallo e tumori mancati, per fascia di età.
Tra la popolazione sottoposta a screening, il 76% dei tumori al seno è stato rilevato allo screening con un ulteriore 14% dei casi che si sono verificati durante l'intervallo tra gli esami. Il tasso di cancro a intervalli sarà attentamente monitorato per garantire che non raggiunga un livello inaccettabilmente elevato.
Il vantaggio in termini di sopravvivenza dello screening delle donne di età inferiore ai 50 anni rimane non dimostrato, anche se si concorda sul fatto che vengono rilevati tumori più piccoli e ciò consente ad alcune donne di scegliere tra mastectomia o terapia di conservazione del seno, una scelta molto apprezzata da molti. La Figura 4 mostra le dimensioni dei tumori rilevati dallo schermo, la maggior parte delle quali ha dimensioni inferiori a due centimetri e linfonodi negativi.
Immagine 4. Dimensioni dei tumori rilevati dallo schermo.
Impatto del rapporto Forrest
Alla fine degli anni '1980, il professor Sir Patrick Forrest raccomandò che lo screening mammografico regolare fosse messo a disposizione delle donne di età superiore ai 50 anni tramite il servizio sanitario nazionale (ovvero, senza alcun addebito al momento dell'erogazione del servizio) (Forrest 1987). La sua raccomandazione più importante era che il servizio non dovesse iniziare fino a quando il personale specializzato non fosse stato completamente formato nell'approccio multidisciplinare alla diagnosi della cura del seno. Tale personale doveva includere radiologi, consulenti infermieri e medici del seno. Dal 1990, il Regno Unito dispone di un eccezionale servizio di screening e valutazione del seno per le donne di età superiore ai 50 anni.
In coincidenza con questo sviluppo nazionale, Marks and Spencer ha rivisto i suoi dati ed è diventato evidente un grave difetto nel programma. Il tasso di richiamo dopo lo screening di routine era superiore all'8% per le donne sopra i cinquant'anni e al 12% per le donne più giovani. L'analisi dei dati ha mostrato che i motivi comuni per il richiamo erano problemi tecnici, come malposizionamento, errori di elaborazione, difficoltà con le linee della griglia o necessità di ulteriori visualizzazioni. Inoltre, era chiaro che l'uso dell'ecografia, della mammografia specializzata e della citologia per aspirazione con ago sottile avrebbe potuto ridurre ulteriormente il tasso di richiamo e di rinvio. Un primo studio ha confermato queste impressioni, ed è stato deciso di ridefinire il protocollo di screening in modo che i clienti che necessitavano di ulteriori test non fossero rinviati ai loro medici di famiglia, ma fossero mantenuti all'interno del programma di screening fino a quando non fosse stata fatta una diagnosi definitiva. La maggior parte di queste donne è stata riportata a un programma di richiamo di routine dopo le ulteriori indagini e questo ha ridotto al minimo il tasso di riferimento chirurgico formale.
Invece di duplicare il servizio fornito dal Servizio Sanitario Nazionale, è stata sviluppata una politica di partenariato che ha consentito a Marks and Spencer di attingere all'esperienza del settore pubblico mentre i finanziamenti aziendali vengono utilizzati per migliorare il servizio per tutti. Il programma di screening mammografico è ora fornito da un certo numero di fornitori: circa la metà del fabbisogno è soddisfatta dal servizio mobile originale, ma i dipendenti dei negozi cittadini più grandi ora ricevono screening di routine presso centri specializzati, che possono essere nel settore privato o pubblico. Questa collaborazione con il Servizio Sanitario Nazionale è stata uno sviluppo entusiasmante e stimolante e ha contribuito a migliorare gli standard generali di diagnosi e cura del seno per l'intera popolazione. Unendo sia i cantieri privati che i programmi del settore pubblico è possibile fornire un servizio di qualità eccezionalmente elevata a una popolazione ampiamente distribuita.
Strategie in cantiere per migliorare la salute materna e infantile: esperienze di datori di lavoro statunitensi
C'è una crescente consapevolezza tra i datori di lavoro del settore pubblico e privato negli Stati Uniti che i risultati di nascita sani, la produttività e lo stato economico dell'organizzazione sono collegati. Allo stesso tempo, vi è una maggiore preoccupazione per i rischi per la salute riproduttiva sul lavoro. Mai prima d'ora i datori di lavoro avevano ragioni migliori per migliorare la salute materna e infantile tra i dipendenti e le loro famiglie. L'aumento dei costi sanitari, il cambiamento demografico della forza lavoro e la crescente evidenza che dipendenti sani portano a guadagni di produttività, sono motivi convincenti per rendere la salute materna e infantile un'aggiunta ai loro programmi di educazione sanitaria e promozione.
Strategia per la salute materna e infantile è un termine ampiamente utilizzato per definire qualsiasi iniziativa attentamente pianificata, sponsorizzata dal datore di lavoro o dal sindacato, che promuove la salute e il benessere delle donne, prima, durante e dopo la gravidanza, e sostiene la salute dei bambini durante anche il primo anno di vita. Non esiste un'unica soluzione o approccio per migliorare la salute materna e infantile. Piuttosto, per la maggior parte dei datori di lavoro, lo sforzo è una combinazione delle seguenti attività, personalizzate per soddisfare l'ambiente che rende unico il loro posto di lavoro.
Benefici per la salute
È utile considerare i benefici dell'assistenza sanitaria materna e infantile come un continuum di cure che fornisce consapevolezza sulla salute riproduttiva e consulenza e servizi di pianificazione familiare per tutta la durata della vita riproduttiva. I benefici elencati nella tabella 1 rappresentano quelli che un piano di assicurazione sanitaria dovrebbe coprire a causa della loro importanza nel migliorare la salute materna e infantile.
Tabella 1. Benefici dell'assicurazione sanitaria.
|
Pre-gravidanza |
Gravidanza |
Post-gravidanza |
infanzia |
|
Visita annuale di assistenza preconcezionale o interconcezionale (include i servizi di pianificazione familiare) Consulenza e test genetici Piano di prescrizione di farmaci Trattamento dell'abuso di sostanze |
Consulenza e test genetici L'assistenza prenatale dovrebbe essere offerta senza franchigie o pagamenti Il travaglio e il parto in un ospedale o in un centro parto dovrebbero essere offerti senza franchigie o co-pagamenti
|
Assistenza dopo il parto Piano di prescrizione di farmaci Servizi di assistenza sanitaria a domicilio Trattamento dell'abuso di sostanze |
Normale asilo nido neonatale Terapia intensiva neonatale: nessuna esclusione di condizioni preesistenti per i neonati Piano di prescrizione di farmaci Servizi di assistenza sanitaria a domicilio |
Fonte: March of Dimes Birth Defects Foundation 1994.
Progettazione dei vantaggi
Mentre molti piani sanitari americani forniscono copertura per le cure preconcezionali e prenatali, ci sono una serie di motivi per cui potrebbe essere difficile per alcune donne ottenere cure di alta qualità a prezzi accessibili. Ad esempio, alcuni fornitori richiedono il pagamento anticipato per l'assistenza prenatale e i servizi di parto, tuttavia la maggior parte degli assicuratori non effettuerà il pagamento fino a dopo il parto. Altri ostacoli all'accesso a cure adeguate includono quote deducibili elevate o co-pagamenti, orari d'ufficio scomodi, mancanza di copertura per le persone a carico e inaccessibilità geografica. I datori di lavoro non possono eliminare tutte queste barriere, ma rappresenterebbe un ottimo inizio per aiutare a rimuovere gli oneri dei pagamenti anticipati e delle elevate spese deducibili e per offrire assistenza al dipendente nel trovare l'accettazione da parte di un fornitore adeguato di cure prenatali.
In Texas Instruments (TI), l'obiettivo è rendere accessibile l'assistenza prenatale indipendentemente dal livello di reddito di un dipendente o dall'operatore sanitario. Le madri che cercano cure prenatali all'interno della rete TI pagano solo il 10% di una tariffa negoziata anticipata, un unico addebito che copre i servizi di assistenza prenatale e sia i parti non complicati che i tagli cesarei.
The Haggar Apparel Company paga in anticipo il 100% del costo delle cure prenatali se un dipendente o una persona a carico accede alle cure prenatali nel primo trimestre di gravidanza. The Home Depot (un rivenditore di articoli per l'edilizia e merci correlate) rinuncia alla franchigia ospedaliera della futura mamma se le visite di assistenza prenatale iniziano nel primo trimestre.
Sebbene molti piani prevedano un'assistenza adeguata per i primi giorni di vita del neonato, la copertura per l'assistenza preventiva continua del neonato dopo la dimissione dall'ospedale, spesso indicata come cura del neonato, è spesso inadeguata o inesistente.
Presso la First National Bank di Chicago, le future mamme iscritte al piano di indennizzo e che completano un programma di educazione prenatale entro la fine del loro quarto mese di gravidanza hanno la franchigia di $ 400 esentata dalla copertura assicurativa sanitaria del primo anno del loro neonato. La Monfort Company, un impianto di confezionamento di carne bovina a Greeley, in Colorado, copre totalmente la cura dei bambini fino a tre anni.
Servizi relativi ai benefit e programmi per i dipendenti
La tabella 2 elenca i servizi ei programmi relativi ai benefici che sono considerati importanti elementi di supporto per una strategia per la salute materna e infantile. Questi servizi e programmi possono essere forniti direttamente dal datore di lavoro, sul posto di lavoro o in un luogo vicino, o in base a un contratto con un'agenzia o un fornitore esterno, a seconda della struttura, dell'ubicazione e delle dimensioni dell'organizzazione e possono essere gestiti dai benefit , salute dei dipendenti, promozione della salute o dipartimento di assistenza ai dipendenti, ad esempio.
Poche aziende possono offrire tutti questi componenti; tuttavia, più completa e comprensiva è la strategia, maggiori sono le possibilità di migliorare la salute delle madri e dei bambini.
Tabella 2. Altri servizi relativi alle prestazioni forniti dal datore di lavoro.
|
SERVIZI |
|||
|
Pre-gravidanza |
Gravidanza |
Post-gravidanza |
infanzia |
|
|
||
|
PROGRAMMI |
|||
|
Pre-gravidanza |
Gravidanza |
Post-gravidanza |
infanzia |
|
|
|
|
Fonte: March of Dimes Birth Defects Foundation 1994.
Periodo pre-gravidanza e gravidanza
I programmi di gestione della maternità stanno guadagnando popolarità perché offrono caratteristiche interessanti sia per i futuri genitori che per il datore di lavoro. Sebbene non sia progettato per sostituire l'assistenza prenatale fornita da un operatore sanitario, la gestione della maternità è un servizio correlato alle prestazioni che fornisce consulenza e supporto personalizzati in base alle esigenze e ai livelli di rischio della madre.
Levi Strauss & Company, uno dei più grandi produttori di abbigliamento e abbigliamento della nazione, offre un programma di gestione della maternità amministrato da una compagnia di assicurazioni. I dipendenti sono incoraggiati ad accedere al programma non appena sono incinte e riceveranno $ 100 in contanti per chiamare il numero verde di gestione della maternità. Nel 1992, i costi per i neonati le cui madri partecipavano al programma erano inferiori di quasi il 50% rispetto a quelli le cui madri non lo facevano.
La First National Bank di Chicago offre la March of Dimes I bambini e te programma di promozione della salute prenatale come parte della sua strategia per la salute materna e infantile. Questo programma è descritto di seguito e nel caso di studio a p. 15.23 sopra.
Babies and You: un programma di promozione della salute prenatale
La marcia di Dimes' I bambini e te Il programma di promozione della salute prenatale è stato sviluppato nel 1982 in collaborazione con specialisti della salute materna e infantile in tutto il paese. Ampiamente testato sul campo dai capitoli e dai siti di lavoro di March of Dimes, il programma viene continuamente aggiornato e migliorato.
I bambini e te educa gli adulti su come praticare comportamenti di stile di vita sani prima e durante la gravidanza, motiva le donne a ricevere cure prenatali precoci e regolari e influenza i datori di lavoro affinché implementino strategie che supportino esiti sani della gravidanza.
Le attività di promozione della salute prenatale dovrebbero raggiungere uomini e donne dipendenti, partner, altri membri della famiglia e amici. I bambini e te è adattabile alle esigenze specifiche di qualsiasi forza lavoro. Vengono presi in considerazione il livello di istruzione, la cultura e la lingua dei potenziali partecipanti, nonché eventuali limitazioni del luogo di lavoro e le risorse disponibili della comunità.
Poiché i datori di lavoro si trovano in fasi diverse delle loro attività di promozione della salute, I bambini e te offre tre livelli di attuazione: una campagna informativa, seminari educativi e formazione degli operatori sanitari (vedi riquadro). Gli argomenti più popolari per materiali informativi e seminari educativi sono il preconcetto e l'assistenza prenatale, lo sviluppo fetale, la genetica, il ruolo maschile in gravidanza, l'alimentazione durante la gravidanza e la genitorialità. Gli argomenti trattati nei programmi prenatali di 31 aziende intervistate dal New York Business Group on Health hanno trovato come temi dominanti la comprensione di ciò che accade durante la gravidanza e il parto; cure tempestive da parte di professionisti sanitari qualificati; praticare comportamenti sani legati alla gravidanza ed evitare i rischi che potrebbero interessare la madre e/o il feto; cura del neonato; e mantenere relazioni familiari e lavorative soddisfacenti (Duncan, Barr e Warshaw 1992).
BAMBINI E TU: livelli di attuazione
Campagna informativa di I livello è progettato per creare consapevolezza nel luogo di lavoro sull'importanza di cure prenatali precoci e regolari. Per sostenere questo livello di implementazione, è disponibile una varietà di materiali stampati e audiovisivi da March of Dimes.
Seminari Didattici di II Livello vengono consegnati in cantiere da professionisti sanitari volontari di March of Dimes. Sono disponibili quattordici diversi argomenti del seminario tra cui scegliere, tra cui: assistenza preconcezionale, assistenza prenatale, nutrizione, esercizio fisico e gravidanza, gravidanza dopo i 35 anni, stress e gravidanza, complicanze della gravidanza, cura del bambino, ruolo maschile in gravidanza e allattamento.
Formazione di III livello degli operatori sanitari consente a un cantiere di stabilire Babies and You come componente continua delle sue attività di benessere. Il March of Dimes offre una formazione di un giorno sulla consegna e l'implementazione del programma a professionisti della salute in loco come infermieri di medicina del lavoro, gestori di benefici, direttori medici e specialisti della promozione della salute.
Ma indipendentemente dal livello di Babies and You che un luogo di lavoro sceglie di implementare, ci sono otto obiettivi per uno sforzo di promozione della salute prenatale di successo che questo programma si sforza di raggiungere:
- Impegno di gestione
- Pianificazione del programma interdipartimentale
- Ingresso dei dipendenti
- L'offerta di incentivi
- Vantaggi e politiche di supporto
- Creazione di canali di comunicazione
- Accesso alle risorse della comunità
- Valutazione
Periodo post-gravidanza e infanzia
Oltre a implementare programmi di promozione della salute e altri servizi incentrati sulla salute della madre prima e durante la gravidanza, molti datori di lavoro offrono anche programmi a sostegno di genitori e neonati dopo la gravidanza, durante i primi dodici mesi critici e oltre. I benefici per l'invalidità di maternità, i programmi di allattamento, i conti di rimborso per le cure a carico (ad es. accantonamenti al lordo delle imposte sui guadagni a cui i dipendenti possono attingere per pagare le spese per le cure a carico), i corsi per genitori e l'assistenza all'infanzia in loco sono solo alcuni dei benefici e dei programmi ora offerto.
Ad esempio, per mantenere la buona volontà con i suoi dipendenti, Lancaster Laboratories, con sede a Lancaster, Pennsylvania, e fornendo ricerca di laboratorio a contratto e consulenza alle industrie ambientali, alimentari e farmaceutiche, continua a fornire benefici assicurativi sanitari durante sia il congedo per invalidità di maternità che il congedo parentale non retribuito congedo indipendentemente dal fatto che la dipendente intenda o meno tornare al lavoro dopo aver partorito. Questo approccio gestionale a sostegno della famiglia ha ottenuto risultati: in un settore in cui un tasso di turnover del 27% è la norma, il tasso a Lancaster è solo dell'8% (March of Dimes 1994).
Anche i programmi di allattamento sono facili e vantaggiosi da implementare per i datori di lavoro. I benefici per la salute dell'allattamento al seno vanno oltre quelli del bambino. Uno studio recente mostra che migliorare la salute di un bambino attraverso l'allattamento al seno ha un effetto diretto sulla produttività dei dipendenti. Neonati più sani significano che madri e padri perdono significativamente meno giorni di lavoro per prendersi cura di un bambino malato (Ryan e Martinez 1989). Offrire un programma di allattamento richiede semplicemente di fornire spazio e attrezzature in loco per l'estrazione e la conservazione del latte materno.
Il Los Angeles Department of Water and Power è stato in grado di quantificare alcuni vantaggi del suo programma di allattamento: ad esempio, l'86% dei partecipanti afferma che il programma ha facilitato il loro ritorno al lavoro; Il 71% riferisce di aver preso meno tempo libero dalla partecipazione; e i partecipanti al programma hanno un tasso di turnover del 2% (March of Dimes 1994).
Politiche del datore di lavoro
Ci sono molte politiche sul posto di lavoro che i datori di lavoro possono avviare per creare una cultura di sostegno alla salute materna e infantile. Istituire nuove politiche e modificare quelle vecchie può inviare un messaggio importante ai dipendenti sulla cultura aziendale dell'azienda.
Alcune politiche influenzano la salute di tutti i lavoratori, come la creazione di un ambiente privo di fumo. Altri si concentrano su gruppi selezionati, come quelli che affrontano i rischi professionali per la salute riproduttiva e che sono mirati a soddisfare le esigenze di uomini e donne che stanno pianificando di avere un figlio. Ancora di più, comprese le politiche di lavoro flessibile, sostengono le donne incinte nella programmazione delle visite prenatali e alleggeriscono il peso dei genitori con neonati e bambini piccoli. Infine, le politiche relative alla modifica degli incarichi di lavoro quando necessario durante la gravidanza e alla risoluzione delle questioni relative alla disabilità e alla sua durata aiutano a proteggere la salute della lavoratrice gestante riducendo al minimo l'interferenza con i suoi incarichi di lavoro.
Quando la Warner-Lambert Company, leader nel settore farmaceutico, della salute dei consumatori e dei prodotti dolciari, ha avviato i suoi programmi di gestione della maternità e di educazione prenatale, l'azienda ha anche introdotto linee guida complete per la gestione della salute riproduttiva. Le linee guida incoraggiano i dipendenti a completare questionari che valutano il potenziale di rischi per la salute riproduttiva nei loro posti di lavoro o luoghi di lavoro. Se necessario, un ingegnere della sicurezza Warner-Lambert condurrà una valutazione per determinare quale eventuale controllo dei rischi sul posto di lavoro o delle limitazioni del lavoro potrebbe essere necessario.
Oltre alle politiche sui rischi per la salute riproduttiva, un certo numero di datori di lavoro offre politiche flessibili di congedo familiare. Ad esempio, presso AT&T, il colosso delle comunicazioni, i dipendenti possono richiedere fino a 12 mesi di congedo non retribuito per prendersi cura di un neonato o di un bambino adottato. Più del 50% dei dipendenti che hanno usufruito di questa politica di congedo dal 1990 è tornato al lavoro entro tre mesi. Entro sei mesi, l'82% dei dipendenti era tornato al lavoro (March of Dimes 1994).
E presso PepsiCo Inc., il grande conglomerato di bevande e alimenti con sede a Purchase, New York, i padri di neonati possono richiedere fino a otto settimane di congedo retribuito e altre otto settimane di congedo non retribuito con la garanzia dello stesso lavoro o di un lavoro paragonabile quando ritornano (March of Dimes 1994).
Progettazione di una strategia per la salute materna e infantile per soddisfare le esigenze aziendali
Qualsiasi strategia sostenibile per la salute materna e infantile basata sul datore di lavoro, oltre a essere accettabile per i dipendenti, deve soddisfare solidi obiettivi aziendali. A seconda degli obiettivi di un'azienda, diversi vantaggi, programmi per i dipendenti o politiche possono avere la priorità. I seguenti passaggi sono utili per sviluppare una strategia preliminare:
- Documentare i benefici, i programmi e le politiche esistenti che supportano la salute materna e infantile al fine di creare le fondamenta di una strategia formale.
- Scopri le risorse della comunità disponibili per assistere gli sforzi dell'azienda.
- Preparare un elenco prioritario di iniziative preliminari per la salute materna e infantile che includa cambiamenti o introduzioni di benefici, programmi o politiche.
- Ottieni il supporto preliminare dal top management prima di fare il passo successivo.
- Valutare le esigenze percepite e testare le strategie proposte con i dipendenti per convalidare le raccomandazioni preliminari.
- Sviluppare una strategia formale per la salute materna e infantile articolando una missione, delineando obiettivi, allocando le risorse necessarie, identificando potenziali ostacoli e attori chiave, preparando un calendario di attuazione e ottenendo il supporto necessario a tutti i livelli dell'azienda.
Implementazione di iniziative per la salute materna e infantile
Il passo successivo è implementare i benefici, i programmi e le politiche che fanno parte della strategia. Il processo di implementazione include in genere i seguenti passaggi:
- Assegnare la responsabilità dell'implementazione.
- Seleziona misure di qualità con cui gestire il programma.
- Valutare e selezionare i fornitori.
- Esaminare gli incentivi e altri metodi per aumentare la partecipazione dei dipendenti.
- Comunicare le iniziative ai dipendenti e ai familiari.
Gestire il successo di una strategia per la salute materna e infantile
Dopo l'implementazione, la strategia per la salute materna e infantile del datore di lavoro dovrebbe essere rivista per verificarne l'efficacia nel soddisfare gli obiettivi originali e le esigenze aziendali. La valutazione e il feedback sono essenziali e aiutano a garantire che le iniziative per la salute materna e infantile soddisfino le esigenze sia del datore di lavoro che dei dipendenti.
Salute materno-infantile in Francia
Poco dopo la seconda guerra mondiale, la Francia ha istituito la Protection maternelle et infantile (PMI), un sistema nazionale attraverso il quale gli operatori sanitari pubblici e privati, in collaborazione con i servizi sociali, forniscono servizi sanitari preventivi di base, medici, sociali ed educativi a donne incinte, neonati e bambini fino all'età di sei anni.
Per la maggior parte, le famiglie ei medici privati provvedono individualmente alla consulenza preconcezionale, alla pianificazione familiare, all'assistenza prenatale precoce e regolare, agli esami sanitari preventivi e alle vaccinazioni per i bambini fino all'età di sei anni. La partecipazione al programma è incoraggiata attraverso il rimborso del 100% da parte dell'assicurazione sanitaria nazionale (per poter beneficiare di questa copertura, le donne devono registrare le loro gravidanze entro la 15a settimana di gestazione), assegni mensili (familiari) dal quarto mese di gestazione della donna fino al terzo mese di vita del bambino come incentivo al rispetto delle linee guida nazionali per la prevenzione e un programma continuo di informazione ed educazione.
Le donne che non possono partecipare all'assistenza attraverso il settore privato sono coperte da 96 centri PMI controllati localmente, uno in ciascun dipartimento francese. Oltre a fornire cliniche sanitarie di quartiere gratuite, questi centri identificano e mirano all'intervento donne in gravidanza e bambini a rischio, effettuano visite domiciliari e monitorano i progressi di tutte le donne e i bambini per garantire che vengano ricevuti i servizi di prevenzione richiesti dalle linee guida nazionali.
Il ruolo dei datori di lavoro in questo sistema è regolato dalla legge. Forniscono alle donne incinte:
- Cambi di lavoro; orari flessibili per alleviare gli oneri del pendolarismo e periodi di riposo al fine di ridurre lo stress e la fatica che possono portare a un parto prematuro
- Congedo di maternità con sicurezza del lavoro per le madri che partoriscono o adottano figli per promuovere il legame e lo sviluppo sano del bambino (un'indennità di maternità pari all'84% dello stipendio, è pagata dalla previdenza sociale fino a un massimale)
- Accordi di lavoro part-time e congedo parentale non retribuito con sicurezza del lavoro per consentire ai genitori di bilanciare la cura dei figli e le responsabilità lavorative (un'indennità parentale nazionale aiuta a compensare il costo del congedo non retribuito) (Richardson 1994)
Conclusione
La necessità di affrontare la salute materna e infantile sul posto di lavoro americano aumenterà man mano che sempre più donne entreranno nel mondo del lavoro e man mano che le questioni familiari e lavorative diventeranno inseparabili. Le aziende lungimiranti lo hanno già riconosciuto e stanno sviluppando approcci innovativi. I datori di lavoro sono in una posizione unica e potente per influenzare il cambiamento e diventare leader nella promozione di madri e bambini sani.
Educazione sull'HIV/AIDS
Mentre l'epidemia di infezione da HIV peggiora e si diffonde, un numero crescente di luoghi di lavoro, sindacati, datori di lavoro e dipendenti sono colpiti dalla minaccia dell'infezione da HIV e dell'AIDS (collettivamente denominati HIV/AIDS). Gli effetti sono spesso particolari e molto visibili; possono anche essere insidiosi e in qualche modo nascosti. Nel corso della vita relativamente breve dell'epidemia di HIV, le conseguenze dirette e indirette dell'AIDS per il settore imprenditoriale e per il posto di lavoro in generale (distinto dal suo aspetto sanitario), rimangono per lo più una componente marginalmente riconosciuta della gravità e grandezza dell'AIDS.
Gli atteggiamenti e le opinioni dei dipendenti sull'AIDS sono di fondamentale importanza e devono essere valutati se un programma sul posto di lavoro deve essere pianificato e gestito in modo efficace. L'ignoranza e la disinformazione dei dipendenti possono rappresentare i principali ostacoli a un programma educativo e, se giudicate male o gestite male, possono portare a sfiducia e interruzioni e possono aggravare pregiudizi e paure già prevalenti sull'AIDS.
Negli Stati Uniti, "l'AIDS ha generato più azioni legali individuali su un'ampia gamma di problemi di salute rispetto a qualsiasi altra malattia nella storia", osserva Lawrence Gostin dell'HIV Litigation Project. Un sondaggio nazionale del 1993 sull'atteggiamento dei dipendenti nei confronti dell'AIDS condotto dalla National Leadership Coalition on AIDS riporta che molti lavoratori americani continuano a mantenere atteggiamenti negativi e potenzialmente discriminatori nei confronti dei colleghi con infezione da HIV, e il sondaggio rileva che la maggior parte dei dipendenti non sa come i loro datori di lavoro reagirebbero a situazioni correlate all'HIV o all'AIDS sul posto di lavoro, oppure pensano che il loro datore di lavoro licenzierebbe un dipendente con infezione da HIV al primo segno di malattia. La discriminazione dei dipendenti basata esclusivamente sulla disabilità è espressamente vietata negli Stati Uniti dall'Americans with Disabilities Act (ADA), che include sotto la sua protezione le persone con infezione da HIV e AIDS. L'Americans with Disabilities Act richiede ai datori di lavoro di più di 15 persone di fare "accomodamenti ragionevoli" o aggiustamenti nel lavoro per i loro dipendenti con disabilità, inclusa l'infezione da HIV e AIDS.
Ad esempio, il 32% degli americani che lavorano nel sondaggio pensava che un dipendente con infezione da HIV sarebbe stato licenziato o messo in congedo di invalidità al primo segno di malattia. Chiaramente, se un datore di lavoro decidesse di licenziare un dipendente con infezione da HIV unicamente sulla base della sola diagnosi, quel datore di lavoro violerebbe la legge. Tale diffusa ignoranza da parte dei dipendenti delle responsabilità legali di un datore di lavoro rende chiaramente i datori di lavoro e, per estensione, i loro manager e dipendenti, vulnerabili a cause di discriminazione potenzialmente costose, interruzioni del lavoro e problemi di morale e produttività dei dipendenti.
Le percezioni errate sull'epidemia possono anche alimentare atteggiamenti e comportamenti discriminatori tra dirigenti e dipendenti e possono mettere a rischio un datore di lavoro. Ad esempio, il 67% dei lavoratori intervistati ritiene che i propri colleghi si sentirebbero a disagio a lavorare con qualcuno con infezione da HIV. Se non controllati, tali atteggiamenti e il tipo di comportamento ad essi coerente possono esporre un datore di lavoro a un rischio considerevole. I dirigenti possono erroneamente presumere che sia accettabile un trattamento discriminatorio nei confronti di persone con infezione da HIV o AIDS, o di persone percepite come infette.
Sfide della gestione dell'HIV/AIDS
Gli sviluppi medici, legali, finanziari e sul posto di lavoro derivanti dall'epidemia pongono una serie di sfide per le persone con infezione da HIV e AIDS, le loro famiglie, i loro sindacati e i loro datori di lavoro. Dirigenti sindacali, dirigenti aziendali, professionisti delle risorse umane e manager in prima linea affrontano compiti sempre più complicati, tra cui il controllo dei costi, la protezione della riservatezza delle informazioni mediche dei dipendenti e la fornitura di "accomodamenti ragionevoli" ai propri dipendenti con infezione da HIV e AIDS, oltre a proteggere le persone con infezione da HIV e AIDS e quelle percepite come affette dalla discriminazione nelle assunzioni e nelle promozioni. Le persone con infezione da HIV rimangono al lavoro più a lungo, quindi i datori di lavoro devono pianificare il modo migliore per gestire i dipendenti con infezione da HIV in modo equo ed efficace per un periodo di tempo più lungo e spesso con poca o nessuna formazione o guida. Gestire efficacemente i dipendenti affetti da AIDS richiede di tenersi al passo con le opzioni sanitarie emergenti, l'assicurazione sanitaria e i costi dell'assistenza sanitaria, nonché i requisiti legali e normativi, definire efficaci "accomodamenti ragionevoli" e gestire le preoccupazioni in materia di riservatezza e privacy, problemi di discriminazione, timori dei dipendenti, molestie nei confronti lavoratori infetti, preoccupazioni dei clienti, interruzioni del lavoro, cause legali, calo della produttività e del morale dei lavoratori, il tutto mantenendo un posto di lavoro produttivo e redditizio e raggiungendo gli obiettivi aziendali.
Si tratta di un insieme di aspettative ampio e alquanto complesso, un fatto che sottolinea uno dei bisogni essenziali nel prepararsi a fornire un'istruzione sul posto di lavoro, vale a dire iniziare con i dirigenti e formarli e motivarli a considerare l'AIDS sul posto di lavoro come parte di una lunga strategie e obiettivi a lungo termine.
Tra la raffica di domande e preoccupazioni sull'epidemia e su come gestirne l'impatto sul posto di lavoro, i datori di lavoro possono adottare misure convenienti per ridurre al minimo i rischi, tagliare i costi sanitari, proteggere il futuro della propria azienda e, cosa più importante, salvare vite umane.
Fase uno: Stabilire una politica sull'HIV/AIDS sul posto di lavoro
Il primo passo verso una gestione efficace dei problemi sul posto di lavoro derivanti dall'epidemia di HIV è mettere in atto una solida politica sul posto di lavoro. Tale politica deve definire chiaramente i modi in cui un'azienda affronterà la miriade di sfide complesse ma gestibili generate dall'HIV/AIDS. ("Una solida politica sul posto di lavoro che tenga conto delle responsabilità di un datore di lavoro nei confronti dei lavoratori infetti e colpiti contribuirà a evitare che un'azienda diventi un banco di prova", afferma Peter Petesch, un avvocato del lavoro con sede a Washington, DC, interessato alla questione dell'AIDS e al suo posto di lavoro ramificazioni.)
Naturalmente, una politica sul posto di lavoro di per sé non eliminerà le difficoltà inerenti alla gestione di un dipendente con una malattia mortale e spesso stigmatizzata. Tuttavia, una politica scritta sul posto di lavoro contribuisce notevolmente a preparare un'azienda ai suoi sforzi per gestire l'AIDS riducendo al minimo i rischi e proteggendo la sua forza lavoro. Un'efficace politica scritta includerà tra i suoi obiettivi la necessità di
- Stabilire uno standard interno coerente per l'intero programma HIV/AIDS di un'azienda.
- Standardizzare la posizione e le comunicazioni di un'azienda sull'HIV/AIDS.
- Stabilire un precedente e standard per il comportamento dei dipendenti.
- Informare tutti i dipendenti dove possono recarsi per informazioni e assistenza.
- Istruire i supervisori su come gestire l'AIDS nei loro gruppi di lavoro.
Politiche efficaci contro l'HIV/AIDS dovrebbero coprire e fornire indicazioni sul rispetto della legge, la non discriminazione, la riservatezza e la privacy, la sicurezza, gli standard di prestazione, le soluzioni ragionevoli, le preoccupazioni dei colleghi e l'educazione dei dipendenti. Per essere efficace, una politica deve essere comunicata ai dipendenti a tutti i livelli dell'azienda. Inoltre, è fondamentale avere il supporto esplicito e altamente visibile della dirigenza e dei dirigenti di livello superiore, compreso l'amministratore delegato, nel rafforzare l'urgenza e l'importanza dei messaggi delineati sopra. Senza questo livello di impegno, una politica che esiste solo “sulla carta” rischia di essere semplicemente un leone senza denti.
Esistono due approcci generali per lo sviluppo di politiche sull'HIV/AIDS:
- L'approccio alla malattia mortale. Alcuni datori di lavoro scelgono di sviluppare la propria politica sull'HIV/AIDS come parte del continuum di tutte le malattie o disabilità potenzialmente letali. Queste politiche di solito affermano che l'HIV/AIDS sarà gestito come tutte le altre malattie a lungo termine, con compassione, ragionevolezza e senza discriminazioni.
- L'approccio specifico per l'HIV/AIDS. Questo approccio allo sviluppo delle politiche riconosce e affronta in modo specifico l'HIV/AIDS come un importante problema di salute con un potenziale impatto sul posto di lavoro. Oltre alla dichiarazione politica stessa, questo approccio include spesso una componente educativa che afferma che l'HIV/AIDS non si trasmette attraverso contatti casuali sul posto di lavoro e che i dipendenti con infezione da HIV o AIDS non rappresentano un rischio per la salute di colleghi o clienti.
Fase due: addestrare manager e supervisori
Dirigenti e supervisori dovrebbero conoscere a fondo le linee guida della politica sull'HIV/AIDS sul luogo di lavoro del datore di lavoro. Si dovrebbe garantire che ogni livello di gestione sia fornito di una guida chiara e coerente sui fatti medici e sul rischio minimo di trasmissione sul posto di lavoro in generale. Nei paesi con leggi contro la discriminazione, i manager devono anche conoscere a fondo i loro requisiti (ad esempio, l'Americans with Disabilities Act e i relativi requisiti di accomodamento ragionevole, non discriminazione, riservatezza e privacy, sicurezza sul lavoro e standard di prestazione dei dipendenti negli Stati Uniti).
Inoltre, tutti i dirigenti devono essere preparati a rispondere alle domande e alle preoccupazioni dei dipendenti sull'HIV/AIDS e sul posto di lavoro. Spesso i manager di prima linea sono i primi chiamati a fornire informazioni e riferimenti ad altre fonti di informazione e a fornire risposte approfondite alle domande dei dipendenti sul motivo per cui dovrebbero essere preoccupati per l'infezione da HIV e AIDS e su come dovrebbero comportarsi. I manager dovrebbero essere istruiti e preparati prima che vengano istituiti programmi di formazione per i dipendenti.
Fase tre: educare i dipendenti
I programmi educativi sul posto di lavoro sono modi economici ed economici per ridurre al minimo i rischi, proteggere la vita dei lavoratori, risparmiare sui costi sanitari e salvare vite umane. MacAllister Booth, CEO della Polaroid Corporation, ha recentemente affermato che l'istruzione e la formazione sull'AIDS per tutti i dipendenti Polaroid costano meno dei costi di trattamento di un caso di AIDS.
I programmi di benessere sul posto di lavoro e la promozione della salute sono già una parte consolidata del mondo del lavoro per un numero sempre maggiore di lavoratori, in particolare tra le organizzazioni sindacali e le grandi imprese. Le campagne per ridurre le spese mediche ei giorni persi a causa di malattie prevenibili si sono concentrate sull'importanza di smettere di fumare, di fare esercizio fisico e di seguire una dieta più sana. Basandosi sugli sforzi per aumentare la sicurezza dei luoghi di lavoro e la salute della forza lavoro, i programmi di benessere sul posto di lavoro sono già stabiliti come luoghi convenienti e appropriati per le informazioni sulla salute dei dipendenti. I programmi educativi sull'HIV/AIDS possono essere integrati in questi continui sforzi di promozione della salute.
Inoltre, gli studi hanno dimostrato che molti dipendenti confidano che i loro datori di lavoro forniscano informazioni accurate su un'ampia gamma di argomenti, inclusa l'educazione sanitaria. I lavoratori sono preoccupati per l'AIDS, molti non comprendono i fatti medici e legali dell'epidemia e vogliono saperne di più.
Secondo uno studio del New York Business Group on Health (Barr, Waring e Warshaw 1991), i dipendenti hanno generalmente un'opinione positiva dei datori di lavoro che forniscono informazioni sull'AIDS e, a seconda del tipo di programma offerto, ritengono che il datore di lavoro sia un fonte di informazioni più credibile dei media o del governo. Inoltre, secondo il sondaggio della National Leadership Coalition on AIDS sugli atteggiamenti dei lavoratori americani nei confronti dell'AIDS, il 96% dei dipendenti che hanno ricevuto un'istruzione sull'AIDS sul posto di lavoro ha sostenuto l'educazione sull'HIV / AIDS sul posto di lavoro.
Idealmente, la partecipazione alle sessioni di formazione dei dipendenti dovrebbe essere obbligatoria e il programma dovrebbe durare almeno un'ora e mezza. La sessione dovrebbe essere condotta da un educatore qualificato e dovrebbe presentare i materiali in modo obiettivo e non giudicante. Il programma dovrebbe inoltre consentire un periodo di domande e risposte e fornire rinvii per assistenza riservata. Le iniziative prese nei confronti dell'AIDS sul posto di lavoro dovrebbero essere continue, non eventi occasionali, e sono più efficaci se collegate a tali riconoscimenti pubblici dell'importanza del problema come l'osservanza della Giornata mondiale contro l'AIDS. Infine, uno dei metodi più efficaci per discutere dell'AIDS con i dipendenti è invitare una persona affetta da HIV o AIDS a parlare alla sessione. È stato dimostrato che ascoltare in prima persona come vive e lavora qualcuno con l'infezione da HIV o l'AIDS ha un impatto positivo sull'efficacia della sessione.
Un programma completo di educazione sull'AIDS sul posto di lavoro dovrebbe includere una presentazione di questi argomenti:
- i fatti medici - come l'HIV è e non è trasmesso, sottolineando che non può essere diffuso attraverso contatti casuali ed è praticamente impossibile contrarre sul posto di lavoro
- i fatti legali, comprese le responsabilità del datore di lavoro, in particolare l'importanza della riservatezza e della privacy e di fornire sistemazioni ragionevoli
- le questioni psicosociali, incluso come rispondere a un collega con l'HIV/AIDS e com'è vivere e lavorare con l'HIV/AIDS
- linee guida su politiche aziendali, benefit e informazioni
- informazioni che i dipendenti possono portare a casa alle loro famiglie per insegnare loro come proteggersi
- informazioni sulle risorse della comunità e sui luoghi dove andare per i test anonimi.
Gli studi avvertono che gli atteggiamenti nei confronti dell'AIDS possono essere rafforzati negativamente se una sessione di istruzione o formazione è troppo breve e non sufficientemente approfondita e interattiva. Allo stesso modo, è stato dimostrato che la semplice distribuzione di un opuscolo aumenta l'ansia per l'AIDS. In una sessione breve e frettolosa, i partecipanti hanno assorbito alcuni fatti, ma se ne sono andati con ansie irrisolte sulla trasmissione dell'HIV, ansie che, di fatto, sono state suscitate dall'introduzione dell'argomento. Pertanto è importante concedere tempo sufficiente in una sessione di formazione per discussioni approfondite, domande e risposte e rinvii ad altre fonti di informazioni riservate. Idealmente, una sessione di formazione dovrebbe essere obbligatoria perché lo stigma ancora associato all'infezione da HIV e all'AIDS impedirà a molti di partecipare a una sessione volontaria.
Alcune risposte dell'Unione all'HIV/AIDS
Alcuni esempi importanti di iniziative educative e politiche sindacali sull'HIV / AIDS includono quanto segue:
- La Seafarers International Union ha istituito un programma educativo sull'HIV / AIDS come componente obbligatoria del curriculum per gli studenti della marina mercantile presso la sua Lundeberg School of Seamanship a Piney Point, nel Maryland. Gli individui che desiderano entrare nel settore possono frequentare un corso di formazione di 14 settimane presso la scuola e coloro che già lavorano nel settore frequentano corsi gratuiti per migliorare le proprie competenze e ottenere diplomi equivalenti di scuola superiore o diplomi associati. I seminari educativi per i marittimi sull'HIV/AIDS durano due ore e questo approccio globale si basa sul riconoscimento che è necessaria una formazione completa per soddisfare le esigenze di una forza lavoro che viaggia all'estero e opera in un ambiente autonomo. Il corso di prevenzione dell'HIV fa parte di un programma che riguarda le pratiche occupazionali, la salute e la sicurezza sul lavoro e il contenimento dei costi sanitari. L'istruzione è integrata dalla proiezione di una varietà di videocassette sull'AIDS nel sistema televisivo a circuito chiuso della scuola di Lundeberg, dalla pubblicazione di articoli sul giornale della scuola e dalla distribuzione di opuscoli presso le Union Halls di ogni porto. Sono disponibili anche preservativi gratuiti.
- Il Service Employees International Union (SEIU) è stato coinvolto in attività legate all'AIDS nel 1984, quando la paura della trasmissione dell'AIDS è emersa per la prima volta tra i suoi membri che lavoravano al San Francisco General Hospital. Per garantire che gli operatori sanitari potessero continuare a fornire cure compassionevoli ai loro pazienti, era di fondamentale importanza che la paura irrazionale fosse confrontata con informazioni fattuali e che allo stesso tempo fossero implementate adeguate precauzioni di sicurezza. Questa crisi ha portato alla creazione del Programma AIDS della SEIU, un modello per gli sforzi orientati ai pari, in cui i membri lavorano insieme per risolvere i bisogni educativi e di supporto emotivo. Il programma include il monitoraggio delle procedure di controllo delle infezioni negli ospedali, la risposta alle richieste individuali dei membri del sindacato per progettare e condurre programmi di formazione sull'AIDS e incoraggiare il coordinamento della gestione ospedaliera con la SEIU sulle preoccupazioni relative all'AIDS.
- Un vantaggio significativo dell'approccio SEIU all'HIV/AIDS è stato lo sviluppo di politiche scientificamente fondate e di programmi educativi per i membri che dimostrano una sincera preoccupazione per tutti coloro che sono coinvolti nell'epidemia, compresi gli operatori sanitari, i pazienti e il pubblico. Il sindacato promuove attivamente la consapevolezza dell'AIDS a livello nazionale e internazionale in occasione di conferenze e incontri, un focus che ha posizionato il SEIU in prima linea nell'educare i lavoratori immigrati appena arrivati sulla prevenzione dell'HIV e sulla sicurezza sul lavoro rispetto a tutti i patogeni trasmessi per via ematica. Questo sforzo educativo tiene conto delle lingue primarie o preferite e delle differenze culturali tra i suoi destinatari.
Conclusione
Sebbene i sindacati e le aziende che rispondono in modo costruttivo alle sfide quotidiane dell'HIV/AIDS sul posto di lavoro siano una minoranza, molti hanno fornito i modelli e un crescente corpus di conoscenze prontamente disponibili per aiutare gli altri ad affrontare efficacemente l'HIV come problema sul posto di lavoro . L'intuizione e l'esperienza acquisita negli ultimi dieci anni dimostrano che politiche contro l'AIDS ben pianificate, standard e pratiche sul posto di lavoro, leadership e lavoro continuo, gestione e formazione dei dipendenti sono metodi efficaci per affrontare queste sfide.
Mentre i sindacalisti, i gruppi industriali e le associazioni imprenditoriali riconoscono le crescenti conseguenze dell'AIDS per i loro settori, si stanno formando nuovi gruppi per affrontare la particolare rilevanza dell'AIDS per i loro interessi. La Thai Business Coalition on AIDS è stata lanciata nel 1993 e probabilmente stimolerà sviluppi simili in altri paesi del Pacifico. Diversi gruppi imprenditoriali e commerciali nell'Africa centrale e meridionale stanno prendendo l'iniziativa di fornire istruzione sul posto di lavoro e iniziative simili sono diventate visibili in Brasile e nei Caraibi.
I Rapporto sullo sviluppo mondiale (1993) è stato dedicato a "Investire nella salute" e ha esaminato l'interazione tra salute umana, politica sanitaria e sviluppo economico. Il rapporto ha fornito una serie di esempi della minaccia che l'AIDS pone alle strategie e ai risultati dello sviluppo. Questo rapporto indica che esiste una crescente opportunità di utilizzare le capacità e le risorse della finanza e dello sviluppo globali, lavorando in più stretta armonia con i leader della sanità pubblica di tutto il mondo, per formare piani d'azione più efficaci per affrontare le sfide economiche e commerciali derivanti dall'AIDS ( Martello 1994).
I sindacati e i datori di lavoro ritengono che l'attuazione delle politiche sull'AIDS e dei programmi educativi per i dipendenti prima di affrontare un caso di HIV aiuti a ridurre le interruzioni sul posto di lavoro, a risparmiare denaro proteggendo la salute della forza lavoro, a evitare costose battaglie legali e a preparare dirigenti e dipendenti a rispondere in modo costruttivo alle sfide del AIDS sul posto di lavoro. Gli strumenti necessari per gestire i molteplici e complessi problemi quotidiani associati alla malattia sono facilmente accessibili e poco costosi. Infine, possono salvare vite e denaro.
Tutela e promozione della salute: malattie infettive
La prevenzione e il controllo delle malattie infettive è una responsabilità centrale del servizio sanitario dei dipendenti nelle aree in cui sono endemiche, dove il lavoro comporta l'esposizione a particolari agenti infettivi a cui la popolazione può essere singolarmente suscettibile e dove i servizi sanitari di comunità sono carenti. In tali circostanze, il direttore sanitario deve agire come responsabile della salute pubblica per la forza lavoro, un dovere che richiede attenzione a servizi igienico-sanitari, cibo e acqua potabile, potenziali vettori di infezione, immunizzazione appropriata quando disponibile, nonché diagnosi precoce e trattamento tempestivo di infezioni quando si verificano.
Nelle aree urbane ben sviluppate in cui i dipendenti sono relativamente sani, la preoccupazione per le malattie infettive è solitamente eclissata da altri problemi, ma la prevenzione e il controllo delle malattie infettive rimangono comunque responsabilità importanti del servizio sanitario dei dipendenti. In virtù della loro prevalenza in tutte le fasce di età (incluse ovviamente quelle con maggiore probabilità di occupazione) e per la loro fondamentale capacità di diffusione attraverso i contatti ravvicinati caratteristici dell'ambiente di lavoro tipico, le malattie infettive sono un obiettivo appropriato per qualsiasi promozione della salute dei dipendenti programma. Tuttavia, gli sforzi delle unità sanitarie dei dipendenti per rispondere al problema che pongono non vengono spesso discussi. In parte, questa mancanza di attenzione può essere attribuita all'idea che tali sforzi siano una questione di routine, assumendo la forma, ad esempio, di programmi di immunizzazione contro l'influenza stagionale. Inoltre, possono essere trascurati perché sono attività non necessariamente associate ad ampie iniziative di promozione della salute ma, invece, sono intessute nel tessuto del programma completo per la salute dei dipendenti. Ad esempio, la consulenza individuale e il trattamento dei dipendenti sottoposti a valutazione sanitaria periodica spesso include interventi ad hoc di promozione della salute diretti alle malattie infettive. Tuttavia, tutte queste rappresentano attività significative che, con o senza designazione formale come "programma", possono essere combinate in una strategia coerente per la prevenzione e il controllo delle malattie infettive.
Tali attività possono essere suddivise in più componenti: diffusione delle informazioni e formazione dei dipendenti; vaccinazioni; risposta a focolai di infezione; tutelare la salute dei viaggiatori; raggiungere i familiari; e tenersi aggiornati. Per illustrare come questi possono essere integrati in un programma completo per la salute dei dipendenti al servizio di una vasta forza lavoro urbana, in gran parte colletti bianchi, questo articolo descriverà il programma presso JP Morgan and Company, Inc., con sede a New York City. Sebbene abbia caratteristiche uniche, non è dissimile da quelle gestite da molte grandi organizzazioni.
JP Morgan & Company, Inc.
JP Morgan & Company, Inc., è una società che fornisce diversi servizi finanziari in tutto il mondo. Con sede a New York City, dove hanno sede circa 7,500 dei suoi 16,500 dipendenti, mantiene uffici di varie dimensioni altrove negli Stati Uniti e in Canada e nelle principali città di Europa, Asia, America Latina e Australia.
I dipartimenti medici interni erano presenti in ciascuna delle sue organizzazioni madri immediate dall'inizio di questo secolo e, in seguito alla fusione di JP Morgan con Guaranty Trust Company, l'unità sanitaria dei dipendenti si è evoluta per fornire non solo attività mediche standard sul lavoro, ma anche un un'ampia gamma di servizi gratuiti per i dipendenti, tra cui valutazioni sanitarie periodiche, vaccinazioni, cure primarie ambulatoriali, educazione e promozione sanitaria e un programma di assistenza ai dipendenti. L'efficacia del dipartimento medico, che ha sede a New York City, è migliorata dalla concentrazione della maggior parte della forza lavoro di Morgan in un numero limitato di strutture situate in posizione centrale.
Diffusione delle informazioni
La diffusione di informazioni rilevanti è di solito la pietra angolare di un programma di promozione della salute ed è probabilmente l'approccio più semplice sia che le risorse siano limitate o abbondanti. Fornire informazioni accurate, significative e comprensibili, modificate secondo necessità in base all'età, alla lingua, all'etnia e al livello di istruzione dei dipendenti, serve non solo a educare ma anche a correggere idee sbagliate, inculcare efficaci strategie di prevenzione e indirizzare i dipendenti verso risorse adeguate all'interno o all'esterno del posto di lavoro.
Queste informazioni possono assumere molte forme. Le comunicazioni scritte possono essere indirizzate ai dipendenti presso le loro postazioni di lavoro oa casa loro oppure possono essere distribuite presso le postazioni centrali del cantiere. Questi possono consistere in bollettini o pubblicazioni ottenuti da agenzie governative o di volontariato sanitario, aziende farmaceutiche o fonti commerciali, tra gli altri o, se le risorse lo consentono, possono essere sviluppati internamente.
Conferenze e seminari possono essere ancora più efficaci, in particolare quando consentono ai dipendenti di porre domande sulle loro preoccupazioni individuali. Presentano invece l'inconveniente di richiedere accessibilità e un maggior impegno di tempo sia da parte del datore di lavoro che del personale; violano anche l'anonimato, che a volte può essere un problema.
HIV / AIDS
La nostra esperienza con la diffusione di informazioni sanitarie sull'infezione da HIV può essere vista come un esempio di questa attività. I primi casi di malattia sono stati segnalati nel 1981 e siamo venuti a conoscenza di casi tra i nostri dipendenti per la prima volta nel 1985. Nel 1986, in gran parte a causa dell'attenzione dei media locali al problema, i dipendenti di uno dei nostri uffici europei (dove della malattia era ancora emersa) ha richiesto un programma sull'AIDS. Tra i relatori il direttore sanitario aziendale e un esperto di malattie infettive di un ospedale universitario locale. Il pubblico era costituito da quasi il 10% dell'intera forza lavoro di quell'unità, di cui l'80% erano donne. L'enfasi di queste e successive presentazioni è stata sulla trasmissione del virus e sulle strategie di prevenzione. Come si potrebbe dedurre dalla composizione del pubblico, c'era una notevole preoccupazione per la diffusione eterosessuale.
Il successo di quella presentazione ha facilitato lo sviluppo di un programma molto più ambizioso presso la sede di New York l'anno successivo. Una newsletter e una brochure hanno anticipato gli eventi con una breve discussione sulla malattia, sono stati utilizzati poster e altri annunci pubblicitari per ricordare ai dipendenti orari e luoghi delle presentazioni e i dirigenti hanno fortemente incoraggiato la partecipazione. Grazie all'impegno della direzione e alle preoccupazioni generali sulla malattia nella comunità, siamo riusciti a raggiungere tra il 25 e il 30% della forza lavoro locale nelle presentazioni multiple.
Queste sessioni includevano una discussione da parte del direttore medico aziendale, che ha riconosciuto la presenza della malattia tra i dipendenti e ha osservato che la società era impegnata a continuare il loro impiego fintanto che stavano abbastanza bene da lavorare in modo efficace. Ha esaminato la politica della società sulle malattie potenzialmente letali e ha notato la disponibilità di test HIV riservati attraverso il dipartimento medico. È stata proiettata una videocassetta educativa sulla malattia, seguita da un relatore esperto dell'Asl locale. È seguito un periodo di domande e risposte e, al termine della sessione, a tutti è stato consegnato un pacchetto di materiale informativo sull'infezione da HIV e sulle strategie di prevenzione.
La risposta a queste sessioni è stata molto positiva. In un momento in cui altre società stavano subendo interruzioni sul posto di lavoro a causa di dipendenti con infezioni da HIV, Morgan non ne aveva. Un sondaggio indipendente tra i dipendenti (e quelli di molte altre società con programmi simili) ha rilevato che i partecipanti al programma hanno apprezzato molto l'opportunità di partecipare a tali sessioni e hanno scoperto che le informazioni fornite erano più utili di quelle a loro disposizione da altre fonti (Barr, Waring e Warshaw 1991).
Abbiamo tenuto sessioni simili sull'infezione da HIV nel 1989 e nel 1991, ma abbiamo scoperto che la partecipazione è diminuita con il tempo. Lo abbiamo attribuito, in parte, alla percepita saturazione con il soggetto e, in parte, alla malattia che ha spostato il suo impatto sui disoccupati cronici (nel nostro territorio); in effetti, il numero di nuovi dipendenti contagiati dall'HIV che sono giunti alla nostra attenzione è diminuito drasticamente dopo il 1991.
La malattia di Lyme
Nel frattempo, la malattia di Lyme, una malattia batterica trasmessa dal morso della zecca del cervo negli ambienti di vacanza suburbani e locali, è diventata sempre più diffusa tra i nostri dipendenti. Una conferenza su questo argomento integrata da informazioni stampate ha attirato notevole attenzione quando è stata tenuta nel 1993. I punti sottolineati in questa presentazione includevano il riconoscimento della malattia, i test, il trattamento e, cosa più importante, la prevenzione.
In generale, i programmi progettati per diffondere informazioni, sia scritti che in forma di lezioni, dovrebbero essere credibili, facilmente comprensibili, pratici e pertinenti. Dovrebbero servire ad aumentare la consapevolezza, soprattutto per quanto riguarda la prevenzione personale e quando e come ottenere un'attenzione professionale. Allo stesso tempo, dovrebbero servire a dissipare eventuali ansie inopportune.
Programmi di immunizzazione
Le vaccinazioni sul posto di lavoro rispondono a un'importante esigenza di salute pubblica e possono fornire benefici tangibili, non solo ai singoli destinatari ma anche all'organizzazione. Molti datori di lavoro nel mondo sviluppato che non dispongono di un servizio sanitario per i dipendenti fanno in modo che appaltatori esterni vengano sul posto di lavoro per fornire un programma di immunizzazione di massa.
Influenza.
Mentre la maggior parte delle vaccinazioni fornisce protezione per molti anni, il vaccino antinfluenzale deve essere somministrato ogni anno a causa dei continui cambiamenti nel virus e, in misura minore, del declino dell'immunità del paziente. Poiché l'influenza è una malattia stagionale la cui infettività è tipicamente diffusa nei mesi invernali, il vaccino dovrebbe essere somministrato in autunno. I più bisognosi di vaccinazione sono i dipendenti più anziani e quelli con malattie sottostanti o deficienze immunitarie, tra cui diabete e problemi polmonari, cardiaci e renali cronici. I dipendenti delle istituzioni sanitarie dovrebbero essere incoraggiati a essere vaccinati non solo perché hanno maggiori probabilità di essere esposti a persone con l'infezione, ma anche perché la loro continua capacità di lavorare è fondamentale in caso di grave epidemia della malattia. Uno studio recente ha dimostrato che la vaccinazione contro l'influenza offre sostanziali vantaggi sanitari ed economici anche per adulti sani e lavoratori. Poiché la morbilità associata alla malattia può tipicamente tradursi in una settimana o più di disabilità, spesso coinvolgendo più dipendenti nella stessa unità contemporaneamente, vi è un incentivo sufficiente per i datori di lavoro a prevenire il conseguente impatto sulla produttività offrendo questo relativamente innocuo e forma economica di immunizzazione. Ciò diventa particolarmente importante quando le autorità sanitarie pubbliche anticipano importanti cambiamenti nel virus e prevedono una grande epidemia per una determinata stagione.
Probabilmente, il principale ostacolo al successo dei programmi di immunizzazione contro l'influenza (o qualsiasi altro) è la riluttanza degli individui a partecipare. Per ridurre al minimo le loro esitazioni, è importante istruire i dipendenti sulla necessità e sulla disponibilità del vaccino e rendere l'immunizzazione facilmente accessibile. Gli avvisi dovrebbero essere diffusi con tutti i mezzi disponibili, identificando genericamente tutti coloro che hanno particolare bisogno di immunizzazione, sottolineando la relativa sicurezza del vaccino e spiegando la procedura attraverso la quale può essere ottenuto.
Il tempo e la scomodità del viaggio per visitare un medico personale sono potenti disincentivi per molti individui; i programmi più efficaci saranno quelli che prevedono vaccinazioni sul posto di lavoro durante l'orario di lavoro con ritardi minimi. Infine, il costo, uno dei principali ostacoli, dovrebbe essere ridotto al minimo o assorbito interamente dal datore di lavoro o dal programma di assicurazione sanitaria di gruppo.
A contribuire all'accettazione delle vaccinazioni da parte dei dipendenti vi sono fattori aggiuntivi come la pubblicità della comunità ei programmi di incentivi. Abbiamo scoperto che i resoconti dei media di una minacciosa epidemia di influenza aumenteranno regolarmente l'accettazione del vaccino da parte dei dipendenti. Nel 1993, per incoraggiare tutti i dipendenti a far valutare il proprio stato vaccinale ea ricevere le vaccinazioni necessarie, il dipartimento medico di Morgan ha offerto a coloro che hanno accettato questi servizi la partecipazione a una lotteria in cui il premio era costituito da azioni della società. Il numero di dipendenti che hanno richiesto l'immunizzazione in quest'anno è stato di nuovo la metà rispetto al numero registrato nello stesso periodo dell'anno precedente.
Difterite-tetano.
Altre vaccinazioni consigliate per adulti sani in età lavorativa tipica sono la difterite-tetano e, possibilmente, il morbillo, la parotite e la rosolia. L'immunizzazione contro la difterite-tetano è raccomandata ogni dieci anni per tutta la vita, assumendo che si abbia avuto una prima serie di vaccinazioni. Con questo intervallo, troviamo lo stato immunitario più facilmente confermato e il vaccino più facilmente somministrato durante le periodiche valutazioni sanitarie dei nostri dipendenti (vedi sotto), sebbene ciò possa essere realizzato anche in una campagna di immunizzazione a livello aziendale come quella utilizzata nell'incentivo programma sopra citato.
Morbillo.
Le autorità sanitarie pubbliche raccomandano il vaccino contro il morbillo per tutti i nati dopo il 1956 che non hanno la documentazione di due dosi di vaccino contro il morbillo entro il primo anno di età, una storia di morbillo confermata da un medico o prove di laboratorio dell'immunità al morbillo. Questa immunizzazione può essere prontamente somministrata durante una valutazione sanitaria prima dell'assunzione o del collocamento o in una campagna di immunizzazione a livello aziendale.
Rosolia.
Le autorità sanitarie pubbliche raccomandano a tutti di avere la documentazione medica di aver ricevuto il vaccino contro la rosolia o prove di laboratorio di immunità a questa malattia. Un'adeguata vaccinazione contro la rosolia è particolarmente importante per gli operatori sanitari, per i quali è probabile che sia obbligatoria.
Anche in questo caso, un'adeguata immunità alla rosolia dovrebbe essere accertata al momento dell'assunzione o, in assenza di questa possibilità, attraverso periodiche campagne di immunizzazione o durante periodiche valutazioni sanitarie. L'immunità efficace può essere conferita alle persone che necessitano del vaccino contro la rosolia o la rosolia mediante la somministrazione del vaccino MPR (morbillo-parotite-rosolia). È possibile eseguire test sierologici per l'immunità per identificare lo stato immunitario di un individuo prima dell'immunizzazione, ma è improbabile che ciò sia conveniente.
Epatite B.
Nella misura in cui l'epatite B viene trasmessa attraverso l'intimità sessuale e per contatto diretto con sangue e altri fluidi corporei, gli sforzi iniziali di immunizzazione sono stati diretti a popolazioni con rischi elevati, come gli operatori sanitari e quelli con più partner sessuali. Inoltre, l'aumento della prevalenza della malattia e dello stato di portatore in alcune aree geografiche come l'Estremo Oriente e l'Africa sub-sahariana ha dato priorità all'immunizzazione di tutti i neonati e di coloro che si recano frequentemente o vi soggiornano per periodi prolungati regioni. Più recentemente, l'immunizzazione universale di tutti i neonati negli Stati Uniti e altrove è stata proposta come una strategia più efficace per raggiungere gli individui vulnerabili.
Nell'ambiente di lavoro, l'obiettivo dell'immunizzazione contro l'epatite B è stato sugli operatori sanitari a causa del rischio della loro esposizione al sangue. In effetti, negli Stati Uniti, la regolamentazione del governo richiede di informare tale personale e altri probabili soccorritori alle emergenze sanitarie dell'opportunità di essere immunizzati contro l'epatite B, nel contesto di una discussione generale sulle precauzioni universali; quindi deve essere fornita l'immunizzazione.
Pertanto, nel nostro ambiente alla Morgan, le informazioni sull'immunizzazione contro l'epatite B vengono trasmesse in tre contesti: nelle discussioni sulle malattie sessualmente trasmissibili come l'AIDS, nelle presentazioni al personale sanitario e dei servizi di emergenza sui rischi e le precauzioni relative al loro lavoro sanitario, e negli interventi con i singoli dipendenti e le loro famiglie che anticipano gli incarichi nelle aree del mondo dove l'epatite B è più diffusa. L'immunizzazione è fornita in combinazione con questi programmi.
Epatite A.
Questa malattia, tipicamente trasmessa da cibo o acqua contaminati, è molto più diffusa nei paesi in via di sviluppo che nei paesi industrializzati. Pertanto, gli sforzi di protezione sono stati rivolti ai viaggiatori diretti in aree a rischio oa coloro che hanno contatti familiari o altri contatti molto stretti con coloro a cui è stata recentemente diagnosticata la malattia.
Ora che è diventato disponibile un vaccino per la protezione contro l'epatite A, viene somministrato ai viaggiatori diretti nei paesi in via di sviluppo e ai contatti stretti di casi documentati e di nuova diagnosi di epatite A. Se non c'è tempo sufficiente per lo sviluppo dei livelli di anticorpi prima della partenza del viaggiatori, le immunoglobuline sieriche possono essere somministrate contemporaneamente.
Poiché è disponibile un vaccino contro l'epatite A efficace e sicuro, gli sforzi di immunizzazione possono essere diretti a un gruppo target significativamente più ampio. Come minimo, i viaggiatori frequenti e i residenti nelle aree endemiche dovrebbero ricevere questa vaccinazione e anche gli operatori alimentari dovrebbero essere presi in considerazione per l'immunizzazione a causa del rischio di trasmettere la malattia a un gran numero di persone.
Prima di qualsiasi immunizzazione, deve essere prestata particolare attenzione alle possibili controindicazioni, come l'ipersensibilità a qualsiasi componente del vaccino o, nel caso di vaccini vivi come morbillo, parotite e rosolia, deficienza immunitaria o gravidanza, presente o prevedibile. Al dipendente devono essere trasmesse informazioni adeguate sui possibili rischi del vaccino e devono essere ottenuti i moduli di consenso firmati. La possibilità limitata di reazioni correlate all'immunizzazione dovrebbe essere prevista in qualsiasi programma.
Quelle organizzazioni con personale medico esistente possono ovviamente utilizzare il proprio personale per attuare un programma di immunizzazione. Coloro che non dispongono di tale personale possono disporre che le vaccinazioni vengano fornite da medici o infermieri della comunità, ospedali o agenzie sanitarie o da agenzie sanitarie governative.
Risposta alle epidemie
Pochi eventi suscitano tanto interesse e preoccupazione tra i dipendenti di una particolare unità lavorativa o di un'intera organizzazione quanto la consapevolezza che un collega ha una malattia contagiosa. La risposta essenziale del servizio sanitario dei dipendenti a tali notizie è identificare e isolare adeguatamente i malati, sia il caso di origine che gli eventuali casi secondari, diffondendo informazioni sulla malattia che plachino l'ansia di coloro che ritengono di poter avere stato esposto. Alcune organizzazioni, sperando di minimizzare potenziali ansie, potrebbero limitare questa diffusione a possibili contatti. Altri, riconoscendo che la "vite" (comunicazione informale tra i dipendenti) non solo diffonderà la notizia ma probabilmente trasmetterà anche disinformazione che potrebbe scatenare ansie latenti, coglierà l'evento come un'opportunità unica per educare l'intera forza lavoro sul potenziale di diffusione della malattia e come prevenirla. Alla Morgan si sono verificati diversi episodi di questo tipo che hanno coinvolto tre diverse malattie: tubercolosi, rosolia e gastroenterite di origine alimentare.
Tubercolosi.
La tubercolosi è giustamente temuta a causa della morbilità potenzialmente significativa della malattia, in particolare con la crescente prevalenza di più batteri resistenti ai farmaci. Nella nostra esperienza, la malattia è stata portata alla nostra attenzione dalla notizia del ricovero e della diagnosi definitiva dei casi indice; fortunatamente alla Morgan, i casi secondari sono stati rari e sono stati limitati alle sole conversioni del test cutaneo.
Tipicamente in tali casi, vengono notificate le autorità sanitarie pubbliche, a seguito delle quali i contatti sono incoraggiati a sottoporsi a test cutanei alla tubercolina di base o radiografie del torace; i test cutanei vengono ripetuti da dieci a dodici settimane dopo. Per coloro i cui test cutanei passano da negativi a positivi nei test di follow-up, si ottengono radiografie del torace. Se la radiografia è positiva, i dipendenti vengono indirizzati al trattamento definitivo; se negativo, viene prescritta la profilassi isoniazidica.
Durante ogni fase del processo, si tengono sessioni informative sia di gruppo che individuali. L'ansia è tipicamente sproporzionata rispetto al rischio e la rassicurazione, così come la necessità di un follow-up prudente, sono gli obiettivi primari della consulenza.
Rosolia.
I casi di rosolia di Morgan sono stati identificati durante le visite all'unità sanitaria dei dipendenti. Per evitare ulteriori contatti, i dipendenti vengono rimandati a casa anche se c'è solo un sospetto clinico della malattia. Dopo la conferma sierologica, di solito entro 48 ore, vengono condotte indagini epidemiologiche per identificare altri casi mentre vengono diffuse informazioni sull'evento. Sebbene i principali obiettivi di questi programmi siano le lavoratrici che potrebbero essere incinte e che potrebbero essere state esposte, i focolai sono serviti come un'opportunità per verificare lo stato immunitario di tutti i dipendenti e per offrire il vaccino a tutti coloro che potrebbero averne bisogno. Ancora una volta, le autorità sanitarie pubbliche locali vengono informate di questi eventi e la loro esperienza e assistenza vengono utilizzate per affrontare le esigenze organizzative.
Infezione alimentare.
Alla Morgan diversi anni fa si è verificata un'unica esperienza con un'epidemia di malattia correlata all'alimentazione. Era dovuto a un'intossicazione alimentare da stafilococco che è stata fatta risalire a un manipolatore di alimenti con una lesione cutanea su una delle sue mani. Oltre cinquanta dipendenti che hanno utilizzato i servizi di ristorazione interni hanno sviluppato una malattia autolimitante caratterizzata da nausea, vomito e diarrea, comparsa circa sei ore dopo aver ingerito l'incriminata insalata fredda di anatra e risolta entro 24 ore.
In questo caso, il fulcro dei nostri sforzi di educazione sanitaria è stato quello di sensibilizzare gli stessi addetti alla manipolazione del cibo ai segni e ai sintomi della malattia che dovrebbero indurli a lasciare il lavoro ea rivolgersi a un medico. Sono state inoltre implementate alcune modifiche gestionali e procedurali:
- rendere i supervisori consapevoli della loro responsabilità di assicurare che i lavoratori con segni di malattia ricevano un controllo medico
- tenere periodiche sessioni educative per tutti i dipendenti del servizio di ristorazione per ricordare loro le opportune precauzioni
- garantendo l'uso di guanti monouso.
Di recente, anche due organizzazioni vicine hanno sperimentato focolai di malattie legate all'alimentazione. In uno, l'epatite A è stata trasmessa a un certo numero di dipendenti da un operatore alimentare nella sala da pranzo dell'azienda; nell'altro, alcuni dipendenti hanno contratto un'intossicazione alimentare da salmonella dopo aver consumato un dolce a base di uova crude in un ristorante fuori sede. In primo luogo, gli sforzi educativi dell'organizzazione sono stati diretti agli stessi addetti alla manipolazione del cibo; nel secondo, le informazioni sui vari alimenti preparati con uova crude - e il potenziale pericolo che ciò comportava - sono state condivise con l'intera forza lavoro.
Interventi individuali
Mentre le tre esperienze sopra descritte seguono il tipico formato di promozione della salute di raggiungere l'intera popolazione dei dipendenti o, almeno, un sottoinsieme sostanziale, gran parte delle attività di promozione della salute di organizzazioni come Morgan rispetto alle malattie infettive si svolge su un unico -su una base. Questi includono interventi che sono resi possibili da valutazioni sanitarie prima del collocamento, periodiche o di pensionamento, richieste di informazioni sui viaggi internazionali e visite occasionali al servizio sanitario dei dipendenti.
Esami preliminari.
Gli individui esaminati al momento dell'assunzione sono in genere giovani e sani ed è improbabile che abbiano ricevuto cure mediche recenti. Spesso hanno bisogno di immunizzazioni come il morbillo, la rosolia o la difterite-tetano. Inoltre, coloro che devono essere collocati in aree di potenziale trasmissione di malattie come nei servizi sanitari o di ristorazione ricevono un'adeguata consulenza sulle precauzioni che dovrebbero osservare.
Visite mediche periodiche.
Allo stesso modo, la valutazione periodica della salute offre l'opportunità di rivedere lo stato di immunizzazione e di discutere i rischi che possono essere associati a specifiche malattie croniche e le precauzioni che dovrebbero essere intraprese. Esempi di quest'ultimo includono la necessità di un'immunizzazione antinfluenzale annuale per le persone con diabete o asma e l'istruzione per i diabetici sulla cura appropriata dei piedi per evitare l'infezione locale.
Le notizie riportate di recente sulle malattie infettive dovrebbero essere discusse, in particolare con coloro che hanno problemi di salute noti. Ad esempio, notizie di focolai di an E. coli l'infezione attribuita al consumo di carne macinata cotta in modo inadeguato sarebbe importante per tutti, mentre il pericolo di contrarre la criptosporidiosi nuotando nelle piscine pubbliche sarebbe particolarmente rilevante per le persone con malattia da HIV o altre deficienze immunitarie.
Esami prepensionamento.
I dipendenti che vengono esaminati in relazione al pensionamento dovrebbero essere sollecitati a ottenere l'immunizzazione pneumococcica e informati sull'immunizzazione antinfluenzale annuale.
Protezione prima del viaggio.
La crescente globalizzazione degli incarichi di lavoro unita al crescente interesse per i viaggi internazionali di piacere hanno contribuito a una continua espansione della popolazione che necessita di protezione contro malattie infettive che difficilmente si incontrano a casa. Un incontro prima del viaggio dovrebbe includere una storia medica per rivelare eventuali vulnerabilità di salute individuali che potrebbero aumentare i rischi associati al viaggio o all'incarico previsto. Un buon esempio - e non raro - di ciò è la donna incinta che considera il viaggio in un ambiente con malaria resistente alla clorochina, poiché le forme alternative di profilassi della malaria possono essere controindicate durante la gravidanza.
Dovrebbero essere fornite informazioni complete sulle malattie infettive prevalenti nelle aree da visitare. Ciò dovrebbe includere metodi di trasmissione delle malattie rilevanti, tecniche di evitamento e profilassi e sintomi tipici e strategie per ottenere assistenza medica se si sviluppano. E, naturalmente, dovrebbero essere fornite le vaccinazioni indicate.
Visite al servizio sanitario dei dipendenti.
Nella maggior parte delle strutture di medicina del lavoro, i dipendenti possono ricevere il primo soccorso e il trattamento per i sintomi della malattia; in alcuni, come in Morgan, è disponibile un'ampia gamma di servizi di assistenza primaria. Ogni incontro offre un'opportunità per interventi sanitari preventivi e consulenza. Ciò include fornire vaccinazioni a intervalli appropriati e allertare i dipendenti-pazienti sulle precauzioni sanitarie relative a qualsiasi malattia sottostante o potenziale esposizione. Un vantaggio particolare di questa situazione è che il fatto stesso che il dipendente abbia richiesto questa attenzione suggerisce che potrebbe essere più ricettivo ai consigli dati rispetto a quando le stesse informazioni vengono ricevute in un'ampia campagna educativa. L'operatore sanitario dovrebbe sfruttare questa opportunità assicurandosi che vengano fornite le informazioni appropriate e le necessarie vaccinazioni o farmaci profilattici.
Raggiungere i familiari.
Sebbene l'obiettivo principale della salute sul lavoro sia quello di assicurare la salute e il benessere del dipendente, vi sono molte ragioni per ritenere che gli sforzi efficaci di promozione della salute vengano trasmessi anche alla famiglia del dipendente. Ovviamente, la maggior parte degli obiettivi sopra indicati sono ugualmente applicabili agli altri membri adulti del nucleo familiare e, mentre i servizi diretti dell'unità di medicina del lavoro non sono generalmente disponibili per i familiari, le informazioni possono essere veicolate a casa attraverso newsletter e opuscoli e per parola di bocca.
Un'ulteriore considerazione è la salute dei bambini, soprattutto in considerazione dell'importanza delle vaccinazioni della prima infanzia. È stato riconosciuto che queste vaccinazioni sono spesso trascurate, almeno in parte, non solo dalle persone economicamente svantaggiate, ma anche dai figli dei dipendenti aziendali statunitensi più ricchi. Seminari sulla buona cura del bambino e informazioni stampate su questo argomento, fornite dal datore di lavoro o dalla compagnia di assicurazione sanitaria del datore di lavoro, possono servire a ridurre al minimo questa carenza. Inoltre, la modifica della copertura assicurativa sanitaria per includere misure "preventive" come le vaccinazioni dovrebbe anche servire a incoraggiare un'adeguata attenzione a questo problema.
Tenersi al passo
Sebbene l'introduzione degli antibiotici a metà del ventesimo secolo abbia indotto alcuni a credere che le malattie infettive sarebbero state presto eliminate, l'esperienza reale è stata molto diversa. Non solo sono comparse nuove malattie infettive (p. es., l'HIV e la malattia di Lyme), ma più agenti infettivi stanno sviluppando una resistenza a farmaci precedentemente efficaci (p. es., malaria e tubercolosi). È imperativo, quindi, che i professionisti della medicina del lavoro mantengano aggiornata la loro conoscenza degli sviluppi nel campo delle malattie infettive e della loro prevenzione. Sebbene ci siano molti modi per farlo, sono particolarmente utili i rapporti ei bollettini periodici emanati dall'Organizzazione mondiale della sanità e dalle agenzie sanitarie nazionali come i Centri statunitensi per il controllo e la prevenzione delle malattie.
Conclusione
In cima alle responsabilità dei datori di lavoro per la salute della forza lavoro c'è la prevenzione e il controllo delle malattie infettive tra i dipendenti. Ciò include l'identificazione, l'isolamento e il trattamento appropriato delle persone con infezioni insieme alla prevenzione della loro diffusione a colleghi e persone a carico e placare le ansie di coloro che sono preoccupati per il potenziale contatto. Implica anche l'istruzione e un'adeguata protezione dei dipendenti che possono incontrare malattie infettive durante il lavoro o nella comunità. Il servizio sanitario per i dipendenti, come illustrato dalla precedente descrizione delle attività del dipartimento medico di JP Morgan and Company, Inc., a New York City, può svolgere un ruolo centrale nell'adempimento di questa responsabilità, con conseguenti vantaggi per i singoli dipendenti, l'organizzazione nel suo insieme e la comunità.
Tutela della salute del viaggiatore
In quest'era di organizzazioni multinazionali e di commercio internazionale in continua espansione, i dipendenti sono sempre più chiamati a viaggiare per motivi di lavoro. Allo stesso tempo, sempre più dipendenti e le loro famiglie trascorrono le vacanze viaggiando in luoghi lontani in tutto il mondo. Mentre per la maggior parte delle persone tale viaggio è solitamente eccitante e piacevole, spesso è gravoso e debilitante e, soprattutto per coloro che non sono adeguatamente preparati, può essere pericoloso. Sebbene si possano incontrare situazioni pericolose per la vita, la maggior parte dei problemi associati al viaggio non sono gravi. Per il viaggiatore in vacanza, portano ansia, disagio e disagio insieme alla delusione e alle spese aggiuntive necessarie per accorciare un viaggio e organizzare nuovi viaggi. Per l'uomo d'affari, le difficoltà di viaggio possono in definitiva influire negativamente sull'organizzazione a causa della compromissione delle sue prestazioni lavorative nelle trattative e in altri rapporti, per non parlare del costo di dover interrompere la missione e inviare qualcun altro a completarla.
Questo articolo delineerà un programma completo di protezione dei viaggi per le persone che effettuano viaggi di lavoro a breve termine e descriverà brevemente i passaggi che possono essere adottati per aggirare i rischi di viaggio più frequenti. (Il lettore può consultare altre fonti - per esempio, Karpilow 1991 - per informazioni sui programmi per individui con incarichi di espatrio a lungo termine e sui programmi per intere unità o gruppi di dipendenti inviati a postazioni di lavoro in località lontane).
Un programma completo di protezione dei viaggi
Seminari occasionali sulla gestione dei rischi del viaggio sono una caratteristica di molti programmi di promozione della salute nei luoghi di lavoro, specialmente nelle organizzazioni in cui una parte considerevole dei dipendenti viaggia molto. In tali organizzazioni, spesso c'è un dipartimento viaggi interno a cui può essere affidata la responsabilità di organizzare le sessioni e procurarsi gli opuscoli e altra letteratura che possono essere distribuiti. Per la maggior parte, tuttavia, l'educazione del potenziale viaggiatore e la fornitura di tutti i servizi che potrebbero essere necessari sono condotti su base individuale piuttosto che di gruppo
Idealmente, questo compito è assegnato al dipartimento medico o all'unità sanitaria dei dipendenti, dove, si spera, sarà disponibile un direttore medico esperto o un altro professionista sanitario. I vantaggi di mantenere il personale dell'unità medica interna, oltre alla comodità, è la loro conoscenza dell'organizzazione, delle sue politiche e delle sue persone; l'opportunità di una stretta collaborazione con altri reparti che potrebbero essere coinvolti (personale e viaggi, ad esempio); accesso alle cartelle cliniche contenenti le storie di salute delle persone assegnate a incarichi di viaggio, compresi i dettagli di eventuali precedenti disavventure di viaggio; e, almeno, una conoscenza generale del tipo e dell'intensità del lavoro da svolgere durante il viaggio.
Laddove manchi una tale unità interna, l'individuo in viaggio può essere indirizzato a una delle "cliniche di viaggio" gestite da molti ospedali e gruppi medici privati nella comunità. I vantaggi di tali cliniche includono personale medico specializzato nella prevenzione e cura delle malattie dei viaggiatori, informazioni aggiornate sulle condizioni nelle aree da visitare e rifornimenti freschi di eventuali vaccini che possono essere indicati.
Se si vuole che il programma di protezione dei viaggi sia veramente completo, è necessario includere una serie di elementi. Questi sono considerati sotto le seguenti teste.
Una politica consolidata
Troppo spesso, anche quando un viaggio è programmato da tempo, i passi desiderati per proteggere il viaggiatore vengono presi ad hoc, all'ultimo minuto o, a volte, vengono completamente trascurati. Di conseguenza, una politica scritta consolidata è un elemento chiave in qualsiasi programma di protezione dei viaggi. Poiché molti viaggiatori d'affari sono dirigenti di alto livello, questa politica dovrebbe essere promulgata e supportata dall'amministratore delegato dell'organizzazione in modo che le sue disposizioni possano essere applicate da tutti i dipartimenti coinvolti negli incarichi e nell'organizzazione del viaggio, che possono essere guidati dai responsabili di rango inferiore. In alcune organizzazioni, la politica vieta espressamente qualsiasi viaggio di lavoro se il viaggiatore non ha ricevuto un "nulla osta" medico. Alcune politiche sono così dettagliate da designare criteri di altezza e peso minimi per autorizzare la prenotazione di posti a sedere più costosi in business class invece dei posti molto più affollati nelle sezioni economiche o turistiche di aerei commerciali, e specificano le circostanze in cui un coniuge o i familiari possono accompagnare il viaggiatore.
Pianificare il viaggio
Il direttore medico o l'operatore sanitario responsabile dovrebbe essere coinvolto nella pianificazione dell'itinerario insieme all'agente di viaggio e alla persona a cui il viaggiatore riferisce. Le considerazioni da affrontare includono (1) l'importanza della missione e le sue ramificazioni (comprese le attività sociali obbligatorie), (2) le esigenze di viaggio e le condizioni nelle parti del mondo da visitare, e (3) le condizioni fisiche e condizione mentale del viaggiatore insieme alla sua capacità di sopportare i rigori dell'esperienza e continuare a svolgere adeguatamente. Idealmente, il viaggiatore sarà anche coinvolto nelle decisioni se il viaggio debba essere posticipato o annullato, se l'itinerario debba essere accorciato o altrimenti modificato, se la missione (vale a dire, rispetto al numero di persone visitate o al numero o alla durata del incontri, ecc.) dovrebbero essere modificati, se il viaggiatore dovrebbe essere accompagnato da un assistente o da un assistente, e se i periodi di riposo e relax dovrebbero essere inseriti nell'itinerario.
Visita medica prima del viaggio
Se di recente non è stata eseguita una visita medica periodica di routine, è necessario eseguire un esame fisico generale e test di laboratorio di routine, compreso un elettrocardiogramma. Lo scopo è garantire che la salute del dipendente non sia compromessa né dai rigori del transito in sé né da altre circostanze incontrate durante il viaggio. Lo stato di eventuali malattie croniche deve essere determinato e le modifiche consigliate per coloro che soffrono di condizioni come il diabete, le malattie autoimmuni o la gravidanza. Dovrebbe essere preparato un rapporto scritto dei risultati e delle raccomandazioni da mettere a disposizione di tutti i medici consultati per i problemi che si presentano durante il viaggio. Questo esame fornisce anche una base per valutare la potenziale malattia quando il viaggiatore ritorna.
La consultazione dovrebbe includere una discussione sull'opportunità delle vaccinazioni, inclusa una revisione dei loro potenziali effetti collaterali e le differenze tra quelle richieste e quelle solo raccomandate. Dovrebbe essere sviluppato un programma di inoculazione individualizzato per le esigenze del viaggiatore e la data di partenza e dovrebbero essere somministrati i vaccini necessari.
Eventuali farmaci assunti dal viaggiatore devono essere esaminati e devono essere fornite prescrizioni per forniture adeguate, comprese le indennità per deterioramento o perdita. Per i viaggiatori che attraversano diversi fusi orari (p. es., per quelli con diabete insulino-dipendente) devono essere predisposte modifiche di tempo e dosaggio. In base all'incarico di lavoro e alla modalità di trasporto, dovrebbero essere prescritti farmaci per la prevenzione di alcune malattie specifiche, tra cui (ma non solo) malaria, diarrea del viaggiatore, jet lag e mal di montagna. Inoltre, devono essere prescritti o forniti farmaci per il trattamento durante il viaggio di malattie minori come infezioni delle vie respiratorie superiori (in particolare congestione nasale e sinusite), bronchite, cinetosi, dermatiti e altre condizioni che possono essere ragionevolmente prevedibili.
Kit medici
Per il viaggiatore che non desidera perdere tempo prezioso alla ricerca di una farmacia in caso di necessità, un kit di farmaci e forniture può essere prezioso. Anche se il viaggiatore è in grado di trovare una farmacia, la conoscenza da parte del farmacista della condizione speciale del viaggiatore può essere limitata e qualsiasi barriera linguistica può comportare gravi lacune nella comunicazione. Inoltre, il farmaco offerto potrebbe non essere sicuro ed efficace. Molti paesi non hanno leggi rigorose sull'etichettatura dei farmaci e le normative sulla garanzia della qualità a volte sono inesistenti. Le date di scadenza dei farmaci sono spesso ignorate dalle piccole farmacie e le alte temperature nei climi tropicali possono inattivare alcuni farmaci che sono conservati sugli scaffali dei negozi caldi.
Sebbene siano disponibili kit commerciali forniti di farmaci di routine, il contenuto di tali kit deve essere personalizzato per soddisfare le esigenze specifiche del viaggiatore. Tra quelli più probabilmente necessari, oltre ai farmaci prescritti per specifici problemi di salute, ci sono i farmaci per la cinetosi, la congestione nasale, le allergie, l'insonnia e l'ansia; analgesici, antiacidi e lassativi, nonché farmaci per emorroidi, disturbi mestruali e crampi muscolari notturni. Il kit può inoltre contenere antisettici, bende e altro materiale chirurgico.
I viaggiatori devono portare con sé lettere firmate da un medico su carta intestata o fogli di prescrizione che elenchino i farmaci trasportati e indichino le condizioni per le quali sono stati prescritti. Ciò può salvare il viaggiatore da ritardi imbarazzanti e potenzialmente lunghi nei porti di ingresso internazionali, dove gli agenti doganali sono particolarmente diligenti nella ricerca di droghe illecite.
Il viaggiatore dovrebbe anche portare un paio di occhiali o lenti a contatto in più con adeguate scorte di soluzioni detergenti e altri accessori necessari. (Coloro che si recano in aree eccessivamente sporche o polverose dovrebbero essere incoraggiati a indossare gli occhiali piuttosto che le lenti a contatto). Una copia della prescrizione delle lenti dell'utente faciliterà l'approvvigionamento di occhiali sostitutivi in caso di smarrimento o danneggiamento del paio del viaggiatore.
Coloro che viaggiano frequentemente dovrebbero far controllare i loro kit prima di ogni viaggio per assicurarsi che i contenuti siano stati adattati al particolare itinerario e non siano obsoleti.
Cartelle cliniche
Oltre alle note che confermano l'adeguatezza dei farmaci trasportati, il viaggiatore deve portare con sé una scheda o una lettera che riassuma qualsiasi anamnesi significativa, i risultati della sua valutazione sanitaria pre-viaggio e copie di un elettrocardiogramma recente e di tutti i dati di laboratorio pertinenti. Un registro delle vaccinazioni più recenti del viaggiatore può ovviare alla necessità di sottoporsi all'inoculazione obbligatoria al porto di ingresso. La scheda deve contenere anche il nome, l'indirizzo, i numeri di telefono e di fax di un medico che possa fornire ulteriori informazioni sul viaggiatore qualora si rendano necessarie (può essere utile a tal proposito un badge o un braccialetto di tipo Medic-Alert).
Un certo numero di venditori può fornire schede mediche con chip di microfilm contenenti le cartelle cliniche complete dei viaggiatori. Sebbene spesso conveniente, il medico straniero può non avere accesso al visore di microfilm oa una lente manuale abbastanza potente da leggerli. C'è anche il problema di assicurarsi che le informazioni siano aggiornate.
Vaccinazioni
Alcuni paesi richiedono che tutti i viaggiatori in arrivo siano vaccinati per alcune malattie, come il colera, la febbre gialla o la peste. Mentre l'Organizzazione Mondiale della Sanità ha raccomandato che sia richiesta solo la vaccinazione per la febbre gialla, un certo numero di paesi richiede ancora l'immunizzazione contro il colera. Oltre a proteggere i viaggiatori, le vaccinazioni richieste hanno anche lo scopo di proteggere i loro cittadini dalle malattie che possono essere portate dai viaggiatori.
Le vaccinazioni raccomandate hanno lo scopo di impedire ai viaggiatori di contrarre malattie endemiche. Questo elenco è molto più lungo dell'elenco "obbligatorio" e si amplia ogni anno man mano che vengono sviluppati nuovi vaccini per combattere malattie nuove e in rapido progresso. Anche la desiderabilità di un vaccino specifico cambia frequentemente in accordo con la quantità e la virulenza della malattia in una particolare area. Per questo motivo, le informazioni aggiornate sono essenziali. Questo può essere ottenuto dall'Organizzazione Mondiale della Sanità; da agenzie governative come i Centri statunitensi per il controllo e la prevenzione delle malattie; il dipartimento della salute e del benessere del Canada; o dal Dipartimento della Salute del Commonwealth a Sydney, in Australia. Informazioni simili, solitamente derivate da tali fonti, possono essere ottenute da organizzazioni locali di volontariato e commerciali; è disponibile anche in software per computer periodicamente aggiornati.
Le vaccinazioni raccomandate per tutti i viaggiatori includono difterite-tetano, poliomielite, morbillo (per i nati dopo il 1956 e senza un episodio di morbillo documentato dal medico), influenza ed epatite B (in particolare se l'incarico di lavoro può comportare l'esposizione a questo rischio).
La quantità di tempo disponibile per la partenza può influenzare il programma e il dosaggio dell'immunizzazione. Ad esempio, per l'individuo che non è mai stato immunizzato contro il tifo, due iniezioni, a quattro settimane di distanza, dovrebbero produrre il più alto titolo anticorpale. Se non c'è abbastanza tempo, a coloro che non sono stati precedentemente inoculati possono essere somministrate quattro pillole del vaccino orale di nuova concezione a giorni alterni; questo sarà notevolmente più efficace di una singola dose del vaccino iniettato. Il regime vaccinale orale può anche essere utilizzato come richiamo per le persone che hanno precedentemente ricevuto le iniezioni.
Assicurazione sanitaria e copertura per il rimpatrio
Molti programmi di assicurazione sanitaria nazionale e privata non coprono le persone che ricevono servizi sanitari al di fuori dell'area specificata. Ciò può causare imbarazzo, ritardi nel ricevere le cure necessarie e spese vive elevate per le persone che subiscono lesioni o malattie acute durante un viaggio. È prudente, quindi, verificare che l'attuale assicurazione sanitaria del viaggiatore lo copra per tutto il viaggio. In caso contrario, si consiglia di stipulare un'assicurazione sanitaria temporanea che copra l'intero periodo del viaggio.
In determinate circostanze, in particolare nelle aree non sviluppate, la mancanza di strutture moderne adeguate e la preoccupazione per la qualità delle cure disponibili possono imporre l'evacuazione medica. Il viaggiatore può essere riportato alla sua città natale o, quando la distanza è eccessiva, in un centro medico urbano accettabile lungo il percorso. Diverse aziende forniscono servizi di evacuazione di emergenza in tutto il mondo; alcuni, tuttavia, sono disponibili solo in aree più limitate. Poiché tali situazioni sono solitamente piuttosto urgenti e stressanti per tutti i soggetti coinvolti, è opportuno prendere accordi preliminari di stand-by con un'azienda che serve le aree da visitare e, poiché tali servizi possono essere piuttosto costosi, confermare che siano coperti dal programma di assicurazione sanitaria del viaggiatore.
Debriefing post-viaggio
Un consulto medico subito dopo il ritorno è un auspicabile follow-up del viaggio. Prevede una revisione di eventuali problemi di salute che potrebbero essersi verificati e il trattamento adeguato di quelli che potrebbero non essersi del tutto risolti. Prevede inoltre un debriefing sulle circostanze incontrate durante il viaggio che può portare a raccomandazioni e accordi più appropriati se il viaggio deve essere ripetuto o intrapreso da altri.
Affrontare i pericoli del viaggio
Il viaggio comporta quasi sempre l'esposizione a pericoli per la salute che, come minimo, presentano disagi e fastidi e possono portare a malattie gravi e invalidanti o peggio. Nella maggior parte dei casi possono essere aggirati o controllati, ma ciò richiede solitamente uno sforzo particolare da parte del viaggiatore. Sensibilizzare il viaggiatore a riconoscerli e fornire le informazioni e la formazione necessarie per affrontarli è l'obiettivo principale del programma di protezione dei viaggi. I seguenti rappresentano alcuni dei pericoli più comunemente incontrati durante il viaggio.
Disritmia.
Il rapido passaggio attraverso i fusi orari può interrompere i ritmi fisiologici e psicologici - i ritmi circadiani - che regolano le funzioni dell'organismo. Conosciuto come “jet lag” perché si manifesta quasi esclusivamente durante i viaggi aerei, può provocare disturbi del sonno, malessere, irritabilità, riduzione delle prestazioni psicofisiche, apatia, depressione, affaticamento, inappetenza, disturbi gastrici e abitudini intestinali alterate. Di norma, occorrono diversi giorni prima che i ritmi di un viaggiatore si adattino alla nuova località. Di conseguenza, è prudente che i viaggiatori prenotino voli a lunga percorrenza diversi giorni prima dell'inizio di importanti impegni lavorativi o sociali, in modo da concedersi un periodo durante il quale recuperare energie, vigilanza e capacità lavorative (ciò vale anche per il Volo di ritorno). Ciò è particolarmente importante per i viaggiatori più anziani, poiché gli effetti del jet lag sembrano aumentare con l'età.
Sono stati impiegati numerosi approcci per ridurre al minimo il jet lag. Alcuni sostengono la "dieta del jet lag", alternando banchetti e digiuni di carboidrati o cibi ad alto contenuto proteico per tre giorni prima della partenza. Altri suggeriscono di consumare una cena ricca di carboidrati prima della partenza, limitando l'assunzione di cibo durante il volo a insalate, piatti di frutta e altri piatti leggeri, bevendo una buona quantità di liquidi prima e durante il viaggio (abbastanza in aereo da richiedere l'uso orario del bagno) ed evitare tutte le bevande alcoliche. Altri raccomandano l'uso di una luce montata sulla testa che sopprime la secrezione di melatonina da parte della ghiandola pineale, il cui eccesso è stato collegato ad alcuni dei sintomi del jet lag. Più recentemente, piccole dosi di melatonina sotto forma di compresse (1 mg o meno - dosi più elevate, popolari per altri scopi, producono sonnolenza) assunte secondo un programma prescritto diversi giorni prima e dopo il viaggio, si sono rivelate utili per ridurre al minimo il jet lag. Mentre questi possono essere utili, un riposo adeguato e un programma rilassato fino al completamento del riadattamento sono i più affidabili.
Trasporto aereo.
Oltre al jet lag, viaggiare in aereo può essere difficile per altri motivi. Andare e transitare dall'aeroporto può essere fonte di ansia e irritazione, soprattutto quando si deve far fronte a congestione del traffico, bagagli pesanti o ingombranti, voli in ritardo o cancellati e affrettarsi nei terminal per effettuare voli in coincidenza. Lunghi periodi di confinamento in sedili stretti con spazio per le gambe insufficiente non solo sono scomodi, ma possono scatenare attacchi di flebite alle gambe. La maggior parte dei passeggeri in aerei moderni ben mantenuti non avrà difficoltà a respirare poiché le cabine sono pressurizzate per mantenere un'altitudine simulata inferiore a quella di 8,000 piedi sopra il livello del mare. Il fumo di sigaretta può essere fastidioso per chi è seduto all'interno o vicino alle sezioni fumatori degli aerei che non sono stati designati come non fumatori.
Questi problemi possono essere ridotti al minimo predisponendo i trasferimenti da e per gli aeroporti e l'assistenza con i bagagli, fornendo carrelli elettrici o sedie a rotelle per coloro per i quali la lunga camminata tra l'ingresso del terminal e il gate può essere fastidiosa, mangiando leggero ed evitando alcolici bevande durante il volo, bere molti liquidi per combattere la tendenza alla disidratazione e alzarsi dal proprio posto e camminare frequentemente per la cabina. Quando quest'ultima alternativa non è praticabile, è essenziale eseguire esercizi di stretching e rilassamento come quelli mostrati nella figura 1. Le mascherine per gli occhi possono essere utili per cercare di dormire durante il volo, mentre è stato dimostrato che indossare i tappi per le orecchie durante il volo riduce lo stress e l'affaticamento.
Figura 1. Esercizi da eseguire durante lunghi viaggi in aereo.
In circa 25 paesi, tra cui Argentina, Australia, India, Kenya, Messico, Mozambico e Nuova Zelanda, le cabine degli aerei in arrivo devono essere irrorate con insetticidi prima che i passeggeri possano scendere dall'aereo. portato nel paese. A volte, la spruzzatura è superficiale, ma spesso è piuttosto completa, coprendo l'intera cabina, compresi i passeggeri seduti e l'equipaggio. I viaggiatori che trovano fastidiosi o irritanti gli idrocarburi nello spray dovrebbero coprirsi il viso con un panno umido e praticare esercizi di respirazione rilassata.
Gli Stati Uniti si oppongono a questa pratica. Il segretario ai trasporti Federico F. Peña ha proposto che tutte le compagnie aeree e le agenzie di viaggio siano tenute a notificare ai passeggeri quando verranno spruzzate, e il dipartimento dei trasporti prevede di portare questa controversa questione davanti all'Associazione internazionale dell'aviazione civile e di co-sponsorizzare un simposio dell'Organizzazione mondiale della sanità su questa domanda (Fiorino 1994).
Zanzare e altri parassiti pungenti.
La malaria e altre malattie trasmesse da artropodi (p. es., febbre gialla, encefalite virale, febbre dengue, filariosi, leishmaniosi, oncocercosi, tripanosomiasi e malattia di Lyme) sono endemiche in molte parti del mondo. Evitare di farsi mordere è la prima linea di difesa contro queste malattie.
I repellenti per insetti contenenti "DEET" (N,N-dietil-meta-toluamide) possono essere usati sulla pelle e/o sugli indumenti. Poiché il DEET può essere assorbito attraverso la pelle e può causare sintomi neurologici, i preparati con una concentrazione di DEET superiore al 35% non sono raccomandati, soprattutto per i bambini. L'esandiolo è un'utile alternativa per coloro che potrebbero essere sensibili al DEET. Skin-So-Soft®, la crema idratante disponibile in commercio, deve essere riapplicata ogni venti minuti circa per essere un efficace repellente.
Tutte le persone che viaggiano in aree dove le malattie trasmesse dagli insetti sono endemiche dovrebbero indossare magliette a maniche lunghe e pantaloni lunghi, soprattutto dopo il tramonto. Nei climi caldi, indossare capi di cotone o lino sottili e larghi è in realtà più fresco che lasciare la pelle scoperta. Dovrebbero essere evitati profumi e cosmetici profumati, saponi e lozioni che possono attirare gli insetti. Giacche in rete leggera, cappucci e protezioni per il viso sono particolarmente utili nelle aree altamente infestate. Le zanzariere e le zanzariere sono accessori importanti. (Prima di andare a letto, è importante spruzzare l'interno della rete nel caso vi siano rimasti intrappolati insetti indesiderati.)
Gli indumenti protettivi e le reti possono essere trattati con un repellente contenente DEET o con permetrina, un insetticida disponibile sia in formulazioni spray che liquide.
Malaria.
Nonostante decenni di sforzi per eradicare le zanzare, la malaria rimane endemica nella maggior parte delle regioni tropicali e subtropicali del mondo. Poiché è così pericoloso e debilitante, gli sforzi di controllo delle zanzare sopra descritti dovrebbero essere integrati dall'uso profilattico di uno o più farmaci antimalarici. Sebbene siano stati sviluppati numerosi antimalarici abbastanza efficaci, alcuni ceppi del parassita della malaria sono diventati altamente resistenti ad alcuni se non a tutti i farmaci attualmente utilizzati. Ad esempio, la clorochina, tradizionalmente la più popolare, è ancora efficace contro i ceppi della malaria in alcune parti del mondo, ma è inutile in molte altre aree. Proguanil, meflochina e doxiciclina sono attualmente i più comunemente usati per i ceppi di malaria resistenti alla clorochina. Maloprim, fansidar e sulfisossazolo sono utilizzati anche in alcune aree. Un regime profilattico viene avviato prima dell'ingresso nell'area malarica e continuato per qualche tempo dopo l'uscita.
La scelta del farmaco si basa su raccomandazioni “fino al minuto” per le particolari aree che devono essere visitate dal viaggiatore. Vanno considerati anche i potenziali effetti collaterali: ad esempio, il fansidar è controindicato durante la gravidanza e l'allattamento, mentre la meflochina non deve essere utilizzata dai piloti di linea o da altri in cui gli effetti collaterali del sistema nervoso centrale potrebbero compromettere le prestazioni e influire sulla sicurezza degli altri, né da chi assume beta-bloccanti o calcio-antagonisti o altri farmaci che alterano la conduzione cardiaca.
Acqua contaminata.
L'acqua del rubinetto contaminata può essere un problema in tutto il mondo. Anche nei centri urbani moderni, tubazioni difettose e allacciamenti difettosi in edifici più vecchi o in cattivo stato di manutenzione possono consentire la diffusione dell'infezione. Anche l'acqua in bottiglia potrebbe non essere sicura, in particolare se il sigillo di plastica sul tappo non è intatto. Le bevande gassate sono generalmente sicure da bere a condizione che non sia stato permesso loro di appiattirsi.
L'acqua può essere disinfettata riscaldandola a 62ºC per 10 minuti o aggiungendo iodio o cloro dopo averla filtrata per rimuovere parassiti e larve di vermi e lasciandola riposare per 30 minuti.
Le unità di filtrazione dell'acqua vendute per i viaggi in campeggio di solito non sono adatte per le aree in cui l'acqua è sospetta poiché non inattivano batteri e virus. I cosiddetti filtri "Katadyn" sono disponibili in singole unità e filtrano gli organismi più grandi di 0.2 micron, ma devono essere seguiti da un trattamento con iodio o cloro per rimuovere i virus. I filtri "PUR" sviluppati più di recente combinano filtri da 1.0 micron con l'esposizione a una matrice di resina tri-iodio che elimina batteri, parassiti e virus in un unico processo.
Nelle zone in cui l'acqua può essere sospetta, il viaggiatore dovrebbe essere avvisato di non usare ghiaccio o bevande ghiacciate e di evitare di lavarsi i denti con acqua non purificata.
Un'altra importante precauzione è evitare di nuotare o di far penzolare gli arti in laghi o ruscelli d'acqua dolce che ospitano le lumache portatrici dei parassiti che causano la schistosomiasi (bilharzia).
Cibo contaminato.
Il cibo può essere contaminato alla fonte dall'uso di "suolo notturno" (rifiuti del corpo umano) come fertilizzante, nel passaggio dalla mancanza di refrigerazione e dall'esposizione a mosche e altri insetti, e nella preparazione da scarsa igiene da parte dei cuochi e operatori alimentari. A questo proposito, il cibo preparato da un venditore ambulante dove si può vedere cosa viene cucinato e come viene preparato può essere più sicuro del ristorante “quattro stelle” dove l'ambiente elegante e le divise pulite indossate dal personale possono nascondere lacune la conservazione, la preparazione e il servizio del cibo. Il vecchio adagio “Se non sai bollirlo o sbucciarlo tu stesso, non mangiarlo” è probabilmente il miglior consiglio che si possa dare al viaggiatore.
Diarrea del viaggiatore.
La diarrea del viaggiatore si riscontra in tutto il mondo nei centri urbani moderni così come nelle aree sottosviluppate. Mentre la maggior parte dei casi è attribuita a organismi presenti in cibi e bevande, molti sono semplicemente il risultato di cibi strani e preparazione del cibo, indiscrezioni dietetiche e stanchezza. Alcuni casi possono anche seguire il bagno o la doccia in acque non sicure o il nuoto in laghi, ruscelli e piscine contaminati.
La maggior parte dei casi è autolimitante e risponde prontamente a semplici misure come il mantenimento di un'adeguata assunzione di liquidi, una dieta leggera e blanda e il riposo. Semplici farmaci come l'attapulgite (un prodotto a base di argilla che agisce come assorbente), il subsalicilato di bismuto e agenti anti-motilità come loperamide o reglan possono aiutare a controllare la diarrea. Tuttavia, quando la diarrea è insolitamente grave, dura più di tre giorni o è accompagnata da vomito o febbre ripetuti, si consigliano cure mediche e l'uso di antibiotici appropriati. La selezione dell'antibiotico di scelta è guidata dall'identificazione di laboratorio dell'organismo responsabile o, se ciò non è fattibile, da un'analisi dei sintomi e da informazioni epidemiologiche sulla prevalenza di particolari infezioni nelle aree visitate. Al viaggiatore dovrebbe essere fornito un opuscolo come quello sviluppato dall'Organizzazione Mondiale della Sanità (figura 2) che spieghi cosa fare con un linguaggio semplice e non allarmante.
L'uso profilattico di antibiotici è stato suggerito prima di entrare in un'area in cui l'acqua e il cibo sono sospetti, ma questo è generalmente disapprovato poiché gli stessi antibiotici possono causare sintomi e assumerli in anticipo può portare il viaggiatore a ignorare o diventare negligente verso le precauzioni che sono stati avvisati.
Figura 2. Un campione di un opuscolo educativo dell'Organizzazione Mondiale della Sanità sulla diarrea del viaggiatore.
MISSING
In alcuni casi, l'insorgenza della diarrea può non verificarsi fino a dopo il ritorno a casa. Ciò è particolarmente indicativo di malattia parassitaria ed è un'indicazione che devono essere eseguiti i test di laboratorio appropriati per determinare se tale infezione esiste.
Mal d'altitudine.
I viaggiatori diretti in regioni montuose come Aspen, Colorado, Città del Messico o La Paz, Bolivia, possono avere difficoltà con l'altitudine, in particolare quelli con malattia coronarica, insufficienza cardiaca congestizia o malattie polmonari come enfisema, bronchite cronica o asma. Quando è lieve, il mal di montagna può causare affaticamento, mal di testa, dispnea da sforzo, insonnia o nausea. Questi sintomi generalmente regrediscono dopo alcuni giorni di ridotta attività fisica e riposo.
Quando sono più gravi, questi sintomi possono progredire in distress respiratorio, vomito e visione offuscata. Quando ciò accade, il viaggiatore dovrebbe rivolgersi a un medico e raggiungere un'altitudine inferiore il più rapidamente possibile, forse nel frattempo anche inalando ossigeno supplementare.
Criminalità e disordini civili.
La maggior parte dei viaggiatori avrà il buon senso di evitare le zone di guerra e le aree di disordini civili. Tuttavia, mentre si trovano in città sconosciute, possono inconsapevolmente vagare in quartieri dove la criminalità violenta è prevalente e dove i turisti sono bersagli popolari. Le istruzioni sulla salvaguardia di gioielli e altri oggetti di valore e mappe che mostrano percorsi sicuri dall'aeroporto al centro della città e quali aree evitare possono essere utili per evitare di essere vittime.
stanchezza.
La semplice stanchezza è una causa frequente di disagio e prestazioni ridotte. Gran parte della difficoltà attribuita al jet lag è spesso il risultato dei rigori del viaggio in aereo, autobus e automobile, scarso sonno in letti strani e ambienti strani, eccesso di cibo e consumo di alcol, orari di impegni lavorativi e sociali troppo pieno ed esigente.
Il viaggiatore d'affari è spesso tormentato dalla mole di lavoro da sbrigare prima della partenza così come dalla preparazione del viaggio, per non parlare del recupero dopo il ritorno a casa. Insegnare al viaggiatore a prevenire l'accumulo di affaticamento indebito mentre educa il dirigente a cui fa riferimento a considerare questo rischio onnipresente nella definizione dell'incarico è spesso un elemento chiave nel programma di protezione del viaggio.
Conclusione
Con l'aumento dei viaggi in luoghi sconosciuti e lontani per affari e per piacere, la tutela della salute del viaggiatore è diventata un elemento importante nel programma di promozione della salute nei luoghi di lavoro. Si tratta di sensibilizzare il viaggiatore sui pericoli che incontrerà e di fornire le informazioni e gli strumenti necessari per aggirarli. Include servizi medici come le consultazioni prima del viaggio, le vaccinazioni e la fornitura di farmaci che potrebbero essere necessari durante il viaggio. La partecipazione della direzione dell'organizzazione è importante anche per sviluppare aspettative ragionevoli per la missione e per predisporre viaggi e soggiorni adeguati per il viaggio. L'obiettivo è il completamento con successo della missione e il ritorno in sicurezza di un dipendente in buona salute e in viaggio.
Programmi di gestione dello stress
La missione essenziale della salute e sicurezza sul lavoro è proteggere e migliorare la salute, il benessere e la produttività dei lavoratori, individualmente e collettivamente. Tale missione non può essere compiuta senza una comprensione dello stress e dei meccanismi attraverso i quali colpisce individui e organizzazioni, e senza un programma ben pianificato che sia in grado di alleviare i suoi effetti deleteri e, cosa più importante, di prevenirli.
Lo stress è un ingrediente inevitabile della vita di tutte le persone ovunque. Deriva da - e contemporaneamente influenza - il senso di benessere interiore degli individui; i loro rapporti con la famiglia, gli amici, i colleghi e gli estranei; e la loro capacità di funzionare in casa, sul posto di lavoro e nella comunità. Se eccessivo, porta a sintomi fisici o psicologici e, se prolungato, può portare a disabilità e malattie. Modifica le percezioni, i sentimenti, gli atteggiamenti e il comportamento degli individui e colpisce le organizzazioni di cui dirigono o svolgono le attività. Il tema dello stress è trattato ampiamente altrove in questo Enciclopedia.
Progettazione di un programma di gestione dello stress
L'efficace programma di gestione dello stress sul posto di lavoro conterrà una serie di elementi sovrapposti che operano contemporaneamente. Alcuni sono formalizzati sotto la designazione di un programma di gestione dello stress mentre altri sono semplicemente parte della gestione organizzativa generale anche quando sono esplicitamente finalizzati al controllo dello stress. Alcuni di questi sono rivolti ai dipendenti singolarmente e in gruppo; altri sono rivolti ai fattori di stress che si verificano sul posto di lavoro; e altri ancora affrontano i fattori di stress che incidono sull'organizzazione come entità a sé stante che inevitabilmente filtrano per influenzare alcuni o tutti i dipendenti. Gli elementi di un programma di gestione dello stress sul posto di lavoro saranno esaminati nelle sezioni seguenti.
1. Gestione dei sintomi legati allo stress. Questo elemento si occupa di individui che già soffrono degli effetti dello stress. Etichettato come "modello medico", tenta di identificare le persone con segni e sintomi e di persuaderle a farsi avanti volontariamente o ad accettare l'invio a professionisti in grado di valutare i loro problemi, diagnosticare le cause e offrire un trattamento appropriato. Può avere sede nel servizio sanitario per i dipendenti o nel programma di assistenza ai dipendenti, oppure può essere associato a qualsiasi altro servizio di consulenza fornito dall'organizzazione. I servizi possono coprire un'ampia gamma che va dai colloqui e dagli esami individuali alle "linee calde" telefoniche per le situazioni di emergenza ai centri completi con personale multidisciplinare di professionisti qualificati. Può essere servito da professionisti a tempo pieno o part-time o da accordi di rinvio contrattuale o occasionale con professionisti che vengono sul posto di lavoro o hanno sede in strutture vicine nella comunità. Alcune unità si occupano di tutti i problemi, mentre altre possono concentrarsi più o meno su specifiche sindromi legate allo stress come ipertensione, mal di schiena, alcolismo, abuso di droghe o problemi familiari. I contributi di questi elementi di servizio al programma di gestione dello stress si basano sulle seguenti capacità:
- La consapevolezza che molti disturbi somatici ricorrenti o persistenti come dolori muscolari, mal di schiena, mal di testa, disturbi gastrointestinali e così via, sono attribuibili allo stress. Invece di fornire semplicemente farmaci e consigli palliativi, il professionista sanitario attento o il consulente riconoscerà lo schema e dirigerà l'attenzione sui fattori di stress che sono effettivamente responsabili.
- Riconoscimento che quando un numero di dipendenti in una particolare unità o area del posto di lavoro presenta tali disturbi funzionali, dovrebbe essere avviata una ricerca per un fattore causale nell'ambiente di lavoro che possa rivelarsi un fattore di stress controllabile.
- Raggiungere le persone coinvolte o testimoni di un evento catastrofico come un incidente mortale o un episodio di violenza.
- Cogliere l'opportunità di sospendere un'azione disciplinare affrontata da un dipendente a causa di prestazioni inadeguate o comportamento aberrante in attesa di un'opportunità per abbassare il livello di stress e ripristinare la sua normale equanimità e capacità lavorativa.
2. Ridurre la vulnerabilità individuale. Gli elementi più comuni nei programmi di gestione dello stress sono quelli che aiutano le persone a far fronte allo stress riducendo la loro vulnerabilità. Questi includono serie di seminari e workshop, integrati da audiocassette o videocassette e opuscoli o altre pubblicazioni che educano i dipendenti a far fronte allo stress in modo più efficace. I loro denominatori comuni sono questi:
- Formazione all'autoconsapevolezza e all'analisi dei problemi per rilevare i segni di aumento dello stress e identificare i fattori di stress responsabili
- Formazione sull'assertività che consente ai lavoratori di diventare più dinamici nell'affrontarli
- Tecniche che ridurranno lo stress a livelli più tollerabili
Alcuni degli strumenti che utilizzano sono elencati nella figura 1. Per chi non conosce il termine, le “sessioni rap” sono riunioni di gruppi di dipendenti, con o senza la presenza di supervisori, in cui si discutono esperienze e problemi e si espongono liberamente reclami. Sono analoghe alle riunioni di fabbrica tenute sotto gli auspici sindacali.
Figura 1. Alcuni approcci per ridurre la vulnerabilità.
3. Relazioni interpersonali sul posto di lavoro. Le organizzazioni sono sempre più consapevoli dei fattori di stress derivanti dalla diversità della forza lavoro e dai problemi interpersonali che spesso presentano. Il pregiudizio e il fanatismo non si fermano ai cancelli del cantiere e sono spesso aggravati da comportamenti insensibili o discriminatori da parte di dirigenti e preposti. I pregiudizi sessuali e razziali possono assumere la forma di molestie e possono anche essere espressi o evocare atti di violenza. Quando sono dilaganti, tali atteggiamenti richiedono una pronta correzione attraverso l'enunciazione di una politica esplicita che includa azioni disciplinari contro coloro che sono colpevoli, insieme alla protezione delle vittime incoraggiate a lamentarsi contro le rappresaglie.
4. Gestione dei fattori di stress legati al lavoro. È responsabilità dell'organizzazione ridurre al minimo i fattori di stress legati al lavoro che possono avere un effetto negativo sulla capacità dei dipendenti di funzionare in modo efficace. È molto importante garantire che i supervisori ei dirigenti a tutti i livelli ricevano una formazione adeguata per riconoscere e affrontare tempestivamente ed efficacemente i "problemi con le persone" che inevitabilmente si presenteranno sul posto di lavoro.
5. Gestire lo stress dell'organizzazione. L'organizzazione come entità è esposta a fattori di stress che, se non adeguatamente gestiti, filtrano attraverso la forza lavoro, incidendo inevitabilmente sui dipendenti a tutti i livelli. Questo stato di cose richiede la definizione di traguardi e obiettivi stimolanti ma raggiungibili, l'identificazione precoce e la valutazione di potenziali fattori di stress che potrebbero ostacolare tali piani, il coordinamento delle capacità dell'organizzazione per affrontarli e la comunicazione dei risultati di tali sforzi alla forza lavoro. Quest'ultima esigenza è particolarmente critica in periodi di difficoltà economica, quando la collaborazione dei dipendenti e la produttività ottimale sono particolarmente importanti per affrontare crisi come cambiamenti nel top management, fusioni e acquisizioni minacciate, chiusure o delocalizzazioni di stabilimenti. e ridimensionamento.
6. Aiutare a gestire i fattori di stress personali. Mentre la gestione dei fattori di stress che si verificano in casa e nella comunità è fondamentalmente un problema per l'individuo, i datori di lavoro stanno scoprendo che lo stress che generano è inevitabilmente portato sul posto di lavoro dove, da solo o in combinazione con i fattori di stress legati al lavoro, spesso influiscono sul benessere dei dipendenti e ne compromettono le prestazioni lavorative. Di conseguenza, i datori di lavoro trovano opportuno (e in alcuni casi necessario) istituire programmi progettati per aiutare i dipendenti a far fronte a fattori di stress di questo tipo. Un elenco dei fattori di stress personali più comuni e dei programmi sul posto di lavoro rivolti a loro è presentato nella figura 2.
Figura 2. Fattori di stress sul posto di lavoro e programmi sul posto di lavoro per aiutarli.
Principi di base del programma
Nello stabilire un programma di gestione dello stress sul posto di lavoro, è necessario sottolineare alcuni principi di base.
In primo luogo, va ricordato che non ci sono confini tra lo stress che sorge sul posto di lavoro, in casa e nella comunità. Ogni individuo presenta un composto unico di tutti i fattori che sono portati ovunque lui o lei possa andare. Ciò significa che mentre il programma deve concentrarsi sui problemi che sorgono sul posto di lavoro, deve riconoscere che questi continuano a influenzare la vita esterna del lavoratore, né può ignorare quelli originati al di fuori del lavoro. È stato infatti dimostrato che il lavoro stesso e il supporto che deriva dai collaboratori e dall'organizzazione possono avere una valenza terapeutica nell'affrontare problemi personali e familiari. La perdita di questo sostegno, infatti, spiega probabilmente gran parte dell'invalidità legata al pensionamento, anche quando questo è volontario.
In secondo luogo, lo stress è altamente "contagioso". Non riguarda solo individui particolari, ma anche coloro che li circondano con i quali devono relazionarsi e collaborare. Pertanto, affrontare lo stress è allo stesso tempo terapeutico e preventivo.
In terzo luogo, far fronte allo stress è intrinsecamente una responsabilità individuale. I dipendenti in difficoltà possono essere identificati e offerti consulenza e orientamento. Possono ricevere supporto e incoraggiamento e insegnare a migliorare le loro capacità di coping. Se necessario, possono essere indirizzati a professionisti sanitari qualificati nella comunità per una terapia più intensiva o prolungata. Ma, in ultima analisi, tutto ciò richiede il consenso e la partecipazione dell'individuo che, a sua volta, dipende dalla struttura del programma, dal suo status nell'organizzazione, dalla competenza del suo personale e dalla reputazione che guadagna, e dalla sua accessibilità . Forse il fattore determinante più importante per il successo del programma è l'istituzione e il rigoroso rispetto di una politica di osservanza della riservatezza delle informazioni personali.
In quarto luogo, il controllo dello stress sul posto di lavoro è fondamentalmente una responsabilità manageriale. Il programma deve essere basato su una politica organizzativa esplicita che attribuisce un valore elevato alla salute e al benessere dei dipendenti. E quella politica deve riflettersi nelle operazioni quotidiane attraverso gli atteggiamenti e il comportamento dei dirigenti a tutti i livelli,
In quinto luogo, il coinvolgimento dei dipendenti nella progettazione e nel funzionamento del programma e, in particolare, nell'identificazione dei fattori di stress e nell'ideazione di modi per controllarli è un ingrediente importante per il successo del programma. Ciò è facilitato in molti luoghi di lavoro in cui operano comitati congiunti per la sicurezza e la salute e la direzione del lavoro o dove è incoraggiata la partecipazione dei lavoratori al processo decisionale manageriale.
Infine, un programma di gestione dello stress di successo richiede una profonda comprensione dei dipendenti e dell'ambiente in cui lavorano. Ha maggior successo quando i problemi legati allo stress vengono identificati e risolti prima che venga fatto qualsiasi danno.
Conclusione
La missione essenziale della salute e sicurezza sul lavoro è proteggere e migliorare la salute, il benessere e la produttività dei lavoratori, individualmente e collettivamente. Questa missione non può essere portata a termine senza una comprensione dello stress e dei meccanismi attraverso i quali colpisce individui e organizzazioni, e un programma ben pianificato che allevierà i suoi effetti deleteri e, cosa più importante, li preverrà.
Alcol e abuso di droghe
Introduzione
Nel corso della storia gli esseri umani hanno cercato di alterare i propri pensieri, sentimenti e percezioni della realtà. Tecniche che alterano la mente, tra cui la riduzione degli input sensoriali, la danza ripetitiva, la privazione del sonno, il digiuno e la meditazione prolungata sono state impiegate in molte culture. Tuttavia, il metodo più popolare per produrre cambiamenti di umore e percezione è stato l'uso di droghe che alterano la mente. Delle 800,000 specie di piante sulla terra, circa 4,000 producono sostanze psicoattive. Circa 60 di questi sono stati costantemente usati come stimolanti o intossicanti (Malcolm 1971). Ne sono un esempio il caffè, il tè, il papavero da oppio, la foglia di coca, il tabacco e la canapa indiana, nonché quelle piante da cui viene fermentato l'alcool per bevande. Oltre alle sostanze presenti in natura, la moderna ricerca farmaceutica ha prodotto una gamma di sedativi sintetici, oppiacei e tranquillanti. Sia le droghe psicoattive di origine vegetale che quelle sintetiche sono comunemente usate per scopi medici. Diverse sostanze tradizionali sono impiegate anche nei riti religiosi e come parte della socializzazione e della ricreazione. Inoltre, alcune culture hanno incorporato l'uso di droghe nelle pratiche abituali sul posto di lavoro. Gli esempi includono la masticazione delle foglie di coca da parte degli indiani peruviani nelle Ande e il fumo di canapa dai lavoratori giamaicani della canna da zucchero. L'uso di quantità moderate di alcol durante il lavoro agricolo era una pratica accettata in passato in alcune società occidentali, ad esempio negli Stati Uniti nel XVIII secolo e all'inizio del XIX secolo. Più di recente, era consuetudine (e persino richiesto da alcuni sindacati) per i datori di lavoro di bruciatori a batteria (lavoratori che inceneriscono le batterie di accumulatori scartate per recuperare il loro contenuto di piombo) e gli imbianchini che utilizzano vernici a base di piombo per fornire a ciascun lavoratore una bottiglia giornaliera di whisky da sorseggiare durante la giornata lavorativa nella convinzione, errata, che avrebbe prevenuto l'avvelenamento da piombo. Inoltre, il bere è stato una parte tradizionale di alcune occupazioni, come, ad esempio, tra i venditori di birrifici e distillerie. Questi rappresentanti di vendita sono tenuti ad accettare l'ospitalità del proprietario della taverna al termine della presa degli ordini.
Le consuetudini che impongono il consumo di alcol persistono anche in altri lavori, come il pranzo di lavoro “tre martini”, e l'aspettativa che gruppi di lavoratori si fermino al pub o all'osteria del quartiere per qualche giro conviviale di aperitivo al termine della giornata lavorativa . Quest'ultima pratica rappresenta un pericolo particolare per coloro che poi tornano a casa in auto.
Gli stimolanti leggeri rimangono in uso anche negli ambienti industriali contemporanei, istituzionalizzati come pause caffè e tè. Tuttavia, diversi fattori storici si sono combinati per rendere l'uso di sostanze psicoattive sul posto di lavoro un grave problema sociale ed economico nella vita contemporanea. Il primo di questi è la tendenza all'impiego di tecnologie sempre più sofisticate nell'ambiente di lavoro odierno. L'industria moderna richiede prontezza, riflessi inalterati e percezione accurata da parte dei lavoratori. Le menomazioni in queste aree possono causare gravi incidenti da un lato e possono interferire con la precisione e l'efficienza del lavoro dall'altro. Una seconda tendenza importante è lo sviluppo di droghe psicoattive più potenti e mezzi più rapidi per la somministrazione dei farmaci. Esempi sono la somministrazione intranasale o endovenosa di cocaina e il fumo di cocaina purificata (cocaina “freebase” o “crack”). Questi metodi, che forniscono effetti della cocaina molto più potenti rispetto alla tradizionale masticazione delle foglie di coca, hanno notevolmente aumentato i pericoli del consumo di cocaina sul posto di lavoro.
Effetti dell'uso di alcol e altre droghe sul posto di lavoro
La figura 1 riassume i vari modi in cui l'uso di sostanze psicoattive può influenzare il funzionamento dei dipendenti sul posto di lavoro. L'intossicazione (gli effetti acuti dell'ingestione di droghe) è il pericolo più ovvio, responsabile di un'ampia varietà di incidenti sul lavoro, ad esempio incidenti automobilistici dovuti a guida in stato di ebbrezza. Inoltre, il giudizio compromesso, la disattenzione ei riflessi offuscati prodotti dall'alcol e da altre droghe interferiscono anche con la produttività a tutti i livelli, dalla sala riunioni alla linea di produzione. Inoltre, la menomazione sul posto di lavoro dovuta all'uso di droghe e alcol spesso dura oltre il periodo di intossicazione. I postumi di una sbornia alcol-correlata possono produrre mal di testa, nausea e fotofobia (sensibilità alla luce) per 24-48 ore dopo l'ultimo drink. I lavoratori che soffrono di dipendenza da alcol possono anche presentare sintomi di astinenza da alcol sul posto di lavoro, con tremori, sudorazione e disturbi gastrointestinali. Il consumo pesante di cocaina è tipicamente seguito da un periodo di astinenza di umore depresso, bassa energia e apatia, che interferiscono con il lavoro. Sia l'intossicazione che i postumi dell'uso di droghe e alcol portano tipicamente a ritardi e assenteismo. Inoltre, l'uso cronico di sostanze psicoattive è implicato in un'ampia gamma di problemi di salute che aumentano i costi sanitari della società e il tempo perso dal lavoro. La cirrosi epatica, l'epatite, l'AIDS e la depressione clinica sono esempi di tali problemi.
Figura 1. Modi in cui l'uso di alcol/droghe può causare problemi sul posto di lavoro.
I lavoratori che diventano consumatori pesanti e frequenti di alcol o altre droghe (o entrambi) possono sviluppare una sindrome da dipendenza, che tipicamente include la preoccupazione di ottenere la droga o il denaro necessario per acquistarla. Anche prima che altri sintomi indotti da droghe o alcol inizino a interferire con il lavoro, questa preoccupazione potrebbe aver già iniziato a compromettere la produttività. Inoltre, a causa del bisogno di denaro, il dipendente può ricorrere al furto di oggetti dal posto di lavoro o alla vendita di droghe sul posto di lavoro, creando un'altra serie di gravi problemi. Infine, anche gli amici intimi e i familiari di tossicodipendenti e alcolisti (spesso indicati come "altri significativi") sono influenzati nella loro capacità di lavorare da ansia, depressione e una varietà di sintomi legati allo stress. Questi effetti possono anche trasferirsi nelle generazioni successive sotto forma di problemi di lavoro residui negli adulti i cui genitori soffrivano di alcolismo (Woodside 1992). Le spese sanitarie per i dipendenti con gravi problemi di alcol sono circa il doppio dei costi sanitari per gli altri dipendenti (Institute for Health Policy 1993). Anche i costi sanitari per i membri delle loro famiglie sono aumentati (Children of Alcoholics Foundation 1990).
Costi per la società
Per le ragioni di cui sopra e altre, l'uso e l'abuso di droghe e alcol hanno creato un onere economico importante per molte società. Per gli Stati Uniti, il costo sociale stimato per l'anno 1985 era di 70.3 miliardi di dollari USA (migliaia di milioni) per l'alcol e 44 miliardi di dollari per altre droghe. Dei costi totali legati all'alcol, 27.4 miliardi di dollari (circa il 39% del totale) sono stati attribuiti alla perdita di produttività. La cifra corrispondente per gli altri farmaci era di 6 miliardi di dollari (circa il 14% del totale) (US Department of Health and Human Services 1990). Il resto del costo sostenuto dalla società a causa dell'abuso di droghe e alcol comprende i costi per il trattamento di problemi medici (inclusi AIDS e malformazioni congenite legate all'alcol), incidenti automobilistici e altri incidenti, criminalità, distruzione di proprietà, incarcerazione e costi sociali di sostegno alla famiglia. Sebbene alcuni di questi costi possano essere attribuiti all'uso socialmente accettabile di sostanze psicoattive, la stragrande maggioranza è associata all'abuso e alla dipendenza da droghe e alcol.
Uso, abuso e dipendenza di droghe e alcol
Un modo semplice per classificare i modelli di consumo di sostanze psicoattive è distinguere tra uso non pericoloso (uso secondo modelli socialmente accettati che non creano danno né comportano un alto rischio di danno), abuso di droghe e alcol (uso ad alto rischio o danno modalità di produzione) e dipendenza da droghe e alcol (uso secondo uno schema caratterizzato da segni e sintomi della sindrome da dipendenza).
Entrambe le Classificazione internazionale delle malattie, 10a edizione (ICD-10) e il Manuale diagnostico e statistico dell'American Psychiatric Association, 4a edizione (DSM-IV) specifica i criteri diagnostici per i disturbi correlati a droghe e alcol. Il DSM-IV usa il termine abuso per descrivere i modelli di consumo di droghe e alcol che causano menomazione o disagio, inclusa l'interferenza con il lavoro, la scuola, la casa o le attività ricreative. Questa definizione del termine intende anche implicare l'uso ricorrente in situazioni fisicamente pericolose, come la guida ripetuta sotto l'effetto di droghe o alcol, anche se non si è ancora verificato alcun incidente. L'ICD-10 utilizza il termine uso dannoso anziché abuso e lo definisce come qualsiasi modello di consumo di droghe o alcol che ha causato un danno fisico o psicologico effettivo in un individuo che non soddisfa i criteri diagnostici per la dipendenza da droghe o alcol. In alcuni casi l'abuso di droghe e alcol è uno stadio precoce o prodromico della dipendenza. In altri, costituisce un modello indipendente di comportamento patologico.
Sia l'ICD-10 che il DSM-IV usano il termine dipendenza da sostanze psicoattive per descrivere un gruppo di disturbi in cui vi è sia un'interferenza con il funzionamento (in ambito lavorativo, familiare e sociale) sia una compromissione della capacità dell'individuo di controllare l'uso del farmaco. Con alcune sostanze si sviluppa una dipendenza fisiologica, con aumento della tolleranza al farmaco (dosi sempre più elevate necessarie per ottenere gli stessi effetti) e una caratteristica sindrome da astinenza quando l'uso del farmaco viene interrotto bruscamente.
Una definizione recentemente preparata dall'American Society of Addiction Medicine e dal National Council on Alcoholism and Drug Dependence degli Stati Uniti descrive le caratteristiche dell'alcolismo (termine solitamente impiegato come sinonimo di dipendenza da alcol) come segue:
L'alcolismo è una malattia cronica primaria con fattori genetici, psicosociali e ambientali che ne influenzano lo sviluppo e le manifestazioni. La malattia è spesso progressiva e fatale. È caratterizzato da un controllo alterato sul bere, preoccupazione per la droga alcolica, uso di alcol nonostante le conseguenze avverse e distorsioni nel pensiero, in particolare la negazione. Ciascuno di questi sintomi può essere continuo o periodico. (Morse e Flavin 1992)
La definizione prosegue poi spiegando i termini usati, ad esempio, che la qualifica "primario" implica che l'alcolismo è una malattia distinta piuttosto che un sintomo di qualche altro disturbo, e che "controllo alterato" significa che la persona colpita non può limitare in modo coerente la durata di un episodio di consumo di alcol, la quantità consumata o il comportamento che ne deriva. Il termine "negazione" è descritto come riferito a un complesso di manovre fisiologiche, psicologiche e culturalmente influenzate che diminuiscono il riconoscimento dei problemi correlati all'alcol da parte dell'individuo interessato. Pertanto, è comune per le persone che soffrono di alcolismo considerare l'alcol come una soluzione ai loro problemi piuttosto che come una causa.
Le droghe in grado di produrre dipendenza sono comunemente suddivise in diverse categorie, come elencato nella tabella 1. Ciascuna categoria presenta sia una specifica sindrome di intossicazione acuta sia una combinazione caratteristica di effetti distruttivi legati all'uso pesante a lungo termine. Sebbene gli individui spesso soffrano di sindromi da dipendenza legate a una singola sostanza (per es., l'eroina), sono comuni anche modelli di abuso di droghe multiple e dipendenza.
Tabella 1. Sostanze in grado di produrre dipendenza.
|
Categoria di droga |
Esempi di effetti generali |
Commenti |
|
Alcol (p. es., birra, vino, alcolici) |
Giudizio alterato, riflessi rallentati, funzione motoria compromessa, sonnolenza, coma-overdose possono essere fatali |
Il ritiro può essere grave; pericolo per il feto se usato eccessivamente in gravidanza |
|
Depressivi (p. es., sonniferi, sedativi, alcuni tranquillanti) |
Disattenzione, riflessi rallentati, depressione, disturbi dell'equilibrio, sonnolenza, coma-overdose possono essere fatali |
Il ritiro può essere grave |
|
Oppiacei (p. es., morfina, eroina, codeina, alcuni farmaci antidolorifici) |
Perdita di interesse, "annuire" - il sovradosaggio può essere fatale. L'abuso sottocutaneo o endovenoso può diffondere l'epatite B, C e l'HIV/AIDS attraverso la condivisione dell'ago |
|
|
Stimolanti (p. es., cocaina, anfetamine) |
Umore elevato, iperattività, tensione/ansia, battito cardiaco accelerato, costrizione dei vasi sanguigni |
L'uso pesante cronico può portare a psicosi paranoiche. L'uso per iniezione può diffondere l'epatite B, C e l'HIV/AIDS attraverso la condivisione dell'ago |
|
Cannabis (p. es., marijuana, hashish) |
Senso del tempo distorto, memoria compromessa, coordinazione compromessa |
|
|
Allucinogeni (p. es., LSD (dietilammide dell'acido lisergico), PCP (fenciclidina), mescalina) |
Disattenzione, illusioni sensoriali, allucinazioni, disorientamento, psicosi |
Non produce sintomi di astinenza ma gli utenti possono sperimentare "flashback" |
|
Inalanti (p. es., idrocarburi, solventi, benzina) |
Intossicazione simile all'alcol, vertigini, mal di testa |
Può causare danni a lungo termine agli organi (cervello, fegato, reni) |
|
Nicotina (p. es., sigarette, tabacco da masticare, tabacco da fiuto) |
Stimolante iniziale, successivamente effetti depressivi |
Può produrre sintomi di astinenza. Implicato nel causare una varietà di tumori, malattie cardiache e polmonari |
I disturbi legati alla droga e all'alcool spesso influenzano le relazioni familiari, il funzionamento interpersonale e la salute del dipendente prima che si notino evidenti compromissioni del lavoro. Pertanto, programmi efficaci sul posto di lavoro non possono essere limitati agli sforzi per raggiungere la prevenzione dell'abuso di droghe e alcol sul posto di lavoro. Questi programmi devono combinare l'educazione sanitaria e la prevenzione dei dipendenti con disposizioni adeguate per l'intervento, la diagnosi e la riabilitazione, nonché il follow-up a lungo termine dei dipendenti interessati dopo il loro reinserimento nella forza lavoro.
Approcci ai problemi legati alla droga e all'alcol sul posto di lavoro
La preoccupazione per le gravi perdite di produttività causate dall'abuso e dalla dipendenza da droghe e alcol ha portato a diversi approcci correlati da parte di governi, lavoratori e industrie. Questi approcci includono le cosiddette "politiche sul posto di lavoro senza droghe" (compresi i test chimici per le droghe) e programmi di assistenza ai dipendenti.
Un esempio è l'approccio adottato dai servizi militari degli Stati Uniti. All'inizio degli anni '1980, politiche antidroga e programmi di test antidroga furono istituiti in ogni ramo dell'esercito statunitense. Come risultato del suo programma, la Marina degli Stati Uniti ha riportato un drastico calo della percentuale di test casuali delle urine del suo personale che sono risultati positivi alle droghe illecite. I tassi di test positivi per i minori di 25 anni sono scesi dal 47% nel 1982, al 22% nel 1984, al 4% nel 1986 (DeCresce et al. 1989). Nel 1986 il Presidente degli Stati Uniti ha emesso un ordine esecutivo che imponeva a tutti i dipendenti del governo federale di astenersi dall'uso illegale di droghe, sia sul posto di lavoro che fuori. Essendo il più grande datore di lavoro singolo negli Stati Uniti, con oltre due milioni di dipendenti civili, il governo federale ha quindi assunto la guida nello sviluppo di un movimento nazionale sul posto di lavoro libero dalla droga.
Nel 1987, a seguito di un incidente ferroviario mortale legato all'abuso di marijuana, il Dipartimento dei trasporti degli Stati Uniti ha ordinato un programma di test antidroga e alcol per tutti i lavoratori dei trasporti, compresi quelli dell'industria privata. I dirigenti in altri ambienti di lavoro hanno seguito l'esempio, stabilendo una combinazione di supervisione, test, riabilitazione e follow-up sul posto di lavoro che ha mostrato risultati costantemente positivi.
La componente di ricerca, rinvio e follow-up di questa combinazione, il programma di assistenza ai dipendenti (EAP), è diventata una caratteristica sempre più comune dei programmi sanitari dei dipendenti. Storicamente, gli EAP si sono evoluti da programmi sull'alcolismo dei dipendenti più ristretti che erano stati sperimentati negli Stati Uniti durante gli anni '1920 e si sono espansi più rapidamente negli anni '1940 durante e dopo la seconda guerra mondiale. Gli attuali EAP sono abitualmente stabiliti sulla base di una politica aziendale chiaramente enunciata, spesso sviluppata da un accordo congiunto tra management e lavoratori. Questa politica include regole di comportamento accettabile sul posto di lavoro (ad esempio, niente alcol o droghe illecite) e una dichiarazione secondo cui l'alcolismo e altre dipendenze da droghe e alcol sono considerate malattie curabili. Include anche una dichiarazione di riservatezza, che garantisce la privacy delle informazioni personali sensibili dei dipendenti. Il programma stesso conduce l'educazione preventiva per tutti i dipendenti e una formazione speciale per il personale di supervisione nell'identificare i problemi di prestazioni lavorative. Non ci si aspetta che i supervisori imparino a diagnosticare problemi legati alla droga e all'alcol. Piuttosto, sono addestrati a indirizzare i dipendenti che mostrano prestazioni lavorative problematiche all'EAP, dove viene effettuata una valutazione e viene formulato un piano di trattamento e follow-up, a seconda dei casi. Il trattamento è solitamente fornito da risorse della comunità al di fuori del posto di lavoro. I registri EAP sono mantenuti riservati come una questione di politica aziendale, con rapporti relativi solo al grado di collaborazione del soggetto e ai progressi generali rilasciati alla direzione tranne in caso di pericolo imminente.
L'azione disciplinare è di norma sospesa fintantoché il dipendente collabora al trattamento. Sono incoraggiate anche le auto-riferimenti all'EAP. Gli EAP che aiutano i dipendenti con un'ampia gamma di problemi sociali, di salute mentale e legati alla droga e all'alcol sono noti come programmi "ad ampio raggio" per distinguerli dai programmi che si concentrano solo sull'abuso di droghe e alcol.
Non vi è alcun dubbio sull'opportunità del divieto da parte dei datori di lavoro dell'uso di alcol e altre droghe durante l'orario di lavoro o sul posto di lavoro. Tuttavia, è stato contestato il diritto del datore di lavoro di vietare l'uso di tali sostanze fuori dal posto di lavoro durante l'orario di lavoro. Alcuni datori di lavoro hanno affermato: "Non mi interessa ciò che i dipendenti fanno fuori dal lavoro purché si presentino in tempo e siano in grado di svolgere adeguatamente", e alcuni rappresentanti sindacali si sono opposti a tale divieto come un'intrusione nella privacy del lavoratore. Tuttavia, come notato sopra, l'uso eccessivo di droghe o alcol durante le ore libere può influire sulle prestazioni lavorative. Ciò è riconosciuto dalle compagnie aeree quando vietano l'uso di alcolici da parte degli equipaggi aerei durante un determinato numero di ore prima dell'orario di volo. Sebbene i divieti di consumo di alcol da parte di un dipendente prima di volare o guidare un veicolo siano generalmente accettati, i divieti generali di consumo di tabacco, alcol o altre droghe al di fuori del posto di lavoro sono stati più controversi.
Programmi di test antidroga sul posto di lavoro
Insieme agli EAP, un numero crescente di datori di lavoro ha anche istituito programmi di test antidroga sul posto di lavoro. Alcuni di questi programmi testano solo le droghe illecite, mentre altri includono test del respiro o delle urine per l'alcol. I programmi di test possono coinvolgere uno qualsiasi dei seguenti componenti:
- test pre-assunzione
- test casuali di dipendenti in posizioni sensibili (ad esempio, operatori di reattori nucleari, piloti, autisti, operatori di macchinari pesanti)
- test "per giusta causa" (ad esempio, dopo un incidente o se un supervisore ha buone ragioni per sospettare che il dipendente sia intossicato)
- test come parte del piano di follow-up per un dipendente che ritorna al lavoro dopo il trattamento per abuso o dipendenza da droghe o alcol.
I programmi di test antidroga creano responsabilità speciali per quei datori di lavoro che li intraprendono (New York Academy of Medicine 1989). Questo è discusso più ampiamente in "Questioni etiche" nel Enciclopedia. Se i datori di lavoro si affidano ai test delle urine per prendere decisioni in materia di assunzione e disciplinari in casi correlati alla droga, i diritti legali sia dei datori di lavoro che dei dipendenti devono essere protetti da una meticolosa attenzione alle procedure di raccolta e analisi e all'interpretazione dei risultati di laboratorio. I campioni devono essere raccolti con cura ed etichettati immediatamente. Poiché i tossicodipendenti possono tentare di eludere il rilevamento sostituendo il proprio campione di urina priva di droga o diluendo la propria urina con acqua, il datore di lavoro può richiedere che il campione venga raccolto sotto osservazione diretta. Poiché questa procedura aggiunge tempo e denaro alla procedura, potrebbe essere richiesta solo in circostanze speciali piuttosto che per tutti i test. Una volta raccolto il campione, viene seguita una procedura di catena di custodia, documentando ogni movimento del campione per proteggerlo da perdita o errata identificazione. Gli standard di laboratorio devono garantire l'integrità dei campioni, con un efficace programma di controllo della qualità in atto, e le qualifiche e la formazione del personale devono essere adeguate. Il test utilizzato deve impiegare un livello di cut-off per la determinazione di un risultato positivo che riduca al minimo la possibilità di un falso positivo. Infine, i risultati positivi trovati con metodi di screening (ad esempio, cromatografia su strato sottile o tecniche immunologiche) dovrebbero essere confermati per eliminare risultati falsi, preferibilmente con tecniche di gascromatografia o spettrometria di massa, o entrambe (DeCresce et al. 1989). Una volta segnalato un test positivo, un medico del lavoro qualificato (noto negli Stati Uniti come ufficiale di revisione medica) è responsabile della sua interpretazione, ad esempio, escludendo i farmaci prescritti come possibile causa dei risultati del test. Eseguito e interpretato correttamente, il test delle urine è accurato e può essere utile. Tuttavia, le industrie devono calcolare il vantaggio di tali test in relazione al suo costo. Le considerazioni includono la prevalenza dell'abuso e della dipendenza da droghe e alcol nella potenziale forza lavoro, che influenzerà il valore dei test preliminari all'assunzione, e la percentuale di incidenti del settore, perdite di produttività e costi delle prestazioni mediche correlati all'abuso di sostanze psicoattive.
Altri metodi per rilevare i problemi legati alla droga e all'alcol
Sebbene il test delle urine sia un metodo di screening consolidato per rilevare droghe d'abuso, ci sono altri metodi a disposizione di EAP, medici del lavoro e altri operatori sanitari. I livelli di alcol nel sangue possono essere stimati mediante il test del respiro. Tuttavia, un test chimico negativo di qualsiasi tipo non esclude un problema di droga o alcol. L'alcool e alcune altre droghe vengono metabolizzate rapidamente ei loro effetti collaterali possono continuare a compromettere le prestazioni lavorative anche quando le droghe non sono più rilevabili al test. D'altra parte, i metaboliti prodotti dal corpo umano dopo l'ingestione di alcuni farmaci possono rimanere nel sangue e nelle urine per molte ore dopo la scomparsa degli effetti e dei postumi della droga. Pertanto, un test delle urine positivo per i metaboliti della droga non dimostra necessariamente che il lavoro del dipendente sia alterato dalla droga.
Nel fare una valutazione dei problemi legati alla droga e all'alcool dei dipendenti vengono utilizzati una varietà di strumenti di screening clinico (Tramm e Warshaw 1989). Questi includono test con carta e matita, come il Michigan Alcohol Screening Test (MAST) (Selzer 1971), l'Alcool Use Disorders Identification Test (AUDIT) sviluppato per uso internazionale dall'Organizzazione Mondiale della Sanità (Saunders et al. 1993), e il Drug Abuse Screening Test (DAST) (Skinner 1982). Inoltre, ci sono semplici serie di domande che possono essere incorporate nell'anamnesi, ad esempio le quattro domande CAGE (Ewing 1984) illustrate nella figura 2. Tutti questi metodi sono utilizzati dagli EAP per valutare i dipendenti a loro indirizzati. I dipendenti segnalati per problemi di prestazioni lavorative come assenze, ritardi e diminuzione della produttività sul lavoro dovrebbero essere valutati anche per altri problemi di salute mentale come depressione o gioco d'azzardo compulsivo, che possono anche produrre menomazioni nelle prestazioni lavorative e sono spesso associati a droghe e alcol- disturbi correlati (Lesieur, Blume e Zoppa 1986). Per quanto riguarda il gioco d'azzardo patologico, è disponibile un test di screening con carta e matita, il South Oaks Gambling Screen (SOGS) (Lesieur e Blume 1987).
Figura 2. Le domande CAGE.
Trattamento dei disturbi correlati all'uso di droghe e alcol
Sebbene ogni dipendente presenti una combinazione unica di problemi al professionista del trattamento delle dipendenze, il trattamento dei disturbi legati all'uso di droghe e alcol consiste solitamente in quattro fasi sovrapposte: (1) identificazione del problema e (se necessario) intervento, (2) disintossicazione e valutazione generale della salute, (3) riabilitazione e (4) follow-up a lungo termine.
Identificazione e intervento
La prima fase del trattamento consiste nel confermare la presenza di un problema causato dall'uso di droghe o alcol (o entrambi) e motivare l'individuo interessato a iniziare il trattamento. Il programma per la salute dei dipendenti o EAP aziendale ha il vantaggio di utilizzare la preoccupazione del dipendente sia per la salute che per la sicurezza del lavoro come fattori motivazionali. È anche probabile che i programmi sul posto di lavoro comprendano l'ambiente del dipendente ei suoi punti di forza e di debolezza e possano quindi scegliere la struttura di trattamento più appropriata per il rinvio. Una considerazione importante nel fare un rinvio per il trattamento è la natura e l'estensione della copertura assicurativa sanitaria sul posto di lavoro per il trattamento dei disturbi indotti da droghe e alcol. Le polizze con copertura dell'intera gamma di trattamenti ospedalieri e ambulatoriali offrono le opzioni più flessibili ed efficaci. Inoltre, il coinvolgimento della famiglia del dipendente nella fase dell'intervento è spesso utile.
Disintossicazione e valutazione generale della salute
La seconda fase combina il trattamento appropriato necessario per aiutare il dipendente a raggiungere uno stato di astinenza da droghe e alcol con una valutazione approfondita dei problemi fisici, psicologici, familiari, interpersonali e lavorativi del paziente. La disintossicazione comporta un breve periodo, da diversi giorni a diverse settimane, di osservazione e trattamento per l'eliminazione della droga di abuso, il recupero dai suoi effetti acuti e il controllo di qualsiasi sintomo di astinenza. Mentre la disintossicazione e le attività di valutazione procedono, il paziente e gli "altri significativi" vengono istruiti sulla natura della dipendenza da droghe e alcol e sul recupero. A loro e al paziente vengono anche introdotti i principi dei gruppi di auto-aiuto, dove questa modalità è disponibile, e il paziente è motivato a continuare il trattamento. La disintossicazione può essere effettuata in regime di ricovero o ambulatoriale, a seconda delle esigenze dell'individuo. Le tecniche di trattamento ritenute utili includono una varietà di farmaci, potenziati dalla consulenza, dall'addestramento al rilassamento e da altre tecniche comportamentali. Gli agenti farmacologici utilizzati nella disintossicazione includono farmaci che possono sostituire la droga di abuso per alleviare i sintomi di astinenza e quindi essere gradualmente ridotti nel dosaggio fino a quando il paziente è libero dalla droga. Il fenobarbital e le benzodiazepine ad azione prolungata vengono spesso utilizzate in questo modo per ottenere la disintossicazione in caso di alcol e droghe sedative. Altri farmaci sono usati per alleviare i sintomi di astinenza senza sostituire una droga d'abuso ad azione simile. Ad esempio, la clonidina viene talvolta utilizzata nel trattamento dei sintomi di astinenza da oppiacei. L'agopuntura è stata utilizzata anche come ausilio nella disintossicazione, con alcuni risultati positivi (Margolin et al. 1993).
Reinserimento
La terza fase del trattamento combina l'aiutare il paziente a stabilire uno stato stabile di astinenza continua da tutte le sostanze di abuso (compresi quei farmaci da prescrizione che possono causare dipendenza) e il trattamento di qualsiasi condizione fisica e psicologica associata accompagna il disturbo correlato alla droga. Il trattamento può iniziare in regime di ricovero o ambulatoriale intensivo, ma tipicamente continua in regime ambulatoriale per un certo numero di mesi. La consulenza di gruppo, individuale e familiare e le tecniche comportamentali possono essere combinate con la gestione psichiatrica, che può includere farmaci. Gli obiettivi includono aiutare i pazienti a comprendere i loro modelli di consumo di droghe o alcol, identificare i fattori scatenanti della ricaduta dopo gli sforzi passati per il recupero, aiutarli a sviluppare modelli di coping liberi dalla droga nell'affrontare i problemi della vita e aiutarli a integrarsi in un supporto sociale pulito e sobrio rete nella comunità. In alcuni casi di dipendenza da oppiacei, il mantenimento a lungo termine con un oppiaceo sintetico a lunga durata d'azione (metadone) o un farmaco che blocca i recettori degli oppiacei (naltrexone) è il trattamento di scelta. Il mantenimento con una dose giornaliera di metadone, un oppiaceo a lunga durata d'azione, è raccomandato da alcuni professionisti per le persone con dipendenza da oppiacei a lungo termine che non vogliono o non sono in grado di raggiungere lo stato di astinenza. I pazienti mantenuti stabilmente con metadone per lunghi periodi sono in grado di funzionare con successo nella forza lavoro. In molti casi, tali pazienti sono finalmente in grado di disintossicarsi e liberarsi dalla droga. In questi casi, il mantenimento è combinato con la consulenza, i servizi sociali e altri trattamenti riabilitativi. Il recupero è definito in termini di astinenza stabile da tutte le droghe diverse dalla droga di mantenimento.
Follow-up a lungo termine
La fase finale del trattamento continua in regime ambulatoriale per un anno o più dopo il raggiungimento di una remissione stabile. L'obiettivo del follow-up a lungo termine è prevenire le ricadute e aiutare il paziente a interiorizzare nuovi modelli di affrontare i problemi della vita. L'EAP o servizio sanitario per i dipendenti può essere di grande aiuto durante le fasi di riabilitazione e di follow-up monitorando la cooperazione nel trattamento, incoraggiando il dipendente in recupero a mantenere l'astinenza e assistendolo nel riadattamento al posto di lavoro. Laddove sono disponibili gruppi di auto-aiuto o di assistenza tra pari (ad esempio, Alcolisti Anonimi o Narcotici Anonimi), questi gruppi forniscono un programma di supporto per tutta la vita per un recupero sostenuto. Poiché la dipendenza da droghe o alcol è un disturbo cronico in cui possono esserci ricadute, le politiche aziendali richiedono spesso follow-up e monitoraggio da parte dell'EAP per un anno o più dopo che è stata stabilita l'astinenza. Se un dipendente ha una ricaduta, l'EAP di solito rivaluta la situazione e può essere istituito un cambiamento nel piano di trattamento. Tali ricadute, se brevi e seguite da un ritorno all'astinenza, di solito non segnalano un fallimento complessivo del trattamento. I dipendenti che non collaborano con il trattamento, negano le loro ricadute di fronte a prove evidenti o non possono mantenere un'astinenza stabile continueranno a mostrare scarse prestazioni lavorative e potrebbero essere licenziati su tale base.
Donne e abuso di sostanze
Mentre i cambiamenti sociali in alcune aree hanno ridotto le differenze tra uomini e donne, l'abuso di sostanze è stato tradizionalmente visto come un problema maschile. L'abuso di sostanze è stato ritenuto incompatibile con il ruolo delle donne nella società. Di conseguenza, mentre l'abuso di sostanze da parte degli uomini poteva essere scusato, o addirittura condonato, come una parte accettabile della virilità, l'abuso di sostanze da parte delle donne attirava uno stigma negativo. Sebbene si possa affermare che quest'ultimo fatto abbia impedito a molte donne di abusare di droghe, ha anche reso estremamente difficile per le donne tossicodipendenti cercare assistenza per la loro dipendenza in molte società.
Gli atteggiamenti negativi nei confronti dell'abuso di sostanze da parte delle donne, insieme alla riluttanza delle donne ad ammettere il proprio abuso e la propria dipendenza, hanno portato alla disponibilità di pochi dati specifici sulle donne. Anche nei paesi con informazioni considerevoli sull'abuso e la dipendenza da droghe, è spesso difficile trovare dati relativi direttamente alle donne. Nei casi in cui gli studi hanno esaminato il ruolo delle donne nell'abuso di sostanze, l'approccio non è stato in alcun modo specifico per genere, quindi le conclusioni potrebbero essere state offuscate vedendo il coinvolgimento delle donne da una prospettiva maschile.
Un altro fattore legato al concetto di abuso di sostanze come problema maschile è la mancanza di servizi per le donne tossicodipendenti. ... Laddove esistono servizi, come i servizi di cura e riabilitazione, spesso hanno un approccio basato su modelli di ruolo maschili della tossicodipendenza. Dove i servizi sono forniti per le donne, è chiaro che devono essere accessibili. Questo non è sempre facile quando la tossicodipendenza delle donne è stigmatizzata e quando il costo del trattamento supera le possibilità della maggior parte delle donne.
Citato da: Organizzazione Mondiale della Sanità 1993.
Efficacia dei programmi basati sul posto di lavoro
Un investimento in programmi sul posto di lavoro per affrontare i problemi di droga e alcol è stato redditizio in molti settori. Un esempio è uno studio condotto su 227 dipendenti di una grande azienda manifatturiera statunitense che sono stati indirizzati per il trattamento dell'alcolismo dall'EAP della società. I dipendenti sono stati assegnati in modo casuale a tre approcci terapeutici: (1) cure ospedaliere obbligatorie, (2) frequenza obbligatoria presso Alcolisti Anonimi (AA) o, (3) una scelta di cure ospedaliere, cure ambulatoriali o AA. Al follow-up, due anni dopo, solo il 13% dei dipendenti era stato dimesso. Del resto, meno del 15% ha avuto problemi di lavoro e il 76% è stato giudicato "buono" o "eccellente" dai propri supervisori. Il tempo assente dal lavoro è diminuito di oltre un terzo. Sebbene siano state riscontrate alcune differenze tra gli approcci terapeutici iniziali, i risultati del lavoro a due anni sono stati simili per tutti e tre (Walsh et al. 1991).
La Marina degli Stati Uniti ha calcolato che i suoi programmi di riabilitazione da tossicodipendenti e alcolici hanno prodotto un rapporto complessivo tra benefici finanziari e costi di 12.9 a 1. Questa cifra è stata calcolata confrontando il costo del programma con i costi che sarebbero stati sostenuti per sostituire il partecipanti al programma riabilitati con successo con nuovo personale (Calibre Associates 1989). La Marina ha riscontrato che il rapporto costi/benefici era più alto per le persone di età superiore ai 26 anni (da 17.8 a 1) rispetto al personale più giovane (da 8.2 a 1) e ha riscontrato il massimo beneficio per il trattamento dell'alcolismo (da 13.8 a 1), rispetto ad altri farmaci (da 10.3 a 1) o trattamento della polidipendenza (da 6.8 a 1). Tuttavia, il programma ha prodotto risparmi finanziari in tutte le categorie.
In generale, i programmi sul posto di lavoro per l'identificazione e la riabilitazione dei dipendenti che soffrono di alcol e altri problemi di droga si sono dimostrati vantaggiosi sia per i datori di lavoro che per i lavoratori. Versioni modificate dei programmi EAP sono state adottate anche da organizzazioni professionali, come le società mediche, le associazioni infermieristiche e gli ordini degli avvocati (associazioni di avvocati). Questi programmi ricevono segnalazioni riservate su possibili segni di menomazione in un professionista da parte di colleghi, famiglie, clienti o datori di lavoro. L'intervento faccia a faccia viene eseguito da colleghi e, se è necessario un trattamento, il programma effettua il rinvio appropriato. Quindi monitora il recupero dell'individuo e aiuta il professionista in recupero ad affrontare i problemi di pratica e licenza (Meek 1992).
Conclusione
L'alcol e altre droghe psicoattive sono cause significative di problemi sul posto di lavoro in molte parti del mondo. Sebbene il tipo di droga utilizzata e la via di somministrazione possano variare da luogo a luogo e con il tipo di industria, l'abuso di droghe e alcol crea rischi per la salute e la sicurezza dei consumatori, delle loro famiglie, di altri lavoratori e, in molti casi, , per il pubblico. La comprensione dei tipi di problemi di droga e alcol che esistono all'interno di una data industria e le risorse di intervento e trattamento disponibili nella comunità consentiranno lo sviluppo di programmi riabilitativi. Tali programmi portano benefici ai datori di lavoro, ai dipendenti, alle loro famiglie e alla società più ampia in cui sorgono questi problemi.
Di Più...
Programmi di assistenza ai dipendenti
Introduzione
I datori di lavoro possono reclutare lavoratori ei sindacati possono arruolare membri, ma entrambi ottengono esseri umani che portano sul posto di lavoro tutte le preoccupazioni, i problemi ei sogni caratteristici della condizione umana. Poiché il mondo del lavoro è diventato sempre più consapevole del fatto che il vantaggio competitivo in un'economia globale dipende dalla produttività della sua forza lavoro, gli agenti chiave sul posto di lavoro - la direzione e i sindacati - hanno dedicato un'attenzione significativa al soddisfacimento dei bisogni di quegli esseri umani . I programmi di assistenza ai dipendenti (EAP) e il loro parallelo nei sindacati, i programmi di assistenza all'appartenenza (MAP) (di seguito denominati congiuntamente EAP), si sono sviluppati nei luoghi di lavoro di tutto il mondo. Costituiscono una risposta strategica per soddisfare le diverse esigenze di una popolazione attiva e, più recentemente, per soddisfare l'agenda umanistica delle organizzazioni di cui fanno parte. Questo articolo descriverà le origini, le funzioni e l'organizzazione degli EAP. È scritto dal punto di vista della professione dell'assistente sociale, che è la professione principale che guida questo sviluppo negli Stati Uniti e che, a causa delle sue interconnessioni mondiali, sembra svolgere un ruolo importante nella creazione di EAP in tutto il mondo.
Il grado di sviluppo dei programmi di assistenza ai dipendenti varia da paese a paese, riflettendo, come ha sottolineato David Bargal (Bargal 1993), le differenze di grado di industrializzazione, stato della formazione professionale disponibile per il personale appropriato, grado di sindacalizzazione nel mondo del lavoro l'impegno del settore e della società nei confronti delle questioni sociali, tra le altre variabili. Il suo confronto sullo sviluppo di EAP in Australia, Paesi Bassi, Germania e Israele lo porta a suggerire che, sebbene l'industrializzazione possa essere una condizione necessaria per raggiungere un alto tasso di EAP e MAP nei luoghi di lavoro di un paese, potrebbe non essere sufficiente. L'esistenza di questi programmi è anche caratteristica di una società con una significativa sindacalizzazione, cooperazione sindacale/gestionale e un settore dei servizi sociali ben sviluppato in cui il governo svolge un ruolo importante. Inoltre, è necessaria una cultura professionale, supportata da una specializzazione accademica che promuova e diffonda i servizi sociali nei luoghi di lavoro. Bargal conclude che maggiore è l'aggregato di queste caratteristiche in una data nazione, maggiore è la probabilità che ci sarà un'ampia disponibilità di servizi EAP nei suoi luoghi di lavoro.
La diversità è evidente anche tra i programmi all'interno dei singoli paesi in relazione alla struttura, al personale, all'obiettivo e all'ambito del programma. Tutti gli sforzi EAP, tuttavia, riflettono un tema comune. Le parti sul posto di lavoro cercano di fornire servizi per rimediare ai problemi che i dipendenti sperimentano, spesso senza nesso causale con il loro lavoro, che interferiscono con la produttività dei dipendenti sul lavoro e talvolta anche con il loro benessere generale. Gli osservatori hanno notato un'evoluzione nelle attività dell'EAP. Sebbene lo slancio iniziale possa essere il controllo dell'alcolismo o dell'abuso di droghe tra i lavoratori, tuttavia, nel tempo, l'interesse per i singoli lavoratori diventa più ampio e i lavoratori stessi diventano solo un elemento in un duplice obiettivo che abbraccia anche l'organizzazione.
Questa attenzione organizzativa riflette la consapevolezza che molti lavoratori sono "a rischio" di non essere in grado di mantenere i propri ruoli lavorativi e che il "rischio" è tanto una funzione del modo in cui è organizzato il mondo del lavoro quanto un riflesso delle caratteristiche individuali di un determinato lavoratore. Ad esempio, i lavoratori anziani sono "a rischio" se la tecnologia sul posto di lavoro cambia e gli viene negata la riqualificazione a causa della loro età. I genitori single e gli accompagnatori di anziani sono “a rischio” se il loro ambiente di lavoro è così rigido da non fornire flessibilità oraria di fronte alla malattia di una persona a carico. Una persona con disabilità è “a rischio” quando un lavoro cambia e non vengono offerte sistemazioni che consentano all'individuo di lavorare in linea con i nuovi requisiti. Molti altri esempi verranno in mente al lettore. Ciò che è significativo è che, nella matrice della capacità di cambiare l'individuo, l'ambiente o una loro combinazione, è diventato sempre più chiaro che un'organizzazione del lavoro produttiva ed economicamente vincente non può essere raggiunta senza considerare l'interazione tra organizzazione e individuo a livello di politica.
Il lavoro sociale si basa su un modello di individuo nell'ambiente. L'evoluzione della definizione di "a rischio" ha accresciuto il potenziale contributo dei suoi professionisti. Come hanno notato Googins e Davidson, l'EAP è esposto a una serie di problemi e questioni che interessano non solo gli individui, ma anche le famiglie, l'azienda e le comunità in cui si trovano (Googins e Davidson 1993). Quando un assistente sociale con una prospettiva organizzativa e ambientale opera nell'EAP, quel professionista si trova in una posizione unica per concettualizzare interventi che promuovono non solo il ruolo dell'EAP nella fornitura di servizi individuali, ma anche nella consulenza sulla politica organizzativa sul posto di lavoro.
Storia dello sviluppo EAP
L'origine dell'erogazione dei servizi sociali sul posto di lavoro risale all'epoca dell'industrializzazione. Nelle botteghe artigiane che segnarono un periodo precedente, i gruppi di lavoro erano piccoli. Esistevano relazioni intime tra il maestro artigiano e i suoi operai e apprendisti. Le prime fabbriche introdussero gruppi di lavoro più grandi e rapporti impersonali tra datore di lavoro e dipendente. Man mano che diventavano evidenti i problemi che interferivano con le prestazioni dei lavoratori, i datori di lavoro iniziarono a fornire persone di aiuto, spesso chiamate segretarie sociali o assistenziali, per assistere i lavoratori assunti da ambienti rurali, e talvolta nuovi immigrati, nel processo di adattamento a posti di lavoro ufficiali.
Questa attenzione sull'utilizzo di assistenti sociali e altri fornitori di servizi umani per ottenere l'acculturazione di nuove popolazioni alle richieste del lavoro di fabbrica continua a livello internazionale fino ad oggi. Diverse nazioni, ad esempio Perù e India, richiedono legalmente che gli ambienti di lavoro che superano un determinato livello di occupazione forniscano un lavoratore di servizio umano disponibile per sostituire la tradizionale struttura di supporto che è stata lasciata nell'ambiente domestico o rurale. Ci si aspetta che questi professionisti rispondano alle esigenze presentate dai residenti rurali di nuova assunzione, in gran parte sfollati, in relazione alle preoccupazioni della vita quotidiana come l'alloggio e l'alimentazione, nonché quelle che comportano malattie, incidenti sul lavoro, morte e sepoltura.
Con l'evolversi delle sfide legate al mantenimento di una forza lavoro produttiva, si è affermata una diversa serie di problemi, che giustifica un approccio in qualche modo diverso. Gli EAP probabilmente rappresentano una discontinuità rispetto al precedente modello di segretaria del benessere in quanto sono più chiaramente una risposta programmatica ai problemi dell'alcolismo. Spinti dalla necessità di massimizzare la produttività durante la seconda guerra mondiale, i datori di lavoro "attaccarono" le perdite derivanti dall'abuso di alcol tra i lavoratori istituendo programmi di alcolismo professionale nei maggiori centri di produzione degli alleati occidentali. Le lezioni apprese dagli sforzi efficaci per contenere l'alcolismo, e il concomitante miglioramento della produttività dei lavoratori coinvolti, ricevettero riconoscimento dopo la guerra. Da quel momento, c'è stato un lento ma costante aumento dei programmi di erogazione dei servizi in tutto il mondo che fanno uso del luogo di lavoro come luogo appropriato e centro di supporto per rimediare ai problemi identificati come cause dei maggiori cali di produttività.
Questa tendenza è stata aiutata dallo sviluppo di società multinazionali che tendono a replicare uno sforzo effettivo, o un sistema legalmente richiesto, in tutte le loro unità aziendali. Lo hanno fatto quasi senza tener conto della pertinenza o dell'adeguatezza culturale del programma rispetto al particolare paese in cui si trova l'unità. Ad esempio, gli EAP sudafricani assomigliano a quelli degli Stati Uniti, uno stato di cose dovuto in parte al fatto che i primi EAP sono stati istituiti negli avamposti locali di società multinazionali con sede negli Stati Uniti. Questo crossover culturale è stato positivo in quanto ha favorito la replica del meglio di ogni paese su scala mondiale. Un esempio è il tipo di azione preventiva, in relazione alle molestie sessuali o ai problemi di diversità della forza lavoro che sono diventati importanti negli Stati Uniti, che è diventato lo standard a cui le unità aziendali americane in tutto il mondo dovrebbero aderire. Questi forniscono modelli per alcune aziende locali per stabilire iniziative comparabili.
Razionale per i PAE
Gli EAP possono essere differenziati in base al loro stadio di sviluppo, alla filosofia del programma o alla definizione di quali problemi è appropriato affrontare e quali servizi sono risposte accettabili. La maggior parte degli osservatori concorderebbe, tuttavia, sul fatto che questi interventi occupazionali si stanno espandendo nei paesi che hanno già istituito tali servizi e sono incipienti in quelle nazioni che devono ancora istituire tali iniziative. Come già indicato, uno dei motivi dell'espansione può essere ricondotto alla diffusa consapevolezza che l'abuso di droghe e alcol sul posto di lavoro è un problema significativo, che costa tempo perso e spese mediche elevate e interferisce seriamente con la produttività.
Ma gli EAP sono cresciuti in risposta a un'ampia gamma di condizioni mutevoli che attraversano i confini nazionali. I sindacati, sollecitati a offrire vantaggi per mantenere la lealtà dei loro membri, hanno visto gli EAP come un servizio gradito. La legislazione sull'azione affermativa, il congedo familiare, la retribuzione del lavoratore e la riforma del welfare coinvolgono tutti il posto di lavoro in una prospettiva di servizio alla persona. L'empowerment delle popolazioni lavoratrici e la ricerca dell'equità di genere necessaria affinché i dipendenti funzionino efficacemente nell'ambiente di squadra della moderna macchina produttiva, sono obiettivi che sono ben serviti dalla disponibilità di sistemi di erogazione di servizi sociali destigmatizzati e universali che possono essere stabiliti nel mondo del lavoro. Tali sistemi aiutano anche con il reclutamento e il mantenimento di una forza lavoro di qualità. Gli EAP hanno anche colmato il vuoto nei servizi alla comunità che esiste, e sembra essere in aumento, in molte nazioni del mondo. La diffusione e il desiderio di contenere l'HIV/AIDS, nonché il crescente interesse per la prevenzione, il benessere e la sicurezza in generale, hanno contribuito a sostenere il ruolo educativo degli EAP nei luoghi di lavoro di tutto il mondo.
Gli EAP si sono dimostrati una risorsa preziosa per aiutare i luoghi di lavoro a rispondere alla pressione delle tendenze demografiche. Cambiamenti come l'aumento della monogenitorialità, dell'occupazione delle madri (sia di neonati che di bambini piccoli) e del numero di famiglie con due lavoratori hanno richiesto attenzione. L'invecchiamento della popolazione e l'interesse a ridurre la dipendenza dal welfare attraverso l'occupazione materna - fatti che sono evidenti nella maggior parte dei paesi industrializzati - hanno coinvolto il posto di lavoro in ruoli che richiedono l'assistenza di fornitori di servizi umani. E, naturalmente, il problema in corso dell'abuso di droghe e alcol, che ha raggiunto proporzioni epidemiche in molti paesi, è stato una delle principali preoccupazioni delle organizzazioni del lavoro. Un sondaggio che ha esaminato la percezione pubblica della crisi della droga nel 1994 rispetto a cinque anni prima ha rilevato che il 50% degli intervistati riteneva che fosse molto maggiore, un ulteriore 20% riteneva che fosse leggermente maggiore, solo il 24% la considerava la stessa e i restanti 6 % sentiva che era diminuito. Mentre ciascuna di queste tendenze varia da paese a paese, esistono tutte in tutti i paesi. La maggior parte sono caratteristiche del mondo industrializzato in cui i PAA si sono già sviluppati. Molti possono essere osservati nei paesi in via di sviluppo che stanno sperimentando un grado significativo di industrializzazione.
Funzioni degli EAP
L'istituzione di un EAP è una decisione organizzativa che rappresenta una sfida per il sistema esistente. Suggerisce che il posto di lavoro non ha soddisfatto adeguatamente le esigenze degli individui. Conferma il mandato per datori di lavoro e sindacati, nel proprio interesse organizzativo, di rispondere alle ampie forze sociali che operano nella società. È un'opportunità di cambiamento organizzativo. Sebbene possa verificarsi resistenza, come avviene in tutte le situazioni in cui si tenta un cambiamento sistemico, le tendenze descritte in precedenza forniscono molte ragioni per cui gli EAP possono avere successo nella loro ricerca di offrire sia servizi di consulenza e advocacy agli individui che consulenza politica all'organizzazione.
I tipi di funzioni che gli EAP svolgono riflettono i problemi attuali a cui cercano di rispondere. Probabilmente ogni programma esistente si occupa di abuso di droghe e alcol. Gli interventi in questo contesto di solito includono la valutazione, il rinvio, la formazione per i supervisori e il funzionamento di gruppi di sostegno per mantenere l'occupazione e incoraggiare l'astinenza. L'agenda di servizio della maggior parte degli EAP, tuttavia, è più ampia. I programmi offrono consulenza a coloro che hanno problemi coniugali o difficoltà con i figli, coloro che hanno bisogno di aiuto per trovare asili nido o coloro che prendono decisioni riguardanti l'assistenza agli anziani per un familiare. Ad alcuni EAP è stato chiesto di occuparsi di questioni relative all'ambiente di lavoro. La loro risposta è dare aiuto alle famiglie che si adattano al trasferimento, agli impiegati di banca che subiscono rapine e necessitano di un debriefing sui traumi, alle squadre di emergenza o agli operatori sanitari accidentalmente esposti all'infezione da HIV. Viene inoltre fornita assistenza per far fronte al “ridimensionamento” sia ai licenziati che ai superstiti di tali licenziamenti. Gli EAP possono essere chiamati ad assistere con il cambiamento organizzativo per raggiungere obiettivi di azione affermativa o per servire come case manager nel raggiungere la sistemazione e il ritorno al lavoro per i dipendenti che diventano disabili. Gli EAP sono stati coinvolti anche in attività preventive, tra cui una buona alimentazione e programmi per smettere di fumare, incoraggiando la partecipazione a regimi di esercizio o altre parti degli sforzi di promozione della salute e offrendo iniziative educative che possono variare dai programmi per genitori alla preparazione al pensionamento.
Sebbene queste risposte EAP siano sfaccettate, caratterizzano EAP diffusi come Hong Kong e l'Irlanda. Studiando un campione non casuale di datori di lavoro, sindacati e appaltatori americani che forniscono servizi EAP per l'abuso di droghe e alcol, ad esempio, Akabas e Hanson (1991) hanno scoperto che i piani in una varietà di industrie, con storie diverse e sotto vari auspici, tutti conformarsi l'un l'altro in modi importanti. I ricercatori, aspettandosi che ci sarebbe stata un'ampia varietà di risposte creative per affrontare le esigenze del posto di lavoro, hanno identificato, al contrario, un'incredibile uniformità di programma e pratica. In una conferenza internazionale dell'Organizzazione Internazionale del Lavoro (ILO) convocata a Washington, DC per confrontare le iniziative nazionali, un simile grado di uniformità è stato confermato in tutta l'Europa occidentale (Akabas e Hanson 1991).
Gli intervistati delle organizzazioni lavorative intervistate negli Stati Uniti concordano sul fatto che la legislazione ha avuto un impatto significativo sulla determinazione delle componenti dei loro programmi e sui diritti e le aspettative delle popolazioni clienti. In generale, i programmi sono gestiti da professionisti, più spesso assistenti sociali che professionisti di qualsiasi altra disciplina. Rispondono a un'ampia cerchia di lavoratori, e spesso ai loro familiari, con servizi che forniscono assistenza diversificata per una serie di problemi presenti oltre alla loro attenzione alla riabilitazione di alcolisti e tossicodipendenti. La maggior parte dei programmi supera la generale disattenzione del top management e l'inadeguatezza della formazione e del supporto dei supervisori, per raggiungere tassi di penetrazione compresi tra il 3 e il 5% del totale dei lavoratori presso il sito target. I professionisti che lavorano nei movimenti EAP e MAP sembrano concordare sul fatto che la riservatezza e la fiducia sono le chiavi per un servizio efficace. Affermano il successo nell'affrontare i problemi dell'abuso di droghe e alcol, sebbene possano indicare pochi studi valutativi per confermare l'efficacia del loro intervento in relazione a qualsiasi aspetto dell'erogazione del servizio.
Le stime suggeriscono che ci sono fino a 10,000 EAP attualmente in funzione in strutture solo negli Stati Uniti. Si sono evoluti due tipi principali di sistemi di erogazione dei servizi, uno diretto da personale interno e l'altro fornito da un appaltatore esterno che offre servizi a numerose organizzazioni di lavoro (datori di lavoro e sindacati) contemporaneamente. È in corso un acceso dibattito sui meriti relativi dei programmi interni rispetto a quelli esterni. Rivendicazioni di una maggiore tutela della riservatezza, di una maggiore diversità del personale e di una chiarezza del ruolo non diluita da altre attività, vengono avanzate per i programmi esterni. I sostenitori dei programmi interni sottolineano il vantaggio conferito dalla loro posizione all'interno dell'organizzazione rispetto all'intervento efficace a livello di sistemi e all'influenza decisionale che hanno acquisito come risultato della loro conoscenza e coinvolgimento organizzativi. Poiché le iniziative a livello di organizzazione sono sempre più apprezzate, i programmi interni sono probabilmente migliori per quei siti di lavoro che hanno una domanda sufficiente (almeno 1,000 dipendenti) da garantire uno staff a tempo pieno. Questa disposizione consente, come sottolineano Googins e Davidson (1993), un migliore accesso ai dipendenti grazie ai vari servizi che possono essere offerti e all'opportunità che offre di esercitare influenza sui responsabili politici, e facilita la collaborazione e l'integrazione della funzione EAP con altre nell'organizzazione: tutte queste capacità rafforzano l'autorità e il ruolo dell'EAP.
Problemi di lavoro e famiglia: un esempio calzante
L'interazione degli EAP, nel tempo, con le questioni lavorative e familiari fornisce un esempio informativo dell'evoluzione degli EAP e del loro potenziale impatto individuale e organizzativo. I PAA si sono sviluppati, storicamente parlando, parallelamente al periodo durante il quale le donne sono entrate nel mercato del lavoro in numero crescente, soprattutto madri single e madri di neonati e bambini piccoli. Queste donne spesso sperimentavano tensioni tra le richieste familiari di assistenza a carico - bambini o anziani che fossero - e le esigenze lavorative in un ambiente di lavoro in cui i ruoli del lavoro e della famiglia erano considerati separati e la direzione era inospitale per il bisogno di flessibilità rispetto alle questioni lavorative e familiari. Dove c'era un EAP, le donne vi portavano i loro problemi. Il personale dell'EAP ha identificato che le donne sotto stress sono diventate depresse e talvolta hanno affrontato questa depressione a causa dell'abuso di droghe e alcol. Le prime risposte EAP hanno comportato consulenza sull'abuso di droghe e alcol, educazione sulla gestione del tempo e riferimento a risorse per l'assistenza ai bambini e agli anziani.
Con l'aumentare del numero di clienti con problemi di presentazione simili, gli EAP hanno effettuato valutazioni dei bisogni che hanno evidenziato l'importanza di passare dal caso alla classe, cioè hanno iniziato a cercare soluzioni di gruppo piuttosto che individuali, offrendo, ad esempio, sessioni di gruppo su copiando con stress. Ma anche questo si è rivelato un approccio inadeguato alla risoluzione dei problemi. Con la consapevolezza che le esigenze differiscono durante il ciclo di vita, gli EAP hanno iniziato a pensare alla loro popolazione di clienti in coorti legate all'età che avevano requisiti diversi. I giovani genitori avevano bisogno di un congedo flessibile per prendersi cura dei bambini malati e di un facile accesso alle informazioni sull'assistenza all'infanzia. Quelli tra i trentacinque ei quarantacinque anni sono stati identificati come la "generazione sandwich"; nel loro momento della vita, le duplici esigenze dei bambini adolescenti e dei parenti anziani hanno aumentato la necessità di una serie di servizi di supporto che includevano istruzione, rinvio, congedo, consulenza familiare e assistenza per l'astinenza, tra gli altri. Le crescenti pressioni subite dai lavoratori anziani che affrontano l'insorgere della disabilità, la necessità di adattarsi a un mondo del lavoro in cui quasi tutti i propri collaboratori, compresi i propri supervisori, sono più giovani di noi stessi, mentre pianificano la pensione e hanno a che fare con i loro fragili parenti anziani ( e talvolta con le esigenze genitoriali dei figli dei loro figli), creano ancora un'altra serie di fardelli. La conclusione tratta dal monitoraggio di queste esigenze individuali e dalla risposta del servizio ad esse è stata che ciò che era necessario era un cambiamento nella cultura del posto di lavoro che integrasse la vita lavorativa e familiare dei dipendenti.
Questa evoluzione ha portato direttamente all'emergere dell'attuale ruolo dell'EAP rispetto al cambiamento organizzativo. Durante il processo di soddisfacimento dei bisogni individuali, è probabile che un determinato PAA abbia acquisito credibilità all'interno del sistema e sia considerato dalle persone chiave come fonte di conoscenza sui problemi del lavoro e della famiglia. Probabilmente ha svolto un ruolo educativo e informativo in risposta alle domande poste dai dirigenti di numerosi dipartimenti interessati dai problemi che si verificano quando questi due aspetti della vita umana sono vissuti in conflitto tra loro. L'EAP ha probabilmente collaborato con molti attori organizzativi, tra cui responsabili dell'azione affermativa, esperti di relazioni industriali, rappresentanti sindacali, specialisti della formazione, personale della sicurezza e della salute, personale del dipartimento medico, gestori del rischio e altro personale delle risorse umane, lavoratori fiscali e dirigenti di linea e supervisori.
L'analisi del campo di forza, tecnica suggerita negli anni Cinquanta da Kurt Lewin (1950), fornisce un quadro per definire le attività necessarie da intraprendere per produrre il cambiamento organizzativo. Il professionista della medicina del lavoro dovrebbe capire dove ci sarà supporto all'interno dell'organizzazione per risolvere problemi di lavoro e familiari su base sistemica e dove potrebbe esserci opposizione a tale approccio politico. Un'analisi del campo di forza dovrebbe identificare gli attori chiave nella società, nel sindacato o nell'agenzia governativa che influenzeranno il cambiamento, e l'analisi riassumerà le forze promotrici e restrittive che influenzeranno questi attori in relazione al lavoro e alla politica della famiglia.
Un risultato sofisticato di un approccio organizzativo al lavoro e alle questioni familiari vedrà l'EAP partecipare a un comitato politico che stabilisce una dichiarazione di intenti per l'organizzazione. La politica dovrebbe riconoscere il duplice interesse dei suoi dipendenti ad essere sia lavoratori produttivi che membri effettivi della famiglia. La politica espressa dovrebbe indicare l'impegno dell'organizzazione a stabilire un clima flessibile e una cultura del lavoro in cui tali doppi ruoli possano coesistere in armonia. Quindi è possibile specificare una serie di benefici e programmi per adempiere a tale impegno, inclusi, ma non limitati a, orari di lavoro flessibili, condivisione del lavoro e opzioni di impiego part-time, assistenza all'infanzia sovvenzionata o in loco, un servizio di consulenza e riferimento per assistere con altri bambini e bisogni di assistenza agli anziani, congedi familiari retribuiti e non retribuiti per far fronte a esigenze derivanti dalla malattia di un parente, borse di studio per l'educazione dei figli e per lo sviluppo personale dei dipendenti, e sistemi di consulenza individuale e di sostegno di gruppo per la varietà dei problemi presenti vissuti dai membri della famiglia. Queste molteplici iniziative legate alle problematiche del lavoro e della famiglia si unirebbero per consentire una risposta individuale e ambientale totale ai bisogni dei lavoratori e delle loro organizzazioni lavorative.
Conclusioni
Esistono ampie prove sperimentali che suggeriscono che la fornitura di questi benefici aiuta i lavoratori a raggiungere il loro obiettivo di occupazione produttiva. Tuttavia, questi vantaggi possono potenzialmente trasformarsi in programmi costosi e non offrono alcuna garanzia che il lavoro venga svolto in modo efficace ed efficiente come risultato della loro attuazione. Come gli EAP che li promuovono, i benefici del lavoro e della famiglia devono essere valutati per il loro contributo all'efficacia dell'organizzazione così come al benessere dei suoi numerosi collegi elettorali. L'uniformità dello sviluppo, descritta in precedenza, può essere interpretata come sostegno al valore fondamentale dei servizi EAP tra luoghi di lavoro, datori di lavoro e nazioni. Poiché il mondo del lavoro diventa sempre più esigente nell'era di un'economia globale competitiva e poiché la conoscenza e l'abilità che i lavoratori apportano al lavoro diventano più importanti della loro mera presenza o forza fisica, sembra sicuro prevedere che i PAA saranno chiamati sempre più per fornire una guida alle organizzazioni nell'adempimento delle loro responsabilità umanistiche nei confronti dei loro dipendenti o membri. In un tale approccio individuale e ambientale alla risoluzione dei problemi, sembra altrettanto sicuro prevedere che gli assistenti sociali giocheranno un ruolo chiave nell'erogazione dei servizi.
La salute nella terza età: i programmi di prepensionamento
Viene sempre più riconosciuto che l'ultimo terzo della vita - la "terza età" - richiede tanto pensiero e pianificazione quanto l'istruzione e la formazione (la "prima età") e lo sviluppo professionale e la riqualificazione (la "seconda età"). Circa 30 anni fa, quando iniziò il movimento per rispondere ai bisogni dei pensionati, il lavoratore maschio medio nel Regno Unito, e anche in molti altri paesi sviluppati, andò in pensione all'età di 65 anni come un lavoratore piuttosto esausto con una aspettativa di vita limitata e, soprattutto se operaio o operaio, con una pensione inadeguata o nulla.
Questa scena è cambiata radicalmente. Molte persone vanno in pensione più giovani, volontariamente o ad età diverse da quelle dettate dalle norme pensionistiche obbligatorie; per alcuni, il pensionamento anticipato è imposto loro dalla malattia, dall'invalidità e dal licenziamento. Allo stesso tempo, molti altri scelgono di continuare a lavorare ben oltre la "normale" età pensionabile, nello stesso lavoro o in un'altra carriera.
In generale, i pensionati di oggi hanno generalmente una salute migliore e aspettative di vita più lunghe. In effetti, nel Regno Unito, gli ultraottantenni sono il gruppo in più rapida crescita della popolazione, mentre sempre più persone vivono fino ai 80 anni. E con l'aumento delle donne nella forza lavoro, un numero crescente di pensionati è di sesso femminile, molti dei quali, a causa di un'aspettativa di vita più lunga rispetto ai loro colleghi maschi, saranno single o vedovi.
Per un certo periodo, due decenni o più per alcuni, la maggior parte dei pensionati conserva mobilità, vigore e capacità funzionali affinate dall'esperienza. Grazie agli standard di vita più elevati e ai progressi nelle cure mediche, questo periodo continua a estendersi. Purtroppo, tuttavia, molti vivono più a lungo di quanto le loro strutture biologiche fossero progettate (cioè, alcuni dei loro sistemi corporei rinunciano a un servizio efficiente mentre gli altri continuano a lottare), causando una crescente dipendenza medica e sociale con sempre meno godimenti compensativi. L'obiettivo della previdenza è quello di valorizzare e prolungare il godimento del periodo di benessere e di assicurare per quanto possibile le risorse ei sistemi di sostegno necessari durante il declino finale. Va oltre la pianificazione successoria e la disposizione della proprietà e dei beni, sebbene questi siano spesso elementi importanti.
Pertanto, la pensione oggi può offrire compensi e benefici incommensurabili. Coloro che vanno in pensione in buona salute possono aspettarsi di vivere altri 20 o 30 anni, godendo di attività potenzialmente mirate per almeno due terzi di questo periodo. Questo è troppo lungo per andare alla deriva senza fare nulla in particolare o marcire in qualche soleggiata "Costa Geriatrica". E i loro ranghi vengono ingrossati da coloro che vanno in pensione anticipatamente per scelta o, purtroppo, per licenziamento, e anche dalle donne, la maggior parte delle quali va in pensione come lavoratrice adeguatamente pensionata che si aspetta di rimanere intenzionalmente attiva piuttosto che vivere come dipendente.
Cinquant'anni fa, le pensioni erano inadeguate e la sopravvivenza economica era una lotta per la maggior parte degli anziani. Ora, le pensioni fornite dal datore di lavoro e le prestazioni assistenziali generali fornite dalle agenzie governative, sebbene ancora inadeguate per molti, consentono un'esistenza non troppo irragionevole. Inoltre, poiché la forza lavoro qualificata si sta riducendo in molti settori, mentre i datori di lavoro riconoscono che i lavoratori più anziani sono dipendenti produttivi e spesso più affidabili, le opportunità per la terza età di ottenere un impiego part-time stanno migliorando.
Inoltre, i “pensionati” costituiscono ormai circa un terzo della popolazione. Essendo sani di mente e arti, sono un segmento importante e potenzialmente contributivo della società che, riconoscendo la loro importanza e il loro potenziale, possono organizzarsi per esercitare molto più peso. Un esempio negli Stati Uniti è l'American Association of Retired Persons (AARP), che offre ai suoi 33 milioni di membri (non tutti pensionati, poiché l'adesione all'AARP è aperta a chiunque abbia 50 anni o più) un'ampia gamma di benefici ed esercita una notevole influenza politica. Alla prima assemblea generale annuale della Pre-Retirement Association (PRA) del Regno Unito nel 1964, Lord Houghton, il suo presidente, membro del gabinetto, disse: “Se solo i pensionati potessero agire insieme, potrebbero votare. " Questo non è ancora accaduto, e probabilmente non accadrà mai in questi termini, ma è ormai accettato nella maggior parte dei paesi sviluppati che esista una “terza età”, che comprende un terzo della popolazione che ha sia aspettative che bisogni insieme a un enorme potenziale di contribuendo a beneficio dei suoi membri e della comunità nel suo complesso.
E con questa accettazione, c'è stata una crescente consapevolezza che un'adeguata offerta e opportunità per questo gruppo è vitale per la stabilità sociale. Negli ultimi decenni, politici e governi hanno iniziato a rispondere attraverso l'estensione e il miglioramento della varietà della "sicurezza sociale" e di altri programmi di welfare. Queste risposte sono state ostacolate sia da esigenze fiscali che da rigidità burocratiche.
Un altro grave handicap è stato l'atteggiamento degli stessi pensionati. Troppi hanno accettato l'immagine personale e sociale stereotipata del pensionamento sia come fine del riconoscimento come membro utile o addirittura meritevole della società, sia come aspettativa di essere relegati in un ristagno dove si può essere opportunamente dimenticati. Il superamento di questa immagine negativa è stato, e in parte lo è ancora, l'obiettivo principale della formazione per la pensione.
Man mano che sempre più pensionati realizzavano questa trasformazione e cercavano di soddisfare i bisogni emersi, si sono resi conto delle carenze dei programmi governativi e hanno iniziato a rivolgersi ai datori di lavoro per colmare il divario. Grazie ai risparmi accumulati e ai programmi pensionistici forniti dai datori di lavoro (molti dei quali sono stati modellati attraverso la contrattazione collettiva con i sindacati), hanno scoperto risorse finanziarie spesso considerevoli. Per aumentare il valore dei loro schemi pensionistici privati, datori di lavoro e sindacati iniziarono a organizzare (e persino offrire) programmi che fornissero consulenza e supporto nella loro gestione.
Nel Regno Unito, il merito di ciò è in gran parte dovuto alla Pre-Retirement Association (PRA) che, con il sostegno del governo attraverso il Department of Education (inizialmente, questo programma era deviato tra i Departments of Health, Employment, and Education), è essere accettato come la corrente principale della preparazione al pensionamento.
E, poiché la sete di tale guida e assistenza è cresciuta, è nata una vera e propria industria di organizzazioni di volontariato ea scopo di lucro per soddisfare la domanda. Alcuni funzionano in modo abbastanza altruistico; altri sono egoistici e includono compagnie di assicurazione che desiderano vendere rendite e altre assicurazioni, società di investimento che gestiscono risparmi accumulati e redditi pensionistici, agenti immobiliari che vendono case di riposo, operatori di comunità di pensionati che cercano di vendere abbonamenti, enti di beneficenza che offrono consulenza su i benefici fiscali dei contributi e dei lasciti, e così via. Questi sono integrati da un esercito di editori che offrono libri, riviste, audiocassette e videocassette “how-to”, e da università e organizzazioni per l'educazione degli adulti che offrono seminari e corsi su argomenti rilevanti.
Sebbene molti di questi fornitori si concentrino principalmente sull'affrontare problemi finanziari, sociali o familiari, il riconoscimento che il benessere e la vita produttiva dipendono dall'essere sani ha portato alla crescente importanza dei programmi di educazione sanitaria e di promozione della salute volti a evitare, rinviare o minimizzare malattia e disabilità. Ciò è particolarmente vero negli Stati Uniti, dove l'impegno finanziario dei datori di lavoro per i crescenti costi dell'assistenza sanitaria per i pensionati e le persone a loro carico non solo è diventato un fardello molto pesante, ma ora deve essere proiettato come una passività nei bilanci inclusi nelle società relazione annuale.
In effetti, alcune delle organizzazioni sanitarie di volontariato categoriali (ad esempio, cuore, cancro, diabete, artrite) producono materiali educativi specificamente progettati per i dipendenti che si avvicinano all'età pensionabile.
Insomma, è arrivata la terza età. I programmi di prepensionamento e pensionamento offrono opportunità sia per massimizzare il benessere e la funzione personale e sociale sia per fornire la comprensione, la formazione e il supporto necessari.
Ruolo del datore di lavoro
Sebbene tutt'altro che universali, il principale sostegno e finanziamento per i programmi di prepensionamento è venuto dai datori di lavoro (compresi i governi locali e centrali e le forze armate). Nel Regno Unito, ciò è stato in gran parte dovuto agli sforzi del PRA, che, fin dall'inizio, ha avviato l'adesione aziendale attraverso la quale i dipendenti ricevono incoraggiamento, consulenza e corsi interni. Non è stato infatti difficile convincere il commercio e l'industria di avere una responsabilità che va ben oltre la mera erogazione delle pensioni. Anche lì, poiché i regimi pensionistici e le loro implicazioni fiscali sono diventati più complicati, le spiegazioni dettagliate e la consulenza personalizzata sono diventate più importanti.
Il posto di lavoro fornisce un comodo pubblico in cattività, rendendo la presentazione dei programmi più efficiente e meno costosa, mentre la pressione dei pari migliora la partecipazione dei dipendenti. I vantaggi per i dipendenti e le persone a loro carico sono evidenti. I vantaggi per i datori di lavoro sono sostanziali, anche se più sottili: morale migliorato, miglioramento dell'immagine dell'azienda come datore di lavoro desiderabile, incoraggiamento a trattenere i dipendenti più anziani con una preziosa esperienza e mantenere la buona volontà dei pensionati, molti dei quali, grazie al profitto -sharing e piani di investimento sponsorizzati dall'azienda, sono anche azionisti. Quando si desiderano riduzioni della forza lavoro, vengono spesso presentati programmi di prepensionamento sponsorizzati dal datore di lavoro per aumentare l'attrattiva della "stretta di mano d'oro", un pacchetto di incentivi per coloro che accettano il pensionamento anticipato.
Benefici simili maturano per i sindacati che offrono tali programmi in aggiunta ai programmi pensionistici sponsorizzati dai sindacati: rendere più attraente l'adesione al sindacato e aumentare la buona volontà e spirito di gruppo tra gli iscritti al sindacato. Va notato che l'interesse tra i sindacati nel Regno Unito sta solo iniziando a svilupparsi, soprattutto tra i sindacati minori e professionali, come quello dei piloti di linea.
Il datore di lavoro può stipulare un contratto per un programma completo, "preconfezionato" o assemblarne uno dall'elenco dei singoli elementi offerti da organizzazioni come il PRA, istituti di istruzione per adulti assortiti e le numerose società di investimento, pensioni e assicurazioni che offrono corsi di formazione per la pensione come impresa commerciale. Anche se generalmente di alto livello, questi ultimi devono essere monitorati per essere sicuri che forniscano informazioni dirette e obiettive piuttosto che promozione dei prodotti e dei servizi del fornitore. I dipartimenti del personale, delle pensioni e, ove presenti, dell'istruzione del datore di lavoro dovrebbero essere coinvolti nell'assemblaggio e nella presentazione del programma.
I programmi possono essere offerti interamente all'interno dell'azienda o presso una struttura opportunamente ubicata nella comunità. Alcuni datori di lavoro li offrono durante l'orario di lavoro ma, più spesso, vengono messi a disposizione durante la pausa pranzo o fuori orario. Questi ultimi sono più apprezzati perché riducono al minimo le interferenze con gli orari di lavoro e facilitano la frequentazione dei coniugi.
Alcuni datori di lavoro coprono l'intero costo della partecipazione; altri lo condividono con i dipendenti mentre alcuni rimborsano tutta o parte della quota del dipendente al completamento con successo del programma. Mentre i docenti dovrebbero essere disponibili per le risposte alle domande, i partecipanti vengono solitamente indirizzati a esperti appropriati quando sono necessarie consulenze personali individualizzate. Di norma, questi partecipanti si assumono la responsabilità di eventuali costi che potrebbero essere richiesti; a volte, quando l'esperto è affiliato al programma, il datore di lavoro può essere in grado di negoziare onorari ridotti.
Corso di prepensionamento
Filosofia
Per molte persone, specialmente quelle che sono state maniaci del lavoro, la separazione dal lavoro è un'esperienza straziante. Il lavoro fornisce status, identità e associazione con altre persone. In molte società, tendiamo a essere identificati ea identificarci socialmente in base ai lavori che svolgiamo. Il contesto lavorativo in cui ci troviamo, soprattutto quando invecchiamo, domina le nostre vite in termini di ciò che facciamo, dove andiamo e, in particolare per i professionisti, le nostre priorità quotidiane. La separazione dai colleghi di lavoro e un livello talvolta malsano di preoccupazione per gli affari minori della famiglia e della casa indicano la necessità di sviluppare un nuovo quadro di riferimento sociale.
Il benessere e la sopravvivenza in pensione dipendono dalla comprensione di questi cambiamenti e dall'impegno a sfruttare al massimo le opportunità che presentano. Al centro di tale comprensione c'è il concetto di mantenimento della salute nel senso più ampio della definizione dell'Organizzazione Mondiale della Sanità e un'accettazione più moderna di un approccio olistico ai problemi medici. L'instaurazione e il rispetto di uno stile di vita salutare devono essere integrati da una corretta gestione delle finanze, dell'alloggio, delle attività e delle relazioni sociali. Preservare le risorse finanziarie per il momento in cui l'aumento della disabilità richiede cure e assistenza speciali che possono aumentare il costo della vita è spesso più importante della pianificazione successoria.
I corsi organizzati che forniscono informazioni e orientamento possono essere considerati la chiave di volta della formazione pre-pensionamento. È ragionevole che gli organizzatori del corso si rendano conto che l'obiettivo non è quello di fornire tutte le risposte, ma di delineare possibili aree problematiche e indicare la strada verso le migliori soluzioni per ogni individuo.
Aree tematiche
I programmi di prepensionamento possono includere una varietà di elementi; i seguenti argomenti brevemente descritti sono i più fondamentali e dovrebbero essere assicurati un posto tra le discussioni di qualsiasi programma:
Statistiche vitali e demografia.
Le aspettative di vita nelle età rilevanti (le donne vivono più a lungo degli uomini) e le tendenze nella composizione della famiglia e le loro implicazioni.
Capire la pensione.
Lo stile di vita, i cambiamenti motivazionali e basati sulle opportunità da richiedere nei prossimi 20 o 30 anni.
Mantenimento della salute.
Comprendere gli aspetti fisici e mentali dell'invecchiamento e gli elementi dello stile di vita che promuovono il benessere ottimale e la capacità funzionale (p. uso di alcol, tabacco e altre droghe). Le discussioni su questo argomento dovrebbero includere i rapporti con i medici e il sistema sanitario, lo screening sanitario periodico e gli interventi preventivi e gli atteggiamenti nei confronti della malattia e della disabilità.
Progetto finanziario.
Comprendere il piano pensionistico dell'azienda nonché i potenziali benefici previdenziali e assistenziali; gestire gli investimenti per preservare le risorse e massimizzare il reddito, compreso l'investimento di pagamenti forfettari; gestione della proprietà della casa e di altre proprietà, mutui e così via; continuazione dell'assicurazione sanitaria sponsorizzata dal datore di lavoro/sindacato e di altra natura, inclusa la considerazione dell'assicurazione per l'assistenza a lungo termine, se disponibile; come selezionare un consulente finanziario
Pianificazione domestica.
Pianificazione patrimoniale e testamento; l'esecuzione di un testamento biologico (ossia l'emanazione di “direttive mediche” o la nomina di un delegato sanitario) contenente desideri su quali trattamenti dovrebbero o non dovrebbero essere somministrati in caso di malattia potenzialmente terminale e impossibilità di partecipare al processo decisionale; rapporti con coniuge, figli, nipoti; far fronte alla costrizione dei contatti sociali; inversione di ruolo in cui la moglie continua una carriera o attività esterne mentre il marito si assume maggiori responsabilità per la cucina e la casa.
Alloggio.
La casa e il giardino possono diventare troppo grandi, costosi e gravosi man mano che le risorse finanziarie e fisiche si riducono, oppure possono essere troppo piccoli quando il pensionato ricrea un ufficio o un'officina in casa; con entrambi i coniugi a casa, è utile, se possibile, fare in modo che ciascuno abbia il proprio territorio per fornire un minimo di privacy per le attività e la riflessione; considerazione di trasferirsi in un'altra area o paese o in una comunità di pensionati; disponibilità di mezzi pubblici se la guida automobilistica diventa imprudente o impossibile; prepararsi per eventuali fragilità; assistenza per la casa e contatti sociali per la persona single.
Possibili attività.
Come trovare opportunità e formazione per nuovi lavori, hobby e attività di volontariato; attività formative (es. completamento di corsi di diploma e di laurea interrotti); viaggi (negli Stati Uniti, Elderhostel, un'organizzazione di volontariato, offre un ampio catalogo di corsi di formazione per adulti di una o due settimane durante tutto l'anno tenuti nei campus universitari e nei luoghi di villeggiatura negli Stati Uniti ea livello internazionale).
Gestione del tempo.
Sviluppare un programma di attività significative e divertenti che bilancino il coinvolgimento individuale e congiunto; mentre le nuove opportunità di “stare insieme” sono un vantaggio della pensione, è importante realizzare il valore delle attività indipendenti ed evitare di “intralciarsi a vicenda”; attività di gruppo inclusi club, organizzazioni ecclesiastiche e comunitarie; riconoscere il valore motivazionale degli impegni continuativi di lavoro retribuito o volontario.
Organizzazione del corso
Il tipo, il contenuto e la durata del corso sono generalmente determinati dallo sponsor sulla base delle risorse disponibili e dei costi previsti, nonché del livello di impegno e degli interessi dei dipendenti partecipanti. Pochi corsi saranno in grado di coprire tutte le aree tematiche di cui sopra in modo esaustivo, ma il corso dovrebbe includere alcune discussioni sulla maggior parte (e preferibilmente su tutte) di esse.
Il corso ideale, ci dicono gli educatori, è di tipo day-release (i dipendenti frequentano il corso in orario aziendale) con una decina di sessioni in cui i partecipanti possono conoscersi e gli istruttori possono esplorare le esigenze e le preoccupazioni individuali. Poche aziende possono permettersi questo lusso, ma le associazioni di pre-pensionamento (di cui il Regno Unito ha una rete) e i centri di formazione per adulti li gestiscono con successo. Il corso può essere presentato come un'entità a breve termine, come un corso di due giorni che consente ai partecipanti più discussioni e più tempo per l'orientamento nelle attività è probabilmente il miglior compromesso, piuttosto che come un corso di un giorno in cui la condensazione richiede più didattica piuttosto che presentazioni partecipative, oppure può comportare una serie di sessioni più o meno brevi.
Chi partecipa?
È prudente che il corso sia aperto a coniugi e partner; questo può influenzare la sua posizione e la tempistica.
Chiaramente, ogni dipendente in via di pensionamento dovrebbe avere l'opportunità di partecipare, ma il problema è il mix. I dirigenti senior hanno atteggiamenti, aspirazioni, esperienze e risorse molto diversi rispetto ai dirigenti relativamente junior e al personale di linea. Contesti educativi e sociali molto diversi possono inibire gli scambi a ruota libera che rendono i corsi così preziosi per i partecipanti, in particolare per quanto riguarda le finanze e le attività post-pensionamento. Classi molto numerose impongono un approccio più didattico; gruppi da 10 a 20 facilitano preziosi scambi di preoccupazioni ed esperienze.
I dipendenti di grandi aziende che enfatizzano l'identità aziendale, come IBM negli Stati Uniti e Marks & Spencer nel Regno Unito, spesso trovano difficile inserirsi nel vasto mondo senza l'aura del "fratello maggiore" a sostenerli. Ciò è particolarmente vero per i servizi separati nelle forze armate, almeno nel Regno Unito e negli Stati Uniti. Allo stesso tempo, in gruppi così uniti, i dipendenti a volte trovano difficile esprimere preoccupazioni che potrebbero essere interpretate come slealtà verso l'azienda. Questo non sembra un grosso problema quando i corsi sono tenuti fuori sede o includono dipendenti di un certo numero di aziende, una necessità quando sono coinvolte organizzazioni più piccole. Questi gruppi “misti” sono spesso meno formali e più produttivi.
Chi insegna?
È fondamentale che i docenti abbiano le conoscenze e, soprattutto, le capacità comunicative necessarie per rendere il corso un'esperienza utile e piacevole. Mentre il personale dell'azienda, i dipartimenti medici e di istruzione possono essere coinvolti, consulenti qualificati o accademici sono spesso considerati più obiettivi. In alcuni casi, istruttori qualificati reclutati tra i pensionati dell'azienda possono unire una maggiore obiettività alla conoscenza dell'ambiente e della cultura aziendale. Poiché è raro che un singolo individuo sia esperto in tutte le questioni coinvolte, di solito è auspicabile un direttore del corso integrato da diversi specialisti.
Materiali supplementari
Le sessioni del corso sono solitamente integrate da eserciziari, videocassette e altre pubblicazioni. Molti programmi includono abbonamenti a libri, periodici e newsletter pertinenti, che sono più efficaci se indirizzati a casa, dove possono essere condivisi da coniugi e familiari. L'appartenenza a organizzazioni nazionali, come PRA e AARP o le loro controparti locali, fornisce l'accesso a riunioni e pubblicazioni utili.
Quando si tiene il corso?
I programmi di prepensionamento generalmente iniziano circa cinque anni prima della data di pensionamento programmata (ricorda che l'iscrizione all'AARP diventa disponibile all'età di 50 anni, indipendentemente dall'età di pensionamento pianificata). In alcune aziende il corso viene ripetuto ogni uno o due anni, con i dipendenti invitati a seguirlo tutte le volte che lo desiderano; in altri, il curriculum è suddiviso in segmenti assegnati in anni successivi allo stesso gruppo di partecipanti con contenuti che variano con l'avvicinarsi della data del pensionamento.
Valutazione del corso
Il numero di dipendenti idonei che scelgono di partecipare e il tasso di abbandono sono forse i migliori indicatori dell'utilità del corso. Tuttavia, dovrebbe essere introdotto un meccanismo in modo che i partecipanti possano fornire le loro impressioni sul contenuto del corso e sulla qualità degli istruttori come base per apportare modifiche.
Avvertenze
È improbabile che i corsi con presentazioni banali di materiale in gran parte irrilevante abbiano molto successo. Alcuni datori di lavoro utilizzano questionari o conducono focus group per sondare gli interessi dei potenziali partecipanti.
Un punto importante nel processo decisionale è lo stato delle relazioni tra datore di lavoro e dipendente. Quando l'ostilità è palese o appena sotto la superficie, è improbabile che i dipendenti attribuiscano un grande valore a qualcosa che il datore di lavoro offre, specialmente se è etichettato come "per il tuo bene". L'accettazione da parte dei dipendenti può essere migliorata coinvolgendo nella progettazione e nella pianificazione uno o più comitati del personale o rappresentanti sindacali.
Infine, mentre la pensione si avvicina e diventa uno stile di vita, le circostanze cambiano e sorgono nuovi problemi. A tal fine, va prevista la ripetizione periodica del corso, sia per coloro che potrebbero beneficiare di una ripetizione, sia per coloro che si stanno avvicinando alla “terza età”.
Attività post-pensionamento
Molte aziende mantengono i contatti con i pensionati per tutta la vita, spesso insieme ai loro coniugi superstiti, soprattutto quando l'assicurazione sanitaria sponsorizzata dal datore di lavoro continua. Sono previsti screening sanitari periodici e programmi di educazione e promozione sanitaria rivolti agli “anziani” e, ove necessario, è reso disponibile l'accesso a consulenze individuali su problematiche sanitarie, economiche, domestiche e sociali. Un numero crescente di aziende più grandi sovvenziona club di pensionati che possono avere più o meno autonomia nella programmazione.
Alcuni datori di lavoro si impegnano a riassumere i pensionati su base temporanea o part-time quando è necessario un aiuto extra. Altri esempi da New York City includono: la Equitable Life Assurance Society degli Stati Uniti, che incoraggia i pensionati a offrire volontariamente i loro servizi ad agenzie comunitarie senza scopo di lucro e istituzioni educative, pagando loro un modesto stipendio per compensare il pendolarismo e le uscite accidentali - spese in tasca; il National Executive Service Corps, che si occupa di fornire le competenze dei dirigenti in pensione ad aziende e agenzie governative di tutto il mondo; l'International Ladies Garment Workers Union (ILGWU), che ha istituito il "Programma di visite amichevoli", che forma i pensionati a fornire compagnia e servizi utili ai membri afflitti da problemi di invecchiamento. Attività simili sono sponsorizzate dai club di pensionati nel Regno Unito.
Fatta eccezione per i club di pensionati sponsorizzati da datori di lavoro/sindacati, la maggior parte dei programmi post-pensionamento sono svolti da organizzazioni per l'educazione degli adulti attraverso le loro offerte di corsi formali. Nel Regno Unito esistono diversi gruppi di pensionati a livello nazionale come PROBUS, che tiene regolarmente incontri locali per fornire informazioni e contatti sociali ai propri membri, e il PRA, che offre membri individuali e aziendali per informazioni, corsi, tutor e consulenza generale.
Uno sviluppo interessante nel Regno Unito, basato su un'organizzazione simile in Francia, è l'Università della Terza Età, coordinata centralmente con i gruppi locali nelle città più grandi. I suoi membri, per lo più professionisti e accademici, lavorano per ampliare i loro interessi e ampliare le loro conoscenze.
Molte aziende e sindacati forniscono informazioni e consigli, spesso conditi da aneddoti sulle attività e le esperienze dei pensionati, attraverso le loro regolari pubblicazioni intramurali e in materiali appositamente preparati per i pensionati. La maggior parte dei paesi sviluppati ha almeno una o due riviste a tiratura generale rivolte ai pensionati: quella francese Il nostro tempo ha una larga diffusione tra le terze età e, negli Stati Uniti, gli AARP Maturità moderna va ai suoi oltre 33 milioni di membri. Nel Regno Unito ci sono due pubblicazioni mensili per i pensionati: Scelta ed Rivista SAG. La Commissione europea sta attualmente sponsorizzando un manuale multilingue per il pensionamento, Sfruttare al meglio la tua pensione.
Assistenza agli anziani
Nei numerosi paesi sviluppati, i datori di lavoro stanno diventando sempre più consapevoli dell'impatto dei problemi affrontati dai dipendenti con genitori, suoceri e nonni anziani o disabili. Anche se alcuni di questi possono essere pensionati di altre aziende, le loro esigenze di supporto, attenzione e servizi diretti possono rappresentare oneri significativi per i dipendenti che devono fare i conti con il proprio lavoro e le proprie faccende personali. Per alleggerire questi fardelli e ridurre la conseguente distrazione, stanchezza, assenteismo e perdita di produttività, i datori di lavoro stanno offrendo "programmi di assistenza agli anziani" a questi caregiver (Barr, Johnson e Warshaw 1992; US General Accounting Office 1994). Questi forniscono varie combinazioni di istruzione, informazione e programmi di riferimento, orari di lavoro modificati e congedi di tregua, sostegno sociale e aiuti finanziari.
Conclusione
È assolutamente chiaro che le tendenze demografiche e sociali della forza lavoro nei paesi sviluppati stanno producendo una crescente consapevolezza della necessità di informazioni, formazione e consulenza attraverso l'intero spettro dei problemi della "terza età". Questa consapevolezza è apprezzata dai datori di lavoro e dai sindacati, e anche dai politici, e si traduce in programmi pre-pensionamento e attività post-pensionamento che offrono potenzialmente grandi benefici agli anziani, ai loro datori di lavoro e sindacati e alla società in generale .
ricollocamento
L'outplacement è un servizio di consulenza professionale che aiuta le organizzazioni a pianificare e attuare licenziamenti individuali o riduzioni della propria forza lavoro in modo da ridurre al minimo le interruzioni ed evitare responsabilità legali, e consiglia i dipendenti licenziati al fine di ridurre al minimo il trauma della separazione, orientandoli verso la ricerca di un'occupazione alternativa o nuova carriere.
La recessione economica degli anni '1980, che continua negli anni '1990, è stata caratterizzata da una virtuale pandemia di licenziamenti che riflette la chiusura di unità, stabilimenti e attività obsolete o non redditizie, l'eliminazione degli esuberi creati da fusioni, acquisizioni, consolidamenti e riorganizzazioni e la riduzione del personale per ridurre i costi operativi e produrre una forza lavoro "snella e media". Sebbene meno evidente che nell'industria privata grazie alla protezione dei regolamenti della pubblica amministrazione e alle pressioni politiche, lo stesso fenomeno è stato osservato anche nelle organizzazioni governative che lottano per far fronte ai deficit di bilancio e una filosofia che desidera meno governo.
Per i dipendenti licenziati, la perdita del lavoro è un potente fattore di stress e fonte di trauma, soprattutto quando la modalità di licenziamento è improvvisa e brutale. Genera rabbia, ansia e depressione e può causare scompenso in persone con un adattamento marginale alla malattia mentale cronica. Raramente, la rabbia può esprimersi in atti di sabotaggio o violenza nei confronti dei superiori e dei dirigenti responsabili del licenziamento. A volte, la violenza è diretta ai coniugi e ai familiari.
Il trauma della perdita del lavoro è stato anche associato a disturbi fisici che vanno da mal di testa, disturbi gastrointestinali e altri disturbi funzionali a disturbi legati allo stress come attacchi di cuore, ulcere peptiche sanguinanti e colite.
Oltre all'impatto finanziario della perdita di guadagno e, negli Stati Uniti, della perdita dell'assicurazione sanitaria sponsorizzata dal datore di lavoro, la perdita del lavoro influisce anche sulla salute e sul benessere delle famiglie dei dipendenti licenziati.
Anche i dipendenti che non vengono licenziati sono interessati. Nonostante le rassicurazioni dei datori di lavoro, vi è spesso preoccupazione per la possibilità di ulteriori licenziamenti (si è scoperto che la minaccia di perdita del lavoro è un fattore di stress ancora più potente della perdita effettiva del lavoro). Inoltre, c'è lo stress di adattarsi ai cambiamenti nel carico di lavoro e nel contenuto del lavoro mentre i rapporti con i colleghi vengono rimescolati. Anche il "ridimensionamento", o riduzione delle dimensioni di una forza lavoro, può essere traumatico per il datore di lavoro. Potrebbero essere necessari tempo e sforzi significativi per appianare le interruzioni organizzative risultanti e raggiungere l'efficienza produttiva desiderata. I dipendenti di valore non programmati per il licenziamento possono partire per altri lavori apparentemente più sicuri e aziende meglio organizzate. Esiste anche il potenziale di responsabilità legale derivante dalle accuse di violazione del contratto o discriminazione illegittima da parte dei dipendenti licenziati.
Ricollocamento: un approccio preventivo
L'outplacement è un servizio professionale offerto per prevenire, o almeno minimizzare, il trauma della riduzione del personale per i dipendenti cessati, per quelli rimasti e per il datore di lavoro.
Non tutti i dipendenti licenziati necessitano di assistenza. Per alcuni, il licenziamento precipita l'opportunità di cercare un nuovo lavoro che potrebbe fornire un gradito sollievo da un lavoro che era diventato opprimente e offriva poche speranze di avanzamento. Per la maggior parte, tuttavia, la consulenza professionale per affrontare la delusione e la rabbia quasi inevitabili dei dipendenti licenziati e l'aiuto nella ricerca di un nuovo lavoro possono facilitare il ripristino del senso di autostima e del proprio benessere. Anche coloro che accettano il richiamo della "stretta di mano d'oro" (un pacchetto di indennità di fine rapporto e pensionistiche migliorate) e se ne vanno volontariamente possono beneficiare dell'aiuto per apportare i necessari aggiustamenti.
È generalmente accettato che i servizi di ricollocamento siano forniti in modo più economico dal personale interno. Tuttavia, anche una grande organizzazione con uno staff competente e ben funzionante potrebbe non aver avuto molta esperienza con il delicato lavoro di ridimensionamento e potrebbe essere troppo occupata a pianificare la ristrutturazione dell'organizzazione dopo l'esodo per occuparsi delle sottigliezze che potrebbero comportare. Anche i dirigenti incalliti spesso hanno difficoltà a trattare con i loro colleghi di un tempo. Inoltre, è più probabile che i dipendenti in partenza diano credibilità ai consigli di una risorsa “neutrale”.
Di conseguenza, la stragrande maggioranza delle organizzazioni ritiene opportuno stipulare un contratto con un consulente o una società di consulenza di outplacement. Questa neutralità è rafforzata dall'avere tutti i possibili contatti di ricollocamento situati fuori sede in quartieri separati occupati anche temporaneamente dal/i consulente/i.
Processo di ricollocamento
Il processo di ricollocamento per i dipendenti licenziati deve essere individualizzato a seconda delle loro attitudini, capacità e circostanze e della natura del mercato del lavoro a livello locale o in altre regioni. Per gli addetti alla produzione non esonerati ei preposti di prima linea, si tratta di un inventario delle competenze del lavoratore e, ove esista un mercato per esse, di un'assistenza al collocamento. Laddove non esistano posti di lavoro adeguati, comporta la valutazione del potenziale di riqualificazione, il rinvio per la riqualificazione e l'assistenza nella commercializzazione delle nuove competenze. Una spiacevole complicazione difficile da superare sorge quando le tabelle salariali per i nuovi posti di lavoro disponibili non sono all'altezza dei guadagni del precedente impiego.
Per i dipendenti in posizione manageriale e “creativa”, il processo prevede generalmente una serie di fasi che spesso si sovrappongono. Queste fasi sono considerate sotto le seguenti teste.
Lasciare il passato datore di lavoro.
L'obiettivo è aiutare il candidato attraverso le fasi di reazione, comprensione e accettazione della sua situazione difficile. Occasionalmente, ciò può richiedere l'intervento di un professionista della salute mentale.
Questo di solito comporta una rivalutazione dell'evento di cessazione. Per guadagnare la fiducia del candidato e aiutare a stabilire un rapporto desiderabile, il consulente generalmente esamina le circostanze della risoluzione e si assicura che il candidato le comprenda e, inoltre, abbia ricevuto tutti i benefici monetari e di altro tipo a cui potrebbe essere autorizzato.
Questa fase si conclude quando il candidato è in grado di affrontare in modo costruttivo i problemi e le responsabilità immediate ed è pronto a iniziare a prepararsi per il futuro con un atteggiamento positivo. Idealmente, è stata stabilita una certa misura di riconciliazione con il passato datore di lavoro e il candidato è disposto ad accettare qualunque supporto possa essere offerto. Tale supporto può includere l'uso temporaneo di un ufficio con indirizzo e telefono di lavoro, integrato dai servizi di una segretaria che può fornire servizi di dattilografia e fotocopie, ricevere messaggi, confermare appuntamenti, ecc. ambiente che dalle proprie case. Inoltre, il consulente aiuta a formulare un motivo reciprocamente soddisfacente per il licenziamento e ad organizzare una risposta reciprocamente accettabile alle richieste di referenze da parte di potenziali datori di lavoro.
Preparazione alla nuova occupazione.
Questa fase ha lo scopo di fornire il focus e la struttura per il pensiero e l'azione positivi. Prevede un avvio del recupero della fiducia in se stessi (che prosegue lungo tutto il percorso) costruendo un data base personale di competenze, capacità, conoscenze ed esperienze del candidato e imparando a comunicarlo in termini chiari e funzionali. Simultaneamente, il candidato inizia a identificare e confermare gli obiettivi professionali adeguati ea considerare la natura dei lavori per i quali il suo background potrebbe essere particolarmente adatto. Attraverso tutto ciò, il candidato acquisisce l'abilità di accumulare e organizzare informazioni che evidenzieranno la portata e la profondità della sua esperienza e del suo livello di competenza.
Riassunto di scrittura.
Qui, il candidato impara a sviluppare uno strumento flessibile che presenterà i suoi obiettivi, qualifiche e background, susciterà l'interesse di potenziali datori di lavoro, aiuterà a ottenere colloqui e servirà come aiuto durante i colloqui di lavoro. Piuttosto che essere limitato a un formato fisso, il curriculum è variato per "confezionare" competenze ed esperienze per renderle più attraenti per particolari opportunità di lavoro.
Valutare le opportunità di lavoro.
Il consulente guida il candidato a una valutazione della disponibilità di potenziali lavori che potrebbero essere adatti. Ciò include un'indagine su diversi settori, il mercato del lavoro in diverse località, opportunità di crescita e avanzamento e probabile potenziale di guadagno. L'esperienza indica che circa l'80% delle opportunità di lavoro sono "nascoste", cioè non sono immediatamente evidenti sulla base della designazione del settore o del titolo professionale. Se del caso, la valutazione comprende anche una valutazione del potenziale del lavoro autonomo.
Campagna di ricerca di lavoro.
Ciò comporta l'identificazione e l'esplorazione di opportunità esistenti e potenziali attraverso approcci diretti a potenziali datori di lavoro e lo sviluppo e l'utilizzo di contatti e intermediari. La campagna prevede l'ottenimento di interviste con le persone "giuste" sulla giusta base e l'utilizzo di lettere sia per ottenere interviste che come follow-up alle interviste.
Il consulente, come parte del miglioramento delle capacità di ricerca di lavoro del candidato, migliorerà le sue tecniche di scrittura e di colloquio. La pratica nella scrittura di lettere è finalizzata a perfezionare un'abilità comunicativa che è particolarmente utile nella definizione di opportunità di lavoro, nell'identificazione delle persone "giuste" e nello sviluppo di contatti con loro, nell'ottenere colloqui con loro e nel dare seguito ai colloqui. Il candidato viene ulteriormente formato dal colloquio di coaching, che prevede giochi di ruolo e videocassette critiche di colloqui di pratica al fine di massimizzare l'efficacia con cui vengono presentati la sua personalità, esperienza e desideri. Le possibilità del candidato di uscire da un colloquio, con almeno un appuntamento per il colloquio successivo, se non una vera e propria offerta di lavoro, vengono in tal modo incrementate.
Compenso da negoziare.
Il consulente aiuterà i candidati a superare la loro antipatia o persino la paura di discutere di un compenso nella negoziazione di una potenziale posizione in modo che possano ottenere il miglior pacchetto retributivo possibile nelle circostanze esistenti, evitando la possibilità di vendere troppo o meno o inimicarsi l'intervistatore .
Controllo.
Nei limiti del contratto di consulenza, vengono mantenuti contatti regolari con il candidato fino al mantenimento di una nuova posizione. Ciò comporta la raccolta e l'organizzazione delle informazioni per tenere traccia dell'avanzamento della campagna e per garantire un uso ottimale del tempo e dell'impegno. Aiuterà il candidato a evitare errori di omissione e fornirà un segnale per correggere errori di commissione.
Seguendo.
Quando viene ottenuta una nuova posizione, il candidato avvisa il consulente e il vecchio datore di lavoro, nonché altri potenziali datori di lavoro con i quali potrebbe aver negoziato.
Azione supplementare.
Anche in questo caso, entro i limiti del contratto, il consulente mantiene i contatti per assistere l'adattamento del candidato alla nuova posizione per aiutare a superare eventuali fattori avversi e incoraggiare la continua crescita e sviluppo della carriera. Infine, al termine del programma, il consulente fornisce al datore di lavoro un report aggregato dei risultati (le informazioni personali e/o sensibili sono generalmente mantenute riservate).
L'organizzazione
È raro che il consulente per il ricollocamento sia coinvolto nella designazione specifica di quali dipendenti debbano essere separati e quali rimarranno - questa è una decisione solitamente presa dal top management dell'organizzazione, spesso in consultazione con i capi dipartimento e i supervisori di linea e alla luce delle la struttura prevista per l'organizzazione rivista. Il consulente, tuttavia, fornisce indicazioni sulla pianificazione, la tempistica e la messa in scena del processo di ridimensionamento e sulle comunicazioni sia con coloro che se ne andranno sia con coloro che rimarranno. Poiché la "vite" (cioè le voci che circolano tra la forza lavoro) è solitamente attiva, è imperativo che queste comunicazioni siano tempestive, complete e accurate. Comunicazioni adeguate aiuteranno anche ad affrontare potenziali accuse di discriminazione. Il consulente spesso assiste anche con comunicazioni di pubbliche relazioni all'industria, ai clienti e alla comunità.
Avvertenze
L'ampiezza del ridimensionamento nell'ultimo decennio, almeno negli Stati Uniti, ha dato slancio allo sviluppo di una vera e propria industria di consulenti e imprese di outplacement. Un certo numero di società di ricerca dedite all'identificazione di candidati per offerte di lavoro hanno adottato l'outplacement come attività secondaria. Una varietà di semiprofessionisti, inclusi ex direttori del personale, sono diventati consulenti di outplacement.
Fino a poco tempo fa, non esisteva un codice di condotta e standard etici formalmente adottati. Tuttavia, nel 1992, l'International Association of Outplacement Professionals (IAOP) ha sponsorizzato la creazione dell'Outplacement Institute, la cui adesione richiede il rispetto di una serie di criteri basati sul background formativo e sull'esperienza personale, prova della continua partecipazione a programmi di sviluppo personale e professionale e un impegno a sostenere e osservare gli standard IAOP pubblicati per la pratica etica.
Conclusione
La riduzione delle dimensioni di una forza lavoro è, nella migliore delle ipotesi, un'esperienza difficile per i dipendenti licenziati o costretti al pensionamento, e per quelli rimasti e per l'organizzazione nel suo insieme. È invariabilmente traumatico. L'outplacement è un servizio di consulenza professionale progettato per prevenire o minimizzare i potenziali effetti negativi e promuovere la salute e il benessere delle persone coinvolte.
Standard, principi e approcci nei servizi di medicina del lavoro
Questo articolo si basa sugli standard, i principi e gli approcci incorporati nella Convenzione ILO sui servizi sanitari sul lavoro, 1985 (n. 161) e nella Raccomandazione che l'accompagna (n. 171); Convenzione ILO sulla sicurezza e la salute sul lavoro, 1981 (n. 155) e relativa raccomandazione (n. 164); e il documento di lavoro della dodicesima sessione del comitato congiunto OIL/OMS sulla salute sul lavoro, 5-7 aprile 1995.
La Convenzione ILO sui servizi di medicina del lavoro (n. 161) definisce i “servizi di medicina del lavoro” come servizi a cui sono affidate funzioni essenzialmente preventive e responsabili di consigliare il datore di lavoro, i lavoratori e i loro rappresentanti nell'impresa sui requisiti per stabilire e mantenere un ambiente sicuro e sano ambiente di lavoro che faciliti una salute fisica e mentale ottimale in relazione al lavoro e l'adattamento del lavoro alle capacità dei lavoratori alla luce del loro stato di salute fisica e mentale.
Prestazione di servizi di medicina del lavoro significa svolgere attività sul posto di lavoro con l'obiettivo di proteggere e promuovere la sicurezza, la salute e il benessere dei lavoratori, nonché migliorare le condizioni di lavoro e l'ambiente di lavoro. Questi servizi sono forniti da professionisti della medicina del lavoro che operano individualmente o come parte di unità di servizi speciali dell'impresa o di servizi esterni.
La pratica della medicina del lavoro è più ampia e non consiste solo delle attività svolte dal servizio di medicina del lavoro. Si tratta di un'attività multidisciplinare e multisettoriale che coinvolge oltre ai professionisti della salute e sicurezza sul lavoro altri specialisti sia interni che esterni all'azienda, nonché le autorità competenti, i datori di lavoro, i lavoratori ei loro rappresentanti. Tale coinvolgimento richiede un sistema ben sviluppato e ben coordinato sul posto di lavoro. L'infrastruttura necessaria dovrebbe comprendere tutti i sistemi amministrativi, organizzativi e operativi necessari per condurre con successo la pratica della medicina del lavoro e garantirne lo sviluppo sistematico e il miglioramento continuo.
L'infrastruttura più elaborata per la pratica della medicina del lavoro è descritta nella Convenzione ILO sulla sicurezza e salute sul lavoro, 1981 (n. 155) e nella Convenzione sui servizi di medicina del lavoro, 1985 (n. 161). L'istituzione di servizi di medicina del lavoro secondo i modelli sostenuti dalla Convenzione n. 161 e dalla relativa Raccomandazione n. 171 è una delle opzioni. È comunque evidente che i servizi di medicina del lavoro più avanzati sono in accordo con gli strumenti ILO. Possono essere utilizzati altri tipi di infrastrutture. La medicina del lavoro, l'igiene del lavoro e la sicurezza sul lavoro possono essere esercitate separatamente o congiuntamente all'interno dello stesso servizio di medicina del lavoro. Il servizio di medicina del lavoro può essere un'unica entità integrata o un insieme di diverse unità di salute e sicurezza sul lavoro unificate da una preoccupazione comune per la salute e il benessere dei lavoratori.
Disponibilità di servizi di medicina del lavoro
I servizi di medicina del lavoro sono distribuiti in modo disomogeneo nel mondo (WHO 1995b). Nella Regione Europea, circa la metà della popolazione attiva rimane scoperta da servizi di medicina del lavoro competenti; la variazione tra i paesi è molto ampia, con cifre di copertura comprese tra il 5% e il 90% della forza lavoro. I paesi dell'Europa centrale e orientale in transizione stanno incontrando difficoltà nell'erogazione dei servizi a causa della riorganizzazione delle loro attività economiche e della disgregazione delle grandi industrie centralizzate in unità più piccole.
Cifre di copertura inferiori si trovano in altri continenti. Solo pochi paesi (Stati Uniti, Canada, Giappone, Australia, Israele) mostrano dati di copertura paragonabili a quelli dell'Europa occidentale. Nelle tipiche regioni in via di sviluppo, la copertura dei servizi sanitari per i dipendenti varia al massimo dal 5% al 10%, con servizi che si trovano principalmente nelle imprese manifatturiere, mentre alcuni settori dell'industria, dell'agricoltura, dei lavoratori autonomi, delle piccole imprese e del lavoro informale di solito non sono affatto coperti. Anche nei paesi in cui i tassi di copertura sono elevati, ci sono lacune, con le piccole imprese, alcuni lavoratori mobili, l'edilizia, l'agricoltura ei lavoratori autonomi che sono scarsamente serviti.
Pertanto, esiste un bisogno universale di aumentare la copertura dei lavoratori da parte dei servizi di medicina del lavoro in tutto il mondo. In un certo numero di paesi, i programmi di intervento per aumentare la copertura hanno dimostrato che è possibile migliorare sostanzialmente la disponibilità dei servizi di medicina del lavoro in un tempo relativamente breve ea un costo ragionevole. È stato riscontrato che tali interventi migliorano sia l'accesso dei lavoratori ai servizi sia l'efficacia in termini di costi dei servizi forniti.
Impatto politico degli strumenti internazionali
La cosiddetta riforma dell'ambiente di lavoro, avvenuta nella maggior parte dei paesi industrializzati negli anni '1970 e '1980, ha visto la produzione di importanti strumenti e linee guida internazionali. Riflettevano le risposte delle politiche di salute sul lavoro alle nuove esigenze della vita lavorativa e il raggiungimento di un consenso internazionale sullo sviluppo della sicurezza e della salute sul lavoro.
Il programma internazionale per il miglioramento delle condizioni di lavoro e dell'ambiente (PIACT) è stato lanciato dall'ILO nel 1976 (Miglioramento delle condizioni di lavoro e dell'ambiente: un programma internazionale (PIACT) 1984; 71a sessione della Conferenza internazionale del lavoro 1985). La Convenzione ILO sulla sicurezza e la salute sul lavoro, 1981 (n. 155), con la relativa Raccomandazione (n. 164), e la Convenzione ILO sui servizi sanitari sul lavoro, 1985 (n. 161) e la relativa Raccomandazione (n. 171), ampliate l'impatto dell'ILO sullo sviluppo della sicurezza e della salute sul lavoro. Al 31 maggio 1995 erano state registrate 40 ratifiche di queste Convenzioni, ma il loro impatto pratico era molto più ampio del numero di ratifiche, poiché molti paesi avevano attuato i principi contenuti in questi strumenti, sebbene non fossero stati in grado di ratificarli.
Allo stesso tempo, la strategia globale dell'OMS per la salute per tutti entro l'anno 2000 (HFA) (1981), lanciata per la prima volta nel 1979, è stata seguita negli anni '1980 dall'introduzione e dall'attuazione di strategie HFA regionali e nazionali in cui la salute dei lavoratori costituiva una parte essenziale. Nel 1987, l'OMS ha lanciato un Programma d'azione per la salute dei lavoratori e nel 1994 i Centri di collaborazione dell'OMS per la salute sul lavoro hanno sviluppato la Strategia globale per la salute sul lavoro per tutti (1995), che è stata approvata dal Comitato esecutivo dell'OMS (EB97.R6) e adottato all'unanimità dall'Assemblea mondiale della sanità nel maggio 1996 (WHA 49.12).
Le caratteristiche più importanti del consenso internazionale sulla sicurezza e la salute sul lavoro sono:
- un focus sulla salute e sicurezza sul lavoro per tutti i lavoratori indipendentemente dal settore dell'economia, dal tipo di occupazione (lavoratore dipendente o autonomo), dalle dimensioni dell'impresa o dell'azienda (industria, settore pubblico, servizi, agricoltura e così via )
- la responsabilità dei governi per la creazione di adeguate infrastrutture per la pratica della salute sul lavoro attraverso la legislazione, i contratti collettivi o qualsiasi altro meccanismo accettabile per il governo previa consultazione con le organizzazioni rappresentative dei datori di lavoro e dei lavoratori
- la responsabilità dei governi per lo sviluppo e l'attuazione della politica di sicurezza e salute sul lavoro in collaborazione tripartita con le organizzazioni dei datori di lavoro e dei lavoratori
- la responsabilità primaria del datore di lavoro per la fornitura di servizi di medicina del lavoro a livello aziendale, che deve coinvolgere professionisti della medicina del lavoro competenti per attuare le disposizioni previste dalla legislazione nazionale o dai contratti collettivi
- la prevenzione degli infortuni sul lavoro e delle malattie professionali e il controllo dei rischi sul posto di lavoro, nonché lo sviluppo di un ambiente di lavoro e di un lavoro favorevole alla salute dei lavoratori sono lo scopo principale dei servizi di medicina del lavoro.
Il vertice delle Nazioni Unite sull'ambiente e lo sviluppo di Rio de Janeiro nel 1993 ha toccato diversi aspetti dell'ambiente umano che hanno rilevanza per la salute sul lavoro (WHO 1993). La sua Agenda 21 contiene elementi sulla fornitura di servizi per i lavoratori svantaggiati e sulla garanzia della sicurezza chimica sul posto di lavoro. La Dichiarazione di Rio sottolineava il diritto delle persone a condurre “una vita sana e produttiva in armonia con la natura”, il che richiederebbe che il lavoro e l'ambiente di lavoro soddisfino determinati standard minimi di salute e sicurezza.
Tali strumenti e programmi internazionali hanno stimolato direttamente o indirettamente l'inclusione della fornitura di servizi di medicina del lavoro nei programmi nazionali Health for All by the Year 2000 e in altri programmi nazionali di sviluppo. Pertanto, gli strumenti internazionali sono serviti da linee guida per lo sviluppo della legislazione e dei programmi nazionali.
Un ruolo significativo nello sviluppo globale della salute sul lavoro è stato svolto dal Comitato congiunto ILO/OMS sulla salute sul lavoro, che, nelle sue dodici riunioni tenutesi dal 1950, ha dato importanti contributi alla definizione dei concetti e al loro trasferimento in ambito nazionale e locale pratiche.
Strutture legislative per la pratica della medicina del lavoro
La maggior parte dei paesi ha leggi che disciplinano la fornitura di servizi di medicina del lavoro, ma la struttura della legislazione, il suo contenuto ei lavoratori da essa coperti variano ampiamente (Rantanen 1990; WHO 1989c). Le leggi più tradizionali considerano i servizi di medicina del lavoro come un insieme di attività specializzate e separate come l'assistenza sanitaria sul lavoro, i servizi di sicurezza e igiene sul lavoro, i programmi di promozione della salute sul lavoro e così via. In molti paesi, invece di stabilire quelli che potrebbero essere considerati programmi, la legislazione stabilisce la responsabilità dei datori di lavoro di fornire valutazioni dei rischi per la salute, esami sanitari dei lavoratori o altre attività individuali relative alla salute e sicurezza dei lavoratori.
Leggi più recenti che riflettono linee guida internazionali come quelle contenute nella Convenzione ILO sui servizi di medicina del lavoro (n. 161) considerano il servizio di medicina del lavoro come un team integrato, completo e multidisciplinare contenente tutti gli elementi necessari per il miglioramento della salute sul lavoro, il miglioramento dell'ambiente di lavoro, la promozione della salute dei lavoratori e lo sviluppo complessivo degli aspetti strutturali e gestionali del luogo di lavoro necessari per la salute e la sicurezza.
La legislazione di solito delega l'autorità di istituire, implementare e ispezionare i servizi di medicina del lavoro a ministeri o agenzie come il Lavoro, la Sanità o la Previdenza Sociale (WHO 1990).
Esistono due tipi principali di legislazione che regola i servizi di medicina del lavoro:
Uno considera il servizio di medicina del lavoro come un'infrastruttura di servizi multidisciplinari integrati e stabilisce gli obiettivi, le attività, gli obblighi ei diritti dei vari partner, le condizioni di funzionamento, nonché le qualifiche del suo personale. Gli esempi includono la direttiva quadro dell'Unione europea n. 89/391/CEE sulla sicurezza e la salute sul lavoro (CEC 1989; Neal e Wright 1992), la legge ARBO olandese (Kroon e Overeynder 1991) e la legge finlandese sui servizi sanitari sul lavoro (traduzione di la legge sulla medicina del lavoro e il decreto del Consiglio di Stato n. 1009 del 1979). Gli esempi di organizzazione dei sistemi di servizi di medicina del lavoro nel mondo industrializzato conformi a questo tipo di legislazione sono solo pochi, ma il loro numero è destinato a crescere con la progressiva attuazione della Direttiva Quadro dell'Unione Europea (89/391/ CEE).
L'altro tipo di legislazione si trova nella maggior parte dei paesi industrializzati ed è più frammentato. Invece di un unico atto che stabilisce il servizio di medicina del lavoro come entità, si tratta di una serie di leggi che obbligano semplicemente i datori di lavoro a svolgere determinate attività. Questi possono essere stipulati in modo del tutto specifico o semplicemente in generale, lasciando aperte le questioni relative alla loro organizzazione e alle condizioni operative (WHO 1989c). In molti paesi in via di sviluppo, questa legislazione è applicabile solo ai principali settori industriali, mentre un gran numero di altri settori come l'agricoltura, le piccole imprese e il settore informale rimangono scoperti.
Durante gli anni '1980, in particolare nei paesi industrializzati, sviluppi sociali e demografici come l'invecchiamento della popolazione attiva, l'aumento delle pensioni di invalidità e dell'assenteismo per malattia e la difficoltà nel controllo dei bilanci previdenziali hanno portato ad alcune interessanti riforme dei sistemi nazionali di medicina del lavoro. Questi si sono concentrati sulla prevenzione della disabilità sia a breve che a lungo termine, sulla conservazione della capacità lavorativa, in particolare dei lavoratori più anziani, e sulla riduzione del pensionamento anticipato.
Ad esempio, l'emendamento dell'ARBO Act olandese (Kroon e Overeynder 1991) insieme ad altre tre leggi sociali finalizzate alla prevenzione della disabilità a breve e lungo termine, ha stabilito nuovi importanti requisiti per i servizi di salute e sicurezza sul lavoro a livello di stabilimento. Includevano:
- requisiti minimi per procedure, linee guida e strutture
- requisiti minimi per il numero, la composizione e la competenza delle équipe dei servizi di medicina del lavoro, compresi specialisti come medici con competenze in medicina del lavoro, esperti senior di sicurezza, igienisti del lavoro e consulenti di gestione
- requisiti che specificano l'organizzazione dei servizi e le loro attività
- requisiti dei sistemi di garanzia della qualità, compresi audit appropriati
- requisito che gli specialisti che lavorano nel servizio siano certificati dalle autorità competenti e che il servizio stesso sia certificato sulla base di un audit esterno.
Questo nuovo sistema sarà implementato gradualmente e dovrebbe essere maturo entro la fine degli anni '1990.
Gli emendamenti della legge finlandese sui servizi di medicina del lavoro del 1991 e del 1994 hanno introdotto il mantenimento della capacità lavorativa, in particolare dei lavoratori anziani, come nuovo elemento nelle attività preventive basate sulla legislazione dei servizi di medicina del lavoro. Attuato attraverso la stretta collaborazione di tutti gli attori del luogo di lavoro (direzione, lavoratori, servizi di salute e sicurezza), comporta il miglioramento e l'adattamento del lavoro, dell'ambiente di lavoro e delle attrezzature al lavoratore, il miglioramento e il mantenimento della capacità lavorativa fisica e mentale del lavoratore lavoratore, e rendere l'organizzazione del lavoro più favorevole al mantenimento della capacità lavorativa del lavoratore. Attualmente, gli sforzi sono diretti allo sviluppo e alla valutazione di metodi pratici per raggiungere questi obiettivi.
L'adozione nel 1987 dell'Atto unico europeo ha dato nuovo slancio alle misure di salute e sicurezza sul lavoro adottate dalle Comunità europee. Questa è stata la prima volta che la salute e la sicurezza sul lavoro sono state incluse direttamente nel trattato CEE del 1957 e ciò è avvenuto attraverso il nuovo articolo 118a. Di notevole importanza per il livello di protezione è che le direttive adottate dagli Stati membri ai sensi dell'articolo 118 A stabiliscono requisiti minimi in materia di salute e sicurezza sul lavoro. Secondo questo principio, gli Stati membri devono aumentare il loro livello di protezione se è inferiore ai requisiti minimi fissati dalle direttive. Oltre a ciò, hanno il diritto e sono incoraggiati a mantenere e introdurre misure di protezione più rigorose di quelle richieste dalle direttive.
Nel giugno 1989 è stata adottata la prima e probabilmente la più importante direttiva che stabilisce prescrizioni minime in materia di salute e sicurezza sul lavoro ai sensi dell'articolo 118 bis: direttiva quadro 89/391/CEE sull'introduzione di misure volte a promuovere il miglioramento della sicurezza e della salute dei lavoratori al lavoro. È la strategia centrale in materia di salute e sicurezza su cui si baseranno tutte le successive direttive. La direttiva quadro deve essere integrata da singole direttive che riguardano settori specifici e stabilisce anche il quadro generale per le future direttive ad essa correlate.
La Direttiva Quadro 89/391/CEE contiene molte caratteristiche delle Convenzioni ILO n. 155 e 161 che i 15 paesi dell'Unione Europea implementeranno nelle loro leggi e pratiche nazionali. Le principali disposizioni rilevanti per la pratica della medicina del lavoro includono:
- lo sviluppo di una politica globale coerente di prevenzione a livello aziendale che riguardi l'ambiente di lavoro, la tecnologia, l'organizzazione del lavoro, le condizioni di lavoro e le relazioni sociali
- la responsabilità del datore di lavoro di garantire la sicurezza e la salute dei lavoratori in ogni aspetto relativo al lavoro, compresa la prevenzione dei rischi professionali, la fornitura di informazioni e formazione, nonché la fornitura della necessaria organizzazione del lavoro, misure di controllo e mezzi che la salute sul lavoro le attività dovrebbero essere svolte in collaborazione tra datori di lavoro e lavoratori
- che i lavoratori ricevano una sorveglianza sanitaria adeguata ai rischi per la salute che incorrono durante il lavoro
- che i lavoratori hanno il diritto di ricevere tutte le informazioni necessarie sui rischi per la sicurezza e la salute nonché sulle misure preventive e protettive nei confronti sia dell'impresa in generale che di ogni tipologia di posto di lavoro e pratica lavorativa
- che la progettazione e l'introduzione di nuove tecnologie siano soggette alla consultazione dei lavoratori e/o dei loro rappresentanti, per quanto riguarda la scelta delle attrezzature, delle condizioni di lavoro e dell'ambiente di lavoro per la sicurezza e la salute dei lavoratori
- che i principi generali di prevenzione dovrebbero includere l'eliminazione dei rischi professionali; valutazione dei pericoli che non possono essere evitati; contrastare i rischi alla fonte; adattare il lavoro all'individuo, in particolare per quanto riguarda la progettazione dei luoghi di lavoro, la scelta delle attrezzature e dei metodi di lavoro e di produzione; adeguarsi al progresso tecnico; sostituzione di sostanze pericolose con altre non pericolose o meno pericolose; dare priorità alle misure di protezione collettiva rispetto alle misure di protezione individuale; dare opportune istruzioni ai lavoratori.
Nel corso degli ultimi anni è stata introdotta una grande mole di legislazione dell'Unione Europea, tra cui una serie di direttive particolari basate sui principi formulati nella Direttiva Quadro, alcune ad integrazione di quelle che erano state oggetto di misure di armonizzazione tecnica in preparazione, altre riguardanti specifiche rischi e settori ad alto rischio. Esempi del primo gruppo sono le direttive concernenti i requisiti minimi di sicurezza e salute per il luogo di lavoro, per l'uso delle attrezzature di lavoro da parte dei lavoratori durante il lavoro, per l'uso dei dispositivi di protezione individuale, per la movimentazione manuale dei carichi, per il lavoro con apparecchiature video , per la segnaletica di sicurezza e salute sul lavoro e l'attuazione dei requisiti minimi di sicurezza e salute nei cantieri temporanei o mobili. Il secondo gruppo comprende direttive quali la protezione dei lavoratori dai rischi connessi all'esposizione al cloruro di vinile monomero, al piombo metallico e ai suoi composti ionici, all'amianto durante il lavoro, agli agenti cancerogeni durante il lavoro, agli agenti biologici durante il lavoro, la protezione dei lavoratori mediante il divieto di determinati agenti e/o determinate attività lavorative e alcuni altri (Neal e Wright 1992; EC 1994).
Di recente sono state avanzate proposte per l'adozione di altre direttive (in particolare le direttive sugli agenti fisici, sugli agenti chimici, sulle attività di trasporto e sui luoghi di lavoro e sulle attrezzature di lavoro) al fine di consolidare alcune direttive esistenti e razionalizzare l'approccio generale alla sicurezza e alla salute delle lavoratori in questi campi (EC 1994).
Molti nuovi elementi nella legislazione e nelle prassi nazionali rispondono ai problemi emergenti della vita lavorativa di oggi e contengono disposizioni per l'ulteriore sviluppo delle infrastrutture sanitarie sul lavoro. Ciò riguarda in particolare la programmazione, a livello nazionale e aziendale, di attività più complete rispetto agli aspetti psicosociali, organizzativi e di capacità lavorativa e un'enfasi particolare sul principio di partecipazione. Prevedono inoltre l'applicazione di sistemi di gestione della qualità, la verifica e la certificazione sia della competenza degli esperti che dei servizi per soddisfare i requisiti della legislazione in materia di salute e sicurezza sul lavoro. Pertanto, tali leggi nazionali, assorbendo il contenuto sostanziale degli strumenti dell'ILO, indipendentemente dal fatto che gli strumenti siano ratificati o meno, portano alla graduale attuazione degli obiettivi e dei principi sanciti nelle Convenzioni ILO n. 155 e 161 e nella Convenzione dell'OMS Strategia HFA.
Obiettivi della pratica della medicina del lavoro
Gli obiettivi della pratica della salute sul lavoro originariamente definiti nel 1950 dal Comitato congiunto ILO/OMS sulla salute sul lavoro affermavano che:
La salute sul lavoro dovrebbe mirare alla promozione e al mantenimento del massimo grado di benessere fisico, mentale e sociale dei lavoratori in tutte le professioni; la prevenzione tra i lavoratori delle deviazioni dalla salute causate dalle loro condizioni di lavoro; la protezione dei lavoratori nel loro impiego dai rischi derivanti da fattori nocivi per la salute; l'inserimento e il mantenimento del lavoratore in un ambiente lavorativo adeguato alle sue capacità fisiologiche e psicologiche; e, per riassumere: l'adattamento del lavoro all'uomo e di ogni uomo al suo lavoro.
Nel 1959, sulla base delle discussioni dello speciale comitato tripartito dell'ILO (che rappresenta governi, datori di lavoro e lavoratori), la Quarantatreesima Sessione della Conferenza Internazionale del Lavoro adottò la Raccomandazione n. 112 (ILO 1959) che definiva un servizio di medicina del lavoro come un servizio istituito in o vicino a un luogo di lavoro ai fini di:
- proteggere i lavoratori da qualsiasi rischio per la salute che possa derivare dal loro lavoro o dalle condizioni in cui esso viene svolto
- contribuire all'adattamento fisico e mentale dei lavoratori, in particolare mediante l'adattamento del lavoro ai lavoratori e la loro assegnazione a lavori per i quali sono adatti
- contribuire all'instaurazione e al mantenimento del più alto grado possibile di benessere fisico e psichico dei lavoratori.
Nel 1985, l'ILO ha adottato nuovi strumenti internazionali - la Convenzione sui servizi di medicina del lavoro (n. 161) e la relativa Raccomandazione (n. 171) (ILO 1985a, 1985b) - che definiscono i servizi di medicina del lavoro come servizi a cui sono affidate funzioni essenzialmente preventive e responsabili per consigliare il datore di lavoro, i lavoratori ei loro rappresentanti nell'impresa su: i requisiti per stabilire e mantenere un ambiente di lavoro sicuro e salubre che faciliti una salute fisica e mentale ottimale in relazione al lavoro; e l'adattamento del lavoro alle capacità dei lavoratori alla luce del loro stato di salute fisica e mentale.
Nel 1980, l'OMS/Euro Working Group on Evaluation of Occupational Health and Industrial Hygiene Services (WHO 1982) ha definito l'obiettivo finale di tali servizi come "promuovere condizioni di lavoro che garantiscano il più alto grado di qualità della vita lavorativa proteggendo la salute dei lavoratori , migliorando il loro benessere fisico, mentale e sociale e prevenendo malattie e incidenti”.
L'ampia indagine sui servizi di medicina del lavoro nei 32 paesi della Regione Europea condotta nel 1985 dall'Ufficio Regionale per l'Europa dell'OMS (Rantanen 1990) ha individuato i seguenti principi come obiettivi della pratica della salute sul lavoro:
- proteggere la salute dei lavoratori dai rischi sul lavoro (principio di protezione e prevenzione)
- adattare il lavoro e l'ambiente di lavoro alle capacità dei lavoratori (principio di adattamento)
- migliorare il benessere fisico, mentale e sociale dei lavoratori (principio di promozione della salute)
- ridurre al minimo le conseguenze dei rischi professionali, degli infortuni e degli infortuni e delle malattie professionali e correlate al lavoro (principio di cura e riabilitazione)
- fornire servizi di assistenza sanitaria generale ai lavoratori e alle loro famiglie, sia curativi che preventivi, sul posto di lavoro o presso strutture limitrofe (principio di assistenza sanitaria primaria generale).
Tali principi possono ancora essere considerati rilevanti rispetto ai nuovi sviluppi nelle politiche e nella legislazione dei paesi. D'altra parte, la formulazione degli obiettivi della pratica della medicina del lavoro così come risultano dalle recenti leggi nazionali e lo sviluppo di nuovi bisogni per la vita lavorativa sembrano sottolineare le seguenti tendenze (WHO 1995a, 1995b; Rantanen, Lehtinen e Mikheev 1994):
- L'ambito della salute sul lavoro si sta espandendo per coprire non solo la salute e la sicurezza, ma anche il benessere psicologico e sociale e la capacità di condurre una vita socialmente ed economicamente produttiva.
- L'intera gamma di obiettivi va oltre l'ambito delle tradizionali questioni di salute e sicurezza sul lavoro.
- I nuovi principi vanno oltre la mera prevenzione e il controllo degli effetti negativi per la salute e la sicurezza dei lavoratori alla promozione positiva della salute, al miglioramento dell'ambiente di lavoro e dell'organizzazione del lavoro.
Esiste quindi certamente una tendenza all'allargamento dell'ambito degli obiettivi della pratica della medicina del lavoro verso nuove tipologie di problematiche che comportano conseguenze sociali ed economiche per i lavoratori.
Funzioni e attività dei Servizi di medicina del lavoro
Per tutelare e promuovere la salute dei lavoratori, un servizio di medicina del lavoro deve rispondere alle esigenze specifiche dell'impresa che serve e dei lavoratori in essa impiegati. Con l'enorme gamma e portata delle attività industriali, manifatturiere, commerciali, agricole e altre attività economiche, non è possibile stabilire un programma dettagliato di attività o modello di organizzazione e condizioni di funzionamento per un servizio di medicina del lavoro che dovrebbe essere adatto a tutti imprese e in ogni circostanza. Secondo la Convenzione ILO sulla salute e sicurezza sul lavoro (n. 155) e la Convenzione ILO sui servizi sanitari sul lavoro (n. 161), la responsabilità primaria per la salute e la sicurezza dei lavoratori spetta ai datori di lavoro. Le funzioni di un servizio di medicina del lavoro sono proteggere e promuovere la salute dei lavoratori, migliorare le condizioni di lavoro e l'ambiente di lavoro e mantenere la salute dell'impresa nel suo insieme fornendo servizi di medicina del lavoro ai lavoratori e consulenza di esperti al datore di lavoro su come raggiungere i più elevati standard possibili di salute e sicurezza nell'interesse della particolare comunità lavorativa di cui fa parte.
La Convenzione ILO n. 161 e la relativa Raccomandazione n. 171 considerano i servizi di medicina del lavoro come multidisciplinari, completi e, sebbene essenzialmente preventivi, consentono anche di svolgere attività curative. I documenti dell'OMS che richiedono servizi per le piccole imprese, i lavoratori autonomi ei lavoratori agricoli incoraggiano la fornitura di servizi da parte delle unità di assistenza sanitaria primaria (Rantanen, Lehtinen e Mikheev 1994). I documenti sopra descritti e le leggi ei programmi nazionali raccomandano un'implementazione graduale in modo che le attività di medicina del lavoro possano essere adattate alle esigenze nazionali e locali e alle circostanze prevalenti.
Idealmente, un servizio di medicina del lavoro dovrebbe istituire e agire secondo un programma di attività adattato alle esigenze dell'impresa in cui opera. Le sue funzioni dovrebbero essere adeguate e adeguate ai rischi professionali e ai rischi per la salute dell'impresa che serve, con particolare attenzione ai problemi specifici del ramo di attività economica interessato. Di seguito sono rappresentate le funzioni fondamentali e le attività più tipiche di un servizio di medicina del lavoro.
Orientamento preliminare all'impresa
Se i servizi di medicina del lavoro non sono stati forniti in precedenza o quando vengono assunti nuovi membri del personale del servizio di medicina del lavoro, è necessario un orientamento preliminare alla situazione di sicurezza e salute sul lavoro dell'impresa. Ciò comporta i seguenti passaggi:
- L'analisi del tipo di produzione indicherà i tipi di rischi tipici dell'attività economica, del lavoro o dell'occupazione che quindi si possono prevedere di incontrare nell'impresa e può aiutare a identificare quelli che possono richiedere particolare attenzione.
- L'esame dei problemi che sono stati identificati da professionisti della medicina del lavoro, dirigenti, lavoratori o altri specialisti e le misure di salute sul lavoro che sono state precedentemente intraprese sul posto di lavoro indicheranno la percezione dei problemi da parte dell'impresa. Ciò dovrebbe includere l'esame dei rapporti sulle attività di salute e sicurezza sul lavoro, le misure di igiene industriale, i dati di monitoraggio biologico e così via.
- L'esame delle caratteristiche della forza lavoro (ovvero numeri per età, sesso, origine etnica, relazioni familiari, classificazioni occupazionali, storia lavorativa e, se disponibili, problemi di salute correlati) aiuterà a identificare i gruppi vulnerabili e quelli con bisogni speciali.
- Dovrebbero essere esaminati i dati disponibili sulle malattie professionali e gli infortuni e l'assenteismo per malattia raggruppati, se possibile, per reparto, occupazione e tipo di lavoro, fattori causali e tipo di infortunio o malattia.
- I dati sui metodi di lavoro, le sostanze chimiche manipolate durante il lavoro, le recenti misurazioni dell'esposizione e il numero di lavoratori esposti a rischi speciali sono necessari per l'identificazione dei problemi prioritari.
- Dovrebbero essere esplorate la conoscenza da parte dei dipendenti dei problemi di salute sul lavoro, l'estensione della loro formazione in misure di emergenza e pronto soccorso e le prospettive di un efficace comitato per la sicurezza e la salute sul lavoro.
- Infine, i piani in sospeso per i cambiamenti nei sistemi di produzione, l'installazione di nuovi impianti, macchinari e attrezzature, l'introduzione di nuovi materiali e le modifiche nell'organizzazione del lavoro dovrebbero essere esaminati come base per cambiare la pratica della medicina del lavoro in futuro.
Sorveglianza dell'ambiente di lavoro
La qualità dell'ambiente di lavoro attraverso il rispetto delle norme di sicurezza e salute deve essere assicurata dalla sorveglianza sul posto di lavoro. Secondo la Convenzione ILO n. 161, la sorveglianza dell'ambiente di lavoro è uno dei compiti principali dei servizi di medicina del lavoro.
Sulla base delle informazioni ottenute attraverso l'orientamento preliminare all'impresa, viene condotta un'indagine walk-through del luogo di lavoro, preferibilmente da parte di un team multidisciplinare di medicina del lavoro integrato da rappresentanti dei datori di lavoro e dei lavoratori. Ciò dovrebbe includere interviste con dirigenti, capisquadra e lavoratori. Quando necessario, possono essere eseguiti controlli speciali di sicurezza, igiene, ergonomia o psicologici.
Liste di controllo e linee guida speciali sono disponibili e sono consigliate per tali indagini. Le osservazioni possono indicare la necessità di misurazioni o controlli specifici che dovrebbero essere eseguiti da specialisti in igiene del lavoro, ergonomia, tossicologia, ingegneria della sicurezza o psicologia che potrebbero essere membri del team di salute sul lavoro dell'impresa o potrebbero dover essere assunti all'esterno. Tali misurazioni o controlli speciali possono essere al di là delle risorse delle piccole imprese, che dovrebbero basarsi sulle osservazioni effettuate durante l'indagine integrate da dati qualitativi o, nel migliore dei casi, anche semiquantitativi.
Come lista di controllo di base per l'identificazione di potenziali rischi per la salute, si può raccomandare l'Elenco delle malattie professionali (emendato nel 1980) allegato alla Convenzione ILO sulle indennità di infortunio sul lavoro, 1964 (n. 121). Elenca le principali cause note di malattie professionali e, sebbene il suo scopo principale sia quello di fornire una guida per l'indennizzo delle malattie professionali, può servire anche per la loro prevenzione. I pericoli non menzionati nell'elenco possono essere aggiunti in base alle condizioni nazionali o locali.
L'ambito della sorveglianza dell'ambiente di lavoro come definito dalla Raccomandazione sui servizi sanitari sul lavoro dell'ILO (n. 171) è il seguente:
- individuazione e valutazione dei fattori ambientali che possono incidere sulla salute dei lavoratori
- valutazione delle condizioni di igiene del lavoro e dei fattori nell'organizzazione del lavoro che possono dar luogo a rischi per la salute dei lavoratori
- valutazione dei dispositivi di protezione collettiva e individuale
- valutazione, se del caso, mediante metodi di monitoraggio validi e generalmente accettati, dell'esposizione dei lavoratori ad agenti pericolosi
- valutazione dei sistemi di controllo progettati per eliminare o ridurre l'esposizione.
Come risultato dell'indagine walk-through dovrebbe essere preparato un inventario dei pericoli, identificando ogni pericolo insito nell'impresa. Questo inventario è necessario per stimare un potenziale di esposizione e suggerire misure di controllo. Ai fini del presente inventario e per facilitare la progettazione, l'attuazione e la valutazione dei controlli, i pericoli dovrebbero essere classificati in modo incrociato in base ai rischi che presentano per la salute dei lavoratori con esiti acuti o cronici e per tipo di pericolo (ossia, chimico, fisico, biologico, psicologico o ergonomico).
Il passo successivo è una valutazione quantitativa dell'esposizione, necessaria per una più precisa valutazione dei rischi per la salute. Consiste nel misurare l'intensità o la concentrazione, la variazione nel tempo, la durata totale dell'esposizione, nonché il numero di lavoratori esposti. La misurazione e la valutazione dell'esposizione sono generalmente condotte da igienisti del lavoro, ergonomi e specialisti nel controllo degli infortuni. Si basano sui principi del monitoraggio ambientale e dovrebbero includere, ove necessario, il monitoraggio ambientale per raccogliere dati sull'esposizione in un determinato ambiente di lavoro e il monitoraggio dell'esposizione personale di un singolo lavoratore o di un gruppo di lavoratori (ad esempio, esposti a rischi specifici) . La misurazione dell'esposizione è necessaria ogni volta che i pericoli sono sospetti o ragionevolmente prevedibili e dovrebbe essere basata sull'inventario dei pericoli completato combinato con una valutazione delle pratiche di lavoro. La conoscenza dei potenziali effetti causati da ciascun pericolo dovrebbe essere utilizzata per stabilire le priorità di intervento.
La valutazione dei rischi per la salute sul luogo di lavoro dovrebbe essere effettuata considerando il quadro completo delle esposizioni rispetto agli standard di esposizione professionale stabiliti. Tali standard sono espressi in termini di livelli ammissibili e limiti di esposizione e sono stabiliti attraverso numerosi studi scientifici che correlano l'esposizione con gli effetti sulla salute prodotti. Alcuni di essi sono diventati standard statali e sono legalmente applicabili secondo la legge e la pratica nazionale. Esempi sono le concentrazioni massime consentite (MAK in Germania, MAC nei paesi dell'Europa orientale) ei limiti di esposizione consentiti (PEL, Stati Uniti). Esistono PEL per circa 600 sostanze chimiche comunemente presenti sul posto di lavoro. Esistono anche limiti sull'esposizione media ponderata nel tempo, limiti di esposizione a breve termine (STEL), massimali e per alcune condizioni difficili che potrebbero provocare l'assorbimento cutaneo.
La sorveglianza nell'ambiente di lavoro include il monitoraggio sia delle esposizioni pericolose che degli esiti per la salute. Se l'esposizione ai pericoli è eccessiva, dovrebbe essere controllata indipendentemente dall'esito e dovrebbe essere valutata la salute dei lavoratori esposti. L'esposizione è considerata eccessiva se si avvicina o supera i limiti stabiliti come quelli sopra menzionati.
La sorveglianza dell'ambiente di lavoro fornisce informazioni sui bisogni di salute sul lavoro dell'impresa e indica le priorità per le azioni preventive e di controllo. La maggior parte degli strumenti che guidano i servizi di medicina del lavoro sottolineano la necessità di effettuare la sorveglianza prima dell'inizio dei servizi, periodicamente durante lo svolgimento delle attività, e sempre quando si sono verificati cambiamenti sostanziali del lavoro o dell'ambiente di lavoro.
I risultati ottenuti forniscono i dati necessari per stimare se le azioni preventive intraprese contro i rischi per la salute sono efficaci, nonché se i lavoratori sono collocati in posti di lavoro adeguati alle loro capacità. Questi dati sono utilizzati anche dal servizio di medicina del lavoro per garantire il mantenimento di una protezione affidabile contro le esposizioni e per formulare consigli su come implementare i controlli al fine di migliorare l'ambiente di lavoro. Inoltre, le informazioni accumulate vengono utilizzate per indagini epidemiologiche, per la revisione dei livelli di esposizione consentiti, nonché per la valutazione dell'efficacia delle misure di controllo ingegneristico e di altri metodi di vari programmi preventivi.
Informare il datore di lavoro, la direzione aziendale e i lavoratori sui rischi per la salute sul lavoro
Man mano che si ottengono informazioni sui potenziali rischi per la salute sul luogo di lavoro, queste devono essere comunicate ai responsabili dell'attuazione delle misure preventive e di controllo, nonché ai lavoratori esposti a tali rischi. Le informazioni dovrebbero essere quanto più precise e quantitative possibile, descrivendo le misure preventive adottate e spiegando cosa dovrebbero fare i lavoratori per garantirne l'efficacia.
La Raccomandazione dell'ILO sui servizi sanitari sul lavoro, 1985 (n. 171) prevede che, in conformità con la legislazione e la prassi nazionale, i dati risultanti dalla sorveglianza dell'ambiente di lavoro dovrebbero essere registrati in modo appropriato ed essere a disposizione del datore di lavoro, dei lavoratori e loro rappresentanti, o al comitato per la sicurezza e la salute, ove esistente. Questi dati dovrebbero essere utilizzati su base riservata esclusivamente per fornire orientamenti e consigli sulle misure per migliorare l'ambiente di lavoro e la sicurezza e la salute dei lavoratori. Anche l'autorità competente dovrebbe avere accesso a questi dati. Possono essere comunicati ad altri dal servizio di medicina del lavoro solo con il consenso del datore di lavoro e dei lavoratori. I lavoratori interessati dovrebbero essere informati in modo adeguato e appropriato dei risultati della sorveglianza e dovrebbero avere il diritto di richiedere il monitoraggio dell'ambiente di lavoro.
Valutazione dei rischi per la salute
Per valutare i rischi per la salute sul lavoro, le informazioni provenienti dalla sorveglianza dell'ambiente di lavoro sono combinate con informazioni provenienti da altre fonti, come la ricerca epidemiologica su particolari occupazioni ed esposizioni, valori di riferimento come i limiti di esposizione professionale e le statistiche disponibili. I dati qualitativi (ad esempio, se la sostanza è cancerogena) e, ove possibile, quantitativi (ad esempio, qual è il grado di esposizione) possono dimostrare che i lavoratori affrontano rischi per la salute e indicare la necessità di misure preventive e di controllo.
Le fasi di una valutazione del rischio per la salute sul lavoro includono:
- identificazione dei rischi per la salute sul lavoro (eseguita a seguito della sorveglianza dell'ambiente di lavoro)
- analisi di come il pericolo può colpire il lavoratore (vie di ingresso e tipo di esposizione, valori limite di soglia, relazioni dose-risposta, effetti nocivi per la salute che può causare e così via)
- identificazione dei lavoratori o gruppi di lavoratori esposti a rischi specifici
- identificazione di individui e gruppi con particolari vulnerabilità
- valutazione delle misure di prevenzione e controllo dei pericoli disponibili
- trarre conclusioni e documentare i risultati della valutazione
- revisione periodica e, se necessario, rivalutazione.
Sorveglianza della salute dei lavoratori
A causa di limitazioni di natura tecnologica ed economica, spesso non è possibile eliminare tutti i rischi per la salute nei luoghi di lavoro. È in queste circostanze che la sorveglianza della salute dei lavoratori svolge un ruolo importante. Comprende molte forme di valutazione medica degli effetti sulla salute sviluppati a seguito dell'esposizione dei lavoratori ai rischi per la salute sul lavoro.
Gli scopi principali degli esami sanitari sono valutare l'idoneità di un lavoratore a svolgere determinati lavori, valutare eventuali danni alla salute che possono essere correlati all'esposizione ad agenti nocivi inerenti al processo lavorativo e identificare casi di malattie professionali in conformità con legislazione nazionale.
Gli esami sanitari non possono proteggere i lavoratori dai rischi per la salute e non possono sostituire adeguate misure di controllo, che hanno la prima priorità nella gerarchia delle azioni. Gli esami sanitari aiutano a identificare le condizioni che possono rendere un lavoratore più suscettibile agli effetti di agenti pericolosi oa rilevare i primi segni di danni alla salute causati da questi agenti. Dovrebbero essere condotte parallelamente alla sorveglianza dell'ambiente di lavoro, che fornisce informazioni sulla potenziale esposizione sul posto di lavoro ed è utilizzata dai professionisti della medicina del lavoro per valutare i risultati ottenuti attraverso la sorveglianza sanitaria dei lavoratori esposti.
La sorveglianza sanitaria dei lavoratori può essere passiva e attiva
In caso di sorveglianza sanitaria passiva, i lavoratori ammalati o affetti sono tenuti a consultare i professionisti della medicina del lavoro. La sorveglianza passiva di solito rileva solo la malattia sintomatica e richiede che i professionisti della medicina del lavoro siano in grado di differenziare gli effetti delle esposizioni professionali dagli effetti simili delle esposizioni non professionali.
In caso di sorveglianza sanitaria attiva, i professionisti della medicina del lavoro selezionano ed esaminano i lavoratori che sono ad alto rischio di malattia o infortunio sul lavoro. Può essere condotto in molte forme, comprese le visite mediche periodiche per tutti i lavoratori, le visite mediche per i lavoratori esposti a specifici rischi per la salute, lo screening e il monitoraggio biologico di gruppi selezionati di lavoratori. Le forme specifiche di sorveglianza sanitaria dipendono in gran parte dai possibili effetti sulla salute derivanti da una particolare esposizione professionale. La sorveglianza attiva è più appropriata per i lavoratori con una storia di esposizioni multiple e quelli a più alto rischio di malattia o infortunio.
I dettagli sulla sorveglianza sanitaria sono forniti nella Convenzione ILO n. 161 e nella Raccomandazione n. 171. Questi strumenti specificano che la sorveglianza della salute dei lavoratori dovrebbe includere, nei casi e alle condizioni specificate dall'autorità competente, tutte le valutazioni necessarie per proteggere il salute dei lavoratori, che possono includere:
- valutazione sanitaria dei lavoratori prima della loro assegnazione a compiti specifici che possono comportare un pericolo per la loro salute o quella di altri
- valutazione sanitaria a intervalli periodici durante il lavoro che comporti l'esposizione a un particolare pericolo per la salute
- accertamento sanitario alla ripresa del lavoro dopo un'assenza prolungata per motivi di salute, ai fini dell'accertamento di eventuali cause occupazionali, raccomandando idonee azioni a tutela dei lavoratori e determinando l'idoneità dei lavoratori alla mansione e le esigenze di assegnazione e riabilitazione
- valutazione della salute durante e dopo la cessazione dell'incarico comportante rischi che potrebbero causare o contribuire a futuri danni alla salute.
La valutazione dello stato di salute dei lavoratori è della massima importanza quando viene avviata la pratica della salute sul lavoro, quando vengono assunti nuovi lavoratori, quando vengono adottate nuove pratiche lavorative, quando vengono introdotte nuove tecnologie, quando vengono identificate esposizioni speciali e quando i singoli lavoratori presentano caratteristiche di salute che necessitano di follow-up. Un certo numero di paesi ha regolamenti o linee guida speciali che specificano quando e come devono essere effettuati gli esami sanitari. Gli esami sanitari dovrebbero essere monitorati e continuamente sviluppati per identificare gli effetti sulla salute legati al lavoro nella loro prima fase di sviluppo.
Esami sanitari pre-assegnazione (pre-assunzione).
Questo tipo di accertamento sanitario viene effettuato prima dell'inserimento lavorativo dei lavoratori o della loro assegnazione a specifiche mansioni che possono comportare un pericolo per la loro salute o quella di terzi. Lo scopo di questa valutazione della salute è determinare se una persona è fisicamente e psicologicamente idonea a svolgere un determinato lavoro e garantire che la sua collocazione in questo lavoro non rappresenti un pericolo per la sua salute o per la salute di altri lavoratori . Nella maggior parte dei casi, sarà sufficiente un esame dell'anamnesi, un esame fisico generale e test di laboratorio di routine (ad es. semplice emocromo e analisi delle urine), ma in alcuni casi la presenza di un problema di salute o le esigenze insolite di un particolare lavoro saranno sufficienti. richiedono approfonditi esami funzionali o test diagnostici.
Esistono numerosi problemi di salute che possono rendere pericoloso un determinato lavoro per il lavoratore o comportare un rischio per il pubblico o altri lavoratori. Per questi motivi può essere necessario, ad esempio, escludere i lavoratori con ipertensione incontrollata o diabete instabile da alcuni lavori rischiosi (es. piloti aerei e marittimi, autisti di mezzi pubblici e mezzi pesanti, gruisti). Il daltonismo può giustificare l'esclusione dai lavori che richiedono la discriminazione del colore per motivi di sicurezza (ad esempio, la lettura dei segnali stradali). Nei lavori che richiedono un elevato standard di idoneità generale come le immersioni in acque profonde, i vigili del fuoco, il servizio di polizia e il pilotaggio di aerei, solo i lavoratori in grado di soddisfare i requisiti di prestazione sarebbero accettabili. Dovrebbe anche essere presa in considerazione la possibilità che le malattie croniche possano essere aggravate dalle esposizioni legate a un particolare lavoro. È essenziale, quindi, che l'esaminatore abbia una conoscenza dettagliata del lavoro e dell'ambiente di lavoro e sia consapevole che le descrizioni standardizzate del lavoro possono essere troppo superficiali o addirittura fuorvianti.
Dopo aver terminato una valutazione sanitaria prescritta, il medico del lavoro deve comunicare i risultati per iscritto sia al lavoratore che al datore di lavoro. Tali conclusioni comunicate al datore di lavoro non devono contenere informazioni di natura medica. Dovrebbero contenere una conclusione sull'idoneità della persona esaminata per l'incarico proposto o svolto e specificare i tipi di lavoro e le condizioni di lavoro che sono controindicati dal punto di vista medico, temporaneamente o permanentemente.
La visita medica pre-assuntiva è importante per la successiva storia lavorativa del lavoratore in quanto fornisce le necessarie informazioni cliniche e di laboratorio sullo stato di salute del lavoratore al momento dell'ingresso nel mondo del lavoro. Rappresenta inoltre una base indispensabile per la successiva valutazione di eventuali cambiamenti dello stato di salute che si dovessero verificare successivamente.
Visite sanitarie periodiche
Questi vengono eseguiti a intervalli periodici durante il rapporto di lavoro che comporta l'esposizione a potenziali pericoli che non potrebbero essere eliminati del tutto con misure preventive e di controllo. La finalità delle visite sanitarie periodiche è quella di monitorare lo stato di salute dei lavoratori durante il loro rapporto di lavoro. Ha lo scopo di verificare l'idoneità dei lavoratori in relazione al loro lavoro e di rilevare il prima possibile qualsiasi segno di cattiva salute che possa essere dovuto al lavoro. Spesso sono integrati da altri esami in accordo con la natura dei pericoli osservati.
I loro obiettivi includono:
- identificare il prima possibile eventuali effetti nocivi per la salute causati dalle pratiche lavorative o dall'esposizione a potenziali pericoli
- rilevare l'eventuale insorgenza di una malattia professionale
- verificare se la salute di un lavoratore particolarmente vulnerabile o malato cronico sia compromessa dal lavoro o dall'ambiente di lavoro
- monitoraggio dell'esposizione personale con l'ausilio del monitoraggio biologico
- verificare l'efficacia delle misure preventive e di controllo
- identificare i possibili effetti sulla salute di cambiamenti nelle pratiche di lavoro, nella tecnologia o nelle sostanze utilizzate nell'impresa.
Questi obiettivi determineranno la frequenza, il contenuto e le modalità degli esami sanitari periodici, che possono essere effettuati ogni uno-tre mesi o ogni pochi anni, a seconda della natura dell'esposizione, della risposta biologica attesa, delle opportunità di prevenzione misure e la fattibilità del metodo di esame. Possono essere completi o limitati a pochi test o determinazioni. Linee guida speciali sullo scopo, la frequenza, il contenuto e la metodologia di questi esami sono disponibili in un certo numero di paesi.
Esami sanitari per il rientro al lavoro
Questo tipo di accertamento sanitario è necessario per autorizzare la ripresa del lavoro dopo una lunga assenza per motivi di salute. Questo esame sanitario determina l'idoneità dei lavoratori al lavoro, raccomanda azioni appropriate per proteggerli da future esposizioni e identifica se è necessaria una riassegnazione o una riabilitazione speciale.
Analogamente, quando un lavoratore cambia lavoro, il medico del lavoro è tenuto a certificare l'idoneità del lavoratore a svolgere le nuove mansioni. L'obiettivo dell'esame, la necessità e l'utilizzo dei risultati ne determinano il contenuto e le modalità e il contesto in cui si svolge.
Esami generali di salute
In molte imprese, gli esami sanitari generali possono essere eseguiti dal servizio di medicina del lavoro. Di solito sono volontari e possono essere disponibili per l'intera forza lavoro o solo per determinati gruppi determinati dall'età, dalla durata del rapporto di lavoro, dallo status nell'organizzazione e così via. Possono essere completi o limitati a screening per particolari malattie o rischi per la salute. I loro obiettivi ne determinano la frequenza, i contenuti ei metodi utilizzati.
Visite sanitarie dopo la fine del servizio
Questo tipo di valutazione della salute viene eseguita dopo la cessazione dell'incarico che comporta pericoli che potrebbero causare o contribuire a futuri danni alla salute. Lo scopo di questa valutazione sanitaria è di effettuare una valutazione finale della salute dei lavoratori, confrontarla con precedenti esami medici e valutare in che modo i precedenti incarichi di lavoro possono aver influito sulla loro salute.
Osservazioni generali
Le osservazioni generali riassunte di seguito si applicano a tutti i tipi di esami sanitari.
Gli esami sanitari dei lavoratori devono essere condotti da personale professionalmente qualificato e formato in materia di salute sul lavoro. Questi operatori sanitari dovrebbero avere familiarità con le esposizioni sul lavoro, i requisiti fisici e le altre condizioni di lavoro nell'impresa ed essere esperti nell'uso di tecniche e strumenti di esami medici appropriati, nonché nella tenuta di moduli di registrazione corretti.
L'esame sanitario non sostituisce l'azione volta a prevenire o controllare le esposizioni pericolose nell'ambiente di lavoro. Se la prevenzione ha avuto successo, sono necessari meno esami.
Tutti i dati raccolti in relazione agli esami sanitari sono riservati e devono essere registrati dal servizio di medicina del lavoro in un fascicolo sanitario personale riservato. I dati personali relativi agli accertamenti sanitari possono essere comunicati ad altri solo con il consenso informato del lavoratore interessato. Quando il lavoratore desidera che i dati vengano inoltrati ad un medico personale, ne fornisce formale autorizzazione.
Le conclusioni sull'idoneità di un lavoratore per un particolare lavoro o sugli effetti sulla salute del lavoro dovrebbero essere comunicate al datore di lavoro in una forma che non viola il principio della riservatezza dei dati sanitari personali.
L'utilizzo degli esami sanitari e dei loro risultati per qualsiasi tipo di discriminazione nei confronti dei lavoratori non può essere tollerato e deve essere severamente vietato.
Iniziative per misure preventive e di controllo
I servizi di medicina del lavoro sono responsabili non solo dell'identificazione e della valutazione dei rischi potenziali per la salute dei lavoratori, ma anche di fornire consulenza sulle misure preventive e di controllo che aiuteranno ad evitare i rischi.
Dopo aver analizzato i risultati della sorveglianza dell'ambiente di lavoro, compreso, ove necessario, il monitoraggio dell'esposizione personale dei lavoratori, e i risultati della sorveglianza sanitaria dei lavoratori, compresi, ove necessario, i risultati del monitoraggio biologico, i servizi di medicina del lavoro dovrebbero essere in grado di valutare possibili connessioni tra l'esposizione ai rischi professionali e i conseguenti danni alla salute e proporre adeguate misure di controllo per proteggere la salute dei lavoratori. Queste misure sono raccomandate insieme ad altri servizi tecnici dell'impresa dopo aver consultato la direzione dell'impresa, i datori di lavoro, i lavoratori oi loro rappresentanti.
Le misure di controllo dovrebbero essere adeguate per prevenire un'esposizione non necessaria durante le normali condizioni operative, nonché durante gli incidenti e le emergenze. Dovrebbero essere prese in considerazione anche le modifiche pianificate nei processi di lavoro e le raccomandazioni dovrebbero essere adattabili alle esigenze future.
Le misure di controllo dei pericoli per la salute sono utilizzate per eliminare l'esposizione professionale, minimizzarla o comunque ridurla entro i limiti consentiti. Includono principalmente ingegneria, controlli ingegneristici nell'ambiente di lavoro, cambiamenti nella tecnologia, sostanze e materiali e come misure preventive secondarie, controlli del comportamento umano, dispositivi di protezione individuale, controllo integrato e altri.
La formulazione di raccomandazioni per le misure di controllo è un processo complicato che include l'analisi delle informazioni sui rischi per la salute esistenti nell'impresa e la considerazione dei requisiti e delle esigenze di sicurezza e salute sul lavoro. Per l'analisi della fattibilità e dei costi rispetto ai benefici si dovrebbe considerare il fatto che gli investimenti fatti per la salute e la sicurezza potrebbero ripagarsi per lunghi periodi nel futuro, ma non necessariamente immediatamente.
Gli strumenti dell'ILO prevedono l'obbligo per i datori di lavoro, i lavoratori ei loro rappresentanti di cooperare e partecipare all'attuazione di tali raccomandazioni. Di solito sono discussi dal comitato per la sicurezza e la salute delle grandi imprese o, nelle imprese più piccole, dai rappresentanti dei datori di lavoro e dei lavoratori. È importante documentare le raccomandazioni proposte in modo che possa esserci un seguito della loro attuazione. Tale documentazione dovrebbe sottolineare la responsabilità della direzione per le azioni preventive e di controllo all'interno dell'impresa.
Ruolo consultivo
I servizi di medicina del lavoro hanno un compito importante da svolgere fornendo consulenza alla direzione aziendale, ai datori di lavoro, ai lavoratori e ai comitati per la salute e la sicurezza nelle loro capacità collettive e individuali. Questo deve essere riconosciuto e utilizzato nei processi decisionali poiché spesso accade che i professionisti della medicina del lavoro non siano direttamente coinvolti nel processo decisionale.
La Convenzione ILO sui servizi di medicina del lavoro (n. 161) e la Raccomandazione (n. 171) promuovono il ruolo consultivo dei professionisti della medicina del lavoro nelle imprese. Per promuovere l'adattamento del lavoro ai lavoratori e migliorare le condizioni e l'ambiente di lavoro, i servizi di medicina del lavoro dovrebbero fungere da consulenti in materia di salute sul lavoro, igiene, ergonomia, dispositivi di protezione collettiva e individuale per i datori di lavoro, i lavoratori e i loro rappresentanti nell'impresa, e al comitato per la sicurezza e la salute e dovrebbe collaborare con altri servizi che già operano come consulenti in questi campi. Dovrebbero consigliare sulla pianificazione e l'organizzazione del lavoro, la progettazione dei luoghi di lavoro, la scelta, la manutenzione e le condizioni di macchinari e altre attrezzature, nonché sulle sostanze e sui materiali utilizzati nell'impresa. Dovrebbero inoltre partecipare allo sviluppo di programmi per il miglioramento delle pratiche di lavoro, nonché al collaudo e alla valutazione degli aspetti sanitari delle nuove attrezzature.
I servizi di medicina del lavoro dovrebbero fornire ai lavoratori consulenza personale sulla loro salute in relazione al lavoro.
Un altro compito importante è fornire consulenza e informazioni relative all'integrazione dei lavoratori che sono stati vittime di infortuni sul lavoro o malattie al fine di aiutarli nella loro rapida riabilitazione, proteggere la loro capacità lavorativa, ridurre l'assenteismo e ripristinare un buon clima psicosociale nell'impresa .
Le attività educative e formative sono strettamente legate al compito di consulenza che i professionisti della medicina del lavoro svolgono nei confronti dei datori di lavoro e dei lavoratori. Rivestono particolare importanza quando si prevede la modifica di impianti esistenti o l'introduzione di nuove attrezzature, ovvero quando possono verificarsi cambiamenti nella disposizione dei luoghi di lavoro, delle postazioni di lavoro e nell'organizzazione del lavoro. Tali attività hanno un vantaggio se avviate al momento giusto perché prevedono una migliore considerazione dei fattori umani e dei principi ergonomici nel miglioramento delle condizioni di lavoro e dell'ambiente.
I servizi di consulenza tecnica sul luogo di lavoro costituiscono un'importante funzione preventiva dei servizi di medicina del lavoro. Dovrebbero dare priorità alla consapevolezza dei rischi professionali e al coinvolgimento dei datori di lavoro e dei lavoratori nel controllo dei rischi e nel miglioramento dell'ambiente di lavoro.
Servizi di pronto soccorso e preparazione alle emergenze
L'organizzazione del primo soccorso e del trattamento di emergenza è una responsabilità tradizionale dei servizi di medicina del lavoro. La Convenzione ILO n. 161 e la Raccomandazione n. 171 stabiliscono che il servizio di medicina del lavoro dovrebbe fornire il primo soccorso e il trattamento di emergenza in caso di infortunio o indisposizione dei lavoratori sul posto di lavoro e dovrebbe collaborare all'organizzazione del primo soccorso.
Ciò copre la preparazione agli infortuni e alle condizioni di salute acute dei singoli lavoratori, nonché la prontezza alla risposta in collaborazione con altri servizi di emergenza in caso di incidenti gravi che interessano l'intera azienda. La formazione al primo soccorso è un dovere primario dei servizi di medicina del lavoro, e il personale di questi servizi è tra i primi a rispondere.
Il servizio di medicina del lavoro dovrebbe prendere accordi preliminari appropriati per i servizi di ambulanza e con i vigili del fuoco, la polizia e le unità di soccorso e gli ospedali locali al fine di evitare ritardi e confusione che potrebbero minacciare la sopravvivenza dei lavoratori gravemente feriti o colpiti. Queste disposizioni, integrate da esercitazioni quando possibile, sono particolarmente importanti per prepararsi a gravi emergenze come incendi, esplosioni, emissioni tossiche e altre catastrofi che possono coinvolgere molte persone nell'impresa e nel vicinato e possono provocare un numero di vittime .
Medicina del lavoro, servizi generali di medicina preventiva e curativa
I servizi di medicina del lavoro possono essere coinvolti nella diagnosi, nel trattamento e nella riabilitazione di infortuni e malattie professionali. La conoscenza delle malattie professionali e degli infortuni unita alla conoscenza del lavoro, dell'ambiente di lavoro e delle esposizioni professionali presenti sul luogo di lavoro consentono ai professionisti della medicina del lavoro di svolgere un ruolo chiave nella gestione dei problemi di salute correlati al lavoro.
Secondo l'ambito delle attività e come richiesto dalla legislazione nazionale o in base alla prassi nazionale, i servizi di medicina del lavoro rientrano in tre categorie principali:
- servizi di medicina del lavoro con funzioni essenzialmente preventive, comprendenti principalmente visite sul posto di lavoro, visite mediche e prestazioni di primo soccorso
- servizi di medicina del lavoro con funzioni preventive integrati da servizi di cura selettivi e di assistenza sanitaria generale
- servizi di medicina del lavoro con un'ampia gamma di attività che includono sia attività preventive che curative e riabilitative complete.
La Raccomandazione dell'ILO sui servizi di medicina del lavoro (n. 171) promuove la fornitura di servizi di assistenza sanitaria curativa e generale come funzioni dei servizi di medicina del lavoro laddove siano ritenuti appropriati. Sulla base della legislazione e della prassi nazionale, il servizio di medicina del lavoro può intraprendere o partecipare a una o più delle seguenti attività curative in relazione alle malattie professionali:
- trattamento dei lavoratori che non hanno interrotto il lavoro o che hanno ripreso il lavoro dopo un'assenza
- trattamento dei lavoratori con malattie professionali o danni alla salute aggravati dal lavoro
- trattamento delle vittime di incidenti e infortuni sul lavoro
- aspetti medici della rieducazione e riabilitazione professionale.
La fornitura di servizi generali di assistenza sanitaria preventiva e curativa comprende la prevenzione e il trattamento delle malattie non professionali e altri servizi sanitari primari pertinenti. Di solito, i servizi generali di assistenza sanitaria preventiva includono vaccinazioni, assistenza alla maternità e all'infanzia, servizi generali di igiene e sanitari, mentre i servizi generali di assistenza sanitaria curativa includono la pratica convenzionale a livello di medico generico. Qui, la Raccomandazione ILO n. 171 prescrive che il servizio di medicina del lavoro possa, tenendo conto dell'organizzazione della medicina preventiva a livello nazionale, svolgere le seguenti funzioni:
- effettuare vaccinazioni contro i rischi biologici nell'ambiente di lavoro
- partecipare a campagne finalizzate alla tutela della salute dei lavoratori
- collaborare con le autorità sanitarie nell'ambito dei programmi di sanità pubblica.
I servizi di medicina del lavoro istituiti dalle grandi imprese, così come quelli che operano in aree remote o scarsamente servite dal punto di vista medico, possono essere chiamati a fornire assistenza sanitaria generale non professionale non solo ai lavoratori ma anche alle loro famiglie. L'estensione di tali servizi dipende dall'infrastruttura dei servizi sanitari nella comunità e dalla capacità delle imprese. Quando le imprese industriali sono insediate in aree poco sviluppate, può anche essere opportuno fornire tali servizi insieme all'assistenza sanitaria sul lavoro.
In alcuni paesi, i servizi di medicina del lavoro forniscono cure ambulatoriali durante l'orario di lavoro, normalmente fornite da un medico generico. Si tratta solitamente di semplici forme di cura, oppure può trattarsi di cure mediche più complete se l'impresa ha una convenzione con la previdenza sociale o altri enti assicurativi che prevede il rimborso del costo delle cure dei lavoratori.
Reinserimento
La partecipazione dei servizi di medicina del lavoro è particolarmente cruciale nel guidare la riabilitazione dei lavoratori e il loro ritorno al lavoro. Ciò sta diventando sempre più importante a causa dell'elevato numero di infortuni sul lavoro nei paesi in via di sviluppo e dell'invecchiamento della popolazione attiva nelle società industrializzate. I servizi di riabilitazione sono solitamente forniti da unità esterne che possono essere indipendenti o ospedaliere e composte da specialisti della riabilitazione, terapisti occupazionali, consulenti professionali e così via.
Vi sono alcuni aspetti importanti riguardanti la partecipazione dei servizi di medicina del lavoro alla riabilitazione dei lavoratori infortunati.
In primo luogo, il servizio di medicina del lavoro può svolgere un ruolo importante nel fare in modo che i lavoratori che si stanno riprendendo da un infortunio o da una malattia vengano prontamente indirizzati a loro. È di gran lunga preferibile, quando possibile, che il lavoratore ritorni al suo posto di lavoro originario, ed è una funzione importante del servizio di medicina del lavoro mantenere i contatti durante il periodo di inabilità con i responsabili del trattamento durante le fasi acute al fine di individuare il momento in cui si può prevedere il rientro al lavoro.
In secondo luogo, il servizio di medicina del lavoro può facilitare un ritorno anticipato al lavoro collaborando con l'unità di riabilitazione nella pianificazione. La sua conoscenza del lavoro e dell'ambiente di lavoro sarà utile per esplorare le possibilità di modificare il lavoro originale (ad esempio, cambiamenti nell'assegnazione del lavoro, orari limitati, periodi di riposo, attrezzature speciali e così via) o organizzare un sostituto temporaneo alternativo.
Infine, seguendo i progressi del lavoratore, il servizio di medicina del lavoro può tenere informata la direzione della probabile durata dell'assenza o della capacità limitata, o dell'entità dell'eventuale invalidità residua, in modo da predisporre l'assunzione di personale alternativo con un impatto minimo sui programmi di produzione. Il servizio di medicina del lavoro, invece, mantiene un legame con i lavoratori e spesso con le loro famiglie, facilitando e preparando al meglio il loro rientro al lavoro.
Adattamento del lavoro ai lavoratori
Per facilitare l'adattamento del lavoro ai lavoratori e migliorare le condizioni e l'ambiente di lavoro, i servizi di medicina del lavoro dovrebbero consigliare il datore di lavoro, i lavoratori e il comitato per la sicurezza e la salute dell'impresa in materia di salute e igiene del lavoro ed ergonomia. Le raccomandazioni possono includere modifiche del lavoro, delle attrezzature e dell'ambiente di lavoro che consentiranno al lavoratore di lavorare in modo efficace e sicuro. Ciò può comportare la riduzione del carico di lavoro fisico per un lavoratore anziano, la fornitura di attrezzature speciali per i lavoratori con disabilità sensoriali o locomotorie o l'adattamento di attrezzature o pratiche di lavoro alle dimensioni antropometriche del lavoratore. Gli adattamenti possono essere richiesti temporaneamente nel caso di lavoratori che si stanno riprendendo da un infortunio o da una malattia. Un certo numero di paesi ha disposizioni legali che richiedono adattamenti sul posto di lavoro.
Protezione dei gruppi vulnerabili
Il servizio di medicina del lavoro è responsabile delle raccomandazioni che proteggeranno i gruppi vulnerabili di lavoratori, come quelli con ipersensibilità o malattie croniche e quelli con determinate disabilità. Ciò può includere la selezione di un lavoro che riduca al minimo gli effetti negativi, la fornitura di attrezzature speciali o dispositivi di protezione, la prescrizione di un congedo per malattia e così via. Le raccomandazioni devono essere realizzabili alla luce delle circostanze in un particolare luogo di lavoro e ai lavoratori può essere richiesto di seguire una formazione specifica sulle pratiche di lavoro appropriate e sull'uso di dispositivi di protezione individuale.
Informazione, educazione e formazione
I servizi di medicina del lavoro dovrebbero svolgere un ruolo attivo nel fornire informazioni pertinenti e organizzare l'istruzione e la formazione in relazione al lavoro.
La Convenzione (n. 161) e la Raccomandazione (n. 171) dei servizi di medicina del lavoro dell'ILO prevedono la partecipazione dei servizi di medicina del lavoro alla progettazione e all'attuazione di programmi di informazione, istruzione e formazione nel campo della sicurezza e della salute sul lavoro per il personale delle impresa. Dovrebbero partecipare alla formazione progressiva e continua di tutti i lavoratori dell'impresa che contribuiscono alla sicurezza e alla salute sul lavoro.
I professionisti della medicina del lavoro possono contribuire ad aumentare la consapevolezza dei lavoratori sui rischi professionali a cui sono esposti, discutere con loro dei rischi per la salute esistenti e consigliare i lavoratori sulla protezione della loro salute, comprese le misure di protezione e l'uso corretto dei dispositivi di protezione individuale. Ogni contatto con i lavoratori offre l'occasione per fornire informazioni utili e incoraggiare comportamenti salutari sul posto di lavoro.
I servizi di medicina del lavoro dovrebbero fornire tutte le informazioni sui rischi professionali presenti nell'impresa nonché sugli standard di sicurezza e salute pertinenti alla situazione locale. Queste informazioni dovrebbero essere scritte in un linguaggio comprensibile dai lavoratori. Dovrebbe essere fornito su base periodica e soprattutto quando vengono introdotte nuove sostanze o attrezzature o vengono apportate modifiche all'ambiente di lavoro.
L'istruzione e la formazione possono svolgere un ruolo chiave nel miglioramento delle condizioni di lavoro e dell'ambiente. Gli sforzi per migliorare la sicurezza, la salute e il benessere sul lavoro sono spesso sostanzialmente limitati a causa della mancanza di consapevolezza, competenza tecnica e know-how. L'istruzione e la formazione in settori specifici della sicurezza e della salute sul lavoro e delle condizioni di lavoro possono facilitare sia la diagnosi dei problemi che l'attuazione delle soluzioni e possono quindi aiutare a superare questi limiti.
Le Convenzioni ILO n. 155 e 161 e le relative Raccomandazioni sottolineano il ruolo chiave dell'istruzione e della formazione nell'impresa. La formazione è essenziale per adempiere agli obblighi sia dei datori di lavoro che dei lavoratori. I datori di lavoro sono responsabili dell'organizzazione della formazione in materia di salute e sicurezza sul lavoro all'interno dello stabilimento, ei lavoratori ei loro rappresentanti nell'impresa dovrebbero cooperare pienamente con loro a tale riguardo.
La formazione in materia di sicurezza e salute sul lavoro dovrebbe essere organizzata come parte integrante degli sforzi generali per migliorare le condizioni di lavoro e l'ambiente, ei servizi di medicina del lavoro dovrebbero svolgere un ruolo importante a tale riguardo. Dovrebbe mirare a risolvere vari problemi che incidono sul benessere fisico e mentale dei lavoratori e dovrebbe riguardare l'adattamento alla tecnologia e alle attrezzature, il miglioramento dell'ambiente di lavoro, l'ergonomia, l'organizzazione dell'orario di lavoro, l'organizzazione del lavoro, il contenuto del lavoro e il benessere dei lavoratori.
Attività di promozione della salute
C'è una certa tendenza, in particolare in Nord America, a incorporare attività di promozione del benessere sotto forma di programmi di salute sul lavoro. Questi programmi sono, tuttavia, essenzialmente programmi generali di promozione della salute che possono includere elementi come l'educazione alla salute, la gestione dello stress e la valutazione dei rischi per la salute. Di solito mirano a modificare le pratiche di salute personale come l'abuso di alcol e droghe, il fumo, la dieta e l'esercizio fisico, al fine di migliorare lo stato di salute generale e ridurre l'assenteismo. Sebbene tali programmi dovrebbero migliorare la produttività e ridurre i costi dell'assistenza sanitaria, finora non sono stati adeguatamente valutati. Questi programmi, concepiti come programmi di promozione della salute, sebbene validi in quanto tali, non sono generalmente considerati programmi di salute sul lavoro, ma servizi di sanità pubblica erogati sul posto di lavoro, poiché concentrano l'attenzione e le risorse sulle abitudini di salute personale piuttosto che sulla protezione dei lavoratori contro i pericoli.
Va riconosciuto che l'attuazione di programmi di promozione della salute è un fattore importante che contribuisce al miglioramento della salute dei lavoratori nell'impresa. In alcuni paesi, la "promozione della salute sul posto di lavoro" è considerata una disciplina a sé stante ed è svolta da gruppi completamente indipendenti di operatori sanitari diversi dai professionisti della medicina del lavoro. In questo caso, le loro attività dovrebbero essere coordinate con le attività del servizio di medicina del lavoro, il cui personale può garantirne la pertinenza, la fattibilità e l'effetto sostenibile. La partecipazione dei servizi di medicina del lavoro alla realizzazione di programmi di promozione della salute non dovrebbe limitare l'esercizio delle loro funzioni principali in quanto servizi sanitari specializzati creati per proteggere i lavoratori da esposizioni dannose e condizioni di lavoro non salutari sul posto di lavoro.
Uno sviluppo molto recente in alcuni paesi (ad esempio, Paesi Bassi, Finlandia) è l'istituzione di attività di promozione della salute sul lavoro all'interno dei servizi di medicina del lavoro. Tali attività mirano alla promozione e al mantenimento della capacità lavorativa dei lavoratori mirando ad azioni di prevenzione e promozione precoce dei lavoratori e della loro salute, dell'ambiente di lavoro e dell'organizzazione del lavoro. I risultati di tali attività sono molto positivi.
Raccolta dati e registrazione
È importante che tutti i contatti medici, le valutazioni, le valutazioni e i sondaggi siano adeguatamente documentati e che le registrazioni siano archiviate in modo sicuro in modo che, se necessario per esami sanitari di follow-up, scopi legali o di ricerca, possano essere recuperati anni e persino decenni dopo.
La Raccomandazione dell'ILO sui servizi di medicina del lavoro (n. 171) prevede che i servizi di medicina del lavoro registrino i dati sulla salute dei lavoratori in archivi personali riservati. Questi file dovrebbero anche contenere informazioni sui posti di lavoro svolti dai lavoratori, sull'esposizione ai rischi professionali connessi al loro lavoro e sui risultati di qualsiasi valutazione dell'esposizione dei lavoratori a tali rischi. I dati personali relativi agli accertamenti sanitari possono essere comunicati ad altri solo con il consenso informato del lavoratore interessato.
Le condizioni e il tempo durante il quale le registrazioni contenenti i dati sanitari dei lavoratori devono essere conservate, comunicate o trasferite, e le misure necessarie per mantenerle riservate, specialmente quando questi dati sono informatizzati, sono solitamente prescritte da leggi o regolamenti nazionali o dall'autorità competente autorità e governato da linee guida etiche riconosciute.
Ricerca
Secondo la Raccomandazione sui servizi di medicina del lavoro dell'ILO (n. 171), i servizi di medicina del lavoro, in consultazione con i rappresentanti dei datori di lavoro e dei lavoratori, dovrebbero contribuire alla ricerca nei limiti delle loro risorse partecipando a studi nell'impresa o nelle pertinenti ramo di attività economica (ad esempio, per raccogliere dati a fini epidemiologici o partecipare a programmi di ricerca nazionali). I medici del lavoro coinvolti nella realizzazione di progetti di ricerca saranno pertanto vincolati dalle considerazioni etiche applicate a tali progetti dalla World Medical Association (WMA) e dal Council for International Organizations of Medical Sciences (CIOMS). La ricerca nell'ambiente di lavoro può coinvolgere “volontari” sani e il servizio di medicina del lavoro dovrebbe informarli pienamente sullo scopo e sulla natura della ricerca. Ogni partecipante deve dare il proprio consenso individuale alla partecipazione al progetto. Il consenso collettivo fornito dal sindacato dei lavoratori nell'impresa non è sufficiente. I lavoratori devono sentirsi liberi di ritirarsi dall'indagine in qualsiasi momento e il servizio di medicina del lavoro dovrebbe essere responsabile del fatto che non saranno sottoposti a indebite pressioni per rimanere all'interno del progetto contro la loro volontà.
Relazioni e comunicazioni
Un servizio di medicina del lavoro di successo è necessariamente coinvolto in comunicazioni di vario tipo.
Collaborazione interna
Il servizio di medicina del lavoro è parte integrante dell'apparato produttivo dell'impresa. Deve coordinare strettamente le sue attività con l'igiene del lavoro, la sicurezza sul lavoro, l'educazione sanitaria e la promozione della salute e altri servizi direttamente connessi alla salute dei lavoratori, quando questi operano separatamente. Inoltre, deve collaborare con tutti i servizi del funzionamento dell'impresa: amministrazione del personale, finanza, rapporti con i dipendenti, pianificazione e progettazione, ingegneria di produzione, manutenzione degli impianti e così via. Non dovrebbero esserci ostacoli nel raggiungere qualsiasi dipartimento dell'azienda quando sono coinvolte questioni di salute e sicurezza dei lavoratori. Allo stesso tempo, il servizio di medicina del lavoro dovrebbe essere sensibile ai bisogni e sensibile ai vincoli di tutti gli altri dipartimenti. E, se non riporta ad un dirigente di grado più alto, deve avere il privilegio di accedere direttamente al top management nei casi in cui le raccomandazioni importanti relative alla salute dei lavoratori sono negate nella dovuta considerazione.
Per funzionare efficacemente, il servizio di medicina del lavoro ha bisogno del supporto della direzione aziendale, del datore di lavoro, dei lavoratori e dei loro rappresentanti. Gli strumenti dell'ILO (ILO 1981a, 1981b, 1985a, 1985b) richiedono che il datore di lavoro ei lavoratori collaborino e partecipino all'attuazione delle misure organizzative e di altro tipo relative ai servizi di medicina del lavoro su base equa.
Il datore di lavoro dovrebbe collaborare con il servizio di medicina del lavoro per il raggiungimento dei suoi obiettivi in particolare:
- fornire informazioni generali sulla salute e la sicurezza sul lavoro nell'impresa
- fornire informazioni su eventuali fattori noti o sospetti che potrebbero influire sulla salute dei lavoratori
- dotare il servizio di medicina del lavoro di risorse adeguate in termini di strutture, attrezzature e forniture e di personale qualificato
- fornire l'autorità appropriata per consentire al servizio di medicina del lavoro di svolgere le sue funzioni
- consentire il libero accesso a tutte le parti e strutture dell'impresa (compresi impianti separati e unità sul campo) e fornire informazioni sui piani per i cambiamenti nelle attrezzature e nelle forniture di produzione, nonché sui processi di lavoro e sull'organizzazione del lavoro, in modo che possano essere prese misure preventive prima che i lavoratori siano esposti a potenziali pericoli
- tenendo tempestivamente conto delle eventuali raccomandazioni formulate dal servizio di medicina del lavoro per il controllo dei rischi professionali e la tutela della salute dei lavoratori, e assicurandone l'attuazione
- salvaguardare l'autonomia professionale dei professionisti della medicina del lavoro, incoraggiando e, ove possibile, sovvenzionando la loro formazione continua.
Laddove è richiesto un programma speciale a livello aziendale per le attività di medicina del lavoro, la collaborazione tra il datore di lavoro e il servizio di medicina del lavoro è fondamentale nella preparazione di tale programma e del rapporto di attività.
I servizi di medicina del lavoro sono istituiti per proteggere e promuovere la salute dei lavoratori prevenendo gli infortuni sul lavoro e le malattie professionali. Molte funzioni dei servizi di medicina del lavoro non possono essere svolte senza la cooperazione con i lavoratori. Secondo gli strumenti dell'ILO, i lavoratori e le loro organizzazioni dovrebbero cooperare con i servizi di medicina del lavoro e fornire supporto a questi servizi nell'esecuzione dei loro doveri (ILO, 1981a, 1981b, 1985a, 1985b). I lavoratori dovrebbero cooperare con i servizi di medicina del lavoro in particolare:
- informare il servizio di medicina del lavoro su eventuali fattori noti o sospetti nel lavoro e nell'ambiente di lavoro che potrebbero avere effetti negativi sulla loro salute
- assistere il personale di medicina del lavoro nello svolgimento delle proprie mansioni sul posto di lavoro
- partecipare a esami sanitari, sondaggi e altre attività condotte dal servizio di medicina del lavoro
- rispettando le norme e i regolamenti in materia di salute e sicurezza
- mantenere le attrezzature di sicurezza e i dispositivi di protezione individuale, nonché le forniture di pronto soccorso e le attrezzature di emergenza e imparare a usarle correttamente
- partecipazione ad esercitazioni di educazione alla salute e alla sicurezza nei luoghi di lavoro
- riferire sull'efficacia delle misure di sicurezza e salute sul lavoro
- partecipare all'organizzazione, pianificazione, attuazione e valutazione delle attività dei servizi di medicina del lavoro.
Gli strumenti dell'ILO raccomandano la collaborazione tra datori di lavoro e lavoratori in materia di sicurezza e salute sul lavoro (ILO 1981a,1981b,1985a,1985b). Tale collaborazione si esplica nel Comitato per la sicurezza e la salute sul lavoro delle imprese, che comprende i rappresentanti dei lavoratori e del datore di lavoro e costituisce un forum per la discussione delle questioni relative alla salute e sicurezza sul lavoro. L'istituzione di tale comitato può essere prescritta dalla legislazione o dai contratti collettivi nelle imprese con 50 o più lavoratori. Nelle imprese più piccole, le sue funzioni sono destinate ad essere espletate da discussioni meno formali tra i delegati dei lavoratori alla sicurezza e il datore di lavoro.
Il comitato ha un'ampia gamma di funzioni (ILO 1981b) che possono includere:
- partecipare alle decisioni riguardanti l'istituzione, l'organizzazione, il personale e il funzionamento del servizio di medicina del lavoro
- contribuire al programma di salute e sicurezza sul lavoro dell'impresa
- fornire supporto al servizio di medicina del lavoro nell'espletamento delle sue funzioni
- partecipando alla valutazione delle attività del servizio di medicina del lavoro e contribuendo alla redazione dei relativi rapporti presentati agli enti sovvenzionanti, alla direzione aziendale e alle autorità esterne
- facilitare la comunicazione di informazioni in materia di salute e sicurezza sul lavoro tra i diversi servizi dell'impresa
- fornire un forum per discussioni e decisioni su azioni di collaborazione nell'impresa in materia di sicurezza e salute sul lavoro
- valutare lo stato generale della salute e sicurezza sul lavoro in azienda.
Il principio della partecipazione dei lavoratori alle decisioni riguardanti la propria salute e sicurezza, sui cambiamenti nei posti di lavoro e negli ambienti di lavoro e sulle attività di sicurezza e salute è sottolineato nelle recenti linee guida sulla pratica della salute sul lavoro. Richiede inoltre che i lavoratori abbiano accesso alle informazioni sulle attività dell'impresa in materia di sicurezza e salute sul lavoro e su qualsiasi potenziale pericolo per la salute che possono incontrare sul posto di lavoro. Di conseguenza, il principio del "diritto alla conoscenza" e i principi di trasparenza sono stati stabiliti o rafforzati dalla legislazione in molti paesi.
Collaborazione esterna
I servizi di medicina del lavoro dovrebbero stabilire stretti rapporti con i servizi e le istituzioni esterne. In primis i rapporti con il sistema sanitario pubblico del Paese nel suo complesso e con le istituzioni e le strutture delle comunità locali. Questo inizia a livello delle unità di assistenza sanitaria primaria e si estende al livello dei servizi specialistici ospedalieri, alcuni dei quali possono anche fornire servizi di medicina del lavoro. Tali relazioni sono importanti quando è necessario indirizzare i lavoratori a servizi sanitari specializzati per un'adeguata valutazione e trattamento degli infortuni e delle malattie professionali, e anche per fornire opportunità per mitigare i possibili effetti negativi dei problemi di salute non professionali sulla frequenza e sulle prestazioni lavorative. La collaborazione con la sanità pubblica e con i servizi di salute ambientale è importante. Invitare i medici di medicina generale e altri operatori sanitari a visitare il servizio di medicina del lavoro e familiarizzare con le esigenze poste ai loro pazienti dalle professioni o dai rischi a cui sono esposti non solo aiuterà a stabilire relazioni amichevoli, ma fornirà anche un'opportunità per sensibilizzarli ai dettagli dei problemi di salute sul lavoro che normalmente verrebbero ignorati nel loro trattamento dei lavoratori per i quali forniscono servizi di assistenza sanitaria generale.
Gli istituti di riabilitazione sono un frequente partner di collaborazione, in particolare nel caso di lavoratori con handicap o disabilità croniche che possono richiedere sforzi speciali per migliorare e mantenere le loro capacità lavorative. Tale collaborazione è particolarmente importante nel raccomandare modifiche temporanee del lavoro che accelereranno e faciliteranno il ritorno al lavoro di persone che si stanno riprendendo da gravi infortuni o malattie, con eziologia professionale o extraprofessionale.
Le organizzazioni di risposta alle emergenze e i fornitori di primo soccorso come i servizi di ambulanza, le cliniche ambulatoriali e di emergenza ospedaliere, i centri antiveleni, la polizia e i vigili del fuoco e le organizzazioni di soccorso civico possono garantire il trattamento rapido di lesioni acute e malattie e assistere nella pianificazione e nella risposta a gravi emergenze.
Collegamenti adeguati con gli enti previdenziali e di assicurazione sanitaria possono facilitare la gestione delle prestazioni e il funzionamento del sistema di compensazione dei lavoratori.
Le autorità competenti in materia di sicurezza e salute e gli ispettorati del lavoro sono partner collaborativi fondamentali per i servizi di medicina del lavoro. Oltre ad accelerare le ispezioni formali, rapporti appropriati possono fornire supporto per le attività interne di salute e sicurezza sul lavoro e offrire opportunità di input alla formulazione di regolamenti e metodi di applicazione.
La partecipazione ad associazioni professionali e alle attività degli istituti di istruzione/formazione e delle università è preziosa per predisporre la formazione continua del personale professionale. Idealmente, il tempo e le spese dovrebbero essere sovvenzionati dall'impresa. Inoltre, i contatti collegiali con i professionisti della medicina del lavoro al servizio di altre imprese possono fornire informazioni e approfondimenti strategici e possono portare a partenariati per la raccolta e la ricerca di dati significativi.
I tipi di collaborazione sopra descritti dovrebbero essere avviati fin dall'inizio del funzionamento del servizio di medicina del lavoro ed essere continuati e ampliati a seconda dei casi. Possono non solo facilitare il raggiungimento degli obiettivi del servizio di medicina del lavoro, ma possono anche contribuire alla comunità e agli sforzi di pubbliche relazioni dell'impresa.
Infrastrutture per i Servizi di Medicina del Lavoro
Le infrastrutture per la fornitura di servizi di medicina del lavoro non sono sufficientemente sviluppate nella maggior parte del mondo, compresi i paesi sviluppati e quelli in via di sviluppo. La necessità di servizi di medicina del lavoro è particolarmente sentita nei paesi in via di sviluppo e di nuova industrializzazione, che ospitano otto lavoratori su dieci nel mondo. Se organizzati in modo appropriato ed efficace, tali servizi contribuirebbero in modo significativo non solo alla salute dei lavoratori, ma anche allo sviluppo socio-economico generale, alla produttività, alla salute ambientale e al benessere di paesi, comunità e famiglie (OMS 1995b; Jeyaratnam e Chia 1994). Efficaci servizi di medicina del lavoro possono non solo ridurre l'assenteismo per malattia evitabile e l'inabilità al lavoro, ma anche aiutare a controllare i costi dell'assistenza sanitaria e della previdenza sociale. Pertanto, lo sviluppo dei servizi di medicina del lavoro che coprono tutti i lavoratori è pienamente giustificato per quanto riguarda sia la salute dei lavoratori che l'economia.
Le infrastrutture per la fornitura di servizi di medicina del lavoro dovrebbero consentire l'attuazione efficace delle attività necessarie per raggiungere gli obiettivi della salute sul lavoro (OIL 1985a, 1985b; Rantanen, Lehtinen e Mikheev 1994; WHO 1989b). Per consentire la necessaria flessibilità, l'articolo 7 della Convenzione ILO n. 161 prevede che i servizi di medicina del lavoro possano essere organizzati come servizio per un'unica impresa o come servizio comune a più imprese. Oppure, in conformità con le condizioni e la prassi nazionale, i servizi di medicina del lavoro possono essere organizzati dalle imprese o dai gruppi di imprese interessati, dalle autorità pubbliche o dai servizi ufficiali, dagli enti previdenziali, da qualsiasi altro organismo autorizzato dall'autorità competente o da una combinazione dei suddetti .
Alcuni paesi hanno regolamenti che mettono in relazione l'organizzazione dei servizi di medicina del lavoro con le dimensioni dell'impresa. Ad esempio, le imprese più grandi devono istituire un proprio servizio interno di medicina del lavoro mentre le imprese di medie e piccole dimensioni devono aderire ai servizi di gruppo. Di norma, la legislazione consente flessibilità nella scelta dei modelli strutturali dei servizi di medicina del lavoro al fine di soddisfare le condizioni e le pratiche locali.
Modelli di servizi di medicina del lavoro
Per soddisfare le esigenze di salute sul lavoro delle imprese che variano ampiamente rispetto al tipo di industria, dimensione, tipo di attività, struttura e così via, sono stati sviluppati diversi modelli di servizi di salute sul lavoro (Rantanen, Lehtinen e Mikheev 1994; OMS 1989). Nei paesi in via di sviluppo e di nuova industrializzazione, ad esempio, dove l'assistenza sanitaria per la popolazione in generale può essere carente, il servizio di medicina del lavoro può fornire assistenza sanitaria primaria non professionale anche ai dipendenti e alle loro famiglie. Ciò è stato implementato con successo anche in Finlandia, Svezia e Italia (Rantanen 1990; OMS 1990). D'altro canto, l'elevato livello di copertura dei lavoratori in Finlandia è stato reso possibile dall'organizzazione di centri sanitari comunali (unità PHC) che forniscono servizi di medicina del lavoro per i lavoratori delle piccole imprese, i lavoratori autonomi e persino i piccoli cantieri gestiti da grandi imprese che sono sparsi in tutto il paese.
Modello in-plant (in azienda).
Molte grandi imprese industriali e non industriali, sia nel settore privato che in quello pubblico, dispongono di un servizio integrato e completo di medicina del lavoro presso le loro sedi che non solo fornisce una gamma completa di servizi di medicina del lavoro, ma può anche fornire servizi di medicina del lavoro non professionale ai lavoratori e le loro famiglie e possono svolgere ricerche. Queste unità di solito hanno personale multidisciplinare che può includere non solo medici e infermieri del lavoro, ma anche igienisti del lavoro, ergonomi, tossicologi, fisiologi del lavoro, tecnici di laboratorio e radiologici, e possibilmente fisioterapisti, assistenti sociali, educatori sanitari, consulenti e psicologi del lavoro. I servizi di igiene e sicurezza sul lavoro possono essere forniti dal personale del servizio di medicina del lavoro o da unità separate dell'impresa. Tali unità multidisciplinari sono generalmente offerte solo da grandi imprese (spesso multinazionali) e la loro qualità dei servizi e l'impatto sulla salute e sulla sicurezza sono molto convincenti.
Le imprese più piccole possono avere un'unità interna che è composta da uno o più infermieri di medicina del lavoro e un medico del lavoro part-time che visita l'unità per diverse ore al giorno o più volte alla settimana. Una variante è l'unità presidiata da uno o più infermieri di medicina del lavoro con un medico "di guardia" che visita l'unità solo su convocazione e di solito fornisce "ordini permanenti" che autorizzano l'infermiere ad eseguire procedure e dispensare farmaci che sono normalmente prerogativa solo di medici abilitati. In alcuni casi negli Stati Uniti e in Inghilterra, queste unità sono gestite e supervisionate da un appaltatore esterno come un ospedale locale o un'organizzazione imprenditoriale privata.
Per vari motivi, il personale di medicina del lavoro può a volte essere sempre più separato dalla struttura operativa centrale dell'impresa e, di conseguenza, la gamma di servizi che fornisce tende a ridursi al pronto soccorso e al trattamento di infortuni e malattie professionali acute e l'esecuzione di visite mediche di routine. I medici a tempo parziale e in particolare i medici di guardia spesso non acquisiscono la necessaria familiarità con i dettagli del tipo di lavoro svolto o dell'ambiente di lavoro e potrebbero non avere contatti sufficienti con i dirigenti e il comitato per la sicurezza o non avere l'autorità sufficiente per raccomandare adeguate misure preventive.
Nell'ambito delle riduzioni della forza lavoro osservate in tempi di recessione, alcune grandi imprese stanno riducendo i loro servizi di medicina del lavoro e, in alcuni casi, li stanno eliminando del tutto. Quest'ultimo può verificarsi quando un'impresa con un servizio di medicina del lavoro istituito viene acquisita da un'impresa che non lo aveva mantenuto. In tali casi, l'impresa può stipulare contratti con risorse esterne per gestire la struttura interna e assumere consulenti su base ad hoc per fornire servizi specializzati come igiene del lavoro, tossicologia e ingegneria della sicurezza. Alcune imprese scelgono di mantenere un esperto in salute sul lavoro e ambientale come direttore o manager medico interno per coordinare i servizi dei fornitori esterni, monitorare le loro prestazioni e fornire consulenza al top management su questioni relative alla salute e sicurezza dei dipendenti e preoccupazioni ambientali.
Modello di gruppo o interaziendale
La condivisione dei servizi di medicina del lavoro da parte di gruppi di piccole o medie imprese è stata ampiamente utilizzata in paesi industrializzati come Svezia, Norvegia, Finlandia, Danimarca, Paesi Bassi, Francia e Belgio. Ciò consente alle imprese che individualmente sono troppo piccole per avere i propri servizi, di godere dei vantaggi di un servizio completo ben attrezzato e ben attrezzato. Lo Slough Plan, organizzato alcuni decenni fa in una comunità industriale in Inghilterra, ha aperto la strada a questo tipo di accordo. Negli anni '1980, interessanti esperimenti con i centri regionali di medicina del lavoro organizzati in Svezia si sono rivelati fattibili e particolarmente utili per le medie imprese, e alcuni paesi, come la Danimarca, si sono sforzati di aumentare la dimensione delle unità condivise per consentire loro fornire una gamma più ampia di servizi invece di suddividerli in unità monodisciplinari più piccole.
Uno svantaggio frequente del modello di gruppo rispetto al modello in-plant delle imprese più grandi è la distanza tra il cantiere e il servizio di medicina del lavoro. Questo è importante non solo nei casi che richiedono il primo soccorso per lesioni più gravi (a volte è più prudente inviare tali casi direttamente a un ospedale locale, scavalcando l'unità di medicina del lavoro) ma perché di solito si perde più tempo quando i lavoratori sono costretti ad allontanarsi i locali quando si richiedono prestazioni sanitarie durante l'orario di lavoro. Un altro problema sorge quando le imprese partecipanti non sono in grado di apportare fondi sufficienti per sostenere l'unità che è costretta a chiudere quando non sono più disponibili i contributi statali o di fondazioni private che ne hanno sovvenzionato l'avvio.
Modello orientato al settore (specifico del settore).
Una variante del modello di gruppo è l'utilizzo congiunto di un servizio di medicina del lavoro da parte di più imprese della stessa industria, commercio o attività economica. L'edilizia, l'alimentazione, l'agricoltura, le banche e le assicurazioni sono esempi di settori che hanno stipulato tali accordi in Europa; tali modelli si trovano in Svezia, Paesi Bassi e Francia. Il vantaggio di questo modello è l'opportunità per il servizio di medicina del lavoro di concentrarsi su un particolare settore e accumulare competenze speciali nell'affrontare i suoi problemi. Un tale modello per l'industria delle costruzioni in Svezia fornisce servizi sofisticati, di alta qualità e multidisciplinari per l'intero paese ed è stato in grado di condurre ricerche e sviluppare programmi che affrontano problemi specifici di tale industria.
Ambulatori ospedalieri
Gli ambulatori ospedalieri e i pronto soccorso hanno tradizionalmente fornito servizi a lavoratori feriti o malati che cercano assistenza. Uno svantaggio notevole è la scarsa dimestichezza con le malattie professionali da parte del personale abituale e dei medici curanti. In alcuni casi, come notato sopra, i servizi di medicina del lavoro hanno stipulato accordi con gli ospedali locali per fornire determinati servizi specializzati e colmare il divario collaborando nella cura o istruendo il personale ospedaliero sui tipi di casi che possono essere indirizzati a loro.
Più di recente, gli ospedali hanno iniziato a gestire speciali cliniche o servizi di medicina del lavoro che sono paragonati favorevolmente ai grandi servizi interni o di gruppo sopra descritti. Sono composti da medici specializzati in medicina del lavoro che possono anche condurre ricerche sui tipi di problemi che vedono. In Svezia, ad esempio, ci sono otto cliniche regionali di medicina del lavoro, molte delle quali sono affiliate a un'università oa una facoltà di medicina, ciascuna delle quali fornisce servizi alle imprese in diverse comunità. Molti hanno un'unità speciale per servire le piccole imprese.
Una differenza significativa tra i servizi di gruppo e l'attività ospedaliera è che nel primo caso le imprese partecipanti di solito condividono la proprietà del servizio di medicina del lavoro e hanno l'autorità decisionale sul suo funzionamento, mentre il secondo opera come un policlinico privato o pubblico che ha un rapporto fornitore-cliente con le imprese committenti. Ciò limita, ad esempio, la misura in cui la partecipazione e la collaborazione tra datori di lavoro e lavoratori possono influenzare il funzionamento dell'unità.
Centri sanitari privati
Il modello di centro sanitario privato è un'unità solitamente organizzata da un gruppo di medici (può essere organizzato da un'organizzazione imprenditoriale privata che impiega i medici) per fornire diversi tipi di servizi sanitari ambulatoriali e talvolta anche ospedalieri. I centri più grandi hanno spesso uno staff multidisciplinare e possono offrire servizi di igiene del lavoro e fisioterapia, mentre le unità più piccole forniscono solitamente solo servizi medici. Come nel modello della clinica ospedaliera, il rapporto fornitore-cliente con le imprese partecipanti può ostacolare l'attuazione del principio del coinvolgimento del datore di lavoro e del lavoratore nella formulazione di politiche e procedure.
In alcuni paesi, i centri sanitari privati sono stati criticati per essere troppo orientati ai servizi clinici curativi forniti dai medici. Tale critica è giustificata nel caso di centri più piccoli in cui i servizi sono forniti da medici generici invece che da operatori sanitari esperti nella pratica della medicina del lavoro.
Unità di assistenza sanitaria primaria
Le unità di assistenza sanitaria di base sono generalmente organizzate dalle autorità municipali o da altre autorità locali o dal servizio sanitario nazionale e di solito forniscono sia servizi di prevenzione che assistenza sanitaria di base. Questo è il modello fortemente raccomandato dall'OMS come mezzo per fornire servizi alle piccole imprese e, in particolare, alle imprese agricole, al settore informale e ai lavoratori autonomi. Poiché i medici generici e gli infermieri di solito mancano di specializzazione ed esperienza in medicina del lavoro, il successo di questo modello dipende in modo critico da quanta formazione in medicina del lavoro e medicina del lavoro può essere organizzata per gli operatori sanitari.
Un vantaggio di questo modello è la sua buona copertura del paese e la sua posizione nelle comunità in cui le persone che serve lavorano e vivono. Questo è un vantaggio particolare al servizio dei lavoratori agricoli e dei lavoratori autonomi.
Un punto debole è la sua concentrazione sui servizi sanitari curativi generali e sul trattamento delle emergenze con solo una capacità limitata di effettuare la sorveglianza dell'ambiente di lavoro e di istituire misure preventive necessarie sul posto di lavoro. L'esperienza in Finlandia, dove grandi unità di assistenza sanitaria di base impiegano team di specialisti qualificati per fornire servizi di medicina del lavoro, è, tuttavia, molto positiva. Interessanti nuovi modelli per la fornitura di servizi di medicina del lavoro da parte delle unità di assistenza sanitaria primaria sono stati sperimentati nell'area cinese di Shanghai.
Modello previdenziale
In Israele, Messico, Spagna e alcuni paesi africani, ad esempio, i servizi di medicina del lavoro sono forniti da unità speciali organizzate e gestite dal sistema di sicurezza sociale. In Israele, questo modello è sostanzialmente simile nella struttura e nel funzionamento al modello di gruppo, mentre altrove è solitamente più orientato all'assistenza sanitaria curativa. La particolarità di questo modello è che è gestito dall'ente preposto all'indennizzo dei lavoratori per gli infortuni e le malattie professionali. Mentre vengono forniti servizi curativi e riabilitativi, l'enfasi sul controllo dei costi della sicurezza sociale ha portato a dare priorità ai servizi di prevenzione.
Selezione di un modello per i servizi di medicina del lavoro
La decisione primaria di disporre o meno di un servizio di medicina del lavoro può essere determinata dalla legge, da un contratto di gestione del lavoro o dalle preoccupazioni della direzione in merito alla salute e alla sicurezza dei dipendenti. Mentre molte imprese sono motivate verso una decisione positiva dalla consapevolezza del valore di un servizio di medicina del lavoro per mantenere il proprio apparato produttivo, altre sono spinte da considerazioni economiche come il controllo dei costi delle prestazioni di compensazione dei lavoratori, l'assenteismo per malattia evitabile e l'invalidità, il prepensionamento per motivi di salute, sanzioni regolamentari, contenziosi e così via.
Il modello per la fornitura di servizi di medicina del lavoro può essere dettato da leggi o regolamenti che possono essere generali o applicabili solo a determinati settori. Questo è generalmente il caso del modello previdenziale, in cui le imprese clienti non hanno altra scelta.
Nella maggior parte dei casi, il modello selezionato è determinato da fattori quali la dimensione della forza lavoro e le sue caratteristiche demografiche, i tipi di lavoro che svolgono e i rischi sul posto di lavoro che incontrano, l'ubicazione del/i sito/i di lavoro, il tipo e la qualità dei servizi sanitari disponibili nella comunità e, cosa forse più importante, la ricchezza dell'impresa e la sua capacità di fornire il necessario sostegno finanziario. A volte, un'impresa lancerà un'unità minima e allargherà ed espanderà le sue attività man mano che dimostra il suo valore e guadagna l'accettazione dei lavoratori. Finora sono stati condotti solo pochi studi comparativi sul funzionamento di vari modelli di servizi di medicina del lavoro in diverse situazioni.
Servizi di igiene del lavoro
Strumenti e linee guida internazionali raccomandano fortemente l'inclusione dei servizi di igiene del lavoro nel servizio multidisciplinare di medicina del lavoro. In alcuni paesi, tuttavia, l'igiene del lavoro è tradizionalmente svolta come attività separata e indipendente. In tali circostanze, è necessaria la collaborazione con altri servizi coinvolti nelle attività di sicurezza e salute sul lavoro.
Servizi di sicurezza
I servizi di sicurezza sono tradizionalmente svolti come attività separata da addetti alla sicurezza o ingegneri della sicurezza che sono dipendenti dell'impresa (ILO 1981a; Bird e Germain 1990) o tramite qualche forma di accordo di consulenza. Nel servizio di sicurezza aziendale, il responsabile della sicurezza è spesso anche il principale responsabile della sicurezza in azienda e rappresenta il datore di lavoro in tali questioni. Ancora una volta, la tendenza moderna è quella di integrare la sicurezza con l'igiene e la salute sul lavoro e altri servizi coinvolti nelle attività di salute sul lavoro al fine di formare un'entità multidisciplinare.
Laddove le attività di sicurezza sono svolte parallelamente a quelle di salute e igiene del lavoro, la collaborazione è necessaria in particolare per quanto riguarda l'identificazione dei pericoli di infortunio, la valutazione dei rischi, la pianificazione e l'attuazione delle misure preventive e di controllo, l'istruzione e la formazione di dirigenti, preposti e lavoratori, nonché la raccolta, la conservazione e la registrazione dei registri degli infortuni e l'attuazione delle eventuali misure di controllo istituite.
Personale del Servizio di medicina del lavoro
Tradizionalmente, il servizio di medicina del lavoro è composto solo da un medico di medicina del lavoro, oppure da un medico e un infermiere che, eventualmente con l'aggiunta di un igienista industriale, possono essere designati come personale “di base”. Le disposizioni più recenti, tuttavia, richiedono che, ove possibile, il personale di medicina del lavoro abbia una composizione multidisciplinare.
Il personale può essere allargato a un team multidisciplinare completo a seconda del modello di servizio, della natura del settore e dei tipi di lavoro coinvolti, della disponibilità dei vari specialisti o di programmi per la loro formazione e dell'entità delle risorse finanziarie disponibili risorse. Quando non fanno effettivamente parte del personale, i posti di personale supplementare possono essere occupati da servizi di supporto esterni (WHO 1989a, 1989b). Possono includere ingegneri della sicurezza, specialisti della salute mentale (p. es., psicologi, consulenti), fisiologi del lavoro, ergonomi, fisioterapisti, tossicologi, epidemiologi ed educatori sanitari. La maggior parte di questi è raramente inclusa nel personale a tempo pieno del servizio di medicina del lavoro e viene coinvolta a tempo parziale o “secondo necessità” (Rantanen 1990).
Poiché i fabbisogni quantitativi di personale di medicina del lavoro variano ampiamente a seconda dell'impresa interessata, del modello organizzativo e delle prestazioni erogate dal servizio di medicina del lavoro, nonché della disponibilità di servizi di supporto e paralleli, non è possibile essere categorici in merito dimensione numerica del personale (Rantanen 1990; Rantanen, Lehtinen e Mikheev 1994). Ad esempio, 3,000 lavoratori in una grande impresa richiedono un personale più piccolo di quanto sarebbe necessario per fornire una gamma simile di servizi per 300 posti di lavoro con 10 dipendenti ciascuno. Si è notato però che attualmente in Europa la proporzione abituale è di un medico e due infermiere per servire da 2,000 a 3,000 lavoratori. La variazione è ampia e va da 1 su 500 a 1 su 5,000. In alcuni paesi, le decisioni sul personale del servizio di medicina del lavoro sono prese dal datore di lavoro sulla base del tipo e del volume dei servizi forniti, mentre in un certo numero di paesi il numero e la composizione del personale di medicina del lavoro sono stabiliti dalla legislazione. Ad esempio, la recente legislazione nei Paesi Bassi richiede che il team di salute sul lavoro sia composto almeno da un medico, un igienista, un ingegnere della sicurezza e un esperto in rapporti di lavoro/organizzazione (Ordine ministeriale sulla certificazione dei servizi SSB e requisiti di competenza per SSB Servizi 1993).
Molti paesi hanno formulato criteri di competenza ufficiali o semi-ufficiali per i medici e gli infermieri del lavoro, ma non sono stati stabiliti quelli per le altre discipline. I nuovi principi dell'Unione Europea richiedono la conferma della competenza di tutti gli specialisti di medicina del lavoro e alcuni paesi hanno istituito sistemi di certificazione per loro (CEC 1989; Ordine ministeriale sulla certificazione dei servizi SSB e requisiti di competenza per i servizi SSB 1993).
I programmi di formazione per gli specialisti della medicina del lavoro non sono ben sviluppati, a parte quelli per i medici del lavoro, gli infermieri e, in alcuni paesi, gli igienisti del lavoro (Rantanen 1990). È stata incoraggiata l'istituzione di curricula a tutti i livelli per tutte le categorie specialistiche, compresi i programmi di formazione di base, post-laurea e continua. Si ritiene inoltre auspicabile includere elementi formativi di medicina del lavoro a livello di istruzione di base, non solo nelle scuole di medicina ma anche in altre istituzioni come le università tecniche, le facoltà di scienze e così via. Oltre al background scientifico e alle competenze pratiche necessarie per la pratica della medicina del lavoro, la formazione dovrebbe includere lo sviluppo di atteggiamenti adeguati nei confronti della protezione della salute dei lavoratori. La formazione in collaborazione con specialisti di altre discipline consentirebbe un approccio multidisciplinare. Si ritiene inoltre necessaria la formazione in collaborazione con le autorità competenti ei datori di lavoro.
L'identità professionale degli specialisti di medicina del lavoro deve essere sostenuta in modo equo tra le varie discipline. Rafforzare la loro indipendenza professionale è fondamentale per un efficiente svolgimento delle loro funzioni e può aumentare l'interesse di altri operatori sanitari nello sviluppo di carriere permanenti nel settore della medicina del lavoro. È importante che i programmi di formazione vengano riorganizzati mentre i paesi stanno sviluppando nuove competenze e criteri di certificazione per gli specialisti in medicina del lavoro.
Infrastrutture per i servizi di supporto
La maggior parte delle imprese non può permettersi il servizio completo multidisciplinare di medicina del lavoro necessario per i propri programmi di salute e sicurezza sul lavoro. Oltre ai servizi di base forniti all'impresa, lo stesso servizio di medicina del lavoro può richiedere competenze tecniche in aree quali (Kroon e Overeynder 1991; CEC 1989; Rantanen, Lehtinen e Mikheev 1994):
- igiene del lavoro (misurazione e analisi)
- ergonomia
- informazioni e consigli su nuovi problemi e approcci alla loro soluzione
- sviluppo organizzativo
- psicologia e gestione dello stress
- nuovi sviluppi nelle misure e nelle attrezzature di controllo
- supporto alla ricerca.
I paesi hanno utilizzato approcci diversi per l'organizzazione di tali servizi. Ad esempio, la Finlandia dispone di un Istituto di medicina del lavoro con sei istituti regionali per fornire supporto esperto ai servizi di medicina del lavoro di prima linea. La maggior parte dei paesi industrializzati dispone di un tale istituto nazionale o di una struttura analoga con servizi di ricerca, formazione, informazione e consulenza come funzioni principali; sono rari nei paesi in via di sviluppo. Qualora tale istituto non esista, tali servizi possono essere forniti da gruppi di ricerca universitari, enti previdenziali, sistemi sanitari nazionali, autorità governative per la salute e la sicurezza sul lavoro e consulenti privati.
Le esperienze dei paesi industrializzati hanno dimostrato l'opportunità di creare in ogni paese in via di industrializzazione e di recente sviluppo un apposito centro di ricerca e sviluppo in materia di salute sul lavoro che possa:
- fornire supporto per lo sviluppo, la valutazione e il monitoraggio delle politiche
- fornire un supporto scientifico continuo per la definizione di standard e limiti di esposizione professionale
- sviluppare e implementare criteri per valutare la competenza nelle varie discipline di medicina del lavoro
- fornire e promuovere la creazione di programmi educativi e formativi per aumentare il numero e la competenza degli specialisti della medicina del lavoro
- fornire informazioni e consulenza in materia di salute sul lavoro non solo agli operatori del settore ma anche a dirigenti, sindacati, agenzie governative e al pubblico in generale
- condurre o commissionare ricerche necessarie in materia di salute e sicurezza sul lavoro.
Quando un singolo istituto non è in grado di fornire tutti i servizi necessari, potrebbe essere necessario creare una rete tra diverse unità di servizio come università, istituti di ricerca e altre organizzazioni simili.
Finanziamento dei servizi di medicina del lavoro
Secondo gli strumenti dell'ILO, la responsabilità primaria del finanziamento dei servizi di salute e sicurezza sul lavoro spetta al datore di lavoro, senza alcun onere per i lavoratori. In alcuni paesi, tuttavia, ci sono modifiche di questi principi. Ad esempio, i costi per la fornitura di servizi di medicina del lavoro possono essere sostanzialmente sovvenzionati dall'ente previdenziale. Un esempio calzante è la Finlandia, dove la principale responsabilità finanziaria è del datore di lavoro, ma il 50% dei costi sarà rimborsato dall'istituto di previdenza sociale, a condizione che vi sia la prova del rispetto delle norme sulla salute e la sicurezza sul lavoro e il comitato per la sicurezza e la salute sul lavoro dell'impresa conferma che i servizi di medicina del lavoro sono stati forniti correttamente.
Nella maggior parte dei paesi sono disponibili tali sistemi nazionali di rimborso. Nel modello di centro sanitario comunitario per l'erogazione dei servizi di medicina del lavoro, i costi di avviamento delle strutture, delle attrezzature e del personale sono sostenuti dalla comunità, ma i costi operativi sono sostenuti riscuotendo le tasse dai datori di lavoro e dai lavoratori autonomi.
I sistemi di rimborso o sovvenzione hanno lo scopo di favorire la disponibilità di servizi alle imprese con vincoli economici, e in particolare alle piccole imprese che raramente possono disporre di risorse adeguate. L'efficacia di un tale sistema è dimostrata dall'esperienza in Svezia negli anni '1980, in cui lo stanziamento di ingenti somme di finanziamenti governativi per sovvenzionare i servizi di medicina del lavoro per le imprese in generale e in particolare per le piccole imprese ha aumentato la percentuale di lavoratori coperti da Dal 60% a oltre l'80%.
Sistemi di Qualità e Valutazione dei Servizi di Medicina del Lavoro
Il servizio di medicina del lavoro dovrebbe continuamente valutare autonomamente i propri obiettivi, le attività ei risultati conseguiti in materia di tutela della salute dei lavoratori e di miglioramento dell'ambiente di lavoro. Molte imprese dispongono di audit indipendenti periodici da parte di specialisti dell'organizzazione o di consulenti esterni. In alcuni paesi esistono meccanismi governativi o privati per la ricertificazione periodica basati su protocolli di audit formali. In alcune imprese, indagini periodiche tra i dipendenti forniscono utili indicazioni sull'apprezzamento dei lavoratori nei confronti del servizio di medicina del lavoro e sulla loro soddisfazione per i servizi da esso erogati. Per essere veramente utili, deve esserci un feedback dei risultati di tali sondaggi ai dipendenti partecipanti e la prova che vengono intraprese azioni appropriate per affrontare eventuali problemi che rivelano.
Molti dei paesi industrializzati (ad es. Paesi Bassi e Finlandia) hanno avviato l'uso degli standard della serie ISO 9000 nello sviluppo di sistemi di qualità per i servizi sanitari in generale e per i servizi di medicina del lavoro. Ciò è particolarmente appropriato perché molte aziende clienti stanno applicando tali standard ai propri processi produttivi. Alcune imprese che hanno incluso i loro servizi di medicina del lavoro nell'applicazione del Total Quality Management (noto anche come Continuous Quality Improvement) in tutte le loro organizzazioni hanno riportato un'esperienza positiva in termini di miglioramento della qualità e funzionamento più agevole dei servizi.
In pratica, l'applicazione di un programma di miglioramento continuo della qualità significa che ogni dipartimento o unità dell'azienda analizza le proprie funzioni e prestazioni e istituisce le modifiche necessarie per portare la loro qualità a un livello ottimale. Il servizio di medicina del lavoro non dovrebbe solo essere un partecipante volontario in questo sforzo, ma dovrebbe rendersi disponibile per garantire che le considerazioni sulla salute e la sicurezza dei lavoratori non siano trascurate in questo processo.
La valutazione della qualità dei servizi di medicina del lavoro non serve solo gli interessi dei datori di lavoro, dei lavoratori e delle autorità competenti, ma anche gli interessi dei fornitori dei servizi. Diversi schemi per tale valutazione sono stati sviluppati in un certo numero di paesi. Ai fini pratici, l'autovalutazione da parte del personale del servizio di medicina del lavoro stesso può essere la più pratica, in particolare quando esiste un comitato per la salute e la sicurezza per valutare i risultati di tale valutazione.
C'è un crescente interesse nell'esaminare gli aspetti economici dei servizi di salute e sicurezza sul lavoro e nella convalida del loro rapporto costo-efficacia, ma sono stati ancora pubblicati pochi studi di questo tipo.
Sviluppo graduale dei servizi di medicina del lavoro
La Convenzione ILO sui servizi di medicina del lavoro del 1985 (n. 161) e la sua Raccomandazione di accompagnamento (n. 171) incoraggiano i paesi a sviluppare progressivamente servizi di medicina del lavoro per tutti i lavoratori, in tutti i rami dell'attività economica e in tutte le imprese, comprese quelle del settore pubblico settore e i soci delle cooperative di produzione. Alcuni paesi hanno già sviluppato servizi ben organizzati basati su disposizioni previste dalla loro legislazione.
A partire dai servizi consolidati, ci sono tre strategie per un ulteriore sviluppo: estendere l'intero spettro di attività per coprire più imprese e più lavoratori; ampliare il contenuto dei servizi di medicina del lavoro offrendo solo servizi di base; e graduale espansione sia del contenuto che della copertura.
Ci sono state discussioni sulle attività minime che dovrebbero essere fornite da un servizio di medicina del lavoro. In alcuni paesi, sono limitati agli esami sanitari condotti da medici appositamente autorizzati. Nel 1989, l'OMS/Consultazione europea sui servizi di medicina del lavoro (OMS 1989b) propose che il minimo dovesse comprendere le seguenti attività fondamentali:
- valutazione dei bisogni di salute sul lavoro
- azioni preventive e di controllo rivolte all'ambiente di lavoro
- attività di prevenzione rivolte al lavoratore
- attività curative limitate al primo soccorso, diagnosi di malattie professionali, riabilitazione al rientro al lavoro
- follow-up e valutazione delle statistiche degli infortuni e delle malattie professionali.
In pratica, esiste un gran numero di luoghi di lavoro in tutto il mondo che non sono ancora stati in grado di fornire alcun servizio ai propri lavoratori. Di conseguenza, il primo passo per un programma nazionale può essere limitato solo alla creazione di servizi di medicina del lavoro che forniscano queste attività fondamentali per i più bisognosi.
Prospettive future per lo sviluppo dei servizi di medicina del lavoro
Lo sviluppo futuro dei servizi di medicina del lavoro dipende da una serie di fattori nel mondo del lavoro e anche dalle economie e dalle politiche nazionali. Le tendenze più importanti nei paesi industrializzati comprendono l'invecchiamento della forza lavoro, l'aumento dei modelli e degli orari di lavoro irregolari, il lavoro a distanza (telelavoro), i luoghi di lavoro mobili e il costante aumento delle piccole imprese e dei lavoratori autonomi. Vengono introdotte nuove tecnologie, vengono utilizzate nuove sostanze e materiali e compaiono nuove forme di organizzazione del lavoro. C'è pressione per aumentare contemporaneamente la produttività e la qualità, con conseguente necessità di mantenere una forte motivazione per il lavoro di fronte al ritmo crescente del cambiamento, e la necessità di apprendere nuove pratiche e metodi di lavoro cresce rapidamente.
Sebbene le misure per combattere i rischi professionali tradizionali abbiano avuto successo, in particolare nei paesi industrializzati, è improbabile che questi rischi scompaiano del tutto nel prossimo futuro e continueranno a rappresentare un pericolo anche se per popolazioni di lavoratori più piccole. I problemi psicologici e psicosociali stanno diventando rischi professionali dominanti. La globalizzazione dell'economia mondiale, la regionalizzazione e la crescita delle economie e delle imprese multinazionali stanno creando una forza lavoro mobile a livello internazionale e determinano l'esportazione dei rischi professionali verso aree in cui le normative e i vincoli di protezione sono deboli o inesistenti.
In risposta a queste tendenze, il secondo incontro dei centri di collaborazione dell'OMS per la salute sul lavoro (la rete di 52 istituti nazionali di salute sul lavoro) tenutosi nell'ottobre 1994 ha sviluppato la strategia globale sulla salute sul lavoro per tutti con particolare rilevanza per lo sviluppo futuro della salute sul lavoro la pratica. Per quanto riguarda l'ulteriore sviluppo dei servizi di medicina del lavoro, in futuro dovranno essere affrontati i seguenti problemi emergenti:
- sviluppo universale della salute sul lavoro per tutti al fine di uniformare le condizioni di lavoro e di salute in tutte le parti del mondo
- sviluppare migliori metodi predittivi per valutare in anticipo i rischi per la salute delle esposizioni e fornire criteri di salute e sicurezza per progettisti, progettisti e ingegneri industriali
- migliorare l'integrazione dei servizi di medicina del lavoro con gli altri servizi dell'impresa
- sviluppare sistemi migliorati per fornire servizi di medicina del lavoro alle piccole imprese, ai lavoratori agricoli e ai lavoratori autonomi
- accelerare e migliorare la valutazione dei potenziali pericoli introdotti da nuove tecnologie, materiali e sostanze
- rafforzare le strategie e le metodologie applicabili nell'affrontare gli aspetti psicosociali del lavoro, con particolare attenzione al controllo dei pericoli e alla prevenzione dei loro effetti negativi
- migliorare la capacità di prevenire e controllare i disturbi muscoloscheletrici, le lesioni da sforzo cumulativo e lo stress professionale
- aumentare l'attenzione alle esigenze dei lavoratori anziani e migliorare i metodi per il loro adattamento al lavoro e il mantenimento delle capacità lavorative
- sviluppare e potenziare programmi per mantenere le capacità lavorative dei disoccupati e facilitarne il reimpiego
- aumentare il numero e la competenza dei professionisti in molte discipline coinvolte nella salute e sicurezza sul lavoro e riconoscere la necessità di coinvolgere nuove discipline come la scienza dell'organizzazione del lavoro, la gestione della qualità e l'economia sanitaria.
Per riassumere, i servizi di medicina del lavoro dovranno affrontare sfide formidabili durante il prossimo decennio e oltre, oltre alle pressioni economiche, politiche e sociali inerenti al cambiamento delle configurazioni nazionali e industriali. Includono i problemi di salute sul lavoro legati alle nuove tecnologie dell'informazione e all'automazione, le nuove sostanze chimiche e le nuove forme di energia fisica, i rischi delle nuove biotecnologie, la delocalizzazione e il trasferimento internazionale di tecnologie pericolose, l'invecchiamento della forza lavoro, i problemi speciali di tali gruppi vulnerabili come i malati cronici ei portatori di handicap, così come la disoccupazione ei trasferimenti forzati dalla ricerca di lavoro, e la comparsa di malattie nuove e finora non riconosciute che possono colpire la forza lavoro.
Conclusioni
Le infrastrutture per la salute sul lavoro non sono sufficientemente sviluppate per soddisfare le esigenze dei lavoratori in tutte le parti del mondo. La necessità di efficaci servizi di medicina del lavoro sta crescendo anziché diminuire. Gli strumenti dell'ILO sui servizi di medicina del lavoro e le strategie parallele dell'OMS forniscono una valida base per lo sviluppo significativo dei servizi di medicina del lavoro e dovrebbero essere utilizzati da ciascun paese in quanto fissano obiettivi politici per garantire la salute e la sicurezza dei lavoratori nel paese.
I paesi in via di sviluppo e di nuova industrializzazione ospitano circa 8 lavoratori su 10 nel mondo e non più del 5-10% di questa popolazione attiva ha accesso a servizi di medicina del lavoro adeguati. In molti paesi industrializzati questa percentuale non supera il 20-50%. Se tali servizi potessero essere organizzati e forniti a tutti i lavoratori, non solo influenzerebbero favorevolmente la salute dei lavoratori, ma avrebbero anche un'influenza positiva sul benessere e sullo stato economico dei paesi, delle loro comunità e dell'intera popolazione. Ciò aiuterebbe anche a controllare i costi dell'assenteismo per malattia e della disabilità evitabili e a limitare l'escalation dei costi dell'assistenza sanitaria e della sicurezza sociale.
Linee guida internazionali per efficaci politiche e programmi di salute sul lavoro sono disponibili ma non sufficientemente applicate a livello nazionale e locale. Dovrebbe essere incoraggiata la collaborazione tra i Paesi e le organizzazioni internazionali e tra i Paesi stessi per fornire il necessario supporto finanziario, tecnico e professionale necessario per aumentare l'accesso ai servizi di medicina del lavoro.
La gamma e la quantità di servizi di medicina del lavoro richiesti da un'impresa variano ampiamente a seconda delle condizioni del paese e della comunità, della natura del settore e dei processi e dei materiali utilizzati, nonché delle caratteristiche della forza lavoro. I servizi preventivi dovrebbero avere la massima priorità e dovrebbe essere garantito un livello accettabile di qualità.
Sono disponibili diversi modelli per l'organizzazione dei servizi di medicina del lavoro e la creazione delle relative infrastrutture. La scelta dovrebbe essere determinata dalle caratteristiche dell'impresa, dalle risorse disponibili in termini di finanze, strutture, personale qualificato, dal tipo di problemi previsti e da ciò che è disponibile nella comunità. Sono necessarie ulteriori ricerche sull'idoneità di vari modelli in diverse situazioni.
Fornire servizi di medicina del lavoro di alta qualità spesso richiede il coinvolgimento di un'ampia gamma di discipline in materia di salute e sicurezza sul lavoro, salute generale e psicosociali. Il servizio ideale è gestito da un team multidisciplinare in cui sono rappresentate alcune di queste specialità. Tuttavia, anche tali servizi devono rivolgersi a fonti esterne quando sono richiesti specialisti raramente utilizzati. Per soddisfare il crescente bisogno di tali specialisti, è necessario reclutare, formare e fornire la specializzazione in medicina del lavoro in numero adeguato necessaria per un'efficacia ottimale nel mondo del lavoro. La collaborazione internazionale dovrebbe essere incoraggiata nella raccolta delle informazioni disponibili e nella progettazione della loro applicazione in circostanze diverse, e la sua diffusione attraverso reti già stabilite dovrebbe essere ampiamente promossa.
Le attività di ricerca in materia di salute sul lavoro sono state tradizionalmente incentrate su settori quali la tossicologia, l'epidemiologia e la diagnosi e il trattamento dei problemi di salute. Sono necessarie ulteriori ricerche sull'efficacia dei vari modelli e meccanismi per la fornitura di servizi di medicina del lavoro, sul loro rapporto costo-efficacia e sulla loro adattabilità alle diverse circostanze.
Ci sono una serie di scopi e obiettivi dei servizi di medicina del lavoro, alcuni dei quali potrebbero dover essere riconsiderati a causa del mondo del lavoro in continua evoluzione. Queste dovrebbero essere riviste e riviste dai più autorevoli organismi internazionali alla luce dei nuovi ed emergenti problemi di salute e sicurezza sul lavoro e delle nuove modalità di promozione e tutela della salute dei lavoratori.
Le Convenzioni e le Raccomandazioni dell'ILO sulla salute e la sicurezza sul lavoro, gli approcci e gli standard in esse incorporati, le strategie e le risoluzioni dell'OMS, nonché i programmi internazionali di entrambe le organizzazioni costituiscono una solida base per il lavoro nazionale e un'ampia cooperazione internazionale per l'ulteriore sviluppo e miglioramento delle condizioni occupazionali servizi e pratiche sanitarie. Tali strumenti e la loro debita attuazione sono particolarmente necessari in tutto il mondo in tempi di vita lavorativa in rapido mutamento; nell'implementazione di nuove tecnologie; e sotto il rischio crescente di anteporre gli obiettivi economici e materiali a breve termine ai valori di salute e sicurezza.
" DISCLAIMER: L'ILO non si assume alcuna responsabilità per i contenuti presentati su questo portale Web presentati in una lingua diversa dall'inglese, che è la lingua utilizzata per la produzione iniziale e la revisione tra pari del contenuto originale. Alcune statistiche non sono state aggiornate da allora la produzione della 4a edizione dell'Enciclopedia (1998)."