bambini categorie

1. Sangue (3)

1. Sangue
Editor del capitolo: Bernard D.Goldstein
Sommario
tavoli
Sistema Ematopoietico e Linfatico
Bernard D.Goldstein
Leucemia, linfomi maligni e mieloma multiplo
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agenti o condizioni di lavoro che influenzano il sangue
Bernard D.Goldstein
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.

2. Cancro (4)

2. Cancro
Editor del capitolo: Paolo Boffetta
Table di contenuti
tavoli
Introduzione
Neil Pearce, Paolo Boffetta e Manolis Kogevinas
Agenti cancerogeni occupazionali
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn e Harri Vainio
Cancro ambientale
Bruce K. Armstrong e Paolo Boffetta
Frodi
Per Gustavson
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
- Tumori professionali: fatti chiave
- Proporzioni stimate di cancro (PAR) attribuibili alle occupazioni
- Valutazione delle prove di cancerogenicità nelle Monografie IARC
- Gruppi di classificazione del programma della monografia IARC
- Gruppo 1-Sostanze chimiche cancerogene per l'uomo
- Gruppo 2A: sostanze chimiche probabilmente cancerogene per l'uomo
- Gruppo 2B—Sostanze chimiche possibilmente cancerogene per l'uomo
- Pesticidi valutati nelle monografie IARC, volumi 1-63 (1972-1995)
- Farmaci valutati nelle monografie IARC, volumi 1-63 (1972-1995)
- Agenti ambientali/esposizioni note o sospette di cancro umano
- Industrie, occupazioni, esposizioni che presentano un rischio cancerogeno
- Industrie, occs., esp. con eccesso di cancro non cancerogeni definitivi
- Variazioni di popolazione registrate dell'incidenza di alcuni tumori comuni

3. Sistema cardiovascolare (7)

3. Sistema cardiovascolare
Redattori di capitoli: Lothar Heinemann e Gerd Heuchert
Sommario
Tabelle e figure
Introduzione
Lothar Heinemann e Gerd Heuchert
Morbilità e mortalità cardiovascolare nella forza lavoro
Gottfried Enderlein e Lothar Heinemann
Il concetto di fattore di rischio nelle malattie cardiovascolari
Lothar Heinemann, Gottfried Enderlein e Heide Stark
Programmi di riabilitazione e prevenzione
Lothar Heinemann e Gottfried Enderlein
Pericoli fisici, chimici e biologici
Fattori fisici
Heide Stark e Gerd Heuchert
Materiali chimici pericolosi
Ulrike Tittelbach e Wolfram Dietmar Schneider
Rischi biologici
Regina Jäckel, Ulrike Tittelbach e Wolfram Dietmar Schneider
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo
- Mortalità da malattie cardiovascolari
- Tassi di mortalità, gruppi speciali di diagnosi cardiovascolare
- Tasso di malattia e ridotta capacità lavorativa
- Lavoro associato a rischi cardiovascolari
- Infezioni e malattie professionali
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

4. Apparato digerente (6)

4. Apparato digerente
Editor del capitolo: Heikki Savolainen
Sommario
Cifre
Apparato digerente
G.Frada
Bocca e denti
F.Gabbato
Fegato
Giorgio Kazantzis
Ulcera peptica
KS Cho
Cancro al fegato
Timo Partanen, Timo Kauppinen, Paolo Boffetta e Elisabete Weiderpass
Cancro al pancreas
Timo Partanen, Timo Kauppinen, Paolo Boffetta e Elisabete Weiderpass
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

5. Salute mentale (8)

5. Salute mentale
Redattori del capitolo: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter e Lennart Levi
Sommario
Tabelle e figure
Lavoro e salute mentale
Irene LD Houtman e Michiel AJ Kompier
Psicosi lavoro-correlata
Craig Stenberg, Judith Holder e Krishna Tallur
Umore e affetto
Depressione
Jay Lasser e Jeffrey P.Kahn
Ansia correlata al lavoro
Randal D. Beaton
Disturbo da stress post-traumatico e sua relazione con la salute sul lavoro e la prevenzione degli infortuni
Marco Bravermann
Stress e burnout e loro implicazione nell'ambiente di lavoro
Herbert J.Freudenberger
Disturbi cognitivi
Catherine A.Heaney
Karoshi: Morte per eccesso di lavoro
Takashi Haratani
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Panoramica schematica delle strategie di gestione ed esempi
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

6. Sistema muscoloscheletrico (14)

6. Sistema muscoloscheletrico
Redattori del capitolo: Hilkka Riihimäki e Eira Viikari-Juntura
Sommario
Tabelle e figure
Panoramica
Hilkka Riihimäki
Muscoli
Gisela Sjogaard
tendini
Thomas J.Armstrong
Ossa e articolazioni
David Hamman
Dischi intervertebrali
Sally Roberts e Jill PG Urban
Regione lombare
Hilkka Riihimäki
Regione della colonna vertebrale toracica
Jarl-Erik Michelsson
Collo
Åsa Kilbom
Spalla
Mats Hagberg
Gomito
Eira Viikari-Juntura
Avambraccio, polso e mano
Eira Viikari-Juntura
Anca e ginocchio
Eva Vingård
Gamba, caviglia e piede
Jarl-Erik Michelsson
Altre malattie
Marjatta Leirisalo-Repo
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
- Struttura-funzione dei componenti articolari
- Prevalenza di disturbi alla schiena, nei finlandesi oltre i 30 anni
- Ridurre i rischi di mal di schiena sul lavoro
- Classificazione dei disturbi lombari (Quebec Task Force)
- Movimenti consentiti per la testa nella guida prolungata
- Incidenza di epicondilite in varie popolazioni
- Incidenza di tenosinovite/peritendinite
- Osteoartrosi primaria dell'anca a Malmö, Svezia
- Linee guida per il trattamento dell'artrite reumatoide
- Infezioni note per scatenare l'artrite reattiva
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

7. Sistema nervoso (9)

7. Sistema nervoso
Editor del capitolo: Donna Merger
Sommario
Tabelle e figure
Sistema nervoso: panoramica
Donna Mergler e José A. Valciukas
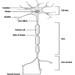
Anatomia e fisiologia
Josè A. Valciukas
Agenti Chimici Neurotossici
Peter Arlien-Søborg e Leif Simonsen
Manifestazioni di avvelenamento acuto e precoce cronico
Donna Merger
Prevenire la neurotossicità sul lavoro
Barry Johnson
Sindromi cliniche associate a neurotossicità
Robert G. Feldmann
Misurazione dei deficit neurotossici
Donna Merger
Diagnosi
Anna Maria Seppäläinen
Neuroepidemiologia occupazionale
Olav Axelson
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
- Nomi e funzioni principali di ciascuna coppia di nervi cranici
- Raggruppamento degli effetti neurotossici per quanto riguarda la neurotossicità
- Gas associati ad effetti neurotossici
- Metalli neurotossici e loro composti inorganici
- Monomeri neurotossici
- Solventi organici associati a neurotossicità
- Classi di comuni pesticidi neurotossici
- Altre sostanze chimiche associate alla neurotossicità
- Lista di controllo dei sintomi cronici
- Effetti neurofunzionali dell'esposizione ad alcune neurotossine
- Esposizioni chimiche e sindromi neurotossiche associate
- Alcune batterie "core" per valutare i primi effetti neurotossici
- Albero decisionale per la malattia neurotossica
- Effetti neurofunzionali coerenti dell'esposizione in cantiere ad alcune delle principali sostanze neurotossiche
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

8. Apparato renale-urinario (2)

8. Sistema renale-urinario
Editor del capitolo: George P.Hemstreet
Sommario
Tabelle e figure
Sistemi renale-urinario
George P.Hemstreet
Tumori renali-urinari
Timo Partanen, Harri Vainio, Paolo Boffetta e Elisabete Weiderpass
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
- Enzimi del metabolismo dei farmaci nel rene
- Le cause più comuni di ematuria, per età e sesso
- Criteri per la selezione dei biomarcatori
- Potenziali biomarcatori legati al danno cellulare
- Insufficienza renale acuta e occupazione
- Segmenti del nefrone interessati da sostanze tossiche selezionate
- Applicazioni della citologia urinaria
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

9. Sistema riproduttivo (9)

9. Sistema riproduttivo
Editor del capitolo: Grace Kawas Lemasters
Sommario
Tabelle e figure
Sistema riproduttivo: introduzione
Lowell E. Sever
Introduzione alla funzione riproduttiva maschile e femminile
Donald R. Mattison
Sistema riproduttivo maschile e tossicologia
Steven Schrader e Grace Kawas Lemasters
Struttura del sistema riproduttivo femminile e vulnerabilità dell'organo bersaglio
Donald R. Mattison
Esposizioni occupazionali materne ed esiti avversi della gravidanza
Grace Kawas Lemasters
Parto pretermine e lavoro
Nicola Mamelle
Esposizioni occupazionali e ambientali del neonato
Mary S. Wolff e Patrisha M. Woolard
Protezione della maternità nella legislazione
Marie-Claire Séguret
Raccomandazioni per la gravidanza e il lavoro negli Stati Uniti
Leon J.Warshaw
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Esposizioni con endpoint avversi multipli
2. Studi epidemiologici degli effetti paterni sull'esito della gravidanza
3. Potenziali sostanze tossiche per la riproduzione femminile
4. Definizione di perdita fetale e morte infantile
5. Fattori per piccoli per età gestazionale e perdita fetale
6. Fonti identificate di affaticamento professionale
7. Rischi relativi e indici di affaticamento per il parto pretermine
8. Rischio di prematurità per numero di indici di affaticamento professionale
9. Rischi relativi e cambiamenti delle condizioni di lavoro
10 Fonti e livelli di esposizione neonatale
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

10. Sistema respiratorio (18)

10. Sistema respiratorio
Editor di capitoli: Alois David e Gregory R.Wagner
Sommario
Tabelle e figure
Struttura e funzione
Morton Lipmann
Esame della funzionalità polmonare
Ulf Ulfvarson e Monica Dahlqvist
Malattie causate da irritanti respiratori e sostanze chimiche tossiche
David LS Ryon e William N. Rom
Asma professionale
George Friedman-Jimenez e Edward L. Petsonk
Malattie causate da polveri organiche
Ragnar Rylander e Richard SF Schilling
Malattia del berillio
Homayun Kazemi
Pneumoconiosi: definizione
Alois David
Classificazione internazionale ILO delle radiografie delle pneumoconiosi
Michele Lesage
Eziopatogenesi delle pneumoconiosi
Patrick Sébastien e Raymond Bégin
Silicosi
John E. Parker e Gregory R. Wagner
Malattie polmonari dei lavoratori del carbone
Michael D. Attfield, Edward L. Petsonk e Gregory R. Wagner
Malattie correlate all'amianto
Margaret R. Becklake
Malattia dei metalli duri
Gerolamo Chiappino
Sistema respiratorio: la varietà di pneumoconiosi
Steven R. Short e Edward L. Petsonk
Broncopneumopatia cronica ostruttiva
Kazimierz Marek e Jan E. Zejda
Effetti sulla salute delle fibre sintetiche
James E. Lockey e Clara S. Ross
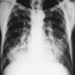
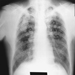
Cancro respiratorio
Paolo Boffetta e Elisabete Weiderpass
Infezioni professionali acquisite del polmone
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave e John E. Parker
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Regioni del tratto respiratorio e modelli di deposizione di particelle
2. Criteri per la polvere inalabile, toracica e respirabile
3. Riepilogo degli irritanti respiratori
4. Meccanismi di danno polmonare da sostanze inalate
5. Composti capaci di tossicità polmonare
6. Definizione di caso medico di asma professionale
7. Passi nella valutazione diagnostica dell'asma sul posto di lavoro
8. Agenti sensibilizzanti che possono causare asma professionale
9. Esempi di sorgenti di pericoli di esposizione a polveri organiche
10 Agenti nelle polveri organiche con potenziale attività biologica
11 Malattie indotte da polveri organiche e loro codici ICD
12 Criteri diagnostici per la bissinosi
13 Proprietà del berillio e dei suoi composti
14 Descrizione delle radiografie standard
15 Classificazione ILO 1980: radiografie di pneumoconiosi
16 Malattie e condizioni legate all'amianto
17 Principali fonti commerciali, prodotti e usi dell'amianto
18 Prevalenza della BPCO
19 Fattori di rischio implicati nella BPCO
20 Perdita della funzione ventilatoria
21 Classificazione diagnostica, bronchite cronica ed enfisema
22 Test di funzionalità polmonare nella BPCO
23 Fibre sintetiche
24 Carcinogeni respiratori umani accertati (IARC)
25 Probabili cancerogeni respiratori umani (IARC)
26 Malattie infettive respiratorie professionali acquisite
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

11. Sistemi sensoriali (8)

11. Sistemi sensoriali
Editor del capitolo: Heikki Savolainen
Sommario
Tabelle e figure
L'orecchio
Marcel-André Boillat
Disturbi dell'udito indotti chimicamente
Pietro Jacobsen
Disturbi dell'udito di origine fisica
Peter L. Pelmear
equilibrio
Lucia Yardley
Visione e lavoro
Paule Rey e Jean-Jacques Meyer
Gusto
Aprile E. Mott e Norman Mann
Odore
Aprile E. Mott
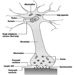
Recettori Cutanei
Robert Dykes e Daniel McBain
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Tipico calcolo della perdita funzionale da un audiogramma
2. Requisiti visivi per diverse attività
3. Valori di illuminamento consigliati per la progettazione illuminotecnica
4. Requisiti visivi per una patente di guida in Francia
5. Agenti/processi segnalati per alterare il sistema del gusto
6. Agenti/processi associati ad anomalie olfattive
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

12. Malattie della pelle (7)

12. Malattie della pelle
Editor del capitolo: Luigi Filippo Durocher
Sommario
Tabelle e figure
Panoramica: Malattie professionali della pelle
Donald J.Birmingham
Cancro della pelle non melanocitico
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Melanoma maligno
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Dermatite professionale da contatto
Denis Sasseville
Prevenzione delle dermatosi professionali
Luigi Filippo Durocher
Distrofia professionale delle unghie
CD Calnan
Stigmata
H.Mierzecki
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Occupazioni a rischio
2. Tipi di dermatite da contatto
3. Irritanti comuni
4. Allergeni cutanei comuni
5. Fattori predisponenti per la dermatite professionale
6. Esempi di irritanti e sensibilizzanti della pelle con occupazioni
7. Dermatosi occupazionali in Quebec nel 1989
8. Fattori di rischio e loro effetti sulla pelle
9. Misure collettive (approccio di gruppo) alla prevenzione
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

13. Condizioni sistemiche (3)

13. Condizioni sistemiche
Editor del capitolo: Howard M. Kipen
Sommario
Cifre
Condizioni sistemiche: un'introduzione
Howard M. Kipen
Sindrome da costruzione malata
Michael J.Hodgson
Sensibilità chimiche multiple
Mark R. Cullen
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.
Cancro ambientale
Il cancro è una malattia comune in tutti i paesi del mondo. La probabilità che una persona sviluppi il cancro all'età di 70 anni, data la sopravvivenza a quell'età, varia tra circa il 10 e il 40% in entrambi i sessi. In media, nei paesi sviluppati, circa una persona su cinque muore di cancro. Questa percentuale è di circa uno su 15 nei paesi in via di sviluppo. In questo articolo, il cancro ambientale è definito come il cancro causato (o prevenuto) da fattori non genetici, inclusi il comportamento umano, le abitudini, lo stile di vita e fattori esterni sui quali l'individuo non ha alcun controllo. A volte viene utilizzata una definizione più rigorosa di cancro ambientale, che comprende solo l'effetto di fattori come l'inquinamento dell'aria e dell'acqua e i rifiuti industriali.
Variazione geografica
La variazione tra aree geografiche nei tassi di particolari tipi di cancro può essere molto maggiore di quella del cancro nel suo insieme. La variazione nota nell'incidenza dei tumori più comuni è riassunta nella tabella 1. L'incidenza del carcinoma nasofaringeo, ad esempio, varia di circa 500 volte tra il sud-est asiatico e l'Europa. Questa ampia variazione nella frequenza dei vari tipi di cancro ha portato a ritenere che gran parte del cancro umano sia causato da fattori ambientali. In particolare, è stato affermato che il tasso più basso di cancro osservato in qualsiasi popolazione è indicativo del tasso minimo, possibilmente spontaneo, che si verifica in assenza di fattori causali. Quindi la differenza tra il tasso di cancro in una data popolazione e il tasso minimo osservato in qualsiasi popolazione è una stima del tasso di cancro nella prima popolazione che è attribuibile a fattori ambientali. Su questa base è stato stimato, molto approssimativamente, che circa l'80-90% di tutti i tumori umani sono determinati dall'ambiente (Agenzia Internazionale per la Ricerca sul Cancro 1990).
Tabella 1. Variazione tra le popolazioni coperte dalla registrazione del cancro nell'incidenza dei tumori comuni.1
|
Cancro (codice ICD9) |
Zona ad alta incidenza |
CR2 |
Zona a bassa incidenza |
CR2 |
Gamma di variazione |
|
Bocca (143-5) |
Francia, Basso Reno |
2 |
Singapore (malese) |
0.02 |
80 |
|
Rinofaringe (147) |
香港 |
3 |
Polonia, Varsavia (rurale) |
0.01 |
300 |
|
Esofago (150) |
Francia, Calvados |
3 |
Israele (ebrei nati in Israele) |
0.02 |
160 |
|
Stomaco (151) |
Giappone, Yamagata |
11 |
Stati Uniti, Los Angeles (filippini) |
0.3 |
30 |
|
Colon (153) |
Stati Uniti, Hawaii (giapponese) |
5 |
India, Madras |
0.2 |
30 |
|
Retto (154) |
Stati Uniti, Los Angeles (giapponese) |
3 |
Kuwait (non Kuwait) |
0.1 |
20 |
|
Fegato (155) |
Thailandia, Khon Khaen |
11 |
Paraguay, Asunción |
0.1 |
110 |
|
Pancreas (157) |
Stati Uniti, contea di Alameda (California) (neri) |
2 |
India, Ahmedabad |
0.1 |
20 |
|
Polmone (162) |
Nuova Zelanda (Maori) |
16 |
Mali, Bamako |
0.5 |
30 |
|
Melanoma della pelle (172) |
Australia, Capitale Terr. |
3 |
Stati Uniti, Bay Area (California) (neri) |
0.01 |
300 |
|
Altri tumori della pelle (173) |
Australia, Tasmania |
25 |
Spagna, Paesi Baschi |
0.05 |
500 |
|
Seno (174) |
USA, Hawaii (hawaiano) |
12 |
Cina, Qidong |
1.0 |
10 |
|
Cervice uterino (180) |
Perù, Trujillo |
6 |
Stati Uniti, Hawaii (cinese) |
0.3 |
20 |
|
Corpo dell'utero (182) |
USA, Contea di Alameda (California) (Bianchi) |
3 |
Cina, Qidong |
0.05 |
60 |
|
Ovaio (183) |
Islanda |
2 |
Mali, Bamako |
0.09 |
20 |
|
Prostata (185) |
Stati Uniti, Atlanta (neri) |
12 |
Cina, Qidong |
0.09 |
140 |
|
Vescica (188) |
Italia, Firenze |
4 |
India, Madras |
0.2 |
20 |
|
Rene (189) |
Francia, Basso Reno |
2 |
Cina, Qidong |
0.08 |
20 |
1 Dati dai registri tumori inclusi in IARC 1992. Sono inclusi solo i siti tumorali con tasso cumulativo maggiore o uguale al 2% nell'area ad alta incidenza. I tassi si riferiscono ai maschi ad eccezione dei tumori della mammella, della cervice uterina, del corpo dell'utero e delle ovaie.
2 Tasso cumulato % tra 0 e 74 anni.
Fonte: Agenzia internazionale per la ricerca sul cancro 1992.
Ci sono, ovviamente, altre spiegazioni per la variazione geografica dei tassi di cancro. La sottoregistrazione del cancro in alcune popolazioni può esagerare il range di variazione, ma certamente non può spiegare le differenze delle dimensioni mostrate nella tabella 1. Anche i fattori genetici possono essere importanti. È stato osservato, tuttavia, che quando le popolazioni migrano lungo un gradiente di incidenza del cancro spesso acquisiscono un tasso di cancro intermedio tra quello del loro paese d'origine e quello del paese ospitante. Ciò suggerisce che un cambiamento nell'ambiente, senza cambiamento genetico, ha cambiato l'incidenza del cancro. Ad esempio, quando i giapponesi migrano negli Stati Uniti, i loro tassi di cancro al colon e al seno, che sono bassi in Giappone, aumentano e il loro tasso di cancro allo stomaco, che è alto in Giappone, diminuisce, entrambi tendendo più vicino ai tassi degli Stati Uniti . Questi cambiamenti possono essere ritardati fino alla prima generazione post-migrazione, ma si verificano comunque senza cambiamenti genetici. Per alcuni tumori, il cambiamento con la migrazione non si verifica. Ad esempio, i cinesi meridionali conservano il loro alto tasso di cancro del rinofaringe ovunque vivano, suggerendo così che i fattori genetici, o qualche abitudine culturale che cambia poco con la migrazione, sono responsabili di questa malattia.
Tendenze temporali
Un'ulteriore prova del ruolo dei fattori ambientali nell'incidenza del cancro è venuta dall'osservazione delle tendenze temporali. Il cambiamento più drammatico e noto è stato l'aumento dei tassi di cancro ai polmoni nei maschi e nelle femmine in parallelo ma verificatosi circa 20-30 anni dopo l'adozione dell'uso di sigarette, che è stato osservato in molte regioni del mondo; più di recente in alcuni paesi, come gli Stati Uniti, è stato suggerito un calo dei tassi tra i maschi a seguito di una riduzione del fumo di tabacco. Meno ben compresi sono i sostanziali cali dell'incidenza dei tumori, compresi quelli dello stomaco, dell'esofago e della cervice, che hanno accompagnato lo sviluppo economico in molti paesi. Sarebbe difficile spiegare queste cadute, tuttavia, se non in termini di riduzione dell'esposizione a fattori causali nell'ambiente o, forse, aumento dell'esposizione a fattori protettivi, sempre ambientali.
Principali agenti cancerogeni ambientali
L'importanza dei fattori ambientali come cause del cancro umano è stata ulteriormente dimostrata da studi epidemiologici che mettono in relazione particolari agenti con particolari tumori. I principali agenti identificati sono riassunti nella tabella 10. Questa tabella non contiene i farmaci per i quali è stato stabilito o sospettato un nesso causale con il cancro umano (come il dietilstilbestrolo e diversi agenti alchilanti) (come la ciclofosfamide) (vedi anche Tabella 9). Nel caso di questi agenti, il rischio di cancro deve essere bilanciato con i benefici del trattamento. Allo stesso modo, la Tabella 10 non contiene agenti che si verificano principalmente nell'ambiente lavorativo, come cromo, nichel e ammine aromatiche. Per una discussione dettagliata di questi agenti vedere il precedente articolo "Carcinogeni occupazionali". L'importanza relativa degli agenti elencati nella tabella 8 varia ampiamente, a seconda della potenza dell'agente e del numero di persone coinvolte. L'evidenza di cancerogenicità di diversi agenti ambientali è stata valutata nell'ambito del programma IARC Monographs (International Agency for Research on Cancer 1995) (si veda ancora “Occupational Carcinogens” per una discussione del programma Monographs); la tabella 10 si basa principalmente sulle valutazioni della Monografia IARC. Gli agenti più importanti tra quelli elencati nella tabella 10 sono quelli a cui è esposta una parte sostanziale della popolazione in quantità relativamente elevate. Includono in particolare: radiazioni ultraviolette (solari); fumo di tabacco; bere alcolici; betel quid da masticare; epatite B; virus dell'epatite C e del papilloma umano; aflatossine; possibile carenza di grassi alimentari, fibre alimentari e vitamina A e C; ritardo riproduttivo; e amianto.
Sono stati fatti tentativi per stimare numericamente i contributi relativi di questi fattori all'80 o 90% dei tumori che potrebbero essere attribuiti a fattori ambientali. Il modello varia, naturalmente, da popolazione a popolazione in base alle differenze nelle esposizioni e possibilmente nella suscettibilità genetica ai vari tipi di cancro. In molti paesi industrializzati, tuttavia, è probabile che il fumo di tabacco ei fattori dietetici siano responsabili ciascuno di circa un terzo dei tumori determinati dall'ambiente (Doll e Peto 1981); mentre nei paesi in via di sviluppo è probabile che il ruolo degli agenti biologici sia ampio e quello del tabacco relativamente piccolo (ma in aumento, a seguito del recente aumento del consumo di tabacco in queste popolazioni).
Interazioni tra cancerogeni
Un ulteriore aspetto da considerare è la presenza di interazioni tra agenti cancerogeni. Così, ad esempio, nel caso dell'alcol e del tabacco e del cancro dell'esofago, è stato dimostrato che un consumo crescente di alcol moltiplica di molte volte il tasso di cancro prodotto da un dato livello di consumo di tabacco. L'alcol di per sé può facilitare il trasporto di agenti cancerogeni del tabacco, o altri, nelle cellule dei tessuti suscettibili. L'interazione moltiplicativa può anche essere osservata tra gli agenti cancerogeni iniziali, come tra il radon ei suoi prodotti di decadimento e il fumo di tabacco nei minatori di uranio. Alcuni agenti ambientali possono agire promuovendo tumori che sono stati avviati da un altro agente: questo è il meccanismo più probabile per un effetto del grasso alimentare sullo sviluppo del cancro al seno (probabilmente attraverso l'aumento della produzione degli ormoni che stimolano il seno). Può verificarsi anche il contrario, come, ad esempio, nel caso della vitamina A, che probabilmente ha un effetto anti-promozione sul polmone e forse su altri tumori provocati dal tabacco. Analoghe interazioni possono verificarsi anche tra fattori ambientali e costituzionali. In particolare, il polimorfismo genetico degli enzimi implicati nel metabolismo degli agenti cancerogeni o nella riparazione del DNA è probabilmente un requisito importante della suscettibilità individuale all'effetto dei cancerogeni ambientali.
L'importanza delle interazioni tra agenti cancerogeni, dal punto di vista del controllo del cancro, è che l'interruzione dell'esposizione a uno di due (o più) fattori interagenti può dar luogo a una maggiore riduzione dell'incidenza del cancro di quanto sarebbe previsto dalla considerazione dell'effetto dell'agente quando agisce da solo. Così, per esempio, l'astinenza dalle sigarette può eliminare quasi completamente l'eccesso di cancro al polmone nei lavoratori dell'amianto (sebbene i tassi di mesotelioma non sarebbero influenzati).
Implicazioni per la prevenzione
La consapevolezza che i fattori ambientali sono responsabili di un'ampia percentuale di tumori umani ha gettato le basi per la prevenzione primaria del cancro modificando l'esposizione ai fattori identificati. Tale modifica può comprendere: la rimozione di un singolo cancerogeno principale; riduzione, come discusso sopra, nell'esposizione a uno dei numerosi agenti cancerogeni interagenti; aumento dell'esposizione agli agenti protettivi; o combinazioni di questi approcci. Mentre alcuni di questi obiettivi possono essere raggiunti mediante una regolamentazione dell'ambiente a livello di comunità attraverso, ad esempio, la legislazione ambientale, l'apparente importanza dei fattori dello stile di vita suggerisce che gran parte della prevenzione primaria rimarrà responsabilità degli individui. I governi, tuttavia, possono ancora creare un clima in cui gli individui trovano più facile prendere la decisione giusta.
Frodi
Le esposizioni professionali rappresentano solo una piccola parte del numero totale di tumori nell'intera popolazione. È stato stimato che il 4% di tutti i tumori può essere attribuito a esposizioni professionali, sulla base dei dati provenienti dagli Stati Uniti, con un intervallo di incertezza dal 2 all'8%. Ciò implica che anche la prevenzione totale dei tumori indotti dal lavoro comporterebbe solo una riduzione marginale dei tassi nazionali di cancro.
Tuttavia, per diverse ragioni, ciò non dovrebbe scoraggiare gli sforzi per prevenire i tumori indotti dal lavoro. In primo luogo, la stima del 4% è una cifra media per l'intera popolazione, comprese le persone non esposte. Tra le persone effettivamente esposte ad agenti cancerogeni professionali, la proporzione di tumori attribuibili all'occupazione è molto maggiore. In secondo luogo, le esposizioni professionali sono rischi evitabili a cui gli individui sono involontariamente esposti. Un individuo non dovrebbe accettare un aumento del rischio di cancro in nessuna occupazione, soprattutto se la causa è nota. In terzo luogo, i tumori indotti dal lavoro possono essere prevenuti dalla regolamentazione, a differenza dei tumori associati a fattori legati allo stile di vita.
La prevenzione del cancro indotto dal lavoro comporta almeno due fasi: in primo luogo, l'identificazione di un composto specifico o dell'ambiente lavorativo come cancerogeno; e in secondo luogo, imporre un adeguato controllo normativo. I principi e la pratica del controllo normativo dei rischi noti o sospetti di cancro nell'ambiente di lavoro variano considerevolmente, non solo tra le diverse parti del mondo sviluppato e in via di sviluppo, ma anche tra paesi con sviluppo socio-economico simile.
L'Agenzia internazionale per la ricerca sul cancro (IARC) di Lione, in Francia, compila e valuta sistematicamente dati epidemiologici e sperimentali su cancerogeni sospetti o noti. Le valutazioni sono presentate in una serie di monografie, che forniscono una base per le decisioni sulle normative nazionali sulla produzione e l'uso di composti cancerogeni (cfr.
Sfondo storico
La storia del cancro professionale risale almeno al 1775, quando Sir Percivall Pott pubblicò il suo classico rapporto sul cancro scrotale negli spazzacamini, collegando l'esposizione alla fuliggine all'incidenza del cancro. La scoperta ha avuto un impatto immediato in quanto agli spazzini in alcuni paesi è stato concesso il diritto di fare il bagno alla fine della giornata lavorativa. Gli studi attuali sugli sweep indicano che il cancro dello scroto e della pelle sono ora sotto controllo, sebbene gli sweep siano ancora a maggior rischio per molti altri tumori.
Nel 1890, un gruppo di cancro alla vescica fu segnalato in una fabbrica di coloranti tedesca da un chirurgo di un vicino ospedale. I composti causali sono stati successivamente identificati come ammine aromatiche, che ora compaiono negli elenchi di sostanze cancerogene nella maggior parte dei paesi. Esempi successivi includono il cancro della pelle nei pittori radio-dial, il cancro al naso e ai seni tra i falegnami causato dall'inalazione di polvere di legno e la "malattia del filatore di muli", cioè il cancro allo scroto tra i lavoratori dell'industria del cotone causato dalla nebbia di olio minerale. Anche la leucemia indotta dall'esposizione al benzene nell'industria calzaturiera e manifatturiera rappresenta un pericolo che è stato ridotto dopo l'identificazione di agenti cancerogeni sul posto di lavoro.
Nel caso del collegamento dell'esposizione all'amianto al cancro, questa storia illustra una situazione con un notevole intervallo di tempo tra l'identificazione del rischio e l'azione normativa. I risultati epidemiologici che indicavano che l'esposizione all'amianto era associata a un aumento del rischio di cancro ai polmoni stavano già iniziando ad accumularsi negli anni '1930. Prove più convincenti apparvero intorno al 1955, ma fu solo a metà degli anni '1970 che iniziarono misure efficaci per l'azione normativa.
L'identificazione dei pericoli associati al cloruro di vinile rappresenta una storia diversa, in cui all'identificazione del cancerogeno è seguita un'immediata azione normativa. Negli anni '1960, la maggior parte dei paesi aveva adottato un valore limite di esposizione per il cloruro di vinile di 500 parti per milione (ppm). Nel 1974, i primi rapporti di un aumento della frequenza del raro angiosarcoma epatico tumorale tra i lavoratori del cloruro di vinile furono presto seguiti da studi sperimentali su animali positivi. Dopo che il cloruro di vinile è stato identificato come cancerogeno, sono state intraprese azioni normative per una pronta riduzione dell'esposizione al limite attuale da 1 a 5 ppm.
Metodi utilizzati per l'identificazione degli agenti cancerogeni occupazionali
I metodi negli esempi storici sopra citati vanno dall'osservazione di gruppi di malattie da parte di medici astuti a studi epidemiologici più formali, ovvero indagini sul tasso di malattia (tasso di cancro) tra gli esseri umani. I risultati degli studi epidemiologici sono di grande rilevanza per le valutazioni del rischio per l'uomo. Uno dei principali svantaggi degli studi epidemiologici sul cancro è che è necessario un lungo periodo di tempo, di solito almeno 15 anni, per dimostrare e valutare gli effetti di un'esposizione a un potenziale cancerogeno. Ciò non è soddisfacente ai fini della sorveglianza e devono essere applicati altri metodi per una valutazione più rapida delle sostanze introdotte di recente. Dall'inizio di questo secolo, gli studi di cancerogenicità sugli animali sono stati utilizzati per questo scopo. Tuttavia, l'estrapolazione dagli animali all'uomo introduce una notevole incertezza. I metodi hanno anche limitazioni in quanto un gran numero di animali deve essere seguito per diversi anni.
L'esigenza di metodi con una risposta più rapida è stata in parte soddisfatta nel 1971, quando è stato introdotto il test di mutagenicità a breve termine (test di Ames). Questo test utilizza i batteri per misurare l'attività mutagena di una sostanza (la sua capacità di provocare cambiamenti irreparabili nel materiale genetico cellulare, il DNA). Un problema nell'interpretazione dei risultati dei test batterici è che non tutte le sostanze che causano il cancro nell'uomo sono mutagene e non tutti i mutageni batterici sono considerati pericolosi per il cancro per gli esseri umani. Tuttavia, la constatazione che una sostanza è mutagena è generalmente considerata come un'indicazione che la sostanza potrebbe rappresentare un pericolo di cancro per l'uomo.
Negli ultimi 15 anni sono stati sviluppati nuovi metodi di biologia genetica e molecolare, con l'obiettivo di rilevare i rischi di cancro nell'uomo. Questa disciplina è definita "epidemiologia molecolare". Gli eventi genetici e molecolari vengono studiati al fine di chiarire il processo di formazione del cancro e quindi sviluppare metodi per la diagnosi precoce del cancro o indicazioni di un aumento del rischio di sviluppo del cancro. Tali metodi comprendono l'analisi dei danni al materiale genetico e la formazione di legami chimici (addotti) tra inquinanti e materiale genetico. La presenza di aberrazioni cromosomiche indica chiaramente effetti sul materiale genetico che possono essere associati allo sviluppo del cancro. Tuttavia, il ruolo dei risultati epidemiologici molecolari nella valutazione del rischio di cancro nell'uomo resta da chiarire e sono in corso ricerche per indicare più chiaramente esattamente come dovrebbero essere interpretati i risultati di queste analisi.
Sorveglianza e Screening
Le strategie per la prevenzione dei tumori indotti dal lavoro differiscono da quelle applicate per il controllo del cancro associato allo stile di vita o ad altre esposizioni ambientali. In campo occupazionale, la principale strategia per il controllo del cancro è stata la riduzione o la totale eliminazione dell'esposizione agli agenti cancerogeni. I metodi basati sulla diagnosi precoce mediante programmi di screening, come quelli applicati per il cancro cervicale o il cancro al seno, hanno avuto un'importanza molto limitata nella salute sul lavoro.
Sorveglianza
Le informazioni dai registri della popolazione sui tassi di cancro e sull'occupazione possono essere utilizzate per la sorveglianza delle frequenze del cancro in varie occupazioni. Sono stati applicati diversi metodi per ottenere tali informazioni, a seconda dei registri disponibili. I limiti e le possibilità dipendono in gran parte dalla qualità delle informazioni nei registri. Le informazioni sul tasso di malattia (frequenza del cancro) sono generalmente ottenute dai registri oncologici locali o nazionali (vedi sotto) o dai dati dei certificati di morte, mentre le informazioni sulla composizione per età e sulla dimensione dei gruppi professionali sono ottenute dai registri della popolazione.
L'esempio classico di questo tipo di informazioni è il “Decennial supplements on professional mortalità”, pubblicato nel Regno Unito dalla fine dell'Ottocento. Queste pubblicazioni utilizzano le informazioni del certificato di morte sulla causa della morte e sull'occupazione, insieme ai dati del censimento sulla frequenza delle occupazioni nell'intera popolazione, per calcolare i tassi di mortalità specifici per causa nelle diverse occupazioni. Questo tipo di statistica è uno strumento utile per monitorare la frequenza del cancro nelle occupazioni con rischi noti, ma la sua capacità di rilevare rischi precedentemente sconosciuti è limitata. Questo tipo di approccio può anche risentire di problemi legati a differenze sistematiche nella codifica delle occupazioni sui certificati di morte e nei dati censuari.
L'uso di numeri di identificazione personale nei paesi nordici ha offerto un'opportunità speciale per collegare i dati del censimento individuale sulle occupazioni con i dati di registrazione del cancro e per calcolare direttamente i tassi di cancro in diverse occupazioni. In Svezia, un collegamento permanente tra i censimenti del 1960 e del 1970 e l'incidenza del cancro negli anni successivi è stato messo a disposizione dei ricercatori ed è stato utilizzato per un gran numero di studi. Questo registro svedese del cancro e dell'ambiente è stato utilizzato per un'indagine generale su alcuni tipi di cancro classificati per professione. L'indagine è stata avviata da un comitato governativo che indaga sui pericoli nell'ambiente di lavoro. Collegamenti simili sono stati eseguiti negli altri paesi nordici.
In generale, le statistiche basate sull'incidenza del cancro raccolte di routine e sui dati del censimento hanno il vantaggio di fornire facilmente grandi quantità di informazioni. Il metodo fornisce informazioni sulle frequenze di cancro relative solo all'occupazione, non in relazione a determinate esposizioni. Ciò introduce una notevole diluizione delle associazioni, poiché l'esposizione può differire notevolmente tra individui nella stessa occupazione. Studi epidemiologici di tipo coorte (in cui l'esperienza di cancro in un gruppo di lavoratori esposti viene confrontata con quella in lavoratori non esposti appaiati per età, sesso e altri fattori) o di tipo caso-controllo (in cui l'esperienza di esposizione di un gruppo di persone con cancro viene confrontato con quello di un campione della popolazione generale) offrono migliori opportunità per una descrizione dettagliata dell'esposizione, e quindi migliori opportunità per indagare sulla coerenza di qualsiasi aumento del rischio osservato, ad esempio esaminando i dati per eventuali tendenze di esposizione-risposta.
La possibilità di ottenere dati sull'esposizione più raffinati insieme alle notifiche di cancro raccolte di routine è stata esaminata in uno studio prospettico caso-controllo canadese. Lo studio è stato avviato nell'area metropolitana di Montreal nel 1979. Le storie occupazionali sono state ottenute da maschi quando sono state aggiunte al registro locale dei tumori e le storie sono state successivamente codificate per l'esposizione a una serie di sostanze chimiche da parte di igienisti occupazionali. Successivamente, sono stati calcolati e pubblicati i rischi di cancro in relazione a un certo numero di sostanze (Siemiatycki 1991).
In conclusione, la produzione continua di dati di sorveglianza basati su informazioni registrate fornisce un modo efficace e relativamente semplice per monitorare la frequenza del cancro per professione. Mentre lo scopo principale raggiunto è la sorveglianza dei fattori di rischio noti, le possibilità per l'identificazione di nuovi rischi sono limitate. Gli studi basati sui registri non dovrebbero essere utilizzati per trarre conclusioni sull'assenza di rischio in un'occupazione, a meno che non sia nota con maggiore precisione la percentuale di individui significativamente esposti. È abbastanza comune che solo una percentuale relativamente piccola di membri di un'occupazione sia effettivamente esposta; per questi individui la sostanza può rappresentare un rischio sostanziale, ma questo non sarà osservabile (cioè sarà statisticamente diluito) quando l'intero gruppo professionale viene analizzato come un singolo gruppo.
Screening
Lo screening per il cancro professionale nelle popolazioni esposte ai fini della diagnosi precoce viene applicato raramente, ma è stato testato in alcuni contesti in cui l'esposizione è stata difficile da eliminare. Ad esempio, molto interesse si è concentrato sui metodi per la diagnosi precoce del cancro ai polmoni tra le persone esposte all'amianto. Con le esposizioni all'amianto, un aumento del rischio persiste per lungo tempo, anche dopo la cessazione dell'esposizione. Pertanto, la valutazione continua dello stato di salute degli individui esposti è giustificata. Sono state utilizzate le radiografie del torace e l'esame citologico dell'espettorato. Sfortunatamente, quando testati in condizioni comparabili, nessuno di questi metodi riduce significativamente la mortalità, anche se alcuni casi possono essere rilevati prima. Uno dei motivi di questo risultato negativo è che la prognosi del cancro del polmone è poco influenzata dalla diagnosi precoce. Un altro problema è che i raggi X stessi rappresentano un rischio di cancro che, sebbene piccolo per l'individuo, può essere significativo se applicato a un gran numero di individui (cioè tutti quelli sottoposti a screening).
Lo screening è stato proposto anche per il cancro alla vescica in alcune professioni, come l'industria della gomma. Sono state segnalate indagini sui cambiamenti cellulari o sulla mutagenicità dell'urina dei lavoratori. Tuttavia, il valore dei seguenti cambiamenti citologici per lo screening della popolazione è stato messo in dubbio e il valore dei test di mutagenicità attende un'ulteriore valutazione scientifica, poiché non è noto il valore prognostico di avere una maggiore attività mutagena nelle urine.
I giudizi sul valore dello screening dipendono anche dall'intensità dell'esposizione e quindi dall'entità del rischio di cancro atteso. Lo screening potrebbe essere più giustificato in piccoli gruppi esposti ad alti livelli di agenti cancerogeni che tra grandi gruppi esposti a bassi livelli.
Riassumendo, sulla base delle attuali conoscenze non si possono raccomandare metodi di screening di routine per i tumori professionali. Lo sviluppo di nuove tecniche epidemiologiche molecolari può migliorare le prospettive di diagnosi precoce del cancro, ma sono necessarie maggiori informazioni prima di poter trarre conclusioni.
Registrazione del cancro
Nel corso di questo secolo, i registri dei tumori sono stati istituiti in diverse località del mondo. L'Agenzia internazionale per la ricerca sul cancro (IARC) (1992) ha raccolto dati sull'incidenza del cancro in diverse parti del mondo in una serie di pubblicazioni, "Cancer Incidence in Five Continents". Il volume 6 di questa pubblicazione elenca 131 registri tumori in 48 paesi.
Due caratteristiche principali determinano la potenziale utilità di un registro tumori: un bacino di utenza ben definito (che definisce l'area geografica interessata) e la qualità e la completezza delle informazioni registrate. Molti di quei registri che sono stati istituiti in anticipo non coprono un'area geograficamente ben definita, ma sono piuttosto limitati al bacino di utenza di un ospedale.
Esistono diversi usi potenziali dei registri dei tumori nella prevenzione del cancro professionale. Un registro completo con copertura nazionale e un'elevata qualità delle informazioni registrate può risultare in ottime opportunità per monitorare l'incidenza del cancro nella popolazione. Ciò richiede l'accesso ai dati sulla popolazione per calcolare i tassi di cancro standardizzati per età. Alcuni registri contengono anche dati sull'occupazione, che facilitano quindi il monitoraggio del rischio di cancro nelle diverse occupazioni.
I registri possono anche servire come fonte per l'identificazione di casi per studi epidemiologici sia di tipo coorte che caso-controllo. Nello studio di coorte, i dati di identificazione personale della coorte vengono abbinati al registro per ottenere informazioni sul tipo di tumore (ossia, come negli studi di record linkage). Ciò presuppone che esista un sistema di identificazione affidabile (ad esempio, numeri di identificazione personale nei paesi nordici) e che le leggi sulla riservatezza non vietino l'uso del registro in questo modo. Per gli studi caso-controllo, il registro può essere utilizzato come fonte per i casi, anche se sorgono alcuni problemi pratici. In primo luogo, i registri tumori non possono, per ragioni metodologiche, essere abbastanza aggiornati sui casi diagnosticati di recente. Il sistema di segnalazione, e le necessarie verifiche e correzioni delle informazioni ottenute, comportano un certo ritardo. Per studi caso-controllo concomitanti o prospettici, in cui è desiderabile contattare gli individui stessi subito dopo una diagnosi di cancro, di solito è necessario impostare un modo alternativo di identificare i casi, ad esempio tramite le cartelle cliniche. In secondo luogo, in alcuni paesi, le leggi sulla riservatezza vietano l'identificazione di potenziali partecipanti allo studio che devono essere contattati personalmente.
I registri forniscono anche un'ottima fonte per il calcolo dei tassi di cancro di base da utilizzare per il confronto della frequenza del cancro negli studi di coorte di determinate occupazioni o industrie.
Nello studio del cancro, i registri dei tumori presentano diversi vantaggi rispetto ai registri di mortalità che si trovano comunemente in molti paesi. L'accuratezza delle diagnosi di cancro è spesso migliore nei registri dei tumori rispetto ai registri di mortalità, che di solito si basano sui dati dei certificati di morte. Un altro vantaggio è che il registro dei tumori contiene spesso informazioni sul tipo di tumore istologico e consente anche lo studio di persone viventi affette da cancro e non è limitato alle persone decedute. Soprattutto, i registri conservano i dati sulla morbilità del cancro, consentendo lo studio di tumori che non sono rapidamente fatali e/o non sono affatto fatali.
TUTELA DELL'AMBIENTE
Esistono tre strategie principali per ridurre l'esposizione sul posto di lavoro ad agenti cancerogeni noti o sospetti: eliminazione della sostanza, riduzione dell'esposizione mediante emissioni ridotte o migliore ventilazione e protezione personale dei lavoratori.
È stato a lungo dibattuto se esista una vera soglia per l'esposizione cancerogena, al di sotto della quale non è presente alcun rischio. Si presume spesso che il rischio debba essere estrapolato linearmente fino a zero rischio a zero esposizione. In tal caso, nessun limite di esposizione, per quanto basso, sarebbe considerato del tutto privo di rischio. Nonostante ciò, molti Paesi hanno definito limiti di esposizione per alcune sostanze cancerogene, mentre, per altre, non è stato assegnato alcun valore limite di esposizione.
L'eliminazione di un composto può dar luogo a problemi quando vengono introdotte sostanze sostitutive e quando la tossicità della sostanza sostitutiva deve essere inferiore a quella della sostanza sostituita.
La riduzione dell'esposizione alla fonte può essere ottenuta in modo relativamente semplice per i prodotti chimici di processo mediante l'incapsulamento del processo e la ventilazione. Ad esempio, quando sono state scoperte le proprietà cancerogene del cloruro di vinile, il valore limite di esposizione per il cloruro di vinile è stato abbassato di un fattore cento o più in diversi paesi. Sebbene questo standard fosse inizialmente considerato impossibile da raggiungere dall'industria, le tecniche successive hanno consentito il rispetto del nuovo limite. La riduzione dell'esposizione alla fonte può essere difficile da applicare a sostanze che vengono utilizzate in condizioni meno controllate o che si formano durante l'operazione di lavoro (ad es. scarichi di motori). Il rispetto dei limiti di esposizione richiede un monitoraggio regolare dei livelli di aria nei locali di lavoro.
Quando l'esposizione non può essere controllata né con l'eliminazione né con la riduzione delle emissioni, l'uso di dispositivi di protezione individuale è l'unico modo rimasto per minimizzare l'esposizione. Questi dispositivi vanno dalle maschere filtranti agli elmetti ad aria compressa e agli indumenti protettivi. La principale via di esposizione deve essere considerata nel decidere una protezione adeguata. Tuttavia, molti dispositivi di protezione individuale causano disagio all'utente e le maschere filtranti introducono una maggiore resistenza respiratoria che può essere molto significativa in lavori fisicamente impegnativi. L'effetto protettivo dei respiratori è generalmente imprevedibile e dipende da diversi fattori, tra cui quanto bene la maschera è adattata al viso e quanto spesso vengono cambiati i filtri. La protezione personale deve essere considerata come ultima risorsa, da tentare solo quando i modi più efficaci per ridurre l'esposizione falliscono.
Approcci di ricerca
È sorprendente quanta poca ricerca sia stata fatta per valutare l'impatto di programmi o strategie per ridurre il rischio per i lavoratori di noti rischi di cancro professionale. Con la possibile eccezione dell'amianto, sono state condotte poche valutazioni di questo tipo. Lo sviluppo di metodi migliori per il controllo del cancro professionale dovrebbe includere una valutazione di come le attuali conoscenze vengono effettivamente utilizzate.
Un migliore controllo degli agenti cancerogeni professionali sul luogo di lavoro richiede lo sviluppo di una serie di aree diverse di sicurezza e salute sul lavoro. Il processo di identificazione dei rischi è un prerequisito fondamentale per ridurre l'esposizione ad agenti cancerogeni sul posto di lavoro. L'identificazione del rischio in futuro deve risolvere alcuni problemi metodologici. Se si vogliono rilevare rischi minori, sono necessari metodi epidemiologici più raffinati. Saranno necessari dati più precisi sull'esposizione sia per la sostanza oggetto di studio sia per possibili esposizioni confondenti. Metodi più raffinati per la descrizione della dose esatta del cancerogeno erogato allo specifico organo bersaglio aumenteranno anche la potenza dei calcoli di esposizione-risposta. Oggi non è raro che vengano utilizzati sostituti molto grezzi per la misurazione effettiva della dose dell'organo bersaglio, come il numero di anni impiegati nell'industria. È abbastanza chiaro che tali stime di dose sono notevolmente classificate erroneamente quando vengono utilizzate come surrogato della dose. La presenza di una relazione esposizione-risposta è solitamente considerata come una forte evidenza di una relazione eziologica. Tuttavia, il contrario, la mancanza di dimostrazione di una relazione esposizione-risposta, non è necessariamente una prova che non sia coinvolto alcun rischio, specialmente quando vengono utilizzate misure grezze della dose dell'organo bersaglio. Se si potesse determinare la dose dell'organo bersaglio, allora le tendenze effettive dose-risposta avrebbero un peso ancora maggiore come prova del nesso di causalità.
L'epidemiologia molecolare è un'area di ricerca in rapida crescita. Ci si può aspettare un'ulteriore comprensione dei meccanismi di sviluppo del cancro e la possibilità di una diagnosi precoce degli effetti cancerogeni porterà a un trattamento più precoce. Inoltre, gli indicatori di esposizione cancerogena porteranno a una migliore identificazione di nuovi rischi.
Lo sviluppo di metodi per la supervisione e il controllo normativo dell'ambiente di lavoro sono necessari quanto i metodi per l'identificazione dei rischi. I metodi per il controllo normativo differiscono notevolmente anche tra i paesi occidentali. I sistemi di regolamentazione utilizzati in ciascun paese dipendono in gran parte da fattori socio-politici e dallo stato dei diritti dei lavoratori. La regolamentazione delle esposizioni tossiche è ovviamente una decisione politica. Tuttavia, una ricerca obiettiva sugli effetti di diversi tipi di sistemi di regolamentazione potrebbe servire da guida per politici e decisori.
Devono essere affrontate anche una serie di domande di ricerca specifiche. Devono essere sviluppati metodi per descrivere l'effetto previsto del ritiro di una sostanza cancerogena o della riduzione dell'esposizione alla sostanza (vale a dire, l'impatto degli interventi deve essere valutato). Il calcolo dell'effetto preventivo della riduzione del rischio solleva alcuni problemi quando si studiano sostanze che interagiscono (ad esempio, l'amianto e il fumo di tabacco). L'effetto preventivo della rimozione di una delle due sostanze interagenti è relativamente maggiore rispetto a quando le due hanno solo un semplice effetto additivo.
Le implicazioni della teoria a più stadi della carcinogenesi per l'effetto previsto della sospensione di un cancerogeno aggiungono anche un'ulteriore complicazione. Questa teoria afferma che lo sviluppo del cancro è un processo che coinvolge diversi eventi cellulari (stadi). Le sostanze cancerogene possono agire nelle fasi iniziali o tardive, o entrambe. Ad esempio, si ritiene che le radiazioni ionizzanti influenzino principalmente le fasi iniziali dell'induzione di alcuni tipi di cancro, mentre l'arsenico agisce principalmente nelle fasi avanzate dello sviluppo del cancro del polmone. Il fumo di tabacco colpisce sia le fasi iniziali che quelle tardive del processo cancerogeno. L'effetto del ritiro di una sostanza coinvolta in una fase iniziale non si rifletterebbe in una riduzione del tasso di cancro nella popolazione per lungo tempo, mentre la rimozione di un cancerogeno "ad azione tardiva" si rifletterebbe in una riduzione del tasso di cancro entro pochi anni. Questa è una considerazione importante quando si valutano gli effetti dei programmi di intervento per la riduzione del rischio.
Infine, gli effetti di nuovi fattori preventivi hanno recentemente suscitato notevole interesse. Negli ultimi cinque anni è stato pubblicato un gran numero di rapporti sull'effetto preventivo del consumo di frutta e verdura sul cancro ai polmoni. L'effetto sembra essere molto consistente e forte. Ad esempio, il rischio di cancro ai polmoni è stato segnalato come doppio tra quelli con un basso consumo di frutta e verdura rispetto a quelli con un consumo elevato. Pertanto, gli studi futuri sul cancro del polmone professionale avrebbero maggiore precisione e validità se i dati individuali sul consumo di frutta e verdura potessero essere inclusi nell'analisi.
In conclusione, una migliore prevenzione del cancro professionale comporta sia migliori metodi per l'identificazione del rischio sia più ricerca sugli effetti del controllo normativo. Per l'identificazione del rischio, gli sviluppi in epidemiologia dovrebbero essere indirizzati principalmente verso una migliore informazione sull'esposizione, mentre in campo sperimentale è necessaria la validazione dei risultati dei metodi epidemiologici molecolari relativi al rischio di cancro.
Introduzione
Le malattie cardiovascolari (CVD) sono tra le più comuni cause di malattia e morte nella popolazione attiva, in particolare nei paesi industrializzati. Sono in aumento anche nei paesi in via di sviluppo (Wielgosz 1993). Nei paesi industrializzati, dal 15 al 20% di tutti i lavoratori soffrirà di disturbi cardiovascolari durante la loro vita lavorativa e la frequenza aumenta notevolmente con l'età. Tra i 45 ei 64 anni, più di un terzo dei decessi tra gli uomini e più di un quarto dei decessi tra le donne sono causati da questo gruppo di malattie (vedi tabella 1). Negli ultimi anni, le malattie cardiovascolari sono diventate la causa di morte più frequente tra le donne in post-menopausa.
Tabella 1. Mortalità per malattie cardiovascolari nel 1991 e nel 1990 nei gruppi di età 45-54 e 55-64 per paesi selezionati.
|
Paese |
Uomo |
Donna |
||||||
|
45-54 anni |
55-64 anni |
45-54 anni |
55-64 anni |
|||||
|
tasso |
% |
tasso |
% |
tasso |
% |
tasso |
% |
|
|
Russia** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Polonia** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Argentina* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Gran Bretagna** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
STATI UNITI D'AMERICA* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Germania** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Italia* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
Messico** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
Francia** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Giappone** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990. **1991. Tasso=Morti per 100,000 abitanti. % proviene da tutte le cause di morte nella fascia di età.
A causa della loro complessa eziologia, solo una piccolissima percentuale dei casi di malattie cardiovascolari è riconosciuta come occupazionale. Molti paesi, tuttavia, riconoscono che le esposizioni professionali contribuiscono alle malattie cardiovascolari (a volte denominate malattie professionali). Le condizioni di lavoro e le richieste lavorative giocano un ruolo importante nel processo multifattoriale che porta a queste malattie, ma è molto difficile accertare il ruolo delle singole componenti causali. I componenti interagiscono in relazioni strette e mutevoli e spesso la malattia è scatenata da una combinazione o accumulo di diversi fattori causali, compresi quelli legati al lavoro.
Si rimanda il lettore ai testi standard di cardiologia per i dettagli di epidemiologia, fisiopatologia, diagnosi e cura delle malattie cardiovascolari. Questo capitolo si concentrerà su quegli aspetti delle malattie cardiovascolari che sono particolarmente rilevanti sul posto di lavoro e che possono essere influenzati da fattori del lavoro e dell'ambiente di lavoro.
Morbilità e mortalità cardiovascolare nella forza lavoro
Nel seguente articolo, il termine malattia cardiovascolare (CVD) si riferisce a disturbi organici e funzionali del cuore e del sistema circolatorio, compreso il conseguente danno ad altri sistemi di organi, che sono classificati con i numeri da 390 a 459 nella 9a revisione della Classificazione Internazionale delle Malattie (ICD) (World Organizzazione Sanitaria (OMS) 1975). Basato essenzialmente sulle statistiche internazionali raccolte dall'OMS e sui dati raccolti in Germania, l'articolo discute la prevalenza delle malattie cardiovascolari, i nuovi tassi di malattia e la frequenza di decessi, morbilità e disabilità.
Definizione e prevalenza nella popolazione in età lavorativa
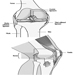
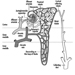
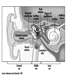
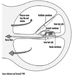
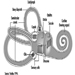
Disfunsione dell'arteria coronaria (ICD 410-414) con conseguente ischemia del miocardio è probabilmente la CVD più significativa nella popolazione attiva, in particolare nei paesi industrializzati. Questa condizione deriva da una costrizione del sistema vascolare che irrora il muscolo cardiaco, un problema causato principalmente dall'arteriosclerosi. Colpisce dallo 0.9 all'1.5% degli uomini in età lavorativa e dallo 0.5 all'1.0% delle donne.
Malattie infiammatorie (ICD 420-423) può coinvolgere l'endocardio, le valvole cardiache, il pericardio e/o il muscolo cardiaco (miocardio) stesso. Sono meno comuni nei paesi industrializzati, dove la loro frequenza è ben al di sotto dello 0.01% della popolazione adulta, ma si osservano più frequentemente nei paesi in via di sviluppo, forse riflettendo la maggiore prevalenza di disturbi nutrizionali e malattie infettive.
Disturbi del ritmo cardiaco (ICD 427) sono relativamente rari, sebbene sia stata prestata molta attenzione da parte dei media ai recenti casi di disabilità e morte improvvisa tra eminenti atleti professionisti. Sebbene possano avere un impatto significativo sulla capacità lavorativa, sono spesso asintomatici e transitori.
I miocardiopatie (ICD 424) sono condizioni che comportano l'allargamento o l'ispessimento della muscolatura cardiaca, restringendo efficacemente i vasi e indebolendo il cuore. Hanno attirato più attenzione negli ultimi anni, in gran parte a causa del miglioramento dei metodi di diagnosi, sebbene la loro patogenesi sia spesso oscura. Sono state attribuite a infezioni, malattie metaboliche, disordini immunologici, malattie infiammatorie che coinvolgono i capillari e, di particolare importanza in questo volume, a esposizioni tossiche sul posto di lavoro. Si dividono in tre tipologie:
- dilatativo—la forma più comune (da 5 a 15 casi ogni 100,000 persone), che è associata all'indebolimento funzionale del cuore
- ipertrofico—ispessimento e ingrossamento del miocardio con conseguente relativa insufficienza delle arterie coronarie
- restrittivo—un raro tipo in cui le contrazioni miocardiche sono limitate.
Ipertensione (ICD 401-405) (aumento della pressione arteriosa sistolica e/o diastolica) è la malattia circolatoria più comune, riscontrata tra il 15 e il 20% dei lavoratori nei paesi industrializzati. Se ne discute più dettagliatamente di seguito.
Cambiamenti aterosclerotici nei vasi sanguigni maggiori (ICD 440), spesso associati all'ipertensione, causano malattie negli organi che servono. Il primo tra questi è malattia cerebrovascolare (ICD 430-438), che può provocare un ictus dovuto a infarto e/o emorragia. Ciò si verifica nello 0.3-1.0% dei lavoratori, più comunemente tra quelli di età pari o superiore a 40 anni.
Le malattie aterosclerotiche, tra cui la malattia coronarica, l'ictus e l'ipertensione, di gran lunga le malattie cardiovascolari più comuni nella popolazione attiva, sono di origine multifattoriale e insorgono precocemente nella vita. Sono importanti sul posto di lavoro perché:
- una percentuale così ampia della forza lavoro ha una forma asintomatica o non riconosciuta di malattia cardiovascolare
- lo sviluppo di tale malattia può essere aggravato o gli eventi sintomatici acuti possono essere accelerati dalle condizioni di lavoro e dalle esigenze lavorative
- l'insorgenza acuta di una fase sintomatica della malattia cardiovascolare è spesso attribuita al lavoro e/o all'ambiente di lavoro
- la maggior parte delle persone con una malattia cardiovascolare consolidata è in grado di lavorare in modo produttivo, anche se, a volte, solo dopo un'efficace riabilitazione e riqualificazione professionale
- il posto di lavoro è un'arena particolarmente propizia per i programmi di prevenzione primaria e secondaria.
Disturbi circolatori funzionali alle estremità (ICD 443) includono la malattia di Raynaud, pallore a breve termine delle dita e sono relativamente rari. Alcune condizioni professionali, come il congelamento, l'esposizione a lungo termine al cloruro di vinile e l'esposizione mano-braccio alle vibrazioni possono indurre questi disturbi.
Varicosità nelle vene delle gambe (ICD 454), spesso impropriamente liquidate come un problema estetico, sono frequenti tra le donne, soprattutto durante la gravidanza. Mentre una tendenza ereditaria alla debolezza delle pareti delle vene può essere un fattore, di solito sono associati a lunghi periodi di stare in piedi in una posizione senza movimento, durante i quali la pressione statica all'interno delle vene aumenta. Il conseguente disagio e l'edema alle gambe spesso impongono cambiamenti o modifiche del lavoro.
Tassi di incidenza annuali
Tra le malattie cardiovascolari, l'ipertensione ha il più alto tasso annuo di nuovi casi tra i lavoratori di età compresa tra 35 e 64 anni. Nuovi casi si sviluppano in circa l'1% di quella popolazione ogni anno. Seguono per frequenza le malattie coronariche (da 8 a 92 nuovi casi di attacco cardiaco acuto ogni 10,000 uomini all'anno e da 3 a 16 nuovi casi ogni 10,000 donne all'anno) e l'ictus (da 12 a 30 casi ogni 10,000 uomini all'anno e 6 a 30 casi ogni 10,000 donne all'anno). Come dimostrato dai dati globali raccolti dal progetto WHO-Monica (WHO-MONICA 1994; WHO-MONICA 1988), i tassi più bassi di nuova incidenza di infarto sono stati riscontrati tra gli uomini in Cina e le donne in Spagna, mentre i tassi più alti sono stati riscontrati tra uomini e donne in Scozia. Il significato di questi dati è che nella popolazione in età lavorativa, dal 40 al 60% delle vittime di infarto e dal 30 al 40% delle vittime di ictus non sopravvive agli episodi iniziali.
Mortalità
Nell'età lavorativa primaria compresa tra 15 e 64 anni, solo l'8-18% dei decessi per CVD si verifica prima dei 45 anni. La maggior parte si verifica dopo i 45 anni, con un tasso annuo che aumenta con l'età. I tassi, che stanno cambiando, variano considerevolmente da paese a paese (WHO 1994b).
La tabella 1 mostra i tassi di mortalità per gli uomini e per le donne di età compresa tra 45 e 54 anni e tra 55 e 64 anni per alcuni paesi. Si noti che i tassi di mortalità per gli uomini sono costantemente più alti di quelli per le donne di età corrispondenti. La tabella 2 confronta i tassi di mortalità per varie malattie cardiovascolari tra le persone di età compresa tra 55 e 64 anni in cinque paesi.
Tabella 1. Mortalità per malattie cardiovascolari nel 1991 e nel 1990 nei gruppi di età 45-54 e 55-64 per paesi selezionati.
|
Paese |
Uomo |
Donna |
||||||
|
45-54 anni |
55-64 anni |
45-54 anni |
55-64 anni |
|||||
|
tasso |
% |
tasso |
% |
tasso |
% |
tasso |
% |
|
|
Russia** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Polonia** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Argentina* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Gran Bretagna** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
STATI UNITI D'AMERICA* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Germania** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Italia* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
Messico** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
Francia** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Giappone** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990. **1991. Tasso=Morti per 100,000 abitanti. % proviene da tutte le cause di morte nella fascia di età.
Tabella 2. Tassi di mortalità da gruppi speciali di diagnosi cardiovascolare negli anni 1991 e 1990 nella fascia di età 55-64 per paesi selezionati
|
Gruppo di diagnosi |
Russia (1991) |
USA (1990) |
Germania (1991) |
Francia (1991) |
Giappone (1991) |
|||||
|
|
M |
F |
M |
F |
M |
F |
M |
F |
M |
F |
|
393-398 |
16.8 |
21.9 |
3.3 |
4.6 |
3.6 |
4.4 |
2.2 |
2.3 |
1.2 |
1.9 |
|
401-405 |
22.2 |
18.5 |
23.0 |
14.6 |
16.9 |
9.7 |
9.4 |
4.4 |
4.0 |
1.6 |
|
410 |
160.2 |
48.9 |
216.4 |
79.9 |
245.2 |
61.3 |
100.7 |
20.5 |
45.9 |
13.7 |
|
411-414 |
586.3 |
189.9 |
159.0 |
59.5 |
99.2 |
31.8 |
35.8 |
6.8 |
15.2 |
4.2 |
|
415-429 |
60.9 |
24.0 |
140.4 |
64.7 |
112.8 |
49.2 |
73.2 |
27.0 |
98.7 |
40.9 |
|
430-438 |
385.0 |
228.5 |
54.4 |
42.2 |
84.1 |
43.8 |
59.1 |
26.7 |
107.3 |
53.6 |
|
440 |
|
|
4.4 |
2.1 |
11.8 |
3.8 |
1.5 |
0.3 |
0.3 |
0.1 |
|
Totale 390–459 |
1,290 |
559 |
623 |
273 |
597 |
213 |
311 |
94 |
281 |
119 |
Morti per 100,000 abitanti; M=maschio; F=femmina.
Disabilità lavorativa e prepensionamento
Le statistiche relative alle diagnosi sul tempo perso dal lavoro rappresentano un'importante prospettiva sull'impatto della morbilità sulla popolazione attiva, anche se le designazioni diagnostiche sono generalmente meno precise rispetto ai casi di pensionamento anticipato a causa di disabilità. I tassi di casi, solitamente espressi in casi per 10,000 dipendenti, forniscono un indice della frequenza delle categorie di malattia, mentre il numero medio di giorni persi per caso indica la gravità relativa di particolari malattie. Pertanto, secondo le statistiche su 10 milioni di lavoratori nella Germania occidentale compilate dall'Allgemeinen Ortskrankenkasse, le CVD rappresentavano il 7.7% della disabilità totale nel 1991-92, sebbene il numero di casi per quel periodo fosse solo il 4.6% del totale (Tabella 3 ). In alcuni paesi, dove è previsto il pensionamento anticipato quando la capacità lavorativa è ridotta a causa di malattia, il modello di disabilità rispecchia i tassi per le diverse categorie di CVD.
Tabella 3. Tasso di malattie cardiovascolari tra i pensionati anticipati* a causa della ridotta capacità lavorativa (N = 576,079) e disabilità lavorativa correlata alla diagnosi nella parte occidentale della Germania, 1990-92
|
Gruppo di diagnosi |
Principale causa di malattia |
Accesso al pensionamento anticipato; numero per 100,000 pensionati anticipati |
Invalidità lavorativa media annua 1990–92 |
||||
|
Casi per 100,000 occupati |
Durata (giorni) per caso |
||||||
|
Uomo |
Donna |
Uomo |
Donna |
Uomo |
Donna |
||
|
390-392 |
Febbre reumatica acuta |
16 |
24 |
49 |
60 |
28.1 |
32.8 |
|
393-398 |
Cardiopatia reumatica cronica |
604 |
605 |
24 |
20 |
67.5 |
64.5 |
|
401-405 |
Ipertensione, malattie della pressione alta |
4,158 |
4,709 |
982 |
1,166 |
24.5 |
21.6 |
|
410-414 |
Cardiopatie ischemiche |
9,635 |
2,981 |
1,176 |
529 |
51.2 |
35.4 |
|
410, 412 |
Infarto miocardico acuto ed esistente |
2,293 |
621 |
276 |
73 |
85.8 |
68.4 |
|
414 |
Malattia coronarica |
6,932 |
2,183 |
337 |
135 |
50.8 |
37.4 |
|
415-417 |
Malattie circolatorie polmonari |
248 |
124 |
23 |
26 |
58.5 |
44.8 |
|
420-429 |
Altre cardiopatie non reumatiche |
3,434 |
1,947 |
645 |
544 |
36.3 |
25.7 |
|
420-423 |
Malattie infiammatorie cardiache |
141 |
118 |
20 |
12 |
49.4 |
48.5 |
|
424 |
Disturbi della valvola cardiaca |
108 |
119 |
22 |
18 |
45.6 |
38.5 |
|
425 |
Miocardiopatia |
1,257 |
402 |
38 |
14 |
66.8 |
49.2 |
|
426 |
Disturbo della prestazione dello stimolo |
86 |
55 |
12 |
7 |
39.6 |
45.0 |
|
427 |
Disturbo del ritmo cardiaco |
734 |
470 |
291 |
274 |
29.3 |
21.8 |
|
428 |
Insufficienza cardiaca |
981 |
722 |
82 |
61 |
62.4 |
42.5 |
|
430-438 |
Malattie cerebrovascolari |
4,415 |
2,592 |
172 |
120 |
75.6 |
58.9 |
|
440-448 |
Malattie delle arterie, arteriole e capillari |
3,785 |
1,540 |
238 |
90 |
59.9 |
44.5 |
|
440 |
Arteriosclerosi |
2,453 |
1,090 |
27 |
10 |
71.7 |
47.6 |
|
443 |
Malattia di Raynaud e altre malattie vascolari |
107 |
53 |
63 |
25 |
50.6 |
33.5 |
|
444 |
Embolia arteriosa e trombosi |
219 |
72 |
113 |
34 |
63.3 |
49.5 |
|
451-456 |
Malattie delle vene |
464 |
679 |
1,020 |
1,427 |
22.9 |
20.3 |
|
457 |
Malattie non infettive dei linfonodi |
16 |
122 |
142 |
132 |
10.4 |
14.2 |
|
458 |
Ipotensione |
29 |
62 |
616 |
1,501 |
9.4 |
9.5 |
|
459 |
Altre malattie circolatorie |
37 |
41 |
1,056 |
2,094 |
11.5 |
10.2 |
|
390-459 |
Malattie cardiovascolari totali |
26,843 |
15,426 |
6,143 |
7,761 |
29.6 |
18.9 |
* Pensionamento anticipato: assicurazione pensionistica legale per l'ex Repubblica federale di Germania, invalidità lavorativa AOK-West.
Il concetto di fattore di rischio nelle malattie cardiovascolari
I fattori di rischio sono caratteristiche genetiche, fisiologiche, comportamentali e socioeconomiche degli individui che li collocano in una coorte della popolazione che ha maggiori probabilità di sviluppare un particolare problema di salute o malattia rispetto al resto della popolazione. Solitamente applicati a malattie multifattoriali per le quali non esiste un'unica causa precisa, lo sono stati particolarmente utile nell'individuare i candidati alle misure di prevenzione primaria e nella valutazione dell'efficacia del programma di prevenzione nel controllo dei fattori di rischio presi di mira. Devono il loro sviluppo a studi prospettici sulla popolazione su larga scala, come lo studio Framingham sulla malattia coronarica e l'ictus condotto a Framingham, Massachusetts, negli Stati Uniti, altri studi epidemiologici, studi di intervento e ricerche sperimentali.
Va sottolineato che i fattori di rischio sono semplicemente espressioni di probabilità, cioè non sono assoluti né diagnostici. Avere uno o più fattori di rischio per una particolare malattia non significa necessariamente che un individuo svilupperà la malattia, né significa che un individuo senza fattori di rischio sfuggirà alla malattia. I fattori di rischio sono caratteristiche individuali che influenzano le possibilità di una persona di sviluppare una particolare malattia o un gruppo di malattie entro un periodo di tempo futuro definito. Le categorie di fattori di rischio includono:
- fattori somatici, come ipertensione, disturbi del metabolismo lipidico, sovrappeso e diabete mellito
- fattori comportamentali, come fumo, cattiva alimentazione, mancanza di movimento fisico, personalità di tipo A, elevato consumo di alcol e abuso di droghe
- tensioni, comprese le esposizioni nella sfera occupazionale, sociale e privata.
Naturalmente, anche i fattori genetici e disposizionali giocano un ruolo nell'ipertensione, nel diabete mellito e nei disturbi del metabolismo lipidico. Molti dei fattori di rischio promuovono lo sviluppo dell'arteriosclerosi, che è un presupposto significativo per l'insorgenza della malattia coronarica.
Alcuni fattori di rischio possono mettere l'individuo a rischio per lo sviluppo di più di una malattia; ad esempio, il fumo di sigaretta è associato a malattie coronariche, ictus e cancro ai polmoni. Allo stesso tempo, un individuo può avere più fattori di rischio per una particolare malattia; questi possono essere additivi ma, più spesso, le combinazioni dei fattori di rischio possono essere moltiplicative. I fattori somatici e dello stile di vita sono stati identificati come i principali fattori di rischio per la malattia coronarica e l'ictus.
Ipertensione
L'ipertensione (aumento della pressione sanguigna), una malattia a sé stante, è uno dei principali fattori di rischio per la malattia coronarica (CHD) e l'ictus. Come definito dall'OMS, la pressione sanguigna è normale quando la diastolica è inferiore a 90 mm Hg e la sistolica è inferiore a 140 mm Hg. Nell'ipertensione soglia o borderline, la diastolica varia da 90 a 94 mm Hg e la sistolica da 140 a 159 mm Hg. Gli individui con pressione diastolica uguale o superiore a 95 mm Hg e pressione sistolica uguale o superiore a 160 mm Hg sono designati come ipertesi. Gli studi hanno dimostrato, tuttavia, che criteri così precisi non sono del tutto corretti. Alcuni individui hanno una pressione sanguigna "labile": la pressione oscilla tra livelli normali e ipertesi a seconda delle circostanze del momento. Inoltre, indipendentemente dalle categorie specifiche, vi è una progressione lineare del rischio relativo man mano che la pressione sale al di sopra del livello normale.
Negli Stati Uniti, ad esempio, il tasso di incidenza di CHD e ictus tra gli uomini di età compresa tra 55 e 61 anni era dell'1.61% all'anno per coloro la cui pressione arteriosa era normale rispetto al 4.6% all'anno per quelli con ipertensione (National Heart, Lung and Blood Istituto 1981).
Pressioni diastoliche superiori a 94 mm Hg sono state riscontrate nel 2-36% della popolazione di età compresa tra 35 e 64 anni, secondo lo studio WHO-MONICA. In molti paesi dell'Europa centrale, settentrionale e orientale (ad es. Russia, Repubblica Ceca, Finlandia, Scozia, Romania, Francia e parti della Germania, oltre a Malta), l'ipertensione è stata riscontrata in oltre il 30% della popolazione di età compresa tra 35 e 54, mentre in paesi come Spagna, Danimarca, Belgio, Lussemburgo, Canada e Stati Uniti, la cifra corrispondente era inferiore al 20% (WHO-MONICA 1988). I tassi tendono ad aumentare con l'età e ci sono differenze razziali. (Negli Stati Uniti, almeno, l'ipertensione è più frequente tra gli afroamericani che nella popolazione bianca.)
Rischi per lo sviluppo di ipertensione
I fattori di rischio importanti per lo sviluppo dell'ipertensione sono l'eccesso di peso corporeo, l'elevata assunzione di sale, una serie di altri fattori nutrizionali, un elevato consumo di alcol, l'inattività fisica e fattori psicosociali, compreso lo stress (Levi 1983). Inoltre, esiste una certa componente genetica il cui significato relativo non è ancora del tutto compreso (WHO 1985). La frequente ipertensione familiare dovrebbe essere considerata un pericolo e un'attenzione speciale dovrebbe essere prestata al controllo dei fattori dello stile di vita.
È stato dimostrato che fattori psicosociali e psicofisici, in combinazione con il lavoro, possono influenzare lo sviluppo dell'ipertensione, in particolare per gli aumenti della pressione arteriosa a breve termine. Sono stati riscontrati aumenti della concentrazione di alcuni ormoni (adrenalina e noradrenalina) e del cortisolo (Levi 1972), che, da soli e in combinazione con un elevato consumo di sale, possono portare ad un aumento della pressione sanguigna. Anche lo stress da lavoro sembra essere correlato all'ipertensione. Una relazione dose-effetto con l'intensità del traffico aereo è stata dimostrata (Levi 1972; OMS 1985) confrontando gruppi di controllori del traffico aereo con diverso stress psichico elevato.
Trattamento dell'ipertensione
L'ipertensione può e deve essere trattata, anche in assenza di sintomi. I cambiamenti dello stile di vita come il controllo del peso, la riduzione dell'assunzione di sodio e l'esercizio fisico regolare, associati quando necessario a farmaci antipertensivi, provocano regolarmente riduzioni della pressione sanguigna, spesso a livelli normali. Sfortunatamente, molte persone che risultano essere ipertese non ricevono un trattamento adeguato. Secondo lo studio WHO-MONICA (1988), meno del 20% delle donne ipertese in Russia, Malta, Germania orientale, Scozia, Finlandia e Italia riceveva un trattamento adeguato durante la metà degli anni '1980, mentre la cifra comparabile per gli uomini in Irlanda, Germania, Cina, Russia, Malta, Finlandia, Polonia, Francia e Italia erano sotto il 15%.
Prevenzione dell'ipertensione
L'essenza della prevenzione dell'ipertensione è l'identificazione delle persone con aumento della pressione arteriosa attraverso screening periodici o programmi di visita medica, controlli ripetuti per verificare l'entità e la durata dell'aumento e l'istituzione di un regime terapeutico appropriato che verrà mantenuto a tempo indeterminato. Quelli con una storia familiare di ipertensione dovrebbero sottoporsi a controlli della pressione più frequentemente e dovrebbero essere guidati all'eliminazione o al controllo di eventuali fattori di rischio che possono presentare. Il controllo dell'abuso di alcol, l'allenamento fisico e la forma fisica, il mantenimento del peso normale e gli sforzi per ridurre lo stress psicologico sono tutti elementi importanti dei programmi di prevenzione. Il miglioramento delle condizioni di lavoro, come la riduzione del rumore e del calore in eccesso, sono altre misure preventive.
Il posto di lavoro è un'arena particolarmente vantaggiosa per i programmi finalizzati all'individuazione, al monitoraggio e al controllo dell'ipertensione nella forza lavoro. La convenienza e il costo basso o nullo li rendono attraenti per i partecipanti e gli effetti positivi della pressione dei colleghi da parte dei colleghi tendono a migliorare la loro conformità e il successo del programma.
Iperlipidemia
Molti studi internazionali a lungo termine hanno dimostrato una relazione convincente tra anomalie nel metabolismo lipidico e un aumento del rischio di malattia coronarica e ictus. Ciò è particolarmente vero per livelli elevati di colesterolo totale e LDL (lipoproteine a bassa densità) e/o bassi livelli di HDL (lipoproteine ad alta densità). Recenti ricerche forniscono ulteriori prove che collegano l'eccesso di rischio con diverse frazioni lipoproteiche (WHO 1994a).
Gli studi internazionali WHO-MONICA a metà degli anni '6.5 hanno mostrato che la frequenza di livelli elevati di colesterolo totale (>1980 mmol/l) varia considerevolmente nei gruppi di popolazione (WHO-MONICA 1988). Il tasso di ipercolesterolemia per le popolazioni in età lavorativa (da 35 a 64 anni) variava dall'1.3 al 46.5% per gli uomini e dall'1.7 al 48.7% per le donne. Sebbene gli intervalli fossero generalmente simili, i livelli medi di colesterolo per i gruppi di studio nei diversi paesi variavano in modo significativo: in Finlandia, Scozia, Germania orientale, paesi del Benelux e Malta, è stata trovata una media di oltre 6 mmol/l, mentre il le medie erano inferiori nei paesi dell'Asia orientale come la Cina (4.1 mmol/l) e il Giappone (5.0 mmol/l). In entrambe le regioni, le medie erano inferiori a 6.5 mmol/l (250 mg/dl), il livello designato come soglia della normalità; tuttavia, come notato sopra per la pressione arteriosa, vi è un progressivo aumento del rischio all'aumentare del livello, piuttosto che una netta demarcazione tra normale e anormale. In effetti, alcune autorità hanno fissato un livello di colesterolo totale di 180 mg/dl come il livello ottimale da non superare.
Va notato che il genere è un fattore, con le donne che hanno in media livelli più bassi di HDL. Questo può essere uno dei motivi per cui le donne in età lavorativa hanno un tasso di mortalità inferiore per malattia coronarica.
Fatta eccezione per i relativamente pochi individui con ipercolesterolemia ereditaria, i livelli di colesterolo generalmente riflettono l'assunzione alimentare di alimenti ricchi di colesterolo e grassi saturi. Le diete a base di frutta, prodotti vegetali e pesce, con ridotto apporto di grassi totali e sostituzione di grassi polinsaturi, sono generalmente associate a bassi livelli di colesterolo. Sebbene il loro ruolo non sia ancora del tutto chiaro, si ritiene che anche l'assunzione di antiossidanti (vitamina E, carotene, selenio e così via) influenzi i livelli di colesterolo.
I fattori associati a livelli più elevati di colesterolo HDL, la forma “protettiva” delle lipoproteine, includono razza (nera), sesso (femmina), peso normale, esercizio fisico e assunzione moderata di alcol.
Anche il livello socio-economico sembra giocare un ruolo, almeno nei paesi industrializzati, come nella Germania Ovest, dove i livelli di colesterolo più elevati sono stati riscontrati in gruppi di popolazione sia maschili che femminili con livelli di istruzione inferiori (sotto i dieci anni di scolarizzazione) rispetto a quelli completando 12 anni di istruzione (Heinemann 1993).
Fumare sigarette
Il fumo di sigaretta è tra i fattori di rischio più importanti per le malattie cardiovascolari. Il rischio derivante dal fumo di sigaretta è direttamente correlato al numero di sigarette che si fumano, al tempo in cui si fuma, all'età in cui si inizia a fumare, alla quantità che si inala e al contenuto di catrame, nicotina e monossido di carbonio della sigaretta ispirata. Fumo. La Figura 1 illustra il notevole aumento della mortalità per CHD tra i fumatori di sigarette rispetto ai non fumatori. Questo aumento del rischio è dimostrato sia tra gli uomini che tra le donne e in tutte le classi socio-economiche.
Il rischio relativo del fumo di sigaretta diminuisce dopo l'interruzione dell'uso del tabacco. Questo è progressivo; dopo circa dieci anni di non fumo, il rischio è sceso quasi al livello di chi non ha mai fumato.
Prove recenti hanno dimostrato che anche coloro che inalano “fumo passivo” (cioè l'inalazione passiva di fumo da sigarette fumate da altri) sono a rischio significativo (Wells 1994; Glantz e Parmley 1995).
I tassi di fumo di sigaretta variano da paese a paese, come dimostrato dallo studio internazionale WHO-MONICA (1988). I tassi più alti per gli uomini di età compresa tra 35 e 64 anni sono stati trovati in Russia, Polonia, Scozia, Ungheria, Italia, Malta, Giappone e Cina. Più donne fumatrici sono state trovate in Scozia, Danimarca, Irlanda, Stati Uniti, Ungheria e Polonia (i recenti dati polacchi sono limitati alle grandi città).
Lo status sociale e il livello occupazionale sono fattori nel livello di fumo tra i lavoratori. La figura 1, ad esempio, dimostra che le proporzioni di fumatori tra gli uomini nella Germania dell'Est sono aumentate nelle classi sociali inferiori. Il contrario si riscontra nei paesi con un numero relativamente basso di fumatori, dove si fuma di più tra coloro che appartengono a livelli sociali più elevati. Nella Germania dell'Est, il fumo è anche più frequente tra i turnisti rispetto a quelli con un orario di lavoro “normale”.
Figura 1. Rischio di mortalità relativo per malattie cardiovascolari per fumatori (inclusi ex fumatori) e classi sociali rispetto a non fumatori, normopeso, lavoratori qualificati (maschi) sulla base di esami di medicina del lavoro nella Germania dell'Est, mortalità 1985-89, N = 2.7 milioni di anni persona.
Nutrizione squilibrata, consumo di sale
Nella maggior parte dei paesi industrializzati la tradizionale alimentazione a basso contenuto di grassi è stata sostituita da abitudini alimentari ipercaloriche, ricche di grassi, povere di carboidrati, troppo dolci o troppo salate. Ciò contribuisce allo sviluppo di sovrappeso, ipertensione e colesterolo alto come elementi di alto rischio cardiovascolare. Il forte consumo di grassi animali, con la loro elevata percentuale di acidi grassi saturi, porta ad un aumento del colesterolo LDL e ad un aumento del rischio. I grassi derivati dalle verdure sono molto più bassi in queste sostanze (WHO 1994a). Anche le abitudini alimentari sono fortemente associate sia al livello socio-economico che all'occupazione.
Sovrappeso
Il sovrappeso (eccesso di grasso o obesità piuttosto che aumento della massa muscolare) è un fattore di rischio cardiovascolare di minore importanza diretta. Esistono prove che il modello maschile di distribuzione del grasso in eccesso (obesità addominale) è associato a un rischio maggiore di problemi cardiovascolari e metabolici rispetto al tipo di distribuzione del grasso femminile (pelvico).
Il sovrappeso è associato a ipertensione, ipercolesterolemia e diabete mellito e, in misura molto maggiore nelle donne rispetto agli uomini, tende ad aumentare con l'età (Heuchert e Enderlein 1994) (Figura 2). È anche un fattore di rischio per problemi muscoloscheletrici e artrosi e rende più difficile l'esercizio fisico. La frequenza del sovrappeso significativo varia considerevolmente tra i paesi. Indagini casuali sulla popolazione condotte dal progetto OMS-MONICA lo hanno rilevato in oltre il 20% delle donne di età compresa tra 35 e 64 anni nella Repubblica ceca, nella Germania orientale, in Finlandia, Francia, Ungheria, Polonia, Russia, Spagna e Jugoslavia, e in entrambi i sessi in Lituania, Malta e Romania. In Cina, Giappone, Nuova Zelanda e Svezia, meno del 10% degli uomini e delle donne in questa fascia di età era significativamente sovrappeso.
Cause comuni di sovrappeso includono fattori familiari (questi possono essere in parte genetici ma più spesso riflettono abitudini alimentari comuni), eccesso di cibo, diete ricche di grassi e carboidrati e mancanza di esercizio fisico. Il sovrappeso tende ad essere più comune tra gli strati socioeconomici più bassi, in particolare tra le donne, dove, tra gli altri fattori, i vincoli finanziari limitano la disponibilità di una dieta più equilibrata. Studi sulla popolazione in Germania hanno dimostrato che la percentuale di sovrappeso significativo tra le persone con livelli di istruzione inferiori è da 3 a 5 volte superiore a quella tra le persone con più istruzione e che alcune occupazioni, in particolare la preparazione del cibo, l'agricoltura e in una certa misura il lavoro a turni, hanno un alta percentuale di persone in sovrappeso (Figura 3) (Heinemann 1993).
Figura 2. Prevalenza dell'ipertensione per età, sesso e sei livelli di peso corporeo relativo in base all'indice di massa corporea (BMI) negli esami di medicina del lavoro nella Germania dell'Est (i valori normali di BMI sono sottolineati).
Figura 3. Rischio relativo di sovrappeso per durata dell'istruzione (anni di scolarizzazione) in Germania (popolazione 25-64 anni).
Inattività fisica
La stretta associazione di ipertensione, sovrappeso e diabete mellito con la mancanza di esercizio fisico sul lavoro e/o fuori dal lavoro ha reso l'inattività fisica un fattore di rischio significativo per CHD e ictus (Briazgounov 1988; WHO 1994a). Numerosi studi hanno dimostrato che, a parità di tutti gli altri fattori di rischio, vi era un tasso di mortalità inferiore tra le persone impegnate regolarmente in esercizi ad alta intensità rispetto a quelli con uno stile di vita sedentario.
La quantità di esercizio viene prontamente misurata annotando la sua durata e la quantità di lavoro fisico svolto o l'entità dell'aumento della frequenza cardiaca indotto dall'esercizio e il tempo necessario affinché tale frequenza ritorni al suo livello di riposo. Quest'ultimo è utile anche come indicatore del livello di fitness cardiovascolare: con un allenamento fisico regolare, si avrà un minore aumento della frequenza cardiaca e un ritorno più rapido alla frequenza di riposo per una data intensità di esercizio.
I programmi di fitness sul posto di lavoro hanno dimostrato di essere efficaci nel migliorare la forma cardiovascolare. I partecipanti a questi tendono anche a smettere di fumare ea prestare maggiore attenzione a diete adeguate, riducendo così significativamente il rischio di malattia coronarica e ictus.
alcol
Un elevato consumo di alcol, in particolare il consumo di alcolici ad alta gradazione, è stato associato a un maggior rischio di ipertensione, ictus e miocardiopatia, mentre è stato riscontrato che un consumo moderato di alcol, in particolare di vino, riduce il rischio di malattia coronarica (WHO 1994a). Ciò è stato associato alla minore mortalità per CHD tra gli strati sociali superiori nei paesi industrializzati, che generalmente preferiscono il vino ai superalcolici. Va inoltre notato che mentre il loro consumo di alcol può essere simile a quello dei bevitori di vino, i bevitori di birra tendono ad accumulare peso in eccesso, il che, come notato sopra, può aumentare il loro rischio.
Fattori socio-economici
Una forte correlazione tra lo stato socio-economico e il rischio di CVD è stata dimostrata dall'analisi degli studi sulla mortalità nel registro dei decessi in Gran Bretagna, Scandinavia, Europa occidentale, Stati Uniti e Giappone. Ad esempio, nella Germania orientale, il tasso di mortalità cardiovascolare è considerevolmente più basso per le classi sociali superiori che per le classi inferiori (vedi Figura 1) (Marmot e Theorell 1991). In Inghilterra e Galles, dove i tassi di mortalità generale stanno diminuendo, il divario relativo tra le classi superiori e inferiori si sta allargando.
Lo stato socio-economico è tipicamente definito da indicatori quali l'occupazione, le qualifiche e la posizione professionale, il livello di istruzione e, in alcuni casi, il livello di reddito. Questi si traducono prontamente in tenore di vita, modelli nutrizionali, attività nel tempo libero, dimensioni della famiglia e accesso alle cure mediche. Come notato sopra, i fattori di rischio comportamentali (come il fumo e la dieta) e i fattori di rischio somatico (come il sovrappeso, l'ipertensione e l'iperlipidemia) variano considerevolmente tra le classi sociali e i gruppi professionali (Mielck 1994; Helmert, Shea e Maschewsky Schneider 1995).
Fattori psicosociali occupazionali e stress
Stress professionale
I fattori psicosociali sul posto di lavoro si riferiscono principalmente all'effetto combinato di ambiente di lavoro, contenuto del lavoro, esigenze lavorative e condizioni tecnologico-organizzative, ma anche a fattori personali come capacità, sensibilità psicologica e infine anche a indicatori di salute (Karasek e Theorell 1990; Siegrist 1995).
Il ruolo dello stress acuto sulle persone che già soffrono di malattie cardiovascolari è incontestato. Lo stress porta a episodi di angina pectoris, disturbi del ritmo e insufficienza cardiaca; può anche precipitare un ictus e/o un infarto. In questo contesto lo stress è generalmente inteso come stress fisico acuto. Ma le prove stanno aumentando che anche lo stress psicosociale acuto può avere questi effetti. Studi degli anni '1950 hanno dimostrato che le persone che svolgono due lavori alla volta o che fanno gli straordinari per lunghi periodi hanno un rischio relativamente più elevato di infarto, anche in giovane età. Altri studi hanno mostrato che nello stesso lavoro, la persona con il maggior lavoro e la pressione del tempo e frequenti problemi sul posto di lavoro è a rischio significativamente maggiore (Mielck 1994).
Negli ultimi 15 anni, la ricerca sullo stress da lavoro suggerisce una relazione causale tra lo stress da lavoro e l'incidenza delle malattie cardiovascolari. Questo è vero per la mortalità cardiovascolare così come per la frequenza delle malattie coronariche e dell'ipertensione (Schnall, Landsbergis e Baker 1994). Il modello di ceppo lavorativo di Karasek ha definito due fattori che potrebbero portare a una maggiore incidenza di malattie cardiovascolari:
- portata delle richieste di lavoro
- grado di libertà decisionale.
Più tardi Johnson aggiunse come terzo fattore il grado di sostegno sociale (Kristensen 1995) che è discusso più ampiamente altrove in questo Enciclopedia. Il capitolo Fattori psicosociali e organizzativi include discussioni su fattori individuali, come la personalità di tipo A, così come il supporto sociale e altri meccanismi per superare gli effetti dello stress.
Gli effetti dei fattori, individuali o situazionali, che portano ad un aumento del rischio di malattie cardiovascolari possono essere ridotti mediante "meccanismi di coping", ovvero riconoscendo il problema e superandolo tentando di trarre il meglio dalla situazione.
Fino ad ora, le misure rivolte all'individuo hanno prevalso nella prevenzione degli effetti negativi sulla salute dello stress da lavoro. I miglioramenti nell'organizzazione del lavoro e l'ampliamento della libertà decisionale dei dipendenti sono stati utilizzati sempre di più (ad esempio, la ricerca-azione e la contrattazione collettiva; in Germania, la qualità occupazionale e gli ambienti della salute) per ottenere un miglioramento della produttività e per umanizzare il lavoro diminuendo il carico di stress (Landsbergis et al. 1993).
Lavoro notturno e a turni
Numerose pubblicazioni nella letteratura internazionale trattano i rischi per la salute posti dal lavoro notturno ea turni. È generalmente accettato che il lavoro a turni sia un fattore di rischio che, insieme ad altri fattori rilevanti (compresi quelli indiretti) legati al lavoro e alle aspettative, porta a effetti negativi.
Nell'ultimo decennio la ricerca sul lavoro a turni si è sempre più occupata degli effetti a lungo termine del lavoro notturno e su turni sulla frequenza delle malattie cardiovascolari, in particolare della cardiopatia ischemica e dell'infarto del miocardio, nonché sui fattori di rischio cardiovascolare. I risultati di studi epidemiologici, in particolare dalla Scandinavia, consentono di presumere un rischio più elevato di cardiopatia ischemica e infarto miocardico per i turnisti (Alfredsson, Karasek e Theorell 1982; Alfredsson, Spetz e Theorell 1985; Knutsson et al. 1986; Tüchsen 1993 ). In Danimarca è stato addirittura stimato che il 7% delle malattie cardiovascolari sia negli uomini che nelle donne può essere ricondotto al lavoro a turni (Olsen e Kristensen 1991).
L'ipotesi che i lavoratori notturni e turnisti abbiano un rischio più elevato (rischio relativo stimato di circa 1.4) per le malattie cardiovascolari è supportata da altri studi che considerano fattori di rischio cardiovascolare come l'ipertensione o i livelli di acidi grassi per i turnisti rispetto ai lavoratori diurni. Vari studi hanno dimostrato che il lavoro notturno e a turni può indurre un aumento della pressione sanguigna e dell'ipertensione, nonché un aumento dei trigliceridi e/o del colesterolo sierico (così come normali fluttuazioni del colesterolo HDL nell'aumento del colesterolo totale). Questi cambiamenti, insieme ad altri fattori di rischio (come il fumo eccessivo di sigarette e il sovrappeso tra i lavoratori a turni), possono causare un aumento della morbilità e della mortalità a causa della malattia aterosclerotica (DeBacker et al. 1984; DeBacker et al. 1987; Härenstam et al. 1987; Knutsson 1989; Lavie et al. 1989; Lennernäs, Åkerstedt e Hambraeus 1994; Orth-Gomer 1983; Romon et al. 1992).
Nel complesso, la questione dei possibili nessi causali tra il lavoro a turni e l'aterosclerosi non può attualmente essere risolta in modo definitivo, in quanto il meccanismo patogenetico non è sufficientemente chiaro. I possibili meccanismi discussi in letteratura includono cambiamenti nell'alimentazione e nelle abitudini al fumo, scarsa qualità del sonno, aumento del livello lipidico, stress cronico da richieste sociali e psicologiche e ritmi circadiani interrotti. Knutsson (1989) ha proposto un'interessante patogenesi degli effetti a lungo termine del lavoro a turni sulla morbilità cronica.
Gli effetti di vari attributi associati sulla stima del rischio sono stati poco studiati, poiché nel campo occupazionale altre condizioni di lavoro che inducono stress (rumore, sostanze chimiche pericolose, stress psicosociale, monotonia e così via) sono legate al lavoro a turni. Dall'osservazione che cattive abitudini nutrizionali e di fumo sono spesso collegate al lavoro a turni, si conclude spesso che un aumento del rischio di malattie cardiovascolari tra i turnisti è più il risultato indiretto di comportamenti non salutari (fumo, cattiva alimentazione e così via) che direttamente il risultato del lavoro notturno oa turni (Rutenfranz, Knauth e Angersbach 1981). Va verificata, inoltre, l'ovvia ipotesi se il lavoro a turni favorisca tale comportamento o se la differenza derivi principalmente dalla scelta del posto di lavoro e dell'occupazione. Ma a prescindere dalle domande senza risposta, occorre prestare particolare attenzione nei programmi di prevenzione cardiovascolare ai lavoratori notturni e turnisti come gruppo a rischio.
In breve
In sintesi, i fattori di rischio rappresentano un'ampia varietà di caratteristiche genetiche, somatiche, fisiologiche, comportamentali e psicosociali che possono essere valutate individualmente per individui e per gruppi di individui. Nell'aggregato, riflettono la probabilità che si sviluppino CVD, o più precisamente nel contesto di questo articolo, CHD o ictus. Oltre a chiarire le cause e la patogenesi delle malattie multifattoriali, la loro principale importanza è che delineano gli individui che dovrebbero essere bersagli per l'eliminazione o il controllo dei fattori di rischio, un esercizio mirabilmente adatto al posto di lavoro, mentre ripetute valutazioni del rischio nel tempo dimostrano il successo di tale sforzo preventivo.
Programmi di riabilitazione e prevenzione
La maggior parte delle persone con CVD riconosciuta è in grado di lavorare in modo efficace e produttivo nella maggior parte dei lavori che si trovano nel posto di lavoro moderno. Solo pochi decenni fa, le persone sopravvissute a un infarto miocardico acuto venivano coccolate e viziate per settimane e mesi con una stretta supervisione e un'inattività forzata. La conferma di laboratorio della diagnosi è stata sufficiente per giustificare l'etichettatura dell'individuo come "permanentemente e totalmente disabile". La nuova tecnologia diagnostica che fornisce una valutazione più accurata dello stato cardiaco e le esperienze favorevoli di coloro che non potevano o non volevano accettare tale etichetta, hanno presto dimostrato che un ritorno anticipato al lavoro e un livello ottimale di attività era non solo possibile ma auspicabile (Edwards , McCallum e Taylor 1988; Theorell et al. 1991; Theorell 1993). Oggi, i pazienti iniziano l'attività fisica supervisionata non appena gli effetti acuti dell'infarto si attenuano, spesso escono dall'ospedale in pochi giorni invece delle obbligatorie 6-8 settimane di un tempo e spesso tornano al lavoro entro poche settimane . Quando desiderabile e fattibile, le procedure chirurgiche come l'angioplastica, le operazioni di by-pass e persino il trapianto cardiaco possono migliorare il flusso sanguigno coronarico, mentre un regime caratterizzato da dieta, esercizio fisico e controllo dei fattori di rischio per CHD può ridurre al minimo (o addirittura invertire) la progressione di aterosclerosi coronarica.
Una volta superate le fasi acute, spesso pericolose per la vita, della CVD, il movimento passivo seguito da un esercizio attivo dovrebbe essere iniziato precocemente durante la degenza in ospedale o in clinica. Con gli attacchi di cuore, questa fase è completata quando l'individuo può salire le scale senza grandi difficoltà. Allo stesso tempo, l'individuo viene istruito in un regime di prevenzione del rischio che include una dieta adeguata, esercizi di condizionamento cardiovascolare, riposo e rilassamento adeguati e gestione dello stress. Durante queste fasi della riabilitazione, il sostegno di familiari, amici e colleghi di lavoro può essere particolarmente utile (Brusis e Weber-Falkensammer 1986). Il programma può essere svolto in strutture riabilitative o in “gruppi cardiaci” ambulatoriali sotto la supervisione di un medico esperto (Halhubar e Traencker 1986). È stato dimostrato che l'attenzione al controllo dello stile di vita e dei fattori di rischio comportamentali e al controllo dello stress si traduce in una riduzione misurabile del rischio di reinfarto e di altri problemi cardiovascolari.
Durante tutto il programma il medico curante deve mantenere i contatti con il datore di lavoro (ed in particolare con il medico competente, se presente) per discutere le prospettive di guarigione e la probabile durata del periodo di invalidità, e per esplorare la fattibilità di eventuali accordi speciali che possono essere necessari per consentire un rientro anticipato al lavoro. La consapevolezza del lavoratore che il lavoro è in attesa e che ci si aspetta che lui o lei possa ritornarvi è un potente fattore motivante per il miglioramento del recupero. L'esperienza ha ampiamente dimostrato che il successo dello sforzo riabilitativo diminuisce con il prolungarsi dell'assenza dal lavoro.
Nei casi in cui gli aggiustamenti desiderabili nel posto di lavoro e/o sul posto di lavoro non sono possibili o fattibili, la riqualificazione e l'appropriato inserimento lavorativo possono evitare l'invalidità non necessaria. Laboratori appositamente protetti sono spesso utili per reintegrare nel mondo del lavoro persone che sono state assenti dal lavoro per lunghi periodi per ricevere cure per i gravi effetti dell'ictus, dell'insufficienza cardiaca congestizia o dell'angina pectoris invalidante.
Dopo il ritorno al lavoro, è assolutamente auspicabile una sorveglianza continua sia da parte del medico curante che del medico del lavoro. Le valutazioni mediche periodiche, a intervalli inizialmente frequenti ma che si allungano man mano che il recupero è assicurato, sono utili per valutare lo stato cardiovascolare del lavoratore, regolare i farmaci e altri elementi del regime di mantenimento e monitorare l'aderenza allo stile di vita e alle raccomandazioni comportamentali. I risultati soddisfacenti di questi esami possono consentire il graduale allentamento di qualsiasi limitazione o restrizione del lavoro fino a quando il lavoratore non è completamente integrato nel posto di lavoro.
Programmi di promozione e prevenzione della salute nei luoghi di lavoro
La prevenzione delle malattie e degli infortuni sul lavoro è una responsabilità primaria del programma di salute e sicurezza sul lavoro dell'organizzazione. Ciò include la prevenzione primaria (vale a dire, l'identificazione e l'eliminazione o il controllo di potenziali pericoli e sollecitazioni modificando l'ambiente di lavoro o il lavoro). È integrato da misure di prevenzione secondaria che tutelano i lavoratori dagli effetti di pericoli esistenti e da sollecitazioni non eliminabili (es. dispositivi di protezione individuale e visite mediche periodiche di sorveglianza). I programmi di promozione e prevenzione della salute sul posto di lavoro (HPP) vanno oltre questi obiettivi. Mettono l'accento sul comportamento attento alla salute in relazione allo stile di vita, ai fattori comportamentali di rischio, all'eliminazione o alla gestione dello stress e così via. Sono di grande importanza, in particolare nella prevenzione delle malattie cardiovascolari. Gli obiettivi dell'HPP, come formulati dal Comitato dell'OMS per il monitoraggio dell'ambiente e della salute nella salute sul lavoro, si estendono oltre la semplice assenza di malattia e infortunio per includere il benessere e la capacità funzionale (WHO 1973).
La progettazione e il funzionamento dei programmi HPP sono discussi più dettagliatamente altrove nel capitolo. Nella maggior parte dei paesi, si concentrano in particolare sulla prevenzione delle malattie cardiovascolari. Ad esempio, in Germania, il programma "Avere un cuore per il tuo cuore" integra i circoli per la salute del cuore organizzati dalle compagnie di assicurazione sanitaria (Murza e Laaser 1990, 1992), mentre il movimento "Take Heart" in Gran Bretagna e Australia ha obiettivi simili (Glasgow et al. 1995).
L'efficacia di tali programmi è stata verificata negli anni '1980 dall'OMS Collaborative Trial in Prevention of Heart Disease, che è stato condotto in 40 paia di fabbriche in quattro paesi europei e ha coinvolto circa 61,000 uomini di età compresa tra 40 e 59 anni. l'attività educativa, svolta principalmente dal servizio sanitario dei dipendenti dell'organizzazione, si è focalizzata sulle diete ipocolesterolemizzanti, sull'abbandono del fumo di sigaretta, sul controllo del peso, sull'aumento dell'attività fisica e sul controllo dell'ipertensione. Uno screening randomizzato del 10% dei lavoratori ammissibili nelle fabbriche designate come controlli ha dimostrato che durante i 4-7 anni dello studio, il rischio complessivo di CVD potrebbe essere ridotto dell'11.1% (19.4% tra quelli inizialmente ad alto rischio). Nelle fabbriche di studio, la mortalità per CHD è diminuita del 7.4%, mentre la mortalità complessiva è diminuita del 2.7%. I risultati migliori sono stati raggiunti in Belgio, dove l'intervento è stato svolto in modo continuativo durante l'intero periodo di studio, mentre i risultati peggiori sono stati osservati in Gran Bretagna, dove le attività di prevenzione sono state fortemente ridotte prima dell'ultimo esame di follow-up. Questa disparità sottolinea la relazione tra successo e durata dello sforzo di educazione sanitaria; ci vuole tempo per inculcare i cambiamenti di stile di vita desiderati. Anche l'intensità dello sforzo educativo è stata un fattore: in Italia, dove sono stati coinvolti sei educatori sanitari a tempo pieno, è stata ottenuta una riduzione del 28% del profilo complessivo dei fattori di rischio, mentre in Gran Bretagna, dove solo due educatori a tempo pieno hanno servito tre volte il numero di lavoratori, è stata ottenuta una riduzione del fattore di rischio di solo il 4%.
Mentre il tempo necessario per rilevare riduzioni di mortalità e morbilità CHD è un formidabile fattore limitante negli studi epidemiologici volti a valutare i risultati dei programmi sanitari aziendali (Mannebach 1989), sono state dimostrate riduzioni dei fattori di rischio (Janssen 1991; Gomel et al. 1993 ; Glasgow et al. 1995). Sono state segnalate diminuzioni temporanee del numero di giornate lavorative perse e un calo dei tassi di ospedalizzazione (Harris 1994). Sembra esserci un accordo generale sul fatto che le attività HPP nella comunità e in particolare sul posto di lavoro abbiano contribuito in modo significativo alla riduzione della mortalità cardiovascolare negli Stati Uniti e in altri paesi industrializzati occidentali.
Conclusione
Le malattie cardiovascolari incombono sul posto di lavoro, non tanto perché il sistema cardiovascolare è particolarmente vulnerabile ai rischi ambientali e lavorativi, ma perché sono così comuni nella popolazione in età lavorativa. Il luogo di lavoro offre un'arena particolarmente vantaggiosa per l'individuazione di malattie cardiovascolari non riconosciute e asintomatiche, per l'elusione dei fattori sul posto di lavoro che potrebbero accelerarle o aggravarle e per l'identificazione di fattori che aumentano il rischio di malattie cardiovascolari e il montaggio di programmi per eliminare o controllarli. Quando si verificano CVD, una sollecita attenzione al controllo delle circostanze legate al lavoro che possono prolungare o aumentare la loro gravità può ridurre al minimo l'estensione e la durata della disabilità, mentre gli sforzi riabilitativi precoci e supervisionati da professionisti faciliteranno il ripristino della capacità lavorativa e ridurranno il rischio di recidive .
Pericoli fisici, chimici e biologici
Il sistema cardiovascolare intatto è notevolmente resistente agli effetti dannosi dei rischi fisici, chimici e biologici incontrati sul posto di lavoro o sul posto di lavoro. Con pochissime eccezioni, tali rischi sono raramente una causa diretta di malattie cardiovascolari. D'altra parte, una volta che l'integrità del sistema cardiovascolare è compromessa - e questo può essere del tutto silenzioso e non riconosciuto - l'esposizione a questi rischi può contribuire allo sviluppo continuo di un processo patologico o precipitare sintomi che riflettono una compromissione funzionale. Ciò impone l'identificazione precoce dei lavoratori con CVD incipiente e la modifica dei loro posti di lavoro e/o dell'ambiente di lavoro per ridurre il rischio di effetti dannosi. I segmenti seguenti includeranno brevi discussioni su alcuni dei rischi professionali più comunemente riscontrati che possono interessare il sistema cardiovascolare. Ciascuno dei pericoli presentati di seguito è discusso più ampiamente altrove nel Enciclopedia.
Apparato digerente
L'apparato digerente esercita una notevole influenza sull'efficienza e sulla capacità lavorativa del corpo, e le malattie acute e croniche dell'apparato digerente sono tra le cause più comuni di assenteismo e disabilità. In questo contesto, il medico del lavoro può essere chiamato in uno dei seguenti modi per offrire suggerimenti in merito alle esigenze igieniche e nutrizionali in relazione alle particolari esigenze di una determinata professione: valutare l'influenza che i fattori inerenti alla professione possono avere sia in producendo condizioni morbose dell'apparato digerente, o nell'aggravarne altre eventualmente preesistenti o comunque indipendenti dall'occupazione; o per esprimere un parere sull'idoneità generale o specifica alla professione.
Molti dei fattori dannosi per l'apparato digerente possono essere di origine occupazionale; spesso una serie di fattori agiscono di concerto e la loro azione può essere facilitata dalla predisposizione individuale. Tra i fattori occupazionali più importanti vi sono: i veleni industriali; agenti fisici; e stress da lavoro come tensione, affaticamento, posture anomale, frequenti cambi di orario di lavoro, lavoro a turni, lavoro notturno e abitudini alimentari inadeguate (quantità, qualità e tempistica dei pasti).
Rischi chimici
L'apparato digerente può fungere da portale per l'ingresso di sostanze tossiche nel corpo, sebbene il suo ruolo qui sia normalmente molto meno importante di quello dell'apparato respiratorio che ha una superficie di assorbimento di 80-100 m2 mentre la cifra corrispondente per l'apparato digerente non supera i 20 m2. Inoltre, i vapori ei gas entrati nell'organismo per inalazione raggiungono il circolo sanguigno e quindi il cervello senza incontrare alcuna difesa intermedia; tuttavia, un veleno ingerito viene filtrato e, in una certa misura, metabolizzato dal fegato prima di raggiungere il letto vascolare. Tuttavia, il danno organico e funzionale può verificarsi sia durante l'ingresso che l'eliminazione dal corpo o come conseguenza dell'accumulo in alcuni organi. Questo danno subito dall'organismo può essere il risultato dell'azione della sostanza tossica stessa, dei suoi metaboliti o del fatto che l'organismo è impoverito di alcune sostanze essenziali. Anche l'idiosincrasia ei meccanismi allergici possono svolgere un ruolo. L'ingestione di sostanze caustiche è ancora un evento accidentale abbastanza comune. In uno studio retrospettivo in Danimarca, l'incidenza annuale è stata di 1/100,000 con un'incidenza di ospedalizzazione di 0.8/100,000 anni-persona adulti per ustioni esofagee. Molti prodotti chimici domestici sono caustici.
I meccanismi tossici sono molto complessi e possono variare notevolmente da sostanza a sostanza. Alcuni elementi e composti utilizzati nell'industria causano danni locali all'apparato digerente che interessano, ad esempio, la bocca e le zone limitrofe, lo stomaco, l'intestino, il fegato o il pancreas.
I solventi hanno una particolare affinità per i tessuti ricchi di lipidi. L'azione tossica è generalmente complessa e sono coinvolti diversi meccanismi. Nel caso del tetracloruro di carbonio, si ritiene che il danno epatico sia dovuto principalmente a metaboliti tossici. Nel caso del solfuro di carbonio, l'interessamento gastrointestinale è attribuito alla specifica azione neurotropa di questa sostanza sul plesso intramurale mentre il danno epatico sembra essere più dovuto all'azione citotossica del solvente, che produce alterazioni nel metabolismo delle lipoproteine.
Il danno epatico costituisce una parte importante della patologia dei veleni esogeni in quanto il fegato è l'organo principale nel metabolizzare gli agenti tossici e agisce con i reni nei processi di disintossicazione. La bile riceve dal fegato, direttamente o per coniugazione, diverse sostanze che possono essere riassorbite nel ciclo enteroepatico (ad esempio cadmio, cobalto, manganese). Le cellule epatiche partecipano all'ossidazione (p. es., alcoli, fenoli, toluene), alla riduzione (p. es., composti nitro), alla metilazione (p. es., acido selenico), alla coniugazione con acido solforico o glucuronico (p. es., benzene), all'acetilazione (p. es., ammine aromatiche) . Le cellule di Kupffer possono anche intervenire fagocitando i metalli pesanti, per esempio.
Gravi sindromi gastro-intestinali, come quelle dovute a fosforo, mercurio o arsenico, si manifestano con vomito, coliche, sangue di muco e feci e possono essere accompagnate da danno epatico (epatomegalia, ittero). Tali condizioni sono relativamente rare al giorno d'oggi e sono state sostituite da intossicazioni professionali che si sviluppano lentamente e anche insidiosamente; di conseguenza anche il danno epatico, in particolare, può essere spesso insidioso.
Una menzione particolare merita l'epatite infettiva; può essere correlata ad una serie di fattori occupazionali (agenti epatotossici, lavoro caldo o caldo, lavoro freddo o freddo, attività fisica intensa, ecc.), può avere un decorso sfavorevole (epatite cronica protratta o persistente) e può facilmente sfociare in cirrosi . Si presenta frequentemente con l'ittero e quindi crea difficoltà diagnostiche; presenta inoltre difficoltà di prognosi e di stima del grado di guarigione e quindi di idoneità alla ripresa del lavoro.
Sebbene il tratto gastro-intestinale sia colonizzato da un'abbondante microflora che svolge importanti funzioni fisiologiche per la salute umana, un'esposizione professionale può dar luogo a infezioni professionali. Ad esempio, i lavoratori dei mattatoi possono essere a rischio di contrarre a helicobacter infezione. Questa infezione può spesso essere asintomatica. Altre infezioni importanti includono il Salmonella ed Shigella specie, che devono essere controllate anche per mantenere la sicurezza dei prodotti, come nell'industria alimentare e nei servizi di ristorazione.
Il fumo e il consumo di alcol sono i maggiori rischi per il cancro esofageo nei paesi industrializzati, mentre l'eziologia professionale è di minore importanza. Tuttavia, i macellai e i loro coniugi sembrano essere a rischio elevato di cancro del colon-retto.
Fattori fisici
Vari agenti fisici possono causare sindromi dell'apparato digerente; questi includono traumi invalidanti diretti o indiretti, radiazioni ionizzanti, vibrazioni, accelerazioni rapide, rumore, temperature molto alte e basse o cambiamenti climatici violenti e ripetuti. Le ustioni, specialmente se estese, possono causare ulcerazione gastrica e danno epatico, forse con ittero. Posture o movimenti anomali possono causare disturbi digestivi soprattutto in presenza di condizioni predisponenti quali ernia paraesofagea, visceroptosi o rilassamento diaframmatico; inoltre, possono verificarsi riflessi extra-digestivi come il bruciore di stomaco laddove i disturbi digestivi sono accompagnati da disturbi del sistema nervoso autonomo o neuropsicologici. Disturbi di questo tipo sono comuni nelle moderne situazioni lavorative e possono essere essi stessi causa di disfunzioni gastro-intestinali.
Stress professionale
L'affaticamento fisico può anche disturbare le funzioni digestive e il lavoro pesante può causare disturbi secretomotori e alterazioni distrofiche, specialmente nello stomaco. Le persone con disturbi gastrici, in particolare quelle che hanno subito un intervento chirurgico, sono limitate nella quantità di lavoro pesante che possono svolgere, se non altro perché il lavoro pesante richiede livelli più elevati di nutrizione.
Il lavoro a turni può causare importanti cambiamenti nelle abitudini alimentari con conseguenti problemi gastrointestinali funzionali. Il lavoro a turni può essere associato a livelli elevati di colesterolo e trigliceridi nel sangue, nonché a una maggiore attività della gamma-glutamiltransferasi nel siero.
La dispepsia gastrica nervosa (o nevrosi gastrica) sembra non avere alcuna causa gastrica o extragastrica, né derivare da alcun disturbo umorale o metabolico; di conseguenza, si ritiene che sia dovuto a un disturbo primitivo del sistema nervoso autonomo, talvolta associato a uno sforzo mentale eccessivo oa stress emotivo o psicologico. Il disturbo gastrico si manifesta spesso con ipersecrezione nevrotica o con nevrosi ipercinetica o atonica (quest'ultima frequentemente associata a gastroptosi). Anche il dolore epigastrico, il rigurgito e l'aerofagia possono rientrare nella categoria della dispepsia neurogastrica. L'eliminazione dei fattori psicologici deleteri nell'ambiente di lavoro può portare alla remissione dei sintomi.
Diverse osservazioni indicano un aumento della frequenza delle ulcere peptiche tra le persone con responsabilità, come supervisori e dirigenti, lavoratori impegnati in lavori molto pesanti, nuovi arrivati nell'industria, lavoratori migranti, marittimi e lavoratori soggetti a grave stress socio-economico. Tuttavia, molte persone che soffrono degli stessi disturbi conducono una vita professionale normale e mancano prove statistiche. Oltre alle condizioni di lavoro, l'alcol, il fumo e le abitudini alimentari, la vita domestica e sociale giocano tutti un ruolo nello sviluppo e nel prolungamento della dispepsia, ed è difficile determinare quale ruolo ciascuno abbia nell'eziologia della condizione.
Anche i disturbi digestivi sono stati attribuiti al lavoro a turni come conseguenza dei frequenti cambiamenti dell'orario dei pasti e della cattiva alimentazione sul posto di lavoro. Questi fattori possono aggravare disturbi digestivi preesistenti e scatenare una dispepsia nevrotica. Pertanto, i lavoratori dovrebbero essere assegnati al lavoro a turni solo dopo visita medica.
Supervisione medica
Si può vedere che il medico del lavoro deve affrontare molte difficoltà nella diagnosi e nella stima dei disturbi del sistema digestivo (dovuti inter alia al ruolo svolto da fattori deleteri non professionali) e che la sua responsabilità nella prevenzione dei disturbi di origine professionale è considerevole.
La diagnosi precoce è estremamente importante e implica visite mediche periodiche e supervisione dell'ambiente di lavoro, soprattutto quando il livello di rischio è elevato.
L'educazione sanitaria del pubblico in generale, e dei lavoratori in particolare, è una valida misura preventiva e può dare risultati sostanziali. Occorre prestare attenzione alle esigenze nutrizionali, alla scelta e alla preparazione degli alimenti, ai tempi e alle dimensioni dei pasti, alla corretta masticazione e moderazione nel consumo di cibi ricchi, alcolici e bevande fredde, o alla completa eliminazione di queste sostanze dalla dieta.
Bocca e denti
La bocca è la porta di accesso all'apparato digerente e le sue funzioni sono, principalmente, la masticazione e la deglutizione del cibo e la parziale digestione degli amidi per mezzo degli enzimi salivari. Anche la bocca partecipa alla vocalizzazione e può sostituire o integrare il naso nella respirazione. Per la sua posizione esposta e per le funzioni che svolge, la bocca non è solo una porta di ingresso ma anche una zona di assorbimento, ritenzione ed escrezione delle sostanze tossiche a cui il corpo è esposto. I fattori che portano alla respirazione attraverso la bocca (stenosi nasali, situazioni emotive) e l'aumentata ventilazione polmonare durante lo sforzo, favoriscono o la penetrazione di sostanze estranee per questa via, oppure la loro azione diretta sui tessuti della cavità buccale.
La respirazione attraverso la bocca favorisce:
- maggiore penetrazione delle polveri nell'albero respiratorio poiché la cavità buccale ha un quoziente di ritenzione (impingement) di particelle solide molto inferiore a quello delle cavità nasali
- abrasione dentale nei lavoratori esposti a particelle di polvere di grandi dimensioni, erosione dentale nei lavoratori esposti ad acidi forti, carie nei lavoratori esposti a polvere di farina o zucchero, ecc.
La bocca può costituire la via di ingresso di sostanze tossiche nell'organismo sia per ingestione accidentale che per lento assorbimento. La superficie delle mucose buccali è relativamente piccola (rispetto a quella del sistema respiratorio e del sistema gastrointestinale) e le sostanze estranee rimarranno a contatto con queste membrane solo per un breve periodo. Questi fattori limitano notevolmente il grado di assorbimento anche di sostanze altamente solubili; tuttavia la possibilità di assorbimento esiste e viene sfruttata anche a scopo terapeutico (assorbimento perlinguale di farmaci).
I tessuti della cavità buccale possono essere spesso sede di accumulo di sostanze tossiche, non solo per assorbimento diretto e locale, ma anche per trasporto attraverso il flusso sanguigno. La ricerca che utilizza isotopi radioattivi ha dimostrato che anche i tessuti che sembrano metabolicamente più inerti (come lo smalto e la dentina dei denti) hanno una certa capacità di accumulo e un turnover relativamente attivo per determinate sostanze. Esempi classici di conservazione sono vari scolorimenti delle mucose (linee gengivali) che spesso forniscono preziose informazioni diagnostiche (ad es. Piombo).
L'escrezione salivare non ha alcun valore nell'eliminazione delle sostanze tossiche dal corpo poiché la saliva viene ingerita e le sostanze in essa contenute vengono nuovamente assorbite nel sistema, formando così un circolo vizioso. L'escrezione salivare ha invece un certo valore diagnostico (determinazione di sostanze tossiche nella saliva); può anche essere importante nella patogenesi di alcune lesioni poiché la saliva rinnova e prolunga l'azione delle sostanze tossiche sulla mucosa buccale. Nella saliva vengono escrete le seguenti sostanze: vari metalli pesanti, gli alogeni (la concentrazione di iodio nella saliva può essere 7-700 volte superiore a quella nel plasma), i tiocianati (fumatori, lavoratori esposti all'acido cianidrico e ai composti di cianogeno) , e una vasta gamma di composti organici (alcoli, alcaloidi, ecc.).
Eziopatogenesi e classificazione clinica
Le lesioni della bocca e dei denti (dette anche lesioni stomatologiche) di origine occupazionale possono essere causate da:
- agenti fisici (traumi acuti e microtraumi cronici, calore, elettricità, radiazioni, ecc.)
- agenti chimici che agiscono sui tessuti della cavità buccale direttamente o mediante alterazioni sistemiche
- agenti biologici (virus, batteri, miceti).
Tuttavia, quando si tratta di lesioni della bocca e dei denti di origine occupazionale, è preferibile una classificazione basata sulla localizzazione topografica o anatomica rispetto a quella basata sui principi eziopatogenetici.
Labbra e guance. L'esame delle labbra e delle guance può rivelare: pallore da anemia (benzene, avvelenamento da piombo, ecc.), cianosi da insufficienza respiratoria acuta (asfissia) o cronica (malattie professionali dei polmoni), cianosi da metaemoglobinemia (nitriti e nitrocomposti organici, ammine aromatiche), colorazione rosso ciliegia per intossicazione acuta da monossido di carbonio, colorazione gialla in caso di intossicazione acuta da acido picrico, dinitrocresolo o in caso di ittero epatotossico (fosforo, pesticidi idrocarburi clorurati, ecc. ). Nell'argirosi si ha una colorazione bruna o grigio-bluastra causata dalla precipitazione dell'argento o dei suoi composti insolubili, soprattutto nelle zone esposte alla luce.
I disturbi occupazionali delle labbra comprendono: discheratosi, ragadi e ulcerazioni dovute all'azione diretta di sostanze caustiche e corrosive; dermatite allergica da contatto (nichel, cromo) che può includere anche la dermatite riscontrata nei lavoratori dell'industria del tabacco; eczemi microbici conseguenti all'uso di dispositivi di protezione delle vie respiratorie in cui non siano state osservate le elementari norme igieniche; lesioni causate da carbonchio e morva (pustole maligne e ulcera cancerosa) di lavoratori a contatto con animali; infiammazione dovuta alla radiazione solare e riscontrata tra lavoratori agricoli e pescatori; lesioni neoplastiche in persone che maneggiano sostanze cancerogene; lesioni traumatiche; e chancre del labbro nei soffiatori di vetro.
Denti. La decolorazione causata dalla deposizione di sostanze inerti o dovuta all'impregnazione dello smalto dentale da parte di composti solubili è di interesse quasi esclusivamente diagnostico. Le colorazioni importanti sono le seguenti: bruno, dovuto alla deposizione di composti di ferro, nichel e manganese; bruno-verdastro dovuto al vanadio; bruno-giallastro dovuto allo iodio e al bromo; giallo dorato, spesso limitato alle linee gengivali, dovuto al cadmio.
Di maggiore importanza è l'erosione dentale di origine meccanica o chimica. Ancora oggi è possibile riscontrare in alcuni artigiani erosioni dentarie di origine meccanica (causate dall'aver trattenuto chiodi o spago, ecc., nei denti) così caratteristiche da poter essere considerate stimmate professionali. Lesioni causate da polveri abrasive sono state descritte in molatrici, sabbiatrici, lavoratori dell'industria lapidea e lavoratori di pietre preziose. L'esposizione prolungata ad acidi organici e inorganici provoca spesso lesioni dentali che si verificano principalmente sulla superficie labiale degli incisivi (raramente sui canini); queste lesioni sono inizialmente superficiali e limitate allo smalto ma successivamente diventano più profonde ed estese, raggiungendo la dentina e determinando solubilizzazione e mobilizzazione dei sali di calcio. La localizzazione di queste erosioni alla superficie anteriore dei denti è dovuta al fatto che quando le labbra sono aperte è questa superficie la più esposta e che viene privata della protezione naturale offerta dall'effetto tampone della saliva.
La carie dentale è una malattia così frequente e diffusa che è necessario uno studio epidemiologico dettagliato per determinare se la malattia sia davvero di origine professionale. L'esempio più tipico è quello della carie riscontrata in lavoratori esposti a farina e polvere di zucchero (mugnai, fornai, pasticceri, operai dell'industria dello zucchero). Questa è una carie molle che si sviluppa rapidamente; inizia alla base del dente (carie rampante) e progredisce immediatamente verso la corona; i lati colpiti si anneriscono, il tessuto si rammollisce e vi è una notevole perdita di sostanza ed infine la polpa è interessata. Queste lesioni iniziano dopo alcuni anni di esposizione e la loro gravità ed estensione aumenta con la durata di questa esposizione. I raggi X possono anche causare una carie dentale in rapido sviluppo che di solito inizia alla base del dente.
Oltre ai pulpiti dovuti alla carie dentale e all'erosione, un aspetto interessante della patologia pulpare è l'odontalgia barotraumatica, cioè il mal di denti indotto dalla pressione. Ciò è causato dal rapido sviluppo di gas disciolto nel tessuto pulpare a seguito di un'improvvisa decompressione atmosferica: questo è un sintomo comune nelle manifestazioni cliniche osservate durante la rapida salita in aereo. Nel caso di soggetti affetti da pulpiti settico-gangrenosi, dove è già presente materiale gassoso, questo mal di denti può iniziare a quota 2,000-3,000 m.
La fluorosi occupazionale non porta alla patologia dentale come nel caso della fluorosi endemica: il fluoro provoca alterazioni distrofiche (smalto screziato) solo quando il periodo di esposizione precede l'eruzione dei denti permanenti.
Cambiamenti della membrana mucosa e stomatite. Di sicuro valore diagnostico sono le varie discromie delle mucose dovute all'impregnazione o precipitazione di metalli e loro composti insolubili (piombo, antimonio, bismuto, rame, argento, arsenico). Un tipico esempio è la linea di Burton nell'avvelenamento da piombo, causato dalla precipitazione del solfuro di piombo in seguito allo sviluppo nel cavo orale dell'idrogeno solforato prodotto dalla putrefazione dei residui alimentari. Non è stato possibile riprodurre sperimentalmente la linea di Burton in animali erbivori.
C'è uno scolorimento molto curioso nella mucosa linguale dei lavoratori esposti al vanadio. Ciò è dovuto all'impregnazione del pentossido di vanadio che viene successivamente ridotto a triossido; lo scolorimento non può essere rimosso ma scompare spontaneamente pochi giorni dopo la fine dell'esposizione.
La mucosa orale può essere sede di gravi danni corrosivi causati da acidi, alcali e altre sostanze caustiche. Gli alcali provocano macerazione, suppurazione e necrosi dei tessuti con formazione di lesioni che si staccano facilmente. L'ingestione di sostanze caustiche o corrosive produce gravi lesioni ulcerative e molto dolorose della bocca, dell'esofago e dello stomaco, che possono trasformarsi in perforazioni e spesso lasciare cicatrici. L'esposizione cronica favorisce la formazione di infiammazioni, ragadi, ulcere e desquamazione epiteliale della lingua, del palato e di altre parti delle mucose orali. Gli acidi inorganici e organici hanno un effetto coagulante sulle proteine e provocano lesioni ulcerose e necrotiche che guariscono con cicatrici contrattive. Cloruro di mercurio e cloruro di zinco, alcuni sali di rame, cromati alcalini, fenolo e altre sostanze caustiche producono lesioni simili.
Un primo esempio di stomatite cronica è quella causata dal mercurio. Inizia gradualmente, con sintomi discreti e decorso prolungato; i sintomi comprendono eccessiva salivazione, sapore metallico in bocca, alitosi, leggero arrossamento e gonfiore gengivale, e costituiscono la prima fase della parodontite che porta alla perdita dei denti. Un quadro clinico simile si trova nella stomatite dovuta a bismuto, oro, arsenico, ecc.
Ghiandole salivari. L'aumento della secrezione salivare è stato osservato nei seguenti casi:
- in una varietà di stomatiti acute e croniche che è dovuta principalmente all'azione irritante delle sostanze tossiche e può, in alcuni casi, essere estremamente intensa. Ad esempio, nei casi di avvelenamento cronico da mercurio, questo sintomo è così importante e si verifica in una fase così precoce che i lavoratori inglesi l'hanno chiamata "malattia della salivazione".
- nei casi di avvelenamento in cui vi è coinvolgimento del sistema nervoso centrale, come nel caso dell'avvelenamento da manganese. Tuttavia, anche nel caso di avvelenamento cronico da mercurio, si ritiene che l'iperattività delle ghiandole salivari sia, almeno in parte, di origine nervosa.
- nei casi di intossicazione acuta da pesticidi organofosforati che inibiscono le colinesterasi.
C'è una riduzione della secrezione salivare nei gravi disturbi della termoregolazione (colpo di calore, avvelenamento acuto da dinitrocresolo) e nei gravi disturbi dell'equilibrio idrico ed elettrolitico durante l'insufficienza epatorenale tossica.
Nei casi di stomatite acuta o cronica, il processo infiammatorio può, a volte, interessare le ghiandole salivari. In passato ci sono state segnalazioni di “parotite da piombo”, ma oggi questa condizione è diventata così rara che i dubbi sulla sua effettiva esistenza sembrano giustificati.
Ossa mascellari. Alterazioni degenerative, infiammatorie e produttive dello scheletro della bocca possono essere causate da agenti chimici, fisici e biologici. Probabilmente il più importante degli agenti chimici è il fosforo bianco o giallo che causa la necrosi fosforica della mascella o "mascella fossosa", un tempo una malattia dolorosa dei lavoratori dell'industria dei fiammiferi. L'assorbimento del fosforo è facilitato dalla presenza di lesioni gengivali e dentali, e produce, inizialmente, una reazione periostale produttiva seguita da fenomeni distruttivi e necrotici attivati dall'infezione batterica. L'arsenico provoca anche stomatite ulceronecrotica che può avere ulteriori complicanze ossee. Le lesioni sono limitate alle radici della mascella e portano allo sviluppo di piccoli fogli di ossa morte. Una volta caduti i denti ed eliminato l'osso morto, le lesioni hanno un decorso favorevole e quasi sempre guariscono.
Il radio è stato la causa dei processi osteonecrotici mascellari osservati durante la prima guerra mondiale nei lavoratori che maneggiavano composti luminosi. Inoltre, il danno all'osso può anche essere causato da un'infezione.
Misure preventive
Un programma per la prevenzione delle malattie della bocca e dei denti dovrebbe basarsi sui seguenti quattro principi fondamentali:
- applicazione di misure di igiene industriale e medicina preventiva compreso il monitoraggio dell'ambiente di lavoro, l'analisi dei processi produttivi, l'eliminazione dei pericoli nell'ambiente e, ove necessario, l'uso di dispositivi di protezione individuale
- educazione dei lavoratori alla necessità di una scrupolosa igiene orale – in molti casi si è riscontrato che la mancanza di igiene orale può ridurre la resistenza alle malattie professionali generali e localizzate
- un attento controllo della bocca e dei denti quando i lavoratori si sottopongono a visite mediche preassuntive o periodiche
- la diagnosi precoce e il trattamento di qualsiasi malattia della bocca o dei denti, sia di natura professionale che non.
Fegato
Il fegato agisce come una vasta fabbrica chimica con diverse funzioni vitali. Svolge un ruolo essenziale nel metabolismo delle proteine, dei carboidrati e dei grassi e si occupa dell'assorbimento e della conservazione delle vitamine e della sintesi della protrombina e di altri fattori coinvolti nella coagulazione del sangue. Il fegato è responsabile dell'inattivazione degli ormoni e della disintossicazione di molti farmaci e sostanze chimiche tossiche esogene. Espelle anche i prodotti di degradazione dell'emoglobina, che sono i principali costituenti della bile. Queste funzioni ampiamente variabili sono svolte da cellule parenchimali di struttura uniforme che contengono molti sistemi enzimatici complessi.
fisiopatologia
Una caratteristica importante della malattia del fegato è un aumento del livello di bilirubina nel sangue; se di entità sufficiente, questo macchia i tessuti per dare origine all'ittero. Il meccanismo di questo processo è mostrato nella figura 1. L'emoglobina rilasciata dai globuli rossi consumati viene scomposta in eme e quindi, mediante rimozione del ferro, in bilirubina prima che raggiunga il fegato (bilirubina preepatica). Nel suo passaggio attraverso le cellule epatiche, la bilirubina viene coniugata dall'attività enzimatica in glucuronidi idrosolubili (bilirubina postepatica) e quindi secreta come bile nell'intestino. La maggior parte di questo pigmento viene infine escreta nelle feci, ma una parte viene riassorbita attraverso la mucosa intestinale e secreta una seconda volta dalle cellule del fegato nella bile (circolazione enteroepatica). Tuttavia, una piccola percentuale di questo pigmento riassorbito viene infine escreta nelle urine come urobilinogeno. Con la normale funzionalità epatica non c'è bilirubina nelle urine, poiché la bilirubina preepatica è legata alle proteine, ma è presente una piccola quantità di urobilinogeno.
Figura 1. L'escrezione della bilirubina attraverso il fegato, che mostra la circolazione enteroepatica.
L'ostruzione del sistema biliare può avvenire a livello dei dotti biliari, oppure a livello cellulare per rigonfiamento delle cellule epatiche per lesione, con conseguente ostruzione dei fini canalicoli biliari. La bilirubina postepatica si accumula quindi nel flusso sanguigno per produrre ittero e trabocca nelle urine. La secrezione del pigmento biliare nell'intestino è ostacolata e l'urobilinogeno non viene più escreto nelle urine. Le feci sono quindi pallide per mancanza di pigmento, l'urina scura per la bile e la bilirubina coniugata sierica aumentata al di sopra del suo valore normale per dare origine a ittero ostruttivo.
Il danno alla cellula epatica, che può seguire l'iniezione o l'esposizione ad agenti tossici, provoca anche un accumulo di bilirubina coniugata postepatica (ittero epatocellulare). Questo può essere sufficientemente grave e prolungato da dare origine a un quadro ostruttivo transitorio, con bilirubina ma assenza di urobilinogeno nelle urine. Tuttavia, nelle prime fasi del danno epatocellulare, in assenza di ostruzione, il fegato non è in grado di riespellere la bilirubina riassorbita e una quantità eccessiva di urobilinogeno viene escreta nelle urine.
Quando le cellule del sangue vengono degradate a una velocità eccessiva, come nelle anemie emolitiche, il fegato si sovraccarica e la bilirubina preepatica non coniugata aumenta. Questo dà nuovamente origine all'ittero. Tuttavia, la bilirubina preepatica non può essere escreta nelle urine. Quantità eccessive di bilirubina vengono secrete nell'intestino, rendendo le feci scure. Una maggiore quantità viene riassorbita attraverso la circolazione enteroepatica e una maggiore quantità di urobilinogeno viene escreta nelle urine (ittero emolitico).
Diagnosi
I test di funzionalità epatica vengono utilizzati per confermare la sospetta malattia epatica, per stimare i progressi e per assistere nella diagnosi differenziale dell'ittero. Una serie di test viene solitamente applicata per vagliare le varie funzioni del fegato, quelle di valore stabilito sono:
- Esame delle urine per la presenza di bilirubina e urobilinogeno: Il primo è indicativo di danno epatocellulare o di ostruzione biliare. La presenza di un eccesso di urobilinogeno può precedere l'insorgenza dell'ittero e costituisce un semplice e sensibile test di danno epatocellulare minimo o della presenza di emolisi.
- Stima della bilirubina sierica totale: Valore normale 5-17 mmol/l.
- Stima della concentrazione degli enzimi sierici: Il danno epatocellulare è accompagnato da un aumento del livello di alcuni enzimi, in particolare della g-glutamil transpeptidasi, dell'alanina aminotransferasi (glutammico piruvico transaminasi) e dell'aspartato aminotransferasi (glutammico ossalacetico transaminasi), e da un moderato aumento livello di fosfatasi alcalina. Un livello crescente di fosfatasi alcalina è indicativo di una lesione ostruttiva.
- Determinazione della concentrazione delle proteine plasmatiche e pattern elettroforetico: Il danno epatocellulare è accompagnato da una diminuzione dell'albumina plasmatica e da un aumento differenziale delle frazioni globuliniche, in particolare della g-globulina. Questi cambiamenti costituiscono la base per i test di flocculazione della funzionalità epatica.
- Test di escrezione di bromsulftaleina: Questo è un test sensibile del danno cellulare precoce ed è utile per rilevarne la presenza in assenza di ittero.
- Test immunologici: La stima dei livelli di immunoglobuline e la rilevazione degli autoanticorpi è utile nella diagnosi di alcune forme di malattia epatica cronica. La presenza dell'antigene di superficie dell'epatite B è indicativa di epatite sierica e la presenza di alfa-fetoproteina suggerisce un epatoma.
- Stima dell'emoglobina, indici eritrocitari e report sullo striscio ematico.
Altri test utilizzati nella diagnosi delle malattie del fegato comprendono la scansione mediante ultrasuoni o l'assorbimento di radioisotopi, l'agobiopsia per l'esame istologico e la peritoneoscopia. L'esame ecografico fornisce una tecnica diagnostica semplice, sicura, non invasiva ma che richiede abilità nell'applicazione.
Disturbi professionali
infezioni. La schistosomiasi è un'infezione parassitaria diffusa e grave che può dare origine a malattie epatiche croniche. Gli ovuli producono infiammazione nelle zone portali del fegato, seguita da fibrosi. L'infezione è professionale dove i lavoratori devono essere a contatto con acqua infestata dalle cercarie che nuotano liberamente.
La malattia idatidea del fegato è comune nelle comunità di allevatori di pecore con standard igienici scadenti dove le persone sono a stretto contatto con il cane, l'ospite definitivo, e le pecore, l'ospite intermedio per il parassita, Echinococcus granulosus. Quando una persona diventa l'ospite intermedio, nel fegato può formarsi una cisti idatidea che provoca dolore e gonfiore, che possono essere seguiti da infezione o rottura della cisti.
La malattia di Weil può seguire il contatto con acqua o terra umida contaminata da ratti che ospitano l'organismo causativo, Leptospira icterohaemorragiae. È una malattia professionale dei lavoratori delle fogne, dei minatori, dei lavoratori delle risaie, dei pescivendoli e dei macellai. Lo sviluppo dell'ittero alcuni giorni dopo l'inizio della febbre costituisce solo uno stadio di una malattia che coinvolge anche il rene.
Numerosi virus danno origine all'epatite, il più comune è il virus di tipo A (HAV) che causa l'epatite infettiva acuta e il virus di tipo B (HBV) o l'epatite da siero. La prima, responsabile di epidemie a livello mondiale, si diffonde per via oro-fecale, è caratterizzata da ittero febbrile con danno delle cellule epatiche ed è solitamente seguita da guarigione. L'epatite di tipo B è una malattia con una prognosi più grave. Il virus si trasmette facilmente a seguito di puntura cutanea o venosa, o trasfusione con emoderivati infetti ed è stato trasmesso da tossicodipendenti per via parenterale, per contatto sessuale, in particolare omosessuale o per qualsiasi contatto personale stretto, e anche da artropodi ematofagi. Si sono verificate epidemie nelle unità di dialisi e di trapianto di organi, nei laboratori e nei reparti ospedalieri. I pazienti in emodialisi e quelli nelle unità di oncologia sono particolarmente soggetti a diventare portatori cronici e quindi fornire un serbatoio di infezione. La diagnosi può essere confermata dall'identificazione di un antigene nel siero originariamente chiamato antigene Australia ma ora denominato antigene di superficie dell'epatite B HBsAg. Il siero contenente l'antigene è altamente infettivo. L'epatite di tipo B è un importante rischio professionale per il personale sanitario, in particolare per coloro che lavorano nei laboratori clinici e nelle unità di dialisi. Alti livelli di sieropositività sono stati riscontrati in patologi e chirurghi, ma bassi nei medici senza contatto con il paziente. Esiste anche un virus dell'epatite non A, non B, identificato come virus dell'epatite C (HCV). È probabile che altri tipi di virus dell'epatite non siano ancora identificati. Il virus delta non può causare l'epatite indipendentemente, ma agisce in combinazione con il virus dell'epatite B. L'epatite virale cronica è un'importante eziologia della cirrosi epatica e del cancro (epatoma maligno).
La febbre gialla è una malattia febbrile acuta derivante dall'infezione da un arbovirus di gruppo B trasmesso dalle zanzare culicine, in particolare Aedes aegypti. È endemico in molte parti dell'Africa occidentale e centrale, nel Sud America tropicale e in alcune parti delle Indie occidentali. Quando l'ittero è prominente, il quadro clinico ricorda l'epatite infettiva. Anche la malaria da falciparum e la febbre ricorrente possono dare origine a febbre alta e ittero e richiedono un'attenta differenziazione.
Condizioni tossiche. L'eccessiva distruzione dei globuli rossi che dà origine a ittero emolitico può derivare dall'esposizione al gas arsina o dall'ingestione di agenti emolitici come la fenilidrazina. Nell'industria, l'arsina può formarsi ogni volta che si forma idrogeno nascente in presenza di arsenico, che può essere un contaminante insospettato in molti processi metallurgici.
Molti veleni esogeni interferiscono con il metabolismo delle cellule epatiche inibendo i sistemi enzimatici, oppure possono danneggiare o addirittura distruggere le cellule parenchimali, interferendo con l'escrezione della bilirubina coniugata e dando origine all'ittero. Il danno causato dal tetracloruro di carbonio può essere preso come modello per l'epatotossicità diretta. Nei casi lievi di avvelenamento, i sintomi dispeptici possono essere presenti senza ittero, ma il danno epatico è indicato dalla presenza di un eccesso di urobilinogeno nelle urine, livelli sierici elevati di aminotransferasi (transaminasi) e ridotta escrezione di bromsulftaleina. Nei casi più gravi le caratteristiche cliniche assomigliano a quelle dell'epatite infettiva acuta. Perdita di appetito, nausea, vomito e dolore addominale sono seguiti da fegato dolente e ingrossato e ittero, con feci pallide e urine scure. Un'importante caratteristica biochimica è l'alto livello di aminotransferasi sierica (transaminasi) riscontrata in questi casi. Il tetracloruro di carbonio è stato ampiamente utilizzato nel lavaggio a secco, come componente di estintori e come solvente industriale.
Molti altri idrocarburi alogenati hanno proprietà epatotossiche simili. Quelli della serie alifatica che danneggiano il fegato sono il cloruro di metile, il tetracloroetano e il cloroformio. Nella serie aromatica i nitrobenzeni, il dinitrofenolo, il trinitrotoluene e raramente il toluene, i naftaleni clorurati e il difenile clorurato possono essere epatotossici. Questi composti sono usati in vario modo come solventi, sgrassanti e refrigeranti, e in lucidanti, coloranti ed esplosivi. Sebbene l'esposizione possa produrre danni alle cellule parenchimali con una malattia non dissimile dall'epatite infettiva, in alcuni casi (p. es., in seguito all'esposizione a trinitrotoluene o tetracloroetano) i sintomi possono diventare gravi con febbre alta, ittero in rapido aumento, confusione mentale e coma con interruzione fatale dalla necrosi massiva del fegato.
Il fosforo giallo è un metalloide altamente velenoso la cui ingestione provoca l'ittero che può avere una conclusione fatale. Anche l'arsenico, l'antimonio ei composti ferrosi del ferro possono causare danni al fegato.
L'esposizione al cloruro di vinile nel processo di polimerizzazione per la produzione di cloruro di polivinile è stata associata allo sviluppo di fibrosi epatica di tipo non cirrotico insieme a splenomegalia e ipertensione portale. Angiosarcoma del fegato, un tumore raro e altamente maligno sviluppato in un piccolo numero di lavoratori esposti. L'esposizione al cloruro di vinile monomero, nei 40 anni e passa precedenti al riconoscimento dell'angiosarcoma nel 1974, era stata elevata, soprattutto negli uomini impegnati nella pulizia dei recipienti di reazione, nei quali si verificava la maggior parte dei casi. Durante quel periodo il TLV per il cloruro di vinile era di 500 ppm, successivamente ridotto a 5 ppm (10 mg/m3). Mentre il danno al fegato è stato segnalato per la prima volta nei lavoratori russi nel 1949, non è stata prestata attenzione agli effetti dannosi dell'esposizione al cloruro di vinile fino alla scoperta della sindrome di Raynaud con alterazioni sclerodermiche e acro-osteolisi negli anni '1960.
La fibrosi epatica nei lavoratori del cloruro di vinile può essere occulta, poiché poiché la funzionalità epatica parenchimale può essere preservata, i test di funzionalità epatica convenzionali potrebbero non mostrare alcuna anomalia. Sono emersi casi a seguito di ematemesi da ipertensione portale associata, scoperta di trombocitopenia associata a splenomegalia o sviluppo di angiosarcoma. Nelle indagini sui lavoratori del cloruro di vinile, dovrebbe essere raccolta una storia professionale completa, comprese le informazioni sul consumo di alcol e droghe, e deve essere determinata la presenza dell'antigene di superficie e dell'anticorpo dell'epatite B. L'epatosplenomegalia può essere rilevata clinicamente, mediante radiografia o più precisamente mediante ecografia in scala di grigi. La fibrosi in questi casi è di tipo periportale, con ostruzione prevalentemente presinusoidale al flusso portale, attribuita ad un'anomalia delle radichette della vena porta o dei sinusoidi epatici e che dà luogo ad ipertensione portale. Il favorevole andamento dei lavoratori sottoposti ad intervento di shunt portocavale a seguito di ematemesi è verosimilmente attribuibile al risparmio delle cellule del parenchima epatico in tale condizione.
Sono stati segnalati meno di 200 casi di angiosarcoma del fegato che soddisfano gli attuali criteri diagnostici. Meno della metà di questi si sono verificati nei lavoratori del cloruro di vinile, con una durata media dell'esposizione di 18 anni, range 4-32 anni. In Gran Bretagna, un registro istituito nel 1974 ha raccolto 34 casi con criteri diagnostici accettabili. Due di questi si sono verificati nei lavoratori del cloruro di vinile, con possibile esposizione in altri quattro, otto erano attribuibili a una passata esposizione a thorotrast e uno a farmaci a base di arsenico. Il biossido di torio, utilizzato in passato come ausilio diagnostico, è oggi responsabile di nuovi casi di angiosarcoma ed epatoma. L'intossicazione cronica da arsenico, in seguito a farmaci o come malattia professionale tra i viticoltori della Mosella è stata seguita anche dall'angiosarcoma. La fibrosi perisinusoidale non cirrotica è stata osservata nell'intossicazione cronica da arsenico, come nei lavoratori con cloruro di vinile.
Aflatossina, derivata da un gruppo di muffe, in particolare Aspergillus flavo, provoca danni alle cellule del fegato, cirrosi e cancro al fegato negli animali da esperimento. La frequente contaminazione delle colture di cereali, in particolare durante lo stoccaggio in condizioni calde e umide, con A. flavo, può spiegare l'elevata incidenza di epatoma in alcune parti del mondo, specialmente nell'Africa tropicale. Nei paesi industrializzati l'epatoma è raro e si sviluppa più spesso nei fegati cirrotici. In una percentuale di casi l'antigene HBsAg era presente nel siero e alcuni casi hanno seguito il trattamento con androgeni. L'adenoma epatico è stato osservato nelle donne che assumono alcune formulazioni contraccettive orali.
Alcol e cirrosi. La malattia epatica parenchimale cronica può assumere la forma di epatite cronica o di cirrosi. Quest'ultima condizione è caratterizzata da danno cellulare, fibrosi e rigenerazione nodulare. Sebbene in molti casi l'eziologia sia sconosciuta, la cirrosi può seguire l'epatite virale o la necrosi acuta massiva del fegato, che a sua volta può derivare dall'ingestione di farmaci o dall'esposizione a sostanze chimiche industriali. La cirrosi portale è spesso associata a un consumo eccessivo di alcol nei paesi industrializzati come Francia, Gran Bretagna e Stati Uniti, sebbene possano essere coinvolti molteplici fattori di rischio per spiegare la variazione della suscettibilità. Sebbene la sua modalità di azione sia sconosciuta, il danno epatico dipende principalmente dalla quantità e dalla durata del consumo di alcol. I lavoratori che hanno facile accesso all'alcol corrono il rischio maggiore di sviluppare la cirrosi. Tra le professioni con la più alta mortalità per cirrosi vi sono baristi e pubblicani, ristoratori, marittimi, dirigenti d'azienda e medici.
Fungo. Funghi della specie amanita (es. Amanita phalloides) sono altamente tossici. L'ingestione è seguita da sintomi gastrointestinali con diarrea acquosa e dopo un intervallo da insufficienza epatica acuta dovuta a necrosi centrozonale del parenchima.
farmaci. Prima di attribuire un danno epatico a un'esposizione industriale si dovrebbe sempre raccogliere un'accurata anamnesi farmacologica, poiché una varietà di farmaci non è solo epatotossica, ma è anche in grado di indurre enzimi che possono alterare la risposta del fegato ad altri agenti esogeni. I barbiturici sono potenti induttori degli enzimi microsomiali epatici, così come alcuni additivi alimentari e il DDT.
Il popolare analgesico acetaminofene (paracetamolo) provoca necrosi epatica se assunto in sovradosaggio. Altri farmaci con un'azione tossica diretta prevedibile sulla cellula epatica sono l'icantone, gli agenti citotossici e le tetracicline (sebbene molto meno potenti). Diversi farmaci antitubercolari, in particolare l'isoniazide e l'acido para-aminosalicilico, alcuni inibitori delle monoaminossidasi e il gas anestetico alotano possono anche essere epatotossici in alcuni individui ipersensibili.
Fenacetina, sulfonamidi e chinino sono esempi di farmaci che possono dare origine ad un lieve ittero emolitico, ma sempre in soggetti ipersensibili. Alcuni farmaci possono causare ittero, non danneggiando le cellule epatiche, ma danneggiando i sottili dotti biliari tra le cellule e provocando un'ostruzione biliare (ittero colestatico). Gli ormoni steroidei metiltestosterone e altri composti C-17 alchil-sostituiti del testosterone sono epatotossici in questo modo. È importante determinare, quindi, se una lavoratrice sta assumendo un contraccettivo orale nella valutazione di un caso di ittero. L'indurente di resina epossidica 4,4'-diammino-difenilmetano ha portato a un'epidemia di ittero colestatico in Inghilterra a seguito dell'ingestione di pane contaminato.
Diversi farmaci hanno dato origine a quello che sembra essere un tipo ipersensibile di colestasi intraepatica, in quanto non è correlato alla dose. Il gruppo fenotiazinico, e in particolare la clorpromazina, sono associati a questa reazione.
Misure preventive
I lavoratori che hanno qualsiasi disturbo del fegato o della cistifellea, o una storia passata di ittero, non devono maneggiare o essere esposti ad agenti potenzialmente epatotossici. Allo stesso modo, coloro che stanno ricevendo farmaci potenzialmente dannosi per il fegato non dovrebbero essere esposti ad altri veleni epatici e coloro che hanno ricevuto cloroformio o tricloroetilene come anestetico dovrebbero evitare l'esposizione per un intervallo successivo. Il fegato è particolarmente sensibile alle lesioni durante la gravidanza e l'esposizione ad agenti potenzialmente epatotossici dovrebbe essere evitata in questo momento. I lavoratori che sono esposti a sostanze chimiche potenzialmente epatotossiche dovrebbero evitare l'alcol. Il principio generale da osservare è quello di evitare un secondo agente potenzialmente epatotossico quando deve esserci esposizione ad uno di essi. Una dieta equilibrata con un adeguato apporto di proteine di prima classe e fattori alimentari essenziali offre protezione contro l'elevata incidenza di cirrosi osservata in alcuni paesi tropicali. L'educazione sanitaria dovrebbe sottolineare l'importanza della moderazione nel consumo di alcol per proteggere il fegato dall'infiltrazione di grassi e dalla cirrosi. Il mantenimento di una buona igiene generale è inestimabile nella protezione contro le infezioni del fegato come l'epatite, la malattia idatidea e la schistosomiasi.
Le misure di controllo per l'epatite di tipo B negli ospedali includono precauzioni nella manipolazione dei campioni di sangue in reparto; etichettatura adeguata e trasmissione sicura al laboratorio; precauzioni in laboratorio, con il divieto di pipettare con la bocca; indossare indumenti protettivi e guanti monouso; divieto di mangiare, bere o fumare nelle aree in cui potrebbero essere manipolati pazienti infetti o campioni di sangue; estrema cura nella manutenzione delle apparecchiature per dialisi non monouso; sorveglianza dei pazienti e del personale per l'epatite e screening obbligatorio a intervalli per la presenza dell'antigene HBsAg. La vaccinazione contro i virus dell'epatite A e B è un metodo efficace per prevenire l'infezione nelle professioni ad alto rischio.
ulcera peptica
Le ulcere gastriche e duodenali, chiamate collettivamente "ulcere peptiche", sono una perdita di tessuto nettamente circoscritta, che coinvolge la mucosa, la sottomucosa e lo strato muscolare, che si verifica nelle aree dello stomaco o del duodeno esposte al succo gastrico acido-pepsina. L'ulcera peptica è una causa comune di dolore addominale superiore ricorrente o persistente, specialmente nei giovani uomini. L'ulcera duodenale comprende circa l'80% di tutte le ulcere peptiche ed è più comune negli uomini che nelle donne; nell'ulcera gastrica il rapporto tra i sessi è di circa uno. È importante distinguere tra ulcera gastrica e ulcera duodenale a causa delle differenze nella diagnosi, nel trattamento e nella prognosi. Le cause dell'ulcera peptica non sono state completamente determinate; si ritiene che molti fattori siano coinvolti, e in particolare la tensione nervosa, l'ingestione di alcuni farmaci (come salicilati e corticoidi) e fattori ormonali possano giocare un ruolo.
Persone a rischio
Sebbene l'ulcera peptica non possa essere considerata una malattia professionale specifica, ha un'incidenza superiore alla media tra i professionisti e coloro che lavorano sotto stress. Si ritiene che lo stress, fisico o emotivo, sia un fattore importante nell'eziologia dell'ulcera peptica; lo stress emotivo prolungato in varie occupazioni può aumentare la secrezione di acido cloridrico e la suscettibilità della mucosa gastroduodenale alle lesioni.
I risultati di molte indagini sulla relazione tra ulcera peptica e occupazione rivelano chiaramente variazioni sostanziali nell'incidenza delle ulcere nelle diverse occupazioni. Numerosi studi indicano la probabilità che i lavoratori dei trasporti, come autisti, meccanici di motori, conduttori di tram e impiegati delle ferrovie, contraggano ulcere. Pertanto, in un'indagine che ha coinvolto oltre 3,000 lavoratori delle ferrovie, le ulcere peptiche sono risultate più frequenti nel personale di bordo, nei semaforisti e negli ispettori che nel personale di manutenzione e amministrativo; il lavoro a turni, i rischi e le responsabilità vengono annotati come fattori che contribuiscono. In un'altra indagine su larga scala, tuttavia, i lavoratori dei trasporti hanno evidenziato tassi di ulcera “normali”, l'incidenza essendo più alta tra i medici e un gruppo di lavoratori non qualificati. Anche pescatori e piloti di mare tendono a soffrire di ulcera peptica, prevalentemente di tipo gastrico. In uno studio sui minatori di carbone, l'incidenza delle ulcere peptiche è risultata proporzionale alla difficoltà del lavoro, essendo più alta nei minatori impiegati al fronte del carbone. Segnalazioni di casi di ulcera peptica in saldatori e operai in un impianto di raffinazione del magnesio suggeriscono che i fumi metallici sono in grado di indurre questa condizione (anche se qui la causa sembrerebbe non essere lo stress, ma un meccanismo tossico). Elevate incidenze sono state riscontrate anche tra i sorveglianti ei dirigenti d'azienda, cioè in genere tra le persone che ricoprono incarichi di responsabilità nell'industria o nel commercio; è degno di nota il fatto che le ulcere duodenali rappresentino quasi esclusivamente l'elevata incidenza in questi gruppi, mentre l'incidenza dell'ulcera gastrica è nella media.
D'altra parte, basse incidenze di ulcera peptica sono state riscontrate tra i lavoratori agricoli, e apparentemente prevalgono tra i lavoratori sedentari, gli studenti ei disegnatori.
Pertanto, mentre le prove riguardanti l'incidenza occupazionale dell'ulcera peptica sembrano essere contraddittorie in una certa misura, vi è accordo almeno su un punto, vale a dire che maggiore è lo stress dell'occupazione, maggiore è il tasso di ulcera. Questa relazione generale può essere osservata anche nei paesi in via di sviluppo, dove, durante il processo di industrializzazione e modernizzazione, molti lavoratori sono sempre più soggetti a stress e tensioni, causati da fattori quali il traffico congestionato e le difficili condizioni di spostamento, l'introduzione di complesse macchinari, sistemi e tecnologie, carichi di lavoro più pesanti e orari di lavoro più lunghi, tutti elementi che risultano favorevoli allo sviluppo dell'ulcera peptica.
Diagnosi
La diagnosi di ulcera peptica dipende dall'ottenimento di una storia di sofferenza caratteristica dell'ulcera, con sollievo dall'angoscia per ingestione di cibo o alcali, o altre manifestazioni come sanguinamento gastrointestinale; la tecnica diagnostica più utile è uno studio radiografico approfondito del tratto gastro-intestinale superiore.
I tentativi di raccogliere dati sulla prevalenza di questa condizione sono stati seriamente ostacolati dal fatto che l'ulcera peptica non è una malattia segnalabile, che i lavoratori con ulcera peptica spesso rimandano la consultazione di un medico sui loro sintomi e che, quando lo fanno, i criteri per la diagnosi non sono uniformi. L'individuazione dell'ulcera peptica nei lavoratori non è quindi semplice. Alcuni eccellenti ricercatori, infatti, hanno dovuto fare affidamento sui tentativi di raccogliere dati da registri di necroscopie, questionari ai medici e statistiche delle compagnie assicurative.
Misure preventive
Dal punto di vista della medicina del lavoro, la prevenzione dell'ulcera peptica - intesa come malattia psicosomatica con connotazioni professionali - deve basarsi principalmente sull'attenuazione, ove possibile, del sovrastress e delle tensioni nervose dovute a fattori direttamente o indirettamente legati al lavoro. Nell'ampio quadro di questo principio generale, c'è spazio per un'ampia varietà di misure, tra cui, ad esempio, l'azione sul piano collettivo verso la riduzione dell'orario di lavoro, l'introduzione o il miglioramento delle strutture per il riposo e il relax, il miglioramento delle condizioni finanziarie sociali e previdenziali, e (di pari passo con le autorità locali) misure per migliorare le condizioni di mobilità e rendere disponibili alloggi adeguati entro una distanza ragionevole dai luoghi di lavoro, nonché azioni dirette per individuare ed eliminare particolari situazioni generatrici di stress nell'ambiente di lavoro.
A livello personale, il successo della prevenzione dipende in egual misura da un'adeguata guida medica e da un'intelligente collaborazione da parte del lavoratore, che dovrebbe avere l'opportunità di chiedere consiglio su problemi legati al lavoro e altri problemi personali.
La responsabilità degli individui di contrarre ulcere peptiche è accresciuta da vari fattori professionali e attributi personali. Se questi fattori possono essere riconosciuti e compresi, e soprattutto, se le ragioni dell'apparente correlazione tra determinate occupazioni e alti tassi di ulcera possono essere chiaramente dimostrate, le possibilità di successo nella prevenzione e nel trattamento delle ricadute aumenteranno notevolmente. Un possibile Helicobacter anche l'infezione dovrebbe essere debellata. Nel frattempo, come precauzione generale, le persone che effettuano esami pre-assunzione o periodici dovrebbero tenere presenti le implicazioni di una storia passata di ulcera peptica, e dovrebbero essere compiuti sforzi per non collocare - o lasciare - i lavoratori interessati in posti di lavoro o situazioni in cui saranno esposti a forti stress, in particolare di natura nervosa o psicologica.
Di Più...
Cancro al fegato
Il tipo predominante di tumore maligno del fegato (ICD-9 155) è il carcinoma epatocellulare (epatoma; HCC), cioè un tumore maligno delle cellule del fegato. I colangiocarcinomi sono tumori dei dotti biliari intraepatici. Rappresentano circa il 10% dei tumori al fegato negli Stati Uniti, ma possono rappresentare fino al 60% altrove, come nelle popolazioni tailandesi nord-orientali (IARC 1990). Gli angiosarcomi del fegato sono tumori molto rari e molto aggressivi, che si verificano soprattutto negli uomini. Gli epatoblastomi, un raro tumore embrionale, si manifestano nei primi anni di vita e hanno poche variazioni geografiche o etniche.
La prognosi dell'HCC dipende dalle dimensioni del tumore e dall'estensione della cirrosi, delle metastasi, del coinvolgimento dei linfonodi, dell'invasione vascolare e della presenza/assenza di una capsula. Tendono a ricadere dopo la resezione. I piccoli HCC sono resecabili, con una sopravvivenza a cinque anni del 40-70%. Il trapianto di fegato determina una sopravvivenza di circa il 20% dopo due anni per i pazienti con carcinoma epatocellulare avanzato. Per i pazienti con HCC meno avanzato, la prognosi dopo il trapianto è migliore. Per gli epatoblastomi, la resezione completa è possibile nel 50-70% dei bambini. I tassi di guarigione dopo la resezione variano dal 30 al 70%. La chemioterapia può essere utilizzata sia prima che dopo l'intervento. Il trapianto di fegato può essere indicato per gli epatoblastomi non resecabili.
I colangiocarcinomi sono multifocali in oltre il 40% dei pazienti al momento della diagnosi. Le metastasi linfonodali si verificano nel 30-50% di questi casi. I tassi di risposta alla chemioterapia variano ampiamente, ma di solito hanno meno del 20% di successo. La resezione chirurgica è possibile solo in pochi pazienti. La radioterapia è stata utilizzata come trattamento primario o terapia adiuvante e può migliorare la sopravvivenza nei pazienti che non sono stati sottoposti a resezione completa. I tassi di sopravvivenza a cinque anni sono inferiori al 20%. I pazienti con angiosarcoma di solito presentano metastasi a distanza. La resezione, la radioterapia, la chemioterapia e il trapianto di fegato nella maggior parte dei casi non hanno successo. La maggior parte dei pazienti muore entro sei mesi dalla diagnosi (Lotze, Flickinger e Carr 1993).
Si stima che nel 315,000 si siano verificati globalmente 1985 nuovi casi di cancro al fegato, con una chiara preponderanza assoluta e relativa nelle popolazioni dei paesi in via di sviluppo, ad eccezione dell'America Latina (IARC 1994a; Parkin, Pisani e Ferlay 1993). L'incidenza media annuale del cancro al fegato mostra notevoli variazioni tra i registri dei tumori in tutto il mondo. Durante gli anni '1980, l'incidenza media annuale variava da 0.8 negli uomini e 0.2 nelle donne a Maastricht, Paesi Bassi, a 90.0 negli uomini e 38.3 nelle donne a Khon Kaen, Thailandia, per 100,000 abitanti, standardizzata alla popolazione mondiale standard. Cina, Giappone, Asia orientale e Africa rappresentavano tassi elevati, mentre i tassi latinoamericani e nordamericani, europei e dell'Oceania erano inferiori, ad eccezione dei maori neozelandesi (IARC 1992). La distribuzione geografica del cancro del fegato è correlata con la distribuzione della prevalenza dei portatori cronici dell'antigene di superficie dell'epatite B e anche con la distribuzione dei livelli locali di contaminazione da aflatossine delle derrate alimentari (IARC 1990). I rapporti maschi-femmine nell'incidenza sono generalmente compresi tra 1 e 3, ma possono essere più elevati nelle popolazioni ad alto rischio.
Le statistiche sulla mortalità e l'incidenza del cancro del fegato per classe sociale indicano una tendenza dell'eccesso di rischio a concentrarsi negli strati socio-economici inferiori, ma questo gradiente non si osserva in tutte le popolazioni.
I fattori di rischio accertati per il carcinoma epatico primario nell'uomo includono cibo contaminato da aflatossine, infezione cronica da virus dell'epatite B (IARC 1994b), infezione cronica da virus dell'epatite C (IARC 1994b) e consumo eccessivo di bevande alcoliche (IARC 1988). L'HBV è responsabile di circa il 50-90% dell'incidenza del carcinoma epatocellulare nelle popolazioni ad alto rischio e dell'1-10% nelle popolazioni a basso rischio. I contraccettivi orali sono un ulteriore fattore sospetto. Le prove che implicano il fumo di tabacco nell'eziologia del cancro del fegato sono insufficienti (Higginson, Muir e Munoz 1992).
La sostanziale variazione geografica nell'incidenza del cancro al fegato suggerisce che un'alta percentuale di tumori al fegato potrebbe essere prevenuta. Le misure preventive comprendono la vaccinazione contro l'HBV (la potenziale riduzione teorica stimata dell'incidenza è di circa il 70% nelle aree endemiche), la riduzione della contaminazione degli alimenti da micotossine (riduzione del 40% nelle aree endemiche), metodi migliorati di raccolta, stoccaggio a secco delle colture e riduzione del consumo di bevande alcoliche (riduzione del 15% nei paesi occidentali; IARC 1990).
Eccessi di cancro al fegato sono stati segnalati in un certo numero di gruppi professionali e industriali in diversi paesi. Alcune delle associazioni positive sono prontamente spiegate dall'esposizione sul posto di lavoro come l'aumento del rischio di angiosarcoma epatico nei lavoratori di cloruro di vinile (vedi sotto). Per altri lavori ad alto rischio, come la lavorazione dei metalli, la verniciatura delle costruzioni e la lavorazione dei mangimi per animali, la connessione con le esposizioni sul posto di lavoro non è stabilita con fermezza e non si trova in tutti gli studi, ma potrebbe benissimo esistere. Per altri, come i lavoratori dei servizi, gli agenti di polizia, le guardie e gli impiegati governativi, gli agenti cancerogeni diretti sul posto di lavoro potrebbero non spiegare l'eccesso. I dati sul cancro per gli agricoltori non forniscono molti indizi sulle eziologie professionali del cancro al fegato. In una revisione di 13 studi che hanno coinvolto 510 casi o decessi di cancro al fegato tra gli allevatori (Blair et al. 1992), è stato osservato un leggero deficit (rapporto di rischio aggregato 0.89; intervallo di confidenza 95% 0.81-0.97).
Alcuni degli indizi forniti da studi epidemiologici specifici del settore o del lavoro suggeriscono che le esposizioni professionali possono avere un ruolo nell'induzione del cancro al fegato. Pertanto, la riduzione al minimo di determinate esposizioni professionali sarebbe determinante nella prevenzione del cancro al fegato nelle popolazioni esposte per motivi professionali. Come esempio classico, è stato dimostrato che l'esposizione professionale al cloruro di vinile causa angiosarcoma del fegato, una rara forma di cancro al fegato (IARC 1987). Di conseguenza, l'esposizione al cloruro di vinile è stata regolamentata in un gran numero di paesi. C'è una crescente evidenza che i solventi di idrocarburi clorurati possono causare il cancro al fegato. Aflatossine, clorofenoli, glicole etilenico, composti di stagno, insetticidi e alcuni altri agenti sono stati associati al rischio di cancro al fegato in studi epidemiologici. Numerosi agenti chimici che si verificano in contesti professionali hanno causato il cancro al fegato negli animali e possono quindi essere sospettati di essere cancerogeni del fegato negli esseri umani. Tali agenti includono aflatossine, ammine aromatiche, coloranti azoici, coloranti a base di benzidina, 1,2-dibromoetano, butadiene, tetracloruro di carbonio, clorobenzeni, cloroformio, clorofenoli, dietilesilftalato, 1,2-dicloroetano, idrazina, cloruro di metilene, N-nitrosoammine , una serie di pesticidi organoclorurati, percloroetilene, bifenili policlorurati e toxafene.
Cancro del pancreas
Il cancro del pancreas (ICD-9 157; ICD-10 C25), un tumore maligno altamente fatale, si colloca tra i 15 tumori più comuni a livello globale, ma appartiene ai dieci tumori più comuni nelle popolazioni dei paesi sviluppati, rappresentando dal 2 al 3% di tutti nuovi casi di cancro (IARC 1993). Nel 185,000 si sono verificati globalmente circa 1985 nuovi casi di cancro al pancreas (Parkin, Pisani e Ferlay 1993). I tassi di incidenza del cancro al pancreas sono in aumento nei paesi sviluppati. In Europa, l'aumento si è stabilizzato, tranne nel Regno Unito e in alcuni paesi nordici (Fernandez et al. 1994). I tassi di incidenza e mortalità aumentano vertiginosamente con l'avanzare dell'età tra i 30 ei 70 anni. Il rapporto maschi/femmine aggiustato per età dei nuovi casi di cancro al pancreas è di 1.6/1 nei paesi sviluppati, ma solo di 1.1/1 nei paesi in via di sviluppo.
Alti tassi di incidenza annuale di cancro al pancreas (fino a 30/100,000 per gli uomini; 20/100,000 per le donne) nel periodo 1960-85, sono stati registrati per i Maori della Nuova Zelanda, gli hawaiani e nelle popolazioni nere negli Stati Uniti. A livello regionale, i tassi aggiustati per età più elevati nel 1985 (oltre 7/100,000 per gli uomini e 4/100,000 per le donne) sono stati riportati per entrambi i sessi in Giappone, Nord America, Australia, Nuova Zelanda ed Europa settentrionale, occidentale e orientale. I tassi più bassi (fino a 2/100,000 sia per gli uomini che per le donne) sono stati riportati nelle regioni dell'Africa occidentale e centrale, dell'Asia sudorientale, della Melanesia e del Sud America temperato (IARC 1992; Parkin, Pisani e Ferlay 1993).
I confronti tra le popolazioni nel tempo e nello spazio sono soggetti a numerose cautele e difficoltà di interpretazione a causa delle variazioni nelle convenzioni diagnostiche e nelle tecnologie (Mack 1982).
La stragrande maggioranza dei tumori pancreatici si verifica nel pancreas esocrino. I sintomi principali sono dolori addominali e alla schiena e perdita di peso. Ulteriori sintomi includono anoressia, diabete e ittero ostruttivo. I pazienti sintomatici vengono sottoposti a procedure quali una serie di esami del sangue e delle urine, ecografia, tomografia computerizzata, esame citologico e pancreatoscopia. La maggior parte dei pazienti ha metastasi alla diagnosi, il che rende la loro prognosi desolante.
Solo il 15% dei pazienti con carcinoma pancreatico è operabile. La recidiva locale e le metastasi a distanza si verificano frequentemente dopo l'intervento chirurgico. L'irradiazione o la chemioterapia non apportano miglioramenti significativi nella sopravvivenza se non in combinazione con la chirurgia sui carcinomi localizzati. Le procedure palliative forniscono scarsi benefici. Nonostante alcuni miglioramenti diagnostici, la sopravvivenza rimane scarsa. Durante il periodo 1983-85, la sopravvivenza media quinquennale in 11 popolazioni europee è stata del 3% per gli uomini e del 4% per le donne (IARC 1995). La diagnosi e la diagnosi molto precoci o l'identificazione di soggetti ad alto rischio possono migliorare il successo dell'intervento chirurgico. L'efficacia dello screening per il cancro del pancreas non è stata determinata.
La mortalità e l'incidenza del cancro al pancreas non rivelano un modello globale coerente tra le categorie socio-economiche.
Il quadro desolante offerto dai problemi diagnostici e dall'inefficacia del trattamento è completato dal fatto che le cause del cancro del pancreas sono in gran parte sconosciute, il che ostacola di fatto la prevenzione di questa malattia mortale. L'unica causa accertata di cancro al pancreas è il fumo di tabacco, che spiega circa il 20-50% dei casi, a seconda delle abitudini di fumo della popolazione. È stato stimato che l'eliminazione del fumo di tabacco ridurrebbe l'incidenza del cancro al pancreas di circa il 30% in tutto il mondo (IARC 1990). Si sospetta che il consumo di alcol e il consumo di caffè aumentino il rischio di cancro al pancreas. A un esame più attento dei dati epidemiologici, tuttavia, sembra improbabile che il consumo di caffè sia collegato in modo causale al cancro del pancreas. Per le bevande alcoliche, l'unico nesso causale con il cancro al pancreas è probabilmente la pancreatite, una condizione associata al consumo eccessivo di alcol. La pancreatite è un raro ma potente fattore di rischio di cancro al pancreas. È possibile che alcuni fattori dietetici non ancora identificati possano spiegare una parte dell'eziologia del cancro del pancreas.
Le esposizioni sul posto di lavoro possono essere causalmente associate al cancro del pancreas. I risultati di diversi studi epidemiologici che hanno collegato industrie e posti di lavoro con un eccesso di cancro al pancreas sono eterogenei e incoerenti e le esposizioni condivise da presunti lavori ad alto rischio sono difficili da identificare. La frazione eziologica della popolazione per il cancro al pancreas da esposizioni professionali a Montreal, Canada, è stata stimata tra lo 0% (sulla base di cancerogeni riconosciuti) e il 26% (sulla base di uno studio caso-controllo multi-sito nell'area di Montreal, Canada) (Siemiatycki et al. 1991).
Nessuna singola esposizione professionale è stata confermata per aumentare il rischio di cancro al pancreas. La maggior parte degli agenti chimici occupazionali che sono stati associati a un eccesso di rischio negli studi epidemiologici sono emersi in un solo studio, suggerendo che molte delle associazioni possono essere artefatti da confusione o casualità. Se non sono disponibili ulteriori informazioni, ad esempio da bio-test sugli animali, la distinzione tra associazioni spurie e causali presenta formidabili difficoltà, data la generale incertezza sugli agenti causali coinvolti nello sviluppo del cancro del pancreas. Gli agenti associati a un aumento del rischio includono alluminio, ammine aromatiche, amianto, ceneri e fuliggine, polvere di ottone, cromati, prodotti di combustione di carbone, gas naturale e legno, fumi di rame, polvere di cotone, agenti di pulizia, polvere di grano, acido fluoridrico, polvere isolante inorganica , radiazioni ionizzanti, fumi di piombo, composti di nichel, ossidi di azoto, solventi organici e diluenti per vernici, vernici, pesticidi, fenolo-formaldeide, polvere di plastica, idrocarburi policiclici aromatici, fibre di rayon, polvere di acciaio inossidabile, acido solforico, adesivi sintetici, composti di stagno e fumi, cere e lucidanti e fumi di zinco (Kauppinen et al. 1995). Tra questi agenti, solo l'alluminio, le radiazioni ionizzanti ei pesticidi non specificati sono stati associati a un eccesso di rischio in più di uno studio.
Lavoro e salute mentale
Questo capitolo fornisce una panoramica dei principali tipi di disturbi della salute mentale che possono essere associati al lavoro: disturbi dell'umore e affettivi (ad esempio, insoddisfazione), burnout, disturbo da stress post-traumatico (PTSD), psicosi, disturbi cognitivi e abuso di sostanze. Verranno forniti il quadro clinico, le tecniche di valutazione disponibili, gli agenti ei fattori eziologici e le specifiche misure di prevenzione e gestione. Il rapporto con il lavoro, la professione o il settore industriale sarà illustrato e discusso ove possibile.
Questo articolo introduttivo fornirà innanzitutto una prospettiva generale sulla stessa salute mentale occupazionale. Si approfondirà il concetto di salute mentale e si presenterà un modello. Successivamente, discuteremo perché si dovrebbe prestare attenzione alla (malattia) salute mentale e quali gruppi professionali sono maggiormente a rischio. Infine, presenteremo un quadro generale di intervento per gestire con successo i problemi di salute mentale legati al lavoro.
Cos'è la salute mentale: un modello concettuale
Esistono molti punti di vista diversi sulle componenti e sui processi della salute mentale. Il concetto è fortemente carico di valore ed è improbabile che una definizione venga concordata. Come il concetto fortemente associato di "stress", la salute mentale è concettualizzata come:
- a stato—ad esempio, uno stato di totale benessere psicologico e sociale di un individuo in un dato ambiente socioculturale, indicativo di stati d'animo e affetti positivi (ad es. piacere, soddisfazione e benessere) o negativi (ad es. ansia, umore depressivo e insoddisfazione ).
- a processi indicativo del comportamento di coping, ad esempio, lottare per l'indipendenza, essere autonomi (che sono aspetti chiave della salute mentale).
- , il risultato di un processo: una condizione cronica risultante o da un confronto acuto e intenso con un fattore di stress, come nel caso di un disturbo da stress post-traumatico, o dalla presenza continua di un fattore di stress che potrebbe non essere necessariamente intenso. È il caso del burnout, così come delle psicosi, dei disturbi depressivi maggiori, dei disturbi cognitivi e dell'abuso di sostanze. I disturbi cognitivi e l'abuso di sostanze sono, tuttavia, spesso considerati come problemi neurologici, poiché i processi fisiopatologici (p. condizioni croniche.
La salute mentale può anche essere associata a:
- Caratteristiche della persona come gli "stili di coping": la competenza (compresi coping efficace, padronanza dell'ambiente e autoefficacia) e l'aspirazione sono caratteristiche di una persona mentalmente sana, che mostra interesse per l'ambiente, si impegna in attività motivazionali e cerca di estendere se stessa in modi che sono personalmente significativi.
Pertanto, la salute mentale è concettualizzata non solo come una variabile di processo o di esito, ma anche come una variabile indipendente, ovvero come una caratteristica personale che influenza il nostro comportamento.
Nella figura 1 viene presentato un modello di salute mentale. La salute mentale è determinata dalle caratteristiche ambientali, sia all'interno che all'esterno della situazione lavorativa, e dalle caratteristiche dell'individuo. Le principali caratteristiche ambientali del lavoro sono elaborate nel capitolo "Fattori psicosociali e organizzativi", ma anche qui è necessario fare alcuni punti su questi precursori ambientali della (malattia) salute mentale.
Figura 1. Un modello per la salute mentale.
Esistono molti modelli, la maggior parte dei quali provenienti dal campo della psicologia del lavoro e delle organizzazioni, che identificano i precursori della malattia mentale. Questi precursori sono spesso etichettati come "fattori di stress". Tali modelli differiscono nella loro portata e, in relazione a ciò, nel numero di dimensioni del fattore di stress identificate. Un esempio di un modello relativamente semplice è quello di Karasek (Karasek e Theorell 1990), che descrive solo tre dimensioni: richieste psicologiche, latitudine decisionale (che incorpora la capacità di discrezione e l'autorità decisionale) e supporto sociale. Un modello più elaborato è quello di Warr (1994), con nove dimensioni: opportunità di controllo (autorità decisionale), opportunità di utilizzo delle abilità (discrezione delle abilità), obiettivi generati esternamente (richieste quantitative e qualitative), varietà, chiarezza ambientale (informazioni su conseguenze del comportamento, disponibilità di feedback, informazioni sul futuro, informazioni sul comportamento richiesto), disponibilità di denaro, sicurezza fisica (basso rischio fisico, assenza di pericolo), opportunità di contatto interpersonale (prerequisito per il supporto sociale) e posizione sociale apprezzata (valutazioni di status culturali e aziendali, valutazioni personali di significatività). Da quanto sopra è chiaro che i precursori della (malattia) salute mentale sono generalmente di natura psicosociale e sono correlati al contenuto del lavoro, nonché alle condizioni di lavoro, alle condizioni di impiego e alle relazioni (formali e informali) sul lavoro.
I fattori di rischio ambientale per la (malattia) salute mentale generalmente si traducono in effetti a breve termine come cambiamenti di umore e affetti, come sensazioni di piacere, entusiasmo o umore depresso. Questi cambiamenti sono spesso accompagnati da cambiamenti nel comportamento. Possiamo pensare a comportamenti irrequieti, coping palliativo (ad esempio, bere) o evitare, così come un comportamento attivo di risoluzione dei problemi. Questi affetti e comportamenti sono generalmente accompagnati anche da cambiamenti fisiologici, indicativi di eccitazione e talvolta anche di un'omeostasi disturbata. Quando uno o più di questi fattori di stress rimane attivo, le risposte reversibili a breve termine possono portare a esiti di salute mentale più stabili e meno reversibili come burnout, psicosi o disturbo depressivo maggiore. Situazioni estremamente minacciose possono anche provocare immediatamente disturbi mentali cronici (p. es., PTSD) che sono difficili da invertire.
Le caratteristiche della persona possono interagire con i fattori di rischio psicosociale sul lavoro e aggravare o attenuare i loro effetti. La capacità di coping (percepita) può non solo moderare o mediare gli effetti dei fattori di rischio ambientali, ma può anche determinare la valutazione dei fattori di rischio nell'ambiente. Parte dell'effetto dei fattori di rischio ambientale sulla salute mentale deriva da questo processo di valutazione.
Le caratteristiche della persona (p. es., l'idoneità fisica) possono non solo fungere da precursori nello sviluppo della salute mentale, ma possono anche cambiare come conseguenza degli effetti. La capacità di coping può, ad esempio, aumentare man mano che il processo di coping procede con successo ("apprendimento"). I problemi di salute mentale a lungo termine, d'altra parte, spesso riducono la capacità di coping e la capacità a lungo termine.
Nella ricerca sulla salute mentale occupazionale, l'attenzione è stata rivolta in particolare al benessere affettivo, fattori come la soddisfazione sul lavoro, gli stati d'animo depressivi e l'ansia. I disturbi mentali più cronici, derivanti dall'esposizione a lungo termine a fattori di stress e in misura maggiore o minore anche correlati a disturbi di personalità, hanno una prevalenza molto inferiore nella popolazione attiva. Questi problemi di salute mentale cronici hanno una moltitudine di fattori causali. I fattori di stress occupazionale saranno quindi solo in parte responsabili della condizione cronica. Inoltre, le persone che soffrono di questo tipo di problema cronico avranno grandi difficoltà a mantenere la loro posizione lavorativa, e molte sono in congedo per malattia o hanno abbandonato il lavoro per un periodo piuttosto lungo (1 anno), o addirittura definitivamente. Questi problemi cronici, quindi, sono spesso studiati da una prospettiva clinica.
Poiché, in particolare, gli stati d'animo e gli affetti affettivi sono così frequentemente studiati nel campo lavorativo, li approfondiremo un po' di più. Il benessere affettivo è stato trattato sia in modo piuttosto indifferenziato (che va dallo stare bene allo stare male), sia considerando due dimensioni: “piacere” ed “eccitazione” (figura 2). Quando le variazioni dell'eccitazione non sono correlate al piacere, queste variazioni da sole generalmente non sono considerate un indicatore di benessere.
Figura 2. Tre assi principali per la misurazione del benessere affettivo.
Quando, tuttavia, eccitazione e piacere sono correlati, si possono distinguere quattro quadranti:
- Molto eccitato e compiaciuto indica entusiasmo.
- Poco eccitato e compiaciuto indica conforto.
- Molto eccitato e scontento indica ansia.
- Poco eccitato e scontento indicano umore depresso (Warr 1994).
Il benessere può essere studiato a due livelli: un livello generale, non contestuale, e un livello specifico del contesto. L'ambiente di lavoro è un contesto così specifico. Le analisi dei dati supportano l'idea generale secondo cui la relazione tra le caratteristiche del lavoro e la salute mentale non legata al contesto e non lavorativa è mediata da un effetto sulla salute mentale correlata al lavoro. Il benessere affettivo legato al lavoro è stato comunemente studiato lungo l'asse orizzontale (Figura 2) in termini di soddisfazione lavorativa. Tuttavia, gli aspetti legati al comfort in particolare sono stati ampiamente ignorati. Ciò è deplorevole, poiché questo affetto potrebbe indicare una rassegnata soddisfazione lavorativa: le persone potrebbero non lamentarsi del proprio lavoro, ma potrebbero essere ancora apatiche e poco coinvolte (Warr 1994).
Perché prestare attenzione ai problemi di salute mentale?
Ci sono diversi motivi che illustrano la necessità di prestare attenzione ai problemi di salute mentale. Prima di tutto, le statistiche nazionali di diversi paesi indicano che molte persone abbandonano il lavoro a causa di problemi di salute mentale. Nei Paesi Bassi, ad esempio, per un terzo dei dipendenti a cui ogni anno viene diagnosticata una disabilità al lavoro, il problema è legato alla salute mentale. La maggior parte di questa categoria, il 58%, risulta essere correlata al lavoro (Gründemann, Nijboer e Schellart 1991). Insieme ai problemi muscoloscheletrici, i problemi di salute mentale rappresentano circa i due terzi di coloro che abbandonano ogni anno per motivi medici.
La malattia mentale è un problema diffuso anche in altri paesi. Secondo il Opuscolo esecutivo per la salute e la sicurezza, è stato stimato che dal 30 al 40% di tutte le assenze per malattia dal lavoro nel Regno Unito è attribuibile a qualche forma di malattia mentale (Ross 1989; O'Leary 1993). Nel Regno Unito, è stato stimato che una persona su cinque della popolazione attiva soffre ogni anno di qualche forma di malattia mentale. È difficile essere precisi sul numero di giornate lavorative perse ogni anno a causa di problemi di salute mentale. Per il Regno Unito, viene ampiamente citata una cifra di 90 milioni di giorni certificati, ovvero 30 volte quella persa a causa di controversie sindacali (O'Leary 1993). Ciò si confronta con 8 milioni di giorni persi a causa di alcolismo e malattie legate all'alcol e 35 milioni di giorni a causa di malattie coronariche e ictus.
A parte il fatto che la malattia mentale è costosa, sia in termini umani che finanziari, esiste un quadro giuridico fornito dall'Unione Europea (UE) nella sua direttiva quadro sulla salute e sicurezza sul lavoro (89/391/CEE), emanata nel 1993. Sebbene la salute mentale non sia in quanto tale un elemento centrale per questa direttiva, una certa attenzione è data a questo aspetto della salute nell'articolo 6. La direttiva quadro afferma, tra l'altro, che il datore di lavoro ha:
“il dovere di garantire la sicurezza e la salute dei lavoratori in ogni aspetto connesso al lavoro, seguendo principi generali di prevenzione: evitare i rischi, valutare i rischi che non possono essere evitati, combattere i rischi alla fonte, adattare il lavoro all'individuo, soprattutto come riguarda la progettazione dei luoghi di lavoro, la scelta delle attrezzature di lavoro e la scelta dei metodi di lavoro e di produzione, al fine, in particolare, di alleviare il lavoro monotono e il lavoro a ritmo di lavoro predeterminato e di ridurne gli effetti sulla salute”.
Nonostante questa direttiva, non tutti i paesi europei hanno adottato una legislazione quadro in materia di salute e sicurezza. In uno studio che mette a confronto normative, politiche e pratiche in materia di salute mentale e stress sul lavoro in cinque paesi europei, i paesi con tale legislazione quadro (Svezia, Paesi Bassi e Regno Unito) riconoscono i problemi di salute mentale sul lavoro come temi importanti per la salute e la sicurezza, mentre quei paesi che non hanno un tale quadro (Francia, Germania) non riconoscono i problemi di salute mentale come importanti (Kompier et al. 1994).
Ultimo ma non meno importante, la prevenzione della malattia mentale (alla fonte) paga. Vi sono forti indicazioni che importanti benefici derivano dai programmi preventivi. Ad esempio, dei datori di lavoro in un campione rappresentativo nazionale di aziende di tre grandi rami dell'industria, il 69% afferma che la motivazione è aumentata; 60%, che le assenze per malattia sono diminuite; 49%, che l'atmosfera è migliorata; e il 40%, che la produttività è aumentata come risultato di un programma di prevenzione (Houtman et al. 1995).
Gruppi a rischio professionale di salute mentale
Gruppi specifici della popolazione attiva sono a rischio di problemi di salute mentale? Non è possibile rispondere a questa domanda in modo semplice, poiché non esistono quasi sistemi di monitoraggio nazionali o internazionali che identifichino fattori di rischio, conseguenze sulla salute mentale o gruppi a rischio. Può essere fornito solo uno "scattergram". In alcuni paesi esistono dati nazionali per la distribuzione dei gruppi professionali rispetto ai principali fattori di rischio (ad esempio, per i Paesi Bassi, Houtman e Kompier 1995; per gli Stati Uniti, Karasek e Theorell 1990). La distribuzione dei gruppi occupazionali nei Paesi Bassi sulle dimensioni delle richieste di lavoro e della discrezionalità delle competenze (figura 3) concorda abbastanza bene con la distribuzione statunitense mostrata da Karasek e Theorell, per quei gruppi che sono in entrambi i campioni. In quelle occupazioni con ritmo di lavoro elevato e/o scarsa discrezionalità delle competenze, il rischio di disturbi di salute mentale è più alto.
Figura 3. Rischio di stress e malattie mentali per diversi gruppi professionali, come determinato dagli effetti combinati del ritmo di lavoro e della discrezionalità delle competenze.
Inoltre, in alcuni paesi ci sono dati sugli esiti di salute mentale in relazione ai gruppi professionali. I gruppi professionali particolarmente inclini all'abbandono scolastico per motivi di salute mentale nei Paesi Bassi sono quelli del settore dei servizi, come il personale sanitario e gli insegnanti, nonché il personale delle pulizie, le donne delle pulizie e le occupazioni nel settore dei trasporti (Gründemann, Nijboer e Schellart1991).
Negli Stati Uniti, le occupazioni che erano altamente inclini al disturbo depressivo maggiore, come diagnosticato con sistemi di codifica standardizzati (vale a dire, la terza edizione del Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM III)) (American Psychiatric Association 1980), sono impiegati giudiziari, segretarie e insegnanti (Eaton et al. 1990).
Gestione dei problemi di salute mentale
Il modello concettuale (figura 1) suggerisce almeno due obiettivi di intervento nei problemi di salute mentale:
- L'ambiente (di lavoro).
- La persona: le sue caratteristiche o le conseguenze sulla salute mentale.
La prevenzione primaria, il tipo di prevenzione che dovrebbe prevenire il verificarsi di malattie mentali, dovrebbe essere diretta ai precursori alleviando o gestendo i rischi nell'ambiente e aumentando la capacità e la capacità di coping dell'individuo. La prevenzione secondaria è diretta al mantenimento di persone al lavoro che hanno già qualche forma di problema di salute (mentale). Questo tipo di prevenzione dovrebbe abbracciare la strategia di prevenzione primaria, accompagnata da strategie per rendere sia i dipendenti che i loro superiori sensibili ai segnali di malattia mentale precoce al fine di ridurre le conseguenze o evitare che peggiorino. La prevenzione terziaria è diretta alla riabilitazione delle persone che hanno abbandonato il lavoro a causa di problemi di salute mentale. Questo tipo di prevenzione dovrebbe essere diretto ad adattare il posto di lavoro alle possibilità dell'individuo (che spesso si rivela molto efficace), insieme alla consulenza e al trattamento individuale. La tabella 1 fornisce un quadro schematico per la gestione dei disturbi mentali sul posto di lavoro. I piani di politica preventiva efficaci delle organizzazioni dovrebbero, in linea di principio, tenere conto di tutti e tre i tipi di strategia (prevenzione primaria, secondaria e terziaria), nonché essere diretti ai rischi, alle conseguenze e alle caratteristiche della persona.
Tabella 1. Una panoramica schematica delle strategie di gestione dei problemi di salute mentale e alcuni esempi.
|
Tipo di |
Livello di intervento |
|
|
Ambiente di lavoro |
Caratteristiche della persona e/o esiti di salute |
|
|
Primario |
Riprogettazione del contenuto dell'attività Riprogettazione della struttura della comunicazione |
Formazione di gruppi di dipendenti sulla segnalazione e gestione di specifici problemi legati al lavoro (ad esempio, come gestire la pressione del tempo, rapine, ecc.) |
|
Secondario |
Introduzione di una politica su come agire in caso di assenteismo (ad es. formazione dei supervisori per discutere assenza e rientro con i dipendenti interessati) Fornire strutture all'interno dell'organizzazione, in particolare per i gruppi a rischio (p. es., consulente per le molestie sessuali) |
Corso di tecniche di rilassamento |
|
Terziario |
Adattamento di un posto di lavoro individuale |
Consulenza individuale Trattamento o terapia individuale (può anche essere con farmaci) |
Il programma così come presentato fornisce un metodo per l'analisi sistematica di tutti i possibili tipi di misure. Si può discutere se una certa misura appartenga a qualche altra parte del programma; tale discussione è però poco fruttuosa, poiché spesso accade che le misure di prevenzione primaria possano avere effetti positivi anche per la prevenzione secondaria. L'analisi sistematica proposta può ben dar luogo a un gran numero di potenziali misure, molte delle quali possono essere adottate, sia come aspetto generale della politica (salute e sicurezza) sia in un caso specifico.
In conclusione: sebbene la salute mentale non sia uno stato, un processo o un risultato chiaramente definito, copre un'area di (cattiva) salute generalmente concordata. Parte di quest'area può essere coperta da criteri diagnostici generalmente accettati (p. es., psicosi, disturbo depressivo maggiore); la natura diagnostica di altre parti non è né così chiara né generalmente accettata. Esempi di quest'ultimo sono gli stati d'animo e gli affetti, e anche il burnout. Nonostante ciò, ci sono molte indicazioni che la salute mentale (malattia), compresi i criteri diagnostici più vaghi, è un problema importante. I suoi costi sono elevati, sia in termini umani che economici. Nei successivi articoli di questo capitolo, diversi disturbi della salute mentale - stati d'animo e affetti (ad esempio, insoddisfazione), burnout, disturbo da stress post-traumatico, psicosi, disturbi cognitivi e abuso di sostanze - saranno discussi in modo molto più approfondito rispetto alla clinica quadro, tecniche di valutazione disponibili, agenti e fattori eziologici e misure specifiche di prevenzione e gestione.
Psicosi correlata al lavoro
Psicosi è un termine generico spesso usato per descrivere una grave compromissione del funzionamento mentale. Di solito, questa menomazione è così sostanziale che l'individuo non è in grado di svolgere le normali attività della vita quotidiana, inclusa la maggior parte delle attività lavorative. Più formalmente, Yodofsky, Hales e Fergusen (1991) definiscono la psicosi come:
“Un grave disturbo mentale di origine organica o emotiva in cui la capacità di una persona di pensare, rispondere emotivamente, ricordare, comunicare, interpretare la realtà e comportarsi in modo appropriato è sufficientemente compromessa da interferire gravemente con la capacità di soddisfare le esigenze ordinarie della vita. [I sintomi sono] spesso caratterizzati da comportamento regressivo, umore inappropriato, ridotto controllo degli impulsi e un contesto mentale anormale come deliri e allucinazioni [p. 618]”.
I disturbi psicotici sono relativamente rari nella popolazione generale. La loro incidenza sul posto di lavoro è ancora più bassa, probabilmente a causa del fatto che molti individui che spesso diventano psicotici hanno spesso problemi a mantenere un impiego stabile (Jorgensen 1987). Quanto sia raro, è difficile da stimare. Tuttavia, ci sono alcuni suggerimenti che la prevalenza all'interno della popolazione generale di psicosi (ad esempio, schizofrenia) è inferiore all'1% (Bentall 1990; Eysenck 1982). Sebbene la psicosi sia rara, gli individui che stanno sperimentando attivamente uno stato psicotico di solito mostrano profonde difficoltà nel funzionamento sul lavoro e in altri aspetti della loro vita. A volte gli individui acutamente psicotici mostrano comportamenti che sono coinvolgenti, stimolanti o addirittura divertenti. Ad esempio, alcuni individui che soffrono di disturbo bipolare e stanno entrando in una fase maniacale mostrano grande energia e grandi idee o progetti. Per la maggior parte, tuttavia, la psicosi è associata a comportamenti che evocano reazioni come disagio, ansia, rabbia o paura in colleghi, supervisori e altri.
Questo articolo fornirà innanzitutto una panoramica delle varie condizioni neurologiche e stati mentali in cui può verificarsi la psicosi. Quindi, esaminerà i fattori sul posto di lavoro potenzialmente associati al verificarsi di psicosi. Infine, riassumerà gli approcci terapeutici per la gestione sia del lavoratore psicotico che dell'ambiente di lavoro (vale a dire, gestione medica, procedure di autorizzazione al ritorno al lavoro, sistemazioni sul posto di lavoro e consultazioni sul posto di lavoro con supervisori e colleghi).
Condizioni neurologiche e stati mentali all'interno dei quali si verifica la psicosi
La psicosi può verificarsi all'interno di una serie di categorie diagnostiche identificate nella quarta edizione del Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM IV) (Associazione Psichiatrica Americana 1994). A questo punto, non esiste un set diagnostico definitivo comunemente concordato. Le seguenti sono ampiamente accettate come condizioni mediche all'interno delle quali insorgono le psicosi.
Condizioni neurologiche e mediche generali
La sintomatologia delirante può essere causata da una serie di disturbi neurologici che colpiscono il sistema limbico oi gangli della base, dove il funzionamento corticale cerebrale rimane intatto. Gli episodi di crisi parziali complesse sono spesso preceduti da allucinazioni olfattive di odori particolari. A un osservatore esterno, questa attività convulsiva può sembrare un semplice fissare o sognare ad occhi aperti. Le neoplasie cerebrali, specialmente nelle aree temporali e occipitali, possono causare allucinazioni. Inoltre, le malattie che causano delirio, come il morbo di Parkinson, l'Huntington, l'Alzheimer e il morbo di Pick, possono provocare stati di coscienza alterati. Diverse malattie a trasmissione sessuale come la sifilide terziaria e l'AIDS possono anche produrre psicosi. Infine, le carenze di alcuni nutrienti, come B-12, niacina, acido folico e tiamina, possono potenzialmente causare problemi neurologici che possono sfociare in psicosi.
Sintomi psicotici come allucinazioni e deliri si verificano anche tra i pazienti con varie condizioni mediche generali. Questi includono diverse malattie sistemiche, come l'encefalopatia epatica, l'ipercalcemia, la chetoacidosi diabetica e il malfunzionamento delle ghiandole endocrine (ad es. surrene, tiroide, paratiroidi e ipofisi). È stato anche dimostrato che la privazione sensoriale e del sonno causa psicosi.
Stati mentali
La schizofrenia è probabilmente il più conosciuto dei disturbi psicotici. È una condizione in progressivo deterioramento che di solito ha un esordio insidioso. Sono state identificate numerose sottocategorie specifiche tra cui tipi paranoici, disorganizzati, catatonici, indifferenziati e residui. Le persone che soffrono di questo disturbo hanno spesso storie lavorative limitate e spesso non rimangono nel mondo del lavoro. La compromissione occupazionale tra gli schizofrenici è molto comune e molti schizofrenici perdono interesse o voglia di lavorare con il progredire della malattia. A meno che un lavoro non sia di complessità molto bassa, di solito è molto difficile per loro rimanere occupati.
Il disturbo schizofreniforme è simile alla schizofrenia, ma un episodio di questo disturbo è di breve durata, di solito dura meno di sei mesi. Generalmente, le persone con questo disturbo hanno un buon funzionamento sociale e lavorativo premorboso. Man mano che i sintomi si risolvono, la persona ritorna al funzionamento di base. Di conseguenza, l'impatto occupazionale di questo disturbo può essere significativamente inferiore rispetto ai casi di schizofrenia.
Anche il disturbo schizoaffettivo ha una prognosi migliore rispetto alla schizofrenia, ma peggiore rispetto ai disturbi affettivi. La menomazione professionale è abbastanza comune in questo gruppo. La psicosi è talvolta osservata anche nei principali disturbi affettivi. Con un trattamento appropriato, il funzionamento occupazionale tra i lavoratori che soffrono di disturbi affettivi maggiori è generalmente sostanzialmente migliore rispetto a quelli con schizofrenia o disturbi schizoaffettivi.
Gravi fattori di stress come la perdita di una persona cara o la perdita del lavoro possono provocare una breve psicosi reattiva. Questo disturbo psicotico è probabilmente osservato più frequentemente sul posto di lavoro rispetto ad altri tipi di disturbo psicotico, specialmente con caratteristiche schizoidi, schizotipiche e borderline.
I disturbi deliranti sono probabilmente relativamente comuni sul posto di lavoro. Ci sono diversi tipi. Il tipo erotomanico crede tipicamente che un'altra persona, di solito di uno status sociale più elevato, sia innamorato di loro. A volte molestano la persona che credono sia innamorata di loro tentando il contatto tramite telefonate, lettere o persino stalking. Spesso, le persone con questi disturbi sono impiegate in occupazioni modeste, vivendo vite isolate e ritirate con contatti sociali e sessuali limitati. Il tipo grandioso di solito mostra delusioni di valore, potere, conoscenza gonfiati o una relazione speciale con una divinità o una persona famosa. Il tipo geloso crede erroneamente che il proprio partner sessuale sia stato infedele. Il tipo persecutorio crede erroneamente che lui (o qualcuno a cui è vicino) venga imbrogliato, calunniato, molestato o in altri modi trattato malevolmente. Queste persone sono spesso risentite e arrabbiate e possono ricorrere alla violenza contro coloro che credono stiano facendo loro del male. Raramente vogliono cercare aiuto, poiché non pensano che ci sia qualcosa di sbagliato in loro. I tipi somatici sviluppano il delirio, contrariamente a tutte le prove, di essere affetti da infezioni. Possono anche credere che una parte del loro corpo sia sfigurata o preoccuparsi di avere un cattivo odore corporeo. Questi lavoratori con convinzioni deliranti possono spesso creare difficoltà legate al lavoro.
Fattori chimici legati al lavoro
È noto che fattori chimici come mercurio, disolfuro di carbonio, toluene, arsenico e piombo causano psicosi negli operai. Ad esempio, si è scoperto che il mercurio è responsabile di causare psicosi nei lavoratori dell'industria dei cappelli, chiamata appropriatamente la “psicosi del Cappellaio Matto” (Kaplan e Sadock 1995). Stopford (comunicazione personale, 6 novembre 1995) suggerisce che nel 1856 in Francia si scoprì che il disolfuro di carbonio causava psicosi tra i lavoratori. Negli Stati Uniti, nel 1989, due fratelli del Nevada acquistarono un composto di disolfuro di carbonio per uccidere i roditori. Il loro contatto fisico con questa sostanza chimica ha provocato una grave psicosi: un fratello ha sparato a una persona e l'altro si è sparato a causa di grave confusione e depressione psicotica. L'incidenza di suicidi e omicidi aumenta di tredici volte con l'esposizione al solfuro di carbonio. Inoltre, Stopford riferisce che l'esposizione al toluene (utilizzato nella produzione di esplosivi e coloranti) è noto per causare encefalopatia acuta e psicosi. I sintomi possono manifestarsi anche come perdita di memoria, alterazioni dell'umore (p. es., disforia), deterioramento della coordinazione oculo-manuale e disturbi del linguaggio. Quindi, alcuni solventi organici, specialmente quelli trovati nell'industria chimica, hanno un'influenza diretta sul sistema nervoso centrale (SNC) umano, causando cambiamenti biochimici e comportamenti imprevedibili (Levi, Frandenhaeuser e Gardell 1986). Precauzioni, procedure e protocolli speciali sono stati stabiliti dalla US Occupational Safety and Health Administration (OSHA), dal National Institute for Occupational Safety and Health (NIOSH) e dall'industria chimica per garantire il minimo rischio ai dipendenti che lavorano con sostanze chimiche tossiche nei loro ambienti di lavoro.
Altri fattori
Un certo numero di farmaci può causare delirio che a sua volta può provocare psicosi. Questi includono antipertensivi, anticolinergici (tra cui una serie di farmaci usati per trattare il comune raffreddore), antidepressivi, farmaci anti-tubercolosi, farmaci anti-Parkinson e farmaci per l'ulcera (come la cimetidina). Inoltre, la psicosi indotta da sostanze può essere causata da una serie di droghe lecite e illecite di cui a volte si abusa, come alcol, anfetamine, cocaina, PCP, steroidi anabolizzanti e marijuana. I deliri e le allucinazioni che ne derivano sono generalmente temporanei. Sebbene il contenuto possa variare, i deliri persecutori sono abbastanza comuni. Nelle allucinazioni legate all'alcol una persona può credere di sentire voci minacciose, offensive, critiche o di condanna. A volte, queste voci offensive parlano in terza persona. Come per gli individui che esibiscono deliri paranoici o persecutori, questi individui dovrebbero essere attentamente valutati per la pericolosità per se stessi o per gli altri.
La psicosi post-partum è relativamente rara sul posto di lavoro, ma vale la pena notare che alcune donne stanno tornando al lavoro più rapidamente. Tende a manifestarsi nelle neomamme (o più raramente nei padri), di solito entro due o quattro settimane dopo il parto.
In un certo numero di culture, la psicosi può derivare da varie credenze comuni. Sono state descritte numerose reazioni psicotiche su base culturale, inclusi episodi come "koro" nell'Asia meridionale e orientale, "reazione psicotica qi-gong" all'interno delle popolazioni cinesi, "piblokto" nelle comunità eschimesi e "whitigo" tra diversi gruppi di indiani d'America (Kaplan e Sadock 1995). La relazione di questi fenomeni psicotici con varie variabili occupazionali non sembra essere stata studiata.
Fattori sul posto di lavoro associati al verificarsi di psicosi
Sebbene le informazioni e la ricerca empirica sulla psicosi correlata al lavoro siano estremamente scarse, in parte a causa della bassa prevalenza nell'ambiente di lavoro, i ricercatori hanno notato una relazione tra fattori psicosociali nell'ambiente di lavoro e disagio psicologico (Neff 1968; Lazarus 1991; Sauter, Murphy e Hurrell 1992; Quick e altri 1992). È stato riscontrato che fattori di stress psicosociali significativi sul lavoro, come ambiguità di ruolo, conflitti di ruolo, discriminazione, conflitti supervisore-supervisore, sovraccarico di lavoro e ambiente di lavoro, sono associati a una maggiore suscettibilità a malattie legate allo stress, ritardi, assenteismo, scarso rendimento, depressione , ansia e altri disturbi psicologici (Levi, Frandenhaeuser e Gardell 1986; Sutherland e Cooper 1988).
Lo stress sembra avere un ruolo preminente nelle complesse manifestazioni di vari tipi di disturbi fisiologici e psicologici. Sul posto di lavoro, Margolis e Kroes (1974) ritengono che lo stress professionale si verifichi quando alcuni fattori o una combinazione di fattori sul lavoro interagiscono con il lavoratore per interrompere la sua omeostasi psicologica o fisiologica. Questi fattori possono essere esterni o interni. I fattori esterni sono le varie pressioni o richieste dall'ambiente esterno che derivano dall'occupazione di una persona, così come dal matrimonio, dalla famiglia o dagli amici, mentre i fattori interni sono le pressioni e le richieste che un lavoratore impone a se stesso, ad esempio, essere “ambizioso, materialista, competitivo e aggressivo” (Yates 1989). Sono questi fattori interni ed esterni, separatamente o in combinazione, che possono provocare disagio professionale per cui il lavoratore sperimenta significativi problemi di salute psicologica e fisica.
I ricercatori hanno ipotizzato se lo stress grave o cumulativo, noto come "eccitazione indotta da stress", originato dall'ambiente di lavoro, potesse indurre disturbi psicotici legati al lavoro (Bentall, Dohrenwend e Skodol 1990; Link, Dohrenwend e Skodol 1986). Ad esempio, ci sono prove che collegano esperienze allucinatorie e deliranti a specifici eventi stressanti. Le allucinazioni sono state associate all'eccitazione indotta dallo stress che si verifica a seguito di incidenti minerari, situazioni di ostaggio, esplosioni di fabbriche chimiche, esposizione in tempo di guerra, operazioni militari prolungate e perdita di un coniuge (Comer, Madow e Dixon 1967; Hobfoll 1988; Wells 1983) .
DeWolf (1986) ritiene che l'esposizione o l'interazione di molteplici condizioni di stress per un lungo periodo di tempo sia un processo complesso in cui alcuni lavoratori sperimentano problemi di salute psicologica. Brodsky (1984) ha scoperto nel suo esame di 2,000 lavoratori che erano suoi pazienti di età superiore ai 18 anni che: (1) il tempo, la frequenza, l'intensità e la durata delle condizioni di lavoro spiacevoli erano potenzialmente dannose, e lei credeva che l'8-10% della forza lavoro con esperienza di problemi di salute psicologici, emotivi e fisici invalidanti; e (2) i lavoratori reagiscono allo stress correlato al lavoro in parte come "una funzione delle percezioni, della personalità, dell'età, dello stato, della fase della vita, delle aspettative non realizzate, delle esperienze precedenti, dei sistemi di supporto sociale e della loro capacità di rispondere adeguatamente o adattarsi". Inoltre, il disagio psicologico può essere potenzialmente esacerbato dal lavoratore che prova un senso di incontrollabilità (ad esempio, incapacità di prendere decisioni) e imprevedibilità nell'ambiente di lavoro (ad esempio, ridimensionamento e riorganizzazione aziendale) (Labig 1995; Link e Stueve 1994).
L'esame specifico degli "antecedenti" legati al lavoro dei lavoratori che soffrono di psicosi ha ricevuto un'attenzione limitata. I pochi ricercatori che hanno esaminato empiricamente la relazione tra fattori psicosociali nell'ambiente di lavoro e psicopatologia grave hanno trovato una relazione tra condizioni di lavoro “rumorose” (cioè rumore, condizioni pericolose, caldo, umidità, fumi e freddo) e psicosi (Link, Dohrenwend e Skodol 1986; Muntaner e altri 1991). Link, Dohrenwend e Skodol (1986) erano interessati a comprendere i tipi di lavoro che gli schizofrenici avevano quando hanno vissuto il loro primo episodio schizofrenico. Le prime occupazioni a tempo pieno sono state esaminate per i lavoratori che hanno sperimentato: (a) episodi schizofrenici o simil-schizofrenici; (b) depressione; e (c) nessuna psicopatologia. Questi ricercatori hanno scoperto che esistevano condizioni di lavoro fastidiose tra più colletti blu che colletti bianchi. Questi ricercatori hanno concluso che condizioni di lavoro sgradevoli erano fattori di rischio potenzialmente significativi nella manifestazione di episodi psicotici (cioè schizofrenia).
Muntaner et al. (1991) hanno replicato i risultati di Link, Dohrenwend e Skodol (1986) e hanno esaminato in maggior dettaglio se vari fattori di stress occupazionale contribuissero all'aumento del rischio di sviluppare o sperimentare psicosi. Tre tipi di condizioni psicotiche sono stati esaminati utilizzando i criteri del DSM III: schizofrenia; schizofrenia criterio A (allucinazioni e deliri); e schizofrenia criterio A con episodio affettivo (disturbo psicotico-affettivo). I partecipanti al loro studio retrospettivo provenivano da un più ampio studio Epidemiologic Catchment Area (ECA) che esaminava l'incidenza dei disturbi psichiatrici in cinque siti (Connecticut, Maryland, North Carolina, Missouri e California). Questi ricercatori hanno scoperto che le caratteristiche psicosociali del lavoro (ad esempio, elevate esigenze fisiche, mancanza di controllo sul lavoro e sulle condizioni di lavoro - fattori fastidiosi) ponevano i partecipanti a un rischio maggiore di eventi psicotici.
Come illustrazioni, in Muntaner et al. (1991), le persone con occupazioni nel settore edile (cioè falegnami, imbianchini, conciatetti, elettricisti, idraulici) avevano una probabilità 2.58 volte maggiore di sperimentare deliri o allucinazioni rispetto alle persone con occupazioni manageriali. I lavoratori delle pulizie, della lavanderia, delle pulizie e delle occupazioni di tipo domestico avevano una probabilità 4.13 volte maggiore di diventare schizofrenici rispetto ai lavoratori nelle occupazioni manageriali. I lavoratori che si sono identificati come scrittori, artisti, intrattenitori e atleti avevano una probabilità 3.32 volte maggiore di sperimentare deliri o allucinazioni rispetto ai lavoratori in occupazioni esecutive, amministrative e manageriali. Infine, i lavoratori in occupazioni come vendite, consegna di posta e messaggi, insegnamento, biblioteconomia e consulenza erano più a rischio di disturbi psicotici e affettivi. È importante notare che le associazioni tra condizioni psicotiche e variabili occupazionali sono state esaminate dopo che l'uso di alcol e droghe è stato controllato nel loro studio.
Una differenza significativa tra le professioni dei colletti blu e dei colletti bianchi è il tipo di domanda psicologica e di stress psicosociale posto sul lavoratore. Ciò è illustrato nelle scoperte di Muntaner et al. (1993). Hanno trovato un'associazione tra la complessità cognitiva di un ambiente di lavoro e le forme psicotiche di malattia mentale. Le occupazioni più frequenti svolte dai pazienti schizofrenici durante il loro ultimo lavoro a tempo pieno erano caratterizzate dal loro basso livello di complessità nel trattare con persone, informazioni e oggetti (ad es. bidelli, addetti alle pulizie, giardinieri, guardie). Alcuni ricercatori hanno esaminato alcune delle conseguenze della prima psicosi episodica relative all'occupazione, alle prestazioni lavorative e alla capacità di lavorare (Jorgensen 1987; Massel et al. 1990; Beiser et al. 1994). Ad esempio, Beiser e collaboratori hanno esaminato il funzionamento occupazionale dopo il primo episodio di psicosi. Questi ricercatori hanno scoperto 18 mesi dopo il primo episodio che la "psicosi compromette [d] il funzionamento lavorativo". In altre parole, c'era un declino post-morboso maggiore tra i lavoratori schizofrenici rispetto a quelli affetti da disturbi affettivi. Allo stesso modo, Massel et al. (1990) hanno rilevato che la capacità lavorativa degli psicotici (p. es., persone con schizofrenia, disturbi affettivi con caratteristiche psicotiche o disturbi psicotici atipici) era compromessa rispetto ai non psicotici (p. es., persone con disturbi affettivi senza caratteristiche psicotiche, disturbi d'ansia, disturbi della personalità disturbi e disturbi da abuso di sostanze). Gli psicotici nel loro studio hanno mostrato marcati disturbi del pensiero, ostilità e sospettosità correlati a scarse prestazioni lavorative.
In sintesi, le nostre conoscenze sulla relazione tra fattori legati al lavoro e psicosi sono allo stato embrionale. Come afferma Brodsky (1984), “i rischi fisici e chimici del luogo di lavoro hanno ricevuto una notevole attenzione, ma gli stress psicologici associati al lavoro non sono stati così ampiamente discussi, se non in relazione alle responsabilità manageriali o al modello comportamentale incline alle coronarie. ”. Ciò significa che la ricerca sul tema della psicosi correlata al lavoro è assolutamente necessaria, soprattutto perché i lavoratori trascorrono in media dal 42 al 44% della loro vita lavorando (Hines, Durham e Geoghegan 1991; Lemen 1995) e il lavoro è stato associato al benessere psicologico. -essere (Warr 1978). Dobbiamo avere una migliore comprensione di quali tipi di fattori di stress occupazionale in quali tipi di condizioni influenzano quali tipi di disturbo psicologico. Ad esempio, la ricerca è necessaria per determinare se ci sono fasi che i lavoratori attraversano in base all'intensità, alla durata e alla frequenza dello stress psicosociale nell'ambiente di lavoro, in combinazione con fattori personali, sociali, culturali e politici che si verificano nella loro vita quotidiana. Abbiamo a che fare con questioni complesse che richiederanno indagini approfondite e soluzioni ingegnose.
Gestione acuta del lavoratore psicotico
In genere, il ruolo principale delle persone sul posto di lavoro è quello di rispondere a un lavoratore con psicosi acuta in un modo che faciliti il trasporto sicuro della persona al pronto soccorso o in una struttura di trattamento psichiatrico. Il processo può essere notevolmente facilitato se l'organizzazione dispone di un programma di assistenza ai dipendenti attivo e di un piano di risposta agli incidenti critici. Idealmente, l'organizzazione formerà in anticipo i dipendenti chiave per le risposte alle crisi di emergenza e disporrà di un piano per il coordinamento, se necessario, con le risorse locali di risposta alle emergenze.
Gli approcci terapeutici per il lavoratore psicotico varieranno a seconda del tipo specifico di problema sottostante. In generale, tutti i disturbi psicotici dovrebbero essere valutati da un professionista. Spesso, l'ospedalizzazione immediata è giustificata per la sicurezza del lavoratore e del posto di lavoro. Successivamente, può essere completata una valutazione approfondita per stabilire una diagnosi e sviluppare un piano di trattamento. L'obiettivo principale è trattare le cause sottostanti. Tuttavia, anche prima di condurre una valutazione completa o di iniziare un piano di trattamento completo, il medico che risponde all'emergenza potrebbe dover concentrarsi inizialmente sul fornire sollievo sintomatico. È auspicabile fornire un ambiente strutturato e poco stressante. La neurolottica può essere utilizzata per aiutare il paziente a calmarsi. Le benzodiazepine possono aiutare a ridurre l'ansia acuta.
Dopo aver gestito la crisi acuta, una valutazione completa può includere la raccolta di una storia dettagliata, test psicologici, una valutazione del rischio per stabilire la pericolosità per sé o per gli altri e un attento monitoraggio della risposta al trattamento (compresa non solo la risposta ai farmaci, ma anche agli interventi psicoterapeutici) . Uno dei problemi più difficili con molti pazienti che presentano sintomi psicotici è la compliance al trattamento. Spesso questi soggetti tendono a non credere di avere gravi difficoltà, oppure, pur riconoscendo il problema, sono talvolta inclini a decidere unilateralmente di interrompere prematuramente il trattamento. In questi casi, i membri della famiglia, i colleghi di lavoro, i medici curanti, il personale della medicina del lavoro e i datori di lavoro si trovano talvolta in situazioni imbarazzanti o difficili. A volte, per la sicurezza del lavoratore e del luogo di lavoro, diventa necessario imporre il rispetto del trattamento come condizione per il rientro al lavoro.
Gestione del lavoratore psicotico e dell'ambiente di lavoro
Esempio di caso
Un operaio specializzato del terzo turno in uno stabilimento chimico ha iniziato a mostrare comportamenti insoliti quando l'azienda ha iniziato a modificare il suo programma di produzione. Per diverse settimane, invece di lasciare il lavoro dopo la fine del suo turno, ha iniziato a rimanere per diverse ore a discutere le sue preoccupazioni circa l'aumento delle richieste di lavoro, il controllo della qualità e i cambiamenti nelle procedure di produzione con le sue controparti del turno mattutino. Sembrava piuttosto angosciato e si comportava in un modo per lui atipico. In precedenza era stato un po' timido e distante, con un'eccellente storia di prestazioni lavorative. Durante questo periodo di tempo, è diventato più verbale. Si è anche avvicinato alle persone e si è avvicinato a loro in un modo che diversi colleghi hanno riferito di averli fatti sentire a disagio. Sebbene questi colleghi in seguito abbiano riferito di ritenere che il suo comportamento fosse insolito, nessuno ha informato il programma di assistenza ai dipendenti (EAP) o la direzione delle loro preoccupazioni. Poi, improvvisamente una sera, questo impiegato è stato osservato dai suoi colleghi mentre iniziava a gridare in modo incoerente, si avvicinava a un'area di stoccaggio di sostanze chimiche volatili, si sdraiava a terra e iniziava ad accendere e spegnere un accendisigari. I suoi colleghi e supervisore hanno interferito e, dopo aver consultato l'EAP, è stato portato in ambulanza in un vicino ospedale. Il medico curante ha stabilito che era acutamente psicotico. Dopo un breve periodo di trattamento è stato stabilizzato con successo sui farmaci.Dopo diverse settimane, il suo medico curante sentì di poter tornare al suo lavoro. È stato sottoposto a una valutazione formale del ritorno al lavoro con un medico indipendente ed è stato giudicato pronto a tornare al lavoro. Mentre il suo medico aziendale e il medico curante hanno stabilito che per lui era sicuro tornare, i suoi colleghi e supervisori hanno espresso preoccupazioni sostanziali. Alcuni dipendenti hanno notato che potrebbero essere danneggiati se questo episodio si ripetesse e le aree di stoccaggio delle sostanze chimiche prendessero fuoco. L'azienda ha adottato misure per aumentare la sicurezza nelle aree sensibili alla sicurezza. È emersa anche un'altra preoccupazione. Un certo numero di lavoratori ha affermato di ritenere che questo individuo potesse portare un'arma al lavoro e iniziare a sparare. Nessuno dei professionisti coinvolti nel curare questo lavoratore o nella valutazione del suo ritorno al lavoro credeva che ci fosse un rischio di comportamento violento. L'azienda ha quindi scelto di coinvolgere professionisti della salute mentale (con il consenso del lavoratore) per assicurare ai colleghi che il rischio di comportamenti violenti era estremamente basso, per fornire istruzione sulle malattie mentali e per identificare misure proattive che i colleghi potrebbero adottare per facilitare il rientro al lavoro di un collega che si era sottoposto a trattamento. Tuttavia, in questa situazione, anche dopo questo intervento educativo, i colleghi non erano disposti a interagire con questo lavoratore, aggravando ulteriormente il processo di ritorno al lavoro. Mentre i diritti legali delle persone che soffrono di disturbi mentali, compresi quelli associati a stati psicotici, sono stati affrontati dall'Americans with Disabilities Act, in pratica le sfide organizzative per gestire efficacemente i casi di psicosi sul lavoro sono spesso altrettanto grandi o maggiori dei problemi medici trattamento dei lavoratori psicotici.
Ritorno al lavoro
La domanda principale da affrontare dopo un episodio psicotico è se il dipendente può tranquillamente tornare al suo lavoro attuale. A volte le organizzazioni consentono che questa decisione venga presa dai medici curanti. Tuttavia, idealmente, l'organizzazione dovrebbe richiedere al proprio sistema medico del lavoro di condurre una valutazione indipendente dell'idoneità al lavoro (Himmerstein e Pransky 1988). Nel processo di valutazione dell'idoneità al lavoro dovrebbero essere esaminate una serie di informazioni chiave, tra cui la valutazione, il trattamento e le raccomandazioni del medico curante, nonché le precedenti prestazioni lavorative del lavoratore e le caratteristiche specifiche del lavoro, compreso il lavoro richiesto compiti e l'ambiente organizzativo.
Se il medico del lavoro non è addestrato nella valutazione psichiatrica o psicologica dell'idoneità al lavoro, allora la valutazione dovrebbe essere eseguita da un professionista della salute mentale indipendente che non sia il medico curante. Se alcuni aspetti del lavoro comportano rischi per la sicurezza, dovrebbero essere sviluppate specifiche restrizioni del lavoro. Queste restrizioni possono variare da modifiche minori nelle attività lavorative o nell'orario di lavoro a modifiche più significative come l'inserimento lavorativo alternativo (ad esempio, un incarico di lavoro leggero o un trasferimento di lavoro a una posizione alternativa). In linea di principio, queste restrizioni sul lavoro non sono di natura diversa da altre restrizioni comunemente fornite dai medici del lavoro, come specificare la quantità di peso che un lavoratore può essere autorizzato a sollevare a seguito di un infortunio muscoloscheletrico.
Come è evidente nell'esempio precedente, il ritorno al lavoro spesso pone sfide non solo per il lavoratore interessato, ma anche per i colleghi, i supervisori e l'organizzazione in generale. Mentre i professionisti sono obbligati a proteggere la riservatezza del lavoratore interessato nella misura massima consentita dalla legge, se il lavoratore è disposto e competente a firmare un'appropriata comunicazione di informazioni, allora il sistema medico del lavoro può fornire o coordinare consulenze e interventi educativi per facilitare il processo di rientro al lavoro. Spesso, il coordinamento tra il sistema di medicina del lavoro, il programma di assistenza ai dipendenti, i supervisori, i rappresentanti sindacali ei colleghi di lavoro è fondamentale per un esito positivo.
Il sistema di medicina del lavoro dovrebbe inoltre monitorare periodicamente il riadattamento del lavoratore al posto di lavoro in collaborazione con il preposto. In alcuni casi, potrebbe essere necessario monitorare la conformità del lavoratore con un regime terapeutico raccomandato dal medico curante, ad esempio come precondizione per poter svolgere determinati compiti lavorativi sensibili alla sicurezza. Ancora più importante, il sistema di medicina del lavoro deve considerare non solo ciò che è meglio per il lavoratore, ma anche ciò che è sicuro per il posto di lavoro. Il sistema di medicina del lavoro può anche svolgere un ruolo fondamentale nell'aiutare l'organizzazione a rispettare i requisiti legali come l'Americans with Disabilities Act, nonché nell'interfacciarsi con i trattamenti forniti nell'ambito del piano di assistenza sanitaria dell'organizzazione e/o del sistema di compensazione dei lavoratori.
Programmazione della prevenzione
Allo stato attuale, non esiste letteratura su specifici programmi di prevenzione o di intervento precoce per ridurre l'incidenza delle psicosi nella forza lavoro. I programmi di assistenza ai dipendenti possono svolgere un ruolo cruciale nell'identificazione precoce e nel trattamento dei lavoratori psicotici. Poiché lo stress può contribuire all'incidenza di episodi psicotici all'interno della popolazione attiva, possono essere utili anche vari interventi organizzativi che identificano e modificano lo stress creato dall'organizzazione. Questi sforzi programmatici generali possono includere la riprogettazione del lavoro, la programmazione flessibile, il lavoro autonomo, i team di lavoro autogestiti e le microinterruzioni, nonché una programmazione specifica per ridurre l'impatto stressante della riorganizzazione o del ridimensionamento.
Conclusione
Sebbene la psicosi sia un fenomeno relativamente raro e multideterminato, il suo verificarsi all'interno della popolazione attiva solleva notevoli sfide pratiche per colleghi, rappresentanti sindacali, supervisori e professionisti della medicina del lavoro. La psicosi può verificarsi come conseguenza diretta di un'esposizione tossica correlata al lavoro. Lo stress lavoro-correlato può anche aumentare l'incidenza di psicosi tra i lavoratori che soffrono di (o sono a rischio di sviluppare) disturbi mentali che li pongono a rischio di psicosi. Sono necessarie ulteriori ricerche per: (1) comprendere meglio la relazione tra fattori sul posto di lavoro e psicosi; e (2) sviluppare approcci più efficaci per gestire la psicosi sul posto di lavoro e ridurne l'incidenza.
" DISCLAIMER: L'ILO non si assume alcuna responsabilità per i contenuti presentati su questo portale Web presentati in una lingua diversa dall'inglese, che è la lingua utilizzata per la produzione iniziale e la revisione tra pari del contenuto originale. Alcune statistiche non sono state aggiornate da allora la produzione della 4a edizione dell'Enciclopedia (1998)."