bambini categorie

1. Sangue (3)

1. Sangue
Editor del capitolo: Bernard D.Goldstein
Sommario
tavoli
Sistema Ematopoietico e Linfatico
Bernard D.Goldstein
Leucemia, linfomi maligni e mieloma multiplo
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agenti o condizioni di lavoro che influenzano il sangue
Bernard D.Goldstein
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.

2. Cancro (4)

2. Cancro
Editor del capitolo: Paolo Boffetta
Table di contenuti
tavoli
Introduzione
Neil Pearce, Paolo Boffetta e Manolis Kogevinas
Agenti cancerogeni occupazionali
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn e Harri Vainio
Cancro ambientale
Bruce K. Armstrong e Paolo Boffetta
Frodi
Per Gustavson
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
- Tumori professionali: fatti chiave
- Proporzioni stimate di cancro (PAR) attribuibili alle occupazioni
- Valutazione delle prove di cancerogenicità nelle Monografie IARC
- Gruppi di classificazione del programma della monografia IARC
- Gruppo 1-Sostanze chimiche cancerogene per l'uomo
- Gruppo 2A: sostanze chimiche probabilmente cancerogene per l'uomo
- Gruppo 2B—Sostanze chimiche possibilmente cancerogene per l'uomo
- Pesticidi valutati nelle monografie IARC, volumi 1-63 (1972-1995)
- Farmaci valutati nelle monografie IARC, volumi 1-63 (1972-1995)
- Agenti ambientali/esposizioni note o sospette di cancro umano
- Industrie, occupazioni, esposizioni che presentano un rischio cancerogeno
- Industrie, occs., esp. con eccesso di cancro non cancerogeni definitivi
- Variazioni di popolazione registrate dell'incidenza di alcuni tumori comuni

3. Sistema cardiovascolare (7)

3. Sistema cardiovascolare
Redattori di capitoli: Lothar Heinemann e Gerd Heuchert
Sommario
Tabelle e figure
Introduzione
Lothar Heinemann e Gerd Heuchert
Morbilità e mortalità cardiovascolare nella forza lavoro
Gottfried Enderlein e Lothar Heinemann
Il concetto di fattore di rischio nelle malattie cardiovascolari
Lothar Heinemann, Gottfried Enderlein e Heide Stark
Programmi di riabilitazione e prevenzione
Lothar Heinemann e Gottfried Enderlein
Pericoli fisici, chimici e biologici
Fattori fisici
Heide Stark e Gerd Heuchert
Materiali chimici pericolosi
Ulrike Tittelbach e Wolfram Dietmar Schneider
Rischi biologici
Regina Jäckel, Ulrike Tittelbach e Wolfram Dietmar Schneider
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo
- Mortalità da malattie cardiovascolari
- Tassi di mortalità, gruppi speciali di diagnosi cardiovascolare
- Tasso di malattia e ridotta capacità lavorativa
- Lavoro associato a rischi cardiovascolari
- Infezioni e malattie professionali
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

4. Apparato digerente (6)

4. Apparato digerente
Editor del capitolo: Heikki Savolainen
Sommario
Cifre
Apparato digerente
G.Frada
Bocca e denti
F.Gabbato
Fegato
Giorgio Kazantzis
Ulcera peptica
KS Cho
Cancro al fegato
Timo Partanen, Timo Kauppinen, Paolo Boffetta e Elisabete Weiderpass
Cancro al pancreas
Timo Partanen, Timo Kauppinen, Paolo Boffetta e Elisabete Weiderpass
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

5. Salute mentale (8)

5. Salute mentale
Redattori del capitolo: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter e Lennart Levi
Sommario
Tabelle e figure
Lavoro e salute mentale
Irene LD Houtman e Michiel AJ Kompier
Psicosi lavoro-correlata
Craig Stenberg, Judith Holder e Krishna Tallur
Umore e affetto
Depressione
Jay Lasser e Jeffrey P.Kahn
Ansia correlata al lavoro
Randal D. Beaton
Disturbo da stress post-traumatico e sua relazione con la salute sul lavoro e la prevenzione degli infortuni
Marco Bravermann
Stress e burnout e loro implicazione nell'ambiente di lavoro
Herbert J.Freudenberger
Disturbi cognitivi
Catherine A.Heaney
Karoshi: Morte per eccesso di lavoro
Takashi Haratani
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Panoramica schematica delle strategie di gestione ed esempi
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

6. Sistema muscoloscheletrico (14)

6. Sistema muscoloscheletrico
Redattori del capitolo: Hilkka Riihimäki e Eira Viikari-Juntura
Sommario
Tabelle e figure
Panoramica
Hilkka Riihimäki
Muscoli
Gisela Sjogaard
tendini
Thomas J.Armstrong
Ossa e articolazioni
David Hamman
Dischi intervertebrali
Sally Roberts e Jill PG Urban
Regione lombare
Hilkka Riihimäki
Regione della colonna vertebrale toracica
Jarl-Erik Michelsson
Collo
Åsa Kilbom
Spalla
Mats Hagberg
Gomito
Eira Viikari-Juntura
Avambraccio, polso e mano
Eira Viikari-Juntura
Anca e ginocchio
Eva Vingård
Gamba, caviglia e piede
Jarl-Erik Michelsson
Altre malattie
Marjatta Leirisalo-Repo
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
- Struttura-funzione dei componenti articolari
- Prevalenza di disturbi alla schiena, nei finlandesi oltre i 30 anni
- Ridurre i rischi di mal di schiena sul lavoro
- Classificazione dei disturbi lombari (Quebec Task Force)
- Movimenti consentiti per la testa nella guida prolungata
- Incidenza di epicondilite in varie popolazioni
- Incidenza di tenosinovite/peritendinite
- Osteoartrosi primaria dell'anca a Malmö, Svezia
- Linee guida per il trattamento dell'artrite reumatoide
- Infezioni note per scatenare l'artrite reattiva
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

7. Sistema nervoso (9)

7. Sistema nervoso
Editor del capitolo: Donna Merger
Sommario
Tabelle e figure
Sistema nervoso: panoramica
Donna Mergler e José A. Valciukas
Anatomia e fisiologia
Josè A. Valciukas
Agenti Chimici Neurotossici
Peter Arlien-Søborg e Leif Simonsen
Manifestazioni di avvelenamento acuto e precoce cronico
Donna Merger
Prevenire la neurotossicità sul lavoro
Barry Johnson
Sindromi cliniche associate a neurotossicità
Robert G. Feldmann
Misurazione dei deficit neurotossici
Donna Merger
Diagnosi
Anna Maria Seppäläinen
Neuroepidemiologia occupazionale
Olav Axelson
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
- Nomi e funzioni principali di ciascuna coppia di nervi cranici
- Raggruppamento degli effetti neurotossici per quanto riguarda la neurotossicità
- Gas associati ad effetti neurotossici
- Metalli neurotossici e loro composti inorganici
- Monomeri neurotossici
- Solventi organici associati a neurotossicità
- Classi di comuni pesticidi neurotossici
- Altre sostanze chimiche associate alla neurotossicità
- Lista di controllo dei sintomi cronici
- Effetti neurofunzionali dell'esposizione ad alcune neurotossine
- Esposizioni chimiche e sindromi neurotossiche associate
- Alcune batterie "core" per valutare i primi effetti neurotossici
- Albero decisionale per la malattia neurotossica
- Effetti neurofunzionali coerenti dell'esposizione in cantiere ad alcune delle principali sostanze neurotossiche
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

8. Apparato renale-urinario (2)

8. Sistema renale-urinario
Editor del capitolo: George P.Hemstreet
Sommario
Tabelle e figure
Sistemi renale-urinario
George P.Hemstreet
Tumori renali-urinari
Timo Partanen, Harri Vainio, Paolo Boffetta e Elisabete Weiderpass
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
- Enzimi del metabolismo dei farmaci nel rene
- Le cause più comuni di ematuria, per età e sesso
- Criteri per la selezione dei biomarcatori
- Potenziali biomarcatori legati al danno cellulare
- Insufficienza renale acuta e occupazione
- Segmenti del nefrone interessati da sostanze tossiche selezionate
- Applicazioni della citologia urinaria
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

9. Sistema riproduttivo (9)

9. Sistema riproduttivo
Editor del capitolo: Grace Kawas Lemasters
Sommario
Tabelle e figure
Sistema riproduttivo: introduzione
Lowell E. Sever
Introduzione alla funzione riproduttiva maschile e femminile
Donald R. Mattison
Sistema riproduttivo maschile e tossicologia
Steven Schrader e Grace Kawas Lemasters
Struttura del sistema riproduttivo femminile e vulnerabilità dell'organo bersaglio
Donald R. Mattison
Esposizioni occupazionali materne ed esiti avversi della gravidanza
Grace Kawas Lemasters
Parto pretermine e lavoro
Nicola Mamelle
Esposizioni occupazionali e ambientali del neonato
Mary S. Wolff e Patrisha M. Woolard
Protezione della maternità nella legislazione
Marie-Claire Séguret
Raccomandazioni per la gravidanza e il lavoro negli Stati Uniti
Leon J.Warshaw
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Esposizioni con endpoint avversi multipli
2. Studi epidemiologici degli effetti paterni sull'esito della gravidanza
3. Potenziali sostanze tossiche per la riproduzione femminile
4. Definizione di perdita fetale e morte infantile
5. Fattori per piccoli per età gestazionale e perdita fetale
6. Fonti identificate di affaticamento professionale
7. Rischi relativi e indici di affaticamento per il parto pretermine
8. Rischio di prematurità per numero di indici di affaticamento professionale
9. Rischi relativi e cambiamenti delle condizioni di lavoro
10 Fonti e livelli di esposizione neonatale
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

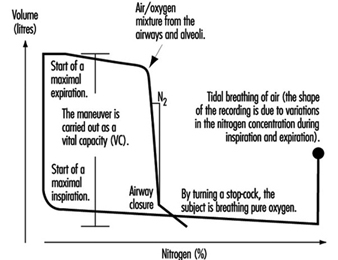
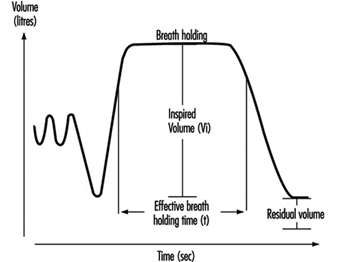
10. Sistema respiratorio (18)

10. Sistema respiratorio
Editor di capitoli: Alois David e Gregory R.Wagner
Sommario
Tabelle e figure
Struttura e funzione
Morton Lipmann
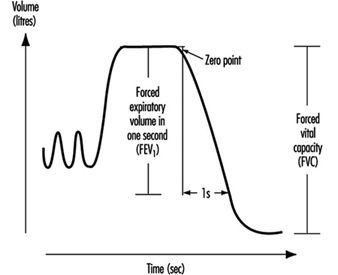
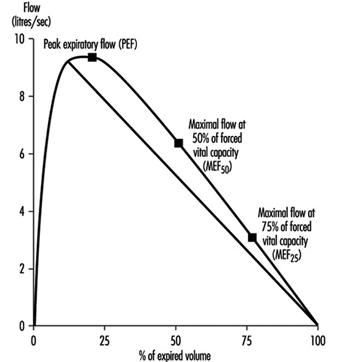
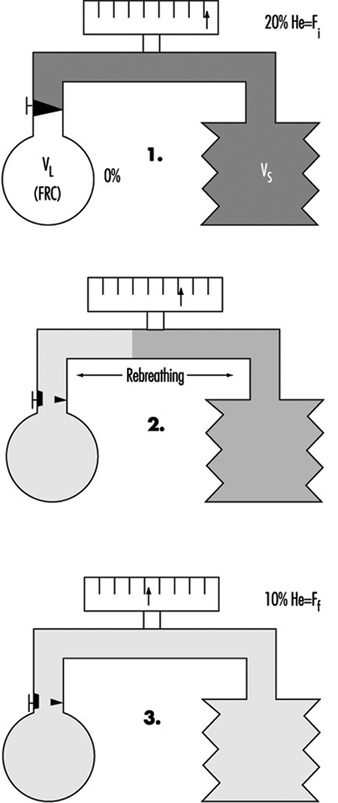
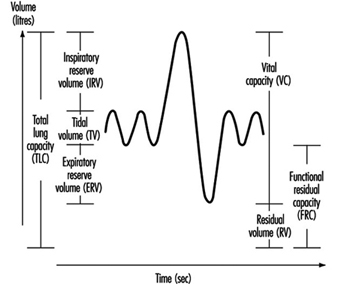
Esame della funzionalità polmonare
Ulf Ulfvarson e Monica Dahlqvist
Malattie causate da irritanti respiratori e sostanze chimiche tossiche
David LS Ryon e William N. Rom
Asma professionale
George Friedman-Jimenez e Edward L. Petsonk
Malattie causate da polveri organiche
Ragnar Rylander e Richard SF Schilling
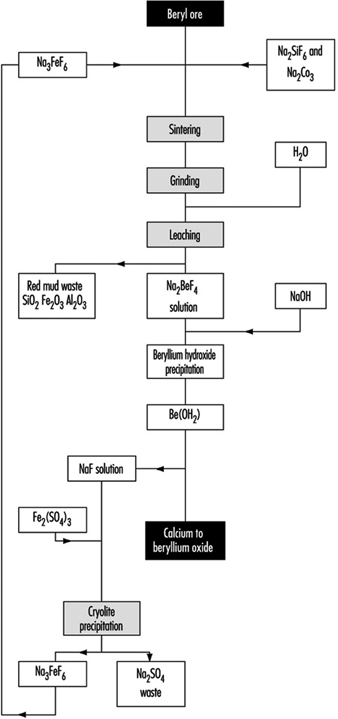
Malattia del berillio
Homayun Kazemi
Pneumoconiosi: definizione
Alois David
Classificazione internazionale ILO delle radiografie delle pneumoconiosi
Michele Lesage
Eziopatogenesi delle pneumoconiosi
Patrick Sébastien e Raymond Bégin
Silicosi
John E. Parker e Gregory R. Wagner
Malattie polmonari dei lavoratori del carbone
Michael D. Attfield, Edward L. Petsonk e Gregory R. Wagner
Malattie correlate all'amianto
Margaret R. Becklake
Malattia dei metalli duri
Gerolamo Chiappino
Sistema respiratorio: la varietà di pneumoconiosi
Steven R. Short e Edward L. Petsonk
Broncopneumopatia cronica ostruttiva
Kazimierz Marek e Jan E. Zejda
Effetti sulla salute delle fibre sintetiche
James E. Lockey e Clara S. Ross
Cancro respiratorio
Paolo Boffetta e Elisabete Weiderpass
Infezioni professionali acquisite del polmone
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave e John E. Parker
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
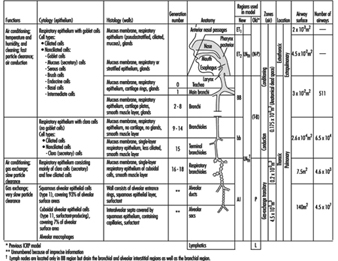
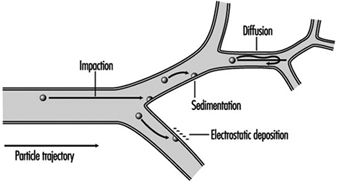
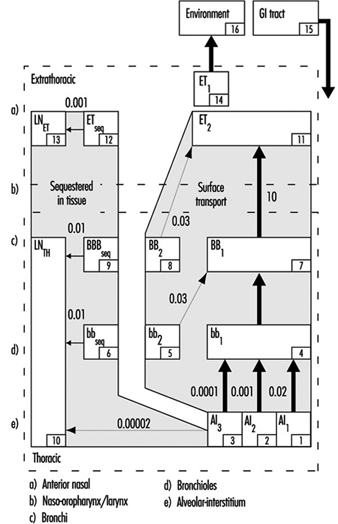
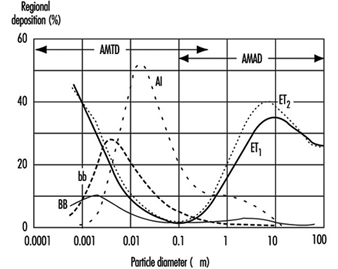
1. Regioni del tratto respiratorio e modelli di deposizione di particelle
2. Criteri per la polvere inalabile, toracica e respirabile
3. Riepilogo degli irritanti respiratori
4. Meccanismi di danno polmonare da sostanze inalate
5. Composti capaci di tossicità polmonare
6. Definizione di caso medico di asma professionale
7. Passi nella valutazione diagnostica dell'asma sul posto di lavoro
8. Agenti sensibilizzanti che possono causare asma professionale
9. Esempi di sorgenti di pericoli di esposizione a polveri organiche
10 Agenti nelle polveri organiche con potenziale attività biologica
11 Malattie indotte da polveri organiche e loro codici ICD
12 Criteri diagnostici per la bissinosi
13 Proprietà del berillio e dei suoi composti
14 Descrizione delle radiografie standard
15 Classificazione ILO 1980: radiografie di pneumoconiosi
16 Malattie e condizioni legate all'amianto
17 Principali fonti commerciali, prodotti e usi dell'amianto
18 Prevalenza della BPCO
19 Fattori di rischio implicati nella BPCO
20 Perdita della funzione ventilatoria
21 Classificazione diagnostica, bronchite cronica ed enfisema
22 Test di funzionalità polmonare nella BPCO
23 Fibre sintetiche
24 Carcinogeni respiratori umani accertati (IARC)
25 Probabili cancerogeni respiratori umani (IARC)
26 Malattie infettive respiratorie professionali acquisite
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

11. Sistemi sensoriali (8)

11. Sistemi sensoriali
Editor del capitolo: Heikki Savolainen
Sommario
Tabelle e figure
L'orecchio
Marcel-André Boillat
Disturbi dell'udito indotti chimicamente
Pietro Jacobsen
Disturbi dell'udito di origine fisica
Peter L. Pelmear
equilibrio
Lucia Yardley
Visione e lavoro
Paule Rey e Jean-Jacques Meyer
Gusto
Aprile E. Mott e Norman Mann
Odore
Aprile E. Mott
Recettori Cutanei
Robert Dykes e Daniel McBain
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Tipico calcolo della perdita funzionale da un audiogramma
2. Requisiti visivi per diverse attività
3. Valori di illuminamento consigliati per la progettazione illuminotecnica
4. Requisiti visivi per una patente di guida in Francia
5. Agenti/processi segnalati per alterare il sistema del gusto
6. Agenti/processi associati ad anomalie olfattive
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

12. Malattie della pelle (7)

12. Malattie della pelle
Editor del capitolo: Luigi Filippo Durocher
Sommario
Tabelle e figure
Panoramica: Malattie professionali della pelle
Donald J.Birmingham
Cancro della pelle non melanocitico
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Melanoma maligno
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Dermatite professionale da contatto
Denis Sasseville
Prevenzione delle dermatosi professionali
Luigi Filippo Durocher
Distrofia professionale delle unghie
CD Calnan
Stigmata
H.Mierzecki
tavoli
Fare clic su un collegamento sottostante per visualizzare la tabella nel contesto dell'articolo.
1. Occupazioni a rischio
2. Tipi di dermatite da contatto
3. Irritanti comuni
4. Allergeni cutanei comuni
5. Fattori predisponenti per la dermatite professionale
6. Esempi di irritanti e sensibilizzanti della pelle con occupazioni
7. Dermatosi occupazionali in Quebec nel 1989
8. Fattori di rischio e loro effetti sulla pelle
9. Misure collettive (approccio di gruppo) alla prevenzione
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.

13. Condizioni sistemiche (3)

13. Condizioni sistemiche
Editor del capitolo: Howard M. Kipen
Sommario
Cifre
Condizioni sistemiche: un'introduzione
Howard M. Kipen
Sindrome da costruzione malata
Michael J.Hodgson
Sensibilità chimiche multiple
Mark R. Cullen
Cifre
Punta su una miniatura per vedere la didascalia della figura, fai clic per vedere la figura nel contesto dell'articolo.
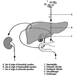
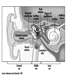
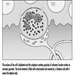
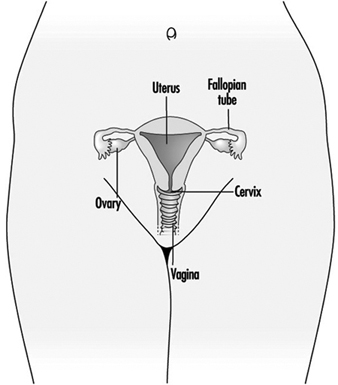
Struttura del sistema riproduttivo femminile e vulnerabilità dell'organo bersaglio
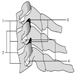
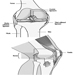
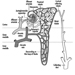
Figura 1. Il sistema riproduttivo femminile.
Il sistema riproduttivo femminile è controllato da componenti del sistema nervoso centrale, tra cui l'ipotalamo e l'ipofisi. Consiste delle ovaie, delle tube di Falloppio, dell'utero e della vagina (Figura 1). Le ovaie, le gonadi femminili, sono la fonte degli ovociti e sintetizzano e secernono anche estrogeni e progestinici, i principali ormoni sessuali femminili. Le tube di Falloppio trasportano gli ovociti e lo sperma dall'utero. L'utero è un organo muscolare a forma di pera, la cui parte superiore comunica attraverso le tube di Falloppio con la cavità addominale, mentre la parte inferiore è contigua attraverso lo stretto canale della cervice con la vagina, che passa all'esterno. La tabella 1 riassume i composti, le manifestazioni cliniche, il sito e i meccanismi di azione di potenziali sostanze tossiche per la riproduzione.
Tabella 1. Potenziali sostanze tossiche per la riproduzione femminile
| Compound | Manifestazione clinica | Website | Meccanismo/obiettivo |
| Reattività chimica | |||
| alchilante agenti |
Mestruazioni alterate amenorrea Atrofia ovarica Diminuzione della fertilità Menopausa precoce |
ovaia Utero |
Citotossicità delle cellule della granulosa Citotossicità degli ovociti Citotossicità delle cellule endometriali |
| Portare | Mestruazioni anormali Atrofia ovarica Diminuzione della fertilità |
Ipotalamo Pituitaria ovaia |
Diminuzione dell'FSH Diminuzione del progesterone |
| mercurio | Mestruazioni anormali | Ipotalamo ovaia |
Alterata produzione e secrezione di gonadotropine Tossicità follicolare Proliferazione delle cellule della granulosa |
| Cadmio | Atresia follicolare Diestro persistente |
ovaia Pituitaria Ipotalamo |
Tossicità vascolare Citotossicità delle cellule della granulosa citotossicità |
| Somiglianza strutturale | |||
| Azatioprina | Numero di follicoli ridotto | ovaia Oogenesi |
Analogo delle purine Interruzione della sintesi di DNA/RNA |
| Clordecone | Fertilità compromessa | Ipotalamo | Estrogeno agonista |
| DDT | Mestruazioni alterate | Pituitaria | Distruzione di FSH, LH |
| 2,4-D | Infertilità | ||
| Lindano | amenorrea | ||
| toxafene | Ipermenorrea | ||
| PCB, PBB | Mestruazioni anormali | Distruzione di FSH, LH | |
Fonte: da Plowchalk, Meadows e Mattison 1992. Si suggerisce che questi composti siano tossici per la riproduzione ad azione diretta sulla base principalmente di test di tossicità su animali da esperimento.
L'ipotalamo e l'ipofisi
L'ipotalamo si trova nel diencefalo, che si trova in cima al tronco cerebrale ed è circondato dagli emisferi cerebrali. L'ipotalamo è il principale intermediario tra il sistema nervoso e quello endocrino, i due principali sistemi di controllo del corpo. L'ipotalamo regola la ghiandola pituitaria e la produzione di ormoni.
I meccanismi attraverso i quali una sostanza chimica potrebbe interrompere la funzione riproduttiva dell'ipotalamo includono generalmente qualsiasi evento che potrebbe modificare il rilascio pulsatile dell'ormone di rilascio delle gonadotropine (GnRH). Ciò può comportare un'alterazione della frequenza o dell'ampiezza degli impulsi di GnRH. I processi suscettibili di danno chimico sono quelli coinvolti nella sintesi e nella secrezione di GnRH, più specificamente, trascrizione o traduzione, imballaggio o trasporto assonale e meccanismi secretori. Questi processi rappresentano siti in cui i composti chimicamente reattivi ad azione diretta potrebbero interferire con la sintesi ipotalmica o il rilascio di GnRH. Una frequenza o ampiezza alterata degli impulsi del GnRH potrebbe derivare da interruzioni nei percorsi stimolatori o inibitori che regolano il rilascio di GnRH. Le indagini sulla regolazione del generatore di impulsi GnRH hanno dimostrato che le catecolamine, la dopamina, la serotonina, l'acido γ-aminobutirrico e le endorfine hanno tutti un certo potenziale per alterare il rilascio di GnRH. Pertanto, gli xenobiotici agonisti o antagonisti di questi composti potrebbero modificare il rilascio di GnRH, interferendo così con la comunicazione con l'ipofisi.
La prolattina, l'ormone follicolo-stimolante (FSH) e l'ormone luteinizzante (LH) sono tre ormoni proteici secreti dall'ipofisi anteriore che sono essenziali per la riproduzione. Questi svolgono un ruolo fondamentale nel mantenimento del ciclo ovarico, regolando il reclutamento e la maturazione dei follicoli, la steroidogenesi, il completamento della maturazione degli ovuli, l'ovulazione e la luteinizzazione.
Il controllo preciso e finemente sintonizzato del sistema riproduttivo è realizzato dall'ipofisi anteriore in risposta a segnali di feedback positivi e negativi provenienti dalle gonadi. L'appropriato rilascio di FSH e LH durante il ciclo ovarico controlla il normale sviluppo follicolare e l'assenza di questi ormoni è seguita da amenorrea e atrofia gonadica. Le gonadotropine svolgono un ruolo fondamentale nell'iniziare i cambiamenti nella morfologia dei follicoli ovarici e nei loro microambienti steroidei attraverso la stimolazione della produzione di steroidi e l'induzione di popolazioni di recettori. Il rilascio tempestivo e adeguato di queste gonadotropine è essenziale anche per eventi ovulatori e una fase luteinica funzionale. Poiché le gonadotropine sono essenziali per la funzione ovarica, la sintesi, lo stoccaggio o la secrezione alterati possono compromettere seriamente la capacità riproduttiva. L'interferenza con l'espressione genica, sia nella trascrizione che nella traduzione, negli eventi post-traduzionali o nel confezionamento, o nei meccanismi secretori, può modificare il livello delle gonadotropine che raggiungono le gonadi. Le sostanze chimiche che agiscono per somiglianza strutturale o per alterazione dell'omeostasi endocrina potrebbero produrre effetti interferendo con i normali meccanismi di feedback. Gli agonisti e gli antagonisti del recettore degli steroidi potrebbero avviare un rilascio inappropriato di gonadotropine dall'ipofisi, inducendo così enzimi di metabolizzazione degli steroidi, riducendo l'emivita degli steroidi e successivamente il livello circolante di steroidi che raggiungono l'ipofisi.
L'ovaio
L'ovaio nei primati è responsabile del controllo della riproduzione attraverso i suoi prodotti principali, gli ovociti e gli ormoni steroidei e proteici. La follicologenesi, che coinvolge i meccanismi regolatori sia intraovarici che extraovarici, è il processo mediante il quale vengono prodotti gli ovociti e gli ormoni. L'ovaio stesso ha tre subunità funzionali: il follicolo, l'ovocita e il corpo luteo. Durante il normale ciclo mestruale, questi componenti, sotto l'influenza di FSH e LH, funzionano di concerto per produrre un ovulo vitale per la fecondazione e un ambiente adatto per l'impianto e la successiva gestazione.
Durante il periodo preovulatorio del ciclo mestruale, il reclutamento e lo sviluppo del follicolo avvengono sotto l'influenza di FSH e LH. Quest'ultimo stimola la produzione di androgeni da parte delle cellule tecali, mentre il primo stimola l'aromatizzazione degli androgeni in estrogeni da parte delle cellule della granulosa e la produzione di inibina, un ormone proteico. L'inibina agisce sull'ipofisi anteriore per diminuire il rilascio di FSH. Ciò impedisce l'eccessiva stimolazione dello sviluppo follicolare e consente lo sviluppo continuo del follicolo dominante, il follicolo destinato all'ovulazione. La produzione di estrogeni aumenta, stimolando sia il picco di LH (con conseguente ovulazione) che i cambiamenti cellulari e secretori nella vagina, nella cervice, nell'utero e nell'ovidotto che migliorano la vitalità e il trasporto degli spermatozoi.
Nella fase postovulatoria, le cellule tecali e della granulosa rimaste nella cavità follicolare dell'ovulo ovulato, formano il corpo luteo e secernono progesterone. Questo ormone stimola l'utero a fornire un ambiente adeguato per l'impianto dell'embrione se si verifica la fecondazione. A differenza della gonade maschile, la gonade femminile ha un numero finito di cellule germinali alla nascita ed è quindi particolarmente sensibile alle sostanze tossiche per la riproduzione. Tale esposizione della femmina può portare a una diminuzione della fecondità, aumento dello spreco di gravidanza, menopausa precoce o infertilità.
In quanto unità riproduttiva di base dell'ovaio, il follicolo mantiene il delicato ambiente ormonale necessario per sostenere la crescita e la maturazione di un ovocita. Come notato in precedenza, questo complesso processo è noto come follicologenesi e coinvolge la regolazione sia intraovarica che extraovarica. Numerosi cambiamenti morfologici e biochimici si verificano quando un follicolo primordiale progredisce in un follicolo pre-ovulatorio (che contiene un ovocita in via di sviluppo) e ogni fase della crescita follicolare mostra modelli unici di sensibilità alle gonadotropine, produzione di steroidi e percorsi di feedback. Queste caratteristiche suggeriscono che un certo numero di siti sono disponibili per l'interazione xenobiotica. Inoltre, ci sono diverse popolazioni di follicoli all'interno dell'ovaio, il che complica ulteriormente la situazione consentendo una tossicità follicolare differenziale. Ciò crea una situazione in cui i modelli di infertilità indotti da un agente chimico dipenderebbero dal tipo di follicolo colpito. Ad esempio, la tossicità dei follicoli primordiali non produrrebbe segni immediati di infertilità ma alla fine accorcerebbe la durata della vita riproduttiva. D'altra parte, la tossicità dei follicoli antrali o preovulatori comporterebbe un'immediata perdita della funzione riproduttiva. Il complesso follicolare è composto da tre componenti fondamentali: le cellule della granulosa, le cellule tecali e l'ovocita. Ciascuno di questi componenti ha caratteristiche che possono renderlo particolarmente suscettibile al danno chimico.
Diversi ricercatori hanno esplorato la metodologia per lo screening degli xenobiotici per la tossicità delle cellule della granulosa misurando gli effetti sulla produzione di progesterone da parte delle cellule della granulosa in coltura. La soppressione dell'estradiolo della produzione di progesterone da parte delle cellule della granulosa è stata utilizzata per verificare la reattività delle cellule della granulosa. Il pesticida p,p'-DDT e il suo isomero o,p'-DDT producono la soppressione della produzione di progesterone apparentemente con potenze pari a quella dell'estradiolo. Al contrario, i pesticidi malathion, arathion e dieldrin e il fungicida esaclorobenzene sono privi di effetto. È necessaria un'ulteriore analisi dettagliata delle risposte delle cellule della granulosa isolate agli xenobiotici per definire l'utilità di questo sistema di analisi. L'attrattiva di sistemi isolati come questo è l'economia e la facilità d'uso; tuttavia è importante ricordare che le cellule della granulosa rappresentano solo una componente del sistema riproduttivo.
Le cellule tecali forniscono precursori per gli steroidi sintetizzati dalle cellule della granulosa. Si ritiene che le cellule tecali vengano reclutate dalle cellule dello stroma ovarico durante la formazione e la crescita del follicolo. Il reclutamento può comportare la proliferazione cellulare stromale e la migrazione verso le regioni intorno al follicolo. Gli xenobiotici che compromettono la proliferazione cellulare, la migrazione e la comunicazione avranno un impatto sulla funzione delle cellule tecali. Gli xenobiotici che alterano la produzione di androgeni tecali possono anche compromettere la funzione del follicolo. Ad esempio, gli androgeni metabolizzati in estrogeni dalle cellule della granulosa sono forniti dalle cellule tecali. Si prevede che le alterazioni nella produzione di androgeni delle cellule tecali, aumenti o diminuzioni, abbiano un effetto significativo sulla funzione del follicolo. Ad esempio, si ritiene che l'eccessiva produzione di androgeni da parte delle cellule tecali porti all'atresia del follicolo. Inoltre, una ridotta produzione di androgeni da parte delle cellule tecali può portare a una diminuzione della produzione di estrogeni da parte delle cellule della granulosa. Entrambe le circostanze avranno chiaramente un impatto sulle prestazioni riproduttive. Attualmente si sa poco sulla vulnerabilità delle cellule tecali agli xenobiotici.
Sebbene esista un'acutezza di informazioni che definiscono la vulnerabilità delle cellule ovariche agli xenobiotici, esistono dati che dimostrano chiaramente che gli ovociti possono essere danneggiati o distrutti da tali agenti. Gli agenti alchilanti distruggono gli ovociti nell'uomo e negli animali da esperimento. Il piombo produce tossicità ovarica. Il mercurio e il cadmio producono anche danni alle ovaie che possono essere mediati dalla tossicità degli ovociti.
Fecondazione all'impianto
La gametogenesi, il rilascio e l'unione delle cellule germinali maschili e femminili sono tutti eventi preliminari che portano allo zigote. Gli spermatozoi depositati nella vagina devono entrare nella cervice e muoversi attraverso l'utero e nella tuba di Falloppio per incontrare l'ovulo. la penetrazione dell'ovulo da parte dello sperma e la fusione del rispettivo DNA costituiscono il processo di fecondazione. Dopo la fecondazione inizia la divisione cellulare che continua nei successivi tre o quattro giorni, formando una massa solida di cellule chiamata morula. Le cellule della morula continuano a dividersi e quando l'embrione in via di sviluppo raggiunge l'utero è una palla cava chiamata blastocisti.
Dopo la fecondazione, l'embrione in via di sviluppo migra attraverso la tuba di Falloppio nell'utero. La blastocisti entra nell'utero e si impianta nell'endometrio circa sette giorni dopo l'ovulazione. In questo momento l'endometrio è nella fase postovulatoria. L'impianto consente alla blastocisti di assorbire nutrienti o sostanze tossiche dalle ghiandole e dai vasi sanguigni dell'endometrio.
Esposizioni occupazionali materne ed esiti avversi della gravidanza
L'occupazione retribuita tra le donne sta crescendo in tutto il mondo. Ad esempio, quasi il 70% delle donne negli Stati Uniti lavora fuori casa durante gli anni fertili (dai 20 ai 34 anni). Inoltre, dagli anni '1940 c'è stata una tendenza quasi lineare nella produzione di sostanze chimiche organiche sintetiche, creando un ambiente più pericoloso per la lavoratrice gestante e la sua prole.
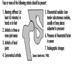
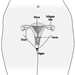
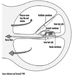
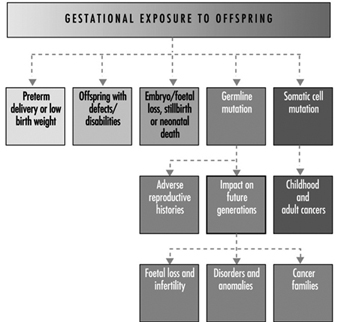
In definitiva, il successo riproduttivo di una coppia dipende da un delicato equilibrio fisico-chimico all'interno e tra il padre, la madre e il feto. I cambiamenti metabolici che si verificano durante una gravidanza possono aumentare l'esposizione a sostanze tossiche pericolose sia per la lavoratrice che per il concetus. Questi cambiamenti metabolici includono un aumento dell'assorbimento polmonare, un aumento della gittata cardiaca, uno svuotamento gastrico ritardato, un aumento della motilità intestinale e un aumento del grasso corporeo. Come mostrato nella figura 1, l'esposizione del concetus può produrre effetti diversi a seconda della fase di sviluppo: embriogenesi precoce o tardiva o periodo fetale.
Figura 1. Conseguenze dell'esposizione materna a sostanze tossiche sulla prole.
Il tempo di trasporto di un ovulo fecondato prima dell'impianto è compreso tra due e sei giorni. Durante questa fase iniziale l'embrione può essere esposto a composti chimici che penetrano nei fluidi uterini. L'assorbimento di composti xenofobi può essere accompagnato da alterazioni degenerative, alterazione del profilo proteico blastocistico o mancato impianto. È probabile che l'insulto durante questo periodo porti a un aborto spontaneo. Sulla base di dati sperimentali, si ritiene che l'embrione sia abbastanza resistente all'insulto teratogeno in questa fase iniziale perché le cellule non hanno avviato la complessa sequenza di differenziazione chimica.
Il periodo della successiva embriogenesi è caratterizzato da differenziazione, mobilizzazione e organizzazione di cellule e tessuti in rudimenti di organi. La patogenesi precoce può indurre morte cellulare, interazione cellulare fallita, biosintesi ridotta, movimento morfogenico alterato, rottura meccanica, aderenze o edema (Paul 1993). I fattori di mediazione che determinano la suscettibilità includono la via e il livello di esposizione, il modello di esposizione e il genotipo fetale e materno. Fattori estrinseci come carenze nutrizionali o effetti additivi, sinergici o antagonisti associati a esposizioni multiple possono influenzare ulteriormente la risposta. Le risposte sgradevoli durante la tarda embriogenesi possono culminare in aborto spontaneo, difetti strutturali grossolani, perdita del feto, ritardo della crescita o anomalie dello sviluppo.
Il periodo fetale si estende dall'embriogenesi alla nascita ed è definito come inizio da 54 a 60 giorni gestazionali, con il concetus che ha una lunghezza corona-rum di 33 mm. La distinzione tra periodo embrionale e fetale è alquanto arbitraria. Il periodo fetale è caratterizzato evolutivamente dalla crescita, dall'istogenesi e dalla maturazione funzionale. La tossicità può manifestarsi con una riduzione delle dimensioni e del numero delle cellule. Il cervello è ancora sensibile alle lesioni; la mielinizzazione è incompleta fino a dopo la nascita. Ritardo della crescita, difetti funzionali, interruzione della gravidanza, effetti comportamentali, carcinogenesi translacentrale o morte possono derivare dalla tossicità durante il periodo fetale. Questo articolo discute gli effetti biologici, sociologici ed epidemiologici delle esposizioni ambientali/occupazionali materne.
Perdita embrionale/fetale
Gli stadi di sviluppo dello zigote, definiti in giorni dall'ovulazione (DOV), procedono dallo stadio di blastocisti nei giorni 15-20 (da uno a sei DOV), con l'impianto che avviene il giorno 20 o 21 (sei o sette DOV), al periodo embrionale dal giorno 21 al 62 (da sette a 48 DOV) e il periodo fetale dal giorno 63 (49+ DOV) fino al periodo di vitalità designato, compreso tra 140 e 195 giorni. Le stime della probabilità di interruzione della gravidanza in una di queste fasi dipendono sia dalla definizione di aborto fetale sia dal metodo utilizzato per misurare l'evento. Esiste una notevole variabilità nella definizione di perdita fetale precoce rispetto a quella tardiva, che va dalla fine della settimana 20 alla settimana 28. Le definizioni di morte fetale e infantile raccomandate dall'Organizzazione Mondiale della Sanità (1977) sono elencate nella tabella 1. Negli Stati Uniti l'età gestazionale che stabilisce il limite inferiore per i nati morti è ora ampiamente accettata come 20 settimane.
Tabella 1. Definizione di perdita fetale e morte infantile
| Aborto spontaneo | ≤500 go 20-22 settimane o 25 cm di lunghezza |
| nato morto | 500 g (1000 g internazionale) non vitale |
| Morte neonatale precoce | Morte di un neonato nato vivo ≤7 giorni (168 ore) |
| Morte neonatale tardiva | 7 giorni a ≤28 giorni |
Fonte: Organizzazione Mondiale della Sanità 1977.
Poiché la maggior parte dei feti abortiti prematuramente presenta anomalie cromosomiche, è stato suggerito che per scopi di ricerca dovrebbe essere fatta una distinzione più precisa tra perdita fetale precoce, prima delle 12 settimane di gestazione, e perdita fetale successiva (Källén 1988). Nell'esaminare le perdite fetali tardive può anche essere appropriato includere le morti neonatali precoci, poiché la causa può essere simile. L'OMS definisce la morte neonatale precoce come la morte di un bambino di età pari o inferiore a sette giorni e la morte neonatale tardiva che si verifica tra sette e 29 giorni. Negli studi condotti nei paesi in via di sviluppo, è importante distinguere tra decessi prepartum e intrapartum. A causa dei parti problematici, i decessi intrapartum rappresentano un'ampia porzione dei nati morti nei paesi meno sviluppati.
In una revisione di Kline, Stein e Susser (1989) di nove studi retrospettivi o trasversali, i tassi di perdita fetale prima della 20a settimana di gestazione variavano dal 5.5 al 12.6%. Quando la definizione è stata ampliata per includere le perdite fino a 28 settimane di gestazione, il tasso di perdita fetale variava tra il 6.2 e il 19.6%. I tassi di perdita fetale tra le gravidanze clinicamente riconosciute in quattro studi prospettici, tuttavia, avevano un intervallo relativamente ristretto dall'11.7 al 14.6% per il periodo gestazionale fino a 28 settimane. Questo tasso inferiore, osservato nei disegni prospettici rispetto a quelli retrospettivi o trasversali, può essere attribuito a differenze nelle definizioni sottostanti, a segnalazioni errate di aborti indotti come spontanei o a un'errata classificazione di mestruazioni ritardate o abbondanti come perdita del feto.
Quando vengono inclusi gli aborti occulti o le perdite "chimiche" precoci identificate da un livello elevato di gonadotroine corioniche umane (hCG), il tasso totale di aborti spontanei aumenta drasticamente. In uno studio che utilizzava metodi hCG, l'incidenza della perdita subclinica post-impianto di ovuli fecondati era del 22% (Wilcox et al. 1988). In questi studi l'hCG urinario è stato misurato con test immunoradiometrico utilizzando un anticorpo di rilevamento. Il saggio originariamente utilizzato da Wilcox utilizzava un anticorpo di coniglio policlonale ad alta affinità ora estinto. Studi più recenti hanno utilizzato un anticorpo monoclonale inesauribile che richiede meno di 5 ml di urina per campioni replicati. Il fattore limitante per l'uso di questi test negli studi sul campo occupazionale non è solo il costo e le risorse necessarie per coordinare la raccolta, la conservazione e l'analisi dei campioni di urina, ma anche l'ampia popolazione necessaria. In uno studio sull'interruzione precoce della gravidanza nelle lavoratrici esposte a videoterminali (VDT), circa 7,000 donne sono state sottoposte a screening per acquisire una popolazione utilizzabile di 700 donne. Questa necessità di dieci volte la dimensione della popolazione al fine di ottenere un campione adeguato deriva dalla riduzione del numero disponibile di donne a causa dell'inammissibilità dovuta all'età, alla sterilità e all'arruolamento esclusivamente di donne che non usano contraccettivi o forme di contraccezione relativamente inefficaci .
Studi occupazionali più convenzionali hanno utilizzato dati registrati o questionari per identificare gli aborti spontanei. Le fonti di dati registrate includono le statistiche vitali e le cartelle cliniche di ospedali, medici privati e ambulatori. L'uso di sistemi di registrazione identifica solo un sottoinsieme di tutte le perdite fetali, principalmente quelle che si verificano dopo l'inizio delle cure prenatali, tipicamente dopo due o tre periodi mancati. I dati del questionario sono raccolti per posta o in interviste personali o telefoniche. Intervistando le donne per ottenere storie riproduttive, è possibile una documentazione più completa di tutte le perdite riconosciute. Le domande che di solito sono incluse nelle storie riproduttive includono tutti gli esiti della gravidanza; assistenza prenatale; storia familiare di esiti avversi della gravidanza; storia coniugale; stato nutrizionale; peso di ri-gravidanza; altezza; aumento di peso; uso di sigarette, alcool e farmaci soggetti a prescrizione medica e non soggetti a prescrizione medica; stato di salute della madre durante e prima della gravidanza; ed esposizioni in casa e sul posto di lavoro ad agenti fisici e chimici come vibrazioni, radiazioni, metalli, solventi e pesticidi. I dati delle interviste sugli aborti spontanei possono essere una valida fonte di informazioni, in particolare se l'analisi include quelli di otto settimane di gestazione o successivi e quelli avvenuti negli ultimi 10 anni.
I principali fattori fisici, genetici, sociali e ambientali associati all'aborto spontaneo sono riassunti nella tabella 2. Per garantire che la relazione esposizione-effetto osservata non sia dovuta a una relazione confondente con un altro fattore di rischio, è importante identificare i fattori di rischio che può essere associato al risultato di interesse. Le condizioni associate alla perdita del feto comprendono la sifilide, la rosolia, le infezioni da micolasma genitale, l'herpes simplex, le infezioni uterine e l'iperpiressia generale. Uno dei fattori di rischio più importanti per l'aborto spontaneo clinicamente riconosciuto è una storia di gravidanza che termina con la perdita del feto. Una maggiore gravità è associata a un aumento del rischio, ma questo potrebbe non essere indipendente da una storia di aborto spontaneo. Esistono interpretazioni contrastanti della gravidanza come fattore di rischio a causa della sua associazione con l'età materna, la storia riproduttiva e l'eterogeneità delle donne a diversi gradi di gravidanza. I tassi di aborto spontaneo sono più alti per le donne di età inferiore ai 16 anni e di età superiore ai 36 anni. Dopo l'aggiustamento per la gravidanza e una storia di aborto spontaneo, le donne di età superiore ai 40 anni hanno dimostrato di avere il doppio del rischio di aborto fetale rispetto alle donne più giovani. L'aumento del rischio per le donne anziane è stato associato ad un aumento delle anomalie cromosomiche, in particolare della trisomia. i possibili effetti mediati dagli uomini associati alla perdita del feto sono stati recentemente esaminati (Savitz, Sonnerfeld e Olshaw 1994). È stata mostrata una relazione più forte con l'esposizione paterna al mercurio e ai gas anestetici, nonché una relazione suggestiva ma incoerente con l'esposizione al piombo, alla produzione di gomma, a solventi selezionati e ad alcuni pesticidi.
Tabella 2. Fattori associati a piccolo per età gestazionale e perdita del feto
| Piccolo per l'età gestazionale | |
| Fisico-genetico | Ambientale-sociale |
| Parto pretermine nascite multiple Feto malformato Ipertensione Anomalia della placenta o del cordone Storia medica materna Storia di esiti avversi della gravidanza Gara Anomalie cromosomiche Sesso Altezza materna, peso, aumento di peso Altezza paterna Parità Durata della gestazione Breve intervallo tra le gravidanze |
Malnutrizione Basso reddito/scarsa istruzione Fumo materno Consumo materno di alcol Esposizione professionale Stress psicosociale altitudine Storia delle infezioni Uso di marijuana |
| Perdita fetale | |
| Fisico-genetico | Ambientale-sociale |
| Gravità maggiore Età materna Ordine di nascita Gara Ripeti l'aborto spontaneo Diabete insulino-dipendente Disturbi uterini Gemellaggio Fattore immunologico Fattori ormonali |
Stato socioeconomico Storia del fumo Droghe prescritte e ricreative Uso di alcol La cattiva alimentazione Infezioni/febbre materna Spermicidi Fattori occupazionali Esposizione chimica Irradiazione |
Lo stato lavorativo può essere un fattore di rischio indipendentemente da uno specifico pericolo fisico o chimico e può fungere da fattore di confusione nella valutazione dell'esposizione professionale e dell'aborto spontaneo. Alcuni ricercatori suggeriscono che le donne che rimangono nella forza lavoro hanno maggiori probabilità di avere una storia di gravidanza avversa e di conseguenza sono in grado di continuare a lavorare; altri ritengono che questo gruppo sia una sottopopolazione intrinsecamente più adatta a causa di redditi più elevati e migliori cure prenatali.
Anomalie congenite
Durante i primi 60 giorni dopo il concepimento, il bambino in via di sviluppo può essere più sensibile alle sostanze tossiche xenobiotiche rispetto a qualsiasi altra fase del ciclo di vita. Storicamente, terata e malformazioni congenite si riferivano a difetti strutturali risentiti alla nascita che possono essere macroscopici o microscopici, interni o esterni, ereditari o non ereditari, singoli o multipli. L'anomalia congenita, tuttavia, è definita in modo più ampio come comprendente comportamento, funzione e biochimica anormali. Le malformazioni possono essere singole o multiple; i difetti cromosomici generalmente producono difetti multipli, mentre i cambiamenti di un singolo gene o l'esposizione ad agenti ambientali possono causare singoli difetti o una sindrome.
L'incidenza delle malformazioni dipende dallo stato del concetus: nato vivo, aborto spontaneo, nato morto. Complessivamente, il tasso di anormalità negli aborti spontanei è di circa il 19%, un aumento di dieci volte rispetto a quanto osservato nei nati vivi (Sheard, Fantel e Fitsimmons 1989). Un tasso di anomalie del 32% è stato riscontrato tra i feti nati morti di peso superiore a 500 g. L'incidenza dei difetti maggiori nei nati vivi è di circa il 2.24% (Nelson e Holmes 1989). La prevalenza di difetti minori varia tra il 3 e il 15% (con una media di circa il 10%). Le anomalie alla nascita sono associate a fattori genetici (10.1%), ereditarietà multifattoriale (23%), fattori uterini (2.5%), gemellaggio (0.4%) o teratogeni (3.2%). Le cause dei rimanenti difetti sono sconosciute. I tassi di malformazione sono circa il 41% più alti per i ragazzi che per le ragazze e questo è spiegato dal tasso significativamente più alto di anomalie degli organi genitali maschili.
Una sfida nello studio delle malformazioni è decidere come raggruppare i difetti per l'analisi. Le anomalie possono essere classificate in base a diversi parametri, tra cui gravità (maggiore, minore), patogenesi (deformazione, rottura), associate rispetto a isolate, anatomiche per sistema di organi ed eziologiche (p. es., difetti cromosomici, di un singolo gene o teratogeni indotti). Spesso tutte le malformazioni sono combinate o la combinazione si basa su una categorizzazione maggiore o minore. Una malformazione maggiore può essere definita come quella che provoca la morte, richiede un intervento chirurgico o un trattamento medico o costituisce un notevole handicap fisico o psicologico. La logica per combinare le anomalie in grandi gruppi è che la maggior parte si verifica, approssimativamente nello stesso periodo di tempo, durante l'organogenesi. Pertanto, mantenendo campioni di dimensioni maggiori, il numero totale di casi aumenta con un concomitante aumento della potenza statistica. Se, tuttavia, l'effetto dell'esposizione è specifico di un particolare tipo di malformazione (ad es. sistema nervoso centrale), tale raggruppamento può mascherare l'effetto. In alternativa, le malformazioni possono essere raggruppate per sistema di organi. Sebbene questo metodo possa essere un miglioramento, alcuni difetti possono dominare la classe, come le deformità in varo dei piedi nel sistema muscolo-scheletrico. Dato un campione sufficientemente ampio, l'approccio ottimale è quello di suddividere i difetti in gruppi embriologicamente o patogeneticamente omogenei (Källén 1988). Dovrebbero essere prese in considerazione l'esclusione o l'inclusione di alcune malformazioni, come quelle che sono probabilmente causate da difetti cromosomici, condizioni autosomiche dominanti o malposizionamento in utero. In definitiva, nell'analisi delle anomalie congenite, deve essere mantenuto un equilibrio tra il mantenimento della precisione e la compromissione del potere statistico.
Un certo numero di sostanze tossiche ambientali e occupazionali sono state associate ad anomalie congenite nella prole. Una delle associazioni più forti è il consumo materno di alimenti contaminati da metilmercurio che causano anomalie morfologiche, del sistema nervoso centrale e neurocomportamentali. In Giappone, il cluster di casi era legato al consumo di pesce e molluschi contaminati da mercurio derivato dagli effluenti di una fabbrica chimica. La prole più gravemente colpita ha sviluppato una paralisi cerebrale. L'ingestione materna di bifenili policlorurati (CB) dall'olio di riso contaminato ha dato origine a bambini con diversi disturbi, tra cui ritardo della crescita, pigmentazione della pelle marrone scuro, eruzione precoce dei denti, iperplasia gengivale, ampia sutura sagittale, edema facciale ed esoftalmo. Le occupazioni che comportano esposizioni a miscele sono state collegate a una varietà di esiti avversi. Anche la progenie delle donne che lavoravano nell'industria ul e aer, in lavori di laboratorio o lavori che comportavano "conversioni" o aer raffinamento, presentava un rischio maggiore di difetti del sistema nervoso centrale, del cuore e delle schisi orali. Le donne che lavorano in lavori industriali o di costruzione con esposizioni non specificate hanno avuto un aumento del 50% dei difetti del sistema nervoso centrale e le donne che lavorano nei trasporti e nelle comunicazioni hanno avuto il doppio del rischio di avere un figlio con una schisi orale. I veterinari rappresentano un gruppo unico di personale sanitario esposto a gas anestetici, radiazioni, traumi da calci di animali, insetticidi e malattie zoonotiche. Sebbene non sia stata riscontrata alcuna differenza nel tasso di aborti spontanei o nel peso alla nascita della prole tra le veterinarie e le avvocatesse, vi è stato un significativo eccesso di difetti alla nascita tra i veterinari (Schenker et al. 1990). Sono disponibili elenchi di teratogeni noti, possibili e improbabili, nonché database informatici e linee di rischio per ottenere informazioni aggiornate sui potenziali teratogeni (Paul 1993). La valutazione delle anomalie congenite in una coorte occupazionale è particolarmente difficile, tuttavia, a causa dell'ampia dimensione del campione necessaria per il potere statistico e della nostra limitata capacità di identificare esposizioni specifiche che si verificano durante una finestra temporale ristretta, principalmente i primi 55 giorni di gestazione.
Piccolo per l'età gestazionale
Tra i molti fattori legati alla sopravvivenza infantile, il sottosviluppo fisico associato al basso peso alla nascita (LBW) risente di uno dei maggiori rischi. L'aumento di peso significativo del feto non inizia fino al secondo trimestre. Il concetus pesa 1 g a otto settimane, 14 g a 12 settimane e raggiunge 1.1 kg a 28 settimane. Un ulteriore 1.1 kg viene guadagnato ogni sei settimane da allora in poi fino al termine. Il neonato normale pesa circa 3,200 g a termine. Il peso del neonato dipende dal suo tasso di crescita e dalla sua età gestazionale al momento del parto. Si dice che un bambino con ritardo di crescita sia piccolo per l'età gestazionale (SGA). Se un bambino viene partorito prima del termine avrà un peso ridotto ma non sarà necessariamente ritardato nella crescita. I fattori associati a un parto pretermine sono discussi altrove e il focus di questa discussione è sul neonato con ritardo di crescita. I termini SGA e LBW saranno usati in modo intercambiabile. Un bambino di basso peso alla nascita è definito come un bambino che pesa meno di 2,500 g, un peso alla nascita molto basso è definito come meno di 1,500 g, e un peso alla nascita estremamente basso è uno che è inferiore a 1,000 g (WHO 1969).
Quando si esaminano le cause della riduzione della crescita, è importante distinguere tra ritardo della crescita asimmetrico e simmetrico. Il ritardo di crescita asimmetrico, cioè dove il peso è influenzato più della struttura scheletrica, è principalmente associato a un fattore di rischio operante durante la gravidanza avanzata. D'altra parte, il ritardo di crescita simmetrico può più probabilmente essere associato a un'eziologia che opera durante l'intero periodo della gestazione (Kline, Stein e Susser 1989). La differenza nei tassi tra ritardo della crescita asimmetrico e simmetrico è particolarmente evidente quando si confrontano paesi in via di sviluppo e paesi sviluppati. Il tasso di ritardo della crescita nei paesi in via di sviluppo va dal 10 al 43% ed è principalmente simmetrico, con il fattore di rischio più importante che è la scarsa nutrizione. Nei paesi sviluppati il ritardo della crescita fetale è generalmente molto inferiore, dal 3 all'8%, ed è generalmente asimmetrico con un'eziologia multifattoriale. Quindi, in tutto il mondo, la proporzione di neonati di basso peso alla nascita definiti come ritardati della crescita intrauterina piuttosto che pretermine varia notevolmente. In Svezia e negli Stati Uniti, la percentuale è di circa il 45%, mentre nei paesi in via di sviluppo, come l'India, la percentuale varia tra il 79 e il 96% circa (Villar e Belizan 1982).
Gli studi sulla carestia olandese hanno mostrato che la fame limitata al terzo trimestre deprimeva la crescita fetale secondo uno schema asimmetrico, con il peso alla nascita principalmente colpito e la circonferenza della testa meno colpita (Stein, Susser e Saenger 1975). L'asimmetria della crescita è stata osservata anche negli studi sulle esposizioni ambientali. In uno studio su 202 donne incinte residenti in quartieri ad alto rischio di esposizione al piombo, sono stati raccolti campioni di sangue materno prenatale tra la sesta e la ventottesima settimana di gestazione (Bornschein, Grote e Mitchell 28). I livelli di piombo nel sangue erano associati sia a un peso alla nascita che a una diminuzione della lunghezza, ma non alla circonferenza della testa, dopo aggiustamento per altri fattori di rischio rilevanti tra cui la durata della gestazione, lo stato socioeconomico e l'uso di alcol o sigarette. La scoperta del piombo nel sangue materno come fattore di lunghezza della nascita è stata osservata interamente nei neonati caucasici. La lunghezza alla nascita dei neonati caucasici è diminuita di circa 1989 cm per incremento di unità logaritmica del piombo nel sangue materno. Occorre prestare attenzione alla selezione della variabile di risultato. Se solo il peso alla nascita fosse stato selezionato per lo studio, la scoperta degli effetti del piombo su altri parametri di crescita potrebbe essere mancata. Inoltre, se i caucasici e gli afroamericani fossero stati raggruppati nell'analisi di cui sopra, gli effetti differenziali sui caucasici, forse a causa delle differenze genetiche nella capacità di immagazzinamento e legame del piombo, potrebbero essere stati persi. È stato osservato anche un significativo effetto di confusione tra il piombo nel sangue prenatale e l'età materna e il peso alla nascita della prole dopo l'aggiustamento per altre covariabili. I risultati indicano che per una donna di 2.5 anni con un livello di piombo nel sangue stimato di circa 30 mg/dl, la prole pesava circa 20 g rispetto a circa 2,500 g per una ventenne con livelli di piombo simili. I ricercatori hanno ipotizzato che questa differenza osservata possa indicare che le donne anziane sono più sensibili all'insulto aggiuntivo dell'esposizione al piombo o che le donne anziane potrebbero aver avuto un carico di piombo totale più elevato a causa di un numero maggiore di anni di esposizione o livelli di piombo ambientale più elevati quando erano bambini. Un altro fattore può essere l'aumento della pressione sanguigna. Tuttavia, la lezione importante è che può essere necessario un attento esame delle sottopopolazioni ad alto rischio per età, razza, stato economico, abitudini di vita quotidiane, sesso della prole e altre differenze genetiche per scoprire gli effetti più sottili delle esposizioni sulla crescita fetale. e sviluppo.
I fattori di rischio associati al basso peso alla nascita sono riassunti nella Tabella 5. La classe sociale misurata dal reddito o dall'istruzione persiste come fattore di rischio in situazioni in cui non ci sono differenze etniche. Altri fattori che possono operare in base alla classe sociale o alla razza possono includere il fumo di sigaretta, il lavoro fisico, l'assistenza prenatale e l'alimentazione. Le donne di età compresa tra 25 e 29 anni hanno meno probabilità di partorire una prole con ritardo della crescita. Il fumo materno aumenta il rischio di prole con basso peso alla nascita di circa il 200% per i forti fumatori. Le condizioni mediche materne associate a LBW includono anomalie della placenta, malattie cardiache, polmonite virale, malattie del fegato, rieclamsia, eclamsia, ipertensione cronica, aumento di peso e ieremesi. Una storia di gravidanza avversa di perdita fetale, parto pretermine o precedente bambino LBW aumenta il rischio di un neonato pretermine con basso peso alla nascita da due a quattro volte. Un intervallo tra le nascite inferiore a un anno triplica il rischio di avere una prole sottopeso alla nascita. Le anomalie cromosomiche associate a una crescita anomala includono la sindrome di Down, la trisomia 18 e la maggior parte delle sindromi malformative.
Fumare sigarette è uno dei comportamenti primari più direttamente collegati alla prole di peso inferiore. È stato dimostrato che il fumo materno durante la gravidanza aumenta il rischio di una prole sottopeso alla nascita da due a tre volte e causa un deficit di peso complessivo compreso tra 150 e 400 g. La nicotina e il monossido di carbonio sono considerati gli agenti causali più probabili poiché entrambi vengono trasferiti rapidamente e in modo referenziale attraverso la placenta. La nicotina è un potente vasocostrittore e sono state dimostrate differenze significative nelle dimensioni dei vasi ombelicali delle madri fumatrici. I livelli di monossido di carbonio nel fumo di sigaretta vanno da 20,000 a 60,000 m. Il monossido di carbonio ha un'affinità per l'emoglobina 210 volte superiore a quella dell'ossigeno e, a causa della minore tensione arteriosa dell'ossigeno, il feto è particolarmente compromesso. Altri hanno suggerito che questi effetti non sono dovuti al fumo ma sono attribuibili alle caratteristiche dei fumatori. Certamente le occupazioni con potenziale esposizione al monossido di carbonio, come quelle associate a ul e aer, altiforni, acetilene, birrifici, nerofumo, cokerie, garage, sintetizzatori di sostanze chimiche organiche e raffinerie di petrolio dovrebbero essere considerate possibili occupazioni ad alto rischio per le lavoratrici gestanti.
L'etanolo è anche un agente ampiamente utilizzato e ricercato associato al ritardo della crescita fetale (così come alle anomalie congenite). In uno studio prospettico su 9,236 nascite, è emerso che il consumo materno di alcol superiore a 1.6 once al giorno era associato a un aumento dei nati morti e dei bambini con ritardo di crescita (Kaminski, Rumeau e Schwartz 1978). Anche la lunghezza e la circonferenza della testa dei neonati più piccoli sono correlate all'ingestione materna di alcol.
Nel valutare i possibili effetti delle esposizioni sul peso alla nascita, occorre considerare alcuni aspetti problematici. il parto pretermine dovrebbe essere considerato come un possibile esito mediatore e dovrebbero essere considerati i potenziali effetti sull'età gestazionale. Inoltre, le gravidanze con una durata gestazionale più lunga hanno anche una maggiore opportunità di esposizione. Se un numero sufficiente di donne lavora in gravidanza, l'esposizione cumulativa più lunga può essere associata alle età gestazionali più antiche e ai bambini più pesanti puramente come artefatto. Esistono numerose procedure che possono essere utilizzate per superare questo problema, inclusa una variante del modello di regressione della tabella di vita di Cox, che ha la capacità di gestire le covariabili dipendenti dal tempo.
Un altro problema è incentrato su come definire il peso alla nascita ridotto. Spesso gli studi definiscono il peso alla nascita inferiore come una variabile dicotomica, inferiore a 2,500 g. L'esposizione, tuttavia, deve avere un effetto molto potente per produrre un drastico calo del peso del bambino. Il peso alla nascita definito come variabile continua e analizzato in un modello di regressione multipla è più sensibile per rilevare effetti sottili. La relativa scarsità di risultati significativi nella letteratura in relazione alle esposizioni professionali e ai neonati SGA può, nell'arte, essere causata dall'ignorare questi problemi di progettazione e analisi.
Conclusioni
Gli studi sugli esiti avversi della gravidanza devono caratterizzare le esposizioni durante una finestra di tempo abbastanza ristretta. Se la donna è stata trasferita a un altro lavoro o licenziata durante un periodo di tempo critico come l'organogenesi, la relazione esposizione-effetto può essere gravemente alterata. Pertanto, il ricercatore è tenuto a uno standard elevato nell'identificare l'esposizione della donna durante un breve periodo di tempo critico rispetto ad altri studi sulle malattie croniche, in cui errori di pochi mesi o addirittura anni possono avere un impatto minimo.
Il ritardo della crescita uterina, le anomalie congenite e gli aborti spontanei sono frequentemente valutati negli studi sull'esposizione professionale. È disponibile più di un approccio per valutare ciascun risultato. Questi punti finali sono di importanza per la salute pubblica a causa sia dei costi psicologici che finanziari. In generale, è stata osservata non specificità nelle relazioni esposizione-risultato, ad esempio, con esposizione a piombo, gas anestetici e solventi. A causa del potenziale di non specificità nella relazione esposizione-effetto, gli studi dovrebbero essere progettati per valutare diversi punti finali associati a una gamma di possibili meccanismi.
Parto pretermine e lavoro
La conciliazione tra lavoro e maternità è un importante problema di salute pubblica nei paesi industrializzati, dove oltre il 50% delle donne in età fertile lavora fuori casa. Le donne che lavorano, i sindacati, i datori di lavoro, i politici e i medici sono tutti alla ricerca di modi per prevenire esiti riproduttivi sfavorevoli indotti dal lavoro. Le donne vogliono continuare a lavorare durante la gravidanza e possono persino considerare i consigli del loro medico sulle modifiche dello stile di vita durante la gravidanza come iperprotettivi e inutilmente restrittivi.
Conseguenze fisiologiche della gravidanza
A questo punto, sarebbe utile rivedere alcune delle conseguenze fisiologiche della gravidanza che possono interferire con il lavoro.
Una donna incinta subisce profondi cambiamenti che le permettono di adattarsi alle esigenze del feto. La maggior parte di questi cambiamenti implica la modifica delle funzioni fisiologiche che sono sensibili ai cambiamenti della postura o dell'attività fisica: il sistema circolatorio, il sistema respiratorio e l'equilibrio idrico. Di conseguenza, le donne in gravidanza fisicamente attive possono sperimentare reazioni fisiologiche e fisiopatologiche uniche.
Le principali modificazioni fisiologiche, anatomiche e funzionali subite dalle gestanti sono (Mamelle et al. 1982):
- Un aumento della domanda periferica di ossigeno, che porta alla modifica dei sistemi respiratorio e circolatorio. Il volume corrente inizia ad aumentare nel terzo mese e può ammontare al 40% dei valori di ri-gravidanza entro la fine della gravidanza. Il conseguente aumento dello scambio di gas può aumentare il rischio di inalazione di sostanze volatili tossiche, mentre l'iperventilazione correlata all'aumento del volume corrente può causare mancanza di respiro durante lo sforzo.
- La gittata cardiaca aumenta fin dall'inizio della gravidanza, come risultato di un aumento del volume del sangue. Questo riduce la capacità del cuore di adattarsi allo sforzo e aumenta anche la pressione venosa degli arti inferiori, rendendo difficile stare in piedi per lunghi periodi.
- Le modifiche anatomiche durante la gravidanza, tra cui l'esagerazione della lordosi dorso-lombare, l'allargamento del poligono di sostegno e l'aumento del volume addominale, influenzano le attività statiche.
- Durante la gravidanza si verificano una varietà di altre modifiche funzionali. Nausea e vomito provocano affaticamento; la sonnolenza diurna provoca disattenzione; cambiamenti di umore e sentimenti di ansia possono portare a conflitti interpersonali.
- Infine, è interessante notare che il fabbisogno energetico giornaliero durante la gravidanza equivale al fabbisogno di due-quattro ore di lavoro.
A causa di questi profondi cambiamenti, le esposizioni professionali possono avere conseguenze speciali nelle donne in gravidanza e possono determinare esiti sfavorevoli della gravidanza.
Studi epidemiologici delle condizioni di lavoro e del parto pretermine
Sebbene ci siano molti possibili esiti sfavorevoli della gravidanza, esaminiamo qui i dati sul parto pretermine, definito come la nascita di un bambino prima della 37a settimana di gestazione. la nascita pretermine è associata a basso peso alla nascita ea complicazioni significative per il neonato. Rimane una delle principali preoccupazioni per la salute pubblica ed è una continua rioccupazione tra gli ostetrici.
Quando abbiamo iniziato la ricerca in questo campo a metà degli anni '1980, in Francia esisteva una protezione legislativa relativamente forte della salute delle donne incinte, con il congedo di maternità prenatale che doveva iniziare sei settimane prima della data di scadenza. Sebbene da allora il tasso di parto pretermine sia sceso dal 10 al 7%, sembra essersi stabilizzato. Poiché la prevenzione medica aveva apparentemente raggiunto il limite dei suoi poteri, abbiamo studiato i fattori di rischio suscettibili di intervento sociale. Le nostre ipotesi erano le seguenti:
- Lavorare di per sé è un fattore di rischio per il parto pretermine?
- Alcune professioni sono associate a un aumentato rischio di parto pretermine?
- Alcune condizioni di lavoro costituiscono un pericolo per la donna incinta e per il feto?
- Esistono misure di prevenzione sociale che potrebbero contribuire a ridurre il rischio di parto pretermine?
Il nostro primo studio, condotto nel 1977-78 in due reparti maternità ospedalieri, ha esaminato 3,400 donne, di cui 1,900 hanno lavorato durante la gravidanza e 1,500 sono rimaste a casa (Mamelle, Laumon e Lazar 1984). Le donne sono state intervistate subito dopo il parto e le è stato chiesto di descrivere il loro stile di vita domestico e lavorativo durante la gravidanza nel modo più accurato possibile.
Abbiamo ottenuto i seguenti risultati:
Lavoro di per sé
Il semplice fatto di lavorare fuori casa non può essere considerato un fattore di rischio per il parto pretermine, dal momento che le donne che rimangono a casa hanno mostrato un tasso di prematurità più elevato rispetto alle donne che hanno lavorato fuori casa (7.2 contro 5.8%).
Condizioni di lavoro
Una settimana lavorativa eccessivamente lunga sembra essere un fattore di rischio, dal momento che c'è stato un regolare aumento del tasso di parto pretermine con il numero di ore di lavoro. I lavoratori del settore del commercio al dettaglio, gli assistenti sociali medici, i lavoratori specializzati e il personale di servizio erano a maggior rischio di parto pretermine rispetto a impiegati, insegnanti, dirigenti, lavoratori qualificati o supervisori. I tassi di prematurità nei due gruppi erano rispettivamente dell'8.3 e del 3.8%.
Tabella 1. Fonti identificate di affaticamento professionale
| Indice di fatica occupazionale | Indice “ALTO” se: |
| Posizione | Stare in piedi per più di 3 ore al giorno |
| Lavorare sulle macchine | Lavori su nastri trasportatori industriali; lavoro autonomo su macchine industriali con faticoso sforzo |
| Carico fisico | Sforzo fisico continuo o periodico; trasportare carichi superiori a 10 kg |
| Carico mentale | Normale amministrazione; compiti vari che richiedono poca attenzione senza stimolazione |
| Ambiente | Livello di rumore significativo; temperatura fredda; atmosfera molto umida; manipolazione di sostanze chimiche |
Fonte: Mamelle, Laumon e Lazar 1984.
L'analisi del compito ha permesso di identificare cinque fonti di affaticamento professionale: postura, lavoro con macchine industriali, carico di lavoro fisico, carico di lavoro mentale e ambiente di lavoro. Ognuna di queste fonti di affaticamento professionale costituisce un fattore di rischio per il parto pretermine (vedi tabelle 1 e 2).
Tabella 2. Rischi relativi (RR) e indici di affaticamento per parto pretermine
| Indice | Indice basso % | Alto indice % | RR | Significato statistico |
| Posizione | 4.5 | 7.2 | 1.6 | Significativo |
| Lavorare sulle macchine | 5.6 | 8.8 | 1.6 | Significativo |
| Carico fisico | 4.1 | 7.5 | 1.8 | Altamente significativo |
| Carico mentale | 4.0 | 7.8 | 2.0 | Altamente significativo |
| Ambiente | 4.9 | 9.4 | 1.9 | Altamente significativo |
Fonte: Mamelle, Laumon e Lazar 1984.
L'esposizione a più fonti di affaticamento può determinare esiti sfavorevoli della gravidanza, come evidenziato dal significativo aumento del tasso di parto pretermine con un numero maggiore di fonti di affaticamento (tabella 3). Pertanto, il 20% delle donne ha avuto un'esposizione concomitante ad almeno tre fonti di affaticamento e ha sperimentato un tasso di parto pretermine doppio rispetto alle altre donne. L'affaticamento professionale e le settimane lavorative eccessivamente lunghe esercitano effetti cumulativi, tali che le donne che sperimentano un'intensa stanchezza durante le lunghe settimane lavorative mostrano un tasso di prematurità ancora più elevato. i tassi di parto pretermine aumentano ulteriormente se la donna ha anche un fattore di rischio medico. Il rilevamento della fatica professionale è quindi ancora più importante del rilevamento dei fattori di rischio medico.
Tabella 3. Rischio relativo di prematurità in base al numero di indici di affaticamento professionale
| Numero alto indici di fatica |
Proporzione di donne esposte % |
Stimato rischio relativo |
| 0 | 24 | 1.0 |
| 1 | 28 | 2.2 |
| 2 | 25 | 2.4 |
| 3 | 15 | 4.1 |
| 4-5 | 8 | 4.8 |
Fonte: Mamelle, Laumon e Lazar 1984
Studi europei e nordamericani hanno confermato i nostri risultati e la nostra scala di fatica si è dimostrata riproducibile in altri sondaggi e paesi.
In uno studio caso-controllo follow-u condotto in Francia alcuni anni dopo negli stessi reparti di maternità (Mamelle e Munoz 1987), solo due dei cinque indici di fatica precedentemente definiti erano significativamente correlati al parto pretermine. Va tuttavia notato che le donne hanno avuto maggiori opportunità di sedersi e sono state sottratte a compiti fisicamente impegnativi a causa delle misure preventive attuate nei luoghi di lavoro durante questo periodo. La scala della fatica è rimasta comunque un predittore di parto pretermine in questo secondo studio.
In uno studio condotto a Montreal, Quebec (McDonald et al. 1988), 22,000 donne incinte sono state intervistate retrospettivamente sulle loro condizioni di lavoro. È stato dimostrato che lunghe settimane di lavoro, lavoro a turni alternati e trasporto di carichi pesanti esercitano effetti significativi. Gli altri fattori studiati non sembrano essere correlati al parto pretermine, sebbene sembri esserci un'associazione significativa tra il parto pretermine e una scala di affaticamento basata sul numero totale di fonti di affaticamento.
Con l'eccezione del lavoro con macchine industriali, in uno studio retrospettivo francese su un campione rappresentativo di 5,000 donne incinte non è stata trovata alcuna associazione significativa tra condizioni di lavoro e parto pretermine (Saurel-Cubizolles e Kaminski 1987). Tuttavia, una scala di fatica ispirata alla nostra è risultata essere significativamente associata al parto pretermine.
Negli Stati Uniti, Homer, Beredford e James (1990), in uno studio storico di coorte, hanno confermato l'associazione tra carico di lavoro fisico e un aumentato rischio di parto pretermine. Teitelman e collaboratori (1990), in uno studio prospettico su 1,200 donne incinte, il cui lavoro è stato classificato come sedentario, attivo o in piedi, sulla base della descrizione del lavoro, hanno dimostrato un'associazione tra lavoro in posizione eretta e parto prematuro.
Barbara Luke e colleghi (in corso di stampa) hanno condotto uno studio retrospettivo sulle infermiere statunitensi che hanno lavorato durante la gravidanza. Utilizzando la nostra scala di rischio professionale, ha ottenuto risultati simili ai nostri, ovvero un'associazione tra parto pretermine e lunghe settimane lavorative, lavoro in piedi, carico di lavoro pesante e ambiente di lavoro sfavorevole. Inoltre, il rischio di parto pretermine era significativamente più alto tra le donne con esposizione concomitante a tre o quattro fonti di affaticamento. Va notato che questo studio ha incluso oltre la metà di tutti gli infermieri negli Stati Uniti.
Tuttavia sono stati riportati risultati contraddittori. Ciò può essere dovuto alle dimensioni ridotte del campione (Berkowitz 1981), alle diverse definizioni di prematuramente (Launer et al. 1990) e alla classificazione delle condizioni di lavoro sulla base della descrizione del lavoro piuttosto che dell'effettiva analisi della postazione di lavoro (Klebanoff, Shiono e Carey 1990). In alcuni casi, le postazioni di lavoro sono state caratterizzate solo su base teorica, ad esempio dal medico del lavoro, piuttosto che dalle donne stesse (peoples-Shes et al. 1991). Riteniamo che sia importante prendere in considerazione la fatica soggettiva, cioè la fatica così come viene descritta e vissuta dalle donne, negli studi.
Infine, è possibile che i risultati negativi siano legati all'attuazione di misure preventive. Questo è stato il caso dello studio prospettico di Ahlborg, Bodin e Hogstedt (1990), in cui 3,900 donne svedesi attive hanno completato un questionario autosomministrato alla loro prima visita prenatale. L'unico fattore di rischio riportato per il parto pretermine era il trasporto di carichi di peso superiore a 12 kg più spesso di 50 volte a settimana, e anche in questo caso il rischio relativo di 1.7 non era significativo. Lo stesso Ahlborg rileva che per le donne incinte impegnate in lavori faticosi erano state attuate misure preventive sotto forma di sussidio al congedo di maternità e del diritto a svolgere lavori meno faticosi nei due mesi precedenti la scadenza. I congedi di maternità sono cinque volte più frequenti tra le donne che descrivono il proprio lavoro come faticoso e comportante il trasporto di carichi pesanti. Ahlborg conclude che il rischio di parto pretermine potrebbe essere stato ridotto al minimo da queste misure preventive.
interventi preventivi: esempi francesi
I risultati degli studi eziologici sono sufficientemente convincenti per applicare e valutare gli interventi preventivi? La prima questione a cui occorre rispondere è se esista una giustificazione di sanità pubblica per l'applicazione di misure di prevenzione sociale volte a ridurre il tasso di parto prematuro.
Utilizzando i dati dei nostri studi precedenti, abbiamo stimato la proporzione di nascite pretermine causate da fattori occupazionali. Ipotizzando un tasso di parto pretermine del 10% nelle popolazioni esposte a fatica intensa e un tasso del 4.5% nelle popolazioni non esposte, stimiamo che il 21% dei parti prematuri sia causato da fattori occupazionali. La riduzione dell'affaticamento professionale potrebbe quindi comportare l'eliminazione di un quinto di tutte le nascite pretermine nelle lavoratrici francesi. Questa è un'ampia giustificazione per l'attuazione di misure di prevenzione sociale.
Quali misure preventive possono essere applicate? I risultati di tutti gli studi portano alla conclusione che l'orario di lavoro può essere ridotto, l'affaticamento può essere ridotto attraverso la modifica della postazione di lavoro, le pause lavorative possono essere consentite e il congedo prenatale può essere prolungato. Sono disponibili tre alternative di costo equivalente:
- riduzione della settimana lavorativa a 30 ore a partire dalla 20a settimana di gestazione
- prescrivere una pausa dal lavoro di una settimana ogni mese a partire dalla 20a settimana di gestazione
- inizio del congedo prenatale alla 28a settimana di gestazione.
È importante ricordare qui che la legislazione francese prevede le seguenti misure preventive per le donne incinte:
- occupazione garantita dopo il parto
- riduzione della giornata lavorativa da 30 a 60 minuti, applicata tramite contratti collettivi
- modifica della postazione di lavoro nei casi di incompatibilità con la gravidanza
- interruzioni di lavoro durante la gravidanza, prescritte dai medici curanti
- congedo di maternità prenatale sei settimane prima della data di scadenza, con ulteriori due settimane disponibili in caso di complicazioni
- congedo di maternità postnatale di dieci settimane.
Uno studio osservazionale prospettico di un anno su 23,000 donne impiegate in 50 aziende nella regione francese del Rhône-Ales (Bertucat, Mamelle e Munoz 1987) ha esaminato l'effetto di condizioni di lavoro faticose sul parto prematuro. Durante il periodo dello studio, 1,150 bambini sono nati dalla popolazione dello studio. Abbiamo analizzato le modifiche delle condizioni di lavoro per accogliere la gravidanza e la relazione di queste modifiche con il parto pretermine (Mamelle, Bertucat e Munoz 1989), e abbiamo osservato che:
- La modifica della postazione di lavoro è stata riformata solo per l'8% delle donne.
- Il 33% delle donne ha svolto i normali turni, mentre le altre hanno ridotto la giornata lavorativa da 30 a 60 minuti.
- Il 50% delle donne ha usufruito di almeno una pausa dal lavoro, oltre al congedo di maternità prenatale; la fatica era la causa in un terzo dei casi.
- Il 90% delle donne ha smesso di lavorare prima dell'inizio del congedo legale di maternità e ha ottenuto almeno le due settimane di permesso previste in caso di complicanze della gravidanza; la fatica ne era la causa nella metà dei casi.
- Complessivamente, dato il periodo legale di congedo prenatale di sei settimane prima della data prevista (con ulteriori due settimane disponibili in alcuni casi), la durata reale del congedo prenatale di maternità è stata di 12 settimane in questa popolazione di donne sottoposte a condizioni di lavoro faticose.
Queste modifiche del lavoro hanno qualche effetto sull'esito della gravidanza? La modifica della postazione di lavoro e la leggera riduzione della giornata lavorativa (da 30 a 60 minuti) sono state entrambe associate a riduzioni non significative del rischio di parto pretermine. Riteniamo che ulteriori riduzioni della settimana lavorativa avrebbero un effetto maggiore (tabella 4).
Tabella 4. Rischi relativi di prematurità associati a modifiche delle condizioni di lavoro
| modifiche nel lavoro condizioni |
Numero di donne | Pretermine tassi di natalità (%) |
Rischio relativo (intervalli di confidenza al 95%) |
| Cambiamento della situazione lavorativa | |||
| Non Sì |
1,062 87 |
6.2 3.4 |
0.5 (0.2-1.6) |
| Riduzione dell'orario di lavoro settimanale | |||
| Non Sì |
388 761 |
7.7 5.1 |
0.7 (0.4-1.1) |
| Episodi di congedo per malattia1 | |||
| Non Sì |
357 421 |
8.0 3.1 |
0.4 (0.2-0.7) |
| Aumento del congedo di maternità prenatale1 | |||
| Nessuno o solo altre 2 settimane Sì |
487 291 |
4.3 7.2 |
1.7 (0.9-3.0) |
1 In un campione ridotto di 778 donne senza patologia ostetrica pregressa o presente.
Fonte: Mamelle, Bertucat e Munoz 1989.
Per analizzare la relazione tra congedi prenatali, interruzioni di lavoro e parto pretermine, è necessario discriminare tra interruzioni di lavoro preventive e curative. Ciò richiede la restrizione dell'analisi alle donne con gravidanze non complicate. La nostra analisi di questo sottogruppo ha rivelato una riduzione del tasso di parto pretermine tra le donne che hanno preso pause dal lavoro durante la gravidanza, ma non in quelle che hanno usufruito di un congedo prenatale prolungato (Tabella 9).
Questo studio osservazionale ha dimostrato che le donne che lavorano in condizioni faticose fanno più pause dal lavoro durante la gravidanza rispetto alle altre donne e che queste interruzioni, in particolare quando motivate da intensa stanchezza, sono associate a riduzioni del rischio di parto pretermine (Mamelle, Bertucat e Muñoz 1989).
Scelta delle strategie preventive in Francia
Come epidemiologi, vorremmo vedere queste osservazioni verificate da studi preventivi sperimentali. Dobbiamo però chiederci cosa sia più ragionevole: attendere tali studi o raccomandare ora misure sociali volte a prevenire il parto prematuro?
Il governo francese ha recentemente deciso di includere una "guida al lavoro e alla gravidanza", identica alla nostra scala della fatica, nella cartella clinica di ogni donna incinta. Le donne possono così calcolare da sole il loro punteggio di fatica. Se le condizioni di lavoro sono gravose, possono chiedere al medico del lavoro o al responsabile della sicurezza sul lavoro della propria azienda di apportare modifiche volte ad alleggerire il loro carico di lavoro. In caso di rifiuto, possono chiedere al proprio medico curante di prescrivere settimane di riposo durante la gravidanza e persino di prolungare il congedo di maternità prenatale.
La sfida è ora quella di identificare strategie preventive che si adattino bene alla legislazione e alle condizioni sociali di ogni paese. Ciò richiede un approccio di economia sanitaria alla valutazione e al confronto delle strategie preventive. Prima che qualsiasi misura preventiva possa essere considerata generalmente applicabile, devono essere presi in considerazione molti fattori. Questi includono l'efficacia, ovviamente, ma anche il basso costo per il sistema di sicurezza sociale, la conseguente creazione di posti di lavoro, le referenze delle donne e l'accettabilità da parte dei datori di lavoro e dei sindacati.
Questo tipo di problema può essere risolto utilizzando metodi multicriterio come il metodo Electra. Questi metodi consentono sia la classificazione delle strategie preventive sulla base di ciascuno di una serie di criteri, sia la ponderazione dei criteri sulla base di considerazioni politiche. Particolare importanza può quindi essere data, per esempio, al basso costo del sistema previdenziale o alla capacità di scelta delle donne (Mamelle et al. 1986). Mentre le strategie raccomandate da questi metodi variano a seconda dei decisori e delle opzioni politiche, l'efficacia è sempre mantenuta dal punto di vista della salute pubblica.
Esposizioni occupazionali e ambientali del neonato
I pericoli ambientali rappresentano un rischio particolare per neonati e bambini piccoli. I bambini non sono "piccoli adulti", né nel modo in cui assorbono ed eliminano le sostanze chimiche né nella loro risposta alle esposizioni tossiche. Le esposizioni neonatali possono avere un impatto maggiore perché la superficie corporea è sproporzionatamente grande e la capacità metabolica (o la capacità di eliminare le sostanze chimiche) è relativamente sottosviluppata. Allo stesso tempo, i potenziali effetti tossici sono maggiori, perché il cervello, i polmoni e il sistema immunitario si stanno ancora sviluppando durante i primi anni di vita.
Esistono opportunità di esposizione a casa, negli asili nido e nei parchi giochi:
- I bambini piccoli possono assorbire gli agenti ambientali dall'aria (per inalazione) o attraverso la pelle.
- L'ingestione è una delle principali vie di esposizione, specialmente quando i bambini iniziano a mostrare attività corpo a corpo.
- Le sostanze sui capelli, sui vestiti o sulle mani dei genitori possono essere trasferite al bambino.
- Il latte materno è un'altra potenziale fonte di esposizione per i neonati, sebbene i potenziali benefici dell'allattamento superino di gran lunga i potenziali effetti tossici delle sostanze chimiche nel latte materno.
Per una serie di effetti sulla salute discussi in relazione alle esposizioni neonatali, è difficile distinguere gli eventi prenatali da quelli postnatali. Le esposizioni che prendono il pizzo prima della nascita (attraverso la placenta) possono continuare a manifestarsi nella prima infanzia. Sia il piombo che il fumo di tabacco ambientale sono stati associati a deficit nello sviluppo cognitivo e nella funzione polmonare sia prima che dopo la nascita. In questa recensione, abbiamo tentato di concentrarci sulle esposizioni postnatali e sui loro effetti sulla salute dei bambini molto piccoli.
Piombo e altri metalli pesanti
Tra i metalli pesanti, il piombo (b) è l'esposizione elementare più importante per l'uomo sia in circostanze ambientali che occupazionali. Esposizioni professionali significative si verificano nella produzione di batterie, nelle fonderie, nella brasatura, nella saldatura, nella costruzione e nella rimozione della vernice. È noto da tempo che i genitori impiegati in queste industrie portano a casa polvere sui loro vestiti che può essere assorbita dai loro figli. La principale via di assorbimento da parte dei bambini è attraverso l'ingestione di trucioli di vernice contaminati da piombo, polvere e acqua. L'assorbimento respiratorio è efficiente e l'inalazione diventa una via di esposizione significativa se si risente un aerosol di piombo o piombo alchilico (Clement International Corporation 1991).
L'avvelenamento da piombo può danneggiare praticamente ogni sistema di organi, ma gli attuali livelli di esposizione sono stati associati principalmente a cambiamenti neurologici e dello sviluppo nei bambini. Inoltre, sono state osservate malattie renali ed ematologiche sia negli adulti che nei bambini intensamente esposti al piombo. Le malattie cardiovascolari e le disfunzioni riproduttive sono conseguenze note dell'esposizione al piombo tra gli adulti. Si sospetta che gli effetti subclinici renali, cardiovascolari e riproduttivi derivino da una minore esposizione cronica al piombo e dati limitati supportano questa idea. I dati sugli animali supportano le scoperte sull'uomo (Sager e Girard 1994).
In termini di dose misurabile, gli effetti neurologici vanno da deficit di QI a basse esposizioni (piombo nel sangue = 10 μg/dl) a enceha-loathy (80 μg/dl). I livelli di preoccupazione nei bambini nel 1985 erano di 25 μg/dl, abbassati a 10 μg/dl nel 1993.
L'esposizione neonatale, come risultato della polvere portata a casa dai genitori che lavorano, è stata descritta come "insudiciamento del nido" da Chisholm nel 1978. Da quel momento, misure preventive, come fare la doccia e cambiarsi gli abiti prima di lasciare il posto di lavoro, hanno ridotto l'assunzione carico di polvere domestica. Tuttavia, il piombo di derivazione professionale è ancora oggi un'importante fonte potenziale di esposizione neonatale. Un'indagine sui bambini in Danimarca ha rilevato che il livello di piombo nel sangue era circa il doppio tra i figli dei lavoratori esposti rispetto alle famiglie con sole esposizioni non lavorative (Grandjean e Bach 1986). L'esposizione di bambini al piombo di derivazione professionale è stata documentata tra gli splicer di cavi elettrici (Rinehart e Yanagisawa 1993) e gli addetti alla produzione di condensatori (Kaye, Novotny e Tucker 1987).
Le fonti non professionali di esposizione ambientale al piombo continuano a rappresentare un serio pericolo per i bambini piccoli. Dal graduale divieto del piombo tetraetile come additivo per carburanti negli Stati Uniti (nel 1978), i livelli medi di piombo nel sangue nei bambini sono diminuiti da 13 a 3 μg/dl (Pirkle et al. 1994). scaglie di vernice e polvere di vernice sono ora la principale causa di avvelenamento da piombo infantile negli Stati Uniti (Roer 1991). Ad esempio, in un rapporto, i bambini più piccoli (neonati di età inferiore a 11 mesi) con un eccesso di piombo nel sangue erano a maggior rischio di esposizione attraverso polvere e acqua, mentre i bambini più grandi (di età compresa tra 24 mesi) erano maggiormente a rischio per l'ingestione di frammenti di vernice ( ica) (Shannon e Graef 1992). L'abbattimento del piombo attraverso la rimozione della vernice ha avuto successo nel proteggere i bambini dall'esposizione alla polvere e ai frammenti di vernice (Farfel, Chisholm e Rohde 1994). Ironia della sorte, è stato dimostrato che i lavoratori impegnati in questa impresa portano a casa polvere di piombo sui loro vestiti. Inoltre, è stato notato che la continua esposizione dei bambini piccoli al piombo colpisce in modo sproporzionato i bambini economicamente svantaggiati (Brody et al. 1994; Goldman e Carra 1994). l'arte di questa iniquità nasce dalle pessime condizioni delle abitazioni; già nel 1982 è stato dimostrato che l'entità del deterioramento delle abitazioni era direttamente correlata ai livelli di piombo nel sangue nei bambini (Clement International Corporation 1991).
Un'altra potenziale fonte di esposizione professionale per il neonato è il piombo nel latte materno. Livelli più elevati di piombo nel latte materno sono stati collegati a fonti occupazionali e ambientali (Ryu, Ziegler e Fomon 1978; Dabeka et al. 1986). Le concentrazioni di piombo nel latte sono piccole rispetto al sangue (circa 1/5 a 1/2) (Wolff 1993), ma il grande volume di latte materno ingerito da un bambino può aggiungere quantità di milligrammi al carico corporeo. In confronto, vi è normalmente meno di 0.03 mg b nel sangue circolante di un neonato e l'assunzione abituale è inferiore a 20 mg al giorno (Clement International Corporation 1991). Infatti, l'assorbimento dal latte materno si riflette nel livello di piombo nel sangue dei neonati (Rabinowitz, Leviton e Needleman 1985; Ryu et al. 1983; Ziegler et al. 1978). Va notato che i normali livelli di piombo nel latte materno non sono eccessivi e che l'allattamento contribuisce in quantità simile a quella di altre fonti di alimentazione infantile. In confronto, un piccolo chi di vernice potrebbe contenere più di 10 mg (10,000 mg) di piombo.
I decrementi dello sviluppo nei bambini sono stati collegati all'esposizione al piombo sia prenatale che postnatale. si ritiene che l'esposizione prenatale sia responsabile dei deficit correlati al piombo nello sviluppo mentale e comportamentale che sono stati riscontrati nei bambini fino all'età di due-quattro anni (Landrigan e Cambell 1991; Bellinger et al. 1987). Gli effetti dell'esposizione al piombo postnatale, come quella vissuta dal neonato da fonti occupazionali, possono essere rilevati nei bambini dai due ai sei anni e anche oltre. Tra questi vi sono il comportamento problema e l'intelligenza inferiore (Bellinger et al. 1994). Questi effetti non sono limitati solo alle esposizioni elevate; sono stati osservati a livelli relativamente bassi, per esempio dove i livelli di piombo nel sangue sono nell'ordine di 10 mg/dl (Needleman e Bellinger 1984).
L'esposizione al mercurio (Hg) dall'ambiente può avvenire in forma inorganica e organica (principalmente metile). Recenti esposizioni professionali al mercurio sono state riscontrate tra i lavoratori nella produzione di termometri e nella riparazione di apparecchiature ad alta tensione contenenti mercurio. Altre occupazioni con potenziali esposizioni includono la pittura, l'odontoiatria, l'idraulica e la produzione di cloro (Agency for Toxic Substance and Disease Registry 1992).
l'avvelenamento da mercurio prenatale e postnatale è stato ben documentato tra i bambini. I bambini sono più suscettibili agli effetti del metilmercurio rispetto agli adulti. Ciò è in gran parte dovuto al fatto che il sistema nervoso centrale umano in via di sviluppo è così "notevolmente sensibile" al metilmercurio, un effetto osservato anche a bassi livelli negli animali (Clarkson, Nordberg e Sager 1985). L'esposizione al metilmercurio nei bambini deriva principalmente dall'ingestione di pesce contaminato o dal latte materno, mentre il mercurio elementare deriva dall'esposizione professionale. È stata notata l'esposizione domestica incidentale all'esposizione professionale (Zirschky e Wetherell 1987). Esposizioni accidentali in casa sono state segnalate negli ultimi anni nelle industrie domestiche (Meeks, Keith e Tanner 1990; Rowens et al. 1991) e in una soglia accidentale di mercurio metallico (Florentine e Sanfilio 1991). L'esposizione al mercurio elementare avviene principalmente per inalazione, mentre il mercurio alchilico può essere assorbito per ingestione, inalazione o contatto cutaneo.
Nell'episodio meglio studiato di avvelenamento, sono stati riscontrati disfunzioni sensoriali e motorie e ritardo mentale a seguito di esposizioni molto elevate al metilmercurio o in utero o dal latte materno (Bakir et al. 1973). Le esposizioni materne derivavano dall'ingestione di metilmercurio che era stato usato come fungicida sui cereali.
pesticidi e prodotti chimici correlati
Diverse centinaia di milioni di tonnellate di pesticidi vengono prodotte ogni anno in tutto il mondo. Erbicidi, fungicidi e insetticidi sono impiegati principalmente in agricoltura dai paesi sviluppati per migliorare la resa e la qualità delle colture. I preservanti del legno sono un'arte del mercato molto più piccola, ma ancora importante. L'uso della casa e del giardino rappresenta una quota relativamente minore del consumo totale, ma dal punto di vista della tossicità neonatale, gli avvelenamenti domestici sono forse i più numerosi. L'esposizione professionale è anche una potenziale fonte di esposizione indiretta per i bambini se un genitore è coinvolto in un lavoro che utilizza pesticidi. L'esposizione ai pesticidi è possibile attraverso l'assorbimento cutaneo, l'inalazione e l'ingestione. Più di 50 pesticidi sono stati dichiarati cancerogeni negli animali (McConnell 1986).
I pesticidi organoclorurati includono composti aromatici, come il DDT (bis(4-clorohenil)-1,1,1-tricloroetano) e ciclodieni, come il dieldrin. Il DDT è entrato in uso nei primi anni '1940 come mezzo efficace per eliminare le zanzare portatrici di malaria, un'applicazione che è ancora ampiamente utilizzata oggi nei paesi in via di sviluppo. Il lindano è un organoclorurato ampiamente utilizzato per controllare i pidocchi del corpo e in agricoltura, specialmente nei paesi in via di sviluppo. i bihenili policlorurati (CB), un'altra miscela organoclorurata liposolubile utilizzata dagli anni '1940, rappresentano un potenziale rischio per la salute dei bambini esposti attraverso il latte materno e altri alimenti contaminati. Sia il lindano che i CB sono discussi separatamente in questo capitolo. bihenyls (BBs) olibromurati sono stati rilevati anche nel latte materno, quasi esclusivamente nel Michigan. Qui, un ritardante di fiamma mescolato inavvertitamente nel mangime per il bestiame nel 1973-74 è stato ampiamente disperso in tutto lo stato attraverso latticini e prodotti a base di carne.
Il clordano è stato usato come pesticida e come termiticida nelle case, dove è efficace da decenni, senza dubbio a causa della sua persistenza. L'esposizione a questa sostanza chimica può provenire dalla dieta e dall'assorbimento respiratorio o cutaneo diretto. I livelli nel latte materno in Giappone potrebbero essere correlati sia alla dieta che al modo in cui le famiglie sono state trattate di recente. Le donne che vivevano in case trattate più di due anni prima avevano livelli di clordano nel latte tre volte superiori a quelli delle donne che vivevano in case non trattate (Taguchi e Yakushiji 1988).
La dieta è la principale fonte di organoclorurati persistenti, ma anche il fumo, l'aria e l'acqua possono contribuire all'esposizione. Questa classe di pesticidi, detti anche idrocarburi alogenati, è piuttosto persistente nell'ambiente, in quanto lipofili, resistenti al metabolismo o alla biodegradazione e presentano una bassa volatilità. Diverse centinaia di m sono stati trovati nel grasso umano e animale tra quelli con le più alte esposizioni. A causa della loro tossicità riproduttiva nella fauna selvatica e della loro tendenza al bioaccumulo, gli organoclorurati sono stati ampiamente vietati o limitati nei paesi sviluppati.
A dosi molto elevate, è stata osservata neurotossicità con gli organoclorurati, ma i potenziali effetti sulla salute a lungo termine destano maggiore preoccupazione tra gli esseri umani. Sebbene gli effetti cronici sulla salute non siano stati ampiamente documentati, sono stati riscontrati etotossicità, cancro e disfunzione riproduttiva negli animali da esperimento e nella fauna selvatica. Le preoccupazioni per la salute derivano principalmente dalle osservazioni negli studi sugli animali di carcinogenesi e di profondi cambiamenti nel fegato e nel sistema immunitario.
Gli organofosfati e i carbammati sono meno persistenti degli organoclorurati e sono la classe di insetticidi più utilizzata a livello internazionale. i pesticidi di questa classe vengono degradati in tempi relativamente brevi nell'ambiente e nel corpo. Un certo numero di organohoshati e carbammati mostra un'elevata neurotossicità acuta e in alcuni casi anche neurotossicità cronica. La dermatite è anche un sintomo ampiamente riportato dell'esposizione ai pesticidi.
Anche i prodotti a base di petrolio usati per applicare alcuni pesticidi sono fonte di potenziale preoccupazione. Gli effetti cronici, compresi i tumori ematooietici e altri tumori infantili, sono stati associati all'esposizione dei genitori o dei residenti ai pesticidi, ma i dati epidemiologici sono piuttosto limitati. Tuttavia, sulla base dei dati degli studi sugli animali, l'esposizione ai pesticidi dovrebbe essere evitata.
Per il neonato è stato riportato un ampio spettro di possibilità di esposizione ed effetti tossici. Tra i bambini che hanno richiesto il ricovero per avvelenamento acuto, la maggior parte aveva inavvertitamente ingerito prodotti antiparassitari, mentre un numero significativo era stato esposto mentre giaceva su caret spruzzati (Casey, Thomson e Vale 1994; Zwiener e Ginsburg 1988). La contaminazione degli indumenti dei lavoratori da parte di polvere o liquidi di pesticidi è nota da tempo. Pertanto, questo percorso offre ampie opportunità per le esposizioni domestiche a meno che i lavoratori non prendano adeguate precauzioni igieniche dopo il lavoro. Ad esempio, un'intera famiglia aveva livelli elevati di clordecone (Keone) nel sangue, attribuiti al lavaggio domestico dei vestiti di un lavoratore (Grandjean e Bach 1986). L'esposizione domestica al TCDD (diossina) è stata documentata dalla presenza di cloracne nel figlio e nella moglie di due lavoratori esposti a seguito di un'esplosione (Jensen, Sneddon e Walker 1972).
La maggior parte delle possibili esposizioni per i bambini derivano dall'applicazione di pesticidi all'interno e intorno alla casa (Lewis, Fortmann e Camann 1994). È stato riscontrato che la polvere negli accendini domestici è ampiamente contaminata da numerosi pesticidi (Fenske et al. 1994). Gran parte della contaminazione domestica segnalata è stata attribuita allo sterminio delle pulci o all'applicazione di pesticidi su prati e giardini (Davis, Bronson e Garcia 1992). È stato previsto che l'assorbimento infantile di chloryrifos dopo il trattamento delle case per le pulci superi i livelli di sicurezza. In effetti, i livelli dell'aria interna dopo tali procedure di fumigazione non sempre diminuiscono rapidamente a livelli di sicurezza.
Il latte materno è una potenziale fonte di esposizione ai pesticidi per il neonato. La contaminazione del latte materno con pesticidi, in particolare gli organoclorurati, è nota da decenni. Le esposizioni occupazionali e ambientali possono portare a una significativa contaminazione da pesticidi del latte materno (D'Ercole et al. 1976; McConnell 1986). Gli organoclorurati, che in passato sono stati risentiti nel latte materno a livelli eccessivi, stanno diminuendo nei paesi sviluppati, parallelamente al calo delle concentrazioni adipose che si è verificato dopo la restrizione di questi composti. Pertanto, la contaminazione da DDT del latte materno è ora più alta nei paesi in via di sviluppo. Ci sono poche prove di organohoshates nel latte materno. Ciò può essere attribuito alle proprietà di solubilità in acqua e metabolismo di raid di questi composti nel corpo.
Anche l'ingestione di acqua contaminata da pesticidi rappresenta un potenziale rischio per la salute del neonato. Questo problema è più frequente quando il latte artificiale deve essere allevato usando l'acqua. Per il resto, gli alimenti per lattanti commerciali sono relativamente privi di contaminanti (National Research Council 1993). La contaminazione degli alimenti con pesticidi può anche portare all'esposizione infantile. La contaminazione di latte commerciale, frutta e verdura con pesticidi esiste a livelli molto bassi anche nei paesi sviluppati dove la regolamentazione e il monitoraggio sono più vigorosi (The Referee 1994). Sebbene il latte costituisca la maggior parte della dieta infantile, anche la frutta (in particolare la birra) e la verdura (in particolare le carote) sono consumate in quantità significative dai bambini piccoli e rappresentano quindi una possibile fonte di esposizione ai pesticidi.
Nei paesi industrializzati, compresi gli Stati Uniti e l'Europa occidentale, la maggior parte dei pesticidi organoclorurati, inclusi DDT, clordano, dieldrin e lindano, sono stati vietati, sospesi o limitati dagli anni '1970 (Maxcy Rosenau-Last 1994). i pesticidi ancora utilizzati per scopi agricoli e non agricoli sono regolamentati in termini di livelli negli alimenti, nell'acqua e nei prodotti farmaceutici. Come risultato di questo regolamento, i livelli di pesticidi nel tessuto adiposo e nel latte materno sono notevolmente diminuiti negli ultimi quattro decenni. Tuttavia, gli organoclorurati sono ancora ampiamente utilizzati nei paesi in via di sviluppo, dove, ad esempio, lindano e DDT sono tra i pesticidi più frequentemente impiegati per uso agricolo e per il controllo della malaria (Awumbila e Bokuma 1994).
Lindano
Il lindano è l'isomero γ e l'ingrediente attivo del grado tecnico dell'esacloruro di benzene (BHC). Il BHC, noto anche come esaclorocicloesano (HCH), contiene dal 40 al 90% di altri isomeri: α, β e δ. Questo organoclorurato è stato utilizzato come pesticida agricolo e non agricolo in tutto il mondo dal 1949. Durante la produzione, la formulazione e l'applicazione di BHC possono verificarsi esposizioni professionali. Il lindano come rimedio farmaceutico in creme, lozioni e shampoo è anche ampiamente usato per curare la scabbia e i pidocchi del corpo. Poiché queste condizioni della pelle si verificano comunemente tra neonati e bambini, il trattamento medico può portare all'assorbimento di BHC da parte dei neonati attraverso la pelle. L'esposizione neonatale può verificarsi anche per inalazione di vapore o polvere che possono essere portati a casa da un genitore o che possono persistere dopo l'uso domestico. L'assunzione dietetica è anche un possibile mezzo di esposizione per i neonati poiché la BHC è stata rilevata nel latte materno, nei latticini e in altri alimenti, così come molti insetticidi organoclorurati. L'esposizione attraverso il latte materno era più diffusa negli Stati Uniti prima del divieto della produzione commerciale di lindano. Secondo la IARC (International Agency for Research on Cancer 1987), è possibile che l'esaclorocicloesano sia cancerogeno per l'uomo. Tuttavia, le prove di esiti avversi per la salute tra i neonati sono state riportate principalmente come effetti sui sistemi neurologico ed ematooietico.
L'esposizione domestica al lindano è stata descritta nella moglie di un formulatore di pesticidi, dimostrando il potenziale per simili esposizioni neonatali. La moglie aveva 5 ng/ml di γ-BHC nel sangue, una concentrazione inferiore a quella del marito (tabella 1) (Starr et al. 1974). presumibilmente, γ-BHC è stato portato in casa sul corpo e/o sui vestiti del lavoratore. I livelli di γ-BHC nella donna e nel marito erano superiori a quelli riportati nei bambini trattati con lozioni contenenti dallo 0.3 all'1.0% di BHC.
BHC nel latte materno esiste principalmente come isomero β (Smith 1991). L'emivita dell'isomero γ nel corpo umano è di circa un giorno, mentre l'isomero β si accumula.
Tabella 1. Potenziali fonti e livelli di esposizione dei neonati
| Fonte di esposizione | g-BHC nel sangue (ng/ml; ppb) |
|
| Esposizioni occupazionali | Basse esposizioni Elevate esposizioni |
5 36 |
| maschio adulto | Tentato suicidio | 1300 |
| Bambino | Avvelenamento acuto | 100-800 |
| Bambini | Lozione 1% BHC (media) | 13 |
| Caso clinico di esposizione domiciliare1 | Marito Moglie |
17 5 |
| Popolazioni non esposte dal 1980 | Jugoslavia Africa Brasil India |
52 72 92 752 |
1Starr et al. (1974); altri dati da Smith (1991).
2In gran parte b-isomero.
L'assorbimento cutaneo del lindano dai prodotti farmaceutici è una funzione della quantità applicata sulla pelle e della durata dell'esposizione. Rispetto agli adulti, neonati e bambini piccoli sembrano essere più suscettibili agli effetti tossici del lindano (Clement International Corporation 1992). Uno dei motivi potrebbe essere che l'assorbimento cutaneo è potenziato dall'aumentata permeabilità della pelle del neonato e da un ampio rapporto superficie/volume. I livelli nel neonato possono persistere più a lungo perché il metabolismo di BHC è meno efficiente nei neonati e nei bambini piccoli. Inoltre, l'esposizione nei neonati può essere aumentata leccando o mettendo in bocca le aree trattate (Kramer et al. 1990). Una doccia o un bagno caldo prima dell'applicazione cutanea di prodotti medici può facilitare l'assorbimento cutaneo, esacerbando così la tossicità.
In una serie di casi segnalati di avvelenamento accidentale da lindano, sono stati descritti effetti tossici palesi, alcuni nei bambini piccoli. In un caso, un bambino di due mesi è morto dopo esposizioni multiple a una lozione al lindano all'1%, inclusa un'applicazione su tutto il corpo dopo un bagno caldo (Davies et al. 1983).
La produzione e l'uso del lindano sono limitati nella maggior parte dei paesi sviluppati. Il lindano è ancora ampiamente utilizzato in altri paesi per scopi agricoli, come osservato in uno studio sull'uso di pesticidi nelle fattorie del Ghana, dove il lindano rappresentava rispettivamente il 35 e l'85% dell'uso di pesticidi per agricoltori e pastori (Awumbila e Bokuma 1994).
bihenili policlorurati
i bihenili policlorurati sono stati utilizzati dalla metà degli anni '1940 fino alla fine degli anni '1970 come fluidi isolanti nei condensatori elettrici e nei trasformatori. I residui sono ancora presenti nell'ambiente a causa dell'inquinamento, dovuto in gran parte a uno smaltimento improprio oa accidentali soglie. Alcune apparecchiature ancora in uso o immagazzinate rimangono una potenziale fonte di contaminazione. È stato segnalato un incidente in cui bambini avevano livelli rilevabili di CB nel sangue in seguito all'esposizione durante la posa con condensatori (Wolff e Schecter 1991). È stata segnalata anche l'esposizione nella moglie di un lavoratore esposto (Fishbein e Wolff 1987).
In due studi sull'esposizione ambientale, l'esposizione re- e postnatale ai CB è stata associata a piccoli ma significativi effetti nei bambini. In uno studio, è stato rilevato uno sviluppo motorio lievemente compromesso tra i bambini le cui madri presentavano livelli di CB nel latte materno immediatamente postnatali nel 95° percentile superiore del gruppo di studio (Rogan et al. 1986). Nell'altro, sono stati osservati deficit sensoriali (così come minori dimensioni gestazionali) tra i bambini con livelli ematici di circa il 25% (Jacobson et al. 1985; Fein et al. 1984). Questi livelli di esposizione erano nell'intervallo superiore per gli studi (superiori a 3 m nel latte materno (a base di grassi) e superiori a 3 ng/ml nel sangue dei bambini), tuttavia non sono eccessivamente elevati. Le comuni esposizioni professionali si traducono in livelli da dieci a 100 volte superiori (Wolff 1985). In entrambi gli studi, gli effetti sono stati attribuiti all'esposizione prenatale. Tali risultati, tuttavia, suonano una nota di avvertimento per l'esposizione indebita dei neonati a tali sostanze chimiche sia prima che dopo la nascita.
solventi
I solventi sono un gruppo di liquidi volatili o semivolatili utilizzati principalmente per dissolvere altre sostanze. L'esposizione ai solventi può verificarsi nei processi di produzione, ad esempio l'esposizione all'esano durante la distillazione dei prodotti petroliferi. Per la maggior parte delle persone, l'esposizione ai solventi si verificherà mentre questi vengono utilizzati sul posto di lavoro oa casa. Le applicazioni industriali comuni includono il lavaggio a secco, lo sgrassaggio, la verniciatura e la rimozione della vernice e la stampa. All'interno della casa, è possibile il contatto diretto con solventi durante l'uso di prodotti come detergenti per metalli, prodotti per la pulizia a secco, diluenti per vernici o spray.
Le principali vie di esposizione ai solventi negli adulti e nei bambini sono attraverso l'assorbimento respiratorio e cutaneo. L'ingestione di latte materno è un mezzo di esposizione neonatale ai solventi derivati dal lavoro dei genitori. A causa della breve emivita della maggior parte dei solventi, anche la loro durata nel latte materno sarà breve. Tuttavia, in seguito all'esposizione materna, alcuni solventi saranno reintrodotti nel latte materno almeno per un breve periodo (almeno un'emivita). I solventi che sono stati rilevati nel latte materno includono tetracloroetilene, solfuro di carbonio e alotano (un anestetico). Una revisione dettagliata della potenziale esposizione infantile al tetracloroetilene (TCE) ha concluso che i livelli nel latte materno possono facilmente superare le linee guida raccomandate sui rischi per la salute (Schreiber 1993). L'eccesso di rischio era più alto per i bambini le cui madri potevano essere esposte sul posto di lavoro (da 58 a 600 per milione di persone). Per le esposizioni extraprofessionali più elevate sono stati stimati rischi in eccesso da 36 a 220 per 10 milioni di persone; tali esposizioni possono esistere nelle case direttamente sopra le lavanderie a secco. È stato inoltre stimato che le concentrazioni nel latte di TCE torneranno a livelli "normali" (riesposizione) da quattro a otto settimane dopo la cessazione dell'esposizione.
Le esposizioni non professionali sono possibili per il bambino in casa dove vengono utilizzati solventi o prodotti a base di solventi. L'aria interna ha livelli molto bassi, ma costantemente rilevabili, di solventi come il tetracloroetilene. L'acqua può anche contenere composti organici volatili dello stesso tipo.
Polveri e Fibre Minerali: Amianto, Fibra di Vetro, Lana di Roccia, Zeoliti, Talco
L'esposizione alla polvere minerale e alle fibre sul posto di lavoro provoca malattie respiratorie, compreso il cancro ai polmoni, tra i lavoratori. L'esposizione alla polvere è un potenziale problema per il neonato se un genitore porta oggetti in casa sui vestiti o sul corpo. Con l'amianto, le fibre provenienti dal posto di lavoro sono state trovate nell'ambiente domestico e le conseguenti esposizioni dei membri della famiglia sono state denominate esposizioni di astanti o familiari. La documentazione della malattia familiare da amianto è stata possibile a causa dell'insorgenza di un tumore segnale, il mesotelioma, che è principalmente associato all'esposizione all'amianto. Il mesotelioma è un tumore della leura o dell'eritoneo (rivestimenti del polmone e dell'addome, rispettivamente) che si verifica dopo un lungo periodo di latenza, in genere da 30 a 40 anni dopo la prima esposizione all'amianto. L'eziologia di questa malattia sembra essere correlata solo al periodo di tempo dopo l'esposizione iniziale, non all'intensità o alla durata, né all'età alla prima esposizione (Nicholson 1986; Otte, Sigsgaard e Kjaerulff 1990). Anche le anomalie respiratorie sono state attribuite all'esposizione all'amianto da parte di astanti (Grandjean e Bach 1986). Ampi esperimenti sugli animali supportano le osservazioni umane.
La maggior parte dei casi di mesotelioma familiare sono stati riportati tra le mogli di minatori esposti, mugnai, produttori e isolatori. Tuttavia, anche un certo numero di esposizioni infantili sono state associate alla malattia. Molti di questi bambini hanno avuto un primo contatto avvenuto in tenera età (Dawson et al. 1992; Anderson et al. 1976; Roggli e Longo 1991). Ad esempio, in un'indagine su 24 contatti familiari con mesotelioma che vivevano in una città mineraria di amianto crocidolite, sono stati identificati sette casi la cui età era compresa tra 29 e 39 anni alla diagnosi o alla morte e la cui esposizione iniziale si era verificata a meno di un anno di età ( n=5) oa tre anni (n=2) (Hansen et al. 1993).
L'esposizione all'amianto è chiaramente la causa del mesotelioma, ma è stato ulteriormente proposto un meccanismo epigenetico per spiegare l'insolito raggruppamento di casi all'interno di determinate famiglie. Pertanto, la presenza di mesotelioma in 64 persone in 27 famiglie suggerisce un tratto genetico che può rendere alcuni individui più sensibili all'insulto dell'amianto che porta a questa malattia (Dawson et al. 1992; Bianchi, Brollo e Zuch 1993). Tuttavia, è stato anche suggerito che l'esposizione da sola possa fornire una spiegazione adeguata per l'aggregazione familiare riportata (Alderson 1986).
Altre polveri inorganiche associate a malattie professionali includono fibre di vetro, zeoliti e talco. Sia l'amianto che la fibra di vetro sono stati ampiamente utilizzati come materiali isolanti. la fibrosi polmonare e il cancro sono associati all'amianto e molto meno chiaramente alla fibra di vetro. Il mesotelioma è stato segnalato in aree della Turchia con esposizioni indigene a zeoliti naturali. Le esposizioni all'amianto possono derivare anche da fonti non professionali. Diaers ("naies") costruiti con fibre di amianto sono stati implicati come fonte di esposizione infantile all'amianto (Li, Dreyfus e Antman 1989); tuttavia, l'abbigliamento dei genitori non è stato escluso come fonte di contatto con l'amianto in questo rapporto. L'amianto è stato trovato anche nelle sigarette, negli asciugacapelli, nelle piastrelle del pavimento e in alcuni tipi di talco. Il suo uso è stato eliminato in molti paesi. Tuttavia, una considerazione importante per i bambini è l'isolamento residuo dell'amianto nelle scuole, che è stato ampiamente studiato come un potenziale problema di salute pubblica.
Fumo di tabacco ambientale
Il fumo di tabacco ambientale (ETS) è una combinazione di fumo espirato e fumo emesso dalla sigaretta fumante. Anche se l'ETS non è di per sé una fonte di esposizione professionale che può interessare il neonato, viene esaminato qui a causa del suo potenziale di causare effetti avversi sulla salute e perché fornisce un buon esempio di altre esposizioni da aerosol. L'esposizione di un non fumatore all'ETS è spesso descritta come fumo passivo o involontario. l'esposizione prenatale all'ETS è chiaramente associata a deficit o menomazioni nella crescita fetale. È difficile distinguere gli esiti postnatali dagli effetti dell'ETS nel periodo prenatale, dal momento che il fumo dei genitori è raramente confinato in un momento o nell'altro. Tuttavia, ci sono prove a sostegno di una relazione tra esposizione postnatale all'ETS con malattie respiratorie e compromissione della funzionalità polmonare. La somiglianza di questi risultati con le esperienze tra gli adulti rafforza l'associazione.
L'ETS è stato ben caratterizzato e ampiamente studiato in termini di esposizione umana e di effetti sulla salute. L'ETS è cancerogeno per l'uomo (US Environmental protection Agency 1992). L'esposizione all'ETS può essere valutata misurando i livelli di nicotina, un componente del tabacco, e di cotinina, il suo principale metabolita, nei fluidi biologici tra cui saliva, sangue e urina. La nicotina e la cotinina sono state rilevate anche nel latte materno. La cotinina è stata trovata anche nel sangue e nelle urine di bambini che sono stati esposti all'ETS solo attraverso l'allattamento al seno (Charlton 1994; National Research Council 1986).
È stato chiaramente stabilito che l'esposizione del neonato all'ETS è il risultato del fumo paterno e materno nell'ambiente domestico. Il fumo materno fornisce la fonte più significativa. Ad esempio, in diversi studi è stato dimostrato che la cotinina urinaria nei bambini è correlata al numero di sigarette fumate dalla madre al giorno (Marbury, Hammon e Haley 1993). Le principali vie di esposizione all'ETS per il neonato sono respiratorie e dietetiche (attraverso il latte materno). I centri diurni rappresentano un'altra potenziale situazione di esposizione; molte strutture per l'infanzia non hanno una politica contro il fumo (Sockrider e Coultras 1994).
Il ricovero per malattie respiratorie si verifica più spesso tra i neonati i cui genitori fumano. Inoltre, la durata delle visite ospedaliere è più lunga tra i neonati esposti all'ETS. In termini di causalità, l'esposizione all'ETS non è stata associata a specifiche malattie respiratorie. Vi sono prove, tuttavia, che il fumo passivo aumenta la gravità di malattie ri-esistenti come la bronchite e l'asma (Charlton 1994; Chilmonczyk et al. 1993; Rylander et al. 1993). Anche i bambini ei neonati esposti all'ETS presentano una maggiore frequenza di infezioni respiratorie. Inoltre, i genitori fumatori con malattie respiratorie possono trasmettere infezioni aeree ai bambini attraverso la tosse.
I bambini esposti a ETS dopo la nascita mostrano piccoli deficit nella funzione polmonare che sembrano essere indipendenti dalle esposizioni prenatali (Frischer et al. 1992). Sebbene i cambiamenti correlati all'ETS siano piccoli (diminuzione dello 0.5% all'anno del volume espiratorio forzato) e sebbene questi effetti non siano clinicamente significativi, suggeriscono cambiamenti nelle cellule del polmone in via di sviluppo che possono far presagire un rischio successivo. il fumo dei genitori è stato anche associato ad un aumentato rischio di otite media, o versamento dell'orecchio medio, nei bambini dall'infanzia ai nove anni. Questa condizione è una causa comune di sordità tra i bambini che può causare ritardi nel progresso educativo. Il rischio associato è supportato da studi che attribuiscono un terzo di tutti i casi di otite media al fumo dei genitori (Charlton 1994).
Esposizioni alle radiazioni
L'esposizione alle radiazioni ionizzanti è un rischio per la salute riconosciuto che è generalmente il risultato di un'esposizione intensa, accidentale o per scopi medici. Può essere dannoso per le cellule altamente proliferative e può quindi essere molto dannoso per il feto o il neonato in via di sviluppo. Le esposizioni alle radiazioni risultanti dai raggi X diagnostici sono generalmente di livello molto basso e considerate sicure. Una potenziale fonte domestica di esposizione alle radiazioni ionizzanti è il radon, che esiste in alcune aree geografiche nelle formazioni rocciose.
gli effetti prenatali e postnatali delle radiazioni includono ritardo mentale, minore intelligenza, ritardo della crescita, malformazioni congenite e cancro. L'esposizione ad alte dosi di radiazioni ionizzanti è anche associata a una maggiore prevalenza di cancro. L'incidenza di questa esposizione dipende dalla dose e dall'età. Infatti, il rischio relativo più elevato osservato per il cancro al seno (~9) è tra le donne che sono state esposte a radiazioni ionizzanti in giovane età.
Recentemente, l'attenzione si è concentrata sui possibili effetti delle radiazioni non ionizzanti, o campi elettromagnetici (EMF). La base di una relazione tra l'esposizione ai campi elettromagnetici e il cancro non è ancora nota e le prove epidemiologiche non sono ancora chiare. Tuttavia, in diversi studi internazionali è stata segnalata un'associazione tra campi elettromagnetici e leucemia e cancro al seno maschile.
L'esposizione infantile alla luce solare eccessiva è stata associata al cancro della pelle e al melanoma (Marks 1988).
Cancro infantile
Sebbene non siano state identificate sostanze specifiche, le esposizioni professionali dei genitori sono state collegate al cancro infantile. Il periodo di latenza per lo sviluppo della leucemia infantile può variare da 10 a XNUMX anni dopo l'inizio dell'esposizione, indicando che le esposizioni in utero o nel primo periodo postnatale può essere implicato nella causa di questa malattia. L'esposizione a numerosi pesticidi organoclorurati (BHC, DDT, clordano) è stata provvisoriamente associata alla leucemia, sebbene questi dati non siano stati confermati in studi più dettagliati. Inoltre, è stato segnalato un rischio elevato di cancro e leucemia per i bambini i cui genitori svolgono un lavoro che coinvolge pesticidi, sostanze chimiche e fumi (O'Leary et al. 1991). Allo stesso modo, il rischio di sarcoma osseo di Ewing nei bambini era associato alle occupazioni dei genitori in agricoltura o all'esposizione a erbicidi e pesticidi (Holly et al. 1992).
In breve
Molte nazioni tentano di regolamentare i livelli sicuri di sostanze chimiche tossiche nell'aria ambiente e nei prodotti alimentari e sul posto di lavoro. Tuttavia, le opportunità di esposizione abbondano ei bambini sono particolarmente sensibili sia all'assorbimento che agli effetti delle sostanze chimiche tossiche. È stato osservato che "molte delle 40,000 vite infantili perse ogni giorno nel mondo in via di sviluppo sono una conseguenza di abusi ambientali che si riflettono in approvvigionamenti idrici non sicuri, malattie e malnutrizione" (Schaefer 1994). Molte esposizioni ambientali sono evitabili. Pertanto, la prevenzione delle malattie ambientali ha la massima priorità come difesa contro gli effetti negativi sulla salute dei bambini.
Protezione della maternità nella legislazione
Durante la gravidanza, l'esposizione a determinati rischi per la salute e la sicurezza del lavoro o dell'ambiente di lavoro può avere effetti negativi sulla salute di una lavoratrice e del suo bambino non ancora nato. Prima e dopo il parto, ha anche bisogno di una ragionevole quantità di tempo libero dal lavoro per riprendersi, allattare e legare con suo figlio. Molte donne vogliono e hanno bisogno di poter tornare al lavoro dopo il parto; questo è sempre più riconosciuto come un diritto fondamentale in un mondo in cui la partecipazione delle donne alla forza lavoro è in continuo aumento e si avvicina a quella degli uomini in molti paesi. Poiché la maggior parte delle donne ha bisogno di mantenere se stessa e la propria famiglia, la continuità del reddito durante il congedo di maternità è vitale.
Nel corso del tempo, i governi hanno adottato una serie di misure legislative per proteggere le lavoratrici durante la gravidanza e il parto. Una caratteristica delle misure più recenti è il divieto di discriminazione sul lavoro a causa della gravidanza. Un'altra tendenza è quella di fornire il diritto a madri e padri di condividere i congedi dopo il parto in modo che entrambi possano prendersi cura del bambino. La contrattazione collettiva in molti paesi contribuisce all'applicazione più efficace di tali misure e spesso le migliora. Anche i datori di lavoro svolgono un ruolo importante nel promuovere la protezione della maternità attraverso i termini dei contratti individuali di lavoro e le politiche aziendali.
I limiti della protezione
Le leggi che forniscono protezione della maternità per le donne che lavorano sono generalmente limitate al settore formale, che può rappresentare una piccola parte dell'attività economica. Queste non si applicano alle donne che lavorano in attività economiche non registrate nel settore informale, che in molti paesi rappresentano la maggioranza delle donne lavoratrici. Sebbene vi sia una tendenza in tutto il mondo a migliorare ed estendere la protezione della maternità, come proteggere l'ampio segmento della popolazione che vive e lavora al di fuori dell'economia formale rimane una sfida importante.
Nella maggior parte dei paesi, la legislazione sul lavoro prevede la tutela della maternità per le donne impiegate in imprese industriali e non industriali del settore privato e spesso anche pubblico. Spesso sono esclusi i lavoratori a domicilio, i collaboratori domestici, i lavoratori in conto proprio ei lavoratori nelle imprese che impiegano solo familiari. Poiché molte donne lavorano in piccole imprese, è preoccupante l'esclusione relativamente frequente di imprese che impiegano meno di un certo numero di lavoratori (ad esempio, cinque lavoratori a tempo indeterminato nella Repubblica di Corea).
Molte lavoratrici precarie, come le lavoratrici temporanee o le lavoratrici occasionali in Irlanda, sono escluse dall'ambito di applicazione della legislazione sul lavoro in un certo numero di paesi. A seconda del numero di ore lavorate, possono essere esclusi anche i lavoratori a tempo parziale. Altri gruppi di donne possono essere esclusi, come le donne manager (ad esempio, Singapore, Svizzera), le donne i cui guadagni superano un certo massimo (ad esempio, Mauritius) o le donne che sono pagate in base ai risultati (ad esempio, le Filippine). In rari casi, le donne non sposate (ad esempio, insegnanti a Trinidad e Tobago) non hanno diritto al congedo di maternità. Tuttavia, in Australia (federale), dove il congedo parentale è disponibile per i dipendenti e i loro coniugi, il termine "coniuge" è definito per includere un coniuge di fatto. Laddove sono fissati limiti di età (ad esempio, in Israele, donne di età inferiore ai 18 anni) di solito non escludono molte donne poiché sono normalmente fissati al di sotto o al di sopra dell'età fertile primaria.
I dipendenti pubblici sono spesso soggetti a norme speciali, che possono prevedere condizioni più favorevoli rispetto a quelle applicabili al settore privato. Ad esempio, il congedo di maternità può essere più lungo, le prestazioni in denaro possono corrispondere all'intero stipendio anziché a una sua percentuale, è più probabile che sia disponibile il congedo parentale o il diritto alla reintegrazione può essere stabilito in modo più chiaro. In un numero significativo di paesi, le condizioni nel servizio pubblico possono fungere da agente di progresso poiché gli accordi di contrattazione collettiva nel settore privato sono spesso negoziati sulla falsariga delle norme di protezione della maternità del servizio pubblico.
Analogamente alla legislazione sul lavoro, le leggi sulla sicurezza sociale possono limitare la loro applicazione a determinati settori o categorie di lavoratori. Sebbene questa legislazione sia spesso più restrittiva delle corrispondenti leggi sul lavoro in un paese, può fornire l'accesso alle prestazioni in denaro di maternità a gruppi non coperti dalle leggi sul lavoro, come le lavoratrici autonome o le donne che lavorano con i loro mariti autonomi. In molti paesi in via di sviluppo, a causa della mancanza di risorse, la legislazione sulla sicurezza sociale può applicarsi solo a un numero limitato di settori.
Nel corso dei decenni, tuttavia, la copertura della legislazione si è estesa a più settori economici e categorie di lavoratori. Tuttavia, mentre un dipendente può essere coperto da una legge, il godimento di alcuni benefici, in particolare il congedo di maternità e le prestazioni in denaro, può dipendere da determinati requisiti di ammissibilità. Pertanto, mentre la maggior parte dei paesi protegge la maternità, le donne che lavorano non godono di un diritto universale a tale protezione.
Congedo di maternità
L'assenza dal lavoro per il parto può variare da poche settimane a diversi mesi, spesso suddivisa in due parti, prima e dopo il parto. Un periodo di divieto di lavoro può essere stabilito per una parte o per la totalità del diritto al fine di garantire alle donne un riposo sufficiente. Il congedo di maternità è comunemente esteso in caso di malattia, parto pretermine o tardivo e parto multiplo, o ridotto in caso di aborto spontaneo, parto morto o morte infantile.
Durata normale
In base alla Convenzione dell'ILO sulla protezione della maternità, 1919 (n. 3), “a una donna non sarà permesso di lavorare durante le sei settimane successive al parto; [e] avrà il diritto di lasciare il lavoro se esibisce un certificato medico attestante che il suo parto avrà probabilmente inizio entro sei settimane”. La Convenzione sulla protezione della maternità (riveduta), 1952 (n. 103), conferma il congedo di 12 settimane, compreso un divieto di lavoro per sei settimane dopo il parto, ma non prescrive l'utilizzo delle restanti sei settimane. La Raccomandazione sulla protezione della maternità, 1952 (n. 95), suggerisce un congedo di 14 settimane. La Raccomandazione sulla protezione della maternità, 2000 (n. 191) suggerisce un congedo di 18 settimane [Modificato, 2011]. La maggior parte dei paesi esaminati soddisfa lo standard di 12 settimane e almeno un terzo concede periodi più lunghi.
Alcuni paesi offrono una possibilità di scelta nella distribuzione del congedo di maternità. In alcuni, la legge non prescrive la distribuzione del congedo di maternità (ad esempio, Thailandia) e le donne hanno il diritto di iniziare il congedo quanto prima o quanto desiderano. In un altro gruppo di Paesi, la legge indica il numero di giorni da prendersi dopo il parto; il saldo può essere preso prima o dopo il parto.
Altri paesi non consentono flessibilità: la legge prevede due periodi di congedo, prima e dopo il parto. Questi periodi possono essere uguali, specialmente dove il congedo totale è relativamente breve. Laddove il diritto al congedo totale supera le 12 settimane, il periodo prenatale è spesso più breve del periodo postnatale (ad esempio, in Germania sei settimane prima e otto settimane dopo il parto).
In un numero relativamente ristretto di paesi (ad esempio, Benin, Cile, Italia), l'impiego delle donne è vietato durante l'intero periodo del congedo di maternità. In altri è prescritto un periodo di congedo obbligatorio, spesso dopo il parto (es. Barbados, Irlanda, India, Marocco). Il requisito più comune è un periodo obbligatorio di sei settimane dopo la nascita. Negli ultimi dieci anni è aumentato il numero di paesi che prevedono un congedo obbligatorio prima del parto. D'altra parte, in alcuni Paesi (es. Canada) non esiste un periodo di congedo obbligatorio, in quanto si ritiene che il congedo sia un diritto che dovrebbe essere esercitato liberamente e che il tempo libero dovrebbe essere organizzato in base alle esigenze della singola donna e preferenze.
Idoneità al congedo di maternità
La legislazione della maggior parte dei paesi riconosce il diritto delle donne al congedo di maternità indicando l'importo del congedo cui le donne hanno diritto; una donna deve solo essere impiegata al momento del congedo per poter beneficiare del congedo. In un certo numero di paesi, tuttavia, la legge richiede che le donne siano state impiegate per un periodo minimo prima della data in cui si assentano. Questo periodo va da 13 settimane in Ontario o in Irlanda a due anni in Zambia.
In diversi paesi, le donne devono aver lavorato un certo numero di ore alla settimana o al mese per avere diritto al congedo di maternità o all'indennità. Quando tali soglie sono elevate (come a Malta, 35 ore settimanali), possono comportare l'esclusione di un gran numero di donne, che costituiscono la maggioranza dei lavoratori a tempo parziale. In un certo numero di paesi, tuttavia, le soglie sono state recentemente abbassate (ad esempio, in Irlanda, da 16 a otto ore settimanali).
Un piccolo numero di paesi limita il numero di volte in cui una donna può richiedere il congedo di maternità per un determinato periodo (ad esempio due anni) o limita l'ammissibilità a un certo numero di gravidanze, sia con lo stesso datore di lavoro che per tutta la vita della donna (ad es. Egitto, Malesia). In Zimbabwe, ad esempio, le donne hanno diritto al congedo di maternità una volta ogni 24 mesi e per un massimo di tre volte durante il periodo in cui lavorano per lo stesso datore di lavoro. In altri paesi, le donne che hanno un numero di figli superiore a quello prescritto hanno diritto al congedo di maternità, ma non a prestazioni in denaro (ad es. Tailandia) o hanno diritto a un periodo più breve di congedo con benefici (ad es. Sri Lanka: 12 settimane per i primi due figli, sei settimane per il terzo e i successivi). Cresce il numero di Paesi che limitano l'accesso al congedo o alle indennità di maternità a un certo numero di gravidanze, figli o figli superstiti (tra due e quattro), anche se non è affatto detto che la durata del congedo di maternità sia un fattore decisivo motivare le decisioni sulla dimensione della famiglia.
Preavviso al datore di lavoro
Nella maggior parte dei paesi, l'unico requisito per avere diritto al congedo di maternità è la presentazione di un certificato medico. Altrove, le donne sono anche tenute a comunicare al datore di lavoro la loro intenzione di prendere il congedo di maternità. Il periodo di preavviso va dal momento in cui si è a conoscenza della gravidanza (es. Germania) a una settimana prima del congedo (es. Belgio). Il mancato rispetto dell'obbligo di preavviso può far perdere alle donne il diritto al congedo di maternità. Pertanto, in Irlanda, le informazioni relative ai tempi del congedo di maternità devono essere fornite non appena ragionevolmente possibile, ma non oltre quattro settimane prima dell'inizio del congedo. La dipendente perde il diritto al congedo di maternità se non soddisfa tale requisito. In Canada (federale), l'obbligo di preavviso viene esentato laddove vi sia un valido motivo per cui l'avviso non può essere dato; a livello provinciale il periodo di preavviso va da quattro mesi a due settimane. In caso di mancato rispetto del termine di preavviso, la lavoratrice ha comunque diritto al normale congedo di maternità in Manitoba; ha diritto a periodi più brevi (di solito sei settimane invece di 17 o 18) nella maggior parte delle altre province. In altri paesi, la legge non chiarisce le conseguenze del mancato preavviso.
Vantaggi in denaro
La maggior parte delle donne non può permettersi di rinunciare al proprio reddito durante il congedo di maternità; se dovessero, molti non userebbero tutto il loro congedo. Poiché la nascita di bambini sani avvantaggia l'intera nazione, per una questione di equità, i datori di lavoro non dovrebbero sostenere l'intero costo delle assenze dei loro lavoratori. Dal 1919, gli standard dell'ILO stabiliscono che durante il congedo di maternità le donne dovrebbero ricevere sussidi in denaro e che questi dovrebbero essere pagati con fondi pubblici o attraverso un sistema di assicurazione. La Convenzione n. 103 prevede che i contributi dovuti per un regime di assicurazione sociale obbligatoria siano versati in base al numero totale di uomini e donne occupati dalle imprese interessate, senza distinzione di sesso. Sebbene in alcuni paesi le prestazioni di maternità rappresentino solo una percentuale relativamente piccola della retribuzione, il livello di due terzi richiesto dalla Convenzione n. 103 viene raggiunto in molti e superato in molti altri. In più della metà dei paesi presi in esame, le prestazioni di maternità costituiscono il 100% della retribuzione assicurata o della retribuzione piena.
Molte leggi sulla previdenza sociale possono prevedere uno specifico sussidio di maternità, riconoscendo così la maternità come una contingenza a sé stante. Altri prevedono che durante il congedo di maternità una lavoratrice abbia diritto all'indennità di malattia o di disoccupazione. Trattare la maternità come una disabilità o il congedo come un periodo di disoccupazione potrebbe essere considerato una disparità di trattamento poiché, in generale, tali prestazioni sono disponibili solo durante un certo periodo e le donne che le usufruiscono in relazione alla maternità possono scoprire di non averne abbastanza per coprire i successivi periodi di malattia o disoccupazione effettivi. Infatti, quando è stata redatta la Direttiva del Consiglio Europeo del 1992, una proposta che prevedeva che durante il congedo di maternità le donne ricevessero indennità di malattia è stata fortemente contestata; si sosteneva che, in tema di parità di trattamento tra uomini e donne, la maternità doveva essere riconosciuta come motivo autonomo per l'ottenimento delle prestazioni. A titolo di compromesso, l'assegno di maternità è stato definito come garanzia di un reddito almeno equivalente a quello che la lavoratrice interessata percepirebbe in caso di malattia.
In quasi 80 dei paesi presi in esame, i sussidi sono pagati dai regimi di sicurezza sociale nazionali e in oltre 40 sono a carico del datore di lavoro. In circa 15 paesi, la responsabilità del finanziamento delle prestazioni di maternità è condivisa tra la previdenza sociale e il datore di lavoro. Laddove le prestazioni sono finanziate congiuntamente dalla previdenza sociale e dal datore di lavoro, ciascuno può essere tenuto a pagarne la metà (ad es. Costa Rica), anche se si possono trovare altre percentuali (ad es. Honduras: due terzi dalla previdenza sociale e un terzo dal datore di lavoro ). Un altro tipo di contributo può essere richiesto ai datori di lavoro: quando l'importo dell'assegno di maternità pagato dalla previdenza sociale è basato su un reddito assicurabile legale e rappresenta una bassa percentuale dell'intero stipendio di una donna, la legge prevede talvolta che il datore di lavoro paghi il saldo tra lo stipendio della donna e l'indennità di maternità pagata dal fondo di previdenza sociale (ad esempio, in Burkina Faso). Il pagamento aggiuntivo volontario da parte del datore di lavoro è una caratteristica di molti contratti collettivi e anche di contratti di lavoro individuali. Il coinvolgimento dei datori di lavoro nel pagamento delle indennità di maternità in denaro può essere una soluzione realistica al problema posto dalla mancanza di altri fondi.
Tutela della salute delle donne in gravidanza e in allattamento
In linea con i requisiti della Raccomandazione sulla protezione della maternità, 1952 (n. 95), molti paesi prevedono varie misure per proteggere la salute delle donne incinte e dei loro bambini, cercando di ridurre al minimo l'affaticamento attraverso la riorganizzazione dell'orario di lavoro o per proteggere le donne contro lavoro pericoloso o malsano.
In alcuni paesi (ad esempio, Paesi Bassi, Panama), la legge specifica l'obbligo del datore di lavoro di organizzare il lavoro in modo che non influisca sull'esito della gravidanza. Questo approccio, che è in linea con le moderne pratiche di salute e sicurezza sul lavoro, consente di abbinare le esigenze delle singole donne con le corrispondenti misure preventive, ed è quindi molto soddisfacente. Molto più in generale, la protezione viene ricercata vietando o limitando il lavoro che può essere dannoso per la salute della madre o del bambino. Tale divieto può essere formulato in termini generali o può applicarsi a determinati tipi di lavori pericolosi. Tuttavia, in Messico, il divieto di impiegare donne in lavori insalubri o pericolosi non si applica se sono state adottate le necessarie misure di protezione sanitaria, a parere dell'autorità competente; né si applica alle donne in posizione dirigenziale oa quelle in possesso di un titolo universitario o di un diploma tecnico, o delle conoscenze ed esperienze necessarie per svolgere il lavoro.
In molti Paesi la legge prevede che alle donne incinte e che allattano non possa essere consentito di svolgere lavori “al di sopra delle loro forze”, che “comportano pericoli”, “pericolosi per la loro salute o per quella del bambino”, o “richiedono uno sforzo fisico inadatto alla loro condizione”. L'applicazione di un tale divieto generale, tuttavia, può presentare problemi: come, e da chi, deve essere stabilito che un lavoro è al di là delle forze di una persona? Dal lavoratore interessato, dal datore di lavoro, dall'ispettore del lavoro, dal medico del lavoro, dal medico della donna? Le differenze di apprezzamento potrebbero portare una donna a essere tenuta lontana dal lavoro che potrebbe effettivamente svolgere, mentre un'altra potrebbe non essere rimossa dal lavoro che è troppo faticoso.
Altri paesi elencano, a volte in modo molto dettagliato, il tipo di lavoro vietato alle donne incinte e che allattano (es. Austria, Germania). La movimentazione dei carichi è spesso regolamentata. La legislazione di alcuni paesi proibisce specificamente l'esposizione a determinate sostanze chimiche (ad es. benzene), agenti biologici, piombo e radiazioni. Il lavoro sotterraneo è proibito in Giappone durante la gravidanza e un anno dopo il parto. In Germania sono vietati il lavoro a cottimo e il lavoro in catena di montaggio a ritmo fisso. In alcuni paesi, le lavoratrici gestanti non possono essere assegnate a lavorare al di fuori del loro luogo di residenza permanente (ad esempio, Ghana, dopo il quarto mese). In Austria, non è consentito fumare nei luoghi in cui lavorano le donne incinte.
In un certo numero di paesi (ad esempio, Angola, Bulgaria, Haiti, Germania), il datore di lavoro è tenuto a trasferire il lavoratore a un lavoro adeguato. Spesso la lavoratrice deve mantenere la retribuzione precedente anche se la retribuzione del posto a cui viene trasferita è inferiore. Nella Repubblica Democratica Popolare del Laos, la donna mantiene il suo precedente stipendio per un periodo di tre mesi, dopodiché viene pagata al tasso corrispondente al lavoro che svolge effettivamente. Nella Federazione Russa, dove deve essere assegnato un posto adeguato a una donna che non può più svolgere il suo lavoro, ella conserva il suo stipendio durante il periodo in cui viene trovato un nuovo posto. In alcuni casi (ad es. Romania), la differenza tra i due stipendi è pagata dalla previdenza sociale, disposizione cui si rimanda, poiché il costo della protezione della maternità non dovrebbe, per quanto fattibile, essere sostenuto dai singoli datori di lavoro.
Il trasferimento può anche essere disponibile da un lavoro che non è di per sé pericoloso ma che un medico ha certificato essere dannoso per lo stato di salute di una determinata donna (ad esempio, Francia). In altri paesi, il trasferimento è possibile su richiesta del lavoratore interessato (es. Canada, Svizzera). Laddove la legge consenta al datore di lavoro di suggerire un trasferimento, in caso di disaccordo tra il datore di lavoro e il lavoratore, un medico del lavoro determinerà se vi è la necessità medica di cambiare lavoro e se il lavoratore è idoneo ad accettare il lavoro che ha le è stato suggerito.
Alcuni paesi chiariscono il fatto che il trasferimento è temporaneo e che la lavoratrice deve essere riassegnata al suo lavoro precedente quando rientra dal congedo di maternità o in un momento specifico successivo (ad esempio, Francia). Laddove il trasferimento non sia possibile, alcuni paesi prevedono che alla lavoratrice venga concesso un congedo per malattia (es. Seychelles) o, come discusso in precedenza, che il congedo di maternità inizi anticipatamente (es. Islanda).
Non discriminazione
In un numero crescente di paesi vengono adottate misure per garantire che le donne non subiscano discriminazioni a causa della gravidanza. Il loro scopo è garantire che le donne incinte siano considerate per l'occupazione e trattate durante l'occupazione su base di uguaglianza con gli uomini e con le altre donne, e in particolare non siano retrocesse, non perdano l'anzianità o non siano negate la promozione esclusivamente a causa della gravidanza. Oggi è sempre più comune che la legislazione nazionale vieti la discriminazione basata sul sesso. Tale divieto potrebbe essere ed è stato in molti casi interpretato dai tribunali come un divieto di discriminare a causa della gravidanza. La Corte di giustizia europea ha seguito questo approccio. In una sentenza del 1989, la Corte ha stabilito che un datore di lavoro che licenzia o rifiuta di assumere una donna perché incinta viola la direttiva 76/207/CEE del Consiglio europeo sulla parità di trattamento. Questa sentenza è stata importante per chiarire il fatto che la discriminazione sessuale esiste quando le decisioni di assunzione sono prese sulla base della gravidanza, anche se la legge non cita specificamente la gravidanza come motivo vietato di discriminazione. È consuetudine nei casi di uguaglianza dei sessi confrontare il trattamento riservato a una donna con il trattamento riservato a un ipotetico uomo. La Corte ha stabilito che tale confronto non era richiesto nel caso di una donna incinta, poiché la gravidanza era esclusiva delle donne. In caso di trattamento sfavorevole a causa della gravidanza, vi è per definizione una discriminazione fondata sul sesso. Ciò è coerente con la posizione del Comitato di esperti dell'ILO sull'applicazione delle convenzioni e delle raccomandazioni relative all'ambito della Convenzione sulla discriminazione (impiego e professione), 1958 (n. 111), che rileva la natura discriminatoria delle distinzioni sulla base di gravidanza, parto e condizioni mediche correlate (ILO 1988).
Alcuni paesi prevedono un divieto esplicito di discriminazione per motivi di gravidanza (ad esempio, Australia, Italia, Stati Uniti, Venezuela). Altri paesi definiscono la discriminazione basata sul sesso per includere la discriminazione basata sulla gravidanza o l'assenza in congedo di maternità (ad esempio, Finlandia). Negli Stati Uniti la protezione è ulteriormente assicurata trattando la gravidanza come una disabilità: nelle imprese con più di 15 dipendenti è vietata la discriminazione nei confronti delle donne incinte, delle partorienti e delle donne affette da patologie correlate; e le politiche e le pratiche in relazione alla gravidanza e alle questioni correlate devono essere applicate agli stessi termini e condizioni applicati ad altre disabilità.
In diversi paesi, la legge contiene requisiti precisi che illustrano i casi di discriminazione sulla base della gravidanza. Ad esempio, nella Federazione Russa, un datore di lavoro non può rifiutarsi di assumere una donna perché incinta; se una gestante non viene assunta, il datore di lavoro deve dichiarare per iscritto i motivi della mancata assunzione. In Francia, è illegittimo per un datore di lavoro prendere in considerazione la gravidanza rifiutandosi di assumere una donna, risolvendo il suo contratto durante un periodo di prova o ordinandone il trasferimento. È inoltre illegale per il datore di lavoro cercare di determinare se una richiedente è incinta o richiedere tali informazioni. Allo stesso modo, le donne non possono essere tenute a rivelare il fatto di essere incinte, sia che facciano domanda per un posto di lavoro o che vi siano impiegate, tranne quando chiedono di beneficiare di qualsiasi legge o regolamento che disciplina la protezione delle donne incinte.
I trasferimenti imposti unilateralmente e arbitrariamente a una donna incinta possono costituire una discriminazione. In Bolivia, come in altri Paesi della regione, la donna è tutelata contro il trasferimento involontario durante la gravidanza e fino a un anno dopo la nascita del figlio.
La questione della combinazione del diritto delle donne lavoratrici alla tutela della salute durante la gravidanza e del loro diritto a non subire discriminazioni pone una difficoltà particolare al momento dell'assunzione. Una candidata incinta dovrebbe rivelare la sua condizione, in particolare una che fa domanda per una posizione che prevede un lavoro vietato alle donne incinte? In una sentenza del 1988, il tribunale federale del lavoro della Germania ha stabilito che una donna incinta che fa domanda per un lavoro che comporta esclusivamente lavoro notturno, vietato alle donne incinte dalla legislazione tedesca, dovrebbe informare un potenziale datore di lavoro della sua condizione. La sentenza è stata annullata dalla Corte di giustizia europea in quanto contraria alla direttiva CE del 1976 sulla parità di trattamento. La Corte ha rilevato che la direttiva ostava a dichiarare nullo un contratto di lavoro a causa del divieto legale di lavoro notturno, o a evitarlo da parte del datore di lavoro a causa di un errore da parte sua su una caratteristica personale essenziale del la donna al momento della conclusione del contratto. L'impossibilità della dipendente, dovuta alla gravidanza, di svolgere l'attività lavorativa per la quale era stata assunta era temporanea, non essendo stato stipulato il contratto a tempo determinato. Sarebbe quindi contrario all'obiettivo della direttiva ritenerlo invalido o invalido a causa di tale incapacità.
Sicurezza sul lavoro
Molte donne hanno perso il lavoro a causa di una gravidanza. Al giorno d'oggi, anche se l'estensione della protezione varia, la sicurezza del lavoro è una componente significativa delle politiche di protezione della maternità.
Le norme internazionali del lavoro affrontano la questione in due modi diversi. Le Convenzioni sulla protezione della maternità vietano il licenziamento durante il congedo di maternità e ogni sua proroga, o nel momento in cui un avviso di licenziamento scadrebbe durante il congedo ai sensi della Convenzione n. 3, articolo 4 e della Convenzione n. 103, articolo 6. Licenziamento il motivi che potrebbero essere considerati legittimi non sono considerati consentiti durante questo periodo (ILO 1965). Nel caso in cui una donna sia stata licenziata prima di andare in maternità, il preavviso deve essere sospeso per il tempo della sua assenza e proseguire dopo il suo rientro. La Raccomandazione sulla protezione della maternità, 1952 (n. 95), prevede la protezione del lavoro di una donna incinta dalla data in cui il datore di lavoro viene informato della gravidanza fino a un mese dopo il suo rientro dal congedo di maternità. Individua quali cause legittime di licenziamento durante il periodo tutelato i casi di colpa grave della lavoratrice, la cessazione dell'impresa e la scadenza del contratto a tempo determinato. La Convenzione sulla cessazione del rapporto di lavoro, 1982 (n. 158; articolo 5(d)–(e)), non vieta il licenziamento, ma prevede che la gravidanza o l'assenza dal lavoro in congedo di maternità non costituiscano validi motivi di cessazione del rapporto di lavoro.
A livello di Unione Europea, la Direttiva del 1992 vieta il licenziamento dall'inizio della gravidanza fino al termine del congedo di maternità, salvo casi eccezionali non connessi con la condizione della lavoratrice.
Di solito, i paesi prevedono due serie di norme in materia di licenziamento. Il licenziamento con preavviso si applica nei casi quali la chiusura dell'impresa, il licenziamento e quando, per una serie di motivi, il lavoratore non è in grado di svolgere il lavoro per il quale è stato assunto o non lo svolge con soddisfazione del datore di lavoro . Il licenziamento senza preavviso è utilizzato per sospendere i servizi di un lavoratore che si è reso colpevole di colpa grave, colpa grave o altri gravi casi di comportamento, solitamente elencati in modo completo nella legislazione.
In materia di licenziamento con preavviso, è chiaro che i datori di lavoro potrebbero arbitrariamente decidere che la gravidanza è incompatibile con le mansioni della lavoratrice e licenziarla per motivi di gravidanza. Chi volesse sottrarsi ai propri obblighi nei confronti delle gestanti, o anche semplicemente non gradisse la presenza di gestanti sul posto di lavoro, potrebbe trovare pretesto per licenziare lavoratrici durante la gravidanza anche se, vista l'esistenza di norme di non discriminazione, astenersi dall'utilizzare la gravidanza come motivo di licenziamento. Molti concordano sul fatto che sia legittimo tutelare i lavoratori da tali decisioni discriminatorie: il divieto di licenziamento con preavviso per gravidanza o durante la gravidanza e il congedo di maternità è spesso considerato una misura di equità ed è vigente in molti Paesi.
Il Comitato di Esperti sull'Applicazione delle Convenzioni e Raccomandazioni dell'ILO ritiene che la tutela contro il licenziamento non precluda al datore di lavoro la cessazione del rapporto di lavoro perché ha rilevato una colpa grave da parte di una lavoratrice: piuttosto, quando sussistono motivi come questo per giustificare il licenziamento, il datore di lavoro è tenuto a prorogare il termine legale di preavviso di qualsiasi periodo necessario per completare il periodo di protezione previsto dalle Convenzioni. Questa è la situazione, ad esempio, in Belgio, dove un datore di lavoro che ha motivi legali per licenziare una donna non può farlo mentre è in congedo di maternità, ma può notificare un preavviso in modo che scada dopo che la donna è tornata dal congedo.
Analogo problema pone la tutela delle gestanti contro il licenziamento in caso di chiusura dell'impresa o di ristrettezza economica. È infatti un onere per un'azienda che cessa l'attività continuare a pagare lo stipendio di una persona che non lavora più per essa, anche per un breve periodo. Tuttavia, le prospettive di assunzione sono spesso più fosche per le donne incinte che per le donne che non lo sono, o per gli uomini, e le donne incinte hanno particolarmente bisogno della sicurezza emotiva e finanziaria di continuare a essere impiegate. Laddove le donne non possono essere licenziate durante la gravidanza, possono rimandare la ricerca di un lavoro fino a dopo il parto. Infatti, laddove la legislazione prevede l'ordine di licenziamento delle varie categorie di lavoratori da licenziare, le donne incinte sono tra quelle da licenziare per ultime o penultime (es. Etiopia).
Congedi e Benefici per Padri e Genitori
Al di là della protezione della salute e dello stato lavorativo delle donne incinte e che allattano, molti paesi prevedono il congedo di paternità (un breve periodo di congedo al momento del parto o in prossimità di esso). Altre forme di congedo sono legate alle esigenze dei figli. Un tipo è il congedo per adozione e un altro è il congedo per facilitare l'educazione dei figli. Molti paesi prevedono quest'ultimo tipo di congedo, ma utilizzano approcci diversi. Un gruppo prevede il congedo per la madre di bambini molto piccoli (congedo di maternità facoltativo), mentre un altro prevede un congedo aggiuntivo per entrambi i genitori (congedo parentale per motivi di studio). L'idea che sia il padre che la madre debbano essere disponibili per prendersi cura dei bambini piccoli si riflette anche nei sistemi integrati di congedo parentale, che prevedono un lungo periodo di congedo a disposizione di entrambi i genitori.
Raccomandazioni per la gravidanza e il lavoro negli Stati Uniti
I cambiamenti nella vita familiare degli ultimi decenni hanno avuto effetti drammatici sul rapporto tra lavoro e gravidanza. Questi includono quanto segue:
- Le donne, in particolare quelle in età fertile, continuano a entrare nel mondo del lavoro in numero considerevole.
- Da parte di molte di queste donne si è sviluppata la tendenza a rimandare l'inizio della propria famiglia fino all'età adulta, momento in cui spesso hanno raggiunto posizioni di responsabilità e sono diventate membri importanti dell'apparato produttivo.
- Allo stesso tempo, c'è un numero crescente di gravidanze adolescenziali, molte delle quali sono gravidanze ad alto rischio.
- Riflettendo l'aumento dei tassi di separazione, di divorzio e di scelte di stili di vita alternativi, nonché un aumento del numero di famiglie in cui entrambi i genitori devono lavorare, le pressioni finanziarie costringono molte donne a continuare a lavorare il più a lungo possibile durante la gravidanza.
L'impatto delle assenze legate alla gravidanza e della produttività persa o ridotta, nonché la preoccupazione per la salute e il benessere sia delle madri che dei loro bambini, hanno portato i datori di lavoro a diventare più proattivi nell'affrontare il problema della gravidanza e del lavoro. Laddove i datori di lavoro pagano in tutto o in parte i premi dell'assicurazione sanitaria, la prospettiva di evitare i costi a volte sconcertanti di gravidanze complicate e problemi neonatali è un potente incentivo. Alcune risposte sono dettate da leggi e regolamenti governativi, ad esempio, la protezione da potenziali rischi professionali e ambientali e la fornitura di congedo di maternità e altri benefici. Altri sono volontari: programmi di educazione e cura prenatale, accordi di lavoro modificati come orario flessibile e altri accordi di orario di lavoro, assistenza a carico e altri benefici.
Gestione della gravidanza
Di primaria importanza per la donna incinta - e per il suo datore di lavoro - che continui o meno a lavorare durante la gravidanza, è l'accesso a un programma di gestione sanitaria professionale progettato per identificare e prevenire o ridurre al minimo i rischi per la madre e il suo feto, consentendole così di rimanere sul posto di lavoro senza preoccupazioni. A ciascuna delle visite prenatali programmate, il medico o l'ostetrica dovrebbe valutare le informazioni mediche (gravità e altra storia medica, reclami attuali, esami fisici e test di laboratorio) e informazioni sul suo lavoro e ambiente di lavoro, e sviluppare raccomandazioni appropriate.
È importante che gli operatori sanitari non facciano affidamento sulle semplici descrizioni delle mansioni relative al lavoro dei loro pazienti, poiché queste sono spesso imprecise e fuorvianti. Le informazioni sul lavoro dovrebbero includere dettagli riguardanti l'attività fisica, le esposizioni chimiche e di altro tipo e lo stress emotivo, la maggior parte dei quali può essere fornita dalla donna stessa. In alcuni casi, tuttavia, può essere necessario l'input di un supervisore, spesso inoltrato dal dipartimento per la sicurezza o dal servizio sanitario dei dipendenti (ove presente), per fornire un quadro più completo delle attività lavorative pericolose o impegnative e la possibilità di controllare le loro potenziale di danno. Questo può anche servire da controllo sui pazienti che inavvertitamente o deliberatamente fuorviano i loro medici; possono esagerare i rischi o, se ritengono che sia importante continuare a lavorare, possono sottovalutarli.
Raccomandazioni per il lavoro
Le raccomandazioni relative al lavoro durante la gravidanza rientrano in tre categorie:
La donna può continuare a lavorare senza cambiamenti nelle sue attività o nell'ambiente. Questo è applicabile nella maggior parte dei casi. Dopo un'ampia deliberazione, la Task Force sulla disabilità della gravidanza composta da professionisti della salute ostetrica, medici e infermieri del lavoro e rappresentanti delle donne riuniti dall'ACOG (l'American College of Obstetricians and Gynecologists) e dal NIOSH (l'Istituto nazionale per la sicurezza e la salute sul lavoro) ha concluso che “la donna normale con una gravidanza non complicata che svolge un lavoro che non presenta rischi maggiori di quelli incontrati nella normale vita quotidiana nella comunità, può continuare a lavorare senza interruzione fino all'inizio del travaglio e può riprendere a lavorare diverse settimane dopo un non complicato consegna” (Isenman e Warshaw, 1977).
La donna può continuare a lavorare, ma solo con alcune modifiche nell'ambiente di lavoro o nelle sue attività lavorative. Queste modifiche sarebbero "desiderabili" o "essenziali" (in quest'ultimo caso, dovrebbe interrompere il lavoro se non possono essere apportate).
La donna non dovrebbe lavorare. È giudizio del medico o dell'ostetrica che qualsiasi lavoro sarebbe probabilmente dannoso per la sua salute o per quella del feto in via di sviluppo.
Le raccomandazioni non dovrebbero solo dettagliare le necessarie modifiche al lavoro, ma dovrebbero anche stabilire il periodo di tempo in cui dovrebbero essere effettive e indicare la data per il prossimo esame professionale.
Considerazioni non mediche
Le raccomandazioni sopra suggerite si basano interamente su considerazioni relative alla salute della madre e del suo feto in relazione alle esigenze lavorative. Non tengono conto dell'onere di tali attività extra lavorative come il pendolarismo da e verso il posto di lavoro, i lavori domestici e la cura di altri bambini e familiari; questi a volte possono essere anche più impegnativi di quelli del lavoro. Quando è richiesta la modifica o la restrizione delle attività, si dovrebbe considerare la questione se debba essere implementata sul posto di lavoro, a casa o in entrambi.
Inoltre, le raccomandazioni a favore o contro la continuazione del lavoro possono costituire la base di una serie di considerazioni non mediche, ad esempio l'ammissibilità ai sussidi, il congedo retribuito rispetto a quello non retribuito o la garanzia del mantenimento del posto di lavoro. Una questione critica è se la donna sia considerata disabile. Alcuni datori di lavoro considerano categoricamente disabili tutte le lavoratrici gestanti e si sforzano di eliminarle dalla forza lavoro, anche se molte sono in grado di continuare a lavorare. Altri datori di lavoro presumono che tutte le lavoratrici in stato di gravidanza tendano a ingigantire qualsiasi disabilità per poter beneficiare di tutti i benefici disponibili. E alcuni addirittura contestano l'idea che una gravidanza, indipendentemente dal fatto che sia disabilitante, sia una questione di cui preoccuparsi. Pertanto, la disabilità è un concetto complesso che, sebbene fondamentalmente basato su risultati medici, implica considerazioni legali e sociali.
Gravidanza e disabilità
In molte giurisdizioni è importante distinguere tra l'invalidità della gravidanza e la gravidanza come periodo della vita che richiede benefici e deroghe speciali. L'invalidità della gravidanza rientra in tre categorie:
- Disabilità dopo il parto. Da un punto di vista puramente medico, il recupero dopo l'interruzione della gravidanza attraverso un parto non complicato dura solo poche settimane, ma convenzionalmente si estende a sei o otto settimane perché è questo il periodo in cui la maggior parte degli ostetrici pianifica abitualmente il primo controllo postnatale. Tuttavia, da un punto di vista pratico e sociologico, un congedo più lungo è considerato da molti auspicabile per rafforzare i legami familiari, per facilitare l'allattamento al seno e così via.
- Disabilità derivante da complicazioni mediche. Complicazioni mediche come eclamsia, minaccia di aborto, problemi cardiovascolari o renali e così via, detteranno periodi di attività ridotta o addirittura ospedalizzazione che dureranno finché la condizione medica persiste o fino a quando la donna non si sarà ripresa sia dal problema medico che dalla gravidanza .
- Disabilità che riflette la necessità di evitare l'esposizione a rischi di tossicità o stress fisico anormale. A causa della maggiore sensibilità del feto a molti pericoli ambientali, la gestante può essere considerata disabile anche se la sua stessa salute potrebbe non essere in pericolo di essere compromessa.
Conclusione
La sfida di bilanciare le responsabilità familiari e il lavoro fuori casa non è nuova per le donne. Ciò che potrebbe essere nuovo è una società moderna che valorizza la salute e il benessere delle donne e della loro prole mentre affronta le donne con la duplice sfida di raggiungere la realizzazione personale attraverso l'occupazione e far fronte alle pressioni economiche per mantenere uno standard di vita accettabile. Il crescente numero di genitori single e di coppie sposate che devono entrambi lavorare suggerisce che le questioni lavoro-famiglia non possono essere ignorate. Molte donne occupate che rimangono incinte devono semplicemente continuare a lavorare.
Di chi è la responsabilità di soddisfare i bisogni di queste persone? Alcuni sosterrebbero che si tratta di un problema puramente personale che deve essere affrontato interamente dall'individuo o dalla famiglia. Altri lo considerano una responsabilità sociale e promulgherebbero leggi e fornirebbero benefici finanziari e di altro tipo a livello comunitario.
Quanto dovrebbe essere caricato sul datore di lavoro? Ciò dipende in gran parte dalla natura, dall'ubicazione e spesso dalle dimensioni dell'organizzazione. Il datore di lavoro è guidato da due serie di considerazioni: quelle imposte da leggi e regolamenti (e talvolta dalla necessità di soddisfare le richieste vinte dal lavoro organizzato) e quelle dettate dalla responsabilità sociale e dalla necessità pratica di mantenere una produttività ottimale. In ultima analisi, dipende dall'attribuzione di un alto valore alle risorse umane e dal riconoscimento dell'interdipendenza delle responsabilità lavorative e degli impegni familiari e dei loro effetti talvolta controbilancianti sulla salute e sulla produttività.
Struttura e funzione
Il sistema respiratorio si estende dalla zona respiratoria appena al di fuori del naso e della bocca attraverso le vie aeree conduttive nella testa e nel torace fino agli alveoli, dove avviene lo scambio di gas respiratori tra gli alveoli e il sangue capillare che scorre intorno ad essi. La sua funzione principale è quella di fornire ossigeno (O2) alla regione di scambio gassoso del polmone, dove può diffondersi verso e attraverso le pareti degli alveoli per ossigenare il sangue che passa attraverso i capillari alveolari secondo necessità in un'ampia gamma di livelli di lavoro o attività. Inoltre, il sistema deve anche: (1) rimuovere un uguale volume di anidride carbonica che entra nei polmoni dai capillari alveolari; (2) mantenere la temperatura corporea e la saturazione del vapore acqueo all'interno delle vie aeree polmonari (al fine di mantenere la vitalità e le capacità funzionali dei fluidi superficiali e delle cellule); (3) mantenere la sterilità (per prevenire le infezioni e le loro conseguenze negative); e (4) eliminare i fluidi e i detriti superficiali in eccesso, come le particelle inalate e le cellule epiteliali e fagocitiche senescenti. Deve svolgere tutte queste attività impegnative in modo continuo per tutta la vita e farlo con un'elevata efficienza in termini di prestazioni e utilizzo dell'energia. Il sistema può essere abusato e sopraffatto da insulti gravi come alte concentrazioni di fumo di sigaretta e polvere industriale, o da basse concentrazioni di agenti patogeni specifici che attaccano o distruggono i suoi meccanismi di difesa, o ne provocano il malfunzionamento. La sua capacità di superare o compensare tali insulti con la stessa competenza che fa di solito è una testimonianza della sua elegante combinazione di struttura e funzione.
Trasferimento di massa
La complessa struttura e le numerose funzioni del tratto respiratorio umano sono state riassunte in modo conciso da un gruppo di lavoro della Commissione internazionale per la protezione radiologica (ICRP 1994), come mostrato nella figura 1. Le vie aeree conduttive, note anche come spazio morto respiratorio, occupano circa 0.2 litri. Condizionano l'aria inalata e la distribuiscono, mediante flusso convettivo (di massa), ai circa 65,000 acini respiratori che si dipartono dai bronchioli terminali. All'aumentare dei volumi correnti, il flusso convettivo domina lo scambio di gas più in profondità nei bronchioli respiratori. In ogni caso, all'interno dell'acino respiratorio, la distanza dal fronte di marea convettivo alle superfici alveolari è sufficientemente breve da rendere efficiente la CO2-O2 lo scambio avviene per diffusione molecolare. Al contrario, le particelle sospese nell'aria, con coefficienti di diffusione inferiori di ordini di grandezza a quelli dei gas, tendono a rimanere sospese nell'aria di marea e possono essere espirate senza deposizione.
Figura 1. Morfometria, citologia, istologia, funzione e struttura del tratto respiratorio e regioni utilizzate nel modello di dosimetria dell'ICRP del 1994.
Una frazione significativa delle particelle inalate si deposita nel tratto respiratorio. I meccanismi che spiegano la deposizione di particelle nelle vie aeree polmonari durante la fase inspiratoria di un respiro di marea sono riassunti nella figura 2. Particelle più grandi di circa 2 mm di diametro aerodinamico (diametro di una sfera di densità unitaria avente la stessa velocità di sedimentazione terminale (Stokes)) può avere una quantità di moto e un deposito significativi per impatto alle velocità relativamente elevate presenti nelle vie aeree più grandi. Le particelle più grandi di circa 1 mm possono depositarsi per sedimentazione nelle vie aeree conduttive più piccole, dove le velocità di flusso sono molto basse. Infine, particelle con diametri compresi tra 0.1 e 1 mm, che hanno una probabilità molto bassa di depositarsi durante un singolo soffio di marea, possono essere trattenute all'interno del 15% circa dell'aria di marea inspirata che viene scambiata con l'aria polmonare residua durante ogni ciclo di marea. Questo scambio volumetrico si verifica a causa delle costanti di tempo variabili per il flusso d'aria nei diversi segmenti dei polmoni. A causa dei tempi di permanenza molto più lunghi dell'aria residua nei polmoni, i bassi spostamenti di particelle intrinseche di particelle da 0.1 a 1 mm all'interno di tali volumi intrappolati di aria di marea inalata diventano sufficienti a causare la loro deposizione per sedimentazione e/o diffusione nel corso di respiri successivi.
Figura 2. Meccanismi per la deposizione di particelle nelle vie aeree polmonari
L'aria polmonare residua essenzialmente priva di particelle che rappresenta circa il 15% del flusso di marea espiratorio tende ad agire come una guaina di aria pulita attorno al nucleo assiale dell'aria di marea in movimento distale, in modo tale che la deposizione di particelle nell'acino respiratorio si concentri nell'interno superfici come le biforcazioni delle vie aeree, mentre le pareti delle vie aeree interbranche hanno poca deposizione.
Il numero di particelle depositate e la loro distribuzione lungo le superfici delle vie respiratorie sono, insieme alle proprietà tossiche del materiale depositato, i determinanti critici del potenziale patogeno. Le particelle depositate possono danneggiare le cellule epiteliali e/o fagocitiche mobili in corrispondenza o in prossimità del sito di deposizione, oppure possono stimolare la secrezione di fluidi e mediatori di origine cellulare che hanno effetti secondari sul sistema. I materiali solubili depositati come, sopra o all'interno di particelle possono diffondersi in e attraverso fluidi e cellule superficiali ed essere rapidamente trasportati dal flusso sanguigno in tutto il corpo.
La solubilità acquosa dei materiali sfusi è una cattiva guida per la solubilità delle particelle nel tratto respiratorio. La solubilità è generalmente notevolmente migliorata dal rapporto superficie-volume molto ampio di particelle abbastanza piccole da entrare nei polmoni. Inoltre, i contenuti ionici e lipidici dei fluidi superficiali all'interno delle vie aeree sono complessi e altamente variabili e possono portare a una maggiore solubilità oa una rapida precipitazione di soluti acquosi. Inoltre, i percorsi di clearance ei tempi di permanenza delle particelle sulla superficie delle vie aeree sono molto diversi nelle diverse parti funzionali del tratto respiratorio.
Il modello di clearance rivisto dell'ICRP Task Group identifica i principali percorsi di clearance all'interno del tratto respiratorio che sono importanti per determinare la ritenzione di vari materiali radioattivi e quindi le dosi di radiazioni ricevute dai tessuti respiratori e da altri organi dopo la traslocazione. Il modello di deposizione ICRP viene utilizzato per stimare la quantità di materiale inalato che entra in ogni percorso di eliminazione. Questi percorsi discreti sono rappresentati dal modello di compartimento mostrato nella figura 3. Corrispondono ai compartimenti anatomici illustrati nella figura 1 e sono riassunti nella tabella 1, insieme a quelli di altri gruppi che forniscono indicazioni sulla dosimetria delle particelle inalate.
Figura 3. Modello di compartimento per rappresentare il trasporto di particelle dipendente dal tempo da ciascuna regione nel modello ICRP del 1994
Tabella 1. Regioni del tratto respiratorio come definite nei modelli di deposizione di particelle
| Strutture anatomiche incluse | Regione ACGIH | Regioni ISO e CEN | Regione del gruppo di lavoro ICRP del 1966 | Regione del gruppo di lavoro ICRP del 1994 |
| Naso, rinofaringe Bocca, orofaringe, laringofaringe |
Vie aeree della testa (HAR) | Extratoracico (E) | Rinofaringe (NP) | Passaggi nasali anteriori (ET1 ) Tutti gli altri extratoracici (ET2 ) |
| Trachea, bronchi | Tracheobronchiale (TBR) | Tracheobronchiale (B) | Tracheobronchiale (TB) | Trachea e grandi bronchi (BB) |
| Bronchioli (ai bronchioli terminali) | Bronchioli (bb) | |||
| bronchioli respiratori, dotti alveolari, sacchi alveolari, alveoli |
Scambio gassoso (GER) | Alveolare (A) | Polmonare (P) | Alveolare-interstiziale (AI) |
Vie aeree extratoraciche
Come mostrato in figura 1, le vie aeree extratoraciche sono state suddivise dall'ICRP (1994) in due distinte regioni di clearance e dosimetriche: i passaggi nasali anteriori (ET1) e tutte le altre vie aeree extratoraciche (ET2), cioè i passaggi nasali posteriori, il rinofaringe e l'orofaringe e la laringe. Particelle depositate sulla superficie della pelle che riveste le vie nasali anteriori (ET1) si presume siano soggetti solo alla rimozione per via estrinseca (soffiandosi il naso, asciugandosi e così via). La maggior parte del materiale depositato nel naso-orofaringe o nella laringe (ET2) è soggetto a rapida rimozione nello strato di liquido che ricopre queste vie aeree. Il nuovo modello riconosce che la deposizione diffusiva di particelle ultrafini nelle vie aeree extratoraciche può essere sostanziale, mentre i modelli precedenti no.
Vie aeree toraciche
Il materiale radioattivo depositato nel torace è generalmente diviso tra la regione tracheobronchiale (TB), dove le particelle depositate sono soggette a una clearance mucociliare relativamente rapida, e la regione alveolo-interstiziale (AI), dove la clearance delle particelle è molto più lenta.
Ai fini della dosimetria, l'ICRP (1994) ha suddiviso la deposizione di materiale inalato nella regione della tubercolosi tra trachea e bronchi (BB) e le piccole vie aeree più distali, i bronchioli (bb). Tuttavia, la successiva efficienza con cui le ciglia in entrambi i tipi di vie aeree sono in grado di eliminare le particelle depositate è controversa. Per essere certi che le dosi agli epiteli bronchiali e bronchiolari non fossero sottostimate, il gruppo di lavoro ha ipotizzato che almeno la metà del numero di particelle depositate in queste vie aeree sia soggetta a una clearance mucociliare relativamente "lenta". La probabilità che una particella venga eliminata relativamente lentamente dal sistema mucociliare sembra dipendere dalle sue dimensioni fisiche.
Il materiale depositato nella regione AI è suddiviso in tre compartimenti (AI1, AVERE2 e AI3) che vengono eliminate ciascuna più lentamente rispetto alla deposizione di TB, con le sottoregioni eliminate a tassi caratteristici diversi.
Figura 4. Deposizione frazionata in ciascuna regione del tratto respiratorio per lavoratore leggero di riferimento (respiratore nasale normale) nel modello ICRP del 1994.
La Figura 4 illustra le previsioni del modello ICRP (1994) in termini di deposizione frazionaria in ciascuna regione in funzione della dimensione delle particelle inalate. Riflette la deposizione polmonare minima tra 0.1 e 1 mm, dove la deposizione è determinata in gran parte dallo scambio, nel polmone profondo, tra aria polmonare di marea e residua. La deposizione aumenta al di sotto di 0.1 mm man mano che la diffusione diventa più efficiente con la diminuzione della dimensione delle particelle. La deposizione aumenta con l'aumentare della dimensione delle particelle sopra 1 mm poiché la sedimentazione e l'impatto diventano sempre più efficaci.
Modelli meno complessi per la deposizione selettiva per dimensione sono stati adottati da professionisti e agenzie per la salute sul lavoro e l'inquinamento atmosferico della comunità, e questi sono stati utilizzati per sviluppare limiti di esposizione per inalazione all'interno di specifici intervalli di dimensioni delle particelle. Si distinguono tra:
- quelle particelle che non vengono aspirate nel naso o nella bocca e che quindi non rappresentano pericolo di inalazione
- l'inalabile (noto anche come ispirabile) massa particellare (IPM): quelli che vengono inalati e sono pericolosi se depositati ovunque all'interno del tratto respiratorio
- la massa particellare toracica (TPM): quelli che penetrano nella laringe e sono pericolosi se depositati ovunque all'interno del torace e
- la massa particellare respirabile (RPM): quelle particelle che penetrano attraverso i bronchioli terminali e sono pericolose quando si depositano all'interno della regione di scambio gassoso dei polmoni.
All'inizio degli anni '1990 c'è stata un'armonizzazione internazionale delle definizioni quantitative di IPM, TPM e RPM. Nella tabella 1993 sono elencate le specifiche di ingresso selettive per dimensione dei campionatori d'aria che soddisfano i criteri della Conferenza americana degli igienisti industriali governativi (ACGIH 1991), dell'Organizzazione internazionale per la standardizzazione (ISO 1991) e del Comitato europeo per la standardizzazione (CEN 2). differiscono dalle frazioni di deposizione dell'ICRP (1994), soprattutto per le particelle più grandi, perché assumono la posizione conservativa secondo cui dovrebbe essere fornita protezione a coloro che sono impegnati nell'inalazione orale, e quindi bypassare la più efficiente efficienza di filtrazione dei passaggi nasali.
Tabella 2. Criteri relativi alle polveri inalabili, toraciche e respirabili di ACGIH, ISO e CEN e PM10 criteri dell'US EPA
| Inalabile | toracica | traspirante | PM10 | ||||
| Particelle aerodinamiche diametro dinamico (mm) |
Inalabile particolato Massa (IPM) (%) |
Particelle aerodinamiche diametro dinamico (mm) |
toracica particolato Massa (TPM) (%) |
Particelle aerodinamiche diametro dinamico (mm) |
traspirante particolato Massa (RPM) (%) |
Particelle aerodinamiche diametro dinamico (mm) |
toracica particolato Massa (TPM) (%) |
| 0 | 100 | 0 | 100 | 0 | 100 | 0 | 100 |
| 1 | 97 | 2 | 94 | 1 | 97 | 2 | 94 |
| 2 | 94 | 4 | 89 | 2 | 91 | 4 | 89 |
| 5 | 87 | 6 | 80.5 | 3 | 74 | 6 | 81.2 |
| 10 | 77 | 8 | 67 | 4 | 50 | 8 | 69.7 |
| 20 | 65 | 10 | 50 | 5 | 30 | 10 | 55.1 |
| 30 | 58 | 12 | 35 | 6 | 17 | 12 | 37.1 |
| 40 | 54.5 | 14 | 23 | 7 | 9 | 14 | 15.9 |
| 50 | 52.5 | 16 | 15 | 8 | 5 | 16 | 0 |
| 100 | 50 | 18 | 9.5 | 10 | 1 | ||
| 20 | 6 | ||||||
| 25 | 2 | ||||||
Lo standard della US Environmental Protection Agency (EPA 1987) per la concentrazione di particelle nell'aria ambiente è noto come PM10, cioè particolato di diametro aerodinamico inferiore a 10 mm. Ha un criterio di ingresso del campionatore simile (funzionalmente equivalente) al TPM ma, come mostrato nella Tabella 2, specifiche numeriche leggermente diverse.
Inquinanti dell'aria
Gli inquinanti possono essere dispersi nell'aria a temperature e pressioni ambientali normali in forma gassosa, liquida e solida. Gli ultimi due rappresentano sospensioni di particelle nell'aria e hanno ricevuto il termine generico aerosol di Gibbs (1924) sulla base dell'analogia con il termine idrolato, usato per descrivere sistemi dispersi in acqua. Gas e vapori, che sono presenti come molecole discrete, formano vere soluzioni nell'aria. Le particelle costituite da materiali con tensione di vapore da moderata ad alta tendono ad evaporare rapidamente, perché quelle abbastanza piccole da rimanere sospese nell'aria per più di pochi minuti (cioè quelle più piccole di circa 10 mm) hanno un rapporto superficie-volume elevato. Alcuni materiali con pressioni di vapore relativamente basse possono avere contemporaneamente frazioni apprezzabili sia in forma di vapore che di aerosol.
Gas e vapori
Una volta dispersi nell'aria, gas e vapori contaminanti generalmente formano miscele così diluite che le loro proprietà fisiche (come densità, viscosità, entalpia e così via) sono indistinguibili da quelle dell'aria pulita. Si può ritenere che tali miscele seguano le relazioni della legge dei gas ideali. Non c'è alcuna differenza pratica tra un gas e un vapore tranne che quest'ultimo è generalmente considerato la fase gassosa di una sostanza che può esistere come solido o liquido a temperatura ambiente. Sebbene disperse nell'aria, tutte le molecole di un dato composto sono essenzialmente equivalenti per dimensioni e probabilità di cattura da parte delle superfici ambientali, delle vie respiratorie e dei collettori o campionatori di contaminanti.
Aerosol
Gli aerosol, essendo dispersioni di particelle solide o liquide in aria, hanno la variabile aggiuntiva molto significativa della dimensione delle particelle. La dimensione influenza il movimento delle particelle e, quindi, le probabilità di fenomeni fisici come coagulazione, dispersione, sedimentazione, impatto sulle superfici, fenomeni interfacciali e proprietà di diffusione della luce. Non è possibile caratterizzare una data particella con un singolo parametro di dimensione. Ad esempio, le proprietà aerodinamiche di una particella dipendono dalla densità e dalla forma, nonché dalle dimensioni lineari, e la dimensione effettiva per la diffusione della luce dipende dall'indice di rifrazione e dalla forma.
In alcuni casi speciali, tutte le particelle hanno essenzialmente le stesse dimensioni. Tali aerosol sono considerati monodispersi. Esempi sono i pollini naturali e alcuni aerosol generati in laboratorio. Più tipicamente, gli aerosol sono composti da particelle di molte dimensioni diverse e quindi sono chiamati eterodispersi o polidispersi. Diversi aerosol hanno diversi gradi di dispersione dimensionale. È quindi necessario specificare almeno due parametri per caratterizzare la dimensione dell'aerosol: una misura della tendenza centrale, come una media o una mediana, e una misura della dispersione, come una deviazione standard aritmetica o geometrica.
Le particelle generate da una singola fonte o processo hanno generalmente diametri che seguono una distribuzione log-normale; cioè, i logaritmi dei loro singoli diametri hanno una distribuzione gaussiana. In questo caso, la misura della dispersione è la deviazione standard geometrica, che è il rapporto tra la dimensione dell'84.1 percentile e la dimensione del 50 percentile. Quando più di una fonte di particelle è significativa, l'aerosol misto risultante di solito non segue un'unica distribuzione log-normale e potrebbe essere necessario descriverlo mediante la somma di diverse distribuzioni.
Caratteristiche delle particelle
Esistono molte proprietà delle particelle diverse dalla loro dimensione lineare che possono influenzare notevolmente il loro comportamento nell'aria e i loro effetti sull'ambiente e sulla salute. Questi includono:
Superficie. Per particelle sferiche, la superficie varia come il quadrato del diametro. Tuttavia, per un aerosol di data concentrazione di massa, la superficie totale dell'aerosol aumenta con la diminuzione della dimensione delle particelle. Per particelle non sferiche o aggregate, e per particelle con fessure interne o pori, il rapporto tra superficie e volume può essere molto maggiore che per le sfere.
Volume. Il volume delle particelle varia con il cubo del diametro; pertanto, le poche particelle più grandi in un aerosol tendono a dominare la sua concentrazione di volume (o massa).
Forma. La forma di una particella influenza la sua resistenza aerodinamica così come la sua superficie e quindi il suo movimento e le probabilità di deposizione.
Densità. La velocità di una particella in risposta alle forze gravitazionali o inerziali aumenta con la radice quadrata della sua densità.
Diametro aerodinamico. Il diametro di una sfera di densità unitaria avente la stessa velocità di sedimentazione terminale della particella in esame è uguale al suo diametro aerodinamico. La velocità di sedimentazione terminale è la velocità di equilibrio di una particella che cade sotto l'influenza della gravità e della resistenza del fluido. Il diametro aerodinamico è determinato dalla dimensione effettiva delle particelle, dalla densità delle particelle e da un fattore di forma aerodinamica.
Tipi di aerosol
Gli aerosol sono generalmente classificati in base ai loro processi di formazione. Sebbene la seguente classificazione non sia né precisa né esaustiva, è comunemente usata e accettata nei campi dell'igiene industriale e dell'inquinamento atmosferico.
Polvere. Un aerosol formato dalla suddivisione meccanica di materiale sfuso in particelle aerodisperse aventi la stessa composizione chimica. Le particelle di polvere sono generalmente solide e di forma irregolare e hanno diametri superiori a 1 mm.
Fumo. Un aerosol di particelle solide formate dalla condensazione di vapori formati dalla combustione o dalla sublimazione a temperature elevate. Le particelle primarie sono generalmente molto piccole (meno di 0.1 mm) e hanno forme cristalline sferiche o caratteristiche. Possono essere chimicamente identici al materiale di base o possono essere composti da un prodotto di ossidazione come l'ossido di metallo. Poiché possono formarsi in concentrazioni numeriche elevate, spesso coagulano rapidamente, formando ammassi aggregati di bassa densità complessiva.
Fumo. Un aerosol formato dalla condensazione dei prodotti della combustione, generalmente di materiali organici. Le particelle sono generalmente goccioline liquide con diametro inferiore a 0.5 mm.
Nebbia. Un aerosol a goccioline formato dal taglio meccanico di un liquido sfuso, ad esempio mediante atomizzazione, nebulizzazione, gorgogliamento o spruzzatura. La dimensione delle goccioline può coprire un intervallo molto ampio, solitamente da circa 2 mm a più di 50 mm.
Nebbia. Un aerosol acquoso formato dalla condensazione del vapore acqueo sui nuclei atmosferici ad alta umidità relativa. Le dimensioni delle goccioline sono generalmente superiori a 1 mm.
smog Un termine popolare per un aerosol di inquinamento derivato da una combinazione di fumo e nebbia. Ora è comunemente usato per qualsiasi miscela di inquinamento atmosferico.
Foschia. Un aerosol di dimensioni submicrometriche di particelle igroscopiche che assorbono vapore acqueo a umidità relative relativamente basse.
Aitken o nuclei di condensazione (CN). Particelle atmosferiche molto piccole (per lo più inferiori a 0.1 mm) formate da processi di combustione e per conversione chimica da precursori gassosi.
Modalità di accumulo. Un termine dato alle particelle nell'atmosfera ambiente che vanno da 0.1 a circa 1.0 mm di diametro. Queste particelle sono generalmente sferiche (aventi superfici liquide), e si formano per coagulazione e condensazione di particelle più piccole che derivano da precursori gassosi. Essendo troppo grandi per una rapida coagulazione e troppo piccoli per un'efficace sedimentazione, tendono ad accumularsi nell'aria ambiente.
Modalità particelle grossolane. Particelle di aria ambiente di diametro aerodinamico superiore a circa 2.5 mm e generalmente formate da processi meccanici e risospensione di polvere superficiale.
Risposte biologiche del sistema respiratorio agli inquinanti atmosferici
Le risposte agli inquinanti atmosferici vanno dal fastidio alla necrosi tissutale e alla morte, da effetti sistemici generalizzati ad attacchi altamente specifici su singoli tessuti. I fattori dell'ospite e dell'ambiente servono a modificare gli effetti delle sostanze chimiche inalate e la risposta finale è il risultato della loro interazione. I principali fattori di accoglienza sono:
- età, ad esempio, persone anziane, in particolare quelle con funzionalità cardiovascolare e respiratoria cronicamente ridotta, che potrebbero non essere in grado di far fronte a ulteriori stress polmonari
- stato di salute, ad esempio, malattia o disfunzione concomitante
- stato nutrizionale
- stato immunologico
- sesso e altri fattori genetici, ad esempio differenze correlate agli enzimi nei meccanismi di biotrasformazione, come percorsi metabolici carenti e incapacità di sintetizzare alcuni enzimi di disintossicazione
- stato psicologico, ad esempio stress, ansia e
- fattori culturali, ad esempio il fumo di sigaretta, che può influenzare le normali difese o potenziare l'effetto di altre sostanze chimiche.
I fattori ambientali includono la concentrazione, la stabilità e le proprietà fisico-chimiche dell'agente nell'ambiente di esposizione e la durata, la frequenza e la via di esposizione. Le esposizioni acute e croniche a una sostanza chimica possono provocare diverse manifestazioni patologiche.
Qualsiasi organo può rispondere solo in un numero limitato di modi e ci sono numerose etichette diagnostiche per le malattie risultanti. Le sezioni seguenti discutono i tipi generali di risposte del sistema respiratorio che possono verificarsi in seguito all'esposizione a inquinanti ambientali.
Risposta irritante
Gli irritanti producono uno schema di infiammazione tissutale generalizzata e non specifica e la distruzione può risultare nell'area di contatto con il contaminante. Alcuni irritanti non producono alcun effetto sistemico perché la risposta irritante è molto maggiore di qualsiasi effetto sistemico, mentre alcuni hanno anche effetti sistemici significativi dopo l'assorbimento, ad esempio l'idrogeno solforato assorbito attraverso i polmoni.
Ad alte concentrazioni, gli irritanti possono causare una sensazione di bruciore al naso e alla gola (e di solito anche agli occhi), dolore al torace e tosse che producono infiammazione della mucosa (tracheite, bronchite). Esempi di sostanze irritanti sono gas quali cloro, fluoro, anidride solforosa, fosgene e ossidi di azoto; nebbie di acidi o alcali; fumi di cadmio; polveri di cloruro di zinco e pentossido di vanadio. Alte concentrazioni di sostanze chimiche irritanti possono anche penetrare in profondità nei polmoni e causare edema polmonare (gli alveoli sono pieni di liquido) o infiammazione (polmonite chimica).
Concentrazioni molto elevate di polveri prive di proprietà chimiche irritanti possono anche irritare meccanicamente i bronchi e, dopo essere entrate nel tratto gastrointestinale, possono anche contribuire al cancro allo stomaco e al colon.
L'esposizione a sostanze irritanti può provocare la morte se gli organi critici sono gravemente danneggiati. D'altra parte, il danno può essere reversibile o può comportare la perdita permanente di un certo grado di funzionalità, come ad esempio una ridotta capacità di scambio di gas.
Risposta fibrotica
Un certo numero di polveri porta allo sviluppo di un gruppo di disturbi polmonari cronici chiamati pneumoconiosi. Questo termine generico comprende molte condizioni fibrotiche del polmone, cioè malattie caratterizzate dalla formazione di cicatrici nel tessuto connettivo interstiziale. Le pneumoconiosi sono dovute all'inalazione e successiva ritenzione selettiva di alcune polveri negli alveoli, dai quali sono soggette a sequestro interstiziale.
Le pneumoconiosi sono caratterizzate da specifiche lesioni fibrotiche, che differiscono per tipo e pattern a seconda della polvere coinvolta. Ad esempio, la silicosi, dovuta alla deposizione di silice priva di cristalli, è caratterizzata da una fibrosi di tipo nodulare, mentre nell'asbestosi si riscontra una fibrosi diffusa, dovuta all'esposizione alle fibre di amianto. Alcune polveri, come l'ossido di ferro, producono solo alterazioni radiologiche (siderosi) senza compromissione funzionale, mentre gli effetti di altre vanno da una minima disabilità alla morte.
Risposta allergica
Le risposte allergiche coinvolgono il fenomeno noto come sensibilizzazione. L'esposizione iniziale a un allergene provoca l'induzione della formazione di anticorpi; la successiva esposizione dell'individuo ora "sensibilizzato" provoca una risposta immunitaria, cioè una reazione anticorpo-antigene (l'antigene è l'allergene in combinazione con una proteina endogena). Questa reazione immunitaria può verificarsi immediatamente dopo l'esposizione all'allergene o può essere una risposta ritardata.
Le reazioni allergiche respiratorie primarie sono l'asma bronchiale, reazioni nel tratto respiratorio superiore che comportano il rilascio di istamina o di mediatori simili all'istamina a seguito di reazioni immunitarie nella mucosa e un tipo di polmonite (infiammazione polmonare) nota come alveolite allergica estrinseca. Oltre a queste reazioni locali, una reazione allergica sistemica (shock anafilattico) può seguire l'esposizione ad alcuni allergeni chimici.
Risposta infettiva
Gli agenti infettivi possono causare tubercolosi, antrace, ornitosi, brucellosi, istoplasmosi, malattia del legionario e così via.
Risposta cancerogena
Il cancro è un termine generico per un gruppo di malattie correlate caratterizzate dalla crescita incontrollata dei tessuti. Il suo sviluppo è dovuto a un complesso processo di interazione di più fattori nell'ospite e nell'ambiente.
Una delle maggiori difficoltà nel tentare di correlare l'esposizione a un agente specifico allo sviluppo del cancro nell'uomo è il lungo periodo di latenza, tipicamente da 15 a 40 anni, tra l'inizio dell'esposizione e la manifestazione della malattia.
Esempi di inquinanti atmosferici che possono provocare il cancro ai polmoni sono l'arsenico ei suoi composti, i cromati, la silice, le particelle contenenti idrocarburi policiclici aromatici e alcune polveri contenenti nichel. Le fibre di amianto possono causare il cancro bronchiale e il mesotelioma della pleura e del peritoneo. Le particelle radioattive depositate possono esporre il tessuto polmonare ad alte dosi locali di radiazioni ionizzanti ed essere la causa del cancro.
Risposta sistemica
Molte sostanze chimiche ambientali producono una malattia sistemica generalizzata a causa dei loro effetti su una serie di siti bersaglio. I polmoni non sono solo il bersaglio di molti agenti nocivi, ma il sito di ingresso di sostanze tossiche che passano attraverso i polmoni nel flusso sanguigno senza alcun danno ai polmoni. Tuttavia, quando vengono distribuiti dalla circolazione sanguigna a vari organi, possono danneggiarli o causare avvelenamenti generali e avere effetti sistemici. Questo ruolo dei polmoni nella patologia occupazionale non è oggetto di questo articolo. Tuttavia, va menzionato l'effetto di particelle finemente disperse (fumi) di diversi ossidi metallici che sono spesso associati a una sindrome sistemica acuta nota come febbre da fumi metallici.
Esame della funzionalità polmonare
La funzione polmonare può essere misurata in diversi modi. Tuttavia, lo scopo delle misurazioni deve essere chiaro prima dell'esame, al fine di interpretare correttamente i risultati. In questo articolo tratteremo l'esame della funzionalità polmonare con particolare riguardo all'ambito lavorativo. È importante ricordare i limiti nelle diverse misurazioni della funzione polmonare. Gli effetti temporanei acuti sulla funzionalità polmonare possono non essere distinguibili in caso di esposizione a polvere fibrogenica come quarzo e amianto, ma possono esserlo effetti cronici sulla funzionalità polmonare dopo un'esposizione a lungo termine (>20 anni). Ciò è dovuto al fatto che gli effetti cronici si verificano anni dopo che la polvere è stata inalata e depositata nei polmoni. D'altra parte, gli effetti temporanei acuti delle polveri organiche e inorganiche, così come le muffe, i fumi di saldatura e gli scarichi dei motori, ben si prestano allo studio. Ciò è dovuto al fatto che l'effetto irritante di queste polveri si manifesterà dopo alcune ore di esposizione. Effetti acuti o cronici sulla funzionalità polmonare possono essere rilevati anche in caso di esposizione a concentrazioni di gas irritanti (biossido di azoto, aldeidi, acidi e cloruri acidi) in prossimità di valori limite di esposizione ben documentati, soprattutto se l'effetto è potenziato dalla contaminazione atmosferica da particolato .
Le misurazioni della funzionalità polmonare devono essere sicure per i soggetti esaminati e l'apparecchiatura per la funzionalità polmonare deve essere sicura per l'esaminatore. È disponibile una sintesi dei requisiti specifici per diversi tipi di apparecchiature per la funzionalità polmonare (ad esempio, Quanjer et al. 1993). Naturalmente, l'attrezzatura deve essere calibrata secondo standard indipendenti. Ciò può essere difficile da ottenere, soprattutto quando si utilizzano apparecchiature computerizzate. Il risultato del test di funzionalità polmonare dipende sia dal soggetto che dall'esaminatore. Per fornire risultati soddisfacenti dall'esame, i tecnici devono essere ben addestrati e in grado di istruire attentamente il soggetto e anche incoraggiare il soggetto a svolgere correttamente il test. L'esaminatore dovrebbe anche avere conoscenza delle vie aeree e dei polmoni per interpretare correttamente i risultati delle registrazioni.
Si raccomanda che i metodi utilizzati abbiano una riproducibilità piuttosto elevata sia tra soggetti che all'interno di essi. La riproducibilità può essere misurata come coefficiente di variazione, cioè la deviazione standard moltiplicata per 100 divisa per il valore medio. Si considerano accettabili valori inferiori al 10% in misurazioni ripetute sullo stesso soggetto.
Per determinare se i valori misurati sono patologici o meno, devono essere confrontati con equazioni di previsione. Solitamente le equazioni di predizione delle variabili spirometriche si basano su età e altezza, stratificate per sesso. Gli uomini hanno in media valori di funzionalità respiratoria più elevati rispetto alle donne, della stessa età e altezza. La funzione polmonare diminuisce con l'età e aumenta con l'altezza. Un soggetto alto avrà quindi un volume polmonare maggiore di un soggetto basso della stessa età. Il risultato delle equazioni di previsione può differire notevolmente tra le diverse popolazioni di riferimento. Anche la variazione di età e altezza nella popolazione di riferimento influenzerà i valori previsti. Ciò significa, ad esempio, che un'equazione di previsione non deve essere utilizzata se l'età e/o l'altezza del soggetto esaminato sono al di fuori degli intervalli per la popolazione che è alla base dell'equazione di previsione.
Il fumo ridurrà anche la funzione polmonare e l'effetto può essere potenziato in soggetti che sono esposti professionalmente ad agenti irritanti. La funzione polmonare era considerata non patologica se i valori ottenuti rientravano nell'80% del valore previsto, derivato da un'equazione di previsione.
Misure
Le misurazioni della funzionalità polmonare vengono eseguite per giudicare la condizione dei polmoni. Le misurazioni possono riguardare volumi polmonari misurati singoli o multipli o le proprietà dinamiche delle vie aeree e dei polmoni. Quest'ultimo è solitamente determinato attraverso manovre dipendenti dallo sforzo. Le condizioni nei polmoni possono anche essere esaminate per quanto riguarda la loro funzione fisiologica, cioè la capacità di diffusione, la resistenza e la compliance delle vie aeree (vedi sotto).
Le misurazioni relative alla capacità ventilatoria sono ottenute mediante spirometria. La manovra respiratoria viene solitamente eseguita come inspirazione massima seguita da un'espirazione massima, capacità vitale (VC, misurata in litri). Devono essere eseguite almeno tre registrazioni tecnicamente soddisfacenti (ossia, sforzo inspiratorio ed espiratorio completo e nessuna perdita osservata) e deve essere riportato il valore più alto. Il volume può essere misurato direttamente mediante una campana a tenuta d'acqua oa bassa resistenza, oppure misurato indirettamente mediante pneumotacografia (ossia, integrazione di un segnale di flusso nel tempo). È importante qui notare che tutti i volumi polmonari misurati dovrebbero essere espressi in BTPS, cioè temperatura corporea e pressione ambiente satura di vapore acqueo.
La capacità vitale in espirazione forzata (FVC, in litri) è definita come una misurazione della VC eseguita con uno sforzo espiratorio forzato massimo. Grazie alla semplicità del test e all'attrezzatura relativamente poco costosa, l'espiratogramma forzato è diventato un test utile nel monitoraggio della funzionalità polmonare. Tuttavia, ciò ha portato a molte registrazioni scadenti, il cui valore pratico è discutibile. Per effettuare registrazioni soddisfacenti può essere utile la linea guida aggiornata per la raccolta e l'uso dell'espiratogramma forzato, pubblicata dall'American Thoracic Society nel 1987.
I flussi istantanei possono essere misurati sulle curve flusso-volume o flusso-tempo, mentre i flussi oi tempi medi nel tempo sono derivati dallo spirogramma. Le variabili associate che possono essere calcolate dall'espiratogramma forzato sono il volume espiratorio forzato in un secondo (FEV1, in litri al secondo), in percentuale di FVC (FEV1%), flusso di picco (PEF, l/s), flussi massimi al 50% e al 75% della capacità vitale forzata (MEF50 e MEF25, rispettivamente). Un'illustrazione della derivazione del FEV1 dall'espiratogramma forzato è delineato nella figura 1. Nei soggetti sani, le portate massime a grandi volumi polmonari (cioè all'inizio dell'espirazione) riflettono principalmente le caratteristiche di flusso delle grandi vie aeree mentre quelle a piccoli volumi polmonari (cioè alla fine di espirazione) sono generalmente ritenuti riflettere le caratteristiche delle piccole vie aeree, figura 2. In queste ultime il flusso è laminare, mentre nelle grandi vie aeree può essere turbolento.
Figura 1. Spirogramma espiratorio forzato che mostra la derivazione del FEVXNUMX1 e FVC secondo il principio di estrapolazione.
Figura 2. Curva flusso-volume che mostra la derivazione del flusso espiratorio di picco (PEF), i flussi massimi al 50% e al 75% della capacità vitale forzata (![]() ed
ed ![]() , rispettivamente).
, rispettivamente).
Il PEF può anche essere misurato da un piccolo dispositivo portatile come quello sviluppato da Wright nel 1959. Un vantaggio di questa apparecchiatura è che il soggetto può effettuare misurazioni seriali, ad esempio sul posto di lavoro. Per ottenere registrazioni utili, però, è necessario istruire bene i soggetti. Inoltre, si dovrebbe tenere presente che le misurazioni del PEF con, ad esempio, un misuratore di Wright e quelle misurate dalla spirometria convenzionale non dovrebbero essere confrontate a causa delle diverse tecniche di soffio.
Le variabili spirometriche VC, FVC e FEV1 mostrano una ragionevole variazione tra individui in cui età, altezza e sesso di solito spiegano dal 60 al 70% della variazione. I disturbi restrittivi della funzione polmonare si tradurranno in valori più bassi per VC, FVC e FEV1. Le misurazioni dei flussi durante l'espirazione mostrano una grande variazione individuale, poiché i flussi misurati dipendono sia dallo sforzo che dal tempo. Ciò significa, ad esempio, che un soggetto avrà un flusso estremamente elevato in caso di volume polmonare ridotto. D'altra parte, il flusso può essere estremamente basso in caso di volume polmonare molto elevato. Tuttavia, il flusso è generalmente ridotto in caso di malattia cronica ostruttiva (p. es., asma, bronchite cronica).
Figura 3. Schema principale dell'apparecchiatura per la determinazione della capacità polmonare totale (TLC) secondo la tecnica della diluizione dell'elio.
La proporzione del volume residuo (RV), cioè il volume di aria che è ancora nei polmoni dopo un'espirazione massima, può essere determinata mediante diluizione del gas o mediante pletismografia corporea. La tecnica della diluizione del gas richiede attrezzature meno complicate ed è quindi più conveniente da utilizzare negli studi effettuati sul posto di lavoro. Nella figura 3 è stato delineato il principio della tecnica di diluizione del gas. La tecnica si basa sulla diluizione di un gas indicatore in un circuito di respirazione. Il gas indicatore deve essere scarsamente solubile nei tessuti biologici in modo che non venga assorbito dai tessuti e dal sangue nei polmoni. Inizialmente si utilizzava l'idrogeno, ma per la sua capacità di formare miscele esplosive con l'aria è stato sostituito dall'elio, facilmente individuabile grazie al principio della conducibilità termica.
Il soggetto e l'apparato formano un sistema chiuso, e la concentrazione iniziale del gas viene così ridotta quando viene diluita nel volume del gas nei polmoni. Dopo l'equilibrio, la concentrazione del gas indicatore è la stessa nei polmoni come nell'apparato e la capacità funzionale residua (FRC) può essere calcolata mediante una semplice equazione di diluizione. Il volume dello spirometro (compresa l'aggiunta della miscela di gas nello spirometro) è indicato da VS, VL è il volume del polmone, Fi è la concentrazione iniziale del gas e Ff è la concentrazione finale.
FR = VL = [(VS · Fi) / Ff] - VS
Vengono eseguite da due a tre manovre VC per fornire una base affidabile per il calcolo del TLC (in litri). Le suddivisioni dei diversi volumi polmonari sono delineate nella figura 4.
Figura 4. Spirogramma etichettato per mostrare le suddivisioni della capacità totale.
A causa del cambiamento delle proprietà elastiche delle vie aeree, RV e FRC aumentano con l'età. Nelle malattie croniche ostruttive, di solito si osservano valori aumentati di RV e FRC, mentre VC è diminuito. Tuttavia, in soggetti con aree polmonari scarsamente ventilate, ad esempio soggetti con enfisema, la tecnica della diluizione del gas può sottostimare RV, FRC e anche TLC. Ciò è dovuto al fatto che il gas indicatore non comunicherà con le vie aeree chiuse, e quindi la diminuzione della concentrazione del gas indicatore darà valori erroneamente piccoli.
Figura 5. Uno schema principale della registrazione della chiusura delle vie aeree e della pendenza del plateau alveolare (%![]() ).
).
Le misure della chiusura delle vie aeree e della distribuzione del gas nei polmoni possono essere ottenute in un'unica manovra mediante la tecnica di lavaggio del respiro singolo, figura 5. L'apparecchiatura è composta da uno spirometro collegato a un sistema bag-in-box e un registratore per misurazioni continue della concentrazione di azoto. La manovra si effettua mediante una massima inspirazione di ossigeno puro dalla sacca. All'inizio dell'espirazione, la concentrazione di azoto aumenta a seguito dello svuotamento dello spazio morto del soggetto, contenente ossigeno puro. L'espirazione continua con l'aria dalle vie aeree e dagli alveoli. Infine, l'aria dagli alveoli, contenente dal 20 al 40% di azoto, viene espirata. Quando l'espirazione dalle parti basali dei polmoni aumenta, la concentrazione di azoto aumenterà bruscamente in caso di chiusura delle vie aeree nelle regioni polmonari dipendenti, figura 5. Questo volume sopra RV, al quale le vie aeree si chiudono durante l'espirazione, è solitamente espresso come volume di chiusura (CV) in percentuale di VC (CV%). La distribuzione dell'aria inspirata nei polmoni è espressa come pendenza del plateau alveolare (%N2 o fase III, %N2/L). Si ottiene prendendo la differenza di concentrazione di azoto tra il punto in cui viene espirato il 30% dell'aria e il punto di chiusura delle vie aeree e dividendola per il volume corrispondente.
L'invecchiamento così come i disturbi ostruttivi cronici si tradurranno in valori aumentati sia per CV% che per fase III. Tuttavia, nemmeno i soggetti sani hanno una distribuzione uniforme dei gas nei polmoni, con valori leggermente elevati per la fase III, cioè dall'1 al 2% di N2/l. Si ritiene che le variabili CV% e fase III riflettano le condizioni nelle piccole vie aeree periferiche con un diametro interno di circa 2 mm. Normalmente, le vie aeree periferiche contribuiscono a una piccola parte (dal 10 al 20%) della resistenza totale delle vie aeree. Cambiamenti piuttosto estesi che non sono rilevabili dai test di funzionalità polmonare convenzionali come la spirometria dinamica, possono verificarsi, ad esempio, a seguito di un'esposizione a sostanze irritanti nell'aria nelle vie aeree periferiche. Ciò suggerisce che l'ostruzione delle vie aeree inizia nelle piccole vie aeree. I risultati degli studi hanno anche mostrato alterazioni del CV% e della fase III prima che si verificassero cambiamenti dalla spirometria dinamica e statica. Questi primi cambiamenti possono andare in remissione quando l'esposizione ad agenti pericolosi è cessata.
Il fattore di trasferimento del polmone (mmol/min; kPa) è un'espressione della capacità di diffusione del trasporto di ossigeno nei capillari polmonari. Il fattore di trasferimento può essere determinato utilizzando tecniche di respiro singolo o multiplo; la tecnica del respiro singolo è considerata la più adatta negli studi sul posto di lavoro. Viene utilizzato il monossido di carbonio (CO) poiché la contropressione di CO è molto bassa nel sangue periferico, a differenza di quella dell'ossigeno. Si presume che l'assorbimento di CO segua un modello esponenziale e questa ipotesi può essere utilizzata per determinare il fattore di trasferimento per il polmone.
Determinazione di TLCO (fattore di trasferimento misurato con CO) viene effettuato mediante una manovra respiratoria comprendente un'espirazione massimale, seguita da un'inspirazione massimale di una miscela gassosa contenente monossido di carbonio, elio, ossigeno e azoto. Dopo un periodo di trattenimento del respiro, viene eseguita un'espirazione massima, che riflette il contenuto nell'aria alveolare, Figura 10. L'elio viene utilizzato per la determinazione del volume alveolare (VA). Supponendo che la diluizione di CO sia la stessa dell'elio, si può calcolare la concentrazione iniziale di CO, prima dell'inizio della diffusione. TLCO è calcolato secondo l'equazione delineata di seguito, dove k dipende dalle dimensioni dei termini componenti, t è il tempo effettivo per trattenere il respiro e log è il logaritmo in base 10. Il volume ispirato è indicato Vi e le frazioni F di CO ed elio sono indicati con i ed a per ispirato e alveolare, rispettivamente.
TLCO = k Vi (Fa,Lui/Fi,He) tronco d'albero (Fi,CO Fa,He/Fa, CO Fi,Lui) (t)-1
Figura 6. Uno schema principale della registrazione del fattore di trasferimento
La dimensione di TLCO dipenderà da una varietà di condizioni, ad esempio la quantità di emoglobina disponibile, il volume degli alveoli ventilati e dei capillari polmonari perfusi e la loro relazione reciproca. Valori per TLCO diminuiscono con l'età e aumentano con l'attività fisica e l'aumento dei volumi polmonari. Diminuito TLCO si troverà sia nei disturbi polmonari restrittivi che in quelli ostruttivi.
La compliance (l/kPa) è una funzione, inter alia, della proprietà elastica dei polmoni. I polmoni hanno una tendenza intrinseca a collaborare, cioè a collassare. La capacità di mantenere i polmoni tesi dipenderà dal tessuto polmonare elastico, dalla tensione superficiale negli alveoli e dalla muscolatura bronchiale. D'altra parte, la parete toracica tende ad espandersi a volumi polmonari da 1 a 2 litri al di sopra del livello FRC. A volumi polmonari più elevati, deve essere applicata potenza per espandere ulteriormente la parete toracica. A livello di FRC, la corrispondente tendenza nei polmoni è bilanciata dalla tendenza ad espandersi. Il livello FRC è quindi indicato dal livello di riposo del polmone.
La compliance del polmone è definita come la variazione di volume divisa per la variazione di pressione transpolmonare, cioè la differenza tra le pressioni nella bocca (atmosferica) e nel polmone, come risultato di una manovra respiratoria. Le misurazioni della pressione nel polmone non sono facilmente eseguibili e sono quindi sostituite da misurazioni della pressione nell'esofago. La pressione nell'esofago è quasi uguale alla pressione nel polmone e viene misurata con un sottile catetere di polietilene con un palloncino che copre i 10 cm distali. Durante le manovre inspiratorie ed espiratorie, le variazioni di volume e pressione vengono registrate rispettivamente mediante uno spirometro e un trasduttore di pressione. Quando le misurazioni vengono eseguite durante la respirazione corrente, è possibile misurare la compliance dinamica. La compliance statica si ottiene quando viene eseguita una manovra VC lenta. In quest'ultimo caso le misurazioni vengono effettuate in un pletismografo corporeo e l'espirazione viene interrotta ad intermittenza mediante un otturatore. Tuttavia, le misurazioni della compliance sono complicate da eseguire quando si esaminano gli effetti dell'esposizione sulla funzione polmonare nel luogo di lavoro e questa tecnica è considerata più appropriata in laboratorio.
Nella fibrosi si osserva una minore compliance (aumento dell'elasticità). Per provocare un cambiamento di volume, sono necessari grandi cambiamenti di pressione. D'altra parte, si osserva un'elevata compliance, ad esempio, nell'enfisema come risultato della perdita di tessuto elastico e quindi anche di elasticità nel polmone.
La resistenza nelle vie aeree dipende essenzialmente dal raggio e dalla lunghezza delle vie aeree ma anche dalla viscosità dell'aria. La resistenza delle vie aeree (RL in (kPa/l) /s), può essere determinato utilizzando uno spirometro, un trasduttore di pressione e un pneumotacografo (per misurare il flusso). Le misurazioni possono anche essere effettuate utilizzando un pletismografo corporeo per registrare le variazioni di flusso e pressione durante le manovre ansimanti. Con la somministrazione di un farmaco destinato a provocare broncocostrizione, si possono identificare soggetti sensibili, a causa delle loro vie aeree iperreattive. I soggetti con asma di solito hanno valori aumentati per RL.
Effetti acuti e cronici dell'esposizione professionale sulla funzione polmonare
La misurazione della funzionalità polmonare può essere utilizzata per rivelare un effetto dell'esposizione professionale sui polmoni. L'esame della funzionalità polmonare prima dell'assunzione non dovrebbe essere utilizzato per escludere i soggetti in cerca di lavoro. Questo perché la funzione polmonare dei soggetti sani varia entro ampi limiti ed è difficile tracciare una linea di confine al di sotto della quale si possa tranquillamente affermare che il polmone è patologico. Un altro motivo è che l'ambiente di lavoro dovrebbe essere sufficientemente buono da consentire anche ai soggetti con lieve compromissione della funzionalità polmonare di lavorare in sicurezza.
Gli effetti cronici sui polmoni nei soggetti professionalmente esposti possono essere rilevati in diversi modi. Le tecniche sono progettate per determinare gli effetti storici, tuttavia, e sono meno adatte a servire come linee guida per prevenire la compromissione della funzione polmonare. Un disegno di studio comune consiste nel confrontare i valori effettivi nei soggetti esposti con i valori di funzionalità polmonare ottenuti in una popolazione di riferimento senza esposizione professionale. I soggetti di riferimento possono essere assunti dalle stesse (o vicine) sedi di lavoro o dalla stessa città.
L'analisi multivariata è stata utilizzata in alcuni studi per valutare le differenze tra soggetti esposti e referenti non esposti abbinati. I valori della funzionalità polmonare nei soggetti esposti possono anche essere standardizzati mediante un'equazione di riferimento basata sui valori della funzionalità polmonare nei soggetti non esposti.
Un altro approccio è quello di studiare la differenza tra i valori della funzione polmonare nei lavoratori esposti e non esposti dopo l'aggiustamento per età e altezza con l'utilizzo di valori di riferimento esterni, calcolati mediante un'equazione di previsione basata su soggetti sani. La popolazione di riferimento può anche essere abbinata ai soggetti esposti secondo l'etnia, il sesso, l'età, l'altezza e l'abitudine al fumo al fine di un ulteriore controllo di tali fattori influenzanti.
Il problema è, tuttavia, decidere se una diminuzione è abbastanza grande da essere classificata come patologica, quando si utilizzano valori di riferimento esterni. Sebbene gli strumenti negli studi debbano essere portatili e semplici, occorre prestare attenzione sia alla sensibilità del metodo scelto per rilevare piccole anomalie nelle vie aeree e nei polmoni sia alla possibilità di combinare diversi metodi. Ci sono indicazioni che i soggetti con sintomi respiratori, come la dispnea da sforzo, corrono un rischio maggiore di avere un declino accelerato della funzione polmonare. Ciò significa che la presenza di sintomi respiratori è importante e quindi non deve essere trascurata.
Il soggetto può anche essere seguito dalla spirometria, per esempio, una volta all'anno, per un certo numero di anni, al fine di dare un avvertimento contro lo sviluppo della malattia. Ci sono limitazioni, tuttavia, poiché questo richiederà molto tempo e la funzione polmonare potrebbe essersi deteriorata in modo permanente quando si può osservare la diminuzione. Questo approccio non deve pertanto essere una scusa per ritardare l'attuazione di misure volte a ridurre le concentrazioni nocive di inquinanti atmosferici.
Infine, gli effetti cronici sulla funzione polmonare possono anche essere studiati esaminando i singoli cambiamenti della funzione polmonare in soggetti esposti e non esposti nel corso di un certo numero di anni. Un vantaggio del disegno dello studio longitudinale è che la variabilità intersoggettiva viene eliminata; tuttavia, la progettazione è considerata lunga e costosa.
I soggetti suscettibili possono anche essere identificati confrontando la loro funzione polmonare con e senza esposizione durante i turni di lavoro. Al fine di minimizzare i possibili effetti delle variazioni diurne, la funzione polmonare viene misurata alla stessa ora del giorno in un'occasione non esposta e una esposta. La condizione di non esposizione può essere ottenuta, ad esempio, spostando occasionalmente il lavoratore in un'area non contaminata o utilizzando un respiratore adatto durante un intero turno, o in alcuni casi eseguendo misurazioni della funzionalità polmonare nel pomeriggio del giorno di riposo del lavoratore.
Una preoccupazione particolare è che effetti ripetuti e temporanei possono provocare effetti cronici. Una diminuzione acuta temporanea della funzione polmonare può essere non solo un indicatore di esposizione biologica, ma anche un predittore di un decremento cronico della funzione polmonare. L'esposizione agli inquinanti atmosferici può provocare effetti acuti percepibili sulla funzione polmonare, sebbene i valori medi degli inquinanti atmosferici misurati siano inferiori ai valori limite igienici. Sorge quindi la domanda se questi effetti siano davvero dannosi a lungo termine. È difficile rispondere direttamente a questa domanda, soprattutto perché l'inquinamento atmosferico nei luoghi di lavoro ha spesso una composizione complessa e l'esposizione non può essere descritta in termini di concentrazioni medie dei singoli composti. L'effetto di un'esposizione professionale è anche in parte dovuto alla sensibilità dell'individuo. Ciò significa che alcuni soggetti reagiranno prima o in misura maggiore rispetto ad altri. Il motivo fisiopatologico alla base di una diminuzione acuta e temporanea della funzione polmonare non è completamente compreso. La reazione avversa all'esposizione a un contaminante atmosferico irritante è, tuttavia, una misura oggettiva, in contrasto con esperienze soggettive come sintomi di diversa origine.
Il vantaggio di rilevare i cambiamenti precoci nelle vie aeree e nei polmoni causati da inquinanti atmosferici pericolosi è ovvio: l'esposizione prevalente può essere ridotta per prevenire malattie più gravi. Pertanto, un obiettivo importante a questo proposito è utilizzare le misurazioni degli effetti temporanei acuti sulla funzione polmonare come un sensibile sistema di allerta precoce che può essere utilizzato quando si studiano gruppi di lavoratori sani.
Monitoraggio degli irritanti
L'irritazione è uno dei criteri più frequenti per la fissazione dei valori limite di esposizione. Tuttavia, non è certo che il rispetto di un limite di esposizione basato sull'irritazione protegga dall'irritazione. Va considerato che un limite di esposizione per un contaminante dell'aria di solito contiene almeno due parti: un limite medio ponderato nel tempo (TWAL) e un limite di esposizione a breve termine (STEL), o almeno regole per il superamento della media ponderata nel tempo limite, “limiti di escursione”. Nel caso di sostanze altamente irritanti, come l'anidride solforosa, l'acroleina e il fosgene, è importante limitare la concentrazione anche durante periodi molto brevi, ed è stata quindi pratica comune fissare valori limite di esposizione professionale sotto forma di limiti massimi, con un periodo di campionamento che sia mantenuto il più breve consentito dalle strutture di misurazione.
I valori limite medi ponderati nel tempo per una giornata di otto ore combinati con le regole per l'escursione al di sopra di questi valori sono forniti per la maggior parte delle sostanze nell'elenco dei valori limite di soglia (TLV) della Conferenza americana degli igienisti industriali governativi (ACGIH). L'elenco TLV del 1993-94 contiene la seguente dichiarazione relativa ai limiti di escursione per il superamento dei valori limite:
“Per la stragrande maggioranza delle sostanze con un TLV-TWA, non sono disponibili dati tossicologici sufficienti per giustificare uno STEL = limite di esposizione a breve termine). Tuttavia, le escursioni al di sopra del TLV-TWA dovrebbero essere controllate anche quando il TWA di otto ore rientra nei limiti raccomandati”.
Le misurazioni dell'esposizione di contaminanti atmosferici noti e il confronto con valori limite di esposizione ben documentati dovrebbero essere effettuati su base routinaria. Vi sono, tuttavia, molte situazioni in cui la determinazione del rispetto dei valori limite di esposizione non è sufficiente. Questo è il caso nelle seguenti circostanze (inter alia):
- quando il valore limite è troppo elevato per evitare irritazioni
- quando l'irritante è sconosciuto
- quando l'irritante è una miscela complessa e non è noto alcun indicatore adatto.
Come sostenuto in precedenza, la misurazione degli effetti acuti e temporanei sulla funzione polmonare può essere utilizzata in questi casi come avvertimento contro la sovraesposizione a sostanze irritanti.
Nei casi (2) e (3), gli effetti acuti e temporanei sulla funzione polmonare possono essere applicabili anche nel testare l'efficacia delle misure di controllo per ridurre l'esposizione alla contaminazione dell'aria o nelle indagini scientifiche, ad esempio, nell'attribuire effetti biologici ai componenti dell'aria contaminanti. Seguono alcuni esempi in cui effetti acuti e temporanei sulla funzionalità polmonare sono stati impiegati con successo nelle indagini sulla salute sul lavoro.
Studi sugli effetti sulla funzione polmonare acuta e temporanea
Alla fine del 1950, nei lavoratori del cotone è stata registrata una diminuzione temporanea della funzione polmonare correlata al lavoro durante un turno di lavoro. esposti a toluene diisocianato, vigili del fuoco, addetti alla lavorazione della gomma, stampatori e animemaker, saldatori, sciolinatori, lavoratori esposti a polveri organiche e sostanze irritanti nelle vernici a base acqua.
Tuttavia, ci sono anche diversi esempi in cui le misurazioni prima e dopo l'esposizione, di solito durante un turno, non sono riuscite a dimostrare alcun effetto acuto, nonostante un'esposizione elevata. Ciò è probabilmente dovuto all'effetto della normale variazione circadiana, principalmente nelle variabili della funzione polmonare a seconda delle dimensioni del calibro delle vie aeree. Pertanto, la diminuzione temporanea di queste variabili deve superare la normale variazione circadiana per essere riconosciuta. Il problema può essere aggirato, tuttavia, misurando la funzione polmonare alla stessa ora del giorno in ogni occasione di studio. Utilizzando il dipendente esposto come proprio controllo, la variazione interindividuale viene ulteriormente ridotta. I saldatori sono stati studiati in questo modo e, sebbene la differenza media tra i valori FVC non esposti ed esposti fosse inferiore al 3% in 15 saldatori esaminati, questa differenza era significativa al livello di confidenza del 95% con una potenza superiore al 99%.
Gli effetti transitori reversibili sui polmoni possono essere utilizzati come indicatore di esposizione di complicati componenti irritanti. Nello studio sopra citato, le particelle nell'ambiente di lavoro erano determinanti per gli effetti irritanti sulle vie respiratorie e sui polmoni. Le particelle sono state rimosse da un respiratore costituito da un filtro combinato con un casco per saldatura. I risultati hanno indicato che gli effetti sui polmoni erano causati dalle particelle nei fumi di saldatura e che l'uso di un respiratore antiparticolato potrebbe prevenire questo effetto.
L'esposizione allo scarico diesel dà anche effetti irritativi misurabili sui polmoni, mostrati come una diminuzione acuta e temporanea della funzionalità polmonare. I filtri meccanici montati sui tubi di scarico dei camion utilizzati nelle operazioni di carico dagli stivatori alleviavano i disturbi soggettivi e riducevano la diminuzione acuta e temporanea della funzionalità polmonare osservata quando non veniva eseguita alcuna filtrazione. I risultati indicano quindi che la presenza di particelle nell'ambiente di lavoro svolge un ruolo nell'effetto irritativo sulle vie aeree e sui polmoni e che è possibile valutare l'effetto mediante misurazioni dei cambiamenti acuti nella funzione polmonare.
Una molteplicità di esposizioni e un ambiente di lavoro in continua evoluzione possono presentare difficoltà nel discernere la relazione causale dei diversi agenti esistenti in un ambiente di lavoro. Lo scenario di esposizione nelle segherie è un esempio illuminante. Non è possibile (ad esempio, per motivi economici) effettuare misurazioni dell'esposizione di tutti i possibili agenti (terpeni, polvere, muffe, batteri, endotossine, micotossine, ecc.) in questo ambiente di lavoro. Un metodo fattibile può essere quello di seguire lo sviluppo della funzione polmonare longitudinalmente. In uno studio sui lavoratori delle segherie nel reparto di rifilatura del legno, la funzionalità polmonare è stata esaminata prima e dopo una settimana lavorativa e non è stata riscontrata alcuna diminuzione statisticamente significativa. Tuttavia, uno studio di follow-up condotto alcuni anni dopo ha rivelato che quei lavoratori che hanno effettivamente avuto una diminuzione numerica della funzione polmonare durante una settimana lavorativa hanno anche avuto un declino accelerato a lungo termine della funzione polmonare. Ciò potrebbe indicare che i soggetti vulnerabili possono essere rilevati misurando i cambiamenti nella funzione polmonare durante una settimana lavorativa.
Malattie causate da irritanti respiratori e sostanze chimiche tossiche
La presenza di sostanze irritanti per le vie respiratorie sul posto di lavoro può essere sgradevole e fonte di distrazione, portando a uno scarso morale e a una diminuzione della produttività. Alcune esposizioni sono pericolose, persino letali. In entrambi gli estremi, il problema degli irritanti respiratori e delle sostanze chimiche tossiche inalate è comune; molti lavoratori affrontano una minaccia quotidiana di esposizione. Questi composti causano danni mediante una varietà di meccanismi diversi e l'entità della lesione può variare notevolmente, a seconda del grado di esposizione e delle proprietà biochimiche dell'inalante. Tuttavia, hanno tutti la caratteristica dell'aspecificità; cioè, al di sopra di un certo livello di esposizione praticamente tutte le persone subiscono una minaccia per la loro salute.
Esistono altre sostanze inalate che causano problemi respiratori solo a individui suscettibili; tali disturbi sono affrontati nel modo più appropriato come malattie di origine allergica e immunologica. Alcuni composti, come gli isocianati, le anidridi acide e le resine epossidiche, possono agire non solo come irritanti aspecifici ad alte concentrazioni, ma possono anche predisporre alcuni soggetti alla sensibilizzazione allergica. Questi composti provocano sintomi respiratori in individui sensibilizzati a concentrazioni molto basse.
Gli irritanti respiratori includono sostanze che causano infiammazione delle vie respiratorie dopo essere state inalate. Possono verificarsi danni nelle vie aeree superiori e inferiori. Più pericolosa è l'infiammazione acuta del parenchima polmonare, come nella polmonite chimica o nell'edema polmonare non cardiogeno. I composti che possono causare danni al parenchima sono considerati sostanze chimiche tossiche. Molte sostanze chimiche tossiche inalate agiscono anche come irritanti delle vie respiratorie, avvertendoci del loro pericolo con il loro odore nocivo e sintomi di irritazione del naso e della gola e tosse. La maggior parte degli irritanti respiratori sono anche tossici per il parenchima polmonare se inalati in quantità sufficiente.
Molte sostanze inalate hanno effetti tossici sistemici dopo essere state assorbite per inalazione. Gli effetti infiammatori sul polmone possono essere assenti, come nel caso del piombo, del monossido di carbonio o dell'acido cianidrico. L'infiammazione polmonare minima è normalmente osservata nel febbri da inalazione (p. es., sindrome tossica da polvere organica, febbre da fumi metallici e febbre da fumi di polimero). Gravi danni ai polmoni e agli organi distali si verificano con una significativa esposizione a tossine come cadmio e mercurio.
Le proprietà fisiche delle sostanze inalate predicono il sito di deposizione; gli irritanti produrranno sintomi in questi siti. Particelle grandi (da 10 a 20 mm) si depositano nel naso e nelle vie aeree superiori, particelle più piccole (da 5 a 10 mm) si depositano nella trachea e nei bronchi e particelle di dimensioni inferiori a 5 mm possono raggiungere gli alveoli. Le particelle inferiori a 0.5 mm sono così piccole che si comportano come i gas. I gas tossici si depositano in base alla loro solubilità. Un gas idrosolubile sarà adsorbito dalla mucosa umida delle vie aeree superiori; i gas meno solubili si depositeranno in modo più casuale in tutto il tratto respiratorio.
Irritanti delle vie respiratorie
Gli irritanti respiratori causano un'infiammazione non specifica del polmone dopo essere stati inalati. Queste sostanze, le loro fonti di esposizione, le proprietà fisiche e di altro tipo e gli effetti sulla vittima sono descritti nella Tabella 1. I gas irritanti tendono ad essere più solubili in acqua dei gas più tossici per il parenchima polmonare. I fumi tossici sono più pericolosi quando hanno una soglia irritante alta; cioè, c'è poco avvertimento che il fumo viene inalato perché c'è poca irritazione.
Tabella 1. Riepilogo degli irritanti respiratori
|
Chemical |
Fonti di esposizione |
Proprietà importanti |
Lesioni prodotte |
Livello di esposizione pericolosa inferiore a 15 min (PPM) |
|
acetaldeide |
Materie plastiche, industria della gomma sintetica, prodotti della combustione |
Alta tensione di vapore; elevata solubilità in acqua |
Lesione delle vie aeree superiori; raramente causa edema polmonare ritardato |
|
|
Acido acetico, acidi organici |
Industria chimica, elettronica, prodotti della combustione |
Solubile in acqua |
Lesioni oculari e delle vie aeree superiori |
|
|
Anidridi acide |
Industrie chimiche, vernici e materie plastiche; componenti di resine epossidiche |
Idrosolubile, altamente reattivo, può causare sensibilizzazione allergica |
Oculare, lesione delle vie aeree superiori, broncospasmo; emorragia polmonare dopo esposizione massiccia |
|
|
acroleina |
Materie plastiche, tessili, produzione farmaceutica, prodotti della combustione |
Elevata tensione di vapore, solubilità in acqua intermedia, estremamente irritante |
Vie aeree diffuse e lesioni parenchimali |
|
|
Ammoniaca |
Produzione di fertilizzanti, alimenti per animali, prodotti chimici e farmaceutici |
Gas alcalino, altissima solubilità in acqua |
Ustione principalmente oculare e delle vie aeree superiori; l'esposizione massiccia può causare bronchiectasie |
500 |
|
Tricloruro di antimonio, pentacloruro di antimonio |
Leghe, catalizzatori organici |
Scarsamente solubile, lesione probabilmente dovuta allo ione alogenuro |
Polmonite, edema polmonare non cardiogeno |
|
|
Berillio |
Leghe (con rame), ceramiche; apparecchiature elettroniche, aerospaziali e per reattori nucleari |
Metallo irritante, agisce anche come antigene per promuovere una risposta granulomatosa a lungo termine |
Lesione acuta delle vie aeree superiori, tracheobronchite, polmonite chimica |
25 μg/m3 |
|
Borani (diborano) |
Carburante per aeromobili, produzione di fungicidi |
Gas idrosolubile |
Lesione delle vie aeree superiori, polmonite con esposizione massiccia |
|
|
Bromuro di idrogeno |
Raffinazione del petrolio |
Lesione delle vie aeree superiori, polmonite con esposizione massiccia |
||
|
Bromuro di metile |
Refrigerazione, produzione di fumigazione |
Gas moderatamente solubile |
Lesione delle vie aeree superiori e inferiori, polmonite, depressione del SNC e convulsioni |
|
|
Cadmio |
Leghe con Zn e Pb, galvaniche, batterie, insetticidi |
Effetti respiratori acuti e cronici |
Tracheobronchite, edema polmonare (spesso a insorgenza ritardata nell'arco di 24-48 ore); l'esposizione cronica a basso livello porta a cambiamenti infiammatori ed enfisema |
100 |
|
Ossido di calcio, idrossido di calcio |
Calce, fotografia, concia, insetticidi |
Dosi moderatamente caustiche, molto elevate richieste per la tossicità |
Infiammazione delle vie aeree superiori e inferiori, polmonite |
|
|
Cloro |
Sbiancamento, formazione di composti clorurati, detergenti per la casa |
Solubilità in acqua intermedia |
Infiammazione delle vie aeree superiori e inferiori, polmonite ed edema polmonare non cardiogeno |
5-10 |
|
Cloroacetofenone |
Agente di controllo della folla, "gas lacrimogeno" |
Le qualità irritanti sono usate per inabilitare; agente alchilante |
Infiammazione oculare e delle vie aeree superiori, lesioni delle vie aeree inferiori e del parenchima con esposizione massiva |
1-10 |
|
o-Clorobenzomalo-nitrile |
Agente di controllo della folla, "gas lacrimogeno" |
Le qualità irritanti sono usate per inabilitare |
Infiammazione oculare e delle vie aeree superiori, lesione delle vie aeree inferiori con esposizione massiccia |
|
|
Eteri clorometilici |
Solventi, utilizzati nella produzione di altri composti organici |
Irritazione delle vie aeree superiori e inferiori, anch'essa cancerogena per le vie respiratorie |
||
|
cloropicrina |
Produzione chimica, componente fumigante |
Ex gas della prima guerra mondiale |
Infiammazione delle vie aeree superiori e inferiori |
15 |
|
Acido cromico (Cr(IV)) |
Saldatura, placcatura |
Irritante idrosolubile, sensibilizzante allergico |
Infiammazione e ulcerazione nasale, rinite, polmonite con esposizione massiva |
|
|
Cobalto |
Leghe resistenti al calore, magneti permanenti, utensili in metallo duro (con carburo di tungsteno) |
Irritante non specifico, anche sensibilizzante allergico |
broncospasmo acuto e/o polmonite; l'esposizione cronica può causare fibrosi polmonare |
|
|
Formaldehyde |
Fabbricazione di isolanti in schiuma, compensato, tessuti, carta, fertilizzanti, resine; agenti per imbalsamazione; prodotti della combustione |
Altamente solubile in acqua, rapidamente metabolizzato; agisce principalmente tramite la stimolazione nervosa sensoriale; sensibilizzazione segnalata |
Irritazione oculare e delle vie aeree superiori; broncospasmo in caso di grave esposizione; dermatite da contatto in persone sensibilizzate |
3 |
|
Acido cloridrico |
Raffinazione di metalli, produzione di gomma, produzione di composti organici, materiali fotografici |
Altamente solubile in acqua |
Infiammazione oculare e delle vie aeree superiori, infiammazione delle vie aeree inferiori solo con esposizione massiccia |
100 |
|
Acido fluoridrico |
Catalizzatore chimico, pesticidi, candeggio, saldatura, incisione |
Altamente solubile in acqua, potente e rapido ossidante, abbassa il calcio sierico in caso di esposizione massiccia |
Infiammazione oculare e delle vie aeree superiori, tracheobronchite e polmonite con esposizione massiva |
20 |
|
Gli isocianati |
Produzione di poliuretano; vernici; prodotti erbicidi e insetticidi; laminazione, mobili, smaltatura, lavori in resina |
Composti organici a basso peso molecolare, irritanti, provocano sensibilizzazione in soggetti predisposti |
Infiammazione oculare, superiore e inferiore; asma, polmonite da ipersensibilità in persone sensibilizzate |
0.1 |
|
Litio idruro |
Leghe, ceramiche, elettronica, catalizzatori chimici |
Bassa solubilità, altamente reattivo |
Polmonite, edema polmonare non cardiogeno |
|
|
mercurio |
Elettrolisi, estrazione di minerali e amalgama, produzione elettronica |
Nessun sintomo respiratorio con esposizione cronica a basso livello |
Infiammazione oculare e delle vie respiratorie, polmonite, SNC, effetti renali e sistemici |
1.1 mg/mXNUMX3 |
|
Nichel carbonile |
Raffinazione del nichel, galvanica, reagenti chimici |
Potente tossina |
Irritazione delle vie respiratorie inferiori, polmonite, effetti tossici sistemici ritardati |
8 μg/m3 |
|
Diossido di azoto |
Silos dopo lo stoccaggio del nuovo grano, la produzione di fertilizzanti, la saldatura ad arco, i prodotti della combustione |
Bassa solubilità in acqua, gas bruno ad alta concentrazione |
Infiammazione oculare e delle vie aeree superiori, edema polmonare non cardiogeno, bronchiolite a insorgenza ritardata |
50 |
|
mostarde azotate; mostarde di zolfo |
Gas militari |
Provoca gravi lesioni, proprietà vescicanti |
Infiammazione oculare, delle vie aeree superiori e inferiori, polmonite |
20 mg / m3 (N) 1 mg/m3 (S) |
|
Osmio tetrossido |
Raffinazione del rame, lega con iridio, catalizzatore per la sintesi di steroidi e formazione di ammoniaca |
L'osmio metallico è inerte, il tetraossido si forma quando riscaldato all'aria |
Grave irritazione oculare e delle vie aeree superiori; danno renale transitorio |
1 mg/mXNUMX3 |
|
Ozono |
Saldatura ad arco, fotocopiatrici, sbiancamento della carta |
Gas dall'odore dolce, moderata solubilità in acqua |
Infiammazione delle vie aeree superiori e inferiori; asmatici più suscettibili |
1 |
|
Fosgene |
Pesticidi e altri prodotti chimici, saldatura ad arco, sverniciatura |
Poco solubile in acqua, non irrita le vie respiratorie a basse dosi |
Infiammazione e polmonite delle vie aeree superiori; edema polmonare ritardato a basse dosi |
2 |
|
Solfuri fosforici |
Produzione di insetticidi, composti di accensione, fiammiferi |
Infiammazione oculare e delle vie aeree superiori |
||
|
Cloruri fosforici |
Fabbricazione di composti organici clorurati, coloranti, additivi per benzina |
Forma acido fosforico e acido cloridrico a contatto con le superfici mucose |
Infiammazione oculare e delle vie aeree superiori |
10 mg/mXNUMX3 |
|
Biossido di selenio |
Fusione di rame o nichel, riscaldamento di leghe di selenio |
Forte vescicante, forma acido selenio (H2SeO3) sulle superfici mucose |
Infiammazione oculare e delle vie aeree superiori, edema polmonare in caso di esposizione massiccia |
|
|
Seleniuro di idrogeno |
Raffinazione del rame, produzione di acido solforico |
Solubile in acqua; l'esposizione ai composti del selenio dà origine all'alito con odore di aglio |
Infiammazione oculare e delle vie aeree superiori, edema polmonare ritardato |
|
|
Styrene |
Fabbricazione di polistirene e resine, polimeri |
Altamente irritante |
Infiammazione oculare, delle vie aeree superiori e inferiori, disturbi neurologici |
600 |
|
diossido di zolfo |
Raffinazione del petrolio, cartiere, impianti di refrigerazione, produzione di solfito di sodio |
Gas altamente solubile in acqua |
Infiammazione delle vie aeree superiori, broncocostrizione, polmonite in caso di esposizione massiccia |
100 |
|
Tetracloruro di titanio |
Coloranti, pigmenti, scritte in cielo |
Gli ioni cloruro formano HCl sulla mucosa |
Lesione delle vie aeree superiori |
|
|
Esafluoruro di uranio |
Sverniciatori metallici, sigillanti per pavimenti, vernici spray |
Tossicità probabilmente da ioni cloruro |
Lesione delle vie aeree superiori e inferiori, broncospasmo, polmonite |
|
|
Pentossido di vanadio |
Pulizia serbatoi olio, metallurgia |
Sintomi oculari, delle vie aeree superiori e inferiori |
70 |
|
|
Cloruro di zinco |
Granate fumogene, artiglieria |
Più grave dell'esposizione all'ossido di zinco |
Irritazione delle vie aeree superiori e inferiori, febbre, polmonite a insorgenza ritardata |
200 |
|
Tetracloruro di zirconio |
Pigmenti, catalizzatori |
Tossicità degli ioni cloruro |
Irritazione delle vie aeree superiori e inferiori, polmonite |
Si ritiene che questa condizione derivi da un'infiammazione persistente con riduzione della permeabilità dello strato di cellule epiteliali o ridotta soglia di conduttanza per le terminazioni nervose subepiteliali. Adattato da Sheppard 1988; Graham 1994; Roma 1992; Blanc e Schwartz 1994; Nemery 1990; Skornik 1988.
La natura e l'entità della reazione ad un irritante dipende dalle proprietà fisiche del gas o dell'aerosol, dalla concentrazione e dal tempo di esposizione, nonché da altre variabili, come la temperatura, l'umidità e la presenza di agenti patogeni o altri gas (l'uomo e Hubert 1988). Fattori dell'ospite come l'età (Cabral-Anderson, Evans e Freeman 1977; Evans, Cabral-Anderson e Freeman 1977), l'esposizione precedente (Tyler, Tyler e Last 1988), il livello di antiossidanti (McMillan e Boyd 1982) e la presenza di infezione possono svolgono un ruolo nel determinare i cambiamenti patologici osservati. Questa vasta gamma di fattori ha reso difficile studiare in modo sistematico gli effetti patogeni degli irritanti respiratori.
Gli irritanti meglio compresi sono quelli che infliggono danno ossidativo. La maggior parte degli irritanti inalati, compresi i maggiori inquinanti, agiscono per ossidazione o danno origine a composti che agiscono in questo modo. La maggior parte dei fumi metallici sono in realtà ossidi del metallo riscaldato; questi ossidi causano danno ossidativo. Gli ossidanti danneggiano le cellule principalmente per perossidazione lipidica e potrebbero esserci altri meccanismi. A livello cellulare, vi è inizialmente una perdita abbastanza specifica di cellule ciliate dell'epitelio delle vie aeree e di cellule epiteliali alveolari di tipo I, con conseguente violazione dell'interfaccia di giunzione stretta tra cellule epiteliali (Man e Hulbert 1988; Gordon, Salano e Kleinerman 1986 ; Stephens et al. 1974). Ciò porta a danni subepiteliali e sottomucosi, con stimolazione della muscolatura liscia e delle terminazioni nervose afferenti sensoriali parasimpatiche che causano broncocostrizione (Holgate, Beasley e Twentyman 1987; Boucher 1981). Segue una risposta infiammatoria (Hogg 1981) ei neutrofili e gli eosinofili rilasciano mediatori che causano ulteriore danno ossidativo (Castleman et al. 1980). I pneumociti di tipo II e le cellule cuboidali agiscono come cellule staminali per la riparazione (Keenan, Combs e McDowell 1982; Keenan, Wilson e McDowell 1983).
Altri meccanismi di lesione polmonare alla fine coinvolgono la via ossidativa del danno cellulare, in particolare dopo che si è verificato un danno allo strato protettivo delle cellule epiteliali ed è stata provocata una risposta infiammatoria. I meccanismi più comunemente descritti sono descritti nella tabella 2.
Tabella 2. Meccanismi di danno polmonare da sostanze inalate
|
Meccanismo di lesione |
Esempi di composti |
Danni che si verificano |
|
Ossidazione |
Ozono, biossido di azoto, biossido di zolfo, cloro, ossidi |
Danno epiteliale irregolare delle vie aeree, con aumento della permeabilità ed esposizione delle terminazioni delle fibre nervose; perdita di ciglia dalle cellule ciliate; necrosi dei pneumociti di tipo I; formazione di radicali liberi e successivo legame proteico e perossidazione lipidica |
|
Formazione di acido |
Anidride solforosa, cloro, alogenuri |
Il gas si dissolve in acqua per formare acido che danneggia le cellule epiteliali tramite ossidazione; azione principalmente sulle vie aeree superiori |
|
Formazione di alcali |
Ammoniaca, ossido di calcio, idrossidi |
Il gas si dissolve in acqua per formare una soluzione alcalina che può causare la liquefazione dei tessuti; danno predominante delle vie aeree superiori, vie aeree inferiori nelle esposizioni intense |
|
Legame proteico |
Formaldehyde |
Le reazioni con gli amminoacidi portano a intermedi tossici con danni allo strato di cellule epiteliali |
|
Stimolazione del nervo afferente |
Ammoniaca, formaldeide |
La stimolazione diretta delle terminazioni nervose provoca sintomi |
|
Antigenicità |
Platino, anidridi acide |
Le molecole a basso peso molecolare fungono da apteni nelle persone sensibilizzate |
|
Stimolazione della risposta infiammatoria dell'ospite |
Ossidi di rame e zinco, lipoproteine |
Stimolazione di citochine e mediatori infiammatori senza apparente danno cellulare diretto |
|
Formazione di radicali liberi |
paraquat |
Promozione della formazione o ritardo della clearance dei radicali superossido, con conseguente perossidazione lipidica e danno ossidativo |
|
Eliminazione ritardata delle particelle |
Qualsiasi inalazione prolungata di polvere minerale |
Sopraffazione delle scale mobili mucociliari e dei sistemi di macrofagi alveolari con particelle, che porta a una risposta infiammatoria non specifica |
I lavoratori esposti a bassi livelli di irritanti respiratori possono avere sintomi subclinici riconducibili all'irritazione delle mucose, come lacrimazione, mal di gola, naso che cola e tosse. Con un'esposizione significativa, l'ulteriore sensazione di mancanza di respiro richiederà spesso cure mediche. È importante garantire una buona storia medica per determinare la probabile composizione dell'esposizione, la quantità di esposizione e il periodo di tempo durante il quale l'esposizione ha avuto luogo. Devono essere ricercati i segni di edema laringeo, inclusi raucedine e stridore, e i polmoni devono essere esaminati per segni di interessamento delle vie aeree inferiori o del parenchima. La valutazione delle vie aeree e della funzionalità polmonare, insieme alla radiografia del torace, sono importanti nella gestione a breve termine. La laringoscopia può essere indicata per valutare le vie aeree.
Se le vie aeree sono minacciate, il paziente deve essere sottoposto a intubazione e cure di supporto. I pazienti con segni di edema laringeo devono essere osservati per almeno 12 ore per assicurarsi che il processo si autolimiti. Il broncospasmo deve essere trattato con b-agonisti e, se refrattario, con corticosteroidi per via endovenosa. La mucosa orale e oculare irritata deve essere accuratamente irrigata. I pazienti con crepitii all'esame obiettivo o anomalie alla radiografia del torace devono essere ricoverati in ospedale per l'osservazione in considerazione della possibilità di polmonite o edema polmonare. Tali pazienti sono a rischio di sovrainfezione batterica; tuttavia, non è stato dimostrato alcun beneficio dall'uso di antibiotici profilattici.
La stragrande maggioranza dei pazienti che sopravvivono all'insulto iniziale si riprende completamente dalle esposizioni irritanti. Le possibilità di sequele a lungo termine sono più probabili con un danno iniziale maggiore. Il termine sindrome da disfunzione delle vie aeree reattive (RADS) è stato applicato alla persistenza di sintomi simil-asmatici a seguito di un'esposizione acuta a irritanti respiratori (Brooks, Weiss e Bernstein 1985).
Le esposizioni ad alto livello ad alcali e acidi possono causare ustioni del tratto respiratorio superiore e inferiore che portano a malattie croniche. È noto che l'ammoniaca causa bronchiectasie (Kass et al. 1972); il cloro gassoso (che diventa HCl nella mucosa) è riportato come causa di malattie polmonari ostruttive (Donelly e Fitzgerald 1990; Das e Blanc 1993). Esposizioni croniche di basso livello a sostanze irritanti possono causare continui sintomi oculari e delle vie aeree superiori (Korn, Dockery e Speizer 1987), ma il deterioramento della funzione polmonare non è stato documentato in modo definitivo. Gli studi sugli effetti delle sostanze irritanti croniche di basso livello sulla funzione delle vie aeree sono ostacolati dalla mancanza di follow-up a lungo termine, confondendo il fumo di sigaretta, l'"effetto lavoratore sano" e l'effetto clinico minimo, se del caso, effettivo (Brooks e Kalica 1987).
Dopo che un paziente si è ripreso dalla lesione iniziale, è necessario un regolare follow-up da parte di un medico. Chiaramente, ci dovrebbe essere uno sforzo per indagare sul posto di lavoro e valutare le precauzioni respiratorie, la ventilazione e il contenimento degli irritanti colpevoli.
Prodotti chimici tossici
Le sostanze chimiche tossiche per il polmone includono la maggior parte degli irritanti respiratori a cui viene data un'esposizione sufficientemente elevata, ma ci sono molte sostanze chimiche che causano danni significativi al parenchima polmonare nonostante possiedano proprietà irritanti da basse a moderate. Questi composti esercitano i loro effetti mediante meccanismi esaminati nella Tabella 3 e discussi sopra. Le tossine polmonari tendono ad essere meno solubili in acqua rispetto agli irritanti delle vie aeree superiori. Esempi di tossine polmonari e le loro fonti di esposizione sono esaminati nella tabella 3.
Tabella 3. Composti capaci di tossicità polmonare dopo esposizione da bassa a moderata
|
Compound |
Fonti di esposizione |
Tossicità |
|
acroleina |
Materie plastiche, tessili, produzione farmaceutica, prodotti della combustione |
Vie aeree diffuse e lesioni parenchimali |
|
Tricloruro di antimonio; antimonio |
Leghe, catalizzatori organici |
Polmonite, edema polmonare non cardiogeno |
|
Cadmio |
Leghe con zinco e piombo, galvanica, batterie, insetticidi |
Tracheobronchite, edema polmonare (spesso a insorgenza ritardata nell'arco di 24-48 ore), danno renale: proteinuria tubulare |
|
cloropicrina |
Produzione chimica, componenti fumiganti |
Infiammazione delle vie aeree superiori e inferiori |
|
Cloro |
Sbiancamento, formazione di composti clorurati, detergenti per la casa |
Infiammazione delle vie aeree superiori e inferiori, polmonite ed edema polmonare non cardiogeno |
|
Solfuro d'idrogeno |
Pozzi di gas naturale, miniere, letame |
Irritazione oculare, delle vie aeree superiori e inferiori, edema polmonare ritardato, asfissia da ipossia tissutale sistemica |
|
Litio idruro |
Leghe, ceramiche, elettronica, catalizzatori chimici |
Polmonite, edema polmonare non cardiogeno |
|
Isocianato di metile |
Sintesi di pesticidi |
Irritazione delle vie respiratorie superiori e inferiori, edema polmonare |
|
mercurio |
Elettrolisi, estrazione di minerali e amalgama, produzione elettronica |
Infiammazione oculare e delle vie respiratorie, polmonite, SNC, effetti renali e sistemici |
|
Nichel carbonile |
Raffinazione del nichel, galvanica, reagenti chimici |
Irritazione delle vie respiratorie inferiori, polmonite, effetti tossici sistemici ritardati |
|
Diossido di azoto |
Silos dopo lo stoccaggio del grano nuovo, la produzione di fertilizzanti, la saldatura ad arco; prodotti della combustione |
Infiammazione oculare e delle vie aeree superiori, edema polmonare non cardiogeno, bronchiolite a insorgenza ritardata |
|
Mostarde azotate, zolfo |
Agenti militari, vescicanti |
Infiammazione delle vie oculari e respiratorie, polmonite |
|
paraquat |
Erbicidi (ingeriti) |
Danno selettivo ai pneumociti di tipo 2 che porta a RADS, fibrosi polmonare; insufficienza renale, irritazione gastrointestinale |
|
Fosgene |
Pesticidi e altri prodotti chimici, saldatura ad arco, sverniciatura |
Infiammazione e polmonite delle vie aeree superiori; edema polmonare ritardato a basse dosi |
|
Cloruro di zinco |
Granate fumogene, artiglieria |
Irritazione delle vie aeree superiori e inferiori, febbre, polmonite a insorgenza ritardata |
Viene definito un gruppo di tossine inalabili asfissianti. Quando presenti in concentrazioni sufficientemente elevate, gli asfissianti, anidride carbonica, metano e azoto, sostituiscono l'ossigeno e di fatto soffocano la vittima. L'acido cianidrico, il monossido di carbonio e l'idrogeno solforato agiscono inibendo la respirazione cellulare nonostante un adeguato apporto di ossigeno ai polmoni. Le tossine inalate non asfissianti danneggiano gli organi bersaglio, causando un'ampia varietà di problemi di salute e mortalità.
La gestione medica delle tossine polmonari inalate è simile alla gestione degli irritanti respiratori. Queste tossine spesso non provocano il loro massimo effetto clinico per diverse ore dopo l'esposizione; il monitoraggio notturno può essere indicato per i composti noti per causare edema polmonare a insorgenza ritardata. Poiché la terapia delle tossine sistemiche esula dallo scopo di questo capitolo, si rimanda il lettore alle discussioni sulle singole tossine altrove in questo capitolo. Enciclopedia e in ulteriori testi sull'argomento (Goldfrank et al. 1990; Ellenhorn e Barceloux 1988).
Febbre da inalazione
Alcune esposizioni per inalazione che si verificano in una varietà di contesti professionali diversi possono provocare debilitanti malattie simil-influenzali che durano alcune ore. Questi sono indicati collettivamente come febbri da inalazione. Nonostante la gravità dei sintomi, la tossicità sembra essere autolimitante nella maggior parte dei casi e ci sono pochi dati che suggeriscono sequele a lungo termine. L'esposizione massiccia a composti stimolanti può causare una reazione più grave che coinvolge polmonite ed edema polmonare; questi casi non comuni sono considerati più complicati della semplice febbre da inalazione.
Le febbri da inalazione hanno in comune la caratteristica dell'aspecificità: la sindrome può essere prodotta in quasi tutti, data un'adeguata esposizione all'agente scatenante. La sensibilizzazione non è richiesta e non è necessaria alcuna precedente esposizione. Alcune delle sindromi presentano il fenomeno della tolleranza; cioè, con un'esposizione ripetuta regolare i sintomi non si verificano. Si ritiene che questo effetto sia correlato a un'aumentata attività dei meccanismi di clearance, ma non è stato adeguatamente studiato.
Sindrome tossica da polvere organica
Sindrome tossica da polvere organica (ODTS) è un termine ampio che denota i sintomi simil-influenzali autolimitanti che si verificano a seguito di una forte esposizione a polveri organiche. La sindrome comprende una vasta gamma di malattie febbrili acute che hanno nomi derivati dai compiti specifici che portano all'esposizione alla polvere. I sintomi si verificano solo dopo una massiccia esposizione alla polvere organica e la maggior parte degli individui così esposti svilupperà la sindrome.
La sindrome tossica da polvere organica è stata precedentemente chiamata micotossicosi polmonare, a causa della sua presunta eziologia nell'azione delle spore di muffe e attinomiceti. Con alcuni pazienti, si possono coltivare specie di Aspergillus, Penicillium, e mesofili e termofili attinomiceti (Emmanuel, Marx e Ault 1975; Emmanuel, Marx e Ault 1989). Più recentemente, è stato proposto che le endotossine batteriche svolgano un ruolo almeno altrettanto importante. La sindrome è stata provocata sperimentalmente dall'inalazione di endotossina derivata da Enterobacter agglomerani, un componente importante della polvere organica (Rylander, Bake e Fischer 1989). I livelli di endotossine sono stati misurati nell'ambiente di allevamento, con livelli compresi tra 0.01 e 100μg/m3. Molti campioni avevano un livello superiore a 0.2 μg/m3, che è il livello in cui è noto che si verificano gli effetti clinici (May, Stallones e Darrow 1989). Si ipotizza che le citochine, come IL-1, possano mediare gli effetti sistemici, dato ciò che è già noto sul rilascio di IL-1 dai macrofagi alveolari in presenza di endotossina (Richerson 1990). I meccanismi allergici sono improbabili data la mancanza di necessità di sensibilizzazione e la necessità di un'elevata esposizione alla polvere.
Dal punto di vista clinico, il paziente di solito presenta i sintomi da 2 a 8 ore dopo l'esposizione a grano, fieno, cotone, lino, canapa o trucioli di legno (di solito ammuffiti) o dopo aver manipolato i maiali (Do Pico 1992). Spesso i sintomi iniziano con irritazione degli occhi e delle mucose con tosse secca, che progredisce fino a febbre e malessere, costrizione toracica, mialgie e cefalea. Il paziente appare malato ma per il resto normale all'esame obiettivo. Si verifica frequentemente leucocitosi, con livelli fino a 25,000 globuli bianchi (WBC)/mmXNUMX3. La radiografia del torace è quasi sempre normale. La spirometria può rivelare un modesto difetto ostruttivo. Nei casi in cui è stata eseguita la broncoscopia a fibre ottiche e sono stati ottenuti lavaggi bronchiali, è stato riscontrato un aumento dei leucociti nel liquido di lavaggio. La percentuale di neutrofili era significativamente più alta del normale (Emmanuel, Marx e Ault 1989; Lecours, Laviolette e Cormier 1986). La broncoscopia da 1 a 4 settimane dopo l'evento mostra una cellularità persistentemente elevata, prevalentemente linfociti.
A seconda della natura dell'esposizione, la diagnosi differenziale può includere l'esposizione a gas tossici (come il biossido di azoto o l'ammoniaca), in particolare se l'episodio si è verificato in un silo. Deve essere presa in considerazione una polmonite da ipersensibilità, soprattutto se sono presenti anomalie significative della radiografia del torace o dei test di funzionalità polmonare. La distinzione tra polmonite da ipersensibilità (HP) e ODTS è importante: l'HP richiederà una rigorosa prevenzione dell'esposizione e ha una prognosi peggiore, mentre l'ODTS ha un decorso benigno e autolimitante. L'ODTS si distingue anche dall'HP perché si verifica più frequentemente, richiede livelli più elevati di esposizione alla polvere, non induce il rilascio di anticorpi precipitanti nel siero e (inizialmente) non dà origine all'alveolite linfocitica caratteristica dell'HP.
I casi sono gestiti con antipiretici. Un ruolo per gli steroidi non è stato sostenuto data la natura autolimitante della malattia. I pazienti dovrebbero essere istruiti sull'evitare l'esposizione massiccia. Si ritiene che l'effetto a lungo termine di eventi ripetuti sia trascurabile; tuttavia, questa domanda non è stata adeguatamente studiata.
Febbre da fumi metallici
La febbre da fumi metallici (MFF) è un'altra malattia simil-influenzale autolimitante che si sviluppa dopo l'esposizione per inalazione, in questo caso a fumi metallici. La sindrome si sviluppa più comunemente dopo l'inalazione di ossido di zinco, come avviene nelle fonderie di ottone e nella fusione o saldatura di metallo zincato. Anche gli ossidi di rame e ferro causano MFF, e occasionalmente sono stati implicati vapori di alluminio, arsenico, cadmio, mercurio, cobalto, cromo, argento, manganese, selenio e stagno (Rose 1992). I lavoratori sviluppano tachifalassi; cioè, i sintomi compaiono solo quando l'esposizione si verifica dopo diversi giorni senza esposizione, non quando ci sono esposizioni ripetute regolari. Un TLV di otto ore di 5 mg/m3 per l'ossido di zinco è stato stabilito dalla US Occupational Safety and Health Administration (OSHA), ma i sintomi sono stati provocati sperimentalmente dopo un'esposizione di due ore a questa concentrazione (Gordon et al. 1992).
La patogenesi di MFF rimane poco chiara. L'insorgenza riproducibile dei sintomi indipendentemente dall'individuo esposto depone contro una specifica sensibilizzazione immunitaria o allergica. Anche la mancanza di sintomi associati al rilascio di istamina (vampate, prurito, respiro sibilante, orticaria) depone contro la probabilità di un meccanismo allergico. Paul Blanc e collaboratori hanno sviluppato un modello che implica il rilascio di citochine (Blanc et al. 1991; Blanc et al.1993). Hanno misurato i livelli del fattore di necrosi tumorale (TNF) e delle interleuchine IL-1, IL-4, IL-6 e IL-8 nel fluido lavato dai polmoni di 23 volontari esposti sperimentalmente a fumi di ossido di zinco (Blanc et al. al.1993). I volontari hanno sviluppato livelli elevati di TNF nel loro fluido di lavaggio broncoalveolare (BAL) 3 ore dopo l'esposizione. Venti ore dopo, sono stati osservati alti livelli di fluido BAL di IL-8 (un potente attrattivo dei neutrofili) e un'impressionante alveolite neutrofila. Il TNF, una citochina capace di provocare febbre e stimolare le cellule immunitarie, è stato dimostrato essere rilasciato da monociti in coltura esposti allo zinco (Scuderi 1990). Di conseguenza, la presenza di un aumento del TNF nel polmone spiega l'insorgenza dei sintomi osservati in MFF. È noto che il TNF stimola il rilascio sia di IL-6 che di IL-8, in un periodo di tempo correlato ai picchi delle citochine nel fluido BAL di questi volontari. Il reclutamento di queste citochine può spiegare la conseguente alveolite dei neutrofili e sintomi simil-influenzali che caratterizzano MFF. Perché l'alveolite si risolva così rapidamente rimane un mistero.
I sintomi iniziano da 3 a 10 ore dopo l'esposizione. Inizialmente, potrebbe esserci un sapore metallico dolce in bocca, accompagnato da un peggioramento della tosse secca e da mancanza di respiro. Spesso si sviluppano febbre e brividi tremanti e il lavoratore si sente male. L'esame fisico è altrimenti irrilevante. La valutazione di laboratorio mostra una leucocitosi e una normale radiografia del torace. Gli studi sulla funzionalità polmonare possono mostrare un FEF leggermente ridotto25-75 e livelli di DLCO (Nemery 1990; Rose 1992).
Con una buona anamnesi la diagnosi è prontamente stabilita e il lavoratore può essere trattato sintomaticamente con antipiretici. I sintomi e le anomalie cliniche si risolvono entro 24-48 ore. In caso contrario, devono essere considerate le eziologie batteriche e virali dei sintomi. In caso di esposizione estrema, o esposizioni che comportano contaminazione da tossine come cloruro di zinco, cadmio o mercurio, il QFP può essere foriero di una polmonite chimica clinica che si evolverà nei prossimi 2 giorni (Blount 1990). Tali casi possono presentare infiltrati diffusi su una radiografia del torace e segni di edema polmonare e insufficienza respiratoria. Mentre questa possibilità dovrebbe essere presa in considerazione nella valutazione iniziale di un paziente esposto, un decorso così fulminante è insolito e non caratteristico di MFF non complicato.
MFF non richiede una sensibilità specifica dell'individuo per i fumi metallici; piuttosto, indica un controllo ambientale inadeguato. Il problema dell'esposizione dovrebbe essere affrontato per prevenire sintomi ricorrenti. Sebbene la sindrome sia considerata benigna, gli effetti a lungo termine di periodi ripetuti di MFF non sono stati adeguatamente studiati.
Febbre da fumo di polimero
La febbre da fumi di polimero è una malattia febbrile autolimitante simile alla MFF, ma causata da prodotti di pirolisi inalati di fluoropolimeri, incluso il politetrafluoroetano (PTFE; nomi commerciali Teflon, Fluon, Halon). Il PTFE è ampiamente utilizzato per le sue proprietà di lubrificante, stabilità termica e isolamento elettrico. È innocuo a meno che non venga riscaldato oltre i 30°C, quando inizia a rilasciare prodotti di degradazione (Shusterman 1993). Questa situazione si verifica quando si saldano materiali rivestiti di PTFE, si riscalda il PTFE con un tagliente durante la lavorazione ad alta velocità, si azionano macchine per lo stampaggio o l'estrusione (Rose 1992) e raramente durante la chirurgia laser endotracheale (Rom 1992a).
Una causa comune di febbre da fumi di polimero è stata individuata dopo un periodo di classico lavoro investigativo sulla salute pubblica nei primi anni '1970 (Wegman e Peters 1974; Kuntz e McCord 1974). I lavoratori tessili stavano sviluppando malattie febbrili autolimitanti con esposizioni a formaldeide, ammoniaca e fibre di nylon; non hanno avuto esposizione ai fumi di fluoropolimero ma hanno maneggiato il polimero frantumato. Dopo aver scoperto che i livelli di esposizione degli altri possibili agenti eziologici erano entro limiti accettabili, il lavoro sui fluoropolimeri è stato esaminato più da vicino. Come si è scoperto, solo i fumatori di sigarette che lavoravano con il fluoropolimero erano sintomatici. È stato ipotizzato che le sigarette fossero contaminate da fluoropolimero sulle mani del lavoratore, quindi il prodotto è stato bruciato sulla sigaretta quando è stata fumata, esponendo il lavoratore a fumi tossici. Dopo aver proibito il fumo di sigaretta sul posto di lavoro e stabilito rigide regole per il lavaggio delle mani, non sono state segnalate ulteriori malattie (Wegman e Peters 1974). Da allora, questo fenomeno è stato segnalato dopo aver lavorato con composti impermeabilizzanti, composti antimuffa (Albrecht e Bryant 1987) e dopo aver utilizzato alcuni tipi di sciolina (Strom e Alexandersen 1990).
La patogenesi della febbre da fumi di polimero non è nota. Si pensa che sia simile alle altre febbri da inalazione a causa della sua presentazione simile e della risposta immunitaria apparentemente non specifica. Non sono stati condotti studi sperimentali sull'uomo; tuttavia, i ratti e gli uccelli sviluppano entrambi un grave danno epiteliale alveolare in seguito all'esposizione ai prodotti di pirolisi del PTFE (Wells, Slocombe e Trapp 1982; Blandford et al. 1975). Non è stata eseguita una misurazione accurata della funzione polmonare o dei cambiamenti di fluido BAL.
I sintomi compaiono diverse ore dopo l'esposizione e non c'è un effetto di tolleranza o tachifalassi come visto in MFF. Debolezza e mialgie sono seguite da febbre e brividi. Spesso c'è oppressione toracica e tosse. L'esame fisico è di solito altrimenti normale. La leucocitosi è spesso osservata e la radiografia del torace è solitamente normale. I sintomi si risolvono spontaneamente in 12-48 ore. Ci sono stati alcuni casi di persone che hanno sviluppato edema polmonare dopo l'esposizione; in generale, si ritiene che i fumi di PTFE siano più tossici dei fumi di zinco o rame nel causare MFF (Shusterman 1993; Brubaker 1977). La disfunzione cronica delle vie aeree è stata riportata in persone che hanno avuto episodi multipli di febbre da fumi di polimero (Williams, Atkinson e Patchefsky 1974).
La diagnosi di febbre da fumi di polimero richiede un'attenta anamnesi con elevato sospetto clinico. Dopo aver accertato la fonte dei prodotti di pirolisi del PTFE, è necessario compiere sforzi per prevenire un'ulteriore esposizione. Le regole obbligatorie per il lavaggio delle mani e l'eliminazione del fumo sul posto di lavoro hanno effettivamente eliminato i casi relativi alle sigarette contaminate. I lavoratori che hanno avuto episodi multipli di febbre da fumi di polimero o edema polmonare associato devono sottoporsi a un follow-up medico a lungo termine.
Asma professionale
L'asma è una malattia respiratoria caratterizzata da ostruzione delle vie aeree parzialmente o completamente reversibile, spontaneamente o con trattamento; infiammazione delle vie aeree; e una maggiore reattività delle vie aeree a una varietà di stimoli (NAEP 1991). L'asma professionale (OA) è l'asma che è causata da esposizioni ambientali sul posto di lavoro. È stato segnalato che diverse centinaia di agenti causano OA. L'asma preesistente o l'iperreattività delle vie aeree, con sintomi peggiorati dall'esposizione lavorativa a sostanze irritanti o stimoli fisici, è solitamente classificata separatamente come asma aggravata dal lavoro (WAA). C'è un accordo generale sul fatto che l'OA sia diventata la malattia polmonare occupazionale più diffusa nei paesi sviluppati, sebbene le stime della prevalenza e dell'incidenza effettive siano piuttosto variabili. È chiaro, tuttavia, che in molti paesi l'asma di eziologia professionale causa un carico di malattia e disabilità largamente non riconosciuto con costi economici e non economici elevati. Gran parte di questo onere economico e sanitario pubblico è potenzialmente prevenibile identificando e controllando o eliminando le esposizioni sul posto di lavoro che causano l'asma. Questo articolo riassumerà gli attuali approcci al riconoscimento, alla gestione e alla prevenzione dell'OA. Diverse pubblicazioni recenti discutono questi problemi in modo più dettagliato (Chan-Yeung 1995; Bernstein et al. 1993).
Grandezza del problema
La prevalenza dell'asma negli adulti varia generalmente dal 3 al 5%, a seconda della definizione di asma e delle variazioni geografiche, e può essere considerevolmente più alta in alcune popolazioni urbane a basso reddito. La proporzione di casi di asma negli adulti nella popolazione generale correlata all'ambiente di lavoro varia dal 2 al 23%, con stime recenti che tendono verso il limite superiore dell'intervallo. Le prevalenze di asma e OA sono state stimate in piccoli studi di coorte e trasversali di gruppi professionali ad alto rischio. In una revisione di 22 studi selezionati di luoghi di lavoro con esposizioni a sostanze specifiche, le prevalenze di asma o OA, definite in vari modi, variavano dal 3 al 54%, con 12 studi che riportavano prevalenze superiori al 15% (Becklake, in Bernstein et al. 1993 ). L'ampia gamma riflette la variazione reale nella prevalenza effettiva (dovuta a diversi tipi e livelli di esposizione). Riflette anche le differenze nei criteri diagnostici e la variazione nella forza dei pregiudizi, come il "pregiudizio del sopravvissuto", che può derivare dall'esclusione dei lavoratori che hanno sviluppato OA e hanno lasciato il posto di lavoro prima che lo studio fosse condotto. Le stime di incidenza sulla popolazione variano da 14 per milione di adulti occupati all'anno negli Stati Uniti a 140 per milione di adulti occupati all'anno in Finlandia (Meredith e Nordman 1996). L'accertamento dei casi era più completo ei metodi di diagnosi erano generalmente più rigorosi in Finlandia. L'evidenza proveniente da queste diverse fonti è coerente nella sua implicazione che l'OA è spesso sottodiagnosticata e/o sottostimata ed è un problema di salute pubblica di portata maggiore di quanto generalmente riconosciuto.
Cause di asma professionale
Oltre 200 agenti (sostanze specifiche, occupazioni o processi industriali) sono stati segnalati come causa di OA, sulla base di prove epidemiologiche e/o cliniche. Nell'OA, l'infiammazione delle vie aeree e la broncocostrizione possono essere causate dalla risposta immunologica ad agenti sensibilizzanti, da effetti irritanti diretti o da altri meccanismi non immunologici. Alcuni agenti (p. es., insetticidi organofosfati) possono anche causare broncocostrizione per azione farmacologica diretta. Si ritiene che la maggior parte degli agenti segnalati induca una risposta di sensibilizzazione. Gli irritanti respiratori spesso peggiorano i sintomi nei lavoratori con asma preesistente (es. WAA) e, a livelli di esposizione elevati, possono causare una nuova insorgenza di asma (chiamata sindrome da disfunzione delle vie aeree reattive (RADS) o asma indotto da irritanti) (Brooks, Weiss e Bernstein 1985; Alberts e Do Pico 1996).
L'OA può verificarsi con o senza un periodo di latenza. Il periodo di latenza si riferisce al tempo che intercorre tra l'esposizione iniziale e lo sviluppo dei sintomi ed è molto variabile. Spesso è inferiore a 2 anni, ma in circa il 20% dei casi è di 10 anni o più. L'OA con latenza è generalmente causata dalla sensibilizzazione a uno o più agenti. RADS è un esempio di OA senza latenza.
Gli agenti sensibilizzanti ad alto peso molecolare (5,000 dalton (Da) o più) spesso agiscono mediante un meccanismo IgE-dipendente. Gli agenti sensibilizzanti a basso peso molecolare (meno di 5,000 Da), che includono sostanze chimiche altamente reattive come gli isocianati, possono agire mediante meccanismi indipendenti dalle IgE o possono agire come apteni, combinandosi con le proteine del corpo. Una volta che un lavoratore diventa sensibilizzato a un agente, la riesposizione (spesso a livelli molto al di sotto del livello che ha causato la sensibilizzazione) provoca una risposta infiammatoria nelle vie aeree, spesso accompagnata da un aumento della limitazione del flusso aereo e della risposta bronchiale aspecifica (NBR).
Negli studi epidemiologici sull'OA, le esposizioni sul posto di lavoro sono costantemente i più forti determinanti della prevalenza dell'asma e il rischio di sviluppare OA con latenza tende ad aumentare con l'intensità stimata dell'esposizione. L'atopia è un fattore importante e il fumo un fattore determinante in qualche modo meno consistente dell'insorgenza dell'asma negli studi sugli agenti che agiscono attraverso un meccanismo IgE-dipendente. Né l'atopia né il fumo sembrano essere un determinante importante dell'asma negli studi sugli agenti che agiscono attraverso meccanismi indipendenti dalle IgE.
Presentazione clinica
Lo spettro dei sintomi dell'OA è simile all'asma non professionale: respiro sibilante, tosse, costrizione toracica e respiro corto. I pazienti a volte presentano una variante della tosse o asma notturno. L'OA può essere grave e invalidante e sono stati segnalati decessi. L'insorgenza di OA si verifica a causa di uno specifico ambiente di lavoro, quindi identificare le esposizioni che si sono verificate al momento dell'insorgenza dei sintomi asmatici è la chiave per una diagnosi accurata. Nella WAA, le esposizioni sul posto di lavoro causano un aumento significativo della frequenza e/o della gravità dei sintomi di asma preesistente.
Diverse caratteristiche della storia clinica possono suggerire un'eziologia professionale (Chan-Yeung 1995). I sintomi spesso peggiorano al lavoro o di notte dopo il lavoro, migliorano nei giorni di riposo e si ripresentano al ritorno al lavoro. I sintomi possono peggiorare progressivamente verso la fine della settimana lavorativa. Il paziente può notare attività o agenti specifici sul posto di lavoro che scatenano i sintomi in modo riproducibile. L'irritazione oculare o la rinite legate al lavoro possono essere associate a sintomi asmatici. Questi modelli di sintomi tipici possono essere presenti solo nelle fasi iniziali dell'OA. La risoluzione parziale o completa nei fine settimana o nei giorni festivi è comune all'inizio del corso dell'OA, ma con esposizioni ripetute, il tempo necessario per il recupero può aumentare fino a una o due settimane o il recupero può cessare. La maggior parte dei pazienti con OA le cui esposizioni sono terminate continua ad avere asma sintomatico anche anni dopo la cessazione dell'esposizione, con menomazione permanente e disabilità. L'esposizione continua è associata a un ulteriore peggioramento dell'asma. La breve durata e la lieve gravità dei sintomi al momento della cessazione dell'esposizione sono buoni fattori prognostici e riducono la probabilità di asma permanente.
Diversi pattern temporali caratteristici dei sintomi sono stati riportati per l'OA. Le reazioni asmatiche precoci si verificano tipicamente poco (meno di un'ora) dopo l'inizio del lavoro o dopo la specifica esposizione lavorativa che causa l'asma. Le reazioni asmatiche tardive iniziano da 4 a 6 ore dopo l'inizio dell'esposizione e possono durare da 24 a 48 ore. Combinazioni di questi modelli si verificano come doppie reazioni asmatiche con risoluzione spontanea dei sintomi che separano una reazione precoce e tardiva, o come reazioni asmatiche continue senza risoluzione dei sintomi tra le fasi. Con eccezioni, le reazioni precoci tendono ad essere IgE mediate e le reazioni tardive tendono ad essere IgE indipendenti.
L'aumento dell'NBR, generalmente misurato con metacolina o istamina, è considerato una caratteristica cardinale dell'asma occupazionale. Il decorso temporale e il grado di NBR possono essere utili nella diagnosi e nel monitoraggio. L'NBR può diminuire entro diverse settimane dopo la cessazione dell'esposizione, sebbene l'NBR anormale persista comunemente per mesi o anni dopo la fine dell'esposizione. In soggetti con asma professionale indotto da sostanze irritanti, non si prevede che l'NBR vari con l'esposizione e/oi sintomi.
Riconoscimento e diagnosi
Una diagnosi accurata di OA è importante, date le sostanziali conseguenze negative di una diagnosi insufficiente o eccessiva. Nei lavoratori con OA oa rischio di sviluppare OA, il riconoscimento tempestivo, l'identificazione e il controllo delle esposizioni professionali che causano l'asma migliorano le possibilità di prevenzione o di recupero completo. Questa prevenzione primaria può ridurre notevolmente gli elevati costi finanziari e umani dell'asma cronico e invalidante. Al contrario, dal momento che una diagnosi di OA può obbligare a un cambio completo di occupazione, o costosi interventi sul posto di lavoro, distinguendo accuratamente l'OA dall'asma non occupazionale si possono evitare inutili costi sociali e finanziari sia per i datori di lavoro che per i lavoratori.
Sono state proposte diverse definizioni di casi di OA, appropriate in diverse circostanze. Le definizioni ritenute valide per lo screening o la sorveglianza dei lavoratori (Hoffman et al. 1990) potrebbero non essere interamente applicabili per scopi clinici o compensi. Un consenso dei ricercatori ha definito l'OA come "una malattia caratterizzata da limitazione variabile del flusso aereo e/o iperreattività delle vie aeree dovuta a cause e condizioni attribuibili a un particolare ambiente lavorativo e non a stimoli incontrati al di fuori del posto di lavoro" (Bernstein et al. 1993). . Questa definizione è stata resa operativa come definizione di caso medico, riassunta nella tabella 1 (Chan-Yeung 1995).
Tabella 1. Definizione di caso medico ACCP di asma professionale
Criteri per la diagnosi di asma professionale1 (richiede tutti e 4, AD):
(A) Diagnosi medica di asma e/o evidenza fisiologica di iperreattività delle vie aeree
(B) L'esposizione professionale ha preceduto l'insorgenza dei sintomi asmatici1
(C) Associazione tra sintomi di asma e lavoro
(D) Esposizione e/o evidenza fisiologica della relazione dell'asma con l'ambiente di lavoro (La diagnosi di OA richiede uno o più di D2-D5, probabilmente OA richiede solo D1)
(1) Esposizione sul posto di lavoro ad agenti segnalati come causa di OA
(2) Cambiamenti correlati al lavoro nel FEV1 e/o PEF
(3) Modifiche correlate al lavoro nei test seriali per la risposta bronchiale non specifica (ad es., test di provocazione alla metacolina)
(4) Test di provocazione bronchiale specifico positivo
(5) Insorgenza di asma con una chiara associazione con un'esposizione sintomatica a un irritante inalato sul posto di lavoro (generalmente RADS)
Criteri per la diagnosi di RADS (dovrebbero soddisfare tutti e 7):
(1) Assenza documentata di disturbi simili all'asma preesistenti
(2) Insorgenza dei sintomi dopo un singolo episodio di esposizione o incidente
(3) Esposizione a gas, fumo, vapore, vapore o polvere con proprietà irritanti presenti in alta concentrazione
(4) Insorgenza dei sintomi entro 24 ore dall'esposizione con persistenza dei sintomi per almeno 3 mesi
(5) Sintomi coerenti con l'asma: tosse, respiro sibilante, dispnea
(6) Presenza di ostruzione delle vie aeree nei test di funzionalità polmonare e/o presenza di iperreattività bronchiale aspecifica (il test deve essere eseguito subito dopo l'esposizione)
(7) Altre malattie polmonari escluse
Criteri per la diagnosi di asma aggravata dal lavoro (WAA):
(1) Soddisfa i criteri A e C della definizione di caso medico ACCP di OA
(2) Asma preesistente o anamnesi di sintomi asmatici (con sintomi attivi durante l'anno prima dell'inizio del rapporto di lavoro o esposizione di interesse)
(3) Chiaro aumento dei sintomi o del fabbisogno di farmaci, o documentazione di cambiamenti della PEF correlati al lavoroR o FEV1 dopo l'inizio del rapporto di lavoro o l'esposizione di interessi
1 Una definizione di caso che richieda A, C e uno qualsiasi tra D1 e D5 può essere utile nella sorveglianza per OA, WAA e RADS.
Fonte: Chan-Yeung 1995.
Una valutazione clinica completa dell'OA può richiedere molto tempo, denaro e difficoltà. Può richiedere prove diagnostiche di allontanamento e ritorno al lavoro e spesso richiede al paziente di tracciare in modo affidabile le misurazioni seriali del flusso espiratorio di picco (PEF). Alcuni componenti della valutazione clinica (p. es., test bronchiale specifico o test quantitativi seriali per NBR) possono non essere prontamente disponibili per molti medici. Altre componenti potrebbero semplicemente non essere realizzabili (p. es., paziente che non lavora più, risorse diagnostiche non disponibili, misurazioni seriali del PEF inadeguate). È probabile che l'accuratezza diagnostica aumenti con la completezza della valutazione clinica. In ogni singolo paziente, le decisioni sull'entità della valutazione medica dovranno bilanciare i costi della valutazione con le conseguenze cliniche, sociali, finanziarie e di salute pubblica di una diagnosi errata o dell'esclusione dell'OA.
In considerazione di queste difficoltà, nella tabella 2 è delineato un approccio graduale alla diagnosi di OA. Questa è intesa come una guida generale per facilitare una valutazione diagnostica accurata, pratica ed efficiente, riconoscendo che alcune delle procedure suggerite potrebbero non essere disponibili in alcune impostazioni . La diagnosi di OA implica stabilire sia la diagnosi di asma sia la relazione tra asma ed esposizioni sul posto di lavoro. Dopo ogni fase, per ogni paziente, il medico dovrà determinare se il livello di certezza diagnostica raggiunto è adeguato a supportare le decisioni necessarie, o se la valutazione deve continuare fino alla fase successiva. Se le strutture e le risorse sono disponibili, il tempo e il costo per continuare la valutazione clinica sono generalmente giustificati dall'importanza di determinare con precisione la relazione tra asma e lavoro. Saranno riassunti i punti salienti delle procedure diagnostiche per OA; i dettagli possono essere trovati in molti dei riferimenti (Chan-Yeung 1995; Bernstein et al. 1993). Può essere presa in considerazione la consultazione di un medico esperto in OA, poiché il processo diagnostico può essere difficile.
Tabella 2. Passi nella valutazione diagnostica dell'asma sul posto di lavoro
Passo 1 Anamnesi medica e occupazionale completa ed esame fisico diretto.
Passo 2 Valutazione fisiologica per ostruzione delle vie aeree reversibile e/o iperreattività bronchiale aspecifica.
Passo 3 Valutazione immunologica, se appropriata.
Valuta lo stato del lavoro:
Attualmente funzionante: procedi prima al passaggio 4.
Attualmente non funzionante, prova diagnostica di ritorno al lavoro fattibile: prima fase 5, quindi fase 4.
Attualmente non funzionante, test diagnostico di ritorno al lavoro non fattibile: passaggio 6.
Passo 4 Valutazione clinica dell'asma sul lavoro o prova diagnostica del ritorno al lavoro.
Passo 5 Valutazione clinica dell'asma fuori dal lavoro o prova diagnostica dell'allontanamento dal lavoro.
Passo 6 Prove sul posto di lavoro o test di provocazione bronchiale specifici. Se disponibile per sospette esposizioni causali, questo passaggio può essere eseguito prima del Passaggio 4 per qualsiasi paziente.
Questa è intesa come una guida generale per facilitare una valutazione diagnostica pratica ed efficiente. Si raccomanda che i medici che diagnosticano e gestiscono l'OA facciano riferimento anche alla letteratura clinica corrente.
RADS, quando causato da un'esposizione professionale, è solitamente considerato una sottoclasse di OA. Viene diagnosticata clinicamente, utilizzando i criteri della Tabella 6. I pazienti che hanno subito un danno respiratorio significativo a causa di inalazioni di sostanze irritanti di alto livello devono essere valutati per i sintomi persistenti e la presenza di ostruzione delle vie aeree poco dopo l'evento. Se la storia clinica è compatibile con RADS, un'ulteriore valutazione dovrebbe includere test quantitativi per NBR, se non controindicato.
La WAA può essere comune e può causare un notevole onere prevenibile di disabilità, ma poco è stato pubblicato sulla diagnosi, la gestione o la prognosi. Come riassunto nella Tabella 6, la WAA viene riconosciuta quando i sintomi asmatici hanno preceduto la sospetta esposizione causale ma sono chiaramente aggravati dall'ambiente di lavoro. Il peggioramento sul posto di lavoro può essere documentato sia da prove fisiologiche sia attraverso la valutazione delle cartelle cliniche e dell'uso di farmaci. È un giudizio clinico se ai pazienti con una storia di asma in remissione, che hanno recidiva di sintomi asmatici che altrimenti soddisfano i criteri per OA, viene diagnosticata OA o WAA. Un anno è stato proposto come un periodo asintomatico sufficientemente lungo che è probabile che l'insorgenza dei sintomi rappresenti un nuovo processo causato dall'esposizione sul posto di lavoro, sebbene non esista ancora consenso.
Fase 1: anamnesi medica e professionale completa ed esame fisico diretto
Il sospetto iniziale di possibile OA in appropriate situazioni cliniche e lavorative è fondamentale, data l'importanza della diagnosi precoce e dell'intervento per migliorare la prognosi. La diagnosi di OA o WAA dovrebbe essere presa in considerazione in tutti i pazienti asmatici nei quali i sintomi si sono sviluppati in età lavorativa adulta (soprattutto di recente insorgenza) o nei quali la gravità dell'asma è sostanzialmente aumentata. L'OA dovrebbe essere presa in considerazione anche in tutti gli altri individui che hanno sintomi simili all'asma e lavorano in occupazioni in cui sono esposti ad agenti che causano l'asma o che temono che i loro sintomi siano correlati al lavoro.
Ai pazienti con possibile OA dovrebbe essere chiesto di fornire un'accurata anamnesi medica e occupazionale/ambientale, con un'attenta documentazione della natura e della data di insorgenza dei sintomi e della diagnosi di asma, e qualsiasi esposizione potenzialmente causale in quel momento. Dovrebbe essere valutata la compatibilità dell'anamnesi con la presentazione clinica dell'OA sopra descritta, in particolare il modello temporale dei sintomi in relazione all'orario di lavoro e ai cambiamenti nelle esposizioni lavorative. Dovrebbero essere annotati i modelli e i cambiamenti nei modelli di utilizzo dei farmaci per l'asma e il periodo minimo di assenza dal lavoro necessario per il miglioramento dei sintomi. Sono pertinenti precedenti malattie respiratorie, allergie/atopia, fumo e altre esposizioni tossiche e una storia familiare di allergia.
Le esposizioni professionali e altre esposizioni ambientali a potenziali agenti o processi che causano l'asma dovrebbero essere esplorate a fondo, con documentazione obiettiva delle esposizioni, se possibile. Le esposizioni sospette dovrebbero essere confrontate con un elenco completo di agenti segnalati come causa di OA (Harber, Schenker e Balmes 1996; Chan-Yeung e Malo 1994; Bernstein et al. 1993; Rom 1992b), sebbene l'incapacità di identificare agenti specifici non sia rara e è anche possibile l'induzione dell'asma da parte di agenti non precedentemente descritti. Alcuni esempi illustrativi sono mostrati nella tabella 3. L'anamnesi occupazionale dovrebbe includere dettagli sull'occupazione attuale e passata con date, titoli di lavoro, mansioni ed esposizioni, in particolare lavoro attuale e lavoro svolto al momento dell'insorgenza dei sintomi. Altre anamnesi ambientali dovrebbero includere una revisione delle esposizioni in casa o nella comunità che potrebbero causare asma. È utile iniziare la storia dell'esposizione in modo aperto, chiedendo informazioni su ampie categorie di agenti aerodispersi: polveri (in particolare polveri organiche di origine animale, vegetale o microbica), prodotti chimici, farmaceutici e gas o fumi irritanti o visibili. Il paziente può identificare agenti specifici, processi di lavoro o categorie generiche di agenti che hanno scatenato sintomi. Chiedere al paziente di descrivere passo dopo passo le attività e le esposizioni coinvolte nell'ultima giornata lavorativa sintomatica può fornire indizi utili. Possono essere rilevanti i materiali utilizzati dai colleghi o quelli rilasciati in alta concentrazione da uno sversamento o da un'altra fonte. È spesso possibile ottenere ulteriori informazioni sul nome del prodotto, gli ingredienti e il nome del produttore, l'indirizzo e il numero di telefono. Agenti specifici possono essere identificati chiamando il produttore o attraverso una varietà di altre fonti, inclusi libri di testo, database su CD ROM o centri antiveleni. Poiché l'OA è spesso causata da bassi livelli di allergeni presenti nell'aria, le ispezioni di igiene industriale sul posto di lavoro che valutano qualitativamente le esposizioni e le misure di controllo sono spesso più utili della misurazione quantitativa dei contaminanti atmosferici.
Tabella 3. Agenti sensibilizzanti che possono causare asma professionale
|
Classificazione |
Sottogruppi |
Esempi di sostanze |
Esempi di lavori e industrie |
|
Antigeni proteici ad alto peso molecolare |
Sostanze di origine animale Sostanze di origine vegetale |
Animali da laboratorio, granchi/frutti di mare, acari, insetti Polveri di farine e cereali, guanti in lattice di gomma naturale, enzimi batterici, polvere di semi di ricino, gomme vegetali |
Addestratori di animali, agricoltura e trasformazione alimentare Panifici, operatori sanitari, produzione di detersivi, lavorazione degli alimenti |
|
Basso peso molecolare/chimico |
Plastificanti, vernici bicomponenti, adesivi, schiume metalli Polveri di legno Prodotti farmaceutici, droghe |
Isocianati, anidridi di acido, ammine Sali di platino, cobalto Cedro (acido plicatico), quercia Psillio, antibiotici |
Verniciatura a spruzzo automatica, verniciatura, lavorazione del legno Raffinerie di platino, macinazione metalli Lavori di segheria, falegnameria Produzione e confezionamento farmaceutico |
|
Altre sostanze chimiche |
Cloramina T, fumi di cloruro di polivinile, insetticidi organofosfati |
Lavori di pulizia, confezionamento della carne |
La storia clinica sembra essere migliore per escludere piuttosto che per confermare la diagnosi di OA, e una storia aperta raccolta da un medico è migliore di un questionario chiuso. Uno studio ha confrontato i risultati di una storia clinica a tempo indeterminato presa da specialisti specializzati in OA con un "gold standard" di specifici test di provocazione bronchiale in 162 pazienti inviati per la valutazione di una possibile OA. I ricercatori hanno riferito che la sensibilità di una storia clinica suggestiva di OA era dell'87%, la specificità del 55%, il valore predittivo positivo del 63% e il valore predittivo negativo dell'83%. In questo gruppo di pazienti segnalati, la prevalenza di asma e OA era rispettivamente dell'80% e del 46% (Malo et al. 1991). In altri gruppi di pazienti segnalati, i valori predittivi positivi di un questionario chiuso variavano dall'8 al 52% per una varietà di esposizioni sul posto di lavoro (Bernstein et al. 1993). L'applicabilità di questi risultati ad altre impostazioni deve essere valutata dal medico.
L'esame obiettivo a volte è utile e devono essere annotati i reperti relativi all'asma (p. es., respiro sibilante, polipi nasali, dermatite eczematosa), irritazione respiratoria o allergia (p. es., rinite, congiuntivite) o altre potenziali cause dei sintomi.
Fase 2: Valutazione fisiologica per ostruzione reversibile delle vie aeree e/o iperreattività bronchiale aspecifica
Se nella cartella clinica sono già presenti prove fisiologiche sufficienti a sostegno della diagnosi di asma (NAEP 1991), il passaggio 2 può essere saltato. In caso contrario, deve essere eseguita la spirometria guidata da un tecnico, preferibilmente dopo il turno di lavoro in un giorno in cui il paziente presenta sintomi asmatici. Se la spirometria rivela un'ostruzione delle vie aeree che regredisce con un broncodilatatore, ciò conferma la diagnosi di asma. Nei pazienti senza una chiara evidenza di limitazione del flusso aereo alla spirometria, il test quantitativo per NBR utilizzando metacolina o istamina dovrebbe essere eseguito, se possibile, lo stesso giorno. Il test quantitativo per NBR in questa situazione è una procedura chiave per due ragioni. In primo luogo, è spesso in grado di identificare i pazienti con OA in stadio lieve o iniziale che hanno il maggior potenziale di guarigione ma che verrebbero persi se i test venissero interrotti con la normale spirometria. In secondo luogo, se l'NBR è normale in un lavoratore che ha un'esposizione continua nell'ambiente di lavoro associata ai sintomi, l'OA può generalmente essere esclusa senza ulteriori test. Se anormale, la valutazione può procedere alla Fase 3 o 4 e il grado di NBR può essere utile per monitorare il miglioramento del paziente dopo il test diagnostico di rimozione dall'esposizione causale sospetta (Fase 5). Se la spirometria rivela una significativa limitazione del flusso aereo che non migliora dopo l'inalazione di broncodilatatori, dovrebbe essere presa in considerazione una rivalutazione dopo un più prolungato tentativo di terapia, compresi i corticosteroidi (ATS 1995; NAEP 1991).
Passaggio 3: valutazione immunologica, se appropriata
I test cutanei o sierologici (p. es., RAST) possono dimostrare una sensibilizzazione immunologica a uno specifico agente sul posto di lavoro. Questi test immunologici sono stati utilizzati per confermare la correlazione con il lavoro dell'asma e, in alcuni casi, eliminare la necessità di specifici test di provocazione per inalazione. Ad esempio, tra i pazienti esposti allo psillio con una storia clinica compatibile con OA, asma documentata o iperreattività delle vie aeree ed evidenza di sensibilizzazione immunologica allo psillio, circa l'80% ha avuto OA confermata al successivo test specifico di provocazione bronchiale (Malo et al. 1990 ). Nella maggior parte dei casi, il significato diagnostico dei test immunologici negativi è meno chiaro. La sensibilità diagnostica dei test immunologici dipende in modo critico dal fatto che tutti i probabili antigeni causali sul posto di lavoro o i complessi aptene-proteina siano stati inclusi nel test. Sebbene l'implicazione della sensibilizzazione per un lavoratore asintomatico non sia ben definita, l'analisi dei risultati raggruppati può essere utile nella valutazione dei controlli ambientali. L'utilità della valutazione immunologica è maggiore per gli agenti per i quali esistono standardizzati in vitro test o reagenti cutanei, come i sali di platino e gli enzimi detergenti. Sfortunatamente, la maggior parte degli allergeni occupazionali di interesse non sono attualmente disponibili in commercio. L'uso di soluzioni non commerciali nei test cutanei è stato occasionalmente associato a reazioni gravi, inclusa l'anafilassi, e quindi è necessaria cautela.
Se i risultati delle fasi 1 e 2 sono compatibili con l'OA, se possibile dovrebbe essere proseguita un'ulteriore valutazione. L'ordine e l'entità di un'ulteriore valutazione dipende dalla disponibilità delle risorse diagnostiche, dallo stato lavorativo del paziente e dalla fattibilità delle prove diagnostiche di allontanamento e ritorno al lavoro, come indicato nella Tabella 7. Se un'ulteriore valutazione non è possibile, una diagnosi deve essere basata su le informazioni disponibili a questo punto.
Fase 4: valutazione clinica dell'asma sul lavoro o prova diagnostica del ritorno al lavoro
Spesso il test fisiologico più facilmente disponibile per l'ostruzione delle vie aeree è la spirometria. Per migliorare la riproducibilità, la spirometria deve essere istruita da un tecnico qualificato. Sfortunatamente, la spirometria giornaliera tra turni di lavoro, eseguita prima e dopo il turno di lavoro, non è né sensibile né specifica nel determinare l'ostruzione delle vie aeree associata al lavoro. È probabile che se vengono eseguite più spirometrie ogni giorno durante e dopo diversi giorni lavorativi, l'accuratezza diagnostica può essere migliorata, ma questo non è stato ancora adeguatamente valutato.
A causa delle difficoltà con la spirometria a turni incrociati, la misurazione seriale del PEF è diventata un'importante tecnica diagnostica per l'OA. Utilizzando un misuratore portatile economico, le misurazioni del PEF vengono registrate ogni due ore, durante le ore di veglia. Per migliorare la sensibilità, le misurazioni devono essere effettuate durante un periodo in cui il lavoratore è esposto agli agenti causali sospetti durante il lavoro e sta sperimentando un modello di sintomi correlati al lavoro. Vengono eseguite tre ripetizioni alla volta e le misurazioni vengono effettuate ogni giorno al lavoro e fuori dal lavoro. Le misurazioni devono essere continuate per almeno 16 giorni consecutivi (p. es., due settimane lavorative di cinque giorni e 3 fine settimana liberi) se il paziente può tranquillamente tollerare di continuare a lavorare. Le misurazioni del PEF vengono registrate in un diario insieme alla notazione delle ore di lavoro, dei sintomi, dell'uso di farmaci broncodilatatori e delle esposizioni significative. Per facilitare l'interpretazione, i risultati del diario dovrebbero quindi essere tracciati graficamente. Alcuni modelli suggeriscono OA, ma nessuno è patognomonico e l'interpretazione da parte di un lettore esperto è spesso utile. I vantaggi del test PEF seriale sono il basso costo e la ragionevole correlazione con i risultati del test di provocazione bronchiale. Gli svantaggi includono il grado significativo di collaborazione del paziente richiesto, l'incapacità di confermare definitivamente che i dati siano accurati, la mancanza di un metodo di interpretazione standardizzato e la necessità per alcuni pazienti di prendersi 1 o 2 settimane consecutive di assenza dal lavoro per mostrare un miglioramento significativo. Gli spirometri portatili con registrazione elettronica progettati per l'automonitoraggio del paziente, quando disponibili, possono risolvere alcuni degli svantaggi della PEF seriale.
I farmaci per l'asma tendono a ridurre l'effetto delle esposizioni lavorative sulle misure del flusso d'aria. Tuttavia, non è consigliabile interrompere i farmaci durante il monitoraggio del flusso aereo al lavoro. Piuttosto, il paziente dovrebbe essere mantenuto su un dosaggio sicuro minimo costante di farmaci antinfiammatori durante l'intero processo diagnostico, con un attento monitoraggio dei sintomi e del flusso aereo, e l'uso di broncodilatatori a breve durata d'azione per controllare i sintomi dovrebbe essere annotato nel diario.
L'incapacità di osservare i cambiamenti legati al lavoro nel PEF mentre un paziente sta lavorando secondo le normali ore di lavoro non esclude la diagnosi di OA, poiché molti pazienti richiederanno più di un fine settimana di due giorni per mostrare un miglioramento significativo del PEF. In questo caso, dovrebbe essere presa in considerazione una prova diagnostica di allontanamento prolungato dal lavoro (Fase 5). Se il paziente non è ancora stato sottoposto a test quantitativi per NBR e non ha controindicazioni mediche, dovrebbe essere eseguito in questo momento, immediatamente dopo almeno due settimane di esposizione sul posto di lavoro.
Fase 5: Valutazione clinica dell'asma lontano dal lavoro o test diagnostico di prolungata rimozione dal lavoro
Questa fase consiste nella compilazione dell'agenda giornaliera seriale del PEF ogni 2 ore per almeno 9 giorni consecutivi di assenza dal lavoro (es. 5 giorni di assenza dal lavoro più i fine settimana prima e dopo). Se questa registrazione, confrontata con il diario seriale del PEF al lavoro, non è sufficiente per diagnosticare l'OA, dovrebbe essere continuata per una seconda settimana consecutiva lontano dal lavoro. Dopo 2 o più settimane di assenza dal lavoro, è possibile eseguire test quantitativi per NBR e confrontarli con NBR durante il lavoro. Se la PEF seriale non è stata ancora eseguita durante almeno due settimane di lavoro, può essere eseguita una prova diagnostica di ritorno al lavoro (vedere Fase 4), dopo una consulenza dettagliata e in stretto contatto con il medico curante. Il passaggio 5 è spesso di fondamentale importanza per confermare o escludere la diagnosi di OA, sebbene possa anche essere il passaggio più difficile e costoso. Se si tenta una rimozione prolungata dal lavoro, è meglio massimizzare la resa e l'efficienza diagnostica includendo PEF, FEV1e test NBR in un'unica valutazione completa. Le visite mediche settimanali per la consulenza e per rivedere il grafico PEF possono aiutare a garantire risultati completi e accurati. Se, dopo aver monitorato il paziente per almeno due settimane al lavoro e due settimane lontano da esso, l'evidenza diagnostica non è ancora sufficiente, si dovrebbe prendere in considerazione la fase 6 successiva, se disponibile e fattibile.
Passaggio 6: Test di sfida bronchiale specifico o test di provocazione sul posto di lavoro
Il test di provocazione bronchiale specifico che utilizza una camera di esposizione e livelli di esposizione standardizzati è stato definito il "gold standard" per la diagnosi di OA. I vantaggi includono la conferma definitiva dell'OA con la capacità di identificare la risposta asmatica a livelli sub-irritanti di specifici agenti sensibilizzanti, che possono quindi essere scrupolosamente evitati. Di tutti i metodi diagnostici, è l'unico in grado di distinguere in modo affidabile l'asma indotta da sensibilizzanti dalla provocazione da sostanze irritanti. Diversi problemi con questo approccio hanno incluso il costo intrinseco della procedura, il requisito generale di stretta osservazione o ospedalizzazione per diversi giorni e la disponibilità solo in pochissimi centri specializzati. Possono verificarsi falsi negativi se non è disponibile una metodologia standardizzata per tutti gli agenti sospetti, se si sospettano agenti sbagliati o se è trascorso troppo tempo tra l'ultima esposizione e il test. Possono verificarsi falsi positivi se si ottengono inavvertitamente livelli di esposizione irritanti. Per questi motivi, il test di provocazione bronchiale specifico per OA rimane una procedura di ricerca nella maggior parte delle località.
I test di provocazione sul posto di lavoro comportano una spirometria seriale guidata da un tecnico sul posto di lavoro, eseguita a intervalli frequenti (ad esempio, ogni ora) prima e durante il corso di una giornata lavorativa di esposizione agli agenti o processi causali sospetti. Può essere più sensibile del test di provocazione bronchiale specifico perché comporta esposizioni nella "vita reale", ma poiché l'ostruzione delle vie aeree può essere innescata da agenti irritanti e sensibilizzanti, i test positivi non indicano necessariamente sensibilizzazione. Richiede inoltre la collaborazione del datore di lavoro e molto tempo tecnico con uno spirometro mobile. Entrambe queste procedure comportano un certo rischio di scatenare un grave attacco asmatico e dovrebbero pertanto essere eseguite sotto stretta supervisione di specialisti esperti nelle procedure.
Trattamento e prevenzione
La gestione dell'OA comprende interventi medici e preventivi per i singoli pazienti, nonché misure di sanità pubblica nei luoghi di lavoro identificati come ad alto rischio di OA. La gestione medica è simile a quella per l'asma non professionale ed è ben esaminata altrove (NAEP 1991). La sola gestione medica è raramente adeguata per controllare in modo ottimale i sintomi e l'intervento preventivo mediante il controllo o la cessazione dell'esposizione è parte integrante del trattamento. Questo processo inizia con una diagnosi accurata e l'identificazione delle esposizioni e delle condizioni causali. Nell'OA indotta da sensibilizzante, la riduzione dell'esposizione al sensibilizzatore di solito non porta alla completa risoluzione dei sintomi. Episodi asmatici gravi o il progressivo peggioramento della malattia possono essere causati da esposizioni a concentrazioni molto basse dell'agente e si raccomanda la cessazione completa e permanente dell'esposizione. Il rinvio tempestivo per la riabilitazione professionale e la riqualificazione professionale può essere una componente necessaria del trattamento per alcuni pazienti. Se la cessazione completa dell'esposizione è impossibile, una riduzione sostanziale dell'esposizione accompagnata da un attento monitoraggio e gestione medica può essere un'opzione, sebbene tale riduzione dell'esposizione non sia sempre fattibile e la sicurezza a lungo termine di questo approccio non sia stata testata. Ad esempio, sarebbe difficile giustificare la tossicità del trattamento a lungo termine con corticosteroidi sistemici per consentire al paziente di continuare nello stesso impiego. Per l'asma indotto e/o scatenato da sostanze irritanti, la risposta alla dose può essere più prevedibile e l'abbassamento dei livelli di esposizione agli irritanti, accompagnato da un attento monitoraggio medico, può essere meno rischioso e più probabilmente efficace rispetto all'OA indotta da sensibilizzanti. Se il paziente continua a lavorare in condizioni modificate, il follow-up medico dovrebbe includere frequenti visite mediche con revisione del diario PEF, accesso ben pianificato ai servizi di emergenza e spirometria seriale e/o test di provocazione con metacolina, a seconda dei casi.
Quando si sospetta che un particolare luogo di lavoro sia ad alto rischio, a causa del verificarsi di un caso sentinella di OA o dell'uso di noti agenti che causano l'asma, i metodi di sanità pubblica possono essere molto utili. Il riconoscimento precoce, il trattamento efficace e la prevenzione della disabilità dei lavoratori con OA esistente e la prevenzione di nuovi casi sono chiare priorità. L'identificazione di specifici agenti causali e processi lavorativi è importante. Un approccio iniziale pratico è un'indagine tramite questionario sul posto di lavoro, valutando i criteri A, B, C e D1 o D5 nella definizione del caso di OA. Questo approccio può identificare le persone per le quali potrebbe essere indicata un'ulteriore valutazione clinica e aiutare a identificare possibili agenti o circostanze causali. La valutazione dei risultati del gruppo può aiutare a decidere se sono indicate ulteriori indagini o interventi sul posto di lavoro e, in tal caso, fornire una guida preziosa per indirizzare gli sforzi di prevenzione futuri nel modo più efficace ed efficiente. Un'indagine tramite questionario non è tuttavia adeguata per stabilire diagnosi mediche individuali, poiché i valori predittivi positivi dei questionari per l'OA non sono sufficientemente elevati. Se è necessario un maggiore livello di certezza diagnostica, si può prendere in considerazione anche lo screening medico che utilizza procedure diagnostiche come spirometria, test quantitativi per NBR, registrazione seriale del PEF e test immunologici. Nei luoghi di lavoro problematici noti, possono essere utili programmi di sorveglianza e screening continui. Tuttavia, l'esclusione differenziale di lavoratori asintomatici con storia di atopia o altri potenziali fattori di suscettibilità dai luoghi di lavoro ritenuti ad alto rischio comporterebbe l'allontanamento di un gran numero di lavoratori per prevenire relativamente pochi casi di OA e non è supportata dalla letteratura attuale.
Il controllo o l'eliminazione delle esposizioni causali e l'evitamento e la corretta gestione di fuoriuscite o episodi di esposizioni ad alto livello possono portare a un'efficace prevenzione primaria della sensibilizzazione e dell'OA nei collaboratori del caso sentinella. La consueta gerarchia di controllo dell'esposizione della sostituzione, dei controlli tecnici e amministrativi e dei dispositivi di protezione individuale, nonché l'istruzione dei lavoratori e dei dirigenti, dovrebbero essere attuate in modo appropriato. I datori di lavoro proattivi avvieranno o parteciperanno ad alcuni o tutti questi approcci, ma nel caso in cui vengano intraprese azioni preventive inadeguate e i lavoratori rimangano ad alto rischio, le agenzie governative possono essere utili.
Menomazione e Disabilità
Compromissione medica è un'anomalia funzionale derivante da una condizione medica. Invalidità si riferisce all'effetto totale della menomazione medica sulla vita del paziente ed è influenzato da molti fattori non medici come l'età e lo stato socio-economico (ATS 1995).
La valutazione della compromissione medica viene effettuata dal medico e può includere un indice di compromissione calcolato, nonché altre considerazioni cliniche. L'indice di compromissione si basa su (1) grado di limitazione del flusso aereo dopo broncodilatatore, (2) grado di reversibilità della limitazione del flusso aereo con broncodilatatore o grado di iperreattività delle vie aeree al test quantitativo per NBR e (3) terapia minima richiesta per il controllo asma. L'altra componente importante della valutazione del danno medico è il giudizio medico del medico sulla capacità del paziente di lavorare nell'ambiente di lavoro che causa l'asma. Ad esempio, un paziente con OA indotta da sensibilizzante può avere una compromissione medica che è altamente specifica per l'agente a cui è diventato sensibilizzato. Il lavoratore che presenta sintomi solo se esposto a questo agente può essere in grado di svolgere altri lavori, ma permanentemente incapace di svolgere il lavoro specifico per il quale ha la maggiore formazione ed esperienza.
La valutazione della disabilità dovuta all'asma (compresa l'OA) richiede la considerazione della menomazione medica così come di altri fattori non medici che influenzano la capacità di lavorare e funzionare nella vita di tutti i giorni. La valutazione della disabilità viene inizialmente effettuata dal medico, che dovrebbe identificare tutti i fattori che influenzano l'impatto della menomazione sulla vita del paziente. Molti fattori come l'occupazione, il livello di istruzione, il possesso di altre competenze vendibili, le condizioni economiche e altri fattori sociali possono portare a diversi livelli di disabilità in individui con lo stesso livello di menomazione medica. Queste informazioni possono quindi essere utilizzate dagli amministratori per determinare la disabilità ai fini del risarcimento.
La menomazione e l'invalidità possono essere classificate come temporanee o permanenti, a seconda della probabilità di un miglioramento significativo e dell'attuazione efficace di controlli dell'esposizione sul posto di lavoro. Ad esempio, un individuo con OA indotta da sensibilizzante è generalmente considerato permanentemente, totalmente compromesso per qualsiasi lavoro che comporti l'esposizione all'agente causale. Se i sintomi si risolvono parzialmente o completamente dopo la cessazione dell'esposizione, questi individui possono essere classificati con minore o nessuna compromissione per altri lavori. Spesso questa è considerata menomazione/disabilità parziale permanente, ma la terminologia può variare. Un individuo con asma che viene scatenato in modo dose-dipendente da sostanze irritanti sul posto di lavoro sarebbe considerato affetto da una menomazione temporanea mentre è sintomatico e meno o nessuna menomazione se sono installati adeguati controlli dell'esposizione e sono efficaci nel ridurre o eliminare i sintomi. Se non vengono implementati controlli efficaci dell'esposizione, lo stesso individuo potrebbe dover essere considerato permanentemente compromesso per svolgere quel lavoro, con raccomandazione per l'allontanamento medico. Se necessario, può essere effettuata una valutazione ripetuta per menomazione/invalidità a lungo termine due anni dopo che l'esposizione è stata ridotta o terminata, quando ci si aspetterebbe che il miglioramento dell'OA si sia stabilizzato. Se il paziente continua a lavorare, il monitoraggio medico deve essere continuo e la rivalutazione della menomazione/disabilità deve essere ripetuta secondo necessità.
I lavoratori che diventano disabili a causa di OA o WAA possono beneficiare di una compensazione finanziaria per le spese mediche e/o per la perdita di salario. Oltre a ridurre direttamente l'impatto finanziario della disabilità sui singoli lavoratori e sulle loro famiglie, può essere necessario un indennizzo per fornire cure mediche adeguate, avviare interventi preventivi e ottenere la riabilitazione professionale. La comprensione da parte del lavoratore e del medico di questioni medico-legali specifiche può essere importante per garantire che la valutazione diagnostica soddisfi i requisiti locali e non comporti una compromissione dei diritti del lavoratore interessato.
Sebbene le discussioni sui risparmi sui costi si concentrino spesso sull'inadeguatezza dei sistemi di compensazione, la reale riduzione dell'onere finanziario e sanitario imposto alla società da OA e WAA dipenderà non solo dal miglioramento dei sistemi di compensazione ma, soprattutto, dall'efficacia dei sistemi implementati per identificare e correggere, o prevenire del tutto, le esposizioni sul posto di lavoro che causano l'insorgenza di nuovi casi di asma.
Conclusioni
L'OA è diventata la malattia respiratoria professionale più diffusa in molti paesi. È più comune di quanto generalmente riconosciuto, può essere grave e invalidante ed è generalmente prevenibile. Il riconoscimento precoce e interventi preventivi efficaci possono ridurre sostanzialmente il rischio di invalidità permanente e gli elevati costi umani e finanziari associati all'asma cronico. Per molte ragioni, l'OA merita un'attenzione più diffusa tra i medici, gli specialisti della salute e della sicurezza, i ricercatori, i responsabili delle politiche sanitarie, gli igienisti industriali e altri interessati alla prevenzione delle malattie legate al lavoro.
Di Più...
Malattie causate da polveri organiche
Polveri organiche e malattie
Polveri di origine vegetale, animale e microbica fanno da sempre parte dell'ambiente umano. Quando i primi organismi acquatici si trasferirono sulla terraferma circa 450 milioni di anni fa, svilupparono presto sistemi di difesa contro le numerose sostanze nocive presenti nell'ambiente terrestre, la maggior parte delle quali di origine vegetale. Le esposizioni a questo ambiente di solito non causano particolari problemi, anche se le piante contengono una serie di sostanze estremamente tossiche, in particolare quelle presenti o prodotte dalle muffe.
Durante lo sviluppo della civiltà, le condizioni climatiche in alcune parti del mondo hanno reso necessarie alcune attività da svolgere al chiuso. La trebbiatura nei paesi scandinavi veniva eseguita al chiuso durante l'inverno, pratica citata dai cronisti nell'antichità. La chiusura di processi polverosi ha portato alla malattia tra le persone esposte, e uno dei primi resoconti pubblicati di ciò è del vescovo danese Olaus Magnus (1555, come citato da Rask-Andersen 1988). Ha descritto una malattia tra i trebbiatori in Scandinavia come segue:
“Nel separare il grano dalla pula, bisogna aver cura di scegliere un momento in cui ci sia un vento adatto che spazzi via la polvere del grano, in modo che non danneggi gli organi vitali dei trebbiatori. Questa polvere è così fine che penetra quasi impercettibilmente nella bocca e si accumula nella gola. Se questo non viene risolto rapidamente bevendo birra fresca, il trebbiatore potrebbe non mangiare mai più o solo per un breve periodo ciò che ha trebbiato.
Con l'introduzione della lavorazione meccanica di materiali organici, il trattamento di grandi quantità di materiali in ambienti chiusi con scarsa ventilazione ha portato a livelli elevati di polvere nell'aria. Alle descrizioni del vescovo Olaus Magnus e poi del Ramazzini (1713) seguirono numerose segnalazioni di malattie e polveri organiche nell'Ottocento, in particolare tra i lavoratori dei cotonifici (Leach 1863; Prausnitz 1936). In seguito fu descritta anche la specifica malattia polmonare comune tra gli agricoltori che maneggiavano materiali ammuffiti (Campbell 1932).
Negli ultimi decenni è stato pubblicato un gran numero di segnalazioni di malattie tra le persone esposte a polveri organiche. Inizialmente, la maggior parte di questi erano basati su persone in cerca di assistenza medica. I nomi delle malattie, quando pubblicati, erano spesso correlati al particolare ambiente in cui la malattia era stata riconosciuta per la prima volta, e ne risultava una sconcertante serie di nomi, come polmone del contadino, polmone del coltivatore di funghi, polmone bruno e febbre da umidificatore.
Con l'avvento della moderna epidemiologia, sono state ottenute cifre più affidabili per l'incidenza delle malattie respiratorie professionali legate alla polvere organica (Rylander, Donham e Peterson 1986; Rylander e Peterson 1990). C'è stato anche un progresso nella comprensione dei meccanismi patologici alla base di queste malattie, in particolare la risposta infiammatoria (Henson e Murphy 1989). Ciò ha aperto la strada a un quadro più coerente delle malattie causate da polveri organiche (Rylander e Jacobs 1997).
Quanto segue descriverà i diversi ambienti di polvere organica in cui è stata segnalata la malattia, le stesse entità della malattia, la classica malattia da bissinosi e misure preventive specifiche.
Ambienti
Le polveri organiche sono particelle sospese nell'aria di origine vegetale, animale o microbica. Nella tabella 1 sono riportati esempi di ambienti, lavorazioni e agenti che comportano il rischio di esposizione a polveri organiche.
Tabella 1. Esempi di fonti di pericoli di esposizione a polvere organica
Agricoltura
Movimentazione di grano, fieno o altre colture
Lavorazione della canna da zucchero
Serre
Silos
Animali
Edifici per il confinamento di suini/latticini
Pollai e impianti di lavorazione
Animali da laboratorio, da fattoria e da compagnia
Trattamento dei rifiuti
Acque reflue e limo
Immondizia domestica
Compostaggio
Industria
Lavorazione delle fibre vegetali (cotone, lino, canapa, juta, sisal)
Fermentazione
Legname e lavorazione del legno
panetterie
Processi biotecnologici
Edifici
Acqua contaminata negli umidificatori
Crescita microbica sulle strutture o nei condotti di ventilazione
Agenti
È ormai noto che gli agenti specifici presenti nelle polveri sono la ragione principale per cui si sviluppa la malattia. Le polveri organiche contengono una moltitudine di agenti con potenziali effetti biologici. Alcuni dei principali agenti si trovano nella tabella 2.
Tabella 2. Principali agenti nelle polveri organiche con potenziale attività biologica
Agenti vegetali
Tannini
Istamina
Acido Plicatico
Alcaloidi (p. es., nicotina)
Citocalasine
Agenti animali
Proteine
Enzimi
Agenti microbici
Le endotossine
(1→3)–β–D-glucani
Proteasi
Micotossine
Il ruolo relativo di ciascuno di questi agenti, da solo o in combinazione con altri, per lo sviluppo della malattia, è per lo più sconosciuto. La maggior parte delle informazioni disponibili si riferisce alle endotossine batteriche presenti in tutte le polveri organiche.
Le endotossine sono composti lipopolisaccaridici che sono attaccati alla superficie cellulare esterna dei batteri Gram-negativi. L'endotossina ha un'ampia varietà di proprietà biologiche. Dopo inalazione provoca un'infiammazione acuta (Snella e Rylander 1982; Brigham e Meyrick 1986). Un afflusso di neutrofili (leucociti) nei polmoni e nelle vie aeree è il segno distintivo di questa reazione. È accompagnato dall'attivazione di altre cellule e dalla secrezione di mediatori dell'infiammazione. Dopo esposizioni ripetute, l'infiammazione diminuisce (adattamento). La reazione è limitata alla mucosa delle vie aeree e non vi è coinvolgimento esteso del parenchima polmonare.
Un altro agente specifico nella polvere organica è (1→3)-β-D-glucano. Questo è un composto poliglucosio presente nella struttura della parete cellulare delle muffe e di alcuni batteri. Aumenta la risposta infiammatoria causata dall'endotossina e altera la funzione delle cellule infiammatorie, in particolare dei macrofagi e delle cellule T (Di Luzio 1985; Fogelmark et al. 1992).
Altri agenti specifici presenti nelle polveri organiche sono le proteine, i tannini, le proteasi e altri enzimi e le tossine delle muffe. Sono disponibili pochissimi dati sulle concentrazioni di questi agenti nelle polveri organiche. Molti degli agenti specifici presenti nelle polveri organiche, come le proteine e gli enzimi, sono allergeni.
Malattie
Le malattie causate da polveri organiche sono riportate nella tabella 3 con i corrispondenti numeri della Classificazione Internazionale delle Malattie (ICD) (Rylander e Jacobs 1994).
Tabella 3. Malattie indotte da polveri organiche e relativi codici ICD
Bronchite e polmonite (ICD J40)
Polmonite tossica (febbre da inalazione, sindrome tossica da polvere organica)
Infiammazione delle vie aeree (infiammazione delle mucose)
Bronchite cronica (ICD J42)
Polmonite da ipersensibilità (alveolite allergica) (ICD J67)
Asma (ICD J45)
Rinite, congiuntivite
La principale via di esposizione per le polveri organiche è per inalazione, e di conseguenza gli effetti sui polmoni hanno ricevuto la maggior parte dell'attenzione nella ricerca così come nel lavoro clinico. Vi è, tuttavia, un numero crescente di prove da studi epidemiologici pubblicati e segnalazioni di casi, nonché segnalazioni aneddotiche, che si verificano anche effetti sistemici. Il meccanismo coinvolto sembra essere un'infiammazione locale nel sito bersaglio, il polmone, e un successivo rilascio di citochine con effetti sistemici (Dunn 1992; Michel et al. 1991) o un effetto sull'epitelio nell'intestino (Axmacher et al. 1991). Gli effetti clinici non respiratori sono febbre, dolori articolari, effetti neurosensoriali, problemi cutanei, malattie intestinali, affaticamento e mal di testa.
Le diverse entità della malattia descritte nella tabella 3 sono facili da diagnosticare nei casi tipici e la patologia sottostante è nettamente diversa. Nella vita reale, tuttavia, un lavoratore che ha una malattia dovuta all'esposizione alla polvere organica, presenta spesso una combinazione delle diverse entità della malattia. Una persona può avere un'infiammazione delle vie respiratorie per un certo numero di anni, sviluppare improvvisamente asma e inoltre avere sintomi di polmonite tossica durante un'esposizione particolarmente intensa. Un'altra persona può avere una polmonite da ipersensibilità subclinica con linfocitosi delle vie aeree e sviluppare una polmonite tossica durante un'esposizione particolarmente pesante.
Un buon esempio della miscela di entità patologiche che possono apparire è la bissinosi. Questa malattia è stata descritta per la prima volta nei cotonifici, ma le singole entità della malattia si trovano anche in altri ambienti di polvere organica. Segue una panoramica della malattia.
Bissinosi
La malattia
La bissinosi fu descritta per la prima volta nel 1800 e un rapporto classico che coinvolse sia il lavoro clinico che sperimentale fu fornito da Prausnitz (1936). Ha descritto i sintomi tra i lavoratori del cotonificio come segue:
“Dopo aver lavorato per anni senza alcun disturbo apprezzabile tranne un po' di tosse, gli operai del cotonificio notano o un improvviso aggravamento della loro tosse, che diventa secca ed estremamente irritante¼ Questi attacchi si verificano di solito il lunedì ¼ ma gradualmente i sintomi iniziano a diffondersi nei giorni successivi della settimana; col tempo la differenza scompare e loro soffrono continuamente”.
Le prime indagini epidemiologiche furono condotte in Inghilterra negli anni '1950 (Schilling et al. 1955; Schilling 1956). La diagnosi iniziale era basata sulla comparsa di una tipica oppressione toracica del lunedì mattina, diagnosticata mediante un questionario (Roach e Schilling 1960). È stato sviluppato uno schema per classificare la gravità della bissinosi in base al tipo e alla periodicità dei sintomi (Mekky, Roach e Schilling 1967; Schilling et al. 1955). La durata dell'esposizione è stata utilizzata come misura della dose e questa è stata correlata alla gravità della risposta. Basato su interviste cliniche di un gran numero di lavoratori, questo schema di classificazione è stato successivamente modificato per riflettere più accuratamente gli intervalli di tempo per la diminuzione del FEVXNUMX1 (Berry et al. 1973).
In uno studio è stata riscontrata una differenza nella prevalenza della bissinosi nelle fabbriche che lavorano diversi tipi di cotone (Jones et al. 1979). I mulini che utilizzavano cotone di alta qualità per produrre filati più fini avevano una minore prevalenza di bissinosi rispetto ai mulini che producevano filati grossolani e utilizzavano cotone di qualità inferiore. Pertanto, oltre all'intensità e alla durata dell'esposizione, entrambe variabili dose-correlate, il tipo di polvere è diventata una variabile importante per la valutazione dell'esposizione. Successivamente è stato dimostrato che le differenze nella risposta dei lavoratori esposti a cotoni grossolani e medi dipendevano non solo dal tipo di cotone ma anche da altre variabili che influenzano l'esposizione, tra cui: variabili di lavorazione come velocità di cardatura, variabili ambientali come umidificazione e ventilazione e variabili di produzione come diversi trattamenti del filato (Berry et al. 1973).
Il successivo perfezionamento della relazione tra l'esposizione alla polvere di cotone e una risposta (sintomi o misure oggettive della funzione polmonare), sono stati gli studi dagli Stati Uniti, che hanno confrontato coloro che lavoravano con cotone al 100% con lavoratori che utilizzavano lo stesso cotone ma in Miscela 50:50 con sintetici e lavoratori senza esposizione al cotone (Merchant et al. 1973). I lavoratori esposti al 100% di cotone avevano la più alta prevalenza di bissinosi indipendentemente dal fumo di sigaretta, uno dei fattori confondenti dell'esposizione alla polvere di cotone. Questa relazione semiquantitativa tra dose e risposta alla polvere di cotone è stata ulteriormente affinata in un gruppo di lavoratori tessili stratificati per sesso, fumo, area di lavoro e tipo di fabbrica. In ciascuna di queste categorie è stata osservata una relazione tra la concentrazione di polvere negli intervalli inferiori di polvere e la prevalenza di bissinosi e/o la variazione del volume espiratorio forzato in un secondo (FEV1).
In indagini successive, il FEV1 la diminuzione durante il turno di lavoro è stata utilizzata per valutare gli effetti dell'esposizione ed è anche una parte dello standard statunitense sulla polvere di cotone.
La bissinosi è stata a lungo considerata una malattia peculiare con una miscela di sintomi diversi e nessuna conoscenza della patologia specifica. Alcuni autori hanno suggerito che si trattasse di un'asma professionale (Bouhuys 1976). Una riunione del gruppo di lavoro nel 1987 ha analizzato la sintomatologia e la patologia della malattia (Rylander et al. 1987). È stato concordato che la malattia comprendeva diverse entità cliniche, generalmente correlate all'esposizione alla polvere organica.
Polmonite tossica può comparire la prima volta che un addetto lavora in cartiera, in particolare quando opera nei reparti di apertura, soffiatura e cardatura (Trice 1940). Sebbene l'assuefazione si sviluppi, i sintomi possono riapparire successivamente dopo un'esposizione insolitamente intensa.
Infiammazione delle vie aeree è la malattia più diffusa e si manifesta con diversi gradi di gravità, da una leggera irritazione del naso e delle vie respiratorie a una grave tosse secca e difficoltà respiratorie. L'infiammazione provoca costrizione delle vie aeree e una riduzione del FEVXNUMX1. La reattività delle vie aeree è aumentata se misurata con un test di provocazione con metacolina o istamina. Si è discusso se l'infiammazione delle vie aeree debba essere accettata come un'entità patologica di per sé o se rappresenti semplicemente un sintomo. Poiché i risultati clinici in termini di tosse grave con restringimento delle vie aeree possono portare a una diminuzione della capacità lavorativa, è giustificato considerarla una malattia professionale.
Può svilupparsi un'infiammazione continua delle vie aeree per diversi anni bronchite cronica, in particolare tra i lavoratori fortemente esposti nelle aree di soffiatura e cardatura. Il quadro clinico sarebbe quello della broncopneumopatia cronica ostruttiva (BPCO).
Asma professionale si sviluppa in una piccola percentuale della forza lavoro, ma di solito non viene diagnosticata negli studi trasversali in quanto i lavoratori sono costretti a lasciare il lavoro a causa della malattia. Polmonite da ipersensibilità non è stato rilevato in nessuno degli studi epidemiologici intrapresi, né sono stati riportati casi relativi all'esposizione alla polvere di cotone. L'assenza di polmonite da ipersensibilità può essere dovuta alla quantità relativamente bassa di muffe nel cotone, poiché il cotone ammuffito non è accettabile per la lavorazione.
Una sensazione soggettiva di oppressione toracica, più comune il lunedì, è il sintomo classico dell'esposizione alla polvere di cotone (Schilling et al. 1955). Non è, tuttavia, una caratteristica esclusiva dell'esposizione alla polvere di cotone in quanto appare anche tra le persone che lavorano con altri tipi di polveri organiche (Donham et al. 1989). La costrizione toracica si sviluppa lentamente nel corso di un certo numero di anni, ma può anche essere indotta in persone precedentemente non esposte, a condizione che il livello di dose sia elevato (Haglind e Rylander 1984). La presenza di costrizione toracica non è direttamente correlata a una diminuzione del FEVXNUMX1.
La patologia dietro la costrizione toracica non è stata spiegata. È stato ipotizzato che i sintomi siano dovuti a una maggiore adesività delle piastrine che si accumulano nei capillari polmonari e aumentano la pressione dell'arteria polmonare. È probabile che la costrizione toracica implichi una sorta di sensibilizzazione cellulare, poiché sono necessarie esposizioni ripetute affinché il sintomo si sviluppi. Questa ipotesi è supportata dai risultati degli studi sui monociti del sangue dei lavoratori del cotone (Beijer et al. 1990). Una maggiore capacità di produrre fattore procoagulante, indicativa di sensibilizzazione cellulare, è stata trovata tra i lavoratori del cotone rispetto ai controlli.
L'ambiente
La malattia è stata originariamente descritta tra i lavoratori delle fabbriche di cotone, lino e canapa tenera. Nella prima fase del trattamento del cotone all'interno degli stabilimenti - apertura delle balle, soffiaggio e cardatura - più della metà dei lavoratori può presentare sintomi di costrizione toracica e infiammazione delle vie respiratorie. L'incidenza diminuisce man mano che il cotone viene lavorato, riflettendo la successiva pulizia dell'agente eziologico dalla fibra. La bissinosi è stata descritta in tutti i paesi in cui sono state eseguite indagini nei cotonifici. Alcuni paesi come l'Australia hanno, tuttavia, cifre di incidenza insolitamente basse (Gun et al. 1983).
Vi sono ora prove uniformi che le endotossine batteriche sono l'agente eziologico della polmonite tossica e dell'infiammazione delle vie aeree (Castellan et al. 1987; Pernis et al. 1961; Rylander, Haglind e Lundholm 1985; Rylander e Haglind 1986; Herbert et al. 1992; Sigsgaard et al.1992). Sono state descritte relazioni dose-risposta ei sintomi tipici sono stati indotti dall'inalazione di endotossina purificata (Rylander et al. 1989; Michel et al. 1995). Sebbene ciò non escluda la possibilità che altri agenti possano contribuire alla patogenesi, le endotossine possono fungere da marker per il rischio di malattia. È improbabile che le endotossine siano correlate allo sviluppo dell'asma professionale, ma potrebbero agire come adiuvanti per potenziali allergeni nella polvere di cotone.
Il caso
La diagnosi di bissinosi viene classicamente effettuata mediante questionari con la domanda specifica “Ti senti stretto il petto e, se sì, in quale giorno della settimana?”. Le persone con oppressione toracica del lunedì mattina sono classificate come bissinotiche secondo uno schema suggerito da Schilling (1956). La spirometria può essere eseguita e, in base alle diverse combinazioni di costrizione toracica e diminuzione del FEVXNUMX1, lo schema diagnostico illustrato nella tabella 4 si è evoluto.
Tabella 4. Criteri diagnostici per bissinosi
Grado ½. Oppressione toracica il primo giorno di alcune settimane lavorative
Grado 1. Oppressione toracica il primo giorno di ogni settimana lavorativa
Grado 2. Oppressione toracica il primo e gli altri giorni della settimana lavorativa
Grado 3. Sintomi di grado 2 accompagnati da evidenza di incapacità permanente sotto forma di ridotta intolleranza allo sforzo e/o ridotta capacità ventilatoria
Trattamento
Il trattamento negli stadi leggeri della bissinosi è sintomatico e la maggior parte dei lavoratori impara a convivere con la leggera costrizione toracica e la broncocostrizione che sperimentano il lunedì o quando puliscono macchinari o svolgono compiti simili con un'esposizione superiore al normale. Stadi più avanzati di infiammazione delle vie aeree o costrizione toracica regolare diversi giorni della settimana richiedono il trasferimento a operazioni meno polverose. La presenza di asma occupazionale richiede principalmente un cambio di lavoro.
Frodi
La prevenzione in generale è trattata in dettaglio altrove nel Enciclopedia. I principi di base per la prevenzione in termini di prodotti sostitutivi, limitazione dell'esposizione, protezione dei lavoratori e screening delle malattie si applicano anche all'esposizione alla polvere di cotone.
Per quanto riguarda i prodotti sostitutivi, è stato suggerito di utilizzare cotone con un basso livello di contaminazione batterica. Una prova inversa di questo concetto si trova nei rapporti del 1863 dove il passaggio al cotone sporco provocò un aumento della prevalenza dei sintomi tra i lavoratori esposti (Leach 1863). Esiste anche la possibilità di passare ad altre fibre, in particolare fibre sintetiche, sebbene ciò non sia sempre fattibile dal punto di vista del prodotto. Attualmente non esiste alcuna tecnica applicata alla produzione per ridurre il contenuto di endotossine delle fibre di cotone.
Per quanto riguarda la riduzione della polvere, sono stati implementati programmi di successo negli Stati Uniti e altrove (Jacobs 1987). Tali programmi sono costosi ei costi per una rimozione altamente efficiente della polvere possono essere proibitivi per i paesi in via di sviluppo (Corn 1987).
Per quanto riguarda il controllo dell'esposizione, il livello di polvere non è una misura sufficientemente precisa del rischio di esposizione. A seconda del grado di contaminazione da batteri Gram-negativi e quindi da endotossine, un determinato livello di polvere può o meno essere associato a un rischio. Per le endotossine non sono state stabilite linee guida ufficiali. È stato suggerito che un livello di 200 ng/m3 è la soglia per la polmonite tossica, da 100 a 200 ng/mXNUMX3 per la costrizione acuta delle vie aeree durante il turno di lavoro e 10 ng/m3 per l'infiammazione delle vie aeree (Rylander e Jacobs 1997).
La conoscenza dei fattori di rischio e delle conseguenze dell'esposizione è importante per la prevenzione. La base informativa si è espansa rapidamente negli ultimi anni, ma gran parte di essa non è ancora presente nei libri di testo o in altre fonti facilmente reperibili. Un ulteriore problema è che i sintomi ei riscontri nelle malattie respiratorie indotte dalla polvere organica non sono specifici e si verificano normalmente nella popolazione. Potrebbero quindi non essere diagnosticati correttamente nelle fasi iniziali.
Un'adeguata diffusione delle conoscenze relative agli effetti del cotone e di altre polveri organiche richiede l'istituzione di adeguati programmi di formazione. Questi dovrebbero essere diretti non solo ai lavoratori con potenziale esposizione, ma anche ai datori di lavoro e al personale sanitario, in particolare agli ispettori della salute sul lavoro e agli ingegneri. Le informazioni devono includere l'identificazione della fonte, i sintomi e la descrizione della malattia e i metodi di protezione. Un lavoratore informato può riconoscere più prontamente i sintomi legati al lavoro e comunicare in modo più efficace con un operatore sanitario. Per quanto riguarda la sorveglianza sanitaria e lo screening, i questionari sono uno strumento importante da utilizzare. Sono state riportate in letteratura diverse versioni di questionari specificatamente progettati per la diagnosi di malattie indotte da polveri organiche (Rylander, Peterson e Donham 1990; Schwartz et al. 1995). Il test della funzionalità polmonare è anche uno strumento utile per la sorveglianza e la diagnosi. Le misurazioni della reattività delle vie aeree si sono rivelate utili (Rylander e Bergström 1993; Carvalheiro et al. 1995). Altri strumenti diagnostici come le misurazioni dei mediatori dell'infiammazione o dell'attività cellulare sono ancora in fase di ricerca.
Malattia del berillio
La malattia da berillio è una malattia sistemica che coinvolge più organi, con le manifestazioni polmonari più importanti e comuni. Si verifica per esposizione al berillio nella sua forma di lega o in uno dei suoi vari composti chimici. La via di esposizione è per inalazione e la malattia può essere acuta o cronica. La malattia acuta è attualmente estremamente rara e nessuna è stata segnalata dal primo uso industriale diffuso del berillio negli anni '1940, dopo che erano state implementate misure di igiene industriale per limitare l'esposizione ad alte dosi. La malattia cronica da berillio continua a essere segnalata.
Berillio, Leghe e Composti
Il berillio, una sostanza industriale sospettata di avere un potenziale cancerogeno, si distingue per la sua leggerezza, l'elevata resistenza alla trazione e alla corrosione. La tabella 1 delinea le proprietà del berillio e dei suoi composti.
Tabella 1. Proprietà del berillio e dei suoi composti
|
Formula |
Specifica |
Punto di fusione/ebollizione (ºC) |
solubilità |
Descrizione |
|
|
Berillio (Essere) |
9.01 (aw) |
1.85 |
1,298±5/2,970 |
- |
Metallo dal grigio all'argento |
|
Ossido di berillio (BeO) |
25 |
3.02 |
2,530±30/— |
Solubile in acidi e alcali; insolubile in acqua |
Polvere amorfa bianca |
|
Fluoruro di berillio1 (BeF2 ) |
47.02 |
1.99 |
Sublima 800 °C |
Facilmente solubile in acqua; scarsamente solubile in alcool etilico |
Solido igroscopico |
|
Cloruro di berillio2 (BeCl2 ) |
79.9 |
1.90 |
405/520 |
Molto solubile in acqua; solubile in alcool etilico, benzene, etere etilico e solfuro di carbonio |
Cristalli deliquescenti bianchi o leggermente gialli |
|
Nitrato di berillio3 (Sii(NO3 )2 · 3H2 O) |
187.08 |
1.56 |
60/142 |
Solubile in acqua e alcool etilico |
Cristalli deliquescenti da bianchi a leggermente gialli |
|
Nitruro di berillio4 (Essere3 N2 ) |
55.06 |
- |
2,200±100/— |
- |
Cristalli bianchi duri e refrattari |
|
solfato di berillio |
177.2 |
1.71 |
100/— |
Solubile in acqua; insolubile in alcool etilico |
Cristalli incolori |
1 Il fluoruro di berillio è prodotto dalla decompensazione a 900–950 ºC del fluoruro di berillio di ammonio. Il suo utilizzo principale è nella produzione di berillio metallico mediante riduzione con magnesio.
2 Il cloruro di berillio viene prodotto facendo passare il cloro su una miscela di ossido di berillio e carbonio.
3 Il nitrato di berillio è prodotto dall'azione dell'acido nitrico sull'ossido di berillio. È usato come reagente chimico e come indurente del mantello gassoso.
4 Il nitruro di berillio viene preparato riscaldando la polvere metallica di berillio in un'atmosfera di azoto priva di ossigeno a 700–1,400 ºC. Viene utilizzato nelle reazioni di energia atomica, inclusa la produzione dell'isotopo di carbonio radioattivo carbonio-14.
5 Il berillio solfato idrato viene prodotto trattando il minerale fritto con acido solforico concentrato. Viene utilizzato nella produzione di berillio metallico mediante il processo al solfato.
fonti
Berillo (3BeO·Al2O3·6SiO2) è la principale fonte commerciale di berillio, il più abbondante dei minerali contenenti alte concentrazioni di ossido di berillio (dal 10 al 13%). Le principali fonti di berillo si trovano in Argentina, Brasile, India, Zimbabwe e Repubblica del Sud Africa. Negli Stati Uniti, il berillo si trova in Colorado, South Dakota, New Mexico e Utah. La bertrandite, un minerale di bassa qualità (dallo 0.1 al 3%) con un contenuto di berillio solubile in acido, viene ora estratta e lavorata nello Utah.
Produzione
I due metodi più importanti per estrarre il berillio dal minerale sono il processo al solfato e il processo al fluoruro.
Nel processo al solfato, il berillo frantumato viene fuso in un forno ad arco a 1,65°C e versato attraverso un flusso d'acqua ad alta velocità per formare una fritta. Dopo il trattamento termico, la fritta viene macinata in un mulino a sfere e miscelata con acido solforico concentrato per formare un impasto liquido, che viene spruzzato sotto forma di getto in un mulino di solfatazione rotante riscaldato direttamente. Il berillio, ora in una forma idrosolubile, viene lisciviato dal fango e l'idrossido di ammonio viene aggiunto al liquido di lisciviazione, che viene quindi alimentato a un cristallizzatore dove l'allume di ammonio viene cristallizzato. Al liquido vengono aggiunti agenti chelanti per mantenere in soluzione ferro e nichel, viene quindi aggiunto idrossido di sodio e il berillato di sodio così formato viene idrolizzato per precipitare idrossido di berillio. Quest'ultimo prodotto può essere convertito in fluoruro di berillio per la riduzione mediante magnesio a berillio metallico o in cloruro di berillio per la riduzione elettrolitica.
Nel processo al fluoruro (figura 1) una miscela bricchettata di minerale macinato, silicofluoruro di sodio e carbonato di sodio viene sinterizzata in un forno a suola rotante. Il materiale sinterizzato viene frantumato, macinato e lisciviato. Alla soluzione di fluoruro di berillio così ottenuta si aggiunge idrossido di sodio e si filtra in un filtro rotante il precipitato di idrossido di berillio. Il berillio metallico si ottiene come nel processo precedente per riduzione del magnesio del fluoruro di berillio o per elettrolisi del cloruro di berillio.
Figura 1. Produzione di ossido di berillio mediante il processo al fluoruro
si utilizza
Il berillio è utilizzato in leghe con un numero di metalli tra cui acciaio, nichel, magnesio, zinco e alluminio, la lega più utilizzata è il berillio-rame, propriamente chiamato "un bronzo", che ha un'elevata resistenza alla trazione e una capacità di indurimento mediante trattamento termico. I bronzi al berillio sono utilizzati in utensili antiscintilla, parti di interruttori elettrici, molle per orologi, diaframmi, spessori, camme e boccole.
Uno dei maggiori usi del metallo è come moderatore di neutroni termici nei reattori nucleari e come riflettore per ridurre la fuoriuscita di neutroni dal nocciolo del reattore. Una fonte mista di uranio-berillio viene spesso utilizzata come fonte di neutroni. Come lamina, il berillio viene utilizzato come materiale per finestre nei tubi a raggi X. La sua leggerezza, l'elevato modulo elastico e la stabilità al calore lo rendono un materiale interessante per l'industria aeronautica e aerospaziale.
L'ossido di berillio viene prodotto riscaldando nitrato di berillio o idrossido.
Viene utilizzato nella fabbricazione di ceramiche, materiali refrattari e altri composti di berillio. È stato utilizzato per la produzione di fosfori per lampade fluorescenti fino a quando l'incidenza della malattia da berillio nell'industria non ha causato l'abbandono del suo utilizzo per questo scopo (nel 1949 negli Stati Uniti).
Pericoli
I rischi di incendio e salute sono associati ai processi che coinvolgono il berillio. La polvere di berillio finemente suddivisa brucerà, il grado di combustibilità è una funzione della dimensione delle particelle. Gli incendi si sono verificati nelle unità di filtrazione della polvere e durante la saldatura dei condotti di ventilazione in cui era presente berillio finemente suddiviso.
Il berillio e i suoi composti sono sostanze altamente tossiche. Il berillio può colpire tutti i sistemi di organi, sebbene l'organo principale coinvolto sia il polmone. Il berillio provoca malattie sistemiche per inalazione e può distribuirsi ampiamente in tutto il corpo dopo l'assorbimento dai polmoni. Poco berillio viene assorbito dal tratto gastrointestinale. Il berillio può causare irritazione cutanea e la sua introduzione traumatica nel tessuto sottocutaneo può causare irritazione locale e formazione di granulomi.
patogenesi
Il berillio in tutte le sue forme, ad eccezione del minerale di berillo, è stato associato a malattie. La via di ingresso è per inalazione e nella malattia acuta si ha un effetto tossico diretto sia sulla mucosa nasofaringea che su quella dell'intero albero tracheobronchiale, provocando edema e infiammazione. Nel polmone provoca una polmonite chimica acuta. La principale forma di tossicità da berillio in questo momento è la malattia cronica da berillio. Un tipo ritardato di ipersensibilità specifico al berillio è la via principale della malattia cronica. L'ingresso del berillio nel sistema attraverso i polmoni porta alla proliferazione di CD specifici+ linfociti, con il berillio che agisce come antigene specifico, da solo o come aptene attraverso una via del recettore dell'interleuchina-2 (IL2). La suscettibilità individuale al berillio può quindi essere spiegata sulla base del CD individuale+ risposta. Il rilascio di linfochine dai linfociti attivati può quindi portare alla formazione di granulomi e al reclutamento di macrofagi. Il berillio può essere trasportato in siti al di fuori del polmone dove può causare la formazione di granulomi. Il berillio viene rilasciato lentamente da diversi siti ed è escreto dai reni. Questo rilascio lento può verificarsi in un arco di tempo compreso tra 20 e 30 anni. La cronicità e la latenza della malattia possono essere probabilmente spiegate sulla base del lento metabolismo e del fenomeno del rilascio. I meccanismi immunitari coinvolti nella patogenesi della malattia da berillio consentono anche approcci specifici alla diagnosi, che saranno discussi di seguito.
istopatologia
Il reperto patologico primario nella malattia da berillio è la formazione di granulomi non caseosi nei polmoni, nei linfonodi e in altri siti. Studi istopatologici sui polmoni in pazienti con berilliosi acuta hanno mostrato un pattern non specifico di bronchite e polmonite acuta e subacuta. Nella malattia cronica da berillio, ci sono vari gradi di infiltrazione linfocitaria dell'interstizio polmonare e formazione di granulomi non caseosi (figura 2).
Figura 2. Tessuto polmonare in un paziente con malattia cronica da berillio
Sono visibili sia i granulomi che l'infiltrazione a cellule rotonde
Molti dei granulomi si trovano nelle aree peribronchiolari. Inoltre, possono essere presenti istiociti, plasmacellule e cellule giganti con corpi inclusi calcifici. Se si tratta esclusivamente di formazione di granulomi, la prognosi a lungo termine è migliore. L'istologia del polmone nella malattia cronica da berillio è indistinguibile da quella della sarcoidosi. I granulomi non caseosi si trovano anche nei linfonodi, nel fegato, nella milza, nei muscoli e nella pelle.
Manifestazioni cliniche
Lesioni alla pelle
I sali acidi del berillio causano dermatiti allergiche da contatto. Tali lesioni possono essere eritematose, papulose o papulovescicolari, sono comunemente pruriginose e si trovano su parti esposte del corpo. Di solito c'è un ritardo di 2 settimane dalla prima esposizione all'insorgenza della dermatite, tranne nel caso di esposizioni intense, quando una reazione irritante può essere immediata. Questo ritardo è considerato come il tempo necessario per sviluppare lo stato di ipersensibilità.
L'impianto accidentale di berillio metallico o cristalli di un composto solubile di berillio in un'abrasione, una crepa nella pelle o sotto l'unghia può causare un'area indurita con suppurazione centrale. I granulomi possono anche formarsi in tali siti.
Congiuntivite e dermatite possono verificarsi da sole o insieme. Nei casi di congiuntivite, l'edema periorbitale può essere grave.
Malattia acuta
La rinofaringite da berillio è caratterizzata da mucose gonfie e iperemiche, punti sanguinanti, ragadi e ulcerazioni. È stata descritta la perforazione del setto nasale. La rimozione dall'esposizione determina l'inversione di questo processo infiammatorio entro 3-6 settimane.
Il coinvolgimento della trachea e dell'albero bronchiale in seguito all'esposizione a livelli più elevati di berillio provoca tosse non produttiva, dolore retrosternale e respiro corto moderato. Ronchi e/o rantoli possono essere udibili e la radiografia del torace può mostrare segni broncovascolari aumentati. Il carattere e la velocità di insorgenza e la gravità di questi segni e sintomi dipendono dalla qualità e dalla quantità dell'esposizione. Il recupero è previsto entro 1-4 settimane se il lavoratore viene allontanato da un'ulteriore esposizione.
L'uso di steroidi è molto utile nel contrastare la malattia acuta. Nessun nuovo caso di malattia acuta è stato segnalato al registro dei casi di berillio degli Stati Uniti in oltre 30 anni. Il Registro, avviato da Harriet Hardy nel 1952, conta quasi 1,000 casi clinici, tra i quali sono elencati 212 casi acuti. Quasi tutti questi si sono verificati nell'industria manifatturiera delle lampade fluorescenti. Quarantaquattro soggetti con la malattia acuta hanno successivamente sviluppato una malattia cronica.
Malattia cronica da berillio
La malattia cronica da berillio è una malattia granulomatosa polmonare e sistemica causata dall'inalazione di berillio. La latenza della malattia può variare da 1 a 30 anni, più comunemente si verifica da 10 a 15 anni dopo la prima esposizione. La malattia cronica da berillio ha un decorso variabile con esacerbazioni e remissioni nelle sue manifestazioni cliniche. Tuttavia, la malattia è generalmente progressiva. Ci sono stati alcuni casi con anomalie della radiografia del torace con un decorso clinico stabile e senza sintomi significativi.
La dispnea da sforzo è il sintomo più comune della malattia cronica da berillio. Altri sintomi sono tosse, affaticamento, perdita di peso, dolore toracico e artralgie. I segni fisici possono essere del tutto normali o possono includere crepitii bibasilari, linfoadenopatia, lesioni cutanee, epatosplenomegalia e ippocratismo digitale. Segni di ipertensione polmonare possono essere presenti nella malattia grave e di lunga data.
In alcuni pazienti possono verificarsi calcoli renali e iperuricemia e sono stati segnalati rari casi di ingrossamento della ghiandola parotide e coinvolgimento del sistema nervoso centrale. Le manifestazioni cliniche della malattia cronica da berillio sono molto simili a quelle della sarcoidosi.
Caratteristiche radiologiche
Il pattern radiografico nella malattia cronica da berillio non è specifico ed è simile a quello che si può osservare nella sarcoidosi, nella fibrosi polmonare idiopatica, nella tubercolosi, nelle micosi e nella malattia da polvere (figura 3). All'inizio della malattia le pellicole possono mostrare densità granulari, nodulari o lineari. Queste anomalie possono aumentare, diminuire o rimanere invariate, con o senza fibrosi. È comune il coinvolgimento del lobo superiore. L'adenopatia ilare, osservata in circa un terzo dei pazienti, è solitamente bilaterale e accompagnata da chiazze dei campi polmonari. L'assenza di alterazioni polmonari in presenza di adenopatia è una considerazione differenziale relativa ma non assoluta a favore della sarcoidosi rispetto alla malattia cronica da berillio. È stata segnalata adenopatia ilare unilaterale, ma è piuttosto rara.
Figura 3. Radiografia del torace di un paziente con malattia cronica da berillio, che mostra infiltrati fibronodulari diffusi e ili prominenti
L'immagine radiografica non si correla bene con lo stato clinico e non riflette particolari aspetti qualitativi o quantitativi dell'esposizione causale.
Test di funzionalità polmonare
I dati del Beryllium Case Registry mostrano che nella malattia cronica da berillio si possono trovare 3 modelli di compromissione. Dei 41 pazienti studiati per un periodo di una media di 23 anni dopo l'esposizione iniziale al berillio, il 20% presentava un difetto restrittivo, il 36% un difetto interstiziale (volumi polmonari e velocità del flusso d'aria normali ma ridotta capacità di diffusione del monossido di carbonio), il 39% aveva un difetto ostruttivo e il 5% era normale. Il pattern ostruttivo, presente sia nei fumatori che nei non fumatori, era associato a granulomi nella regione peribronchiale. Questo studio ha indicato che il modello di menomazione influenza la prognosi. I pazienti con difetto interstiziale se la sono cavata meglio, con il minimo deterioramento su un intervallo di cinque anni. I pazienti con difetti ostruttivi e restrittivi hanno sperimentato un peggioramento della loro compromissione nonostante la terapia con corticosteroidi.
Gli studi sulla funzione polmonare nei lavoratori asintomatici dell'estrazione del berillio hanno mostrato la presenza di lieve ipossiemia arteriosa. Ciò si è verificato di solito entro i primi 10 anni di esposizione. Nei lavoratori esposti al berillio per 20 anni o più si è verificata una riduzione della capacità vitale forzata (FVC) e del volume espiratorio forzato in un secondo (FEV1). Questi risultati suggeriscono che la lieve ipossiemia iniziale potrebbe essere dovuta all'alveolite precoce e che con l'ulteriore esposizione e il trascorrere del tempo la riduzione del FEVXNUMX1 e FVC potrebbe rappresentare la fibrosi e la formazione di granulomi.
Altri esami di laboratorio
Test di laboratorio anomali non specifici sono stati segnalati nella berilliosi cronica e includono velocità di sedimentazione elevata, eritrocitosi, aumento dei livelli di gammaglobuline, iperuricemia e ipercalcemia.
Il test cutaneo di Kveim è negativo nella malattia da berillio, mentre può essere positivo nella sarcoidosi. Il livello dell'enzima di conversione dell'angiotensina (ACE) è solitamente normale nella malattia da berillio, ma può essere aumentato nel 60% o più dei pazienti con sarcoidosi attiva.
Diagnosi
La diagnosi di malattia cronica da berillio per molti anni si è basata sui criteri sviluppati attraverso il Beryllium Case Registry, che includeva:
- una storia di significativa esposizione al berillio
- evidenza di malattia del tratto respiratorio inferiore
- radiografia del torace anormale con malattia fibronodulare interstiziale
- test di funzionalità polmonare anormali con ridotta capacità di diffusione del monossido di carbonio (DLCO)
- alterazioni patologiche coerenti con l'esposizione al berillio nei linfonodi polmonari o toracici
- la presenza di berillio nel tessuto.
Quattro dei sei criteri dovevano essere soddisfatti e avrebbero dovuto includere (1) o (6). Dagli anni '1980, i progressi dell'immunologia hanno reso possibile la diagnosi della malattia da berillio senza richiedere campioni di tessuto per l'esame istologico o l'analisi del berillio. La trasformazione dei linfociti nel sangue in risposta all'esposizione al berillio (come nel test di trasformazione dei linfociti, LTT) o dei linfociti dal lavaggio broncoalveolare (BAL) è stata proposta da Newman et al. (1989) come utili strumenti diagnostici per la diagnosi di malattia da berillio in soggetti esposti. I loro dati suggeriscono che un LTT ematico positivo è indicativo di sensibilizzazione. Tuttavia, dati recenti mostrano che l'LTT nel sangue non si correla bene con le malattie polmonari. La trasformazione dei linfociti BAL correla molto meglio con la funzione polmonare anormale e non correla bene con le anomalie concomitanti nel sangue LTT. Pertanto, per formulare una diagnosi di malattia da berillio, è necessaria una combinazione di anomalie cliniche, radiologiche e della funzionalità polmonare e un LTT positivo nel BAL. Un LTT ematico positivo di per sé non è diagnostico. L'analisi con microsonda di piccoli campioni di tessuto per il berillio è un'altra recente innovazione che potrebbe aiutare nella diagnosi della malattia in piccoli campioni di tessuto polmonare ottenuti mediante biopsia polmonare transbronchiale.
La sarcoidosi è il disturbo più simile alla malattia cronica da berillio e la differenziazione può essere difficile. Finora, nessuna malattia ossea cistica o coinvolgimento dell'occhio o delle tonsille è apparsa nella malattia cronica da berillio. Allo stesso modo, il test di Kveim è negativo nella malattia da berillio. Il test cutaneo per dimostrare la sensibilizzazione al berillio non è raccomandato, in quanto il test stesso è sensibilizzante, può eventualmente scatenare reazioni sistemiche nelle persone sensibilizzate e non stabilisce di per sé che la malattia presente sia necessariamente correlata al berillio.
Approcci immunologici più sofisticati nella diagnosi differenziale dovrebbero consentire una migliore differenziazione dalla sarcoidosi in futuro.
Prognosi
La prognosi della malattia cronica da berillio è cambiata favorevolmente nel corso degli anni; è stato suggerito che i ritardi più lunghi nell'insorgenza osservati tra i lavoratori del berillio possano riflettere una minore esposizione o un minore carico corporeo di berillio, determinando un decorso clinico più lieve. L'evidenza clinica è che la terapia steroidea, se utilizzata alla prima comparsa di una disabilità misurabile, in dosi adeguate per periodi sufficientemente lunghi, ha migliorato lo stato clinico di molti pazienti, consentendo ad alcuni di loro di tornare a lavori utili. Non ci sono prove evidenti che gli steroidi abbiano curato l'avvelenamento cronico da berillio.
Berillio e cancro
Negli animali, il berillio somministrato sperimentalmente è cancerogeno, causando sarcoma osteogenico dopo iniezione endovenosa nei conigli e cancro ai polmoni dopo inalazione nei ratti e nelle scimmie. Se il berillio possa essere cancerogeno per l'uomo è una questione controversa. Alcuni studi epidemiologici hanno suggerito un'associazione, in particolare dopo la berilliosi acuta. Questa scoperta è stata contestata da altri. Si può concludere che il berillio è cancerogeno negli animali e potrebbe esserci un legame tra il cancro ai polmoni e il berillio negli esseri umani, in particolare in quelli con la malattia acuta.
Misure di sicurezza e salute
Le precauzioni per la sicurezza e la salute devono coprire il pericolo di incendio così come il ben più grave pericolo di tossicità.
Prevenzione incendi
Devono essere presi provvedimenti per prevenire possibili fonti di ignizione, come scintille o archi di apparecchi elettrici, attrito e così via, in prossimità di polvere di berillio finemente suddivisa. L'attrezzatura in cui è stata presente questa polvere deve essere svuotata e pulita prima di utilizzarvi l'acetilene o l'apparecchio per la saldatura elettrica. La polvere di berillio ultrafine priva di ossidi che è stata preparata in gas inerte può incendiarsi spontaneamente se esposta all'aria.
Per estinguere un incendio al berillio dovrebbe essere usata polvere secca adatta, non acqua. Devono essere indossati dispositivi di protezione individuale completi, compresi i dispositivi di protezione respiratoria, e i vigili del fuoco devono lavarsi successivamente e organizzare il lavaggio dei loro indumenti separatamente.
Tutela della salute
I processi al berillio devono essere condotti in modo attentamente controllato per proteggere sia il lavoratore che la popolazione in generale. Il rischio principale assume la forma di contaminazione aerea e il processo e l'impianto devono essere progettati in modo da generare meno polvere o fumi possibile. I processi a umido dovrebbero essere usati invece dei processi a secco e gli ingredienti dei preparati contenenti berillio dovrebbero essere unificati come sospensioni acquose invece che come polveri secche; quando possibile l'impianto dovrebbe essere progettato come gruppi di unità chiuse separate. La concentrazione ammissibile di berillio nell'atmosfera è così bassa che la protezione deve essere applicata anche ai processi a umido, altrimenti gli schizzi e le fuoriuscite possono seccarsi e la polvere può entrare nell'atmosfera.
Le operazioni da cui può svilupparsi la polvere devono essere condotte in aree con il massimo grado di protezione compatibile con le esigenze di manipolazione. Alcune operazioni vengono eseguite in camere a guanti, ma molte altre vengono condotte in involucri dotati di ventilazione di scarico simile a quella installata nelle cappe chimiche. Le operazioni di lavorazione possono essere ventilate da sistemi di scarico locali ad alta velocità e basso volume o da involucri con cappa con ventilazione di scarico.
Per verificare l'efficacia di queste misure precauzionali, il monitoraggio dell'atmosfera dovrebbe essere effettuato in modo tale da poter calcolare l'esposizione media giornaliera dei lavoratori al berillio respirabile. L'area di lavoro deve essere pulita regolarmente mediante un aspirapolvere adeguato o una scopa bagnata. I processi al berillio dovrebbero essere separati dalle altre operazioni in fabbrica.
Dovrebbero essere forniti dispositivi di protezione individuale per i lavoratori impegnati nei processi al berillio. Qualora siano pienamente impiegati in processi che comportano la manipolazione di composti di berillio o in processi associati all'estrazione del metallo dal minerale, dovrebbe essere previsto un completo cambio di abbigliamento in modo che i lavoratori non tornino a casa indossando indumenti con cui sono stato al lavoro. Dovrebbero essere prese disposizioni per il lavaggio sicuro di tali indumenti da lavoro e dovrebbero essere fornite tute protettive anche ai lavoratori delle lavanderie per garantire che anche loro non siano esposti a rischi. Queste disposizioni non dovrebbero essere lasciate alle normali procedure di riciclaggio domestico. Casi di avvelenamento da berillio nelle famiglie dei lavoratori sono stati attribuiti a lavoratori che portavano a casa indumenti contaminati o li indossavano in casa.
Uno standard di salute sul lavoro di 2μg/mXNUMX3, proposto nel 1949 da un comitato operante sotto gli auspici della Commissione per l'Energia Atomica degli Stati Uniti, continua ad essere ampiamente rispettato. Le interpretazioni esistenti generalmente consentono fluttuazioni fino a un "tetto" di 5μg/m3 purché non venga superata la media ponderata nel tempo. Inoltre, un "picco massimo accettabile sopra la concentrazione massimale per un turno di otto ore" di 25μg/m3 è consentito anche per un massimo di 30 min. Questi livelli operativi sono raggiungibili nell'attuale pratica industriale e non vi sono prove di esperienze di salute avverse tra le persone che lavorano in un ambiente così controllato. A causa di un possibile collegamento tra il berillio e il cancro del polmone, è stato suggerito di ridurre il limite consentito a 1 μg/m3, ma negli Stati Uniti non è stata intrapresa alcuna azione ufficiale su questo suggerimento.
La popolazione a rischio di sviluppare la malattia da berillio è quella che in qualche modo ha a che fare con il berillio nella sua estrazione o nel successivo utilizzo. Tuttavia, sono stati segnalati alcuni casi di "vicinato" da una distanza di 1-2 km dagli impianti di estrazione del berillio.
Gli esami medici preliminari all'assunzione e periodici dei lavoratori esposti al berillio e ai suoi composti sono obbligatori in un certo numero di paesi. La valutazione raccomandata comprende un questionario respiratorio annuale, una radiografia del torace e test di funzionalità polmonare. Con i progressi dell'immunologia, l'LTT può anche diventare una valutazione di routine, sebbene al momento non siano disponibili dati sufficienti per raccomandarne l'uso di routine. Con evidenza di malattia da berillio, non è saggio consentire a un lavoratore di essere ulteriormente esposto al berillio, anche se il luogo di lavoro soddisfa i criteri di soglia per la concentrazione di berillio nell'aria.
Trattamento
Il passo principale nella terapia è evitare un'ulteriore esposizione al berillio. I corticosteroidi sono la principale modalità di terapia nella malattia cronica da berillio. I corticosteroidi sembrano alterare favorevolmente il decorso della malattia, ma non la “curano”.
I corticosteroidi devono essere iniziati su base giornaliera con una dose relativamente elevata di prednisone da 0.5 a 1 mg per kg o più e continuati fino a quando non si verifica un miglioramento o non si verifica un ulteriore deterioramento dei test clinici o di funzionalità polmonare. Di solito questo richiede da 4 a 6 settimane. Si raccomanda una lenta riduzione degli steroidi e alla fine può essere possibile una terapia a giorni alterni. La terapia steroidea di solito diventa una necessità permanente.
Altre misure di supporto come ossigeno supplementare, diuretici, digitale e antibiotici (in presenza di infezione) sono indicate in base alle condizioni cliniche del paziente. Dovrebbe essere presa in considerazione anche l'immunizzazione contro l'influenza e lo pneumococco, come con qualsiasi paziente con malattia respiratoria cronica.
Pneumoconiosi: definizione
L'espressione pneumoconiosi, dal greco pneuma (aria, vento) e Konis (polvere) fu coniato in Germania da Zenker nel 1867 per indicare alterazioni nei polmoni causate dalla ritenzione di polvere inalata. A poco a poco, divenne evidente la necessità di distinguere tra gli effetti dei vari tipi di polvere. Era necessario discriminare tra polveri minerali o vegetali e la loro componente microbiologica. Di conseguenza, la Terza Conferenza Internazionale di Esperti sulla Pneumoconiosi, organizzata dall'ILO a Sydney nel 1950, adottò la seguente definizione: “La pneumoconiosi è una malattia diagnosticabile dei polmoni prodotta dall'inalazione di polvere, intendendo con il termine 'polvere' al particolato in fase solida, ma esclusi gli organismi viventi”.
Tuttavia, la parola malattia sembra implicare un certo grado di compromissione della salute che potrebbe non essere il caso delle pneumoconiosi non collegate allo sviluppo di fibrosi polmonare/cicatrizzazione. In generale, la reazione del tessuto polmonare alla presenza di polvere varia a seconda della polvere. Le polveri non fibrogeniche evocano una reazione tissutale nei polmoni caratterizzata da una minima reazione fibrotica e assenza di compromissione della funzione polmonare. Tali polveri, esempi delle quali sono polveri finemente suddivise di caolinite, biossido di titanio, ossido stannoso, solfato di bario e ossido ferrico, sono spesso indicate come biologicamente inerti.
La polvere fibrogena come la silice o l'amianto provoca una reazione fibrogenica più pronunciata con conseguenti cicatrici nel tessuto polmonare e malattie evidenti. La divisione delle polveri in varietà fibrogeniche e non fibrogeniche non è affatto netta perché ci sono molti minerali, in particolare silicati, che sono intermedi nella loro capacità di produrre lesioni fibrotiche nei polmoni. Tuttavia, si è rivelato utile per scopi clinici e si riflette nella classificazione delle pneumoconiosi.
Una nuova definizione di pneumoconiosi è stata adottata alla Quarta Conferenza Internazionale sulla Pneumoconiosi, Bucarest, 1971: “La pneumoconiosi è l'accumulo di polvere nei polmoni e le reazioni dei tessuti alla sua presenza. Ai fini di questa definizione, per "polvere" si intende un aerosol composto da particelle solide inanimate.
Per evitare qualsiasi fraintendimento, l'espressione non neoplastico a volte viene aggiunto alle parole "reazione tissutale".
Il gruppo di lavoro alla conferenza ha rilasciato la seguente dichiarazione completa:
La definizione di pneumoconiosi
In precedenza, nel 1950, è stata stabilita una definizione di pneumoconiosi alla 3a Conferenza internazionale di esperti sulla pneumoconiosi e questa ha continuato ad essere utilizzata fino ad oggi. Nel frattempo, lo sviluppo di nuove tecnologie ha comportato maggiori rischi professionali, in particolare quelli legati all'inalazione di contaminanti aerodispersi. L'accresciuta conoscenza nel campo della medicina del lavoro ha consentito di riconoscere nuove malattie polmonari di origine professionale ma ha anche dimostrato la necessità di un riesame della definizione di pneumoconiosi stabilita nel 1950. L'ILO ha quindi disposto la convocazione di un Gruppo di lavoro nell'ambito della IV Conferenza Internazionale sulla Pneumoconiosi al fine di esaminare la questione della definizione di pneumoconiosi. Il Gruppo di lavoro ha tenuto una discussione generale sulla questione e ha proceduto all'esame di alcune proposte presentate dai suoi membri. Ha infine adottato una nuova definizione di pneumoconiosi che è stata preparata insieme a un commento. Questo testo è riprodotto di seguito.
Negli ultimi anni un certo numero di paesi ha incluso nella pneumoconiosi, per ragioni socio-economiche, condizioni che manifestamente non sono pneumoconiosi, ma sono comunque malattie polmonari professionali. Sotto il termine “malattia” sono comprese a scopo preventivo le manifestazioni precoci che non sono necessariamente invalidanti o accorcianti la vita. Pertanto il gruppo di lavoro si è impegnato a ridefinire la pneumoconiosi come l'accumulo di polvere nei polmoni e le reazioni tissutali alla sua presenza. Ai fini di questa definizione, per "polvere" si intende un aerosol composto da particelle solide inanimate. Dal punto di vista patologico la pneumoconiosi può essere suddivisa per comodità in forme collagene o non collagene. Una pneumoconiosi non collagenica è causata da una polvere non fibrogena e presenta le seguenti caratteristiche:
- l'architettura alveolare rimane intatta
- la reazione stromale è minima e consiste principalmente di fibre di reticolina
- la reazione della polvere è potenzialmente reversibile.
Esempi di pneumoconiosi non collagene sono quelli causati da polveri pure di ossido di stagno (stannosi) e solfato di bario (baritosi).
La pneumoconiosi collagenica è caratterizzata da:
- alterazione permanente o distruzione dell'architettura alveolare
- reazione stromale collagene di grado da moderato a massimo, e
- cicatrizzazione permanente del polmone.
Tale pneumoconiosi collagenosa può essere causata da polveri fibrogeniche o da una risposta tissutale alterata a una polvere non fibrogena.
Esempi di pneumoconiosi collagenosa causata da polveri fibrogeniche sono la silicosi e l'asbestosi, mentre la pneumoconiosi complicata dei lavoratori del carbone o la fibrosi massiva progressiva (PMF) è una risposta tissutale alterata a una polvere relativamente non fibrogena. In pratica, la distinzione tra pneumoconiosi collagene e non collagene è difficile da stabilire. L'esposizione continua alla stessa polvere, come la polvere di carbone, può causare la transizione da una forma non collagene a una forma collagene. Inoltre, l'esposizione a una singola polvere sta diventando meno comune e le esposizioni a polveri miste con diversi gradi di potenziale fibrogenico possono provocare pneumoconiosi che possono variare dalle forme non collagene a quelle collagene. Esistono inoltre malattie polmonari croniche professionali che, sebbene si sviluppino dall'inalazione di polvere, sono escluse dalla pneumoconiosi perché non è noto che le particelle si accumulino nei polmoni. I seguenti sono esempi di malattie polmonari croniche professionali potenzialmente invalidanti: bissinosi, berilliosi, polmone del contadino e malattie correlate. Hanno un denominatore comune, ovvero la componente eziologica della polvere ha sensibilizzato il tessuto polmonare o bronchiale per cui se il tessuto polmonare risponde, l'infiammazione tende ad essere granulomatosa e se il tessuto bronchiale risponde, è probabile che si verifichi costrizione bronchiale. Le esposizioni a materiali nocivi inalati in alcune industrie sono associate ad un aumentato rischio di mortalità per carcinoma delle vie respiratorie. Esempi di tali materiali sono minerali radioattivi, amianto e cromati.
Adottato alla IV Conferenza Internazionale dell'ILO sulla Pneumoconiosi. Bucarest, 1971.
Classificazione internazionale ILO delle radiografie delle pneumoconiosi
Nonostante tutte le energie nazionali e internazionali dedicate alla loro prevenzione, le pneumoconiosi sono ancora molto presenti sia nei paesi industrializzati che in quelli in via di sviluppo, e sono responsabili della disabilità e menomazione di molti lavoratori. Per questo l'Ufficio Internazionale del Lavoro (ILO), l'Organizzazione Mondiale della Sanità (OMS) e molti istituti nazionali per la salute e la sicurezza sul lavoro continuano la loro lotta contro queste malattie e propongono programmi sostenibili per prevenirle. Ad esempio, l'ILO, l'OMS e l'Istituto nazionale statunitense per la sicurezza e la salute sul lavoro (NIOSH) hanno proposto nei loro programmi di lavorare in cooperazione per una lotta globale contro la silicosi. Parte di questo programma si basa sulla sorveglianza medica che include la lettura di radiografie toraciche per aiutare a diagnosticare questa pneumoconiosi. Questo è un esempio che spiega perché l'ILO, in collaborazione con molti esperti, ha sviluppato e aggiornato continuamente una classificazione delle radiografie delle pneumoconiosi che fornisce un mezzo per registrare sistematicamente le anomalie radiografiche nel torace provocate dall'inalazione di polvere. Lo schema è progettato per classificare l'aspetto delle radiografie del torace postero-anteriore.
Lo scopo della classificazione è quello di codificare le anomalie radiografiche delle pneumoconiosi in modo semplice e riproducibile. La classificazione non definisce entità patologiche, né tiene conto della capacità lavorativa. La classificazione non implica definizioni legali di pneumoconiosi ai fini del risarcimento, né implica un livello al quale il risarcimento è dovuto. Tuttavia, si è scoperto che la classificazione ha usi più ampi del previsto. Ora è ampiamente utilizzato a livello internazionale per la ricerca epidemiologica, per la sorveglianza di quelle occupazioni industriali e per scopi clinici. L'uso del sistema può portare a una migliore comparabilità internazionale delle statistiche sulle pneumoconiosi. Viene inoltre utilizzato per descrivere e registrare, in modo sistematico, parte delle informazioni necessarie alla valutazione dei compensi.
La condizione più importante per utilizzare questo sistema di classificazione con pieno valore dal punto di vista scientifico ed etico è leggere, in ogni momento, i film da classificare facendo sistematicamente riferimento ai 22 film standard previsti nel set di standard di classificazione internazionale dell'ILO film. Se il lettore tenta di classificare un film senza fare riferimento a nessuno dei film standard, non dovrebbe essere fatta alcuna menzione della lettura secondo la classificazione internazionale delle radiografie dell'ILO. La possibilità di deviare dalla classificazione per sovra o sotto lettura è così rischiosa che la sua lettura non dovrebbe essere utilizzata almeno per la ricerca epidemiologica o per la comparabilità internazionale delle statistiche sulle pneumoconiosi.
La prima classificazione fu proposta per la silicosi alla Prima Conferenza Internazionale di Esperti sulle Pneumoconiosi, tenutasi a Johannesburg nel 1930. Combinava sia l'aspetto radiografico che la compromissione delle funzioni polmonari. Nel 1958 fu stabilita una nuova classificazione basata esclusivamente sui cambiamenti radiografici (classificazione di Ginevra 1958). Da allora, è stato rivisto più volte, l'ultima volta nel 1980, sempre con l'obiettivo di fornire versioni migliorate per essere ampiamente utilizzate a fini clinici ed epidemiologici. Ogni nuova versione della classificazione promossa dall'ILO ha apportato modifiche e cambiamenti basati sull'esperienza internazionale maturata nell'uso delle precedenti classificazioni.
Al fine di fornire istruzioni chiare per l'uso della classificazione, l'ILO ha pubblicato nel 1970 una pubblicazione intitolata Classificazione internazionale delle radiografie di pneumoconiosi/1968 nella serie Sicurezza e salute sul lavoro (n. 22). Questa pubblicazione è stata rivista nel 1972 come Classificazione internazionale ILO U/C delle radiografie delle pneumoconiosi/1971 e ancora nel 1980 come Linee guida per l'uso della classificazione internazionale ILO delle radiografie delle pneumoconiosi, edizione rivista 1980. La descrizione delle radiografie standard è riportata nella tabella 1.
Tabella 1. Descrizione delle radiografie standard
| 1980 Radiografie standard che mostrano | Piccole opacità | Ispessimento pleurico | ||||||||||
| Parete toracica | ||||||||||||
| Qualità tecnica | Profusione | Forma-dimensione | Estensione | Grandi opacità | Circoscritto (placche) | Diffondere | Diaframma | Obliterazione dell'angolo costofrenico | Calcificazione pleurica | Simboli | Commenti | |
| 0/0 (esempio 1) | 1 | 0/0 | - | - | Non | Non | Non | Non | Non | Non | Nessuna | Il modello vascolare è ben illustrato |
| 0/0 (esempio 2) | 1 | 0/0 | - | - | Non | Non | Non | Non | Non | Non | Nessuna | Mostra anche il pattern vascolare, ma non così chiaramente come nell'esempio 1 |
| 1/1; p/p | 1 | 1/1 | p/p | R L x x x x x x | A | Non | Non | Non | Non | Non | p.p. | Pneumoconiosi reumatoide nella zona inferiore sinistra. Piccole opacità sono presenti in tutte le zone, ma la profusione nella zona superiore destra è tipica (alcuni direbbero un po' più profusa di) quella classificabile come categoria 1/1 |
| 2/2; p/p | 2 | 2/2 | p/p | R L x x x x x x | Non | Non | Non | Non | Non | Non | pi; t.b. | Difetto di qualità: la radiografia è troppo chiara |
| 3/3; p/p | 1 | 3/3 | p/p | R L x x x x x x | Non | Non | Non | Non | Sì R L x – | Non | ascia. | Nessuna |
| 1/1; q/q | 1 | 1/1 | q / q | R L x x x x – – | Non | Non | Non | Non | Non | Non | Nessuna | Illustra la profusione 1/1 meglio della forma o delle dimensioni |
| 2/2; q/q | 1 | 2/2 | q / q | R L x x x x x x | Non | Non | Sì R L x x larghezza: a a misura: 1 1 | Non | Sì R L x x | Non | Nessuna | Nessuna |
| 3/3; q/q | 2 | 3/3 | q / q | R L x x x x x x | Non | Non | Non | Non | Non | Non | piedi | Difetti di qualità: scarsa definizione della pleura e angoli basali tagliati |
| 1/1; r/r | 2 | 1/1 | y / y | R L x x x x – – | Non | Non | Non | Non | Sì R L – x | Non | Nessuna | Difetto di qualità: movimento del soggetto. La profusione di piccole opacità è più marcata nel polmone destro |
| 2/2; r/r | 2 | 2/2 | y / y | R L x x x x x x | Non | Non | Non | Non | Non | Non | Nessuna | Difetti di qualità: radiografia troppo chiara e contrasto troppo elevato. L'ombra del cuore è leggermente spostata a sinistra |
| 3/3; r/r | 1 | 3/3 | y / y | R L x x x x x x | Non | Non | Non | Non | Non | Non | ascia; ih. | Nessuna |
| 1/1; s/t | 2 | 1/1 | s / t | R L x – x x x x | Non | Non | Non | Non | Non | Non | kl. | Difetto di qualità: basi tagliate. Linee di Kerley nella zona in basso a destra |
| 2/2; s/s | 2 | 2/2 | s / s | R L – – x x x x | Non | Non | Non | Non | Non | Non | em. | Difetto di qualità: distorsione delle basi dovuta al restringimento. Enfisema nelle zone superiori |
| 3/3; s/s | 2 | 3/3 | s / s | R L x x x x x x | Non | Non | Sì R L x x larghezza: a a misura: 3 3 | Non | Non | Non | ho; ih; pi. | Difetto di qualità: la radiografia è troppo chiara. L'aspetto del polmone a nido d'ape non è marcato |
| 1/1; t/t Obliterazione dell'angolo costofrenico | 1 | 1/1 | t / t | R L – – x x x x | Non | Non | Sì R L x x larghezza: a a misura: 2 2 | Non | Sì R L x – | Sì R L – x estensione: 2 | Nessuna | Questa radiografia definisce il limite inferiore per l'obliterazione dell'angolo costofrenico. Notare il restringimento nei campi polmonari inferiori |
| 2/2; t/t | 1 | 2/2 | t / t | R L x x x x x x | Non | Non | Sì R L x x larghezza: a a misura: 1 1 | Non | Non | Non | loro. | L'ispessimento pleurico è presente negli apici del polmone |
| 3/3; t/t | 1 | 3/3 | t / t | R L x x x x x x | Non | Non | Non | Non | Non | Non | Ciao; ho; id; ih; tb. | Nessuna |
| 1/1; u/u 2/2; u/u 3/3; u/u | - | - | - | - | - | - | - | - | - | - | - | Questa radiografia composita illustra le categorie medie di profusione di piccole opacità classificabili per forma e dimensione come u/u. |
| A | 2 | 2/2 | p/q | R L x x x x x x | A | Non | Non | Non | Non | Non | Non | Difetti di qualità: la radiografia è troppo chiara e la definizione pleurica è scarsa |
| B | 1 | 1/2 | p/q | R L x x x x x x | B | Non | Non | Non | Non | Non | ascia; co. | La definizione di pleura è leggermente imperfetta |
| C | 1 | 2/1 | q/t | R L x x x x x x | C | Non | Non | Non | Non | Non | Bu; di; em; es; Ciao; ih. | Le piccole opacità sono difficili da classificare a causa della presenza delle grandi opacità. Si noti l'obliterazione dell'angolo costofrenico sinistro. Non è classificabile perché non raggiunge il limite inferiore definito dalla radiografia standard 1/1; t/t |
| Ispessimento pleurico (circoscritto) | - | - | - | - | - | Sì | Non | Non | Non | Non | L'ispessimento pleurico presente frontalmente, è di ampiezza indeterminata, ed estensione 2 | |
| Ispessimento pleurico (diffuso) | - | - | - | - | - | Non | Sì | Non | Non | Sì | L'ispessimento pleurico presente di profilo, è di larghezza a, ed estensione 2. Piccole calcificazioni non associate | |
| Diaframma di ispessimento pleurico (calcificazione). | - | - | - | - | - | Non | Non | Sì | Non | Sì | Ispessimento pleurico circoscritto e calcificato di estensione 2 | |
| Ispessimento pleurico (calcificazione) della parete toracica | - | - | - | - | - | Sì | Non | Non | Non | Sì | Ispessimento pleurico calcificato e non calcificato presente frontalmente, è di larghezza indeterminata ed estensione 2 | |
Classificazione ILO 1980
La revisione del 1980 è stata effettuata dall'OIL con la collaborazione della Commissione delle Comunità europee, del NIOSH e dell'American College of Radiology. Il riassunto della classificazione è riportato nella tabella 2. Ha mantenuto il principio delle classificazioni precedenti (1968 e 1971).
Tabella 2. Classificazione internazionale ILO 1980 delle radiografie delle pneumoconiosi: riepilogo dei dettagli della classificazione
| Caratteristiche | Codici | Definizioni | |
| Qualità tecnica | |||
| 1 | Buona. | ||
| 2 | Accettabile, senza alcun difetto tecnico che possa compromettere la classificazione della radiografia della pneumoconiosi. | ||
| 3 | Scarso, con qualche difetto tecnico ma comunque accettabile ai fini della classificazione. | ||
| 4 | Inaccettabile. | ||
| Anomalie parenchimali | |||
| Piccole opacità | Profusione | La categoria di profusione si basa sulla valutazione della concentrazione di opacità rispetto alle radiografie standard. | |
| 0/- 0/0 0/1 1/0 1/1 1/2 2/1 2/2 2/3 3/2 3/3 3/+ | Categoria O: piccole opacità assenti o meno abbondanti rispetto al limite inferiore della categoria 1. Categorie 1, 2 e 3: aumento della profusione di piccole opacità come definito dalle corrispondenti radiografie standard. | ||
| Estensione | RU RM RL LU LM LL | Vengono registrate le zone in cui si vedono le opacità. Il torace destro (R) e sinistro (L) sono entrambi divisi in tre zone: superiore (U), centrale (M) e inferiore (L). La categoria di profusione è determinata considerando la profusione nel suo complesso sulle zone del polmone interessate e confrontandola con le radiografie standard. | |
| Forma e dimensioni | |||
| Arrotondato | p/p q/q r/r | Le lettere p, q ed r denotano la presenza di piccole opacità arrotondate. Tre dimensioni sono definite dalle apparenze sulle radiografie standard: p = diametro fino a circa 1.5 mm q = diametro superiore a circa 1.5 mm e fino a circa 3 mm r = diametro superiore a circa 3 mm e fino a circa 10 mm | |
| Irregolare | s/s t/t u/u | Le lettere s, t e u denotano la presenza di piccole opacità irregolari. Tre dimensioni sono definite dalle apparenze sulle radiografie standard: s = larghezza fino a circa 1.5 mm t = larghezza superiore a circa 1.5 mm e fino a circa 3 mm u = larghezza superiore a 3 mm e fino a circa 10 mm | |
| Misto | p/s p/t p/u p/q p/r q/s q/t q/u q/p q/r r/s r/t r/u r/p r/q s/p s/q s/r s/t s/u t/p t/q t/r t/s t/ u u/p u/q u/r u/s u/t | Per forme miste (o dimensioni) di piccole opacità, la forma e la dimensione predominanti vengono registrate per prime. Dopo il tratto obliquo si registra la presenza di un numero significativo di altra forma e dimensione. | |
| Grandi opacità | A B C | Le categorie sono definite in termini di dimensioni delle opacità. Categoria A - un'opacità avente un diametro massimo superiore a circa 10 mm e fino a 50 mm inclusi, o diverse opacità ciascuna superiore a circa 10 mm, la cui somma dei diametri maggiori non supera circa 50 mm. Categoria B - una o più opacità più grandi o più numerose di quelle della categoria A la cui area combinata non supera l'equivalente della zona superiore destra. Categoria C: una o più opacità la cui area combinata supera l'equivalente della zona superiore destra. | |
| Anomalie pleuriche | |||
| Ispessimento pleurico | |||
| Parete toracica | Tipologia | Si riconoscono due tipi di ispessimento pleurico della parete toracica: circoscritto (placche) e diffuso. Entrambi i tipi possono verificarsi insieme | |
| Website | RL | L'ispessimento pleurico della parete toracica viene registrato separatamente per il torace destro (R) e sinistro (L). | |
| Larghezza | a b c | Per l'ispessimento pleurico visto lungo la parete toracica laterale, la misurazione della larghezza massima viene effettuata dalla linea interna della parete toracica al margine interno dell'ombra vista più nettamente al confine parenchimale-pleurico. La larghezza massima di solito si verifica al margine interno dell'ombra della nervatura nel suo punto più esterno. a = larghezza massima fino a 5 mm di battuta b = larghezza massima oltre 5 mm circa e fino a 10 mm circa c = larghezza massima oltre 10 mm circa | |
| Affronta | YN | Si registra la presenza di ispessimento pleurico visto frontalmente anche se visibile anche di profilo. Se l'ispessimento pleurico è visibile solo frontalmente, di solito non è possibile misurare la larghezza. | |
| Estensione | 1 2 3 | L'estensione dell'ispessimento pleurico è definita in termini di lunghezza massima dell'interessamento pleurico, o come somma delle lunghezze massime, viste di profilo o di fronte. 1 = lunghezza totale equivalente fino a un quarto della proiezione della parete toracica laterale 2 = lunghezza totale superiore a un quarto ma non alla metà della proiezione della parete toracica laterale 3 = lunghezza totale superiore alla metà della proiezione della parete toracica laterale parete | |
| Diaframma | Locale | YN | Una placca che coinvolge la pleura diaframmatica viene registrata come presente (Y) o assente (N), separatamente per il torace destro (R) e sinistro (L). |
| Website | RL | ||
| Obliterazione dell'angolo costrofrenico | Locale | YN | La presenza (Y) o l'assenza (N) dell'obliterazione dell'angolo costofrenico viene registrata separatamente dall'ispessimento su altre aree, per il torace destro (R) e sinistro (L). Il limite inferiore per questa obliterazione è definito da una radiografia standard |
| Website | RL | Se l'ispessimento si estende fino alla parete toracica, devono essere registrati sia l'obliterazione dell'angolo costofrenico che l'ispessimento pleurico. | |
| Calcificazione pleurica | Website | La sede e l'estensione della calcificazione pleurica sono registrate separatamente per i due polmoni e l'estensione definita in termini di dimensioni. | |
| Parete toracica | RL | ||
| Diaframma | RL | ||
| Altro | RL | "Altro" include la calcificazione della pleura mediastinica e pericardica. | |
| Estensione | 1 2 3 | 1 = un'area di pleura calcificata con diametro massimo fino a circa 20 mm, o un numero di tali aree la cui somma dei diametri massimi non supera circa 20 mm. 2 = un'area di pleura calcificata con diametro massimo superiore a circa 20 mm e fino a circa 100 mm, o un numero di tali aree la cui somma dei diametri maggiori supera circa 20 mm ma non supera circa 100 mm. 3 = un'area di pleura calcificata con diametro massimo superiore a circa 100 mm, o un numero di tali aree la cui somma dei diametri maggiori supera circa 100 mm. | |
| Simboli | |||
| Si deve ritenere che la definizione di ciascuno dei simboli sia preceduta da una parola o frase appropriata come "sospetto", "modifiche suggestive di" o "opacità suggestive di", ecc. | |||
| ax | Coalescenza di piccole opacità pneumoconiotiche | ||
| bu | Bolla(e) | ||
| ca | Cancro del polmone o della pleura | ||
| cn | Calcificazione in piccole opacità pneumoconiotiche | ||
| co | Anomalia delle dimensioni o della forma cardiaca | ||
| cp | cuore polmonare | ||
| cv | Cavità | ||
| di | Marcata distorsione degli organi intratoracici | ||
| ef | Versamento | ||
| em | Enfisema definito | ||
| es | Calcificazione del guscio d'uovo dei linfonodi ilari o mediastinici | ||
| fr | Costole fratturate | ||
| hi | Ingrossamento dei linfonodi ilari o mediastinici | ||
| ho | Polmone a nido d'ape | ||
| id | Diaframma mal definito | ||
| ih | Contorno del cuore mal definito | ||
| kl | Linee settali (Kerley). | ||
| od | Altra anomalia significativa | ||
| pi | Ispessimento pleurico nella fessura interlobare del mediastino | ||
| px | Pneumotorace | ||
| rp | Pneumoconiosi reumatoide | ||
| tb | Tubercolosi | ||
| Commenti | |||
| Locale | YN | Devono essere registrati commenti relativi alla classificazione della radiografia, in particolare se si ritiene che qualche altra causa sia responsabile di un'ombra che potrebbe essere ritenuta da altri essere dovuta a pneumoconiosi; anche per identificare le radiografie per le quali la qualità tecnica può aver influito materialmente sulla lettura. | |
La classificazione si basa su una serie di radiografie standard, un testo scritto e una serie di note (OHS n. 22). Non ci sono caratteristiche da vedere in una radiografia del torace che sono patognomoniche dell'esposizione alla polvere. Il principio essenziale è che siano classificate tutte le manifestazioni coerenti con quelle definite e rappresentate nelle radiografie standard e nelle linee guida per l'uso della Classificazione Internazionale ILO. Se il lettore ritiene che qualsiasi aspetto sia probabilmente o definitivamente non correlato alla polvere, la radiografia non deve essere classificata ma deve essere aggiunto un commento appropriato. Le 22 radiografie standard sono state selezionate dopo prove internazionali, in modo tale da illustrare gli standard di media categoria di profusione di piccole opacità e da fornire esempi di standard di categoria A, B e C per grandi opacità. Anomalie pleuriche (diffuso ispessimento pleurico, placche e obliterazione dell'angolo costofrenico) sono anche illustrate su diverse radiografie.
La discussione in particolare alla Settima Conferenza Internazionale sulle Pneumoconiosi, tenutasi a Pittsburgh nel 1988, ha indicato la necessità di migliorare alcune parti della classificazione, in particolare quelle riguardanti le alterazioni pleuriche. Nel novembre 1989 l'ILO ha convocato a Ginevra un gruppo di discussione sulla revisione della classificazione internazionale delle radiografie delle pneumoconiosi dell'ILO. Gli esperti hanno suggerito che la classificazione breve non è di alcun vantaggio e può essere soppressa. Per quanto riguarda le anomalie pleuriche, il gruppo ha convenuto che questa classificazione sarebbe ora divisa in tre parti: “Ispessimento pleurico diffuso”; “placche pleuriche”; e "Ostruzione dell'angolo costofrenico". L'ispessimento pleurico diffuso può essere suddiviso in parete toracica e diaframma. Sono stati identificati in base alle sei zone: superiore, media e inferiore, del polmone destro e sinistro. Se un ispessimento pleurico è circoscritto, potrebbe essere identificato come una placca. Tutte le placche devono essere misurate in centimetri. L'obliterazione dell'angolo costofrenico dovrebbe essere annotata sistematicamente (che esista o meno). È importante identificare se l'angolo costofrenico è visibile o meno. Ciò è dovuto alla sua particolare importanza in relazione all'ispessimento pleurico diffuso. Se le targhe sono classificate o meno dovrebbe essere semplicemente indicato da un simbolo. L'appiattimento del diaframma dovrebbe essere registrato con un simbolo aggiuntivo poiché è una caratteristica molto importante nell'esposizione all'amianto. La presenza di placche deve essere segnalata in queste caselle utilizzando l'apposito simbolo “c” (calcificato) o “h” (ialino).
Una descrizione completa della classificazione, comprese le sue applicazioni e limitazioni, si trova nella pubblicazione (ILO 1980). La revisione della classificazione delle radiografie è un processo continuo dell'ILO e una linea guida rivista dovrebbe essere pubblicata nel prossimo futuro (1997-98) tenendo conto delle raccomandazioni di questi esperti.
" DISCLAIMER: L'ILO non si assume alcuna responsabilità per i contenuti presentati su questo portale Web presentati in una lingua diversa dall'inglese, che è la lingua utilizzata per la produzione iniziale e la revisione tra pari del contenuto originale. Alcune statistiche non sono state aggiornate da allora la produzione della 4a edizione dell'Enciclopedia (1998)."