Деца категорије

1. Крв (3)

1. Крв
Уредник поглавља: Бернард Д. Голдстеин
Преглед садржаја
Столови
Хематопоетски и лимфни систем
Бернард Д. Голдстеин
Леукемија, малигни лимфоми и мултипли мијелом
Тимо Партанен, Паоло Бофета, Елисабете Вајдерпас
Агенти или услови рада који утичу на крв
Бернард Д. Голдстеин
Столови
Кликните на везу испод да видите табелу у контексту чланка.

2. Рак (4)

КСНУМКС. Рак
Уредник поглавља: Паоло Боффетта
Табела оф Цонтентс
Столови
увод
Нил Пирс, Паоло Бофета и Манолис Когевинас
Професионални карциногени
Паоло Бофета, Родолфо Сарачи, Манолис Когевинас, Џулијан Вилбурн и Хари Ваинио
Енвиронментал Цанцер
Бруце К. Армстронг и Паоло Боффетта
Превенција
Пер Густавсон
Столови
Кликните на везу испод да видите табелу у контексту чланка.
- Професионални рак: кључне чињенице
- Процењене пропорције рака (ПАР) које се могу приписати занимањима
- Евалуација доказа о карциногености у монографијама ИАРЦ-а
- Класификационе групе програма ИАРЦ Монографија
- Група 1-Хемикалије канцерогене за људе
- Група 2А—Хемикалије вероватно канцерогене за људе
- Група 2Б—Хемикалије које могу бити канцерогене за људе
- Пестициди процењени у монографијама ИАРЦ-а, томови 1-63 (1972-1995)
- Лекови процењени у ИАРЦ монографијама, томови 1-63 (1972-1995)
- Агенси из животне средине/изложености познати или за које се сумња да имају рак код људи
- Индустрије, занимања, изложености које представљају канцерогени ризик
- Индустрије, оццс., експ. са вишком канцера, а не дефинитивним канцерогенима
- Регистроване популацијске варијације инциденције неких уобичајених карцинома

3. Кардиоваскуларни систем (7)

3. Кардиоваскуларни систем
Уредници поглавља: Лотар Хајнеман и Герд Хојхерт
Преглед садржаја
Табеле и слике
увод
Лотар Хајнеман и Герд Хојхерт
Кардиоваскуларни морбидитет и морталитет у радној снази
Готфрид Ендерлајн и Лотар Хајнеман
Концепт фактора ризика у кардиоваскуларним болестима
Лотар Хајнеман, Готфрид Ендерлајн и Хајде Старк
Програми рехабилитације и превенције
Лотар Хајнеман и Готфрид Ендерлајн
Физичке, хемијске и биолошке опасности
Пхисицал Фацторс
Хеиде Старк и Герд Хеуцхерт
Хемијски опасни материјали
Улрике Тителбах и Волфрама Дитмара Шнајдера
Биолошке опасности
Регина Јацкел, Улрике Титтелбацх и Волфрам Диетмар Сцхнеидер
Столови
Кликните на везу испод да видите табелу у контексту чланка
- Смртност од кардиоваскуларних болести
- Стопе морталитета, посебне кардиоваскуларне дијагностичке групе
- Стопа обољевања и смањена радна способност
- Рад повезан са кардиоваскуларним опасностима
- Инфекције и болести повезане са занимањем
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

4. Систем за варење (6)

4. Систем за варење
Уредник поглавља: Хеикки Саволаинен
Преглед садржаја
фигуре
Пробавни систем
Г. Фрада
Уста и зуби
Ф. Гоббато
Џигерица
Георге Казантзис
Пептични чир
КС Цхо
Рак јетре
Тимо Партанен, Тимо Каупинен, Паоло Бофета и Елисабете Вајдерпас
Канцер панкреаса
Тимо Партанен, Тимо Каупинен, Паоло Бофета и Елисабете Вајдерпас
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

5. Ментално здравље (8)

КСНУМКС. Ментално здравље
Уредници поглавља: Јосепх Ј. Хуррелл, Лавренце Р. Мурпхи, Стевен Л. Саутер и Леннарт Леви
Преглед садржаја
Табеле и слике
Рад и ментално здравље
Ирене ЛД Хоутман и Мицхиел АЈ Компиер
Психоза у вези са радом
Крејг Стенберг, Џудит Холдер и Кришна Талур
Расположење и утицај
Депресија
Јаи Лассер и Јеффреи П. Кахн
Анксиозност у вези са радом
Рандал Д. Беатон
Посттрауматски стресни поремећај и његова веза са здрављем на раду и превенцијом повреда
Марк Браверман
Стрес и сагоревање и њихове импликације у радном окружењу
Херберт Ј. Фреуденбергер
Когнитивни поремећаји
Цатхерине А. Хеанеи
Каросхи: Смрт од прекомерног рада
Такасхи Харатани
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Шематски преглед стратегија управљања и примери
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

6. Мишићно-скелетни систем (14)

6. Мишићно-скелетни систем
Уредници поглавља: Хилкка Риихимаки и Еира Виикари-Јунтура
Преглед садржаја
Табеле и слике
преглед
Хилкка Риихимаки
Мишићи
Гисела Сјøгаард
Тендонс
Тхомас Ј. Армстронг
Кости и зглобови
Давид Хамерман
Интервертебрални дискови
Салли Робертс и Јилл ПГ Урбан
Лов-бацк Регион
Хилкка Риихимаки
Регион торакалне кичме
Јарл-Ерик Михелсон
врат
Аса Килбом
раме
Матс Хагберг
лакат
Еира Виикари-Јунтура
Подлактица, зглоб и шака
Еира Виикари-Јунтура
Кук и колено
Ева Вингард
Нога, скочни зглоб и стопало
Јарл-Ерик Михелсон
Остале болести
Марјатта Леирисало-Репо
Столови
Кликните на везу испод да видите табелу у контексту чланка.
- Структура-функција зглобних компоненти
- Преваленција поремећаја леђа, код Финаца преко 30 година
- Смањење ризика од болова у доњем делу леђа на послу
- Класификација-поремећаји доњег леђа (Таск Форце за Квебек)
- Дозвољени покрети главе током дуже вожње
- Инциденција епикондилитиса у различитим популацијама
- Инциденција теносиновитиса/перитендинитиса
- Примарна остеоартроза кука у Малмеу, Шведска
- Смернице за лечење реуматоидног артритиса
- Инфекције за које се зна да изазивају реактивни артритис
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

7. Нервни систем (9)

7. Нервни систем
Уредник поглавља: Донна Мерглер
Преглед садржаја
Табеле и слике
Нервни систем: Преглед
Донна Мерглер и Јосе А. Валциукас
Анатомија и физиологија
Јосе А. Валциукас
Хемијски неуротоксични агенси
Петер Арлиен-Сøборг и Леиф Симонсен
Манифестације акутног и раног хроничног тровања
Донна Мерглер
Спречавање неуротоксичности на послу
Барри Јохнсон
Клинички синдроми повезани са неуротоксичношћу
Роберт Г. Фелдман
Мерење неуротоксичних дефицита
Донна Мерглер
Дијагноза
Анна Мариа Сеппалаинен
Оццупатионал Неуроепидемиологи
Олав Акелсон
Столови
Кликните на везу испод да видите табелу у контексту чланка.
- Имена и главне функције сваког пара кранијалних нерава
- Груписање неуротоксичних ефеката према неуротоксичности
- Гасови повезани са неуротоксичним ефектима
- Неуротоксични метали и њихова неорганска једињења
- Неуротоксични мономери
- Органски растварачи повезани са неуротоксичношћу
- Класе уобичајених неуротоксичних пестицида
- Друге хемикалије повезане са неуротоксичношћу
- Контролна листа хроничних симптома
- Неурофункционални ефекти изложености неким неуротоксинима
- Изложеност хемикалијама и повезани неуротоксични синдроми
- Неке „језгрене“ батерије за процену раних неуротоксичних ефеката
- Стабло одлучивања за неуротоксичну болест
- Конзистентни неурофункционални ефекти изложености на радном месту неким водећим неуротоксичним супстанцама
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

8. Бубрежно-уринарни систем (2)

8. Бубрежно-уринарни систем
Уредник поглавља: Георге П. Хемстреет
Преглед садржаја
Табеле и слике
Бубрежно-уринарни системи
Георге П. Хемстреет
Рак бубрега и уринарног система
Тимо Партанен, Хари Ваинио, Паоло Боффетта и Елисабете Веидерпасс
Столови
Кликните на везу испод да видите табелу у контексту чланка.
- Ензими метаболизма лекова у бубрезима
- Најчешћи узроци хематурије, према старости и полу
- Критеријуми за избор биомаркера
- Потенцијални биомаркери повезани са повредом ћелија
- Акутна бубрежна инсуфицијенција и занимање
- Сегменти нефрона погођени одабраним токсикантима
- Примене уринарне цитологије
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

9. Репродуктивни систем (9)

9. Репродуктивни систем
Уредник поглавља: Грејс Кавас Лемастерс
Преглед садржаја
Табеле и слике
Репродуктивни систем: Увод
Ловелл Е. Север
Увод у мушку и женску репродуктивну функцију
Доналд Р. Маттисон
Мушки репродуктивни систем и токсикологија
Стевен Сцхрадер и Граце Кавас Лемастерс
Структура женског репродуктивног система и рањивост циљног органа
Доналд Р. Маттисон
Професионална изложеност мајки и нежељени исходи трудноће
Грејс Кавас Лемастерс
Превремени порођај и рад
Ницоле Мамелле
Професионалне и еколошке изложености новорођенчету
Мари С. Волфф и Патрисха М. Воолард
Заштита материнства у законодавству
Марие-Цлаире Сегурет
Препоруке за трудноћу и рад у САД
Леон Ј. Варсхав
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Изложености са вишеструким негативним крајњим тачкама
2. Епидемиолошке студије утицаја оца на исход трудноће
3. Потенцијални репродуктивни токсиканти за жене
4. Дефиниција губитка фетуса и смрти новорођенчади
5. Фактори за мали за гестациону старост и губитак фетуса
6. Идентификовани извори професионалног умора
7. Релативни ризици и индекси умора за превремени порођај
8. Ризик превремености према броју индекса професионалног умора
9. Релативни ризици и промене услова рада
КСНУМКС. Извори и нивои изложености новорођенчади
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

10. Респираторни систем (18)

10. Респираторни систем
Уредници поглавља: Алоис Давид и Грегори Р. Вагнер
Преглед садржаја
Табеле и слике
Структура и функција
Мортон Липпманн
Испитивање функције плућа
Улф Улфварсон и Моника Далквист
Болести изазване респираторним иритантима и токсичним хемикалијама
Давид ЛС Рион и Виллиам Н. Ром
Професионална астма
Џорџ Фридман-Хименез и Едвард Л. Петсонк
Болести узроковане органском прашином
Рагнар Риландер и Рицхард СФ Сцхиллинг
Берилијумска болест
Хомаиоун Каземи
Пнеумокониоза: дефиниција
Алоис Давид
Међународна класификација радиографија пнеумокониоза МОР
Мицхел Лесаге
Етиопатогенеза пнеумокониоза
Патрицк Себастиен и Раимонд Бегин
Силикоза
Јохн Е. Паркер и Грегори Р. Вагнер
Плућне болести радника угља
Мицхаел Д. Аттфиелд, Едвард Л. Петсонк и Грегори Р. Вагнер
Болести повезане са азбестом
Маргарет Р. Бецклаке
Болест тврдог метала
Героламо Цхиаппино
Респираторни систем: Разноврсност пнеумокониоза
Стевен Р. Схорт и Едвард Л. Петсонк
Хронична опструктивна болест плућа
Казимиерз Марек и Јан Е. Зејда
Здравствени ефекти вештачких влакана
Џејмс Е. Локи и Клара С. Рос
Респираторни рак
Паоло Бофета и Елисабете Вајдерпас
Професионално стечене инфекције плућа
Ентони А. Марфин, Ен Ф. Хабс, Карл Џ. Масгрејв и Џон Е. Паркер
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Региони респираторног тракта и модели депозиције честица
2. Критеријуми за удисање, торакалну и респираторну прашину
3. Резиме респираторних иританата
4. Механизми повреде плућа инхалационим супстанцама
5. Једињења способна за токсичност плућа
6. Дефиниција медицинског случаја професионалне астме
7. Кораци у дијагностичкој евалуацији астме на радном месту
8. Сензибилизујућа средства која могу изазвати професионалну астму
9. Примери извора опасности од излагања органској прашини
КСНУМКС. Агенси у органској прашини са потенцијалном биолошком активношћу
КСНУМКС. Болести изазване органском прашином и њиховим ИЦД кодовима
КСНУМКС. Дијагностички критеријуми за бисинозу
КСНУМКС. Особине берилијума и његових једињења
КСНУМКС. Опис стандардних радиографија
КСНУМКС. ИЛО 1980 Класификација: Радиографије пнеумокониоза
КСНУМКС. Болести и стања у вези са азбестом
КСНУМКС. Главни комерцијални извори, производи и употреба азбеста
КСНУМКС. Преваленција ХОБП
КСНУМКС. Фактори ризика умешани у ХОБП
КСНУМКС. Губитак вентилационе функције
КСНУМКС. Дијагностичка класификација, хронични бронхитис и емфизем
КСНУМКС. Тестирање плућне функције код ХОБП
КСНУМКС. Синтетичка влакна
КСНУМКС. Утврђени респираторни карциногени код људи (ИАРЦ)
КСНУМКС. Вјероватни респираторни карциногени код људи (ИАРЦ)
КСНУМКС. Професионално стечене респираторне заразне болести
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

11. Сензорни системи (8)

11. Сензорни системи
Уредник поглавља: Хеикки Саволаинен
Преглед садржаја
Табеле и слике
Уво
Марсел-Андре Бојат
Хемијски изазвани поремећаји слуха
Петер Јацобсен
Физички изазвани поремећаји слуха
Петер Л. Пелмеар
Равнотежа
Луци Иардлеи
Визија и рад
Пауле Реи и Јеан-Јацкуес Меиер
Укус
Април Е. Мотт и Норман Манн
Мирис
Април Е. Мотт
Цутанеоус Рецепторс
Роберт Дикес и Даниел МцБаин
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Типичан прорачун функционалног губитка из аудиограма
2. Визуелни захтеви за различите активности
3. Препоручене вредности осветљења за дизајн осветљења
4. Визуелни услови за возачку дозволу у Француској
5. Агенси/процеси пријављени да мењају систем укуса
6. Агенси/процеси повезани са олфакторним абнормалностима
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

12. Кожне болести (7)

12. Кожне болести
Уредник поглавља: Лоуис-Пхилиппе Дуроцхер
Преглед садржаја
Табеле и слике
Преглед: Професионалне кожне болести
Доналд Ј. Бирмингхам
Немеланоцитни рак коже
Елисабете Веидерпасс, Тимо Партанен, Паоло Боффетта
Малигни меланом
Тимо Партанен, Паоло Бофета, Елисабете Вајдерпас
Професионални контактни дерматитис
Денис Сассевилле
Превенција професионалних дерматоза
Лоуис-Пхиллипе Дуроцхер
Професионална дистрофија ноктију
ЦД Цалнан
Стигмата
Х. Миерзецки
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Ризична занимања
2. Врсте контактног дерматитиса
3. Уобичајени иританти
4. Уобичајени алергени коже
5. Фактори предиспозиције за професионални дерматитис
6. Примери надражујућих и сензибилизатора коже код занимања
7. Професионалне дерматозе у Квебеку 1989
8. Фактори ризика и њихови ефекти на кожу
9. Колективне мере (групни приступ) превенције
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

13. Системска стања (3)

13. Системска стања
Уредник поглавља: Хауард М. Кипен
Преглед садржаја
фигуре
Системски услови: Увод
Хауард М. Кипен
Синдром болесне зграде
Мицхаел Ј. Ходгсон
Вишеструка хемијска осетљивост
Марк Р. Цуллен
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.
Енвиронментал Цанцер
Рак је уобичајена болест у свим земљама света. Вероватноћа да ће особа развити рак до 70. године, с обзиром на преживљавање до тог узраста, варира између око 10 и 40% код оба пола. У просеку, у развијеним земљама, отприлике свака пета особа ће умрети од рака. Овај проценат је отприлике један од 15 у земљама у развоју. У овом чланку, канцер животне средине је дефинисан као рак узрокован (или спречен) негенетским факторима, укључујући људско понашање, навике, начин живота и спољне факторе над којима појединац нема контролу. Понекад се користи строжа дефиниција рака животне средине, која обухвата само утицај фактора као што су загађење ваздуха и воде, и индустријски отпад.
Географска варијација
Варијације између географских области у стопама одређених типова рака могу бити много веће од оне за рак у целини. Познате варијације у инциденци чешћих карцинома сумиране су у табели 1. Учесталост назофарингеалног карцинома, на пример, варира око 500 пута између југоисточне Азије и Европе. Ова широка варијација у учесталости различитих карцинома довела је до става да је већи део рака код људи узрокован факторима у окружењу. Конкретно, тврди се да најнижа стопа карцинома примећена у било којој популацији указује на минималну, вероватно спонтану, стопу која се јавља у одсуству узрочних фактора. Стога је разлика између стопе рака у датој популацији и минималне стопе уочене у било којој популацији процена стопе рака у првој популацији која се може приписати факторима средине. На основу тога је процењено, врло приближно, да је око 80 до 90% свих карцинома код људи условљено животном средином (Међународна агенција за истраживање рака 1990).
Табела 1. Варијације између популација обухваћених регистрацијом рака у инциденци уобичајених карцинома.1
|
Рак (ИЦД9 код) |
Подручје високе инциденције |
CR2 |
Подручје ниске инциденције |
CR2 |
Опсег варијације |
|
уста (143-5) |
Француска, Бас Рхин |
2 |
Сингапур (малајски) |
0.02 |
80 |
|
назофаринкс (147) |
Хонг Конг |
3 |
Пољска, Варшава (рурално) |
0.01 |
300 |
|
Езофагус (150) |
Француска, Калвадос |
3 |
Израел (Јевреји рођени у Израелу) |
0.02 |
160 |
|
стомак (151) |
Јапан, Јамагата |
11 |
САД, Лос Анђелес (Филипини) |
0.3 |
30 |
|
дебело црево (153) |
САД, Хаваји (јапански) |
5 |
Индија, Мадрас |
0.2 |
30 |
|
ректум (154) |
САД, Лос Анђелес (јапански) |
3 |
Кувајт (не-Кувајт) |
0.1 |
20 |
|
Јетра (155) |
Тајланд, Кхон Кхаен |
11 |
Парагвај, Асунсион |
0.1 |
110 |
|
панкреас (157) |
САД, округ Аламеда (Калифорнија) (црнци) |
2 |
Индија, Ахмедабад |
0.1 |
20 |
|
плућа (162) |
Нови Зеланд (маори) |
16 |
Мали, Бамако |
0.5 |
30 |
|
Меланом коже (172) |
Аустралија, Цапитал Терр. |
3 |
САД, област залива (Калифорнија) (црнци) |
0.01 |
300 |
|
Други карцином коже (173) |
Аустралија, Тасманија |
25 |
Шпанија, Баскија |
0.05 |
500 |
|
Груди (174) |
САД, Хаваји (Хавајски) |
12 |
Кина, Кидонг |
1.0 |
10 |
|
Цервикс утери (180) |
Перу, Трухиљо |
6 |
САД, Хаваји (кинески) |
0.3 |
20 |
|
Цорпус утери (182) |
САД, округ Аламеда (Калифорнија) (Бели) |
3 |
Кина, Кидонг |
0.05 |
60 |
|
јајник (183) |
Исланд |
2 |
Мали, Бамако |
0.09 |
20 |
|
простата (185) |
САД, Атланта (црнци) |
12 |
Кина, Кидонг |
0.09 |
140 |
|
Бешика (188) |
Италија, Фиренца |
4 |
Индија, Мадрас |
0.2 |
20 |
|
бубрези (189) |
Француска, Бас Рхин |
2 |
Кина, Кидонг |
0.08 |
20 |
1 Подаци из регистара рака укључени у ИАРЦ 1992. Укључена су само места рака са кумулативном стопом већом или једнаком 2% у области високе инциденције. Стопе се односе на мушкарце осим за рак дојке, грлића материце, тела материце и јајника.
2 Кумулативна стопа % између 0 и 74 године старости.
Извор: Међународна агенција за истраживање рака 1992.
Постоје, наравно, и друга објашњења за географске варијације у стопама рака. Недовољна регистрација рака у неким популацијама може преувеличати опсег варијација, али свакако не може објаснити разлике у величини приказане у табели 1. Генетски фактори такође могу бити важни. Међутим, примећено је да када популације мигрирају дуж градијента инциденције рака, често добијају стопу рака која је средња између оне у њиховој матичној земљи и у земљи домаћину. Ово сугерише да је промена у окружењу, без генетске промене, променила учесталост рака. На пример, када Јапанци мигрирају у Сједињене Државе, њихове стопе рака дебелог црева и дојке, које су ниске у Јапану, расту, а њихова стопа рака желуца, која је висока у Јапану, опада, и оба теже стопи у Сједињеним Државама. . Ове промене могу бити одложене до прве генерације након миграције, али се и даље дешавају без генетске промене. За неке врсте рака, промена са миграцијом се не дешава. На пример, јужни Кинези задржавају високу стопу рака назофаринкса где год да живе, што сугерише да су генетски фактори, или нека културна навика која се мало мења миграцијом, одговорна за ову болест.
Временски трендови
Даљи докази о улози фактора средине у инциденцији рака дошли су из посматрања временских трендова. Најдраматичнија и најпознатија промена је пораст стопе рака плућа код мушкараца и жена упоредо са, али који се догодио неких 20 до 30 година након усвајања употребе цигарета, што је примећено у многим регионима света; у скорије време у неколико земаља, као што су Сједињене Државе, дошло је до сугестије о паду стопе међу мушкарцима након смањења пушења дувана. Мање је схваћен знатан пад инциденце карцинома, укључујући рак желуца, једњака и грлића материце, који је упоредо са економским развојем у многим земљама. Било би тешко објаснити ове падове, међутим, осим у смислу смањења изложености узрочним факторима у животној средини или, можда, повећане изложености заштитним факторима – опет околини.
Главни канцерогени агенси животне средине
Важност фактора животне средине као узрока рака код људи даље је показано епидемиолошким студијама које повезују одређене агенсе са одређеним врстама рака. Главни агенси који су идентификовани су сажети у табели 10. Ова табела не садржи лекове за које је утврђена узрочна веза са раком код људи (као што су диетилстилбоестрол и неколико алкилирајућих агенаса) или за које се сумња (као што је циклофосфамид) (видети такође Табела 9). У случају ових агенаса, ризик од рака мора бити уравнотежен са користима лечења. Слично, табела 10 не садржи агенсе који се првенствено јављају у радном окружењу, као што су хром, никл и ароматични амини. За детаљну расправу о овим агенсима погледајте претходни чланак „Професионални карциногени“. Релативни значај агенаса наведених у табели 8 увелико варира, у зависности од јачине агенса и броја људи који су укључени. Докази о канцерогености неколико агенаса животне средине су процењени у оквиру ИАРЦ монографија програма (Међународна агенција за истраживање рака 1995) (погледајте поново „Канцерогени на радном месту” за дискусију о програму монографија); табела 10 је заснована углавном на евалуацијама ИАРЦ Монографије. Најважнији узрочници међу онима наведеним у табели 10 су они којима је значајан део становништва изложен у релативно великим количинама. Они посебно укључују: ултраљубичасто (соларно) зрачење; пушење дувана; пијење алкохола; бетел куид жвакање; Хепатитис Б; хепатитис Ц и хумани папилома вируси; афлатоксини; могуће масти у исхрани, и недостатак дијеталних влакана и витамина А и Ц; кашњење у репродукцији; и азбест.
Учињени су покушаји да се нумерички процене релативни доприноси ових фактора за 80 или 90% карцинома који се могу приписати факторима животне средине. Образац варира, наравно, од популације до популације у складу са разликама у изложености и евентуално у генетској подложности различитим врстама рака. У многим индустријализованим земљама, међутим, пушење дувана и фактори исхране су вероватно одговорни за отприлике једну трећину еколошки условљених карцинома (Долл и Пето 1981); док је у земљама у развоју улога биолошких агенаса вероватно велика, а дувана релативно мала (али се повећава, након недавног повећања потрошње дувана у овим популацијама).
Интеракције између канцерогена
Додатни аспект који треба узети у обзир је присуство интеракција између канцерогена. Тако, на пример, у случају алкохола и дувана, и рака једњака, показало се да све већа конзумација алкохола вишеструко умножава стопу рака произведеног датим нивоом конзумирања дувана. Алкохол сам по себи може олакшати транспорт дуванских карциногена, или других, у ћелије осетљивих ткива. Мултипликативна интеракција се такође може видети између иницирајућих канцерогена, као између радона и његових продуката распадања и пушења дувана у рударима уранијума. Неки агенси животне средине могу деловати промовишући рак који је покренуо други агенс—ово је највероватнији механизам за ефекат масти у исхрани на развој рака дојке (вероватно кроз повећану производњу хормона који стимулишу дојку). Може се десити и обрнуто, као, на пример, у случају витамина А, који вероватно има анти-промотивни ефекат на плућа и могуће друге карциноме изазване дуваном. Сличне интеракције се такође могу јавити између фактора животне средине и уставних фактора. Конкретно, генетски полиморфизам на ензиме који су укључени у метаболизам канцерогених агенаса или поправку ДНК је вероватно важан захтев индивидуалне осетљивости на дејство канцерогена из околине.
Значај интеракција између канцерогена, са становишта контроле рака, је да повлачење излагања једном од два (или више) фактора у интеракцији може довести до већег смањења инциденције рака него што би се могло предвидети узимајући у обзир ефекат. агента када делује сам. Тако, на пример, повлачење цигарета може скоро у потпуности да елиминише повећану стопу рака плућа код радника који се баве азбестом (иако стопе мезотелиома не би биле погођене).
Импликације за превенцију
Схватање да су фактори животне средине одговорни за велики део карцинома код људи поставило је основу за примарну превенцију рака модификацијом изложености идентификованим факторима. Таква модификација може да обухвата: уклањање једног већег канцерогена; смањење, као што је горе дискутовано, у изложености једном од неколико канцерогена у интеракцији; повећање изложености заштитним агенсима; или комбинације ових приступа. Док се нешто од овога може постићи регулацијом животне средине на нивоу заједнице кроз, на пример, еколошко законодавство, очигледан значај фактора животног стила сугерише да ће већи део примарне превенције остати одговорност појединаца. Владе, међутим, и даље могу створити климу у којој ће појединцима бити лакше да донесу исправну одлуку.
Превенција
Професионална изложеност чини само мали део укупног броја карцинома у целој популацији. Процењено је да се 4% свих карцинома може приписати професионалној изложености, на основу података из Сједињених Држава, са опсегом несигурности од 2 до 8%. Ово имплицира да би чак и потпуна превенција професионално изазваних карцинома резултирала само маргиналним смањењем националних стопа рака.
Међутим, из неколико разлога, ово не би требало да обесхрабрује напоре за превенцију професионално изазваних канцера. Прво, процена од 4% је просечна цифра за целокупну популацију, укључујући и неекспониране особе. Међу људима који су стварно изложени професионалним канцерогенима, удео тумора који се може приписати занимању је много већи. Друго, професионална изложеност су опасности које се могу избећи и којима су појединци нехотице изложени. Појединац не би требало да прихвати повећан ризик од рака у било ком занимању, посебно ако је узрок познат. Треће, професионално изазвани канцери могу се спречити регулацијом, за разлику од карцинома повезаних са факторима животног стила.
Превенција професионално изазваног канцера укључује најмање две фазе: прво, идентификацију специфичног једињења или радног окружења као канцерогеног; и друго, наметање одговарајуће регулаторне контроле. Принципи и пракса регулаторне контроле познатих или сумњивих опасности од рака у радном окружењу значајно варирају, не само међу различитим деловима развијеног света и света у развоју, већ и међу земљама сличног друштвено-економског развоја.
Међународна агенција за истраживање рака (ИАРЦ) у Лиону, Француска, систематски прикупља и процењује епидемиолошке и експерименталне податке о сумњивим или познатим канцерогенима. Процене су представљене у серији монографија, које пружају основу за доношење одлука о националним прописима о производњи и употреби канцерогених једињења (видети „Професионални карциногени”, горе.
Историјска позадина
Историја професионалног рака датира најмање од 1775. године, када је Сир Перцивал Потт објавио свој класични извештај о раку скротума код димничара, повезујући изложеност чађи са појавом рака. Ово откриће је имало непосредан утицај на то што је у неким земљама одобрено право на купање на крају радног дана. Тренутне студије о свееповима показују да су рак скротума и коже сада под контролом, иако су свеепови и даље под повећаним ризиком за неколико других карцинома.
Током 1890-их, хирург из оближње болнице пријавио је кластер рака мокраћне бешике у немачкој фабрици боја. Узрочна једињења су касније идентификована као ароматични амини, и они се сада појављују на листама канцерогених супстанци у већини земаља. Каснији примери укључују рак коже код сликара са радијумским бројчаницима, рак носа и синуса код дрвопрерађивача изазван удисањем дрвене прашине, и „болест предилице мазги“—то јест, рак скротума код радника у индустрији памука изазван маглом минералног уља. Леукемија изазвана излагањем бензену у индустрији поправке и производње обуће такође представља опасност која је смањена након идентификације канцерогена на радном месту.
У случају повезивања изложености азбесту са раком, ова историја илуструје ситуацију са значајним временским одмаком између идентификације ризика и регулаторне акције. Епидемиолошки резултати који указују на то да је изложеност азбесту повезана са повећаним ризиком од рака плућа почели су да се акумулирају већ 1930-их. Убедљивији докази појавили су се око 1955. године, али тек средином 1970-их почели су ефикасни кораци за регулаторну акцију.
Идентификација опасности повезаних са винилхлоридом представља другачију историју, где је брза регулаторна акција пратила идентификацију канцерогена. Током 1960-их, већина земаља је усвојила граничну вредност изложености винил хлорида од 500 делова на милион (ппм). Године 1974, први извештаји о повећању учесталости ретког туморског ангиосаркома јетре међу радницима на винилхлориду убрзо су праћени позитивним експерименталним студијама на животињама. Након што је винил хлорид идентификован као канцероген, предузете су регулаторне мере за брзо смањење изложености на тренутну границу од 1 до 5 ппм.
Методе које се користе за идентификацију професионалних карциногена
Методе у горе наведеним историјским примерима крећу се од посматрања кластера болести од стране проницљивих клиничара до формалнијих епидемиолошких студија—то јест, истраживања стопе болести (стопе рака) међу људским бићима. Резултати епидемиолошких студија су од велике важности за процену ризика за људе. Главни недостатак епидемиолошких студија рака је тај што је неопходан дуг временски период, обично најмање 15 година, да би се демонстрирали и проценили ефекти изложености потенцијалном канцерогену. Ово је незадовољавајуће за потребе надзора и морају се применити друге методе за бржу процену недавно уведених супстанци. Од почетка овог века у ту сврху се користе студије канцерогености на животињама. Међутим, екстраполација са животиња на људе уноси значајну несигурност. Методе такође имају ограничења у томе што се велики број животиња мора пратити неколико година.
Потреба за методама са бржим одговором делимично је задовољена 1971. године, када је уведен тест краткотрајне мутагености (Амес тест). Овај тест користи бактерије за мерење мутагене активности супстанце (њену способност да изазове непоправљиве промене у ћелијском генетском материјалу, ДНК). Проблем у тумачењу резултата бактеријских тестова је то што нису све супстанце које изазивају рак код људи мутагене, и не сматрају се сви бактеријски мутагени опасни за људска бића. Међутим, налаз да је супстанца мутагена се обично узима као индикација да та супстанца може представљати опасност од рака за људе.
Нове генетске и молекуларне биолошке методе развијене су током последњих 15 година, са циљем откривања опасности од рака код људи. Ова дисциплина се назива „молекуларна епидемиологија“. Проучавају се генетски и молекуларни догађаји како би се разјаснио процес настанка канцера и на тај начин развиле методе за рано откривање рака, односно индикација повећаног ризика од развоја канцера. Ове методе укључују анализу оштећења генетског материјала и формирање хемијских веза (адуката) између загађивача и генетског материјала. Присуство хромозомских аберација јасно указује на ефекте на генетски материјал који могу бити повезани са развојем рака. Међутим, остаје да се утврди улога молекуларних епидемиолошких налаза у процени ризика од рака код људи, а истраживања су у току како би се јасније указало на то како треба тумачити резултате ових анализа.
Надзор и скрининг
Стратегије за превенцију професионално изазваних канцера разликују се од оних које се примењују за контролу рака повезаног са животним стилом или другим изложеностима животне средине. У области занимања, главна стратегија за контролу рака је смањење или потпуно елиминисање изложености агенсима који изазивају рак. Методе засноване на раном откривању путем програма скрининга, као што су оне које се примењују код рака грлића материце или рака дојке, биле су од веома ограниченог значаја у здрављу на раду.
Надзор
Информације из евиденције становништва о стопама рака и занимањима могу се користити за праћење учесталости рака у различитим занимањима. Примењено је неколико метода за добијање таквих информација, у зависности од доступних регистара. Ограничења и могућности у великој мери зависе од квалитета информација у регистрима. Информације о стопи болести (учесталости рака) се обично добијају из локалних или националних регистара за рак (види доле), или из података из матичне књиге умрлих, док се информације о старосном саставу и величини група занимања добијају из регистара становништва.
Класичан пример ове врсте информација су „Деценијски додаци о професионалној смртности“, објављени у Великој Британији од краја деветнаестог века. Ове публикације користе податке из матичне књиге умрлих о узроку смрти и занимању, заједно са подацима из пописа о учесталости занимања у целокупној популацији, како би израчунали стопе смртности специфичне за узроке у различитим занимањима. Ова врста статистике је користан алат за праћење учесталости рака у занимањима са познатим ризицима, али је њена способност да открије раније непознате ризике ограничена. Ова врста приступа такође може да пати од проблема повезаних са систематским разликама у шифрирању занимања на умрлицама и пописним подацима.
Употреба личних идентификационих бројева у нордијским земљама пружила је посебну прилику за повезивање појединачних пописних података о занимањима са подацима о регистрацији рака и директно израчунавање стопе рака у различитим занимањима. У Шведској је стална веза између пописа становништва из 1960. и 1970. и инциденције рака током наредних година стављена на располагање истраживачима и коришћена је за велики број студија. Овај шведски регистар рака и животне средине је коришћен за опште истраживање одређених карцинома у табели према занимањима. Истраживање је покренуо владин комитет који истражује опасности у радном окружењу. Сличне везе су изведене у другим нордијским земљама.
Уопштено говорећи, статистика заснована на рутински прикупљеним подацима о инциденци рака и пописним подацима има предност у лакоћи пружања великих количина информација. Метода даје информације о учесталости рака само у вези са занимањем, а не у вези са одређеним изложеностима. Ово доводи до значајног разводњавања асоцијација, пошто изложеност може значајно да се разликује међу појединцима у истом занимању. Епидемиолошке студије кохортног типа (где се искуство рака међу групом изложених радника упоређује са искуством код неекспонираних радника у складу са годинама, полу и другим факторима) или типа случај-контрола (где се искуство изложености групе особа са рак се пореди са оним на узорку опште популације) дају боље могућности за детаљан опис изложености, а самим тим и боље могућности за истраживање конзистентности било каквог уоченог повећања ризика, на пример испитивањем података за било какве трендове изложености-одговора.
Могућност добијања прецизнијих података о изложености заједно са рутински прикупљаним обавештењима о раку је испитана у проспективној канадској студији о контроли случајева. Студија је постављена у метрополитанској области Монтреала 1979. Професионалне историје су добијене од мушкараца пошто су додани у локални регистар рака, а историје су накнадно шифроване за изложеност бројним хемикалијама од стране хигијеничара рада. Касније су израчунати и објављени ризици од рака у односу на бројне супстанце (Сиемиатицки 1991).
У закључку, континуирана производња података надзора на основу снимљених информација пружа ефикасан и релативно лак начин за праћење учесталости рака по занимању. Док је главна остварена сврха праћење познатих фактора ризика, могућности за идентификацију нових ризика су ограничене. Студије засноване на регистрима не би требало да се користе за закључке у вези са одсуством ризика у занимању, осим ако је прецизније познат проценат особа које су значајно изложене. Сасвим је уобичајено да је само релативно мали проценат припадника неког занимања заправо изложен; за ове појединце супстанца може представљати значајну опасност, али то неће бити уочљиво (тј. биће статистички разблажено) када се цела професионална група анализира као једна група.
Екранизација
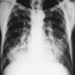
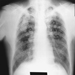
Скрининг за професионални рак у изложеним популацијама у сврху ране дијагнозе ретко се примењује, али је тестиран у неким окружењима где је изложеност било тешко елиминисати. На пример, велико интересовање је усмерено на методе за рано откривање рака плућа код људи изложених азбесту. Код изложености азбесту, повећани ризик траје дуго времена, чак и након престанка излагања. Стога је оправдана континуирана процена здравственог стања изложених особа. Коришћени су рендгенски снимци грудног коша и цитолошко испитивање спутума. Нажалост, када се тестирају у упоредивим условима, ниједна од ових метода не смањује значајно морталитет, чак и ако се неки случајеви могу открити раније. Један од разлога за овај негативан резултат је тај што рана дијагноза мало утиче на прогнозу рака плућа. Други проблем је што сами рендгенски зраци представљају опасност од рака која, иако мала за појединца, може бити значајна када се примени на велики број појединаца (тј. на све оне који су прегледани).
Скрининг је такође предложен за рак мокраћне бешике у одређеним занимањима, као што је индустрија гуме. Пријављена су испитивања ћелијских промена или мутагености урина радника. Међутим, вредност праћења цитолошких промена за скрининг популације је доведена у питање, а вредност тестова мутагености чека даљу научну процену, пошто није позната прогностичка вредност повећане мутагене активности у урину.
Процене о вредности скрининга такође зависе од интензитета изложености, а тиме и величине очекиваног ризика од рака. Скрининг би могао бити оправданији у малим групама изложеним високим нивоима канцерогена него међу великим групама изложеним ниским нивоима.
Да резимирамо, не могу се препоручити рутинске методе скрининга за професионалне карциноме на основу садашњег знања. Развој нових молекуларних епидемиолошких техника може побољшати изгледе за рано откривање рака, али је потребно више информација пре него што се могу донети закључци.
Цанцер Регистратион
Током овог века, регистри рака су постављени на неколико локација широм света. Међународна агенција за истраживање рака (ИАРЦ) (1992) сакупила је податке о учесталости рака у различитим деловима света у серији публикација „Учесталост рака на пет континената“. Том 6 ове публикације наводи 131 регистар рака у 48 земаља.
Две главне карактеристике одређују потенцијалну корисност регистра рака: добро дефинисано подручје слива (дефинисање укљученог географског подручја) и квалитет и потпуност забележених информација. Многи од тих регистара који су рано успостављени не покривају географски добро дефинисано подручје, већ су ограничени на подручје болнице.
Постоји неколико потенцијалних употреба регистара рака у превенцији професионалног рака. Комплетан регистар са покривеношћу широм земље и високим квалитетом снимљених информација могу резултирати одличним могућностима за праћење инциденције рака у популацији. Ово захтева приступ подацима о популацији да би се израчунале стопе рака стандардизоване по годинама. Неки регистри садрже и податке о занимању, што олакшава праћење ризика од рака у различитим занимањима.
Регистри такође могу послужити као извор за идентификацију случајева за епидемиолошке студије и кохорте и типа случај-контрола. У кохортној студији, лични идентификациони подаци кохорте се упарују са регистром да би се добиле информације о типу рака (тј., као у студијама повезаности записа). Ово претпоставља да постоји поуздан систем идентификације (на пример, лични идентификациони бројеви у нордијским земљама) и да закони о поверљивости не забрањују коришћење регистра на овај начин. За студије случаја-контроле, регистар се може користити као извор за случајеве, иако се јављају неки практични проблеми. Прво, регистри рака не могу, из методолошких разлога, бити сасвим ажурни у погледу недавно дијагностикованих случајева. Систем извештавања, као и неопходне провере и корекције добијених информација, резултирају извесним кашњењем. За истовремене или проспективне студије контроле случаја, где је пожељно контактирати саме појединце убрзо након дијагнозе карцинома, обично је неопходно успоставити алтернативни начин идентификације случајева, на пример путем болничке документације. Друго, у неким земљама закони о поверљивости забрањују идентификацију потенцијалних учесника студије са којима се треба лично контактирати.
Регистри такође пружају одличан извор за израчунавање позадинских стопа рака који се користи за поређење учесталости рака у кохортним студијама одређених занимања или индустрија.
У проучавању рака, регистри рака имају неколико предности у односу на регистре смртности који се обично налазе у многим земљама. Тачност дијагнозе рака је често боља у регистрима рака него у регистрима морталитета, који се обично заснивају на подацима из матичне књиге умрлих. Још једна предност је што регистар рака често садржи информације о хистолошком типу тумора, а такође дозвољава проучавање живих особа са раком и није ограничен само на преминуле особе. Изнад свега, регистри садрже податке о обољевању од рака, што омогућава проучавање карцинома који нису брзо фатални и/или уопште нису фатални.
Контрола заштите животне средине
Постоје три главне стратегије за смањење изложености на радном месту познатим или сумњивим канцерогенима: елиминација супстанце, смањена изложеност смањеном емисијом или побољшаном вентилацијом и лична заштита радника.
Дуго се расправљало о томе да ли постоји прави праг изложености канцерогену, испод којег не постоји ризик. Често се претпоставља да ризик треба линеарно екстраполирати на нулти ризик при нултој изложености. Ако је то случај, онда се ниједна граница изложености, ма колико ниска, не би сматрала потпуно безризичном. Упркос томе, многе земље су дефинисале границе изложености за неке канцерогене супстанце, док за друге није одређена гранична вредност изложености.
Елиминација једињења може довести до проблема када се уводе заменске супстанце и када токсичност заменске супстанце мора бити нижа од оне замењене супстанце.
Смањење изложености на извору може се релативно лако постићи за процесне хемикалије инкапсулацијом процеса и вентилацијом. На пример, када су откривена канцерогена својства винил хлорида, гранична вредност изложености винил хлорида је смањена за фактор од стотину или више у неколико земаља. Иако се овај стандард у почетку сматрао немогућим за постизање од стране индустрије, касније технике су омогућиле усклађеност са новим ограничењем. Смањење изложености на извору може бити тешко применити на супстанце које се користе у мање контролисаним условима, или настају током рада (нпр. издувни гасови мотора). Усклађеност са границама изложености захтева редовно праћење нивоа ваздуха у радној просторији.
Када се изложеност не може контролисати ни елиминацијом ни смањеном емисијом, употреба личних заштитних уређаја је једини преостали начин да се излагање сведе на минимум. Ови уређаји се крећу од филтер маски до кацига на ваздух и заштитне одеће. Главни пут изложености се мора узети у обзир при одлучивању о одговарајућој заштити. Међутим, многи уређаји за личну заштиту изазивају непријатност код корисника, а филтер маске уносе повећан респираторни отпор који може бити веома значајан у физички захтевним пословима. Заштитни ефекат респиратора је генерално непредвидив и зависи од неколико фактора, укључујући колико је маска добро причвршћена на лице и колико често се мењају филтери. Лична заштита се мора сматрати крајњим средством, које треба покушати само када ефикаснији начини смањења изложености не успеју.
Истраживачки приступи
Запањујуће је колико је мало истраживања урађено да би се проценио утицај програма или стратегија за смањење ризика за раднике од познатих опасности од рака на раду. Са могућим изузетком азбеста, мало је таквих процена спроведено. Развијање бољих метода за контролу професионалног карцинома требало би да укључи процену начина на који се садашње знање заправо користи.
Побољшана контрола професионалних канцерогена на радном месту захтева развој већег броја различитих области безбедности и здравља на раду. Процес идентификације ризика је основни предуслов за смањење изложености канцерогенима на радном месту. Идентификација ризика у будућности мора да реши одређене методолошке проблеме. Потребне су префињеније епидемиолошке методе ако се желе открити мањи ризици. Прецизнији подаци о изложености и за супстанцу која се проучава, и за могуће збуњујуће изложености биће неопходни. Префињеније методе за опис тачне дозе канцерогена који се испоручује специфичном циљном органу такође ће повећати моћ израчунавања излагања и одговора. Данас није неуобичајено да се веома сирове замене користе за стварно мерење дозе циљних органа, као што је број година запослених у индустрији. Сасвим је јасно да су такве процене дозе значајно погрешно класификоване када се користе као сурогат за дозу. Присуство односа излагање-одговор се обично узима као јак доказ етиолошке везе. Међутим, обрнуто, недостатак демонстрације везе између изложености и одговора, није нужно доказ да нема ризика, посебно када се користе грубе мере дозе циљног органа. Ако би се доза циљног органа могла одредити, онда би стварни трендови доза-одговор имали још већу тежину као доказ за узрочност.
Молекуларна епидемиологија је област истраживања која се брзо развија. Може се очекивати даљи увид у механизме развоја карцинома, а могућност раног откривања канцерогених ефеката довешће до ранијег лечења. Поред тога, индикатори канцерогене изложености ће довести до побољшане идентификације нових ризика.
Развој метода за надзор и регулаторну контролу радног окружења су неопходни као и методе за идентификацију ризика. Методе регулаторне контроле се значајно разликују чак и међу западним земљама. Системи регулације који се користе у свакој земљи у великој мери зависе од друштвено-политичких фактора и статуса радних права. Регулисање изложености токсичности је очигледно политичка одлука. Међутим, објективно истраживање ефеката различитих типова регулаторних система могло би послужити као водич за политичаре и доносиоце одлука.
Такође се треба позабавити бројним специфичним истраживачким питањима. Потребно је развити методе за описивање очекиваног ефекта повлачења канцерогене супстанце или смањења изложености супстанци (тј. мора се проценити утицај интервенција). Прорачун превентивног ефекта смањења ризика изазива одређене проблеме када се проучавају интеракције супстанци (нпр. азбест и дувански дим). Превентивни ефекат уклањања једне од две супстанце у интеракцији је релативно већи него када обе имају само једноставан адитивни ефекат.
Импликације вишестепене теорије карциногенезе на очекивани ефекат повлачења канцерогена такође додају даљу компликацију. Ова теорија каже да је развој рака процес који укључује неколико ћелијских догађаја (фаза). Канцерогене супстанце могу деловати у раној или касној фази, или обоје. На пример, верује се да јонизујуће зрачење утиче углавном на ране фазе у изазивању одређених типова рака, док арсен делује углавном у касним фазама развоја рака плућа. Дувански дим утиче и на рану и на касну фазу канцерогеног процеса. Ефекат повлачења супстанце укључене у раном стадијуму не би се одразио на смањену стопу рака у популацији дуго времена, док би се уклањање канцерогена са „касним дејством“ одразило на смањену стопу рака у року од неколико године. Ово је важно разматрање када се процењују ефекти програма интервенција за смањење ризика.
Коначно, ефекти нових превентивних фактора су у последње време изазвали велико интересовање. Током последњих пет година објављен је велики број извештаја о превентивном дејству конзумације воћа и поврћа на рак плућа. Чини се да је ефекат веома конзистентан и јак. На пример, пријављен је двоструки ризик од рака плућа код оних са малом потрошњом воћа и поврћа у односу на оне са високим уносом. Стога би будуће студије професионалног карцинома плућа имале већу прецизност и валидност ако се у анализу могу укључити појединачни подаци о потрошњи воћа и поврћа.
У закључку, побољшана превенција професионалног рака укључује и побољшане методе за идентификацију ризика и више истраживања о ефектима регулаторне контроле. За идентификацију ризика, развој епидемиологије треба углавном да буде усмерен ка бољим информацијама о изложености, док је у експерименталном пољу потребна валидација резултата молекуларних епидемиолошких метода у погледу ризика од рака.
увод
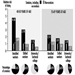
Кардиоваскуларне болести (КВБ) су међу најчешћим узроцима болести и смрти у радној популацији, посебно у индустријализованим земљама. Они се такође повећавају у земљама у развоју (Виелгосз 1993). У индустријализованим земљама, 15 до 20% свих запослених људи ће патити од кардиоваскуларних поремећаја негде током свог радног века и учесталост нагло расте са годинама. Међу онима од 45 до 64 године, више од трећине умрлих мушкараца и више од четвртине умрлих жена узроковано је овом групом болести (видети табелу 1). Последњих година, КВБ су постале најчешћи узрок смрти жена у постменопаузи.
Табела 1. Морталитет од кардиоваскуларних болести 1991. и 1990. године у старосним групама 45-54 и 55-64 године за одабране земље.
|
земља |
људи |
Жене |
||||||
|
КСНУМКС-КСНУМКС година |
КСНУМКС-КСНУМКС година |
КСНУМКС-КСНУМКС година |
КСНУМКС-КСНУМКС година |
|||||
|
стопа |
% |
стопа |
% |
стопа |
% |
стопа |
% |
|
|
Русија** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Пољска** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Аргентина* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Британија** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
САД* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Немачка** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Италија* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
Мексико** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
Француска** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Јапан** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990. **1991. Стопа=Смртних случајева на 100,000 становника. % је од свих узрока смрти у старосној групи.
Због њихове сложене етиологије, само мали део случајева кардиоваскуларних болести је препознат као професионални. Многе земље, међутим, признају да професионална изложеност доприноси КВБ (понекад се називају болестима у вези са радом). Услови рада и захтеви посла играју важну улогу у мултифакторском процесу који доводи до ових болести, али је утврђивање улоге појединих узрочних компоненти веома тешко. Компоненте међусобно делују у блиским, променљивим односима и често је болест изазвана комбинацијом или акумулацијом различитих узрочних фактора, укључујући оне који су повезани са радом.
Читалац се упућује на стандардне кардиолошке текстове за детаље о епидемиологији, патофизиологији, дијагностици и лечењу кардиоваскуларних болести. Ово поглавље ће се фокусирати на оне аспекте кардиоваскуларних болести који су посебно релевантни на радном месту и на које ће вероватно утицати фактори на послу и радном окружењу.
Кардиоваскуларни морбидитет и морталитет у радној снази
У следећем чланку термин кардиоваскуларне болести (КВБ) се односи на органске и функционалне поремећаје срца и циркулаторног система, укључујући резултујућа оштећења других система органа, који су класификовани под бројевима од 390 до 459 у 9. ревизији Међународне класификације болести (МКБ) (Свет Здравствена организација (СЗО) 1975). Заснован углавном на међународној статистици коју је прикупила СЗО и подацима прикупљеним у Немачкој, чланак говори о преваленци КВБ, новим стопама болести и учесталости смрти, морбидитета и инвалидитета.
Дефиниција и преваленција у становништву радног узраста
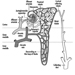
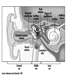
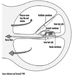
Коронарна артеријска болест (ИЦД 410-414) која доводи до исхемије миокарда је вероватно најзначајнија КВБ у радној популацији, посебно у индустријализованим земљама. Ово стање је резултат сужења у васкуларном систему који снабдева срчани мишић, што је проблем првенствено узрокован артериосклерозом. Погађа 0.9 до 1.5% радно способних мушкараца и 0.5 до 1.0% жена.
Запаљенске болести (ИЦД 420-423) може захватити ендокард, срчане залиске, перикард и/или сам срчани мишић (миокард). Они су мање уобичајени у индустријализованим земљама, где је њихова учесталост знатно испод 0.01% одрасле популације, али се чешће виде у земљама у развоју, што можда одражава већу преваленцију поремећаја у исхрани и заразних болести.
Поремећаји срчаног ритма (ИЦД 427) су релативно ретке, иако је велика пажња медија посвећена недавним случајевима инвалидитета и изненадне смрти међу истакнутим професионалним спортистима. Иако могу имати значајан утицај на радну способност, често су асимптоматске и пролазне.
миокардиопатије (ИЦД 424) су стања која укључују повећање или задебљање срчане мускулације, ефикасно сужавање крвних судова и слабљење срца. Они су привукли већу пажњу последњих година, углавном због побољшаних метода дијагнозе, иако је њихова патогенеза често нејасна. Они се приписују инфекцијама, метаболичким болестима, имунолошким поремећајима, инфламаторним обољењима капилара и, што је од посебног значаја у овој књизи, изложености токсичности на радном месту. Они су подељени у три типа:
- дилатативно—најчешћи облик (5 до 15 случајева на 100,000 људи), који је повезан са функционалним слабљењем срца
- хипертрофична-задебљање и повећање миокарда што доводи до релативног инсуфицијенције коронарних артерија
- рестриктивни—ретка врста код које су контракције миокарда ограничене.
Хипертензија (ИЦД 401-405) (повећан систолни и/или дијастолни крвни притисак) је најчешћа болест циркулације, која се налази код 15 до 20% запослених људи у индустријализованим земљама. О томе се детаљније говори у наставку.
Атеросклеротске промене у главним крвним судовима (ИЦД 440), често повезани са хипертензијом, изазивају болести у органима којима служе. Најважнији међу њима је Цереброваскуларно оболење (ИЦД 430-438), што може довести до можданог удара услед инфаркта и/или крварења. Ово се јавља код 0.3 до 1.0% запослених људи, најчешће међу онима од 40 и више година.
Атеросклеротичне болести, укључујући болест коронарних артерија, мождани удар и хипертензију, далеко најчешћа кардиоваскуларна обољења у радној популацији, су мултифакторског порекла и почињу рано у животу. Они су важни на радном месту јер:
- тако велики део радне снаге има асимптоматски или непрепознати облик кардиоваскуларних болести
- развој те болести може бити погоршан или акутни симптоматски догађаји подстакнути радним условима и захтевима посла
- акутни почетак симптоматске фазе кардиоваскуларне болести се често приписује послу и/или радном окружењу
- већина појединаца са утврђеном кардиоваскуларном болешћу способна је за продуктиван рад, иако, понекад, тек након ефикасне рехабилитације и преквалификације за посао
- радно место је јединствено погодна арена за примарне и секундарне превентивне програме.
Функционални поремећаји циркулације у екстремитетима (ИЦД 443) укључују Раинаудову болест, краткотрајно бледило прстију и релативно су ретке. Нека професионална стања, као што су промрзлине, дуготрајна изложеност винил хлориду и изложеност шаке и руке вибрацијама могу изазвати ове поремећаје.
Варикозитети у венама ногу (ИЦД 454), који се често непрописно одбацују као козметички проблем, чести су међу женама, посебно током трудноће. Иако наследна склоност ка слабости венских зидова може бити фактор, они су обично повезани са дугим периодима стајања у једном положају без покрета, током којих се повећава статички притисак унутар вена. Настала нелагодност и едем ногу често диктирају промену или модификацију посла.
Годишње стопе инциденције
Међу КВБ, хипертензија има највећу годишњу стопу нових случајева међу запосленим особама старости од 35 до 64 године. Нови случајеви се развијају код приближно 1% те популације сваке године. Следеће по учесталости су коронарна болест срца (8 до 92 нова случаја акутног срчаног удара на 10,000 мушкараца годишње и 3 до 16 нових случајева на 10,000 жена годишње) и мождани удар (12 до 30 случајева на 10,000 мушкараца годишње и 6 до 30 случајева на 10,000 жена годишње). Као што показују глобални подаци прикупљени у оквиру пројекта ВХО-Моница (ВХО-МОНИЦА 1994; ВХО-МОНИЦА 1988), најниже нове стопе инциденције срчаног удара пронађене су међу мушкарцима у Кини и женама у Шпанији, док су највеће стопе пронађене међу и мушкарци и жене у Шкотској. Значај ових података је да у популацији радног узраста 40 до 60% жртава срчаног удара и 30 до 40% жртава можданог удара не преживи своје почетне епизоде.
морталитет
У оквиру примарног радног узраста од 15 до 64 године, само 8 до 18% смртних случајева од КВБ се јавља пре 45. године. Већина се јавља након 45. године, са годишњим порастом са годинама. Стопе, које су се мењале, значајно се разликују од земље до земље (ВХО 1994б).
Табела 1 показује стопе смртности за мушкарце и за жене старости од 45 до 54 и од 55 до 64 године за неке земље. Имајте на уму да су стопе смртности за мушкарце константно веће од оних за жене одговарајућег узраста. Табела 2 упоређује стопе смртности од различитих КВБ међу људима од 55 до 64 године у пет земаља.
Табела 1. Морталитет од кардиоваскуларних болести 1991. и 1990. године у старосним групама 45-54 и 55-64 године за одабране земље.
|
земља |
људи |
Жене |
||||||
|
КСНУМКС-КСНУМКС година |
КСНУМКС-КСНУМКС година |
КСНУМКС-КСНУМКС година |
КСНУМКС-КСНУМКС година |
|||||
|
стопа |
% |
стопа |
% |
стопа |
% |
стопа |
% |
|
|
Русија** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Пољска** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Аргентина* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Британија** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
САД* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Немачка** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Италија* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
Мексико** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
Француска** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Јапан** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990. **1991. Стопа=Смртних случајева на 100,000 становника. % је од свих узрока смрти у старосној групи.
Табела 2. Стопе морталитета из специјалних кардиоваскуларних дијагностичких група у годинама 1991. и 1990. године у старосној групи 55-64 године за одабране земље
|
Група за дијагностику |
Русија (КСНУМКС) |
САД (КСНУМКС) |
Немачка (КСНУМКС) |
Француска (КСНУМКС) |
Јапан (КСНУМКС) |
|||||
|
|
M |
F |
M |
F |
M |
F |
M |
F |
M |
F |
|
КСНУМКС-КСНУМКС |
16.8 |
21.9 |
3.3 |
4.6 |
3.6 |
4.4 |
2.2 |
2.3 |
1.2 |
1.9 |
|
КСНУМКС-КСНУМКС |
22.2 |
18.5 |
23.0 |
14.6 |
16.9 |
9.7 |
9.4 |
4.4 |
4.0 |
1.6 |
|
410 |
160.2 |
48.9 |
216.4 |
79.9 |
245.2 |
61.3 |
100.7 |
20.5 |
45.9 |
13.7 |
|
КСНУМКС-КСНУМКС |
586.3 |
189.9 |
159.0 |
59.5 |
99.2 |
31.8 |
35.8 |
6.8 |
15.2 |
4.2 |
|
КСНУМКС-КСНУМКС |
60.9 |
24.0 |
140.4 |
64.7 |
112.8 |
49.2 |
73.2 |
27.0 |
98.7 |
40.9 |
|
КСНУМКС-КСНУМКС |
385.0 |
228.5 |
54.4 |
42.2 |
84.1 |
43.8 |
59.1 |
26.7 |
107.3 |
53.6 |
|
440 |
|
|
4.4 |
2.1 |
11.8 |
3.8 |
1.5 |
0.3 |
0.3 |
0.1 |
|
Укупно 390–459 |
1,290 |
559 |
623 |
273 |
597 |
213 |
311 |
94 |
281 |
119 |
Умрли на 100,000 становника; М=мушки; Ф=женско.
Инвалидност рада и превремено пензионисање
Статистички подаци везани за дијагнозу о времену изгубљеном са посла представљају важну перспективу о утицају морбидитета на радно активно становништво, иако су дијагностичке ознаке обично мање прецизне него у случајевима превременог пензионисања због инвалидитета. Стопе случајева, обично изражене у случајевима на 10,000 запослених, дају индекс учесталости категорија болести, док просечан број изгубљених дана по случају указује на релативну озбиљност појединих болести. Тако, према статистичким подацима о 10 милиона радника у западној Немачкој које је сачинила Аллгемеинен Ортскранкенкассе, КВБ су чиниле 7.7% укупне инвалидности у периоду 1991-92, иако је број случајева у том периоду био само 4.6% од укупног броја (Табела 3 ). У неким земљама, где се превремено пензионисање обезбеђује када је радна способност смањена због болести, образац инвалидитета одражава стопе за различите категорије КВБ.
Табела 3. Стопа кардиоваскуларних болести међу раним пензионерима* због смањене радне способности (Н = 576,079) и инвалидности рада због дијагнозе у западном делу Немачке, 1990-92.
|
Група за дијагностику |
Главни узрок болести |
Приступ превременом пензионисању; број на 100,000 превремено пензионисаних |
Просечна годишња инвалидност рада 1990–92 |
||||
|
Случајеви на 100,000 запослених |
Трајање (дана) по случају |
||||||
|
људи |
Жене |
људи |
Жене |
људи |
Жене |
||
|
КСНУМКС-КСНУМКС |
Акутна реуматска грозница |
16 |
24 |
49 |
60 |
28.1 |
32.8 |
|
КСНУМКС-КСНУМКС |
Хронична реуматска болест срца |
604 |
605 |
24 |
20 |
67.5 |
64.5 |
|
КСНУМКС-КСНУМКС |
Хипертензија, болести високог крвног притиска |
4,158 |
4,709 |
982 |
1,166 |
24.5 |
21.6 |
|
КСНУМКС-КСНУМКС |
Исхемијске болести срца |
9,635 |
2,981 |
1,176 |
529 |
51.2 |
35.4 |
|
КСНУМКС, КСНУМКС |
Акутни и постојећи инфаркт миокарда |
2,293 |
621 |
276 |
73 |
85.8 |
68.4 |
|
414 |
Коронарна болест срца |
6,932 |
2,183 |
337 |
135 |
50.8 |
37.4 |
|
КСНУМКС-КСНУМКС |
Болести плућне циркулације |
248 |
124 |
23 |
26 |
58.5 |
44.8 |
|
КСНУМКС-КСНУМКС |
Друге нереуматске болести срца |
3,434 |
1,947 |
645 |
544 |
36.3 |
25.7 |
|
КСНУМКС-КСНУМКС |
Инфламаторне болести срца |
141 |
118 |
20 |
12 |
49.4 |
48.5 |
|
424 |
Поремећаји срчаних залистака |
108 |
119 |
22 |
18 |
45.6 |
38.5 |
|
425 |
миокардиопатија |
1,257 |
402 |
38 |
14 |
66.8 |
49.2 |
|
426 |
Поремећај перформанси стимулуса |
86 |
55 |
12 |
7 |
39.6 |
45.0 |
|
427 |
Поремећај срчаног ритма |
734 |
470 |
291 |
274 |
29.3 |
21.8 |
|
428 |
Срчана инсуфицијенција |
981 |
722 |
82 |
61 |
62.4 |
42.5 |
|
КСНУМКС-КСНУМКС |
Цереброваскуларне болести |
4,415 |
2,592 |
172 |
120 |
75.6 |
58.9 |
|
КСНУМКС-КСНУМКС |
Болести артерија, артериола и капилара |
3,785 |
1,540 |
238 |
90 |
59.9 |
44.5 |
|
440 |
Артериосклероза |
2,453 |
1,090 |
27 |
10 |
71.7 |
47.6 |
|
443 |
Раинаудова болест и друге васкуларне болести |
107 |
53 |
63 |
25 |
50.6 |
33.5 |
|
444 |
Артеријска емболија и тромбоза |
219 |
72 |
113 |
34 |
63.3 |
49.5 |
|
КСНУМКС-КСНУМКС |
Болести вена |
464 |
679 |
1,020 |
1,427 |
22.9 |
20.3 |
|
457 |
Неинфективне болести лимфних чворова |
16 |
122 |
142 |
132 |
10.4 |
14.2 |
|
458 |
Хипотензија |
29 |
62 |
616 |
1,501 |
9.4 |
9.5 |
|
459 |
Друге болести циркулације |
37 |
41 |
1,056 |
2,094 |
11.5 |
10.2 |
|
КСНУМКС-КСНУМКС |
Укупне кардиоваскуларне болести |
26,843 |
15,426 |
6,143 |
7,761 |
29.6 |
18.9 |
*Превремено пензионисано: Законско пензијско осигурање за бившу Савезну Републику Немачку, радна инвалидност АОК-Вест.
Концепт фактора ризика у кардиоваскуларним болестима
Фактори ризика су генетске, физиолошке, бихејвиоралне и социоекономске карактеристике појединаца које их сврставају у групу популације за коју је већа вероватноћа да ће развити одређени здравствени проблем или болест него остатак популације. Обично се примењују на мултифакторске болести за које не постоји један прецизан узрок посебно корисно у идентификацији кандидата за примарне превентивне мере и у процени ефикасности програма превенције у контроли циљаних фактора ризика. Они свој развој дугују великим проспективним популационим студијама, као што је Фрамингемска студија о коронарној артеријској болести и можданом удару спроведена у Фрамингхаму, Масачусетс, у Сједињеним Државама, другим епидемиолошким студијама, интервентним студијама и експерименталним истраживањима.
Треба нагласити да су фактори ризика само израз вероватноће, односно нису апсолутни нити су дијагностички. Поседовање једног или више фактора ризика за одређену болест не значи нужно да ће појединац развити болест, нити значи да ће појединац без фактора ризика избећи болест. Фактори ризика су индивидуалне карактеристике које утичу на шансе те особе да развије одређену болест или групу болести у дефинисаном будућем временском периоду. Категорије фактора ризика укључују:
- соматски фактори, као што су висок крвни притисак, поремећаји метаболизма липида, прекомерна тежина и дијабетес мелитус
- фактори понашања, као што су пушење, лоша исхрана, недостатак физичког кретања, личност типа А, велика конзумација алкохола и злоупотреба дрога
- напрезања, укључујући изложености у професионалној, друштвеној и приватној сфери.
Наравно, генетски и диспозициони фактори такође играју улогу у повишеном крвном притиску, дијабетес мелитусу и поремећајима метаболизма липида. Многи фактори ризика подстичу развој артериосклерозе, која је значајан предуслов за настанак коронарне болести срца.
Неки фактори ризика могу довести појединца у опасност за развој више од једне болести; на пример, пушење цигарета је повезано са болешћу коронарних артерија, можданим ударом и раком плућа. Истовремено, појединац може имати више фактора ризика за одређену болест; они могу бити адитивни, али, чешће, комбинације фактора ризика могу бити мултипликативне. Соматски фактори и фактори начина живота идентификовани су као главни фактори ризика за коронарне болести срца и мождани удар.
Хипертензија
Хипертензија (повећан крвни притисак), болест сама по себи, један је од главних фактора ризика за коронарну болест срца (ЦХД) и мождани удар. Према дефиницији СЗО, крвни притисак је нормалан када је дијастолни испод 90 мм Хг, а систолни испод 140 мм Хг. Код граничне или граничне хипертензије, дијастолни се креће од 90 до 94 мм Хг, а систолни од 140 до 159 мм Хг. Појединци са дијастолним притисцима једнаким или већим од 95 мм Хг и систолним притисцима једнаким или већим од 160 мм Хг означавају се као хипертензивни. Студије су, међутим, показале да тако оштри критеријуми нису сасвим тачни. Неки људи имају "лабилан" крвни притисак - притисак варира између нормалног и хипертензивног нивоа у зависности од околности у овом тренутку. Даље, без обзира на специфичне категорије, постоји линеарна прогресија релативног ризика како притисак расте изнад нормалног нивоа.
У Сједињеним Државама, на пример, стопа инциденције коронарне болести и можданог удара међу мушкарцима старости од 55 до 61 године била је 1.61% годишње за оне чији је крвни притисак био нормалан у поређењу са 4.6% годишње за оне са хипертензијом (Национално срце, плућа и крв Институт 1981).
Дијастолни притисак изнад 94 мм Хг пронађен је код 2 до 36% популације старости од 35 до 64 године, према студији ВХО-МОНИЦА. У многим земљама централне, северне и источне Европе (нпр. Русија, Чешка, Финска, Шкотска, Румунија, Француска и делови Немачке, као и на Малти) хипертензија је пронађена код преко 30% становништва старости од 35 до 54, док је у земљама укључујући Шпанију, Данску, Белгију, Луксембург, Канаду и Сједињене Државе, одговарајућа цифра била мања од 20% (ВХО-МОНИЦА 1988). Стопе имају тенденцију да расту са годинама, а постоје и расне разлике. (У Сједињеним Државама, барем, хипертензија је чешћа међу Афроамериканцима него у белој популацији.)
Ризици за развој хипертензије
Важни фактори ризика за развој хипертензије су вишак телесне тежине, висок унос соли, низ других нутритивних фактора, велика конзумација алкохола, физичка неактивност и психосоцијални фактори, укључујући стрес (Леви 1983). Штавише, постоји одређена генетска компонента чији релативни значај још није у потпуности схваћен (СЗО 1985). Чести породични висок крвни притисак треба сматрати опасношћу и посебну пажњу посветити контроли фактора животног стила.
Постоје докази да психосоцијални и психофизички фактори, у вези са послом, могу утицати на развој хипертензије, посебно код краткотрајног повећања крвног притиска. Утврђено је повећање концентрације одређених хормона (адреналина и норадреналина), као и кортизола (Леви 1972), што, само иу комбинацији са великом потрошњом соли, може довести до повећања крвног притиска. Чини се да је стрес на послу такође повезан са хипертензијом. Повезаност дозе и ефекта са интензитетом ваздушног саобраћаја је приказана (Леви 1972; ВХО 1985) у поређењу група контролора летења са различитим високим психичким напрезањем.
Лечење хипертензије
Хипертензија се може и треба лечити, чак и у одсуству било каквих симптома. Промене у начину живота, као што су контрола телесне тежине, смањење уноса натријума и редовне физичке вежбе, заједно са антихипертензивним лековима по потреби, редовно изазивају снижење крвног притиска, често на нормалне нивое. Нажалост, многи људи за које се утврди да су хипертензивни не примају адекватан третман. Према студији ВХО-МОНИЦА (1988), мање од 20% хипертензивних жена у Русији, Малти, источној Немачкој, Шкотској, Финској и Италији је примало адекватан третман током средине 1980-их, док је упоредиви број мушкараца у Ирској, Немачка, Кина, Русија, Малта, Финска, Пољска, Француска и Италија била је испод 15%.
Превенција хипертензије
Суштина превенције хипертензије је идентификација особа са повишеним крвним притиском кроз периодичне програме скрининга или лекарских прегледа, поновљене провере ради провере степена и трајања повишења, и успостављање одговарајућег режима лечења који ће се одржавати неограничено. Онима са породичном историјом хипертензије треба чешће проверавати притисак и треба их водити ка елиминацији или контроли свих фактора ризика који могу представљати. Контрола злоупотребе алкохола, физичка обука и физичка спремност, одржавање нормалне тежине и напори на смањењу психичког стреса су важни елементи програма превенције. Побољшање услова на радном месту, као што је смањење буке и вишка топлоте, су друге превентивне мере.
Радно место је јединствено повољна арена за програме који имају за циљ откривање, праћење и контролу хипертензије у радној снази. Погодност и ниска цена или никаква цена чине их привлачним за учеснике, а позитивни ефекти притиска колега од стране колега имају тенденцију да повећају њихову усклађеност и успех програма.
хиперлипидемија
Многе дугорочне међународне студије показале су убедљиву везу између абнормалности у метаболизму липида и повећаног ризика од коронарне болести срца и можданог удара. Ово посебно важи за повишени укупни холестерол и ЛДЛ (липопротеини ниске густине) и/или низак ниво ХДЛ (липопротеини високе густине). Недавна истраживања пружају додатне доказе који повезују вишак ризика са различитим фракцијама липопротеина (СЗО 1994а).
Учесталост повишених нивоа укупног холестерола >>6.5 ммол/л) показала је да значајно варира у групама становништва у светским студијама ВХО-МОНИЦА средином 1980-их (ВХО-МОНИЦА 1988). Стопа хиперхолестеролемије за популацију радног узраста (35 до 64 године) кретала се од 1.3 до 46.5% за мушкарце и 1.7 до 48.7% за жене. Иако су распони генерално били слични, средњи нивои холестерола у испитиваним групама у различитим земљама су значајно варирали: у Финској, Шкотској, Источној Немачкој, земљама Бенелукса и Малти, пронађена је средња вредност од преко 6 ммол/л, док је средњи су били нижи у источноазијским земљама попут Кине (4.1 ммол/л) и Јапана (5.0 ммол/л). У оба региона, средња вредност је била испод 6.5 ммол/л (250 мг/дл), ниво означен као праг нормале; међутим, као што је горе наведено за крвни притисак, постоји прогресивно повећање ризика како ниво расте, а не оштра граница између нормалног и абнормалног. Заиста, неки ауторитети су одредили укупни ниво холестерола од 180 мг/дл као оптималан ниво који не би требало да се прекорачи.
Треба напоменути да је пол фактор, при чему жене имају у просеку ниже нивое ХДЛ-а. Ово може бити један од разлога зашто жене радног узраста имају нижу стопу морталитета од коронарне болести срца.
Осим код релативно малог броја особа са наследном хиперхолестеролемијом, нивои холестерола генерално одражавају унос хране богате холестеролом и засићеним мастима. Исхране засноване на воћу, биљним производима и риби, са смањеним укупним уносом масти и заменом поли-незасићених масти, генерално су повезане са ниским нивоом холестерола. Иако њихова улога још није сасвим јасна, сматра се да и унос антиоксиданата (витамин Е, каротен, селен и тако даље) утиче на ниво холестерола.
Фактори повезани са вишим нивоима ХДЛ холестерола, „заштитног“ облика липопротеина, укључују расу (црне), пол (жене), нормалну тежину, физичку вежбу и умерени унос алкохола.
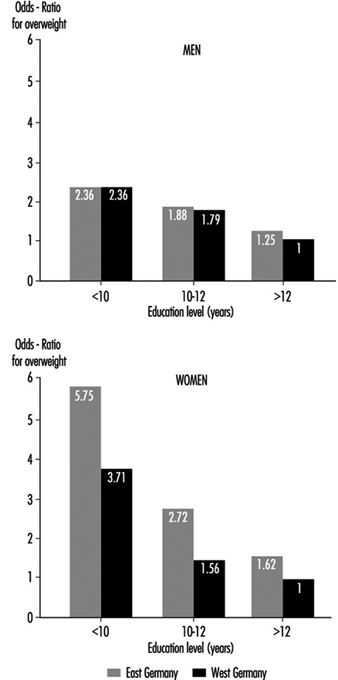
Чини се да социо-економски ниво такође игра улогу, барем у индустријализованим земљама, као у Западној Немачкој, где су утврђени виши нивои холестерола у популацијским групама мушкараца и жена са нижим нивоом образовања (испод десет година школовања) у поређењу са онима завршивши 12 година образовања (Хеинеманн 1993).
Пушење цигарета
Пушење цигарета је један од најважнијих фактора ризика за КВБ. Ризик од пушења цигарета је директно повезан са бројем цигарета које се попуши, дужином времена пушења, узрастом у којем је почео да пуши, количином која се удише и садржајем катрана, никотина и угљен-моноксида у инспирисаном телу. дим. Слика 1 илуструје запањујуће повећање смртности од КБС међу пушачима цигарета у поређењу са непушачима. Овај повећани ризик се показује и код мушкараца и код жена иу свим социо-економским класама.
Релативни ризик од пушења цигарета опада након престанка употребе дувана. Ово је прогресивно; након десетак година непушења, ризик је скоро на нивоу оних који никада нису пушили.
Недавни докази су показали да су они који удишу „половни дим“ (тј. пасивно удисање дима из цигарета које су пушили други) такође изложени значајном ризику (Веллс 1994; Глантз и Пармлеи 1995).
Стопе пушења цигарета варирају од земље до земље, као што показује међународна студија ВХО-МОНИЦА (1988). Највеће стопе за мушкарце од 35 до 64 године пронађене су у Русији, Пољској, Шкотској, Мађарској, Италији, Малти, Јапану и Кини. Више жена пушача пронађено је у Шкотској, Данској, Ирској, Сједињеним Државама, Мађарској и Пољској (недавни пољски подаци су ограничени на велике градове).
Социјални статус и ниво занимања фактори су у степену пушења међу радницима. Слика 1, на пример, показује да се удео пушача међу мушкарцима у Источној Немачкој повећао у нижим друштвеним класама. Обрнуто је у земљама са релативно малим бројем пушача, где је више пушача међу онима на вишим друштвеним нивоима. У Источној Немачкој, пушење је такође чешће међу радницима који раде у сменама у поређењу са онима на „нормалном“ радном распореду.
Слика 1. Релативни ризик смртности од кардиоваскуларних болести за пушаче (укључујући бивше пушаче) и друштвене класе у поређењу са непушачима, нормалном тежином, квалификованим радницима (мушкарцима) на основу прегледа медицине рада у Источној Немачкој, морталитет 1985-89, Н = 2.7 милиона људи година.
Неуравнотежена исхрана, потрошња соли
У већини индустријализованих земаља традиционална исхрана са ниским садржајем масти замењена је висококалоричном, пуно масти, мало угљених хидрата, превише слатким или пресланим прехрамбеним навикама. Ово доприноси развоју прекомерне тежине, високог крвног притиска и високог нивоа холестерола као елемената високог кардиоваскуларног ризика. Велика потрошња животињских масти, са високим уделом засићених масних киселина, доводи до повећања ЛДЛ холестерола и повећаног ризика. Масти добијене из поврћа имају много мање ових супстанци (СЗО 1994а). Навике у исхрани су такође снажно повезане и са социо-економским нивоом и са занимањем.
Претежак
Прекомерна тежина (вишак масти или гојазност уместо повећане мишићне масе) је кардиоваскуларни фактор ризика од мањег директног значаја. Постоје докази да је мушки образац дистрибуције вишка масти (абдоминална гојазност) повезан са већим ризиком од кардиоваскуларних и метаболичких проблема него женски (карлични) тип дистрибуције масти.
Прекомерна тежина је повезана са хипертензијом, хиперхолестеролемијом и дијабетес мелитусом и, у много већој мери код жена него код мушкараца, има тенденцију да расте са годинама (Хеуцхерт и Ендерлеин 1994) (Слика 2). Такође је фактор ризика за мишићно-скелетне проблеме и остеоартритис и отежава физичку вежбу. Учесталост значајне прекомерне тежине значајно варира међу земљама. Насумична популацијска истраживања спроведена у оквиру пројекта ВХО-МОНИЦА открила су да је код више од 20% жена старости од 35 до 64 године у Чешкој, Источној Немачкој, Финској, Француској, Мађарској, Пољској, Русији, Шпанији и Југославији, и код оба пола у Литванија, Малта и Румунија. У Кини, Јапану, Новом Зеланду и Шведској, мање од 10% мушкараца и жена у овој старосној групи има значајно прекомерну тежину.
Уобичајени узроци прекомерне тежине укључују породичне факторе (они могу делимично бити генетски, али чешће одражавају уобичајене прехрамбене навике), преједање, исхрану са високим садржајем масти и угљених хидрата и недостатак физичке вежбе. Прекомјерна тежина је чешћа међу нижим социо-економским слојевима, посебно међу женама, гдје, између осталих фактора, финансијска ограничења ограничавају доступност уравнотеженије исхране. Студије становништва у Немачкој су показале да је удео значајног прекомерне тежине међу онима са нижим нивоом образовања 3 до 5 пута већи од оног међу људима са више образовања, као и да нека занимања, посебно припрема хране, пољопривреда и донекле сменски рад, имају висок проценат људи са прекомерном тежином (Слика 3) (Хеинеманн 1993).
Слика 2. Преваленција хипертензије према старости, полу и шест нивоа релативне телесне тежине према индексу телесне масе (БМИ) на прегледима медицине рада у Источној Немачкој (нормалне вредности БМИ су подвучене).
Слика 3. Релативни ризик од прекомерне тежине према дужини образовања (година школовања) у Немачкој (популација 25-64 године).
Физичка неактивност
Блиска повезаност хипертензије, прекомерне тежине и дијабетес мелитуса са недостатком вежбања на послу и/или ван посла учинила је физичку неактивност значајним фактором ризика за коронарну болест срца и мождани удар (Бриазгоунов 1988; ВХО 1994а). Бројне студије су показале да, држећи све остале факторе ризика константним, постоји нижа стопа морталитета међу особама које се редовно баве вежбама високог интензитета него међу онима са седентарним начином живота.
Количина вежбе се лако мери бележењем њеног трајања и количине обављеног физичког рада или степена повећања пулса изазваног вежбањем и времена потребног да се та брзина врати на ниво мировања. Ово последње је такође корисно као индикатор нивоа кардиоваскуларне кондиције: уз редовну физичку обуку, биће мање повећања срчане фреквенције и бржег повратка на стопу мировања за дати интензитет вежбања.
Показало се да су програми физичке кондиције на радном месту ефикасни у побољшању кардиоваскуларне кондиције. Учесници у њима такође имају тенденцију да одустану од пушења цигарета и да посвете већу пажњу правилној исхрани, чиме значајно смањују ризик од коронарне болести и можданог удара.
Алкохол
Висока конзумација алкохола, посебно испијање жестоких алкохолних пића, повезана је са већим ризиком од хипертензије, можданог удара и миокардиопатије, док је умерена употреба алкохола, посебно вина, показала да смањује ризик од КБС (СЗО 1994а). Ово је повезано са нижим морталитетом од коронарне болести срца међу вишим друштвеним слојевима у индустријализованим земљама, који генерално више воле вино него "тврда" пића. Такође треба напоменути да, иако њихов унос алкохола може бити сличан ономе код оних који пију вино, они који пију пиво имају тенденцију да акумулирају вишак килограма, што, као што је горе наведено, може повећати њихов ризик.
Социо-економски фактори
Снажна корелација између социо-економског статуса и ризика од КВБ демонстрирана је анализама студија смртности из регистра смрти у Британији, Скандинавији, западној Европи, Сједињеним Државама и Јапану. На пример, у источној Немачкој, стопа смртности од кардиоваскуларних болести је знатно нижа за више друштвене класе него за ниже класе (видети слику 1) (Мармот и Тхеорелл 1991). У Енглеској и Велсу, где опште стопе морталитета опадају, релативни јаз између више и ниже класе се шири.
Социо-економски статус се обично дефинише индикаторима као што су занимање, стручне квалификације и положај, ниво образовања и, у неким случајевима, ниво прихода. Они се лако преводе у животни стандард, обрасце исхране, активности у слободном времену, величину породице и приступ медицинској нези. Као што је горе наведено, фактори ризика понашања (као што су пушење и исхрана) и соматски фактори ризика (као што су прекомерна тежина, хипертензија и хиперлипидемија) значајно варирају међу друштвеним класама и групама занимања (Миелцк 1994; Хелмерт, Схеа и Масцхевски Сцхнеидер 1995).
Професионални психосоцијални фактори и стрес
Професионални стрес
Психосоцијални фактори на радном месту се првенствено односе на комбиновани ефекат радног окружења, садржаја рада, радних захтева и технолошко-организационих услова, а такође и на личне факторе као што су способност, психолошка осетљивост, и на крају и на здравствене индикаторе (Карасек и Тхеорелл 1990; Сиегрист 1995).
Улога акутног стреса код људи који већ пате од кардиоваскуларних болести је неспорна. Стрес доводи до епизода ангине пекторис, поремећаја ритма и срчане инсуфицијенције; такође може изазвати мождани и/или срчани удар. У овом контексту, под стресом се генерално подразумева акутни физички стрес. Али докази су све већи да акутни психосоцијални стрес такође може имати ове ефекте. Студије из 1950-их су показале да људи који раде два посла истовремено, или који раде прековремено у дужем периоду, имају релативно већи ризик од срчаног удара, чак и у младости. Друге студије су показале да је на истом послу особа са већим радним и временским притиском и честим проблемима на послу изложена значајно већем ризику (Миелцк 1994).
У последњих 15 година, истраживање стреса на послу указује на узрочну везу између стреса на послу и инциденце кардиоваскуларних болести. Ово важи за кардиоваскуларни морталитет, као и за учесталост коронарне болести и хипертензије (Сцхналл, Ландсбергис и Бакер 1994). Карасеков модел напрезања на послу дефинисао је два фактора који могу довести до повећане инциденције кардиоваскуларних болести:
- обим захтева за послом
- степен слободе доношења одлука.
Касније је Џонсон додао као трећи фактор обим друштвене подршке (Кристенсен 1995) о чему се детаљније говори на другим местима у овој Енциклопедија. Поглавље Психосоцијални и организациони фактори укључује дискусије о појединачним факторима, као што је тип А личности, као ио социјалној подршци и другим механизмима за превазилажење ефеката стреса.
Ефекти фактора, било индивидуалних или ситуационих, који доводе до повећаног ризика од кардиоваскуларних болести могу се смањити „механизмима суочавања“, односно препознавањем проблема и његовим превазилажењем покушајем да се ситуација извуче на најбољи начин.
До сада су у превенцији негативних здравствених ефеката радног стреса преовладавале мере усмерене на појединца. Све више се користе побољшања у организацији рада и ширење слободе доношења одлука запослених (нпр. акционо истраживање и колективно преговарање; у Немачкој, кругови квалитета рада и здравља) да би се постигло побољшање продуктивности, као и да се хуманизује рад смањењем стресно оптерећење (Ландсбергис ет ал. 1993).
Ноћни и сменски рад
Бројне публикације у међународној литератури покривају здравствене ризике које носи ноћни и сменски рад. Опште је прихваћено да је сменски рад један од фактора ризика који, заједно са другим релевантним (укључујући индиректне) захтевима и факторима очекивања у вези са послом, доводи до штетних ефеката.
У последњој деценији истраживања о сменском раду све више се баве дугорочним ефектима ноћног и сменског рада на учесталост кардиоваскуларних болести, посебно исхемијске болести срца и инфаркта миокарда, као и фактора кардиоваскуларног ризика. Резултати епидемиолошких студија, посебно из Скандинавије, дозвољавају да се претпостави већи ризик од исхемијске болести срца и инфаркта миокарда за раднике у сменама (Алфредссон, Карасек и Тхеорелл 1982; Алфредссон, Спетз и Тхеорелл 1985; Кнутссон ет ал. 1986; Туцхсен 1993). ). У Данској је чак процењено да 7% кардиоваскуларних болести код мушкараца и жена може бити праћено радом у сменама (Олсен и Кристенсен 1991).
Хипотезу да ноћни радници и радници у сменама имају већи ризик (процењени релативни ризик приближно 1.4) за кардиоваскуларне болести подржавају друге студије које разматрају кардиоваскуларне факторе ризика као што су хипертензија или нивои масних киселина за раднике у сменама у поређењу са дневним радницима. Различите студије су показале да ноћни рад и рад у сменама могу изазвати повећање крвног притиска и хипертензије, као и повећање триглицерида и/или холестерола у серуму (као и нормалне флуктуације за ХДЛ-холестерол у повећаном укупном холестеролу). Ове промене, заједно са другим факторима ризика (попут пуног пушења цигарета и прекомерне тежине међу радницима у сменама), могу изазвати повећан морбидитет и морталитет услед атеросклеротичне болести (ДеБацкер ет ал. 1984; ДеБацкер ет ал. 1987; Харенстам ет ал. 1987; Кнутссон 1989; Лавие ет ал. 1989; Леннернас, Акерстедт и Хамбраеус 1994; Ортх-Гомер 1983; Ромон ет ал. 1992).
Све у свему, на питање могућих узрочно-последичних веза између сменског рада и атеросклерозе тренутно се не може дати дефинитиван одговор, јер патомеханизам није довољно јасан. Могући механизми о којима се говори у литератури укључују промене у исхрани и навикама пушења, лош квалитет сна, повећање нивоа липида, хронични стрес због социјалних и психолошких захтева и поремећене циркадијалне ритмове. Кнутссон (1989) је предложио занимљиву патогенезу за дугорочне ефекте сменског рада на хронични морбидитет.
Ефекти различитих повезаних атрибута на процену ризика једва да су проучавани, пошто су у области занимања други услови рада који изазивају стрес (бука, хемијски опасни материјали, психосоцијални стрес, монотонија и тако даље) повезани са радом у сменама. Из запажања да су нездраве навике у исхрани и пушању често повезане са сменским радом, често се закључује да је повећан ризик од кардиоваскуларних болести међу радницима у сменама више индиректан резултат нездравог понашања (пушење, лоша исхрана и сл.) него директно резултат ноћног или сменског рада (Рутенфранз, Кнаутх и Ангерсбацх 1981). Штавише, очигледна хипотеза о томе да ли сменски рад промовише ово понашање или разлика потиче првенствено од избора радног места и занимања мора бити тестирана. Али без обзира на питања без одговора, посебна пажња у програмима кардиоваскуларне превенције мора се посветити ноћним радницима и радницима у сменама као ризичној групи.
резиме
Укратко, фактори ризика представљају широк спектар генетских, соматских, физиолошких, бихејвиоралних и психосоцијалних карактеристика које се могу проценити појединачно за појединце и за групе појединаца. У збиру, они одражавају вероватноћу да ће се развити КВБ, тачније у контексту овог чланка, ЦХД или мождани удар. Поред разјашњавања узрока и патогенезе мултифакторских болести, њихов главни значај је да оцртавају појединце који би требало да буду мете за елиминацију или контролу фактора ризика, што је вежба одлично прикладна за радно место, док поновљене процене ризика током времена показују успех у томе. превентивни напор.
Програми рехабилитације и превенције
Већина особа са признатим КВБ је у стању да ефикасно и продуктивно ради на већини послова који се налазе на савременом радном месту. Пре само неколико деценија, појединци који су преживели акутни инфаркт миокарда били су оптерећени и мажени недељама и месецима уз пажљив надзор и присилну неактивност. Лабораторијска потврда дијагнозе била је довољна да оправда етикетирање појединца као „трајно и потпуно инвалида“. Нова дијагностичка технологија која омогућава тачнију процену срчаног статуса и повољна искуства оних који нису могли или нису желели да прихвате такву ознаку, убрзо је показала да је рани повратак на посао и оптималан ниво активности не само могућ већ и пожељан (Едвардс , МцЦаллум и Таилор 1988; Тхеорелл и други 1991; Тхеорелл 1993). Данас, пацијенти почињу физичку активност под надзором чим се акутни ефекти инфаркта повуку, често изађу из болнице за неколико дана уместо обавезних 6 до 8 недеља раније, и често се враћају на посао у року од неколико недеља . Када су пожељне и изводљиве, хируршке процедуре као што су ангиопластика, бај-пас операције, па чак и трансплантација срца могу побољшати коронарни проток крви, док режим који укључује исхрану, вежбање и контролу фактора ризика за ЦХД може да минимизира (или чак преокрене) прогресију од коронарне атеросклерозе.
Када се превазиђу акутне, често по живот опасне фазе КВБ, треба започети пасивно кретање праћено активним вежбањем рано током боравка у болници или клиници. Код срчаног удара, ова фаза је завршена када појединац може без великих потешкоћа да се пење уз степенице. Истовремено, појединац се школује у режиму превенције ризика који укључује правилну исхрану, кардиоваскуларне кондиционе вежбе, адекватан одмор и опуштање и управљање стресом. Током ових фаза рехабилитације, подршка чланова породице, пријатеља и сарадника може бити од посебне помоћи (Брусис и Вебер-Фалкенсаммер 1986). Програм се може спроводити у рехабилитационим установама или у амбулантним „срчаним групама“ под надзором обученог лекара (Халхубар и Траенцкер 1986). Показало се да фокус на контроли животног стила и фактора ризика понашања и контроли стреса резултира мерљивим смањењем ризика од поновног инфаркта и других кардиоваскуларних проблема.
Током целог програма лекар који присуствује треба да одржава контакт са послодавцем (а посебно са лекаром компаније, ако га постоји) како би разговарао о изгледима за опоравак и вероватном трајању периода инвалидитета, као и да истражи изводљивост било каквих посебних аранжмана што може бити потребно да би се омогућио рани повратак на посао. Знање радника да посао чека и да се од њега очекује да ће моћи да му се врати је снажан мотивациони фактор за побољшање опоравка. Искуство је показало да се успех рехабилитације смањује како се одсуство с посла продужава.
У случајевима када пожељна прилагођавања на послу и/или радном месту нису могућа или изводљива, преквалификација и одговарајуће запошљавање могу да избегну непотребну инвалидност. Посебно заштићене радионице су често од помоћи у реинтеграцији на радно место људи који су дуго били одсутни са посла док се лече од озбиљних последица можданог удара, конгестивне срчане инсуфицијенције или онеспособљавања ангине пекторис.
Након повратка на посао, континуирани надзор и од стране лекара и лекара медицине рада је изузетно пожељан. Периодичне медицинске процене, у интервалима који су у почетку чести, али се продужавају како је опоравак осигуран, помажу у процени кардиоваскуларног статуса радника, прилагођавању лекова и других елемената у режиму одржавања и праћењу придржавања животног стила и препорука за понашање. Задовољавајући налази у овим прегледима могу омогућити постепено ублажавање било каквих радних ограничења или ограничења све док се радник у потпуности не интегрише у радно место.
Програми промоције здравља и превенције на радном месту
Превенција професионалних обољења и повреда је главна одговорност програма заштите на раду организације. Ово укључује примарну превенцију (тј. идентификацију и елиминацију или контролу потенцијалних опасности и сојева променом радног окружења или посла). Она је допуњена мерама секундарне превенције које штите раднике од утицаја постојећих опасности и напрезања који се не могу елиминисати (тј. лична заштитна опрема и периодични здравствени прегледи). Програми промоције здравља и превенције на радном месту (ХПП) превазилазе ове циљеве. Они свој нагласак стављају на здравствено свесно понашање у вези са стилом живота, факторима ризика у понашању, елиминацијом или суочавањем са стресом и тако даље. Они су од великог значаја, посебно у превенцији КВБ. Циљеви ХПП-а, како их је формулисао Комитет СЗО за праћење животне средине и здравља у здрављу на раду, проширују се даље од пуког одсуства болести и повреда и укључују добробит и функционалне капацитете (СЗО 1973).
Дизајн и рад ХПП програма су детаљније размотрени на другом месту у поглављу. У већини земаља, они имају посебан фокус на превенцији КВБ. На пример, у Немачкој програм „Имај срце за своје срце“ допуњује кругове за здравље срца које организују компаније за здравствено осигурање (Мурза и Лаасер 1990, 1992), док покрет „Таке Хеарт“ у Британији и Аустралији има сличне циљеве. (Глазгов ет ал. 1995).
Да су такви програми делотворни потврдило је 1980-их Колаборативно испитивање СЗО у превенцији срчаних болести, које је спроведено у 40 парова фабрика у четири европске земље и које је укључивало приближно 61,000 мушкараца старости од 40 до 59 година. Превентивне мере су углавном обухватале здравствене едукативне активности, које спроводи пре свега здравствена служба запослених, усмерене су на дијете за снижавање холестерола, одвикавање од пушења цигарета, контролу телесне тежине, повећану физичку активност и контролу хипертензије. Насумични скрининг 10% квалификованих радника у фабрикама означеним као контролне показао је да би током 4 до 7 година студије, укупан ризик од КВБ могао бити смањен за 11.1% (19.4% међу онима који су првобитно били под високим ризиком). У испитиваним фабрикама, морталитет од коронарне болести пао је за 7.4%, док је укупни морталитет опао за 2.7%. Најбољи резултати постигнути су у Белгији, где је интервенција спроведена у континуитету током читавог периода истраживања, док су најслабији резултати забележени у Британији, где су превентивне активности биле оштро сужене пре последњег контролног прегледа. Овај диспаритет наглашава однос успеха и трајања напора здравственог васпитања; потребно је време да се уведу жељене промене у животном стилу. Интензитет образовног напора је такође био фактор: у Италији, где је било укључено шест здравствених едукатора са пуним радним временом, постигнуто је смањење укупног профила фактора ризика од 28%, док је у Британији, где су само два стално запослена васпитача радила три пута више од броја радника, постигнуто је смањење фактора ризика од само 4%.
Док је време потребно за откривање смањења морталитета и морбидитета од КБС-а значајан ограничавајући фактор у епидемиолошким студијама које имају за циљ процену резултата здравствених програма компаније (Маннебацх 1989), смањење фактора ризика је показано (Јанссен 1991; Гомел ет ал. 1993). Гласгов ет ал., 1995). Пријављено је привремено смањење броја изгубљених радних дана и пад стопа хоспитализације (Харрис 1994). Чини се да постоји општа сагласност да су активности ХЕ у заједници, а посебно на радном месту, значајно допринеле смањењу кардиоваскуларног морталитета у Сједињеним Државама и другим западним индустријализованим земљама.
Zakljucak
КВБ се појављују у великој мери на радном месту, не толико зато што је кардиоваскуларни систем посебно рањив на опасности по животну средину и посао, већ зато што су тако честе у популацији радног узраста. Радно место нуди јединствену погодну арену за откривање непрепознатих, асимптоматских КВБ, за заобилажење фактора на радном месту који би их могли убрзати или погоршати и за идентификацију фактора који повећавају ризик од КВБ и постављање програма за елиминацију или контролишу их. Када дође до КВБ-а, хитна пажња на контролу околности у вези са послом које могу продужити или повећати њихову тежину може минимизирати обим и трајање инвалидитета, док ће рани рехабилитациони напори под стручним надзором олакшати обнављање радне способности и смањити ризик од рецидива. .
Физичке, хемијске и биолошке опасности
Неоштећени кардиоваскуларни систем је изузетно отпоран на штетне ефекте физичких, хемијских и биолошких опасности које се јављају на послу или на радном месту. Уз неколико изузетака, такве опасности су ретко директан узрок КВБ. С друге стране, када је интегритет кардиоваскуларног система угрожен – а то може бити потпуно тихо и непрепознато – изложеност овим опасностима може допринети текућем развоју процеса болести или изазвати симптоме који одражавају функционално оштећење. Ово диктира рану идентификацију радника са почетним КВБ и модификацију њиховог посла и/или радног окружења како би се смањио ризик од штетних ефеката. Следећи сегменти ће укључити кратке дискусије о неким од најчешћих професионалних опасности које могу утицати на кардиоваскуларни систем. Свака од опасности представљених у наставку је детаљније размотрена на другим местима Енциклопедија.
Пробавни систем
Пробавни систем има значајан утицај на ефикасност и радни капацитет организма, а акутне и хроничне болести органа за варење су међу најчешћим узроцима изостајања са посла и инвалидитета. У овом контексту, лекар медицине рада може бити позван на било који од следећих начина да понуди сугестије у вези са хигијенским и нутритивним захтевима у односу на посебне потребе датог занимања: да процени утицај који фактори који су својствени занимању могу имати било у изазивање морбидних стања у систему за варење, или погоршање других који могу постојати или на неки други начин независни од занимања; или да изрази мишљење о општој или специфичној подобности за занимање.
Многи фактори који су штетни за дигестивни систем могу бити професионалног порекла; често бројни фактори делују заједно и њихово деловање може бити олакшано индивидуалном предиспозицијом. Међу најважнијим професионалним факторима су: индустријски отрови; физички агенси; и професионални стрес као што су напетост, умор, абнормални положаји, честе промене радног темпа, рад у сменама, ноћни рад и неодговарајуће навике у исхрани (квантитет, квалитет и време оброка).
Хемијске опасности
Систем за варење може деловати као портал за улазак токсичних супстанци у тело, иако је његова улога овде обично много мање важна од респираторног система који има апсорпциону површину од 80-100 м.2 док одговарајући број за дигестивни систем не прелази 20 м2. Поред тога, паре и гасови који улазе у тело удисањем доспевају у крвоток, а самим тим и у мозак, а да не испуњавају никакву средњу одбрану; међутим, отров који се прогута се филтрира и, у извесној мери, метаболише у јетри пре него што стигне у васкуларни кревет. Ипак, органска и функционална оштећења могу настати како при уласку у организам тако и приликом елиминације из организма или као резултат акумулације у одређеним органима. Ово оштећење које тело претрпи може бити резултат деловања саме токсичне супстанце, њених метаболита или чињенице да је тело осиромашено одређеним есенцијалним супстанцама. Идиосинкразија и алергијски механизми такође могу играти улогу. Гутање каустичних супстанци је још увек прилично честа случајна појава. У ретроспективној студији у Данској, годишња инциденција је била 1/100,000 са инциденцом хоспитализације од 0.8/100,000 одраслих особа-година због опекотина једњака. Многе хемикалије за домаћинство су каустичне.
Токсични механизми су веома сложени и могу значајно да варирају од супстанце до супстанце. Неки елементи и једињења која се користе у индустрији изазивају локална оштећења у дигестивном систему који утичу на, на пример, уста и суседно подручје, желудац, црева, јетру или панкреас.
Растварачи имају посебан афинитет за ткива богата липидима. Токсично дејство је генерално сложено и укључени су различити механизми. У случају угљен-тетрахлорида, сматра се да је оштећење јетре углавном последица токсичних метаболита. У случају угљен-дисулфида, захваћеност гастроинтестиналног тракта се приписује специфичном неуротропном дејству ове супстанце на интрамурални плексус, док се чини да је оштећење јетре више последица цитотоксичног дејства растварача, што доводи до промена у метаболизму липопротеина.
Оштећење јетре представља важан део патологије егзогених отрова јер је јетра главни орган у метаболизму токсичних агенаса и делује са бубрезима у процесима детоксикације. Жуч прима из јетре, директно или после коњугације, различите супстанце које се могу реапсорбовати у ентерохепатичном циклусу (на пример, кадмијум, кобалт, манган). Ћелије јетре учествују у оксидацији (нпр. алкохоли, феноли, толуен), редукцији (нпр. нитроједињења), метилацији (нпр. селенска киселина), коњугацији са сумпорном или глукуронском киселином (нпр. бензен), ацетилацији (нпр. ароматични амини) . Купферове ћелије могу такође интервенисати фагоцитозом тешких метала, на пример.
Тешки гастро-интестинални синдроми, попут оних изазваних фосфором, живом или арсеном, манифестују се повраћањем, грчевима и крвавом слузом и столицом и могу бити праћени оштећењем јетре (хепатомегалија, жутица). Оваква стања су данас релативно ретка и замењена су професионалним интоксикацијама које се развијају споро и чак подмукло; сходно томе, оштећење јетре, посебно, често може бити и подмукло.
Посебно треба поменути инфективни хепатитис; може бити у вези са низом професионалних фактора (хепатотоксични агенси, топлотни или врући рад, хладни или хладни рад, интензивна физичка активност итд.), може имати неповољан ток (пролонгирани или упорни хронични хепатитис) и може лако довести до цирозе . Често се јавља са жутицом и тако ствара дијагностичке потешкоће; штавише, представља потешкоће у прогнози и процени степена опоравка, а самим тим и способности за наставак рада.
Иако је гастроинтестинални тракт колонизован богатом микрофлором која има важне физиолошке функције у људском здрављу, професионална изложеност може довести до професионалних инфекција. На пример, радници у кланици могу бити изложени ризику од склапања уговора о а хелицобацтер инфекција. Ова инфекција често може бити без симптома. Друге важне инфекције укључују Салмонела Схигелла врсте, које се такође морају контролисати како би се одржала безбедност производа, као што су у прехрамбеној индустрији и у угоститељским услугама.
Пушење и конзумација алкохола су главни ризици за рак једњака у индустријализованим земљама, а етиологија рада је од мањег значаја. Међутим, чини се да су месари и њихови супружници изложени повећаном ризику од рака дебелог црева.
Пхисицал Фацторс
Различити физички агенси могу изазвати синдроме дигестивног система; ово укључује директне или индиректне онеспособљајуће трауме, јонизујуће зрачење, вибрације, брзо убрзање, буку, веома високе и ниске температуре или насилне и поновљене климатске промене. Опекотине, посебно ако су опсежне, могу изазвати чир на желуцу и оштећење јетре, можда са жутицом. Абнормални положаји или покрети могу изазвати пробавне сметње, посебно ако постоје предиспонирајућа стања као што су параезофагеална хернија, висцероптоза или релакатио диапхрагматица; поред тога, могу се јавити екстрадигестивни рефлекси као што је жгаравица тамо где су дигестивни поремећаји праћени аутономним нервним системом или неуропсихолошким проблемима. Тегобе овог типа су честе у савременим радним ситуацијама и саме могу бити узрок гастроинтестиналне дисфункције.
Професионални стрес
Физички умор такође може да поремети функције варења, а тежак рад може да изазове секретомоторне поремећаје и дистрофичне промене, посебно у стомаку. Особе са желучаним поремећајима, посебно оне које су подвргнуте операцији, ограничене су у количини тешког посла који могу да обаве, макар само зато што тежак посао захтева већи ниво исхране.
Рад у сменама може да изазове важне промене у навикама у исхрани са последицама функционалних гастроинтестиналних проблема. Рад у сменама може бити повезан са повишеним нивоом холестерола и триглицерида у крви, као и повећаном активношћу гама-глутамилтрансферазе у серуму.
Нервна гастрична диспепсија (или неуроза желуца) изгледа да уопште нема гастрични или екстрагастрични узрок, нити је резултат било каквог хуморалног или метаболичког поремећаја; сходно томе, сматра се да је то последица примитивног поремећаја аутономног нервног система, понекад повезаног са претераним менталним напором или емоционалним или психолошким стресом. Поремећај желуца се често манифестује неуротичном хиперсекрецијом или хиперкинетичком или атоничном неурозом (која је често повезана са гастроптозом). Епигастрични бол, регургитација и аерофагија такође могу бити под насловом неурогастричне диспепсије. Уклањање штетних психолошких фактора у радном окружењу може довести до ремисије симптома.
Неколико запажања указује на повећану учесталост пептичких улкуса међу људима који носе одговорност, као што су надзорници и руководиоци, радници ангажовани на веома тешким пословима, новопридошлице у индустрији, радници мигранти, поморци и радници који су подложни озбиљном социо-економском стресу. Међутим, многи људи који пате од истих поремећаја воде нормалан професионални живот, а недостају статистички докази. Поред услова рада, пиће, пушење и навике у исхрани, као и кућни и друштвени живот играју улогу у настанку и продужењу диспепсије, а тешко је утврдити коју улогу свако од њих има у етиологији стања.
Поремећаји варења се такође приписују раду у сменама као последица честе промене времена оброка и лоше исхране на радном месту. Ови фактори могу погоршати већ постојеће проблеме са варењем и изазвати неуротичну диспепсију. Дакле, раднике треба распоредити на сменски рад тек након лекарског прегледа.
Медицински надзор
Види се да се лекар медицине рада суочава са многим потешкоћама у дијагностици и процени тегоба пробавног система (због између осталог на улогу коју имају штетни непрофесионални фактори) и да је његова или њена одговорност у превенцији поремећаја професионалног порекла значајна.
Рана дијагноза је изузетно важна и подразумева периодичне лекарске прегледе и надзор радне средине, посебно када је ниво ризика висок.
Здравствено образовање шире јавности, а посебно радника, је вриједна превентивна мјера и може дати значајне резултате. Треба обратити пажњу на нутритивне потребе, избор и припрему намирница, време и величину оброка, правилно жвакање и умереност у конзумирању богате хране, алкохола и хладних пића, или потпуно избацивање ових супстанци из исхране.
Уста и зуби
Уста су улазни портал у дигестивни систем и његове функције су, пре свега, жвакање и гутање хране и делимично варење скроба помоћу ензима пљувачке. Уста такође учествују у вокализацији и могу заменити или допунити нос у дисању. Због свог изложеног положаја и функција које испуњавају, уста нису само улазна врата већ и подручје апсорпције, задржавања и излучивања токсичних материја којима је тело изложено. Фактори који доводе до дисања преко уста (назалне стенозе, емоционалне ситуације) и повећане плућне вентилације током напора, промовишу или продирање страних супстанци овим путем, или њихово директно деловање на ткива у усној дупљи.
Дисање кроз уста промовише:
- веће продирање прашине у респираторно стабло јер букална шупљина има коефицијент задржавања (удара) чврстих честица много нижи од оног у носној шупљини
- абразија зуба код радника изложених великим честицама прашине, ерозија зуба код радника изложених јаким киселинама, каријес код радника изложених прашини од брашна или шећера итд.
Уста могу представљати пут уласка токсичних супстанци у тело било случајном гутањем или спором апсорпцијом. Површина букалне слузокоже је релативно мала (у поређењу са респираторним и гастро-интестиналним системом) и стране супстанце ће остати у контакту са овим мембранама само кратко. Ови фактори значајно ограничавају степен апсорпције чак и веома растворљивих супстанци; ипак, могућност апсорпције постоји и чак се искоришћава у терапеутске сврхе (перлингвална апсорпција лекова).
Ткива букалне шупљине често могу бити место акумулације токсичних супстанци, не само директном и локалном апсорпцијом, већ и транспортом кроз крвоток. Истраживање коришћењем радиоактивних изотопа показало је да чак и ткива која изгледају метаболички најинертнија (као што су зубна глеђ и дентин) имају одређени акумулациони капацитет и релативно активан промет за одређене супстанце. Класични примери складиштења су различите промене боје слузокоже (гингивалне линије) које често пружају вредне дијагностичке информације (нпр. олово).
Излучивање пљувачке нема никакву вредност у елиминацији токсичних супстанци из организма, јер се пљувачка гута и материје у њој се поново апсорбују у систем, стварајући тако зачарани круг. Излучивање пљувачке има, пак, одређену дијагностичку вредност (одређивање токсичних материја у пљувачки); може бити од значаја и у патогенези одређених лезија јер пљувачка обнавља и продужава дејство токсичних материја на букалну слузокожу. Пљувачком се излучују следеће супстанце: различити тешки метали, халогени (концентрација јода у пљувачки може бити 7-700 пута већа од оне у плазми), тиоцијанати (пушачи, радници изложени цијановодној киселини и једињењима цијаногена) , и широк спектар органских једињења (алкохоли, алкалоиди, итд.).
Етиопатогенеза и клиничка класификација
Лезије уста и зуба (које се називају и стоматолошке лезије) професионалног порекла могу бити узроковане:
- физичких агенса (акутне трауме и хроничне микротрауме, топлота, струја, зрачења итд.)
- хемијски агенси који утичу на ткива усне дупље директно или путем системских промена
- биолошки агенси (вируси, бактерије, мицети).
Међутим, када се ради о лезијама уста и зуба професионалног порекла, класификација заснована на топографској или анатомској локацији је пожељнија од оне која користи етиопатогене принципе.
Усне и образи. Прегледом усана и образа могу се открити: бледило услед анемије (бензеном, тровање оловом и сл.), цијаноза услед акутне респираторне инсуфицијенције (гушење) или хроничне респираторне инсуфицијенције (професионалне болести плућа), цијаноза услед метхеемоглобинаемиа и органска нитро-једињења, ароматични амини), трешња-црвена боја услед акутног тровања угљен-моноксидом, жута боја у случају акутног тровања пикринском киселином, динитрокрезолом, или у случају хепатотоксичне жутице (фосфор, хлоровани угљоводонични пестициди итд. ). Код аргирозе постоји смеђа или сиво-плавкаста обојеност узрокована таложењем сребра или његових нерастворљивих једињења, посебно у областима изложеним светлости.
Професионални поремећаји усана обухватају: дискератозе, фисуре и улцерације услед директног дејства каустичних и корозивних материја; алергијски контактни дерматитис (никл, хром) који такође може укључивати дерматитис код радника дуванске индустрије; микробни екцеми који настају употребом заштитне опреме за дисање где се не поштују елементарна правила хигијене; лезије изазване антраксом и сакавом (малигне пустуле и канкроидни чир) радника у контакту са животињама; запаљење услед сунчевог зрачења и нађено код пољопривредних радника и рибара; неопластичне лезије код особа које рукују канцерогеним супстанцама; трауматске лезије; и шанкр усне у стаклодувачима.
зуби. Промена боје изазвана таложењем инертних супстанци или услед импрегнације зубне глеђи растворљивим једињењима је од скоро искључивог дијагностичког интереса. Важне боје су следеће: браон, због таложења једињења гвожђа, никла и мангана; зеленкасто-браон због ванадијума; жућкасто-браон због јода и брома; златно-жута, често ограничена на гингивалне линије, због кадмијума.
Од већег значаја је ерозија зуба механичког или хемијског порекла. И данас се код појединих мајстора могу наћи денталне ерозије механичког порекла (настале држањем ексера, канапа и сл. у зубима) које су толико карактеристичне да се могу сматрати професионалним стигмама. Лезије изазване абразивном прашином описане су код брусилица, пескара, радника у индустрији камена и радника драгог камења. Продужена изложеност органским и неорганским киселинама често изазива зубне лезије које се јављају углавном на лабијалној површини секутића (ретко на очњацима); ове лезије су у почетку површне и ограничене на глеђ, али касније постају дубље и опсежније, достижући дентин и резултирају солубилизацијом и мобилизацијом калцијумових соли. Локализација ових ерозија на предњој површини зуба је због чињенице да је када су усне отворене управо ова површина најизложенија и која је лишена природне заштите коју пружа пуфер ефекат пљувачке.
Каријес зуба је толико честа и распрострањена болест да је потребна детаљна епидемиолошка студија да би се утврдило да ли је стање заиста професионалног порекла. Најтипичнији пример је каријес код радника изложених брашна и шећерне прашине (млинаре, пекари, посластичари, радници у шећерној индустрији). Ово је меки каријес који се брзо развија; почиње од основе зуба (повећан каријес) и одмах напредује до круне; захваћене стране поцрне, ткиво је омекшано и постоји значајан губитак супстанце и коначно је захваћена пулпа. Ове лезије почињу након неколико година излагања и њихова тежина и обим се повећавају са трајањем овог излагања. Рендгенски зраци такође могу изазвати брз развој каријеса који обично почиње у дну зуба.
Поред пулпита услед зубног каријеса и ерозије, занимљив аспект патологије пулпе је и баротрауматска одонталгија, односно зубобоља изазвана притиском. Ово је узроковано брзим развојем гаса раствореног у ткиву пулпе након изненадне атмосферске декомпресије: ово је уобичајен симптом у клиничким манифестацијама примећеним током брзог пењања у авионима. Код особа које болују од септичко-гангренозних пулпита, где је већ присутна гасовита материја, ова зубобоља може да почне на надморској висини од 2,000-3,000 м.
Професионална флуороза не доводи до денталне патологије као што је случај са ендемском флуорозом: флуор изазива дистрофичне промене (пегаста глеђ) само када период изложености претходи ницању сталних зуба.
Промене слузокоже и стоматитис. Од дефинитивне дијагностичке вредности имају различите промене боје слузокоже услед импрегнације или таложења метала и њихових нерастворљивих једињења (олово, антимон, бизмут, бакар, сребро, арсен). Типичан пример је Буртонова линија код тровања оловом, узрокована таложењем оловног сулфида након развоја у усној дупљи водоник сулфида који настаје труљењем остатака хране. Није било могуће експериментално репродуковати Буртонову линију код биљоједа.
Постоји веома чудна промена боје на језичној слузокожи радника изложених ванадијуму. Ово је због импрегнације ванадијум пентоксидом који се затим редукује у триоксид; промена боје се не може уклонити већ спонтано нестаје неколико дана након престанка излагања.
Орална слузокожа може бити место тешких корозивних оштећења изазваних киселинама, алкалијама и другим каустичним супстанцама. Алкалије изазивају мацерацију, гнојење и некрозу ткива са формирањем лезија које се лако одвајају. Гутање нагризајућих или корозивних супстанци изазива тешке улцеративне и веома болне лезије у устима, једњаку и желуцу, које се могу развити у перфорације и често остављају ожиљке. Хронична изложеност погодује настанку запаљења, фисура, чирева и десквамацији епитела језика, непца и других делова оралне слузокоже. Неорганске и органске киселине имају коагулацијски ефекат на протеине и изазивају улцерозна, некротична оштећења која зарастају са контрактивним ожиљцима. Живин хлорид и цинк хлорид, одређене соли бакра, алкални хромати, фенол и друге каустичне супстанце производе сличне лезије.
Најбољи пример хроничног стоматитиса је онај изазван живом. Почиње постепено, са дискретним симптомима и продуженим током; симптоми укључују прекомерну пљувачку, метални укус у устима, лош задах, благо црвенило и оток десни, а они представљају прву фазу пародонтитиса која води ка губитку зуба. Слична клиничка слика се налази код стоматитиса због бизмута, злата, арсена итд.
Пљувачне жлезде. Појачано лучење пљувачке примећено је у следећим случајевима:
- код разних акутних и хроничних стоматита што је углавном последица иритативног дејства токсичних супстанци и може, у одређеним случајевима, бити изузетно интензивно. На пример, у случајевима хроничног тровања живом, овај симптом је толико изражен и јавља се у тако раној фази да су енглески радници ово назвали „болешћу саливације“.
- у случајевима тровања у којима је захваћен централни нервни систем — као што је случај код тровања манганом. Међутим, чак иу случају хроничног тровања живом, сматра се да је хиперактивност пљувачних жлезда, барем делимично, нервозног порекла.
- у случајевима акутног тровања органофосфорним пестицидима који инхибирају холинестеразе.
Долази до смањења лучења пљувачке код тешких поремећаја терморегулације (топлотни удар, акутно тровање динитрокрезолом), као и код озбиљних поремећаја равнотеже воде и електролита током токсичне хепатореналне инсуфицијенције.
У случајевима акутног или хроничног стоматитиса, инфламаторни процес понекад може захватити пљувачне жлезде. У прошлости је било извештаја о „оловном паротитису“, али је ово стање постало толико ретко данас да се сумње у његово стварно постојање чини оправданим.
Максиларне кости. Дегенеративне, инфламаторне и продуктивне промене у скелету уста могу бити узроковане хемијским, физичким и биолошким агенсима. Вероватно најважнији од хемијских агенаса је бели или жути фосфор који изазива фосфорну некрозу вилице или „фосну вилицу“, некада узнемирујућу болест радника у индустрији шибица. Апсорпција фосфора је олакшана присуством гингивалних и зубних лезија и производи у почетку продуктивну периосталну реакцију праћену деструктивним и некротским феноменима који се активирају бактеријском инфекцијом. Арсен такође изазива улцеронекротични стоматитис који може имати даље компликације на костима. Лезије су ограничене на корене у вилици и доводе до развоја малих листова мртвих костију. Када зуби испадну и мртва кост се елиминише, лезије имају повољан ток и скоро увек зарастају.
Радијум је био узрочник максиларних остеонекротичних процеса уочених током Првог светског рата код радника који су руковали светлећим једињењима. Поред тога, оштећење кости може бити узроковано инфекцијом.
Превентивне мере
Програм за превенцију болести уста и зуба треба да се заснива на следећа четири главна принципа:
- примена мера индустријске хигијене и превентивне медицине укључујући праћење животне средине на радном месту, анализу производних процеса, отклањање опасности у животној средини и, по потреби, употребу личне заштитне опреме
- едукација радника о потреби за скрупулозном оралном хигијеном—у многим случајевима је утврђено да недостатак оралне хигијене може смањити отпорност на опште и локализоване професионалне болести
- пажљива провера уста и зуба када радници пролазе пре запошљавања или периодичне лекарске прегледе
- рано откривање и лечење било које болести уста или зуба, било да је професионалне природе или не.
Џигерица
Јетра делује као огромна хемијска фабрика са различитим виталним функцијама. Има суштинску улогу у метаболизму протеина, угљених хидрата и масти, а бави се апсорпцијом и складиштењем витамина и синтезом протромбина и других фактора који утичу на згрушавање крви. Јетра је одговорна за инактивацију хормона и детоксикацију многих лекова и егзогених токсичних хемијских супстанци. Такође излучује продукте разградње хемоглобина, који су главни састојци жучи. Ове веома различите функције обављају паренхимске ћелије униформне структуре које садрже многе сложене ензимске системе.
Патофизиологија
Важна карактеристика болести јетре је пораст нивоа билирубина у крви; ако је довољног интензитета, ово мрље ткива да би изазвало жутицу. Механизам овог процеса је приказан на слици 1. Хемоглобин ослобођен из истрошених црвених крвних зрнаца се разлаже до хема, а затим, уклањањем гвожђа, до билирубина пре него што стигне до јетре (прехепатични билирубин). У свом проласку кроз ћелију јетре, билирубин се ензимском активношћу коњугује у глукурониде растворљиве у води (постхепатични билирубин), а затим се излучује као жуч у црева. Највећи део овог пигмента се на крају излучује столицом, али се део реапсорбује кроз цревну слузокожу и други пут луче ћелије јетре у жуч (ентерохепатична циркулација). Међутим, мали део овог реапсорбованог пигмента се коначно излучује урином као уробилиноген. Са нормалном функцијом јетре нема билирубина у урину, јер је прехепатични билирубин везан за протеине, али је присутна мала количина уробилиногена.
Слика 1. Излучивање билирубина кроз јетру, приказује ентерохепатичну циркулацију.
Опструкција билијарног система може настати у жучним каналима или на ћелијском нивоу отицањем ћелија јетре услед повреде, што резултира опструкцијом финих жучних каналића. Постхепатични билирубин се затим акумулира у крвотоку да изазове жутицу и прелива се у урин. Ометано је лучење жучног пигмента у црево, а уробилиноген се више не излучује урином. Столица је стога бледа због недостатка пигмента, урин је затамњен од жучи, а серумски коњуговани билирубин је повишен изнад своје нормалне вредности што доводи до опструктивне жутице.
Оштећење ћелије јетре, које може уследити након ињекције или излагања токсичним агенсима, такође доводи до акумулације постхепатичног, коњугованог билирубина (хепатоцелуларна жутица). Ово може бити довољно озбиљно и продужено да изазове пролазну опструктивну слику, са билирубином, али без уробилиногена у урину. Међутим, у раним стадијумима хепатоцелуларног оштећења, без опструкције, јетра није у стању да поново излучи реапсорбовани билирубин, а прекомерна количина уробилиногена се излучује урином.
Када се крвне ћелије разграђују великом брзином, као код хемолитичке анемије, јетра постаје преоптерећена и некоњуговани прехепатични билирубин се повећава. Ово опет доводи до жутице. Међутим, прехепатични билирубин се не може излучити урином. Прекомерне количине билирубина се излучују у цревима, чинећи фецес тамним. Више се реапсорбује путем ентерохепатичне циркулације и повећана количина уробилиногена излучује се урином (хемолитичка жутица).
Дијагноза
Тестови функције јетре се користе за потврђивање сумње на болест јетре, за процену напретка и за помоћ у диференцијалној дијагнози жутице. Серија тестова се обично примењује да би се прегледале различите функције јетре, а оне од утврђене вредности су:
- Испитивање урина на присуство билирубина и уробилиногена: Прво указује на хепатоцелуларно оштећење или на билијарну опструкцију. Присуство прекомерног уробилиногена може да претходи појави жутице и представља једноставан и осетљив тест минималног оштећења хепатоцелуларног система или присуства хемолизе.
- Процена укупног билирубина у серуму: Нормална вредност 5-17 ммол/л.
- Процена концентрације ензима у серуму: Хепатоцелуларно оштећење је праћено повишеним нивоом бројних ензима, посебно г-глутамил транспептидазе, аланин амино-трансферазе (глутамин-пирувичне трансаминазе) и аспартат амино-трансферазе (глутамин-оксало-сирћетне трансаминазе), као и умереним повећањем ниво алкалне фосфатазе. Повећани ниво алкалне фосфатазе указује на опструктивну лезију.
- Одређивање концентрације протеина у плазми и електрофоретског узорка: Хепатоцелуларно оштећење је праћено падом албумина у плазми и диференцијалним порастом фракција глобулина, посебно г-глобулина. Ове промене чине основу за флокулационе тестове функције јетре.
- Тест излучивања бромсулфталеина: Ово је осетљив тест раног оштећења ћелија, и вредан је за откривање његовог присуства у одсуству жутице.
- Имунолошки тестови: Процена нивоа имуноглобулина и детекција аутоантитела је од вредности у дијагностици одређених облика хроничне болести јетре. Присуство површинског антигена хепатитиса Б указује на серумски хепатитис, а присуство алфа-фетопротеина указује на хепатом.
- Процена хемоглобина, индекси црвених крвних зрнаца и извештај о крвном филму.
Остали тестови који се користе у дијагнози болести јетре укључују скенирање ултразвуком или уносом радио-изотопа, биопсију игле за хистолошки преглед и перитонеоскопију. Ултразвучни преглед представља једноставну, безбедну, неинвазивну дијагностичку технику, али која захтева вештину у примени.
Професионални поремећаји
Инфекције. Шистосомијаза је широко распрострањена и озбиљна паразитска инфекција која може довести до хроничне болести јетре. Јајне ћелије производе запаљење у порталним зонама јетре, праћено фиброзом. Инфекција је професионална када радници морају да буду у контакту са водом зараженом церкаријама које слободно пливају.
Хидатидна болест јетре је уобичајена у овчарским заједницама са лошим хигијенским стандардима где су људи у блиском контакту са псом, коначним домаћином, и овцом, средњим домаћином паразита, Ецхиноцоццус гранулосус. Када особа постане средњи домаћин, у јетри се може формирати хидатидна циста која изазива бол и оток, што може бити праћено инфекцијом или руптуром цисте.
Вајлова болест може уследити након контакта са водом или влажном земљом контаминираном пацовима који носе узрочник, Лептоспира ицтерохаеморрхагиае. То је професионална болест канализационих радника, рудара, радника на пиринчаним пољима, рибара и месара. Развој жутице неколико дана након појаве грознице формира само једну фазу болести која такође захвата бубреге.
Бројни вируси изазивају хепатитис, а најчешћи је вирус типа А (ХАВ) који изазива акутни инфективни хепатитис и вирус типа Б (ХБВ) или серумски хепатитис. Први, који је одговоран за епидемије широм света, шири се фекално-оралним путем, карактерише га фебрилна жутица са оштећењем ћелија јетре и обично је праћена опоравком. Хепатитис типа Б је болест са озбиљнијом прогнозом. Вирус се лако преноси након пункције коже или вене, или трансфузије заражених крвних продуката, а пренели су га зависници од дрога парентералним путем, сексуалним, посебно хомосексуалним контактом или било којим блиским личним контактом, као и чланконошцима који сишу крв. Епидемије су се јављале у јединицама за дијализу и трансплантацију органа, лабораторијама и болничким одељењима. Пацијенти на хемодијализи и они у онколошким одељењима су посебно склони да постану хронични носиоци и тиме представљају резервоар инфекције. Дијагноза се може потврдити идентификацијом антигена у серуму који је првобитно назван аустралијски антиген, али се сада назива површински антиген хепатитиса Б ХБсАг. Серум који садржи антиген је веома заразан. Хепатитис типа Б је важна професионална опасност за здравствено особље, посебно за оне који раде у клиничким лабораторијама и на јединицама за дијализу. Висок ниво позитивности серума пронађен је код патолога и хирурга, али низак код лекара без контакта са пацијентом. Постоји и вирус хепатитиса не-А, не-Б, идентификован као вирус хепатитиса Ц (ХЦВ). Други типови вируса хепатитиса су вероватно још увек неидентификовани. Делта вирус не може независно да изазове хепатитис, али делује заједно са вирусом хепатитиса Б. Хронични вирусни хепатитис је важна етиологија цирозе јетре и рака (малигни хепатом).
Жута грозница је акутна фебрилна болест која настаје као последица инфекције арбовирусом групе Б који преносе комарци цулицине, посебно Аедес аегипти. Ендем је у многим деловима западне и централне Африке, у тропској Јужној Америци и неким деловима Западне Индије. Када је жутица изражена, клиничка слика подсећа на инфективни хепатитис. Фалципарум маларија и повратна грозница такође могу довести до високе температуре и жутице и захтевају пажљиву диференцијацију.
Токсична стања. Прекомерно уништавање црвених крвних зрнаца које доводи до хемолитичке жутице може бити последица излагања гасу арсина или гутања хемолитичких агенаса као што је фенилхидразин. У индустрији, арзин се може формирати кад год се формира водоник у настајању у присуству арсена, који може бити несумњиви загађивач у многим металуршким процесима.
Многи егзогени отрови ометају метаболизам ћелија јетре тако што инхибирају ензимске системе, или могу оштетити или чак уништити паренхимске ћелије, ометајући излучивање коњугованог билирубина и изазивајући жутицу. Повреда изазвана угљен-тетрахлоридом може се узети као модел за директну хепатотоксичност. У благим случајевима тровања, диспептични симптоми могу бити присутни без жутице, али оштећење јетре указује на присуство вишка уробилиногена у урину, повишен ниво аминотрансферазе (трансаминазе) у серуму и поремећено излучивање бромсулфталеина. У тежим случајевима клиничка слика подсећа на акутни инфективни хепатитис. Губитак апетита, мучнина, повраћање и бол у стомаку праћени су осетљивом, увећаном јетром и жутицом, са бледом столицом и тамним урином. Важна биохемијска карактеристика је висок ниво серумске аминотрансферазе (трансаминазе) пронађен у овим случајевима. Тетрахлорид угљеника се широко користи у хемијском чишћењу, као саставни део апарата за гашење пожара и као индустријски растварач.
Многи други халогеновани угљоводоници имају слична хепатотоксична својства. Они из алифатске серије који оштећују јетру су метил хлорид, тетрахлоретан и хлороформ. У ароматичној серији нитробензени, динитрофенол, тринитротолуен и ређе толуен, хлоровани нафталени и хлоровани дифенил могу бити хепатотоксични. Ова једињења се користе на различите начине као растварачи, одмашћивачи и расхладни агенси, као и у половима, бојама и експлозивима. Док изложеност може изазвати оштећење паренхимских ћелија са болешћу која се не разликује од инфективног хепатитиса, у неким случајевима (нпр. након излагања тринитротолуену или тетрахлоетану) симптоми могу постати озбиљни са високом температуром, брзо растућом жутицом, менталном конфузијом и комом са смртним прекидом од масивне некрозе јетре.
Жути фосфор је веома отрован металоид чије гутање изазива жутицу која може имати фаталан завршетак. Једињења арсена, антимона и обојеног гвожђа такође могу изазвати оштећење јетре.
Излагање винил хлориду у процесу полимеризације за производњу поливинил хлорида је повезано са развојем јетрене фиброзе нециротичног типа заједно са спленомегалијом и порталном хипертензијом. Ангиосарком јетре, редак и високо малигни тумор развио се код малог броја изложених радника. Изложеност винил хлорид мономеру, у 40-ак година које су претходиле признавању ангиосаркома 1974. године, била је висока, посебно код мушкараца ангажованих на чишћењу реакционих судова, код којих се јављала већина случајева. Током тог периода, ТЛВ за винил хлорид је био 500 ппм, а затим смањен на 5 ппм (10 мг/м3). Док је оштећење јетре први пут пријављено код руских радника 1949. године, пажња се није обраћала на штетне ефекте излагања винилхлориду све до открића Раинаудовог синдрома са склеродерматозним променама и акро-остеолизом 1960-их.
Фиброза јетре код радника са винилхлоридом може бити окултна, јер како се паренхимска функција јетре може очувати, конвенционални тестови функције јетре можда неће показати абнормалност. Случајеви су изашли на видело након хематемезе из повезане порталне хипертензије, открића тромбоцитопеније повезане са спленомегалијом или развоја ангиосаркома. У анкетама радника на винилхлориду треба узети потпуну професионалну историју укључујући информације о конзумирању алкохола и дрога и утврдити присуство површинског антигена и антитела хепатитиса Б. Хепатоспленомегалија се може открити клинички, радиографијом или тачније ултрасонографијом у сивој скали. Фиброза у овим случајевима је перипорталног типа, са углавном пресинусоидном опструкцијом порталног тока, која се приписује абнормалности радикула порталне вене или јетрених синусоида и доводи до порталне хипертензије. Повољан напредак радника који су били подвргнути операцијама портокавалног шанта након хематемезе се вероватно приписује очувању паренхимских ћелија јетре у овом стању.
Пријављено је мање од 200 случајева ангиосаркома јетре који испуњавају тренутне дијагностичке критеријуме. Мање од половине њих догодило се код радника на винилхлориду, са просечним трајањем изложености од 18 година, у распону од 4-32 године. У Британији је регистар успостављен 1974. године сакупио 34 случаја са прихватљивим дијагностичким критеријумима. Два од њих су се десила код радника на винилхлориду, са могућом изложеношћу код четири друга, осам се може приписати претходном излагању торотрасту, а један лековима са арсеном. Торијум диоксид, који се у прошлости користио као дијагностичка помоћ, сада је одговоран за нове случајеве ангиосаркома и хепатома. Хронична интоксикација арсеном, након узимања лекова или као професионална болест код виноградара у Мозелу, такође је праћена ангиосаркомом. Нециротична перисинусоидна фиброза примећена је код хроничне интоксикације арсеном, као код радника на винилхлориду.
Афлатоксин, изведен из групе плесни, посебно Аспергиллус флавус, доводи до оштећења ћелија јетре, цирозе и рака јетре код експерименталних животиња. Честа контаминација усева житарица, посебно при складиштењу у топлим, влажним условима, са А. флавус, може објаснити високу учесталост хепатома у одређеним деловима света, посебно у тропској Африци. У индустријализованим земљама хепатом је неуобичајен, чешће се развија у циротичној јетри. У пропорцији случајева ХБсАг антиген је био присутан у серуму, а неки случајеви су пратили терапију андрогенима. Аденома јетре је примећен код жена које су узимале одређене формулације оралних контрацептива.
Алкохол и цироза. Хронична паренхимска болест јетре може имати облик хроничног хепатитиса или цирозе. Ово последње стање карактерише оштећење ћелија, фиброза и нодуларна регенерација. Иако је у многим случајевима етиологија непозната, цироза може пратити вирусни хепатитис или акутну масивну некрозу јетре, која сама по себи може бити резултат гутања лекова или излагања индустријским хемикалијама. Портална цироза је често повезана са прекомерном конзумацијом алкохола у индустријализованим земљама као што су Француска, Британија и Сједињене Америчке Државе, иако може бити укључено више фактора ризика да би се објасниле варијације у осетљивости. Док је његов начин деловања непознат, оштећење јетре првенствено зависи од количине и трајања пијења. Радници који имају лак приступ алкохолу су у највећем ризику од развоја цирозе. Међу занимањима са највећом смртношћу од цирозе су бармени и царари, ресторатери, поморци, директори компанија и лекари.
Гљиве. Печурке врсте аманита (нпр. Аманита пхаллоидес) су веома токсични. Гутање је праћено гастро-интестиналним симптомима са воденастим проливом и након интервала акутном инсуфицијенцијом јетре услед центризоналне некрозе паренхима.
Лекови. Увек треба пажљиво сагледати анамнезу пре него што се оштећење јетре припише индустријском излагању, јер различити лекови нису само хепатотоксични, већ су способни да индукују ензиме који могу да промене одговор јетре на друге егзогене агенсе. Барбитурати су моћни индуктори микрозомалних ензима јетре, као и неки адитиви за храну и ДДТ.
Популарни аналгетик ацетаминофен (парацетамол) изазива некрозу јетре када се узима у превеликој дози. Други лекови са предвидљивим директним токсичним дејством на ћелије јетре у зависности од дозе су хикантон, цитотоксични агенси и тетрациклини (иако много мање потентни). Неколико антитуберкулозних лекова, посебно изониазид и пара-аминосалицилна киселина, одређени инхибитори моноамин оксидазе и анестетички гас халотан такође могу бити хепатотоксични код неких преосетљивих особа.
Фенацетин, сулфонамиди и кинин су примери лекова који могу изазвати благу хемолитичку жутицу, али опет код преосетљивих субјеката. Неки лекови могу изазвати жутицу, не тако што оштећују ћелију јетре, већ тако што оштећују фине жучне канале између ћелија и доводе до жучне опструкције (холестатска жутица). Стероидни хормони метилтестостерон и друга Ц-17 алкил-супституисана једињења тестостерона су хепатотоксична на овај начин. Стога је важно утврдити да ли радница узима оралне контрацептиве у процени случаја жутице. Учвршћивач епоксидне смоле 4,4´-диамино-дифенилметан довео је до епидемије холестатске жутице у Енглеској након гутања контаминираног хлеба.
Неколико лекова је изазвало оно што се чини као преосетљив тип интрахепатичне холестазе, јер није повезан са дозом. Фенотиазинска група, а посебно хлорпромазин су повезани са овом реакцијом.
Превентивне мере
Радници који имају било какав поремећај јетре или жучне кесе, или су раније имали жутицу, не би требало да рукују или буду изложени потенцијално хепатотоксичним агенсима. Слично, они који примају било који лек који је потенцијално штетан за јетру не би требало да буду изложени другим отровима за јетру, а они који су примили хлороформ или трихлоретилен као анестетик треба да избегавају излагање у наредним интервалима. Јетра је посебно осетљива на повреде током трудноће и у овом тренутку треба избегавати излагање потенцијално хепатотоксичним агенсима. Радници који су изложени потенцијално хепатотоксичним хемикалијама треба да избегавају алкохол. Општи принцип који треба поштовати је избегавање другог потенцијално хепатотоксичног агенса тамо где мора бити изложеност једном. Уравнотежена исхрана са адекватним уносом првокласних протеина и есенцијалних фактора хране пружа заштиту од високе инциденције цирозе која се виђа у неким тропским земљама. Здравствено васпитање треба да истакне значај умерености у конзумирању алкохола у заштити јетре од масне инфилтрације и цирозе. Одржавање добре опште хигијене је непроцењиво у заштити од инфекција јетре као што су хепатитис, хидатидна болест и шистосомијаза.
Мере контроле хепатитиса типа Б у болницама обухватају мере опреза при руковању узорцима крви на одељењу; адекватно обележавање и безбедан пренос у лабораторију; мере предострожности у лабораторији, уз забрану пипетирања у уста; ношење заштитне одеће и рукавица за једнократну употребу; забрана јела, пијења или пушења у областима где се могу руковати заразни пацијенти или узорци крви; изузетна пажња у сервисирању опреме за дијализу за једнократну употребу; надзор пацијената и особља на хепатитис и обавезни скрининг у интервалима на присуство ХБсАг антигена. Вакцинација против вируса хепатитиса А и Б је ефикасна метода за превенцију инфекције код високоризичних занимања.
Пептички улкус
Чир на желуцу и дванаестопалачном цреву – заједнички названи „пептички улкуси” – су оштро ограничени губитак ткива, који укључује слузокожу, субмукозу и мишићни слој, који се јавља у пределима желуца или дванаестопалачног црева изложеним киселином-пепсину желудачног сока. Пептички чир је чест узрок понављајућих или упорних тегоба у горњем делу абдомена, посебно код младих мушкараца. Дуоденални чир чини око 80% свих пептичких улкуса и чешћи је код мушкараца него код жена; код чира на желуцу однос полова је око један. Важно је разликовати чир на желуцу и дуоденални чир због разлика у дијагнози, лечењу и прогнози. Узроци пептичног улкуса нису у потпуности утврђени; Верује се да су укључени многи фактори, а посебно нервна напетост, узимање одређених лекова (као што су салицилати и кортикоиди) и хормонски фактори могу играти улогу.
Ризичне особе
Иако се пептички чир не може сматрати специфичном професионалном болешћу, он има учесталост већу од просека међу професионалним људима и онима који раде под стресом. Сматра се да је стрес, било физички или емоционални, важан фактор у етиологији пептичког улкуса; продужени емоционални стрес у различитим занимањима може повећати лучење хлороводоничне киселине и подложност гастродуоденалне слузокоже на повреде.
Резултати многих истраживања везе између пептичког улкуса и занимања јасно откривају значајне варијације у учесталости чира у различитим занимањима. Бројне студије указују на вероватноћу да транспортни радници, као што су возачи, аутомеханичари, кондуктери трамваја и железничари, добију чиреве. Тако је у једној анкети која је обухватила преко 3,000 радника на железници утврђено да су пептички улкуси чешћи код возног особља, оператера сигнализације и инспектора него код особља за одржавање и административног особља; рад у сменама, опасности и одговорност се наводе као фактори који доприносе томе. У другом великом истраживању, међутим, транспортни радници су показали „нормалне“ стопе чира, при чему је инциденца била највећа код лекара и групе неквалификованих радника. Рибари и морски пилоти такође имају тенденцију да пате од пептичког чира, претежно гастричног типа. У студији рудара угља, установљено је да је учесталост пептичких чирева пропорционална мукотрпности посла, а највећа је код рудара запослених на лицу места. Извештаји о случајевима пептичког улкуса код заваривача и радника у фабрици за рафинацију магнезијума сугеришу да су металне паре способне да изазову ово стање (иако овде изгледа да узрок није стрес, већ токсични механизам). Повишене инциденције су такође пронађене међу надзорницима и пословним руководиоцима, тј. генерално код особа које имају одговорне функције у индустрији или трговини; Важно је напоменути да чир на дванаестопалачном цреву представља скоро искључиво високу инциденцу у овим групама, при чему је инциденција чира на желуцу просечна.
С друге стране, ниска инциденца пептичког улкуса је нађена међу пољопривредним радницима, а очигледно преовлађује међу радницима који седе, студентима и цртачима.
Дакле, док се докази о професионалној инциденци пептичког улкуса чине контрадикторним у одређеној мери, постоји сагласност барем у једној тачки, наиме да што је већи стрес у занимању, то је већа стопа улкуса. Овај општи однос се може уочити и у земљама у развоју, где у процесу индустријализације и модернизације многи радници све више долазе под утицај стреса и напрезања, изазваних факторима као што су загушени саобраћај и отежани услови путовања, увођење сложених машинерије, системе и технологије, већа оптерећења и дуже радно време, а за све је утврђено да доприносе развоју пептичког улкуса.
Дијагноза
Дијагноза пептичког улкуса зависи од добијања анамнезе карактеристичног улкусног дистреса, уз ублажавање тегобе након узимања хране или алкалија, или других манифестација као што је гастроинтестинално крварење; најкориснија дијагностичка техника је темељна рендгенска студија горњег гастроинтестиналног тракта.
Покушаји прикупљања података о распрострањености овог стања озбиљно су отежани чињеницом да пептички чир није болест која се може пријавити, да радници са пептичним улкусом често одлажу да се консултују са лекаром о својим симптомима и да када то ураде, критеријуми за дијагнозу нису једнообразне. Откривање пептичког улкуса код радника, дакле, није једноставно. Неки одлични истраживачи су се, заиста, морали ослонити на покушаје прикупљања података из евиденције обдукције, упитника за лекаре и статистике осигуравајућих компанија.
Превентивне мере
Са становишта медицине рада, превенција пептичког улкуса – који се посматра као психосоматска болест са професионалним конотацијама – мора се заснивати првенствено на ублажавању, где год је то могуће, преоптерећења и нервне напетости услед директно или индиректно повезаних фактора на послу. У оквиру широког оквира овог општег принципа, постоји простор за широк спектар мера, укључујући, на пример, деловање на колективном плану ка смањењу радног времена, увођење или побољшање објеката за одмор и релаксацију, побољшање финансијског стања. услове и социјално осигурање, и (руку под руку са локалним властима) кораке за побољшање услова путовања на посао и омогућавање одговарајућег становања на разумној удаљености од радних места – да не помињемо директну акцију за прецизирање и елиминисање одређених стресних ситуација у радном окружењу.
На личном нивоу, успешна превенција зависи подједнако од правилног медицинског вођења и од интелигентне сарадње радника, који треба да има прилику да тражи савет о пословима и другим личним проблемима.
Одговорност појединаца да оболе од пептичких улкуса је повећана различитим факторима занимања и личним својствима. Ако се ови фактори могу препознати и разумети, а пре свега, ако се јасно покажу разлози очигледне корелације између појединих занимања и високе стопе улкуса, шансе за успешну превенцију и лечење релапса биће знатно повећане. Могуће Хелицобацтер инфекцију такође треба искоренити. У међувремену, као општа мера предострожности, особе које спроводе прегледе пре запошљавања или периодичне прегледе треба да имају на уму импликације претходне историје пептичког улкуса, и треба уложити напоре да не сместе – или да напусте – дотичне раднике у послови или ситуације у којима ће бити изложени тешким стресовима, посебно нервне или психолошке природе.
Више...
Рак јетре
Преовлађујући тип малигног тумора јетре (ИЦД-9 155) је хепатоцелуларни карцином (хепатом; ХЦЦ), односно малигни тумор ћелија јетре. Холангиокарциноми су тумори интрахепатичних жучних канала. Они представљају око 10% карцинома јетре у САД, али могу чинити и до 60% на другим местима, као што је североисточна тајландска популација (ИАРЦ 1990). Ангиосаркоми јетре су веома ретки и веома агресивни тумори, који се јављају углавном код мушкараца. Хепатобластоми, редак ембрионални рак, јављају се у раном животу и имају мало географских или етничких варијација.
Прогноза за ХЦЦ зависи од величине тумора и од обима цирозе, метастаза, захваћености лимфних чворова, васкуларне инвазије и присуства/одсуства капсуле. Имају тенденцију да се релапсирају након ресекције. Мали ХЦЦ су ресектабилни, са петогодишњим преживљавањем од 40-70%. Трансплантација јетре резултира око 20% преживљавања након две године за пацијенте са узнапредовалим ХЦЦ. За пацијенте са мање узнапредовалим ХЦЦ, прогноза након трансплантације је боља. За хепатобластоме, потпуна ресекција је могућа код 50-70% деце. Стопе излечења након ресекције крећу се од 30-70%. Хемотерапија се може користити и пре и постоперативно. Трансплантација јетре може бити индикована за нересектабилне хепатобластоме.
Холангиокарциноми су мултифокални код више од 40% пацијената у време постављања дијагнозе. Метастазе у лимфним чворовима се јављају у 30-50% ових случајева. Стопе одговора на хемотерапију увелико варирају, али су обично мање од 20% успешне. Хируршка ресекција је могућа само код неколико пацијената. Терапија зрачењем је коришћена као примарни третман или као помоћна терапија и може побољшати преживљавање код пацијената који нису били подвргнути потпуној ресекцији. Петогодишње преживљавање је мање од 20%. Пацијенти са ангиосаркомом обично имају удаљене метастазе. Ресекција, радиотерапија, хемотерапија и трансплантација јетре су, у већини случајева, неуспешне. Већина пацијената умире у року од шест месеци од постављања дијагнозе (Лотзе, Флицкингер и Царр 1993).
Процењује се да се 315,000. године широм света догодило 1985 нових случајева рака јетре, са јасном апсолутном и релативном превагом у популацији земаља у развоју, осим у Латинској Америци (ИАРЦ 1994а; Паркин, Писани и Ферлаи 1993). Просечна годишња инциденција рака јетре показује значајне варијације у регистрима рака широм света. Током 1980-их, просечна годишња инциденција се кретала од 0.8 код мушкараца и 0.2 код жена у Мастрихту, Холандија, до 90.0 код мушкараца и 38.3 код жена у Кхон Каену, Тајланд, на 100,000 становника, стандардизовано на стандардну светску популацију. Кина, Јапан, Источна Азија и Африка представљале су високе стопе, док су стопе у Латинској и Северној Америци, Европи и Океанима биле ниже, изузев новозеландских Маора (ИАРЦ 1992). Географска дистрибуција рака јетре је у корелацији са дистрибуцијом преваленције хроничних носилаца површинског антигена хепатитиса Б, као и са дистрибуцијом локалног нивоа контаминације намирница афлатоксином (ИАРЦ 1990). Однос инциденције између мушкараца и жена обично је између 1 и 3, али може бити већи у популацијама са високим ризиком.
Статистички подаци о морталитету и инциденци рака јетре по друштвеним класама указују на тенденцију вишка ризика да се концентрише у нижим социо-економским слојевима, али се овај градијент не примећује у свим популацијама.
Утврђени фактори ризика за примарни карцином јетре код људи укључују храну контаминирану афлатоксином, хроничну инфекцију вирусом хепатитиса Б (ИАРЦ 1994б), хроничну инфекцију вирусом хепатитиса Ц (ИАРЦ 1994б) и тешку конзумацију алкохолних пића (ИАРЦ 1988). ХБВ је одговоран за процењених 50-90% инциденције хепатоцелуларног карцинома у популацијама високог ризика и за 1-10% у популацијама ниског ризика. Орални контрацептиви су још један сумњиви фактор. Докази који упућују на пушење дувана у етиологију рака јетре су недовољни (Хиггинсон, Муир и Муноз 1992).
Значајне географске варијације у учесталости карцинома јетре сугеришу да би се велики проценат карцинома јетре могао спречити. Превентивне мере укључују вакцинацију против ХБВ (процењено потенцијално теоријско смањење инциденције је око 70% у ендемским областима), смањење контаминације хране микотоксинима (40% смањење у ендемским областима), побољшане методе жетве, суво складиштење усева и смањење потрошње алкохолних пића (смањење од 15% у западним земљама; ИАРЦ 1990).
Ексцеси рака јетре пријављени су у бројним професионалним и индустријским групама у различитим земљама. Неке од позитивних асоцијација се лако објашњавају изложеношћу на радном месту, као што је повећан ризик од ангиосаркома јетре код радника на винилхлориду (види доле). За друге високоризичне послове, као што су метални радови, фарбање грађевина и прерада сточне хране, веза са изложеношћу на радном месту није чврсто успостављена и није пронађена у свим студијама, али би могла постојати. За друге, као што су услужни радници, полицајци, стражари и државни радници, директни карциногени на радном месту можда неће објаснити вишак. Подаци о раку за фармере не дају много назнака о етиологији занимања код рака јетре. У прегледу 13 студија које су укључивале 510 случајева или смрти од рака јетре међу фармерима (Блаир ет ал. 1992), примећен је благи дефицит (збирни однос ризика 0.89; 95% интервал поверења 0.81-0.97).
Неки од назнака које су дале епидемиолошке студије специфичне за индустрију или посао указују на то да професионална изложеност може имати улогу у индукцији рака јетре. Минимизација одређених професионалних изложености би стога била кључна у превенцији рака јетре код професионално изложених популација. Као класичан пример, показало се да професионална изложеност винил хлориду изазива ангиосарком јетре, ретки облик рака јетре (ИАРЦ 1987). Као резултат тога, изложеност винил хлориду је регулисана у великом броју земаља. Све је више доказа да хлоровани угљоводонични растварачи могу изазвати рак јетре. Афлатоксини, хлорфеноли, етилен гликол, једињења калаја, инсектициди и неки други агенси су повезани са ризиком од рака јетре у епидемиолошким студијама. Бројни хемијски агенси који се јављају у радним окружењима изазвали су рак јетре код животиња и стога се може сумњати да су карциногени јетре код људи. Такви агенси укључују афлатоксине, ароматичне амине, азо боје, боје на бази бензидина, 1,2-дибромоетан, бутадиен, угљен-тетрахлорид, хлоробензене, хлороформ, хлорфеноле, диетилхексил фталат, 1,2, дихлоразидин хлороетанзорид , број органохлорних пестицида, перхлоретилен, полихлоровани бифенили и токсафен.
Канцер панкреаса
Рак панкреаса (ИЦД-9 157; ИЦД-10 Ц25), високо фатални малигнитет, сврстава се међу 15 најчешћих карцинома у свету, али спада у десет најчешћих карцинома у популацији развијених земаља, чинећи 2 до 3% свих врста рака. нови случајеви рака (ИАРЦ 1993). Процењује се да је 185,000. широм света забележено 1985 нових случајева рака панкреаса (Паркин, Писани и Ферлаи 1993). Стопе инциденције рака панкреаса расту у развијеним земљама. У Европи се повећање смањило, осим у Великој Британији и неким нордијским земљама (Фернандез ет ал. 1994). Стопе инциденције и морталитета нагло расту са старењем између 30 и 70 година. Однос нових случајева рака панкреаса прилагођен узрасту мушкараца и жена је 1.6/1 у развијеним земљама, али само 1.1/1 у земљама у развоју.
Високе годишње стопе инциденције рака панкреаса (до 30/100,000 за мушкарце; 20/100,000 за жене) у периоду 1960-85, забележене су за новозеландске Маоре, Хаваје и црну популацију у САД. Регионално, највеће стопе прилагођене старости 1985. године (преко 7/100,000 за мушкарце и 4/100,000 за жене) пријављене су за оба пола у Јапану, Северној Америци, Аустралији, Новом Зеланду и северној, западној и источној Европи. Најниже стопе (до 2/100,000 и за мушкарце и за жене) пријављене су у регионима Западне и Средње Африке, Југоисточне Азије, Меланезије и умерене Јужне Америке (ИАРЦ 1992; Паркин, Писани и Ферлаи 1993).
Поређења између популација у времену и простору су предмет неколико упозорења и потешкоћа у тумачењу због варијација у дијагностичким конвенцијама и технологијама (Мацк 1982).
Велика већина карцинома панкреаса јавља се у егзокрином панкреасу. Главни симптоми су бол у стомаку и леђима и губитак тежине. Даљи симптоми укључују анорексију, дијабетес и опструктивну жутицу. Симптоматични пацијенти се подвргавају процедурама као што су низ анализа крви и урина, ултразвук, компјутеризована томографија, цитолошки преглед и панкреатоскопија. Већина пацијената има метастазе при постављању дијагнозе, што њихову прогнозу чини мрачном.
Само 15% пацијената са раком панкреаса је операбилно. После операције се често јављају локални рецидиви и удаљене метастазе. Терапија зрачењем или хемотерапија не доносе значајна побољшања у преживљавању осим када се комбинују са операцијом на локализованим карциномима. Палијативни поступци пружају мало користи. Упркос неким дијагностичким побољшањима, преживљавање је и даље слабо. Током периода 1983-85, петогодишњи просек преживљавања у 11 европских популација био је 3% за мушкарце и 4% за жене (ИАРЦ 1995). Веома рано откривање и дијагноза или идентификација особа са високим ризиком може побољшати успех операције. Ефикасност скрининга за рак панкреаса није утврђена.
Смртност и учесталост карцинома панкреаса не откривају конзистентан глобални образац у свим социо-економским категоријама.
Туробну слику коју пружају дијагностички проблеми и неефикасност лечења употпуњује чињеница да су узроци рака панкреаса углавном непознати, што ефективно отежава превенцију ове фаталне болести. Јединствени утврђени узрок карцинома панкреаса је пушење, што објашњава око 20-50% случајева, у зависности од обрасца пушења у популацији. Процењено је да би елиминација пушења дувана смањила инциденцу рака панкреаса за око 30% широм света (ИАРЦ 1990). Сумња се да конзумирање алкохола и кафе повећавају ризик од рака панкреаса. Међутим, након детаљнијег проучавања епидемиолошких података, мало је вероватно да ће конзумација кафе бити узрочно повезана са раком панкреаса. За алкохолна пића, једина узрочна веза са раком панкреаса је вероватно панкреатитис, стање повезано са великом конзумацијом алкохола. Панкреатитис је редак, али снажан фактор ризика од рака панкреаса. Могуће је да неки још неидентификовани фактори исхране могу бити део етиологије рака панкреаса.
Изложеност на радном месту може бити узрочно повезана са раком панкреаса. Резултати неколико епидемиолошких студија које су повезале индустрије и послове са вишком рака панкреаса су хетерогени и недоследни, а изложеност коју деле наводни високоризични послови тешко је идентификовати. Етиолошка фракција популације за рак панкреаса услед професионалне изложености у Монтреалу, Канада, процењена је на између 0% (на основу признатих канцерогена) и 26% (на основу студије контроле случајева на више локација у области Монтреала, Канада) (Сиемиатицки ет ал. 1991).
Није потврђено да појединачна професионална изложеност повећава ризик од рака панкреаса. Већина професионалних хемијских агенаса који су повезани са повећаним ризиком у епидемиолошким студијама појавили су се само у једној студији, што сугерише да многе од асоцијација могу бити артефакти збуњујућих или случајних. Ако нису доступне додатне информације, на пример, из биолошких тестова на животињама, разлика између лажних и узрочних асоцијација представља огромне потешкоће, имајући у виду општу несигурност у вези са узрочницима који су укључени у развој рака панкреаса. Средства повезана са повећаним ризиком укључују алуминијум, ароматичне амине, азбест, пепео и чађ, месингану прашину, хромате, продукте сагоревања угља, природног гаса и дрвета, паре бакра, памучну прашину, средства за чишћење, прашину од зрна, флуороводоник, неорганску изолациону прашину , јонизујуће зрачење, испарења олова, једињења никла, оксиди азота, органски растварачи и разређивачи боја, боје, пестициди, фенол-формалдехид, пластична прашина, полициклични ароматични угљоводоници, рајонска влакна, прашина од нерђајућег челика, сумпорна киселина, синтетички лепкови испарења, воскови и средства за полирање и испарења цинка (Кауппинен ет ал. 1995). Међу овим агенсима, само алуминијум, јонизујуће зрачење и неспецификовани пестициди су повезани са вишком ризика у више од једне студије.
Рад и ментално здравље
Ово поглавље даје преглед главних типова поремећаја менталног здравља који се могу повезати са послом — поремећаји расположења и афективни поремећаји (нпр. незадовољство), сагоревање, посттрауматски стресни поремећај (ПТСП), психозе, когнитивни поремећаји и злоупотреба супстанци. Биће дата клиничка слика, доступне технике процене, етиолошки агенси и фактори, као и специфичне мере превенције и управљања. Однос са послом, занимањем или граном индустрије биће илустрован и дискутовано где је то могуће.
Овај уводни чланак ће прво пружити општу перспективу самог менталног здравља на раду. Биће разрађен концепт менталног здравља и представљен модел. Затим ћемо разговарати о томе зашто треба обратити пажњу на ментално (болесно) здравље и које групе занимања су у највећем ризику. На крају, представићемо општи оквир интервенције за успешно управљање проблемима менталног здравља у вези са радом.
Шта је ментално здравље: концептуални модел
Постоји много различитих погледа на компоненте и процесе менталног здравља. Концепт је веома оптерећен вредностима и мало је вероватно да ће се око једне дефиниције сложити. Попут снажно повезаног концепта „стреса“, ментално здравље је концептуализовано као:
- a били су— на пример, стање укупног психолошког и социјалног благостања појединца у датом социокултурном окружењу, што указује на позитивна расположења и афекте (нпр. задовољство, задовољство и удобност) или негативне (нпр. анксиозност, депресивно расположење и незадовољство ).
- a процес указује на понашање у суочавању - на пример, тежња ка независности, аутономија (што су кључни аспекти менталног здравља).
- la исход процеса – хронично стање које је резултат или акутног, интензивног суочавања са стресором, као што је случај код посттрауматског стресног поремећаја, или због сталног присуства стресора који не мора нужно бити интензиван. То је случај код сагоревања, као и код психоза, великих депресивних поремећаја, когнитивних поремећаја и злоупотребе супстанци. Когнитивни поремећаји и злоупотреба супстанци се, међутим, често сматрају неуролошким проблемима, јер патофизиолошки процеси (нпр. дегенерација мијелинског омотача) који су резултат неефикасног суочавања или самог стресора (употреба алкохола или професионална изложеност растварачима, респективно) могу бити у основи ових хронична стања.
Ментално здравље такође може бити повезано са:
- Карактеристике личности попут „стилова суочавања“ – компетенција (укључујући ефикасно суочавање, овладавање животном средином и самоефикасност) и тежња су карактеристични за ментално здраву особу, која показује интересовање за околину, укључује се у мотивациону активност и настоји да се прошири на различите начине. који су лично значајни.
Дакле, ментално здравље је концептуализовано не само као варијабла процеса или исхода, већ и као независна варијабла – то јест, као лична карактеристика која утиче на наше понашање.
На слици 1 представљен је модел менталног здравља. Ментално здравље је одређено карактеристикама животне средине, како у радној ситуацији тако и ван ње, као и карактеристикама појединца. Главне еколошке карактеристике посла су разрађене у поглављу „Психосоцијални и организациони фактори“, али и овде се морају истаћи неке тачке о овим еколошким претходницима менталног (болесног) здравља.
Слика 1. Модел менталног здравља.
Постоји много модела, од којих већина потиче из области психологије рада и организације, који идентификују претече менталног здравља. Ови прекурсори се често називају „стресори“. Ови модели се разликују по обиму и, с тим у вези, по броју идентификованих димензија стресора. Пример релативно једноставног модела је Карасек (Карасек и Тхеорелл 1990), који описује само три димензије: психолошке захтеве, ширину одлучивања (укључујући дискрецију вештина и ауторитет одлучивања) и друштвену подршку. Разрађенији модел је Варр (1994), са девет димензија: могућност контроле (овлашћење за доношење одлука), могућност употребе вештина (дискреција вештине), екстерно генерисани циљеви (квантитативни и квалитативни захтеви), разноликост, јасноћа околине (информације о последице понашања, доступност повратних информација, информације о будућности, информације о потребном понашању), доступност новца, физичка сигурност (низак физички ризик, одсуство опасности), могућност међуљудског контакта (предуслов за друштвену подршку) и цењени друштвени положај (културне и компанијске процене статуса, личне оцене значаја). Из наведеног је јасно да су претече менталног (болестог) здравља углавном психосоцијалне природе, а односе се на садржај рада, као и на услове рада, услове запослења и (формалне и неформалне) односе на послу.
Фактори ризика из окружења за ментално (болесно) здравље генерално резултирају краткорочним ефектима као што су промене расположења и афекта, попут осећаја задовољства, ентузијазма или депресивног расположења. Ове промене су често праћене променама у понашању. Можемо размишљати о немирном понашању, палијативном суочавању (нпр. опијању) или избегавању, као и о активном понашању у решавању проблема. Ови афекти и понашања су генерално праћени и физиолошким променама, што указује на узбуђење, а понекад и на поремећену хомеостазу. Када један или више од ових стресора остане активан, краткорочни, реверзибилни одговори могу довести до стабилнијих, мање реверзибилних исхода менталног здравља као што су сагоревање, психозе или велики депресивни поремећај. Ситуације које су изузетно опасне могу чак одмах довести до хроничних поремећаја менталног здравља (нпр. ПТСП) које је тешко преокренути.
Особине личности могу бити у интеракцији са психосоцијалним факторима ризика на послу и погоршати или ублажити њихове ефекте. (Перципирана) способност суочавања не може само да ублажи или посредује ефекте фактора ризика животне средине, већ може да одреди и процену фактора ризика у окружењу. Део утицаја фактора ризика животне средине на ментално здравље произилази из овог процеса процене.
Особине личности (нпр. физичка спремност) могу не само да делују као претходници у развоју менталног здравља, већ се такође могу променити као резултат ефеката. Способност суочавања може се, на пример, повећати како процес суочавања успешно напредује („учење“). Дугорочни проблеми менталног здравља ће, с друге стране, често дугорочно смањити способност суочавања и капацитет.
У истраживању менталног здравља на раду, пажња је посебно усмерена на афективно благостање—факторе као што су задовољство послом, депресивно расположење и анксиозност. Хроничнији поремећаји менталног здравља, који настају као последица дуготрајне изложености стресорима иу већој или мањој мери и повезани са поремећајима личности, имају много мању преваленцију у радно способној популацији. Ови хронични проблеми менталног здравља имају мноштво узрочних фактора. Професионални стресори ће стога бити само делимично одговорни за хронично стање. Такође, особе које пате од оваквих хроничних тегоба ће имати велике потешкоће да задрже своју позицију на послу, а многи су на боловању или су одустали од посла на прилично дуг период (1 годину), па чак и трајно. Ови хронични проблеми се стога често проучавају из клиничке перспективе.
Пошто се посебно афективна расположења и афекти тако често проучавају у области занимања, ми ћемо их мало детаљније елаборирати. Афективно благостање је третирано и на прилично недиференциран начин (од доброг до лошег), као и разматрањем две димензије: „задовољства“ и „узбуђења“ (слика 2). Када варијације у узбуђењу нису у корелацији са задовољством, саме ове варијације се генерално не сматрају показатељем благостања.
Слика 2. Три главне осе за мерење афективног благостања.
Међутим, када су узбуђење и задовољство у корелацији, могу се разликовати четири квадранта:
- Веома узбуђен и задовољан указује на ентузијазам.
- Ниско узбуђен и задовољан указује на удобност.
- Веома узбуђен и незадовољан указује на анксиозност.
- Ниска узбуђеност и незадовољство указује на депресивно расположење (Варр 1994).
Добробит се може проучавати на два нивоа: општем нивоу без контекста и нивоу специфичном за контекст. Радно окружење је тако специфичан контекст. Анализе података подржавају општу идеју да је однос између карактеристика посла и менталног здравља који није у вези са радом посредован утицајем на ментално здравље везано за посао. Афективно благостање у вези са радом се обично проучава дуж хоризонталне осе (Слика 2) у смислу задовољства послом. Утицаји који се односе на удобност су, међутим, углавном занемарени. Ово је жалосно, јер овај афект може указивати на резигнирано задовољство послом: људи се можда не жале на свој посао, али и даље могу бити апатични и неукључени (Варр 1994).
Зашто обраћати пажњу на проблеме менталног здравља?
Постоји неколико разлога који илуструју потребу да се посвети пажња питањима менталног здравља. Пре свега, националне статистике неколико земаља показују да велики број људи напушта посао због проблема са менталним здрављем. У Холандији, на пример, за једну трећину запослених којима се сваке године дијагностикује инвалидитет за рад, проблем је повезан са менталним здрављем. Извештава се да је већина ове категорије, 58%, везана за посао (Грундеманн, Нијбоер и Сцхелларт 1991). Заједно са мишићно-коштаним проблемима, проблеми менталног здравља чине око две трећине оних који сваке године напусте школовање из медицинских разлога.
Ментално обољење је велики проблем иу другим земљама. Према Извршна књижица о здрављу и безбедности, процењено је да се 30 до 40% свих одсуства са посла због болести у УК може приписати неком облику менталне болести (Росс 1989; О'Леари 1993). У Великој Британији, процењено је да једна од пет радно активног становништва сваке године пати од неког облика менталне болести. Тешко је бити прецизан о броју изгубљених радних дана сваке године због менталног здравља. За Велику Британију, бројка од 90 милиона потврђених дана – или 30 пута више од броја изгубљених као резултат индустријских спорова – се широко цитира (О'Леари 1993). Ово се пореди са 8 милиона дана изгубљених као резултат алкохолизма и болести повезаних са пићем и 35 милиона дана као последица коронарне болести срца и можданог удара.
Поред чињенице да је ментално здравље скупо, како у људском тако иу финансијском смислу, постоји правни оквир који предвиђа Европска унија (ЕУ) у својој оквирној директиви о здрављу и безбедности на раду (89/391/ЕЕЦ), која је донета 1993. Иако ментално здравље није као такав елемент који је централни у овој директиви, одређена пажња је посвећена овом аспекту здравља у члану 6. Оквирна директива наводи, између осталог, да послодавац има:
„дужност да обезбеди безбедност и здравље радника у сваком аспекту који се односи на рад, поштујући опште принципе превенције: избегавање ризика, процену ризика који се не могу избећи, сузбијање ризика на извору, прилагођавање рада појединцу, посебно односи се на уређење радних места, избор опреме за рад и избор начина рада и производње, посебно у циљу ублажавања монотоног рада и рада по унапред одређеној стопи рада и смањења њиховог утицаја на здравље.”
Упркос овој директиви, нису све европске земље усвојиле оквирне законе о здрављу и безбедности. У студији која упоређује прописе, политике и праксе у вези са менталним здрављем и стресом на послу у пет европских земаља, оне земље са таквим оквирним законодавством (Шведска, Холандија и Велика Британија) препознају питања менталног здравља на раду као важне теме здравља и безбедности, док оне земље које немају такав оквир (Француска, Немачка) не препознају питања менталног здравља као важна (Компиер ет ал. 1994).
На крају, али не и најмање важно, превенција менталног здравља (на извору) се исплати. Постоје јаке индиције да превентивни програми проистичу из важних користи. На пример, од послодаваца у националном репрезентативном узорку предузећа из три главне гране индустрије, 69% наводи да је мотивација порасла; 60%, смањило се то одсуствовање због болести; 49%, да се атмосфера побољшала; и 40%, да се продуктивност повећала као резултат програма превенције (Хоутман ет ал. 1995).
Професионалне ризичне групе менталног здравља
Да ли су одређене групе радно способног становништва изложене ризику од проблема менталног здравља? На ово питање не може се одговорити на директан начин, јер једва да постоји национални или међународни систем праћења који идентификује факторе ризика, последице менталног здравља или ризичне групе. Може се дати само „сцаттерграм“. У неким земљама постоје национални подаци за дистрибуцију група занимања у односу на главне факторе ризика (нпр. за Холандију, Хоутман и Компиер 1995; за Сједињене Државе, Карасек и Тхеорелл 1990). Дистрибуција група занимања у Холандији по димензијама захтева за послом и дискреционим способностима (слика 3) се прилично добро слаже са дистрибуцијом у САД коју су показали Карасек и Тхеорелл, за оне групе које су у оба узорка. У оним занимањима са високим темпом рада и/или ниском дискрецијом вештина, ризик од поремећаја менталног здравља је највећи.
Слика 3. Ризик од стреса и менталног здравља за различите групе занимања, утврђен комбинованим ефектима темпа рада и дискреције вештина.
Такође, у неким земљама постоје подаци о исходима менталног здравља у вези са групама занимања. Групе занимања које су посебно склоне напуштању због менталног здравља у Холандији су оне у услужном сектору, као што су здравствено особље и наставници, као и чистачи, спремачице и занимања у транспортној грани (Грундеманн, Нијбоер и Сцхелларт1991).
У Сједињеним Државама, занимања која су била веома склона великом депресивном поремећају, као што је дијагностиковано стандардизованим системима кодирања (тј. треће издање Дијагностички и статистички приручник за менталне поремећаје (ДСМ ИИИ)) (Америцан Псицхиатриц Ассоциатион 1980), су запослени у судству, секретари и наставници (Еатон ет ал. 1990).
Управљање проблемима менталног здравља
Концептуални модел (слика 1) сугерише најмање два циља интервенције у питањима менталног здравља:
- (радно) окружење.
- Особа—било њене или њене карактеристике или последице менталног здравља.
Примарна превенција, врста превенције која треба да спречи настанак менталног обољења, треба да буде усмерена на претходнике ублажавањем или управљањем ризицима у окружењу и повећањем способности и капацитета појединца за суочавање. Секундарна превенција је усмерена на одржавање људи на послу који већ имају неки облик (менталног) здравственог проблема. Ова врста превенције треба да обухвати стратегију примарне превенције, праћену стратегијама да запослени и њихови надређени постану осетљиви на сигнале раног менталног обољења како би се умањиле последице или спречило њихово погоршање. Терцијарна превенција је усмерена на рехабилитацију особа које су напустиле посао због психичких проблема. Ова врста превенције треба да буде усмерена на прилагођавање радног места могућностима појединца (што се често показује као прилично ефикасно), уз индивидуално саветовање и лечење. Табела 1 даје шематски оквир за управљање поремећајима менталног здравља на радном месту. Планови ефективне превентивне политике организација треба, у принципу, да узму у обзир све три врсте стратегија (примарна, секундарна и терцијарна превенција), као и да буду усмерени на ризике, последице и карактеристике личности.
Табела 1. Шематски преглед стратегија управљања проблемима менталног здравља и неки примери.
|
Тип |
Ниво интервенције |
|
|
Радно окружење |
Карактеристике личности и/или здравствени исходи |
|
|
Основни |
Редизајн садржаја задатка Редизајн комуникационе структуре |
Обука група запослених о сигнализацији и руковању специфичним проблемима у вези са послом (нпр. како управљати временским притиском, пљачкама итд.) |
|
Секундарна |
Увођење политике о томе како поступити у случају одсуства (нпр. обука супервизора да разговарају о одсуству и повратку са запосленима у питању) Обезбедите услове унутар организације, посебно за ризичне групе (нпр. саветник за сексуално узнемиравање) |
Обука техникама опуштања |
|
Терцијарни |
Адаптација индивидуалног радног места |
Индивидуално саветовање Индивидуални третман или терапија (може бити и уз лекове) |
Приказани распоред пружа методу за систематску анализу свих могућих врста мера. Може се расправљати да ли одређена мера припада негде другде у распореду; оваква дискусија, међутим, није много плодоносна, јер је често случај да примарне превентивне мере могу позитивно деловати и на секундарну превенцију. Предложена систематска анализа може резултирати великим бројем потенцијалних мера, од којих се неколико може усвојити, било као општи аспект (здравствене и безбедносне) политике или у конкретном случају.
Закључно: Иако ментално здравље није јасно дефинисано стање, процес или исход, оно покрива опште договорено подручје (лошег) здравља. Део ове области може бити покривен општеприхваћеним дијагностичким критеријумима (нпр. психоза, велики депресивни поремећај); дијагностичка природа осталих делова није ни тако јасна ни општеприхваћена. Примери ових последњих су расположења и афекти, као и сагоревање. Упркос томе, постоје многе индикације да је ментално (болесно) здравље, укључујући и нејасније дијагностичке критеријуме, велики проблем. Његови трошкови су високи, како у људском тако иу финансијском смислу. У наредним чланцима овог поглавља, неколико поремећаја менталног здравља — расположења и афекти (нпр. незадовољство), сагоревање, посттрауматски стресни поремећај, психозе, когнитивни поремећаји и злоупотреба супстанци — биће размотрено много дубље у односу на клиничку слика, доступне технике процене, етиолошки агенси и фактори, и специфичне мере превенције и управљања.
Психоза у вези са радом
Психоза је општи термин који се често користи да опише озбиљно оштећење менталног функционисања. Обично је ово оштећење толико значајно да појединац није у стању да обавља нормалне активности свакодневног живота, укључујући већину радних активности. Формалније, Иодофски, Халес и Фергусен (1991) дефинишу психозу као:
„Велики ментални поремећај органског или емоционалног порекла у коме је способност особе да размишља, емоционално реагује, памти, комуницира, тумачи стварност и понаша се на одговарајући начин довољно нарушена да би се грубо мешала у способност испуњавања уобичајених животних захтева. [Симптоме] често карактерише регресивно понашање, неприкладно расположење, смањена контрола импулса и такав абнормални ментални контекст као што су заблуде и халуцинације [стр. 618].“
Психотични поремећаји су релативно ретки у општој популацији. Њихова учесталост на радном месту је још нижа, вероватно због чињенице да многи појединци који често постају психотични често имају проблема са одржавањем стабилног запослења (Јоргенсен 1987). Колико је то ретко, тешко је проценити. Међутим, постоје неке сугестије да је преваленција психоза у општој популацији (нпр. шизофренија) мања од 1% (Бенталл 1990; Еисенцк 1982). Док је психоза ретка, појединци који активно доживљавају психотично стање обично показују дубоке потешкоће у функционисању на послу иу другим аспектима свог живота. Понекад акутно психотични појединци показују понашања која су привлачна, инспиративна или чак духовита. На пример, неке особе које пате од биполарне болести и улазе у маничну фазу показују велику енергију и велике идеје или планове. Међутим, психоза је углавном повезана са понашањима која изазивају реакције као што су нелагодност, анксиозност, бес или страх код сарадника, надзорника и других.
Овај чланак ће прво дати преглед различитих неуролошких стања и менталних стања у којима може доћи до психозе. Затим ће размотрити факторе на радном месту који су потенцијално повезани са појавом психозе. Коначно, он ће сумирати приступе третману за управљање и психотичним радником и радним окружењем (тј. медицински менаџмент, процедуре одобрења за повратак на посао, смештај на радном месту и консултације на радном месту са супервизорима и сарадницима).
Неуролошка стања и ментална стања у којима се јавља психоза
Психоза се може јавити у оквиру бројних дијагностичких категорија идентификованих у четвртом издању Дијагностички и статистички приручник за менталне поремећаје (ДСМ ИВ) (Америцан Псицхиатриц Ассоциатион 1994). У овом тренутку, не постоји заједнички договор око коначног дијагностичког скупа. Следеће су широко прихваћене као медицинска стања у оквиру којих настају психозе.
Неуролошка и општа медицинска стања
Делузиона симптоматологија може бити узрокована низом неуролошких поремећаја који утичу на лимбички систем или базалне ганглије, где функционисање церебралне коре остаје нетакнуто. Епизодама парцијалних комплексних напада често претходе олфакторне халуцинације посебних мириса. Спољашњем посматрачу ова активност напада може изгледати као једноставно буљење или сањарење. Неоплазме мозга, посебно у темпоралним и окципиталним подручјима, могу изазвати халуцинације. Такође, болести које изазивају делиријум, као што су Паркинсонова, Хантингтонова, Алцхајмерова и Пикова болест, могу довести до измењених стања свести. Неколико полно преносивих болести као што су терцијарни сифилис и АИДС такође могу изазвати психозу. На крају, недостаци одређених хранљивих материја, као што су Б-12, ниацин, фолна киселина и тиамин, имају потенцијал да изазову неуролошке проблеме који могу довести до психозе.
Психотични симптоми као што су халуцинације и делузије се такође јављају код пацијената са различитим општим здравственим стањима. То укључује неколико системских болести, као што су хепатична енцефалопатија, хиперкалцемија, дијабетичка кетоацидоза и квар ендокриних жлезда (тј. надбубрежне, штитне, паратироидне и хипофизе). Такође се показало да недостатак чула и сна изазива психозу.
Ментална стања
Шизофренија је вероватно најпознатији од психотичних поремећаја. То је стање које се прогресивно погоршава и обично има подмукао почетак. Идентификован је велики број специфичних поткатегорија укључујући параноидне, неорганизоване, кататоничне, недиференциране и резидуалне типове. Људи који пате од овог поремећаја често имају ограничену радну историју и често не остају у радној снази. Професионални поремећаји међу шизофреничарима су веома чести, а многи шизофреничари губе интересовање или вољу за радом како болест напредује. Осим ако посао није веома сложен, обично им је веома тешко да остану запослени.
Шизофрениформни поремећај је сличан шизофренији, али епизода овог поремећаја је кратког трајања, обично траје мање од шест месеци. Генерално, особе са овим поремећајем имају добро преморбидно социјално и радно функционисање. Како се симптоми повлаче, особа се враћа на основно функционисање. Сходно томе, професионални утицај овог поремећаја може бити знатно мањи него у случајевима шизофреније.
Шизоафективни поремећај такође има бољу прогнозу од шизофреније, али лошију прогнозу од афективних поремећаја. Професионална оштећења су прилично честа у овој групи. Психоза се такође понекад примећује код великих афективних поремећаја. Уз одговарајући третман, радно функционисање радника који пате од великих афективних поремећаја генерално је знатно боље него код оних са шизофренијом или шизоафективним поремећајима.
Озбиљни стресори попут губитка вољене особе или губитка посла могу довести до краткотрајне реактивне психозе. Овај психотични поремећај се вероватно чешће примећује на радном месту од других врста психотичних поремећаја, посебно са шизоидним, шизотипним и граничним карактеристикама.
Делусиони поремећаји су вероватно релативно чести на радном месту. Постоји неколико врста. Еротомански тип обично верује да је друга особа, обично вишег друштвеног статуса, заљубљена у њих. Понекад узнемиравају особу за коју верују да је заљубљена у њих тако што покушавају да ступе у контакт путем телефонских позива, писама или чак ухођења. Често су особе са овим поремећајима запослене у скромним занимањима, живе изоловане и повучене животе са ограниченим друштвеним и сексуалним контактима. Грандиозни тип обично показује заблуде о надуваној вредности, моћи, знању или посебном односу са божанством или познатом особом. Љубоморни тип нетачно верује да им је сексуални партнер био неверан. Тип прогонитеља нетачно верује да су они (или неко коме су блиски) преварени, оклеветани, малтретирани или на други начин злонамерно третирани. Ове особе су често огорчене и љуте и могу прибећи насиљу против оних за које верују да их повређују. Ретко желе да потраже помоћ, јер не мисле да им нешто није у реду. Соматски типови развијају илузије, супротно свим доказима, да су оболели од инфекција. Они такође могу да верују да им је део тела унакажен или да се брину да ће имати лош телесни мирис. Ови радници са заблудним уверењима често могу створити потешкоће у вези са радом.
Хемијски фактори у вези са радом
Познато је да хемијски фактори као што су жива, угљен-дисулфид, толуен, арсен и олово изазивају психозу код радника. На пример, утврђено је да је жива одговорна за изазивање психозе код радника у индустрији шешира, одговарајуће назване „психоза лудог шеширџија“ (Каплан и Садоцк 1995). Стопфорд (лична комуникација, 6. новембар 1995.) сугерише да је откривено да угљен-дисулфид изазива психозу међу радницима у Француској 1856. У Сједињеним Државама, 1989. године, два брата у Невади су купила једињење угљен-дисулфида за убијање гофова. Њихов физички контакт са овом хемикалијом довео је до тешке психозе – један брат је пуцао у особу, а други је пуцао у себе због тешке конфузије и психотичне депресије. Инциденца самоубистава и убистава повећава се тринаест пута са излагањем угљен-дисулфиду. Даље, Стопфорд извештава да је познато да изложеност толуену (који се користи у прављењу експлозива и боја) изазива акутну енцефалопатију и психозу. Симптоми се такође могу манифестовати као губитак памћења, промене расположења (нпр. дисфорија), погоршање координације око-рука и сметње у говору. Дакле, неки органски растварачи, посебно они који се налазе у хемијској индустрији, имају директан утицај на људски централни нервни систем (ЦНС), изазивајући биохемијске промене и непредвидиво понашање (Леви, Франденхаеусер и Гарделл 1986). Посебне мере предострожности, процедуре и протоколи су успоставили Америчка администрација за безбедност и здравље на раду (ОСХА), Национални институт за безбедност и здравље на раду (НИОСХ) и хемијска индустрија како би се обезбедио минимални ризик за запослене који раде са токсичним хемикалијама у свом радном окружењу.
Остали фактори
Бројни лекови могу изазвати делиријум који заузврат може довести до психозе. То укључује антихипертензиве, антихолинергике (укључујући бројне лекове који се користе за лечење обичне прехладе), антидепресиве, лекове против туберкулозе, лекове против Паркинсонове болести и лекове за чир (као што је циметидин). Даље, психоза изазвана супстанцама може бити узрокована бројним дозвољеним и недозвољеним дрогама које се понекад злоупотребљавају, као што су алкохол, амфетамини, кокаин, ПЦП, анаболички стероиди и марихуана. Обмане и халуцинације које настају обично су привремене. Иако садржај може варирати, обмане прогона су прилично честе. Код халуцинација повезаних са алкохолом, особа може да верује да чује гласове који су претећи, увредљиви, критични или осуђујући. Понекад ови увредљиви гласови говоре у трећем лицу. Као и код појединаца који показују параноичне илузије или заблуде, ове особе треба пажљиво проценити да ли су опасне по себе или друге.
Постпартална психоза је релативно неуобичајена на радном месту, али вреди напоменути јер се неке жене брже враћају на посао. Обично се јавља код новопечених мајки (или ређе очева), обично у року од две до четири недеље након порођаја.
У бројним културама, психоза може бити резултат различитих уобичајених веровања. Описано је више психотичних реакција заснованих на култури, укључујући епизоде као што су „коро“ у јужној и источној Азији, „чи-гонг психотична реакција“ унутар кинеске популације, „пиблокто“ у ескимским заједницама и „вхитиго“ међу неколико група америчких Индијанаца. (Каплан и Садоцк 1995). Чини се да однос ових психотичних феномена према различитим варијаблама занимања није проучаван.
Фактори на радном месту повезани са појавом психозе
Иако су информације и емпиријска истраживања о психози у вези са радом изузетно оскудни, делимично због ниске преваленције у радном окружењу, истраживачи су приметили везу између психосоцијалних фактора у радном окружењу и психичког стреса (Нефф 1968; Лазарус 1991; Саутер, Мурпхи и Хуррелл 1992; Куицк ет ал. 1992). Утврђено је да су значајни психосоцијални стресори на послу, као што су двосмисленост улога, сукоби улога, дискриминација, сукоби супервизор-надгледани, преоптерећеност послом и радно окружење, повезани са већом подложности болестима узрокованим стресом, кашњењем, изостајањем са посла, лошим учинком, депресијом , анксиозност и други психолошки стрес (Леви, Франденхаеусер и Гарделл 1986; Сутхерланд и Цоопер 1988).
Чини се да стрес има истакнуту улогу у сложеним манифестацијама различитих врста физиолошких и психолошких поремећаја. На радном месту, Марголис и Крос (1974) верују да се професионални стрес јавља када неки фактор или комбинација фактора на послу ступају у интеракцију са радником да поремете његову или њену психолошку или физиолошку хомеостазу. Ови фактори могу бити спољашњи или унутрашњи. Спољни фактори су различити притисци или захтеви из спољашњег окружења који произилазе из нечијег занимања, као и из брака, породице или пријатеља, док су унутрашњи фактори притисци и захтеви које радник поставља на себе – нпр. бити „амбициозан, материјалистички, конкурентан и агресиван” (Иатес 1989). Управо ови унутрашњи и спољашњи фактори, одвојено или у комбинацији, могу да доведу до професионалне невоље при чему радник доживљава значајне психичке и физичке здравствене проблеме.
Истраживачи су спекулисали о томе да ли озбиљан или кумулативни стрес, познат као „стресом изазвано узбуђење“, који потиче из радног окружења, може да изазове психотичне поремећаје у вези са радом (Бенталл, Дохренвенд и Скодол 1990; Линк, Дохренвенд и Скодол 1986). На пример, постоје докази који повезују халуцинаторна и делузија са одређеним стресним догађајима. Халуцинације су повезане са стресом изазваним узбуђењем које се јавља као резултат несрећа у рударству, ситуација са таоцима, експлозија хемијских фабрика, изложености током рата, трајних војних операција и губитка супружника (Цомер, Мадов и Дикон 1967; Хобфолл 1988; Веллс 1983) .
ДеВолф (1986) верује да је излагање или интеракција вишеструким стресним условима током дужег временског периода сложен процес у коме неки радници доживљавају психичке здравствене проблеме. Бродски (1984) је у свом прегледу 2,000 радника који су били њени пацијенти преко 18 година открила да: (1) време, учесталост, интензитет и трајање непријатних услова рада су потенцијално штетни, и веровала је да 8 до 10% радне снаге доживјели онеспособљавајући психички, емоционални и физички здравствени проблеми; и (2) радници реагују на стрес на послу делимично као „функција перцепције, личности, старости, статуса, животне фазе, неостварених очекивања, претходних искустава, система социјалне подршке и њихове способности да адекватно реагују или се прилагоде“. Поред тога, психолошки стрес може потенцијално да се погорша тако што радник осећа осећај неконтролисаности (нпр. немогућност доношења одлука) и непредвидљивости у радном окружењу (нпр. смањење броја запослених и реорганизација предузећа) (Лабиг 1995; Линк и Стуеве 1994).
Специфично испитивање „претхода” радника који пате од психозе у вези са радом добија ограничену пажњу. Неколико истраживача који су емпиријски испитали везу између психосоцијалних фактора у радном окружењу и тешке психопатологије, пронашли су везу између „бучних“ радних услова (тј. буке, опасних услова, топлоте, влаге, дима и хладноће) и психозе (Линк, Дохренвенд и Скодол 1986; Мунтанер ет ал. 1991). Линк, Дохренвенд и Скодол (1986) били су заинтересовани да разумеју врсте послова које су шизофреничари имали када су доживели своју прву шизофреничну епизоду. Прва занимања са пуним радним временом су испитана за раднике који су искусили: (а) шизофреничне или шизофреније сличне епизоде; (б) депресија; и (ц) без психопатологије. Ови истраживачи су открили да су лоши услови рада постојали међу више плавих него белих овратника. Ови истраживачи су закључили да су неугодни услови рада потенцијално значајни фактори ризика у испољавању психотичних епизода (тј. шизофреније).
Мунтанер ет ал. (1991) поновили су налазе Линка, Дохренвенда и Скодола (1986) и детаљније испитали да ли различити стресори на послу доприносе повећаном ризику од развоја или искусења психоза. Три типа психотичног стања испитивана су по критеријумима ДСМ ИИИ—шизофренија; шизофренија критеријум А (халуцинације и делузије); и критеријум шизофреније А са афективном епизодом (психотично-афективни поремећај). Учесници у њиховој ретроспективној студији били су из веће студије епидемиолошког подручја (ЕЦА) која испитује учесталост психијатријских поремећаја на пет локација (Конектикат, Мериленд, Северна Каролина, Мисури и Калифорнија). Ови истраживачи су открили да карактеристике психосоцијалног рада (тј. високи физички захтеви, недостатак контроле над радом и радним условима – узнемирујући фактори) стављају учеснике у повећан ризик од психотичних појава.
Као илустрације, у Мунтанер ет ал. (1991), људи у грађевинским занатским занимањима (тј. столари, молери, кровопокривачи, електричари, водоинсталатери) имали су 2.58 пута већу вероватноћу да ће доживети заблуде или халуцинације него људи у менаџерским занимањима. Радници у пословима домаћинства, прања веша, чишћења и послуге имали су 4.13 пута веће шансе да постану шизофренични него радници у менаџерским занимањима. Радници који су се идентификовали као писци, уметници, забављачи и спортисти имали су 3.32 пута већу вероватноћу да ће доживети заблуде или халуцинације у поређењу са радницима у извршним, административним и менаџерским занимањима. На крају, радници у занимањима као што су продаја, достава поште и порука, настава, библиотекарство и саветовање били су у већој опасности од психотичних, афективних поремећаја. Важно је напоменути да су везе између психотичних стања и професионалних варијабли испитиване након што је употреба алкохола и дрога контролисана у њиховој студији.
Значајна разлика између професија плавих и белих оковратника је врста психолошких захтева и психосоцијалног стреса који се стављају на радника. Ово је илустровано у налазима Мунтанера ет ал. (1993). Открили су повезаност између когнитивне сложености радног окружења и психотичних облика менталних болести. Најчешћа занимања која су шизофреничари имали током свог последњег сталног посла карактерише низак ниво сложености у раду са људима, информацијама и предметима (нпр. домара, чистача, баштована, чувара). Неколико истраживача је испитало неке од последица прве епизодне психозе у односу на запошљавање, радни учинак и способност за рад (Јоргенсен 1987; Массел ет ал. 1990; Беисер ет ал. 1994). На пример, Беисер и сарадници су испитивали професионално функционисање након прве епизоде психозе. Ови истраживачи су открили 18 месеци након прве епизоде да „психоза угрожава [д] професионално функционисање“. Другим речима, постојао је већи пост-морбидни пад међу шизофреничним радницима него међу онима који пате од афективних поремећаја. Слично, Массел ет ал. (1990) су утврдили да је радни капацитет психотичара (нпр. особа са шизофренијом, афективних поремећаја са психотичним особинама или атипичних психотичних поремећаја) смањен у односу на непсихотичаре (нпр. особе са афективним поремећајима без психотичних особина, анксиозних поремећаја, личности). поремећаји и поремећаји злоупотребе супстанци). Психотичари су у њиховој студији показали изражене поремећаје мишљења, непријатељство и сумњичавост који су били у корелацији са лошим радним учинком.
Укратко, наше знање о односу између фактора везаних за посао и психозе је у ембрионалној фази. Као што Бродски (1984) наводи, „физичким и хемијским опасностима на радном месту посвећена је значајна пажња, али се о психолошким стресовима повезаним са радом није тако широко расправљало, осим у вези са менаџерским одговорностима или обрасцима понашања склоне коронарним болестима. ”. То значи да је истраживање на тему психозе на послу од виталног значаја, поготово јер радници проводе у просеку 42 до 44% свог живота радећи (Хинес, Дурхам и Геогхеган 1991; Лемен 1995) и што је рад повезан са психолошким добрим -биће (Варр 1978). Морамо боље разумети који типови професионалних стресора под којим врстама стања утичу на које врсте психичких поремећаја. На пример, потребно је истраживање да би се утврдило да ли постоје фазе кроз које радници пролазе на основу интензитета, трајања и учесталости психосоцијалног стреса у радном окружењу, у вези са личним, друштвеним, културним и политичким факторима који се јављају у њиховом свакодневном животу. Бавимо се сложеним питањима која ће захтевати детаљна испитивања и генијална решења.
Акутно управљање психотичним радником
Типично, примарна улога особа на радном месту је да реагују на акутне психотичне раднике на начин који олакшава безбедно транспортовање особе у хитну помоћ или установу за психијатријско лечење. Процес може бити знатно олакшан ако организација има активан програм помоћи запосленима и план реаговања на критичне инциденте. У идеалном случају, организација ће унапред обучити кључне запослене за реаговање у ванредним ситуацијама и имаће план за координацију по потреби са локалним ресурсима за реаговање у ванредним ситуацијама.
Приступи третману психотичног радника ће се разликовати у зависности од специфичне врсте основног проблема. Генерално, све психотичне поремећаје треба да процени професионалац. Често је хитна хоспитализација оправдана ради безбедности радника и радног места. Након тога, може се обавити детаљна евалуација како би се поставила дијагноза и развио план лечења. Примарни циљ је лечење основног узрока(а). Међутим, чак и пре спровођења свеобухватне процене или започињања свеобухватног плана лечења, лекар који реагује на хитне случајеве можда ће морати да се у почетку фокусира на пружање симптоматског олакшања. Пожељно је обезбедити структурирано окружење са ниским стресом. Неуролоптици се могу користити да помогну пацијенту да се смири. Бензодиазепини могу помоћи у смањењу акутне анксиозности.
Након управљања акутном кризом, свеобухватна процена може укључивати прикупљање детаљне историје, психолошко тестирање, процену ризика да би се утврдила опасност по себе или друге и пажљиво праћење одговора на лечење (укључујући не само одговор на лекове, већ и на психотерапеутске интервенције) . Један од тежих проблема код многих пацијената који испољавају психотичну симптоматологију је поштовање терапије. Ове особе често не верују да имају озбиљне потешкоће, или, чак и ако препознају проблем, понекад су склоне једнострано одлучивању да прерано прекину лечење. У овим случајевима, чланови породице, сарадници, клиничари, особље медицине рада и послодавци су понекад стављени у незгодне или тешке ситуације. Понекад, ради безбедности запосленог и радног места, постаје неопходно да се налаже поштовање третмана као услов за повратак на посао.
Управљање психотичним радником и радним окружењем
Пример случаја
Квалификовани радник у трећој смени у хемијској фабрици почео је да показује необично понашање када је компанија почела да мења свој распоред производње. Неколико недеља, уместо да напусти посао након што му је смена завршила, почео је да остаје неколико сати разговарајући о својој забринутости због повећаних захтева за послом, контроле квалитета и промена у производним процедурама са својим колегама у јутарњој смени. Деловао је прилично узнемирено и понашао се на начин који је био нетипичан за њега. Раније је био помало стидљив и дистанциран, са одличним искуством у послу. Током овог периода, постао је вербалнији. Такође је прилазио појединцима и стајао близу њих на начин за који је неколико сарадника изјавило да се осећају непријатно. Иако су ови сарадници касније пријавили да сматрају да је његово понашање необично, нико није обавестио програм помоћи запосленима (ЕАП) или менаџмент о њиховој забринутости. Онда су, изненада, једне вечери, овог запосленог приметили његови сарадници како је почео неповезано да виче, отишао до складишта за испарљиве хемикалије, легао на земљу и почео да пали и гаси упаљач за цигарете. Његови сарадници и супервизор су се умешали и, након консултација са ЕАП-ом, одвезен је колима хитне помоћи у оближњу болницу. Лекар је констатовао да је акутно психотичан. После кратког периода лечења успешно је стабилизован лековима.После неколико недеља, његов лекар је осетио да је у стању да се врати свом послу. Прошао је формалну процену повратка на посао код независног клиничара и оцењено је да је спреман да се врати на посао. Док су лекар његове компаније и лекар који лечи утврдили да је за њега безбедно да се врати, његови сарадници и надзорници изразили су значајну забринутост. Неки запослени су приметили да би могли бити повређени ако би се ова епизода поновила и простори за складиштење хемикалија запалили. Компанија је предузела кораке да повећа безбедност у областима осетљивим на безбедност. Још једна забринутост се такође појавила. Један број радника је изјавио да верује да би ова особа могла да донесе оружје на посао и почне да пуца. Нико од професионалаца укључених у лечење овог радника или у процену његовог повратка на посао није веровао да постоји ризик од насилничког понашања. Компанија је тада одлучила да доведе стручњаке за ментално здравље (уз пристанак радника) да увере сараднике да је ризик од насилног понашања изузетно низак, да обезбеди едукацију о менталним болестима и да идентификује проактивне кораке које би сарадници могли да предузму да олакшати повратак на посао колеге који је био на лечењу. Међутим, у овој ситуацији, чак и након ове едукативне интервенције, сарадници нису били вољни да комуницирају са овим радником, што је додатно отежало процес повратка на посао. Док су законска права појединаца који пате од менталних поремећаја, укључујући она повезана са психотичним стањима, обрађена Законом о Американцима са инвалидитетом, практично говорећи, организациони изазови за ефикасно управљање појавама психозе на послу често су велики или већи од медицинских. третман психотичних радника.
Вратити се на посао
Основно питање које треба решити након психотичне епизоде је да ли се запослени може безбедно вратити на свој тренутни посао. Понекад организације дозвољавају да ову одлуку донесу клиничари који лече. Међутим, у идеалном случају, организација би требало да захтева од свог система медицине рада да спроведе независну процену способности за рад (Химмерстеин и Прански 1988). У процесу оцењивања способности за рад треба размотрити бројне кључне информације, укључујући процену лекара који лечи, третман и препоруке, као и претходни радни учинак радника и специфичне карактеристике посла, укључујући тражени посао задатака и организационог окружења.
Ако лекар медицине рада није обучен за психијатријску или психолошку процену способности за рад, тада процену треба да обави независни стручњак за ментално здравље који није клиничар који лечи. Ако неки аспекти посла представљају безбедносне ризике, онда треба развити посебна ограничења рада. Ова ограничења могу се кретати од мањих измена у радним активностима или распореду рада до значајнијих модификација као што је алтернативно запошљавање (нпр. лакши задатак или премештај на другу позицију). У принципу, ова ограничења рада се не разликују по врсти од других ограничења која обично постављају лекари медицине рада, као што је одређивање количине тежине коју радник може да подиже након повреде мишићно-скелетног система.
Као што је очигледно у примеру изнад, повратак на посао често поставља изазове не само за погођеног радника, већ и за сараднике, надзорнике и ширу организацију. Док су професионалци дужни да штите поверљивост погођеног радника у највећој мери дозвољеној законом, ако је радник вољан и компетентан да потпише одговарајуће објављивање информација, онда систем медицине рада може да обезбеди или координира консултације и образовне интервенције како би олакшао процес повратка на посао. Често је координација између система медицине рада, програма помоћи запосленима, супервизора, представника синдиката и сарадника кључна за успешан исход.
Систем медицине рада такође треба периодично да прати прилагођавање радника на радном месту у сарадњи са супервизором. У неким случајевима, можда ће бити неопходно пратити да ли се радник придржава режима узимања лекова који препоручује лекар – на пример, као предуслов да му се дозволи да се бави одређеним пословима који су осетљиви на безбедност. Што је још важније, систем медицине рада мора узети у обзир не само оно што је најбоље за радника, већ и оно што је безбедно за радно место. Систем медицине рада такође може играти кључну улогу у помагању организацији у испуњавању законских захтева као што је Закон о Американцима са инвалидитетом, као и у повезивању са третманима који се пружају у оквиру плана здравствене заштите организације и/или система надокнаде за раднике.
Програмирање превенције
Тренутно не постоји литература о специфичним програмима превенције или ране интервенције за смањење инциденце психоза међу радном снагом. Програми помоћи запосленима могу играти кључну улогу у раној идентификацији и лечењу психотичних радника. Пошто стрес може допринети учесталости психотичних епизода у радној популацији, различите организационе интервенције које идентификују и модификују стрес који је настала у организацији такође могу бити од помоћи. Ови општи програмски напори могу укључивати редизајн посла, флексибилно заказивање, рад са сопственим темпом, самосталне радне тимове и микропрекиде, као и специфично програмирање за смањење стресног утицаја реорганизације или смањења броја запослених.
Zakljucak
Док је психоза релативно ретка и вишеструко детерминисана појава, њена појава у радној популацији поставља значајне практичне изазове за сараднике, синдикалне представнике, надзорнике и стручњаке из области медицине рада. Психоза се може јавити као директна последица изложености токсичности на послу. Стрес на послу такође може повећати учесталост психоза међу радницима који пате од (или су у опасности од развоја) менталних поремећаја који их стављају у опасност од психозе. Потребно је додатно истраживање да би се: (1) боље разумео однос између фактора на радном месту и психозе; и (2) развити ефикасније приступе за управљање психозом на радном месту и смањити њену појаву.
" ОДРИЦАЊЕ ОД ОДГОВОРНОСТИ: МОР не преузима одговорност за садржај представљен на овом веб порталу који је представљен на било ком другом језику осим енглеског, који је језик који се користи за почетну производњу и рецензију оригиналног садржаја. Одређене статистике нису ажуриране од продукција 4. издања Енциклопедије (1998).“