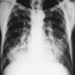
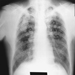
子供のカテゴリ

1. 血液 (3)

1.血液
チャプターエディター: バーナード・D・ゴールドスタイン
目次
テーブル類
造血およびリンパ系
バーナード・D・ゴールドスタイン
白血病、悪性リンパ腫、多発性骨髄腫
ティモ・パルタネン、パオロ・ボフェッタ、エリザベート・ヴァイダーパス
血液に影響を与える薬剤または労働条件
バーナード・D・ゴールドスタイン
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。

2.がん (4)

2。 癌
チャプターエディター: パオロ・ボフェッタ
表 目次
テーブル類
概要
ニール・ピアース、パオロ・ボフェッタ、マノリス・コゲヴィナス
職業発がん物質
パオロ・ボフェッタ、ロドルフォ・サラッチ、マノリス・コゲヴィナス、ジュリアン・ウィルボーン、ハリ・ヴァイニオ
環境がん
ブルース・K・アームストロングとパオロ・ボフェッタ
防止
グスタフソンあたり
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
- 職業がん:重要な事実
- 職業に起因するがんの推定割合 (PAR)
- IARCモノグラフにおける発がん性の証拠の評価
- IARC モノグラフ プログラムの分類グループ
- グループ 1 - 人に対して発がん性がある化学物質
- グループ 2A - ヒトに対しておそらく発がん性がある化学物質
- グループ 2B - 人に対して発がん性の可能性がある化学物質
- IARC モノグラフで評価された農薬、1 ~ 63 巻 (1972 ~ 1995 年)
- IARC モノグラフ、ボリューム 1 ~ 63 (1972 ~ 1995 年) で評価された薬物
- ヒトがんの既知または疑われる環境要因/曝露
- 発がんリスクを示す産業、職業、曝露
- 産業、職業、経験。 決定的な発がん物質ではなく、過剰ながんを伴う
- いくつかの一般的ながんの発生率の登録された人口変動

3. 心血管系 (7)

3.心臓血管系
章の編集者: ローター・ハイネマンとゲルト・ホイヘルト
目次
表と図
概要
ローター・ハイネマンとゲルト・ホイヘルト
労働力における心血管疾患の罹患率と死亡率
ゴットフリート・エンダーラインとローター・ハイネマン
心血管疾患における危険因子の概念
ローター・ハイネマン、ゴットフリート・エンダーライン、ハイデ・スターク
リハビリテーションおよび予防プログラム
ローター・ハイネマンとゴットフリート・エンダーライン
物理的、化学的、および生物学的危険
物理的要因
ハイデ・シュタルクとゲルト・ホイヘルト
化学危険物
Ulrike Tittelbach と Wolfram Dietmar Schneider
生物学的危険性
Regina Jäckel、Ulrike Tittelbach、Wolfram Dietmar Schneider
テーブル類
記事のコンテキストで表を表示するには、下のリンクをクリックしてください
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

5. メンタルヘルス (8)

5。 メンタルヘルス
章編集者: Joseph J. Hurrell、Lawrence R. Murphy、Steven L. Sauter、Lennart Levi
目次
表と図
仕事とメンタルヘルス
Irene LD Houtman と Michiel AJ Kompier
仕事関連の精神病
クレイグ・ステンバーグ、ジュディス・ホルダー、クリシュナ・タラー
気分と影響
うつ病
ジェイ・ラッサーとジェフリー・P・カーン
仕事関連の不安
ランダル・D・ビートン
心的外傷後ストレス障害と職業上の健康および傷害予防との関係
マーク・ブレイバーマン
ストレスと燃え尽き症候群とその職場環境への影響
ハーバート J. フロイデンベルガー
認知障害
キャサリン・A・ヒーニー
過労死 過労死
原谷 隆
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
1. 管理戦略と例の概略図
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

6. 筋骨格系 (14)

6.筋骨格系
章の編集者: Hilkka Riihimäki と Eira Viikari-Juntura
目次
表と図
概要
ヒルッカ・リーヒマキ
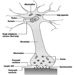
筋肉
ギセラ・ショーガール
腱
トーマス・J・アームストロング
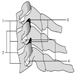
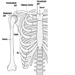
骨と関節
デビッド・ハマーマン
椎間板
サリー・ロバーツとジル・PG・アーバン
腰部
ヒルッカ・リーヒマキ
胸椎領域
ヤール・エリック・ミケルソン
ネック
オーサ・キルボム
ショルダー
マッツ・ハグベルグ
肘
エイラ ヴィカリ ジュントゥラ
前腕、手首、手
エイラ ヴィカリ ジュントゥラ
腰と膝
エヴァ・ヴィンゴード
脚、足首、足
ヤール・エリック・ミケルソン
その他の病気
マルジャッタ・レイリサロ・レポ
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
- 関節コンポーネントの構造機能
- 30歳以上のフィンランド人における背中の障害の有病率
- 職場での腰痛のリスクを軽減する
- 分類 - 腰部障害 (ケベック タスク フォース)
- 長時間運転における頭部の許容運動
- さまざまな集団における上顆炎の発生率
- 腱鞘炎/腱周囲炎の発生率
- スウェーデン、マルメにおける股関節の原発性変形性関節症
- 関節リウマチ治療ガイドライン
- 反応性関節炎を引き起こすことが知られている感染症
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

7. 神経系 (9)

7. 神経系
チャプターエディター: ドナ・マーグラー
目次
表と図
神経系: 概要
Donna Mergler と José A. Valciukas
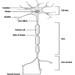
解剖学と生理学
ホセ・A・ヴァルシカス
化学神経毒剤
ピーター・アーリエン・ソボルグとレイフ・シモンセン
急性および初期の慢性中毒の症状
ドナ・マーグラー
職場での神経毒性の防止
バリー・ジョンソン
神経毒性に関連する臨床症状
ロバート・G・フェルドマン
神経毒性欠損症の測定
ドナ・マーグラー
診断
アンナ・マリア・セッパライネン
職業神経疫学
オラフ・アクセルソン
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
- 脳神経の各ペアの名前と主な機能
- 神経毒性に関する神経毒性効果の分類
- 神経毒性に関連するガス
- 神経毒金属とその無機化合物
- 神経毒モノマー
- 神経毒性に関連する有機溶剤
- 一般的な神経毒性農薬のクラス
- 神経毒性に関連するその他の化学物質
- 慢性症状のチェックリスト
- いくつかの神経毒への曝露による神経機能への影響
- 化学物質への曝露と関連する神経毒性症候群
- 初期の神経毒性効果を評価するためのいくつかの「コア」バッテリー
- 神経毒性疾患のディシジョン ツリー
- いくつかの主要な神経毒性物質への作業現場での暴露による一貫した神経機能への影響
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

8. 腎泌尿器系 (2)

8.腎泌尿器系
チャプターエディター: ジョージ・P・ヘムストリート
目次
表と図
腎泌尿器系
ジョージ・P・ヘムストリート
腎尿路がん
ティモ・パルタネン、ハリ・ヴァイニオ、パオロ・ボフェッタ、エリザベート・ヴァイダーパス
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
- 腎臓の薬物代謝酵素
- 年齢と性別による血尿の最も一般的な原因
- バイオマーカーの選択基準
- 細胞損傷に関連する可能性のあるバイオマーカー
- 急性腎不全と職業
- 選択された毒物によって影響を受けるネフロンのセグメント
- 尿細胞診の応用
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

9.生殖器系 (9)

9.生殖システム
チャプターエディター: グレース・カワス・レマスターズ
目次
表と図
生殖器系: はじめに
ローウェル・E・サーバー
男性と女性の生殖機能の紹介
ドナルド・R・マティソン
男性の生殖器系と毒物学
スティーブン・シュレーダーとグレース・カワズ・レマスターズ
女性の生殖器系の構造と標的臓器の脆弱性
ドナルド・R・マティソン
母親の職業曝露と妊娠の有害転帰
グレース・カワス・レマスターズ
早産と仕事
ニコル・マメル
新生児への職業的および環境的曝露
メアリー・S・ウルフとパトリシャ・M・ウーラード
法律における母性保護
マリー・クレール・セギュレ
妊娠と米国での労働に関する推奨事項
レオン・J・ウォーショー
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
1. 複数の有害エンドポイントを伴う曝露
2. 妊娠転帰に対する父親の影響に関する疫学的研究
3. 潜在的な女性の生殖毒性物質
4. 流産と乳児死亡の定義
5. 在胎週数と胎児死亡率が小さい要因
6. 特定された職業上の疲労の原因
7. 早産の相対リスクと疲労指数
8. 職業疲労指数別早産リスク
9. 相対的なリスクと労働条件の変化
10. 新生児の曝露源とレベル
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

10. 呼吸器系 (18)

10.呼吸器系
章の編集者: アロイス・デイビッドとグレゴリー・R・ワグナー
目次
表と図
構造と機能
モートン・リップマン
肺機能検査
ウルフ・ウルフヴァーソンとモニカ・ダールクヴィスト
呼吸器刺激物および有毒化学物質によって引き起こされる疾患
David LS Ryan と William N. Rom
職業性喘息
ジョージ・フリードマン=ヒメネスとエドワード・L・ペトソンク
有機粉塵による病気
ラグナル・ライランダーとリチャード・SF・シリング
ベリリウム病
ホマヨウン風見
じん肺:定義
アロイス・デイビッド
じん肺のX線写真のILO国際分類
ミシェル・ルサージュ
じん肺の病因
パトリック・セバスチャンとレイモンド・ベギン
珪肺症
ジョン・E・パーカーとグレゴリー・R・ワグナー
石炭労働者の肺疾患
マイケル D. アトフィールド、エドワード L. ペットソンク、グレゴリー R. ワグナー
アスベスト関連疾患
マーガレット・R・ベックレイク
ハードメタル病
ジェロラモ・チアッピーノ
呼吸器系:さまざまなじん肺
スティーブン・R・ショートとエドワード・L・ペトソンク
慢性閉塞性肺疾患
カジミェシュ・マレクとヤン・E・ゼイダ
人工繊維の健康への影響
ジェームズ・E・ロッキーとクララ・S・ロス
呼吸器がん
パオロ・ボフェッタとエリザベート・ヴァイダーパス
肺の職業性感染症
アンソニー A. マーフィン、アン F. ハブス、カール J. マスグレイブ、ジョン E. パーカー
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
1. 気道領域と粒子沈着モデル
2. 吸入性、胸部および呼吸性粉塵の基準
3. 呼吸器刺激物のまとめ
4. 吸入物質による肺障害のメカニズム
5. 肺毒性のある化合物
6. 職業性喘息の症例定義
7. 職場における喘息の診断的評価の手順
8. 職業性喘息を引き起こす可能性のある感作物質
9. 有機粉塵への曝露による危険源の例
10. 潜在的な生物学的活性を持つ有機粉塵中のエージェント
11. 有機粉塵とその ICD コードによって引き起こされる病気
12. 副鼻腔炎の診断基準
13. ベリリウムとその化合物の特性
14. 標準レントゲン写真の説明
15. ILO 1980 分類: 塵肺の X 線写真
16. アスベスト関連の病気と状態
17. アスベストの主な商業的供給源、製品、および用途
18. COPDの有病率
19. COPDに関係する危険因子
20. 換気機能の喪失
21. 診断分類、慢性気管支炎および肺気腫
22. COPDにおける肺機能検査
23. 合成繊維
24. 確立されたヒト呼吸器発がん物質 (IARC)
25. ヒト呼吸器系発がん性が疑われる物質 (IARC)
26. 職業性呼吸器感染症
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

11. 感覚系 (8)

11. 感覚系
チャプターエディター: ヘイキ・サボライネン
目次
表と図
耳
マルセル・アンドレ・ボイヤ
化学的に誘発された聴覚障害
ピーター・ジェイコブセン
物理的聴覚障害
ピーター・L・ペルメア
平衡
ルーシー・ヤードリー
ビジョンと仕事
ポール・レイとジャン・ジャック・メイヤー
体験
エイプリル・E・モットとノーマン・マン
香り
エイプリル・E・モット
皮膚受容体
ロバート・ダイクスとダニエル・マクベイン
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
1. オージオグラムからの機能喪失の典型的な計算
2. さまざまなアクティビティの視覚的要件
3. 照明設計の推奨照度値
4. フランスでの運転免許証の視覚的要件
5. 味覚系を変化させると報告されている作用物質/プロセス
6. 嗅覚異常に関連するエージェント/プロセス
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

12. 皮膚病 (7)

12. 皮膚病
チャプターエディター: ルイ・フィリップ・デュロシェ
目次
表と図
概要:職業性皮膚疾患
ドナルド・J・バーミンガム
非メラニン細胞性皮膚がん
エリザベート・ヴァイダーパス、ティモ・パルタネン、パオロ・ボフェッタ
悪性黒色腫
ティモ・パルタネン、パオロ・ボフェッタ、エリザベート・ヴァイダーパス
職業性接触皮膚炎
デニス・サセヴィル
職業性皮膚病の予防
ルイ=フィリップ・デュロシェ
職業性爪ジストロフィー
CDカルナン
スティグマータ聖痕
H. ミエルゼツキ
テーブル類
以下のリンクをクリックして、記事のコンテキストで表を表示します。
1. 危険にさらされている職業
2. 接触皮膚炎の種類
3. 一般的な刺激物
4. 一般的な皮膚アレルゲン
5. 職業性皮膚炎の素因
6. 職業別の皮膚刺激物質と感作物質の例
7. 1989 年にケベックで発生した職業性皮膚病
8. 危険因子とその皮膚への影響
9. 予防への集団的対策(グループアプローチ)
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。

13. 全身状態 (3)

13.全身状態
チャプターエディター: ハワード・M・キペン
目次
フィギュア
全身状態:はじめに
ハワード・M・キペン
シックハウス症候群
マイケル・J・ホジソン
複数の化学物質過敏症
マーク・R・カレン
フィギュア
サムネイルをポイントすると、図のキャプションが表示されます。クリックすると、記事のコンテキストで図が表示されます。
環境がん
がんは、世界のすべての国で一般的な病気です。 70 歳までの生存率を考えると、人が 10 歳までにがんを発症する確率は、男女とも約 40 ~ 15% の間で変動します。 平均して、先進国では XNUMX 人に XNUMX 人ががんで死亡します。 この割合は、開発途上国では約 XNUMX 人に XNUMX 人です。 この記事では、環境がんは、人間の行動、習慣、ライフスタイル、および個人が制御できない外的要因など、非遺伝的要因によって引き起こされる (または予防される) がんと定義されています。 大気汚染や水質汚染、産業廃棄物などの要因による影響のみを含む、より厳密な環境がんの定義が使用されることがあります。
地理的変動
特定の種類のがんの発生率における地理的地域間の変動は、がん全体の発生率よりもはるかに大きくなる可能性があります。 より一般的ながんの発生率の既知の変動を表 1 にまとめます。たとえば、鼻咽頭がんの発生率は、東南アジアとヨーロッパの間で約 500 倍異なります。 さまざまながんの発生頻度がこのように大きく異なることから、ヒトのがんの多くは環境要因によって引き起こされるという見方が生まれました。 特に、任意の集団で観察された癌の最低発生率は、原因因子が存在しない場合に発生する最小の、おそらく自然発生率を示していると主張されてきました。 したがって、所与の集団における癌の発生率と任意の集団で観察された最小発生率との差は、環境要因に起因する最初の集団における癌の発生率の推定値です。 これに基づいて、非常に近似的に、全ヒト癌の約 80 から 90% が環境によって決定されると推定されています (国際癌研究機関 1990)。
表 1. 一般的ながんの発生率における、がん登録の対象となる集団間の変動。1
|
がん (ICD9 コード) |
発生率の高いエリア |
CR2 |
低発生エリア |
CR2 |
変動幅 |
|
口 (143-5) |
フランス、バ・ラン |
2 |
シンガポール(マレー語) |
0.02 |
80 |
|
鼻咽頭 (147) |
香港 |
3 |
ポーランド、ワルシャワ (農村) |
0.01 |
300 |
|
食道 (150) |
フランス、カルヴァドス |
3 |
イスラエル(イスラエル生まれのユダヤ人) |
0.02 |
160 |
|
胃 (151) |
日本、山形 |
11 |
アメリカ、ロサンゼルス(フィリピン人) |
0.3 |
30 |
|
コロン (153) |
アメリカ、ハワイ(日本語) |
5 |
インド、マドラス |
0.2 |
30 |
|
直腸 (154) |
アメリカ・ロサンゼルス(日本語) |
3 |
クウェート(非クウェート) |
0.1 |
20 |
|
肝臓 (155) |
タイ、コンケーン |
11 |
パラグアイ、アスンシオン |
0.1 |
110 |
|
膵臓 (157) |
アメリカ、アラメダ郡 (カリフォルニア州) (黒人) |
2 |
インド、アーメダバード |
0.1 |
20 |
|
肺 (162) |
ニュージーランド(マオリ) |
16 |
マリ、バマコ |
0.5 |
30 |
|
皮膚の黒色腫 (172) |
オーストラリア、首都圏。 |
3 |
アメリカ、ベイエリア(カリフォルニア州)(黒人) |
0.01 |
300 |
|
その他の皮膚がん (173) |
オーストラリア、タスマニア |
25 |
スペイン、バスク |
0.05 |
500 |
|
乳房 (174) |
アメリカ、ハワイ(ハワイアン) |
12 |
中国、啓東 |
1.0 |
10 |
|
子宮頸部 (180) |
ペルー、トルヒーリョ |
6 |
アメリカ、ハワイ(中国語) |
0.3 |
20 |
|
子宮体 (182) |
米国、アラメダ郡 (カリフォルニア州) (ホワイツ) |
3 |
中国、啓東 |
0.05 |
60 |
|
卵巣 (183) |
アイスランド |
2 |
マリ、バマコ |
0.09 |
20 |
|
前立腺 (185) |
アメリカ、アトランタ (ブラックス) |
12 |
中国、啓東 |
0.09 |
140 |
|
膀胱 (188) |
イタリア、フィレンツェ |
4 |
インド、マドラス |
0.2 |
20 |
|
腎臓 (189) |
フランス、バ・ラン |
2 |
中国、啓東 |
0.08 |
20 |
1 IARC 1992 に含まれるがん登録からのデータ。高発生地域で累積率が 2% 以上のがん部位のみが含まれます。 率は、乳房、子宮頸部、子宮体部、および卵巣がんを除く男性を指します。
2 0歳から74歳までの累積率%。
出典: 国際がん研究機関、1992 年。
もちろん、がん発生率の地理的変動には別の説明があります。 一部の集団におけるがんの過小登録は、変動の範囲を誇張している可能性がありますが、表 1 に示されているサイズの違いを説明することはできません。遺伝的要因も重要である可能性があります。 しかし、集団ががん発生率の勾配に沿って移動する場合、母国と受入国のがん発生率の中間のがん発生率になることが多いことが観察されています。 これは、遺伝子の変化を伴わない環境の変化が、がんの発生率を変化させたことを示唆しています。 たとえば、日本人が米国に移住すると、日本では低い結腸がんと乳がんの発生率が上昇し、日本では高い胃がんの発生率が低下し、どちらも米国の発生率に近づく傾向があります。 . これらの変化は、移動後の最初の世代まで遅れる可能性がありますが、遺伝的変化なしに発生します。 一部のがんでは、移動による変化は起こりません。 たとえば、中国南部の人々は、どこに住んでいても鼻咽頭がんの発生率が高いため、遺伝的要因、または移住によってほとんど変化しない何らかの文化的習慣がこの病気の原因であることを示唆しています.
時間の傾向
がん発生率における環境要因の役割のさらなる証拠は、時間傾向の観察から得られました。 最も劇的でよく知られている変化は、世界の多くの地域で見られるように、たばこの使用が定着してから約 20 年から 30 年後に男性と女性の肺がんの発生率が同時に上昇したことです。 最近では、米国などのいくつかの国で、喫煙の減少に伴い、男性の喫煙率が低下したことが示唆されています. あまり理解されていないのは、胃、食道、および子宮頸部の癌を含む癌の発生率の大幅な低下です。これらの癌は、多くの国で経済発展と並行して発生しています。 しかし、環境中の原因因子への暴露の減少、またはおそらく保護因子への暴露の増加という観点を除いて、これらの低下を説明するのは難しいでしょう.
主な環境発がん物質
ヒトの癌の原因としての環境要因の重要性は、特定の病原体を特定の癌に関連付ける疫学的研究によってさらに実証されています。 同定された主な薬剤を表 10 にまとめた。この表には、ヒトのがんとの因果関係が確立されている薬剤 (ジエチルスチルボエストロールやいくつかのアルキル化剤など) や疑わしい薬剤 (シクロホスファミドなど) は含まれていない (以下も参照)。表 9)。 これらの薬剤の場合、癌のリスクと治療の利点のバランスを取る必要があります。 同様に、表 10 には、クロム、ニッケル、芳香族アミンなど、主に職業環境で発生する物質は含まれていません。 これらの病原体の詳細については、前の記事「職業発がん物質」を参照してください。 表 8 に記載されているエージェントの相対的な重要性は、エージェントの効力と関係者の数に応じて大きく異なります。 いくつかの環境要因の発がん性の証拠は、IARC モノグラフ プログラム (国際がん研究機関 1995) 内で評価されています (モノグラフ プログラムの議論については、「職業上の発がん物質」を再度参照してください)。 表 10 は、主に IARC モノグラフの評価に基づいています。 表 10 に列挙されている病原体の中で最も重要な病原体は、人口のかなりの割合が比較的大量に曝露されている病原体である。 それらには特に次のものが含まれます。紫外線(太陽)放射。 タバコの喫煙; 飲酒; ビンロウジの咀嚼; B型肝炎; C型肝炎およびヒトパピローマウイルス; アフラトキシン; おそらく食事性脂肪、食物繊維、ビタミンAとCの欠乏。 生殖遅延; そしてアスベスト。
環境要因に起因する可能性のあるがんの 80% または 90% に対するこれらの要因の相対的な寄与を数値的に推定する試みが行われています。 もちろん、パターンは、曝露の違いや、おそらくさまざまながんに対する遺伝的感受性の違いに応じて、集団ごとに異なります. しかし、多くの先進国では、タバコの喫煙と食事の要因がそれぞれ、環境に起因するがんの約 1981 分の XNUMX の原因となっている可能性があります (Doll and Peto XNUMX)。 一方、開発途上国では、生物学的因子の役割は大きく、たばこの役割は比較的小さいと思われます(ただし、これらの人口における最近のたばこの消費の増加に伴い、ますます増加しています)。
発がん物質間の相互作用
考慮すべき追加の側面は、発がん物質間の相互作用の存在です。 したがって、例えば、アルコールとタバコ、および食道ガンの場合、アルコールの消費量が増加すると、一定レベルのタバコ消費によって生じるガンの発生率が何倍にもなることが示されています。 アルコール自体は、感受性組織の細胞へのタバコ発がん物質やその他の物質の輸送を促進する可能性があります。 ラドンとその崩壊生成物、およびウラン採掘者の喫煙との間のように、開始発がん物質の間でも相乗的な相互作用が見られる場合があります。 一部の環境要因は、別の要因によって開始された癌を促進することによって作用する可能性があります。これは、乳癌の発症に対する食事性脂肪の影響の最も可能性の高いメカニズムです (おそらく、乳房を刺激するホルモンの産生の増加による)。 例えば、ビタミンAの場合のように、逆も起こる可能性があり、これはおそらくタバコによって引き起こされた肺およびおそらく他の癌に対して抗促進効果を持っています. 同様の相互作用は、環境要因と体質要因の間でも発生する可能性があります。 特に、発がん物質の代謝または DNA 修復に関与する酵素の遺伝子多型は、おそらく環境発がん物質の影響に対する個人の感受性の重要な要件です。
がん制御の観点からの発がん物質間の相互作用の重要性は、相互作用する XNUMX つ (またはそれ以上) の因子のうちの XNUMX つへの曝露を中止すると、その影響を考慮して予測されるよりも、がんの発生率が大幅に低下する可能性があることです。一人で行動するときのエージェントの。 したがって、たとえば、たばこをやめることで、アスベスト労働者の過剰な肺がんの発生率をほぼ完全になくすことができます (ただし、中皮腫の発生率には影響しません)。
予防への影響
環境因子がヒトの癌の大部分の原因であるという認識は、特定された因子への曝露を修正することによる癌の一次予防の基礎を築きました。 このような変更には以下が含まれる場合があります。 上記のように、いくつかの相互作用する発がん物質の XNUMX つへの曝露が減少します。 保護剤への曝露の増加; またはこれらのアプローチの組み合わせ。 これの一部は、たとえば環境法などを通じて地域全体で環境を規制することによって達成される可能性がありますが、ライフスタイル要因の明らかな重要性は、一次予防の多くが個人の責任であり続けることを示唆しています. しかし、政府は依然として、個人が正しい決定を下しやすい環境を作り出す可能性があります。
防止
職業被ばくは、全人口のがんの総数に占める割合はごくわずかです。 米国のデータに基づくと、すべてのがんの 4% が職業上の曝露に起因すると推定されており、不確実性の範囲は 2 ~ 8% です。 これは、職業的に誘発されたがんを完全に予防したとしても、全国のがん発生率をわずかに低下させるだけであることを意味しています。
しかし、いくつかの理由から、これは職業性がんを予防する努力を思いとどまらせるものではありません。 まず、4% という推定値は、被ばくしていない人を含む全人口の平均値です。 実際に職業上の発がん性物質にさらされている人々の中で、職業に起因する腫瘍の割合ははるかに大きくなります。 第二に、職業被ばくは、個人が無意識に被ばくする回避可能な危険です。 個人は、特に原因がわかっている場合は、どの職業でもがんのリスクが高くなることを受け入れる必要はありません。 第三に、ライフスタイル要因に関連するがんとは対照的に、職業的に誘発されたがんは規制によって予防することができます。
職業性がんの予防には、少なくとも XNUMX つの段階があります。 第二に、適切な規制管理を課すこと。 作業環境における既知または疑わしいがんの危険性に対する規制管理の原則と実践は、先進国と発展途上国の間だけでなく、同様の社会経済的発展を遂げている国々の間でも大きく異なります。
フランスのリヨンにある国際がん研究機関 (IARC) は、疑わしい発がん物質または既知の発がん物質に関する疫学的および実験データを体系的に編集および評価しています。 評価は一連のモノグラフで提示され、発がん性化合物の製造と使用に関する国内規制の決定の基礎を提供します (上記の「職業発がん性物質」を参照)。
歴史的背景
職業がんの歴史は少なくとも 1775 年にさかのぼり、サー パーシバル ポットが煙突掃除人の陰嚢がんに関する古典的な報告書を発表し、煤への暴露とがんの発生率を関連付けました。 この調査結果は、一部の国では一日の終わりに入浴する権利が与えられたという点で、すぐに影響を与えました。 スイープに関する現在の研究は、陰嚢がんと皮膚がんが現在制御されていることを示していますが、スイープは他のいくつかのがんのリスクを依然として高めています。
1890年代、ドイツの染色工場で膀胱がんの集団発生が近くの病院の外科医によって報告されました。 原因化合物は後に芳香族アミンとして特定され、これらは現在、ほとんどの国で発がん性物質のリストに記載されています. 後の例には、ラジウム文字盤の画家の皮膚がん、木粉の吸入によって引き起こされる木工労働者の鼻および副鼻腔のがん、「ミュールスピナー病」、つまり鉱物油のミストによって引き起こされる綿産業労働者の陰嚢がんが含まれます。 靴の修理および製造業でのベンゼンへの曝露によって引き起こされる白血病も、職場での発がん物質の特定後に減少した危険を表しています.
アスベスト曝露をがんに関連付ける場合、この歴史は、リスクの特定と規制措置の間にかなりのタイムラグがある状況を示しています。 アスベストへの曝露が肺がんのリスク増加と関連していることを示す疫学的結果は、1930 年代までにすでに蓄積され始めていました。 より説得力のある証拠が 1955 年頃に現れましたが、規制措置のための効果的な措置が開始されたのは 1970 年代半ばまでではありませんでした。
塩化ビニルに関連する危険性の特定は、発がん物質の特定に続いて迅速な規制措置が行われたという別の歴史を表しています。 1960 年代には、ほとんどの国が塩化ビニルの暴露限界値を 500 ppm (ppm) に設定していました。 1974 年、塩ビ労働者の間でまれな腫瘍性肝臓血管肉腫の頻度が増加したという最初の報告に続いて、すぐに肯定的な動物実験研究が行われました。 塩化ビニルが発がん性物質であると特定された後、現在の限界値である 1 ~ 5 ppm まで暴露を速やかに減らすための規制措置が取られました。
職業発がん物質の同定に使用される方法
上記の歴史的な例の方法は、賢明な臨床医による病気のクラスターの観察から、より正式な疫学研究、つまり人間の病気の発生率 (がんの発生率) の調査にまで及びます。 疫学的研究の結果は、ヒトへのリスクの評価に非常に関連性があります。 がん疫学研究の主な欠点は、潜在的な発がん物質への曝露の影響を実証および評価するために、通常は少なくとも 15 年の長い期間が必要であることです。 これは監視目的には不十分であり、最近導入された物質をより迅速に評価するには、他の方法を適用する必要があります。 今世紀の初め以来、動物の発がん性研究がこの目的のために使用されてきました。 ただし、動物から人間への外挿には、かなりの不確実性が伴います。 この方法には、多数の動物を数年間追跡しなければならないという制限もあります。
より迅速な反応を示す方法の必要性は、1971 年に短期変異原性試験 (エイムズ試験) が導入されたときに部分的に満たされました。 この検査では、細菌を使用して、物質の変異原性活性 (細胞の遺伝物質である DNA に修復不可能な変化を引き起こす能力) を測定します。 細菌検査の結果の解釈における問題は、ヒトの癌を引き起こすすべての物質が変異原性であるとは限らず、すべての細菌の変異原がヒトに対する癌の危険性であると考えられているわけではないということです. しかし、ある物質に変異原性があるという発見は、通常、その物質がヒトに対して発がん性を示す可能性があることを示していると見なされます。
ヒトのがんの危険性を検出することを目的として、過去 15 年間に新しい遺伝子生物学および分子生物学の方法が開発されてきました。 この分野は「分子疫学」と呼ばれています。 遺伝的および分子的事象は、がん形成のプロセスを明らかにするために研究され、それによってがんの早期発見、またはがん発症のリスク増加の兆候を示す方法を開発します。 これらの方法には、遺伝物質への損傷の分析、および汚染物質と遺伝物質の間の化学結合 (付加物) の形成が含まれます。 染色体異常の存在は、がんの発生に関連している可能性のある遺伝物質への影響を明確に示しています。 しかし、ヒトのがんリスク評価における分子疫学的所見の役割はまだ解決されておらず、これらの分析結果をどのように解釈すべきかをより正確に示すための研究が進行中です。
監視とスクリーニング
職業性がんの予防戦略は、ライフスタイルやその他の環境曝露に関連するがんの制御に適用される戦略とは異なります。 職業分野では、がんを制御するための主な戦略は、がんの原因物質への暴露を減らすか、完全になくすことです。 子宮頸がんや乳がんに適用されるようなスクリーニングプログラムによる早期発見に基づく方法は、労働衛生において非常に限られた重要性しかありませんでした。
監視
がんの発生率と職業に関する人口記録からの情報は、さまざまな職業におけるがんの頻度の監視に使用できます。 利用可能なレジストリに応じて、そのような情報を取得するためのいくつかの方法が適用されています。 制限と可能性は、レジストリ内の情報の品質に大きく依存します。 発病率 (がんの頻度) に関する情報は通常、地方または全国のがん登録 (下記参照)、または死亡診断書のデータから得られますが、年齢構成および職業グループの規模に関する情報は人口登録から得られます。
このタイプの情報の古典的な例は、XNUMX 世紀末から英国で出版された「職業上の死亡率に関する XNUMX 年の補足」です。 これらの出版物は、死因と職業に関する死亡診断書の情報を、人口全体における職業の頻度に関する国勢調査データとともに使用して、さまざまな職業における原因別の死亡率を計算します。 このタイプの統計は、既知のリスクがある職業におけるがんの頻度を監視するための便利なツールですが、これまで知られていないリスクを検出する能力は限られています。 このタイプのアプローチは、死亡診断書の職業コードと国勢調査データの体系的な違いに関連する問題も抱えている可能性があります。
北欧諸国における個人識別番号の使用は、職業に関する個々の国勢調査データをがん登録データと結び付け、さまざまな職業のがん率を直接計算する特別な機会を提供してきました。 スウェーデンでは、1960 年と 1970 年の人口調査とその後の数年間のがん発生率の恒久的な関連性が研究者に提供され、多数の研究に使用されてきました。 このSwedish Cancer-Environment Registryは、職業別に集計された特定のがんの一般的な調査に使用されています. この調査は、労働環境における危険を調査する政府委員会によって開始されました。 他の北欧諸国でも同様の連携が行われています。
一般に、定期的に収集されるがんの発生率と国勢調査のデータに基づく統計には、大量の情報を簡単に提供できるという利点があります。 この方法は、特定の被ばくに関連するのではなく、職業のみに関するがんの頻度に関する情報を提供します。 これは、同じ職業の個人間で曝露がかなり異なる可能性があるため、関連性のかなりの希薄化をもたらします。 コホート型(曝露した労働者グループのがん経験を、曝露していない労働者の年齢、性別、その他の要因と比較する)または症例対照型(曝露経験のある人々のグループの曝露経験を比較する)の疫学研究。癌は、一般集団のサンプルと比較されます) 詳細な曝露の説明のより良い機会を提供し、したがって、例えば、曝露-反応の傾向についてデータを調べることによって、観察されたリスク増加の一貫性を調査するより良い機会を提供します.
定期的に収集されるがん通知とともに、より洗練された曝露データを取得する可能性が、カナダの前向き症例対照研究で調査されました。 この研究は、1979 年にモントリオール大都市圏で開始されました。職業歴は、地域のがん登録に追加された男性から取得され、その後、職業衛生士による多数の化学物質への曝露について履歴がコード化されました。 その後、多くの物質に関連するがんのリスクが計算され、公表されました (Siemiatycki 1991)。
結論として、記録された情報に基づく監視データの継続的な作成は、職業別のがんの頻度を監視するための効果的で比較的簡単な方法を提供します。 達成された主な目的は既知のリスク要因の監視ですが、新しいリスクを特定する可能性は限られています。 登録ベースの研究は、有意に暴露された個人の割合がより正確にわかっていない限り、職業にリスクがないという結論に使用されるべきではありません。 ある職業のメンバーのうち、実際に暴露されているのは比較的少数のパーセンテージだけであることはよくあることです。 これらの個人にとって、その物質は相当な危険性を示す可能性がありますが、職業グループ全体を単一のグループとして分析した場合、これは観察できません (つまり、統計的に希釈されます)。
スクリーニング
早期診断を目的とした被ばく集団の職業がんのスクリーニングはめったに適用されませんが、被ばくをなくすことが困難な環境でテストされています。 たとえば、アスベストにさらされた人々の肺がんを早期に発見する方法に多くの関心が集まっています。 アスベストへの暴露では、暴露をやめた後でもリスクの増加が長期間持続します。 したがって、暴露された個人の健康状態を継続的に評価することは正当化されます。 胸部X線および喀痰の細胞学的検査が使用されています。 残念ながら、同等の条件下でテストした場合、これらの方法のいずれも死亡率を大幅に低下させることはありません。 この否定的な結果の理由の XNUMX つは、肺がんの予後は早期診断によってほとんど影響を受けないことです。 もう XNUMX つの問題は、X 線自体ががんの危険性を表していることです。これは、個人にとっては小さいものですが、多数の個人 (つまり、スクリーニングされたすべての人) に適用すると重大になる可能性があります。
ゴム産業などの特定の職業では、膀胱がんのスクリーニングも提案されています。 労働者の尿の細胞変化または変異原性の調査が報告されている。 しかし、集団スクリーニングのための次の細胞学的変化の価値は疑問視されており、尿中の変異原活性の増加の予後的価値は知られていないため、変異原性試験の価値はさらなる科学的評価を待っています.
スクリーニングの価値に関する判断は、曝露の強さ、したがって予想されるがんリスクの大きさにも依存します。 スクリーニングは、低レベルにさらされた大規模なグループよりも、高レベルの発がん物質にさらされた小さなグループでより正当化される可能性があります。
要約すると、現在の知識に基づいて推奨できる職業がんの日常的なスクリーニング方法はありません。 新しい分子疫学技術の開発により、がんの早期発見の可能性が高まる可能性がありますが、結論を出すにはさらに多くの情報が必要です。
がん登録
今世紀中に、世界中のいくつかの場所にがん登録が設置されました。 国際がん研究機関 (IARC) (1992) は、世界のさまざまな地域でのがん発生率に関するデータを一連の出版物「五大陸でのがん発生率」にまとめました。 この出版物の第 6 巻には、131 か国の 48 のがん登録がリストされています。
がん登録の潜在的な有用性を決定する XNUMX つの主な特徴は、明確に定義された対象地域 (関連する地理的領域を定義する) と、記録された情報の質と完全性です。 初期に設定されたこれらのレジストリの多くは、地理的に明確に定義されたエリアをカバーしておらず、むしろ病院の集水域に限定されています。
職業がんの予防におけるがん登録の潜在的な用途がいくつかあります。 全国をカバーする完全なレジストリと高品質の記録された情報により、集団におけるがんの発生率を監視する絶好の機会が得られます。 これには、人口データにアクセスして、年齢で標準化されたがんの発生率を計算する必要があります。 一部のレジストリには職業に関するデータも含まれているため、さまざまな職業でのがんリスクの監視が容易になります。
レジストリは、コホートと症例対照型の両方の疫学研究の症例を特定するための情報源としても役立つ可能性があります。 コホート研究では、コホートの個人識別データがレジストリと照合され、がんの種類に関する情報が取得されます (つまり、レコード リンケージ研究の場合と同様)。 これは、信頼できる識別システム (北欧諸国の個人識別番号など) が存在し、機密保持法がこのようなレジストリの使用を禁止していないことを前提としています。 ケースコントロール研究の場合、いくつかの実際的な問題が発生しますが、レジストリはケースの情報源として使用できます。 第一に、がん登録は、方法論的な理由から、最近診断された症例に関して完全に最新のものであるとは言えません。 報告システム、および取得した情報の必要なチェックと修正により、多少のタイムラグが生じます。 がんの診断後すぐに患者自身に連絡することが望ましい並行または前向きの症例対照研究では、通常、例えば病院の記録などを介して症例を特定する別の方法を設定する必要があります。 第二に、一部の国では、秘密保持法により、個人的に連絡を受ける可能性のある研究参加者の特定が禁止されています。
レジストリはまた、特定の職業または産業のコホート研究におけるがん頻度の比較に使用する背景がん率を計算するための優れた情報源を提供します。
がんの研究において、がん登録には、多くの国で一般的に見られる死亡登録よりもいくつかの利点があります。 がん診断の精度は、通常は死亡診断書データに基づく死亡登録よりも、がん登録の方が優れていることがよくあります。 別の利点は、がん登録が組織学的腫瘍タイプに関する情報を保持していることが多く、がんを患っている生存者の研究も可能であり、死亡者に限定されないことです。 何よりも、レジストリはがんの罹患率データを保持しており、急速に致命的ではない、および/またはまったく致命的ではないがんの研究を可能にします。
環境制御
既知または疑わしい発がん性物質への職場での曝露を減らすための主な戦略は XNUMX つあります。物質の排除、排出量の削減または換気の改善による曝露の低減、および労働者の個人的な保護です。
発がん性物質への曝露の真の閾値が存在するかどうか、それ以下ではリスクが存在しないかどうかについては、長い間議論されてきました. 多くの場合、リスクはゼロ エクスポージャーでゼロ リスクまで直線的に外挿されるべきであると想定されています。 これが事実である場合、どんなに低くても、完全にリスクがないと見なされる露出制限はありません. それにもかかわらず、多くの国では、一部の発がん性物質について暴露限界が定義されていますが、他の国では暴露限界値が割り当てられていません。
化合物の排除は、代替物質が導入された場合、および代替物質の毒性が置き換えられた物質の毒性よりも低くなければならない場合に問題を引き起こす可能性があります。
発生源でのばく露の低減は、プロセスのカプセル化と換気によって、プロセス化学物質に対して比較的容易に達成される可能性があります。 たとえば、塩化ビニルの発がん性が発見されたとき、いくつかの国では塩化ビニルの暴露限界値が XNUMX 分の XNUMX 以上引き下げられました。 この規格は当初、業界で達成することは不可能と考えられていましたが、その後の技術により、新しい制限に準拠できるようになりました。 発生源でのばく露の低減は、管理されていない条件下で使用される物質、または作業中に生成される物質 (例: モーターの排気ガス) に適用するのが難しい場合があります。 暴露限度を遵守するには、作業室の空気レベルを定期的に監視する必要があります。
除去または排出量の削減によって暴露を制御できない場合、個人用保護具の使用が暴露を最小限に抑えるための唯一の残りの方法です。 これらのデバイスは、フィルター マスクから空気供給のヘルメットや防護服にまで及びます。 適切な保護を決定する際には、暴露の主な経路を考慮する必要があります。 しかし、多くの個人用保護具は使用者に不快感を与え、フィルター マスクは呼吸抵抗を増加させます。 マスクの保護効果は一般的に予測不可能であり、マスクが顔にどれだけうまくフィットしているか、フィルターを交換する頻度など、いくつかの要因に依存します. 個人保護は最後の手段と考えるべきであり、被ばくを減らすより効果的な方法が失敗した場合にのみ試みるべきです。
研究アプローチ
既知の職業がんハザードの労働者へのリスクを軽減するためのプログラムまたは戦略の影響を評価する研究がほとんど行われていないことは驚くべきことです。 アスベストの可能性のある例外を除いて、そのような評価はほとんど行われていません。 職業がんを制御するためのより良い方法の開発には、現在の知識が実際にどのように活用されているかの評価が含まれる必要があります。
職場における職業発がん物質の管理を改善するには、労働安全衛生のさまざまな分野を開発する必要があります。 リスクを特定するプロセスは、職場での発がん性物質への暴露を減らすための基本的な前提条件です。 将来のリスク識別では、特定の方法論的問題を解決する必要があります。 より小さなリスクを検出するには、より洗練された疫学的手法が必要です。 調査中の物質の曝露と交絡曝露の可能性に関するより正確なデータが必要になります。 特定の標的臓器に送達された発がん物質の正確な投与量を記述するためのより洗練された方法も、暴露反応計算の能力を高めるでしょう。 今日、産業での雇用年数などの標的臓器線量の実際の測定に、非常に粗雑な代用品が使用されることは珍しくありません。 そのような線量の推定値が、線量の代用として使用される場合、かなり誤って分類されることは明らかです。 暴露反応関係の存在は、通常、病因学的関係の強力な証拠と見なされます。 しかし、その逆、つまり暴露反応関係が証明されていないことは、特に標的臓器線量の粗い測定値が使用された場合、必ずしもリスクが関与していないという証拠にはなりません。 標的臓器の線量を決定できれば、因果関係の証拠として、実際の線量反応の傾向がさらに重要になります。
分子疫学は急速に成長している研究分野です。 がん発生のメカニズムのさらなる解明が期待でき、発がん作用の早期発見の可能性は早期治療につながります。 さらに、発がん性暴露の指標は、新しいリスクの特定の改善につながります。
作業環境の監督および規制管理のための方法の開発は、リスクの特定方法と同様に必要です。 規制管理の方法は、欧米でもかなり異なります。 各国で使用されている規制のシステムは、社会政治的要因と労働者の権利の状況に大きく依存しています。 有毒物質への曝露の規制は、明らかに政治的決定です。 ただし、さまざまな種類の規制システムの影響に関する客観的な研究は、政治家や意思決定者のガイドとして役立つ可能性があります。
いくつかの特定の研究課題にも対処する必要があります。 発がん性物質の中止または物質への曝露の減少の予想される効果を説明する方法を開発する必要があります(つまり、介入の影響を評価する必要があります)。 リスク低減の予防効果の計算は、相互作用する物質を研究する際に特定の問題を引き起こします (例えば、アスベストとタバコの煙)。 相互作用するXNUMXつの物質のうちのXNUMXつを除去することの予防効果は、XNUMXつが単純な相加効果のみを有する場合よりも比較的大きい.
発がん物質の離脱の予想される効果に対する発がんの多段階理論の意味も、さらに複雑になります。 この理論は、癌の発生は、いくつかの細胞イベント (段階) を含むプロセスであると述べています。 発がん性物質は、初期段階または後期段階、またはその両方で作用する可能性があります。 たとえば、電離放射線は主に特定の種類のがんを誘発する初期段階に影響を与えると考えられていますが、ヒ素は主に肺がんの発生の後期段階で作用します。 タバコの煙は、発がんプロセスの初期段階と後期段階の両方に影響を与えます。 初期段階で関与する物質を中止した効果は、長期間にわたって集団のがん発生率の低下に反映されることはありませんが、「遅発性」発がん物質の除去は、数年以内にがん発生率の低下に反映されます。年。 これは、リスク軽減介入プログラムの効果を評価する際の重要な考慮事項です。
最後に、新しい予防因子の効果は、最近かなりの関心を集めています。 過去 XNUMX 年間に、果物や野菜を摂取することによる肺がんの予防効果に関する多数の報告が発表されました。 効果は非常に一貫して強力なようです。 たとえば、果物や野菜の摂取量が少ない人は、摂取量が多い人に比べて肺がんのリスクが XNUMX 倍になると報告されています。 したがって、果物と野菜の消費に関する個々のデータを分析に含めることができれば、職業性肺がんの将来の研究はより高い精度と妥当性を持つでしょう.
結論として、職業がんの予防の改善には、リスク特定のための改善された方法と規制管理の影響に関するより多くの研究の両方が必要です。 リスクを特定するために、疫学の発展は主により良い暴露情報に向けられるべきであり、実験分野では、がんリスクに関する分子疫学的方法の結果の検証が必要です。
概要
心血管疾患 (CVD) は、特に先進国において、労働人口の病気や死亡の最も一般的な原因の 1993 つです。 それらは発展途上国でも増加している(Wielgosz 15)。 先進工業国では、全労働者の 20 ~ 45% が、就業中のいずれかの時期に心血管疾患にかかり、その頻度は年齢とともに急激に上昇します。 64 歳から 1 歳までの死亡者のうち、男性の死亡の XNUMX 分の XNUMX 以上、女性の死亡の XNUMX 分の XNUMX 以上が、このグループの疾患によって引き起こされています (表 XNUMX を参照)。 近年、心血管疾患は閉経後の女性の最も多い死因となっています。
表 1. 1991 年と 1990 年の、選択した国の 45 ~ 54 歳と 55 ~ 64 歳の年齢層における心血管疾患による死亡率。
|
国 |
メンズ |
レディース |
||||||
|
45-54年 |
55-64年 |
45-54年 |
55-64年 |
|||||
|
レート |
% |
レート |
% |
レート |
% |
レート |
% |
|
|
ロシア** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
ポーランド** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
アルゼンチン* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
英国** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
アメリカ合衆国* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
ドイツ** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
イタリア* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
メキシコ** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
フランス** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
日本** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990年。 **1991年。 Rate = 住民 100,000 人あたりの死亡数。 % は、年齢グループのすべての死因からのものです。
それらの複雑な病因のために、心血管疾患の症例のごく一部しか職業病として認識されていません。 しかし、多くの国は、職業上の曝露が CVD (職業関連疾患と呼ばれることもある) の一因であることを認識しています。 労働条件と仕事の要求は、これらの疾患に至る多因子プロセスにおいて重要な役割を果たしますが、個々の原因要素の役割を確認することは非常に困難です. これらの構成要素は密接に変化する関係で相互作用し、多くの場合、病気は仕事に関連するものを含むさまざまな原因要因の組み合わせまたは蓄積によって引き起こされます.
読者は、心臓血管疾患の疫学、病態生理学、診断および治療の詳細について、標準的な心臓学のテキストを参照する必要があります。 この章では、職場で特に関係があり、仕事や職場環境の要因によって影響を受ける可能性が高い心血管疾患の側面に焦点を当てます。
労働力における心血管疾患の罹患率と死亡率
次の記事では、用語 心血管疾患 (CVDs) は、国際疾病分類 (ICD) の第 390 回改訂版 (World保健機関 (WHO) 459)。 WHO によって収集された国際統計とドイツで収集されたデータに基本的に基づいて、記事は CVD の有病率、新しい病気の発生率、および死亡、罹患率、障害の頻度について説明しています。
生産年齢人口における定義と有病率
冠動脈疾患 (ICD 410-414) 心筋の虚血をもたらすことは、特に先進国において、労働人口においておそらく最も重大な CVD です。 この状態は、主に動脈硬化によって引き起こされる問題である、心筋に栄養を供給する血管系の収縮に起因します。 労働年齢の男性の 0.9 ~ 1.5%、女性の 0.5 ~ 1.0% が罹患しています。
炎症性疾患 (ICD 420-423) は、心内膜、心臓弁、心膜、および/または心筋 (心筋) 自体に関与する可能性があります。 先進国では頻度が低く、成人人口の 0.01% をはるかに下回っていますが、おそらく栄養障害や感染症の有病率が高いことを反映して、発展途上国でより頻繁に見られます。
心調律障害 (ICD 427)は比較的まれですが、著名なプロスポーツ選手の障害や突然死の最近の事例に多くのメディアの注目が集まっています. 働く能力に重大な影響を与える可能性がありますが、多くの場合、無症候性で一時的なものです。
心筋症 (ICD 424) は、心臓の筋肉の拡大または肥厚を伴う状態であり、血管を効果的に狭め、心臓を弱体化させます。 近年、主に診断方法の改善により注目を集めていますが、その病因はしばしば不明瞭です。 それらは、感染症、代謝疾患、免疫疾患、毛細血管が関与する炎症性疾患、およびこの巻で特に重要な、職場での有毒物質への曝露に起因するとされています。 それらはXNUMXつのタイプに分けられます:
- 拡張—最も一般的な形態(5 万人あたり 15 ~ 100,000 例)で、心臓の機能低下に関連しています。
- 肥大—冠状動脈の相対的な機能不全をもたらす心筋の肥厚および拡大
- 制限的な—心筋の収縮が制限されるまれなタイプ。
高血圧 (ICD 401-405) (収縮期および/または拡張期血圧の上昇) は最も一般的な循環器疾患であり、先進国の労働者の 15 ~ 20% に見られます。 これについては、以下で詳しく説明します。
動脈硬化の変化 主要な血管 (ICD 440) では、高血圧に関連することが多く、それらが関与する臓器に疾患を引き起こします。 その中でも一番は、 脳血管疾患 (ICD 430-438)、梗塞および/または出血による脳卒中を引き起こす可能性があります。 これは働く人の 0.3 ~ 1.0% に発生し、最も一般的なのは 40 歳以上の人です。
冠動脈疾患、脳卒中、高血圧などのアテローム硬化性疾患は、労働人口で最も一般的な心血管疾患であり、多因子性であり、人生の早い段階で発症します。 それらは、次の理由から、職場で重要です。
- 労働力の非常に多くの割合が、無症候性または認識されていない形の心血管疾患を持っています
- その病気の発症は、労働条件や仕事の要求によって悪化するか、急性の症状を引き起こす可能性があります
- 心血管疾患の症候性段階の急性発症は、多くの場合、仕事および/または職場環境に起因します。
- 確立された心血管疾患を持つほとんどの人は、効果的なリハビリテーションと職業再訓練の後にのみ、時には生産的に働くことができます.
- 職場は、一次および二次予防プログラムにとって非常に有利な場です。
四肢の機能循環障害 (ICD 443) レイノー病、指の短期蒼白を含み、比較的まれです。 凍傷、塩化ビニルへの長期暴露、振動への手腕暴露などの一部の職業条件は、これらの障害を誘発する可能性があります。
脚の静脈の静脈瘤 (ICD 454)は、美容上の問題として不適切に却下されることが多く、特に妊娠中の女性によく見られます. 静脈壁が弱くなる遺伝的傾向が要因である可能性がありますが、それらは通常、静脈内の静圧が増加する間、動かずに同じ姿勢で長時間立っていることに関連しています. 結果として生じる不快感と脚の浮腫は、しばしば仕事の変更や修正を余儀なくさせます。
年間発生率
CVD の中で、高血圧症は 35 歳から 64 歳の働く人々の間で年間の新規発症率が最も高く、毎年その人口の約 1% で新規発症が発生します。 次に頻度が高いのは、冠状動脈性心疾患(年間男性 8 人あたり 92 ~ 10,000 人の急性心臓発作、年間女性 3 人あたり 16 ~ 10,000 人)および脳卒中(男性 12 人あたり年間 30 ~ 10,000 人、および 6年間 30 人の女性あたり 10,000 件まで)。 WHO-Monica プロジェクト (WHO-MONICA 1994; WHO-MONICA 1988) によって収集された世界的なデータによって示されるように、心臓発作の新規発生率が最も低いのは中国の男性とスペインの女性であり、最も高い率はスペインの女性であることがわかりました。スコットランドの男性と女性の両方。 これらのデータの重要性は、労働年齢人口では、心臓発作の犠牲者の 40 ~ 60% と脳卒中の犠牲者の 30 ~ 40% が最初のエピソードを生き延びられないことです。
死亡率
15 歳から 64 歳までの初等労働年齢では、CVD による死亡の 8 から 18% のみが 45 歳より前に発生します。ほとんどは 45 歳以降に発生し、年率は年齢とともに増加します。 変化している率は、国によってかなり異なります (WHO 1994b)。
表 1 は、一部の国における 45 歳から 54 歳および 55 歳から 64 歳の男性と女性の死亡率を示しています。 男性の死亡率は、対応する年齢の女性の死亡率より一貫して高いことに注意してください。 表 2 は、55 か国の 64 歳から XNUMX 歳までのさまざまな CVD による死亡率を比較したものです。
表 1. 1991 年と 1990 年の、選択した国の 45 ~ 54 歳と 55 ~ 64 歳の年齢層における心血管疾患による死亡率。
|
国 |
メンズ |
レディース |
||||||
|
45-54年 |
55-64年 |
45-54年 |
55-64年 |
|||||
|
レート |
% |
レート |
% |
レート |
% |
レート |
% |
|
|
ロシア** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
ポーランド** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
アルゼンチン* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
英国** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
アメリカ合衆国* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
ドイツ** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
イタリア* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
メキシコ** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
フランス** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
日本** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990年。 **1991年。 Rate = 住民 100,000 人あたりの死亡数。 % は、年齢グループのすべての死因からのものです。
表 2. 1991 年と 1990 年の特定の国の 55 歳から 64 歳のグループの特別な心血管診断グループの死亡率
|
診断グループ |
ロシア(1991) |
米国(1990) |
ドイツ(1991) |
フランス(1991) |
日本(1991) |
|||||
|
|
M |
F |
M |
F |
M |
F |
M |
F |
M |
F |
|
393-398 |
16.8 |
21.9 |
3.3 |
4.6 |
3.6 |
4.4 |
2.2 |
2.3 |
1.2 |
1.9 |
|
401-405 |
22.2 |
18.5 |
23.0 |
14.6 |
16.9 |
9.7 |
9.4 |
4.4 |
4.0 |
1.6 |
|
410 |
160.2 |
48.9 |
216.4 |
79.9 |
245.2 |
61.3 |
100.7 |
20.5 |
45.9 |
13.7 |
|
411-414 |
586.3 |
189.9 |
159.0 |
59.5 |
99.2 |
31.8 |
35.8 |
6.8 |
15.2 |
4.2 |
|
415-429 |
60.9 |
24.0 |
140.4 |
64.7 |
112.8 |
49.2 |
73.2 |
27.0 |
98.7 |
40.9 |
|
430-438 |
385.0 |
228.5 |
54.4 |
42.2 |
84.1 |
43.8 |
59.1 |
26.7 |
107.3 |
53.6 |
|
440 |
|
|
4.4 |
2.1 |
11.8 |
3.8 |
1.5 |
0.3 |
0.3 |
0.1 |
|
合計 390 ~ 459 |
1,290 |
559 |
623 |
273 |
597 |
213 |
311 |
94 |
281 |
119 |
人口 100,000 人あたりの死亡者数。 M=男性; F=女性。
労働障害と早期退職
仕事から失われた時間に関する診断関連の統計は、障害による早期退職の場合よりも診断の指定が通常正確ではないにもかかわらず、労働人口に対する罹患率の影響に関する重要な視点を表しています。 通常、従業員 10,000 人あたりのケースで表されるケース率は、疾患カテゴリの頻度の指標を提供し、ケースごとの平均損失日数は、特定の疾患の相対的な深刻度を示します。 このように、Allgemeinen Ortskrankenkasse がまとめた西ドイツの 10 万人の労働者に関する統計によると、7.7 年から 1991 年にかけて、CVD は障害全体の 92% を占めていたが、その期間の症例数は全体の 4.6% に過ぎなかった (表 3 )。 病気のために労働能力が低下した場合に早期退職が提供される一部の国では、障害のパターンは CVD のさまざまなカテゴリの率を反映しています。
表 3. 576,079 年から 1990 年までのドイツ西部における就労能力の低下 (N = 92) および診断関連の就労障害による早期年金受給者* の心血管疾患の割合
|
診断グループ |
主な病気の原因 |
早期退職へのアクセス; 早期退職者100,000万人あたりの人数 |
1990 ~ 92 年の平均年間労働障害 |
||||
|
100,000 人あたりの雇用数 |
XNUMXケースあたりの期間(日) |
||||||
|
メンズ |
レディース |
メンズ |
レディース |
メンズ |
レディース |
||
|
390-392 |
急性リウマチ熱 |
16 |
24 |
49 |
60 |
28.1 |
32.8 |
|
393-398 |
慢性リウマチ性心疾患 |
604 |
605 |
24 |
20 |
67.5 |
64.5 |
|
401-405 |
高血圧症、高血圧症 |
4,158 |
4,709 |
982 |
1,166 |
24.5 |
21.6 |
|
410-414 |
虚血性心疾患 |
9,635 |
2,981 |
1,176 |
529 |
51.2 |
35.4 |
|
410、412 |
急性および既存の心筋梗塞 |
2,293 |
621 |
276 |
73 |
85.8 |
68.4 |
|
414 |
冠動脈疾患 |
6,932 |
2,183 |
337 |
135 |
50.8 |
37.4 |
|
415-417 |
肺循環疾患 |
248 |
124 |
23 |
26 |
58.5 |
44.8 |
|
420-429 |
その他の非リウマチ性心疾患 |
3,434 |
1,947 |
645 |
544 |
36.3 |
25.7 |
|
420-423 |
炎症性心疾患 |
141 |
118 |
20 |
12 |
49.4 |
48.5 |
|
424 |
心臓弁障害 |
108 |
119 |
22 |
18 |
45.6 |
38.5 |
|
425 |
心筋症 |
1,257 |
402 |
38 |
14 |
66.8 |
49.2 |
|
426 |
刺激性能障害 |
86 |
55 |
12 |
7 |
39.6 |
45.0 |
|
427 |
心調律障害 |
734 |
470 |
291 |
274 |
29.3 |
21.8 |
|
428 |
心不全 |
981 |
722 |
82 |
61 |
62.4 |
42.5 |
|
430-438 |
脳血管疾患 |
4,415 |
2,592 |
172 |
120 |
75.6 |
58.9 |
|
440-448 |
動脈、細動脈および毛細血管の疾患 |
3,785 |
1,540 |
238 |
90 |
59.9 |
44.5 |
|
440 |
動脈硬化 |
2,453 |
1,090 |
27 |
10 |
71.7 |
47.6 |
|
443 |
レイノー病およびその他の血管疾患 |
107 |
53 |
63 |
25 |
50.6 |
33.5 |
|
444 |
動脈塞栓症および血栓症 |
219 |
72 |
113 |
34 |
63.3 |
49.5 |
|
451-456 |
静脈の病気 |
464 |
679 |
1,020 |
1,427 |
22.9 |
20.3 |
|
457 |
リンパ節の非感染性疾患 |
16 |
122 |
142 |
132 |
10.4 |
14.2 |
|
458 |
低血圧 |
29 |
62 |
616 |
1,501 |
9.4 |
9.5 |
|
459 |
その他の循環器疾患 |
37 |
41 |
1,056 |
2,094 |
11.5 |
10.2 |
|
390-459 |
総心血管疾患 |
26,843 |
15,426 |
6,143 |
7,761 |
29.6 |
18.9 |
*早期年金受給者: 旧ドイツ連邦共和国の法定年金保険、勤労障害 AOK-West。
心血管疾患における危険因子の概念
危険因子とは、個人の遺伝的、生理学的、行動的、および社会経済的特性であり、残りの集団よりも特定の健康問題または疾患を発症する可能性が高い集団のコホートにそれらを配置します。 通常、単一の正確な原因がない多因子疾患に適用されます。 一次予防措置の候補を特定し、対象となる危険因子を制御する予防プログラムの有効性を評価するのに特に役立ちます。 それらの開発は、米国マサチューセッツ州フラミンガムで行われた冠動脈疾患と脳卒中のフラミンガム研究、その他の疫学研究、介入研究、実験研究など、大規模な前向き集団研究によるものです。
危険因子は確率の表現にすぎないことを強調しておく必要があります。つまり、絶対的なものでも、診断的なものでもありません。 特定の病気の危険因子が XNUMX つ以上あるからといって、必ずしもその人がその病気を発症するわけではなく、危険因子をまったく持たない人がその病気を免れるわけでもありません。 危険因子は、定義された将来の期間内に特定の病気または病気のグループを発症する可能性に影響を与える個人の特性です。 リスク要因のカテゴリには次のものがあります。
- 高血圧、脂質代謝障害、太りすぎ、糖尿病などの身体的要因
- 喫煙、栄養不足、運動不足、タイプAの性格、アルコールの多量摂取、薬物乱用などの行動要因
- 職業的、社会的、および私的領域での暴露を含む緊張。
当然のことながら、遺伝的および素因要因も、高血圧、真性糖尿病、および脂質代謝障害に関与しています。 危険因子の多くは、冠状動脈性心疾患の発症の重要な前提条件である動脈硬化の発症を促進します。
いくつかの危険因子は、個人を複数の病気の発症の危険にさらす可能性があります。 たとえば、喫煙は冠動脈疾患、脳卒中、肺がんに関連しています。 同時に、個人は特定の疾患の複数の危険因子を持っている可能性があります。 これらは相加的かもしれませんが、多くの場合、危険因子の組み合わせは乗法的かもしれません。 冠状動脈性心疾患および脳卒中の主な危険因子として、身体的要因およびライフスタイル要因が特定されています。
高血圧
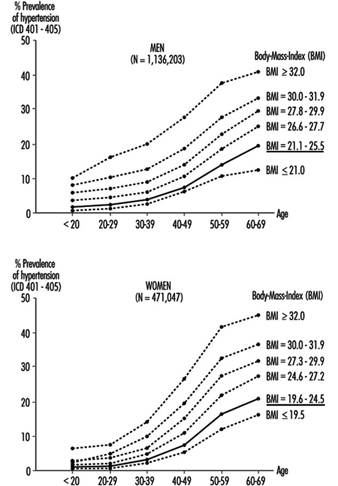
高血圧 (血圧の上昇) は、それ自体が疾患であり、冠状動脈性心疾患 (CHD) および脳卒中の主要な危険因子の 90 つです。 WHO の定義によると、拡張期血圧が 140 mm Hg 未満、収縮期血圧が 90 mm Hg 未満の場合、血圧は正常です。 閾値または境界高血圧では、拡張期は 94 ~ 140 mm Hg の範囲であり、収縮期は 159 ~ 95 mm Hg の範囲です。 拡張期血圧が 160 mm Hg 以上で、収縮期血圧が XNUMX mm Hg 以上の人は、高血圧であると指定されています。 しかし、研究によると、そのような厳しい基準は完全に正しいわけではありません。 血圧が「不安定」な人もいます。血圧は、その時の状況に応じて、正常レベルと高血圧レベルの間で変動します。 さらに、特定のカテゴリに関係なく、圧力が通常のレベルを超えて上昇するにつれて、相対リスクが直線的に進行します。
たとえば、米国では、55 歳から 61 歳の男性の CHD と脳卒中の発生率は、血圧が正常な人の年間 1.61% であるのに対し、高血圧の人では年間 4.6% でした (National Heart, Lung and Blood (National Heart, Lung and Blood))。研究所 1981)。
WHO-MONICA の研究によると、94 mm Hg を超える拡張期血圧は、2 ~ 36 歳の人口の 35 ~ 64% に見られました。 中央ヨーロッパ、北ヨーロッパ、東ヨーロッパの多くの国(ロシア、チェコ共和国、フィンランド、スコットランド、ルーマニア、フランス、ドイツの一部、マルタなど)では、30 歳から35、スペイン、デンマーク、ベルギー、ルクセンブルグ、カナダ、米国を含む国では、対応する数字は54%未満でした(WHO-MONICA 20). 年齢が上がるにつれて割合が高くなる傾向があり、人種差があります。 (少なくとも米国では、高血圧は白人集団よりもアフリカ系アメリカ人に多くみられます。)
高血圧を発症するリスク
高血圧を発症する重要な危険因子は、過剰な体重、高塩分摂取量、一連の他の栄養要因、高アルコール消費、運動不足、およびストレスを含む心理社会的要因です (Levi 1983)。 さらに、相対的な重要性がまだ完全には理解されていない特定の遺伝的要素があります (WHO 1985)。 頻繁な家族性高血圧は危険であると考えるべきであり、ライフスタイル要因の管理に特別な注意を払う必要があります。
心理社会的および精神物理学的要因は、仕事と関連して、特に短期的な血圧上昇の場合、高血圧の発症に影響を与える可能性があるという証拠があります. 特定のホルモン (アドレナリンとノルアドレナリン) およびコルチゾール (Levi 1972) の濃度の増加が見られ、単独で、または高塩分摂取と組み合わせて、血圧の上昇につながる可能性があります。 仕事のストレスも高血圧に関係しているようです。 航空交通の強度と用量効果関係が示されました (Levi 1972; WHO 1985) さまざまな高度な精神的緊張を持つ航空交通管制官のグループを比較しました。
高血圧の治療
高血圧症は、症状がなくても治療できますし、治療する必要があります。 体重管理、ナトリウム摂取量の削減、定期的な運動などのライフスタイルの変化と、必要に応じて降圧薬を組み合わせることで、定期的に血圧が低下し、多くの場合正常なレベルになります。 残念なことに、高血圧であることが判明した多くの人は、適切な治療を受けていません。 WHO-MONICA の研究 (1988 年) によると、ロシア、マルタ、ドイツ東部、スコットランド、フィンランド、イタリアでは 20 年代半ばに適切な治療を受けていた高血圧女性は 1980% 未満でしたが、アイルランドの男性は同等の数値でした。ドイツ、中国、ロシア、マルタ、フィンランド、ポーランド、フランス、イタリアは 15% 未満でした。
高血圧の予防。
高血圧予防の本質は、定期的なスクリーニングまたは健康診断プログラムを通じて血圧上昇のある個人を特定し、上昇の程度と期間を確認するために繰り返しチェックし、無期限に維持される適切な治療計画を開始することです. 高血圧の家族歴がある人は、より頻繁に血圧をチェックし、それらが提示する可能性のある危険因子を排除または制御するように指導する必要があります. アルコール乱用の管理、体力トレーニングと体力、通常の体重維持、心理的ストレスを軽減する努力はすべて、予防プログラムの重要な要素です。 騒音や過剰な熱を減らすなどの職場環境の改善は、その他の予防策です。
職場は、従業員の高血圧の検出、監視、および管理を目的としたプログラムにとって、他に類を見ない有利な場です。 利便性と低コストまたは無料は、参加者にとって魅力的であり、同僚からの同調圧力のプラスの効果は、彼らのコンプライアンスとプログラムの成功を強化する傾向があります.
高脂血症
多くの長期にわたる国際研究により、脂質代謝の異常と CHD および脳卒中のリスク増加との間の説得力のある関係が実証されています。 これは、総コレステロールと LDL (低密度リポタンパク質) および/または低レベルの HDL (高密度リポタンパク質) の上昇に特に当てはまります。 最近の研究は、過剰なリスクを異なるリポタンパク質画分と関連付けるさらなる証拠を提供しています (WHO 1994a)。
6.5 年代半ばの世界的な WHO-MONICA 研究によって、総コレステロール値が上昇する頻度 >>1980 mmol/l) は、人口グループによってかなり異なることが示されました (WHO-MONICA 1988)。 労働年齢人口(35~64 歳)の高コレステロール血症の割合は、男性で 1.3~46.5%、女性で 1.7~48.7% の範囲でした。 範囲はほぼ同じでしたが、異なる国の研究グループの平均コレステロール値は大きく異なりました。中国 (6 mmol/l) や日本 (4.1 mmol/l) などの東アジア諸国では平均値が低かった。 両方の領域で、平均値は 5.0 mmol/l (6.5 mg/dl) 未満でした。これは、正常のしきい値として指定されたレベルです。 ただし、血圧に関して上記で述べたように、正常と異常の間の明確な境界ではなく、レベルが上昇するにつれてリスクが徐々に増加します. 実際、250 mg/dl の総コレステロール値を超えてはならない最適値として定めている専門家もいます。
性別が要因であり、女性は平均して HDL レベルが低いことに注意する必要があります。 これは、労働年齢の女性が CHD による死亡率が低い理由の XNUMX つかもしれません。
遺伝性高コレステロール血症の比較的少数の個人を除いて、コレステロールレベルは一般に、コレステロールと飽和脂肪が豊富な食品の食事摂取を反映しています. 総脂肪摂取量を減らし、多価不飽和脂肪を代用した、果物、植物製品、魚に基づく食事は、一般的に低コレステロール値と関連しています. その役割はまだ完全には解明されていませんが、抗酸化物質 (ビタミン E、カロテン、セレンなど) の摂取もコレステロール値に影響を与えると考えられています。
リポタンパク質の「保護」形態である HDL コレステロールの高レベルに関連する要因には、人種 (黒人)、性別 (女性)、標準体重、運動、適度なアルコール摂取が含まれます。
社会経済レベルも重要な役割を果たしているようであり、少なくとも先進国では西ドイツのように、教育レベルが低い (12 年未満の就学) 人々の集団グループでコレステロール値が高いことが発見されました。 1993 年間の教育を修了する (Heinemann XNUMX)。
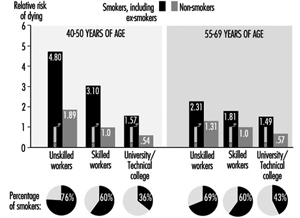
タバコの喫煙
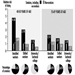
喫煙は、CVD の最も重要な危険因子の 1 つです。 タバコの喫煙によるリスクは、喫煙するタバコの本数、喫煙している期間、喫煙を開始した年齢、吸い込む量、および吸気中のタール、ニコチン、一酸化炭素の含有量に直接関係しています。煙。 図 XNUMX は、非喫煙者と比較して喫煙者の CHD 死亡率が著しく増加していることを示しています。 このリスクの増加は、男性と女性の両方で、すべての社会経済階級で実証されています。
たばこの使用を中止すると、たばこの喫煙の相対リスクは低下します。 これは漸進的です。 約 XNUMX 年間の禁煙の後、リスクは喫煙したことのない人のレベルまでほぼ下がります。
最近の証拠によると、「受動喫煙」(つまり、他人が吸った紙巻たばこの煙を受動的に吸入すること) を吸う人も重大な危険にさらされていることが示されています (Wells 1994; Glantz and Parmley 1995)。
国際的な WHO-MONICA 研究 (1988 年) で示されているように、喫煙率は国によって異なります。 35 歳から 64 歳の男性の割合が最も高かったのは、ロシア、ポーランド、スコットランド、ハンガリー、イタリア、マルタ、日本、中国でした。 女性の喫煙者は、スコットランド、デンマーク、アイルランド、米国、ハンガリー、ポーランドでより多く見られました (最近のポーランドのデータは大都市に限られています)。
社会的地位と職業レベルは、労働者の喫煙レベルの要因です。 たとえば、図 1 は、東ドイツの男性の喫煙者の割合が社会階級が低いほど増加していることを示しています。 逆は、喫煙者の数が比較的少ない国で見られ、社会的レベルの高い人々の間でより多くの喫煙が見られます. 東ドイツでは、「通常の」勤務スケジュールと比較して、交替勤務者の間で喫煙がより頻繁に行われています。
図 1. 喫煙者 (元喫煙者を含む) および非喫煙者、標準体重、熟練労働者 (男性) と比較した、東ドイツの職業医療検査に基づく、喫煙者 (元喫煙者を含む) および社会階級の心血管疾患による相対死亡リスク、死亡率 1985-89、N = 2.7 万人年。
偏った栄養、塩分摂取
ほとんどの先進国では、伝統的な低脂肪の栄養は、高カロリー、高脂肪、低炭水化物、甘すぎる、または塩辛い食生活に取って代わられています. これは、心血管リスクの高い要素として、太りすぎ、高血圧、および高コレステロール値の発生に寄与します. 飽和脂肪酸の割合が高い動物性脂肪の大量消費は、LDLコレステロールの増加とリスクの増加につながります. 野菜由来の脂肪は、これらの物質がはるかに少ない(WHO 1994a)。 食習慣は、社会経済的レベルと職業の両方とも強く関連しています。
太り過ぎ
過体重 (筋肉量の増加ではなく、過剰な脂肪または肥満) は、直接的な重要性が低い心血管リスク要因です。 過剰な脂肪分布(腹部肥満)の男性パターンは、女性(骨盤)タイプの脂肪分布よりも心血管および代謝の問題のリスクが高いという証拠があります.
過体重は、高血圧、高コレステロール血症、糖尿病と関連しており、男性よりも女性の方がはるかに大きく、年齢とともに増加する傾向があります (Heuchert and Enderlein 1994) (図 2)。 また、筋骨格系の問題や変形性関節症の危険因子でもあり、運動をより困難にします. 大幅な太りすぎの頻度は、国によって大きく異なります。 WHO-MONICA プロジェクトが実施した無作為人口調査では、チェコ共和国、東ドイツ、フィンランド、フランス、ハンガリー、ポーランド、ロシア、スペイン、ユーゴスラビアの 20 歳から 35 歳までの女性の 64% 以上、およびリトアニア、マルタ、ルーマニア。 中国、日本、ニュージーランド、スウェーデンでは、この年齢層の男女で有意に太りすぎている人は 10% 未満でした。
太りすぎの一般的な原因には、家族的要因 (一部は遺伝的なものもありますが、一般的な食習慣を反映していることが多い)、過食、高脂肪および高炭水化物の食事、運動不足などがあります。 太りすぎは、社会経済的下位層、特に女性の間でより一般的である傾向があり、他の要因の中でもとりわけ、経済的制約により、よりバランスの取れた食事の利用が制限されています. ドイツの人口調査では、教育レベルの低い人々の大幅な太りすぎの割合は、教育レベルの高い人々の 3 倍から 5 倍高く、一部の職業、特に食品の準備、農業、およびある程度の交代勤務では、太りすぎの人の割合が高い (図 3) (Heinemann 1993)。
図 2. 東ドイツの産業医療検査における、年齢、性別、および肥満度指数 (BMI) による XNUMX 段階の相対体重別の高血圧症の有病率 (通常の BMI 値には下線が引かれています)。
図 3. ドイツ (人口 25 ~ 64 歳) における教育期間 (就学年数) ごとの太りすぎの相対リスク。
運動不足
高血圧、太りすぎ、糖尿病と仕事中および/または仕事外での運動不足との密接な関連により、運動不足がCHDおよび脳卒中の重大な危険因子になっています(Briazgounov 1988; WHO 1994a)。 他のすべての危険因子を一定に保つと、高強度の運動を定期的に行っている人は、座りっぱなしの生活を送っている人よりも死亡率が低いことが多くの研究で示されています。
運動量は、その持続時間と達成された身体的作業の量、または運動によって誘発された心拍数の増加の程度と、その心拍数が安静レベルに戻るのに必要な時間のいずれかを記録することによって容易に測定されます. 後者は、心臓血管のフィットネスレベルの指標としても役立ちます。定期的な身体トレーニングでは、心拍数の増加が少なくなり、特定の運動強度の安静時の心拍数にすばやく戻ります.
職場の体力プログラムは、心臓血管の健康を高めるのに効果的であることが示されています. これらの参加者は、タバコの喫煙をやめ、適切な食事にもっと注意を払う傾向があり、CHD と脳卒中のリスクを大幅に減らします。
アルコール
多量のアルコール摂取、特にアルコール度数の高い蒸留酒の飲酒は、高血圧、脳卒中、および心筋症のリスクを高めることに関連しており、適度なアルコール摂取、特にワインの摂取は、CHD のリスクを低下させることがわかっています (WHO 1994a)。 これは、一般的に「ハード」リカーよりもワインを好む先進国の上位社会層の間でCHD死亡率が低いことに関連しています。 彼らのアルコール摂取量はワインを飲む人と似ているかもしれませんが、ビールを飲む人は余分な体重を蓄積する傾向があり、上記のようにリスクを高める可能性があることにも注意してください.
社会経済的要因
英国、スカンジナビア、西ヨーロッパ、米国、および日本における死亡登録死亡率研究の分析によって、社会経済的地位と CVD のリスクとの間の強い相関関係が実証されています。 たとえば、ドイツ東部では、心血管疾患による死亡率は、下層階級よりも上層社会階級の方がかなり低くなっています (図 1 を参照) (Marmot and Theorell 1991)。 一般的な死亡率が低下しているイングランドとウェールズでは、上層階級と下層階級の間の相対的な格差が拡大しています。
社会経済的地位は通常、職業、職業上の資格と地位、教育水準、場合によっては所得水準などの指標によって定義されます。 これらは、生活水準、栄養パターン、自由時間の活動、家族の規模、医療へのアクセスに容易に変換されます。 前述のように、行動上の危険因子 (喫煙や食事など) と身体的な危険因子 (過体重、高血圧、高脂血症など) は、社会階級や職業グループによってかなり異なります (Mielck 1994; Helmert、Shea、および Maschewsky Schneider 1995)。
職業心理社会的要因とストレス
職業ストレス
職場における心理社会的要因は、主に、労働環境、仕事の内容、仕事の要求、技術的・組織的条件の複合効果を指し、能力、心理的感受性などの個人的要因、そして最後に健康指標も指します (Karasek and Theorell 1990; Siegrist 1995)。
すでに心血管疾患に苦しんでいる人々に対する急性ストレスの役割は争われていません. ストレスは、狭心症、リズム障害、心不全のエピソードにつながります。 また、脳卒中や心臓発作を引き起こす可能性もあります。 この文脈では、ストレスは一般に、急性の身体的ストレスを意味すると理解されています。 しかし、急性の心理社会的ストレスもこれらの影響を与える可能性があるという証拠が増えています. 1950年代の研究によると、一度に1994つの仕事をしている、または長時間残業している人は、若くても心臓発作のリスクが比較的高い. 他の研究では、同じ仕事でも、仕事と時間のプレッシャーが大きく、仕事で頻繁に問題を抱えている人は、リスクが大幅に高いことが示されました (Mielck XNUMX)。
過去 15 年間の仕事のストレスに関する研究では、仕事のストレスと心血管疾患の発生率との因果関係が示唆されています。 これは、心血管死亡率だけでなく、冠動脈疾患や高血圧の頻度にも当てはまります (Schnall、Landsbergis、および Baker 1994)。 Karasek の仕事の緊張モデルは、心血管疾患の発生率の増加につながる可能性のある XNUMX つの要因を定義しました。
- 仕事の需要の程度
- 意思決定の自由度の広さ。
後にジョンソンは、社会的支援の程度を第 1995 の要因として追加した (Kristensen XNUMX)。 百科事典. 章 心理社会的および組織的要因 タイプ A のパーソナリティなどの個人的要因や、ストレスの影響を克服するための社会的支援やその他のメカニズムについての議論が含まれます。
心血管疾患のリスク増加につながる要因の影響は、個人的なものであれ状況によるものであれ、「対処メカニズム」、つまり問題を認識し、状況を最大限に活用しようとすることによってそれを克服することによって減らすことができます.
これまで、個人を対象とした対策は、仕事のストレスによる健康への悪影響の防止において優勢でした。 仕事の組織化の改善と従業員の意思決定の自由度の拡大がますます利用されており (例えば、行動調査と団体交渉。ドイツでは、職業の質と健康のサークル)、生産性の改善を達成するだけでなく、労働を人間化することによって仕事を人間化しています。応力負荷 (Landsbergis et al. 1993)。
夜勤・交替勤務
国際文献の多数の出版物が、夜勤や交替勤務によってもたらされる健康リスクを取り上げています。 交替勤務は、その他の関連する (間接的なものを含む) 仕事関連の要求や期待要因とともに、悪影響をもたらすリスク要因の XNUMX つであることが一般に認められています。
過去 1982 年間、交替勤務に関する研究では、夜勤や交替勤務が心血管疾患、特に虚血性心疾患や心筋梗塞の頻度、および心血管の危険因子に及ぼす長期的な影響に対処することが増えてきました。 特にスカンジナビアからの疫学的研究の結果は、虚血性心疾患と心筋梗塞のリスクが交替制労働者に推定されることを認めている (Alfredsson, Karasek and Theorell 1985; Alfredsson, Spetz and Theorell 1986; Knutsson et al. 1993; Tüchsen 7 )。 デンマークでは、女性だけでなく男性の心血管疾患の 1991% が交替勤務に起因するとさえ推定されています (Olsen and Kristensen XNUMX)。
夜勤労働者と交代勤務労働者は心血管疾患のリスクが高い (推定相対リスクは約 1.4) という仮説は、日勤労働者と比較して交替労働者の高血圧や脂肪酸レベルなどの心血管リスク要因を考慮した他の研究によって裏付けられています。 夜勤や交替勤務は、血圧や高血圧の上昇、トリグリセリドおよび/または血清コレステロールの上昇を引き起こす可能性があることがさまざまな研究で示されています (総コレステロールの HDL コレステロールの正常範囲の変動も同様です)。 これらの変化は、その他の危険因子 (長時間の喫煙やシフト労働者の過体重など) とともに、アテローム硬化性疾患による罹患率と死亡率の増加を引き起こす可能性があります (DeBacker et al. 1984; DeBacker et al. 1987; Härenstam et al. 1987; Knutsson 1989; Lavie et al. 1989; Lennernäs, Åkerstedt and Hambraeus 1994; Orth-Gomer 1983; Romon et al. 1992)。
全体として、交替勤務とアテローム性動脈硬化の間の因果関係の可能性の問題は、病態機序が十分に解明されていないため、現時点では明確に答えることはできません。 文献で議論されている可能性のあるメカニズムには、栄養と喫煙習慣の変化、睡眠の質の低下、脂質レベルの上昇、社会的および心理的要求による慢性的なストレス、および概日リズムの乱れが含まれます. Knutsson (1989) は、交替勤務が慢性疾患に及ぼす長期的な影響について、興味深い病因を提唱しました。
職業分野では、他のストレスを誘発する労働条件(騒音、化学危険物、心理社会的ストレス、単調など)が交替勤務に関連しているため、リスク推定に対するさまざまな関連属性の影響はほとんど研究されていません。 不健康な栄養習慣や喫煙習慣が交替勤務に関連していることが多いという観察から、交替勤務労働者の心血管疾患のリスク増加は、直接的な原因よりも、不健康な行動 (喫煙、栄養不足など) の間接的な結果であると結論付けられることがよくあります。夜間または交替勤務の結果 (Rutenfranz、Knauth、Angersbach 1981)。 さらに、交替制勤務がこの行為を促進するのか、それとも違いが主に職場と職業の選択に起因するのかについての明白な仮説を検証する必要があります。 しかし、未回答の質問に関係なく、心血管予防プログラムでは、リスクグループとして夜間およびシフト労働者に特別な注意を払う必要があります.
まとめ
要約すると、危険因子は、個人および個人のグループについて個別に評価できる、さまざまな遺伝的、身体的、生理学的、行動的、および心理社会的特性を表しています。 全体として、それらは CVD、またはより正確にはこの記事の文脈では、CHD または脳卒中が発症する可能性を反映しています。 多因子性疾患の原因と病因を解明することに加えて、それらの主な重要性は、危険因子の除去または制御の対象となる個人を描写することです。これは、職場に見事に適した演習であり、時間をかけて繰り返されるリスク評価により、その成功が実証されます。予防努力。
リハビリテーションおよび予防プログラム
認知された CVD を持つほとんどの人は、現代の職場で見られるほとんどの仕事で効果的かつ生産的に働くことができます。 ほんの数十年前、急性心筋梗塞を生き延びた個人は、綿密な監督と強制的な不活動の下で、何週間も何ヶ月も甘やかされ、甘やかされていました. 検査による診断の確認は、その個人を「永続的かつ完全な障害者」と分類することを正当化するのに十分でした. 心臓の状態のより正確な評価と、そのようなラベルを受け入れることができない、または受け入れない人々の好ましい経験を提供する新しい診断技術は、早期の職場復帰と最適なレベルの活動が可能であるだけでなく、望ましいことをすぐに実証しました (Edwards 、McCallum and Taylor 1988; Theorell et al. 1991; Theorell 1993)。 今日、患者は、梗塞の急性の影響が治まるとすぐに監督下での身体活動を開始し、多くの場合、以前の 6 ~ 8 週間の強制的な退院ではなく、数日で退院し、多くの場合、数週間以内に仕事に戻ります。 . 血管形成術、バイパス手術、さらには心臓移植などの外科的処置が望ましく実行可能であれば、冠動脈血流を改善することができますが、CHD の危険因子の食事療法、運動、および制御を特徴とするレジメンにより、進行を最小限に抑えることができます (または逆転させることさえできます)。冠動脈アテローム性動脈硬化の。
心血管疾患の急性期、しばしば生命を脅かす段階が克服されたら、入院中または診療所滞在中の早期に受動的運動とそれに続く能動的運動を開始する必要があります。 心臓発作では、個人が大きな困難なく階段を上れるようになると、この段階は完了します。 同時に、個人は、適切な食事、心血管コンディショニングエクササイズ、十分な休息とリラクゼーション、およびストレス管理を含むリスク予防法で訓練されます. リハビリテーションのこれらの段階では、家族、友人、同僚からのサポートが特に役立ちます (Brusis and Weber-Falkensammer 1986)。 このプログラムは、訓練を受けた医師の監督の下、リハビリテーション施設または歩行可能な「心臓グループ」で実行できます (Halhubar and Traencker 1986)。 ライフスタイルと行動の危険因子を制御し、ストレスを制御することに焦点を当てると、再梗塞やその他の心血管系の問題のリスクが測定可能なほど減少することが示されています.
プログラム期間中、主治医は雇用主(特に企業医がいる場合は企業医)と連絡を取り合い、回復の見通しと障害期間の推定期間について話し合い、特別な取り決めの実現可能性を探る必要があります。仕事への早期復帰を可能にするために必要な場合があります。 仕事が待っていて、仕事に戻ることができると期待されているという労働者の知識は、回復を促進するための強力な動機付け要因です. 仕事を休む期間が長くなると、リハビリテーションの効果が薄れることが、経験から十分に証明されています。
仕事や職場での望ましい調整が不可能または実現不可能な場合、再訓練と適切な仕事の配置により、不必要な無効主義を回避できます。 特別に保護されたワークショップは、脳卒中、うっ血性心不全、狭心症の重篤な影響の治療を受けている間、長期間仕事を休んでいた人々が職場に復帰するのに役立つことがよくあります.
職場復帰後は、主治医と産業医による継続的な監視が非常に望ましい。 定期的な医学的評価は、最初は頻繁に行われますが、回復が確実になるにつれて長くなります。これは、労働者の心血管状態の評価、維持療法の投薬やその他の要素の調整、ライフスタイルと行動に関する推奨事項の順守の監視に役立ちます。 これらの検査で満足のいく結果が得られれば、労働者が職場に完全に統合されるまで、仕事の制限や制限を徐々に緩和することができます。
職場の健康増進および予防プログラム
職業上の病気やけがの防止は、組織の労働安全衛生プログラムの主要な責任です。 これには、一次予防 (すなわち、作業環境または仕事を変更することによる潜在的な危険および負担の特定および除去または制御) が含まれます。 これは、除去できない既存の危険や負担の影響から労働者を保護する二次予防手段 (すなわち、個人用保護具および定期的な医学的監視検査) によって補完されます。 職場の健康増進および予防 (HPP) プログラムは、これらの目標を超えています。 彼らは、ライフスタイル、行動上の危険因子、ストレスの排除または対処などに関連する健康を意識した行動に重点を置いています。 それらは、特に CVD の予防において非常に重要です。 職業上の健康における環境と健康の監視に関する WHO 委員会によって策定された HPP の目標は、単に病気や怪我がないことを超えて、幸福と機能的能力を含むように拡張されています (WHO 1973)。
HPP プログラムの設計と操作については、この章の別の場所で詳しく説明します。 ほとんどの国では、CVD の予防に特に力を入れています。 たとえば、ドイツでは、「Have a heart for your heart」プログラムが、健康保険会社によって組織された心臓健康サークルを補完しています (Murza and Laaser 1990, 1992)。英国とオーストラリアの「Take Heart」運動は、同様の目標を持っています。 (グラスゴーら 1995)。
このようなプログラムが有効であることは、1980 年代に WHO の心臓病予防共同試験によって検証されました。この試験は、ヨーロッパ 40 か国の 61,000 対の工場で実施され、40 歳から 59 歳までの約 10 人の男性が参加しました。教育活動は、主に組織の従業員の健康サービスによって実施され、コレステロールを下げる食事、禁煙、体重管理、身体活動の増加、高血圧の管理に焦点を当てていました。 対照として指定された工場の適格労働者の 4% を無作為にスクリーニングした結果、7 ~ 11.1 年間の研究で、CVD の全体的なリスクを 19.4% (最初にリスクが高かった従業員では 7.4%) 減らすことができることが示されました。 研究工場では、CHD による死亡率が 2.7% 低下し、全体の死亡率は 28% 低下しました。 最良の結果が得られたのはベルギーで、研究期間全体を通じて介入が継続的に行われましたが、最も悪い結果が見られたのは英国で、最後のフォローアップ検査の前に予防活動が大幅に削減されました。 この格差は、成功と健康教育の取り組みの期間との関係を強調しています。 望ましいライフスタイルの変化を教え込むには時間がかかります。 教育への取り組みの厳しさも要因の 4 つでした。XNUMX 人のフルタイムの保健教育者が参加したイタリアでは、全体的な危険因子プロファイルが XNUMX% 減少しました。労働者の数の倍、危険因子の削減はわずかXNUMX%しか達成されませんでした。
冠動脈疾患の死亡率と罹患率の減少を検出するのに必要な時間は、企業の健康プログラムの結果を評価することを目的とした疫学研究における手ごわい制限要因ですが (Mannebach 1989)、危険因子の減少が実証されています (Janssen 1991; Gomel et al. 1993 ; Glasgow et al. 1995)。 休業日数の一時的な減少と入院率の低下が報告されている (Harris 1994)。 コミュニティ、特に職場での HPP 活動が、米国およびその他の西側先進国における心血管死亡率の低下に大きく貢献したことは、一般的に同意されているようです。
まとめ
心血管系が環境や仕事の危険に対して特に脆弱であるという理由ではなく、労働年齢層に非常に一般的に見られるため、CVD は職場で大きな影響を与えます。 職場は、認識されていない無症候性の心血管疾患の検出、心血管疾患を加速または悪化させる可能性のある職場要因の回避、心血管疾患のリスクを高める要因の特定、および心血管疾患を排除または予防するためのプログラムの実装に、非常に有利な場を提供します。それらを制御します。 心血管疾患が発生した場合、その重症度を長引かせたり悪化させたりする可能性のある仕事関連の状況の管理に迅速に注意を払うことで、障害の程度と期間を最小限に抑えることができます。一方で、専門家の監督下にある早期のリハビリテーションの取り組みにより、作業能力の回復が促進され、再発のリスクが軽減されます。 .
物理的、化学的、および生物学的危険
無傷の心血管系は、仕事や職場で遭遇する物理的、化学的、生物学的危険の有害な影響に対して非常に耐性があります。 ごく少数の例外を除いて、そのような危険が CVD の直接的な原因になることはめったにありません。 一方、心血管系の完全性が損なわれると、これは完全に無音で認識されない可能性がありますが、これらの危険にさらされると、進行中の疾患プロセスの進行に寄与したり、機能障害を反映した症状を引き起こしたりする可能性があります。 これにより、心血管疾患の初期段階にある労働者を早期に特定し、有害な影響のリスクを軽減するために仕事や労働環境を変更する必要があります。 次のセグメントでは、心血管系に影響を与える可能性のある、より一般的に遭遇する職業上の危険のいくつかについて簡単に説明します。 以下に示す各危険性については、本書の他の場所で詳しく説明します 百科事典.
消化器系
消化器系は体の効率と作業能力にかなりの影響を及ぼし、消化器系の急性および慢性疾患は欠勤と障害の最も一般的な原因の XNUMX つです。 これに関連して、産業医は、特定の職業の特定のニーズに関連する衛生および栄養要件に関する提案を提供するために、次のいずれかの方法で呼び出される場合があります。消化器系の病的状態を引き起こす、または既存の、またはそうでなければ職業とは無関係である可能性のある他の状態を悪化させる; または、職業に対する一般的または特定の適合性に関する意見を表明すること。
消化器系に有害な要因の多くは、職業に由来する可能性があります。 多くの場合、多くの要因が協調して作用し、それらの作用は個人の素因によって促進される場合があります。 以下は、最も重要な職業的要因の XNUMX つです。 物理的エージェント; 緊張、疲労、異常な姿勢、頻繁な勤務時間の変更、交替勤務、夜勤、不適切な食生活(食事の量、質、タイミング)などの職業的ストレス。
化学ハザード
消化器系は、有毒物質が体内に侵入するための入り口として機能する可能性がありますが、通常、消化器系の役割は、吸収表面積が 80 ~ 100 mXNUMX の呼吸器系ほど重要ではありません。2 一方、消化器系の対応する数値は20 mを超えません2. さらに、吸入によって体内に入る蒸気やガスは血流に到達し、したがって中間防御を満たさずに脳に到達します。 しかし、摂取された毒物はろ過され、血管床に到達する前に肝臓である程度代謝されます。 それにもかかわらず、有機的および機能的損傷は、体内への侵入と排出の両方で、または特定の臓器への蓄積の結果として発生する可能性があります. 体が被るこの損傷は、有毒物質自体、その代謝産物の作用、または体が特定の必須物質を枯渇させたという事実の結果である可能性があります. 特異体質およびアレルギーのメカニズムも関与している可能性があります。 腐食性物質の摂取は、依然としてかなり一般的な偶発的な出来事です。 デンマークでのレトロスペクティブ研究では、年間発生率は 1/100,000 であり、食道熱傷による入院の発生率は 0.8/100,000 成人人年でした。 多くの家庭用化学薬品は苛性です。
毒性メカニズムは非常に複雑で、物質ごとに大きく異なる場合があります。 産業界で使用される元素や化合物の中には、消化器系に局所的な損傷を引き起こすものがあります。たとえば、口やその周辺、胃、腸、肝臓、膵臓などに影響を与えます。
溶媒は、脂質が豊富な組織に対して特に親和性があります。 毒性作用は一般に複雑で、さまざまなメカニズムが関与しています。 四塩化炭素の場合、肝臓障害は主に毒性代謝物によるものと考えられています。 二硫化炭素の場合、胃腸への関与は壁内神経叢に対するこの物質の特定の神経向性作用に起因すると考えられていますが、肝臓の損傷はリポタンパク質代謝の変化を引き起こす溶媒の細胞毒性作用によるものと思われます.
肝臓は毒性物質を代謝する主要な器官であり、解毒プロセスで腎臓とともに作用するため、肝臓の損傷は外因性毒物の病理学の重要な部分を構成します。 胆汁は、腸肝サイクルで再吸収されるさまざまな物質 (カドミウム、コバルト、マンガンなど) を肝臓から直接または結合後に受け取ります。 肝細胞は、酸化(例、アルコール、フェノール、トルエン)、還元(例、ニトロ化合物)、メチル化(例、セレン酸)、硫酸またはグルクロン酸(例、ベンゼン)との抱合、アセチル化(例、芳香族アミン)に関与します。 . クッパー細胞は、例えば、重金属を貪食することによって介入することもできます。
リン、水銀、またはヒ素によるものなどの重度の胃腸症候群は、嘔吐、疝痛、血性粘液および便によって現れ、肝臓の損傷 (肝腫大、黄疸) を伴うことがあります。 このような状態は、今日では比較的まれであり、ゆっくりと潜在的に発生する職業中毒に取って代わられています。 その結果、特に肝臓の損傷は潜行性であることが多い.
感染性肝炎は特に言及する価値があります。 多くの職業的要因(肝毒性物質、高温または高温の作業、低温または低温の作業、激しい身体活動など)に関連している可能性があり、好ましくない経過をたどる可能性があり(長期化または持続する慢性肝炎)、容易に肝硬変を引き起こす可能性があります. 黄疸を伴うことが多いため、診断が困難になります。 さらに、それは回復の程度の予後および推定、ひいては仕事の再開のための適合性の困難を提示する。
胃腸管には、人間の健康に重要な生理機能を持つ豊富な微生物叢が定着していますが、職業暴露は職業感染を引き起こす可能性があります。 たとえば、食肉処理場の労働者は、感染症にかかる危険性があります。 ヘリコバクター 感染。 この感染症は、多くの場合無症状です。 その他の重要な感染症には、 サルモネラ & 赤痢菌 食品産業やケータリング サービスなど、製品の安全性を維持するために管理する必要があります。
先進国では、喫煙と飲酒が食道がんの主なリスクであり、職業上の病因はそれほど重要ではありません。 しかし、肉屋とその配偶者は結腸直腸癌のリスクが高いようです。
物理的要因
さまざまな物理的要因が消化器系症候群を引き起こす可能性があります。 これらには、直接的または間接的な無力化の外傷、電離放射線、振動、急速な加速、騒音、非常に高温または低温、または激しく繰り返される気候変動が含まれます。 火傷は、特に広範囲の場合、胃潰瘍や肝臓の損傷を引き起こし、おそらく黄疸を伴う. 異常な姿勢や動きは、特に傍食道ヘルニア、内臓下垂、または 弛緩横隔膜; さらに、自律神経系や神経心理学的な問題を伴う消化器疾患では、胸やけなどの消化器外反射が起こることがあります。 このタイプの問題は、現代の仕事の状況では一般的であり、それ自体が胃腸障害の原因である可能性があります.
職業的ストレス
肉体的疲労も消化機能を乱す可能性があり、重労働は分泌運動障害や特に胃のジストロフィーの変化を引き起こす可能性があります. 胃に障害のある人、特に手術を受けた人は、重労働にはより高いレベルの栄養が必要であるという理由だけで、できる重労働の量が制限されます.
交替勤務は食生活に重要な変化をもたらし、その結果、機能的な胃腸の問題が生じる可能性があります。 交替勤務は、血中コレステロールとトリグリセリドのレベルの上昇、および血清中のγ-グルタミルトランスフェラーゼ活性の上昇と関連している可能性があります.
神経性胃消化不良(または胃神経症)には、胃または胃外の原因がまったくないようであり、体液性または代謝障害の結果でもありません。 その結果、自律神経系の原始的な障害が原因であると考えられており、時には過度の精神的疲労や感情的または心理的ストレスに関連しています. 胃の障害は、多くの場合、神経症の分泌過多または多動性または弛緩性神経症 (後者はしばしば胃下垂症に関連する) によって現れます。 みぞおちの痛み、逆流、および空気嚥下症も、神経胃消化不良の見出しに含まれる場合があります。 職場環境における有害な心理的要因を排除すると、症状の緩和につながる可能性があります。
監督者や役員、非常に重労働に従事する労働者、業界への新規参入者、出稼ぎ労働者、船員、深刻な社会経済的ストレスにさらされている労働者など、責任を負う人々の間で消化性潰瘍の頻度が増加していることを示す観察結果がいくつかあります。 しかし、同じ障害に苦しむ多くの人々が通常の職業生活を送っており、統計的証拠が不足しています. 労働条件に加えて、飲酒、喫煙、食習慣、家庭や社会生活のすべてが消化不良の発症と長期化に関与しており、それぞれが病因にどのような役割を果たしているのかを特定することは困難です.
消化器疾患は、頻繁な食事時間の変更や職場での食事不足の結果として、交替勤務にも起因しています。 これらの要因は、既存の消化不良を悪化させ、神経症性消化不良を引き起こす可能性があります. したがって、労働者は健康診断後にのみシフト勤務に割り当てられるべきです。
医療監督
産業保健従事者は、消化器系の苦情の診断と推定において多くの困難に直面していることがわかります( とりわけ有害な非職業的要因によって演じられる役割に)、職業的起源の障害の予防における彼または彼女の責任は重大である.
早期診断は非常に重要であり、特にリスクのレベルが高い場合は、定期的な健康診断と作業環境の監督を意味します。
一般市民、特に労働者に対する健康教育は、貴重な予防手段であり、実質的な結果をもたらす可能性があります。 栄養要件、食品の選択と準備、食事のタイミングとサイズ、濃厚な食品、アルコール、冷たい飲み物の消費における適切な咀嚼と節度、または食事からのこれらの物質の完全な排除に注意を払う必要があります。
口と歯
口は消化器系への入り口であり、その機能は主に、食物の咀嚼と嚥下、および唾液酵素によるデンプンの部分消化です。 口は発声にも関与し、呼吸において鼻に取って代わるか、または補完することがあります。 露出した位置とそれが果たす機能のために、口は侵入口であるだけでなく、体がさらされている有毒物質の吸収、保持、排泄の領域でもあります. 口からの呼吸 (鼻の狭窄、情緒的状況) および努力中の肺換気の増加につながる要因は、この経路を介した異物の浸透、または口腔内の組織への直接作用のいずれかを促進します。
口呼吸は以下を促進します:
- 頬腔は鼻腔よりもはるかに低い固体粒子の保持率(衝突)を持っているため、呼吸樹への粉塵の浸透が大きくなります。
- 大きな粉塵粒子にさらされた労働者の歯の磨耗、強酸にさらされた労働者の歯の侵食、小麦粉や砂糖の粉塵にさらされた労働者の虫歯など。
口は、偶発的な摂取または吸収の遅さのいずれかによって、有毒物質が体内に侵入する経路を構成する可能性があります。 頬粘膜の表面積は比較的小さく(呼吸器系や胃腸系の表面積と比較して)、異物がこれらの膜と接触するのは短時間だけです。 これらの要因は、溶解度の高い物質であっても吸収の程度をかなり制限します。 それにもかかわらず、吸収の可能性は存在し、治療目的(薬物の舌からの吸収)に利用されることさえあります。
頬腔の組織は、直接および局所的な吸収だけでなく、血流を介した輸送によっても、有毒物質の蓄積部位になることがよくあります。 放射性同位体を使用した研究では、代謝的に最も不活性に見える組織 (歯のエナメル質や象牙質など) でさえ、一定の蓄積能力があり、特定の物質の代謝回転が比較的活発であることが示されています。 貯蔵の古典的な例は、しばしば貴重な診断情報を提供する粘膜 (歯肉線) のさまざまな変色 (鉛など) です。
唾液が飲み込まれ、その中の物質が再びシステムに吸収され、悪循環が形成されるため、唾液の排泄は体からの有害物質の除去には何の価値もありません. 一方、唾液排泄には特定の診断的価値があります(唾液中の毒性物質の測定)。 唾液は頬粘膜に対する有毒物質の作用を更新し、延長するため、特定の病変の病因においても重要である可能性があります。 次の物質が唾液中に排泄されます: さまざまな重金属、ハロゲン (唾液中のヨウ素濃度は血漿中のヨウ素濃度の 7 ~ 700 倍になる場合があります)、チオシアン酸塩 (喫煙者、シアン化水素酸およびシアン化合物にさらされた労働者) 、および幅広い有機化合物(アルコール、アルカロイドなど)。
病因と臨床分類
職業起源の口と歯の病変(口腔病変とも呼ばれます)は、次の原因で発生する可能性があります。
- 物理的要因(急性外傷および慢性微小外傷、熱、電気、放射線など)
- 頬腔の組織に直接または全身の変化によって影響を与える化学薬品
- 生物剤(ウイルス、バクテリア、菌類)。
しかし、職業に起因する口や歯の病変を扱う場合は、病因原理を採用する分類よりも、地形的または解剖学的位置に基づく分類が好まれます。
唇と頬. 唇と頬を検査すると、貧血による蒼白(ベンゼン、鉛中毒など)、急性呼吸不全(窒息)または慢性呼吸不全(職業性肺疾患)によるチアノーゼ、メトヘモグロビン血症によるチアノーゼ(亜硝酸塩)が明らかになることがあります。および有機ニトロ化合物、芳香族アミン)、急性一酸化炭素中毒によるチェリーレッドの着色、ピクリン酸、ジニトロクレゾールによる急性中毒の場合、または肝毒性黄疸の場合の黄色の着色(リン、塩素化炭化水素農薬など. )。 アーギロシスでは、特に光にさらされた領域で、銀またはその不溶性化合物の沈殿によって引き起こされる茶色または灰色がかった青みがかった色があります.
唇の職業障害には、腐食性および腐食性物質の直接作用による角化異常、亀裂および潰瘍が含まれます。 アレルギー性接触皮膚炎(ニッケル、クロム)。これには、たばこ産業の労働者に見られる皮膚炎も含まれる場合があります。 基本的な衛生規則が守られていない呼吸保護具の使用に起因する微生物性湿疹; 動物と接触する労働者の炭疽菌および腺腫(悪性膿疱および癌性潰瘍)によって引き起こされる病変; 太陽放射による炎症で、農業従事者や漁師に見られます。 発がん性物質を扱う人の腫瘍性病変; 外傷性病変; 吹きガラスの唇の下疳。
ティース. 不活性物質の沈着または可溶性化合物による歯のエナメル質の含浸に起因する変色は、ほとんど独占的に診断上の関心事です。 重要な着色は次のとおりです。鉄、ニッケル、およびマンガン化合物の堆積による茶色。 バナジウムによる緑がかった茶色。 ヨウ素と臭素による黄褐色。 カドミウムによる黄金色で、しばしば歯肉線に限定されます。
より重要なのは、機械的または化学的起源の歯の浸食です。 今日でも、特定の職人に機械的起源の歯の侵食(釘や糸などを歯に保持することによって引き起こされる)を見つけることができます。 研磨粉塵によって引き起こされる損傷は、グラインダー、サンドブラスター、石材産業の労働者、および貴石の労働者で説明されています。 有機酸や無機酸に長時間さらされると、主に切歯の唇側表面 (まれに犬歯) に歯の病変が発生することがよくあります。 これらの病変は、最初は表面的でエナメル質に限られていますが、後に深く広範囲になり、象牙質に達し、カルシウム塩の可溶化と動員をもたらします。 これらの浸食が歯の前面に局在化するのは、唇が開いているときに最も露出し、唾液の緩衝効果によって提供される自然な保護が奪われるのはこの表面であるという事実によるものです。
齲蝕は非常に頻繁に広範に発生する疾患であるため、その状態が本当に職業に起因するものであるかどうかを判断するには、詳細な疫学的研究が必要です。 最も典型的な例は、小麦粉や砂糖の粉にさらされた労働者(製粉業者、パン屋、製菓業者、砂糖産業の労働者)に見られる虫歯です。 これは急速に進行するソフトカリエスです。 それは歯の根元から始まり(蔓延する虫歯)、すぐに歯冠に進行します。 影響を受けた側が黒くなり、組織が柔らかくなり、物質がかなり失われ、最終的に歯髄が影響を受けます. これらの病変は、数年間の暴露後に始まり、その重症度と範囲は、この暴露の期間とともに増加します。 X線はまた、通常は歯の根元から始まるう蝕を急速に進行させる可能性があります。
齲蝕およびびらんによる歯髄に加えて、歯髄病理学の興味深い側面は圧外傷性歯痛、すなわち圧迫による歯痛である。 これは、急激な大気の減圧に続いて、歯髄組織に溶解したガスが急速に発生することによって引き起こされます。これは、航空機の急速な上昇中に観察される臨床症状の一般的な症状です。 ガス状物質がすでに存在する敗血症性歯髄に苦しんでいる人の場合、この歯痛は標高 2,000 ~ 3,000 m で始まることがあります。
職業性フッ素症は、風土病性フッ素症の場合のように歯の病状に至ることはありません。フッ素は、暴露期間が永久歯の萌出に先行する場合にのみジストロフィー変化(まだらのエナメル質)を引き起こします。
粘膜の変化と口内炎。 明確な診断上の価値があるのは、金属およびそれらの不溶性化合物 (鉛、アンチモン、ビスマス、銅、銀、ヒ素) の含浸または沈殿による粘膜のさまざまな変色です。 典型的な例は、食物残渣の腐敗によって生成された硫化水素の口腔内での発生に続く硫化鉛の沈殿によって引き起こされる鉛中毒のバートン線です。 バートンの系統を草食動物で実験的に再現することはできませんでした。
バナジウムに暴露された労働者の舌粘膜には、非常に奇妙な変色があります。 これは五酸化バナジウムによる含浸によるもので、その後三酸化バナジウムに還元されます。 変色は除去できませんが、暴露終了後数日で自然に消えます。
口腔粘膜は、酸、アルカリ、およびその他の腐食性物質によって引き起こされる深刻な腐食性損傷の部位になる可能性があります。 アルカリは浸軟、化膿、および組織の壊死を引き起こし、容易に脱落する病変を形成します。 腐食性物質または腐食性物質を摂取すると、口、食道、および胃に重度の潰瘍性および非常に痛みを伴う病変が生じ、穿孔に発展し、しばしば傷跡が残ることがあります. 慢性的な曝露は、舌、口蓋および口腔粘膜の他の部分の炎症、亀裂、潰瘍および上皮落屑の形成を助長します。 無機酸および有機酸は、タンパク質に凝固作用を及ぼし、収縮性瘢痕で治癒する潰瘍性壊死性病変を引き起こします。 塩化水銀と塩化亜鉛、特定の銅塩、アルカリ性クロム酸塩、フェノール、その他の腐食性物質も同様の損傷を引き起こします。
慢性口内炎の主な例は、水銀によって引き起こされるものです。 それは徐々に始まり、目立たない症状と長期の経過を伴います。 唾液過多、口内の金属味、口臭、歯肉のわずかな赤みと腫れなどの症状があり、これらは歯の喪失に至る歯周炎の第 XNUMX 段階です。 同様の臨床像は、ビスマス、金、ヒ素などによる口内炎にも見られます.
唾液腺. 唾液分泌の増加は、次の場合に観察されています。
- 主に有毒物質の刺激作用による様々な急性および慢性の口内炎で、場合によっては非常に激しい. たとえば、慢性水銀中毒の場合、この症状は非常に顕著であり、英国の労働者がこれを「唾液分泌疾患」と呼んでいる非常に初期の段階で発生します.
- マンガン中毒の場合のように、中枢神経系の関与がある中毒の場合. しかし、慢性水銀中毒の場合でも、唾液腺の活動亢進は、少なくとも部分的に神経質に起因すると考えられています.
- コリンエステラーゼを阻害する有機リン系殺虫剤による急性中毒の場合。
重度の体温調節障害 (熱射病、急性ジニトロクレゾール中毒) では唾液分泌が減少し、中毒性肝腎不全では水分と電解質のバランスが重度に障害されます。
急性または慢性の口内炎の場合、炎症過程が唾液腺に影響を与えることがあります。 過去に「鉛耳下腺炎」の報告がありましたが、この状態は最近では非常にまれになり、実際の存在を疑うのは当然のことのように思えます.
上顎骨. 口の骨格の変性、炎症、および生産的変化は、化学的、物理的、および生物学的因子によって引き起こされる可能性があります。 おそらく最も重要な化学物質は白リンまたは黄リンであり、かつてはマッチ産業の労働者を悩ませていた顎のリン壊死または「リン顎」を引き起こします. リンの吸収は、歯肉および歯の病変の存在によって促進され、最初は生産的な骨膜反応を引き起こし、続いて細菌感染によって活性化される破壊的および壊死的現象を引き起こします。 ヒ素は潰瘍性壊死性口内炎も引き起こし、さらに骨の合併症を引き起こす可能性があります。 病変は顎の付け根に限定され、死んだ骨の小さなシートの発生につながります。 歯が抜けて死んだ骨が取り除かれると、病変は良好な経過をたどり、ほぼ常に治癒します。
ラジウムは、第一次世界大戦中に発光化合物を扱う労働者に観察された上顎骨壊死プロセスの原因でした. さらに、感染によって骨が損傷することもあります。
予防策
口と歯の病気を予防するためのプログラムは、次の XNUMX つの主な原則に基づいている必要があります。
- 職場環境の監視、生産プロセスの分析、環境中の危険の排除、および必要に応じて個人用保護具の使用を含む産業衛生および予防医学の措置の適用
- 綿密な口腔衛生を必要とする労働者の教育 - 多くの場合、口腔衛生の欠如は、一般的および局所的な職業病に対する抵抗力を低下させる可能性があることがわかっています
- 入職前や定期健康診断の際の口や歯の入念なチェック
- 職業上の性質であるかどうかにかかわらず、口や歯の病気の早期発見と治療。
肝臓
肝臓は、多様な重要な機能を持つ広大な化学工場として機能します。 タンパク質、炭水化物、脂肪の代謝に重要な役割を果たし、ビタミンの吸収と貯蔵、プロトロンビンの合成、および血液凝固に関係するその他の因子に関与しています。 肝臓は、ホルモンの不活性化と、多くの薬物や外因性有毒化学物質の解毒に関与しています。 また、胆汁の主成分であるヘモグロビンの分解産物も排出します。 これらの広く変化する機能は、多くの複雑な酵素系を含む均一な構造の実質細胞によって実行されます。
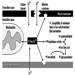
病態生理学
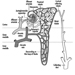
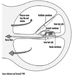
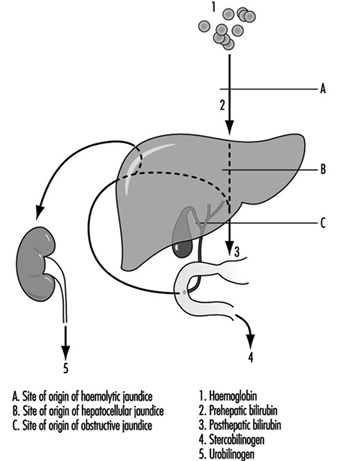
肝疾患の重要な特徴は、血液中のビリルビン値の上昇です。 十分な大きさの場合、これは組織を染色して黄疸を引き起こします。 その仕組みを図1に示します。 使い古された赤血球から放出されたヘモグロビンは、肝臓に到達する前にヘムに分解され、さらに鉄分が除去されてビリルビンになります(肝前ビリルビン)。 肝細胞を通過する際に、ビリルビンは酵素活性によって水溶性グルクロニド (肝臓後ビリルビン) に抱合され、胆汁として腸内に分泌されます。 この色素の大部分は最終的に便に排泄されますが、一部は腸粘膜から再吸収され、肝細胞から胆汁に再び分泌されます (腸肝循環)。 しかし、この再吸収された色素のごく一部は、最終的にウロビリノーゲンとして尿中に排泄されます。 正常な肝機能では、肝前ビリルビンはタンパク質に結合しているため、尿中にビリルビンはありませんが、少量のウロビリノーゲンが存在します.
図 1. 肝臓を介したビリルビンの排泄。腸肝循環を示しています。
胆道系の閉塞は、胆管内で、または損傷による肝細胞の腫脹によって細胞レベルで発生し、結果として細い毛細胆管が閉塞する可能性があります。 その後、肝後ビリルビンが血流中に蓄積して黄疸を引き起こし、尿中に溢れ出します。 胆汁色素の腸への分泌が妨げられ、ウロビリノーゲンが尿中に排泄されなくなります。 したがって、便は色素の欠乏により青白く、尿は胆汁で黒く、血清抱合型ビリルビンは正常値を超えて上昇し、閉塞性黄疸を引き起こします。
毒性物質の注射または暴露に続く可能性のある肝細胞への損傷も、肝後抱合型ビリルビンの蓄積を引き起こします (肝細胞性黄疸)。 これは、尿中にビリルビンはあるがウロビリノーゲンがないという、一過性の閉塞像を生じさせるのに十分に深刻で長引く可能性があります。 しかし、肝細胞損傷の初期段階では、障害がなければ、肝臓は再吸収されたビリルビンを再排出することができず、過剰量のウロビリノーゲンが尿中に排出されます。
溶血性貧血のように血球が過剰に分解されると、肝臓が過負荷になり、非抱合前肝ビリルビンが上昇します。 これがまた黄疸を引き起こします。 しかし、肝前ビリルビンは尿中に排泄されません。 過剰な量のビリルビンが腸に分泌され、便が黒くなります。 より多くが腸肝循環を介して再吸収され、尿中に排泄されるウロビリノーゲンの量が増加します (溶血性黄疸)。
診断
肝機能検査は、疑わしい肝疾患を確認し、進行を推定し、黄疸の鑑別診断を支援するために使用されます。 通常、一連の検査を適用して肝臓のさまざまな機能をスクリーニングします。確立された値は次のとおりです。
- ビリルビンおよびウロビリノーゲンの存在についての尿の検査: 前者は、肝細胞の損傷または胆道閉塞を示しています。 過剰なウロビリノーゲンの存在は、黄疸の発症に先行する可能性があり、最小限の肝細胞損傷または溶血の存在の簡単で感度の高い検査を形成します。
- 総血清ビリルビンの推定:正常値5~17mmol/l。
- 血清酵素濃度の推定: 肝細胞の損傷は、いくつかの酵素、特に g-グルタミル トランスペプチダーゼ、アラニン アミノトランスフェラーゼ (グルタミン酸ピルビン酸トランスアミナーゼ)、アスパラギン酸アミノトランスフェラーゼ (グルタミン酸オキサロ酢酸トランスアミナーゼ) のレベルの上昇を伴います。アルカリホスファターゼのレベル。 アルカリホスファターゼのレベルの上昇は、閉塞性病変を示しています。
- 血漿タンパク質濃度と電気泳動パターンの測定: 肝細胞の損傷は、血漿アルブミンの低下と、特に g-グロブリンのグロブリン分画の特異的な上昇を伴います。 これらの変化は、肝機能の凝集試験の基礎となります。
- ブロムスルフタレイン排泄試験: これは初期の細胞損傷の感度の高い検査であり、黄疸がない場合にその存在を検出するのに役立ちます。
- 免疫学的検査: 免疫グロブリンのレベルの推定と自己抗体の検出は、特定の形態の慢性肝疾患の診断に役立ちます。 B 型肝炎表面抗原の存在は血清肝炎を示し、α-フェトプロテインの存在は肝癌を示唆します。
- ヘモグロビンの推定、赤血球指数、および血液膜に関するレポート.
肝疾患の診断に使用されるその他の検査には、超音波または放射性同位元素の取り込みによるスキャン、組織学的検査のための針生検、および腹腔鏡検査が含まれます。 超音波検査は、シンプルで安全な非侵襲的診断技術を提供しますが、適用には熟練が必要です。
職業障害
感染症. 住血吸虫症は、慢性肝疾患を引き起こす可能性がある広範かつ深刻な寄生虫感染症です。 卵子は、肝臓の門脈域で炎症を起こし、続いて線維症を引き起こします。 感染は、自由に遊泳するセルカリアがはびこる水に労働者が接触しなければならない職業上のものです。
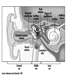
肝臓の包虫症は、人々が寄生虫の最終宿主である犬や中間宿主である羊と密接に接触している衛生基準の低い羊を飼育している地域でよく見られます。 エキノコッカス・顆粒膜症. 人が中間宿主になると、肝臓に包虫嚢胞が形成されて痛みや腫れが生じ、感染や嚢胞の破裂が起こることがあります。
ワイル病は、原因生物を宿すネズミによって汚染された水または湿った土との接触に続く可能性があります。 レプトスピラ icterohaemorrhagiae. それは、下水道労働者、鉱夫、田んぼの労働者、魚屋、肉屋の職業病です。 発熱の数日後の黄疸の発生は、腎臓も関与する疾患の XNUMX つの段階にすぎません。
多くのウイルスが肝炎を引き起こしますが、最も一般的なのは急性感染性肝炎を引き起こす A 型ウイルス (HAV) と B 型ウイルス (HBV) または血清肝炎です。 世界的な流行の原因である前者は、糞口経路によって広がり、肝細胞損傷を伴う熱性黄疸を特徴とし、通常はその後回復します。 B型肝炎は予後がより深刻な疾患です。 ウイルスは、皮膚または静脈穿刺、または感染した血液製剤の輸血の後に容易に伝染し、非経口経路を使用する薬物中毒者、性的、特に同性愛者の接触または個人的な密接な接触、および吸血節足動物によって伝染します。 伝染病は、透析および臓器移植ユニット、研究所、病棟で発生しています。 血液透析を受けている患者や腫瘍科の患者は、特に慢性保因者になりやすく、したがって感染の貯蔵庫となります。 診断は、元はオーストラリア抗原と呼ばれていましたが、現在は B 型肝炎表面抗原 HBsAg と呼ばれている血清中の抗原の同定によって確認できます。 抗原を含む血清は感染力が強い。 B 型肝炎は、医療従事者、特に臨床検査室や透析室で働く人々にとって重大な職業上の危険です。 病理学者や外科医では高レベルの血清陽性が発見されていますが、患者と接触していない医師では低レベルです. また、C 型肝炎ウイルス (HCV) として識別される非 A 非 B 型肝炎ウイルスもあります。 他の肝炎ウイルスの型は、まだ特定されていない可能性があります。 デルタウイルスは単独で肝炎を引き起こすことはできませんが、B 型肝炎ウイルスと関連して作用します。 慢性ウイルス性肝炎は、肝硬変および癌(悪性肝細胞癌)の重要な病因です。
黄熱病は、特に食用蚊によって伝染するグループ B アルボウイルスの感染に起因する急性の熱性疾患です。 ネッタイシマカ. 西アフリカと中央アフリカの多くの地域、南アメリカの熱帯地域、および西インド諸島の一部で風土病です。 黄疸が目立つ場合、臨床像は感染性肝炎に似ています。 熱帯熱マラリアと再発熱も高熱と黄疸を引き起こす可能性があり、注意深い鑑別が必要です。
有毒な状態. 溶血性黄疸を引き起こす過度の赤血球破壊は、アルシンガスへの暴露、またはフェニルヒドラジンなどの溶血剤の摂取に起因する可能性があります. 産業界では、発生期の水素がヒ素の存在下で形成されるたびにアルシンが形成される可能性があり、ヒ素は多くの冶金プロセスで予想外の汚染物質となる可能性があります。
多くの外因性毒物は、酵素系を阻害することによって肝細胞の代謝を妨げたり、実質細胞を損傷したり破壊したりして、抱合型ビリルビンの排泄を妨げ、黄疸を引き起こします。 四塩化炭素による損傷は、直接的な肝毒性のモデルと見なすことができます。 軽度の中毒の場合、黄疸を伴わない消化不良の症状がみられることがありますが、尿中の過剰なウロビリノーゲンの存在、血清アミノトランスフェラーゼ (トランスアミナーゼ) レベルの上昇、ブロムスルフタレインの排泄障害によって肝障害が示されます。 より重症の場合、臨床的特徴は急性感染性肝炎の症状に似ています。 食欲不振、吐き気、嘔吐、腹痛に続いて、圧痛、肥大した肝臓、黄疸、便の色が薄く、尿の色が濃くなります。 重要な生化学的特徴は、これらの症例で見られる高レベルの血清アミノトランスフェラーゼ (トランスアミナーゼ) です。 四塩化炭素は、消火器の成分として、また工業用溶剤として、ドライクリーニングで広く使用されてきました。
他の多くのハロゲン化炭化水素は、同様の肝毒性特性を持っています。 肝臓にダメージを与える脂肪族系は、塩化メチル、テトラクロロエタン、クロロホルムです。 芳香族系では、ニトロベンゼン、ジニトロフェノール、トリニトロトルエン、まれにトルエン、塩素化ナフタレンおよび塩素化ジフェニルは肝毒性の可能性があります。 これらの化合物は、溶剤、脱脂剤、冷却剤、つや出し剤、染料、爆発物など、さまざまに使用されています。 曝露は実質細胞の損傷を引き起こし、伝染性肝炎と同様の病気を引き起こす可能性がありますが、場合によっては(例えば、トリニトロトルエンまたはテトラクロロエタンへの曝露後)、高熱、急速に増加する黄疸、精神錯乱および昏睡を伴う致命的な終末を伴う症状が重くなることがあります。肝臓の大規模な壊死から。
黄リンは非常に有毒な半金属であり、摂取すると黄疸を引き起こし、致命的な終末を迎える可能性があります. ヒ素、アンチモン、第一鉄化合物も肝臓障害を引き起こす可能性があります。
ポリ塩化ビニルの製造のための重合プロセスにおける塩化ビニルへの曝露は、脾腫および門脈圧亢進症とともに、非肝硬変型の肝線維症の発症と関連しています。 肝臓の血管肉腫は、少数の暴露された作業員に発生した、まれで悪性の高い腫瘍です。 40 年に血管肉腫が発見されるまでの 1974 数年間、塩化ビニルモノマーへの曝露は高く、特に反応容器の洗浄に従事する男性で、ほとんどの症例が発生していました。 その間、塩化ビニルの TLV は 500 ppm でしたが、その後 5 ppm (10 mg/m3)。 1949 年にロシア人労働者の肝臓障害が最初に報告されたが、1960 年代に強皮症の変化と先端骨溶解を伴うレイノー症候群が発見されるまで、塩化ビニル暴露の有害な影響に注意が払われなかった.
塩化ビニル労働者の肝線維症は、肝実質機能を維持できるため、従来の肝機能検査では異常を示さない可能性があるため、潜在的である可能性があります。 関連する門脈圧亢進症による吐血、脾腫に関連する血小板減少症の発見、または血管肉腫の発症に続いて、症例が明らかになりました。 塩化ビニル労働者の調査では、アルコールと薬物の消費に関する情報を含む完全な職業歴を取得し、B 型肝炎の表面抗原と抗体の存在を確認する必要があります。 肝脾腫は、X線撮影またはより正確にはグレースケール超音波検査によって臨床的に検出される場合があります。 これらの場合の線維症は、門脈神経根または肝類洞の異常に起因し、門脈圧亢進症を引き起こす門脈流に対する主に類洞前閉塞を伴う、門脈周囲型のものである。 吐血後に門脈シャント手術を受けた労働者の良好な経過は、この状態での肝実質細胞の温存に起因する可能性があります。
現在の診断基準を満たす肝臓の血管肉腫の症例は 200 例未満しか報告されていません。 これらの半分以下が塩ビ労働者に発生しており、平均暴露期間は 18 年、範囲は 4 ~ 32 年です。 英国では、1974 年に設置された登録簿に、許容できる診断基準を持つ 34 の症例が収集されました。 これらのうちの XNUMX つは塩化ビニル作業員で発生し、他の XNUMX 人は曝露の可能性があり、XNUMX つは過去のトロトラストへの曝露、XNUMX つはヒ素薬への曝露に起因していました。 過去に診断補助として使用された二酸化トリウムは、現在、血管肉腫と肝癌の新しい症例の原因となっています. 慢性的なヒ素中毒、投薬後、またはモーゼルのワイン醸造業者の間の職業病として、血管肉腫も発生しています。 非硬変性類洞周囲線維症は、塩化ビニル労働者の場合と同様に、慢性ヒ素中毒で観察されています。
特にカビのグループに由来するアフラトキシン アスペルギルス属 フラバス、実験動物で肝細胞損傷、肝硬変、肝がんを引き起こします。 穀物の頻繁な汚染、特に暖かく湿気の多い条件での保管では、 A.フラバス、世界の特定の地域、特に熱帯アフリカでの肝癌の発生率の高さを説明するかもしれません. 先進国では、肝癌はまれであり、肝硬変で発症することが多い. 一部のケースでは、HBsAg 抗原が血清中に存在しており、一部のケースではアンドロゲンによる治療が行われています。 肝臓腺腫は、特定の経口避妊薬を服用している女性に観察されています。
アルコールと肝硬変. 慢性実質性肝疾患は、慢性肝炎または肝硬変の形をとることがある。 後者の状態は、細胞の損傷、線維症、および結節の再生によって特徴付けられます。 多くの場合、病因は不明ですが、肝硬変は、ウイルス性肝炎、または肝臓の急性大規模壊死に続く可能性があり、それ自体が薬物摂取または工業用化学物質への暴露に起因する可能性があります. 門脈肝硬変は、フランス、英国、米国などの先進国における過度のアルコール消費と関連していることが多いが、感受性の変動を説明するために複数の危険因子が関与している可能性がある. その作用機序は不明ですが、肝障害は主に飲酒の量と期間に依存しています。 アルコールに簡単にアクセスできる労働者は、肝硬変を発症するリスクが最も高くなります。 肝硬変による死亡率が最も高い職業の中には、バーテンダーや収税吏、レストラン経営者、船員、会社の取締役、開業医などがあります。
菌類 テングタケ属のキノコ(例、 アマニタファロイド) 毒性が強い。 摂取後、水様性下痢を伴う胃腸症状が続き、しばらくして、実質の中心帯壊死による急性肝不全が起こる。
薬物. さまざまな薬物が肝毒性であるだけでなく、他の外因性物質に対する肝臓の反応を変える可能性のある酵素誘導が可能であるため、肝臓の損傷を産業暴露に帰する前に、常に慎重な薬物履歴を取得する必要があります。 バルビツレートは、一部の食品添加物や DDT と同様に、肝臓ミクロソーム酵素の強力な誘導物質です。
人気のある鎮痛剤アセトアミノフェン (パラセタモール) は、過剰摂取すると肝壊死を引き起こします。 肝細胞に対する予測可能な用量関連の直接毒性作用を持つ他の薬物は、ヒカントン、細胞毒性剤、およびテトラサイクリンです (ただし、はるかに強力ではありません)。 いくつかの抗結核薬、特にイソニアジドとパラアミノサリチル酸、特定のモノアミンオキシダーゼ阻害剤、および麻酔ガスのハロタンも、一部の過敏症患者では肝毒性を示す可能性があります。
フェナセチン、スルホンアミド、およびキニーネは、軽度の溶血性黄疸を引き起こす可能性のある薬物の例ですが、これもまた過敏症の被験者に起こります. 一部の薬は、肝細胞に損傷を与えるのではなく、細胞間の細い胆管に損傷を与えて胆道閉塞(胆汁うっ滞性黄疸)を引き起こすことによって、黄疸を引き起こすことがあります。 ステロイド ホルモン メチルテストステロンおよびテストステロンの他の C-17 アルキル置換化合物は、このように肝毒性です。 したがって、黄疸の症例の評価では、女性労働者が経口避妊薬を服用しているかどうかを判断することが重要です。 エポキシ樹脂の硬化剤である 4,4'-ジアミノ-ジフェニルメタンは、汚染されたパンを摂取した後、イギリスで胆汁うっ滞性黄疸の流行を引き起こしました。
いくつかの薬物は、用量に関係がないため、過敏なタイプの肝内胆汁うっ滞と思われるものを引き起こしました. フェノチアジン基、特にクロルプロマジンは、この反応に関連しています。
予防策
肝臓や胆嚢に何らかの障害がある、または過去に黄疸の病歴がある労働者は、潜在的な肝毒性物質を扱ったり、暴露したりしてはなりません。 同様に、肝臓に害を及ぼす可能性のある薬物を投与されている人は、他の肝毒にさらされるべきではなく、麻酔薬としてクロロホルムまたはトリクロロエチレンを投与された人は、その後の間隔で暴露を避ける必要があります. 肝臓は妊娠中の損傷に特に敏感であり、潜在的な肝毒性物質への曝露は現時点では避けるべきです. 肝毒性の可能性のある化学物質にさらされる労働者は、アルコールを避けるべきです。 守らなければならない一般的な原則は、XNUMX 番目の潜在的な肝毒性物質への曝露が必要な場合は、それを回避することです。 第一級のタンパク質と必須の食品要素を適切に摂取するバランスの取れた食事は、一部の熱帯諸国で見られる高率の肝硬変から保護します. 健康教育では、脂肪浸潤や肝硬変から肝臓を保護する上でのアルコール消費の節度の重要性を強調する必要があります。 一般的な衛生状態を良好に維持することは、肝炎、包虫症、住血吸虫症などの肝臓の感染症から保護する上で非常に重要です。
病院における B 型肝炎の管理対策には、病棟での血液サンプルの取り扱いに関する注意事項が含まれます。 適切なラベリングと検査室への安全な伝達; 実験室での注意事項。口からのピペッティングは禁止されています。 防護服と使い捨て手袋の着用; 感染患者や血液サンプルが取り扱われる可能性のある場所での飲食や喫煙の禁止。 使い捨てではない透析機器の保守には細心の注意を払う。 肝炎に対する患者とスタッフの監視と、HBsAg抗原の存在に関する定期的な強制スクリーニング。 A 型および B 型肝炎ウイルスに対するワクチン接種は、リスクの高い職業での感染を防ぐ効果的な方法です。
消化性潰瘍
胃潰瘍および十二指腸潰瘍は、総称して「消化性潰瘍」と呼ばれ、酸ペプシン胃液にさらされた胃または十二指腸の領域に発生する、粘膜、粘膜下組織、および筋肉層を含む鋭く限定された組織の喪失です。 消化性潰瘍は、特に若い男性において、上腹部痛の再発または持続の一般的な原因です。 十二指腸潰瘍は消化性潰瘍全体の約 80% を占め、女性より男性に多くみられます。 胃潰瘍では、性比は約 XNUMX です。 診断、治療、予後が異なるため、胃潰瘍と十二指腸潰瘍を区別することが重要です。 消化性潰瘍の原因は完全には解明されていません。 多くの要因が関与すると考えられており、特に神経緊張、特定の薬物(サリチル酸やコルチコイドなど)の摂取、およびホルモン要因が役割を果たす可能性があります.
危険にさらされている人
消化性潰瘍は特定の職業病と見なすことはできませんが、専門職やストレス下で働く人々の間で平均よりも高い発生率を示しています。 身体的または感情的なストレスは、消化性潰瘍の病因における重要な要因であると考えられています。 さまざまな職業での長期にわたる感情的ストレスは、塩酸の分泌と胃十二指腸粘膜の損傷に対する感受性を高める可能性があります。
消化性潰瘍と職業との関係に関する多くの調査の結果は、職業によって潰瘍の発生率がかなり異なることを明確に示しています。 多数の研究が、運転手、自動車整備士、路面電車の車掌、鉄道職員などの輸送従事者が潰瘍にかかる可能性を指摘しています。 したがって、3,000 人以上の鉄道労働者を対象としたある調査では、消化性潰瘍は保守および管理スタッフよりも列車乗務員、信号オペレーター、および検査官でより頻繁に発生することがわかりました。 交替勤務、危険、責任が要因として指摘されています。 しかし、別の大規模な調査では、輸送労働者は「正常な」潰瘍率を示しており、発生率は医師と熟練していない労働者のグループで最も高かった. 漁師や海のパイロットも、主に胃型の消化性潰瘍に苦しむ傾向があります。 炭鉱労働者の研究では、消化性潰瘍の発生率は仕事の困難さに比例することがわかり、炭坑で雇用されている鉱夫で最も高かった. 溶接工やマグネシウム精製工場の労働者の消化性潰瘍の症例報告は、金属煙がこの状態を誘発する可能性があることを示唆しています (ただし、ここでの原因はストレスではなく、毒性メカニズムであるように見えます)。 発生率の上昇は、監督者や経営幹部の間でも見られます。 十二指腸潰瘍がこれらのグループの高い発生率のほとんどを占めており、胃潰瘍の発生率は平均的であることは注目に値します。
一方、農業従事者では消化性潰瘍の発生率は低く、座りっぱなしの労働者、学生、製図工の間では明らかに優勢です。
したがって、消化性潰瘍の職業発生率に関する証拠はある程度矛盾しているように見えますが、少なくともXNUMXつの点、つまり職業のストレスが高いほど潰瘍率が高くなるという点で一致しています. この一般的な関係は発展途上国でも見られ、工業化と近代化の過程で、多くの労働者が、交通渋滞や困難な通勤条件、複合施設の導入などの要因によって引き起こされるストレスと緊張の影響をますます受けるようになっています。機械、システム、テクノロジー、より重い作業負荷、長時間労働など、これらすべてが消化性潰瘍の発症につながることがわかっています。
診断
消化性潰瘍の診断は、食物やアルカリの摂取による苦痛の軽減、または消化管出血などの他の徴候を伴う、特徴的な潰瘍苦痛の病歴の取得に依存します。 最も有用な診断技術は、上部消化管の徹底的な X 線検査です。
この状態の有病率に関するデータを収集する試みは、消化性潰瘍は報告可能な疾患ではないという事実、消化性潰瘍のある労働者はしばしば自分の症状について医師に相談することを延期するという事実によって深刻に妨げられてきました。診断方法は一様ではありません。 したがって、労働者の消化性潰瘍の検出は簡単ではありません。 実際、一部の優れた研究者は、剖検記録、医師へのアンケート、保険会社の統計からデータを収集する試みに頼らなければなりませんでした。
予防策
産業医学の観点から、消化性潰瘍の予防は、職業上の意味合いを持つ心身症と見なされますが、主に、直接的または間接的な仕事関連の要因による過度のストレスや神経緊張を可能な限り軽減することに基づいている必要があります. この一般原則の幅広い枠組みの中で、たとえば、労働時間の短縮、休息とリラクゼーションのための施設の導入または改善、財務の改善に向けた集団面での行動を含む、さまざまな対策の余地があります。条件と社会保障、および(地方自治体と協力して)通勤条件を改善し、職場から妥当な距離内で適切な住宅を利用できるようにするための措置を講じます。労働環境で特定のストレスを生み出す状況を特定して排除するための直接的な行動は言うまでもありません。
個人レベルでは、予防の成功は、適切な医療指導と、仕事に関連した問題やその他の個人的な問題についてアドバイスを求める機会を持つ労働者による賢明な協力に等しく依存しています。
消化性潰瘍にかかる個人の責任は、さまざまな職業的要因および個人的属性によって高められます。 これらの要因を認識して理解することができれば、そして何よりも、特定の職業と高い潰瘍率との間に明らかな相関関係がある理由を明確に示すことができれば、再発の予防と治療が成功する可能性が大幅に高まる. 可能な ヘリコバクター 感染症も根絶する必要があります。 その間、一般的な予防措置として、消化性潰瘍の過去の病歴の影響は、雇用前または定期的な検査を行う人によって心に留められるべきであり、関係する労働者を職場に配置しない、または離れないように努力する必要があります。特に神経質または心理的な性質の深刻なストレスにさらされる仕事または状況。
もっと...
肝臓癌
肝臓の悪性腫瘍 (ICD-9 155) の主な種類は、肝細胞癌 (ヘパトーマ; HCC)、すなわち肝細胞の悪性腫瘍です。 胆管癌は、肝内胆管の腫瘍です。 それらは、米国では肝臓がんの約 10% を占めていますが、タイ北東部の人口など、他の場所では最大 60% を占める可能性があります (IARC 1990)。 肝臓の血管肉腫は非常にまれで非常に攻撃的な腫瘍で、主に男性に発生します。 まれな胎児性がんである肝芽腫は、生後早期に発生し、地理的または民族的な違いはほとんどありません。
HCC の予後は、腫瘍の大きさと、肝硬変、転移、リンパ節転移、血管浸潤、被膜の有無の程度によって異なります。 切除後に再発する傾向があります。 小さな HCC は切除可能で、40 年生存率は 70 ~ 20% です。 肝臓移植により、進行したHCC患者の50年後の生存率は約70%になります。 進行度の低い HCC 患者の場合、移植後の予後は良好です。 肝芽腫の場合、小児の 30 ~ 70% で完全切除が可能です。 切除後の治癒率は XNUMX ~ XNUMX% です。 化学療法は、術前と術後の両方で使用できます。 肝移植は、切除不能な肝芽腫に対して適応となる場合があります。
胆管癌は、診断時に患者の 40% 以上で多発性です。 リンパ節転移は、これらの症例の 30 ~ 50% で発生します。 化学療法に対する反応率は大きく異なりますが、通常、成功率は 20% 未満です。 外科的切除が可能な患者はごくわずかです。 放射線療法は、一次治療または補助療法として使用されており、完全切除を受けていない患者の生存率を改善する可能性があります。 20 年生存率は 1993% 未満です。 血管肉腫の患者は通常、遠隔転移を示します。 切除、放射線療法、化学療法、肝移植は、ほとんどの場合、成功しません。 ほとんどの患者は、診断から XNUMX か月以内に死亡します (Lotze、Flickinger、および Carr XNUMX)。
315,000 年には世界で推定 1985 例の肝臓がんが新たに発生し、ラテンアメリカを除く発展途上国の人口において絶対的および相対的に明らかに優勢でした (IARC 1994a; Parkin、Pisani および Ferlay 1993)。 肝臓がんの年間平均発生率は、世界中のがん登録全体でかなりの変動を示しています。 1980年代、オランダのマーストリヒトの男性0.8、女性0.2から、タイのコンケーンの男性90.0、女性38.3まで、標準的な世界人口に標準化された人口100,000人あたりの年間平均発生率の範囲であった. 中国、日本、東アジア、およびアフリカの率は高く、ニュージーランドのマオリ族を除いて、ラテンおよび北米、ヨーロッパ、およびオセアニアの率は低かった(IARC 1992)。 肝臓がんの地理的分布は、B 型肝炎表面抗原の慢性保因者の有病率の分布、および食品のアフラトキシン汚染の局所レベルの分布とも相関しています (IARC 1990)。 発生率の男女比は通常 1 から 3 の間ですが、リスクの高い集団では高くなる可能性があります。
社会階級別の肝臓がんの死亡率と発生率に関する統計は、過剰なリスクが社会経済的下位層に集中する傾向があることを示していますが、この勾配はすべての集団で観察されるわけではありません。
ヒトにおける原発性肝がんの確立された危険因子には、アフラトキシンで汚染された食物、B 型肝炎ウイルスによる慢性感染 (IARC 1994b)、C 型肝炎ウイルスによる慢性感染 (IARC 1994b)、およびアルコール飲料の大量消費 (IARC 1988) が含まれます。 HBV は、高リスク集団の肝細胞癌発生率の推定 50 ~ 90%、低リスク集団の 1 ~ 10% に関与しています。 経口避妊薬は、さらに疑われる要因です。 喫煙が肝臓がんの病因に関係していることを示す証拠は不十分です (Higginson、Muir、および Munoz 1992)。
肝臓がんの発生率が地理的に大きく異なることは、肝臓がんの高い割合が予防可能である可能性があることを示唆しています。 予防策には、HBV ワクチン接種 (発生率の推定潜在的な理論上の減少は流行地域で約 70% である)、マイコトキシンによる食品の汚染の減少 (流行地域で 40% の減少)、収穫方法の改善、作物の乾燥貯蔵、および削減が含まれます。アルコール飲料の消費の減少 (西側諸国で 15% 削減; IARC 1990)。
肝臓がんの過剰は、さまざまな国の多くの職業および産業グループで報告されています。 いくつかの正の関連性は、塩化ビニル労働者における肝血管肉腫のリスクの増加など、職場での暴露によって容易に説明されます (以下を参照)。 金属加工、建築塗装、動物飼料加工などの他のリスクの高い仕事については、職場での暴露との関係はしっかりと確立されておらず、すべての研究で発見されているわけではありませんが、十分に存在する可能性があります. サービス労働者、警察官、警備員、公務員などの他の人にとっては、直接の職場発がん物質は過剰を説明できないかもしれません. 農業従事者のがんデータからは、肝臓がんの職業的病因について多くの手がかりが得られません。 農業従事者の 13 例の肝臓がんまたは死亡例に関する 510 件の研究のレビュー (Blair et al. 1992) では、わずかな不足 (総リスク比 0.89; 95% 信頼区間 0.81-0.97) が観察されました。
業界または職業に特化した疫学研究によって提供された手がかりのいくつかは、職業曝露が肝臓がんの誘発に役割を果たしている可能性があることを示唆しています. したがって、特定の職業被ばくを最小限に抑えることは、職業被ばく集団における肝臓がんの予防に役立ちます。 古典的な例として、塩化ビニルへの職業的暴露は、まれな肝臓癌である肝臓の血管肉腫を引き起こすことが示されています (IARC 1987)。 その結果、多くの国で塩化ビニルへの曝露が規制されています。 塩素化炭化水素溶媒が肝臓がんを引き起こす可能性があるという証拠が増えています。 アフラトキシン、クロロフェノール、エチレングリコール、スズ化合物、殺虫剤、およびその他の薬剤は、疫学的研究で肝臓がんのリスクと関連付けられています。 職業環境で発生する多数の化学物質が動物の肝臓がんを引き起こしているため、ヒトの肝臓発がん物質であると疑われている可能性があります。 このような薬剤には、アフラトキシン、芳香族アミン、アゾ染料、ベンジジン系染料、1,2-ジブロモエタン、ブタジエン、四塩化炭素、クロロベンゼン、クロロホルム、クロロフェノール、フタル酸ジエチルヘキシル、1,2-ジクロロエタン、ヒドラジン、塩化メチレン、N-ニトロソアミンが含まれます。 、多くの有機塩素系農薬、ペルクロロエチレン、ポリ塩化ビフェニル、およびトキサフェン。
膵臓癌
膵臓がん (ICD-9 157; ICD-10 C25) は、非常に致命的な悪性腫瘍であり、世界で最も一般的な 15 のがんにランクされていますが、先進国の人口では最も一般的な 2 のがんに属し、全体の 3 ~ 1993% を占めています。がんの新規症例 (IARC 185,000)。 1985 年には、推定 1993 の新しい膵臓癌の症例が世界的に発生した (Parkin、Pisani、および Ferlay 1994)。 膵臓がんの発生率は、先進国で増加しています。 ヨーロッパでは、英国と一部の北欧諸国を除いて、増加は横ばいになっています (Fernandez et al. 30)。 発症率と死亡率は、70 歳から 1.6 歳の間で年齢が上がるにつれて急激に上昇します。 膵臓がんの新規症例の年齢調整後の男女比は、先進国では 1/1.1 ですが、発展途上国ではわずか 1/XNUMX です。
30 年から 100,000 年にかけて、膵臓がんの年間発生率が高い (男性で 20 人あたり 100,000 人、女性で 1960 人あたり 85 人) が、ニュージーランドのマオリ族、ハワイ人、および米国の黒人集団で記録されています。 地域的には、1985 年の最高の年齢調整率 (男性で 7/100,000 以上、女性で 4/100,000) が、日本、北米、オーストラリア、ニュージーランド、北ヨーロッパ、西ヨーロッパ、東ヨーロッパで報告されました。 最も低い率 (男性と女性の両方で 2 分の 100,000 まで) は、西および中央アフリカ、東南アジア、メラネシア、および南アメリカの温帯地域で報告された (IARC 1992; Parkin, Pisani and Ferlay 1993)。
時間と空間における母集団間の比較は、診断の慣習と技術の違いにより、いくつかの注意と解釈の難しさにさらされます (Mack 1982)。
膵臓がんの大部分は、外分泌膵臓に発生します。 主な症状は、腹痛と背中の痛みと体重減少です。 その他の症状には、食欲不振、糖尿病、閉塞性黄疸などがあります。 症状のある患者は、一連の血液および尿検査、超音波、コンピュータ断層撮影、細胞学的検査および膵臓鏡検査などの処置を受ける。 ほとんどの患者は診断時に転移を有しているため、予後は暗いものになっています。
膵臓がんの患者のうち、手術が可能なのはわずか 15% です。 手術後は局所再発や遠隔転移が多発します。 放射線療法または化学療法は、限局性癌の手術と組み合わせた場合を除いて、生存率に有意な改善をもたらしません。 緩和処置はほとんど利益をもたらさない。 いくつかの診断の改善にもかかわらず、生存率は低いままです。 1983 年から 85 年の期間中、ヨーロッパの 11 集団における 3 年平均生存率は、男性で 4%、女性で 1995% でした (IARC XNUMX)。 リスクの高い個人を非常に早期に検出および診断または特定することで、手術の成功率が向上する可能性があります。 膵臓癌のスクリーニングの有効性は決定されていません。
膵臓がんの死亡率と発生率は、社会経済的カテゴリー全体で一貫した世界的パターンを明らかにしていません。
診断上の問題と治療の無効性によってもたらされる悲惨な状況は、膵臓癌の原因がほとんど知られていないという事実によって完成されており、この致命的な病気の予防を効果的に妨げています. 膵臓がんの固有の確立された原因は喫煙であり、人口の喫煙パターンに応じて、症例の約 20 ~ 50% を説明しています。 タバコの喫煙をなくすと、膵臓がんの発生率が世界中で約 30% 減少すると推定されています (IARC 1990)。 飲酒とコーヒーの摂取は、膵臓がんのリスクを高めると疑われています。 しかし、疫学的データを精査すると、コーヒーの摂取が膵臓がんと因果関係があるとは考えにくい. アルコール飲料の場合、膵臓がんとの唯一の因果関係はおそらく膵炎であり、大量のアルコール摂取に関連する状態です. 膵炎はまれですが、膵臓がんの強力な危険因子です。 いくつかのまだ特定されていない食事要因が、膵臓がんの病因の一部を説明している可能性があります.
職場での曝露は、膵臓がんと因果関係がある可能性があります。 過剰な膵臓がんと産業や仕事を関連付けたいくつかの疫学的研究の結果は不均一で一貫性がなく、疑わしい高リスクの仕事で共有される曝露を特定するのは困難です。 カナダのモントリオールにおける職業曝露による膵臓がんの集団の病因学的割合は、0% (認められた発がん物質に基づく) から 26% (カナダのモントリオール地域でのマルチサイト症例対照研究に基づく) の間にあると推定されています。 (Siemiatycki et al. 1991)。
膵臓がんのリスクを高める単一の職業曝露は確認されていません。 疫学研究で過剰リスクと関連付けられている職業上の化学物質のほとんどは、1995 つの研究でのみ明らかになり、関連付けの多くが交絡または偶然による人工物である可能性があることを示唆しています。 動物のバイオアッセイなどからの追加情報が入手できない場合、膵臓癌の発生に関与する原因物質に関する一般的な不確実性を考えると、偽の関連と因果関係の区別は手ごわい困難を伴います。 リスクの増加に関連する物質には、アルミニウム、芳香族アミン、アスベスト、灰とすす、真鍮粉、クロム酸塩、石炭、天然ガス、木材の燃焼生成物、銅煙、綿粉、洗浄剤、穀物粉塵、フッ化水素、無機絶縁粉塵が含まれます。 、電離放射線、鉛ガス、ニッケル化合物、窒素酸化物、有機溶剤、シンナー、塗料、殺虫剤、フェノールホルムアルデヒド、プラスチック粉塵、多環芳香族炭化水素、レーヨン繊維、ステンレス鋼粉塵、硫酸、合成接着剤、スズ化合物、フューム、ワックスとつや出し剤、および亜鉛フューム (Kauppinen et al. XNUMX)。 これらの病原体のうち、アルミニウム、電離放射線、および特定されていない農薬のみが、複数の研究で過剰なリスクと関連付けられています。
仕事とメンタルヘルス
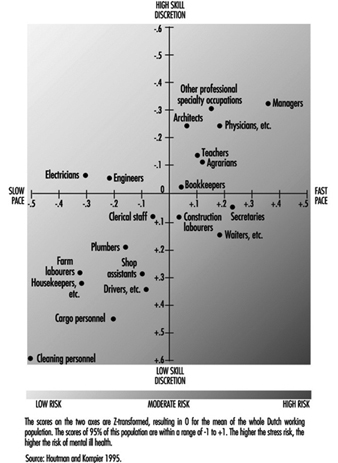
この章では、仕事に関連する主なタイプのメンタルヘルス障害の概要を説明します。気分障害や感情障害 (不満など)、燃え尽き症候群、心的外傷後ストレス障害 (PTSD)、精神病、認知障害、薬物乱用などです。 臨床像、利用可能な評価技術、病因因子と要因、および特定の予防と管理措置が提供されます。 仕事、職業、または産業部門との関係は、可能な限り図解され、議論されます。
この紹介記事では、まず、職業上のメンタルヘルス自体に関する一般的な視点を提供します。 メンタルヘルスの概念について詳しく説明し、モデルを提示します。 次に、メンタル(病気)の健康に注意を払う必要がある理由と、どの職業グループが最も危険にさらされているかについて説明します。 最後に、仕事関連のメンタルヘルスの問題をうまく管理するための一般的な介入フレームワークを紹介します。
メンタルヘルスとは何か: 概念モデル
メンタルヘルスの構成要素とプロセスについては、さまざまな見解があります。 この概念は非常に価値のあるものであり、XNUMX つの定義が合意される可能性は低いです。 「ストレス」の強く関連する概念のように、メンタルヘルスは次のように概念化されます。
- a 状態—例えば、特定の社会文化的環境における個人の全体的な心理的および社会的幸福の状態であり、肯定的な気分および影響 (例: 喜び、満足、快適さ) または否定的な感情 (例: 不安、憂鬱な気分および不満) を示します。 )。
- a プロセス 対処行動を示します。たとえば、独立を目指して努力する、自律的であること (メンタルヘルスの重要な側面) などです。
- 結果 プロセスのプロセス - 心的外傷後ストレス障害の場合のように、ストレッサーとの急性で激しい対立、または必ずしも強いとは限らないストレッサーの継続的な存在のいずれかから生じる慢性状態. これは、燃え尽き症候群だけでなく、精神病、大うつ病性障害、認知障害、薬物乱用の場合にも当てはまります。 しかし、認知障害と薬物乱用はしばしば神経学的問題と見なされます。これは、効果のない対処またはストレッサー自体 (それぞれアルコール使用または溶剤への職業的暴露) に起因する病態生理学的プロセス (例、ミエリン鞘の変性) がこれらの根底にある可能性があるためです。慢性的な状態。
メンタルヘルスは、次のことにも関連している可能性があります。
- 人の特徴 「対処スタイル」のような能力(効果的な対処、環境の支配、自己効力感を含む)と願望は、精神的に健康な人の特徴であり、環境に関心を示し、動機付け活動に従事し、自分自身を拡張しようとします。個人的に重要なこと。
このように、メンタルヘルスは、プロセス変数または結果変数としてだけでなく、独立変数、つまり、私たちの行動に影響を与える個人の特徴としても概念化されています。
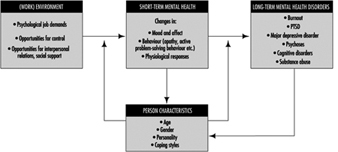
図 1 に、メンタルヘルス モデルを示します。 メンタルヘルスは、職場内外の環境特性と個人の特性によって決まります。 主な環境的仕事の特徴は、「心理社会的および組織的要因」の章で詳述されていますが、精神的(病気)健康のこれらの環境的前兆に関するいくつかのポイントもここで作成する必要があります.
図 1. メンタルヘルスのモデル。
多くのモデルがあり、そのほとんどは仕事や組織心理学の分野に由来し、精神疾患の前兆を特定しています。 これらの前駆物質は、しばしば「ストレッサー」と呼ばれます。 これらのモデルは範囲が異なり、これに関連して、特定されたストレッサー次元の数が異なります。 比較的単純なモデルの例は、Karasek (Karasek and Theorell 1990) のモデルで、心理的要求、決定の自由度 (スキルの裁量と決定権限を組み込む)、および社会的支援の 1994 つの次元のみを記述しています。 より精巧なモデルは Warr (XNUMX) のもので、次の XNUMX つの次元があります: コントロールの機会 (意思決定権限)、スキル使用の機会 (スキルの裁量)、外部から生成された目標 (量的および質的要求)、多様性、環境の明快さ (情報に関する情報)。行動の結果、フィードバックの入手可能性、将来についての情報、必要な行動についての情報)、お金の入手可能性、物理的な安全(身体的リスクが低い、危険がない)、対人接触の機会(社会的支援の前提条件)、および価値ある社会的地位(ステータスの文化的および企業的評価、意義の個人的評価)。 以上のことから、メンタル(病気)の前兆は一般的に心理社会的な性質を持ち、仕事の内容、労働条件、雇用条件、職場での(公式および非公式の)人間関係に関連していることは明らかです。
精神的 (病気) の健康に対する環境的危険因子は、一般に、快楽、熱意、抑うつ気分などの気分や感情の変化などの短期的な影響をもたらします。 これらの変化は、多くの場合、行動の変化を伴います。 私たちは、落ち着きのない行動、姑息的な対処(飲酒など)または回避、積極的な問題解決行動を思い浮かべるかもしれません。 これらの感情や行動は、通常、生理学的変化も伴い、覚醒を示し、時には恒常性の乱れも示します。 これらのストレッサーの XNUMX つまたは複数がアクティブなままである場合、短期的で可逆的な反応により、燃え尽き症候群、精神病、または大うつ病性障害などのメンタルヘルスの結果がより安定し、可逆性が低くなる可能性があります。 非常に脅威的な状況は、回復が困難な慢性精神障害 (例: PTSD) を即座に引き起こす可能性さえあります。
個人の特性は、職場での心理社会的危険因子と相互作用し、その影響を悪化させたり緩和したりする可能性があります。 (認識された)対処能力は、環境リスク要因の影響を緩和または仲介するだけでなく、環境内のリスク要因の評価も決定する可能性があります。 メンタルヘルスに対する環境リスク要因の影響の一部は、この評価プロセスから生じます。
人の特徴(体力など)は、メンタルヘルスの発達の前兆として機能するだけでなく、影響の結果として変化することもあります。 対処能力は、例えば、対処プロセスがうまく進行するにつれて増加する可能性があります(「学習」)。 一方、長期的なメンタルヘルスの問題は、長期的には対処能力と能力を低下させることがよくあります.
職業上のメンタルヘルスの研究では、仕事の満足度、憂鬱な気分、不安などの要因である感情的な幸福に特に注意が向けられてきました. ストレッサーに長期的にさらされた結果、多かれ少なかれパーソナリティ障害にも関連する、より慢性的なメンタルヘルス障害は、労働人口での有病率がはるかに低くなります。 これらの慢性的なメンタルヘルスの問題には、多くの原因となる要因があります。 したがって、職業上のストレッサーは、慢性疾患の原因の一部にすぎません。 また、この種の慢性的な問題に苦しんでいる人々は、職場での地位を維持することが非常に困難であり、多くの人が病気休暇を取っているか、かなり長い期間(1年)、または永久に仕事をやめています. したがって、これらの慢性的な問題は、臨床的な観点から研究されることがよくあります。
特に、感情的な気分と感情は職業分野で非常に頻繁に研究されているため、もう少し詳しく説明します. 情緒的ウェルビーイングは、「快楽」と「覚醒」という 2 つの側面を考慮するだけでなく、どちらかというと区別のつかない方法 (良い気分から悪い気分まで) で扱われてきました (図 XNUMX)。 覚醒の変動が快楽と相関していない場合、これらの変動だけでは一般的に幸福の指標とは見なされません。
図 2. 情緒的幸福を測定するための XNUMX つの主軸。
ただし、覚醒と快楽が相関している場合は、次の XNUMX つの象限を区別できます。
- 非常に興奮して喜んでいることは、熱意を示しています。
- 低い興奮と満足は快適さを示します。
- 非常に興奮して不機嫌な状態は、不安を示します。
- 低い興奮と不機嫌は抑うつ気分を示します (Warr 1994)。
ウェルビーイングは、文脈に依存しない一般的なレベルと文脈に特化したレベルの 2 つのレベルで学習できます。 職場環境は、そのような特定のコンテキストです。 データ分析は、仕事の特徴と文脈のない仕事以外のメンタルヘルスとの関係は、仕事関連のメンタルヘルスへの影響によって媒介されるという一般的な考えを支持しています。 仕事に関連する情緒的幸福は、一般的に、仕事の満足度という観点から、横軸に沿って研究されてきました (図 1994)。 しかし、特に快適性に関する影響はほとんど無視されてきました。 これは残念なことです。なぜなら、この感情は辞任した仕事の満足度を示している可能性があるからです。人々は自分の仕事について不平を言うことはないかもしれませんが、それでも無関心で関与していない可能性があります (Warr XNUMX)。
メンタルヘルスの問題に注意を払う理由
メンタルヘルスの問題に注意を払う必要があることを示すいくつかの理由があります。 まず第一に、いくつかの国の国家統計によると、多くの人がメンタルヘルスの問題のために仕事をやめています。 たとえばオランダでは、毎年、業務上障害があると診断された従業員の 58 分の 1991 が、メンタルヘルスに関連した問題を抱えています。 このカテゴリーの大部分である XNUMX% は、仕事に関連していると報告されています (Gründemann、Nijboer、および Schellart XNUMX)。 筋骨格系の問題とともに、メンタルヘルスの問題は、毎年医学的理由で中退する人の約 XNUMX 分の XNUMX を占めています。
精神疾患は、他の国でも大きな問題となっています。 による 安全衛生エグゼクティブブックレット、 英国では、病気による欠勤の 30 ~ 40% が何らかの精神疾患に起因すると推定されています (Ross 1989; O'Leary 1993)。 英国では、毎年、労働人口の 90 人に 30 人が何らかの精神疾患に苦しんでいると推定されています。 精神疾患のために毎年失われる労働日数を正確に把握することは困難です。 英国の場合、1993 万認定日数、または労使紛争の結果として失われた日数の 8 倍という数字が広く引用されています (O'Leary 35)。 これは、アルコール依存症や飲酒関連の病気による XNUMX 万日、冠状動脈性心疾患や脳卒中による XNUMX 万日の損失に匹敵します。
精神疾患は、人的および経済的な観点から費用がかかるという事実とは別に、欧州連合 (EU) が制定した職場での健康と安全に関するフレームワーク指令 (89/391/EEC) で提供される法的フレームワークがあります。メンタルヘルス自体は、この指令の中心となる要素ではありませんが、第 1993 条では、健康のこの側面にある程度の注意が払われています。フレームワーク指令では、とりわけ、雇用主は次のことを行っていると述べています。
「リスクを回避し、回避できないリスクを評価し、発生源でリスクに対処し、個人に合わせて作業を適応させるなど、予防の一般原則に従って、作業に関連するあらゆる面で労働者の安全と健康を確保する義務。特に、単調な作業と所定の作業率での作業を軽減し、健康への影響を軽減することを目的として、作業場の設計、作業設備の選択、および作業と生産方法の選択に関するものです。」
この指令にもかかわらず、すべてのヨーロッパ諸国が健康と安全に関する枠組み法を採用しているわけではありません。 ヨーロッパの 1994 か国におけるメンタルヘルスと職場でのストレスに関する規制、政策、慣行を比較した研究では、そのような枠組みの法律を制定している国 (スウェーデン、オランダ、英国) は、職場でのメンタルヘルスの問題を重要な健康と安全のトピックとして認識しています。そのような枠組みを持たない国 (フランス、ドイツ) は、メンタルヘルスの問題を重要なものとして認識していません (Kompier et al. XNUMX)。
大事なことを言い忘れましたが、精神疾患の予防は(その原因で)報われます。 重要な利益が予防プログラムからもたらされるという強い兆候があります。 たとえば、業界の 69 つの主要部門の企業の全国代表サンプルの雇用者のうち、60% がモチベーションが向上したと述べています。 49割、病気による欠勤が減りました。 40%、雰囲気が良くなった。 そして 1995% は、予防プログラムの結果として生産性が向上した (Houtman et al. XNUMX)。
メンタルヘルスの職業リスクグループ
労働人口の特定のグループは、メンタルヘルスの問題のリスクにさらされていますか? リスク要因、メンタルヘルスへの影響、またはリスクグループを特定する国内または国際的な監視システムはほとんど存在しないため、この質問に簡単に答えることはできません. 「散布図」のみを与えることができます。 一部の国では、主要な危険因子に関する職業グループの分布に関する全国データが存在します (たとえば、オランダの場合、Houtman and Kompier 1995; 米国の場合、Karasek and Theorell 1990)。 仕事の需要とスキルの裁量の次元に関するオランダの職業グループの分布 (図 3) は、Karasek と Theorell が示した米国の分布とかなりよく一致しており、両方のサンプルに含まれています。 仕事のペースが速く、スキルの裁量が少ない職業では、メンタルヘルス障害のリスクが最も高くなります。
図 3. 仕事のペースとスキルの裁量の複合効果によって決定される、さまざまな職業グループのストレスと精神疾患のリスク。
また、一部の国では、職業グループに関連するメンタルヘルスの結果に関するデータがあります。 オランダで特に精神疾患を理由に脱落しやすい職業グループは、ヘルスケア担当者や教師、清掃員、家政婦、運輸部門の職業などのサービス部門のグループです (Gründemann, Nijboerおよび Schellart1991)。
米国では、標準化されたコーディング システム (すなわち、第 XNUMX 版 精神疾患の分類と診断の手引 (DSM III)) (American Psychiatric Association 1980) は、法務職員、秘書、および教師である (Eaton et al. 1990)。
メンタルヘルス問題の管理
概念モデル (図 1) は、メンタルヘルスの問題への介入の少なくとも XNUMX つの目標を示唆しています。
- (作業)環境。
- その人—その人の特徴またはメンタルヘルスへの影響のいずれか。
一次予防は、精神疾患の発生を防ぐ予防の一種であり、環境のリスクを軽減または管理し、個人の対処能力と能力を高めることによって、前兆に向けられるべきです。 二次予防は、すでに何らかの形の(精神)健康問題を抱えている職場の人々の維持に向けられています. この種の予防には、初期の精神疾患の兆候に従業員とその監督者の両方が敏感になるようにする戦略を伴う、一次予防戦略を採用する必要があります。 三次予防は、メンタルヘルスの問題のために仕事を中退した人々のリハビリテーションに向けられています。 このタイプの予防は、個別のカウンセリングと治療とともに、個人の可能性に合わせて職場を適応させることに向けられるべきです (これはしばしば非常に効果的であることがわかっています)。 表 1 は、職場でのメンタルヘルス障害の管理に関する概略的な枠組みを示しています。 組織の効果的な予防政策計画は、原則として、XNUMX 種類の戦略 (一次、二次、三次予防) のすべてを考慮に入れるとともに、リスク、結果、および個人の特性に向けられるべきです。
表 1. メンタルヘルスの問題に関する管理戦略の概要といくつかの例。
|
の型 |
介入レベル |
|
|
作業環境 |
人の特徴および/または健康転帰 |
|
|
プライマリー |
タスク内容の再設計 コミュニケーション構造の再設計 |
従業員のグループに、特定の仕事関連の問題の通知と処理についてトレーニングします (例: 時間的プレッシャー、強盗などを管理する方法)。 |
|
二次 |
欠勤時の対応方針の導入(例:上司が欠勤・復職について関係者と話し合う研修) 特にリスクグループのために、組織内に設備を提供する (例: セクシャルハラスメントのカウンセラー) |
リラクゼーションテクニックのトレーニング |
|
第三紀 |
個々の職場の適応 |
個別カウンセリング 個別の治療または療法(投薬による場合もあります) |
提示されたスケジュールは、考えられるすべての種類の対策を体系的に分析する方法を提供します。 特定の措置がスケジュールのどこかに属しているかどうかを議論することができます。 しかし、このような議論はあまり実りのないものです。なぜなら、一次予防策が二次予防策にもプラスに作用する場合が多いからです。 提案された体系的分析は、(健康と安全) ポリシーの一般的な側面として、または特定の場合に採用される可能性のある多数の潜在的な対策をもたらす可能性があります。
結論として、メンタルヘルスは明確に定義された状態、プロセス、または結果ではありませんが、一般的に合意された(病気の)健康の領域をカバーしています。 この領域の一部は、一般に受け入れられている診断基準 (例: 精神病、大うつ病性障害) でカバーできます。 他の部分の診断的性質は、明確でもなく、一般的に受け入れられているものでもありません。 後者の例としては、気分や感情、燃え尽き症候群などがあります。 それにもかかわらず、よりあいまいな診断基準を含め、メンタル(病気)の健康が大きな問題であることを示す多くの兆候があります. そのコストは、人的および経済的な面で高くなります。 この章の次の記事では、いくつかのメンタルヘルス障害 — 気分と感情 (例えば、不満)、燃え尽き症候群、心的外傷後ストレス障害、精神病、認知障害、および薬物乱用 — について、臨床的な観点からより深く議論します。写真、利用可能な評価技術、病因因子と要因、および特定の予防と管理手段。
仕事関連の精神病
精神病は、精神機能の重度の障害を表すためによく使用される一般的な用語です。 通常、この障害は非常に深刻であるため、ほとんどの作業活動を含む日常生活の通常の活動を行うことができません。 より正式には、Yodofsky、Hales、および Fergusen (1991) は、精神病を次のように定義しています。
「人の思考、感情的な反応、記憶、コミュニケーション、現実の解釈、および適切な行動の能力が、生活の通常の要求を満たす能力に著しく干渉するほど十分に損なわれている、器質的または感情的な起源の主要な精神障害. [症状は]退行的な行動、不適切な気分、衝動制御の低下、妄想や幻覚などの異常な精神的状況によって特徴付けられることが多い [p. 618]。
精神病性障害は、一般集団では比較的まれです。 職場での発生率はさらに低く、これはおそらく、頻繁に精神病になる多くの人が安定した雇用を維持するのに問題を抱えていることが多いためです (Jorgensen 1987)。 それがどれほどまれかを正確に推定することは困難です。 しかし、精神病(統合失調症など)の一般集団内の有病率は 1% 未満であるといういくつかの示唆があります (Bentall 1990; Eysenck 1982)。 精神病はまれですが、積極的に精神病状態を経験している人は、通常、仕事や生活の他の面で深刻な困難を示します。 急性精神病患者は、人を惹きつけたり、刺激を与えたり、ユーモラスな行動を示すことがあります。 たとえば、双極性障害を患い、躁病期に入っている一部の人は、エネルギーが高く壮大なアイデアや計画を示しています。 しかし、ほとんどの場合、精神病は、同僚、監督者、およびその他の人々の不快感、不安、怒り、または恐怖などの反応を引き起こす行動に関連しています。
この記事では、最初に、精神病が発生する可能性のあるさまざまな神経学的状態と精神状態の概要を説明します. 次に、精神病の発生に関連する可能性のある職場要因を検討します。 最後に、精神病労働者と職場環境の両方を管理するための治療アプローチを要約します (すなわち、医療管理、職場復帰の許可手続き、職場の調整、監督者や同僚との職場相談)。
精神病が発生する神経学的状態と精神状態
精神病は、第 XNUMX 版で特定された多くの診断カテゴリ内で発生する可能性があります。 精神疾患の分類と診断の手引 (DSM IV) (アメリカ精神医学会 1994)。 現時点では、一般的に合意された決定的な診断セットはありません。 以下は、精神病が発生する病状として広く受け入れられています。
神経学的および一般的な病状
妄想症候学は、大脳皮質機能が無傷のままである大脳辺縁系または大脳基底核に影響を与える一連の神経障害によって引き起こされる可能性があります。 部分的な複雑な発作のエピソードは、多くの場合、独特の匂いの嗅覚幻覚が先行します。 外部の観察者には、この発作活動は単なる凝視または空想に見えるかもしれません。 特に側頭部と後頭部の脳腫瘍は、幻覚を引き起こす可能性があります。 また、パーキンソン病、ハンチントン病、アルツハイマー病、ピック病などのせん妄の原因となる病気によって、意識状態が変化することがあります。 三次梅毒やエイズなどのいくつかの性感染症も精神病を引き起こす可能性があります。 最後に、B-12、ナイアシン、葉酸、チアミンなどの特定の栄養素の欠乏は、精神病を引き起こす可能性のある神経学的問題を引き起こす可能性があります.
幻覚や妄想などの精神症状も、さまざまな全身疾患の患者さんにみられます。 これらには、肝性脳症、高カルシウム血症、糖尿病性ケトアシドーシス、および内分泌腺 (すなわち、副腎、甲状腺、副甲状腺および下垂体) の機能不全などのいくつかの全身性疾患が含まれます。 感覚障害や睡眠不足も精神病を引き起こすことが示されています。
精神状態
統合失調症は、おそらく最も広く知られている精神病性障害です。 これは、通常、潜行性に発症する、徐々に悪化する状態です。 妄想型、混乱型、緊張型、未分化型、残存型など、多くの特定のサブカテゴリが特定されています。 この障害に苦しむ人々は、多くの場合、職歴が限られており、労働力にとどまらないことがよくあります. 統合失調症患者の職業障害は非常に一般的であり、多くの統合失調症患者は、病気が進行するにつれて仕事への興味や意欲を失います。 仕事が非常に複雑でない限り、彼らが雇用され続けることは通常非常に困難です.
統合失調症様障害は統合失調症に似ていますが、この障害のエピソードは短期間であり、通常は XNUMX か月未満続きます。 一般に、この障害を持つ人は、病前の社会的および職業的機能が良好です。 症状が治まると、人はベースラインの機能に戻ります。 その結果、この障害の職業上の影響は、統合失調症の場合よりも大幅に少ない可能性があります。
統合失調感情障害も、統合失調症よりは予後がよいが、情動障害よりは予後が悪い。 職業障害は、このグループでは非常に一般的です。 精神病は、主要な情動障害でも観察されることがあります。 適切な治療を受ければ、重度の情動障害に苦しむ労働者の職業上の機能は、一般に統合失調症や統合失調感情障害の労働者よりも大幅に改善されます。
愛する人を失う、仕事を失うなどの重度のストレッサーは、短期間の反応性精神病を引き起こす可能性があります。 この精神病性障害は、おそらく他のタイプの精神病性障害よりも職場でより頻繁に観察され、特に統合失調症、統合失調症、および境界線の特徴があります.
妄想性障害は、職場ではおそらく比較的一般的です。 いくつかのタイプがあります。 エロトマニックタイプは、通常、社会的地位の高い別の人が自分に恋をしていると信じています. 時々、彼らは、電話、手紙、またはストーキングさえも介して接触を試みることによって、彼らが愛していると信じている人に嫌がらせをします. 多くの場合、これらの障害を持つ個人はささやかな職業に就き、社会的および性的接触が制限された孤立した引きこもり生活を送っています。 誇大タイプは、通常、誇張された価値、権力、知識、または神や有名人との特別な関係の妄想を示します. 嫉妬深いタイプは、性的パートナーが不誠実であると不正確に信じています。 迫害タイプは、自分(または親しい人)がだまされたり、中傷されたり、嫌がらせを受けたり、その他の方法で悪意を持って扱われたりしていると不正確に信じています。 これらの人はしばしば憤慨して怒っており、自分を傷つけていると信じている人に対して暴力に訴えることがあります. 自分に何か問題があるとは思っていないので、助けを求めることはめったにありません。 体細胞タイプは、すべての証拠に反して、感染症にかかっているという妄想を起こします。 また、体の一部が変形していると思い込んだり、体臭が気になることもあります。 妄想的な信念を持つこれらの労働者は、しばしば仕事に関連した困難を引き起こす可能性があります.
仕事関連の化学的要因
水銀、二硫化炭素、トルエン、ヒ素、鉛などの化学的要因は、ブルーカラー労働者に精神病を引き起こすことが知られています。 例えば、水銀は、適切に「マッドハッターの精神病」と名付けられた帽子産業の労働者に精神病を引き起こす原因であることがわかっています (Kaplan and Sadock 1995)。 ストップフォード (私信、6 年 1995 月 1856 日) は、二硫化炭素が 19891986 年にフランスの労働者の間で精神病を引き起こすことが判明したことを示唆している。 米国では、XNUMX 年にネバダ州の XNUMX 人の兄弟が、ホリネズミを殺すために二硫化炭素化合物を購入した。 この化学物質との身体的接触は重度の精神病を引き起こしました.XNUMX人の兄弟は重度の混乱と精神病性うつ病のために人を撃ち、もうXNUMX人は自分自身を撃ちました. 自殺と殺人の発生率は、二硫化炭素にさらされると XNUMX 倍に増加します。 さらに、Stopford は、トルエン (爆薬や染料の製造に使用される) への曝露は、急性脳症や精神病を引き起こすことが知られていると報告しています。 症状は、記憶喪失、気分の変化 (例えば、不快気分)、目と手の協調の低下、および発話障害としても現れることがあります。 したがって、一部の有機溶媒、特に化学産業で見られるものは、人間の中枢神経系 (CNS) に直接影響を及ぼし、生化学的変化と予測不可能な行動を引き起こします (Levi、Frandenhaeuser、および Gardell XNUMX)。 米国労働安全衛生局 (OSHA)、国立労働安全衛生研究所 (NIOSH)、および化学産業によって、職場環境で有毒化学物質を扱う従業員のリスクを最小限に抑えるための特別な予防措置、手順、プロトコルが確立されています。
その他の要因
多くの薬がせん妄を引き起こす可能性があり、それが次に精神病を引き起こす可能性があります。 これらには、降圧薬、抗コリン薬(一般的な風邪の治療に使用される多くの薬を含む)、抗うつ薬、抗結核薬、抗パーキンソン病薬、および潰瘍薬(シメチジンなど)が含まれます. さらに、物質誘発性精神病は、アルコール、アンフェタミン、コカイン、PCP、アナボリックステロイド、マリファナなど、乱用されることのある多くの合法および違法薬物によって引き起こされる可能性があります. 結果として生じる妄想や幻覚は通常、一時的なものです。 内容は異なる場合がありますが、迫害妄想は非常に一般的です。 アルコール関連の幻覚では、人は脅迫的、侮辱的、批判的、または非難的な声を聞いていると信じることがあります. 時々、これらの侮辱的な声は第三者で話します。 偏執的または迫害的な妄想を示す個人と同様に、これらの個人は、自己または他者に対する危険性について慎重に評価する必要があります。
産後精神病は職場では比較的まれですが、一部の女性はより早く仕事に復帰しているため、注目に値します. これは、通常、出産後 XNUMX ~ XNUMX 週間以内に、新しい母親 (またはまれに父親) に発生する傾向があります。
多くの文化では、精神病はさまざまな一般的な信念に起因する場合があります。 南および東アジアの「koro」、中国人集団の「気功精神病反応」、エスキモー コミュニティの「piblokto」、いくつかのアメリカ インディアン グループの「whitigo」などのエピソードを含む、文化に基づく精神病反応が数多く報告されています。 (カプランとサドック 1995)。 これらの精神病的現象とさまざまな職業変数との関係は、研究されていないようです。
精神病の発生に関連する職場要因
仕事関連の精神病に関する情報と実証的研究は非常に不足していますが、一部には仕事環境での有病率が低いため、研究者は仕事環境における心理社会的要因と心理的苦痛との関係を指摘しています (Neff 1968; Lazarus 1991; Sauter, Murphy and Hurrell 1992; Quick et al. 1992)。 役割のあいまいさ、役割の対立、差別、監督者と監督者の対立、仕事の過負荷、仕事の環境など、仕事上の重大な心理社会的ストレッサーは、ストレス関連の病気、遅刻、欠勤、パフォーマンスの低下、うつ病にかかりやすくなることがわかっています。 、不安およびその他の精神的苦痛 (Levi、Frandenhaeuser、および Gardell 1986; Sutherland、および Cooper、1988 年)。
ストレスは、さまざまな種類の生理学的および心理的障害の複雑な症状において重要な役割を果たしているようです。 職場では、Margolis と Kroes (1974) は、職場での何らかの要因または要因の組み合わせが労働者と相互作用して、心理的または生理学的恒常性を乱すときに職業的ストレスが発生すると考えています。 これらの要因は、外部または内部の可能性があります。 外的要因は、個人の職業、結婚、家族、友人などに起因する外部環境からのさまざまな圧力または要求であり、内的要因は労働者が自分自身に課す圧力や要求です。 「野心的で、唯物論的で、競争力があり、攻撃的」です(Yates 1989)。 これらの内的要因と外的要因が個別にまたは組み合わさって、労働者が重大な心理的および身体的健康問題を経験する職業的苦痛をもたらす可能性があります。
研究者は、「ストレス誘発性覚醒」として知られる、職場環境に起因する重度または累積的なストレスが、仕事関連の精神病性障害を誘発する可能性があるかどうかについて推測しています (Bentall、Dohrenwend、および Skodol 1990; Link、Dohrenwend、および Skodol 1986)。 たとえば、幻覚や妄想の経験を特定のストレスの多い出来事に結び付ける証拠があります。 幻覚は、採鉱事故、人質状況、化学工場の爆発、戦時中の暴露、持続的な軍事作戦、配偶者の喪失の結果として生じるストレス誘発性覚醒と関連しています (Comer, Madow and Dixon 1967; Hobfoll 1988; Wells 1983)。 .
DeWolf (1986) は、長期間にわたる複数のストレスの多い状態への暴露または相互作用は、一部の労働者が心理的健康関連の問題を経験する複雑なプロセスであると考えています. Brodsky (1984) は、2,000 年間にわたって彼女の患者であった 18 人の労働者の検査で次のことを発見しました。心理的、感情的、身体的な健康関連の問題を経験した。 (1) 労働者は、仕事関連のストレスに部分的に「認識、性格、年齢、地位、ライフステージ、実現されていない期待、以前の経験、社会的支援システム、および適切に対応または適応する能力の関数」として反応します。 さらに、心理的苦痛は、労働者が制御不能感 (例: 意思決定不能) や職場環境における予測不可能性 (例: 企業の縮小や再編) を感じることによって悪化する可能性がある (Labig 8; Link and Stueve 10)。
精神病を経験している労働者の仕事関連の「前例」の特定の検査は、限られた注目しか受けていません。 職場環境における心理社会的要因と深刻な精神病理との関係を経験的に調べた少数の研究者は、「うるさい」作業条件 (すなわち、騒音、危険な状態、熱、湿度、煙、および寒さ) と精神病 (リンク、 Dohrenwend and Skodol 1986; Muntaner et al. 1991)。 Link、Dohrenwend、および Skodol (1986) は、統合失調症患者が最初の統合失調症エピソードを経験したときの仕事の種類を理解することに関心を持っていました。 最初のフルタイムの職業は、以下を経験した労働者について調査されました。 (b) うつ病; (c) 精神病理がないこと。 これらの研究者は、ホワイトカラーの職業よりもブルーカラーの職業の方が、より不快な労働条件が存在することを発見しました。 これらの研究者は、騒がしい労働条件は、精神病エピソード (統合失調症など) の発現における重大な危険因子である可能性があると結論付けました。
ムンタナー等。 (1991) Link、Dohrenwend、および Skodol (1986) の調査結果を再現し、さまざまな職業的ストレッサーが精神病の発症または経験のリスク増加に寄与しているかどうかをより詳細に調べました。 DSM III の基準を使用して、XNUMX 種類の精神病状態が検査されました。 統合失調症の基準 A (幻覚と妄想); 統合失調症の基準Aで情動エピソードを伴う(精神性情動障害)。 レトロスペクティブ研究の参加者は、XNUMX つのサイト (コネチカット、メリーランド、ノースカロライナ、ミズーリ、カリフォルニア) で精神障害の発生率を調べた、より大規模な Epidemiologic Catchment Area (ECA) 研究からのものでした。 これらの研究者は、心理社会的な仕事の特徴 (すなわち、高い身体的要求、仕事や労働条件に対する制御の欠如 - 不快な要因) が参加者を精神病の発生リスクの増加にさらすことを発見しました。
イラストとして、Muntaner et al。 (1991) の研究によると、建設業 (大工、塗装工、屋根工、電気技師、配管工) の人々は、管理職の人々よりも妄想や幻覚を経験する可能性が 2.58 倍高かった. 家事、洗濯、掃除、使用人タイプの職業の労働者は、管理職の労働者よりも統合失調症になる可能性が 4.13 倍高かった。 作家、芸術家、芸能人、スポーツ選手であると自認する労働者は、幹部、管理職、管理職の労働者と比較して、妄想や幻覚を経験する可能性が 3.32 倍高かった。 最後に、販売、メールやメッセージの配信、教育、図書館学、カウンセリングなどの職業に従事する労働者は、精神病や情緒障害のリスクが高くなりました。 彼らの研究でアルコールと薬物の使用が制御された後、精神病状態と職業変数との関連が調べられたことに注意することは重要です.
ブルーカラーとホワイトカラーの職業の大きな違いは、労働者にかかる心理的要求と心理社会的ストレスの種類です。 これは、Muntaner らの調査結果に示されています。 (1993)。 彼らは、職場環境の認知的複雑さと精神病の形態の精神疾患との間に関連性があることを発見しました。 統合失調症患者が最後のフルタイムの仕事で最も頻繁に従事していた職業は、人、情報、および物を扱う複雑さのレベルが低いという特徴がありました (管理人、掃除人、庭師、警備員など)。 数人の研究者が、雇用、仕事のパフォーマンス、および働く能力に関連する最初の一時的な精神病の結果のいくつかを調べました (Jorgensen 1987; Massel et al. 1990; Beiser et al. 1994)。 たとえば、Beiser と同僚は、精神病の最初のエピソードの後に職業上の機能を調べました。 これらの研究者は、最初のエピソードから 18 か月後に「精神病が職業的機能を損なう」ことを発見しました。 言い換えれば、統合失調症の労働者は、情動障害を患っている労働者よりも、病後の衰退が高かった. 同様に、マッセル等。 (1990) 精神病患者 (統合失調症、精神病の特徴を伴う情動障害、または非定型精神障害のある人など) の作業能力は、非精神病患者 (たとえば、精神病の特徴のない情動障害のある人、不安障害、人格障害のある人) に比べて損なわれていることがわかりました。障害および物質乱用障害)。 彼らの研究では、精神病患者は顕著な思考障害、敵意、疑い深さを示しており、これらは仕事のパフォーマンスの低下と相関していました。
要約すると、仕事関連の要因と精神病との関係についての私たちの知識は初期段階にあります。 Brodsky (1984) が述べているように、「職場の物理的および化学的危険性はかなりの注目を集めてきましたが、仕事に関連する心理的ストレスは、管理上の責任または冠状動脈傾向のある行動パターンに関連する場合を除いて、それほど広く議論されていません。 」。 これは、特に労働者は人生の平均 42 ~ 44% を仕事に費やし (Hines、Durham、Geoghegan 1991; Lemen 1995)、仕事が心理的健康と関連していることから、仕事関連の精神病のトピックに関する研究が非常に必要であることを意味します。 -存在 (Warr 1978)。 どのような種類の条件の下で、どの種類の職業的ストレッサーがどの種類の精神障害に影響を与えるかをよりよく理解する必要があります。 たとえば、日常生活で発生する個人的、社会的、文化的、政治的要因と併せて、職場環境における心理社会的ストレスの強度、期間、頻度に基づいて、労働者が移動する段階があるかどうかを判断するための研究が必要です。 私たちは、綿密な調査と独創的な解決策を必要とする複雑な問題に取り組んでいます。
精神病労働者の急性管理
通常、職場における人々の主な役割は、緊急治療室または精神科治療施設に安全に搬送されるように、急性精神病の労働者に対応することです。 組織に積極的な従業員支援プログラムと重要なインシデント対応計画がある場合、プロセスは大幅に促進される可能性があります。 理想的には、組織は主要な従業員を緊急危機対応のために事前にトレーニングし、必要に応じて地域の緊急対応リソースと調整するための計画を立てます。
精神病労働者の治療法は、根底にある問題の特定の種類によって異なります。 一般に、すべての精神病性障害は専門家によって評価されるべきです。 多くの場合、労働者と職場の安全のために即時入院が必要です。 その後、診断を確立し、治療計画を立てるために、徹底的な評価を行うことができます。 主な目標は、根本的な原因を治療することです。 しかし、包括的な評価を実施する前、または包括的な治療計画を開始する前であっても、緊急事態に対応する医師は、最初は症状の緩和に集中する必要がある場合があります。 構造化された、ストレスの少ない環境を提供することが望ましいです。 神経内視鏡は、患者が落ち着くのを助けるために使用されることがあります。 ベンゾジアゼピンは、急性不安を軽減するのに役立つ可能性があります。
急性の危機を管理した後、包括的な評価には、詳細な病歴の収集、心理テスト、自己または他者への危険性を確認するためのリスク評価、および治療への反応の注意深い監視が含まれる場合があります (投薬への反応だけでなく、心理療法の介入への反応も含む)。 . 精神病の症状を示す多くの患者にとってより困難な問題の XNUMX つは、治療コンプライアンスです。 多くの場合、これらの個人は深刻な問題を抱えているとは信じない傾向があり、問題を認識していても、時期尚早に治療を中止することを一方的に決定する傾向があります. このような場合、家族、同僚、治療中の臨床医、産業保健担当者、および雇用主は、厄介な状況や困難な状況に置かれることがあります。 場合によっては、従業員と職場の安全のために、職場復帰の条件として治療の遵守を義務付けることが必要になることがあります。
精神病労働者と職場環境の管理
事例
会社が生産スケジュールを変更し始めたとき、化学プラントの第 XNUMX シフトの熟練労働者が異常な行動を示し始めました。 数週間、シフトが終わった後に仕事を辞める代わりに、彼は仕事の需要の増加、品質管理、生産手順の変更に関する懸念について、朝のシフトでカウンターパートと話し合うようになりました。 彼は非常に苦しんでいるように見え、彼にとっては異常な行動をとっていました。 彼は以前はやや恥ずかしがり屋で距離があり、優れた仕事の実績がありました。 この期間中、彼はより口頭になりました。 彼はまた、何人かの同僚が不快に感じたと報告した方法で個人に近づき、彼らの近くに立ちました. これらの同僚は後に、彼の行動が異常であると感じたと報告しましたが、従業員支援プログラム (EAP) または経営陣に彼らの懸念を通知した人は誰もいませんでした. その後、ある晩突然、この従業員が支離滅裂な叫び声を上げ始め、揮発性化学物質の保管場所まで歩いて行き、地面に横たわり、シガレット ライターの電源を入れたり消したりし始めたところを、同僚が観察しました。 彼の同僚と上司が干渉し、EAP との協議の後、彼は救急車で近くの病院に運ばれました。 担当医師は、彼が急性精神病であると判断しました。 短い治療期間の後、彼は投薬で首尾よく安定した。数週間後、主治医は彼が仕事に復帰できると感じました。 彼は、独立した臨床医による正式な職場復帰評価を受け、職場復帰の準備ができていると判断されました。 彼の会社の医師と主治医は、彼が戻っても安全だと判断しましたが、彼の同僚と上司はかなりの懸念を表明しました。 一部の従業員は、このエピソードが繰り返され、化学物質保管エリアに火がついた場合に危害を加える可能性があると指摘しました。 同社は、安全上重要な領域のセキュリティを強化するための措置を講じました。 別の懸念も浮上した。 多くの労働者は、この人物が職場に武器を持ち込み、発砲を開始する可能性があると考えていると述べました。 この労働者の治療や職場復帰の評価に関与した専門家は、暴力行為のリスクがあるとは考えていませんでした。 次に、暴力行為のリスクが非常に低いことを同僚に保証し、精神疾患に関する教育を提供し、同僚が取り得る積極的な措置を特定するために、会社はメンタルヘルスの専門家を(労働者の同意を得て)連れてくることを選択しました。治療を受けた同僚の職場復帰を容易にする。 しかし、この状況では、この教育的介入の後でも、同僚はこの労働者と交流することを望まず、職場復帰プロセスをさらに悪化させました. 精神病状態に関連するものを含む、精神障害に苦しむ個人の法的権利は、障害を持つアメリカ人法によって対処されていますが、実際には、職場での精神病の発生を効果的に管理するための組織の課題は、多くの場合、医学的問題と同じかそれ以上です。精神病労働者の治療。
仕事に戻る
精神病エピソードの後に取り組むべき主な問題は、従業員が現在の仕事に安全に戻ることができるかどうかです。 組織によっては、治療を行う臨床医がこの決定を下すことを許可している場合があります。 しかし、理想的には、組織は、独立した職務適合性評価を実施するために、その職業医療システムを要求する必要があります (Himmerstein and Pransky 1988)。 職務適性評価プロセスでは、治療を担当する臨床医の評価、治療、推奨事項、労働者の以前の仕事の実績、必要な仕事を含む仕事の特定の特徴など、多くの重要な情報を確認する必要があります。タスクと組織環境。
産業医が精神医学的または心理的な職務適合性評価の訓練を受けていない場合、評価は、治療を行う臨床医ではない独立した精神保健専門家によって実施されるべきです。 仕事のいくつかの側面が安全上のリスクをもたらす場合は、特定の作業制限を作成する必要があります。 これらの制限は、作業活動または勤務スケジュールの軽微な変更から、別の仕事の配置 (例: 軽度の任務または別の職位への転勤) などのより重要な変更にまで及ぶ場合があります。 原則として、これらの作業制限は、労働者が筋骨格損傷後に持ち上げることが許可されている重量の量を指定するなど、産業医によって一般的に提供される他の制限と種類が異なりません。
上記の事例から明らかなように、仕事への復帰は、影響を受けた労働者だけでなく、同僚、監督者、およびより広範な組織にとっても課題を引き起こすことがよくあります。 専門家は、影響を受ける労働者の機密性を法律で許可されている最大限の範囲で保護する義務がありますが、労働者が情報の適切な公開に署名する意思と能力がある場合、産業医療システムは相談と教育的介入を提供または調整して、容易にすることができます。仕事復帰の流れ。 多くの場合、産業医療システム、従業員支援プログラム、監督者、組合代表者、および同僚の間の調整は、成功するために重要です。
産業保健システムはまた、監督者と協力して、労働者が職場に再適応するのを定期的に監視する必要があります。 場合によっては、たとえば、特定の安全性に配慮した業務に従事することを許可されるための前提条件として、主治医が推奨する投薬計画を労働者が順守しているかどうかを監視する必要があるかもしれません。 さらに重要なことは、産業医療システムは、労働者にとって何が最善かだけでなく、職場にとって何が安全かを考慮しなければならないということです。 産業医療システムは、組織が障害を持つアメリカ人法などの法的要件を遵守するのを支援するだけでなく、組織の医療計画および/または労働者の補償システムに基づいて提供される治療と連携する上でも重要な役割を果たします。
防止プログラミング
現在、労働力における精神病の発生を減らすための特定の予防または早期介入プログラムに関する文献はありません。 従業員支援プログラムは、精神病労働者の早期発見と治療において重要な役割を果たす可能性があります。 ストレスは労働人口内の精神病エピソードの発生率に寄与する可能性があるため、組織的に作成されたストレスを特定して修正するさまざまな組織的介入も役立つ場合があります. これらの一般的なプログラム的取り組みには、ジョブの再設計、柔軟なスケジュール設定、自分のペースで作業を行う作業、自主的な作業チームとマイクロブレイク、および再編成や人員削減のストレスの多い影響を軽減するための特定のプログラミングが含まれる場合があります。
まとめ
精神病は比較的まれで、多重に決定される現象ですが、労働人口内での発生は、同僚、組合代表、監督者、および産業保健専門家にとって実質的な実際的な課題を引き起こします. 精神病は、仕事関連の毒物暴露の直接的な結果として発生する可能性があります。 仕事関連のストレスは、精神病のリスクにさらされる精神障害に苦しむ(または発症するリスクがある)労働者の精神病の発生率を高める可能性もあります. (1) 職場の要因と精神病との関係をよりよく理解する。 (2) 職場での精神病を管理するためのより効果的なアプローチを開発し、その発生率を減らします。
免責事項: ILO は、この Web ポータルに掲載されているコンテンツが英語以外の言語で提示されていることについて責任を負いません。英語は、オリジナル コンテンツの最初の制作およびピア レビューに使用される言語です。その後、特定の統計が更新されていません。百科事典の第 4 版 (1998 年) の作成。