Categorías Niños

1. Sangre (3)

1. Sangre
Redactor del capítulo: Bernardo D. Goldstein
Índice del contenido
Mesas
Sistema Hematopoyético y Linfático
Bernardo D. Goldstein
Leucemia, Linfomas Malignos y Mieloma Múltiple
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agentes o condiciones de trabajo que afectan la sangre
Bernardo D. Goldstein
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.

2. Cáncer (4)

2. Cáncer
Redactor del capítulo: paolo bofetta
Mesa de Contenidos
Mesas
Introducción
Neil Pearce, Paolo Boffetta y Manolis Kogevinas
Carcinógenos ocupacionales
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn y Harri Vainio
Cáncer ambiental
Bruce K. Armstrong y Paolo Boffetta
Prevención
Por Gustavsson
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Cáncer ocupacional: datos clave
- Proporciones estimadas de cáncer (PAR) atribuibles a las ocupaciones
- Evaluación de la evidencia de carcinogenicidad en las Monografías de la IARC
- Grupos de clasificación de programas de monografías de IARC
- Grupo 1-Químicos cancerígenos para los humanos
- Grupo 2A: Sustancias químicas probablemente cancerígenas para los humanos
- Grupo 2B: Sustancias químicas posiblemente cancerígenas para los humanos
- Pesticidas evaluados en Monografías IARC, Volúmenes 1-63 (1972-1995)
- Medicamentos evaluados en IARC Monografías, Volúmenes 1-63 (1972-1995)
- Agentes ambientales/exposiciones conocidas o sospechadas de cáncer humano
- Industrias, ocupaciones, exposiciones que presentan un riesgo cancerígeno
- Industrias, occs., exps. con exceso de cáncer carcinógenos no definitivos
- Variaciones poblacionales registradas de la incidencia de algunos cánceres comunes

3. Sistema cardiovascular (7)

3. Sistema cardiovascular
Editores de capítulos: Lothar Heinemann y Gerd Heuchert
Índice del contenido
Tablas y Figuras
Introducción
Lothar Heinemann y Gerd Heuchert
Morbilidad y Mortalidad Cardiovascular en la Fuerza Laboral
Gottfried Enderlein y Lothar Heinemann
El concepto de factor de riesgo en la enfermedad cardiovascular
Lothar Heinemann, Gottfried Enderlein y Heide Stark
Programas de Rehabilitación y Prevención
Lothar Heinemann y Gottfried Enderlein
Riesgos físicos, químicos y biológicos
Factores físicos
Heide Stark y Gerd Heuchert
Materiales químicos peligrosos
Ulrike Tittelbach y Wolfram Dietmar Schneider
Peligros biológicos
Regina Jäckel, Ulrike Tittelbach y Wolfram Dietmar Schneider
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo
- Mortalidad por enfermedades cardiovasculares
- Tasas de mortalidad, grupos especiales de diagnóstico cardiovascular
- Tasa de enfermedad y reducción de la capacidad de trabajo
- Trabajo asociado a riesgos cardiovasculares
- Infecciones y enfermedades relacionadas con el trabajo
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

4. Sistema Digestivo (6)

4. Sistema digestivo
Editor del capítulo: Heikki Savolainen
Índice del contenido
Figuras
Sistema digestivo
G.Frada
boca y dientes
F. Gobbato
Hígado
Jorge Kazantzis
Úlcera péptica
KS cho
Cáncer de hígado
Timo Partanen, Timo Kauppinen, Paolo Boffetta y Elisabete Weiderpass
Cancer pancreatico
Timo Partanen, Timo Kauppinen, Paolo Boffetta y Elisabete Weiderpass
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

5. Salud mental (8)

5. Salud mental
Editores de capítulos: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter y Lennart Levi
Índice del contenido
Tablas y Figuras
Trabajo y Salud Mental
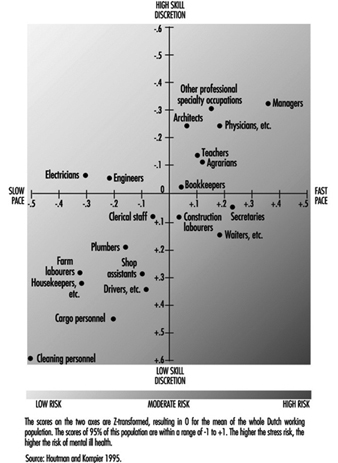
Irene LD Houtman y Michiel AJ Kompier
Psicosis relacionada con el trabajo
Craig Stenberg, Judith Holder y Krishna Tallur
Estado de ánimo y afecto
Depresión
Jay Lasser y Jeffrey P. Kahn
Ansiedad relacionada con el trabajo
Randal D Beaton
Trastorno de estrés postraumático y su relación con la salud ocupacional y la prevención de lesiones
marca braverman
Estrés y Burnout y su Implicación en el Ambiente Laboral
Herbert J. Freudenberger
Trastornos cognitivos
Catalina A. Heaney
Karoshi: muerte por exceso de trabajo
takashi haratani
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Resumen esquemático de las estrategias de gestión y ejemplos
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

6. Sistema musculoesquelético (14)

6. Sistema musculoesquelético
Editores de capítulos: Hilkka Riihimäki y Eira Viikari-Juntura
Índice del contenido
Tablas y Figuras
General
Hilkka Riihimäki
Musculatura
Gisela Sjogaard
Tendones
Thomas J Armstrong
Huesos y articulaciones
david hamerman
Discos intervertebrales
Sally Roberts y Jill PG Urban
Región de la espalda baja
Hilkka Riihimäki
Región de la columna torácica
Jarl-Erik Michelsson
Cuello
Asa Kilbom
Shoulder
Mats Hagberg
codo
Eira Viikari Juntura
antebrazo, muñeca y mano
Eira Viikari Juntura
Cadera y rodilla
Eva Vingård
Pierna, Tobillo y Pie
Jarl-Erik Michelsson
Otras enfermedades
Marjatta Leirisalo-Repo
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Estructura-función de los componentes de la articulación
- Prevalencia de trastornos de la espalda, en finlandeses mayores de 30 años
- Reducir los riesgos de dolor lumbar en el trabajo
- Clasificación: trastornos de la espalda baja (Quebec Task Force)
- Movimientos permisibles de cabeza en conducción prolongada
- Incidencia de epicondilitis en varias poblaciones
- Incidencia de tenosinovitis/peritendinitis
- Osteoartrosis primaria de cadera en Malmö, Suecia
- Pautas para el tratamiento de la artritis reumatoide
- Infecciones conocidas por desencadenar artritis reactiva
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

7. Sistema Nervioso (9)

7. Sistema Nervioso
Redactor del capítulo: donna mergler
Índice del contenido
Tablas y Figuras
Sistema Nervioso: Resumen
Donna Mergler y José A. Valciukas
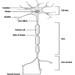
Anatomía y fisiología
José A. Valciukas
Agentes Neurotóxicos Químicos
Peter Arlien-Søborg y Leif Simonsen
Manifestaciones de intoxicación aguda y crónica temprana
donna mergler
Prevención de la neurotoxicidad en el trabajo
barry johnson
Síndromes clínicos asociados con neurotoxicidad
Roberto G. Feldman
Medición de los déficits neurotóxicos
donna mergler
Diagnóstico
Anna María Seppäläinen
Neuroepidemiología Ocupacional
Olav Axelson
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Nombres y funciones principales de cada par de nervios craneales
- Agrupación de efectos neurotóxicos en cuanto a neurotoxicidad.
- Gases asociados con efectos neurotóxicos
- Metales neurotóxicos y sus compuestos inorgánicos
- monómeros neurotóxicos
- Disolventes orgánicos asociados a neurotoxicidad
- Clases de pesticidas neurotóxicos comunes
- Otros productos químicos asociados con la neurotoxicidad
- Lista de verificación de síntomas crónicos
- Efectos neurofuncionales de la exposición a algunas neurotoxinas
- Exposiciones químicas y síndromes neurotóxicos asociados
- Algunas baterías "básicas" para evaluar los efectos neurotóxicos tempranos
- Árbol de decisión para la enfermedad neurotóxica
- Efectos neurofuncionales constantes de la exposición en el lugar de trabajo a algunas de las principales sustancias neurotóxicas
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

8. Sistema renal-urinario (2)

8. Sistema renal-urinario
Redactor del capítulo: George P. Hemstreet
Índice del contenido
Tablas y Figuras
Sistemas renales y urinarios
George P. Hemstreet
Cánceres renales y urinarios
Timo Partanen, Harri Vainio, Paolo Boffetta y Elisabete Weiderpass
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Enzimas del metabolismo de fármacos en el riñón
- Las causas más comunes de hematuria, por edad y sexo
- Criterios para la selección de biomarcadores
- Posibles biomarcadores vinculados a la lesión celular
- Insuficiencia renal aguda y ocupación
- Segmentos de la nefrona afectados por tóxicos seleccionados
- Aplicaciones de la citología urinaria
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

9. Sistema reproductivo (9)

9. Sistema reproductivo
Redactor del capítulo: Gracia Kawas Lemasters
Índice del contenido
Tablas y Figuras
Sistema Reproductivo: Introducción
Lowell E. Severo
Introducción a la función reproductiva masculina y femenina
Donald R Mattison
Sistema Reproductor Masculino y Toxicología
Steven Schrader y Grace Kawas Lemasters
Estructura del sistema reproductor femenino y vulnerabilidad de órganos diana
Donald R Mattison
Exposiciones ocupacionales maternas y resultados adversos del embarazo
Gracia Kawas Lemasters
Parto prematuro y trabajo
Nicole Mamelle
Exposición ocupacional y ambiental del recién nacido
Mary S. Wolff y Patrisha M. Woolard
Protección de la maternidad en la legislación
Marie-Claire Séguret
Recomendaciones para el embarazo y el trabajo en EE. UU.
leon j warshaw
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Exposiciones con múltiples criterios de valoración adversos
2. Estudios epidemiológicos de los efectos paternos en el resultado del embarazo
3. Tóxicos reproductivos femeninos potenciales
4. Definición de pérdida fetal y muerte infantil
5. Factores de pequeño para la edad gestacional y pérdida fetal
6. Fuentes identificadas de fatiga ocupacional
7. Riesgos relativos e índices de fatiga del parto prematuro
8. Riesgo de prematuridad por número de índices de fatiga laboral
9. Riesgos relativos y cambios en las condiciones de trabajo
10. Fuentes y niveles de exposición de los recién nacidos
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

10. Sistema respiratorio (18)

10. Sistema respiratorio
Editores de capítulos: Alois David y Gregory R. Wagner
Índice del contenido
Tablas y Figuras
Estructura y función
Morton Lippmann
Examen de función pulmonar
Ulf Ulfvarson y Monica Dahlqvist
Enfermedades Causadas por Irritantes Respiratorios y Químicos Tóxicos
David LS Ryon y William N. Rom
Asma ocupacional
George Friedman-Jiménez y Edward L. Petsonk
Enfermedades Causadas por Polvos Orgánicos
Ragnar Rylander y Richard SF Schilling
Enfermedad del berilio
Homayoun Kazemi
Neumoconiosis: Definición
alois david
Clasificación internacional de radiografías de neumoconiosis de la OIT
michel lesage
Etiopatogenia de las neumoconiosis
Patrick Sébastien y Raymond Bégin
Silicosis
John E. Parker y Gregory R. Wagner
Enfermedades pulmonares de los trabajadores del carbón
Michael D. Attfield, Edward L. Petsonk y Gregory R. Wagner
Enfermedades relacionadas con el asbesto
margaret r. becklake
Enfermedad del metal duro
Gerolamo Chiapino
Sistema respiratorio: la variedad de neumoconiosis
Steven R. Short y Edward L. Petsonk
Afección pulmonar obstructiva crónica
Kazimierz Marek y Jan E. Zejda
Efectos sobre la salud de las fibras artificiales
James E. Lockey y Clara S. Ross
Cáncer respiratorio
Paolo Boffetta y Elisabete Weiderpass
Infecciones pulmonares adquiridas en el trabajo
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave y John E. Parker
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Regiones del tracto respiratorio y modelos de deposición de partículas
2. Criterios de polvo inhalable, torácico y respirable
3. Resumen de irritantes respiratorios
4. Mecanismos de lesión pulmonar por sustancias inhaladas
5. Compuestos capaces de toxicidad pulmonar
6. Definición de caso médico de asma ocupacional
7. Pasos en la evaluación diagnóstica del asma en el lugar de trabajo
8. Agentes sensibilizantes que pueden causar asma ocupacional
9. Ejemplos de fuentes de peligros de la exposición al polvo orgánico
10. Agentes en polvos orgánicos con actividad biológica potencial
11. Enfermedades inducidas por polvos orgánicos y sus códigos CIE
12. Criterios diagnósticos de bisinosis
13. Propiedades del berilio y sus compuestos
14. Descripción de las radiografías estándar
15. Clasificación OIT 1980: Radiografías de neumoconiosis
16. Enfermedades y condiciones relacionadas con el asbesto
17. Principales fuentes comerciales, productos y usos del asbesto
18. Prevalencia de la EPOC
19. Factores de riesgo implicados en la EPOC
20. Pérdida de la función ventilatoria
21. Clasificación diagnóstica, bronquitis crónica y enfisema
22. Pruebas de función pulmonar en la EPOC
23. Fibras sinteticas
24. Carcinógenos respiratorios humanos establecidos (IARC)
25. Carcinógenos respiratorios humanos probables (IARC)
26. Enfermedades infecciosas respiratorias adquiridas ocupacionalmente
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

11. Sistemas sensoriales (8)

11. Sistemas sensoriales
Redactor del capítulo: Heikki Savolainen
Índice del contenido
Tablas y Figuras
La oreja
Marcel-André Boillat
Trastornos auditivos inducidos químicamente
pedro jacobsen
Trastornos auditivos inducidos físicamente
Pedro L. Pelmear
equilibrio
lucy yardley
Visión y Trabajo
Paule Rey y Jean-Jacques Meyer
Sabor
Abril E. Mott y Norman Mann
Olor
Abril E. Mott
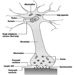
Receptores cutáneos
Robert Dykes y Daniel McBain
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Cálculo típico de la pérdida funcional de un audiograma
2. Requerimientos visuales para diferentes actividades.
3. Valores de iluminancia recomendados para el diseño de iluminación
4. Requisitos visuales para un permiso de conducir en Francia
5. Agentes/procesos reportados para alterar el sistema del gusto
6. Agentes/procesos asociados con anomalías olfativas
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

12. Enfermedades de la piel (7)

12. Enfermedades de la piel
Redactor del capítulo: Louis Philippe Durocher
Índice del contenido
Tablas y Figuras
Descripción general: Enfermedades profesionales de la piel
Donald J Birmingham
Cáncer de piel no melanocítico
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Melanoma maligno
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Dermatitis de contacto ocupacional
denis sasseville
Prevención de Dermatosis Laborales
Luis Felipe Durocher
Distrofia ungueal ocupacional
CD Calnan
Estigmas
H. Mierzecki
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Ocupaciones en riesgo
2. Tipos de dermatitis de contacto
3. Irritantes comunes
4. Alérgenos comunes de la piel
5. Factores predisponentes para la dermatitis ocupacional
6. Ejemplos de irritantes y sensibilizantes de la piel con ocupaciones
7. Dermatosis ocupacionales en Quebec en 1989
8. Factores de riesgo y sus efectos en la piel
9. Medidas colectivas (enfoque de grupo) para la prevención
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

13. Condiciones Sistémicas (3)

13. Condiciones Sistémicas
Redactor del capítulo: Howard M Kipen
Índice del contenido
Figuras
Condiciones Sistémicas: Una Introducción
Howard M Kipen
El síndrome del edificio enfermo
Michael J Hodgson
Sensibilidades químicas múltiples
marca r cullen
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.
Cáncer ambiental
El cáncer es una enfermedad común en todos los países del mundo. La probabilidad de que una persona desarrolle cáncer a los 70 años, dada la supervivencia a esa edad, varía entre un 10 y un 40% en ambos sexos. En promedio, en los países desarrollados, alrededor de una persona de cada cinco morirá de cáncer. Esta proporción es de uno de cada 15 en los países en desarrollo. En este artículo, el cáncer ambiental se define como el cáncer causado (o prevenido) por factores no genéticos, incluidos el comportamiento humano, los hábitos, el estilo de vida y factores externos sobre los que el individuo no tiene control. A veces se utiliza una definición más estricta de cáncer ambiental, que comprende solo el efecto de factores como la contaminación del aire y del agua y los desechos industriales.
Variación Geográfica
La variación entre áreas geográficas en las tasas de tipos particulares de cáncer puede ser mucho mayor que la del cáncer en general. La variación conocida en la incidencia de los cánceres más comunes se resume en la tabla 1. La incidencia del carcinoma nasofaríngeo, por ejemplo, varía unas 500 veces entre el sudeste asiático y Europa. Esta amplia variación en la frecuencia de los distintos tipos de cáncer ha llevado a la opinión de que gran parte del cáncer humano es causado por factores ambientales. En particular, se ha argumentado que la tasa más baja de cáncer observada en cualquier población es indicativa de la tasa mínima, posiblemente espontánea, que ocurre en ausencia de factores causales. Por lo tanto, la diferencia entre la tasa de cáncer en una población dada y la tasa mínima observada en cualquier población es una estimación de la tasa de cáncer en la primera población que es atribuible a factores ambientales. Sobre esta base se ha estimado, muy aproximadamente, que alrededor del 80 al 90% de todos los cánceres humanos están determinados por el medio ambiente (Agencia Internacional para la Investigación del Cáncer 1990).
Tabla 1. Variación entre poblaciones cubiertas por registro de cáncer en la incidencia de cánceres comunes.1
|
Cáncer (código ICD9) |
Zona de alta incidencia |
CR2 |
Zona de baja incidencia |
CR2 |
Rango de variación |
|
Boca (143-5) |
Francia, Bajo Rin |
2 |
Singapur (malayo) |
0.02 |
80 |
|
Nasofaringe (147) |
香港 |
3 |
Polonia, Varsovia (rural) |
0.01 |
300 |
|
Esófago (150) |
Francia, Calvados |
3 |
Israel (judíos nacidos en Israel) |
0.02 |
160 |
|
Estómago (151) |
Japón, Yamagata |
11 |
Estados Unidos, Los Ángeles (Filipinos) |
0.3 |
30 |
|
Colon (153) |
EE. UU., Hawái (japonés) |
5 |
India, Madrás |
0.2 |
30 |
|
recto (154) |
Estados Unidos, Los Ángeles (japonés) |
3 |
Kuwait (no kuwaití) |
0.1 |
20 |
|
Hígado (155) |
Tailandia, Khon Khaen |
11 |
Paraguay, Asunción |
0.1 |
110 |
|
Páncreas (157) |
EE. UU., condado de Alameda (California) (negros) |
2 |
India, Ahmedabad |
0.1 |
20 |
|
Pulmón (162) |
Nueva Zelanda (maorí) |
16 |
Malí, Bamako |
0.5 |
30 |
|
Melanoma de piel (172) |
Australia, Territorio Capital. |
3 |
EE. UU., Área de la Bahía (California) (negros) |
0.01 |
300 |
|
Otros cánceres de piel (173) |
Australia, Tasmania |
25 |
España, País Vasco |
0.05 |
500 |
|
Pecho (174) |
EE. UU., Hawái (hawaiano) |
12 |
China, Qidong |
1.0 |
10 |
|
Cuello uterino (180) |
Perú, Trujillo |
6 |
EE. UU., Hawái (chino) |
0.3 |
20 |
|
Cuerpo uterino (182) |
EE. UU., condado de Alameda (California) (blancos) |
3 |
China, Qidong |
0.05 |
60 |
|
ovario (183) |
Islandia |
2 |
Malí, Bamako |
0.09 |
20 |
|
próstata (185) |
Estados Unidos, Atlanta (negros) |
12 |
China, Qidong |
0.09 |
140 |
|
Vejiga (188) |
Italia, Florencia |
4 |
India, Madrás |
0.2 |
20 |
|
Riñón (189) |
Francia, Bajo Rin |
2 |
China, Qidong |
0.08 |
20 |
1 Datos de registros de cáncer incluidos en IARC 1992. Solo se incluyen los sitios de cáncer con una tasa acumulada mayor o igual al 2% en el área de alta incidencia. Las tasas se refieren a los hombres excepto los cánceres de mama, cuello uterino, cuerpo uterino y ovario.
2 Tasa acumulada % entre 0 y 74 años.
Fuente: Agencia Internacional para la Investigación del Cáncer 1992.
Hay, por supuesto, otras explicaciones para la variación geográfica en las tasas de cáncer. El subregistro de cáncer en algunas poblaciones puede exagerar el rango de variación, pero ciertamente no puede explicar las diferencias del tamaño que se muestra en la tabla 1. Los factores genéticos también pueden ser importantes. Sin embargo, se ha observado que cuando las poblaciones migran siguiendo un gradiente de incidencia de cáncer, a menudo adquieren una tasa de cáncer intermedia entre la de su país de origen y la del país de acogida. Esto sugiere que un cambio en el ambiente, sin cambio genético, ha cambiado la incidencia del cáncer. Por ejemplo, cuando los japoneses migran a los Estados Unidos, sus tasas de cáncer de colon y de mama, que son bajas en Japón, aumentan, y su tasa de cáncer de estómago, que es alta en Japón, disminuye, y ambas tienden más a las tasas de Estados Unidos. . Estos cambios pueden retrasarse hasta la primera generación posterior a la migración, pero aún ocurren sin cambios genéticos. Para algunos cánceres, el cambio con la migración no ocurre. Por ejemplo, los chinos del sur conservan su alta tasa de cáncer de nasofaringe dondequiera que vivan, lo que sugiere que los factores genéticos, o algún hábito cultural que cambia poco con la migración, son los responsables de esta enfermedad.
Tendencias de tiempo
Más evidencia del papel de los factores ambientales en la incidencia del cáncer proviene de la observación de las tendencias temporales. El cambio más dramático y bien conocido ha sido el aumento en las tasas de cáncer de pulmón en hombres y mujeres en paralelo pero que ocurrió unos 20 a 30 años después de la adopción del uso de cigarrillos, que se ha visto en muchas regiones del mundo; más recientemente, en algunos países, como los Estados Unidos, se ha sugerido una caída en las tasas entre los hombres luego de una reducción en el tabaquismo. Menos conocidas son las caídas sustanciales en la incidencia de cánceres, incluidos los de estómago, esófago y cuello uterino, que han ido a la par del desarrollo económico en muchos países. Sin embargo, sería difícil explicar estas caídas, excepto en términos de reducción de la exposición a factores causales en el medio ambiente o, tal vez, aumento de la exposición a factores protectores, nuevamente ambientales.
Principales agentes cancerígenos ambientales
La importancia de los factores ambientales como causas del cáncer humano ha sido demostrada además por estudios epidemiológicos que relacionan agentes particulares con cánceres particulares. Los principales agentes que se han identificado se resumen en la tabla 10. Esta tabla no contiene los medicamentos para los que se ha establecido un vínculo causal con el cáncer humano (como el dietilestilboestrol y varios agentes alquilantes) o se sospecha (como la ciclofosfamida) (ver también Tabla 9). En el caso de estos agentes, el riesgo de cáncer debe equilibrarse con los beneficios del tratamiento. De manera similar, la Tabla 10 no contiene agentes que ocurren principalmente en el entorno laboral, como el cromo, el níquel y las aminas aromáticas. Para una discusión detallada de estos agentes, consulte el artículo anterior “Carcinógenos ocupacionales”. La importancia relativa de los agentes enumerados en la tabla 8 varía ampliamente, según la potencia del agente y el número de personas involucradas. La evidencia de carcinogenicidad de varios agentes ambientales ha sido evaluada dentro del programa de Monografías IARC (Agencia Internacional para la Investigación del Cáncer 1995) (ver nuevamente “Carcinógenos Ocupacionales” para una discusión del programa de Monografías); la tabla 10 se basa principalmente en las evaluaciones de la Monografía IARC. Los agentes más importantes entre los enumerados en el cuadro 10 son aquellos a los que una proporción sustancial de la población está expuesta en cantidades relativamente grandes. Incluyen particularmente: radiación ultravioleta (solar); fumar tabaco; consumo de alcohol; mascar betel quid; hepatitis B; hepatitis C y virus del papiloma humano; aflatoxinas; posiblemente grasa dietética, fibra dietética y deficiencia de vitamina A y C; retraso reproductivo; y asbesto.
Se han hecho intentos para estimar numéricamente las contribuciones relativas de estos factores al 80 o 90% de los cánceres que podrían atribuirse a factores ambientales. El patrón varía, por supuesto, de una población a otra según las diferencias en las exposiciones y posiblemente en la susceptibilidad genética a varios tipos de cáncer. En muchos países industrializados, sin embargo, es probable que el tabaquismo y los factores dietéticos sean responsables cada uno de aproximadamente un tercio de los cánceres determinados por el medio ambiente (Doll y Peto 1981); mientras que en los países en desarrollo es probable que el papel de los agentes biológicos sea grande y el del tabaco relativamente pequeño (pero en aumento, tras el reciente aumento del consumo de tabaco en estas poblaciones).
Interacciones entre carcinógenos
Un aspecto adicional a considerar es la presencia de interacciones entre carcinógenos. Así, por ejemplo, en el caso del alcohol y el tabaco, y el cáncer de esófago, se ha demostrado que un consumo creciente de alcohol multiplica muchas veces la tasa de cáncer que produce un determinado nivel de consumo de tabaco. El alcohol por sí mismo puede facilitar el transporte de carcinógenos del tabaco, u otros, a las células de los tejidos susceptibles. También se puede observar una interacción multiplicativa entre carcinógenos iniciadores, como entre el radón y sus productos de desintegración y el tabaquismo en mineros de uranio. Algunos agentes ambientales pueden actuar promoviendo cánceres que han sido iniciados por otro agente; este es el mecanismo más probable de un efecto de la grasa dietética en el desarrollo del cáncer de mama (probablemente a través de una mayor producción de hormonas que estimulan la mama). También puede ocurrir lo contrario, como, por ejemplo, en el caso de la vitamina A, que probablemente tiene un efecto antipromotor sobre el cáncer de pulmón y posiblemente otros iniciados por el tabaco. También pueden ocurrir interacciones similares entre factores ambientales y constitucionales. En particular, el polimorfismo genético de las enzimas implicadas en el metabolismo de los agentes carcinógenos o la reparación del ADN es probablemente un requisito importante de la susceptibilidad individual al efecto de los carcinógenos ambientales.
La importancia de las interacciones entre carcinógenos, desde el punto de vista del control del cáncer, es que la retirada de la exposición a uno de dos (o más) factores que interactúan puede dar lugar a una mayor reducción de la incidencia de cáncer de lo que se podría predecir considerando el efecto del agente cuando actúa solo. Así, por ejemplo, la retirada de los cigarrillos puede eliminar casi por completo la tasa excesiva de cáncer de pulmón en los trabajadores del asbesto (aunque las tasas de mesotelioma no se verían afectadas).
Implicaciones para la prevención
La comprensión de que los factores ambientales son responsables de una gran proporción de cánceres humanos ha sentado las bases para la prevención primaria del cáncer mediante la modificación de la exposición a los factores identificados. Dicha modificación puede comprender: la eliminación de un solo carcinógeno importante; reducción, como se discutió anteriormente, en la exposición a uno de varios carcinógenos que interactúan; aumento de la exposición a agentes protectores; o combinaciones de estos enfoques. Si bien parte de esto puede lograrse mediante la regulación comunitaria del medio ambiente a través, por ejemplo, de la legislación ambiental, la aparente importancia de los factores del estilo de vida sugiere que gran parte de la prevención primaria seguirá siendo responsabilidad de los individuos. Sin embargo, los gobiernos aún pueden crear un clima en el que a las personas les resulte más fácil tomar la decisión correcta.
Prevención
Las exposiciones ocupacionales representan solo una pequeña proporción del número total de cánceres en toda la población. Se ha estimado que el 4 % de todos los cánceres pueden atribuirse a exposiciones ocupacionales, según datos de los Estados Unidos, con un rango de incertidumbre del 2 al 8 %. Esto implica que incluso la prevención total de los cánceres inducidos por el trabajo daría como resultado solo una reducción marginal en las tasas nacionales de cáncer.
Sin embargo, por varias razones, esto no debería desalentar los esfuerzos para prevenir los cánceres inducidos por el trabajo. Primero, la estimación del 4% es una cifra promedio para toda la población, incluidas las personas no expuestas. Entre las personas realmente expuestas a carcinógenos ocupacionales, la proporción de tumores atribuibles a la ocupación es mucho mayor. En segundo lugar, las exposiciones ocupacionales son peligros evitables a los que las personas están expuestas de forma involuntaria. Una persona no debería tener que aceptar un mayor riesgo de cáncer en ninguna ocupación, especialmente si se conoce la causa. Tercero, los cánceres inducidos por el trabajo pueden prevenirse mediante la regulación, en contraste con los cánceres asociados con factores del estilo de vida.
La prevención del cáncer inducido por el trabajo implica al menos dos etapas: primero, la identificación de un compuesto específico o entorno laboral como cancerígeno; y segundo, imponer un control regulatorio adecuado. Los principios y la práctica del control reglamentario de los peligros de cáncer conocidos o sospechados en el entorno laboral varían considerablemente, no solo entre las diferentes partes del mundo desarrollado y en desarrollo, sino también entre países de desarrollo socioeconómico similar.
La Agencia Internacional para la Investigación del Cáncer (IARC) en Lyon, Francia, recopila y evalúa sistemáticamente datos epidemiológicos y experimentales sobre carcinógenos sospechosos o conocidos. Las evaluaciones se presentan en una serie de monografías, que proporcionan una base para las decisiones sobre las reglamentaciones nacionales sobre la producción y el uso de compuestos cancerígenos (ver "Carcinógenos ocupacionales", más arriba.
Antecedentes históricos
La historia del cáncer ocupacional se remonta al menos a 1775, cuando Sir Percivall Pott publicó su informe clásico sobre el cáncer de escroto en los deshollinadores, relacionando la exposición al hollín con la incidencia del cáncer. El hallazgo tuvo un impacto inmediato en el sentido de que en algunos países se concedió a los barrenderos el derecho a bañarse al final de la jornada laboral. Los estudios actuales de barridos indican que el cáncer de escroto y de piel ahora está bajo control, aunque los barridos todavía tienen un mayor riesgo de varios otros tipos de cáncer.
En la década de 1890, un cirujano de un hospital cercano informó sobre un grupo de cáncer de vejiga en una fábrica alemana de tintes. Los compuestos causantes se identificaron más tarde como aminas aromáticas, y ahora aparecen en las listas de sustancias cancerígenas en la mayoría de los países. Ejemplos posteriores incluyen cáncer de piel en pintores de radiodial, cáncer de nariz y senos nasales entre trabajadores de la madera causado por la inhalación de polvo de madera y la "enfermedad del hilandero de mulas", es decir, cáncer de escroto entre trabajadores de la industria del algodón causado por neblina de aceite mineral. La leucemia inducida por la exposición al benceno en la industria de reparación y fabricación de calzado también representa un peligro que se ha reducido tras la identificación de carcinógenos en el lugar de trabajo.
En el caso de vincular la exposición al asbesto con el cáncer, esta historia ilustra una situación con un lapso de tiempo considerable entre la identificación del riesgo y la acción regulatoria. Los resultados epidemiológicos que indicaban que la exposición al asbesto estaba asociada con un mayor riesgo de cáncer de pulmón ya comenzaban a acumularse en la década de 1930. Alrededor de 1955 apareció evidencia más convincente, pero no fue sino hasta mediados de la década de 1970 que se iniciaron los pasos efectivos para la acción regulatoria.
La identificación de los peligros asociados con el cloruro de vinilo representa una historia diferente, en la que la pronta acción regulatoria siguió a la identificación del carcinógeno. En la década de 1960, la mayoría de los países habían adoptado un valor límite de exposición para el cloruro de vinilo de 500 partes por millón (ppm). En 1974, los primeros informes de un aumento de la frecuencia del raro tumor hepático angiosarcoma entre los trabajadores del cloruro de vinilo pronto fueron seguidos por estudios experimentales positivos en animales. Luego de que el cloruro de vinilo fuera identificado como cancerígeno, se tomaron acciones regulatorias para una pronta reducción de la exposición al límite actual de 1 a 5 ppm.
Métodos utilizados para la identificación de carcinógenos ocupacionales
Los métodos en los ejemplos históricos citados anteriormente van desde observaciones de grupos de enfermedades por médicos astutos hasta estudios epidemiológicos más formales, es decir, investigaciones de la tasa de enfermedad (tasa de cáncer) entre seres humanos. Los resultados de los estudios epidemiológicos son de gran relevancia para las evaluaciones del riesgo para los seres humanos. Un inconveniente importante de los estudios epidemiológicos del cáncer es que se necesita un período de tiempo prolongado, por lo general de al menos 15 años, para demostrar y evaluar los efectos de una exposición a un carcinógeno potencial. Esto no es satisfactorio para fines de vigilancia, y se deben aplicar otros métodos para una evaluación más rápida de las sustancias introducidas recientemente. Desde principios de este siglo, los estudios de carcinogenicidad en animales se han utilizado para este fin. Sin embargo, la extrapolación de animales a humanos introduce una incertidumbre considerable. Los métodos también tienen limitaciones en el sentido de que se debe seguir a un gran número de animales durante varios años.
La necesidad de métodos con una respuesta más rápida se satisfizo en parte en 1971, cuando se introdujo la prueba de mutagenicidad a corto plazo (prueba de Ames). Esta prueba utiliza bacterias para medir la actividad mutagénica de una sustancia (su capacidad para causar cambios irreparables en el material genético celular, el ADN). Un problema en la interpretación de los resultados de las pruebas bacterianas es que no todas las sustancias que causan cánceres humanos son mutagénicas, y no todos los mutágenos bacterianos se consideran riesgosos de cáncer para los seres humanos. Sin embargo, el hallazgo de que una sustancia es mutagénica generalmente se toma como una indicación de que la sustancia podría representar un peligro de cáncer para los humanos.
Durante los últimos 15 años se han desarrollado nuevos métodos genéticos y de biología molecular, con el objetivo de detectar riesgos de cáncer en humanos. Esta disciplina se denomina “epidemiología molecular”. Los eventos genéticos y moleculares se estudian para aclarar el proceso de formación del cáncer y así desarrollar métodos para la detección temprana del cáncer o indicaciones de un mayor riesgo de desarrollo de cáncer. Estos métodos incluyen el análisis del daño al material genético y la formación de enlaces químicos (aductos) entre los contaminantes y el material genético. La presencia de aberraciones cromosómicas indica claramente efectos sobre el material genético que pueden estar asociados con el desarrollo del cáncer. Sin embargo, el papel de los hallazgos epidemiológicos moleculares en la evaluación del riesgo de cáncer humano aún no se ha determinado, y se están realizando investigaciones para indicar más claramente cómo se deben interpretar los resultados de estos análisis.
Vigilancia y Detección
Las estrategias para la prevención de los cánceres inducidos por el trabajo difieren de las aplicadas para el control del cáncer asociado con el estilo de vida u otras exposiciones ambientales. En el campo laboral, la principal estrategia para el control del cáncer ha sido la reducción o eliminación total de la exposición a los agentes cancerígenos. Los métodos basados en la detección temprana mediante programas de tamizaje, como los que se aplican para el cáncer de cuello uterino o el cáncer de mama, han tenido una importancia muy limitada en salud ocupacional.
Vigilancia
La información de los registros de población sobre las tasas de cáncer y la ocupación se puede utilizar para la vigilancia de las frecuencias de cáncer en diversas ocupaciones. Se han aplicado varios métodos para obtener dicha información, dependiendo de los registros disponibles. Las limitaciones y posibilidades dependen en gran medida de la calidad de la información de los registros. La información sobre la tasa de enfermedad (frecuencia del cáncer) generalmente se obtiene de los registros de cáncer locales o nacionales (ver más abajo) o de los datos del certificado de defunción, mientras que la información sobre la composición por edades y el tamaño de los grupos ocupacionales se obtiene de los registros de población.
El ejemplo clásico de este tipo de información son los “Suplementos decenales sobre mortalidad ocupacional”, publicados en el Reino Unido desde finales del siglo XIX. Estas publicaciones utilizan la información de los certificados de defunción sobre la causa de la muerte y la ocupación, junto con los datos del censo sobre la frecuencia de las ocupaciones en toda la población, para calcular las tasas de mortalidad por causas específicas en diferentes ocupaciones. Este tipo de estadística es una herramienta útil para monitorear la frecuencia de cáncer en ocupaciones con riesgos conocidos, pero su capacidad para detectar riesgos previamente desconocidos es limitada. Este tipo de enfoque también puede tener problemas asociados con las diferencias sistemáticas en la codificación de las ocupaciones en los certificados de defunción y en los datos del censo.
El uso de números de identificación personal en los países nórdicos ha ofrecido una oportunidad especial para vincular datos de censos individuales sobre ocupaciones con datos de registro de cáncer y para calcular directamente las tasas de cáncer en diferentes ocupaciones. En Suecia, se ha puesto a disposición de los investigadores un enlace permanente de los censos de 1960 y 1970 y la incidencia de cáncer durante los años siguientes, que se ha utilizado para un gran número de estudios. Este Registro Sueco de Cáncer y Medio Ambiente se ha utilizado para una encuesta general de ciertos tipos de cáncer tabulados por ocupación. La encuesta fue iniciada por un comité gubernamental que investiga los peligros en el entorno laboral. Se han realizado vínculos similares en los demás países nórdicos.
En general, las estadísticas basadas en la incidencia del cáncer y los datos del censo recopilados de forma rutinaria tienen la ventaja de que facilitan el suministro de grandes cantidades de información. El método proporciona información sobre las frecuencias de cáncer con respecto a la ocupación únicamente, no en relación con ciertas exposiciones. Esto introduce una dilución considerable de las asociaciones, ya que la exposición puede diferir considerablemente entre individuos en la misma ocupación. Estudios epidemiológicos del tipo de cohorte (donde la experiencia de cáncer entre un grupo de trabajadores expuestos se compara con la de trabajadores no expuestos emparejados por edad, sexo y otros factores) o del tipo de casos y controles (donde la experiencia de exposición de un grupo de personas con el cáncer se compara con el de una muestra de la población general) brindan mejores oportunidades para una descripción detallada de la exposición y, por lo tanto, mejores oportunidades para investigar la consistencia de cualquier aumento de riesgo observado, por ejemplo, examinando los datos para cualquier tendencia de exposición-respuesta.
La posibilidad de obtener datos de exposición más refinados junto con notificaciones de cáncer recopiladas de forma rutinaria se investigó en un estudio canadiense prospectivo de casos y controles. El estudio se estableció en el área metropolitana de Montreal en 1979. Se obtuvieron los antecedentes laborales de los hombres a medida que se añadían al registro local de cáncer y, posteriormente, los higienistas ocupacionales codificaron los antecedentes para la exposición a una serie de productos químicos. Posteriormente, se calcularon y publicaron los riesgos de cáncer en relación con varias sustancias (Siemiatycki 1991).
En conclusión, la producción continua de datos de vigilancia basados en información registrada proporciona una forma eficaz y comparativamente fácil de monitorear la frecuencia del cáncer por ocupación. Si bien el objetivo principal logrado es la vigilancia de los factores de riesgo conocidos, las posibilidades para la identificación de nuevos riesgos son limitadas. Los estudios basados en registros no deben utilizarse para sacar conclusiones sobre la ausencia de riesgo en una ocupación, a menos que se conozca con mayor precisión la proporción de personas expuestas significativamente. Es bastante común que solo un porcentaje relativamente pequeño de miembros de una ocupación estén realmente expuestos; para estos individuos, la sustancia puede representar un peligro sustancial, pero esto no será observable (es decir, se diluirá estadísticamente) cuando se analice todo el grupo ocupacional como un solo grupo.
examen en línea.
La detección del cáncer ocupacional en poblaciones expuestas con fines de diagnóstico temprano rara vez se aplica, pero se ha probado en algunos entornos donde la exposición ha sido difícil de eliminar. Por ejemplo, mucho interés se ha centrado en los métodos para la detección temprana del cáncer de pulmón entre las personas expuestas al asbesto. Con la exposición al asbesto, persiste un mayor riesgo durante mucho tiempo, incluso después de cesar la exposición. Por lo tanto, se justifica la evaluación continua del estado de salud de las personas expuestas. Se han utilizado radiografías de tórax e investigación citológica del esputo. Desafortunadamente, cuando se prueban en condiciones comparables, ninguno de estos métodos reduce significativamente la mortalidad, incluso si algunos casos pueden detectarse antes. Una de las razones de este resultado negativo es que el pronóstico del cáncer de pulmón se ve poco afectado por un diagnóstico precoz. Otro problema es que los propios rayos X representan un peligro de cáncer que, aunque pequeño para el individuo, puede ser importante cuando se aplica a un gran número de individuos (es decir, todos los examinados).
También se ha propuesto la detección del cáncer de vejiga en ciertas ocupaciones, como la industria del caucho. Se han informado investigaciones sobre cambios celulares o mutagenicidad en la orina de los trabajadores. Sin embargo, se ha cuestionado el valor de seguir los cambios citológicos para el cribado de la población, y el valor de las pruebas de mutagenicidad espera una evaluación científica adicional, ya que se desconoce el valor pronóstico de tener una mayor actividad mutagénica en la orina.
Los juicios sobre el valor de la detección también dependen de la intensidad de la exposición y, por lo tanto, del tamaño del riesgo de cáncer esperado. La detección podría estar más justificada en pequeños grupos expuestos a altos niveles de carcinógenos que entre grandes grupos expuestos a niveles bajos.
Para resumir, no se pueden recomendar métodos de detección de rutina para cánceres ocupacionales sobre la base de los conocimientos actuales. El desarrollo de nuevas técnicas epidemiológicas moleculares puede mejorar las perspectivas de detección temprana del cáncer, pero se necesita más información antes de poder sacar conclusiones.
Registro de Cáncer
Durante este siglo, se han establecido registros de cáncer en varios lugares del mundo. La Agencia Internacional para la Investigación del Cáncer (IARC) (1992) ha recopilado datos sobre la incidencia del cáncer en diferentes partes del mundo en una serie de publicaciones, “Cancer Incidence in Five Continents”. El Volumen 6 de esta publicación enumera 131 registros de cáncer en 48 países.
Dos características principales determinan la utilidad potencial de un registro de cáncer: un área de captación bien definida (que define el área geográfica involucrada) y la calidad y exhaustividad de la información registrada. Muchos de esos registros que se establecieron tempranamente no cubren un área geográfica bien definida, sino que se limitan al área de captación de un hospital.
Hay varios usos potenciales de los registros de cáncer en la prevención del cáncer ocupacional. Un registro completo con cobertura nacional y una alta calidad de la información registrada puede resultar en excelentes oportunidades para monitorear la incidencia del cáncer en la población. Esto requiere acceso a datos de población para calcular las tasas de cáncer estandarizadas por edad. Algunos registros también contienen datos sobre la ocupación, lo que facilita el seguimiento del riesgo de cáncer en diferentes ocupaciones.
Los registros también pueden servir como fuente para la identificación de casos para estudios epidemiológicos tanto del tipo de cohortes como de casos y controles. En el estudio de cohortes, los datos de identificación personal de la cohorte se cotejan con los del registro para obtener información sobre el tipo de cáncer (es decir, como en los estudios de vinculación de registros). Esto supone que existe un sistema de identificación confiable (por ejemplo, números de identificación personal en los países nórdicos) y que las leyes de confidencialidad no prohíben el uso del registro de esta manera. Para los estudios de casos y controles, el registro puede utilizarse como fuente de casos, aunque surgen algunos problemas prácticos. En primer lugar, los registros de cáncer no pueden, por razones metodológicas, estar bastante actualizados en cuanto a los casos recién diagnosticados. El sistema de informes y las comprobaciones y correcciones necesarias de la información obtenida dan lugar a cierto retraso. Para estudios de casos y controles concurrentes o prospectivos, donde es deseable contactar a los propios individuos poco después de un diagnóstico de cáncer, generalmente es necesario establecer una forma alternativa de identificar casos, por ejemplo, a través de registros hospitalarios. En segundo lugar, en algunos países, las leyes de confidencialidad prohíben la identificación de posibles participantes en el estudio a quienes se contactará personalmente.
Los registros también proporcionan una excelente fuente para calcular las tasas de cáncer de fondo para comparar la frecuencia del cáncer en estudios de cohortes de ciertas ocupaciones o industrias.
Al estudiar el cáncer, los registros de cáncer tienen varias ventajas sobre los registros de mortalidad que se encuentran comúnmente en muchos países. La precisión de los diagnósticos de cáncer suele ser mejor en los registros de cáncer que en los registros de mortalidad, que generalmente se basan en los datos del certificado de defunción. Otra ventaja es que el registro de cáncer a menudo contiene información sobre el tipo de tumor histológico y también permite el estudio de personas vivas con cáncer, y no se limita a personas fallecidas. Sobre todo, los registros contienen datos sobre la morbilidad del cáncer, lo que permite el estudio de cánceres que no son fatales rápidamente y/o no son fatales en absoluto.
Control ambiental
Hay tres estrategias principales para reducir la exposición en el lugar de trabajo a carcinógenos conocidos o sospechosos: eliminación de la sustancia, exposición reducida mediante la reducción de las emisiones o la mejora de la ventilación y la protección personal de los trabajadores.
Durante mucho tiempo se ha debatido si existe un verdadero umbral para la exposición a carcinógenos, por debajo del cual no existe ningún riesgo. A menudo se supone que el riesgo debe extrapolarse linealmente hasta cero riesgo con exposición cero. Si este es el caso, ningún límite de exposición, por bajo que sea, se consideraría completamente libre de riesgo. A pesar de ello, muchos países han definido límites de exposición para algunas sustancias cancerígenas, mientras que para otras no se ha asignado ningún valor límite de exposición.
La eliminación de un compuesto puede dar lugar a problemas cuando se introducen sustancias de sustitución y cuando la toxicidad de la sustancia de sustitución debe ser inferior a la de la sustancia sustituida.
La reducción de la exposición en la fuente puede lograrse con relativa facilidad para los productos químicos de proceso mediante la encapsulación del proceso y la ventilación. Por ejemplo, cuando se descubrieron las propiedades cancerígenas del cloruro de vinilo, el valor límite de exposición para el cloruro de vinilo se redujo en un factor de cien o más en varios países. Aunque al principio la industria consideró que este estándar era imposible de lograr, las técnicas posteriores permitieron cumplir con el nuevo límite. La reducción de la exposición en la fuente puede ser difícil de aplicar a las sustancias que se utilizan en condiciones menos controladas o que se forman durante la operación de trabajo (p. ej., escapes de motores). El cumplimiento de los límites de exposición requiere un control periódico de los niveles del aire en el lugar de trabajo.
Cuando la exposición no puede controlarse ni por eliminación ni por reducción de emisiones, el uso de dispositivos de protección personal es la única forma restante de minimizar la exposición. Estos dispositivos van desde máscaras con filtro hasta cascos con suministro de aire y ropa protectora. La vía principal de exposición debe tenerse en cuenta al decidir la protección adecuada. Sin embargo, muchos dispositivos de protección personal causan molestias al usuario y las máscaras con filtro introducen una mayor resistencia respiratoria que puede ser muy significativa en trabajos físicamente exigentes. El efecto protector de los respiradores generalmente es impredecible y depende de varios factores, incluido qué tan bien se ajusta la máscara a la cara y con qué frecuencia se cambian los filtros. La protección personal debe considerarse como último recurso, y debe intentarse solo cuando fallan las formas más efectivas de reducir la exposición.
Enfoques de investigación
Llama la atención la poca investigación que se ha realizado para evaluar el impacto de los programas o estrategias para reducir el riesgo de los trabajadores de los peligros de cáncer ocupacional conocidos. Con la posible excepción del asbesto, se han realizado pocas evaluaciones de este tipo. El desarrollo de mejores métodos para el control del cáncer ocupacional debe incluir una evaluación de cómo se utiliza realmente el conocimiento actual.
Un mejor control de los carcinógenos ocupacionales en el lugar de trabajo requiere el desarrollo de una serie de áreas diferentes de seguridad y salud ocupacional. El proceso de identificación de riesgos es un requisito previo básico para reducir la exposición a carcinógenos en el lugar de trabajo. La identificación de riesgos en el futuro debe resolver ciertos problemas metodológicos. Se requieren métodos epidemiológicos más refinados si se quieren detectar riesgos menores. Serán necesarios datos más precisos sobre la exposición tanto para la sustancia en estudio como para las posibles exposiciones de confusión. Los métodos más refinados para la descripción de la dosis exacta del carcinógeno administrado al órgano objetivo específico también aumentarán el poder de los cálculos de exposición-respuesta. Hoy en día, no es raro que se utilicen sustitutos muy toscos para la medición real de la dosis en órganos diana, como el número de años empleados en la industria. Está bastante claro que tales estimaciones de la dosis se clasifican considerablemente mal cuando se utilizan como sustitutos de la dosis. La presencia de una relación exposición-respuesta suele tomarse como una fuerte evidencia de una relación etiológica. Sin embargo, lo contrario, la falta de demostración de una relación exposición-respuesta, no es necesariamente evidencia de que no haya riesgo, especialmente cuando se utilizan medidas crudas de dosis en órganos diana. Si pudiera determinarse la dosis en el órgano diana, entonces las tendencias reales de dosis-respuesta tendrían aún más peso como prueba de causalidad.
La epidemiología molecular es un área de investigación en rápido crecimiento. Se puede esperar una mayor comprensión de los mecanismos del desarrollo del cáncer, y la posibilidad de la detección temprana de los efectos cancerígenos conducirá a un tratamiento más temprano. Además, los indicadores de exposición cancerígena conducirán a una mejor identificación de nuevos riesgos.
El desarrollo de métodos de supervisión y control regulatorio del ambiente de trabajo es tan necesario como los métodos para la identificación de riesgos. Los métodos para el control regulatorio difieren considerablemente incluso entre los países occidentales. Los sistemas de regulación utilizados en cada país dependen en gran medida de factores sociopolíticos y del estado de los derechos laborales. La regulación de las exposiciones tóxicas es obviamente una decisión política. Sin embargo, la investigación objetiva sobre los efectos de diferentes tipos de sistemas regulatorios podría servir como guía para políticos y tomadores de decisiones.
También es necesario abordar una serie de preguntas de investigación específicas. Es necesario desarrollar métodos para describir el efecto esperado de la retirada de una sustancia cancerígena o la reducción de la exposición a la sustancia (es decir, se debe evaluar el impacto de las intervenciones). El cálculo del efecto preventivo de la reducción del riesgo plantea ciertos problemas cuando se estudian sustancias que interactúan (por ejemplo, amianto y humo de tabaco). El efecto preventivo de eliminar una de dos sustancias que interactúan es comparativamente mayor que cuando las dos tienen solo un efecto aditivo simple.
Las implicaciones de la teoría multietapa de la carcinogénesis para el efecto esperado de la retirada de un carcinógeno también añade una complicación adicional. Esta teoría establece que el desarrollo del cáncer es un proceso que involucra varios eventos celulares (etapas). Las sustancias cancerígenas pueden actuar en etapas tempranas o tardías, o en ambas. Por ejemplo, se cree que la radiación ionizante afecta principalmente las primeras etapas en la inducción de ciertos tipos de cáncer, mientras que el arsénico actúa principalmente en las últimas etapas del desarrollo del cáncer de pulmón. El humo del tabaco afecta tanto las etapas tempranas como las tardías del proceso cancerígeno. El efecto de retirar una sustancia implicada en una etapa temprana no se reflejaría en una reducción de la tasa de cáncer en la población durante mucho tiempo, mientras que la eliminación de un carcinógeno de “acción tardía” se reflejaría en una reducción de la tasa de cáncer en unos pocos años. Esta es una consideración importante al evaluar los efectos de los programas de intervención para la reducción de riesgos.
Finalmente, los efectos de los nuevos factores preventivos han despertado recientemente un interés considerable. Durante los últimos cinco años se han publicado un gran número de informes sobre el efecto preventivo del consumo de frutas y verduras en el cáncer de pulmón. El efecto parece ser muy consistente y fuerte. Por ejemplo, se ha informado que el riesgo de cáncer de pulmón es el doble entre quienes consumen poco frutas y verduras en comparación con quienes consumen mucho. Por lo tanto, futuros estudios sobre el cáncer de pulmón ocupacional tendrían mayor precisión y validez si se pudieran incluir en el análisis datos individuales sobre el consumo de frutas y verduras.
En conclusión, una mejor prevención del cáncer ocupacional involucra tanto métodos mejorados para la identificación de riesgos como más investigación sobre los efectos del control regulatorio. Para la identificación de riesgos, los desarrollos en epidemiología deben orientarse principalmente hacia una mejor información sobre la exposición, mientras que en el campo experimental se necesita la validación de los resultados de los métodos epidemiológicos moleculares en relación con el riesgo de cáncer.
Introducción
Las enfermedades cardiovasculares (ECV) se encuentran entre las causas más comunes de enfermedad y muerte en la población activa, particularmente en los países industrializados. También están aumentando en los países en desarrollo (Wielgosz 1993). En los países industrializados, del 15 al 20% de todos los trabajadores sufrirán un trastorno cardiovascular en algún momento de su vida laboral y la frecuencia aumenta considerablemente con la edad. Entre las personas de 45 a 64 años, más de la tercera parte de las muertes entre los hombres y más de la cuarta parte de las muertes entre las mujeres son causadas por este grupo de enfermedades (ver tabla 1). En los últimos años, las ECV se han convertido en la causa más frecuente de muerte entre las mujeres posmenopáusicas.
Cuadro 1. Mortalidad por enfermedades cardiovasculares en 1991 y 1990 en los grupos de edad 45-54 y 55-64 para países seleccionados.
|
País |
Hombre |
Mujeres |
||||||
|
45 54-Años |
55 64-Años |
45 54-Años |
55 64-Años |
|||||
|
Rate |
% |
Rate |
% |
Rate |
% |
Rate |
% |
|
|
Rusia** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Polonia** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Argentina * |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Bretaña** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
ESTADOS UNIDOS* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Alemania** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Italia* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
México** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
Francia** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Japón** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990. **1991. Tasa=Defunciones por 100,000 habitantes. El % corresponde a todas las causas de muerte en el grupo de edad.
Debido a su etiología compleja, sólo una proporción muy pequeña de los casos de enfermedad cardiovascular se reconocen como ocupacionales. Muchos países, sin embargo, reconocen que las exposiciones ocupacionales contribuyen a las ECV (a veces denominadas enfermedades relacionadas con el trabajo). Las condiciones de trabajo y las demandas laborales juegan un papel importante en el proceso multifactorial que conduce a estas enfermedades, pero determinar el papel de los componentes causales individuales es muy difícil. Los componentes interactúan en relaciones estrechas y cambiantes y, a menudo, la enfermedad se desencadena por una combinación o acumulación de diferentes factores causales, incluidos los relacionados con el trabajo.
Se remite al lector a los textos estándar de cardiología para obtener detalles sobre la epidemiología, la fisiopatología, el diagnóstico y el tratamiento de las enfermedades cardiovasculares. Este capítulo se centrará en aquellos aspectos de las enfermedades cardiovasculares que son particularmente relevantes en el lugar de trabajo y es probable que se vean influidos por factores en el trabajo y el entorno laboral.
Morbilidad y Mortalidad Cardiovascular en la Fuerza Laboral
En el artículo siguiente, el término enfermedades cardiovasculares (ECV) se refiere a los trastornos orgánicos y funcionales del corazón y del sistema circulatorio, incluido el daño resultante a otros sistemas de órganos, que se clasifican en los números 390 a 459 en la 9ª revisión de la Clasificación Internacional de Enfermedades (CIE) (World Organización de la Salud (OMS) 1975). Basado esencialmente en estadísticas internacionales recopiladas por la OMS y datos recopilados en Alemania, el artículo analiza la prevalencia de las enfermedades cardiovasculares, las tasas de nuevas enfermedades y la frecuencia de muertes, morbilidad y discapacidad.
Definición y prevalencia en la población en edad de trabajar
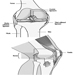
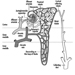
Enfermedad de las arterias coronarias (ICD 410-414) que resulta en isquemia del miocardio es probablemente la ECV más significativa en la población activa, particularmente en los países industrializados. Esta condición es el resultado de una constricción en el sistema vascular que irriga el músculo cardíaco, un problema causado principalmente por la arteriosclerosis. Afecta del 0.9 al 1.5% de los hombres en edad laboral y del 0.5 al 1.0% de las mujeres.
Enfermedades inflamatorias (ICD 420-423) puede involucrar el endocardio, las válvulas cardíacas, el pericardio y/o el propio músculo cardíaco (miocardio). Son menos comunes en los países industrializados, donde su frecuencia está muy por debajo del 0.01% de la población adulta, pero se observan con mayor frecuencia en los países en desarrollo, lo que quizás refleja la mayor prevalencia de trastornos nutricionales y enfermedades infecciosas.
Trastornos del ritmo cardíaco (ICD 427) son relativamente raros, aunque los medios de comunicación han prestado mucha atención a los casos recientes de discapacidad y muerte súbita entre deportistas profesionales destacados. Aunque pueden tener un impacto significativo en la capacidad para trabajar, a menudo son asintomáticos y transitorios.
El miocardiopatías (ICD 424) son condiciones que involucran agrandamiento o engrosamiento de la musculatura del corazón, estrechando efectivamente los vasos y debilitando el corazón. Han atraído más atención en los últimos años, en gran parte debido a la mejora de los métodos de diagnóstico, aunque su patogenia a menudo es oscura. Se han atribuido a infecciones, enfermedades metabólicas, trastornos inmunológicos, enfermedades inflamatorias que afectan a los capilares y, de particular importancia en este volumen, a exposiciones tóxicas en el lugar de trabajo. Se dividen en tres tipos:
- dilatado-la forma más común (5 a 15 casos por cada 100,000 personas), que se asocia con el debilitamiento funcional del corazón
- hipertrófico—engrosamiento y agrandamiento del miocardio que resulta en insuficiencia relativa de las arterias coronarias
- restrictivo-un tipo raro en el que las contracciones miocárdicas son limitadas.
Hipertensión (ICD 401-405) (aumento de la presión arterial sistólica y/o diastólica) es la enfermedad circulatoria más común y se encuentra entre el 15 y el 20% de los trabajadores en los países industrializados. Se discute con mayor detalle a continuación.
Cambios ateroscleróticos en los principales vasos sanguíneos (ICD 440), a menudo asociados con la hipertensión, causan enfermedades en los órganos a los que sirven. El más importante de ellos es enfermedad cerebrovascular (ICD 430-438), que puede dar lugar a un ictus por infarto y/o hemorragia. Esto ocurre en 0.3 a 1.0% de las personas que trabajan, más comúnmente entre los mayores de 40 años.
Las enfermedades ateroscleróticas, incluidas la enfermedad de las arterias coronarias, los accidentes cerebrovasculares y la hipertensión, con mucho las enfermedades cardiovasculares más comunes en la población activa, son de origen multifactorial y tienen un inicio temprano en la vida. Son importantes en el lugar de trabajo porque:
- una proporción tan grande de la fuerza laboral tiene una forma asintomática o no reconocida de enfermedad cardiovascular
- el desarrollo de esa enfermedad puede verse agravado o eventos sintomáticos agudos precipitados por las condiciones de trabajo y las demandas laborales
- el inicio agudo de una fase sintomática de la enfermedad cardiovascular a menudo se atribuye al trabajo y/o al entorno laboral
- la mayoría de las personas con una enfermedad cardiovascular establecida son capaces de trabajar de manera productiva, aunque, a veces, solo después de una rehabilitación efectiva y un nuevo entrenamiento laboral
- el lugar de trabajo es un escenario excepcionalmente propicio para los programas preventivos primarios y secundarios.
Trastornos circulatorios funcionales en las extremidades (ICD 443) incluyen la enfermedad de Raynaud, palidez a corto plazo de los dedos y son relativamente raros. Algunas condiciones laborales, como la congelación, la exposición a largo plazo al cloruro de vinilo y la exposición de manos y brazos a vibraciones pueden inducir estos trastornos.
Varicosidades en las venas de las piernas. (ICD 454), a menudo indebidamente descartados como un problema cosmético, son frecuentes entre las mujeres, especialmente durante el embarazo. Si bien una tendencia hereditaria a la debilidad de las paredes de las venas puede ser un factor, generalmente se asocian con largos períodos de estar de pie en una posición sin movimiento, durante los cuales aumenta la presión estática dentro de las venas. La incomodidad resultante y el edema de la pierna a menudo dictan el cambio o la modificación del trabajo.
Tasas de incidencia anual
Entre las enfermedades cardiovasculares, la hipertensión tiene la tasa anual de casos nuevos más alta entre los trabajadores de 35 a 64 años. Los casos nuevos se desarrollan en aproximadamente el 1% de esa población cada año. Le siguen en frecuencia las enfermedades coronarias (de 8 a 92 casos nuevos de infarto agudo de miocardio por 10,000 3 hombres por año y de 16 a 10,000 casos nuevos por 12 30 mujeres por año) y los accidentes cerebrovasculares (de 10,000 a 6 casos por 30 10,000 hombres por año y 1994 a 1988 casos por 40 mujeres por año). Como lo demuestran los datos globales recopilados por el proyecto OMS-Mónica (OMS-MONICA 60; OMS-MONICA 30), las nuevas tasas de incidencia más bajas de infarto de miocardio se encontraron entre hombres en China y mujeres en España, mientras que las tasas más altas se encontraron entre tanto hombres como mujeres en Escocia. La importancia de estos datos es que en la población en edad de trabajar, del 40 al XNUMX% de las víctimas de un infarto y del XNUMX al XNUMX% de las víctimas de un ictus no sobreviven a sus episodios iniciales.
Mortalidad
Dentro de las edades laborales primarias de 15 a 64 años, solo del 8 al 18% de las muertes por ECV ocurren antes de los 45 años. La mayoría ocurre después de los 45 años, y la tasa anual aumenta con la edad. Las tasas, que han ido cambiando, varían considerablemente de un país a otro (OMS 1994b).
La Tabla 1 muestra las tasas de mortalidad para hombres y mujeres de 45 a 54 años y de 55 a 64 años para algunos países. Tenga en cuenta que las tasas de mortalidad de los hombres son consistentemente más altas que las de las mujeres de las edades correspondientes. La Tabla 2 compara las tasas de mortalidad por diversas enfermedades cardiovasculares entre personas de 55 a 64 años en cinco países.
Cuadro 1. Mortalidad por enfermedades cardiovasculares en 1991 y 1990 en los grupos de edad 45-54 y 55-64 para países seleccionados.
|
País |
Hombre |
Mujeres |
||||||
|
45 54-Años |
55 64-Años |
45 54-Años |
55 64-Años |
|||||
|
Rate |
% |
Rate |
% |
Rate |
% |
Rate |
% |
|
|
Rusia** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Polonia** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Argentina * |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Bretaña** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
ESTADOS UNIDOS* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Alemania** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Italia* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
México** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
Francia** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Japón** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990. **1991. Tasa=Defunciones por 100,000 habitantes. El % corresponde a todas las causas de muerte en el grupo de edad.
Cuadro 2. Tasas de mortalidad de grupos especiales de diagnóstico cardiovascular en los años 1991 y 1990 en el grupo de edad de 55 a 64 años para países seleccionados
|
Grupo de diagnóstico |
Rusia (1991) |
EE.UU. (1990) |
Alemania (1991) |
Francia (1991) |
Japón (1991) |
|||||
|
|
M |
F |
M |
F |
M |
F |
M |
F |
M |
F |
|
393-398 |
16.8 |
21.9 |
3.3 |
4.6 |
3.6 |
4.4 |
2.2 |
2.3 |
1.2 |
1.9 |
|
401-405 |
22.2 |
18.5 |
23.0 |
14.6 |
16.9 |
9.7 |
9.4 |
4.4 |
4.0 |
1.6 |
|
410 |
160.2 |
48.9 |
216.4 |
79.9 |
245.2 |
61.3 |
100.7 |
20.5 |
45.9 |
13.7 |
|
411-414 |
586.3 |
189.9 |
159.0 |
59.5 |
99.2 |
31.8 |
35.8 |
6.8 |
15.2 |
4.2 |
|
415-429 |
60.9 |
24.0 |
140.4 |
64.7 |
112.8 |
49.2 |
73.2 |
27.0 |
98.7 |
40.9 |
|
430-438 |
385.0 |
228.5 |
54.4 |
42.2 |
84.1 |
43.8 |
59.1 |
26.7 |
107.3 |
53.6 |
|
440 |
|
|
4.4 |
2.1 |
11.8 |
3.8 |
1.5 |
0.3 |
0.3 |
0.1 |
|
Total 390-459 |
1,290 |
559 |
623 |
273 |
597 |
213 |
311 |
94 |
281 |
119 |
Muertes por 100,000 habitantes; M=masculino; F=mujer.
Invalidez Laboral y Prejubilación
Las estadísticas relacionadas con el diagnóstico sobre el tiempo perdido en el trabajo representan una perspectiva importante sobre el impacto de la morbilidad en la población activa, aunque las designaciones diagnósticas suelen ser menos precisas que en los casos de jubilación anticipada por invalidez. Las tasas de casos, generalmente expresadas en casos por cada 10,000 10 empleados, proporcionan un índice de la frecuencia de las categorías de enfermedades, mientras que el número promedio de días perdidos por caso indica la gravedad relativa de enfermedades particulares. Así, según las estadísticas sobre 7.7 millones de trabajadores en el oeste de Alemania compiladas por Allgemeinen Ortskrankenkasse, las ECV representaron el 1991% de la discapacidad total en 92-4.6, aunque el número de casos para ese período fue solo el 3% del total (Cuadro XNUMX ). En algunos países, donde se proporciona la jubilación anticipada cuando la capacidad laboral se reduce debido a una enfermedad, el patrón de discapacidad refleja las tasas de las diferentes categorías de CVD.
Tabla 3. Tasa de enfermedades cardiovasculares entre jubilados anticipados* debido a la reducción de la capacidad para trabajar (N = 576,079) e incapacidad laboral relacionada con el diagnóstico en la parte occidental de Alemania, 1990-92
|
Grupo de diagnóstico |
Principal causa de enfermedad |
Acceso a la jubilación anticipada; número por cada 100,000 jubilados anticipados |
Discapacidad laboral anual promedio 1990–92 |
||||
|
Casos por 100,000 ocupados |
Duración (días) por caso |
||||||
|
Hombre |
Mujeres |
Hombre |
Mujeres |
Hombre |
Mujeres |
||
|
390-392 |
Fiebre reumática aguda |
16 |
24 |
49 |
60 |
28.1 |
32.8 |
|
393-398 |
Enfermedad cardíaca reumática crónica |
604 |
605 |
24 |
20 |
67.5 |
64.5 |
|
401-405 |
Hipertensión, enfermedades de la presión arterial alta |
4,158 |
4,709 |
982 |
1,166 |
24.5 |
21.6 |
|
410-414 |
Cardiopatías isquémicas |
9,635 |
2,981 |
1,176 |
529 |
51.2 |
35.4 |
|
410, 412 |
Infarto de miocardio agudo y existente |
2,293 |
621 |
276 |
73 |
85.8 |
68.4 |
|
414 |
La enfermedad cardíaca coronaria |
6,932 |
2,183 |
337 |
135 |
50.8 |
37.4 |
|
415-417 |
Enfermedades circulatorias pulmonares |
248 |
124 |
23 |
26 |
58.5 |
44.8 |
|
420-429 |
Otras cardiopatías no reumáticas |
3,434 |
1,947 |
645 |
544 |
36.3 |
25.7 |
|
420-423 |
Enfermedades inflamatorias del corazón |
141 |
118 |
20 |
12 |
49.4 |
48.5 |
|
424 |
Trastornos de las válvulas cardíacas |
108 |
119 |
22 |
18 |
45.6 |
38.5 |
|
425 |
Miocardiopatía |
1,257 |
402 |
38 |
14 |
66.8 |
49.2 |
|
426 |
Trastorno del rendimiento del estímulo |
86 |
55 |
12 |
7 |
39.6 |
45.0 |
|
427 |
Trastorno del ritmo cardíaco |
734 |
470 |
291 |
274 |
29.3 |
21.8 |
|
428 |
Insuficiencia cardíaca |
981 |
722 |
82 |
61 |
62.4 |
42.5 |
|
430-438 |
Enfermedades cerebrovasculares |
4,415 |
2,592 |
172 |
120 |
75.6 |
58.9 |
|
440-448 |
Enfermedades de las arterias, arteriolas y capilares |
3,785 |
1,540 |
238 |
90 |
59.9 |
44.5 |
|
440 |
Arteriosclerosis |
2,453 |
1,090 |
27 |
10 |
71.7 |
47.6 |
|
443 |
Enfermedad de Raynaud y otras enfermedades vasculares |
107 |
53 |
63 |
25 |
50.6 |
33.5 |
|
444 |
Embolia y trombosis arterial |
219 |
72 |
113 |
34 |
63.3 |
49.5 |
|
451-456 |
Enfermedades de las venas. |
464 |
679 |
1,020 |
1,427 |
22.9 |
20.3 |
|
457 |
Enfermedades no infecciosas de los ganglios linfáticos |
16 |
122 |
142 |
132 |
10.4 |
14.2 |
|
458 |
La hipotensión |
29 |
62 |
616 |
1,501 |
9.4 |
9.5 |
|
459 |
Otras enfermedades circulatorias |
37 |
41 |
1,056 |
2,094 |
11.5 |
10.2 |
|
390-459 |
Enfermedades cardiovasculares totales |
26,843 |
15,426 |
6,143 |
7,761 |
29.6 |
18.9 |
*Jubilación anticipada: Seguro de pensiones obligatorio para la antigua República Federal de Alemania, invalidez laboral AOK-West.
El concepto de factor de riesgo en la enfermedad cardiovascular
Los factores de riesgo son características genéticas, fisiológicas, conductuales y socioeconómicas de los individuos que los ubican en una cohorte de la población que tiene más probabilidades de desarrollar un problema de salud o enfermedad en particular que el resto de la población. Generalmente aplicados a enfermedades multifactoriales para las que no existe una causa única precisa, han sido particularmente útil en la identificación de candidatos para medidas preventivas primarias y en la evaluación de la eficacia del programa de prevención para controlar los factores de riesgo a los que se dirige. Deben su desarrollo a estudios poblacionales prospectivos a gran escala, como el estudio Framingham de enfermedad arterial coronaria y accidente cerebrovascular realizado en Framingham, Massachusetts, en los Estados Unidos, otros estudios epidemiológicos, estudios de intervención e investigación experimental.
Cabe destacar que los factores de riesgo son meras expresiones de probabilidad, es decir, no son absolutos ni diagnósticos. Tener uno o más factores de riesgo para una enfermedad en particular no significa necesariamente que un individuo desarrollará la enfermedad, ni significa que un individuo sin ningún factor de riesgo escapará de la enfermedad. Los factores de riesgo son características individuales que afectan las posibilidades de que una persona desarrolle una enfermedad en particular o un grupo de enfermedades dentro de un período de tiempo futuro definido. Las categorías de factores de riesgo incluyen:
- factores somáticos, como hipertensión arterial, trastornos del metabolismo de los lípidos, sobrepeso y diabetes mellitus
- factores de comportamiento, como fumar, mala nutrición, falta de movimiento físico, personalidad tipo A, alto consumo de alcohol y abuso de drogas
- tensiones, incluidas las exposiciones en las esferas ocupacional, social y privada.
Naturalmente, los factores genéticos y de disposición también desempeñan un papel en la hipertensión arterial, la diabetes mellitus y los trastornos del metabolismo de los lípidos. Muchos de los factores de riesgo promueven el desarrollo de la arteriosclerosis, que es una condición previa importante para la aparición de la enfermedad coronaria.
Algunos factores de riesgo pueden poner al individuo en riesgo de desarrollar más de una enfermedad; por ejemplo, fumar cigarrillos está asociado con la enfermedad de las arterias coronarias, los accidentes cerebrovasculares y el cáncer de pulmón. Al mismo tiempo, un individuo puede tener múltiples factores de riesgo para una enfermedad en particular; estos pueden ser aditivos pero, más a menudo, las combinaciones de factores de riesgo pueden ser multiplicativas. Los factores somáticos y de estilo de vida han sido identificados como los principales factores de riesgo de enfermedad coronaria y accidente cerebrovascular.
Hipertensión
La hipertensión (aumento de la presión arterial), una enfermedad en sí misma, es uno de los principales factores de riesgo de enfermedad cardíaca coronaria (CC) y accidente cerebrovascular. Según la definición de la OMS, la presión arterial es normal cuando la diastólica está por debajo de 90 mm Hg y la sistólica por debajo de 140 mm Hg. En la hipertensión umbral o limítrofe, la diastólica oscila entre 90 y 94 mm Hg y la sistólica entre 140 y 159 mm Hg. Las personas con presiones diastólicas iguales o superiores a 95 mm Hg y presiones sistólicas iguales o superiores a 160 mm Hg se designan como hipertensas. Los estudios han demostrado, sin embargo, que estos criterios estrictos no son del todo correctos. Algunas personas tienen una presión arterial “lábil”, la presión fluctúa entre niveles normales e hipertensivos según las circunstancias del momento. Además, sin tener en cuenta las categorías específicas, existe una progresión lineal de riesgo relativo a medida que la presión aumenta por encima del nivel normal.
En los Estados Unidos, por ejemplo, la tasa de incidencia de cardiopatía coronaria y accidente cerebrovascular entre hombres de 55 a 61 años fue del 1.61 % anual para aquellos cuya presión arterial era normal en comparación con el 4.6 % anual para aquellos con hipertensión (National Heart, Lung and Blood Instituto 1981).
Se encontraron presiones diastólicas superiores a 94 mm Hg en 2 a 36% de la población de 35 a 64 años, según el estudio OMS-MONICA. En muchos países de Europa Central, del Norte y del Este (p. ej., Rusia, República Checa, Finlandia, Escocia, Rumania, Francia y partes de Alemania, así como Malta), se encontró hipertensión en más del 30 % de la población de 35 a 54, mientras que en países como España, Dinamarca, Bélgica, Luxemburgo, Canadá y los Estados Unidos, la cifra correspondiente fue inferior al 20% (OMS-MONICA 1988). Las tasas tienden a aumentar con la edad y existen diferencias raciales. (En los Estados Unidos, al menos, la hipertensión es más frecuente entre los afroamericanos que entre la población blanca).
Riesgos de desarrollar hipertensión
Los factores de riesgo importantes para desarrollar hipertensión son el exceso de peso corporal, el alto consumo de sal, una serie de otros factores nutricionales, alto consumo de alcohol, inactividad física y factores psicosociales, incluido el estrés (Levi 1983). Además, existe un cierto componente genético cuyo significado relativo aún no se comprende completamente (OMS 1985). La hipertensión arterial familiar frecuente debe considerarse un peligro y debe prestarse especial atención al control de los factores del estilo de vida.
Hay evidencia de que los factores psicosociales y psicofísicos, junto con el trabajo, pueden influir en el desarrollo de hipertensión, especialmente para aumentos de presión arterial a corto plazo. Se han encontrado aumentos en la concentración de ciertas hormonas (adrenalina y noradrenalina), así como cortisol (Levi 1972), que, solos y en combinación con un alto consumo de sal, pueden provocar un aumento de la presión arterial. El estrés laboral también parece estar relacionado con la hipertensión. Se demostró una relación dosis-efecto con la intensidad del tráfico aéreo (Levi 1972; OMS 1985) al comparar grupos de controladores de tráfico aéreo con diferentes tensiones psíquicas elevadas.
Tratamiento de la hipertensión
La hipertensión puede y debe tratarse, incluso en ausencia de síntomas. Los cambios en el estilo de vida, como el control del peso, la reducción de la ingesta de sodio y el ejercicio físico regular, combinados cuando sea necesario con medicamentos antihipertensivos, provocan regularmente reducciones en la presión arterial, a menudo a niveles normales. Desafortunadamente, muchas personas hipertensas no están recibiendo el tratamiento adecuado. Según el estudio MONICA de la OMS (1988), menos del 20% de las mujeres hipertensas en Rusia, Malta, el este de Alemania, Escocia, Finlandia e Italia recibían un tratamiento adecuado a mediados de la década de 1980, mientras que la cifra comparable para los hombres en Irlanda, Alemania, China, Rusia, Malta, Finlandia, Polonia, Francia e Italia estaba por debajo del 15%.
Prevención de la hipertensión
La esencia de la prevención de la hipertensión es identificar a las personas con elevación de la presión arterial a través de programas periódicos de detección o examen médico, controles repetidos para verificar el alcance y la duración de la elevación y la institución de un régimen de tratamiento adecuado que se mantendrá indefinidamente. Aquellas personas con antecedentes familiares de hipertensión arterial deben hacerse controles de presión con mayor frecuencia y deben ser orientados a la eliminación o control de los factores de riesgo que puedan presentar. El control del abuso del alcohol, el entrenamiento físico y la forma física, el mantenimiento del peso normal y los esfuerzos para reducir el estrés psicológico son elementos importantes de los programas de prevención. La mejora de las condiciones de trabajo, como la reducción del ruido y el exceso de calor, son otras medidas preventivas.
El lugar de trabajo es un escenario excepcionalmente ventajoso para los programas dirigidos a la detección, seguimiento y control de la hipertensión en la fuerza laboral. La conveniencia y el bajo o ningún costo los hacen atractivos para los participantes y los efectos positivos de la presión de los compañeros de trabajo tienden a mejorar su cumplimiento y el éxito del programa.
Hiperlipidemia
Muchos estudios internacionales a largo plazo han demostrado una relación convincente entre las anomalías en el metabolismo de los lípidos y un mayor riesgo de cardiopatía coronaria y accidente cerebrovascular. Esto es particularmente cierto para el colesterol total elevado y LDL (lipoproteínas de baja densidad) y/o niveles bajos de HDL (lipoproteínas de alta densidad). Investigaciones recientes proporcionan evidencia adicional que relaciona el exceso de riesgo con diferentes fracciones de lipoproteínas (OMS 1994a).
Se demostró que la frecuencia de los niveles elevados de colesterol total (>6.5 mmol/l) varía considerablemente en los grupos de población según los estudios mundiales de la OMS-MONICA a mediados de la década de 1980 (WHO-MONICA 1988). La tasa de hipercolesterolemia para la población en edad de trabajar (35 a 64 años) varió de 1.3 a 46.5% para hombres y de 1.7 a 48.7% para mujeres. Aunque los rangos fueron generalmente similares, los niveles medios de colesterol para los grupos de estudio en diferentes países variaron significativamente: en Finlandia, Escocia, Alemania Oriental, los países del Benelux y Malta, se encontró una media de más de 6 mmol/l, mientras que el las medias fueron más bajas en países del este de Asia como China (4.1 mmol/l) y Japón (5.0 mmol/l). En ambas regiones, las medias estuvieron por debajo de 6.5 mmol/l (250 mg/dl), nivel designado como umbral de normalidad; sin embargo, como se señaló anteriormente para la presión arterial, hay un aumento progresivo del riesgo a medida que aumenta el nivel, en lugar de una demarcación nítida entre lo normal y lo anormal. De hecho, algunas autoridades han fijado un nivel de colesterol total de 180 mg/dl como el nivel óptimo que no debe superarse.
Cabe señalar que el género es un factor, ya que las mujeres promedian niveles más bajos de HDL. Esta puede ser una de las razones por las que las mujeres en edad de trabajar tienen una menor tasa de mortalidad por cardiopatía coronaria.
A excepción de las relativamente pocas personas con hipercolesterolemia hereditaria, los niveles de colesterol generalmente reflejan la ingesta dietética de alimentos ricos en colesterol y grasas saturadas. Las dietas basadas en frutas, productos vegetales y pescado, con reducción de la ingesta total de grasas y sustitución de grasas poliinsaturadas, generalmente se asocian con niveles bajos de colesterol. Aunque su papel aún no está del todo claro, también se cree que la ingesta de antioxidantes (vitamina E, caroteno, selenio, etc.) influye en los niveles de colesterol.
Los factores asociados con niveles más altos de colesterol HDL, la forma "protectora" de la lipoproteína, incluyen raza (negro), género (femenino), peso normal, ejercicio físico y consumo moderado de alcohol.
El nivel socioeconómico también parece jugar un papel, al menos en los países industrializados, como en Alemania Occidental, donde se encontraron niveles más altos de colesterol en grupos de población de hombres y mujeres con niveles de educación más bajos (menos de diez años de escolaridad) en comparación con aquellos. completar 12 años de educación (Heinemann 1993).
Fumar cigarrillos
Fumar cigarrillos es uno de los factores de riesgo más importantes para las enfermedades cardiovasculares. El riesgo de fumar cigarrillos está directamente relacionado con la cantidad de cigarrillos que fuma, el tiempo que lleva fumando, la edad a la que comenzó a fumar, la cantidad que inhala y el contenido de alquitrán, nicotina y monóxido de carbono de los cigarrillos inspirados. humo. La figura 1 ilustra el sorprendente aumento de la mortalidad por cardiopatía coronaria entre los fumadores de cigarrillos en comparación con los no fumadores. Este mayor riesgo se demuestra entre hombres y mujeres y en todas las clases socioeconómicas.
El riesgo relativo de fumar cigarrillos disminuye después de suspender el consumo de tabaco. Esto es progresivo; después de unos diez años de no fumar, el riesgo se reduce casi al nivel de quienes nunca fumaron.
La evidencia reciente ha demostrado que aquellos que inhalan “humo de segunda mano” (es decir, la inhalación pasiva de humo de cigarrillos fumados por otros) también corren un riesgo significativo (Wells 1994; Glantz y Parmley 1995).
Las tasas de tabaquismo varían entre países, como lo demuestra el estudio internacional OMS-MONICA (1988). Las tasas más altas para hombres de 35 a 64 años se encontraron en Rusia, Polonia, Escocia, Hungría, Italia, Malta, Japón y China. Se encontraron más mujeres fumadoras en Escocia, Dinamarca, Irlanda, Estados Unidos, Hungría y Polonia (los datos polacos recientes se limitan a las grandes ciudades).
El estatus social y el nivel ocupacional son factores en el nivel de tabaquismo entre los trabajadores. La Figura 1, por ejemplo, demuestra que las proporciones de fumadores entre los hombres en Alemania Oriental aumentaron en las clases sociales más bajas. Lo contrario se encuentra en países con un número relativamente bajo de fumadores, donde se fuma más entre los de niveles sociales más altos. En Alemania Oriental, fumar también es más frecuente entre los trabajadores por turnos en comparación con los que tienen un horario de trabajo "normal".
Figura 1. Riesgo relativo de mortalidad por enfermedades cardiovasculares para fumadores (incluidos exfumadores) y clases sociales en comparación con trabajadores calificados (hombres) de peso normal que no fuman según los exámenes de atención médica ocupacional en Alemania Oriental, mortalidad 1985-89, N = 2.7 millones de años-persona.
Nutrición Desequilibrada, Consumo De Sal
En la mayoría de los países industrializados, la nutrición tradicional baja en grasas ha sido reemplazada por hábitos alimenticios altos en calorías, altos en grasas, bajos en carbohidratos, demasiado dulces o demasiado salados. Esto contribuye al desarrollo de sobrepeso, hipertensión arterial y colesterol elevado como elementos de alto riesgo cardiovascular. El consumo elevado de grasas animales, con su elevada proporción de ácidos grasos saturados, provoca un aumento del colesterol LDL y un aumento del riesgo. Las grasas derivadas de vegetales son mucho más bajas en estas sustancias (OMS 1994a). Los hábitos alimentarios también están fuertemente asociados tanto con el nivel socioeconómico como con la ocupación.
Exceso de peso
El sobrepeso (exceso de grasa u obesidad más que aumento de masa muscular) es un factor de riesgo cardiovascular de menor trascendencia directa. Existe evidencia de que el patrón masculino de distribución excesiva de grasa (obesidad abdominal) está asociado con un mayor riesgo de problemas cardiovasculares y metabólicos que el tipo femenino (pélvico) de distribución de grasa.
El sobrepeso se asocia con hipertensión, hipercolesterolemia y diabetes mellitus, y tiende a aumentar con la edad en mucha mayor medida en mujeres que en hombres (Heuchert y Enderlein 1994) (Figura 2). También es un factor de riesgo para problemas musculoesqueléticos y artrosis, y dificulta el ejercicio físico. La frecuencia de sobrepeso significativo varía considerablemente entre países. Las encuestas de población aleatorias realizadas por el proyecto MONICA de la OMS lo encontraron en más del 20% de las mujeres de 35 a 64 años en la República Checa, Alemania Oriental, Finlandia, Francia, Hungría, Polonia, Rusia, España y Yugoslavia, y en ambos sexos en Lituania, Malta y Rumanía. En China, Japón, Nueva Zelanda y Suecia, menos del 10 % de los hombres y mujeres de este grupo de edad tenían un sobrepeso significativo.
Las causas comunes del sobrepeso incluyen factores familiares (estos pueden ser en parte genéticos, pero más a menudo reflejan hábitos dietéticos comunes), comer en exceso, dietas ricas en grasas y carbohidratos y falta de ejercicio físico. El sobrepeso tiende a ser más común entre los estratos socioeconómicos más bajos, particularmente entre las mujeres, donde, entre otros factores, las restricciones financieras limitan la disponibilidad de una dieta más equilibrada. Los estudios de población realizados en Alemania demostraron que la proporción de sobrepeso significativo entre las personas con niveles educativos más bajos es de 3 a 5 veces mayor que la de las personas con más educación, y que algunas ocupaciones, en particular la preparación de alimentos, la agricultura y, en cierta medida, el trabajo por turnos, tienen un alto porcentaje de personas con sobrepeso (Figura 3) (Heinemann 1993).
Figura 2. Prevalencia de hipertensión por edad, sexo y seis niveles de peso corporal relativo según el índice de masa corporal (IMC) en exámenes de atención médica ocupacional en Alemania Oriental (los valores de IMC normales están subrayados).
Figura 3. Riesgo relativo de sobrepeso según la duración de la educación (años de escolaridad) en Alemania (población de 25 a 64 años).
La inactividad física
La estrecha asociación de la hipertensión, el sobrepeso y la diabetes mellitus con la falta de ejercicio en el trabajo y/o fuera del trabajo ha hecho que la inactividad física sea un factor de riesgo significativo de cardiopatía coronaria y accidente cerebrovascular (Briazgounov 1988; OMS 1994a). Varios estudios han demostrado que, manteniendo todos los demás factores de riesgo constantes, hubo una tasa de mortalidad más baja entre las personas que practicaban regularmente ejercicios de alta intensidad que entre las que tenían un estilo de vida sedentario.
La cantidad de ejercicio se mide fácilmente anotando su duración y la cantidad de trabajo físico realizado o la magnitud del aumento de la frecuencia cardíaca inducido por el ejercicio y el tiempo necesario para que esa frecuencia vuelva a su nivel de reposo. Este último también es útil como indicador del nivel de aptitud cardiovascular: con un entrenamiento físico regular, habrá un menor aumento de la frecuencia cardíaca y un retorno más rápido a la frecuencia de reposo para una determinada intensidad de ejercicio.
Se ha demostrado que los programas de acondicionamiento físico en el lugar de trabajo son efectivos para mejorar el acondicionamiento cardiovascular. Los participantes en estos también tienden a dejar de fumar cigarrillos y prestar más atención a las dietas adecuadas, lo que reduce significativamente el riesgo de cardiopatía coronaria y accidente cerebrovascular.
Alcohol
El alto consumo de alcohol, especialmente el consumo de licores de alta graduación, se ha asociado con un mayor riesgo de hipertensión, accidente cerebrovascular y miocardiopatía, mientras que se ha encontrado que el consumo moderado de alcohol, particularmente de vino, reduce el riesgo de cardiopatía coronaria (OMS 1994a). Esto se ha asociado con la menor mortalidad por CC entre los estratos sociales más altos de los países industrializados, que generalmente prefieren el vino a los licores “fuertes”. También se debe tener en cuenta que, si bien su ingesta de alcohol puede ser similar a la de los bebedores de vino, los bebedores de cerveza tienden a acumular exceso de peso, lo que, como se señaló anteriormente, puede aumentar su riesgo.
Factores socioeconómicos
Los análisis de los estudios de mortalidad del registro de defunciones en Gran Bretaña, Escandinavia, Europa Occidental, Estados Unidos y Japón han demostrado una fuerte correlación entre el estatus socioeconómico y el riesgo de ECV. Por ejemplo, en el este de Alemania, la tasa de mortalidad cardiovascular es considerablemente más baja para las clases sociales altas que para las clases bajas (ver Figura 1) (Marmot y Theorell 1991). En Inglaterra y Gales, donde las tasas generales de mortalidad están disminuyendo, la brecha relativa entre las clases altas y bajas se está ampliando.
El estatus socioeconómico se define típicamente por indicadores tales como la ocupación, las calificaciones y el puesto ocupacional, el nivel de educación y, en algunos casos, el nivel de ingresos. Estos se traducen fácilmente en nivel de vida, patrones nutricionales, actividades de tiempo libre, tamaño de la familia y acceso a la atención médica. Como se señaló anteriormente, los factores de riesgo conductuales (como el tabaquismo y la dieta) y los factores de riesgo somáticos (como el sobrepeso, la hipertensión y la hiperlipidemia) varían considerablemente entre clases sociales y grupos ocupacionales (Mielck 1994; Helmert, Shea y Maschewsky Schneider 1995).
Factores Psicosociales Ocupacionales y Estrés
Estrés laboral
Los factores psicosociales en el lugar de trabajo se refieren principalmente al efecto combinado del entorno de trabajo, el contenido del trabajo, las exigencias del trabajo y las condiciones tecnológico-organizativas, y también a factores personales como la capacidad, la sensibilidad psicológica y, por último, también a los indicadores de salud (Karasek y Theorell 1990; Siegrist 1995).
El papel del estrés agudo en las personas que ya padecen enfermedades cardiovasculares es indiscutible. El estrés conduce a episodios de angina de pecho, trastornos del ritmo e insuficiencia cardíaca; también puede precipitar un derrame cerebral y/o un ataque al corazón. En este contexto, el estrés se entiende generalmente como estrés físico agudo. Pero ha ido aumentando la evidencia de que el estrés psicosocial agudo también puede tener estos efectos. Los estudios de la década de 1950 mostraron que las personas que trabajan en dos trabajos a la vez, o que trabajan horas extras durante períodos prolongados, tienen un riesgo relativamente mayor de sufrir un ataque al corazón, incluso a una edad temprana. Otros estudios mostraron que en el mismo trabajo, la persona con mayor presión de trabajo y tiempo y problemas frecuentes en el trabajo tiene un riesgo significativamente mayor (Mielck 1994).
En los últimos 15 años, la investigación sobre el estrés laboral sugiere una relación causal entre el estrés laboral y la incidencia de enfermedades cardiovasculares. Esto es cierto tanto para la mortalidad cardiovascular como para la frecuencia de enfermedad coronaria e hipertensión (Schnall, Landsbergis y Baker 1994). El modelo de tensión laboral de Karasek definió dos factores que podrían conducir a una mayor incidencia de enfermedades cardiovasculares:
- alcance de las demandas laborales
- grado de libertad para la toma de decisiones.
Más tarde, Johnson agregó como tercer factor el grado de apoyo social (Kristensen 1995), que se analiza con más detalle en otra parte de este artículo. Enciclopedia. El capítulo Factores psicosociales y organizacionales incluye discusiones sobre factores individuales, como la personalidad tipo A, así como el apoyo social y otros mecanismos para superar los efectos del estrés.
Los efectos de los factores, ya sean individuales o situacionales, que conducen a un mayor riesgo de enfermedad cardiovascular pueden reducirse mediante "mecanismos de afrontamiento", es decir, reconociendo el problema y superándolo tratando de sacar lo mejor de la situación.
Hasta ahora han predominado las medidas dirigidas al individuo en la prevención de los efectos negativos para la salud del estrés laboral. Cada vez más, se han utilizado mejoras en la organización del trabajo y la expansión de la libertad de toma de decisiones de los empleados (p. ej., investigación de acción y negociación colectiva; en Alemania, círculos de salud y calidad ocupacional) para lograr una mejora en la productividad, así como para humanizar el trabajo al disminuir la carga de tensión (Landsbergis et al. 1993).
Trabajo nocturno y por turnos
Numerosas publicaciones en la literatura internacional cubren los riesgos para la salud que plantea el trabajo nocturno y por turnos. En general, se acepta que el trabajo por turnos es un factor de riesgo que, junto con otras demandas y expectativas relacionadas con el trabajo (incluidos los indirectos), conduce a efectos adversos.
En la última década, la investigación sobre el trabajo por turnos se ha ocupado cada vez más de los efectos a largo plazo del trabajo nocturno y por turnos sobre la frecuencia de las enfermedades cardiovasculares, especialmente la cardiopatía isquémica y el infarto de miocardio, así como los factores de riesgo cardiovasculares. Los resultados de estudios epidemiológicos, especialmente de Escandinavia, permiten suponer un mayor riesgo de cardiopatía isquémica e infarto de miocardio para los trabajadores por turnos (Alfredsson, Karasek y Theorell 1982; Alfredsson, Spetz y Theorell 1985; Knutsson et al. 1986; Tüchsen 1993). ). En Dinamarca, incluso se estimó que el 7% de las enfermedades cardiovasculares en hombres y mujeres pueden atribuirse al trabajo por turnos (Olsen y Kristensen 1991).
La hipótesis de que los trabajadores nocturnos y por turnos tienen un mayor riesgo (riesgo relativo estimado de aproximadamente 1.4) de enfermedad cardiovascular está respaldada por otros estudios que consideran factores de riesgo cardiovascular como la hipertensión o los niveles de ácidos grasos para los trabajadores por turnos en comparación con los trabajadores diurnos. Varios estudios han demostrado que el trabajo nocturno y por turnos puede inducir un aumento de la presión arterial y la hipertensión, así como un aumento de los triglicéridos y/o del colesterol sérico (así como fluctuaciones del rango normal del colesterol HDL en el aumento del colesterol total). Estos cambios, junto con otros factores de riesgo (como el tabaquismo excesivo y el sobrepeso entre los trabajadores por turnos), pueden causar una mayor morbilidad y mortalidad debido a la enfermedad aterosclerótica (DeBacker et al. 1984; DeBacker et al. 1987; Härenstam et al. 1987; Knutsson 1989; Lavie et al. 1989; Lennernäs, Åkerstedt y Hambraeus 1994; Orth-Gomer 1983; Romon et al. 1992).
En total, la cuestión de los posibles vínculos causales entre el trabajo por turnos y la aterosclerosis no puede responderse definitivamente en la actualidad, ya que el mecanismo patológico no está suficientemente claro. Los posibles mecanismos discutidos en la literatura incluyen cambios en los hábitos de nutrición y tabaquismo, mala calidad del sueño, aumentos en el nivel de lípidos, estrés crónico por demandas sociales y psicológicas y ritmos circadianos interrumpidos. Knutsson (1989) ha propuesto una patogenia interesante para los efectos a largo plazo del trabajo por turnos en la morbilidad crónica.
Los efectos de varios atributos asociados en la estimación del riesgo apenas han sido estudiados, ya que en el ámbito laboral otras condiciones laborales estresantes (ruido, materiales químicos peligrosos, estrés psicosocial, monotonía, etc.) están conectadas con el trabajo por turnos. A partir de la observación de que los hábitos nutricionales y de tabaquismo no saludables a menudo están relacionados con el trabajo por turnos, a menudo se concluye que un mayor riesgo de enfermedad cardiovascular entre los trabajadores por turnos es más el resultado indirecto del comportamiento no saludable (fumar, mala nutrición, etc.) que directamente el resultado. resultado del trabajo nocturno o por turnos (Rutenfranz, Knauth y Angersbach 1981). Además, debe contrastarse la hipótesis obvia de si el trabajo por turnos promueve esta conducta o si la diferencia proviene principalmente de la elección del lugar de trabajo y la ocupación. Pero al margen de las preguntas sin respuesta, en los programas de prevención cardiovascular se debe prestar especial atención a los trabajadores nocturnos y por turnos como grupo de riesgo.
Resumen
En resumen, los factores de riesgo representan una amplia variedad de características genéticas, somáticas, fisiológicas, conductuales y psicosociales que pueden evaluarse individualmente para individuos y grupos de individuos. En conjunto, reflejan la probabilidad de que se desarrolle CVD, o más precisamente en el contexto de este artículo, CHD o accidente cerebrovascular. Además de dilucidar las causas y la patogenia de las enfermedades multifactoriales, su principal importancia es que delinean a los individuos que deben ser objetivos para la eliminación o el control de los factores de riesgo, un ejercicio admirablemente adecuado para el lugar de trabajo, mientras que las evaluaciones de riesgos repetidas a lo largo del tiempo demuestran el éxito de ese esfuerzo preventivo.
Programas de Rehabilitación y Prevención
La mayoría de las personas con CVD reconocidas pueden trabajar de manera efectiva y productiva en la mayoría de los trabajos que se encuentran en el lugar de trabajo moderno. Hace solo unas décadas, las personas que sobrevivían a un infarto agudo de miocardio eran mimadas y mimadas durante semanas y meses con una estrecha supervisión y una inactividad forzada. La confirmación de laboratorio del diagnóstico fue suficiente para justificar etiquetar al individuo como “permanente y totalmente discapacitado”. La nueva tecnología de diagnóstico que proporciona una evaluación más precisa del estado cardíaco y las experiencias favorables de aquellos que no podían o no querían aceptar tal etiqueta, pronto demostraron que un regreso temprano al trabajo y un nivel óptimo de actividad no solo era posible sino deseable (Edwards , McCallum y Taylor 1988; Theorell et al. 1991; Theorell 1993). Hoy en día, los pacientes comienzan la actividad física supervisada tan pronto como desaparecen los efectos agudos del infarto, a menudo salen del hospital en unos pocos días en lugar de las 6 a 8 semanas obligatorias de antaño y, a menudo, regresan al trabajo en unas pocas semanas. . Cuando sea deseable y factible, los procedimientos quirúrgicos como la angioplastia, las operaciones de derivación e incluso el trasplante cardíaco pueden mejorar el flujo sanguíneo coronario, mientras que un régimen que incluye dieta, ejercicio y control de los factores de riesgo de cardiopatía coronaria puede minimizar (o incluso revertir) la progresión. de aterosclerosis coronaria.
Una vez que se han superado las fases agudas, a menudo potencialmente mortales, de la ECV, se debe iniciar temprano el movimiento pasivo seguido de ejercicio activo durante la estadía en el hospital o la clínica. En los infartos, esta fase se completa cuando el individuo puede subir escaleras sin gran dificultad. Al mismo tiempo, se instruye al individuo en un régimen de prevención de riesgos que incluye una dieta adecuada, ejercicios de acondicionamiento cardiovascular, descanso y relajación adecuados y manejo del estrés. Durante estas fases de rehabilitación, el apoyo de familiares, amigos y compañeros de trabajo puede ser particularmente útil (Brusis y Weber-Falkensammer 1986). El programa se puede llevar a cabo en instalaciones de rehabilitación o en “grupos cardíacos” ambulatorios bajo la supervisión de un médico capacitado (Halhubar y Traencker 1986). Se ha demostrado que el enfoque en el control del estilo de vida y los factores de riesgo conductuales y el control del estrés dan como resultado una reducción medible en el riesgo de reinfarto y otros problemas cardiovasculares.
A lo largo del programa, el médico tratante debe mantenerse en contacto con el empleador (y en particular con el médico de la empresa, si lo hay) para discutir las perspectivas de recuperación y la duración probable del período de incapacidad, y para explorar la viabilidad de arreglos especiales. que pueden ser necesarios para permitir un pronto regreso al trabajo. El conocimiento del trabajador de que el trabajo está esperando y que se espera que él o ella pueda volver a él es un factor de motivación potente para mejorar la recuperación. La experiencia ha demostrado ampliamente que el éxito del esfuerzo de rehabilitación disminuye a medida que se prolonga la ausencia del trabajo.
En los casos en que los ajustes deseables en el trabajo y/o el lugar de trabajo no sean posibles o factibles, la recapacitación y la colocación adecuada en el trabajo pueden evitar la invalidez innecesaria. Los talleres especialmente protegidos suelen ser útiles para reintegrar en el lugar de trabajo a las personas que han estado ausentes del trabajo durante largos períodos mientras recibían tratamiento por los efectos graves de un accidente cerebrovascular, insuficiencia cardíaca congestiva o angina de pecho incapacitante.
Después del regreso al trabajo, es eminentemente deseable la vigilancia continua tanto por parte del médico tratante como del médico ocupacional. Las evaluaciones médicas periódicas, a intervalos que son frecuentes inicialmente pero se alargan a medida que se asegura la recuperación, son útiles para evaluar el estado cardiovascular del trabajador, ajustar medicamentos y otros elementos en el régimen de mantenimiento y monitorear la adherencia a las recomendaciones de estilo de vida y comportamiento. Los resultados satisfactorios de estos exámenes pueden permitir la relajación gradual de las limitaciones o restricciones laborales hasta que el trabajador se integre por completo en el lugar de trabajo.
Programas de Promoción y Prevención de la Salud en el Trabajo
La prevención de enfermedades y lesiones ocupacionales es una responsabilidad primordial del programa de salud y seguridad ocupacional de la organización. Esto incluye la prevención primaria (es decir, la identificación y eliminación o control de peligros y tensiones potenciales al cambiar el ambiente de trabajo o el trabajo). Se complementa con medidas de prevención secundaria que protegen a los trabajadores de los efectos de los peligros y tensiones existentes que no se pueden eliminar (es decir, equipo de protección personal y exámenes médicos periódicos de vigilancia). Los programas de promoción y prevención de la salud en el lugar de trabajo (HPP) van más allá de estos objetivos. Ponen su énfasis en el comportamiento consciente de la salud en relación con el estilo de vida, los factores de riesgo del comportamiento, la eliminación o el manejo del estrés, etc. Son de gran importancia, particularmente en la prevención de ECV. Los objetivos de HPP, formulados por el Comité de Vigilancia Ambiental y de Salud en Salud Ocupacional de la OMS, se extienden más allá de la mera ausencia de enfermedades y lesiones para incluir el bienestar y la capacidad funcional (OMS 1973).
El diseño y la operación de los programas HPP se analizan con más detalle en otras partes del capítulo. En la mayoría de los países, tienen un enfoque particular en la prevención de las ECV. Por ejemplo, en Alemania, el programa “Have a heart for your heart” complementa los círculos de salud del corazón organizados por las compañías de seguros de salud (Murza y Laaser 1990, 1992), mientras que el movimiento “Take Heart” en Gran Bretaña y Australia tiene objetivos similares. (Glasgow et al. 1995).
La efectividad de tales programas fue verificada en la década de 1980 por el Ensayo Colaborativo de la OMS para la Prevención de Enfermedades del Corazón, que se llevó a cabo en 40 pares de fábricas en cuatro países europeos e involucró a aproximadamente 61,000 hombres de 40 a 59 años. Las medidas preventivas comprendían en gran medida la salud. actividades de educación, realizadas principalmente por el servicio de salud de los empleados de la organización, enfocadas en dietas para bajar el colesterol, dejar de fumar, controlar el peso, aumentar la actividad física y controlar la hipertensión. Una evaluación aleatoria del 10 % de los trabajadores elegibles en las fábricas designadas como controles demostró que durante los 4 a 7 años del estudio, el riesgo general de ECV podría reducirse en un 11.1 % (19.4 % entre los que inicialmente estaban en alto riesgo). En las fábricas del estudio, la mortalidad por cardiopatía coronaria se redujo en un 7.4 %, mientras que la mortalidad general se redujo en un 2.7 %. Los mejores resultados se lograron en Bélgica, donde la intervención se llevó a cabo de forma continua durante todo el período de estudio, mientras que los peores resultados se observaron en Gran Bretaña, donde las actividades de prevención se redujeron drásticamente antes del último examen de seguimiento. Esta disparidad enfatiza la relación del éxito con la duración del esfuerzo de educación para la salud; se necesita tiempo para inculcar los cambios de estilo de vida deseados. La intensidad del esfuerzo educativo también fue un factor: en Italia, donde participaron seis educadores de salud de tiempo completo, se logró una reducción del 28% en el perfil general de factores de riesgo, mientras que en Gran Bretaña, donde solo dos educadores de tiempo completo sirvieron tres veces el número de trabajadores, se logró una reducción del factor de riesgo de sólo el 4%.
Si bien el tiempo requerido para detectar reducciones en la mortalidad y morbilidad por cardiopatía coronaria es un factor limitante formidable en los estudios epidemiológicos destinados a evaluar los resultados de los programas de salud de las empresas (Mannebach 1989), se han demostrado reducciones en los factores de riesgo (Janssen 1991; Gomel et al. 1993). ; Glasgow et al. 1995). Se han informado disminuciones temporales en el número de días de trabajo perdidos y una disminución en las tasas de hospitalización (Harris 1994). Parece haber un acuerdo general de que las actividades de HPP en la comunidad y particularmente en el lugar de trabajo han contribuido significativamente a la reducción de la mortalidad cardiovascular en los Estados Unidos y otros países industrializados occidentales.
Conclusión
Las ECV ocupan un lugar preponderante en el lugar de trabajo, no tanto porque el sistema cardiovascular sea particularmente vulnerable a los peligros ambientales y laborales, sino porque son muy comunes en la población en edad de trabajar. El lugar de trabajo ofrece un escenario singularmente ventajoso para la detección de ECV asintomáticas no reconocidas, para eludir los factores del lugar de trabajo que podrían acelerarlos o agravarlos y para la identificación de factores que aumentan el riesgo de ECV y el establecimiento de programas para eliminar o controlarlos Cuando ocurren ECV, la pronta atención al control de las circunstancias relacionadas con el trabajo que pueden prolongar o aumentar su gravedad puede minimizar el alcance y la duración de la discapacidad, mientras que los esfuerzos de rehabilitación tempranos y supervisados por un profesional facilitarán la restauración de la capacidad laboral y reducirán el riesgo de recurrencias. .
Riesgos físicos, químicos y biológicos
El sistema cardiovascular intacto es notablemente resistente a los efectos nocivos de los peligros físicos, químicos y biológicos que se encuentran en el trabajo o en el lugar de trabajo. Con muy pocas excepciones, tales peligros rara vez son una causa directa de ECV. Por otro lado, una vez que se compromete la integridad del sistema cardiovascular, y esto puede ser completamente silencioso y no reconocido, la exposición a estos peligros puede contribuir al desarrollo continuo de un proceso de enfermedad o precipitar síntomas que reflejen un deterioro funcional. Esto dicta la identificación temprana de los trabajadores con ECV incipiente y la modificación de sus puestos de trabajo y/o del entorno laboral para reducir el riesgo de efectos nocivos. Los siguientes segmentos incluirán discusiones breves de algunos de los riesgos laborales más comunes que pueden afectar el sistema cardiovascular. Cada uno de los peligros que se presentan a continuación se analiza con más detalle en otra parte del Enciclopedia.
Sistema digestivo
El sistema digestivo ejerce una influencia considerable sobre la eficiencia y la capacidad de trabajo del cuerpo, y las enfermedades agudas y crónicas del sistema digestivo se encuentran entre las causas más comunes de ausentismo e incapacidad. En este contexto, el médico del trabajo puede ser llamado de cualquiera de las siguientes maneras para ofrecer sugerencias sobre los requisitos de higiene y nutrición en relación con las necesidades particulares de una ocupación dada: para evaluar la influencia que los factores inherentes a la ocupación pueden tener en producir condiciones morbosas del sistema digestivo, o en agravar otras que pueden preexistir o ser independientes de la ocupación; o para expresar una opinión sobre la idoneidad general o específica para la ocupación.
Muchos de los factores nocivos para el aparato digestivo pueden ser de origen laboral; con frecuencia varios factores actúan en conjunto y su acción puede ser facilitada por la predisposición individual. Entre los factores ocupacionales más importantes se encuentran los siguientes: venenos industriales; agentes físicos; y estrés laboral como tensión, fatiga, posturas anormales, cambios frecuentes en el ritmo de trabajo, turnos de trabajo, trabajo nocturno y hábitos alimentarios inadecuados (cantidad, calidad y horario de las comidas).
Peligros químicos
El aparato digestivo puede actuar como puerta de entrada de sustancias tóxicas al organismo, aunque aquí su papel suele ser mucho menos importante que el del aparato respiratorio que tiene una superficie de absorción de 80-100 m2 Considerando que la cifra correspondiente al aparato digestivo no supera los 20 m2. Además, los vapores y gases que entran en el cuerpo por inhalación llegan al torrente sanguíneo y por tanto al cerebro sin encontrar ninguna defensa intermedia; sin embargo, un veneno que se ingiere se filtra y, hasta cierto punto, se metaboliza en el hígado antes de llegar al lecho vascular. Sin embargo, el daño orgánico y funcional puede ocurrir tanto durante la entrada como durante la eliminación del cuerpo o como resultado de la acumulación en ciertos órganos. Este daño que sufre el organismo puede ser el resultado de la acción de la propia sustancia tóxica, de sus metabolitos o del hecho de que el organismo se encuentra deplecionado de ciertas sustancias esenciales. La idiosincrasia y los mecanismos alérgicos también pueden influir. La ingestión de sustancias cáusticas sigue siendo un hecho accidental bastante frecuente. En un estudio retrospectivo en Dinamarca, la incidencia anual fue de 1/100,000 con una incidencia de hospitalización de 0.8/100,000 adultos persona-año por quemaduras esofágicas. Muchos productos químicos domésticos son cáusticos.
Los mecanismos tóxicos son muy complejos y pueden variar considerablemente de una sustancia a otra. Algunos elementos y compuestos utilizados en la industria provocan daños locales en el aparato digestivo afectando, por ejemplo, a la boca y zona vecina, estómago, intestino, hígado o páncreas.
Los disolventes tienen una afinidad particular por los tejidos ricos en lípidos. La acción tóxica es generalmente compleja y en ella intervienen diferentes mecanismos. En el caso del tetracloruro de carbono, se cree que el daño hepático se debe principalmente a metabolitos tóxicos. En el caso del disulfuro de carbono, la afectación gastrointestinal se atribuye a la acción neurotrópica específica de esta sustancia sobre el plexo intramural mientras que el daño hepático parece deberse más a la acción citotóxica del disolvente, que produce cambios en el metabolismo lipoproteico.
El daño hepático constituye una parte importante de la patología de los venenos exógenos ya que el hígado es el órgano principal en el metabolismo de los agentes tóxicos y actúa con los riñones en los procesos de desintoxicación. La bilis recibe del hígado, ya sea directamente o después de la conjugación, diversas sustancias que pueden reabsorberse en el ciclo enterohepático (por ejemplo, cadmio, cobalto, manganeso). Las células hepáticas participan en la oxidación (p. ej., alcoholes, fenoles, tolueno), reducción (p. ej., nitrocompuestos), metilación (p. ej., ácido selénico), conjugación con ácido sulfúrico o glucurónico (p. ej., benceno), acetilación (p. ej., aminas aromáticas) . Las células de Kupffer también pueden intervenir fagocitando los metales pesados, por ejemplo.
Los síndromes gastrointestinales graves, como los causados por el fósforo, el mercurio o el arsénico, se manifiestan con vómitos, cólicos y mucosidad y heces sanguinolentas y pueden acompañarse de daño hepático (hepatomegalia, ictericia). Tales condiciones son relativamente raras hoy en día y han sido reemplazadas por intoxicaciones ocupacionales que se desarrollan lenta e incluso insidiosamente; en consecuencia, el daño hepático, en particular, a menudo también puede ser insidioso.
La hepatitis infecciosa merece una mención especial; puede estar relacionada con una serie de factores ocupacionales (agentes hepatotóxicos, calor o trabajo en caliente, trabajo en frío o en frío, actividad física intensa, etc.), puede tener un curso desfavorable (hepatitis crónica prolongada o persistente) y puede resultar fácilmente en cirrosis . Ocurre con frecuencia con ictericia y por lo tanto crea dificultades de diagnóstico; además, presenta dificultades de pronóstico y estimación del grado de recuperación y por lo tanto de aptitud para la reanudación del trabajo.
Aunque el tracto gastrointestinal está colonizado por abundante microflora que tiene importantes funciones fisiológicas en la salud humana, una exposición ocupacional puede dar lugar a infecciones ocupacionales. Por ejemplo, los trabajadores de los mataderos pueden correr el riesgo de contraer un helicobacter infección. Esta infección a menudo puede ser asintomática. Otras infecciones importantes incluyen la Salmonella, y Shigella especies, que también deben controlarse para mantener la seguridad del producto, como en la industria alimentaria y en los servicios de catering.
El tabaquismo y el consumo de alcohol son los principales riesgos de cáncer de esófago en los países industrializados, y la etiología ocupacional es de menor importancia. Sin embargo, los carniceros y sus cónyuges parecen tener un riesgo elevado de cáncer colorrectal.
Factores físicos
Varios agentes físicos pueden causar síndromes del sistema digestivo; estos incluyen traumatismos incapacitantes directos o indirectos, radiaciones ionizantes, vibraciones, aceleraciones rápidas, ruidos, temperaturas muy altas y bajas o cambios climáticos violentos y repetidos. Las quemaduras, especialmente si son extensas, pueden causar ulceración gástrica y daño hepático, quizás con ictericia. Posturas o movimientos anormales pueden causar trastornos digestivos, especialmente si existen condiciones predisponentes como hernia paraesofágica, visceroptosis o relajación diafragmática; además, los reflejos extradigestivos, como la acidez estomacal, pueden ocurrir cuando los trastornos digestivos van acompañados de problemas del sistema nervioso autónomo o neuropsicológicos. Los problemas de este tipo son comunes en las situaciones laborales modernas y pueden ser en sí mismos la causa de una disfunción gastrointestinal.
Estrés laboral
La fatiga física también puede alterar las funciones digestivas y el trabajo pesado puede causar trastornos secretomotores y cambios distróficos, especialmente en el estómago. Las personas con trastornos gástricos, especialmente aquellas que se han sometido a una cirugía, están limitadas en la cantidad de trabajo pesado que pueden hacer, aunque solo sea porque el trabajo pesado requiere niveles más altos de nutrición.
El trabajo por turnos puede provocar cambios importantes en los hábitos alimentarios con los consiguientes problemas funcionales gastrointestinales. El trabajo por turnos puede estar asociado con niveles elevados de colesterol y triglicéridos en la sangre, así como con una mayor actividad de la gamma-glutamiltransferasa en el suero.
La dispepsia nerviosa gástrica (o neurosis gástrica) parece no tener ninguna causa gástrica o extragástrica, ni es el resultado de ningún trastorno humoral o metabólico; en consecuencia, se considera que se debe a un trastorno primitivo del sistema nervioso autónomo, a veces asociado con un esfuerzo mental excesivo o estrés emocional o psicológico. El trastorno gástrico a menudo se manifiesta por hipersecreción neurótica o por neurosis hipercinética o atónica (esta última frecuentemente asociada con gastroptosis). El dolor epigástrico, la regurgitación y la aerofagia también pueden estar bajo el título de dispepsia neurogástrica. La eliminación de los factores psicológicos nocivos en el entorno laboral puede conducir a la remisión de los síntomas.
Varias observaciones apuntan a una mayor frecuencia de úlceras pépticas entre personas con responsabilidades, como supervisores y ejecutivos, trabajadores que realizan trabajos muy pesados, recién llegados a la industria, trabajadores migrantes, gente de mar y trabajadores sujetos a estrés socioeconómico grave. Sin embargo, muchas personas que padecen los mismos trastornos llevan una vida profesional normal y falta evidencia estadística. Además de las condiciones de trabajo, los hábitos de beber, fumar y comer, y la vida social y del hogar juegan un papel en el desarrollo y prolongación de la dispepsia, y es difícil determinar qué papel juega cada uno en la etiología de la condición.
Los trastornos digestivos también se han atribuido al trabajo por turnos como consecuencia de los frecuentes cambios de horario de comidas y la mala alimentación en los lugares de trabajo. Estos factores pueden agravar problemas digestivos preexistentes y desencadenar una dispepsia neurótica. Por lo tanto, los trabajadores deben ser asignados a turnos de trabajo solo después de un examen médico.
Supervisión médica
Se puede observar que el profesional de la salud en el trabajo se enfrenta a muchas dificultades en el diagnóstico y estimación de las dolencias del sistema digestivo (debido a inter alia al papel que juegan los factores deletéreos no laborales) y que su responsabilidad en la prevención de los trastornos de origen laboral es considerable.
El diagnóstico precoz es de suma importancia e implica exámenes médicos periódicos y supervisión del ambiente de trabajo, especialmente cuando el nivel de riesgo es alto.
La educación sanitaria del público en general, y de los trabajadores en particular, es una valiosa medida preventiva y puede dar resultados sustanciales. Debe prestarse atención a los requisitos nutricionales, la elección y preparación de los alimentos, el horario y tamaño de las comidas, la masticación adecuada y la moderación en el consumo de alimentos ricos, alcohol y bebidas frías, o la eliminación completa de estas sustancias de la dieta.
boca y dientes
La boca es la puerta de entrada al sistema digestivo y sus funciones son, principalmente, la masticación y deglución de los alimentos y la digestión parcial de los almidones por medio de enzimas salivales. La boca también participa en la vocalización y puede reemplazar o complementar la nariz en la respiración. Por su posición expuesta y las funciones que cumple, la boca no sólo es una puerta de entrada sino también un área de absorción, retención y excreción de sustancias tóxicas a las que está expuesto el cuerpo. Los factores que condicionan la respiración por la boca (estenosis nasales, situaciones anímicas) y el aumento de la ventilación pulmonar durante el esfuerzo, favorecen o bien la penetración de sustancias extrañas por esta vía, bien su acción directa sobre los tejidos de la cavidad bucal.
La respiración por la boca promueve:
- mayor penetración del polvo en el árbol respiratorio ya que la cavidad bucal tiene un cociente de retención (choque) de partículas sólidas mucho menor que el de las cavidades nasales
- abrasión dental en trabajadores expuestos a grandes partículas de polvo, erosión dental en trabajadores expuestos a ácidos fuertes, caries en trabajadores expuestos a polvo de harina o azúcar, etc.
La boca puede constituir la vía de entrada de sustancias tóxicas al organismo ya sea por ingestión accidental o por absorción lenta. El área de superficie de las membranas mucosas bucales es relativamente pequeña (en comparación con la del sistema respiratorio y el sistema gastrointestinal) y las sustancias extrañas permanecerán en contacto con estas membranas solo por un período breve. Estos factores limitan considerablemente el grado de absorción incluso de sustancias muy solubles; sin embargo, la posibilidad de absorción existe e incluso se explota con fines terapéuticos (absorción perlingual de fármacos).
Los tejidos de la cavidad bucal a menudo pueden ser el sitio de acumulación de sustancias tóxicas, no solo por absorción directa y local, sino también por transporte a través del torrente sanguíneo. La investigación con isótopos radiactivos ha demostrado que incluso los tejidos que parecen metabólicamente más inertes (como el esmalte dental y la dentina) tienen una cierta capacidad de acumulación y una rotación relativamente activa de ciertas sustancias. Los ejemplos clásicos de almacenamiento son varias decoloraciones de las membranas mucosas (líneas gingivales) que a menudo proporcionan información valiosa para el diagnóstico (p. ej., plomo).
La excreción salival no tiene ningún valor en la eliminación de sustancias tóxicas del cuerpo, ya que la saliva se traga y las sustancias que contiene se absorben una vez más en el sistema, formando así un círculo vicioso. La excreción salival tiene, por otra parte, cierto valor diagnóstico (determinación de sustancias tóxicas en la saliva); también puede tener importancia en la patogenia de ciertas lesiones ya que la saliva renueva y prolonga la acción de las sustancias tóxicas sobre la mucosa bucal. Las siguientes sustancias se excretan en la saliva: varios metales pesados, los halógenos (la concentración de yodo en la saliva puede ser de 7 a 700 veces mayor que la del plasma), los tiocianatos (fumadores, trabajadores expuestos al ácido cianhídrico y compuestos de cianógeno) , y una amplia gama de compuestos orgánicos (alcoholes, alcaloides, etc.).
Etiopatogenia y clasificación clínica
Las lesiones de la boca y los dientes (también llamadas lesiones estomatológicas) de origen laboral pueden ser causadas por:
- agentes físicos (traumatismos agudos y microtraumatismos crónicos, calor, electricidad, radiaciones, etc.)
- agentes químicos que afectan los tejidos de la cavidad bucal directamente o por medio de cambios sistémicos
- agentes biológicos (virus, bacterias, micetos).
Sin embargo, cuando se trata de lesiones bucales y dentales de origen ocupacional, se prefiere una clasificación basada en la localización topográfica o anatómica a una que emplee principios etiopatogénicos.
Labios y mejillas. El examen de los labios y mejillas puede revelar: palidez por anemia (benceno, envenenamiento por plomo, etc.), cianosis por insuficiencia respiratoria aguda (asfixia) o insuficiencia respiratoria crónica (enfermedades profesionales de los pulmones), cianosis por metahemoglobinemia (nitritos y nitrocompuestos orgánicos, aminas aromáticas), coloración rojo cereza por intoxicación aguda por monóxido de carbono, coloración amarilla en caso de intoxicación aguda por ácido pícrico, dinitrocresol, o en caso de ictericia hepatotóxica (fósforo, plaguicidas hidrocarbonados clorados, etc. ). En la argirosis se produce una coloración marrón o gris azulada provocada por la precipitación de la plata o de sus compuestos insolubles, especialmente en las zonas expuestas a la luz.
Los trastornos ocupacionales de los labios incluyen: disqueratosis, fisuras y ulceraciones debidas a la acción directa de sustancias cáusticas y corrosivas; dermatitis alérgica de contacto (níquel, cromo) que también puede incluir la dermatitis que se encuentra en los trabajadores de la industria tabacalera; eczemas microbianos resultantes del uso de equipos de protección respiratoria donde no se han observado las reglas elementales de higiene; lesiones causadas por ántrax y muermo (pústulas malignas y úlcera cancroide) de trabajadores en contacto con animales; inflamación debida a la radiación solar y encontrada entre trabajadores agrícolas y pescadores; lesiones neoplásicas en personas que manipulan sustancias cancerígenas; lesiones traumáticas; y chancro del labio en sopladores de vidrio.
Dientes. La decoloración provocada por el depósito de sustancias inertes o por la impregnación del esmalte dental por compuestos solubles tiene un interés casi exclusivamente diagnóstico. Los colorantes importantes son los siguientes: marrón, debido a la deposición de compuestos de hierro, níquel y manganeso; marrón verdoso debido al vanadio; marrón amarillento debido al yodo y al bromo; amarillo dorado, a menudo limitado a las líneas gingivales, debido al cadmio.
De mayor importancia es la erosión dental de origen mecánico o químico. Incluso hoy en día es posible encontrar erosiones dentales de origen mecánico en determinados artesanos (provocadas por la sujeción de clavos, cuerdas, etc., en los dientes) tan características que pueden considerarse estigmas ocupacionales. Se han descrito lesiones causadas por polvos abrasivos en amoladoras, arenadoras, trabajadores de la industria de la piedra y trabajadores de piedras preciosas. La exposición prolongada a ácidos orgánicos e inorgánicos a menudo causa lesiones dentales que ocurren principalmente en la superficie labial de los incisivos (raramente en los caninos); estas lesiones son inicialmente superficiales y limitadas al esmalte pero luego se vuelven más profundas y extensas, alcanzando la dentina y resultando en la solubilización y movilización de las sales de calcio. La localización de estas erosiones en la superficie anterior de los dientes se debe a que cuando los labios están abiertos es esta superficie la que queda más expuesta y la que se ve privada de la protección natural que ofrece el efecto tampón de la saliva.
La caries dental es una enfermedad tan frecuente y extendida que se requiere un estudio epidemiológico detallado para determinar si la afección es realmente de origen laboral. El ejemplo más típico es el de las caries encontradas en trabajadores expuestos a polvo de harina y azúcar (molineros, panaderos, confiteros, trabajadores de la industria azucarera). Esta es una caries blanda que se desarrolla rápidamente; comienza en la base del diente (caries rampante) y progresa inmediatamente a la corona; los lados afectados se ennegrecen, el tejido se reblandece y hay pérdida considerable de sustancia y finalmente se afecta la pulpa. Estas lesiones comienzan después de algunos años de exposición y su gravedad y extensión aumentan con la duración de esta exposición. Los rayos X también pueden causar caries dentales de rápido desarrollo que generalmente comienzan en la base del diente.
Además de los pulpitos debidos a caries y erosión dental, un aspecto interesante de la patología pulpar es la odontalgia barotraumática, es decir, el dolor de muelas inducido por la presión. Esto es causado por el rápido desarrollo de gas disuelto en el tejido pulpar luego de una descompresión atmosférica repentina: este es un síntoma común en las manifestaciones clínicas observadas durante el ascenso rápido en aviones. En el caso de personas que sufren de pulpitos séptico-gangrenosos, donde ya hay material gaseoso, este dolor de muelas puede comenzar a una altitud de 2,000-3,000 m.
La fluorosis ocupacional no conduce a patología dental como es el caso de la fluorosis endémica: el flúor causa cambios distróficos (esmalte moteado) solo cuando el período de exposición precede a la erupción de los dientes permanentes.
Cambios en las mucosas y estomatitis. De valor diagnóstico definitivo son las diversas decoloraciones de las membranas mucosas debidas a la impregnación o precipitación de metales y sus compuestos insolubles (plomo, antimonio, bismuto, cobre, plata, arsénico). Un ejemplo típico es la línea de Burton en el envenenamiento por plomo, causado por la precipitación del sulfuro de plomo que sigue al desarrollo en la cavidad bucal del sulfuro de hidrógeno producido por la putrefacción de los residuos de alimentos. No ha sido posible reproducir la línea de Burton experimentalmente en animales herbívoros.
Hay una decoloración muy curiosa en la membrana mucosa lingual de los trabajadores expuestos al vanadio. Esto se debe a la impregnación con pentóxido de vanadio que posteriormente se reduce a trióxido; la decoloración no se puede limpiar, pero desaparece espontáneamente unos días después de terminar la exposición.
La membrana mucosa oral puede ser el sitio de daño corrosivo severo causado por ácidos, álcalis y otras sustancias cáusticas. Los álcalis provocan maceración, supuración y necrosis tisular con formación de lesiones que se desprenden con facilidad. La ingestión de sustancias cáusticas o corrosivas produce lesiones ulcerativas severas y muy dolorosas en la boca, esófago y estómago, que pueden convertirse en perforaciones y frecuentemente dejar cicatrices. La exposición crónica favorece la formación de inflamación, fisuras, úlceras y descamación epitelial de la lengua, paladar y otras partes de las mucosas orales. Los ácidos inorgánicos y orgánicos tienen un efecto coagulante sobre las proteínas y causan lesiones ulcerosas y necróticas que curan con cicatrización contractiva. El cloruro de mercurio y el cloruro de zinc, ciertas sales de cobre, los cromatos alcalinos, el fenol y otras sustancias cáusticas producen lesiones similares.
Un buen ejemplo de estomatitis crónica es la causada por el mercurio. Comienza gradualmente, con síntomas discretos y un curso prolongado; los síntomas incluyen exceso de saliva, sabor metálico en la boca, mal aliento, ligero enrojecimiento e hinchazón gingival, y estos constituyen la primera fase de la periodontitis que conduce a la pérdida de los dientes. Un cuadro clínico similar se encuentra en la estomatitis por bismuto, oro, arsénico, etc.
Glándulas salivales. Se ha observado un aumento de la secreción salival en los siguientes casos:
- en una variedad de estomatitis agudas y crónicas que se debe principalmente a la acción irritante de las sustancias tóxicas y puede, en ciertos casos, ser extremadamente intensa. Por ejemplo, en casos de envenenamiento crónico por mercurio, este síntoma es tan prominente y ocurre en una etapa tan temprana que los trabajadores ingleses lo han llamado "enfermedad de la salivación".
- en casos de envenenamiento en los que hay compromiso del sistema nervioso central, como es el caso del envenenamiento por manganeso. Sin embargo, incluso en el caso de intoxicación crónica por mercurio, se cree que la hiperactividad de las glándulas salivales es, al menos en parte, de origen nervioso.
- en casos de intoxicación aguda con plaguicidas organofosforados que inhiben las colinesterasas.
Hay una reducción de la secreción salival en los trastornos graves de la termorregulación (golpe de calor, intoxicación aguda por dinitrocresol) y en los trastornos graves del equilibrio hídrico y electrolítico durante la insuficiencia hepatorrenal tóxica.
En casos de estomatitis aguda o crónica, el proceso inflamatorio puede, en ocasiones, afectar a las glándulas salivales. En el pasado ha habido informes de “parotitis por plomo”, pero esta condición se ha vuelto tan rara en la actualidad que las dudas sobre su existencia real parecen justificadas.
huesos maxilares. Los cambios degenerativos, inflamatorios y productivos en el esqueleto de la boca pueden ser causados por agentes químicos, físicos y biológicos. Probablemente, el más importante de los agentes químicos es el fósforo blanco o amarillo, que causa la necrosis por fósforo de la mandíbula o “mandíbula fósil”, que en algún momento fue una enfermedad angustiosa de los trabajadores de la industria de fósforos. La absorción de fósforo se ve facilitada por la presencia de lesiones gingivales y dentales, y produce, inicialmente, una reacción perióstica productiva seguida de fenómenos destructivos y necróticos que son activados por la infección bacteriana. El arsénico también causa estomatitis ulceronecrotica que puede tener más complicaciones óseas. Las lesiones se limitan a las raíces de la mandíbula y conducen al desarrollo de pequeñas láminas de huesos muertos. Una vez que se han caído los dientes y se ha eliminado el hueso muerto, las lesiones tienen un curso favorable y casi siempre curan.
El radio fue el causante de los procesos osteonecróticos maxilares observados durante la Primera Guerra Mundial en trabajadores que manipulaban compuestos luminosos. Además, el daño al hueso también puede ser causado por una infección.
Medidas preventivas
Un programa para la prevención de las enfermedades de la boca y los dientes debe basarse en los siguientes cuatro principios fundamentales:
- aplicación de medidas de higiene industrial y medicina preventiva, incluida la vigilancia del entorno laboral, el análisis de los procesos de producción, la eliminación de peligros en el medio ambiente y, cuando sea necesario, el uso de equipos de protección personal
- educación de los trabajadores sobre la necesidad de una higiene bucal escrupulosa; en muchos casos se ha descubierto que la falta de higiene bucal puede reducir la resistencia a las enfermedades ocupacionales generales y localizadas
- un control cuidadoso de la boca y los dientes cuando los trabajadores se someten a exámenes médicos periódicos o previos al empleo
- detección y tratamiento precoz de cualquier enfermedad bucal o dental, sea o no de carácter laboral.
Hígado
El hígado actúa como una gran fábrica química con diversas funciones vitales. Desempeña un papel esencial en el metabolismo de proteínas, carbohidratos y grasas, y se ocupa de la absorción y almacenamiento de vitaminas y de la síntesis de protrombina y otros factores relacionados con la coagulación de la sangre. El hígado es responsable de la inactivación de las hormonas y la desintoxicación de muchas drogas y sustancias químicas tóxicas exógenas. También excreta los productos de descomposición de la hemoglobina, que son los principales constituyentes de la bilis. Estas funciones tan variadas son realizadas por células parenquimatosas de estructura uniforme que contienen muchos sistemas enzimáticos complejos.
Fisiopatología
Una característica importante de la enfermedad hepática es el aumento del nivel de bilirrubina en la sangre; si es de suficiente magnitud, tiñe los tejidos y produce ictericia. El mecanismo de este proceso se muestra en la figura 1. La hemoglobina liberada por los glóbulos rojos gastados se descompone en hemo y luego, mediante la eliminación del hierro, en bilirrubina antes de que llegue al hígado (bilirrubina prehepática). En su paso a través de la célula hepática, la bilirrubina se conjuga por actividad enzimática en glucurónidos solubles en agua (bilirrubina poshepática) y luego se secreta como bilis en el intestino. La mayor parte de este pigmento finalmente se excreta en las heces, pero parte se reabsorbe a través de la mucosa intestinal y las células del hígado lo secretan por segunda vez a la bilis (circulación enterohepática). Sin embargo, una pequeña proporción de este pigmento reabsorbido finalmente se excreta en la orina como urobilinógeno. Con una función hepática normal, no hay bilirrubina en la orina, ya que la bilirrubina prehepática se une a proteínas, pero hay una pequeña cantidad de urobilinógeno.
Figura 1. La excreción de bilirrubina a través del hígado, mostrando la circulación enterohepática.
La obstrucción del sistema biliar puede ocurrir en los conductos biliares, oa nivel celular por hinchazón de las células hepáticas debido a una lesión, con la consiguiente obstrucción de los finos canalículos biliares. La bilirrubina poshepática luego se acumula en el torrente sanguíneo para producir ictericia y se desborda en la orina. La secreción de pigmento biliar en el intestino se ve obstaculizada y el urobilinógeno ya no se excreta en la orina. Por lo tanto, las heces son pálidas debido a la falta de pigmento, la orina se oscurece con la bilis y la bilirrubina conjugada sérica se eleva por encima de su valor normal para dar lugar a ictericia obstructiva.
El daño a la célula hepática, que puede seguir a la inyección o exposición a agentes tóxicos, también da lugar a una acumulación de bilirrubina conjugada poshepática (ictericia hepatocelular). Esto puede ser lo suficientemente grave y prolongado como para dar lugar a un cuadro obstructivo transitorio, con bilirrubina pero sin urobilinógeno en la orina. Sin embargo, en las primeras etapas del daño hepatocelular, sin obstrucción presente, el hígado es incapaz de volver a excretar la bilirrubina reabsorbida y se excreta una cantidad excesiva de urobilinógeno en la orina.
Cuando los glóbulos se descomponen a un ritmo excesivo, como en las anemias hemolíticas, el hígado se sobrecarga y la bilirrubina prehepática no conjugada aumenta. Esto nuevamente da lugar a la ictericia. Sin embargo, la bilirrubina prehepática no se puede excretar en la orina. Se secretan cantidades excesivas de bilirrubina en el intestino, lo que oscurece las heces. Se reabsorbe más a través de la circulación enterohepática y se excreta una mayor cantidad de urobilinógeno en la orina (ictericia hemolítica).
Diagnóstico
Las pruebas de función hepática se utilizan para confirmar la sospecha de enfermedad hepática, estimar el progreso y ayudar en el diagnóstico diferencial de la ictericia. Suele aplicarse una serie de pruebas para cribar las diversas funciones del hígado, siendo las de valor establecido:
- Examen de la orina para detectar la presencia de bilirrubina y urobilinógeno: El primero es indicativo de daño hepatocelular o de obstrucción biliar. La presencia de un exceso de urobilinógeno puede preceder a la aparición de la ictericia y constituye una prueba sencilla y sensible de daño hepatocelular mínimo o de la presencia de hemólisis.
- Estimación de la bilirrubina sérica total: Valor normal 5-17 mmol/l.
- Estimación de la concentración de enzimas séricas: El daño hepatocelular va acompañado de un nivel elevado de una serie de enzimas, en particular de g-glutamil transpeptidasa, alanina aminotransferasa (transaminasa glutámico pirúvica) y aspartato aminotransferasa (transaminasa glutámico oxaloacético), y por un nivel moderadamente elevado nivel de fosfatasa alcalina. Un nivel creciente de fosfatasa alcalina es indicativo de una lesión obstructiva.
- Determinación de la concentración de proteínas plasmáticas y patrón electroforético: El daño hepatocelular se acompaña de una caída de la albúmina plasmática y un aumento diferencial de las fracciones de globulina, en particular de la g-globulina. Estos cambios forman la base de las pruebas de floculación de la función hepática.
- Prueba de excreción de bromsulftaleína: Esta es una prueba sensible del daño celular temprano y es valiosa para detectar su presencia en ausencia de ictericia.
- Pruebas inmunológicas: La estimación de los niveles de inmunoglobulinas y la detección de autoanticuerpos es valiosa en el diagnóstico de ciertas formas de enfermedad hepática crónica. La presencia del antígeno de superficie de la hepatitis B es indicativa de hepatitis sérica y la presencia de alfa-fetoproteína sugiere un hepatoma.
- Estimación de hemoglobina, índices de glóbulos rojos e informe sobre frotis de sangre.
Otras pruebas utilizadas en el diagnóstico de la enfermedad hepática incluyen la exploración mediante ecografía o captación de radioisótopos, la biopsia con aguja para el examen histológico y la peritoneoscopia. El examen de ultrasonido proporciona una técnica de diagnóstico simple, segura y no invasiva, pero que requiere habilidad en su aplicación.
Trastornos ocupacionales
Infecciones. La esquistosomiasis es una infección parasitaria grave y muy extendida que puede dar lugar a una enfermedad hepática crónica. Los óvulos producen inflamación en las zonas portales del hígado, seguida de fibrosis. La infección es ocupacional cuando los trabajadores tienen que estar en contacto con agua infestada con cercarias que nadan libremente.
La enfermedad hidatídica del hígado es común en comunidades de cría de ovejas con estándares higiénicos deficientes donde las personas están en estrecho contacto con el perro, el huésped definitivo, y la oveja, el huésped intermediario del parásito. Echinococcus granulosus. Cuando una persona se convierte en el huésped intermediario, se puede formar un quiste hidatídico en el hígado que provoca dolor e hinchazón, lo que puede ser seguido por una infección o ruptura del quiste.
La enfermedad de Weil puede seguir al contacto con agua o tierra húmeda contaminada por ratas que albergan el organismo causal. Leptospira icterohaemorrhagiae. Es una enfermedad profesional de los trabajadores del alcantarillado, mineros, trabajadores de los arrozales, pescaderos y carniceros. El desarrollo de la ictericia algunos días después del inicio de la fiebre forma sólo una etapa de una enfermedad que también afecta al riñón.
Varios virus dan lugar a hepatitis, siendo el más común el virus tipo A (HAV) que causa hepatitis infecciosa aguda y el virus tipo B (HBV) o hepatitis sérica. El primero, que es responsable de epidemias en todo el mundo, se transmite por vía fecal-oral, se caracteriza por ictericia febril con lesión de las células hepáticas y suele seguirse de recuperación. La hepatitis tipo B es una enfermedad con un pronóstico más grave. El virus se transmite fácilmente después de una punción cutánea o venosa, o transfusiones con productos sanguíneos infectados y ha sido transmitido por drogadictos por vía parenteral, por contacto sexual, especialmente homosexual o por cualquier contacto personal cercano, y también por artrópodos chupadores de sangre. Se han producido epidemias en unidades de diálisis y trasplante de órganos, laboratorios y salas de hospitales. Los pacientes en hemodiálisis y los de las unidades de oncología son particularmente propensos a convertirse en portadores crónicos y, por lo tanto, constituyen un reservorio de infección. El diagnóstico puede confirmarse mediante la identificación de un antígeno en el suero originalmente llamado antígeno de Australia, pero ahora denominado antígeno de superficie de la hepatitis B HBsAg. El suero que contiene el antígeno es altamente infeccioso. La hepatitis tipo B es un riesgo laboral importante para el personal sanitario, especialmente para los que trabajan en laboratorios clínicos y unidades de diálisis. Se han encontrado altos niveles de positividad sérica en patólogos y cirujanos, pero bajos en médicos sin contacto con pacientes. También existe un virus de la hepatitis no A, no B, identificado como virus de la hepatitis C (VHC). Es probable que aún no se hayan identificado otros tipos de virus de la hepatitis. El virus delta no puede causar hepatitis de forma independiente sino que actúa junto con el virus de la hepatitis B. La hepatitis viral crónica es una etiología importante de la cirrosis hepática y del cáncer (hepatoma maligno).
La fiebre amarilla es una enfermedad febril aguda resultante de la infección por un arbovirus del grupo B transmitido por mosquitos culicinos, en particular Aedes aegypti. Es endémica en muchas partes de África occidental y central, en la zona tropical de América del Sur y en algunas partes de las Indias Occidentales. Cuando la ictericia es prominente, el cuadro clínico se parece al de la hepatitis infecciosa. El paludismo falciparum y la fiebre recurrente también pueden provocar fiebre alta e ictericia y requieren una diferenciación cuidadosa.
Condiciones tóxicas. La destrucción excesiva de glóbulos rojos que da lugar a ictericia hemolítica puede deberse a la exposición al gas arsina oa la ingestión de agentes hemolíticos como la fenilhidrazina. En la industria, la arsina puede formarse siempre que se forme hidrógeno naciente en presencia de arsénico, que puede ser un contaminante insospechado en muchos procesos metalúrgicos.
Muchos venenos exógenos interfieren con el metabolismo de las células hepáticas al inhibir los sistemas enzimáticos, o pueden dañar o incluso destruir las células parenquimatosas, lo que interfiere con la excreción de bilirrubina conjugada y provoca ictericia. La lesión causada por el tetracloruro de carbono puede tomarse como modelo de hepatotoxicidad directa. En casos leves de intoxicación, los síntomas dispépticos pueden estar presentes sin ictericia, pero el daño hepático está indicado por la presencia de un exceso de urobilinógeno en la orina, niveles elevados de aminotransferasa (transaminasa) sérica y excreción alterada de bromsulftaleína. En los casos más graves, las características clínicas se asemejan a las de la hepatitis infecciosa aguda. La pérdida de apetito, las náuseas, los vómitos y el dolor abdominal son seguidos por un hígado agrandado e hipersensible e ictericia, con heces pálidas y orina oscura. Una característica bioquímica importante es el alto nivel de aminotransferasa sérica (transaminasa) que se encuentra en estos casos. El tetracloruro de carbono se ha utilizado ampliamente en la limpieza en seco, como componente de extintores de incendios y como disolvente industrial.
Muchos otros hidrocarburos halogenados tienen propiedades hepatotóxicas similares. Los de la serie alifática que dañan el hígado son el cloruro de metilo, el tetracloroetano y el cloroformo. En la serie aromática, los nitrobencenos, el dinitrofenol, el trinitrotolueno y raramente el tolueno, los naftalenos clorados y el difenilo clorado pueden ser hepatotóxicos. Estos compuestos se utilizan de diversas formas como disolventes, desengrasantes y refrigerantes, y en abrillantadores, tintes y explosivos. Si bien la exposición puede producir daño en las células del parénquima con una enfermedad no muy diferente a la hepatitis infecciosa, en algunos casos (p. ej., después de la exposición a trinitrotolueno o tetracloroetano) los síntomas pueden volverse severos con fiebre alta, ictericia que aumenta rápidamente, confusión mental y coma con terminación fatal. por necrosis masiva del hígado.
El fósforo amarillo es un metaloide altamente venenoso cuya ingestión produce ictericia que puede tener una terminación fatal. Los compuestos de arsénico, antimonio y hierro ferroso también pueden provocar daño hepático.
La exposición al cloruro de vinilo en el proceso de polimerización para la producción de cloruro de polivinilo se ha asociado con el desarrollo de fibrosis hepática de tipo no cirrótico junto con esplenomegalia e hipertensión portal. Angiosarcoma del hígado, un tumor raro y altamente maligno desarrollado en un pequeño número de trabajadores expuestos. La exposición al monómero de cloruro de vinilo, en los cuarenta y tantos años que precedieron al reconocimiento del angiosarcoma en 40, había sido alta, especialmente en los hombres que se dedicaban a la limpieza de los vasos de reacción, en quienes ocurrieron la mayoría de los casos. Durante ese período, el TLV para el cloruro de vinilo fue de 1974 ppm, posteriormente se redujo a 500 ppm (5 mg/m3). Si bien el daño hepático se informó por primera vez en trabajadores rusos en 1949, no se prestó atención a los efectos nocivos de la exposición al cloruro de vinilo hasta el descubrimiento del síndrome de Raynaud con cambios esclerodermatosos y acroosteólisis en la década de 1960.
La fibrosis hepática en los trabajadores del cloruro de vinilo puede estar oculta, ya que la función del parénquima hepático puede conservarse, las pruebas de función hepática convencionales pueden no mostrar anomalías. Han aparecido casos tras hematemesis por hipertensión portal asociada, el descubrimiento de trombocitopenia asociada a esplenomegalia o el desarrollo de angiosarcoma. En las encuestas de trabajadores de cloruro de vinilo, se debe tomar un historial ocupacional completo que incluya información sobre el consumo de alcohol y drogas, y se debe determinar la presencia del antígeno de superficie y el anticuerpo de la hepatitis B. La hepatoesplenomegalia puede detectarse clínicamente, mediante radiografía o, más precisamente, mediante ecografía en escala de grises. La fibrosis en estos casos es de tipo periportal, con una obstrucción al flujo portal principalmente presinusoidal, atribuida a una anomalía de las radículas de la vena porta o de los sinusoides hepáticos y que da lugar a hipertensión portal. Es probable que la evolución favorable de los trabajadores que se han sometido a operaciones de derivación portocava después de la hematemesis se deba a la preservación de las células del parénquima hepático en esta afección.
Se han notificado menos de 200 casos de angiosarcoma hepático que cumplen los criterios diagnósticos actuales. Menos de la mitad de estos han ocurrido en trabajadores de cloruro de vinilo, con una duración promedio de exposición de 18 años, rango de 4 a 32 años. En Gran Bretaña, un registro creado en 1974 ha recogido 34 casos con criterios diagnósticos aceptables. Dos de estos ocurrieron en trabajadores de cloruro de vinilo, con posible exposición en otros cuatro, ocho fueron atribuibles a una exposición anterior a torotrast y uno a medicación con arsénico. El dióxido de torio, utilizado en el pasado como ayuda diagnóstica, ahora es responsable de nuevos casos de angiosarcoma y hepatoma. La intoxicación crónica por arsénico, después de la medicación o como enfermedad profesional entre los viticultores del Mosela, también ha sido seguida por angiosarcoma. Se ha observado fibrosis perisinusoidal no cirrótica en la intoxicación crónica por arsénico, como en los trabajadores de cloruro de vinilo.
Aflatoxina, derivada de un grupo de mohos, en particular Aspergilo flavo, da lugar a daños en las células del hígado, cirrosis y cáncer de hígado en animales de experimentación. La frecuente contaminación de los cultivos de cereales, particularmente durante el almacenamiento en condiciones cálidas y húmedas, con A. flavus, puede explicar la alta incidencia de hepatoma en ciertas partes del mundo, especialmente en África tropical. En los países industrializados, el hepatoma es poco común y se desarrolla con mayor frecuencia en hígados cirróticos. En una proporción de casos, el antígeno HBsAg ha estado presente en el suero y algunos casos han seguido un tratamiento con andrógenos. Se ha observado adenoma hepático en mujeres que toman ciertas formulaciones anticonceptivas orales.
Alcohol y cirrosis. La enfermedad hepática crónica del parénquima puede adoptar la forma de hepatitis crónica o de cirrosis. Esta última condición se caracteriza por daño celular, fibrosis y regeneración nodular. Si bien en muchos casos se desconoce la etiología, la cirrosis puede seguir a una hepatitis viral o a una necrosis masiva aguda del hígado, que a su vez puede resultar de la ingestión de drogas o la exposición a sustancias químicas industriales. La cirrosis portal se asocia con frecuencia con el consumo excesivo de alcohol en países industrializados como Francia, Gran Bretaña y los Estados Unidos, aunque pueden estar involucrados múltiples factores de riesgo para explicar la variación en la susceptibilidad. Si bien se desconoce su modo de acción, el daño hepático depende principalmente de la cantidad y la duración de la bebida. Los trabajadores que tienen fácil acceso al alcohol corren mayor riesgo de desarrollar cirrosis. Entre las ocupaciones con mayor mortalidad por cirrosis se encuentran los cantineros y taberneros, los restauradores, la gente de mar, los directores de empresas y los médicos.
Los hongos Hongos de la especie amanita (p. ej., Amanita phalloides) son altamente tóxicos. La ingestión va seguida de síntomas gastrointestinales con diarrea acuosa y después de un intervalo de insuficiencia hepática aguda debido a la necrosis centrozonal del parénquima.
Drogas. Siempre se debe realizar un historial farmacológico cuidadoso antes de atribuir el daño hepático a una exposición industrial, ya que una variedad de fármacos no solo son hepatotóxicos, sino que son capaces de inducir enzimas que pueden alterar la respuesta del hígado a otros agentes exógenos. Los barbitúricos son potentes inductores de las enzimas microsomales hepáticas, al igual que algunos aditivos alimentarios y el DDT.
El popular analgésico acetaminofén (paracetamol) provoca necrosis hepática cuando se toma en sobredosis. Otros fármacos con una acción tóxica directa relacionada con la dosis predecible sobre las células hepáticas son la hicantona, los agentes citotóxicos y las tetraciclinas (aunque mucho menos potentes). Varios fármacos antituberculosos, en particular la isoniazida y el ácido para-aminosalicílico, ciertos inhibidores de la monoaminooxidasa y el gas anestésico halotano también pueden ser hepatotóxicos en algunas personas hipersensibles.
La fenacetina, las sulfonamidas y la quinina son ejemplos de fármacos que pueden provocar una ictericia hemolítica leve, pero de nuevo en sujetos hipersensibles. Algunos fármacos pueden provocar ictericia, no por dañar las células hepáticas, sino por dañar los finos conductos biliares entre las células y provocar una obstrucción biliar (ictericia colestásica). Las hormonas esteroides metiltestosterona y otros compuestos de testosterona sustituidos con alquilo C-17 son hepatotóxicos de esta manera. Es importante determinar, por tanto, si una trabajadora está tomando un anticonceptivo oral en la evaluación de un caso de ictericia. El endurecedor de resina epoxi 4,4´-diamino-difenilmetano provocó una epidemia de ictericia colestásica en Inglaterra tras la ingestión de pan contaminado.
Varios fármacos han dado lugar a lo que parece ser un tipo de colestasis intrahepática hipersensible, ya que no está relacionado con la dosis. El grupo de las fenotiazinas y, en particular, la clorpromazina están asociados con esta reacción.
Medidas preventivas
Los trabajadores que tengan algún trastorno del hígado o la vesícula biliar, o antecedentes de ictericia, no deben manipular ni exponerse a agentes potencialmente hepatotóxicos. De manera similar, aquellos que estén recibiendo cualquier fármaco que sea potencialmente dañino para el hígado no deben exponerse a otros venenos hepáticos, y aquellos que hayan recibido cloroformo o tricloroetileno como anestésico deben evitar la exposición durante un intervalo posterior. El hígado es particularmente sensible a las lesiones durante el embarazo y en este momento debe evitarse la exposición a agentes potencialmente hepatotóxicos. Los trabajadores que están expuestos a sustancias químicas potencialmente hepatotóxicas deben evitar el alcohol. El principio general a observar es evitar un segundo agente potencialmente hepatotóxico cuando tiene que haber exposición a uno. Una dieta equilibrada con un aporte adecuado de proteínas de primera y factores alimentarios esenciales protege frente a la alta incidencia de cirrosis que se observa en algunos países tropicales. La educación sanitaria debe subrayar la importancia de la moderación en el consumo de alcohol para proteger el hígado de infiltraciones grasas y cirrosis. El mantenimiento de una buena higiene general es invaluable para proteger contra infecciones del hígado como hepatitis, enfermedad hidatídica y esquistosomiasis.
Las medidas de control de la hepatitis tipo B en los hospitales incluyen precauciones en el manejo de las muestras de sangre en la sala; etiquetado adecuado y transmisión segura al laboratorio; precauciones en el laboratorio, con la prohibición de pipetear con la boca; el uso de ropa protectora y guantes desechables; prohibición de comer, beber o fumar en áreas donde puedan manipularse pacientes infecciosos o muestras de sangre; extremo cuidado en el mantenimiento de equipos de diálisis no desechables; Vigilancia de pacientes y personal para detectar hepatitis y detección obligatoria a intervalos para detectar la presencia del antígeno HBsAg. La vacunación contra los virus de la hepatitis A y B es un método eficaz para prevenir la infección en ocupaciones de alto riesgo.
Úlcera péptica
Las úlceras gástricas y duodenales, denominadas colectivamente "úlceras pépticas", son una pérdida de tejido muy delimitada que afecta a la mucosa, la submucosa y la capa muscular y se produce en áreas del estómago o el duodeno expuestas al jugo gástrico ácido-pepsina. La úlcera péptica es una causa común de malestar abdominal superior recurrente o persistente, especialmente en hombres jóvenes. La úlcera duodenal comprende alrededor del 80% de todas las úlceras pépticas y es más común en hombres que en mujeres; en la úlcera gástrica la proporción de género es de aproximadamente uno. Es importante distinguir entre úlcera gástrica y úlcera duodenal debido a las diferencias en el diagnóstico, tratamiento y pronóstico. Las causas de la úlcera péptica no se han determinado por completo; se cree que intervienen muchos factores y, en particular, la tensión nerviosa, la ingestión de determinados fármacos (como salicilatos y corticoides) y factores hormonales pueden influir.
Personas en riesgo
Aunque la úlcera péptica no puede considerarse una enfermedad profesional específica, tiene una incidencia superior a la media entre los profesionales y los que trabajan bajo estrés. Se cree que el estrés, ya sea físico o emocional, es un factor importante en la etiología de la úlcera péptica; el estrés emocional prolongado en diversas ocupaciones puede aumentar la secreción de ácido clorhídrico y la susceptibilidad de la mucosa gastroduodenal a las lesiones.
Los resultados de muchas investigaciones sobre la relación entre la úlcera péptica y la ocupación revelan claramente variaciones sustanciales en la incidencia de úlceras en diferentes ocupaciones. Numerosos estudios apuntan a la probabilidad de que los trabajadores del transporte, como conductores, mecánicos de automóviles, conductores de tranvías y empleados ferroviarios, contraigan úlceras. Así, en una encuesta que abarcó a más de 3,000 trabajadores ferroviarios, se encontró que las úlceras pépticas eran más frecuentes en la tripulación del tren, los operadores de señales y los inspectores que en el personal administrativo y de mantenimiento; el trabajo por turnos, los peligros y la responsabilidad se señalan como factores contribuyentes. Sin embargo, en otra encuesta a gran escala, los trabajadores del transporte evidenciaron tasas de úlceras “normales”, siendo la incidencia más alta en médicos y un grupo de trabajadores no calificados. Los pescadores y los prácticos de mar también suelen sufrir de úlcera péptica, predominantemente de tipo gástrico. En un estudio de mineros del carbón, se encontró que la incidencia de úlceras pépticas era proporcional a la dureza del trabajo, siendo más alta en los mineros empleados en la superficie del carbón. Informes de casos de úlcera péptica en soldadores y en trabajadores de una planta de refinación de magnesio sugieren que los vapores metálicos son capaces de inducir esta condición (aunque aquí la causa no parece ser el estrés, sino un mecanismo tóxico). También se han encontrado incidencias elevadas entre capataces y ejecutivos de empresas, es decir, generalmente en personas que ocupan cargos de responsabilidad en la industria o el comercio; llama la atención que las úlceras duodenales explican casi exclusivamente la alta incidencia en estos grupos, siendo la incidencia de úlcera gástrica media.
Por otro lado, se han encontrado bajas incidencias de úlcera péptica entre trabajadores agrícolas, y aparentemente prevalecen entre trabajadores sedentarios, estudiantes y dibujantes.
Por lo tanto, mientras que la evidencia sobre la incidencia ocupacional de la úlcera péptica parece ser contradictoria hasta cierto punto, hay acuerdo al menos en un punto, a saber, que cuanto mayor es el estrés de la ocupación, mayor es la tasa de úlceras. Esta relación general también puede observarse en los países en desarrollo, donde, durante el proceso de industrialización y modernización, muchos trabajadores se encuentran cada vez más bajo la influencia del estrés y la tensión, causados por factores como la congestión del tráfico y las difíciles condiciones de desplazamiento, la introducción de complejos maquinaria, sistemas y tecnologías, cargas de trabajo más pesadas y jornadas laborales más prolongadas, todo lo cual conduce al desarrollo de la úlcera péptica.
Diagnóstico
El diagnóstico de úlcera péptica depende de la obtención de antecedentes de malestar ulceroso característico, con alivio del malestar con la ingestión de alimentos o álcalis, u otras manifestaciones como hemorragia gastrointestinal; la técnica diagnóstica más útil es un estudio completo de rayos X del tracto gastrointestinal superior.
Los intentos de recopilar datos sobre la prevalencia de esta afección se han visto gravemente obstaculizados por el hecho de que la úlcera péptica no es una enfermedad de declaración obligatoria, que los trabajadores con úlcera péptica posponen con frecuencia la consulta a un médico acerca de sus síntomas y que, cuando lo hacen, los criterios para el diagnóstico no son uniformes. La detección de úlcera péptica en trabajadores no es, por tanto, sencilla. De hecho, algunos excelentes investigadores han tenido que confiar en los intentos de recopilar datos de registros de necropsia, cuestionarios para médicos y estadísticas de compañías de seguros.
Medidas preventivas
Desde el punto de vista de la medicina del trabajo, la prevención de la úlcera péptica, entendida como una dolencia psicosomática con connotaciones laborales, debe basarse fundamentalmente en el alivio, siempre que sea posible, del sobreesfuerzo y la tensión nerviosa debidos directa o indirectamente a factores relacionados con el trabajo. En el amplio marco de este principio general, caben una gran variedad de medidas, entre las que se incluyen, por ejemplo, actuaciones en el plano colectivo hacia la reducción de la jornada laboral, la introducción o mejora de instalaciones para el descanso y la relajación, mejoras en la y seguridad social, y (de la mano de las autoridades locales) medidas para mejorar las condiciones de desplazamiento y disponer de viviendas adecuadas a una distancia razonable de los lugares de trabajo, sin mencionar la acción directa para identificar y eliminar situaciones particulares que generan estrés en el entorno laboral.
En el plano personal, el éxito de la prevención depende igualmente de la orientación médica adecuada y de la cooperación inteligente del trabajador, que debería tener la oportunidad de buscar asesoramiento sobre problemas relacionados con el trabajo y otros problemas personales.
La propensión de las personas a contraer úlceras pépticas se ve aumentada por varios factores ocupacionales y atributos personales. Si estos factores pueden ser reconocidos y entendidos, y sobre todo, si las razones de la aparente correlación entre ciertas ocupaciones y las altas tasas de úlceras pueden demostrarse claramente, las posibilidades de éxito en la prevención y el tratamiento de las recaídas serán mucho mayores. Un posible Helicobacter también se debe erradicar la infección. Mientras tanto, como precaución general, las personas que realizan exámenes previos al empleo o periódicos deben tener en cuenta las implicaciones de una historia anterior de úlcera péptica, y se deben hacer esfuerzos para no colocar, o dejar, a los trabajadores afectados en trabajos o situaciones en los que estarán expuestos a estrés severo, particularmente de naturaleza nerviosa o psicológica.
Más...
Cáncer de hígado
El tipo predominante de tumor maligno del hígado (ICD-9 155) es el carcinoma hepatocelular (hepatoma; HCC), es decir, un tumor maligno de las células hepáticas. Los colangiocarcinomas son tumores de las vías biliares intrahepáticas. Representan alrededor del 10% de los cánceres de hígado en los EE. UU., pero pueden representar hasta el 60% en otros lugares, como en las poblaciones del noreste de Tailandia (IARC 1990). Los angiosarcomas del hígado son tumores muy raros y muy agresivos, que ocurren principalmente en hombres. Los hepatoblastomas, un cáncer embrionario raro, se presentan en las primeras etapas de la vida y tienen poca variación geográfica o étnica.
El pronóstico del CHC depende del tamaño del tumor y de la extensión de la cirrosis, las metástasis, la afectación de los ganglios linfáticos, la invasión vascular y la presencia/ausencia de una cápsula. Tienden a recaer después de la resección. Los CHC pequeños son resecables, con una supervivencia a los cinco años del 40-70%. El trasplante de hígado da como resultado una supervivencia de alrededor del 20 % después de dos años para los pacientes con CHC avanzado. Para pacientes con HCC menos avanzado, el pronóstico después del trasplante es mejor. Para los hepatoblastomas, la resección completa es posible en el 50-70% de los niños. Las tasas de curación después de la resección oscilan entre el 30 y el 70%. La quimioterapia se puede utilizar tanto antes como después de la operación. El trasplante de hígado puede estar indicado para hepatoblastomas irresecables.
Los colangiocarcinomas son multifocales en más del 40% de los pacientes al momento del diagnóstico. Las metástasis en los ganglios linfáticos ocurren en el 30-50% de estos casos. Las tasas de respuesta a la quimioterapia varían ampliamente, pero por lo general tienen menos del 20% de éxito. La resección quirúrgica es posible sólo en unos pocos pacientes. La radioterapia se ha utilizado como tratamiento primario o terapia adyuvante y puede mejorar la supervivencia en pacientes que no se han sometido a una resección completa. Las tasas de supervivencia a cinco años son inferiores al 20%. Los pacientes con angiosarcoma suelen presentar metástasis a distancia. La resección, la radioterapia, la quimioterapia y el trasplante hepático son, en la mayoría de los casos, infructuosos. La mayoría de los pacientes mueren dentro de los seis meses posteriores al diagnóstico (Lotze, Flickinger y Carr 1993).
Se estima que en 315,000 ocurrieron globalmente 1985 casos nuevos de cáncer de hígado, con una clara preponderancia absoluta y relativa en poblaciones de países en desarrollo, excepto en América Latina (IARC 1994a; Parkin, Pisani y Ferlay 1993). La incidencia anual promedio de cáncer de hígado muestra una variación considerable entre los registros de cáncer en todo el mundo. Durante la década de 1980, la incidencia anual promedio varió de 0.8 en hombres y 0.2 en mujeres en Maastricht, Países Bajos, a 90.0 en hombres y 38.3 en mujeres en Khon Kaen, Tailandia, por 100,000 1992 habitantes, estandarizados según la población mundial estándar. China, Japón, Asia oriental y África representaron tasas altas, mientras que las tasas de América Latina y del Norte, Europa y Oceanía fueron más bajas, excepto para los maoríes de Nueva Zelanda (IARC 1990). La distribución geográfica del cáncer de hígado está correlacionada con la distribución de la prevalencia de portadores crónicos del antígeno de superficie de la hepatitis B y también con la distribución de los niveles locales de contaminación de alimentos por aflatoxinas (IARC 1). Las proporciones de incidencia entre hombres y mujeres suelen estar entre 3 y XNUMX, pero pueden ser más altas en poblaciones de alto riesgo.
Las estadísticas de mortalidad e incidencia del cáncer de hígado por clase social indican una tendencia del exceso de riesgo a concentrarse en los estratos socioeconómicos más bajos, pero este gradiente no se observa en todas las poblaciones.
Los factores de riesgo establecidos para el cáncer primario de hígado en humanos incluyen alimentos contaminados con aflatoxinas, infección crónica por el virus de la hepatitis B (IARC 1994b), infección crónica por el virus de la hepatitis C (IARC 1994b) y consumo excesivo de bebidas alcohólicas (IARC 1988). El VHB es responsable de aproximadamente el 50-90 % de la incidencia de carcinoma hepatocelular en poblaciones de alto riesgo y del 1-10 % en poblaciones de bajo riesgo. Los anticonceptivos orales son otro factor sospechoso. La evidencia que implica al tabaquismo en la etiología del cáncer de hígado es insuficiente (Higginson, Muir y Muñoz 1992).
La variación geográfica sustancial en la incidencia del cáncer de hígado sugiere que una alta proporción de cánceres de hígado podrían prevenirse. Las medidas preventivas incluyen la vacunación contra el VHB (la reducción teórica potencial estimada de la incidencia es de aproximadamente el 70 % en las zonas endémicas), la reducción de la contaminación de los alimentos por micotoxinas (reducción del 40 % en las zonas endémicas), la mejora de los métodos de cosecha, el almacenamiento en seco de los cultivos y la reducción del consumo de bebidas alcohólicas (reducción del 15% en los países occidentales; IARC 1990).
Se han informado excesos de cáncer de hígado en varios grupos ocupacionales e industriales en diferentes países. Algunas de las asociaciones positivas se explican fácilmente por las exposiciones en el lugar de trabajo, como el mayor riesgo de angiosarcoma hepático en los trabajadores de cloruro de vinilo (ver más abajo). Para otros trabajos de alto riesgo, como el trabajo con metales, la pintura de construcciones y el procesamiento de alimentos para animales, la conexión con las exposiciones en el lugar de trabajo no está firmemente establecida y no se encuentra en todos los estudios, pero bien podría existir. Para otros, como trabajadores de servicios, oficiales de policía, guardias y trabajadores gubernamentales, los carcinógenos directos en el lugar de trabajo pueden no explicar el exceso. Los datos sobre el cáncer de los agricultores no proporcionan muchas pistas sobre las etiologías ocupacionales del cáncer de hígado. En una revisión de 13 estudios que incluyeron 510 casos o muertes por cáncer de hígado entre agricultores (Blair et al. 1992), se observó un ligero déficit (índice de riesgo agregado 0.89; intervalo de confianza del 95% 0.81-0.97).
Algunas de las pistas proporcionadas por estudios epidemiológicos específicos de la industria o del trabajo sugieren que las exposiciones ocupacionales pueden tener un papel en la inducción del cáncer de hígado. Por lo tanto, la minimización de ciertas exposiciones ocupacionales sería fundamental en la prevención del cáncer de hígado en poblaciones expuestas ocupacionalmente. Como ejemplo clásico, se ha demostrado que la exposición ocupacional al cloruro de vinilo causa angiosarcoma de hígado, una forma rara de cáncer de hígado (IARC 1987). Como resultado, la exposición al cloruro de vinilo se ha regulado en un gran número de países. Cada vez hay más pruebas de que los disolventes de hidrocarburos clorados pueden causar cáncer de hígado. Las aflatoxinas, los clorofenoles, el etilenglicol, los compuestos de estaño, los insecticidas y algunos otros agentes se han asociado con el riesgo de cáncer de hígado en estudios epidemiológicos. Numerosos agentes químicos que se encuentran en entornos laborales han causado cáncer de hígado en animales y, por lo tanto, se puede sospechar que son carcinógenos hepáticos en humanos. Dichos agentes incluyen aflatoxinas, aminas aromáticas, colorantes azoicos, colorantes a base de bencidina, 1,2-dibromoetano, butadieno, tetracloruro de carbono, clorobencenos, cloroformo, clorofenoles, ftalato de dietilhexilo, 1,2-dicloroetano, hidracina, cloruro de metileno, N-nitrosoaminas , varios plaguicidas organoclorados, percloroetileno, bifenilos policlorados y toxafeno.
Cancer pancreatico
El cáncer de páncreas (ICD-9 157; ICD-10 C25), una neoplasia maligna altamente mortal, se encuentra entre los 15 cánceres más comunes a nivel mundial, pero pertenece a los diez cánceres más comunes en las poblaciones de los países desarrollados, representando del 2 al 3% de todos nuevos casos de cáncer (IARC 1993). Se calcula que en 185,000 se produjeron en todo el mundo 1985 nuevos casos de cáncer de páncreas (Parkin, Pisani y Ferlay 1993). Las tasas de incidencia del cáncer de páncreas han ido en aumento en los países desarrollados. En Europa, el aumento se ha nivelado, excepto en el Reino Unido y algunos países nórdicos (Fernandez et al. 1994). Las tasas de incidencia y mortalidad aumentan abruptamente con la edad avanzada entre 30 y 70 años. La razón hombre/mujer ajustada por edad de nuevos casos de cáncer de páncreas es de 1.6/1 en los países desarrollados, pero solo de 1.1/1 en los países en desarrollo.
Se registraron altas tasas de incidencia anual de cáncer de páncreas (hasta 30/100,000 para hombres; 20/100,000 para mujeres) en el período 1960-85 para los maoríes de Nueva Zelanda, los hawaianos y las poblaciones negras en los EE. UU. A nivel regional, las tasas ajustadas por edad más altas en 1985 (más de 7/100,000 4 para hombres y 100,000/2 100,000 para mujeres) se informaron para ambos sexos en Japón, América del Norte, Australia, Nueva Zelanda y Europa del Norte, Occidental y Oriental. Las tasas más bajas (hasta 1992/1993 tanto para hombres como para mujeres) se registraron en las regiones de África occidental y central, Asia sudoriental, Melanesia y América del Sur templada (IARC XNUMX; Parkin, Pisani y Ferlay XNUMX).
Las comparaciones entre poblaciones en el tiempo y el espacio están sujetas a varias precauciones y dificultades de interpretación debido a las variaciones en las convenciones y tecnologías de diagnóstico (Mack 1982).
La gran mayoría de los cánceres de páncreas ocurren en el páncreas exocrino. Los principales síntomas son dolor abdominal y de espalda y pérdida de peso. Otros síntomas incluyen anorexia, diabetes e ictericia obstructiva. Los pacientes sintomáticos son sometidos a procedimientos como una serie de análisis de sangre y orina, ecografía, tomografía computarizada, examen citológico y pancreatoscopia. La mayoría de los pacientes tienen metástasis en el momento del diagnóstico, lo que hace que su pronóstico sea sombrío.
Solo el 15% de los pacientes con cáncer de páncreas son operables. La recurrencia local y las metástasis a distancia ocurren con frecuencia después de la cirugía. La radioterapia o la quimioterapia no aportan mejoras significativas en la supervivencia excepto cuando se combinan con cirugía en carcinomas localizados. Los procedimientos paliativos brindan pocos beneficios. A pesar de algunas mejoras diagnósticas, la supervivencia sigue siendo baja. Durante el período 1983-85, la supervivencia media de cinco años en 11 poblaciones europeas fue del 3% para los hombres y del 4% para las mujeres (IARC 1995). La detección y el diagnóstico muy tempranos o la identificación de individuos de alto riesgo pueden mejorar el éxito de la cirugía. No se ha determinado la eficacia de la detección del cáncer de páncreas.
La mortalidad y la incidencia del cáncer de páncreas no revelan un patrón global uniforme en todas las categorías socioeconómicas.
El panorama desolador que ofrecen los problemas de diagnóstico y la ineficacia del tratamiento se completa con el hecho de que las causas del cáncer de páncreas son en gran parte desconocidas, lo que dificulta efectivamente la prevención de esta enfermedad mortal. La única causa establecida de cáncer de páncreas es el tabaquismo, que explica alrededor del 20-50% de los casos, dependiendo de los patrones de tabaquismo de la población. Se ha estimado que la eliminación del tabaquismo disminuiría la incidencia del cáncer de páncreas en alrededor de un 30% en todo el mundo (IARC 1990). Se sospecha que el consumo de alcohol y el consumo de café aumentan el riesgo de cáncer de páncreas. Sin embargo, en un examen más detenido de los datos epidemiológicos, parece poco probable que el consumo de café esté causalmente relacionado con el cáncer de páncreas. Para las bebidas alcohólicas, el único vínculo causal con el cáncer de páncreas es probablemente la pancreatitis, una condición asociada con el consumo excesivo de alcohol. La pancreatitis es un factor de riesgo raro pero potente del cáncer de páncreas. Es posible que algunos factores dietéticos aún no identificados puedan explicar una parte de la etiología del cáncer de páncreas.
Las exposiciones en el lugar de trabajo pueden estar asociadas causalmente con el cáncer de páncreas. Los resultados de varios estudios epidemiológicos que han vinculado industrias y trabajos con un exceso de cáncer de páncreas son heterogéneos e inconsistentes, y las exposiciones compartidas por supuestos trabajos de alto riesgo son difíciles de identificar. Se ha estimado que la fracción etiológica de la población para el cáncer de páncreas por exposiciones ocupacionales en Montreal, Canadá, se encuentra entre el 0 % (basado en carcinógenos reconocidos) y el 26 % (basado en un estudio de casos y controles en múltiples sitios en el área de Montreal, Canadá) (Siemiatycki et al. 1991).
No se ha confirmado que una sola exposición ocupacional aumente el riesgo de cáncer de páncreas. La mayoría de los agentes químicos ocupacionales que se han asociado con un exceso de riesgo en los estudios epidemiológicos surgieron en un solo estudio, lo que sugiere que muchas de las asociaciones pueden ser artefactos de confusión o azar. Si no se dispone de información adicional, p. ej., de bioensayos en animales, la distinción entre asociaciones espurias y causales presenta enormes dificultades, dada la incertidumbre general sobre los agentes causales implicados en el desarrollo del cáncer de páncreas. Los agentes asociados con un mayor riesgo incluyen aluminio, aminas aromáticas, amianto, cenizas y hollín, polvo de latón, cromatos, productos de combustión de carbón, gas natural y madera, vapores de cobre, polvo de algodón, agentes de limpieza, polvo de grano, fluoruro de hidrógeno, polvo de aislamiento inorgánico. , radiación ionizante, humos de plomo, compuestos de níquel, óxidos de nitrógeno, disolventes orgánicos y diluyentes de pintura, pinturas, pesticidas, fenol-formaldehído, polvo de plástico, hidrocarburos aromáticos policíclicos, fibras de rayón, polvo de acero inoxidable, ácido sulfúrico, adhesivos sintéticos, compuestos de estaño y humos, ceras y pulimentos, y humos de zinc (Kauppinen et al. 1995). Entre estos agentes, solo el aluminio, la radiación ionizante y los pesticidas no especificados se han asociado con un riesgo excesivo en más de un estudio.
Trabajo y Salud Mental
Este capítulo proporciona una descripción general de los principales tipos de trastornos de salud mental que pueden asociarse con el trabajo: trastornos afectivos y del estado de ánimo (p. ej., insatisfacción), agotamiento, trastorno de estrés postraumático (TEPT), psicosis, trastornos cognitivos y abuso de sustancias. Se aportará el cuadro clínico, las técnicas de valoración disponibles, los agentes y factores etiológicos y las medidas específicas de prevención y manejo. La relación con el trabajo, la ocupación o la rama de la industria se ilustrará y discutirá cuando sea posible.
Este artículo introductorio primero brindará una perspectiva general sobre la salud mental ocupacional en sí misma. Se desarrollará el concepto de salud mental y se presentará un modelo. A continuación, discutiremos por qué se debe prestar atención a la (enfermedad) salud mental y qué grupos ocupacionales están en mayor riesgo. Finalmente, presentaremos un marco de intervención general para manejar con éxito los problemas de salud mental relacionados con el trabajo.
Qué es la salud mental: un modelo conceptual
Hay muchos puntos de vista diferentes sobre los componentes y procesos de la salud mental. El concepto está muy cargado de valor y es poco probable que se llegue a un acuerdo sobre una definición. Al igual que el concepto fuertemente asociado de “estrés”, la salud mental se conceptualiza como:
- a estado—por ejemplo, un estado de bienestar psicológico y social total de un individuo en un entorno sociocultural dado, indicativo de estados de ánimo y afectos positivos (p. ej., placer, satisfacción y comodidad) o negativos (p. ej., ansiedad, estado de ánimo depresivo e insatisfacción). ).
- a indicativo del comportamiento de afrontamiento, por ejemplo, luchar por la independencia, ser autónomo (que son aspectos clave de la salud mental).
- las resultado de un proceso: una condición crónica que resulta de una confrontación aguda e intensa con un factor estresante, como es el caso de un trastorno de estrés postraumático, o de la presencia continua de un factor estresante que puede no ser necesariamente intenso. Este es el caso del burnout, así como de las psicosis, los trastornos depresivos mayores, los trastornos cognitivos y el abuso de sustancias. Sin embargo, los trastornos cognitivos y el abuso de sustancias a menudo se consideran problemas neurológicos, ya que los procesos fisiopatológicos (p. ej., degeneración de la vaina de mielina) resultantes de un afrontamiento ineficaz o del propio factor estresante (consumo de alcohol o exposición laboral a disolventes, respectivamente) pueden ser la base de estos trastornos. condiciones crónicas.
La salud mental también puede estar asociada con:
- caracteristicas de la persona como "estilos de afrontamiento": la competencia (incluido el afrontamiento eficaz, el dominio del entorno y la autoeficacia) y la aspiración son características de una persona mentalmente sana, que muestra interés en el entorno, participa en actividades motivadoras y busca extenderse a sí misma de maneras que son personalmente significativos.
Así, la salud mental se conceptualiza no solo como una variable de proceso o resultado, sino también como una variable independiente, es decir, como una característica personal que influye en nuestro comportamiento.
En la figura 1 se presenta un modelo de salud mental. La salud mental está determinada por las características ambientales, tanto dentro como fuera de la situación laboral, y por las características del individuo. Las principales características ambientales del trabajo se desarrollan en el capítulo “Factores psicosociales y organizacionales”, pero también deben hacerse algunos puntos sobre estos precursores ambientales de la (mala) salud mental.
Figura 1. Un modelo para la salud mental.
Existen muchos modelos, la mayoría provenientes del campo de la psicología del trabajo y de las organizaciones, que identifican los precursores de la enfermedad mental. Estos precursores a menudo se denominan "factores de estrés". Esos modelos difieren en su alcance y, relacionado con esto, en el número de dimensiones estresantes identificadas. Un ejemplo de un modelo relativamente simple es el de Karasek (Karasek y Theorell 1990), que describe solo tres dimensiones: demandas psicológicas, latitud de decisión (incorporando habilidad discrecional y autoridad de decisión) y apoyo social. Un modelo más elaborado es el de Warr (1994), con nueve dimensiones: oportunidad de control (autoridad de decisión), oportunidad de uso de habilidades (discreción de habilidades), objetivos generados externamente (demandas cuantitativas y cualitativas), variedad, claridad ambiental (información sobre consecuencias del comportamiento, disponibilidad de retroalimentación, información sobre el futuro, información sobre el comportamiento requerido), disponibilidad de dinero, seguridad física (riesgo físico bajo, ausencia de peligro), oportunidad de contacto interpersonal (requisito previo para el apoyo social) y posición social valorada (evaluaciones culturales y de empresa de estatus, evaluaciones personales de importancia). De lo anterior queda claro que los precursores de la (mala) salud mental son generalmente de naturaleza psicosocial y están relacionados con el contenido del trabajo, así como con las condiciones de trabajo, las condiciones de empleo y las relaciones (formales e informales) en el trabajo.
Los factores ambientales de riesgo para la (mala) salud mental generalmente resultan en efectos a corto plazo, como cambios en el estado de ánimo y afecto, como sentimientos de placer, entusiasmo o estado de ánimo deprimido. Estos cambios suelen ir acompañados de cambios en el comportamiento. Podemos pensar en el comportamiento inquieto, el afrontamiento paliativo (p. ej., beber) o evitar, así como el comportamiento activo de resolución de problemas. Estos afectos y comportamientos generalmente van acompañados de cambios fisiológicos, indicativos de excitación y, a veces, también de una homeostasis alterada. Cuando uno o más de estos factores estresantes permanecen activos, las respuestas reversibles a corto plazo pueden dar lugar a resultados de salud mental más estables y menos reversibles, como agotamiento, psicosis o trastorno depresivo mayor. Las situaciones que son extremadamente amenazantes pueden incluso resultar inmediatamente en trastornos de salud mental crónicos (p. ej., PTSD) que son difíciles de revertir.
Las características de la persona pueden interactuar con los factores de riesgo psicosocial en el trabajo y exacerbar o amortiguar sus efectos. La capacidad de afrontamiento (percibida) no solo puede moderar o mediar los efectos de los factores de riesgo ambientales, sino que también puede determinar la valoración de los factores de riesgo en el ambiente. Parte del efecto de los factores de riesgo ambientales sobre la salud mental resulta de este proceso de evaluación.
Las características de la persona (p. ej., la aptitud física) no solo pueden actuar como precursores en el desarrollo de la salud mental, sino que también pueden cambiar como resultado de los efectos. La capacidad de afrontamiento puede, por ejemplo, aumentar a medida que el proceso de afrontamiento avanza con éxito (“aprendizaje”). Los problemas de salud mental a largo plazo, por otro lado, a menudo reducen la capacidad y la capacidad de afrontamiento a largo plazo.
En la investigación de la salud mental ocupacional, la atención se ha dirigido particularmente al bienestar afectivo, factores como la satisfacción laboral, los estados de ánimo depresivos y la ansiedad. Los trastornos de salud mental más crónicos, resultantes de la exposición a largo plazo a factores estresantes y en mayor o menor medida también relacionados con los trastornos de la personalidad, tienen una prevalencia mucho menor en la población activa. Estos problemas crónicos de salud mental tienen una multitud de factores causales. En consecuencia, los factores estresantes ocupacionales serán solo parcialmente responsables de la condición crónica. Además, las personas que padecen este tipo de problemas crónicos tendrán grandes dificultades para mantener su puesto de trabajo, y muchos están de baja por enfermedad o han dejado de trabajar durante un período de tiempo bastante largo (1 año), o incluso de forma permanente. Estos problemas crónicos, por lo tanto, a menudo se estudian desde una perspectiva clínica.
Dado que, en particular, los estados de ánimo afectivos y los afectos se estudian con tanta frecuencia en el campo ocupacional, los desarrollaremos un poco más. El bienestar afectivo ha sido tratado tanto de forma bastante indiferenciada (desde sentirse bien a sentirse mal), como considerando dos dimensiones: “placer” y “excitación” (figura 2). Cuando las variaciones en la excitación no están correlacionadas con el placer, estas variaciones por sí solas generalmente no se consideran un indicador de bienestar.
Figura 2. Tres ejes principales para la medición del bienestar afectivo.
Sin embargo, cuando la excitación y el placer están correlacionados, se pueden distinguir cuatro cuadrantes:
- Muy excitado y complacido indica entusiasmo.
- Bajo excitado y complacido indica comodidad.
- Muy excitado y disgustado indica ansiedad.
- Baja excitación y disgusto indica estado de ánimo deprimido (Warr 1994).
El bienestar se puede estudiar en dos niveles: un nivel general, independiente del contexto, y un nivel específico del contexto. El ambiente de trabajo es un contexto tan específico. Los análisis de datos respaldan la noción general de que la relación entre las características del trabajo y la salud mental independiente del contexto y no relacionada con el trabajo está mediada por un efecto en la salud mental relacionada con el trabajo. El bienestar afectivo relacionado con el trabajo se ha estudiado comúnmente a lo largo del eje horizontal (Figura 2) en términos de satisfacción laboral. Sin embargo, los efectos relacionados con la comodidad en particular se han ignorado en gran medida. Esto es lamentable, ya que este afecto podría indicar una satisfacción laboral resignada: es posible que las personas no se quejen de sus trabajos, pero aún así pueden mostrarse apáticas y no involucradas (Warr 1994).
¿Por qué prestar atención a los problemas de salud mental?
Hay varias razones que ilustran la necesidad de atención a los problemas de salud mental. En primer lugar, las estadísticas nacionales de varios países indican que muchas personas abandonan el trabajo debido a problemas de salud mental. En los Países Bajos, por ejemplo, para un tercio de los empleados a los que se les diagnostica una discapacidad laboral cada año, el problema está relacionado con la salud mental. Se informa que la mayoría de esta categoría, el 58%, está relacionada con el trabajo (Gründemann, Nijboer y Schellart 1991). Junto con los problemas musculoesqueléticos, los problemas de salud mental representan alrededor de dos tercios de los que abandonan los estudios por motivos médicos cada año.
La mala salud mental también es un problema extenso en otros países. De acuerdo con la Folleto ejecutivo de salud y seguridad, se ha estimado que del 30% al 40% de todas las ausencias laborales por enfermedad en el Reino Unido son atribuibles a alguna forma de enfermedad mental (Ross 1989; O'Leary 1993). En el Reino Unido, se ha estimado que uno de cada cinco trabajadores sufre cada año algún tipo de enfermedad mental. Es difícil precisar el número de días de trabajo perdidos cada año a causa de problemas de salud mental. Para el Reino Unido, se cita ampliamente una cifra de 90 millones de días certificados, o 30 veces la pérdida como resultado de conflictos laborales (O'Leary 1993). Esto se compara con 8 millones de días perdidos como resultado del alcoholismo y enfermedades relacionadas con la bebida y 35 millones de días como resultado de enfermedades coronarias y accidentes cerebrovasculares.
Aparte del hecho de que la mala salud mental es costosa, tanto en términos humanos como financieros, existe un marco legal proporcionado por la Unión Europea (UE) en su directiva marco sobre salud y seguridad en el trabajo (89/391/EEC), promulgada en 1993. Aunque la salud mental no es como tal un elemento central de esta directiva, se presta cierta atención a este aspecto de la salud en el artículo 6. La directiva marco establece, entre otras cosas, que el empleador tiene:
“el deber de velar por la seguridad y la salud de los trabajadores en todos los aspectos relacionados con el trabajo, siguiendo los principios generales de la prevención: evitar los riesgos, evaluar los riesgos que no pueden evitarse, combatir los riesgos en su origen, adaptar el trabajo a la persona, especialmente en lo que respecta a se refiere al diseño de los lugares de trabajo, la elección del equipo de trabajo y la elección de los métodos de trabajo y producción, con miras, en particular, a aliviar el trabajo monótono y el trabajo a un ritmo de trabajo predeterminado y reducir sus efectos sobre la salud.”
A pesar de esta directiva, no todos los países europeos han adoptado una legislación marco en materia de salud y seguridad. En un estudio que compara las reglamentaciones, políticas y prácticas relativas a la salud mental y el estrés en el trabajo en cinco países europeos, los países que cuentan con dicha legislación marco (Suecia, los Países Bajos y el Reino Unido) reconocen los problemas de salud mental en el trabajo como temas importantes de salud y seguridad, mientras que aquellos países que no cuentan con dicho marco (Francia, Alemania) no reconocen la importancia de los problemas de salud mental (Kompier et al. 1994).
Por último, pero no menos importante, la prevención de la mala salud mental (en su origen) es rentable. Existen fuertes indicios de que los programas preventivos generan importantes beneficios. Por ejemplo, de los empleadores en una muestra representativa nacional de empresas de tres grandes ramas de la industria, el 69% afirma que aumentó la motivación; el 60%, disminuyó la ausencia por enfermedad; el 49%, que el ambiente mejoró; y 40%, que la productividad aumentó como resultado de un programa de prevención (Houtman et al. 1995).
Grupos de Riesgo Laboral de Salud Mental
¿Hay grupos específicos de la población activa en riesgo de problemas de salud mental? Esta pregunta no puede responderse de manera directa, ya que apenas existen sistemas de seguimiento nacionales o internacionales que identifiquen factores de riesgo, consecuencias para la salud mental o grupos de riesgo. Solo se puede dar un "diagrama de dispersión". En algunos países existen datos nacionales sobre la distribución de grupos ocupacionales con respecto a los principales factores de riesgo (p. ej., para los Países Bajos, Houtman y Kompier 1995; para los Estados Unidos, Karasek y Theorell 1990). La distribución de los grupos ocupacionales en los Países Bajos en las dimensiones de demandas laborales y discrecionalidad de habilidades (figura 3) concuerda bastante bien con la distribución estadounidense mostrada por Karasek y Theorell, para aquellos grupos que están en ambas muestras. En aquellas ocupaciones con alto ritmo de trabajo y/o poca discreción de habilidades, el riesgo de trastornos de salud mental es más alto.
Figura 3. Riesgo de estrés y enfermedad mental para diferentes grupos ocupacionales, según lo determinado por los efectos combinados del ritmo de trabajo y la discreción de habilidades.
Además, en algunos países hay datos sobre los resultados de salud mental en relación con los grupos ocupacionales. Los grupos ocupacionales que son especialmente propensos a abandonar los estudios por problemas de salud mental en los Países Bajos son los del sector servicios, como el personal de atención médica y los maestros, así como el personal de limpieza, las amas de casa y las ocupaciones en la rama del transporte (Gründemann, Nijboer y Schellart 1991).
En los Estados Unidos, las ocupaciones que eran altamente propensas al trastorno depresivo mayor, según lo diagnosticado con sistemas de codificación estandarizados (es decir, la tercera edición del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM III)) (American Psychiatric Association 1980), son empleados judiciales, secretarios y profesores (Eaton et al. 1990).
Manejo de Problemas de Salud Mental
El modelo conceptual (figura 1) sugiere al menos dos objetivos de intervención en problemas de salud mental:
- El ambiente (de trabajo).
- La persona, ya sean sus características o las consecuencias para la salud mental.
La prevención primaria, el tipo de prevención que debe evitar que ocurran enfermedades mentales, debe dirigirse a los precursores aliviando o gestionando los riesgos en el entorno y aumentando la capacidad y capacidad de afrontamiento del individuo. La prevención secundaria está dirigida al mantenimiento de personas en el trabajo que ya tienen algún tipo de problema de salud (mental). Este tipo de prevención debe abrazar la estrategia de prevención primaria, acompañada de estrategias para sensibilizar tanto a los empleados como a sus supervisores a las señales de enfermedad mental temprana para reducir las consecuencias o evitar que empeoren. La prevención terciaria está dirigida a la rehabilitación de las personas que han abandonado el trabajo por problemas de salud mental. Este tipo de prevención debe ir encaminada a la adecuación del lugar de trabajo a las posibilidades de la persona (lo que suele resultar bastante eficaz), junto con el asesoramiento y tratamiento individual. La Tabla 1 proporciona un marco esquemático para el manejo de los trastornos de salud mental en el lugar de trabajo. Los planes de políticas preventivas eficaces de las organizaciones deberían, en principio, tener en cuenta los tres tipos de estrategia (prevención primaria, secundaria y terciaria), así como estar dirigidos a los riesgos, las consecuencias y las características de las personas.
Tabla 1. Resumen esquemático de las estrategias de gestión de los problemas de salud mental y algunos ejemplos.
|
Tipo de |
Nivel de intervención |
|
|
ambiente de trabajo |
Características de la persona y/o resultados de salud |
|
|
Primaria |
Rediseño del contenido de la tarea Rediseño de la estructura de comunicación |
Capacitar a grupos de empleados sobre la señalización y el manejo de problemas específicos relacionados con el trabajo (por ejemplo, cómo manejar la presión del tiempo, robos, etc.) |
|
Secundaria |
Introducción de una política sobre cómo actuar en caso de ausentismo (por ejemplo, capacitar a los supervisores para discutir la ausencia y el regreso con los empleados afectados) Proporcionar facilidades dentro de la organización, especialmente para grupos de riesgo (por ejemplo, consejero para acoso sexual) |
Formación en técnicas de relajación. |
|
Terciario |
Adaptación de un puesto de trabajo individual |
Asesoramiento individual Tratamiento o terapia individual (también puede ser con medicamentos) |
El programa tal como se presenta proporciona un método para el análisis sistemático de todos los tipos posibles de medidas. Se puede discutir si una determinada medida pertenece a otra parte del programa; sin embargo, tal discusión no es muy fructífera, ya que a menudo las medidas preventivas primarias también pueden funcionar positivamente para la prevención secundaria. El análisis sistemático propuesto bien puede resultar en un gran número de medidas potenciales, varias de las cuales pueden ser adoptadas, ya sea como un aspecto general de la política (de salud y seguridad) o en un caso específico.
En conclusión: Aunque la salud mental no es un estado, proceso o resultado claramente definido, cubre un área generalmente acordada de (mala) salud. Parte de esta área puede cubrirse con criterios diagnósticos generalmente aceptados (p. ej., psicosis, trastorno depresivo mayor); la naturaleza diagnóstica de otras partes no es tan clara ni tan generalmente aceptada. Ejemplos de estos últimos son los estados de ánimo y los afectos, y también el agotamiento. A pesar de esto, hay muchas indicaciones de que la (mala) salud mental, incluidos los criterios de diagnóstico más vagos, es un problema importante. Sus costos son altos, tanto en términos humanos como financieros. En los siguientes artículos de este capítulo, varios trastornos de salud mental (estados de ánimo y afectos (p. ej., insatisfacción), agotamiento, trastorno de estrés postraumático, psicosis, trastornos cognitivos y abuso de sustancias) se discutirán con mucha más profundidad con respecto a la clínica. cuadro, técnicas de evaluación disponibles, agentes y factores etiológicos, y medidas específicas de prevención y manejo.
Psicosis relacionada con el trabajo
La psicosis es un término general que se utiliza a menudo para describir un deterioro grave del funcionamiento mental. Por lo general, este impedimento es tan sustancial que el individuo no puede realizar las actividades normales de la vida diaria, incluida la mayoría de las actividades laborales. Más formalmente, Yodofsky, Hales y Fergusen (1991) definen la psicosis como:
“Un trastorno mental mayor de origen orgánico o emocional en el cual la capacidad de una persona para pensar, responder emocionalmente, recordar, comunicarse, interpretar la realidad y comportarse apropiadamente está lo suficientemente deteriorada como para interferir gravemente con la capacidad de satisfacer las demandas ordinarias de la vida. [Los síntomas] a menudo se caracterizan por un comportamiento regresivo, un estado de ánimo inapropiado, disminución del control de los impulsos y un contexto mental anormal como delirios y alucinaciones [pág. 618].”
Los trastornos psicóticos son comparativamente raros en la población general. Su incidencia en el lugar de trabajo es aún menor, probablemente debido a que muchas personas que se vuelven psicóticas con frecuencia tienen problemas para mantener un empleo estable (Jorgensen 1987). Precisamente cuán raro es, es difícil de estimar. Sin embargo, hay algunas sugerencias de que la prevalencia dentro de la población general de psicosis (p. ej., esquizofrenia) es inferior al 1% (Bentall 1990; Eysenck 1982). Si bien la psicosis es rara, las personas que experimentan activamente un estado psicótico suelen presentar profundas dificultades para funcionar en el trabajo y en otros aspectos de sus vidas. A veces, los individuos con psicosis aguda exhiben comportamientos atractivos, inspiradores o incluso humorísticos. Por ejemplo, algunas personas que padecen la enfermedad bipolar y están entrando en una fase maníaca exhiben mucha energía y grandes ideas o planes. Sin embargo, en su mayor parte, la psicosis se asocia con conductas que provocan reacciones como incomodidad, ansiedad, ira o miedo en compañeros de trabajo, supervisores y otras personas.
Este artículo primero proporcionará una descripción general de las diversas afecciones neurológicas y estados mentales en los que puede ocurrir la psicosis. Luego, revisará los factores laborales potencialmente asociados con la aparición de psicosis. Finalmente, resumirá los enfoques de tratamiento para manejar tanto al trabajador psicótico como al entorno laboral (es decir, manejo médico, procedimientos de autorización para el regreso al trabajo, adaptaciones en el lugar de trabajo y consultas en el lugar de trabajo con supervisores y compañeros de trabajo).
Condiciones neurológicas y estados mentales dentro de los cuales ocurre la psicosis
La psicosis puede ocurrir dentro de una serie de categorías diagnósticas identificadas en la cuarta edición del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM IV) (Asociación Americana de Psiquiatría 1994). En este punto, no existe un conjunto de diagnóstico definitivo comúnmente aceptado. Las siguientes son ampliamente aceptadas como condiciones médicas dentro de las cuales surgen las psicosis.
Condiciones neurológicas y médicas generales.
La sintomatología delirante puede ser causada por una variedad de trastornos neurológicos que afectan el sistema límbico o los ganglios basales, donde el funcionamiento de la corteza cerebral permanece intacto. Los episodios de convulsiones complejas parciales a menudo están precedidos por alucinaciones olfativas de olores peculiares. Para un observador externo, esta actividad convulsiva puede parecer simple mirar fijamente o soñar despierto. Las neoplasias cerebrales, especialmente en las áreas temporal y occipital, pueden causar alucinaciones. Además, las enfermedades que causan el delirio, como el Parkinson, el Huntington, el Alzheimer y el Pick, pueden provocar estados alterados de conciencia. Varias enfermedades de transmisión sexual, como la sífilis terciaria y el SIDA, también pueden producir psicosis. Por último, las deficiencias de ciertos nutrientes, como B-12, niacina, ácido fólico y tiamina, tienen el potencial de causar problemas neurológicos que pueden provocar psicosis.
Los síntomas psicóticos, como alucinaciones y delirios, también ocurren entre pacientes con diversas afecciones médicas generales. Estos incluyen varias enfermedades sistémicas, como la encefalopatía hepática, la hipercalcemia, la cetoacidosis diabética y el mal funcionamiento de las glándulas endocrinas (es decir, suprarrenales, tiroides, paratiroides y pituitaria). También se ha demostrado que la privación sensorial y del sueño causa psicosis.
Estados mentales
La esquizofrenia es probablemente el más conocido de los trastornos psicóticos. Es una condición de deterioro progresivo que generalmente tiene un inicio insidioso. Se han identificado varias subcategorías específicas, incluidos los tipos paranoico, desorganizado, catatónico, indiferenciado y residual. Las personas que padecen este trastorno a menudo tienen antecedentes laborales limitados y, a menudo, no permanecen en la fuerza laboral. El deterioro ocupacional entre los esquizofrénicos es muy común, y muchos esquizofrénicos pierden el interés o la voluntad de trabajar a medida que avanza la enfermedad. A menos que un trabajo sea de muy baja complejidad, suele ser muy difícil para ellos mantener su empleo.
El trastorno esquizofreniforme es similar a la esquizofrenia, pero un episodio de este trastorno es de corta duración, por lo general dura menos de seis meses. Generalmente, las personas con este trastorno tienen un buen funcionamiento social y ocupacional premórbido. A medida que se resuelven los síntomas, la persona vuelve a su funcionamiento básico. En consecuencia, el impacto laboral de este trastorno puede ser significativamente menor que en los casos de esquizofrenia.
El trastorno esquizoafectivo también tiene un mejor pronóstico que la esquizofrenia pero un peor pronóstico que los trastornos afectivos. La discapacidad laboral es bastante común en este grupo. La psicosis también se observa a veces en los trastornos afectivos mayores. Con el tratamiento apropiado, el funcionamiento ocupacional entre los trabajadores que padecen trastornos afectivos mayores es generalmente sustancialmente mejor que el de aquellos con esquizofrenia o trastornos esquizoafectivos.
Los factores estresantes graves, como perder a un ser querido o perder el trabajo, pueden provocar una psicosis reactiva breve. Este trastorno psicótico probablemente se observe con mayor frecuencia en el lugar de trabajo que otros tipos de trastorno psicótico, especialmente con características esquizoides, esquizotípicas y límite.
Los trastornos delirantes son probablemente relativamente comunes en el lugar de trabajo. Hay varios tipos. El tipo erotomaníaco generalmente cree que otra persona, generalmente de un estatus social más alto, está enamorada de ellos. En ocasiones, acosan a la persona que creen que está enamorada de ellos intentando contactar con ellos a través de llamadas telefónicas, cartas o incluso acosándolos. A menudo, las personas con estos trastornos se emplean en ocupaciones modestas, viviendo vidas aisladas y retraídas con contacto social y sexual limitado. El tipo grandioso generalmente exhibe delirios de valor inflado, poder, conocimiento o una relación especial con una deidad o una persona famosa. El tipo celoso cree erróneamente que su pareja sexual le ha sido infiel. El tipo persecutorio cree erróneamente que ellos (o alguien cercano a ellos) están siendo engañados, calumniados, acosados o tratados malévolamente de otras maneras. Estas personas a menudo están resentidas y enojadas y pueden recurrir a la violencia contra aquellos que creen que los están lastimando. Rara vez quieren buscar ayuda, ya que no creen que les pase nada. Los tipos somáticos desarrollan delirios, contrariamente a toda evidencia, de que están afectados por infecciones. También pueden creer que una parte de su cuerpo está desfigurada o preocuparse por tener mal olor corporal. Estos trabajadores con creencias delirantes a menudo pueden crear dificultades relacionadas con el trabajo.
Factores químicos relacionados con el trabajo
Se sabe que factores químicos como el mercurio, el disulfuro de carbono, el tolueno, el arsénico y el plomo causan psicosis en los trabajadores manuales. Por ejemplo, se ha descubierto que el mercurio es responsable de causar psicosis en los trabajadores de la industria sombrerera, a la que se ha denominado apropiadamente “psicosis del Sombrerero Loco” (Kaplan y Sadock 1995). Stopford (comunicación personal, 6 de noviembre de 1995) sugiere que se descubrió que el disulfuro de carbono causaba psicosis entre los trabajadores en Francia en 1856. En los Estados Unidos, en 1989, dos hermanos en Nevada compraron un compuesto de disulfuro de carbono para matar tuzas. Su contacto físico con esta sustancia química resultó en una psicosis severa: un hermano le disparó a una persona y el otro se disparó a sí mismo debido a la confusión severa y la depresión psicótica. La incidencia de suicidio y homicidio aumenta trece veces con la exposición al disulfuro de carbono. Además, Stopford informa que se sabe que la exposición al tolueno (utilizado en la fabricación de explosivos y colorantes) causa encefalopatía aguda y psicosis. Los síntomas también pueden manifestarse como pérdida de memoria, cambios de humor (p. ej., disforia), deterioro de la coordinación ojo-mano e impedimentos del habla. Por lo tanto, algunos solventes orgánicos, especialmente los que se encuentran en la industria química, tienen una influencia directa sobre el sistema nervioso central (SNC) humano, provocando cambios bioquímicos y un comportamiento impredecible (Levi, Frandenhaeuser y Gardell 1986). La Administración de Salud y Seguridad Ocupacional de EE. UU. (OSHA), el Instituto Nacional de Salud y Seguridad Ocupacional (NIOSH) y la industria química han establecido precauciones, procedimientos y protocolos especiales para garantizar un riesgo mínimo para los empleados que trabajan con productos químicos tóxicos en sus entornos de trabajo.
Otros factores
Varios medicamentos pueden causar delirio que, a su vez, puede provocar psicosis. Estos incluyen antihipertensivos, anticolinérgicos (incluidos varios medicamentos utilizados para tratar el resfriado común), antidepresivos, medicamentos contra la tuberculosis, medicamentos contra la enfermedad de Parkinson y medicamentos para las úlceras (como la cimetidina). Además, la psicosis inducida por sustancias puede ser causada por una serie de drogas lícitas e ilícitas de las que a veces se abusa, como el alcohol, las anfetaminas, la cocaína, el PCP, los esteroides anabólicos y la marihuana. Los delirios y alucinaciones resultantes suelen ser temporales. Aunque el contenido puede variar, las ideas delirantes de persecución son bastante comunes. En las alucinaciones relacionadas con el alcohol, una persona puede creer que está escuchando voces que amenazan, insultan, critican o condenan. A veces, estas voces insultantes hablan en tercera persona. Al igual que con los individuos que exhiben delirios paranoicos o persecutorios, estos individuos deben ser evaluados cuidadosamente por su peligrosidad para ellos mismos o para los demás.
La psicosis posparto es comparativamente poco común en el lugar de trabajo, pero vale la pena señalar que algunas mujeres están regresando al trabajo más rápido. Tiende a ocurrir en nuevas madres (o más raramente en padres), generalmente dentro de las dos a cuatro semanas posteriores al parto.
En varias culturas, la psicosis puede resultar de varias creencias comunes. Se han descrito varias reacciones psicóticas de base cultural, incluidos episodios como "koro" en el sur y el este de Asia, "reacción psicótica de qigong" en las poblaciones chinas, "piblokto" en las comunidades esquimales y "whitigo" en varios grupos de indios americanos. (Kaplan y Sadock 1995). La relación de estos fenómenos psicóticos con diversas variables ocupacionales no parece haber sido estudiada.
Factores del lugar de trabajo asociados con la aparición de psicosis
Aunque la información y la investigación empírica sobre la psicosis relacionada con el trabajo son extremadamente escasas, debido en parte a la baja prevalencia en el entorno laboral, los investigadores han observado una relación entre los factores psicosociales en el entorno laboral y la angustia psicológica (Neff 1968; Lazarus 1991; Sauter, Murphy y Hurrell 1992; Quick et al. 1992). Se ha encontrado que los factores estresantes psicosociales significativos en el trabajo, como la ambigüedad de roles, los conflictos de roles, la discriminación, los conflictos entre supervisores y supervisados, la sobrecarga de trabajo y el entorno laboral, están asociados con una mayor susceptibilidad a enfermedades relacionadas con el estrés, tardanzas, ausentismo, bajo rendimiento, depresión. , ansiedad y otros trastornos psicológicos (Levi, Frandenhaeuser y Gardell 1986; Sutherland y Cooper 1988).
El estrés parece tener un papel destacado en las complejas manifestaciones de diversos tipos de trastornos fisiológicos y psicológicos. En el lugar de trabajo, Margolis y Kroes (1974) creen que el estrés ocupacional ocurre cuando algún factor o combinación de factores en el trabajo interactúan con el trabajador para alterar su homeostasis psicológica o fisiológica. Estos factores pueden ser externos o internos. Los factores externos son las diversas presiones o demandas del entorno externo que se derivan de la ocupación de una persona, así como del matrimonio, la familia o los amigos, mientras que los factores internos son las presiones y demandas que un trabajador se impone a sí mismo, por ejemplo, por ser “ambicioso, materialista, competitivo y agresivo” (Yates 1989). Son estos factores internos y externos, por separado o en combinación, los que pueden dar lugar a angustia ocupacional por la cual el trabajador experimenta importantes problemas de salud física y psicológica.
Los investigadores han especulado sobre si el estrés severo o acumulativo, conocido como “excitación inducida por el estrés”, que se origina en el entorno laboral, podría inducir trastornos psicóticos relacionados con el trabajo (Bentall, Dohrenwend y Skodol 1990; Link, Dohrenwend y Skodol 1986). Por ejemplo, existe evidencia que relaciona las experiencias alucinatorias y delirantes con eventos estresantes específicos. Las alucinaciones se han asociado con la excitación inducida por el estrés que se produce como resultado de accidentes mineros, tomas de rehenes, explosiones de fábricas químicas, exposición durante la guerra, operaciones militares sostenidas y pérdida de un cónyuge (Comer, Madow y Dixon 1967; Hobfoll 1988; Wells 1983) .
DeWolf (1986) cree que la exposición o la interacción de múltiples condiciones estresantes durante un período prolongado de tiempo es un proceso complejo mediante el cual algunos trabajadores experimentan problemas psicológicos relacionados con la salud. Brodsky (1984) encontró en su examen de 2,000 trabajadores que fueron sus pacientes mayores de 18 años que: (1) el momento, la frecuencia, la intensidad y la duración de las condiciones de trabajo desagradables eran potencialmente dañinas, y creía que entre el 8 y el 10% de la fuerza laboral experimentado problemas relacionados con la salud psicológica, emocional y física incapacitantes; y (2) los trabajadores reaccionan al estrés relacionado con el trabajo en parte como “una función de las percepciones, la personalidad, la edad, el estado, la etapa de la vida, las expectativas no realizadas, las experiencias previas, los sistemas de apoyo social y su capacidad para responder adecuadamente o adaptarse”. Además, la angustia psicológica puede verse potencialmente exacerbada por la sensación de incontrolabilidad del trabajador (p. ej., incapacidad para tomar decisiones) e imprevisibilidad en el entorno laboral (p. ej., reducción de personal y reorganización empresarial) (Labig 1995; Link y Stueve 1994).
El examen específico de los "antecedentes" relacionados con el trabajo de los trabajadores que experimentan psicosis ha recibido una atención limitada. Los pocos investigadores que han examinado empíricamente la relación entre los factores psicosociales en el ambiente de trabajo y la psicopatología grave han encontrado una relación entre las condiciones de trabajo "nociosas" (es decir, ruido, condiciones peligrosas, calor, humedad, humos y frío) y la psicosis (Link, Dohrenwend y Skodol 1986; Muntaner et al. 1991). Link, Dohrenwend y Skodol (1986) estaban interesados en comprender los tipos de trabajos que tenían los esquizofrénicos cuando experimentaban su primer episodio esquizofrénico. Se examinaron las primeras ocupaciones a tiempo completo para los trabajadores que experimentaron: (a) episodios esquizofrénicos o similares a los esquizofrénicos; (b) depresión; y (c) sin psicopatología. Estos investigadores encontraron que existían condiciones de trabajo desagradables entre las profesiones de cuello azul que las de cuello blanco. Estos investigadores concluyeron que las condiciones de trabajo ruidosas eran factores de riesgo potencialmente significativos en la manifestación de episodios psicóticos (es decir, esquizofrenia).
Muntaner et al. (1991) replicaron los hallazgos de Link, Dohrenwend y Skodol (1986) y examinaron con mayor detalle si varios factores estresantes ocupacionales contribuyeron a aumentar el riesgo de desarrollar o experimentar psicosis. Se examinaron tres tipos de condiciones psicóticas utilizando los criterios del DSM III: esquizofrenia; esquizofrenia criterio A (alucinaciones y delirios); y esquizofrenia criterio A con episodio afectivo (trastorno psicótico-afectivo). Los participantes en su estudio retrospectivo procedían de un estudio más amplio del Área de captación epidemiológica (ECA) que examinó la incidencia de trastornos psiquiátricos en cinco sitios (Connecticut, Maryland, Carolina del Norte, Missouri y California). Estos investigadores encontraron que las características psicosociales del trabajo (es decir, altas demandas físicas, falta de control sobre el trabajo y las condiciones laborales, factores nocivos) colocaron a los participantes en un mayor riesgo de ocurrencias psicóticas.
Como ilustraciones, en Muntaner et al. (1991), las personas en ocupaciones de la industria de la construcción (es decir, carpinteros, pintores, techadores, electricistas, plomeros) tenían 2.58 veces más probabilidades de experimentar delirios o alucinaciones que las personas en ocupaciones gerenciales. Los trabajadores en trabajos domésticos, de lavandería, de limpieza y de tipo sirviente tenían 4.13 veces más probabilidades de convertirse en esquizofrénicos que los trabajadores en ocupaciones gerenciales. Los trabajadores que se identificaron como escritores, artistas, animadores y atletas tenían 3.32 veces más probabilidades de experimentar delirios o alucinaciones en comparación con los trabajadores en ocupaciones ejecutivas, administrativas y gerenciales. Por último, los trabajadores en ocupaciones como ventas, correo y entrega de mensajes, enseñanza, biblioteconomía y asesoramiento tenían un mayor riesgo de trastornos afectivos psicóticos. Es importante señalar que las asociaciones entre las condiciones psicóticas y las variables ocupacionales se examinaron después de controlar el consumo de alcohol y drogas en su estudio.
Una diferencia significativa entre las profesiones de cuello azul y de cuello blanco son los tipos de demanda psicológica y el estrés psicosocial que se le impone al trabajador. Esto se ilustra en los hallazgos de Muntaner et al. (1993). Encontraron una asociación entre la complejidad cognitiva del entorno laboral y las formas psicóticas de enfermedad mental. Las ocupaciones más frecuentes de los pacientes esquizofrénicos durante su último trabajo a tiempo completo se caracterizaron por su bajo nivel de complejidad en el trato con personas, información y objetos (p. ej., conserjes, limpiadores, jardineros, guardias). Algunos investigadores han examinado algunas de las consecuencias de la primera psicosis episódica en relación con el empleo, el desempeño laboral y la capacidad para trabajar (Jorgensen 1987; Massel et al. 1990; Beiser et al. 1994). Por ejemplo, Beiser y colaboradores examinaron el funcionamiento ocupacional después del primer episodio de psicosis. Estos investigadores encontraron 18 meses después del primer episodio que la "psicosis comprometía el funcionamiento ocupacional". En otras palabras, hubo un mayor declive posmórbido entre los trabajadores esquizofrénicos que entre los que padecían trastornos afectivos. Del mismo modo, Massel et al. (1990) encontraron que la capacidad de trabajo de los psicóticos (p. ej., personas con esquizofrenia, trastornos afectivos con características psicóticas o trastornos psicóticos atípicos) estaba deteriorada en comparación con los no psicóticos (p. ej., personas con trastornos afectivos sin características psicóticas, trastornos de ansiedad, trastornos de la personalidad). y trastornos por abuso de sustancias). Los psicóticos en su estudio mostraron una marcada alteración del pensamiento, hostilidad y suspicacia que se correlacionaron con un desempeño laboral deficiente.
En resumen, nuestro conocimiento sobre la relación entre los factores relacionados con el trabajo y la psicosis se encuentra en una etapa embrionaria. Como afirma Brodsky (1984), “los peligros físicos y químicos del lugar de trabajo han recibido una atención considerable, pero las tensiones psicológicas asociadas con el trabajo no se han discutido tan ampliamente, excepto en relación con las responsabilidades gerenciales o con el patrón de comportamiento propenso a las enfermedades coronarias. ”. Esto significa que la investigación sobre el tema de la psicosis relacionada con el trabajo es de vital importancia, especialmente porque los trabajadores pasan un promedio de 42 a 44% de sus vidas trabajando (Hines, Durham y Geoghegan 1991; Lemen 1995) y el trabajo se ha asociado con el bienestar psicológico. -ser (Warr 1978). Necesitamos tener una mejor comprensión de qué tipos de factores estresantes ocupacionales bajo qué tipos de condiciones influyen en qué tipos de trastornos psicológicos. Por ejemplo, se necesita investigación para determinar si hay etapas por las que pasan los trabajadores en función de la intensidad, la duración y la frecuencia del estrés psicosocial en el entorno laboral, junto con los factores personales, sociales, culturales y políticos que ocurren en su vida diaria. Estamos lidiando con problemas complejos que requerirán investigaciones profundas y soluciones ingeniosas.
Manejo agudo del trabajador psicótico
Por lo general, la función principal de las personas en el lugar de trabajo es responder a un trabajador con psicosis aguda de una manera que facilite que la persona sea transportada de manera segura a una sala de emergencias o a un centro de tratamiento psiquiátrico. El proceso puede facilitarse mucho si la organización tiene un programa activo de asistencia a los empleados y un plan de respuesta a incidentes críticos. Idealmente, la organización capacitará a los empleados clave con anticipación para las respuestas a crisis de emergencia y tendrá un plan para coordinar, según sea necesario, con los recursos locales de respuesta a emergencias.
Los enfoques de tratamiento para el trabajador psicótico variarán según el tipo específico de problema subyacente. En general, todos los trastornos psicóticos deben ser evaluados por un profesional. A menudo, la hospitalización inmediata está justificada por la seguridad del trabajador y del lugar de trabajo. A partir de entonces, se puede completar una evaluación exhaustiva para establecer un diagnóstico y desarrollar un plan de tratamiento. El objetivo principal es tratar la(s) causa(s) subyacente(s). Sin embargo, incluso antes de realizar una evaluación integral o iniciar un plan de tratamiento integral, es posible que el médico que responda a la emergencia deba concentrarse inicialmente en brindar alivio sintomático. Es deseable proporcionar un entorno estructurado y de bajo estrés. Se pueden usar neurolópticos para ayudar al paciente a calmarse. Las benzodiazepinas pueden ayudar a reducir la ansiedad aguda.
Después de manejar la crisis aguda, una evaluación integral puede incluir la recopilación de un historial detallado, pruebas psicológicas, una evaluación de riesgos para establecer la peligrosidad para uno mismo o para los demás y un control cuidadoso de la respuesta al tratamiento (que incluye no solo la respuesta a los medicamentos, sino también a las intervenciones psicoterapéuticas) . Uno de los problemas más difíciles con muchos pacientes que presentan sintomatología psicótica es el cumplimiento del tratamiento. A menudo, estas personas tienden a no creer que tienen dificultades graves o, incluso si reconocen el problema, a veces se inclinan a decidir unilateralmente interrumpir el tratamiento prematuramente. En estos casos, los miembros de la familia, los compañeros de trabajo, los médicos tratantes, el personal de salud ocupacional y los empleadores a veces se encuentran en situaciones incómodas o difíciles. En ocasiones, por la seguridad del empleado y del lugar de trabajo, se hace necesario exigir el cumplimiento del tratamiento como condición para el regreso al trabajo.
Gestión del trabajador psicótico y del entorno laboral
Ejemplo de caso
Un trabajador calificado del tercer turno en una planta química comenzó a exhibir un comportamiento inusual cuando la empresa comenzó a modificar su programa de producción. Durante varias semanas, en lugar de irse del trabajo después de que terminara su turno, comenzó a quedarse varias horas discutiendo sus preocupaciones sobre el aumento de las demandas del trabajo, el control de calidad y los cambios en los procedimientos de producción con sus colegas del turno de la mañana. Parecía bastante angustiado y se comportaba de una manera atípica en él. Anteriormente había sido algo tímido y distante, con un excelente historial de desempeño laboral. Durante este período de tiempo, se volvió más verbal. También se acercó a las personas y se paró cerca de ellas de una manera que, según informaron varios compañeros de trabajo, las hizo sentir incómodas. Si bien estos compañeros de trabajo informaron más tarde que sentían que su comportamiento era inusual, nadie notificó al programa de asistencia al empleado (EAP) ni a la gerencia sobre sus preocupaciones. Entonces, de repente, una noche, este empleado fue observado por sus compañeros de trabajo cuando comenzó a gritar incoherencias, caminó hacia un área de almacenamiento de productos químicos volátiles, se tumbó en el suelo y comenzó a encender y apagar un encendedor. Sus compañeros de trabajo y supervisor interfirieron y, luego de consultar con la EAP, lo llevaron en ambulancia a un hospital cercano. El médico tratante determinó que estaba gravemente psicótico. Después de un breve período de tratamiento, se estabilizó con éxito con medicamentos.Después de varias semanas, su médico tratante consideró que podía volver a su trabajo. Se sometió a una evaluación formal de regreso al trabajo con un médico independiente y se consideró que estaba listo para volver al trabajo. Si bien el médico de su empresa y el médico tratante determinaron que era seguro para él regresar, sus compañeros de trabajo y supervisores expresaron preocupaciones importantes. Algunos empleados señalaron que podrían sufrir daños si este episodio se repitiera y las áreas de almacenamiento de productos químicos se incendiaran. La empresa tomó medidas para aumentar la seguridad en áreas sensibles a la seguridad. También surgió otra preocupación. Varios trabajadores declararon que creían que este individuo podría traer un arma al trabajo y comenzar a disparar. Ninguno de los profesionales que intervinieron en el tratamiento de este trabajador o en la evaluación de su reincorporación al trabajo creían que existía riesgo de comportamiento violento. Luego, la empresa optó por traer profesionales de la salud mental (con el consentimiento del trabajador) para asegurarles a los compañeros de trabajo que el riesgo de comportamiento violento era extremadamente bajo, brindar educación sobre enfermedades mentales e identificar pasos proactivos que los compañeros de trabajo podrían tomar para facilitar el regreso al trabajo de un colega que se había sometido a un tratamiento. Sin embargo, en esta situación, incluso después de esta intervención educativa, los compañeros de trabajo no estaban dispuestos a interactuar con este trabajador, lo que agravó aún más el proceso de regreso al trabajo. Si bien los derechos legales de las personas que padecen trastornos mentales, incluidos los asociados con estados psicóticos, han sido abordados por la Ley de Estadounidenses con Discapacidades, en términos prácticos, los desafíos organizacionales para manejar de manera efectiva los casos de psicosis en el trabajo son a menudo tan grandes o mayores que los médicos. tratamiento de trabajadores psicóticos.
Volver al trabajo
La pregunta principal que debe abordarse después de un episodio psicótico es si el empleado puede regresar de manera segura a su trabajo actual. A veces, las organizaciones permiten que esta decisión la tomen los médicos tratantes. Sin embargo, idealmente, la organización debería requerir que su sistema médico ocupacional realice una evaluación independiente de aptitud para el trabajo (Himmerstein y Pransky 1988). En el proceso de evaluación de la aptitud para el trabajo, se debe revisar una serie de piezas clave de información, incluida la evaluación, el tratamiento y las recomendaciones del médico tratante, así como el desempeño laboral anterior del trabajador y las características específicas del trabajo, incluido el trabajo requerido. tareas y el clima organizacional.
Si el médico ocupacional no está capacitado en evaluación psiquiátrica o psicológica de aptitud para el trabajo, entonces la evaluación debe ser realizada por un profesional de salud mental independiente que no sea el médico tratante. Si algunos aspectos del trabajo presentan riesgos de seguridad, entonces se deben desarrollar restricciones laborales específicas. Estas restricciones pueden variar desde alteraciones menores en las actividades laborales o el horario de trabajo hasta modificaciones más significativas, como la colocación en un trabajo alternativo (p. ej., una asignación de tareas livianas o una transferencia de trabajo a un puesto alternativo). En principio, estas restricciones laborales no difieren en su tipo de otras restricciones comúnmente proporcionadas por los médicos de salud ocupacional, como especificar la cantidad de peso que un trabajador puede levantar después de una lesión musculoesquelética.
Como es evidente en el ejemplo de caso anterior, el regreso al trabajo a menudo plantea desafíos no solo para el trabajador afectado, sino también para los compañeros de trabajo, los supervisores y la organización en general. Si bien los profesionales están obligados a proteger la confidencialidad del trabajador afectado en la mayor medida permitida por la ley, si el trabajador está dispuesto y es competente para firmar una divulgación de información adecuada, entonces el sistema médico ocupacional puede proporcionar o coordinar consultas e intervenciones educativas para facilitar el proceso de regreso al trabajo. A menudo, la coordinación entre el sistema médico ocupacional, el programa de asistencia al empleado, los supervisores, los representantes sindicales y los compañeros de trabajo es fundamental para lograr un resultado exitoso.
El sistema de salud ocupacional también debe monitorear periódicamente la readaptación del trabajador al lugar de trabajo en colaboración con el supervisor. En algunos casos, puede ser necesario monitorear el cumplimiento del trabajador con un régimen de medicamentos recomendado por el médico tratante, por ejemplo, como condición previa para que se le permita participar en ciertas tareas laborales sensibles a la seguridad. Más importante aún, el sistema médico ocupacional debe considerar no solo lo que es mejor para el trabajador, sino también lo que es seguro para el lugar de trabajo. El sistema de medicina ocupacional también puede desempeñar un papel fundamental para ayudar a la organización a cumplir con los requisitos legales, como la Ley de Estadounidenses con Discapacidades, así como en la interfaz con los tratamientos provistos bajo el plan de atención médica de la organización y/o el sistema de compensación para trabajadores.
Programación de Prevención
En la actualidad, no existe literatura sobre programas específicos de prevención o intervención temprana para reducir la incidencia de psicosis en la fuerza laboral. Los programas de asistencia al empleado pueden desempeñar un papel crucial en la identificación y el tratamiento tempranos de los trabajadores psicóticos. Dado que el estrés puede contribuir a la incidencia de episodios psicóticos en la población activa, también pueden ser útiles diversas intervenciones organizativas que identifiquen y modifiquen el estrés creado por la organización. Estos esfuerzos programáticos generales pueden incluir el rediseño del trabajo, la programación flexible, el trabajo a su propio ritmo, los equipos de trabajo autodirigidos y los microdescansos, así como la programación específica para reducir el impacto estresante de la reorganización o la reducción de personal.
Conclusión
Si bien la psicosis es un fenómeno comparativamente raro y multideterminado, su ocurrencia dentro de las poblaciones trabajadoras plantea desafíos prácticos sustanciales para los compañeros de trabajo, representantes sindicales, supervisores y profesionales de la salud ocupacional. La psicosis puede ocurrir como consecuencia directa de una exposición tóxica relacionada con el trabajo. El estrés relacionado con el trabajo también puede aumentar la incidencia de psicosis entre los trabajadores que sufren (o corren el riesgo de desarrollar) trastornos mentales que los ponen en riesgo de psicosis. Se necesita investigación adicional para: (1) comprender mejor la relación entre los factores del lugar de trabajo y la psicosis; y (2) desarrollar enfoques más efectivos para manejar la psicosis en el lugar de trabajo y reducir su incidencia.
" EXENCIÓN DE RESPONSABILIDAD: La OIT no se responsabiliza por el contenido presentado en este portal web que se presente en un idioma que no sea el inglés, que es el idioma utilizado para la producción inicial y la revisión por pares del contenido original. Ciertas estadísticas no se han actualizado desde la producción de la 4ª edición de la Enciclopedia (1998)."