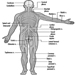
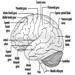
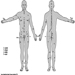
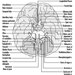
Categorías Niños

1. Sangre (3)

1. Sangre
Redactor del capítulo: Bernardo D. Goldstein
Índice del contenido
Mesas
Sistema Hematopoyético y Linfático
Bernardo D. Goldstein
Leucemia, Linfomas Malignos y Mieloma Múltiple
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agentes o condiciones de trabajo que afectan la sangre
Bernardo D. Goldstein
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.

2. Cáncer (4)

2. Cáncer
Redactor del capítulo: paolo bofetta
Mesa de Contenidos
Mesas
Introducción
Neil Pearce, Paolo Boffetta y Manolis Kogevinas
Carcinógenos ocupacionales
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn y Harri Vainio
Cáncer ambiental
Bruce K. Armstrong y Paolo Boffetta
Prevención
Por Gustavsson
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Cáncer ocupacional: datos clave
- Proporciones estimadas de cáncer (PAR) atribuibles a las ocupaciones
- Evaluación de la evidencia de carcinogenicidad en las Monografías de la IARC
- Grupos de clasificación de programas de monografías de IARC
- Grupo 1-Químicos cancerígenos para los humanos
- Grupo 2A: Sustancias químicas probablemente cancerígenas para los humanos
- Grupo 2B: Sustancias químicas posiblemente cancerígenas para los humanos
- Pesticidas evaluados en Monografías IARC, Volúmenes 1-63 (1972-1995)
- Medicamentos evaluados en IARC Monografías, Volúmenes 1-63 (1972-1995)
- Agentes ambientales/exposiciones conocidas o sospechadas de cáncer humano
- Industrias, ocupaciones, exposiciones que presentan un riesgo cancerígeno
- Industrias, occs., exps. con exceso de cáncer carcinógenos no definitivos
- Variaciones poblacionales registradas de la incidencia de algunos cánceres comunes

3. Sistema cardiovascular (7)

3. Sistema cardiovascular
Editores de capítulos: Lothar Heinemann y Gerd Heuchert
Índice del contenido
Tablas y Figuras
Introducción
Lothar Heinemann y Gerd Heuchert
Morbilidad y Mortalidad Cardiovascular en la Fuerza Laboral
Gottfried Enderlein y Lothar Heinemann
El concepto de factor de riesgo en la enfermedad cardiovascular
Lothar Heinemann, Gottfried Enderlein y Heide Stark
Programas de Rehabilitación y Prevención
Lothar Heinemann y Gottfried Enderlein
Riesgos físicos, químicos y biológicos
Factores físicos
Heide Stark y Gerd Heuchert
Materiales químicos peligrosos
Ulrike Tittelbach y Wolfram Dietmar Schneider
Peligros biológicos
Regina Jäckel, Ulrike Tittelbach y Wolfram Dietmar Schneider
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo
- Mortalidad por enfermedades cardiovasculares
- Tasas de mortalidad, grupos especiales de diagnóstico cardiovascular
- Tasa de enfermedad y reducción de la capacidad de trabajo
- Trabajo asociado a riesgos cardiovasculares
- Infecciones y enfermedades relacionadas con el trabajo
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

4. Sistema Digestivo (6)

4. Sistema digestivo
Editor del capítulo: Heikki Savolainen
Índice del contenido
Figuras
Sistema digestivo
G.Frada
boca y dientes
F. Gobbato
Hígado
Jorge Kazantzis
Úlcera péptica
KS cho
Cáncer de hígado
Timo Partanen, Timo Kauppinen, Paolo Boffetta y Elisabete Weiderpass
Cancer pancreatico
Timo Partanen, Timo Kauppinen, Paolo Boffetta y Elisabete Weiderpass
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

5. Salud mental (8)

5. Salud mental
Editores de capítulos: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter y Lennart Levi
Índice del contenido
Tablas y Figuras
Trabajo y Salud Mental
Irene LD Houtman y Michiel AJ Kompier
Psicosis relacionada con el trabajo
Craig Stenberg, Judith Holder y Krishna Tallur
Estado de ánimo y afecto
Depresión
Jay Lasser y Jeffrey P. Kahn
Ansiedad relacionada con el trabajo
Randal D Beaton
Trastorno de estrés postraumático y su relación con la salud ocupacional y la prevención de lesiones
marca braverman
Estrés y Burnout y su Implicación en el Ambiente Laboral
Herbert J. Freudenberger
Trastornos cognitivos
Catalina A. Heaney
Karoshi: muerte por exceso de trabajo
takashi haratani
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Resumen esquemático de las estrategias de gestión y ejemplos
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

6. Sistema musculoesquelético (14)

6. Sistema musculoesquelético
Editores de capítulos: Hilkka Riihimäki y Eira Viikari-Juntura
Índice del contenido
Tablas y Figuras
General
Hilkka Riihimäki
Musculatura
Gisela Sjogaard
Tendones
Thomas J Armstrong
Huesos y articulaciones
david hamerman
Discos intervertebrales
Sally Roberts y Jill PG Urban
Región de la espalda baja
Hilkka Riihimäki
Región de la columna torácica
Jarl-Erik Michelsson
Cuello
Asa Kilbom
Shoulder
Mats Hagberg
codo
Eira Viikari Juntura
antebrazo, muñeca y mano
Eira Viikari Juntura
Cadera y rodilla
Eva Vingård
Pierna, Tobillo y Pie
Jarl-Erik Michelsson
Otras enfermedades
Marjatta Leirisalo-Repo
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Estructura-función de los componentes de la articulación
- Prevalencia de trastornos de la espalda, en finlandeses mayores de 30 años
- Reducir los riesgos de dolor lumbar en el trabajo
- Clasificación: trastornos de la espalda baja (Quebec Task Force)
- Movimientos permisibles de cabeza en conducción prolongada
- Incidencia de epicondilitis en varias poblaciones
- Incidencia de tenosinovitis/peritendinitis
- Osteoartrosis primaria de cadera en Malmö, Suecia
- Pautas para el tratamiento de la artritis reumatoide
- Infecciones conocidas por desencadenar artritis reactiva
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

7. Sistema Nervioso (9)

7. Sistema Nervioso
Redactor del capítulo: donna mergler
Índice del contenido
Tablas y Figuras
Sistema Nervioso: Resumen
Donna Mergler y José A. Valciukas
Anatomía y fisiología
José A. Valciukas
Agentes Neurotóxicos Químicos
Peter Arlien-Søborg y Leif Simonsen
Manifestaciones de intoxicación aguda y crónica temprana
donna mergler
Prevención de la neurotoxicidad en el trabajo
barry johnson
Síndromes clínicos asociados con neurotoxicidad
Roberto G. Feldman
Medición de los déficits neurotóxicos
donna mergler
Diagnóstico
Anna María Seppäläinen
Neuroepidemiología Ocupacional
Olav Axelson
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Nombres y funciones principales de cada par de nervios craneales
- Agrupación de efectos neurotóxicos en cuanto a neurotoxicidad.
- Gases asociados con efectos neurotóxicos
- Metales neurotóxicos y sus compuestos inorgánicos
- monómeros neurotóxicos
- Disolventes orgánicos asociados a neurotoxicidad
- Clases de pesticidas neurotóxicos comunes
- Otros productos químicos asociados con la neurotoxicidad
- Lista de verificación de síntomas crónicos
- Efectos neurofuncionales de la exposición a algunas neurotoxinas
- Exposiciones químicas y síndromes neurotóxicos asociados
- Algunas baterías "básicas" para evaluar los efectos neurotóxicos tempranos
- Árbol de decisión para la enfermedad neurotóxica
- Efectos neurofuncionales constantes de la exposición en el lugar de trabajo a algunas de las principales sustancias neurotóxicas
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

8. Sistema renal-urinario (2)

8. Sistema renal-urinario
Redactor del capítulo: George P. Hemstreet
Índice del contenido
Tablas y Figuras
Sistemas renales y urinarios
George P. Hemstreet
Cánceres renales y urinarios
Timo Partanen, Harri Vainio, Paolo Boffetta y Elisabete Weiderpass
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Enzimas del metabolismo de fármacos en el riñón
- Las causas más comunes de hematuria, por edad y sexo
- Criterios para la selección de biomarcadores
- Posibles biomarcadores vinculados a la lesión celular
- Insuficiencia renal aguda y ocupación
- Segmentos de la nefrona afectados por tóxicos seleccionados
- Aplicaciones de la citología urinaria
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

9. Sistema reproductivo (9)

9. Sistema reproductivo
Redactor del capítulo: Gracia Kawas Lemasters
Índice del contenido
Tablas y Figuras
Sistema Reproductivo: Introducción
Lowell E. Severo
Introducción a la función reproductiva masculina y femenina
Donald R Mattison
Sistema Reproductor Masculino y Toxicología
Steven Schrader y Grace Kawas Lemasters
Estructura del sistema reproductor femenino y vulnerabilidad de órganos diana
Donald R Mattison
Exposiciones ocupacionales maternas y resultados adversos del embarazo
Gracia Kawas Lemasters
Parto prematuro y trabajo
Nicole Mamelle
Exposición ocupacional y ambiental del recién nacido
Mary S. Wolff y Patrisha M. Woolard
Protección de la maternidad en la legislación
Marie-Claire Séguret
Recomendaciones para el embarazo y el trabajo en EE. UU.
leon j warshaw
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Exposiciones con múltiples criterios de valoración adversos
2. Estudios epidemiológicos de los efectos paternos en el resultado del embarazo
3. Tóxicos reproductivos femeninos potenciales
4. Definición de pérdida fetal y muerte infantil
5. Factores de pequeño para la edad gestacional y pérdida fetal
6. Fuentes identificadas de fatiga ocupacional
7. Riesgos relativos e índices de fatiga del parto prematuro
8. Riesgo de prematuridad por número de índices de fatiga laboral
9. Riesgos relativos y cambios en las condiciones de trabajo
10. Fuentes y niveles de exposición de los recién nacidos
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

10. Sistema respiratorio (18)

10. Sistema respiratorio
Editores de capítulos: Alois David y Gregory R. Wagner
Índice del contenido
Tablas y Figuras
Estructura y función
Morton Lippmann
Examen de función pulmonar
Ulf Ulfvarson y Monica Dahlqvist
Enfermedades Causadas por Irritantes Respiratorios y Químicos Tóxicos
David LS Ryon y William N. Rom
Asma ocupacional
George Friedman-Jiménez y Edward L. Petsonk
Enfermedades Causadas por Polvos Orgánicos
Ragnar Rylander y Richard SF Schilling
Enfermedad del berilio
Homayoun Kazemi
Neumoconiosis: Definición
alois david
Clasificación internacional de radiografías de neumoconiosis de la OIT
michel lesage
Etiopatogenia de las neumoconiosis
Patrick Sébastien y Raymond Bégin
Silicosis
John E. Parker y Gregory R. Wagner
Enfermedades pulmonares de los trabajadores del carbón
Michael D. Attfield, Edward L. Petsonk y Gregory R. Wagner
Enfermedades relacionadas con el asbesto
margaret r. becklake
Enfermedad del metal duro
Gerolamo Chiapino
Sistema respiratorio: la variedad de neumoconiosis
Steven R. Short y Edward L. Petsonk
Afección pulmonar obstructiva crónica
Kazimierz Marek y Jan E. Zejda
Efectos sobre la salud de las fibras artificiales
James E. Lockey y Clara S. Ross
Cáncer respiratorio
Paolo Boffetta y Elisabete Weiderpass
Infecciones pulmonares adquiridas en el trabajo
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave y John E. Parker
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Regiones del tracto respiratorio y modelos de deposición de partículas
2. Criterios de polvo inhalable, torácico y respirable
3. Resumen de irritantes respiratorios
4. Mecanismos de lesión pulmonar por sustancias inhaladas
5. Compuestos capaces de toxicidad pulmonar
6. Definición de caso médico de asma ocupacional
7. Pasos en la evaluación diagnóstica del asma en el lugar de trabajo
8. Agentes sensibilizantes que pueden causar asma ocupacional
9. Ejemplos de fuentes de peligros de la exposición al polvo orgánico
10. Agentes en polvos orgánicos con actividad biológica potencial
11. Enfermedades inducidas por polvos orgánicos y sus códigos CIE
12. Criterios diagnósticos de bisinosis
13. Propiedades del berilio y sus compuestos
14. Descripción de las radiografías estándar
15. Clasificación OIT 1980: Radiografías de neumoconiosis
16. Enfermedades y condiciones relacionadas con el asbesto
17. Principales fuentes comerciales, productos y usos del asbesto
18. Prevalencia de la EPOC
19. Factores de riesgo implicados en la EPOC
20. Pérdida de la función ventilatoria
21. Clasificación diagnóstica, bronquitis crónica y enfisema
22. Pruebas de función pulmonar en la EPOC
23. Fibras sinteticas
24. Carcinógenos respiratorios humanos establecidos (IARC)
25. Carcinógenos respiratorios humanos probables (IARC)
26. Enfermedades infecciosas respiratorias adquiridas ocupacionalmente
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

11. Sistemas sensoriales (8)

11. Sistemas sensoriales
Redactor del capítulo: Heikki Savolainen
Índice del contenido
Tablas y Figuras
La oreja
Marcel-André Boillat
Trastornos auditivos inducidos químicamente
pedro jacobsen
Trastornos auditivos inducidos físicamente
Pedro L. Pelmear
equilibrio
lucy yardley
Visión y Trabajo
Paule Rey y Jean-Jacques Meyer
Sabor
Abril E. Mott y Norman Mann
Olor
Abril E. Mott
Receptores cutáneos
Robert Dykes y Daniel McBain
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Cálculo típico de la pérdida funcional de un audiograma
2. Requerimientos visuales para diferentes actividades.
3. Valores de iluminancia recomendados para el diseño de iluminación
4. Requisitos visuales para un permiso de conducir en Francia
5. Agentes/procesos reportados para alterar el sistema del gusto
6. Agentes/procesos asociados con anomalías olfativas
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

12. Enfermedades de la piel (7)

12. Enfermedades de la piel
Redactor del capítulo: Louis Philippe Durocher
Índice del contenido
Tablas y Figuras
Descripción general: Enfermedades profesionales de la piel
Donald J Birmingham
Cáncer de piel no melanocítico
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Melanoma maligno
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Dermatitis de contacto ocupacional
denis sasseville
Prevención de Dermatosis Laborales
Luis Felipe Durocher
Distrofia ungueal ocupacional
CD Calnan
Estigmas
H. Mierzecki
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Ocupaciones en riesgo
2. Tipos de dermatitis de contacto
3. Irritantes comunes
4. Alérgenos comunes de la piel
5. Factores predisponentes para la dermatitis ocupacional
6. Ejemplos de irritantes y sensibilizantes de la piel con ocupaciones
7. Dermatosis ocupacionales en Quebec en 1989
8. Factores de riesgo y sus efectos en la piel
9. Medidas colectivas (enfoque de grupo) para la prevención
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

13. Condiciones Sistémicas (3)

13. Condiciones Sistémicas
Redactor del capítulo: Howard M Kipen
Índice del contenido
Figuras
Condiciones Sistémicas: Una Introducción
Howard M Kipen
El síndrome del edificio enfermo
Michael J Hodgson
Sensibilidades químicas múltiples
marca r cullen
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.
Factores físicos
ruido
La pérdida de audición debida al ruido en el lugar de trabajo ha sido reconocida como una enfermedad profesional durante muchos años. Las enfermedades cardiovasculares están en el centro de la discusión sobre los posibles efectos extraaurales crónicos del ruido. Se han realizado estudios epidemiológicos tanto en el campo del ruido en el lugar de trabajo (con indicadores de ruido de alto nivel) como en el campo del ruido ambiental (con indicadores de bajo nivel de ruido). Los mejores estudios hasta la fecha se realizaron sobre la relación entre la exposición al ruido y la presión arterial alta. En numerosos estudios nuevos, los investigadores del ruido evaluaron los resultados de investigación disponibles y resumieron el estado actual del conocimiento (Kristensen 1994; Schwarze y Thompson 1993; van Dijk 1990).
Los estudios muestran que el factor de riesgo del ruido para las enfermedades del sistema cardiovascular es menos significativo que los factores de riesgo conductuales como el tabaquismo, la mala nutrición o la inactividad física (Aro y Hasan 1987; Jegaden et al. 1986; Kornhuber y Lisson 1981).
Los resultados de los estudios epidemiológicos no permiten ninguna respuesta definitiva sobre los efectos adversos para la salud cardiovascular de la exposición crónica al ruido ambiental o laboral. El conocimiento experimental sobre los efectos del estrés hormonal y los cambios en la vasoconstricción periférica, por un lado, y la observación, por otro, de que un alto nivel de ruido laboral > 85 dBA) favorece el desarrollo de hipertensión, nos permite incluir el ruido como un factor no -estímulo de estrés específico en un modelo de riesgo multifactorial para enfermedades cardiovasculares, lo que garantiza una alta plausibilidad biológica.
En la investigación moderna sobre el estrés se avanza en la opinión de que, aunque los aumentos de la presión arterial durante el trabajo están relacionados con la exposición al ruido, el nivel de presión arterial per se depende de un conjunto complejo de personalidad y factores ambientales (Theorell et al. 1987). La personalidad y los factores ambientales juegan un papel íntimo en la determinación de la carga total de estrés en el lugar de trabajo.
Por esta razón, parece aún más urgente estudiar el efecto de las cargas múltiples en el lugar de trabajo y aclarar los efectos cruzados, en su mayoría desconocidos hasta ahora, entre factores exógenos que influyen combinados y diversas características endógenas de riesgo.
Estudios experimentales
En la actualidad, se acepta generalmente que la exposición al ruido es un factor de estrés psicofísico. Numerosos estudios experimentales en animales y sujetos humanos permiten extender la hipótesis sobre el mecanismo patológico del ruido al desarrollo de enfermedades cardiovasculares. Hay una imagen relativamente uniforme con respecto a las reacciones periféricas agudas a los estímulos de ruido. Los estímulos de ruido claramente causan vasoconstricción periférica, medible como una disminución en la amplitud del pulso del dedo y la temperatura de la piel y un aumento en la presión arterial sistólica y diastólica. Casi todos los estudios confirman un aumento de la frecuencia cardíaca (Carter 1988; Fisher y Tucker 1991; Michalak, Ising y Rebentisch 1990; Millar y Steels 1990; Schwarze y Thompson 1993; Thompson 1993). El grado de estas reacciones se ve modificado por factores como el tipo de ruido que se produce, la edad, el sexo, el estado de salud, el estado nervioso y las características personales (Harrison y Kelly 1989; Parrot et al. 1992; Petiot et al. 1988).
Una gran cantidad de investigaciones se ocupan de los efectos del ruido en el metabolismo y los niveles hormonales. La exposición a ruidos fuertes casi siempre produce cambios bastante rápidos, como la cortisona en sangre, el monofosfato de adenosina cíclico (CAMP), el colesterol y ciertas fracciones de lipoproteínas, glucosa, fracciones de proteínas, hormonas (p. ej., ACTH, prolactina), adrenalina y noradrenalina. Se pueden encontrar niveles elevados de catecolaminas en la orina. Todo esto muestra claramente que los estímulos de ruido por debajo del nivel de sordera al ruido pueden conducir a la hiperactividad del sistema de la corteza suprarrenal hipofisaria (Ising y Kruppa 1993; Rebentisch, Lange-Asschenfeld e Ising 1994).
Se ha demostrado que la exposición crónica a ruidos fuertes produce una reducción del contenido de magnesio en suero, eritrocitos y otros tejidos, como el miocardio (Altura et al. 1992), pero los resultados de los estudios son contradictorios (Altura 1993; Schwarze y Thompson 1993). ).
El efecto del ruido en el lugar de trabajo sobre la presión arterial es equívoco. Una serie de estudios epidemiológicos, que en su mayoría fueron diseñados como estudios transversales, indican que los empleados con exposición prolongada a ruidos fuertes muestran valores de presión arterial sistólica y/o diastólica más altos que aquellos que trabajan en condiciones menos ruidosas. Sin embargo, en el contrapeso hay estudios que encontraron muy poca o ninguna asociación estadística entre la exposición al ruido a largo plazo y el aumento de la presión arterial o la hipertensión (Schwarze y Thompson 1993; Thompson 1993; van Dijk 1990). Los estudios que incluyen la pérdida de audición como sustituto del ruido muestran resultados variados. En cualquier caso, la pérdida de audición no es un indicador biológico adecuado para la exposición al ruido (Kristensen 1989; van Dijk 1990). Cada vez hay más indicios de que el ruido y los factores de riesgo (presión arterial elevada, nivel de colesterol sérico elevado (Pillsburg 1986) y tabaquismo (Baron et al. 1987)) tienen un efecto sinérgico en el desarrollo de la audición inducida por el ruido. pérdida. Es difícil diferenciar entre la pérdida auditiva del ruido y la pérdida auditiva de otros factores. En los estudios (Talbott et al. 1990; van Dijk, Veerbeck y de Vries 1987), no se encontró relación entre la exposición al ruido y la presión arterial alta, mientras que la pérdida auditiva y la presión arterial alta tienen una correlación positiva después de la corrección de los factores de riesgo habituales. , especialmente la edad y el peso corporal. Los riesgos relativos de presión arterial alta oscilan entre 1 y 3.1 en comparaciones de exposición a ruidos fuertes y menos fuertes. Los estudios con metodología cualitativamente superior reportan una relación menor. Las diferencias entre las medias de los grupos de presión arterial son relativamente estrechas, con valores entre 0 y 10 mm Hg.
Un gran estudio epidemiológico de trabajadoras textiles en China (Zhao, Liu y Zhang 1991) juega un papel clave en la investigación del efecto del ruido. Zhao comprobó una relación dosis-efecto entre los niveles de ruido y la presión arterial entre las trabajadoras industriales que estuvieron sujetas a diversas exposiciones al ruido durante muchos años. Usando un modelo logístico aditivo, los factores “uso indicado de sal de cocina”, “antecedentes familiares de presión arterial alta” y “nivel de ruido” (0.05) se correlacionaron significativamente con la probabilidad de presión arterial alta. Los autores consideraron que no había factores de confusión debido al sobrepeso. Sin embargo, el factor del nivel de ruido constituía la mitad del riesgo de hipertensión de los dos primeros factores mencionados. Un aumento en el nivel de ruido de 70 a 100 dBA aumentó el riesgo de presión arterial alta en un factor de 2.5. La cuantificación del riesgo de hipertensión mediante el uso de niveles más altos de exposición al ruido fue posible en este estudio solo porque no se usó la protección auditiva ofrecida. Este estudio examinó a mujeres no fumadoras de 35 ± 8 años de edad, por lo que, según los resultados de v. Eiff (1993), el riesgo de hipertensión relacionado con el ruido entre los hombres podría ser significativamente mayor.
La protección auditiva se prescribe en los países industrializados occidentales para niveles de ruido superiores a 85-90 dBA. Muchos estudios llevados a cabo en estos países no demostraron un riesgo claro con tales niveles de ruido, por lo que se puede concluir de Gierke y Harris (1990) que limitar el nivel de ruido a los límites establecidos evita la mayoría de los efectos extraaurales.
Trabajo físico pesado
Los efectos de la “falta de movimiento” como factor de riesgo de enfermedad cardiovascular y de la actividad física como promotora de la salud fueron aclarados en publicaciones clásicas como las de Morris, Paffenbarger y sus colaboradores en las décadas de 1950 y 1960, y en numerosos estudios epidemiológicos (Berlín y Colditz 1990; Powell et al. 1987). En estudios previos, no se pudo demostrar una relación directa de causa y efecto entre la falta de movimiento y la tasa de enfermedad cardiovascular o mortalidad. Los estudios epidemiológicos, sin embargo, apuntan a los efectos positivos y protectores de la actividad física en la reducción de diversas enfermedades crónicas, incluidas la enfermedad coronaria, la hipertensión arterial, la diabetes mellitus no insulinodependiente, la osteoporosis y el cáncer de colon, así como la ansiedad y la depresión. La conexión entre la inactividad física y el riesgo de enfermedad coronaria se ha observado en numerosos países y grupos de población. El riesgo relativo de enfermedad coronaria entre personas inactivas en comparación con personas activas varía entre 1.5 y 3.0; con los estudios que utilizan una metodología cualitativamente más alta mostrando una relación más alta. Este mayor riesgo es comparable al encontrado para la hipercolesterolemia, la hipertensión y el tabaquismo (Berlin y Colditz 1990; Centers for Disease Control and Prevention 1993; Kristensen 1994; Powell et al. 1987).
La actividad física regular en el tiempo libre parece reducir el riesgo de enfermedad coronaria a través de varios mecanismos fisiológicos y metabólicos. Los estudios experimentales han demostrado que con el entrenamiento de movimiento regular, los factores de riesgo conocidos y otros factores relacionados con la salud se ven influenciados positivamente. Da como resultado, por ejemplo, un aumento en el nivel de colesterol HDL y una disminución en el nivel de triglicéridos séricos y la presión arterial (Bouchard, Shepard y Stephens 1994; Pate et al. 1995).
Una serie de estudios epidemiológicos, impulsada por los estudios de Morris et al. sobre el riesgo coronario entre conductores y conductores de autobuses de Londres (Morris, Heady y Raffle 1956; Morris et al. 1966), y el estudio de Paffenbarger et al. (1970) entre trabajadores portuarios estadounidenses, observaron la relación entre el nivel de dificultad del trabajo físico y la incidencia de enfermedades cardiovasculares. Sobre la base de estudios anteriores de los años 1950 y 1960, la idea predominante era que la actividad física en el trabajo podría tener un cierto efecto protector sobre el corazón. El mayor riesgo relativo de enfermedades cardiovasculares se encontró en personas con trabajos físicamente inactivos (por ejemplo, trabajos sentados) en comparación con las personas que realizan un trabajo físico pesado. Pero estudios más recientes no han encontrado diferencias en la frecuencia de enfermedad coronaria entre grupos ocupacionales activos e inactivos o incluso han encontrado una mayor prevalencia e incidencia de factores de riesgo cardiovascular y enfermedades cardiovasculares entre trabajadores pesados (Ilmarinen 1989; Kannel et al. 1986; Kristensen 1994). ; Suurnäkki et al. 1987). Se pueden dar varias razones para explicar la contradicción entre el efecto promotor de la salud de las actividades físicas en el tiempo libre sobre la morbilidad cardiovascular y la falta de este efecto con el trabajo físico intenso:
- Los procesos de selección primarios y secundarios (efecto trabajador sano) pueden conducir a serias distorsiones en los estudios epidemiológicos médicos ocupacionales.
- La relación encontrada entre el trabajo físico y la aparición de enfermedades cardiovasculares puede verse influenciada por una serie de variables de confusión (como el estatus social, la educación, los factores de riesgo conductuales).
- La evaluación de la carga física, a menudo únicamente sobre la base de las descripciones de los puestos, debe considerarse un método inadecuado.
El desarrollo social y tecnológico desde la década de 1970 ha significado que solo quedan unos pocos trabajos con "actividad física dinámica". La actividad física en el lugar de trabajo moderno a menudo significa levantar o cargar objetos pesados y una alta proporción de trabajo muscular estático. Por lo tanto, no es de extrañar que la actividad física en ocupaciones de este tipo carezca de un criterio esencial para el efecto protector coronario: una intensidad, duración y frecuencia suficientes para optimizar la carga física en los grandes grupos musculares. El trabajo físico es, en general, intensivo, pero tiene un menor efecto de entrenamiento sobre el sistema cardiovascular. La combinación de trabajo pesado, físicamente exigente y alta actividad física en el tiempo libre podría establecer la situación más favorable con respecto al perfil de factores de riesgo cardiovascular y la aparición de CC (Saltin 1992).
Los resultados de los estudios hasta la fecha tampoco son consistentes en la cuestión de si el trabajo físico intenso está relacionado con la aparición de hipertensión arterial.
El trabajo físicamente exigente está relacionado con los cambios en la presión arterial. En el trabajo dinámico que utiliza grandes masas musculares, el suministro y la demanda de sangre están en equilibrio. En el trabajo dinámico que requiere masas musculares pequeñas y medianas, el corazón puede producir más sangre de la necesaria para el trabajo físico total y el resultado puede ser un aumento considerable de la presión arterial sistólica y diastólica (Frauendorf et al. 1986).
Incluso con el esfuerzo físico-mental combinado o el esfuerzo físico bajo los efectos del ruido, se observa un aumento sustancial en la presión arterial y la frecuencia cardíaca en un cierto porcentaje (aproximadamente el 30%) de las personas (Frauendorf, Kobryn y Gelbrich 1992; Frauendorf et al. 1995).
Actualmente no hay estudios disponibles sobre los efectos crónicos de este aumento de la actividad circulatoria en el trabajo muscular local, con o sin ruido o tensión mental.
En dos estudios independientes publicados recientemente, por investigadores estadounidenses y alemanes (Mittleman et al. 1993; Willich et al. 1993), se planteó la cuestión de si el trabajo físico intenso puede desencadenar un infarto agudo de miocardio. En los estudios, de 1,228 y 1,194 personas con infarto agudo de miocardio respectivamente, se comparó el esfuerzo físico una hora antes del infarto con la situación 25 horas antes. Se calcularon los siguientes riesgos relativos para la aparición de un infarto de miocardio dentro de la primera hora de esfuerzo físico intenso en comparación con actividad ligera o reposo: 5.9 (IC 95%: 4.6-7.7) en los americanos y 2.1 (IC 95%: 1.6- 3.1) en el estudio alemán. El riesgo era mayor para las personas que no estaban en forma. Sin embargo, una observación limitante importante es que el fuerte esfuerzo físico se produjo una hora antes del infarto en sólo el 4.4 y el 7.1% de los pacientes con infarto, respectivamente.
Estos estudios involucran preguntas sobre la importancia del esfuerzo físico o el aumento de la producción de catecolaminas inducido por el estrés en el suministro de sangre coronaria, en el desencadenamiento de espasmos coronarios, o un efecto nocivo inmediato de las catecolaminas en los receptores beta adrenérgicos de la membrana del músculo cardíaco como causa. de la manifestación del infarto o muerte cardiaca aguda. Se puede suponer que tales resultados no se obtendrán con un sistema de vasos coronarios saludable y un miocardio intacto (Fritze y Müller 1995).
Las observaciones dejan en claro que las afirmaciones sobre las posibles relaciones causales entre el trabajo físico pesado y los efectos sobre la morbilidad cardiovascular no son fáciles de corroborar. El problema de este tipo de investigación radica claramente en la dificultad de medir y evaluar el “trabajo duro” y de excluir las preselecciones (efecto trabajador sano). Se necesitan estudios prospectivos de cohortes sobre los efectos crónicos de formas seleccionadas de trabajo físico y también sobre los efectos del estrés combinado físico-mental o por ruido en áreas funcionales seleccionadas del sistema cardiovascular.
Es paradójico que el resultado de reducir el trabajo muscular dinámico pesado, hasta ahora recibido como una mejora significativa en el nivel de tensión en el lugar de trabajo moderno, posiblemente resulte en un problema de salud nuevo e importante en la sociedad industrial moderna. Desde la perspectiva de la medicina del trabajo, se podría concluir que la tensión física estática en el sistema músculo-esquelético con falta de movimiento presenta un riesgo para la salud mucho mayor de lo que se suponía anteriormente, según los resultados de los estudios realizados hasta la fecha.
Cuando no se puedan evitar esfuerzos monótonos inadecuados, se debe alentar el contrapeso con actividades deportivas de tiempo libre de duración comparable (p. ej., natación, ciclismo, caminatas y tenis).
Calor y frio
Se cree que la exposición al calor o al frío extremos influye en la morbilidad cardiovascular (Kristensen 1989; Kristensen 1994). Los efectos agudos de las altas temperaturas exteriores o el frío en el sistema circulatorio están bien documentados. Se observó un aumento de la mortalidad como resultado de enfermedades cardiovasculares, principalmente ataques cardíacos y accidentes cerebrovasculares, a bajas temperaturas (menos de +10 °C) en el invierno en países de latitudes septentrionales (Curwen 1991; Douglas, Allan y Rawles 1991; Kristensen 1994). ; Kunst, Looman y Mackenbach 1993). Pan, Li y Tsai (1995) encontraron una impresionante relación en forma de U entre la temperatura exterior y las tasas de mortalidad por cardiopatía coronaria y accidentes cerebrovasculares en Taiwán, un país subtropical, con un gradiente descendente similar entre +10°C y +29°C y un fuerte aumento a partir de entonces a más de +32°C. La temperatura a la que se observó la mortalidad cardiovascular más baja es más alta en Taiwán que en países con climas más fríos. Kunst, Looman y Mackenbach encontraron en los Países Bajos una relación en forma de V entre la mortalidad total y la temperatura exterior, con la mortalidad más baja a 17 °C. La mayoría de las muertes relacionadas con el frío ocurrieron en personas con enfermedades cardiovasculares, y la mayoría de las muertes relacionadas con el calor se asociaron con enfermedades del tracto respiratorio. Los estudios de los Estados Unidos (Rogot y Padgett 1976) y otros países (Wyndham y Fellingham 1978) muestran una relación similar en forma de U, con la mortalidad más baja por ataque cardíaco y accidente cerebrovascular a temperaturas exteriores de alrededor de 25 a 27 °C.
Todavía no está claro cómo deben interpretarse estos resultados. Algunos autores han concluido que posiblemente existe una relación causal entre el estrés térmico y la patogenia de las enfermedades cardiovasculares (Curwen y Devis 1988; Curwen 1991; Douglas, Allan y Rawles 1991; Khaw 1995; Kunst, Looman y Mackenbach 1993; Rogot y Padgett 1976; Wyndham y Fellingham 1978). Esta hipótesis fue apoyada por Khaw en las siguientes observaciones:
- La temperatura demostró ser el predictor agudo (día a día) más fuerte para la mortalidad cardiovascular bajo los parámetros que se manejaron de manera diferente, como los cambios ambientales estacionales y factores como la contaminación del aire, la exposición a la luz solar, la incidencia de la gripe y la nutrición. Esto habla en contra de la suposición de que la temperatura actúa solo como una variable sustituta de otras condiciones ambientales perjudiciales.
- La consistencia de la conexión en varios países y grupos de población, a lo largo del tiempo y en diferentes grupos de edad, es además convincente.
- Los datos de la investigación clínica y de laboratorio sugieren varios mecanismos patogénicos biológicamente plausibles, incluidos los efectos del cambio de temperatura en la hemostasia, la viscosidad de la sangre, los niveles de lípidos, el sistema nervioso simpático y la vasoconstricción (Clark y Edholm 1985; Gordon, Hyde y Trost 1988; Keatinge et al. 1986). ; Lloyd 1991; Neild et al. 1994; Stout y Grawford 1991; Woodhouse, Khaw y Plummer 1993b; Woodhouse et al. 1994).
La exposición al frío aumenta la presión arterial, la viscosidad de la sangre y la frecuencia cardíaca (Kunst, Looman y Mackenbach 1993; Tanaka, Konno y Hashimoto 1989; Kawahara et al. 1989). Los estudios realizados por Stout y Grawford (1991) y Woodhouse y colaboradores (1993; 1994) muestran que los fibrinógenos, el factor de coagulación sanguínea VIIc y los lípidos eran más altos entre las personas mayores durante el invierno.
Se encontró un aumento en la viscosidad de la sangre y el colesterol sérico con la exposición a altas temperaturas (Clark y Edholm 1985; Gordon, Hyde y Trost 1988; Keatinge et al. 1986). Según Woodhouse, Khaw y Plummer (1993a), existe una fuerte correlación inversa entre la presión arterial y la temperatura.
Todavía no está clara la cuestión decisiva de si la exposición a largo plazo al frío o al calor da como resultado un mayor riesgo duradero de enfermedad cardiovascular, o si la exposición al calor o al frío aumenta el riesgo de una manifestación aguda de enfermedades cardiovasculares (p. ej., un ataque al corazón, una accidente cerebrovascular) en relación con la exposición real (el “efecto desencadenante”). Kristensen (1989) concluye que se confirma la hipótesis de un aumento agudo del riesgo de complicaciones por enfermedad cardiovascular en personas con enfermedad orgánica subyacente, mientras que la hipótesis de un efecto crónico del calor o el frío no se puede confirmar ni rechazar.
Hay poca o ninguna evidencia epidemiológica que apoye la hipótesis de que el riesgo de enfermedad cardiovascular es mayor en poblaciones con una exposición ocupacional a largo plazo a altas temperaturas (Dukes-Dobos 1981). Dos estudios transversales recientes se centraron en trabajadores metalúrgicos en Brasil (Kloetzel et al. 1973) y una fábrica de vidrio en Canadá (Wojtczak-Jaroszowa y Jarosz 1986). Ambos estudios encontraron una prevalencia significativamente mayor de hipertensión entre las personas sujetas a altas temperaturas, que aumentó con la duración del trabajo en caliente. Podrían excluirse las supuestas influencias de la edad o la nutrición. Lebedeva, Alimova y Efendiev (1991) estudiaron la mortalidad entre los trabajadores de una empresa metalúrgica y encontraron un alto riesgo de mortalidad entre las personas expuestas al calor por encima de los límites legales. Las cifras fueron estadísticamente significativas para enfermedades de la sangre, hipertensión arterial, cardiopatía isquémica y enfermedades de las vías respiratorias. Karnaukh et al. (1990) informan de un aumento de la incidencia de cardiopatía isquémica, presión arterial alta y hemorroides entre los trabajadores que realizan trabajos de fundición en caliente. El diseño de este estudio no se conoce. Salvaje et al. (1995) evaluaron las tasas de mortalidad entre 1977 y 1987 en un estudio de cohorte de mineros de potasa franceses. La mortalidad por cardiopatía isquémica fue mayor para los mineros subterráneos que para los trabajadores de superficie (riesgo relativo = 1.6). Entre las personas que fueron separadas de la empresa por razones de salud, la mortalidad por cardiopatía isquémica fue cinco veces mayor en el grupo expuesto en comparación con los trabajadores de superficie. Un estudio de mortalidad de cohorte en los Estados Unidos mostró una mortalidad cardiovascular un 10% menor para los trabajadores expuestos al calor en comparación con el grupo de control no expuesto. En cualquier caso, entre aquellos trabajadores que estuvieron en trabajos expuestos al calor por menos de seis meses, la mortalidad cardiovascular fue relativamente alta (Redmond, Gustin y Kamon 1975; Redmond et al. 1979). Resultados comparables fueron citados por Moulin et al. (1993) en un estudio de cohorte de trabajadores siderúrgicos franceses. Estos resultados se atribuyeron a un posible efecto de trabajador saludable entre los trabajadores expuestos al calor.
No se conocen estudios epidemiológicos de trabajadores expuestos al frío (p. ej., trabajadores de hieleras, mataderos o pesca). Cabe mencionar que el estrés por frío no es sólo una función de la temperatura. Los efectos descritos en la literatura parecen estar influenciados por una combinación de factores como la actividad muscular, la vestimenta, la humedad, las corrientes de aire y posiblemente las malas condiciones de vida. Los lugares de trabajo con exposición al frío deben prestar especial atención a la vestimenta adecuada y evitar corrientes de aire (Kristensen 1994).
Vibración
Estrés vibratorio mano-brazo
Se sabe desde hace mucho tiempo y está bien documentado que las vibraciones transmitidas a las manos por herramientas vibratorias pueden causar trastornos vasculares periféricos además de daños en el sistema muscular y esquelético, y trastornos de la función nerviosa periférica en el área mano-brazo (Dupuis et al. 1993). ; Pelmear, Taylor y Wasserman 1992). La “enfermedad del dedo blanco”, descrita por primera vez por Raynaud, aparece con tasas de prevalencia más altas entre las poblaciones expuestas y es reconocida como una enfermedad profesional en muchos países.
El fenómeno de Raynaud se caracteriza por un ataque con fusión vasoespástica reducida de todos o algunos dedos, a excepción de los pulgares, acompañado de alteraciones de la sensibilidad en los dedos afectados, sensación de frío, palidez y parestesia. Terminada la exposición, se reanuda la circulación, acompañada de una hiperemia dolorosa.
Se supone que los factores endógenos (p. ej., en el sentido de un fenómeno de Raynaud primario), así como las exposiciones exógenas, pueden ser considerados responsables de la aparición de un síndrome vasoespástico relacionado con vibraciones (VVS). El riesgo es claramente mayor con vibraciones de máquinas con frecuencias más altas (20 a más de 800 Hz) que con máquinas que producen vibraciones de baja frecuencia. La cantidad de tensión estática (fuerza de agarre y presión) parece ser un factor contribuyente. La importancia relativa del frío, el ruido y otros factores estresantes físicos y psicológicos, y el consumo excesivo de nicotina aún no está clara en el desarrollo del fenómeno de Raynaud.
El fenómeno de Raynaud se basa patogenéticamente en un trastorno vasomotor. A pesar de una gran cantidad de estudios sobre exámenes funcionales, no invasivos (termografía, pletismografía, capilaroscopia, prueba de frío) e invasivos (biopsia, arteriografía), la fisiopatología del fenómeno de Raynaud relacionado con la vibración aún no está clara. Aún no está claro si la vibración causa daño directamente a la musculatura vascular (una "falla local"), si es una vasoconstricción como resultado de la hiperactividad simpática, o si ambos factores son necesarios (Gemne 1994; Gemne 1992). ).
El síndrome del martillo hipotenar relacionado con el trabajo (HHS) debe distinguirse en el diagnóstico diferencial del fenómeno de Raynaud causado por vibraciones. Patogenéticamente, se trata de un daño traumático crónico de la arteria cubital (lesión de la íntima con trombosis posterior) en el área del curso superficial por encima del hueso unciforme. (os hamatum). El HHS es causado por efectos mecánicos a largo plazo en forma de presión o golpes externos, o por tensión repentina en forma de vibraciones mecánicas parciales del cuerpo (a menudo combinadas con presión persistente y los efectos de impactos). Por esta razón, HHS puede ocurrir como una complicación o en relación con un VVS (Kaji et al. 1993; Marshall y Bilderling 1984).
Además de los efectos vasculares periféricos tempranos y, para la exposición contra la vibración mano-brazo, específicos, de particular interés científico son los llamados cambios crónicos no específicos de las regulaciones autónomas de los sistemas de órganos, por ejemplo, del sistema cardiovascular, tal vez provocado por la vibración (Gemne y Taylor 1983). Los pocos estudios experimentales y epidemiológicos de los posibles efectos crónicos de la vibración mano-brazo no arrojan resultados claros que confirmen la hipótesis de posibles trastornos de la función endocrina y cardiovascular relacionados con la vibración de los procesos metabólicos, las funciones cardíacas o la presión arterial (Färkkilä, Pyykkö y Heinonen 1990; Virokannas 1990), además de que la actividad del sistema adrenérgico aumenta con la exposición a la vibración (Bovenzi 1990; Olsen 1990). Esto se aplica a la vibración sola o en combinación con otros factores de tensión como el ruido o el frío.
Estrés vibratorio de todo el cuerpo
Si las vibraciones mecánicas de todo el cuerpo tienen un efecto sobre el sistema cardiovascular, entonces una serie de parámetros como la frecuencia cardíaca, la presión arterial, el gasto cardíaco, el electrocardiograma, el pletismograma y ciertos parámetros metabólicos deben mostrar las reacciones correspondientes. Las conclusiones al respecto se dificultan por la razón metodológica de que estas cuantificaciones de circulación no reaccionan específicamente a las vibraciones, sino que también pueden verse influenciadas por otros factores simultáneos. Los aumentos en la frecuencia cardíaca son aparentes solo bajo cargas de vibración muy pesadas; la influencia sobre los valores de presión arterial no muestra resultados sistemáticos y los cambios electrocardiográficos (ECG) no son significativamente diferenciables.
Los trastornos circulatorios periféricos resultantes de la vasoconstricción se han investigado menos y parecen más débiles y de menor duración que los de las vibraciones mano-brazo, que se caracterizan por un efecto sobre la fuerza de agarre de los dedos (Dupuis y Zerlett 1986).
En la mayoría de los estudios se encontró que los efectos agudos de las vibraciones de todo el cuerpo sobre el sistema cardiovascular de los conductores de vehículos eran relativamente débiles y temporales (Dupius y Christ 1966; Griffin 1990).
Wikström, Kjellberg y Landström (1994), en un resumen completo, citaron ocho estudios epidemiológicos de 1976 a 1984 que examinaron la conexión entre las vibraciones de todo el cuerpo y las enfermedades y trastornos cardiovasculares. Solo dos de estos estudios encontraron una mayor prevalencia de tales enfermedades en el grupo expuesto a las vibraciones, pero ninguno interpretó esto como el efecto de las vibraciones de todo el cuerpo.
Está ampliamente aceptada la opinión de que los cambios en las funciones fisiológicas a través de las vibraciones de todo el cuerpo tienen un efecto muy limitado en el sistema cardiovascular. Las causas y los mecanismos de la reacción del sistema cardiovascular a las vibraciones de todo el cuerpo aún no se conocen suficientemente. En la actualidad no hay base para suponer que las vibraciones de todo el cuerpo per se contribuyen al riesgo de enfermedades del sistema cardiovascular. Pero debe prestarse atención al hecho de que este factor se combina muy a menudo con la exposición al ruido, la inactividad (trabajo sentado) y el trabajo por turnos.
Radiación ionizante, campos electromagnéticos, radio y microondas, ultra e infrasonido
Muchos estudios de casos y algunos estudios epidemiológicos han llamado la atención sobre la posibilidad de que la radiación ionizante, introducida para tratar el cáncer u otras enfermedades, pueda promover el desarrollo de la arteriosclerosis y, por lo tanto, aumentar el riesgo de cardiopatía coronaria y también de otras enfermedades cardiovasculares (Kristensen 1989; Kristensen 1994). No se dispone de estudios sobre la incidencia de enfermedades cardiovasculares en grupos ocupacionales expuestos a radiaciones ionizantes.
Kristensen (1989) informa sobre tres estudios epidemiológicos de principios de la década de 1980 sobre la conexión entre las enfermedades cardiovasculares y la exposición a campos electromagnéticos. Los resultados son contradictorios. En las décadas de 1980 y 1990, los posibles efectos de los campos eléctricos y magnéticos en la salud humana atrajeron cada vez más la atención de los especialistas en medicina ocupacional y ambiental. Los estudios epidemiológicos parcialmente contradictorios que buscaban correlaciones entre la exposición ocupacional y/o ambiental a campos eléctricos y magnéticos débiles de baja frecuencia, por un lado, y la aparición de trastornos de salud por el otro, despertaron una atención considerable. En el primer plano de los numerosos estudios experimentales y epidemiológicos se destacan posibles efectos a largo plazo como carcinogenicidad, teratogenicidad, efectos sobre el sistema inmunológico u hormonal, sobre la reproducción (con especial atención a los abortos espontáneos y defectos), como así como a la “hipersensibilidad a la electricidad” y reacciones conductuales neuropsicológicas. El posible riesgo cardiovascular no se discute actualmente (Gamberale 1990; Knave 1994).
Ciertos efectos inmediatos de los campos magnéticos de baja frecuencia sobre el organismo que han sido científicamente documentados a través de in vitro y in vivo a este respecto, deben mencionarse los exámenes de intensidades de campo bajas a altas (UNEP/WHO/IRPA 1984; UNEP/WHO/IRPA 1987). En el campo magnético, como en el torrente sanguíneo o durante la contracción del corazón, los portadores cargados conducen a la inducción de corrientes y campos eléctricos. Por lo tanto, el voltaje eléctrico que se crea en un fuerte campo magnético estático sobre la aorta cerca del corazón durante la actividad coronaria puede ascender a 30 mV con un espesor de flujo de 2 Tesla (T), y se detectaron valores de inducción superiores a 0.1 T en el ECG. Pero no se encontraron efectos sobre la presión arterial, por ejemplo. Los campos magnéticos que cambian con el tiempo (campos magnéticos intermitentes) inducen campos de remolinos eléctricos en objetos biológicos que pueden, por ejemplo, despertar las células nerviosas y musculares del cuerpo. No aparece ningún efecto determinado con campos eléctricos o corrientes inducidas por debajo de 1 mA/m2. Se reportan efectos visuales (inducidos con magnetofosfeno) y nerviosos a 10 a 100 mA/m2. Las fibrilaciones extrasistólicas y de las cavidades cardíacas aparecen a más de 1 A/m2. De acuerdo con los datos actualmente disponibles, no se espera una amenaza directa para la salud por la exposición a corto plazo de todo el cuerpo hasta 2 T (UNEP/WHO/IRPA 1987). Sin embargo, el umbral de peligro para los efectos indirectos (p. ej., de la acción de la fuerza del campo magnético sobre materiales ferromagnéticos) es más bajo que el de los efectos directos. Por lo tanto, se requieren medidas de precaución para las personas con implantes ferromagnéticos (marcapasos unipolares, clips de aneurisma magnetizables, hemoclips, piezas de válvulas cardíacas artificiales, otros implantes eléctricos y también fragmentos metálicos). El umbral de peligro para los implantes ferromagnéticos comienza en 50 a 100 mT. El riesgo es que puedan producirse lesiones o hemorragias a causa de la migración o los movimientos de pivote, y que las capacidades funcionales (p. ej., de válvulas cardíacas, marcapasos, etc.) puedan verse afectadas. En instalaciones de investigación e industria con fuertes campos magnéticos, algunos autores recomiendan exámenes de vigilancia médica para personas con enfermedades cardiovasculares, incluida la presión arterial alta, en trabajos donde el campo magnético supera las 2 T (Bernhardt 1986; Bernhardt 1988). La exposición de todo el cuerpo a 5 T puede provocar efectos magnetoelectrodinámicos e hidrodinámicos en el sistema circulatorio, y se debe asumir que la exposición a corto plazo de todo el cuerpo a 5 T causa riesgos para la salud, especialmente para las personas con enfermedades cardiovasculares, incluida la presión arterial alta. (Bernhardt 1988; PNUMA/OMS/IRPA 1987).
Los estudios que examinan los diversos efectos de la radio y las microondas no han encontrado efectos perjudiciales para la salud. La posibilidad de efectos cardiovasculares por ultrasonido (rango de frecuencia entre 16 kHz y 1 GHz) e infrasonido (rango de frecuencia >20 kHz) se analiza en la literatura, pero la evidencia empírica es muy escasa (Kristensen 1994).
Depresión
La depresión es un tema de enorme importancia en el área de la salud mental laboral, no solo por el impacto que puede tener la depresión en el lugar de trabajo, sino también por el papel que puede desempeñar el lugar de trabajo como agente etiológico del trastorno.
En un estudio de 1990, Greenberg et al. (1993a) estimaron que la carga económica de la depresión en los Estados Unidos ese año fue de aproximadamente US$ 43.7 mil millones. De ese total, el 28% se atribuyó a los costos directos de la atención médica, pero el 55% se derivó de una combinación de ausentismo y disminución de la productividad en el trabajo. En otro artículo, los mismos autores (1993b) señalan:
“Dos características distintivas de la depresión son que es altamente tratable y no ampliamente reconocida. El NIMH ha observado que entre el 80 % y el 90 % de las personas que padecen un trastorno depresivo mayor pueden ser tratadas con éxito, pero que solo una de cada tres con la enfermedad busca tratamiento alguna vez... A diferencia de otras enfermedades, una gran parte del total los costos de la depresión recae sobre los empleadores. Esto sugiere que los empleadores como grupo pueden tener un incentivo particular para invertir en programas que podrían reducir los costos asociados con esta enfermedad”.
Eventos
Todo el mundo se siente triste o “deprimido” de vez en cuando, pero un episodio depresivo mayor, según el Manual Diagnóstico y Estadístico de los Trastornos Mentales, 4ª edición (DSM IV) (American Psychiatric Association 1994), requiere que se cumplan varios criterios. Una descripción completa de estos criterios está más allá del alcance de este artículo, pero partes del criterio A, que describe los síntomas, pueden dar una idea de cómo se ve una verdadera depresión mayor:
A. Cinco (o más) de los siguientes síntomas han estado presentes durante el mismo período de 2 semanas y representan un cambio del funcionamiento anterior; al menos uno de los síntomas es el número 1 o 2.
- estado de ánimo deprimido la mayor parte del día, casi todos los días
- Interés o placer notablemente disminuido en todas, o casi todas, las actividades la mayor parte del día, casi todos los días.
- pérdida significativa de peso cuando no se está a dieta o aumento de peso, o disminución o aumento del apetito casi todos los días
- insomnio o hipersomnia casi todos los días
- agitación o retraso psicomotor casi todos los días
- fatiga o pérdida de energía casi todos los días
- sentimientos de inutilidad o culpa excesiva o inapropiada casi todos los días
- disminución de la capacidad para pensar o concentrarse, o indecisión casi todos los días
- pensamientos recurrentes de muerte, ideación suicida recurrente, con o sin plan, o intento de suicidio.
Además de dar una idea del malestar que sufre una persona con depresión, una revisión de estos criterios también muestra las muchas formas en que la depresión puede tener un impacto negativo en el lugar de trabajo. También es importante tener en cuenta la amplia variedad de síntomas. Una persona deprimida puede presentar apenas ser capaz de moverse para levantarse de la cama, mientras que otras pueden estar tan ansiosas que apenas pueden quedarse quietas y describirse a sí mismas como arrastrándose fuera de su piel o perdiendo la cabeza. A veces, múltiples dolores y molestias físicas sin explicación médica pueden ser un indicio de depresión.
Predominio
El siguiente pasaje de Salud mental en el lugar de trabajo (Kahn 1993) describe la omnipresencia (y el aumento) de la depresión en el lugar de trabajo:
“La depresión… es uno de los problemas de salud mental más comunes en el lugar de trabajo. Investigaciones recientes... sugieren que en los países industrializados la incidencia de la depresión ha aumentado con cada década desde 1910, y la edad a la que es probable que alguien se deprima ha disminuido con cada generación nacida después de 1940. Las enfermedades depresivas son comunes y graves, y tienen un enorme peaje tanto para los trabajadores como para el lugar de trabajo. Dos de cada diez trabajadores pueden esperar una depresión durante su vida, y las mujeres tienen una vez y media más probabilidades que los hombres de deprimirse. Uno de cada diez trabajadores desarrollará una depresión clínica lo suficientemente grave como para necesitar ausentarse del trabajo”.
Así, además de los aspectos cualitativos de la depresión, los aspectos cuantitativos/epidemiológicos de la enfermedad la convierten en una preocupación importante en el lugar de trabajo.
Enfermedades relacionadas
El trastorno depresivo mayor es solo una de una serie de enfermedades estrechamente relacionadas, todas bajo la categoría de "trastornos del estado de ánimo". La más conocida de ellas es la enfermedad bipolar (o “maníaco-depresiva”), en la que el paciente tiene períodos alternos de depresión y manía, que incluyen una sensación de euforia, disminución de la necesidad de dormir, exceso de energía y habla rápida, y puede progresar a irritabilidad y paranoia.
Hay varias versiones diferentes del trastorno bipolar, según la frecuencia y la gravedad de los episodios maníacos y depresivos, la presencia o ausencia de características psicóticas (delirios, alucinaciones), etc. Del mismo modo, hay varias variaciones diferentes sobre el tema de la depresión, según la gravedad, la presencia o ausencia de psicosis y los tipos de síntomas más destacados. Nuevamente, está más allá del alcance de este artículo delinear todos estos, pero se remite nuevamente al lector al DSM IV para obtener una lista completa de todas las diferentes formas de trastorno del estado de ánimo.
Diagnóstico Diferencial
El diagnóstico diferencial de la depresión mayor involucra tres áreas principales: otros trastornos médicos, otros trastornos psiquiátricos y síntomas inducidos por medicamentos.
Tan importante como el hecho de que muchos pacientes con depresión primero acuden a sus médicos generales con quejas físicas es el hecho de que muchos pacientes que inicialmente acuden a un médico de salud mental con quejas depresivas pueden tener una enfermedad médica no diagnosticada que causa los síntomas. Algunas de las enfermedades más comunes que causan síntomas depresivos son endocrinas (hormonales), como hipotiroidismo, problemas suprarrenales o cambios relacionados con el embarazo o el ciclo menstrual. Particularmente en pacientes mayores, las enfermedades neurológicas, como la demencia, los accidentes cerebrovasculares o la enfermedad de Parkinson, se vuelven más prominentes en el diagnóstico diferencial. Otras enfermedades que pueden cursar con síntomas depresivos son la mononucleosis, el SIDA, el síndrome de fatiga crónica y algunos tipos de cáncer y enfermedades articulares.
Desde el punto de vista psiquiátrico, los trastornos que comparten muchas características comunes con la depresión son los trastornos de ansiedad (que incluyen ansiedad generalizada, trastorno de pánico y trastorno de estrés postraumático), esquizofrenia y abuso de drogas y alcohol. La lista de medicamentos que pueden causar síntomas depresivos es bastante larga e incluye medicamentos para el dolor, algunos antibióticos, muchos antihipertensivos y medicamentos para el corazón, y esteroides y agentes hormonales.
Para obtener más detalles sobre las tres áreas del diagnóstico diferencial de la depresión, se remite al lector a Kaplan y Sadock. Sinopsis de psiquiatría (1994), o el más detallado Libro de texto integral de psiquiatría (Kaplan y Sadock 1995).
Etiologías en el lugar de trabajo
Se puede encontrar mucho en otras partes de este Enciclopedia sobre el estrés laboral, pero lo importante en este artículo es la forma en que ciertos aspectos del estrés pueden conducir a la depresión. Hay muchas escuelas de pensamiento con respecto a la etiología de la depresión, incluidas las biológicas, genéticas y psicosociales. Es en el ámbito psicosocial donde se pueden encontrar muchos factores relacionados con el lugar de trabajo.
Los problemas de pérdida o amenaza de pérdida pueden conducir a la depresión y, en el clima actual de reducción de personal, fusiones y descripciones de puestos cambiantes, son problemas comunes en el entorno laboral. Otro resultado de los deberes laborales que cambian con frecuencia y la introducción constante de nuevas tecnologías es que los trabajadores se sienten incompetentes o inadecuados. De acuerdo con la teoría psicodinámica, a medida que se amplía la brecha entre la imagen actual de uno mismo y el “yo ideal”, sobreviene la depresión.
Un modelo experimental animal conocido como "indefensión aprendida" también se puede utilizar para explicar el vínculo ideológico entre los entornos laborales estresantes y la depresión. En estos experimentos, los animales fueron expuestos a descargas eléctricas de las que no pudieron escapar. A medida que aprendieron que ninguna de las acciones que tomaron tuvo ningún efecto en su destino final, mostraron comportamientos cada vez más pasivos y depresivos. No es difícil extrapolar este modelo al lugar de trabajo actual, donde muchos sienten una cantidad de control cada vez menor tanto sobre sus actividades diarias como sobre sus planes a largo plazo.
Tratamiento
A la luz del vínculo etiológico del lugar de trabajo con la depresión descrito anteriormente, una forma útil de ver el tratamiento de la depresión en el lugar de trabajo es el modelo de prevención primaria, secundaria y terciaria. La prevención primaria, o tratar de eliminar la causa raíz del problema, implica realizar cambios organizacionales fundamentales para mejorar algunos de los factores estresantes descritos anteriormente. La prevención secundaria, o tratar de “inmunizar” al individuo para que no contraiga la enfermedad, incluiría intervenciones tales como capacitación en manejo del estrés y cambios en el estilo de vida. La prevención terciaria, o ayudar a que el individuo recupere la salud, implica un tratamiento tanto psicoterapéutico como psicofarmacológico.
Hay una variedad cada vez mayor de enfoques psicoterapéuticos disponibles para el médico hoy en día. Las terapias psicodinámicas analizan las luchas y los conflictos del paciente en un formato poco estructurado que permite la exploración de cualquier material que pueda surgir en una sesión, por tangencial que pueda parecer inicialmente. Se han realizado algunas modificaciones de este modelo, con límites establecidos en términos de número de sesiones o amplitud de enfoque, para crear muchas de las formas más nuevas de terapia breve. La terapia interpersonal se centra más exclusivamente en los patrones de las relaciones del paciente con los demás. Una forma de terapia cada vez más popular es la terapia cognitiva, que se rige por el precepto "lo que piensas es cómo te sientes". Aquí, en un formato muy estructurado, los “pensamientos automáticos” del paciente en respuesta a ciertas situaciones son examinados, cuestionados y luego modificados para producir una respuesta emocional menos desadaptativa.
Tan rápido como se han desarrollado las psicoterapias, el arsenal psicofarmacológico probablemente ha crecido aún más rápido. En las pocas décadas anteriores a la década de 1990, los medicamentos más comunes utilizados para tratar la depresión eran los tricíclicos (imipramina, amitriptilina y nortriptilina son ejemplos) y los inhibidores de la monoaminooxidasa (Nardil, Marplan y Parnate). Estos medicamentos actúan sobre los sistemas de neurotransmisores que se cree que están relacionados con la depresión, pero también afectan a muchos otros receptores, lo que provoca una serie de efectos secundarios. A principios de la década de 1990, se introdujeron varios medicamentos nuevos (fluoxetina, sertralina, Paxil, Effexor, fluvoxamina y nefazodona). Estos medicamentos han disfrutado de un rápido crecimiento porque son "más limpios" (se unen más específicamente a los sitios de neurotransmisores relacionados con la depresión) y, por lo tanto, pueden tratar la depresión de manera efectiva y causar muchos menos efectos secundarios.
Resumen
La depresión es extremadamente importante en el mundo de la salud mental en el lugar de trabajo, tanto por el impacto de la depresión en el lugar de trabajo como por el impacto del lugar de trabajo en la depresión. Es una enfermedad muy prevalente y muy tratable; pero, lamentablemente, con frecuencia no se detecta ni se trata, con graves consecuencias tanto para el individuo como para el empleador. Por lo tanto, una mayor detección y tratamiento de la depresión puede ayudar a disminuir el sufrimiento individual y las pérdidas organizacionales.
Material químico peligroso
A pesar de numerosos estudios, el papel de los factores químicos en la causa de las enfermedades cardiovasculares aún se discute, pero probablemente sea pequeño. El cálculo del papel etiológico de los factores ocupacionales químicos para las enfermedades cardiovasculares en la población danesa dio como resultado un valor inferior al 1% (Kristensen 1994). Para algunos materiales, como el disulfuro de carbono y los compuestos de nitrógeno orgánico, generalmente se reconoce el efecto sobre el sistema cardiovascular (Kristensen 1994). El plomo parece afectar la presión arterial y la morbilidad cerebrovascular. El monóxido de carbono (Weir y Fabiano 1982) sin duda tiene efectos agudos, especialmente al provocar angina de pecho en isquemia preexistente, pero probablemente no aumenta el riesgo de arteriosclerosis subyacente, como se sospechó durante mucho tiempo. Otros materiales como el cadmio, el cobalto, el arsénico, el antimonio, el berilio, los fosfatos orgánicos y los solventes están en discusión, pero aún no están suficientemente documentados. Kristensen (1989, 1994) ofrece un panorama crítico. En la Tabla 1 se puede encontrar una selección de actividades relevantes y ramas industriales.
Tabla 1. Selección de actividades y ramas industriales que pueden estar asociadas a riesgos cardiovasculares
|
Material Peligroso |
Rama ocupacional afectada/uso |
|
Disulfuro de carbono (CS2 ) |
Fabricación de rayón y fibras sintéticas, caucho, |
|
Compuestos nitro orgánicos |
Fabricación de explosivos y municiones, |
|
El monóxido de carbono (CO) |
Empleados en grandes industrias de combustión |
|
Lidera |
Fundición de mineral de plomo y materias primas secundarias |
|
Hidrocarburos, hidrocarburos halogenados |
Disolventes (pinturas, lacas) |
Los datos de exposición y efecto de estudios importantes para el disulfuro de carbono (CS2), monóxido de carbono (CO) y nitroglicerina se dan en la sección química del Enciclopedia. Esta lista deja en claro que los problemas de inclusión, las exposiciones combinadas, la consideración variable de los factores de composición, los tamaños cambiantes de los objetivos y las estrategias de evaluación juegan un papel considerable en los hallazgos, por lo que persisten las incertidumbres en las conclusiones de estos estudios epidemiológicos.
En tales situaciones, las concepciones y el conocimiento patogénicos claros pueden respaldar las conexiones sospechosas y, por lo tanto, contribuir a derivar y corroborar las consecuencias, incluidas las medidas preventivas. Los efectos del disulfuro de carbono son conocidos sobre el metabolismo de los lípidos y los carbohidratos, sobre el funcionamiento de la tiroides (desencadenando hipotiroidismo) y sobre el metabolismo de la coagulación (promoviendo la agregación de trombocitos, inhibiendo la actividad del plasminógeno y la plasmina). Los cambios en la presión arterial, como la hipertensión, se deben principalmente a cambios vasculares en el riñón, aún no se ha excluido con certeza un vínculo causal directo con la presión arterial alta debido al disulfuro de carbono, y se sospecha un efecto tóxico directo (reversible) en el miocardio o una interferencia con el metabolismo de las catecolaminas. Un exitoso estudio de intervención de 15 años (Nurminen y Hernberg 1985) documenta la reversibilidad del efecto sobre el corazón: una reducción en la exposición fue seguida casi inmediatamente por una disminución en la mortalidad cardiovascular. Además de los efectos cardiotóxicos claramente directos, entre quienes están expuestos se han comprobado cambios arterioscleróticos en el cerebro, el ojo, los riñones y la vasculatura coronaria que pueden considerarse la base de encefalopatías, aneurismas en el área de la retina, nefropatías y cardiopatía isquémica crónica. a CS2. Los componentes relacionados con la etnia y la nutrición interfieren en el mecanismo patológico; esto quedó claro en los estudios comparativos de trabajadores de rayón viscoso finlandeses y japoneses. En Japón se encontraron cambios vasculares en el área de la retina, mientras que en Finlandia dominaron los efectos cardiovasculares. Se observaron cambios aneurismáticos en la vasculatura retiniana a concentraciones de disulfuro de carbono inferiores a 3 ppm (Fajen, Albright y Leffingwell 1981). La reducción de la exposición a 10 ppm redujo claramente la mortalidad cardiovascular. Esto no aclara definitivamente si los efectos cardiotóxicos están definitivamente excluidos a dosis inferiores a 10 ppm.
Los efectos tóxicos agudos de los nitratos orgánicos implican el ensanchamiento de los conductos deferentes, acompañado de una disminución de la presión arterial, aumento del ritmo cardíaco, eritema irregular (rubefacción), mareos ortostáticos y dolores de cabeza. Dado que la vida media del nitrato orgánico es corta, las dolencias desaparecen pronto. Normalmente, no se esperan serias consideraciones de salud con una intoxicación aguda. El llamado síndrome de abstinencia aparece cuando se interrumpe la exposición de los trabajadores con exposición prolongada a nitrato orgánico, con un período de latencia de 36 a 72 horas. Esto incluye dolencias que van desde la angina de pecho hasta el infarto agudo de miocardio y casos de muerte súbita. En las muertes investigadas, a menudo no se documentaron cambios escleróticos coronarios. Por lo tanto, se sospecha que la causa es “vasoespasmo de rebote”. Cuando se elimina el efecto de ensanchamiento de los conductos deferentes del nitrato, se produce un aumento autorregulador de la resistencia en los conductos deferentes, incluidas las arterias coronarias, lo que produce los resultados mencionados anteriormente. En ciertos estudios epidemiológicos, las asociaciones sospechosas entre la duración y la intensidad de la exposición al nitrato orgánico y la cardiopatía isquémica se consideran inciertas y carecen de plausibilidad patogénica.
En cuanto al plomo, el plomo metálico en forma de polvo, las sales de plomo divalente y los compuestos orgánicos de plomo son toxicológicamente importantes. El plomo ataca el mecanismo contráctil de las células del músculo vasa y provoca espasmos vasculares, que se consideran causas de una serie de síntomas de intoxicación por plomo. Entre estos está la hipertensión temporal que aparece con el cólico por plomo. La presión arterial alta duradera por intoxicación crónica por plomo puede explicarse por vasoespasmos y cambios renales. En estudios epidemiológicos se ha observado una asociación con tiempos de exposición más prolongados entre la exposición al plomo y el aumento de la presión arterial, así como una mayor incidencia de enfermedades cerebrovasculares, mientras que hubo poca evidencia de un aumento de las enfermedades cardiovasculares.
Los datos epidemiológicos y las investigaciones patogenéticas realizadas hasta la fecha no han arrojado resultados claros sobre la toxicidad cardiovascular de otros metales como el cadmio, el cobalto y el arsénico. Sin embargo, se considera cierta la hipótesis de que los hidrocarburos halogenados actúan como irritantes miocárdicos. El mecanismo desencadenante de la arritmia que en ocasiones pone en peligro la vida debido a estos materiales presumiblemente proviene de la sensibilidad del miocardio a la epinefrina, que funciona como un transportador natural para el sistema nervioso autónomo. Todavía se discute si existe un efecto cardíaco directo, como contractilidad reducida, supresión de los centros de formación de impulsos, transmisión de impulsos o deterioro de los reflejos como resultado de la irrigación en la región de las vías respiratorias superiores. El potencial sensibilizante de los hidrocarburos aparentemente depende del grado de halogenación y del tipo de halógeno contenido, mientras que se supone que los hidrocarburos sustituidos con cloro tienen un efecto sensibilizante más fuerte que los compuestos de fluoruro. El efecto miocárdico máximo de los hidrocarburos que contienen cloro se produce en torno a los cuatro átomos de cloro por molécula. Los hidrocarburos no sustituidos de cadena corta tienen una toxicidad mayor que los de cadena más larga. Se sabe poco sobre la dosis desencadenante de la arritmia de las sustancias individuales, ya que los informes sobre humanos son predominantemente descripciones de casos con exposición a altas concentraciones (exposición accidental y "olfateo"). Según Reinhardt et al. (1971), el benceno, el heptano, el cloroformo y el tricloroetileno son especialmente sensibilizantes, mientras que el tetracloruro de carbono y el halotano tienen un efecto arritmogénico menor.
Los efectos tóxicos del monóxido de carbono resultan de la hipoxemia tisular, que resulta del aumento de la formación de CO-Hb (el CO tiene una afinidad 200 veces mayor por la hemoglobina que el oxígeno) y la consiguiente liberación reducida de oxígeno a los tejidos. Además de los nervios, el corazón es uno de los órganos que reacciona de manera especialmente crítica ante dicha hipoxemia. Las dolencias cardíacas agudas resultantes se han examinado y descrito repetidamente según el tiempo de exposición, la frecuencia respiratoria, la edad y las enfermedades previas. Mientras que entre sujetos sanos, los efectos cardiovasculares aparecen por primera vez en concentraciones de CO-Hb de 35 a 40%, las dolencias de angina de pecho podrían producirse experimentalmente en pacientes con cardiopatía isquémica que ya tienen concentraciones de CO-Hb entre 2 y 5% durante la exposición física (Kleinman et al. al. 1989; Hinderliter et al. 1989). Se observaron infartos mortales entre aquellos con afecciones previas con CO-Hb al 20% (Atkins y Baker 1985).
Los efectos de la exposición a largo plazo con bajas concentraciones de CO aún están sujetos a controversia. Mientras que los estudios experimentales en animales posiblemente mostraron un efecto aterogénico a través de la hipoxia de las paredes de los conductos deferentes o por el efecto directo del CO sobre la pared de los conductos deferentes (aumento de la permeabilidad vascular), las características de flujo de la sangre (reforzamiento de la agregación de trombocitos) o el metabolismo de los lípidos, la falta la prueba correspondiente para los humanos. El aumento de la mortalidad cardiovascular entre los trabajadores de los túneles (SMR 1.35, 95% CI 1.09-1.68) puede explicarse más probablemente por la exposición aguda que por los efectos crónicos del CO (Stern et al. 1988). El papel del CO en los efectos cardiovasculares del tabaquismo tampoco está claro.
Ansiedad relacionada con el trabajo
Los trastornos de ansiedad, así como el miedo, la preocupación y la aprensión subclínicos, y los trastornos asociados relacionados con el estrés, como el insomnio, parecen ser generalizados y cada vez más frecuentes en los lugares de trabajo en la década de 1990; tanto es así, de hecho, que la Wall Street Journal se ha referido a la década de 1990 como la “Era de la Angustia” relacionada con el trabajo (Zachary y Ortega 1993). La reducción de personal empresarial, las amenazas a los beneficios existentes, los despidos, los rumores de despidos inminentes, la competencia global, la obsolescencia de las habilidades y la "descapacitación", la reestructuración, la reingeniería, las adquisiciones, las fusiones y fuentes similares de confusión organizacional tienen todos Ha habido tendencias recientes que han erosionado la sensación de seguridad laboral de los trabajadores y han contribuido a una “ansiedad relacionada con el trabajo” palpable, pero difícil de medir con precisión (Buono y Bowditch 1989). Aunque parece haber algunas diferencias individuales y variables moderadoras situacionales, Kuhnert y Vance (1992) informaron que tanto los trabajadores de cuello azul como los de cuello blanco que reportaron más “inseguridad laboral” indicaron significativamente más ansiedad y síntomas obsesivo-compulsivos en un estudio psiquiátrico. Lista de Verificación. Durante gran parte de la década de 1980 y acelerando en la década de 1990, el panorama organizacional de transición del mercado estadounidense (o "agua blanca permanente", como se ha descrito) sin duda ha contribuido a esta epidemia de trastornos de estrés relacionados con el trabajo, que incluyen, por ejemplo, trastornos de ansiedad (Jeffreys 1995; Northwestern National Life 1991).
Los problemas del estrés ocupacional y los trastornos psicológicos relacionados con el trabajo parecen ser de naturaleza global, pero hay escasez de estadísticas fuera de los Estados Unidos que documenten su naturaleza y alcance (Cooper y Payne 1992). Los datos internacionales disponibles, en su mayoría de países europeos, parecen confirmar efectos adversos para la salud mental de la inseguridad laboral y el empleo de alta tensión en los trabajadores similares a los observados en los trabajadores estadounidenses (Karasek y Theorell 1990). Sin embargo, debido al estigma muy real asociado con los trastornos mentales en la mayoría de los demás países y culturas, muchos, si no la mayoría, de los síntomas psicológicos, como la ansiedad, relacionados con el trabajo (fuera de los Estados Unidos) pasan desapercibidos, no se detectan ni se tratan (Cooper y Payne 1992). En algunas culturas, estos trastornos psicológicos se somatizan y se manifiestan como síntomas físicos “más aceptables” (Katon, Kleinman y Rosen 1982). Un estudio de trabajadores del gobierno japonés ha identificado factores estresantes ocupacionales como la carga de trabajo y el conflicto de roles como correlatos significativos de la salud mental en estos trabajadores japoneses (Mishima et al. 1995). Se necesitan más estudios de este tipo para documentar el impacto de los factores estresantes psicosociales del trabajo en la salud mental de los trabajadores en Asia, así como en los países en desarrollo y poscomunistas.
Definición y diagnóstico de los trastornos de ansiedad
Los trastornos de ansiedad se encuentran evidentemente entre los problemas de salud mental más prevalentes y afectan, en un momento dado, a quizás del 7 al 15% de la población adulta de los EE. UU. (Robins et al. 1981). Los trastornos de ansiedad son una familia de condiciones de salud mental que incluyen agorafobia (o, en términos generales, "encierro en el hogar"), fobias (miedos irracionales), trastorno obsesivo-compulsivo, ataques de pánico y ansiedad generalizada. De acuerdo con la Asociación Americana de Psiquiatría Manual Diagnóstico y Estadístico de los Trastornos Mentales, 4ª edición (DSM IV), los síntomas de un trastorno de ansiedad generalizada incluyen sentimientos de “inquietud o sensación de nerviosismo o nerviosismo”, fatiga, dificultades de concentración, exceso de tensión muscular y sueño perturbado (American Psychiatric Association 1994). Un trastorno obsesivo-compulsivo se define como pensamientos persistentes o comportamientos repetitivos que son excesivos/irrazonables, causan angustia marcada, consumen mucho tiempo y pueden interferir con el funcionamiento de una persona. Además, según el DSM IV, los ataques de pánico, definidos como períodos breves de miedo o incomodidad intensos, en realidad no son trastornos per se, sino que pueden ocurrir junto con otros trastornos de ansiedad. Técnicamente, el diagnóstico de un trastorno de ansiedad solo lo puede realizar un profesional de la salud mental capacitado que utilice criterios de diagnóstico aceptados.
Factores de riesgo ocupacional para los trastornos de ansiedad
Hay escasez de datos relacionados con la incidencia y la prevalencia de los trastornos de ansiedad en el lugar de trabajo. Además, dado que la etiología de la mayoría de los trastornos de ansiedad es multifactorial, no podemos descartar la contribución de factores genéticos, de desarrollo y ajenos al trabajo individuales en la génesis de los trastornos de ansiedad. Parece probable que tanto los factores de riesgo organizacionales relacionados con el trabajo como los individuales interactúen, y que esta interacción determine el inicio, la progresión y el curso de los trastornos de ansiedad.
El término ansiedad relacionada con el trabajo implica que existen condiciones de trabajo, tareas y demandas, y/o estresores ocupacionales relacionados que están asociados con la aparición de estados agudos y/o crónicos de ansiedad o manifestaciones de ansiedad. Estos factores pueden incluir una carga de trabajo abrumadora, el ritmo de trabajo, los plazos y una percepción de falta de control personal. El modelo de demanda y control predice que los trabajadores en ocupaciones que ofrecen poco control personal y exponen a los empleados a altos niveles de demanda psicológica estarían en riesgo de resultados adversos para la salud, incluidos los trastornos de ansiedad (Karasek y Theorell 1990). Un estudio sobre el consumo de pastillas (principalmente tranquilizantes) informado por empleados varones suecos en ocupaciones de alta tensión apoyó esta predicción (Karasek 1979). Ciertamente, la evidencia de una mayor prevalencia de depresión en ciertas ocupaciones de alta tensión en los Estados Unidos ahora es convincente (Eaton et al. 1990). Estudios epidemiológicos más recientes, además de los modelos teóricos y bioquímicos de la ansiedad y la depresión, han relacionado estos trastornos no sólo al identificar su comorbilidad (40 a 60%), sino también en términos de similitudes más fundamentales (Ballenger 1993). Por lo tanto, la Enciclopedia El capítulo sobre los factores laborales asociados con la depresión puede proporcionar pistas pertinentes sobre los factores de riesgo ocupacionales e individuales también asociados con los trastornos de ansiedad. Además de los factores de riesgo asociados con el trabajo de alta tensión, se han identificado una serie de otras variables del lugar de trabajo que contribuyen a la angustia psicológica de los empleados, incluida una mayor prevalencia de trastornos de ansiedad, y se resumen brevemente a continuación.
Las personas empleadas en líneas de trabajo peligrosas, como la aplicación de la ley y la extinción de incendios, caracterizadas por la probabilidad de que un trabajador esté expuesto a un agente peligroso o a una actividad dañina, también parecen estar en riesgo de estados de angustia psicológica más elevados y más frecuentes. incluida la ansiedad. Sin embargo, existe alguna evidencia de que los trabajadores individuales en ocupaciones tan peligrosas que ven su trabajo como "estimulante" (en oposición a peligroso) pueden afrontar mejor sus respuestas emocionales al trabajo (McIntosh 1995). Sin embargo, un análisis de la sintomatología del estrés en un gran grupo de bomberos y paramédicos profesionales identificó una característica central de aprensión o temor percibido. Esta "vía de estrés por ansiedad" incluía informes subjetivos de "estar nervioso y nervioso" y "estar intranquilo y aprensivo". Estas y otras quejas similares relacionadas con la ansiedad fueron significativamente más prevalentes y frecuentes en el grupo de bomberos/paramédicos en relación con una muestra de comparación de la comunidad masculina (Beaton et al. 1995).
Otra población de trabajadores que evidentemente corre el riesgo de experimentar niveles altos y, en ocasiones, debilitantes de ansiedad son los músicos profesionales. Los músicos profesionales y su trabajo están expuestos a un intenso escrutinio por parte de sus supervisores; deben actuar ante el público y deben hacer frente a la actuación y la ansiedad previa a la actuación o “miedo escénico”; y se espera (tanto de los demás como de ellos mismos) que produzcan “ejecuciones de notas perfectas” (Sternbach 1995). Otros grupos ocupacionales, como los artistas teatrales e incluso los maestros que realizan representaciones públicas, pueden tener síntomas de ansiedad agudos y crónicos relacionados con su trabajo, pero se han recopilado muy pocos datos sobre la prevalencia real o la importancia de tales trastornos de ansiedad ocupacional.
Otra clase de ansiedad relacionada con el trabajo de la que tenemos pocos datos son los "fóbicos informáticos", personas que han respondido con ansiedad a la llegada de la tecnología informática (Stiles 1994). A pesar de que cada generación de software informático es posiblemente más "fácil de usar", muchos trabajadores se sienten incómodos, mientras que otros trabajadores están literalmente aterrorizados por los desafíos del "tecnoestrés". Algunos temen el fracaso personal y profesional asociado con su incapacidad para adquirir las habilidades necesarias para hacer frente a cada generación sucesiva de tecnología. Finalmente, hay evidencia de que los empleados sujetos a monitoreo electrónico de desempeño perciben sus trabajos como más estresantes y reportan más síntomas psicológicos, incluyendo ansiedad, que los trabajadores no monitoreados (Smith et al. 1992).
Interacción de factores de riesgo individuales y laborales para la ansiedad
Es probable que los factores de riesgo individuales interactúen y potencien los factores de riesgo organizacionales mencionados anteriormente al inicio, la progresión y el curso de los trastornos de ansiedad. Por ejemplo, un empleado individual con una "personalidad tipo A" puede ser más propenso a la ansiedad y otros problemas de salud mental en entornos laborales de alta tensión (Shima et al. 1995). Para ofrecer un ejemplo más específico, un paramédico demasiado responsable con una "personalidad de rescate" puede estar más nervioso e hipervigilante mientras está de servicio que otro paramédico con una actitud de trabajo más filosófica: "No puedes salvarlos a todos" (Mitchell y Bray 1990). Las variables de personalidad de los trabajadores individuales también pueden servir para amortiguar potencialmente los factores de riesgo ocupacional concomitantes. Por ejemplo, Kobasa, Maddi y Kahn (1982) informaron que los gerentes corporativos con "personalidades fuertes" parecen estar mejor capacitados para hacer frente a los factores estresantes relacionados con el trabajo en términos de resultados de salud. Por lo tanto, las variables de los trabajadores individuales deben considerarse y evaluarse dentro del contexto de las demandas ocupacionales particulares para predecir su probable impacto interactivo en la salud mental de un empleado determinado.
Prevención y remediación de la ansiedad relacionada con el trabajo
Muchas de las tendencias en los lugares de trabajo de EE. UU. y del mundo citadas al comienzo de este artículo parecen persistir en el futuro previsible. Estas tendencias en el lugar de trabajo tendrán un impacto adverso en la salud psicológica y física de los trabajadores. La mejora psicológica del trabajo, en términos de intervenciones y rediseño del lugar de trabajo, puede disuadir y prevenir algunos de estos efectos adversos. De acuerdo con el modelo de control de la demanda, el bienestar de los trabajadores puede mejorarse aumentando su libertad de decisión, por ejemplo, diseñando e implementando una estructura organizativa más horizontal (Karasek y Theorell 1990). Muchas de las recomendaciones hechas por los investigadores de NIOSH, como mejorar la sensación de seguridad laboral de los trabajadores y disminuir la ambigüedad del rol laboral, si se implementan, probablemente también reducirían considerablemente la tensión laboral y los trastornos psicológicos relacionados con el trabajo, incluidos los trastornos de ansiedad (Sauter, Murphy y Hurrell 1992).
Además de los cambios de política organizacional, el empleado individual en el lugar de trabajo moderno también tiene la responsabilidad personal de manejar su propio estrés y ansiedad. Algunas estrategias de afrontamiento comunes y efectivas empleadas por los trabajadores estadounidenses incluyen separar las actividades laborales y no laborales, descansar lo suficiente y hacer ejercicio, y controlar el ritmo en el trabajo (a menos, por supuesto, que el trabajo sea a ritmo de máquina). Otras alternativas cognitivo-conductuales útiles para el autocontrol y la prevención de los trastornos de ansiedad incluyen técnicas de respiración profunda, entrenamiento de relajación asistido por biorretroalimentación y meditación (Rosch y Pelletier 1987). En ciertos casos, pueden ser necesarios medicamentos para tratar un trastorno de ansiedad grave. Estos medicamentos, incluidos los antidepresivos y otros agentes ansiolíticos, generalmente solo están disponibles con receta médica.
Sistema Hematopoyético y Linfático
El sistema linfohematopoyético está formado por la sangre, la médula ósea, el bazo, el timo, los canales linfáticos y los ganglios linfáticos. La sangre y la médula ósea juntas se conocen como el sistema hematopoyético. La médula ósea es el sitio de producción de células, reemplazando continuamente los elementos celulares de la sangre (eritrocitos, neutrófilos y plaquetas). La producción está bajo estricto control de un grupo de factores de crecimiento. Los neutrófilos y las plaquetas se utilizan a medida que realizan sus funciones fisiológicas, y los eritrocitos eventualmente se vuelven senescentes y sobreviven a su utilidad. Para una función exitosa, los elementos celulares de la sangre deben circular en cantidades adecuadas y conservar tanto su integridad estructural como fisiológica. Los eritrocitos contienen hemoglobina, que permite la captación y el suministro de oxígeno a los tejidos para mantener el metabolismo celular. Los eritrocitos normalmente sobreviven en la circulación durante 120 días mientras mantienen esta función. Los neutrófilos se encuentran en la sangre en su camino hacia los tejidos para participar en la respuesta inflamatoria a los microbios u otros agentes. Las plaquetas circulantes juegan un papel clave en la hemostasia.
El requerimiento de producción de la médula ósea es prodigioso. Diariamente, la médula reemplaza 3 mil millones de eritrocitos por kilogramo de peso corporal. Los neutrófilos tienen una vida media circulante de solo 6 horas, y cada día se deben producir 1.6 millones de neutrófilos por kilogramo de peso corporal. Toda la población de plaquetas debe reponerse cada 9.9 días. Debido a la necesidad de producir un gran número de células funcionales, la médula es notablemente sensible a cualquier agresión infecciosa, química, metabólica o ambiental que perjudique la síntesis de ADN o interrumpa la formación de la maquinaria subcelular vital de los glóbulos rojos, glóbulos blancos o plaquetas Además, dado que las células sanguíneas son progenie de la médula ósea, la sangre periférica sirve como un espejo sensible y preciso de la actividad de la médula ósea. La sangre está fácilmente disponible para el análisis a través de la venopunción, y el examen de la sangre puede proporcionar una pista temprana de una enfermedad inducida por el medio ambiente.
El sistema hematológico puede verse tanto como un conducto para las sustancias que ingresan al cuerpo como un sistema de órganos que puede verse afectado negativamente por exposiciones ocupacionales a agentes potencialmente dañinos. Las muestras de sangre pueden servir como monitor biológico de la exposición y proporcionar una forma de evaluar los efectos de la exposición ocupacional en el sistema linfohematopoyético y otros órganos del cuerpo.
Los agentes ambientales pueden interferir con el sistema hematopoyético de varias maneras, incluida la inhibición de la síntesis de hemoglobina, la inhibición de la producción o función celular, la leucemogénesis y el aumento de la destrucción de glóbulos rojos.
Las anomalías en el número o la función de las células sanguíneas causadas directamente por riesgos laborales pueden dividirse en aquellas en las que el problema hematológico es el efecto más importante para la salud, como la anemia aplásica inducida por benceno, y aquellas en las que los efectos en la sangre son directos pero de importancia. menor importancia que los efectos sobre otros sistemas de órganos, como la anemia inducida por plomo. A veces, los trastornos hematológicos son un efecto secundario de un riesgo laboral. Por ejemplo, la policitemia secundaria puede ser el resultado de una enfermedad pulmonar ocupacional. La Tabla 1 enumera los peligros que se aceptan razonablemente que tienen un de reservas efecto sobre el sistema hematológico.
Tabla 1. Agentes seleccionados implicados en la metahemoglobinemia ambiental y ocupacional
- Agua de pozo contaminada con nitrato
- Gases nitrosos (en soldadura y silos)
- Colorantes de anilina
- Alimentos ricos en nitratos o nitritos
- Bolas de naftalina (que contienen naftalina)
- Cloruro de potasio
- nitrobencenos
- Fenilendiamina
- toluenodiamina
Ejemplos de riesgos en el lugar de trabajo que afectan principalmente al sistema hematológico
Benceno
El benceno se identificó como un veneno en el lugar de trabajo que producía anemia aplásica a fines del siglo XIX (Goldstein 19). Existe buena evidencia de que no es el benceno en sí mismo sino uno o más metabolitos del benceno los responsables de su toxicidad hematológica, aunque los metabolitos exactos y sus objetivos subcelulares aún no se han identificado claramente (Snyder, Witz y Goldstein 1988).
Implícita en el reconocimiento de que el metabolismo del benceno juega un papel en su toxicidad, así como en la investigación reciente sobre los procesos metabólicos involucrados en el metabolismo de compuestos como el benceno, está la probabilidad de que haya diferencias en la sensibilidad humana al benceno, con base en las diferencias en las tasas metabólicas condicionadas por factores ambientales o genéticos. Hay alguna evidencia de una tendencia familiar hacia la anemia aplásica inducida por benceno, pero esto no ha sido claramente demostrado. El citocromo P-450 (2E1) parece desempeñar un papel importante en la formación de metabolitos hematotóxicos del benceno, y estudios recientes en China sugieren que los trabajadores con actividades más altas de este citocromo corren un mayor riesgo. De manera similar, se ha sugerido que la talasemia menor, y presumiblemente otros trastornos en los que hay un aumento del recambio de la médula ósea, pueden predisponer a una persona a la anemia aplásica inducida por benceno (Yin et al. 1996). Aunque hay indicios de algunas diferencias en la susceptibilidad al benceno, la impresión general de la literatura es que, en contraste con una variedad de otros agentes como el cloranfenicol, para el cual existe un amplio rango de sensibilidad, incluso incluyendo reacciones idiosincrásicas que producen anemia aplásica a niveles de exposición relativamente triviales, existe una respuesta prácticamente universal a la exposición al benceno, lo que lleva a la toxicidad de la médula ósea y, finalmente, a la anemia aplásica de forma dependiente de la dosis.
El efecto del benceno sobre la médula ósea es, por tanto, análogo al efecto producido por los agentes alquilantes quimioterapéuticos utilizados en el tratamiento de la enfermedad de Hodgkin y otros cánceres (Tucker et al. 1988). Con el aumento de la dosis hay una disminución progresiva de todos de los elementos formes de la sangre, que a veces se manifiesta inicialmente como anemia, leucopenia o trombocitopenia. Cabe señalar que sería muy inesperado observar a una persona con trombocitopenia que al menos no estuviera acompañada de un nivel normal bajo de los otros elementos formados en la sangre. Además, no se esperaría que tal citopenia aislada fuera grave. En otras palabras, un conteo aislado de glóbulos blancos de 2,000 por ml, donde el rango normal es de 5,000 a 10,000 1988, sugeriría fuertemente que la causa de la leucopenia no fue el benceno (Goldstein XNUMX).
La médula ósea tiene una capacidad de reserva sustancial. Incluso después de un grado significativo de hipoplasia de la médula ósea como parte de un régimen quimioterapéutico, el hemograma suele volver finalmente a la normalidad. Sin embargo, las personas que se han sometido a tales tratamientos no pueden responder produciendo un recuento de glóbulos blancos tan alto cuando se exponen a un desafío para su médula ósea, como la endotoxina, como lo pueden hacer las personas que nunca antes han sido tratadas con tales agentes quimioterapéuticos. Es razonable inferir que hay niveles de dosis de un agente como el benceno que pueden destruir las células precursoras de la médula ósea y, por lo tanto, afectar la capacidad de reserva de la médula ósea sin incurrir en un daño suficiente para conducir a un recuento sanguíneo inferior al rango de laboratorio. de normalidad Debido a que la vigilancia médica de rutina puede no revelar anormalidades en un trabajador que de hecho puede haber sufrido la exposición, el enfoque en la protección del trabajador debe ser preventivo y emplear principios básicos de higiene ocupacional. Aunque el alcance del desarrollo de la toxicidad de la médula ósea en relación con la exposición al benceno en el lugar de trabajo sigue sin estar claro, no parece que una sola exposición aguda al benceno pueda causar anemia aplásica. Esta observación podría reflejar el hecho de que las células precursoras de la médula ósea están en riesgo solo en ciertas fases de su ciclo celular, quizás cuando se están dividiendo, y no todas las células estarán en esa fase durante una sola exposición aguda. La rapidez con la que se desarrolla la citopenia depende en parte del tiempo de vida circulante del tipo de célula. El cese completo de la producción de médula ósea conduciría primero a una leucopenia porque los glóbulos blancos, en particular los glóbulos granulocitos, persisten en la circulación durante menos de un día. A continuación se produciría una disminución de las plaquetas, cuyo tiempo de supervivencia es de unos diez días. Por último, habría una disminución de los glóbulos rojos, que sobreviven un total de 120 días.
El benceno no solo destruye la célula madre pluripotencial, que es responsable de la producción de glóbulos rojos, plaquetas y glóbulos blancos granulocitos, sino que también se ha descubierto que causa una pérdida rápida de linfocitos circulantes tanto en animales de laboratorio como en humanos. Esto sugiere la posibilidad de que el benceno tenga un efecto adverso sobre el sistema inmunitario de los trabajadores expuestos, un efecto que todavía no se ha demostrado claramente (Rothman et al. 1996).
La exposición al benceno se ha asociado con anemia aplásica, que suele ser un trastorno mortal. La muerte suele ser causada por una infección porque la reducción de glóbulos blancos, la leucopenia, compromete el sistema de defensa del organismo, o por una hemorragia debido a la reducción de las plaquetas necesarias para la coagulación normal. Una persona expuesta al benceno en el lugar de trabajo que desarrolle una anemia aplásica grave debe considerarse un centinela de efectos similares en sus compañeros de trabajo. Los estudios basados en el descubrimiento de un individuo centinela a menudo han descubierto grupos de trabajadores que presentan evidencia evidente de hematotoxicidad por benceno. En su mayor parte, aquellas personas que no sucumben relativamente rápido a la anemia aplásica generalmente se recuperarán después de la eliminación de la exposición al benceno. En un estudio de seguimiento de un grupo de trabajadores que previamente habían tenido una pancitopenia significativa inducida por benceno (disminución de todos los tipos de células sanguíneas), solo hubo anormalidades hematológicas residuales menores diez años después (Hernberg et al. 1966). Sin embargo, algunos trabajadores en estos grupos, inicialmente con pancitopenia relativamente severa, progresaron en sus enfermedades primero desarrollando anemia aplásica, luego una fase preleucémica mielodisplásica y finalmente desarrollando leucemia mielógena aguda (Laskin y Goldstein 1977). Tal progresión de la enfermedad no es inesperada ya que los individuos con anemia aplásica por cualquier causa parecen tener una probabilidad mayor a la esperada de desarrollar leucemia mielógena aguda (De Planque et al. 1988).
Otras causas de anemia aplásica
Otros agentes en el lugar de trabajo se han asociado con la anemia aplásica, siendo el más notable la radiación. Los efectos de la radiación sobre las células madre de la médula ósea se han empleado en el tratamiento de la leucemia. De manera similar, una variedad de agentes alquilantes quimioterapéuticos producen aplasia y representan un riesgo para los trabajadores responsables de producir o administrar estos compuestos. La radiación, el benceno y los agentes alquilantes parecen tener un nivel de umbral por debajo del cual no se producirá anemia aplásica.
La protección del trabajador de producción se vuelve más problemática cuando el agente tiene un modo de acción idiosincrásico en el que cantidades minúsculas pueden producir aplasia, como el cloranfenicol. El trinitrotolueno, que se absorbe fácilmente a través de la piel, se ha asociado con anemia aplásica en las plantas de municiones. Se ha informado que una variedad de otras sustancias químicas están asociadas con la anemia aplásica, pero a menudo es difícil determinar la causalidad. Un ejemplo es el pesticida lindano (hexacloruro de gamma-benceno). Han aparecido informes de casos, generalmente después de niveles relativamente altos de exposición, en los que el lindano se asocia con aplasia. Este hallazgo está lejos de ser universal en humanos, y no hay informes de toxicidad en la médula ósea inducida por lindano en animales de laboratorio tratados con grandes dosis de este agente. La hipoplasia de la médula ósea también se ha asociado con la exposición a éteres de etilenglicol, varios pesticidas y arsénico (Flemming y Timmeny 1993).
Peligros biológicos
“Un material biológico peligroso puede definirse como un material biológico capaz de autorreplicarse que puede causar efectos nocivos en otros organismos, especialmente en los seres humanos” (American Industrial Hygiene Association 1986).
Las bacterias, los virus, los hongos y los protozoos se encuentran entre los materiales biológicos peligrosos que pueden dañar el sistema cardiovascular a través del contacto intencional (introducción de materiales biológicos relacionados con la tecnología) o no intencional (contaminación de materiales de trabajo no relacionada con la tecnología). Las endotoxinas y las micotoxinas pueden desempeñar un papel además del potencial infeccioso del microorganismo. Ellos mismos pueden ser una causa o un factor contribuyente en el desarrollo de una enfermedad.
El sistema cardiovascular puede reaccionar como una complicación de una infección con participación de un órgano localizado: vasculitis (inflamación de los vasos sanguíneos), endocarditis (inflamación del endocardio, principalmente por bacterias, pero también por hongos y protozoos; la forma aguda puede seguir a infecciones sépticas). ocurrencia; forma subaguda con generalización de una infección), miocarditis (inflamación del músculo cardíaco, causada por bacterias, virus y protozoos), pericarditis (inflamación del pericardio, generalmente acompaña a la miocarditis) o pancarditis (aparición simultánea de endocarditis, miocarditis y pericarditis)—o ser arrastrado en su conjunto a una enfermedad general sistémica (sepsis, shock séptico o tóxico).
La participación del corazón puede aparecer durante o después de la infección real. Como mecanismos patogénicos se debe considerar la colonización directa por gérmenes o procesos tóxicos o alérgicos. Además del tipo y la virulencia del patógeno, la eficacia del sistema inmunitario influye en cómo reacciona el corazón ante una infección. Las heridas infectadas por gérmenes pueden inducir una mio o endocarditis con, por ejemplo, estreptococos y estafilococos. Esto puede afectar a prácticamente todos los grupos ocupacionales después de un accidente de trabajo.
El noventa por ciento de todos los casos de endocarditis rastreados pueden atribuirse a estreptococos o estafilococos, pero solo una pequeña parte de estos a infecciones relacionadas con accidentes.
La Tabla 1 ofrece una descripción general de las posibles enfermedades infecciosas relacionadas con el trabajo que afectan el sistema cardiovascular.
Tabla 1. Resumen de posibles enfermedades infecciosas relacionadas con el trabajo que afectan el sistema cardiovascular
|
Enfermedades |
Efecto sobre el corazón |
Ocurrencia/frecuencia de efectos sobre el corazón en caso de enfermedad |
Grupos de riesgo laboral |
|
SIDA / VIH |
Miocarditis, Endocarditis, Pericarditis |
42% (Blanc et al. 1990); infecciones oportunistas sino también por el propio virus del VIH como miocarditis linfocítica (Beschorner et al. 1990) |
Personal en los servicios de salud y bienestar |
|
La aspergilosis |
Endocarditis |
Raro; entre aquellos con sistema inmunológico debilitado |
Agricultores |
|
Brucelosis |
Endocarditis, Miocarditis |
Raro (Groß, Jahn y Schölmerich 1970; Schulz y Stobbe 1981) |
Trabajadores de la industria cárnica y ganadera, ganaderos, veterinarios |
|
La enfermedad de Chagas |
Miocarditis |
Datos variables: 20% en Argentina (Acha y Szyfres 1980); 69% en Chile (Arribada et al. 1990); 67% (Higuchi et al. 1990); enfermedad de Chagas crónica siempre con miocarditis (Gross, Jahn y Schölmerich 1970) |
Viajeros de negocios a América Central y del Sur |
|
virus coxsackie |
Miocarditis, Pericarditis |
5% a 15% con virus Coxsackie-B (Reindell y Roskamm 1977) |
Personal de los servicios de salud y bienestar, trabajadores de alcantarillado |
|
Citomegalia |
Miocarditis, Pericarditis |
Extremadamente raro, especialmente entre aquellos con el sistema inmunológico debilitado |
Personal que trabaja con niños (especialmente niños pequeños), en departamentos de diálisis y trasplantes |
|
Difteria |
Miocarditis, Endocarditis |
Con difteria localizada 10 a 20%, más común con D. progresiva (Gross, Jahn y Schölmerich 1970), especialmente con desarrollo tóxico |
Personal que trabaja con niños y en los servicios de salud |
|
Equinococosis |
Miocarditis |
Raro (Riecker 1988) |
Trabajadores forestales |
|
Infecciones por el virus de Epstein-Barr |
Miocarditis, Pericarditis |
Raro; especialmente entre aquellos con un sistema inmunológico defectuoso |
Personal de salud y bienestar |
|
Erisipeloide |
Endocarditis |
Datos variados desde raros (Gross, Jahn y Schölmerich 1970; Riecker 1988) hasta 30% (Azofra et al. 1991) |
Trabajadores en empacadoras de carne, procesamiento de pescado, pescadores, veterinarios |
|
filariasia |
Miocarditis |
Raro (Riecker 1988) |
Viajeros de negocios en áreas endémicas |
|
Tifus entre otras rickettsiosis (excluida la fiebre Q) |
Miocarditis, vasculitis de vasa pequeños |
Los datos varían según el patógeno directo, la toxicidad o la reducción de la resistencia durante la resolución de la fiebre |
Viajeros de negocios en áreas endémicas |
|
Meningoencefalitis de principios de verano |
Miocarditis |
Raro (Sundermann 1987) |
Trabajadores forestales, jardineros |
|
Fiebre amarilla |
Daño tóxico a vasa (Gross, Jahn y Schölmerich 1970), Miocarditis |
Raro; con casos graves |
Viajeros de negocios en áreas endémicas |
|
Fiebre hemorrágica (Ebola, Marburg, Lassa, Dengue, etc.) |
Miocarditis y hemorragias endocárdicas por hemorragia general, insuficiencia cardiovascular |
no hay información disponible |
Empleados de los servicios de salud en áreas afectadas y en laboratorios especiales, y trabajadores en la crianza de animales |
|
Influenza |
Miocarditis, Hemorragias |
Datos que varían de raros a frecuentes (Schulz y Stobbe 1981) |
empleados del servicio de salud |
|
Hepatitis |
Miocarditis (Gross, Willensand Zeldis 1981; Schulzand Stobbe 1981) |
Raro (Schulz y Stobbe 1981) |
Empleados de salud y bienestar, trabajadores de alcantarillado y aguas residuales |
|
Legionelosis |
Pericarditis, miocarditis, endocarditis |
Si ocurre, probablemente sea raro (Gross, Willens y Zeldis 1981) |
Personal de mantenimiento en aire acondicionado, humidificadores, hidromasajes, personal de enfermería |
|
Leishmaniasis |
Miocarditis (Reindell y Roskamm 1977) |
Con leishmaniasis visceral |
Viajeros de negocios a zonas endémicas |
|
Leptospirosis (forma ictérica) |
Miocarditis |
Infección por patógenos tóxicos o directos (Schulz y Stobbe 1981) |
Trabajadores de alcantarillado y aguas residuales, trabajadores de mataderos |
|
listerelosis |
Endocarditis |
Muy raras (listeriosis cutánea predominante como enfermedad profesional) |
Granjeros, veterinarios, trabajadores de procesamiento de carne |
|
La enfermedad de Lyme |
En estadio 2: Miocarditis Pancarditis En estadio 3: Carditis crónica |
8% (Mrowietz 1991) o 13% (Shadick et al. 1994) |
Trabajadores forestales |
|
Malaria |
Miocarditis |
Relativamente frecuente con paludismo tropical (Sundermann 1987); infección directa de los capilares |
Viajeros de negocios en áreas endémicas |
|
Sarampión |
Miocarditis, Pericarditis |
Raro |
Personal en servicio de salud y que trabaja con niños |
|
Enfermedad de pies y boca |
Miocarditis |
Muy raro |
Agricultores, trabajadores de la cría de animales (especialmente con animales de pezuña hendida) |
|
Paperas |
Miocarditis |
Raro—menos del 0.2-0.4% (Hofmann 1993) |
Personal en servicio de salud y que trabaja con niños |
|
Infecciones por micoplasma-neumonía |
Miocarditis, Pericarditis |
Raro |
Empleados de los servicios de salud y bienestar |
|
Ornitosis/Psitacosis |
Miocarditis, Endocarditis |
Raro (Kaufmann y Potter 1986; Schulz y Stobbe 1981) |
Criadores de aves ornamentales y aves de corral, trabajadores de tiendas de mascotas, veterinarios |
|
paratifus |
Miocarditis intersticial |
Especialmente entre mayores y muy enfermos como daño tóxico. |
Trabajadores de ayuda al desarrollo en zonas tropicales y subtropicales |
|
Poliomielitis |
Miocarditis |
Frecuente en casos graves en la primera y segunda semana |
empleados del servicio de salud |
|
Fiebre Q |
Miocarditis, Endocarditis, Pericarditis |
Posible hasta los 20 años después de la enfermedad aguda (Behymer y Riemann 1989); datos desde raros (Schulz y Stobbe 1981; Sundermann 1987) hasta 7.2% (Conolly et al. 1990); más frecuente (68%) entre la fiebre Q crónica con sistema inmunitario débil o enfermedad cardíaca preexistente (Brouqui et al. 1993) |
Trabajadores de la cría de animales, veterinarios, granjeros, posiblemente también trabajadores de mataderos y lecheros |
|
Rubéola |
Miocarditis, Pericarditis |
Raro |
Empleados de servicios de salud y cuidado de niños. |
|
Fiebre recurrente |
Miocarditis |
no hay información disponible |
Viajeros de negocios y trabajadores de servicios de salud en trópicos y subtrópicos |
|
Escarlatina y otras infecciones estreptocócicas |
Miocarditis, Endocarditis |
Del 1 al 2.5% fiebre reumática como complicación (Dökert 1981), luego del 30 al 80% carditis (Sundermann 1987); 43 a 91% (al-Eissa 1991) |
Personal en servicio de salud y que trabaja con niños |
|
Enfermedad del sueño |
Miocarditis |
Raro |
Viajeros de negocios a África entre los paralelos 20° Sur y Norte |
|
Toxoplasmosis |
Miocarditis |
Raro, especialmente entre aquellos con sistemas inmunológicos débiles. |
Personas con contacto ocupacional con animales. |
|
Tuberculosis |
Miocarditis, Pericarditis |
Miocarditis especialmente junto con tuberculosis miliar, pericarditis con alta prevalencia de tuberculosis al 25%, de lo contrario al 7% (Sundermann 1987) |
empleados del servicio de salud |
|
Tifus abdominal |
Miocarditis |
Tóxico; 8% (Bavdekar et al. 1991) |
Trabajadores de ayuda al desarrollo, personal de laboratorios microbiológicos (especialmente laboratorios de heces) |
|
Varicela, herpes zoster |
Miocarditis |
Raro |
Empleados en el servicio de salud y que trabajan con niños. |
Trastorno de estrés postraumático y su relación con la salud ocupacional y la prevención de lesiones
Más allá del amplio concepto de estrés y su relación con los problemas generales de salud, se ha prestado poca atención al papel del diagnóstico psiquiátrico en la prevención y el tratamiento de las consecuencias para la salud mental de las lesiones relacionadas con el trabajo. La mayor parte del trabajo sobre el estrés laboral se ha ocupado de los efectos de la exposición a condiciones estresantes a lo largo del tiempo, en lugar de los problemas asociados con un evento específico, como una lesión traumática o potencialmente mortal o presenciar un accidente industrial o un acto de violencia. . Al mismo tiempo, el Trastorno de Estrés Postraumático (TEPT), una condición que ha recibido considerable credibilidad e interés desde mediados de la década de 1980, se aplica más ampliamente en contextos fuera de los casos que involucran traumas de guerra y víctimas de delitos. Con respecto al lugar de trabajo, el PTSD ha comenzado a aparecer como el diagnóstico médico en casos de lesiones laborales y como el resultado emocional de la exposición a situaciones traumáticas que ocurren en el lugar de trabajo. A menudo es objeto de controversia y cierta confusión con respecto a su relación con las condiciones de trabajo y la responsabilidad del empleador cuando se hacen reclamos por lesiones psicológicas. Cada vez más, se pide al profesional de la salud ocupacional que asesore sobre la política de la empresa en el manejo de estas exposiciones y reclamos por lesiones, y que brinde opiniones médicas con respecto al diagnóstico, el tratamiento y el estado laboral final de estos empleados. Por lo tanto, la familiaridad con el PTSD y sus condiciones relacionadas es cada vez más importante para el profesional de la salud ocupacional.
En este artículo se revisarán los siguientes temas:
- Diagnóstico diferencial de PTSD con otras condiciones tales como depresión primaria y trastornos de ansiedad.
- relación del PTSD con las quejas somáticas relacionadas con el estrés
- prevención de reacciones de estrés postraumático en sobrevivientes y testigos de eventos psicológicamente traumáticos que ocurren en el lugar de trabajo
- prevención y tratamiento de complicaciones de lesiones laborales relacionadas con el estrés postraumático.
El trastorno de estrés postraumático afecta a las personas que han estado expuestas a eventos o condiciones traumatizantes. Se caracteriza por síntomas de insensibilidad, retraimiento psicológico y social, dificultades para controlar las emociones, especialmente la ira, y recuerdo intrusivo y revivir las experiencias del evento traumático. Por definición, un evento traumático es aquel que está fuera del rango normal de los eventos de la vida cotidiana y el individuo lo experimenta como algo abrumador. Un evento traumático generalmente involucra una amenaza a la propia vida o a alguien cercano, o el presenciar una muerte real o lesiones graves, especialmente cuando esto ocurre de forma repentina o violenta.
Los antecedentes psiquiátricos de nuestro concepto actual de PTSD se remontan a las descripciones de "fatiga de batalla" y "shock de guerra" durante y después de las Guerras Mundiales. Sin embargo, las causas, los síntomas, el curso y el tratamiento efectivo de esta afección a menudo debilitante aún no se entendían bien cuando decenas de miles de veteranos de guerra de la era de Vietnam comenzaron a aparecer en los hospitales de la Administración de Veteranos de EE. UU., oficinas de médicos de familia, cárceles y refugios para personas sin hogar en la década de 1970 Debido en gran parte al esfuerzo organizado de los grupos de veteranos, en colaboración con la Asociación Estadounidense de Psiquiatría, el PTSD se identificó y describió por primera vez en 1980 en la 3.ª edición del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM III) (Asociación Americana de Psiquiatría 1980). Ahora se sabe que la afección afecta a una amplia gama de víctimas de traumas, incluidos los sobrevivientes de desastres civiles, víctimas de delitos, tortura y terrorismo, y sobrevivientes de abuso infantil y doméstico. Aunque los cambios en la clasificación del trastorno se reflejan en el manual de diagnóstico actual (DSM IV), los criterios de diagnóstico y los síntomas permanecen esencialmente sin cambios (American Psychiatric Association 1994).
Criterios diagnósticos del trastorno de estrés postraumático
A. La persona ha estado expuesta a un evento traumático en el que estuvieron presentes los dos siguientes:
- La persona experimentó, presenció o se enfrentó a un evento o eventos que involucraron la muerte real o la amenaza de muerte o lesiones graves, o una amenaza a la integridad física de sí mismo o de otros.
- La respuesta de la persona involucró miedo intenso, impotencia u horror.
B. El evento traumático se reexperimenta persistentemente en una (o más) de las siguientes formas:
- Recuerdos angustiosos recurrentes e intrusivos del evento, incluidas imágenes, pensamientos o percepciones.
- Sueños angustiosos recurrentes del evento.
- Actuar o sentir como si el evento traumático fuera recurrente.
- Angustia psicológica intensa ante la exposición a señales internas o externas que simbolizan o se asemejan a un aspecto del evento traumático.
- Reactividad fisiológica ante la exposición a señales internas o externas que simbolizan o se asemejan a un aspecto del evento traumático.
C. Evitación persistente de estímulos asociados con el trauma y adormecimiento de la capacidad de respuesta general (no presente antes del trauma), como lo indican tres (o más) de los siguientes:
- Esfuerzos para evitar pensamientos, sentimientos o conversaciones asociadas con el trauma.
- Esfuerzos para evitar actividades, lugares o personas que despiertan recuerdos del trauma.
- Incapacidad para recordar un aspecto importante del trauma.
- Disminución marcada del interés o la participación en actividades significativas.
- Sentimiento de desapego o extrañamiento de los demás.
- Gama restringida de afecto (p. ej., incapaz de tener sentimientos amorosos).
- Sensación de un futuro acortado (p. ej., no espera tener una carrera, matrimonio, hijos o una vida normal).
D. Síntomas persistentes de aumento de la excitación (no presente antes del trauma), como lo indican dos (o más) de los siguientes:
- Dificultad para conciliar o permanecer dormido.
- Irritabilidad o arrebatos de ira.
- Dificultad para concentrarse.
- Hipervigilancia.
- Respuesta de sobresalto exagerada.
E. La duración de la alteración (síntomas en los criterios B, C y D) es superior a 1 mes.
F. La alteración causa malestar clínicamente significativo o deterioro social, ocupacional u otras áreas importantes del funcionamiento.
Especifique si:
Agudo: si la duración de los síntomas es inferior a 3 meses
Crónico: si la duración de los síntomas es de 3 meses o más.
Especifique si:
Con inicio tardío: si el inicio de los síntomas es al menos 6 meses después del factor estresante.
El estrés psicológico ha logrado un reconocimiento creciente como resultado de los riesgos relacionados con el trabajo. El vínculo entre los riesgos laborales y el estrés postraumático se estableció por primera vez en la década de 1970 con el descubrimiento de altas tasas de incidentes de PTSD en trabajadores de las fuerzas del orden, emergencias médicas, rescate y extinción de incendios. Se han desarrollado intervenciones específicas para prevenir el PTSD en trabajadores expuestos a factores estresantes traumáticos relacionados con el trabajo, como lesiones por mutilación, muerte y uso de fuerza letal. Estas intervenciones hacen hincapié en proporcionar a los trabajadores expuestos educación sobre las reacciones normales al estrés traumático y la oportunidad de sacar a la luz activamente sus sentimientos y reacciones con sus compañeros. Estas técnicas se han establecido bien en estas ocupaciones en los Estados Unidos, Australia y muchas naciones europeas. Sin embargo, el estrés traumático relacionado con el trabajo no se limita a los trabajadores de estas industrias de alto riesgo. Muchos de los principios de intervención preventiva desarrollados para estas ocupaciones se pueden aplicar a programas para reducir o prevenir las reacciones de estrés traumático en la fuerza laboral en general.
Problemas en el diagnóstico y tratamiento
Diagnóstico
La clave para el diagnóstico diferencial del PTSD y las condiciones relacionadas con el estrés traumático es la presencia de un estresor traumático. Aunque el evento estresante debe ajustarse al criterio A, es decir, ser un evento o una situación que esté fuera del rango normal de experiencia, las personas responden de diversas maneras a eventos similares. Un evento que precipita una reacción de estrés clínico en una persona puede no afectar significativamente a otra. Por lo tanto, la ausencia de síntomas en otros trabajadores expuestos de manera similar no debe hacer que el médico descarte la posibilidad de una verdadera reacción postraumática en un trabajador en particular. La vulnerabilidad individual al PTSD tiene tanto que ver con el impacto emocional y cognitivo de una experiencia en la víctima como con la intensidad del factor estresante mismo. Un factor de vulnerabilidad principal es un historial de trauma psicológico debido a una exposición traumática previa o pérdida personal significativa de algún tipo. Cuando se presenta un cuadro sintomático sugestivo de TEPT, es importante establecer si se ha producido un evento que pueda satisfacer el criterio de trauma. Esto es particularmente importante porque es posible que la propia víctima no establezca la conexión entre sus síntomas y el evento traumático. Esta falla en conectar el síntoma con la causa sigue a la reacción común de "adormecimiento", que puede causar el olvido o la disociación del evento, y porque no es inusual que la aparición de los síntomas se retrase por semanas o meses. La depresión, la ansiedad y las condiciones somáticas crónicas ya menudo severas son a menudo el resultado de una falta de diagnóstico y tratamiento. Por lo tanto, el diagnóstico precoz es particularmente importante debido a la naturaleza a menudo oculta de la enfermedad, incluso para el propio paciente, y debido a las implicaciones para el tratamiento.
Tratamiento
Aunque los síntomas de depresión y ansiedad del PTSD pueden responder a las terapias habituales, como la farmacología, el tratamiento eficaz es diferente de los que se recomiendan habitualmente para estas afecciones. El PTSD puede ser el más prevenible de todas las condiciones psiquiátricas y, en el ámbito de la salud ocupacional, quizás el más prevenible de todas las lesiones relacionadas con el trabajo. Debido a que su ocurrencia está vinculada tan directamente a un evento estresante específico, el tratamiento puede enfocarse en la prevención. Si se proporciona la educación y el asesoramiento preventivos adecuados poco después de la exposición traumática, las reacciones de estrés posteriores pueden minimizarse o prevenirse por completo. Que la intervención sea preventiva o terapéutica depende en gran medida del momento, pero la metodología es esencialmente similar. El primer paso para un tratamiento exitoso o una intervención preventiva es permitir que la víctima establezca la conexión entre el factor estresante y sus síntomas. Esta identificación y "normalización" de lo que suelen ser reacciones atemorizantes y confusas es muy importante para la reducción o prevención de los síntomas. Una vez que se ha logrado la normalización de la respuesta al estrés, el tratamiento se dirige al procesamiento controlado del impacto emocional y cognitivo de la experiencia.
El PTSD o las condiciones relacionadas con el estrés traumático resultan del sellado de reacciones emocionales y cognitivas inaceptables o inaceptablemente intensas a los estresores traumáticos. En general, se considera que el síndrome de estrés se puede prevenir brindando la oportunidad de un procesamiento controlado de las reacciones al trauma antes de que ocurra el cierre del trauma. Por lo tanto, la prevención a través de una intervención oportuna y calificada es la piedra angular para el tratamiento del PTSD. Estos principios de tratamiento pueden apartarse del enfoque psiquiátrico tradicional para muchas condiciones. Por lo tanto, es importante que los empleados en riesgo de reacciones de estrés postraumático sean tratados por profesionales de salud mental con capacitación especializada y experiencia en el tratamiento de afecciones relacionadas con traumas. La duración del tratamiento es variable. Dependerá del momento de la intervención, la gravedad del factor estresante, la gravedad de los síntomas y la posibilidad de que una exposición traumática pueda precipitar una crisis emocional vinculada a experiencias anteriores o relacionadas. Otra cuestión en el tratamiento se refiere a la importancia de las modalidades de tratamiento de grupo. Las víctimas de un trauma pueden lograr un enorme beneficio con el apoyo de otras personas que han compartido la misma experiencia de estrés traumático o similar. Esto es de particular importancia en el contexto del lugar de trabajo, cuando grupos de compañeros de trabajo u organizaciones laborales enteras se ven afectadas por un trágico accidente, acto de violencia o pérdida traumática.
Prevención de reacciones de estrés postraumático después de incidentes de trauma en el lugar de trabajo
Una variedad de eventos o situaciones que ocurren en el lugar de trabajo pueden poner a los trabajadores en riesgo de sufrir reacciones de estrés postraumático. Estos incluyen violencia o amenaza de violencia, incluido el suicidio, violencia entre empleados y delitos, como robo a mano armada; lesión fatal o grave; y muerte súbita o crisis médica, como un ataque al corazón. A menos que se manejen adecuadamente, estas situaciones pueden causar una variedad de resultados negativos, que incluyen reacciones de estrés postraumático que pueden alcanzar niveles clínicos y otros efectos relacionados con el estrés que afectarán la salud y el desempeño laboral, incluida la evitación del lugar de trabajo, dificultades de concentración, estado de ánimo disturbios, retraimiento social, abuso de sustancias y problemas familiares. Estos problemas pueden afectar no solo a los empleados de línea, sino también al personal administrativo. Los gerentes corren un riesgo particular debido a los conflictos entre sus responsabilidades operativas, sus sentimientos de responsabilidad personal por los empleados a su cargo y su propia sensación de conmoción y dolor. En ausencia de políticas claras de la empresa y de la pronta asistencia del personal de salud para hacer frente a las secuelas del trauma, los gerentes de todos los niveles pueden sufrir sentimientos de impotencia que agravan sus propias reacciones de estrés traumático.
Los eventos traumáticos en el lugar de trabajo requieren una respuesta definitiva de la alta dirección en estrecha colaboración con salud, seguridad, comunicaciones y otras funciones. Un plan de respuesta a la crisis cumple tres objetivos principales:
- Prevención de reacciones de estrés postraumático al llegar a las personas y grupos afectados antes de que tengan la oportunidad de cerrarse.
- comunicación de información relacionada con la crisis para contener los temores y controlar los rumores
- fomentar la confianza de que la gerencia tiene el control de la crisis y demostrar preocupación por el bienestar de los empleados.
La metodología para la implementación de un plan de este tipo se ha descrito detalladamente en otra parte (Braverman 1992a,b; 1993b). Hace hincapié en la comunicación adecuada entre la gerencia y los empleados, la reunión de grupos de empleados afectados y la pronta consejería preventiva de aquellos en mayor riesgo de estrés postraumático debido a sus niveles de exposición o factores de vulnerabilidad individual.
Los gerentes y el personal de salud de la empresa deben funcionar como un equipo para ser sensibles a los signos de estrés relacionado con el trauma continuo o retrasado en las semanas y meses posteriores al evento traumático. Estos pueden ser difíciles de identificar tanto para el gerente como para el profesional de la salud, porque las reacciones de estrés postraumático a menudo se retrasan y pueden enmascararse como otros problemas. Para un supervisor o para la enfermera o el consejero que se involucra, cualquier signo de estrés emocional, como irritabilidad, retraimiento o disminución de la productividad, puede indicar una reacción a un factor estresante traumático. Cualquier cambio en el comportamiento, incluido el aumento del ausentismo, o incluso un marcado aumento en las horas de trabajo ("adicción al trabajo") puede ser una señal. Las indicaciones de abuso de drogas o alcohol o cambios en el estado de ánimo deben explorarse como posibles vínculos con el estrés postraumático. Un plan de respuesta a crisis debe incluir capacitación para que los administradores y los profesionales de la salud estén alertas a estos signos para que la intervención pueda realizarse lo antes posible.
Complicaciones de lesiones ocupacionales relacionadas con el estrés
Ha sido nuestra experiencia revisando reclamos de compensación de trabajadores hasta cinco años después de la lesión que los síndromes de estrés postraumático son un resultado común de lesiones ocupacionales que involucran lesiones que amenazan la vida o desfiguran, o asalto y otras exposiciones al crimen. Por lo general, la afección no se diagnostica durante años, y los profesionales médicos, los administradores de reclamos y los gerentes de recursos humanos, e incluso el propio empleado, no sospechan sus orígenes. Cuando no se reconoce, puede retrasar o incluso impedir la recuperación de una lesión física.
Las discapacidades y lesiones relacionadas con el estrés psicológico se encuentran entre las más costosas y difíciles de manejar de todas las lesiones relacionadas con el trabajo. En el “reclamo de estrés”, un empleado sostiene que ha sido dañado emocionalmente por un evento o condiciones en el trabajo. Costosos y difíciles de combatir, los reclamos por estrés generalmente resultan en litigios y en la separación del empleado. Existe, sin embargo, una fuente mucho más frecuente pero rara vez reconocida de reclamos relacionados con el estrés. En estos casos, las lesiones graves o la exposición a situaciones que amenazan la vida resultan en condiciones de estrés psicológico no diagnosticadas y no tratadas que afectan significativamente el resultado de las lesiones relacionadas con el trabajo.
Sobre la base de nuestro trabajo con lesiones traumáticas en el lugar de trabajo y episodios violentos en una amplia gama de lugares de trabajo, estimamos que al menos la mitad de los reclamos de compensación para trabajadores en disputa involucran condiciones de estrés postraumático no reconocidas ni tratadas u otros componentes psicosociales. En el impulso para resolver los problemas médicos y determinar la situación laboral del empleado, y debido al temor y la desconfianza de muchos sistemas hacia la intervención de salud mental, el estrés emocional y los problemas psicosociales pasan a un segundo plano. Cuando nadie se ocupa de él, el estrés puede tomar la forma de una serie de condiciones médicas, no reconocidas por el empleador, el administrador de riesgos, el proveedor de atención médica y el propio empleado. El estrés relacionado con el trauma también conduce típicamente a evitar el lugar de trabajo, lo que aumenta el riesgo de conflictos y disputas con respecto al regreso al trabajo y reclamos de discapacidad.
Muchos empleadores y compañías de seguros creen que el contacto con un profesional de la salud mental conduce directamente a un reclamo costoso e inmanejable. Desafortunadamente, este suele ser el caso. Las estadísticas confirman que las reclamaciones por estrés mental son más caras que las reclamaciones por otros tipos de lesiones. Además, están aumentando más rápido que cualquier otro tipo de reclamo por lesiones. En el típico escenario de reclamo “físico-mental”, el psiquiatra o psicólogo aparece solo en el punto, generalmente meses o incluso años después del evento, cuando existe la necesidad de una evaluación experta en una disputa. En este momento, el daño psicológico ya está hecho. La reacción de estrés relacionada con el trauma puede haber impedido que el empleado regresara al lugar de trabajo, aunque parecía visiblemente curado. Con el tiempo, la reacción de estrés no tratada a la lesión original ha resultado en una ansiedad o depresión crónica, una enfermedad somática o un trastorno por abuso de sustancias. De hecho, es raro que la intervención de salud mental se preste en el punto en que pueda prevenir la reacción de estrés relacionada con el trauma y, por lo tanto, ayudar al empleado a recuperarse completamente del trauma de una lesión o agresión grave.
Con una pequeña medida de planificación y el momento adecuado, los costos y el sufrimiento asociados con el estrés relacionado con las lesiones se encuentran entre las más prevenibles de todas las lesiones. Los siguientes son los componentes de un plan eficaz posterior a la lesión (Braverman 1993a):
Intervención rápida
Las empresas deben exigir una breve intervención de salud mental cada vez que un accidente severo, asalto u otro evento traumático afecte a un empleado. Esta evaluación debe verse como preventiva, en lugar de estar vinculada al procedimiento estándar de reclamos.. Debe proporcionarse incluso si no hay pérdida de tiempo, lesión o necesidad de tratamiento médico. La intervención debe enfatizar la educación y la prevención, en lugar de un enfoque estrictamente clínico que puede hacer que el empleado se sienta estigmatizado. El empleador, tal vez junto con el proveedor de seguros, debe asumir la responsabilidad por el costo relativamente pequeño de brindar este servicio. Se debe tener cuidado de que solo participen profesionales con experiencia especializada o capacitación en condiciones de estrés postraumático.
Volver al trabajo
Cualquier actividad de asesoramiento o evaluación debe coordinarse con un plan de regreso al trabajo. Los empleados que han sufrido un trauma a menudo sienten miedo o dudan acerca de regresar al lugar de trabajo. La combinación de educación y asesoramiento breves con visitas al lugar de trabajo durante el período de recuperación se ha utilizado con gran ventaja para lograr esta transición y acelerar el regreso al trabajo. Los profesionales de la salud pueden trabajar con el supervisor o gerente en el desarrollo de un reingreso gradual al funcionamiento laboral. Incluso cuando no quede ninguna limitación física, los factores emocionales pueden requerir adaptaciones, como permitir que una cajera de banco a la que robaron trabaje en otra área del banco durante parte del día, mientras gradualmente se siente cómoda volviendo a trabajar en la ventanilla del cliente.
Seguimiento
Las reacciones postraumáticas a menudo se retrasan. El seguimiento a intervalos de 1 y 6 meses con los empleados que han regresado al trabajo es importante. Los supervisores también reciben hojas informativas sobre cómo detectar posibles problemas a largo plazo o retrasados asociados con el estrés postraumático.
Resumen: El vínculo entre los estudios de estrés postraumático y la salud ocupacional
Quizás más que cualquier otra ciencia de la salud, la medicina ocupacional se ocupa de la relación entre el estrés humano y la enfermedad. De hecho, gran parte de la investigación sobre el estrés humano en este siglo se ha llevado a cabo dentro del campo de la salud ocupacional. A medida que las ciencias de la salud en general se involucraron más en la prevención, el lugar de trabajo se ha vuelto cada vez más importante como campo de investigación sobre la contribución del entorno físico y psicosocial a la enfermedad y otros resultados de salud, y sobre métodos para la prevención de condiciones relacionadas con el estrés. . Al mismo tiempo, desde 1980 una revolución en el estudio del estrés postraumático ha supuesto un importante avance en la comprensión de la respuesta humana al estrés. El profesional de la salud ocupacional se encuentra en la intersección de estos campos de estudio cada vez más importantes.
A medida que el panorama del trabajo experimenta una transformación revolucionaria y aprendemos más sobre la productividad, el afrontamiento y el impacto estresante del cambio continuo, la línea entre el estrés crónico y el estrés agudo o traumático ha comenzado a desdibujarse. La teoría clínica del estrés traumático tiene mucho que decirnos sobre cómo prevenir y tratar el estrés psicológico relacionado con el trabajo. Como en todas las ciencias de la salud, el conocimiento de las causas de un síndrome puede ayudar en la prevención. En el área del estrés traumático, el lugar de trabajo ha demostrado ser un excelente lugar para promover la salud y la curación. Al conocer bien los síntomas y las causas de las reacciones de estrés postraumático, los profesionales de la salud en el trabajo pueden aumentar su eficacia como agentes de prevención.
Leucemia, Linfomas Malignos y Mieloma Múltiple
Leucemias
Las leucemias constituyen el 3% de todos los cánceres en todo el mundo (Linet 1985). Son un grupo de neoplasias malignas de las células precursoras de la sangre, clasificadas según el tipo celular de origen, el grado de diferenciación celular y el comportamiento clínico y epidemiológico. Los cuatro tipos comunes son la leucemia linfocítica aguda (LLA), la leucemia linfocítica crónica (LLC), la leucemia mielocítica aguda (LMA) y la leucemia mielocítica crónica (LMC). La ALL se desarrolla rápidamente, es la forma más común de leucemia en la infancia y se origina en los glóbulos blancos de los ganglios linfáticos. La CLL surge en los linfocitos de la médula ósea, se desarrolla muy lentamente y es más común en personas de edad avanzada. La LMA es la forma común de leucemia aguda en adultos. Los tipos raros de leucemia aguda incluyen leucemias monocítica, basófila, eosinofílica, plasmática, eritro y de células pilosas. Estas formas más raras de leucemia aguda a veces se agrupan bajo el título leucemia aguda no linfocítica (ANLL), debido en parte a la creencia de que surgen de una célula madre común. La mayoría de los casos de LMC se caracterizan por una anomalía cromosómica específica, el cromosoma Filadelfia. El resultado final de la leucemia mieloide crónica a menudo es la transformación leucémica en leucemia mieloide aguda. La transformación a AML también puede ocurrir en policitemia vera y trombocitemia esencial, trastornos neoplásicos con niveles elevados de glóbulos rojos o plaquetas, así como mielofibrosis y displasia mieloide. Esto ha llevado a caracterizar estos trastornos como enfermedades mieloproliferativas relacionadas.
El cuadro clínico varía según el tipo de leucemia. La mayoría de los pacientes sufren de fatiga y malestar general. Las anomalías en el recuento hematológico y las células atípicas son sugestivas de leucemia e indican un examen de médula ósea. La anemia, la trombocitopenia, la neutropenia, el recuento elevado de leucocitos y el número elevado de células blásticas son signos típicos de la leucemia aguda.
Incidencia: La incidencia global anual ajustada por edad de leucemias varía entre 2 y 12 por 100,000 en hombres y entre 1 y 11 por 100,000 en mujeres en diferentes poblaciones. Se encuentran cifras altas en las poblaciones de América del Norte, Europa occidental e Israel, mientras que las poblaciones asiáticas y africanas reportan cifras bajas. La incidencia varía según la edad y el tipo de leucemia. Hay un marcado aumento en la incidencia de leucemia con la edad, y también hay un pico en la niñez que ocurre alrededor de los dos a cuatro años de edad. Los diferentes subgrupos de leucemia muestran diferentes patrones de edad. La CLL es aproximadamente dos veces más frecuente en hombres que en mujeres. Las cifras de incidencia y mortalidad de las leucemias en adultos han tendido a mantenerse relativamente estables durante las últimas décadas.
Los factores de riesgo: Se han sugerido factores familiares en el desarrollo de la leucemia, pero la evidencia de esto no es concluyente. Ciertas condiciones inmunológicas, algunas de las cuales son hereditarias, parecen predisponer a la leucemia. El síndrome de Down es predictivo de leucemia aguda. Se han identificado dos retrovirus oncogénicos (virus de leucemia de células T humanas-I, virus linfotrópico de células T humano-II) relacionados con el desarrollo de leucemias. Se cree que estos virus son carcinógenos en etapa temprana y, como tales, son causas insuficientes de leucemia (Keating, Estey y Kantarjian 1993).
La radiación ionizante y la exposición al benceno son causas ambientales y laborales establecidas de leucemias. Sin embargo, la incidencia de CLL no se ha asociado con la exposición a la radiación. Las leucemias inducidas por radiación y benceno se reconocen como enfermedades profesionales en varios países.
De manera mucho menos consistente, se han informado excesos de leucemia para los siguientes grupos de trabajadores: conductores; electricistas; telefonistas e ingenieros electrónicos; agricultores; molineros de harina; jardineros; mecánicos, soldadores y metalúrgicos; trabajadores textiles; trabajadores de fábricas de papel; y trabajadores de la industria petrolera y distribución de productos derivados del petróleo. Algunos agentes particulares en el entorno laboral se han asociado consistentemente con un mayor riesgo de leucemia. Estos agentes incluyen butadieno, campos electromagnéticos, gases de escape de motores, óxido de etileno, insecticidas y herbicidas, fluidos de mecanizado, solventes orgánicos, productos derivados del petróleo (incluida la gasolina), estireno y virus no identificados. Se ha sugerido que la exposición paterna y materna a estos agentes antes de la concepción aumenta el riesgo de leucemia en la descendencia, pero la evidencia en este momento es insuficiente para establecer dicha exposición como causal.
Tratamiento y prevención: Hasta el 75% de los casos masculinos de leucemia pueden prevenirse (Agencia Internacional para la Investigación del Cáncer 1990). Evitar la exposición a la radiación y al benceno reducirá el riesgo de leucemias, pero no se ha estimado la reducción potencial en todo el mundo. Los tratamientos de las leucemias incluyen quimioterapia (agentes únicos o combinaciones), trasplante de médula ósea e interferones. El trasplante de médula ósea tanto en la LLA como en la AML se asocia con una supervivencia libre de enfermedad de entre el 25 y el 60 %. El pronóstico es malo para los pacientes que no logran la remisión o que recaen. De los que recaen, alrededor del 30% logra una segunda remisión. La principal causa de fracaso para lograr la remisión es la muerte por infección y hemorragia. La supervivencia de la leucemia aguda no tratada es del 10% dentro de 1 año del diagnóstico. La mediana de supervivencia de los pacientes con LLC antes del inicio del tratamiento es de 6 años. La duración de la supervivencia depende de la etapa de la enfermedad cuando se hace el diagnóstico inicialmente.
Las leucemias pueden ocurrir después del tratamiento médico con radiación y ciertos agentes quimioterapéuticos de otra malignidad, como la enfermedad de Hodgkin, linfomas, mielomas y carcinomas de ovario y de mama. La mayoría de estos casos secundarios de leucemia son leucemias agudas no linfocíticas o síndrome mielodisplásico, que es una condición preleucémica. Las anomalías cromosómicas parecen observarse más fácilmente tanto en las leucemias relacionadas con el tratamiento como en las leucemias asociadas con la exposición a la radiación y al benceno. Estas leucemias agudas también comparten una tendencia a resistir la terapia. Se ha informado que la activación del oncogén ras ocurre con mayor frecuencia en pacientes con AML que trabajaban en profesiones que se consideraban de alto riesgo de exposición a leucemógenos (Taylor et al. 1992).
Linfomas malignos y mieloma múltiple
Los linfomas malignos constituyen un grupo heterogéneo de neoplasias que afectan principalmente a los tejidos y órganos linfoides. Los linfomas malignos se dividen en dos tipos celulares principales: la enfermedad de Hodgkin (HD) (Clasificación Internacional de Enfermedades, ICD-9 201) y los linfomas no Hodgkin (NHL) (ICD-9 200, 202). El mieloma múltiple (MM) (ICD-9 203) representa una malignidad de las células plasmáticas dentro de la médula ósea y generalmente representa menos del 1% de todas las malignidades (International Agency for Research on Cancer 1993). En 1985, los linfomas malignos y los mielomas múltiples ocupaban el séptimo lugar entre todos los cánceres en todo el mundo. Representaron el 4.2% de todos los casos nuevos de cáncer estimados y ascendieron a 316,000 casos nuevos (Parkin, Pisani y Ferlay 1993).
La mortalidad y la incidencia de los linfomas malignos no revelan un patrón constante entre las categorías socioeconómicas en todo el mundo. La EH infantil tiende a ser más común en países menos desarrollados, mientras que se han observado tasas relativamente altas en adultos jóvenes en países de regiones más desarrolladas. En algunos países, el LNH parece estar en exceso entre las personas de grupos socioeconómicos más altos, mientras que en otros países no se ha observado un gradiente tan claro.
Las exposiciones ocupacionales pueden aumentar el riesgo de linfomas malignos, pero la evidencia epidemiológica aún no es concluyente. El asbesto, el benceno, la radiación ionizante, los solventes de hidrocarburos clorados, el polvo de madera y los productos químicos en la fabricación de cuero y neumáticos de caucho son ejemplos de agentes que se han asociado con el riesgo de linfomas malignos no especificados. NHL es más común entre los agricultores. A continuación se mencionan otros agentes ocupacionales sospechosos de HD, NHL y MM.
enfermedad de Hodgkin
La enfermedad de Hodgkin es un linfoma maligno caracterizado por la presencia de células gigantes multinucleadas (Reed-Sternberg). Los ganglios linfáticos en el mediastino y el cuello están involucrados en aproximadamente el 90% de los casos, pero la enfermedad también puede ocurrir en otros sitios. Los subtipos histológicos de la EH difieren en su comportamiento clínico y epidemiológico. El sistema de clasificación de Rye incluye cuatro subtipos de EH: predominio linfocitario, esclerosis nodular, celularidad mixta y depleción linfocítica. El diagnóstico de HD se realiza mediante biopsia y el tratamiento es radioterapia sola o en combinación con quimioterapia.
El pronóstico de los pacientes con EH depende del estadio de la enfermedad en el momento del diagnóstico. Alrededor del 85 al 100% de los pacientes sin afectación mediastínica masiva sobreviven durante unos 8 años desde el inicio del tratamiento sin recaídas adicionales. Cuando hay afectación mediastínica masiva, alrededor del 50% de los casos sufren una recidiva. La radioterapia y la quimioterapia pueden implicar varios efectos secundarios, como la leucemia mielocítica aguda secundaria que se analizó anteriormente.
La incidencia de la EH no ha sufrido grandes cambios a lo largo del tiempo salvo algunas excepciones, como las poblaciones de los países nórdicos, en las que las tasas han disminuido (International Agency for Research on Cancer 1993).
Los datos disponibles muestran que en la década de 1980 las poblaciones de Costa Rica, Dinamarca y Finlandia tenían tasas medianas de incidencia anual de HD de 2.5 por 100,000 en hombres y 1.5 por 100,000 en mujeres (estandarizadas a la población mundial); estas cifras arrojaron una proporción de sexos de 1.7. Las tasas más altas en hombres se registraron en poblaciones de Italia, Estados Unidos, Suiza e Irlanda, mientras que las tasas más altas en mujeres se registraron en Estados Unidos y Cuba. Se han informado tasas de incidencia bajas para Japón y China (International Agency for Research on Cancer 1992).
Se sospecha que la infección viral está implicada en la etiología de la EH. Se ha demostrado que la mononucleosis infecciosa, que es inducida por el virus de Epstein-Barr, un virus del herpes, está asociada con un mayor riesgo de HD. La enfermedad de Hodgkin también puede agruparse en familias, y se han observado otras constelaciones espacio-temporales de casos, pero la evidencia de que existen factores etiológicos comunes detrás de tales agrupaciones es débil.
No se ha establecido hasta qué punto los factores ocupacionales pueden conducir a un mayor riesgo de HD. Hay tres agentes sospechosos predominantes: solventes orgánicos, herbicidas fenoxi y polvo de madera, pero la evidencia epidemiológica es limitada y controvertida.
Linfoma no Hodgkin
Alrededor del 98% de los LNH son linfomas linfocíticos. Se han utilizado comúnmente al menos cuatro clasificaciones diferentes de linfomas linfocíticos (Longo et al. 1993). Además, una neoplasia maligna endémica, el linfoma de Burkitt, es endémico en ciertas áreas de África tropical y Nueva Guinea.
Entre el treinta y el cincuenta por ciento de los LNH son curables con quimioterapia y/o radioterapia. Pueden ser necesarios trasplantes de médula ósea.
Incidencia: Se informaron altas incidencias anuales de LNH (más de 12 por 100,000, estandarizado a la población estándar mundial) durante la década de 1980 para la población blanca en los Estados Unidos, particularmente en San Francisco y la ciudad de Nueva York, así como en algunos cantones suizos, en Canadá, en Trieste (Italia) y Porto Alegre (Brasil, en hombres). La incidencia de LNH suele ser mayor en hombres que en mujeres, siendo el exceso típico en hombres de 50 a 100% mayor que en mujeres. Sin embargo, en Cuba y en la población blanca de las Bermudas, la incidencia es ligeramente mayor en las mujeres (International Agency for Research on Cancer 1992).
Las tasas de incidencia y mortalidad del LNH han aumentado en varios países del mundo (International Agency for Research on Cancer 1993). Para 1988, la incidencia anual promedio en los hombres blancos de EE. UU. aumentó en un 152 %. Parte del aumento se debe a cambios en las prácticas de diagnóstico de los médicos y parte a un aumento en las condiciones inmunosupresoras que son inducidas por el virus de la inmunodeficiencia humana (VIH, asociado con el SIDA), otros virus y la quimioterapia inmunosupresora. Estos factores no explican todo el aumento, y una proporción considerable del aumento residual puede explicarse por hábitos dietéticos, exposiciones ambientales como tintes para el cabello y posiblemente tendencias familiares, así como algunos factores raros (Hartge y Devesa 1992).
Se sospecha que los determinantes ocupacionales desempeñan un papel en el desarrollo del LNH. Actualmente se estima que el 10% de los LNH están relacionados con exposiciones ocupacionales en los Estados Unidos (Hartge y Devesa 1992), pero este porcentaje varía según el período de tiempo y la ubicación. Las causas ocupacionales no están bien establecidas. El riesgo excesivo de NHL se ha asociado con trabajos en plantas de energía eléctrica, agricultura, manejo de granos, metalurgia, refinación de petróleo y carpintería, y se ha encontrado entre químicos. Las exposiciones ocupacionales que se han asociado con un mayor riesgo de LNH incluyen óxido de etileno, clorofenoles, fertilizantes, herbicidas, insecticidas, tintes para el cabello, solventes orgánicos y radiación ionizante. Se han informado varios hallazgos positivos para la exposición a herbicidas de ácido fenoxiacético (Morrison et al. 1992). Algunos de los herbicidas involucrados estaban contaminados con 2,3,7,8-tetraclorodibenzo-para -dioxina (TCDD). Sin embargo, la evidencia epidemiológica de las etiologías ocupacionales del LNH es todavía limitada.
Mieloma múltiple
El mieloma múltiple (MM) afecta predominantemente al hueso (especialmente el cráneo), la médula ósea y el riñón. Representa la proliferación maligna de células derivadas de linfocitos B que sintetizan y secretan inmunoglobulinas. El diagnóstico se realiza mediante radiología, prueba de proteinuria de Bence-Jones específica de MM, determinación de células plasmáticas anormales en la médula ósea e inmunoelectroforesis. El MM se trata con trasplante de médula ósea, radioterapia, quimioterapia convencional o poliquimioterapia y terapia inmunológica. Los pacientes con MM tratados sobreviven en promedio de 28 a 43 meses (Ludwig y Kuhrer 1994).
La incidencia de MM aumenta bruscamente con el aumento de la edad. Se han encontrado altas tasas de incidencia anual estandarizadas por edad (5 a 10 por 100,000 4 en hombres y 6 a 100,000 por 10 100,000 en mujeres) en las poblaciones negras de los Estados Unidos, en Martinica y entre los maoríes en Nueva Zelanda. Muchas poblaciones chinas, indias, japonesas y filipinas tienen tasas bajas (menos de 0.3 por 100,000 1992 años-persona en hombres y menos de 1960 por 1993 XNUMX años-persona en mujeres) (International Agency for Research on Cancer XNUMX). La tasa de mieloma múltiple ha ido en aumento en Europa, Asia, Oceanía y en las poblaciones de blancos y negros de los Estados Unidos desde la década de XNUMX, pero el aumento ha tendido a estabilizarse en varias poblaciones europeas (International Agency for Research on Cáncer XNUMX).
En todo el mundo hay un exceso casi constante entre los hombres en la incidencia de MM. Este exceso es típicamente del orden del 30 al 80%.
Se han informado agrupaciones familiares y de otros casos de MM, pero la evidencia no es concluyente en cuanto a las causas de tales agrupaciones. El exceso de incidencia entre la población negra de los Estados Unidos en comparación con la población blanca apunta hacia la posibilidad de una susceptibilidad diferencial del huésped entre los grupos de población, que puede ser genética. Los trastornos inmunológicos crónicos se han asociado en ocasiones con el riesgo de MM. Los datos sobre la distribución de clase social de MM son limitados y poco confiables para sacar conclusiones sobre cualquier gradiente.
Factores ocupacionales: La evidencia epidemiológica de un riesgo elevado de MM en trabajadores expuestos a gasolina y trabajadores de refinerías sugiere una etiología de benceno (Infante 1993). Se ha observado repetidamente un exceso de mieloma múltiple en granjeros y trabajadores agrícolas. Los pesticidas representan un grupo sospechoso de agentes. Sin embargo, la evidencia de carcinogenicidad es insuficiente para los herbicidas de ácido fenoxiacético (Morrison et al. 1992). Las dioxinas a veces son impurezas en algunos herbicidas de ácido fenoxiacético. Hay un exceso significativo informado de MM en mujeres que residen en una zona contaminada con 2,3,7,8-tetraclorodibenzo-para -dioxina después de un accidente en una planta cerca de Seveso, Italia (Bertazzi et al. 1993). Los resultados de Seveso se basaron en dos casos que ocurrieron durante diez años de seguimiento y se necesita más observación para confirmar la asociación. Otra posible explicación del aumento del riesgo en agricultores y trabajadores agrícolas es la exposición a algunos virus (Priester y Mason 1974).
Otras ocupaciones sospechosas y agentes ocupacionales que se han asociado con un mayor riesgo de MM incluyen pintores, conductores de camiones, amianto, escape de motores, productos para teñir el cabello, radiación, estireno, cloruro de vinilo y polvo de madera. La evidencia de estas ocupaciones y agentes sigue sin ser concluyente.
Estrés y Burnout y su Implicación en el Ambiente Laboral
“Una economía global emergente exige una atención científica seria a los descubrimientos que fomentan una mayor productividad humana en un mundo laboral tecnológicamente sofisticado y en constante cambio” (Human Capital Initiative 1992). Los cambios económicos, sociales, psicológicos, demográficos, políticos y ecológicos en todo el mundo nos están obligando a reevaluar el concepto de trabajo, estrés y agotamiento en la fuerza laboral.
El trabajo productivo “requiere un enfoque primario en la realidad externa a uno mismo. Por lo tanto, el trabajo enfatiza los aspectos racionales de las personas y la resolución de problemas” (Lowman 1993). El aspecto afectivo y anímico del trabajo se está convirtiendo en una preocupación cada vez mayor a medida que el entorno laboral se vuelve más complejo.
Un conflicto que puede surgir entre el individuo y el mundo del trabajo es que se requiere una transición, para el trabajador principiante, del egocentrismo de la adolescencia a la subordinación disciplinada de las necesidades personales a las exigencias del lugar de trabajo. Muchos trabajadores necesitan aprender y adaptarse a la realidad de que los sentimientos y valores personales suelen tener poca importancia o relevancia en el lugar de trabajo.
Para continuar con la discusión sobre el estrés relacionado con el trabajo, es necesario definir el término, que se ha utilizado ampliamente y con diferentes significados en la literatura de las ciencias del comportamiento. Estrés Implica una interacción entre una persona y el entorno de trabajo. Algo sucede en el campo de trabajo que le presenta al individuo una demanda, restricción, solicitud u oportunidad de comportamiento y consecuente respuesta. “Existe un potencial de estrés cuando se percibe que una situación ambiental presenta una demanda que amenaza con exceder las capacidades y los recursos de la persona para satisfacerla, en condiciones en las que espera una diferencia sustancial en las recompensas y costos de satisfacer la demanda versus no cumplirlo” (McGrath 1976).
Es apropiado afirmar que el grado en que la demanda excede la expectativa percibida y el grado de recompensas diferenciales esperadas por cumplir o no satisfacer esa demanda reflejan la cantidad de estrés que experimenta la persona. McGrath sugiere además que el estrés puede presentarse de las siguientes maneras: “Evaluación cognitiva en la que el estrés experimentado subjetivamente depende de la percepción de la situación por parte de la persona. En esta categoría, las respuestas emocionales, fisiológicas y conductuales están significativamente influenciadas por la interpretación de la persona de la situación de estrés 'objetivo' o externo”.
Otro componente del estrés es la experiencia pasada del individuo con una situación similar y su respuesta empírica. Junto a esto está el factor de refuerzo, ya sea positivo o negativo, éxitos o fracasos que pueden operar para reducir o mejorar, respectivamente, los niveles de estrés experimentado subjetivamente.
El agotamiento es una forma de estrés. Es un proceso definido como una sensación de deterioro y agotamiento progresivo y un eventual agotamiento de la energía. También suele ir acompañado de una pérdida de motivación, un sentimiento que sugiere “basta, no más”. Es una sobrecarga que, con el transcurso del tiempo, tiende a afectar las actitudes, el estado de ánimo y el comportamiento general (Freudenberger 1975; Freudenberger y Richelson 1981). El proceso es sutil; se desarrolla lentamente ya veces ocurre en etapas. Muchas veces no es percibido por la persona más afectada, ya que es el último en creer que el proceso se está produciendo.
Los síntomas del burnout se manifiestan a nivel físico como molestias psicosomáticas mal definidas, trastornos del sueño, fatiga excesiva, síntomas gastrointestinales, dolores de espalda, dolores de cabeza, diversas afecciones de la piel o dolores cardíacos vagos de origen inexplicable (Freudenberger y North 1986).
Los cambios mentales y de comportamiento son más sutiles. “El agotamiento a menudo se manifiesta por una rapidez para irritarse, problemas sexuales (p. ej., impotencia o frigidez), búsqueda de fallas, ira y bajo umbral de frustración” (Freudenberger 1984a).
Otros signos afectivos y anímicos pueden ser un desapego progresivo, pérdida de confianza en uno mismo y baja autoestima, depresión, cambios de humor, incapacidad para concentrarse o prestar atención, un aumento del cinismo y el pesimismo, así como una sensación general de futilidad. Durante un período de tiempo, la persona contenta se enoja, la persona receptiva se vuelve silenciosa y retraída y la optimista se vuelve pesimista.
Los sentimientos afectivos que parecen ser más comunes son la ansiedad y la depresión. La ansiedad más típicamente asociada con el trabajo es la ansiedad por el desempeño. Las formas de las condiciones de trabajo que son relevantes en la promoción de esta forma de ansiedad son la ambigüedad de rol y la sobrecarga de rol (Srivastava 1989).
Wilke (1977) ha indicado que “un área que presenta una oportunidad particular de conflicto para el individuo con trastornos de personalidad se refiere a la naturaleza jerárquica de las organizaciones laborales. La fuente de tales dificultades puede residir en el individuo, la organización o alguna combinación interactiva”.
Las características depresivas se encuentran con frecuencia como parte de los síntomas de presentación de las dificultades relacionadas con el trabajo. Las estimaciones a partir de datos epidemiológicos sugieren que la depresión afecta del 8 al 12 % de los hombres y del 20 al 25 % de las mujeres. La experiencia de la esperanza de vida de las reacciones depresivas graves prácticamente asegura que los problemas laborales de muchas personas se verán afectados en algún momento por la depresión (Charney y Weissman 1988).
La seriedad de estas observaciones fue validada por un estudio realizado por Northwestern National Life Insurance Company—“Employee Burnout: America's Newest Epidemic” (1991). Se realizó entre 600 trabajadores a nivel nacional e identificó el alcance, las causas, los costos y las soluciones relacionadas con el estrés laboral. Los hallazgos de investigación más sorprendentes fueron que uno de cada tres estadounidenses pensó seriamente en dejar el trabajo en 1990 debido al estrés laboral, y una porción similar esperaba experimentar agotamiento laboral en el futuro. Casi la mitad de los 600 encuestados experimentaron niveles de estrés como "extremadamente o muy altos". Los cambios en el lugar de trabajo, como la reducción de los beneficios de los empleados, el cambio de propietario, la necesidad de horas extra frecuentes o la reducción de la fuerza laboral tienden a acelerar el estrés laboral.
MacLean (1986) profundiza en los factores estresantes del trabajo como condiciones de trabajo incómodas o inseguras, sobrecarga cuantitativa y cualitativa, falta de control sobre el proceso de trabajo y el ritmo de trabajo, así como la monotonía y el aburrimiento.
Además, los empleadores informan de un número cada vez mayor de empleados con problemas de abuso de alcohol y drogas (Freudenberger 1984b). El divorcio u otros problemas maritales se informan con frecuencia como factores estresantes para los empleados, al igual que los factores estresantes agudos o a largo plazo, como el cuidado de un pariente anciano o discapacitado.
La evaluación y clasificación para disminuir la posibilidad de agotamiento pueden abordarse desde los puntos de vista relacionados con los intereses vocacionales, las opciones o preferencias vocacionales y las características de las personas con diferentes preferencias (Holland 1973). Uno podría utilizar sistemas de orientación vocacional basados en computadora o kits de simulación ocupacional (Krumboltz 1971).
Los factores bioquímicos influyen en la personalidad, y los efectos de su equilibrio o desequilibrio sobre el estado de ánimo y el comportamiento se encuentran en los cambios de personalidad que acompañan a la menstruación. En los últimos 25 años se ha realizado una gran cantidad de trabajo sobre las catecolaminas suprarrenales, la epinefrina y la norepinefrina y otras aminas biogénicas. Estos compuestos se han relacionado con la experiencia de miedo, ira y depresión (Barchas et al. 1971).
Los dispositivos de evaluación psicológica más utilizados son:
- Inventario de personalidad de Eysenck e Inventario de personalidad de Mardsley
- Perfil personal de Gordon
- Cuestionario de escala de ansiedad IPAT
- Estudio de Valores
- Inventario de Preferencias Vocacionales de Holanda
- Prueba de interés vocacional de Minnesota
- Prueba de manchas de tinta de Rorschach
- Prueba de apercepción temática
Una discusión sobre el agotamiento no estaría completa sin una breve descripción general del cambiante sistema de familia y trabajo. Shellenberger, Hoffman y Gerson (1994) indicaron que “Las familias luchan por sobrevivir en un mundo cada vez más complejo y desconcertante. Con más opciones de las que pueden considerar, las personas luchan por encontrar el equilibrio adecuado entre el trabajo, el juego, el amor y la responsabilidad familiar”.
Al mismo tiempo, los roles laborales de las mujeres se están expandiendo y más del 90% de las mujeres en los EE. UU. citan el trabajo como una fuente de identidad y autoestima. Además de los roles cambiantes de hombres y mujeres, la preservación de dos ingresos a veces requiere cambios en los arreglos de vivienda, que incluyen mudarse por trabajo, viajar largas distancias o establecer residencias separadas. Todos estos factores pueden poner una gran tensión en una relación y en el trabajo.
Las soluciones a ofrecer para disminuir el agotamiento y el estrés a nivel individual son:
- Aprende a equilibrar tu vida.
- Comparta sus pensamientos y comunique sus preocupaciones.
- Limite el consumo de alcohol.
- Reevaluar las actitudes personales.
- Aprende a establecer prioridades.
- Desarrollar intereses fuera del trabajo.
- Hacer trabajo voluntario.
- Vuelva a evaluar su necesidad de perfeccionismo.
- Aprende a delegar y pedir ayuda.
- Tomar tiempo libre.
- Haga ejercicio y coma alimentos nutritivos.
- Aprende a tomarte menos en serio.
En una escala mayor, es imperativo que el gobierno y las corporaciones se adapten a las necesidades familiares. Para reducir o disminuir el estrés en el sistema familia-trabajo se requerirá una reconfiguración significativa de toda la estructura de la vida laboral y familiar. “Un arreglo más equitativo en las relaciones de género y la posible secuencia de trabajo y no trabajo a lo largo de la vida con permisos de ausencia de los padres y sabáticos del trabajo convirtiéndose en sucesos comunes” (Shellenberger, Hoffman y Gerson 1994).
Como indica Entin (1994), una mayor diferenciación del yo, ya sea en una familia o en una corporación, tiene ramificaciones importantes en la reducción del estrés, la ansiedad y el agotamiento.
Las personas necesitan tener más control de sus propias vidas y asumir la responsabilidad de sus acciones; y tanto los individuos como las corporaciones necesitan reexaminar sus sistemas de valores. Es necesario que se produzcan cambios drásticos. Si no prestamos atención a las estadísticas, lo más seguro es que el agotamiento y el estrés sigan siendo el problema importante en el que se ha convertido para toda la sociedad.
Agentes o condiciones de trabajo que afectan la sangre
Glóbulos rojos circulantes
Interferencia en el suministro de oxígeno a la hemoglobina a través de la alteración del hemo
La función principal de los glóbulos rojos es llevar oxígeno al tejido y eliminar el dióxido de carbono. La unión de oxígeno en el pulmón y su liberación según sea necesario a nivel tisular depende de una serie cuidadosamente equilibrada de reacciones fisicoquímicas. El resultado es una curva de disociación compleja que sirve en un individuo sano para saturar al máximo los glóbulos rojos con oxígeno en condiciones atmosféricas estándar y liberar este oxígeno a los tejidos según el nivel de oxígeno, el pH y otros indicadores de la actividad metabólica. El suministro de oxígeno también depende del caudal de glóbulos rojos oxigenados, una función de la viscosidad y de la integridad vascular. Dentro del rango del hematocrito normal (el volumen de glóbulos rojos concentrados), el equilibrio es tal que cualquier disminución en el recuento sanguíneo se compensa con la disminución de la viscosidad, lo que permite un flujo mejorado. Por lo general, no se observa una disminución en el suministro de oxígeno hasta el punto de que alguien es sintomático hasta que el hematocrito desciende al 30% o menos; por el contrario, un aumento del hematocrito por encima del rango normal, como se observa en la policitemia, puede disminuir el suministro de oxígeno debido a los efectos del aumento de la viscosidad en el flujo sanguíneo. Una excepción es la deficiencia de hierro, en la que aparecen síntomas de debilidad y cansancio, principalmente debido a la falta de hierro más que a la anemia asociada (Beutler, Larsh y Gurney 1960).
El monóxido de carbono es un gas ubicuo que puede tener efectos graves, posiblemente mortales, sobre la capacidad de la hemoglobina para transportar oxígeno. El monóxido de carbono se analiza en detalle en la sección de productos químicos de este Enciclopedia.
Compuestos productores de metahemoglobina. La metahemoglobina es otra forma de hemoglobina que es incapaz de transportar oxígeno a los tejidos. En la hemoglobina, el átomo de hierro en el centro de la porción hemo de la molécula debe estar en su estado ferroso químicamente reducido para poder participar en el transporte de oxígeno. Una cierta cantidad de hierro en la hemoglobina se oxida continuamente a su estado férrico. Por lo tanto, aproximadamente el 0.5% de la hemoglobina total en la sangre es metahemoglobina, que es la forma de hemoglobina químicamente oxidada que no puede transportar oxígeno. Una enzima dependiente de NADH, la metahemoglobina reductasa, reduce el hierro férrico a hemoglobina ferrosa.
Una serie de productos químicos en el lugar de trabajo pueden inducir niveles de metahemoglobina que son clínicamente significativos, como por ejemplo en las industrias que utilizan tintes de anilina. Otras sustancias químicas que se han encontrado frecuentemente como causantes de metahemoglobinemia en el lugar de trabajo son los nitrobencenos, otros nitratos y nitritos orgánicos e inorgánicos, hidrazinas y una variedad de quinonas (Kiese 1974). Algunos de estos productos químicos se enumeran en la Tabla 1 y se analizan con más detalle en la sección de productos químicos de este Enciclopedia. La cianosis, la confusión y otros signos de hipoxia son los síntomas habituales de la metahemoglobinemia. Las personas que están expuestas de forma crónica a tales sustancias químicas pueden tener los labios azulados cuando los niveles de metahemoglobina son aproximadamente del 10 % o más. Es posible que no tengan otros efectos manifiestos. La sangre tiene un color marrón chocolate característico con metahemoglobinemia. El tratamiento consiste en evitar una mayor exposición. Pueden presentarse síntomas significativos, generalmente a niveles de metahemoglobina superiores al 40%. La terapia con azul de metileno o ácido ascórbico puede acelerar la reducción del nivel de metahemoglobina. Las personas con deficiencia de glucosa-6-fosfato deshidrogenasa pueden tener hemólisis acelerada cuando se tratan con azul de metileno (ver más abajo para la discusión de la deficiencia de glucosa-6-fosfato deshidrogenasa).
Hay trastornos hereditarios que conducen a una metahemoglobinemia persistente, ya sea debido a la heterocigosis por una hemoglobina anormal o a la homocigosidad por la deficiencia de la metahemoglobina reductasa dependiente de NADH de los glóbulos rojos. Las personas que son heterocigotas para esta deficiencia enzimática no podrán disminuir los niveles elevados de metahemoglobina causados por la exposición a sustancias químicas tan rápidamente como las personas con niveles normales de enzimas.
Además de oxidar el componente de hierro de la hemoglobina, muchas de las sustancias químicas que causan la metahemoglobinemia, o sus metabolitos, también son agentes oxidantes relativamente inespecíficos, que en niveles altos pueden causar una anemia hemolítica con cuerpos de Heinz. Este proceso se caracteriza por la desnaturalización oxidativa de la hemoglobina, lo que conduce a la formación de inclusiones punteadas de glóbulos rojos unidas a la membrana conocidas como cuerpos de Heinz, que pueden identificarse con tinciones especiales. También se produce daño oxidativo en la membrana de los glóbulos rojos. Si bien esto puede conducir a una hemólisis significativa, los compuestos enumerados en la Tabla 1 producen sus efectos adversos principalmente a través de la formación de metahemoglobina, que puede poner en peligro la vida, más que a través de la hemólisis, que suele ser un proceso limitado.
En esencia, están involucradas dos vías diferentes de defensa de los glóbulos rojos: (1) la metahemoglobina reductasa dependiente de NADH necesaria para reducir la metahemoglobina a hemoglobina normal; y (2) el proceso dependiente de NADPH a través de la derivación de monofosfato de hexosa (HMP), que conduce al mantenimiento del glutatión reducido como un medio para defenderse de las especies oxidantes capaces de producir anemia hemolítica con cuerpos de Heinz (figura 1). La hemólisis con cuerpos de Heinz puede verse exacerbada por el tratamiento de pacientes metahemoglobinémicos con azul de metileno porque requiere NADPH para sus efectos reductores de la metahemoglobina. La hemólisis también será una parte más prominente del cuadro clínico en individuos con (1) deficiencias en una de las enzimas de la vía de defensa oxidante NADPH, o (2) una hemoglobina inestable hereditaria. Excepto por la deficiencia de glucosa-6-fosfato deshidrogenasa (G6PD), que se describe más adelante en este capítulo, estos son trastornos relativamente raros.
Figura 1. Enzimas de glóbulos rojos de defensa oxidante y reacciones relacionadas
GSH + GSH + (O) ←-Glutatión peroxidasa-→ GSSG + H2O
GSSG + 2NADPH ←-Glutatión peroxidasa-→ 2GSH + 2NADP
Glucosa-6-Fosfato + NADP ←-G6PD-→ 6-Fosfogluconato + NADPH
Fe+++·Hemoglobina (Metahemoglobina) + NADH ←-Metahemoglobina reductasa-→ Fe++·Hemoglobina
Otra forma de alteración de la hemoglobina producida por agentes oxidantes es una especie desnaturalizada conocida como sulfahemoglobina. Este producto irreversible puede detectarse en la sangre de individuos con metahemoglobinemia significativa producida por químicos oxidantes. Sulfahemoglobina es el nombre que también se le da, y más apropiadamente, a un producto específico que se forma durante la intoxicación por sulfuro de hidrógeno.
Agentes hemolíticos: Hay una variedad de agentes hemolíticos en el lugar de trabajo. Para muchos, la toxicidad que preocupa es la metahemoglobinemia. Otros agentes hemolíticos incluyen naftaleno y sus derivados. Además, ciertos metales, como el cobre y los organometales, como el tributilestaño, acortarán la supervivencia de los glóbulos rojos, al menos en modelos animales. La hemólisis leve también puede ocurrir durante el esfuerzo físico traumático (hemoglobinuria de marzo); una observación más moderna es el recuento elevado de glóbulos blancos con el esfuerzo prolongado (leucocitosis del corredor). El más importante de los metales que afecta la formación de glóbulos rojos y la supervivencia de los trabajadores es el plomo, que se describe en detalle en la sección de productos químicos de este Enciclopedia.
Arsina: El glóbulo rojo normal sobrevive en la circulación durante 120 días. El acortamiento de esta supervivencia puede provocar anemia si no se compensa con un aumento en la producción de glóbulos rojos por parte de la médula ósea. Hay esencialmente dos tipos de hemólisis: (1) hemólisis intravascular, en la que hay una liberación inmediata de hemoglobina dentro de la circulación; y (2) hemólisis extravascular, en la que los glóbulos rojos se destruyen dentro del bazo o el hígado.
Una de las hemolisinas intravasculares más potentes es el gas arsina (AsH3). La inhalación de una cantidad relativamente pequeña de este agente conduce a la inflamación y, finalmente, al estallido de glóbulos rojos dentro de la circulación. Puede ser difícil detectar la relación causal entre la exposición a la arsina en el lugar de trabajo y un episodio hemolítico agudo (Fowler y Wiessberg 1974). Esto se debe en parte a que con frecuencia hay un retraso entre la exposición y la aparición de los síntomas, pero principalmente porque la fuente de exposición a menudo no es evidente. El gas arsina se fabrica y utiliza comercialmente, a menudo ahora en la industria electrónica. Sin embargo, la mayoría de los informes publicados de episodios hemolíticos agudos han sido por la liberación inesperada de gas arsina como un subproducto no deseado de un proceso industrial, por ejemplo, si se agrega ácido a un recipiente hecho de metal contaminado con arsénico. Cualquier proceso que reduzca químicamente el arsénico, como la acidificación, puede conducir a la liberación de gas arsina. Como el arsénico puede ser un contaminante de muchos metales y materiales orgánicos, como el carbón, la exposición a la arsina a menudo puede ser inesperada. La estibina, el hidruro de antimonio, parece producir un efecto hemolítico similar al de la arsina.
La muerte puede ocurrir directamente debido a la pérdida completa de glóbulos rojos. (Se ha notificado un hematocrito de cero.) Sin embargo, una preocupación importante con niveles de arsina inferiores a los que producen hemólisis completa es la insuficiencia renal aguda debida a la liberación masiva de hemoglobina en la circulación. A niveles mucho más altos, la arsina puede producir edema pulmonar agudo y posiblemente efectos renales directos. La hipotensión puede acompañar al episodio agudo. Por lo general, hay un retraso de al menos unas pocas horas entre la inhalación de arsina y la aparición de los síntomas. Además de la orina roja debido a la hemoglobinuria, el paciente se quejará con frecuencia de dolor abdominal y náuseas, síntomas que ocurren de forma concomitante con la hemólisis intravascular aguda por varias causas (Neilsen 1969).
El tratamiento está dirigido al mantenimiento de la perfusión renal y la transfusión de sangre normal. Dado que los glóbulos rojos circulantes afectados por la arsina parecen estar condenados en cierta medida a la hemólisis intravascular, una exanguinotransfusión en la que los glóbulos rojos expuestos a la arsina se reemplazan por células no expuestas parece ser la terapia óptima. Al igual que en la hemorragia grave que pone en peligro la vida, es importante que los glóbulos rojos de reemplazo tengan niveles adecuados de ácido 2,3-difosfoglicérico (DPG) para poder suministrar oxígeno al tejido.
Otros trastornos hematológicos
Los glóbulos blancos
Hay una variedad de fármacos, como la propiltiourea (PTU), que se sabe que afectan la producción o la supervivencia de los leucocitos polimorfonucleares circulantes de forma relativamente selectiva. Por el contrario, las toxinas no específicas de la médula ósea también afectan a los precursores de los glóbulos rojos y las plaquetas. Los trabajadores que participen en la preparación o administración de tales medicamentos deben considerarse en riesgo. Hay un informe de granulocitopenia completa en un trabajador intoxicado con dinitrofenol. La alteración en el número y la función de los linfocitos, y particularmente en la distribución de subtipos, está recibiendo más atención como un posible mecanismo sutil de efectos debido a una variedad de químicos en el lugar de trabajo o en el ambiente general, particularmente hidrocarburos clorados, dioxinas y compuestos relacionados. Se requiere la validación de las implicaciones para la salud de dichos cambios.
Coagulación
De manera similar a la leucopenia, existen muchos medicamentos que disminuyen selectivamente la producción o supervivencia de las plaquetas circulantes, lo que podría ser un problema para los trabajadores involucrados en la preparación o administración de tales agentes. De lo contrario, solo hay informes dispersos de trombocitopenia en trabajadores. Un estudio implica al diisocianato de tolueno (TDI) como causa de la púrpura trombocitopénica. Las anormalidades en los diversos factores sanguíneos involucrados en la coagulación generalmente no se notan como consecuencia del trabajo. Las personas con anomalías de la coagulación preexistentes, como la hemofilia, suelen tener dificultades para incorporarse al mundo laboral. Sin embargo, aunque es razonable una exclusión cuidadosamente considerada de unos pocos trabajos seleccionados, tales personas suelen ser capaces de funcionar normalmente en el trabajo.
Cribado y vigilancia hematológica en el lugar de trabajo
Marcadores de susceptibilidad
Debido en parte a la facilidad para obtener muestras, se sabe más sobre las variaciones heredadas en los componentes de la sangre humana que sobre las de cualquier otro órgano. Amplios estudios provocados por el reconocimiento de las anemias familiares han llevado a un conocimiento fundamental sobre las implicaciones estructurales y funcionales de las alteraciones genéticas. De pertinencia para la salud ocupacional son aquellas variaciones heredadas que podrían conducir a una mayor susceptibilidad a los peligros en el lugar de trabajo. Hay una serie de tales variaciones comprobables que se han considerado o se han utilizado para la selección de trabajadores. El rápido aumento en el conocimiento sobre la genética humana hace que sea una certeza que tendremos una mejor comprensión de la base heredada de variación en la respuesta humana, y seremos más capaces de predecir el grado de susceptibilidad individual a través de pruebas de laboratorio.
Antes de discutir el valor potencial de los marcadores de susceptibilidad actualmente disponibles, se deben enfatizar las principales consideraciones éticas en el uso de dichas pruebas en los trabajadores. Se ha cuestionado si dichas pruebas favorecen la exclusión de los trabajadores de un sitio en lugar de centrarse en mejorar el lugar de trabajo en beneficio de los trabajadores. Como mínimo, antes de embarcarse en el uso de un marcador de susceptibilidad en un lugar de trabajo, los objetivos de las pruebas y las consecuencias de los hallazgos deben quedar claros para todas las partes.
Los dos marcadores de susceptibilidad hematológica para los que se han realizado cribados con mayor frecuencia son el rasgo drepanocítico y la deficiencia de G6PD. El primero tiene, como máximo, un valor marginal en situaciones excepcionales, y el segundo no tiene valor alguno en la mayoría de las situaciones por las que se ha defendido (Goldstein, Amoruso y Witz 1985).
La enfermedad de células falciformes, en la que existe homocigosidad para la hemoglobina S (HbS), es un trastorno bastante común entre las personas de ascendencia africana. Es una enfermedad relativamente grave que a menudo, pero no siempre, impide el ingreso a la fuerza laboral. El gen HbS se puede heredar con otros genes, como HbC, lo que puede reducir la gravedad de sus efectos. El defecto básico en las personas con enfermedad de células falciformes es la polimerización de HbS, lo que lleva a un microinfarto. El microinfarto puede ocurrir en episodios, conocidos como crisis de células falciformes, y puede precipitarse por factores externos, en particular los que conducen a la hipoxia y, en menor grado, a la deshidratación. Con una variación razonablemente amplia en el curso clínico y el bienestar de las personas con enfermedad de células falciformes, la evaluación del empleo debe centrarse en el historial del caso individual. Los trabajos que tienen la posibilidad de exposiciones hipóxicas, como aquellos que requieren viajes aéreos frecuentes o aquellos con probabilidad de deshidratación significativa, no son apropiados.
Mucho más común que la enfermedad de células falciformes es el rasgo de células falciformes, la condición heterocigótica en la que se hereda un gen para HbS y otro para HbA. Se ha informado que los individuos con este patrón genético sufren una crisis de células falciformes en condiciones extremas de hipoxia. Se ha considerado la posibilidad de excluir a las personas con rasgo drepanocítico de los lugares de trabajo donde la hipoxia es un riesgo común, probablemente limitado a los trabajos en aviones militares o submarinos, y tal vez en aviones comerciales. Sin embargo, se debe enfatizar que las personas con el rasgo drepanocítico se desempeñan muy bien en casi todas las demás situaciones. Por ejemplo, los atletas con rasgo drepanocítico no sufrieron efectos adversos al competir a la altitud de la Ciudad de México (2,200 m o 7,200 pies) durante los Juegos Olímpicos de verano de 1968. En consecuencia, con las pocas excepciones descritas anteriormente, no hay razón para considerar la exclusión o modificación de los horarios de trabajo para las personas con rasgo drepanocítico.
Otra variante genética común de un componente de glóbulos rojos es la A– forma de deficiencia de G6PD. Se hereda en el cromosoma X como un gen recesivo ligado al sexo y está presente en aproximadamente uno de cada siete hombres negros y una de cada 50 mujeres negras en los Estados Unidos. En África, el gen es particularmente frecuente en áreas de alto riesgo de malaria. Al igual que con el rasgo de células falciformes, la deficiencia de G6PD brinda una ventaja protectora contra la malaria. En circunstancias normales, las personas con esta forma de deficiencia de G6PD tienen recuentos e índices de glóbulos rojos dentro del rango normal. Sin embargo, debido a la incapacidad para regenerar el glutatión reducido, sus glóbulos rojos son susceptibles a la hemólisis tras la ingestión de fármacos oxidantes y en ciertos estados patológicos. Esta susceptibilidad a los agentes oxidantes ha llevado a la detección en el lugar de trabajo bajo la suposición errónea de que las personas con la A común– variante de la deficiencia de G6PD estará en riesgo por la inhalación de gases oxidantes. De hecho, sería necesario exponerse a niveles muchas veces superiores a los niveles en los que dichos gases causarían un edema pulmonar mortal antes de que los glóbulos rojos de las personas con deficiencia de G6PD recibieran suficiente estrés oxidativo como para ser motivo de preocupación (Goldstein, Amoruso y Witz 1985). . La deficiencia de G6PD aumentará la probabilidad de hemólisis manifiesta con cuerpos de Heinz en individuos expuestos a colorantes de anilina y otros agentes que provocan metahemoglobina (Tabla 1), pero en estos casos el problema clínico principal sigue siendo la metahemoglobinemia potencialmente mortal. Si bien el conocimiento del estado de G6PD puede ser útil en tales casos, principalmente para guiar la terapia, este conocimiento no debe usarse para excluir a los trabajadores del lugar de trabajo.
Hay muchas otras formas de deficiencia familiar de G6PD, todas mucho menos comunes que la A– variante (Beutler 1990). Algunas de estas variantes, particularmente en individuos de la cuenca del Mediterráneo y Asia Central, tienen niveles mucho más bajos de actividad de G6PD en sus glóbulos rojos. En consecuencia, el individuo afectado puede verse gravemente comprometido por una anemia hemolítica en curso. También se han informado deficiencias en otras enzimas activas en la defensa contra los oxidantes, así como hemoglobinas inestables que hacen que los glóbulos rojos sean más susceptibles al estrés oxidativo de la misma manera que en la deficiencia de G6PD.
Vigilancia
La vigilancia difiere sustancialmente de las pruebas clínicas tanto en la evaluación de pacientes enfermos como en la detección periódica de individuos presumiblemente sanos. En un programa de vigilancia diseñado apropiadamente, el objetivo es prevenir la enfermedad manifiesta detectando cambios tempranos sutiles mediante el uso de pruebas de laboratorio. Por lo tanto, un hallazgo levemente anormal debería desencadenar automáticamente una respuesta, o al menos una revisión exhaustiva, por parte de los médicos.
En la revisión inicial de los datos de vigilancia hematológica en una fuerza laboral potencialmente expuesta a una hematotoxina como el benceno, existen dos enfoques principales que son particularmente útiles para distinguir los falsos positivos. El primero es el grado de la diferencia de lo normal. A medida que el conteo se aleja más del rango normal, hay una caída rápida en la probabilidad de que represente solo una anomalía estadística. En segundo lugar, se debe aprovechar la totalidad de los datos de ese individuo, incluidos los valores normales, teniendo en cuenta la amplia gama de efectos que produce el benceno. Por ejemplo, existe una probabilidad mucho mayor de un efecto del benceno si un recuento de plaquetas levemente bajo se acompaña de un recuento de glóbulos blancos normal bajo, un recuento de glóbulos rojos normal bajo y un volumen corpuscular medio de glóbulos rojos normal alto. MCV). Por el contrario, la relevancia de este mismo recuento de plaquetas para la hematotoxicidad por benceno puede descartarse si los otros recuentos sanguíneos se encuentran en el extremo opuesto del espectro normal. Estas mismas dos consideraciones se pueden usar para juzgar si el individuo debe ser retirado de la fuerza laboral mientras espera más pruebas y si las pruebas adicionales deben consistir solo en un conteo sanguíneo completo repetido (CBC).
Si existe alguna duda sobre la causa del conteo bajo, se debe repetir el CBC completo. Si el recuento bajo se debe a la variabilidad del laboratorio o alguna variabilidad biológica a corto plazo dentro del individuo, es menos probable que el recuento sanguíneo vuelva a ser bajo. La comparación con el hemograma previo a la colocación u otros hemogramas disponibles debería ayudar a distinguir a los individuos que tienen una tendencia inherente a estar en el extremo inferior de la distribución. La detección de un trabajador individual con un efecto debido a una toxina hematológica debe considerarse un evento de salud centinela, lo que requiere una investigación cuidadosa de las condiciones de trabajo y de los compañeros de trabajo (Goldstein 1988).
El amplio rango en los valores de laboratorio normales para los recuentos sanguíneos puede presentar un desafío aún mayor, ya que puede haber un efecto sustancial mientras los recuentos aún se encuentran dentro del rango normal. Por ejemplo, es posible que un trabajador expuesto a benceno o radiación ionizante pueda tener una caída en el hematocrito de 50 a 40%, una caída en el recuento de glóbulos blancos de 10,000 a 5,000 por milímetro cúbico y una caída en el recuento de plaquetas de 350,000 150,000 a 50 XNUMX por milímetro cúbico, es decir, una disminución de más del XNUMX % en las plaquetas; sin embargo, todos estos valores están dentro del rango "normal" de los recuentos sanguíneos. En consecuencia, un programa de vigilancia que se centre únicamente en los recuentos sanguíneos "anormales" puede pasar por alto efectos significativos. Por lo tanto, los recuentos sanguíneos que disminuyen con el tiempo mientras se mantienen en el rango normal necesitan especial atención.
Otro problema desafiante en la vigilancia del lugar de trabajo es la detección de una ligera disminución en el recuento sanguíneo medio de toda una población expuesta; por ejemplo, una disminución en el recuento medio de glóbulos blancos de 7,500 a 7,000 por milímetro cúbico debido a una exposición generalizada al benceno o radiación ionizante. La detección y evaluación apropiada de cualquier observación de este tipo requiere una atención meticulosa a la estandarización de los procedimientos de prueba de laboratorio, la disponibilidad de un grupo de control apropiado y un análisis estadístico cuidadoso.
Más...
Trastornos cognitivos
Un trastorno cognitivo se define como una disminución significativa en la capacidad de procesar y recordar información. El DSM IV (American Psychiatric Association 1994) describe tres tipos principales de trastornos cognitivos: delirio, demencia y trastorno amnésico. Un delirio se desarrolla en un corto período de tiempo y se caracteriza por un deterioro de la memoria a corto plazo, desorientación y problemas de percepción y lenguaje. Los trastornos amnésicos se caracterizan por un deterioro de la memoria que impide que los pacientes aprendan y recuerden nueva información. Sin embargo, no hay otras disminuciones en el funcionamiento cognitivo asociadas con este tipo de trastorno. Tanto el delirio como los trastornos amnésicos suelen deberse a los efectos fisiológicos de una afección médica general (p. ej., lesiones en la cabeza, fiebre alta) o al consumo de sustancias. Hay pocas razones para sospechar que los factores ocupacionales juegan un papel directo en el desarrollo de estos trastornos.
Sin embargo, la investigación ha sugerido que los factores ocupacionales pueden influir en la probabilidad de desarrollar los múltiples déficits cognitivos involucrados en la demencia. La demencia se caracteriza por deterioro de la memoria y al menos uno de los siguientes problemas: (a) reducción de la función del lenguaje; (b) una disminución en la capacidad de pensar de manera abstracta; o (c) una incapacidad para reconocer objetos familiares aunque los sentidos (p. ej., visión, oído, tacto) no estén afectados. La enfermedad de Alzheimer es el tipo más común de demencia.
La prevalencia de la demencia aumenta con la edad. Aproximadamente el 3% de las personas mayores de 65 años sufrirán un deterioro cognitivo severo durante un año determinado. Estudios recientes de poblaciones de edad avanzada han encontrado un vínculo entre la historia laboral de una persona y su probabilidad de sufrir demencia. Por ejemplo, un estudio de los ancianos rurales en Francia (Dartigues et al. 1991) encontró que las personas cuya ocupación principal había sido trabajador agrícola, administrador de granja, proveedor de servicio doméstico o trabajador de cuello azul tenían un riesgo significativamente elevado de tener un grave deterioro cognitivo en comparación con aquellos cuya ocupación principal había sido docente, gerente, ejecutivo o profesional. Además, este riesgo elevado fue no debido a las diferencias entre los grupos de trabajadores en cuanto a edad, sexo, educación, consumo de bebidas alcohólicas, deficiencias sensoriales o consumo de psicofármacos.
Debido a que la demencia es tan rara entre las personas menores de 65 años, ningún estudio ha examinado la ocupación como factor de riesgo entre esta población. Sin embargo, un gran estudio en los Estados Unidos (Farmer et al. 1995) ha demostrado que las personas menores de 65 años que tienen un alto nivel de educación tienen menos probabilidades de experimentar una disminución en el funcionamiento cognitivo que las personas de edad similar con menos educación. Los autores de este estudio comentaron que el nivel educativo puede ser una "variable marcadora" que en realidad refleja los efectos de las exposiciones ocupacionales. En este punto, tal conclusión es altamente especulativa.
Aunque varios estudios han encontrado una asociación entre la ocupación principal y la demencia entre los ancianos, se desconoce la explicación o el mecanismo que subyace a la asociación. Una posible explicación es que algunas ocupaciones involucran una mayor exposición a materiales tóxicos y solventes que otras ocupaciones. Por ejemplo, cada vez hay más pruebas de que las exposiciones tóxicas a pesticidas y herbicidas pueden tener efectos neurológicos adversos. De hecho, se ha sugerido que tales exposiciones pueden explicar el riesgo elevado de demencia encontrado entre los trabajadores agrícolas y los administradores de granjas en el estudio francés descrito anteriormente. Además, alguna evidencia sugiere que la ingestión de ciertos minerales (p. ej., aluminio y calcio como componentes del agua potable) puede afectar el riesgo de deterioro cognitivo. Las ocupaciones pueden implicar una exposición diferencial a estos minerales. Se necesita más investigación para explorar posibles mecanismos fisiopatológicos.
Los niveles de estrés psicosocial de los empleados en diversas ocupaciones también pueden contribuir al vínculo entre la ocupación y la demencia. Los trastornos cognitivos no se encuentran entre los problemas de salud mental que comúnmente se cree que están relacionados con el estrés. Una revisión de la función del estrés en los trastornos psiquiátricos se centró en los trastornos de ansiedad, la esquizofrenia y la depresión, pero no mencionó los trastornos cognitivos (Rabkin 1993). Un tipo de trastorno, llamado amnesia disociativa, se caracteriza por la incapacidad de recordar un evento traumático o estresante anterior, pero no conlleva ningún otro tipo de deterioro de la memoria. Este trastorno obviamente está relacionado con el estrés, pero no se clasifica como un trastorno cognitivo según el DSM IV.
Aunque el estrés psicosocial no se ha relacionado explícitamente con la aparición de trastornos cognitivos, se ha demostrado que la experiencia del estrés psicosocial afecta la forma en que las personas procesan la información y su capacidad para recordarla. La activación del sistema nervioso autónomo que a menudo acompaña a la exposición a factores estresantes alerta a la persona del hecho de que “no todo es como se esperaba o como debería ser” (Mandler 1993). Al principio, esta excitación puede mejorar la capacidad de una persona para centrar la atención en los temas centrales y resolver problemas. Sin embargo, en el lado negativo, la excitación consume parte de la "capacidad consciente disponible" o los recursos que están disponibles para procesar la información entrante. Por lo tanto, los altos niveles de estrés psicosocial en última instancia (1) limitan la capacidad de uno para escanear toda la información relevante disponible de manera ordenada, (2) interfieren con la capacidad de uno para detectar rápidamente las señales periféricas, (3) disminuyen la capacidad de uno para mantener la atención enfocada y (4) afectar algunos aspectos del rendimiento de la memoria. Hasta la fecha, aunque estas disminuciones en las habilidades de procesamiento de la información pueden dar lugar a algunos de los síntomas asociados con los trastornos cognitivos, no se ha demostrado una relación entre estas deficiencias menores y la probabilidad de presentar un trastorno cognitivo diagnosticado clínicamente.
Un tercer posible contribuyente a la relación entre la ocupación y el deterioro cognitivo puede ser el nivel de estimulación mental exigido por el trabajo. En el estudio de ancianos residentes rurales en Francia descrito anteriormente, las ocupaciones asociadas con el riesgo más bajo de demencia fueron aquellas que implicaban una actividad intelectual sustancial (p. ej., médico, profesor, abogado). Una hipótesis es que la actividad intelectual o estimulación mental inherente a estos trabajos produce ciertos cambios biológicos en el cerebro. Estos cambios, a su vez, protegen al trabajador de la disminución de la función cognitiva. El efecto protector bien documentado de la educación sobre el funcionamiento cognitivo es consistente con tal hipótesis.
Es prematuro extraer implicaciones para la prevención o el tratamiento de los resultados de la investigación resumidos aquí. De hecho, la asociación entre la ocupación principal de por vida y la aparición de demencia entre los ancianos puede no deberse a exposiciones ocupacionales oa la naturaleza del trabajo. Más bien, la relación entre ocupación y demencia puede deberse a diferencias en las características de los trabajadores en diversas ocupaciones. Por ejemplo, las diferencias en los comportamientos de salud personal o en el acceso a atención médica de calidad pueden explicar al menos parte del efecto de la ocupación. Ninguno de los estudios descriptivos publicados puede descartar esta posibilidad. Se necesita más investigación para explorar si las exposiciones ocupacionales psicosociales, químicas y físicas específicas están contribuyendo a la etiología de este trastorno cognitivo.
Karoshi: muerte por exceso de trabajo
¿Qué es Karoshi?
Karoshi es una palabra japonesa que significa muerte por exceso de trabajo. El fenómeno se identificó por primera vez en Japón y la palabra se está adoptando internacionalmente (Drinkwater 1992). Uehata (1978) informó de 17 casos de karoshi en la 51ª reunión anual de la Asociación Japonesa de Salud Industrial. Entre ellos, siete casos fueron indemnizados como enfermedades profesionales, pero diez casos no lo fueron. En 1988, un grupo de abogados estableció el Consejo de Defensa Nacional para las Víctimas de Karoshi (1990) y comenzó consultas telefónicas para atender consultas sobre seguros de compensación para trabajadores relacionados con karoshi. Uehata (1989) describió karoshi como un término sociomédico que se refiere a las muertes o incapacidades laborales asociadas debido a ataques cardiovasculares (como accidentes cerebrovasculares, infarto de miocardio o insuficiencia cardíaca aguda) que pueden ocurrir cuando las enfermedades arterioscleróticas hipertensivas se agravan por una gran carga de trabajo. Karoshi no es un término médico puro. Los medios de comunicación han utilizado con frecuencia la palabra porque enfatiza que las muertes repentinas (o discapacidades) fueron causadas por el exceso de trabajo y deben ser compensadas. Karoshi se ha convertido en un importante problema social en Japón.
Investigación sobre Karoshi
Uehata (1991a) realizó un estudio de 203 trabajadores japoneses (196 hombres y siete mujeres) que sufrieron ataques cardiovasculares. Ellos o sus familiares consultaron con él sobre reclamos de compensación laboral entre 1974 y 1990. Un total de 174 trabajadores habían muerto; 55 casos ya habían sido indemnizados como enfermedad profesional. Un total de 123 trabajadores habían sufrido accidentes cerebrovasculares (57 hemorragias aracnoideas, 46 hemorragias cerebrales, 13 infartos cerebrales, siete tipos desconocidos); 50, insuficiencia cardiaca aguda; 27, infartos de miocardio; y cuatro, rupturas aórticas. Se realizaron autopsias en sólo 16 casos. Más de la mitad de los trabajadores tenían antecedentes de hipertensión, diabetes u otros problemas ateroscleróticos. Un total de 131 casos habían trabajado durante muchas horas: más de 60 horas por semana, más de 50 horas extra por mes o más de la mitad de sus vacaciones fijas. Ochenta y ocho trabajadores tuvieron eventos desencadenantes identificables dentro de las 24 horas antes de su ataque. Uehata concluyó que se trataba en su mayoría de trabajadores varones, que trabajaban muchas horas, con otra sobrecarga estresante, y que estos estilos de trabajo exacerbaban sus otros hábitos de estilo de vida y provocaban los ataques, que finalmente se desencadenaban por problemas o eventos menores relacionados con el trabajo.
Modelo Karasek y Karoshi
De acuerdo con el modelo de demanda y control de Karasek (1979), un trabajo de alta tensión, uno con una combinación de alta demanda y bajo control (latitud de decisión), aumenta el riesgo de tensión psicológica y enfermedad física; un trabajo activo, uno con una combinación de alta demanda y alto control, requiere motivación de aprendizaje para desarrollar nuevos patrones de comportamiento. Uehata (1991b) informó que los trabajos en los casos de karoshi se caracterizaban por un mayor grado de demanda laboral y un menor apoyo social, mientras que el grado de control del trabajo variaba mucho. Describió a los casos de karoshi como muy encantados y entusiastas con su trabajo y, en consecuencia, probablemente ignorarían sus necesidades de descanso regular, etc., incluso la necesidad de atención médica. Se sugiere que los trabajadores no solo en trabajos de alta tensión sino también en trabajos activos podrían estar en alto riesgo. Los gerentes e ingenieros tienen una gran libertad de decisión. Si tienen exigencias extremadamente altas y son entusiastas en su trabajo, es posible que no controlen sus horas de trabajo. Dichos trabajadores pueden ser un grupo de riesgo para karoshi.
Patrón de comportamiento tipo A en Japón
Friedman y Rosenman (1959) propusieron el concepto de patrón de comportamiento tipo A (TABP). Muchos estudios han demostrado que la TABP está relacionada con la prevalencia o incidencia de la cardiopatía coronaria (CHD).
Hayano et al. (1989) investigaron las características de TABP en empleados japoneses utilizando la Encuesta de actividad de Jenkins (JAS). Se analizaron las respuestas de 1,682 empleados varones de una compañía telefónica. La estructura factorial del JAS entre los japoneses fue en la mayoría de los aspectos igual a la encontrada en el Estudio de Grupo Colaborativo Occidental (WCGS). Sin embargo, el puntaje promedio del factor H (dirigido y competitivo) entre los japoneses fue considerablemente más bajo que en el WCGS.
Monou (1992) revisó la investigación de TABP en Japón y lo resumió de la siguiente manera: TABP es menos frecuente en Japón que en los Estados Unidos; la relación entre TABP y la enfermedad coronaria en Japón parece ser significativa pero más débil que en los EE. UU.; TABP entre los japoneses pone más énfasis en la "adicción al trabajo" y la "directividad hacia el grupo" que en los EE. UU.; el porcentaje de personas altamente hostiles en Japón es menor que en los EE. UU.; no hay relación entre hostilidad y CHD.
La cultura japonesa es bastante diferente a la de los países occidentales. Está fuertemente influenciado por el budismo y el confucianismo. En términos generales, los trabajadores japoneses están centrados en la organización. Se enfatiza la cooperación con los colegas en lugar de la competencia. En Japón, la competitividad es un factor menos importante para el comportamiento propenso a las enfermedades coronarias que la participación en el trabajo o la tendencia a trabajar en exceso. La expresión directa de hostilidad está suprimida en la sociedad japonesa. La hostilidad puede expresarse de manera diferente que en los países occidentales.
Horas de trabajo de los trabajadores japoneses
Es bien sabido que los trabajadores japoneses trabajan muchas horas en comparación con los trabajadores de otros países industrializados desarrollados. La jornada laboral anual normal de los trabajadores de la industria manufacturera en 1993 fue de 2,017 horas en Japón; 1,904 en Estados Unidos; 1,763 en Francia; y 1,769 en el Reino Unido (OIT 1995). Sin embargo, las horas de trabajo japonesas están disminuyendo gradualmente. El promedio anual de horas de trabajo de los empleados de manufactura en empresas con 30 empleados o más era de 2,484 horas en 1960, pero de 1,957 horas en 1994. El artículo 32 de la Ley de Normas Laborales, que fue revisada en 1987, prevé una semana de 40 horas. Se espera que la introducción general de la semana de 40 horas se produzca gradualmente en la década de 1990. En 1985, la semana laboral de 5 días se otorgó al 27% de todos los empleados en empresas con 30 empleados o más; en 1993 se otorgó al 53% de dichos empleados. Al trabajador medio se le concedieron 16 vacaciones pagadas en 1993; sin embargo, los trabajadores en realidad usaron un promedio de 9 días. En Japón, las vacaciones pagadas son pocas y los trabajadores tienden a ahorrarlas para cubrir las ausencias por enfermedad.
¿Por qué los trabajadores japoneses trabajan tantas horas? Deutschmann (1991) señaló tres condiciones estructurales que subyacen en el patrón actual de largas horas de trabajo en Japón: primero, la continua necesidad de los empleados japoneses de aumentar sus ingresos; en segundo lugar, la estructura de las relaciones laborales centrada en la empresa; y tercero, el estilo holístico de la gestión de personal japonesa. Estas condiciones se basaron en factores históricos y culturales. Japón fue derrotado en la guerra en 1945 por primera vez en la historia. Después de la guerra, Japón era un país con salarios bajos. Los japoneses estaban acostumbrados a trabajar mucho y duro para ganarse la subsistencia. Dado que los sindicatos cooperaron con los empleadores, ha habido relativamente pocos conflictos laborales en Japón. Las empresas japonesas adoptaron el sistema salarial orientado a la antigüedad y el empleo vitalicio. El número de horas es una medida de la lealtad y cooperación de un empleado, y se convierte en un criterio para la promoción. Los trabajadores no están obligados a trabajar muchas horas; están dispuestos a trabajar para sus empresas, como si la empresa fuera su familia. La vida laboral tiene prioridad sobre la vida familiar. Esas largas horas de trabajo han contribuido a los notables logros económicos de Japón.
Encuesta Nacional de Salud de los Trabajadores
El Ministerio de Trabajo de Japón realizó encuestas sobre el estado de salud de los empleados en 1982, 1987 y 1992. En la encuesta de 1992, se identificaron 12,000 10 lugares de trabajo privados que empleaban a 16,000 o más trabajadores, y XNUMX XNUMX trabajadores individuales de ellos fueron seleccionados al azar en todo el país con base en industria y clasificación de puestos para llenar cuestionarios. Los cuestionarios se enviaron por correo a un representante en el lugar de trabajo, quien luego seleccionó a los trabajadores para completar la encuesta.
El 48% de estos trabajadores se quejó de fatiga física debido a su trabajo habitual y el 55% se quejó de fatiga mental. El 1987 por ciento de los trabajadores afirmó tener fuertes ansiedades, preocupaciones o estrés con respecto a su trabajo o vida laboral. La prevalencia de trabajadores estresados estaba aumentando, ya que la prevalencia había sido del 51% en 1982 y del 48% en 41. Las principales causas del estrés eran: relaciones insatisfactorias en el lugar de trabajo, 34%; calidad del trabajo, XNUMX%; cantidad de trabajo, XNUMX%.
Ochenta y seis por ciento de estos lugares de trabajo realizaron exámenes de salud periódicos. Se realizaron actividades de promoción de la salud en el trabajo en el 44% de los lugares de trabajo. De estos lugares de trabajo, el 48% tenía eventos deportivos, el 46% tenía programas de ejercicio y el 35% tenía consejería de salud.
Política Nacional de Protección y Promoción de la Salud de los Trabajadores
El propósito de la Ley de Salud y Seguridad Industrial de Japón es garantizar la seguridad y la salud de los trabajadores en los lugares de trabajo, así como facilitar el establecimiento de un entorno de trabajo confortable. La ley establece que el empleador no sólo deberá cumplir con las normas mínimas para la prevención de accidentes de trabajo y enfermedades profesionales, sino que también se esforzará por garantizar la seguridad y salud de los trabajadores en los lugares de trabajo mediante la realización de un ambiente de trabajo confortable y la mejora de las condiciones de trabajo.
El artículo 69 de la ley, enmendado en 1988, establece que el empleador deberá realizar esfuerzos continuos y sistemáticos para el mantenimiento y la promoción de la salud de los trabajadores mediante la adopción de medidas apropiadas, tales como la prestación de servicios de educación sanitaria y asesoramiento sanitario a los trabajadores. El Ministerio de Trabajo de Japón anunció públicamente en 1988 directrices sobre las medidas que deben adoptar los empleadores para el mantenimiento y la promoción de la salud de los trabajadores. Recomienda programas de promoción de la salud en el lugar de trabajo denominados Plan de Promoción de la Salud Total (THP): ejercicio (formación y asesoramiento), educación sanitaria, asesoramiento psicológico y asesoramiento nutricional, en función del estado de salud de los trabajadores.
En 1992, el Ministerio de Trabajo de Japón anunció las directrices para la realización de un entorno de trabajo confortable. Las directrices recomiendan lo siguiente: el entorno de trabajo debe mantenerse adecuadamente en condiciones cómodas; deben mejorarse las condiciones de trabajo para reducir la carga de trabajo; y deberían proporcionarse instalaciones para el bienestar de los empleados que necesitan recuperarse de la fatiga. Se han introducido préstamos a bajo interés y subvenciones para pequeñas y medianas empresas para medidas de mejora del lugar de trabajo para facilitar la realización de un entorno de trabajo confortable.
Conclusión
La evidencia de que el exceso de trabajo causa muerte súbita aún es incompleta. Se necesitan más estudios para aclarar la relación causal. Para prevenir karoshi, se deben reducir las horas de trabajo. La política nacional japonesa de salud ocupacional se ha centrado en los riesgos laborales y la atención médica de los trabajadores con problemas. El ambiente de trabajo psicológico debe mejorarse como un paso hacia la meta de un ambiente de trabajo confortable. Deben fomentarse los exámenes de salud y los programas de promoción de la salud para todos los trabajadores. Estas actividades evitarán el karoshi y reducirán el estrés.
Introducción
Magnitud del problema
La primera evidencia clara de la causa del cáncer involucró a un carcinógeno ocupacional (Checkoway, Pearce y Crawford-Brown 1989). Pott (1775) identificó el hollín como la causa del cáncer de escroto en los deshollinadores de Londres y describió gráficamente las pésimas condiciones de trabajo, en las que los niños trepaban por estrechas chimeneas que aún estaban calientes. A pesar de esta evidencia, los informes sobre la necesidad de prevenir incendios en las chimeneas se utilizaron para retrasar la legislación sobre el trabajo infantil en esta industria hasta 1840 (Waldron 1983). Un modelo experimental de carcinogénesis por hollín se demostró por primera vez en la década de 1920 (Decoufle 1982), 150 años después de la observación epidemiológica original.
En los años subsiguientes, se han demostrado otras causas ocupacionales de cáncer mediante estudios epidemiológicos (aunque la asociación con el cáncer generalmente ha sido notada por primera vez por los médicos ocupacionales o por los trabajadores). Estos incluyen arsénico, asbesto, benceno, cadmio, cromo, níquel y cloruro de vinilo. Dichos carcinógenos ocupacionales son muy importantes en términos de salud pública debido al potencial de prevención a través de la regulación y mejoras en las prácticas de higiene industrial (Pearce y Matos 1994). En la mayoría de los casos, estos son peligros que aumentan notablemente el riesgo relativo de un tipo o tipos de cáncer en particular. Es posible que otros carcinógenos ocupacionales no se detecten porque implican solo un pequeño aumento del riesgo o porque simplemente no han sido estudiados (Doll y Peto 1981). Algunos datos clave sobre el cáncer ocupacional se dan en la tabla 1.
Tabla 1. Cáncer ocupacional: Datos clave.
- Unos 20 agentes y mezclas son carcinógenos ocupacionales establecidos; un número similar de productos químicos son altamente sospechosos de carcinógenos ocupacionales.
- En los países industrializados, la ocupación está relacionada causalmente con del 2 al 8% de todos los cánceres; entre los trabajadores expuestos, sin embargo, esta proporción es mayor.
- No se dispone de estimaciones fiables sobre la carga del cáncer ocupacional o el alcance de la exposición a carcinógenos en el lugar de trabajo en los países en desarrollo.
- La carga general relativamente baja de cáncer ocupacional en los países industrializados es el resultado de regulaciones estrictas sobre varios carcinógenos conocidos; sin embargo, todavía se permite la exposición a otros agentes conocidos o altamente sospechosos.
- Aunque varios cánceres profesionales se enumeran como enfermedades profesionales en muchos países, una fracción muy pequeña de los casos se reconoce y compensa realmente.
- El cáncer ocupacional es, en gran medida, una enfermedad prevenible.
Las causas ocupacionales de cáncer han recibido un énfasis considerable en los estudios epidemiológicos en el pasado. Sin embargo, ha habido mucha controversia con respecto a la proporción de cánceres atribuibles a exposiciones ocupacionales, con estimaciones que van del 4 al 40% (Higginson 1969; Higginson y Muir 1976; Wynder y Gori 1977; Higginson y Muir 1979; Doll y Peto 1981). ; Hogan y Hoel 1981; Vineis y Simonato 1991; Aitio y Kauppinen 1991). El riesgo de cáncer atribuible es la experiencia total de cáncer en una población que no habría ocurrido si los efectos asociados con las exposiciones ocupacionales en cuestión estuvieran ausentes. Puede estimarse para la población expuesta, así como para una población más amplia. En el cuadro 2 se muestra un resumen de las estimaciones existentes. La aplicación universal de la Clasificación Internacional de Enfermedades es lo que hace posible tales tabulaciones (ver recuadro).
Tabla 2. Proporciones estimadas de cáncer (PAR) atribuibles a las ocupaciones en estudios seleccionados.
| ESTUDIO | Población | PAR y sitio del cáncer | Comentarios |
| Higginsson 1969 | No se indica | 1% Cáncer oral 1-2% Cáncer de pulmón 10% Cáncer de vejiga 2% Cáncer de piel |
Sin presentación detallada de los niveles de exposición y otros supuestos |
| Higginsson y Muir 1976 | No se indica | 1-3% Cáncer total | No hay presentación detallada de los supuestos |
| Wynder y Gori 1977 | No se indica | 4% Cáncer total en hombres, 2% para mujeres |
Basado en un PAR para el cáncer de vejiga y dos comunicaciones personales |
| Higginsson y Muir 1979 | West Midland, Reino Unido | 6% Cáncer total en hombres, 2% cáncer total |
Basado en el 10 % de cáncer de pulmón no relacionado con el tabaco, mesotelioma, cáncer de vejiga (30 %) y leucemia en mujeres (30 %) |
| Muñeca y Peto 1981 | Estados Unidos principios de 1980 | 4% (rango 2-8%) cáncer total |
Basado en todos los sitios de cáncer estudiados; reportado como estimación 'tentativa' |
| Hogan y Hoel 1981 | Estados Unidos | 3% (rango 1.4-4%) cáncer total |
Riesgo asociado con la exposición ocupacional al asbesto |
| Vineis y Simonato 1991 | Varios | 1-5% Cáncer de pulmón, 16-24% cáncer de vejiga |
Cálculos basados en datos de estudios de casos y controles. El porcentaje para el cáncer de pulmón considera solo la exposición al asbesto. En un estudio con una alta proporción de sujetos expuestos a radiaciones ionizantes, se estimó un PAR del 40%. Las estimaciones de PAR en algunos estudios sobre el cáncer de vejiga oscilaron entre 0 y 3%. |
La Clasificación Internacional de Enfermedades
Las enfermedades humanas se clasifican según la Clasificación Internacional de Enfermedades (CIE), un sistema que se inició en 1893 y se actualiza periódicamente bajo la coordinación de la Organización Mundial de la Salud. El ICD se utiliza en casi todos los países para tareas como certificación de defunción, registro de cáncer y diagnóstico de alta hospitalaria. La Décima Revisión (ICD-10), que fue aprobada en 1989 (Organización Mundial de la Salud 1992), difiere considerablemente de las tres revisiones anteriores, que son similares entre sí y han estado en uso desde la década de 1950. Por lo tanto, es probable que la Novena Revisión (CIE-9, Organización Mundial de la Salud 1978), o incluso revisiones anteriores, todavía se utilicen en muchos países durante los próximos años.
La gran variabilidad en las estimaciones surge de las diferencias en los conjuntos de datos utilizados y los supuestos aplicados. La mayoría de las estimaciones publicadas sobre la fracción de cánceres atribuidos a factores de riesgo ocupacionales se basan en suposiciones bastante simplificadas. Además, aunque el cáncer es relativamente menos común en los países en desarrollo debido a la estructura de edad más joven (Pisani y Parkin 1994), la proporción de cánceres debido a la ocupación puede ser mayor en los países en desarrollo debido a las exposiciones relativamente altas que se encuentran (Kogevinas, Boffetta y Pearce 1994).
Las estimaciones más generalmente aceptadas de los cánceres atribuibles a las ocupaciones son las presentadas en una revisión detallada sobre las causas del cáncer en la población de los Estados Unidos en 1980 (Doll y Peto 1981). Doll y Peto concluyeron que alrededor del 4% de todas las muertes por cáncer pueden ser causadas por carcinógenos ocupacionales dentro de los "límites aceptables" (es decir, aún plausibles en vista de toda la evidencia disponible) de 2 y 8%. Estas estimaciones, al ser proporciones, dependen de cómo causas distintas de las exposiciones ocupacionales contribuyen a producir cánceres. Por ejemplo, la proporción sería mayor en una población de no fumadores de por vida (como los adventistas del séptimo día) y menor en una población en la que, digamos, el 90% son fumadores. Además, las estimaciones no se aplican de manera uniforme a ambos sexos oa diferentes clases sociales. Además, si se considera no al conjunto de la población (a la que se refieren las estimaciones), sino a los segmentos de la población adulta en los que se produce casi exclusivamente la exposición a carcinógenos ocupacionales (trabajadores manuales de la minería, la agricultura y la industria, en sentido amplio, que en Estados Unidos Los estados sumaban 31 millones de una población de 20 años o más de 158 millones a fines de la década de 1980), la proporción del 4% en la población general aumentaría a alrededor del 20% entre los expuestos.
Vineis y Simonato (1991) proporcionaron estimaciones sobre el número de casos de cáncer de pulmón y vejiga atribuibles a la ocupación. Sus estimaciones se derivaron de una revisión detallada de estudios de casos y controles, y demuestran que en poblaciones específicas ubicadas en áreas industriales, la proporción de cáncer de pulmón o cáncer de vejiga debido a exposiciones ocupacionales puede llegar al 40% (estas estimaciones dependen no solo de las exposiciones predominantes locales, sino también, hasta cierto punto, del método de definición y evaluación de la exposición).
Mecanismos y teorías de la carcinogénesis
Los estudios de cáncer ocupacional son complicados porque no existen carcinógenos “completos”; es decir, las exposiciones ocupacionales aumentan el riesgo de desarrollar cáncer, pero este futuro desarrollo de cáncer no es seguro. Además, pueden pasar de 20 a 30 años (y al menos cinco años) entre una exposición ocupacional y la subsiguiente inducción del cáncer; también puede tomar varios años más para que el cáncer se vuelva clínicamente detectable y para que ocurra la muerte (Moogavkar et al. 1993). Esta situación, que también se aplica a los carcinógenos no ocupacionales, es consistente con las teorías actuales sobre las causas del cáncer.
Se han propuesto varios modelos matemáticos de las causas del cáncer (p. ej., Armitage y Doll 1961), pero el modelo más simple y consistente con el conocimiento biológico actual es el de Moolgavkar (1978). Esto supone que una célula madre sana ocasionalmente muta (iniciación); si una exposición particular fomenta la proliferación de células intermedias (promoción), entonces es más probable que al menos una célula sufra una o más mutaciones adicionales que produzcan un cáncer maligno (progresión) (Ennever 1993).
Por lo tanto, las exposiciones ocupacionales pueden aumentar el riesgo de desarrollar cáncer ya sea al causar mutaciones en el ADN o por varios mecanismos de promoción “epigenéticos” (aquellos que no implican daño al ADN), incluido el aumento de la proliferación celular. La mayoría de los carcinógenos ocupacionales que se han descubierto hasta la fecha son mutágenos y, por lo tanto, parecen ser iniciadores del cáncer. Esto explica el largo período de "latencia" que se requiere para que ocurran más mutaciones; en muchos casos, es posible que nunca ocurran las mutaciones adicionales necesarias y que el cáncer nunca se desarrolle.
En años recientes, ha habido un interés creciente en las exposiciones ocupacionales (p. ej., benceno, arsénico, herbicidas fenoxi) que no parecen ser mutágenos, pero que pueden actuar como promotores. La promoción puede ocurrir relativamente tarde en el proceso carcinogénico y, por lo tanto, el período de latencia para los promotores puede ser más corto que para los iniciadores. Sin embargo, la evidencia epidemiológica de la promoción del cáncer sigue siendo muy limitada en este momento (Frumkin y Levy 1988).
Transferencia de peligros
Una de las principales preocupaciones de las últimas décadas ha sido el problema de la transferencia de industrias peligrosas al mundo en desarrollo (Jeyaratnam 1994). Tales transferencias han ocurrido en parte debido a la estricta regulación de carcinógenos y el aumento de los costos laborales en el mundo industrializado, y en parte debido a los bajos salarios, el desempleo y el impulso de la industrialización en el mundo en desarrollo. Por ejemplo, Canadá ahora exporta alrededor de la mitad de su asbesto al mundo en desarrollo, y varias industrias basadas en asbesto se han transferido a países en desarrollo como Brasil, India, Pakistán, Indonesia y Corea del Sur (Jeyaratnam 1994). Estos problemas se ven agravados por la magnitud del sector informal, el gran número de trabajadores que cuentan con poco apoyo de los sindicatos y otras organizaciones de trabajadores, la situación insegura de los trabajadores, la falta de protección legislativa y/o la aplicación deficiente de dicha protección, la disminución del control nacional sobre los recursos y el impacto de la deuda del tercer mundo y los programas de ajuste estructural asociados (Pearce et al. 1994).
Como resultado, no se puede decir que el problema del cáncer ocupacional se haya reducido en los últimos años, ya que en muchos casos la exposición simplemente se ha transferido del mundo industrializado al mundo en desarrollo. En algunos casos, la exposición ocupacional total ha aumentado. Sin embargo, la historia reciente de la prevención del cáncer ocupacional en los países industrializados ha demostrado que es posible utilizar sustitutos de los compuestos cancerígenos en los procesos industriales sin llevar a la industria a la ruina, y se podrían lograr éxitos similares en los países en desarrollo si se regulan y controlan adecuadamente los carcinógenos ocupacionales. estaban en su lugar.
Prevención del Cáncer Ocupacional
Swerdlow (1990) esbozó una serie de opciones para la prevención de la exposición a causas laborales de cáncer. La forma más exitosa de prevención es evitar el uso de carcinógenos humanos reconocidos en el lugar de trabajo. Esta rara vez ha sido una opción en los países industrializados, ya que la mayoría de los carcinógenos ocupacionales han sido identificados por estudios epidemiológicos de poblaciones que ya estaban ocupacionalmente expuestas. Sin embargo, al menos en teoría, los países en desarrollo podrían aprender de la experiencia de los países industrializados y evitar la introducción de productos químicos y procesos de producción que se ha comprobado que son peligrosos para la salud de los trabajadores.
La siguiente mejor opción para evitar la exposición a carcinógenos establecidos es su eliminación una vez que se haya establecido o se sospeche su carcinogenicidad. Los ejemplos incluyen el cierre de plantas que fabrican los carcinógenos vesicales 2-naftilamina y bencidina en el Reino Unido (Anon 1965), la terminación de la fabricación de gas británica que involucra la carbonización del carbón, el cierre de fábricas de gas mostaza japonesas y británicas después del final de la Segunda Guerra Mundial ( Swerdlow 1990) y la eliminación gradual del uso de benceno en la industria del calzado en Estambul (Aksoy 1985).
En muchos casos, sin embargo, la eliminación completa de un carcinógeno (sin cerrar la industria) no es posible (porque no hay agentes alternativos disponibles) o se considera política o económicamente inaceptable. Por lo tanto, los niveles de exposición deben reducirse modificando los procesos de producción y mediante prácticas de higiene industrial. Por ejemplo, las exposiciones a carcinógenos reconocidos como asbesto, níquel, arsénico, benceno, pesticidas y radiación ionizante se han reducido progresivamente en los países industrializados en los últimos años (Pearce y Matos 1994).
Un enfoque relacionado es reducir o eliminar las actividades que implican las mayores exposiciones. Por ejemplo, después de que se aprobara una ley de 1840 en Inglaterra y Gales que prohibía el envío de deshollinadores por las chimeneas, disminuyó el número de casos de cáncer de escroto (Waldron 1983). La exposición también se puede minimizar mediante el uso de equipos de protección, como máscaras y ropa protectora, o mediante la imposición de medidas de higiene industrial más estrictas.
Una estrategia general eficaz para el control y la prevención de la exposición a carcinógenos ocupacionales generalmente implica una combinación de enfoques. Un ejemplo exitoso es un registro finlandés que tiene como objetivos aumentar la conciencia sobre los carcinógenos, evaluar la exposición en lugares de trabajo individuales y estimular las medidas preventivas (Kerva y Partanen 1981). Contiene información tanto de los lugares de trabajo como de los trabajadores expuestos, y todos los empleadores están obligados a mantener y actualizar sus archivos y suministrar información al registro. El sistema parece haber tenido al menos un éxito parcial en la disminución de las exposiciones cancerígenas en el lugar de trabajo (Ahlo, Kauppinen y Sundquist 1988).
Carcinógenos ocupacionales
El control de carcinógenos ocupacionales se basa en la revisión crítica de investigaciones científicas tanto en humanos como en sistemas experimentales. Hay varios programas de revisión que se están llevando a cabo en diferentes países con el objetivo de controlar las exposiciones ocupacionales que podrían ser cancerígenas para los seres humanos. Los criterios utilizados en los diferentes programas no son del todo consistentes, lo que en ocasiones conduce a diferencias en el control de los agentes en diferentes países. Por ejemplo, la 4,4-metileno-bis-2-cloroanilina (MOCA) se clasificó como carcinógeno ocupacional en Dinamarca en 1976 y en los Países Bajos en 1988, pero solo en 1992 la notación "carcinógeno humano sospechoso" fue introducida por la Conferencia Americana de Higienistas Industriales Gubernamentales en los Estados Unidos.
La Agencia Internacional para la Investigación del Cáncer (IARC) ha establecido, en el marco de su programa de Monografías, un conjunto de criterios para evaluar la evidencia de la carcinogenicidad de agentes específicos. El programa de Monografías de IARC representa uno de los esfuerzos más completos para revisar de manera sistemática y consistente los datos sobre el cáncer, es muy apreciado en la comunidad científica y sirve como base para la información de este artículo. También tiene un impacto importante en las actividades nacionales e internacionales de control del cáncer ocupacional. El esquema de evaluación se da en la tabla 1.
Tabla 1. Evaluación de la evidencia de carcinogenicidad en el programa de Monografías de IARC.
1. Se considera la evidencia de la inducción de cáncer en humanos, que obviamente juega un papel importante en la identificación de carcinógenos humanos. Tres tipos de estudios epidemiológicos contribuyen a la evaluación de la carcinogenicidad en humanos: estudios de cohortes, estudios de casos y controles y estudios de correlación (o ecológicos). También se pueden revisar los informes de casos de cáncer en humanos. La evidencia relevante para la carcinogenicidad de estudios en humanos se clasifica en una de las siguientes categorías:
- Evidencia suficiente de carcinogenicidad: Se ha establecido una relación causal entre la exposición al agente, mezcla o circunstancia de exposición y el cáncer humano. Es decir, se ha observado una relación positiva entre la exposición y el cáncer en estudios en los que el azar, el sesgo y la confusión se pudieron descartar con una confianza razonable.
- Evidencia limitada de carcinogenicidad: Se ha observado una asociación positiva entre la exposición al agente, la mezcla o las circunstancias de exposición y el cáncer, para lo cual se considera creíble una interpretación causal, pero no se puede descartar con una confianza razonable el azar, el sesgo o la confusión.
- Ievidencia inadecuada de carcinogenicidad: Los estudios disponibles son de calidad, consistencia o poder estadístico insuficientes para permitir una conclusión sobre la presencia o ausencia de una asociación causal, o no hay datos disponibles sobre el cáncer en humanos.
- Evidencia que sugiere falta de carcinogenicidad: Hay varios estudios adecuados que cubren la gama completa de niveles de exposición que se sabe que enfrentan los seres humanos, que son mutuamente consistentes en no mostrar una asociación positiva entre la exposición al agente y el cáncer estudiado en cualquier nivel de exposición observado.
2. Se revisan los estudios en los que los animales de experimentación (principalmente roedores) se exponen de forma crónica a carcinógenos potenciales y se examinan para detectar evidencia de cáncer y el grado de evidencia de carcinogenicidad se clasifica en categorías similares a las utilizadas para los datos humanos.
3. Se revisan los datos sobre efectos biológicos en humanos y animales de experimentación que son de particular relevancia. Estos pueden incluir consideraciones toxicológicas, cinéticas y metabólicas y evidencia de unión al ADN, persistencia de lesiones en el ADN o daño genético en humanos expuestos. La información toxicológica, como la de citotoxicidad y regeneración, la unión al receptor y los efectos hormonales e inmunológicos, y los datos sobre la relación estructura-actividad se utilizan cuando se consideran relevantes para el posible mecanismo de acción carcinogénica del agente.
4. El cuerpo de evidencia se considera como un todo, con el fin de llegar a una evaluación global de la carcinogenicidad para los seres humanos de un agente, mezcla o circunstancia de exposición (ver tabla 2).
Los agentes, las mezclas y las circunstancias de exposición se evalúan dentro de las Monografías de IARC si hay evidencia de exposición humana y datos sobre carcinogenicidad (ya sea en humanos o en animales de experimentación) (para los grupos de clasificación de IARC, consulte la tabla 2).
Tabla 2. Grupos de clasificación de programas de monografías de IARC.
El agente, mezcla o circunstancia de exposición se describe de acuerdo con la redacción de uno de los siguientes categorías:
| Grupo 1- | El agente (mezcla) es cancerígeno para los seres humanos. La circunstancia de exposición implica exposiciones que son cancerígenas para los seres humanos. |
| Grupo 2A— | El agente (mezcla) es probablemente cancerígeno para los seres humanos. La circunstancia de exposición implica exposiciones que probablemente sean cancerígenas para los seres humanos. |
| Grupo 2B— | El agente (mezcla) es posiblemente cancerígeno para los seres humanos. La circunstancia de exposición implica exposiciones que posiblemente sean cancerígenas para los seres humanos. |
| Grupo 3- | El agente (mezcla, circunstancia de exposición) no es clasificable en cuanto a su carcinogenicidad en humanos. |
| Grupo 4- | El agente (mezcla, circunstancia de exposición) probablemente no sea cancerígeno para los seres humanos. |
Carcinógenos ocupacionales conocidos y presuntos
En la actualidad, existen 22 sustancias químicas, grupos de sustancias químicas o mezclas cuya exposición es en su mayoría ocupacional, sin considerar los plaguicidas y fármacos, que son carcinógenos humanos establecidos (tabla 3). Mientras que algunos agentes, como el asbesto, el benceno y los metales pesados, se usan ampliamente en la actualidad en muchos países, otros agentes tienen principalmente un interés histórico (por ejemplo, el gas mostaza y la 2-naftilamina).
Tabla 3. Sustancias químicas, grupos de sustancias químicas o mezclas cuya exposición es principalmente ocupacional (excluyendo pesticidas y medicamentos).
Grupo 1-Químicos cancerígenos para los humanos1
| Exposición2 | Órgano(s) diana humano(s) | Industria/uso principal |
| 4-aminobifenilo (92-67-1) | Vejiga | Fabricación de caucho |
| Arsénico (7440-38-2) y compuestos de arsénico3 | pulmón, piel | Vidrio, metales, pesticidas |
| Amianto (1332-21-4) | Pulmón, pleura, peritoneo | Aislamiento, material filtrante, textiles |
| Benceno (71-43-2) | Leucemia | solvente, combustible |
| Bencidina (92-87-5) | Vejiga | Fabricación de colorantes/pigmentos, agente de laboratorio |
| Berilio (7440-41-7) y compuestos de berilio | Pulmón | Industria aeroespacial/metales |
| Bis(clorometil)éter (542-88-11) | Pulmón | Producto químico intermedio/subproducto |
| Clorometil metil éter (107-30-2) (grado técnico) | Pulmón | Producto químico intermedio/subproducto |
| Cadmio (7440-43-9) y compuestos de cadmio | Pulmón | Fabricación de tintes/pigmentos |
| Compuestos de cromo (VI) | Cavidad nasal, pulmón | Recubrimiento de metales, fabricación de tintes/pigmentos |
| Breas de alquitrán de hulla (65996-93-2) | Piel, pulmón, vejiga | Material de construcción, electrodos. |
| Alquitranes de hulla (8007-45-2) | piel, pulmón | Combustible |
| Óxido de etileno (75-21-8) | Leucemia | Producto químico intermedio, esterilizante |
| Aceites minerales, sin tratar y ligeramente tratados | Piel | Lubricantes |
| Gas mostaza (mostaza de azufre) (505-60-2) |
faringe, pulmón | gas de guerra |
| 2-naftilamina (91-59-8) | Vejiga | Fabricación de tintes/pigmentos |
| Compuestos de níquel | Cavidad nasal, pulmón | Metalurgia, aleaciones, catalizador |
| Aceites de esquisto (68308-34-9) | Piel | lubricantes, combustibles |
| hollín | piel, pulmón | Pigmentos |
| Talco que contiene fibras asbestiformes | Pulmón | papel, pinturas |
| Cloruro de vinilo (75-01-4) | Hígado, pulmón, vasos sanguíneos | Plásticos, monómero |
| Polvo de madera | Cavidad nasal | Industria de la madera |
1 Evaluado en las Monografías de la IARC, Volúmenes 1-63 (1972-1995) (excluyendo pesticidas y medicamentos).
2 Los números de registro CAS aparecen entre paréntesis.
3 Esta evaluación se aplica al grupo de productos químicos en su conjunto y no necesariamente a todos los individuos. productos químicos dentro del grupo.
Otros 20 agentes están clasificados como probablemente cancerígenos para los seres humanos (Grupo 2A); se enumeran en la tabla 4 e incluyen exposiciones que actualmente prevalecen en muchos países, como la sílice cristalina, el formaldehído y el 1,3-butadieno. Un gran número de agentes se clasifican como posibles carcinógenos humanos (Grupo 2B, tabla 5), por ejemplo, acetaldehído, diclorometano y compuestos inorgánicos de plomo. Para la mayoría de estos productos químicos, la evidencia de carcinogenicidad proviene de estudios en animales de experimentación.
Tabla 4. Sustancias químicas, grupos de sustancias químicas o mezclas cuya exposición es principalmente ocupacional (excluyendo pesticidas y medicamentos).
Grupo 2A: probablemente cancerígeno para los humanos1
| Exposición2 | Sospecha de órganos diana humanos | Industria/uso principal |
| Acrilonitrilo (107-13-1) | Pulmón, próstata, linfoma | Plásticos, caucho, textiles, monómero |
| Tintes a base de bencidina | – | Papel, cuero, tintes textiles |
| 1,3-butadieno (106-99-0) | Leucemia, linfoma | Plásticos, caucho, monómero |
| p-Cloro-o-toluidina (95-69-2) y sus sales de ácidos fuertes | Vejiga | Fabricación de tintes/pigmentos, textiles |
| Creosota (8001-58-9) | Piel | Preservacion de la madera |
| Sulfato de dietilo (64-67-5) | – | Intermedio químico |
| Cloruro de dimetilcarbamoilo (79-44-7) | – | Intermedio químico |
| Sulfato de dimetilo (77-78-1) | – | Intermedio químico |
| epiclorhidrina (106-89-8) | – | Monómero de plásticos/resinas |
| Dibromuro de etileno (106-93-4) | – | Producto químico intermedio, fumigante, combustibles |
| Formaldehído (50-0-0) | Nasofaringe | Plásticos, textiles, agente de laboratorio |
| 4,4´-metilen-bis-2-cloroanilina (MOCA) (101-14-4) |
Vejiga | Fabricación de caucho |
| Bifenilos policlorados (1336-36-3) | Hígado, vías biliares, leucemia, linfoma | Componentes eléctricos |
| Sílice (14808-60-7), cristalina | Pulmón | Corte de piedra, minería, vidrio, papel |
| Óxido de estireno (96-09-3) | – | Plásticos, productos químicos intermedios |
| tetracloroetileno (127-18-4) |
Esófago, linfoma | Disolvente, limpieza en seco |
| Tricloroetileno (79-01-6) | hígado, linfoma | Disolvente, limpieza en seco, metal |
| Tris(2,3-dibromopropilfosfato (126-72-7) |
– | Plásticos, textiles, retardantes de llama |
| Bromuro de vinilo (593-60-2) | – | Plásticos, textiles, monómero |
| Fluoruro de vinilo (75-02-5) | – | Intermedio químico |
1 Evaluado en las Monografías de la IARC, Volúmenes 1-63 (1972-1995) (excluyendo pesticidas y medicamentos).
2 Los números de registro CAS aparecen entre paréntesis.
Tabla 5. Sustancias químicas, grupos de sustancias químicas o mezclas cuya exposición es principalmente ocupacional (excluyendo pesticidas y medicamentos).
Grupo 2B: posiblemente cancerígeno para los humanos1
| Exposición2 | Industria/uso principal |
| Acetaldehído (75-07-0) | Fabricación de plásticos, sabores. |
| Acetamida (60-35-5) | Disolvente, intermediario químico |
| Acrilamida (79-06-1) | Plásticos, agente de lechada |
| p-Aminoazotolueno (60-09-3) | Fabricación de tintes/pigmentos |
| o-Aminoazotolueno (97-56-3) | Tintes/pigmentos, textiles |
| o-Anisidina (90-04-0) | Fabricación de tintes/pigmentos |
| Trióxido de antimonio (1309-64-4) | Retardantes de llama, vidrio, pigmentos |
| Auramina (492-80-8) (grado técnico) | Tintes/pigmentos |
| Violeta de bencilo 4B (1694-09-3) | Tintes/pigmentos |
| Betunes (8052-42-4), extractos de refinado al vapor y refinado al aire |
Material de construcción |
| Bromodiclorometano (75-27-4) | Intermedio químico |
| b-butirolactona (3068-88-0) | Intermedio químico |
| Extractos de negro de humo | Tintas de impresión |
| Tetracloruro de carbono (56-23-5) | Solvente |
| Fibras cerámicas | Plásticos, textiles, aeroespacial |
| Ácido cloréndico (115-28-6) | Retardante de llama |
| Parafinas cloradas de longitud media de cadena carbonada C12 y grado de cloración medio aproximado del 60% | Retardante de llama |
| toluenos a-clorados | Fabricación de colorantes/pigmentos, productos químicos intermedios |
| p-Cloroanilina (106-47-8) | Fabricación de tintes/pigmentos |
| Cloroformo (67-66-3) | Solvente |
| 4-Cloro-o-fenilendiamina (95-83-9) | Tintes/pigmentos, tintes para el cabello |
| CI rojo ácido 114 (6459-94-5) | Tintes/pigmentos, textiles, cuero |
| CI Básico Rojo 9 (569-61-9) | Tintes/pigmentos, tintas |
| CI azul directo 15 (2429-74-5) | Tintes/pigmentos, textiles, papel |
| Cobalto (7440-48-4) y compuestos de cobalto | Vidrio, pinturas, aleaciones |
| p-Cresidina (120-71-8) | Fabricación de tintes/pigmentos |
| N, N´-diacetilbencidina (613-35-4) | Fabricación de tintes/pigmentos |
| 2,4-diaminoanisol (615-05-4) | Fabricación de tintes/pigmentos, tintes para el cabello |
| 4,4´-Diaminodifenil éter (101-80-4) | Fabricación de plásticos |
| 2,4-Diaminotolueno (95-80-7) | Fabricación de tintes/pigmentos, tintes para el cabello |
| p-Diclorobenceno (106-46-7) | Intermedio químico |
| 3,3´-diclorobencidina (91-94-1) | Fabricación de tintes/pigmentos |
| 3,3´-Dichloro-4,4´-diaminodiphenyl ether (28434-86-8) | No utilizado |
| 1,2-dicloroetano (107-06-2) | solvente, combustibles |
| Diclorometano (75-09-2) | Solvente |
| Diepoxibutano (1464-53-5) | Plásticos/resinas |
| Combustible diesel, marino | Combustible |
| Ftalato de di(2-etilhexilo) (117-81-7) | Plásticos, textiles |
| 1,2-Dietilhidrazina (1615-80-1) | Reactivo de laboratorio |
| Éter de diglicidil resorcinol (101-90-6) | Plásticos/resinas |
| Sulfato de diisopropilo (29973-10-6) | Contaminante |
| 3,3´-Dimetoxibencidina (o-Dianisidina) (119-90-4) |
Fabricación de tintes/pigmentos |
| p-Dimetilaminoazobenceno (60-11-7) | Tintes/pigmentos |
| 2,6-Dimethylaniline (2,6-Xylidine)(87-62-7) | Intermedio químico |
| 3,3´-Dimetilbencidina (o-Tolidina)(119-93-7) | Fabricación de tintes/pigmentos |
| Dimetilformamida (68-12-2) | Solvente |
| 1,1-dimetilhidrazina (57-14-7) | Combustible para cohetes |
| 1,2-dimetilhidrazina (540-73-8) | Química de investigación |
| 1,4-dioxano (123-91-1) | Solvente |
| Azul disperso 1 (2475-45-8) | Tintes/pigmentos, tintes para el cabello |
| Acrilato de etilo (140-88-5) | Plásticos, adhesivos, monómero |
| Tiourea de etileno (96-45-7) | Producto químico de caucho |
| Aceites combustibles, residuales (pesados) | Combustible |
| Furano (110-00-9) | Intermedio químico |
| Gasolina | Combustible |
| Lana de vidrio | Aislamiento |
| Glicidaldehído (765-34-4) | Textil, fabricación de cuero |
| HC Azul No. 1 (2784-94-3) | Tintes para el cabello |
| Hexametilfosforamida (680-31-9) | solvente, plásticos |
| Hidracina (302-01-2) | Combustible para cohetes, intermedio químico |
| Plomo (7439-92-1) y compuestos de plomo, inorgánicos | pinturas, combustibles |
| 2-metilaziridina (75-55-8) | Tintes, papel, fabricación de plásticos |
| 4,4’-Methylene-bis-2-methylaniline (838-88-0) | Fabricación de tintes/pigmentos |
| 4,4'-Metilendianilina(101-77-9) | Fabricación de plásticos/resinas, tintes/pigmentos |
| Compuestos de metilmercurio | fabricación de plaguicidas |
| 2-metil-1-nitroantraquinona (129-15-7) (pureza incierta) | Fabricación de tintes/pigmentos |
| Níquel, metálico (7440-02-0) | Catalizador |
| Ácido nitrilotriacético (139-13-9) y sus sales | Agente quelante, detergente |
| 5-nitroacenafteno (602-87-9) | Fabricación de tintes/pigmentos |
| 2-Nitropropano (79-46-9) | Solvente |
| N-Nitrosodietanolamina (1116-54-7) | Fluidos de corte, impurezas |
| Aceite Naranja SS (2646-17-5) | Tintes/pigmentos |
| Fenil glicidil éter (122-60-1) | Plásticos/adhesivos/resinas |
| Bifenilos polibromados (Firemaster BP-6) (59536-65-1) | Retardante de llama |
| Ponceau MX (3761-53-3) | Tintes/pigmentos, textiles |
| Ponceau 3R (3564-09-8) | Tintes/pigmentos, textiles |
| 1,3-propano sulfona (1120-71-4) | Fabricación de tintes/pigmentos |
| b-Propiolactona (57-57-8) | intermedio químico; fabricación de plásticos |
| Óxido de propileno (75-56-9) | Intermedio químico |
| Rockwool | Aislamiento |
| lana de escoria | Aislamiento |
| Estireno (100-42-5) | Plásticos |
| 2,3,7,8-tetraclorodibenzo-p-dioxina (TCDD) (1746-01-6) | Contaminante |
| Tioacetamida (62-55-5) | Fabricación de textiles, papel, cuero, caucho |
| 4,4'-tiodianilina (139-65-1) | Fabricación de tintes/pigmentos |
| Tiourea (62-56-6) | Textil, ingrediente de caucho |
| Diisocianatos de tolueno (26471-62-5) | Plásticos |
| o-Toluidina (95-53-4) | Fabricación de tintes/pigmentos |
| Azul tripán (72-57-1) | Tintes/pigmentos |
| Acetato de vinilo (108-05-4) | Intermedio químico |
| Humos de soldadura | Metalurgia |
1 Evaluado en las Monografías de la IARC, Volúmenes 1-63 (1972-1995) (excluyendo pesticidas y medicamentos).
2 Los números de registro CAS aparecen entre paréntesis.
Las exposiciones ocupacionales también pueden ocurrir durante la producción y el uso de algunos pesticidas y medicamentos. La Tabla 6 presenta una evaluación de la carcinogenicidad de los plaguicidas; dos de ellos, el captafol y el dibromuro de etileno, están clasificados como posibles carcinógenos humanos, mientras que un total de otros 20, incluidos el DDT, la atrazina y los clorofenoles, están clasificados como posibles carcinógenos humanos.
Tabla 6. Pesticidas evaluados en Monografías de IARC, Volúmenes 1-63 (1972-1995)
| Grupo IARC | Pesticida1 |
| 2A: probablemente cancerígeno para los humanos | Captafol (2425-06-1) Dibromuro de etileno (106-93-4) |
| 2B: posiblemente cancerígeno para los humanos | Amitrol (61-82-5) Atrazina (1912-24-9) Clordano (57-74-9) Clordecona (Kepone) (143-50-0) Clorofenoles herbicidas clorofenoxi DDT (50-29-3) 1,2-Dibromo-3-chloropropane (96-12-8) 1,3-dicloropropeno (542-75-6) (grado técnico) Diclorvos (62-73-7) Heptacloro (76-44-8) Hexaclorobenceno (118-74-1) Hexaclorociclohexanos (HCH) Mirex (2385-85-5) Nitrofen (1836-75-5), grado técnico Pentaclorofenol (87-86-5) Sodio (sal) o-fenilfenato (132-27-4) Sulfalato (95-06-7) Toxafeno (canfenos policlorados) (8001-35-2) |
1 Los números de registro CAS aparecen entre paréntesis.
Varios fármacos son carcinógenos humanos (tabla 9): son principalmente agentes alquilantes y hormonas; 12 fármacos más, incluidos el cloranfenicol, el cisplatino y la fenacetina, están clasificados como probables carcinógenos humanos (Grupo 2A). La exposición ocupacional a estos carcinógenos conocidos o sospechados, utilizados principalmente en quimioterapia, puede ocurrir en las farmacias y durante su administración por parte del personal de enfermería.
Tabla 7. Medicamentos evaluados en IARC Monografías, Volúmenes 1-63 (1972-1995).
| Droga1 | El organo objetivo2 |
| GRUPO 1 DE IARC: cancerígeno para los humanos | |
| Mezclas analgésicas que contienen fenacetina | Riñón, vejiga |
| Azatioprina (446-86-6) | Linfoma, sistema hepatobiliar, piel |
| N,N-Bis(2-cloroetil)-b-naftilamina (Clornafazina) (494-03-1) | Vejiga |
| Dimetanosulfonato de 1,4-butanodiol (Myleran) (55-98-1) |
Leucemia |
| Clorambucilo (305-03-3) | Leucemia |
| 1-(2-Chloroethyl)-3-(4-methylcyclohexyl)-1-nitrosourea (Methyl-CCNU) (13909-09-6) | Leucemia |
| Ciclosporina (79217-60-0) | Linfoma, piel |
| Cyclophosphamide (50-18-0) (6055-19-2) | Leucemia, vejiga |
| Dietilestilboestrol (56-53-1) | Cuello uterino, vagina, mama |
| Melfalán (148-82-3) | Leucemia |
| 8-metoxipsoraleno (Methoxsalen) (298-81-7) más radiación ultravioleta A | Piel |
| MOPP y otra quimioterapia combinada que incluye agentes alquilantes | Leucemia |
| Terapia de reemplazo de estrógeno | Útero |
| Estrógenos, no esteroideos | Cuello uterino, vagina, mama |
| Estrógenos, esteroides | Útero |
| Anticonceptivos orales, combinados | Hígado |
| Anticonceptivos orales, secuenciales | Útero |
| Tiotepa (52-24-4) | Leucemia |
| Treosulfán (299-75-2) | Leucemia |
| GRUPO 2A DE IARC: probablemente cancerígeno para los humanos | |
| Adriamicina (23214-92-8) | – |
| Esteroides androgénicos (anabólicos) | (Hígado) |
| Azacitidina (320-67-2) | – |
| Biscloroetil nitrosourea (BCNU) (154-93-8) | (Leucemia) |
| Cloranfenicol (56-75-7) | (Leucemia) |
| 1-(2-Chloroethyl)-3-cyclohexyl-1-nitrosourea (CCNU) (13010-47-4) | – |
| Clorozotocina (54749-90-5) | – |
| Cisplatino (15663-27-1) | – |
| 5-metoxipsoraleno (484-20-8) | – |
| Mostaza nitrogenada (51-75-2) | (Piel) |
| Fenacetina (62-44-2) | (Riñón, vejiga) |
| Clorhidrato de procarbazina (366-70-1) | – |
1 Los números de registro CAS aparecen entre paréntesis.
2 Los órganos diana sospechosos se dan entre paréntesis.
Varios agentes ambientales son causas conocidas o sospechadas de cáncer en humanos y se enumeran en la tabla 8; aunque la exposición a tales agentes no es principalmente ocupacional, hay grupos de individuos expuestos a ellos debido a su trabajo: ejemplos son los mineros de uranio expuestos a productos de descomposición del radón, trabajadores de hospitales expuestos al virus de la hepatitis B, procesadores de alimentos expuestos a aflatoxinas de alimentos contaminados, trabajadores al aire libre expuestos a radiación ultravioleta o gases de escape de motores diésel, y personal de bares o camareros expuestos al humo de tabaco ambiental.
El programa de monografías de IARC ha cubierto la mayoría de las causas conocidas o sospechadas de cáncer; sin embargo, existen algunos grupos importantes de agentes que no han sido evaluados por la IARC, a saber, la radiación ionizante y los campos eléctricos y magnéticos.
Tabla 8. Agentes ambientales/exposiciones que se sabe o se sospecha que causan cáncer en humanos.1
| Agente/exposición | El organo objetivo2 | Fuerza de la evidencia3 |
| Contaminantes del aire | ||
| erionita | pulmón, pleura | 1 |
| Amianto | pulmón, pleura | 1 |
| Aromático policíclico hidrocarburos4 | (Pulmón, vejiga) | S |
| Contaminantes del agua | ||
| Arsénico | Piel | 1 |
| Subproductos de la cloración | (Vejiga) | S |
| Nitrato y nitrito | (Esófago, estómago) | S |
| La radiación | ||
| Radón y sus productos de descomposición | Pulmón | 1 |
| radio, torio | Hueso | E |
| Otra radiación X | Leucemia, mama, tiroides, otros | E |
| Radiación solar | Piel | 1 |
| Radiación ultravioleta A | (Piel) | 2A |
| Radiación ultravioleta B | (Piel) | 2A |
| Radiación ultravioleta C | (Piel) | 2A |
| Uso de lámparas solares y tumbonas. | (Piel) | 2A |
| Campos eléctricos y magnéticos | (Leucemia) | S |
| Agentes biológicos | ||
| Infección crónica por el virus de la hepatitis B | Hígado | 1 |
| Infección crónica por el virus de la hepatitis C | Hígado | 1 |
| Infección con Helicobacter pylori | Salud Intestinal | 1 |
| Infección con Opistorchis viverrini | Conductos biliares | 1 |
| Infección con Clonorchis sinensis | (Hígado) | 2A |
| Virus del papiloma humano tipos 16 y 18 | Cerviz | 1 |
| Virus del papiloma humano tipos 31 y 33 | (Cuello uterino) | 2A |
| Tipos de virus del papiloma humano distintos del 16, 18, 31 y 33 | (Cuello uterino) | 2B |
| Infección con esquistosoma haematobio | Vejiga | 1 |
| Infección con Schistosoma japonicum | (Hígado, colon) | 2B |
| Tabaco, alcohol y sustancias afines | ||
| Bebidas alcohólicas | Boca, faringe, esófago, hígado, laringe | 1 |
| Humo de tabaco | Labio, boca, faringe, esófago, páncreas, laringe, pulmón, riñón, vejiga (otros) | 1 |
| Productos de tabaco sin humo | Boca | 1 |
| Betel quid con tabaco | Boca | 1 |
| Factores dietéticos | ||
| Aflatoxinas | Hígado | 1 |
| Aflatoxina M1 | (Hígado) | 2B |
| Ocratoxina A | (Riñón) | 2B |
| Toxinas derivadas de Fusarium moniliforme | (Esófago) | 2B |
| Pescado salado al estilo chino | Nasofaringe | 1 |
| Verduras en escabeche (tradicional en Asia) | (Esófago, estómago) | 2B |
| helecho helecho | (Esófago) | 2B |
| Safrol | – | 2B |
| CAFÉ | (Vejiga) | 2B |
| Acido cafeico | – | 2B |
| compañero caliente | (Esófago) | 2A |
| Frutas y verduras frescas (protector) | Boca, esófago, estómago, colon, recto, laringe, pulmón (otros) | E |
| Grasa | (Colon, mama, endometrio) | S |
| Fibra (protectora) | (Colon, recto) | S |
| Nitrato y nitrito | (Esófago, estómago) | S |
| Sal | (Estómago) | S |
| Vitamina A, b-caroteno (protector) | (Boca, esófago, pulmón, otros) | S |
| Vitamina C (protectora) | (Esófago, estómago) | S |
| IQ | (estómago, colon, recto) | 2A |
| MeIQ | – | 2B |
| MeIQx | – | 2B |
| PHP | – | 2B |
| Comportamiento sexual y reproductivo | ||
| Edad tardía en el primer embarazo | Senos | E |
| baja paridad | Mama, ovario, cuerpo uterino | E |
| Edad temprana en la primera relación sexual | Cerviz | E |
| Número de parejas sexuales | Cerviz | E |
1 Los agentes y las exposiciones, así como los medicamentos, que ocurren principalmente en el entorno laboral son excluido
2 Los órganos diana sospechosos se dan entre paréntesis.
3 La evaluación de la monografía de la IARC se informó cuando estuvo disponible (1: carcinógeno humano; 2A: probable carcinógeno humano; 2B: posible carcinógeno humano); de lo contrario E: carcinógeno establecido; S: sospechoso de carcinógeno.
4 La exposición humana a los hidrocarburos aromáticos policíclicos se produce en mezclas, como emisiones, humos de combustión y hollín. Varias mezclas e hidrocarburos individuales tienen sido evaluado por la IARC.
Industrias y Ocupaciones
La comprensión actual de la relación entre las exposiciones ocupacionales y el cáncer está lejos de ser completa; de hecho, solo 22 agentes individuales son carcinógenos ocupacionales establecidos (tabla 9), y para muchos más carcinógenos experimentales no hay evidencia definitiva disponible basada en trabajadores expuestos. En muchos casos, existe evidencia considerable de mayores riesgos asociados con industrias y ocupaciones particulares, aunque no se pueden identificar agentes específicos como factores etiológicos. La Tabla 10 presenta listas de industrias y ocupaciones asociadas con riesgos cancerígenos excesivos, junto con los sitios de cáncer relevantes y los agentes causales conocidos (o presuntos).
Tabla 9. Industrias, ocupaciones y exposiciones reconocidas como de riesgo carcinogénico.
| Industria (código CIIU) | Ocupación/proceso | Sitio/tipo de cáncer | Agente causal conocido o sospechado |
| Agricultura, silvicultura y pesca (1) | Trabajadores de viñedos que usan insecticidas de arsénico Pescadores | pulmón, piel piel, labio | Compuestos de arsénico Radiación ultravioleta |
| Minas y canteras (2) | Minería de arsénico Extracción de mineral de hierro (hematita) Minería de asbesto Minería de uranio Extracción y molienda de talco | pulmón, piel Pulmón Pulmón, pleural y peritoneal mesotelioma Pulmón Pulmón | Compuestos de arsénico Productos de descomposición del radón Amianto Productos de descomposición del radón Talco que contiene fibras asbestiformes |
| Químico (35) | Trabajadores y usuarios de producción de éter bis(clorometílico) (BCME) y éter clorometilmetílico (CMME) Producción de cloruro de vinilo Fabricación de alcohol isopropílico (proceso de ácido fuerte) Producción de cromato de pigmento Fabricantes y usuarios de tintes fabricación de auramina p-cloro-o-producción de toluidina | Pulmón (carcinoma de células de avena) angiosarcoma hepático sinonasal Pulmón, sinonasal Vejiga Vejiga Vejiga | BCME, CMME Monómero de cloruro de vinilo No identificado Compuestos de cromo (VI) Bencidina, 2-naftilamina, 4-aminobifenilo Auramina y otras aminas aromáticas utilizadas en el proceso p-cloro-o-toluidina y sus sales de ácidos fuertes |
| Cuero (324) | Fabricación de botas y calzado | sinonasal, leucemia | Polvo de cuero, benceno |
| Madera y productos de madera (33) | Fabricantes de muebles y ebanistería | sinonasal | Polvo de madera |
| Producción de plaguicidas y herbicidas (3512) | Producción y envasado de insecticidas arsénicos. | Pulmón | Compuestos de arsénico |
| Industria del caucho (355) | Fabricación de caucho Calandrado, curado de neumáticos, fabricación de neumáticos Fresadoras, batidoras Producción de látex sintético, curado de neumáticos, calandrados, recuperación, fabricantes de cables Producción de películas de caucho | Leucemia Vejiga Leucemia Vejiga Vejiga Leucemia | Benceno Aminas aromáticas Benceno Aminas aromáticas Aminas aromáticas Benceno |
| Producción de amianto (3699) | Producción de materiales aislantes (tuberías, láminas, textiles, ropa, máscaras, productos de cemento de asbesto) | Mesotelioma pulmonar, pleural y peritoneal | Amianto |
| Metales (37) | Producción de aluminio fundición de cobre Producción de cromato, cromado Fundición de hierro y acero. Refinación de níquel Operaciones de decapado Producción y refinación de cadmio; fabricación de baterías de níquel-cadmio; fabricación de pigmentos de cadmio; producción de aleaciones de cadmio; galvanoplastia; fundiciones de zinc; soldadura fuerte y compuestos de cloruro de polivinilo Refinación y maquinado de berilio; producción de productos que contienen berilio | pulmón, vejiga Pulmón Pulmón, sinonasal Pulmón sinonasal, pulmón laringe, pulmón Pulmón Pulmón | hidrocarburos aromáticos policíclicos, alquitrán Compuestos de arsénico Compuestos de cromo (VI) No identificado Compuestos de níquel Nieblas de ácido inorgánico que contienen ácido sulfúrico Cadmio y compuestos de cadmio Berilio y compuestos de berilio |
| Construcción naval, vehículos de motor y fabricación de equipo ferroviario (385) | Trabajadores de astilleros y astilleros, de vehículos de motor y de fabricación de ferrocarriles | Mesotelioma pulmonar, pleural y peritoneal | Amianto |
| gasolina (4) | trabajadores de la planta de coque trabajadores del gas Trabajadores de casas de autoclave de gas | Pulmón Pulmón, vejiga, escroto Vejiga | benzo(a)pireno Productos de carbonización del carbón, 2-naftilamina Aminas aromáticas |
| Construcción (5) | Aisladores y cubretubos Techadores, trabajadores de asfalto | Mesotelioma pulmonar, pleural y peritoneal Pulmón | Amianto Hidrocarburos aromáticos policíclicos |
| Otro | Personal médico (9331) Pintores (construcción, automoción y otros usuarios) | piel, leucemia Pulmón | Radiación ionizante No identificado |
Tabla 10. Industrias, ocupaciones y exposiciones reportadas que presentan un exceso de cáncer pero para las cuales la evaluación del riesgo carcinogénico no es definitiva.
| Industria (código CIIU) | Ocupación/proceso | Sitio/tipo de cáncer | Agente causal conocido (o sospechado) |
| Agricultura, silvicultura y pesca (1) | Agricultores, trabajadores agrícolas Aplicación de herbicidas Aplicación de insecticidas | Sistema linfático y hematopoyético (leucemia, linfoma) Linfomas malignos, sarcomas de tejidos blandos pulmón, linfoma | No identificado Herbicidas clorofenoxi, clorofenoles (presuntamente contaminados con dibenzodioxinas policloradas) Insecticidas sin arsénico |
| Minas y canteras (2) | Minería de zinc y plomo Carbón Minería de metales Minería de asbesto | Pulmón Salud Intestinal Pulmón Tracto gastrointestinal | Productos de descomposición del radón Polvo de carbón Sílice cristalina Amianto |
| Industria alimentaria (3111) | Carniceros y carniceros | Pulmón | Virus, HAP1 |
| Industria de bebidas (3131) | cerveceros de cerveza | Tracto aerodigestivo superior | Consumo de alcohol |
| Fabricación textil (321) | Tintoreros Tejedores | Vejiga Vejiga, sinonasal, boca | Tintes Polvos de fibras e hilos |
| Cuero (323) | Curtidores y procesadores Fabricación y reparación de botas y calzado. | Vejiga, páncreas, pulmón Senos paranasales, estómago, vejiga | Polvo de cuero, otros productos químicos, cromo No identificado |
| Madera y productos de madera (33), industria de pulpa y papel (341) | Leñadores y trabajadores de aserraderos Trabajadores de pulpa y papel Carpinteros, carpinteros Carpinteros, sin especificar Producción de madera contrachapada, producción de tableros de partículas | Cavidad nasal, linfoma de Hodgkin, piel Tejido linfopoyético, pulmón Cavidad nasal, linfoma de Hodgkin Los linfomas Nasofaringe, sinonasal | Polvo de madera, clorofenoles, creosota No identificado Polvo de madera, disolventes No identificado Formaldehído |
| Impresión (342) | Trabajadores de huecograbado, encuadernadores, imprentas, trabajadores de sala de máquinas y otros trabajos | Sistema linfocítico y hematopoyético, oral, pulmón, riñón | Niebla de aceite, disolventes |
| Químico (35) | Producción de 1,3-butadieno Producción de acrilonitrilo Producción de cloruro de vinilideno Fabricación de alcohol isopropílico (proceso de ácido fuerte) Producción de policloropreno Producción de dimetilsulfato Producción de epiclorhidrina Producción de óxido de etileno Producción de dibromuro de etileno Producción de formaldehído Uso de retardantes de llama y plastificantes Producción de cloruro de benzoilo | Sistema linfocítico y hematopoyético pulmón, colón Pulmón Laringe Pulmón Pulmón Pulmón, sistema linfático y hematopoyético (leucemia) Sistema linfático y hematopoyético (leucemia), estómago Sistema digestivo Nasofaringe, sinonasal Piel (melanomas) Pulmón | 1,3-butadieno Acrilonitrilo Cloruro de vinilideno (exposición mixta con acrilonitrilo) No identificado Cloropreno sulfato de dimetilo Epiclorhidrina Óxido de etileno Dibromuro de etileno Formaldehído Bifenilos policlorados Cloruro de benzoilo |
| Producción de herbicidas (3512) | Producción de herbicidas clorofenoxi | Sarcoma de tejidos blandos | Herbicidas clorofenoxi, clorofenoles (contaminados con dibenzodioxinas policloradas) |
| Petróleo (353) | refinación del petróleo | Piel, leucemia, cerebro | Benceno, PAH, aceites minerales no tratados y ligeramente tratados |
| Caucho (355) | Diversas ocupaciones en la fabricación de caucho. Producción de caucho de estireno-butadieno | Linfoma, mieloma múltiple, estómago, cerebro, pulmón Sistema linfático y hematopoyético | Benceno, MOCA,2 otro no identificado 1,3-butadieno |
| Ladrillo cerámico, vidrio y refractario (36) | Trabajadores de la cerámica y la alfarería Trabajadores del vidrio (vidrio artístico, envase y loza prensada) | Pulmón Pulmón | Sílice cristalina Arsénico y otros óxidos metálicos, sílice, PAH |
| Producción de amianto (3699) | Producción de materiales de aislamiento (tuberías, láminas, textiles, ropa, máscaras, productos de cemento de asbesto) | Laringe, tracto gastrointestinal | Amianto |
| Metales (37, 38) | fundición de plomo Producción y refinación de cadmio; fabricación de baterías de níquel-cadmio; fabricación de pigmentos de cadmio; producción de aleaciones de cadmio; galvanoplastia; fundición de zinc; soldadura fuerte y compuestos de cloruro de polivinilo Fundición de hierro y acero. | Sistemas respiratorio y digestivo Próstata Pulmón | compuestos de plomo Cadmio y compuestos de cadmio Sílice cristalina |
| Construcción naval (384) | Trabajadores de astilleros y astilleros | Laringe, aparato digestivo | Amianto |
| Fabricación de vehículos de motor (3843, 9513) | Mecánicos, soldadores, etc. | Pulmón | PAH, humos de soldadura, escape del motor |
| Electricidad (4101, 9512) | Generación, producción, distribución, reparación | Leucemia, tumores cerebrales Hígado, conductos biliares | Campos magnéticos de frecuencia extremadamente baja PCB3 |
| Construcción (5) | Aisladores y cubretubos Techadores, trabajadores de asfalto | Laringe, tracto gastrointestinal Boca, faringe, laringe, esófago, estómago | Amianto PAH, alquitrán de hulla, brea |
| Transporte (7) | Trabajadores ferroviarios, encargados de estaciones de servicio, conductores de autobuses y camiones, operadores de máquinas excavadoras | pulmón, vejiga Leucemia | escape del motor diesel Campos magnéticos de frecuencia extremadamente baja |
| Otro | Auxiliares de estación de servicio (6200) Químicos y otros trabajadores de laboratorio (9331) Embalsamadores, personal médico (9331) Trabajadores de la salud (9331) Lavandería y tintorería (9520) Peluquerías (9591) Trabajadores de marcación por radio | Leucemia y linfoma leucemia y linfoma, páncreas senos paranasales, nasofaringe Hígado Pulmón, esófago, vejiga Vejiga, leucemia y linfoma Senos | Benceno No identificado (virus, productos químicos) Formaldehído Virus de la hepatitis B Tri- y tetracloroetileno y tetracloruro de carbono Tintes para el cabello, aminas aromáticas Radón |
1 HAP, hidrocarburo aromático policíclico.
2 MOCA, 4,4'-metileno-bis-2-cloroanilina.
3 PCB, bifenilos policlorados.
La Tabla 9 presenta industrias, ocupaciones y exposiciones en las que se considera establecida la presencia de un riesgo carcinogénico, mientras que la Tabla 10 muestra procesos industriales, ocupaciones y exposiciones para las que se ha informado un exceso de riesgo de cáncer pero la evidencia no se considera definitiva. En el cuadro 10 también se incluyen algunas ocupaciones e industrias ya enumeradas en el cuadro 9, para las cuales no hay pruebas concluyentes de asociación con cánceres distintos de los mencionados en el cuadro 9. Por ejemplo, la industria de producción de amianto se incluye en el cuadro 9 en relación con el cáncer de pulmón. cáncer y mesotelioma pleural y peritoneal, mientras que la misma industria se incluye en la tabla 10 en relación con las neoplasias gastrointestinales. Varias industrias y ocupaciones enumeradas en las tablas 9 y 10 también han sido evaluadas bajo el programa de Monografías de IARC. Por ejemplo, la “exposición ocupacional a una fuerte neblina de ácido inorgánico que contiene ácido sulfúrico” se clasificó en el Grupo 1 (cancerígeno para los humanos).
Elaborar e interpretar tales listas de agentes cancerígenos químicos o físicos y asociarlos con ocupaciones e industrias específicas es complicado por una serie de factores: (1) la información sobre los procesos industriales y las exposiciones suele ser deficiente, lo que no permite una evaluación completa de la importancia de determinados exposiciones cancerígenas en diferentes ocupaciones o industrias; (2) las exposiciones a exposiciones cancerígenas bien conocidas, como el cloruro de vinilo y el benceno, ocurren en diferentes intensidades en diferentes situaciones ocupacionales; (3) los cambios en la exposición ocurren con el tiempo en una situación ocupacional dada, ya sea porque los agentes cancerígenos identificados son sustituidos por otros agentes o (más frecuentemente) porque se introducen nuevos procesos o materiales industriales; (4) cualquier lista de exposiciones ocupacionales puede referirse solo al número relativamente pequeño de exposiciones químicas que han sido investigadas con respecto a la presencia de un riesgo carcinogénico.
Todas las cuestiones anteriores enfatizan la limitación más crítica de una clasificación de este tipo, y en particular su generalización a todas las áreas del mundo: la presencia de un carcinógeno en una situación laboral no significa necesariamente que los trabajadores estén expuestos a él y, por el contrario, la ausencia de carcinógenos identificados no excluye la presencia de causas de cáncer aún no identificadas.
Un problema particular en los países en desarrollo es que gran parte de la actividad industrial está fragmentada y tiene lugar en entornos locales. Estas pequeñas industrias a menudo se caracterizan por maquinaria vieja, edificios inseguros, empleados con capacitación y educación limitadas y empleadores con recursos financieros limitados. La ropa de protección, los respiradores, los guantes y otros equipos de seguridad rara vez están disponibles o se usan. Las pequeñas empresas tienden a estar dispersas geográficamente y son inaccesibles a las inspecciones de las agencias de seguridad y salud.
" EXENCIÓN DE RESPONSABILIDAD: La OIT no se responsabiliza por el contenido presentado en este portal web que se presente en un idioma que no sea el inglés, que es el idioma utilizado para la producción inicial y la revisión por pares del contenido original. Ciertas estadísticas no se han actualizado desde la producción de la 4ª edición de la Enciclopedia (1998)."