Categorias crianças

94. Serviços de Educação e Treinamento (7)

94. Serviços de Educação e Treinamento
Editor do capítulo: Michael McCann
Conteúdo
Tabelas e Figuras
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Doenças que afetam funcionários de creches e professores
2. Perigos e precauções para classes específicas
3. Resumo dos perigos em faculdades e universidades
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

95. Serviços de Emergência e Segurança (9)

95. Serviços de Emergência e Segurança
Editor do Capítulo: Tee L. Guidotti
Conteúdo
Tabelas e Figuras
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Recomendações e critérios para compensação
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

96. Entretenimento e Artes (31)

96. Entretenimento e Artes
Editor do capítulo: Michael McCann
Conteúdo
Tabelas e Figuras
Artes
Artes Cênicas e Mídia
Entretenimento
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Precauções associadas a perigos
2. Perigos das técnicas artísticas
3. Perigos de pedras comuns
4. Principais riscos associados ao material de escultura
5. Descrição do artesanato em fibra e têxtil
6. Descrição dos processos de fibras e têxteis
7. Ingredientes de corpos cerâmicos e esmaltes
8. Perigos e precauções da gestão de coleções
9. Perigos de objetos de coleção
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

97. Instalações e Serviços de Saúde (25)

97. Instalações e Serviços de Saúde
Editora do Capítulo: Annelee Yassi
Conteúdo
Tabelas e Figuras
Cuidados de saúde: sua natureza e seus problemas de saúde ocupacional
Annalee Yassi e Leon J. Warshaw
Serviços sociais
Susana Nobel
Trabalhadores de assistência domiciliar: a experiência da cidade de Nova York
Lenora Colbert
Prática de saúde e segurança ocupacional: a experiência russa
Valery P. Kaptsov e Lyudmila P. Korotich
Ergonomia e Saúde
Ergonomia Hospitalar: Uma Revisão
Madeleine R. Estryn-Béhar
Tensão no Trabalho de Saúde
Madeleine R. Estryn-Béhar
Estudo de Caso: Erro Humano e Tarefas Críticas: Abordagens para Melhor Desempenho do Sistema
Jornada de Trabalho e Trabalho Noturno em Saúde
Madeleine R. Estryn-Béhar
O Ambiente Físico e os Cuidados de Saúde
Exposição a Agentes Físicos
Robert M.Lewy
Ergonomia do Ambiente Físico de Trabalho
Madeleine R. Estryn-Béhar
Prevenção e Manejo da Dor nas Costas em Enfermeiros
Ulrich Stössel
Estudo de Caso: Tratamento de Dor nas Costas
Leon J. Warshaw
Profissionais de Saúde e Doenças Infecciosas
Visão geral de doenças infecciosas
Friedrich Hofmann
Prevenção da transmissão ocupacional de patógenos transmitidos pelo sangue
Linda S. Martin, Robert J. Mullan e David M. Bell
Prevenção, Controle e Vigilância da Tuberculose
Robert J. Mullan
Produtos Químicos no Ambiente de Cuidados de Saúde
Visão Geral dos Riscos Químicos nos Cuidados de Saúde
Jeanne Mager Stellman
Gerenciando Riscos Químicos em Hospitais
Annalee Yassi
Resíduos de Gases Anestésicos
Xavier Guardino Solá
Profissionais de saúde e alergia ao látex
Leon J. Warshaw
O Ambiente Hospitalar
Edifícios para Estabelecimentos de Saúde
Cesare Catananti, Gianfranco Damiani e Giovanni Capelli
Hospitais: questões ambientais e de saúde pública
PM Arias
Gestão de Resíduos Hospitalares
PM Arias
Gerenciando o descarte de resíduos perigosos de acordo com a ISO 14000
Jerry Spiegel e John Reimer
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Exemplos de funções de cuidados de saúde
2. 1995 níveis de som integrados
3. Opções ergonômicas de redução de ruído
4. Número total de feridos (um hospital)
5. Distribuição do tempo dos enfermeiros
6. Número de tarefas de enfermagem separadas
7. Distribuição do tempo dos enfermeiros
8. Tensão cognitiva e afetiva e esgotamento
9. Prevalência de queixas laborais por turno
10. Anomalias congênitas após rubéola
11. Indicações de vacinação
12. Profilaxia pós-exposição
13. Recomendações do Serviço de Saúde Pública dos EUA
14. Categorias de produtos químicos usados em cuidados de saúde
15. Produtos químicos citados HSDB
16. Propriedades dos anestésicos inalatórios
17. Escolha dos materiais: critérios e variáveis
18. Requisitos de ventilação
19. Doenças infecciosas e resíduos do Grupo III
20. Hierarquia de documentação HSC EMS
21. Função e responsabilidades
22. Entradas de processo
23. Lista de atividades
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

98. Hotéis e Restaurantes (4)

98. Hotéis e Restaurantes
Editora do Capítulo: Pam Tau Lee
Conteúdo

99. Escritório e Comércio Varejista (7)
99. Escritório e Comércio Varejista
Editor do capítulo: Jonathan Rosen
Conteúdo
Tabelas e Figuras
A natureza do escritório e do trabalho de escritório
Charles Levenstein, Beth Rosenberg e Ninica Howard
Profissionais e Gestores
Nona McQuay
Escritórios: um resumo de perigo
Wendy Hord
Segurança do caixa de banco: a situação na Alemanha
Manfred Fisher
Teletrabalho
Jamie Tessler
A Indústria do Varejo
Adriana Markowitz
Estudo de caso: mercados ao ar livre
John G. Rodwan Jr.
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Trabalhos profissionais padrão
2. Trabalhos administrativos padrão
3. Poluentes do ar interior em edifícios de escritórios
4. Estatísticas trabalhistas no setor varejista
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

100. Serviços pessoais e comunitários (6)
100. Serviços pessoais e comunitários
Editora de capítulos: Angela Babin
Conteúdo
Tabelas e Figuras
Serviços de limpeza interna
Karen bagunçando
Barbearia e Cosmetologia
Laura Stock e James Cone
Lavanderias, Vestuário e Lavagem a Seco
Gary S. Earnest, Lynda M. Ewers e Avima M. Ruder
Serviços funerários
Mary O. Brophy e Jonathan T. Haney
Trabalhadores domésticos
Ângela Babin
Estudo de Caso: Questões Ambientais
Michael McCann
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Posturas observadas durante a limpeza em um hospital
2. Produtos químicos perigosos usados na limpeza
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

101. Serviços Públicos e Governamentais (12)

101. Serviços Públicos e Governamentais
Editor de Capítulo: David LeGrande
Conteúdo
Tabelas e Figuras
Riscos de Saúde e Segurança Ocupacional em Serviços Públicos e Governamentais
David LeGrande
Relato de Caso: Violência e Guardas Florestais Urbanos na Irlanda
Daniel Murphy
Serviços de inspeção
Jonathan Rosen
Serviços postais
Roxana Cabral
Telecomunicações
David LeGrande
Perigos em estações de tratamento de esgoto (resíduos)
Maria O. Brophy
Coleta de Lixo Doméstico
Madeleine Bourdouxhe
Limpeza de Rua
J. C. Gunther Jr.
Tratamento de esgotos
M. Agamenonne
Indústria Municipal de Reciclagem
David E. Malter
Operações de Descarte de Resíduos
James W. Platner
A Geração e Transporte de Resíduos Perigosos: Questões Sociais e Éticas
Colin L. Soskolne
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Perigos dos serviços de inspeção
2. Objetos perigosos encontrados no lixo doméstico
3. Acidentes na coleta de lixo doméstico (Canadá)
4. Lesões na indústria de reciclagem
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

102. Indústria de Transporte e Armazenagem (18)

102. Indústria de Transporte e Armazenagem
Editor de capítulos: LaMont Byrd
Conteúdo
Tabelas e Figuras
Perfil Geral
LaMont Byrd
Estudo de Caso: Desafios para a Saúde e Segurança dos Trabalhadores na Indústria de Transporte e Armazenagem
Leon J. Warshaw
Transporte aéreo
Operações de Controle de Voo e Aeroporto
Christine Proctor, Edward A. Olmsted e E. Evrard
Estudos de Caso de Controladores de Tráfego Aéreo nos Estados Unidos e na Itália
Paul A. Landsbergis
Operações de manutenção de aeronaves
Buck Cameron
Operações de voo de aeronaves
Nancy Garcia e H. Gartmann
Medicina Aeroespacial: Efeitos da Gravidade, Aceleração e Microgravidade no Ambiente Aeroespacial
Relford Patterson e Russel B. Rayman
Helicópteros
David L. Huntzinger
Transporte rodoviário
Condução de caminhões e ônibus
Bruce A. Millies
Ergonomia da condução de ônibus
Alfons Grösbrink e Andreas Mahr
Operações de abastecimento e manutenção de veículos motorizados
Richard S. Kraus
Estudo de Caso: Violência em Postos de Gasolina
Leon J. Warshaw
Transporte ferroviário
Operações Ferroviárias
Neil McManus
Estudo de Caso: Metrô
George J McDonald
Transporte de água
Transporte aquaviário e as indústrias marítimas
Timothy J. Ungs e Michael Adess
Armazenamento
Armazenamento e Transporte de Petróleo Bruto, Gás Natural, Produtos Líquidos de Petróleo e Outros Produtos Químicos
Richard S. Kraus
Armazenagem
John Lund
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Medidas do assento do motorista de ônibus
2. Níveis de iluminação para estações de serviço
3. Condições perigosas e administração
4. Condições perigosas e manutenção
5. Condições perigosas e direito de passagem
6. Controle de perigos na indústria ferroviária
7. Tipos de navios mercantes
8. Riscos à saúde comuns em todos os tipos de embarcações
9. Perigos notáveis para tipos específicos de embarcações
10. Controle de perigos de embarcações e redução de riscos
11. Propriedades de combustão aproximadas típicas
12. Comparação de gás comprimido e liquefeito
13. Perigos envolvendo seletores de pedidos
14. Análise de segurança do trabalho: operador de empilhadeira
15. Análise de segurança do trabalho: seletor de pedidos
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.
Visão geral de doenças infecciosas
As doenças infecciosas desempenham um papel significativo nas ocorrências mundiais de doenças ocupacionais em profissionais de saúde. Como os procedimentos de notificação variam de país para país e como as doenças consideradas relacionadas ao trabalho em um país podem ser classificadas como não ocupacionais em outro, é difícil obter dados precisos sobre sua frequência e sua proporção no número total de doenças ocupacionais entre os profissionais de saúde. As proporções variam de cerca de 10% na Suécia (Lagerlöf e Broberg 1989), a cerca de 33% na Alemanha (BGW 1993) e quase 40% na França (Estryn-Béhar 1991).
A prevalência de doenças infecciosas está diretamente relacionada à eficácia de medidas preventivas, como vacinas e profilaxia pós-exposição. Por exemplo, durante a década de 1980 na França, a proporção de todas as hepatites virais caiu para 12.7% de seu nível original, graças à introdução da vacinação contra a hepatite B (Estryn-Béhar 1991). Isso foi observado mesmo antes da vacina contra a hepatite A estar disponível.
Da mesma forma, pode-se presumir que, com o declínio das taxas de imunização em muitos países (por exemplo, na Federação Russa e na Ucrânia na antiga União Soviética durante 1994-1995), os casos de difteria e poliomielite entre os profissionais de saúde aumentarão.
Finalmente, infecções ocasionais por estreptococos, estafilococos e Salmonella typhi estão sendo relatados entre os profissionais de saúde.
Estudos epidemiológicos
As seguintes doenças infecciosas - listadas em ordem de frequência - são as mais importantes nas ocorrências mundiais de doenças infecciosas ocupacionais em profissionais de saúde:
- hepatite B
- tuberculose
- Hepatite C
- hepatite A
- hepatite, não AE.
Também são importantes os seguintes (não em ordem de frequência):
- varicela
- sarampo
- caxumba
- rubéola
- Ringelröteln (infecções por vírus parvovírus B 19)
- HIV / AIDS
- hepatite D
- hepatite EBV
- hepatite CMV.
É muito duvidoso que os muitos casos de infecção entérica (por exemplo, salmonela, shigella, etc.) freqüentemente incluídos nas estatísticas sejam, de fato, relacionados ao trabalho, uma vez que essas infecções são transmitidas por via fecal/oral como regra.
Muitos dados estão disponíveis sobre o significado epidemiológico dessas infecções relacionadas ao trabalho, principalmente em relação à hepatite B e sua prevenção, mas também em relação à tuberculose, hepatite A e hepatite C. Estudos epidemiológicos também trataram de sarampo, caxumba, rubéola, varicela e Ringenröteln. Ao usá-los, no entanto, deve-se ter cuidado para distinguir entre estudos de incidência (por exemplo, determinação das taxas anuais de infecção por hepatite B), estudos de prevalência soro-epidemiológica e outros tipos de estudos de prevalência (por exemplo, testes de tuberculina).
Hepatite B
O risco de infecções por hepatite B, que são transmitidas principalmente pelo contato com sangue durante acidentes com agulhas, entre profissionais de saúde, depende da frequência dessa doença na população atendida. No norte, centro e oeste da Europa, Austrália e América do Norte, é encontrado em cerca de 2% da população. É encontrado em cerca de 7% da população no sul e sudeste da Europa e na maior parte da Ásia. Na África, no norte da América do Sul e no leste e sudeste da Ásia, taxas de até 20% foram observadas (Hollinger 1990).
Um estudo belga constatou que 500 profissionais de saúde no norte da Europa foram infectados com hepatite B a cada ano, enquanto o número no sul da Europa foi de 5,000 (Van Damme e Tormanns 1993). Os autores calcularam que a taxa anual de casos na Europa Ocidental é de cerca de 18,200 profissionais de saúde. Destes, cerca de 2,275 acabam desenvolvendo hepatite crônica, dos quais cerca de 220 desenvolverão cirrose hepática e 44 desenvolverão carcinoma hepático.
Um grande estudo envolvendo 4,218 profissionais de saúde na Alemanha, onde cerca de 1% da população é positiva para o antígeno de superfície da hepatite B (HBsAg), descobriu que o risco de contrair hepatite B é aproximadamente 2.5 maior entre os profissionais de saúde do que na população em geral (Hofmann e Berthold 1989). O maior estudo até o momento, envolvendo 85,985 profissionais de saúde em todo o mundo, demonstrou que aqueles nos departamentos de diálise, anestesiologia e dermatologia apresentavam maior risco de hepatite B (Maruna 1990).
Uma fonte de preocupação comumente negligenciada é o profissional de saúde que tem uma infecção crônica por hepatite B. Mais de 100 casos foram registrados em todo o mundo em que a fonte da infecção não foi o paciente, mas o médico. O exemplo mais espetacular foi o do médico suíço que infectou 41 pacientes (Grob et al. 1987).
Embora o mecanismo mais importante para a transmissão do vírus da hepatite B seja um ferimento causado por uma agulha contaminada com sangue (Hofmann e Berthold 1989), o vírus foi detectado em vários outros fluidos corporais (p. e exsudato pleural) (CDC 1989).
Tuberculose
Na maioria dos países do mundo, a tuberculose continua ocupando o primeiro ou segundo lugar em importância de infecções relacionadas ao trabalho entre profissionais de saúde (ver o artigo “Prevenção, controle e vigilância da tuberculose”). Muitos estudos têm demonstrado que, embora o risco esteja presente ao longo da vida profissional, é maior durante o período de formação. Por exemplo, um estudo canadense na década de 1970 demonstrou que a taxa de tuberculose entre as enfermeiras era o dobro das mulheres em outras profissões (Burhill et al. 1985). E, na Alemanha, onde a incidência de tuberculose varia em torno de 18 por 100,000 para a população em geral, é de cerca de 26 por 100,000 entre os profissionais de saúde (BGW 1993).
Uma estimativa mais precisa do risco de tuberculose pode ser obtida a partir de estudos epidemiológicos baseados no teste tuberculínico. Uma reação positiva é um indicador de infecção por Mycobacterium tuberculosis ou outra micobactéria ou uma inoculação prévia com a vacina BCG. Se essa inoculação foi recebida há 20 anos ou mais, presume-se que o teste positivo indica pelo menos um contato com o bacilo da tuberculose.
Hoje, a prova tuberculínica é feita por meio do teste de contato em que a resposta é lida em cinco a sete dias após a aplicação do “selo”. Um estudo alemão de grande escala baseado em tais testes cutâneos mostrou uma taxa de resultados positivos entre os profissionais de saúde que foi apenas moderadamente maior do que entre a população em geral (Hofmann et al. 1993), mas estudos de longo alcance demonstram que um risco muito maior de tuberculosis existe em algumas áreas dos serviços de saúde.
Mais recentemente, a ansiedade foi gerada pelo número crescente de casos infectados com organismos resistentes a medicamentos. Esta é uma questão de particular preocupação na concepção de um regime profilático para profissionais de saúde aparentemente saudáveis cujos testes tuberculínicos “converteram” para positivo após a exposição a pacientes com tuberculose.
A hepatite A
Uma vez que o vírus da hepatite A é transmitido quase exclusivamente pelas fezes, o número de profissionais de saúde em risco é substancialmente menor do que para a hepatite B. Um estudo inicial realizado em Berlim Ocidental mostrou que o pessoal pediátrico estava sob maior risco dessa infecção (Lange e Masihi 1986) . Esses resultados foram posteriormente confirmados por um estudo semelhante na Bélgica (Van Damme et al. 1989). Da mesma forma, estudos no sudoeste da Alemanha mostraram risco aumentado para enfermeiras, enfermeiras pediátricas e faxineiras (Hofmann et al. 1992; Hofmann, Berthold e Wehrle 1992). Um estudo realizado em Colônia, Alemanha, não revelou nenhum risco para enfermeiras geriátricas, em contraste com taxas de prevalência mais altas entre o pessoal de creches. Outro estudo mostrou risco aumentado de hepatite A entre enfermeiras pediátricas na Irlanda, Alemanha e França; neste último, maior risco foi encontrado em trabalhadores de unidades psiquiátricas que atendem crianças e jovens. Finalmente, um estudo das taxas de infecção entre deficientes revelou níveis mais elevados de risco para os pacientes, bem como para os trabalhadores que cuidam deles (Clemens et al. 1992).
Hepatite C
A hepatite C, descoberta em 1989, assim como a hepatite B, é transmitida principalmente pelo sangue introduzido por meio de picadas de agulha. Até recentemente, no entanto, os dados relativos à sua ameaça aos profissionais de saúde eram limitados. Um estudo de Nova York de 1991 com 456 dentistas e 723 controles mostrou uma taxa de infecção de 1.75% entre os dentistas em comparação com 0.14% entre os controles (Klein et al. 1991). Um grupo de pesquisa alemão demonstrou a prevalência da hepatite C nas prisões e atribuiu-a ao grande número de usuários de drogas intravenosas entre os internos (Gaube et al. 1993). Um estudo austríaco descobriu que 2.0% de 294 profissionais de saúde eram soropositivos para anticorpos da hepatite C, um número considerado muito mais alto do que entre a população em geral (Hofmann e Kunz 1990). Isso foi confirmado por outro estudo de HCWs realizado em Colônia, Alemanha (Chriske e Rossa 1991).
Um estudo em Freiburg, Alemanha, descobriu que o contato com residentes deficientes de lares de idosos, particularmente aqueles com paresia cerebral infantil e trissomia-21, pacientes com hemofilia e dependentes de drogas administradas por via intravenosa apresentavam um risco particular de hepatite C para trabalhadores envolvidos em seus Cuidado. Uma taxa de prevalência significativamente aumentada foi encontrada no pessoal de diálise e o risco relativo para todos os profissionais de saúde foi estimado em 2.5% (reconhecidamente calculado a partir de uma amostra relativamente pequena).
Um possível caminho alternativo de infecção foi demonstrado em 1993, quando um caso de hepatite C se desenvolveu após um respingo no olho (Sartori et al. 1993).
varicela
Os estudos sobre a prevalência da varicela, doença particularmente grave em adultos, consistiram em testes de anticorpos contra varicela (anti-VZV) realizados em países anglo-saxões. Assim, uma taxa soronegativa de 2.9% foi encontrada entre 241 funcionários de hospitais com idades entre 24 e 62 anos, mas a taxa foi de 7.5% para aqueles com menos de 35 anos (McKinney, Horowitz e Baxtiola 1989). Outro estudo em uma clínica pediátrica apresentou uma taxa negativa de 5% entre 2,730 indivíduos testados na clínica, mas esses dados tornam-se menos impressionantes quando se observa que os testes sorológicos foram realizados apenas em pessoas sem histórico de varicela. Um risco significativamente aumentado de infecção por varicela para funcionários de hospitais pediátricos, no entanto, foi demonstrado por um estudo realizado em Freiburg, que descobriu que, em um grupo de 533 indivíduos que trabalhavam em atendimento hospitalar, atendimento hospitalar pediátrico e administração, evidência de imunidade contra varicela estava presente em 85% das pessoas com menos de 20 anos.
Caxumba
Ao considerar os níveis de risco de infecção por caxumba, deve ser feita uma distinção entre os países em que a imunização contra caxumba é obrigatória e aqueles em que essas inoculações são voluntárias. No primeiro, quase todas as crianças e jovens terão sido imunizados e, portanto, a caxumba representa pouco risco para os profissionais de saúde. Neste último, que inclui a Alemanha, os casos de caxumba são cada vez mais frequentes. Como resultado da falta de imunidade, as complicações da caxumba têm aumentado, principalmente entre os adultos. Um relato de uma epidemia em uma população Inuit não imune na Ilha de St. Laurance (localizada entre a Sibéria e o Alasca) demonstrou a frequência de complicações da caxumba como orquite em homens, mastite em mulheres e pancreatite em ambos os sexos Lackman 1959).
Infelizmente, os dados epidemiológicos sobre caxumba entre os profissionais de saúde são muito escassos. Um estudo de 1986 na Alemanha mostrou que a taxa de imunidade à caxumba entre crianças de 15 a 10 anos era de 84%, mas, com a inoculação voluntária em vez da obrigatória, pode-se presumir que essa taxa está diminuindo. Um estudo de 1994 envolvendo 774 indivíduos em Freiburg indicou um risco significativamente maior para funcionários em hospitais pediátricos (Hofmann, Sydow e Michaelis 1994).
Sarampo
A situação do sarampo é semelhante à da caxumba. Refletindo seu alto grau de contagiosidade, os riscos de infecção entre os adultos surgem à medida que suas taxas de imunização caem. Um estudo dos EUA relatou uma taxa de imunidade de mais de 99% (Chou, Weil e Arnmow 1986) e dois anos depois, 98% de uma coorte de 163 estudantes de enfermagem apresentaram imunidade (Wigand e Grenner 1988). Um estudo em Freiburg produziu taxas de 96 a 98% entre enfermeiras e enfermeiras pediátricas, enquanto as taxas de imunidade entre o pessoal não médico foram de apenas 87 a 90% (Sydow e Hofman 1994). Esses dados apoiariam uma recomendação de que a imunização fosse obrigatória para a população em geral.
rubéola
A rubéola fica entre o sarampo e a caxumba no que diz respeito à sua contagiosidade. Estudos demonstraram que cerca de 10% dos profissionais de saúde não são imunes (Ehrengut e Klett 1981; Sydow e Hofmann 1994) e, portanto, correm alto risco de infecção quando expostos. Embora geralmente não seja uma doença grave entre os adultos, a rubéola pode ser responsável por efeitos devastadores sobre o feto durante as primeiras 18 semanas de gravidez: aborto, natimorto ou defeitos congênitos (ver tabela 1) (South, Sever e Teratogen 1985; Miller, Vurdien e Farington 1993). Uma vez que estes podem ser produzidos mesmo antes de a mulher saber que está grávida e, uma vez que os profissionais de saúde, particularmente aqueles em contato com pacientes pediátricos, podem ser expostos, é especialmente importante que a inoculação seja solicitada (e talvez até exigida) para todas as profissionais de saúde do sexo feminino em idade reprodutiva que não são imunes.
Tabela 1. Anomalias congênitas após infecção por rubéola na gravidez
|
Estudos de South, Sever e Teratogen (1985) |
|||||
|
Semana da gravidez |
<4 |
5-8 |
9-12 |
13-16 |
> 17 |
|
Taxa de deformidade (%) |
70 |
40 |
25 |
40 |
8 |
|
Estudos de Miller, Vurdien e Farrington (1993) |
|||||
|
Semana da gravidez |
<10 |
11-12 |
13-14 |
15-16 |
> 17 |
|
Taxa de deformidade (%) |
90 |
33 |
11 |
24 |
0 |
HIV / AIDS
Durante as décadas de 1980 e 1990, as soroconversões de HIV (ou seja, uma reação positiva em um indivíduo previamente considerado negativo) tornaram-se um risco ocupacional menor entre os profissionais de saúde, embora claramente não deva ser ignorado. No início de 1994, relatórios de cerca de 24 casos documentados de forma confiável e 35 casos possíveis foram coletados na Europa (Pérez et al. 1994), com 43 casos adicionais documentados e 43 casos possíveis relatados nos EUA (CDC 1994a). Infelizmente, exceto para evitar picadas de agulha e outros contatos com sangue ou fluidos corporais infectados, não há medidas preventivas eficazes. Alguns regimes profiláticos para indivíduos expostos são recomendados e descritos no artigo “Prevenção da transmissão ocupacional de patógenos transmitidos pelo sangue”.
Outras doenças infecciosas
As outras doenças infecciosas listadas anteriormente neste artigo ainda não surgiram como riscos significativos para os profissionais de saúde, porque não foram reconhecidas e relatadas ou porque sua epidemiologia ainda não foi estudada. Relatos esporádicos de grupos únicos e pequenos de casos sugerem que a identificação e o teste de marcadores sorológicos devem ser explorados. Por exemplo, um estudo de tifo de 33 meses conduzido pelo Centro de Controle de Doenças (CDC) revelou que 11.2% de todos os casos esporádicos não associados a surtos ocorreram em trabalhadores de laboratório que examinaram amostras de fezes (Blazer et al. 1980).
O futuro é obscurecido por dois problemas simultâneos: o surgimento de novos patógenos (por exemplo, novas cepas como a hepatite G e novos organismos como o vírus Ebola e o morbilivírus equino recentemente descoberto como fatal para cavalos e humanos na Austrália) e a desenvolvimento contínuo de resistência a medicamentos por organismos bem reconhecidos, como o bacilo da tuberculose. Os profissionais de saúde provavelmente serão os primeiros a serem sistematicamente expostos. Isso torna sua identificação rápida e precisa e o estudo epidemiológico de seus padrões de suscetibilidade e transmissão de extrema importância.
Prevenção de Doenças Infecciosas entre Profissionais de Saúde
O primeiro elemento essencial na prevenção de doenças infecciosas é a doutrinação de todos os profissionais de saúde, equipe de apoio e profissionais de saúde, no fato de que os estabelecimentos de saúde são “focos” de infecção, com cada paciente representando um risco potencial. Isso é importante não só para quem está diretamente envolvido em procedimentos diagnósticos ou terapêuticos, mas também para quem coleta e manuseia sangue, fezes e outros materiais biológicos e quem entra em contato com curativos, lençóis, pratos e outros fômites. Em alguns casos, até mesmo respirar o mesmo ar pode ser um possível perigo. Cada unidade de saúde, portanto, deve desenvolver um manual de procedimentos detalhados identificando esses riscos potenciais e as etapas necessárias para eliminá-los, evitá-los ou controlá-los. Então, todo o pessoal deve ser treinado para seguir esses procedimentos e monitorado para garantir que eles estejam sendo executados adequadamente. Finalmente, todas as falhas dessas medidas de proteção devem ser registradas e relatadas para que a revisão e/ou retreinamento possam ser realizadas.
Medidas secundárias importantes são a rotulagem de áreas e materiais que podem ser especialmente infecciosos e o fornecimento de luvas, aventais, máscaras, fórceps e outros equipamentos de proteção. Lavar as mãos com sabão germicida e água corrente (sempre que possível) não apenas protegerá o profissional de saúde, mas também minimizará o risco de transmissão da infecção a colegas de trabalho e outros pacientes.
Todas as amostras de sangue e fluidos corporais ou respingos e materiais manchados com eles devem ser manuseados como se estivessem infectados. A utilização de recipientes plásticos rígidos para o descarte de agulhas e outros instrumentos perfurocortantes e a diligência no descarte adequado de resíduos potencialmente infectantes são medidas preventivas importantes.
Históricos médicos cuidadosos, testes sorológicos e testes de contato devem ser realizados antes ou assim que os profissionais de saúde se apresentarem para o serviço. Quando aconselhável (e não há contra-indicações), devem ser administradas vacinas apropriadas (hepatite B, hepatite A e rubéola parecem ser as mais importantes) (ver tabela 2). De qualquer forma, a soroconversão pode indicar uma infecção adquirida e a conveniência de tratamento profilático.
Tabela 2. Indicações de vacinação em servidores de serviços de saúde.
|
Doença |
Complicações |
Quem deve ser vacinado? |
|
difteria |
Em caso de epidemia, todos os funcionários sem |
|
|
A hepatite A |
Funcionários na área pediátrica, bem como em infecção |
|
|
Hepatite B |
Todos os funcionários soronegativos com possibilidade de contato |
|
|
Gripe |
Regularmente oferecido a todos os funcionários |
|
|
Sarampo |
Encefalite |
Funcionários soronegativos na área pediátrica |
|
Caxumba |
Meningite |
Funcionários soronegativos na área pediátrica |
|
rubéola |
Embriopatia |
Funcionários soronegativos em pediatria/parteiras/ |
|
Poliomielite |
Todos os funcionários, por exemplo, os envolvidos na vacinação |
|
|
Tétano |
Funcionários em jardinagem e áreas técnicas obrigatórias, |
|
|
Tuberculose |
Em todos os eventos funcionários em pneumologia e cirurgia pulmonar |
|
|
varicela |
riscos fetais |
Funcionários soronegativos em pediatria ou pelo menos no |
Terapia profilática
Em algumas exposições, quando se sabe que o trabalhador não está imune e foi exposto a um risco comprovado ou altamente suspeito de infecção, a terapia profilática pode ser instituída. Principalmente se o trabalhador apresentar alguma evidência de possível imunodeficiência, pode ser administrada imunoglobulina humana. Onde soro específico “hiperimune” está disponível, como em caxumba e hepatite B, é preferível. Em infecções que, como a hepatite B, podem se desenvolver lentamente, ou doses de “reforço” são aconselháveis, como no tétano, uma vacina pode ser administrada. Quando as vacinas não estão disponíveis, como nas infecções meningocócicas e na peste, os antibióticos profiláticos podem ser usados isoladamente ou como um suplemento à imunoglobulina. Regimes profiláticos de outras drogas foram desenvolvidos para tuberculose e, mais recentemente, para possíveis infecções por HIV, conforme discutido em outra parte deste capítulo.
Operações Ferroviárias
As ferrovias fornecem um importante meio de transporte em todo o mundo. Hoje, mesmo com a concorrência do transporte rodoviário e aéreo, o transporte ferroviário continua sendo um meio importante de movimentação terrestre de grandes quantidades de mercadorias e materiais. As operações ferroviárias são realizadas em uma enorme variedade de terrenos e climas, do permafrost do Ártico à selva equatorial, da floresta tropical ao deserto. O leito da estrada de pedra parcialmente britada (lastro) e via composta por trilhos de aço e dormentes de madeira, concreto ou aço são comuns a todas as ferrovias. Laços e lastro mantêm a posição dos trilhos.
A fonte de energia utilizada nas operações ferroviárias em todo o mundo (vapor, diesel-elétrico e eletricidade de corrente) percorre a história do desenvolvimento desse modal de transporte.
Administração e Operações de Trem
A administração e as operações ferroviárias criam o perfil público da indústria ferroviária. Eles garantem que as mercadorias se movam da origem ao destino. A administração inclui o pessoal do escritório envolvido em funções e gerenciamento técnico e comercial. As operações de trem incluem despachantes, controle de tráfego ferroviário, mantenedores de sinais, equipes de trem e trabalhadores de pátio.
Os despachantes garantem que uma equipe esteja disponível no ponto e horário apropriados. As ferrovias operam 24 horas por dia, 7 dias por semana durante todo o ano. O pessoal do controle de tráfego ferroviário coordena os movimentos dos trens. O controle de tráfego ferroviário é responsável por atribuir trilhos aos trens na sequência e no tempo apropriados. Esta função é complicada por conjuntos únicos de trilhos que devem ser compartilhados por trens que se movem em ambas as direções. Como apenas um trem pode ocupar uma determinada seção da via a qualquer momento, o controle de tráfego ferroviário deve atribuir a ocupação da linha principal e dos desvios, de maneira a garantir a segurança e minimizar os atrasos.
Os sinais fornecem indicações visuais aos operadores do trem, bem como aos motoristas de veículos rodoviários nas passagens de nível. Para os operadores de trem, os sinais devem fornecer mensagens inequívocas sobre o status da linha à frente. A sinalização hoje é utilizada como coadjuvante no controle do tráfego ferroviário, sendo este último realizado por rádio nos canais recebidos por todas as unidades operacionais. Os mantenedores de sinal devem garantir a operação dessas unidades em todos os momentos, o que às vezes pode envolver o trabalho sozinho em áreas remotas em qualquer clima a qualquer hora, dia ou noite.
Os deveres dos trabalhadores do pátio incluem garantir que o material rodante esteja preparado para receber a carga, que é uma função cada vez mais importante nesta era de gerenciamento de qualidade. Carros de transporte de automóveis de três níveis, por exemplo, devem ser limpos antes do uso e preparados para aceitar veículos, movendo os calços para as posições apropriadas. A distância entre os níveis nesses vagões é muito curta para que o homem médio fique de pé, de modo que o trabalho é feito em uma posição curvada. Da mesma forma, as pegas em alguns carros forçam os trabalhadores do pátio a assumir uma postura estranha durante as manobras.
Para corridas longas, uma equipe de trem opera o trem entre os pontos de transferência designados. Uma tripulação de substituição assume o ponto de transferência e continua a viagem. A primeira tripulação deve esperar no ponto de transferência por outro trem para fazer a viagem de volta. As viagens combinadas e a espera pelo trem de volta podem consumir muitas horas.
Uma viagem de trem em via única pode ser muito fragmentada, em parte devido a problemas de programação, trabalho na via e quebra de equipamentos. Ocasionalmente, uma tripulação volta para casa na cabine de uma locomotiva, no vagão (quando ainda em uso) ou mesmo de táxi ou ônibus.
Os deveres da tripulação do trem podem incluir deixar alguns vagões ou pegar outros adicionais no caminho. Isso pode ocorrer a qualquer hora do dia ou da noite sob quaisquer condições climáticas imagináveis. A montagem e desmontagem de trens são atribuições exclusivas de algumas tripulações de trens em pátios.
Ocasionalmente, ocorre a falha de uma das juntas que acoplam os carros ou o rompimento de uma mangueira que transporta o ar do sistema de freio entre os carros. Isso requer trabalho investigativo por parte da tripulação do trem e reparo ou substituição da peça defeituosa. A junta sobresselente (cerca de 30 kg) deve ser transportada ao longo do leito da estrada até ao ponto de reparação, sendo a original removida e substituída. O trabalho entre vagões deve refletir um planejamento e preparação cuidadosos para garantir que o trem não se mova durante o procedimento.
Em áreas montanhosas, a avaria pode ocorrer em um túnel. A locomotiva deve manter a potência acima da marcha lenta nessas condições para manter a frenagem funcional e evitar a fuga do trem. Operar o motor em um túnel pode fazer com que o túnel se encha com gases de escapamento (dióxido de nitrogênio, óxido nítrico, monóxido de carbono e dióxido de enxofre).
A Tabela 1 resume as condições potencialmente perigosas associadas à administração e às operações do trem.
Tabela 1. Condições perigosas associadas à administração e operações de trem.
|
Condições |
Grupos afetados |
Comentários |
|
emissões de escape |
Tripulação de trem, supervisores, consultores técnicos |
As emissões incluem principalmente dióxido de nitrogênio, óxido nítrico, monóxido de carbono, dióxido de enxofre e partículas contendo hidrocarbonetos aromáticos policíclicos (PAHs). O potencial de exposição é mais provável em túneis não ventilados. |
|
Ruído |
Tripulação de trem, supervisores, consultores técnicos |
O ruído na cabine pode exceder os limites regulamentados. |
|
Vibração do corpo inteiro |
Tripulação de trem |
A vibração da estrutura transmitida através do piso e dos assentos na cabine se origina do motor e do movimento ao longo da via e sobre as lacunas entre os trilhos. |
|
Campos electromagnéticos |
Tripulação de trem, mantenedores de sinal |
Campos CA e CC são possíveis, dependendo do projeto da unidade de potência e dos motores de tração. |
|
Campos de radiofrequência |
Usuários de rádios bidirecionais |
Efeitos em humanos não estão totalmente estabelecidos. |
|
Clima |
Tripulação de trem, trabalhadores do estaleiro, mantenedores de sinais |
A energia ultravioleta pode causar queimaduras solares, câncer de pele e catarata. O frio pode causar estresse por frio e congelamento. O calor pode causar estresse térmico. |
|
Trabalho por turnos |
Despachantes, controle de tráfego ferroviário, equipes de trem, mantenedores de sinal |
Tripulações de trem podem trabalhar em horários irregulares; a remuneração é muitas vezes baseada em viajar uma distância fixa dentro de um período de tempo. |
|
Lesão musculoesquelética |
Tripulação de trem, trabalhadores de estaleiro |
Lesões no tornozelo podem ocorrer durante o desembarque de equipamentos em movimento. Lesões no ombro podem ocorrer durante o embarque em equipamentos móveis. Lesões podem ocorrer em vários locais ao carregar os nós dos dedos em terrenos acidentados. O trabalho é realizado em posturas desajeitadas. |
|
Unidades de exibição de vídeo |
Gerência, pessoal administrativo e técnico, despachantes, controle de tráfego ferroviário |
O uso eficaz de estações de trabalho computadorizadas depende da aplicação de princípios ergonômicos visuais e de escritório. |
|
Acidentes degradados |
Todos os trabalhadores |
O rundown pode ocorrer quando o indivíduo está em um trilho ativo e não consegue ouvir a aproximação de trens, equipamentos de trilhos e carros em movimento. |
Manutenção de material rodante e equipamentos de via
O material rodante inclui locomotivas e vagões. O equipamento de via é um equipamento especializado usado para patrulhamento e manutenção de via, construção e reabilitação. Dependendo do tamanho da ferrovia, a manutenção pode variar de no local (reparos de pequena escala) até a desmontagem completa e reconstrução. O material rodante não deve falhar em operação, uma vez que a falha acarreta sérias consequências negativas para a segurança, o meio ambiente e os negócios. Se um carro transporta uma mercadoria perigosa, as consequências que podem surgir da falha em encontrar e reparar um defeito mecânico podem ser enormes.
Operações ferroviárias maiores têm oficinas em funcionamento e instalações centralizadas de desmontagem e reconstrução. O material rodante é inspecionado e preparado para a viagem nas oficinas em funcionamento. Pequenos reparos são realizados em vagões e locomotivas.
Vagões são estruturas rígidas que possuem pontos de pivô perto de cada extremidade. O ponto pivô aceita um pino vertical localizado na caminhão (as rodas e sua estrutura de suporte). A carroceria do carro é levantada do caminhão para reparos. Pequenos reparos podem envolver a carroceria do carro ou acessórios ou freios ou outras partes do caminhão. As rodas podem exigir usinagem em um torno para remover pontos planos.
Reparos maiores podem incluir a remoção e substituição de chapas ou armações de metal danificadas ou corroídas, jateamento abrasivo e repintura. Também pode incluir a remoção e substituição do piso de madeira. Caminhões, incluindo conjuntos de eixos de roda e rolamentos, podem exigir desmontagem e reconstrução. A reabilitação de peças fundidas de caminhões envolve soldagem e retificação. Conjuntos de eixos de roda reconstruídos requerem usinagem para ajustar a montagem.
As locomotivas são limpas e inspecionadas antes de cada viagem. A locomotiva também pode exigir serviço mecânico. Pequenos reparos incluem trocas de óleo, trabalho nos freios e manutenção do motor a diesel. A remoção de um caminhão para retificação de rodas ou noite também pode ser necessária. A operação do motor pode ser necessária para posicionar a locomotiva dentro do prédio de serviços ou para removê-la do prédio. Antes da reentrada em serviço, a locomotiva pode exigir um teste de carga, durante o qual o motor é operado em aceleração máxima. A mecânica trabalha em estreita proximidade com o motor durante este procedimento.
A manutenção principal pode envolver a desmontagem completa da locomotiva. O motor a diesel e o compartimento do motor, compressor, gerador e motores de tração requerem desengorduramento e limpeza minuciosos devido ao serviço pesado e contato de combustível e lubrificantes com superfícies quentes. Componentes individuais podem então ser desmontados e reconstruídos.
As carcaças do motor de tração podem exigir soldagem de reforço. Armaduras e rotores podem precisar de usinagem para remover o isolamento antigo, para depois serem reparados e impregnados com uma solução de verniz.
O equipamento de manutenção de via inclui caminhões e outros equipamentos que podem operar em rodovias e ferrovias, bem como equipamentos especializados que operam apenas em trilhos. O trabalho pode incluir unidades altamente especializadas, como unidades de inspeção de trilhos ou retificadoras de trilhos, que podem ser “únicas”, mesmo em grandes empresas ferroviárias. O equipamento de manutenção da pista pode ser reparado em garagens ou em locais de campo. Os motores deste equipamento podem produzir emissões de escape consideráveis devido aos longos períodos entre manutenções e falta de familiaridade da mecânica. Isso pode ter grandes consequências de poluição durante a operação em espaços confinados, como túneis e galpões e formações envolventes.
A Tabela 2 resume as condições potencialmente perigosas associadas à manutenção de material circulante e equipamentos de trilhos, bem como acidentes de transporte.
Tabela 2. Condições perigosas associadas a acidentes de manutenção e transporte.
|
Condições |
Grupos afetados |
Comentários |
|
Contaminação da pele com óleos residuais e lubrificantes |
Mecânica a diesel, mecânica de motores de tração |
A decomposição de hidrocarbonetos em contato com superfícies quentes pode produzir hidrocarbonetos aromáticos policíclicos (PAHs). |
|
emissões de escape |
Todos os trabalhadores na oficina de diesel, instalação de lavagem, área de reabastecimento, área de teste de carga |
As emissões incluem principalmente dióxido de nitrogênio, óxido nítrico, monóxido de carbono, dióxido de enxofre e partículas contendo (PAHs). O potencial de exposição é mais provável quando as emissões de exaustão são confinadas por estruturas. |
|
Emissões de soldagem |
Soldadores, agrafadores, montadores, operadores de pontes rolantes |
O trabalho envolve principalmente aço carbono; alumínio e aço inoxidável são possíveis. As emissões incluem gases e fluxos de proteção, vapores metálicos, ozônio, dióxido de nitrogênio, energia visível e ultravioleta. |
|
emissões de brasagem |
Eletricistas trabalhando em motores de tração |
A emissão inclui chumbo final de cádmio na solda. |
|
Produtos de decomposição térmica de revestimentos |
Soldadores, agrafadores, montadores, rectificadores, operadores de pontes rolantes |
As emissões podem incluir monóxido de carbono, pigmentos inorgânicos contendo chumbo e outros cromatos, produtos de decomposição de resinas de tintas. Os PCBs podem ter sido usados antes de 1971. Os PCBs podem formar furanos e dioxinas quando aquecidos. |
|
resíduos de carga |
Soldadores, montadores, tackers, moedores, mecânicos, strippers |
Os resíduos refletem o serviço em que o carro foi usado; as cargas podem incluir concentrados de metais pesados, carvão, enxofre, lingotes de chumbo, etc. |
|
pó de jateamento abrasivo |
Blaster abrasivo, espectadores |
A poeira pode conter resíduos de carga, material de explosão, poeira de tinta. A tinta aplicada antes de 1971 pode conter PCBs. |
|
vapores de solvente |
Pintor, espectadores |
Vapores de solventes podem estar presentes nas áreas de armazenamento e mistura de tintas e na cabine de pintura; misturas inflamáveis podem se desenvolver dentro de espaços confinados, como tremonhas e tanques, durante a pulverização. |
|
aerossóis de tinta |
Pintor, espectadores |
Os aerossóis de tinta contêm tinta pulverizada mais diluente; solvente em gotículas e vapor pode formar misturas inflamáveis; sistema de resina pode incluir isocianatos, epóxis, aminas, peróxidos e outros intermediários reativos. |
|
Espaços confinados |
Todos os trabalhadores da loja |
Interior de alguns vagões, tanques e tremonhas, nariz da locomotiva, fornos, desengordurantes, impregnador de verniz, poços, fossas e outras estruturas fechadas e parcialmente fechadas |
|
Ruído |
Todos os trabalhadores da loja |
O ruído gerado por muitas fontes e tarefas pode exceder os limites regulamentados. |
|
Vibração mão-braço |
Usuários de ferramentas manuais motorizadas e equipamentos portáteis |
A vibração é transmitida através de apertos de mão. |
|
Campos electromagnéticos |
Usuários de equipamentos de soldagem elétrica |
Campos AC e DC são possíveis, dependendo do projeto da unidade. |
|
Clima |
trabalhadores externos |
A energia ultravioleta pode causar queimaduras solares, câncer de pele e catarata. O frio pode causar estresse por frio e congelamento. O calor pode causar estresse térmico. |
|
Trabalho por turnos |
Todos os trabalhadores |
As equipes podem trabalhar em horários irregulares. |
|
Lesão musculoesquelética |
Todos os trabalhadores |
Lesões no tornozelo podem ocorrer durante o desembarque de equipamentos em movimento. Lesões no ombro podem ocorrer durante o embarque em equipamentos móveis ou ao subir em carros. O trabalho é realizado em postura inadequada, especialmente ao soldar, queimar, cortar e operar ferramentas manuais elétricas. |
|
Acidentes degradados |
Todos os trabalhadores |
O rundown pode ocorrer quando o indivíduo fica na pista ativa e não consegue ouvir a aproximação do equipamento da pista e dos carros em movimento. |
Manutenção da Via e Direito de Passagem
A manutenção da via e do direito de passagem envolve principalmente o trabalho no ambiente externo em condições associadas ao ar livre: sol, chuva, neve, vento, ar frio, ar quente, areia soprada, insetos que picam e picam, animais agressivos, cobras e plantas venenosas .
A manutenção de trilhos e faixas de domínio pode incluir patrulhamento de trilhos, bem como a manutenção, reabilitação e substituição de edifícios e estruturas, trilhos e pontes, ou funções de serviço, como remoção de neve e aplicação de herbicida, e pode envolver unidades operacionais locais ou grandes , equipes de trabalho especializadas que lidam com a substituição de trilhos, lastro ou dormentes. Existem equipamentos para mecanizar quase completamente cada uma dessas atividades. O trabalho em pequena escala, no entanto, pode envolver pequenas unidades de equipamentos motorizados ou mesmo ser uma atividade totalmente manual.
Para realizar a manutenção das linhas operacionais, deve haver um bloco de tempo durante o qual o trabalho pode ocorrer. O bloco pode ficar disponível a qualquer hora do dia ou da noite, dependendo da programação do trem, especialmente em uma linha principal de via única. Assim, a pressão de tempo é uma consideração importante durante este trabalho, uma vez que a linha deve ser recolocada ao serviço no final do bloco de tempo atribuído. O equipamento deve seguir para o local, o trabalho deve ser concluído e a pista desocupada dentro do prazo estabelecido.
Substituição de lastro e substituição de dormentes e trilhos são tarefas complexas. A substituição do lastro primeiro envolve a remoção de material contaminado ou deteriorado para expor a via. Um trenó, uma unidade semelhante a um arado que é puxada por uma locomotiva ou um rebocador realiza essa tarefa. O undercutter usa uma corrente dentada contínua para puxar o lastro para o lado. Outros equipamentos são usados para remover e substituir espigões de trilhos ou grampos de amarração, placas de amarração (a placa de metal na qual o trilho assenta na amarração) e amarras. O trilho contínuo é semelhante a um macarrão de espaguete molhado que pode ser flexionado e chicoteado e que é facilmente movido vertical e lateralmente. O lastro é usado para estabilizar o trilho. O trem de lastro fornece novo lastro e o empurra para a posição. Os operários acompanham o trem e abrem sistematicamente calhas localizadas na parte inferior dos vagões para permitir o escoamento do lastro.
Após a queda do lastro, um tamper usa dedos hidráulicos para compactar o lastro ao redor e sob os dormentes e levanta a via. Um forro de spud crava uma ponta de metal no leito da estrada como uma âncora e move a pista para a posição desejada. O regulador de lastro classifica o lastro para estabelecer os contornos finais do leito da estrada e varre a superfície dos dormentes e trilhos. Poeira considerável é gerada durante o despejo de lastro, regulagem e varredura.
Há uma variedade de configurações nas quais o trabalho em trilhos pode ocorrer - áreas abertas, áreas semifechadas, como cortes, e encostas e penhascos e espaços confinados, como túneis e galpões. Estes têm uma profunda influência nas condições de trabalho. Espaços fechados, por exemplo, confinarão e concentrarão as emissões de gases de escape, poeira de lastro, poeira de esmerilhamento, fumaça de soldagem com termita, ruído e outros agentes e condições perigosas. (A soldagem termita usa alumínio em pó e óxido de ferro. Após a ignição, o alumínio queima intensamente e converte o óxido de ferro em ferro fundido. O ferro fundido flui para o espaço entre os trilhos, soldando-os ponta a ponta.)
As estruturas de comutação estão associadas à faixa. A chave contém trilhos cônicos móveis (pontas) e uma guia de roda (sapo). Ambos são fabricados em aço especialmente temperado com alto teor de manganês e cromo. O sapo é uma estrutura montada contendo várias peças de trilhos especialmente dobrados. As porcas autotravantes que são usadas para aparafusar essas e outras estruturas de trilhos podem ser banhadas a cádmio. As rãs são construídas por soldagem e moídas durante a reforma, que pode ocorrer no local ou nas instalações da oficina.
A repintura da ponte também é uma parte importante da manutenção da faixa de domínio. As pontes geralmente estão situadas em locais remotos; isso pode complicar consideravelmente o fornecimento de instalações de higiene pessoal que são necessárias para evitar a contaminação de indivíduos e do meio ambiente.
A Tabela 3 resume os perigos da manutenção da via e da faixa de domínio.
Acidentes de Transporte
Possivelmente, a maior preocupação individual nas operações ferroviárias é o acidente de transporte. As grandes quantidades de material que podem estar envolvidas podem causar sérios problemas de exposição do pessoal e do meio ambiente. Nenhuma quantidade de preparação para um acidente de pior caso é suficiente. Portanto, minimizar o risco e as consequências de um acidente são imperativos. Os acidentes de transporte ocorrem por diversos motivos: colisões em passagens de nível, obstrução da via, falha de equipamento e erro do operador.
O potencial para tais acidentes pode ser minimizado por meio de inspeção e manutenção cuidadosa e contínua da via, faixa de domínio e equipamentos. O impacto de um acidente de transporte envolvendo um trem de carga mista pode ser minimizado por meio do posicionamento estratégico de vagões que transportam cargas incompatíveis. Tal posicionamento estratégico, no entanto, não é possível para um trem que transporta uma única mercadoria. As commodities de particular interesse incluem: carvão pulverizado, enxofre, gases liquefeitos de petróleo (combustíveis), concentrados de metais pesados, solventes e produtos químicos de processo.
Todos os grupos de uma organização ferroviária estão envolvidos em acidentes de transporte. As atividades de reabilitação podem literalmente envolver todos os grupos trabalhando simultaneamente no mesmo local no local. Assim, a coordenação dessas atividades é extremamente importante, para que as ações de um grupo não interfiram nas de outro.
Mercadorias perigosas geralmente permanecem contidas durante tais acidentes por causa da atenção dada à proteção contra choques no projeto de contêineres e vagões ferroviários a granel. Durante um acidente, o conteúdo é removido do carro danificado por equipes de emergência que representam o remetente. Os mantenedores do equipamento consertam os danos na medida do possível e colocam o carro de volta na pista, se possível. No entanto, a pista sob o carro descarrilado pode ter sido destruída. Nesse caso, o reparo ou substituição da via ocorre em seguida, usando seções pré-fabricadas e técnicas semelhantes às descritas acima.
Em algumas situações, ocorre perda de contenção e o conteúdo do carro ou contêiner de transporte se espalha no chão. Se as substâncias forem enviadas em quantidades suficientes para exigir sinalização por causa das leis de transporte, elas serão prontamente identificáveis nos manifestos de embarque. No entanto, substâncias altamente perigosas que são embarcadas em quantidades menores do que as listadas em um manifesto de embarque podem escapar da identificação e caracterização por um período considerável. A contenção no local e o recolhimento do material derramado são de responsabilidade do embarcador.
O pessoal ferroviário pode ser exposto a materiais que permanecem na neve, solo ou vegetação durante os esforços de reabilitação. A gravidade da exposição depende das propriedades e quantidade da substância, da geometria do local e das condições meteorológicas. A situação também pode representar risco de incêndio, explosão, reatividade e toxicidade para humanos, animais e o ambiente ao redor.
Em algum momento após o acidente, o local deve ser limpo para que a via possa ser recolocada em serviço. Transferência de carga e reparo de equipamentos e trilhos ainda podem ser necessários. Essas atividades podem ser dramaticamente complicadas pela perda de contenção e pela presença de material derramado. Qualquer ação tomada para lidar com esse tipo de situação requer um planejamento prévio considerável que inclui informações de profissionais especializados e conhecedores.
Perigos e Precauções
As tabelas 1, 2 e 3 resumem as condições perigosas associadas aos diversos grupos de trabalhadores envolvidos nas operações ferroviárias. A Tabela 4 resume os tipos de precauções usadas para controlar essas condições perigosas.
Tabela 3. Condições perigosas associadas à manutenção na via e faixa de domínio.
|
Condição |
Grupos afetados |
Comentários |
|
emissões de escape |
Todos os trabalhadores |
As emissões incluem dióxido de nitrogênio, óxido nítrico, monóxido de carbono, dióxido de enxofre e partículas contendo hidrocarbonetos aromáticos policíclicos (PAHs). O potencial de exposição é mais provável em túneis não ventilados e outras circunstâncias onde a exaustão é confinada por estruturas. |
|
Poeira de lastro/carga derramada |
Rastrear operadores de equipamentos, trabalhadores |
Dependendo da fonte, o pó de lastro pode conter sílica (quartzo), metais pesados ou amianto. O trabalho de rastreamento em torno de operações que produzem e manuseiam commodities a granel pode causar exposição a esses produtos: carvão, enxofre, concentrados de metais pesados, etc. |
|
Emissões de soldagem, corte e retificação |
Soldadores de campo e loja |
A soldagem envolve principalmente aço endurecido; as emissões podem incluir gases e fluxos de proteção, vapores metálicos, ozônio, dióxido de nitrogênio, monóxido de carbono, ultravioleta e energia visível. A exposição ao manganês e cromo pode ocorrer durante o trabalho envolvendo trilhos; cádmio pode ocorrer em porcas e parafusos revestidos. |
|
pó de jateamento abrasivo |
Blaster abrasivo, espectadores |
A poeira contém material de explosão e poeira de tinta; a tinta provavelmente contém chumbo e outros cromatos. |
|
vapores de solvente |
Pintor, espectadores |
Vapores de solvente podem estar presentes nas áreas de armazenamento e mistura de tintas; misturas inflamáveis podem se desenvolver dentro da estrutura de pulverização fechada durante a pulverização. |
|
aerossóis de tinta |
Pintor, espectadores |
Os aerossóis de tinta contêm tinta pulverizada mais diluente; solvente em gotículas e vapor pode formar mistura inflamável; sistema de resina pode incluir isocianatos, epóxis, aminas, peróxidos e outros intermediários reativos. |
|
Espaços confinados |
Todos os trabalhadores |
Interior de túneis, bueiros, tanques, tremonhas, poços, fossas e outras estruturas fechadas e parcialmente fechadas |
|
Ruído |
Todos os trabalhadores |
O ruído gerado por muitas fontes e tarefas pode exceder os limites regulamentados. |
|
Vibração do corpo inteiro |
Motoristas de caminhão, operadores de equipamentos de via |
A vibração transmitida pela estrutura, transmitida pelo piso e pelo assento da cabine, origina-se do motor e do movimento ao longo das estradas e trilhos e sobre as lacunas entre os trilhos. |
|
Vibração mão-braço |
Usuários de ferramentas manuais motorizadas e equipamentos portáteis |
Vibração transmitida através de apertos de mão |
|
Campos electromagnéticos |
Usuários de equipamentos de soldagem elétrica |
Campos AC e DC são possíveis, dependendo do projeto da unidade. |
|
Campos de radiofrequência |
Usuários de rádios bidirecionais |
Efeitos em humanos não totalmente estabelecidos |
|
Relacionado ao clima |
trabalhadores externos |
A energia ultravioleta pode causar queimaduras solares, câncer de pele e catarata; o frio pode causar estresse por frio e congelamento; calor pode causar estresse térmico. |
|
Trabalho por turnos |
Todos os trabalhadores |
As gangues trabalham em horários irregulares devido a problemas no agendamento de blocos de tempo de pista. |
|
Lesão musculoesquelética |
Todos os trabalhadores |
Lesão no tornozelo durante o desembarque de equipamentos em movimento; lesão no ombro durante embarque em equipamento em movimento; trabalhe em postura inadequada, especialmente ao soldar e operar ferramentas manuais motorizadas |
|
acidente degradado |
Todos os trabalhadores |
O desgaste pode ocorrer quando o indivíduo está em uma via ativa e não consegue ouvir a aproximação de equipamentos da via, trens e carros em movimento. |
Tabela 4. Indústria ferroviária abordada para controlar condições perigosas.
|
Condições perigosas |
Comentários/medidas de controle |
|
emissões de escape |
As locomotivas não têm escapamento. A exaustão descarrega verticalmente da superfície superior. Os ventiladores de resfriamento também localizados no topo da locomotiva podem direcionar o ar contaminado pelo escapamento para o espaço aéreo de túneis e edifícios. A exposição na cabine durante o trânsito normal através de um túnel não excede os limites de exposição. A exposição durante operações estacionárias em túneis, como investigação de problemas mecânicos, descarrilamento de vagões ou reparo de trilhos, pode exceder consideravelmente os limites de exposição. A operação estacionária em oficinas também pode criar superexposição significativa. Equipamentos de construção e manutenção de vias e veículos pesados geralmente têm chaminés de exaustão verticais. Descarga de baixo nível ou descarga através de defletores horizontais pode causar superexposição. Veículos pequenos e equipamentos portáteis movidos a gasolina descarregam o escapamento para baixo ou não possuem chaminé. A proximidade dessas fontes pode causar superexposição. As medidas de controle incluem:
|
|
Ruído |
As medidas de controle incluem:
|
|
Vibração do corpo inteiro |
As medidas de controle incluem:
|
|
Campos electromagnéticos |
Perigo não estabelecido abaixo dos limites atuais. |
|
Campos de radiofrequência |
Perigo não estabelecido abaixo dos limites atuais. |
|
Clima |
As medidas de controle incluem:
|
|
Trabalho por turnos |
Organize os horários de trabalho para refletir o conhecimento atual sobre os ritmos circadianos. |
|
Lesão musculoesquelética |
As medidas de controle incluem:
|
|
Unidades de exibição de vídeo |
Aplicar princípios ergonômicos de escritório para seleção e utilização de unidades de exibição de vídeo. |
|
Acidentes degradados |
O equipamento ferroviário está confinado à via. O equipamento ferroviário não alimentado cria pouco ruído quando em movimento. As características naturais podem bloquear o ruído do equipamento ferroviário motorizado. O ruído do equipamento pode mascarar o som de alerta da buzina de um trem que se aproxima. Durante as operações em pátios ferroviários, a comutação pode ocorrer sob controle remoto, resultando em todos os trilhos ativos. As medidas de controle incluem:
|
|
Operações de lastro/carga derramada |
Molhar o lastro antes do trabalho na via elimina a poeira do lastro e dos resíduos da carga. Equipamentos de proteção individual e respiratória devem ser fornecidos. |
|
Contaminação da pele por resíduos de óleos e lubrificantes |
O equipamento deve ser limpo antes da desmontagem para remover a contaminação. Roupas de proteção, luvas e/ou cremes de proteção devem ser usados. |
|
Emissões de soldagem, corte e brasagem, pó de moagem |
As medidas de controle incluem:
|
|
Produtos de decomposição térmica de revestimentos |
As medidas de controle incluem:
|
|
resíduos de carga |
As medidas de controle incluem:
|
|
pó de jateamento abrasivo |
As medidas de controle incluem:
|
|
Vapores de solventes, aerossóis de tinta |
As medidas de controle incluem:
|
|
Espaços confinados |
As medidas de controle incluem:
|
|
Vibração mão-braço |
As medidas de controle incluem:
|
Zoos e Aquários
Jardins zoológicos, parques de vida selvagem, parques de safári, parques de pássaros e coleções de vida selvagem aquática compartilham métodos semelhantes para a manutenção e manejo de espécies exóticas. Os animais são mantidos para exibição, como recurso educacional, para conservação e para estudo científico. Métodos tradicionais de enjaular animais e preparar aviários para pássaros e tanques para criaturas aquáticas permanecem comuns, mas coleções mais modernas e progressivas adotaram diferentes recintos projetados para atender mais às necessidades de espécies específicas. A qualidade do espaço concedido a um animal é mais importante do que a quantidade, no entanto, que tem consequentes efeitos benéficos na segurança do tratador. O perigo para os tratadores geralmente está relacionado ao tamanho e ferocidade natural da espécie atendida, mas muitos outros fatores podem afetar o perigo.
Os principais grupos de animais são mamíferos, aves, répteis, anfíbios, peixes e invertebrados. As áreas problemáticas que são comuns a todos os grupos de animais são toxinas, doenças contraídas por animais (zoonoses) e mudanças no humor dos animais.
mamíferos
As variadas formas e hábitos dos mamíferos requerem uma ampla gama de técnicas de criação. As maiores formas de terra são herbívoras, como os elefantes, e são limitadas em sua capacidade de escalar, pular, cavar ou roer, de modo que seu controle é semelhante às formas domésticas. O controle remoto de portões pode oferecer altos graus de segurança. Grandes predadores, como grandes felinos e ursos, requerem recintos com amplas margens de segurança, portas de entrada dupla e capturas e esmagamentos embutidos. As espécies ágeis de escalada e salto representam problemas especiais para os tratadores, que carecem de mobilidade comparável. O uso de fiação de cerca de choque elétrico é agora difundido. Os métodos de captura e manuseio incluem encurralamento, redes, esmagamento, amarração, sedação e imobilização com drogas injetadas por dardo.
Aves
Poucas aves são grandes demais para serem contidas por mãos enluvadas e redes. As maiores aves que não voam — avestruzes e casuares — são fortes e têm coices muito perigosos; eles exigem engradados para contenção.
répteis
Grandes espécies de répteis carnívoros têm capacidade de ataque violento; muitas cobras também. Espécimes em cativeiro podem parecer dóceis e induzir a complacência do tratador. Uma grande cobra constritora atacante pode oprimir e sufocar um guardião em pânico de peso muito maior. Algumas cobras venenosas podem “cuspir”; portanto, a proteção ocular contra eles deve ser obrigatória. Métodos de contenção e manuseio incluem redes, bolsas, ganchos, garras, laços e drogas.
Anfíbios
Apenas uma grande salamandra gigante ou sapo grande pode dar uma mordida desagradável; caso contrário, os riscos dos anfíbios são decorrentes da excreção de toxinas.
Fish
Poucos espécimes de peixes são perigosos, exceto espécies venenosas, enguias elétricas e formas predatórias maiores. A rede cuidadosa minimiza o risco. O atordoamento elétrico e químico pode ser ocasionalmente apropriado.
Invertebrados
Algumas espécies letais de invertebrados são mantidas e requerem manejo indireto. Erros de identificação e espécimes escondidos por camuflagem e tamanho pequeno podem colocar em perigo os incautos.
Toxinas
Muitas espécies animais desenvolveram venenos complexos para alimentação ou defesa, e os liberam mordendo, picando, cuspindo e secrendo. As quantidades entregues podem variar de doses inconsequentes a letais. Os piores cenários devem ser o modelo para os procedimentos de antecipação de acidentes. A exposição de um único tratador a espécies letais não deve ser praticada. O manejo deve incluir avaliação de risco, sinais de alerta inequívocos, restrição de manuseio aos treinados, manutenção de estoques de antídotos (se houver) em estreita ligação com médicos locais treinados, predeterminação da reação do manipulador aos antídotos e um sistema de alarme eficiente.
zoonoses
Um bom programa de saúde animal e higiene pessoal manterá o risco de zoonoses muito baixo. No entanto, existem muitas que são potencialmente letais, como a raiva, que é intratável em estágios posteriores. Quase todos são evitáveis e tratáveis se diagnosticados corretamente no início. Como no trabalho em outros lugares, a incidência de doenças relacionadas a alergias está aumentando e é melhor tratá-las não expondo o irritante quando identificado.
Mordidas e arranhões “não venenosos” requerem atenção cuidadosa, pois mesmo uma mordida que pareça não romper a pele pode levar a uma rápida intoxicação do sangue (septicemia). Mordidas de carnívoros e macacos devem ser especialmente suspeitas. Um exemplo extremo é a mordida de um dragão de komodo; a microflora em sua saliva é tão virulenta que grandes presas mordidas que escapam de um ataque inicial morrerão rapidamente de choque e septicemia.
A profilaxia de rotina contra tétano e hepatite pode ser apropriada para muitos funcionários.
Moods
Os animais podem dar uma variedade infinita de respostas, algumas muito perigosas, à presença humana próxima. Mudanças de humor observáveis podem alertar os tratadores sobre o perigo, mas poucos animais mostram sinais legíveis por humanos. O humor pode ser influenciado por uma combinação de estímulos visíveis e invisíveis, como estação do ano, duração do dia, hora do dia, ritmos sexuais, educação, hierarquia, pressão barométrica e ruído de alta frequência de equipamentos elétricos. Os animais não são máquinas de linha de produção; eles podem ter padrões previsíveis de comportamento, mas todos têm a capacidade de fazer o inesperado, contra o qual até o atendente mais habilidoso deve se precaver.
Segurança pessoal
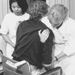
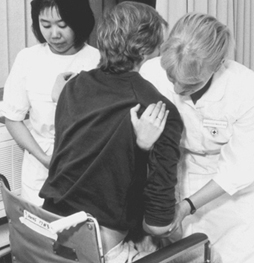
A avaliação do risco deve ser ensinada pelos habilidosos aos inexperientes. Um alto nível de cautela constante aumentará a segurança pessoal, particularmente, por exemplo, quando o alimento é oferecido a carnívoros maiores. As respostas dos animais variam para diferentes tratadores, especialmente para os de sexo diferente. Um animal submisso a uma pessoa pode atacar outra. A compreensão e o uso da linguagem corporal podem aumentar a segurança; os animais naturalmente a entendem melhor do que os humanos. O tom e o volume da voz podem acalmar ou causar caos (figura 1).
Figura 1. Manejo de animais com voz e linguagem corporal.
Ken Sims
As roupas devem ser escolhidas com cuidado especial, evitando materiais brilhantes e esvoaçantes. As luvas podem proteger e reduzir o estresse do manuseio, mas são inadequadas para lidar com cobras porque a sensibilidade tátil é reduzida.
Se for esperado que os tratadores e outros funcionários administrem visitantes intrusos, violentos ou outros visitantes problemáticos, eles devem ser treinados em gestão de pessoas e ter apoio de plantão para minimizar os riscos para si mesmos.
Regulamentação
Apesar da variedade de riscos potenciais de espécies exóticas, os maiores riscos no local de trabalho são os convencionais decorrentes de instalações e máquinas, produtos químicos, superfícies, eletricidade e assim por diante, portanto, os regulamentos padrão de saúde e segurança devem ser aplicados com bom senso e respeitando a natureza incomum do trabalho.
Prevenção da transmissão ocupacional de patógenos transmitidos pelo sangue
A prevenção da transmissão ocupacional de patógenos transmitidos pelo sangue (BBP), incluindo o vírus da imunodeficiência humana (HIV), o vírus da hepatite B (HBV) e, mais recentemente, o vírus da hepatite C (HCV), tem recebido atenção significativa. Embora os profissionais de saúde sejam o principal grupo ocupacional em risco de aquisição de infecção, qualquer trabalhador exposto a sangue ou outros fluidos corporais potencialmente infecciosos durante o desempenho de suas funções está em risco. Populações em risco de exposição ocupacional ao BBP incluem trabalhadores na prestação de cuidados de saúde, segurança pública e trabalhadores de resposta a emergências e outros, como pesquisadores de laboratório e agentes funerários. O potencial de transmissão ocupacional de patógenos transmitidos pelo sangue, incluindo o HIV, continuará a aumentar à medida que aumenta o número de pessoas que têm HIV e outras infecções transmitidas pelo sangue e requerem cuidados médicos.
Nos EUA, os Centros de Controle e Prevenção de Doenças (CDC) recomendaram em 1982 e 1983 que os pacientes com a síndrome da imunodeficiência adquirida (AIDS) fossem tratados de acordo com a categoria (agora obsoleta) de “precauções com sangue e fluidos corporais” (CDC 1982 ; CDC 1983). Documentação de que o HIV, o agente causador da AIDS, havia sido transmitido aos profissionais de saúde por exposições percutâneas e mucocutâneas a sangue infectado pelo HIV, bem como a constatação de que o estado de infecção pelo HIV da maioria dos pacientes ou amostras de sangue encontradas pelos profissionais de saúde seria desconhecido no momento momento do encontro, levou o CDC a recomendar que precauções com sangue e fluidos corporais fossem aplicadas a todos os pacientes, um conceito conhecido como “precauções universais” (CDC 1987a, 1987b). O uso de precauções universais elimina a necessidade de identificar pacientes com infecções transmitidas pelo sangue, mas não se destina a substituir as práticas gerais de controle de infecções. Precauções universais incluem o uso de lavagem das mãos, barreiras protetoras (por exemplo, óculos, luvas, aventais e proteção facial) quando o contato com sangue é previsto e cuidado no uso e descarte de agulhas e outros instrumentos perfurocortantes em todos os ambientes de assistência à saúde. Além disso, instrumentos e outros equipamentos reutilizáveis usados na realização de procedimentos invasivos devem ser adequadamente desinfetados ou esterilizados (CDC 1988a, 1988b). As recomendações subsequentes do CDC abordaram a prevenção da transmissão do HIV e do HBV para a segurança pública e equipes de emergência (CDC 1988b), gerenciamento da exposição ocupacional ao HIV, incluindo as recomendações para o uso de zidovudina (CDC 1990), imunização contra o HBV e gerenciamento do HBV exposição (CDC 1991a), controle de infecção em odontologia (CDC 1993) e prevenção da transmissão do HIV de profissionais de saúde para pacientes durante procedimentos invasivos (CDC 1991b).
Nos EUA, as recomendações do CDC não têm força de lei, mas muitas vezes serviram de base para regulamentações governamentais e ações voluntárias da indústria. A Administração de Saúde e Segurança Ocupacional (OSHA), uma agência reguladora federal, promulgou um padrão em 1991 sobre Exposição Ocupacional a Patógenos Transmitidos pelo Sangue (OSHA 1991). A OSHA concluiu que uma combinação de controles de engenharia e prática de trabalho, roupas e equipamentos de proteção individual, treinamento, vigilância médica, sinais e rótulos e outras disposições podem ajudar a minimizar ou eliminar a exposição a patógenos transmitidos pelo sangue. A norma também exigia que os empregadores disponibilizassem a vacinação contra hepatite B para seus funcionários.
A Organização Mundial da Saúde (OMS) também publicou diretrizes e recomendações referentes à AIDS e ao local de trabalho (OMS 1990, 1991). Em 1990, o Conselho Econômico Europeu (EEC) emitiu uma diretiva do conselho (90/679/EEC) sobre a proteção dos trabalhadores contra riscos relacionados à exposição a agentes biológicos no trabalho. A diretiva exige que os empregadores realizem uma avaliação dos riscos para a saúde e segurança do trabalhador. É feita uma distinção entre atividades em que há uma intenção deliberada de trabalhar ou usar agentes biológicos (por exemplo, laboratórios) e atividades em que a exposição é acidental (por exemplo, atendimento ao paciente). O controlo do risco assenta num sistema hierárquico de procedimentos. Medidas especiais de contenção, de acordo com a classificação dos agentes, são estabelecidas para certos tipos de estabelecimentos de saúde e laboratórios (McCloy 1994). Nos EUA, o CDC e os Institutos Nacionais de Saúde também têm recomendações específicas para laboratórios (CDC 1993b).
Desde a identificação do HIV como uma BBP, o conhecimento sobre a transmissão do HBV tem sido útil como um modelo para entender os modos de transmissão do HIV. Ambos os vírus são transmitidos pelas vias sexual, perinatal e sanguínea. O HBV está presente no sangue de indivíduos positivos para o antígeno e da hepatite B (HBeAg, um marcador de alta infectividade) em uma concentração de aproximadamente 108 para 109 partículas virais por mililitro (ml) de sangue (CDC 1988b). O HIV está presente no sangue em concentrações muito mais baixas: 103 para 104 partículas virais/ml para uma pessoa com AIDS e 10 a 100/ml para uma pessoa com infecção assintomática pelo HIV (Ho, Moudgil e Alam 1989). O risco de transmissão do HBV a um profissional de saúde após exposição percutânea a sangue HBeAg-positivo é aproximadamente 100 vezes maior do que o risco de transmissão de HIV após exposição percutânea a sangue infectado por HIV (ou seja, 30% versus 0.3%) (CDC 1989).
Hepatite
A hepatite, ou inflamação do fígado, pode ser causada por uma variedade de agentes, incluindo toxinas, drogas, doenças autoimunes e agentes infecciosos. Os vírus são a causa mais comum de hepatite (Benenson 1990). Três tipos de hepatite viral transmitida pelo sangue foram reconhecidos: hepatite B, anteriormente chamada de hepatite sérica, o maior risco para os profissionais de saúde; hepatite C, a principal causa de transmissão parenteral de hepatite não-A, não-B; e hepatite D, ou hepatite delta.
Hepatite B. O maior risco ocupacional infeccioso transmitido pelo sangue para os profissionais de saúde é o HBV. Entre os profissionais de saúde dos EUA com exposição frequente ao sangue, a prevalência de evidência sorológica de infecção por HBV varia entre aproximadamente 15 e 30%. Em contraste, a prevalência na população geral é em média de 5%. O custo-efetividade da triagem sorológica para detectar indivíduos suscetíveis entre os profissionais de saúde depende da prevalência da infecção, do custo do teste e dos custos da vacina. A vacinação de pessoas que já possuem anticorpos para HBV não demonstrou causar efeitos adversos. A vacina contra hepatite B fornece proteção contra hepatite B por pelo menos 12 anos após a vacinação; doses de reforço atualmente não são recomendadas. O CDC estimou que em 1991 havia aproximadamente 5,100 infecções por HBV adquiridas ocupacionalmente em profissionais de saúde nos Estados Unidos, causando 1,275 a 2,550 casos de hepatite clínica aguda, 250 hospitalizações e cerca de 100 mortes (dados não publicados do CDC). Em 1991, aproximadamente 500 profissionais de saúde tornaram-se portadores do VHB. Esses indivíduos correm o risco de sequelas de longo prazo, incluindo doença hepática crônica incapacitante, cirrose e câncer de fígado.
A vacina HBV é recomendada para uso em profissionais de saúde e trabalhadores de segurança pública que podem ser expostos a sangue no local de trabalho (CDC 1991b). Após uma exposição percutânea ao sangue, a decisão de fornecer profilaxia deve incluir considerações de vários fatores: se a fonte do sangue está disponível, o status de HBsAg da fonte e a vacinação contra hepatite B e o status de resposta à vacina da pessoa exposta. Para qualquer exposição de uma pessoa não vacinada anteriormente, recomenda-se a vacinação contra hepatite B. Quando indicado, a imunoglobulina para hepatite B (HBIG) deve ser administrada o mais rápido possível após a exposição, pois seu valor além de 7 dias após a exposição não é claro. As recomendações específicas do CDC são indicadas na tabela 1 (CDC 1991b).
Tabela 1. Recomendação para profilaxia pós-exposição para exposição percutânea ou permucosa ao vírus da hepatite B, Estados Unidos
|
pessoa exposta |
Quando a fonte é |
||
|
AgHBs1 positivo |
HBsAg negativo |
Fonte não testada ou |
|
|
Não vacinado |
HBIG2´1 e iniciar |
Iniciar vacina HB |
Iniciar vacina HB |
|
Anteriormente Conhecido |
Sem tratamento |
Sem tratamento |
Sem tratamento |
|
conhecido não- |
HBIG´2 ou HBIG´1 e |
Sem tratamento |
Se fonte de alto risco conhecida |
|
Resposta |
Teste exposto para anti-HBs4 |
Sem tratamento |
Teste exposto para anti-HBs |
1 HBsAg = Antígeno de superfície da hepatite B. 2 HBIG = imunoglobulina para hepatite B; dose 0.06 mL/kg IM. 3 Vacina HB = vacina contra hepatite B. 4 Anti-HBs = anticorpo para o antígeno de superfície da hepatite B. 5 Anti-HBs adequado é ≥10 mIU/mL.
Tabela 2. Recomendações provisórias do Serviço de Saúde Pública dos EUA para quimioprofilaxia após exposição ocupacional ao HIV, por tipo de exposição e fonte de material, 1996
|
Tipo de exposição |
material de origem1 |
Anti-retroviral |
regime antirretroviral3 |
|
Percutânea |
Sangue |
|
|
|
Membrana mucosa |
Sangue |
Ofereça a |
ZDV mais 3TC, ± IDV5 |
|
Pele, risco aumentado7 |
Sangue |
Ofereça a |
ZDV mais 3TC, ± IDV5 |
1 Qualquer exposição ao HIV concentrado (por exemplo, em um laboratório de pesquisa ou instalação de produção) é tratada como exposição percutânea a sangue de alto risco. 2 recomendar—A profilaxia pós-exposição (PEP) deve ser recomendada ao trabalhador exposto com aconselhamento. Ofereça a—A PPE deve ser oferecida ao trabalhador exposto com aconselhamento. Não oferece—A PEP não deve ser oferecida porque não são exposições ocupacionais ao HIV. 3 Regimes: zidovudina (ZDV), 200 mg três vezes ao dia; lamivudina (3TC), 150 mg duas vezes ao dia; indinavir (IDV), 800 mg três vezes ao dia (se o IDV não estiver disponível, pode-se usar saquinavir, 600 mg três vezes ao dia). A profilaxia é administrada por 4 semanas. Para obter informações completas sobre prescrição, consulte as bulas. 4 Definições de risco para exposição percutânea ao sangue: Maior risco— AMBOS maior volume de sangue (por exemplo, lesão profunda com agulha oca de grande diâmetro anteriormente na veia ou artéria do paciente-fonte, especialmente envolvendo uma injeção de sangue do paciente-fonte) E sangue contendo um alto título de HIV (por exemplo, fonte com doença retroviral aguda ou AIDS em estágio terminal; a medição da carga viral pode ser considerada, mas seu uso em relação à PEP não foi avaliado). Risco aumentado—SEJA exposição a maior volume de sangue OU sangue com alto título de HIV. Sem risco aumentado—NEM exposição a um volume maior de sangue NEM sangue com alto título de HIV (por exemplo, lesão por agulha de sutura sólida de paciente fonte com infecção assintomática por HIV). 5 Possível toxicidade de medicamento adicional pode não ser justificada. 6 Inclui sêmen; secreções vaginais; líquido cefalorraquidiano, sinovial, pleural, peritoneal, pericárdico e amniótico. 7 Para a pele, o risco é maior para exposições envolvendo um alto título de HIV, contato prolongado, uma área extensa ou uma área em que a integridade da pele está visivelmente comprometida. Para exposições cutâneas sem risco aumentado, o risco de toxicidade do medicamento supera o benefício da PEP.
O Artigo 14(3) da Diretiva 89/391/EEC da EEC sobre vacinação exige apenas que vacinas eficazes, quando existam, sejam disponibilizadas para trabalhadores expostos que ainda não estejam imunes. Houve uma alteração da Diretiva 93/88/EEC que continha um código de prática recomendado exigindo que trabalhadores em risco recebessem vacinação gratuita, informados sobre os benefícios e desvantagens da vacinação e não vacinação, e recebessem um certificado de vacinação ( OMS 1990).
O uso da vacina contra hepatite B e controles ambientais apropriados prevenirão quase todas as infecções ocupacionais por HBV. Reduzir a exposição ao sangue e minimizar os ferimentos por punção no ambiente de assistência à saúde reduzirá também o risco de transmissão de outros vírus transmitidos pelo sangue.
Hepatite C. A transmissão do HCV é semelhante à do HBV, mas a infecção persiste indefinidamente na maioria dos pacientes e progride mais frequentemente para sequelas de longo prazo (Alter et al. 1992). A prevalência de anti-HCV entre os profissionais de saúde de hospitais nos Estados Unidos é em média de 1 a 2% (Alter 1993). Os profissionais de saúde que sofrem lesões acidentais por picadas de agulha contaminadas com sangue anti-HCV positivo têm um risco de 5 a 10% de adquirir infecção por HCV (Lampher et al. 1994; Mitsui et al. 1992). Houve um relato de transmissão do HCV após um respingo de sangue na conjuntiva (Sartori et al. 1993). As medidas de prevenção novamente consistem na adesão às precauções universais e na prevenção de lesões percutâneas, uma vez que não há vacina disponível e a imunoglobulina não parece ser eficaz.
A hepatite D. O vírus da hepatite D requer a presença do vírus da hepatite B para replicação; assim, o HDV pode infectar pessoas apenas como uma coinfecção com o HBV agudo ou como uma superinfecção da infecção crônica pelo HBV. A infecção por HDV pode aumentar a gravidade da doença hepática; foi relatado um caso de hepatite por HDV adquirida ocupacionalmente (Lettau et al. 1986). A vacinação contra hepatite B de pessoas susceptíveis ao VHB também prevenirá a infecção pelo VHD; entretanto, não há vacina para prevenir a superinfecção por HDV de um portador de HBV. Outras medidas de prevenção consistem na adesão às precauções universais e prevenção de lesões percutâneas.
HIV
Os primeiros casos de AIDS foram reconhecidos em junho de 1981. Inicialmente, mais de 92% dos casos relatados nos Estados Unidos eram em homens homossexuais ou bissexuais. No entanto, no final de 1982, casos de AIDS foram identificados entre usuários de drogas injetáveis, receptores de transfusão de sangue, pacientes hemofílicos tratados com concentrados de fator de coagulação, crianças e haitianos. A AIDS é o resultado da infecção pelo HIV, que foi isolado em 1985. O HIV se espalhou rapidamente. Nos Estados Unidos, por exemplo, os primeiros 100,000 casos de AIDS ocorreram entre 1981 e 1989; os segundos 100,000 casos ocorreram entre 1989 e 1991. Até junho de 1994, 401,749 casos de AIDS haviam sido notificados nos Estados Unidos (CDC 1994b).
Globalmente, o HIV afetou muitos países, incluindo os da África, Ásia e Europa. Até 31 de dezembro de 1994, 1,025,073 casos cumulativos de AIDS em adultos e crianças haviam sido notificados à OMS. Isso representou um aumento de 20% em relação aos 851,628 casos relatados até dezembro de 1993. Estima-se que 18 milhões de adultos e cerca de 1.5 milhão de crianças foram infectados pelo HIV desde o início da pandemia (final dos anos 1970 e início dos anos 1980) (OMS 1995).
Embora o HIV tenha sido isolado do sangue humano, leite materno, secreções vaginais, sêmen, saliva, lágrimas, urina, líquido cefalorraquidiano e líquido amniótico, evidências epidemiológicas implicaram apenas sangue, sêmen, secreções vaginais e leite materno na transmissão do vírus. O CDC também informou sobre a transmissão do HIV como resultado do contato com sangue ou outras secreções corporais ou excreções de uma pessoa infectada pelo HIV no domicílio (CDC 1994c). Modos documentados de transmissão ocupacional do HIV incluem contato percutâneo ou mucocutâneo com sangue infectado pelo HIV. A exposição por via percutânea tem maior probabilidade de resultar em transmissão de infecção do que o contato mucocutâneo.
Há uma série de fatores que podem influenciar a probabilidade de transmissão ocupacional de patógenos sanguíneos, incluindo: o volume de fluido na exposição, o título do vírus, a duração da exposição e o estado imunológico do trabalhador. Dados adicionais são necessários para determinar com precisão a importância desses fatores. Dados preliminares de um estudo de caso-controle do CDC indicam que, para exposições percutâneas a sangue infectado pelo HIV, a transmissão do HIV é mais provável se o paciente-fonte tiver doença avançada pelo HIV e se a exposição envolver um grande inóculo de sangue (por exemplo, lesão devido a um agulha oca de grande calibre) (Cardo et al. 1995). O título do vírus pode variar entre indivíduos e ao longo do tempo dentro de um único indivíduo. Além disso, o sangue de pessoas com AIDS, particularmente nos estágios terminais, pode ser mais infeccioso do que o sangue de pessoas nos estágios iniciais da infecção pelo HIV, exceto possivelmente durante a doença associada à infecção aguda (Cardo et al. 1995).
Exposição ocupacional e infecção pelo HIV
Em dezembro de 1996, o CDC relatou 52 HCWs nos Estados Unidos que soroconverteram para o HIV após uma exposição ocupacional documentada ao HIV, incluindo 19 trabalhadores de laboratório, 21 enfermeiros, seis médicos e seis em outras ocupações. Quarenta e cinco dos 52 profissionais de saúde sofreram exposições percutâneas, cinco tiveram exposições mucocutâneas, um teve exposição percutânea e mucocutânea e um teve uma via de exposição desconhecida. Além disso, 111 possíveis casos de infecção ocupacional foram relatados. Esses possíveis casos foram investigados e não apresentam riscos não ocupacionais ou transfusionais identificáveis; cada um relatou exposições ocupacionais percutâneas ou mucocutâneas a sangue ou fluidos corporais, ou soluções de laboratório contendo HIV, mas a soroconversão especificamente resultante de uma exposição ocupacional não foi documentada (CDC 1996a).
Em 1993, o Centro de AIDS do Centro de Vigilância de Doenças Transmissíveis (Reino Unido) resumiu os relatórios de casos de transmissão ocupacional do HIV, incluindo 37 nos Estados Unidos, quatro no Reino Unido e 23 de outros países (França, Itália, Espanha, Austrália, África do Sul , Alemanha e Bélgica) para um total de 64 soroconversões documentadas após uma exposição ocupacional específica. Na categoria possível ou presumido, foram 78 nos Estados Unidos, seis no Reino Unido e 35 em outros países (França, Itália, Espanha, Austrália, África do Sul, Alemanha, México, Dinamarca, Holanda, Canadá e Bélgica), totalizando de 118 (Heptonstall, Porter e Gill 1993). É provável que o número de infecções por HIV adquiridas no trabalho relatadas represente apenas uma parte do número real devido à subnotificação e outros fatores.
Manejo pós-exposição ao HIV
Os empregadores devem disponibilizar aos trabalhadores um sistema para iniciar prontamente a avaliação, aconselhamento e acompanhamento após uma exposição ocupacional relatada que possa colocar um trabalhador em risco de contrair a infecção pelo HIV. Os trabalhadores devem ser instruídos e encorajados a relatar exposições imediatamente após sua ocorrência, para que intervenções apropriadas possam ser implementadas (CDC 1990).
Se ocorrer uma exposição, as circunstâncias devem ser registradas no prontuário médico confidencial do trabalhador. A informação relevante inclui o seguinte: data e hora da exposição; dever de trabalho ou tarefa sendo executada no momento da exposição; detalhes da exposição; descrição da fonte de exposição, incluindo, se conhecido, se o material de origem continha HIV ou HBV; e detalhes sobre aconselhamento, gerenciamento e acompanhamento pós-exposição. O indivíduo de origem deve ser informado do incidente e, se for obtido o consentimento, testado para evidência sorológica de infecção por HIV. Se o consentimento não puder ser obtido, políticas devem ser desenvolvidas para testar indivíduos de origem em conformidade com os regulamentos aplicáveis. A confidencialidade do indivíduo de origem deve ser mantida em todos os momentos.
Se o indivíduo de origem tem AIDS, sabe-se que é soropositivo para o HIV, recusa o teste ou o status do HIV é desconhecido, o trabalhador deve ser avaliado clínica e sorologicamente quanto à evidência de infecção pelo HIV o mais rápido possível após a exposição (linha de base) e, se soronegativo , devem ser testados novamente periodicamente por no mínimo 6 meses após a exposição (por exemplo, seis semanas, 12 semanas e seis meses após a exposição) para determinar se ocorreu infecção pelo HIV. O trabalhador deve ser orientado a relatar e buscar avaliação médica para qualquer doença aguda que ocorra durante o período de acompanhamento. Durante o período de acompanhamento, especialmente nas primeiras seis a 12 semanas após a exposição, os trabalhadores expostos devem ser aconselhados a abster-se de sangue, sêmen ou doação de órgãos e a abster-se ou usar medidas para prevenir a transmissão do HIV durante as relações sexuais.
Em 1990, o CDC publicou uma declaração sobre o manejo da exposição ao HIV, incluindo considerações sobre o uso pós-exposição da zidovudina (ZDV). Após uma revisão cuidadosa dos dados disponíveis, o CDC afirmou que a eficácia da zidovudina não pôde ser avaliada devido a dados insuficientes, incluindo dados disponíveis em animais e humanos (CDC 1990).
Em 1996, informações sugerindo que a profilaxia pós-exposição (PEP) com ZDV pode reduzir o risco de transmissão do HIV após exposição ocupacional a sangue infectado pelo HIV (CDC 1996a) levou o Serviço de Saúde Pública dos EUA (PHS) a atualizar uma declaração anterior do PHS sobre gerenciamento de exposição ocupacional ao HIV com as seguintes descobertas e recomendações sobre PPE (CDC 1996b). Embora tenham ocorrido falhas da ZDV PEP (Tokars et al. 1993), a ZDV PEP foi associada a uma diminuição de aproximadamente 79% no risco de soroconversão do HIV após exposição percutânea a sangue infectado pelo HIV em um estudo de caso-controle entre profissionais de saúde (CDC 1995).
Embora informações sobre a potência e toxicidade dos medicamentos antirretrovirais estejam disponíveis em estudos de pacientes infectados pelo HIV, é incerto até que ponto essas informações podem ser aplicadas a pessoas não infectadas recebendo PEP. Em pacientes infectados pelo HIV, a terapia combinada com os nucleosídeos ZDV e lamivudina (3TC) tem maior atividade antirretroviral do que o ZDV sozinho e é ativa contra muitas cepas de HIV resistentes ao ZDV sem toxicidade significativamente aumentada (Anon. 1996). A adição de um inibidor de protease fornece aumentos ainda maiores na atividade antirretroviral; entre os inibidores de protease, o indinavir (IDV) é mais potente do que o saquinavir nas doses atualmente recomendadas e parece ter menos interações medicamentosas e efeitos adversos de curto prazo do que o ritonavir (Niu, Stein e Schnittmann 1993). Existem poucos dados para avaliar a possível toxicidade a longo prazo (ou seja, retardada) resultante do uso dessas drogas em pessoas não infectadas pelo HIV.
As seguintes recomendações do PHS são provisórias porque são baseadas em dados limitados sobre eficácia e toxicidade da PEP e risco de infecção pelo HIV após diferentes tipos de exposição. Como a maioria das exposições ocupacionais ao HIV não resulta em transmissão de infecção, a toxicidade potencial deve ser cuidadosamente considerada ao prescrever a PPE. Alterações nos regimes de medicamentos podem ser apropriadas, com base em fatores como o provável perfil de resistência do HIV aos medicamentos antirretrovirais do paciente de origem, disponibilidade local de medicamentos e condições médicas, terapia medicamentosa concomitante e toxicidade de medicamentos no trabalhador exposto. Se a PEP for usada, o monitoramento da toxicidade do medicamento deve incluir um hemograma completo e testes de função química renal e hepática no início e duas semanas após o início da PEP. Se for observada toxicidade subjetiva ou objetiva, deve-se considerar a redução ou substituição do medicamento, e estudos diagnósticos adicionais podem ser indicados.
A quimioprofilaxia deve ser recomendada aos trabalhadores expostos após exposições ocupacionais associadas ao maior risco de transmissão do HIV. Para exposições com risco menor, mas não desprezível, a PEP deve ser oferecida, equilibrando o menor risco com o uso de drogas com eficácia e toxicidade incertas. Para exposições com risco insignificante, o PEP não se justifica (ver tabela 2 ). Os trabalhadores expostos devem ser informados de que o conhecimento sobre a eficácia e toxicidade da PEP é limitado, que para outros agentes além do ZDV, os dados são limitados em relação à toxicidade em pessoas sem infecção pelo HIV ou grávidas e que qualquer ou todos os medicamentos para PEP podem ser recusados por o trabalhador exposto.
A PEP deve ser iniciada imediatamente, de preferência 1 a 2 horas após a exposição. Embora estudos em animais sugiram que a PEP provavelmente não é eficaz quando iniciada depois de 24 a 36 horas após a exposição (Niu, Stein e Schnittmann 1993; Gerberding 1995), o intervalo após o qual não há benefício da PEP para humanos é indefinido. O início da terapia após um intervalo mais longo (por exemplo, 1 a 2 semanas) pode ser considerado para as exposições de maior risco; mesmo que a infecção não seja prevenida, o tratamento precoce da infecção aguda pelo HIV pode ser benéfico (Kinloch-de-los et al. 1995).
Se o paciente-fonte ou o status de HIV do paciente for desconhecido, o início da PEP deve ser decidido caso a caso, com base no risco de exposição e probabilidade de infecção em pacientes-fonte conhecidos ou possíveis.
Outros patógenos transmitidos pelo sangue
Sífilis, malária, babesiose, brucelose, leptospirose, infecções arbovirais, febre recorrente, doença de Creutzfeldt-Jakob, vírus T-linfotrópico humano tipo 1 e febre hemorrágica viral também foram transmitidos por via sanguínea (CDC 1988a; Benenson 1990). A transmissão ocupacional desses agentes raramente foi registrada, ou nunca.
Prevenção da Transmissão de Patógenos Transmitidos pelo Sangue
Existem várias estratégias básicas relacionadas à prevenção da transmissão ocupacional de patógenos transmitidos pelo sangue. A prevenção da exposição, o esteio da saúde ocupacional, pode ser realizada por substituição (por exemplo, substituição de um dispositivo inseguro por um mais seguro), controles de engenharia (ou seja, controles que isolam ou removem o perigo), controles administrativos (por exemplo, proibição de reencapar agulhas por técnica bimanual) e uso de equipamentos de proteção individual. A primeira escolha é “desenvolver o problema”.
A fim de reduzir a exposição a patógenos transmitidos pelo sangue, é necessária a adesão aos princípios gerais de controle de infecções, bem como o cumprimento estrito das diretrizes universais de precaução. Componentes importantes das precauções universais incluem o uso de equipamentos de proteção individual apropriados, como luvas, aventais e proteção para os olhos, quando for prevista a exposição a fluidos corporais potencialmente infecciosos. As luvas são uma das barreiras mais importantes entre o trabalhador e o material infeccioso. Embora não evitem picadas de agulha, fornecem proteção para a pele. Luvas devem ser usadas quando houver contato com sangue ou fluidos corporais. A lavagem das luvas não é recomendada. As recomendações também orientam os trabalhadores a tomar precauções para evitar lesões por agulhas, bisturis e outros instrumentos ou dispositivos perfurocortantes durante os procedimentos; ao limpar instrumentos usados; durante o descarte de agulhas usadas; e ao manusear instrumentos cortantes após procedimentos.
Exposições percutâneas a sangue
Uma vez que o maior risco de infecção resulta da exposição parenteral de instrumentos pontiagudos, como agulhas de seringa, controles de engenharia, como agulhas de reembainhamento, sistemas IV sem agulha, agulhas de sutura rombas e seleção e uso apropriados de recipientes para descarte de objetos cortantes para minimizar a exposição a lesões percutâneas são componentes críticos das precauções universais.
O tipo mais comum de inoculação percutânea ocorre por meio de ferimento inadvertido por picada de agulha, muitos dos quais associados ao reencape de agulhas. Os seguintes motivos foram apontados pelos trabalhadores como motivos para reencapar: incapacidade de descartar agulhas de forma adequada imediatamente, recipientes para descarte de perfurocortantes muito distantes, falta de tempo, problemas de destreza e interação com o paciente.
Agulhas e outros dispositivos cortantes podem ser redesenhados para evitar uma proporção significativa de exposições percutâneas. Uma barreira fixa deve ser colocada entre as mãos e a agulha após o uso. As mãos do trabalhador devem permanecer atrás da agulha. Qualquer recurso de segurança deve ser parte integrante do dispositivo. O projeto deve ser simples e pouco ou nenhum treinamento deve ser necessário (Jagger et al. 1988).
A implementação de dispositivos de agulha mais seguros deve ser acompanhada de avaliação. Em 1992, a American Hospital Association (AHA) publicou um briefing para auxiliar os hospitais na seleção, avaliação e adoção de dispositivos de agulha mais seguros (AHA 1992). O briefing afirmava que “como dispositivos de agulha mais seguros, ao contrário de medicamentos e outras terapias, não passam por testes clínicos de segurança e eficácia antes de serem comercializados, os hospitais estão essencialmente 'por conta própria' quando se trata de selecionar produtos apropriados para suas necessidades institucionais específicas ”. Incluídos no documento da AHA estão orientações para a avaliação e adoção de dispositivos de agulha mais seguros, estudos de caso do uso de dispositivos de segurança, formulários de avaliação e lista de alguns, mas não todos, produtos no mercado dos EUA.
Antes da implementação de um novo dispositivo, as instituições de saúde devem garantir a existência de um sistema adequado de vigilância de picadas de agulha. Para avaliar com precisão a eficácia de novos dispositivos, o número de exposições relatadas deve ser expresso como uma taxa de incidência.
Os denominadores possíveis para relatar o número de acidentes com agulhas incluem pacientes-dia, horas trabalhadas, número de dispositivos adquiridos, número de dispositivos usados e número de procedimentos realizados. A coleta de informações específicas sobre lesões relacionadas ao dispositivo é um componente importante da avaliação da eficácia de um novo dispositivo. Os fatores a serem considerados na coleta de informações sobre acidentes com agulhas incluem: distribuição, estoque e rastreamento de novos produtos; identificação dos usuários; remoção de outros dispositivos; compatibilidade com outros dispositivos (especialmente equipamentos IV); fácil de usar; e falha mecânica. Os fatores que podem contribuir para o viés incluem adesão, seleção do sujeito, procedimentos, recall, contaminação, notificação e acompanhamento. Possíveis medidas de resultado incluem taxas de lesões por picada de agulha, conformidade do HCW, complicações de atendimento ao paciente e custo.
Finalmente, o treinamento e o feedback dos trabalhadores são componentes importantes de qualquer programa bem-sucedido de prevenção de acidentes com agulhas. A aceitação do usuário é um fator crítico, mas que raramente recebe atenção suficiente.
A eliminação ou redução de lesões percutâneas deve resultar se controles de engenharia adequados estiverem disponíveis. Se os profissionais de saúde, comitês de avaliação de produtos, administradores e departamentos de compras trabalharem juntos para identificar onde e quais dispositivos mais seguros são necessários, segurança e custo-benefício podem ser combinados. A transmissão ocupacional de patógenos transmitidos pelo sangue é cara, tanto em termos de dinheiro quanto de impacto no funcionário. Todo ferimento com agulha causa estresse indevido no funcionário e pode afetar o desempenho do trabalho. O encaminhamento para profissionais de saúde mental para aconselhamento de apoio pode ser necessário.
Em resumo, uma abordagem abrangente da prevenção é essencial para manter um ambiente seguro e saudável para a prestação de serviços de saúde. As estratégias de prevenção incluem o uso de vacinas, profilaxia pós-exposição e prevenção ou redução de acidentes com agulhas. A prevenção de acidentes com agulhas pode ser alcançada por meio da melhoria da segurança dos dispositivos porta-agulhas, desenvolvimento de procedimentos para uso e descarte mais seguros e adesão às recomendações de controle de infecção.
Agradecimentos: Os autores agradecem a Mariam Alter, Lawrence Reed e Barbara Gooch pela revisão do manuscrito.
Metrô
Enquanto a segurança ferroviária está sob a jurisdição dos governos nacionais, que emitem regras e políticas para a governança e fiscalização da segurança, os metrôs geralmente são governados pelas autoridades públicas locais, que, em essência, governam a si mesmas.
As tarifas do metrô geralmente não cobrem os custos operacionais e, por meio de subsídios, são mantidas em determinados níveis para manter um serviço de transporte público acessível. Metrô e outros sistemas de transporte de massa da cidade tornam as estradas da cidade mais acessíveis e reduzem a poluição associada ao tráfego de automóveis urbanos.
Os cortes orçamentários que se tornaram tão comuns em muitos países nos últimos anos também afetam os sistemas de transporte coletivo. Pessoal de manutenção preventiva e modernização de vias, sinalização e material rodante são os primeiros a serem afetados. As autoridades controladoras muitas vezes não querem ou são incapazes de impor seus próprios procedimentos regulatórios em um sistema de trânsito rápido abandonado por subsídios governamentais. Inevitavelmente em tais circunstâncias, um acidente de transporte com perda catastrófica de vidas durante os cortes orçamentários resulta em um clamor público exigindo melhorias na segurança.
Embora seja reconhecido que existe grande variação no projeto, construção e idade das instalações físicas das propriedades de trânsito rápido no Canadá, nos Estados Unidos e em outros países, certas funções de manutenção padrão devem ser executadas para manter a operação de trilhos, aéreos e subterrâneos estruturas, estações de passageiros e instalações relacionadas nas condições mais seguras possíveis.
Operação e Manutenção do Metrô
Os metrôs diferem das ferrovias em vários aspectos básicos:
- a maioria dos metrôs funciona no subsolo em túneis
- metrôs funcionam com eletricidade em vez de diesel ou vapor (embora também existam alguns trens elétricos)
- os metrôs funcionam com muito mais frequência do que os trens ferroviários
- remoção de graffiti é um grande problema.
Esses fatores influenciam o grau de risco para operadores de trens do metrô e equipes de manutenção.
Colisões entre trens do metrô na mesma via e com equipes de manutenção na via são um problema sério. Essas colisões são controladas por agendamento adequado, sistemas centrais de comunicação para alertar os operadores de trens do metrô sobre problemas e sistemas de sinalização luminosa indicando quando os operadores podem prosseguir com segurança. Falhas nesses procedimentos de controle, resultando em colisões, podem ocorrer devido a problemas de comunicação de rádio, semáforos quebrados ou mal posicionados que não dão aos operadores tempo adequado para parar e problemas de fadiga devido a turnos de trabalho e horas extras excessivas, resultando em desatenção.
Equipes de manutenção patrulham os trilhos do metrô fazendo reparos em trilhos, semáforos e outros equipamentos, recolhendo lixo e realizando outras tarefas. Eles enfrentam riscos elétricos do terceiro trilho que transporta a eletricidade para operar os metrôs, riscos de incêndio e fumaça da queima de lixo e possíveis incêndios elétricos, riscos de inalação de pó de aço e outras partículas no ar das rodas e trilhos do metrô e o perigo de serem atropelados por vagões do metrô. Inundações em metrôs também podem criar riscos de choque elétrico e incêndio. Devido à natureza dos túneis do metrô, muitas dessas situações perigosas são perigos de espaço confinado.
Ventilação adequada para remover contaminantes do ar, espaço confinado adequado e outros procedimentos de emergência (por exemplo, procedimentos de evacuação) para incêndios e inundações e procedimentos de comunicação adequados, incluindo rádios e luzes de sinalização para notificar os operadores do metrô sobre a presença de equipes de manutenção nos trilhos, são essenciais para proteger essas tripulações. Deve haver espaços de emergência frequentes ao longo das paredes do metrô ou espaço adequado entre os trilhos para permitir que os membros da equipe de manutenção evitem passar pelos vagões do metrô.
A remoção de pichações de dentro e de fora dos vagões do metrô é um perigo, além da pintura e limpeza regulares dos vagões. Os removedores de graffiti geralmente contêm álcalis fortes e solventes perigosos e podem ser perigosos tanto por contato com a pele quanto por inalação. A remoção do grafite externo é feita dirigindo os carros por um lava-rápido, onde os produtos químicos são pulverizados no exterior do carro. Os produtos químicos também são aplicados com pincel e spray dentro dos vagões do metrô. A aplicação de removedores de graffiti perigosos dentro de carros pode ser um perigo em espaços confinados.
As precauções incluem o uso de produtos químicos menos tóxicos possíveis, proteção respiratória adequada e outros equipamentos de proteção individual e procedimentos adequados para garantir que os operadores de automóveis saibam quais produtos químicos estão sendo usados.
Parques e Jardins Botânicos
Os riscos ocupacionais de segurança e saúde para quem trabalha em parques e jardins botânicos se enquadram nas seguintes categorias gerais: ambientais, mecânicos, biológicos ou químicos, vegetais, silvestres e causados pelo homem. Os riscos diferem dependendo de onde o site está localizado. Áreas selvagens urbanas, suburbanas, desenvolvidas ou não desenvolvidas serão diferentes.
Perigos ambientais
Como os funcionários de parques e jardins são encontrados em todas as áreas geográficas e geralmente passam grande parte, se não todo, de seu tempo de trabalho ao ar livre, eles estão expostos à mais ampla variedade e extremos de temperatura e condições climáticas, com os riscos resultantes variando de calor acidente vascular cerebral e exaustão para hipotermia e congelamento.
Aqueles que trabalham em áreas urbanas podem estar em instalações onde o tráfego de veículos é significativo e podem estar expostos a emissões tóxicas de gases de escape, como monóxido de carbono, partículas de carbono não queimadas, óxido nitroso, ácido sulfúrico, dióxido de carbono e paládio (da quebra de conversores catalíticos) .
Como algumas instalações estão localizadas nas elevações mais altas de regiões montanhosas, o mal da altitude pode ser um risco se um funcionário for novo na área ou tiver tendência a ter pressão alta ou baixa.
Os trabalhadores da área do parque são geralmente chamados para realizar atividades de busca e salvamento e controle de desastres durante e após desastres naturais, como terremotos, furacões, inundações, erupções vulcânicas e similares que afetam sua área, com todos os riscos inerentes a tais eventos.
É essencial que todo o pessoal seja totalmente treinado sobre os potenciais riscos ambientais inerentes às suas áreas e receba roupas e equipamentos adequados, como roupas adequadas para clima frio ou quente, água e rações.
Riscos mecânicos
O pessoal em parques e jardins deve estar totalmente familiarizado e operar uma variedade extremamente ampla de equipamentos mecânicos, variando de pequenas ferramentas manuais e ferramentas elétricas e equipamentos motorizados para gramados e jardins (cortadores de grama, cortadores de palha, motosserras, motosserras, etc.) equipamentos pesados, como pequenos tratores, limpa-neves, caminhões e equipamentos pesados de construção. Além disso, a maioria das instalações possui suas próprias oficinas equipadas com ferramentas elétricas pesadas, como serras de mesa, tornos, furadeiras, bombas de pressão de ar e assim por diante.
Os funcionários devem ser totalmente treinados na operação, perigos e dispositivos de segurança para todos os tipos de equipamentos que possam operar, e receber e receber treinamento no uso do equipamento de proteção individual adequado. Uma vez que algumas pessoas também podem ser obrigadas a operar ou pilotar toda a gama de veículos motorizados e aeronaves de asa fixa ou rotativa, elas devem ser totalmente treinadas e licenciadas e testadas regularmente. Aqueles que viajam como passageiros devem ter conhecimento dos riscos e treinamento na operação segura de tais equipamentos.
Perigos Biológicos e Químicos
O contato contínuo e próximo com o público em geral é inerente a quase todas as ocupações de parques e jardins. O risco de contrair doenças virais ou bacterianas está sempre presente. Além disso, existe o risco de contato com animais selvagens infectados que transmitem raiva, psitticose, doença de Lyme e assim por diante.
Os trabalhadores de parques e jardins botânicos estão expostos a várias quantidades e concentrações de pesticidas, herbicidas, fungicidas, fertilizantes e outros produtos químicos agrícolas, bem como tintas tóxicas, diluentes, vernizes, lubrificantes e outros usados em trabalhos e equipamentos de manutenção e transporte.
Com a proliferação de drogas ilegais, está se tornando comum que funcionários de parques nacionais e florestas se deparem com laboratórios de fabricação de drogas ilegais. Os produtos químicos encontrados nestes podem causar a morte ou danos neurológicos permanentes. O pessoal em áreas urbanas e rurais também pode encontrar parafernália de drogas descartada, como seringas hipodérmicas usadas, agulhas, colheres e cachimbos. Se algum deles perfurar a pele ou entrar no corpo, pode ocorrer uma doença que varia de hepatite a HIV.
Treinamento completo sobre os riscos e medidas preventivas é essencial; exames físicos regulares devem ser fornecidos e atenção médica imediata deve ser procurada se uma pessoa estiver exposta. É essencial que o tipo e a duração da exposição sejam registrados, se possível, para serem fornecidos ao médico assistente. Sempre que for encontrada uma parafernália de drogas ilegais, o pessoal não deve tocá-la, mas sim proteger a área e encaminhar o assunto para o pessoal de aplicação da lei treinado.
Perigos da Vegetação
A maioria dos tipos de vegetação não apresenta riscos à saúde. No entanto, em áreas selvagens (e em algumas áreas de parques urbanos e suburbanos), plantas venenosas como hera venenosa, carvalho venenoso e sumagre venenoso podem ser encontradas. Podem ocorrer problemas de saúde que variam de uma pequena erupção cutânea a uma reação alérgica grave, dependendo da suscetibilidade do indivíduo e da natureza da exposição.
Deve-se notar que cerca de 22% da população total sofre de uma forma ou de outra de reações alérgicas, variando de leve a grave; um indivíduo alérgico pode responder a apenas algumas substâncias, ou a muitas centenas de diferentes tipos de vegetação e vida animal. Tais reações podem resultar em morte, em casos extremos, se não houver tratamento imediato.
Antes de trabalhar em qualquer ambiente com vida vegetal, deve-se determinar se um funcionário tem alguma alergia a alérgenos potenciais e se deve levar ou levar medicamentos apropriados.
O pessoal também deve estar ciente da vida vegetal que não é segura para ingerir e deve conhecer os sinais de doença por ingestão e os antídotos.
Perigos da vida selvagem
Os trabalhadores dos parques encontrarão todo o espectro de vida selvagem que existe em todo o mundo. Eles devem estar familiarizados com os tipos de animais, seus hábitos, os riscos e, quando necessário, o manejo seguro da fauna que se espera encontrar. A vida selvagem varia de animais domésticos urbanos, como cães e gatos, a roedores, insetos e cobras, a animais selvagens e espécies de pássaros, incluindo ursos, pumas, cobras venenosas e aranhas, e assim por diante.
Deve ser fornecido treinamento adequado no reconhecimento e manejo da vida selvagem, incluindo as doenças que afetam essa vida selvagem. Kits de resposta médica apropriados para cobras e insetos venenosos devem estar disponíveis, juntamente com treinamento sobre como usá-los. Em áreas selvagens remotas, pode ser necessário ter pessoal treinado no uso e equipado com armas de fogo para proteção pessoal.
Perigos causados pelo homem
Além do risco mencionado de contato com um visitante portador de uma doença contagiosa, grande parte dos riscos enfrentados pelo pessoal que trabalha nos parques e, em menor grau, nos jardins botânicos, é resultado da ação acidental ou deliberada das instalações visitantes. Esses riscos vão desde a necessidade dos funcionários do parque de realizar atividades de busca e resgate de visitantes perdidos ou feridos (alguns nos ambientes mais remotos e perigosos) até a resposta a atos de vandalismo, embriaguez, brigas e outras atividades perturbadoras, incluindo assalto ao parque ou funcionários do jardim. Além disso, o funcionário do parque ou jardim corre o risco de acidentes veiculares causados por visitantes ou outras pessoas que estejam dirigindo perto ou nas proximidades do funcionário.
Aproximadamente 50% de todos os incêndios florestais têm uma causa humana, atribuível a incêndio criminoso ou negligência, à qual o funcionário do parque pode ser obrigado a responder.
Danos intencionais ou destruição de propriedade pública também são, infelizmente, um risco que o funcionário do parque ou jardim pode ser obrigado a responder e reparar e, dependendo do tipo de propriedade e grau de dano, um risco de segurança significativo pode estar presente ( ou seja, danos a trilhas selvagens, pontes para pedestres, portas internas, equipamentos de encanamento e assim por diante).
O pessoal que trabalha com meio ambiente é, em geral, sensível e sintonizado com o ar livre e com a preservação. Como resultado, muitos desses funcionários sofrem de vários graus de estresse e doenças relacionadas devido às ações infelizes de alguns dos que visitam suas instalações. É importante, portanto, estar ciente do início do estresse e tomar medidas corretivas. Aulas de gerenciamento de estresse são úteis para todo esse pessoal.
Violência
A violência no local de trabalho está, infelizmente, tornando-se um risco cada vez mais comum e causa de lesões. Existem duas classes gerais de violência: física e psicológica. Os tipos de violência variam de simples ameaças verbais a assassinatos em massa, como evidenciado pelo atentado a bomba em 1995 contra o prédio de escritórios federais dos Estados Unidos, Oklahoma City, Oklahoma. Em 1997, um policial tribal foi morto enquanto tentava cumprir um mandado em uma reserva indígena do sudoeste. Há também uma violência psicológica menos discutida, mas comum, que foi classificada eufemisticamente como “política de escritório” que pode ter efeitos igualmente debilitantes.
Físico. Nos Estados Unidos, ataques a funcionários do governo federal, estadual e local que trabalham em parques remotos e semi-remotos e áreas de recreação não são incomuns. A maioria delas resulta apenas em ferimentos, mas algumas envolvem agressões com armas perigosas. Houve casos em que membros do público descontentes entraram nos escritórios dos órgãos federais de administração de terras brandindo armas de fogo, ameaçaram os funcionários e tiveram que ser contidos.
Tal violência pode resultar em ferimentos que variam de leves a fatais. Ela pode ser infligida por assalto desarmado ou pelo uso da mais ampla variedade de armas, desde simples porretes e bastões até revólveres, rifles, facas, explosivos e produtos químicos. Não é incomum que tal violência seja infligida aos veículos e estruturas pertencentes ou usados pela agência governamental que opera o parque ou instalação recreativa.
Também não é incomum que funcionários descontentes ou demitidos busquem retaliação contra supervisores atuais ou anteriores. Também está se tornando comum que funcionários de recreação ao ar livre, florestas e parques encontrem pessoas cultivando e/ou fabricando drogas ilegais em áreas remotas. Essas pessoas não hesitam em recorrer à violência para proteger seu território percebido. O pessoal do parque e da recreação, especialmente aqueles envolvidos na aplicação da lei, é obrigado a lidar com pessoas sob a influência de drogas ou álcool que infringem a lei e se tornam violentas quando apreendidas.
Psicológico. Não tão divulgada, mas em alguns casos igualmente prejudicial, é a violência psicológica. Comumente chamada de “política de escritório”, tem sido usada provavelmente desde o início da civilização para ganhar status sobre os colegas de trabalho, obter vantagem no local de trabalho e/ou enfraquecer um oponente percebido. Consiste em destruir a credibilidade de outra pessoa ou grupo, geralmente sem que essa outra pessoa ou grupo saiba que está sendo feito.
Em alguns casos, isso é feito abertamente, por meio da mídia, órgãos legislativos e assim por diante, na tentativa de obter vantagem política (por exemplo, destruindo a credibilidade de uma agência governamental para cortar seu financiamento).
Isso geralmente tem um resultado negativo significativo no moral do indivíduo ou grupo envolvido e, em raras instâncias extremas, pode fazer com que o alvo da violência tire a própria vida.
Não é incomum que vítimas de violência sofram de transtorno de estresse pós-traumático, que pode afetá-las por anos. Tem o mesmo efeito de “choque de artilharia” entre militares que passaram por combates prolongados e intensos. Pode exigir aconselhamento psicológico extensivo.
Medidas protetoras. Devido ao risco cada vez maior de violência no local de trabalho, é essencial que os funcionários recebam treinamento extensivo para reconhecer e evitar situações potencialmente perigosas, incluindo treinamento sobre como lidar com pessoas violentas ou descontroladas.
- Sempre que possível, segurança adicional precisa ser adicionada às áreas de ocupação de alta densidade.
- Os funcionários que trabalham fora de um escritório padrão ou local de loja devem receber comunicação de rádio bidirecional para poder pedir ajuda quando necessário.
- Em alguns casos, pode ser necessário treinar os funcionários no uso de armas de fogo e armá-los para autoproteção.
- Cada agência responsável pelo gerenciamento de parques ou áreas de recreação ao ar livre deve realizar uma pesquisa anual de segurança de todas as suas instalações para determinar o risco atual e quais medidas são necessárias para proteger os funcionários.
- A gerência em todos os níveis precisa exercer vigilância extra para combater o risco psicológico sempre que ocorrer, buscar e corrigir rumores infundados e garantir que todos os funcionários tenham fatos precisos sobre a operação e os planos futuros de sua agência e local de trabalho.
Assistência pós-incidência. É igualmente essencial, não apenas para os funcionários ou empregadores afetados, mas também para todos os funcionários de agências, que qualquer funcionário submetido à violência no trabalho receba não apenas atendimento médico imediato, mas também assistência psicológica e aconselhamento sobre estresse. Os efeitos de tal violência podem permanecer com o funcionário por muito tempo após a cicatrização das feridas físicas e podem ter um efeito negativo significativo em sua capacidade de funcionar no local de trabalho.
À medida que a população aumenta, a incidência de violência aumenta. A preparação e a resposta rápida e eficaz são, no momento, os únicos recursos disponíveis para aqueles em risco.
Conclusão
Como o pessoal é obrigado a trabalhar em todos os tipos de ambientes, boa saúde e boa forma física são essenciais. Um regime consistente de treinamento físico moderado deve ser seguido. Exames físicos regulares, adequados ao tipo de trabalho a ser executado, devem ser obtidos. Todo o pessoal deve ser totalmente treinado nos tipos de trabalho a serem executados, nos perigos envolvidos e na prevenção de riscos.
Os equipamentos devem ser mantidos em boas condições de operação.
Todo o pessoal que for trabalhar em áreas remotas deve levar equipamento de comunicação de rádio bidirecional e estar em contato regular com uma estação base.
Todo o pessoal deve ter treinamento básico - e, se possível, avançado - em primeiros socorros, incluindo ressuscitação cardiopulmonar, no caso de um visitante ou colega de trabalho se ferir e a ajuda médica não estiver imediatamente disponível.
Prevenção, Controle e Vigilância da Tuberculose
Transmissão de Mycobacterium tuberculosis é um risco reconhecido em estabelecimentos de saúde. A magnitude do risco para os profissionais de saúde varia consideravelmente de acordo com o tipo de estabelecimento de saúde, a prevalência de TB na comunidade, a população de pacientes atendidos, o grupo ocupacional do profissional de saúde, a área do estabelecimento de saúde em que o profissional de saúde trabalha e a eficácia das intervenções de controle da infecção por TB. O risco pode ser maior em áreas onde os pacientes com TB recebem cuidados antes do diagnóstico e início do tratamento da TB e precauções de isolamento (por exemplo, em áreas de espera de clínicas e departamentos de emergência) ou onde são realizados procedimentos de diagnóstico ou tratamento que estimulam a tosse. Transmissão hospitalar de M. tuberculose tem sido associado ao contato próximo com pessoas com tuberculose infecciosa e à realização de certos procedimentos (por exemplo, broncoscopia, intubação endotraqueal e sucção, irrigação de abscesso aberto e autópsia). A indução de escarro e os tratamentos com aerossóis que induzem a tosse também podem aumentar o potencial de transmissão de M. tuberculose. O pessoal das unidades de saúde deve estar particularmente alerta para a necessidade de prevenir a transmissão de M. tuberculose nas instalações em que pessoas imunocomprometidas (por exemplo, pessoas infectadas pelo HIV) trabalham ou recebem cuidados - especialmente se procedimentos indutores de tosse, como indução de escarro e tratamentos com pentamidina em aerossol, estiverem sendo realizados.
Transmissão e Patogênese
M. tuberculose é transportado em partículas transportadas pelo ar, ou núcleos de gotículas, que podem ser gerados quando pessoas com tuberculose pulmonar ou laríngea espirram, tossem, falam ou cantam. As partículas têm um tamanho estimado de 1 a 5 μm e as correntes de ar normais podem mantê-las no ar por períodos de tempo prolongados e espalhá-las por uma sala ou edifício. A infecção ocorre quando uma pessoa suscetível inala núcleos de gotículas contendo M. tuberculose e esses núcleos de gotículas atravessam a boca ou passagens nasais, trato respiratório superior e brônquios para alcançar os alvéolos dos pulmões. Uma vez nos alvéolos, os organismos são absorvidos pelos macrófagos alveolares e se espalham por todo o corpo. Geralmente dentro de duas a dez semanas após a infecção inicial com M. tuberculose, a resposta imune limita a multiplicação e disseminação do bacilo da tuberculose; no entanto, alguns dos bacilos permanecem dormentes e viáveis por muitos anos. Esta condição é referida como infecção latente por tuberculose. As pessoas com infecção latente por tuberculose geralmente apresentam resultados positivos no teste cutâneo de derivado de proteína purificada (PPD) - tuberculina, mas não apresentam sintomas de tuberculose ativa e não são infecciosas.
Em geral, as pessoas que se infectam com M. tuberculose têm aproximadamente 10% de risco de desenvolver TB ativa durante suas vidas. Este risco é maior durante os primeiros dois anos após a infecção. Pessoas imunocomprometidas têm um risco maior de progressão da infecção latente por tuberculose para tuberculose ativa; A infecção pelo HIV é o fator de risco conhecido mais forte para essa progressão. As pessoas com infecção latente por tuberculose que se tornam co-infectadas com o HIV têm aproximadamente 8 a 10% de risco por ano de desenvolver tuberculose ativa. Pessoas infectadas pelo HIV que já estão gravemente imunossuprimidas e que foram recentemente infectadas com M. tuberculose têm um risco ainda maior de desenvolver TB ativa.
A probabilidade de uma pessoa exposta a M. tuberculose serão infectados depende principalmente da concentração de núcleos de gotículas infecciosas no ar e da duração da exposição. As características do paciente com TB que aumentam a transmissão incluem:
- doença nos pulmões, vias aéreas ou laringe
- presença de tosse ou outras medidas expiratórias forçadas
- presença de bacilos ácido-resistentes (BAAR) no escarro
- falha do paciente em cobrir a boca e o nariz ao tossir ou espirrar
- presença de cavitação na radiografia de tórax
- quimioterapia inadequada ou de curta duração
- administração de procedimentos que podem induzir tosse ou causar aerossolização de M. tuberculose (por exemplo, indução de escarro).
Fatores ambientais que aumentam a probabilidade de transmissão incluem:
- exposição em espaços relativamente pequenos e fechados
- ventilação local ou geral inadequada que resulta em diluição insuficiente e/ou remoção de núcleos de gotículas infecciosas
- recirculação de ar contendo núcleos de gotículas infecciosas.
Características das pessoas expostas a M. tuberculose que podem afetar o risco de infecção não estão bem definidos. Em geral, as pessoas que foram infectadas anteriormente com M. tuberculose pode ser menos suscetível a infecções subseqüentes. No entanto, a reinfecção pode ocorrer entre pessoas previamente infectadas, especialmente se estiverem gravemente imunocomprometidas. A vacinação com Bacilo de Calmette e Guérin (BCG) provavelmente não afeta o risco de infecção; em vez disso, diminui o risco de progressão da infecção latente de TB para TB ativa. Finalmente, embora esteja bem estabelecido que a infecção pelo HIV aumenta a probabilidade de progredir da infecção latente da tuberculose para a tuberculose ativa, não se sabe se a infecção pelo HIV aumenta o risco de se infectar se exposto a M. tuberculose.
Epidemiologia
Vários surtos de tuberculose entre pessoas em unidades de saúde foram relatados recentemente nos Estados Unidos. Muitos desses surtos envolveram a transmissão de cepas multirresistentes de M. tuberculose tanto para os pacientes quanto para os profissionais de saúde. A maioria dos pacientes e alguns dos profissionais de saúde eram pessoas infectadas pelo HIV nas quais a nova infecção progredia rapidamente para doença ativa. A mortalidade associada a esses surtos foi alta (variando de 43 a 93%). Além disso, o intervalo entre o diagnóstico e a morte foi breve (com intervalos médios de 4 a 16 semanas). Os fatores que contribuíram para esses surtos incluíram diagnóstico tardio de TB, reconhecimento tardio de resistência a medicamentos e início tardio de terapia eficaz, todos resultando em infecciosidade prolongada, início tardio e duração inadequada do isolamento de TB, ventilação inadequada em salas de isolamento de TB, lapsos em TB práticas de isolamento e precauções inadequadas para procedimentos indutores de tosse e falta de proteção respiratória adequada.
Fundamentos do controle da infecção por tuberculose
Um programa efetivo de controle de infecção por tuberculose requer identificação precoce, isolamento e tratamento eficaz de pessoas com tuberculose ativa. A ênfase principal do plano de controle da infecção por TB deve ser atingir esses três objetivos. Em todas as unidades de saúde, particularmente aquelas nas quais pessoas com alto risco de TB trabalham ou recebem atendimento, políticas e procedimentos para o controle da TB devem ser desenvolvidos, revisados periodicamente e avaliados quanto à eficácia para determinar as ações necessárias para minimizar o risco de transmissão de M. tuberculose.
O programa de controle de infecção por TB deve ser baseado em uma hierarquia de medidas de controle. O primeiro nível da hierarquia, e aquele que afeta o maior número de pessoas, é o uso de medidas administrativas destinadas principalmente a reduzir o risco de exposição de pessoas não infectadas a pessoas com tuberculose infecciosa. Essas medidas incluem:
- desenvolver e implementar políticas e protocolos escritos eficazes para garantir a rápida identificação, isolamento, avaliação diagnóstica e tratamento de pessoas com probabilidade de ter TB
- implementar práticas de trabalho eficazes entre os profissionais de saúde na unidade de saúde (por exemplo, usar proteção respiratória corretamente e manter fechadas as portas das salas de isolamento)
- educar, treinar e aconselhar profissionais de saúde sobre TB
- triagem de profissionais de saúde para infecção e doença por TB.
O segundo nível da hierarquia é o uso de controles de engenharia para prevenir a propagação e reduzir a concentração de núcleos de gotículas infecciosas. Esses controles incluem:
- controle de fonte direta usando ventilação de exaustão local
- controlar a direção do fluxo de ar para evitar a contaminação do ar em áreas adjacentes à fonte infecciosa
- diluindo e removendo o ar contaminado através da ventilação geral
- limpeza do ar por filtração do ar ou irradiação germicida ultravioleta (UVGI).
Os dois primeiros níveis da hierarquia minimizam o número de áreas no estabelecimento de saúde onde pode ocorrer exposição à TB infecciosa e reduzem, mas não eliminam, o risco naquelas poucas áreas onde a exposição a M. tuberculose ainda pode ocorrer (por exemplo, quartos em que pacientes com TB infecciosa conhecida ou suspeita estão sendo isolados e salas de tratamento em que procedimentos de indução de tosse ou geração de aerossóis são realizados nesses pacientes). Como as pessoas que entram nessas salas podem ser expostas a M. tuberculose, o terceiro nível da hierarquia é o uso de equipamentos de proteção respiratória individual nessas e em algumas outras situações em que o risco de infecção por M. tuberculose pode ser relativamente maior.
Medidas específicas para reduzir o risco de transmissão de M. tuberculose inclui o seguinte:
1. Atribuir a pessoas específicas na unidade de saúde a responsabilidade de supervisão para projetar, implementar, avaliar e manter o programa de controle de infecção por TB.
2. Realização de uma avaliação de risco para avaliar o risco de transmissão de M. tuberculose em todas as áreas da unidade de saúde, desenvolvendo um programa escrito de controle de infecção por TB com base na avaliação de risco e repetindo periodicamente a avaliação de risco para avaliar a eficácia do programa de controle de infecção por TB. As medidas de controle de infecção por TB para cada estabelecimento de saúde devem ser baseadas em uma avaliação cuidadosa do risco de transmissão de M. tuberculose naquele cenário específico. O primeiro passo no desenvolvimento do programa de controle de infecção por TB deve ser conduzir uma avaliação de risco de linha de base para avaliar o risco de transmissão de M. tuberculose em cada área e grupo ocupacional na instalação. Intervenções apropriadas de controle de infecção podem então ser desenvolvidas com base no risco real. As avaliações de risco devem ser realizadas para todos os ambientes de internação e ambulatório (por exemplo, consultórios médicos e odontológicos). A classificação de risco para uma instalação, para uma área específica e para um grupo ocupacional específico deve ser baseada no perfil de TB na comunidade, no número de pacientes com TB infecciosa admitidos na área ou enfermaria ou no número estimado de pacientes com TB infecciosa a quem profissionais de saúde em um grupo ocupacional podem estar expostos e os resultados da análise das conversões de teste de PPD de profissionais de saúde (quando aplicável) e possível transmissão de pessoa para pessoa de M. tuberculose. Independentemente do nível de risco, o manejo de pacientes com TB infecciosa conhecida ou suspeita não deve variar. No entanto, o índice de suspeita de TB infecciosa entre os pacientes, a frequência de testes cutâneos PPD para profissionais de saúde, o número de quartos de isolamento de TB e outros fatores dependerão do nível de risco de transmissão de M. tuberculose na instalação, área ou grupo ocupacional.
3. Desenvolver, implementar e aplicar políticas e protocolos para garantir a identificação precoce, avaliação diagnóstica e tratamento eficaz de pacientes que possam ter TB infecciosa. Um diagnóstico de TB pode ser considerado para qualquer paciente que apresente tosse persistente (ou seja, tosse com duração superior a 3 semanas) ou outros sinais ou sintomas compatíveis com TB ativa (por exemplo, escarro com sangue, suores noturnos, perda de peso, anorexia ou febre). No entanto, o índice de suspeita de TB varia em diferentes áreas geográficas e depende da prevalência de TB e de outras características da população atendida pelo serviço. O índice de suspeita de TB deve ser muito alto em áreas geográficas ou entre grupos de pacientes nos quais a prevalência de TB é alta. Medidas diagnósticas apropriadas devem ser conduzidas e precauções contra TB implementadas para pacientes nos quais há suspeita de TB ativa.
4. Fornecer triagem imediata e tratamento adequado de pacientes ambulatoriais que possam ter TB infecciosa. A triagem de pacientes em ambulatórios e departamentos de emergência deve incluir esforços vigorosos para identificar prontamente os pacientes com TB ativa. Profissionais de saúde que são os primeiros pontos de contato em unidades que atendem populações de risco para TB devem ser treinados para fazer perguntas que facilitem a identificação de pacientes com sinais e sintomas sugestivos de TB. Pacientes com sinais ou sintomas sugestivos de TB devem ser avaliados prontamente para minimizar o tempo que permanecem nas áreas de atendimento ambulatorial. As precauções contra TB devem ser seguidas enquanto a avaliação diagnóstica está sendo realizada para esses pacientes. As precauções contra TB no ambiente de atendimento ambulatorial devem incluir a colocação desses pacientes em uma área separada dos outros pacientes e não em áreas de espera abertas (idealmente, em uma sala ou recinto que atenda aos requisitos de isolamento de TB), dando a esses pacientes máscaras cirúrgicas para usar e instruindo para que mantenham suas máscaras e dando a esses pacientes lenços de papel e instruindo-os a cobrir a boca e o nariz com os lenços ao tossir ou espirrar. As máscaras cirúrgicas são projetadas para impedir que as secreções respiratórias da pessoa que usa a máscara entrem no ar. Quando não estiver em uma sala de isolamento de TB, os pacientes com suspeita de TB devem usar máscaras cirúrgicas para reduzir a expulsão de núcleos de gotículas no ar. Esses pacientes não precisam usar respiradores de partículas, que são projetados para filtrar o ar antes de ser inalado pela pessoa que usa a máscara. Pacientes com suspeita ou sabidamente portadores de TB nunca devem usar um respirador que possua válvula de exalação, pois o dispositivo não forneceria barreira à expulsão de núcleos de gotículas para o ar.
5. Iniciar e manter prontamente o isolamento de TB para pessoas que possam ter TB infecciosa e que estejam internadas. Em hospitais e outras instalações de internação, qualquer paciente com suspeita de ter ou saber ter TB infecciosa deve ser colocado em uma sala de isolamento de TB que tenha as características de ventilação atualmente recomendadas (veja abaixo). As políticas escritas para iniciar o isolamento devem especificar as indicações para o isolamento, a(s) pessoa(s) autorizada(s) a iniciar e descontinuar o isolamento, as práticas de isolamento a seguir, o monitoramento do isolamento, o tratamento de pacientes que não aderem às práticas de isolamento e os critérios para interrupção do isolamento.
6. Planejar com eficácia as providências para a alta. Antes de um paciente com TB receber alta do serviço de saúde, o pessoal do serviço e as autoridades de saúde pública devem colaborar para garantir a continuação da terapia. O planejamento de alta na unidade de saúde deve incluir, no mínimo, uma consulta ambulatorial confirmada com o profissional que cuidará do paciente até que ele esteja curado, medicação suficiente para tomar até a consulta ambulatorial e colocação no gerenciamento de caso (por exemplo, observação direta terapia (DOT)) ou programas de extensão do departamento de saúde pública. Esses planos devem ser iniciados e implementados antes da alta do paciente.
7. Desenvolver, instalar, manter e avaliar a ventilação e outros controles de engenharia para reduzir o potencial de exposição aérea a M. tuberculose. A ventilação de exaustão local é uma técnica de controle de fonte preferida e geralmente é a maneira mais eficiente de conter contaminantes transportados pelo ar porque captura esses contaminantes perto de sua fonte antes que eles possam se dispersar. Portanto, a técnica deve ser usada, se viável, onde quer que sejam realizados procedimentos de geração de aerossóis. Dois tipos básicos de dispositivos de exaustão local usam capuzes: o tipo fechado, no qual o capuz envolve parcial ou totalmente a fonte infecciosa, e o tipo externo, no qual a fonte infecciosa está próxima, mas fora do capuz. Coberturas, cabines ou tendas totalmente fechadas são sempre preferíveis aos tipos externos devido à sua capacidade superior de impedir que contaminantes escapem para a zona de respiração do profissional de saúde. A ventilação geral pode ser usada para várias finalidades, incluindo diluir e remover o ar contaminado, controlar os padrões de fluxo de ar dentro das salas e controlar a direção do fluxo de ar em uma instalação. A ventilação geral mantém a qualidade do ar por dois processos: diluição e remoção de contaminantes transportados pelo ar. O ar de alimentação não contaminado se mistura com o ar ambiente contaminado (isto é, diluição), que é subsequentemente removido do ambiente pelo sistema de exaustão. Esses processos reduzem a concentração de núcleos de gotículas no ar ambiente. As taxas de ventilação geral recomendadas para unidades de saúde são geralmente expressas em número de renovações de ar por hora (ACH).
Este número é a razão entre o volume de ar que entra na sala por hora e o volume da sala e é igual ao fluxo de ar de exaustão (Q, em pés cúbicos por minuto) dividido pelo volume da sala (V, em pés cúbicos) multiplicado por 60 (ou seja, ACH = Q / V x 60). Com o objetivo de reduzir a concentração de núcleos de gotículas, as salas de isolamento e tratamento de TB nas unidades de saúde existentes devem ter um fluxo de ar superior a 6 ACH. Sempre que possível, essa taxa de fluxo de ar deve ser aumentada para pelo menos 12 ACH ajustando ou modificando o sistema de ventilação ou usando meios auxiliares (por exemplo, recirculação de ar através de sistemas fixos de filtragem HEPA ou purificadores de ar portáteis). Novas construções ou reformas de unidades de saúde existentes devem ser projetadas de modo que as salas de isolamento de TB atinjam um fluxo de ar de pelo menos 12 ACH. O sistema geral de ventilação deve ser projetado e balanceado para que o ar flua de áreas menos contaminadas (isto é, mais limpas) para áreas mais contaminadas (menos limpas). Por exemplo, o ar deve fluir dos corredores para as salas de isolamento de TB para evitar a propagação de contaminantes para outras áreas. Em algumas salas de tratamento especiais nas quais são realizados procedimentos cirúrgicos e invasivos, a direção do fluxo de ar é da sala para o corredor para fornecer ar mais limpo durante esses procedimentos. Procedimentos indutores de tosse ou geradores de aerossóis (por exemplo, broncoscopia e irrigação de abscessos tuberculosos) não devem ser realizados em salas com esse tipo de fluxo de ar em pacientes que possam ter TB infecciosa. Os filtros HEPA podem ser usados de várias maneiras para reduzir ou eliminar núcleos de gotículas infecciosas do ar ambiente ou exaustão. Esses métodos incluem a colocação de filtros HEPA em dutos de exaustão que descarregam ar de cabines ou gabinetes na sala circundante, em dutos ou em unidades montadas no teto ou na parede, para recirculação de ar dentro de uma sala individual (sistemas de recirculação fixos), em ar portátil limpadores, em dutos de exaustão para remover núcleos de gotículas do ar que é descarregado para o exterior, seja diretamente ou através de equipamentos de ventilação, e em dutos de descarga de ar da sala de isolamento de TB para o sistema de ventilação geral. Em qualquer aplicação, os filtros HEPA devem ser instalados com cuidado e mantidos meticulosamente para garantir o funcionamento adequado. Para áreas de uso geral em que o risco de transmissão de M. tuberculose é relativamente alta, lâmpadas ultravioleta (UVGI) podem ser usadas como adjuvantes da ventilação para reduzir a concentração de núcleos de gotículas infecciosas, embora a eficácia de tais unidades não tenha sido avaliada adequadamente. As unidades ultravioleta (UV) podem ser instaladas em uma sala ou corredor para irradiar o ar na parte superior da sala, ou podem ser instaladas em dutos para irradiar o ar que passa pelos dutos.
8. Desenvolver, implementar, manter e avaliar um programa de proteção respiratória. A proteção respiratória pessoal (ou seja, respiradores) deve ser usada por pessoas que entram em quartos nos quais pacientes com TB infecciosa conhecida ou suspeita estão sendo isolados, pessoas presentes durante procedimentos de indução de tosse ou geração de aerossóis realizados em tais pacientes e pessoas em outros locais onde e os controles de engenharia provavelmente não os protegerão da inalação de núcleos de gotículas infecciosas transportadas pelo ar. Essas outras configurações incluem o transporte de pacientes que podem ter TB infecciosa em veículos de transporte de emergência e prestação de cuidados cirúrgicos ou odontológicos urgentes a pacientes que podem ter TB infecciosa antes que seja determinado que o paciente não é infeccioso.
9. Educar e treinar profissionais de saúde sobre TB, métodos eficazes para prevenir a transmissão de M. tuberculose e os benefícios dos programas de triagem médica. Todos os profissionais de saúde, incluindo médicos, devem receber educação sobre TB que seja relevante para pessoas em seu grupo ocupacional específico. Idealmente, o treinamento deve ser realizado antes da atribuição inicial e a necessidade de treinamento adicional deve ser reavaliada periodicamente (por exemplo, uma vez por ano). O nível e os detalhes dessa educação variam de acordo com as responsabilidades de trabalho do profissional de saúde e o nível de risco na instalação (ou área da instalação) em que o profissional de saúde trabalha. No entanto, o programa pode incluir os seguintes elementos:
- os conceitos básicos de M. tuberculose transmissão, patogênese e diagnóstico,
incluindo informações sobre a diferença entre infecção latente por tuberculose e tuberculose ativa
Tuberculose, os sinais e sintomas de TB e a possibilidade de reinfecção
- o potencial de exposição ocupacional para pessoas que têm tuberculose infecciosa no
serviço de saúde, incluindo informações sobre a prevalência de TB no
comunidade e instalação, a capacidade da instalação de isolar adequadamente pacientes que tenham
TB ativa e situações de maior risco de exposição a M. tuberculose
- os princípios e práticas de controle de infecção que reduzem o risco de transmissão de
M. tuberculose, incluindo informações sobre a hierarquia de controle de infecção por TB
medidas e as políticas e procedimentos escritos da instalação. Controle específico do local
medidas devem ser fornecidas aos profissionais de saúde que trabalham em áreas que requerem controle
medidas adicionais às do programa básico de controle da infecção por TB.
- a importância da manutenção adequada para controles de engenharia (por exemplo, limpeza de lâmpadas UVGI e garantia de pressão negativa em salas de isolamento de TB)
- a finalidade do teste cutâneo PPD, o significado de um resultado positivo do teste PPD e a importância de participar do programa de teste cutâneo
- os princípios da terapia preventiva para a infecção latente por tuberculose; esses princípios incluem as indicações, uso, eficácia e os potenciais efeitos adversos dos medicamentos
- a responsabilidade do profissional de saúde de buscar avaliação médica imediata se uma conversão de teste PPD
ocorrer ou se desenvolverem sintomas que possam ser causados pela tuberculose. A avaliação médica irá
permitir que os profissionais de saúde com TB recebam terapia apropriada e ajudarão a prevenir
transmissão de M. tuberculose aos pacientes e outros profissionais de saúde.
- os princípios da terapia medicamentosa para tuberculose ativa
- a importância de notificar a unidade se o profissional de saúde for diagnosticado com TB ativa para que os procedimentos de investigação de contato possam ser iniciados
- as responsabilidades da instalação para manter a confidencialidade do profissional de saúde enquanto
garantir que o profissional de saúde que tem TB receba a terapia adequada e não
infeccioso antes de retornar ao serviço
- os riscos mais elevados associados à infecção por TB em pessoas que têm infecção por HIV ou
outras causas de imunidade mediada por células gravemente prejudicada, incluindo (a) o mais
desenvolvimento frequente e rápido de TB clínica após infecção por M. tuberculoseb)
as diferenças na apresentação clínica da doença e (c) a alta taxa de mortalidade associada à tuberculose multirresistente em tais pessoas
- o desenvolvimento potencial de anergia cutânea à medida que a função imunológica (conforme medido por contagens de linfócitos T CD4+) diminui
- informações sobre a eficácia e segurança da vacinação com BCG e os princípios da triagem de PPD entre os receptores de BCG
- a política da instalação sobre opções de redesignação de trabalho voluntário para profissionais de saúde imunocomprometidos.
10. Desenvolver e implementar um programa de aconselhamento periódico de rotina e triagem de profissionais de saúde para tuberculose ativa e infecção latente por tuberculose. Um programa de aconselhamento, triagem e prevenção da TB para profissionais de saúde deve ser estabelecido para proteger os profissionais de saúde e os pacientes. Profissionais de saúde com resultados de teste PPD positivos, conversões de teste PPD ou sintomas sugestivos de TB devem ser identificados, avaliados para descartar um diagnóstico de TB ativa e iniciados em terapia ou terapia preventiva, se indicado. Além disso, os resultados do programa de triagem de HCW PPD contribuirão para a avaliação da eficácia das práticas atuais de controle de infecção. Devido ao aumento do risco de progressão rápida de infecção latente de TB para TB ativa no vírus da imunodeficiência humana, pessoas infectadas pelo HIV ou outras pessoas gravemente imunocomprometidas, todos os profissionais de saúde devem saber se têm uma condição médica ou estão recebendo tratamento médico que pode levar a doenças graves imunidade mediada por células prejudicada. Os profissionais de saúde que podem estar em risco de infecção pelo HIV devem conhecer seu status de HIV (ou seja, devem ser encorajados a procurar voluntariamente aconselhamento e teste para o status de anticorpos do HIV). As diretrizes existentes para aconselhamento e teste devem ser seguidas rotineiramente. O conhecimento dessas condições permite ao profissional de saúde buscar as medidas preventivas adequadas e considerar reatribuições voluntárias ao trabalho.
11. ll Os profissionais de saúde devem ser informados sobre a necessidade de seguir as recomendações existentes para controle de infecção para minimizar o risco de exposição a agentes infecciosos; a implementação dessas recomendações reduzirá muito o risco de infecções ocupacionais entre os profissionais de saúde. Todos os profissionais de saúde também devem ser informados sobre os riscos potenciais para pessoas gravemente imunocomprometidas associados ao atendimento de pacientes com algumas doenças infecciosas, incluindo tuberculose. Deve-se enfatizar que limitar a exposição a pacientes com TB é a medida mais protetora que os profissionais de saúde gravemente imunossuprimidos podem tomar para evitar a infecção por M. tuberculose. Profissionais de saúde com imunidade mediada por células gravemente prejudicada e que podem ser expostos a M. tuberculose pode considerar uma mudança no ambiente de trabalho para evitar tal exposição. Os profissionais de saúde devem ser informados sobre a opção legal em muitas jurisdições de que profissionais de saúde gravemente imunocomprometidos possam optar por se transferir voluntariamente para áreas e atividades de trabalho nas quais haja o menor risco possível de exposição a M. tuberculose. Essa escolha deve ser uma decisão pessoal dos profissionais de saúde após terem sido informados sobre os riscos à sua saúde.
12. Os empregadores devem fazer adaptações razoáveis (por exemplo, designações de trabalho alternativas) para funcionários que tenham uma condição de saúde que comprometa a imunidade mediada por células e que trabalhem em ambientes onde possam ser expostos a M. tuberculose. Os profissionais de saúde imunocomprometidos devem ser encaminhados aos profissionais de saúde dos funcionários, que podem aconselhá-los individualmente sobre o risco de TB. Mediante solicitação do profissional de saúde imunocomprometido, os empregadores devem oferecer, mas não obrigar, um ambiente de trabalho no qual o profissional de saúde tenha o menor risco possível de exposição ocupacional a M. tuberculose.
13. Todos os profissionais de saúde devem ser informados de que os profissionais de saúde imunossuprimidos devem ter acompanhamento e triagem adequados para doenças infecciosas, incluindo TB, fornecidos por seu médico. Os profissionais de saúde que sabidamente estão infectados pelo HIV ou gravemente imunossuprimidos devem ser testados para anergia cutânea no momento do teste de PPD. Deve-se considerar o reteste, pelo menos a cada 6 meses, dos profissionais de saúde imunocomprometidos que estão potencialmente expostos a M. tuberculose devido ao alto risco de progressão rápida para TB ativa se forem infectados.
14. As informações fornecidas pelos profissionais de saúde sobre seu estado imunológico devem ser tratadas confidencialmente. Se o profissional de saúde solicitar redesignação voluntária de trabalho, a privacidade do profissional de saúde deve ser mantida. As instalações devem ter procedimentos escritos sobre o tratamento confidencial de tais informações.
15. Avaliar prontamente possíveis episódios de M. tuberculose transmissão em estabelecimentos de saúde, incluindo conversões de testes cutâneos de PPD entre profissionais de saúde, casos epidemiologicamente associados entre profissionais de saúde ou pacientes e contatos de pacientes ou profissionais de saúde que têm TB e que não foram prontamente identificados e isolados. Investigações epidemiológicas podem ser indicadas para diversas situações. Estes incluem, mas não estão limitados a, a ocorrência de conversões de teste PPD ou TB ativa em profissionais de saúde, a ocorrência de possível transmissão de pessoa para pessoa de M. tuberculose e situações em que os pacientes ou profissionais de saúde com TB ativa não são prontamente identificados e isolados, expondo outras pessoas na instalação a M. tuberculose. Os objetivos gerais das investigações epidemiológicas nestas situações são os seguintes:
- para determinar a probabilidade de transmissão e infecção por M. tuberculose ocorreu na instalação
- para determinar até que ponto M. tuberculose foi transmitido
- para identificar as pessoas que foram expostas e infectadas, permitindo-lhes receber tratamento clínico adequado
- identificar fatores que possam ter contribuído para a transmissão e infecção e implementar intervenções apropriadas
- para avaliar a eficácia de quaisquer intervenções implementadas e para garantir que a exposição e transmissão de M. tuberculose foram encerrados.
16. Coordenar as atividades com o departamento de saúde pública local, enfatizando a notificação e garantindo o acompanhamento adequado da alta e a continuação e conclusão da terapia. Assim que um paciente ou profissional de saúde for conhecido ou suspeito de ter TB ativa, o paciente ou profissional de saúde deve ser notificado ao departamento de saúde pública para que o acompanhamento adequado possa ser providenciado e uma investigação de contato na comunidade possa ser realizada. O departamento de saúde deve ser notificado bem antes da alta do paciente para facilitar o acompanhamento e a continuação da terapia. Deve ser implementado um plano de alta coordenado com o paciente ou profissional de saúde, o departamento de saúde e a unidade de internação.
Circos e parques de diversões e temáticos
O produto comum entre circos e parques de diversões e temáticos é criar e proporcionar entretenimento para a diversão do público. Os circos podem acontecer em uma grande tenda temporária equipada com arquibancadas ou em edifícios permanentes. Assistir a um circo é uma atividade passiva em que o cliente vê os vários animais, palhaços e atos acrobáticos de uma posição sentada. Os parques de diversões e temáticos, por outro lado, são locais onde os clientes caminham ativamente pelo parque e podem participar de uma ampla variedade de atividades. Os parques de diversões podem ter muitos tipos diferentes de passeios, exibições, jogos de habilidade, estandes de vendas e lojas, shows de arquibancadas e outros tipos de entretenimento. Os parques temáticos têm exposições, edifícios e até pequenas aldeias que ilustram o tema em particular. Personagens fantasiados, que são atores vestidos com trajes que ilustram o tema – por exemplo, trajes históricos em aldeias históricas ou fantasias de desenhos animados para parques com tema de desenho animado – participarão de espetáculos ou passearão entre a multidão visitante. Feiras rurais locais são outro tipo de evento onde as atividades podem incluir passeios, shows de animais e outros shows paralelos, como comer fogo e exposições e competições agrícolas e de animais de fazenda. O tamanho da operação pode ser tão pequeno quanto uma pessoa dirigindo um carrinho de pônei em um estacionamento, ou tão grande quanto um grande parque temático que emprega milhares. Quanto maior a operação, mais serviços de fundo podem estar presentes, incluindo estacionamentos, instalações sanitárias, segurança e outros serviços de emergência e até hotéis.
As ocupações variam amplamente, assim como os níveis de habilidades necessárias para tarefas individuais. As pessoas empregadas nessas atividades incluem vendedores de ingressos, artistas acrobáticos, tratadores de animais, trabalhadores do serviço de alimentação, engenheiros, personagens de fantasias e operadores de passeios, entre uma longa lista de outros trabalhadores. Os riscos ocupacionais de segurança e saúde incluem muitos daqueles encontrados na indústria em geral e outros que são exclusivos de operações de circos e parques de diversões e temáticos. As informações a seguir fornecem uma análise dos perigos e precauções relacionados ao entretenimento encontrados neste segmento da indústria.
Acrobacias e Acrobacias
Os circos, em particular, têm muitos atos acrobáticos e de acrobacias, incluindo corda bamba e outros atos aéreos, atos de ginástica, atos de malabarismo com fogo e exibições de equitação. Parques de diversões e temáticos também podem ter atividades semelhantes. Os perigos incluem quedas, folgas mal avaliadas, equipamentos inspecionados incorretamente e fadiga física devido a vários shows diários. Os acidentes típicos envolvem lesões musculares, tendinosas e esqueléticas.
As precauções incluem o seguinte: Os artistas devem receber condicionamento físico abrangente, descanso adequado e uma boa dieta, e os horários dos shows devem ser alternados. Todos os equipamentos, adereços, cordames, dispositivos de segurança e bloqueios devem ser cuidadosamente revisados antes de cada apresentação. O pessoal do show não deve se apresentar quando estiver doente, ferido ou tomando medicamentos que possam afetar as habilidades necessárias para atender com segurança às necessidades do show.
Manipulação de Animais
Os animais são mais comumente encontrados em circos e feiras municipais, embora também possam ser encontrados em atividades como passeios de pônei em parques de diversões. Animais são encontrados em circos em atos de treinamento de animais selvagens, por exemplo, com leões e tigres, atos de equitação e outros atos de animais treinados. Os elefantes são usados como artistas de shows, passeios, exposições e animais de trabalho. Nas feiras campestres, animais de fazenda como porcos, gado e cavalos são exibidos em competições. Em alguns lugares, animais exóticos são exibidos em gaiolas e em atos como o manuseio de cobras. Os perigos incluem as características imprevisíveis dos animais combinadas com o potencial de os tratadores de animais se tornarem excessivamente confiantes e baixarem a guarda. Lesões graves e morte são possíveis nesta ocupação. O manuseio de elefantes é considerado uma das profissões mais perigosas. Algumas estimativas indicam que existem aproximadamente 600 guardiões nos Estados Unidos e no Canadá. Durante o curso de um ano normal, um tratador de elefantes será morto. Cobras venenosas, se usadas em atos de manipulação de cobras, também podem ser muito perigosas, com possíveis mortes por picadas de cobra.
As precauções incluem treinamento intenso e contínuo de manejo de animais. Deve ser incutido nos funcionários para permanecerem em guarda em todos os momentos. O uso de sistemas de contato protegido é recomendado quando os tratadores trabalham ao lado de animais capazes de causar ferimentos graves ou morte. Os sistemas de contato protegido sempre separam o tratador e o animal por meio de barras ou áreas fechadas. Quando os animais se apresentam no palco para o público ao vivo, o condicionamento de ruído e outros estímulos deve fazer parte do treinamento de segurança exigido. Com répteis venenosos, antídotos antiveneno adequados e equipamentos de proteção, como luvas, protetores de perna, pinças de cobra e garrafas de dióxido de carbono devem estar disponíveis. O cuidado e a alimentação dos animais quando não estão sendo exibidos também requer muita atenção por parte dos tratadores dos animais para evitar lesões.
Personagens de fantasia
Personagens de fantasias que atuam no papel de figuras de desenhos animados ou personagens de períodos históricos geralmente usam roupas pesadas e volumosas. Eles podem atuar em palcos ou se misturar com a multidão. Os perigos são lesões nas costas e no pescoço associadas ao uso de tais trajes com distribuição de peso desigual (figura 1). Outras exposições são fadiga, problemas relacionados ao calor, empurrões e pancadas da multidão. Veja também “Atores”.
Figura 1. Trabalhador com traje pesado.
William Avery
As precauções incluem o seguinte: As fantasias devem ser ajustadas corretamente ao indivíduo. A carga de peso, especialmente acima dos ombros, deve ser mantida no mínimo. Os personagens fantasiados devem beber muita água durante os períodos de clima quente. A interação com o público deve ser de curta duração devido ao estresse desse trabalho. Os deveres dos personagens devem ser alternados e acompanhantes não fantasiados devem estar com os personagens o tempo todo para administrar as multidões.
Fogos de artifício
Fogos de artifício e efeitos especiais pirotécnicos podem ser uma atividade comum (figura 2). Os perigos podem envolver descarga acidental, explosões não planejadas e incêndio.
Figura 2. Carregando pirotecnia para show pirotécnico.
William Avery
As precauções incluem o seguinte: Somente pirotécnicos devidamente treinados e licenciados devem detonar explosivos. Os procedimentos de armazenamento, transporte e detonação devem ser seguidos (figura 3). Códigos, leis e decretos aplicáveis na jurisdição onde a operação deve ser obedecida. Equipamentos de segurança pessoal pré-aprovados e equipamentos de extinção de incêndio devem estar no local de detonação onde há acesso imediato.
Figura 3. Armazenamento de bunker para fogos de artifício.
William Avery
Food Service
A comida pode ser comprada em circos e parques de diversões e temáticos de indivíduos com bandejas de comida, em carrinhos de vendedores, estandes ou até mesmo em restaurantes. Os riscos comuns às operações de food service nesses eventos envolvem o atendimento de grandes públicos cativos durante períodos de alta demanda em um período de tempo muito curto. Quedas, queimaduras, cortes e traumas por movimentos repetitivos não são incomuns nessa classificação ocupacional. Carregar comida em bandejas pode causar lesões nas costas. Os riscos aumentam durante os períodos de grande volume. Um exemplo comum de lesão que ocorre em áreas de serviço de alimentação de alto volume é o trauma de movimento repetitivo que pode resultar em tendinite e síndrome do túnel do carpo. Um exemplo de uma descrição de trabalho em que tais lesões ocorrem é um pegador de sorvete.
As precauções incluem o seguinte: Maior número de funcionários durante períodos de alto volume é essencial para a segurança da operação. Tarefas específicas, como esfregar, varrer e limpar, devem ser abordadas. Precauções para traumas por movimento repetitivo: em relação ao exemplo dado acima, usar sorvete mais macio pode tornar menos extenuante colher, os funcionários podem ser alternados regularmente, as conchas podem ser aquecidas para facilitar a penetração do sorvete e o uso de alças ergonômicas deve ser considerado .
Cenário, adereços e exposições
Devem ser construídos espetáculos de palco, exposições, estandes, cenários artificiais e edifícios. Os perigos incluem muitos dos mesmos perigos encontrados na construção, incluindo eletrocussão, lacerações graves e lesões oculares e outras lesões associadas ao uso de ferramentas e equipamentos elétricos. A construção ao ar livre e o uso de adereços, cenários e exibições aumentam os riscos potenciais, como o colapso, se a construção for inadequada. O manuseamento destes componentes pode resultar em quedas e lesões nas costas e pescoço (ver também “Lojas de cenário” neste capítulo).
As precauções incluem o seguinte: Os avisos do fabricante, as recomendações de equipamentos de segurança e as instruções de operação segura para ferramentas elétricas e máquinas devem ser seguidas. O peso dos adereços e suas seções devem ser minimizados para reduzir a possibilidade de lesões associadas ao levantamento. Adereços, cenários e exposições projetados para uso ao ar livre devem ser revisados para classificações de carga de vento e outras exposições ao ar livre. Os prumos projetados para uso com cargas vivas devem ser adequadamente classificados e o fator de segurança incorporado verificado. A classificação de incêndio do material deve ser considerada com base no uso pretendido, e quaisquer regulamentos de incêndio que possam ser aplicáveis devem ser seguidos.
Operadores de passeio e pessoal de manutenção
Há uma grande variedade de passeios em parques de diversões, incluindo rodas-gigantes, montanhas-russas, passeios em calhas de água, barcos circulares e bondes aéreos. Operadores de passeios e pessoal de manutenção trabalham em áreas e sob condições onde há riscos aumentados de lesões graves. As exposições incluem eletrocussão, ser atingido por equipamentos e ficar preso entre equipamentos e máquinas. Além dos passeios, o pessoal de passeio e manutenção também deve operar e manter as usinas elétricas e transformadores associados.
As precauções incluem um programa eficaz que pode reduzir o potencial de lesões graves em um procedimento de bloqueio, identificação e bloqueio. Este programa deve incluir: cadeados atribuídos pessoalmente com chaves únicas; procedimentos escritos para trabalhar em circuitos elétricos, máquinas, hidráulica, ar comprimido, água e outras fontes de possível liberação de energia; e testes para garantir que o fornecimento de energia foi cortado. Quando mais de uma pessoa estiver trabalhando no mesmo equipamento, cada pessoa deve ter e usar seu próprio cadeado.
Shows itinerantes
Circos e muitos parques de diversões podem viajar de um local para outro. Isso pode ser feito de caminhão para pequenas operações ou de trem para grandes circos. Os riscos incluem quedas, partes do corpo cortadas e possível morte durante a montagem, desmontagem ou transporte do equipamento (figura 4). Um problema específico são os procedimentos de trabalho acelerados, resultando em pular procedimentos de segurança demorados, em um esforço para cumprir os prazos das datas de jogo.
Figura 4. Erguendo um brinquedo de parque de diversões com um guindaste.
William Avery
As precauções incluem as seguintes: Os funcionários devem ser bem treinados, ter cautela e seguir as instruções de segurança do fabricante para montagem, desmontagem, carga, descarga e transporte do equipamento. Quando são usados animais, como um elefante para puxar ou empurrar equipamentos pesados, são necessárias precauções de segurança adicionais. Equipamentos como cabos, cordas, talhas, guindastes e empilhadeiras devem ser inspecionados antes de cada uso. Os motoristas rodoviários devem seguir as diretrizes de segurança do transporte rodoviário. Os funcionários precisarão de treinamento adicional em procedimentos de segurança e emergência para operações de trem onde animais, pessoal e equipamentos viajam juntos.
Touradas e Rodeios
Tourada ou corrida como é comumente chamado, é popular na Espanha, países de língua espanhola na América Latina (especialmente México), sul da França e Portugal. É altamente ritualizado, com cortejos, cerimónias bem definidas e coloridos trajes tradicionais. Os matadores são altamente respeitados e muitas vezes começam seu treinamento em uma idade precoce em um sistema de aprendizado informal.
Os rodeios, por outro lado, são um evento esportivo mais recente. Eles são uma conseqüência de competições de habilidades entre cowboys que ilustram suas atividades cotidianas. Hoje, os rodeios são eventos esportivos formalizados e populares no oeste dos Estados Unidos, no oeste do Canadá e no México. Cowboys de rodeio profissionais (e algumas cowgirls) percorrem o circuito de rodeio de um rodeio para outro. Os eventos de rodeio mais comuns são montaria em bronco, montaria em touro, luta de novilhos (bulldogging) e amarração de bezerros.
touradas. Os participantes de uma tourada incluem os matadores, seus assistentes (banderilleros e picadores) e os touros. Quando o touro entra pela primeira vez na arena pelo portão do curral, o matador atrai sua atenção com uma série de passes com sua grande capa. O touro é atraído pelo movimento da capa, não pela cor, já que os touros são daltônicos. A reputação do matador é baseada em quão perto ele chega dos chifres do touro. Esses touros de briga foram criados e treinados por séculos por sua agressividade. A próxima parte da tourada envolve o enfraquecimento do touro por picadores montados colocando lanças no touro e, em seguida, banderilleros, trabalhando a pé, colocando varas farpadas chamadas banderillas no ombro do touro para abaixar a cabeça do touro para a matança.
O estágio final da luta envolve o matador tentando matar o touro inserindo a lâmina de sua espada entre as omoplatas do touro na aorta. Este estágio envolve muitos passes formalizados com a capa antes da morte final. Quanto maiores os riscos assumidos pelo matador, maior a aclamação e, claro, maior o risco de ser chifrado (ver figura 1). Os toureiros geralmente recebem pelo menos uma goring por temporada, o que pode envolver até 100 touradas por ano por toureiro.
Figura 1. Touradas.
El Pais
O principal perigo enfrentado pelos matadores e seus assistentes é ser chifrado ou mesmo morto pelo touro. Outro perigo potencial é o tétano por ser chifrado. Um estudo epidemiológico em Madri, Espanha, indicou que apenas 14.9% dos profissionais das touradas tinham vacinação antitetânica completa, enquanto 52.5% haviam sofrido lesões ocupacionais (Dominguez et al. 1987). Poucos cuidados são tomados. Os picadores montados usam armaduras de perna de aço. Caso contrário, os profissionais tauromáquicos dependem do treinamento e habilidades de si mesmos e de seus cavalos. Uma precaução essencial é o planejamento adequado para atendimento médico de emergência no local (consulte “Produção cinematográfica e televisiva” neste capítulo).
Rodeios. Os eventos de rodeio comuns mais perigosos são montaria em bronco ou touro e luta livre. Na montaria de bronco ou touro, o objetivo é permanecer sobre o animal que corre por um tempo pré-determinado. A equitação do Bronco pode ser sem sela ou com uma sela. Na luta de novilhos, um cavaleiro a cavalo tenta jogar o boi no chão saltando do cavalo, agarrando o touro pelos chifres e jogando-o no chão. Laço de bezerro envolve amarrar um bezerro a cavalo, pular do cavalo e, em seguida, amarrar as patas dianteiras e traseiras do bezerro juntas no menor tempo possível.
Além dos competidores de rodeio, estão em risco os pickup riders ou batedores, cuja função é resgatar o cavaleiro arremessado e capturar o animal, e os palhaços de rodeio, cuja função é distrair o animal, principalmente os touros, para dar ao cavaleiro arremessado uma chance de escapar (figura 2). Eles fazem isso a pé e vestidos com uma fantasia colorida para atrair a atenção do animal. Os perigos incluem ser pisoteado, ser chifrado pelos chifres do touro, ferimentos ao ser empurrado, lesões no joelho ao pular do cavalo, lesões no cotovelo em bronco e cavaleiros de touro por segurar o animal com uma mão e lesões faciais de touros jogando suas cabeças costas. Lesões também ocorrem quando cavaleiros de bronco ou touro são esmagados contra as laterais da rampa enquanto esperam a abertura do portão e a liberação do animal. Lesões graves e mortes não são incomuns. Montadores de touros sofrem 37% de todas as lesões relacionadas a rodeios (Griffin et al. 1989). Em particular, as lesões cerebrais e da medula espinhal são motivo de preocupação (MMWR 1996). Um estudo de 39 cowboys profissionais de rodeio mostrou um total de 76 anormalidades de cotovelo em 29 cavaleiros de bronco e touro (Griffin et al. 1989). Concluíram que as lesões eram decorrentes da hiperextensão constante do braço que segurava o animal, além de lesões em quedas.
Figura 2. Palhaço de rodeio distraindo um touro de um cavaleiro caído.
Dan Hubbell
A principal forma de prevenir lesões está nas habilidades dos cowboys de rodeio, dos pick-ups e dos palhaços de rodeio. Cavalos bem treinados também são essenciais. Tapar os cotovelos e usar cotoveleiras também tem sido recomendado para montar bronco e touro. Coletes de segurança, protetores bucais e capacetes de segurança são raros, mas estão se tornando mais aceitos. Máscaras faciais foram ocasionalmente usadas para montar touros. Como nas touradas, uma precaução essencial é o planejamento adequado para atendimento médico de emergência no local.
Tanto nos rodeios quanto nas touradas, é claro, os tratadores de animais, comedouros e assim por diante também estão em risco. Para mais informações sobre este aspecto, consulte “Zoos e aquários” neste capítulo.
Esportes Profissionais
As atividades esportivas envolvem um grande número de lesões. Precauções, condicionamento e equipamentos de segurança, quando usados corretamente, irão minimizar as lesões esportivas.
Em todos os esportes, o condicionamento durante todo o ano é incentivado. Ossos, ligamentos e músculos respondem de forma fisiológica ganhando tamanho e força (Clare 1990). Isso aumenta a agilidade do atleta para evitar qualquer contato físico prejudicial. Todos os esportes que requerem levantamento de peso e fortalecimento devem estar sob a supervisão de um treinador de força.
Contato Esportes
Esportes de contato, como futebol americano e hóquei, são particularmente perigosos. A natureza agressiva do futebol exige que o jogador bata ou derrube o jogador adversário. O foco do jogo é possuir a bola com a intenção de atingir fisicamente qualquer um em seu caminho. O equipamento deve ser bem ajustado e oferecer proteção adequada. (figura 1). O capacete com máscara facial adequada é padrão e é fundamental neste esporte (figura 2). Não deve deslizar ou torcer e as tiras devem ser aplicadas confortavelmente (American Academy of Orthopaedic Surgeons 1991).
Figura 1. Almofadas de futebol de ajuste confortável.
FALTA
Fonte: Academia Americana de Cirurgiões Ortopédicos 1991
Figura 2. Capacete de futebol americano.
FALTA
Fonte: Clare 1990
Infelizmente, o capacete às vezes é usado de maneira insegura, em que o jogador “espeta” um oponente. Isso pode levar a lesões na coluna cervical e possível paralisia. Também pode levar a jogadas descuidadas em esportes como o hóquei, quando os jogadores sentem que podem ser mais livres com o uso do taco e correm o risco de cortar o rosto e o corpo do adversário.
Lesões no joelho são bastante comuns no futebol e no basquete. Em lesões menores, uma “manga” elástica (figura 3) que fornece suporte compressivo pode ser útil. Os ligamentos e a cartilagem do joelho são propensos ao estresse, bem como ao trauma de impacto. A combinação clássica de lesão cartilaginosa e ligamentar foi descrita pela primeira vez por O'Donoghue (1950). Um “pop” audível pode ser ouvido e sentido, seguido de inchaço, se houver lesões nos ligamentos. A intervenção cirúrgica pode ser necessária antes que o jogador possa retomar as atividades. Uma cinta derrotacional pode ser usada no pós-operatório e por jogadores com ruptura parcial do ligamento cruzado anterior, mas com fibras intactas suficientes para sustentar suas atividades. Essas órteses devem ser bem acolchoadas para proteger a extremidade lesionada e outros jogadores (Sachare 1994a).
Figura 3. Manga recortada da patela.
Huie, Bruno e Norman Scott
No hóquei, a velocidade dos jogadores e do disco rígido de hóquei garante o uso de proteção e capacete (figura 4). O capacete deve ter uma proteção facial para evitar lesões faciais e dentárias. Mesmo com capacetes e almofadas protetoras para áreas vitais, lesões graves, como fraturas de extremidades e da coluna, ocorrem no futebol e no hóquei.
Figura 4. Luvas de hóquei acolchoadas.
Huie, Bruno e Norman Scott
Tanto no futebol americano quanto no hóquei, um kit médico completo (que inclui instrumentos de diagnóstico, equipamento de ressuscitação, dispositivos de imobilização, medicamentos, suprimentos para tratamento de feridas, prancha rígida e maca) e pessoal de emergência deve estar disponível (Huie e Hershman 1994). Se possível, todos os esportes de contato devem ter isso disponível. Radiografias devem ser obtidas de todas as lesões para descartar qualquer fratura. A ressonância magnética tem se mostrado muito útil na determinação de lesões de tecidos moles.
Basquetebol
O basquete também é um esporte de contato, mas não se usa equipamento de proteção. O foco do jogador é ter a posse de bola e sua intenção não é atingir os adversários. As lesões são minimizadas devido ao condicionamento e velocidade do jogador em evitar qualquer contato duro.
A lesão mais comum no jogador de basquete são as entorses de tornozelo. Evidências de entorses de tornozelo foram observadas em cerca de 45% dos jogadores (Garrick 1977; Huie e Scott 1995). Os ligamentos envolvidos são o ligamento deltoide medialmente e os ligamentos talofibular anterior, talofibular posterior e calcaneofibular lateralmente. Raios-X devem ser obtidos para descartar quaisquer fraturas que possam ocorrer. Essas radiografias devem incluir toda a perna para descartar uma fratura de Maisonneuve (VanderGriend, Savoie e Hughes 1991). No tornozelo com entorse crônica, o uso de um estribo de tornozelo semi-rígido minimizará mais danos aos ligamentos (figura 5).
Figura 5. Estribo de tornozelo rígido.
Aircast
Lesões nos dedos podem resultar em rupturas das estruturas ligamentares de suporte. Isso pode resultar em dedo em martelo, deformidade em pescoço de cisne e deformidade em botoeira (Bruno, Scott e Huie 1995). Essas lesões são bastante comuns e decorrem de traumas diretos com a bola, outros jogadores e a tabela ou aro. A bandagem profilática de tornozelos e dedos ajuda a minimizar qualquer torção acidental e hiperextensão das articulações.
Lesões faciais (lacerações) e fraturas do nariz devido ao contato com os braços do oponente ou proeminências ósseas, e contato com o chão ou outras estruturas estacionárias foram encontradas. Uma máscara protetora transparente e leve pode ajudar a minimizar esse tipo de lesão.
Beisebol
As bolas de beisebol são projéteis extremamente duros. O jogador deve estar sempre atento à bola não só por questões de segurança, mas também pela própria estratégia do jogo. Capacetes de batedor para o jogador ofensivo, e protetor de peito e máscara/capacete do receptor (figura 6). para o jogador de defesa são necessários equipamentos de proteção. A bola é lançada às vezes a mais de 95 mph, às vezes resultando em fraturas ósseas. Qualquer traumatismo craniano deve passar por um exame neurológico completo e, se houver perda de consciência, devem ser feitas radiografias da cabeça.
Figura 6. Máscara protetora de cateter.
FALTA
Huie, Bruno e Norman Scott
futebol
O futebol pode ser um esporte de contato, resultando em trauma na extremidade inferior. Lesões no tornozelo são muito comuns. A proteção que minimizaria isso seria a bandagem e o uso de um estribo de tornozelo semirrígido. Verificou-se que a eficácia do tornozelo enfaixado diminui após cerca de 30 minutos de atividades vigorosas. As rupturas do ligamento cruzado anterior do joelho são frequentemente encontradas e provavelmente exigirão um procedimento reconstrutivo se o jogador desejar continuar participando deste esporte. A síndrome do estresse tibial medial anterior (canelite) é extremamente comum. A hipótese é que pode haver uma inflamação na manga periosteal ao redor da tíbia. Em situações extremas, pode ocorrer uma fratura por estresse. O tratamento requer repouso de 3 a 6 semanas e uso de anti-inflamatórios não esteróides (AINE), mas jogadores de alto nível e profissionais tendem a comprometer o tratamento uma vez que os sintomas diminuem já em 1 semana e assim desaparecem. de volta à atividade de impacto. Trações nos isquiotibiais e na virilha são comuns em atletas que não permitem tempo suficiente para aquecer e alongar a musculatura das pernas. O trauma direto nas extremidades inferiores, particularmente na tíbia, pode ser minimizado com o uso de caneleiras anteriores.
Esquiar
O esqui como esporte não requer nenhum equipamento de proteção, embora os óculos de proteção sejam recomendados para evitar lesões nos olhos e filtrar o brilho do sol na neve. As botas de esqui oferecem um suporte rígido para os tornozelos e possuem um mecanismo de “soltura rápida” em caso de queda. Esses mecanismos, embora úteis, são suscetíveis às circunstâncias da queda. Durante o inverno, ocorrem muitas lesões no joelho, resultando em danos nos ligamentos e na cartilagem. Isso é encontrado tanto no novato quanto no esquiador experiente. No esqui alpino profissional, os capacetes são necessários para proteger a cabeça devido à velocidade do atleta e à dificuldade de parar caso a trajetória e a direção sejam mal calculadas.
Artes Marciais e Boxe
As artes marciais e o boxe são esportes de contato intenso, com pouco ou nenhum equipamento de proteção. As luvas utilizadas a nível de boxe profissional são, no entanto, pesadas, o que aumenta a sua eficácia. Protetores de cabeça no nível amador ajudam a suavizar o impacto do golpe. Assim como no esqui, o condicionamento é extremamente importante. Agilidade, velocidade e força minimizam os ferimentos do combatente. As forças de bloqueio são desviadas mais do que absorvidas. Fraturas e lesões de tecidos moles são muito comuns neste esporte. Semelhante ao voleibol, o trauma repetitivo nos dedos e ossos do carpo da mão resulta em fraturas, subluxação, luxação e rupturas ligamentares. Taping e acolchoamento da mão e do pulso podem fornecer algum suporte e proteção, mas isso é mínimo. Estudos demonstraram que danos cerebrais de longo prazo são uma preocupação séria para os boxeadores (Conselho de Assuntos Científicos da Associação Médica Americana, 1983). Metade de um grupo de boxeadores profissionais com mais de 200 lutas cada tinha sinais neurológicos consistentes com encefalopatia traumática.
Corrida de cavalo
As corridas de cavalos nos níveis profissional e amador exigem um capacete de equitação. Esses capacetes oferecem alguma proteção para lesões na cabeça causadas por quedas, mas não oferecem fixação para o pescoço ou a coluna. A experiência e o bom senso ajudam a minimizar as quedas, mas mesmo pilotos experientes podem sofrer ferimentos graves e possivelmente paralisia se caírem de cabeça. Muitos jóqueis hoje também usam coletes de proteção, pois ser pisoteado pelos cascos dos cavalos é um grande risco de quedas e resultou em mortes. Nas corridas de arreios, onde os cavalos puxam carroças de duas rodas chamadas sulkies, colisões entre sulkies resultaram em vários engavetamentos e ferimentos graves. Para perigos para os cavalariços e outros envolvidos no manuseio dos cavalos, consulte o capítulo Criação de gado.
Primeiros Socorros
Como regra geral, gelo imediato (figura 7), compressão, elevação e AINEs após a maioria das lesões serão suficientes. Curativos de pressão devem ser aplicados em qualquer ferida aberta, seguidos de uma avaliação e sutura. O jogador deve ser removido do jogo imediatamente para evitar qualquer contaminação por sangue para outros jogadores (Sachare 1994b). Qualquer traumatismo craniano com perda de consciência deve ter um estado mental e exames neurológicos.
Figura 7. Terapia compressiva fria.
FALTA
Aircast
Aptidão física
Atletas profissionais com problemas cardíacos assintomáticos ou sintomáticos podem hesitar em revelar sua patologia. Nos últimos anos, vários atletas profissionais tiveram problemas cardíacos que resultaram em suas mortes. Os incentivos econômicos de praticar esportes de nível profissional podem inibir os atletas de revelarem suas condições por medo de se desqualificarem para atividades extenuantes. Históricos médicos e familiares cuidadosamente obtidos, seguidos por eletrocardiograma e testes de esforço em esteira, provam ser valiosos na detecção de pessoas em risco. Se um jogador for identificado como um risco e ainda desejar continuar competindo independentemente das questões médico-legais, equipamentos de reanimação de emergência e pessoal treinado devem estar presentes em todos os treinos e jogos.
Os árbitros estão presentes não apenas para manter o fluxo do jogo, mas também para proteger os jogadores de se machucarem e de outros. Os árbitros, em sua maioria, são objetivos e têm autoridade para suspender qualquer atividade caso surja uma condição de emergência. Como em todos os esportes competitivos, a emoção e a adrenalina estão em alta; os árbitros estão presentes para ajudar os jogadores a aproveitar essas energias de forma positiva.
Condicionamento adequado, aquecimento e alongamento antes de se envolver em qualquer atividade competitiva é vital para a prevenção de distensões e entorses. Este procedimento permite que os músculos funcionem com eficiência máxima e minimiza as possibilidades de distensões e entorses (microrupturas). Os aquecimentos podem muito bem ser uma simples corrida ou calistenia por cerca de 3 a 5 minutos, seguidos de alongamento suave das extremidades por mais 5 a 10 minutos. Com o músculo em sua eficiência máxima, o atleta pode manobrar rapidamente para longe de uma posição ameaçadora.
Mais...
indústria do sexo
A indústria do sexo é uma indústria importante tanto nos países em desenvolvimento, onde é uma importante fonte de divisas, como nos países industrializados. As duas principais divisões da indústria do sexo são (1) prostituição, que envolve a troca direta de um serviço sexual por dinheiro ou outros meios de compensação econômica e (2) pornografia, que envolve a realização de tarefas relacionadas ao sexo, às vezes envolvendo duas ou mais pessoas, para fotografias, em filmes e fitas de vídeo, ou em um teatro ou boate, mas não inclui atividade sexual direta com o cliente pagante. A linha entre prostituição e pornografia não é muito clara, no entanto, como algumas prostitutas restringem seu trabalho a atuação erótica e dança para clientes privados, e alguns trabalhadores da indústria pornográfica vão além da exibição para se envolverem em contato sexual direto com membros do público. por exemplo, em clubes de strip-tease e lap-dancing.
O status legal da prostituição e da pornografia varia de um país para outro, desde a proibição total da troca de dinheiro e sexo e dos negócios em que ocorre, como nos Estados Unidos; à descriminalização da própria bolsa, mas proibição dos negócios, como em muitos países europeus; à tolerância da prostituição independente e organizada, por exemplo, na Holanda; à regulamentação da prostituta sob a lei de saúde pública, mas proibição para aqueles que não cumprem, como em vários países latino-americanos e asiáticos. Mesmo onde a indústria é legal, os governos permaneceram ambivalentes e poucos, se algum, tentaram usar os regulamentos de segurança e saúde ocupacional para proteger a saúde das profissionais do sexo. No entanto, desde o início dos anos 1970, prostitutas e artistas eróticos têm se organizado em muitos países (Delacoste e Alexander 1987; Pheterson 1989) e cada vez mais abordam a questão da segurança ocupacional enquanto tentam reformar o contexto legal de seu trabalho.
Um aspecto particularmente controverso do trabalho sexual é o envolvimento de jovens adolescentes na indústria. Não há espaço suficiente para discutir isso aqui, mas é importante que as soluções para os problemas da prostituição adolescente sejam desenvolvidas no contexto de respostas ao trabalho infantil e à pobreza em geral, e não como um fenômeno isolado. Uma segunda controvérsia tem a ver com até que ponto o trabalho sexual adulto é coagido ou o resultado de uma decisão individual. Para a grande maioria das profissionais do sexo, é uma ocupação temporária, e a vida média de trabalho, em todo o mundo, é de 4 a 6 anos, incluindo algumas que trabalham apenas alguns dias ou intermitentemente (por exemplo, entre outros empregos) e outras que trabalhar por 35 anos ou mais. O principal fator na decisão de fazer trabalho sexual é a economia e, em todos os países, o trabalho na indústria do sexo paga muito melhor do que outro trabalho para o qual não é necessário treinamento extensivo. De fato, em alguns países, as prostitutas mais bem pagas ganham mais do que alguns médicos e advogados. A conclusão do movimento pelos direitos dos profissionais do sexo é que é difícil estabelecer questões como consentimento e coerção quando o trabalho em si é ilegal e fortemente estigmatizado. O importante é apoiar a capacidade das profissionais do sexo de se organizarem em seu próprio nome, por exemplo, em sindicatos, associações profissionais, projetos de autoajuda e organizações de defesa política.
Perigos e Precauções
Doenças Sexualmente Transmissíveis (DSTs). O risco ocupacional mais óbvio para profissionais do sexo, e aquele que tem recebido mais atenção historicamente, são as DSTs, incluindo sífilis e gonorreia, clamídia, úlcera genital, trichomonas e herpes e, mais recentemente, o vírus da imunodeficiência humana (HIV). e AIDS.
Em todos os países, o risco de infecção por HIV e outras DSTs é maior entre as trabalhadoras do sexo de baixa renda, seja nas ruas dos países industrializados, em bordéis de baixa renda na Ásia e na América Latina ou em conjuntos residenciais em comunidades empobrecidas na África.
Em países industrializados, estudos descobriram que a infecção por HIV entre prostitutas está associada ao uso de drogas injetáveis pela prostituta ou por seu parceiro pessoal atual, ou com o uso de “crack” pela prostituta, uma forma fumável de cocaína – não com o número de clientes ou com prostituição per se. Houve poucos ou nenhum estudo sobre trabalhadores da pornografia, mas é provável que seja semelhante. Nos países em desenvolvimento, os fatores primários são menos claros, mas podem incluir uma maior prevalência de DSTs convencionais não tratadas, que alguns pesquisadores acham que facilitam a transmissão do HIV, e uma dependência de vendedores ambulantes informais ou clínicas mal equipadas para o tratamento de DSTs, se o tratamento envolver injeções com agulhas não estéreis. A injeção de drogas recreativas também está associada à infecção pelo HIV em alguns países em desenvolvimento (Estébanez, Fitch e Nájera 1993). Entre os prostitutos do sexo masculino, a infecção pelo HIV está mais frequentemente associada à atividade homossexual, mas também está associada ao uso de drogas injetáveis e ao sexo no contexto do tráfico de drogas.
As precauções envolvem o uso consistente de preservativos de látex ou poliuretano para sexo oral e sexo vaginal ou anal, sempre que possível com lubrificantes (à base de água para preservativos de látex, à base de água ou óleo para preservativos de poliuretano), barreiras de látex ou poliuretano para cunilíngua e oral-anal contato e luvas para contato manual-genital. Embora o uso de preservativos tenha aumentado entre as prostitutas na maioria dos países, ainda é uma exceção na indústria da pornografia. As artistas às vezes usam espermicidas para se proteger. No entanto, embora o espermicida nonoxinol-9 tenha demonstrado matar o HIV em laboratório e reduza a incidência de DST convencional em algumas populações, sua eficácia na prevenção do HIV em uso real é muito menos clara. Além disso, o uso de nonoxinol-9 mais de uma vez ao dia tem sido associado a taxas significativas de rompimento do epitélio vaginal (o que pode aumentar a vulnerabilidade da trabalhadora do sexo à infecção pelo HIV) e, às vezes, a um aumento de infecções fúngicas vaginais. Ninguém estudou seu uso para sexo anal.
O acesso a cuidados de saúde sensíveis aos profissionais do sexo também é importante, incluindo cuidados para outros problemas de saúde, não apenas DSTs. As abordagens tradicionais de saúde pública que envolvem licenciamento ou registro obrigatório e exames regulares de saúde não têm sido eficazes na redução do risco de infecção para os trabalhadores e são contrárias às políticas da Organização Mundial da Saúde que se opõem aos testes obrigatórios.
Lesões. Embora não tenha havido nenhum estudo formal de outros riscos ocupacionais, evidências anedóticas sugerem que lesões por esforço repetitivo envolvendo o pulso e o ombro são comuns entre prostitutas que fazem “masturbações” e a dor na mandíbula às vezes é associada à prática de felação. Além disso, prostitutas de rua e dançarinas eróticas podem desenvolver problemas nos pés, joelhos e costas relacionados ao trabalho de salto alto. Algumas prostitutas relataram infecções crônicas da bexiga e dos rins, por trabalharem com a bexiga cheia ou por não saberem como se posicionar para evitar a penetração profunda durante o coito vaginal. Finalmente, alguns grupos de prostitutas são muito vulneráveis à violência, especialmente em países onde as leis contra a prostituição são fortemente aplicadas. A violência inclui estupro e outras agressões sexuais, agressão física e assassinato, e é cometida por policiais, clientes, gerentes de negócios sexuais e parceiros domésticos. O risco de lesões é maior entre as prostitutas mais jovens e menos experientes, especialmente aquelas que começam a trabalhar na adolescência.
As precauções incluem garantir que as profissionais do sexo sejam treinadas da maneira menos estressante para realizar diferentes atos sexuais para prevenir lesões por esforço repetitivo e infecções da bexiga, e treinamento de autodefesa para reduzir a vulnerabilidade à violência. Isso é particularmente importante para jovens profissionais do sexo. No caso de violência, outro remédio importante é aumentar a disposição da polícia e dos promotores de justiça para fazer cumprir as leis contra o estupro e outras formas de violência quando as vítimas são profissionais do sexo.
Uso de álcool e drogas. Quando as prostitutas trabalham em bares e boates, muitas vezes são solicitadas pela administração a encorajar os clientes a beber, bem como a beber com os clientes, o que pode ser um sério perigo para indivíduos vulneráveis ao vício do álcool. Além disso, alguns começam a usar drogas (por exemplo, heroína, anfetaminas e cocaína) para ajudar a lidar com o estresse do trabalho, enquanto outros usavam drogas antes de iniciar o trabalho sexual e se dedicaram ao trabalho sexual para pagar suas drogas. Com o uso de drogas injetáveis, a vulnerabilidade à infecção por HIV, hepatite e uma variedade de infecções bacterianas aumenta se os usuários de drogas compartilharem agulhas.
As precauções incluem regulamentos no local de trabalho para garantir que as prostitutas possam beber bebidas não alcoólicas quando estiverem com clientes, o fornecimento de equipamentos de injeção esterilizados e, sempre que possível, drogas legais para profissionais do sexo que injetam drogas e aumentar o acesso a programas de tratamento de dependência de drogas e álcool.
Entretenimento noturno
Este agrupamento de ocupações de entretenimento extremamente variadas e diversas inclui locais de trabalho como bares, boates, discotecas, danceterias, bares de topless, go-go clubs, cassinos, bingos e casas de jogos e salões de bilhar, bem como salas de cinema. As ocupações incluem bartenders, garçons, hostess/anfitrião, negociantes de cartões, seguranças (pessoal de segurança), músicos, dançarinos, strippers e projecionistas de cinema. Hotéis e restaurantes costumam ter locais de entretenimento noturno dentro deles. Existem várias categorias de riscos comuns a quase todos os trabalhadores do entretenimento noturno.
Trabalho por turnos. Trabalhadores de entretenimento, como bartenders, podem ter turnos noturnos rotineiros, enquanto músicos que trabalham em um clube podem ter turnos irregulares. Vários efeitos fisiológicos, psicológicos e sociais estão associados ao trabalho noturno ou irregular. Freqüentemente, bartenders e garçonetes trabalham em turnos de 10 a 14 horas.
Violência. A violência no local de trabalho é um grande problema em estabelecimentos que servem bebidas alcoólicas, bem como em jogos de azar. O Instituto Nacional de Segurança e Saúde Ocupacional dos Estados Unidos estudou as taxas de homicídio entre trabalhadores nos Estados Unidos durante 1980-1989. Eles descobriram que os bartenders ocupam o oitavo grupo ocupacional mais alto, com uma taxa de homicídios de 2.1 por 100,000, em comparação com a taxa média de homicídios de 0.7 homicídios por 100,000 para todos os trabalhadores. A troca de dinheiro com o público, muitas vezes trabalhando sozinho ou em pequeno número e trabalhando até tarde da noite ou no início da manhã, bem como trabalhar em áreas de alta criminalidade, foram fatores relacionados ao alto índice. Medidas preventivas para diminuir o índice de violência incluem o aumento da visibilidade do local de trabalho, como a instalação de melhor iluminação. As quantias de dinheiro em mãos devem ser minimizadas e sinais afixados que indiquem claramente que há pouco ou nenhum dinheiro em mãos. Alarmes silenciosos e câmeras escondidas podem ser instalados e os trabalhadores podem ser treinados em técnicas de resposta não violenta para emergências, como roubos. Arranjos podem ser feitos para ter verificações policiais de rotina sobre a segurança dos trabalhadores, e os trabalhadores podem até receber barreiras à prova de balas e coletes, se necessário.
Segurança contra Incêndios. Muitas casas noturnas, salões de dança, cinemas e bares menores podem não atender aos requisitos locais de montagem, construção ou código de incêndio. Houve vários incêndios fatais de alto nível em clubes urbanos, que geralmente estão mais lotados do que o permitido por lei. A adesão aos códigos de incêndio e montagem, um programa de emergência e segurança contra incêndio e a disponibilidade de extintores de incêndio e treinamento em seu uso, bem como outros procedimentos de emergência, podem reduzir os riscos (Malhotra 1984).
Fumo passivo. Em muitos locais onde há entretenimento noturno, a fumaça passiva do cigarro é um risco significativo. O risco de câncer de pulmão e doenças cardíacas aumenta com a exposição à fumaça do cigarro no local de trabalho (NIOSH 1991). O risco de câncer de laringe, também associado ao uso de tabaco, é elevado em bartenders e garçons. Freqüentemente, bares menores e casas noturnas não possuem ventilação adequada para a fumaça do cigarro. Em muitos países, esforços estão sendo feitos para regular a exposição ao fumo passivo; mas tais restrições governamentais não são universais. Dispositivos de ventilação e limpeza do ar, como precipitadores eletrostáticos, bem como a restrição de fumar diminuirão a exposição.
Abuso de álcool e drogas. Verificou-se que trabalhar em certas ocupações está correlacionado com o aumento do consumo de álcool, e um estudo sugestivo descobriu que a morte por cirrose hepática, uma doença associada ao consumo de álcool, é elevada entre garçons, bartenders e músicos (Olkinuora 1984). No trabalho de entretenimento noturno, há fácil acesso ao álcool e uma pressão social para beber. Freqüentemente, há isolamento de uma vida familiar habitual por causa do trabalho noturno ou por causa de viagens por diferentes locais. Má gestão e falta de supervisão podem contribuir para o problema. A ansiedade de performance (no caso de músicos), ou a necessidade de ficar acordado durante o turno da noite, bem como o fato de que os clientes podem estar aptos a abusar de drogas, também podem aumentar os riscos de abuso de drogas entre os trabalhadores do ambiente noturno. Os riscos de programas de intervenção para abuso de álcool e drogas podem ser diminuídos por programas de treinamento bem elaborados que auxiliem os trabalhadores a lidar com esses problemas.
Ruído. A exposição excessiva ao ruído pode ser um problema em bares e restaurantes. Embora o problema do ruído seja óbvio em discotecas e clubes de música que apresentam níveis de som excessivamente altos, a superexposição ao ruído também pode ser um problema em bares e outros locais em que há apenas música pré-gravada ou jukebox, que também pode ser tocada muito alto . Níveis sonoros acima de 100 decibéis (dB) são comuns em discotecas (Tan, Tsang e Wong 1990). Uma pesquisa em 55 casas noturnas em Nova Jersey, nos Estados Unidos, revelou níveis de ruído de 90 a 107 dB. A colocação de alto-falantes e jukeboxes longe das estações de trabalho pode reduzir a exposição do trabalhador, e barreiras acústicas também podem ajudar. Em alguns casos, uma redução geral no volume pode ser possível. Se possível, usar tampões para os ouvidos pode reduzir a exposição do trabalhador.
Dermatite. Trabalhadores da vida noturna compartilham muitos problemas de pele com os manipuladores de alimentos. Infecções de pele, como candidíase das mãos, podem surgir do contato prolongado com vidros sujos, líquidos de lavagem e limpeza e água. Equipamentos automáticos para lavar pratos e copos podem solucionar esse problema. Sensibilidades alimentares também são conhecidas, como dermatite de contato em um barman com sensibilidade a cascas de limão e lima (Cardullo, Ruszkowski e Deleo 1989). Bartenders desenvolveram eczema por manusear hortelã. Outras sensibilidades específicas que levam à dermatite foram relatadas, como a dermatite em um negociante profissional de blackjack que desenvolveu uma sensibilidade aos sais de cromato usados no corante verde para o feltro das mesas de jogo (Fisher 1976).
Problemas musculoesqueléticos. Lesões por movimentos repetitivos e outros problemas associados ao design do local de trabalho podem ser encontrados entre os trabalhadores da vida noturna. Por exemplo, músicos e dançarinos são propensos a problemas musculoesqueléticos específicos, conforme discutido em outra parte deste capítulo. Bartenders que lavam continuamente copos e carteadores que devem embaralhar e distribuir cartas para jogos em cassinos sofrem de síndrome do túnel do carpo. Pausas mais frequentes durante os turnos, além do redesenho do trabalho e das tarefas, podem reduzir esses riscos. Bartenders, garçonetes, negociantes de cassino e servidores de comida muitas vezes precisam ficar de pé durante todo o turno de trabalho, que pode durar de 10 a 12 horas. Ficar em pé excessivamente pode resultar em tensão nas costas e outros problemas circulatórios e musculoesqueléticos. Tapetes de borracha corrugados e sapatos confortáveis e de suporte podem diminuir a tensão.
Cabines de projeção de filmes. As cabines de projeção são pequenas e podem surgir problemas de calor excessivo. As cabines de projeção de filmes mais antigas usam uma fonte de luz de arco de carbono para projetar imagens, enquanto as cabines mais modernas usam lâmpadas de xenônio. Em ambos os casos, pode ocorrer exposição à radiação ultravioleta (UV) e ao gás ozônio. Níveis de ozônio que variaram de 0.01 a 0.7 partes por milhão foram relatados. O ozônio é gerado pela radiação UV, que ioniza o oxigênio encontrado no ar. (Maloy 1978). Além disso, o uso de fontes de luz de arco de carbono está associado a vapores de metais de terras raras, dióxido de carbono, monóxido de carbono, ozônio, radiação eletromagnética (EMF) e exposições ao calor. Ventilação de exaustão local é necessária.
Efeitos especiais. Muitos efeitos especiais diferentes podem ser usados em clubes e discotecas, incluindo várias fumaças e névoas, shows de laser e até mesmo pirotecnia. É necessário treinamento adequado em operação e segurança do laser e outros efeitos especiais. A luz ultravioleta emitida por luzes “negras” pode representar riscos adicionais, especialmente para strippers e dançarinas (Schall et al. 1969). Foi sugerido que uma barreira de vidro entre a luz negra e os artistas ajudaria a diminuir os perigos. Esses efeitos são descritos com mais detalhes em outros artigos deste capítulo.
Proteção Ambiental e Questões de Saúde Pública
Artes visuais
As artes visuais produzem uma ampla gama de potenciais problemas ambientais e levantam uma série de questões de saúde pública. As artes visuais usam uma ampla gama de produtos químicos e técnicas que podem criar problemas de poluição do ar e da água semelhantes aos dos processos industriais comparáveis, apenas em uma escala muito menor.
Os resíduos perigosos produzidos por artistas podem incluir: (1) resíduos tóxicos e extremamente tóxicos, incluindo solventes, compostos de chumbo, cromatos e soluções de cianeto; (2) resíduos inflamáveis, incluindo líquidos inflamáveis e combustíveis (por exemplo, panos embebidos em óleo e terebintina), substâncias oxidantes como clorato e dicromatos de potássio e gases comprimidos inflamáveis; (3) resíduos corrosivos, incluindo ácidos com pH inferior a 2 e álcalis com pH superior a 12; e (4) resíduos reativos, como peróxidos orgânicos, soluções de cianeto e soluções de sulfeto. Artistas e artesãos são menos propensos, no entanto, a saber como descartar esses resíduos ou mesmo saber o que é perigoso. O método mais comum de descarte de resíduos para artistas é despejar na pia ou no chão, jogar no lixo ou evaporar. Embora as quantidades individuais de poluentes sejam pequenas, cumulativamente elas podem resultar em poluição significativa.
Nos Estados Unidos, no Canadá e em muitos outros países, os artistas que trabalham em suas casas geralmente estão isentos dos regulamentos de resíduos perigosos industriais sob uma isenção de resíduos perigosos domésticos. Muitas localidades, no entanto, fornecem dias especiais para resíduos perigosos domésticos, quando as famílias podem trazer seus resíduos perigosos para um local central para coleta. No entanto, mesmo em países que regulamentam os artistas como pequenos negócios, há pouca aplicação dos regulamentos de resíduos perigosos para essas indústrias caseiras.
Os tipos de métodos de gerenciamento de resíduos disponíveis incluem muitos dos mesmos usados pela indústria, incluindo redução na fonte, separação e concentração de resíduos, reciclagem, recuperação de energia e material, incineração ou tratamento e descarte seguro no solo. Alguns desses métodos estão mais disponíveis para os artistas do que outros.
A melhor maneira de gerenciar resíduos perigosos é realmente eliminar ou minimizar sua produção, substituindo-os por materiais menos tóxicos - por exemplo, usando esmaltes sem chumbo em vez de esmaltes com chumbo em cerâmica e esmaltação, e usando tintas de serigrafia à base de água e outros materiais de revestimento em vez de à base de solvente.
Separar materiais perigosos de materiais não perigosos - por exemplo, separar tintas à base de solvente e tintas à base de água - pode ser um método simples para reduzir a quantidade de resíduos perigosos e evitar que contaminem o lixo comum.
Os métodos industriais tradicionais de concentração, como a evaporação de grandes volumes de resíduos fotográficos, geralmente não são viáveis para os artistas.
A reciclagem pode envolver a reutilização de materiais (como solventes usados para limpeza de pintura a óleo) pelo indivíduo ou a passagem de materiais indesejados para outra pessoa que possa usá-los. Grandes instalações de impressão, que geram muitos panos embebidos em solvente ou óleo, podem ser contratados para lavagem e reuso.
O tratamento pode envolver vários processos. O mais comum usado pelos artistas é a neutralização de soluções ácidas ou alcalinas. A incineração é geralmente restrita à queima de pó de madeira. A evaporação de solventes também é comumente feita. Isso reduz a quantidade de resíduos perigosos que potencialmente contaminam o abastecimento de água, embora contamine a atmosfera em algum grau.
A opção menos favorável é o descarte seguro em um local adequado para descarte de resíduos perigosos. Isso geralmente não é uma opção viável para artistas, especialmente em países em desenvolvimento.
Um problema de saúde pública comum a muitas das artes visuais é o problema da exposição de crianças a produtos químicos tóxicos encontrados em muitos materiais artísticos, incluindo aqueles destinados ao uso por crianças. Exemplos incluem solventes em marcadores permanentes de feltro e chumbo em esmaltes cerâmicos. Crianças e outros membros da família podem ser expostos a substâncias e condições perigosas em casa.
Um problema generalizado em muitos países é o envenenamento por chumbo, incluindo mortes por cozinhar e armazenar alimentos em recipientes feitos com esmaltes de cerâmica contendo chumbo. Na indústria comercial, o problema da lixiviação de chumbo da cerâmica esmaltada foi praticamente eliminado por meio de regulamentações governamentais e de um bom controle de qualidade. A Organização Mundial de Saúde tem normas para lixiviação de chumbo e cádmio de cerâmica destinada ao uso em alimentos e bebidas. O custo do teste necessário, no entanto, não é viável para oleiros artesanais e, portanto, os oleiros artesanais devem usar apenas esmaltes sem chumbo para recipientes de alimentos e bebidas.
Artes Cênicas e Mídia
Teatros, lojas de cenários e áreas de produção de filmes e televisão também podem produzir resíduos perigosos, pois usam muitos dos mesmos produtos químicos usados nas artes visuais. As mesmas soluções se aplicam. Em particular, a mudança generalizada de tintas à base de solvente para tintas à base de água diminuiu muito a quantidade de poluição por solvente.
Uma das principais questões de saúde pública para teatros (e outros locais de reunião pública) é a segurança contra incêndios. Muitos teatros e outros espaços de atuação, especialmente os pequenos e não comerciais, não atendem aos códigos de incêndio aplicáveis e estão perigosamente superlotados. Houve muitos incêndios desastrosos com inúmeras mortes nas artes cênicas. O uso de neblina e fumaça para efeitos especiais no teatro e na ópera também pode representar o risco de ataques de asma em espectadores asmáticos na frente do teatro, se o prédio não tiver ventilação de exaustão adequada para evitar que a névoa ou a fumaça afetem o público .
Indústria de diversões
Indústrias de entretenimento, como parques de diversões e temáticos, podem enfrentar todos os resíduos sólidos e outros problemas de poluição de uma cidade pequena. Zoológicos, circos e outros tipos de entretenimento envolvendo animais podem ter muitos dos mesmos problemas de poluição que a pecuária, mas em menor escala.
Uma preocupação de saúde pública em todos os eventos de entretenimento onde são vendidos alimentos é a possibilidade de desenvolver intoxicação por salmonela, hepatite ou outras doenças se não houver controles adequados de saúde pública.
O controle de multidões é outra grande preocupação de saúde pública em muitos grandes eventos de entretenimento, como certos tipos de concertos populares e eventos esportivos. O uso generalizado de drogas e álcool, superlotação, permitindo amplo espaço em pé (assentos do festival) e falta de planejamento prévio adequado levaram a muitos incidentes envolvendo tumultos e pânico, resultando em múltiplos ferimentos e mortes. Além disso, a falta de padrões de construção adequados tem causado incêndios e desabamentos de assentos em vários países. Há necessidade de melhores regulamentações e provisão de medidas adequadas de controle de multidões nessas situações.
Os visitantes de parques e zoológicos também podem representar riscos para si mesmos. Houve muitos incidentes em que os visitantes do zoológico foram mutilados ou mortos após entrarem em recintos de animais. Os visitantes que se aproximam demais de animais selvagens nos parques também sofrem ataques, muitos dos quais fatais. Os problemas de visitantes inexperientes dos parques se perderem, serem pegos em tempestades ou caírem de montanhas também é um risco constante à saúde pública que pode consumir muitos recursos para resgate.
A indústria do sexo, especialmente a prostituição, é particularmente infame pela possibilidade de os clientes serem roubados e possivelmente contrairem doenças sexualmente transmissíveis. Isto é particularmente verdadeiro em países onde a prostituição não é legalmente controlada. As atividades criminosas são frequentemente associadas à prostituição.
Cuidados de saúde: sua natureza e seus problemas de saúde ocupacional
Os cuidados de saúde são uma indústria de mão-de-obra intensiva e, na maioria dos países, os profissionais de saúde (HCWs) constituem um setor importante da força de trabalho. Eles compreendem uma ampla gama de profissionais, pessoal técnico e de suporte que trabalham em uma grande variedade de configurações. Para além dos profissionais de saúde, técnicos de laboratório, farmacêuticos, assistentes sociais e outros envolvidos em serviços clínicos, incluem-se pessoal administrativo e de escritório, pessoal de limpeza e dietética, trabalhadores de lavandaria, engenheiros, electricistas, pintores e trabalhadores de manutenção que reparam e recuperam o edifício e o equipamento que contém. Em contraste com aqueles que prestam cuidados diretos, esses profissionais de apoio geralmente têm apenas contato casual e incidental com os pacientes.
Os profissionais de saúde representam diversos níveis educacionais, sociais e étnicos e geralmente são predominantemente femininos. Muitos, particularmente na assistência domiciliar, são empregados em cargos de nível básico e requerem treinamento básico considerável. A Tabela 1 lista amostras de funções de saúde e ocupações associadas.
Tabela 1. Exemplos de funções de cuidados de saúde e ocupações associadas
|
Funções |
Categoria profissional * |
ocupações específicas |
|
Atendimento direto ao paciente |
Profissões de diagnóstico de saúde |
Médicos |
|
Suporte técnico |
técnicos de saúde |
Técnicos de laboratório clínico |
|
Serviços |
Serviços de saúde |
Assistentes dentais |
|
Suporte administrativo |
serviços de escritório |
Escriturários de cobrança |
|
Estudos |
ocupações científicas |
Cientistas e pesquisas |
* As categorias ocupacionais são, em parte, adaptadas daquelas usadas pelo Departamento de Trabalho dos EUA, Bureau of Labor Statistics.
Um segmento do setor de saúde (infelizmente, muitas vezes muito pequeno e com poucos recursos na maioria das comunidades) é dedicado a serviços preventivos diretos e indiretos. O foco principal da indústria de cuidados de saúde, no entanto, é o diagnóstico, tratamento e cuidado dos doentes. Isso cria uma dinâmica especial, pois os doentes apresentam níveis variados de dependências físicas e emocionais que os diferenciam dos clientes em setores de serviços pessoais como, por exemplo, comércio varejista, restaurantes e hotéis. Eles exigem, e tradicionalmente recebem, serviços e considerações especiais, muitas vezes em caráter de emergência, prestados frequentemente à custa do conforto e segurança pessoal dos profissionais de saúde.
Refletindo seu tamanho e número de funcionários, as instituições de cuidados intensivos e de longo prazo constituem talvez os elementos mais proeminentes no setor de saúde. Eles são complementados por ambulatórios, “surgicenters” (instalações para cirurgia ambulatorial), laboratórios clínicos e patológicos, farmácias, centros de raios-x e imagem, serviços de ambulância e pronto-socorro, consultórios individuais e em grupo e serviços de atendimento domiciliar. Estes podem estar localizados dentro de um hospital ou operados em outro lugar sob sua égide, ou podem ser autônomos e operados de forma independente. Deve-se notar que existem profundas diferenças na forma como os serviços de saúde são prestados, desde os cuidados bem organizados e de “alta tecnologia” disponíveis nos centros urbanos dos países desenvolvidos até as áreas mal atendidas nas comunidades rurais, nos países em desenvolvimento e no interior -cidade enclaves em muitas grandes cidades.
Sobreposto ao sistema de saúde está um enorme estabelecimento educacional e de pesquisa no qual estudantes, professores, pesquisadores e equipes de apoio frequentemente entram em contato direto com os pacientes e participam de seus cuidados. Isso inclui escolas de medicina, odontologia, enfermagem, saúde pública, serviço social e uma variedade de disciplinas técnicas envolvidas na assistência à saúde.
A indústria da saúde vem passando por profundas mudanças nas últimas décadas. O envelhecimento da população, principalmente nos países desenvolvidos, ampliou o uso de casas de repouso, instalações domiciliares e serviços de assistência domiciliar. Os desenvolvimentos científicos e tecnológicos não apenas levaram à criação de novos tipos de instalações com novas classes de pessoal especialmente treinado, mas também reduziram a ênfase no papel do hospital de tratamento intensivo. Agora, muitos serviços que requerem internação estão sendo prestados em regime ambulatorial. Finalmente, as restrições fiscais ditadas pela escalada contínua dos custos da saúde têm reconfigurado o setor de saúde, pelo menos nos países em desenvolvimento, resultando em pressão para que a contenção de custos seja alcançada por meio de mudanças na organização dos serviços de saúde.
Os profissionais de saúde que estão em contato direto com os doentes, onde quer que trabalhem, estão expostos a vários riscos únicos. Eles correm o risco de adquirir infecções dos pacientes que atendem, bem como o risco de lesões musculoesqueléticas ao levantá-los, transferi-los ou contê-los. A equipe de apoio não diretamente envolvida no atendimento ao paciente (por exemplo, lavanderia e limpeza e trabalhadores de manuseio de materiais) não são apenas rotineiramente expostos a produtos químicos, como agentes de limpeza e desinfetantes de força industrial, mas também são expostos a riscos biológicos de lençóis e resíduos contaminados ( ver figura 1). Há também o ethos dos cuidados de saúde que, especialmente em situações de emergência, exige que os profissionais de saúde coloquem a segurança e o conforto de seus pacientes acima dos seus. Lidar com o estresse de falhas terapêuticas, morte e morrer muitas vezes cobra seu preço no esgotamento do trabalhador. Tudo isso é agravado pelo trabalho em turnos, falta de pessoal deliberada ou inadvertida e a necessidade de atender às demandas às vezes irracionais de pacientes e suas famílias. Finalmente, existe a ameaça de abuso e violência por parte dos pacientes, principalmente quando o trabalho exige que trabalhem sozinhos ou os leve para áreas inseguras. Tudo isso é descrito com mais detalhes em outros artigos deste capítulo e em outras partes deste enciclopédia.
Figura 1. Manipulação de material biológico contaminado
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
O Instituto Nacional de Segurança e Saúde Ocupacional dos EUA (NIOSH) relatou que perfurações por agulha, entorses musculoesqueléticas e lesões nas costas provavelmente foram as lesões mais comuns na indústria de assistência médica (Wugofski 1995). A Conferência da Organização Mundial da Saúde (OMS) sobre Riscos Ocupacionais em 1981 identificou como suas cinco principais áreas de preocupação:
- cortes, lacerações e fraturas
- lesões nas costas
- falta de equipamento de segurança pessoal
- má manutenção dos sistemas mecânicos e elétricos
- agressão de pacientes.
Eles também são profissionais de saúde?
Frequentemente negligenciados quando se considera a segurança e o bem-estar dos profissionais de saúde, estão os alunos que frequentam escolas médicas, odontológicas, de enfermagem e outras escolas para profissionais de saúde e voluntários que servem pro bono em unidades de saúde. Uma vez que não são “funcionários” no sentido técnico ou jurídico do termo, eles não são elegíveis para compensação trabalhista e seguro de saúde baseado no emprego em muitas jurisdições. Os administradores de saúde têm apenas a obrigação moral de se preocupar com sua saúde e segurança.
Os segmentos clínicos de sua formação colocam estudantes de medicina, enfermagem e odontologia em contato direto com pacientes que podem ter doenças infecciosas. Eles executam ou auxiliam em uma variedade de procedimentos invasivos, incluindo a coleta de amostras de sangue, e frequentemente realizam trabalhos de laboratório envolvendo fluidos corporais e amostras de urina e fezes. Eles geralmente são livres para vagar pelas instalações, entrando em áreas que contêm perigos potenciais com frequência, uma vez que tais perigos raramente são postados, sem consciência de sua presença. Eles geralmente são supervisionados de forma muito vaga, se é que são, enquanto seus instrutores geralmente não têm muito conhecimento, ou mesmo interesse, em questões de segurança e proteção à saúde.
Os voluntários raramente têm permissão para participar de cuidados clínicos, mas eles têm contatos sociais com os pacientes e geralmente têm poucas restrições com relação às áreas do estabelecimento que podem visitar.
Em circunstâncias normais, estudantes e voluntários compartilham com os profissionais de saúde os riscos de exposição a perigos potencialmente perigosos. Esses riscos são exacerbados em momentos de crise e em emergências quando eles entram ou são mandados para a culatra. Claramente, mesmo que não esteja definido em leis e regulamentos ou em manuais de procedimentos organizacionais, eles têm mais do que direito à preocupação e proteção estendida aos profissionais de saúde “regulares”.
Leon Warshaw
Riscos Biológicos
Perigos biológicos, que representam um risco para doenças infecciosas, são comuns em todo o mundo, mas são particularmente problemáticos nos países em desenvolvimento. Embora o vírus da hepatite B (HBV) seja uma ameaça quase universal para os profissionais de saúde, é particularmente importante nos países africanos e asiáticos onde esse vírus é endêmico. Conforme discutido mais adiante neste capítulo, o risco de transmissão do VHB após a exposição percutânea ao sangue positivo para o antígeno de superfície da hepatite B (HBsAg) é aproximadamente 100 vezes maior do que o risco de transmissão do vírus da imunodeficiência humana (HIV) por meio da exposição percutânea a pessoas infectadas pelo HIV. sangue (ou seja, 30% versus 0.3%). No entanto, houve de fato uma evolução da preocupação em relação à exposição parenteral a sangue e fluidos corporais desde a era pré-HIV até a AIDS. McCormick et ai. (1991) descobriram que os incidentes anuais relatados de lesões por instrumentos perfurocortantes aumentaram mais de três vezes durante um período de 14 anos e entre os funcionários da casa médica os incidentes relatados aumentaram nove vezes. No geral, os enfermeiros incorrem em aproximadamente dois terços dos acidentes com agulhas relatados. Yassi e McGill (1991) também observaram que a equipe de enfermagem, particularmente os estudantes de enfermagem, correm maior risco de acidentes com agulhas, mas também descobriram que aproximadamente 7.5% da equipe médica relatou exposições a sangue e fluidos corporais, um número que provavelmente é baixo porque de subnotificação. Esses dados foram consistentes com outros relatórios que indicaram que, embora haja um aumento na notificação de picadas de agulha, refletindo preocupações sobre HIV e AIDS, certos grupos continuam a subnotificar. Sterling (1994) conclui que a subnotificação de acidentes com agulhas varia de 40 a 60%.
Certos fatores de risco claramente aumentam a probabilidade de transmissão de doenças transmitidas pelo sangue; estes são discutidos no artigo “Prevenção da transmissão ocupacional de patógenos transmitidos pelo sangue”. A exposição frequente foi de fato associada a altas taxas de soroprevalência de hepatite B entre trabalhadores de laboratório, cirurgiões e patologistas. O risco de hepatite C também aumenta. A tendência de maior atenção à prevenção de acidentes com agulhas é, no entanto, também digna de nota. A adoção de precauções universais é um avanço importante. Sob precauções universais, assume-se que todos os fluido contendo sangue é potencialmente infeccioso e que as salvaguardas apropriadas devem sempre ser invocado. Os recipientes de descarte seguro para agulhas e outros instrumentos perfurocortantes estão sendo cada vez mais colocados em locais convenientemente acessíveis nas áreas de tratamento, conforme ilustrado na figura 2. O uso de novos dispositivos, como o sistema de acesso sem agulha para tratamento intravenoso e/ou coleta de sangue, tem se mostrado um método econômico de redução de acidentes com agulhas (Yassi e McGill 1995).
Figura 2. Recipiente de descarte para instrumentos e dispositivos perfurocortantes
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Sangue e fluidos corporais não são a única fonte de infecção para profissionais de saúde. A tuberculose (TB) também está aumentando novamente em partes do mundo onde anteriormente sua disseminação havia sido reduzida e, conforme discutido mais adiante neste capítulo, é uma preocupação crescente de saúde ocupacional. Nesta, como em outras infecções nosocomiais, tal preocupação é intensificada pelo fato de que muitos dos organismos envolvidos se tornaram resistentes aos medicamentos. Há também o problema de novos surtos de agentes infecciosos mortais, como o vírus Ebola. O artigo “Visão geral das doenças infecciosas” resume os principais riscos de doenças infecciosas para os profissionais de saúde.
Riscos Químicos
Os profissionais de saúde estão expostos a uma ampla variedade de produtos químicos, incluindo desinfetantes, esterilizantes, reagentes de laboratório, drogas e agentes anestésicos, para citar apenas algumas das categorias. Figura 3 mostra um armário de armazenamento em uma área de um grande hospital onde as próteses são fabricadas e ilustra claramente a vasta gama de produtos químicos que estão presentes nos estabelecimentos de saúde. Algumas dessas substâncias são altamente irritantes e também podem ser sensibilizantes. Alguns desinfetantes e antissépticos também tendem a ser bastante tóxicos, também com propensões irritantes e sensibilizantes que podem induzir doenças da pele ou do trato respiratório. Alguns, como o formaldeído e o óxido de etileno, são classificados como mutagênicos, teratógenos e carcinógenos humanos. A prevenção depende da natureza do produto químico, da manutenção do aparelho em que é usado ou aplicado, dos controles ambientais, do treinamento dos trabalhadores e, em alguns casos, da disponibilidade de equipamentos de proteção individual corretos. Freqüentemente, esse controle é direto e não muito caro. Por exemplo, Elias et al. (1993) mostraram como a exposição ao óxido de etileno foi controlada em uma unidade de saúde. Outros artigos deste capítulo tratam dos perigos químicos e seu gerenciamento.
Figura 3. Armário de armazenamento para produtos químicos perigosos
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Perigos Físicos e o Ambiente do Edifício
Além dos contaminantes ambientais específicos enfrentados pelos profissionais de saúde, muitos estabelecimentos de saúde também documentaram problemas de qualidade do ar interno. Tran e outros. (1994), ao estudar os sintomas experimentados pelo pessoal da sala de cirurgia, observou a presença da “síndrome do edifício doente” em um hospital. As decisões de projeto de construção e manutenção são, portanto, extremamente importantes em unidades de saúde. Particular atenção deve ser dada à ventilação correta em áreas específicas, como laboratórios, salas de cirurgia e farmácias, à disponibilidade de exaustores e à prevenção da inserção de vapores carregados de produtos químicos no sistema geral de ar condicionado. O controle da recirculação do ar e o uso de equipamentos especiais (por exemplo, filtros apropriados e lâmpadas ultravioleta) são necessários para prevenir a transmissão de agentes infecciosos pelo ar. Aspectos da construção e planejamento de unidades de saúde são discutidos no artigo “Edifícios para unidades de saúde”.
Os riscos físicos também são onipresentes nos hospitais (consulte “Exposição a agentes físicos” neste capítulo). A grande variedade de equipamentos elétricos usados em hospitais pode representar um risco de eletrocussão para pacientes e funcionários se não forem devidamente mantidos e aterrados (consulte a figura 4). Especialmente em ambientes quentes e úmidos, a exposição ao calor pode representar um problema para os trabalhadores em áreas como lavanderias, cozinhas e caldeiras. A radiação ionizante é uma preocupação especial para a equipe de radiologia diagnóstica (ou seja, raio-x, angiografia, radiografia dentária e tomografia axial computadorizada (CAT)), bem como para aqueles em radiologia terapêutica. Controlar tais exposições à radiação é uma questão de rotina em departamentos designados onde há supervisão cuidadosa, técnicos bem treinados e equipamentos adequadamente protegidos e mantidos, mas pode ser um problema quando equipamentos portáteis são usados em salas de emergência, unidades de terapia intensiva e salas de cirurgia. Também pode ser um problema para a limpeza e outros funcionários de apoio cujas funções os levam a áreas de exposição potencial. Em muitas jurisdições, esses trabalhadores não foram devidamente treinados para evitar esse risco. A exposição à radiação ionizante também pode representar um problema em unidades de medicina nuclear diagnóstica e terapêutica e na preparação e distribuição de doses de medicamentos radioativos. Em alguns casos, no entanto, a exposição à radiação continua sendo um problema sério (consulte o artigo “Prática de saúde e segurança ocupacional: a experiência russa” neste capítulo).
Figura 4. Equipamentos elétricos no hospital
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Contradizendo a impressão predominante de hospitais como locais de trabalho tranquilos, Yassi et al. (1991) documentaram a extensão surpreendente da perda auditiva induzida por ruído entre funcionários de hospitais (ver tabela 2). O artigo “Ergonomia do ambiente físico de trabalho” neste capítulo oferece recomendações úteis para controlar este perigo, assim como a tabela 3.
Tabela 2. Níveis de som integrados de 1995
|
Área monitorada |
Faixa de dBA (lex) |
|
Sala do elenco |
(76.32 - 81.9) |
|
energia central |
(82.4 - 110.4) |
|
Serviços de nutrição e alimentação (cozinha principal) |
|
|
Limpeza |
|
|
Lavanderia |
|
|
serviço de linho |
(76.3 - 91.0) |
|
Mailroom |
|
|
Manutenção |
|
|
Manuseio de materiais |
|
|
Imprimir loja |
|
|
Engenharia de reabilitação |
|
Nota: “Lex” significa o nível de som equivalente ou o nível de som constante em dBA que, se presente em um local de trabalho por 8 horas, conteria a mesma energia acústica.
Tabela 3. Opções ergonômicas de redução de ruído
|
Área de trabalho |
Processo |
Opções de controle |
|
energia central |
Área geral |
Coloque a fonte |
|
Dietética |
lavadora de panelas |
Automatizar processo |
|
Limpeza |
Queimado |
Critérios de compra |
|
Lavanderia |
Secadora/lavadora |
Isolar e reduzir a vibração |
|
Mailroom |
Tuberoom |
Critérios de compra |
|
Manutenção |
Vários equipamentos |
Critérios de compra |
|
Manuseio de materiais e |
Carrinhos |
Manutenção |
|
Imprimir loja |
Operador de imprensa |
Manutenção |
|
Reabilitação |
Órteses |
Critérios de compra |
De longe, o tipo de lesão mais comum e mais caro enfrentado pelos profissionais de saúde é a lesão nas costas. Enfermeiros e atendentes correm maior risco de lesões musculoesqueléticas devido à grande quantidade de elevação e transferência de pacientes que seus trabalhos exigem. A epidemiologia das lesões nas costas em enfermeiros foi resumida por Yassi et al. (1995a) em relação a um hospital. O padrão que eles observaram espelha aqueles que foram universalmente relatados. Os hospitais estão cada vez mais se voltando para medidas preventivas que podem incluir treinamento de pessoal e o uso de dispositivos mecânicos de elevação. Muitos também estão fornecendo serviços de saúde diagnósticos, terapêuticos e de reabilitação atualizados que minimizarão o tempo perdido e a incapacidade e são econômicos (Yassi et al. 1995b). A ergonomia hospitalar tem assumido importância crescente e, por isso, é objeto de um artigo de revisão neste capítulo. O problema específico da prevenção e tratamento da dor nas costas em enfermeiros como um dos problemas mais importantes para esta coorte de profissionais de saúde também é discutido no artigo “Prevenção e tratamento da dor nas costas em enfermeiros” neste capítulo. Tabela 4 lista o número total de lesões em um período de um ano.
Tabela 4. Número total de lesões, mecanismo de lesão e natureza da indústria (um hospital, todos os departamentos), 1º de abril de 1994 a 31 de março de 1995
|
Natureza da lesão sofrida |
Total |
||||||||||||
|
Mecanismo |
Sangue/ |
Cortar/ |
Ematoma/ |
Entorse/ |
Fratura/ |
Queimar/ |
Pessoas |
Quebrado |
Cabeça- |
ocupa- |
Outros3 |
A- |
|
|
Esforço |
|||||||||||||
|
Transferir |
105 |
105 |
|||||||||||
|
Elevação |
83 |
83 |
|||||||||||
|
Assistindo |
4 |
4 |
|||||||||||
|
Passando |
27 |
27 |
|||||||||||
|
Queda |
28 |
28 |
|||||||||||
|
Empurrando |
1 |
25 |
26 |
||||||||||
|
Elevação |
1 |
52 |
1 |
54 |
|||||||||
|
Puxando |
14 |
14 |
|||||||||||
|
Combinação- |
38 |
38 |
|||||||||||
|
Outros |
74 |
74 |
|||||||||||
|
Cair |
3 |
45 |
67 |
3 |
1 |
119 |
|||||||
|
Chocado/ |
66 |
76 |
5 |
2 |
2 |
1 |
152 |
||||||
|
pego em / |
13 |
68 |
8 |
1 |
1 |
91 |
|||||||
|
Exp. |
3 |
1 |
4 |
19 |
16 |
12 |
55 |
||||||
|
Abuso de funcionários |
|||||||||||||
|
Paciente |
16 |
11 |
51 |
28 |
8 |
3 |
1 |
2 |
120 |
||||
|
Derramamento/respingos |
80 |
1 |
81 |
||||||||||
|
Medicamento/ |
2 |
2 |
|||||||||||
|
Exp. |
5 |
5 |
10 |
||||||||||
|
Agulhas |
159 |
22 |
181 |
||||||||||
|
cortes de bisturi |
34 |
14 |
48 |
||||||||||
|
Outros5 |
3 |
1 |
29 |
1 |
6 |
40 |
|||||||
|
Desconhecido (não |
8 |
8 |
|||||||||||
|
Total |
289 |
136 |
243 |
558 |
5 |
33 |
8 |
7 |
19 |
25 |
29 |
8 |
1,360 |
1 Sem sangue/fluido corporal. 2 Isso inclui erupções cutâneas/dermatite/doenças relacionadas ao trabalho/olhos ardentes, olhos irritados. 3 A exposição a agentes químicos ou físicos, mas sem lesões documentadas, afeta. 4 Acidente não reportado. 5 Exposição ao frio/calor, desconhecido.
Ao discutir problemas musculoesqueléticos e ergonômicos, é importante observar que, embora aqueles envolvidos no cuidado direto ao paciente possam estar em maior risco (consulte a figura 5), muitos funcionários de suporte no hospital devem lidar com cargas ergonômicas semelhantes (consulte a figura 6 e a figura 7 ). Os problemas ergonômicos enfrentados pelos trabalhadores da lavanderia hospitalar foram bem documentados (Wands e Yassi 1993) (ver figura 8, figura 9 e figura 10) e também são comuns entre dentistas, otologistas, cirurgiões e especialmente microcirurgiões, obstetras, ginecologistas e outros profissionais de saúde que muitas vezes devem trabalhar em posturas inadequadas.
Figura 5. Levantar o paciente é um risco ergonômico na maioria dos hospitais
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Figura 6. Pintura aérea: um risco ergonômico típico para um trabalhador comercial
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Figura 7. A confecção de moldes envolve muitas tensões ergonômicas
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Figura 8. Trabalhos de lavanderia como este podem causar lesões por esforço repetitivo nos membros superiores
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Figura 9. Esta tarefa de lavanderia requer trabalhar em uma posição incômoda
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Figura 10. Uma operação de lavanderia mal projetada pode causar tensão nas costas
Centro de Ciências da Saúde, Winnipeg, Manitoba, Canadá
Problemas Organizacionais
O artigo “Strain in health care work” contém uma discussão sobre alguns dos problemas organizacionais em hospitais e um resumo das principais descobertas de Leppanen e Olkinuora (1987), que revisaram estudos finlandeses e suecos sobre estresse entre profissionais de saúde. Com as rápidas mudanças atualmente em curso nesta indústria, a extensão da alienação, frustração e esgotamento entre os HCWs é considerável. Acrescente-se a isso a prevalência do abuso de pessoal, um problema cada vez mais problemático em muitas instalações (Yassi 1994). Embora muitas vezes se pense que o problema psicossocial mais difícil enfrentado pelos profissionais de saúde é lidar com a morte e o morrer, reconhece-se cada vez mais que a própria natureza da indústria, com sua estrutura hierárquica, sua crescente insegurança no trabalho e as altas demandas sem o suporte de uma estrutura adequada recursos, é a causa da variedade de doenças relacionadas ao estresse enfrentadas pelos profissionais de saúde.
A Natureza do Setor de Saúde
Em 1976, Stellman escreveu: “Se você já se perguntou como as pessoas conseguem trabalhar com os doentes e sempre se manter saudáveis, a resposta é que não podem” (Stellman 1976). A resposta não mudou, mas os riscos potenciais claramente se expandiram de doenças infecciosas, lesões nas costas e outras lesões, estresse e esgotamento para incluir uma grande variedade de exposições ambientais, físicas e psicossociais potencialmente tóxicas. O mundo dos profissionais de saúde continua a ser amplamente não monitorado e não regulamentado. No entanto, progressos estão sendo feitos na abordagem dos riscos de saúde e segurança ocupacional em hospitais. A Comissão Internacional de Saúde Ocupacional (ICOH) tem um subcomitê que trata desse problema, e várias conferências internacionais foram realizadas com procedimentos publicados que oferecem informações úteis (Hagberg et al. 1995). Os Centros de Controle e Prevenção de Doenças (CDC) dos Estados Unidos e o NIOSH propuseram diretrizes para abordar muitos dos problemas do setor de saúde discutidos neste artigo (por exemplo, ver NIOSH 1988). O número de artigos e livros abordando questões de saúde e segurança para HCWs tem crescido rapidamente, e boas visões gerais de saúde e segurança na indústria de saúde dos EUA foram publicadas (por exemplo, Charney 1994; Lewy 1990; Sterling 1994). A necessidade de coleta sistemática de dados, estudo e análise sobre riscos no setor de saúde e a conveniência de montar equipes interdisciplinares de saúde ocupacional para abordá-los tornaram-se cada vez mais evidentes.
Ao considerar a saúde e segurança ocupacional no setor de saúde, é crucial avaliar as enormes mudanças que estão ocorrendo atualmente. A “reforma” dos cuidados de saúde, que está a ser instituída na maioria dos países desenvolvidos do mundo, está a criar uma extraordinária turbulência e incerteza para os profissionais de saúde, que estão a ser solicitados a absorver mudanças rápidas nas suas tarefas de trabalho, muitas vezes com maior exposição a riscos. A transformação dos cuidados de saúde é impulsionada, em parte, pelos avanços do conhecimento médico e científico, pelo desenvolvimento de procedimentos tecnológicos inovadores e pela aquisição de novas competências. No entanto, também está sendo impulsionado, e talvez em uma extensão ainda maior, por conceitos de custo-efetividade e eficiência organizacional, nos quais “redução” e “controle de custos” muitas vezes parecem se tornar objetivos em si mesmos. Novos incentivos institucionais estão sendo introduzidos em diferentes níveis organizacionais em diferentes países. A terceirização de empregos e serviços que tradicionalmente eram realizados por uma grande força de trabalho estável está se tornando cada vez mais a norma. Tal contratação fora do trabalho é relatada como tendo ajudado os administradores de saúde e os políticos a alcançar seu objetivo de longo prazo de tornar o processo de cuidados de saúde mais flexível e mais responsável. Essas mudanças também trouxeram mudanças em papéis que antes eram bastante bem definidos, minando as relações hierárquicas tradicionais entre planejadores, administradores, médicos e outros profissionais de saúde. O surgimento de organizações de saúde de propriedade de investidores em muitos países introduziu uma nova dinâmica no financiamento e gestão dos serviços de saúde. Em muitas situações, os profissionais de saúde foram forçados a novas relações de trabalho que envolvem mudanças como rebaixamento de serviços para que possam ser executados por trabalhadores menos qualificados com salários mais baixos, níveis reduzidos de pessoal, redistribuição de pessoal envolvendo turnos divididos e atribuições de meio período. Ao mesmo tempo, tem havido um crescimento lento, mas constante, no número de médicos substitutos, como médicos assistentes, enfermeiros, parteiras e assistentes sociais psiquiátricos, que cobram salários mais baixos do que os médicos que estão substituindo. (Os custos sociais e de saúde finais, tanto para os profissionais de saúde quanto para o público, como pacientes e pagadores, ainda precisam ser determinados.)
Uma tendência crescente nos Estados Unidos que também está surgindo no Reino Unido e nos países do norte da Europa é o “cuidado gerenciado”. Isso geralmente envolve a criação de organizações pagas per capita por seguradoras ou agências governamentais para fornecer ou contratar a prestação de uma gama abrangente de serviços de saúde a uma população de assinantes voluntariamente matriculados. O seu objetivo é reduzir os custos dos cuidados de saúde através da “gestão” do processo: usando procedimentos administrativos e médicos de cuidados primários como “porteiros” para controlar a utilização de dispendiosos dias de internamento hospitalar, reduzindo os encaminhamentos para especialistas caros e o uso de procedimentos diagnósticos caros e negando cobertura para novas formas caras de tratamento “experimental”. A crescente popularidade desses sistemas de atendimento gerenciado, alimentados por marketing agressivo para grupos e indivíduos patrocinados por empregadores e governos, tornou difícil para os médicos e outros profissionais de saúde resistirem a se envolver. Uma vez contratado, existe uma variedade de incentivos e desincentivos financeiros para influenciar seu julgamento e condicionar seu comportamento. A perda de sua autonomia tradicional foi particularmente dolorosa para muitos médicos e teve uma profunda influência em seus padrões de prática e em suas relações com outros profissionais de saúde.
Essas rápidas mudanças na organização do setor de saúde estão tendo profundos efeitos diretos e indiretos na saúde e segurança dos profissionais de saúde. Afetam a forma como os serviços de saúde são organizados, geridos, prestados e pagos. Eles afetam as formas como os profissionais de saúde são treinados, designados e supervisionados e até que ponto as considerações sobre sua saúde e segurança são abordadas. Isso deve ser lembrado, pois os vários riscos à saúde ocupacional enfrentados pelos profissionais de saúde são discutidos neste capítulo. Finalmente, embora possa não parecer diretamente relevante para o conteúdo deste capítulo, deve-se refletir sobre as implicações do bem-estar e desempenho dos profissionais de saúde para a qualidade e eficácia dos serviços que prestam aos seus pacientes.
" ISENÇÃO DE RESPONSABILIDADE: A OIT não se responsabiliza pelo conteúdo apresentado neste portal da Web em qualquer idioma que não seja o inglês, que é o idioma usado para a produção inicial e revisão por pares do conteúdo original. Algumas estatísticas não foram atualizadas desde a produção da 4ª edição da Enciclopédia (1998)."