Categorias crianças

94. Serviços de Educação e Treinamento (7)

94. Serviços de Educação e Treinamento
Editor do capítulo: Michael McCann
Conteúdo
Tabelas e Figuras
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Doenças que afetam funcionários de creches e professores
2. Perigos e precauções para classes específicas
3. Resumo dos perigos em faculdades e universidades
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

95. Serviços de Emergência e Segurança (9)

95. Serviços de Emergência e Segurança
Editor do Capítulo: Tee L. Guidotti
Conteúdo
Tabelas e Figuras
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Recomendações e critérios para compensação
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

96. Entretenimento e Artes (31)

96. Entretenimento e Artes
Editor do capítulo: Michael McCann
Conteúdo
Tabelas e Figuras
Artes
Artes Cênicas e Mídia
Entretenimento
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Precauções associadas a perigos
2. Perigos das técnicas artísticas
3. Perigos de pedras comuns
4. Principais riscos associados ao material de escultura
5. Descrição do artesanato em fibra e têxtil
6. Descrição dos processos de fibras e têxteis
7. Ingredientes de corpos cerâmicos e esmaltes
8. Perigos e precauções da gestão de coleções
9. Perigos de objetos de coleção
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

97. Instalações e Serviços de Saúde (25)

97. Instalações e Serviços de Saúde
Editora do Capítulo: Annelee Yassi
Conteúdo
Tabelas e Figuras
Cuidados de saúde: sua natureza e seus problemas de saúde ocupacional
Annalee Yassi e Leon J. Warshaw
Serviços sociais
Susana Nobel
Trabalhadores de assistência domiciliar: a experiência da cidade de Nova York
Lenora Colbert
Prática de saúde e segurança ocupacional: a experiência russa
Valery P. Kaptsov e Lyudmila P. Korotich
Ergonomia e Saúde
Ergonomia Hospitalar: Uma Revisão
Madeleine R. Estryn-Béhar
Tensão no Trabalho de Saúde
Madeleine R. Estryn-Béhar
Estudo de Caso: Erro Humano e Tarefas Críticas: Abordagens para Melhor Desempenho do Sistema
Jornada de Trabalho e Trabalho Noturno em Saúde
Madeleine R. Estryn-Béhar
O Ambiente Físico e os Cuidados de Saúde
Exposição a Agentes Físicos
Robert M.Lewy
Ergonomia do Ambiente Físico de Trabalho
Madeleine R. Estryn-Béhar
Prevenção e Manejo da Dor nas Costas em Enfermeiros
Ulrich Stössel
Estudo de Caso: Tratamento de Dor nas Costas
Leon J. Warshaw
Profissionais de Saúde e Doenças Infecciosas
Visão geral de doenças infecciosas
Friedrich Hofmann
Prevenção da transmissão ocupacional de patógenos transmitidos pelo sangue
Linda S. Martin, Robert J. Mullan e David M. Bell
Prevenção, Controle e Vigilância da Tuberculose
Robert J. Mullan
Produtos Químicos no Ambiente de Cuidados de Saúde
Visão Geral dos Riscos Químicos nos Cuidados de Saúde
Jeanne Mager Stellman
Gerenciando Riscos Químicos em Hospitais
Annalee Yassi
Resíduos de Gases Anestésicos
Xavier Guardino Solá
Profissionais de saúde e alergia ao látex
Leon J. Warshaw
O Ambiente Hospitalar
Edifícios para Estabelecimentos de Saúde
Cesare Catananti, Gianfranco Damiani e Giovanni Capelli
Hospitais: questões ambientais e de saúde pública
PM Arias
Gestão de Resíduos Hospitalares
PM Arias
Gerenciando o descarte de resíduos perigosos de acordo com a ISO 14000
Jerry Spiegel e John Reimer
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Exemplos de funções de cuidados de saúde
2. 1995 níveis de som integrados
3. Opções ergonômicas de redução de ruído
4. Número total de feridos (um hospital)
5. Distribuição do tempo dos enfermeiros
6. Número de tarefas de enfermagem separadas
7. Distribuição do tempo dos enfermeiros
8. Tensão cognitiva e afetiva e esgotamento
9. Prevalência de queixas laborais por turno
10. Anomalias congênitas após rubéola
11. Indicações de vacinação
12. Profilaxia pós-exposição
13. Recomendações do Serviço de Saúde Pública dos EUA
14. Categorias de produtos químicos usados em cuidados de saúde
15. Produtos químicos citados HSDB
16. Propriedades dos anestésicos inalatórios
17. Escolha dos materiais: critérios e variáveis
18. Requisitos de ventilação
19. Doenças infecciosas e resíduos do Grupo III
20. Hierarquia de documentação HSC EMS
21. Função e responsabilidades
22. Entradas de processo
23. Lista de atividades
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

98. Hotéis e Restaurantes (4)

98. Hotéis e Restaurantes
Editora do Capítulo: Pam Tau Lee
Conteúdo

99. Escritório e Comércio Varejista (7)
99. Escritório e Comércio Varejista
Editor do capítulo: Jonathan Rosen
Conteúdo
Tabelas e Figuras
A natureza do escritório e do trabalho de escritório
Charles Levenstein, Beth Rosenberg e Ninica Howard
Profissionais e Gestores
Nona McQuay
Escritórios: um resumo de perigo
Wendy Hord
Segurança do caixa de banco: a situação na Alemanha
Manfred Fisher
Teletrabalho
Jamie Tessler
A Indústria do Varejo
Adriana Markowitz
Estudo de caso: mercados ao ar livre
John G. Rodwan Jr.
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Trabalhos profissionais padrão
2. Trabalhos administrativos padrão
3. Poluentes do ar interior em edifícios de escritórios
4. Estatísticas trabalhistas no setor varejista
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

100. Serviços pessoais e comunitários (6)
100. Serviços pessoais e comunitários
Editora de capítulos: Angela Babin
Conteúdo
Tabelas e Figuras
Serviços de limpeza interna
Karen bagunçando
Barbearia e Cosmetologia
Laura Stock e James Cone
Lavanderias, Vestuário e Lavagem a Seco
Gary S. Earnest, Lynda M. Ewers e Avima M. Ruder
Serviços funerários
Mary O. Brophy e Jonathan T. Haney
Trabalhadores domésticos
Ângela Babin
Estudo de Caso: Questões Ambientais
Michael McCann
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Posturas observadas durante a limpeza em um hospital
2. Produtos químicos perigosos usados na limpeza
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

101. Serviços Públicos e Governamentais (12)

101. Serviços Públicos e Governamentais
Editor de Capítulo: David LeGrande
Conteúdo
Tabelas e Figuras
Riscos de Saúde e Segurança Ocupacional em Serviços Públicos e Governamentais
David LeGrande
Relato de Caso: Violência e Guardas Florestais Urbanos na Irlanda
Daniel Murphy
Serviços de inspeção
Jonathan Rosen
Serviços postais
Roxana Cabral
Telecomunicações
David LeGrande
Perigos em estações de tratamento de esgoto (resíduos)
Maria O. Brophy
Coleta de Lixo Doméstico
Madeleine Bourdouxhe
Limpeza de Rua
J. C. Gunther Jr.
Tratamento de esgotos
M. Agamenonne
Indústria Municipal de Reciclagem
David E. Malter
Operações de Descarte de Resíduos
James W. Platner
A Geração e Transporte de Resíduos Perigosos: Questões Sociais e Éticas
Colin L. Soskolne
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Perigos dos serviços de inspeção
2. Objetos perigosos encontrados no lixo doméstico
3. Acidentes na coleta de lixo doméstico (Canadá)
4. Lesões na indústria de reciclagem
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

102. Indústria de Transporte e Armazenagem (18)

102. Indústria de Transporte e Armazenagem
Editor de capítulos: LaMont Byrd
Conteúdo
Tabelas e Figuras
Perfil Geral
LaMont Byrd
Estudo de Caso: Desafios para a Saúde e Segurança dos Trabalhadores na Indústria de Transporte e Armazenagem
Leon J. Warshaw
Transporte aéreo
Operações de Controle de Voo e Aeroporto
Christine Proctor, Edward A. Olmsted e E. Evrard
Estudos de Caso de Controladores de Tráfego Aéreo nos Estados Unidos e na Itália
Paul A. Landsbergis
Operações de manutenção de aeronaves
Buck Cameron
Operações de voo de aeronaves
Nancy Garcia e H. Gartmann
Medicina Aeroespacial: Efeitos da Gravidade, Aceleração e Microgravidade no Ambiente Aeroespacial
Relford Patterson e Russel B. Rayman
Helicópteros
David L. Huntzinger
Transporte rodoviário
Condução de caminhões e ônibus
Bruce A. Millies
Ergonomia da condução de ônibus
Alfons Grösbrink e Andreas Mahr
Operações de abastecimento e manutenção de veículos motorizados
Richard S. Kraus
Estudo de Caso: Violência em Postos de Gasolina
Leon J. Warshaw
Transporte ferroviário
Operações Ferroviárias
Neil McManus
Estudo de Caso: Metrô
George J McDonald
Transporte de água
Transporte aquaviário e as indústrias marítimas
Timothy J. Ungs e Michael Adess
Armazenamento
Armazenamento e Transporte de Petróleo Bruto, Gás Natural, Produtos Líquidos de Petróleo e Outros Produtos Químicos
Richard S. Kraus
Armazenagem
John Lund
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Medidas do assento do motorista de ônibus
2. Níveis de iluminação para estações de serviço
3. Condições perigosas e administração
4. Condições perigosas e manutenção
5. Condições perigosas e direito de passagem
6. Controle de perigos na indústria ferroviária
7. Tipos de navios mercantes
8. Riscos à saúde comuns em todos os tipos de embarcações
9. Perigos notáveis para tipos específicos de embarcações
10. Controle de perigos de embarcações e redução de riscos
11. Propriedades de combustão aproximadas típicas
12. Comparação de gás comprimido e liquefeito
13. Perigos envolvendo seletores de pedidos
14. Análise de segurança do trabalho: operador de empilhadeira
15. Análise de segurança do trabalho: seletor de pedidos
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.
dançarinos
A dança envolve movimentos corporais padronizados e rítmicos, geralmente executados com música, que servem como forma de expressão ou comunicação. Existem muitos tipos diferentes de danças, incluindo cerimonial, folclórica, de salão, balé clássico, dança moderna, jazz, flamenco, sapateado e assim por diante. Cada um deles tem seus movimentos únicos e demandas físicas. O público associa a dança com graça e prazer, mas muito poucas pessoas consideram a dança como uma das atividades atléticas mais exigentes e extenuantes. Sessenta e cinco a 80% das lesões relacionadas à dança estão nos membros inferiores, das quais cerca de 50% estão no pé e no tornozelo (Arheim 1986). A maioria das lesões é devida ao uso excessivo (cerca de 70%) e o restante é do tipo agudo (entorse de tornozelo, fraturas e assim por diante).
A medicina da dança é uma profissão multidisciplinar porque as causas das lesões são multifatoriais e, portanto, o tratamento deve ser abrangente e levar em consideração as necessidades específicas dos dançarinos como artistas. O objetivo do tratamento deve ser prevenir tensões específicas potencialmente perigosas, permitindo que o bailarino se mantenha ativo, adquirindo e aperfeiçoando a criatividade física e o bem-estar psicológico.
O treinamento deve começar preferencialmente em uma idade precoce, a fim de desenvolver força e flexibilidade. No entanto, o treinamento incorreto resulta em lesões em jovens dançarinos. A técnica adequada é a principal preocupação, pois a postura incorreta e outros maus hábitos e métodos de dança causarão deformidades permanentes e lesões por uso excessivo (Hardaker 1987). Um dos movimentos mais básicos é o turn-out — abertura dos membros inferiores para fora. Isso deve ocorrer nas articulações do quadril; se for forçada mais do que a rotação externa anatômica permite essas articulações, ocorrem compensações. As compensações mais comuns são o rolamento dos pés, a flexão interna dos joelhos e a hiperlordose da região lombar. Essas posições contribuem para deformidades como hálux valgo (deslocamento do hálux em direção aos outros dedos). Inflamações de tendões como o flexor longo do hálux (o tendão do dedão do pé) e outros também podem ocorrer (Hamilton 1988; Sammarco 1982).
Estar ciente das diferenças anatômicas individuais, além das cargas biomecânicas incomuns, como na posição pontual (ficar na ponta dos pés), permite tomar medidas para evitar alguns desses resultados indesejados (Teitz, Harrington e Wiley 1985).
O ambiente dos bailarinos tem grande influência em seu bem-estar. Um piso adequado deve ser resistente e absorver o choque para evitar trauma cumulativo nos pés, pernas e coluna (Seals 1987). A temperatura e a umidade também influenciam o desempenho. A dieta é uma questão importante, pois os dançarinos estão sempre sob pressão para se manterem magros e parecerem leves e agradáveis (Calabrese, Kirkendal e Floyd 1983). O desajuste psicológico pode levar à anorexia ou bulimia.
O estresse psicológico pode contribuir para alguns distúrbios hormonais, que podem se manifestar como amenorréia. A incidência de fraturas por estresse e osteoporose pode aumentar em dançarinos com desequilíbrio hormonal (Warren, Brooks-Gunn e Hamilton 1986). Estresse emocional devido à competição entre colegas e pressão direta de coreógrafos, professores e diretores podem aumentar os problemas psicológicos (Schnitt e Schnitt 1987).
Um bom método de triagem para estudantes e dançarinos profissionais deve detectar fatores de risco psicológicos e físicos e evitar problemas.
Qualquer mudança nos níveis de atividade (seja retorno de férias, doença ou gravidez), intensidade de trabalho (ensaios antes de uma turnê de estréia), coreógrafo, estilo ou técnica, ou ambiente (como pisos, palcos ou mesmo tipo de sapatos de dança) torna o dançarino mais vulnerável.
Exposição a Agentes Físicos
Os profissionais de saúde (HCWs) enfrentam inúmeros riscos físicos.
Perigos elétricos
A falha em atender aos padrões de equipamentos elétricos e seu uso é a violação citada com mais frequência em todas as indústrias. Nos hospitais, as falhas elétricas são a segunda principal causa de incêndios. Além disso, os hospitais exigem que uma ampla variedade de equipamentos elétricos seja usada em ambientes perigosos (ou seja, em locais úmidos ou úmidos ou próximos a inflamáveis ou combustíveis).
O reconhecimento desses fatos e do perigo que eles podem representar para os pacientes levou a maioria dos hospitais a se esforçar muito para promover a segurança elétrica nas áreas de atendimento ao paciente. No entanto, as áreas não destinadas aos pacientes às vezes são negligenciadas e aparelhos de propriedade de funcionários ou hospitais podem ser encontrados com:
- plugues de três fios (aterrados) conectados a cabos de dois fios (não aterrados)
- pontas de aterramento dobradas ou cortadas
- aparelhos não aterrados conectados a “aranhas” de vários plugues não aterrados
- cabos de extensão com aterramento inadequado
- cabos moldados em plugues com fiação incorreta (25% do equipamento de raios-x em um estudo hospitalar estava com fiação incorreta).
Prevenção e controle
É fundamental que todas as instalações elétricas estejam de acordo com os padrões e regulamentos de segurança prescritos. As medidas que podem ser tomadas para prevenir incêndios e evitar choques aos funcionários incluem o seguinte:
- provisão para inspeção regular de todas as áreas de trabalho dos funcionários por um engenheiro elétrico para descobrir e corrigir condições perigosas, como aparelhos ou ferramentas não aterrados ou mal conservados
- inclusão de segurança elétrica em programas de orientação e treinamento em serviço.
Os funcionários devem ser instruídos:
- não usar equipamentos elétricos com as mãos molhadas, em superfícies molhadas ou ao pisar em pisos molhados
- não usar dispositivos que queimam um fusível ou disparam um disjuntor até que tenham sido inspecionados
- não usar qualquer aparelho, equipamento ou receptáculo de parede que pareça estar danificado ou em mau estado de conservação
- usar cabos de extensão apenas temporariamente e apenas em situações de emergência
- usar cabos de extensão projetados para transportar a tensão necessária
- desligar o equipamento antes de desconectá-lo
- relatar todos os choques imediatamente (incluindo pequenos formigamento) e não usar o equipamento novamente até que seja inspecionado.
HEAT
Embora os efeitos de saúde relacionados ao calor em trabalhadores hospitalares possam incluir insolação, exaustão, cãibras e desmaios, eles são raros. Mais comuns são os efeitos mais leves de aumento da fadiga, desconforto e incapacidade de concentração. Estes são importantes porque podem aumentar o risco de acidentes.
A exposição ao calor pode ser medida com termômetros de bulbo úmido e de globo, expressos como Índice de Temperatura de Bulbo Úmido (WBGT), que combina os efeitos do calor radiante e da umidade com a temperatura de bulbo seco. Este teste deve ser feito apenas por um indivíduo qualificado.
A sala da caldeira, a lavanderia e a cozinha são os ambientes de alta temperatura mais comuns no hospital. No entanto, em edifícios antigos com ventilação inadequada e sistemas de resfriamento, o calor pode ser um problema em muitos locais nos meses de verão. A exposição ao calor também pode ser um problema quando as temperaturas ambientes são elevadas e os profissionais de saúde são obrigados a usar aventais, toucas, máscaras e luvas oclusivas.
Prevenção e controle
Embora possa ser impossível manter alguns ambientes hospitalares em uma temperatura confortável, existem medidas para manter as temperaturas em níveis aceitáveis e para amenizar os efeitos do calor sobre os trabalhadores, incluindo:
- fornecimento de ventilação adequada. Os sistemas centrais de ar condicionado podem precisar ser complementados por ventiladores de piso, por exemplo.
- tornar a água potável fresca facilmente acessível
- rotacionar funcionários para que o alívio periódico seja agendado
- agendar pausas frequentes em áreas frescas.
Ruído
A exposição a altos níveis de ruído no local de trabalho é um risco comum no trabalho. Apesar da imagem “silenciosa” dos hospitais, eles podem ser lugares barulhentos para se trabalhar.
A exposição a ruídos altos pode causar perda de acuidade auditiva. A exposição de curto prazo a ruídos altos pode causar uma diminuição na audição chamada de “mudança temporária de limiar” (TTS). Embora esses TTSs possam ser revertidos com descanso suficiente de altos níveis de ruído, os danos nos nervos resultantes da exposição prolongada a ruídos altos não podem.
A Administração de Segurança e Saúde Ocupacional dos EUA (OSHA) estabeleceu 90 dBA como o limite permitido por 8 horas de trabalho. Para exposições médias de 8 horas acima de 85 dBA, um programa de conservação auditiva é obrigatório. (Os medidores de nível de som, o instrumento básico de medição de ruído, são fornecidos com três redes de ponderação. Os padrões da OSHA usam a escala A, expressa em dBA.)
Os efeitos do ruído no nível de 70 dB são relatados pelo Instituto Nacional de Ciências da Saúde Ambiental como sendo:
- constrição dos vasos sanguíneos que pode levar a pressão arterial mais alta e diminuição da circulação nas mãos e pés (percebida como frieza)
- dores de cabeça
- irritabilidade aumentada
- dificuldade de comunicação com colegas de trabalho
- capacidade de trabalho reduzida
- mais dificuldade com tarefas que exigem atenção, concentração e atenção aos detalhes.
Áreas de serviço de alimentação, laboratórios, áreas de engenharia (que geralmente inclui a sala da caldeira), escritório de negócios e registros médicos e unidades de enfermagem podem ser tão ruidosas que a produtividade é reduzida. Outros departamentos onde os níveis de ruído às vezes são bastante altos são lavanderias, gráficas e áreas de construção.
Prevenção e controle
Se uma pesquisa de ruído da instalação mostrar que a exposição ao ruído dos funcionários está acima do padrão OSHA, um programa de redução de ruído é necessário. Tal programa deve incluir:
- medição periódica
- controles de engenharia, como isolamento de equipamentos ruidosos, instalação de silenciadores e tetos e carpetes acústicos
- controles administrativos limitando o tempo de exposição dos trabalhadores ao ruído excessivo.
Além das medidas de redução, deve ser estabelecido um programa de conservação auditiva que preveja:
- testes de audição para novos funcionários para fornecer linhas de base para testes futuros
- teste audiométrico anual
- proteção auditiva para uso enquanto os controles estão sendo implementados e para situações em que os níveis não podem ser colocados dentro dos limites aprovados.
Ventilação inadequada
Os requisitos específicos de ventilação para vários tipos de equipamentos são questões de engenharia e não serão discutidos aqui. No entanto, tanto as instalações antigas quanto as novas apresentam problemas gerais de ventilação que merecem ser mencionados.
Em instalações mais antigas, construídas antes que os sistemas centrais de aquecimento e resfriamento fossem comuns, os problemas de ventilação geralmente devem ser resolvidos local por local. Frequentemente, o problema está em conseguir temperaturas uniformes e uma circulação correta.
Em instalações mais novas que são hermeticamente fechadas, às vezes ocorre um fenômeno chamado “síndrome do edifício apertado” ou “síndrome do edifício doente”. Quando o sistema de circulação não troca o ar com rapidez suficiente, as concentrações de irritantes podem aumentar a ponto de os funcionários apresentarem reações como dor de garganta, coriza e olhos lacrimejantes. Esta situação pode provocar reação severa em indivíduos sensibilizados. Pode ser exacerbado por vários produtos químicos emitidos por fontes como isolamento de espuma, carpetes, adesivos e agentes de limpeza.
Prevenção e controle
Enquanto muita atenção é dada à ventilação em áreas sensíveis, como salas cirúrgicas, menos atenção é dada às áreas de uso geral. É importante alertar os funcionários para relatar reações irritantes que aparecem apenas no local de trabalho. Se a qualidade do ar local não puder ser melhorada com ventilação, pode ser necessário transferir indivíduos que tenham se tornado sensíveis a algum irritante em sua estação de trabalho.
fumaça de laser
Durante procedimentos cirúrgicos com laser ou unidade eletrocirúrgica, a destruição térmica do tecido cria fumaça como subproduto. O NIOSH confirmou estudos que mostram que essa nuvem de fumaça pode conter gases e vapores tóxicos, como benzeno, cianeto de hidrogênio e formaldeído, bioaerossóis, material celular morto e vivo (incluindo fragmentos de sangue) e vírus. Em altas concentrações, a fumaça causa irritação ocular e do trato respiratório superior em profissionais de saúde e pode criar problemas visuais para o cirurgião. A fumaça tem um odor desagradável e demonstrou ter material mutagênico.
Prevenção e controle
A exposição a contaminantes transportados pelo ar em tal fumaça pode ser efetivamente controlada pela ventilação adequada da sala de tratamento, complementada pela ventilação de exaustão local (LEV) usando uma unidade de sucção de alta eficiência (ou seja, uma bomba de vácuo com um bocal de entrada mantido a 2 polegadas do sítio cirúrgico) que é ativado durante todo o procedimento. Tanto o sistema de ventilação da sala quanto o exaustor local devem ser equipados com filtros e absorvedores que capturem particulados e absorvam ou inativem gases e vapores no ar. Esses filtros e absorvedores requerem monitoramento e substituição regularmente e são considerados um possível risco biológico que requer descarte adequado.
Radiação
Radiação ionizante
Quando a radiação ionizante atinge células em tecidos vivos, ela pode matar a célula diretamente (isto é, causar queimaduras ou queda de cabelo) ou pode alterar o material genético da célula (isto é, causar câncer ou danos reprodutivos). Os padrões envolvendo radiação ionizante podem se referir à exposição (a quantidade de radiação à qual o corpo é exposto) ou dose (a quantidade de radiação que o corpo absorve) e podem ser expressos em milirem (mrem), a medida usual de radiação, ou rems (1,000 milirems).
Várias jurisdições desenvolveram regulamentos que regem a aquisição, uso, transporte e descarte de materiais radioativos, bem como limites estabelecidos para exposição (e em alguns lugares limites específicos para dosagem em várias partes do corpo), fornecendo uma forte medida de proteção contra radiação trabalhadores. Além disso, as instituições que utilizam materiais radioativos em tratamento e pesquisa geralmente desenvolvem seus próprios controles internos além daqueles previstos em lei.
Os maiores perigos para os funcionários do hospital são a dispersão, a pequena quantidade de radiação que é defletida ou refletida do feixe para a vizinhança imediata, e a exposição inesperada, seja porque eles são expostos inadvertidamente em uma área não definida como área de radiação ou porque o equipamento não é bem mantido.
Trabalhadores de radiação em radiologia diagnóstica (incluindo raio-x, fluoroscopia e angiografia para fins de diagnóstico, radiografia dentária e tomografia axial computadorizada (CAT)), em radiologia terapêutica, em medicina nuclear para procedimentos diagnósticos e terapêuticos e em laboratórios radiofarmacêuticos são cuidadosamente seguidos e verificados quanto à exposição, e a segurança da radiação é geralmente bem gerenciada em suas estações de trabalho, embora existam muitas localidades em que o controle é inadequado.
Existem outras áreas que geralmente não são designadas como “áreas de radiação”, onde é necessário um monitoramento cuidadoso para garantir que as precauções apropriadas sejam tomadas pela equipe e que as proteções corretas sejam fornecidas aos pacientes que possam ser expostos. Isso inclui angiografia, salas de emergência, unidades de terapia intensiva, locais onde estão sendo feitas radiografias portáteis e salas de cirurgia.
Prevenção e controle
As seguintes medidas de proteção são fortemente recomendadas para radiação ionizante (raios x e radioisótopos):
- As salas que abrigam fontes de radiação devem ser devidamente sinalizadas e acessadas apenas por pessoal autorizado.
- Todos os filmes devem ser mantidos no local por pacientes ou membros da família do paciente. Se o paciente precisar ser mantido, um membro da família deve fazê-lo. Se a equipe precisar segurar o filme ou os pacientes, a tarefa deve ser alternada entre a equipe para minimizar a dose total por indivíduo.
- Onde unidades portáteis de raios X e radioisótopos são usados, somente o paciente e o pessoal treinado devem ser permitidos na sala.
- Aviso adequado deve ser dado aos trabalhadores próximos quando as radiografias usando unidades portáteis estiverem prestes a ser tiradas.
- Os controles de raios-X devem estar localizados para evitar a energização não intencional da unidade.
- As portas da sala de raios X devem ser mantidas fechadas quando o equipamento estiver em uso.
- Todas as máquinas de raios X devem ser verificadas antes de cada uso para garantir que os cones e filtros de radiação secundários estejam no lugar.
- Os pacientes que receberam implantes radioativos ou outros procedimentos radiológicos terapêuticos devem ser claramente identificados. Roupa de cama, curativos, resíduos e assim por diante de tais pacientes devem ser rotulados.
Aventais de chumbo, luvas e óculos de proteção devem ser usados por funcionários que trabalham em campo direto ou onde os níveis de dispersão de radiação são altos. Todos esses equipamentos de proteção devem ser verificados anualmente quanto a rachaduras no chumbo.
Os dosímetros devem ser usados por todo o pessoal exposto a fontes de radiação ionizante. Os crachás dos dosímetros devem ser analisados regularmente por um laboratório com bom controle de qualidade, e os resultados devem ser registrados. Devem ser mantidos registros não apenas da exposição pessoal à radiação de cada funcionário, mas também do recebimento e disposição de todos os radioisótopos.
Em configurações de radiologia terapêutica, verificações periódicas de dose devem ser feitas usando dosímetros de estado sólido de fluoreto de lítio (LiF) para verificar a calibração do sistema. As salas de tratamento devem ser equipadas com intertravamento da porta do monitor de radiação e sistemas de alarme visual.
Durante o tratamento interno ou intravenoso com fontes radioativas, o paciente deve ser alojado em uma sala localizada para minimizar a exposição a outros pacientes e funcionários e sinais afixados alertando outras pessoas para não entrar. O tempo de contato da equipe deve ser limitado, e a equipe deve ter cuidado ao manusear roupas de cama, curativos e resíduos desses pacientes.
Durante a fluoroscopia e a angiografia, as seguintes medidas podem minimizar a exposição desnecessária:
- equipamento de proteção completo
- número mínimo de pessoal na sala
- interruptores “dead-man” (devem ter controle ativo do operador)
- tamanho mínimo do feixe e energia
- blindagem cuidadosa para reduzir a dispersão.
O equipamento de proteção completo também deve ser usado pelo pessoal da sala de cirurgia durante os procedimentos de radiação e, quando possível, o pessoal deve ficar a 2 m ou mais do paciente.
Radiação não ionizante
Radiação ultravioleta, lasers e micro-ondas são fontes de radiação não ionizantes. Eles geralmente são muito menos perigosos do que a radiação ionizante, mas requerem cuidados especiais para evitar lesões.
A radiação ultravioleta é utilizada em lâmpadas germicidas, em certos tratamentos dermatológicos e em filtros de ar em alguns hospitais. Também é produzido em operações de soldagem. A exposição da pele à luz ultravioleta causa queimaduras solares, envelhece a pele e aumenta o risco de câncer de pele. A exposição dos olhos pode resultar em conjuntivite temporária, mas extremamente dolorosa. A exposição a longo prazo pode levar à perda parcial da visão.
As normas relativas à exposição à radiação ultravioleta não são amplamente aplicáveis. A melhor abordagem para a prevenção é a educação e o uso de óculos de proteção sombreados.
O Bureau of Radiological Health da Food and Drug Administration dos EUA regula os lasers e os classifica em quatro classes, I a IV. O laser utilizado para posicionar pacientes em radiologia é considerado Classe I e representa risco mínimo. Os lasers cirúrgicos, no entanto, podem representar um risco significativo para a retina do olho, onde o feixe intenso pode causar perda total da visão. Devido ao fornecimento de alta tensão necessário, todos os lasers apresentam risco de choque elétrico. A reflexão acidental do feixe de laser durante procedimentos cirúrgicos pode resultar em lesões ao pessoal. As diretrizes para o uso do laser foram desenvolvidas pelo American National Standards Institute e pelo Exército dos EUA; por exemplo, os usuários de laser devem usar óculos de proteção projetados especificamente para cada tipo de laser e tomar cuidado para não focar o feixe em superfícies refletoras.
A principal preocupação em relação à exposição às micro-ondas, que são usadas principalmente em hospitais para cozinhar e aquecer alimentos e para tratamentos de diatermia, é o efeito de aquecimento que elas exercem sobre o corpo. A lente do olho e as gônadas, tendo menos vasos com os quais remover o calor, são mais vulneráveis a danos. Os efeitos a longo prazo da exposição a níveis baixos não foram estabelecidos, mas há alguma evidência de que podem ocorrer efeitos no sistema nervoso, diminuição da contagem de esperma, malformações do esperma (pelo menos parcialmente reversíveis após cessar a exposição) e catarata.
Prevenção e controle
O padrão OSHA para exposição a micro-ondas é de 10 miliwatts por centímetro quadrado (10 mW/cm). Este é o nível estabelecido para proteger contra os efeitos térmicos das microondas. Em outros países onde os níveis foram estabelecidos para proteger contra danos ao sistema nervoso e reprodutivo, os padrões são até duas ordens de grandeza mais baixos, ou seja, 0.01 mW/cm2 a 1.2 m.
Para garantir a segurança dos trabalhadores, os fornos de micro-ondas devem ser mantidos limpos para proteger a integridade das vedações da porta e devem ser verificados quanto a vazamentos pelo menos a cada três meses. O vazamento do equipamento de diatermia deve ser monitorado nas proximidades do terapeuta antes de cada tratamento.
Os funcionários do hospital devem estar cientes dos perigos da radiação da exposição ultravioleta e do calor infravermelho usado para terapia. Eles devem ter proteção ocular adequada ao usar ou consertar equipamentos ultravioleta, como lâmpadas germicidas e purificadores de ar ou instrumentos e equipamentos infravermelhos.
Conclusão
Os agentes físicos representam uma importante classe de riscos aos trabalhadores de hospitais, clínicas e consultórios particulares onde são realizados procedimentos diagnósticos e terapêuticos. Esses agentes são discutidos com mais detalhes em outras partes deste enciclopédia. O seu controlo requer educação e formação de todos os profissionais de saúde e pessoal de apoio que possam estar envolvidos e vigilância constante e monitorização sistémica tanto dos equipamentos como da forma como são utilizados.
Condução de caminhões e ônibus
O transporte rodoviário inclui o movimento de pessoas, gado e mercadorias de todos os tipos. A carga e o gado geralmente se movem em algum tipo de caminhão, embora os ônibus geralmente carreguem pacotes e bagagens de passageiros e possam transportar aves e pequenos animais. As pessoas geralmente se deslocam de ônibus nas estradas, embora em muitas áreas caminhões de vários tipos sirvam para essa função.
Os caminhoneiros podem operar diversos tipos de veículos, incluindo, por exemplo, semi-reboques, caminhões-tanque, caminhões basculantes, combinações de reboque duplo e triplo, guindastes móveis, caminhões de entrega e veículos de painel ou pick-up. Os pesos brutos legais dos veículos (que variam de acordo com a jurisdição) variam de 2,000 kg a mais de 80,000 kg. A carga do caminhão pode incluir qualquer item imaginável - por exemplo, embalagens pequenas e grandes, maquinário, rocha e areia, aço, madeira, líquidos inflamáveis, gases comprimidos, explosivos, materiais radioativos, produtos químicos corrosivos ou reativos, líquidos criogênicos, produtos alimentícios, alimentos congelados , grãos a granel, ovinos e bovinos.
Além de dirigir o veículo, os motoristas de caminhão são responsáveis por inspecionar o veículo antes de usá-lo, verificando os documentos de embarque, verificando se as placas e marcações adequadas estão no lugar e mantendo um livro de registro. Os motoristas também podem ser responsáveis pela manutenção e reparo do veículo, pelo carregamento e descarregamento da carga (manualmente ou por meio de empilhadeira, guindaste ou outro equipamento) e pela cobrança do dinheiro recebido pelas mercadorias entregues. Em caso de acidente, o motorista é responsável por proteger a carga e chamar a assistência. Se o incidente envolver materiais perigosos, o motorista pode tentar, mesmo sem treinamento adequado ou equipamento necessário, controlar derramamentos, interromper vazamentos ou apagar um incêndio.
Os motoristas de ônibus podem transportar algumas pessoas em uma pequena van ou operar ônibus médios e grandes com 100 ou mais passageiros. Eles são responsáveis por embarcar e desembarcar passageiros com segurança, fornecer informações e possivelmente cobrar tarifas e manter a ordem. Os motoristas de ônibus também podem ser responsáveis pela manutenção e reparo do ônibus e pelo carregamento e descarregamento de cargas e bagagens.
Os acidentes com veículos automotores são um dos perigos mais sérios enfrentados pelos motoristas de caminhões e ônibus. Este perigo é agravado se o veículo não for devidamente mantido, especialmente se os pneus estiverem gastos ou o sistema de travagem estiver avariado. A fadiga do motorista causada por horários longos ou irregulares, ou por outro estresse, aumenta a probabilidade de acidentes. Velocidade excessiva e transporte de peso excessivo aumentam o risco, assim como tráfego intenso e condições climáticas adversas que prejudicam a tração ou a visibilidade. Um acidente envolvendo materiais perigosos pode causar lesões adicionais (exposição tóxica, queimaduras e assim por diante) ao motorista ou passageiros e pode afetar uma ampla área ao redor do acidente.
Os motoristas enfrentam uma variedade de riscos ergonômicos. As mais óbvias são as lesões nas costas e outras causadas pelo levantamento de peso excessivo ou pelo uso de técnicas inadequadas de levantamento. O uso de cintos traseiros é bastante comum, embora sua eficácia tenha sido questionada, e seu uso pode criar uma falsa sensação de segurança. A necessidade de carregar e descarregar cargas em locais onde empilhadeiras, guindastes ou mesmo carrinhos não estão disponíveis e a grande variedade de pesos e configurações de pacotes aumentam o risco de acidentes de levantamento.
Os bancos do motorista geralmente são mal projetados e não podem ser ajustados para fornecer suporte adequado e conforto a longo prazo, resultando em problemas nas costas ou outros danos musculoesqueléticos. Os motoristas podem sofrer danos no ombro causados pela vibração, pois o braço pode permanecer por longos períodos em uma posição um tanto elevada na abertura da janela. A vibração de corpo inteiro pode causar danos aos rins e às costas. Lesões ergonômicas também podem resultar do uso repetitivo de controles de veículos mal posicionados ou teclados de caixas de tarifas.
Os motoristas correm o risco de perda auditiva industrial causada pela exposição prolongada a ruídos altos do motor. Manutenção deficiente, silenciadores defeituosos e isolamento inadequado da cabine agravam esse risco. A perda auditiva pode ser mais pronunciada no ouvido adjacente à janela do motorista.
Motoristas, especialmente caminhoneiros de longa distância, muitas vezes trabalham horas excessivas sem descanso adequado. A Convenção sobre Horas de Trabalho e Períodos de Descanso (Transporte Rodoviário) da Organização Internacional do Trabalho (OIT), 1979 (nº 153), exige uma pausa após 4 horas de condução, limita o tempo total de condução a 9 horas por dia e 48 horas por semana e requer pelo menos 10 horas de descanso em cada período de 24 horas. A maioria das nações também tem leis que regem os tempos de direção e os períodos de descanso e exigem que os motoristas mantenham diários de bordo indicando as horas trabalhadas e os períodos de descanso gozados. No entanto, as expectativas da administração e a necessidade econômica, bem como certos termos de remuneração, como pagamento por carga ou falta de pagamento por uma viagem de volta vazia, pressionam fortemente o motorista a operar por horas excessivas e fazer registros falsos. Longas jornadas causam estresse psicológico, agravam problemas ergonômicos, contribuem para acidentes (incluindo acidentes causados por adormecer ao volante) e podem levar o motorista a usar estimulantes artificiais que causam dependência.
Além das condições ergonômicas, longas jornadas de trabalho, ruído e ansiedade econômica, os motoristas experimentam estresse psicológico e fisiológico e fadiga causados por condições adversas de tráfego, pavimentação ruim, mau tempo, direção noturna, medo de assalto e roubo, preocupação com equipamentos defeituosos e concentração intensa contínua.
Os motoristas de caminhão estão potencialmente expostos a qualquer perigo químico, radioativo ou biológico associado à sua carga. Recipientes com vazamento, válvulas defeituosas em tanques e emissões durante o carregamento ou descarregamento podem causar exposição dos trabalhadores a produtos químicos tóxicos. Embalagem inadequada, blindagem inadequada ou colocação inadequada de carga radioativa podem permitir a exposição à radiação. Os trabalhadores que transportam gado podem ser infectados com infecções transmitidas por animais, como a brucelose. Motoristas de ônibus estão expostos a doenças infecciosas de seus passageiros. Os motoristas também estão expostos a vapores de combustível e escapamento do motor, especialmente se houver vazamentos na linha de combustível ou no sistema de escapamento ou se o motorista fizer reparos ou manusear cargas enquanto o motor estiver funcionando.
No caso de um acidente envolvendo materiais perigosos, o motorista pode sofrer exposição aguda a produtos químicos ou radiação ou pode ser ferido por incêndio, explosão ou reação química. Os motoristas geralmente não têm treinamento ou equipamento para lidar com incidentes com materiais perigosos. Sua responsabilidade deve ser limitada a proteger-se e convocar equipes de emergência. O motorista enfrenta riscos adicionais ao tentar ações de resposta a emergências para as quais não está devidamente treinado e equipado adequadamente.
O motorista pode se ferir ao fazer reparos mecânicos no veículo. Um motorista pode ser atropelado por outro veículo enquanto trabalha em um caminhão ou ônibus ao longo da estrada. Rodas com aros divididos representam um risco especial de ferimentos. Macacos improvisados ou inadequados podem causar ferimentos por esmagamento.
Os caminhoneiros correm o risco de assaltos e roubos, principalmente se o veículo transportar uma carga valiosa ou se o motorista for o responsável por cobrar o dinheiro das mercadorias entregues. Os motoristas de ônibus correm o risco de roubos de caixas de passagem e abuso ou agressão por parte de passageiros impacientes ou embriagados.
Muitos aspectos da vida de um motorista podem contribuir para problemas de saúde. Como trabalham muitas horas e precisam comer na estrada, os motoristas geralmente sofrem de má nutrição. O estresse e a pressão dos colegas podem levar ao uso de drogas e álcool. Usar os serviços de prostitutas aumenta o risco de AIDS e outras doenças sexualmente transmissíveis. Os motoristas parecem ser um dos principais vetores de transmissão da AIDS em alguns países.
Os riscos descritos acima são todos evitáveis ou, pelo menos, controláveis. Como na maioria das questões de segurança e saúde, o que é necessário é uma combinação de remuneração adequada, treinamento dos trabalhadores, um forte contrato sindical e adesão estrita aos padrões aplicáveis por parte da administração. Se os motoristas recebem remuneração adequada por seu trabalho, com base em horários de trabalho adequados, há menos incentivo para acelerar, trabalhar horas excessivas, dirigir veículos inseguros, carregar cargas com excesso de peso, usar drogas ou fazer registros falsos. A administração deve exigir que os motoristas cumpram todas as leis de segurança, inclusive mantendo um diário de bordo honesto.
Se a administração investir em veículos bem fabricados e garantir sua inspeção, manutenção e reparo regulares, as avarias e os acidentes podem ser bastante reduzidos. Lesões ergonômicas podem ser reduzidas se a administração estiver disposta a pagar pelas cabines bem projetadas, assentos do motorista totalmente ajustáveis e bons arranjos de controle do veículo que estão agora disponíveis. A manutenção adequada, especialmente dos sistemas de exaustão, reduzirá a exposição ao ruído.
As exposições tóxicas podem ser reduzidas se a administração garantir a conformidade com os padrões de embalagem, rotulagem, carregamento e sinalização para materiais perigosos. As medidas que reduzem os acidentes veiculares também reduzem o risco de um incidente com materiais perigosos.
Os motoristas devem ter tempo para inspecionar minuciosamente o veículo antes de usá-lo e não devem enfrentar nenhuma penalidade ou desincentivo por se recusarem a operar um veículo que não esteja funcionando corretamente. Os motoristas também devem receber treinamento de motorista adequado, treinamento de inspeção de veículos, treinamento de reconhecimento de perigo e treinamento de primeiros socorros.
Se os motoristas forem responsáveis por carregar e descarregar, eles devem receber treinamento em técnica de elevação adequada e dispor de carrinhos de mão, empilhadeiras, guindastes ou outros equipamentos necessários para movimentar mercadorias sem esforço excessivo. Se for esperado que os motoristas façam reparos em veículos, eles devem receber as ferramentas corretas e treinamento adequado. Medidas de segurança adequadas devem ser tomadas para proteger os motoristas que transportam objetos de valor ou lidam com passagens de passageiros ou dinheiro recebido por mercadorias entregues. Os motoristas de ônibus devem ter suprimentos adequados para lidar com fluidos corporais de passageiros doentes ou feridos.
Os motoristas devem receber serviços médicos tanto para garantir sua aptidão para o trabalho quanto para manter sua saúde. Vigilância médica deve ser fornecida para motoristas que lidam com materiais perigosos ou estão envolvidos em um incidente com exposição a patógenos transmitidos pelo sangue ou materiais perigosos. Tanto a administração quanto os motoristas devem cumprir os padrões que regem a avaliação da aptidão médica.
Procedimentos de combate a incêndio
O combate a incêndios é uma das operações mais honradas, mas perigosas do mundo. Ao se tornarem bombeiros, as pessoas se juntam a uma organização rica em herança de dedicação, sacrifício altruísta e ação humana inspirada. O trabalho de um bombeiro não é confortável nem fácil. É aquela que exige um alto senso de dedicação pessoal, um desejo genuíno de ajudar as pessoas e uma devoção a uma profissão que exige um alto nível de habilidade. É também uma profissão que expõe um indivíduo a um alto nível de perigo pessoal.
Sempre que há um desastre, o corpo de bombeiros é um dos primeiros chamados ao local. Por se tratar de um desastre, nem sempre as condições serão favoráveis. Haverá trabalho árduo e rápido que drenará energia e testará a resistência. A situação nem sempre envolverá fogo. Haverá desmoronamentos, colapsos de prédios, acidentes automobilísticos, acidentes com aeronaves, tornados, incidentes com mercadorias perigosas, distúrbios civis, operações de resgate, explosões, incidentes com água e emergências médicas. A lista de emergência é ilimitada.
Todos os bombeiros usam as mesmas táticas e estratégias para combater um incêndio. As estratégias são simples: combata esse fogo ofensivamente ou defensivamente. Independentemente disso, o objetivo é o mesmo - extinção do incêndio. O combate a incêndios urbanos trata do combate a incêndios estruturais. (A gestão dos incêndios florestais é tratada no capítulo Silvicultura). Inclui lidar com mercadorias perigosas, água e gelo, bem como resgate de alto ângulo e medicina de emergência. O pessoal do serviço de bombeiros deve responder dia e noite às emergências.
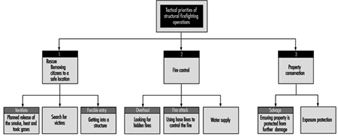
As prioridades táticas que os bombeiros adotam durante o curso do incêndio são mostradas na figura 1. É durante essas operações que podem ser empregadas as mangueiras usando linhas de ataque, linhas de apoio e linhas de abastecimento. Outros equipamentos comumente usados são escadas e ferramentas de empurrar/puxar e golpear, como machados e estacas. O equipamento especializado inclui lonas usadas para salvamento ou ferramentas hidráulicas usadas para resgate. O bombeiro deve usar e estar familiarizado com todos eles. Veja a figura 1.
Figura 1. As prioridades táticas das operações estruturais de combate a incêndios.
A Figura 2 mostra um bombeiro com proteção individual adequada colocando água em um incêndio estrutural com uma mangueira de incêndio.
Figura 2. Bombeiro colocando água em um incêndio estrutural.
Essas operações expõem o bombeiro aos maiores riscos e lesões, independentemente da ferramenta usada ou da operação realizada. Lesões nas costas, entorses, lesões relacionadas a quedas e estresse por calor ocorrem com frequência. As doenças cardíacas e pulmonares são bastante comuns entre os bombeiros, o que se pensa dever-se, em parte, aos gases tóxicos e ao nível de atividade física exigido no local do incêndio. Portanto, muitos departamentos estão buscando agressivamente a adição de programas de condicionamento físico dentro do programa geral de segurança de seus departamentos. Muitas jurisdições possuem programas para lidar com o estresse de incidentes críticos, porque o bombeiro enfrenta incidentes que podem criar reações emocionais graves. Tais reações são reações normais diante de situações muito anormais.
A missão de todo corpo de bombeiros é a preservação da vida e do patrimônio; portanto, a segurança no local do incêndio é de suma importância. Muitas das operações discutidas aqui têm o objetivo subjacente de proporcionar maior segurança no local do incêndio. Muitos dos perigos que existem no local do incêndio devem-se à natureza do fogo. Backdraft e flashover matam bombeiros. Backdraft é causada pela introdução de ar em uma área superaquecida com falta de oxigênio. Flashovers é o acúmulo de calor dentro de uma área até que, de repente, incendeie tudo dentro dessa área. Essas duas condições reduzem o nível de segurança e aumentam os danos à propriedade. A ventilação é um método de controle que os bombeiros usam. Aumentar a ventilação pode levar a muitos danos à propriedade. O bombeiro é frequentemente visto quebrando janelas ou abrindo buracos no telhado e a intensidade do fogo parece aumentar. Isso ocorre porque fumaça e gases tóxicos são liberados da área do incêndio. Mas esta é uma parte necessária do combate a incêndios. Atenção especial deve ser dada ao colapso do telhado, ao estabelecimento de um meio rápido de saída e ao backup de mangueiras para proteção do pessoal e da propriedade.
O bombeiro deve colocar a segurança em primeiro lugar e deve trabalhar com uma atitude consciente de segurança e dentro de ambientes organizacionais que promovam a segurança. Além disso, roupas de proteção adequadas devem ser fornecidas e mantidas. As roupas devem ser projetadas para liberdade de movimento e proteção contra o calor. O bombeiro estrutural deve estar equipado com roupas de fibra resistentes ao fogo e um aparelho de respiração autônomo.
O tipo de roupa usada é geralmente específico para os tipos de perigos enfrentados pelo bombeiro fora da área de incêndio na linha de fogo; o bombeiro urbano geralmente está dentro de uma estrutura onde há calor intenso e gases tóxicos. Capacetes, botas e luvas projetados especificamente para o perigo enfrentado pelo bombeiro fornecem proteção para a cabeça, pés e mãos. As equipes de bombeiros precisam de treinamento para garantir que os bombeiros tenham o conhecimento e as habilidades necessárias para atuar com segurança e eficiência. O treinamento geralmente é fornecido por meio de um programa de treinamento interno, que pode consistir em uma combinação de treinamento no local de trabalho e um programa teórico formalizado. A maioria dos governos provinciais e estaduais tem agências que promovem vários tipos de programas de treinamento.
A América do Norte lidera o mundo em perda de propriedade e muitos departamentos norte-americanos se envolvem em programas preventivos para reduzir as perdas de vida e propriedade dentro de suas jurisdições. Os programas de educação pública e fiscalização são perseguidos agressivamente pelos departamentos mais pró-ativos porque, de acordo com as estatísticas disponíveis, o custo da prevenção é mais barato do que o custo da reconstrução. Além disso, apenas 10% das empresas que sofrem uma perda total de incêndio são reconstruídas com sucesso. Assim, os custos de uma perda de incêndio para uma comunidade podem ser assombrosos, pois além do custo de reconstrução, fontes de receita tributária, empregos e vidas também podem ser perdidas para sempre. É importante, portanto, que tanto a comunidade quanto o corpo de bombeiros trabalhem juntos para garantir que vidas e bens sejam preservados.
História da Medicina das Artes Cênicas
Embora o interesse pela fisiologia do fazer musical remonte à antiguidade, o primeiro resumo real das doenças ocupacionais dos artistas performáticos é o tratado de 1713 de Bernardino Ramazzini Doenças dos Trabalhadores. O interesse esporádico pela medicina artística continuou durante os séculos XVIII e XIX. Em 1932, a tradução para o inglês do livro de Kurt Singer Doenças da Profissão Musical: Uma Apresentação Sistemática de Suas Causas, Sintomas e Métodos de Tratamento apareceu. Este foi o primeiro livro didático a reunir todo o conhecimento atual sobre a medicina das artes cênicas. Após a Segunda Guerra Mundial, a literatura médica começou a apresentar relatos de casos de artistas feridos. A literatura musical também começou a trazer itens curtos e cartas. Houve um crescimento paralelo de consciência entre os dançarinos.
Um dos catalisadores para o desenvolvimento da medicina das artes cênicas como um campo interdisciplinar foi o Danube Symposium on Neurology, realizado em Viena em 1972. A conferência enfocou a música e levou à publicação de Música e o Cérebro: Estudos em Neurologia da Música, por MacDonald Critchley e RA Henson. Também em 1972, o primeiro Simpósio de Cuidados com a Voz Profissional foi organizado pela Fundação da Voz. Tornou-se uma conferência anual, com anais aparecendo no Jornal da Voz.
Embora os artistas lesionados e os profissionais de saúde que os atendem tenham começado a cooperar mais estreitamente, o público em geral desconhecia esses desenvolvimentos. Em 1981 um New York Times artigo descreveu os problemas de mão sofridos pelos pianistas Gary Graffman e Leon Fleisher, e seu tratamento no Hospital Geral de Massachusetts. Estes foram praticamente os primeiros músicos conhecidos a admitir problemas físicos, então a publicidade gerada por seus casos trouxe um grande grupo até então desconhecido de artistas feridos.
Desde então, o campo da medicina das artes cênicas avançou rapidamente, com conferências, publicações, clínicas e associações. Em 1983, foi realizado o primeiro simpósio de problemas médicos de músicos e dançarinos, em conjunto com o Aspen Music Festival, em Aspen, Colorado. Tornou-se uma conferência anual e é talvez a mais importante na área. Encontros como esses costumam incluir palestras de profissionais de saúde, além de demonstrações e master classes de artistas.
Em 1986, o jornal Problemas médicos de artistas performáticos foi lançado. Esta é a única revista totalmente dedicada à medicina artística e publica muitas das apresentações do simpósio de Aspen. Jornais relacionados incluem o Jornal da Voz, Cinesiologia e Medicina para a Dança, e as Jornal Internacional de Artes-Medicina. No 1991 o Manual de Medicina das Artes Cênicas, editado por Robert Sataloff, Alice Brandfonbrener e Richard Lederman, tornou-se o primeiro texto moderno e abrangente sobre o assunto.
À medida que as publicações cresciam e as conferências continuavam, foram organizadas clínicas que serviam à comunidade das artes cênicas. Geralmente essas clínicas ficam em grandes cidades que apóiam uma orquestra ou companhia de dança, como Nova York, São Francisco e Chicago. Existem agora mais de vinte desses centros nos Estados Unidos e vários em vários outros países.
Aqueles que atuam no campo da medicina das artes cênicas também fundaram associações para promover a pesquisa e a educação. A Performing Arts Medicine Association, criada em 1989, agora co-patrocina os simpósios de Aspen. Outras organizações incluem a International Association for Dance Medicine and Science, a International Arts-Medicine Association e a Association of Medical Advisors to British Orchestras.
A pesquisa em medicina das artes cênicas cresceu de relatos de casos e estudos de prevalência para projetos sofisticados usando tecnologia avançada. Novos tratamentos, mais adequados às necessidades específicas dos artistas, estão sendo desenvolvidos e a ênfase está começando a mudar para prevenção e educação.
Ergonomia do Ambiente Físico de Trabalho
Vários países estabeleceram níveis recomendados de ruído, temperatura e iluminação para hospitais. Essas recomendações, no entanto, raramente são incluídas nas especificações dadas aos projetistas de hospitais. Além disso, os poucos estudos que examinaram essas variáveis relataram níveis inquietantes.
Ruído
Nos hospitais, é importante distinguir entre o ruído gerado por máquinas capazes de prejudicar a audição (acima de 85 dBA) e o ruído associado à degradação do ambiente, do trabalho administrativo e assistencial (65 a 85 dBA).
Ruído gerado por máquina capaz de prejudicar a audição
Antes da década de 1980, algumas publicações já haviam chamado a atenção para esse problema. Van Wagoner e Maguire (1977) avaliaram a incidência de perda auditiva em 100 funcionários de um hospital urbano no Canadá. Eles identificaram cinco zonas em que os níveis de ruído estavam entre 85 e 115 dBA: a planta elétrica, lavanderia, estação de lavagem de louça e departamento de impressão e áreas onde os trabalhadores de manutenção usavam ferramentas manuais ou elétricas. A perda auditiva foi observada em 48% dos 50 trabalhadores ativos nessas áreas ruidosas, em comparação com 6% dos trabalhadores ativos em áreas mais silenciosas.
Yassi et al. (1992) realizaram uma pesquisa preliminar para identificar zonas com níveis de ruído perigosamente altos em um grande hospital canadense. A dosimetria e o mapeamento integrados foram subsequentemente usados para estudar essas áreas de alto risco em detalhes. Níveis de ruído superiores a 80 dBA eram comuns. A lavandaria, processamento central, departamento de nutrição, unidade de reabilitação, armazéns e central elétrica foram todos estudados em detalhe. A dosimetria integrada revelou níveis de até 110 dBA em alguns desses locais.
Os níveis de ruído na lavanderia de um hospital espanhol ultrapassaram 85 dBA em todas as estações de trabalho e chegaram a 97 dBA em algumas zonas (Montoliu et al. 1992). Níveis de ruído de 85 a 94 dBA foram medidos em algumas estações de trabalho na lavanderia de um hospital francês (Cabal et al. 1986). Embora a reengenharia da máquina tenha reduzido o ruído gerado pelas prensas para 78 dBA, esse processo não era aplicável a outras máquinas, devido ao seu design inerente.
Um estudo nos Estados Unidos relatou que instrumentos cirúrgicos elétricos geram níveis de ruído de 90 a 100 dBA (Willet 1991). No mesmo estudo, 11 dos 24 cirurgiões ortopédicos sofreram perda auditiva significativa. A necessidade de um melhor design do instrumento foi enfatizada. Foi relatado que os alarmes de vácuo e monitor geram níveis de ruído de até 108 dBA (Hodge e Thompson 1990).
Ruído associado à degradação do ambiente, trabalho administrativo e cuidado
Uma revisão sistemática dos níveis de ruído em seis hospitais egípcios revelou a presença de níveis excessivos em escritórios, salas de espera e corredores (Noweir e al-Jiffry 1991). Isso foi atribuído às características da construção do hospital e de algumas das máquinas. Os autores recomendam a utilização de materiais e equipamentos de construção mais adequados e a implementação de boas práticas de manutenção.
O trabalho nas primeiras instalações informatizadas foi prejudicado pela má qualidade das impressoras e pela acústica inadequada dos escritórios. Na região de Paris, grupos de caixas conversavam com seus clientes e processavam faturas e pagamentos em uma sala lotada cujo teto baixo de gesso não tinha capacidade de absorção acústica. Os níveis de ruído com apenas uma impressora ativa (na prática, todas as quatro geralmente eram) foram de 78 dBA para pagamentos e 82 dBA para faturas.
Em um estudo de 1992 de um ginásio de reabilitação composto por 8 bicicletas de reabilitação cardíaca cercadas por quatro áreas privadas para pacientes, níveis de ruído de 75 a 80 dBA e 65 a 75 dBA foram medidos perto de bicicletas de reabilitação cardíaca e na área de cinesiologia vizinha, respectivamente. Níveis como esses dificultam o atendimento personalizado.
Shapiro e Berland (1972) consideraram o ruído nas salas de operação como a “terceira poluição”, pois aumenta a fadiga dos cirurgiões, exerce efeitos fisiológicos e psicológicos e influencia na precisão dos movimentos. Os níveis de ruído foram medidos durante uma colecistectomia e durante a laqueadura. Ruídos irritantes foram associados à abertura de embalagem de luvas (86 dBA), instalação de plataforma no chão (85 dBA), ajuste da plataforma (75 a 80 dBA), colocação de instrumentos cirúrgicos uns sobre os outros (80 dBA), aspiração da traquéia do paciente (78 dBA), garrafa de sucção contínua (75 a 85 dBA) e salto do sapato da enfermeira (68 dBA). Os autores recomendam o uso de plástico resistente ao calor, instrumentos menos ruidosos e, para minimizar a reverberação, materiais de fácil limpeza, exceto cerâmica ou vidro, para paredes, azulejos e tetos.
Níveis de ruído de 51 a 82 dBA e 54 a 73 dBA foram medidos na sala de centrífugas e na sala de analisadores automatizados de um laboratório médico analítico. O Leq (refletindo a exposição de turno completo) na estação de controle foi de 70.44 dBA, com 3 horas acima de 70 dBA. No posto técnico, o Leq foi de 72.63 dBA, com 7 horas acima de 70 dBA. As seguintes melhorias foram recomendadas: instalação de telefones com níveis de toque ajustáveis, agrupamento de centrífugas em sala fechada, movimentação de fotocopiadoras e impressoras e instalação de gaiolas ao redor das impressoras.
Cuidado e conforto do paciente
Em vários países, os limites de ruído recomendados para unidades de cuidado são de 35 dBA à noite e 40 dBA durante o dia (Turner, King e Craddock 1975). Falk e Woods (1973) foram os primeiros a chamar a atenção para esse ponto, em seu estudo de níveis e fontes de ruído em incubadoras de neonatologia, salas de recuperação e duas salas de uma unidade de terapia intensiva. Os seguintes níveis médios foram medidos durante um período de 24 horas: 57.7 dBA (74.5 dB) nas incubadoras, 65.5 dBA (80 dB linear) na cabeça dos pacientes na sala de recuperação, 60.1 dBA (73.3 dB) na terapia intensiva unidade e 55.8 dBA (68.1 dB) em um quarto de paciente. Os níveis de ruído na sala de recuperação e na unidade de terapia intensiva foram correlacionados com o número de enfermeiros. Os autores enfatizaram a provável estimulação do sistema hipofisário-corticoadrenal dos pacientes por esses níveis de ruído e o consequente aumento da vasoconstrição periférica. Houve também alguma preocupação com a audição dos pacientes que receberam antibióticos aminoglicosídeos. Esses níveis de ruído foram considerados incompatíveis com o sono.
Vários estudos, a maioria dos quais realizados por enfermeiros, demonstraram que o controle do ruído melhora a recuperação e a qualidade de vida do paciente. Relatórios de pesquisas realizadas em enfermarias de neonatologia que cuidam de bebês com baixo peso enfatizam a necessidade de reduzir o ruído causado por pessoal, equipamentos e atividades de radiologia (Green 1992; Wahlen 1992; Williams e Murphy 1991; Oëler 1993; Lotas 1992; Halm e Alpen 1993). Halm e Alpen (1993) estudaram a relação entre os níveis de ruído em unidades de terapia intensiva e o bem-estar psicológico dos pacientes e suas famílias (e em casos extremos, mesmo de psicose pós-ressuscitação). O efeito do ruído ambiente na qualidade do sono foi rigorosamente avaliado em condições experimentais (Topf 1992). Em unidades de terapia intensiva, a reprodução de sons pré-gravados foi associada à deterioração de vários parâmetros do sono.
Um estudo multi-ala relatou níveis de ruído de pico na cabeça dos pacientes acima de 80 dBA, especialmente em unidades de terapia intensiva e respiratória (Meyer et al. 1994). Os níveis de iluminação e ruído foram registrados continuamente durante sete dias consecutivos em uma unidade de terapia intensiva médica, quartos de um e vários leitos em uma unidade de cuidados respiratórios e um quarto privado. Os níveis de ruído foram muito altos em todos os casos. O número de picos superiores a 80 dBA foi particularmente elevado nas unidades de cuidados intensivos e respiratórios, com um máximo observado entre as 12h00 e as 18h00 e um mínimo entre as 00h00 e as 06h00. A privação e a fragmentação do sono foram consideradas como tendo impacto negativo no sistema respiratório dos pacientes e prejudicando o desmame dos pacientes da ventilação mecânica.
Blanpain e Estryn-Béhar (1990) encontraram poucas máquinas barulhentas, como enceradeiras, máquinas de gelo e placas de aquecimento em seu estudo de dez enfermarias na área de Paris. No entanto, o tamanho e as superfícies das salas podem reduzir ou amplificar o ruído gerado por essas máquinas, bem como (embora menor) gerado por carros que passam, sistemas de ventilação e alarmes. Níveis de ruído superiores a 45 dBA (observados em 7 de 10 enfermarias) não promoveram o repouso do paciente. Além disso, o ruído incomodava o pessoal hospitalar que executava tarefas muito precisas que exigiam muita atenção. Em cinco das 10 enfermarias, os níveis de ruído no posto de enfermagem atingiram 65 dBA; em duas enfermarias, foram medidos níveis de 73 dBA. Níveis superiores a 65 dBA foram medidos em três despensas.
Em alguns casos, os efeitos decorativos arquitetônicos foram instituídos sem pensar em seu efeito na acústica. Por exemplo, paredes e tetos de vidro estão na moda desde a década de 1970 e têm sido usados em consultórios abertos para admissão de pacientes. Os níveis de ruído resultantes não contribuem para a criação de um ambiente calmo em que os pacientes prestes a entrar no hospital possam preencher formulários. As fontes desse tipo de hall geraram um nível de ruído de fundo de 73 dBA na recepção, obrigando os recepcionistas a solicitar que um terço das pessoas solicitando informações se repetissem.
Estresse por calor
Costa, Trinco e Schallenberg (1992) estudaram o efeito da instalação de um sistema de fluxo laminar, que mantinha a esterilidade do ar, sobre o estresse térmico em uma sala de cirurgia ortopédica. A temperatura na sala de cirurgia aumentou aproximadamente 3°C em média e pode chegar a 30.2°C. Isso foi associado à deterioração do conforto térmico do pessoal do centro cirúrgico, que deve usar roupas muito volumosas que favorecem a retenção de calor.
Cabal et ai. (1986) analisaram o estresse térmico em uma lavanderia hospitalar no centro da França antes de sua reforma. Eles observaram que a umidade relativa na estação de trabalho mais quente, o “manequim de bata”, era de 30% e a temperatura radiante chegava a 41°C. Após a instalação de vidro duplo e paredes externas refletivas e a implementação de 10 a 15 renovações de ar por hora, os parâmetros de conforto térmico caíram dentro dos níveis padrão em todas as estações de trabalho, independentemente do clima externo. Um estudo de uma lavanderia hospitalar espanhola mostrou que altas temperaturas de bulbo úmido resultam em ambientes de trabalho opressivos, especialmente em áreas de passar roupas, onde as temperaturas podem exceder 30 °C (Montoliu et al. 1992).
Blanpain e Estryn-Béhar (1990) caracterizaram o ambiente físico de trabalho em dez enfermarias cujo conteúdo de trabalho já haviam estudado. A temperatura foi medida duas vezes em cada uma das dez enfermarias. A temperatura noturna nos quartos dos pacientes pode ser inferior a 22 °C, pois os pacientes usam cobertores. Durante o dia, desde que os pacientes estejam relativamente inativos, uma temperatura de 24°C é aceitável, mas não deve ser ultrapassada, pois algumas intervenções de enfermagem exigem esforço significativo.
As seguintes temperaturas foram observadas entre 07:00 e 07:30: 21.5 °C em enfermarias geriátricas, 26 °C em sala não estéril na enfermaria de hematologia. Às 14h30min de um dia ensolarado, as temperaturas eram as seguintes: 23.5°C no pronto-socorro e 29°C na enfermaria de hematologia. As temperaturas da tarde excederam 24 ° C em 9 dos 19 casos. A umidade relativa em quatro das cinco enfermarias com ar condicionado geral era inferior a 45% e inferior a 35% em duas enfermarias.
A temperatura da tarde também ultrapassou os 22°C em todas as nove estações de preparação de cuidados e 26°C em três estações de cuidados. A umidade relativa ficou abaixo de 45% em todas as cinco estações de enfermarias com ar-condicionado. Nas despensas, as temperaturas oscilavam entre 18 °C e 28.5 °C.
Temperaturas de 22 °C a 25 °C foram medidas nos drenos de urina, onde também havia problemas de odor e onde algumas vezes roupas sujas eram armazenadas. Temperaturas de 23 °C a 25 °C foram medidas nos dois armários de lavanderia suja; uma temperatura de 18 °C seria mais apropriada.
As queixas relativas ao conforto térmico foram frequentes em uma pesquisa com 2,892 mulheres que trabalhavam em enfermarias na área de Paris (Estryn-Béhar et al. 1989a). A queixa de sentir calor frequente ou sempre foi relatada por 47% dos enfermeiros dos turnos matutino e vespertino e 37% dos noturnos. Embora as enfermeiras às vezes fossem obrigadas a realizar trabalhos fisicamente extenuantes, como arrumar várias camas, a temperatura nos vários quartos era muito alta para realizar essas atividades confortavelmente usando roupas de poliéster-algodão, que impedem a evaporação, ou aventais e máscaras necessários para a prevenção de infecções nosocomiais.
Por outro lado, 46% dos enfermeiros noturnos e 26% dos matutinos e vespertinos relataram sentir frio frequentemente ou sempre. As proporções que relataram nunca ter sofrido de resfriado foram de 11% e 26%.
Para economizar energia, o aquecimento nos hospitais costumava ser reduzido durante a noite, quando os pacientes estavam cobertos. No entanto, os enfermeiros, que devem permanecer alertas apesar das quedas cronobiologicamente mediadas nas temperaturas corporais centrais, foram obrigados a vestir jaquetas (nem sempre muito higiênicas) por volta das 04:00. No final do estudo, algumas enfermarias instalaram aquecimento ambiente ajustável nos postos de enfermagem.
Estudos com 1,505 mulheres em 26 unidades conduzidos por médicos do trabalho revelaram que rinite e irritação ocular eram mais freqüentes entre enfermeiras que trabalhavam em quartos com ar-condicionado (Estryn-Béhar e Poinsignon 1989) e que o trabalho em ambientes com ar-condicionado estava relacionado a quase duas vezes aumento de dermatoses provavelmente de origem ocupacional (odds ratio ajustado de 2) (Delaporte et al. 1990).
Iluminação
Vários estudos têm mostrado que a importância de uma boa iluminação ainda é subestimada nos departamentos administrativos e gerais dos hospitais.
Cabal et ai. (1986) observaram que os níveis de iluminação em metade das estações de trabalho em uma lavanderia hospitalar não eram superiores a 100 lux. Os níveis de iluminação após as reformas foram de 300 lux em todas as estações de trabalho, 800 lux na estação de cerzido e 150 lux entre os túneis de lavagem.
Blanpain e Estryn-Béhar (1990) observaram níveis máximos de iluminação noturna abaixo de 500 lux em 9 de 10 enfermarias. Os níveis de iluminação estavam abaixo de 250 lux em cinco farmácias sem iluminação natural e abaixo de 90 lux em três farmácias. Vale lembrar que a dificuldade de leitura de letras miúdas em rótulos experimentada por pessoas idosas pode ser amenizada com o aumento do nível de iluminação.
A orientação do edifício pode resultar em altos níveis de iluminação diurna que perturbam o descanso dos pacientes. Por exemplo, em enfermarias geriátricas, os leitos mais distantes das janelas receberam 1,200 lux, enquanto os mais próximos das janelas receberam 5,000 lux. A única cortina de janela disponível nesses quartos eram persianas sólidas e as enfermeiras não conseguiam prestar atendimento em quartos de quatro leitos quando elas estavam fechadas. Em alguns casos, as enfermeiras colavam papel nas janelas para proporcionar algum alívio aos pacientes.
A iluminação em algumas unidades de terapia intensiva é muito intensa para permitir que os pacientes descansem (Meyer et al. 1994). O efeito da iluminação no sono dos pacientes foi estudado em enfermarias de neonatologia por enfermeiras norte-americanas e alemãs (Oëler 1993; Boehm e Bollinger 1990).
Em um hospital, cirurgiões incomodados com reflexos de ladrilhos brancos solicitaram a reforma da sala de cirurgia. Os níveis de iluminação fora da zona sem sombra (15,000 a 80,000 lux) foram reduzidos. No entanto, isso resultou em níveis de apenas 100 lux na superfície de trabalho dos enfermeiros instrumentais, 50 a 150 lux na unidade de parede usada para armazenamento de equipamentos, 70 lux na cabeça dos pacientes e 150 lux na superfície de trabalho dos anestesistas. Para evitar a geração de brilho capaz de afetar a precisão dos movimentos dos cirurgiões, as lâmpadas foram instaladas fora das linhas de visão dos cirurgiões. Foram instalados reostatos para controlar os níveis de iluminação na superfície de trabalho das enfermeiras entre 300 e 1,000 lux e os níveis gerais entre 100 e 300 lux.
Construção de um hospital com ampla iluminação natural
Em 1981, o planejamento para a construção do Saint Mary's Hospital na Ilha de Wight começou com o objetivo de reduzir pela metade os custos de energia (Burton 1990). O projeto final previa o uso extensivo de iluminação natural e incorporou janelas de vidro duplo que poderiam ser abertas no verão. Até mesmo a sala de operações tem vista externa e as enfermarias pediátricas estão localizadas no térreo para permitir o acesso às áreas de recreação. As outras enfermarias, no segundo e terceiro (último) andar, são equipadas com janelas e iluminação de teto. Este projeto é bastante adequado para climas temperados, mas pode ser problemático onde o gelo e a neve inibem a iluminação do teto ou onde as altas temperaturas podem levar a um efeito estufa significativo.
Arquitetura e Condições de Trabalho
Design flexível não é multifuncional
Os conceitos predominantes de 1945 a 1985, em particular o medo da obsolescência instantânea, foram refletidos na construção de hospitais multifuncionais compostos por módulos idênticos (Games e Taton-Braen 1987). No Reino Unido, essa tendência levou ao desenvolvimento do “sistema Harnes”, cujo primeiro produto foi o Dudley Hospital, construído em 1974. Setenta outros hospitais foram posteriormente construídos com base nos mesmos princípios. Na França, vários hospitais foram construídos no modelo “Fontenoy”.
O projeto do edifício não deve impedir as modificações necessárias pela rápida evolução da prática terapêutica e da tecnologia. Por exemplo, divisórias, subsistemas de circulação de fluidos e dutos técnicos devem poder ser facilmente movidos. No entanto, essa flexibilidade não deve ser interpretada como um endosso da meta de multifuncionalidade completa - uma meta de design que leva à construção de instalações inadequadas para qualquer especialidade. Por exemplo, a área de superfície necessária para armazenar máquinas, frascos, equipamentos descartáveis e medicamentos é diferente em enfermarias cirúrgicas, de cardiologia e de geriatria. A falha em reconhecer isso fará com que os quartos sejam usados para fins para os quais não foram projetados (por exemplo, banheiros usados para armazenamento de garrafas).
O Loma Linda Hospital, na Califórnia (Estados Unidos), é um exemplo de melhor projeto hospitalar e foi copiado em outros lugares. Aqui, os departamentos de enfermagem e medicina técnica estão localizados acima e abaixo dos andares técnicos; esta estrutura em “sanduíche” permite fácil manutenção e ajuste da circulação de fluidos.
Infelizmente, a arquitetura hospitalar nem sempre reflete as necessidades de quem ali trabalha, e o design multifuncional tem sido responsável por problemas relatados relacionados ao desgaste físico e cognitivo. Considere uma enfermaria de 30 leitos composta por quartos de um e dois leitos, em que existe apenas uma área funcional de cada tipo (posto de enfermagem, copa, depósito de materiais descartáveis, roupas de cama ou medicamentos), tudo baseado no mesmo projeto de propósito. Nesta enfermaria, a gestão e prestação de cuidados obriga os enfermeiros a mudarem de local com extrema frequência e o trabalho é muito fragmentado. Um estudo comparativo de dez enfermarias mostrou que a distância do posto de enfermagem até o quarto mais distante é um importante determinante tanto da fadiga das enfermeiras (em função da distância percorrida) quanto da qualidade do atendimento (em função do tempo gasto em quartos dos pacientes) (Estryn-Béhar e Hakim-Serfaty 1990).
Essa discrepância entre o projeto arquitetônico dos espaços, corredores e materiais, por um lado, e as realidades do trabalho hospitalar, por outro, foi caracterizada por Patkin (1992), em uma revisão dos hospitais australianos, como um “debacle” ergonômico. ”.
Análise preliminar da organização espacial em áreas de enfermagem
O primeiro modelo matemático da natureza, propósitos e frequência dos movimentos de pessoal, baseado no Índice de Tráfego de Yale, apareceu em 1960 e foi refinado por Lippert em 1971. No entanto, a atenção a um problema isolado pode de fato agravar outros. Por exemplo, a localização de um posto de enfermagem no centro do edifício, a fim de reduzir as distâncias percorridas, pode piorar as condições de trabalho se os enfermeiros passarem mais de 30% do tempo em ambientes sem janelas, conhecidos por serem fonte de problemas relacionados à iluminação, ventilação e fatores psicológicos (Estryn-Béhar e Milanini 1992).
A distância das áreas de preparo e armazenamento dos pacientes é menos problemática em ambientes com alta relação pessoal-paciente e onde a existência de uma área de preparo centralizada facilita a entrega de suprimentos várias vezes ao dia, mesmo nos feriados. Além disso, longas esperas por elevadores são menos comuns em hospitais de grande porte com mais de 600 leitos, onde o número de elevadores não é limitado por restrições financeiras.
Pesquisa sobre o design de unidades hospitalares específicas, mas flexíveis
No Reino Unido, no final da década de 1970, o Ministério da Saúde criou uma equipe de ergonomistas para compilar um banco de dados sobre treinamento em ergonomia e sobre o layout ergonômico das áreas de trabalho hospitalares (Haigh 1992). Exemplos notáveis do sucesso deste programa incluem a modificação das dimensões do mobiliário de laboratório para levar em conta as demandas do trabalho de microscopia e o redesenho das salas de maternidade para levar em conta o trabalho das enfermeiras e as preferências das mães.
Cammock (1981) enfatizou a necessidade de fornecer enfermagem distinta, áreas públicas e comuns, com entradas separadas para enfermagem e áreas públicas, e conexões separadas entre essas áreas e a área comum. Além disso, não deve haver contato direto entre o público e as áreas de enfermagem.
O Krankenanstalt Rudolfsstiftung é o primeiro hospital piloto do projeto “Hospitais Europeus Saudáveis”. O projeto-piloto vienense consiste em oito subprojetos, um dos quais, o projeto “Reorganização de Serviços”, é uma tentativa, em colaboração com ergonomistas, de promover a reorganização funcional do espaço disponível (Pelikan 1993). Por exemplo, todos os quartos de uma unidade de terapia intensiva foram reformados e grades para elevadores de pacientes foram instaladas no teto de cada quarto.
Uma análise comparativa de 90 hospitais holandeses sugere que pequenas unidades (pisos com menos de 1,500 m2) são os mais eficientes, pois permitem que os enfermeiros adaptem seus cuidados às especificidades da terapia ocupacional e da dinâmica familiar dos pacientes (Van Hogdalem 1990). Esse desenho também aumenta o tempo que os enfermeiros podem passar com os pacientes, pois eles perdem menos tempo em mudanças de local e estão menos sujeitos a incertezas. Finalmente, o uso de unidades pequenas reduz o número de áreas de trabalho sem janelas.
Um estudo realizado no setor de administração de saúde na Suécia relatou melhor desempenho dos funcionários em edifícios que incorporam escritórios individuais e salas de conferência, em oposição a um plano aberto (Ahlin 1992). A existência na Suécia de um instituto dedicado ao estudo das condições de trabalho nos hospitais e da legislação que exige a consulta aos representantes dos trabalhadores, antes e durante todos os projetos de construção ou reforma, resultou no recurso regular ao design participativo baseado no treinamento e intervenção ergonômica (Tornquist e Ullmark 1992).
Projeto arquitetônico baseado na ergonomia participativa
Os trabalhadores devem ser envolvidos no planejamento das mudanças comportamentais e organizacionais associadas à ocupação de um novo espaço de trabalho. A adequada organização e apetrechamento de um posto de trabalho exige ter em conta os elementos organizativos que carecem de modificação ou ênfase. Dois exemplos detalhados retirados de dois hospitais ilustram isso.
Estryn-Béhar et al. (1994) relatam os resultados da reforma das áreas comuns de uma enfermaria médica e uma enfermaria de cardiologia do mesmo hospital. A ergonomia do trabalho de cada profissão em cada enfermaria foi observada durante sete jornadas inteiras e discutida em dois dias com cada grupo. Os grupos incluíam representantes de todas as ocupações (chefes de departamento, supervisores, estagiários, enfermeiros, auxiliares de enfermagem, auxiliares de enfermagem) de todos os turnos. Um dia inteiro foi gasto desenvolvendo propostas arquitetônicas e organizacionais para cada problema observado. Mais dois dias foram dedicados à simulação de atividades características de todo o grupo, em colaboração com um arquiteto e um ergonomista, utilizando maquetes modulares de cartão e maquetes de objetos e pessoas. Por meio dessa simulação, os representantes das diversas ocupações puderam chegar a um acordo sobre as distâncias e a distribuição do espaço dentro de cada ala. Somente após a conclusão desse processo é que foi elaborada a especificação do projeto.
O mesmo método participativo foi usado em uma unidade de terapia intensiva cardíaca em outro hospital (Estryn-Béhar et al. 1995a, 1995b). Constatou-se que quatro tipos de atividades praticamente incompatíveis eram realizadas no posto de enfermagem:
- preparação de cuidados, exigindo o uso de um escorredor e pia
- descontaminação, que também utilizou a pia
- reunião, redação e acompanhamento; a área utilizada para essas atividades também foi por vezes utilizada para a preparação de cuidados
- armazenamento de equipamentos limpos (três unidades) e armazenamento de resíduos (uma unidade).
Essas zonas se sobrepunham e as enfermeiras tinham que atravessar a área de reunião-escrita-monitoramento para chegar às outras áreas. Por causa da posição dos móveis, as enfermeiras tiveram que mudar de direção três vezes para chegar ao ralo. Os quartos dos pacientes foram dispostos ao longo de um corredor, tanto para terapia intensiva regular quanto para terapia altamente intensiva. As unidades de armazenamento estavam localizadas na extremidade da enfermaria do posto de enfermagem.
No novo layout, a orientação longitudinal de funções e tráfego da estação é substituída por uma orientação lateral que permite a circulação direta e central em uma área livre de móveis. A área de reunião-escrita-monitoramento está agora localizada no final da sala, onde oferece um espaço calmo perto das janelas, mas permanece acessível. As áreas de preparação limpa e suja estão localizadas na entrada da sala e são separadas entre si por uma grande área de circulação. As salas de cuidados intensivos são grandes o suficiente para acomodar equipamentos de emergência, um balcão de preparação e um lavatório profundo. Uma parede de vidro instalada entre as áreas de preparação e as salas de terapia intensiva garante que os pacientes nessas salas estejam sempre visíveis. A área principal de armazenamento foi racionalizada e reorganizada. Os planos estão disponíveis para cada área de trabalho e armazenamento.
Arquitetura, ergonomia e países em desenvolvimento
Esses problemas também são encontrados em países em desenvolvimento; em particular, as renovações envolvem frequentemente a eliminação de salas comuns. A realização da análise ergonômica identificaria os problemas existentes e ajudaria a evitar novos. Por exemplo, a construção de enfermarias com apenas um ou dois leitos aumenta as distâncias que o pessoal deve percorrer. A atenção inadequada aos níveis de pessoal e ao layout dos postos de enfermagem, cozinhas satélites, farmácias satélites e áreas de armazenamento podem levar a reduções significativas na quantidade de tempo que os enfermeiros gastam com os pacientes e podem tornar a organização do trabalho mais complexa.
Além disso, a aplicação em países em desenvolvimento do modelo hospitalar multifuncional de países desenvolvidos não leva em consideração as atitudes das diferentes culturas em relação à utilização do espaço. Manuaba (1992) apontou que a disposição dos quartos hospitalares dos países desenvolvidos e o tipo de equipamento médico utilizado são pouco adequados aos países em desenvolvimento, e que os quartos são muito pequenos para acomodar confortavelmente os visitantes, parceiros essenciais no processo curativo.
Higiene e Ergonomia
Em ambientes hospitalares, muitas violações de assepsia podem ser compreendidas e corrigidas apenas por referência à organização e ao espaço de trabalho. A implementação efetiva das modificações necessárias requer uma análise ergonômica detalhada. Essa análise serve para caracterizar as interdependências das tarefas da equipe, mais do que suas características individuais, e identificar discrepâncias entre trabalho real e nominal, especialmente trabalho nominal descrito em protocolos oficiais.
A contaminação mediada pelas mãos foi um dos primeiros alvos na luta contra as infecções nosocomiais. Em teoria, as mãos devem ser lavadas sistematicamente ao entrar e sair dos quartos dos pacientes. Embora a formação inicial e contínua de enfermeiros enfatize os resultados de estudos epidemiológicos descritivos, pesquisas indicam problemas persistentes associados à lavagem das mãos. Em um estudo realizado em 1987 e envolvendo a observação contínua de plantões completos de 8 horas em 10 enfermarias, Delaporte et al. (1990) observaram uma média de 17 lavagens das mãos pelas enfermeiras do turno da manhã, 13 pelas enfermeiras do turno da tarde e 21 pelas enfermeiras do turno da noite.
Os enfermeiros lavavam as mãos de metade a um terço da frequência recomendada para o número de contatos com pacientes (sem considerar as atividades de preparação do cuidado); para auxiliares de enfermagem, a proporção era de um terço para um quinto. Lavar as mãos antes e depois de cada atividade é, no entanto, claramente impossível, tanto em termos de tempo quanto de danos à pele, dada a atomização da atividade, número de intervenções técnicas e frequência de interrupções e repetição concomitante de cuidados com os quais o pessoal deve lidar. A redução das interrupções de trabalho é, portanto, essencial e deve prevalecer sobre a simples reafirmação da importância da lavagem das mãos, que, em qualquer caso, não pode ser realizada mais de 25 a 30 vezes por dia.
Padrões semelhantes de lavagem das mãos foram encontrados em um estudo baseado em observações coletadas durante 14 dias inteiros de trabalho em 1994 durante a reorganização das áreas comuns de duas enfermarias de um hospital universitário (Estryn-Béhar et al. 1994). Em todos os casos, as enfermeiras seriam incapazes de dispensar os cuidados necessários se tivessem retornado ao posto de enfermagem para lavar as mãos. Em unidades de curta duração, por exemplo, quase todos os pacientes têm amostras de sangue coletadas e, posteriormente, recebem medicação oral e intravenosa praticamente ao mesmo tempo. A densidade de atividades em determinados horários também impossibilita a lavagem adequada das mãos: em um caso, uma enfermeira do turno da tarde responsável por 13 pacientes em uma enfermaria entrou nos quartos dos pacientes 21 vezes em uma hora. Estruturas de fornecimento e transmissão de informações mal organizadas contribuíram para o número de visitas que ele foi obrigado a realizar. Diante da impossibilidade de lavar as mãos 21 vezes em uma hora, a enfermeira as lavava apenas quando lidava com os pacientes mais frágeis (isto é, aqueles com insuficiência pulmonar).
O desenho arquitetónico de base ergonômica tem em conta vários fatores que condicionam a lavagem das mãos, nomeadamente os relativos à localização e acesso aos lavatórios, mas também à implementação de circuitos “sujo” e “limpo” verdadeiramente funcionais. A redução das interrupções por meio da análise participativa da organização ajuda a possibilitar a lavagem das mãos.
Ergonomia da condução de ônibus
A condução de ônibus é caracterizada por tensões psicológicas e físicas. O mais grave é o estresse do trânsito nas grandes cidades, devido ao trânsito intenso e às paradas frequentes. Na maioria das empresas de trânsito, os motoristas devem, além das responsabilidades de dirigir, realizar tarefas como vender passagens, observar o embarque e desembarque de passageiros e fornecer informações aos passageiros.
Estresses psicológicos resultam da responsabilidade pelo transporte seguro de passageiros, escassa oportunidade de se comunicar com os colegas e a pressão do tempo de cumprir um horário fixo. O trabalho em turnos rotativos também é psicologicamente e fisicamente estressante. Deficiências ergonômicas no posto de trabalho do motorista aumentam o estresse físico.
Numerosos estudos sobre a atividade de motoristas de ônibus mostraram que o estresse individual não é grande o suficiente para causar um risco imediato à saúde. Mas a soma dos estresses e o desgaste resultante fazem com que os motoristas de ônibus tenham problemas de saúde mais frequentes do que os demais trabalhadores. Especialmente significativas são as doenças do estômago e do trato digestivo, do sistema motor (especialmente da coluna) e do sistema cardiovascular. Isso resulta em motoristas muitas vezes não atingindo a idade de aposentadoria, mas tendo que parar de dirigir cedo por motivos de saúde (Beiler e Tränkle 1993; Giesser-Weigt e Schmidt 1989; Haas, Petry e Schühlein 1989; Meifort, Reiners e Schuh 1983; Reimann 1981). .
Para alcançar uma segurança ocupacional mais eficaz no campo da condução comercial, são necessárias medidas técnicas e organizacionais. Uma importante prática de trabalho é a organização dos horários de turnos de modo que o estresse dos motoristas seja minimizado e seus desejos pessoais também sejam levados em consideração na medida do possível. Informar o pessoal e motivá-lo para uma conduta consciente da saúde (por exemplo, dieta adequada, movimento adequado dentro e fora do local de trabalho) pode desempenhar um papel importante na promoção da saúde. Uma medida técnica especialmente necessária é o design ergonomicamente ideal da estação de trabalho do motorista. No passado, os requisitos do posto de trabalho do motorista eram considerados apenas após outros requisitos, como o design da área de passageiros. O design ergonômico da estação de trabalho do motorista é um componente necessário para a segurança e proteção da saúde do motorista. Nos últimos anos, projetos de pesquisa sobre, entre outras coisas, a estação de trabalho do motorista ergonomicamente ideal foram conduzidos no Canadá, Suécia, Alemanha e Holanda (Canadian Urban Transit Association 1992; Peters et al. 1992; Wallentowitz et al. 1996; Streekvervoer Nederland 1991 ). Os resultados do projeto interdisciplinar na Alemanha resultaram em uma nova e padronizada estação de trabalho do motorista (Verband Deutscher Verkehrsunternehmen 1996).
A estação de trabalho do motorista em ônibus é normalmente projetada na forma de uma cabine semi-aberta. As medidas da cabine do motorista e os ajustes que podem ser feitos no assento e no volante devem estar dentro de uma faixa aplicável a todos os motoristas. Para a Europa central, isso significa uma faixa de tamanho corporal de 1.58 a 2.00 m. Proporções especiais, como excesso de peso e membros longos ou curtos, também devem ser levadas em consideração no design.
A capacidade de ajuste e as formas de ajuste do banco do motorista e do volante devem ser coordenadas para que todos os motoristas dentro da faixa de design possam encontrar posições para seus braços e pernas que sejam confortáveis e ergonomicamente saudáveis. Para este propósito, o posicionamento ideal do assento tem uma inclinação para trás de cerca de 20°, o que é mais distante da vertical do que anteriormente era a norma em veículos comerciais. Além disso, o painel de instrumentos também deve ser ajustável para um acesso ideal às alavancas de ajuste e para uma boa visibilidade dos instrumentos. Isso pode ser coordenado com o ajuste do volante. Usar um volante menor também melhora as relações espaciais. O diâmetro do volante agora em uso geral aparentemente vem de uma época em que a direção hidráulica não era comum nos ônibus. Veja a figura 1.
Figura 1. Estação de trabalho unificada e ergonomicamente otimizada para ônibus na Alemanha.
Cortesia de Erobus GmbH, Mannheim, Alemanha
O painel de instrumentos com os controles pode ser ajustado em coordenação com o volante.
Uma vez que tropeços e quedas são as causas mais comuns de acidentes de trabalho entre motoristas, atenção especial deve ser dada ao projeto da entrada do posto de trabalho do motorista. Qualquer coisa que possa ser tropeçada deve ser evitada. Os degraus na área de entrada devem ter a mesma altura e profundidade adequada.
O banco do motorista deve ter um total de cinco ajustes: configurações de comprimento e altura do banco, ângulo do encosto do banco, ângulo inferior do banco e profundidade do banco. Suporte lombar ajustável é fortemente recomendado. Na medida em que já não seja legalmente exigido, é recomendável equipar o banco do motorista com cinto de segurança de três pontos e apoio de cabeça. Como a experiência mostra que o ajuste manual para a posição ergonomicamente correta é demorado, no futuro, alguma forma de armazenar eletronicamente as funções de ajuste listadas na tabela 1 deve ser usada, permitindo reencontrar rápida e facilmente o ajuste individual do assento (por exemplo, inserindo em um cartão eletrônico).
Tabela 1. Medidas do assento do motorista de ônibus e faixas de ajuste do assento.
|
Componente |
Medição/ |
Valor padrão |
Alcance do ajuste |
Memorizado |
|
Assento inteiro |
Horizontal |
- |
≥ 200 |
Sim |
|
vertical |
- |
≥ 100 |
Sim |
|
|
Superfície do assento |
Profundidade da superfície do assento |
- |
390-450 |
Sim |
|
Largura da superfície do assento (total) |
Min. 495 |
- |
- |
|
|
Largura da superfície do assento (parte plana, na área pélvica) |
430 |
- |
- |
|
|
Estofamento lateral na região pélvica (transversal) |
40-70 |
- |
- |
|
|
Profundidade do recesso do assento |
10-20 |
- |
- |
|
|
Inclinação da superfície do assento |
- |
0–10° (subindo para a frente) |
Sim |
|
|
Assento traseiro |
Altura do encosto |
|||
|
Min. altura |
495 |
- |
- |
|
|
Máx. altura |
640 |
- |
- |
|
|
Largura do encosto (total)* |
Min. 475 |
- |
- |
|
|
Largura do encosto (parte plana) |
||||
|
—área lombar (inferior) |
340 |
- |
- |
|
|
—área do ombro (superior) |
385 |
- |
- |
|
|
Assento traseiro |
Estofamento lateral* (profundidade lateral) |
|||
|
—área lombar (inferior) |
50 |
- |
- |
|
|
—área do ombro (superior) |
25 |
- |
- |
|
|
Inclinação do encosto do banco (para a vertical) |
- |
0 ° –25 ° |
Sim |
|
|
Encosto de cabeça |
Altura da borda superior do encosto de cabeça acima da superfície do assento |
- |
Min. 840 |
- |
|
Altura do próprio encosto de cabeça |
Min. 120 |
- |
- |
|
|
Largura do encosto de cabeça |
Min. 250 |
- |
- |
|
|
Almofada lombar |
Arco anterior do suporte lombar da superfície lombar |
- |
10-50 |
- |
|
Altura da borda inferior do apoio lombar sobre a superfície do assento |
- |
180-250 |
- |
- Não aplicável
* A largura da parte inferior do encosto deve corresponder aproximadamente à largura da superfície do assento e diminuir à medida que sobe.
** O estofamento lateral da superfície do assento aplica-se apenas à área de recesso.
O estresse causado por vibrações de corpo inteiro no local de trabalho do motorista é baixo em ônibus modernos em comparação com outros veículos comerciais e fica bem abaixo dos padrões internacionais. A experiência mostra que os assentos do motorista em ônibus muitas vezes não são ajustados de forma ideal à vibração real do veículo. Aconselha-se uma adaptação ideal para evitar que determinadas gamas de frequência provoquem um aumento da vibração de todo o corpo do condutor, o que pode interferir na produtividade.
Níveis de ruído prejudiciais à audição não são previstos na estação de trabalho do motorista do ônibus. Ruídos de alta frequência podem ser irritantes e devem ser eliminados, pois podem interferir na concentração dos motoristas.
Todos os componentes de ajuste e serviço na estação de trabalho do motorista devem ser organizados para um acesso confortável. Muitas vezes, é necessário um grande número de componentes de ajuste devido à quantidade de equipamentos adicionados ao veículo. Por esse motivo, os interruptores devem ser agrupados e consolidados de acordo com o uso. Componentes de serviço usados com frequência, como abridores de portas, freios de ponto de ônibus e limpadores de para-brisa, devem ser colocados na área de acesso principal. Os interruptores usados com menos frequência podem estar localizados fora da área de acesso principal (por exemplo, em um console lateral).
Análises de movimentos visuais mostraram que dirigir o veículo no trânsito e observar o embarque e desembarque de passageiros nas paradas é um grande fardo para a atenção do motorista. Assim, as informações transmitidas pelos instrumentos e indicadores luminosos do veículo devem limitar-se às estritamente necessárias. A eletrônica computadorizada do veículo oferece a possibilidade de eliminar vários instrumentos e luzes indicadoras e, em vez disso, instalar um display de cristal líquido (LCD) em um local central para transmitir informações, conforme mostrado no painel de instrumentos na figura 2 e na figura 3.
Figura 2. Vista de um painel de instrumentos.
Cortesia de Erobus GmbH, Mannheim, Alemanha
Com exceção do velocímetro e de algumas luzes indicadoras legalmente exigidas, as funções dos visores de instrumentos e indicadores foram assumidas por um visor LCD central.
Figura 3. Ilustração de painel de instrumentos com legenda.
Com o software de computador adequado, o visor mostrará apenas uma seleção de informações necessárias para a situação específica. Em caso de mau funcionamento, uma descrição do problema e instruções breves em texto claro, em vez de pictogramas de difícil compreensão, podem fornecer uma ajuda importante ao motorista. Também pode ser estabelecida uma hierarquia de notificações de mau funcionamento (por exemplo, “aviso” para mau funcionamento menos significativo, “alarme” quando o veículo deve ser parado imediatamente).
Os sistemas de aquecimento em ônibus geralmente aquecem o interior apenas com ar quente. Para um conforto real, no entanto, uma maior proporção de calor radiante é desejável (por exemplo, aquecendo as paredes laterais, cuja temperatura da superfície geralmente fica significativamente abaixo da temperatura do ar interior). Isso, por exemplo, pode ser obtido pela circulação de ar quente através de superfícies de parede perfuradas, que também terão a temperatura certa. Grandes superfícies de janela são usadas na área do motorista em ônibus para melhorar a visibilidade e também para a aparência. Estes podem levar a um aquecimento significativo do interior pelos raios solares. O uso de ar condicionado é, portanto, aconselhável.
A qualidade do ar da cabine do motorista depende muito da qualidade do ar externo. Dependendo do tráfego, altas concentrações de substâncias nocivas, como monóxido de carbono e emissões de motores a diesel, podem ocorrer brevemente. Fornecer ar fresco de áreas menos utilizadas, como o teto em vez da frente do veículo, diminui significativamente o problema. Filtros de partículas finas também devem ser usados.
Na maioria das empresas de trânsito, uma parte importante da atividade do motorista consiste na venda de passagens, na operação de dispositivos para fornecer informações aos passageiros e na comunicação com a empresa. Até agora, dispositivos separados, localizados no espaço de trabalho disponível e muitas vezes de difícil acesso para o motorista, foram usados para essas atividades. Deve-se buscar desde o início um design integrado que disponha os dispositivos de maneira ergonomicamente conveniente na área do motorista, especialmente as teclas de entrada e os painéis de exibição.
Por fim, é de grande importância a avaliação da área do motorista pelos motoristas, cujos interesses pessoais devem ser levados em consideração. Detalhes supostamente menores, como colocação da bolsa do motorista ou armários para objetos pessoais, são importantes para a satisfação do motorista.
Riscos de combate a incêndio
Agradecemos ao Sindicato dos Bombeiros de Edmonton por seu interesse e generoso apoio ao desenvolvimento deste capítulo. O “Edmonton Sun” e o “Edmonton Journal” gentilmente permitiram que suas fotos fossem usadas em artigos sobre combate a incêndios. A Sra. Beverly Cann, do Centro de Saúde Ocupacional da Federação do Trabalho de Manitoba, contribuiu com conselhos inestimáveis sobre o artigo sobre pessoal paramédico e atendentes de ambulância.
O pessoal do corpo de bombeiros pode ser contratado em tempo integral, meio período, pago por plantão ou não remunerado, como voluntário - ou em uma combinação desses sistemas. O tipo de organização empregada dependerá, na maioria dos casos, do tamanho da comunidade, do valor da propriedade a ser protegida, dos tipos de risco de incêndio e do número de chamadas normalmente atendidas. Cidades de qualquer tamanho apreciável requerem brigadas de incêndio regulares com equipes completas de serviço equipadas com o aparato apropriado.
Comunidades menores, distritos residenciais e áreas rurais com poucos chamados de incêndio geralmente dependem de bombeiros voluntários ou contratados para o pessoal completo de seu aparato de combate a incêndios ou para ajudar uma força mínima de regulares em tempo integral.
Embora existam muitos corpos de bombeiros voluntários eficientes e bem equipados, os bombeiros pagos em tempo integral são essenciais em comunidades maiores. Uma convocação ou organização voluntária não se presta tão facilmente ao trabalho contínuo de inspeção de prevenção de incêndios, que é uma atividade essencial dos corpos de bombeiros modernos. Usando sistemas voluntários e de chamada, alarmes frequentes podem alertar os trabalhadores que têm outros empregos, causando perda de tempo com raramente qualquer benefício direto para os empregadores. Onde os bombeiros em tempo integral não são empregados, os voluntários devem ir a um corpo de bombeiros central antes que a resposta possa ser feita a uma chamada, causando um atraso. Onde houver apenas alguns regulares, um grupo suplementar de bombeiros bem treinados ou voluntários deve ser fornecido. Deve haver um arranjo de reserva que disponibilize assistência para a resposta de departamentos vizinhos em uma base de ajuda mútua.
O combate a incêndios é uma ocupação altamente incomum, visto que é considerada suja e perigosa, mas indispensável e até prestigiosa. Os bombeiros gozam da admiração do público pelo trabalho essencial que realizam. Eles estão bem cientes dos perigos. Seu trabalho envolve períodos intermitentes de exposição a estresse físico e psicológico extremo no trabalho. Os bombeiros também estão expostos a sérios perigos químicos e físicos, em um grau incomum na força de trabalho moderna.
Riscos
Os riscos ocupacionais experimentados pelos bombeiros podem ser classificados como físicos (principalmente condições inseguras, estresse térmico e estresse ergonômico), químicos e psicológicos. O nível de exposição a perigos que pode ser experimentado por um bombeiro em um determinado incêndio depende do que está queimando, das características de combustão do fogo, da estrutura que está pegando fogo, da presença de produtos químicos não combustíveis, das medidas tomadas para controlar o incêndio, a presença de vítimas que necessitem de resgate e o cargo ou função desempenhada pelo bombeiro durante o combate ao incêndio. Os perigos e os níveis de exposição experimentados pelo primeiro bombeiro a entrar num edifício em chamas também são diferentes dos bombeiros que entram mais tarde ou que procedem à limpeza após a extinção das chamas. Geralmente, há rotação entre os trabalhos de combate a incêndios ativos em cada equipe ou pelotão e uma transferência regular de pessoal entre os quartéis de bombeiros. Os bombeiros também podem ter cargos e deveres especiais. Os capitães acompanham e dirigem as equipes, mas ainda estão ativamente envolvidos no combate ao incêndio no local. Os chefes dos bombeiros são os chefes do serviço de bombeiros e são chamados apenas nos piores incêndios. Bombeiros individuais ainda podem experimentar exposições incomuns em incidentes particulares, é claro.
Riscos físicos
Existem muitos perigos físicos no combate a incêndios que podem levar a lesões físicas graves. Paredes, tetos e pisos podem desabar abruptamente, prendendo os bombeiros. Flashovers são erupções explosivas de chamas em um espaço confinado que ocorrem como resultado da ignição repentina de produtos de gás inflamáveis expelidos de materiais em chamas ou quentes e combinados com ar superaquecido. Situações de incêndio que levam a flashovers podem envolver o bombeiro ou cortar as rotas de fuga. A extensão e o número de lesões podem ser minimizados por treinamento intensivo, experiência profissional, competência e boa forma física. No entanto, a natureza do trabalho é tal que os bombeiros podem ser colocados em situações perigosas por erro de cálculo, circunstância ou durante resgates.
Alguns corpos de bombeiros compilaram bancos de dados computadorizados sobre estruturas, materiais e perigos potenciais prováveis de serem encontrados no distrito. O acesso rápido a esses bancos de dados ajuda a tripulação a responder a perigos conhecidos e a antecipar situações possivelmente perigosas.
Perigos térmicos
O estresse térmico durante o combate a incêndios pode ser proveniente de ar quente, calor radiante, contato com superfícies quentes ou calor endógeno que é produzido pelo corpo durante o exercício, mas que não pode ser resfriado durante o incêndio. O estresse térmico é agravado no combate a incêndios pelas propriedades isolantes das roupas de proteção e pelo esforço físico, que resulta na produção de calor dentro do corpo. O calor pode resultar em lesões locais na forma de queimaduras ou estresse térmico generalizado, com risco de desidratação, insolação e colapso cardiovascular.
O ar quente por si só geralmente não é um grande perigo para o bombeiro. O ar seco não tem muita capacidade de reter o calor. Vapor ou ar quente e úmido podem causar queimaduras graves porque muito mais energia térmica pode ser armazenada no vapor d'água do que no ar seco. Felizmente, queimaduras de vapor não são comuns.
O calor radiante costuma ser intenso em uma situação de incêndio. Queimaduras podem ocorrer apenas pelo calor radiante. Os bombeiros também podem apresentar alterações cutâneas características da exposição prolongada ao calor.
Perigos químicos
Mais de 50% das mortes relacionadas a incêndios são resultado da exposição à fumaça, e não de queimaduras. Um dos principais fatores que contribuem para a mortalidade e morbidade em incêndios é a hipóxia devido à depleção de oxigênio na atmosfera afetada, levando à perda de desempenho físico, confusão e incapacidade de escapar. Os constituintes da fumaça, isoladamente ou em combinação, também são tóxicos. A Figura 1 mostra um bombeiro usando um aparelho autônomo de respiração (SCBA) resgatando um bombeiro desprotegido que estava preso em um incêndio com muita fumaça em um depósito de pneus. (O bombeiro que estava sendo resgatado ficou sem ar, tirou seu SCBA para respirar o melhor que pôde e teve a sorte de ser resgatado antes que fosse tarde demais.)
Figura 1. Bombeiro resgatando outro bombeiro que ficou preso na fumaça tóxica de um incêndio em um depósito de pneus.
Toda fumaça, incluindo a de simples incêndios de madeira, é perigosa e potencialmente letal com inalação concentrada. A fumaça é uma combinação variável de compostos. A toxicidade da fumaça depende principalmente do combustível, do calor do fogo e se ou quanto oxigênio está disponível para a combustão. Os bombeiros no local de um incêndio são frequentemente expostos a monóxido de carbono, cianeto de hidrogênio, dióxido de nitrogênio, dióxido de enxofre, cloreto de hidrogênio, aldeídos e compostos orgânicos como o benzeno. Diferentes combinações de gases apresentam diferentes graus de perigo. Apenas monóxido de carbono e cianeto de hidrogênio são comumente produzidos em concentrações letais em incêndios em edifícios.
O monóxido de carbono é o perigo agudo mais comum, característico e grave do combate a incêndios. A carboxihemoglobina acumula-se rapidamente no sangue com a duração da exposição, como resultado da afinidade do monóxido de carbono pela hemoglobina. Podem ocorrer altos níveis de carboxiemoglobina, particularmente quando o esforço intenso aumenta a ventilação por minuto e, portanto, a entrega ao pulmão durante o combate a incêndios desprotegido. Não há correlação aparente entre a intensidade da fumaça e a quantidade de monóxido de carbono no ar. Os bombeiros devem evitar fumar principalmente durante a fase de limpeza, quando o material em chamas está em combustão lenta e, portanto, queimando incompletamente, pois isso aumenta os níveis já elevados de monóxido de carbono no sangue. O cianeto de hidrogênio é formado a partir da combustão em temperatura mais baixa de materiais ricos em nitrogênio, incluindo fibras naturais, como lã e seda, bem como sintéticos comuns, como poliuretano e poliacrilonitrila.
Hidrocarbonetos de peso molecular leve, aldeídos (como formaldeído) e ácidos orgânicos podem ser formados quando os combustíveis de hidrocarbonetos queimam a temperaturas mais baixas. Os óxidos de azoto também se formam em quantidade quando as temperaturas são elevadas, como consequência da oxidação do azoto atmosférico, e em incêndios de baixa temperatura onde o combustível contém azoto significativo. Quando o combustível contém cloro, forma-se cloreto de hidrogênio. Os materiais plásticos poliméricos apresentam perigos particulares. Esses materiais sintéticos foram introduzidos na construção civil e no mobiliário na década de 1950 e posteriormente. Eles entram em combustão em produtos particularmente perigosos. Acroleína, formaldeído e ácidos graxos voláteis são comuns em incêndios latentes de vários polímeros, incluindo polietileno e celulose natural. Os níveis de cianeto aumentam com a temperatura quando poliuretano ou poliacrilonitrila são queimados; acrilonitrila, acetonitrila piridina e benzonitrila ocorrem em quantidade acima de 800, mas abaixo de 1,000 °C. O cloreto de polivinila foi proposto como um polímero desejável para móveis devido às suas características de auto-extinção devido ao alto teor de cloro. Infelizmente, o material produz grandes quantidades de ácido clorídrico e, às vezes, dioxinas quando os incêndios são prolongados.
Os materiais sintéticos são mais perigosos durante condições de combustão lenta, não em condições de calor elevado. O concreto retém o calor de forma muito eficiente e pode atuar como uma “esponja” para os gases aprisionados que são então liberados do material poroso, liberando cloreto de hidrogênio ou outros vapores tóxicos muito tempo após o incêndio ter sido extinto.
Riscos psicológicos
Um bombeiro entra em uma situação da qual outros estão fugindo, caminhando para um perigo pessoal imediato maior do que em quase qualquer outra ocupação civil. Há muita coisa que pode dar errado em qualquer incêndio, e o curso de um incêndio grave é muitas vezes imprevisível. Além da segurança pessoal, o bombeiro deve se preocupar com a segurança de outras pessoas ameaçadas pelo incêndio. Resgatar vítimas é uma atividade especialmente estressante.
No entanto, a vida profissional de um bombeiro é mais do que uma espera interminável de ansiedade pontuada por crises estressantes. Os bombeiros apreciam os muitos aspectos positivos de seu trabalho. Poucas ocupações são tão respeitadas pela comunidade. A segurança no emprego é amplamente garantida nos corpos de bombeiros urbanos quando um bombeiro é contratado, e o salário geralmente se compara bem com outros empregos. Os bombeiros também desfrutam de um forte senso de pertencimento à equipe e união do grupo. Esses aspectos positivos do trabalho compensam os aspectos estressantes e tendem a proteger o bombeiro contra as consequências emocionais do estresse repetido.
Ao som de um alarme, um bombeiro experimenta um grau de ansiedade imediata por causa da imprevisibilidade inerente da situação que está prestes a encontrar. O estresse psicológico experimentado neste momento é tão grande e talvez maior do que qualquer um dos estresses que se seguem durante a resposta a um alarme. Indicadores fisiológicos e bioquímicos de estresse mostraram que os bombeiros em serviço sofreram estresse psicológico que reflete padrões de estresse psicológico percebidos subjetivamente e níveis de atividade na estação.
Riscos de saúde
Os perigos agudos do combate a incêndios incluem trauma, lesão térmica e inalação de fumaça. Os efeitos crônicos à saúde que seguem a exposição recorrente não eram tão claros até recentemente. Essa incerteza levou a uma colcha de retalhos de políticas de emprego e conselhos de compensação dos trabalhadores. Os riscos ocupacionais dos bombeiros têm recebido grande atenção devido à sua conhecida exposição a agentes tóxicos. Um grande corpo de literatura desenvolveu-se sobre a experiência de mortalidade dos bombeiros. Essa literatura cresceu com a adição de vários estudos substanciais nos últimos anos, e um banco de dados suficiente agora está disponível para descrever certos padrões na literatura.
A questão crítica da compensação é se uma presunção geral de risco pode ser feita para todos os bombeiros. Isso significa que deve-se decidir se todos os bombeiros podem assumir um risco elevado de uma determinada doença ou lesão devido à sua ocupação. Para satisfazer o padrão usual de prova de compensação de que a causa ocupacional deve ser mais provável do que não responsável pelo resultado (dando o benefício da dúvida ao reclamante), uma presunção geral de risco requer uma demonstração de que o risco associado à ocupação deve ser pelo menos tão grande quanto o risco na população em geral. Isso pode ser demonstrado se a medida usual de risco em estudos epidemiológicos for pelo menos o dobro do risco esperado, levando em consideração a incerteza na estimativa. Os argumentos contra a presunção no caso individual específico sob consideração são chamados de “critérios de refutação”, porque podem ser usados para questionar ou refutar a aplicação da presunção em um caso individual.
Há uma série de características epidemiológicas incomuns que influenciam a interpretação dos estudos de bombeiros e sua mortalidade e morbidade ocupacional. Os bombeiros não mostram um forte “efeito do trabalhador saudável” na maioria dos estudos de mortalidade de coorte. Isso pode sugerir um excesso de mortalidade por algumas causas em comparação com o restante da força de trabalho saudável e apta. Existem dois tipos de efeito do trabalhador saudável que podem ocultar o excesso de mortalidade. Um efeito de trabalhador saudável opera no momento da contratação, quando novos trabalhadores são selecionados para o serviço de combate a incêndios. Devido aos extenuantes requisitos de aptidão para o serviço, esse efeito é muito forte e pode-se esperar que tenha um efeito de redução da mortalidade por doenças cardiovasculares, especialmente nos primeiros anos após a contratação, quando poucas mortes seriam esperadas de qualquer maneira. O segundo efeito do trabalhador saudável ocorre quando os trabalhadores se tornam inaptos após o emprego devido a doença óbvia ou subclínica e são reatribuídos a outras funções ou perdem o acompanhamento. Sua contribuição relativamente alta para o risco total é perdida por subestimação. A magnitude desse efeito não é conhecida, mas há fortes evidências de que esse efeito ocorra entre os bombeiros. Esse efeito não seria aparente para o câncer porque, ao contrário da doença cardiovascular, o risco de câncer tem pouco a ver com a condição física no momento da contratação.
Câncer de pulmão
O câncer de pulmão tem sido o local de câncer mais difícil de avaliar em estudos epidemiológicos de bombeiros. Uma questão importante é se a introdução em larga escala de polímeros sintéticos em materiais de construção e móveis depois de 1950 aumentou o risco de câncer entre os bombeiros devido à exposição aos produtos da combustão. Apesar da exposição óbvia a carcinógenos inalados na fumaça, tem sido difícil documentar um excesso de mortalidade por câncer de pulmão grande o suficiente e consistente o suficiente para ser compatível com a exposição ocupacional.
Há evidências de que o trabalho como bombeiro contribui para o risco de câncer de pulmão. Isso é visto principalmente entre os bombeiros que tiveram a maior exposição e que trabalharam por mais tempo. O risco adicional pode ser sobreposto a um risco maior de fumar.
A evidência de uma associação entre combate a incêndios e câncer de pulmão sugere que a associação é fraca e não atinge o risco atribuível necessário para concluir que uma determinada associação é “mais provável do que não” devido à ocupação. Certos casos com características incomuns podem justificar essa conclusão, como o câncer em um bombeiro não fumante relativamente jovem.
Câncer em outros locais
Outros locais de câncer demonstraram recentemente estar mais consistentemente associados ao combate a incêndios do que ao câncer de pulmão.
A evidência é forte para uma associação com cânceres geniturinários, incluindo rim, ureter e bexiga. Com exceção da bexiga, esses são cânceres bastante incomuns, e o risco entre os bombeiros parece ser alto, próximo ou acima de um risco relativo dobrado. Pode-se, portanto, considerar qualquer tipo de câncer relacionado ao trabalho de um bombeiro, a menos que haja uma razão convincente para suspeitar do contrário. Entre as razões pelas quais alguém poderia duvidar (ou refutar) a conclusão em um caso individual estaria o tabagismo pesado, exposição prévia a carcinógenos ocupacionais, esquistossomose (uma infecção parasitária - isso se aplica apenas à bexiga), abuso de analgésicos, quimioterapia para câncer e condições urológicas que resultar em estase e tempo prolongado de permanência da urina no trato urinário. Todos esses são critérios lógicos de refutação.
O câncer do cérebro e do sistema nervoso central mostrou achados altamente variáveis na literatura existente, mas isso não é surpreendente, pois o número de casos em todos os relatos é relativamente pequeno. É improvável que essa associação seja esclarecida tão cedo. Portanto, é razoável aceitar uma presunção de risco para os bombeiros com base nas evidências atuais.
Os riscos relativos aumentados para cânceres linfáticos e hematopoiéticos parecem ser incomumente altos. No entanto, o pequeno número desses cânceres relativamente raros dificulta a avaliação da significância da associação nesses estudos. Por serem individualmente raros, os epidemiologistas os agrupam para fazer generalizações estatísticas. A interpretação é ainda mais difícil porque agrupar esses cânceres muito diferentes faz pouco sentido do ponto de vista médico.
Doença cardíaca
Não há evidências conclusivas de um risco aumentado de morte geral por doenças cardíacas. Embora um único grande estudo tenha mostrado um excesso de 11% e um estudo menor confinado à doença cardíaca isquêmica sugerisse um excesso significativo de 52%, a maioria dos estudos não pode concluir que existe um risco populacional consistentemente aumentado. Mesmo que as estimativas mais altas estejam corretas, as estimativas de risco relativo ainda ficam muito aquém do que seria necessário para fazer uma presunção de risco no caso individual.
Existem algumas evidências, principalmente de estudos clínicos, que sugerem um risco de descompensação cardíaca súbita e risco de ataque cardíaco com esforço máximo súbito e após exposição ao monóxido de carbono. Isso não parece se traduzir em um risco excessivo de ataques cardíacos fatais mais tarde na vida, mas se um bombeiro teve um ataque cardíaco durante ou um dia após o incêndio, seria razoável chamá-lo de relacionado ao trabalho. Cada caso deve, portanto, ser interpretado com conhecimento das características individuais, mas as evidências não sugerem um risco geralmente elevado para todos os bombeiros.
Aneurisma da aorta
Poucos estudos acumularam mortes suficientes entre bombeiros por essa causa para alcançar significância estatística. Embora um estudo realizado em Toronto em 1993 sugira uma associação com o trabalho como bombeiro, deve ser considerado uma hipótese não comprovada no momento. Caso seja finalmente confirmado, a magnitude do risco sugere que ele mereceria aceitação em uma lista de doenças ocupacionais. Os critérios de refutação incluiriam logicamente aterosclerose grave, doença do tecido conjuntivo e vasculite associada e uma história de trauma torácico.
Doença pulmonar
Exposições incomuns, como exposição intensa à fumaça da queima de plásticos, certamente podem causar toxicidade pulmonar grave e até mesmo incapacidade permanente. O combate a incêndios comum pode estar associado a alterações de curto prazo semelhantes à asma, resolvendo-se em dias. Isso não parece resultar em um aumento do risco de morrer de doença pulmonar crônica ao longo da vida, a menos que tenha havido uma exposição intensa incomum (o risco de morrer pelas consequências da inalação de fumaça) ou fumaça com características incomuns (particularmente envolvendo a queima de cloreto de polivinila (PVC )).
A doença pulmonar obstrutiva crônica tem sido amplamente estudada entre os bombeiros. A evidência não suporta uma associação com combate a incêndios e, portanto, não pode haver presunção. Uma exceção pode ser em casos raros quando uma doença pulmonar crônica segue uma exposição aguda incomum ou grave e há um histórico compatível de complicações médicas.
Uma presunção geral de risco não é facilmente ou defensavelmente justificada em situações de associações fracas ou quando as doenças são comuns na população em geral. Uma abordagem mais produtiva pode ser considerar as reivindicações caso a caso, examinando os fatores de risco individuais e o perfil de risco geral. Uma presunção geral de risco é mais facilmente aplicada a distúrbios incomuns com altos riscos relativos, particularmente quando são exclusivos ou característicos de certas ocupações. A Tabela 1 apresenta um resumo de recomendações específicas, com critérios que poderiam ser usados para refutar, ou questionar, a presunção no caso individual.
Tabela 1. Resumo das recomendações, com critérios de refutação e considerações especiais, para decisões de compensação.
|
|
Estimativa de risco (aproximada) |
Recomendações |
Critérios de refutação |
|
Câncer de pulmão |
150 |
A NP |
- Tabagismo, agentes cancerígenos ocupacionais anteriores |
|
Doença cardiovascular |
<150 |
NA NP |
+ Evento agudo durante ou logo após a exposição |
|
Aneurisma da aorta |
200 |
A P |
- Aterosclerose (avançada), distúrbios do tecido conjuntivo, história de trauma torácico |
|
Cânceres do trato geniturinário
|
> 200
|
A P |
+ Carcinógenos ocupacionais - Tabagismo intenso, carcinógenos ocupacionais anteriores, esquistossomose (somente bexiga), abuso de analgésicos, quimioterapia para câncer (clornafazina), condições que resultam em estase urinária / Consumo de café, adoçantes artificiais |
|
Cancer cerebral |
200
|
A P |
- Neoplasias hereditárias (raras), exposição anterior ao cloreto de vinila, radiação na cabeça / Trauma, história familiar, tabagismo |
|
Cânceres linfáticos e sistema hematopoiético |
200 |
A
P |
- Radiação ionizante, carcinógenos ocupacionais anteriores (benzeno), estado imunossuprimido, quimioterapia para câncer + Doença de Hodgkin |
|
Câncer de cólon e reto |
A NP NA NP |
A NP |
+ Perfil de baixo risco - Síndromes familiares, colite ulcerosa / Outras exposições ocupacionais |
|
doença pulmonar aguda |
NE NE |
A P |
Circunstâncias do caso |
|
Doença pulmonar crônica (DPOC) |
NE NE |
NA NP |
+ Sequela de exposição aguda grave, seguida de recuperação - Tabagismo, deficiência de protease |
A = associação epidemiológica, mas não suficiente para presumir associação com combate a incêndios. NA = sem evidência epidemiológica consistente para associação. NE = Não estabelecido. P = presunção de associação com combate a incêndios; risco excede o dobro sobre a população em geral. NP = sem presunção; o risco não excede o dobro da população em geral. + = sugere risco aumentado devido ao combate a incêndios. - = sugere risco aumentado devido a exposições não relacionadas ao combate a incêndios. / = nenhuma contribuição provável para o risco.
Lesões
As lesões associadas ao combate a incêndios são previsíveis: queimaduras, quedas e golpes de objetos em queda. A mortalidade por essas causas é acentuadamente aumentada entre os bombeiros em comparação com outros trabalhadores. Os trabalhos de combate a incêndios apresentam alto risco de queimaduras, principalmente, aqueles que envolvem entrada precoce e combate a incêndios próximos, como segurar o bocal. As queimaduras também são mais comumente associadas a incêndios em porões, lesões recentes antes do incidente e treinamento fora do corpo de bombeiros do emprego atual. As quedas tendem a estar associadas ao uso do SCBA e à atribuição a empresas de caminhões.
Ergonomia
O combate a incêndios é uma ocupação muito extenuante e muitas vezes é realizada em condições ambientais extremas. As demandas de combate a incêndios são esporádicas e imprevisíveis, caracterizadas por longos períodos de espera entre sessões de intensa atividade.
Os bombeiros mantêm seu nível de esforço em um nível relativamente constante e intenso assim que o combate ativo começa. Qualquer ônus adicional na forma de ônus por equipamentos de proteção ou resgate de vítimas, por mais que seja necessário para proteção, reduz o desempenho porque os bombeiros já estão se esforçando ao máximo. O uso de equipamentos de proteção individual impôs novas demandas fisiológicas aos bombeiros, mas removeu outras ao reduzir os níveis de exposição.
Muito se sabe sobre as características de esforço dos bombeiros como resultado de muitos estudos cuidadosos sobre a ergonomia do combate a incêndios. Os bombeiros ajustam seus níveis de esforço em um padrão característico durante condições simuladas de incêndio, conforme refletido pela frequência cardíaca. Inicialmente, a frequência cardíaca aumenta rapidamente para 70 a 80% do máximo no primeiro minuto. À medida que o combate a incêndios avança, eles mantêm seus batimentos cardíacos em 85 a 100% no máximo.
Os requisitos de energia para combate a incêndios são complicados pelas condições severas encontradas em muitos incêndios internos. As demandas metabólicas de lidar com o calor corporal retido, o calor do fogo e a perda de líquidos por meio da transpiração aumentam as demandas do esforço físico.
A atividade mais exigente conhecida é a busca e resgate de vítimas em prédios pela “mão da frente” (primeiro bombeiro a entrar no prédio), resultando na maior frequência cardíaca média de 153 batimentos/minuto e maior aumento da temperatura retal de 1.3 °C. Servir como “ajuda secundária” (entrar em um prédio em um momento posterior para combater o incêndio ou realizar buscas e resgates adicionais) é o próximo mais exigente, seguido pelo combate a incêndios externo e servir como capitão da tripulação (dirigir o combate a incêndios, geralmente a alguma distância de o fogo). Outras tarefas exigentes, em ordem decrescente de custos de energia, são subir escadas, arrastar a mangueira de incêndio, carregar uma escada rolante e levantar uma escada.
Durante o combate a incêndios, a temperatura central do corpo e a frequência cardíaca seguem um ciclo durante um período de minutos: ambos aumentam ligeiramente em resposta ao trabalho de preparação para a entrada, depois ambos aumentam mais como resultado da exposição ao calor ambiente e, subsequentemente, aumentam mais acentuadamente como resultado de altas cargas de trabalho sob condições de estresse térmico. Após 20 a 25 minutos, tempo habitual permitido para o trabalho interior do SCBA utilizado pelos bombeiros, o estresse fisiológico permanece dentro dos limites toleráveis por um indivíduo saudável. No entanto, no combate a incêndios prolongado envolvendo múltiplas reentradas, não há tempo suficiente entre as trocas de garrafa de ar do SCBA para esfriar, levando a um aumento cumulativo da temperatura central e a um risco crescente de estresse por calor.
Proteção pessoal
Os bombeiros se esforçam ao máximo enquanto combatem incêndios. Sob condições de incêndio, as demandas físicas são complicadas pelas demandas metabólicas de lidar com o calor e a perda de fluidos. O efeito combinado do calor gerado internamente durante o trabalho e do calor externo do fogo pode resultar em aumento acentuado da temperatura do corpo que sobe a níveis incomumente altos em uma situação intensa de combate a incêndios. Intervalos de meia hora para troca de SCBAs não são suficientes para interromper esse aumento de temperatura, que pode atingir níveis perigosos em combates prolongados. Embora essencial, a proteção pessoal, particularmente os SCBAs, impõe uma carga adicional considerável de energia ao bombeiro. A roupa de proteção também fica muito mais pesada quando molhada.
O SCBA é um dispositivo de proteção pessoal eficaz que evita a exposição aos produtos da combustão quando usado corretamente. Infelizmente, é frequentemente usado apenas durante a fase de “derrubada”, quando o fogo está sendo combatido ativamente, e não durante a fase de “revisão”, quando o fogo acabou, mas os detritos estão sendo examinados e as brasas e as chamas latentes estão sendo extintas. .
Os bombeiros tendem a julgar o nível de perigo que enfrentam pela intensidade da fumaça e decidem se devem usar um SCBA apenas com base no que veem. Isso pode ser muito enganoso, depois que as chamas forem extintas. Embora a cena do incêndio possa parecer segura nesta fase, ela ainda pode ser perigosa.
A carga adicional ou custo de energia do uso de equipamentos de proteção individual tem sido uma área importante de ênfase na pesquisa de saúde ocupacional no combate a incêndios. Isso sem dúvida reflete o grau em que o combate a incêndios é um caso extremo de interesse geral, as implicações para o desempenho do uso de proteção individual.
Embora os bombeiros sejam obrigados a usar várias formas de proteção individual em seu trabalho, é a proteção respiratória que é mais problemática e que tem recebido mais atenção. Um decréscimo de 20% foi encontrado no desempenho do trabalho imposto por carregar um SCBA, que é uma restrição substancial sob condições extremas e perigosas. As investigações identificaram vários fatores importantes na avaliação das demandas fisiológicas impostas pelos respiradores em particular, entre eles as características do respirador, características fisiológicas do usuário e os efeitos interativos com outras proteções pessoais e com as condições ambientais.
O equipamento típico de “aparição” do bombeiro pode pesar 23 kg e impõe um alto custo de energia. A roupa de proteção química (17 kg), usada para limpeza de derramamentos, é o próximo equipamento mais exigente a ser usado, seguido pelo uso de equipamento SCBA enquanto veste roupas leves, que é apenas um pouco mais exigente do que usar roupas leves e à prova de chamas. roupa resistente com máscara de baixa resistência. O aparato de combate a incêndios tem sido associado a uma retenção significativamente maior do calor gerado internamente e ao aumento da temperatura corporal.
Fitness
Numerosos estudos avaliaram as características fisiológicas dos bombeiros, geralmente no contexto de outros estudos para determinar a resposta às demandas relacionadas ao combate a incêndios.
Estudos sobre a forma física dos bombeiros mostraram de forma bastante consistente que a maioria dos bombeiros é tão ou um pouco mais apta do que a população masculina adulta em geral. Eles não são, no entanto, necessariamente aptos para um nível atleticamente treinado. Programas de condicionamento físico e manutenção da saúde foram desenvolvidos para bombeiros, mas não foram avaliados de forma convincente quanto à sua eficácia.
A entrada de candidatas femininas no combate a incêndios tem causado uma reavaliação de testes de desempenho e estudos comparativos entre os sexos. Em estudos de indivíduos treinados capazes de alcançar seu desempenho máximo potencial, em vez de candidatos típicos, as mulheres demonstraram pontuações mais baixas em média do que os homens em todos os itens de desempenho, mas um subgrupo de mulheres teve um desempenho quase tão bom em algumas tarefas. A diferença geral no desempenho foi atribuída principalmente ao menor peso corporal magro absoluto, que se correlacionou de forma mais forte e consistente com as diferenças de desempenho. Os testes mais difíceis para as mulheres foram os exercícios de subir escadas.
Músicos
O músico conta com o uso hábil dos músculos, nervos e ossos (sistema neuromusculoesquelético). Tocar um instrumento requer movimentos repetitivos finamente controlados e muitas vezes envolve trabalhar em posturas não naturais por longos períodos de prática e performance (figura 1). Essas demandas do corpo podem resultar em tipos específicos de problemas de saúde. Além disso, condições adversas de trabalho, como níveis excessivos de exposição sonora, períodos prolongados de execução sem descanso e preparação inadequada para repertório ou instrumentos novos e difíceis, podem afetar a saúde de músicos em todas as faixas etárias e em todos os níveis de habilidade de execução. O reconhecimento desses perigos, o diagnóstico preciso e o tratamento precoce evitarão incapacidades ocupacionais que possam interferir, interromper ou encerrar a carreira.
Figura 1. Orquestra.
Problemas neuromusculoesqueléticos
Estudos dos Estados Unidos, Austrália e Canadá sugerem que cerca de 60% dos músicos enfrentarão lesões que ameaçam a carreira durante sua vida profissional. Estudos clínicos transversais examinaram a prevalência de distúrbios músculo-tendíneos, de síndromes de aprisionamento de nervos periféricos e problemas de controle motor. Esses estudos revelaram vários diagnósticos comuns, que incluem várias síndromes de uso excessivo, incluindo tensão dos músculos e tecido conjuntivo que controlam os movimentos de flexão e extensão no pulso e nos dedos. Essas síndromes resultam do movimento vigoroso repetitivo das unidades musculotendíneas. Outros diagnósticos comuns referem-se à dor em partes do corpo que estão envolvidas em tensão prolongada de posturas desajeitadas e desequilibradas ao tocar instrumentos musicais. Tocar os instrumentos nos grupos descritos abaixo envolve colocar pressão nos ramos dos nervos no pulso e antebraço, ombros, braço e pescoço. Cãibras ocupacionais ou espasmos musculares (distonia focal) também são problemas comuns que muitas vezes podem afetar artistas no auge de suas carreiras.
Instrumentos de cordas: Violino, viola, violoncelo, baixo, harpa, guitarra clássica e guitarra elétrica
Os problemas de saúde em músicos que tocam instrumentos de corda geralmente são causados pela maneira como o músico apóia o instrumento e pela postura assumida enquanto está sentado ou em pé enquanto toca. Por exemplo, a maioria dos violinistas e violistas apoiam seus instrumentos entre o ombro esquerdo e o queixo. Freqüentemente, o ombro esquerdo do músico será elevado e o queixo e a mandíbula esquerdos serão abaixados para permitir que a mão esquerda se mova sobre o braço. Elevar uma articulação e abaixar ao mesmo tempo leva a um estado de contração estática que promove dor no pescoço e ombro, distúrbios da articulação temporomandibular envolvendo os nervos e músculos da mandíbula e síndrome do desfiladeiro torácico, que pode incluir dor ou dormência no pescoço , ombro e área superior do tórax. As posturas sentadas estáticas prolongadas, particularmente ao assumir uma postura curvada, promovem dor nos grandes grupos musculares que sustentam a postura. A rotação de torção estática da coluna geralmente é necessária para tocar contrabaixo, harpa e violão clássico. As guitarras elétricas pesadas geralmente são sustentadas por uma alça sobre o pescoço e o ombro esquerdo, contribuindo para a pressão nos nervos do ombro e do braço (o plexo braquial) e, portanto, para a dor. Esses problemas de postura e suporte contribuem para o desenvolvimento de tensão e pressão dos nervos e músculos do punho e dedos, promovendo seu alinhamento defeituoso. Por exemplo, o punho esquerdo pode ser usado para movimentos de flexão repetitivos excessivos que resultam em distensão dos músculos extensores do punho e dedos e no desenvolvimento da síndrome do túnel do carpo. A pressão sobre os nervos do ombro e do braço (troncos inferiores do plexo braquial) pode contribuir para problemas no cotovelo, como síndrome de duplo esmagamento e neuropatia ulnar.
Instrumentos de teclado: Piano, cravo, órgão, sintetizadores e teclados eletrônicos
Tocar um instrumento de teclado requer assumir uma postura semelhante à da digitação. Freqüentemente, a orientação da cabeça para frente e para baixo para olhar as teclas e as mãos e o movimento repetitivo para cima para olhar a música causam dor nos nervos e músculos do pescoço e das costas. Os ombros geralmente serão arredondados, combinados com uma postura de cutucar a cabeça para a frente e um padrão de respiração superficial. Uma condição conhecida como síndrome do desfiladeiro torácico pode se desenvolver a partir da compressão crônica dos nervos e vasos sanguíneos que passam entre os músculos do pescoço, ombro e caixa torácica. Além disso, a tendência de um músico de dobrar os pulsos e enrolar os dedos enquanto mantém as articulações das mãos/dedos planas coloca tensão excessiva nos músculos do pulso e dos dedos no antebraço. Além disso, o uso repetido do polegar mantido em uma posição sob a mão sobrecarrega os músculos do polegar que estendem e ligam os músculos extensores dos dedos nas costas da mão. A alta força repetitiva necessária para tocar grandes acordes ou oitavas pode sobrecarregar a cápsula da articulação do punho e resultar na formação de gânglios. A co-contração prolongada dos músculos que giram e movem os braços para cima e para baixo pode levar a síndromes de compressão nervosa. Espasmos e cãibras musculares (distonia focal) são comuns nesse grupo de instrumentistas, às vezes exigindo longos períodos de retreinamento neuromuscular para corrigir padrões de movimento que podem levar a essas dificuldades.
Instrumentos de sopro e metais: Flauta, clarinete, oboé, saxofone, fagote, trompete, trompa, trombone, tuba e gaita de foles
Um músico que toca um desses instrumentos variará sua postura de acordo com a necessidade de controlar o fluxo de ar, pois a postura controlará a área de onde a respiração diafragmática e intercostal é extraída. Tocar esses instrumentos depende da maneira como o bocal é segurado (a embocadura) que é controlada pelos músculos faciais e faríngeos. A embocadura controla a produção de som de palhetas vibrantes ou do bocal. A postura também afeta como o músico apóia o instrumento enquanto está sentado ou em pé e ao operar as teclas ou válvulas do instrumento que governam o tom da nota tocada pelos dedos. Por exemplo, a tradicional flauta aberta francesa requer adução sustentada e flexão (inclinação para a frente) do ombro esquerdo, abdução sustentada (afastamento) do ombro direito e rotação da cabeça e pescoço para a esquerda em um leve movimento. O pulso esquerdo é frequentemente mantido em uma posição extremamente dobrada, enquanto a mão também é estendida para apoiar o instrumento pelo dedo indicador esquerdo enrolado e ambos os polegares, contrabalançados pelo dedo mínimo direito. Isso promove a tensão dos músculos do antebraço e dos músculos que permitem a extensão dos dedos e polegares. A tendência de projetar a cabeça e o pescoço para frente e usar respiração superficial aumenta as chances de desenvolver a síndrome do desfiladeiro torácico.
Instrumentos de percussão: Bateria, tímpanos, pratos, xilofone, marimba, tabla e taiko
O uso de baquetas, marretas e mãos nuas para golpear vários instrumentos de percussão resulta em uma rápida retração dos pulsos e dedos no momento do impacto. A vibração do impulso causada pela percussão do instrumento é transmitida pela mão e pelo braço e contribui para lesões por esforço repetitivo das unidades músculo-tendíneas e dos nervos periféricos. Fatores biomecânicos, como a quantidade de força usada, a natureza repetitiva do jogo e a carga estática aplicada aos músculos podem aumentar as lesões. A síndrome do túnel do carpo e a formação de nódulos nas bainhas dos tendões são comuns nesse grupo de músicos.
Perda Auditiva
O risco de perda auditiva devido à exposição à música depende da intensidade e duração da exposição. Não é incomum ter níveis de exposição de 100 dB durante uma passagem silenciosa de música orquestral, com valores de pico de 126 dB medidos no ombro de um instrumentista no meio da orquestra. Na posição de maestro ou professor, são comuns níveis de 110 dB em uma orquestra ou banda. Os níveis de exposição para músicos de pop/rock e jazz podem ser significativamente maiores, dependendo da acústica física do palco ou fosso, sistema de amplificação e posicionamento dos alto-falantes ou outros instrumentos. A duração média da exposição pode ser de aproximadamente 40 horas por semana, mas muitos músicos profissionais realizam de 60 a 80 horas por semana ocasionalmente. A perda auditiva entre os músicos é muito mais comum do que o esperado, com aproximadamente 89% dos músicos profissionais que sofreram lesões musculoesqueléticas também apresentando um resultado anormal no teste auditivo, com perda auditiva na região de 3 a 6 KHz.
Proteção auditiva pessoal pode ser usada, mas deve ser adaptada para cada tipo de instrumento (Chasin e Chong 1992). Ao inserir um atenuador ou filtro acústico em tampões de ouvido personalizados, a intensidade dos sons de frequência mais alta transmitidos por tampões de ouvido comuns é reduzida a uma atenuação plana medida no tímpano, que deve ser menos prejudicial ao ouvido. O uso de uma ventilação sintonizada ou ajustável em um tampão de ouvido personalizado permitirá que as frequências mais baixas e alguma energia harmônica passem pelo tampão de ouvido sem atenuação. Tampões de ouvido podem ser projetados para fornecer uma leve amplificação para alterar a percepção da voz do cantor, permitindo assim que o artista reduza o risco de tensão vocal. Dependendo da natureza psicoacústica do instrumento e da exposição à música circundante, pode ser obtida uma redução substancial no risco de desenvolvimento de perda auditiva. A melhora na percepção da intensidade relativa da própria performance do músico pode reduzir o risco de lesões por esforços repetitivos por uma redução relativa da força dos movimentos repetitivos.
Existem estratégias práticas para reduzir a exposição de músicos que não interferem na produção musical (Chasin e Chong 1995). Os gabinetes dos alto-falantes podem ser elevados acima do nível do chão, o que resulta em perda mínima de energia sonora de baixa frequência, preservando volume suficiente para o músico tocar em um nível de intensidade mais baixo. Músicos que tocam instrumentos de alta intensidade e altamente direcionais, como trompetes e trombones, devem estar em tirantes para que o som passe acima dos outros músicos, diminuindo assim seu impacto. Deve haver 2 m de espaço desobstruído na frente da orquestra. Pequenos instrumentos de corda devem sempre ter pelo menos 2 m de espaço desobstruído acima deles.
Prevenção e Manejo da Dor nas Costas em Enfermeiros
Epidemiologia
A importância da dor nas costas entre os casos de doença nas sociedades industriais desenvolvidas está aumentando. Segundo dados fornecidos pelo Centro Nacional de Estatísticas de Saúde dos Estados Unidos, as doenças crônicas das costas e da coluna vertebral constituem o grupo dominante entre os distúrbios que afetam os indivíduos empregáveis com menos de 45 anos na população dos EUA. Países como a Suécia, que têm à sua disposição estatísticas tradicionalmente boas de acidentes de trabalho, mostram que as lesões musculoesqueléticas ocorrem duas vezes mais nos serviços de saúde do que em todas as outras áreas (Lagerlöf e Broberg 1989).
Em uma análise da frequência de acidentes em um hospital de 450 leitos nos Estados Unidos, Kaplan e Deyo (1988) conseguiram demonstrar uma incidência anual de 8 a 9% de lesões nas vértebras lombares em enfermeiras, levando em média a 4.7 dias de ausência do trabalho. Assim, de todos os grupos de funcionários em hospitais, os enfermeiros eram os mais acometidos por essa condição.
Como fica claro em um levantamento de estudos realizados nos últimos 20 anos (Hofmann e Stössel 1995), esse distúrbio tornou-se objeto de intensa pesquisa epidemiológica. Mesmo assim, tal pesquisa – particularmente quando visa fornecer resultados internacionalmente comparáveis – está sujeita a uma variedade de dificuldades metodológicas. Às vezes, todas as categorias de funcionários do hospital são investigadas, às vezes simplesmente enfermeiras. Alguns estudos sugeriram que faria sentido diferenciar, dentro do grupo “enfermeiras”, entre enfermeiras registradas e auxiliares de enfermagem. Uma vez que os enfermeiros são predominantemente mulheres (cerca de 80% na Alemanha), e uma vez que as taxas de incidência e prevalência relatadas em relação a esse distúrbio não diferem significativamente para enfermeiros do sexo masculino, a diferenciação relacionada ao gênero parece ser menos importante para as análises epidemiológicas.
Mais importante é a questão de quais ferramentas investigativas devem ser usadas para pesquisar as condições de dor nas costas e suas gradações. Paralelamente à interpretação das estatísticas de acidentes, indenizações e tratamentos, é frequente encontrar-se, na literatura internacional, um questionário padronizado aplicado retrospectivamente, a ser preenchido pela pessoa testada. Outras abordagens investigativas operam com procedimentos de investigação clínica, como estudos de função ortopédica ou procedimentos de triagem radiológica. Finalmente, as abordagens investigativas mais recentes também usam modelagem biomecânica e observação direta ou gravada em vídeo para estudar a fisiopatologia do desempenho no trabalho, particularmente no que envolve a área lombo-sacral (ver Hagberg et al. 1993 e 1995).
Uma determinação epidemiológica da extensão do problema com base na incidência autorrelatada e nas taxas de prevalência, entretanto, também apresenta dificuldades. Estudos antropológico-culturais e comparações de sistemas de saúde mostraram que as percepções de dor diferem não apenas entre membros de diferentes sociedades, mas também dentro das sociedades (Payer 1988). Além disso, existe a dificuldade de graduar objetivamente a intensidade da dor, uma experiência subjetiva. Finalmente, a percepção predominante entre os enfermeiros de que “dor nas costas acompanha o trabalho” leva à subnotificação.
Comparações internacionais baseadas em análises de estatísticas governamentais sobre distúrbios ocupacionais não são confiáveis para avaliação científica desse distúrbio devido a variações nas leis e regulamentos relacionados a distúrbios ocupacionais entre os diferentes países. Além disso, dentro de um único país, existe o truísmo de que tais dados são tão confiáveis quanto os relatórios nos quais se baseiam.
Em resumo, muitos estudos determinaram que 60 a 80% de todos os profissionais de enfermagem (com idade média de 30 a 40 anos) tiveram pelo menos um episódio de dor nas costas durante sua vida profissional. As taxas de incidência relatadas geralmente não excedem 10%. Ao classificar a dor nas costas, foi útil seguir a sugestão de Nachemson e Anderson (1982) para distinguir entre dor nas costas e dor nas costas com ciática. Em um estudo ainda não publicado, uma queixa subjetiva de ciática foi considerada útil na classificação dos resultados de tomografias computadorizadas subseqüentes (tomografia assistida por computador) e ressonância magnética (MRI).
Custos Econômicos
As estimativas dos custos econômicos diferem muito, dependendo, em parte, das possibilidades e condições de diagnóstico, tratamento e compensação disponíveis em determinado momento e/ou local. Assim, nos EUA em 1976, Snook (1988b) estimou que os custos da dor nas costas totalizaram US$ 14 bilhões, enquanto um custo total de US$ 25 bilhões foi calculado para 1983. Os cálculos de Holbrook et al. (1984), que estimou os custos de 1984 em pouco menos de US$ 16 bilhões, parece ser o mais confiável. No Reino Unido, os custos foram estimados em US$ 2 bilhões entre 1987 e 1989, de acordo com Ernst e Fialka (1994). As estimativas de custos diretos e indiretos para 1990 relatadas por Cats-Baril e Frymoyer (1991) indicam que os custos da dor nas costas continuaram a aumentar. Em 1988, o Departamento de Assuntos Nacionais dos EUA relatou que a dor crônica nas costas gerava custos de US$ 80,000 por caso crônico por ano.
Na Alemanha, as duas maiores caixas de seguros de acidentes de trabalho (associações comerciais) desenvolveu estatísticas mostrando que, em 1987, cerca de 15 milhões de dias de trabalho foram perdidos por causa de dores nas costas. Isso corresponde a cerca de um terço de todos os dias de trabalho perdidos anualmente. Essas perdas parecem estar aumentando a um custo médio atual de 800 marcos alemães por dia perdido.
Portanto, pode-se dizer, independentemente das diferenças nacionais e grupos vocacionais, que as doenças das costas e seu tratamento representam não apenas um problema humano e médico, mas também um enorme fardo econômico. Consequentemente, parece aconselhável prestar atenção especial à prevenção desses distúrbios em grupos vocacionais particularmente sobrecarregados, como a enfermagem.
Em princípio, deve-se diferenciar, nas pesquisas sobre as causas dos distúrbios lombares relacionados ao trabalho em enfermeiros, entre aquelas atribuídas a um determinado incidente ou acidente e aquelas cuja gênese carece de tal especificidade. Ambos podem dar origem a dores crônicas nas costas se não forem adequadamente tratados. Refletindo seu conhecimento médico presumido, os enfermeiros são muito mais propensos a usar a automedicação e o autotratamento, sem consultar um médico, do que outros grupos da população trabalhadora. Isso nem sempre é uma desvantagem, já que muitos médicos não sabem como tratar problemas nas costas ou os ignoram, simplesmente prescrevendo sedativos e aconselhando aplicações de calor na área. Este último reflete o truísmo frequentemente repetido de que “as dores nas costas vêm com o trabalho”, ou a tendência de considerar os trabalhadores com problemas crônicos nas costas como fingidores.
Análises detalhadas de ocorrências de acidentes de trabalho na área de distúrbios da coluna vertebral apenas começaram a ser feitas (ver Hagberg et al. 1995). É o caso também da análise dos chamados quase-acidentes, que podem fornecer um tipo particular de informação sobre as condições precursoras de um determinado acidente de trabalho.
A causa das lombalgias tem sido atribuída pela maioria dos estudos às demandas físicas do trabalho de enfermagem, ou seja, levantar, apoiar e movimentar pacientes e manusear equipamentos e materiais pesados e/ou volumosos, muitas vezes sem auxílios ergonômicos ou a ajuda de pessoal adicional. Essas atividades são muitas vezes realizadas em posições corporais desajeitadas, onde o equilíbrio é incerto e quando, por obstinação ou demência, o paciente resiste aos esforços da enfermeira. Tentar evitar que um paciente caia geralmente resulta em ferimentos à enfermeira ou ao atendente. A pesquisa atual, no entanto, é caracterizada por uma forte tendência a falar em termos de multicausalidade, em que são discutidas tanto as bases biomecânicas das demandas feitas ao corpo quanto as pré-condições anatômicas.
Além da biomecânica defeituosa, as lesões nessas situações podem ser pré-condicionadas por fadiga, fraqueza muscular (especialmente dos abdominais, extensores das costas e quadríceps), flexibilidade diminuída das articulações e ligamentos e várias formas de artrite. O estresse psicossocial excessivo pode contribuir de duas maneiras: (1) tensão muscular inconsciente prolongada e espasmo levando à fadiga muscular e propensão a lesões, e (2) irritação e impaciência que levam a tentativas imprudentes de trabalhar apressadamente e sem esperar por ajuda. A capacidade aprimorada de lidar com o estresse e a disponibilidade de apoio social no local de trabalho são úteis (Theorell 1989; Bongers et al. 1992) quando os estressores relacionados ao trabalho não podem ser eliminados ou controlados.
Diagnóstico
Algumas situações e disposições de risco podem se somar aos fatores de risco decorrentes da biomecânica das forças atuantes na coluna e da anatomia dos aparelhos de sustentação e movimentação, atribuíveis ao ambiente de trabalho. Embora a pesquisa atual não seja clara sobre esse ponto, ainda há alguma indicação de que a incidência aumentada e recorrente de fatores de estresse psicossocial no trabalho de enfermagem tem a capacidade de reduzir o limiar de sensibilidade a atividades fisicamente onerosas, contribuindo assim para um aumento do nível de vulnerabilidade. Em qualquer caso, a existência de tais fatores de estresse parece ser menos decisiva a esse respeito do que como a equipe de enfermagem os administra em uma situação exigente e se pode contar com apoio social no local de trabalho (Theorell 1989; Bongers et al. 1992).
O diagnóstico adequado de dor lombar requer um histórico médico completo e detalhado, incluindo acidentes que resultaram em lesões ou quase acidentes e episódios anteriores de dor nas costas. O exame físico deve incluir a avaliação da marcha e postura, palpação para áreas de sensibilidade e avaliação da força muscular, amplitude de movimento e flexibilidade articular. Queixas de fraqueza na perna, áreas de dormência e dor que irradiam abaixo do joelho são indicações de exame neurológico para buscar evidências de envolvimento da medula espinhal e/ou nervos periféricos. Os problemas psicossociais podem ser revelados por meio de uma investigação criteriosa do estado emocional, das atitudes e da tolerância à dor.
Estudos radiológicos e varreduras raramente são úteis, pois, na grande maioria dos casos, o problema está nos músculos e ligamentos, e não nas estruturas ósseas. Na verdade, anormalidades ósseas são encontradas em muitos indivíduos que nunca tiveram dores nas costas; atribuir a dor nas costas a achados radiológicos como estreitamento do espaço discal ou espondilose pode levar a um tratamento heróico desnecessariamente. A mielografia não deve ser realizada a menos que a cirurgia da coluna seja contemplada.
Testes laboratoriais clínicos são úteis para avaliar o estado médico geral e podem ser úteis para revelar doenças sistêmicas, como artrite.
foliar
Vários modos de gerenciamento são indicados, dependendo da natureza do distúrbio. Além das intervenções ergonômicas para permitir o retorno dos trabalhadores feridos ao local de trabalho, podem ser necessárias abordagens cirúrgicas, invasivas-radiológicas, farmacológicas, físicas, fisioterapêuticas e também psicoterapêuticas - às vezes em combinação (Hofmann et al. 1994). Mais uma vez, porém, a grande maioria dos casos se resolve independentemente da terapia oferecida. O tratamento é discutido mais adiante no Estudo de Caso: Tratamento de Dor nas Costas.
Prevenção no Ambiente de Trabalho
A prevenção primária das lombalgias no ambiente de trabalho envolve a aplicação de princípios ergonômicos e o uso de auxílios técnicos, aliados ao condicionamento físico e treinamento dos trabalhadores.
Apesar das reservas frequentemente feitas pela equipe de enfermagem em relação ao uso de ajudas técnicas para levantar, posicionar e mover pacientes, a importância de abordagens ergonômicas para prevenção está aumentando (ver Estryn-Béhar, Kaminski e Peigné 1990; Hofmann et al. 1994) .
Além dos sistemas principais (elevadores de teto instalados permanentemente, elevadores móveis de piso), uma série de sistemas pequenos e simples foi introduzida visivelmente na prática de enfermagem (plataformas giratórias, cintas de caminhada, almofadas de elevação, placas deslizantes, escadas de cama, tapetes antiderrapantes e assim por diante). Ao usar esses auxílios, é importante que seu uso real se encaixe bem no conceito de cuidado da área específica da enfermagem em que são usados. Onde quer que o uso de tais auxiliares de elevação esteja em contradição com o conceito de cuidado praticado, a aceitação de tais auxiliares técnicos de elevação pelo pessoal de enfermagem tende a ser baixa.
Mesmo onde são empregados auxílios técnicos, o treinamento em técnicas de levantamento, transporte e sustentação é essencial. Lidström e Zachrisson (1973) descrevem uma “Escola de Postura” sueca na qual fisioterapeutas treinados em comunicação conduzem aulas explicando a estrutura da coluna vertebral e seus músculos, como eles trabalham em diferentes posições e movimentos e o que pode dar errado com eles, e demonstrando técnicas de levantamento e manuseio que evitarão lesões. Klaber Moffet e cols. (1986) descrevem o sucesso de um programa semelhante no Reino Unido. Esse treinamento em levantamento e transporte é particularmente importante onde, por uma razão ou outra, o uso de ajudas técnicas não é possível. Numerosos estudos mostraram que o treinamento em tais técnicas deve ser constantemente revisado; o conhecimento adquirido através da instrução é frequentemente “desaprendido” na prática.
Infelizmente, as exigências físicas apresentadas pelo tamanho, peso, doença e posicionamento dos pacientes nem sempre são passíveis de controle dos enfermeiros e nem sempre são capazes de modificar o ambiente físico e a forma como suas funções são estruturadas. Nesse sentido, é importante que os gerentes institucionais e supervisores de enfermagem sejam incluídos no programa educacional para que, ao tomar decisões sobre ambientes de trabalho, equipamentos e atribuições de tarefas, fatores que contribuam para condições de trabalho “amigas das costas” possam ser considerados. Ao mesmo tempo, o destacamento de pessoal, com particular referência aos rácios enfermeira-doente e à disponibilidade de “mãos amigas”, deve ser adequado ao bem-estar dos enfermeiros, bem como consistente com o conceito de cuidados, uma vez que os hospitais da Escandinávia países parecem ter conseguido fazer de forma exemplar. Isso está se tornando cada vez mais importante onde as restrições fiscais ditam reduções de pessoal e cortes na aquisição e manutenção de equipamentos.
Conceitos holísticos recentemente desenvolvidos, que veem esse treinamento não apenas como instruções sobre técnicas de levantar e carregar à beira do leito, mas também como programas de movimento para enfermeiros e pacientes, podem liderar os desenvolvimentos futuros nessa área. Abordagens à “ergonomia participativa” e programas de promoção da saúde em hospitais (entendidos como desenvolvimento organizacional) também devem ser mais intensamente discutidos e pesquisados como estratégias futuras (ver artigo “Ergonomia hospitalar: uma revisão”).
Uma vez que os fatores de estresse psicossocial também exercem uma função moderadora na percepção e domínio das demandas físicas do trabalho, os programas de prevenção também devem garantir que os colegas e superiores trabalhem para garantir a satisfação no trabalho, evitando exigir excessivamente as capacidades mentais e físicas dos trabalhadores e fornecer um nível adequado de apoio social.
As medidas preventivas devem estender-se para além da vida profissional para incluir o trabalho doméstico (as tarefas domésticas e cuidar de crianças pequenas que têm de ser levantadas e carregadas são riscos específicos), bem como nos esportes e outras atividades recreativas. Indivíduos com dor nas costas persistente ou recorrente, seja qual for a forma adquirida, não devem ser menos diligentes em seguir um regime preventivo adequado.
Reabilitação
A chave para uma recuperação rápida é a mobilização precoce e uma retomada imediata das atividades dentro dos limites de tolerância e conforto. A maioria dos pacientes com lesões agudas nas costas se recupera totalmente e retorna ao seu trabalho habitual sem incidentes. A retomada de uma gama irrestrita de atividade não deve ser realizada até que os exercícios tenham restaurado totalmente a força muscular e a flexibilidade e banido o medo e a temeridade que causam lesões recorrentes. Muitos indivíduos apresentam tendência a recorrências e cronicidade; para estes, a fisioterapia associada ao exercício e ao controle dos fatores psicossociais costuma ser útil. É importante que retornem a algum tipo de trabalho o mais rápido possível. A eliminação temporária de tarefas mais extenuantes e a limitação de horas com retorno gradual à atividade irrestrita promoverão uma recuperação mais completa nesses casos.
Aptidão para o trabalho
A literatura profissional atribui apenas um valor prognóstico muito limitado à triagem feita antes de os funcionários começarem a trabalhar (US Preventive Services Task Force 1989). Considerações e leis éticas, como a Lei dos Americanos com Deficiência, mitigam a triagem pré-emprego. É geralmente aceito que os raios X anteriores ao emprego não têm valor, especialmente quando se considera seu custo e a exposição desnecessária à radiação. Enfermeiros recém-contratados e outros profissionais de saúde e aqueles que retornam de um episódio de incapacidade devido a dor nas costas devem ser avaliados para detectar qualquer predisposição a esse problema e ter acesso a programas educacionais e de condicionamento físico que o previnam.
Conclusão
O impacto social e econômico da lombalgia, problema particularmente prevalente entre enfermeiros, pode ser minimizado pela aplicação de princípios ergonômicos e tecnológicos na organização de seu trabalho e seu ambiente, por meio de condicionamento físico que potencialize a força e a flexibilidade dos músculos posturais , pela educação e treinamento no desempenho de atividades problemáticas e, quando ocorrem episódios de dor nas costas, pelo tratamento que enfatiza um mínimo de intervenção médica e um retorno imediato à atividade.
Mais...
Operações de abastecimento e manutenção de veículos motorizados
Os combustíveis e lubrificantes derivados do petróleo são vendidos diretamente ao consumidor em estações de serviço completo e autoatendimento (com ou sem baias), lava-rápidos, centros de serviços automotivos, agências de veículos automotores, paradas de caminhões, oficinas mecânicas, lojas de peças automotivas e lojas de conveniência. Funcionários de estações de serviço, mecânicos e outros funcionários que abastecem, lubrificam e fazem manutenção em veículos motorizados devem estar cientes dos perigos físicos e químicos dos combustíveis derivados de petróleo, lubrificantes, aditivos e produtos residuais com os quais entram em contato e seguir procedimentos de segurança e proteção pessoal adequados medidas. Os mesmos perigos e exposições físicas e químicas estão presentes em instalações comerciais, como aquelas operadas por frotas de caminhões, locadoras de automóveis e empresas de ônibus para abastecimento e manutenção de seus próprios veículos.
Por serem as instalações onde os combustíveis são entregues diretamente no veículo do usuário, os postos de gasolina, principalmente aqueles onde os motoristas abastecem seus próprios veículos, são os locais onde os funcionários e o público em geral têm maior probabilidade de entrar em contato direto com produtos petrolíferos perigosos. Com exceção dos motoristas que trocam o próprio óleo e lubrificam os próprios veículos, a probabilidade de contato com lubrificantes ou óleo usado por motoristas, exceto por contato acidental durante a verificação dos níveis de fluido, é muito pequena.
Operações da estação de serviço
Área da ilha de combustível e sistema de distribuição
Os funcionários devem estar cientes dos riscos potenciais de incêndio, segurança e saúde da gasolina, querosene, diesel e outros combustíveis dispensados nos postos de serviço. Eles também devem estar cientes das precauções adequadas. Isso inclui: distribuição segura de combustíveis em veículos e contêineres, limpeza e descarte de derramamentos, combate a incêndios incipientes e drenagem segura de combustíveis. As estações de serviço devem fornecer bombas de distribuição de combustível que funcionem somente quando os bicos das mangueiras de combustível forem removidos dos suportes das bombas e os interruptores forem ativados manual ou automaticamente. Os dispositivos de distribuição de combustível devem ser montados em ilhas ou protegidos contra danos por colisão por meio de barreiras ou meios-fios. Equipamentos de distribuição, mangueiras e bicos devem ser inspecionados regularmente quanto a vazamentos, danos e mau funcionamento. Recursos de segurança podem ser instalados em distribuidores de combustível, como dispositivos de quebra de emergência em mangueiras, que retêm o líquido em cada lado do ponto de ruptura e válvulas de impacto com elos fusíveis na base dos distribuidores, que fecham automaticamente em caso de impacto ou incêndio severo.
Regulamentações governamentais e políticas da empresa podem exigir que placas sejam afixadas em áreas de distribuição semelhantes às seguintes placas, que são exigidas nos Estados Unidos:
- “Proibido Fumar - Desligue o Motor”
- “ADVERTÊNCIA: É ilegal e perigoso despejar gasolina em recipientes não aprovados”
- “A lei federal proíbe a introdução de qualquer gasolina que contenha chumbo ou fósforo em qualquer veículo automotor rotulado APENAS GASOLINA SEM CHUMBO”
- “GASOLINA SEM CHUMBO”, afixada nos postos de gasolina sem chumbo e “CONTÉM COMPOSTOS ANTIDEMONTANTES DE CHUMBO”, afixada nos postos de gasolina com chumbo.
Abastecer veículos
Os funcionários do posto de gasolina devem saber onde estão localizados os interruptores de desligamento de emergência da bomba do dispensador de combustível e como ativá-los, e devem estar cientes dos riscos potenciais e dos procedimentos para abastecer com segurança o combustível nos veículos, como os seguintes:
- Os motores dos veículos devem ser desligados e proibido fumar durante o abastecimento para reduzir os riscos de movimento acidental do veículo, derramamentos e ignição de vapor de combustível.
- Quando o combustível é dispensado, o bocal deve ser inserido no tubo de abastecimento do veículo e o contato entre o bocal e o tubo de abastecimento deve ser mantido para fornecer uma ligação elétrica até que a entrega seja concluída. Os bicos não devem ser bloqueados com tampas de combustível ou outros objetos. Onde permitido, travas aprovadas devem ser usadas para manter bicos automáticos abertos.
- Veículos como betoneiras e veículos recreativos com motores auxiliares de combustão interna não devem ser abastecidos até que os motores do veículo e os motores auxiliares sejam desligados. Deve-se ter cuidado ao abastecer veículos recreativos ou outros equipados com fogões a gás, refrigeradores e aquecedores de água para garantir que os vapores do combustível não sejam inflamados pelas luzes piloto. Os funcionários não devem abastecer caminhões enquanto estiverem na grade lateral, caçamba do caminhão ou tanque de combustível.
- Os tanques de combustível de motocicletas, bicicletas motorizadas, empilhadeiras e veículos similares não devem ser abastecidos com o motor ligado ou com alguém sentado no veículo. Os tanques devem ser abastecidos lentamente para evitar derramamentos de combustível que possam atingir os motores quentes e iniciar incêndios.
- Após o abastecimento, os bicos das mangueiras devem ser imediatamente recolocados nos dispensadores, as bombas desligadas e as tampas recolocadas nos tubos de abastecimento ou recipientes.
Enchimento de recipientes portáteis de combustível
As estações de serviço devem estabelecer procedimentos como os seguintes para dispensar combustível com segurança em recipientes portáteis:
- Quando exigido por regulamentação governamental ou políticas da empresa, o combustível deve ser dispensado apenas em recipientes portáteis aprovados, devidamente identificados e rotulados, com ou sem bicos dispensadores, bicos ou mangueiras e equipados com respiradouros e tampas de rosca ou gravidade de fechamento automático, ação de mola ou combinação tampas de elos fusíveis projetadas para fornecer alívio de pressão.
- Os recipientes devem ser colocados no chão e enchidos lentamente para evitar respingos e transbordamentos e para fornecer aterramento (aterramento). Os recipientes não devem ser enchidos enquanto estiverem em um veículo ou na carroceria de um caminhão, especialmente um com revestimento plástico, pois não é possível obter o aterramento adequado. Fios de ligação e grampos devem ser fornecidos e usados, ou o contato deve ser mantido entre os bicos do dispensador e os recipientes para fornecer uma ligação durante o enchimento e entre os bicos dos recipientes ou funis e tanques durante o reabastecimento dos recipientes.
- Ao despejar combustível de recipientes que não possuem bicos embutidos, funis devem ser usados para minimizar o derramamento e evitar respingos de enchimento.
- Os recipientes portáteis que contêm combustível ou vapores devem ser armazenados adequadamente em armários ou salas de armazenamento aprovados, longe de fontes de calor e ignição.
Tanques de armazenamento, tubos de enchimento, tampas de enchimento e respiradouros
O medidor do tanque de armazenamento subterrâneo e acima do solo da estação de serviço e as tampas de abastecimento devem ser mantidos fechados, exceto durante o abastecimento e medição, para minimizar a liberação de vapores de combustível. Quando as aberturas dos medidores de tanques estiverem localizadas dentro de prédios, válvulas de retenção com mola ou dispositivos similares devem ser fornecidos para proteger cada uma das aberturas contra transbordamento de fluido e possível liberação de vapor. As aberturas dos tanques de armazenamento devem estar localizadas de acordo com os regulamentos governamentais e a política da empresa. Onde a ventilação para o ar livre for permitida, as aberturas dos tubos de ventilação dos tanques de armazenamento subterrâneos e acima do solo devem estar localizadas em um nível alto, de modo que os vapores inflamáveis sejam direcionados para longe de fontes potenciais de ignição e não entrem em janelas ou entradas de ar ou portas ou se tornem presos sob beirais ou saliências.
A mistura inadequada de diferentes produtos durante as entregas pode ser causada pela falta de identificação ou codificação de cores ou marcações inadequadas nos tanques de armazenamento. Tampas de tanques de armazenamento, tubos de enchimento, tampas e bordas ou almofadas de caixas de enchimento devem ser devidamente identificados quanto aos produtos e graus, de modo a reduzir o potencial de entrega no tanque errado. Os símbolos de identificação e o código de cores devem estar em conformidade com os regulamentos governamentais, políticas da empresa ou padrões da indústria, como a Prática Recomendada 1637 do American Petroleum Institute (API), Utilização do API Color Symbol System para Marcação de Equipamentos e Veículos para Identificação de Produtos em Estações de Serviço e Terminais de Distribuição. Uma tabela indicando os símbolos ou códigos de cores em uso deve estar disponível no posto de serviço durante as entregas.
Entrega de combustível nas estações de serviço
As estações de serviço devem estabelecer e implementar procedimentos como os seguintes, para a entrega segura de combustível em tanques de armazenamento subterrâneos e acima do solo:
Antes da entrega
- Veículos e outros objetos devem ser removidos da área onde o caminhão-tanque de entrega e as mangueiras de entrega estarão localizados.
- Os caminhões-tanque de entrega devem ser posicionados longe das áreas de tráfego, e os veículos devem ser impedidos de circular perto da área de descarregamento ou sobre mangueiras pelo uso de cones ou barreiras de trânsito.
- Os tanques de armazenamento de recebimento devem ser medidos antes da entrega para determinar se há capacidade suficiente e verificados para ver se há água no tanque.
- Os motoristas devem garantir que o combustível seja entregue nos tanques corretos, que as tampas dos medidores sejam substituídas antes de iniciar a entrega e que todas as aberturas dos tanques que não estão sendo usadas para entrega sejam cobertas.
- Quando exigido pelas políticas da empresa ou regulamentação governamental, o sistema de recuperação de vapor do caminhão-tanque deve ser conectado ao tanque de armazenamento de recebimento antes do início da entrega.
durante a entrega
- Os motoristas devem monitorar a área perto das aberturas do tanque receptor quanto a possíveis fontes de ignição e verificar se as aberturas funcionam corretamente durante a entrega.
- Os motoristas devem permanecer onde possam observar a entrega e serem capazes de interromper a entrega ou tomar outras medidas apropriadas em caso de emergência, como a ejeção de líquido dos respiros ou se um dispositivo de transbordamento ou alarme de respiro do tanque for ativado.
Depois da entrega
- Os tanques de armazenamento podem ser medidos após a entrega para verificar se os tanques específicos receberam os produtos corretos e a quantidade adequada de produtos, conforme indicado no comprovante ou registro de entrega. As amostras podem ser retiradas dos tanques após a entrega para fins de controle de qualidade.
- Após a entrega, os dispositivos de contenção de derramamento devem ser drenados, se necessário, e as tampas corretas de enchimento e medidor e as tampas dos tanques de armazenamento substituídas nos tanques apropriados.
Outras funções da estação de serviço
Armazenamento de líquidos inflamáveis e combustíveis
Os regulamentos governamentais e as políticas da empresa podem controlar o armazenamento, manuseio e distribuição de líquidos inflamáveis e combustíveis e produtos químicos automotivos, como tintas, fluidos de partida, anticongelante, ácidos de bateria, fluidos de lavagem de vidros, solventes e lubrificantes em estações de serviço. As estações de serviço devem armazenar aerossóis e líquidos inflamáveis em recipientes fechados em áreas aprovadas e bem ventiladas, longe de fontes de calor ou ignição, em salas apropriadas para líquidos inflamáveis, armários ou armários, ou em prédios externos separados.
Segurança elétrica e iluminação
Os funcionários das estações de serviço devem estar familiarizados com os fundamentos de segurança elétrica aplicáveis às estações de serviço, como os seguintes:
- Instalações elétricas e de iluminação, equipamentos e luminárias de classificação elétrica adequada devem ser fornecidos e mantidos de acordo com os códigos e regulamentos e não devem ser substituídos por equipamentos de classificação inferior.
- Ferramentas elétricas, refrigeradores de água, máquinas de gelo, refrigeradores e equipamentos elétricos similares devem ser devidamente aterrados. As luzes portáteis devem ser protegidas contra quebra para minimizar a chance de uma faísca inflamar vapores inflamáveis no caso de quebra de lâmpadas.
Iluminação adequada deve ser fornecida em locais apropriados nas estações de serviço para reduzir o potencial de acidentes e lesões. Regulamentos governamentais, políticas da empresa ou padrões voluntários podem ser usados para determinar os níveis de iluminação apropriados. Consulte a tabela 1.
Tabela 1. Níveis de iluminação para áreas de estações de serviço.
|
Área da estação de serviço |
Velas sugeridas para os pés |
|
Áreas de tráfego ativo |
20 |
|
Áreas de armazenamento e almoxarifados |
10-20 |
|
Banheiros e áreas de espera |
30 |
|
Ilhas dispensadoras, bancadas de trabalho e áreas de caixa |
50 |
|
Áreas de serviço, reparo, lubrificação e lavagem |
100 |
|
Escritórios |
100-150 |
Fonte: ANSI 1967.
Bloqueio/sinalização
As estações de serviço devem estabelecer e implementar procedimentos de bloqueio/sinalização para evitar a liberação de energia potencialmente perigosa durante a execução de trabalhos de manutenção, reparo e serviço em ferramentas elétricas, mecânicas, hidráulicas e pneumáticas, equipamentos, máquinas e sistemas como elevadores, guinchos e macacos, equipamentos de lubrificação, bombas de distribuição de combustível e compressores. Os procedimentos de trabalho seguro para evitar a partida acidental dos motores do veículo durante a manutenção ou reparo devem incluir a desconexão da bateria ou a remoção da chave da ignição.
Fluidos da estação de serviço
Níveis de fluido e refrigerante
Antes de trabalhar sob um capô (capô), os funcionários devem garantir que ele permaneça aberto, testando a tensão ou usando uma haste ou braçadeira. Os funcionários devem ter cuidado ao verificar os fluidos do motor do veículo para evitar queimaduras nos coletores de escapamento e evitar o contato entre as varetas e os terminais ou fios elétricos; também é necessário cuidado ao verificar os níveis do fluido da transmissão (já que o motor deve estar funcionando). Os funcionários devem seguir procedimentos de trabalho seguros ao abrir radiadores, como permitir que os radiadores pressurizados esfriem e cobrir as tampas dos radiadores com um pano grosso ao abrir, usar EPI e ficar com o rosto virado para longe dos radiadores para não inalar vapores ou vapores que escapem.
Fluidos anticongelantes e lava-vidros
Os funcionários que atendem veículos devem estar cientes dos perigos dos anticongelantes glicol e alcoólico e dos concentrados de fluido do limpador de vidros e como manuseá-los com segurança. Isso inclui precauções como armazenar produtos à base de álcool em tambores hermeticamente fechados ou recipientes embalados, em salas ou armários separados, longe de todos os equipamentos de aquecimento e fornecer contenção para evitar a contaminação de ralos e solo em caso de derramamento ou vazamento de glicol -tipo anticongelante. Anticongelante ou fluido de lavagem deve ser dispensado de tambores verticais usando bombas manuais bem conectadas equipadas com retorno de gotejamento, em vez de usar torneiras ou válvulas em tambores horizontais, que podem vazar ou se abrir ou quebrar, causando derramamentos. A pressão do ar não deve ser usada para bombear concentrados de fluido anticongelante ou lavador dos tambores. Os recipientes portáteis vazios de anticongelante e concentrado de fluido de lavagem devem ser completamente drenados antes do descarte, e os regulamentos aplicáveis que regem o descarte de soluções anticongelantes de glicol devem ser seguidos.
Lubrificação
As estações de serviço devem garantir que os funcionários estejam cientes das características e usos dos diferentes combustíveis, óleos, lubrificantes, graxas, fluidos automotivos e produtos químicos disponíveis na instalação e sua correta seleção e aplicação. Devem ser usadas ferramentas adequadas para remover os drenos do cárter, transmissão e diferencial, plugues de teste e filtros de óleo para não danificar veículos ou equipamentos. Chaves de tubo, extensores e cinzéis devem ser usados apenas por funcionários que saibam como remover com segurança plugues congelados ou enferrujados. Devido aos perigos potenciais envolvidos, o equipamento de lubrificação de alta pressão não deve ser iniciado até que os bicos estejam firmemente ajustados contra as graxeiras. Se o teste for feito antes do uso, o bico deve ser apontado para um tambor vazio ou receptáculo similar, e não para um pano ou pano de mão.
Operações de elevação
Os funcionários que trabalham dentro e ao redor das áreas de serviço de veículos devem estar cientes das condições inseguras e seguir práticas de trabalho seguras, como não ficar na frente dos veículos enquanto eles estão sendo conduzidos para baias de serviço, poços de lubrificação ou elevadores ou quando os veículos estão sendo levantados.
- Os veículos devem ser alinhados adequadamente em elevadores de dois trilhos, roda livre ou contato com a estrutura, pois uma posição descentralizada pode causar a queda do veículo.
- Os elevadores não devem ser levantados até que os ocupantes tenham deixado os veículos e uma verificação do espaço livre superior tenha sido feita.
- Uma vez que o veículo esteja em posição, o dispositivo de parada de emergência deve ser ajustado para que o elevador não caia no caso de uma queda de pressão. Se um elevador estiver em uma posição onde o dispositivo de parada de emergência não pode ser acionado, blocos ou suportes de segurança devem ser colocados sob o elevador ou veículo.
- Um elevador hidráulico pode ser equipado com uma válvula de controle de baixo nível de óleo, que impede a operação se o óleo no tanque de abastecimento cair abaixo de um nível mínimo, pois o elevador pode cair acidentalmente nessas condições.
Quando a lubrificação do rolamento da roda, reparo do freio, troca de pneus ou outros serviços são executados em elevadores de roda livre ou contato com a estrutura, os veículos devem ser elevados ligeiramente acima do piso para permitir que os funcionários trabalhem de cócoras, para reduzir a possibilidade de costas tensão. Depois que os veículos forem levantados, as rodas devem ser bloqueadas para evitar que rolem e suportes de segurança devem ser colocados embaixo para suporte em caso de falha do macaco ou do elevador. Ao remover rodas de veículos em elevadores de acesso, os veículos devem ser bloqueados com segurança para evitar que rolem. Se macacos ou suportes forem usados para levantar e sustentar veículos, eles devem ter a capacidade adequada, colocados em pontos de içamento apropriados nos veículos e verificados quanto à estabilidade.
Manutenção de pneus
Os funcionários devem estar cientes de como verificar a pressão e encher os pneus com segurança; os pneus devem ser inspecionados quanto a desgaste excessivo, as pressões máximas dos pneus não devem ser excedidas e o trabalhador deve ficar de pé ou ajoelhado para o lado e virar o rosto ao encher os pneus. Os funcionários devem estar cientes dos perigos e seguir as práticas de trabalho seguras ao fazer a manutenção de rodas com aros de peça única e de várias peças e rodas com aro de travamento em caminhões e reboques. Ao consertar pneus com compostos ou líquidos inflamáveis ou tóxicos, devem ser observadas precauções como controle de fontes de ignição, uso de EPI e ventilação adequada.
Limpeza de peças
Os funcionários do posto de gasolina devem estar cientes dos riscos de incêndio e saúde decorrentes do uso de gasolina ou solventes de baixo ponto de inflamação para limpar as peças e devem seguir práticas seguras, como o uso de solventes aprovados com ponto de inflamação acima de 60ºC. As arruelas de peças devem possuir uma capa protetora que seja mantida fechada quando a lavadora não estiver em uso; quando a lavadora estiver aberta, deve haver um dispositivo de retenção, como elos fusíveis, que permite que a tampa feche automaticamente em caso de incêndio.
Os funcionários devem tomar precauções para que a gasolina ou outros líquidos inflamáveis não contaminem o solvente de limpeza e reduzam seu ponto de inflamação para criar risco de incêndio. O solvente de limpeza contaminado deve ser removido e colocado em recipientes aprovados para descarte ou reciclagem adequados. Funcionários que limpam peças e equipamentos com solventes de limpeza devem evitar o contato com a pele e os olhos e usar EPIs adequados. Solventes não devem ser usados para lavar as mãos e outras higienes pessoais.
O ar comprimido
Práticas de trabalho seguras devem ser estabelecidas pelas estações de serviço para a operação de compressores de ar e o uso de ar comprimido. As mangueiras de ar devem ser utilizadas somente para encher pneus e para lubrificação, manutenção e serviços auxiliares. Os funcionários devem estar cientes dos perigos de pressurizar tanques de combustível, buzinas a ar, tanques de água e outros recipientes sem pressão de ar. O ar comprimido não deve ser usado para limpar ou soprar resíduos dos sistemas de freio do veículo, pois muitas lonas de freio, especialmente em veículos de modelos mais antigos, contêm amianto. Métodos mais seguros, como limpeza com aspiradores ou soluções líquidas, devem ser usados.
Manutenção e manuseio da bateria de armazenamento
As estações de serviço devem estabelecer procedimentos para garantir que o armazenamento, manuseio e descarte de baterias e fluidos eletrolíticos de bateria sigam os regulamentos governamentais e as políticas da empresa. Os funcionários devem estar cientes dos perigos de curtos-circuitos elétricos ao carregar, remover, instalar ou manusear baterias; desconecte o cabo terra (negativo) antes de remover as baterias; e reconecte o cabo terra (negativo) por último ao instalar as baterias. Ao remover e substituir as baterias, um suporte pode ser usado para facilitar o levantamento e evitar tocar na bateria.
Os funcionários devem estar cientes das práticas seguras, como as seguintes, para o manuseio de solução de bateria:
- Recipientes de solução eletrolítica devem ser armazenados em faixas de temperatura entre 16 e
32ºC em áreas seguras onde não possam tombar. Qualquer solução eletrolítica derramada nas baterias ou na área de enchimento deve ser lavada com água. Bicarbonato de sódio (bicarbonato de sódio) pode ser usado em derramamentos, pois é um neutralizador eficaz para a solução eletrolítica da bateria.
- As baterias novas devem ser colocadas no chão ou na mesa de trabalho ao serem preenchidas com solução eletrolítica, e as tampas devem ser recolocadas antes da instalação. Baterias novas não devem ser abastecidas dentro de veículos.
- Protetores faciais e óculos químicos, aventais e luvas podem ser usados para minimizar a exposição à solução da bateria. A solução de bateria deve ser manuseada e dispensada onde houver água potável ou líquido para lavagem dos olhos disponível, caso a solução de bateria derrame ou entre em contato com a pele ou os olhos de um funcionário. Não use soluções neutralizantes na pele ou olhos.
- Ao fazer a manutenção das baterias, as partículas corrosivas que se acumulam ao redor dos terminais devem ser escovadas, lavadas com água limpa, neutralizadas com bicarbonato de sódio ou outros agentes similares e evitadas de entrar em contato com os olhos ou roupas.
Os funcionários devem verificar os níveis de fluido nas baterias antes de carregá-las e periodicamente durante o carregamento para determinar se as baterias estão superaquecendo. Os carregadores devem ser desligados antes de desconectar os cabos das baterias, para evitar a criação de faíscas que possam inflamar o gás hidrogênio gerado durante a carga. Quando baterias de “carregamento rápido” são instaladas em veículos, os veículos devem ser afastados das ilhas de distribuição de combustível e os cabos de aterramento (negativo) da bateria devem ser desconectados antes de conectar as unidades de carregamento. Se as baterias estiverem localizadas dentro do compartimento de passageiros ou sob o piso do veículo, elas devem ser removidas antes do carregamento.
Os funcionários devem estar familiarizados com os perigos e procedimentos de segurança para dar partida em veículos com baterias descarregadas, a fim de evitar danos ao sistema elétrico ou lesões causadas pela explosão de baterias se os cabos auxiliares estiverem conectados incorretamente. Os funcionários nunca devem dar partida ou carregar baterias congeladas.
Condução de veículos e reboque
Os funcionários devem ser treinados, qualificados e ter licenças adequadas de condução de veículos motorizados para dirigir veículos de clientes ou da empresa, caminhões de serviço ou equipamentos de reboque dentro ou fora das instalações. Todos os veículos devem ser operados em conformidade com os regulamentos governamentais e as políticas da empresa. Os operadores devem verificar os freios do veículo imediatamente e veículos com freios defeituosos não devem ser conduzidos. Os funcionários que operam caminhões de reboque devem estar familiarizados com os procedimentos operacionais seguros, como operar a talha, verificar a transmissão e a estrutura do veículo a ser rebocado e não exceder a capacidade máxima de levantamento do caminhão de reboque.
Espaços confinados em estações de serviço
Os funcionários das estações de serviço devem estar cientes dos riscos associados à entrada em espaços confinados, como tanques acima do solo e subterrâneos, fossas, poços de bombas, tanques de contenção de resíduos, fossas sépticas e poços de coleta ambiental. A entrada não autorizada não deve ser permitida, e devem ser estabelecidos procedimentos de permissão de entrada em espaços confinados que se apliquem a funcionários e contratados.
Procedimentos de emergência
As estações de serviço devem desenvolver procedimentos de emergência e os funcionários devem saber como soar os alarmes, como notificar as autoridades sobre emergências quando e como evacuar e quais ações de resposta apropriadas devem ser tomadas (como desligar os interruptores de emergência em caso de derramamentos ou incêndios nas zonas das bombas de dosificação). Os postos de serviço podem estabelecer programas de segurança para familiarizar os funcionários com a prevenção de roubo e violência, dependendo da localização do posto, horário de funcionamento e possíveis ameaças.
Posto de Serviço Saúde e Segurança
Proteção contra fogo
Os vapores da gasolina são mais pesados que o ar e podem percorrer longas distâncias para atingir fontes de ignição quando liberados durante o abastecimento de combustível, derramamentos, transbordamentos ou reparos. Ventilação adequada deve ser fornecida em áreas fechadas para permitir a dissipação de vapores de gasolina. Incêndios podem ocorrer devido a derramamentos e transbordamentos durante o abastecimento ou manutenção de veículos ou entrega de produtos em tanques de estações de serviço, principalmente se não houver restrição ao fumo ou se os motores dos veículos permanecerem funcionando durante o abastecimento. Para evitar incêndios, os veículos devem ser afastados das áreas de derramamento ou a gasolina derramada deve ser limpa sob ou ao redor dos veículos antes de ligar os motores. Os veículos não devem ser autorizados a entrar ou passar por derramamentos.
Os funcionários devem estar cientes de outras causas de incêndio em postos de serviço, como manuseio, transferência e armazenamento inadequados de líquidos inflamáveis e combustíveis, vazamentos acidentais durante reparos no sistema de combustível, descarga eletrostática ao trocar filtros em bombas de gasolina e uso de trabalho impróprio ou desprotegido luzes. A drenagem da gasolina dos tanques de combustível do veículo pode ser muito perigosa devido ao potencial de liberação de combustível e vapores, especialmente em áreas de serviço fechadas, quando fontes de ignição podem estar presentes.
Permissões para trabalhos a quente devem ser emitidas quando trabalhos que não sejam reparos e manutenção de veículos sejam executados e que introduzam fontes de ignição em áreas onde vapores inflamáveis possam estar presentes. Os funcionários devem estar cientes de que a escorva do carburador não deve ser tentada enquanto os motores do veículo estiverem funcionando ou sendo virados com seus motores de partida, pois flashbacks podem inflamar os vapores de combustível. Os funcionários devem seguir procedimentos seguros, como usar fluido de partida e não gasolina para escorvar os carburadores e usar braçadeiras para manter os afogadores abertos ao tentar ligar o motor.
Embora os regulamentos governamentais ou as políticas da empresa possam exigir a instalação de sistemas fixos de proteção contra incêndio, os extintores de incêndio são geralmente o principal meio de proteção contra incêndio em estações de serviço. As estações de serviço devem fornecer extintores de incêndio da classificação adequada para os perigos esperados. Extintores de incêndio e sistemas fixos de proteção contra incêndio devem ser inspecionados, mantidos e reparados regularmente, e os funcionários devem saber quando, onde e como usar os extintores de incêndio e como ativar os sistemas fixos.
As estações de serviço devem instalar controles de desligamento de emergência dos distribuidores de combustível em locais claramente identificados e acessíveis e garantir que os funcionários conheçam a finalidade, localização e operação desses controles. Para evitar a combustão espontânea, os panos oleosos devem ser mantidos em recipientes de metal cobertos até que sejam reciclados ou descartados.
Segurança
As lesões dos funcionários nos postos de serviço podem ser decorrentes do uso indevido de ferramentas, equipamentos e escadas; não usar EPI; cair ou tropeçar; trabalhando em posições incômodas; e levantar ou carregar caixas de materiais incorretamente. Lesões e acidentes também podem ocorrer por não seguir as práticas de segurança ao trabalhar em radiadores, transmissões, motores e sistemas de escapamento quentes, fazer manutenção de pneus e baterias e trabalhar com elevadores, macacos, equipamentos elétricos e máquinas; de roubo e assalto; e do uso impróprio ou exposição a produtos de limpeza automotivos, solventes e produtos químicos.
As estações de serviço devem desenvolver e implementar programas para prevenir acidentes e incidentes que possam ser atribuídos a problemas associados às condições físicas da estação de serviço, tais como má manutenção, armazenamento e práticas de limpeza. Outros fatores que contribuem para os acidentes nos postos de serviços são a falta de atenção, treinamento ou habilidade dos funcionários, que pode resultar no uso indevido de equipamentos, ferramentas, peças automotivas, insumos e materiais de manutenção. A Figura 1 fornece uma lista de verificação de segurança.
Figura 1. Lista de verificação de segurança e saúde da estação de serviço.
Os roubos são um grande risco de segurança nas estações de serviço. Precauções e treinamento apropriados são discutidos no caixa e em outro lugar neste Enciclopédia.
Saúde
Os funcionários devem estar cientes dos riscos à saúde associados ao trabalho em estações de serviço, como os seguintes:
Monóxido de carbono. Os gases de escape dos motores de combustão interna contêm monóxido de carbono, um gás altamente tóxico, inodoro e incolor. Os funcionários devem estar cientes dos perigos da exposição ao monóxido de carbono, principalmente quando os veículos estiverem dentro de baias de serviço, garagens ou lava-rápidos com os motores ligados. Os gases de exaustão do veículo devem ser canalizados para fora através de mangueiras flexíveis e deve haver ventilação para garantir um suprimento adequado de ar fresco. Aparelhos e aquecedores a óleo combustível devem ser verificados para garantir que o monóxido de carbono não seja liberado para as áreas internas.
Toxicidade dos combustíveis derivados do petróleo. Os funcionários que entrarem em contato com gasolina, óleo diesel, óleo de aquecimento ou querosene devem estar cientes dos riscos potenciais de exposição e saber como manusear esses combustíveis com segurança. A inalação de concentrações suficientes de vapores de combustível de petróleo por longos períodos de tempo pode resultar em intoxicação leve, anestesia ou condições mais graves. A exposição curta a altas concentrações causará tonturas, dores de cabeça e náuseas, além de irritar os olhos, nariz e garganta. Gasolina, solventes ou óleos combustíveis nunca devem ser sifonados de recipientes ou tanques com a boca, pois a toxicidade de hidrocarbonetos líquidos de baixa viscosidade aspirados diretamente para os pulmões é 200 vezes maior do que se fossem ingeridos. A aspiração para os pulmões pode causar pneumonia com extenso edema pulmonar e hemorragia, levando a lesões graves ou morte. O vômito não deve ser induzido. Deve-se procurar assistência médica imediata.
Benzeno. Os funcionários das estações de serviço devem estar cientes dos perigos potenciais do benzeno, que é encontrado na gasolina, e evitar a inalação de vapores de gasolina. Embora a gasolina contenha benzeno, é improvável que a exposição de baixo nível aos vapores da gasolina cause câncer. Numerosos estudos científicos demonstraram que os funcionários das estações de serviço não estão expostos a níveis excessivos de benzeno durante as suas atividades normais de trabalho; no entanto, sempre existe a possibilidade de ocorrer superexposição.
Riscos de dermatite. Os funcionários que manuseiam e entram em contato com produtos petrolíferos como parte de seus trabalhos devem estar cientes dos riscos de dermatite e outras doenças de pele e da higiene pessoal e medidas de proteção individual necessárias para controlar a exposição. Se ocorrer contato visual com gasolina, lubrificantes ou anticongelante, os olhos devem ser lavados com água potável limpa e morna e assistência médica deve ser providenciada.
Lubrificantes, óleo de motor usado e produtos químicos automotivos. Os funcionários que trocam óleo e outros fluidos de veículos motorizados, incluindo anticongelante, devem estar cientes dos perigos e saber como minimizar a exposição a produtos como gasolina em óleo de motor usado, glicol em anticongelante e outros contaminantes em fluidos de transmissão e lubrificantes de engrenagens pelo uso de EPI e boas práticas de higiene. Se pistolas de lubrificação de alta pressão forem descarregadas contra o corpo de um funcionário, a área afetada deve ser examinada imediatamente para verificar se produtos petrolíferos penetraram na pele. Essas lesões causam pouca dor ou sangramento, mas envolvem a separação quase instantânea dos tecidos da pele e possíveis danos mais profundos, que devem receber atenção médica imediata. O médico assistente deve ser informado sobre a causa e o produto envolvido na lesão.
Soldagem. A soldagem, além de ser um risco de incêndio, pode envolver a exposição a pigmentos de chumbo da soldagem no exterior do carro, bem como fumaça de metal e gases de soldagem. É necessária ventilação de exaustão local ou proteção respiratória.
Pintura em spray e massa corrida. A pintura com spray pode envolver a exposição a vapores de solventes e partículas de pigmento (por exemplo, cromato de chumbo). Enchimentos automotivos geralmente são resinas epóxi ou poliéster e podem envolver riscos respiratórios e para a pele. Cabines de pintura drive-in para pintura em spray, ventilação de exaustão local e proteção para a pele e os olhos são recomendadas ao usar enchimentos de carroceria de automóveis.
Baterias de armazenamento. As baterias contêm soluções eletrolíticas corrosivas de ácido sulfúrico que podem causar queimaduras e outras lesões nos olhos ou na pele. A exposição à solução de bateria deve ser minimizada pelo uso de EPI, incluindo luvas de borracha e proteção para os olhos. Os funcionários devem enxaguar imediatamente a solução eletrolítica dos olhos ou da pele com água potável limpa ou líquido para lavagem dos olhos por pelo menos 15 minutos e procurar atendimento médico imediato. Os funcionários devem lavar bem as mãos após a manutenção das baterias e manter as mãos longe do rosto e dos olhos. Os funcionários devem estar cientes de que a sobrecarga das baterias pode criar quantidades explosivas e tóxicas de gás hidrogênio. Devido aos potenciais efeitos nocivos da exposição ao chumbo, as baterias de armazenamento usadas devem ser descartadas ou recicladas adequadamente de acordo com os regulamentos governamentais ou políticas da empresa.
Amianto. Os funcionários que verificam e fazem a manutenção dos freios devem estar cientes dos perigos do amianto, saber reconhecer se as sapatas dos freios contêm amianto e tomar as medidas de proteção adequadas para reduzir a exposição e conter os resíduos para descarte adequado (consulte a figura 2).
Figura 2. Invólucro portátil para evitar a exposição ao pó de amianto dos tambores de freio É equipado com uma pistola de ar comprimido com manga de algodão e é conectado a um aspirador HEPA.
Cortesia da Nilfisk of America, Inc.
Equipamento de Proteção Individual (EPI)
Lesões aos funcionários podem ocorrer pelo contato com combustíveis automotivos, solventes e produtos químicos ou por queimaduras químicas causadas pela exposição a ácidos de bateria ou soluções cáusticas. Os funcionários das estações de serviço devem estar familiarizados com a necessidade de usar e usar EPIs como os seguintes:
- Sapatos de trabalho com solas antiderrapantes e antiderrapantes devem ser usados para trabalhos gerais em estações de serviço, e calçados de segurança com biqueira de proteção aprovados com solas antiderrapantes/óleo devem ser usados onde houver risco de lesões nos pés devido a rolar ou cair objetos ou equipamentos.
- Óculos de segurança e proteção respiratória devem ser usados para proteção contra exposição a produtos químicos, poeira ou vapor, como ao pintar ou trabalhar perto de baterias e radiadores. Óculos de segurança industrial ou protetores faciais com óculos de proteção devem ser usados quando houver potencial de exposição a materiais de impacto, como trabalhar com esmerilhadeiras ou amortecedores de arame, consertar ou montar pneus ou substituir sistemas de exaustão. Óculos de solda devem ser usados ao cortar ou soldar para evitar queimaduras e ferimentos causados por partículas.
- Luvas impermeáveis, aventais, calçados, protetores faciais e óculos de proteção contra produtos químicos devem ser usados ao manusear produtos químicos e solventes automotivos, ácido de bateria e soluções cáusticas e ao limpar derramamentos de produtos químicos ou combustível. Luvas de trabalho de couro devem ser usadas ao manusear objetos pontiagudos, como vidro quebrado, peças de veículos motorizados ou aros de pneus e ao esvaziar latas de lixo.
- A proteção da cabeça pode ser necessária ao trabalhar embaixo de veículos em fossos ou ao mudar a sinalização ou luzes suspensas e em outras áreas onde exista potencial para lesões na cabeça.
- Funcionários que trabalham em veículos não devem usar anéis, relógios de pulso, pulseiras ou correntes longas, pois as joias podem entrar em contato com as partes móveis ou sistema elétrico do veículo e causar ferimentos.
Para evitar incêndios, dermatites ou queimaduras químicas na pele, as roupas embebidas em gasolina, anticongelante ou óleo devem ser retiradas imediatamente em uma área ou cômodo com boa ventilação e onde não haja fontes de ignição, como aquecedores elétricos, motores, cigarros, isqueiros ou secadores elétricos de mãos. As áreas afetadas da pele devem ser bem lavadas com sabão e água morna para remover todos os vestígios de contaminação. As roupas devem ser secas ao ar livre ou em áreas bem ventiladas longe de fontes de ignição antes da lavagem para minimizar a contaminação dos sistemas de águas residuais.
Questões Ambientais da Estação de Serviço
Controle de estoque de tanques de armazenamento
As estações de serviço devem manter e reconciliar registros de inventário precisos em todos os tanques de armazenamento de gasolina e óleo combustível regularmente para controlar perdas. A medição manual pode ser usada para fornecer uma verificação da integridade de tanques de armazenamento subterrâneo e tubos de conexão. Onde equipamentos automáticos de medição ou detecção de vazamentos estiverem instalados, sua precisão deve ser verificada regularmente por medição manual. Qualquer tanque de armazenamento ou sistema suspeito de vazamento deve ser investigado e, se for detectado vazamento, o tanque deve ser guardado ou esvaziado e consertado, removido ou substituído. Os funcionários dos postos de gasolina devem estar cientes de que o vazamento de gasolina pode percorrer longas distâncias no subsolo, contaminar o abastecimento de água, entrar nos sistemas de esgoto e drenagem e causar incêndios e explosões.
Manuseio e descarte de materiais residuais
Resíduos de lubrificantes e produtos químicos automotivos, óleo de motor usado e solventes, gasolina e óleo combustível derramados e soluções anticongelantes do tipo glicol devem ser drenados para tanques ou recipientes aprovados e devidamente rotulados e armazenados até serem descartados ou reciclados de acordo com os regulamentos governamentais e as políticas da empresa.
Como os motores com cilindros gastos ou outros defeitos podem permitir que pequenas quantidades de gasolina entrem em seus cárteres, são necessárias precauções para evitar que vapores que possam ser liberados de tanques e recipientes com drenos do cárter atinjam fontes de ignição.
Filtros de óleo usados e filtros de fluido de transmissão devem ser drenados antes do descarte. Filtros de combustível usados que foram removidos de veículos ou bombas de abastecimento de combustível devem ser drenados para recipientes aprovados e armazenados em locais bem ventilados, longe de fontes de ignição, até secar antes do descarte.
Os recipientes de eletrólito de bateria usados devem ser completamente enxaguados com água antes de serem descartados ou reciclados. As baterias usadas contêm chumbo e devem ser descartadas ou recicladas adequadamente.
A limpeza de grandes derramamentos pode exigir treinamento especial e EPI. O combustível derramado recuperado pode ser devolvido ao terminal ou planta a granel ou descartado de acordo com os regulamentos governamentais ou a política da empresa. Lubrificantes, óleo usado, graxa, anticongelante, combustível derramado e outros materiais não devem ser varridos, lavados ou descartados em ralos de chão, pias, vasos sanitários, esgotos, fossas ou outros ralos ou na rua. A graxa e o óleo acumulados devem ser removidos dos ralos e reservatórios do piso para evitar que esses materiais escorram para os esgotos. Pó de amianto e lonas de freio de amianto usadas devem ser manuseadas e descartadas de acordo com os regulamentos governamentais e as políticas da empresa. Os funcionários devem estar cientes do impacto ambiental e dos riscos potenciais à saúde, segurança e incêndio desses resíduos.
Aplicação da Lei
A aplicação da lei é um trabalho difícil, estressante e exigente. Há evidências de que grande parte do trabalho é sedentário, mas a pequena parte do trabalho não sedentário é fisicamente exigente. Esta é também a parte do trabalho que costuma ser a mais crítica. A esse respeito, o trabalho policial tem sido comparado ao trabalho de um salva-vidas em uma piscina. Na maioria das vezes, o salva-vidas está observando da beira da água, mas quando é necessário intervir, as demandas emocionais e físicas são extremas e geralmente não há aviso. Ao contrário do salva-vidas, o policial pode ser exposto a ataques com faca ou arma de fogo e pode ser exposto à violência intencional de alguns membros do público. As atividades de rotina incluem patrulhamento de ruas, metrôs, estradas secundárias, parques e muitas outras áreas. As patrulhas podem ser realizadas a pé, em veículos (como automóveis, helicópteros ou motos de neve) e, às vezes, a cavalo. Há necessidade de vigilância constante e, em muitas partes do mundo, há constante ameaça de violência. Os policiais podem ser chamados para prestar assistência ao público em casos de roubo, motim, agressão ou disputas domésticas. Eles podem estar envolvidos no controle de multidões, busca e salvamento ou assistência ao público em caso de desastre natural. Existe uma necessidade episódica de perseguir criminosos a pé ou de veículo, de agarrar, enfrentar e controlar criminosos e, ocasionalmente, de recorrer ao uso de uma arma letal. As atividades rotineiras podem se transformar em violência com risco de vida com pouco ou nenhum aviso. Alguns policiais trabalham disfarçados, às vezes por períodos prolongados. Outros, especialmente especialistas forenses, são expostos a produtos químicos tóxicos. Quase todos estão expostos ao risco biológico de sangue e fluidos corporais. Os policiais geralmente trabalham em turnos. Freqüentemente, seus turnos são estendidos por trabalho administrativo ou comparecimentos ao tribunal. As demandas físicas reais do trabalho policial e as tarefas físicas do policiamento foram extensivamente estudadas e são notavelmente semelhantes em diferentes forças policiais e diferentes localizações geográficas. A questão de saber se alguma condição médica específica pode ser atribuída à ocupação do policiamento é controversa.
Violência
A violência é, infelizmente, uma realidade do trabalho policial. Nos Estados Unidos, a taxa de homicídios de policiais é mais que o dobro da população em geral. As agressões violentas relacionadas ao trabalho são comuns entre os policiais. As atividades específicas que provavelmente resultarão em conflitos violentos têm sido objeto de muitas pesquisas recentes. A noção de que as ligações para disputas domésticas eram particularmente perigosas tem sido seriamente questionada (Violanti, Vena e Marshall 1986). Mais recentemente, as atividades com maior probabilidade de resultar em agressão a um policial foram classificadas da seguinte forma: primeiro, prender/controlar suspeitos; segundo, roubo em andamento; e terceiro, disputa doméstica.
O tipo de violência a que os policiais estão expostos varia de um país para outro. As armas de fogo são mais comuns nos Estados Unidos do que na Grã-Bretanha ou na Europa Ocidental. Os países onde a agitação política é recente podem ver os policiais expostos a ataques de armas de grande calibre ou de fogo automático de tipo militar. Ferimentos de faca são encontrados em todos os lugares, mas facas de lâmina grande, particularmente facões, parecem mais comuns em países tropicais.
Os policiais devem manter um alto nível de condicionamento físico. O treinamento policial deve incluir treinamento no controle físico de suspeitos, quando necessário, bem como treinamento no uso de armas de fogo e outros tipos de ferramentas, como gás CS, spray de pimenta ou cassetetes. Equipamentos de proteção individual, como o colete “à prova de balas”, são necessários em algumas comunidades. Da mesma forma, muitas vezes é importante um sistema de comunicação que permita ao policial solicitar ajuda. O treinamento mais importante, no entanto, deve ser na prevenção da violência. A teoria policial atual enfatiza a ideia de policiamento comunitário, sendo o policial parte integrante da comunidade. Espera-se que, à medida que essa abordagem substitua a filosofia de incursão militar armada na comunidade, a necessidade de armamento e blindagem seja reduzida.
As sequelas da violência não precisam ser físicas. Encontros violentos são extremamente estressantes. Esse estresse é particularmente provável se o incidente resultou em ferimentos graves, derramamento de sangue ou morte. Particularmente importante é a avaliação de transtorno de estresse pós-traumático (TEPT) após tais incidentes.
Estresse emocional e psicológico
É evidente que o trabalho policial é estressante. Para muitos policiais, o excesso de papelada, em oposição à aplicação ativa da lei, é visto como um grande fator de estresse. A combinação do trabalho em turnos e a incerteza sobre o que pode acontecer durante o turno cria uma situação altamente estressante. Em tempos de restrição fiscal, esses estressores costumam ser dramaticamente amplificados por falta de pessoal e equipamentos inadequados. Situações em que há potencial para violência são estressantes em si; o estresse aumenta dramaticamente quando o número de funcionários é tal que não há apoio adequado, ou quando o policial está seriamente sobrecarregado.
Além disso, os altos níveis de estresse que podem resultar do trabalho policial têm sido responsabilizados por dificuldades conjugais, abuso de álcool e suicídios entre os policiais. Muitos dos dados que suportam tais associações variam de uma região geográfica para outra. No entanto, esses problemas podem muito bem resultar da ocupação do trabalho policial em alguns casos.
A necessidade de vigilância constante para a evidência de problemas relacionados ao estresse ou transtorno de estresse pós-traumático não pode ser subestimada. A doença relacionada ao estresse pode se manifestar como problemas comportamentais, problemas conjugais ou familiares ou, às vezes, como abuso de álcool ou substâncias.
Doença Cardíaca Aterosclerótica
Existem numerosos estudos sugerindo que a doença aterosclerótica é mais comum entre policiais (Vena et al. 1986; Sparrow, Thomas e Weiss 1983); também há estudos sugerindo que esse não é o caso. Sugeriu-se que o aumento na prevalência de doenças cardíacas entre os policiais foi quase inteiramente devido ao aumento do risco de infarto agudo do miocárdio.
Isso é intuitivamente satisfatório, pois é bem conhecido que o esforço súbito, diante de uma doença cardíaca subjacente, é um importante fator de risco para morte súbita. A análise funcional do trabalho de um policial de serviço geral indica claramente que se pode esperar que um policial, no cumprimento do dever, passe do estado sedentário ao esforço máximo com pouco ou nenhum aviso e sem preparação. De fato, muito do trabalho policial é sedentário, mas, quando necessário, espera-se que o policial corra e persiga, agarre e derrube e subjugue um suspeito à força. Portanto, não é inesperado que, mesmo que a taxa de doença coronariana subjacente não seja muito diferente entre os policiais e o resto da população, o risco de sofrer um infarto agudo do miocárdio, devido à natureza do trabalho, pode ser maior ( Franke e Anderson 1994).
A demografia da população policial deve ser considerada ao avaliar os riscos de doenças cardíacas. A doença cardíaca é mais comumente encontrada entre homens de meia-idade, e esse grupo representa uma proporção muito grande de policiais. As mulheres, que têm uma taxa significativamente menor de doenças cardíacas durante os anos de pré-menopausa, estão significativamente sub-representadas na demografia da maioria das forças policiais.
Para reduzir efetivamente o risco de doença cardíaca em policiais, é essencial a avaliação regular do policial, por um médico com conhecimento sobre o trabalho policial e os riscos cardíacos potenciais associados ao trabalho policial (Brown e Trottier 1995). . A avaliação periódica de saúde deve incluir educação em saúde e aconselhamento sobre fatores de risco cardíaco. Há boas evidências de que os programas de promoção da saúde baseados no trabalho têm um efeito salutar na saúde do empregado e que a modificação dos fatores de risco cardíaco reduz os riscos de morte cardíaca. Programas de cessação do tabagismo, orientação nutricional, conscientização sobre hipertensão e monitoramento e modificação do colesterol são atividades apropriadas que ajudarão a modificar os fatores de risco para doenças cardíacas entre os policiais. O exercício regular pode ser particularmente importante no trabalho policial. A geração de um ambiente de trabalho que eduque o trabalhador sobre escolhas nutricionais e de estilo de vida positivas e que incentive tais escolhas provavelmente será benéfica.
Doença pulmonar no trabalho policial
As evidências sugerem que a prevalência de doenças pulmonares no trabalho policial é menor do que na população em geral. Há, no entanto, evidências de uma taxa aumentada de câncer do sistema respiratório. A maioria dos policiais não é exposta rotineiramente a toxinas inaladas em uma taxa maior do que outros residentes das comunidades que eles policiam. Há exceções a esta regra geral, no entanto, a exceção mais notável são os policiais que trabalham na identificação forense. Há boas evidências de que esses indivíduos podem sofrer de uma prevalência aumentada de sintomas respiratórios e, possivelmente, de asma ocupacional (Souter, van Netten e Brands 1992; Trottier, Brown e Wells 1994). O cianoacrilato, usado para descobrir impressões digitais latentes, é um sensibilizador respiratório conhecido. Além disso, existe um grande número de carcinógenos químicos utilizados rotineiramente nesse tipo de trabalho. Por esses motivos, recomenda-se que os policiais que atuam na identificação forense, principalmente os que realizam impressões digitais, realizem radiografia de tórax e espirometria anualmente. Da mesma forma, a avaliação periódica da saúde desses policiais deve incluir uma avaliação cuidadosa do sistema respiratório.
Embora a prática de fumar cigarros esteja se tornando menos comum, um número significativo de policiais continua fumando. Esta pode ser a razão pela qual alguns estudos mostraram um risco aumentado de câncer de pulmão e laringe entre policiais. Fumar é, obviamente, um importante fator de risco para doenças cardíacas. É também a principal causa de câncer de pulmão. Quando um policial tem câncer de pulmão, a pergunta mais frequente é se o câncer é devido à exposição ocupacional, em particular aos carcinógenos conhecidos por estarem presentes em pós de impressão digital. Se o policial fuma, será impossível atribuir com segurança a culpa a qualquer exposição ocupacional. Em resumo, a doença respiratória normalmente não é um risco ocupacional do trabalho policial, exceto para trabalhadores de identificação forense.
Câncer
Há alguma evidência de que os policiais sofrem um risco um pouco maior de câncer do que o esperado na população em geral. Em particular, o risco de câncer do trato digestivo, como câncer de esôfago, câncer de estômago e câncer de intestino grosso, é relatado como elevado entre os policiais. Pode haver um risco aumentado de câncer de pulmão e laringe. O risco de câncer entre os policiais que trabalham na identificação forense e no trabalho de laboratório forense foi brevemente discutido acima. A questão controversa do câncer testicular associado ao uso do “radar” policial para detectar motoristas em alta velocidade também deve ser abordada.
Os dados que sugerem aumento do risco de câncer do aparelho digestivo entre policiais são escassos, mas é uma questão que deve ser seriamente examinada. No caso do câncer de pulmão e esôfago, é difícil ver como as atividades policiais poderiam aumentar o risco. Fumar, é claro, é conhecido por aumentar o risco de câncer de pulmão e esôfago, e sabe-se que um número significativo de policiais continua fumando cigarros. Outra substância conhecida por aumentar o risco de câncer de esôfago é o álcool, principalmente o uísque. O trabalho policial é conhecido por ser extremamente estressante, e alguns estudos sugerem que os policiais às vezes usam álcool para aliviar a tensão e o estresse de seu trabalho.
A mesma pesquisa que demonstrou um risco aumentado de câncer do trato digestivo também demonstrou um aumento peculiar na incidência de câncer dos sistemas linfático e hematopoiético em alguns policiais. O risco aumentado foi restrito a um grupo e o risco geral não foi elevado. Dada essa distribuição muito peculiar e os números pequenos, esse achado pode muito bem se tornar uma aberração estatística.
O risco de câncer entre os policiais envolvidos no trabalho de identificação forense e trabalho de laboratório forense tem sido discutido. As toxicidades esperadas da exposição crônica de baixo nível a vários produtos químicos são determinadas pelo nível de exposição e pelo uso de equipamentos de proteção individual. Com base nessas exposições, foi desenvolvido um exame de saúde periódico, realizado anualmente e adaptado aos riscos específicos dessas exposições.
Trabalhos recentes sugeriram um possível aumento no risco de câncer de pele, incluindo melanoma, entre policiais. Se isso se deve à quantidade de exposição ao sol experimentada por alguns policiais que trabalham ao ar livre é puramente especulativo.
A questão do câncer resultante da exposição às microondas das unidades de “radar da polícia” tem gerado muita controvérsia. Certamente há alguma evidência de que pode haver agrupamento de certos tipos de câncer entre os policiais expostos (Davis e Mostofi 1993). A preocupação particular é sobre a exposição de unidades portáteis. Alternativamente, trabalhos recentes com grandes populações refutam qualquer risco de carcinogenicidade da exposição a essas unidades. O câncer testicular, em particular, foi relatado como associado a essa exposição. A circunstância considerada de maior risco é aquela em que a unidade portátil é ligada e colocada no colo do policial. Isso pode resultar em exposição cumulativa considerável dos testículos a longo prazo. Se tal exposição causa câncer ainda não foi comprovado. Enquanto isso, recomenda-se que as unidades de radar da polícia sejam montadas fora do carro da polícia, direcionadas para longe do policial, não sejam usadas dentro do carro, desligadas quando não estiverem em uso e testadas regularmente quanto a vazamento de micro-ondas. Além disso, o exame periódico dos policiais deve incluir a palpação cuidadosa dos testículos.
Dor nas Costas
A dor lombar é uma das principais causas de absenteísmo em todo o mundo ocidental. É uma condição mais comum entre os homens de meia-idade. Os fatores que predispõem à lombalgia crônica são múltiplos e alguns, como a correlação com o tabagismo, parecem intuitivamente de difícil compreensão.
Com relação à ocupação de dirigir, há ampla evidência de que os indivíduos que dirigem para viver têm um risco dramaticamente aumentado de dor lombar. Esta observação inclui policiais para quem a direção desempenha um papel significativo em seu trabalho diário. A maioria dos carros de polícia continua equipada com os assentos que foram instalados no momento de sua fabricação. Vários suportes para as costas e dispositivos protéticos estão disponíveis, o que pode melhorar o suporte da coluna lombar, mas o problema permanece.
Há evidências de que o confronto físico pode desempenhar um papel no desenvolvimento da dor nas costas. Acidentes com veículos automotores, particularmente em veículos policiais, podem desempenhar um papel importante. Alguns equipamentos policiais, como cintos de couro grossos enfeitados com equipamento pesado, também podem desempenhar um papel.
É importante lembrar que o estresse pode precipitar ou exacerbar a dor nas costas e que a dor nas costas, como motivo de licença médica, pode ser percebida por alguns policiais como mais aceitável do que a necessidade de se recuperar de um trauma emocional.
Não há dúvida de que exercícios específicos destinados a manter a flexibilidade e fortalecer os músculos das costas podem melhorar significativamente a função e os sintomas. Numerosos sistemas de classificação de dor nas costas foram promulgados. Esses diferentes padrões de dor têm abordagens distintas de intervenção ativa por meio de programas específicos de fortalecimento muscular. É importante que padrões de sintomas específicos sejam procurados entre os policiais e que intervenções e tratamentos apropriados sejam iniciados. Isso requer avaliação periódica por médicos conhecedores dessa síndrome clínica e capazes de intervenção precoce efetiva. É igualmente importante que um bom nível de condicionamento físico geral seja mantido para evitar a incapacidade dessa síndrome crônica comum e cara.
Riscos de risco biológico
Há relatos de policiais que disseram ter contraído AIDS em seu trabalho. Em maio de 1993, o Bureau Federal de Investigações dos EUA relatou que houve sete casos de policiais que contataram a AIDS por meio de seu trabalho durante 10 anos (Bigbee 1993). Comecemos observando que este é um número surpreendentemente pequeno de casos em um período de 10 anos em todos os Estados Unidos. Observemos a seguir que houve alguma controvérsia sobre se esses casos deveriam ser todos considerados relacionados ao trabalho. No entanto, é claramente possível ser infectado pelo HIV como resultado do trabalho policial.
Como não há cura para a AIDS e nem vacina que previna a doença, a melhor defesa que um policial tem contra essa infecção é a prevenção. Luvas de látex devem ser usadas, sempre que possível, sempre que for previsto contato com sangue ou evidência contaminada com sangue. Isso é especialmente importante se houver rachaduras na pele das mãos.
Quaisquer feridas ou cortes abertos que um policial tenha sofrido devem ser mantidos cobertos com um curativo oclusivo durante o serviço. As agulhas devem ser manuseadas com extremo cuidado e as agulhas ou seringas devem ser transportadas em um recipiente para perfurocortantes que possa efetivamente impedir que a agulha penetre no recipiente. Bordas afiadas devem ser evitadas e objetos pontiagudos devem ser manuseados com extremo cuidado, especialmente quando contaminados com sangue fresco. Sempre que possível, tais exposições devem ser recolhidas com instrumentos e não à mão.
Luvas de látex e uma máscara de barreira devem ser usadas se tentativas de ressuscitação forem realizadas, e luvas de látex sempre devem ser usadas ao prestar primeiros socorros. É importante ter em mente, no entanto, que o risco de se infectar com o HIV em procedimentos de ressuscitação é muito remoto.
Existem também algumas técnicas tradicionais de policiamento que devem ser evitadas. As buscas de “revista” são perigosas para o policial. Existem inúmeros casos de policiais que sofreram ferimentos por picada de agulha neste tipo de procedimento. Também é perigoso vasculhar recipientes, sacolas ou mesmo bolsos remexendo neles. Todos os recipientes devem ser esvaziados em uma superfície plana e seu conteúdo examinado à vista. Da mesma forma, não devem ser realizadas buscas por varredura sob os assentos do carro e entre assentos e encostos de sofás e cadeiras. É preferível desmontar os móveis do que deixar os policiais colocarem as mãos cegamente em locais onde agulhas e seringas possam estar escondidas. As luvas de látex não protegem contra picadas de agulha.
Proteção para os olhos e máscaras faciais podem ser apropriadas em circunstâncias em que respingos de fluidos corporais, como saliva ou sangue, possam ser razoavelmente previstos. Deve haver um sistema para o descarte seguro de equipamentos de proteção individual. Deve haver um local para os policiais lavarem as mãos. Dado o fato de que poucos carros de patrulha têm água encanada e pias, soluções de lavagem pré-embaladas para limpeza da pele devem ser fornecidas. Por fim, deve-se questionar o que fazer com um policial que, apesar de todas as precauções, sofre uma exposição percutânea ao HIV. Após o tratamento adequado da ferida, o primeiro passo é tentar determinar se a fonte da exposição é realmente HIV positiva. Isto nem sempre é possível. Em segundo lugar, é imperativo que o policial seja instruído sobre os verdadeiros riscos de infecção. Muitos profissionais não médicos assumem que o risco é muito maior do que realmente é. Em terceiro lugar, o policial deve ser informado da necessidade de repetir o teste por pelo menos seis meses e possivelmente nove meses para garantir que o policial não foi infectado. Devem ser tomadas medidas para prevenir a infecção potencial do(s) parceiro(s) sexual(is) do policial por pelo menos seis meses. Por fim, a questão da profilaxia pós-exposição deve ser discutida. Há evidências crescentes de que a profilaxia com medicamentos antivirais pode ser útil na redução do risco de soroconversão após exposição percutânea. Estes são discutidos em outro lugar no enciclopédia. Além disso, a área de profilaxia está sob intenso escrutínio de pesquisa, de modo que as referências atuais devem ser consultadas para garantir a abordagem mais adequada.
Existem numerosos relatos de casos de hepatite adquirida ocupacionalmente entre os agentes da lei. O risco quantitativo não é dramaticamente alto quando comparado a outras ocupações. No entanto, é um risco real e deve ser encarado como uma possível doença profissional. A abordagem preventiva da infecção pelo HIV descrita acima aplica-se igualmente bem à hepatite B, uma doença transmitida pelo sangue. Dado o fato de que a hepatite B é muito mais contagiosa do que a AIDS e tem maior probabilidade de causar doença ou morte a curto prazo, isso doença deve ser uma razão ainda mais convincente para seguir as precauções universais.
Existe uma vacina eficaz contra a hepatite B. Todos os policiais, independentemente de estarem envolvidos em perícia ou policiamento geral, devem ser vacinados contra a hepatite B. Outras condições, incluindo hepatite C, tuberculose e patógenos transmitidos pelo ar, também podem ser encontradas por policiais.
cantores
O termo cantor aplica-se a qualquer pessoa cuja carreira, vocação ou sustento dependa fortemente do uso de sua voz em um contexto musical, em vez da fala comum. Ao contrário dos percussionistas, pianistas ou violinistas, o cantor é o instrumento. Assim, o bem-estar de um cantor depende não apenas da saúde de sua laringe (onde o som se origina) ou trato vocal (onde o som é modificado), mas também do funcionamento adequado e da coordenação máxima da maioria das partes da mente e do corpo. sistemas.
Dos muitos estilos de canto documentados em todo o mundo, alguns refletem uma herança litúrgica, cultural, linguística, étnica ou geopolítica única, enquanto outros são de natureza mais universal. Entre os estilos de canto comuns nos Estados Unidos e no mundo ocidental estão: clássico tradicional (incluindo oratório, ópera, canções de arte e assim por diante), barbeiro, jazz, teatro musical (Broadway), coral, gospel, folk, country (e western ), popular, rhythm and blues, rock 'n' roll (incluindo heavy metal, rock alternativo e assim por diante) e outros. Cada estilo de parto tem suas configurações, padrões, hábitos e fatores de risco associados típicos.
problemas vocais
Ao contrário dos não cantores, que podem não ser significativamente prejudicados por problemas vocais, para o cantor clássico, o efeito de um comprometimento vocal sutil pode ser devastador. Mesmo dentro dessa categoria de cantores treinados, o comprometimento vocal é muito mais debilitante para as classificações de voz mais altas (sopranos e tenores) do que para classificações mais baixas (mezzo sopranos, contraltos, barítonos e baixos). Por outro lado, alguns artistas vocais (pop, gospel ou rock, por exemplo) fazem grandes esforços para obter uma marca registrada única e aumentar sua comercialização, induzindo patologias vocais que muitas vezes produzem um diplofônico ofegante, rouco e abafado (múltiplos tons simultâneos). qualidade. Devido, em parte, à sua deficiência, eles tendem a cantar com grande esforço, lutando principalmente para produzir as notas altas. Para muitos ouvintes, essa luta acrescenta um efeito dramático, como se o cantor estivesse se sacrificando enquanto se envolve no processo artístico.
A prevalência de lesões ocupacionais em geral, e distúrbios vocais em particular, entre cantores não está bem documentada na literatura. Este autor estima que, em média, entre 10 e 20% dos cantores nos Estados Unidos apresentam algum tipo de distúrbio vocal crônico. No entanto, a incidência de lesão vocal varia significativamente com muitos fatores. Como muitos cantores devem aderir a critérios artísticos/estéticos específicos, práticas de performance, demandas populares (do consumidor), restrições financeiras e pressões sociais, eles geralmente levam suas capacidades vocais e resistência ao limite. Além disso, os cantores geralmente tendem a negar, banalizar ou ignorar sinais de alerta e até mesmo diagnósticos de lesões vocais (Bastian, Keidar e Verdolini-Marston 1990).
Os problemas mais comuns entre os cantores são distúrbios benignos da mucosa. A mucosa é a camada externa, ou cobertura, das pregas vocais (comumente chamadas de cordas vocais) (Zeitels 1995). Problemas agudos podem incluir laringite e inchaço transitório das pregas vocais (edema). Lesões mucosas crônicas incluem inchaços nas pregas vocais, nódulos (“calos”), pólipos, cistos, hemorragia submucosa (sangramento), ectasia capilar (alargamento), laringite crônica, leucoplasia (manchas ou manchas brancas), rasgos na mucosa e sulcos glóticos ( sulcos profundos no tecido). Embora esses distúrbios possam ser exacerbados pelo tabagismo e pelo consumo excessivo de álcool, é importante observar que essas lesões benignas da mucosa geralmente estão relacionadas à quantidade e à maneira de usar a voz e são produto de trauma vibratório (Bastian 1993).
Causas de problemas vocais
Ao olhar para as causas de problemas vocais em cantores, deve-se distinguir entre fatores intrínsecos e extrínsecos. Fatores intrínsecos são aqueles relacionados à personalidade, comportamento vocal (incluindo falar) dentro e fora do palco, técnica vocal e hábitos de ingestão (principalmente se o abuso de substâncias, medicação imprópria, desnutrição e/ou desidratação estiver envolvido). Os fatores extrínsecos estão relacionados a poluentes ambientais, alergias e assim por diante. Com base na experiência clínica, os fatores intrínsecos tendem a ser os mais importantes.
A lesão vocal geralmente é um processo cumulativo de mau uso e/ou uso excessivo durante as atividades produtivas (relacionadas à performance) e/ou não produtivas (domésticas, sociais) do cantor. É difícil determinar quanto do dano é atribuível diretamente ao primeiro versus o último. Os fatores de risco de desempenho podem incluir ensaios gerais excessivamente longos que exigem canto em voz alta, apresentação com infecção respiratória superior na ausência de um substituto e canto excessivo. A maioria dos vocalistas é aconselhada a não cantar por mais de 1.5 horas (líquido) por dia. Infelizmente, muitos cantores não respeitam as limitações de seus aparelhos. Alguns tendem a se envolver na excitação exploratória de novas habilidades técnicas, novos meios de expressão artística, novo repertório e assim por diante, e praticam 4, 5 ou 6 horas diárias. Pior ainda é o batimento da voz em forma quando sinais de perigo de lesão (como perda de notas agudas, incapacidade de cantar suavemente, atraso ofegante na iniciação do som, vibrato instável e aumento do esforço fonatório) são manifestados. A culpa da sobrecarga vocal é compartilhada com outros capatazes, como o agente de reservas que espreme várias apresentações em um prazo impossível e o agente de gravação que aluga o estúdio por 12 horas consecutivas durante as quais o cantor deve gravar uma trilha sonora completa em CD do início ao fim.
Embora todo cantor possa ter episódios agudos de problemas de voz em algum momento de sua carreira, geralmente acredita-se que os cantores que são alfabetizados musicalmente e podem ajustar a partitura musical às suas limitações vocais e aqueles que tiveram um treinamento vocal adequado, são menos propensos a encontrar problemas graves de natureza crônica do que seus colegas não treinados, que muitas vezes aprendem seu repertório de cor, imitando repetidamente ou cantando junto com fitas demo ou gravações de outros artistas. Ao fazer isso, eles freqüentemente cantam em um tom, extensão ou estilo inadequado para suas vozes. Cantores que se prestam à tutela e manutenção periódica por especialistas vocais proficientes são menos propensos a recorrer a manobras vocais compensatórias defeituosas se confrontados com deficiência física e são mais inclinados a estabelecer um equilíbrio razoável entre demandas artísticas e longevidade vocal. Um bom professor está ciente das capacidades normais (esperadas) de cada instrumento, geralmente consegue distinguir entre limitações técnicas e físicas e muitas vezes é o primeiro a detectar sinais de alerta de deficiência vocal.
A amplificação do som também pode criar problemas para os cantores. Muitos grupos de rock, por exemplo, amplificam não só o cantor, mas toda a banda. Quando o nível de ruído interfere no feedback auditivo, o cantor geralmente não percebe que está cantando muito alto e usando uma técnica defeituosa. Isso pode contribuir significativamente para o desenvolvimento e exacerbação da patologia vocal.
Fatores de não desempenho também podem ser importantes. Os cantores devem perceber que não possuem mecanismos laríngeos separados para cantar e falar. Embora a maioria dos cantores profissionais gaste muito mais tempo falando do que cantando, a técnica de falar é comumente descartada ou rejeitada, o que pode afetar adversamente seu canto.
Muitos dos cantores de hoje devem viajar regularmente de um local de apresentação para outro, em trens, ônibus ou aviões. A turnê contínua requer não apenas adaptação psicológica, mas também ajustes físicos em muitos níveis. Para que os cantores funcionem de maneira ideal, eles devem receber qualidade e quantidade adequadas de sono. Mudanças radicais e rápidas nos fusos horários causam jet lag, o que força os cantores a permanecerem acordados e alertas quando seu relógio interno está alertando vários sistemas do corpo para desligar para dormir e, inversamente, dormir quando seus sistemas cerebrais são despertados para planejar e executar o dia normal. Atividades. Tal interrupção pode resultar em uma série de sintomas debilitantes, incluindo insônia crônica, dores de cabeça, lentidão, tontura, irritabilidade e esquecimento (Monk 1994). Padrões de sono aberrantes também são um problema comum entre os cantores que se apresentam tarde da noite. Esses padrões anormais de sono são muitas vezes mal administrados com álcool ou drogas recreativas, prescritas ou de venda livre (OTC) (a maioria dos quais afeta adversamente a voz). O confinamento frequente e/ou prolongado em uma cabine fechada de um veículo motorizado, trem ou aeronave pode criar problemas adicionais. A inalação de ar mal filtrado (muitas vezes reciclado), contaminado, desumidificado (seco) (Feder 1984), de acordo com muitos cantores, pode causar desconforto respiratório, traqueíte, bronquite ou laringite que pode durar horas ou mesmo dias após uma viagem.
Devido à instabilidade ambiental e agenda agitada, muitos cantores desenvolvem hábitos alimentares erráticos e pouco saudáveis. Além da dependência de comida de restaurante e mudanças imprevisíveis nos horários das refeições, muitos cantores comem a refeição principal do dia após a apresentação, geralmente tarde da noite. Particularmente para o cantor com excesso de peso, e especialmente se alimentos condimentados, gordurosos ou ácidos, álcool ou café foram consumidos, deitar-se logo após ter enchido o estômago provavelmente resultará em refluxo gastroesofágico. Refluxo é o fluxo retrógrado de ácidos do estômago até o esôfago e na garganta e laringe. Os sintomas resultantes podem ser devastadores para o cantor. Os distúrbios alimentares são bastante comuns entre os cantores. No reino operístico e clássico, comer demais e obesidade são bastante comuns. No teatro musical e no domínio pop, particularmente entre as jovens do sexo feminino, um quinto de todos os cantores encontrou algum tipo de distúrbio alimentar, como anorexia ou bulimia. Este último envolve vários métodos de purga, dos quais o vômito é considerado particularmente perigoso para a voz.
Um fator prejudicial à produção da voz é a exposição a poluentes, como formaldeído, solventes, tintas e poeiras, e alérgenos, como pólens de árvores, grama ou ervas daninhas, poeira, esporos de mofo, pêlos de animais e perfumes (Sataloff 1996). Tal exposição pode ocorrer dentro e fora do palco. Em seu ambiente de trabalho, cantores podem estar expostos a esses e outros poluentes associados a sintomas vocais, incluindo fumaça de cigarro e fumaça teatral e efeitos de neblina. Os cantores usam uma porcentagem maior de sua capacidade vital do que os oradores comuns. Além disso, durante atividades aeróbicas intensas (como dançar), o número de ciclos respiratórios por minuto aumenta, prevalecendo a respiração bucal. Isso resulta na inalação de grandes quantidades de fumaça de cigarro e névoas durante as apresentações.
Tratamento de Problemas Vocais
Duas grandes questões no tratamento de problemas vocais de cantores são a automedicação e o tratamento inadequado por médicos que não conhecem a voz e seus problemas. Sataloff (1991, 1995) pesquisou os potenciais efeitos colaterais associados a medicamentos comumente usados por cantores. Seja recreativo, prescrito, de venda livre ou suplementos alimentares, a maioria das drogas provavelmente tem algum efeito na função fonatória. Na tentativa de controlar “alergias”, “catarro” ou “congestão nasal”, o cantor que se automedica acabará ingerindo algo que danificará o sistema vocal. Da mesma forma, o médico que continua prescrevendo esteróides para reduzir a inflamação crônica causada por hábitos vocais abusivos e ignora as causas subjacentes acabará prejudicando o cantor. A disfunção vocal resultante de fonocirurgia mal indicada ou mal executada foi documentada (Bastian 1996). Para evitar lesões secundárias ao tratamento, os cantores são aconselhados a conhecer seus instrumentos e consultar apenas profissionais de saúde que entendam e tenham experiência e conhecimento no manejo de problemas vocais de cantores e que tenham paciência para educar e capacitar cantores.
Estudo de Caso: Tratamento de Dor nas Costas
A maioria dos episódios de lombalgia aguda responde prontamente a vários dias de repouso, seguidos pela retomada gradual das atividades dentro dos limites da dor. Analgésicos não narcóticos e anti-inflamatórios não esteróides podem ser úteis no alívio da dor, mas não encurtam o curso. (Uma vez que alguns desses medicamentos afetam o estado de alerta e o tempo de reação, eles devem ser usados com cautela por indivíduos que dirigem veículos ou têm atribuições onde lapsos momentâneos podem resultar em danos aos pacientes.) Uma variedade de formas de fisioterapia (por exemplo, aplicações locais de calor ou frio, diatermia, massagem, manipulação, etc.) geralmente fornecem curtos períodos de alívio transitório; eles são particularmente úteis como um prelúdio para exercícios graduais que irão promover a restauração da força muscular e relaxamento, bem como flexibilidade. O repouso prolongado na cama, a tração e o uso de espartilhos lombares tendem a retardar a recuperação e muitas vezes prolongam o período de incapacidade (Blow e Jayson, 1988).
Dor nas costas crônica e recorrente é melhor tratada por um regime de prevenção secundária. Descansar o suficiente, dormir em um colchão firme, sentar-se em cadeiras retas, usar sapatos confortáveis e bem ajustados, manter uma boa postura e evitar longos períodos de pé em uma posição são coadjuvantes importantes. O uso excessivo ou prolongado de medicamentos aumenta o risco de efeitos colaterais e deve ser evitado. Alguns casos são auxiliados pela injeção de “pontos-gatilho”, nódulos dolorosos localizados em músculos e ligamentos, conforme defendido originalmente no relatório seminal de Lange (1931).
O exercício dos principais músculos posturais (abdominal superior e inferior, músculos das costas, glúteos e coxas) é a base tanto do tratamento crônico quanto da prevenção da dor nas costas. Kraus (1970) formulou um regime que inclui exercícios de fortalecimento para corrigir a fraqueza muscular, exercícios de relaxamento para aliviar a tensão, espasticidade e rigidez, exercícios de alongamento para minimizar contraturas e exercícios para melhorar o equilíbrio e a coordenação. Esses exercícios, ele adverte, devem ser individualizados com base no exame do paciente e em testes funcionais de força muscular, força e elasticidade (por exemplo, os testes de Kraus-Weber (Kraus 1970)). Para evitar efeitos adversos do exercício, cada sessão deve incluir exercícios de aquecimento e relaxamento, bem como exercícios de relaxamento e flexibilidade, e o número, duração e intensidade dos exercícios devem ser aumentados gradualmente à medida que o condicionamento melhora. Simplesmente dar ao paciente uma folha de exercícios ou um livreto impresso não é suficiente; inicialmente, ele ou ela deve receber instruções individuais e ser observado para ter certeza de que os exercícios estão sendo feitos corretamente.
Em 1974, o YMCA em Nova York introduziu o “Y's Way to a Healthy Back Program”, um curso de baixo custo de treinamento de exercícios baseado nos exercícios de Kraus; em 1976 tornou-se um programa nacional nos Estados Unidos e, posteriormente, foi estabelecido na Austrália e em vários países europeus (Melleby 1988). O programa de seis semanas, duas vezes por semana, é ministrado por instrutores de exercícios YMCA especialmente treinados e voluntários, principalmente em YMCAs urbanos (arranjos para cursos no local de trabalho foram feitos por vários empregadores) e enfatiza a continuação indefinida de os exercícios em casa. Aproximadamente 80% dos milhares de indivíduos com dor lombar crônica ou recorrente que participaram deste programa relataram eliminação ou melhora de sua dor.
" ISENÇÃO DE RESPONSABILIDADE: A OIT não se responsabiliza pelo conteúdo apresentado neste portal da Web em qualquer idioma que não seja o inglês, que é o idioma usado para a produção inicial e revisão por pares do conteúdo original. Algumas estatísticas não foram atualizadas desde a produção da 4ª edição da Enciclopédia (1998)."